Температура у мамы при грудном вскармливании что делать
Долгие недели вынашивания беременности закончились, и настало чудесное время знакомства малыша с окружающим миром. Пока что маленький человечек почти все время спит, а когда просыпается – просит мамину грудь, полную молока. Здоровая и счастливая родительница кормит грудничка довольно часто – до 6-7 раз в сутки.
Однако, нередко бывают ситуации, когда у женщины внезапно поднимается температура, и перед ней возникает закономерный вопрос – не навредит ли кормление грудью в таком состоянии здоровью ребенка? Давайте попробуем разобраться.
Содержание
- Можно ли кормить грудью при температуре?
- Как правильно измерять температуру при грудном вскармливании
- Возможные причины повышения температуры при грудном вскармливании:
- Как сбить температуру при грудном вскармливании?
- Почему нельзя прекращать кормить при температуре?
- Температура при ГВ: проблемы после родов
- Как сбить температуру при грудном вскармливании
- Лекарства от температуры при ГВ у кормящей мамы
Можно ли кормить грудью при температуре?
Любой человек рано или поздно сталкивается с болезнями, при которых происходит повышение температуры. Большинство сбивает лишние градусы при помощи аптечных лекарств, не особо задумываясь о последствиях, и лишь единицы обращаются к врачу за адекватным лечением. Когда температура повышается у кормящей мамы, места халатности тут быть попросту не может. Ведь такая женщина неотрывно связана со своим пока еще беспомощным ребенком, а значит – самолечение или игнорирование проблемы может подорвать и его шаткое здоровье.
Большинство сбивает лишние градусы при помощи аптечных лекарств, не особо задумываясь о последствиях, и лишь единицы обращаются к врачу за адекватным лечением. Когда температура повышается у кормящей мамы, места халатности тут быть попросту не может. Ведь такая женщина неотрывно связана со своим пока еще беспомощным ребенком, а значит – самолечение или игнорирование проблемы может подорвать и его шаткое здоровье.
Причин состояния, при котором градусник показывает высокие цифры– огромное множество. Возможно, и волноваться не стоит, а может – совсем наоборот. Самое лучшее решение при температуре – обратиться за медицинской помощью. Врач, осмотрев мамочку, поставит точный диагноз, успокоит её или назначит необходимое лечение. Во всяком случае, от визита к медику отказываться не стоит, впрочем, как и от кормления ребенка в этот период.
Дело в том, что, если повышение температуры вызвано какой-либо инфекцией, малыш вместе с молоком матери получит нужные ему для формирования иммунитета вещества. Если же резко прекратить кормить грудью, то вы можете не только лишить его дополнительной защиты, но и подвергнуть себя риску развития мастита из-за прекращения опустошения молочной железы. К тому же, перерыв в естественном кормлении может привести к полному отказу ребенка от него в дальнейшем.
Если же резко прекратить кормить грудью, то вы можете не только лишить его дополнительной защиты, но и подвергнуть себя риску развития мастита из-за прекращения опустошения молочной железы. К тому же, перерыв в естественном кормлении может привести к полному отказу ребенка от него в дальнейшем.
У меня с утра держится температура – 38,5°С. В груди нащупывается уплотнение, сама грудь немножко побаливает. С другой стороны все нормально.
Стоить учитывать, что температура до 37,1°С у женщин в период лактации – совершенно нормальное состояние. Это изменение напрямую связано с приходом молока, а потому не стоит пугаться, увидев на градуснике непривычные цифры. Во время процесса кормления показатели термометра в норме могут доходить до 37,4°С.
Как правильно измерять температуру при грудном вскармливании
Так как при кормлении температура тела увеличена, для получения наиболее достоверных результатов, лучше всего будет мерить её через пол часа-час после него, в состоянии покоя.
На период лактации, забудьте о единственном способе измерения температуры тела – в подмышечной впадине. Отныне градусы, отражающиеся на термометре после его извлечения из этой зоны, будут не совсем информативны.
Температура в локтевом сгибе и в паховой области не зависит от лактирующей груди, а потому, такие показатели будут правдивее отражать общее состояние мамы. Проводить несложную процедуру необходимо точно так же, как и любым другим способом: чистый сухой градусник поместить в сгиб локтя или в паховую складку, подождать 7-8 минут.
Если есть разница в температурах при измерении в подмышке и на сгибе локтя (либо в паху) в пользу первого способа – значит, жар идет от груди, и беспокоиться не нужно, если цифры чуть выше 37°С.
Родила не так давно, всего 5 дней назад. С тех пор моя температура колеблется от 37,1°С до 37,5°С. Чувствую себя нормально, ребенок кушает тоже хорошо. Подскажите, это нормально, или стоит обратиться к врачу?
Немного повышенная температура – совершенно нормальное явления для вас.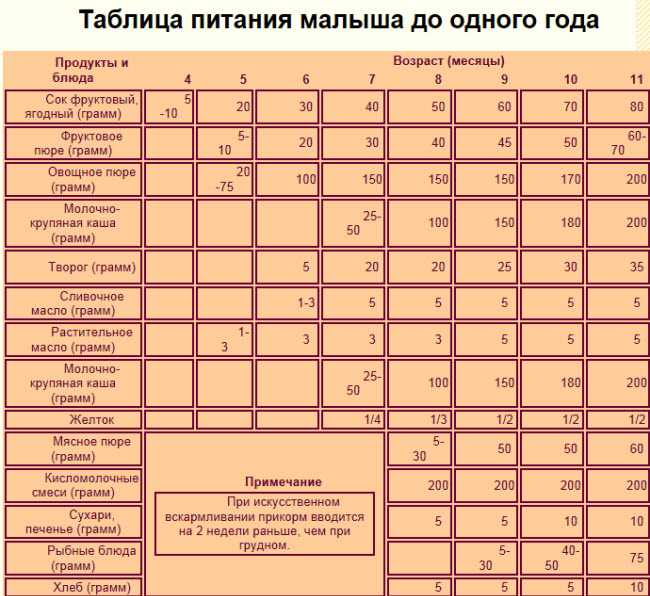 Такое изменение происходит в период кормления грудью из-за притока молока. Не нужно нервничать и бежать за помощью. Беспокоиться можно начинать, если градусник покажет цифры выше 38,5°С.
Такое изменение происходит в период кормления грудью из-за притока молока. Не нужно нервничать и бежать за помощью. Беспокоиться можно начинать, если градусник покажет цифры выше 38,5°С.
Возможные причины повышения температуры при грудном вскармливании:
- Нагрубание молочных желез. В этом случае волноваться не стоит, повышение температуры связано с приходом молока (максимальные показатели нормы – 37,6°С). Если нет никаких осложнений, температура понижается самостоятельно, а с походом к врачу можно повременить. Беспокоиться можно начинать, если уплотнения в груди не желают проходить, а жар держится долгое время. Это может быть связано с застоем молока (лактостаз), и для разрешения данной проблемы нужно правильно сцедить накопившуюся жидкость.
- Мастит. Довольно частое явление у родильниц, вызываемое попавшей в организм инфекцией. Как правило, болезнетворные микробы проникают в грудь через маленькие трещинки в области сосков. Основные симптомы мастита: высокая температура (39°С и выше), болит грудь, озноб, пальпируются непроходящие уплотнения в молочной железе.
 Если у вас есть указанные симптомы, медлить нельзя, необходимо как можно скорее обратиться к специалисту.
Если у вас есть указанные симптомы, медлить нельзя, необходимо как можно скорее обратиться к специалисту. - Аллергическая реакция. В первые дни после родов новоиспеченная мамочка более чувствительна, а потому вполне ожидаема аллергия на некоторые продукты, препараты и даже запахи. Если показатели температуры не превышают 37,5°С, а на теле нет никаких проявлений аллергии (пятен, расчесов и т.д.), можно понаблюдать за состоянием своего здоровья самостоятельно. Через пару дней организм должен адаптироваться.
- Бактериальное поражение носоглотки и ротоглотки (гайморит, ангина, тонзиллит). Лучшее решение в данной ситуации – не заниматься самолечением, а вызвать участкового терапевта для осмотра.
- Расхождение или воспаление швов. Швы остаются после операции кесарева сечения, а также после сделанной перинеотомии либо эпизитомии. Причиной повышения температуры в подавляющем проценте случаев служит первый вариант. Если на коже в месте стыка швов вы заметили покраснение, уплотнения или инфильтрацию – срочно обращайтесь в родильный дом, в котором вы рожали, в любое время суток.

- Пищевая токсикоинфекция.
- Обострение хронических заболеваний. После родов организм мамочки еще слаб после пережитой нагрузки, а потому нередки случаи ухудшения самочувствия. Обычно родильница сама знает о своих хронических заболеваниях, а также их симптомах. Не стоит терпеть или лечиться тем, чем вы привыкли, многие препараты проникают к ребенку через грудное молоко и очень вредны для него.
- Послеродовая депрессия. Как известно всем, у кого есть детки, послеродовой период полон неожиданностей, стрессов и бессонных ночей. Такой режим очень труден для молодой мамы, а потому нередко на фоне постоянного волнения у неё может произойти повышение температуры. Лечение от этого недуга простое – избегать излишнего беспокойства, давать себя отдых и хоть изредка оставлять малыша на пару часов на близких родственников.
Как видно, причин для повышения температуры может быть множество, и не все они напрямую связаны с состоянием молочных желез.
Как сбить температуру при грудном вскармливании?
Для кормящих женщин закрыт доступ ко многим препаратам, ведь большинство, казалось бы, безобидных средств имеют свойство проникать в грудное молоко. В итоге, ребенок вместе с мамой получает «лечение», которое может вызвать в маленьком организме множество побочных эффектов, неприятных или даже опасных для его жизни.
В итоге, ребенок вместе с мамой получает «лечение», которое может вызвать в маленьком организме множество побочных эффектов, неприятных или даже опасных для его жизни.
Родильницам, которые кормят грудью, нежелательно сбивать температуру до тех пор, пока она не достигнет отметки 38,5°С, ведь в это время происходит выработка собственного интерферона и активная борьба с инфекцией. Малыш при кормлении тоже получает полезные вещества для укрепления иммунитета. Однако, ничего не делать при температуре тоже не лучшее решение – нужно больше лежать, пить теплую воду, следить, чтобы в помещении не было слишком жарко, на время воздержаться от купания.
Лучшее средство для самостоятельного приёма в домашних условиях – парацетамол. Он безвреден для ребенка и разрешен для родильниц. Желательно принимать препарат в форме свечей, так он точно не попадет в грудное молоко.
Привычный для всех Аспирин очень опасен для маленьких детей. Основной компонент медикамента подавляет выработку тромбоксана А2, из-за чего происходит разжижение крови. При приёме аспирина ацетилсалициловая кислота неизменно проникает в организм малыша, вызывая множество ужасных последствий: снижение выработки гемоглобина, нарушение в работе органов слуха, печени, почек, головного мозга.
При приёме аспирина ацетилсалициловая кислота неизменно проникает в организм малыша, вызывая множество ужасных последствий: снижение выработки гемоглобина, нарушение в работе органов слуха, печени, почек, головного мозга.
Ибупрофен, хотя и разрешен для применения в период лактации, все же лучше начать принимать, посоветовавшись с лечащим врачом для уточнения правильной дозировки.
После приема лекарства, чтобы обезопасить малыша, лучше делать перерывы в кормления в 3-4 часа.
Почему нельзя прекращать кормить при температуре?
Грудное вскармливание при температуре нельзя прекращать еще и по другим причинам. Вот основные из них: Если вовремя не освобождать от молока ваши , то рискуете заработать нарушение в их работе. В худших случаях такие нарушения заканчиваются маститом или же лактостазом. Молоко матери – самое лучшее лекарство для малыша. Так что, если вы заболели и все-таки заразили ребеночка, то наоборот стоит кормить его молочные железы
Если вы прекратите кормить ребенка своей , то вам все равно придется сцеживать молоко (а делать это вам надо не меньше 6 раз в день), что при температуре делать особенно больно. Сцеженное вами молоко надо будет прокипятить, а обработка температурой, как известно, убивает большинство содержащихся в молоке полезных веществ. Если температура у вас поднялась выше нормы из-за заболеваний сердечно-сосудистой системы, заболеваний грудью
Сцеженное вами молоко надо будет прокипятить, а обработка температурой, как известно, убивает большинство содержащихся в молоке полезных веществ. Если температура у вас поднялась выше нормы из-за заболеваний сердечно-сосудистой системы, заболеваний грудью
Температура при ГВ: проблемы после родов
В случае, когда температура повышается в первые 7-10 дней после родов, с высокой долей вероятности проблема связана именно с гинекологией, то есть с маткой или грудью. В этот период случается подавляющее большинство всех случаев мастита (воспаления молочных желез) и эндометрита (воспаления матки).
Мастит чаще всего начинается с лактостаза, то есть нарушения оттока молока от какой-то из долек груди. При этом в груди определяется болезненная зона уплотнения, кожа над ней может быть красной и горячей.
Как сбить температуру при грудном вскармливании
Если вы обнаружили у себя такое болезненное уплотнение, то очень важно не пытаться сильно на него давить.
Сейчас нужно нормализовать отток молока — снять отек (можно использовать прохладные компрессы) ибережно сцеживаться.
Сейчас нужно нормализовать отток молока — снять отек (можно использовать прохладные компрессы) и
Не прекращайте кормление — ведь лучше ребенка никто не освободит вашу грудь. Наоборот: прикладываем ребенка чаще к болезненной груди.
Дополнительно после кормления можно использовать молокоотсос.
Ни в коем случаепри лактостазенельзя ограничивать потребление жидкости. Пейте много -это будет способствовать улучшению оттока молока.
Ни в коем случае
Если температура при грудном вскармливании продолжает повышаться более 1-1,5 суток, следует обязательно обратиться к врачу-акушеру-гинекологу.
Лекарства от температуры при ГВ у кормящей мамы
Таким образом, причин у повышения температуры у кормящей мамы после родов может быть несколько. Важно не заниматься самолечением, а при любом сомнении обратиться к врачу. Иногда для постановки диагноза помимо осмотра нужно провести дополнительное обследование: сделать УЗИ, сдать анализы крови и мочи.
Пока вам не скажут обратного, грудное вскармливание прекращать не нужно. Кормление помогает и грудь опорожнять, и способствует сокращению матки. Врач может порекомендовать прекратить/приостановить грудное вскармливание, если назначит лекарства, которые не совместимы с кормлением.
Кормление помогает и грудь опорожнять, и способствует сокращению матки. Врач может порекомендовать прекратить/приостановить грудное вскармливание, если назначит лекарства, которые не совместимы с кормлением.
В случае, если мастит зашел настолько далеко, что требуется хирургическое лечение, вопрос о сохранении лактации решается индивидуально, но в большинстве случаев, даже после вскрытия абсцесса молочной железы кормление можно продолжить.
Далеко не все антибиотики противопоказаны при грудном вскармливании. Если врач решит, что вам нужна антибактериальная терапия, то, как правило, начинают лечение с тех препаратов, которые безопасны для ребенка и разрешены при грудном вскармливании.
Важно: не будет вреда от основных жаропонижающих: при кормлении разрешены парацетамол и ибупрофен.
«Можно ли кормить грудью при температуре?» — Яндекс Кью
Популярное
Сообщества
МедицинаБолезни+4
na-nogi n.
·
16,1 K
ОтветитьУточнитьЛучший
Радуга Материнства
3,8 K
Центр поддержки грудного вскармливания · 21 окт 2020 · radugamama.ru
Отвечает
Марина Горохова
Да, можно. Повышение температуры (даже до 40 градусов) в соответствии с «Национальной программой вскармливания детей первого года жизни в РФ» не входит в список противопоказаний для грудного вскармливания.
Но нужно обязательно разбираться с причинами повышения температуры.
У кормящей мамы температура может повышаться по следующим причинам:
Проблемы с грудью — нагрубание, лактостаз, мастит. Боль в груди и уплотнение — самые распространённые симптомы этих проблем.
 Подробнее об этом можно почитать в статье.
Подробнее об этом можно почитать в статье.В раннем послеродовом периоде повышение температуры может быть признаком послеродовых осложнений. Если температура повышается в течение первого месяца после родов без видимых симптомов, стоит обратиться к врачу акушеру-гинекологу.
К сожалению, нельзя исключить также обострения хронических проблем у женщины или заражения респираторной вирусной инфекцией. Повышенная температура, боль в горле, насморк укажут на причину проблемы.
Независимо от причин повышения температуры, грудное вскармливание продолжать можно и нужно. Потому что для ребёнка это абсолютно безопасно и даже полезно, если мама заболела ОРВИ. Материнский организм в этом случае начинает вырабатывать защитные антитела, которые ребёнок получает с молоком. Таким образом, молоко для него становится специфическим лечебно-профилактическим средством.
При воспалении в молочной железе также важно сохранять грудное вскармливание, так как в этом случае очень важно наладить хорошее опорожнение груди.
Мамы часто обращаются к нам с вопросом можно ли сбивать температуру и чем?
Да, температуру при необходимости сбивать можно. Такие препараты как ибупрофен, нурофен, парацетамол совместимы с грудным вскармливанием. Подробнее о том, какие процедуры и лечение можно совмещать с кормлением грудью можно прочитать в статье на нашем сайте.
Если у Вас поднялась температура при грудном вскармливании, и Вы не знаете, что делать, позвоните на горячую линию 8-495-648-62-65, специалист поможет Вам разобраться, как правильно действовать в этой ситуации.
24,2 K
Комментировать ответ…Комментировать…
Группа компаний Мать и дитя
522
Группа компаний «Мать и дитя» – эксперт №1 в частных медицинских услугах для всей семьи. · 24 нояб 2020 · mamadeti.ru
Отвечает
Ирина Сафронова
Добрый день! Спасибо за вопрос. При температуре кормить грудью можно, так как это не является противопоказанием к грудному вскармливанию. Спасибо.
При температуре кормить грудью можно, так как это не является противопоказанием к грудному вскармливанию. Спасибо.
11,5 K
Комментировать ответ…Комментировать…
Вы знаете ответ на этот вопрос?
Поделитесь своим опытом и знаниями
Войти и ответить на вопрос
Вопросы и ответы о COVID-19 и грудном вскармливании
- Домашний/
- Новости/
- Очерки/
- Деталь/
- Вопросы и ответы о COVID-19 и грудном вскармливании
— Выберите язык -Tiếng Việt
Может ли COVID-19 передаваться при грудном вскармливании?
Передача активной формы COVID-19 (вируса, который может вызывать инфекцию) через грудное молоко и грудное вскармливание на сегодняшний день не обнаружена. Нет причин избегать или прекращать грудное вскармливание.
В районах, где распространен COVID-19, должны ли матери кормить грудью?
Да. Во всех социально-экономических условиях грудное вскармливание повышает выживаемость и обеспечивает преимущества для здоровья и развития новорожденных и младенцев на протяжении всей жизни. Грудное вскармливание также улучшает здоровье матерей.
Во всех социально-экономических условиях грудное вскармливание повышает выживаемость и обеспечивает преимущества для здоровья и развития новорожденных и младенцев на протяжении всей жизни. Грудное вскармливание также улучшает здоровье матерей.
Да. Немедленный и постоянный уход кожа к коже, включая уход за матерью по методу кенгуру, улучшает температурный контроль новорожденных и связан с улучшением выживаемости новорожденных. Размещение новорожденного рядом с матерью также позволяет раннее начало грудного вскармливания, что также снижает смертность.
Многочисленные преимущества контакта кожа к коже и грудного вскармливания значительно перевешивают потенциальные риски передачи и заболевания, связанные с COVID-19.
Могут ли женщины с подтвержденным или подозреваемым COVID-19 кормить грудью?
Да. Женщины с подтвержденным или подозреваемым COVID-19 могут кормить грудью, если хотят. Они должны:
Женщины с подтвержденным или подозреваемым COVID-19 могут кормить грудью, если хотят. Они должны:
- Часто мыть руки водой с мылом или использовать спиртосодержащий антисептик для рук, особенно перед тем, как прикасаться к ребенку;
- Носить медицинскую маску при любом контакте с ребенком, в том числе во время кормления;
- Чихать или кашлять в салфетку. Затем немедленно выбросьте его и снова вымойте руки;
- Регулярно очищайте и дезинфицируйте поверхности, к которым прикасались матери.
Важно заменять медицинские маски, как только они становятся влажными, и немедленно утилизировать их. Маски нельзя использовать повторно или прикасаться спереди.
Если у матери подтверждено или подозревается наличие COVID-19у нее нет медицинской маски, должна ли она продолжать кормить грудью?
Да. Грудное вскармливание, несомненно, снижает смертность новорожденных и младенцев и дает ребенку многочисленные преимущества для здоровья и развития мозга на протяжении всей жизни.
Матерям с симптомами COVID-19 рекомендуется носить медицинскую маску, но даже если это невозможно, следует продолжать грудное вскармливание. Матери должны соблюдать другие меры профилактики инфекций, такие как мытье рук, чистка поверхностей, чихание или кашель в салфетку.
Немедицинские маски (например, самодельные или тканевые) не оценивались. В настоящее время невозможно дать рекомендацию за или против их использования.
У меня подтвердился или подозревается COVID-19, и я слишком плохо себя чувствую, чтобы кормить ребенка грудью напрямую. Что я могу сделать?
Если вы слишком плохо себя чувствуете, чтобы кормить ребенка грудью из-за COVID-19 или других осложнений, вам должна быть оказана поддержка в безопасном обеспечении вашего ребенка грудным молоком возможным, доступным и приемлемым для вас способом. Это может включать:
- Сцеживание молока;
- Донорское грудное молоко.
Если сцеживание грудного молока или донорского грудного молока невозможно, рассмотрите возможность кормления грудью (ребенка кормит грудью другая женщина) или молочной смеси с мерами, обеспечивающими ее осуществимость, правильное приготовление, безопасность и устойчивость.
У меня был подтвержденный или подозреваемый COVID-19, и я не могла кормить грудью, когда я могу снова начать кормить грудью?
Вы можете начать кормить грудью, когда почувствуете себя достаточно хорошо для этого. Нет фиксированного интервала времени ожидания после подтверждения или подозрения на COVID-19.. Нет никаких доказательств того, что грудное вскармливание меняет клиническое течение COVID-19 у матери. Медицинские работники или консультанты по грудному вскармливанию должны помочь вам в релактации.
У меня подтвердился или подозревается COVID-19, безопаснее ли давать ребенку молочную смесь?
Нет. Всегда существуют риски, связанные с кормлением новорожденных и грудных детей молочной смесью в любых условиях. Риски, связанные с кормлением детскими смесями, возрастают всякий раз, когда домашние и общественные условия ставятся под угрозу, например, ограниченный доступ к медицинским услугам в случае плохого самочувствия ребенка, ограниченный доступ к чистой воде и/или доступ к запасам детской молочной смеси затруднен или нет.
Многочисленные преимущества грудного вскармливания значительно перевешивают потенциальные риски передачи и заболевания, связанные с вирусом COVID-19.
Можно ли кормящей женщине сделать прививку от COVID-19?
Да, кормящие женщины могут пройти вакцинацию, когда она станет для них доступной.
Также есть некоторые доказательства того, что после вакцинации в грудном молоке обнаруживаются антитела, которые могут помочь защитить ребенка от COVID-19.
Контакт «кожа к коже» — инициатива «Дружелюбие к ребенку»
Контакт «кожа к коже» является ключевой частью стандартов ЮНИСЕФ UK Baby Friendly Initiative. Он помогает младенцам адаптироваться к жизни вне матки и помогает матерям начать грудное вскармливание и развивать близкие, любящие отношения со своим ребенком. Что такое телесный контакт?
Что такое телесный контакт? Контакт «кожа к коже» обычно называют практикой, при которой младенца вытирают и кладут прямо на обнаженную грудь матери после рождения, оба они покрыты теплым одеялом и оставляются не менее чем на час или до первая подача. Контакт кожа к коже также может иметь место в любое время, когда ребенку нужно утешение или успокоение, и может помочь увеличить выработку материнского молока. Контакт кожа к коже жизненно важен в неонатальных отделениях, где его часто называют «уходом по методу кенгуру». Здесь он помогает родителям сблизиться со своим ребенком и поддерживает лучшие физические результаты и развитие ребенка.
Почему так важен контакт кожа к коже?Появляется все больше доказательств того, что контакт кожа к коже после родов помогает младенцам и их матерям. Практика:
- успокаивает и расслабляет маму и ребенка
- регулирует частоту сердечных сокращений и дыхание ребенка, помогая ему лучше адаптироваться к жизни вне матки
- стимулирует пищеварение и интерес к кормлению
- регулирует температуру
- позволяет колонизировать кожу ребенка дружественными матери бактериями, обеспечивая тем самым защиту от инфекции
- стимулирует выработку гормонов для поддержки грудного вскармливания и материнства.

Контакт «кожа к коже» также полезен для младенцев в неонатальном отделении, поскольку он:
- улучшает насыщение кислородом
- снижает уровень кортизола (стресс), особенно после болезненных процедур
- передачи с ростом
- может сократить пребывание в больнице
- увеличивает объем молока, если мать сцеживается после периода контакта кожа к коже, при этом сцеженное молоко содержит самые современные антитела.
Когда мать держит своего ребенка в контакте кожа к коже после рождения, это инициирует сильное инстинктивное поведение у обоих. Мать испытает всплеск материнских гормонов и начнет нюхать, гладить и заниматься своим ребенком. Инстинкты младенцев после рождения заставят их следовать уникальному процессу, который, если его не прерывать, приведет к первому грудному вскармливанию. Если им удастся познакомиться с материнской грудью и достичь самопривязанности, весьма вероятно, что они вспомнят об этом при последующих кормлениях, что приведет к меньшему количеству проблем с грудным вскармливанием.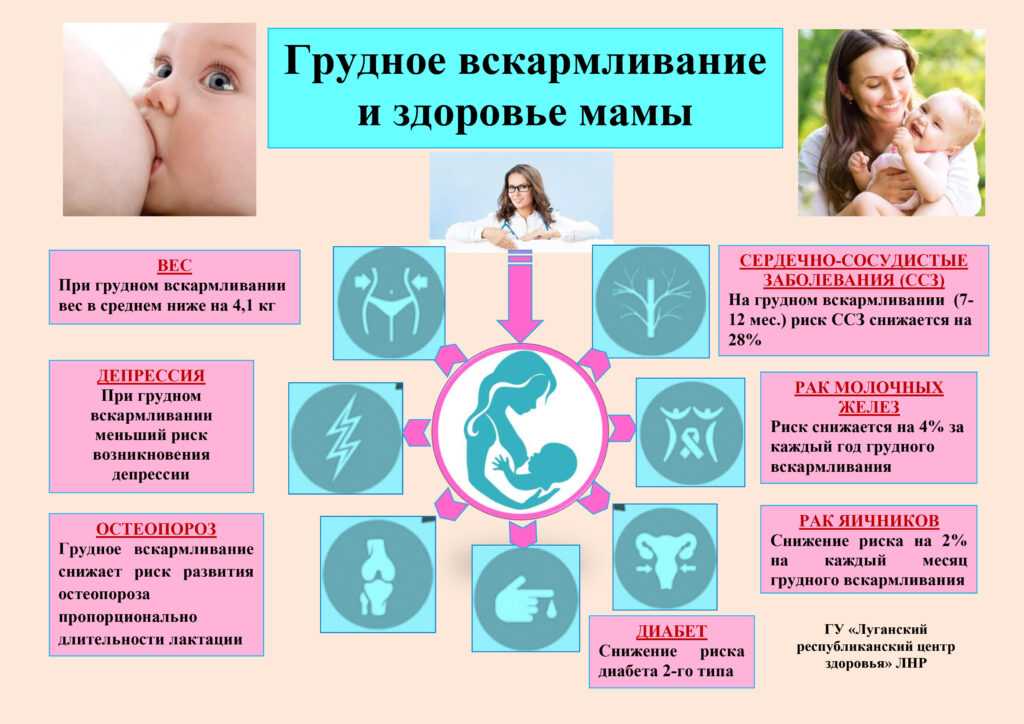
После рождения младенцы, приложенные кожей к коже к груди матери, будут:
- кратковременно плакать очень характерным криком при рождении
- входят в стадию расслабления, когда они почти не двигаются, восстанавливаясь после рождения
- начинают просыпаться, открывают глаза и реагируют на голос матери
- начинают совершать мелкие движения руками, плечами и головой; по мере того, как эти движения усиливаются, ребенок подтягивает колени и кажется, что он двигается или ползет к груди
- часто отдыхают после того, как нашли грудь (это часто ошибочно принимают за то, что ребенок не голоден или не хочет есть)
- начинайте знакомиться с грудью после периода отдыха, возможно, обнюхивая, обнюхивая и облизывая область (этот период ознакомления может длиться некоторое время и является важным, поэтому не следует торопиться; постарайтесь сохранять терпение и позволить ребенку придумать как лучше пристроиться)
- самостоятельно прикрепить и начать кормить (может случиться так, что маме и ребенку потребуется небольшая помощь в позиционировании на этом этапе)
- оторвались от груди после того, как у них была возможность сосать в течение определенного периода времени.

Большинство доношенных здоровых детей следуют этому процессу, при условии, что он ничем не прерывается, например, взвешиванием ребенка или уходом матери в душ. Прерывание процесса до того, как ребенок завершит эту последовательность, или попытка ускорить его через этапы может привести к проблемам при последующих кормлениях грудью. Если матери во время родов давали большое количество анальгетиков, ребенок может быть сонным, и этот процесс может занять больше времени.
Контакт кожа к коже в соответствии со стандартами Baby Friendly
Стандарты Baby Friendly требуют, чтобы контакт кожа к коже ценился и поддерживался в больницах.
Родильный дом единиц необходимы для обеспечения того, чтобы:
- все матери имели контакт кожа к коже со своим ребенком после рождения, по крайней мере, до первого кормления и так долго, как они пожелают
- всем матерям рекомендуется предлагать первое кормление через контакт с кожей, когда ребенок показывает признаки готовности к кормлению
- матерям и младенцам, которые не могут иметь контакт с кожей сразу после рождения, рекомендуется начать контакт с кожей, как только они смогут, когда и где это возможно.

Неонатальные отделения необходимы для того, чтобы:
- родители как можно скорее поговорили с соответствующим сотрудником о важности прикосновений, комфорта и общения для здоровья и развития их ребенка
- родителей активно поощряют обеспечивать комфорт и эмоциональную поддержку своему ребенку, включая продолжительный контакт с кожей, успокаивающие прикосновения и реакцию на поведенческие сигналы своего ребенка
- матери получают уход, поддерживающий переход к грудному вскармливанию, включая использование телесного контакта для поощрения инстинктивного кормления.
Наблюдение за благополучием ребенка является основной частью послеродового ухода сразу после рождения и в первые несколько часов после рождения. По этой причине нормальные наблюдения за температурой, дыханием, цветом и тонусом ребенка должны продолжаться в течение всего периода телесного контакта таким же образом, как если бы ребенок находился в кроватке (включая подсчет баллов по шкале Апгар). через 1, 5 и 10 минут после рождения). Всегда нужно следить за тем, чтобы ребенку было тепло. Следует также наблюдать за матерью с немедленным изъятием ребенка, если здоровье одного из них вызывает беспокойство.
через 1, 5 и 10 минут после рождения). Всегда нужно следить за тем, чтобы ребенку было тепло. Следует также наблюдать за матерью с немедленным изъятием ребенка, если здоровье одного из них вызывает беспокойство.
Персонал должен поговорить с матерью и ее спутником о важности распознавания изменений в цвете или тоне ребенка и необходимости немедленно предупредить персонал, если они обеспокоены.
Важно следить за тем, чтобы ребенок не упал на пол, не застрял в постели или в теле матери. Следует поощрять матерей находиться в полулежачем положении, чтобы держать и кормить ребенка. Особое внимание следует уделить положению ребенка, обеспечивая поддержку головы, чтобы дыхательные пути ребенка не перекрывались
Примечания – Матери
- Наблюдение за жизненно важными показателями и уровнем сознания матери следует продолжать в течение всего периода телесного контакта. Матери могут быть очень уставшими после родов, и поэтому им может потребоваться постоянная поддержка и наблюдение, чтобы наблюдать за изменениями в состоянии своего ребенка или менять положение ребенка, когда это необходимо.
- Многие матери могут продолжать держать своего ребенка в контакте кожа к коже во время наложения швов промежности, при условии адекватного обезболивания. Однако мать, испытывающая боль, может быть не в состоянии безопасно держать ребенка. Младенцы не должны находиться в контакте кожа к коже со своими матерями, когда они получают Entonox или другие анальгетики, влияющие на сознание.
Примечания – Младенцы
Все дети должны находиться под постоянным наблюдением во время контакта кожа к коже с матерью или отцом. Следует включить следующие наблюдения.
- Проверка того, что ребенок находится в таком положении, что дыхательные пути остаются свободными – наблюдайте за частотой дыхания и движениями грудной клетки. Прислушайтесь к необычным звукам дыхания или отсутствию шума у ребенка.
- Цвет – ребенка следует оценивать, осматривая все тело ребенка, так как конечности часто могут обесцвечиваться в первую очередь.

