Инфекция мочевыводящих путей у грудничка: причины, симптомы мочеполовой инфекции
От бактериального поражения не застрахован ни один внутренний орган ребенка. Инфекция мочевыводящих путей у грудничка – сильное воспаление, которое развивается в данной системе. В зависимости от формы и характера проявления болезни у крохи диагностируются уретрит, цистит или пиелонефрит. Заболевания могут проявиться в любом возрасте. На сегодняшний день они встречаются достаточно часто и по статистике занимают второе место после ОРВИ. Инфекции мочевыводящих путей у грудничка встречаются в одном из восьми случаев.
Родители должны знать, что недуг может проходить без конкретных проявлений. Специфические признаки фиксируются только в тяжелых случаях. При наличии первых симптомов болезни следует немедленно обратиться за помощью к педиатру. Вовремя поставленный диагноз может спасти от проявления осложнений и резкого ухудшения состояния здоровья юного пациента.
Индивидуальная предрасположенность
Характер и специфика проявления данной болезни у детей напрямую зависит от возраста и пола. В возрасте до года болезнь чаще всего поражает мальчиков, а девочки страдают от нее с двух до пятнадцати лет.
Мочеполовая инфекция развивается на фоне неправильной координации выведения мочи из организма.
Негативная уродинамика наблюдается в следующих случаях:
- Уропатия развивается на фоне обструктивной ситуации. Заболевание опасно и может привести к полной блокировке оттока мочи и повреждению основной ткани почек.
- Рефлюкс – проявление, при котором урина не выводится наружу, а переходит из мочевого пузыря сразу в почку.
- Нейгоренная дисфункция возникает на фоне проблем с наполнением и опорожнением мочевого пузыря.
Причины инфекции мочевыводящих путей могут крыться в наличии в организме ребенка следующих заболеваний:
- сахарный диабет;
- камни в почках;
- в организме наблюдается известковая дистрофия;
- патология, на фоне которой возникает образование большого количества уратов;
- во внутренних органах скопилось большое количество оксалатов.
Определить тип инфекции поможет анализ крови
В медицинской практике заболевание у новорожденных развивается также под влиянием следующих причин:
- В организме крохи было зафиксировано большое количестве микробов определенного патогенного типа.
- Иммунная система не может выработать достаточное количество антител, поэтому защита организма снижена на клеточном уровне.
- В тканях почек могут изменить свою конструкцию сосуды. В таком случае патология развивается на фоне сужения или ишемии.
- Ранее в органах мочеполовой системы были произведены манипуляции медицинскими инструментами.
Причины развития патологии
Недуги мочевого канала могут начаться из-за притока крови к ткани с болезнетворными бактериями. Ситуация усугубляется за счет воспаления в детском организме. Немаловажное значение имеют окружающая среда, питание и выполнение основных норм и правил личной гигиены.
На фоне снижения уровня защиты бактериальной флоры начинает развиваться воспалительный процесс. Его характер напрямую зависит от уровня иммунитета и состояния кишечника. Негативную роль могут сыграть условия жизни, возраст и пол крохи.
Болезни мочевыделительных каналов развиваются пол воздействием следующих негативных факторов:
- Индивидуальные особенности строения системы.
- Аномалии каналов прослеживаются у младенца от самого развития. Процесс осложнения может наступить в период вынашивания плода или родовой деятельности.
- Ребенок пострадал из-за сильного переохлаждения.
- Неправильная работа иммунной системы.
- Негативное воздействие на развитие болезни оказывает наследственная предрасположенность.
- У мальчика раньше был диагностирован фимоз. Болезнь развивается из-за сужения выхода из члена.
- У девочек сразу после рождения было обнаружено сращивание половых губ, которое в медицинской практике известно под названием синехии.
- Малыш постоянно страдает от болезней желудочно-кишечного тракта. Негативную роль может сыграть запор, дисбактериоз и другие кишечные инфекции.
Дополнительно следует отметить, что по статистике от болезней мочеполовой системы в восемь раз реже страдают мальчики, которые прошли процедуру циркумцизии. Она предполагает обрезание крайней плоти хирургическими методами.
Характер проявления болезни
Симптомы инфекции мочевыводящих путей напрямую зависят от места их расположения и тяжести развития болезни. У младенцев чаще всего диагностируются цистит и пиелонефрит.
Дополнительно следует выделить основные признаки опасных недугов:
- Заметно понижается инстинкт к сосанию.
- Отказ от еды из-за отсутствия аппетита.
- Малыш становится слишком раздражительным.
- Регулярное срыгивание, которое происходит чаще обычного.
- Расстройство стула.
- Кожа становится серой на фоне чрезмерной интоксикации.
- Малыш не набирает в весе.
У детей женского пола повышен риск развития асимптомной бактериурии. Поражение мочеточников не имеет особой клинической картины. Однако при внимательном изучении мочи можно обнаружить негативные изменения ее цвета и запаха. Урина становится полностью прозрачного цвета. Правильно определить количество микробов поможет только лабораторное исследование.

Заболевания мочевыводящих путей доставляют крохе массу неудобств
Большинство заболеваний мочеполовой системы имеют ярко выраженную клиническую картину. Во время развития цистита у ребенка можно обнаружить следующие проявления:
- Моча выделяется в небольшом количестве и в малых порциях. Если вовремя не начать курс лечения, то у ребенка начинает развиваться недержание.
- Дополнительно кроха может испытывать сильное напряжение в области лобка.
- Увеличение температуры тела.
Любое воспаление инфекционно-воспалительного характера опасно для неокрепшего организма крохи. Пиелонефрит характеризуется наличием следующих проявлений:
- Температура тела повышается до 39 градусов.
- Лихорадка.
- Отказ ребенка от пищи.
- Кожа выглядит бледной.
- Апатия.
- Расстройство стула и рвота.
- Если вовремя не начать лечение, то у ребенка может развиться энцефалопатия и раздражение оболочек мозга.
- Появление сильных болей в области поясницы.
Определение болезни
Мочевая система имеет ряд особенностей. На их фоне воспалительный процесс развивается очень быстро. Если лечение не было предоставлено вовремя, то заметно увеличивается риск развития серьезных последствий.
На фоне цистита активно развивается также пиелонефрит. Он опасен и может поразить большое количество внутренних органов. От него чаще всего страдают почки. Важно своевременно провести диагностику болезни.
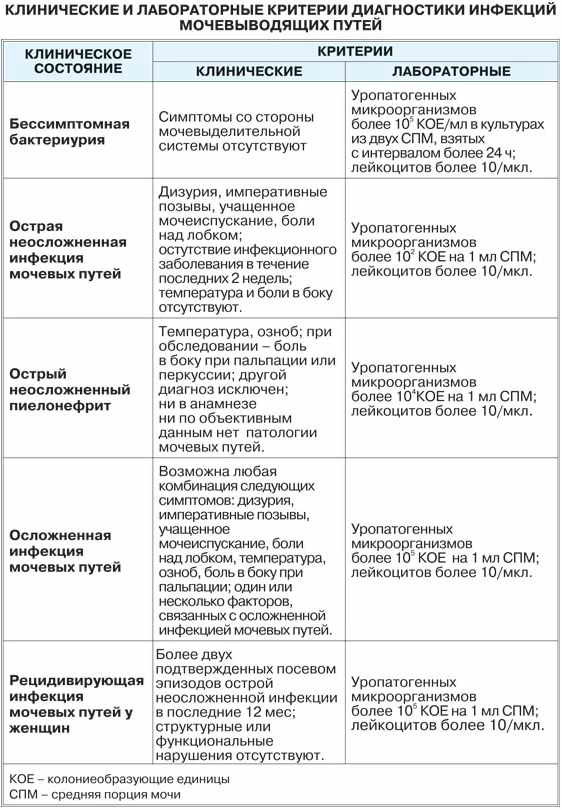
Правильно определить заболевание поможет только комплексное исследование:
- Анализ состояния мочи, наличие в нем белка, эритроцитов и лейкоцитов. Немаловажное значение имеет количество бактерий. На их фоне развивается воспаление.
- Для детального изучения урины используются также специальные методики. В ходе их проведения внимание обращается на ключевые показатели.
- Анализ параметров СОЭ. При чрезмерном количестве лейкоцитов повышается риск активного развития воспаления в организме ребенка.
- Для проведения правильной диагностики следует взять бактериальный анализ мочи. Благодаря ему удастся определить вид возбудителя. В дальнейшем лечение будет производить проще из-за четкого понимания восприимчивости микроорганизма к антибиотикам.
- Потребуется также провести серологическое исследование крови – это один из вариантов скрининга. Благодаря этому удается обнаружить антитела к определенным видам опасных бактерий.
- УЗИ необходимо для изучения состояния тканей внутренних органов. Процедура помогает исследовать аномалии на тканях.
- Цистоманометрия – один из самых популярных инвазивных методов, который помогает отследить уродинамику.
- Немаловажное значение играет скорость оттока мочи. Урофлоуметрия используется для выявления аномалий в данном процессе.

Инфекция вызывает проблемы с отходом мочи
Особенности лечения недугов
Для быстрого и эффективного устранения недугов в мочевыделительных органах необходимо пройти курс лечения антибиотиками. Правильно его подобрать сможет только специалист в данной области. Для устранения проблем данного типа целесообразно использовать следующие препараты:
- Ингибиторы на основе пенициллина помогают избавиться от бактерий разных групп. Правильно подобранный препарат блокирует негативное воздействие микробов.
- Дополнительно потребуется принимать антибиотики или аминогликозиды. У данной группы препаратов ярко выраженный противобактериальный эффект.
- Большую эффективность имеют цефалоспорины. Они помогают устранить опасные бактерии в течение короткого времени.
- В случае диагностирования инфекции в тяжелом состоянии необходимо использовать карбапенемы. Данные антибиотики обладают широким спектром действия.
- Для устранения инфекции без видимых осложнений допускается использовать уроантисептики растительного происхождения. Правильно подобрать их сможет только врач, а самолечение может привести к серьезным последствиям.
- Для щадящего воздействия против микробов следует использовать оксихинолины. Они быстро всасываются в стенки кишечника, поэтому эффект достигается в течение короткого времени.
Для улучшения общего самочувствия целесообразно использовать также следующие терапевтические препараты:
- Противовоспалительные средства без стероидов.
- Препараты для оказания десенсибилизирующего воздействия на организм.
- Благодаря антиоксидантам смогут быстро оздоровиться все клетки. Дополнительно в курс лечения включают также витамин Е.
Для улучшения общего самочувствия крох целесообразно давать ему как можно больше жидкости. Положительное воздействие оказывает минеральная вода с небольшим содержанием щелочи. В рационе крохи должен также присутствовать клюквенный или брусничный морс.

Правильно поставить диагноз и подобрать курс лечения можно на основании анализа мочи
Важно направить все силы для выхода их острого периода. После этого рекомендуется дополнительно использовать ванны из хвои, лечебные грязи и регулярное посещение кабинета физиотерапии.
При воспалении мочевыводящих органов для лечения детей только в редких случаях используются медикаментозные препараты. Лучше всего производить терапию народными методами с помощью травяных чаев.
Меры по предотвращению болезни
Если не лечить инфекции мочевыводящей системы, то могут возникнуть серьезные осложнения. Болезнь приводит к повреждению паренхиматозной ткани. Они начинают сморщиваться, что приводит к артериальной гипертензии. В результате у маленького пациента возникает почечная недостаточность или сепсис.
В таком случае вероятность рецидива увеличивается на 25%. Свести негативный процесс к минимуму поможет врач нефролог. К нему на учет малыш должен стать в обязательном порядке. Для профилактики целесообразно использовать антибактериальные или антисептические препараты.
Профилактика при наличии первых симптомов болезни:
- Малыша рекомендуется кормить исключительно молоком матери. В нем содержится достаточное количество антител, которые помогут ему справиться с инфекцией.
- Подгузники должны использоваться правильно. При этом важно соблюдать все нормы и правила личной гигиены.
- Очаги с инфекцией следует постоянно устранять.
- Использование препаратов для улучшения работы иммунной системы.
- Родители должны следить за тем, чтобы у ребенка был правильный режим дня.
- Ликвидация факторов, которые могут негативно отразиться на состоянии здоровья маленького пациента.
Распознать болезнь на ранней стадии помогут профилактические осмотры. Для этого у малыша на анализ берется моча и кровь. Родителям не рекомендуется игнорировать их регулярную сдачу.
floragaz.ru
Инфекция мочевыводящих путей у детей

Инфекция мочевыводящих путей у детей – группа микробно-воспалительных заболеваний органов мочевой системы: почек, мочеточников, мочевого пузыря, уретры. В зависимости от локализации воспаления инфекция мочевыводящих путей у детей может проявляться дизурическими расстройствами, болями в области мочевого пузыря или поясницы, лейкоцитурией и бактериурией, температурной реакцией. Обследование детей с подозрением на инфекцию мочевыводящих путей включает анализы мочи (общий, бакпосев), УЗИ органов мочевой системы, цистоуретерографию, экскреторную урографию, цистоскопию. Основу лечения инфекции мочевыводящих путей у детей составляет назначение антимикробных препаратов, уроантисептиков.
Общие сведения
Инфекция мочевыводящих путей у детей – общее понятие, обозначающее воспалительные процессы в различных отделах мочевого тракта: инфекции верхних мочевыводящих путей (пиелит, пиелонефрит, уретерит) и нижних мочевыводящих путей (цистит, уретрит). Инфекции мочевых путей чрезвычайно распространены в детском возрасте – к 5 годам 1-2% мальчиков и 8% девочек имеют как минимум один эпизод заболевания. Распространенность инфекций мочевыводящих путей зависит от возраста и пола: так, среди новорожденных и грудных детей чаще болеют мальчики, а в возрасте от 2 до 15 лет – девочки. Наиболее часто в практике детской урологии и педиатрии приходится сталкиваться с циститом, пиелонефритом и асимптомной бактериурией.

Инфекция мочевыводящих путей у детей
Причины инфекции мочевыводящих путей у детей
Спектр микробной флоры, вызывающей инфекции мочевыводящих путей у детей, зависит от пола и возраста ребенка, условий инфицирования, состояния микробиоценоза кишечника и общего иммунитета. В целом среди бактериальных возбудителей лидируют энтеробактерии, прежде всего кишечная палочка (50-90%). В остальных случаях высеваются клебсиеллы, протей, энтерококки, синегнойная палочка, стафилококки, стрептококки и др. Острые инфекции мочевыводящих путей у детей обычно вызываются одним видом микроорганизмов, однако при частых рецидивах и пороках развития мочевой системы часто выявляются микробные ассоциации.
Инфекции мочевыводящих путей у детей могут быть ассоциированы с урогенитальным хламидиозом, микоплазмозом и уреаплазмозом и сочетаться с вульвитом, вульвовагинитом, баланопоститом. Грибковые инфекции мочевыводящих путей нередко возникают у ослабленных детей: недоношенных, страдающих гипотрофией, иммунодефицитными состояниями, анемией. Существует предположение, что вирусная инфекция (инфицирование вирусами Коксаки, гриппа, аденовирусами, вирусом простого герпеса I и II типа, цитомегаловирусом) выступает фактором, способствующим наслоению бактериальной инфекции.
К развитию инфекции мочевыводящих путей у детей предрасполагают состояния, сопровождающиеся нарушением уродинамики: нейрогенный мочевой пузырь, мочекаменная болезнь, дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, пиелоэктазия, гидронефроз, поликистоз почек, дистопия почки, уретероцеле, фимоз у мальчиков, синехии половых губ у девочек. Часто инфекции мочевыводящих путей у детей развиваются на фоне заболеваний ЖКТ — дисбактериоза, запоров, колита, кишечных инфекций и др. Фактором риска могут выступать обменные нарушения (дисметаболическая нефропатия у детей, глюкозурия и др.).
Занос инфекции в мочевые пути может происходить при недостаточной гигиене наружных половых органов, неправильной технике подмывания ребенка, лимфогенным и гематогенным путями, при проведении медицинских манипуляций (катетеризации мочевого пузыря). Мальчики, прошедшие через циркумцизио, страдают инфекциями мочевыводящих путей в 4-10 раз реже необрезанных.
Классификация
По локализации воспалительного процесса выделяют инфекции верхних отделов мочевыводящих путей — почек (пиелонефрит, пиелит), мочеточников (уретерит) и нижних отделов — мочевого пузыря (цистит) и уретры (уретрит).
По периоду заболевания инфекции мочевыводящих путей у детей разделяют на первый эпизод (дебют) и рецидив. Течение рецидивирующей инфекции мочевыводящих путей у детей может поддерживаться неразрешившейся инфекцией, персистированием возбудителя или реинфекцией.
По выраженности клинических симптомов различают нетяжелые и тяжелые инфекции мочевыводящих путей у детей. При нетяжелом течении температурная реакция умеренная, дегидратация незначительна, ребенок соблюдает режим лечения. Тяжелое течение инфекции мочевыводящих путей у детей сопровождается высокой лихорадкой, упорной рвотой, выраженной дегидратацией, сепсисом.
Симптомы у детей
Клинические проявления инфекции мочевыводящих путей у ребенка зависят от локализации микробно-воспалительного процесса, периода и тяжести заболевания. Рассмотрим признаки наиболее частых инфекций мочевыводящих путей у детей – пиелонефрита, цистита и асимптомной бактериурии.
Пиелонефрит у детей протекает с фебрильной температурой (38-38,5°С), ознобами, симптомами интоксикации (вялостью, бледностью кожных покровов, снижением аппетита, головной болью). На высоте интоксикации могут развиваться частые срыгивания, рвота, диарея, явления нейротоксикоза, менингеальная симптоматика. Ребенка беспокоят боли в поясничной области или животе; симптом поколачивания положительный. В раннем возрасте инфекции верхних отделов мочевыводящих путей у детей могут скрываться под маской пилороспазма, диспепсических расстройств, острого живота, кишечного синдрома и др.; у детей старшего возраста – гриппоподобного синдрома.
Цистит у детей проявляется, прежде всего, дизурическими расстройствами – частыми и болезненными мочеиспусканиями малыми порциями. При этом полного одномоментного опорожнения мочевого пузыря не достигается, возможны эпизоды недержания мочи. У детей грудного возраста цистит часто сопровождается странгурией (задержкой мочи). О наличии дизурии у детей первого года жизни может говорить беспокойство или плач, связанные с мочеиспусканием, прерывистая и слабая струя мочи. Для цистита характерны боли и напряжение в надлобковой области; температура при цистите нормальная или субфебрильная.
Асимптомная бактериурия чаще встречается у девочек. Эта форма инфекции мочевыводящих путей у детей не сопровождается никакими субъективными клиническими признаками, а выявляется только при лабораторном обследовании. Иногда родители обращают внимание на помутнение мочи ребенка и исходящий от нее дурной запах.
Диагностика
Оценка тяжести инфекций мочевыводящих путей у детей требует комплексного подхода и участия ряда специалистов – педиатра, детского уролога, детского нефролога, детского гинеколога.
Инфекции мочевыводящих путей у детей могут быть заподозрены при выявлении в общем анализе мочи лейкоцитурии, бактериурии, протеинурии, иногда – гематурии. Для более детальной диагностики показано исследование мочи по Нечипоренко, проба Зимницкого. Изменения крови характеризуются нейтрофильным лейкоцитозом, повышенной СОЭ; при пиелонефрите — высоким уровнем острофазных белков (СРБ, альфа-глобулинов).
Основой диагностики инфекций мочевыводящих путей у детей служит бактериологический посев мочи с выделением возбудителя, оценкой степени бактериурии и чувствительности к антибиотикам. В некоторых случаях требуется исследование мочи на хламидии, уреаплазмы, микоплазмы культуральным, цитологическим, серологическим (ИФА) методами, ПЦР.
Детям с инфекцией мочевыводящих путей обязательно проводится ультразвуковое исследование органов мочевой системы (УЗИ почек, УЗДГ сосудов почек, УЗИ мочевого пузыря). Рентгеноконтрастные исследования мочевого тракта (экскреторная урография, микционная цистография, уретрография) показаны только при повторных эпизодах инфекций мочевыводящих путей у детей и только в фазу ремиссии. Для изучения состояния почечной паренхимы выполняется статическая или динамическая сцинтиграфия почек.
Методы эндоскопии у детей (уретроскопия, цистоскопия) используются для выявления уретрита, цистита, аномалий мочеиспускательного канала и мочевого пузыря. С целью исследования уродинамики проводится урофлоуметрия и цистометрия.
Лечение инфекции мочевыводящих путей у детей
Главное место в лечении инфекций мочевыводящих путей у детей принадлежит антибактериальной терапии. До установления бактериологического диагноза стартовая антибиотикотерапия назначается на эмпирической основе. В настоящее время при лечении инфекций мочевыводящих путей у детей предпочтение отдается ингибиторозащищенным пенициллинам (амоксициллин), аминогликозидам (амикацин), цефалоспоринам (цефотаксим, цефтриаксон), карбапенемам (меропенем, имипенем), уроантисептикам (нитрофурантоин, фуразидин). Длительность курса антимикробной терапии должна составлять 7-14 дней. После завершения курсового лечения проводится повторное лабораторное обследование ребенка.
Рекомендуется прием НПВП (ибупрофен), десенсибилизирующих средств (клемастин, лоратадин), антиоксидантов (витамин Е и др.), фитотерапия. Асимптоматическая бактериурия обычно не требует лечения; иногда в этих случаях назначаются уросептики.
При стихании острой инфекции мочевыводящих путей детям показана физиотерапия: СВЧ, УВЧ, электрофорез, аппликации парафина и озокерита, грязелечение, хвойные ванны.
Прогноз и профилактика
Первичная профилактика инфекции мочевыводящих путей у детей должны включать привитие должных гигиенических навыков, санацию хронических очагов инфекции, устранение факторов риска.
причины и симптомы, диагностика, лечение
Инфекция мочевыводящих путей у детей может встречаться уже в период новорожденности, но первый пик заболеваемости приходится на возраст 2-4 лет – момент приучения к туалету. В детском возрасте главная опасность инфицирования – в быстром распространении возбудителей с нижних отделов мочевыделительной системы на почки. Их вовлечение в воспалительный процесс становится причиной хронической патологии, которая сохраняется на всю жизнь.

Инфекция мочевыводящих путей у детей определяется по анализу мочи
Факторы риска и причины патологии
В норме моча стерильна, бактерии, которые вызывают воспаление, чаще всего проникают в нее восходящим путем. Среди заболевших лидируют девочки из-за анатомических особенностей:
- короткая и широкая уретра;
- близость расположения к анальному отверстию;
Увеличивается вероятность развития воспаления мочевыводящих путей в следующих случаях:
- частые запоры;
- нарушение личной гигиены, неправильный туалет половых органов;
- необходимость подолгу терпеть и откладывать поход в туалет;
- катетеризация мочевого пузыря;
- сахарный диабет;
- иммунодефицитные состояния.
В качестве причины воспаления выступает бактериальная флора, обитающая в кишечнике. Она проникает в уретру и далее восходящим путем – в мочевой пузырь и почки. Основным возбудителем является кишечная палочка, реже встречаются стафилококки, клебсиелла, серратия, псевдомонады.
Реже причины связаны с инфицированием грибками рода актиномицеты, микобактериями туберкулеза, микоплазмой. Эти инфекции характерны для периода новорожденности и детей с аномалиями развития.
Провокаторами обострения инфекционного процесса могут выступать переохлаждение, перегрев, промоченные в холодную погоду ноги.
В летнее время после перенесенного заболевания опасно купание в пресноводных водоемах, пребывание на пляже в мокрых плавках, долгая инсоляция.

Причины воспаления у девочек — анатомические особенности
Классификация инфекционного процесса
При классификации учитывают вовлеченный отдел мочеполовой системы:
- уретрит – воспаление уретры;
- цистит – воспаление мочевого пузыря;
- пиелонефрит – поражение почек;
- бактериурия – присутствие в моче микроорганизмов без клинической картины воспаления;
- уросепсис – проникновение возбудителей из мочевыделительной системы в кровоток.
Болезнь может протекать в острой форме или хронической с периодическими рецидивами. По статистике, у девочек, которые перенесли воспаление мочевого пузыря или почек в течение первого года повторяется болезнь в 30% случаев. У 50% рецидив возникает в течение 5 лет. Мальчики реже сталкиваются с повторным воспалением.
Как проявляется болезнь
У грудных детей симптомы инфекционного процесса неспецифические. Они начинают хуже брать грудь, становятся беспокойными. О болезненности мочеиспускания говорит резкий крик ребенка и увеличении активности в этот момент. Иногда моча приобретает неприятный запах.
Могут наблюдаться следующие симптомы:
- лихорадка – повышение температуры до 39°С при отсутствии симптомов респираторной инфекции;
- рвота, срыгивания;
- вялость;
- пожелтение кожных покровов;
- при атипичной реакции – гипотермия.
Дети в 2-4 года реагируют на инфекцию по-другому. Температура может оставаться в пределах нормы. Классическими симптомами являются:
- учащенное болезненное мочеиспускание;
- уменьшение порции мочи;
- ложные позывы в туалет;
- чувство неполного опорожнения;
- задержка мочи.
Иногда дети жалуются на болезненные ощущения в надлобковой области, может появиться недержание мочи, энурез. При вовлечении почек беспокоит выраженная слабость, лихорадка, боль в пояснице. Поражение почечных лоханок чаще одностороннее. Но состояние ребенка тяжелее, чем при локализации инфекции в нижних отделах мочеполового тракта.

Симптомы воспаления мочевого пузыря — учащенное и болезненное мочеиспускание
Методы диагностики у детей
Врач заподозрит инфекцию мочевых путей уже на этапе осмотра ребенка. Для уточнения состояния назначается общий анализ мочи. Исследование обязательно для всех детей с лихорадкой и отсутствием признаков респираторной инфекции. На патологию указывают следующие компоненты в моче:
- лейкоциты;
- слизь;
- бактерии;
- эритроциты.
Редко может появляться в незначительных количествах белок.
Общий анализ крови отражает воспалительный процесс в организме. Характерно повышение лейкоцитов, ускорение СОЭ. При подозрении на уросепсис назначают анализ на С-реактивный белок и прокальцитонин.
При впервые возникшем заболевании бактериологическая диагностика не проводится. Исключение могут составлять новорожденные дети. Посев мочи необходим при рецидивах болезни, отсутствии эффекта от лечения. Бактериологический посев позволяет определить доминирующий тип микроорганизмов и их чувствительность к антибиотикам.
Биохимический анализ крови необходим при подозрении на поражение почек для оценки их функции. Важными показателями являются мочевина и креатинин.
УЗИ мочевого пузыря и почек проводится в первые 3 суток после появления симптомов. Повторно его назначают после выздоровления, через 1-2 месяца. При рецидивирующем течении болезни детям проводят микционную стинциграфию – это рентгенологический метод диагностики, который позволяет выявить аномалии развития мочеполовой системы.
Детям с частыми рецидивами патологии без признаков аномалий строения мочеполовых органов проводят статическую нефросцинтиграфию. Ее назначают 1 раз в 1,5 года. Экскреторная урография используется как вспомогательный метод, а эндоскопические способы изучения состояния органов в младшем возрасте не применяются.
Принципы лечения
Лечение невозможно без назначения антибиотиков, т.к. этиология болезни – бактериальная. Если отказываться от использования антибактериальных препаратов, делать упор на народные методы и неспецифическую терапию, риск перехода болезни в хроническую форму возрастает.
В детском возрасте для лечения инфекции мочевыводящих путей назначают один из следующих препаратов:
- амоксициллин/клавулановая кислота;
- цефиксим;
- цефуроксим;
- цефтибутен;
- ко-тримоксазол;
- фуразидин.
Дозировка подбирается по весу и возрасту ребенка. Фуразидин назначают только при неосложненном цистите. Грудничкам необходима госпитализация. В первые несколько суток антибиотики назначаются внутривенно. Позже возможен переход на прием внутрь.
Продолжительность лечения антибиотиками 5-7 дней. Если инфекция распространилась с мочевого пузыря на почки, антибиотики назначают на 10-14 дней.
Существуют антибиотики резерва, которые применяют у детей в исключительных случаях. Их назначение оправдано при множественной устойчивости микроорганизмов, при развитии уросепсиса. К таким препаратам относятся:
- амикацин;
- тобрамицин;
- гентамицин;
- тикарциллин-клавуланат;
- группа фторхинолонов.
Для уменьшения болевого синдрома, воспалительной реакции и снижения температуры тела используют нестероидные противовоспалительные препараты. В детском возрасте разрешены препараты на основе ибупрофена или парацетамола. Для снижения температуры ребенка раздевают, протирают кожу салфеткой, смоченной в прохладной воде, и дают обсохнуть.
Спазмолитики помогают улучшить отток мочи, уменьшают боль. Применяют дротаверин, папаверин. Маленьким детям можноиспользовать лекарство в форме свечей.

Клюквенный морс — растительное средство профилактики
Реабилитация и профилактика
После перенесенной инфекции мочевого пузыря или почек специальная реабилитация не требуется. Но у детей с пузырно-мочеточниковым рефлюксом и частыми рецидивами инфекции проводится противорецидивная терапия в течение 3-12 месяцев. Полезно давать детям отвары трав, оказывающих благоприятное воздействие на органы мочевыделительной системы:
- брусничный лист;
- кукурузные рыльца;
- клюквенный морс.
Для профилактики обострений важно, чтобы ребенок регулярно опорожнял кишечник. Детям, склонным к запорам, подбирается послабляющая диета. В рацион включаются курага, чернослив, свекла, кефир. При необходимости проводится курс терапии пробиотиками.
Также необходимо с периода новорожденности следить за правильной гигиеной половых органов, направлять струю воды спереди назад при подмывании у девочек. Переохлаждение не является причиной воспаления, но оно может приводить к временному снижению иммунитета. Поэтому важно в холодное время года держать ноги и поясничную область в тепле.
Узнайте также о том, как лечить понос у ребенка
www.baby.ru
Лечение инфекции мочевыводящих путей у детей до года, симптомы у грудничка — Ваш Доктор
Инфекции мочевыводящих путей у грудничка — это наиболее частое заболевание. Как правило, виноваты в инфекции мочевыводящих путей у грудничка особые бактерии, которые присутствуют в мочевых путях. Знаете ли вы, какие симптомы этой болезни, как помочь ребенку в подобные трудные моменты, а также что делать, чтобы инфекция не возвращалась?
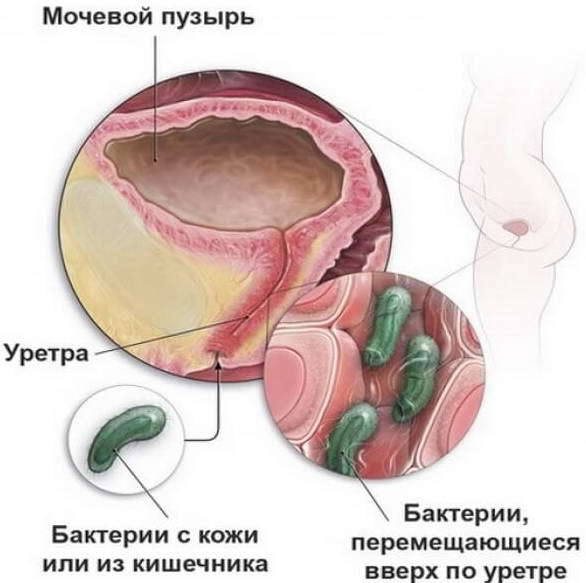

Какие причины инфекции мочевыводящих путей


Какие симптомы инфекции мочевыводящих путей у грудничка
Симптомы этого заболевания могут в себя включать не только жжение и боль, сложности с мочеиспусканием, но также жар, понос, потерю аппетита, рвоту, боли в крестцово-поясничной области. Ваш малыш может обмочиться ночью, ощущать давление на свой мочевой пузырь, либо мочиться слишком часто (но в малых количествах).
Кроме того, в моче может даже появиться кровь.
В случае если вы заметили у грудничка перечисленные выше симптомы, не следует их недооценивать. В обязательном порядке проконсультируйтесь с опытным врачом, сделайте все необходимые исследования.
В случае если недуг не лечить, то инфекция может стать причиной боли и дискомфорта, а также перейти в хроническую форму, и затем возвращаться с удвоенной силой.
Сложности в диагностике инфекции мочевыводящих путей заключаются в неспецифических симптомах. Это заболевание, как правило, поражает младенцев, использующих подгузники, и не в состоянии сказать, что и где болит.

Как лечить инфекцию мочевыводящих путей у грудничка
Кроме лечения, рекомендованного врачом, вы можете попробовать народные средства. Вот некоторые из них:
- Давайте ребенку много жидкости, которая вымывает бактерии из мочевыводящих путей.
- Давайте клюкву (цельную, напиток, добавки). Ее лечебное действие при инфекции мочевыводящих путей подвергли сомнению, однако клюква является богатым источником витамина C, который окисляет мочу, а также тормозит развитие бактерий, укрепляет организм.
- Позаботьтесь также о гигиене интимных зон. Обязательно предотвратите раздражение.
- Прикладывайте грелку, одевайте малыша тепло, дабы не привести к охлаждению его организма.
- Используйте теплые ванны, действующие расслабляюще и успокаивающе. Не добавляйте к ней раздражающих, сильно пахучих косметических средств.
В случае если ребенок во время теплой ванны испытывает нужду помочиться, никогда не запрещайте ему этого.
Как предотвратить инфекцию мочевыводящих путей
- Соблюдайте правила гигиены. Вовремя меняйте подгузник, также позаботьтесь о гигиене интимных мест. Это предотвратит раздражение.
- Одевайте грудничка в хлопчатобумажное белье.
- Научите вашего ребенка, чтобы он не держал в себе мочу. Он должен ходить в туалет, если чувствует в этом необходимость.
- Позаботьтесь о хорошо сбалансированной, рациональной диете и большом количестве воды в ежедневном меню. Вода не просто увлажняет тело, она стимулирует более частое мочеиспускание, а это сокращает риск развития в мочевом пузыре разнообразных бактерий.
- Если инфекция мочевыводящих путей повторяется не используйте для купания грудничка средства для пенообразования, так как они способны увеличить риск рецидива инфекции. Также необходимо избегать купания в не контролируемых водоемах и бассейнах.
Инфекция мочевыводящих путей у грудничка достаточно легко излечима, ну лучше предотвратить её появление. В этом вам помогут знания причин и симптомов инфекции мочевыв
cmk56.ru
Инфекция мочевыводящих путей у грудничка: причины, симптомы и лечение
У младенцев достаточно трудно определить инфекционное поражение мочеполовой системы. Оно может маскироваться под ОРЗ или расстройство пищеварения. Страшно это состояние тем, что со временем не исключено развитие пиелонефрита. Осложненное состояние не проходит для грудного ребенка без последствий. Разберемся, как распознать инфекцию мочевыводящих путей у ребенка и как от нее избавиться.
Откуда берется инфекционное заболевание
Инфекция мочевыводящих путей у грудничка в 90% случаев появляется из-за поражения организма бактериями, например, кишечной палочкой. Остальные причины зависят от возраста, пола и условий, в которых живет малыш:
- аномалии строения органов: у мальчиков – фимоз, а у девочек – сращение половых губ;
- изменение сосудистой сетки почек;
- нарушения метаболизма;
- снижение иммунитета;
- инфекционного поражение половой системы или кишечника;
- заражение гельминтами;
- несоблюдение правил гигиены;
- перенесенные операции на мочевыводящих путях;
- переохлаждение организма.
Читайте также: Что делать, если у грудничка зеленый понос
Также к инфекции приводит нарушение уродинамики, а именно: обструктивная уропатия, нейрогенная дисфункция или рефлюкс мочевого пузыря и мочеточника. Чаще всего инфекция поражает мочевыводящие пути девочек в 3-4 года, так как у них более короткая уретра и особое строение половых органов.
Мальчики обычно болеют в грудном возрасте (до 3-х месяцев).
Симптоматика заболевания
В зависимости от возраста, у ребенка могут быть разные симптомы поражение инфекционным заболеванием мочевыводящих путей. У грудничков несложно пропустить начало болезни, так как они обычно носят одноразовые подгузники. Из-за этого вы не сразу сможете оценить цвет и запах мочи.
У малышей до года свидетельствами инфекции выступают следующие факторы:
- потемнение мочи;
- появление резкого запаха от урины;
- лихорадка;
- расстройство пищеварения, плоть до поноса или рвоты;
- изменение поведения: раздраженность, плаксивость, излишняя капризность;
- бледность кожных покровов;
- слабость;
- отказ от пищи, сниженный аппетит.
У детей в возрасте более двух лет вдобавок к этим симптомам может очень часто опорожняться мочевой пузырь. При этом урина выделяется небольшими порциями, а ребенок чувствует жжение, рези и боли. Если у вас возникли подозрения, что грудной малыш страдает от поражения мочевыводящих путей бактериями, то необходимо обратиться к врачу в течение суток. Не бойтесь вызывать скорую, так как это заболевание может привести к почечной недостаточности и другим опасным патологиям.
С какими заболеваниями сходна инфекция
На первом этапе в больнице проводится тщательная диагностика, которая может включать в себя:
- ультразвуковое исследование почек;
- рентгенограмму;
- анализ мочи.
В некоторых случаях используются более сложные исследования, при которых в организм ребенка помещается контрастное вещество. Процесс выведения его почками фиксируется при помощи нескольких снимков. Если назначена цистоуретрография, снимков будет два – при заполненном мочевом пузыре и мочеиспускании.
Читайте также: Что делать, если у грудничка закисает глазик
Важно на стадии диагностики отличить инфекцию мочевыводящей системы от других заболеваний. Сходные симптомы с этой патологией имеют:
- вульвовагинит у девочек;
- заражение острицами;
- баланит;
- уретрит;
- аппендицит.
Кроме того, при визите к врачу важно уточнить, который раз у вас появляется инфекция. Если она поражает мочевыводящие пути впервые, то врач, исходя из состояния ребенка, классифицирует ее на тяжелую или умеренную. Если заболевание рецидивирующее, то его делят на несколько групп:
- Не разрешившееся возникает, если во время лечения ребенку давали неоптимальные дозы антибактериальных препаратов. Также его причиной могут стать несоблюдение режима лечения.
- Персистирование инфекции. В этом случае может потребоваться хирургическое вмешательство или серьезная медикаментозная терапия, так как формируется очаг, где скрывается возбудитель.
- Повторное инфицирование – каждый эпизод заболевания является новой атакой возбудителя.
Исходя из классификации заболевания, врачи подбирают адекватное лечение. Грудничков чаще всего для него помещают в стационар.
Лечение
Препараты для медикаментозной терапии подбираются для каждого малыша индивидуально. Детям до двух лет вводят антибиотики парентерально и проводят
malyshuhod.ru
Инфекция мочевыводящих путей у ребенка — кто сталкивался? — запись пользователя Света (akva2005) в сообществе ЭКО — мама в категории Я стала МАМОЙ !!!!!!!!!!!!!!!!!!!!!!!
Мамочки, просветите! 3-й раз за месяц сдаем мочу - все не слава Богу: то лейкоциты повышены, то эритроциты, то белок. Сегодня напугали меня страшными словами ""инфекция мочевыводящих путей", направлением на срочную консультацию в областную больницу и перспективой госпитализации... Блин, дочке еще и 3х месяцев нет!.. Кровь в норме. Жалоб у меня как у мамы нет, ребенок ттт спокойный, веселый, игривый, спит хорошо, кушает хорошо, писает хорошо, набирает вес хорошо... Кормлю грудью. Воду не пьет. Кто-нибудь сталкивался?у ребенка повышен белок в мочеДевочки, спасибо всем, кто откликнулся! Вы очень меня успокоили. а то я прямо в панике была.
Рассказываю про то, как мы съездили на прием в нефорологу - может, кому-то пригодится (прошу под кат)
Вчера в поликлинике меня настращали, дав направление на "консультацию нефролога в экстренном порядке" и сопроводив словами: "прямо сегодня звоните и записывайтесь на ближайшее время, а если мест не будет, то завтра сами езжайте и просите принять, и пусть они решают, госпитализировать вас или нет, делать узи почек или что с вами делать". Всю вторую половину вчерашнего дня я пыталась дозвониться до областной, чтобы записаться на прием, дозвонилась наверно со 125-го звонка (нет, не занято было, трубку никто не брал ни в отделении, ни в регистратуре, ни в справочной больницы), объяснила ситуацию. Говорят: у нас по записи, на завтра мест нет. Я им: у нас направление на экстренную консультацию. Они мне: ну ладно, приезжайте завтра. Я им: со скольки работает врач? Они: в 8. И вот приезжаем мы (нас папа перед работой привез, рассчитывали и обратно с ним доехать, ха!!!) к 8 утра, протягиваем в регистратуре направление, и нам радостно сообщают, что врач по четвергам с 11!!! Вот блин! А вчера-то не знали, что сегодня четверг??? Муж предлагает приехать завтра, но я настолько обеспокоена, что остаюсь с дочкой ждать. Папу мы отпускаем на работу. Уже мысленно представляя себе все прелести этих трех часов ожидания, спрашиваю в регистратуре, где у них тут комната, где можно покормить ребенка грудью и сменить памперс. ТА-ДА!!! "А у нас такого нету..." Еще веселее! Хорошо, что я из дома захватила 2 бутылочки с молоком. Короче, за эти 3 часа мы успели столько, сколько дома не успеваем: 2 раза поесть из бутылочки, 2 раза поменять памперс (пеленальных столиков на этаже мы не нашли, поэтому переодевались прямо на лавке) и все равно обкакать основные и сменные ползунки, обрыгать основную и сменную распашонки, поспать, попукать, поплакать, поиграть в ладушки, попеть на весь этаж и уронить на пол единственную соску.
Примерно в 10.45 пришла врач, и в 10.55 начался прием. На 11.00 был талончик у мамы с 10-летним ребенком, но огромное им спасибо, они нас пропустили вперед. Врач-нефролог мне очень понравилась: внимательная, спокойная в общении, доброжелательная, все объясняет. Посмотрела анализы мочи, крови и УЗИ почек. Сказала, что анализы у дочки нормальные. А вот анализ мочи по Нечипоренко плохой, но вообще не понимает, зачем нам его назначили, т.к. в этом возрасте практически невозможно собрать мочу правильно, и результаты не факт, что достоверные, а вот расстройство мамаш после плохих результатов вполне реальные. Посмотрела писю у дочи, поспрашивала, как и что мы кушаем, как какаем и писаем, есть ли жалобы. Прописала канефрон и месяц наблюдаться, т.е. пить капли, добавить в рацион воду и сдавать мочу каждые 2 недели. Через месяц снова к ней на прием. Уфффф
Обратно чапали с дочкой под дождем от больницы до остановки и от остановки до дома - мокрые, но счастлиииивыееее. Больше не будем так пугаться :)
Всем желаем здоровья!!!!
www.babyblog.ru
Доктор Комаровский про нейрогенный мочевой пузырь, частое мочеиспускание и пиелонефрит, другие инфекции мочевыводящих путей: причины, симптомы и лечение

Инфекции мочевыводящих путей считаются самыми распространенными в нашей стране, причем как у детей, так и у взрослых. О том, как заподозрить и распознать у малыша такие инфекции, какими они бывают, как лечить ребенка, рассказывает известный педиатр Евгений Комаровский.

Общая информация
Инфекции мочевыводящих путей (ИМП) – большая группа заболеваний, которые вызываются в большинстве своем микробами, поражающими тот или иной отдел мочеполовой системы. Если поражение болезнетворными бактериями затрагивает мочевыводящий канал, говорят об уретрите. Если воспален мочевой пузырь, расположенный выше, то это цистит. Оба этих недуга относятся к нижним ИМП.


Поражение верхних путей – пиелонефрит. При нем поражаются ткани почек, лоханки и чашечки. Простые формы ИМП обычно не сопровождаются нарушениями оттока мочи, тогда как осложненные часто протекают на фоне аномалий и нарушений в самом строении органов мочевыводящей системы.
Также инфекции могут быть как госпитальными (появившимися после некоторых медицинских манипуляций), так и внебольничными, которые развиваются без предварительных манипуляций (например, введения катетера).

Детские инфекции очень коварны. По словам доктора Комаровского, их выявление значительно затруднено тем, что протекают они часто с менее выраженными симптомами, чем у взрослых. К тому же повсеместное использование подгузников делает довольно затруднительной первичную диагностику порой единственного детского симптома у грудничка и малыша постарше – частое мочеиспускание, ведь в подгузнике мамы просто этого не замечают.
Все виды ИМП могут быть острыми и у детей они чаще всего именно такие, но есть риск хронизации заболевания, если вовремя не заметить болезнь, не провести диагностику, неправильно лечить или прервать лечение.
В целом же инфекции мочевыводящих путей в детском возрасте, по словам Евгения Комаровского, достаточно хорошо и быстро поддаются терапии.

Симптомы
У новорожденных и грудных детей такие инфекции неподготовленным родителям, не имеющим диплома о медицинском образовании, заметить бывает довольно сложно. Симптомы не имеют четкой специфики. Детки становятся более раздражительными, плаксивыми, у них ухудшается аппетит, иногда поднимается температура. Первым признаком является частое мочеиспускание, которые заметить у грудничка очень сложно.
Дети более старшего возраста, дошкольники и школьники уже могут сообщить родителям о рези, боли, частых позывах к мочеиспусканию, а потому диагностика облегчается. Также ребенок становится раздражительным, может жаловаться на озноб, быть апатичным. Чем старше становятся дети, тем чаще на первое место выходят симптомы нарушения мочеиспускания.
При инфекционных поражениях мочевыводящих путей меняются цвет и количество мочи, она становится мутноватой или совсем мутной, появляется неприятный запах.


Причины
Развитию ИМП способствуют различные врожденные аномалии строения отделов и органов мочеполовой системы, а также функциональные их нарушения. Многие родители считают, что заболеть острым пиелонефритом или циститом ребенок может от переохлаждения. Правильнее говорить о том, что переохлаждение провоцирует снижение иммунитета, а пусковым механизмом воспалительного процесса все-таки выступают бактерии.
Доктор Комаровский подчеркивает, что, топая босиком по полу, ребенок не может заболеть циститом, поскольку сосуды нижних конечностей могут сужаться и тем самым «экономить» внутреннее тепло. А вот сидение на холодном – опасная предпосылка для развития воспалительных процессов в мочевыводящей системе.
Другая распространенная предпосылка, по словам Комаровского, – неполное опорожнение мочевого пузыря. Такое происходит тогда, когда малыш наклоняется вперед во время мочеиспускания. Так в основном делают девочки, поскольку на горшке они сидят. Нужно отметить, что девочки в 30 раз чаще болеют недугами ИМП еще и по той причине, что анатомически строение их мочеиспускательного канала отличается от канала мальчиков. Он более короткий, расположен ближе к анальному отверстию, а потому вероятность заражения бактериальной флорой выше.

Спровоцировать цистит или пиелонефрит может любой недуг, который подрывает состояние и без того слабой детской иммунной системы – ОРВИ, грипп и т. д. Отдельно стоит так называемый нейрогенный мочевой пузырь – состояние, при котором из-за дисфункции центральной нервной системы нарушены функции сбора и отведения мочи.
Как микробы могут попасть в мочевыводящие пути ребенка? Таких способов несколько. Чаще всего воспалительные процессы вызывает кишечная палочка, она может попасть при неправильном подмывании, недостаточном уровне гигиены ребенка. Также вызвать воспаление любого участка мочевыводящих путей могут синегнойная палочка, клебсиеллы, протеи, энтерококки, стрептококки и грибки рода кандида.
Наиболее часто инфекция развивается по восходящему пути, снизу вверх – от уретры к почкам. Но возможно и заражение от соседних очагов инфекции, а также по кровотоку с кровью и лимфой.


Диагностика
Для того чтобы ребенку был поставлен соответствующий диагноз, по словам Комаровского, обязательно нужна лабораторная диагностика. Обычно общий клинический анализ мочи при инфекциях мочевыводящих путей показывает огромное количество лейкоцитов. Дальнейшее лабораторное исследование (бакпосев) позволяет установить и название точного возбудителя воспалительного процесса. При необходимости для установления точного места дислокации воспаления применяют и другие методики, такие, как рентген мочевого пузыря с контрастом, УЗИ мочевого пузыря и почек.
Многое в точности постановки диагноза зависит от того, как правильно родители соберут мочу.
Ребенка нужно подмыть и в емкость собрать только среднюю порцию жидкости в утреннее время после пробуждения.
На бактериальный посев мочу собирают в стерильную емкость, которую дают в медицинском учреждении. Доставить баночку с детской мочой в лабораторию поликлиники или детской больницы нужно как можно скорее, ведь в течение каждого последующего часа колонии болезнетворных бактерий в ней увеличиваются и разрастаются.

При необходимости в сложных случаях ребенку могут быть рекомендованы МРТ и КТ. Но необходимость в этом возникает лишь в случае подозрения после УЗИ на структурные врожденные аномалии органов мочевыводительной системы, которые могут требовать хирургического вмешательства.
Забить тревогу, по словам Комаровского, мама должна сразу, как только заподозрит неладное, многое в прогнозах лечения ИМП зависит от своевременности обращения. Для этого Евгений Олегович рекомендует как можно чаще заглядывать в подгузники, оценивать цвет, запах и количество мочи. Если что-то покажется подозрительным, не нужно стесняться, следует сразу показать ребенка педиатру, который в первую очередь назначит общий анализ мочи.


Лечение
Доктор Комаровский призывает родителей внимательно отнестись к лечению подобных недугов у детей.
Не лечить заболевание и ждать, когда все пройдет самостоятельно, ни в коем случае нельзя. Опасным может оказаться и нетрадиционное лечение средствами народной медицины – травками, отварами.
Лечение может быть амбулаторным и стационарным, это зависит от степени тяжести недуга и степени поражения. Очень важно, чтобы лечением занимался квалифицированный врач. Комаровский утверждает, что бактериальные инфекции, которыми, по сути, и являются ИМП, должны лечиться исключительно с применением антибактериальной терапии.

Лечением занимаются педиатр, уролог, нефролог. Начинают лечение всегда с изменения режима. Следует ограничить физические нагрузки, увеличить количество потребляемой ребенком жидкости – теплое и обильное питье будет способствовать более обильному мочевыделению.
Маме нужно следить, чтобы ребенок каждые два часа опорожнял мочевой пузырь, застой мочи может усилить размножение бактерий.
Если инфекция протекает тяжело, ребенку могут назначить постельный режим. Во время лечения нельзя давать малышу маринованные продукты, копчености, но следует добавить в рацион продукты с большим содержанием витамина С, чтобы увеличить кислотную составляющую мочи. Антибиотики нужно принимать строго по той схеме, которую назначил врач. Даже если на второй день становится лучше, нельзя отказываться от дальнейшего курсового приема антибактериальных средств, поскольку выжившие бактерии приобретут резистентность к препарату, и заболевание может стать хроническим.

Комаровский утверждает, что лечатся ИМП достаточно быстро, а потому при отсутствии облегчения на вторые сутки после начала приема антибиотиков необходимо обратиться к врачу и подобрать новый препарат.
Лучше всего назначать ребенку конкретное лекарство после бакпосева мочи с учетом типа возбудителя. Могут применяться жаропонижающие при высокой температуре, антигистаминные средства при сильной общей интоксикации. В конце лечебного курса могут быть рекомендованы физиопроцедуры.

Профилактика
Инфекции мочевыводящих путей у ребенка всегда легче предотвратить, чем лечить, говорит Евгений Комаровский, а потому всем родителям нужно знать правила профилактики воспалительных процессов мочевыводящих путей.
- В первую очередь важно укреплять иммунитет, чтобы даже присутствие бактерий и переохлаждение не вызывали воспалительного процесса. Для этого ребенка нужно закаливать, делать прохладные ванны, гимнастику, чаще с ним гулять.
- Родители должны своевременно выявлять и устранять факторы риска, которые могут способствовать развитию инфекции – посещать врача, вовремя проходить с ребенком все необходимые обследования, участвовать в диспансеризации, сдавать анализы мочи. Это поможет вовремя узнать о начинающихся патологических процессах и не допустить развития тяжелой ИМП.
- Ребенка нужно с самого раннего возраста приучать к соблюдению правил личной гигиены: научить правильно подмываться, вытирать попу после дефекации.
- Важно следить, чтобы малыш не сидел на холодных поверхностях.
Подробнее об инфекциях мочевыводящих путей вы узнаете из передачи доктора Комаровского.
o-krohe.ru
