Дифференциальная диагностика туберкулеза легких
Каждый из видов туберкулеза имеет некоторые общие и отличительные черты со множеством заболеваний.

Именно ради этого необходимо каждый раз проводить всестороннюю комплексную дифференциальную диагностику для постановки правильного диагноза.
Кавернозный туберкулез
Этот вид необходимо дифференцировать от:
- — абсцесса легкого;
- — распадающегося рака;
- — воздушных солитарных кист;
- — бронхоэктазов.
- к
Отличительной особенностью является наличие каверн.
Милиарный туберкулез
Зачастую необходимо отличать от брюшного тифа, имеющего некоторые схожие симптомы. Отличием является острое начало в первом случае и постепенное развитие во втором.

При туберкулезе отмечается сильное повышение сердцебиения. При тифе преимущественно через неделю появляется сыпь. При этом отмечаются диспепсические расстройства, которых при туберкулезе нет.
Диагностика инфильтративного туберкулеза легких
Так как симптоматика инфильтративного туберкулеза достаточно разнообразна. Ее нужно дифференцировать от:
- — онкологических заболеваний;
- — пневмонии неспецифического характера;
- — эозинофильного инфильтрата;
- — грибковых поражений.
- к
Поражение легких при инфильтративном туберкулезе имеет разный характер, в том числе острый, бессимптомный или слабовыраженный.
Тень на рентгене является неоднородной, состоящей из плотных образований, а также светлых участков. Заметна темная «дорожка», идущая к середине легкого.

Инфильтрат при туберкулезе имеет более длительное развитие, чем при пневмониях, и более медленное, чем при онкологии или грибковой инфекции.
При раке легких при дифференциальном диагнозе с инфильтративным туберкулезом важно проводить исследование мокроты на онкологические клетки.
В случае осложнения онкологического заболевания пневмонией при лечении антибактериологическими средтвами может наступить улучшение. Без осложнения улучшение не наступает, что дает четкое указание на правильный диагноз.
При неспецифической пневмонии очень важно собрать четкий анамнез больного. При этом начало болезни имеет острый характер, в отличии от туберкулеза.
Хрипы в легких имеют более выраженное звучание. На рентгене заметны участки более однородных инфильтративных изменений, чего нет при туберкулезе.
При других болезнях также очень важно правильно проводить исследование, а также собирать анамнез, в котором могут быть указания на начало заболевания.
Диагностика диссеминированного туберкулеза
Проблема диагностики диссеминированного туберкулеза состоит в том, что он имеет очень много схожих черт со многими заболеваниями.

Это касается, в том числе:
- — саркоидоз второй стадии;
- — экзогенный аллергический альвеолит;
- — пневмокониоз;
- — неспецифический воспалительный процесс;
- — раковые диссеминированные поражения;
- — диффузные болезни соединительной ткани и др.
- к
При этом больные, у которых действительно диссиминированный туберкулез, в прошлом во многих случаях болели первичным заболеванием, имеют перенесенные плевриты, внелегочные очаги поражения и т.д.
У больных саркоидозом не прослушиваются хрипы в легких даже при сильном его распространении, что бывает при туберкулезе. Это заболевание носит системный характер и поражает также другие органы.

При этом отмечается увеличение множества групп лимфатических узлов по всему телу.
Особенностью пневмоний является локализация поражений ближе к корням легких, а также их слабое выражение. Течение этого заболевания острое и ярко выраженное симптоматически.
Отличием кониоза от туберкулеза является длительные симптомы бронхитов или эмфизем.
Диагностика очагового туберкулеза легких
Рентгенографическое исследование дает четкие результаты, характеризующие очаговый туберкулез легких.

Симптоматика может быть совсем не выраженной или слабо выраженной, при этом в органе присутствуют плотные очаги и фиброзные изменения, локализированные в верхних долях.
Среди дифференциальных диагнозов можно выделить:
- Неспецифическую очаговую пневмонию;
- Периферический рак легкого;
- Грибковое поражение.
При этом пневмония имеет более острое начало возникновения.
Она характеризуется повышением температуры тела, кашлем, отдышкой и отделением мокроты. При прослушивании могут быть слышны хрипы, чего не бывает при очаговом туберкулезе, точно так же, как и одышки.
Локализация очагов преимущественно в нижних отделах, а их тени совершенно не четкие и не имеют круглой формы.
При рентгенограмме ситуация очагового туберкулеза и рака легких является достаточно схожей. Онкологическое заболевание может быть выражено именно в очаговом виде, тени которого локализуются, в том числе, и в верхних частях легких.
Проблема заключается в том, что определить рак гистологическим способом не удается, а туберкулез – микробиологическим.
Из-за того, что симптоматика поражения грибками легкого достаточно не выражена, а тени напоминают очаги туберкулеза, данное заболевания также подпадает под дифференциальную диагностику.
Правильную болезнь можно определить только после анализов мокрота, содержимого бронхов на микоз, а также с помощью биопсии.

Несколько реже очаговый туберкулез можно перепутать с
Схожесть данных болезней заключается в нарушение терморегуляции организма, а также в симптомах токсемии.
Отличительной особенность при этом является монотонное развитие лихорадки, а также отсутствие реакции на жаропонижающие препараты, чего не бывает в случае туберкулеза.
Диагностика диссеминированного туберкулеза
Таблица дифференциальной диагностики диссеминированного туберкулеза легких
| Признаки | Острый | Подострый | Хронический |
| Начало заболевания | Острое начало | Острое начало или подострый тип с постепенным развитием | Бессимптомное начало, постепенное прогрессирование, острое течение |
| Клинические проявления | Повышение температуры тела, интоксикация, появляющаяся со временем одышка | Интоксикация, бронхолегочный синдром | Обострение, сопровождающееся бронхолегочного и интоксикационного симптома |
| Течение без терапии | Постепенное прогрессирование, заканчивающееся через 1-1,5 месяца смертью | Постепенное прогрессирование, заканчивающееся через 5-7 месяцев смертью | Течение волнообразного характера с возможными спонтанными ремиссиями |
| Рентгенограммные изменения | Тотальная диссеминация мелкими мономорфными неинтенсивными очаговыми поражениями | Сливные очаги размером до 1 см, склонные к слиянию и распаду в верхних и средних отделах легких или имеющий тотальный характер | Очаги разной величины и интенсивности, на фоне фиброзной сетки, изменения корня, возможные проявления каверн |
| Исход возможного лечения | Постепенное рассасывание очагов, заканчивающееся выздоровлением | Выздоровление, заканчивающееся остаточными очагами поражения, либо переход болезни в хронический характер диссеминированного или фиброзно-кавернозного туберкулеза | Выздоровление, заканчивающееся остаточными очагами поражения или двухсторонним циррозом, либо переход в фиброзно-кавернозный туберкулез |
Диагностика цирротического туберкулеза
Зачастую цирротическая форма туберкулеза представляет собой одну из последних стадий длительного туберкулезного состояния, имеющего хронический характер течения.

В случаях, когда неспецифический воспалительный процесс сочетается с осложнениями посттуберкулезного склероз, у врачей возникает потребность проведения дифференциальной диагностики с пневмониями, так как симптомы являются очень схожими.
Отличие
Основное отличие в том, что при цирротическм туберкулезе в легких преобладают изменения фиброзного характера над изменениями туберкулезного характера.
Признаки
Характерным признаком цирротического туберкулеза является сочетание, состоящее из специфического воспалительного процесса в виде очагов и неспецифического, выражающегося посредством бронхитов или пневмоний.
В некоторых случаях специфическое воспаление может быть выражено в виде щелевидных каверн, а неспецифическое – в виде хронических пневмоний или бронхоэтазов.
Диагностика
Для того чтобы провести диагностику неспецифического воспалительного процесса легких, если у человека ярко выраженный также посттуберкулезный пневмосклероз, для начала исключают возможность течения активного туберкулеза.
В первую очередь, чтобы это сделать, производят анализ мокроты.

В случае если проба показывает отрицательный результат, проводят анализ специфического и неспецифического лечения.
Саркоидоз
Иногда саркоидоз третьей степени также напоминает цирротический туберкулез. Схожесть проявляется и характером течения, который может занимать годы без выраженных симптомов.
Саркоидоз не оставляет очагов на легких, а склеротические процессы при этой болезни локализуются в нижней и средней части органа.
При проведении туберкулиновых проб при саркоидозе реакция может быть либо отрицательной, либо слабо выраженной.
Также необходимо исключить аномалии развития легких 1-3 степени, что можно сделать с помощью КТ или МРТ, дающими четкую картину изменения легких.
Инфильтративный туберкулез легких – это повторное поражение легких палочкой Коха, которое сопровождается прогрессированием экссудативно-пневмонического воспалительного процесса. Это приводит к отмиранию части легкого. Лечится заболевание в стационаре с использованием противотуберкулезных препаратов.
Причины
Инфильтративная форма туберкулеза развивается в 2 случаях:
- повторное обострение уже имеющегося заболевания;
- новый очаг инфекции в организме, который был ранее инфицирован.
Развитие патологии означает, что начинают прогрессировать свежие или старые очаги болезни, вокруг них появляются зоны инфильтрации, развивается экссудативная тканевая реакция. Если в организм повторно попадет большое количество микобактерий, то в этих очагах происходит гиперергическая реакция, которая сопровождается инфильтративным воспалением.
Такая форма болезни возникает только у тех больных, у которых на момент нового заражения был иммунитет после перенесенного заболевания. Повышенный риск развития патологии наблюдается у следующих категорий граждан:
- имеющих контакт с туберкулезным больным;
- перенесших нервно-психическую травму;
- ведущих асоциальный образ жизни;
- страдающих никотиновой зависимостью, алкоголизмом, наркоманией;
- с ВИЧ-инфекцией;
- имеющих профессиональные и хронические заболевания.
Заразен или нет
Многих интересует вопрос, инфильтративный туберкулез легких заразен или нет. Когда больной кашляет, то из легких происходит выделение мокроты, содержащей большое количество микобактерий. Если происходит это на улице, то риску заражения подвергаются находящиеся рядом люди.
Такое заболевание передается как воздушно-капельным путем, так и при использовании предметов личной гигиены больного.
Кроме того, болезнь распространяется при нарушении санитарных норм в общественных местах, в результате пренебрежения правил безопасности в местах заключения, медицинских учреждениях и других организациях. Таким образом, заболевание заразно и способно поражать людей даже с крепким иммунитетом.
Механизм развития
Первая стадия заболевания характеризуется появлением маленьких патологических очагов. Они начинают расширяться, захватывая сегмент или долю легочной ткани. В этом случае врач ставит диагноз инфильтративный туберкулез верхней доли левого легкого (или правого). Инфильтратом выступает скопление нитей соединительной ткани, клеток из альвеол, макрофагов, лейкоцитов крови. При их слиянии развивается пневмония.
Следующая фаза (с распадом) протекает с расплавлением тканей и завершается возникновением полостей (каверн). При грамотном лечении происходит рассасывание или рубцевание инфильтрата, вокруг него может образоваться капсула.
Классификация болезни
В зависимости от протекания заболевания выделяют следующую классификацию патологии:
- Инволютивный туберкулез. При такой форме ткань легких способна восстанавливаться. Больной полностью выздоравливает.
- Прогрессирующий. Происходит обширное поражение легких и быстрое распространение инфекции, маленькие патологические очаги начинают сливаться, превращаясь в большие, поражается все легкое.
По типу инфильтрата болезнь подразделяется на следующие виды:
- Круглый. В легких возникает округлый очаг небольшого размера.
- Облаковидный. В этом случае рентгенограмма определяет только теневые затемнения с расплывчатыми контурами. Такой инфильтрат быстро распадается и формирует свежие каверны.
- Дольковый. Рентгеновское исследование выявляет затемнение неправильной формы, которое образуется в результате слияния нескольких очагов.
- Краевой. Это обширный инфильтрат, который имеет внизу ограниченную междолевую борозду.
- Лобит. Такой инфильтрат занимает в легком целую долю.
Инфильтративный туберкулез верхней доли правого легкого (или левого) нередко протекает в форме казеозной пневмонии. В этом случае поражается полностью доля или все легкое.
Симптомы
Чаще всего к первым признакам заболевания относят повышение температуры тела до +38°C…+38,5°C, которая держится на протяжении 2-3 недель. При этом наблюдается потливость, разбитость, боль в мышцах, появляется кашель с мокротой. Такие признаки напоминают проявления острой пневмонии, бронхита или гриппа.
Иногда патология в фазе распада и обсеменения проявляется легочным кровотечением или кровохарканием.
Больные часто жалуются на болевые ощущения в груди справа или слева, сердцебиение, общую слабость, бессонницу, отсутствие аппетита. У них наблюдается снижение массы тела, выделение гноя при кашле, затрудненное дыхание. Очаговый туберкулез нередко выявляют по результатам флюорографии во время профилактического медицинского обследования или диспансеризации.
Диагностика заболевания
Чтобы подтвердить диагноз, проводят дифференциальную диагностику, которая обязательна при заболеваниях, поражающих ткань легких. К ней относят:
- Физикальное обследование. Врач может обнаружить дрожь в голосе, хрипы, напряжение мышц груди, замедленное движение грудной клетки при вдохе.
- Флюорография. Это основной метод диагностики туберкулеза, позволяющий определить форму и размеры инфильтрата, место его локализации, количество крупных и мелких очагов.
- Рентгенография. Благодаря рентгену врач подтверждает поставленный диагноз. На рентгеновских снимках выявляют инфильтративные изменения. Кроме того, эта диагностическая процедура помогает оценить характер тени и динамику предпринимаемого лечения.
- Анализ крови. У больных туберкулезом обнаруживают незначительное смещение лейкоцитарной формулы в левую сторону.
- Туберкулиновая проба. Результат исследования чаще всего положительный.
Изучив историю болезни и результаты диагностики, врач назначает соответствующее лечение.
Способы лечения
Лечение инфильтративного туберкулеза легких имеет некоторые особенности. Больных обязательно лечат в противотуберкулезной больнице, т. к. такое заболевание крайне заразно для окружающих. Курс длится 2-3 месяца, после чего на протяжении 3-4 месяцев проводят поддерживающее лечение до полного рассасывания инфильтратов. Пациент должен соблюдать все рекомендации врача и регулярно принимать лекарственные препараты. Использование средств народной медицины способно усугубить протекание заболевания.
Медикаментозная терапия
Такое заболевание лечится с помощью следующих медикаментов:
- противотуберкулезные препараты первого ряда: Изониазид, Пиразинамид, Рифампицин;
- резервные средства: Протионамид, Рифабутин, Канамицин;
- гепатопротекторы: Карсил, Эссенциале, Гептрал;
- иммуномодуляторы: Биоарон, Имихимод, Инозин;
- глюкокортикоиды: Кенакорт, Метипред, Медрол;
- противовоспалительные препараты: Нимесулид, Ибупрофен;
- анальгетики: Анальгин;
- биогенные модуляторы: Экстракт алоэ, Плазмол.
Если болезнь протекает особенно тяжело, врач назначает одновременно несколько медикаментов. После выздоровления обязательно проводят курс противорецидивной химиотерапии. Если во время лечения на протяжении 3-6 месяцев не наблюдается положительного результата, то врач пересматривает схему терапии, корректирует дозировку препаратов и может заменить некоторые лекарственные средства на более сильные.
Нужно обратиться к пульмонологу, если лечение не справляется с патологией. Такой вид туберкулеза имеет большое количество клинических форм, поэтому способы воздействия должны быть комплексными. В сложных случаях проводят операцию.
Хирургическое лечение
При инфильтративном туберкулезе в фазе распада может быть принято решение о проведении операции – коллапсотерапии. Во время такого хирургического вмешательства в плевральную полость вводят воздух, чтобы создать коллапс (спадение) пораженного легкого. Благодаря уменьшению объема этого органа происходит спадение каверн и прочих очагов поражения, а также ускоряется процесс восстановления тканей, т. к. легкое находится в относительном покое.
Наблюдается быстрое заживление и задержка поступления токсических веществ из пораженных очагов в здоровые ткани. В результате снижается общая интоксикация организма.
Такая процедура в некоторых случаях может вызвать развитие следующих осложнений:
- пневмоплеврит;
- возникновение воздушной эмболии;
- травма легких с развитием пневмоторакса;
- плеврит;
- подкожная эмфизема.
Прогноз для больных
Если инфильтраты небольшие, то прогноз при ИТЛ благоприятный. С помощью медикаментов полностью рассасываются все сгустки. Ситуация ухудшится, если имеются очаги, рубцы, туберкуломы. Отсутствие лечения приводит к росту таких образований. При возникновении каверн прогноз неблагоприятный, потому что заболевание начинает прогрессировать, способствуя развитию фиброзно-кавернозной формы. Тяжелая форма инфильтрационного туберкулеза приводит к летальному исходу.
Профилактика
Профилактические меры подразделяют на первичные и вторичные.
К первичным мерам относят:
- корректировку питания;
- занятия спортом, закаливание;
- прогулки на свежем воздухе;
- отказ от вредных привычек и употребления наркотических средств;
- ведение здорового образа жизни;
- включение в рацион продуктов, богатых витаминами, сложными углеводами, белком.
Вторичные профилактические меры:
- регулярное посещение фтизиатра;
- соблюдение правил личной гигиены;
- прекращение контакта с людьми, которые заражены палочкой Коха.
Кроме того, необходимо каждый год проходить флюорографию. Детям первого года жизни проводят вакцинацию. При обнаружении симптомов очагово-инфильтративного туберкулеза необходимо обратиться к врачу, т. к. только своевременное лечение обеспечивает выздоровление.
Вопрос 31. Дифференциальная диагностика инфильтративного туберкулеза легких и пневмонии
При диагностике инфильтративного туберкулеза легких, протекающего по типу бронхолобулярной или сливной бронхолобулярной пневмонии, необходимо обращать внимание на наличие продромального периода, обусловленного туберкулезной интоксикацией. Даже при остром течении заболевания в отличие от пневмонии более чем у половины больных можно установить постепенное нарастание симптоматики, которое нередко вначале интерпретируется как грипп или острая респираторная вирусная инфекция.
У ряда больных проявления инфильтративного туберкулеза легких напоминают симптомы вегетодисфункции (слабость, потливость, повышенная утомляемость, боли в области сердца). Между первым проявлением заболевания и появлением острой симптоматики может быть период улучшения состояния и стихания симптомов, что удлиняет сроки правильной постановки диагноза. Иногда инфильтративный туберкулез легких сопровождается кровохарканьем.
Заболевание туберкулезом легких может носить постепенный или подострый характер. При этом в отличие от пневмонии интоксикационный синдром умеренно выражен, лейкоцитоз не превышает 10 ? 109/л, СОЭ в пределах 20–30 мм/ч.
Физикальные данные при инфильтративном туберкулезе легких обычно скудные, лишь иногда выслушиваются локальные мелкопузырчатые хрипы, чаще при покашливании. Однако при наличии распада хрипы более выражены. Можно сказать, что чем обширнее инфильтративный процесс, тем чаще встречаются хрипы. При пневмонии физикальная картина более выражена, при этом чаще, чем при туберкулезе, выслушиваются бронхиальное дыхание, влажные хрипы и распространенные сухие, обусловленные бронхоспазмом.
У больных инфильтративным туберкулезом легких даже при поражении доли легкого не встречается выраженного бронхиального дыхания, которое всегда наблюдается при пневмонии.
С дифференциально-диагностической точки зрения остается в силе золотое правило фтизиатров начала XX столетия, что при туберкулезе легких обычно выявляется скудная аускультативная симптоматика при наличии довольно обширных специфических поражений легких, в то время как у больных пневмонией, даже при ограниченных воспалительных изменениях в легких, выслушивается выраженное бронхиальное дыхание с обилием разнокалиберных хрипов.
Существенных различий в клинических проявлениях у больных инфильтративным туберкулезом легких и пневмонией не отмечается. Однако такие симптомы, как кровохарканье и отсутствие хрипов при аускультации, встречаются почти в 2 раза чаще у больных инфильтративным туберкулезом легких, в то время как плевральная боль, бронхиальное дыхание и крепитация были более характерны для больных пневмонией.
Несколько более значимыми были изменения в периферической крови, при туберкулезе легких – это лимфопения и моноцитоз, а при пневмонии – палочкоядерный нейтрофилез и резко ускоренное СОЭ.
При дифференциальной диагностике туберкулеза легких и пневмонии следует учитывать локализацию процесса в легких. Для инфильтративного туберкулеза характерно преимущественное поражение I, II, VI сегментов, для пневмонии – III, IV, V, VII, VIII, IX и X сегментов.
Бронхолобулярный инфильтрат у большинства больных располагается в пределах 1–2 сегментов легкого и представляет собой негомогенную тень слившихся крупных очагов в один или несколько конгломератов, в центре которых часто выявляется распад.
Округлый инфильтрат является комплексной тенью, состоящей из бронхолобулярного очага и развившегося вокруг него неспецифического воспаления. Это крупные единичные округлые тени, располагающиеся преимущественно во II и VI сегментах, соединенные воспалительной дорожкой с корнем легкого.
Облаковидный инфильтрат формируется в результате слияния множественных бронхолобулярных очагов и представляет собой нежную слабоинтенсивную негомогенную тень с нечеткими, размытыми контурами, обычно в пределах верхней доли легкого, часто отмечается быстрое формирование свежей каверны и очагов бронхогенного обсеменения.
Долевой инфильтративный процесс, как правило, захватывает целую долю легкого, нередко имеет двусторонний характер, патологическое затемнение чаще всего негомогенного характера, с наличием одиночных или множественных полостей распада очагов обсеменения.
Для пневмонии более характерна гомогенная тень при отсутствии деструктивных изменений и очагов бронхогенного обсеменения.
Возможна другая локализация инфильтрата в средней и нижней долях легкого. В этих случаях дифференциальная диагностика инфильтративного туберкулеза легких и пневмонии только по рентгенологическим данным особенно трудна.
При всех вариантах инфильтративного туберкулеза легких характерно не только наличие инфильтративной тени, часто с распадом, но и возможное бронхогенное обсеменение, которое имеет определенные закономерности, что может служить косвенным дифференциально-диагностическим признаком, отличающим туберкулез легких от пневмонии.
Для инфильтратов, локализующихся в верхней доле, характерным является наличие одиночных очагов обсеменения по периферии и в передних (III, IV и V), и нижних (VII, VIII, IX и X) сегментах.
Эти рентгенологические симптомы в значительной степени определяют дифференциальную диагностику с пневмонией различной локализации, для которой они не характерны.
Таким образом, клинико-рентгенологические проявления инфильтративного туберкулеза легких и пневмонии имеют определенные особенности, но они носят косвенный характер. Решающим в диагностики туберкулеза легких является выявление МБТ и обнаружение специфических морфологических признаков при гистологическом исследовании биоптата, полученного при бронхоскопии.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеПодборка по базе: Вавилова Диагностика 19.05..docx, МР №53 Алгоритм лабораторной диагностики туберкулеза от 2018.pdf, Лучевая диагностика.docx, Е_146_ Акушерство (гинекология детская, функциональная диагности, Рак легких.docx, Методичка_Инфекционные болезни у детей. Этиология, эпидемиология, 2. Оказание неотложной медицинской помощи при отеке легких (1).d, 2. Аппаратурная функциональная диагностика зубочелюстной системы, Пропедевтика_ Аскультация легких_ Нормальные дыхательные шумы.pp, Диффузные заболевания легких.docx
Инфильтративный туберкулез легких –
 дифференциальная диагностика
дифференциальная диагностикаpnevmoniaПерельман М. И., Корякин В. А.
Клинико-рентгенологические проявления инфильтративного туберкулеза многообразны. Существует ряд заболеваний, от которых необходимо дифференцировать эту форму туберкулеза: рак легкого, неспецифическая пневмония, эозинофильный инфильтрат легкого, пневмомикозы и др.
Для постановки диагноза инфильтративного туберкулеза необходимо учитывать, что он развивается у лиц, давно инфицированных МБТ, и особенно у имеющих в легких остаточные посттуберкулезные изменения.
В связи с многообразием патоморфологии инфильтратов, их локализации и объема поражения легких инфильтративный туберкулез может развиваться как острое заболевание, протекать со слабовыраженными симптомами или бессимптомно.
Имеется ряд рентгенологических признаков, общих для всех видов туберкулезных инфильтратов. Тень инфильтратов неоднородная и состоит из более плотных образований и участков просветления, определяются «дорожка» к корню легкого и очаги лимфогенного и бронхогенного обсеменения в окружающей инфильтрат легочной ткани.
Туберкулезный инфильтрат развивается менее динамично, чем бактериальные и вирусные пневмонические фокусы, но активнее опухолевых и микотических процессов. Большое значение в диагностике инфильтративного туберкулеза принадлежит результатам микробиологических исследований.
При диагностике рака легкого обращают внимание на наличие таких факторов, как курение, профессиональные вредности, рецидивирующие бронхиты и пневмонии, наличие остаточных посттуберкулезных изменений.
Начало заболевания как при раке, так и при туберкулезе постепенное. Клинические симптомы также сходны: слабость, кашель с выделением мокроты, иногда кровохарканье, одышка, постепенно нарастающая боль в груди.
В рентгенологической картине центрального рака легкого на первый план выступают признаки гиповентиляции или ателектаза сегмента или доли. Тень опухоли нередко имеет полициклические, тяжистые контуры, регионарные внутригрудные лимфатические узлы увеличены.
При распаде опухоли на томограммах или рентгенограммах определяются участки просветления, похожие на деструкцию при туберкулезе. Иногда на томограммах можно выявить тень опухолевого узла внутри просвета бронха или стеноз (культю) бронха.
При перибронхиальном росте рака рентгенологическая картина его мало похожа на картину инфильтративного туберкулеза: выявляются утолщенные стенки бронхов и тяжистые тени в окружающей легочной ткани.
Большую помощь в постановке диагноза рака оказывают многократные исследования мокроты на опухолевые клетки. Велико значение бронхоскопии, которая позволяет увидеть стеноз или сдавление бронха извне, и в комплексе с катетер- и брашбиопсией подтвердить диагноз рака у большинства больных.
Пр проведении противотуберкулезной терапии при инфильтративном туберкулезе отмечается положительная динамика, а при раке легкого изменения нарастают.
Однако в случае осложнения рака неспецифической пневмонией при антибактериальном лечении может наступить временное симптоматическое и даже рентгенологическое улучшение, что может послужить причиной ошибочного диагноза.
Ряд признаков позволяет отличить инфильтративный туберкулез от неспецифической пневмонии. В анамнезе у больного пневмонией имеются указания на переохлаждение, хронические заболевания дыхательных путей.
Начало заболевания в отличие от инфильтративного туберкулеза более острое, с быстрым повышением температуры тела до 39—40 °С, резким ознобом, головными болями, иногда адинамией, болью в груди, суставах.
Обычно отмечаются ларингит, трахеобронхит, сухой кашель или с выделением слизистой мокроты. В легких выслушивают сухие и влажные хрипы, более обильные, чем при туберкулезе. В гемограмме более выраженные изменения, чем при туберкулезе.
Рентгенологически в верхних или нижних долях легких, на фоне усиленного деформированного легочного рисунка определяются участки более однородной, чем при туберкулезе, инфильтрации с нечеткими контурами.
При инфильтративном туберкулезе выявляются следы ранее перенесенного специфического процесса в виде склероза, кальцинированных очагов, очага Гона и петрификатов в корнях легких.
Рентгенологическая картина крупозной пневмонии характеризуется наличием интенсивного гомогенного затемнения нескольких сегментов или доли легкого с выраженной реакцией плевры.
При исследовании мокроты или промывных вод бронхов у больных с неспецифической пневмонией можно определить неспецифическую бактериальную микрофлору или вирусы.
При лечении антибиотиками широкого спектра действия у больных пневмонией отмечается положительная рентгенологическая динамика, параллельная исчезновению клинических симптомов заболевания.
Эозинофильный легочный инфильтрат, возникающий под влиянием различных аллергенов, отличается от инфильтративного туберкулеза рядом клинико-рентгенологических признаков. Заболевание протекает подостро, остро, а иногда не имеет клинических признаков и обнаруживается случайно при рентгенологическом исследовании.
Интоксикация умеренно выражена, больных беспокоит кашель, сухой или с выделением небольшого количества содержащей эозинофилы мокроты.
В легких перкуторно можно определить незначительное укорочение легочного звука, аускультативно — немногочисленные сухие или мелкие влажные хрипы. В гемограмме — увеличение количества эозинофилов до 30— 90 %.
Рентгенологически эозинофильный инфильтрат определяется в виде малоинтенсивной фокусной тени с нечеткими контурами, различных форм и величины. Тень эозинофильного инфильтрата может располагаться в любых отделах легких. Окружающая его легочная ткань не изменена. Иногда наблюдаются расширение корней легких и небольшой плевральный выпот.
Для эозинофильного инфильтрата характерны положительная кожная проба с соответствующим аллергеном и быстрое в течение нескольких дней исчезновение клинико-рентгенологических признаков заболевания даже без лечения.
Возникают затруднения в дифференциальнои диагностике инфильтративного туберкулеза и актиномикоза легкого. Различают первичный и вторичный актиномикоз легкого. Для вторичного актиномикоза характерно распространение процесса в легкие лимфогенным и гематогенным путями.
При первичном актиномикозе легких актиномицеты проникают в бронхи и легкие аэрогенным путем. При этом образуются множественные торакальные свищи с выделением гноя. Больных беспокоят упорные боли в груди.
Рентгенологически на фоне выраженного усиления легочного рисунка определяются фокусы с нечеткими контурами, локализующиеся преимущественно в нижних прикорневых отделах легких. В дальнейшем контуры фокусов становятся четкими, вокруг них в легочной ткани нарастают фиброзные изменения, появляются кисты.
Диагноз устанавливают при обнаружении друз актиномицетов в мокроте. При прогрессировании заболевания и нарастании инфильтративных изменений в легких появляются участки деструкций.
При распространении процесса на плевру развивается фибринозный или экссудативный плеврит, и далее на грудную стенку — подкожные инфильтраты, свищи.
Основными отличиями актиномикоза от инфильтративного туберкулеза, если не обнаружены друзы и МБТ в мокроте, являются отсутствие очагов бронхогенного обсеменения, прогрессирующее течение заболевания, несмотря на проводимую противотуберкулезную терапию.
Инфильтративный туберкулез иногда приходится дифференцировать от ателектаза и инфаркта легкого, осложненных пневмонией.
К ателектазу приводит нарушение бронхиальной проходимости со спадением легочной ткани дистальнее закупорки бронха. Это происходит из-за обтурации бронха или сдавления его извне. Нарушение вентиляции легкого и развитие ателектаза при туберкулезе бывают при осложненном течении бронхоаденита. При остальных формах легочного туберкулеза ателектаз возникает редко.
Сегментарные, субсегментарные и меньшие по объему ателектазы обычно не вызывают нарушений дыхания и диагностируются рентгенологически в связи с появлением у больного симптомов воспалительного процесса в легких.
Ателектазы доли и всего легкого сопровождаются внезапно возникающими одышкой, цианозом, нарушением деятельности сердечно-сосудистой системы.
Рентгенологически при ателектазе отмечаются уменьшение в размере пораженного сегмента, доли или всего легкого, равномерное и интенсивное их затемнение. Остальные отделы легкого и противоположное легкое и средостение смещены в сторону ателектаза.
На рентгенограммах в прямой и боковой проекциях тень ателектаза гомогенная, с четкими контурами, а на компьютерных томограммах можно увидеть просветы бронхов.
Для окончательной постановки диагноза ателектаза необходимо бронхоскопическое исследование, которое позволит установить причину закупорки бронха и провести лечение по восстановлению его проходимости.
У больных с инфарктом легкого, осложненным пневмонией, в анамнезе учитывают наличие тромбоза вен конечностей, инфаркта миокарда, гипертонической болезни, сердечно-сосудистой недостаточности.
Инфаркт легкого начинается остро, протекает с лихорадкой, кашлем и мокротой, болью в груди, одышкой, цианозом, кровохарканьем. Процесс может локализоваться в любом отделе легкого.
Рентгенологически определяется участок уплотнения легочной ткани различных размеров и формы: округлой, треугольной, вытянутой. При этом в окружающей легочной ткани отсутствуют очаги бронхогенного обсеменения, характерные для инфильтративного туберкулеза.
Часто отмечаются рентгенологические симптомы тромбоэмболии сосудов легких в виде расширения и «обрубленности» корня и обеднения сосудистого рисунка в зоне поражения. На ЭКГ — признаки острого легочного сердца.
При осложненном течении инфарктной пневмонии происходит некротизация пораженного участка, сопровождающаяся клиническими признаками нагноительного процесса
Инфильтративный туберкулез легких – вторичная туберкулезная инфекция, характеризующаяся распространенным поражением легких с экссудативным типом воспалительной реакции и формированием очагов казеозного распада. В клинической картине преобладает интоксикационный синдром, гипертермия, продуктивный кашель, боли в боку, кровохарканье. В диагностике инфильтративного туберкулеза легких информативны данные физикального, рентгенологического, лабораторного обследования, результаты туберкулиновых проб. Лечение стационарное, с проведением специфической химиотерапии противотуберкулезными препаратами.
Общие сведения
Инфильтративный туберкулез легких – клинико-морфологическая форма туберкулеза органов дыхания, протекающая с образованием экссудативно-пневмонических очагов в легких с казеозным распадом в центре. Среди всех форм туберкулеза легких инфильтративная форма встречается наиболее часто — в 60-70% случаев. В этой связи организованное выявление более ранних форм туберкулеза является приоритетной задачей пульмонологии и фтизиатрии. Инфильтративный туберкулез легких относится к числу социально-опасных заболеваний. Болеют в основном взрослые (чаще — лица молодого возраста), имеющие неблагоприятные бытовые условия и низкие гигиенические навыки, страдающие вредными привычками. В структуре смертности от туберкулезной инфекции инфильтративная форма занимает около 1%.
Инфильтративный туберкулез легких
Причины
В основе возникновения инфильтративного туберкулеза легких лежит один из двух механизмов: эндогенная реактивация либо экзогенная суперинфекция. Реактивация характеризуется прогрессированием старых или свежих очагов туберкулеза, появлением вокруг них зоны инфильтрации и развитием экссудативной тканевой реакции. Экзогенная суперинфекция, как причина инфильтративного туберкулеза легких, связана с наличием участков гиперсенсибилизации в легких (т. е. зон, ранее контактировавших с туберкулезной инфекцией). При повторном массивном попадании микобактерий туберкулеза в этих очагах развивается гиперергическая реакция, сопровождающаяся инфильтративным воспалением. В обоих случаях обязательным условием заболеваемости выступает наличие специфического противотуберкулезного (вторичного) иммунитете на момент заражения.
Категорию повышенного риска по развитию инфильтративного туберкулеза легких составляют лица, перенесшие контакт с бацилловыделителем, нервно-психическую травму; страдающие алкоголизмом, никотиновой зависимостью, ВИЧ-инфекцией, наркоманией; ведущие асоциальный образ жизни; имеющие хронические заболевания (сахарный диабет, ХНЗЛ и др.) и профессиональные заболевания; подвергающиеся гиперинсоляции и т. д.
Первоначально в легочной ткани образуется инфильтрат диаметром около 3 см, границы которого имеют тенденцию к расширению вплоть до поражения нескольких сегментов или целой доли легкого. Инфильтрат представляет очаг полиморфной экссудации, состоящей из фибрина, мононуклеаров, макрофагов, полиморфноядерных лейкоцитов, альвеолярного эпителия. При слиянии и расширении инфильтратов возникает специфическая долевая пневмония или бронхопневмония.
На следующем этапе участки инфильтрации подвергаются казеозному расплавлению. Лечение инфильтративного туберкулеза легких может способствовать полному рассасыванию инфильтрата, рубцеванию участков, инкапсуляции зоны инфильтрата с образованием туберкуломы легкого. В случае дальнейшего прогрессирования инфильтративного туберкулеза возможны два варианта развития: переход в казеозную пневмонию (устар. – «скоротечная чахотка») либо распад легочной ткани с формированием каверн (кавернозный туберкулез).
Классификация
В современной фтизиатрии принято выделять пять клинико-рентгенологических вариантов инфильтративного туберкулеза легких:
- Облаковидный инфильтрат – рентгенологически определяется в виде слабоинтенсивной гомогенной тени, имеющей расплывчатые контуры. Имеет склонность к быстрому распаду и формированию свежих каверн.
- Круглый инфильтрат – на рентгенограммах имеет вид округлого гомогенного фокуса (иногда с участком распада в виде просветления) с четко очерченными границами; чаще локализуется в подключичной области.
- Дольковый (лобулярный) инфильтрат – при рентгеновском исследовании выявляется негомогенное затемнение неправильной формы, образованное слиянием нескольких очагов, часто с распадом в центре.
- Краевой инфильтрат (перисциссурит) – обширная облаковидная инфильтрация, снизу ограниченная междолевой бороздой. Имеет треугольную форму с углом, обращенным в сторону корня легкого, а основанием – кнаружи. Нередко возникает поражение междолевой плевры, иногда с развитием туберкулезного плеврита.
- Лобит – обширный инфильтрат в легком, занимающий целую долю. Рентгенологически характеризуется негомогенным фокусом с наличием в нем полостей распада.
По размеру различают малые (1-2 см), средние (2-4 см), крупные (4-6 см) и распространенные (более 6 см) инфильтраты. Отдельно выделяют казеозную пневмонию, характеризующуюся инфильтративной реакцией с преобладанием некротических процессов. Казеозно-пневмонические очаги поражают долю или все легкое. Казеозная пневмония чаще развивается на фоне сахарного диабета, беременности, легочных кровотечений, сопровождающихся аспирацией крови, обсемененной микобактериями.
Симптомы инфильтративного туберкулеза легких
Вариант клинического течения зависит от типа инфильтрата. Острое начало характерно для лобита, перисциссурита, некоторых случаев облаковидного инфильтрата. Бессимптомное и малосимптомное течение наблюдается при наличии круглого, лобулярного и облаковидного инфильтратов. В целом же острая манифестация отмечается 15-20% пациентов, постепенная — у 52-60%, бессимптомная – в 25% случаев.
В большинстве наблюдений первым неспецифическим симптомом инфильтративного туберкулез легких служит подъем температуры тела до 38-38,5°С, которая держится 2-3 недели. Гипертермия сопровождается потливостью, болезненностью мышц, разбитостью, кашлем с выделением мокроты. В целом клиника напоминает грипп, бронхит или острую пневмонию. Иногда заболевание манифестирует с кровохарканья или легочного кровотечения. Среди наиболее распространенных жалоб следует отметить боли в груди на стороне поражения, снижение аппетита, нарушение сна, общую слабость, сердцебиение. Бессимптомные и малосимптомные формы инфильтративного туберкулеза легких, как правило, выявляют во время диспансеризации или профилактического медосмотра по результатам флюорографии.
Осложнения
В числе осложнений инфильтративного туберкулеза легких можно встретить казеозную пневмонию, ателектаз легкого, пневмоторакс, плеврит, легочное кровотечение, туберкулезный менингит, реактивный миокардит, сердечную недостаточность. Начало казеозной пневмонии всегда острое: лихорадка достигает 40-41°С, типичны перепады между дневной и вечерней температурой, резко выражена туберкулезная интоксикация. Больных беспокоит одышка, кашель с гнойной мокротой, боли в грудной клетке, прогрессирующее похудание.
Диагностика
Поскольку клинические признаки инфильтративного туберкулеза легких малоспецифичны или отсутствуют совсем, основное значение в диагностике имеют объективные, инструментальные и лабораторные данные. Аускультативная картина характеризуется наличием звучных хрипов; перкуссия обнаруживает притупление звука над областью инфильтрата. Особенно эти изменения выражены при лобите и наличии распада инфильтрата с формированием каверны. Воспалительные изменения крови (сдвиги в лейкоформуле, ускорение СОЭ) незначительны.
Туберкулиновая проба у больных чаще положительная. Рентгенография легких позволяет не только обнаружить инфильтративные изменения, но и оценить характер тени, проследить динамику лечения. Выявить МБТ можно как с помощью микроскопического исследования, так и методом бактериологического посева мокроты или смывных вод бронхов, полученных при проведении бронхоскопии. Подтвердить наличие тубинфекции в организме позволяют новые, высоко достоверные исследования крови: T-SPOT.TB и квантиферон-тест.
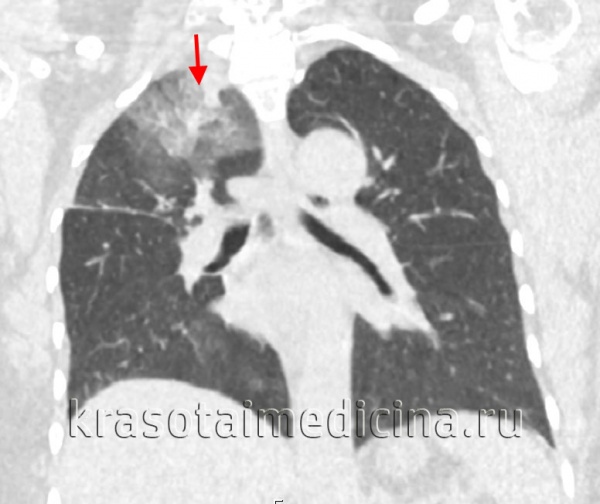
КТ органов грудной клетки. Инфильтрация верхней доли правого легкого у пациента с верифицированным туберкулезом
Дифференцировать инфильтративный туберкулез легких приходится с очаговым туберкулезом, ОРВИ, неспецифической пневмонией, раком легкого, актиномикозом, эхинококкозом и кистами легкого, лимфогранулематозом.
Лечение инфильтративного туберкулеза легких
Пациенты с инфильтративным туберкулезом легких немедленно госпитализируются в противотуберкулезное учреждение, где находятся под наблюдением фтизиатра. Больным назначается патогенетическая терапия специфическими химиопрепаратами (изониазид, пиразинамид, рифампицин, этамбутол). Лечение продолжается в течение нескольких месяцев; критерий прекращения терапии — полное рассасывание инфильтративных изменений по рентгенологическим данным; в дальнейшем в амбулаторных условиях проводятся противорецидивные курсы противотуберкулезной терапии.
Одновременно назначаются иммуномодуляторы, антиоксиданты, кортикостероиды. В условиях рационального лечения клиническая симптоматика исчезает в среднем через 3-4 недели; бактериовыделение прекращается в сроки от 1 до 4-х месяцев; уменьшение и рассасывание инфильтрации, закрытие полостей происходит к 3-4 месяцу. При инфильтративном туберкулезе легких в фазе распада может ставиться вопрос о хирургическом лечении – оперативной коллапсотерапии.
Прогноз
Вариантом прогноза инфильтративного туберкулеза может быть благоприятный исход — рассасывание инфильтрата с остаточными фиброзноочаговыми изменениями легких; реже – полное рассасывание инфильтративного очага. К неблагоприятным исходам причисляют формирование туберкуломы легкого, переход в казеозную пневмонию или фиброзно-кавернозный туберкулез, смерть от нарастающей туберкулезной интоксикации или других осложнений. В современных условиях, при проведении противотуберкулезной терапии, неблагополучные исходы встречаются редко.
Профилактика инфильтративного туберкулеза легких не отличается от мер предупреждения заболеваемости другими формами туберкулезной инфекции. Поскольку больные с инфильтративной формой являются бацилловыделителями, необходимо как можно более раннее их выявление, изоляция и лечение.
Содержание статьи
 Инфильтративный туберкулез – это легочное заболевание, сопровождающееся воспалительными процессами, под действием которых развиваются инфильтраты. Инфильтрат представляет собой воспалительный очаг, в центре которого находится некроз.
Инфильтративный туберкулез – это легочное заболевание, сопровождающееся воспалительными процессами, под действием которых развиваются инфильтраты. Инфильтрат представляет собой воспалительный очаг, в центре которого находится некроз.
Данный вид заболевания является наиболее распространенным среди прочих видов туберкулеза. На него приходится около 70 % случаев от прочих разновидностей этой серьезной болезни.
Что это такое?
Возбудителем туберкулеза являются микобактерии, которые проникают в организм при дыхании. Они могут сохранять жизнеспособность, находясь в окружающей среде довольно продолжительное время. Микобактерии присутствуют в воде, почве, организме человека и животных.
Заражение туберкулезом происходит при попадании в организм бычьих и человеческих типов бактерий. Размножение патогенных бактерий происходит очень медленно. Попав в лимфу, микобактерии распространяются по организму и активно размножаются. Большая часть микроорганизмов оседает в легких, также могут заражаться костные ткани и лимфатические узлы.
Инфильтративный туберкулез является наиболее распространенной формой среди прочих форм этого заболевания. Недуг поражает людей молодого и зрелого возраста. Риск смертельного исхода при таком типе болезни невысок, он составляет примерно 1 % от общего количества летальных вариантов при прочих типах туберкулеза.

При достаточном скоплении бактерий в одном месте начинает развиваться некроз, ткани в этой области размягчаются. Инфильтраты хорошо видны на рентгеновском снимке. Они могут иметь разные размеры:
- от 1 до 2 см – это малая форма;
- от 2 до 4 см – средние образования;
- большие инфильтраты способны достигать 6 см.
Важно! Размер патологического очага указывает на разновидность заболевания.
Процесс образования инфильтрата сопровождается повышением температуры. Больного начинают беспокоить следующие симптомы:
- кашель, сопровождающийся отхождением мокроты;
- общая слабость;
- повышенная утомляемость;
- чувство сонливости.
Постепенно происходит формирование защиты против заболевания. Иммунные клетки сопротивляются дальнейшему распространению инфекции. Но в инфильтрате возбудители продолжают существовать и разлагать близлежащие ткани.
Зараженный человек при этом становится носителем инфекции. При снижении иммунитета бактерии вновь проявляют свою активность. Локализация инфильтратов влияет на тяжесть заболевания.
Если они появились в левом легком, то недуг будет иметь более яркую симптоматику. Это происходит по той причине, что инфекция может затронуть оболочку миокарда, тем самым провоцируя развитие миокардита и сердечной недостаточности. Туберкулез, затрагивающий правое легкое, отличается более легким течением. Прогноз такой формы заболевания более благоприятный.
Виды заболевания
Инфильтраты имеют разный тип образования. В зависимости от формы и степени распространения некротического образования, выделяют разные виды туберкулеза:
- округлый инфильтрат представлен на рентгеновском снимке в виде округлого образования с четкими контурами, диаметр инфильтратов достигает от 3 до 5см, развивается в подключичной зоне;
- облаковидный вид имеет размытые контуры, также могут развиться каверны;
- при лобулярном варианте большие и маленькие очаги сливаются в одно крупное образование, в центре которого начинают развиваться некротические процессы, очаг распада находится в центральной зоне;
- лобит охватывает всю долю легкого, сопровождается образованием крупных каверн;
- перисциссурит представляет собой комбинированный вариант, одна часть размыта, другая имеет четкий контур, образование поражает плевру и провоцирует туберкулезный плеврит.
Облаковидный, круглый и лобулярный типы заболевания отличаются слабой симптоматикой. Лобит и перисциссурит выражается острой формой, у заболевшего резко повышается температура.
Важно! На начальном этапе развития заболевания размер инфильтратов небольшой – 3 см, по мере развития недуга они начинают увеличиваться в размерах.
Клиническая картина
Инфильтративный туберкулез в большинстве случаев сразу же начинает проявляться остро. Но не исключается и бессимптомное начало недуга. На интенсивность и характер симптомов влияет степень распространенности патологии. В большинстве случаев, на начальном этапе болезнь появляется в виде общей интоксикации организма, которая проявляется следующими признаками:
- повышение температуры;
- обильное потоотделение;
- общая слабость;
- быстрая утомляемость, снижение работоспособности;
- влажный кашель, сопровождающийся хрипами и обильной мокротой.

Кашель при данном заболевании не будет мучительным, но мокроты образуется много. Симптомы инфильтративного туберкулеза могут маскироваться под признаки других заболеваний. Болезнь можно спутать с гриппом, ОРВИ, пневмонией, прочими легочными заболеваниями. Такая форма заболевания сохраняется до нескольких недель. Затем недуг приобретает более угрожающую форму, появляются легочные кровотечения. Симптомы усложняются, у больного наблюдаются:
- болевые ощущения в груди;
- тахикардия;
- рост температурных показателей до критических отметок;
- лихорадка;
- дрожь в голосе;
- кашель с гнойной мокротой;
- похудение, у больного наблюдается резкое снижение веса.
Факт! При наличии сопутствующих заболеваний или при отсутствии должного лечения болезнь начинает прогрессировать, происходит активный распад легочной ткани, в легких развиваются серьезные патологические процессы.
Больной нуждается в стационарном лечении. Заболевших, как правило, помещают в специализированный противотуберкулезный диспансер. Лечением данного недуга занимается пульмонолог и фтизиатр.

Фазы заболевания
Инфильтративный туберкулез может иметь несколько фаз, которые учитываются при составлении курса лечения. Фазы туберкулеза выглядят следующим образом:
- фаза рассасывания – процесс выздоровления, в ходе которого инфильтрат начинает постепенно рассасываться;
- фаза уплотнения – инфильтровый очаг начинает уплотняться, образуя ткань из фиброзных волокон;
- фаза распада – инфильтрат распадается на каверны (полости), в этот период недуг наиболее заразен, больного требуется изолировать от окружающих;
- фаза обсеменения сопровождается образованием множества небольших очагов вокруг основного патологического явления, процесс сопровождается скачкообразным повышением температуры.
Прежде чем назначить эффективную терапию, врач учитывает фазу заболевания.
Заразен или нет?
Инфильтративный туберкулез заразен на всех своих стадиях. Зараженный человек представляет опасность для окружающих. Возбудителем заболевания являются микобактерии, которые отличаются высокой заражающей способностью.
Пути заражения:
- прямой контакт;
- воздушно-капельный;
- фекально-оральный;
- через личные предметы больного человека;
- трансплацентарный.

Инфекция может распространяться птицами или крупным рогатым скотом. Некоторые факторы влияют на активизацию бактерий в организме, среди них можно отметить:
- нервные срывы, сильные стрессы;
- алкоголизм;
- курение;
- слабый иммунитет;
- длительный прием гормональных препаратов;
- наркомания;
- ВИЧ;
- сахарный диабет;
- хроническое заболевание дыхательных путей.
У здорового человека есть иммунная защита против болезни, поэтому при проникновении микобактерий в верхние дыхательные пути туберкулез может не развиться. Но при появлении благоприятных условий, болезнь даст о себе знать. Основной пусковой фактор – ослабление организма.
Важно! Открытая форма туберкулеза является наиболее заразной.
При первичном заражении вероятность проявления активности микобактерий невысока. Если в течение первых двух лет недуг не проявился, то с последующими годами риск развития заболевания снижается.
Диагностика
Заболевание диагностируется несколькими методами. Первично врач проводит физикальное обследование, в ходе которого выявляется отставание грудной клетки в том легком, в котором начал развиваться патологический процесс. Мышечная система грудной клетки находится в тонусе, присутствуют болезненные ощущения.
Для туберкулеза, развивающегося по типу лобит, при прослушивании определяется притупление перкурторного звука. Дыхание влажное, слышны устойчивые хрипы.
Для подтверждения диагноза используют и другие диагностические методы:
- рентгенография покажет, что инфильтраты локализуются преимущественно в верхних отделах, от них отходит дорожка к корню легкого;
- общий анализ крови, который покажет снижение гемоглобина, повышение тромбоцитов, наличие лейкоцитоза;
- биохимический анализ крови показывает повышенный уровень С-реактивного белка;
- анализ мочи информирует об уменьшении концентрации фосфора в моче;
- проба Манту;
- томография;
- исследование мокроты на наличие микобактерий;
- бронхоскопия, в ходе которой оценивается состояние слизистых тканей трахеи и бронхов с применением специального аппарата – бронхоскопа.

Окончательный диагноз выставляют на основании результатов исследования мокроты, в ней обнаруживаются фибринозные свертки, тельца Коха, эозинофилы, спирали Куршмана, повышенное содержание лимфоцитов, большой количество белка. Наличие в ней микобактерий подтверждает тот факт, что у больного инфильтративный туберкулез.
Дифференциальная диагностика
Симптомы инфильтративного туберкулеза имеют общие признаки с другими заболеваниями. Чтобы не ошибиться в постановке диагноза, требуется провести дифференциальную диагностику. Инфильтративный туберкулез следует отличать от:
- плевропневмонии;
- инфаркта легкого:
- раком легкого;
- эхинококкоз;
- кандидамикозом;
- актиномикозом.
От пневмонии недуг отличается тем, что в верхних дыхательных путях не наблюдается катаральных воспалительных процессов. Туберкулез, в большинстве случаев, развивается постепенно, в отличие от пневмонии, которая характеризуется бурным проявлением симптомов, тяжелым состоянием больного и высокой температурой. Такие признаки не характерны для туберкулеза на начальном этапе, они появятся только в процессе прогрессирования заболевания.

Инфаркт легкого имеет с туберкулезом общие симптомы: кровохарканье, боль в области грудной клетки и одышка. Но для инфаркта легкого характерно внезапное начало без повышения температуры. Болезнь сопровождается тромбофлебитом вен нижних конечностей, сердечными заболеваниями.
Для того чтобы дифференцировать инфильтративный туберкулез и рак легкого, требуется провести цитологический анализ мокроты.
Лечение
Больного помещают в специализированное лечебное учреждение. Базовым методом лечения является химиотерапия со следующими лекарственными средствами:
- Этамбул;
- Пиразинамид;
- Изониазид;
- Рифампицин.
Чтобы выяснить, к каким антибиотикам чувствительны микобактерии, проводят посев мокроты. Суть процедуры сводится к выращиванию микобактерий, взятых из образца мокроты больного. Когда бактерии вырастут, их разделяют на нескольку групп, на которые воздействуют теми или иными антибактериальными препаратами. Только так можно обнаружить, какое лекарство следует применить для борьбы с болезнетворными бактериями. Данный анализ очень сложен, его результаты будут готовы только спустя два-три месяца.
Длительность интенсивной терапии при необходимости может составлять несколько месяцев. Дополнительный курс включает применение иммуномодуляторов, кортикостероидов, антиоксидантов.

Микобактерии могут проявлять устойчивость к некоторым лекарственным препаратам, поэтому, в курс лечения обычно входят сразу несколько видов лекарств. Чтобы определить чувствительность к тому или иному антибиотику, проводят специальное исследование мокроты, но такой анализ дает результаты только спустя два или три месяца.
Важно! Кроме приема лекарств, требуется внести изменения в образ жизни. Питание должно быть полноценным, необходимо отказаться от вредных привычек.
Правильно организованный курс терапии позволит справиться с симптомами недуга в следующие сроки:
- основные симптомы исчезнут через один месяц;
- токсическое выделение будет устранено спустя три-четыре месяца;
- инфильтраты рассосутся через месяц.
Но отсутствие симптомов заболевания еще не свидетельствует о полном излечении. Микобактерии могут оставаться в организме. Для того чтобы они не проявляли свою активность, необходимо укреплять иммунитет, избегать стрессов, беречь себя от инфекционных заболеваний. При наличии такого серьезного заболевания полезны прогулки на свежем воздухе, особенно в хвойных лесах. Именно поэтому противотуберкулезные диспансеры расположены чаще всего в лесной зоне. Врач назначит повторный курс лечения в профилактических целях. Некоторые лекарственные препараты потребуется пропить еще раз.
В особо тяжелых случаях инфильтративный туберкулез устраняют хирургическим способом, процедура носит название – оперативная коллапсотерапия. К такому методу прибегают при обширном поражении легочной ткани и риске перехода недуга на второе легкое.
Лечение народными средствами
Народные методы могут быть только дополнением к традиционной терапии. Туберкулез нельзя вылечить одними лишь народными средствами. Тем не менее, многие природные компоненты помогут ослабить симптомы заболевания. В лечении недуга используют следующие травы:
- Медуница способствует заживлению пораженных участков, из нее готовят отвары, для которых берут 1 или 2 столовые ложки сушеной травы и заливают одним стаканом воды. Подержав на огне около 19 минут, настаивают еще в течение получаса. Полученное средство выпивают порционно в течение дня.
- Алоэ и ягоды калины (100 граммов) измельчают через мясорубку или в блендере. К полученной смеси добавляют по 200 граммов меда и сливочного масла, туда же добавляют один литр водки. Лекарство настаивают в течение десяти дней. Для приема потребуется одну чайную ложечку средства растворить в стакане горячего молока, стакан с настойкой выпивают целиком. В течение дня такое лечение повторяют трижды.
- Исландский мох эффективно борется с микобактериями. Кроме того, он применяется как отхаркивающее средство.
- Барсучий жир продается в аптеках, с его помощью можно значительно улучшить состояние больного. Его смешивают с медом и принимают за полчаса до еды. Таким образом лечатся на протяжение двух недель.
- Обычный чеснок может помочь в лечении туберкулеза. Для этого следует съедать ежедневно от 3 до 5 зубчиков. Также полезно вдыхать пары чеснока.
Прежде чем использовать то или иное народное средство, требуется посоветоваться с врачом.

Осложнения
При несоблюдении рекомендаций врача и прерывании курса лечения, заболевание может осложниться. В качестве осложнения может развиться:
- пневмоторакс, недуг сопровождается скоплением газов в плевральной области;
- ателектаз сопровождается спадением легочной доли;
- менингит приводит к воспалению оболочек головного мозга;
- плеврит провоцирует воспаление плевральных листков.
Комплексный курс лечения и следование рекомендациям врача ускорит процесс выздоровления и исключит развитие осложнений.
Профилактика заболевания
Профилактические меры помогут избежать заражения или исключить развитие рецидивов при наличии микобактерий в организме. К профилактическим методам относят:
- противотуберкулезная вакцинация;
- регулярное наблюдение у фтизиатра;
- укрепление иммунитета;
- соблюдение правил личной гигиены.
Чтобы избавиться от инфильтративного туберкулеза, потребуется длительное время. Курс лечения может продолжаться более года. Поэтому лучше предпринять профилактические меры и не допустить развития недуга.
Прогноз заболевания
Прогноз заболевания в большинстве случаев благоприятный, при условии, что лечение было начато вовремя. Инфильтраты небольшого размера рассасываются полностью. После обширных поражений остаются рубцы, которые не видны на рентгенографическом снимке.

Творожистый очаг рассасывается не полностью, одна его часть обызвествляется. При неблагоприятном исходе, происходит образование каверн с гнойной оболочкой. Образования склонны к прогрессированию.
Если недуг развился в правом легком, это повышает шанс благоприятного исхода. Когда недуг затрагивает левое легкое, шанс на полное выздоровление снижается. В то же время, повышается риск летального исхода, поскольку болезнь затрагивает сердечную мышцу.
Инфильтративный туберкулез представляет собой серьезное заболевание, которое требует точной диагностики и своевременного лечения. Только при соблюдении этих условий можно надеяться на полное выздоровление.
инфильтративный туберкулез легких диагностика
Инфильтративный туберкулёз лёгких — инфекционное заболевание, вызываемое микобактерией Коха, которое характеризуется экссудативным типом воспаления в области первичных или хронических очагов поражения, склонностью к прогрессированию. Является самой частой формой впервые выявленного туберкулёза. Клинические проявления болезни зависят от степени распространённости процесса, присутствия осложнений. Возможно бессимптомное течение или обильное количество проявлений с гипертермией, кашлем, кровохарканием. Лечение длительное, включает в себя антибиотики широкого спектра действия, специфические противотуберкулёзные препараты, симптоматические мероприятия. Прогноз при ранней диагностике и адекватном лечении благоприятный.
Содержание статьи
Этиология, патогенез инфильтративного туберкулеза
Возбудителем болезни является микобактерия туберкулёза — слегка изогнутая палочка, кислотоустойчивая, хорошо видимая при окраске препаратов по Цилю-Нильсену.
Процесс размножения представляет собой простое деление на две клетки. Цикл деления составляет около суток. Наряду с интенсивно делящимися микроорганизмами могут существовать латентные, замершие возбудители, длительно сохраняющие жизнеспособность.
Бактерии устойчивы во внешней среде, к воздействию многих средств дезинфекции, антибиотиков, постоянно модифицируются и образуют лекарственно-устойчивые формы.
Патогенное воздействие в организме определяется ферментативной активностью, способностью вызывать в тканях специфическую воспалительную реакцию в виде гранулёмы, аллергические процессы.
Инфильтративные формы являются осложнением локализованных очаговых процессов.
Источником болезни служит больной человек, выделяющий бактерии во внешнюю среду.
Пути передачи инфекции:
— контактный;
— воздушный;
— водный;
— пищевой;
— через посредство сторонних предметов.
Предрасполагающими факторами служат:
— иммунодефицит;
— неполноценное питание;
— общее переохлаждение;
— стрессы;
— хронические воспалительные процессы;
— алкоголизм.
Типы Инфильтратов

Клиника инфильтративного туберкулеза

Выраженность клинических проявлений зависит от степени распространения патологического процесса, наличия осложнений.
В начале развития болезни больные предъявляют жалобы на скорую утомляемость, снижение аппетита, слабость, плохую переносимость физических нагрузок.
В тяжёлых случаях присутствуют стойкая гипертермия, кашель с отхаркиванием гнойной или кровянистой мокроты, одышка, боли в грудной клетке, выраженные симптомы интоксикации.
Специфических клинических проявлений, характеризующих заболевание нет.
Диагностика инфильтративного туберкулеза
Диагноз выставляется на основании жалоб, анамнеза болезни, выявления контактов с больным туберкулёзом, результатов объективного осмотра и дополнительных обследований.
Во время врачебного осмотра аускультативно выявляется присутствие хрипов над очагом поражения, ослабление дыхания. Возможно обнаружение отставание дыхательных движений больной половины.
При подозрении на туберкулёз назначаются:
— флюорография;
— туберкулинодиагностика;
— рентгенография органов грудной клетки в нескольких проекциях;
— томография;
— компьютерная томография;
— бронхография;
— бронхоскопия;
— ангиопульмонография;
— фистулография;
— анализы крови общий и биохимический;
— посев мокроты, смывов из дыхательных путей, биопсии тканей на микобактерии.
На рентгенограмме обнаруживается поражение одной или нескольких долек лёгкого, сегмента, доли, вовлечение в процесс междолевой или покрывающей всё лёгкое плевры, наличие ателектазов. Возможно вовлечение в очаг структур бронхов.
Дифференциальная диагностика проводится с онкологическими процессами лёгочной ткани, острой пневмонией, саркоидозом, эхинококкозом, аспергиллёзом, лучевым пневмонитом.

Лечение инфильтративного туберкулеза
Лечение туберкулёза длительное, направлено на уничтожение возбудителя, рассасывание очагов воспаления, купирование осложнений, побочных действий медикаментов, симптоматические мероприятия.
Этиотропная терапия включает в себя назначение специфических противотуберкулёзных препаратов, основными из которых являются: изониазид, рифампицин, этамбутола так же канамицин. Дозировка и комбинация подбирается индивидуально. Лечение проводится в течение 6 — 12 месяцев.
Параллельно могут применяться антибиотики широкого спектра действия, гепатопротекторы, витамины, седативные средства, отхаркивающие или противокашлевые препараты, дезинтоксикация.
Важным элементом в период терапии является полноценное питание.
По показаниям используются хирургические методы лечения.
В периоде реконвалесценции кроме медикаментов назначаются процедуры физиолечения, массаж, лечебная гимнастика.
При благоприятном исходе заболевания инфильтраты рассасываются или оставляют после себя интактные уплотнения, рубцы в лёгочной ткани. При неблагоприятном течении процесса происходит формирование новых очагов, широкое обсеменение лёгких, формируются каверны.
Прогноз чаще благоприятный. Выздоровлению способствует ранняя диагностика и адекватное лечение.
Профилактика заболевания сводится к ведению здорового образа жизни, полноценному питанию, соблюдению правил личной гигиены, ограничению контактов с больными туберкулёзом, регулярному прохождению профилактических медицинских осмотров.
Post Views: 1 533
Что вызывает инфильтративный туберкулез легких?
Развитие инфильтративного туберкулеза связано с прогрессированием очагового туберкулеза, появлением и быстрым расширением зоны инфильтрации вокруг свежих или старых очагов туберкулеза. Распространение перифокального воспаления приводит к значительному увеличению объема повреждений легочной ткани. Туберкулезный инфильтрат представляет собой комплекс свежих или старых очагов с обширной областью перифокального воспаления.Инфильтраты чаще локализуются в 1-, 2- и 6-м сегментах легкого, т. Е. В тех отделах, где обычно расположены очаги туберкулеза.
По локализации и объему повреждения ткани легких выделяют бронхолегочную экскрецию, обычно 2-3 легочных долек, сегментарные (в пределах одного сегмента), а также полисегментарные или долевые инфильтраты. Инфильтрат, который развивается по ходу основной или дополнительной междолевой трещины, называется перисцисурит.
Массивная туберкулезная суперинфекция, сопутствующие заболевания (сахарный диабет, алкоголизм, наркомания, ВИЧ-инфекция) способствуют усилению воспалительной реакции вокруг очагов.Эти факторы создают предпосылки для быстрого роста численности микробных популяций. Вокруг очагов туберкулеза развивается воспалительная реакция с выраженным экссудативным компонентом. Специфическое воспаление распространяется за пределы легочной доли, общий объем поражений увеличивается. Таким образом, бронхиальный фибробластный инфильтрат сформирован.
При относительно умеренных нарушениях иммунологической реактивности интенсивность экссудации относительно мала, клеточная инфильтрация умеренно выражена.Альвеолы заполнены макрофагами, эпителиоидными и плазматическими клетками и относительно небольшим количеством экссудата. Воспалительные изменения носят смешанный экссудативно-пролиферативный характер и распространяются относительно медленно. Область туберкулезного воспаления обычно ограничена пределами сегмента, в нем образуется инфильтрат, который обычно называют округлым.
Значительное ослабление местного и общего иммунитета способствует более высоким темпам роста числа микробных популяций.Гиперергическая реакция легочной ткани на большую популяцию вирулентных и быстро размножающихся микобактерий вызывает выраженную экссудацию. Перифокальное воспаление характеризуется бедностью клеточного состава и слабо выраженными признаками специфического воспаления. Альвеолы заполнены тканевой жидкостью, содержащей в основном нейтрофилы и небольшое количество макрофагов. Выражена тенденция к прогрессированию туберкулеза с быстрым повреждением многих сегментов легких (облакообразный инфильтрат).Дальнейшее прогрессирование иммунологических нарушений характеризуется повышением активности Т-супрессоров и ингибированием ЗГТ. Макрофагальные клетки погибают, образуя зону казеозного некроза. Казеозные массы постепенно расплавляются и выпускаются в дренажные бронхи. Таким образом, в зоне прогрессирующего туберкулезного воспаления есть место разрушения, ограниченное воспаленно-измененной легочной тканью. Постепенно формируется полость распада, которая служит источником дальнейшего бронхогенного и лимфогенного распространения микобактерий.Вовлечение в патологический процесс почти всей доли легкого и образование множественных полостей распада в пораженной доле свидетельствуют об образовании лобита.
Со временем различия между различными инфильтратами в значительной степени теряются. С прогрессирующим течением инфильтративный туберкулез легких трансформируется в казеозную пневмонию или кавернозный туберкулез.
Скорость регресса инфильтративного туберкулеза зависит от характера экссудата, распространенности поражения, степени казеозного некроза, реактивности организма пациента.Инфильтраты небольшой длины с серозным экссудатом на фоне адекватного лечения могут рассосаться относительно быстро. При серозно-фибринозном или геморрагическом экссудате резорбция происходит медленнее и сочетается с развитием фиброза. Казеозные массы при рассасывании инфильтративных изменений уплотняются и осушаются. В месте распада полости формируется фиброзный очаг с включениями казеоза. В дальнейшем на месте очага может образоваться линейный или звездчатый рубец.
Инфильтративно-легочный туберкулез легких рассматривается как фаза прогрессирования фокуса туберкулеза легких, при которой инфильтрация и перифокальное воспаление являются основными. Источником инфильтративного легочного процесса может быть повторная экзогенная инфекция. При этой форме туберкулеза реакция пролиферации тканей в легких чрезвычайно разнообразна. Механизм и причины возникновения различных форм инфильтраций сложны.Как правило, развитие инфильтративного легочного процесса основано на гиперрегической реакции организма, повышенной чувствительности легочной ткани, лабильности вегетативных иннерваций и эндокринной системы.
Различают следующие виды инфильтративного туберкулеза:
- Бронхолобулярная инфильтрация;
- Округлый инфильтрат;
- облачная инфильтрация;
- Перисциссурит;
- Лобит;
- Казеозная пневмония.
Бронхолобулярная инфильтрация (рис. 3.7.1. а) представляет собой очаг, расположенный в корковых полях верхнего первого или второго сегментов легких. Такие инфильтраты имеют неправильную округлую форму, с нечеткими контурами, диаметром 1-3 см. При томографии он состоит из 2-3 или нескольких слитых свежих фокусов. Клинические признаки обычно протекают бессимптомно, без функциональных изменений и отхаркивания микобактерий.
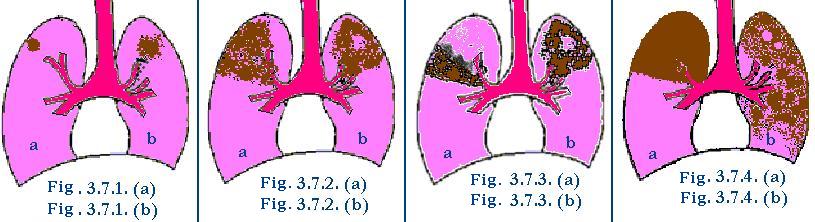
Закругленная инфильтрация (рис. 3.7.1. Б) представляет собой очаги округлой или овальной формы, без острого контура, диаметром 1,5-2 см, чаще расположенные в I-II или VI сегментах легкого.От очагов к корням легких существует воспалительный «путь», на фоне которого определяется проекция бронха. На томограмме можно выявить включения более плотных или кальцинированных очагов, наличие мелких полостей распада, изменений плевры, рубцовых образований. При прогрессировании круглых инфильтраций происходит увеличение зоны перифокального воспаления, появление признаков казеозного распада очага с образованием полости. Полость содержит секвестрации и небольшое количество жидкой пневмониогенной полости.Очки разных размеров появляются в здоровых участках легких в результате бронхогенной диссеминации.
Облачная инфильтрация (Рис. 3.7.2. А) Облачная инфильтрация. На рентгеновской пленке она представлена неравномерной маркировкой. Контуры диффузные, распределены по одному или нескольким сегментам верхних легочных полей. Инфильтрация выглядит как картина на неспецифических долях пневмонии, но отличается от нее стабильностью рентгенологических изменений, склонностью к распаду и образованию полостей (рис. 3.7.2. б).
Перисциссурит , или региональная инфильтрация, в форме треугольника представляет собой облачную инфильтрацию, расположенную в междолевой трещине (Рис. 3.7.3. А). Кончик треугольника обращен к корню легкого, основание — к периферии. Верхняя граница тусклая, без резких очертаний в неизмененной легочной ткани. Нижняя граница соответствует междоузлиям плевры и, следовательно, точна. На томограмме фон имеет воспалительные инфильтраты, которые выявляют тени более плотных очагов, полости распада, палочковые и рубцовые образования конденсированной паренхимы.
Лобит — инфильтративный процесс, распространяющийся на все доли легких (рис. 3.7.4. А). Лобит отличается структурными формами (большим количеством казеозных очагов) и обостренной клинической картиной. Наблюдение за течением этой формы туберкулеза легких показало, что лобит возникает из-за развития мелкой инфильтрации. При прогрессировании процесса затрагивается вся доля легкого, которая ограничена точной межполостной трещиной.
Казеозная пневмония.
У некоторых отдельных пациентов с недостаточной иммунобиологической стабильностью инфильтрация превращается в казеозную пневмонию (рис. 3.7.4. б). Казеозная пневмония характеризуется развитием воспалительной реакции в тканях легких с преобладанием казеоза, в связи с чем казеозно-пневмоническая болезнь направлена на то, чтобы занять до доли или даже целого легкого. Развитию казеозной пневмонии способствует ряд неблагоприятных факторов: неправильное питание, беременность, диабет, массивная инфекция высоковирулентных МБТ. Казеозная пневмония может развиться после легочного кровотечения в результате аспирации крови, загрязненной МБТ. Легочное кровотечение возникает из полости легких, что способствует распространению МБТ по здоровым участкам легких.Клинические признаки казеозной пневмонии определяются расширением и интенсивностью морфологических изменений.
Клинические признаки инфильтративного туберкулеза
Выраженность клинических признаков инфильтративного туберкулеза легких, как правило, соответствует специфическому туберкулезному повреждению в легких. В большинстве случаев инфильтративная пневмония начинается остро с высокой температуры и может протекать как долевая пневмония или грипп. Клинические признаки острого заболевания возникают на фоне полного самочувствия.Только после тщательного обследования пациентов можно выявить такие симптомы, как туберкулезная интоксикация, появившиеся до начала заболевания. Нередко кровохарканье или кровотечение являются первыми симптомами инфильтративного туберкулеза легких. Длительность острого периода заболевания различна: он длится от нескольких дней до нескольких недель. Из жалоб чаще отмечаются боли в груди (на поврежденной стороне или в области лопатки), сухой кашель или кашель с плохой мокротой мокроты.Явления туберкулезной интоксикации выражены: плохой аппетит, потливость, нарушения сна, повышенное возбуждение, тахикардия, общая слабость.
При казеозной пневмонии начало заболевания острое: с высокой температурой до 40-41 ° С, беспокойного типа, с большими различиями между утренней и вечерней температурой. Симптомы туберкулезной интоксикации быстро возникают: острая адинамия; наблюдается обильное потоотделение, боли в груди, кашель с гнойной мокротой, одышка.Пациенты быстро худеют. При физикальном осмотре начальными признаками инфильтративного туберкулеза являются: при задержке дыхания грудной клетки в сторону фокуса, скованность и болезненность мышц грудной клетки, усиление голосовых вибраций.
Данные перкуссии и аускультации приобретают более выраженный характер при массивной пневмонии, такой как лобит, и в начале распада инфильтратов с образованием полости. В это время над дефектным участком можно определить: тупость перкуссионных звуков, бронхофонию, бронхиальное дыхание и крепитацию различных персонажей.Для диагностики инфильтративной пневмонии очень важны данные лабораторных исследований. При этих формах туберкулеза, особенно в фазе распада, в мокроте или в промывных водах бронхов можно обнаружить МБТ.
Рентген.
Рентгенологически распад инфильтрации характеризуется появлением мест просветления. С увеличением их размеров они приобретают неправильную, выпуклую форму, окруженную массивными перифокальными тенями затемнения, так называемой пневмогенной полостью.Размер полостей зависит от размеров инфильтрированного распада. При рентгенологическом исследовании больных казеозной пневмонией обнаруживаются множественные, диффузные, слитые очаги неправильной формы с размытыми контурами. Прогрессирование процесса приводит к образованию множественных полостей и возникновению очагов бронхогенного метастазирования.
Дифференциальная диагностика инфильтраций.
Острое начало заболевания и быстрое развитие легочного процесса у лиц, не страдающих туберкулезным анамнезом, служат поводом для постановки диагноза неспецифическая пневмония.Особенно сложен диагноз инфитративно-пневмонического туберкулеза, протекающего с синдромом гриппа. Важными дифференциально-диагностическими отличиями от пневмонии являются:
- признаков туберкулезной интоксикации;
- постепенных начал болезни;
- отсутствие катарального воспаления верхних дыхательных путей;
- достаточно удовлетворительное состояние больных, несмотря на высокую температуру.
При неспецифических пневмониях с высокой температурой состояние больных тяжелое, а специфический (туберкулезный) процесс протекает с отсутствием клинических признаков в начале заболевания и их появлением только при прогрессировании процесса с образованием полостей.Результаты анализов крови больных туберкулезом показывают незначительные сдвиги в формуле лейкоцитов и небольшое ускорение СОЭ по сравнению с крупозной пневмонией, когда имеют место высокий лейкоцитоз и резко ускоренное СОЭ.
Общий вид Рентгенологические исследования показывают, что туберкулезная инфильтрация обычно локализуется в верхних отделах легких, но неспецифические воспалительные процессы в легких чаще выявляются в средних и нижних полях. Туберкулезная инфильтрация обычно сопровождается «путем» к корню легкого; на периферии основного туберкулезного очага могут быть видны тени локального очага.Такие очаги могут быть локализованы в других местах того же легкого или в противоположном легком в результате бронхогенной диссеминации. В некоторых случаях установить диагноз туберкулеза возможно только после повторного исследования состояния пациента; Негативный эффект лечения неспецифическими антибактериальными препаратами, выявление МБТ в мокроте.
Длительное обратное развитие процесса позволяет отличить инфильтративно-легочный туберкулез легких от эозинофильной пневмонии, поскольку основным признаком эозинофильной пневмонии является быстрое (в течение нескольких дней) разрешение легочного очага.Кроме того, при эозинофильной пневмонии эозинофилия в крови достигает 30-45%. Эозинофильная пневмония исчезает без следа: через 7-10 дней завершается восстановление легочной ткани. Довольно часто опухоли (особенно бронхогенный рак легкого напоминают картину инфильтративного туберкулеза. Рак легкого, развивающийся из большого бронуса, производит тень округлой формы инфильтрации.
В анализах крови заметны моноцитоз, иногда эозинофилия и очень высокая СОЭ. Необходимо делать туберкулиновые пробы; если они отрицательные, можно предположить наличие рака легкого.Наконец, диагноз ставится на основании всех перечисленных клинических симптомов.
Помимо злокачественных новообразований, туберкулезной инфильтрации иногда необходимо дифференцировать с гидатидной болезнью легких, актиномикозом, лимфогранулематозом, дермоидной кистой, сифилисом легкого и т. Д. Только подробные исследования пациента и тщательный анализ клинических, лабораторных, рентгенологических данных позволяют правильно различают характер процесса в легочной ткани.
Лечение.
Лечение инфильтративного туберкулеза в условиях стационара начинается с применения наиболее эффективных антибактериальных препаратов (1-я линия) на фоне патогенной терапии.Лечение пациента будет проводиться до полного разрешения инфильтративных изменений, в среднем 1,5 года, с последующим противорецидивным амбулаторным лечением.
Клиническое разнообразие форм инфильтративной пневмонии туберкулеза обуславливает необходимость применения различных способов лечения. При отсутствии длительного эффекта и когда разрушение не прерывается, может быть полезно сочетать химиотерапию с терапией коллапса (искусственный пневмоторакс).
,Дифференциальный диагноз туберкулеза — wikidoc
Главный редактор: C. Michael Gibson, M.S., M.D. [1]; Заместитель главного редактора: Алехандро Лемор, M.D. [2]
Обзор
Туберкулез легких следует отличать от других заболеваний, вызывающих кашель, лихорадку, ночные поты, кровохарканье и потерю веса, таких как: бруцеллез, бронхогенный рак, лимфома Ходжкина, бактериальная пневмония, саркоидоз, микоплазменная пневмония.
Дифференциальный диагноз
Туберкулез легких
| Болезнь | результатов |
|---|---|
| Бактериальная пневмония | Внезапное появление симптомов, таких как высокая температура, кашель, гнойная мокрота, боль в груди.Уплотнение на рентгенограмме, лейкоцитоз. |
| Бронхогенная карцинома | Может протекать бессимптомно, обычно в более старшем возрасте (> 50 лет), кашель, кровохарканье, потеря веса |
| бруцеллез | Лихорадка, анорексия, ночные поты, недомогание, боль в спине, головная боль и депрессия. История воздействия зараженного животного |
| лимфома Ходжкина | Лихорадка, ночные поты, зуд, безболезненная аденопатия, масса средостения |
| Микоплазменная пневмония | Постепенное наступление сухого кашля, головной боли, недомогания, ангины.Диффузные двусторонние инфильтраты на рентгенограмме. |
| Саркоидоз | Неказеозные гранулемы в легких и других органах, двусторонняя аденопатия, преимущественно у афроамериканских женщин. |
| Адаптировано из принципов и практики инфекционных заболеваний Манделла, Дугласа и Беннета, 2010 г. [1] | |
| Внелегочное расположение | Дифференциальный Диагноз |
|---|---|
| туберкулезный лимфаденит | Лимфома, плоскоклеточный рак, папиллярный рак щитовидной железы, гнойная инфекция |
| туберкулез скелета | Множественная миелома, костные метастазы, абсцесс спинного мозга, остеопороз |
| туберкулезных артритов | Бактериальный гнойно-септический артрит |
| Туберкулез центральной нервной системы | Бактериальный менингит, вирусный менингит, энцефалит |
| туберкулез перитонит | Бактериальный перитонит, хронический перитонеальный диализ |
| Адаптировано из азиатского позвоночника J.Февраль 2014 г .; 8 (1): 97–111 [2] ; Справочник по клинической неврологии [3] ; Тираж декабрь 2005 г., том 121 № 23 3608-3616 [4] ; Am J Trop Med Hyg 2013 г. 88 нет 1 54-64 [5] Clin Infect Dis. (2011) 53 (6): 555-562. [6] | |
| Причины легких полости | Отличительные особенности | Дифференциация радиологических результатов | Диагноз подтверждение |
|---|---|---|---|
|
| ||
|
| ||
|
| ||
| |||
|
| ||
| |||
| |||
|
|
| Болезнь | Видные клинические особенности | Лабораторные результаты | Радиологические находки |
|---|---|---|---|
| Нейроцистицеркоз | |||
| Абсцесс мозга |
| ||
| опухоли головного мозга |
| ||
| Туберкулез головного мозга |
|
| |
| Нейросаркоидоз |
|
Туберкулез легких следует отличать от других поражений легких в полости рта.
Дифференциальный диагноз
Туберкулез легких должен быть дифференцирован от других поражений полостей легких.
| Причины легких полости | Отличительные особенности | Дифференциация радиологических результатов | Диагноз подтверждение |
|---|---|---|---|
|
| ||
|
| ||
|
| ||
| |||
|
| ||
| |||
| |||
|
|
Список литературы
- ↑ Mandell, Gerald (2010). Манделл, Дуглас, и Беннетт принципы и практика инфекционных заболеваний . Филадельфия, Пенсильвания: Черчилль Ливингстон / Elsevier. ISBN 0443068399.
- ↑ Moon, Myung-Sang (2014). «Туберкулез позвоночника: современные взгляды в диагностике и лечении». Азиатский журнал позвоночника . 8 (1): 97. Дои: 10.4184 / asj.2014.8.1.97. ISSN 1976-1902.
- ↑ Гарсия-Монко, Хуан Карлос (2014). «Туберкулез». 121 : 1485–1499. DOI: 10.1016 / B978-0-7020-4088-7.00100-0. ISSN 0072-9752.
- — Mayosi, B.M. (2005). «Туберкулезный перикардит». Тираж . 112 (23): 3608–3616. DOI: 10,1161 / CIRCULATIONAHA.105.543066. ISSN 0009-7322.
- Daher, E.D.F .; да Сильва младший, Г. Б .; Barros, E.J.G. (2013). «Туберкулез почек в современную эпоху». Американский журнал тропической медицины и гигиены . 88 (1): 54–64. DOI: 10.4269 / ajtmh.2013.12-0413. ISSN 0002-9637.
- Fontanilla, J.-M .; Barnes, A .; фон Рейн, C.F. (2011). «Современная диагностика и лечение периферического туберкулезного лимфаденита». Клинические инфекционные заболевания . 53 (6): 555–562. DOI: 10,1093 / CID / cir454. ISSN 1058-4838.
- 9007 7,0 7,1 7,27272 7.3 Chaudhuri MR (1973). «Первичные легочно-кавитирующие карциномы». Грудная клетка . 28 (3): 354–66. PMC 470041. PMID 4353362.
- 8,0 8,1 Mouroux J, Padovani B, Elkaïm D, Richelme H (1996). «Следует ли считать кавитированный рак бронхолегочной системы отдельным субъектом?». Ann. Thorac. Сург . 61 (2): 530–2. DOI: 10.1016 / 0003-4975 (95) 00973-6. PMID 8572761.
- 9,0 9.1 Onn A, Choe DH, Herbst RS, Correa AM, Munden RF, Truong MT, Vaporciyan AA, Isobe T, Gilcrease MZ, Marom EM (2005). «Опухолевая кавитация на стадии I немелкоклеточного рака легкого: экспрессия рецептора эпидермального фактора роста и прогноз плохого исхода». Радиология . 237 (1): 342–7. DOI: 10,1148 / radiol.2371041650. PMID 16183941.
- 10,0 10,1 10,2 10,3 Langford CA, Hoffman GS (1999).«Редкие заболевания.3: гранулематоз Вегенера». Грудная клетка . 54 (7): 629–37. PMC 1745525. PMID 10377211.
- ↑ 11,0 11,1 Ли К.С., Ким Т.С., Фуджимото К., Мория Н., Ватанабе Н., Татеиси У, Ашизава К., Джохко Т., Ким Е.А., Квон О.Дж. «Грудное проявление гранулематоза Вегенера: результаты КТ у 30 пациентов». Eur Radiol . 13 (1): 43–51. DOI: 10.1007 / s00330-002-1422-2. PMID 12541109.
- 12.0 12,1 Baughman RP, Teirstein AS, Judson MA, Rossman MD, Yeager H, Bresnitz EA, DePalo L, Hunninghake G, Iannuzzi MC, Johns CJ, McLennan G, Moller DR, Newman LS, Rabin DL, Rose C , Рыбицкий Б., Вайнбергер С.Е., Террин М.Л., Кнаттеруд Г.Л., Черняк Р. (2001). «Клиническая характеристика пациентов в контрольном исследовании саркоидоза». утра Дж. Респир. Крит. Care Med . 164 (10 Pt 1): 1885–9. DOI: 10,1164 / ajrccm.164.10.2104046. PMID 11734441.
- 13.0 13,1 Brauner MW, Grenier P, Mompoint D, Lenoir S, de Crémoux H (1989). «Легочный саркоидоз: оценка с помощью КТ высокого разрешения». Радиология . 172 (2): 467–71. DOI: 10,1148 / radiology.172.2.2748828. PMID 2748828.
- 9009 14,0 14,1 Murphy J, Schnyder P, Herold C, Flower C (1998). «Облитерирующий бронхиолит, организующий пневмонию, симулирующую бронхиальный рак». Eur Radiol . 8 (7): 1165–9.DOI: 10.1007 / s003300050527. PMID 9724431.
- ↑ 15,0 15,1 15,2972 15,30072 Аль-Ганем S, Аль-Джахдали Х, Бамефлех Х, Хан А.Н. (2008). «Облитерирующий бронхиолит, организующий пневмонию: патогенез, клиника, обзор и обзор терапии». Ann Thorac Med . 3 (2): 67–75. DOI: 10.4103 / 1817-1737.39641. PMC 2700454. PMID 19561910.
- 16,0 16,1 Кордиер JF, Луара Р, Брюн J (1989).«Идиопатический облитерирующий бронхиолит, организующая пневмонию. Определение характерных клинических профилей в серии из 16 пациентов». Сундук . 96 (5): 999–1004. PMID 2805873.
- 17,0 17 Lee KS, Kullnig P, Hartman TE, Müller NL (1994). «Криптогенная организационная пневмония: результаты КТ у 43 пациентов». AJR Am J Roentgenol . 162 (3): 543–6. DOI: 10,2214 / ajr.162.3.8109493. PMID 8109493.
- 18.0 18,1 Suri HS, Yi ES, Nowakowski GS, Vassallo R (2012). «Легочно-клеточный гистиоцитоз Лангерганса». Orphanet J Rare Dis . 7 : 16. doi: 10.1186 / 1750-1172-7-16. PMC 3342091. PMID 22429393.
- ↑ 19,0 19,1 Мур А.Д., Годвин Д.Д., Мюллер Н.Л., Найдич Д.П., Хаммар С.П., Бушман Д.Л., Такасуги Д.Е., де Карвалью К.Р. (1989). «Легочный гистиоцитоз X: сравнение результатов рентгенографии и КТ». Радиология . 172 (1): 249–54. DOI: 10,1148 / radiology.172.1.2787035. PMID 2787035.
- ↑ Brouwer MC, Tunkel AR, McKhann GM, van de Beek D (2014). «Абсцесс мозга». N. Engl. J. Med . 371 (5): 447–56. DOI: 10.1056 / NEJMra1301635. PMID 25075836.
- ↑ «Абсцесс мозга — Нейм».
- ↑ 22,0 22,1 «Первичные опухоли головного мозга у взрослых — американский семейный врач».
- № «Журнал Ассоциации врачей грудной клетки — Туберкулез головного мозга — Диагностическая дилемма: магнитно-резонансная спектроскопия — новый луч надежды: Загрузить PDF».
- ↑ 24,0 24,1 «Нейросаркоидоз».
| | | Резидент Выживание Гид |
Главный редактор: C. Майкл Гибсон, M.S., M.D.[1] следователи APEX; Заместитель главного редактора: Рим Халаби, М.Д. [2]
Обзор
Легочную эмболию следует отличать от других угрожающих жизни причин боли в груди, включая острый инфаркт миокарда, расслоение аорты и тампонаду перикарда, а также большой список не угрожающих жизни причин дискомфорта в грудной клетке и одышки.
Дифференциальный диагноз
Дифференциальная диагностика на основе симптомов
Тромбоэмболию легочной артерии (ПЭ) следует отличать от других заболеваний, сопровождающихся болями в груди, одышкой и тахипноэ.Различия включают в себя следующее: [1] [2] [3] [4] [5] [6] [7] [8] [9] [10] [11] [12] [13] [14] [15] [16] [17] [18] [19] [20]
| Болезни | Диагностические тесты | Физическое обследование | Симптомы | Прошлая история болезни | Другие находки | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| КТ и МРТ | ЭКГ | Грудь рентгеновская | Тахипноэ | Тахикардия | Лихорадка | Боль в груди | Кровохарканье | Одышка при физической нагрузке | Хрипы | Грудь Нежность | Язва носоглотки | Каротид Брут | |||
| Легочная эмболия |
| ✔ | ✔ | ✔ (низкий класс) | ✔ | ✔ (в случае массивного полиэтилена) | ✔ | — | — | — | — | ||||
| Застойная сердечная недостаточность |
| ✔ | ✔ | ✔ | — | — | ✔ | — | — | — | — | ||||
| Перкардит |
|
| ✔ | ✔ | ✔ (низкий класс) | ✔ (облегчается, когда садится и наклоняется вперед) | — | ✔ | — | — | — | — |
| ||
| Пневмония |
| ✔ | ✔ | ✔ | ✔ | — | ✔ | ✔ | — | — | — | ||||
| Васкулит | Однородный, периферический отек стенки сосуда | ✔ | ✔ | ✔ | ✔ | ✔ | ✔ | — | ✔ | ✔ | ✔ | ||||
| Хроническая обструктивная болезнь легких (ХОБЛ) |
| ✔ | ✔ | — | — | — | ✔ | ✔ | — | — | — | ||||
Дифференциальный диагноз, угрожающий жизни
Распространенный дифференциальный диагноз у амбулаторных больных
Среди амбулаторных больных с одышкой <4% имеют диагноз PE. [21] Распространенные дифференциальные диагнозы включают: [21]
Полный список дифференциальной диагностики
Список литературы
- ↑ Brenes-Salazar JA (2014). «Признаки Вестермарка и Паллы при острой и хронической легочной эмболии: все еще актуальны в современную эпоху компьютерной томографии». J Emerg Травма Шок . 7 (1): 57–8. DOI: 10.4103 / 0974-2700.125645. PMC 3912657. PMID 24550636.
- ↑ «КТ-ангиография тромбоэмболии легочной артерии: диагностические критерии и причины ошибочного диагноза | Радиографика».
- — Bĕlohlávek J, Dytrych V, Linhart A (2013). «Тромбоэмболия легочной артерии, часть I: эпидемиология, факторы риска и стратификация риска, патофизиология, клиническая картина, диагностика и нетромботическая тромбоэмболия легочной артерии». Exp Clin Cardiol . 18 (2): 129–38. PMC 3718593. PMID 23940438.
- ↑ «Тромбоэмболия легочной артерии: симптомы — Национальная медицинская библиотека — PubMed Health».
- ↑ Рамани Г.В., Убер П.А., Мехра М.Р. (2010). «Хроническая сердечная недостаточность: современная диагностика и лечение». Mayo Clin. Проц . 85 (2): 180–95. DOI: 10.4065 / mcp.2009.0494. PMC 2813829. PMID 20118395.
- ↑ Blinderman CD, Homel P, Billings JA, Portenoy RK, Tennstedt SL (2008). «Симптом дистресса и качество жизни у пациентов с запущенной застойной сердечной недостаточностью». J Симптом боли Управление . 35 (6): 594–603.DOI: 10.1016 / j.jpainsymman.2007.06.007. PMC 2662445. PMID 18215495.
- — Хокинс Н.М., Петри М.К., Джунд П.С., Чалмерс Г.В., Данн Ф.Г., МакМюррей Дж.Дж. (2009). «Сердечная недостаточность и хроническая обструктивная болезнь легких: диагностические ошибки и эпидемиология». Eur. J. Сердечная недостаточность . 11 (2): 130–9. DOI: 10.1093 / eurjhf / hfn013. PMC 2639415. PMID 19168510.
- ↑ Такасуги Дж., Годвин Дж. Д. (1998). «Радиология хронической обструктивной болезни легких». Радиол. Clin. Северная утра . 36 (1): 29–55. PMID 9465867.
- ↑ Ведзича Я.А., Дональдсон Г.К. (2003). «Обострения хронической обструктивной болезни легких». Respir Care . 48 (12): 1204–13, обсуждение 1213–5. PMID 14651761.
- ↑ Nakawah MO, Hawkins C, Barbandi F (2013). «Астма, хроническая обструктивная болезнь легких (ХОБЛ) и синдром перекрытия». J Am Board Fam Med . 26 (4): 470–7.DOI: 10.3122 / jabfm.2013.04.120256. PMID 23833163.
- ↑ Khandaker MH, Espinosa RE, Nishimura RA, Sinak LJ, Hayes SN, Melduni RM, Oh JK (2010). «Перикардиальная болезнь: диагностика и лечение». Mayo Clin. Проц . 85 (6): 572–93. DOI: 10.4065 / mcp.2010.0046. PMC 2878263. PMID 20511488.
- Bogaert J, Francone M (2013). «Перикардиальная болезнь: значение КТ и МРТ». Радиология . 267 (2): 340–56. DOI: 10.1148 / radiol.13121059. PMID 23610095.
- — Гариб А.М., Стерн Э.Дж. (2001). «Радиология пневмонии». Мед. Clin. Северная утра . 85 (6): 1461–91, х. PMID 11680112.
- ↑ Schmidt WA (2013). «Визуализация при васкулите». Best Pract Res Clin Ревматол . 27 (1): 107–18. DOI: 10.1016 / j.berh.2013.01.001. PMID 23507061.
- ↑ Суреш Е. (2006). «Диагностический подход к пациентам с подозрением на васкулит». Postgrad Med J . 82 (970): 483–8. DOI: 10.1136 / pgmj.2005.042648. PMC 2585712. PMID 16891436.
- ↑ Штейн П.Д., Дален Дж. Э., Макинтайр К.М., Сасахара А.А., Венгер Н.К., Уиллис П.В. (1975). «Электрокардиограмма при острой тромбоэмболии легочной артерии». Prog Cardiovasc Dis . 17 (4): 247–57. PMID 123074.
- ↑ Warnier MJ, Rutten FH, Numans ME, Kors JA, Tan HL, de Boer A, Hoes AW, De Bruin ML (2013). «Электрокардиографические характеристики пациентов с хронической обструктивной болезнью легких». ХОБЛ . 10 (1): 62–71. DOI: 10.3109 / 15412555.2012.727918. PMID 23413894.
- ↑ Штейн П.Д., Матта Ф, Экка М, Салех Т, Джанджуа М, Патель Ю.Р., Хадра Х (2012). «Электрокардиограмма при пневмонии». утра J. Cardiol . 110 (12): 1836–40. DOI: 10.1016 / j.amjcard.2012.08.019. PMID 23000104.
- ↑ Хазебрук М.Р., Кемна М.Дж., Шалла С., Сандерс-ван Вийк С., Герретсен С.К., Деннерт Р., Меркен Й., Кузнецова Т., Стессен Ю.А., Бруннер-Ла Рокка Л.П., ван Паассен П., Коэн Терваэрт Ю.В., Хейманс С. ( 2015).«Распространенность и прогностическая значимость поражения сердца при ANCA-ассоциированном васкулите: эозинофильный гранулематоз с полиангиитом и гранулематоз с полиангиитом». Int. J. Cardiol . 199 : 170–9. DOI: 10.1016 / j.ijcard.2015.06.087. PMID 26209947.
- ↑ Деннерт Р.М., ван Паассен П., Шалла С., Кузнецова Т., Алзанд Б.С., Стейссен Ю.А., Велтуис С., Крийнс Х.Д., Терваерт Ю.В., Хейманс С. (2010). «Вовлечение сердца при синдроме Шурга-Штрауса». Артрит ревум . 62 (2): 627–34. DOI: 10.1002 / art.27263. PMID 20112390.
- ↑ 21,0 21,1 21,2 21,3 21,4 Squizzato A, Лучани D, Rubboli A, Di Gennaro L, Gennaro LD, Landolfi R; и другие. (2013). «Дифференциальная диагностика легочной эмболии у амбулаторных больных с неспецифическими сердечно-легочными симптомами». Intern Emerg Med . 8 (8): 695–702. DOI: 10.1007 / s11739-011-0725-1. PMID 22094406.
- — Restrepo CS, Artunduaga M, Carrillo JA, Rivera AL, Ojeda P, Martinez-Jimenez S; и другие.(2009). «Силиконовая легочная эмболия: доклад о 10 случаях и обзор литературы». J Comput Assist Tomogr . 33 (2): 233–7. DOI: 10,1097 / RCT.0b013e31817ecb4e. PMID 19346851.
