Как лечить головную боль беременным
Мигрень — больше, чем головная боль. Обычно это сильная пульсирующая боль с одной стороны (или иногда с обеих сторон) головы.
Иногда мигрень начинается с или сопровождается тем, что врачи называют аурой — неврологическими симптомами, которые включают:
От мигреней ежегодно страдают 39 миллионов американцев, 28 миллионов из которых — женщины. Эта гендерная разница в значительной степени объясняется естественными колебаниями уровня женского гормона эстрогена.
Беременность может повлиять на симптомы мигрени и на средства лечения.
Ольга Андреевна Марданова
Врач-пульмонолог, врач-терапевт
Задать вопрос
Проводит диагностику заболеваний органов дыхания с использованием данных объективного обследования, а также дополнительных методов исследования, включая специфические анализы крови, исследование функции внещнего дыхания, пульсоксиметрии, измерение уровня NO в выдыхаемом воздухе, рентгенографии и компьютерной томографии органов грудной клетки
Мигрень и фертильность
Доказано, что мигрень не влияет на фертильность, но одним из основных триггеров мигрени является стресс, который, в свою очередь, может повлиять на фертильность.
Экстракорпоральное оплодотворение (ЭКО) может быть связано с различной степенью головной боли. Некоторые лекарства от бесплодия принимаются для того, чтобы стимулировать яичники производить больше яйцеклеток, чем обычно, что может увеличить риск гормональных головных болей.
Мигрень — наследственное заболевание?
Мигрень возникает в результате сочетания генетических, экологических и жизненных факторов. Было обнаружено, что вариации во многих генах связаны с развитием мигрени с аурой или без нее.
Семейный анамнез мигрени является наиболее постоянным фактором риска мигрени, при этом риск мигрени в два-три раза выше у родственников людей с мигренью по сравнению с теми, у кого нет семейного анамнеза этого заболевания.
Мигрень и беременность
Некоторые беременные женщины с мигренями в анамнезе, связанными с их менструальным циклом, в конечном итоге реже испытывают головные боли, когда ожидают ребенка.
На самом деле, до 75% пациенток с мигренями в анамнезе отмечают улучшение в течение беременности. Тем не менее, около 8% сообщают об ухудшении приступов.
Тем не менее, около 8% сообщают об ухудшении приступов.
Большинство головных болей во время беременности, включая мигрени, — не повод для беспокойства. Но это не значит, что приступы мигрени не являются изнурительными, а в некоторых случаях являются симптомом более серьезного осложнения для беременных женщин и для детей.
Чем опасна мигрень во время беременности?
Риск неблагоприятных исходов беременности, родов и новорожденных у беременных, страдающих мигренью, изучен недостаточно. Но в крупномасштабном исследовании, проводившемся в Дании, мигрень была связана с повышенным риском связанных с беременностью гипертонических расстройств у матери. Кроме того, у новорожденных материнская мигрень была связана с повышенным риском различных неблагоприятных исходов, в том числе:
Лечение мигрени во время беременности
Хотя существует несколько эффективных лекарств для лечения мигрени, не все они считаются безопасными для беременной женщины и плода.
Безопасно принимать во время беременности
- Ацетаминофен: Обезболивающее; общее название препарата в Тайленоле.

- Прохлорперазин: Лекарство от тошноты; может помочь при побочных эффектах мигрени.
- Нестероидные противовоспалительные препараты (НПВП): Они включают ибупрофен и напроксен и подходят только для приема до третьего триместра беременности.
Небезопасно принимать во время беременности:
- Аспирин в полной дозе: Управление по контролю за продуктами и лекарствами США (FDA) предостерегает от приема аспирина после 20 недель беременности из-за потенциального риска редких, но опасных побочных эффектов для ребенка и матери.
- Опиоиды: По данным Центров по контролю и профилактике заболеваний США (CDC), употребление опиоидов во время беременности может привести к преждевременным родам, мертворождению и некоторым врожденным дефектам.
Необходимо проконсультироваться с врачом перед приемом лекарств.
Для тех, кто хочет избежать приема лекарств, были показаны следующие варианты немедикаментозных препаратов, которые помогают лучше справляться с симптомами мигрени:
- Гидратация (обезвоживание является очень распространенным триггером мигрени)
- Когнитивно-поведенческая терапия или психотерапия, направленная на управление стрессом
- Техники релаксации (попробуйте глубокое дыхание, йогу, массаж и визуализацию)
- Пакеты со льдом (приложение их к голове или шее может облегчить симптомы)
Как избежать мигрени во время беременности?
Если вы склонны к мигреням, профилактика может значительно улучшить качество вашей жизни. Попробуйте:
Попробуйте:
Что должно насторожить?
Иногда мигрень может быть признаком осложнения беременности. Немедленно позвоните врачу, если у вас есть:
- Сильные головные боли
- Изменения в зрении, включая временную потерю зрения, помутнение зрения или чувствительность к свету
- Внезапный отек на руках, ногах, лице или животе
- Тошнота или рвота
Это может быть признаком преэклампсии — осложнения беременности, характеризующегося высоким кровяным давлением и признаками повреждения другой системы органов, чаще всего печени и почек. Состояние опасно как для матери, так и для плода.
Мигрени и грудное вскармливание
Есть хорошие новости для женщин, кормящих грудью, которые страдали от мигрени перед беременностью — возможно, у вас возникнет задержка в возвращении мигрени в послеродовой период.
Одно исследование показало, что мигрень вернулась в течение одного месяца у 100% беременных, которые кормили своих детей из бутылочки, и только у 43% тех, кто кормил грудью.
Если вы кормите грудью, все равно лучше избегать приема лекарств, насколько это возможно, потому что ребенку будет поступать все через молоко.
За исключением аспирина, те же препараты, которые используются во время беременности, можно принимать во время грудного вскармливания. Прием аспирина или продуктов, содержащих аспирин, во время грудного вскармливания может оказать неблагоприятное воздействие на ребенка.
Часто задаваемые вопросы
Что можно принимать при мигрени во время беременности?
Большинство методов лечения мигрени не рекомендуется во время беременности, хотя большинство беременных могут безопасно принимать ацетаминофен (тайленол) для лечения случайных мигреней.
Компазин (прохлорперазин) и большинство лекарств от тошноты, как правило, считаются безопасными.
Обязательно поговорите со своим лечащим врачом, прежде чем принимать какие-либо лекарства, включая препараты, отпускаемые без рецепта, и лечение травами.
Когда следует обратиться в скорую помощь по поводу мигрени во время беременности?
Некоторые специфические предупреждающие признаки головной боли (которые могут сигнализировать об опасных головных болях во время беременности), которые требуют немедленной медицинской помощи, включают:
- Самая сильная головная боль, которая возникает внезапно и достигает своего пика в течение минуты
- Расплывчатое зрение
- Неврологические симптомы, такие как слабость или онемение
- Головная боль с лихорадкой и/или ригидностью шеи
- Головная боль при высоком кровяном давлении и/или отеках ног и ступней
- Впервые возникшая головная боль, похожая на мигрень
- Изменение головной боли, характера или тяжести
Что вызывает мигрень во время беременности?
Многие вещи могут привести к мигрени во время беременности.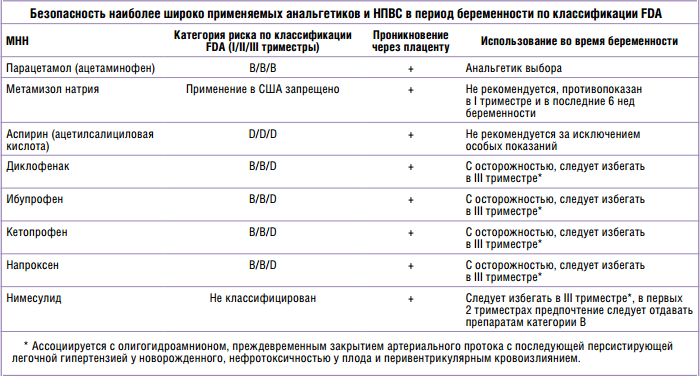
- Гормональные изменения
- Голод
- Низкий уровень сахара в крови
- Обезвоживание
- Отказ от кофеина
- Недостаток сна
- Эмоциональный или физический стресс
- Мышечное напряжение из-за изменений в осанке по мере того, как плод набирает вес
- Высокое кровяное давление во время беременности
Головные боли могут быть частыми на ранних сроках беременности, и при внематочной беременности женщина может испытывать те же симптомы, что и при здоровой беременности. Соответственно, мигрень также может возникать.
Почему болит голова
- увеличение артериального давления —может быть связано с имеющимся хроническим заболеванием или с задержкой жидкости на поздних сроках;
- сильный набор веса —во время беременности увеличение массы тела должно происходить постепенно, соблюдая определенные нормы, чтобы не допустить слишком большой нагрузки на сосуды, в том числе головного мозга;
- пониженное артериальное давление —возникаетиз-захронических заболеваний или перераспределения крови от верхних отделов тела к нижним: в матку;
- нехватка полезных веществ —потребность в витаминах и минералах у беременных возрастает в несколько раз, поэтому их советуют принимать дополнительно;
- стресс —беременные часто испытывают переживанияиз-засвоего состояния или тревожность за будущего ребенка;
- хронические патологии —ОРВИ, остеохондроз, поражение почек и глаз могут приводить к повышению давления, температуры или пережатию нервных окончаний, что провоцирует боль;
- перемена погоды —беременные часто становятся метеочувствительными и тяжело переживают скачки температуры воздуха или давления.

Установить причину появления головных болей может врач. Для этого беременной нужно прийти к своему гинекологу и получить от него направление на обследование или консультацию узкого специалиста.
Диагностика
Жалобы на боли в области головы рассматриваются врачами как субъективное ощущение пациентки. Для поиска причины этого состояния и назначения грамотной терапии нужно провести диагностику. Если болит голова при беременности, женщинам назначают:
- контроль артериального давления —позволяет заметить склонность к его повышению или понижению;
- общий анализ крови —покажет наличие воспалительного или инфекционного процесса;
- общий анализ мочи —укажет на наличие патологии выделительной системы;
- ЭЭГ —исследование электрической активности мозга позволит выявить поражения нервной системы;
- УЗИ сосудов мозга —обнаруживает сосудистые патологии;
МРТ шейных позвонков (кромепокажет остеохондроз.1-готриместра) —
- После проведения полного обследования врач подбирает индивидуальную схему лечения в соответствии со сроком беременности и наличием хронических заболеваний.
 Самостоятельное назначение лекарств недопустимо и может привести к осложнениям.
Самостоятельное назначение лекарств недопустимо и может привести к осложнениям.
Как облегчить состояние
Беременным разрешено употреблять ограниченное количество препаратов. От головной боли можно принять:
снимает спазм сосудов;Но-шпа(Дротаверин) —
- Парацетамол, Нурофен, Цитрамон —снижает температуру, обладает анальгезирующим эффектом.
При появлении болей
Головные боли часто появляются во время беременности. Самостоятельное лечение может не принести желаемого эффекта и ухудшить ситуацию! Поэтому стоит выяснять причину болей и подбирать препараты вместе с лечащим врачом. Это поможет улучшить самочувствие без риска для мамы и ребенка.
Когда нужно звонить в скорую
Срочно набирайте 103 или 112, если появились следующие симптомы:
- внезапно и резко заболела голова;
- сознание становится спутанным или вовсе теряется;
- боль усиливается в течение 5 минут;
- в глазах мелькают мушки, пятна;
- в ушах пульсирует и шумит;
- речь стала невнятной, растягиваются слова;
- руки и ноги слабеют, пошли судороги;
- мышцы шеи сильно скованы, невозможно достать подбородком до груди;
- поднялась температура 39 °C и выше;
- усилилось сердцебиение в покое;
- появилась сильная одышка;
- ребёнок толкается без остановки или резко затих;
- подтекают воды или кровь;
- болит низ живота, будто начались схватки.

Почему у беременных может болеть голова
Головная боль при беременности не всегда угрожает жизни. Но врачу о ней сказать нужно в любом случае. Если симптом появился впервые и болит не сильно, отложите разговор до планового визита. При повторяющейся головной боли или её усилении лучше записаться на приём как можно раньше. Гинеколог решит, что нужно делать, или направит к другому врачу.
Причин головной боли очень много. Учёные выяснили, что у беременных в 57% случаев она первичная, то есть не связанная с другими болезнями. Чаще всего это мигрень и головная боль напряжения.
Всё остальное — это вторичная головная боль, которую вызывают разные патологии. Обычно это высокое давление и инфекции. Но бывают и более опасные причины.
Стресс и усталость
Организм беременной испытывает повышенные нагрузки, ведь он должен работать на двоих. Если при этом будущая мама подвергается стрессам, сильным переживаниям или мало спит, у неё появляется головная боль напряжения.
Неприятные ощущения длятся от 30 минут до нескольких дней. Голова болит в области лба, затылка, обоих висков. Но нет чувства, что надели тугой обруч или каску. Боль не становится сильнее при наклонах, ходьбе или подъёме по лестнице, из‑за яркого света или звуков.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Приём медикаментов
Любые лекарства, которые попадают в желудок или кровь, могут вызвать головную боль даже при соблюдении правильной дозировки. У беременных такое часто происходит из‑за препаратов от высокого давления, болезней сердца, антибиотиков, противосудорожных лекарств.
Если долго пить нестероидные противовоспалительные средства от головной боли, может появиться обратный эффект: таблетки не убирают, а провоцируют симптомы.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Любовь к кофе или отказ от него
Головную боль во время беременности может вызвать кофе. Неприятные симптомы возникают, если пить больше 3–4 чашек в день.
Резкий отказ от кофе тоже вредит. Стоит узнать о беременности и прекратить заваривать ароматный напиток, и через 1–2 дня в висках и затылке появится ноющая боль.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Инфекция с температурой
При острых вирусных (чаще это ОРВИ) или бактериальных (например, стрептококковой ангине) инфекциях повышается температура тела и появляется головная боль. Это нормальная реакция на чужеродные микроорганизмы.
Это нормальная реакция на чужеродные микроорганизмы.
Но для беременных любая инфекция опасна. Она может вызвать пороки плода, задержку его развития и даже выкидыш. А при менингите, особенно листериозном, есть угроза жизни мамы.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Гестоз и преэклампсия
После 20 недель у беременных может развиваться гестоз. Это заболевание, при котором может появиться один из трёх симптомов или их сочетание: повышенное давление, отёки и белок в моче.
Без правильного лечения гестоз переходит в преэклампсию. Давление резко поднимается, невыносимо болит голова и низ живота, малыш непривычно сильно толкается или, наоборот, внезапно затихает. Преэклампсия может привести к отслойке плаценты, повреждению печени и других органов, кровотечению и даже судорогам. Без срочной медицинской помощи погибает плод и мама.
Без срочной медицинской помощи погибает плод и мама.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Мигрень
Одна из причин мигрени — изменение уровня эстрогенов. Но болезнь очень редко появляется из‑за беременности. Наоборот, у 70% женщин симптомы резко ослабевают после зачатия. И тем не менее мигрень мучит многих.
Она может начинаться с ауры: вспышек света, пятен перед глазами, покалываний в руках или онемении половины лица, иногда шума в ушах. Каждый симптом может длиться от 20 минут до часа.
После ауры развивается приступ мигрени. При этом болит и пульсирует одна сторона головы, появляется тошнота или рвота. Женщину раздражает яркий свет, громкие звуки, запахи. Они усиливают боль.
Приступы длятся от нескольких часов до недели и больше. После мигрени появляется чувство сильной усталости, истощения, а неловкий поворот головы может вернуть боль.
После мигрени появляется чувство сильной усталости, истощения, а неловкий поворот головы может вернуть боль.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Болезни сосудов мозга
У некоторых беременных из‑за проблем с гормонами повышается свёртываемость крови, а это увеличивает риск тромбоза, инсульта или кровоизлияния в мозговые оболочки. Эти состояния очень опасны: женщина может умереть в течение нескольких минут или остаться инвалидом.
Поражение сосудов всегда сопровождается несколькими симптомами:
- резкая головная боль с одной стороны;
- тошнота и рвота;
- помутнение зрения;
- потеря сознания;
- судороги.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Опухоли мозга
Исследования показывают, что прогестерон и эстрогены во время беременности могут спровоцировать или ускорить рост новообразований в головном мозге. Симптомы болезни появляются медленно, в течение нескольких месяцев, и зависят от размера и расположения опухоли.
Головная боль может постепенно усиливаться, затем ухудшается зрение, речь, слух, немеют конечности и появляются судороги. Иногда женщине трудно сохранять равновесие.
Что делать
Головная боль напряжения может пройти сама: достаточно выйти на свежий воздух или поспать. Иногда помогают приятные эмоции, которые отвлекают от переживаний.
Если боль повторяется 2–3 дня подряд, нужно обратиться к врачу. Он подберёт обезболивающие, которые безопасны для ребёнка.
Как избежать головной боли при беременности
Специалисты рекомендуют следующее:
- Избегать триггеров.
 Например, если вы заметили, что какие‑то продукты, запахи или ситуации вызывают головную боль, постарайтесь не сталкиваться с ними.
Например, если вы заметили, что какие‑то продукты, запахи или ситуации вызывают головную боль, постарайтесь не сталкиваться с ними. - Защищаться от стресса, не переживать по пустякам.
- Больше двигаться. Во время беременности гуляйте каждый день на свежем воздухе и делайте специальныеупражнениядля будущих мам.
- Правильно питаться. Постарайтесь есть много овощей и фруктов, кисломолочных продуктов, пить не менее 2,4 л жидкости. Каждый день в меню должна быть рыба, птица или нежирное мясо. А сладкое, фастфуд и другую вредную еду лучше не покупать.
Соблюдать режим дня. Нужно спать не менее 8 часов в сутки и ложиться не позднее 22–23 часов, чтобы нормально вырабатывался мелатонин.
Какие обезболивающие средства можно при беременности?
Содержание
- Правда об обезболивающих препаратах
- Какие препараты можно применять в период беременности?
- Парацетамол во время беременности
- Осторожно! Не рекомендуется в период беременности
- Спазмолитики в период беременности – можно или нет?
Во время беременности каждая женщина может испытывать боль – зубную, головную, боль в животе, в суставах. И что делать с этой болью? Как ее устранить, если большинство лекарственных препаратов во время беременности принимать не рекомендуется или же категорически запрещено?
И что делать с этой болью? Как ее устранить, если большинство лекарственных препаратов во время беременности принимать не рекомендуется или же категорически запрещено?
И здесь нельзя, как в «обычном» состоянии, выпить таблетку от боли и побежать – на работу, по делам, и т.д. При возникновении любой боли во время беременности рекомендуется первоначально получить консультацию у лечащего врача (желательно, профилирующего, то есть, если мучает зубная боль, то у стоматолога и т.д.).
Также, у большинства женщин в период беременности возникает такой вопрос: несут ли обезболивающие препараты, которые принимает женщина, вред для ребенка? На эти вопросы можно найти ответы в данной статье – читаем внимательно.
Правда об обезболивающих препаратах
Ни один обезболивающий препарат не сможет устранить истинную причину боли. к болевым ощущениям в период беременности нужно относиться с особой тщательностью и осторожностью. Ведь, к примеру, вы можете устранить боль, которая у вас возникла внизу живота. Для этого достаточно принять таблетку Но-Шпы. Но, вот вы применяли одну таблетку, затем вторую, третью, а боль появляется снова и снова. Это означает, что нужно в срочном порядке обращаться к врачу.
Для этого достаточно принять таблетку Но-Шпы. Но, вот вы применяли одну таблетку, затем вторую, третью, а боль появляется снова и снова. Это означает, что нужно в срочном порядке обращаться к врачу.
Наиболее безопасным обезболивающим препаратом, который можно использовать во время беременности, считается Парацетамол. Другие медикаменты могут нести прямую угрозу для жизни и здоровья человека.
Большинство обезболивающих препаратов во время беременности можно принимать только после тщательной врачебной диагностики. И то, в случае, если угроза для жизни матери больше, нежели для жизни и здоровья плода.
Какие препараты можно применять в период беременности?
Решение о том, можно ли принимать те или иные обезболивающие препараты в период беременности, может только врач.
Читайте также: Детский парацетамол в сиропе и других формах: инструкция
Беременные должны понимать, что даже врач не может вам назначить обезболивающий препарат без предварительной консультации. Вы должны полностью пройти обследование и уже тогда начинать принимать тот или иной лекарственный препарат.
Вы должны полностью пройти обследование и уже тогда начинать принимать тот или иной лекарственный препарат.
Самовольное назначение тех или иных медикаментов, как врачом, так и беременной женщиной, не допускается. Единственное, что может назначить врач – это парацетамол. Данное лекарственное средство применяется при болезненных ощущениях даже у новорожденных детей, которые находятся на грудном вскармливании. Парацетамол не влияет на развитие грудных детей, а также на формирование (имеется в виду, физиологическое и умственное развитие) плода.
Парацетамол во время беременности
Парацетамол – это единственный обезболивающий препарат, который женщины могут принимать во время беременности, не опасаясь за здоровья плода.
Парацетамол эффективно устраняет головную боль, зубную, помогает снизить температуру при простудных заболеваниях, а также уменьшает воспалительные процессы, протекающие в организме.
Парацетамол – это лекарственный препарат, который способен проникать через плацентарный барьер, но при этом, никакого негативного воздействия на плод, Парацетамол не оказывает.
Противопоказан Парацетамол женщинам в период беременности, у которых наблюдаются патологии, протекающие в печени.
Не рекомендуется устранять зубную боль, возникающую в период беременности, с помощью обезболивающих препаратов. Следует сразу же обратиться к врачу-стоматологу и уже с ним принимать решение о возможности лечения зуба в период беременности.
Осторожно! Не рекомендуется в период беременности
Некоторые женщины в период беременности достаточно часто обращаются к такому болеутоляющему, как анальгин. Но, делать это категорически запрещено! Активные лекарственные компоненты Анальгина крайне быстро проникают через плаценту и оказывают негативное воздействие на плод.
Разрешены к применению во время беременности такие обезболивающие препараты, как Диклофенак, Ортофен и Вольтарен. Но, крайне нежелательно принимать их в 1 триместре беременности, когда закладываются все жизненноважные органы. Также и во втором триместре, прием вышеуказанных медикаментов, должен быть согласован с лечащим врачом.
Читайте также: Как принимать силденафил
Запрещено использовать Диклофенак, Ортофен, Вольтарен в 3 триместре!
Во многих аптеках при вопросе беременной женщине: Какое обезболивающее я могу принять?, фармацевты рекомендуют Ибупрофен, Адвил, а также Нурофен. Обосновывают сотрудники аптеки это тем, что якобы данные медикаменты разрешены к применению даже для грудных детей. Но, никто не думает о том, что те лекарственные препараты, которые могут быть абсолютно безопасны для грудных детей, несут огромный и непоправимый вред для жизни и здоровья будущей мамы и ее плода.
Ни в коем случае не руководствуйтесь рекомендациями фармацевтов в аптеке при выборе обезболивающих препаратов!
Спазмолитики в период беременности – можно или нет?
При возникновении у беременной пациентки спазмов матки, а также при сильном напряжении гладкой мускулатуры, врачи-гинекологи рекомендуют принимать спазмолитические препараты. То есть, спазмолитики – это те медикаменты, которые по фармацевтической группе никакого отношения к обезболивающим препаратам не имеют, но тем не менее, они достаточно эффективно устраняют болевые ощущения.
Наиболее часто врачи-гинекологи рекомендуют женщинам в период беременности употреблять Но-Шпу, а также свечи с папаверином.
При гипертонусе матки наиболее эффективным средством будут свечи с папаверином. Причем, назначить эти медикаменты должен только врач-гинеколог. Он укажет на дозировку препарата, а также – длительность лечения. Папаверин не оказывает негативного воздействия на жизнь и здоровье ребенка, а также беременной женщины. Но-Шпу во время беременности также рекомендуется употреблять строго по назначению врача. Злоупотреблять данным лекарственным средством запрещено!
Мигрень при беременности: какие варианты лечения самые безопасные?
Обзор
. 1998 ноябрь; 19 (5): 383-8.
doi: 10.2165/00002018-199819050-00005.
В Пфаффенрат 1 , М. Рем
принадлежность
- 1 vpfa@aol.
 com
com
- PMID: 9825951
- DOI: 10.2165/00002018-199819050-00005
Обзор
V Pfaffenrath et al. Препарат Саф. 1998 ноябрь
. 1998 ноябрь; 19 (5): 383-8.
дои: 10.2165/00002018-199819050-00005.
Авторы
В Пфаффенрат 1 , М Рем
принадлежность
- PMID: 9825951
- DOI:
10.
 2165/00002018-199819050-00005
2165/00002018-199819050-00005
Абстрактный
На возникновение мигрени у женщин влияют гормональные изменения на протяжении всего жизненного цикла. Положительное влияние беременности на мигрень, в основном в течение последних 2 триместров, наблюдается у 55-90% беременных женщин, независимо от типа мигрени. Более высокий процент женщин с менструальной мигренью обнаруживают, что их состояние улучшается во время беременности. Однако в редких случаях мигрень может впервые появиться во время беременности. Положительное влияние беременности на мигрень и возможное ухудшение послеродового периода, вероятно, связаны с неизменно высоким и стабильным уровнем эстрогена во время беременности и быстрым снижением после этого. Немедикаментозные методы лечения (расслабление, сон, массаж, пакеты со льдом, биологическая обратная связь) следует использовать в первую очередь для лечения мигрени у беременных женщин. Для лечения острых приступов мигрени препаратом первого выбора считается 1000 мг парацетамола (ацетаминофена) предпочтительно в виде суппозитория. Риски, связанные с применением аспирина (ацетилсалициловой кислоты) и ибупрофена, считаются небольшими, если препараты принимаются эпизодически и если их избегать в течение последнего триместра беременности. Беременным женщинам противопоказаны триптаны (суматриптан, золмитриптан, наратриптан), дигидроэрготамин и эрготамина тартрат. Прохлорперазин для лечения тошноты вряд ли причинит вред во время беременности. Метоклопрамид, вероятно, приемлем для использования во втором и третьем триместре. Профилактическое лечение показано редко, и единственными препаратами, которые можно назначать во время беременности, являются бета-блокаторы метопролол и пропранолол.
Для лечения острых приступов мигрени препаратом первого выбора считается 1000 мг парацетамола (ацетаминофена) предпочтительно в виде суппозитория. Риски, связанные с применением аспирина (ацетилсалициловой кислоты) и ибупрофена, считаются небольшими, если препараты принимаются эпизодически и если их избегать в течение последнего триместра беременности. Беременным женщинам противопоказаны триптаны (суматриптан, золмитриптан, наратриптан), дигидроэрготамин и эрготамина тартрат. Прохлорперазин для лечения тошноты вряд ли причинит вред во время беременности. Метоклопрамид, вероятно, приемлем для использования во втором и третьем триместре. Профилактическое лечение показано редко, и единственными препаратами, которые можно назначать во время беременности, являются бета-блокаторы метопролол и пропранолол.
Похожие статьи
Мигрень при беременности и лактации: лечение острого приступа и немедикаментозная профилактика.

Алле Г., Бозио А., Мана О., Айрола Г., Чочетто Д., Терци М.Г., Де Лоренцо К., Кирико П.Е., Бенедетто К. Алле Г. и соавт. Минерва Мед. 2003 г., август 94 г. (4 Приложение 1): 27–38. Минерва Мед. 2003. PMID: 15108609 Обзор. итальянский.
Лечение мигрени у беременных женщин, обращающихся за неотложной помощью: ретроспективное обсервационное исследование.
Гамильтон К.Т., Роббинс М.С. Гамильтон К.Т. и др. Головная боль. 2019 фев; 59 (2): 173-179. doi: 10.1111/head.13434. Epub 2018 7 ноября. Головная боль. 2019. PMID: 30403400
Мигрень — лечение острого приступа.
Уилкинсон М. Уилкинсон М. Scott Med J.
 1985 Oct;30(4):258-62. дои: 10.1177/003693308503000417.
Скотт Мед Дж. 1985.
PMID: 3938068
1985 Oct;30(4):258-62. дои: 10.1177/003693308503000417.
Скотт Мед Дж. 1985.
PMID: 3938068Мигрень при беременности: варианты терапии.
Fox AW, Diamond ML, Spierings EL. Фокс А.В. и др. Препараты ЦНС. 2005;19(6):465-81. doi: 10.2165/00023210-200519060-00001. Препараты ЦНС. 2005. PMID: 15962998 Обзор.
Лечение острой мигрени у взрослых.
Беккер В.Дж. Беккер В.Дж. Головная боль. 2015 июнь; 55 (6): 778-93. doi: 10.1111/head.12550. Epub 2015 15 апр. Головная боль. 2015. PMID: 25877672 Обзор.
Посмотреть все похожие статьи
Цитируется
Лекарства от головной боли до и во время беременности: ретроспективное когортное исследование (исследование ATENA).

Лупи С., Негро А., Гамбасси Э., Сусини Т., Джеппетти П., Бенемей С. Лупи С. и др. Неврология наук. 2021 Май; 42(5):1895-1921. doi: 10.1007/s10072-020-04702-0. Epub 2020 23 сентября. Неврология наук. 2021. PMID: 32968869 Бесплатная статья ЧВК.
Пилотное исследование пациенток с синдромом Маль-де-Дебаркмана во время беременности.
Муччи В., Канки Дж. М., Жакемин Ю., Омберген А. В., Маес Л. К., Ван де Хейнинг П. Х., Браун К. Дж. Муччи В. и др. Будущая наука О.А. 21 февраля 2019 г .; 5 (4): FSO377. doi: 10.4155/fsoa-2018-0109. Электронная коллекция 2019 апр. Будущая наука О.А. 2019. PMID: 31114703 Бесплатная статья ЧВК.
Лечение мигрени при беременности и лактации.

Калхун А.Х. Калхун АХ. Curr Pain Headache Rep. 2017 Oct 4; 21 (11): 46. дои: 10.1007/s11916-017-0646-4. Представитель Curr Pain Headache 2017. PMID: 28980122 Обзор.
Оптимальное лечение тяжелой тошноты и рвоты при мигрени: улучшение результатов лечения пациентов.
Лайнес М.Х., Гарсия-Касадо А., Гаскон Ф. Лайнес М.Дж. и соавт. Оценка отношения пациента к исходу. 2013 11 октября; 4:61-73. doi: 10.2147/PROM.S31392. Оценка отношения пациента к исходу. 2013. PMID: 24143125 Бесплатная статья ЧВК. Обзор.
Итальянские рекомендации по первичным головным болям: пересмотренная версия 2012 г.
Саркьелли П., Гранелла Ф., Пруденцано М.
 П., Пини Л.А., Гидетти В., Боно Г., Пинесси Л., Алессандри М., Антоначи Ф., Фанчуллаччи М., Феррари А., Гуаццелли М., Наппи Г., Сансес Г., Сандрини Г., Сави Л., Тассорелли С, Занчин Г.
Саркиелли П. и др.
J Головная боль. 2012 Май; 13 Приложение 2 (Приложение 2): S31-70. дои: 10.1007/s10194-012-0437-6.
J Головная боль. 2012.
PMID: 22581120
Бесплатная статья ЧВК.
П., Пини Л.А., Гидетти В., Боно Г., Пинесси Л., Алессандри М., Антоначи Ф., Фанчуллаччи М., Феррари А., Гуаццелли М., Наппи Г., Сансес Г., Сандрини Г., Сави Л., Тассорелли С, Занчин Г.
Саркиелли П. и др.
J Головная боль. 2012 Май; 13 Приложение 2 (Приложение 2): S31-70. дои: 10.1007/s10194-012-0437-6.
J Головная боль. 2012.
PMID: 22581120
Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Рекомендации
- Карр Опин Нейрол. 1997 июнь; 10 (3): 237-43 — пабмед
- Неврология. 1972 авг; 22 (8): 824-8 — пабмед
- Головная боль.
 1993 июль-август; 33 (7): 385-9
—
пабмед
1993 июль-август; 33 (7): 385-9
—
пабмед
- Головная боль.
- Головная боль. 1993 ноябрь-декабрь; 33 (10): 533-40 — пабмед
- цефалгия. 1995 окт; 15 (5): 337-57 — пабмед
Типы публикаций
термины MeSH
вещества
Безопасно ли во время беременности обычное обезболивающее?
В течение многих лет продукты, содержащие ацетаминофен, такие как обезболивающее Тайленол, считались безопасными для приема во время беременности. Сотни широко доступных безрецептурных средств, включая популярные средства от простуды, кашля и гриппа, содержат ацетаминофен. Неудивительно, что около 65% женщин в США принимают его во время беременности для облегчения головной боли или боли в спине.
Сотни широко доступных безрецептурных средств, включая популярные средства от простуды, кашля и гриппа, содержат ацетаминофен. Неудивительно, что около 65% женщин в США принимают его во время беременности для облегчения головной боли или боли в спине.
Но недавно группа врачей и ученых выступила с консенсусным заявлением в Nature Reviews Endocrinology , призывая к повышенной осторожности в отношении использования ацетаминофена во время беременности. Они отметили растущие доказательства его способности мешать развитию плода, возможно, оставляя затяжное воздействие на мозг, репродуктивную и мочевыводящую системы и развитие половых органов. И хотя проблема, которую они поднимают, важна, стоит отметить, что опасения возникают в результате исследований, проведенных на животных, и наблюдений за людьми. Эти типы исследований не могут доказать, что ацетаминофен является фактической причиной любой из этих проблем.
Эндокринный разрушитель
Известно, что ацетаминофен является эндокринным разрушителем. Это означает, что он может мешать химическим веществам и гормонам, участвующим в здоровом росте, что может сбить его с пути.
Это означает, что он может мешать химическим веществам и гормонам, участвующим в здоровом росте, что может сбить его с пути.
Согласно общепринятому заявлению, некоторые исследования показывают, что воздействие ацетаминофена во время беременности — особенно в высоких дозах или при частом использовании — потенциально увеличивает риск раннего полового созревания у девочек или проблем с фертильностью у мужчин, таких как низкое количество сперматозоидов. Это также связано с другими проблемами, такими как неопущение яичек или врожденный дефект, называемый гипоспадией, когда отверстие на кончике полового члена находится не в нужном месте. Это может играть роль в синдроме дефицита внимания и негативно влиять на IQ.
Низкий риск побочных эффектов
Если вы принимали ацетаминофен во время текущей или прошлой беременности, это может звучать довольно пугающе, тем более что вы, вероятно, всегда считали это лекарство безвредным. Но хотя эксперты согласны с тем, что важно учитывать потенциальные риски при приеме любых безрецептурных или отпускаемых по рецепту лекарств во время беременности, вам не следует паниковать.
«Риск для человека низок», — говорит доктор Кэтрин М. Рексрод, заведующая отделением женского здоровья медицинского факультета Бригамской женской больницы Гарвардского университета.
Вполне вероятно, что если вы принимали ацетаминофен во время беременности, ваш ребенок, скорее всего, не пострадает или не пострадает от каких-либо побочных эффектов.
Исследования по этой теме не окончательные. Некоторая информация, использованная для информирования о консенсусе, была получена из исследований на животных или исследований на людях со значительными ограничениями. Необходимы дополнительные исследования, чтобы подтвердить, что это лекарство действительно вызывает проблемы со здоровьем, и определить, в каких дозах и в какие моменты беременности воздействие ацетаминофена может быть наиболее вредным.
Разумные шаги, если вы беременны
Три разумных шага могут помочь защитить вас и вашего ребенка, пока не станет известно больше по этой теме:
- По возможности избегайте ацетаминофена во время беременности.
 Ранее во время консультирования по вопросам предварительного зачатия и беременности доктор Рексроде предостерегал пациентов от использования НПВП, таких как Адвил и Алив, и предлагал вместо них принимать ацетаминофен. «Теперь я также сообщаю людям, что были высказаны некоторые опасения по поводу использования ацетаминофена во время беременности, и объясняю, что его использование должно быть ограничено ситуациями, когда это действительно необходимо», — говорит доктор Рексроде. Короче говоря, всегда думайте, действительно ли вам это нужно, прежде чем проглотить таблетку.
Ранее во время консультирования по вопросам предварительного зачатия и беременности доктор Рексроде предостерегал пациентов от использования НПВП, таких как Адвил и Алив, и предлагал вместо них принимать ацетаминофен. «Теперь я также сообщаю людям, что были высказаны некоторые опасения по поводу использования ацетаминофена во время беременности, и объясняю, что его использование должно быть ограничено ситуациями, когда это действительно необходимо», — говорит доктор Рексроде. Короче говоря, всегда думайте, действительно ли вам это нужно, прежде чем проглотить таблетку. - Проконсультируйтесь с врачом. Всегда согласовывайте с врачом использование ацетаминофена, особенно если вы собираетесь использовать лекарство в течение длительного периода времени. Они могут согласиться с тем, что это лучший вариант, или предложить более безопасную альтернативу.
- Минимальное использование. Если вам необходимо принимать ацетаминофен во время беременности, принимайте его в течение как можно более короткого промежутка времени и в минимальной эффективной дозе, чтобы уменьшить воздействие на плод.

