Национальный календарь профилактических прививок
Что важно знать о вакцинации
Профилактические прививки осуществляются во всех странах — участницах ВОЗ (Всемирной организации здравоохранения). Тема профилактических прививок в последние годы обросла множеством предубеждений. Что вреда от них не меньше, а то и больше, чем пользы, что вакцинация имеет жесткие сроки, нарушать которые нельзя, что без прививки ребенка не возьмут в детский сад, и так далее.
Но все-таки вакцинация — единственный способ предотвратить опасные вирусные инфекции или снизить риск возможных осложнений. Поэтому пренебрегать таким способом защиты не стоит.
Что важно знать о вакцинации:
- Правовым основанием для проведения вакцинации в России является Федеральный закон «Об иммунопрофилактике инфекционных болезней» от 17.09.1998 № 157-ФЗ. Последние изменения вносились в марте 2018 года.
- Календарь прививок 2019 (Россия) — это таблица.

- В роддоме при первой вакцинации на каждого малыша заводится специальный документ — Прививочный паспорт (сертификат). В нем указывается: когда, какие и какими вакцинами были сделаны прививки.
- Все прививки детям делаются только с письменного согласия родителей или других законных представителей.
- Сегодня у родителей есть выбор: делать или не делать своим детям прививки. Вы можете в письменном виде отказаться от проведения вакцинации (ст. 5 Федерального закона № 157 и подтверждающий ее приказ № 229 Минздрава).
- Проводить вакцинацию могут как государственные, так и коммерческие медицинские организации, имеющие соответствующую лицензию.
- В государственных и муниципальных медицинских учреждениях прививки делают бесплатно.
- При проведении прививки ребенок должен быть здоров. Его должен осмотреть врач или детский фельдшер: измерить температуру, проверить глаза, уши, нос, кожные покровы, лимфоузлы, узнать, что ел и как себя чувствовал в последние сутки.
- В большинстве случаев для приобретения устойчивого иммунитета вакцина должна вводиться неоднократно (проводится ревакцинация).
- Национальный календарь прививок — общий документ, а дети все разные. Если срок вакцинации пропущен, участковый педиатр или врач коммерческого медицинского центра, наблюдающий ребенка, должен составить индивидуальный календарь.
- Собственный график прививок также необходим для детей, которых педиатр отнес к группе риска, что означает более высокую вероятность тех или иных заболеваний.
- Особенно важно правильно спланировать прививки до года. Таблица 2019 по месяцам поможет вам в этом.

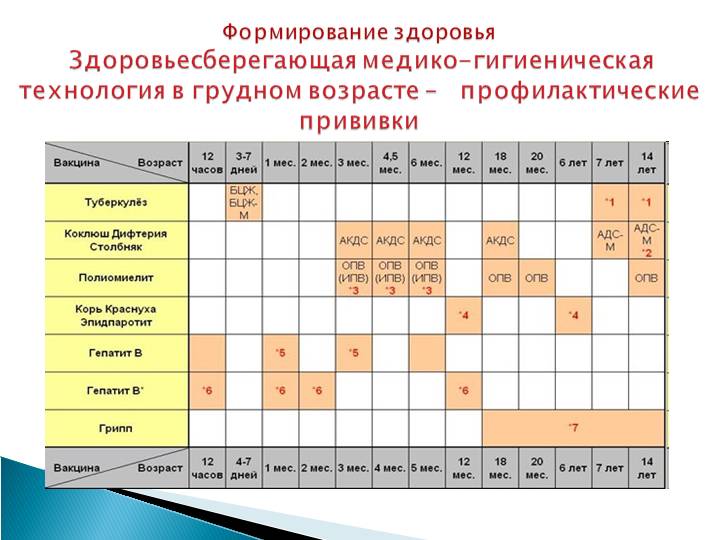
Прививки детям по возрасту. Таблица 2019
Утвержденный Приказом Минздрава «Национальный календарь прививок 2019 (Россия)» (таблица) — это официальный документ, состоящий из двух частей: вакцинация против повсеместно распространенных инфекций, а также инфекций с тяжелым течением и вакцинация по эпидемическим показаниям. Первые можно назвать «условно обязательными». Основные прививки нужно успеть сделать ребенку до года.
Национальный календарь прививок 2019 в таблице — это график вакцинации детям и взрослым по возрасту от самого рождения.
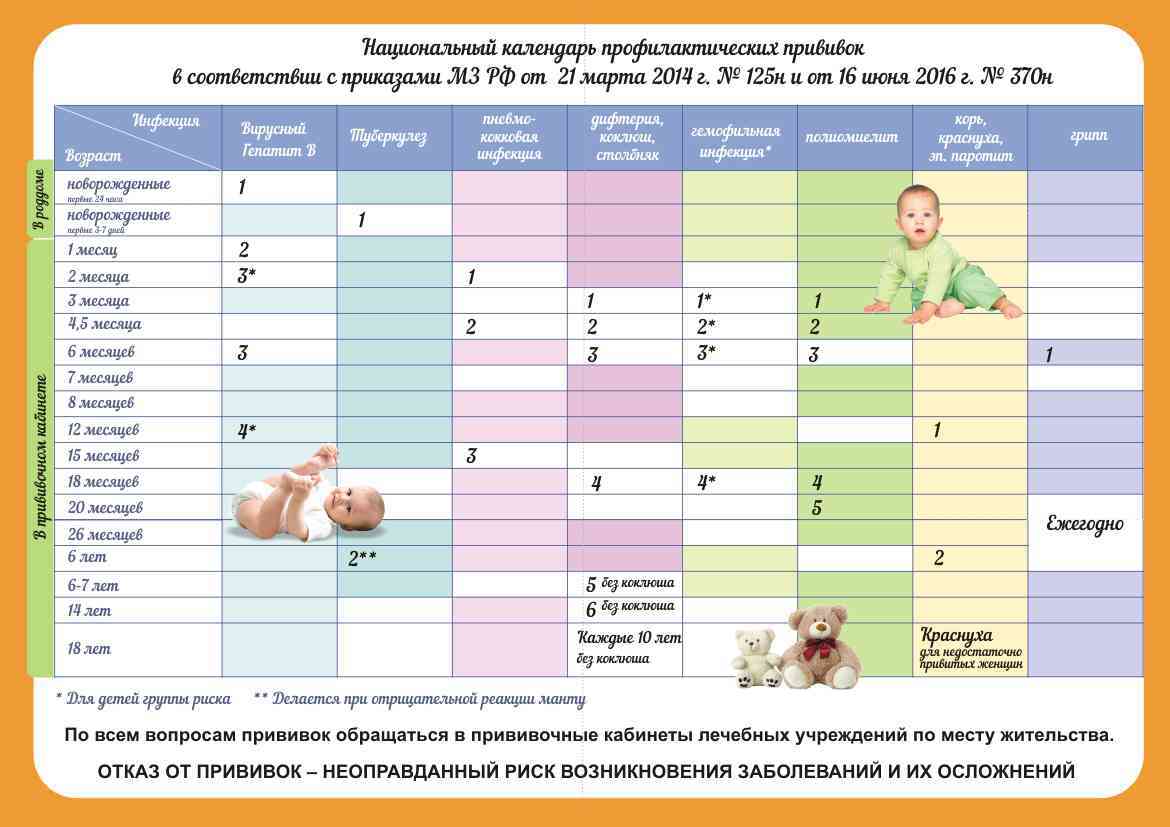
Прививки детям до года. Таблица 2019
| Возраст | Прививка |
|---|---|
| В первые 24 часа | Первая прививка против вирусного гепатита В. |
| На 3-7 день | Прививка против туберкулеза. |
| В 1 месяц | Вторая прививка от вирусного гепатита B. |
| В 2 месяца | Третья прививка против вирусного гепатита B (группы риска). Первая прививка против пневмококковой инфекции. |
| В 3 месяца | Первая прививка против дифтерии, коклюша, столбняка. Первая прививка против полиомиелита. |
| В 4,5 месяца | Вторая прививка против дифтерии, коклюша, столбняка. Вторая прививка против гемофильной инфекции (группы риска). Вторая прививка против полиомиелита. Вторая прививка против пневмококковой инфекции. |
| В 6 месяцев | Третья прививка против дифтерии, коклюша, столбняка. Третья прививка против вирусного гепатита B. Третья прививка против полиомиелита. Третья прививка против гемофильной инфекции (группа риска). |
| В 12 месяцев | Прививка против кори, краснухи, эпидемического паротита. Четвертая прививка против вирусного гепатита B (группы риска).  |
Таблица прививок детям до 3 лет, 2019 год
| Возраст | Прививка |
|---|---|
| В 15 месяцев | Ревакцинация против пневмококковой инфекции. |
| В 18 месяцев | Первая ревакцинация против полиомиелита. Первая ревакцинация против дифтерии, коклюша, столбняка. Ревакцинация против гемофильной инфекции (группы риска). |
| В 20 месяцев | Вторая ревакцинация против полиомиелита. |
Таблица прививок детям старше 3 лет
| Возраст | Прививка |
|---|---|
| В 6 лет | Ревакцинация против кори, краснухи, эпидемического паротита. |
| В 6-7 лет | Вторая ревакцинация против дифтерии, столбняка. Ревакцинация против туберкулеза. |
| В 14 лет | Третья ревакцинация против дифтерии, столбняка. Третья ревакцинация против полиомиелита. |
Таблица прививок взрослым
| Возраст | Прививка |
|---|---|
| От 18 лет и старше | Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации. |
Прививки по эпидемическим показаниям
Вакцинация по эпидемическим показаниям также входит в календарь прививок 2019 (Россия). Таблица с расписанием прививок подскажет сроки — это удобно.
Напомним, что детям и взрослым прививки делаются при угрозе возникновения очага инфекции или эпидемии.
Прививки по эпидемическим показаниям делаются людям, проживающим в местах, где распространены те или иные инфекции, или посещающим такие территории. Список регионов, где требуется вакцинация от местных вирусных инфекций, утвержден Минздравом. Кроме того, прививки нужны для посещения некоторых стран, и отказ влечет запрет на въезд.
Также вакцинация проводится и по «профессиональному» принципу — людям, чья деятельность связана с риском заражения. В этом случае отсутствие профилактических прививок может служить основанием для отказа в приеме на работу.
Изменения в 2019 году
С начала 2019 года изменений в Национальном календаре прививок нет.
В последние годы на уровне Минздрава обсуждается внесение в календарь профилактических прививок вакцинации против ротавирусной инфекции и ветряной оспы, но пока решение об этом не принято.
Вакцинация: Национальный календарь профилактических прививок
Вакцинация — самое эффективное средство борьбы с управляемыми инфекциями, экономически оправданное, позволяющее влиять на основные показатели здравоохранения.
На сегодняшний день в РФ достигнуты существенные успехи в области контроля управляемых инфекций. За последние годы не было зарегистрировано ни одного случая заболевания полиомиелитом, вызванного диким штаммом вируса.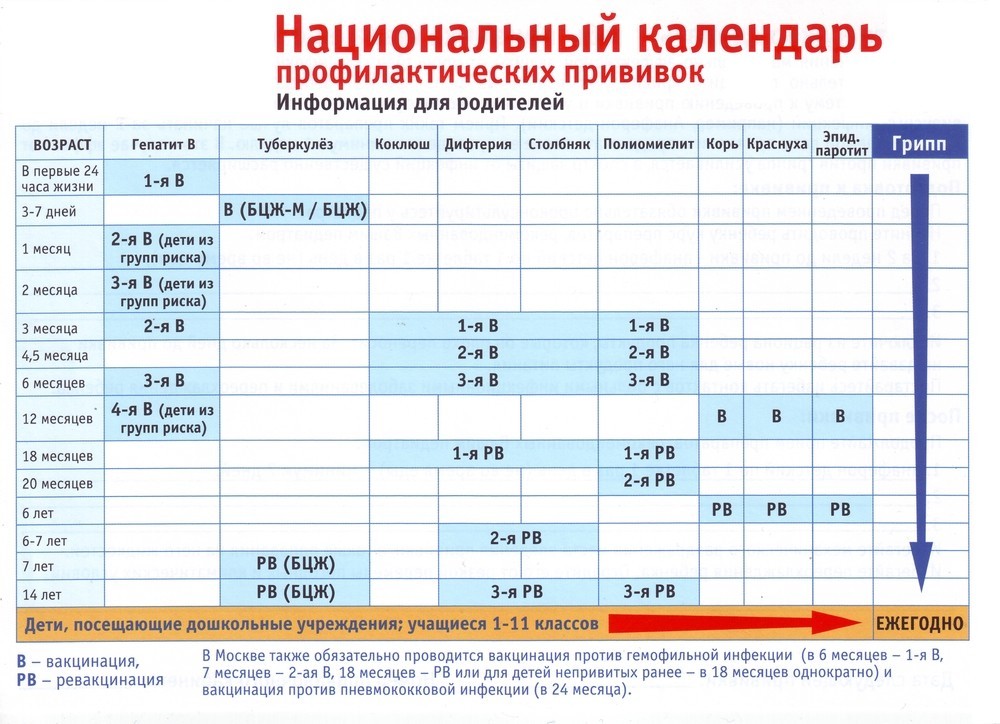
В Российской Федерации действует Национальный календарь профилактических прививок (НКПП), утвержденный приказом Министерства здравоохранения РФ от 21.03.2014г. № 125н «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям».
Проводятся прививки против 12 инфекций:
- гепатит В
- туберкулез
- дифтерия
- столбняк
- коклюш
- гемофильная инфекция (для группы риска)
- корь
- краснуха
- эпидемический паротит
- полиомиелит
- грипп
- пневмококковая инфекция
Следует отметить, что НКПП сегодня защищает от меньшего числа инфекций, чем календари экономически развитых стран и календарь, рекомендованный Всемирной организацией здравоохранения (ВОЗ) для всех стран вне зависимости от их экономического развития.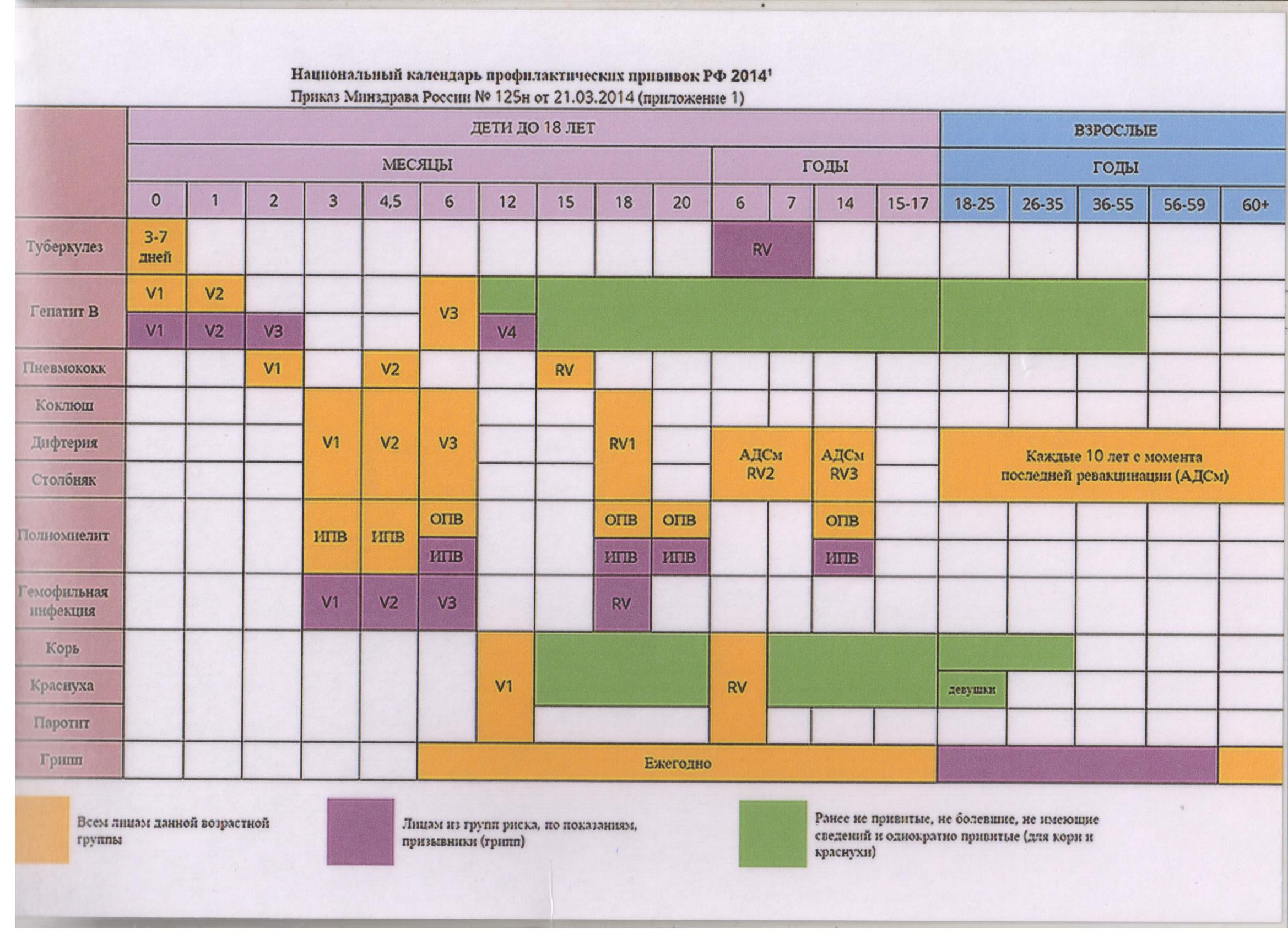 Например, до сих пор не включена массовая вакцинация детей первых лет жизни от таких инфекций, как гемофильная типа b (Hib), менингококковая, ротавирусная, ветряная оспа, гепатитА, папиломовирусная.
Например, до сих пор не включена массовая вакцинация детей первых лет жизни от таких инфекций, как гемофильная типа b (Hib), менингококковая, ротавирусная, ветряная оспа, гепатитА, папиломовирусная.
Вместе с тем, увеличение числа применяемых вакцин приводит к росту количества инъекций. Особое внимание стоит обратить на календарь прививок для детей до года — эта категория малышей наиболее уязвима для различных инфекций.
Так, до 18 месячного возраста ребенок должен получить 20 инъекций, и многие из них вводят одновременно. Включение новых вакцин сделает это число чрезмерным и неизбежно ставит вопрос о переходе на иммунизацию комбинированными вакцинами против 5-ти и более инфекций в одной инъекции.
На фоне имеющегося числа инъекций перспектива включения в Национальный календарь профилактических прививок новых инфекций не только увеличивает и без того высокое количество уколов, но и сильно усложняет саму схему вакцинации, которой становится все труднее придерживаться. Поэтому важно не только обеспечивать возможность вакцинопрофилактики от новых инфекций, но и повышать приверженность родителей рекомендованному Национальным календарем прививок графику вакцинации.
Поэтому важно не только обеспечивать возможность вакцинопрофилактики от новых инфекций, но и повышать приверженность родителей рекомендованному Национальным календарем прививок графику вакцинации.
В России в последнее время сформировалось негативное отношение к вакцинации, не только у части населения, но и у ряда врачей разных специальностей, в том числе педиатров. Изменения показателей здоровья детей первого года жизни, по ряду причин, в том числе, за счет выхаживания детей с очень низкой и экстремально низкой массой тела, приводит к неоправданно широким противопоказаниям к вакцинации и, как следствие, к уменьшению охвата детей прививками и снижению уровня коллективного иммунитета.
Иммунизация в рамках национального календаря профилактических прививок проводится медицинскими препаратами, зарегистрированными в соответствии с законодательством Российской Федерации.
| Возраст | Наименование профилактической прививки |
|
Новорожденные в первые 24 часа жизни |
Первая вакцинация против вирусного гепатита B |
|
Новорожденные на 3 — 7 день жизни |
Вакцинация против туберкулеза |
| Дети 1 месяц | Вторая вакцинация против вирусного гепатита B |
|
Дети 2 месяца |
Третья вакцинация против вирусного гепатита B (группы риска) |
| Первая вакцинация против пневмококковой инфекции | |
|
Дети 3 месяца |
Первая вакцинация против дифтерии, коклюша, столбняка |
| Первая вакцинация против полиомиелита | |
| Первая вакцинация против гемофильной инфекции (группы риска) | |
|
Дети 4,5 месяцев |
Вторая вакцинация против дифтерии, коклюша, столбняка |
| Вторая вакцинация против гемофильной инфекции (группы риска) | |
| Вторая вакцинация против полиомиелита | |
| Вторая вакцинация против пневмококковой инфекции | |
|
Дети 6 месяцев |
Третья вакцинация против дифтерии, коклюша, столбняка |
| Третья вакцинация против вирусного гепатита B | |
| Третья вакцинация против полиомиелита | |
| Третья вакцинация против гемофильной инфекции (группа риска) | |
|
Дети12 месяцев |
Вакцинация против кори, краснухи, эпидемического паротита |
| Четвертая вакцинация против вирусного гепатита B (группы риска) | |
|
Дети 15 месяцев |
Ревакцинация против пневмококковой инфекции |
|
Дети18 месяцев |
Первая ревакцинация против полиомиелита |
| Первая ревакцинация против дифтерии, коклюша, столбняка | |
| Ревакцинация против гемофильной инфекции (группы риска) | |
|
Дети 20 месяцев |
Вторая ревакцинация против полиомиелита |
|
Дети 6 лет |
Ревакцинация против кори, краснухи, эпидемического паротита |
|
Дети 6 — 7 лет |
Вторая ревакцинация против дифтерии, столбняка |
| Ревакцинация против туберкулеза | |
|
Дети 14 лет |
Третья ревакцинация против дифтерии, столбняка |
| Третья ревакцинация против полиомиелита | |
|
Взрослые от 18 лет |
Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации |
Идеальный календарь прививок
Идеальный календарь прививок
21 февраля 2020
Идеальный календарь детских прививок создан экспертами Союза педиатров России в помощь педиатрам и родителям для защиты детей от серьезных инфекций
Этот оптимальный календарь детских прививок разрабатывался для родителей, которые желают защитить своих детей от серьезных инфекций и их тяжелых осложнений. Рекомендованный график вакцинации включает прививки от 18 наиболее актуальных инфекций: к уже существующим в национальном календаре 12 вакцинам добавлены прививки против ротавирусной инфекции, ветряной оспы, менингококковой инфекции, вирусного гепатита А, клещевого энцефалита, папилломавирусной инфекции, а также обязательная прививка от гемофильной инфекции типа b для всех младенцев первых лет жизни. Представленный график иммунизации объединил в себе основу действующего календаря прививок РФ, в рамках которого в установленные возрастные сроки внедрены современные вакцины, предусмотрев безопасное и эффективное их сочетание при одновременном введении.
Рекомендованный график вакцинации включает прививки от 18 наиболее актуальных инфекций: к уже существующим в национальном календаре 12 вакцинам добавлены прививки против ротавирусной инфекции, ветряной оспы, менингококковой инфекции, вирусного гепатита А, клещевого энцефалита, папилломавирусной инфекции, а также обязательная прививка от гемофильной инфекции типа b для всех младенцев первых лет жизни. Представленный график иммунизации объединил в себе основу действующего календаря прививок РФ, в рамках которого в установленные возрастные сроки внедрены современные вакцины, предусмотрев безопасное и эффективное их сочетание при одновременном введении.
Идеальный календарь разработан с учётом данных о бремени контролируемых инфекций на территории России, актуальных трендов развития современной вакцинопрофилактики, риска и тяжести течения инфекционных заболеваний в различные возрастные периоды и при отклонениях в состоянии здоровья, традиционных возрастных сроков введения прививок (имплементирован в текущий НКПП), наличия лицензированных вакцин в РФ.
Включает схемы вакцинации и ревакцинации младенцев и детей школьного возраста, подростков, характеризуется наглядностью, ясностью и удобством при рутинном использовании.
Предусмотрена возможность регулярной доработки. что предполагает полноценный переход вакцинации против вирусного полиомиелита на инактивированную полиовакцину, возможность применения комбинированных вирусных вакцин, внедрение новых вакцин и т.д.
| Для детей с рождения до 2 лет | Кратность | Прививки от заболеваний | Вакцины |
| Новорожденные, дети в первые 24 часа жизни | 1-я вакцинация | Вирусный гепатит В | Эувакс Регевак |
| Новорожденные на 3-7 день жизни | вакцинация | Туберкулез | БЦЖ-М |
| Дети в 1 месяц | 2-я вакцинация | Вирусный гепатит В | Эувакс Регевак |
| Дети в 2 месяца | 3-я вакцинация | Вирусный гепатит В для детей из групп риска | Эувакс Регевак |
| 1-я вакцинация | Пневмококковая инфекция | Синфлорикс Превенар | |
| Дети в 3 месяца | 1-я вакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС |
| 1-я вакцинация | Полиомиелит | Полимилекс | |
| 1-я вакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| Дети в 4,5 месяца | 2-я вакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС |
| 2-я вакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| 2-я вакцинация | Полиомиелит | Полимилекс | |
| 2-я вакцинация | Пневмококковая инфекция | Синфлорикс Превенар | |
| Дети в 6 месяцев | 3-я вакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС |
| 3-я вакцинация | Вирусный гепатит В | Эувакс Регевак | |
| 3-я вакцинация | Полиомиелит | Полимилекс БиВак полио | |
| 3-я вакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| Дети в 12 месяцев | Вакцинация | Корь Краснуха Эпидемический паротит | Комплексные: ММР-II, Дивакцина Моно-вакцины: Корь, Краснуха, Паротит |
| 4-я вакцинация | Вирусный гепатит В (для детей из группы риска) | Эувакс Регевак | |
| Дети в 15 месяцев (1 год 3 мес) | Ревакцинация | Пневмококковая инфекция | Синфлорикс Превенар |
| Дети в 18 месяцев (1 год 6 мес) | 1-я ревакцинация | Полиомиелит | Полимилекс БиВак полио |
| 1-я ревакцинация | Дифтерия Коклюш Столбняк | Инфанрикс Инфанрикс-гекса Пентаксим АДС, АКДС | |
| Ревакцинация | Гемофильная инфекция (для детей из группы риска) | Пентаксим Инфанрикс-гекса | |
| Дети 20 месяцев (1 год 8 мес) | 2-я ревакцинация | Полиомиелит | БиВак полио Полимилекс |
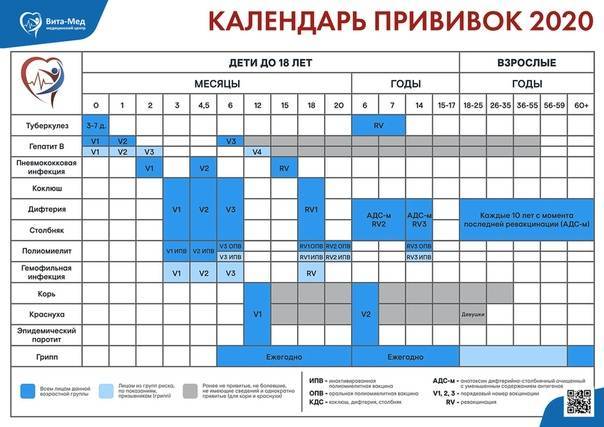
Календарь прививок
Добрый день, сейчас поговорим о вакцинации для детей и взрослых.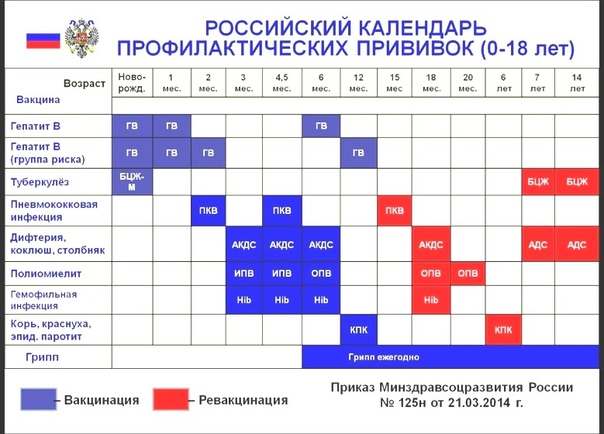 В нашей стране существует Национальный календарь профилактических прививок РФ 2014. Приказ МР № 125 от 21.03.2014, приложение 1. Позже были внесены дополнения : приложения 2, 3, 4, Последняя коррекция в феврале 2019, куда внесена специфическая вакцинация от туляремии, чумы, бруцеллеза, сибирской язвы, бешенства, лептоспироза, клещевого энцефалита, желтой лихорадки, холеры, брюшного тифа, шигеллеза, гепатита А, ротавирусной инфекции, ветряной оспы, менингококковой инфекции, вируса папилломы человеческого( ВПЧ).
В нашей стране существует Национальный календарь профилактических прививок РФ 2014. Приказ МР № 125 от 21.03.2014, приложение 1. Позже были внесены дополнения : приложения 2, 3, 4, Последняя коррекция в феврале 2019, куда внесена специфическая вакцинация от туляремии, чумы, бруцеллеза, сибирской язвы, бешенства, лептоспироза, клещевого энцефалита, желтой лихорадки, холеры, брюшного тифа, шигеллеза, гепатита А, ротавирусной инфекции, ветряной оспы, менингококковой инфекции, вируса папилломы человеческого( ВПЧ).
Есть моновакцины, есть комплексные — трех , четырех, пяти , шестивалентные вакцины. Современная иммунология стремится к созданию именно комплексных вакцин. Есть живые вакцины, т. е. в организм вводится антигены, на которые вырабатываются антитела. Иммунитет от них более стойкий. Есть инактивированные — неживые вакцины, т. е. в организм вводятся готовые антитела. В один день разрешено вводить до 4 вакцин в разные участки тела. Я не буду отклоняться от темы и посвящать время негативным общественным мнениям, дезинформации, ложным мифам о последствиях иммунизации, повлекших за собой развитие аутизма, олигофрении, тяжелых хронических заболеваний. Могу с уверенностью заявить, что иммунная прослойка в обществе должна составлять 95%, чтобы избежать эпидемии. Именно 100 % иммунизация в роддомах от натуральной оспы повлекла за собой победу над данной нозологией во всем мире. С 1977 года вакцинация от натуральной оспы прекращена. Иммунология движется вперед, создаются более очищенные современные вакцины, которые переносятся легко, без местной и общей реакции.
Могу с уверенностью заявить, что иммунная прослойка в обществе должна составлять 95%, чтобы избежать эпидемии. Именно 100 % иммунизация в роддомах от натуральной оспы повлекла за собой победу над данной нозологией во всем мире. С 1977 года вакцинация от натуральной оспы прекращена. Иммунология движется вперед, создаются более очищенные современные вакцины, которые переносятся легко, без местной и общей реакции.
Вспомните, как в 90-е годы была вспышка дифтерии, далее с 2017 вспышка кори, возникающая у непривитых именно на фоне отказа от вакцинации. Как правило, есть параллель между подъемом заболеваемости и политической и экономической нестабильностью в стране.
Безусловно, есть абсолютные противопоказания к вакцинации (их не так много) и относительные. Даже дети, получившие химиотерапию в период стойкой ремиссии, получают инактиврованные вакцины. Что тогда говорить о транзиторной доброкачественной нейтропении.
Итак, существует обязательный календарь вакцин, которые входят в Национальный календарь. Есть рекомендуемые вакцины, которые не входят в Национальный календарь, но я их настоятельно рекомендую сделать. Прививочный календарь в РФ несколько отличается от Европейского и США по срокам иммунизации и внесённым в календарь вакцинам.
Есть рекомендуемые вакцины, которые не входят в Национальный календарь, но я их настоятельно рекомендую сделать. Прививочный календарь в РФ несколько отличается от Европейского и США по срокам иммунизации и внесённым в календарь вакцинам.
Я рекомендую обязательно прививать как взрослых, так и детей, особенно с нарушением прививочного календаря. Моя позиция в этом вопросе несколько жесткая, поскольку речь идет именно о профилактической медицине и здоровом поколении детей. Дорогие мамочки, Вы родили своих детей, Вы хотите для них все самое лучшее, в Ваших силах дать им здоровье, защитить от болезней. Берегите своих детей, любите их, чтобы в будущем Вы не услышали упрек: мама, а если была эта вакцина, почему ты не сделала ее мне, я бы сейчас не болела.
|
Вакцины |
Дети до 18 лет |
Взрослые |
|||||||||||||||||
|
Месяцы |
Годы |
Годы |
|||||||||||||||||
|
0 |
1 |
2 |
3 |
4,5 |
6 |
12 |
15 |
18 |
20 |
6 |
7 |
14 |
15-17 |
18-25 |
26-35 |
36-55 |
56-59 |
60+ |
|
|
Туберкулез |
3-7 день- |
RV |
|||||||||||||||||
|
Гепатит В |
V1 V1 |
V2 V2 |
V3 |
V3 |
V4 |
||||||||||||||
|
Пневмококковая инфекция |
V1 |
V2 |
RV |
||||||||||||||||
|
Коклюш |
V1 |
V2 |
V3 |
RV1 |
|||||||||||||||
|
Дифтерия |
V1 |
V2 |
V3 |
RV1 |
АДС-M RV2 |
АДС-М RV3 |
Каждые 10лет с момента последней ревакцинации АДС-М |
||||||||||||
|
Столбняк |
V1 |
V2 |
V3 |
RV1 |
|||||||||||||||
|
Полиомиелит |
ИПВ |
ИПВ |
ОПВ или ИПВ |
ОПВ или ИПВ |
ОПВ или ИПВ |
ОПВ или ИПВ |
|||||||||||||
|
Гемофильная инфекция |
V1 |
V2 |
V3 |
RV |
|||||||||||||||
|
Корь |
V1 |
RV |
Каждые 10 лет, ЖКВ |
||||||||||||||||
|
Краснуха |
V2 |
RV |
Девушки |
||||||||||||||||
|
Эпид. |
V3 |
RV |
|||||||||||||||||
|
Грипп |
Ежегодно |
||||||||||||||||||
Календарь рекомендуемых профилактических прививок, так называемый идеальный календарь вакцинации
|
Месяцы |
Годы |
Взрослые |
|||||||||
|
6-12 недель |
3 |
4,5 |
6 |
8 |
9 |
1 |
2 |
3 |
5 |
||
|
Гепатит А |
C 1 года двукратно 2 дозы, с интервалом 6- 12 мес |
||||||||||
|
Менингококковая инфекция |
V1 |
V2 |
или V1 однократно после 2 лет до 55 лет |
||||||||
|
Пневмококковая инфекция |
V1 однократно |
||||||||||
|
Ветряная оспа |
С 1 года двухкратно с интервалом от 6 нед до 2 лет |
||||||||||
|
Ротавирусная инфекция |
V1 |
V2, V3 через 4-10 нед |
По показаниям |
||||||||
|
Гемофильная инфекция |
V1 |
||||||||||
|
Папилломавирус |
Девушки с 9 до 45 лет, юноши с 9 до 26 лет, двух- или трехкратная вакцинация 0-2-6 месяцев |
||||||||||
|
Клещевой энцефалит |
С 1 года. |
||||||||||
При этом туберкулинодиагностика: Р-манту или диаскин-тест делается ежегодно.
До новых встреч.
Все о прививках на работе
Список нормативных документы, регламентирующие вакцинопрофилактику у взрослых в РФ (состояние на 01.01.2015)
1. Федеральный закон от 30 марта 1999 г. N 52-ФЗ «О санитарно-эпидемиологическом благополучии населения».
2. Федеральный закон от 17 сентября 1998 г. N 157-ФЗ «Об иммунопрофилактике инфекционных болезней».
3. Постановление Правительства РФ от 2 августа 1999 г. N 885 «Об утверждении перечня поствакцинальных осложнений, вызванных профилактическими прививками, включенными в национальный календарь профилактических прививок, и профилактическими прививками
по эпидемическим показаниям, дающих право гражданам на получение государственных единовременных пособий».
4. Постановление Правительства РФ от 15 июля 1999 г. N 825 «Об утверждении перечня работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями и требует обязательного проведения профилактических прививок».
5. Приказ МЗ РФ от 21 марта 2014 г. N 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».
6. Приказ Минздрава РФ от 17 мая 1999 г. N 174 «О мерах по дальнейшему совершенствованию профилактики столбняка».
7. Приказ Минздрава РФ от 17 сентября 1993 г. N 220 «О мерах по развитию и совершенствованию инфекционной службы в Российской Федерации».
8. Приказ Федеральной службы Роспотребнадзора от 27 декабря 2012 г. N 1198 «О Создании научно-методического центра иммунопрофилактики Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека».
9. Санитарно-эпидемиологические правила СП 3. 1.2.3162-14 «Профилактика коклюша».
10. Санитарно-эпидемиологические правила СП 3.1/3.2.3146-13 «Общие требования по профилактике инфекционных и паразитарных болезней».
11. Санитарно-эпидемиологические правила СП 3.1.2.3117-13 «Профилактика гриппа и других острых респираторных вирусных инфекций».
12. Санитарно-эпидемиологические правила СП 3.1.2.3116-13 «Профилактика внебольничных пневмоний».
13. Санитарно-эпидемиологические правила СП 3.1.2.3114-13 «Профилактика туберкулеза».
14. Санитарно-эпидемиологические правила СП 3.1.2.3113-13 «Профилактика столбняка».
15. Санитарно-эпидемиологические правила СП 3.1.2.3109-13 «Профилактика дифтерии».
16. Санитарно-эпидемиологические правила СП 3.1.2952-11 «Профилактика кори, краснухи и эпидемического паротита».
17. Санитарно-эпидемиологические правила СП 3.1.2951-11 «Профилактика полиомиелита».
18. Санитарно-эпидемиологические правила и нормативы СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами».
Санитарно-эпидемиологические правила и нормативы СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами».
19. Cанитарно-эпидемиологические правила СП 3.1.2825-10 «Профилактика вирусного гепатита A».
20. Санитарно-эпидемиологические правила СП 3.1.7.2627 -10 «Профилактика бешенства среди людей».
21. Санитарно-эпидемиологические правила СП 3.3.2367-08 «Организация иммунопрофилактики инфекционных болезней».
22. Санитарно-эпидемиологические правила СП 3.1.3.2352-08 «Профилактика клещевого вирусного энцефалита».
23. Санитарно-эпидемиологические правила СП 3.3.2342-08 «Обеспечение безопасности иммунизации».
24. Санитарно-эпидемиологические правила СП 3.1.1.2341-08 «Профилактика вирусного гепатита В».
25. Санитарно-эпидемиологические правила СП 3.3.2.1248-03 «Условия транспортирования и хранения медицинских иммунобиологических препаратов».
26. Санитарно-эпидемиологические правила СП 3.3.2.1120-02 «Санитарно-эпидемиологические требования к условиям транспортировки, хранению и отпуску гражданам медицинских иммунобиологических препаратов, используемых для иммунопрофилактики, аптечными
учреждениями и учреждениями здравоохранения» (с изменениями от 18 февраля 2008 г.).
Санитарно-эпидемиологические правила СП 3.3.2.1120-02 «Санитарно-эпидемиологические требования к условиям транспортировки, хранению и отпуску гражданам медицинских иммунобиологических препаратов, используемых для иммунопрофилактики, аптечными
учреждениями и учреждениями здравоохранения» (с изменениями от 18 февраля 2008 г.).
27. Методические указания МУ 3.1.2.3047-13 «Эпидемиологический надзор за внебольничными пневмониями».
28. Методические рекомендации МР 3.3.1.0058-12 «Профилактическая иммунизация лиц, принимающих участие в массовых международных спортивных мероприятиях на территории РФ».
29. Методические указания МУ 3.1.3018-12 «Эпидемический надзор за дифтерией».
30. Методические указания МУ 3.1.2943-11 «Организация и проведение серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический
паротит, полиомиелит, гепатит В)».
31. Методические указания МУ 3.1.2837-11 «Эпидемиологический надзор и профилактика вирусного гепатита А».
32. Методические рекомендации МР 3.3.1.0027-11 «Эпидемиология и вакцинопрофилактика инфекции, вызываемой Streptococcus pneumoniae».
33. Методические указания МУ 3.1.2792-10 «Эпидемический надзор за гепатитом В».
34. Методические указания МУ 3.3.2.2437-09 «Применение термоиндикаторов для контроля температурного режима хранения и транспортирования медицинских иммунобиологических препаратов в системе «Холодовой цепи».
35. Методические указания МУ 3.1.2436-09 «Эпидемиологический надзор за столбняком».
36. Методические указания МУ 3.3.2400-08 «Контроль за работой лечебно-профилактических организаций по вопросам иммунопрофилактики инфекционных болезней».
37. Методические указания МУ 3.1.2313-08 «Требования к обеззараживанию, уничтожению и утилизации шприцев инъекционных однократного применения».
38. Методические рекомендации «Иммунизация полисахаридной поливалентной вакциной для профилактики пневмококковой инфекции» (утв. Главным государственным санитарным врачом РФ 8 февраля 2008 г. N 01/816-8-34).
39. Методические рекомендации «Порядок использования, сбора, хранения, транспортирования, уничтожения, утилизации (переработки) самоблокирующихся (саморазрушающихся) СР-шприцев и игл инъекционных одноразового применения» (утв. Федеральной службой Роспотребнадзора 11 ноября 2005 г. N 0100/9856-05-34).
40. Методические указания МУ 3.3.1889-04 «Порядок проведения профилактических прививок».
41. Методические указания МУ 3.3.1879-04 «Расследование поствакцинальных осложнений».
42. Методические указания МУ 3.3.1878-04 «Экономическая эффективность вакцинопрофилактики».
43. Методические указания МУ 3.3.2.1761-03 «О порядке уничтожения непригодных к использованию вакцин и анатоксинов».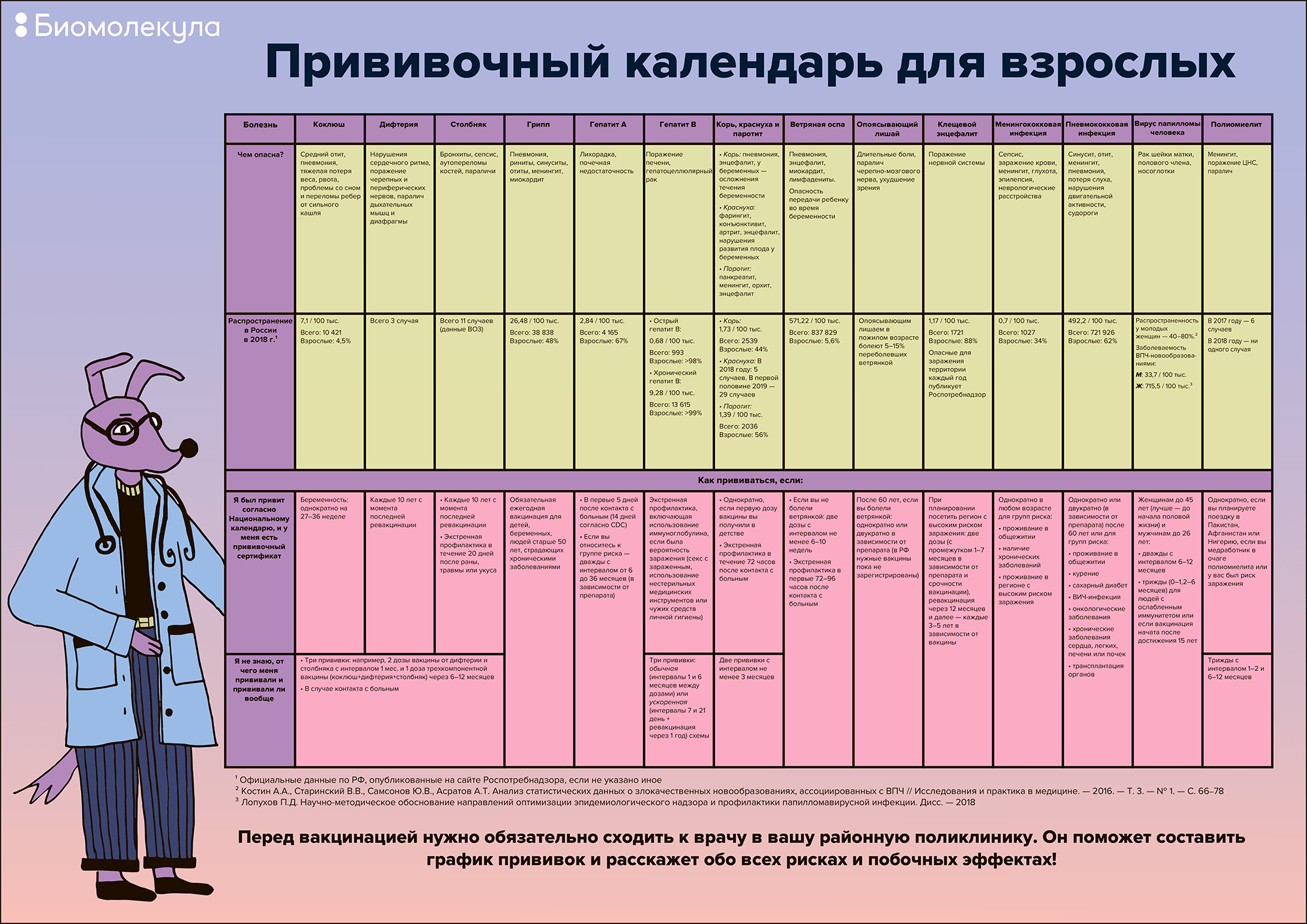
44. Методические указания МУ 3.3.1252-03 «Тактика иммунизации взрослого населения против дифтерии».
45. Методические указания МУ 3.3.2.1172-02 «Порядок обеспечения государственных муниципальных организаций здравоохранения медицинскими иммунобиологическими препаратами в рамках нац. календаря профилактических прививок и календаря прививок по эпидемическим показаниям».
46. Методические указания МУ 3.3.1.1123-02 «Мониторинг поствакцинальных осложнений и их профилактика».
47. Методические указания МУ 3.3.1.1095-02 «Медицинские противопоказания к проведению профилактических прививок препаратами национального календаря прививок».
48. Письмо Федеральной службы Роспотребнадзора «О профилактике желтой лихорадки» (информационное письмо выпускается ежегодно).
49. Письмо Федеральной службы Роспотребнадзора «О перечне эндемичных территорий по клещевому вирусному энцефалиту в 2013 г.» (информационное письмо выпускается ежегодно).
*Документ по позиции ВОЗ относительно вакцин против гепатита А — июль 2012 г. Еженедельный эпидемиологический бюллетень (WER), 2012;28-29(87): 261-276
Календари вакцинации: отечественный и европейские | Еженедельник АПТЕКА
Среди различных сфер ответственности государства одна из наиболее пострадавших за последние минимум 10 лет — общественное здравоохранение. Значимый маркер этого явления — охват профилактическими прививками, который, помимо прочего, отражает и физическую доступность вакцин в стране. Поэтому, хотя в соседних странах и взялись за планомерное расширение «базового календаря», наша задача — увеличивать охват уже «прописанными» в нем прививками. Активная, требовательная позиция медиков, руководителей здравоохранения и родителей, отношение которых к вакцинации сильно изменилось в последнее время, — залог того, что ситуация будет меняться в положительном ключе.Украина
Статья, посвященная Европейской неделе иммунизации, должна была начинаться с общеевропейской проблематики и переходить к ее украинскому преломлению. Но оказалось, что это невозможно! Никак не получается вписать в одно смысловое поле их «пробелы в вакцинации», касающиеся только отдельных, очень малых групп населения, и наше поистине бедственное положение. Подобного ему не встретишь нигде в Европейском регионе ВОЗ, при том что туда входят и центрально-азиатские страны (см. Global Health Observatory). Роковым для отечественной вакцинопрофилактики стали 2009–2010 гг., когда с вполне приличных показателей охвата (70–90, а то и 100%) мы скатились до уровня 50% и менее по абсолютному большинству профилактируемых инфекций (рисунок).
Но оказалось, что это невозможно! Никак не получается вписать в одно смысловое поле их «пробелы в вакцинации», касающиеся только отдельных, очень малых групп населения, и наше поистине бедственное положение. Подобного ему не встретишь нигде в Европейском регионе ВОЗ, при том что туда входят и центрально-азиатские страны (см. Global Health Observatory). Роковым для отечественной вакцинопрофилактики стали 2009–2010 гг., когда с вполне приличных показателей охвата (70–90, а то и 100%) мы скатились до уровня 50% и менее по абсолютному большинству профилактируемых инфекций (рисунок).
Рисунок
Охват иммунизацией населения Украины/Польши (%) с 1998 по 2017 г. (Global Health Observatory visualizations — скриншот)
В Европейском регионе нигде и близко нет подобной ситуации. Только в 2017 г. у нас наметились позитивные тенденции: существенно (с 20–30 до 70%) увеличился охват противокоревыми прививками, улучшилась ситуация с иммунизацией БЦЖ и первой дозой противодифтерийной вакцины.
А насколько отличаются обязательства по иммунизации, взятые на себя нашей страной по сравнению с другими в Европе? Чем отличаются календари прививок? Неплохая база данных, с возможностью как просматривать данные по отдельным странам, так и сравнивать их между собой, представлена на сайте Европейского центра по профилактике и контролю заболеваний (European Centre for Disease Prevention and Control — ECDC). Правда, следует иметь в виду, что некоторые данные на этом портале все же устарели, и при необходимости обращаться к первоисточникам.
Польша
С охватом вакцинацией в Польше все в порядке (см. рисунок), а вот с календарем стоит познакомиться подробнее1. Еще в 2016 г. перечень обязательных прививок выглядел примерно, как наш, но тогда полякам пришлось выбирать: дополнить его вакцинацией против ротавирусной или пневмококковой инфекции. Выбор остановили на последней, и в обязательном порядке вакцинируют родившихся после 31 декабря 2016 г. На очереди — обеспечение бесплатными противогриппозными прививками лиц в возрасте старше 75 лет и расширение государственного финансирования на те инфекции, вакцинация против которых в настоящее время необязательна (на нее не выделяют средства из центрального бюджета), — ротавирусная, менингококковая, грипп и ветряная оспа (опоясывающий лишай). Рассматривают также возможность обязательной вакцинации против коклюша для лиц в возрасте 19 лет и краснухи — для молодых мужчин. Прививки против ветряной оспы за бюджетные средства в настоящее время проводят только детям из группы риска. Отдельные контингенты пациентов имеют право и на другие виды бесплатных прививок, например, против пневмококковой инфекции, вирусного гепатита А и В (в том числе медики, включая студентов).
Рассматривают также возможность обязательной вакцинации против коклюша для лиц в возрасте 19 лет и краснухи — для молодых мужчин. Прививки против ветряной оспы за бюджетные средства в настоящее время проводят только детям из группы риска. Отдельные контингенты пациентов имеют право и на другие виды бесплатных прививок, например, против пневмококковой инфекции, вирусного гепатита А и В (в том числе медики, включая студентов).
Страны побогаче могут позволить себе включение в календарь бóльшего количества вакцинаций. Например, в Чехии набор обязательных прививок — примерно такой же, как в Великобритании и Германии. Сводные данные по календарям 4 зарубежных стран и Украине представлены в таблице.
Таблица. Календари вакцинации Англии, Германии, Чехии, Польши и Украины
| Вакцинация против | Украина | Англия | Германия | Чехия | Польша |
| Туберкулеза (БЦЖ) | На 3–5-е сутки жизни | В регионах с распространенностью туберкулеза ≥40/100 000 | – | Только детям из групп риска | В течение 24 ч после рождения |
| Гепатита В | В 1-е полугодие | 2–4 мес | 2–14 мес | 2–10 мес | 0–7 мес |
| Ротавируса2 | – | + | + | Необязательная | |
| DTP-IPV-Hib3 (вакцинация) | 2–6 мес4 | 2–4 мес | 2–4 мес | 2–4 мес | 2–6 мес |
| DTaP-IPV-Hib (1-я ревакцинация) | 18 мес5 | 3 года | 12 мес | 10 мес | 16–18 мес |
| Кори, паротита, краснухи (КПК) | 12 мес | 12 мес | 12 мес | 15 мес | 13–14 мес |
| Ветряной оспы | – | С 1 года в группах риска | 12 мес | С 15 мес до 5 лет | С 9 мес в группах риска |
| КПК (ревакцинация) | 6 лет | 3 года | До 2 лет | До 5 лет | 10 лет |
| DTP-IPV-Hib (2-я ревакцинация) | 6 лет, только против столбняка и дифтерии | 14 лет, только против столбняка и дифтерии6 | До 5–6 лет | 5–6 лет (без IPV и Hib) | 6 лет (без Hib и IPV, но с ОПВ) |
| DTaP-IPV-Hib (3-я ревакцинация) | 16 лет, только DT | – | 9–18 лет | 10–11 лет (без D) | 14 лет, только DT |
| Пневмококка | – | Одновременно с DTaP-IPV-Hib7 | |||
| Менингококка | – | Одновременно с DTaP-IPV-Hib | С 1 года | С 2 мес до 6 лет | С 2 мес (необязательная) |
| Вируса папилломы человека (девочки) | – | 12–13 лет | 9–14 лет | 13–14 лет (необязательная) | – |
| Гриппа | – | Дважды до 8-летнего возраста | Ежегодно лицам ≥60 лет | Ежегодно лицам ≥65 лет | Рекомендовано детям и пожилым |
| Опоясывающего лишая | – | ≥70 лет | – | – | – |
Проблемы и перспективы
Таким образом, перспективы расширения отечественного календаря прививок можно проследить на примере Польши: вначале — включение вакцинации против пневмокококковой, затем — менингококковой, возможно, — и ротавирусной инфекции. В перспективе — против вируса папилломы человека, инфекции Herpes zoster (ветрянки, опоясывающего лишая). Хорошо бы как можно скорее предоставить вакцинацию против гепатита В и гриппа лицам из групп риска и проводить догоняющую (catch-up) иммунизацию тех, кто пропустил требуемую по возрасту.
В перспективе — против вируса папилломы человека, инфекции Herpes zoster (ветрянки, опоясывающего лишая). Хорошо бы как можно скорее предоставить вакцинацию против гепатита В и гриппа лицам из групп риска и проводить догоняющую (catch-up) иммунизацию тех, кто пропустил требуемую по возрасту.
Так, анализ ECDC свидетельствует, что даже в странах с высоким общим уровнем охвата вакцинацией могут быть непривитые группы населения, и именно для них свойственен повышенный риск заражения. Так, до 80% подростков и молодых людей, которые заболели корью в Европе в 2017 г., не были вакцинированы. Поэтому так важно, чтобы подростки и молодые взрослые проверили свой статус вакцинации.
В последнее время много писали о риске возникновения в нашей стране вспышек дифтерии, подобных пережитым в 1990-х и начале 2000-х годов. В то время уровень заболеваемости доходил до 10 на 100 тыс. населения, а частота летальных исходов среди заболевших — до 4–6% (Mokhort H. et al., 2018). Однако в некоторых возрастных группах ситуация обычно более тяжелая. Так, по данным исследователей из Латвии, в период 1994–2014 гг. при общей частоте летальных исходов, равной 7,3%, в возрастной группе ≥60 лет этот показатель составил 14,6%, 50–59 лет — 13,3%, до 5 лет — 13,1% (Kantsone I. et al., 2016). При этом только один из умерших был полностью вакцинирован. Терять каждого восьмого из заболевших детей — это очень страшно.
Так, по данным исследователей из Латвии, в период 1994–2014 гг. при общей частоте летальных исходов, равной 7,3%, в возрастной группе ≥60 лет этот показатель составил 14,6%, 50–59 лет — 13,3%, до 5 лет — 13,1% (Kantsone I. et al., 2016). При этом только один из умерших был полностью вакцинирован. Терять каждого восьмого из заболевших детей — это очень страшно.
Ситуация с охватом вакцинацией против полиомиелита у нас также неблагоприятная (см. рисунок). ECDC считает, что существует постоянный риск ввоза этой болезни в европейские страны, о чем свидетельствуют вспышки заболевания, вызванные циркулирующим полиовирусом вакцинного происхождения (цПВВП). В случае завоза ДПВ-1 с последующим восстановлением его циркуляции общий риск для жителей ЕС будет:
- очень низким в вакцинированных оральной полиовакциной (ОПВ) популяциях как в отношении инфицирования, так и развития заболевания;
- умеренным в отношении инфицирования в когортах, вакцинированных только инактивированной вакциной, и очень низким — развития заболевания;
- высоким в отношении инфицирования в слабо- или вообще не вакцинированных популяциях и умеренным — развития болезни.
Вместо заключения
Современный мир, где мало рожают и продлевают жизнь людям с тяжелыми, ранее смертельными заболеваниями, не может обойтись без иммунизации. Прогресс в этой области так же, как и во многих других (репродуктивные технологии, трансплантация, паллиативная терапия) вызывает массу трудноразрешимых медицинских и морально-этических проблем, которые имеют совершенно разное преломление в жизни общества и отдельных его членов. Такими же многокомпонентными, тонкими и избирательными, как эти технологии, должны быть и способы их практического внедрения.
Дарья Полякова
по материалам ecdc.europa.eu; www.who.int;
gis.gov.pl; pulsmedycyny.pl; moz.gov.ua
Цікава інформація для Вас:
противопоказаний к вакцинации в РФ | Журнал инфекционных болезней
Аннотация
Неспособность достичь высокого уровня иммунитета среди детей способствовала эпидемии дифтерии, которая произошла в Российской Федерации в 1990-е годы. Основным фактором этой неудачи был обширный список противопоказаний к вакцинации, который использовался во всех странах бывшего Советского Союза. В 1980 году Министерство здравоохранения (МЗ) Советского Союза приняло обширный список противопоказаний для использования вакцины против дифтерии, столбняка и коклюша (АКДС).В 1994 г. Минздрав РФ пересмотрел перечень противопоказаний к вакцинации, чтобы он в значительной степени соответствовал рекомендациям Всемирной организации здравоохранения. С тех пор охват вакцинацией в соответствии с возрастом заметно увеличился: в 1996 году охват АКДС3 среди детей в возрасте 12 месяцев увеличился до 87% с 60% в 1990 году.
Неспособность достичь высокого уровня иммунитета среди детей была одним из факторов, способствовавших эпидемии дифтерии, разразившейся в Российской Федерации в 1990-е годы.Несмотря на всеобъемлющую систему первичной медико-санитарной помощи, доступную для всех детей, и адекватные запасы высокоэффективных вакцин, дети по-прежнему подвержены дифтерии из-за несвоевременной доставки рекомендованных вакцин. Основным фактором этой неудачи был обширный список противопоказаний к вакцинации, который использовался на всей территории Новых Независимых Государств (ННГ) бывшего Советского Союза. Этот список был значительно сокращен, отчасти в ответ на эпидемию дифтерии, но до середины 1990-х годов официальная политика иммунизации Советского Союза, а затем и Российской Федерации препятствовала своевременной вакцинации значительной части детей младшего возраста.
Основным фактором этой неудачи был обширный список противопоказаний к вакцинации, который использовался на всей территории Новых Независимых Государств (ННГ) бывшего Советского Союза. Этот список был значительно сокращен, отчасти в ответ на эпидемию дифтерии, но до середины 1990-х годов официальная политика иммунизации Советского Союза, а затем и Российской Федерации препятствовала своевременной вакцинации значительной части детей младшего возраста.
Противопоказания к вакцинации, 1980
В 1980 году Министерство здравоохранения (МЗ) Советского Союза приняло обширный перечень противопоказаний к вакцинации детей (таблица 1). Этот список был разработан комитетом педиатров и специалистов в других педиатрических дисциплинах (например, неврологии и аллергии). После принятия Минздравом эти противопоказания были включены в маркировку вакцинных препаратов в виде вкладышей в упаковку и легли в основу обучения педиатров практике иммунизации.
Таблица 1 Противопоказания к применению вакцины против дифтерии, столбняка и коклюша (АКДС) в России.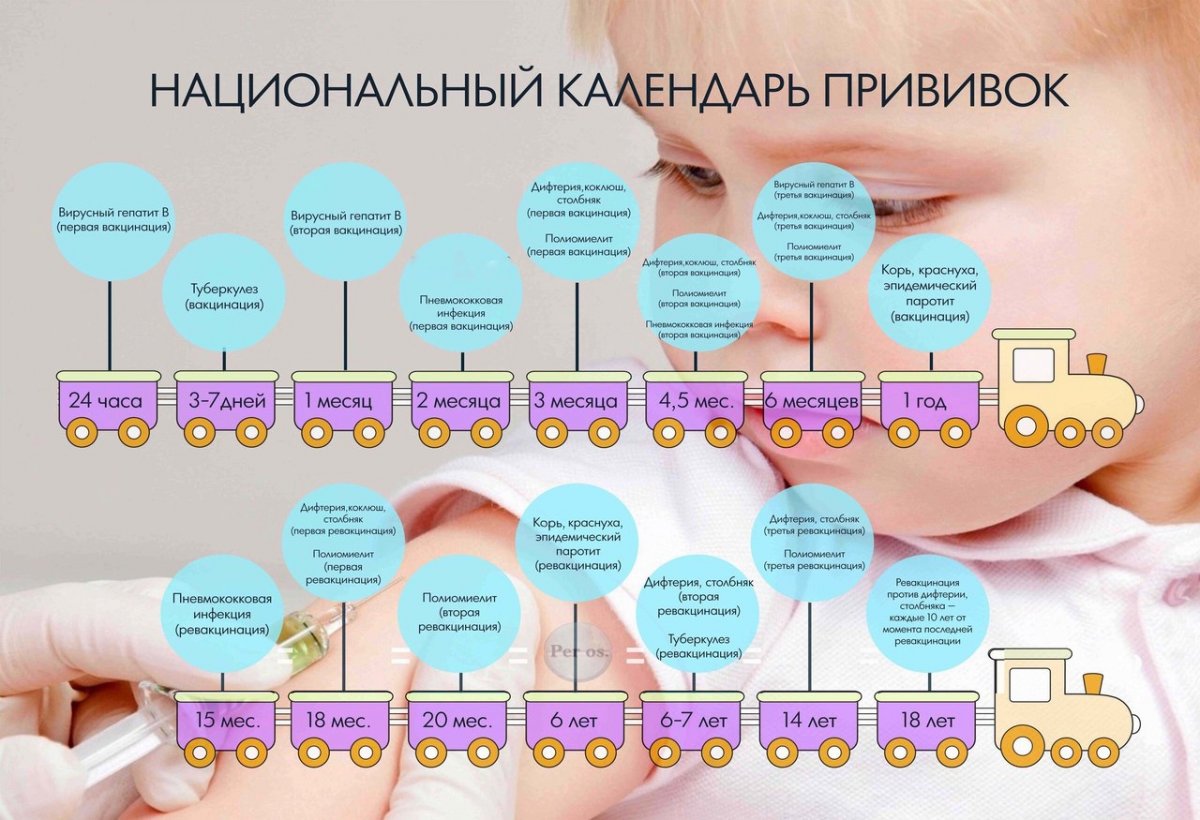
| Противопоказания | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит А | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит В | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный при положительном результате пробы Манту) | С одобрения специалиста | — | — |
| Хроническое нагноение легких | + | — | — |
| + | + (только тяжелая) | + (только тяжелая) | |
| Дерматит, локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические расстройства, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Нет противопоказано | Не противопоказано |
Наследственные синдромы (напр.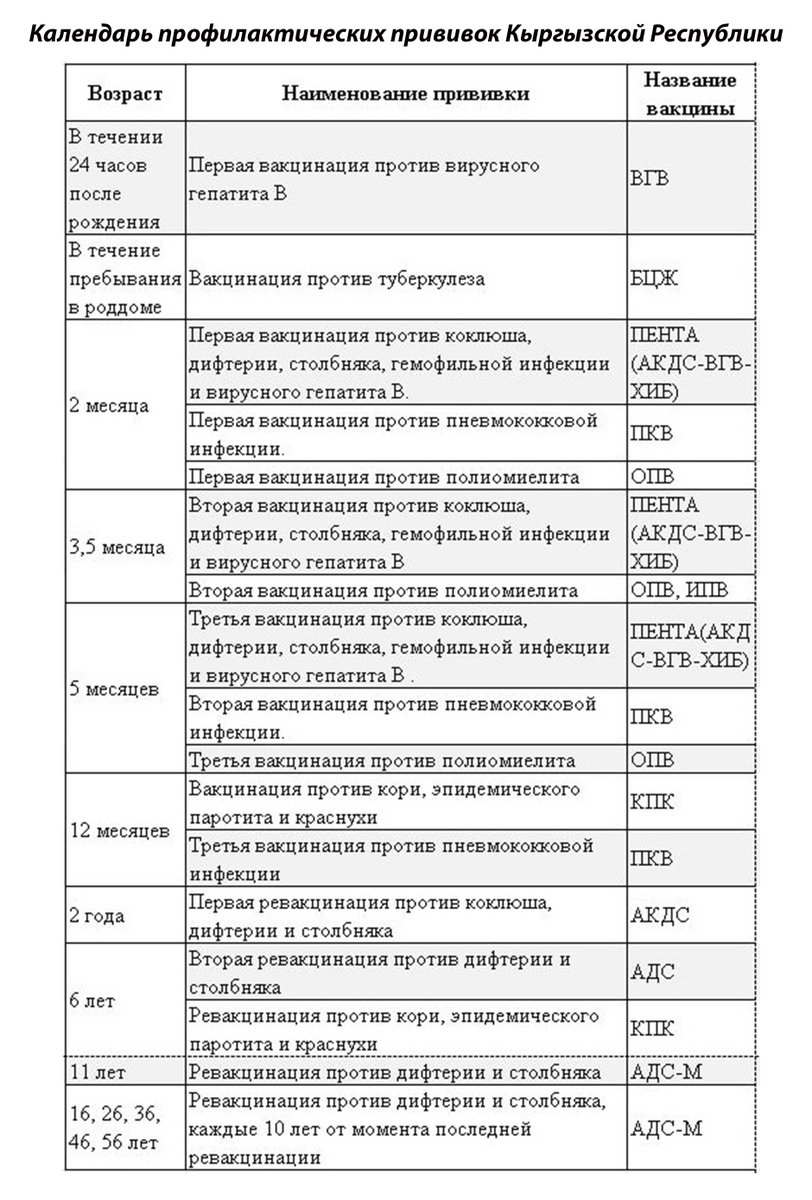 г., синдром Дауна, фенилкетонурия) г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 года | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкемия, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | — | — | —
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Тяжелая ситуация Переход к предыдущей дозе АКДС | + | + | + |
| Противопоказание | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит А | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит В | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный с положительным результатом) Результаты пробы Манту) | С одобрения специалиста | — | — |
| + | — | — | |
| Аллергии (анафилаксия, сывороточная болезнь, бронхиальная астма, экзема, отек) | + | + (только тяжелые) | + (только тяжелые) |
| Дерматит локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические нарушения, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Не противопоказаны | Не противопоказаны |
Наследственные синдромы (напр. г., синдром Дауна, фенилкетонурия) г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 года | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкемия, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | — | — | —
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Тяжелая ситуация Переход на предыдущую дозу АКДС | + | + | + |
Противопоказания к вакцине против дифтерии, столбняка и коклюша (АКДС) в России.
| Противопоказания | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит А | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит В | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный при положительном результате пробы Манту) | С одобрения специалиста | — | — |
| Хроническое нагноение легких | + | — | — |
| + | + (только тяжелая) | + (только тяжелая) | |
| Дерматит, локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические расстройства, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Нет противопоказано | Не противопоказано |
Наследственные синдромы (напр.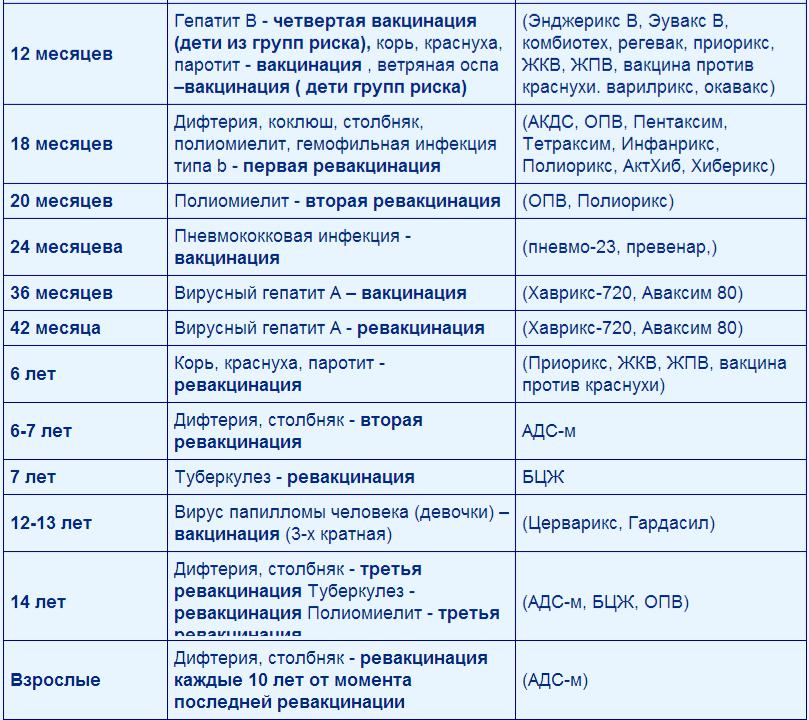 г., синдром Дауна, фенилкетонурия) г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 года | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкемия, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | — | — | —
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Тяжелая ситуация Переход к предыдущей дозе АКДС | + | + | + |
| Противопоказание | 1980 | 1988 | 1994 |
| Острое заболевание | 1 месяц | 1 месяц | 2–4 недели |
| Тяжелое острое или хроническое заболевание | — | 6–12 месяцев | ≥1 месяц |
| Гепатит А | 6 месяцев | — | — |
| Менингит, сепсис, дизентерия или гепатит В | 12 месяцев | — | — |
| Тонзиллит, аденоиды (послеоперационные) | 2 месяца | — | — |
| Туберкулез (активный или неактивный с положительным результатом) Результаты пробы Манту) | С одобрения специалиста | — | — |
| + | — | — | |
| Аллергии (анафилаксия, сывороточная болезнь, бронхиальная астма, экзема, отек) | + | + (только тяжелые) | + (только тяжелые) |
| Дерматит локализованный (после выздоровления) | + | 3 месяца | — |
| Аллергические реакции | 3 месяца | — | — |
| Неврологические нарушения, прогрессирующие | + | + | + |
| Неврологические расстройства, непрогрессирующие | — | Не противопоказаны | Не противопоказаны |
Наследственные синдромы (напр.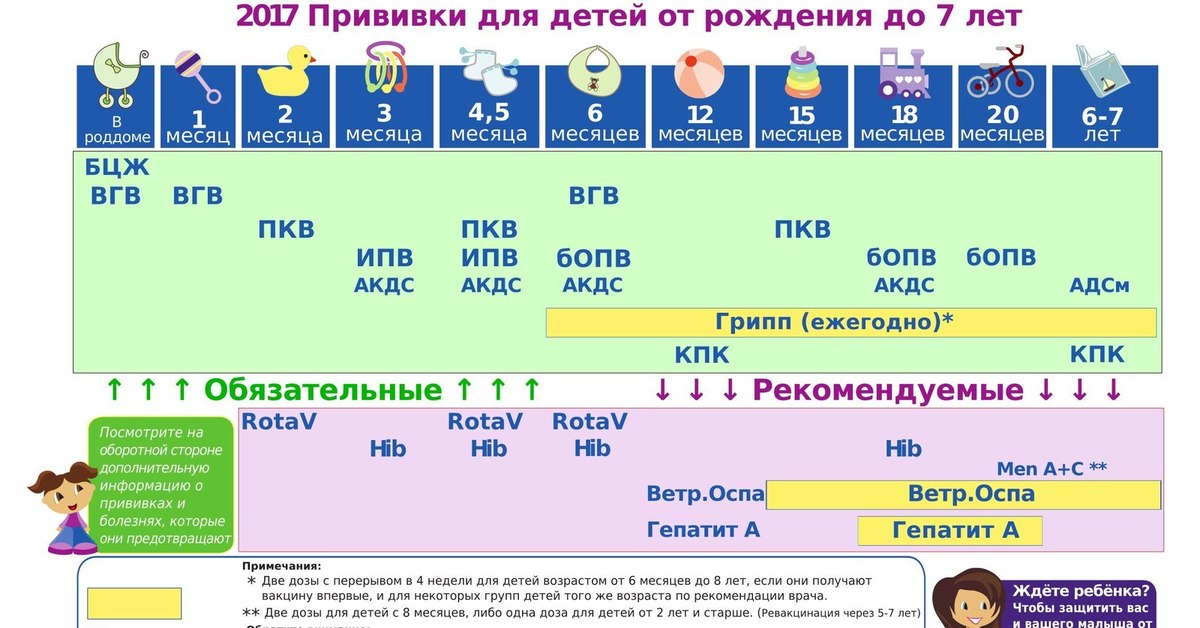 г., синдром Дауна, фенилкетонурия) г., синдром Дауна, фенилкетонурия) | + | — | — |
| Эпилепсия или судороги в анамнезе | + | + | + |
| Детский церебральный паралич | + | В возрасте 6 месяцев | — |
| Асфиксия при рождении без последствий | В возрасте 1 год | В возрасте 6 месяцев | — |
| Гидроцефалия, декомпенсированная | + | + | — |
| Гидроцефалия, компенсированная | В возрасте 1 года | Не противопоказано | — |
| Дети с анте- и перинатальным риском | В возрасте 6 месяцев | Не противопоказано | — |
| Перинатальные инфекции или травмы с последствиями | + | + | — |
| Перинатальные инфекции или травмы а без последствий | В возрасте 1 года | В возрасте 6 месяцев | — |
| Недоношенность | В возрасте 1 года | В возрасте 6 месяцев | Не противопоказан |
| Тяжелый рахит или недоедание | + | — | — |
| Гемолитическая анемия новорожденных | В возрасте 1 года | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, декомпенсированный | + | — | — |
| Врожденный или приобретенный порок сердца или эндокардит, компенсированный | С одобрения специалиста | — | — |
| Ревматическая лихорадка, миокардит | + | — | — |
| Гломерулонефрит, хроническая почечная недостаточность, врожденная нефропатии, инфекции мочевыводящих путей | + | — | — |
| Хронический гепатит, цирроз печени, панкреатит | + | — | — |
| Лейкемия, апластические состояния, коагулопатия, васкулит, дисгаммаглобулинемия | — | — | — | —
| Дефицитная анемия | + | — | — |
| Злокачественные новообразования | + | + | + |
| Коллагеновые заболевания | + | — | — |
| Эндокринные расстройства | + | — | — |
| Увеличенный тимус | + | — | — |
| Язвенный колит | + | — | — |
| Операция | ≥2 месяцев | — | — |
| Тяжелая ситуация Переход к предыдущей дозе АКДС | + | + | + |
Другие рекомендации также способствовали отсроченной или неполной вакцинации детей.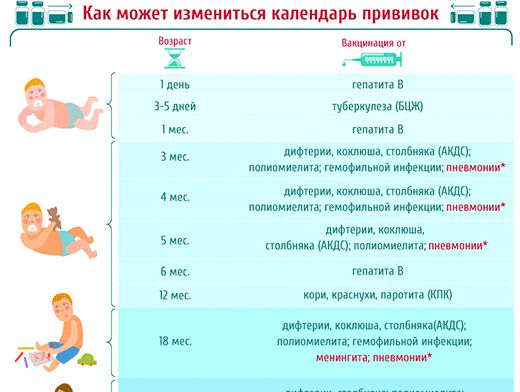 Многие дети с незначительными проблемами со здоровьем (например, с анемией, низким для возраста весом или частыми инфекциями верхних дыхательных путей) не были вакцинированы, потому что они считались «ослабленными» и их нужно было «укрепить» перед вакцинацией. Такие дети регулярно получали витамины или другие схемы, которые, как считается, улучшали иммунный ответ до вакцинации.
Многие дети с незначительными проблемами со здоровьем (например, с анемией, низким для возраста весом или частыми инфекциями верхних дыхательных путей) не были вакцинированы, потому что они считались «ослабленными» и их нужно было «укрепить» перед вакцинацией. Такие дети регулярно получали витамины или другие схемы, которые, как считается, улучшали иммунный ответ до вакцинации.
График иммунизации 1980 года также позволял использовать дифтерийную вакцину пониженной активности (5 лимитов флоккуляции [Lf] на куб. См) в сочетании со столбнячным анатоксином (Td) вместо дифтерийно-столбнячного токсоида-коклюша (DTP, 15 Lf на дозу ) или дифтерийно-столбнячным анатоксином (DT, 30 Lf на дозу) для первичной серии.Исследования показали, что Td при использовании в первичной серии вызывал удовлетворительный ответ антител при столбняке и дифтерии [1, 2]. Эта практика расширилась в 1980-х годах, в результате чего многие дети стали восприимчивыми к коклюшу; в 1985 г. в Советском Союзе был зарегистрирован 53 871 случай коклюша по сравнению с 13 908 в 1980 г.
Противопоказания к вакцинации, 1988 г.
К концу 1980-х годов некоторые педиатры и педиатры-инфекционисты настаивали на сокращении списка противопоказаний.В 1988 г. Минздрав созвал консультативную группу для пересмотра списка. Новый список противопоказаний был сокращен (таблица 1), но по-прежнему включал множество противопоказаний, не признанных Всемирной организацией здравоохранения (ВОЗ) как действительные [3]. Пересмотренный список не сопровождался инструкциями по внедрению, и учебная программа программ педиатрической подготовки не была пересмотрена с учетом новых рекомендаций; в результате практика иммунизации изменилась незначительно. Охват вакцинацией (55–70% в большинстве районов) не улучшился, и практика использования Td вместо АКДС для первичной серии была продолжена (рис. 1).Аллергия оставалась основной причиной того, что детям не делали прививок, на долю которых в 1988 г. приходился 21% обращений в Московский консультативный иммунологический центр [4].
Рисунок 1
Охват вакцинацией, по годам, для получения первичной серии вакцины против дифтерии, столбняка и коклюша или вакцины против дифтерии и столбняка к 12-месячному возрасту — Российская Федерация.
Рисунок 1
Охват вакцинацией, по годам, для получения первичной серии вакцины против дифтерии, столбняка и коклюша или вакцины против дифтерии и столбняка к 12-месячному возрасту — Российская Федерация.
Противопоказания к вакцинации, 1994
В связи с резким увеличением заболеваемости дифтерией в начале 1990-х годов усилилось давление, направленное на сокращение рекомендуемых противопоказаний к вакцинации. В течение этого периода ряд исследований подтвердил эффективность и безопасность вакцинации детей с хроническими заболеваниями и легкими острыми заболеваниями. Ретроспективный анализ нежелательных явлений после вакцинации 350 детей с первичным иммунодефицитом, которые были иммунизированы до постановки диагноза, продемонстрировал безопасность рекомендованной серии вакцинаций [5].
В 1994 г. Минздрав РФ снова пересмотрел список рекомендуемых противопоказаний (таблица 1): за небольшими исключениями, пересмотренный список в основном соответствовал рекомендациям ВОЗ [6]. Реализации способствовали усилия Минздрава и других организаций посредством встреч и семинаров во многих регионах, часто с международным участием. Справочники, опубликованные в 1994 и 1995 годах, содержали обновленную информацию о методах иммунизации и научную основу для сокращенного списка противопоказаний; эти материалы широко использовались в учебных программах.К 1996 году охват АКДС3 к 12-месячному возрасту увеличился до 87% с 60% в 1990 году (диаграмма 1).
Причины задержки вакцинации детей
Чтобы лучше понять причины, по которым детям не делали прививки, мы изучили когорту из 347 детей, родившихся в 1994 г. в подмосковном поселке. Хотя охват вакцинацией был высоким (к возрасту 1 год 99,5% детей завершили первичную серию вакцинации от дифтерии, столбняка и полиомиелита, а 85,6% были вакцинированы от коклюша в соответствии с возрастом), только 180 детей (52%) получили все вакцины. дозы вакцины в течение 2 недель от рекомендованного возраста.Большинство детей были вакцинированы поздно из-за несоответствующих противопоказаний к вакцинации; отказ родителей явился причиной лишь небольшого количества отсроченных доз.
Наиболее часто упоминаемым противопоказанием к вакцинации против коклюша была «перинатальная энцефалопатия», термин, используемый многими педиатрами и детскими неврологами в России и других ННГ для обозначения тремора, незначительных отклонений рефлексов и мышечного тонуса, раздражительности или других приписываемых изменений поведения реальной или предполагаемой перинатальной травме или гипоксии.В некоторых регионах до 90% младенцев получали этот диагноз.
Другие барьеры
Педиатры детских поликлиник в НИГ несут ответственность за здоровье 800–1000 детей, находящихся под их опекой. Объем этой ответственности четко не определен, но педиатр, вероятно, будет один, чтобы нести ответственность, если после вакцинации произойдет неблагоприятное событие. Хотя он или она не несет юридической ответственности, если вакцинация была проведена в соответствии с текущей медицинской практикой, жалобы родителей и административные выговоры, тем не менее, могут служить мощным сдерживающим фактором.Чтобы помочь решить эту проблему, Дума (парламент) России приняла в 1998 году закон, определяющий соответствующие обязанности производителей вакцин, медицинского персонала и государства.
Заключение
Россия дорого заплатила в 1990-е годы за низкий охват вакцинацией детей. Охват значительно улучшился благодаря пересмотру списка противопоказаний, разработке обновленных руководств и всестороннему обучению поставщиков вакцин. Также очевидны сдвиги в отношении родителей.Национальные дни иммунизации (НДИ) для вакцинации от полиомиелита были проведены в 1996 и 1997 годах. Эти усилия сопровождались усиленной кампанией по информированию общественности о полиомиелите и важности всех вакцинаций. В каждом из четырех НДИ был достигнут> 98% охват целевых групп. Этот успех предполагает, что при наличии соответствующих рекомендаций, обучения и работы с общественностью можно достичь высокого охвата всеми вакцинациями детей.
Список литературы
1,,,,.Применение анатоксина АДТ с пониженным содержанием антигена для иммунизации детей, имеющих противопоказания к введению вакцины АДПТ. II. Первичная вакцинация детей с аллергической реактивностью
,Ж Микробиол Эпидемиол Иммунобиол
,1977
, т.7
(стр.126
—31
) 2,,,,.Применение анатоксина ADT с пониженным содержанием антигена для иммунизации детей с противопоказаниями к введению вакцины ADPT. III. Иммунизация при поражениях центральной нервной системы
,Ж Микробиол Эпидемиол Иммунобиол
,1978
, т.8
(стр.83
—7
) 3,,,.Показания и противопоказания для вакцин, используемых в Расширенной программе иммунизации
,Bull World Health Organ
,1984
, vol.62
(стр.357
—66
) 4,,,.Структура временных медицинских отсрочек детских прививок
,Педиатрия
,1993
, т.5
(стр.92
—4
) 5,,.Вакцинация детей с первичным иммунодефицитом
,Вакцинация детей с отклонениями в состоянии здоровья: рекомендации для врачей
,1996
6Всемирная организация здравоохранения
Противопоказания к вакцинам, используемым Расширенной программой иммунизации
,Неделя Эпидемиологический отчет
,1988
, т.37
(стр.279
—81
)© 2000 Американского общества инфекционистов
[a] Вакцина против гепатита B: Эту вакцину вводят большинству новорожденных перед выпиской из больницы.Первая доза обычно вводится при рождении, вторая доза — в возрасте от 1 до 2 месяцев, а третья доза — в возрасте от 6 до 18 месяцев. Младенцы, не получившие дозу при рождении, должны начать серию как можно скорее. |
[b] Ротавирусная вакцина: В зависимости от используемой вакцины требуются две или три дозы вакцины. При использовании одной вакцины первая доза вводится в возрасте 2 месяцев, а вторая доза — в возрасте 4 месяцев.При использовании другой вакцины первая доза вводится в возрасте 2 месяцев, вторая доза — в возрасте 4 месяцев, а третья доза — в возрасте 6 месяцев. |
[c] Вакцина против Haemophilus influenzae типа b (Hib): В зависимости от используемой вакцины требуется три или четыре дозы вакцины Hib. При использовании одной вакцины первая доза вводится в возрасте 2 месяцев, вторая доза — в возрасте 4 месяцев, а третья доза — в возрасте от 12 до 15 месяцев.При использовании другой вакцины первая доза вводится в возрасте 2 месяцев, вторая доза — в возрасте 4 месяцев, третья доза — в возрасте 6 месяцев и четвертая доза — в возрасте от 12 до 15 месяцев. |
[d] Вакцина против полиовируса: Дано четыре дозы вакцины. Первая доза вводится в возрасте 2 месяцев, вторая доза — в возрасте 4 месяцев, третья доза — в возрасте от 6 до 18 месяцев и четвертая доза — в возрасте от 4 до 6 лет. |
[e] Вакцина против дифтерии, столбняка и бесклеточного коклюша (DTaP): Детям до 7 лет вводят препарат DTaP.Дано пять доз DTaP. Первая доза вводится в возрасте 2 месяцев, вторая доза — в возрасте 4 месяцев, третья доза — в возрасте 6 месяцев, четвертая доза — в возрасте от 15 до 18 месяцев и пятая доза — в возрасте от 4 до 6 лет. ЗаDTaP следует одна пожизненная доза ревакцинации от столбняка, дифтерии и коклюша (Tdap), вводимая в возрасте от 11 до 12 лет (обозначена цифрой 6 в приведенном выше графике). За этой дозой следует ревакцинация от столбняка и дифтерии каждые 10 лет. |
[f] Пневмококковая вакцина: Даны четыре дозы вакцины.Первая доза вводится в возрасте 2 месяцев, вторая доза — в возрасте 4 месяцев, третья доза — в возрасте 6 месяцев и четвертая доза — в возрасте от 12 до 15 месяцев. |
[г] Менингококковая вакцина: Даны две дозы вакцины. Первая доза вводится в возрасте от 11 до 12 лет, а вторая доза — в возрасте 16 лет (не показана в приведенном выше графике). |
[h] Вакцина против гриппа (гриппа): Вакцину против гриппа следует вводить ежегодно всем детям, начиная с 6-месячного возраста.Доступны два типа вакцины. В зависимости от возраста и других факторов необходимы одна или две дозы. Большинству детей требуется всего одна доза. Дети в возрасте от 6 месяцев до 8 лет, получившие менее двух доз или чья история вакцинации против гриппа неизвестна, должны получать две дозы с интервалом не менее 4 недель. |
[j] Вакцина против ветряной оспы: Даны две дозы вакцины.Первая доза вводится в возрасте от 12 до 15 месяцев, а вторая доза — в возрасте от 4 до 6 лет. |
[k] Вакцина против гепатита А: Для длительной защиты необходимы две дозы вакцины. Первая доза вводится в возрасте от 12 до 23 месяцев, а вторая доза — через 6-18 месяцев. Если дети старше 24 месяцев не были вакцинированы, они все равно могут быть вакцинированы против гепатита А. |
[l] Вакцина против вируса папилломы человека (ВПЧ): Плановая вакцинация рекомендуется в возрасте от 11 до 12 лет (может начинаться в возрасте 9 лет) и для ранее не вакцинированных или недостаточно вакцинированных людей в возрасте до 26 лет (не показано на над графиком).Вакцина против вируса папилломы человека вводится девочкам и мальчикам в 2 или 3 дозах. Количество доз зависит от того, сколько лет ребенку на момент введения первой дозы. Тем, кто получил первую дозу в возрасте от 9 до 14 лет, вводят 2 дозы с интервалом не менее 5 месяцев. Тем, кто получил первую дозу в возрасте 15 лет и старше, дают 3 дозы. Вторая доза вводится не менее чем через 1 месяц после первой, а третья доза вводится как минимум через 5 месяцев после первой дозы. |
Статистика вакцинации и иммунизации — ДАННЫЕ ЮНИСЕФ
Вакцины от COVID-19 являются важнейшими инструментами, помогающими взять под контроль пандемию, в сочетании с эффективным тестированием, лечением и существующими мерами профилактики.Вакцинация против этой болезни во всем мире — это крупнейшая в истории операция по закупке и поставке вакцин, и ЮНИСЕФ возглавляет эти усилия от имени Глобального фонда COVAX.
ЮНИСЕФ и партнеры работают над обеспечением равноправного доступа к 2 миллиардам доз вакцины COVID-19 к концу 2021 года.
Интерактивная панель управления рынком COVID-19 ЮНИСЕФ предоставляет регулярно обновляемый обзор глобальных исследований и разработок. прогнозируемая производственная мощность, публично объявленные двусторонние и многосторонние соглашения о поставках, а также заявленные цены.
Иммунизация — одно из наиболее экономически эффективных вмешательств в области общественного здравоохранения на сегодняшний день, позволяющее ежегодно предотвращать от 2 до 3 миллионов смертей.
Тем не менее, даже до пандемии коронавируса более 13 миллионов детей не получили никаких вакцин, и по крайней мере 20 миллионов детей в возрасте до одного года не получили рекомендованные вакцины против кори, полиомиелита и других предотвратимых болезней.
Теперь из-за COVID-19 многие из самых маргинализированных детей в мире остаются без доступа к иммунизации.Если ответ на вакцину COVID-19 не будет достаточно смелым, существует риск длительного негативного воздействия на охват плановой иммунизацией. Учитывая текущие сбои, это может создать пути к катастрофическим вспышкам в 2021 году и намного позже. Посетите наш центр COVID-19 для получения дополнительной информации.
В 2019 году около 14 миллионов младенцев все еще не были охвачены службами вакцинации
Иммунизация — одно из самых экономически эффективных вмешательств в области общественного здравоохранения на сегодняшний день, позволяющее ежегодно предотвращать от 2 до 3 миллионов смертей.В результате иммунизации мир как никогда близок к искоренению полиомиелита, и только две страны, эндемичные по полиомиелиту, — Афганистан и Пакистан. Смертность от кори, одной из основных причин смерти детей, снизилась на 73 процента во всем мире в период с 2000 по 2018 год, что позволило предотвратить около 23,2 миллиона смертей. И на сегодняшний день все страны, кроме 12, ликвидировали столбняк у матерей и новорожденных — болезнь, смертность от которой среди новорожденных составляет от 70 до 100 процентов.
Процент детей, получивших вакцину против дифтерии, столбняка и коклюша (АКДС), часто используется в качестве индикатора того, насколько хорошо страны предоставляют услуги плановой иммунизации.В 2019 году глобальный охват третьей дозой вакцины против дифтерии, столбняка и коклюша (АКДС3) достиг 85 процентов, по сравнению с 72 процентами в 2000 году и 20 процентами в 1980 году. Тем не менее, прогресс за десятилетие застопорился, и 85 странам еще предстоит достичь поставленной в Глобальном плане действий в отношении вакцин (ГПДВ) целевого показателя охвата АКДС3 на уровне 90 или более процентов. [1] В 2019 году 19,7 миллиона детей в возрасте до 1 года во всем мире не получили трех рекомендуемых доз АКДС, а количество детей с нулевой дозой, определяемых как дети той же возрастной группы, которым не помогли никакие вакцинации, — было приблизительно 13.8 миллионов.
Множественные факторы, включая конфликты, недостаточные инвестиции в национальные программы иммунизации, дефицит вакцин и вспышки болезней, способствуют нарушению работы систем здравоохранения и препятствуют устойчивому предоставлению услуг вакцинации. Двое из пяти (почти 8 миллионов) младенцев, не получивших и не вакцинированных или недостаточно вакцинированных, живут в нестабильных или гуманитарных условиях [2], в том числе в странах, пострадавших от конфликта. Эти дети наиболее уязвимы для вспышек заболеваний.В Йемене, например, только в 2017 году дети составляли более 58 процентов из более чем одного миллиона человек, пострадавших от вспышки холеры или водянистой диареи.
В 2019 году 50 или менее процентов охвата АКДС3 было в 6 странах, многие из которых являются нестабильными или пострадавшими от чрезвычайных ситуаций: Центральноафриканская Республика, Чад, Гвинея, Папуа-Новая Гвинея, Сомали и Южный Судан. В 2019 году в мире половина детей, не вакцинированных от АКДС3, проживала всего в шести странах: Бразилии, Демократической Республике Конго, Эфиопии, Индии, Нигерии и Пакистане.Обратите внимание, что густонаселенные развивающиеся страны вносят значительный вклад в число непривитых детей, несмотря на достижение относительно высоких показателей охвата иммунизацией, о чем свидетельствует Индия, в которой проживает 2,1 миллиона недостаточно вакцинированных детей, даже при 91-процентном охвате когорты из примерно 21 миллиона выживших младенцев. Усилия по повышению глобального уровня иммунизации потребуют уделения особого внимания странам, в которых проживает наибольшее количество невакцинированных детей, при одновременном обеспечении того, чтобы не игнорировались страны, где дети с наибольшей вероятностью пропустят иммунизацию.
Благодаря совместным усилиям ЮНИСЕФ с партнерами и странами вакцины стали более безопасными и доступными, чем когда-либо прежде. Стоимость полной иммунизации детей в странах с низким уровнем дохода составляет всего 18 долларов США на ребенка, по сравнению с 24,5 доллара США в 2013 году. Все большее число стран полностью внедрили пневмококковую конъюгированную вакцину (145 стран по состоянию на 2019 год) и ротавирусную вакцину (105 стран). по состоянию на 2019 год) в своих программах иммунизации, тем самым обеспечивая защиту от пневмонии и диареи.Вирус папилломы человека (ВПЧ) является наиболее распространенной вирусной инфекцией репродуктивного тракта и может вызывать рак шейки матки у женщин. По состоянию на 2019 год вакцина против ВПЧ была полностью внедрена в 103 странах. Также расширилось использование недостаточно используемых вакцин, например, против желтой лихорадки и японского энцефалита. Однако, в то время как страны с низким уровнем дохода в основном смогли закрыть пробелы в охвате с помощью Гави, Альянса по вакцинам, внедрение вакцины отстает в странах со средним уровнем дохода, которым трудно найти как национальные ресурсы, так и источники внешнего финансирования.
Ни один ребенок не должен умирать по причине, которую можно предотвратить, и все дети должны иметь возможность полностью реализовать свой потенциал здоровья и благополучия. Стоимость вакцины, часто менее 1 доллара США, намного ниже, чем стоимость лечения больного ребенка или борьбы со вспышкой заболевания. Каждый доллар США, вложенный в вакцинацию детей, приносит прибыль в размере 44 долларов США в странах с низким и средним уровнем доходов. Более подробную информацию о стоимости и финансировании вакцинации можно найти здесь.
Список литературы
- В 2019 году 85 стран не достигли и не поддерживали охват АКДС3 на уровне 90% в течение как минимум трех лет, т.е.е. 2017, 2018 и 2019 гг.
- Всемирный банк в нестабильных и затронутых конфликтами ситуациях (FCS), 2020 финансовый год
Департамент здравоохранения штата Вашингтон
Дистанционное обучение во время COVID-19 — Требования к вакцинам для школьников для 12 классов (PDF) (Обновлено 25.08.2020)
НОВОЕ Изменения правил иммунизации на 2020 год
Изменение закона об исключении вакцины MMR — информация
Эта страница содержит информацию и ресурсы, касающиеся требований и отчетности по иммунизации школ и детских учреждений.Мы регулярно обновляем его, чтобы отражать изменения из года в год.
Щелкните любую из ссылок ниже, чтобы перейти к определенной теме.
Руководство по иммунизации школ, дошкольных учреждений и детских учреждений
Законы и правила иммунизации
Требования к иммунизации
Свидетельство о статусе иммунизации (СНГ)
Освобождение от требований иммунизации — Свидетельство об освобождении (COE)
Условный статус явки
Исключение детей, не отвечающих требованиям вакцинации
Вспышки и исключения
Отчетность о статусе вакцинации— ежегодно до 1 ноября st
Школьный модуль информационной системы иммунизации
Общие ресурсы
Ресурсы дошкольного образования и ухода за детьми
Ресурсы и образцы писем для школьников K-12
Информация о вакцинах
Веб-страницы программы
Руководство по иммунизации для школ, дошкольных учреждений и детских учреждений
«Пособие по иммунизации для школ, дошкольных учреждений и детских учреждений» помогает персоналу, работающему на переднем крае иммунизации в школах, дошкольных учреждениях и детских учреждениях.Вы найдете полезную информацию и ресурсы, чтобы ответить на вопросы о требованиях к иммунизации, оформить сертификаты о статусе иммунизации и заполнить отчеты о статусе.
Законы и правила иммунизации
Требования к иммунизации
IVRS — Сводка индивидуальных требований к вакцинам для школ и детских дошкольных учреждений: Подробное клиническое руководство по иммунизации, необходимой для школы и детских / дошкольных учреждений, включая графики и исключения
Таблицы требований по уходу за детьми и дошкольным образованием
Дети, поступающие в детский сад или дошкольное учреждение, должны получить необходимые дозы, перечисленные в этой таблице, чтобы соответствовать требованиям иммунизации.Дети школьного возраста (K-12), обучающиеся до и после школы, должны соответствовать требованиям иммунизации для своего класса в школе. Требования соответствуют графику иммунизации Национального консультативного комитета по практике иммунизации (ACIP).
Чтобы прочитать таблицу, найдите возрастной диапазон ребенка и проследите за строкой, чтобы найти количество доз вакцины, необходимых для этого возраста. Например, если ребенку 6 ½ месяцев (еще не исполнилось 7 месяцев), посмотрите на строку «К 5 месяцам». Ребенку в возрасте шести с половиной месяцев необходимо всего 2 дозы вакцины DTaP.К тому времени, когда ребенку исполнится 7 месяцев, ему потребуется 3 полные дозы (см. Столбец DTaP и строку «К 7 месяцам»).
Родителям
Для поставщиков услуг по уходу за детьми
Таблицы требований к школе
Учащиеся, поступающие в школу, должны получить необходимые дозы, указанные в этой таблице, чтобы соответствовать требованиям иммунизации. Требования соответствуют графику иммунизации Национального консультативного комитета по практике иммунизации (ACIP) с требованиями, установленными для каждого класса.
Чтобы найти необходимые дозы, просмотрите столбец, в котором указана оценка учащегося, и строка с требуемой вакциной. Например, ученику, поступающему в детский сад, необходимо 2 дозы вакцины MMR. Требования и правила различаются в зависимости от оценки учащегося.
Родителям
Для школьного персонала
Рекомендуемый график иммунизации детей и подростков
Согласно WAC 246-105-040, требования к иммунизации школ, дошкольных учреждений и детских учреждений в настоящее время согласовываются с графиком иммунизации Консультативного комитета по практике иммунизации.
Свидетельство о статусе иммунизации (СНГ)
Прежде чем ребенок сможет посещать школу или детский сад, родитель или опекун должен предоставить подтверждение необходимых прививок или иммунитета, используя утвержденную департаментом форму свидетельства о статусе иммунизации (CIS). CIS можно распечатать из Информационной системы иммунизации WA (IIS). Родители также могут распечатать CIS, зарегистрировавшись в MyIR или заполнив распечатанную форму ниже. Если используется бумажная форма, ее точность должна быть подтверждена с медицинской точки зрения либо подписью поставщика медицинских услуг, либо путем прикрепления медицинских записей о вакцинации к заполненному CIS, чтобы школьный или детский персонал мог проверить ее точность.
Освобождение школ и детских учреждений от требований иммунизации
Закон штата Вашингтон позволяет родителям или опекунам освобождать своего ребенка от обязательной иммунизации в школе или учреждении детского сада. Исключения могут быть поданы по личным / философским, религиозным или медицинским причинам. Корь, эпидемический паротит и краснуха не подлежат исключению по личным / философским причинам. Чтобы запросить освобождение, заполненное Свидетельство об освобождении необходимо подать в школу или детский сад.Более подробная информация об исключениях доступна в документе «Часто задаваемые вопросы» ниже.
Условный статус явки
Дети, которые находятся в процессе завершения необходимых иммунизаций, могут оставаться в школе или детских учреждениях с временным условным статусом.
Исключение детей, не отвечающих требованиям вакцинации
В соответствии с законом RCW 28A.210.120 администратор каждой государственной и частной школы и детского сада обязан запретить дальнейшее присутствие в школе или детском саду для любых целей каждого ребенка, для которого имеется доказательство иммунизация, свидетельство об исключении или доказательство соблюдения утвержденного графика иммунизации не были предоставлены в соответствии с RCW 28A.210.080 и продолжать запрещать присутствие ребенка до тех пор, пока не будет предоставлено такое доказательство иммунизации, свидетельство об освобождении или утвержденный график. Исключение детей из школы, дошкольного учреждения или детских учреждений, если они не соответствуют требованиям иммунизации. Не могут быть исключены учащиеся, не имеющие записей о прививках и охваченные федеральным законом МакКинни-Венто. Исключение ребенка из школы осуществляется в соответствии с правилами Управления суперинтенданта общественного образования после консультации с Советом здравоохранения штата WAC 392-380-050 (государственные школы) WAC 180-38-050 ( Частные школы).
Вспышки и исключения
Чтобы контролировать распространение болезни, местный врач может исключить детей и персонал из школ и детских учреждений. WAC 246-110-020 Всем школам и детским учреждениям рекомендуется иметь или иметь свободный доступ к записям прививок персонала, а также детей, если они потребуются в случае вспышки.
Отчетность о статусе вакцинации— ежегодно до 1 ноября
Школьный модуль
Школьный модуль встроен в Информационную систему штата Вашингтон по иммунизации (IIS) для школ, чтобы отслеживать записи о вакцинации учащихся.На странице школьного модуля есть дополнительная информация об этом бесплатном ресурсе и о том, как его использовать.
Общие ресурсы
Ресурсы дошкольного образования и ухода за детьми
Ресурсы и образцы писем для школы K-12
Материалы для изменения правил на 2020 год
Информация о вакцинах
Веб-страницы программы
случаев вакцинации в России / Новости / Сайт Москвы
Кампания массовой вакцинации против гриппа, проводимая за последние три года, охватила 20 человек.1 миллион человек. Вакцинация проводилась как в медицинских учреждениях, так и в передвижных пунктах метро и станций МКАД, в центрах «Мои документы». В этом году вакцинацию можно сделать и в парках Москвы. mos.ru напоминает об истории вакцинации в России и Москве, которая началась с императрицы Екатерины Великой.
Екатерина II перваяСчитается, что первая вакцинация в истории России была сделана 23 октября 1768 года. Это был самый важный и могущественный пациент Российской империи того времени — Екатерина Великая.Ей сделали прививку от оспы, страшной болезни, побежденной теперь благодаря вакцинации. Но в 18 веке эпидемия оспы скосила население Европы и России. В некоторые годы оспа убила более миллиона человек. Заразиться им было очень легко, так как болезнь никого не щадила, не делая различия между классами. Русский престол не стал исключением. В 1730 году царь Петр II умер от оспы в возрасте 14 лет.
В те годы смертность от оспы составляла около 40 процентов.Другими словами, в 18 веке у больного человека были почти равные шансы выжить или умереть. Однако врачи уже заметили, что человек, переболевший оспой, больше никогда не заболеет. Это было примерно за столетие до открытия теории иммунитета, но врачи 18 века начали пользоваться этим наблюдением. По сегодняшним меркам их метод вакцинации кажется крайне небезопасным, но тогда он был вполне приемлемым, потому что смертность людей, вакцинированных таким образом, составляла всего около двух процентов, что в 20 раз меньше, чем у непривитых.На руке пациента был сделан разрез, чтобы поместить материал оспы, взятый у инфицированного человека (безопасная вакцина на основе вируса коровьей оспы была изобретена английским врачом Эдвардом Дженнером в 1796 году). Этот метод получил название индивидуальной вакцинации или вариоляции. Если все прошло успешно, вакцинированный человек заражался легкой оспой, после чего он или она не могли снова заразиться этой болезнью. Этот метод был открыт в Турции, а затем изучен английскими врачами. Сначала они проверили вариоляцию на преступниках, потом на сиротах, и только потом, когда все эти люди выжили, они сделали прививку и королевской семье.
Екатерина Великая очень боялась оспы. После смерти графини Шереметевой в 1768 году от этой болезни, женихом которой граф Никита Панин был наставником ее сына, цесаревич Павел (будущий император Павел I), Екатерина решила сделать прививку. Доктор Томас Димсдейл был приглашен из Лондона. Забрал «оспу» от 6-летнего Саши Маркова. В случае ее смерти императрица приказала держать наготове упряжку почтовых лошадей, чтобы врач мог немедленно сбежать из страны, чтобы избежать линчевания.Через шесть дней после вакцинации у Екатерины начались признаки недомогания, и она уехала на пенсию в Царское Село. Но все закончилось хорошо: через неделю императрица поправилась. Сразу после этого, по примеру Екатерины, 140 дворян записались на вакцинацию от оспы, так как вакцинация вошла в моду.
Императрица приказала опубликовать описание болезни, «чтобы другие могли защитить себя от опасностей, используя те же средства».
Врач был удостоен титула барона, ординарного врача и пенсии в 500 фунтов в год.Александр Марков получил дворянский титул и новую фамилию Оспенный (Оспа). На его гербе изображена рука с большой оспой над локтем, держащая красную розу.
По случаю первой вакцинации на памятной медали тиснено изображение Екатерины Великой и надпись «Она подала пример». На лицевой стороне медали «За вакцинацию от оспы», вручаемой врачам, которые в XIX веке делали прививки от оспы, был изображен портрет Екатерины Великой.Кроме того, приглашенный в Россию итальянский хореограф Гаспаро Анджолини создал балет «Побежденный предубеждение» , посвященный вакцинации императрицы, с аллегорическими фигурами ученых, борющихся с фигурами суеверий.
Димсдейл позже вернулся в Россию, чтобы сделать прививки внукам императрицы. К этому времени Российская Империя была одним из ведущих борцов с оспой в Европе. Во время вакцинации России король Людовик XV умер от оспы во Франции.«Какое варварство, наука уже может лечить эту болезнь», — сказала Екатерина, когда узнала об этом.
Об открытии Пастеровского вокзала в Москве СклифисовскимДо того, как Луи Пастер изобрел свою вакцину, бешенство в России лечили магическими заклинаниями, выжигали раны горячим утюгом и другими методами, не имеющими отношения к науке. Например, в 19 веке, Официальный вестник , опубликовал статью « Лечение водобоязни в русской парилке» .
Изобретение Пастера в 1885 году стало настоящим спасением. Люди, укушенные бешеными животными, устремились в Париж. Первые 2500 человек выжили благодаря вакцине, в том числе 16 из 19 человек, укушенных бешеным волком в Смоленской области. Все они могли быть живы, но для некоторых из них помощь пришла слишком поздно, так как через три дня после аварии состоялось заседание городской думы в Белом, на котором им предстояло выделить 16000 рублей на поездку, а пострадавшие Пришлось ждать еще два дня, чтобы их сопровождал доктор.Из России в Пастер приехали 44 человека, укушенные бешеными животными — крестьяне из Смоленской, Орловской, Пензенской, Владимирской, Тверской и Костромской губерний.
Сохранилось постановление Александра III, написанное на письме обер-прокурора Святейшего Синода Константина Победоносцева, просившего выделить средства на эти поездки во Францию: «Получите 700 рублей от Танеева. Необходимо срочно отправить самых больных крестьян в Париж к Пастеру, который ужасно интересуется укусами бешеных волков, поскольку таких больных у него еще не было.Кроме того, император пожертвовал около 100 000 франков на открытие Института Пастера в Париже.
Вскоре станции Пастера начали открываться по всему миру, и Россия стала одной из ведущих стран в этом отношении. Первая станция вакцинации от бешенства в Российской империи (и вторая в мире) открылась в Одессе 11 июня 1886 года, а через месяц открылась еще одна станция в Москве. По случаю его открытия Луи Пастер прислал свой портрет с автографом.Он до сих пор хранится в МНИИ вакцин и сывороток им. Мечникова, открытом на базе станции. Николай Склифосовский был одним из инициаторов создания Московского вокзала.
Детский дом, Народный университет и аптека: вековые традиции московских меценатов
К 1912 году в России было 28 станций Пастера, а к 1938 году в СССР было открыто 80 станций (не считая нескольких сотен филиалов). Московский вокзал стал главным центром борьбы с бешенством в СССР.С тех пор тысячи жизней были спасены с помощью вакцин против бешенства.
Как советские ученые победили полиомиелитВ середине 20 века мир пережил новую катастрофу — полиомиелит. Около 10 процентов заболевших умерли, еще 40 процентов стали инвалидами. Президент США Франклин Делано Рузвельт, писатель-фантаст Артур Кларк, режиссер Фрэнсис Форд Коппола страдали полиомиелитом.
В Советском Союзе первые эпидемии начались в 1949 году в процветающих странах Балтии, Казахстане и Сибири.Заболевание ежегодно уносило около 12 000 жизней.
В 1955 году Соединенные Штаты начали производство вакцины против полиомиелита (вакцины Солка). В то же время вирусолог Альберт Сабин разработал другую вакцину, более дешевую, эффективную и безопасную. Но протестировать в Америке не удалось — зачем, если уже была хорошая вакцина.
Тем временем трое советских ученых, Михаил Чумаков, его жена и коллега Марина Ворошилова и Анатолий Смородинцев, вирусолог из Ленинграда, были отправлены в Соединенные Штаты.Сабин и Чумаков договорились продолжить разработку вакцины в Москве. Они привезли из США несколько тысяч доз вакцины в обычном чемодане и сделали первые прививки.
«В 1960 году мне было 9 лет. Сначала вакцину опробовали на нас, детях Чумакова, внучках Смородинцева, родственниках и коллегах. Я помню, как раньше мне вводили вакцину Солка. Это была внутримышечная инъекция в предплечье. Это было нормально, ведь разработчики всегда тестируют свои разработки на себе и своих детях.Мои родители были уверены, что это безопасно. Родные тоже были за это, ведь все понимали опасность полиомиелита и считали, что вакцина убережет детей от болезни », — сказал сын Михаила Чумакова, профессор, доктор биологических наук Петр Чумаков.
Но получить разрешение Минздрава было очень сложно, так как чиновники сомневались. Если американцы отказались от вакцины, зачем нам ее тестировать? Чумаков сумел разорвать порочный круг отказов с помощью настоящей сумасшедшей попытки: он позвонил Анастасу Микояну, курировавшему здравоохранение, по необслуживаемому телефону в Кремле.
Микоян спросил: «Михаил, это хорошая вакцина?»
«Это так».
«Сделай это».
У Микояна тоже были внуки.
300 000 доз вакцины было отправлено в страны Балтии в обход министра здравоохранения. Полиомиелит был побежден, и за 1,5 года эпидемия в СССР прекратилась. В 1960 году в СССР от полиомиелита было вакцинировано 77,5 миллиона человек.
Когда советская делегация сообщила об успешной вакцинации на конференции в Вашингтоне, кто-то из аудитории крикнул, что никто на Западе не доверяет советской информации.Затем советский делегат сказал: «Могу заверить вас только в одном: мы любим своих детей так же, как вы любите своих». И публика аплодировала.
В 1963 году Михаил Чумаков и Анатолий Смородинцев получили Ленинскую премию. Ведущие ученые мира из США, Японии, Европы и Китая приехали в СССР для участия в ежегодном симпозиуме в Институте полиомиелита и вирусных энцефалитов Академии медицинских наук СССР. Вакцина, производимая институтом, импортировалась более чем в 60 стран мира.
Японская мать потребовала советскую вакцинуВ 1950-х и 1960-х годах Япония пережила настоящую трагедию: в этой маленькой стране были зарегистрированы тысячи случаев полиомиелита. Живая вакцина, произведенная в СССР, могла остановить эпидемию. Но для правительства Японии регистрация и разрешение на ввоз лекарств из Советского Союза были немыслимым прецедентом.
Тогда матери детей, больных полиомиелитом, вышли на улицы, требуя разрешения на ввоз советской вакцины.Добились своей цели: был организован срочный ввоз вакцины. 20 миллионов японских детей были спасены от болезней.
В 1988 году режиссер Александр Митта снял по этому сюжету советско-японский двухсерийный фильм « Шаг» с Леонидом Филатовым и Комаки Курихара, Олегом Табаковым, Еленой Яковлевой, Владимиром Ильиным и Гариком Сукачевым в главных ролях. В фильме прозвучала песня Сукачева « My Little Babe» .
История вращается вокруг эпидемии в Японии, произошедшей в 1959 году.Вакцина Солка, применяемая в стране, эффективна только на 60 процентов, более того, она заканчивается. Кейко, японка, потерявшая старшего сына, хочет любой ценой защитить своего младшего сына от полиомиелита и решает поехать в СССР и привезти новую советскую вакцину в Японию.
В Советском Союзе Кейко получает вакцину и покупает еще тысячу доз для своих соотечественников, которые затем конфискуются на таможне, поскольку по японскому законодательству любое лекарство, ввезенное в страну, должно пройти двухлетние испытания.Японские матери устраивают акции протеста и требуют немедленно импортировать советскую вакцину, но бюрократы обоих государств запрещают это. Благодаря совместным усилиям Кейко и других мам, с одной стороны, и советского врача Гусева, с другой, Япония получает свою вакцину.
Сладкие наркотикиВ 1950-1960-х годах кондитерская фабрика «Марат» производила сладости от полиомиелита.
Михаил Чумаков искал наилучший способ доставки вакцины в кишечник, чтобы полезный вирус не терялся при пероральном приеме, так как он не размножается во рту, а в большей степени попадает к месту назначения.Наконец, ему пришла в голову идея сделать вакцину в виде драже. В марте 1959 года фабрика «Марат» (в 1971 году была объединена с фабрикой «Рот Фронт» и в 2002 году вошла в состав компании «Объединенные кондитеры») по заказу Института Чумакова выпускала антиполиомиелитные драже, покрытые воском капсулы из сахара и крахмального сиропа. Конфеты массой 1г хранятся в холодильнике.
Дети любили их, и с этого момента квалифицированный медицинский персонал больше не требовался для внедрения вакцины.
Эти сладкие вакцины производились на заводе «Марат» до конца 1960-х годов. По случаю Дня работников пищевой промышленности, который отмечается 20 октября 1968 года, журнал Огонек опубликовал небольшую статью «Сладости против болезней». На нем были фото работниц и рассказывалось о самой удивительной фабричной продукции — лечебных сладостях, причем фабрика, выпускающая их, являлась монополистом в производстве драже от полиомиелита.
Как спастись от вируса прошлого за 19 днейИногда о себе напоминают ужасные вирусы, которые словно остались в далеком прошлом.
Известный советский плакатист Алексей Кокорекин побывал в Индии в 1959 году. Вернувшись домой, он почувствовал недомогание и был доставлен в Боткинскую больницу, где скончался.
Заболевание диагностировали не сразу: в Индии художник заболел оспой, искорененной в СССР в 1936 году. Спецслужбы выяснили все возможные контакты умершего. Их было около девяти тысяч. В Боткинской больнице изолировали тысячу человек с наибольшим риском заражения, а срочно вакцинировали почти все население Москвы (на тот момент более шести миллионов человек).
Специалисты Боткинской больницы предотвратили потерю зрения пациенту после трансплантации сердцаУникальные операции: как в Москве развивается высокотехнологичная медицина
Вспышка оспы была локализована за 19 дней, 46 человек заболели, 3 человека умерли от оспы — регистратор в комиссионном магазине (куда родственники Кокорекина передали привезенные из Индии вещи), медсестра в инфекционном отделении. и врач-инфекционист.
В нескольких научных лабораториях до сих пор хранится вирус оспы.
«В 1990-х годах Всемирная организация здравоохранения потребовала уничтожить все штаммы оспы. Мой отец был против. Хорошо, мы можем уничтожить все штаммы в лабораториях, но не дай бог будет новая вспышка, если вирус из могильников попадет в почву или воду, то мы уже ничего не сможем сделать », — вспоминает Петр Чумаков.
Оспа полностью искоренена с 1980 года, так как с тех пор не было ни одного случая заболевания.
Петр Чумаков вспоминает некоторые случаи опасных вирусов, которые можно обнаружить даже на научных симпозиумах.
«В 1970-х годах недалеко от Переславля-Залесского находился лепрозорий. Здесь жил индийский ученый. Он приехал в СССР на научный симпозиум. Наши врачи заметили на его лице симптомы проказы, так как их трудно не заметить, например, отсутствие бровей. В то время существовал закон о принудительной изоляции больных проказой. И профессора перевели в лепрозарий, чтобы он прожил там всю оставшуюся жизнь », — рассказал он.
«
Все, от слона до мухи, должны быть вакцинированы от желтухи»В СССР вакцинация проводилась по всей стране. Он был показан на телеэкранах в известном мультфильме 1966 года «О бегемоте, который боялся прививок». История рассказывает о трусливом Бегемоте, единственном из животных, сбежавшем из клиники. Сначала серый и радостный, потом белый от страха перед вакцинацией, Бегемот становится желтым, потому что заболевает желтухой, а в конце фильма краснеет от стыда за то, что испугался укола.Этот забавный мультик посмотрели миллионы советских детей. Какие прививки они сделали?
Все, кто родился после войны, были вакцинированы от туберкулеза, дифтерии и полиомиелита. Со временем были добавлены прививки от коклюша, столбняка, кори и эпидемического паротита. Детям, родившимся до 1979 года, были сделаны прививки от оспы, а с 1980 года оспа считается ликвидированной во всем мире, и вакцинация была отменена.
Двойная вакцинация против краснухи, вторая вакцинация против кори и вакцинация против гепатита В были добавлены в национальный календарь в конце 1990-х годов, а вакцинация от гемофильной инфекции для детей из групп риска и пневмококковая вакцинация были добавлены в 2010-е годы.
Масштабная вакцинация против гриппа в России началась в связи с угрозой пандемии в 2009-2010 годах. Теперь вакцинация, внесенная в национальный календарь, проводится государственными организациями здравоохранения бесплатно. В прошлом году, по данным Роспотребнадзора (Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека), вакцинировано 49% населения России — 70,8 млн человек. Врачи заявили, что с 1997 года заболеваемость гриппом снизилась почти в 200 раз — с 5 173.8 случаев на 100 000 человек до 26,5.
Прививки
Требования к иммунизации
Здоровая школьная среда дает всем учащимся наилучшие возможности для обучения и развития. Вакцины очень важны для этих усилий. Они защищают детей от заражения и распространения болезней, от которых они могут сильно заболеть. По этой причине мы требуем, чтобы дети в возрасте от 2 месяцев до 18 лет, поступающие или посещающие детский сад, государственную или частную школу, были вакцинированы от определенных болезней.
Количество доз вакцины, необходимых вашему ребенку, может варьироваться. Это зависит от: возраста
- , класса
- , истории болезни
- и
- , получили ли они ранее дозы вакцины.
За дополнительной информацией обращайтесь к лечащему врачу вашего ребенка.
Щелкните ниже, чтобы просмотреть необходимые прививки по классам:
Все учащиеся, от детей до 12-го класса
- DTaP (дифтерия, столбняк-коклюш),
- полиовирус,
- MMR (корь-эпидемический паротит-краснуха ),
- ветряной оспы и
- гепатита B.
Дети в возрасте до пяти лет, посещающие дошкольные учреждения и дошкольные учреждения (pre-K)
- Hib (Haemophilus influenza type b),
- PCV (пневмококковый конъюгат) и
- Influenza (грипп).
- Дети должны получить вакцину от гриппа до 31 декабря 2020 г. Лучше всего сделать прививку вашему ребенку, как только вакцина станет доступна. Он становится доступным в начале осени.
Дети в 6–12 классах
- Бустер Tdap (для 6-го класса) и
- MenACWY (менингококковый конъюгат) (для 7-го класса).
Или просмотрите приведенную ниже таблицу, чтобы увидеть, какие вакцины нужны вашему ребенку для начала каждого учебного года. Таблица организована по классам и возрасту:
Диаграмма также доступна на упрощенном китайском и идиш:
Соответствие иммунизации
Закон штата Нью-Йорк об общественном здравоохранении требует, чтобы учащиеся получали определенные вакцины, чтобы посещать детский сад или школу.
Почему вашему ребенку нужна вакцинация
Вакцины предотвращают заражение вашего ребенка инфекциями в школе и распространение болезней среди других детей.
По этой причине вашему ребенку не разрешат ходить в школу, если он не получил необходимых вакцин в течение учебного года.
Что произойдет, если вашему ребенку не хватит необходимых вакцин
Школа вашего ребенка уведомит вас, если у него отсутствуют необходимые вакцины. В уведомлении будет указано, сколько дней у вас есть на вакцинацию. Если вашему ребенку не сделают вакцинацию до последнего дня, он будет исключен из школы.
Вы должны принести уведомление лечащему врачу ребенка о вакцинации вашего ребенка.
Чтобы ваш ребенок мог вернуться в школу, покажите в школе вашего ребенка карту вакцины, подтверждающую, что он получил необходимые вакцины.
Исключения
Если ваш ребенок еще не вакцинирован от всех необходимых болезней, есть несколько ситуаций, в которых ему все же может быть разрешено посещать школу.
В процессе
Некоторые дозы вакцины необходимо принимать через определенные промежутки времени. Например, вашему ребенку может быть сделана вакцина и велено подождать один месяц, прежде чем получить вторую вакцину.Вашему ребенку все равно будет разрешено посещать школу в течение периода ожидания, если:
- ваш ребенок получил первую дозу каждой обязательной для школы вакцины, и
- медицинский работник сказал вам дождаться последующих доз .
Исключения по медицинским показаниям
Доказано, что вакцины очень безопасны. Узнайте больше о безопасности вакцин. Однако, если у вашего ребенка есть определенное заболевание, при котором вакцина может быть опасной, попросите врача вашего ребенка заполнить эту форму медицинского освобождения.
- Форма должна быть заполнена врачом, имеющим лицензию штата Нью-Йорк (MD) или врачом-остеопатом (DO). Форма, заполненная практикующей медсестрой (NP) или фельдшером (PA), не принимается.
- Принесите заполненный бланк в вашу школу.
- Форма будет рассмотрена, и мы сообщим вам, будет ли ваш запрос одобрен.
- Вашему ребенку будет разрешено посещать школу во время процесса утверждения.
- Запросы необходимо повторно утверждать каждый год.
Без религиозных исключений
С 13 июня 2019 года штат Нью-Йорк больше не разрешает религиозные исключения из обязательной вакцинации.
Часто задаваемые вопросы
Где я могу пройти вакцинацию моего ребенка?
Мы предлагаем учащимся получать вакцины от лечащего врача. Если это невозможно, у Департамента здравоохранения есть одна клиника иммунизации. Узнайте больше о клиниках иммунизации Департамента здравоохранения.
Как моя школа узнает, что моему ребенку сделаны прививки?
Есть несколько способов, с помощью которых родители могут передать в школы записи о вакцинации своего ребенка.Вы можете дать своей школе любой из следующих вариантов:
Школа собирается начать работу, но мой ребенок еще не получил все вакцины. Что мне делать?
Если вашему ребенку не сделаны все необходимые вакцины, он может пойти в школу с первой или нескольких первых доз необходимых вакцин. Затем они должны получить оставшиеся дозы в соответствии с официальным графиком. Поговорите со своим врачом о том, когда вашему ребенку следует прийти, чтобы получить оставшиеся дозы.
Мой ребенок уже переболел ветрянкой.Им все еще нужна вакцина против ветряной оспы?
Большинство детей, переболевших ветряной оспой, остаются невосприимчивыми к этой болезни на всю оставшуюся жизнь. Если ваш ребенок уже переболел ветряной оспой, он вряд ли заразится второй раз. По этой причине доказательство ветряной оспы удовлетворит потребность в вакцине против ветряной оспы. Вы должны получить диагноз от поставщика медицинских услуг — история родителей не принимается. Лечащему врачу вашего ребенка может потребоваться сдать анализ крови, чтобы подтвердить, что ваш ребенок болен ветряной оспой.
Попросите лечащего врача вашего ребенка заполнить форму «Обзор серологии или документации по болезни ветряной оспы». Принесите заполненную форму в вашу школу. Ваше учебное заведение рассмотрит форму и сообщит вам, был ли запрос одобрен. Вашему ребенку будет разрешено посещать школу во время процесса утверждения. Если ваш ребенок будет одобрен, ему все равно нужно будет сделать все остальные необходимые прививки.
Мой ребенок сдал анализ крови и имеет иммунитет к кори, эпидемическому паротиту, краснухе, ветряной оспе и / или гепатиту B.Им все еще нужна вакцина?
Если вы считаете, что у вашего ребенка иммунитет к кори, эпидемическому паротиту, краснухе, ветряной оспе и / или гепатиту B, ваш ребенок может сдать анализ крови для проверки иммунитета. Отведите ребенка к врачу, чтобы он сдал анализ крови. Если анализ крови показывает, что ваш ребенок невосприимчив к любому из перечисленных выше заболеваний, ему не нужно делать прививку от этого заболевания.
Чтобы подать заявку на подтверждение иммунитета к кори, эпидемическому паротиту, краснухе, ветряной оспе или гепатиту B, попросите вашего поставщика медицинских услуг заполнить форму обзора серологии или документации по болезни ветряной оспы.Принесите заполненную форму в вашу школу. Ваше учебное заведение рассмотрит форму и сообщит вам, был ли запрос одобрен. Вашему ребенку будет разрешено посещать школу во время процесса утверждения. Обратите внимание, что если ваш ребенок одобрен для лечения определенного заболевания, ему все равно необходимо будет пройти все другие вакцинации, требуемые в школе.
Анализы крови для проверки иммунитета к полиомиелиту, представленные 1 сентября 2019 г. или позднее, не будут приниматься вместо вакцинации от полиомиелита. Поговорите с лечащим врачом вашего ребенка о вакцине от полиомиелита.
Что произойдет, если в школе произойдет вспышка заболевания или контакт с ним, и мой ребенок не получил вакцинацию от этой болезни?
Ваш ребенок может быть исключен из школы как минимум на один инкубационный период после того, как последний ученик в школе заразился этой болезнью. Инкубационный период — это время между заражением и появлением признаков и симптомов заболевания.
Например: ученик школы, где учится ваш ребенок, заболел корью. Если вашему ребенку не сделали прививку от кори, он будет исключен из школы во время вспышки или контакта, а также на 21 день после начала последнего случая кори в школе.
Что такое Общегородской регистр иммунизации (CIR)?
CIR — это система регистрации людей, вакцинированных в Нью-Йорке. CIR хранит записи о вакцинации детей в возрасте 18 лет и младше и согласившихся взрослых в возрасте 19 лет и старше.
- Проверьте карту вакцины вашего ребенка в Интернете, если у вас есть удостоверение личности города Нью-Йорка (IDNYC).
- Если у вас нет IDNYC, отправьте по почте или факсу этот запрос на прививку с копией действительного удостоверения личности с фотографией.
- Если у вас есть вопросы, позвоните в CIR по телефону 347-396-2400.
Вы можете показать CIR Record в школе вашего ребенка, чтобы доказать, что они выполнили требования школьных вакцин.
Должен ли я делать что-нибудь еще до того, как мой ребенок пойдет в школу?
Да! Есть еще несколько вещей, которые вы должны сделать до того, как ваш ребенок пойдет в школу.
- Ваш ребенок впервые идет в школу?
- Отведите ребенка к врачу для медицинского осмотра. Принесите во время посещения форму медицинского осмотра (CH-205).
- Все учащиеся, впервые поступающие в государственные или частные школы Нью-Йорка или в детские учреждения (включая универсальные классы Pre-K), должны подать форму медицинского осмотра до 31 мая 2019 г.
- Есть ли у вашего ребенка хроническое состояние?
- Форма приема лекарств (MAF) позволяет вашему ребенку принимать прописанные лекарства в школе. Узнайте, как ваш ребенок может извлечь выгоду из MAF.
- Хотя формы приема лекарств принимаются на постоянной основе, мы рекомендуем вам отправить их до 31 мая 2019 г.
- Это гарантирует, что у вашего ребенка нет перерывов в доступе к лекарствам.
- Форма приема лекарств (MAF) позволяет вашему ребенку принимать прописанные лекарства в школе. Узнайте, как ваш ребенок может извлечь выгоду из MAF.
- Следите за здоровьем своего ребенка в школе. Попросите их принять участие в бесплатных программах по лечению аллергии, астме, диабете или других медицинских услугах, проводимых вашей школой в связи с их заболеванием.
Подробнее
Информация для поставщиков
Пожалуйста, ознакомьтесь с требованиями к иммунизации для детей, поступающих в учреждения по уходу за детьми и поступающих в новые школы.
Вакцинация — наш мир в данных
Это и другие числа в этой записи основаны на оценках Всемирной организации здравоохранения.Оценки охвата рассчитываются путем деления общего количества прививок на количество детей в целевой группе населения. Целевая численность населения обычно основывается на прогнозах переписи населения.
Это означает, что в целевой группе могут быть дети, которых по медицинским показаниям следует освободить от вакцинации. Эти медицинские причины могут включать такие факторы, как аллергия на компоненты вакцины или тяжелые иммунодефициты.
Примечательно, что такие случаи очень редки и мало повлияют на показатели глобального охвата.Например, исследование 2003 года выявило тяжелую аллергическую реакцию только в 0,000063% всех прививок, что составляет 0,63 случая на миллион прививок. Кроме того, вакцины всегда улучшаются за счет меньшего количества ингредиентов, которые могут вызвать аллергические реакции.
Вакцинация детей с иммунодефицитом обычно требует оценки специалиста. Особенно для вакцины на основе живых патогенов. Например, ВОЗ рекомендует вакцинировать ВИЧ-инфицированных детей противокоревой вакциной, если ВИЧ-инфекция у ребенка протекает бессимптомно или не является тяжелой.Точно так же детей с синдромом тяжелого иммунодефицита (ТКИД), генетическим заболеванием, вызывающим дефекты иммунной системы, безопасно вакцинируют многими вакцинами до того, как будет диагностирован ТКИД, но не рекомендуется вакцинировать их живыми вакцинами.
Фактически, одна из причин, по которой важно повысить уровень вакцинации, заключается в том, что те дети и взрослые, которые по медицинским причинам не могут быть вакцинированы, по-прежнему будут защищены от болезней благодаря коллективному иммунитету.
https: // www.who.int/en/news-room/fact-sheets/detail/immunization-coverage
По оценкам ЮНИСЕФ (1996) и Hinman, AR (1998), без вакцины в мире погибло бы 5 миллионов человек. из-за оспы каждый год в середине 1990-х годов.
Предполагая, что оценка для середины 1990-х гг. Дает среднюю оценку для периода с 1980 г., и, следовательно, умножение оценки в 5 миллионов в год на количество лет между 1980 и 2018 гг. Означает, что с момента искоренения болезни погибло 190 миллионов человек. сохранен.
ЮНИСЕФ (1996 г.) — Вакцины позволяют контролировать 7 болезней. Онлайн здесь.
См. Объяснение в Oxford’s Vaccine Knowledge Project: http://vk.ovg.ox.ac.uk/herd-immunity.
Beutels P, Van Damme P, Van Casteren V, Gay NJ, De Schrijver K, Meheus A. Сложный поиск данных об «исчезающем году» инфекций, предупреждаемых с помощью вакцин, в Европе: случай кори во Фландрии ( Бельгия ). Вакцина. 2002 Oct 4; 20 (29-
30): 3551-9 здесь
Эта таблица взята из статьи Википедии об иммунитете стада — там перечислены первоисточники.
Холера, лихорадка Денге, дифтерия, Haemophilus influenzae типа b, гепатит A, гепатит B, гепатит E, вирус папилломы человека, грипп, японский энцефалит, малярия, корь, менингококковая инфекция, эпидемический паротит, пневмомиококковая инфекция , Бешенство, ротавирусный гастроэнтерит, краснуха, столбняк, клещевой энцефалит, туберкулез, брюшной тиф, ветряная оспа, желтая лихорадка, опоясывающий лишай (опоясывающий лишай) и оспа.
См. Https://en.wikipedia.org/wiki/Vaccine-preventable_diseases и https: // www.who.int/immunization/global_vaccine_action_plan/GVAP_doc_2011_2020/en/
См. Francis EG Cox (2010) — История открытия малярийных паразитов и их переносчиков. В Паразиты и переносчики . Онлайн здесь.
Руш и Мерфи (2007) — Исторические сравнения заболеваемости и смертности от болезней, предупреждаемых с помощью вакцин, в Соединенных Штатах. В журнале Американской медицинской ассоциации, 298, 18, 2155–2163. здесь
Эти данные взяты из исследовательской работы Roush and Murphy (2007) — Исторические сравнения заболеваемости и смертности от болезней, предупреждаемых с помощью вакцин, в Соединенных Штатах.В журнале Американской медицинской ассоциации, 298, 18, 2155–2163, здесь.
Вакцины против болезней до столбняка были лицензированы или рекомендованы до 1980 года. Вакцины против последних 5 болезней были лицензированы или рекомендованы только в период с 1980 по 2005 год.
См. Также ‘Графическое доказательство того, что вакцины работают (с sources) ‘в Medium онлайн здесь.
Чтобы учесть такие долгосрочные изменения, Roush and Murphy (2007) приводят данные за период незадолго до внедрения соответствующей вакцины.здесь
В наших графиках и визуализациях мы опираемся на оценки показателей детской смертности от отдельных УИ (по сравнению с другими причинами), проведенных Институтом метрик здравоохранения (IHME) (IHME) «Глобальное бремя болезней, 2016», страны и показатели смертности от отдельных УИ; этот набор данных восходит к 1990 году и поэтому дает более долгосрочную перспективу этих изменений с течением времени. Однако отсутствие оценок IHME роли вакцинации в предотвращении смертей означает, что мы полагаемся на данные ВОЗ по количеству смертей, предотвращаемых каждый год с помощью вакцинации, и по общему количеству смертей, за которые ответственны УИ.
Показатели, сообщаемые ВОЗ и IHME, находятся в аналогичном диапазоне, но немного отличаются. Данные ВОЗ об индивидуальных показателях смертности от болезней можно найти здесь: http://www.who.int/gho/mortality_burden_disease/en/
Обратите внимание, что, как обсуждается далее в этом посте, роль вакцин в профилактике варьируется в зависимости от эти причины смерти. Например, от кори можно избавиться с помощью вакцинации. Напротив, смерть от диарейных заболеваний не может быть устранена только с помощью вакцинации; гигиена, водоснабжение и питание также должны быть приоритетными.
Некоторые страны вводят вакцины против кори только в сочетании с краснухой (MR) или дополнительно с ветряной оспой (MMRV).
Выделены 10 стран, в которых проживает примерно 60% этих младенцев: Ангола, Бразилия, Демократическая Республика Конго, Эфиопия, Индия, Индонезия, Ирак, Нигерия, Пакистан и Южная Африка.
Цверлинг А., Бер М.А., Верма А., Брюер Т.Ф., Мензис Д., Пай М. Всемирный атлас BCG: База данных глобальной политики и практики вакцинации BCG. PLoS Медицина . 2011; 8 (3): e1001012. DOI: 10.1371 / journal.pmed.1001012. Доступна здесь.
Подробный комментарий о том, почему у нас еще нет эффективной противотуберкулезной вакцины, см .: Дэвен Т., МакШейн Х. Почему у нас еще нет эффективной противотуберкулезной вакцины? Экспертный обзор вакцин . 2016; 15 (8): 1009-1013. DOI: 10.1586 / 14760584.2016.1170599. Доступна здесь.
Доступная вакцина MenACWYX разрабатывается для лечения всех типов менингококковой инфекции (за исключением менингита B, который доступен с помощью отдельной вакцины), а также будет иметь возможность транспортироваться при более высоких температурах.В настоящее время он проходит фазу 1 клинических испытаний с надеждой, что он будет доступен для использования в 2020–2022 годах.
См. Менингококковая инфекция на Ближнем Востоке и в Африке: результаты и обновления Глобальной менингококковой инициативы, Borrow, Ray et al. Journal of Infection , Volume 75, Issue 1, 1–11. Доступно здесь.
Сьюзен Т. Гольдштейн, Фангджун Чжоу, Стивен К. Хадлер, Бет П. Белл, Эрик Э. Маст, Гарольд С. Марголис; Математическая модель для оценки глобального бремени гепатита B и воздействия вакцинации, Международный эпидемиологический журнал , том 34, выпуск 6, 1 декабря 2005 г., страницы 1329–1339, https: // doi.org / 10.1093 / ije / dyi206. Доступна здесь.
Оспа — единственное заболевание, поражающее людей, которое было искоренено с помощью вакцинации. Также ликвидирована чума крупного рогатого скота — болезнь крупного рогатого скота. Полиомиелит почти полностью искоренен.
Этот результат опроса согласуется с выводом проекта Gapminder Ignorance Project , который изучал восприятие американцами глобальных усилий по вакцинации. Как и в опросе Ipsos Mori, ответы большинства американцев были далеки от истины.
Более подробную информацию о тесте на незнание Gapminder можно найти здесь. Результаты для США доступны на сайте Gapminder.
Результаты опроса взяты из Криса Джексона (2017 г.) — Global Perceptions of Development Progress: ‘Perils of Perceptions’ Research », опубликованного Ipsos MORI, 18 сентября 2017 г. Он-лайн здесь.
Терминология: вакцинация и вакцинация
Существует техническая разница между вакцинацией и иммунизацией, как объясняет Национальная служба здравоохранения (NHS): «Вакцинация означает наличие вакцины, то есть фактической инъекции, или назального спрея, или пероральной вакцины.Иммунизация означает получение вакцины и затем получение иммунитета к болезни ». Различие заключается в том, что у очень небольшого числа вакцинированных вакцинация не будет «приживаться», и, следовательно, этот вакцинированный человек не будет иммунизирован (то есть не будет невосприимчивым к болезни). Однако, поскольку это относится к очень небольшому числу людей, оба термина часто используются взаимозаменяемо в академической литературе и в средствах массовой информации, и мы следуем этому условию в этой статье.
Рекомендации ВОЗ см. По адресу http: // www.who.int/ith/vaccines/en/
Вакцина с бациллами Кальметта-Герена (БЦЖ) от туберкулеза (ТБ) рекомендуется в странах, где ТБ является распространенным явлением. Политика и практика BCG значительно различались во времени и в разных странах. BCG World Atlas — это онлайн-ресурс, который всесторонне отслеживает эти изменения.
Предоставляет данные по таким темам, как доверие к науке и ученым; доверие к источникам информации о здоровье; общественное понимание слова «наука»; пересечение религиозных учений и науки; и отношение к вакцинам.В этом посте мы сосредоточимся на том, как отношение к вакцинации различается во всем мире.
Это поразительный результат, в частности, для Венесуэлы (хотя, возможно, неудивительно), поскольку доступность вакцинации детей и охват ею значительно снизились за последние несколько лет.
Навин М. Ларджент, улучшение немедицинской политики в отношении исключительных вакцин: три тематических исследования. Этика общественного здравоохранения. 2017; 10: 225–234. Доступно здесь
См .: https: // www.ncbi.nlm.nih.gov/pmc/articles/PMC1449224/
Стерн, М., Александра. (2010). Лучше учиться в школе: школьный медицинский осмотр как стратегия общественного здравоохранения во время пандемии гриппа 1918-1919 годов в США
Амин, A.N.E., Парра, M.T., Kim-Farley, R. et al. (2012) — Этические вопросы, касающиеся требований к вакцинации. В Public Health Reviews (2012) 34:14 https://doi.org/10.1007/BF033
. Онлайн здесь: https://link.springer.com/article/10.1007 / BF033
См .: http://www.who.int/csr/ihr/icvp/en/index.html
Salmon, Daniel A et al., Обязательная вакцинация и исключения по соображениям совести или философии: прошлое, настоящее и будущее, The Lancet, Volume 367, Issue 9508, 436–442
Источник данных для охвата вакцинацией: Отчет об оценке вакцинации в школах, 2016-17 учебный год.
Предполагаемый охват вакцинацией детсадовцев 5 дозами анатоксина детской дифтерии, столбнячного анатоксина, бесклеточной коклюшной вакцины (DTaP) (типичный возрастной диапазон 4–6 лет).
Источником данных для исключений является: Коалиция действий по иммунизации, «Исключения, разрешенные для государственных требований по иммунизации», 2017 г .; LexisNexis; StateNet 2017
Что касается охвата школьной вакцинацией и методов освобождения от вакцинации, источник отмечает: «Каждый учебный год школьные медсестры, другой школьный персонал или персонал департамента здравоохранения проверяют статус вакцинации и освобождения детсадовцев, зачисленных в государственные и частные школы, в соответствии с требованиями штата. закон или постановление. В государственных и местных программах иммунизации ежегодно измеряется охват вакцинацией детей, поступающих в детский сад.Это может быть сделано для каждого студента или для выборки студентов.
Государственные и местные районы устанавливают требования к вакцинации. Информационные системы иммунизации (IIS) могут использоваться в качестве одного из источников данных для оценки вакцинации в школах. Данные на уровне школы передаются в департамент здравоохранения. Сводные данные по государственным и частным школам передаются в CDC. Данные об учениках, обучающихся на дому, обычно не передаются в CDC ».
Типы разрешенных исключений зависят от штата.Подробные сведения см. В разделе «Требования к школьной вакцинации и исключения».
См. ВОЗ здесь.
См. Здесь.
Согласно MacKenzie, D. (2011) — Вакцины приносят пользу. Новый ученый . Доступно онлайн.
В 2014 году их бизнес по производству вакцин был приобретен GlaxoSmithKline, как сообщается здесь.
Однако есть исключения. Например, вакцина против столбняка и дифтерии (td) имеет большое количество поставщиков (13 и 7 для педиатрических препаратов).
Обзор данных о ценах на вакцины. Представлено государствами-членами Европейского региона ВОЗ через ВОЗ / ЮНИСЕФ. Форма совместной отчетности за 2013 год. Онлайн здесь.
Экономист. (2010). Более умный джеб. Доступно на сайте
The Economist. (2010). Более умный джеб. Доступно в Интернете
Дополнительную информацию см. В руководстве ВОЗ: https://www.who.int/vaccine_safety/initiative/tools/DTP_vaccine_rates_information_sheet.pdf
Jaffe, A.Б., Лернер, Дж., Стерн, С., и Национальное бюро экономических исследований. Группа «Инновационная политика и экономика». (2006). Инновационная политика и экономика . MIT Press. здесь
Источником данных является Международный справочник по индикаторам цен на лекарства
Bonanni et al. 2009; Бонанни П., Брейер Дж., Гершон А., Гершон М., Гриневич В., Папаевангелу В. и др. (2009 г.) — Вакцинация против ветряной оспы в Европе — практический подход. BMC Med 7:26 здесь.
См. ВОЗ здесь: http://www.who.int/mediacentre/factsheets/fs378/en/
Holt, Ed., Украина в опасности вспышки полиомиелита, The Lancet, Volume 381, Issue 9885, 2244 здесь
Цифры обновлены ВОЗ здесь: http://www.who.int/news-room/fact-sheets/detail/measles
См. ВОЗ здесь: http: // www.who.int/mediacentre/factsheets/fs286/en/
В 2014 году было 135,2 миллиона годовалых детей.Из них 84,52% получили вакцину против кори.
Это означает, что было вакцинировано 135,2 * 0,8452 = 114,27 миллиона детей.
Гастон Де Серрес, Джилл Скиберрас, Моника Наус, Николь Булиан, Бернар Дюваль и Луи Рошетт (1999) — Защита после двух доз вакцины от кори не зависит от интервала между дозами. В «Журнале инфекционных болезней», том 180, выпуск 1, 1 июля 1999 г., страницы 187–190, https://doi.org/10.1086/314847. Онлайн здесь: https: // Acade.oup.com/jid/article/180/1/187/9.
Рекомендации по применению второй дозы противокоревой вакцины см. Здесь https://www.who.int/immunization/sage/meetings/2016/october/Session6-MCV2-Introduction-criteria.pdf
Всемирная организация здоровья. (2019). Ротавирус . [онлайн] Доступно по адресу: https://www.who.int/immunization/diseases/rotavirus/en/ [доступ 14 августа 2019 г.].
Руис-Паласиос, Г. М., Перес-Шаэль, И., Веласкес, Ф. Р., Абате, Х., Брейер, Т., Клеменс, С. К.,… и Сервантес, Ю. (2006). Безопасность и эффективность аттенуированной вакцины против тяжелого ротавирусного гастроэнтерита. Медицинский журнал Новой Англии , 354 (1), 11-22.
Весикари, Т., Матсон, Д. О., Деннехи, П., Ван Дамм, П., Сантошем, М., Родригес, З.,… и Шайнфилд, Х. Р. (2006). Безопасность и эффективность пятивалентной вакцины реассортантного ротавируса человека и крупного рогатого скота (WC3). Медицинский журнал Новой Англии , 354 (1), 23-33.
Троегер, К., Халил, И. А., Рао, П. К., Цао, С., Блэкер, Б. Ф., Ахмед, Т.,… и Канг, Г. (2018). Вакцинация против ротавируса и глобальное бремя ротавирусной диареи среди детей младше 5 лет. JAMA Pediatrics , 172 (10), 958-965.
Алиабади, Негар и др. «Глобальное влияние внедрения ротавирусной вакцины на госпитализацию ротавирусной инфекции среди детей в возрасте до 5 лет, 2008–2016 годы: результаты Глобальной сети эпиднадзора за ротавирусами.” The Lancet Global Health 7.7 (2019): e893-e903.
Стоимость ротавирусной вакцины зависит от страны. Например, страны с валовым национальным доходом на душу населения менее 1000 долларов США получают субсидии от Глобального альянса по вакцинам и иммунизации, и там стоимость одной дозы устанавливается в пределах 2,10–3,20 долларов США. Дополнительные варианты софинансирования позволяют снизить затраты до 0,13 доллара США. В странах с высоким уровнем дохода, таких как США, стоимость одной дозы составляет от 70 до 95 долларов США.
Вероятность внедрения вакцины в странах выше, если к ним благосклонна политическая среда.Например, если страна поставила высокий приоритет достижению целей в области развития, сформулированных в Декларации тысячелетия, или если внедрение вакцин рассматривается как положительная новость, особенно в годы выборов.
Берчетт, Х. Э. Д., Мунье-Джек, С., Гриффитс, У. К., Бьеллик, Р., Онголо-Зого, П., Чавес, Э.,… и Молла, М. (2012). Принятие новой вакцины: качественное исследование национальных процессов принятия решений в семи странах с низким и средним уровнем доходов. Политика и планирование здравоохранения , 27 (Suppl_2), ii5-ii16.
Всемирная организация здравоохранения (2019 г.). Охват иммунизацией . [онлайн] Доступно по адресу: https://www.who.int/news-room/fact-sheets/detail/immunization-coverage [доступ 14 августа 2019 г.].
Кларк, Эндрю и др. «Эффективность живых пероральных ротавирусных вакцин по продолжительности наблюдения: мета-регрессия рандомизированных контролируемых испытаний». The Lancet Infectious Diseases (2019).
Кларк и др. (2019) исследование определило низкий уровень детской смертности как менее 1.3% новорожденных; средний уровень смертности от 1,35% до 2,81%; и высокий уровень смертности более 2,81%
Ламберти, Л. М., Ашраф, С., Уокер, К. Л. Ф., и Блэк, Р. Э. (2016). Систематический обзор влияния ротавирусной вакцинации на исходы диареи у детей младше 5 лет. Журнал детских инфекционных болезней , 35 (9), 992-998.
Патель, М., Шейн, А. Л., Парашар, У. Д., Цзян, Б., Генч, Дж.Р. и Гласс Р. И. (2009). Оральные ротавирусные вакцины: насколько хорошо они будут работать там, где они больше всего нужны ?. Журнал инфекционных болезней , 200 , S39-S48.
Паркер, Э. П., Рамани, С., Лопман, Б. А., Черч, Дж. А., Итурриза-Гомара, М., Прендергаст, А. Дж., И Грассли, Н. К. (2018). Причины снижения эффективности пероральной вакцины в развивающихся странах. Будущая микробиология , 13 (1), 97-118.
Троегер, К., Блэкер, Б., Халил, И. А., Рао, П. К., Цао, Дж., Зимсен, С. Р.,… и Адетифа, И. М. О. (2018). Оценки глобальной, региональной и национальной заболеваемости, смертности и этиологии инфекций нижних дыхательных путей в 195 странах, 1990–2016 гг .: систематический анализ для исследования глобального бремени болезней, 2016 г. The Lancet Infectious Diseases , 18 ( 11), 1191-1210.
Who.int. (2019) — Охват иммунизацией . [онлайн] [Доступ 10 сен.2019]. http://view-hub.org/viz/ (Перейти к PCV -> PCV — Доступ к вакцинам -> Дети без доступа)
Hanada, S., Pirzadeh, M., Carver, KY, & Deng, JC (2018). Изменения микробиома, вызванные респираторной вирусной инфекцией, и вторичная бактериальная пневмония. Frontiers в иммунологии , 9 , 2640.
Сонг, Дж. Й., Нахм, М. Х. и Мозли, М. А. (2013). Клинические последствия пневмококковых серотипов: потенциал инвазивного заболевания, клинические проявления и устойчивость к антибиотикам. Журнал корейской медицины , 28 (1), 4-15.
Количество серотипов, включенных в вакцину, обычно указывается в ее названии, например PCV13 — пневмококковая конъюгированная вакцина, эффективная против 13 серотипов бактерий. Вакцины, включающие все больше серотипов, вводились с годами, ЦВС7 был представлен в 2000 году, а сегодня наиболее часто используемый ЦВС13 был представлен в 2010 году.
Хаусдорф, В. П., Фейкин, Д. Р., & Клугман, К.П. (2005). Эпидемиологические различия между серотипами пневмококков. Ланцет инфекционных болезней , 5 (2), 83-93.
Текущая неконъюгированная вакцина, PPSV23, обычно вводится только взрослым или в виде разовой дозы после двух иммунизаций PCV13 детям старше 2 лет.
Голос М., Элиаким-Раз, Н., Стерн, А., Лейбович, Л., и Пол, М. (2016). Конъюгированная пневмококковая вакцина в сравнении с полисахаридной пневмококковой вакциной для профилактики пневмонии и инвазивной пневмококковой инфекции у иммунокомпетентных и ослабленных иммунитетом взрослых и детей. Кокрановская база данных систематических обзоров , (8).
27% относятся к рентгенологически определенным случаям пневмонии. Для клинически определенной пневмонии, менее точного диагноза, чем для случаев, определенных с помощью рентгеновского излучения, число составляет 6%. Оба этих показателя относятся к случаям пневмонии, вызванной любым возбудителем, а не только пневмококком. Лусеро, М. Г., Дулалия, В. Е., Ниллос, Л. Т., Уильямс, Г., Парреньо, Р. А. Н., Нохинек, Х.,… и Макела, Х. (2009). Пневмококковые конъюгированные вакцины для профилактики инвазивного пневмококкового заболевания вакцинного типа и пневмонии, определяемой с помощью рентгеновских лучей, у детей в возрасте до двух лет. Кокрановская база данных систематических обзоров , (4).
Валь, Б., О’Брайен, К. Л., Гринбаум, А., Маджумдер, А., Лю, Л., Чу, Ю.,… и Рудан, И. (2018). Бремя болезни Streptococcus pneumoniae и Haemophilus influenzae типа b у детей в эпоху конъюгированных вакцин: глобальные, региональные и национальные оценки за 2000-15 гг. The Lancet Global Health , 6 (7), e744-e757.
Chen, C., Liceras, F. C., Flasche, S., Sidharta, S., Юн, Дж., Сундарам, Н., и Джит, М. (2019). Эффект и экономическая эффективность пневмококковой конъюгированной вакцинации: анализ глобального моделирования. The Lancet Global Health , 7 (1), e58-e67.
ГАВИ (Глобальный альянс по вакцинам и иммунизации) — это некоммерческая организация, которая обеспечивает доступ к программам вакцинации для стран с низким уровнем дохода, предоставляя финансовую поддержку и индивидуальный опыт.
О’Брайен, К. Л. (2018).Когда меньше значит больше: сколько доз ПКВ достаточно ?. The Lancet Infectious Diseases , 18 (2), 127-128.
Например, Кения недавно вступила в переходную фазу, во время которой она будет оплачивать все большую и большую часть стоимости вакцины PCV. К 2027 году Кения должна будет заплатить полную цену в размере 9 долларов за трехдозовый курс вакцинации детей. Расходы на здравоохранение на душу населения в Кении в 2016 году составили около 66 долларов (5% ВВП), очевидно, что 9 долларов на ребенка — нетривиальные затраты.
Симонсен, Л., ван Вейхе, М., и Тейлор, Р. (2019). Являются ли дорогие вакцины лучшим вложением в страны с низким и средним доходом ?. The Lancet Global Health , 7 (5), e548-e549.
Охал, Дж., Гриффитс, У., Хаммитт, Л. Л., Адетифа, И., Акеч, Д., Табу, К.,… и Флаше, С. (2019). Поддержание пневмококковой вакцинации после перехода от поддержки Гави: моделирование и исследование экономической эффективности в Кении. The Lancet Global Health , 7 (5), e644-e654.
Возврат инвестиций был оценен для прогнозируемого охвата отдельных стран на десятилетие между 2011 и 2020 годами. Это означает, что экономические выгоды (измеряемые затратами на программу вакцинации, вычтенными из сокращенных затрат на лечение и потери производительности ) использования вакцины в 3 раза выше, чем ее неиспользования.
Для снижения затрат некоторые страны могут также рассмотреть возможность перехода на схему иммунизации с двумя, а не с тремя дозами, но необходимы дополнительные исследования эффективности этого графика в разных странах.См. O’Brien et al. (2018) ссылка.
Накамура М. М., Тасслими А., Лиу Т. А., Левин О., Нолл М. Д., Рассел Л. Б. и Синха А. (2011). Экономическая эффективность детской пневмококковой конъюгированной вакцинации в странах со средним уровнем дохода. Международное здравоохранение , 3 (4), 270-281.
Одзава, С., Кларк, С., Портной, А., Гревал, С., Брензель, Л., и Уокер, Д. Г. (2016). Рентабельность инвестиций в иммунизацию детей в странах с низким и средним уровнем доходов, 2011–2020 гг. Департамент здравоохранения , 35 (2), 199-207.
Центр, И.В.А. (2017). Доказательная база для пневмококковых конъюгированных вакцин (ПКВ): данные для принятия решений относительно использования ПКВ в детстве. Балтимор (Мэриленд): Университет Джона Хопкинса .
Голдблатт, Д., Саузерн, Дж., Эндрюс, Н. Дж., Бербидж, П., Партингтон, Дж., Роальф, Л.,… и Снейп, М. Д. (2018). Пневмококковая конъюгированная вакцина 13 доставлялась в виде одной первичной и одной бустерной дозы (1+ 1) по сравнению с двумя первичными дозами и бустерной дозой (2+ 1) младенцам в Великобритании: многоцентровое рандомизированное контролируемое исследование с параллельными группами. The Lancet Infectious Diseases , 18 (2), 171-179.
О’Брайен, К. Л. (2018). Когда меньше значит больше: сколько доз ПКВ достаточно ?. The Lancet Infectious Diseases , 18 (2), 127-128.
Адегбола Р. А., ДеАнтонио Р., Хилл П. К., Рока А., Усуф Е., Хут Б. и Гринвуд Б. М. (2014). Носительство Streptococcus pneumoniae и других респираторных бактериальных патогенов в странах с низким доходом и доходом ниже среднего: систематический обзор и метаанализ. PloS one , 9 (8), e103293.
Мегиддо, И., Кляйн, Э., и Лакшминараян, Р. (2018). Возможное влияние внедрения пневмококковой конъюгированной вакцины в национальные программы иммунизации: экономико-эпидемиологический анализ с использованием данных из Индии. BMJ global health , 3 (3), e000636.
Джонсон, Х. Л., Делориа-Нолл, М., Левин, О. С., Стошек, С. К., Ханс, Л. Ф., Райтингер, Р.,… и О’Брайен, К.Л. (2010). Систематическая оценка серотипов, вызывающих инвазивную пневмококковую болезнь у детей в возрасте до пяти лет: проект глобального серотипа пневмококков. PLoS медицина , 7 (10), e1000348.
Всемирная организация здравоохранения. (2010). Изменение эпидемиологии серотипов пневмококков после введения конъюгированной вакцины: отчет за июль 2010 г. Еженедельный эпидемиологический отчет [Relevé épidémiologique hebdomadaire ], 85 (43), 434-436.
Пичичеро, М.Е. (2017). Пневмококковые цельноклеточные и белковые вакцины: изменение парадигмы. Экспертный обзор вакцин , 16 (12), 1181-1190.
Гинзбург, А.С., Нахм, М.Х., Хамбати, Ф.М., и Олдерсон, М.Р. (2012). Проблемы и задачи разработки пневмококковых белковых вакцин. Экспертный обзор вакцин, 11 (3), 279-285
Кендиг, Э. Л., Уилмотт, Р. В., и Черник, В. (2012). Заболевания дыхательных путей Кендига и Черника у детей .9 изд. Elsevier Health Sciences.
Родригес, Л. К., Мангтани, П., и Абубакар, И. (2011). Как со временем снижается уровень защиты вакцины БЦЖ от туберкулеза ?. Bmj , 343 , d5974.
Родригес, Л. К., Диван, В. К., и Уиллер, Дж. Г. (1993). Защитный эффект БЦЖ против туберкулезного менингита и милиарного туберкулеза: метаанализ. Международный эпидемиологический журнал , 22 (6), 1154-1158.
Стерн, Дж. А. К., Родригес, Л. К., и Гуэдес, И. Н. (1998). Снижается ли эффективность БЦЖ со временем после вакцинации ?. Международный журнал по туберкулезу и болезням легких , 2 (3), 200-207.
Аронсон, Н. Э., Сантошем, М., Комсток, Г. У., Ховард, Р. С., Моултон, Л. Х., Роудс, Э. Р., и Харрисон, Л. Х. (2004). Долгосрочная эффективность вакцины БЦЖ у американских индейцев и коренных жителей Аляски: последующее 60-летнее исследование. Джама , 291 (17), 2086-2091.
https://www.who.int/biologicals/areas/vaccines/bcg/en/
https://www.who.int/news-room/fact-sheets/detail/immunization- покрытие
Дэниел А. Салмон, Филип Дж. Смит, Энн Мари Навар, Уильям К.Ю. Пэн, Саад Б. Омер, Джеймс А. Синглтон, Нил А. Холси; Измерение охвата иммунизацией детей дошкольного возраста: прошлые, настоящие и будущие возможности, Epidemiologic Reviews , Volume 28, Issue 1, 1 августа 2006 г., страницы 27–40, https: // doi.org / 10.1093 / epirev / mxj001
«Глобальный охват детской иммунизацией растет только вдвое меньше официально заявленных темпов, исследование IHME» онлайн здесь: http://www.healthdata.org/news-release/global-childhood-immunization -coverage-grow-only-half-официально-зарегистрированная скорость-ihme
Другие вакцины, измеренные ВОЗ и ЮНИСЕФ, — это HepB3, Hib3, MCV и PAB.
См .: http://www.who.int/immunization/newsroom/press/immunization_coverage_july_2016/en/
Все визуализации, данные и код, созданные в Our World in Data, находятся в полностью открытом доступе на условиях Creative Commons. ПО лицензии.У вас есть разрешение использовать, распространять и воспроизводить их на любом носителе при условии указания источника и авторов.
Данные, предоставленные третьими сторонами и предоставленные «Нашим миром в данных», регулируются условиями лицензии исходных сторонних авторов. Мы всегда будем указывать исходный источник данных в нашей документации, поэтому вы всегда должны проверять лицензию на любые такие сторонние данные перед использованием и распространением.
Наши статьи и визуализации данных основаны на работе множества разных людей и организаций.

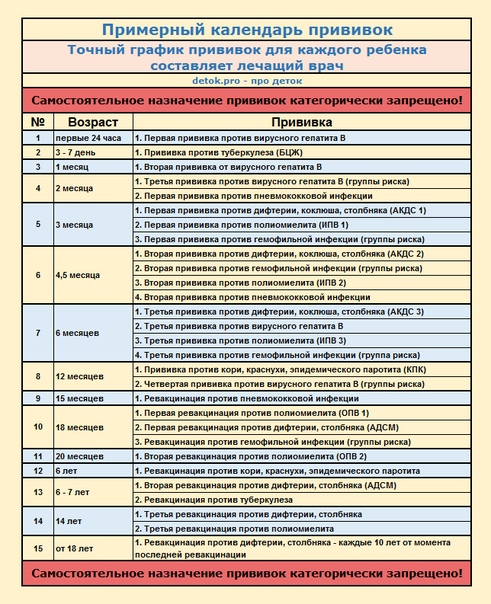 паротит
паротит
 Трехкратно с интервалом 0-1-12 мес
Трехкратно с интервалом 0-1-12 мес