Национальный календарь профилактических прививок
Что важно знать о вакцинации
Профилактические прививки осуществляются во всех странах — участницах ВОЗ (Всемирной организации здравоохранения). Тема профилактических прививок в последние годы обросла множеством предубеждений. Что вреда от них не меньше, а то и больше, чем пользы, что вакцинация имеет жесткие сроки, нарушать которые нельзя, что без прививки ребенка не возьмут в детский сад, и так далее.
Но все-таки вакцинация — единственный способ предотвратить опасные вирусные инфекции или снизить риск возможных осложнений. Поэтому пренебрегать таким способом защиты не стоит.
Что важно знать о вакцинации:
- Правовым основанием для проведения вакцинации в России является Федеральный закон «Об иммунопрофилактике инфекционных болезней» от 17.09.1998 № 157-ФЗ. Последние изменения вносились в марте 2018 года.
- Календарь прививок 2019 (Россия) — это таблица. Официальный сайт Минздрава содержит наиболее полную, достоверную и актуальную информацию на эту тему. Но мы ее в нашей статье приводим так, чтобы было удобно пользоваться.
- В роддоме при первой вакцинации на каждого малыша заводится специальный документ — Прививочный паспорт (сертификат). В нем указывается: когда, какие и какими вакцинами были сделаны прививки.
- Все прививки детям делаются только с письменного согласия родителей или других законных представителей.
- Сегодня у родителей есть выбор: делать или не делать своим детям прививки. Вы можете в письменном виде отказаться от проведения вакцинации (ст. 5 Федерального закона № 157 и подтверждающий ее приказ № 229 Минздрава).
«Непривитого» ребенка примут и в детский сад, и в школу. Отказ в приеме может быть только временным, в случае (или при риске) эпидемий. - Проводить вакцинацию могут как государственные, так и коммерческие медицинские организации, имеющие соответствующую лицензию.

- В государственных и муниципальных медицинских учреждениях прививки делают бесплатно.
- При проведении прививки ребенок должен быть здоров. Его должен осмотреть врач или детский фельдшер: измерить температуру, проверить глаза, уши, нос, кожные покровы, лимфоузлы, узнать, что ел и как себя чувствовал в последние сутки.
- В большинстве случаев для приобретения устойчивого иммунитета вакцина должна вводиться неоднократно (проводится ревакцинация).
- Национальный календарь прививок — общий документ, а дети все разные. Если срок вакцинации пропущен, участковый педиатр или врач коммерческого медицинского центра, наблюдающий ребенка, должен составить индивидуальный календарь.
- Собственный график прививок также необходим для детей, которых педиатр отнес к группе риска, что означает более высокую вероятность тех или иных заболеваний.
- Особенно важно правильно спланировать прививки до года. Таблица 2019 по месяцам поможет вам в этом.
Прививки детям по возрасту. Таблица 2019
Утвержденный Приказом Минздрава «Национальный календарь прививок 2019 (Россия)» (таблица) — это официальный документ, состоящий из двух частей: вакцинация против повсеместно распространенных инфекций, а также инфекций с тяжелым течением и вакцинация по эпидемическим показаниям. Первые можно назвать «условно обязательными». Основные прививки нужно успеть сделать ребенку до года.
Национальный календарь прививок 2019 в таблице — это график вакцинации детям и взрослым по возрасту от самого рождения.
Прививки детям до года. Таблица 2019
| Возраст | Прививка |
|---|---|
| В первые 24 часа | Первая прививка против вирусного гепатита В. |
| На 3-7 день | Прививка против туберкулеза. |
| В 1 месяц | Вторая прививка от вирусного гепатита B.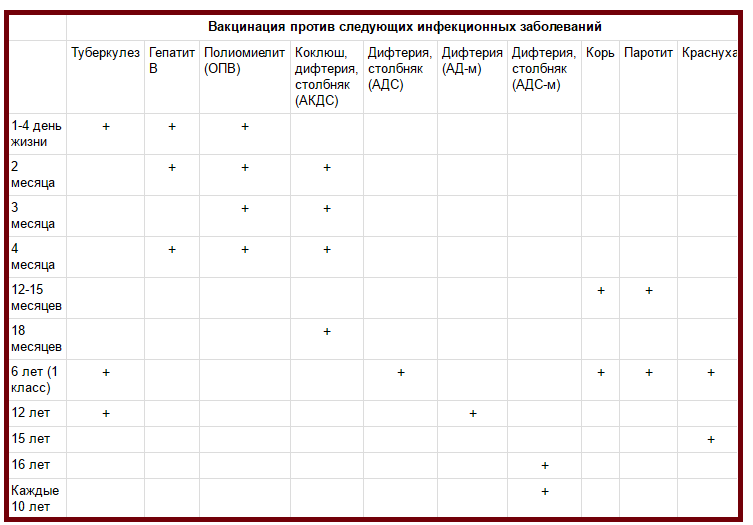 |
| В 2 месяца | Третья прививка против вирусного гепатита B (группы риска). Первая прививка против пневмококковой инфекции. |
| В 3 месяца | Первая прививка против дифтерии, коклюша, столбняка. Первая прививка против полиомиелита. Первая прививка против гемофильной инфекции (группы риска). |
| В 4,5 месяца | Вторая прививка против дифтерии, коклюша, столбняка. Вторая прививка против гемофильной инфекции (группы риска). Вторая прививка против пневмококковой инфекции. |
| В 6 месяцев | Третья прививка против дифтерии, коклюша, столбняка. Третья прививка против вирусного гепатита B. Третья прививка против полиомиелита. Третья прививка против гемофильной инфекции (группа риска). |
| В 12 месяцев | Прививка против кори, краснухи, эпидемического паротита. Четвертая прививка против вирусного гепатита B (группы риска). |
Таблица прививок детям до 3 лет, 2019 год
| Возраст | Прививка |
|---|---|
| В 15 месяцев | Ревакцинация против пневмококковой инфекции. |
| В 18 месяцев | Первая ревакцинация против полиомиелита. Первая ревакцинация против дифтерии, коклюша, столбняка. Ревакцинация против гемофильной инфекции (группы риска). |
| В 20 месяцев | Вторая ревакцинация против полиомиелита. |
Таблица прививок детям старше 3 лет
| Возраст | Прививка |
|---|---|
| В 6 лет | Ревакцинация против кори, краснухи, эпидемического паротита. |
| В 6-7 лет | Вторая ревакцинация против дифтерии, столбняка. Ревакцинация против туберкулеза. |
| В 14 лет | Третья ревакцинация против дифтерии, столбняка. Третья ревакцинация против полиомиелита. |
Таблица прививок взрослым
| Возраст | Прививка |
|---|---|
| От 18 лет и старше | Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации. |
Прививки по эпидемическим показаниям
Вакцинация по эпидемическим показаниям также входит в календарь прививок 2019 (Россия). Таблица с расписанием прививок подскажет сроки — это удобно.
Напомним, что детям и взрослым прививки делаются при угрозе возникновения очага инфекции или эпидемии.
Прививки по эпидемическим показаниям делаются людям, проживающим в местах, где распространены те или иные инфекции, или посещающим такие территории. Список регионов, где требуется вакцинация от местных вирусных инфекций, утвержден Минздравом. Кроме того, прививки нужны для посещения некоторых стран, и отказ влечет запрет на въезд.
Также вакцинация проводится и по «профессиональному» принципу — людям, чья деятельность связана с риском заражения. В этом случае отсутствие профилактических прививок может служить основанием для отказа в приеме на работу.
Изменения в 2019 году
С начала 2019 года изменений в Национальном календаре прививок нет.
В последние годы на уровне Минздрава обсуждается внесение в календарь профилактических прививок вакцинации против ротавирусной инфекции и ветряной оспы, но пока решение об этом не принято.
| Вид прививки | Возраст ребенка | Примечания |
| Первая вакцинация против вирусного гепатита В | Инъекция делается в роддоме внутримышечно в плечо или бедро ребенка.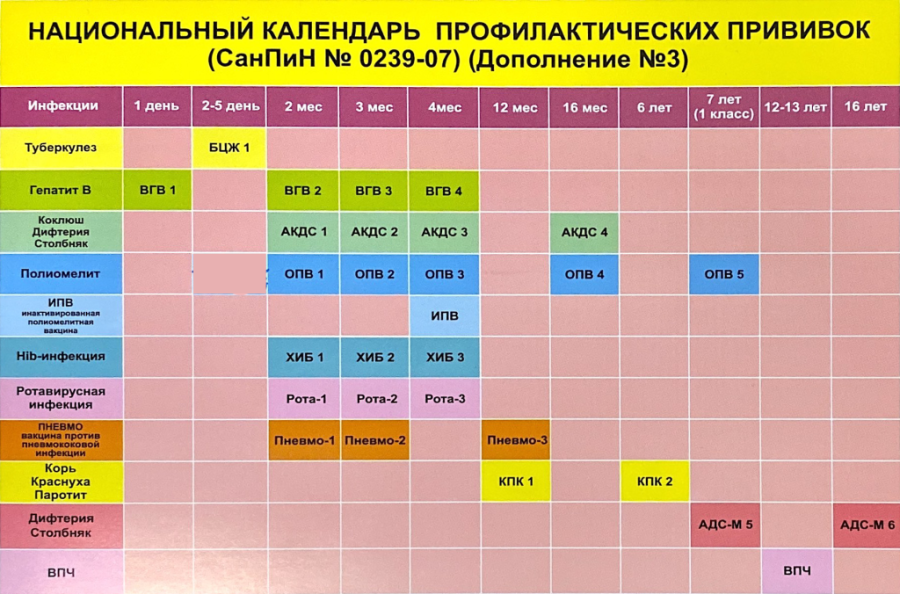 Требуется письменное согласие на вакцинацию матери. Требуется письменное согласие на вакцинацию матери. |
|
| Вакцинация против туберкулеза (БЦЖ-М) | Проводится новорожденному на 3-7 день жизни | Инъекция делается в роддоме внутрикожно в левое плечо. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. |
| Вторая вакцинация против вирусного гепатита В | Проводится ребенку после 1 месяца от рождения | Если сроки были сдвинуты, то через 1 месяц после первой. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. |
| Первая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Ребенок должен быть совершенно здоров и после болезни должен пройти месяц. Инъекция проводится внутримышечно в плечо, бедро или под лопатку. Детям до года чаще всего делают в бедро. |
| Первая вакцинация против полиомиелита | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против полиомиелита делается в один день с АКДС. Инактивированная полиомиелитная вакцина вводится подкожно под лопатку или в плечо, а также может быть введена внутримышечно в бедро. Вакцины закупаются за рубежом, поэтому заблаговременно узнавайте о ее наличие в поликлинике. Вакцинация производится трехкратно с интервалом в 45 дней. |
| Первая вакцинация против гемофильной инфекции | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против гемофильной инфекции делается в один день с АКДС и вакциной против полиомиелита. Вводится внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. Вводится внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Вторая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после первой вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Вторая вакцинация против полиомиелита | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. |
| Вторая вакцинация против гемофильной инфекции | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от гемофильной инфекции проводится в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Третья вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после второй вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Третья вакцинация против полиомиелита | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после второй вакцинации. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки.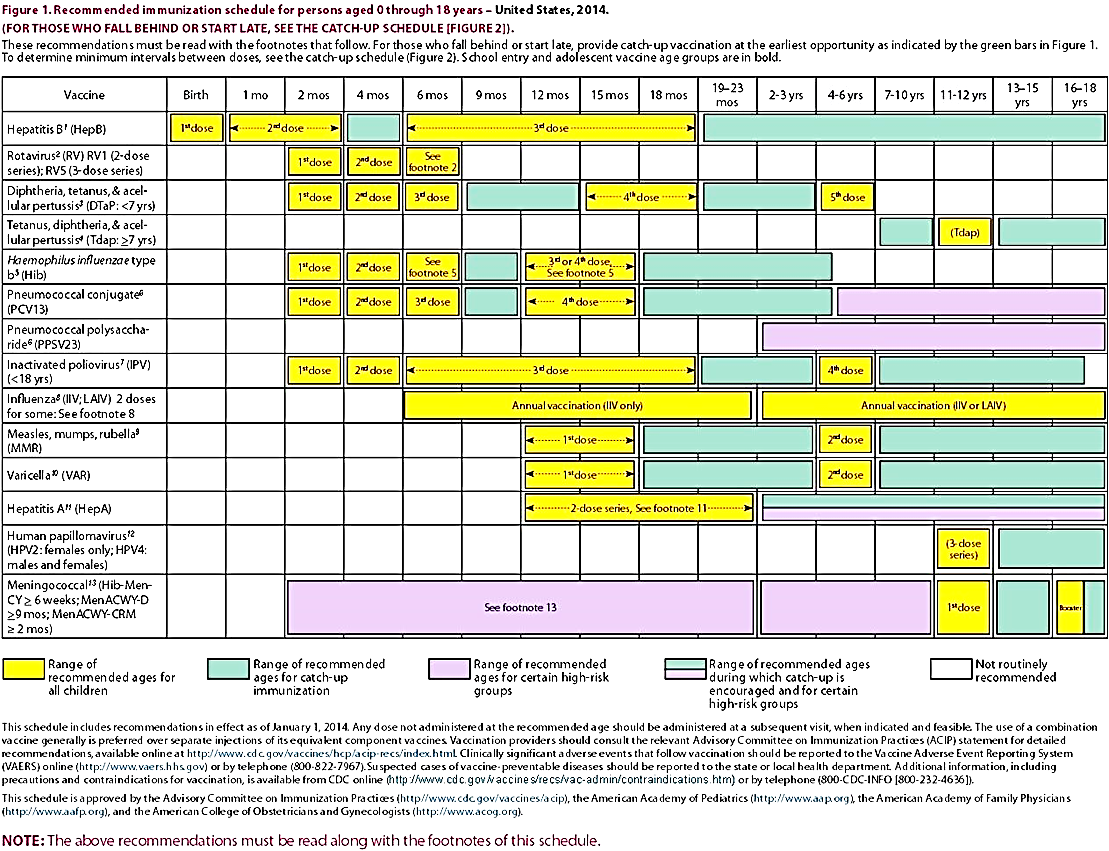 Пить и есть в течение часа строго запрещается. Пить и есть в течение часа строго запрещается. |
| Третья вакцинация против гемофильной инфекции | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация проводится в один день с АКДС через 45 дней после второй вакцинации. Инъекция проводится внутримышечно в бедро или плечо. |
| Третья вакцинация против вирусного гепатита В | Проводится ребенку в 6 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после первой прививки. Инъекция проводится внутримышечно в плечо или бедро. |
| Вакцинация против кори, эпидемического паротита, краснухи (КПК) | Проводится ребенку в 1 год | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция вводится подкожно в бедро или плечо. |
| Первая ревакцинация против дифтерии, коклюша, столбняка | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через год после законченой вакцинации. Способы введения те же. |
| Первая ревакцинация против полиомиелита | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери совместно с АКДС. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Вторая ревакцинация против полиомиелита | Проводится ребенку в 20 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 2 месяца после первой ревакцинации живой оральной полиомиелитной вакциной. |
| Ревакцинация против кори, краснухи, эпидемического паротита | Проводится ребенку в 6 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после вакцинации. Основным условием применения вакцины является отсутствие в анамнезе перенесенных заболеваний: кори, краснухи, эпидемического паротита до 6 лет. Способ введения тот же. Основным условием применения вакцины является отсутствие в анамнезе перенесенных заболеваний: кори, краснухи, эпидемического паротита до 6 лет. Способ введения тот же. |
| Вторая ревакцинация против дифтерии, столбняка (АДС) | Проводится ребенку в 6-7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 5 лет после первой ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Ревакцинация против туберкулеза | Проводится ребенку в 7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери при отрицательной реакции Манту. Инъекция вводится внутрикожно в левое плечо. |
| Третья ревакцинация против дифтерии, столбняка | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 7 лет после второй ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Третья ревакцинация против полиомиелита | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 12 лет 2 месяца после второй ревакцинации. Живая оральная полиомиелитная вакцина закапывается на поверхность небных миндалин, чтобы сформировался иммунитет. Нельзя пить и есть в течение часа после прививки. |
Календарь прививок для детей. Вакцинация в Педиатрическом центре Бойко Волгоград
20 сентября 2019Вакцинация в России объявлена действующим законодательством добровольной процедурой, как и в большинстве стран Европы. Лишь в некоторых из европейских стран обязательными признаны единичные вакцины.
В России же вопрос вакцинирования детей вправе решать только их родители.
Таблица вакцинации на 2019 год.
| Возраст | Прививка |
|---|---|
| В первые 24 часа | Первая прививка против вирусного гепатита В. |
| На 3-7 день | Прививка против туберкулеза. |
| В 1 месяц | Вторая прививка от вирусного гепатита B. |
| В 2 месяца | Третья прививка против вирусного гепатита B (группы риска). Первая прививка против пневмококковой инфекции. |
| В 3 месяца | Первая прививка против дифтерии, коклюша, столбняка. Первая прививка против полиомиелита. Первая прививка против гемофильной инфекции (группы риска). |
| В 4,5 месяца | Вторая прививка против дифтерии, коклюша, столбняка. Вторая прививка против гемофильной инфекции (группы риска). Вторая прививка против полиомиелита. Вторая прививка против пневмококковой инфекции. |
| В 6 месяцев | Третья прививка против дифтерии, коклюша, столбняка. Третья прививка против вирусного гепатита B. Третья прививка против полиомиелита. Третья прививка против гемофильной инфекции (группа риска). |
| В 12 месяцев | Прививка против кори, краснухи, эпидемического паротита. Четвертая прививка против вирусного гепатита B (группы риска). |
| В 15 месяцев | Ревакцинация против пневмококковой инфекции. |
| В 18 месяцев | Первая ревакцинация против полиомиелита. Первая ревакцинация против дифтерии, коклюша, столбняка. Ревакцинация против гемофильной инфекции (группы риска). |
| В 20 месяцев | Вторая ревакцинация против полиомиелита. |
| В 6 лет | Ревакцинация против кори, краснухи, эпидемического паротита. |
| В 6-7 лет | Вторая ревакцинация против дифтерии, столбняка. Ревакцинация против туберкулеза. |
| В 14 лет | Третья ревакцинация против дифтерии, столбняка. Третья ревакцинация против полиомиелита. |
| От 18 лет и старше | Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации.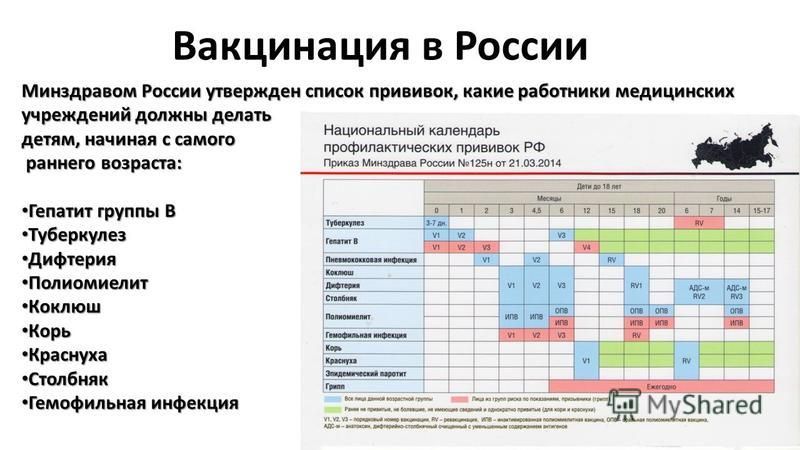 |
Чем грозит отказ от иммунопрофилактики?
Согласно положениям части 1 статьи 5 закона ФЗ-157 о правах и обязанностях при осуществлении иммунопрофилактики, граждане имеют право на отказ от профилактических прививок. Для этого необходимо предоставить письменное заявление в соответствующий орган (родильный дом, поликлиника и др.)
В связи с отказом от прививки законом 157-ФЗ предусмотрены не ответственность, а ограничения. Так, в части 2 ст. 5 сказано, что отсутствие профилактических прививок, предусмотренных государством, влечет за собой:
- Запрет на въезд в страны, для пребывания в которых требуется вакцинирование от конкретных инфекций;
- Отказ от прививок детям может повлечь за собой временный отказ в принятии ребенка в детский сад, школу, а взрослого — в санатории в связи с угрозой масштабной эпидемии или вспышкой в учреждении массового заболевания детей;
- В случае отказа от вакцинации, гражданину РФ может быть отказано в трудоустройстве, либо тот может быть отстранен от работы, связанной с высоким риском инфекционных заболеваний.
Специалисты предложили расширить национальный календарь прививок
Эксперты Общероссийского народного фронта предлагают ввести в России дополнительные меры профилактики рака шейки матки у женщин, включив в национальный календарь прививку от вируса папилломы человека (ВПЧ). Соответствующее письмо будет направлено в минздрав России.
Введение прививки против ВПЧ в национальный календарь профилактических прививок позволит снизить заболеваемость и смертность от новообразований, считает профессор кафедры акушерства и гинекологии Российской медицинской академии непрерывного профессионального образования Минздрава России, эксперт ОНФ Светлана Роговская.
«Известно более 100 типов (штаммов) вируса папилломы человека, это один из наиболее распространенных вирусов, известных на сегодняшний день, — пояснила Светлана Роговская. — Некоторые штаммы ВПЧ безвредны, другие вызывают высыпания (генитальные, накожные, на слизистых и даже на голосовых связках), третьи приводят к развитию онкологических заболеваний, в частности, раку шейки матки».
— Некоторые штаммы ВПЧ безвредны, другие вызывают высыпания (генитальные, накожные, на слизистых и даже на голосовых связках), третьи приводят к развитию онкологических заболеваний, в частности, раку шейки матки».
Рак шейки матки занимает второе место по распространенности (после рака молочной железы) среди женщин до 45 лет. По данным ВОЗ, ежегодно в мире это заболевание диагностируется у примерно 500 тыс. женщин. В России в 2016 году было зарегистрировано 17 тыс. случаев рака шейки матки и 6 600 летальных исходов. Причем заболеваемость растет: в 2006 году она составила 17,35 на 100 тыс. женщин, а в 2016 году — уже 25,1. Наряду с раком молочной железы это самый распространенный вид онкозаболевания у российских женщин.
Вакцинация против вируса паппилломы — наиболее эффективное средство первичной профилактике. Так, в Австралии, где такую прививку сделали всеобщей с 2007 года, уже достигнуты впечатляющие результаты по снижению смертности от рака. Весной 2018 года ВОЗ заявила, что Австралия модет стать первой страной, победившей рак матки. Сейчас уже 86 стран включили вакцину против вируса папилломы человека в свою национальную программу иммунизации, причем в 16 странах прививают не только девочек, но и мальчиков.
«Снижение показателей смертности от новообразований, в том числе от злокачественных (до 185 случаев на 100 тыс. населения) — одна из целей, поставленных президентом. Рак шейки матки — это единственное онкологическое заболевание, которое можно предупредить с помощью прививки. Чтобы достичь максимальной эффективности от вакцинации, прививки необходимо делать уже в возрасте 9-14 лет, — аргументирует свою позицию профессор Роговская. — Полный курс прививок приводит к образованию специфических антител к четырем типам вируса папилломы человека. Ранее проведенные исследования показали, что в группе участниц, получивших такую вакцину, не было зарегистрировано ни одного случая заболевания ассоциированными с ВПЧ видами рака».
Отказ от прививок инфицировал медстатистику :: Общество :: Газета РБК
Количество заболевших коклюшем в России в 2019 году выросло на 40%
В России за год почти на 40% выросло число заболевших коклюшем, большая часть случаев зафиксирована в Москве. Главный эпидемиолог Минздрава уверен, что одна из основных причин этого — отказ родителей делать прививки детям
Главный эпидемиолог Минздрава уверен, что одна из основных причин этого — отказ родителей делать прививки детям
Фото: Михаил Плецкий / Global Look Press
Число заболевших коклюшем в России в 2019 году составило 14 406 человек, что почти на 40% больше, чем в 2018 году (10 421 заболевших). По сравнению с 2017 годом заболеваемость коклюшем выросла в 2,7 раза, выяснил РБК, проанализировав данные Роспотребнадзора об инфекционных и паразитарных заболеваниях за последние четыре года. Данные по запросу редакции предоставил Росстат.
В январе 2020 года в России заболели коклюшем 1758 человек. Большая часть из них (89%) — дети до 14 лет.
Несмотря на то что прививки от коклюша сделаны более чем 95% населения, заболеваемость им в стране продолжает расти, подтвердил РБК главный эпидемиолог Минздрава, академик РАН Николай Брико. По его словам, треть заболевших детей прошли полный курс вакцинации, почти половина — не прививались. Согласно календарю профилактических прививок, от коклюша прививают в возрасте трех месяцев, в четыре с половиной месяца и в полтора года.
«В настоящее время выявлено, что уже через четыре-пять лет после вакцинации иммунитет ослабевает и человек вновь становится уязвимым по отношению к коклюшу. В связи с этим более половины всех случаев коклюша в России регистрируется у детей в возрасте от трех до 14 лет», — рассказал он.
Одной из причин роста числа заболевших Брико называет отсутствие своевременной вакцинации у детей. «При анализе статистических форм выявлено, что на первом году жизни своевременно вакцинированы в 2014–2016 годах менее 50% детей, необходимый уровень — более 95% — в некоторых регионах не достигается даже к двум годам», — подчеркнул академик. По мнению главного эпидемиолога, всплеск заболевания произошел из-за того, что родители отказываются от вакцинаций, а также из-за несвоевременного проведения прививок.
«При анализе статистических форм выявлено, что на первом году жизни своевременно вакцинированы в 2014–2016 годах менее 50% детей, необходимый уровень — более 95% — в некоторых регионах не достигается даже к двум годам», — подчеркнул академик. По мнению главного эпидемиолога, всплеск заболевания произошел из-за того, что родители отказываются от вакцинаций, а также из-за несвоевременного проведения прививок.
Четверть всех заболевших в январе 2019 года приходилась на Москву, показывают данные Роспотребнадзора. Академик Брико утверждает, что уровни заболеваемости в Санкт-Петербурге и Воронежской области еще выше. А в тех регионах, где не фиксируются заболевания коклюшем — это Ненецкий автономный округ, Карачаево-Черкесия, Еврейская автономная область и Чукотский автономный округ, — может быть просто недостаточная диагностика, считает он.
В июне 2019 года президент Владимир Путин поручил правительству разработать стратегию иммунопрофилактики инфекционных болезней на период до 2035 года. В качестве первоочередной задачи была выделена организация на производственной базе отечественных предприятий полного цикла производства вакцин из календаря профилактических прививок.
В январе 2020 года Сергей Краевой, который тогда занимал пост замминистра здравоохранения, рассказал, что национальный календарь профилактических прививок будет расширяться по мере налаживания фармкомпаниями производства вакцин в России. Кроме того, он анонсировал включение в календарь к 2024 году вакцины от вируса папилломы человека.
Ранее главный внештатный детский специалист по профилактической медицине Минздрава Лейла Намазова-Баранова выразила обеспокоенность отсутствием в календаре ревакцинации вакцины против коклюша, ротавирусной инфекции и вируса папилломы человека.
По мнению доцента кафедры факультетской педиатрии Российского национального исследовательского медицинского университета им. Пирогова Марины Федосеенко, одной из главных причин роста заболеваемости коклюша является несовершенство национального календаря профилактических прививок, в котором нет возрастных ревакцинаций против коклюша.
«Дети, получающие в соответствии с отечественным графиком прививок последнюю прививку против коклюша в полтора года, к шести-семи годам утрачивают иммунную защиту. Как результат — волна коклюша среди младших школьников. Подростки и взрослые вообще получают иммунитет только после перенесенной коклюшной инфекции. Самое опасное в этой ситуации, что все они становятся источниками инфекции для младенцев, не завершивших первичную схему прививок АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина)», — пояснила она, добавив, что перенесенный коклюш не обеспечивает пожизненную защиту.
По словам Федосеенко, отказы от вакцинации и несоблюдение рекомендованного графика вакцинации также являются причиной «эпидемиологического неблагополучия» по коклюшной инфекции.
Коклюш — это бактериальная инфекция, основным симптомом которой является спазматический кашель. Возбудителем является бактерия Bordetella pertussis, которая передается воздушно-капельным путем. По данным ВОЗ, в развивающихся странах смертность при коклюше может достигать 1% среди детей до пяти лет. В основном от коклюша прививают детей до пяти лет, однако в некоторых странах есть дополнительная вакцинация в подростковом возрасте и среди беременных женщин. Наиболее частым осложнением коклюша является пневмония. Надежным средством специфической профилактики коклюша является вакцина.
Календарь прививок расширят | Статьи
Национальный календарь профилактических прививок (НКПП) нужно расширить к 2020 году, решили в Минздраве. Это произойдет в том числе и за счет включения в него массовой вакцинации детей от гемофильной инфекции. Речь идет о защите от менингита, пневмонии, сепсиса. Сейчас от гемофильной инфекции прививают только малышей из группы риска.
Детей в России планируется бесплатно прививать от гемофильной инфекции. Это следует из доклада Минздрава, с которым ознакомились «Известия».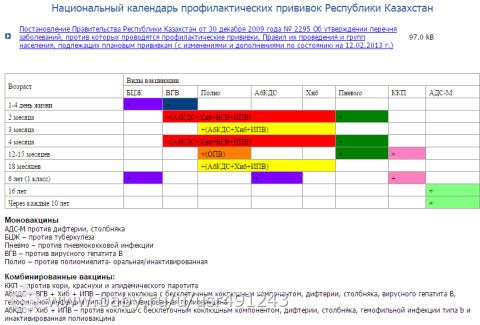 Информацию подтвердили в пресс-службе ведомства. Среди задач на будущее в итоговом докладе Минздрава указано «расширение Национального календаря профилактических прививок (ветряная оспа, ротавирусная инфекция, гемофильная инфекция для всех детей)». О возможности введения массовой вакцинации от ветрянки и «кишечного гриппа» чиновники уже заявляли, теперь запланированы и прививки от гемофильной инфекции. В министерстве отметили, что рассчитывают расширить Национальный календарь профилактических прививок к 2020 году.
Информацию подтвердили в пресс-службе ведомства. Среди задач на будущее в итоговом докладе Минздрава указано «расширение Национального календаря профилактических прививок (ветряная оспа, ротавирусная инфекция, гемофильная инфекция для всех детей)». О возможности введения массовой вакцинации от ветрянки и «кишечного гриппа» чиновники уже заявляли, теперь запланированы и прививки от гемофильной инфекции. В министерстве отметили, что рассчитывают расширить Национальный календарь профилактических прививок к 2020 году.
Сейчас от гемофильной палочки бесплатно прививают только младенцев из группы риска (например, недоношенных, малышей с ВИЧ или онкологическими заболеваниями). Минздрав же планирует ввести вакцинацию для всех детей.
Гемофильная инфекция проявляется в виде гнойного менингита, отита, заболеваний дыхательных путей (пневмония, бронхит), приводит к поражениям сердца и суставов.
В Минздраве пояснили, что сейчас обсуждается вопрос необходимых средств для расширения национального календаря. К этому привлечены и производители. В Минфине не ответили на запрос «Известий» о возможности дополнительного финансирования НКПП в ближайшие годы.
— Предложения по расширению Национального календаря профилактических прививок внесены в правительство России, — заявили в Минздраве.
Вакцинацию от гемофильной инфекции проводят во многих странах мира начиная с 1990-х годов. В России ее не было в рамках НКПП, а с прошлого года прививки делают только детям из группы риска, рассказал завлабораторией вакцинопрофилактики и иммунотерапии аллергических заболеваний НИИ вакцин и сывороток имени Мечникова Михаил Костинов.
— Прививку необходимо делать всем без исключения в возрасте трех месяцев, позже уже бессмысленно. Эта
инфекция вызывает менингит с летальным исходом. Болезнь также часто переходит в хроническую форму заболеваний лор-органов, и это никак не лечится, например отит, гайморит, тонзиллит, — рассказал эксперт.
Он отметил, что в России не могли позволить себе массовую вакцинацию против гемофильной инфекции, потому что вакцины нужно было закупать за рубежом.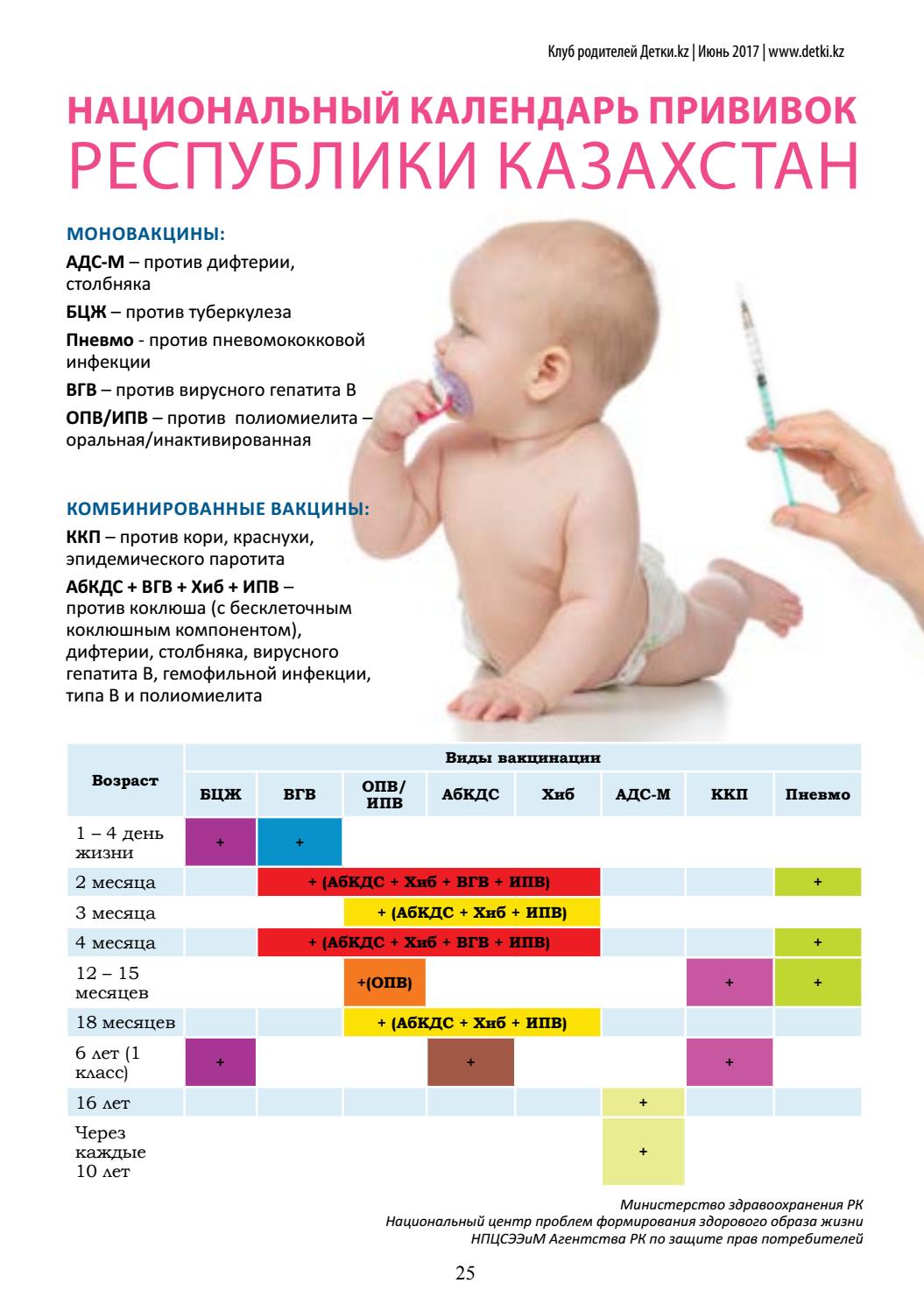 Отечественную вакцину разрабатывали 15 лет, и сейчас она должна выйти на массовое производство, пояснил Михаил Костинов.
Отечественную вакцину разрабатывали 15 лет, и сейчас она должна выйти на массовое производство, пояснил Михаил Костинов.
В Национальной иммунобиологической компании при госкорпорации Ростех (поставляет для Минздрава отечественные вакцины, произведенные по полному циклу в рамках НКПП) сообщили, что работают над созданием многокомпонентных комбинированных вакцин. Разработка отечественной вакцины против гемофильной инфекции находится на стадии завершения.
— Готовятся к госрегистрации пятикомпонентные комбинированные вакцины с цельноклеточным и бесклеточным коклюшным компонентом. Новая «Пентавакцина» отличается от ранее зарегистрированных наличием Hib-компонента, обеспечивающего защиту от гемофильной инфекции, — пояснили в Национальной иммунобиологической компании.
Ранее сообщалось, что массовое производство должно запуститься до конца этого года. Сейчас вакцина от гемофильной инфекции закупается за рубежом как компонент пятивалентной вакцины — производство последней, в свою очередь, локализовано в нашей стране.
Ранее писали «Известия», ученые ФМБА России создают новую вакцину от ротавирусной инфекции («кишечного гриппа»). В отличие от широко используемых в мире препаратов, отечественная новинка основана не на живых штаммах, а на генно-модифицированном белке.
ЧИТАЙТЕ ТАКЖЕ
Календарь прививок для детей 2019: когда вакцинация в Москве
До конца года власти Москвы откроют родителям доступ к электронным прививочным картам детей. С их помощью можно узнать, какие препараты врачи используют для вакцинации, и составить календарь прививок. «360» рассказывает, какие уколы нужны детям и как подготовить их к походу к врачу.
До конца 2019 года родители получат доступ к электронным картам своих детей, сообщается на сайте мэра Москвы. В них будет информация об отказах, противопоказаниях, предстоящих и уже сделанных прививках. Правда, только тех, что ставили в государственных медицинских организациях.
Родители смогут узнавать, какие препараты используют при вакцинации.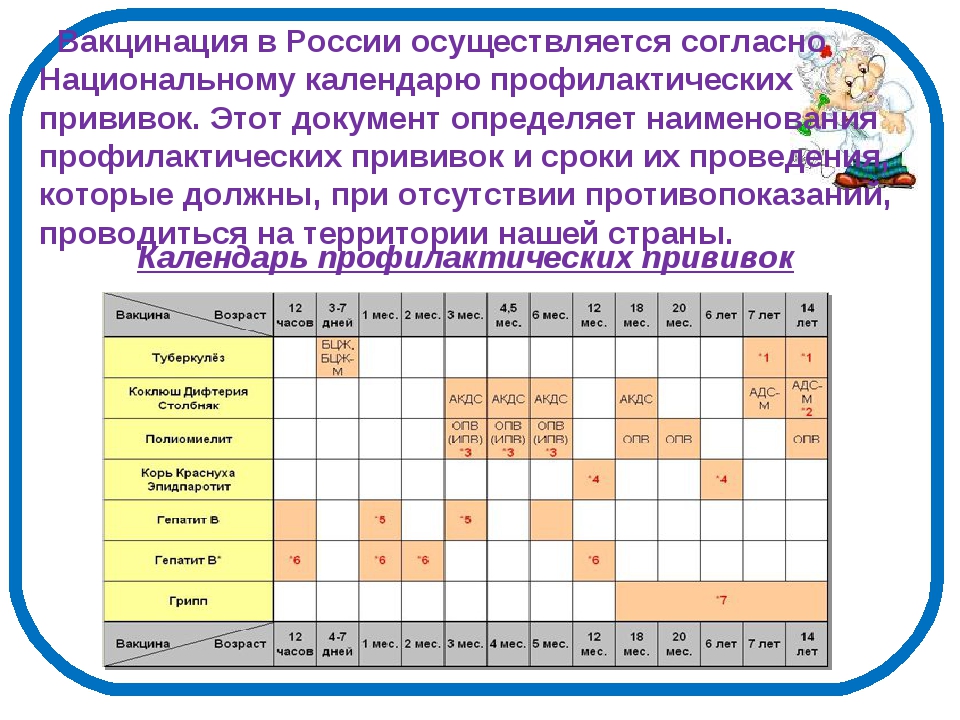 Позднее горожанам, чьи дети пропустили укол, начнут рассылать смс и электронные напоминания. Медики также получат доступ к прививочным картам и смогут точнее планировать кампании.
Позднее горожанам, чьи дети пропустили укол, начнут рассылать смс и электронные напоминания. Медики также получат доступ к прививочным картам и смогут точнее планировать кампании.
Благодаря доступу к карте родители смогут в любой момент заглянуть в календарь прививок и запланировать поход в поликлинику. В России действуют Национальный и Региональные календари профилактической вакцинации. Прививки, по выбору родителей, можно бесплатно сделать в районной поликлинике или платной коммерческой клинике. Предварительно маленьких пациентов осматривает педиатр и, в зависимости от самочувствия и здоровья, разрешает или откладывает прививку.
Календарь прививок
Новорожденным еще в роддоме в первые 24 часа делают прививку от вирусного гепатита В. На третий-седьмой день — от туберкулеза. В месяц малышей ревакцинируют от гепатита В. В два месяца прививают от полиомиелита, а малышей из групп риска, родившихся от матерей-носителей антигена HBsAg, больных или перенесших вирусный гепатит В, наркозависимых и так далее — от гепатита В.
В три месяца нужно сделать первые прививки от дифтерии, коклюша и столбняка (АКДС) и полиомиелита. Детям из групп риска — против гемофильной инфекции. В 4,5 месяца эти прививки, а также укол от пневмококка повторяют.
В 6 месяцев: третий раз АКДС и гепатит В. Первая прививка от полиомиелита. Группам риска — еще и от гемофильной инфекции. В год — корь-паротит-краснуха (КПК), группам риска — дополнительно от гепатита В. В 15 месяцев — ревакцинация от пневмококка, в 18 — полиомиелит, КПК, а группам риска — от гемофильной инфекции. До 20 месяцев нужно сходить на еще одну ревакцинацию полиомиелита.
В шесть-семь лет: вторая КПК, ревакцинация от дифтерии, столбняка и туберкулеза. В 14 — третья ревакцинация против дифтерии, столбняка и полиомиелита. В Москве девочек в 12-13 лет дополнительно прививают от вируса папилломы человека. Существует еще вакцинация в период эпидемии гриппа и ОРВИ.
Как подготовить малыша
Большинство детей боятся уколов — это абсолютно нормальная реакция. Увы, 100-процентно действенного способа успокоить их не существует. Кому-то помогают разговоры, кому-то — обещания купить мороженое, а кого-то и в шесть лет вносят в кабинет на руках. Здесь важно помнить, что дети берут пример с родителей. Если обстановка дома нервная, не стоит ждать, что ребенок будет спокойным. Если он падает, а родные начинают причитать и паниковать, наиболее вероятной реакцией будет затяжной плач.
Годовалым малышам трудно что-либо объяснить. Они могут испугаться не самого укола, а незнакомых людей, холодных перчаток, манипуляций с рукой, прохладного и большого помещения, резких звуков. Поэтому лучше принять это как данность, убедить себя, что слезы и крик из-за прививки — не трагедия, а малыша всегда можно успокоить.
Детям от двух лет можно, конечно, рассказать байку «комарик подлетит и укусит». Некоторым, говорят, помогает. Но лучше честно объяснить, что прививка — это укол, который сделает организм сильнее и защитит от тяжелых болезней. Пояснить, что это может быть неприятно, но совсем не так, как когда «ты летом разбил колено» или «наша кошка поцарапала тебе руку». А в шесть-семь лет ребята в подавляющем большинстве случаев спокойно относятся к уколам и истерик в поликлиниках не устраивают.
Обновлены расписания иммунизации на 2019 год
Опубликованный сегодня график иммунизации детей и подростков на 2019 год включает изменения к рекомендациям по гриппу, гепатиту А, столбняку, дифтерии и бесклеточному вакцины против коклюша (Tdap). Кроме того, были внесены изменения в титульную страницу, заметки и график наверстывания.
График использования обычно рекомендуемых вакцин ежегодно обновляется, чтобы отражают самые последние рекомендации. График на 2019 год утвержден Академией, Консультативный комитет по практике иммунизации Центров по контролю за заболеваниями и профилактики (CDC), Американская академия семейных врачей и Американский колледж акушеров и гинекологов.
Как и в прошлом году, на титульном листе есть таблица с алфавитным списком. вакцин, рекомендованных для рутинного использования с рождения до 18 лет в виде сокращений и торговых наименований. Изменения на титульной странице включают руководство по оптимальному использование расписания, а также список ссылок на «Полезную информацию».
В расписание (таблица 1) были внесены следующие изменения:
- Строка гриппа изменена, чтобы отразить рекомендации CDC по использованию инактивированных вакцина против гриппа (IIV) и живая аттенуированная вакцина против гриппа (LAIV) среди детей 24 месяца и старше.
- В графе вакцины против гепатита А отражена рекомендация для использования среди младенцев от 6 до 6 лет. Возраст 11 месяцев до вылета в международный пункт назначения.
- Строка вакцины Tdap включает рекомендации по вакцинации беременных подростков от 13 до 13 лет. 18 лет.
График наверстывания (таблица 2) обсуждает потребность в дополнительных дозах вакцины Haemophilus influenzae типа b и пневмококковой конъюгированной вакцины.
В таблице 3 представлены вакцины, которые могут быть показаны людям в возрасте 18 лет и младше. по медицинским показаниям. Изменения включают напоминание о необходимости отложить вакцинацию против ВПЧ. для беременных подростков, а также изменение ряда вакцины против гриппа, чтобы отдельные IIV и LAIV.
Примечания (ранее — сноски) представлены в алфавитном порядке. Дополнения к индивидуальным примечания включают:
- Вакцина против гепатита A: использование комбинированной вакцины HepA-HepB для людей 18 лет и старше, рекомендации по использованию вакцины среди детей от 6 до 11 месяцев, путешествующих за границу, и бездомность как показание для вакцинации.
- Вакцина против гепатита B: информация о гепатите B с адъювантом CPG (Heplisave-B) вакцина, а также комбинированная вакцина Twinrix для людей в возрасте 18 лет и старше.
- Противогриппозные вакцины: использование LAIV у детей, соответствующих возрасту и состоянию здоровья а также использование вакцины у пациентов с аллергией на яйца.
- Вакцины против кори, эпидемического паротита, краснухи и менингококковой инфекции: руководство по обращению в местный орган здравоохранения департаментов относительно использования этих вакцин в условиях вспышек.
- Вакцина Tdap: использование вакцины среди лиц от 11 до 12 лет, которые ранее получали доза Tdap.
О нежелательных явлениях, возникших после вакцинации, следует сообщать в разделе «Неблагоприятное событие для вакцины». Система отчетности на сайте www.vaers.hhs.gov или по телефону 800-822-7967.
Д-р Мейснер — профессор педиатрии в Плавучей детской больнице, Tufts Medical. Центр. Он также по должности член Комитета AAP по инфекционным заболеваниям. и младший редактор AAP Visual Red Book .
Авторские права © Американская академия педиатрии, 2019
Графики вакцинации и обновления ВОЗ
Пользователи могут захотеть определить, получил ли ребенок рекомендованные прививки в рекомендованное время. Для этого необходимо знать рекомендованный график вакцинации, действующий в данной стране в определенное время, возраст ребенка и дату вакцинации. В этом примечании для пользователя описаны изменения в рекомендуемых графиках вакцинации во времени и во всех странах, включенных в IPUMS-DHS.
Расширенная программа иммунизации
В мае 1974 г. Всемирная организация здравоохранения (ВОЗ) создала Расширенную программу иммунизации (РПИ) для увеличения охвата вакцинацией детей во всем мире. Успех программы ликвидации оспы, основанной в основном на международной кампании вакцинации, побудил ВОЗ провести аналогичные кампании по искоренению других болезней. EPI регулярно выпускает руководства по вакцинации, а национальные правительства создают и внедряют политику на основе этих рекомендаций.Поскольку графики вакцинации устанавливаются национальными правительствами, графики могут отличаться в зависимости от страны. К началу 1980-х годов все государства-члены Организации Объединенных Наций создали свои собственные национальные РПИ.
В 1999 г. был создан Глобальный альянс по вакцинам и иммунизации (ГАВИ) для расширения доступа к иммунизации и улучшения здоровья детей в беднейших странах. ГАВИ — это глобальное партнерство в области здравоохранения агентств ООН (включая ВОЗ, ЮНИСЕФ и Группу Всемирного банка), учреждений общественного здравоохранения, правительств как стран-доноров, так и внедряющих стран, неправительственных организаций, производителей вакцин, Фонда Билла и Мелинды Гейтс, Фонд Рокфеллера и многие другие государственные и частные учреждения.ГАВИ предоставляет экспертные знания и финансовую поддержку, чтобы сделать вакцины более доступными и доступными в более бедных странах. Когда новые вакцины становятся менее дорогостоящими, национальному РПИ становится легче добавлять эти новые вакцины в расписание.
Рекомендуемый график вакцинации
В 1984 г. EPI создал первый стандартизированный график вакцинации. В этом первом воплощении расписание рекомендовало следующие четыре вакцины против шести болезней:
- Туберкулез (БЦЖ) — при рождении
- Дифтерия, столбняк и коклюш (вакцина АКДС) — 6, 10 и 14 недель
- Корь — 9 месяцев
- Полиомиелит — 6, 10 и 14 недель
За годы, прошедшие с момента создания этого первого календаря, в рекомендации по вакцинам было внесено несколько изменений и дополнений, основанных на научных достижениях в создании вакцин и изменениях характеристик и распространенности болезней во всем мире.
Ниже приведен список вакцин, которые были добавлены в рекомендуемый график или для которых рекомендации значительно изменились с годами:
- В 1988 году вакцина против желтой лихорадки была представлена странам, в которых желтая лихорадка является эндемической. 1 Эту вакцину часто вводят одновременно с вакциной против кори. По данным ВОЗ, однократной дозы вакцины против желтой лихорадки достаточно для защиты иммунитета от желтой лихорадки; бустерная доза не требуется.
- В 1992 г. в календарь была добавлена вакцина против гепатита B , а к 1997 г. она была рекомендована в качестве вакцины во всех странах. ГАВИ оказывает финансовую поддержку трехдозовой первичной серии этой вакцины с 2000 года (исключая дозу при рождении), что позволило даже самым бедным странам включить ее в свои графики иммунизации. ВОЗ рекомендует, чтобы все дети получили вакцину против гепатита B как можно скорее после рождения, после чего следует ввести 2 или 3 дозы для завершения первичной серии.Многие страны не включили дозу вакцины против гепатита B при рождении в свои национальные расписания, поскольку большая часть родов происходит вне медицинских учреждений, что затрудняет своевременную доставку новорожденных. Первичная серия из 3 доз часто вводится одновременно с вакциной АКДС. Людям, завершившим трехдозовую вакцинацию, ревакцинация не рекомендуется.
- В 1998 году вакцина Haemophilus influenzae тип b была добавлена в рекомендуемый график вакцинации для некоторых стран с высоким риском, а в 2006 году он был добавлен в рекомендуемый график для всех стран.Вакцина действует против Haemophilus influenzae, который вызывает бактерию, пневмонию, надгортанник, острый бактериальный менингит, а иногда и целлюлит, остемиелит и инфекционный артрит. Как правило, рекомендуется первичная серия из 3 доз, начиная с 6-недельного возраста. Эта серия часто вводится одновременно с вакциной АКДС. Когда вакцина Haemophilus influenzae типа b вводится с вакцинами АКДС и гепатитом B, это называется пентавалентной вакциной .
- Противокоревая вакцина была включена в РПИ с момента его основания, но вид и количество рекомендуемых прививок изменились. Первоначально вакцина представляла собой однократную дозу только против кори, которую вводили в возрасте 9 месяцев в виде инъекции в предплечье ребенка. Поскольку в рекомендуемый график были добавлены новые вакцины, было определено, что некоторые из них можно вводить одновременно с вакциной против кори. Чаще всего это вакцины от паротита и краснухи. Начиная с 2000 года Всемирная организация здравоохранения рекомендовала вакцину против краснухи и в странах с высоким уровнем иммунизации детей, где синдром врожденной краснухи (СВК) считается приоритетом общественного здравоохранения.В 2011 г. ВОЗ рекомендовала всем странам с охватом вакциной против кори более 80% внедрить вакцину против краснухи. Вакцина против кори и краснухи (MR) или любая вакцина, содержащая краснуху (RCV), более чем на 95% эффективны против краснухи после всего лишь 1 дозы. Рекомендуется, чтобы страны достигли и поддерживали охват иммунизацией (1 доза RCV) не менее 80%, чтобы избежать потенциального риска увеличения СВК.
- В 2001 г. ВОЗ рекомендовала ввести вакцину против эпидемического паротита , которая будет вводиться вместе с вакцинами против кори и краснухи (MMR).Вакцина против эпидемического паротита рекомендуется только странам с сильными программами иммунизации против кори — только страны с устойчивым охватом вакциной против кори и краснухи выше 80% должны включать вакцину против эпидемического паротита в свои графики иммунизации. Как в отношении паротита, так и краснухи недостаточный охват детей вакцинацией против эпидемического паротита или краснухи может привести к более высокому уровню заболеваемости в старших возрастных группах.
- В 2009 г. ВОЗ начала рекомендовать две дозы против кори или любой противокоревой вакцины (MCV).В зависимости от графика вакцинации в конкретной стране, серия из двух доз может состоять из комбинации одной или двух доз вакцины против кори, вакцины против кори и краснухи или вакцины против кори, эпидемического паротита и краснухи. Вторую дозу вакцины против кори следует вводить в период от 15 до 18 месяцев.
- Существует два основных типа вакцин против полиомиелита: пероральная вакцина против полиомиелита (ОПВ) и инактивированная вакцина против полиомиелита (ИПВ). ОПВ, которая была включена в первоначальные схемы вакцинации РПИ, содержит аттенуированные (ослабленные) полиовирусы, которые позволяют вакцинированным лицам стать невосприимчивыми к вирусу.Почти каждая страна, в которой был ликвидирован полиомиелит, использовала ОПВ, чтобы остановить передачу вируса от человека к человеку. ОПВ безопасна, проста в применении и эффективна, но в очень редких случаях живой аттенуированный вакцинный вирус, содержащийся в ОПВ, может вызвать паралич у вакцинированного ребенка (вакцино-ассоциированный паралитический полиомиелит или ВАПП). VAPP не может быть передан другим лицам. Другой очень редкий результат — циркулирующий полиовирус вакцинного происхождения (цПВВП), генетически измененный штамм аттенуированного вируса, который может вызывать паралич и заражать других людей полиовирусом.Это может стать проблемой в общинах с недостаточным охватом вакцинацией.
- Хотя риск как ВАПП, так и цПВВП очень низок, многие страны, в которых был ликвидирован полиомиелит, переходят на ИПВ, который вводится в виде инъекций. Всемирная организация здравоохранения впервые рекомендовала этот переход в 2003 году. IPV не содержит живых вирусов, поэтому риск VAPP отсутствует. ИПВ заставляет человека приобретать иммунитет, но из-за низкого уровня кишечного иммунитета, когда кто-то, иммунизированный ИПВ, заражается диким полиовирусом, вирус все еще может расти в кишечнике и передаваться другим людям через фекалии ребенка.В результате только страны, свободные от полиомиелита, переходят с ОПВ на ИПВ, когда установлено, что риск паралитического полиомиелита, связанный с ОПВ, превышает риск распространения дикого вируса полиомиелита через людей, вакцинированных ИПВ. Когда полиомиелит (дикий полиомиелит) будет полностью искоренен, использование ОПВ необходимо будет прекратить, чтобы предотвратить возвращение ПВПВ.
- В 2006 году вакцина против ротавируса была добавлена в рекомендуемые графики вакцинации в Северной Америке, Латинской Америке и Европе, а в июне 2009 года она была добавлена в рекомендованный график для всех стран.Ротавирус — самая частая причина тяжелых диарейных заболеваний у детей раннего возраста во всем мире. Вакцина вводится перорально, первая доза вводится в возрасте 6 недель.
- В 2006 году Всемирная организация здравоохранения рекомендовала вакцину против японского энцефалита во всех регионах, где это заболевание является признанной проблемой общественного здравоохранения. Японский энцефалит является основной причиной вирусного энцефалита во многих странах Азии, включая Индию, Бангладеш, Непал и Пакистан.Заболевание встречается в основном в сельских и пригородных районах, и люди могут заразиться при укусе инфицированного комара. Поскольку вакцина, которую вводят в виде инъекции, не вызывает коллективного иммунитета, необходимо обеспечить и поддерживать высокий уровень охвата вакцинацией в регионах, подверженных риску заболевания. Индия ввела вакцину в 112 округах с 2006 по 2010 год, и с тех пор она была добавлена в график вакцинации по всей стране.
- В 2007 году Всемирная организация здравоохранения добавила пневмококковую конъюгированную вакцину (ПКВ) к рекомендованному графику вакцинации во всех странах.Заболевания, вызываемые Streptococcus pneumoniae (пневмококком), включают пневмонию, менингит, фебрильную бактериемию, средний отит, синусит и бронхит. В развивающихся странах это заболевание чаще всего встречается у новорожденных и детей в возрасте до 2 лет. Вакцины, которые вводятся в виде инъекций, предназначены для защиты от серотипов, которые чаще всего связаны с тяжелыми пневмококковыми заболеваниями.
Для получения дополнительной информации о рекомендуемых вакцинациях пользователи могут пожелать ознакомиться с позиционными документами ВОЗ.В 1999 г. была создана Стратегическая консультативная группа экспертов по иммунизации (СКГЭ) для разработки рекомендаций по вакцинации. СКГЭ собирается два раза в год для обзора информации, касающейся иммунизации и связанных с вакцинами тем, а также для изменения рекомендаций, которые затем отражаются в позиционных документах ВОЗ по вакцинам.
Ниже вы можете найти ссылки на документы с изложением позиции по вакцинам, имеющим отношение к демографическим и медицинским исследованиям:
| Вакцина | Документы о позиции |
|---|---|
| BCG | 2007, 2004 |
| Дифтерия | 2006 |
| Haemophilus influenzae тип b | 2013, 2006, 1998 |
| Гепатит B | 2009, 2004 |
| Японский энцефалит | 2015, 2006, 1998 |
| Корь | 2009, 2004 |
| Свинка | 2007, 2001 |
| коклюш | 2015, 2010, 2005, 1999 |
| Пневмококковая инфекция | 2012, 2007, 2003 |
| Полиомиелит | 2016, 2014, 2010, 2006, 2003 |
| Ротавирус | 2013, 2009, 2007, 2003, 1999 |
| Краснуха | 2011, 2000 |
| Столбняк | 2006 |
| Желтая лихорадка | 2013, 2003 |
Для получения дополнительной информации о последних рекомендациях ВОЗ см. «Краткое изложение позиции ВОЗ — Рекомендуемые плановые прививки для детей» (обновлено в декабре 2018 г.).«
График вакцинации для конкретной страны
Поскольку каждая страна устанавливает свои собственные стандарты на основе Расширенной программы иммунизации, мы рекомендуем пользователям узнать больше о графиках вакцинации, действующих в интересующей стране, в течение 3-5 лет до исследования. В следующей таблице указан год, когда каждая страна, включенная в IPUMS-DHS, ввела данную вакцину на всю страну. Пользователи должны знать, что страны часто внедряют вакцину в одном регионе страны, прежде чем распространять охват на всю страну.
| Страна | ИПВ | HepB | Hib | Рождение HepB | Пнев. | Рота. | MR | MMR | MCV2 * |
|---|---|---|---|---|---|---|---|---|---|
| Афганистан | 2015 | 2006 | 2009 | 2014 | 2014 | 2018 | NA | NA | 2004 |
| Ангола | 2017 | 2006 | 2006 | 2015 | 2013 | 2014 | 2018 | NA | 2015 |
| Бангладеш | 2015 | 2005 | 2009 | NA | 2015 | 2019 | 2012 | NA | 2012 |
| Бенин | 2015 | 2002 | 2005 | NA | 2011 г. | 2019 | 2019 | NA | NA |
| Буркина-Фасо | 2018 | 2006 | 2006 | NA | 2013 | 2013 | 2015 | NA | 2014 |
| Бурунди | 2015 | 2004 | 2004 | NA | 2011 г. | 2013 | 2017 | NA | 2013 |
| Камерун | 2015 | 2005 | 2009 | NA | 2011 г. | 2014 | 2017 | NA | 2019 |
| Конго (ДР) | 2015 | 2007 | 2009 | NA | 2013 | 2019 | NA | NA | NA |
| Кот-д’Ивуар | 2015 | 2003 | 2009 | NA | 2014 | 2017 | 2018 | NA | NA |
| Египет | 2018 | 1992 | 2014 | 2015 | NA | NA | 1999 | 1999 | 1999 |
| Эфиопия | 2015 | 2007 | 2007 | 2019 | 2011 г. | 2014 | NA | NA | 2019 |
| Гана | 2018 | 2002 | 2002 | NA | 2012 | 2012 | 2013 | NA | 2012 |
| Гвинея | 2015 | 2006 | 2008 | NA | NA | NA | NA | NA | NA |
| Индия | 2015 | 2011 г. | 2015 | 2008 | 2017 | NA | 2019 | NA | 2011 г. |
| Иордания | 2005 | 1985 | 2001 | NA | NA | 2015 | 2000 | 2002 | 1995 |
| Кения | 2015 | 2001 | 2001 | NA | 2011 г. | 2014 | 2017 | NA | 2013 |
| Лесото | 2016 | 2003 | 2008 | NA | 2015 | 2017 | 2017 | NA | 1981 |
| Мадагаскар | 2015 | 2002 | 2008 | NA | 2012 | 2014 | NA | NA | NA |
| Малави | 2018 | 2002 | 2002 | NA | 2011 г. | 2012 | 2017 | NA | 2015 |
| Мали | 2016 | 2002 | 2007 | NA | 2011 г. | 2015 | NA | NA | NA |
| Страна | ИПВ | HepB | Hib | Рождение HepB | Пнев. | Рота. | MR | MMR | MCV2 * |
| Марокко | 2015 | 1999 | 2007 | 1999 | 2010 | 2010 | 2014 | NA | 2014 |
| Мозамбик | 2015 | 2001 | 2009 | NA | 2013 | 2015 | 2018 | NA | 2015 |
| Мьянма | 2015 | 2005 | 2012 | 2004 | 2016 | NA | 2015 | NA | 2012 |
| Намибия | 2015 | 2009 | 2009 | 2014 | 2014 | 2014 | 2016 | NA | 2017 |
| Непал | 2014 | 2005 | 2009 | NA | 2015 | 2019 | 2013 | NA | 2015 |
| Нигер | 2015 | 2008 | 2008 | NA | 2014 | 2014 | NA | NA | 2014 |
| Нигерия | 2015 | 2004 | 2013 | 2004 | 2017 | 2019 | NA | NA | NA |
| Пакистан | 2015 | 2002 | 2009 | NA | 2014 | 2018 | NA | NA | 2009 |
| Руанда | 2018 | 2002 | 2002 | NA | 2009 | 2012 | 2014 | NA | 2014 |
| Сенегал | 2015 | 2004 | 2005 | 2016 | 2013 | 2014 | 2013 | NA | 2014 |
| Южная Африка | 2009 | 1995 | 1999 | NA | 2009 | 2009 | NA | NA | 1994 |
| Судан | 2015 | 2004 | 2008 | NA | 2013 | 2011 г. | NA | NA | 2012 |
| Танзания | 2018 | 2002 | 2009 | NA | 2013 | 2013 | 2014 | NA | 2014 |
| Тунис | 2014 | 1995 | 2011 г. | 2006 | NA | NA | 2004 | NA | 1981 |
| Уганда | 2016 | 2002 | 2002 | NA | 2014 | 2018 | NA | NA | NA |
| Йемен | 2015 | 1999 | 2005 | NA | 2011 г. | 2012 | 2015 | NA | 2004 |
| Замбия | 2018 | 2005 | 2004 | NA | 2013 | 2013 | 2017 | NA | 2013 |
| Зимбабве | 2019 | 1994 ** | 2008 | NA | 2012 | 2014 | 2015 | NA | 2015 |
| * Добавление второй дозы вакцины, содержащей корь, может быть таким же, как добавление вакцины против кори и краснухи.Для получения дополнительной информации пользователям следует обратиться к перечисленным ниже ресурсам. ** Зимбабве исключило вакцину против гепатита В из календаря плановой иммунизации из-за недостаточного финансирования. Вакцина была постоянно добавлена в календарь в 1999 году. | |||||||||
Источник: http://www.who.int/immunization/monitoring_surveillance/data/en/
Для получения дополнительной информации о плане иммунизации конкретной страны мы также рекомендуем следующие источники:
- Окончательные отчеты, публикуемые с каждым демографическим и медицинским обследованием, указывают, какие вакцины включены в их график вакцинации, а также рекомендуемые сроки для каждой вакцины.Они также предоставляют информацию о том, что значит для ребенка считаться полностью вакцинированным в этой стране в то время.
- Страница Всемирной организации здравоохранения, посвященная данным, статистике и графическим изображениям по иммунизации, вакцинам и биологическим препаратам. Эта страница содержит ссылки на графики иммунизации по вакцинам, год введения вакцин по странам (включая частичное или региональное внедрение), заболеваемость и региональные сводки.
- База данных цикла странового планирования, ресурс Всемирной организации здравоохранения, включает последние документы, относящиеся ко всем областям целей в области здравоохранения.Предлагаем заглянуть в раздел «Окружные документы» интересующей страны. Наиболее полезными могут быть комплексные многолетние планы и документы о Расширенной программе иммунизации.
- Глобальный альянс по вакцинам и иммунизации предоставляет информацию о вакцинации в странах, отвечающих критериям ГАВИ. Мы предлагаем пользователям выбрать свой страну интереса, а затем «Документы страны». Категория «Комплексные многолетние планы» может быть самой полезной.
1.Страны с риском передачи вируса желтой лихорадки (ЖЛЖ): Ангола, Аргентина, Бенин, Боливия, Бразилия, Буркина-Фасо, Бурунди, Камерун, Центральноафриканская Республика, Чад, Колумбия, Республика Конго, Кот-д’Ивуар, Демократическая Республика. Конго, Эквадор, Экваториальная Гвинея, Эфиопия, Французская Гвиана, Габон, Гамбия, Гана, Гвинея, Гвинея-Бисау, Гайана, Кения, Либерия, Мали, Мавритания, Нигер, Нигерия, Панама, Парагвай, Перу, Сенегал, Сьерра-Леоне , Южный Судан, Судан, Суринам, Того, Тринидад и Тобаго, Уганда, Венесуэла (CDC, 4 января 2017 г.)
График вакцинации детей в возрасте 0-11 месяцев в Камеруне [20]
Общие сведения Иммунизация — одно из величайших достижений современной медицины за последние три десятилетия.Ежегодно он может предотвратить от 2 до 3 миллионов смертей. Понимание детерминант эффективного охвата иммунизацией является важным делом. Соответственно, мы намеревались проверить наилучшие имеющиеся свидетельства выдающихся прогностических факторов охвата иммунизацией детей в возрасте 12–23 месяцев в Эфиопии. Методика Был проведен поиск в электронных базах данных, включая PubMed, Google Scholar, HINARI и SCOPUS, Web of Science, African Journals Online, Ethiopian Medical Journals. Процесс поиска, выбор исследования, критическая оценка и извлечение данных были выполнены двумя рецензентами независимо друг от друга с использованием метаанализа Института Джоанны Бриггс для инструмента обзора (JBI-MAStARI).Разница между рецензентами была решена с помощью третьего лица. Риск систематической ошибки оценивался с помощью инструмента Newcastle Ottawa Tool для наблюдательных исследований. Данные были извлечены с помощью контрольного списка Microsoft Excel и экспортированы в STATA 13. Неоднородность была оценена с использованием I², воронкообразного графика и теста Эггера для проверки систематической ошибки публикации. Полученные результаты Мы отобрали 26 исследований с участием 15 042 ребенка от матерей / опекунов для оценки факторов, связанных с охватом иммунизацией, и значимыми факторами были: формальное образование матерей (OR = 2.45; 95% CI: 1,62–3,72), формальное образование отца (OR = 1,01; 95% CI: 0,27–3,77), место жительства (OR = 2,11; 95% CI: 1,00–4,45), роды в медицинском учреждении (OR = 1,86; 95% ДИ: 0,99–3,49), размер семьи менее четырех (ОШ = 1,81; 95% ДИ: 1,16–2,84), знание возраста иммунизации, которое необходимо завершить (ОШ = 6,18; 95% ДИ: 3,07– 12,43), знание графика иммунизации (OR = 2,49; 95% ДИ: 1,35–4,59), время на поездки на медицинские факультеты (OR = 1,74; 95% ДИ: 0,62–4,89), антеннальная помощь (OR = 3,11; 95% ДИ: 1,64–5.88) и вакцинация столбнячным анатоксином (ОШ = 4,82; 95% ДИ: 2,99–7,75). Вывод Наши результаты показали, что грамотность, место жительства, осведомленность, размер семьи, использование услуг по охране здоровья матери и близость медицинских учреждений были факторами, связанными с полной иммунизацией. Это означает, что существует необходимость в расширении услуг первичной медико-санитарной помощи и санитарного просвещения в «труднодоступных районах» для улучшения охвата иммунизацией детей в возрасте 12–23 месяцев.
| DTaP-IPV-Hib | Вакцина против дифтерии, столбняка, бесклеточного коклюша, инактивированного вируса полиомиелита, Haemophilus Influenzae типа B | Возраст: 18 месяцев | Возраст: 18 месяцев | Возраст: 2, 4, 6, 18 месяцев | Возраст: 2, 4, 6, 18 месяцев | Возраст: 2, 4, 6, 18 месяцев | Возраст: 12 месяцев Сноска 4 | Возраст: 2, 4, 6, 18 месяцев | Возраст: 2, 4, 6, 18 месяцев | Возраст: 18 месяцев | Возраст: 2, 4, 6, 18 месяцев | Возраст: 18 месяцев | Возраст: 2, 4, 6, 18 месяцев, 4-6 лет Сноска 7 | Возраст: 2, 4, 6, 18 месяцев |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| DTaP-HB-IPV-Hib | Дифтерия, столбняк, бесклеточный коклюш, гепатит B, инактивированный вирус полиомиелита, вакцина против Haemophilus Influenzae типа B | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | НЕТ | НЕТ | НЕТ | Возраст: 2, 4 месяца Сноска 4 | НЕТ | НЕТ | Возраст: 2, 4, 6 месяцев | НЕТ | Возраст: 2, 4, 6 месяцев | НЕТ | НЕТ |
| Tdap-IPV | Столбняк, дифтерия (редуцированный токсоид), бесклеточный коклюш (редуцированный токсоид), вакцина против инактивированного полиовируса | Возраст: 4-6 лет | Возраст: 4 года | Возраст: 4-6 лет | Возраст: 4-6 лет | Возраст: 4-6 лет | Возраст: 4-6 лет | Возраст: 4 года | Возраст: 4-6 лет | Возраст: 4-5 лет | Возраст: 4-6 лет | Возраст: 4-6 лет | НЕТ | Возраст: 4-6 лет |
| Tdap | Вакцина против столбняка, дифтерии (редуцированный токсоид), бесклеточного коклюша (редуцированный токсоид) | Оценка: 9 | Оценка: 9 | Оценка: 8 | Оценка: 8, 9 | Возраст: 14-16 лет | НЕТ | Класс: 7 | Класс: 7 | Оценка: 9 | Оценка: 9 | Оценка: 9 | Оценка: 7 | Оценка: 6 |
| Td | Столбняк, дифтерия (редуцированный токсоид) | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | 3-й курс средней школы | НЕТ | НЕТ | НЕТ | N / AD | НЕТ | НЕТ | НЕТ |
| BCG | Вакцина с бациллами Кальметта-Герена (БЦЖ) | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | Возраст: При рождении |
| HAHB | Вакцина против гепатита А, вакцина против гепатита В | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | 18 мес Сноска 4 Догонка 4-й год начальной школы | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ |
| HB | Вакцина против гепатита В | HB предоставляется в комбинированной вакцине с 3 дозами (DTaP-HB- IPV-Hib) в младенчестве | Catch-up (3 дозы) Оценка: 6 | (2 дозы) Оценка: 6 | (2 дозы), класс: 6 | (2 дозы) Оценка: 7 | HB предоставляется в комбинированной вакцине (DTaP-HB- IPV-Hib) в младенчестве и HAHB у подростков Сноска 5 | Возраст: При рождении, 2, 6 мес. | (2 дозы) Оценка: 7 | HB предоставляется в комбинированной вакцине с 3 дозами (DTaP-HB- IPV-Hib) в младенчестве | (2 дозы) Оценка: 6 | HB предоставляется в комбинированной вакцине с 3 дозами (DTaP-HB- IPV-Hib) в младенчестве | Возраст: При рождении, 1, 6 мес. | Возраст: При рождении, 1, 9 мес. |
| MMR | Вакцина против кори, эпидемического паротита и краснухи | Возраст: 12 месяцев | НЕТ | НЕТ | НЕТ | Возраст: 12 месяцев | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | Возраст: 12 месяцев | НЕТ | НЕТ |
| Вар | Вакцина против ветряной оспы | Возраст: 12 месяцев | НЕТ | Catch-up (2-я доза) Класс: 6 | НЕТ | Возраст: 15 месяцев | Догонка Возраст: 4-6 лет | Catch-up (2-я доза) Класс: 9 | НЕТ | НЕТ | НЕТ | Возраст: 12 месяцев | НЕТ | Догонять Оценка: 6 |
| MMR-V | Вакцина против кори, паротита, краснухи и ветряной оспы | 2-я доза Возраст: 4-6 лет | Возраст: 12, 18 месяцев | Возраст: 12, 18 месяцев | Возраст: 12 месяцев, 4-6 лет | 2-я доза Возраст: 4-6 лет | Возраст: 12, 18 месяцев Сноска 4 | Возраст: 12, 18 месяцев | Возраст: 12, 18 месяцев | Возраст: 12, 18 месяцев | Возраст: 12, 18 месяцев | 2-я доза Возраст: 4-6 лет | Возраст: 12, 36 месяцев | Возраст: 12, 18 месяцев |
| Мужчины-C-C | Менингококковая конъюгированная (штамм C) вакцина | Возраст: 2, 12 мес | Возраст: 4, 12 мес | Возраст: 12 месяцев | Возраст: 12 месяцев | Возраст: 12 месяцев | Возраст: 18 Сноска 4 мес, 3 класс средней школы | Возраст: 12 месяцев | Возраст: 12 месяцев | Возраст: 12 месяцев | Возраст: 12 месяцев | Возраст: 2, 12 мес | Возраст: 2, 12 мес | Возраст: 12 месяцев |
| Мужчины-C-ACYW-135 | Менингококковая конъюгированная вакцина (штаммы A, C, Y, W135) | Оценка: 9 | Оценка: 9 | Оценка: 6 | Оценка: 6 | Оценка: 7 | НЕТ | Оценка: 9 | Оценка: 7 | Оценка: 9 | Оценка: 4 | 9 класс | Оценка: 12 Сноска 1 | 9 класс |
| Пнеу-П-23 | Пневмококковая полисахаридная (23-валентная) вакцина | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | Возраст: 2-3 года |
| Пнеу-С-13 | ушная конъюгированная (13-валентная) вакцина | Возраст: 2, 4, 12 месяцев | Возраст: 2, 4, 12 месяцев | Возраст: 2, 4, 12 месяцев | Возраст: 2, 4, 12 месяцев | Возраст: 2, 4, 12 месяцев | Возраст: 12 месяцев | Возраст: 2, 4, 12 месяцев | Возраст: 2, 4, 12 месяцев | Возраст: 2, 4, 12 месяцев | Возраст: 2, 4, 12 мес. | Возраст: 2, 4, 6, 12 месяцев | Возраст: 2, 4, 6, 18 месяцев | Возраст: 2, 4, 6, 15 месяцев |
| Пнеу-С-10 | Пневмококковая конъюгированная (10-валентная) вакцина | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | Возраст: 2, 4 месяца | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ | НЕТ |
| Рота | Ротавирусная вакцина | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4 месяца | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев | Возраст: 2, 4, 6 месяцев |
| ВПЧ | Вакцина против вируса папилломы человека | (2 дозы) Оценка: 6 | (2 дозы) Класс: 6 | (2 дозы) Класс: 6 | (2 дозы) Класс: 6 | (2 дозы) Уровень: 7 Catch-up (2 или 3 дозы) Уровень 8-11 Сноска 3 Классы 8–12 Сноска 2 | (2 дозы) 4-й год начальной школы Сноска 8 | (2 дозы) 7 класс | (2 дозы) Класс: 7 | (2 дозы) Оценка: 6 | (2 дозы) Класс: 6 | (2 дозы) Класс: 6 | (9-14 лет: 2 дозы, 15 лет +: 3 дозы) Класс: 4-6 | (2 дозы) Оценка: 6 |
ACIP выпускает График вакцинации детей и подростков на 2019 год
Интраназальная живая аттенуированная вакцина против гриппа (LAIV / FluMist) возвращается в качестве варианта для детей в списках иммунизации детей и подростков 2019 года, опубликованных сегодня в сети Pediatrics и на веб-сайте Центров по контролю и профилактике заболеваний (CDC).
График на 2019 год был одобрен Консультативным комитетом CDC по практике иммунизации (ACIP), а также Американской академией семейных врачей и Американским колледжем акушеров и гинекологов.
В последних двух расписаниях ACIP не рекомендовал LAIV, «потому что он действительно не работал в течение трех предыдущих сезонов гриппа», — сказал Коди Мейсснер, доктор медицины, директор по педиатрическим инфекционным заболеваниям в Медицинском центре Тафтса в Бостоне, штат Массачусетс. Медицинские новости Medscape .Мейснер — консультант Американской академии педиатрии (AAP) и координатор между AAP и CDC.
С тех пор производитель модифицировал вакцину, представив новый штамм h2N1, и CDC снова включил его в качестве опции. Однако у AAP есть оговорки.
«AAP до сих пор не идентифицирует FluMist как вакцину первой линии и говорит, что она должна быть предназначена для детей, которые отказываются от прививки», — сказал Мейснер. «AAP заняла эту позицию, потому что мы не знаем, действительно ли h2N1 будет защищать.Мы знаем, что этот новый штамм вырабатывает больше антител против h2N1, чем старая вакцина, но данных об эффективности нет. Пока нет доказательств того, что она защитит так же, как IIV [инактивированная вакцина против гриппа] ».
Мейснер добавил: «AAP считает, что, поскольку у нас есть вакцина, которая определенно работает — она не оптимальна, но определенно работает — мы бы предпочли, чтобы дети получали IIV, а не LAIV, пока мы не узнаем, работает ли она».
Однако он добавил: «Лучше LAIV, чем ничего.«
«Самое главное — сделать прививки как можно большему числу людей», — добавил он.
«Это довольно активный год в этом году, и, конечно, еще не поздно сделать вакцину от гриппа», — сказал он.
Добавлен раздел с инструкциями по вакцинации людей с аллергией на яйца в анамнезе и по тому, когда не следует вводить LAIV.
Обновления вакцины против гепатита АТакже новинка этого года — бездомность была добавлена в качестве показания для вакцинации детей и взрослых от гепатита А.
ACIP решил включить его, потому что в прошлом году было несколько вспышек гепатита среди бездомных, отметил Мейснер.
Другая рекомендация относительно гепатита А гласит, что дети в возрасте от 6 месяцев до 11 месяцев, а также непривитые люди в возрасте от 12 месяцев и старше должны получить вакцину перед поездкой за границу.
«У нас не так уж много гепатита А в Соединенных Штатах, — отмечает Мейснер, — но в других частях мира он гораздо более распространен.«
Часто дети, инфицированные в течение первых 3 лет жизни, не имеют симптомов, и родители не знают, что их ребенок инфицирован, но инфицированные дети передают вирус через стул и могут заразить других, сказал Мейснер.
Разъяснение по поводу гепатита BВ раздел о гепатите B внесены изменения в формулировку, чтобы подчеркнуть важность введения первой дозы вакцины каждому стабильному с медицинской точки зрения младенцу весом 2000 граммов или более, рожденному от матери, которая является поверхностным антигеном гепатита B. — отрицательно, — сказал Мейснер.
«Причина, по которой это было добавлено, состоит в том, что около тысячи младенцев в год рождаются с гепатитом B, потому что они заражаются им от матери во время родов, в первую очередь. Предыдущая рекомендация давала больше свободы, так что первый доза могла быть введена до 2, 3 или 4 недель в кабинете педиатра. Проблема заключалась в том, что некоторые дети выскользнули из сети и не получили дозу вакцины на раннем этапе, если они родились от матери, о которой известно быть позитивным.Таким образом, каждый младенец получает вакцину, даже если есть неправильная интерпретация серологического анализа крови или анализа, проведенного на матери ».
AAP разместила удобные для родителей версии расписаний иммунизации на HealthyChildren.org.
Авторы не раскрыли никаких финансовых отношений.
Педиатрия. Опубликовано онлайн 5 февраля 2019 г. Полный текст
Следите за Medscape на Facebook, Twitter, Instagram, и YouTube.
Вакцинация
ВакцинацияВакцинация
Процент детей в возрасте 12-23 месяцев и детей в возрасте 24-35 месяцев, получивших специфические вакцины в любое время до обследования в соответствии с картой вакцинации, в соответствии с отчетом матери, в соответствии с картой вакцинации или отчетом матери, и процент, получивший определенные вакцины. вакцины к соответствующему возрасту
Определение
1) Процент детей в возрасте 12-23 месяцев, получивших специфические вакцины в любое время до обследования в соответствии с картой вакцинации.
2) Процент детей в возрасте 12–23 месяцев, получивших определенные вакцины в любое время до обследования, согласно отчету матери.
3) Процент детей в возрасте от 12 до 23 месяцев, получивших определенные вакцины в любое время до обследования в соответствии с картой вакцинации или отчетом матери.
4) Процент детей в возрасте 12–23 месяцев, получивших специфические вакцины к соответствующему возрасту.
5) Процент детей в возрасте 24-35 месяцев, получивших специфические вакцины в любое время до обследования в соответствии с картой вакцинации.
6) Процент детей в возрасте от 24 до 35 месяцев, получивших определенные вакцины в любое время до обследования, согласно отчету матери.
7) Процент детей в возрасте от 24 до 35 месяцев, получивших определенные вакцины в любое время до обследования в соответствии с картой вакцинации или отчетом матери.
8) Процент детей в возрасте 24-35 месяцев, получивших специфические вакцины к соответствующему возрасту.
Покрытие:
База населения: Живые дети в возрасте 12–23 месяцев и 24–35 месяцев (файл KR)
Период времени: 3 года до исследования
Нумераторы:
1) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту вакцины и не указанные вакцины, согласно информации в карте вакцинации (h2 = 1 и проведенная вакцинация [см. Расчет])
2) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту прививки и не указанные вакцины, согласно отчету матери (h2 ≠ 1)
3) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту прививки и не указанные вакцины, согласно информации в карте вакцинации или отчете матери (вакцинация сделана [см. ])
4) Количество живых детей в возрасте 12–23 месяцев и 24–35 месяцев, получивших указанные вакцины, все основные прививки, все соответствующие возрасту вакцинации, к соответствующему возрасту (вакцинация, проведенная до соответствующего возраста [см. Расчет])
Знаменателей:
1) Количество живых детей в возрасте 12–23 месяцев (b5 = 1 и b19 в 12:23)
2) Количество живых детей в возрасте 24-35 месяцев (b5 = 1 и b19 в 24:35)
Переменные: файл KR.
b5 | Ребенок жив |
b19 | Текущий возраст ребенка в месяцах |
h0, h0d / h0m / h0y | Получено ПОЛИО 0 |
h2 | Имеет карту здоровья |
h3, h3d / h3m / h3y | Получено BCG |
h4, h4d / h4m / h4y | Получено DPT 1 |
h5, h5d / h5m / h5y | Получено ПОЛИО 1 |
h5, h5d / h5m / h5y | Получено DPT 2 |
h6, h6d / h6m / h6y | Получено ПОЛИО 2 |
h7, h7d / h7m / h7y | Получено DPT 3 |
h8, h8d / h8m / h8y | Получено ПОЛИО 3 |
h9, h9d / h9m / h9y | Получено КОРЬЕ 1 |
h9a, h9ad / h9am / h9ay | Получено КОРЕ 2 |
h50, h50d / h50m / h50y | Получил гепатит В при рождении |
h51, h51d / h51m / h51y | Полученный пятивалентный 1 |
h52, h52d / h52m / h52y | Получено пятивалентное 2 |
ч53, ч53д / ч53м / ч53л | Полученный пятивалентный 3 |
ч54, ч54д / ч54м / ч54л | Поступило пневмококковое 1 |
h55, h55d / h55m / h55y | Поступило 2 пневмококка |
h56, h56d / h56m / h56y | Поступило 3 пневмококковой инфекции |
h57, h57d / h57m / h57y | Получен ротавирус 1 |
h58, h58d / h58m / h58y | Получен ротавирус 2 |
h59, h59d / h59m / h59y | Получен ротавирус 3 |
h60, h60d / h60m / h60y | Получено инактивированным полиомиелитом |
h61, h61d / h61m / h61y | Получен гепатит В 1 |
h62, h62d / h62m / h62y | Получен гепатит В 2 |
х63, х63д / х63м / х63y | Получен гепатит В 3 |
х64, х64д / х64м / х64y | Получено Hib 1 |
h65, h65d / h65m / h65y | Получено Hib 2 |
h66, h66d / h66m / h66y | Получено Hib 3 |
v005 | Вес индивидуальной выборки женщины |
Для вышеуказанного h xx d, h xx m и h xx y — день, месяц и год вакцинации ребенка.
Расчет
Нумераторы:
Количество живых детей в возрасте от 12 до 23 месяцев или от 24 до 35 месяцев на момент обследования, получивших указанную вакцину.
Специфические вакцины:
Ниже приводится список типичных зарегистрированных вакцин, основанный на национальном календаре вакцин. Конкретные предоставляемые вакцины могут отличаться от страны к стране и будут меняться со временем.
BCG (Bacille Calmette-Guérin) — противотуберкулезная вакцина, полученная вскоре после рождения.
HepB — Доза вакцины против гепатита B при рождении должна быть введена в течение 24 часов после рождения; он классифицируется как введенный в течение 1 дня после рождения и после 1 дня рождения.
DPT-HepB-Hib — пятивалентная вакцина против дифтерии, коклюша, столбняка (DPT), гепатита B (HepB) и Haemophilus influenza типа b (Hib), вводимая в 3 дозах, как правило, через 6, 10 и 14 недель после рождение.Если DPT, HepB и Hib не предоставляются в виде единой пентавалентной вакцины, каждый тип вакцины указывается отдельно.
Полиомиелит — Предоставляется в виде пероральной полиовакцины (ОПВ) или инактивированной полиовакцины (ИПВ). Получен в 3 дозах, обычно вводимых одновременно с вакциной, содержащей АКДС (через 6, 10 и 14 недель после рождения). В некоторых странах назначают дополнительную дозу ОПВ при рождении (полиомиелит 0). Все чаще однократная доза ИПВ вводится одновременно с третьей дозой ОПВ.
Пневмококковая вакцина —Пневмококковая конъюгированная вакцина вводится в 3 дозах: 2 дозы в возрасте до 6 месяцев плюс бустерная доза в возрасте 9-15 месяцев или по тому же графику, что и вакцина, содержащая АКДС (6, 10 и 14 недель). после рождения).
Ротавирус — В зависимости от типа вакцины ротавирусная вакцина вводится по схеме из 2 или 3 доз одновременно с вакциной, содержащей АКДС.
Корь, содержащая вакцину (MCV) —В странах с продолжающейся передачей кори дозу 1 рекомендуется вводить в возрасте 9 месяцев.В странах с низким уровнем передачи кори рекомендуется вводить MCV 1 в возрасте 12 месяцев. MCV 2, если его вводят, обычно составляет 15-18 месяцев.
Основные вакцинации :
БЦЖ, 3 дозы вакцины, содержащей АКДС, 3 дозы вакцины против полиомиелита (за исключением вакцины против полиомиелита, введенной при рождении) и 1 доза вакцины MCV.
Прививки, соответствующие возрасту :
Для детей в возрасте 12-23 месяцев: БЦЖ, HepB (доза при рождении), 3 дозы DPT-HepB-Hib, 3 [4] дозы вакцины против полиомиелита, 3 [2] дозы пневмококковой вакцины, 3 [2] дозы ротавирусная вакцина и 1 доза MCV в соответствии с национальным календарем вакцинации.
Для детей в возрасте 24-35 месяцев, БЦЖ, HepB (доза при рождении), 3 дозы DPT-HepB-Hib, 3 [4] дозы вакцины против полиомиелита, 3 [2] дозы пневмококковой вакцины, 3 [2] дозы ротавирусная вакцина и 2 дозы MCV в соответствии с национальным календарем вакцинации.
Нет вакцины: Ни одна из указанных выше детских прививок ребенку не делалась.
Привиты в любое время
Если информация присутствует в карте вакцинации, показанной интервьюеру, используется запись о вакцинации.Если интервьюеру не была показана карточка или не было записи о вакцинации, используется отчет матери о вакцинации. Вакцинация считается проведенной, если информация предоставлена из любого источника (h xx в 1: 3).
Для многодозовых вакцин запись о вакцинах может включать пробелы в истории вакцинации. Программа DHS исходит из того, что пропущенная вакцинация не проводилась, и меняет нумерацию вакцин, чтобы они соответствовали количеству вакцины определенного типа.Например, если зарегистрировано, что ребенок получил только DPT-HepB-Hib 2, и нет записи о DPT-HepB-Hib 1, предполагается, что был назначен DPT-HepB-Hib 1, но , а не DPT. -HepB-Hib 2. Точно так же, если у ребенка есть запись о полиомиелите 1 и полиомиелите 3, но не полиомиелитом 2, предполагается, что полиомиелит 1 и полиомиелит 2 были переданы, но не полиомиелит 3. Это логика. количество известных прививок, а не место в записи о вакцинации.
Логика для многодозовой вакцинации следующая:
Vacc 1: Сумма (h xx в 1: 3) + (h yy в 1: 3) + (h zz в 1: 3) ≥ 1
Vacc 2: Сумма (h xx в 1: 3) + (h yy в 1: 3) + (h zz в 1: 3) ≥ 2
Vacc 3: Сумма (h xx в 1: 3) + (h yy в 1: 3) + (h zz в 1: 3) ≥ 3
Где h xx — первая вакцинация в серии, h yy — вторая, а h zz — третья.
Например, для DPT-HepB-Hib:
DPT-HepB-Hib 1: сумма (h4 в 1: 3) + (h5 в 1: 3) + (h7 в 1: 3) ≥ 1
DPT-HepB-Hib 2: сумма (h4 в 1: 3) + (h5 в 1: 3) + (h7 в 1: 3) ≥ 2
DPT-HepB-Hib 3: сумма (h4 в 1: 3) + (h5 в 1: 3) + (h7 в 1: 3) ≥ 3
Привиты до соответствующего возраста
Считается, что вакцинация была сделана в соответствующем возрасте, если вакцинация была сделана в течение первых 12 месяцев для вакцин, запланированных к введению в первый год жизни, и в течение первых 24 месяцев для вакцин, запланированных к введению в второй год жизни.Как правило, все детские вакцины, указанные в обследовании DHS, вводятся на первом году жизни, за исключением вакцины MCV 2, которую обычно назначают на втором году жизни. В некоторых странах MCV1 вводится через 12 месяцев, а MCV2 — через 24 месяца или позже, и в этом случае соответствующий возраст корректируется соответствующим образом для этих вакцин.
Логика оценки того, была ли вакцина сделана в соответствующем возрасте, аналогична логике для вакцинированных в любое время, за исключением того, что дополнительный тест на вакцинацию проводился на первом или втором году жизни, в зависимости от ситуации.Этот тест возможен только для детей, даты вакцинации которых указаны в карте вакцинации. Когда у ребенка нет карты вакцинации, которая была показана интервьюеру, предполагается, что возраст вакцинации детей, матери которых сообщили о вакцинации, совпадает с датами, указанными в картах вакцинации. Кроме того, могут быть даты вакцинации, которые неизвестны или не полностью записаны в картах вакцинации, некоторые из которых предоставляют достаточно информации, чтобы определить, была ли вакцинация сделана до соответствующего возраста, а другие нет.Следовательно, количество всех детей с определенной дозой вакцинации умножается на долю этой дозы, введенной до возраста 12 месяцев, по сравнению с теми, для которых можно определить, была ли вакцинация проведена до соответствующего возраста, как это определено на основе полученной информации. из карты вакцинации.
Расчет этой пропорции требует двух шагов:
1) Количество прививок, при которых вакцинация была сделана до соответствующего возраста, если:
a) Год вакцинации совпадает с годом рождения, а вакцинация была сделана после даты рождения, или
b) Год вакцинации равен году рождения плюс 1 (или плюс 2 для MCV2) год и
· месяц вакцинации до месяца рождения, или
· месяц вакцинации равен месяцу рождения, а день вакцинации предшествует дню рождения, или
c) Год вакцинации равен году рождения плюс 1 только для MCV2.
2) Количество прививок, по которым можно сказать, была ли вакцина сделана до соответствующего возраста:
a) Год вакцинации равен году рождения, а вакцинация была сделана после даты рождения, или
b) Год вакцинации равен году рождения плюс 1 (или плюс 2 для MCV2) год, и указан месяц вакцинации, и, если месяц вакцинации равен месяцу рождения, также указывается день вакцинации, или
c) Год вакцинации — любой другой год после года рождения.
Это соотношение этих двух и представляет собой пропорцию, которая применяется к количеству всех детей, получивших конкретную вакцинацию, для получения процентного значения, соответствующего соответствующему возрасту.
Знаменателей:
1) Количество живых детей в возрасте 12–23 месяцев (b5 = 1 и b19 в 12:23)
2) Количество живых детей в возрасте 24-35 месяцев (b5 = 1 и b19 в 24:35)
Определения показателей:
Показатели 1-3, 5-7: числитель, деленный на знаменатель для возрастной группы, умноженный на 100.
Показатели 4, 8: Показатели 3 или 7, соответственно, умноженные на частное числа прививок, в которых была сделана вакцинация, на соответствующий возраст ( см. Шаг 1) в расчете выше ), деленное на количество прививок. где можно сказать, была ли вакцинация сделана до соответствующего возраста ( см. шаг 2) в расчете выше ).
Обработка отсутствующих значений
Отсутствует карта вакцинации: используется отчет матери о вакцинации, если таковой имеется.Отсутствие вакцинации в карточке: используйте отчет матери о вакцинации, если таковой имеется, и в противном случае предполагайте, что вакцинация не проводилась.
Дата в карте вакцинации отсутствует или недействительна: вменяется до или после возраста 12 месяцев или до или после возраста 24 месяцев в соответствии с распределением в картах вакцинации с действительными датами — применяется в совокупности после подсчета количества детей, получивших каждую вакцину.
Отчет о вакцинации пропавшей матери (респондента) или мать не знает, была ли вакцина сделана: Относитесь к вакцине, как к не полученной, если в карте вакцинации нет достоверной информации.
Примечания и соображения
Сложность схемы вакцинации и тот факт, что она изменилась с течением времени (и ожидается, что это будет продолжаться), затрудняет анализ тенденций и сравнения между странами. Индикатор всех основных прививок может использоваться для анализа тенденций, хотя компоненты этого индикатора также изменились с течением времени (например, АКДС была заменена АКДС-ГепВ-Hib или другими вакцинами, содержащими АКДС в большинстве стран).
В некоторых странах, особенно в странах Латинской Америки и Содружества Независимых Государств (СНГ), рекомендуемый возраст для MCV1 составляет 12 месяцев или позже, по сравнению с 9 месяцами во многих других странах. В таких случаях MCV1 будет сообщаться только для детей в возрасте 24–35 месяцев. Точно так же во многих из этих стран рекомендуемый возраст для введения MCV2 составляет 24 месяца или позже, и в этом случае MCV2 составляет , а не , о которых сообщается для детей в возрасте 24-35 месяцев.Аналогичным образом, другие вакцины могут быть введены в более позднем возрасте в соответствии с национальным графиком вакцинации и будут исключены из отчетности для возрастных групп, где все дети в этой возрастной группе не имели возможности получить вакцину.
Показатель вакцинации, соответствующей возрасту, будет изменяться каждый раз, когда страна добавляет дополнительную вакцину в свой национальный календарь вакцинации. Соответствующие возрасту прививки будут варьироваться в зависимости от национального календаря вакцинации, а количество доз, типы включенных вакцин или возраст, в котором они вводятся, могут варьироваться от страны к стране или от обследования к обследованию.
Необходимо проявлять осторожность, чтобы не путать дозу вакцины против полиомиелита, введенную при рождении (называемую полиомиелитом 0), и дозами, введенными позже (полиомиелит 1, полиомиелит 2 и полиомиелит 3). Точно так же доза инактивированного полиомиелита может быть введена одновременно с третьей пероральной дозой полиомиелита, и ее не следует путать с третьей дозой перорального полиомиелита.
Изменения во времени
В некоторых странах, особенно в странах Латинской Америки, рекомендуемый возраст для MCV изменился с младше 12 месяцев на возраст 12 месяцев или старше.В DHS-VI и ранее, где это имело место, возрастной диапазон детей в числителе и знаменателе был изменен с 12–23 месяцев на 18–29 месяцев. Кроме того, возраст 18 месяцев вместо возраста 12 месяцев использовался в качестве возраста, к которому должны были быть сделаны прививки. Однако в DHS-7 Программа DHS постоянно сообщает о показателях вакцинации среди когорт в возрасте 12–23 и 24–35 месяцев. Таким образом, в случае, когда ребенок должен получить MCV1 в возрасте 18 месяцев, в обследовании будет сообщаться, получил ли ребенок в возрасте 24-35 месяцев MCV1, и эта вакцина не будет представлена для детей в возрасте 12-23 месяцев.
В исследованиях, предшествовавших DHS-7, расчет того, были ли вакцины в первый год жизни, рассчитывался только с точностью до месяца, потому что день рождения ребенка не собирался. В DHS-7 расчет производится с точностью до дня с использованием дня, месяца и года рождения и вакцинации.
Список литературы
Assaf, S., L. Horton, M. Bornstein, and T. Pullum. 2017. Уровни и тенденции показателей здоровья матери и ребенка в 11 странах Ближнего Востока и Северной Африки .Сравнительный отчет DHS № 46. Роквилл, Мэриленд, США: ICF. https://www.dhsprogram.com/publications/publication-CR46-Comparative-Reports.cfm
Cutts, F.T., P. Claquin, M.C. Дановаро-Холлидей, Д.А. Рода. 2016. «Мониторинг охвата вакцинацией: определение роли опросов». Вакцина 34: 4103-4109. https://www.ncbi.nlm.nih.gov/pubmed/27349841
Каттс, F.T., H.S. Изуриета, Д.А. Рода. 2013. «Измерение охвата ЗМНД: проблемы разработки, внедрения и интерпретации, связанные с отслеживанием охвата вакцинацией с помощью обследований домохозяйств.” PLOS Medicine 10: 1-11. https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.1001404
Рутштейн, С.О., С. Ставетейг, Р. Винтер и Дж. Юркавич. 2016. Городская детская бедность, здоровье и выживание в странах с низким и средним уровнем дохода. DHS Сравнительные отчеты № 40. Роквилл, Мэриленд, США: ICF International. https://www.dhsprogram.com/publications/publication-CR40-Comparative-Reports.cfm
ВОЗ, ЮНИСЕФ, Всемирный банк . 2009. Состояние вакцин и иммунизации в мире, 3-е изд. . Женева, Всемирная организация здравоохранения. http://www.who.int/immunization/sowvi/en/
Всемирная организация здравоохранения. 2018. Глобальный справочный список из 100 основных показателей здоровья . Женева: Всемирная организация здравоохранения. Доступно: http://www.who.int/healthinfo/indicators/2018/en/.
Ресурсы
DHS-7 План табуляции: Таблицы 10.2 и 10.3
Идентификаторы индикаторов API:
По источнику информации:
CH_VACS_C_BCG, CH_VACS_C_DP1, CH_VACS_C_DP2, CH_VACS_C_DP3, CH_VACS_C_OP0, CH_VACS_C_OP1, CH_VACS_C_OP2, CH_VACS_C_OP3, CH_VACS_C_MSL, CH_VACS_C_MS2, CH_VACS_C_HP0, CH_VACS_C_HP1, CH_VACS_C_HP2, CH_VACS_C_HP3, CH_VACS_C_HB1, CH_VACS_C_HB2, CH_VACS_C_HB3, CH_VACS_C_PN1, CH_VACS_C_PN2, CH_VACS_C_PN3, CH_VACS_C_RT1, CH_VACS_C_RT2, CH_VACS_C_RT3, CH_VACS_C_BAS, CH_VACS_C_APP , CH_VACS_C_NON
(ссылка на API, ссылка на STATcompiler)
По фоновым характеристикам:
CH_VACC_C_BCG, CH_VACC_C_DP1, CH_VACC_C_DP2, CH_VACC_C_DP3, CH_VACC_C_OP0, CH_VACC_C_OP1, CH_VACC_C_OP2, CH_VACC_C_OP3, CH_VACC_C_MSL, CH_VACC_C_MS2, CH_VACC_C_HP0, CH_VACC_C_HP1, CH_VACC_C_HP2, CH_VACC_C_HP3, CH_VACC_C_HB1, CH_VACC_C_HB2, CH_VACC_C_HB3, CH_VACC_C_PN1, CH_VACC_C_PN2, CH_VACC_C_PN3, CH_VACC_C_RT1, CH_VACC_C_RT2, CH_VACC_C_RT3, CH_VACC_C_BAS, CH_VACC_C_APP , CH_VACC_C_NON
(ссылка на API, ссылка на STATcompiler)
ЮНИСЕФ.2018. Иммунизация . https://data.unicef.org/topic/child-health/immunization/
ВОЗ. ВОЗ болезни, предупреждаемые с помощью вакцин: система мониторинга. Глобальное резюме за 2018 год. 2018.
http://apps.who.int/immunization_monitoring/globalsummary/schedules
Показатель 3.b.1 ЦУР: Доля целевой группы населения, охваченной всеми вакцинами, включенными в их национальную программу
100 основных показателей здоровья ВОЗ: национальный показатель вакцинации вакциной
Индикатор MICS6 TC.1: Охват иммунизацией против туберкулеза
Индикатор MICS6 TC.2: Охват иммунизацией от полиомиелита
Индикатор MICS6 TC.3: Охват иммунизацией против дифтерии, столбняка и коклюша (АКДС)
Индикатор MICS6 TC.4: Охват иммунизацией против гепатита B
Индикатор MICS6 TC.5: Охват иммунизацией против гемофильной инфекции типа B (Hib)
Индикатор MICS6 TC.6: Охват иммунизацией против пневмококков (конъюгированной)
Индикатор MICS6 TC.7: Охват вакцинацией против ротавирусной инфекции
Индикатор MICS6 TC.10: Охват противокоревой иммунизацией
Индикатор MICS6 TC.11: Полный охват иммунизацией
Обновление показателя: октябрь 2019 г.
Процент детей, которые когда-либо имели карту вакцинации и имели карту вакцинации, виденных
Определение
1) Процент детей в возрасте 12–23 месяцев, у которых когда-либо была карта вакцинации.
2) Процент детей в возрасте 12–23 месяцев, которым была показана карта вакцинации.
3) Процент детей в возрасте 24-35 месяцев, у которых когда-либо была карта вакцинации.
4) Процент детей в возрасте 24-35 месяцев, которым была показана карта вакцинации.
Покрытие:
База населения: Живые дети в возрасте 12–23 месяцев и 24–35 месяцев (файл KR)
Срок: 3 года до обследования; на момент интервью
Нумераторы:
1) Количество живых детей в возрасте 12-23 месяцев, у которых когда-либо была карта вакцинации (h2 в 1: 3)
2) Количество живых детей в возрасте 12-23 месяцев, вакцинационная карта которых была просмотрена во время интервью (h2 = 1)
3) Количество живых детей в возрасте 24-35 месяцев, которые когда-либо имели карту вакцинации (h2 в 1: 3)
4) Количество живых детей в возрасте 24-35 месяцев, вакцинационная карта которых была просмотрена во время интервью (h2 = 1)
Знаменателей:
1) Количество живых детей в возрасте 12-23 месяцев (b5 = 1 и b19 в 12:23)
2) Количество живых детей в возрасте 24-35 месяцев (b5 = 1 и b19 в 24:35)
Переменные: файл KR.
b5 | Ребенок жив |
b19 | Текущий возраст ребенка в месяцах |
h2 | Имеет карту здоровья |
Расчет
Для процентов: числители, разделенные на знаменатели, умноженные на 100.
Обработка отсутствующих значений
Отсутствующие данные или ответ «не знаю» о том, была ли когда-либо карта или просматривалась ли она, исключаются из числителей.
Примечания и соображения
Термин «карта вакцинации» включает карту, буклет или другую домашнюю запись, в которой была записана информация о вакцинации.
Изменения во времени
Процент тех, кто когда-либо имел карту, впервые был включен в DHS-7.
Список литературы
Браун Д. У. и М. Гачич-Добо. 2015. «Рекордная распространенность домашних хозяйств среди детей в возрасте от 12 до 23 месяцев по данным 180 демографических и медицинских обследований». Вакцина . 33: 2584-2593.
https://www.sciencedirect.com/science/article/pii/S0264410X15004405
Ресурсы
DHS-7 План табуляции: Таблица 10.4
Идентификаторы индикаторов API: CH_VACS_C_CSN
(ссылка на API, ссылка на STATcompiler)
Испанский календарь вакцинации Андалусии на 2020 год включает менингококковую вакцину
В календаре вакцинации против Андалусии в Испании на 2020 год включена менингококковая вакцина Предоставлено: Shutterstock.График вакцинации АНДАЛУСИИ на 2020 год включает рекомендации для всех возрастов.Новорожденные и пожилые люди покрываются планом, который был обнародован вчера, в понедельник, Министерством здравоохранения и благополучия семьи.
График вакцинации, как пояснили в Министерстве здравоохранения и благополучия семьи, включает меры защиты от 14 заболеваний. Кроме того, впервые в Андалусии четырехвалентная менингококковая вакцина будет включена в течение 12 месяцев и 12 лет и является главной новинкой календаря 2020 года в Андалусии.
Согласно заявлению, календарь на 2020 год также будет включать вакцины, которые защищают от столбняка, дифтерии, коклюша, полиомиелита, гепатита B, инвазивной болезни Haemophilus influenzae типа b, пневмококковой, менингококковой серогрупп ACWY, кори, краснухи, паротита, ветряной оспы, вируса папилломы человека. и грипп.Формат на следующий год также включает новые разделы, касающиеся применения вакцин, рецептов и регистрации, а также данные об охвате за предыдущий год, чтобы подчеркнуть важность этих очень важных моментов в вакцинации.
Что касается плана, который был обнародован вчера, министр здравоохранения и семейного благополучия Хесус Агирре сказал, что «важность вакцин для всех возрастов жизни отражена в этом новом календаре на 2020 год для всех людей, живущих в Андалусии, и его цели чтобы подчеркнуть и визуализировать важность вакцинации не только в детстве, но и в подростковом, взрослом и пожилом возрасте.Мы должны помочь провести правильную иммунизацию всего населения против этих болезней, которые можно предотвратить с помощью вакцин ».
Консультант также подчеркнул важность рекомендаций для беременных женщин по вакцинации против гриппа и коклюша, намекнув, что «вакцинация начинается до рождения, поскольку эти вакцины помогают будущему ребенку защитить себя от этих инфекций»,
Что касается пожилых людей, вакцина против пневмококковой конъюгированной 13-валентной вакцины, которая в настоящее время является лучшей вакциной против пневмонии, рекомендуется всем людям по достижении 65 лет; эта мера уже началась в Андалусии в 2019 году, одном из пяти сообществ.
