Лечение пневмонии эффективным методом — информационная справка
- Медицинский центр
- Энциклопедия здоровья
- Эффективное патогенетическое лечение пневмонии
Лечение
Патогенетическое лечение направлено на ликвидацию изменений в дыхательных путях, которые провоцирует пневмония. Существует несколько форм заболевания, классифицирующихся по размерам патологических очагов:
Виды пневмонии
- Очаговая — процесс локализуется в одно или нескольких альвеолах.
- Сегментарная — поражается целый сегмент, состоящий множества альвеолярных долек.
- Долевая — воспаление целой доли легкого.
- Крупозная — тотальное поражение легочных полей с обеих сторон.

Каждая форма характеризуется специфическими изменениями легочной ткани. В классификационном списке они расположены согласно степени тяжести. Очаговая пневмония на рентгеновском снимке представлена небольшими очагами (около 1 см), поэтому не вызывает серьезных нарушений в организме человека. Тем не менее, если ее не вылечить своевременно, возможен переход в сегментарную форму, при которой поражен более значительный участок лёгких.
Патогенетическое лечение пневмонии, поражающей одновременно правое и левое легкое (крупозная форма), требует размещения пациента в пульмонологический стационар или реанимационное отделение, так как заболевание протекает тяжело.
Симптоматические препараты, применяемые при лечении пневмонии:
- Жаропонижающие — аспирин, парацетамол, ибупрофен;
- Муколитические (разжижающие мокроту) — амброксол, бромгексин, корень солодки, АЦЦ.
Другие средства подбираются индивидуально в каждом конкретном случае после обследования пациента врачом.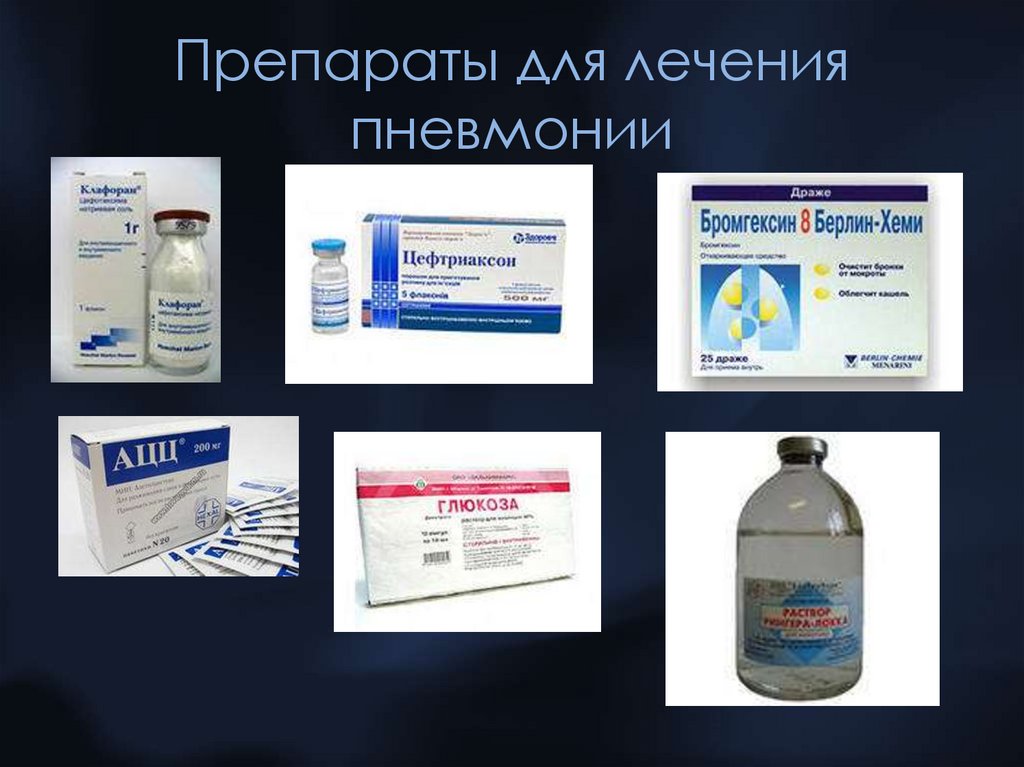
- Предыдущая
- Вернуться ко всем статьям
- Следующая
Может быть интересно
Аритмия
При сердечных аритмиях нарушается работа проводящей системы сердца. В результате оно начинает биться неравномерно, очень медленно или быстро. Диагноз устанавливается по итогам опроса и обследования пациента.
Диагностика
Что можно и нельзя делать при менструации
О том, что можно и нельзя делать во время месячных, ходит много мифов. Некоторые правила действительно нужно соблюдать, но большинство из них являются лишь слухами, которых не стоит придерживаться.
Адгезивный капсулит
Адгезивный капсулит является одной из самых необъяснимых патологий опорно-двигательной системы, при которой возникают боли и скованность движений в плече. Болезнь протекает с временной утратой трудоспособности, но имеет хороший прогноз.
ООО «Бизнес центр АРБАТ» не участвует в реализации Программы государственных гарантий и Территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи.
Материалы, размещенные на данном сайте, несут информационный характер и предназначены для ознакомительных целей, не являются медицинскими рекомендациями. Постановка диагноза и выбор тактики лечения это прерогатива Вашего лечащего врача. ООО «Бизнес центр АРБАТ» не несет ответственность за негативные последствия, возникшие в результате использования информации, размещенной на сайте www.mos-clinics.ru
Для связи с Главным врачом оставьте своё обращение по электронному адресу [email protected]
имеются противопоказания. необходима консультация специалиста
Профилактика и лечение пневмонии
|
Пневмония – острое воспалительное заболевание, которое поражает практически все отделы легких, только плевра вовлекается в этот процесс не всегда. Надеемся, что информация, предоставленная заведующим пульмонологическим отделением ФГБУЗ КБ №172 ФМБА России Юрием Васильевичем Ригой, не пройдет мимо вашего внимания. |
Пневмония не щадит ни юных, ни пожилых больных
К сожалению, смертность от пневмоний снова растет. Например, в США среди госпитализированных пациентов смертность около 5%, а среди пневмоний, возникших в больнице, то есть осложняющих другие заболевания – 20-30%. В Российской Федерации за последние десять лет смертность от пневмоний удвоилась.
Причин этому много. Одна из них – увеличение продолжительности жизни. У нас все больше становится людей старших возрастных групп. К сожалению, у них, в отличие от граждан молодого и среднего возраста иммунитет работает не так хорошо, как хотелось бы: он угасает. А самое главное у пожилых людей исчезает запас органов и систем на нагрузку. Другими словами, у молодого человека сердце способно перенести большую нагрузку, а для человека в возрасте часто даже небольшая нагрузка становится непосильной. Аналогичная ситуация с печенью, почками и другими органами.
К сожалению, у них, в отличие от граждан молодого и среднего возраста иммунитет работает не так хорошо, как хотелось бы: он угасает. А самое главное у пожилых людей исчезает запас органов и систем на нагрузку. Другими словами, у молодого человека сердце способно перенести большую нагрузку, а для человека в возрасте часто даже небольшая нагрузка становится непосильной. Аналогичная ситуация с печенью, почками и другими органами.
Под ударом находятся и дети, в первую очередь первых месяцев и лет жизни, потому что у ребенка еще не полностью «настроен» организм, у него не все защитные механизмы развиты и взаимодействие между ними не как у созревшего организма.
Еще одна причина – прекращение массовых прививок. Еще несколько десятков лет назад прививали до 70 % населения. Почему это важно? Потому что пневмония напрямую связана с эпидемией вирусных инфекций.
Среди причин смертности также позднее обращение больных в медицинские учреждения, к специалистам.
Следующая причина — прогрессирующая алкоголизация населения.
Как известно, у этих категорий людей иммунитет ослаблен и зачастую они прибегают к медицинской помощи слишком поздно. Какова типичная смерть от пневмонии у пьющего человека? Как правило, все начинается с запоя, который длится от трех недель до трех месяцев. Во время запоя возникает пневмония, но человек считает, что появившиеся проблемы со здоровьем с похмелья, и продолжает похмеляться, пока не появятся трудности с передвижением. А эти трудности – следствие развивающегося инфекционно-токсического шока. Но он об этом не знает и продолжает пить. И только, когда больной совсем сляжет, его окружение начинает бить тревогу, обращается к медикам. В ряде случаев и позднего обращения не бывает.
Как правило, если больной или его родственники обращаются за медицинской помощью в первый день инфекционно-токсического шока, эффект от лечения хороший. Если позже, то тогда шок, как правило, на второй-третий день, приводит к снижению кровотока: органам не хватает кислорода. Из-за гипоксии наступает полиорганная недостаточность: отказывают почки, печень, сердце.
Из-за гипоксии наступает полиорганная недостаточность: отказывают почки, печень, сердце.
Факторы риска
Причиной пневмонии может быть переохлаждение. Например, человек был одет не по погоде, долго стоял на остановке или попал под дождь и промок, в результате простыл. Дети, кстати, чаще перегреваются-переохлаждаются и заболевают: они играют на улице до пота, возятся в снегу …
Но основная причина, все-таки, не переохлаждение, а вирусная инфекция и не соблюдение при этом постельного режима.
Надо понимать, что пневмонию вызывает пневмококк или гемофильная палочка. Они в норме живут во рту человека. Заболевают потому, что вирусная инфекция приводит к ослаблению организма, поражению систем местной защиты в бронхах или где-то еще, куда садится микроб. Повторюсь, это самая частая причина пневмоний.
В США регистрируется от 3 до 6 миллионов пневмоний в год. 900 тысяч больных госпитализируются. Умирает 60-90 тысяч человек с острыми пневмониями. Кроме того, пневмония является причиной смерти примерно 50 тысяч пациентов, находящихся в стационарах по другому поводу (травмы, инсульты, операции и т.
В Российской Федерации ежегодно регистрируется примерно 900 тысяч случаев. По данным ведущих отечественных экспертов в нашей стране диагностируется не более 60% пневмоний. Это происходит по разным причинам. В первую очередь, потому что люди не обращаются в медицинские учреждения. Не обращаются по разным причинам. Не делают этого, например, люди, ведущие асоциальный образ жизни. Вторая категория – трудоспособное население, которое боится из-за болезни потерять работу или в заработной плате.
Многолетние исследования показывают, что количество и виды пневмоний опосредовано через вирусные инфекции зависят также от климата, района проживания, образа жизни, наследственности.
Приведенная статистика показывает, что смертность от пневмоний очень высокая. Надо отметить, что в мире вообще смертность от заболеваний органов дыхания растет. По прогнозу Всемирной организации здравоохранения (ВОЗ) от 2001 года, предполагалось, что смертность от заболеваний органов дыхания должна выйти на третье место к 2020 году. Это случилось намного раньше – в 2013 году. И смертность растет не только от острой пневмонии, но и хронических заболеваний легких (ХОБЛ), в первую очередь в силу старения населения.
Это случилось намного раньше – в 2013 году. И смертность растет не только от острой пневмонии, но и хронических заболеваний легких (ХОБЛ), в первую очередь в силу старения населения.
Диагностировать пневмонию можно только с помощью рентгеновского метода. Поэтому, когда врач направляет на флюорографию или рентген, как бы вы плохо себя не чувствовали, идти надо! Затягивать с диагнозом рискованно, поскольку на второй-третий день всякой вирусной инфекции появляется осложнение пневмонии. Еще раз повторяю: другими способами пневмонию не поставить. Наличие или отсутствие хрипов диагноз пневмонии не подтверждают и не отрицают. Если направили на флюорографии, сходите, обязательно!
Пневмонии по форме бывают разные. Есть плевропневмонии, которые вовлекают плевру и протекают с болями, а есть очаговые пневмонии. Очаговые пневмонии чаще всего разрешаются полностью: не остается никаких последствий, остаточных явлений. С плевропневмонией ситуация несколько иная: при этом диагнозе заболевание рентгенологически разрешается до трех-четырех месяцев. Не понимая этой особенности, иногда пациенты придерживаются мнения, что их якобы не долечили. На самом деле пациента не «не долечили», просто происходит естественное течение данной формы пневмонии: за счет проведенного лечения микробы убиты, но в отдел легкого настолько много иммунных клеток набилось (инфильтрировалось), что организм просто не в состоянии за короткое время такое количество разрушить и всосать. Поэтому этот процесс длится до трех-четырех месяцев. Что это значит — человек не здоров? Здоров! Он может работать и делать все остальное. Единственное, что у него есть дефект, который приводит к тому, что он в эти месяцы легче заболевает. Просто в этот период ему надо беречься.
Не понимая этой особенности, иногда пациенты придерживаются мнения, что их якобы не долечили. На самом деле пациента не «не долечили», просто происходит естественное течение данной формы пневмонии: за счет проведенного лечения микробы убиты, но в отдел легкого настолько много иммунных клеток набилось (инфильтрировалось), что организм просто не в состоянии за короткое время такое количество разрушить и всосать. Поэтому этот процесс длится до трех-четырех месяцев. Что это значит — человек не здоров? Здоров! Он может работать и делать все остальное. Единственное, что у него есть дефект, который приводит к тому, что он в эти месяцы легче заболевает. Просто в этот период ему надо беречься.
Лечение
О лечении. Единственное без чего никогда нельзя обойтись при лечении пневмоний – это антибиотики! Повторюсь: с появлением антибиотиков летальность уменьшилась многократно. И достаточно давно среди причин смертности пневмония давно не в лидерах.
При лечении пневмоний используют разные антибиотики, их много. И врачи знают, какие назначать. Пациентам про антибиотики нужно знать одно – они безопасны для организма (не обладают токсическим действием на органы, например, на печень, на почки), воздействую только на микробы! Да, иногда могут вызывать раздражающий эффект на кишечник, но пугаться этого не надо: надо обращаться к врачам. Почему я на этом моменте остановился? У нас широко распространена легенда о том, что при приеме антибиотиков надо применять пробиотики. Но если уж такая вера в пробиотики существует и у вас лишние деньги, логичнее применять их после окончания лечения.
И врачи знают, какие назначать. Пациентам про антибиотики нужно знать одно – они безопасны для организма (не обладают токсическим действием на органы, например, на печень, на почки), воздействую только на микробы! Да, иногда могут вызывать раздражающий эффект на кишечник, но пугаться этого не надо: надо обращаться к врачам. Почему я на этом моменте остановился? У нас широко распространена легенда о том, что при приеме антибиотиков надо применять пробиотики. Но если уж такая вера в пробиотики существует и у вас лишние деньги, логичнее применять их после окончания лечения.
Также вредна вера в капельницу. В уважаемой пациентской среде бытует устойчивое мнение, что «капельница промоет» и т.д. Многие больные, проходящие лечение в стационаре спрашивают — почему соседа по палате «лечат капельницами, а меня не лечат»? Капельницы при лечении используют тогда, когда требуется вводить медикаменты, которые нельзя ввести в мышцу, а вводится только в вену и вводится медленно. Только в этих случаях! Сейчас с целью детоксикации капельница практически не применятся. Медицинская наука и практика не стоит на месте: в последние годы произошло уточнение учения о растворах и их распределения в организме. Установлено, например, что при пневмонии жидкость итак вызывает нагрузку на сердце и все остальные органы, а если еще без показаний (по желанию пациента) нагружать организм обильно лекарственными препаратами в жидкой форме, то мы усиливаем нагрузку на сердце больного, что провоцирует дополнительные риски.
Медицинская наука и практика не стоит на месте: в последние годы произошло уточнение учения о растворах и их распределения в организме. Установлено, например, что при пневмонии жидкость итак вызывает нагрузку на сердце и все остальные органы, а если еще без показаний (по желанию пациента) нагружать организм обильно лекарственными препаратами в жидкой форме, то мы усиливаем нагрузку на сердце больного, что провоцирует дополнительные риски.
Да, иногда, при осложненной пневмонии, мы применяем капельницы, и много можем капать, но делаем это осознанно, то есть, зная, на что мы действуем и, осознавая, что это наносит меньше вреда, чем приносит пользы.
К сожалению, в век информационных технологий, когда зайдя в интернет можно найти любой совет, часть граждан предпочитает самолечение, чем, как правило, усугубляют свое положение. Так вот, самолечение при пневмонии недопустимо! В частности, следует избегать самостоятельных решений по использованию горчичников, банок, любых физиотерапевтических процедур! Зачастую прогревания ведут к гнойным осложнениям легкого с разрушением его части. Поэтому к физиотерапии можно прибегать только по назначению лечащего врача, потому, что он знает ваше состояние и назначая определенную процедуру, оценивает риски и эффект от него. Повторюсь: самим заниматься прогреванием не надо!
Поэтому к физиотерапии можно прибегать только по назначению лечащего врача, потому, что он знает ваше состояние и назначая определенную процедуру, оценивает риски и эффект от него. Повторюсь: самим заниматься прогреванием не надо!
Пневмония дает множество различных осложнений. Самое тяжелое из них — инфекционно-токсический шок. Он развивается при многих болезнях, но при пневмонии является достаточно частым. Мало того, количество тяжелых шоков потихонечку увеличивается. Не в силу того, что пневмония сильно изменилась, а в силу того, что стало больше людей старших возрастных групп, которые зачастую живут с хроническими болезнями, то есть с ослабленным иммунитетом. Самый простой пример: за последние десятилетия удалось снизить смертность от инфарктов. Но надо понимать, что эти люди живут с сердечной недостаточностью в той или иной степени, соответственно в той или иной степени у них застой в легких, в той или иной степени возникают застойные пневмонии. А поскольку иммунитет слабый, запаса прочности органов мало или нет, у таких людей чаще развивается шок. Нельзя сбрасывать со счетов и рост алкоголизации населения, о чем я уже говорил ранее.
Нельзя сбрасывать со счетов и рост алкоголизации населения, о чем я уже говорил ранее.
Следующие частое осложнение, увеличивающее время лечения пневмоний – плеврит. Он бывает вплоть до нагноения и лечится хирургическим методом.
Пневмония – это болезнь, в которую сильно вовлечен иммунный механизм. Иммунитет при пневмонии истощается. Часто люди, начитавший в интернете, или наслушавшись кого-либо, применяют иммунные средства. Но стимулировать истощенный иммунитет, еще, чем попало, не зная какое звено истощено, нельзя!
К чему приводит истощение иммунной системы? Статистика ВОЗ девяностых годов прошлого столетия сообщала — каждый третий, перенесший пневмонию, в течение месяца заболевает одной из болезней органов дыхания, чаще всего это ОРЗ. Почему это происходит? Потому что система местной защиты человека восстанавливается только через 40-45 дней после перенесенной пневмонии.
То есть, клиническое излечение от пневмонии, восстановление легочной ткани и убивание микроба не означает полной реабилитации организма. Окончательно иммунитет восстанавливается через шесть месяцев. Потому что есть еще вторая волна снижения иммунитета, которая наступает через несколько месяцев и может вызвать простудные заболевания. И только потом организм полностью восстанавливается.
Окончательно иммунитет восстанавливается через шесть месяцев. Потому что есть еще вторая волна снижения иммунитета, которая наступает через несколько месяцев и может вызвать простудные заболевания. И только потом организм полностью восстанавливается.
Надо отметить, что при заболевании страдает не только иммунитет, полностью разрушается регуляция организма. По этой причине после пневмоний он долго не работает согласованно: наблюдаются слабость, потливость, при ходьбе может быть нехватка воздуха. Такое состояние длится до месяца. В этой ситуации каких-то особых мер принимать не надо, достаточно вести обычный образ жизни, потихоньку повышать нагрузки, и в течение месяца организм придет в порядок.
Профилактика
Поскольку самая частая причина пневмоний — осложнение вирусной инфекции, то соответственно лучший метод профилактики – это обычные прививки против гриппа. Они помогают как против пневмоний, так и против обострения хронических заболеваний органов дыхания, и уменьшают тяжесть гриппа.
Мы можем подтвердить это на собственной практике. Когда был так называемый «свиной грипп», пульмонологическое отделение переводили на лечение постгрипозных пневмоний – стационар расширялся до 60 коек. Так вот, тяжелого течения пневмонии у привитых против гриппа пациентов не было. Это особенности иммунитета.
Важно также прививаться против пневмококка. Это прививка внесена в Национальный календарь прививок, она проводится бесплатно для определенных групп населения в прививочных кабинетах поликлиник.
Кому следует прививаться против пневмококка? В первую очередь тем людям, у кого есть заболевания, вызываемые тем же пневмококком, что и пневмония. Так большая часть пневмоний – это пневмококк. Большая часть гайморитов – это пневмококк. Большая часть отитов – это пневмококк. Соответственно если есть гаймориты, особенно повторные, отиты или повторные пневмонии прививаться надлежит обязательно.
Кому еще надо прививаться? Тем, у кого есть хронические болезни, в первую очередь, легких – это хронический бронхит, это астма. У таких граждан организм ослаблен, из-за этого вероятность возникновения пневмоний у них больше, а само заболевание может принять тяжелый характер. В аналогичной ситуации находятся и лица, которые длительно курят, в первую очередь, если стаж курения пачка в день или 30 лет и более. Таким гражданам тоже надо прививаться.
У таких граждан организм ослаблен, из-за этого вероятность возникновения пневмоний у них больше, а само заболевание может принять тяжелый характер. В аналогичной ситуации находятся и лица, которые длительно курят, в первую очередь, если стаж курения пачка в день или 30 лет и более. Таким гражданам тоже надо прививаться.
К сожалению, у нас распространено негативное отношение к прививкам. Есть лица, которые не за что не отвечают, просто рассуждают, на мой взгляд, делают это безответственно. Помнится в конце восьмидесятых годов прошлого века, благодаря активности таких граждан была организована кампания по отказу от прививок против дифтерии. В результате это уже в девяностые годы привело к большой беде: начали регистрировать смерти от заболевания среди молодых людей – военнослужащих, студентов, проживающих в общежитиях, чего в нашей стране прежде не было несколько десятилетий. По данным Минздрава России за два года было около двух тысяч дополнительных смертей. И не один из антипрививочников не понес наказания. Да и сейчас не несут.
Да и сейчас не несут.
На что еще хотелось бы обратить ваше внимание?
При заболевании вирусной инфекцией, появлении недомогания, наверное, не следует идти на работу. Лучше обратиться к специалистам – в поликлинику по месту жительства. Если есть высокая температура, интоксикация, головная боль, насморк, першение в горле, лихорадка, следует вызвать врача на дом.
В этот период очень важно все ваши срочные, неотложные дела отложить на время и полежать два-три дня. Вы должны строго соблюдать рекомендации врача, принимать медикаменты, которые он назначил, обильно пить, и лежать. Такое поведение является прекрасной профилактикой осложнений от гриппа и, как правило, при этом гораздо меньше пневмоний. Еще раз: возможный риск от не сделанных дел гораздо ниже, чем риск ущерба здоровью.
Ни в коем случае не следует самим принимать антибиотики. К сожалению, встречаются граждане, игнорирующие такой совет, и начинают лечить себя при любых проявлениях вирусных инфекций. Антибиотики должен назначать специалист!
На сегодня, из-за широкого, зачастую бездумного применения, антибиотиков, микробы выработали к ряду медикаментов иммунитет. Так, например, около 96% возбудителей пневмонии теперь не чувствительны к тетрациклину. Полностью отсутствует чувствительность к бисептолу, между тем больные при самолечении продолжают его принимать. Да, было время, этот препарат использовался, но сейчас, повторюсь, он не эффективен.
Так, например, около 96% возбудителей пневмонии теперь не чувствительны к тетрациклину. Полностью отсутствует чувствительность к бисептолу, между тем больные при самолечении продолжают его принимать. Да, было время, этот препарат использовался, но сейчас, повторюсь, он не эффективен.
В связи с этим, еще раз хочу подчеркнуть: не надо принимать антибиотики без показаний. Но уж если врач назначил, надо принимать именно то, что назначили и в тех дозах, какие рекомендовали. И в одно, и тоже время, это тоже важно. Кому назначили в таблетках, советую использовать будильник в сотовом телефоне, который будет напоминать время приема лекарства. Пропуск приводит к снижению вероятности, что микробы будут подавлены и повышению количества устойчивых микробов. Поэтому пропускать прием антибиотиков нежелательно.
Надеюсь, что вы, уважаемые читатели внимательно прочитали статью и сделали для себя необходимые выводы.
Берегите себя! Будьте здоровы!
Плевропневмония лошадей — дыхательная система
Professional Version
By
Bonnie R. Rush
Rush
, DVM, MS, DACVIM, конная внутренняя медицина, Колледж ветеринарной медицины, Университет штата Канзас
Последний обзор/редакция: январь 2014 г. | Изменено, октябрь 2022 г.
Тематические ресурсы
Плевропневмония определяется как инфекция легких и плевральной полости. В большинстве случаев плевральная инфекция развивается вторично по отношению к бактериальной пневмонии или проникающим ранам грудной клетки. Спонтанный плеврит (без сопутствующей пневмонии) у лошадей встречается редко. В США около 70% лошадей с плевральным выпотом страдают плевропневмонией. Основными дифференциальными диагнозами плеврального выпота являются опухолевые выпоты, сердечная недостаточность и гидатидоз.
Вирусная респираторная инфекция, транспортировка на дальние расстояния, общая анестезия и интенсивные физические нагрузки являются распространенными предрасполагающими факторами, которые нарушают механизмы защиты легких, способствуя вторичной бактериальной инвазии. Подголовник приводит к бактериальному заражению и размножению в нижних дыхательных путях в течение 12–24 часов и может быть единственным наиболее важным предрасполагающим фактором для развития пневмонии, связанной с транспортировкой на дальние расстояния. Скаковые и спортивные лошади особенно подвержены риску. Большинство лошадей с плевропневмонией — спортивные лошади в возрасте < 5 лет. Легочное кровотечение, вызванное физической нагрузкой, может способствовать развитию респираторной инфекции, создавая благоприятную среду для размножения бактерий. Острый инфаркт легкого может быть провоцирующим фактором плевропневмонии лошадей.
Подголовник приводит к бактериальному заражению и размножению в нижних дыхательных путях в течение 12–24 часов и может быть единственным наиболее важным предрасполагающим фактором для развития пневмонии, связанной с транспортировкой на дальние расстояния. Скаковые и спортивные лошади особенно подвержены риску. Большинство лошадей с плевропневмонией — спортивные лошади в возрасте < 5 лет. Легочное кровотечение, вызванное физической нагрузкой, может способствовать развитию респираторной инфекции, создавая благоприятную среду для размножения бактерий. Острый инфаркт легкого может быть провоцирующим фактором плевропневмонии лошадей.
Полимикробные и смешанные анаэробно-аэробные инфекции часто встречаются у лошадей с плевропневмонией, при этом из транстрахеальных аспиратов выделяется более одного микроорганизма. Наиболее распространенными аэробными организмами являются Streptococcus equi Zooepidemicus , Escherichia coli , Actinobacillus SPP, Klebsiella SPP, Enterobacter SPPPPPPPARLOC. 2222222222222222222222222222222222222222222222222222222222222222222222222222222222. и SPPPOC. Анаэробные бактерии выделяют у 40-70% лошадей, больных плевропневмонией; 9Наиболее распространены 0021 Bacteroides spp, Clostridium spp, Peptostreptococcus spp и Fusobacterium spp. Этиология плевральной инфекции у лошадей обычно бактериальная, хотя Mycoplasma felis и нокардиальные агенты были выделены из плевральных выпотов.
2222222222222222222222222222222222222222222222222222222222222222222222222222222222. и SPPPOC. Анаэробные бактерии выделяют у 40-70% лошадей, больных плевропневмонией; 9Наиболее распространены 0021 Bacteroides spp, Clostridium spp, Peptostreptococcus spp и Fusobacterium spp. Этиология плевральной инфекции у лошадей обычно бактериальная, хотя Mycoplasma felis и нокардиальные агенты были выделены из плевральных выпотов.
У лошадей с плевропневмонией проявляются лихорадка, депрессия, вялость и отсутствие аппетита. Клинические признаки, характерные для плевропневмонии, включают плевральную боль (плевродинию), проявляющуюся короткими шагами, настороженностью и вздрагиванием при перкуссии грудной клетки; поверхностное дыхание; и эндотоксемии. Лошади с плевральной болью имеют тревожное выражение лица; стоять с разведенными локтями; и не хотят двигаться, кашлять или лежать. Походка может быть жесткой или ходульной, а некоторые лошади хрюкают в ответ на давление в грудной клетке, аускультацию или перкуссию.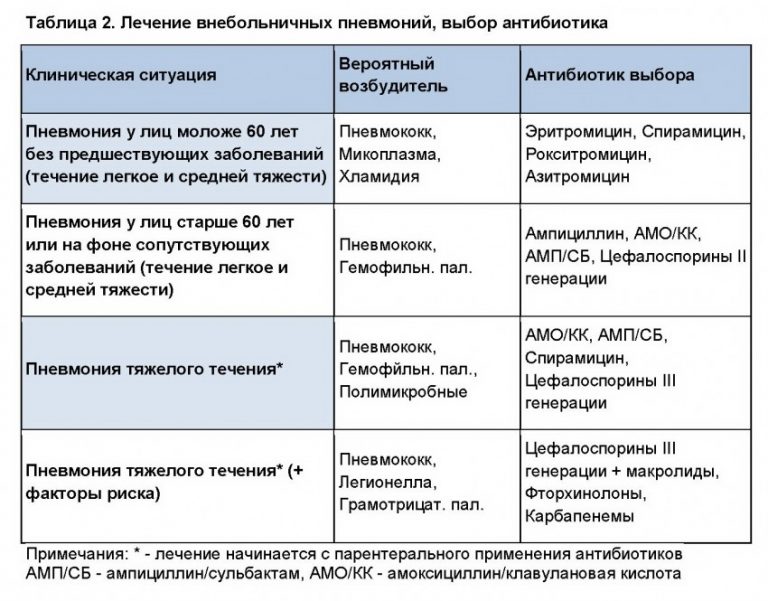 Выделения из носа — изменчивый признак. Гнилостное дыхание или зловонные выделения из носа указывают на анаэробную бактериальную инфекцию и некроз легочной ткани. Дыхательный паттерн характеризуется быстрым, поверхностным дыханием из-за плевральной боли и ограниченным расширением легких из-за плеврального выпота. Бляшка отека груди наблюдается у лошадей с большим объемом плеврального выпота. Лошади с токсемией имеют инъекцию слизистых оболочек, замедленное время наполнения капилляров (> 2 с) и тахикардию. При аускультации выявляют отсутствие дыхательных шумов в вентральных полях легких и патологические легочные шумы (часто хрипы) в дорсальных легочных полях. Тоны сердца могут быть приглушены или отсутствовать, или могут иррадиировать на более широкую область. Несмотря на редкость, шум трения плевры наиболее заметен в конце вдоха и в начале выдоха и обнаруживается после дренирования грудной клетки.
Выделения из носа — изменчивый признак. Гнилостное дыхание или зловонные выделения из носа указывают на анаэробную бактериальную инфекцию и некроз легочной ткани. Дыхательный паттерн характеризуется быстрым, поверхностным дыханием из-за плевральной боли и ограниченным расширением легких из-за плеврального выпота. Бляшка отека груди наблюдается у лошадей с большим объемом плеврального выпота. Лошади с токсемией имеют инъекцию слизистых оболочек, замедленное время наполнения капилляров (> 2 с) и тахикардию. При аускультации выявляют отсутствие дыхательных шумов в вентральных полях легких и патологические легочные шумы (часто хрипы) в дорсальных легочных полях. Тоны сердца могут быть приглушены или отсутствовать, или могут иррадиировать на более широкую область. Несмотря на редкость, шум трения плевры наиболее заметен в конце вдоха и в начале выдоха и обнаруживается после дренирования грудной клетки.
У лошадей со сверхострой плевропневмонией лабораторные данные отражают бактериальный сепсис или токсемию и включают такие отклонения, как лейкопения, нейтропения, сдвиг влево, гемоконцентрация и азотемия. Лошади с более стабильным заболеванием имеют лейкоцитоз, зрелую нейтрофилию, гиперфибриногенемию, гиперглобулинемию (хроническая антигенная стимуляция), гипоальбуминемию (потери в плевральной полости) и анемию хронического заболевания.
Лошади с более стабильным заболеванием имеют лейкоцитоз, зрелую нейтрофилию, гиперфибриногенемию, гиперглобулинемию (хроническая антигенная стимуляция), гипоальбуминемию (потери в плевральной полости) и анемию хронического заболевания.
ВИДЕО
УЗИ грудной клетки идеально подходит для исследования плеврального выпота и показано лошадям с областями слабого или отсутствующего дыхания, болью в грудной клетке и/или тупой перкуссией грудной клетки. Транссудативная плевральная жидкость (неопластический выпот) кажется анэхогенной, тогда как более клеточный экссудат кажется эхогенным. Газовые эхо-сигналы представляют собой небольшие пузырьки воздуха в плевральной жидкости, что может указывать на анаэробную плевральную инфекцию, бронхоплевральную фистулу или ятрогенное введение воздуха. Легочный ателектаз, консолидация и абсцесс могут быть идентифицированы, если поражения расположены в периферических полях легких. Ультрасонографические признаки обширной легочной консолидации в сочетании с серозно-геморрагическим гнойным плевральным выпотом согласуются с инфарктом легкого и некротизирующей пневмонией. Спайки висцеральной и париетальной плевры можно визуализировать с помощью УЗИ грудной клетки, и этих областей следует избегать во время торакоцентеза.
Спайки висцеральной и париетальной плевры можно визуализировать с помощью УЗИ грудной клетки, и этих областей следует избегать во время торакоцентеза.
Перед плевроцентезом необходимо провести ультразвуковое исследование, чтобы определить наилучшее место для максимального дренирования и избежать пункции сердца или диафрагмы. Торакоцентез проводят с диагностической и лечебной целью лошадям с плевропневмонией. Плевральную жидкость следует дренировать относительно медленно, чтобы избежать гипотензии. Гемиторакс, который, по-видимому, содержит больше всего жидкости, дренируется первым. Обычно необходим двусторонний торакоцентез. Грудная трубка может быть удалена сразу после дренирования грудной полости или может быть закреплена на месте для обеспечения непрерывного дренирования. Рентгенография грудной клетки показана после плевроцентеза для оценки легочных паренхиматозных поражений, структур средостения и наличия/тяжести пневмоторакса.
Общее исследование плевральной жидкости включает оценку цвета, запаха, объема и мутности. Зловонный плевральный выпот связан с некротизированными тканями и анаэробной инфекцией и указывает на осторожный прогноз. Цитологическое исследование септической плевральной жидкости выявляет гнойный экссудат (>90% нейтрофилов) с повышенной клеточностью (25 000–200 000 клеток/мкл) и повышенным содержанием общего белка (>3 г/дл). Могут быть обнаружены внутриклеточные и внеклеточные бактерии, и исследование с окрашиванием по Граму используется для направления начальной антимикробной терапии. Бактериальный посев и определение чувствительности также следует проводить на образцах транстрахеального аспирата, которые дают положительные бактериальные культуры чаще, чем образцы плевральной жидкости.
Зловонный плевральный выпот связан с некротизированными тканями и анаэробной инфекцией и указывает на осторожный прогноз. Цитологическое исследование септической плевральной жидкости выявляет гнойный экссудат (>90% нейтрофилов) с повышенной клеточностью (25 000–200 000 клеток/мкл) и повышенным содержанием общего белка (>3 г/дл). Могут быть обнаружены внутриклеточные и внеклеточные бактерии, и исследование с окрашиванием по Граму используется для направления начальной антимикробной терапии. Бактериальный посев и определение чувствительности также следует проводить на образцах транстрахеального аспирата, которые дают положительные бактериальные культуры чаще, чем образцы плевральной жидкости.
Ведение лошадей с плевропневмонией включает ежедневное ультразвуковое исследование для контроля выработки жидкости, оценки эффективности дренажа, выявления изолированных скоплений жидкости и оценки заболевания периферических легких. Объем и характер плевральной жидкости определяют, показано ли однократное, прерывистое или постоянное дренирование. Непрерывное дренирование предпочтительнее в случаях фибринозного, клеточного, зловонного и/или большого объема выпота. Односторонний (Геймлих) клапан обеспечивает постоянный отток плевральной жидкости с минимальным риском развития пневмоторакса. Постоянная плевральная дренажная трубка должна оставаться на месте до тех пор, пока дренаж является продуктивным. Медикаментозная терапия включает антибиотики широкого спектра действия, НПВП, анальгетики и поддерживающую терапию. Антимикробная терапия широкого спектра действия, нацеленная на обычные аэробные и анаэробные бактерии (например, пенициллин, гентамицин, метронидазол), должна быть назначена до получения результатов посева и определения чувствительности. Сообщалось, что внутригрудная фибринолитическая терапия уменьшает отложение фибрина и накопление плевральной жидкости. У некоторых лошадей плевральная инфекция не проходит, несмотря на антимикробную терапию в течение нескольких недель или месяцев и дренирование через постоянные плевральные дренажи.
Непрерывное дренирование предпочтительнее в случаях фибринозного, клеточного, зловонного и/или большого объема выпота. Односторонний (Геймлих) клапан обеспечивает постоянный отток плевральной жидкости с минимальным риском развития пневмоторакса. Постоянная плевральная дренажная трубка должна оставаться на месте до тех пор, пока дренаж является продуктивным. Медикаментозная терапия включает антибиотики широкого спектра действия, НПВП, анальгетики и поддерживающую терапию. Антимикробная терапия широкого спектра действия, нацеленная на обычные аэробные и анаэробные бактерии (например, пенициллин, гентамицин, метронидазол), должна быть назначена до получения результатов посева и определения чувствительности. Сообщалось, что внутригрудная фибринолитическая терапия уменьшает отложение фибрина и накопление плевральной жидкости. У некоторых лошадей плевральная инфекция не проходит, несмотря на антимикробную терапию в течение нескольких недель или месяцев и дренирование через постоянные плевральные дренажи. Торакостомия позволяет вручную удалить организованный фибринозный материал и некротизированное легкое; однако этот метод должен применяться только к лошадям с хроническим стабильным односторонним заболеванием с исчезновением инфекции в контралатеральном полутораксе.
Торакостомия позволяет вручную удалить организованный фибринозный материал и некротизированное легкое; однако этот метод должен применяться только к лошадям с хроническим стабильным односторонним заболеванием с исчезновением инфекции в контралатеральном полутораксе.
Осложнения, связанные с плевропневмонией, включают тромбофлебит, ламинит, бронхоплевральный свищ, легочный абсцесс и черепно-грудное образование.
Прогноз для лошадей с плевропневмонией значительно улучшился за последние 20 лет благодаря раннему выявлению, достижениям в диагностических тестах и агрессивной терапии. Некоторые исследователи сообщают, что выживаемость достигает 90%, а вероятность возвращения к спортивным результатам составляет 60%. Продолжительность госпитализации не является показателем исхода; однако отсрочка начала соответствующей терапии более чем на 48 часов способствует развитию анаэробной инфекции и, в конечном счете, плохому ответу на лечение. Установка постоянной плевральной дренажной трубки не ограничивает прогноз восстановления спортивных функций.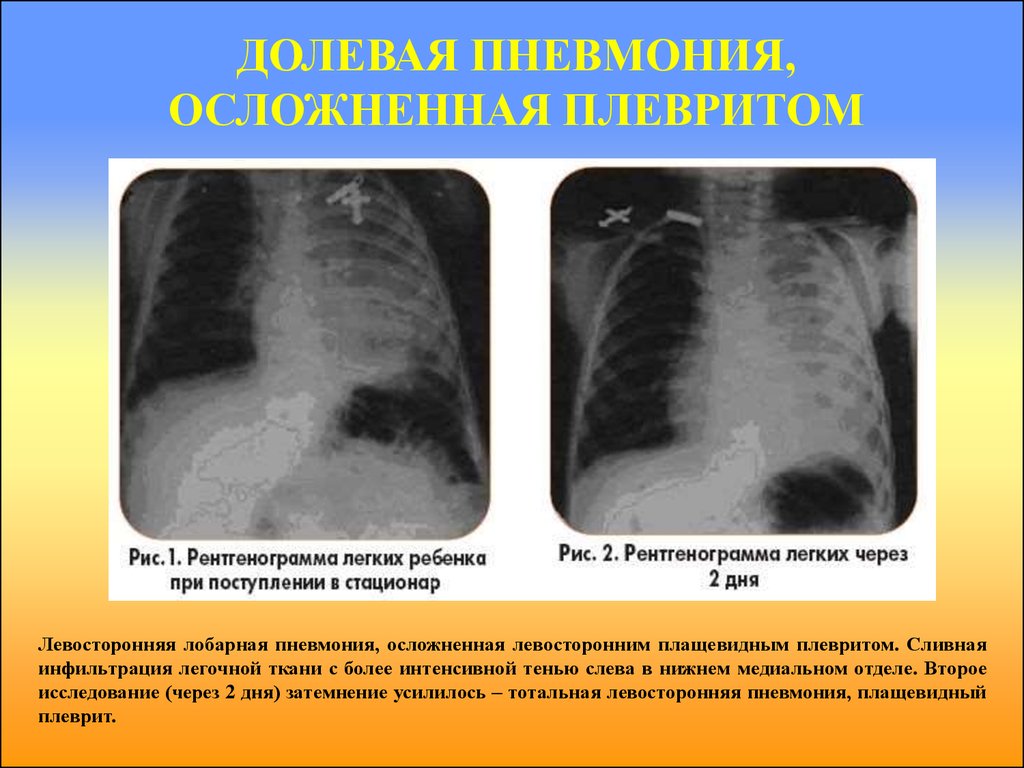 Лошади с геморрагической некротизирующей пневмонией плохо реагируют на стандартную терапию и имеют низкую выживаемость.
Лошади с геморрагической некротизирующей пневмонией плохо реагируют на стандартную терапию и имеют низкую выживаемость.
Авторские права © 2023 Merck & Co., Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!Лечение пневмонии и плевропневмонии у лошадей (Proceedings)
Мелисса Р. Мазан, DVM, DACVIM
Плевропневмония — разрушительное заболевание, которое может привести к необратимому и своевременному нарушению дыхания .
Плевропневмония — тяжелое заболевание, которое может привести к необратимому нарушению дыхания, если его не лечить быстро и должным образом. Плевропневмонию часто называют транспортной лихорадкой. кровотечение, любая причина высокого воздействия твердых частиц и недавние высокоскоростные упражнения.
Как эти факторы риска способствуют развитию пневмонии и плевропневмонии? Респираторные вирусы приводят к некрозу респираторного эпителия, что приводит к удалению барьеров для движения бактерий, а также к дисфункции мукоцилиарного эскалатора, оба из которых потенцируют бактериальную инфекцию.
Упражнения на высокой скорости могут действовать по-разному: интенсивные упражнения или перетренированность могут привести к ослаблению иммунной системы, а после скачек в дыхательной системе лошади может быть обнаружено большое количество вдыхаемых частиц, и проигравшие подвергаются большему количество частиц, чем у победителя, в силу того, что он находится в пыльном следе победившей лошади. Легочное кровотечение, вызванное физической нагрузкой, сопровождает эти другие эффекты высокоскоростных упражнений и обеспечивает идеальную среду для бактериальной инфекции. Самый важный фактор риска пневмонии/плевропневмонии — дальние поездки — имеет множество последствий. Во-первых, лошади подвергаются воздействию чрезвычайно высоких уровней твердых частиц во время транспортировки (Love, et al.).
Было ясно показано, что этот тип воздействия твердых частиц связан с более высокой распространенностью бактериальной инфекции у людей и лабораторных животных. Транспорт также приводит к подавлению иммунного ответа, включая снижение окислительного взрыва в нейтрофилах. Наконец, лошади зависят от зависимой посадки головы, чтобы правильно дренировать их дыхательную систему. Обычная привычка связывать головы лошадей, подвергая их воздействию высокого уровня твердых частиц из-за наличия сетки для сена на уровне головы, значительно усиливает фактор риска дальних поездок.
Наконец, лошади зависят от зависимой посадки головы, чтобы правильно дренировать их дыхательную систему. Обычная привычка связывать головы лошадей, подвергая их воздействию высокого уровня твердых частиц из-за наличия сетки для сена на уровне головы, значительно усиливает фактор риска дальних поездок.
Сочетание этих факторов риска может привести к аспирации глоточного секрета или может просто отражать колонизацию и возможную инфекцию бактериями, происходящими из глотки. К наиболее распространенным аэробным бактериям относятся Streptococcus equi subspp zooepidemicus, E. coli и различные виды пастерелл и актинобацилл. Кроме того, обнаруженные анаэробные виды включают различные бактероиды и клостридии.
Плевропневмония начинается как пневмония. Воспаление, связанное с пневмонией, приводит к увеличению проницаемости капилляров, поэтому даже неосложненная пневмония обычно сопровождается, по крайней мере, небольшим количеством повышенного количества жидкости в плевральной полости. При отсутствии лечения или неправильном лечении он прогрессирует в неосложненное воспаление плевры, затем в парапневмонический выпот и, наконец, в хорошо развитую плевральную инфекцию в дополнение к пневмонии. На этой стадии происходит излияние фибрина, который со временем перерастает в фиброзную реакцию и постоянно ограничивает расширение легкого. На этой стадии обычно наблюдается плевральная корка, представляющая собой толстую неэластичную фиброзную оболочку, охватывающую плевру и разрушающую различие между висцеральной и париетальной плеврой.
При отсутствии лечения или неправильном лечении он прогрессирует в неосложненное воспаление плевры, затем в парапневмонический выпот и, наконец, в хорошо развитую плевральную инфекцию в дополнение к пневмонии. На этой стадии происходит излияние фибрина, который со временем перерастает в фиброзную реакцию и постоянно ограничивает расширение легкого. На этой стадии обычно наблюдается плевральная корка, представляющая собой толстую неэластичную фиброзную оболочку, охватывающую плевру и разрушающую различие между висцеральной и париетальной плеврой.
Клинические признаки пневмонии/плевропневмонии часто начинаются с лихорадки, кашля, отсутствия аппетита и отупения. Лошадь часто реагирует на начальное лечение, но если лечение антибиотиками неадекватно, у нее будет рецидив и ухудшение состояния. По мере прогрессирования заболевания плевры у лошадей могут проявляться признаки плевральной боли, такие как стояние с отведенными локтями, а также может быть короткое, поверхностное и учащенное дыхание. У лошадей может быть достаточно боли, чтобы подозревать колики или даже случаи рабдомиолиза. При анаэробной инфекции может выявляться зловонный запах из носа. Красно-коричневые выделения из носа могут отражать наличие некротизированной легочной ткани.
У лошадей может быть достаточно боли, чтобы подозревать колики или даже случаи рабдомиолиза. При анаэробной инфекции может выявляться зловонный запах из носа. Красно-коричневые выделения из носа могут отражать наличие некротизированной легочной ткани.
Аускультация может выявить грубые легочные шумы краниально, и, если имеется достаточный плевральный выпот, отсутствие аускультативных легочных шумов вентрально может позволить слушателю установить наличие жидкостной линии. Тем не менее, УЗИ, безусловно, является наиболее чувствительным диагностическим методом для определения наличия заболевания плевры, так как жидкость легко обнаруживается, а наличие абсцессов и скоплений жидкости можно рассматривать как различия в эхогенности. Газовая тень может свидетельствовать о наличии аэробной инфекции. Секторный сканер с датчиком 2,5-5 Гц даст наилучший обзор грудной клетки, однако линейного ректального датчика достаточно, чтобы выявить наличие плевральной жидкости в типичном случае плевропневмонии.
До образования плевральной жидкости воспаление плевры часто можно заподозрить, когда видны «хвосты кометы» или яркие участки неправильной формы вдоль плевры. В более хронических случаях фибрин можно увидеть в виде ветвей в плевральной жидкости, хотя следует соблюдать осторожность, чтобы не принять связку между диафрагмой и сердцем за фибрин. Консолидированное легкое может быть обнаружено как прозрачные участки (нормальное легкое не сонопрозрачно), хотя трудно определить разницу между ателектатическим легким и консолидированным легким.
Жидкость с высоким содержанием клеток кажется более эхогенной и «клеточной», чем жидкость, которая в основном представляет собой транссудат. Ультразвук также имеет неоценимое значение для руководства лечением, так как можно определить карманы жидкости и выбрать наиболее вентральное и безопасное место для торакоцентеза. Рентгенография редко бывает полезной при плевропневмонии, так как даже после дренирования контуры легкого в значительной степени затемнены. Однако после того, как плевральный выпот полностью очистился, он может быть очень полезен при последующем разрешении легочного заболевания.
Однако после того, как плевральный выпот полностью очистился, он может быть очень полезен при последующем разрешении легочного заболевания.
Торакоцентез необходим для определения характера плеврального выпота, а при большом количестве выпота необходим для ослабления рестриктивного характера заболевания и улучшения вентиляции. Хотя технически предпочтительным местом для торакоцентеза является 6-й или 7-й реберно-хрящевой переход, расположенный чуть дорсальнее реберно-хрящевого перехода, автор предпочитает использовать ультразвуковой контроль, чтобы выбрать наиболее вентральное и безопасное место, то есть достаточно далеко от сердца!
Образцы плевральной жидкости должны быть отправлены на цитологию, а также на аэробные и анаэробные культуры и чувствительность. Плевральная жидкость у нормальной лошади имеет в пределах 5000 клеток/мкл, а общий белок менее 2,0 г/дл. Лошади с плевропневмонией часто имеют количество клеток выше 100 000/мкл. При наличии значительного количества жидкости (часто много литров в каждую сторону) следует установить дренажи на срок от одного до трех и более дней.
Автор использует плевральную дренажную трубку либо с клапанами Геймлиха, либо с односторонними клапанами, состоящими из презервативов, обернутых вокруг нижней части трубки. (Этот тонкий материал обеспечивает дренаж, но легко склеивается плевральной жидкостью, чтобы предотвратить аспирацию воздуха). Хотя средостение лошади имеет фенестрацию, воспаление и инфекция обычно быстро приводят к тому, что оно практически не имеет фенестрации, а двусторонний пневмоторакс редко вызывает беспокойство. Тем не менее, всегда следует помнить о такой возможности, и может возникнуть необходимость в возможной эвакуации воздуха из грудной полости под отрицательным давлением. Некоторые авторы выступают за лаваж плевры для удаления фибрина и других остатков, но нет четких доказательств в поддержку этой практики.
У лошадей с плевропневмонией абсолютно необходимо выполнить аспирацию из трахеи. Плевральный выпот, даже с высоким содержанием лейкоцитов, часто дает неутешительные результаты при посеве. Учитывая, что первоначальная инфекция исходила из легочной паренхимы, логично, что трахеальный аспират является более надежным источником информации о типе присутствующих бактерий и чувствительности этих бактерий.
Учитывая, что первоначальная инфекция исходила из легочной паренхимы, логично, что трахеальный аспират является более надежным источником информации о типе присутствующих бактерий и чувствительности этих бактерий.
Первоначальное лечение плевропневмонии включает в себя лечение антибиотиками очень широкого спектра действия, поскольку следует предполагать, пока не доказано обратное, что присутствует смешанная аэробная грамотрицательная и грамположительная, а также анаэробная инфекция. Эффективной комбинацией является препарат пенициллинового ряда в сочетании с аминогликозидом и метронидазолом (поскольку виды Bacteroides устойчивы к пенициллинам).
Другие антибиотики с широким спектром действия, которые можно использовать, включают энрофлоксацин, триметоприм-сульфа (обладает отличной проникающей способностью, однако многие бактерии устойчивы) и хлорамфеникол (с должным вниманием к токсичности для человека). Владельцам важно знать в начале лечения, что они обязуются проходить длительную парентеральную терапию антибиотиками (часто 3-6 недель) с возможными неделями приема пероральных антибиотиков после этого.


 Относительно недавно от пневмонии умирало до половины больных, а если течение заболевания было тяжелым – до 80 % заболевших! Появление антибиотиков произвело революцию в лечении: смертность от пневмоний значительно снизилась. Но в последнее время она опять стала расти, как в мире, так и в нашей стране.
Относительно недавно от пневмонии умирало до половины больных, а если течение заболевания было тяжелым – до 80 % заболевших! Появление антибиотиков произвело революцию в лечении: смертность от пневмоний значительно снизилась. Но в последнее время она опять стала расти, как в мире, так и в нашей стране.