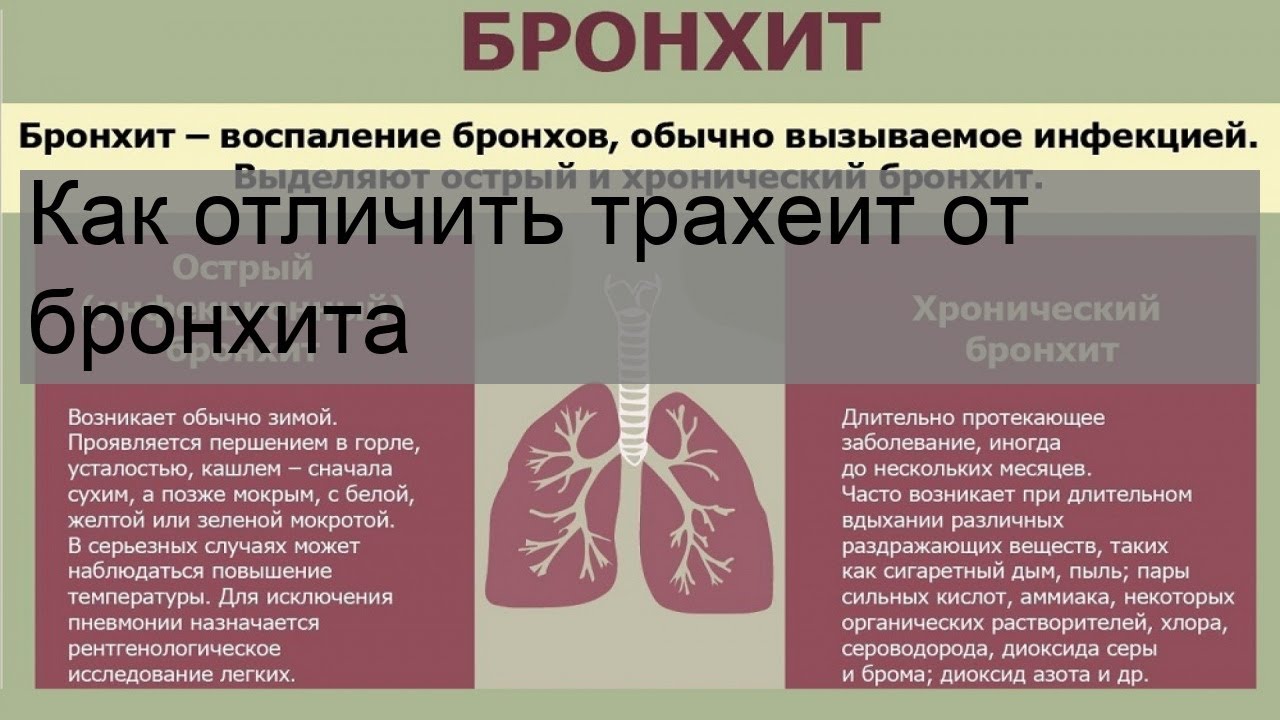
Першение в горле и сухой кашель: причины, лечение, профилактика
Вряд ли найдется человек, который не испытывал неприятного щекотания в горле, сопровождающегося кашлем. Иногда чувство щекотания или першения в горле возникает неожиданно, во время разговора. В этот момент нам хочется откашляться, выпить глоток воды. Рассмотрим основные причины этого симптома, меры лечения и профилактики.
Причины першения в горле
Причиной першения, сопровождающегося сухим кашлем, могут быть как внешние, так и внутренние факторы. К внешним факторам относятся: загрязненный и пыльный воздух, сухой климат, выхлопные газы. Одной из частых причин першения является обезвоживание слизистой оболочки горла. Причиной этому может быть нахождение в помещении с сухим неувлажненным воздухом.
Еще одним фактором, вызывающим першение в горле, может быть курение, так как вследствие постоянного оседания вредных веществ на слизистую оболочку горла происходит ее постоянное раздражение1. К внутренним факторам, являющимся причиной першения в горле, относятся:
- Инфекционные-воспалительные заболевания, такие как фарингит, ларингит, тонзиллит и др.
 Обычно при осмотре горла наблюдается покраснение. Если першение сопровождается насморком, болью при глотании, осиплостью, нужно обратиться за помощью к врачу, который установит точный диагноз и назначит лечение.
Обычно при осмотре горла наблюдается покраснение. Если першение сопровождается насморком, болью при глотании, осиплостью, нужно обратиться за помощью к врачу, который установит точный диагноз и назначит лечение. - Гастро-эзофагеальный рефлюкс – заброс содержимого желудка в пищевод, что вызывает раздражение горла и, как следствие, кашель2.
- ОРВИ или острая респираторно-вирусная инфекция — достаточно частое заболевание в осенне-зимний сезон, которому подвержены жители больших городов. К ним относятся грипп, парагрипп и другие вирусные инфекции, поражающие дыхательные пути. Основной путь передачи вирусных инфекций контактный и воздушно-капельный. При поражении вирусом слизистой оболочки глотки и гортани развивается воспалительная реакция, что проявляется в виде першения и сухого кашля, который через некоторое время может переходить в продуктивный, т.е. с отделением мокроты.
- При онкологических заболеваниях раздражение слизистой оболочки горла, першение, сухой кашель могут служить ранними симптомами рака гортани или гортаноглотки.
 За этими признаками могут последовать осиплость, а затем полная потеря голоса, нарушение глотания и др.
За этими признаками могут последовать осиплость, а затем полная потеря голоса, нарушение глотания и др. - Аллергические заболевания – наиболее частая причина першения в горле и сухого кашля. Вызвать раздражение слизистой оболочки гортани могут аллергены. Например, пыль, шерсть животных, пыльца растений, некоторые пищевые продукты. Обычно при першении горла, связанным с аллергией, присутствуют и другие характерные симптомы, такие как слезотечение, насморк, зуд в носу.
— Частое першение в горле является проявлением хронического фарингита, то есть хронического воспаления слизистой оболочки задней стенки глотки. Слизистая при этом истончается и требует дополнительного питания, увлажнения и лечения. Кроме першения еще пациенты обычно жалуются на сухость, чувство комка, боли в горле, — отмечает наш эксперт д.м.н., ЛОР-хирург Константин Добрецов.
Почему першение вызывает сухой кашель
Кашлевой рефлекс (то есть возникновение кашля) напрямую связано с раздражением нервных окончаний слизистой оболочки горла. Инфекционные агенты, частички пыли, загрязненного воздуха, аллергены оседают в слизистой оболочке гортани, что вначале вызывает першение, а затем переходит в сухой кашель.
Инфекционные агенты, частички пыли, загрязненного воздуха, аллергены оседают в слизистой оболочке гортани, что вначале вызывает першение, а затем переходит в сухой кашель.
Методы лечения першения в горле
Средства от першения в горле
Для эффективного лечения першения в горле необходимо устранить вызвавшую его причину. Для этого необходимо обратиться к врачу, который поставит диагноз и подберет лечение. Назначенная терапия может различаться в зависимости от причины першения в горле. Например, при ОРВИ необходимо назначение противовирусных средств и иммуностимуляторов. В случае, если першение в горле возникло на фоне аллергии, необходимо ограничить контакт с аллергеном и назначить курс антигистаминных препаратов.
При сухом кашле желательно его смягчить, сделать продуктивным, то есть добиться отделения мокроты. Появление мокроты способствует очищению слизистой оболочки дыхательных путей от загрязнения и других вызывающих раздражение агентов. Смягчить кашель помогают различные спреи и отхаркивающие средства. Наиболее популярными из них являются Синекод, Лазолван, АЦЦ, Амброксол и т.д.
Наиболее популярными из них являются Синекод, Лазолван, АЦЦ, Амброксол и т.д.
Леденцы или пастилки для рассасывания при першении в горле
— На сегодняшний день существует большое количество леденцов, которые устраняют боль, оказывают антибактериальное и противовоспалительное действие. Однако нужно понимать, что их эффект длится ровно столько, сколько они находятся во рту. Также в них содержится большое количество сахара, и злоупотребление этих леденцов может повышать нагрузку на поджелудочную железу и приводить к увеличению уровня глюкозы в крови, говорит эксперт Константин Добрецов.
Ингаляции при першении в горле
Ингаляции – еще один очень распространенный метод физиотерапевтического лечения. Он удобен еще и тем, что его можно применять дома, и он очень прост в использовании. Но не все ингаляции можно использовать при хроническом фарингите.
На сегодняшний день есть несколько типов ингаляций: паровые, компрессорные, ультразвуковые.
Применение паровых ингаляций при першении горла может вызвать дополнительный микроожог слизистой оболочки глотки, и клиническая картина хронического фарингита только усилится. Поэтому при першении в горле лучше использовать небулайзер, который под действием компрессора или ультразвука превращает раствор в аэрозоль, в мелкодисперсные частицы. Они оседают на слизистую оболочку гортаноглотки и оказывают свое лечебное действие. Лучше всего при хроническом фарингите использовать ультразвуковые ингаляции с минеральной водой. Для этого хорошо подходят щелочные (например, «Боржоми») или щелочно-соляные (например, «Ессентуки-4») растворы. Эти ингаляции способствуют уменьшению воспаления, положительно влияют на кровообращение и трофику слизистой оболочки глотки, что в итоге уменьшает першение и сухость в глотке.
Поэтому при першении в горле лучше использовать небулайзер, который под действием компрессора или ультразвука превращает раствор в аэрозоль, в мелкодисперсные частицы. Они оседают на слизистую оболочку гортаноглотки и оказывают свое лечебное действие. Лучше всего при хроническом фарингите использовать ультразвуковые ингаляции с минеральной водой. Для этого хорошо подходят щелочные (например, «Боржоми») или щелочно-соляные (например, «Ессентуки-4») растворы. Эти ингаляции способствуют уменьшению воспаления, положительно влияют на кровообращение и трофику слизистой оболочки глотки, что в итоге уменьшает першение и сухость в глотке.
— Очень важно также соблюдать правильное питание, избегать острой и перченой пищи, не употреблять крепкие алкогольные напитки, не курить, в том числе электронные сигареты и кальян, — отмечает Константин Добрецов.
Профилактика першения в горле
Для профилактики першения в горле необходимо следовать определенным правилам:
- регулярно делать влажную уборку, проветривать помещение, вытирать пыль, увлажнять воздух;
- отказаться от курения;
- увеличить потребление жидкости, в особенности в жаркое время;
- стараться не переохлаждаться, не злоупотреблять холодными продуктами (мороженым, холодными напитками и т.
 д.), остерегаться сквозняков;
д.), остерегаться сквозняков; - при наличии хронических заболеваний (тонзиллита, гайморита, кариеса), а также ОРВИ нужно вовремя обращаться к врачу3.
Популярные вопросы и ответы
На популярные вопросы о першении в горле отвечает д.м.н., лор-хирург Константин Добрецов.
Как облегчить сильное першение?
— Первое – это ингаляции, о которых говорится выше. Также сильное першение в глотке может облегчить использование растительных масел. Конечно, смазывать заднюю стенку глотки технически достаточно сложно из-за глоточного и рвотного рефлексов. Поэтому растительные масла необходимо закапывать в нос, лежа на спине. Так они будут стекать в носоглотку и глотку, смягчая слизистую оболочку. Выбор масел достаточно большой, это персиковое, абрикосовое, оливковое масла и другие.
Если першение в горле сочетается с болью, то необходимо использовать спреи, содержащие противовоспалительный компонент, например, «Тантум Верде», «Вертум ЛОР», «Ангидак» и аналоги.
Что нельзя делать при хроническом фарингите — это полоскать горло. Полоскание смывает весь защитный слой со слизистой оболочки глотки, обнажая ее перед вирусами и бактериями. Как итог — воспаление, а с ним и першение в горле будет только усиливаться.
Чем лечить першение у ребенка?
— У детей хронический фарингит встречается крайне редко, поэтому чаще всего першение в горле связано со стеканием слизи из носоглотки и раздражением слизистой оболочки глотки. Основным источником отделяемого в носоглотке у детей являются аденоиды. Аденоиды – это глоточная миндалина, которая очень активна в дошкольном и младшем школьном возрасте. При инфекциях она увеличивается и воспаляется, возникает хронический воспалительный процесс – аденоидит. Для уменьшения першения в горле у детей необходимо проводить лечение этих воспалительных изменений.
В домашних условиях необходимо проводить промывание носа, использовать спреи с морской водой. Также эффективны и физиопроцедуры: лазер, тубусный кварц, галотерапия. При увеличении аденоидов до 2-3 степени, когда возникает стойкое затруднение носового дыхания, остановки дыхания во сне, изменение прикуса и нарушение слуха, проводят удаление аденоидов. В результате вместе с восстановлением носового дыхания першение в горле тоже проходит.
При увеличении аденоидов до 2-3 степени, когда возникает стойкое затруднение носового дыхания, остановки дыхания во сне, изменение прикуса и нарушение слуха, проводят удаление аденоидов. В результате вместе с восстановлением носового дыхания першение в горле тоже проходит.
Першение в горле при беременности — что делать?
— В период беременности у женщины происходит гормональная перестройка, снижение активности иммунной системы, недостаток витаминов, что провоцирует обострение хронических заболеваний ЛОР-органов. Кроме этого, возникновение ринита беременных также приводит к хроническому насморку и стеканию слизи по задней стенке глотки. Все это может приводить к першению в горле.
Учитывая риски нежелательного действия лекарственных препаратов на плод, лечение любой патологии у беременной женщины должно быть оправдано и взвешено. В этом случае ультразвуковые ингаляции с минеральной водой абсолютно безвредны как для будущего малыша, так и для беременной женщины. Однако от использования различных спреев в горло стоит воздержаться. В любом случае использование препаратов во время беременности необходимо применять только по назначению врача.
Однако от использования различных спреев в горло стоит воздержаться. В любом случае использование препаратов во время беременности необходимо применять только по назначению врача.
Могут ли народные средства помочь при першении в горле?
— Несмотря на отсутствие доказательной базы, народные средства широко применяются в лечении хронического фарингита и першении горла. Хотя не все они действительно оказывают положительное влияние на слизистую оболочку. Категорически нельзя дышать над горячей картошкой, кипящей содой или паром в бане – все это приводит к ожогу слизистой глотки и усилению воспаления. Стоит также избегать агрессивных воздействий в виде смазывания глотки керосином или полоскания горла крепкими алкогольными напитками. А вот рассасывание меда очень помогает для устранения сухости и першения в глотке.
Еще более эффективна микстура на основе меда и редьки. Для этого в редьке нужно вырезать углубление, положить туда несколько ложек меда, после чего настаивать эту массу 10-12 часов и принимать ее, рассасывая, 1-2 раза в день. Благодаря своему лечебному действию и составу микроэлементов мед с редькой благоприятно влияют на слизистую глотки и уменьшают першение в горле.
Благодаря своему лечебному действию и составу микроэлементов мед с редькой благоприятно влияют на слизистую глотки и уменьшают першение в горле.
Источники:
- Курение как фактор риска возникновения заболеваний легких. Текст научной статьи по специальности «Науки о здоровье», Зарипова А.И., Хазимуллина Э.Р. Журнал «Проблемы современной науки и образования», 2015. https://cyberleninka.ru/article/n/kurenie-kak-faktor-riska-vozniknoveniya-zabolevaniy-legkih
- Хронический кашель. Кто виноват и что делать? Чикина С.Ю. Журнал «Медицинский совет», 2018. https://cyberleninka.ru/article/n/hronicheskiy-kashel-kto-vinovat-i-chto-delat
- Лечение острых воспалительных заболеваний, сопровождающихся болью и першением в горле. Петровская М.И. Журнал «Педиатрическая фармакология»», 2013. https://cyberleninka.ru/article/n/lechenie-ostryh-vospalitelnyh-zabolevaniy-soprovozhdayuschihsya-bolyu-i-persheniem-v-gorle
- Использование минеральной воды «Пластунская» в комплексном лечении острого гнойного риносинусита».
 Зинчук Н.М., Ходасевич Л.С. Журнал «Современные вопросы биомедицины», 2018. https://cyberleninka.ru/article/n/ispolzovanie-mineralnoy-vody-plastunskaya-v-kompleksnom-lechenii-ostrogo-gnoynogo-rinosinusita
Зинчук Н.М., Ходасевич Л.С. Журнал «Современные вопросы биомедицины», 2018. https://cyberleninka.ru/article/n/ispolzovanie-mineralnoy-vody-plastunskaya-v-kompleksnom-lechenii-ostrogo-gnoynogo-rinosinusita
Смешанная бронхиальная астма
Код по МКБ 10: J45.8, Код по МКБ 11: CA23.2
Смешанная бронхиальная астма является вариантом сочетания аллергической и неаллергической астмы. Наряду с группой аллергенов, вызывающих у пациента нарушенный иммунный ответ, существуют внутренние источники выработки биологически активных веществ, приводящих к спазму мышц бронхов. Возможно, что смешанная бронхиальная астма и есть самый распространенный вариант заболевания. Но, по причине недостаточных знаний человечества, большинство случаев относят к аллергической или неаллергической астме.
Особенности протекания болезни
У родственников и пациента обычно имеется склонность к аллергическим заболеваниям с различными проявлениями. Со временем выявляются различные проявления нарушений дыхания в присутствии аллергенов. Однако попытки избежать контакта с аллергенами не всегда предотвращают появления приступа. Часть приступов возникает внезапно или в ответ на вдыхание холодного воздуха, физическую нагрузку, прием аспирина.
Однако попытки избежать контакта с аллергенами не всегда предотвращают появления приступа. Часть приступов возникает внезапно или в ответ на вдыхание холодного воздуха, физическую нагрузку, прием аспирина.
Частые жалобы
Обычным проявлением смешанной бронхиальной астмы является внезапная одышка: человек вдруг задыхается по непонятным причинам. Кашель бывает сухой, приступообразный, так же возникает внезапно и самостоятельно проходит. Изредка при кашле выделяется небольшое количество мокроты, прозрачной и густой. Сухие хрипы, а так же свист в лёгких — ещё один признак смешанной астмы, встречающийся и при других ее формах.
Первичный прием пульмонолога
2200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания)
1200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания) с бронхолитическими пробами
1600 руб
Записаться
Лечение смешанной бронхиальной астмы
Описание процесса лечения
 Их надо периодически вдыхать. Другая группа лекарств направлена на расширение бронхов во время приступа, и снимает только проявление, но не воздействует на воспаление в бронхах. Вдыхание исключительно лекарств для расширения бронхов при отсутствии базисной терапии способствует прогрессированию смешанной бронхиальной астмы и развитию осложнений.
Их надо периодически вдыхать. Другая группа лекарств направлена на расширение бронхов во время приступа, и снимает только проявление, но не воздействует на воспаление в бронхах. Вдыхание исключительно лекарств для расширения бронхов при отсутствии базисной терапии способствует прогрессированию смешанной бронхиальной астмы и развитию осложнений.Сроки лечения
Зависят от тяжести течения заболевания, от полноты обследования, от эффективности лекарств и желания лечиться у взрослого пациента. Подбор эффективной схемы лечения смешанной бронхиальной астмы занимает до 3-х месяцев. В случае желания пациента попробовать АСИТ (антиген-специфическую иммунотерапию) или терапию против хронических инфекций лечение может продолжиться и дольше.
Прогноз
Прогноз на полное выздоровления от смешанной бронхиальной астмы обычно отрицательный. Заболевание продолжается и требует лечения всю жизнь, проявления при прекращении лечения возникают вновь. Однако, существую различные экспериментальные методы лечения, вроде АСИТ, антибактериальной терапии, иммунотерапии, которые могут уменьшить потребность в поддерживающем введении лекарств.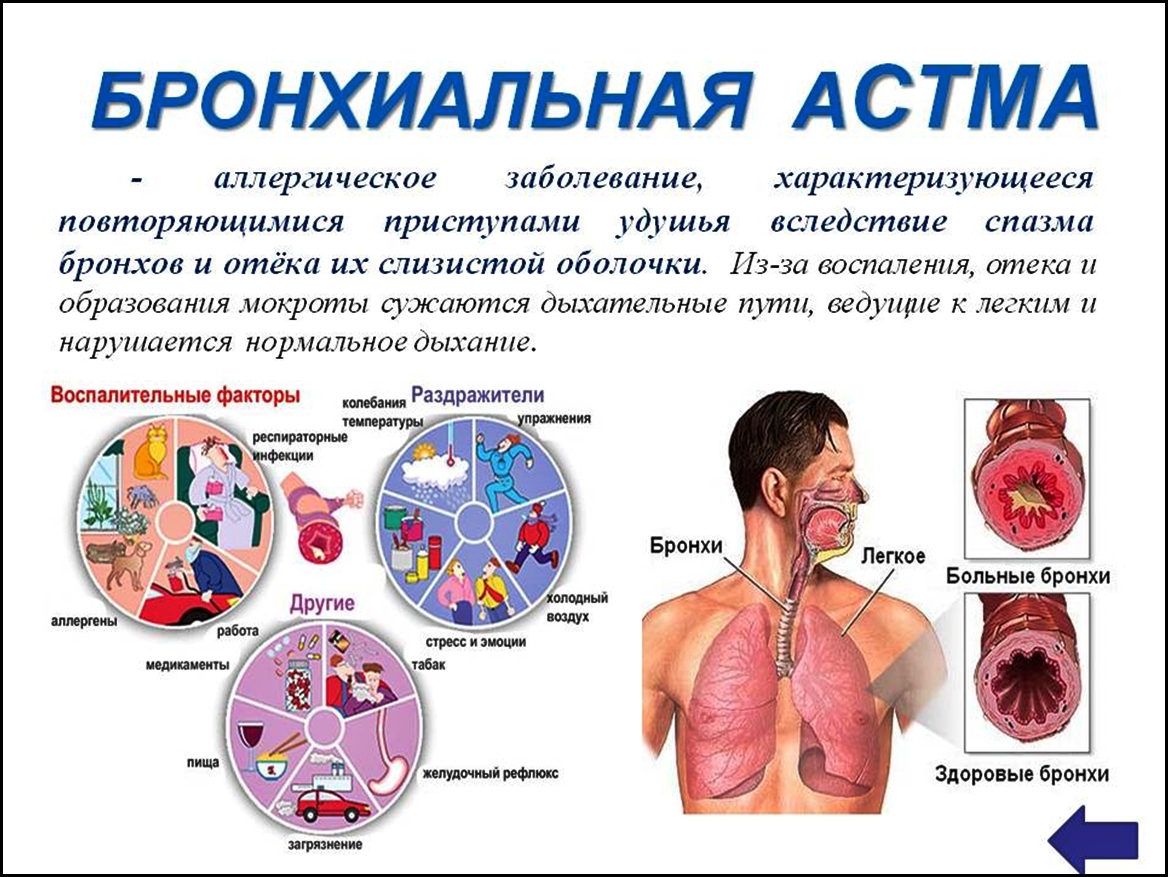
Чем опасна запущенная смешанная бронхиальная астма?
Смешанная бронхиальная астма опасна рядом возможных осложнений. Дыхательная недостаточность — это снижение поступления кислорода в кровь. Поначалу она появляется только во время приступов астмы. Однако, со временем, начинает ощущаться постоянно, мешая человеку жить полноценной жизнью. Осложнениям смешанной бронхиальной астмы может быть эмфизема — образование пузырей, вздутие легких. При отсутствии базисной терапии в стенках бронхов и легких постепенно нарастают рубцовые изменения, углубляющие дыхательную недостаточность. В худшем случае приступ удушья может привести к смерти самостоятельно, либо стимулировать появление инфаркта или инсульта.
Первичный прием пульмонолога
2200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания)
1200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания) с бронхолитическими пробами
1600 руб
Записаться
Современные методы лечения бронхиальной астмы
Лечение астмы у взрослых
У взрослых лечение бронхиальной астмы проводится по ступенчатой схеме, принятой во всем мире.
На первой ступени назначают ингаляционные бета-2-адреномиметики с коротким действием (сальбутамол, фенотерол) и / или м-холиноблокатор ипратропия бромид. То есть, только препараты, облегчающие приступы.
На второй ступени к препаратам от приступов добавляют базисные препараты ингаляционные глюкокортикоиды в низких дозах или антилейкотриеновые средства.
На третьей ступени лечения бронхиальной астмы у взрослых используются различные сочетания препаратов: низкие дозы глюкокортикоидов + бета-2-адреномиметики c длительным действием; средние и высокие дозы глюкокортикоидов + бета-2-адреномиметики c коротким действием; низкие дозы глюкокортикоидов + антилейкотриеновые средства; низкие дозы глюкокортикоидов + теофиллин длительного действия.
На четвертой ступени лечения астмы у взрослых используют средние и высокие дозы глюкокортикоидов + бета-2-адреномиметики c длительным действием и добавляют к ним либо антилейкотриеновые средства, либо теофиллин длительного действия.
На пятой ступени к лекарствам из четвертой ступени добавляют либо таблетки с глюкокортикоидами, либо антитела против иммуноглобулинов Е (омализумаб).
Кроме оценки количества приступов, их тяжести, в определении эффективности лечения астмы хорошо помогают функциональные дыхательные пробы, которые проводят в клинике на спирометрах. Для домашнего использования подходят намного более простые, но доступные, пикфлоуметры.
Для домашнего использования подходят намного более простые, но доступные, пикфлоуметры.
Антиген-специфическая иммунотерапия (АСИТ) — это метод лечения астмы , направленный на развитие толерантности (привыкания) к аллергенам. Потенциально он может снизить количество и дозы потребляемых препаратов от астмы в случае ее аллергической или смешанной формы. Для АСИТ при помощи кожных проб, исследования крови на специфические иммуноглобулины Е определяют группу аллергенов для данного случая. Очищенные аллергены в возрастающих концентрациях вводятся подкожно или под язык для того, чтобы к ним у взрослого или ребенка сформировалось привыкание, то есть, выделялось меньше биологически активных веществ.
Антибактериальное и противовирусное лечение может помочь при смешанной или неаллергической форме астмы. Получено множество данных о том, что скрытые инфекции в дыхательных путях способствуют выработке биологически активных веществ, вызывающих проявления астмы. Основная задача — выявить эти инфекции.
Лечение приступа бронхиальной астмы
В случае внезапного усиления ранее существовавших проявлений бронхиальной астмы всегда надо, в первую очередь, руководствоваться инструкциями, полученными от врача аллерголога или пульмонолога. Именно лечащий врач лучше всего подберет лечение на случай обострения симптомов.
В случае продолжающихся приступов бронхиальной астмы лечению может помочь интенсивное проветривание помещения для прекращения контакта с аллергеном. Если предполагается связь с цветением растений, то такое проветривание может и навредить.
Если предполагается связь с цветением растений, то такое проветривание может и навредить.
Хорошо помогает в борьбе приступа соблюдение покоя. Наилучшая поза — сидя, лежать запрещено.
Максимальное количество ингаляций того средства от бронхиальной астмы, которое использует взрослый пациент, заранее обсуждается с лечащим врачом.
Кроме максимальной дозы средств для расширения бронхов (бета-2-адреномиметиков или других) существует максимальная доза используемого базисного препарата (ингаляционного клюкокортикоида или другого). Они могут быть совмещены в одном ингаляторе и это надо тоже учитывать при лечении приступа.
Если в аптечке есть расширяющие бронхи лекарства с иным механизмом действия — их так же можно добавить к использованному арсеналу лекарств для лечения приступа бронхиальной астмы. Однако, и такой вариант необходимо заранее обсуждать с лечащим врачом.
Если инструкции на случай тяжелого приступа от лечащего врача не поняты, утеряны или забыты, то самым рациональным будет вызов скорой помощи. Еще более актуальным это будет в случае усиления удушья, одышки или кашля, несмотря на проводимые мероприятия. А так же в случае появления спутанности речи, сонливости, учащения пульса свыше 100 ударов в минуту, посинения конечностей или губ, втягивания кожи на шее.
Еще более актуальным это будет в случае усиления удушья, одышки или кашля, несмотря на проводимые мероприятия. А так же в случае появления спутанности речи, сонливости, учащения пульса свыше 100 ударов в минуту, посинения конечностей или губ, втягивания кожи на шее.
Частые проявления при бронхиальной астме
- Постоянные подкашливания — не что иное, как сухой кашель, не связанный с простудой, без температуры. Возникает из-за резкого сужения гладких мышц в дыхательных путях. Служит проявлением аллергической астмы, если начинается в ответ на контакт с аллергеном. Сухое подкашливание может возникать по ночам, на холоде и при физической нагрузке, тогда оно может быть проявлением неаллергической астмы.
- Не хватает воздуха при дыхании — обычно при бронхиальной астме в первую очередь затрудняется выдох. Тогда в легких остается много воздуха, который взрослый не может выдохнуть до конца. При присоединении к астме инфекций дыхательных путей, эмфиземы, фиброза, затрудняется еще и вдох.
 Тогда уже человеку сильно не хватает воздуха при дыхании.
Тогда уже человеку сильно не хватает воздуха при дыхании. - Внезапная одышка может быть проявлением и сердечных заболеваний (сердечная астма). Однако чаще всего возникает из-за попадания аллергенов в дыхательные пути (аллергическая астма). Эти аллергены сжимают мышцы бронхов, появляется внезапная
- Взрослый задыхается в сне — наряду с другими заболеваниями это может быть проявлением астмы. Ночью из-за изменения режима функционирования организма может усиливаться выработка веществ, способствующих сужению дыхательных путей (при неаллергической бронхиальной астме). По ночам могут активизироваться постельные клопы, тараканы, которые являются источником сильных аллергенов при аллергической астме.
- Хрипы при выдохе — появляются так же из-за сужения просвета бронхов на выдохе. При астме хрипы чаще всего бывают сухими. Крупные бронхи дают сухие низкие хрипы. Мелкие бронхи, которые при астме преимущественно и сужаются, дают сухие высокие хрипы — свист, что особенно слышно у худых и невысоких взрослых.
 При присоединении инфекции хрипы могут становится влажными, проявляться и при вдохе, и при выдохе.
При присоединении инфекции хрипы могут становится влажными, проявляться и при вдохе, и при выдохе. - По утрам тяжело дышать — при астме по утрам в легких скапливается много слизи и биологически активных веществ. К концу вечера обычно наблюдаются наиболее высокие дыхательные показатели.
- Тяжело дышать на морозе, одышка на холоде — такие проявления отмечают взрослые с бронхиальной астмой в наллергическом холодовом варианте. На фоне патологических внутренних процессов в легких морозные воздух запускает выпуск гистамина, а тот в свою очередь сужает бронхи и затрудняет выдох, становится тяжело дышать на морозе.
- Тяжесть в легких при дыхании в большей степени является проявлением воспалительных или рубцовых процессов в легких, эмфиземы. Может развиваться при отсутствии лечения бронхиальной астмы. Внезапное появление и исчезновение тяжести в легких, сочетание с кашлем может указывать на проявления бронхиальной астмы.

- Свист в легких при дыхании является вариантом сухих хрипов, когда сужается просвет мелких бронхов. Внезапное появление и исчезновение свиста в легких, его сочетание с кашлем и одышкой — характерное проявление бронхиальной астмы у молодых или худых взрослых. При аллергической форме устанавливается связь проявления свиста в легких с аллергеном. При неаллергической форме такая связь не обнаруживается.
- Приступы удушья являются наиболее типичными и тяжелыми проявлениями бронхиальной астмы. Спазм гладких мышц дыхательных путей затрудняет преимущественно выдох. После или во время приступа может отмечаться сухой кашель с выделением прозрачной мокроты и без него. Если приступы удушья сочетаются с выделением зеленоватой мокроты или влажным кашлем — это указывает на присоединение инфекционных осложнений к астме.
Первичный прием пульмонолога
2200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания)
1200 руб
Записаться
Компьютерная спирография (исследование функции внешнего дыхания) с бронхолитическими пробами
1600 руб
Записаться
Бронходилататоры — Анализы и лечение
Бронходилататоры — это тип лекарств, облегчающих дыхание. Они делают это, расслабляя мышцы легких и расширяя дыхательные пути (бронхи).
Они делают это, расслабляя мышцы легких и расширяя дыхательные пути (бронхи).
Они часто используются для лечения хронических состояний, при которых дыхательные пути могут стать суженными и воспаленными. Сюда входят:
- астма – распространенное заболевание легких, вызванное воспалением дыхательных путей
- хроническая обструктивная болезнь легких (ХОБЛ) – заболевание легких, которое блокирует дыхательные пути
Бронходилататоры могут быть:
- короткодействующими – используются для кратковременного облегчения внезапных, неожиданных приступов одышки
- пролонгированного действия – регулярно используется для контроля одышки при астме и ХОБЛ
Бронходилататоры и кортикостероиды
Ингаляционные кортикостероиды являются основным методом лечения астмы. Они уменьшают воспаление и предотвращают обострения.
Однако некоторым людям также может быть полезен прием бронходилататоров. Они помогают держать дыхательные пути открытыми и усиливают действие кортикостероидов.
Людям с астмой никогда не следует принимать бронхолитики длительного действия без кортикостероидов.
При ХОБЛ в первую очередь назначают бронходилататоры короткого или длительного действия. Затем в некоторых тяжелых случаях добавляют кортикостероиды.
Лечение кортикостероидами и бронхолитиками может потребовать использования отдельных ингаляторов. Однако все чаще эти препараты выпускаются вместе в одном ингаляторе.
Типы бронходилататоров
Три наиболее широко используемых бронходилататора:
- бета-2 агонисты – такие как сальбутамол, салметерол, формотерол и вилантерол
- антихолинергические средства – такие как ипратропий, тиотропий, аклидиний и гликопирроний
- теофиллин
Бета-2-агонисты и антихолинергические препараты доступны как в форме короткого, так и длительного действия. Теофиллин доступен только в виде пероральных таблеток пролонгированного действия.
Бета-2-агонисты
Бета-2-агонисты используются как при астме, так и при ХОБЛ, хотя некоторые типы доступны только при ХОБЛ. Обычно их вдыхают с помощью небольшого ручного ингалятора. Они также могут быть доступны в виде таблеток или сиропа.
Обычно их вдыхают с помощью небольшого ручного ингалятора. Они также могут быть доступны в виде таблеток или сиропа.
При внезапных тяжелых симптомах их также можно вводить инъекционно или распылять. Небулайзер — это компрессор, используемый для превращения жидкого лекарства в мелкодисперсный туман. Это позволяет вдыхать большую дозу лекарства через мундштук или лицевую маску.
Бета-2-агонисты стимулируют рецепторы, называемые бета-2-рецепторами, в мышцах, выстилающих дыхательные пути. Это заставляет их расслабиться и позволяет дыхательным путям расширяться.
Их следует использовать с осторожностью у людей с:
- сверхактивная щитовидная железа (гипертиреоз) — состояние, которое возникает, когда в организме слишком много гормонов щитовидной железы
- сердечно-сосудистые заболевания – любое заболевание сердца или кровеносных сосудов
- нерегулярное сердцебиение (аритмия)
- высокое кровяное давление (гипертония)
- диабет – пожизненное состояние, при котором уровень сахара в крови человека становится слишком высоким
В редких случаях бета-2-агонисты могут ухудшить некоторые симптомы и возможные осложнения этих состояний.
Антихолинергические препараты
Антихолинергические препараты (также известные как антимускариновые препараты) в основном используются при ХОБЛ. Некоторые из них также лицензированы для лечения астмы.
Обычно их принимают с помощью ингалятора. Тем не менее, некоторые из них могут быть распылены для лечения внезапных и тяжелых симптомов.
Антихолинергические средства вызывают расширение дыхательных путей, блокируя холинергические нервы. Эти нервы выделяют химические вещества, которые могут вызывать напряжение мышц, выстилающих дыхательные пути.
Их следует использовать с осторожностью у людей с:
- доброкачественная гиперплазия предстательной железы – доброкачественная опухоль предстательной железы
- обструкция оттока мочевого пузыря – любое состояние, которое влияет на отток мочи из мочевого пузыря, например, камни в мочевом пузыре или рак предстательной железы
- глаукома – повышение внутриглазного давления
У людей с доброкачественной гиперплазией предстательной железы или обструкцией оттока мочевого пузыря антихолинергические средства могут вызывать проблемы с мочеиспусканием.
Глаукома может ухудшиться, если антихолинергические препараты непреднамеренно попадут в глаза.
Теофиллин
Теофиллин принимают в форме таблеток.
Точно неизвестно, как действует теофиллин. Тем не менее, кажется, что он уменьшает любое воспаление (отек) в дыхательных путях и расслабляет мышцы, выстилающие их.
Эффект теофиллина слабее, чем у других бронходилататоров и кортикостероидов. Он также с большей вероятностью вызывает побочные эффекты, поэтому его часто используют вместе с этими лекарствами, только если они недостаточно эффективны.
Теофиллин следует использовать с осторожностью у людей с:
- сверхактивная щитовидная железа
- сердечно-сосудистые заболевания
- проблем с печенью – например, болезнь печени
- высокое кровяное давление
- язвы желудка – открытые язвы, развивающиеся на слизистой оболочке желудка
- эпилепсия – состояние, поражающее головной мозг и вызывающее повторяющиеся припадки (припадки)
Теофиллин может вызвать ухудшение этих состояний. У людей с проблемами печени это иногда может привести к опасному накоплению лекарств в организме.
У людей с проблемами печени это иногда может привести к опасному накоплению лекарств в организме.
Другие лекарства также могут вызывать аномальное накопление теофиллина в организме. Это всегда должен проверять ваш врач.
Пожилым людям также может потребоваться дополнительное наблюдение при приеме теофиллина.
Побочные эффекты бронходилататоров
Бронходилататоры иногда могут вызывать побочные эффекты, хотя они обычно слабо выражены или кратковременны.
Побочные эффекты бронходилататоров могут различаться в зависимости от конкретного лекарства, которое вы принимаете. Убедитесь, что вы прочитали листовку, которая прилагается к вашему лекарству, чтобы узнать, каковы конкретные побочные эффекты.
Беременность и кормление грудью
В большинстве случаев бронходилататоры следует принимать как обычно во время беременности или кормления грудью.
Однако, если вы регулярно принимаете бронходилататоры и планируете завести ребенка, или думаете, что можете быть беременны, поговорите со своим врачом общей практики.
Беременность может повлиять на вашу астму. Это означает, что важно продолжать принимать лекарства и регулярно контролировать их состояние. Это позволит контролировать состояние.
Взаимодействие с другими лекарственными средствами
Бронходилататоры могут взаимодействовать с другими лекарствами. Это может повлиять на их работу или увеличить риск побочных эффектов.
Некоторые из лекарств, которые могут взаимодействовать с бронхолитиками (особенно с теофиллином), включают:
- некоторые диуретики – тип лекарств, помогающих выводить жидкость из организма
- некоторые антидепрессанты, включая ингибиторы моноаминоксидазы (ИМАО) и трициклические антидепрессанты (ТЦА)
- дигоксин – препарат для лечения аритмии
- бензодиазепины – разновидность седативных средств, которые можно использовать в качестве кратковременного средства для лечения беспокойства или проблем со сном (бессонница)
- литий — лекарство, используемое для лечения тяжелой депрессии и биполярного расстройства
- хинолоны – разновидность антибиотиков
Это не полный список всех лекарств, которые могут взаимодействовать с бронхолитиками. Кроме того, не все из этих взаимодействий применимы к каждому типу бронхолитиков.
Кроме того, не все из этих взаимодействий применимы к каждому типу бронхолитиков.
Вы всегда должны читать информационный листок для пациента (PIL), который прилагается к вашему лекарству. Вы можете найти конкретный PIL в базе данных MHRA на сайте GOV.UK.
Если вы сомневаетесь, поговорите со своим фармацевтом или врачом общей практики.
Бронходилататоры — NHS
Бронходилататоры — это тип лекарств, которые облегчают дыхание за счет расслабления мышц легких и расширения дыхательных путей (бронхов).
Они часто используются для лечения хронических заболеваний, при которых дыхательные пути могут стать суженными и воспаленными, например:
- астма, распространенное заболевание легких, вызванное воспалением дыхательных путей
- хроническая обструктивная болезнь легких (ХОБЛ) , группа заболеваний легких, обычно вызванных курением, которые затрудняют дыхание
Бронходилататоры могут быть:
- короткого действия — используются для кратковременного облегчения внезапных, неожиданных приступов удушья
- длительного действия — используются регулярно для контроля одышки при астме и ХОБЛ, кортикостероиды при астме
Бронходилататоры и кортикостероиды
Ингаляционные кортикостероиды являются основным методом лечения для уменьшения воспаления и предотвращения обострений астмы.
Но некоторым людям также может помочь прием бронходилататоров, чтобы держать дыхательные пути открытыми и усиливать действие кортикостероидов.
Бронходилататоры длительного действия никогда не следует принимать без кортикостероидов.
Начальное лечение ХОБЛ заключается в применении бронходилататоров короткого или длительного действия с добавлением кортикостероидов в некоторых тяжелых случаях.
Лечение кортикостероидами и бронходилататорами может потребовать использования отдельных ингаляторов, но все чаще эти препараты выпускаются вместе в отдельных ингаляторах.
Типы бронхолитиков
3 наиболее широко используемых бронходилаторах:
- Beta-2 агонисты, такие как сальбутамол, сальметерол, формотерол и вилантерол
- Anticholinergics, такие как Ipratropium и Tiotropium
- .
 формы как короткого, так и длительного действия, тогда как теофиллин доступен только в форме длительного действия.
формы как короткого, так и длительного действия, тогда как теофиллин доступен только в форме длительного действия.Бета-2-агонисты
Бета-2-агонисты используются как при астме, так и при ХОБЛ, хотя некоторые типы доступны только при ХОБЛ.
Обычно их вдыхают с помощью небольшого ручного ингалятора, но они также могут быть доступны в виде таблеток или сиропа.
При внезапных тяжелых симптомах их также можно вводить инъекционно или через небулайзер.
Небулайзер представляет собой компрессор, который превращает жидкое лекарство в мелкодисперсный туман, позволяя вдыхать большую дозу лекарства через мундштук или лицевую маску.
Бета-2-агонисты действуют путем стимуляции рецепторов, называемых бета-2-рецепторами, в мышцах, выстилающих дыхательные пути, что вызывает их расслабление и позволяет дыхательным путям расширяться (расширяться).

Их следует использовать с осторожностью у людей с:
- сверхактивной щитовидной железой (гипертиреозом) — состоянием, которое возникает, когда в организме слишком много гормонов щитовидной железы
- сердечно-сосудистыми заболеваниями — состояниями, поражающими сердце или кровеносные сосуды
- нерегулярное сердцебиение (аритмия)
- высокое кровяное давление (гипертония)
- диабет – состояние, при котором уровень сахара в крови человека становится слишком высоким
В редких случаях бета-2-агонисты могут ухудшить некоторые симптомы и возможные осложнения этих состояний.
Антихолинергические препараты
Антихолинергические препараты (также известные как антимускариновые препараты) в основном используются для лечения ХОБЛ, но некоторые из них также могут применяться при астме.

Обычно их принимают с помощью ингалятора, но их можно распылять для лечения внезапных и тяжелых симптомов.
Антихолинергические средства вызывают расширение дыхательных путей, блокируя холинергические нервы.
Эти нервы выделяют химические вещества, которые могут вызывать напряжение мышц, выстилающих дыхательные пути.
Их следует использовать с осторожностью у людей с:
- доброкачественным увеличением предстательной железы – увеличение предстательной железы, которое может повлиять на мочеиспускание мочевого пузыря, например, камни в мочевом пузыре или рак предстательной железы
- глаукома – повышение внутриглазного давления
Если у вас доброкачественное увеличение предстательной железы или обструкция оттока мочевого пузыря, антихолинергические средства могут вызвать проблемы, такие как трудности с мочеиспусканием и невозможность полностью опорожнить мочевой пузырь.
Глаукома может ухудшиться, если антихолинергические препараты непреднамеренно попадут в глаза.
Теофиллин
Теофиллин обычно принимают в форме таблеток или капсул, но другую версию, называемую аминофиллином, можно вводить непосредственно в вену (внутривенно), если у вас тяжелые симптомы.
Точно неясно, как работает теофиллин, но, похоже, он уменьшает любое воспаление (отек) в дыхательных путях, а также расслабляет выстилающие их мышцы.
Эффект теофиллина слабее, чем у других бронходилататоров и кортикостероидов.
Он также чаще вызывает побочные эффекты, поэтому его часто используют вместе с этими лекарствами, только если они недостаточно эффективны.
Теофиллин следует применять с осторожностью у людей с:
- повышенной активностью щитовидной железы
- сердечно-сосудистые заболевания
- проблемы с печенью, такие как заболевания печени
- высокое кровяное давление
- открытые раны, развивающиеся на слизистой оболочке желудка (язвы желудка)
- состояние, поражающее головной мозг и вызывающее повторяющиеся припадки (припадки) (эпилепсия)
Теофиллин может ухудшить эти состояния. У людей с проблемами печени это иногда может привести к опасному накоплению лекарств в организме.
У людей с проблемами печени это иногда может привести к опасному накоплению лекарств в организме.
Другие лекарства также могут вызывать аномальное накопление теофиллина в организме. Это всегда должен проверять ваш врач.
Пожилым людям также может потребоваться дополнительное наблюдение при приеме теофиллина.
Побочные эффекты
Побочные эффекты бронходилататоров могут различаться в зависимости от конкретного лекарства, которое вы принимаете.
Обязательно прочитайте брошюру, которая прилагается к вашему лекарству, чтобы узнать, каковы конкретные побочные эффекты.
Общие побочные эффекты бронходилататоров включают:
- дрожь, особенно в руках
- головные боли
- A сухого рта
- Внезапно заметные сердцебиения (пальпитация)
- мышечные спазмы
- Кашель
- Наусоа и Vomiting
- Dirhea
.
Беременность и кормление грудью
В большинстве случаев бронходилататоры следует принимать как обычно во время беременности или кормления грудью.
Но поговорите со своим лечащим врачом, если вы регулярно принимаете бронходилататоры и планируете завести ребенка или думаете, что можете быть беременны.
Беременность может повлиять на астму, поэтому важно продолжать принимать лекарства и регулярно контролировать их, чтобы убедиться, что состояние находится под контролем.
Узнайте больше о приеме лекарств во время беременности
Взаимодействие с другими лекарственными средствами
Бронходилататоры могут взаимодействовать с другими лекарствами, что может повлиять на их действие или увеличить риск побочных эффектов.
Некоторые из лекарств, которые могут взаимодействовать с бронхолитиками (особенно с теофиллином), включают:
- некоторые диуретики, тип лекарств, помогающих выводить жидкость из организма
- некоторые антидепрессанты, включая ингибиторы моноаминоксидазы (ИМАО) и трициклические антидепрессанты ( ТЦА)
- дигоксин, лекарство, используемое для лечения аритмии
- бензодиазепины, тип седативного средства, которое иногда может использоваться в качестве краткосрочного лечения беспокойства или проблем со сном (бессонница)
- литий, лекарство, используемое для лечения тяжелой депрессии и биполярного расстройства
- хинолоны, тип антибиотика
каждый вид бронхолитиков.
Всегда внимательно читайте информационный листок для пациентов, прилагаемый к вашему лекарству.

 Обычно при осмотре горла наблюдается покраснение. Если першение сопровождается насморком, болью при глотании, осиплостью, нужно обратиться за помощью к врачу, который установит точный диагноз и назначит лечение.
Обычно при осмотре горла наблюдается покраснение. Если першение сопровождается насморком, болью при глотании, осиплостью, нужно обратиться за помощью к врачу, который установит точный диагноз и назначит лечение.