Кровь на анализ / «Женское здоровье»
Прежде чем сдать кровь на анализ, необходимо усвоить ряд правил, без соблюдения которых невозможен
точный результат.
Консультирует врач лабораторной диагностики «Независимой лаборатории ИНВИТРО» г. Москвы Алла Николаевна Михайлова.
— Максимально точный результат исследований зависит как от уровня лаборатории, в которой проводится анализ, так и от подготовленности самих пациентов. В настоящее время врачами-лаборантами подготовлены специальные рекомендации, при разработке которых учитывались требования международных протоколов в области лабораторной диагностики и европейских компаний — производителей автоматизированного лабораторного оборудования.
Почему из вены?
Брать кровь из пальца, конечно, не так страшно и не столь болезненно. Но чаще всего для лабораторного исследования берут именно венозную кровь. Исключение составляет узкий спектр клинических анализов, например общий анализ крови.
До или после еды?
Некоторые исследования требуют предварительной подготовки — в частности, ограничений в приеме пищи. Строго натощак
выполняют:
- Биохимические исследования: глюкоза, креатинин, билирубин, триглицериды, липидный профиль;
- Анализ крови на инфекции: сифилис, антиген гепатита В
- Гормоны: ТТГ, паратгормон.
Внимательно придерживайтесь рекомендаций врача: если необходимо сдавать кровь натощак, то между последним приемом пищи и взятием крови должно пройти не меньше 8 часов, а для триглицеридов — не менее 12 часов. Сок, чай, кофе, тем более с сахаром — тоже еда, поэтому придется потерпеть. Можно пить лишь воду.
За один-два дня до обследования желательно исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось обильное застолье — перенесите лабораторное исследование на день-два, а за час до взятия крови воздержитесь от курения.
Если накануне состоялось обильное застолье — перенесите лабораторное исследование на день-два, а за час до взятия крови воздержитесь от курения.
Если предстоит сдавать общий анализ крови, последний прием пищи должен быть не раньше чем за час до процедуры и может состоять из несладкого чая, каши — без сахара, молока и масла. Сдавать кровь на антитела к ВИЧ-инфекции, вирусным гепатитам, краснухе, цитомегаловирусу и ряду других инфекций можно утром, днем или вечером, и без предварительного голодания. И еще один момент.
Содержание многих показателей крови подвержено суточным — так называемым циркадным — колебаниям. Поэтому кровь для определения ТТГ, паратгормона, а также на железо сдают натощак, строго до 10 часов утра. В целом исследование концентрации гормонов желательно проводить всегда в одно и то же время — в этом случае сравнительный анализ полученных результатов будет более корректным.
Не перенапрягайтесь
Установлено, что на некоторые показатели крови довольно ощутимое влияние могут оказать физические и эмоциональные нагрузки..gif)
Таблетки противопоказаны
Прием лекарств, к примеру антибиотиков или химиотерапевтических препаратов, тоже может повлиять на результат анализа. Поэтому кровь необходимо сдавать до начала их приема или не раньше чем через 10-14 дней после их отмены. Исключение составляют лишь случаи, когда хотят измерить концентрацию лекарств в крови. Если вы принимаете какие-то препараты, обязательно предупредите об этом лечащего врача и процедурную медсестру. Кровь не следует сдавать непосредственно после рентгенографии, ректального исследования или физиотерапевтических процедур.
Если результат отрицательный
При исследовании крови на наличие инфекций следует учитывать, что в зависимости от периода инфицированности и состояния иммунной системы у любого человека может быть получен отрицательный результат. Тем не менее он полностью не исключает инфекции. В сомнительных случаях рекомендуется провести повторное исследование — через некоторое время. Но не раньше чем через 3-4 недели.
Тем не менее он полностью не исключает инфекции. В сомнительных случаях рекомендуется провести повторное исследование — через некоторое время. Но не раньше чем через 3-4 недели.
«Женские» анализы
Речь идет о гормональных исследованиях у женщин так называемого репродуктивного возраста — с 12-13 лет и до наступления климакса. В этот период на результаты анализа влияют физиологические факторы, связанные со стадией менструального цикла. При проведении исследования на половые гормоны строго придерживайтесь рекомендаций вашего лечащего врача. Если нет иных рекомендаций, то, как правило, кровь для определения уровня ФСГ и ЛГ сдают на 4-6-й день менструального цикла. А кровь для определения уровня эстрадиола и прогестерона — на 21-23-й день цикла.
Возможна ли анонимность?
Да, во многих лабораториях могут провести анонимное обследование. Но если вам нужен официальный результат, подтвержденный документально, возьмите с собой паспорт. Обратите внимание, что анонимные анализы не принимаются в следующих случаях:
- при госпитализации,
- в ОВИРах, посольствах.

Виды анализов
Точную картину состояния здоровья позволяют получить лабораторные исследования, проводимые регулярно. До 30-40 лет к этой процедуре следует прибегать ежегодно, а после 40 — один раз в полгода. В наиболее крупных лабораториях, в том числе «Инвитро», вам могут предложить минимальный комплекс ежегодного профилактического обследования:
- биохимический анализ крови. Определяется по 11 основным показателям и характеризует состояние функций печени, почек, сердца, сосудов, желудочно-кишечного тракта, углеводного, белкового и жирового обмена. Помогает при диагностике анемий, сахарного диабета, атеросклероза, инфарктов, инсультов, хронических воспалений, а также состояний, связанных с потерей белка и его перераспределением вследствие отеков;
- общие анализы крови и мочи, определение С-реактивного белка. Эти тесты покажут наличие или отсутствие воспалительных процессов в организме;
- диагностика наиболее опасных инфекций.
Несколько советов напоследок
- После того, как необходимое количество крови набрано в пробирку, согните руку в локте и подержите ее в таком положении не менее 5 минут — для уменьшения вероятности образования гематомы в месте прокола вены;
- если в день сдачи анализов вы испытываете головокружение, слабость, ощущение предобморочного состояния, предупредите заранее процедурную сестру, и кровь у вас возьмут в положении лежа;
- если вы плохо переносите вид крови, во время процедуры отвернитесь.
Любопытный факт
Не более 10 минут требуется для проведения общего анализа крови при помощи нового прибора, разработанного в радиотехническом институте им. академика Минца. Он автоматически подсчитывает концентрацию эритроцитов, лейкоцитов и тромбоцитов и заносит результаты в память. Кроме того, новый прибор автоматически подсчитывает лейкоцитарную формулу крови, оценивает распределение по размерам эритроцитов, лейкоцитов и тромбоцитов, определяет среднее содержание гемоглобина. И, наконец, выделяет нормальные и патологические формы красных и белых кровяных телец, что уже само по себе помогает выявить целый ряд заболеваний. Полных аналогов прибору в мире не существует.
Кроме того, новый прибор автоматически подсчитывает лейкоцитарную формулу крови, оценивает распределение по размерам эритроцитов, лейкоцитов и тромбоцитов, определяет среднее содержание гемоглобина. И, наконец, выделяет нормальные и патологические формы красных и белых кровяных телец, что уже само по себе помогает выявить целый ряд заболеваний. Полных аналогов прибору в мире не существует.
Как правильно подготовиться к сдаче анализов
Опубликовано: 03.10.2018 Обновлено: 10.03.2021 Просмотров: 73295
На результат исследований влияет множество факторов, не связанных с качеством реагентов и работой лаборатории. О том, как правильно подготовиться к лабораторным тестам, читайте в нашем обзоре.
Миф №1. Для сбора биоматериала подходит любая емкость
На самом деле: Нет, это не так
Нельзя собирать биоматериал в емкости, не предназначенные для этого. В образец могут попасть компоненты, загрязняющие пробу, а значит потенциально влияющие на результат исследования. Для сдачи мочи, кала, эякулята, мокроты, слюны используются специальные стерильные контейнеры. Как правило, их можно приобрести в медицинском центре.
В образец могут попасть компоненты, загрязняющие пробу, а значит потенциально влияющие на результат исследования. Для сдачи мочи, кала, эякулята, мокроты, слюны используются специальные стерильные контейнеры. Как правило, их можно приобрести в медицинском центре.
Миф №2. Перед взятием крови можно съесть яблоко или выпить стакан сока
На самом деле: Нет, нельзяДаже легкий завтрак, например, порция фруктов или немного мюсли, способен исказить результаты исследований.
Существует ряд обязательных ограничений по приему пищи:
- Натощак: не менее 4 часов после последнего (не обильного!) приема пищи.
- Строго натощак: не менее 8 часов после последнего приема пищи. У новорожденных и детей первых месяцев жизни допускается взятие крови не ранее чем через 2 часа после приема пищи.
- Голодание: отсутствие приема пищи не менее 12 часов, более 14 часов голодать не рекомендуется. Желательно за 1-2 дня до взятия крови не переедать, по возможности исключить из рациона жирную, жареную пищу, алкоголь.
 Если накануне состоялось застолье – перенесите лабораторное исследование на пару дней.
Если накануне состоялось застолье – перенесите лабораторное исследование на пару дней. - Питьевой режим. Перед взятием крови для любых видов исследований не рекомендуется употреблять сок, чай и кофе. Можно пить простую воду, не минеральную и негазированную.
Миф №3. Сдавать анализы можно в любое время
На самом деле: Нет, нельзя
Например, показатели крови могут изменяться в течение дня, поэтому взятие крови обычно проводится утром. Для данного периода рассчитаны референсные интервалы многих лабораторных показателей. Это особенно важно для гормональных и биохимических исследований.
Миф №4. Менструация не помеха для проведения анализов
На самом деле: Нет, помеха
Во-первых, проба может быть загрязнена выделениями, а во-вторых, результаты исследований, особенно общего анализа крови, гормональных и биохимических, могут быть неточными. Например, при взятии крови на половые гормоны обязательно указывается фаза цикла. Если предстоят исследования мочи, то ее рекомендуется собирать до менструации или через 5-7 дней после ее окончания и не ранее чем через 7 дней после цитоскопии.
Если предстоят исследования мочи, то ее рекомендуется собирать до менструации или через 5-7 дней после ее окончания и не ранее чем через 7 дней после цитоскопии.
Миф №5. Занятия спортом не влияют на результат исследований
На самом деле: Нет, влияют
Физическая нагрузка вызывает гормональные и биохимические сдвиги, что сказывается на показателях крови. За двое суток до анализа прекратите любые тренировки. Непосредственно перед взятием крови исключите также физическое напряжение (быстрая ходьба, подъем по лестнице, бег).
Миф №6. Эмоциональный стресс влияет на результат исследований
На самом деле: Да, влияет
Сильное беспокойство и даже легкое волнение вызывают повышение гормонов стресса, нарушение кислотно-основного состояния крови. Поэтому перед взятием крови и некоторых других видов биоматериала необходимо успокоиться и отдохнуть в течение 15–20 минут. Чтобы не волноваться, заранее выясните у врача, как, быстро или медленно, больно или не очень, происходит процедура.
Миф №7. Кровь можно сдавать после рентгена и УЗИ
На самом деле: Нет, нельзя
Данные виды исследований могут приводить к активизации обменных процессов и искажению результатов исследований. Категорически не рекомендуется проводить лабораторные исследования не только после рентгена, УЗИ, но и после оперативного вмешательства, инъекций, вливаний, переливаний крови, пункций и биопсии различной локализации, массажа, ЭКГ, гемодиализа, эргометрии, иммуносцинтиграфии, процедур, в которых используется ионизирующее излучение, эндоскопических исследований.
Миф №8. Нельзя принимать лекарства
На самом деле: Отчасти, это так
Влияние лекарственных препаратов на результаты лабораторных тестов разноплановое и не всегда предсказуемое. Точно спрогнозировать зависимость результатов от какого-либо препарата практически невозможно. Общая рекомендация — отказ от приема медикаментов за сутки до сдачи биоматериала. Если провести анализ необходимо, то его выполняют до приема/введения очередной дозы лекарства.
Если провести анализ необходимо, то его выполняют до приема/введения очередной дозы лекарства.
Миф №9. Нельзя курить
На самом деле: Да, нельзя
Рекомендуется не курить, как минимум, за 30-60 минут до взятия крови, в некоторых случаях за 2 часа до анализа.
Миф №10. Бактериологические исследования проводятся до начала курса лечения антибиотиками
На самом деле: Да, это так
Любой вид биоматериала (моча, мокрота, гинекологические или урологические мазки) берется до начала приема антибиотиков или не ранее чем через 10-14 дней после их отмены. Несоблюдение этого правила может привести к ложноотрицательному результату, что чревато неправильным диагнозом и назначением неэффективных препаратов.
Целесообразность лечения антибиотиками будут определять с помощью анализа крови
Антибиотики — это специальные лекарственные средства натурального или синтетического происхождения, предназначенные для лечения различных заболеваний.
Активные компоненты фармакологических препаратов способны подавлять быстрый рост живых микроорганизмов и клеток.
Наряду с лечебным эффектом, антибактериальные лекарства негативно воздействуют на кишечную микрофлору и угнетают иммунную систему. Поэтому принимать антибиотики нужно исключительно по рецепту лечащего врача.
Особенности антибактериальной терапии
Особенности действия антибиотиковВсе антибиотики классифицируются по двум группам, в зависимости от влияния на вредные микроорганизмы:
Бактерицидные. Действие медикаментозного средства основывается на уничтожение инфекции.
Бактериостатические. Активное вещество вызывает нарушение клеточной цепочки возбудителя, отчего тот утрачивает возможность размножаться и постепенно гибнет.
Попадая в организм, антибиотик разносится вместе с кровью по всем органам и системам.
Каждый препарат, в зависимости от входящих в состав действующих веществ, может накапливаться в определенных количествах в каком-то одном органе.
Так, концентрация ампициллина во внутренней полости среднего уха выше, чем средства из пенициллиновой группы. Соответственно, инфекционный возбудитель будет уничтожен быстрее.
Однако опасность для человека представляет тот факт, что многие виды антибактериальных препаратов нацелены на уничтожение не одного возбудителя, а целых групп, в которых существуют не только болезнетворные, но и полезные микроорганизмы.
Нарушение баланса влечет за собой размножение грибковой инфекции, устойчивой к влиянию почти всех известных антибиотиков. У больного подавляется иммунитет, развиваются аллергические реакции, нарастает токсическое действие на организм. Кроме этого, антибактериальные средства могут менять состав крови.
Как узнать, влияют ли антибиотики на биохимический анализ крови? Прежде всего, сдать гематологический анализ и дождаться результатов, которые покажут клиническую картину.
Влияние антибиотиков на анализ крови
Влияние антибиотиков на анализ кровиПрежде чем назначать курс лечения, врач проведет все необходимые исследования, выпишет направление на биохимический анализ крови.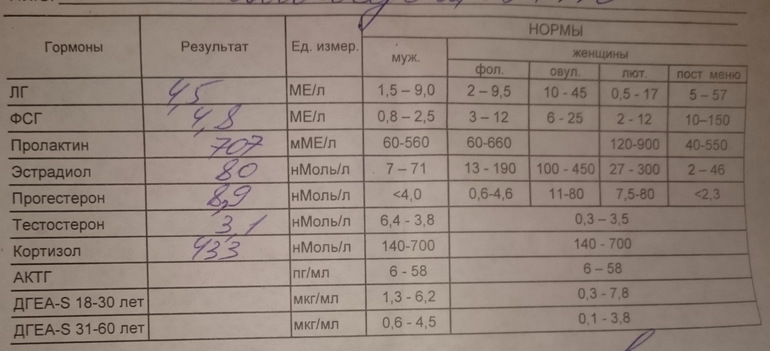 Это нужно для того, чтобы установить основную причину заболевания. Ведь при вирусной инфекции антибиотики не помогают, напротив, такой подход к лечению чреват множеством осложнений. В борьбе с инфекцией бактериального происхождения задействуют антибиотики широкого спектра действия. Специфические изменения в гематологическом анализе помогут терапевту установить правильный диагноз и назначить эффективное лечение.
Это нужно для того, чтобы установить основную причину заболевания. Ведь при вирусной инфекции антибиотики не помогают, напротив, такой подход к лечению чреват множеством осложнений. В борьбе с инфекцией бактериального происхождения задействуют антибиотики широкого спектра действия. Специфические изменения в гематологическом анализе помогут терапевту установить правильный диагноз и назначить эффективное лечение.
Что такое бактериологический посев крови?
Цель бактериологического посева – определение количества болезнетворных микроорганизмов в крови. Исключить либо подтвердить наличие бактериемии под микроскопом нельзя. Для получения точного результата надо провести выращивание (посев) бактерий в питательной среде.
Затем содержимое пристально изучают под микроскопом, чтобы идентифицировать опасную инфекцию. Когда возбудитель определен, специалисты приступают к тестам, выявляющим чувствительность бактерии к разным антибактериальным препаратам.
Это позволяет эффективно подавить рост и размножение болезнетворных организмов.
Как влияет прием антибиотиков на анализ крови
Как влияет прием антибиотиков на анализ кровиПоскольку действие фармакологических средств по-разному сказывается на организме, важно, знать, влияют ли антибиотики на анализ крови. Кроветворение – это непрерывный процесс. Делящиеся молодые клетки в большей степени подвержены негативному воздействию антибактериальных препаратов. Токсическое влияние лекарственных средств меняет состав крови. Развиваются побочные эффекты, разрушающие ткани и органы.
Влияние антибиотиков на анализ крови давно доказано многочисленными исследованиями. Во время приема этих препаратов наиболее часто встречаются следующие изменения гематологических показателей:
Аминопенициллины. Прием препаратов из этой группы нередко вызывает формирование эозинофилии, нейтропении. Также увеличивается протромбиновое время, наблюдается положительная реакция Кумбса. Цефалоспорины. Эта категория препаратов систематизируется по 4 поколениям.
К последствиям приема антибактериальных средств цефалоспориновой группы относится эозинофилия, нейтропения, снижение гемоглобина, анемия. Полимиксины. У больного, принимающего Полимиксин-М-сульфат, может развиться тромбоцитопения, гипокальциемия, гипокалиемия. Ансамакролиды.
Могут повлиять на увеличение активности печеночных трансаминаз. Азалиды. Их токсическое действие влечет за собой повышение активности печеночных ферментов. Пенициллины. Стимуляция ложноположительной пробы Кумбса, эозинофилия, нейропения. Антисинегнойные пенициллины.
Здесь может обнаружиться снижение агрегации тромбоцитов, гипонатриемия, эозинофилия, увеличение времени кровотечения. Антистафилококковые пенициллины. Лекарства из этой группы повышают активность печеночных трансаминаз, приводят к нейтропении и ложноположительной пробе Кумбса. Гликопептиды.
При неправильном введении препарата развивается «синдром красного человека» из-за выделения большого количества гистамина. Хлорамфениколы. В некоторых случаях прием левомицитина приводит к образованию лейкопении, ретикулоцитопении.
Аминогликозиды. Канамицин, Гентамицин и Стрептомицин провоцируют тромбоцитопению, повышение концентрации печеночных трансаминаз.
Канамицин, Гентамицин и Стрептомицин провоцируют тромбоцитопению, повышение концентрации печеночных трансаминаз.
Влияют ли антибиотики на общий анализ крови, когда происходит прогрессирование патологического состояния? Ответ положительный.
В некоторых ситуациях отсутствие контроля за показателями крови приводит к тому, что функциональные изменения принимают морфологическую форму.
Сложность структуры антибактериальных средств, обусловленную входящими в состав активными веществами, определяет развитие положительного результата и побочных эффектов. По этой причине заниматься самолечением нельзя.
Можно ли принимать препараты перед сдачей анализа крови?
Можно ли принимать антибиотики перед сдачей анализа крови?Многие больные, в том числе занимающиеся самолечением, попросту не знают, влияет ли прием антибиотиков на анализ крови. Между тем у такой процедуры есть несколько правил, незнание которых приводит к обнаружению разнообразных отклонений от нормы. Так, нельзя принимать любые виды лекарственных средств за 24 часа до сдачи крови на биохимический анализ. Отступить от нормы можно исключительно с разрешения лечащего врача.
Между тем у такой процедуры есть несколько правил, незнание которых приводит к обнаружению разнообразных отклонений от нормы. Так, нельзя принимать любые виды лекарственных средств за 24 часа до сдачи крови на биохимический анализ. Отступить от нормы можно исключительно с разрешения лечащего врача.
Помимо этого, анализы делают натощак, чтобы не повысились такие показатели, как глюкоза, холестерол, билирубин. Для клинического анализа нужно будет отказаться от приема пищи минимум за час до процедуры.
Поскольку показатели зависят от времени суток, необходимо учитывать и этот момент, сдавая кровь на гормоны.
При заборе крови из вены на ее состав влияет физическая активность человека, эмоциональное перенапряжение.
Немаловажное значение имеет присутствие в организме инфекционного возбудителя, давность инфицирования и состояние иммунной системы. Если врач сомневается в результатах анализов, он может назначить повторное исследование.
Анализ крови и антибиотики при наличии хронических заболеваний
Практически все препараты выводятся из организма почками. Поэтому даже небольшие перемены в работе этого важного органа иногда становятся причиной нарастающей интоксикации. На ткань и структуру почек оказывают влияние антибиотики из группы гликозидов, тетрациклиновой группы.
Поэтому даже небольшие перемены в работе этого важного органа иногда становятся причиной нарастающей интоксикации. На ткань и структуру почек оказывают влияние антибиотики из группы гликозидов, тетрациклиновой группы.
Если прием этих медикаментозных средств сопровождается параллельным употреблением цитостатиков, гормональных препаратов, нестероидных противовоспалительных средств, то вероятность повреждения почек растет в геометрической прогрессии. Анализ крови определит увеличение числа эритроцитов и лейкоцитов. Все это, необходимо учитывать при проведении биохимического анализа.
Когда лекарство выводится из организма с желчью, могут возникнуть проблемы с печенью и желчным пузырем, что чревато повышением печеночных трансаминаз и нарастанием токсического действия.
Влияют ли антибиотики на анализ крови общий, если у больного нет сопутствующих заболеваний? Каждый человек индивидуален, поэтому сложно предсказать реакцию организма на тот или иной медикаментозный препарат. В любом случае показатели крови будут отклоняться от нормы, потому что лекарственная терапия воздействует на все органы и ткани.
Общий анализ крови при приеме гормонов
Могут ли антибиотики повлиять на анализ крови в период приема гормональных контрацептивов? Таким вопросом задаются женщины, принимающие противозачаточные лекарства.
Антибактериальная терапия меняет состав кишечной флоры, отчего организм не может усваивать гормоны на прежнем уровне. Соответственно, меняются показатели крови, снижается количество лекарственного препарата.
Если другой метод контрацепции не используется, может наступить беременность.
Анализ крови при нарушениях пищеварения
Лечение антибактериальными средствами нередко приводит к диарее и другим расстройствам пищеварения. Разнообразные заболевания органов ЖКТ могут ухудшать всасывание питательных веществ и лекарственных препаратов, отчего инфекционная патология примет хроническую форму течения. Анализ крови в таком случае покажет увеличение числа лейкоцитов, снижение гемоглобина, эозинофилию.
В заключение
Время проведения диагностики крови после завершения лечения антибиотиками устанавливается врачом в индивидуальном порядке, который должен учитывать результаты анализов и состояние здоровья пациента. В отдельных случаях целесообразным будет исследование в период приема препаратов.
Эффективность лечебного курса и действия антибактериальных лекарств можно проверить на 2–5 день после приема последней таблетки или инъекции. Прием антибиотиков на анализ крови не повлияет, если проходить исследование не раньше, чем через 10 дней после завершения терапии.
Влияет ли прием антибиотиков на анализ крови | Здоровые сосуды, лечение и профилактика
Люди, которые приходят лечиться, сдают анализ мочи и крови для того, чтобы лечащий врач смог правильно поставить диагноз и начать эффективное лечение. Но существуют некоторые правила, которым необходимо следовать, чтобы результаты от забора анализов были достоверными. Например, доказано, что антибиотики влияют на конечную клиническую картину.
Лекарственные препараты назначают для борьбы с некоторыми недугами. Антибиотики могут быть натуральными и синтетическими. Компоненты, входящие в состав средств, блокируют активное увеличение числа микроорганизмов, а также продуктов их жизнедеятельности.
На заметку! У антибиотиков есть побочные эффекты – они пагубно сказываются на микрофлоре кишечника, иммунитете. Именно поэтому эти препараты необходимо принимать только по рецепту доктора.
Лечение антибиотиками
Все подобные препараты работают по одному сценарию. Они уничтожают бактерии и способствуют лечению инфекций бактериального характера. В некоторых случаях антибиотики (АБ) могут выписываться при вирусных недугах. Но такой ход не оправдан, ведь если в организме бактерий нет, то антибактериальные лекарства только навредят человеку.В основном назначаются медиками лекарства широкого спектра – способные бороться с несколькими видами бактерий одновременно. Но вместе с этим антибиотики способны истребить не только опасные микробы, но и полезные. Среди побочных эффектов от приема АБ выделяют:
- аллергию;
- расстройство микрофлоры кишечника;
- ослабление иммунной системы;
- проблемы с ЦНС;
- грибковые инфекции;
- разрушение печени;
- возможные галлюцинации;
- отравление организма токсинами.
Кроме этого, ученые смогли доказать, что антибактериальная терапия может влиять на состав крови. Перед тем, как сдавать анализ, необходимо сообщить доктору о лечении подобными препаратами.
Изменение крови при лечении АБ
Для того, чтобы определить возможное воздействие препаратов на результат забора биоматериалов, необходимо ознакомиться с изменениями, происходящими в плазме крови. По мнению специалистов, каждая группа подобных лекарств способна вызвать изменение крови:- Стрептомицин. Число красных кровяных телец уменьшается.
- Левомицетин. Уровень лейкоцитов снижается.
- Гликопептиды. Могут повысить уровень гистамина в крови.
- Пенициллин. Результаты анализов антиглобулинового теста получаются неверными.
- Полимиксин. Снижает уровень тромбоцитов, калия и кальция.
- Цефалоспорины. Снижают число лейкоцитов, уровень гемоглобина.
- Аминопенициллины. Тромбоциты и лейкоциты понижаются, а время свертываемости кожи увеличивается.
Чтобы полученные результаты были достоверными, необходимо их сдавать минимум через 2 недели после окончания терапии. Такое обследование необходимо, чтобы оценить эффективность проведенного лечения. При некоторых условиях забор крови можно делать немного раньше.
Влияние антибиотиков на анализ крови: можно ли сдавать, когда можно, через сколько
Сдача анализов крови и мочи является необходимостью для диагностики заболевания и контроля эффективности терапии.
Многие знают, что есть определенные ограничения, которые нужно соблюдать перед забором биоматериала.
Относится ли к запрету прием антибиотиков? Можно ли пить лекарства перед сдачей плазмы, и какое влияние антибиотиков на анализ крови нужно учитывать при расшифровке результата?
Антибактериальная терапия
Все антибактериальные препараты действуют по одному принципу. Они угнетают жизнедеятельность бактерий и помогают в лечении бактериальных инфекций.
Нередко антибиотики назначаются и при вирусных заболеваниях, в качестве профилактики присоединения бактериального заражения.
Однако как показала практика, такая подстраховка нецелесообразна, ведь при отсутствии бактерий препараты приносят только вред нашему организму.
Чаще всего врачи назначают антибиотики широкого спектра действия, что это значит? Это значит, что препарат способен уничтожать не один вид бактерий, а целые группы. Однако вместе с болезнетворными микроорганизмами эти лекарства уничтожают и полезные бактерии, которые живут в нашем организме.
Побочных эффектов у антибиотиков много, в их числе:
- Дизбактериоз.
- Аллергические реакции.
- Снижение иммунитета.
- Угнетение нервной системы.
- Обострение грибковых заболеваний.
- Разрушение клеток печени.
- Потеря ориентации, галлюцинации, угнетение дыхания.
- Токсическое отравление организма.
Более того, в результате многолетних исследований было выявлено, что прием антибиотиков может изменять состав крови. Таким образом, риск того, что антибиотики повлияют на состав крови, несомненно, существует и перед тем, как идти сдавать биоматериал нужно обязательно сообщить врачу о том, что вы принимаете эту группу лекарственных препаратов.
Когда анализ необходим
В первую очередь анализ крови нужно сдать перед тем, как пациенту будет назначено лечение. Это первый диагностический шаг, который позволяет определить природу заболевания.
Если терапевт уверен в бактериальной инфекции, будет назначен курс антибиотиков. Если же анализ покажет вирусное заболевание, антибиотики назначать нельзя.
По этой причине совершенно недопустим прием лекарств из группы антибиотиков самостоятельно.
Только врач может определить целесообразность приема того или иного лекарственного средства.
Также анализ крови могут назначить, если антибактериальная терапия не приносит желаемого результата.
В этом случае исследование крови проводится, чтобы выявить какая бактерия вызвала болезнь и почему она не чувствительна к назначенному антибиотику. Этот анализ называется бактериологический посев.
С его помощью врачи подбирают именно тот антибиотик, к которому чувствителен конкретный возбудитель.
Как меняется кровь при терапии антибиотиками
Чтобы понять влияют ли антибиотики на анализ крови, рассмотрим основные изменения состава плазмы после приема разных лекарственных препаратов. Ученые доказали, что каждая из групп антибактериальных препаратов может оказывать на состав крови свое влияние:
- Стрептомицин — влияет на повышение печеночных трансаминаз, снижает количество красных кровяных телец.
- Левомецитин — снижает уровень лейкоцитов.
- Гликопептиды — могут спровоцировать высокий уровень гистамина.
- Пенициллин — повышает уровень эозинофилов, печеночных трансаминаз, искажает результаты антиглобулинового теста.
- Полимиксин — понижает уровень тромбоцитов, сывороточного кальция и калия.
- Цефалоспорины — могут спровоцировать снижение гемоглобина, эозинофилов, лейкоцитов.
- Аминопенициллины — искажают результаты антиглобулинового теста, снижают количество лейкоцитов, эозинофилов, тромбоцитов, увеличивают время свертывания крови.
Можно ли сдавать кровь при терапии антибиотиками
Если анализ крови при приеме антибиотиков назначил врач, то пройти исследование просто необходимо. Чаще всего вопрос, влияет ли прием антибиотиков на анализ крови, задают люди, которые занимаются самолечением.
Они просто не знают, как отразится прием лекарств на их анализе. Врачи не устают предупреждать, что нельзя без назначения врача принимать лекарства, но наш народ сам себя лечит и нередко этим лечением себя калечит.
Если сдать анализ крови после приема антибиотиков и не сообщить врачу о том, что вы пили лекарства, у вас могут найти массу заболеваний, от банальной анемии до хронических патологий внутренних органов. И дело не в том, что у вас целый букет болезней, просто изменится ваш состав крови, и доктор на основании этих изменений может поставить ложный диагноз.
Правильный порядок действий
В первую очередь при любых недомоганиях, высокой температуре тела, общей слабости, болях и других проявлениях болезни нужно обратиться к врачу. Терапевт на основании ваших жалоб может поставить предварительный диагноз, и чтобы его подтвердить назначит анализ крови.
Перед сдачей крови нужно рассказать врачу, если вы принимали любые лекарственные средства. После того как пациент сдал анализ проводится бактериологический посев и выявляется возбудитель болезни.
На основании этих данных доктор должен выписать антибиотик узкого спектра действия, который будет эффективен именно против этого возбудителя.
Однако на практике все происходит совершенно по другому сценарию. Находятся даже такие врачи, которые выписывают антибиотики при явно вирусных заболеваниях.
От услуг таких докторов лучше отказаться сразу и обратиться в другую клинику. Особенно опасен бесконтрольный прием антибактериальных препаратов для детей.
В результате такой терапии угнетается иммунная система ребенка, что приводит к развитию различных патологий.
ВАЖНО! Если в вашем районе нет хорошей поликлиники, вызывайте скорую помощь. В стационаре вам обязаны сделать необходимые анализы перед назначением терапии.
Когда можно сдавать анализ после антибактериальной терапии
Сколько времени должно пройти после приема антибиотиков перед анализом крови? Любой лекарственный препарат выводится из организма.
Однако для того, чтобы анализ крови после антибиотиков не показал ложный результат, кровь нужно сдавать не ранее чем через 14 дней после окончания курса лечения.
Этот анализ сдается для оценки эффективности терапии. В некоторых случаях разрешена сдача анализа раньше.
Стоит отметить, что на состав плазмы могут влиять не только антибиотики, но и другие лекарственные средства. Даже прием лечебных трав может исказить результаты анализа. По этой причине перед сдачей плазмы нужно отказаться от приема всех лекарств. Если такой возможности нет, нужно сообщить об этом врачу.
Антибиотики, лекарства, которые нередко спасают жизнь пациентам. Однако их коварность заключается в том, что при бесконтрольном употреблении они могут принести значительный вред нашему здоровью.
Как же антибиотики влияют на анализ крови? Они просто убивают клетки и ткани нашего организма, а кровь мгновенно реагирует на это изменением своего состава.
Чтобы уберечь свое здоровье и не заработать лишних болезней, принимайте только те лекарства, которые выписал вам квалифицированный врач.
Влияние антибиотиков на анализ крови
В наше время врачи назначают антибиотики каждому третьему пациенту, независимо от того, есть реальные показания к применению этого лекарственного средства или нет. Считают, что лучше перестраховаться, как бы ни было осложнений заболевания. Например, при вирусной инфекции назначают антибиотик для профилактики бактериальных осложнений.
Но это пагубная практика, так как организм человека «привыкает» к антибиотику. Повторный приём антибиотика может не только оказаться неэффективным, но и стать причиной сильной аллергической реакции. Поэтому врач обязательно должен направить пациента сдать анализ крови.
Антибиотики назначаются только в том случае, если по результатам анализа есть в этом необходимость.
Что это такое
Антибиотики – вещества синтетического или природного происхождения, оказывающие влияние на бактерии в организме человека. В зависимости от типа воздействия на бактерии антибиотики делятся на два вида:
- бактериостатические — препятствующие размножению бактерий;
- бактерицидные — убивающие бактерий.
То есть антибиотики – лекарственные препараты, способные бороться с бактериями и соответственно – с бактериальными инфекциями. Антибиотики бывают широкого и узкого спектра действия.
Антибиотик узкого спектра действия (например, полимиксин) воздействует только на один вид микроорганизмов – на палочки (дизентерийная палочка, кишечная палочка), но не оказывает никакого влияния на кокки (пневмококк, гонококк, менингококк, стрептококк). А антибиотик широкого спектра действия (пенициллин) влияет на палочки и на кокки.
Это значит, что если врач точно знает, какой вид бактерий вызвал заболевание, то эффективнее лечить пациента антибиотиком узкого спектра действия. Если есть сомнения в том «кто виноват», то лучше назначить антибиотики широкого спектра действия.
Какое отношение имеет к антибиотикам анализ крови
Прежде чем назначить пациенту курс антибиотиков, врачу надо установить причину заболевания: вирусная инфекция или бактериальная.
Именно изменения показателей анализа крови помогут поставить правильный диагноз. Если инфекция вирусная, то приём антибиотиков будет неэффективен и даже может вызвать осложнения заболевания.
А если у пациента бактериальная инфекция, то без приёма антибактериальных средств не обойтись.
Бактериологический посев крови
Идеальный план лечения бактериальной инфекции: бактериологический анализ крови, антибиотики узкого спектра действия, анализ крови после антибиотиков для подтверждения эффективности проведённого лечения. Но, к сожалению, такой план лечения зачастую назначается, когда человек уже попал в больницу в тяжёлом состоянии.
Анализ крови после приема антибиотиков
После приёма антибиотиков анализ крови необходимо сдать повторно, чтобы удостовериться в полном выздоровлении. Дабы не получить ложноотрицательный результат бактериологического анализа, кровь сдаётся через 2 недели после окончания приёма антибиотиков.
анализ крови — по каким показателям назначают антибиотики
Смотрите также
- Общий анализ крови: расшифровываем «от» и «до» ОСТРАЯ БАКТЕРИАЛЬНАЯ ИНФЕКЦИЯ
Признаки заболевания. Лейкоциты и СОЭ превышают норму. Повышено количество нейтрофилов и монцитов в крови. Уровень лимфоцитов понижен. У ребенка может быть повышение температуры, влажный кашель, насморк, гнойные выделения из носоглотки, хрипы в… - Общий анализ крови Вот интересно, такой элементарный анализ, как общ.анализ крови — назначают ли Вам ваши гинекологи на период планирования ?
Мне не назначила,а я вот думаю,гормоны и другие «сложные» обследования проходим, а элементарные показатели крови (которые очень… - Помогите с анализом крови,вирус или бактерии? Девочки,у сына врачи подозревают ангину,сразу назначили антибиотик….
Кто разбирается в анализе крови,можно увидеть вирус у нас или бактерии?? Наша врач,назначает антибиотик при первом чихе. - О чем расскажет анализ крови У всех детки сдают анализа крови,а вот что означают циферки и буковки в них — знают не все. Нашла познавательную статейку по этому поводу — надеюсь будет полезной
Что такое кровь
Кровь — это жидкая… - Общий анализ крови. Показатель СОЭ?!! Общий анализ крови. Показатель СОЭ аж 51!((( Болеем по сути уже 2 месяца… 3 раз назначили антибиотики… Заболели с нач.сентября — кашель, насморк, горло… пропили от кашля микстуру и горло лечили, в нос капали… Педиатр…
- Анализ крови Сейчас пьем антибиотики заканчиваем завтра(в вск), пятидневный курс, через сколько дней можно сдавать анализ крови нам для физио), были у врача а спросить забыли. Может кто знает???
- Помогите расшифровать анализ крови Гемаглобин 110, эритроциты 4,19, цветовой показатель крови 0,79, лейкоциты 9,78, гемокрит 32, тромбоциты 284, средний объём эритроцитов 77, средний объём тромбоцита 5,СОЭ по Вестергрену 18 Врач назначает антибиотик , температура 4й день, но пошла на…
- Анализ крови. Девочки здравствуйте! Помогите пожалуйста расшифровать анализ крови. Врач назначил ребенку антибиотики,без анализов. Сегодня сдали сами,но я ничего не понимаю в нем. К врачу записались только на 3 ноября. Показана ли антибиотикотерапия при таком анализе крови….
- Анализ крови, давайте разберемся Что бы ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — то же самое, поднялась температура — опять общий анализ крови, а…
- про анализ крови… Сдали анализ крови, рзультат не очень — воспалительный процесс в организме — гемоглабин105 и соэ повышенный. Врач назначила свечи виферон. Везде пишут, что эти свеси при простудных заболеваниях назначают… Может я что-то путаю..?
Показания для назначения антибиотиков
Назначать лечение антибиотиками должен врач, то есть человек, имеющий определенные знания и квалификацию в этой области.Однако, пациент тоже должен обладать минимальной информацией о том, как же назначаются антибиотики, для того, чтобы лечение было максимально эффективным.
Для начала, когда же возникает потребность в назначении антибиотика? Тогда, когда у человека имеется инфекция, вызванная бактериями, которая клинически проявляется лихорадкой, болью и различными местными воспалительными реакциями.
Повышение температуры не всегда свидетельствует именно о бактериальной инфекции, но последняя, за редким исключением, никогда не протекает без лихорадки.
Местная воспалительная реакция – это, например, отек и гнойное отделяемое из раны, гнойный налет на миндалинах, выделение гнойной мокроты и др.
В любом случае, при появлении этих трех признаков врач проводит детальный осмотр и назначает дообследование. Наиболее часто он может отправить пациента сдавать общий анализ крови.
В анализе крови о наличии бактериальной инфекции может свидетельствовать повышение числа лейкоцитов, а именно нейтрофилов и сдвиг лейкоцитарной формулы, повышение скорости оседания эритроцитов (СОЭ).
Так же в зависимости от того, какое заболевание предполагается у пациента, врач может назначить анализ мочи, биохимический анализ крови, ультразвуковое исследование или отправить на осмотр к другим врачам специалистам.
Так же в верификации диагноза помогает посев на стерильность или чувствительность к антибиотикам той среды, которая имеет отношение к возникшему заболеванию. Это может быть кровь, моча, мокрота, содержимое раны, ликвор и др. В результате всех этих диагностических мероприятий доктор может поставить диагноз инфекционного заболевания, вызванного бактериями (пневмония, ангина, пиелонефрит и др).
Самым главным звеном в лечении инфекции, вызванной бактериями, является назначение антибиотика. Все остальное сопутствующее лечение тоже имеет место, но его роль скорее симптоматическая – для облегчения состояния, купирования симптомов или для успокоения пациента.
Для назначения антибиотиков при различных заболеваниях существуют клинические рекомендации и стандарты медицинской помощи. Однако помимо них доктор учитывает так же возраст, пол больного, состояние печени, почек и сопутствующую патологию.
Так же обязательно интересуется, был ли опыт применения пациентом антибиотиков в прошлом, не было ли у него аллергической реакции.
Если по какой то причине основной антибиотик для лечения имеющегося заболевания применить нельзя, то всегда есть альтернативные варианты, так называемые антибиотики резерва.
Если у вас имеет место бактериальная инфекция, и врач назначил вам антибиотик, прием его строго обязателен. Альтернативные методы лечения, игнорирование рекомендаций врача может привести к серьезным последствиям для здоровья.
Однако самостоятельно назначать себе или свои детям антибактериальные препараты небезопасно. Это может привести к различным осложнениям и развитию резистентности.
Поэтому препараты этой группы должны продаваться в аптечной сети строго по рецепту от лечащего врача.
Влияние антибиотиков на анализ крови
Для ответа на этот вопрос рассмотрим сначала, что такое антибиотики. Антибиотики – вещества синтетического или природного происхождения, оказывающие влияние на бактерии в организме человека. В зависимости от типа воздействия на бактерии антибиотики делятся на два вида:
– бактериостатические – препятствующие размножению бактерий;
– бактерицидные – убивающие бактерий.
То есть антибиотики – лекарственные препараты, способные бороться с бактериями и соответственно – с бактериальными инфекциями. Антибиотики бывают широкого и узкого спектра действия.
Антибиотик узкого спектра действия (например, полимиксин) воздействует только на один вид микроорганизмов – на палочки (дизентерийная палочка, кишечная палочка), но не оказывает никакого влияния на кокки (пневмококк, гонококк, менингококк, стрептококк). А антибиотик широкого спектра действия (пенициллин) влияет на палочки и на кокки.
Это значит, что если врач точно знает, какой вид бактерий вызвал заболевание, то эффективнее лечить пациента антибиотиком узкого спектра действия. Если есть сомнения в том «кто виноват», то лучше назначить антибиотики широкого спектра действия.
А какое отношение имеет к антибиотикам анализ крови? Прежде чем назначить пациенту курс антибиотиков, врачу надо установить причину заболевания: вирусная инфекция или бактериальная.
Именно изменения показателей анализа крови помогут поставить правильный диагноз. Если инфекция вирусная, то приём антибиотиков будет неэффективен и даже может вызвать осложнения заболевания.
А если у пациента бактериальная инфекция, то без приёма антибактериальных средств не обойтись.
Бактериологический посев крови
В тех случаях, когда нет эффекта от приёма прописанного антибиотика, сдать анализ крови на бактериологический посев – жизненно важно. Так как у пациента может обнаружиться инфекция, устойчивая к назначенному антибиотику.
Бактериологический посев крови позволяет не только выявить и идентифицировать микроорганизм, вызвавший заболевание. Но и определить, устойчив этот вид бактерий к антибиотикам или нет.
А если бактерии устойчивы, то позволяет определить, какие именно антибиотики не окажут на них должного воздействия.
Идеальный план лечения бактериальной инфекции: бактериологический анализ крови, антибиотики узкого спектра действия, анализ крови после антибиотиков для подтверждения эффективности проведённого лечения. Но, к сожалению, такой план лечения зачастую назначается, когда человек уже попал в больницу в тяжёлом состоянии.
Антибактериальная терапия
Все антибактериальные препараты действуют по одному принципу. Они угнетают жизнедеятельность бактерий и помогают в лечении бактериальных инфекций.
Нередко антибиотики назначаются и при вирусных заболеваниях, в качестве профилактики присоединения бактериального заражения.
Однако как показала практика, такая подстраховка нецелесообразна, ведь при отсутствии бактерий препараты приносят только вред нашему организму.
Чаще всего врачи назначают антибиотики широкого спектра действия, что это значит? Это значит, что препарат способен уничтожать не один вид бактерий, а целые группы. Однако вместе с болезнетворными микроорганизмами эти лекарства уничтожают и полезные бактерии, которые живут в нашем организме.
Побочных эффектов у антибиотиков много, в их числе:
- Дизбактериоз.
- Аллергические реакции.
- Снижение иммунитета.
- Угнетение нервной системы.
- Обострение грибковых заболеваний.
- Разрушение клеток печени.
- Потеря ориентации, галлюцинации, угнетение дыхания.
- Токсическое отравление организма.
Более того, в результате многолетних исследований было выявлено, что прием антибиотиков может изменять состав крови. Таким образом, риск того, что антибиотики повлияют на состав крови, несомненно, существует и перед тем, как идти сдавать биоматериал нужно обязательно сообщить врачу о том, что вы принимаете эту группу лекарственных препаратов.
Когда анализ необходим
В первую очередь анализ крови нужно сдать перед тем, как пациенту будет назначено лечение. Это первый диагностический шаг, который позволяет определить природу заболевания.
Если терапевт уверен в бактериальной инфекции, будет назначен курс антибиотиков. Если же анализ покажет вирусное заболевание, антибиотики назначать нельзя.
По этой причине совершенно недопустим прием лекарств из группы антибиотиков самостоятельно.
Только врач может определить целесообразность приема того или иного лекарственного средства.
Также анализ крови могут назначить, если антибактериальная терапия не приносит желаемого результата.
В этом случае исследование крови проводится, чтобы выявить какая бактерия вызвала болезнь и почему она не чувствительна к назначенному антибиотику. Этот анализ называется бактериологический посев.
С его помощью врачи подбирают именно тот антибиотик, к которому чувствителен конкретный возбудитель.
Чтобы понять влияют ли антибиотики на анализ крови, рассмотрим основные изменения состава плазмы после приема разных лекарственных препаратов. Ученые доказали, что каждая из групп антибактериальных препаратов может оказывать на состав крови свое влияние:
- Стрептомицин — влияет на повышение печеночных трансаминаз, снижает количество красных кровяных телец.
- Левомецитин — снижает уровень лейкоцитов.
- Гликопептиды — могут спровоцировать высокий уровень гистамина.
- Пенициллин — повышает уровень эозинофилов, печеночных трансаминаз, искажает результаты антиглобулинового теста.
- Полимиксин — понижает уровень тромбоцитов, сывороточного кальция и калия.
- Цефалоспорины — могут спровоцировать снижение гемоглобина, эозинофилов, лейкоцитов.
- Аминопенициллины — искажают результаты антиглобулинового теста, снижают количество лейкоцитов, эозинофилов, тромбоцитов, увеличивают время свертывания крови.
Лимфома Ходжкина (лимфогранулематоз): симптомы, лечение
Если анализ крови при приеме антибиотиков назначил врач, то пройти исследование просто необходимо. Чаще всего вопрос, влияет ли прием антибиотиков на анализ крови, задают люди, которые занимаются самолечением.
Они просто не знают, как отразится прием лекарств на их анализе. Врачи не устают предупреждать, что нельзя без назначения врача принимать лекарства, но наш народ сам себя лечит и нередко этим лечением себя калечит.
Если сдать анализ крови после приема антибиотиков и не сообщить врачу о том, что вы пили лекарства, у вас могут найти массу заболеваний, от банальной анемии до хронических патологий внутренних органов. И дело не в том, что у вас целый букет болезней, просто изменится ваш состав крови, и доктор на основании этих изменений может поставить ложный диагноз.
Правильный порядок действий
В первую очередь при любых недомоганиях, высокой температуре тела, общей слабости, болях и других проявлениях болезни нужно обратиться к врачу. Терапевт на основании ваших жалоб может поставить предварительный диагноз, и чтобы его подтвердить назначит анализ крови.
Перед сдачей крови нужно рассказать врачу, если вы принимали любые лекарственные средства. После того как пациент сдал анализ проводится бактериологический посев и выявляется возбудитель болезни.
На основании этих данных доктор должен выписать антибиотик узкого спектра действия, который будет эффективен именно против этого возбудителя.
Однако на практике все происходит совершенно по другому сценарию. Находятся даже такие врачи, которые выписывают антибиотики при явно вирусных заболеваниях.
От услуг таких докторов лучше отказаться сразу и обратиться в другую клинику. Особенно опасен бесконтрольный прием антибактериальных препаратов для детей.
В результате такой терапии угнетается иммунная система ребенка, что приводит к развитию различных патологий.
ВАЖНО! Если в вашем районе нет хорошей поликлиники, вызывайте скорую помощь. В стационаре вам обязаны сделать необходимые анализы перед назначением терапии.
Особенности воздействия антимикробных препаратов
Натуральное, полусинтетическое или целиком созданное в научной лаборатории средство, предназначенное для излечения от многих заболеваний, называют антибиотиком.
Его действующие вещества могут угнетать развитие болезнетворных бактерий. Но при этом они отрицательно воздействуют на микрофлору кишечника, подавляют иммунную защиту организма.
Принимать такие лекарства необходимо только после обследования и исключительно по рекомендации врача.
Классификация антибактериальных средств содержит две группы, представители которых различаются по своему влиянию на болезненные микробы:
- Бактерицидная. К этой группе относятся медикаменты, уничтожающие различные инфекции.
- Бактериостатическая. Главный активный компонент в таких препаратах блокирует способность возбудителя к размножению, разрывая его цепочку из клеток, что приводит к гибели агента.
Антибиотик с помощью кровотока разносится по всем органам, проникая во все ткани и системы. Любой из антибактериальных лекарств, обладающий накопительными свойствами, аккумулируется в достаточном объеме в пораженных органах, что служит более скорому уничтожению инфекционного возбудителя.
Такие антибиотики имеют узкоспециальную направленность и рассчитаны на ту или иную группу патогенных микроорганизмов. Но сегодня в медицинской практике существуют препараты широкого действия, нацеленные на уничтожение не единичного агента, а целых «армий» бактерий, в которых присутствуют не только вредные, но и необходимые для жизнедеятельности человека организмы.
Данные препараты вызывают нарушение микрофлоры и размножение грибковых поражений тканей, стойких к большинству антибактериальных средств. У пациентов могут возникать аллергические высыпания на коже, а по мере накопления активных компонентов лекарства в организме возрастать их токсическое влияние.
Антибиотики способны радикально изменять состав крови, поэтому они могут повлиять на результаты анализов.
Непрерывно обновляющиеся клетки крови — наиболее уязвимые мишени для отрицательного действия антибактериальных средств. Их токсическое влияние разрушает органы и ткани.
Наиболее известные отклонения гематологических параметров при антибактериальной терапии:
- аминопенициллины. В результате приема таких препаратов иногда возникает характерные для многих антибиотиков последствия: дефицит нейтрофильных лейкоцитов или возрастание количества эозинофилов в крови. Кроме того, растет протромбиновый индекс, появляется положительный ответ теста Кумбса;
- цефалоспорины. Классифицируются на 4 поколения. Из характерных побочных реакций — изменения концентрации в крови нейтрофилов и эозинофилов, дефицит гемоглобина;
- полимиксины. «Полимиксин-М-сульфат» провоцирует угнетение ионов кальция и калия, недостаток тромбоцитов и кровотечения;
- ансамакролиды и азалиды. Иногда активируют избыточную активность печеночных ферментов, что может вызвать отравление;
- пенициллины стимулируют ложноположительную реакцию Кумбса, сбои в концентрации эозинофилов и нейтрофилов;
- гликопептиды. Их неграмотное введение может стать причиной появления «синдрома красного человека»;
- хлорамфениколы. Бесконтрольный прием «Левомицетина» может вызвать анемию или дефицит лейкоцитов;
- аминогликозиды. Могут спровоцировать недостаток тромбоцитов, а также стимулировать токсическую активность печеночных ферментов.
Когда патологическое состояние пациента прогрессирует, антибиотики могут влиять на ОАК.
Структуры антибактериальных препаратов и их активных компонентов сложны, могут спровоцировать ложноположительную реакцию тестов и негативные последствия от приема.
Большинство антибактериальных препаратов частично или полностью выводятся почками, поэтому в случае даже незначительных изменений в работе этих органов могут появиться признаки интоксикации организма.
К антибиотикам, обладающим повреждающим действием на почечную ткань, относятся: группа аминогликозидов (стрептомицин, неомицин, канамицин, гентамицин, тобрамицин, сизомицин, амикацин), тетрациклиновая группа (тетрациклин и доксициклин), полимиксин В.
Следует отметить, что при комбинированном приеме этих антимикробных средств с другими препаратами, оказывающими токсический эффект на почки, например с нестероидными противовоспалительными средствами, гормональными препаратами, цитостатиками, риск повреждения почечной ткани увеличивается в несколько раз. Отсюда наличие признаков воспаления мочеполовой системы (увеличение количества эритроцитов, лейкоцитов).
Антибиотики также способствуют изменению цвета мочи. Так, рифампицин окрашивает биологические жидкости в оранжевый цвет, а нитроксолин – в ярко-желтый. Препараты, содержащие сульфаниламиды, вызывают образование камней в почках при кислой реакции мочи.
Так, во время и после приема этих средств в моче могут обнаруживаться микролиты. При этом отхождение песчинок травмирует ткани, и в анализах обнаруживаются эритроциты, белок, клетки эпителия.
Исследования показывают, что такие антибиотики, как ципрофлоксацин, нитроксолин и налидиксовая кислота, также способствуют образованию песка и камней в почках, что аналогичным способом меняет показатели общего анализа мочи.
Антибиотики широкого спектра действия, подавляющие кишечную микрофлору, могут стать причиной отсутствия уробилиногена в моче, установление которого имеет важное диагностическое значение при обструктивном гепатите.
Что касается общего анализа крови, существенно повлиять на результаты анализа антибиотики не могут, но известно, что их прием немного меняет лейкоцитарную формулу и показатели СОЭ. Поэтому целесообразно сдавать ОАК во время приема антибиотиков только в том случае, если вашему врачу необходимо оценить эффективность лечения назначенным препаратом.
Сроки проведения диагностики после проведения антибактериальной терапии определяются строго в индивидуальном порядке. В некоторых случаях лечащий врач может считать целесообразным проведение анализа уже в период приема лекарств.
Для контроля эффективности лечения в зависимости от группы, к которой принадлежит антибиотик, анализ можно сдавать на 2 – 5-й день (в некоторых случаях не ранее чем через 1 – 2 недели) после окончания приема.
Если вам назначен посев мочи на флору с определением чувствительности микроорганизмов к антибактериальным средствам, то мочу можно будет сдать на 10 – 14-й день после окончания приема всех антибактериальных препаратов. Общий анализ крови рекомендуется сдавать через 7 – 10 дней после проведенного лечения, если иное не рекомендовано вашим лечащим врачом.
- С уважением, Ксения.
- Полезный совет?+28(89 и ↓61)Расскажите друзьямTweet 16145 | 1
- Теги :
- ОАМ,
- анализ крови,
- анализ мочи,
- анализы,
- антибактериальная терапия,
- антибиотики,
- диагностика,
- лаборатория,
- лекарства
- Автор
Ксения09.12.2015
в Медицина и Здоровье Лекарства и их применение
эксперт, ответивший на вопрос
- КсенияУчитель
- Образование: высшее профессиональноеОпыт работы: более 10 летЗнание иностранных языков: английский, немецкий Работаю: консультант проекта
- Девиз: Если я смогла помочь кому-то разобраться в существующей проблеме, значит, мой день прошел не зря!
Правила подготовки к лабораторным исследованиям
Исследование крови
Показатели крови могут существенно меняться в течение дня, поэтому все анализы следует сдавать в утренние часы. Все анализы крови следует сдавать до проведения рентгенографии, УЗИ, ФГДС и физиотерапевтических процедур. В течение часа до сдачи крови необходимо воздержаться от курения. За сутки до сдачи крови желательно избегать физических нагрузок, приема алкоголя и существенных изменений в питании и режиме дня. На результаты исследований может влиять прием лекарственных препаратов. Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача и процедурную медсестру. При необходимости исследования натощак, между последним приемом пищи и взятием крови должно пройти не менее 12 часов. Можно пить воду и принимать лекарства. Если ранее при взятии крови Вы испытывали головокружение, предупредите заранее процедурную сестру — кровь у Вас возьмут в положении лежа.
ВАЖНО! После взятия крови не рекомендуется в течение 1 часа нагружать руку, из вены которой проводили взятие крови (например, нести сумку).
При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях: в одной лаборатории, сдавать кровь в одинаковое время суток и пр. Взятие венозной крови производится с помощью вакуумных закрытых систем. В вену будет введена игла и не исключено, что во время прокола Вы можете испытать кратковременное незначительное болевое ощущение. После взятия крови иглу удалят. Крайне редко, после взятия крови на месте прокола может возникнуть гематома. Особой опасности данный вид гематомы не представляет. Чтобы она не появилась, надо четко следовать советам медицинского персонала. С целью профилактики образования гематомы (синяка) на место прокола накладывается тугая повязка с использованием стерильного материала. Удаление повязки возможно через 15 минут. Любой другой метод менее эффективен для профилактики образования гематомы.
Клинический анализ крови
Кровь для исследования чаще берут из вены, реже из пальца, у новорожденного — из пятки. Если назначен только общий анализ крови, то последний прием пищи — за час до сдачи крови.
Биохимический анализ крови, исследование гормонов крови, коагулограмма
Исследуют венозную кровь натощак. Между последним приемом пищи и взятием крови должно пройти не менее 12 часов. Можно пить воду и принимать лекарства.
ВАЖНО! При исследовании липидограммы (холестерин и фракции) — между последним приемом пищи (легкий ужин) и взятием крови должно пройти не менее 14 часов. Можно пить воду и принимать лекарства.
При проведении тестов толерантности к глюкозе в течение 3 дней следует соблюдать смешанную диету, содержащую свыше 250 гр углеводов в день (обычный рацион ).
ВАЖНО! Необходимо согласовать режим приема медикаментов, способных влиять на обмен глюкозы с врачом. Длительность проведения теста в зависимости от назначений врача может быть от 1 часа до 4 часов. Это время пациент должен находиться в клинике.
ВАЖНО! При исследовании гормонального статуса женщинам репродуктивного возраста следует обратить особое внимание на необходимость сдачи крови в соответствующий день менструального цикла.
ВАЖНО! При исследовании коагулограммы обязательно сообщить процедурной медсестре принимаемые лекарственные препараты (особенно важно варфарин, гепарин, фраксипарин, клексан, плавикс, аспирин).
Остальные исследования крови не требуют строгих ограничений.
Исследование мокроты
Мокроту собирают утром, до приема пищи, в пластиковые одноразовые стерильные контейнеры. Контейнер можно получить на приеме у врача или приобрести в аптеке. Перед откашливанием мокроты почистить зубы. Рот прополоскать водой. Вымыть руки. Сделать несколько глубоких вдохов, после чего энергично покашлять и выплюнуть мокроту в контейнер. Закрыть крышку.
Общий анализ мочи и анализ мочи по Нечипоренко
Перед сбором мочи обязательно проводят тщательный туалет наружных половых органов. Для исследования собирают утреннюю (сразу после сна) среднюю порцию мочи в емкость.
ВНИМАНИЕ! Первую и последнюю порции мочи выпускают в унитаз.
Для взятия используют шприц — пробирки желтого цвета.
См. схему.
При одновременном назначении общего анализа мочи и мочи по Нечипоренко, необходимо не менее 2 пробирок по 12 мл. При использовании пластикового контейнера мочу собрать обычным способом. При одновременном назначении общего анализа мочи и мочи по Нечипоренко, необходимо не менее 25 мл мочи.
Внимание! Моча доставляется в лабораторию в день взятия. До следующего дня ее хранить нельзя.
Моча, собранная для общего анализа, может храниться не более 1,5 — 2 ч (обязательно в прохладном месте, например холодильнике при температуре 2-8°С). Нельзя собирать мочу во время менструации и в течение 2-3 дней по окончании, в течение 5-7 дней после цистоскопии.
Бактериологическое исследование мочи
Используется пробирка зеленого цвета с наполнителем (содержит борную кислоту, которая препятствует размножению бактерий). Техника взятия мочи — см. общий анализ мочи. Борная кислота стабилизирует рост микроорганизмов в течение 48 часов при хранении пробы мочи при комнатной температуре.
Сбор суточной мочи
Для сбора суточной мочи в аптеке клиники «Скандинавия» можно приобрести специальные наборы, комплектация набора зависит от вида исследования. В каждый набор входит пластиковая емкость 3 литра с мерной шкалой для фиксации суточного объема мочи, пробирки SARSTEDT 12 мл (URINE) желтого цвета и/или и пластиковые одноразовые контейнеры SARSTEDT, в набор для сбора на адреналин, норадреналин, дофамин, ВМК, кальций, фосфор, входит пластиковая пробирка со стабилизатором. Перед началом сбора мочи содержимое пробирки вылить в 3-х литровую емкость. Мочу собирают в течение 24 часов в один большой контейнер (банку). Последняя порция мочи берется точно в то же время, когда был начат сбор. Измеряют объем мочи (суточный диурез) в миллилитрах (мл). Перемешивают. В лабораторию для исследования доставляют примерно 50 мл. В направлении указывают объем выделенной мочи за сутки (суточный диурез) в миллилитрах (мл).
Суточная экскреция (потеря) белка , 17-КС, 17-ОК
Для сбора суточной мочи в аптеке клиники «Скандинавия» можно приобрести специальный набор. В течение суток соблюдают обычный питьевой режим. Утром в 6-8 часов освобождают мочевой пузырь (эту порцию выливают). Далее собирают мочу в течение 24 часов в один большой контейнер (банку).
ВНИМАНИЕ! Моча не нуждается в хранении в холодном месте.
Последняя порция берется точно в то же время, когда был начат сбор. Измеряют объем мочи (суточный диурез) в миллилитрах (мл). Перемешивают. В лабораторию для исследования доставляют примерно 50 мл. В направлении указывают объем выделенной мочи за сутки (суточный диурез) в миллилитрах (мл).
Правила сбора мочи за сутки на: адреналин, норадреналин, кальций, фосфор, ванилилминдальная, гомованилиновая и 5-гидроксииндолуксусная кислоты, метанефрин и норметанефринДля сбора суточной мочи на эти исследования в аптеке клиники «Скандинавия» можно приобрести специальный набор с консервантом. В течение суток соблюдают обычный питьевой режим. Утром в 6-8 часов освобождают мочевой пузырь (эту порцию выливают). Следующую порцию мочи собирают в большую емкость и туда же выливают содержимое флакона со стабилизатором. Далее собирают мочу в течение 24 часов в один большой контейнер (банку). Последняя порция мочи берется точно в то же время, когда был начат сбор. Измеряют объем мочи (суточный диурез) в миллилитрах (мл). Перемешивают. В лабораторию для исследования доставляют примерно 50 мл. В направлении указывают объем выделенной мочи за сутки (суточный диурез) в миллилитрах (мл).
Анализ кала: копрограмма, яйца глистов, простейшие, реакция Грегерсена («скрытая кровь»)
Кал доставляют в пластиковом контейнере (объем материала — с грецкий орех). При одновременном исследовании кала на яйца глистов и копрограмму необходимо 2 контейнера. При назначении реакции Грегерсена «скрытая кровь» необходимо строго придерживаться диеты в течение 3 суток и исключить из пищи рыбу, мясо, зеленые овощи, помидоры, а также препараты железа. Кал должен быть доставлен для исследования не позднее, чем через 12 часов после дефекации при условии хранения холодильнике (+2 — +8°С). Цисты лямблий стабильны, поэтому для обнаружения цист срок доставки — до 24 часов.
Анализ кала на дисбактериоз
Обязательное условие — утренняя порция кала. При невозможности собрать анализ в это время посоветуйтесь с врачом. Кал доставляют в специальной пластиковой емкости для кала SARSTEDT (объем материала — с грецкий орех). Контейнер доставляют в лабораторию не позднее 2 часа после сбора пробы или при условии хранения в холодильнике 4 часа (при температуре 4-8 °С).
Правила сдачи анализов
Правила сдачи анализов в КДЦ Детского городского многопрофильного клинического специализированного центра высоких медицинских технологий:
Биохимический анализ крови (АЛТ, белок, билирубин, сахар, холестерин, ферритин, железокомплекс и т.п.), кровь на гормоны принимаются по будним дням с 9-00 до 10-00 часов НАТОЩАК, поить ребенка можно только несладкой водой (кровь из вены).
Анализы мочи и кала (общий анализ мочи, посев мочи, копрограмма, энтеробиоз, яйца глистов, посев кала на УПФ) принимаются по будним дням с 9-00 до 10-00 часов. Анализы собирать и приносить в стерильном контейнере (объем не более 200 мл.), который можно купить в аптеке. Анализы на различные исследования собираются в раздельные контейнеры (например, общий анализ мочи и посев мочи, копрограмма и кал на УПФ). Забор анализа кала на диз. группу и мазок на энтеробиоз производятся процедурной медсестрой.
Мазки из зева и носа на флору и чувствительность к антибиотикам – забор производится в будние дни с 9-00 до 10-00 часов НАТОЩАК (не есть, не пить, зубы не чистить, рот не полоскать).
Клинический анализ крови производится 2 раза в день с 11-00 до 11-30 часов и с 14-00 до 14-30 часов. В летний период времени (май-сентябрь) и предпраздничные дни по поводу второго забора крови уточнять дополнительно.
Анализ крови на аллергены — ДТК (переносимость пищевых продуктов, лекарственных средств, элементов брекет-системы) производится по будним дням пн-чт с 09-00 до 16-30 часов, пт с 09-00 до 15-30 часов НАТОЩАК. За 3 часа до сдачи крови не есть, можно пить не сладкую кипяченую воду, за 7 дней до сдачи анализа не принимать противоаллергические препараты. Забор крови производится из вены. С собой надо иметь (при необходимости) образцы брекет-системы, стоматологические материалы, редко встречающиеся медицинские препараты и экзотические продукты. То же относится к шерсти (или перьям) домашних животных. Стоимость исследований можно посмотреть в Прейскуранте.
Список аллергенов скачать
Рентгенологические исследования проводятся по будним дням с 08:00 до 09:00 часов и с 14:00 до 15:00 часов по предварительной записи через колл-центр, тел. 217-21-21. При себе необходимо иметь назначение врача (на отдельном бланке или запись в амбулаторной карте), где указано, какой орган необходимо снимать, сколько проекций.
Правила подготовки к исследованиям
ПРАВИЛА ПОДГОТОВКИ К СДАЧЕ АНАЛИЗОВ
МАЗОК ПЦР НА COVID-19Забор проводится, только при осутствии симптомов ОРВИ (насморк, кашель, слезотечение) и повышенной температуры тела (37,2 и выше).
Зампрещено есть, пить, курить, жевать жвачку и полоскать рот в течение 3 часов до процедуры.
Допускается несколько глотков воды без добавок и газа
Рекомендуется сдавать утром строго натощак
За 3 часа до процедуры не рекомендуется обрабатывать полость носа и рта антисептиками, использовать рассасывающиеся таблетки, ингаляции, полоскания, спреи, капли.
При приеме антибиотиков и противовирусных препаратов возможно получение ложноотрицательного результата.
АНАЛИЗ КРОВИ
Взятие забора крови в большинстве случаев рекомендуется не ранее чем через 4 часа после первого приема пищи, а также есть перечень исследований на которые не влияют эти условия.
Кровь не следует сдавать после рентгенографии, ректального исследования или физиотерапевтических процедур.
Препараты, способные существенно влиять на результаты исследования, должны быть заранее отменены, кроме случаев, когда анализ проводится с целью контроля за данным препаратом.
Кровь для исследования на вещества, концентрация которых в крови изменяется циклически, должна забираться в строгом соответствии с физиологическими циклами. Например, концентрация ФСГ и ЛГ определяется на 5-7 день менструального цикла. Перед процедурой исключите значительную физическую нагрузку (бег, подъем по лестнице и т. д.). Эти факторы могут повлиять на результаты исследования, поэтому прежде, чем зайти в процедурный кабинет для сдачи крови, посидите 10-15 минут, успокойтесь.
За несколько дней до обследования нужно исключить из рациона жирное, жареное и алкоголь. За час-два необходимо воздержаться от курения.
АНАЛИЗ МОЧИ
Накануне сдачи анализа рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и пр.), не принимать диуретики.
Перед сбором мочи необходимо произвести тщательный гигиенический туалет половых органов.
Женщинам не рекомендуется сдавать анализ мочи во время менструации.
ПРАВИЛА ПОДГОТОВКИ К УЛЬТРАЗВУКОВОМУ ИССЛЕДОВАНИЮ ОРГАНЫ БРЮШНОЙ ПОЛОСТИИсследование проводится натощак (8 часов голода).
Пациентам с длительными проблемами ЖКТ рекомендуется диета: за 2 дня исключить из рациона бобовые культуры, сырые фрукты, овощи, молочные продукты, темный хлеб, газированные напитки и др., продукты, вызывающие метеоризм кишечника; принимать эспумизан по 1-2 т. 3 р/ день или мезим-форте по 1т. 3р/день во время еды и активированный уголь по 5т. 2р/день утром натощак и вечером; за 1,5-2 часа до исследования исключить курение.
МОЛОЧНЫЕ ЖЕЛЕЗЫИсследование проводится преимущественно на 5-10 день менструального цикла (согласовать с лечащим врачом).
ХОЛИЦИСТОМЕТРИЯИсследование проводится натощак (8 часов голода), с собой берется пробный завтрак, рекомендуемый врачом, например, йогурт и банан.
ПРЕДСТАТЕЛЬНАЯ ЖЕЛЕЗА (ТРУЗИ)Перед исследованием сделать очистительную клизму или опорожнить кишечник естественным образом. За час до исследования выпить 1литр воды в течение 15-20 минут.
ОРГАНЫ МАЛОГО ТАЗА (абдоминальное исследование)За час до исследования выпить 1 литр воды в течение 15-20 минут.
ОРГАНЫ МАЛОГО ТАЗА (трансвагинальноеОпорожнить мочевой пузырь не позднее, чем за 20 мин до исследования. Пациентам , страдающим запорами и повышенным газообразованием, необходимо сделать очистительную клизму перед исследованием.
Разные исследования
Гормоны
Мониторинг беременности (кровь)
Онкомаркеры (кровь)
Бактериологические исследования
Аллергодиагностика (кровь)
IgE — иммуноглобулин Е общий: Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи. Можно сдавать в течение дня.
Микроскопическое исследование назального секрета на эозинофиллы: Взятие материала проводится до умывания или промывания.
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи. Можно сдавать в течение дня.
Диагностика инфекционных заболеваний (кровь)
ДНК-диагностика (ПЦР)
Выявление антител к антигенам простейших и гельминтов (кровь)
Общеклинические исследования
Общая микроскопия
Коагуалогические исследования
Общая биохимия
Углеводный обмен (диагностика сахарного диабета)
Показатели метаболизма железа
Диагностика аутоимунных и системных заболеваний
Цитология
Гистология
Генетические исследования
Дополнительный перечень исследований (скидка не распространяется)
Список подпубликаций
Сдать анализы в Ульновске в клинике Нева
Для диагностики заболеваний используются различные методы, один из которых – забор биоматериалов. Лабораторная диагностика позволяет наиболее точно определить состояние организма пациента, происходящие процессы, выявить на ранней стадии патологию и назначить лечение. Клиника «Нева» оснащена современным оборудованием, позволяющим быстро и точно провести исследование.
Подготовка к анализам
Прейскурант на анализы
Скачать полный прайс
Зачем сдавать анализы?
Врачебный осмотр дает лишь общее представление о состоянии организма больного. Такие диагностические процедуры, как рентгенография, УЗИ, кардиограмма, МРТ и т.д., позволяют констатировать наличие патологии, то есть узнать, есть ли изменения органов. И только лабораторные анализы дают полную информацию о химическом и клеточном составе биоматериала: крови, мочи, мокроты и др. Эти данные во многих случаях позволяют выявить патологию на доклинической стадии, когда еще нет симптомов и явно выраженных изменений, но процессы уже нарушены. К примеру, одна из самых коварных болезней – это онкология. Диагностировать наличие воспалительного процесса и озлокачествлениеможно только методом лабораторной диагностики. Есть также ряд других заболеваний, о которых не дает информации рентген или томограмма.
Какие анализы можно сдать?
Самые распространенные анализы – это общий анализ крови, мочи, биохимия, анализ на глюкозу (сахар крови). Несмотря на кажущуюся простоту, они позволяют судить о наличии многих патологий и определить состояние организма пациента.
По типу лабораторные исследования можно подразделить на:
- гематологические;
- биохимические;
- иммунологические;
- гормональные;
- цитологические, микроскопические;
- дисбиотические;
- инфекционные;
- исследование мочи;
- исследование кала;
- исследование спермы.
В каждом из этих типов есть множество вариантов исследования. К примеру, при биохимическом исследовании можно сделать глюкозо-толерантный тест, определить креатинин, специфические белки, билирубин, микро- и макроэлементы, онкомаркеры, ферменты и др.
Исследование на гормоны позволяет оценить состояние надпочечников, функцию гипофиза, работу щитовидной железы, проверить кальций-фосфорный обмен, андрогенную функцию, состояние плода (у беременной женщины).
Бакпосев дает возможность выявить наличие кишечной инфекции, стафилококковой палочки, грибов, микоплазменной инфекции, проверить чувствительность к антибиотикам какой-либо группы.
Все анализы дают разную информацию, поэтому направлять на исследование должен врач. В клинике «Нева» Вы можете сдать анализы без очередей. Рекомендуется периодически сдавать общие анализы в целях профилактики, чтобы не пропустить начало тяжелого заболевания.
Часто задаваемые вопросы о донорстве крови
Часто задаваемые вопросы о донорстве крови
В чем разница между донорством цельной крови и аферезом?
Кровь содержит несколько компонентов, включая эритроциты, тромбоциты и плазму. Во время сдачи цельной крови вы обычно сдаете пинту (около полулитра) цельной крови. Во время афереза вас подключают к аппарату, который собирает и разделяет компоненты крови и возвращает вам неиспользованные компоненты.Аферез занимает до двух часов, что больше, чем требуется для сдачи цельной крови. А с аферезом вы можете сдавать кровь чаще, чем с цельной кровью.
Как помогает сдача крови?
Когда вы сдаете кровь, вы помогаете другим и отдаете свой вклад своему сообществу. Донорская кровь приносит пользу людям в районных больницах, нуждающимся в переливании крови. Донорская кровь помогает удовлетворить многие медицинские потребности, в том числе потребности людей, потерявших кровь из-за травмы, трансплантации органов или другой серьезной операции.
Альтернативы человеческой крови нет — все переливания используют донорскую кровь. А инвентарь сданной крови необходимо постоянно пополнять. Тромбоциты из донорской цельной крови или афереза годны только в течение пяти дней. Эритроциты из донорской цельной крови хранятся в холодильнике в течение 42 дней.
Какие преимущества для меня как донора крови?
- Центры сдачи крови и пункты сдачи крови в кампусах клиники Мэйо в Джексонвилле, Флорида, и Рочестере, Миннесота, позволяют легко и удобно сдавать кровь.
- Вы получите краткий медицинский осмотр, который включает проверку температуры, артериального давления и пульса. Вам также сделают тест на гемоглобин.
- Доступны как донорство цельной крови, так и аферез, что дает вам возможность выбора в отношении продолжительности и частоты сдачи крови.
- Сдаваемая вами кровь будет проверена на наличие заболеваний, передающихся с кровью, таких как гепатит и ВИЧ . Вы получите уведомление, если какой-либо из этих тестов окажется положительным.
- Сдаваемая вами кровь будет проверена на определение вашей группы крови.
Сколько времени длится пожертвование?
- Сдача цельной крови занимает от 45 до 60 минут.
- Аферез занимает от 1,5 до двух часов.
- Двойное донорство эритроцитов длится примерно на 30 минут дольше, чем сдача цельной крови.
В донорских центрах Mayo Clinic у вас будет доступ к беспроводному Интернету, телевидению и кино во время процесса пожертвования.
Как часто я могу делать пожертвования?
- В Миннесоте вы можете сдавать цельную кровь как минимум каждые 84 дня.Во Флориде вы можете сдавать цельную кровь как минимум каждые 56 дней. Обсудите с сотрудниками донорского центра конкретные требования.
- Доноры плазмы могут сдавать кровь каждые 28 дней.
- Доноры тромбоцитов могут сдавать кровь каждые восемь дней и до 24 раз в течение 12 месяцев.
- Двойные доноры эритроцитов могут сдавать кровь каждые 168 дней.
Кто может делать пожертвования?
Чтобы сделать пожертвование, вы должны весить не менее 110 фунтов (около 50 килограммов) и быть не моложе 16 или 17 лет, в зависимости от законодательства вашего штата.Некоторые штаты разрешают несовершеннолетним делать пожертвования с разрешения родителей. Вы должны быть здоровы и иметь возможность пройти медицинское обследование и конфиденциальную медицинскую экспертизу, чтобы убедиться, что сдача крови безопасна как для вас, так и для получателя крови.
Могу ли я сделать пожертвование, если у меня простуда, грипп или жар?
Нет. Чтобы сдать кровь, у вас не должно быть симптомов простуды, гриппа или лихорадки в день сдачи крови.
Могу ли я сделать пожертвование, если у меня положительный результат теста на коронавирус 2019 (COVID-19)?
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов предлагает подождать для сдачи крови не менее 14 дней после положительного диагностического теста на COVID-19 без симптомов или не менее 14 дней после полного исчезновения симптомов COVID-19.Те, кто дал положительный результат на антитела к COIVD-19, но не прошли диагностический тест и у которых никогда не развились симптомы, могут сдать кровь без периода ожидания или проведения диагностического теста перед сдачей крови.
Программа доноров крови клиники Мэйо не проверяет доноров крови на наличие вируса SARS-CoV-2.
Могу ли я сделать пожертвование, если в прошлом году я выезжал за пределы США?
Поездка в некоторые страны может лишить вас права сдавать кровь в течение различных периодов времени, в зависимости от того, распространены ли определенные заболевания, такие как малярия, в посещаемой стране.Критерии, касающиеся зарубежных поездок, могут быть изменены, поэтому, пожалуйста, обсудите ваше право на участие с сотрудниками донорского центра.
Могу ли я сделать пожертвование, когда я нахожусь под наблюдением врача или стоматолога?
Вы можете иметь право на пожертвование в зависимости от вашего состояния. Жертвовать можно после обычной чистки зубов или стоматологической работы.
Могу ли я сделать пожертвование, если я принимаю лекарства?
Большинство лекарств не препятствуют сдаче крови. Обычные лекарства, такие как те, которые используются для контроля артериального давления, противозачаточные таблетки и лекарства, отпускаемые без рецепта, не влияют на ваше право на участие.Если вы планируете сдавать тромбоциты, вам необходимо прекратить прием аспирина или других аспиринсодержащих лекарств за 48 часов до приема. Если вы принимаете антибиотики, вы должны пройти курс перед сдачей крови. За дополнительной информацией о других лекарствах обращайтесь в Программу донорства крови.
Могу ли я сдать кровь, если мне недавно сделали прививку?
Вы можете сдать кровь после большинства прививок, если чувствуете себя хорошо. После вакцинации от ветряной оспы, кори, эпидемического паротита, краснухи или оспы или пероральной вакцины против полиомиелита вам придется подождать от двух до четырех недель, чтобы сдать кровь.
Если вам сделали прививку от COVID-19, обсудите свое право на сдачу крови с сотрудниками центра крови.
Могу ли я сделать пожертвование, если у меня недавно была татуировка, пирсинг уха или тела?
Недавнее нанесение татуировки или пирсинга в лицензированном учреждении не лишает вас права сдавать кровь.
Какие еще ситуации или условия лишают людей права сдавать кровь?
Некоторые люди подвержены высокому риску инфекций, передающихся через кровь, что лишает их права сдавать кровь.К этим группам высокого риска относятся:
- Любой, кто употреблял инъекционные наркотики, стероиды или другое вещество, не назначенное врачом в течение последних трех месяцев
- Мужчины, имевшие половые контакты с другими мужчинами в течение последних трех месяцев
- Лица с врожденным дефицитом фактора свертывания крови
- Все, у кого был положительный тест на ВИЧ
- Все, кто занимался сексом за деньги или наркотики в течение последних трех месяцев
- Любой, кто в течение последних 12 месяцев имел тесный контакт, жил или имел половые контакты с человеком, больным вирусным гепатитом
- Лица, перенесшие бабезиоз, редкое и тяжелое клещевое заболевание или паразитарную инфекцию, болезнь Шагаса
- Любой, кто принимал лекарство от псориаза этретинат (Тегисон), действие которого было прекращено в США.S
- Любой, у кого есть факторы риска дегенеративного заболевания головного мозга Болезнь Крейтцфельдта-Якоба (CJD)
- Любой, кто провел в Соединенном Королевстве три месяца или более с 1980 по 1996 год
- Любой, кто получил переливание крови в Соединенном Королевстве или Франции с 1980 года по настоящее время
- Любой, кто провел во Франции или Ирландии пять или более лет с 1980 по 2001 год
Боюсь, что упаду в обморок, когда увижу иглу или кровь.Могу ли я что-нибудь сделать, чтобы этого не произошло?
Обычно нервничают по поводу сдачи крови, если вы никогда не делали этого раньше. Будьте уверены, что обмороки до, во время или после сдачи крови случаются редко. Сотрудники умеют сделать работу максимально комфортной. Это может помочь не смотреть на иглу, когда она вводится, и вам не нужно видеть кровь. Во время сдачи крови вы можете получить доступ к беспроводному Интернету, посмотреть телевизор или фильм, чтобы чем-то занять свой ум.
Как подготовиться к сдаче крови?
Перед сдачей крови съешьте здоровую пищу и пейте много воды. Приходите на прием к сдаче крови хорошо отдохнувшим и в рубашке с закатанными выше локтями рукавами. Принесите свою донорскую карту, водительские права или два других удостоверения личности.
В каких ситуациях мне нужно обращаться в донорский центр после сдачи крови?
Обратитесь в центр донорства крови или к своему врачу, если вы:
- Забыл сообщить важную медицинскую информацию
- Есть признаки и симптомы болезни через несколько дней после сдачи крови
- У вас диагностирован COVID-19 в течение 48 часов после сдачи крови
.
Сдача крови и тромбоцитов: лекарства, которые могут задержать сдачу крови
Некоторые лекарства могут замедлить вашу способность сдавать кровь. Если вы принимаете какие-либо лекарства, даже если их нет в списке, позвоните в кабинет доноров крови MSK по телефону 212-639-8177 или напишите по адресу [email protected], чтобы определить ваше право на участие. Сообщите нам, если вы:
| проходят лечение следующими видами лекарств…. | или взяли… | , который также называют… | в любое время в последнем…. | |
|---|---|---|---|---|
| Антиагреганты (1) Обычно принимаются для предотвращения инсульта или сердечного приступа | Фельден | пироксикам | 2 дня | |
| Эффективный | прасугрель | 3 дня | ||
| Брилинта | тикагрелор | 7 дней | ||
| Плавикс | клопидогрель | 14 дней | ||
| Тиклид | тиклопидин | 14 дней | ||
| ЗОНАЛЬНОСТЬ | ворапаксар | 1 месяц | ||
| Антикоагулянты или «разбавители крови» (2) Обычно для предотвращения образования тромбов в ногах и легких и предотвращения инсульта | Ксарелто | ривароксабан | 2 дня | |
| Ловенокс | эноксапарин | 2 дня | ||
| Прадакса | дабигатран | 2 дня | ||
| Эликис | апиксабан | 2 дня | ||
| Савайса | эдоксабан | 2 дня | ||
| Фрагмин | далтепарин | 2 дня | ||
| Arixtra | фондапаринукс | 2 дня | ||
| Кумадин Варфилон Янтовен | варфарин | 7 дней | ||
| Гепарин, низкомолекулярный гепарин (если не указан отдельно) | гепарин | 7 дней | ||
| Лечение акне (3) | Аккутан | изотретиноин | 1 месяц | |
| Амнистия | изотретиноин | 1 месяц | ||
| Absorica | изотретиноин | 1 месяц | ||
| Кларавис | изотретиноин | 1 месяц | ||
| Мёрисан | изотретиноин | 1 месяц | ||
| Сотрет | изотретиноин | 1 месяц | ||
| Зенатан | изотретиноин | 1 месяц | ||
| Множественная миелома | Таломид | талидомид | 1 месяц | |
| Ревматоидный артрит | Ринвок | упадацитиниб | 1 месяц | |
| Средство от выпадения волос (3) | Пропеция | финастерид | 1 месяц | |
| Симптомы простаты (3) | Проскар | финастерид | 1 месяц | |
| Avodart | дутастерид | 6 месяцев | ||
| Джалин | дутастерид | 6 месяцев | ||
| Профилактика ВИЧ (ДКП и ПКП) | Трувада | тенофовир | 3 месяца | |
| Descovy | эмтрицитабин | 3 месяца | ||
| Тивикай | долутегравир | 3 месяца | ||
| Изентресс | ралтегравир | 3 месяца | ||
| Базальноклеточный рак кожи (4) | Эриведж | висмодегиб | 7 месяцев | |
| Одомзо | sonidegib | 24 месяца | ||
| Рецидивирующий рассеянный склероз (4) | Обаджио | терифлуномид | 2 года | |
| Псориаз (3) | Сориатан | ацитретин | 36 месяцев | |
| Тегисон | этретинат | Когда-либо | ||
| Лечение ВИЧ, также известное как антиретровирусная терапия (АРТ) | Когда-либо | |||
| Воздействие гепатита (5) | Иммунный глобулин гепатита B | HBIG | 12 месяцев | |
| Множественная миелома | Таломид | Талидомид | 1 месяц | |
| Иммунодепрессант | Cellcept | микофенолят мофетил | 6 недель | |
| Ревматоидный артрит | Арава | лефлуномид | 24 месяца |
НЕ прекращайте прием лекарств, прописанных или рекомендованных вашими врачами для сдачи крови.
Некоторые лекарства влияют на ваше право на донорство крови по следующим причинам:
- Антиагреганты влияют на функцию тромбоцитов, поэтому люди, принимающие эти препараты, не должны сдавать тромбоциты в течение указанного времени; однако вы все равно можете сдавать цельную кровь.
- Антикоагулянты или «разжижители крови» используются для лечения или предотвращения образования тромбов в ногах, легких или других частях тела, а также для предотвращения инсультов. Эти лекарства влияют на способность крови к свертыванию, что может вызвать сильные синяки или кровотечения при сдаче крови.
- Изотретиноин , финастерид , дутастерид ацитретин и этретинат могут вызывать врожденные дефекты.Ваша донорская кровь может содержать достаточно высокий уровень, чтобы нанести вред нерожденному ребенку при переливании беременной женщине. Как только лекарство будет удалено из вашей крови, вы можете снова сдать кровь.
- Таломид (талидомид) , Эриведж (висмодегиб) , Одомзо (сонидегиб) , Обаджио (терифлуномид) и Ринвок (упадацитиниб) может вызвать трансфузию врожденных дефектов беременности или смерть ребенка в случае трансфузии. женщина.
- Селлсепт (микофенолятмофетил) и Арава (лефлуномид) являются иммунодепрессантами, которые могут вызвать врожденные дефекты или смерть будущего ребенка при переливании беременной женщине.
- PrEP или доконтактная профилактика включает в себя прием определенной комбинации лекарств в качестве метода профилактики для ВИЧ-отрицательных людей из группы высокого риска заражения ВИЧ.
- ПКП или постконтактная профилактика — это краткосрочное лечение, которое начинается как можно скорее после контакта с ВИЧ с высоким риском заражения, чтобы снизить риск заражения.
- АРТ или антиретровирусная терапия — это ежедневное использование комбинации лекарств от ВИЧ (так называемая схема лечения ВИЧ) для лечения инфекции.
- Иммунный глобулин гепатита B (HBIG) — это инъекционный материал, используемый для предотвращения заражения гепатитом B после возможного или известного контакта с гепатитом B. HBIG не предотвращает заражение гепатитом B во всех случаях, поэтому лицам, получившим HBIG, следует подождать до сдавать кровь.
Экспериментальное лекарство или нелицензионная (экспериментальная) вакцина обычно связана с научным исследованием, и влияние на безопасность перелитой крови неизвестно.
Право доноров и ресурсы — ImpactLife
Возраст: Вам должно быть 17 или 16 лет при наличии формы согласия родителей
(Загрузите форму согласия родителей на испанском языке).
Вес: минимум 110 фунтов.
Здоровье: В день пожертвования вы должны быть здоровы и чувствовать себя хорошо. Потенциальные доноры должны полноценно поесть в течение четырех часов после сдачи крови, избегая жареной, жирной пищи и цельных молочных продуктов.
I.D. требуется для пожертвования: Необходимо удостоверение личности с фотографией. Свяжитесь с центром крови для религиозных исключений.
Прививки от аллергии: Допустимо
Антибиотики: Цвет лица и профилактика инфекций мочевыводящих путей (только для женщин) — приемлемо, прочее — через 48 часов после последней дозы, если причина приема антибиотиков устранена. Если антибиотики были получены в виде инъекций, перед сдачей крови необходимо подождать 2 недели.
Autologous (Самостоятельное пожертвование): соответствует критериям через три месяца после операции.
Сдача крови: Цельная кровь: 56 дней (8 недель) с момента последней сдачи крови. Автоматические двойные эритроциты: 112 дней.
Переливание крови: через три месяца после получения крови или продуктов крови.
Рак: Через год после завершения лечения без рецидива. Лейкемия и лимфомы не принимаются. Допускается рак шейки матки in situ. Рак кожи обычно приемлем, если он базальноклеточный или плоскоклеточный. Меланома — один год после завершения лечения, рецидивов нет.
Простуда: Принимайте, если нет температуры, боли в горле, кашля, связанного с простудой, головной боли, усталости и не принимайте антибиотики. При отсутствии вышеперечисленных симптомов можно принимать безрецептурные средства от простуды.
Контакт с ВИЧ / СПИДом: В большинстве случаев право на участие в программе через 3 месяца.
COVID-19: Вы МОЖЕТЕ сделать пожертвование, если контакт с COVID-19 произошел через две недели после получения последней дозы вакцины COVID-19 серии (Moderna, Pfizer или Johnson & Johnson) .Щелкните здесь, чтобы получить дополнительную информацию о COVID-19 и праве на участие. См. Прививки от COVID-19.
Болезнь Крейтцфельда-Якоба: По состоянию на июль 2020 года FDA опубликовало пересмотренные критерии отсрочки для лечения болезни Крейтцфельдта-Якоба. Просмотрите обновленную отсрочку здесь и позвоните в аудиторскую службу донорских услуг по телефону 800-747-5401, чтобы узнать, изменилось ли ваше право на участие.
Стоматология: Право на участие в программе через 7 дней после стоматологической процедуры при отсутствии инфекции и отсутствии антибиотиков. Допускается регулярная чистка зубов.
Диабет: Допустимо, если в день сдачи крови.
Прокол ушей или кожи: Допустимо, если использовалось одноразовое оборудование. В противном случае: отсрочка на 3 месяца. Иглоукалывание приемлемо, если выполняется с использованием стерильной или одноразовой иглы.
Вакцинация от гриппа: См. Вакцинацию.
Татуировки: Допустимо, если татуировка была нанесена на лицензированном объекте в регулируемом государстве. В противном случае: отсрочка на 3 месяца.
Список допустимых состояний
Лекарства от эпилепсии: Допустимо, если в течение 3 месяцев не было приступов.
Сенная лихорадка: Допустимо. Допускаются средства от сенной лихорадки.
Заболевания сердца: Ангиограмма допустима, если результаты были нормальными. Ангиопластика (баллон), стент или сердечный приступ допустимы через 6 месяцев, если они стабильны и без ограничений. Кардиохирургия — это отсрочка на 12 месяцев, если она стабильна и без ограничений.
Herpes Simplex 1: (герпес) Приемлемо, когда очаг сухой и покрыт коркой.
Herpes Simplex 2: (Венерический) Приемлемо, когда очаг сухой и покрыт коркой.
Серьезная операция: Большинство операций приемлемы, когда они излечены, не оказаны немедленной медицинской помощи, без инфекций, переливания крови и возвращения к нормальной деятельности.
Незначительное хирургическое вмешательство: Допустимо, если нет признаков инфекции. Допускаются швы и гипсовая повязка.
Лекарства: допустимы витаминов, гормонов, противозачаточных таблеток, лекарств для щитовидной железы, аспирина, лекарств от бесплодия, нестероидных противовоспалительных и обезболивающих.
- Лекарства для лечения ВИЧ / СПИДа (АРТ) — отсрочка на неопределенный срок
- PREP для предотвращения заражения ВИЧ / СПИДом — отсрочка на 3 месяца
Беременность: Допустимо через 6 недель после родов или прерывания беременности. Допускается грудное вскармливание.
Язвы: Допустимо, если на момент сдачи крови не было симптомов. Приемлемо большинство лекарств.
Вакцинация: 21 день после вакцинации против гепатита B или комбинированной вакцины против гепатита B и A (Heptavax, Energix, Recombivax), через 4 недели после вакцинации MMR и ветряной оспы (вакцина против опоясывающего герпеса или Varivax).
Прививки от гриппа разрешены.
Вакцинация от COVID-19: Доноры, получившие вакцинацию от COVID-19, имеют право сдавать ВСЕ продукты крови без отсрочки.
Если у вас было следующее, вы не можете сдавать кровь.
- Заболевание крови, например лейкоз
- Положительный тест на гепатит В или С
- ВИЧ: положительный результат анализа или недавний риск заражения
- Лимфома
- Болезнь Крейтцфельда-Якоба: Если вы жили или путешествовали в Соединенном Королевстве (Англии, Северной Ирландии, Шотландии, Уэльсе, на острове Мэн, Нормандских островах, Гибралтаре или Фолклендских островах) в совокупности в течение 3 месяцев. или более в период с 1980 по 1996 год.Или между 1980 и 2001 годами, если вы провели время, которое в сумме составляет 5 или более лет, во Франции или Ирландии. Или с 1980 года по настоящее время вам делали переливание крови во Франции, Ирландии или других странах Великобритании, перечисленных выше.
- За последние 3 года вы принимали Ацитретин (Сориатан или Неотиг).
- В течение последних 6 месяцев вы принимали дутастерид (Аводарт или Джалин).
- В течение последнего месяца вы принимали финастерид (Проскар или Пропеция), изотретиноин (Аккутан, Амнестим, Кларавис, Сотрет, Абсорика, Миорисан, Зенатан) или мизопростол (Артротек).
- Когда-либо принимали этретинат (Тегисон).
Раздаточный материал о праве донора Раздаточный материал о праве донора (испанский)
Если вы не уверены в своем праве на сдачу крови, заполните нашу форму запроса об отсрочке / правомочности, и наша группа обслуживания доноров / пациентов свяжется с вами.
Банк крови LifeStream Кто может сдать
Право донора
ОТВЕТ НА COVID-19:
LifeStream Blood Bank отслеживает быстро развивающуюся вспышку COVID-19.LifeStream абсолютно привержен безопасности доноров, пациентов, наших сотрудников, волонтеров, больниц, которые мы обслуживаем, и наших сообществ.
Нажмите здесь, чтобы получить дополнительную информацию о реакции LifeStream на COVID-19.
ВСЕ ДОБРОВОЛЬНЫЕ ДОНОРЫ ПРОВЕДЕНИЯ КРОВИ ДОЛЖНЫ:
- Быть не моложе 15 лет
- Весить не менее 115 фунтов
- В целом иметь хорошее здоровье
- Носить маску для лица.
- Нажмите здесь, чтобы получить дополнительную информацию о реакции LifeStream на COVID-19.
МОЛОДЫЕ ДОНОРЫ
Наши молодые доноры жизненно важны для будущего донорства крови. Узнайте здесь о донорстве железа и крови у подростков.
Всем детям в возрасте 15 и 16 лет требуется согласие родителей перед сдачей крови. Загрузите форму согласия ниже:
ПРАВО НА ТИП ПОЖЕРТВОВАНИЯ
Power или двойной красный
Донорство Power Red — это 2 единицы собранных эритроцитов в отличие от одной единицы, взятой при сдаче цельной крови.Чтобы иметь право на пожертвование Power Red, вы должны соответствовать требованиям к донорству цельной крови и выполнять следующие требования, чтобы процесс был безопасным для вас.
На мобильном накопителе крови
Доноры в возрасте 15–18 лет: нажмите здесь, чтобы узнать о требованиях к росту и массе
| Мужской | Женский | ||
| Высота | Вес (фунты) | Высота | Вес (фунты) |
| 5’1 ” | ≥130 | 5’5 ” | ≥ 150 |
В донорском центре: Общий объем крови является дополнительным фактором; Ваш специалист-донор скажет вам, соответствуете ли вы требованиям.
Тромбоциты и плазма
Для сдачи тромбоцитов доноры должны соответствовать общим требованиям к сдаче цельной крови. Перед любой процедурой афереза обученная бригада афереза LifeStream оценит общий объем крови донора и доступ к венам, чтобы определить, возможно ли донорство с аферезом.
ОБЩИЕ ВОПРОСЫ И ОГРАНИЧЕНИЯ ЖЕРТВОВ
Возраст
Максимального возраста для сдачи крови не существует. Минимальный возраст для сдачи цельной крови — 15 лет.Минимальный возраст для сдачи тромбоцитов и плазмы — 17 лет.
Антибиотики
Вы можете сдать кровь, если вы закончили прием предписанной дозы антибиотиков и у вас больше нет симптомов, по которым они были прописаны.
Артериальное давление
Перед сдачей крови у каждого потенциального донора измеряется артериальное давление, чтобы убедиться, что показания находятся в пределах требований к сдаче крови. «Экстремальные» уровни — 90/50 и 180/100. Ниже первого или выше второго будет отложен потенциальный донор.И вы всегда получаете бесплатную проверку, чтобы знать наверняка!
Рак
- Если в настоящее время у вас есть какая-либо форма рака, вы не можете сдавать кровь.
- Если у вас немеланомный рак кожи (базально-клеточный или плоскоклеточный рак кожи), вы можете сдать кровь, как только вылечитесь после полного удаления пораженной области.
- При раке кожи меланомы необходимо подождать 1 год с момента завершения лечения.
- Если у вас когда-либо была лейкемия или лимфома, вы не можете сдавать кровь (за исключением пациентов с успешно вылеченной детской лейкемией).
- Все другие виды рака приемлемы, ЕСЛИ ваш врач объявил вас «свободным от рака» и ваше лечение (например, лучевая и / или химиотерапия) завершено. Примечание. Право на участие имеют женщины с раком груди, принимающие гормоноблокирующие препараты, и доноры, у которых нет рака, но имеют радиоактивные имплантаты.
Диабет
Мы советуем потенциальным донорам с диабетом тщательно контролировать свою диету и / или принимать лекарства, без значительных недавних эпизодов гипергликемии или гипогликемии.В противном случае доноры с диабетом имеют право сдавать кровь.
Проблемы с сердцем и легкими
- Шумы в сердце или нерегулярное сердцебиение: Право на участие, если у вас нет ограничений на вашу деятельность со стороны поставщика медицинских услуг и у вас нет проблем с занятиями.
- Pacemaker: Право на участие, если у вас нет ограничений на вашу деятельность со стороны вашего поставщика медицинских услуг и у вас нет проблем с занятиями.
- Сердечный приступ, стенокардия: Соответствует критериям через 6 месяцев после вашего последнего события, если ваш врач дал вам устное разрешение на пожертвование (примечание не требуется), у вас нет проблем с нормальной деятельностью, и у вас нет ограничений или ограничений в отношении вашего провайдер.
- Операция на сердце (обход коронарной артерии, восстановление клапана, установка стента): правомочна через 6 месяцев после процедуры, если ваш врач дал вам устное разрешение на пожертвование (примечание не требуется), у вас нет проблем с нормальной деятельностью и у вас нет ограничений или ограничений от вашего провайдера.
- Стеноз аорты, от средней до тяжелой (без лечения): Вы не можете сдавать кровь.
- Астма: Соответствует критериям, если вы сегодня хорошо дышите.
Высокое кровяное давление
Если у вас высокое кровяное давление, вы можете сдавать кровь, если ваши показания на месте сдачи крови не превышают 180/100.Мы измерим ваше артериальное давление прямо перед сдачей крови, чтобы вы могли бесплатно проверить это!
Низкое содержание железа или анемия
Некоторые доноры более подвержены риску истощения запасов железа в организме, в том числе женщины-доноры в возрасте до 50 лет, подростки-доноры обоих полов и частые доноры крови обоих полов. Мы рекомендуем диету, богатую железосодержащими продуктами, но донорам из группы риска следует подумать о добавках с низкими дозами железа, принимаемыми внутрь (однако, сначала обсудите это с вашим лечащим врачом).Более подробная информация доступна по запросу.
Лекарства
Лекарства, принимаемые для снижения артериального давления, холестерина и противозачаточных средств, подходят для сдачи крови. Некоторые лекарства от угревой сыпи и лекарства от простаты могут быть причиной отсрочки. Нажмите ниже, чтобы узнать больше о лекарствах, которые могут быть причиной отсрочки:
Беременность
За редкими исключениями, если вы беременны, вы не должны сдавать кровь до истечения 6 недель после родов.Через 6 недель вы имеете право возобновить донорство, даже если вы кормите грудью (тем не менее, мы советуем вам поговорить с врачом, прежде чем делать это)
Сексуальный контакт
Недавние изменения FDA в критериях донорства крови означают, что некоторые доноры, которые не могли сдавать кровь в прошлом, могут сдавать кровь! Люди должны ждать 3 месяца, чтобы сдать кровь, если у них был половой контакт:
- с кем-либо, кто болен ВИЧ / СПИДом или имел положительный тест на вирус ВИЧ / СПИДа.
- с проституткой или кем-либо еще, кто принимает деньги, наркотики или другую плату за секс.
- с любым, кто когда-либо использовал иглы для приема лекарств или стероидов, или чего-либо, не назначенного его врачом.
- Мужчины-доноры: с другим мужчиной.
- Женщины-доноры: с мужчиной, имевшим половой контакт с другим мужчиной.
Татуировки и пирсинг
Одно из самых больших заблуждений о донорстве крови заключается в том, что нельзя сдавать кровь, если у вас есть татуировка или пирсинг.Это миф. Если ваша татуировка или пирсинг зажили и были сделаны в профессионально лицензированном учреждении в Калифорнии, вы можете сделать пожертвование! В противном случае придется ждать 3 месяца. Профессиональное лицензированное учреждение означает, что лицо, которому делали татуировку или пирсинг, лечилось стерильными инструментами и неиспользованными чернилами (пакеты, которые должны были быть открыты перед ними, содержимое использовалось один раз, а затем утилизировано) и видны на почте или показаны по запросу действующая лицензия на практику, выданная штатом Калифорния. Для получения дополнительной информации щелкните здесь.
Путешествие
Путешествие оценивается в течение 3 месяцев после возвращения. Некоторые страны полностью свободны от риска малярии, в то время как в других есть зоны риска. Районы за пределами США, подверженные риску заражения малярией, со временем меняются. Единственный способ точно определить, влияет ли поездка или место жительства на ваш статус пожертвования, — это прийти к нам и дать нам возможность полностью оценить конкретные факторы. Вы можете проверить до или после посещения на https://www.cdc.gov/malaria/travelers/index.html.
Благодаря недавним обновлениям FDA, те, кто побывал на военных базах США в Европе с 1980 по 1996 год, теперь имеют право делать пожертвования. Для получения дополнительной информации об обновлениях FDA о праве на донорство крови щелкните здесь.
Вам не следует сдавать кровь сегодня, если вы живете или были в тесном контакте с кем-то, у кого был диагностирован COVID-19 или есть подозрение на него в течение последних 14 дней. Чтобы узнать больше о шагах, которые мы предпринимаем для борьбы с COVID-19, нажмите здесь.
Прививки / иммунизация
- Вакцина против COVID-19: без отсрочки введения вакцины против COVID-19, одобренной Управлением по контролю за продуктами и лекарствами, пока вы чувствуете себя хорошо.Для дополнительной информации щелкните здесь.
- Грипп: без отсрочки, пока вы чувствуете себя хорошо
- Столбняк: без отсрочки, пока вы чувствуете себя хорошо
- Пневмококковая пневмония: без отсрочки, пока вы чувствуете себя хорошо
- Менингит: без отсрочки, пока вы чувствуете себя хорошо
- ВПЧ (вирус папилломы человека): без отсрочки, пока вы чувствуете себя хорошо
- вакцинация против гепатита А для профилактики: без отсрочки, пока вы чувствуете себя хорошо
- иммуноглобулин против гепатита А для Воздействие: Подождите 1 год после инъекции
- Вакцинация против гепатита В для профилактики: Подождите 2 недели после инъекции
- Иммунный глобулин гепатита В для воздействия: Подождите 1 год после инъекции
- Корь, эпидемический паротит, краснуха: Подождите 4 недели после инъекции
- Ветряная оспа , опоясывающий лишай (вирус ветряной оспы): подождите 4 недели после инъекции
HSA | Могу ли я сдать кровь
Примечание : Окончательную оценку того, можете ли вы сдавать кровь, будет проводить медицинский специалист в банке крови.Если вы не уверены в своем праве, позвоните и поговорите с нашими сотрудниками.
Сдача крови — это важный вид деятельности. Наши банки крови остаются открытыми во время ужесточения мер по безопасному обращению с COVID-19 Фазы 2 с 16 мая по 13 июня.
Информируем, что любой нездоровый человек; с риском заражения COVID-19 или те, кто путешествовал за границу в течение последних 14 дней, не будет допущен к нашему помещению из-за текущей ситуации с COVID-19.
Узнайте больше о принятых нами мерах предосторожности.
Банк крови внедрил новые правила отбора доноров, получивших вакцину против Covid-19. Пожалуйста, нажмите ЗДЕСЬ для получения дополнительной информации.
P lease check, имеете ли вы право сдавать кровь, прежде чем записываться на прием, так как период ожидания может быть другим по другим причинам.
Проверить право на участие
Общие критерии отбора
Для сдачи крови необходимо:
- В целом будьте добры.
- Отсутствуют какие-либо симптомы инфекции, например боль в горле, кашель, насморк или диарея не менее 1 недели.
- За последние 4 недели не было лихорадки.
- Не принимали лекарства, травяные добавки или традиционные лечебные травы в течение как минимум 3 дней.Если вы принимали антибиотики, подождите не менее 1 недели.
- Вес не менее 45 кг.
- Иметь уровень гемоглобина не менее 13,0 г / дл для мужчин и 12,5 г / дл для женщин.
Это может быть вредно для вас или получателей, если вы сдадите кровь, когда вы не имеете на это права.
Важно: Вы не должны прекращать или прекращать прием лекарств, прописанных или рекомендованных вашими врачами для сдачи крови.
Проверить список от А до Я
Гормональная терапия рака: преимущества, риски и причины
Если вам поставили диагноз рака груди, эндометрия или простаты, ваша команда специалистов по раку может порекомендовать гормональную терапию как часть вашего плана лечения.Скорее всего, у вас возникнет много вопросов об этом виде лечения, его преимуществах и потенциальных недостатках.
Также называемое гормональной или эндокринной терапией, это лечение рака отличается от заместительной гормональной терапии в период менопаузы (ЗГТ), которая относится к назначению дополнительных гормонов для облегчения симптомов менопаузы.
Рост некоторых видов рака зависит от гормонов. В этих случаях гормональная терапия может замедлить или остановить их распространение, блокируя способность организма вырабатывать эти конкретные гормоны или изменяя поведение рецепторов гормонов в организме.
Рак груди и простаты — это два типа рака, которые чаще всего лечат гормональной терапией. Большинство раковых заболеваний груди имеют рецепторы эстрогена (ER) или прогестерона (PR), либо оба рецептора, что означает, что им нужны эти гормоны для роста и распространения. Напротив, для роста и распространения рака простаты необходимы тестостерон и другие мужские половые гормоны, такие как дигидротестостерон (ДГТ). Гормональная терапия может помочь сделать эти гормоны менее доступными для растущих раковых клеток.
Гормональная терапия доступна в виде таблеток, инъекций или хирургического вмешательства, при котором удаляются органы, вырабатывающие гормоны, а именно яичники у женщин и яички у мужчин.Обычно его рекомендуют вместе с другими видами лечения рака.
Если гормональная терапия является частью вашего плана лечения, обсудите потенциальные риски или побочные эффекты с вашей медицинской бригадой, чтобы вы знали, чего ожидать, и могли предпринять шаги по их снижению. Сообщите врачам обо всех ваших других лекарствах, чтобы избежать взаимодействия.
Виды гормональной терапии рака груди
Ингибиторы ароматазы
Ингибиторы ароматазы, такие как анастрозол (Аримидекс®), летрозол (Фемара®) и экземестан (Аромазин®), действуют путем инактивации ароматазы, которую ваше тело использует для выработки эстрогена в яичниках и других тканях.
Когда и почему они используются: Эти лекарства используются в основном у женщин, переживших менопаузу. Производство эстрогена резко снижается после менопаузы. Женщины в пременопаузе производят слишком много ароматазы, чтобы ингибиторы работали эффективно. (Препараты с ингибиторами ароматазы могут быть прописаны молодым женщинам, если они вводятся вместе с препаратом, подавляющим функцию яичников.)
Спросите у своей бригады, можно ли получить пользу от ингибиторов ароматазы в зависимости от характеристик вашего рака. Пациенты могут получать ингибиторы ароматазы перед операцией, чтобы уменьшить опухоль для облегчения удаления, или после лечения, чтобы предотвратить повторение рака груди. Эти препараты могут также играть роль в профилактике рака груди у некоторых людей из группы высокого риска.
Риски: Хотя побочные эффекты различаются в зависимости от типа гормональной терапии, основными из них у женщин, получающих все виды гормональной терапии (включая ингибиторы ароматазы), являются:
- Приливы
- Ночная одежда
- Сухость или атрофия влагалища
Они похожи на симптомы менопаузы, поскольку и гормональная терапия, и менопауза уменьшают количество эстрогена в организме.В относительно редких случаях ингибиторы ароматазы могут также увеличить риск сердечного приступа, боли в груди (стенокардия), сердечной недостаточности, высокого холестерина, потери костной массы, боли в суставах, депрессии и перепадов настроения.
Селективные модуляторы рецепторов эстрогена (SERM)
Селективные модуляторы рецепторов эстрогена (SERM) — включая тамоксифен (Нолвадекс®), ралоксифен (Эвиста®) и торемифен (Фарестон®) — селективно блокируют эстроген в определенных тканях, а именно в груди, увеличивая его доступность в других областях, таких как кости. .
Когда и почему они используются: Врачи могут порекомендовать SERM после операции при раннем ER-положительном раке молочной железы у мужчин или женщин, чтобы снизить вероятность его рецидива. Они также одобрены для лечения запущенного рака груди и могут использоваться для предотвращения рака груди у людей из группы высокого риска. Торемифен одобрен только для лечения распространившегося рака груди на поздней стадии.
Риски: В дополнение к более частым побочным эффектам гормональной терапии, таким как приливы, риски тамоксифена могут включать образование тромбов, инсульт, потерю костной массы, изменения настроения, депрессию и потерю полового влечения.Мужчины, принимающие тамоксифен, могут испытывать головные боли, тошноту, рвоту, сыпь, импотенцию и потерю полового влечения. Ралоксифен может увеличить шансы пациента на инсульт или развитие потенциально смертельных тромбов в легких или ногах. К счастью, эти побочные эффекты считаются относительно редкими. Попросите вашего врача объяснить возможные побочные эффекты, связанные с каждым SERM, при обсуждении с вами плюсов и минусов этих лекарств.
Фулвестрант (Фаслодекс)
Фулвестрат связывается с рецепторами эстрогена, полностью останавливая прикрепление гормона к рецепторам.
Когда и почему он используется: Фулвестрант одобрен для женщин с поздним ER-положительным раком молочной железы, который распространился после лечения другими видами гормональной терапии. Он также назначается женщинам в постменопаузе с ER-положительным и HER2-отрицательным раком (то есть у них нормальный уровень рецептора-2 эпидермального фактора роста человека), которые не проходили другую гормональную терапию.
Риски: Фулвестрант может вызывать тошноту, рвоту, запор, усталость, боли в спине, боли в костях, боли в суставах, головные боли, приливы и проблемы с дыханием.
Подавление яичников
Подавление яичников может включать хирургическое вмешательство, прием лекарств или лучевую терапию.
Хирургическая процедура, называемая овариэктомией, удаляет яичники, чтобы они не вырабатывали эстроген, в то время как лекарства, назначаемые для этой цели, включают аналог гонадотропин-рилизинг-гормона (GnRH) и аналог лютеинизирующего гормона-рилизинг-гормона (LHRH).
Когда и почему они используются: Эти виды терапии могут быть рекомендованы пациентам в пременопаузе с тамоксифеном или ингибитором ароматазы.
Риски: Подавление яичников может вызвать потерю костной массы, перепады настроения, депрессию и потерю либидо, а также приливы, ночную потливость и сухость или атрофию влагалища.
Виды гормональной терапии рака простаты
Гормональная терапия может быть частью лечения рака простаты, если рак распространился и не может быть вылечен хирургическим вмешательством или лучевой терапией, или если пациент не является кандидатом на эти другие виды лечения.Это также может быть рекомендовано, если рак остается или возвращается после операции или лучевой терапии, или для уменьшения рака до лучевой терапии.
Кроме того, сначала гормональную терапию можно сочетать с лучевой терапией, если существует высокий риск рецидива рака. Его также можно назначать перед лучевой терапией, чтобы уменьшить рак и сделать другие методы лечения более эффективными. Другие виды гормональной терапии рака простаты включают:
Андрогенная депривационная терапия (ADT)
Этот тип терапии включает агонисты LHRH, также называемые аналогами LHRH или агонистами GnRH, такие как лейпролид (Lupron®, Eligard®), Goserelin (Zoladex®), Triptorelin (Trelstar®) или Histrelin (Vantas®).
Когда и почему они используются: Эти препараты, предназначенные для снижения количества тестостерона, вырабатываемого яичками, вводятся или вводятся в виде небольшого имплантата под кожу. Врачи могут называть это «медицинской кастрацией». Орхиэктомия или хирургическая кастрация — это удаление яичек.
Риски: Могут быть побочные эффекты:
- Отсутствие сексуального интереса
- Уменьшение яичек и полового члена
- Приливы
- Болезнь груди
- Рост тканей груди
- Истончение и переломы костей
- Низкое содержание эритроцитов (анемия)
- Мозговой туман
- Потеря мышечной массы
- Прибавка в весе
- Усталость
- Высокий холестерин
- Депрессия
Эти препараты иногда вызывают первоначальное повышение мужских половых гормонов, что может быть опасно.Антагонисты LHRH — это еще один тип терапии по депривации андрогенов, который не вызывает этого первоначального подъема или обострения. Как агонисты, так и антагонисты LHRH могут мешать яичкам вырабатывать андрогены, но не контролируют выработку в других частях тела, таких как надпочечники. Это означает, что опухоль все еще может иметь доступ к гормонам, необходимым для роста. Доступны лекарства, которые блокируют выработку андрогенов клетками вне яичек.
Блокаторы андрогенов
Эти таблетки предотвращают рост опухоли мужскими половыми гормонами.
Когда и почему они используются: Врачи могут предложить блокаторы андрогенов, если орхиэктомия или агонист или антагонист LHRH больше не работают. (Антиандрогены также иногда назначают на несколько недель, когда агонист LHRH впервые назначается, чтобы предотвратить возможное обострение.)
Новые антиандрогены, доступные в виде ежедневных таблеток, включают энзалутамид (Xtandi®), апалутамид (Erleada®) и даролутамид (Nubeqa®).
Риски: Побочные эффекты могут включать диарею, усталость, сыпь и усиливающиеся приливы.Головокружение и судороги — более серьезные, но менее распространенные побочные эффекты.
Эстрогены можно попробовать при раке простаты, если другие гормональные препараты больше не работают.
Гормональная терапия рака эндометрия
Рак матки или ее слизистой оболочки, эндометрия, может поддаваться гормональной терапии прогестинами. Другие виды гормональной терапии рака эндометрия включают:
- Тамоксифен
- Агонисты LHRH
- Ингибиторы ароматазы
Когда и почему они используются: Гормональная терапия обычно применяется при поздних стадиях рака матки или эндометрия или при раке, который вернулся после лечения.Его часто сочетают с химиотерапией.
Риски: Побочные эффекты аналогичны тем, которые наблюдаются при гормональном лечении других типов рака.
Какие лекарства я могу принимать, если хочу сдать кровь?
По большей части прием безрецептурных и рецептурных лекарств не помешает вам сдать кровь в Центре крови и тканей Южного Техаса.
Ниже приведены некоторые примеры и ответы на общие вопросы.
Обезболивающие и общие рецепты: Да
Что касается безрецептурных болеутоляющих, таких как Алев, Адвил или Тайленол, вы можете без проблем сдать кровь после их приема.То же самое и с рецептами от таких состояний, как диабет 2 типа и астма.
Если вы принимаете аспирин, вы можете сдавать цельную кровь, но не тромбоциты, потому что аспирин влияет на их функцию. Вы не сможете дать тромбоциты сразу, если принимаете такие препараты, как Фелден или Плавикс, для предотвращения инсульта или сердечного приступа.
Щелкните здесь, чтобы просмотреть полный список лекарств, которые могут повлиять на вашу способность сдавать цельную кровь.
Антибиотики: Да и нет
Существует одна большая группа лекарств, отпускаемых по рецепту, которые могут помешать сдаче крови: антибиотики.Мы не хотим принимать от вас пожертвования, если в вашем организме циркулируют бактерии.
Тем не менее, вы можете сдать кровь через семь дней после окончания приема последней дозы антибиотика от инфекции, и если вы принимаете антибиотики в профилактических целях — например, от прыщей — вы все равно можете сдать кровь.
Без «разжижителей крови»
Если вам прописали «препараты для разжижения крови» для предотвращения образования тромбов и инсультов, вы не сможете сдать кровь из-за риска чрезмерных кровоподтеков или кровотечений.
Щелкните здесь, чтобы просмотреть полный список лекарств, которые могут повлиять на вашу способность сдавать тромбоциты.
Другие лекарства: Зависит от
Было доказано, что рецептурные лекарства от прыщей, такие как Аккутан, и лекарства от выпадения волос, такие как Пропеция, вызывают врожденные дефекты, поэтому последняя доза должна быть за месяц до сдачи крови.
Некоторые виды лечения рака, включая лекарства от множественной миеломы и базальноклеточного рака кожи, а также иммунодепрессанты, такие как Cellicept, также могут вызывать врожденные дефекты, если ваша кровь переливается беременной женщине.
