Лечение нарушений функции слуховой трубы у взрослых
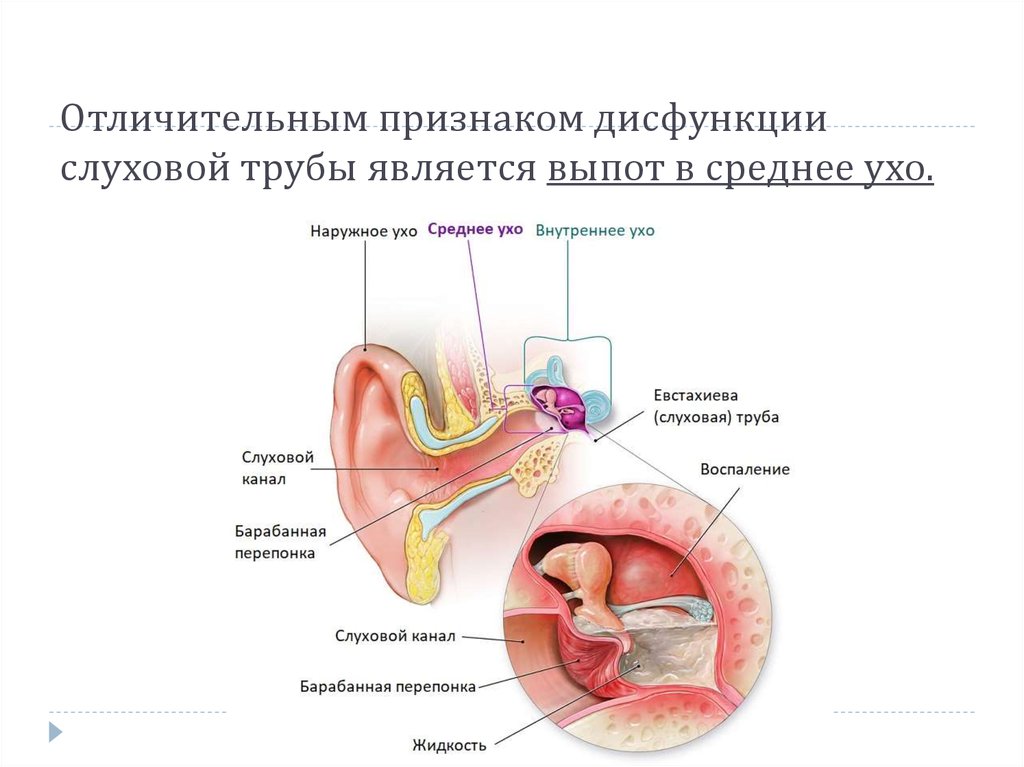
Дисфункция слуховой трубы (туботит, тубарная дисфункция) — это неспособность слуховой трубы выполнять хотя бы одну из своих функций (защита среднего уха от инфекционных агентов, вентиляция полости среднего уха, дренаж секрета из среднего уха).
Существует ряд современных рекомендаций для лечения дисфункции слуховой трубы, но у оторинолорингологов отсутствует единое мнение об их эффективности для широкого применения.
С целью актуализировать и оптимизировать применение тех или иных методов лечения тубарной дисфункции проведены в последние годы объемные исследования, включающие множество публикаций авторитетных специалистов по всему миру, анализ обширных баз пациентов за последние 5-10 лет в разных странах.
Систематизированная оценка полученных данных проводится по разным критериям: степень выраженности симптомов до и после лечения, частота возникновения, качество жизни пациентов после лечения, объективные показатели функции слуховой трубы, оценка остроты слуха, степень пневматизации полостей среднего уха, сроки удаление шунтов барабанной перепонки в случае их установки, необходимость дополнительного лечения, побочные эффекты и осложнения.
В результате этой работы получены неоднозначные результаты, касающиеся применения нехирургических и медикаментозных средств. Так, в ряде исследований указывается на сомнительную эффективность таких традиционных препаратов, широко и повсеместно применяемых при тубарной дисфукции на фоне экссудативного отита, как топические стероидные спреи. Другие публикации, напротив, отстаивают эти средства как ведущие препараты первой линии в большинстве случаев туботита. На очень ограниченную эффективность для улучшения дренажно-вентиляционной функции среднего уха таких препаратов, как местные сосудосуживающие капли, антигистаминные, эфедрин указывают другие исследования, подчеркивая их кратковременный и нестойкий эффект.
Единичные исследования опубликованы с результатами анализа результатов лечения тубарной дисфункции специализированными устройствами, которые нацелены на выравнивание давления внутри полостей среднего уха. Все они тоже подтверждают лишь кратковременные положительные результаты по таким критериям, как уменьшение симптомов дисфункции, улучшение состояния среднего уха и слуха.
Предложенные методы пластики слуховой трубы, баллонной дилатации ее в ряде исследований показали обнадеживающие результаты, но, ввиду ограниченного количества случаев наблюдения, нельзя со всей определенностью говорить об их универсальном повсеместном применение.
Опубликованы позитивные результаты миринготомии, выполняемой в связи с тубарной дисфункцией, с целью прямого введения топических стероидных препаратов, или, редко, для лазерной коагуляции слизистой барабанной полости.
В целом отмечается низкий уровень осложнений от применения указанных минихирургических вмешательств и топической медикаментозной терапии, однако нет еще достаточно обоснованного единого подхода к лечению тубарной дисфункции, которые могли бы взять себе на вооружение врачи-оториноларингологи повсеместно. Сложность доказательной базы, неоднозначные субъективные критерии улучшения состояние слуховой трубы у пациентов в процессе лечения, разнообразие причин для дисфункции — эти и другие причины затрудняют реализацию универсальной объективной тактики лечения таких пациентов.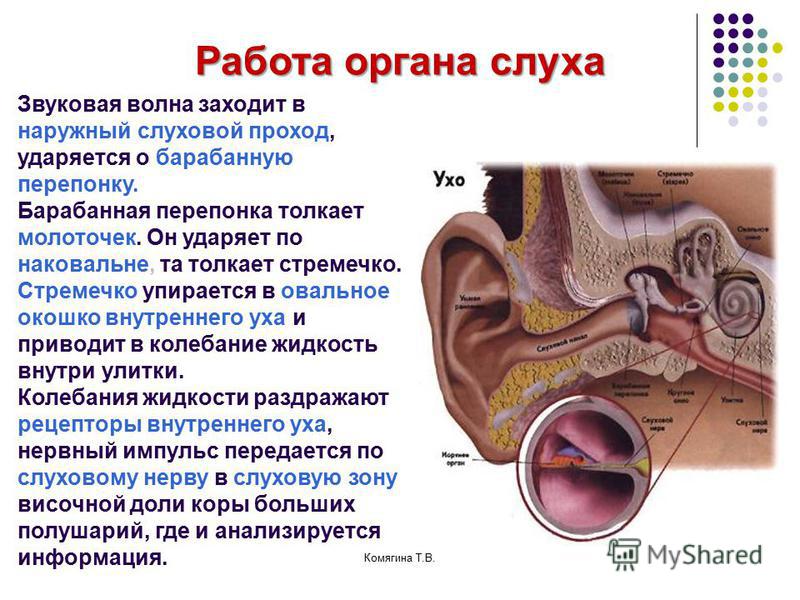
Со стороны врача-оториноларинголога, сурдолога, челюстно-лицевого хирурга и всех тех, кто связан по долгу своей работы с решением этих задач, требуется кропотливая работа с пациентом, тщательное выявление предпосылок и прямых причин для развития нарушений дренажно-вентиляционной функции слуховой трубы, использование современных методов визуализации (эндоскопия носоглотки, прямая риноскопия через носовые ходы) состояния слуховой трубы, применение современных методов оценки функции носа, уха, слуховой трубы (ринофлуометрия, тимпанометрия с исследованием функции слуховой трубы), КТ и МРТ диагностика.
Только всесторонний подход дает возможность ожидать положительный результат от выбранного на основание этого подхода пути решения этой непростой и нетривиальной задачи.
Тубарная дисфункция
В структуре всех хронических заболеваний ЛОР-органов городского населения патология слуха занимает одно из первых мест. По данным ВОЗ, к 2020 г. число людей, страдающих нарушением слуха, увеличится на 30% [1]. Число их в России превышает 13 млн человек, из них около 1 млн — дети. Более 1/3 всех случаев тугоухости и глухоты связаны с нарушением функции слуховой трубы (СТ) [2].
По данным ВОЗ, к 2020 г. число людей, страдающих нарушением слуха, увеличится на 30% [1]. Число их в России превышает 13 млн человек, из них около 1 млн — дети. Более 1/3 всех случаев тугоухости и глухоты связаны с нарушением функции слуховой трубы (СТ) [2].
Распространенность дисфункции слуховой трубы (ДСТ) у взрослых составляет, по разным данным, от 1 до 5% [3]. ДСТ той или иной формы страдают около 40% детей в возрасте до 10 лет. ДСТ представляет одну из актуальных проблем оториноларингологии и постоянно остается в центре внимания ведущих исследователей [4], так как способствует развитию экссудативного отита, острого гнойного среднего отита и его переходу в хронический, а также развитию эпитимпанита с холестеатомой [5].
Долгое время представления о причинах ДСТ были скудными. Изучение ДСТ и ведущих к ней заболеваний носа, носоглотки и среднего уха в течение длительного времени привлекает внимание исследователей, но до настоящего времени многие вопросы остаются неизученными.
К настоящему моменту стало известно, что существует целый спектр этиологических факторов, правильная идентификация которых необходима для успешного этиотропного лечения. ДСТ обусловлена не одним этиологическим фактором, а их сочетанием. Среди разнообразия этиологических факторов развития тубарной дисфункции основное место отводится патологии носа и околоносовых пазух [6], в том числе вирусной этиологии, которая является причиной тубоотита у 87,2% больных. В частности, это искривление перегородки носа, хронический синусит, аллергические реакции, гипертрофия аденоидов.
Патологические состояния полости носа и околоносовых пазух, как правило, ведут к воспалительным изменениям слизистой оболочки носоглотки, в последующем влияя на нормальную функцию СТ. Ринологические факторы, приводящие к нарушению носового дыхания, увеличивают аэродинамичеcкое сопротивление в полости носа. Следствием этого может быть пассивное открытие СТ (нередко на стороне более выраженных структурных изменений в полости носа) с развитием интратимпанальной патологии трубного генеза [6, 7].
Другими важными факторами дисфункции выступают посттравматические изменения в полости носа, иммунодефицитные состояния, ларингофарингеальный рефлюкс, гранулематозные заболевания, механическая обструкция СТ и анатомические особенности пациента [7].
Следует учитывать, что в настоящее время отсутствует четкое общепринятое определение стойкой ДСТ, не разработана шкала для оценки тяжести заболевания. Этот факт осложняет сравнение разных методов диагностики и лечения данного заболевания. Свой вклад в развитие дисфункции вносят воспалительные, нейрогенные, врожденные и иммунные факторы, факторы внешней среды и другие заболевания [8]. Основные причины ДСТ следующие:
1. Риниты и синуситы. Симптомы ДСТ часто встречаются у больных хроническим риносинуситом. Проведение эндоскопического хирургического лечения синусита облегчало или снимало эти симптомы у большинства пациентов [9]. Функция СТ может нарушаться у людей, перенесших инфекцию среднего уха, ринит и синусит с интактной барабанной перепонкой.
2. Гипертрофия глоточных и трубных миндалин. Эта патология давно рассматривается как одна из причин обструктивной ДСТ. В редких случаях у детей обструкция СТ может возникнуть в результате гипертрофии небных миндалин [11].
3. Гастроэзофагеальный рефлюкс. В последнее время в литературе значительное внимание уделяется изучению роли гастроэзофагеального рефлюкса в патогенезе НДСТ. На животных моделях было показано, что пепсин, соляная кислота и другие компоненты желудочного сока могут попадать в полость среднего уха и вызывать патологические изменения в среднем ухе и СТ. По некоторым данным у людей обнаружение пепсина и Helicobacter pylori в среднем ухе коррелирует с эпизодами рефлюкса [12].
4. Аллергический ринит. Данные о роли аллергического ринита в ДСТ противоречивы. Многие авторы подчеркивают наличие такой взаимосвязи, особенно у детей. Другие исследования показывают, что частота ДСТ и экссудативного среднего отита у детей с аллергическим ринитом и без него одинакова [13].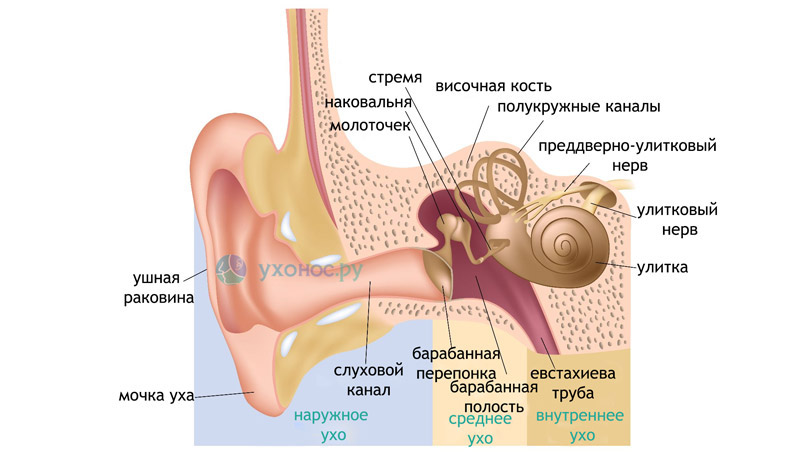
5. Врожденные пороки развития. Частой причиной тубарной дисфункции у детей становятся врожденные пороки развития. У детей с аномалиями развития неба, в том числе с синдромами Пьера Робина и Тричера Коллинза, в 79% случаев имеются клинические проявления стойкой ДСТ, в частности таких, как экссудативный отит, ретракционные карманы, спайки, костные эрозии, а также холестеатома. Развитие стойкой ДСТ у таких пациентов может быть связано с практически горизонтальным положением СТ и неправильной работой мышц, напрягающих небную занавеску. Несмотря на проводимое оперативное лечение, около
6. Вегетативная дисфункция. При усилении парасимпатической стимуляции сосуды слизистой СТ расширяются, она отекает, а в просвете увеличивается количество секрета. В результате нарушаются вентиляционная и дренажная функции трубы. Некоторые исследователи отмечают связь между синдромом вегетативной дисфункции и развитием стойкой ДСТ [15].
В результате нарушаются вентиляционная и дренажная функции трубы. Некоторые исследователи отмечают связь между синдромом вегетативной дисфункции и развитием стойкой ДСТ [15].
7. Новообразования околоносовых пазух. В литературе есть указания на патогенное действие лучевой терапии на работу СТ. Как правило, тубарная дисфункция становится ятрогенным осложнением лучевой терапии назофарингеальной карциномы [16]. Реже стойкая ДСТ может возникать вследствие опухолевых или опухолеподобных заболеваний. В литературе описаны случаи первичных меланом, карцином, тератом, хондром, пигментированных онкотических метаплазий и других новообразований, приводящих к стойкой ДСТ [17].
Существует три основных патогенетических типа ДСТ: обструктивная дисфункция, рефлюкс-дисфункция и зияющая СТ.
1. Обструктивная дисфункция слуховой трубы. Обструкция СТ обусловлена механическими (например, гипертрофия аденоидов, первичные и вторичные опухолевые поражения, посттравматические изменения), нейровегетативными (нарушения двигательной иннервации мышц мягкого неба, вегетативные расстройства), воспалительными (аллергические и инфекционные) и врожденными (пороки развития) причинами. Обструкция приводит в первую очередь к ухудшению вентиляционной и дренажной функций [18]. Согласно распространенной теории, при персистирующем пониженном давлении в барабанной полости сначала происходит транссудация плазмы, затем появляется воспаление слизистой оболочки среднего уха со слизистым экссудатом. Слизистый экссудат постепенно становится более вязким и организуется. При этом он может закупоривать просвет СТ, тем самым усугубляя течение тубарной дисфункции. Следует отметить, что теория развития экссудативного среднего отита вследствие обструкции СТ образованиями в носоглотке (опухоли, полипы хоан или увеличенные глоточные миндалины) признается не всеми [19].
Обструкция приводит в первую очередь к ухудшению вентиляционной и дренажной функций [18]. Согласно распространенной теории, при персистирующем пониженном давлении в барабанной полости сначала происходит транссудация плазмы, затем появляется воспаление слизистой оболочки среднего уха со слизистым экссудатом. Слизистый экссудат постепенно становится более вязким и организуется. При этом он может закупоривать просвет СТ, тем самым усугубляя течение тубарной дисфункции. Следует отметить, что теория развития экссудативного среднего отита вследствие обструкции СТ образованиями в носоглотке (опухоли, полипы хоан или увеличенные глоточные миндалины) признается не всеми [19].
2. Рефлюкс-дисфункция слуховой трубы. Рефлюкс-ДСТ характеризуется патологическим забросом в СТ из носоглотки секрета, патогенных микроорганизмов, желудочного содержимого при сопутствующем гастроэзофагеальном рефлюксе. В последнем случае патогенез подтверждается нахождением в полости среднего уха желудочных ферментов, соляной кислоты, бактерий Helicobacter pylory.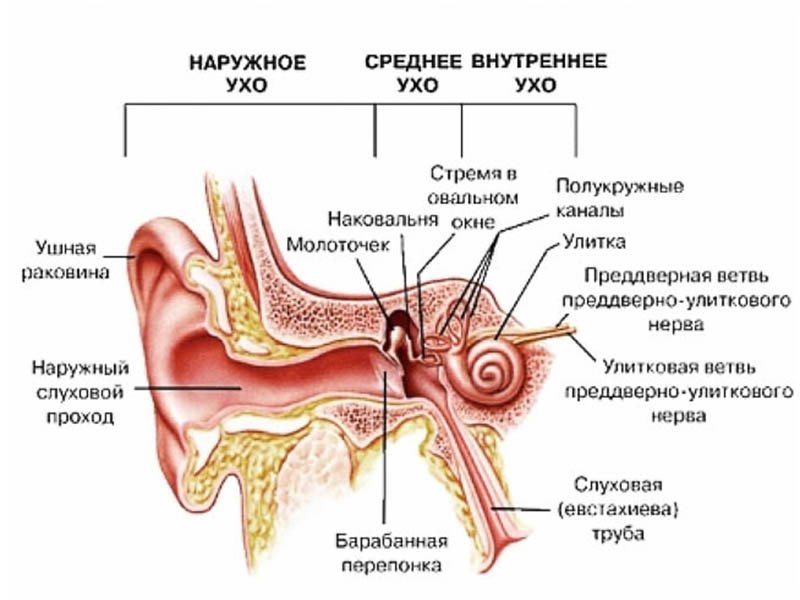 Рефлюкс-дисфункция описана при низком положении носоглоточного отверстия СТ и гипертрофии трубных валиков. Этот вид дисфункции более характерен для детей [20].
Рефлюкс-дисфункция описана при низком положении носоглоточного отверстия СТ и гипертрофии трубных валиков. Этот вид дисфункции более характерен для детей [20].
3. Зияние слуховой трубы. «Зияющая» СТ — это патологически (постоянно) открытая СТ. Такая дисфункция может способствовать развитию экссудативного среднего отита. Показано, что эта патология может быть связана с резкой потерей веса, ведущей к истощению жировой ткани вокруг СТ при анорексии и после бариатрических операций; с недоразвитостью структур СТ, боковым амиотрофическим склерозом, атрофическим риносальпингитом, гемодиализом, синдромом спонтанной внутричерепной гипотензии [21].
Методы диагностики стойкой дисфункции слуховой трубы (СДСТ)
Аудиологические методы:
1. Камертональные пробы не являются специфическим методом диагностики СДСТ, однако играют важную роль в определении типа тугоухости. Отрицательные результаты тестов Рине, Федеричи и Желле, а также латерализация звука в тесте Вебера в комплексе свидетельствуют в пользу кондуктивной тугоухости [22].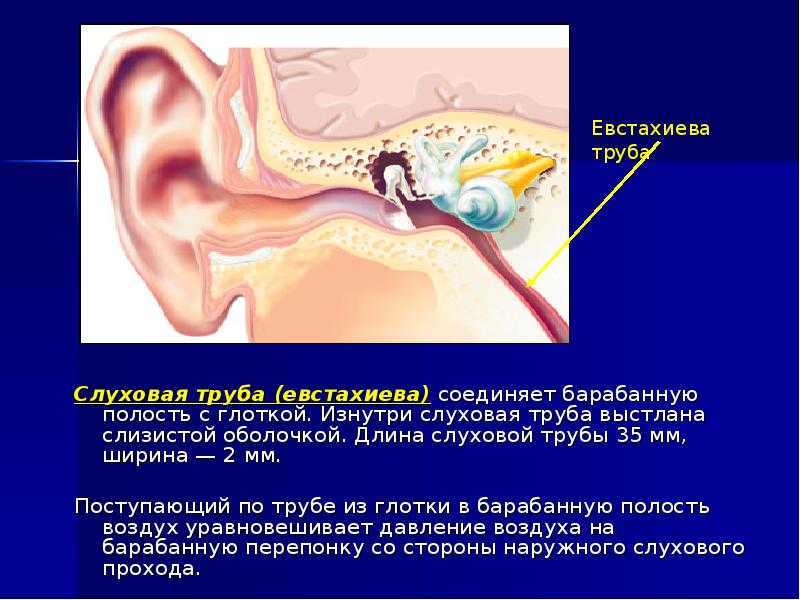
2. Тональная пороговая аудиометрия. При экссудативном среднем отите пороги воздушной проводимости на низких частотах повышаются на 20-40 Дб [23].
3. Простая тимпанометрия может дать лишь качественные представления о функции СТ. Для полуколичественной характеристики функции разработаны методы сочетания тимпанометрии с пробами Тоинби и Вальсальвы, а при помощи тимпанометрии с задержкой дыхания возможно диагностировать зияющую СТ. Многие авторы предлагают использовать тимпанометрию для ежедневных обследований больных во время длительных клинических исследований. По мнению авторов, такой метод сбора данных увеличивает точность диагностики СДСТ. Кроме того, модифицированная акустическая импедансометрия может быть использована для оценки проходимости СТ при экссудативном среднем отите и шунтированной барабанной полости [24].
Методы исследования слуховой трубы:
1. Отоскопия с проведением пневматичексой пробы с воронкой Зигле и отомикроскопия. Отомикроскопия помогает уточнить наличие, характер экссудата и состояние барабанной перепонки. Вместе с тем СДСТ не всегда сопровождается видимыми изменениями барабанной перепонки, а наличие таких изменений не всегда связано с СДСТ. В литературе описаны модификации отоскопии с возможностью осмотра тимпанального устья СТ [25]. Известно, что классические баронагрузочные пробы — Вальсальвы, Тоинби и Полицтера — фактически оценивают только способность СТ открываться, т.е. они приспособлены для качественной, но не количественной оценки функции СТ. Эти пробы просты в использовании, поэтому широко применяются в клинической практике в сочетании с аускультацией. Нельзя не отметить, что чувствительность и специфичность этих проб в целом недостаточна для уверенного суждения о наличии или отсутствии тубарной дисфункции [26].
Отомикроскопия помогает уточнить наличие, характер экссудата и состояние барабанной перепонки. Вместе с тем СДСТ не всегда сопровождается видимыми изменениями барабанной перепонки, а наличие таких изменений не всегда связано с СДСТ. В литературе описаны модификации отоскопии с возможностью осмотра тимпанального устья СТ [25]. Известно, что классические баронагрузочные пробы — Вальсальвы, Тоинби и Полицтера — фактически оценивают только способность СТ открываться, т.е. они приспособлены для качественной, но не количественной оценки функции СТ. Эти пробы просты в использовании, поэтому широко применяются в клинической практике в сочетании с аускультацией. Нельзя не отметить, что чувствительность и специфичность этих проб в целом недостаточна для уверенного суждения о наличии или отсутствии тубарной дисфункции [26].
2. Эндоскопический осмотр полости носа, носоглотки и глоточного устья СТ необходим при подозрении на СДСТ, так как это заболевание чаще всего развивается вторично [27]. При эндоскопическом осмотре можно выявить следующие факторы развития СДСТ: искривление носовой перегородки, воспалительные изменения, зияние СТ, полипы, гипертрофию аденоидов, опухоли, рубцы и др. [28].
При эндоскопическом осмотре можно выявить следующие факторы развития СДСТ: искривление носовой перегородки, воспалительные изменения, зияние СТ, полипы, гипертрофию аденоидов, опухоли, рубцы и др. [28].
3. Компьютерная томография (КТ) височных костей необходима для четкой визуализации структур СТ, а также диагностики воспалительных изменений. Согласно данным многочисленных исследований, КТ позволяет обнаружить большое количество патологических изменений: частичный или полный блок костного устья СТ, нарушение пневматизации барабанной полости, патологическое втяжение барабанной перепонки, зияние СТ, рубцы в области глоточного устья и наличие экссудата в барабанной полости. В последнее время благодаря техническим достижениям в области ТК удалось разработать методику оценки не только статического состояния СТ, но и ее функциональных характеристик в динамике. Велика роль функциональной мультиспиральной компьютерной томографии (МСКТ) СТ для подтверждения причины кондуктивной тугоухости и ДСТ [29].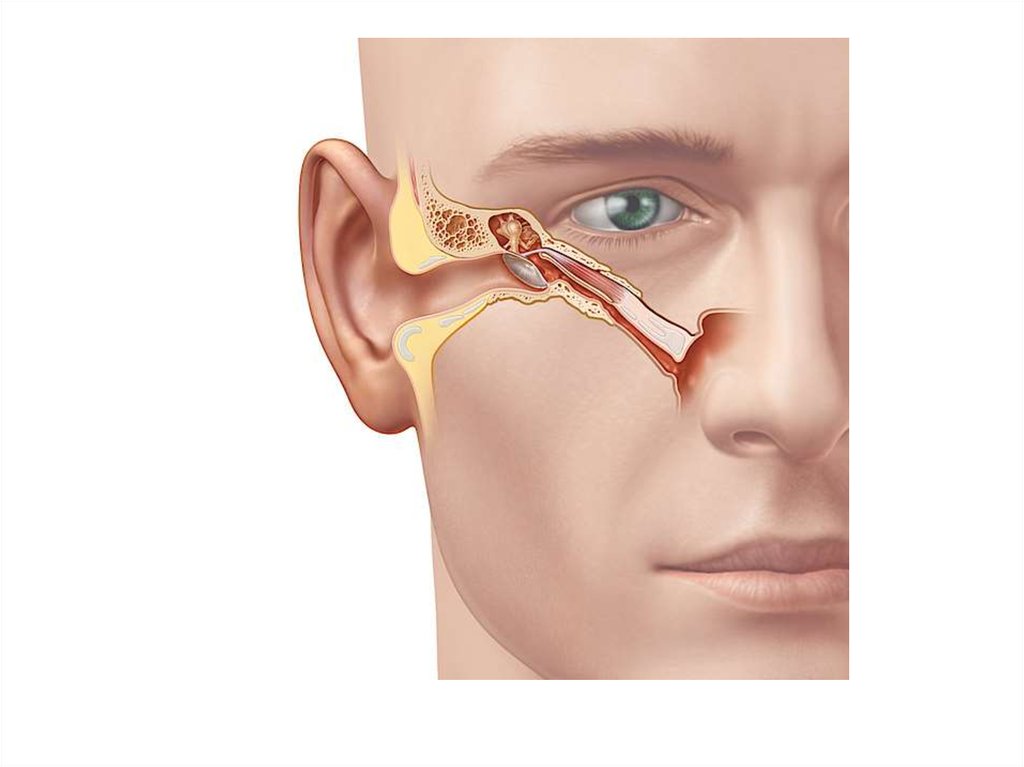
Таким образом, диагностика СДСТ каким-либо одним методом может быть неэффективна, однако при комплексном обследовании шансы постановки верного диагноза и определения этиологии заболевания значительно возрастают.
Целью лечения СДСТ является восстановление слуха и функции слуховой трубы. Факторы, способствующие развитию дисфункции, очень разнообразны, поэтому лечение должно носить этиотропный и патогенетический характер [30]. Многие авторы считают необходимым начинать консервативное лечение СДСТ, ассоциированной с патологией носоглотки, с санации полости носа и верхних дыхательных путей, так как нарушения носового дыхания могут способствовать поддержанию тубарной дисфункции [31].
В качестве консервативного лечения СДСТ в зависимости от сопутствующих патологий и осложнений применяются различные группы лекарственных препаратов: противовоспалительные, антигистаминные, сосудосуживающие, противоотечные, антибактериальные. Однако следует отметить, что данные об эффективности фармакотерапии патологий системы среднего уха и слуховой трубы противоречивы [32].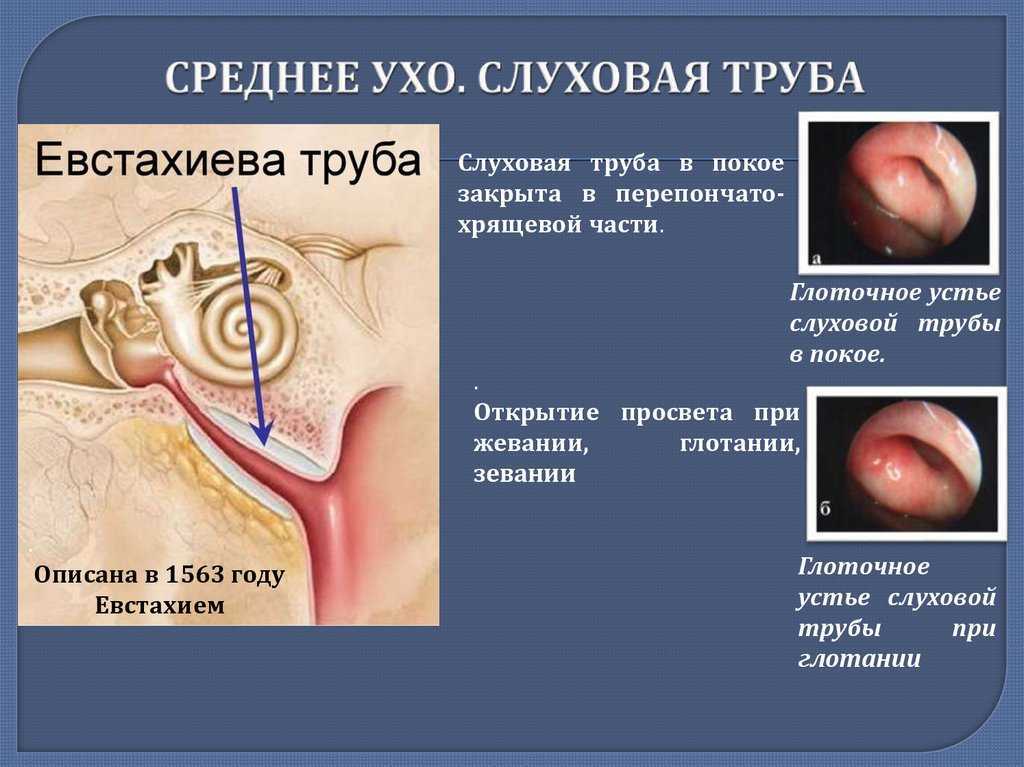
Хирургическое лечение
1. Тимпанотомия. В случае, если СДСТ осложняется воспалительным процессом со скоплением экссудата в барабанной полости, производят тимпанотомию, показанием для которой в данном случае является длительность процесса свыше одного года и выраженная тугоухость. Формирование отверстия в барабанной перепонке позволяет обеспечить вентиляцию среднего уха и отток экссудата. Кроме того, при данном методе возможно введение в барабанную полость лекарственных препаратов: антибактериальных, противовоспалительных и обезболивающих. Разрез производится в зоне между краем барабанной перепонки и рукояткой молоточка перпендикулярно ходу радиальных волокон. Такое направление разреза не физиологично, однако позволяет несколько отсрочить закрытие перфорации. В ходе операции производится эвакуация экссудата, ревизия просвета СТ и барабанной полости [33].
2. Шунтирование барабанной полости. Наиболее распространенным методом лечения хронической патологии среднего уха, в том числе и СДСТ, является шунтирование барабанной полости, или тимпаностомия. Показанием для шунтирования являются рецидивирующая и хроническая патология среднего уха, такие как СДСТ. В этом случае создание искусственного канала между средним ухом и внешней средой обеспечивает вентиляцию барабанной полости при невозможности выполнения этой функции самой СТ. В случае, если СДСТ осложняется экссудативным средним отитом, шунт выполняет роль дренажной трубки, через просвет которой экссудат успещно эвакуируется. Таким образом восполняется утраченная СТ дренажная функция [34].
Показанием для шунтирования являются рецидивирующая и хроническая патология среднего уха, такие как СДСТ. В этом случае создание искусственного канала между средним ухом и внешней средой обеспечивает вентиляцию барабанной полости при невозможности выполнения этой функции самой СТ. В случае, если СДСТ осложняется экссудативным средним отитом, шунт выполняет роль дренажной трубки, через просвет которой экссудат успещно эвакуируется. Таким образом восполняется утраченная СТ дренажная функция [34].
Виды шунтов. Идея об эффективности пролонгированной вентиляции барабанной полости появилась в позапрошлом столетии и впервые была воплощена в жизнь Voltini (1840) и Politzer (1868). Возобновил применение методики B. Armstrong (1954). После проведения миринготомии обрезанная под углом 45° виниловая трубка диаметром 1,5 мм и длиной 1 см скошенным концом водилась в просвет барабанной полости. J. Wright [35, 36] для восстановления дренажной и вентиляционной функции слуховой трубы проводил протезирование СТ с достаточно эффективным результатом, используя трубки из силикона.
На сегодняшний день известно более 20 видов шунтов, изготавливаемых как заводским путем, так и оториноларингологами самостоятельно. Шунт устанавливается на достаточно продолжительное время (4-8 мес). Различия заключаются в материале, из которого изготовлен шунт, в диаметре трубки, длине, месте расположения [37].
Тимпаностомическая трубка должна иметь в диаметре 1-2 мм. Такой размер может обеспечить адекватную дренажную и вентиляционную функции. Выбор квадранта барабанной перепонки при выполнении тимпаностомии также крайне важен. Ранее применялась методика введения шунта в область задненижнего квадранта, так как эта область является наиболее удобной для выполнения хирургических манипуляций. Однако от этого варианта отказались ввиду частоты развития осложнений, таких как ретракционные карманы, холестеатома, тимпаносклероз, миграция трубки. В настоящее время предпочтение отдается тимпаностомии в области передненижнего квадранта, что является более физиологичным и безопасным [38].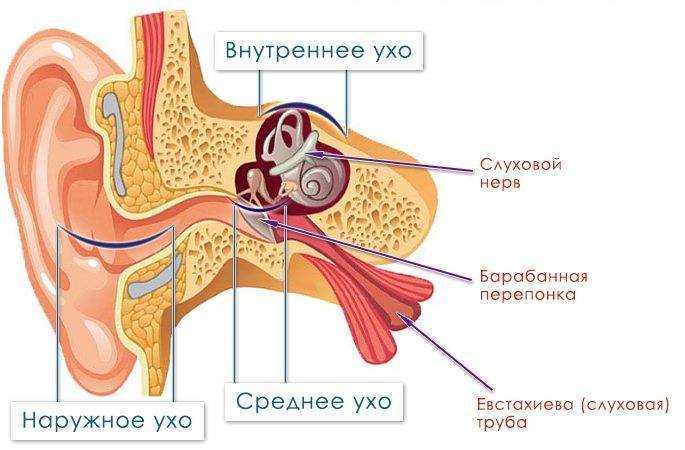
Баллонная тубопластика (BET). В настоящее время многие зарубежные авторы уделяют внимание новому методу лечения СДСТ — баллонной дилатации СТ. Суть метода в том, что в просвет хрящевого отдела слуховой трубы через глоточное устье вводится баллонный катетер. Давление нагнетается с интенсивностью 10 бар/2 мин. Таким образом достигается расширение просвета СТ и улучшение ее вентиляционной функции. Однако следует отметить, что результаты данного метода лечения не представляется возможным адекватно оценить в силу отсутствия отдаленных результатов и, со статистической точки зрения, недостаточного арсенала клинических данных [39].
Лазерная тубопластика (LETP). Лазерная тубопластика представляет собой еще одну активно изучаемую в настоящее время методику лечения СДСТ. В литературе упоминается множество вариаций подобного воздействия: аргонный, CO2-лазер, 812-нм, 980-нм излучение, лазер на эрбий-активированном волокне. LETP применяется при хронической ДСТ для удаления обструктивного компонента в области задней стенки СТ.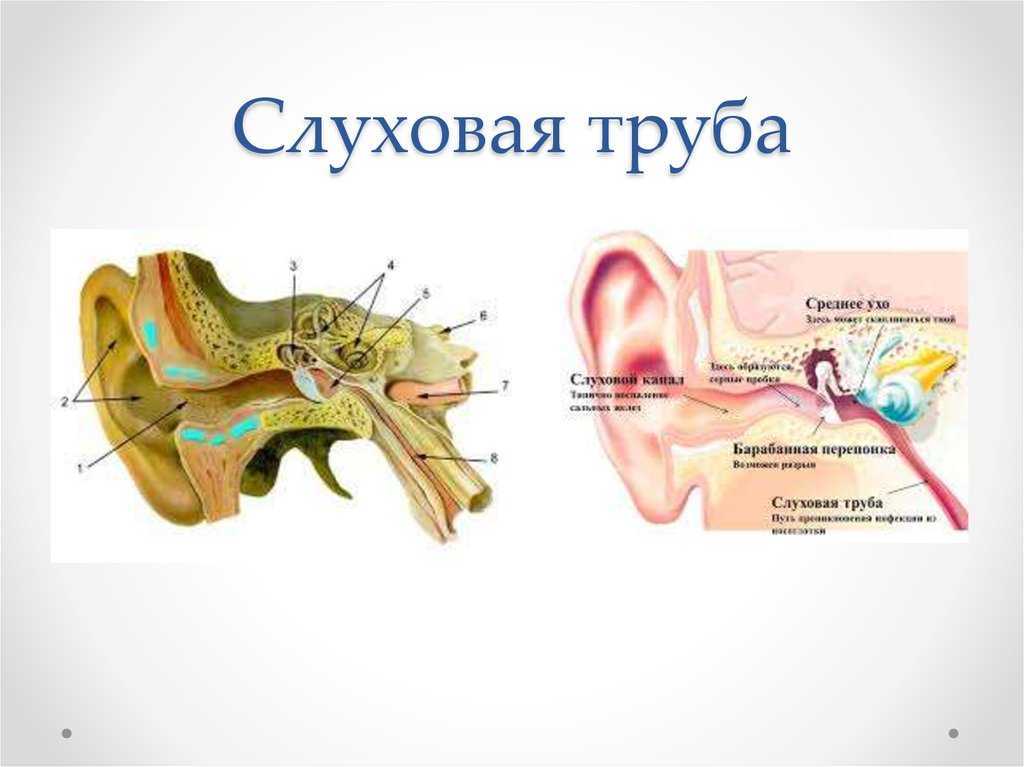 Недостатки данного метода лечения ассоциированы с отсутствием достаточного объема клинических данных, возникновением стойкой перфорации барабанной перепонки, наличием ларинго-фарингеального рефлюкса и аллергических заболеваний, что способствует персистенции воспалительных изменений СТ [40].
Недостатки данного метода лечения ассоциированы с отсутствием достаточного объема клинических данных, возникновением стойкой перфорации барабанной перепонки, наличием ларинго-фарингеального рефлюкса и аллергических заболеваний, что способствует персистенции воспалительных изменений СТ [40].
По данным литературы, к осложнениям хирургического лечения СДСТ можно отнести:
— слишком ранее закрытие тимпанотомического отверстия и, как следствие, развитие воспалительного процесса с образованием экссудата в барабанной полости [41];
— миграцию и отторжение тимпаностомической трубки;
— хроническую перфорацию барабанной перепонки;
— послеоперационное инфицирование и оторею;
— обтурацию шунта слизистой пробкой, сгустками крови и экссудата;
— тимпаносклероз, атрофию и мирингосклероз;
— образование ретракционных карманов с последующим развитием холестеатомы [42].
Спектр осложнений хирургического лечения СДСТ довольно широк, что обусловливает необходимость разработки и совершенствования методов лечения и профилактики рецидивов и осложнений тубарной дисфункции.
Рецидивы стойкой дисфункции слуховой трубы
Рецидивы СДСТ могут встречаться как при консервативном, так и при хирургическом лечении пациентов. Многие авторы отмечают связь рецидивов СДСТ с инфекцией верхних дыхательных путей и носовых пазух, а также аллергическими реакциями. Другими причинами кратковременности положительного эффекта от лечения могут стать аномалии строения СТ и рефлюксная болезнь пациента [43]. Таким образом, причины рецидивов СДСТ часто совпадают с причинами самой СДСТ.
Известно, что тимпаностомия — одна из наиболее распространенных операций при СДСТ. Однако несмотря на то, что при шунтировании давление между наружным слуховым проходом и полостью среднего уха выравнивается моментально, функция СТ при этой операции улучшается весьма ограниченно [44]. Тимпаностомическая трубка выполняет только две из трех основных физиологических функций СТ: вентиляционную и дренажную. По мнению некоторых ученых, при этом функция защиты от рефлюкса секрета из носоглотки нарушается.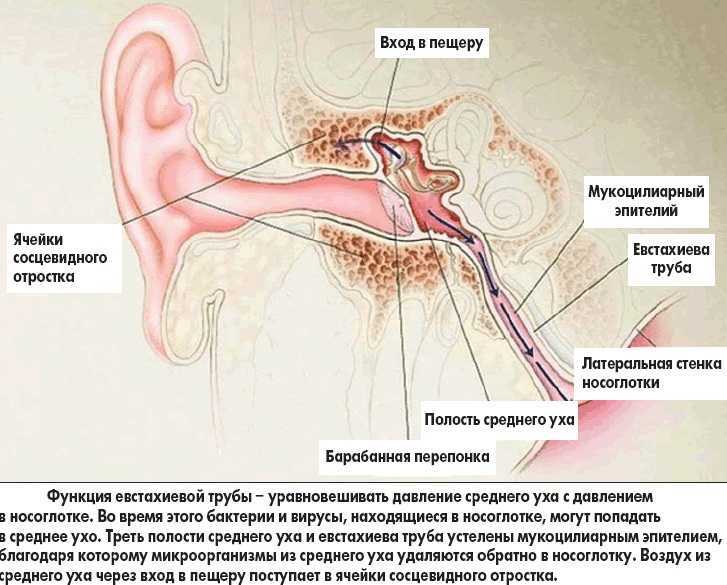 Вдобавок при тимпаностомии появляется прямой контакт барабанной полости с внешней средой. Эти факторы способствуют инфицированию полости среднего уха, что может послужить причиной рецидива СДСТ. Показано также, что рецидив СДСТ возможен при неэффективной работе тимпаностомической трубки, в частности, при ее закупорке кровяными сгустками и высохшим экссудатом или экструзии [45].
Вдобавок при тимпаностомии появляется прямой контакт барабанной полости с внешней средой. Эти факторы способствуют инфицированию полости среднего уха, что может послужить причиной рецидива СДСТ. Показано также, что рецидив СДСТ возможен при неэффективной работе тимпаностомической трубки, в частности, при ее закупорке кровяными сгустками и высохшим экссудатом или экструзии [45].
Таким образом, ДСТ — это полиэтиологичное заболевание. Изучение патогенетических механизмов развития данного заболевания и разработка способов лечения продолжается, однако уже сейчас известно, что оно способно вызываться как одиночным, так и совместным действием многих этиологических факторов. Среди них чаще выявляются воспалительные заболевания дыхательных путей и анатомические аномалии СТ.
В настоящее время применяется много методов консервативного и хирургичекского лечения СДСТ, однако процесс разработки новых методов продолжается. Сложившаяся ситуация приводит нас к необходимости внедрения новых методов хирургического лечения и профилактики рецидивов СДСТ.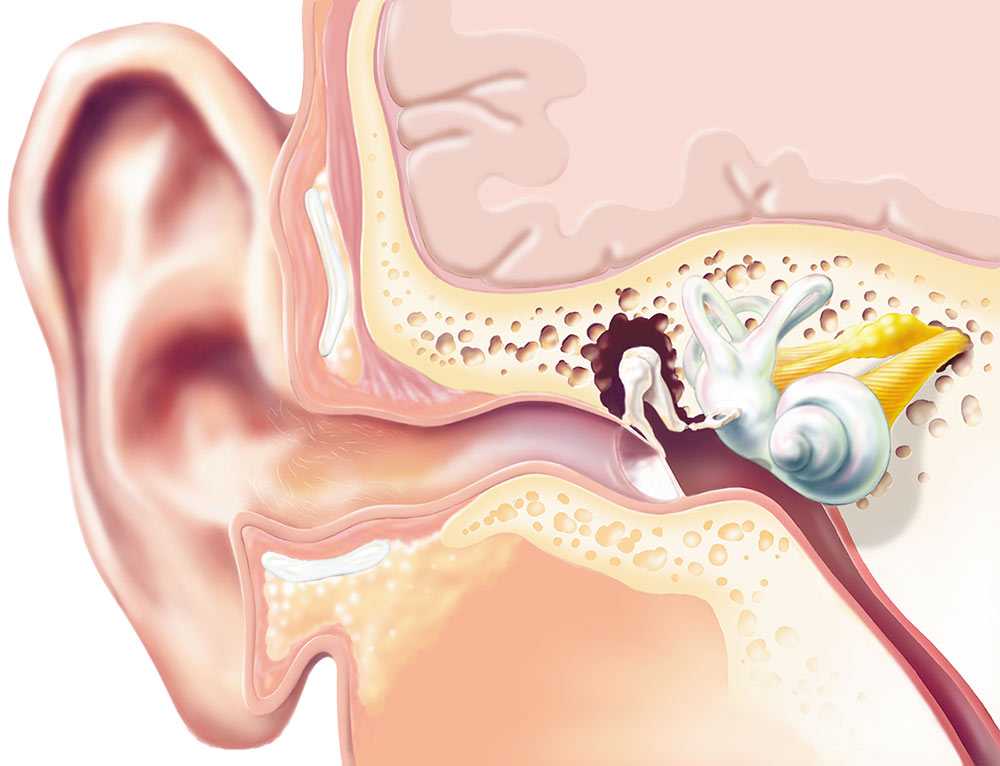
Дисфункция евстахиевой трубы | Медицина Джона Хопкинса
Избранные эксперты:
Обзор
Евстахиева труба представляет собой отверстие, соединяющее среднее ухо с полостью носовой пазухи. Эта трубка помогает:
- Сбалансировать давление в среднем ухе (обычно ощущается как хлопки в ушах)
- Дренаж жидкости из среднего уха
- Защищайте ухо от звуков, издаваемых вашим телом, и от носовых выделений
Эта трубка содержит клапан, который открывается и закрывается. Неправильное открытие этой трубки может вызвать скопление жидкости в ушах, что может привести к ощущению боли и давления в ухе. Слишком открытая трубка также может вызвать постоянное ощущение давления, а также необычные звуки, такие как собственное дыхание или слишком громкий голос. Заболевания евстахиевой трубы распространены и являются одной из ведущих причин ушных инфекций (средний отит).
Общие заболевания евстахиевой трубы включают:
- Патулезная дисфункция евстахиевой трубы
- Обструктивная дисфункция евстахиевой трубы
- Вызванная баропроблемой дисфункция евстахиевой трубы (обструктивная дисфункция евстахиевой трубы в самолете или при подводном плавании с аквалангом)
Дисфункция евстахиевой трубы | Часто задаваемые вопросы
Патулезная дисфункция евстахиевой трубы
Патулезная дисфункция евстахиевой трубы — это нарушение клапана евстахиевой трубы, из-за которого он остается открытым. Когда этот клапан остается открытым, звук может проходить из полости носа в уши, позволяя слишком громко слышать собственный голос или собственное дыхание или даже звук перекачиваемой крови. Патулезная дисфункция евстахиевой трубы также может чередоваться с обструктивной дисфункцией евстахиевой трубы.
Симптомы болезненной дисфункции евстахиевой трубы
Симптомы расширенной дисфункции евстахиевой трубы включают:
- Чувство заложенности в ушах
- Способность очень громко слышать собственный голос, дыхание или телесные функции
Причины болезненной дисфункции евстахиевой трубы
Причины болезненной дисфункции евстахиевой трубы включают:
- Потеря веса
- Хроническое нервно-мышечное или иммунологическое заболевание
- Хроническая назальная аллергия
- Кислотный рефлюкс в анамнезе
- Стресс и тревога
Диагностика болезненной дисфункции евстахиевой трубы
Ваш врач может использовать различные методы для диагностики болезненной дисфункции евстахиевой трубы при осмотре барабанной перепонки.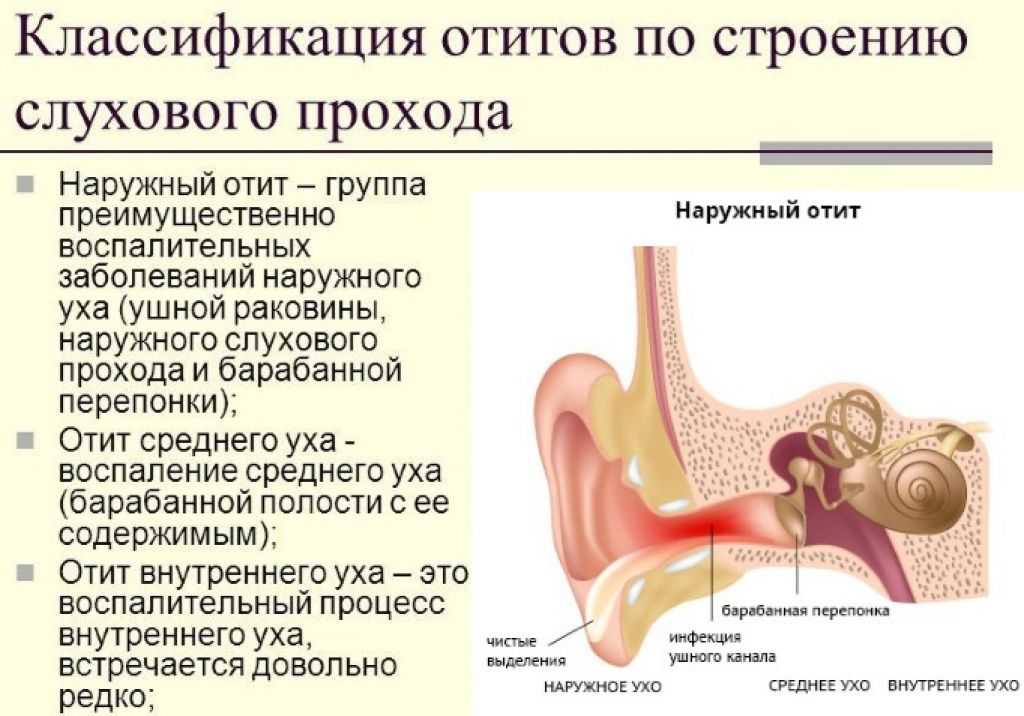 Ваш врач может попросить вас глубоко вдохнуть и сглотнуть, чтобы увидеть, как реагирует барабанная перепонка. Ваш врач может также измерить давление внутри вашего уха с помощью специальных инструментов.
Ваш врач может попросить вас глубоко вдохнуть и сглотнуть, чтобы увидеть, как реагирует барабанная перепонка. Ваш врач может также измерить давление внутри вашего уха с помощью специальных инструментов.
Лечение болезненной дисфункции евстахиевой трубы
Медикаментозное лечение болезненной дисфункции евстахиевой трубы включает:
- Ограничение деконгестантов и кофеина
- Пить больше воды
- Лечебные назальные капли
Операция по поводу патологической дисфункции евстахиевой трубы включает:
- Имплантаты
- Наполнители
- Трансплантаты или пересадки жира
Метод хирургического вмешательства определит ваш врач. В некоторых случаях тимпаностомические трубки (ушные трубки) могут ухудшить состояние. Имплантаты, наполнители, трансплантаты и пересадки жира заполняют окружающие ткани, чтобы евстахиева труба могла правильно закрыться и вернуться к нормальному функционированию.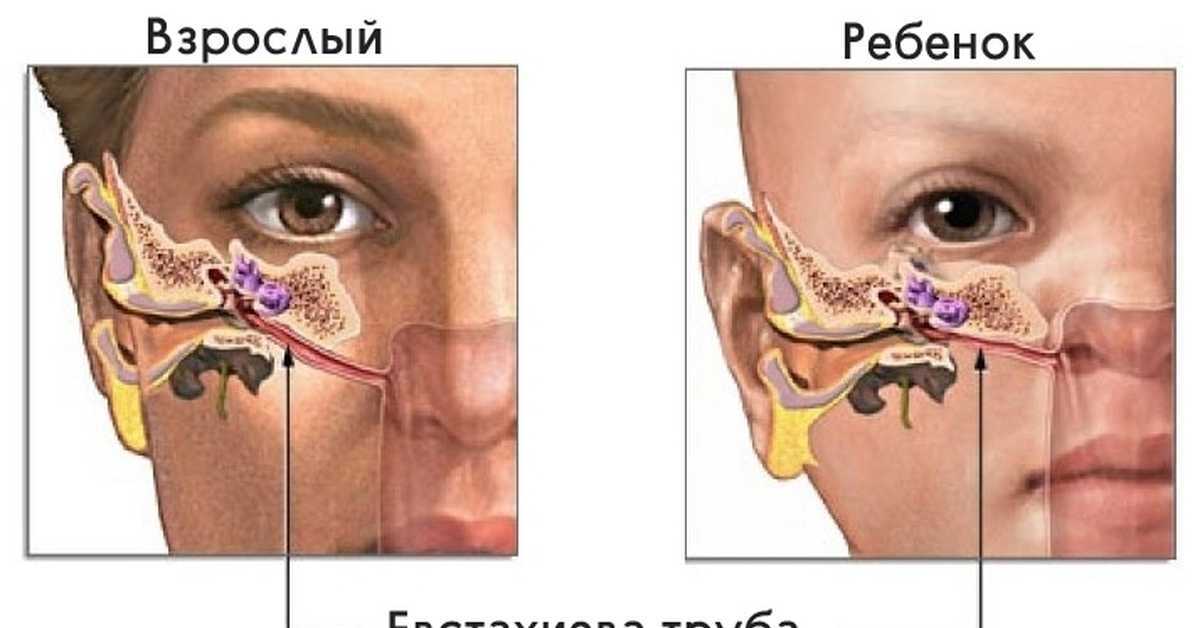 Иногда на барабанную перепонку накладывают трансплантаты.
Иногда на барабанную перепонку накладывают трансплантаты.
Дисфункция евстахиевой трубы
Обструктивная дисфункция евстахиевой трубы
Обструктивная дисфункция возникает, когда клапан евстахиевой трубы не открывается должным образом. Это предотвращает балансировку давления и вытекание жидкости из уха.
Симптомы обструктивной дисфункции евстахиевой трубы
Симптомы обструктивной дисфункции евстахиевой трубы включают:
- Давление и/или боль в ушах
- Чувство распирания в ушах
- Приглушенный слух
Причины обструктивной дисфункции евстахиевой трубы
Причины обструктивной дисфункции евстахиевой трубы включают:
- Аллергия на окружающую среду
- Синусит
- Кислотный рефлюкс
- Новообразования (аномальный рост ткани)
- Нарушение мышечной координации или мышечная недостаточность, например, у пациентов с расщелиной неба
Диагностика обструктивной дисфункции евстахиевой трубы
Со временем в ухе может накапливаться отрицательное давление, вызывая боль, заложенность уха и приглушенность слуха.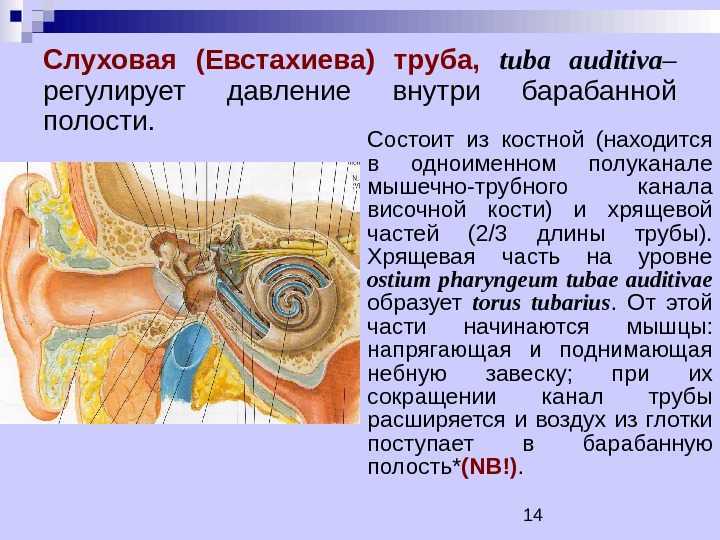 Когда это происходит, иногда ваш врач может видеть, что барабанная перепонка (барабанная перепонка) изменяет форму из-за этого давления и становится вогнутой. Отрицательное давление и структурные изменения в ухе также могут быть признаками обструктивной дисфункции евстахиева типа.
Когда это происходит, иногда ваш врач может видеть, что барабанная перепонка (барабанная перепонка) изменяет форму из-за этого давления и становится вогнутой. Отрицательное давление и структурные изменения в ухе также могут быть признаками обструктивной дисфункции евстахиева типа.
Обструктивная дисфункция евстахиевой трубы может быть хронической, прерывистой или кратковременной. Обычно это ощущается во время полетов, когда вы простужаетесь или ныряете с аквалангом.
Дисфункция евстахиевой трубы, вызванная баропроблемой
Когда обструктивная дисфункция евстахиевой трубы ощущается только во время полетов на самолете или ныряния с аквалангом, это известно как дисфункция евстахиевой трубы, индуцированная баропроблемой.
Лечение обструктивной дисфункции евстахиевой трубы
После осмотра и постановки диагноза ваш врач определит наилучший курс лечения. Это может включать прием лекарств или хирургическое вмешательство, и врач может порекомендовать избегать триггеров.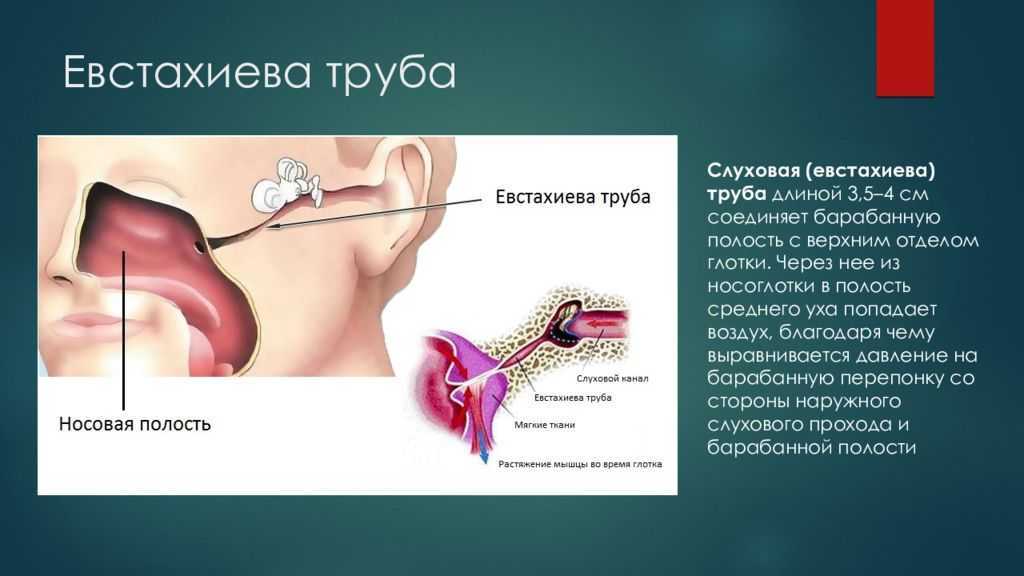 Хирургическое лечение включает:
Хирургическое лечение включает:
- Тимпаностомические трубки (ушные трубки)
- Баллонная дилатация евстахиевой трубы
- Аденоидэктомия (удаление аденоидов в области спинки носа)
- Лазер на титанилфосфате калия (KTP) для уменьшения воспаленных тканей
Распространенные заблуждения о дисфункции евстахиевой трубы
Распространенным курсом лечения дисфункции евстахиевой трубы является использование деконгестантов или антигистаминных препаратов. В некоторых случаях это лечение может ухудшить состояние. Если противоотечные или антигистаминные препараты не приносят облегчения, обратитесь к врачу. Возможно, вам потребуется обратиться к специалисту по уху, горлу и носу для лечения.
Центр здоровья евстахиевой трубы Джона Хопкинса
Медицинский центр евстахиевой трубы Джона Хопкинса предоставляет всестороннюю оценку, диагностику и лечение дисфункции евстахиевой трубы, включая медицинские, междисциплинарные и хирургические подходы.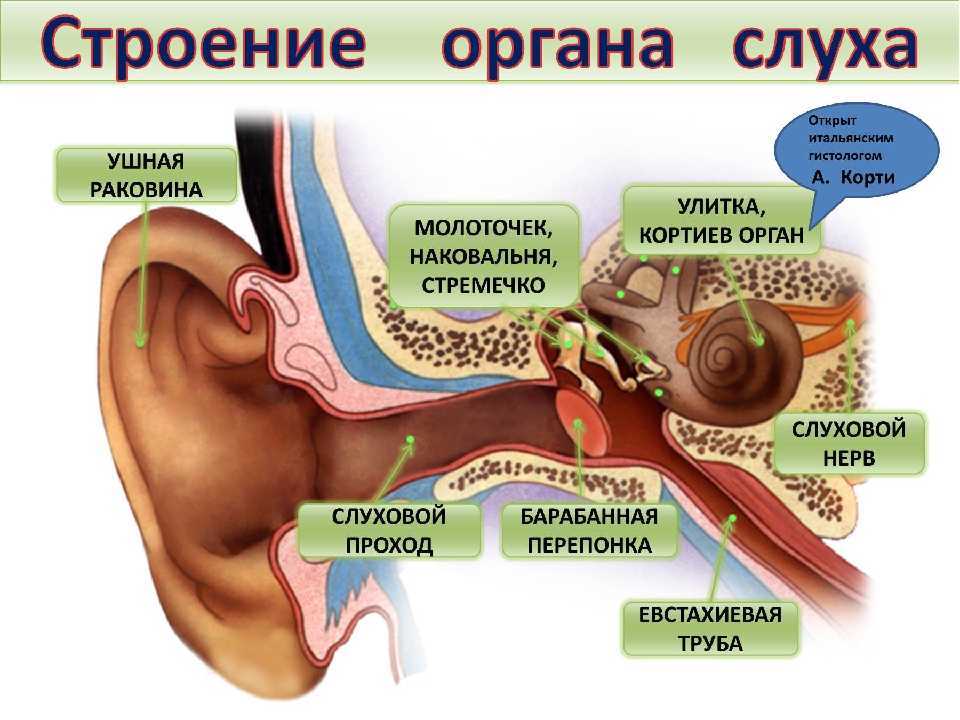
Узнайте о нашем центре
Исходные данные – Вмешательства при дисфункции евстахиевой трубы у взрослых: систематический обзор
Состояние
Евстахиева труба представляет собой узкую трубку, соединяющую заднюю часть носа со средним ухом. Обычно она закрыта, но открывается, когда мы глотаем, зеваем или жуем. Евстахиева труба выполняет три основные функции: защита среднего уха от болезнетворных микроорганизмов; для вентиляции среднего уха, что может помочь поддерживать одинаковое давление воздуха по обе стороны от барабанной перепонки, позволяя барабанной перепонке работать и вибрировать должным образом; и помочь слить выделения из расщелины среднего уха.
Дисфункция евстахиевой трубы (ETD) – это неспособность евстахиевой трубы адекватно выполнять эти функции. Однако точная функция и механизмы евстахиевой трубы и основные причины дисфункции сложны и до конца не изучены. 1 С диагностической точки зрения ETD также плохо определен.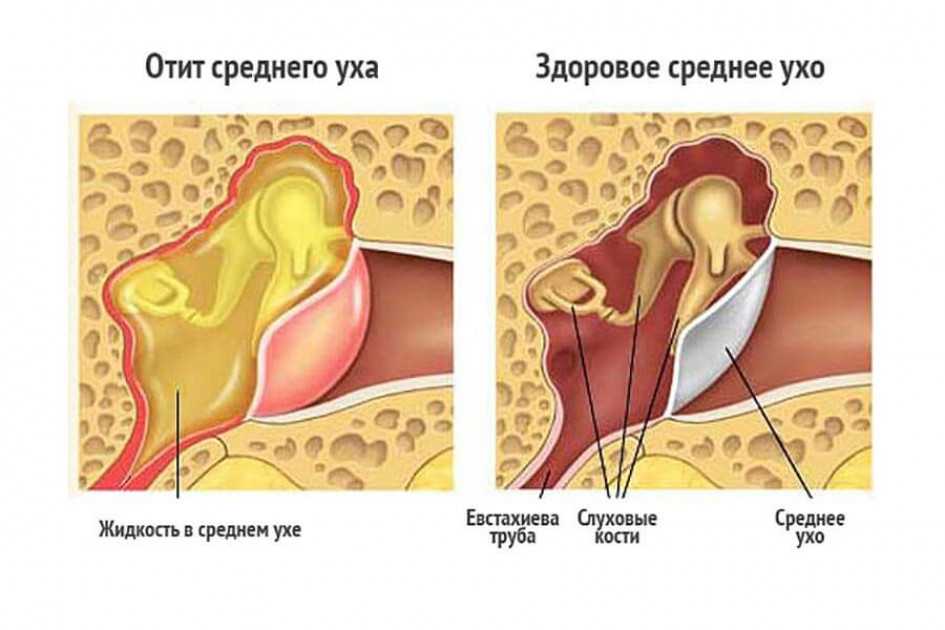
Дисфункция евстахиевой трубы может возникнуть, когда слизистая оболочка трубы опухает или не открывается или не закрывается должным образом. 2 Если трубка не функционирует, могут возникнуть такие симптомы, как приглушенность слуха, боль, шум в ушах, снижение слуха, ощущение заложенности уха или проблемы с равновесием. Длительная ETD была связана с повреждением среднего уха и барабанной перепонки. 3 Осложнения включают средний отит с выпотом (клей в ухе), ателектаз среднего уха (ретракция барабанной перепонки) и хронический средний отит. 1 , 3 Однако роль евстахиевой трубы в развитии других заболеваний среднего уха до конца не изучена. 1 Вентиляция среднего уха все чаще рассматривается как связанная с другими механизмами, такими как газообмен через слизистую оболочку среднего уха. 4 , 5 Таким образом, может случиться так, что проблемы с вентиляцией среднего уха (и, следовательно, симптомы и признаки, ранее приписываемые ETD) могут быть не все связаны с проблемами или дисфункцией евстахиевой трубы. Аномальная проходимость (закрытая евстахиева труба) — это отдельное состояние, при котором евстахиева труба периодически остается открытой, вызывая эхо собственного сердцебиения, дыхания и речи человека.
Аномальная проходимость (закрытая евстахиева труба) — это отдельное состояние, при котором евстахиева труба периодически остается открытой, вызывая эхо собственного сердцебиения, дыхания и речи человека.
Этиология и распространенность
Слизистая оболочка евстахиевой трубы может отекать, а евстахиева труба может стать дисфункциональной после начала инфекционного или воспалительного состояния, такого как инфекция верхних дыхательных путей, аллергический ринит или риносинусит, что приводит к проблемам с давлением выравнивание, дискомфорт и другие симптомы. 6 , 7 Искривление носовой перегородки также связано с симптомами ETD; это основано на некоторых исследованиях, которые показали, что у пациентов, которые не могли выровнять давление во время обучения подводному плаванию или службы на подводной лодке, подслизистая резекция носовой перегородки разрешила очевидные симптомы ETD. 8 – 11 Дисфункция евстахиевой трубы также может быть связана с недостаточностью мышц, связанных с открытием евстахиевой трубы. 1 Внешняя компрессия евстахиевой трубы, потенциально обусловленная воспалением или увеличением аденоидов, опухолью или травмой, также может привести к ETD, 2 , 12 , хотя эти состояния и их лечение выходят за рамки данного обзора . Частота ЭТД непропорционально высока у пациентов с расщелиной неба, которых можно считать отдельной клинической популяцией. 12 Другие потенциальные факторы риска включают табачный дым, рефлюкс и облучение. 13 – 15 Связь с полом отсутствует, 1 , хотя было высказано предположение, что этническая принадлежность и географические факторы (такие как близость к полюсам) связаны с повышенной заболеваемостью и распространенностью. 1 , 16
1 Внешняя компрессия евстахиевой трубы, потенциально обусловленная воспалением или увеличением аденоидов, опухолью или травмой, также может привести к ETD, 2 , 12 , хотя эти состояния и их лечение выходят за рамки данного обзора . Частота ЭТД непропорционально высока у пациентов с расщелиной неба, которых можно считать отдельной клинической популяцией. 12 Другие потенциальные факторы риска включают табачный дым, рефлюкс и облучение. 13 – 15 Связь с полом отсутствует, 1 , хотя было высказано предположение, что этническая принадлежность и географические факторы (такие как близость к полюсам) связаны с повышенной заболеваемостью и распространенностью. 1 , 16
Имеются ограниченные данные о распространенности и заболеваемости ETD, что может отражать отсутствие консенсуса относительно определения ETD. Национальное исследование слуха в Великобритании 17 сообщил, что 0,9% из 2708 обследованных взрослых (из первоначальной выборки 48 313) были признаны имеющими ETD на основании отоскопического исследования и аудиологической оценки. Однако это может быть занижено; недавнее исследование показало, что большинство отоларингологов сталкиваются с гораздо более высокой частотой этого состояния в своей практике. 18
Однако это может быть занижено; недавнее исследование показало, что большинство отоларингологов сталкиваются с гораздо более высокой частотой этого состояния в своей практике. 18
Диагностика
Полных руководств по диагностике ETD не существует. 19 Диагноз, как правило, основывается на истории болезни и клиническом обследовании для выявления потенциальных основных причин. 19 Национальное исследование Великобритании определило ETD как наличие нормальной или аномальной, но интактной барабанной перепонки с давлением в среднем ухе < –100 мм вод. ст. 2 O и воздушно-костным зазором ≥ 15 децибел (дБ). 17 Критерии использовались для предварительного диагноза ETD. Авторы отмечают, что это относительно неспецифическая категория, которая может включать пациентов на ранних или поздних стадиях эпизода среднего отита с выпотом. Однако наличие любого из этих признаков обычно не считается ни необходимым, ни достаточным для диагностики ЭТД в клинической практике; в то время как отрицательное давление в среднем ухе часто указывает на ETD, у пациентов с ETD может быть нормальное давление в среднем ухе, а у пациентов с отрицательным давлением в среднем ухе может не быть симптомов. Более того, в то время как интактная барабанная перепонка была требованием критериев исследования, некоторые исследователи включают пациентов с перфорацией барабанной перепонки. 20 – 25
Более того, в то время как интактная барабанная перепонка была требованием критериев исследования, некоторые исследователи включают пациентов с перфорацией барабанной перепонки. 20 – 25
Хотя это и не используется в исследовании, симптомы дисфункции обычно являются необходимым условием для постановки диагноза в клинической практике. Общие диагностические факторы включают невозможность «прочистить» или «хлопнуть» ухо при изменении барометрического давления, а также другие симптомы, о которых сообщает пациент (например, заложенность уха, боль, приглушенность слуха). 19 Существует ряд тестов, которые используются для постановки диагноза: отоскопия, тимпанометрия и назальная эндоскопия являются первоначальными вариантами в условиях вторичной медицинской помощи. Данные о прогностической ценности тестов функции евстахиевой трубы ограничены, и может потребоваться несколько тестов для более надежной и всесторонней оценки функции евстахиевой трубы. 1 В настоящее время не существует общепринятого критерия исхода, о котором сообщают пациенты. Шкала для оценки ETD [опросник дисфункции евстахиевой трубы из 7 пунктов (ETDQ-7)] была проверена на достоверность; это анкета, посвященная ряду симптомов, связанных с ETD, которую заполняет пациент. Имеющиеся данные о надежности были основаны на относительно небольшом числе пациентов ( n = 50) и контрольной группе ( n = 25), но тест различал пациентов и контрольную группу и продемонстрировал хорошую надежность повторного тестирования. 26 Однако это недавняя разработка, и она еще не получила широкого распространения. Другая соответствующая шкала, которую также заполняют пациенты, тест синоназальных исходов из 22 пунктов (SNOT-22), использовался для оценки симптомов родственного состояния риносинусита. 27
1 В настоящее время не существует общепринятого критерия исхода, о котором сообщают пациенты. Шкала для оценки ETD [опросник дисфункции евстахиевой трубы из 7 пунктов (ETDQ-7)] была проверена на достоверность; это анкета, посвященная ряду симптомов, связанных с ETD, которую заполняет пациент. Имеющиеся данные о надежности были основаны на относительно небольшом числе пациентов ( n = 50) и контрольной группе ( n = 25), но тест различал пациентов и контрольную группу и продемонстрировал хорошую надежность повторного тестирования. 26 Однако это недавняя разработка, и она еще не получила широкого распространения. Другая соответствующая шкала, которую также заполняют пациенты, тест синоназальных исходов из 22 пунктов (SNOT-22), использовался для оценки симптомов родственного состояния риносинусита. 27
Отсутствие четко определенных диагностических критериев, а также неопределенность в отношении этиологии ETD представляют собой ключевую проблему при проведении обзора вмешательств для ее лечения. Отсутствие консенсуса в отношении необходимых для диагностики признаков, включая анамнез, требует дополнительной осведомленности о риске ошибки и предвзятости при выборе исследований, а также повышения вероятности клинической гетерогенности во включенных исследованиях.
Отсутствие консенсуса в отношении необходимых для диагностики признаков, включая анамнез, требует дополнительной осведомленности о риске ошибки и предвзятости при выборе исследований, а также повышения вероятности клинической гетерогенности во включенных исследованиях.
Текущие исследования и рекомендации
Исследования по лечению ETD как отдельного состояния у взрослых ограничены. Один систематический обзор был найден в ходе поисковых запросов для текущего обзора (см. протокол обзора). 28 Предыдущий обзор, опубликованный в 2002 г., имел ограниченный поиск (только в MEDLINE и PubMed) и включал ряд вмешательств и доклинических исследований, а также исследований как у детей, так и у взрослых. Было рекомендовано обновить этот обзор. 29 Единственное руководство, касающееся лечения ETD, которое было выявлено в ходе предварительных поисков, было выпущено Национальным институтом здравоохранения и повышения качества медицинской помощи (NICE) по баллонной дилатации евстахиевой трубы в ноябре 2011 г. 30 На основе быстрого обзора литературы, 31 были выявлены три серии случаев, 32 – 34 , две из которых были опубликованы только в виде тезисов конференции. 32 , 34 Руководство пришло к выводу, что имеющихся данных об эффективности и безопасности процедуры недостаточно по количеству и качеству. NICE рекомендовал использовать это вмешательство только в контексте исследований; будущие исследования должны учитывать эффективность процедуры в краткосрочной и долгосрочной перспективе, сообщать данные о результатах безопасности, четко описывать, какие части евстахиевой трубы обрабатываются, и сообщать о субъективных измерениях улучшения симптомов, а также об объективных измерениях функции евстахиевой трубы.
30 На основе быстрого обзора литературы, 31 были выявлены три серии случаев, 32 – 34 , две из которых были опубликованы только в виде тезисов конференции. 32 , 34 Руководство пришло к выводу, что имеющихся данных об эффективности и безопасности процедуры недостаточно по количеству и качеству. NICE рекомендовал использовать это вмешательство только в контексте исследований; будущие исследования должны учитывать эффективность процедуры в краткосрочной и долгосрочной перспективе, сообщать данные о результатах безопасности, четко описывать, какие части евстахиевой трубы обрабатываются, и сообщать о субъективных измерениях улучшения симптомов, а также об объективных измерениях функции евстахиевой трубы.
Другие систематические обзоры существующих исследований, которые были выявлены, оценивали методы лечения связанных состояний, таких как детский экссудативный экссудат и средний отит с выпотом. 35 – 37 Также были выпущены рекомендации NICE по лечению этих состояний. 38 Также проводились Кокрейновские обзоры по таким состояниям, как ретракционные карманы барабанной перепонки у взрослых и детей. 39
35 – 37 Также были выпущены рекомендации NICE по лечению этих состояний. 38 Также проводились Кокрейновские обзоры по таким состояниям, как ретракционные карманы барабанной перепонки у взрослых и детей. 39
Ведение
Хотя симптомы ETD распространены, они часто слабо выражены и обычно проходят через несколько дней. Простые действия, такие как глотание, зевота, жевание или форсированный выдох с закрытыми ртом и носом, могут помочь выровнять давление в среднем ухе и устранить симптомы. Однако иногда симптомы сохраняются, и в этом случае может потребоваться лечение. Существует ряд нехирургических и хирургических вариантов лечения, направленных на улучшение функции евстахиевой трубы, но консенсус относительно лечения ограничен.
Нехирургическое лечение
Стратегии нехирургического лечения включают:
Активное наблюдение, которое включает в себя наблюдение за симптомами, чтобы определить, проходят ли они естественным путем.

Поддерживающая терапия, включающая советы по самоконтролю, например, глотать, зевать или жевать, чтобы уравновесить давление в среднем ухе.
Методы выравнивания давления, при котором евстахиева труба вновь открывается за счет повышения давления в носу. Этого можно добиться несколькими способами, в том числе форсированным выдохом с закрытыми ртом и носом (маневр Вальсальвы). Другие методы включают надувание баллона через каждую ноздрю с использованием анестезирующей маски 9.0167 36 или использование механических устройств. 40 , 41 Цель состоит в том, чтобы ввести воздух в среднее ухо через евстахиеву трубу, уравновешивая давление и обеспечивая лучший дренаж жидкости.
Спринцевание носа, при котором полость носа промывается физиологическим раствором для вымывания избыточной слизи и мусора из носа и пазух. 42
Деконгестанты, антигистаминные препараты, назальные или пероральные кортикостероиды, предназначенные для уменьшения заложенности носа и/или воспаления слизистой оболочки евстахиевой трубы.
Антибиотики для лечения риносинусита.
Симетикон, который в настоящее время исследуется у взрослых, чтобы оценить, может ли он помочь разрушить пузырьки, которые могут блокировать отверстие евстахиевой трубы в задней части носа во время простуды, позволяя воздуху проходить между нос и среднее ухо. 43 В настоящее время этот вариант управления не используется в Великобритании.
Хирургический
Насколько нам известно, в настоящее время основным хирургическим лечением в Великобритании является установка трубки для выравнивания давления (также известной как тимпаностомическая трубка, вентиляционная трубка или втулка), которая вводится в барабанную перепонку через небольшой разрез. Трубки для выравнивания давления обычно выдавливаются через 6–9месяцы. Иногда используются трубки длительного действия, хотя они могут быть подвержены образованию корок, инфекции, обструкции и необратимой перфорации барабанной перепонки. Это может быть выполнено как под общей, так и под местной анестезией. Новые хирургические методы, которые в основном используются в контексте исследований, включают:
Это может быть выполнено как под общей, так и под местной анестезией. Новые хирургические методы, которые в основном используются в контексте исследований, включают:
Баллонная дилатация (расширение) евстахиевой трубы, процедура, направленная на расширение евстахиевой трубы и улучшение ее функции. Он заключается во введении баллонного катетера в евстахиеву трубу через нос под трансназальным эндоскопическим контролем. Баллон наполнен физиологическим раствором. Давление поддерживают примерно 2 минуты, после чего баллон опорожняют и удаляют. Процедура проводилась экспериментально под местной и общей анестезией.
Транстубальное введение жидкостей, развивающийся метод введения жидкостей в среднее ухо через евстахиеву трубу. Метод транстубальной аппликации заключается в размещении назального микроэндоскопа в евстахиевой трубе под местной анестезией через носоглоточное отверстие. Затем жидкости вводятся через дополнительный рабочий канал после микроэндоскопической оценки.
 44
44 Пластика евстахиевой трубы, новый метод лечения, при котором лазерный или вращающийся режущий инструмент используется для удаления разросшихся слизистых оболочек и хрящей для устранения непроходимости евстахиевой трубы. Тубопластика использовалась у пациентов с хронической ЭТД в качестве альтернативы трубкам для выравнивания давления, которые могли выдавливаться во многих случаях. 23 , 32 Вмешательство также применялось при ателектазах среднего уха или серозном выпоте. 45
Нет единого мнения относительно показаний к лечению или оптимальных сроков проведения вмешательств. Хирургические вмешательства обычно (хотя и не исключительно) используются, когда ЭТД устойчива к другим вмешательствам. Обычно применяется поэтапный подход от учреждений первичной помощи к учреждениям вторичной и третичной помощи. Выбор лечения основывается на этиологии, тяжести и стойкости симптомов, а также степени инвазивности лечения и предпочтениях хирурга.
Проблема принятия решения
Несмотря на то, что существуют предложения по диагностике и лечению, например, на таких веб-сайтах, как BMJ ( British Medical Journal ) Best Practice, не хватает исчерпывающих руководств по диагностике и лечению, а также недавних систематических обзоров, оценивающих эффективность вмешательств для ЭТД у взрослых. Краткий обзор оценки медицинских технологий (HTA) Национального института исследований в области здравоохранения (NIHR) запросил широкий систематический обзор, включая наилучшие доступные доказательства, чтобы предоставить практикующим врачам первичной и вторичной медицинской помощи доказательства ценности направлений, консультировать хирургов по эффективности хирургического вмешательства. вмешательства и дать рекомендации для будущих исследований.
Как указано выше, основные проблемы при проведении систематического обзора методов лечения ETD заключаются в том, что ETD является неточно определенным состоянием и отсутствует консенсус относительно его диагностических критериев.
