Общий анализ крови – расшифровка показателей ОАК
Кровь – это наиважнейшая материя организма, выполняющая регуляторную, питательную, выделительную, дыхательную и другие функции.
На 50% кровь состоит из плазм. Это многокомпонентная жидкость, включающая в свой состав микроэлементы, ферменты и гормоны. Другие 50% принадлежат клеткам крови, каждая из которых выполняет свою уникальную роль.
Любое заболевание, будь то воспалительного, онкологического, аутоиммунного или метаболического характера, отражается на качественном и количественном составе крови. И поэтому диагностика болезней начинается именно с назначения общего анализа крови.
Определение и цели назначения
ОАК (общий анализ крови) – это способ лабораторной диагностики для оценки состояния организма и поиска источника патологии. Этот анализ может назначить врач любой специальности. В каких случаях назначается ОАК:
- Для профилактики на медицинских осмотрах. Состав крови относительно постоянен и крайне редко выходит за рамки границ нормы у здорового человека.

- При появлении первых симптомов недомогания. Анализ в этом случае может позволить определить природу болезни, степень интенсивности воспаления или аллергической реакции.
- ОАК могут назначить повторно, чтобы отследить течение болезни через определенное время. Также для оценки эффективности проводимой терапии.
Какие показатели входят в ОАК
В общий анализ крови входят следующие показатели: эритроциты, гемоглобин, лейкоциты, цветовой показатель, гематокрит, ретикулоциты, тромбоциты, СОЭ.
Лейкоцитарная формула в некоторых лабораториях расписывается по умолчанию, в некоторых необходима пометка врача. Она включает в себя следующие показатели: эозинофилы, базофилы, палочкоядерные и сегментоядерные нейтрофилы, лимфоциты, моноциты.
Ниже представлена таблица норм для общего анализа крови:
| Показатель | Лабораторное обозначение | Норма (женщины) | Норма (мужчины) | Единица измерения |
| Эритроциты | RBC | 3,8-4,5 | 4,4-5,0 | 1012/л |
| Гемоглобин | HGB | 120-140 | 130-160 | г/л |
| Лейкоциты | WBC | 4,0-9,0 | 4,0-9,0 | 109/л |
| Цветовой показатель | ЦП | 0,8-1,0 | 0,8-1,0 | |
| Гематокрит | HCT | 35-45 | 39-49 | % |
| Ретикулоциты | RET | 0,2-1,2 | 0,2-1,2 | % |
| Тромбоциты | PLT | 170,0-320,0 | 180,0-320,0 | 109/л |
| СОЭ | ESR | 2-15 | 1-10 | мм/час |
| Лейкоцитарная формула: | ||||
| Базофилы | BAS | 0-1 | % | |
| Эозинофилы | EO | 0,5-5 | 0,5-5 | % |
| Миелоциты | 0 | 0 | % | |
| Метамиелоциты | 0 | 0 | % | |
| Нейтрофилы палочкоядерные | NEUT | 1-6 | 1-6 | % |
| Нейтрофилы сегментоядерные | NEUT | 47-67 | 47-67 | % |
| Лимфоциты | LYM | 18-40 | 18-40 | % |
| Моноциты | MON | 3-11 | 3-11 | % |
В некоторых пунктах норма общего анализа крови для взрослых отличается от детской.
Например, норма гемоглобина у ребенка 110-145 г/л, лейкоцитов 5,0-12,0 109/л, содержание лимфоцитов может быть в пределах 26-60%. Остальные показатели анализа крови соответствуют референсным значениям для взрослых.
По приказу Министерства Здравоохранения в первый год жизни у ребенка берут кровь на общий анализ 4 раза, затем в 1 год 6 месяцев, а после ежегодно, начиная с двух лет. Такие меры необходимы для раннего поиска заболеваний крови, анемий, инфекций.
Расшифровка общего анализа крови
Ниже расписаны самые основные показатели ОАК, их функции в организме, причины отклонения в сторону повышения или понижения.
Это небольшие эластичные клетки, содержащие в своей цитоплазме гемоглобин. За счет эластичности они с легкостью проходят через сосуды любого калибра. Они производятся в костном мозге, жизнеспособность одной клетки около 3-4 месяцев.
Эритроциты выполняют следующую функцию: они несут кислород из легких во все ткани и органы человека, и по обратному пути от тканей к лёгким приносят углекислый газ. Всё это происходит путём присоединения газов к гемоглобину эритроцита.
Всё это происходит путём присоединения газов к гемоглобину эритроцита.
Норма эритроцитов при расшифровке анализов в среднем от 3,8 до 5,0 1012/л
- повышение эритроцитов в общем анализе крови возможно при обезвоживании организма вследствие рвоты и диареи, болезнях системы крови (эритремия, болезнь Вакеза), сердечной и дыхательной недостаточности.
- их снижение может быть при кровопотерях, лейкозах и лимфомах, врожденных дефектах кроветворения, гемолитической анемии, онкологии, недостаточном употреблении белка, железа и витаминов.
Следует помнить, что норма эритроцитов, как и других показателей, может отличаться в разных лабораториях. В которых, к тому же, не исключены погрешности. Поэтому не всегда пограничный результат свидетельствует о серьезной болезни.
ГемоглобинГемоглобин – это железосодержащий белок, который находится в эритроцитах. Именно за счёт него выполняется функция газообмена между легочной тканью и всеми клетками организма.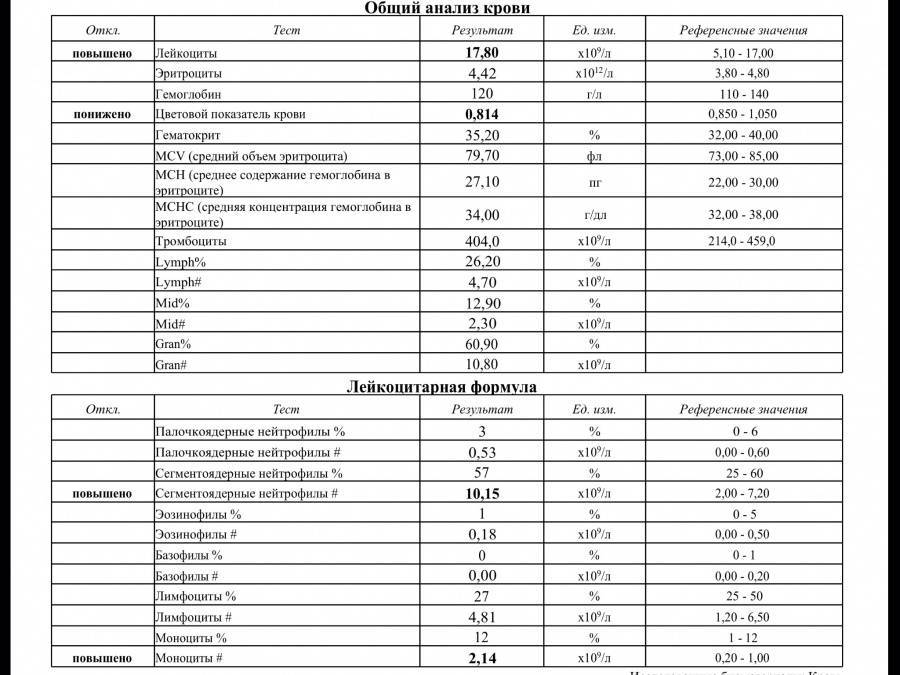
Нормальное содержание гемоглобина в общем анализе крови в среднем 120-160 г/л, зависит от пола и возраста обследуемого.
- Повышение гемоглобина может произойти в связи с обезвоживанием вследствие сахарного диабета, рвоты и диареи, в связи с сердечной недостаточностью, передозировки мочегонными препаратами, легочной недостаточностью, пороками сердца, болезнями крови и мочевыделительной системы.
- Снижение гемоглобина в общем анализе крови возможно при анемиях различного генеза и других заболеваниях крови, кровопотерях, недостаточном употребление белка, витаминов, железа
Это белые клетки крови, синтезируемые в костном мозге. Выполняют важнейшую функцию защиты в организме, направленную на инородные предметы, инфекции, чужеродные молекулы белка. Также они способны растворять поврежденную ткань организма, что является одним из этапов воспаления. Жизнеспособность этих клеток разнится от нескольких часов до нескольких лет.
Также они способны растворять поврежденную ткань организма, что является одним из этапов воспаления. Жизнеспособность этих клеток разнится от нескольких часов до нескольких лет.
Норма лейкоцитов в общем анализе крови соответствует 4,0-9,0 109/л.
- Повышение лейкоцитов в ОАК возможно из-за физиологических погрешностей (беременность, сдача крови после приема пищи, тяжелой физической нагрузки, после прививок), воспалительных процессов системного или местного характера, обширных травмах и ожогах, активных аутоиммунных заболеваний, в послеоперационном периоде, при онкологии, лейкозах и лейкемиях.
- Если при расшифровке анализа крови лейкоциты снижены, допустимо наличие вирусных инфекций, системных аутоиммунных заболеванияй, лейкозов, лучевой болезни, гиповитаминоза. Также может повлиять прием цитостатиков и стероидов.
Цветовой показатель (ЦП) определяется расчетным методом по специальной формуле. Он показывает среднюю концентрацию белка гемоглобина (Hb) в одном эритроците.
В норме ЦП равен 0,8-1,0, без единиц измерения.
- Его повышение может говорить о наличии гиперхромной анемия (дефицит витамина Д).
- Снижение возможно при железодефицитной анемии, постгеморрагической анемии, лейкозах и лимфомах, хронических болезнях органов.
Это показатель отражающий отношение клеток крови (лейкоцитов, эритроцитов, тромбоцитов) к общему объему крови. Анализ проводят путём центрифугирования или с помощью анализаторов.
В норме гематокрит в среднем равен 35-50%.
- Повышение может говорить об эритремии, дыхательной недостаточности, сердечной недостаточности, обезвоживании вследствие сахарного и несахарного диабета, диареи и рвоты.
- Снижение гематокрита может быть из-за анемии, эритроцитопении, почечной недостаточности, беременности (третий триместр).
Это предшественники эритроцитов, их промежуточная форма. Они выполняют функцию газообмена, также как и эритроциты, но с меньшей эффективностью.
- Могут быть повышены при постгеморрагическом восстановлении кроветворения, при переезде в горную местность или при лечении анемии.
- Снижаются ретикулоциты в общем анализе крови при ретикулоцитопении (замедленное кроветворение в костном мозге, приводящая к анемии).
Это небольшие плоские клетки крови, не имеющие цвета. Они выполняют несколько важнейших функций – участвуют в свертывании крови, образуют тромбоцитарный тромб, регулируют тонус сосудистой стенки, питают капилляры.
В общем анализе крови норма тромбоцитов равна 180-320 109/л.
- Повышение тромбоцитов при расшифровке анализа возможно при спленэктомии (удаление селезенки), обострении хронических аутоиммунных заболеваний, анемии различного генеза, воспалительных процессах, в послеоперационном периоде, третьем триместре беременности, при онкологии, эритремии.

- Снижаются тромбоциты в ОАК при гемофилии, лекарственной тромбоцитопении, системной красной волчанке, вирусных и бактериальных инфекциях, апластической анемии, синдроме Evans, аутоиммунной тромбоцитопенической пурпуре, тромбозе почечных вен.
Скорость оседания эритроцитов (СОЭ) – это показатель, вычисляемый в процессе лабораторной пробы. Под возжействием антикоагулянтов рассчитывается время оседания эритроцитов, которое зависит от белкового состава плазмы.
Это высокочувствительный показатель, он в норме в среднем равен от 1 до 15 мм в час.
- Повышается при физиологических состояниях повышение (беременность, менструация), при инфекционных заболеваниях, злокачественных новообразованиях, системных аутоиммунных болезнях, болезнях почек, в послеоперационном периоде, при травмах и ожогах.
- Снижается при астено-невротический синдроме, выздоровлении после инфекции, кахексии, длительном приеме глюкокортикоидов, нарушении свертываемости крови, высокой концентрации глюкозы в крови, при черепно-мозговые травмах, приеме НПВС, иммунодепрессантов, антибиотиков.
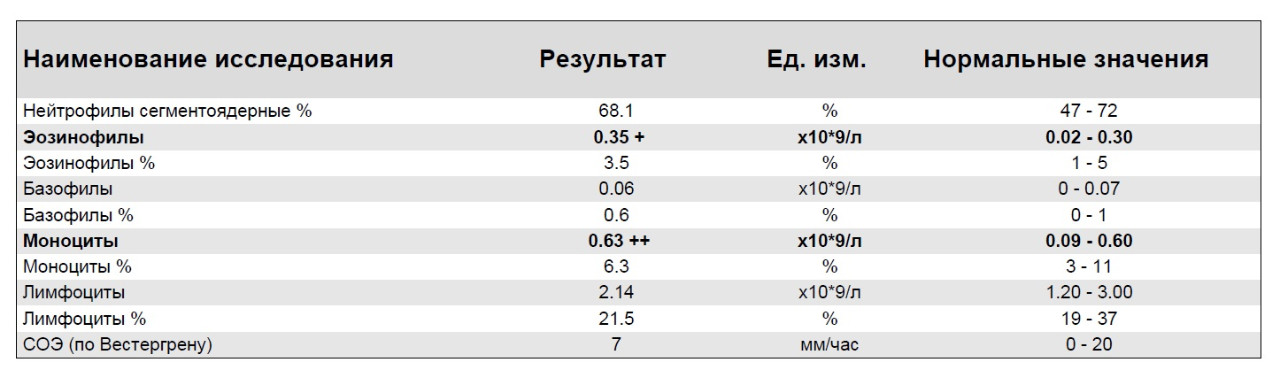
Это крупнейший подвид лейкоцитов, который в зависимости от зрелости клеток делится на следующие группы – юные нейтрофилы, палочкоядерные и сегментоядерные.
Они выполняют антимикробную функцию, способны к фагоцитозу, участвуют в воспалительной реакции.
Норма нейтрофилов в анализе крови – палочкоядерных 1-6 %, сегментоядерных 47-67 %.
- Повышение нейтрофилов при расшифровке анализа крови возможно при физиологических состояниях (солнечное и температурное воздействие, стресс, болевой синдром и т.д.), при перенесенных инфекциях, болезнях костного мозга, онкологии, приеме некоторых медикаментов, кетоацидозе, отравлении ядами и алкоголем, при паразитозе, аллергии, гипергликемии.
- Снижаются в состоянии после химиотерапии, при ВИЧ/СПИД, апластической анемии, длительном инфекционныеом заболевании, воздействии радиации, дефиците витамина В12 и фолиевой кислоты.
Это также подвид лейкоцитов, представленный в виде Т-лимфоцитов, В-лимфоцитов, К- и NK-лимфоцитов.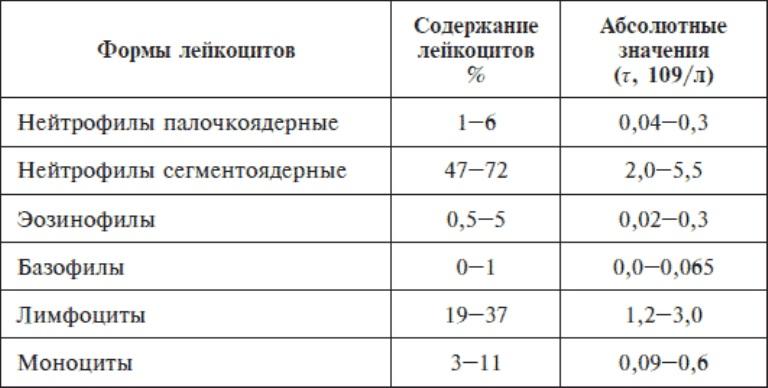
Все они участвуют в приобретенном иммунитете, синтезируют антитела, разрушают не только чужеродные, но и собственные патологические клетки (онкологические).
Норма лимфоцитов при расшифровке в ОАК – 18-40%
- Повышение в общем анализе крови может быть при вирусных инфекциях (мононуклеоз, вирусный гепатит и другие), токсопламозе, болезнях крови (лимфолейкоз хронический и острый, лимфома, лейкоз), при отравлении мышьяком, свинцом, приеме леводопы, наркотических обезболивающих.
- Снижаются лимфоциты при туберкулезе, ВИЧ, болезнях крови (лимфогранулематоз, апластическая анемия), терминальной почечной недостаточности, онкологических болезнях в терминальной стадии и в процессе лечения радио- и химиотерапией, приеме глюкокортикоидов.
Это вид крупнейших лейкоцитов, синтезируемых также в костном мозге. Они способны фагоцитировать (поглощать) вирусы, бактерии, опухолевые и паразитарные клетки. Регулируют кроветворную функцию, участвуют в свертывании крови.
Норма анализа крови на содержание моноцитов – 3-11 %.
- повышение моноцитов при расшифровке свидетельствует о вирусных, бактериальных (туберкулез, сифилис, бруцеллез), грибковых и паразитарных инфекциях, воспалении в стадии регенерации, системных аутоиммунных болезнях (системная красная волчанка, ревматоидный артрит), лейкозе.
- снижение моноцитов в анализе крови возможно при гнойно-воспалительных процессах, апластической анемии, в послеоперационном или послеродовом периоде, при приеме стероидов.
Подготовка к сдаче крови
Перед сдачей общего анализа крови нельзя употреблять пищу, пить чай или кофе, курить. Накануне стоит исключить прием алкоголя, жирной пищи. Сдача крови производится чаще всего утром, кровь может быть взята из капилляра или из вены.
Общий анализ крови может отразить заболевание в самых начальных стадиях, но при этом исследование является высокочувствительным. Поэтому для адекватной диагностики стоит выполнять все рекомендации перед сдачей крови.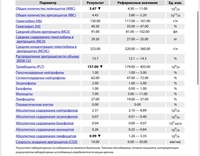
Общий анализ крови. Что означают результаты?
Итак, вы сдали общий анализ крови (он же клинический анализ, он же развернутый анализ). Неважно, сдавали ли вы его из вены или из пальца, в результате вы получите некий набор букв и цифр, совершенно непонятный непосвященному. Что же он означает?
Разберем основные буквенные сочетания, которые встречаются на современных бланках общего анализа крови. Конечно, встречаются на современных бланках общего анализа крови же развернутый анализ. Неважно, сдавали ли вы его писано на листочке важно и интересно.
RBC (red blood cells – красные кровяные тельца) – эритроциты.
Это первое, на что мы обращаем внимание. Эритроциты – красные кровяные клетки, которые обеспечивают основную жизнедеятельность всех тканей организма, перенося кислород.
Норма: мужчины: 4,0-5,0·1012/л; женщины: 3,5-4,7·1012/л.
Повышение: или «эритроцитоз» можно наблюдать либо из-за повышения синтеза их в красном костном мозге, например, при опухолевом росте (эритрэмия), из-за заболеваний сердечно-сосудистой и легочной систем, которые приводят к сердечной или легочной недостаточности (как попытка организма компенсировать нехватку кислорода), вследствие сужения просвета почечной артерии, из-за обезвоживания организма (рвота, диарея, активное потоотделение).
Снижение: или «эритропения», причины которой, во-первых, – бедная питательными веществами и витаминами пища, во-вторых, – повышенное разрушение из-за кровотечения (как внешнего, так и внутреннего, которое может и не проявиться сразу), в-третьих, из-за наследственных ферментопатий или нарушения в ферментной системе, отвечающей за синтез эритроцитов, в-четвертых, вследствие гемолиза (разрушение клеток в результате интоксикации или аутоиммунные процессов, когда организм воспринимает собственные элементы как чужеродные), в-пятых, вследствие опухолевых заболеваний кроветворной системы.
WBC (white blood cells – белые кровяные тельца) – лейкоциты.
Это белые клетки крови, «защитные псы» организма, осуществляющие иммунный контроль, обезвреживание чужеродных элементов и избавление от вирусов и бактерий.
Норма: для мужчин и женщин 4,0*109/л–9,0*10/л.
Повышение: называется «лейкоцитоз» и говорит о том, что в организме протекает какая-либо воспалительная реакция. Также характерно для злокачественных опухолей, травм, инфаркта миокарда острой и подстрой фазы, периода обострения ревматизма, беременности (последний триместр) и после родового периода. Может выявляться после тяжелых физических нагрузок и во время менструаций
Также характерно для злокачественных опухолей, травм, инфаркта миокарда острой и подстрой фазы, периода обострения ревматизма, беременности (последний триместр) и после родового периода. Может выявляться после тяжелых физических нагрузок и во время менструаций
Снижение: или «лейкопения» может говорить о заболеваниях красного костного мозга опухолевой природы (лейкозы), о лучевой болезни после воздействия ионизирующего излучения, о вирусно-инфекционных заболеваниях (грипп, брюшной тиф, малярия, краснуха, корь, эпидемический паротит (свинка), вирусный гепатит), наблюдается при приеме противоопухолевых препаратов, как неотвратимый эффект. Всего есть 5 видов лейкоцитов: гранулоциты, содержащие в цитоплазме гранулы, которые окрашиваются специальными красителями (нейтрофилы, эозинофилы, базофилы) и агранулоциты, не имеющие специфических гранул (моноциты и лимфоциты).
GR% – относительное (%) содержание гранулоцитов и GR# – абсолютное содержание гранулоцитов. Рассмотрим отдельные из них:
NEUT% (NE%) (neutrophils) – относительное содержание нейтрофилов. Нейтрофилы – клетки, которые «обитают» в кровеносном русле и при необходимости переходят в ткань, становясь макрофагами, которые поглощают и переваривают чужеродные вирусы и бактерии.
Нейтрофилы – клетки, которые «обитают» в кровеносном русле и при необходимости переходят в ткань, становясь макрофагами, которые поглощают и переваривают чужеродные вирусы и бактерии.
Норма: сегментоядерные (зрелые) 47-72%, палочкоядерные (молодые) 1-6%.
Повышение: инфекционно-воспалительные процессы, инфаркт миокарда, хронические нарушения обмена веществ (сахарный диабет), прием иммуностимуляторов.
Снижение: инфекционные заболевания (брюшной тиф, бруцеллез, грипп, корь, ветряная оспа (ветрянка), краснуха, вирусный гепатит), заболевания крови, высокий уровень гормонов щитовидной железы (тиреотоксикоз), последствия химио- и радиотерапии.
Сдвиг лейкоцитарной формулы влево означает, что в крови появляются молодые, «незрелые» нейтрофилы, которые в норме присутствуют только в костном мозге. Такое бывает при легком и тяжелом течении инфекционных и воспалительных процессов, а также при острой кровопотере, дифтерии, пневмонии, скарлатине, сепсисе, интоксикации.
Сдвиг лейкоцитарной формулы вправо означает, что в крови увеличивается количество «старых» нейтрофилов (сегментоядерных), а также количество сегментов ядер становится больше пяти. Такая картина бывает у здоровых людей, проживающих на территориях, загрязненных радиационными отходами, а также при недостатке некоторых витаминов (В12, В6).
Такая картина бывает у здоровых людей, проживающих на территориях, загрязненных радиационными отходами, а также при недостатке некоторых витаминов (В12, В6).
EO% – относительное содержание эозинофилов. Это клетки, которые очищают организма от токсических веществ, паразитов и помогают избавляться от раковых клеток.
Норма: 0-5%.
Повышение: в основном, при аллергиях, паразитарных и ревматических заболеваниях. Частый показатель наличия бронхиальной астмы.
Снижение: при интоксикации тяжелыми металлами, тяжелых гнойных процессах, говорит о начале воспалительного процесса.
BA% – относительное содержание базофилов. Это клетки, которые значительно крупнее остальных лейкоцитов, они принимают участие в формировании иммунологических воспалительных реакций замедленного типа. Да, это главные клетки, которые формируют аллергическую реакцию, вырабатывая вещества, вызывающие отек, гиперемию, воспаление.
Норма: 0-1%.
Повышение: при понижении гормонов щитовидной железы (гипотиреоз), онкологических заболеваниях крови (хронический милолейкоз), аллергиях, ветряной оспе, нефрозе.
LYM% (LY%) (lymphocyte) – относительное содержание лимфоцитов.
Норма: 19-37%.
Повышение (лимфоцитоз): вирусные инфекции, отравление, применение некоторых препаратов.
Снижение (лимфопения): туберкулез, волчанка, почечная недостаточность, иммунодефицит, последствия химио- и лучевой терапии.
MON% (MO%) (monocyte) – относительное содержание моноцитов. Это самые крупные клетки иммунной системы. Они распознают чужеродные вещества и обучают другие лейкоциты их распознавать.
Норма: 3-11%.
Повышение: вирусные инфекции, аутоиммунные заболевания, болезни кроветворной системы.
Снижение: апластическая анемия, последствия родов или хирургической операции, гнойные поражения.
HGB (Hb, hemoglobin) – гемоглобин, концентрация в цельной крови. Это вещество, которое содержится в эритроцитах, именно оно способно присоединять кислород (до 8 молекул за раз).
Норма: женщины: 120–140 г/л, мужчины: 130–160 г/л.
Повышение: обезвоживание, диабет, нарушение работы почек, пороки сердца и легкого, заболевание органов кроветворения.
Снижение: анемия, недостаток железа, недостаток витаминов, кровопотеря, истощение организма.
HCT (hematocrit) – гематокрит. Это процентное соотношение объема взятой крови к объему, который в ней занимают эритроциты. Определяется для того, чтобы можно было отличить изменение объема жидкости от относительного изменения объема эритроцитов в ней.
Норма: 38,0-49,0%.
Повышение: «сгущение» крови, увеличение содержания эритроцитов и уменьшение объема плазмы (см. эритроцитоз).
Снижение: «разжижение» крови, понижение содержания в ней эритроцитов (анемия, почечная недостаточность, 2-ая половина беременности), повышение объема плазмы вследствие усиленного потребления жидкости.
MCH – среднее содержание гемоглобина в отдельном эритроците. Индекс отражает то, насколько эритроциты наполнены гемоглобином. Важно для определения и отличия друг от друга разных типов анемии (например, гемолитической и железодефицитной).
Норма: 24–33 пикограмма.
Раньше использовался так называемый цветовой показатель (соотношение). Его норма составляет 0,85-1,05.
PLT (platelets – кровяные пластинки) – тромбоциты в абсолютных числах. Это кровяные тельца, представляющие собой куски от мегакариоцитов (гигантских клеток, располагающихся в красном костном мозге), которые отвечают за свертываемость крови.
Норма: 180-320*109/л.
Повышение: свертываемость крови усиливается при удалении селезенки, различных видах анемий, эритремии, состоянии после операций, физическом переутомлении.
Снижение: свертываемость крови падает при врожденных заболеваниях крови, аутоиммунных патологиях, тромбозе почечных вен, переливании крови, закупорке тромбами почечных вен и других состояниях.
СОЭ – скорость оседания эритроцитов. Наблюдается то, с какой скоростью происходит оседание эритроцитов и разделение прозрачной части (плазмы и белых кровяных телец) и эритроцитарной массы в столбике. Этот анализ говорит о состоянии мембраны эритроцитов (в норме мембраны имеют отрицательный заряд и отталкиваются, снижая скорость оседания), либо о количественном изменении белков крови, которые способны склеивать красные кровяные клетки в столбики, увеличивая скорость оседания. Показатель очень неспецифический, достаточно вариабельный и имеет множество проявлений при многих состояниях.
Показатель очень неспецифический, достаточно вариабельный и имеет множество проявлений при многих состояниях.
Норма: 2–12 мм/час.
Повышение: инфекционно-воспалительные заболевания, злокачественные опухоли, травмы, болезни почек, прием лекарственных препаратов.
Снижение: восстановление после болезни, истощение организма, тяжелые черепно-мозговые травмы, некоторые медикаменты (диклофенак, аспирин, иммунодепрессанты, гормоны).
Нейтрофилы — общий анализ крови
Нейтрофилы — общий анализ крови
Нейтрофилы — общий анализ крови
Нейтрофилы в крови: норма, выше нормы, пониженыНейтрофилы могут быть двух видов – зрелые формы, которые так же называют сегментоядетными, незрелые – палочкоядерные. В норме количество палочкоядерных нейтрофилов минимально (1-3 % от общего числа). При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных).
| Возраст | Сегментоядерные нейтрофилы, показатель в % | Палочкоядерные нейтрофилы, показатель в % |
| Новорожденные | 47 — 70 | 3 — 12 |
| до 2-х недель | 30 — 50 | 1 — 5 |
| С 2 недель до 1 года | 16 — 45 | 1 — 5 |
| С 1 до 2 года | 28 — 48 | 1 — 5 |
| С 2 до 5 лет | 32 — 55 | 1 — 5 |
| С 6 до 7 лет | 38 — 58 | 1 — 5 |
| С 8 до 9 лет | 41 — 60 | 1 — 5 |
| С 9 до11 лет | 43 — 60 | 1 — 5 |
| С 12 до15 лет | 45 — 60 | 1 — 5 |
| С 16 лет и взрослые | 50 — 70 | 1 — 3 |
Причины повышения уровня нейтрофилов нейтрофилез (содержание нейтрофилов выше 6,0 ×
109/л)- Инфекционные заболевания (ангина, синусит, кишечная инфекция, бронхит, пневмония)
- Инфекционные процессы – абсцесс, флегмона, гангрена, травматические повреждения мягких тканей, остеомиелит
- Воспалительные заболевания внутренних органов: панкреатит, перитонит, тиреоидит, артрит)
- Инфаркт (инфаркт сердца, почки, селезенки)
- Хронические нарушения обмена веществ: сахарный диабет, уремия, эклампсия
- Раковые опухоли
- Применение иммуностимулирующих препаратов, прививки
- Инфекционные заболевания: брюшной тиф, бруцеллез, грипп, корь, ветряная оспа (ветрянка), вирусный гепатит, краснуха
- Заболевания крови (апластическая анемия, острый лейкоз)
- Наследственная нейтропения
- Высокий уровень гормонов щитовидной железы Тиреотоксикоз
- Последствия химиотерапии
- Последствия радиотерапии
- Применение антибактериальных, противовоспалительных, противовирусных препаратов
Причины появления незрелых нейтрофилов в крови
- ангины,
- острый аппендицит,
- холецистит,
- пневмонии (тяжелое течение),
- туберкулез,
- абсцесс легкого,
- гнойный менингит,
- дифтерия,
- сепсис
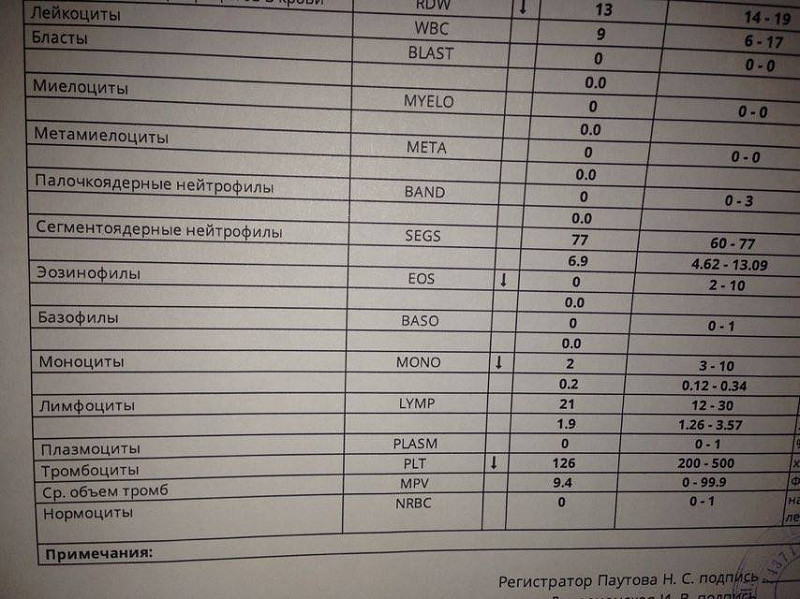
Общий анализ крови
Метки: абсцесс, абсцесс легкого, ангина, ангины, апластическая анемия, артрит, бронхит, бруцеллез, брюшной тиф, ветряная оспа, ветрянка, вирусный гепатит, гангрена, гнойный менингит, грипп, дифтерия, кишечная инфекция, корь, краснуха, нейтропения, нейтрофилез, Нейтрофилы в крови, Общий анализ крови, остеомиелит, острый аппендицит, острый лейкоз, панкреатит, перитонит, пневмонии (тяжелое течение), пневмония, Причины повышения уровня нейтрофилов, Причины понижения уровня нейтрофилов, сахарный диабет, сепсис, синусит, тиреоидит, травматические повреждения мягких тканей, туберкулез, уремия, флегмона, холецистит, эклампсия
Предыдущий: Ношение маскиСледующий: Лейкоциты (WBC, «белые клетки крови») — общий анализ кровиРасшифровка анализа крови у взрослых — www.
 wday.ru
wday.ruСдавать кровь приходилось каждому. Поэтому все знают, как происходит этот нехитрый «бартер» — вы отдаете немного крови из пальца, а взамен получаете листок с перечислением элементов и с цифрами напротив них.
Вот только «расшифровать» эти записи удается далеко не всем. Давайте разберемся, что означают основные показатели.
В первую очередь нужно обратить внимание на уровень лейкоцитов (белые кровяные тельца) – они выполняют защитные функции. Если он повышен, значит, в организме идет воспалительный процесс. Норма: 4 – 8,8.
Отдельно выделяют нейтрофилы (палочкоядерные, сегментоядерные, норма: 1-6 и 47-72) – это тоже лейкоциты, они способны поглощать мелкие инородные частицы, микробы и бактерии. Повышение уровня нейтрофилов также косвенно указывает на воспаление. Например, резкое повышение уровня палочкоядерных — один из признаков аппендицита.
Эозинофилы (зернистые лейкоциты) бывают повышены при аллергии и, если в организме поселились паразиты (например, глисты). Норма: 0,5-5.
Норма: 0,5-5.
Следующий важный показатель – гемоглобин. Это сложный белок, входящий в состав эритроцитов и состоящий из двух частей: собственно белка (глобин) и соединения железа (гема). Гемоглобин участвует в процессе транспорта кислорода и именно он делает кровь красной.
Чем ниже показатель по гемоглобину, тем меньше в организме железа. При резком снижении возникает подозрение на анемию. В этом случае нужно делать дополнительный биохимический анализ на сывороточное железо.
Кстати, высокий уровень гемоглобина в крови спортсмена означает, что он либо тренировался в высокогорных условиях, либо принимал запрещенные препараты. И то и другое — прямой путь к дисквалификации. Норма: 120 — 150.
Не забудьте посмотреть показатели по эритроцитам (красные кровяные тельца). Уменьшение их количества характерно для анемий, а повышение наблюдается при сердечно-сосудистых заболеваниях и острых отравлениях. Кстати, эти клетки живут 100 дней. Норма: 3,7-4,7.
Общий анализ крови (ОАК) — расшифровка показателей
Для интересующихся подробно рассказываем про общий анализ крови (ОАК), расшифровываем основные показатели, приводим нормы для детей и взрослых, а также рассказываем о возможных причинах отклонений. Цены на анализы крови и на все другие виды анализов смотрите в разделе «Услуги» на нашем сайте.
Цены на анализы крови и на все другие виды анализов смотрите в разделе «Услуги» на нашем сайте.
Общий анализ крови – это самый распространенный анализ, который широко используется для обследования при большинстве заболеваний. Изменения, происходящие в крови чаще всего отражают процессы, происходящие в целом организме.
Самым лучшим биоматериалом для этого анализа является кровь, взятая из вены (венозная кровь). Именно при заборе крови из вены удается добиться минимальной травматизации и активации клеток, примеси тканевой жидкости и имеется возможность повторить и/или расширить анализ.
В некоторых случаях, однако, возникает необходимость использования капиллярной крови (например, у новорожденных, у пациентов с труднодоступными венами и т.д.).
Интерпретация результата анализа крови должна проводиться врачом с учетом состояния пациента, истории его заболевания и клинической картины.
Необходимо знать, что величины нормальных показателей разнятся у детей разного возраста и взрослых, у мужчин и женщин и могут различаться в различных лабораториях.
Расшифровка основных показателей общего анализа крови
Концентрация гемоглобина (HGB). Нормальным содержанием гемоглобина в крови человека считается: у мужчин — 130—160 г/л (нижний предел — 120, верхний предел — 180 г/л), у женщин — 120—150 г/л; у детей нормальный уровень гемоглобина зависит от возраста и подвержен значительным колебаниям. Так, у детей через 1—3 дня после рождения нормальный уровень гемоглобина максимален и составляет 145—225 г/л, а к 3—6 месяцам снижается до минимального уровня — 95—135 г/л, затем с 1 года до 18 лет отмечается постепенное увеличение нормального уровня гемоглобина в крови.
Гемоглобин – это основной компонент эритроцитов, он является переносчиком кислорода от легких к тканям. Уровень гемоглобина может изменяться у клинически здоровых лиц, так как некоторые факторы, например, высота проживания над уровнем моря, курение, беременность, обезвоживание, или наоборот, повышенное потребление жидкости, физическая нагрузка могут влиять на величину этого показателя. Снижение концентрации гемоглобина может указывать на наличие анемии, что требует обязательного дообследования для выяснения причины заболевания и подбора правильного лечения.
Снижение концентрации гемоглобина может указывать на наличие анемии, что требует обязательного дообследования для выяснения причины заболевания и подбора правильного лечения.
Эритроциты (RBC). Среднее содержание гемоглобина для мужчин — 13,3—18 г% (или 4,0—5,0·1012 единиц), для женщин — 11,7—15,8 г% (или 3,9—4,7·1012 единиц). Единица измерения уровня гемоглобина представляет собой процент содержания гемоглобина в 1 грамме эритроцитарной массы.
Эритроциты – это красные клетки крови в форме двояковыгнутого диска, именно они содержат гемоглобин. Основной функцией эритроцитов является обеспечение газообмена, транспортировка кислорода к тканям и органам. Также эти клетки учавствуют в поддержание кислотно-основного состояния, влияют на реологические свойства (вязкость) крови, учавствуют в иммунных процессах путем взаимодействия с антителами, циркулирующими иммунными комплексами.
Количество эритроцитов в крови — один из наиболее важных показателей системы крови. Снижение количества эритроцитов в крови – один из основных диагностических критериев анемии. Также снижение уровня этих клеток может наблюдаться при беременности, кровопотере, гипергидратации и всегда требует дообследования для исключения жизнеугрожающих заболеваний. Повышение количества эритроцитов – эритроцитозы – могут наблюдаться при полицитемии, заболеваниях легких, при пороках сердца, повышенной физической нагрузке, при пребывании на больших высотах, синдроме Кушинга, феохромоцитоме, гиперальдостеронизме, дегидратации, алкоголизме, курении.
Снижение количества эритроцитов в крови – один из основных диагностических критериев анемии. Также снижение уровня этих клеток может наблюдаться при беременности, кровопотере, гипергидратации и всегда требует дообследования для исключения жизнеугрожающих заболеваний. Повышение количества эритроцитов – эритроцитозы – могут наблюдаться при полицитемии, заболеваниях легких, при пороках сердца, повышенной физической нагрузке, при пребывании на больших высотах, синдроме Кушинга, феохромоцитоме, гиперальдостеронизме, дегидратации, алкоголизме, курении.
При наличии изменений показателя эритроцитов необходима консультация терапевта, который проведет осмотр и назначит необходимые дополнительные обследования для выявления точной причины и правильное лечение.
Гематокрит (HCT) — это соотношение объёмов форменных элементов и плазмы крови. В норме гематокрит мужчины равен 0,40—0,48, а женщины — 0,36—0,46. У новорождённых гематокрит примерно на 20 % выше, а у маленьких детей — примерно на 10 % ниже, чем у взрослого.
Повышение уровня:
- Эритроцитозы
- Полицитемия
- Ожоговая болезнь
- Шок
- Дегидратация
- Лекарственные препараты (андрогены, оральные контрацептивы)
Снижение уровня:
- Анемии
- Беременность (II триместр)
- Гипергидратация
- Лекарственные препараты (амфотерицин В, ибупрофен, пенициллин)
Лейкоциты (WBC) (белые кровяные клетки). В крови взрослого человека лейкоцитов содержится в 1000 раз меньше, чем эритроцитов, и в среднем их количество составляет 4—9·109/л. У новорождённых детей, особенно в первые дни жизни, количество лейкоцитов может сильно варьировать от 9 до 30·109/л. У детей в возрасте 1—3 года количество лейкоцитов в крови колеблется в пределах 6,0—17,0·109/л, а в 6—10 лет в пределах 6,0-11,0·109/л.
Содержание лейкоцитов в крови не является постоянным, а динамически изменяется в зависимости от времени суток и функционального состояния организма. Так, количество лейкоцитов обычно несколько повышается к вечеру, после приёма пищи, а также после физического и эмоционального напряжения. играют главную роль в специфической и неспецифической защите организма от внешних и внутренних патогенных агентов, а также в реализации типичных патологических процессов (например, воспаления).
играют главную роль в специфической и неспецифической защите организма от внешних и внутренних патогенных агентов, а также в реализации типичных патологических процессов (например, воспаления).
Все виды лейкоцитов способны к активному движению и могут переходить через стенку капилляров и проникать в межклеточное пространство, где они поглощают и переваривают чужеродные частицы.
Если чужеродных тел проникло в организм очень много, то фагоциты, поглощая их, сильно увеличиваются в размерах и в конце концов разрушаются. При этом освобождаются вещества, вызывающие местную воспалительную реакцию, которая сопровождается отеком, повышением температуры и покраснением пораженного участка.
Вещества, вызывающие реакцию воспаления, привлекают новые лейкоциты к месту внедрения чужеродных тел. Уничтожая чужеродные тела и поврежденные клетки, лейкоциты гибнут в больших количествах. Гной, который образуется в тканях при воспалении, — это скопление погибших лейкоцитов.
Лейкоцитарная формула – это процентное соотношение различных видов лейкоцитов. Лейкоциты различаются по происхождению, функциям и внешнему виду.
Лейкоциты различаются по происхождению, функциям и внешнему виду.
Нейтрофилы (NEUT). Зрелые сегментоядерные нейтрофилы в норме являются основным видом лейкоцитов, циркулирующих в крови человека, составляя от 47% до 72% общего количества лейкоцитов крови. Ещё 1—5 % в норме составляют юные, функционально незрелые нейтрофилы, имеющие палочкообразное сплошное ядро и не имеющие характерной для зрелых нейтрофилов сегментации ядра — так называемые палочкоядерные нейтрофилы.
Основная функция нейтрофилов — защита организма от микроорганизмов . Эти клетки играют очень важную роль в защите организма от бактериальных и грибковых инфекций, и сравнительно меньшую — в защите от вирусных инфекций. В противоопухолевой или антигельминтной защите нейтрофилы практически не играют роли.
Увеличение нейтрофилов (нейтрофилёз) может быть признаком острого и (реже) хронического инфекционного заболевания, онкологического процесса, воспалительного процесса, аутоиммунных заболеваний, отмечается в послеоперационный период, при повышенных физических нагрузках.
Снижение уровня нейтрофилов (нейтропения) может свидетельствовать о наличии онкологического заболевания крови, метазстазах в костную ткань, лучевой болезни, апластической анемии, бывает при приеме некоторых лекарственных препаратов, при анафилактическом шоке, голодании, аутоиммунных заболеваниях.
Моноциты (MONO). В норме моноциты составляют от 3% до 11% общего количества лейкоцитов крови. Это самые крупные клетки периферической крови, они являются макрофагами, то есть могут поглощать относительно крупные частицы и клетки или большое количество мелких частиц и как правило не погибают после фагоцитирования (возможна гибель моноцитов при наличии у фагоцитированного материала каких-либо цитотоксических для моноцита свойств). Этим они отличаются от микрофагов— нейтрофилов и эозинофилов, способных поглощать лишь относительно небольшие частицы и как правило погибающих после фагоцитирования. По сравнению с нейтрофилами моноциты более активны в отношении вирусов, чем бактерий, и не разрушаются во время реакции с чужеродным антигеном, поэтому в очагах воспаления, вызванного вирусами, гной не формируется.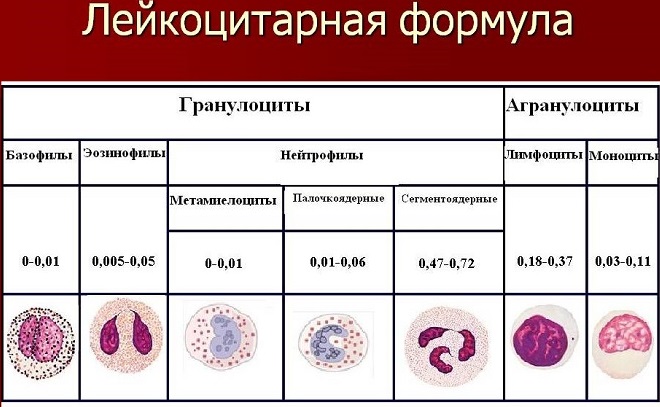 Также моноциты накапливаются в очагах хронического воспаления.
Также моноциты накапливаются в очагах хронического воспаления.
Увеличение количества моноцитов может быть при инфекциях вирусной, паразитарной, бактериальной природы и вызванной простейшими, при аутоиммунных и онкологических заболеваниях, лейкозах.
Базофилы (BASO) составляют в норме: 0 — 1 %. Это очень крупные гранулоциты: они крупнее и нейтрофилов, и эозинофилов. Гранулы базофилов содержат большое количество гистамина, серотонина, лейкотриенов, простагландинов и других медиаторов аллергии и воспаления. Эти клетки участвуют в реакциях гиперчувствительности замедленного типа, воспалительных и аллергических реакциях, регуляции проницаемости сосудистой стенки.
Повышение уровня базофилов может наблюдаться при аллергических заболеваниях, ревматизме, лейкозе, миелофиброзе, полицитемии.
Эозинофилы (EO) составляют от 1 до 5 % лейкоцитов. Эти клетки, как и нейтрофилы, способны к фагоцитозу, причём являются микрофагами, то есть способны, в отличие от макрофагов, поглощать лишь относительно мелкие чужеродные частицы или клетки.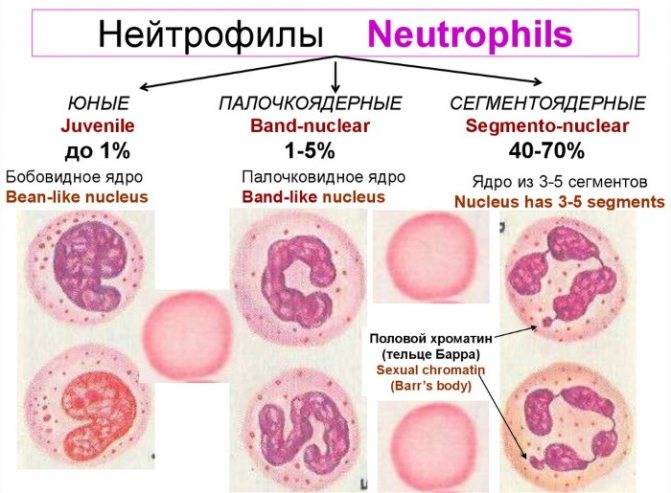 Однако, эозинофил не является «классическим» фагоцитом, его главная роль не в фагоцитозе. Главнейшее их свойство — экспрессия Fc-рецепторов, специфичных для Ig E. Физиологически это проявляется в мощных цитотоксических, а не фагоцитарных, свойствах эозинофилов, и их активном участии в противопаразитарном иммунитете. Однако, повышенная продукция антител класса E может привести к аллергической реакции немедленного типа (анафилактический шок), что является главным механизмом всех аллергий такого типа.
Однако, эозинофил не является «классическим» фагоцитом, его главная роль не в фагоцитозе. Главнейшее их свойство — экспрессия Fc-рецепторов, специфичных для Ig E. Физиологически это проявляется в мощных цитотоксических, а не фагоцитарных, свойствах эозинофилов, и их активном участии в противопаразитарном иммунитете. Однако, повышенная продукция антител класса E может привести к аллергической реакции немедленного типа (анафилактический шок), что является главным механизмом всех аллергий такого типа.
Повышение уровня, эозинофилия, может быть признаком аллергических заболеваний: бронхиальная астма, поллиноз, аллергический дерматит, аллергический ринит, лекарственная аллергия.
Также повышение уроня этих клеток может свидетельствовать об нвазии паразитов: аскаридоз, токсокароз, трихинеллез, эхинококкоз, шистосомоз, филяриоз, стронгилоидоз, описторхоз, анкилостомоз, лямблиоз.
Эозинофилия может быть при различных онкологических процессах, иммунодефиците, болезнях соединительной ткани (узелковый периартериит, ревматоидный артрит).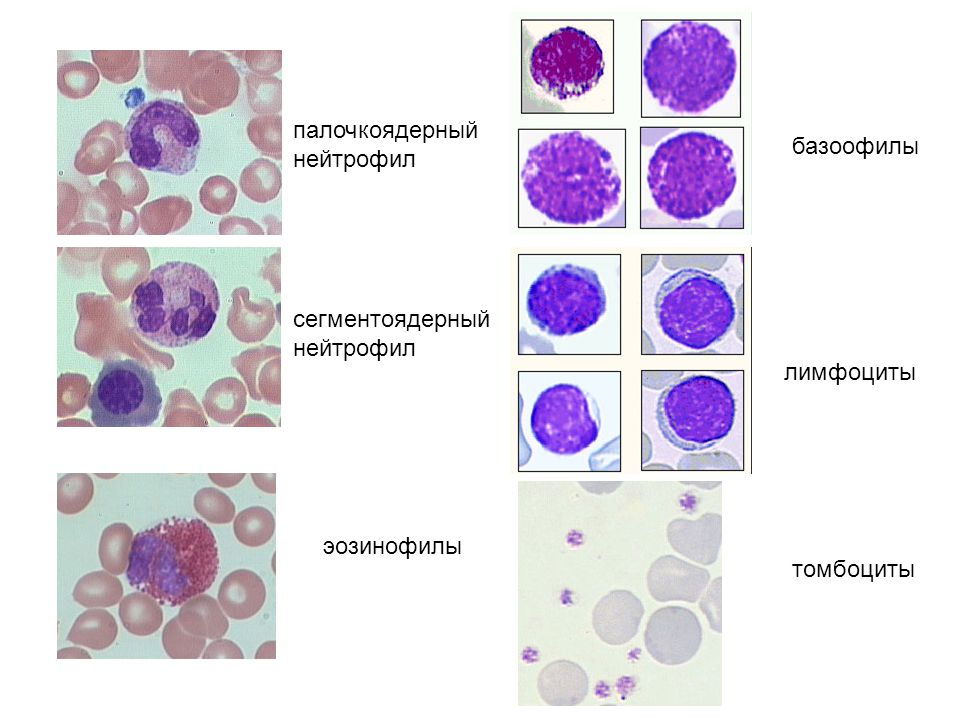
Уменьшение количества эозинофилов, эозинопения, может быть на первых этапах воспалительного процесса, при тяжелых гнойных инфекциях, шоке, сепсисе, эклампсии в родах, при интоксикация химическими соединениями и тяжелыми металлами.
Изменения в лекоцитарной формуле должны быть интерпретированы врачом, так как только специалист (терапевт, педиатр, хирург, аллерголог, травматолог, отоларинголог, гинеколог, невролог и др.) может правильно оценить показатели анализа, назначить при необходимости дополнительные обследования (биохимический анализ крови, исследование на инфекции, аллергию, УЗИ) для установки правильного диагноза и назначения лечения.
Тромбоциты (PLT) – это небольшие (2—4 мкм) безъядерные плоские бесцветные форменные элементы крови. Физиологическая плазменная концентрация тромбоцитов — 180—360.109 тромбоцитов на литр. Основной функцией этих элементов является формирование тромбоцитного агрегата, первичной пробки, закрывающей место повреждения сосуда и предоставления своей поверхности для ускорения ключевых реакций плазменного свёртывания.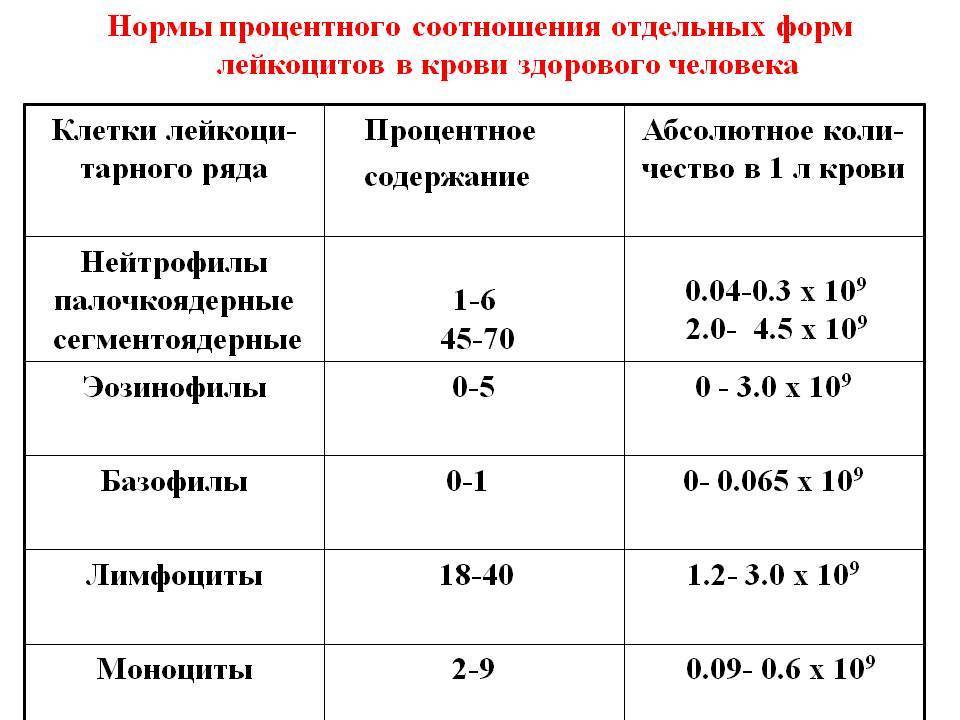 Таким образом, тромбоциты обеспечивают нормальную проницаемость и резистентность стенок микрососудов.
Таким образом, тромбоциты обеспечивают нормальную проницаемость и резистентность стенок микрососудов.
Уменьшение количества тромбоцитов в крови может приводить к кровотечениям. Увеличение же их количества ведет к формированию сгустков крови (тромбоз), которые могут перекрывать кровеносные сосуды и приводить к таким патологическим состояниям, как инсульт, инфаркт миокарда, легочная эмболия или закупоривание кровеносных сосудов в других органах тела.
Неполноценность или болезнь тромбоцитов называется тромбоцитопатия, которая может быть либо уменьшением количества тромбоцитов (тромбоцитопения), либо нарушением функциональной активности тромбоцитов (тромбастения), либо увеличением количества тромбоцитов (тромбоцитоз). Существуют болезни, уменьшающие число тромбоцитов, такие как гепарин-индуцированная тромбоцитопения или тромботическая пурпура, которые обычно вызывают тромбозы вместо кровотечений.
Изменение количества тромбоцитов требует дополнительного исследования свертывающей системы крови (коагулограммы) по назначению лечащего врача.
СОЭ или скорость оседания эритроцитов — неспецифический лабораторный показатель крови, отражающий соотношение фракций белков плазмы. Изменение СОЭ может служить косвенным признаком текущего воспалительного или иного патологического процесса. Также этот показатель известен под названием «Реакция оседания эритроцитов», РОЭ. В норме величина СОЭ у женщин находится в пределах 2—15 мм/час, а у мужчин — 1—10 мм/час.
Чаще всего увеличение СОЭ связано с острой и хронической инфекцией, иммунопатологическими заболеваниями, инфарктами внутренних органов.
Хотя воспаление и является наиболее частой причиной ускорения оседания эритроцитов, увеличение СОЭ также может обусловливаться и другими, в том числе и не всегда патологическими, состояниями. СОЭ также может увеличиваться при злокачественных новообразованиях, при значительном уменьшении числа эритроцитов, в период беременности, при приёме некоторых лекарственных препаратов. Резкое повышение СОЭ (более 60 мм/час) обычно сопровождает такие состояния как септический процесс, аутоиммунные заболевания, злокачественные опухоли, сопровождающиеся распадом тканей, лейкозы. Уменьшение скорости оседания эритроцитов возможно при гиперпротеинемии, при изменении формы эритроцитов, эритроцитозах, лейкоцитозе, ДВС-синдроме, гепатитах.
Уменьшение скорости оседания эритроцитов возможно при гиперпротеинемии, при изменении формы эритроцитов, эритроцитозах, лейкоцитозе, ДВС-синдроме, гепатитах.
Несмотря на свою неспецифичность определение СОЭ всё ещё является одним из наиболее популярных лабораторных тестов для установления факта и интенсивности воспалительного процесса.
Изменение показателя требует консультации специалиста, правильной интерпретации в соответствии с клинической картиной состояния пациента, другими изменениями в анализе крови. Чаще всего врач проводит дополнительные обследования (УЗИ, консультации специалистов) для выявления причины и возможного заболевания.
ОАМ ОАК Бх крови. Записаться на прием в Орехово. Прием врача в Орехово.
В течение жизни каждому человеку приходится много раз сдавать всевозможные анализы. Однако все ли знают, какие бывают анализы, с какой целью их берут и о чем свидетельствуют их результаты?
Зачем сдают анализы?
Лабораторные анализы помогают максимально объективно и полно оценить состояние здоровья детей и взрослых. Любое изменение состояния организма человека вызывает изменения и в его биологических жидкостях: крови, моче, слюне и т.д. Многие заболевания на ранних стадиях протекают совершенно бессимптомно, но уже начинают «посылать сигналы» в кровь, изменяя ее биохимические показатели. Эти «сигналы» можно легко определить, сдав анализы. Благодаря этому заболевание, выявленное даже до проявления клинических симптомов, гораздо легче поддаётся лечению. Чаще всего сдают клинический анализ крови и общий анализ мочи. Результаты этих анализов в самом общем виде показывают, благополучно ли у конкретного человека со здоровьем или нет.
Любое изменение состояния организма человека вызывает изменения и в его биологических жидкостях: крови, моче, слюне и т.д. Многие заболевания на ранних стадиях протекают совершенно бессимптомно, но уже начинают «посылать сигналы» в кровь, изменяя ее биохимические показатели. Эти «сигналы» можно легко определить, сдав анализы. Благодаря этому заболевание, выявленное даже до проявления клинических симптомов, гораздо легче поддаётся лечению. Чаще всего сдают клинический анализ крови и общий анализ мочи. Результаты этих анализов в самом общем виде показывают, благополучно ли у конкретного человека со здоровьем или нет.
Что представляет собой клинический анализ крови?
Клинический, или общий анализ — один из самых часто применяемых анализов крови для диагностики различных заболеваний.
Общий анализ крови. Расшифровка, нормальные показатели.
Нормы общего анализа крови
Гемоглобин
Причины повышения гемоглобина
Низкий гемоглобин — причины
Количество эритроцитов
Причины снижения уровня эритроцитов
Причины повышения численности эритроцитов
Общее количество лейкоцитов
Причины повышения лейкоцитов
Причины снижения лейкоцитов
Гематокрит
Причины повышения гематокрита
Причины снижения гематокрита
MCH, MCHC, MCV, цветовой показатель (ЦП) — норма
Лейкоцитарная формула
Нейтрофилы
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Эозинофилы
Причины повышения эозинофилов крови
Причины снижения эозинофилов
Моноциты
Причины повышения моноцитов (моноцитоз)
Причины снижения моноцитов (моноцитопения)
Базофилы
Причины повышения базофилов крови
Лимфоциты
Причины повышения лимфоцитов (лимфоцитоз)
Причины понижения лимфоцитов (лимфопения)
Тромбоциты
Причины повышения тромбоцитов
Понижение уровня тромбоцитов
СОЭ скорость оседания эритроцитов
Нормы СОЭ
Причины повышения СОЭ
Причины снижение СОЭ
Нормы общего анализа крови для взрослых
Общий анализ крови
Все мы хотя бы раз в жизни сдавали общий анализ крови. И каждый человек сталкивался с непониманием, что же написано на бланке, что означают все эти цифры? Как понять, отчего повышен или понижен тот или иной показатель? Чем может грозить повышение или снижение, например, лимфоцитов? Разберем все по порядку.
И каждый человек сталкивался с непониманием, что же написано на бланке, что означают все эти цифры? Как понять, отчего повышен или понижен тот или иной показатель? Чем может грозить повышение или снижение, например, лимфоцитов? Разберем все по порядку.
Общий анализ крови является основой диагностики большинства из известных заболеваний. Многие его показатели могут лечь в основу окончательного составления диагноза и безошибочного назначения адекватного лечения. В том случае, если вы получили результаты Вашего анализа крови, их сверить с нормой вы можете перейдя в раздел статьи, в котором предоставленная таблица с нормальными показателями.
Нормы общего анализа крови
Таблица нормальных показателей общего анализа крови
Показатель анализа Норма
Гемоглобин Мужчины: 130-170 г/л
Женщины: 120-150 г/л
Количество эритроцитов Мужчины: 4,0-5,0·1012/л
Женщины: 3,5-4,7·1012/л
Количество лейкоцитов В пределах 4,0-9,0×109/л
Гематокрит (соотношение объема плазмы и клеточных элементов крови) Мужчины: 42-50%
Женщины: 38-47%
Средний объем эритроцита В пределах 86-98 мкм3
Лейкоцитарная формула Нейтрофилы:
Сегментоядерные формы 47-72%
Палочкоядерные формы 1- 6%
Лимфоциты: 19-37%
Моноциты: 3-11%
Эозинофилы: 0,5-5%
Базофилы: 0-1%
Количество тромбоцитов В пределах 180-320·109/л
Скорость оседания эритроцитов (СОЭ) Мужчины: 3 — 10 мм/ч
Женщины: 5 — 15 мм/ч
Гемоглобин
Гемоглобин (Hb) – это белок, содержащий атом железа, который способен присоединять и переносить кислород. Гемоглобин находится в эритроцитах. Измеряется количество гемоглобина в граммах/литр (г/л). Определение количества гемоглобина имеет очень большое значение, так как при снижении его уровня ткани и органы всего организма испытывают недостаток кислорода.
Гемоглобин находится в эритроцитах. Измеряется количество гемоглобина в граммах/литр (г/л). Определение количества гемоглобина имеет очень большое значение, так как при снижении его уровня ткани и органы всего организма испытывают недостаток кислорода.
Норма гемоглобина у детей и взрослых
возраст пол Единицы измерения — г/л
До 2-х недель 134 — 198
с 2-х до 4,3 недель 107 — 171
с 4,3 до 8,6 недель 94 — 130
с 8,6 недель до 4 месяцев 103 — 141
в 4 до 6 месяцев 111 — 141
с 6 до 9 месяцев 114 — 140
с 9 до 1 года 113 — 141
с 1 года до 5 лет 100 — 140
с 5 лет до 10 лет 115 — 145
с 10 до 12 лет 120 — 150
с 12 до 15 лет женщины 115 — 150
мужчины 120 — 160
с 15 до 18 лет женщины 117 — 153
мужчины 117 — 166
с 18 до 45 лет женщины 117 — 155
мужчины 132 — 173
с 45 до 65 лет женщины 117 — 160
мужчины 131 — 172
после 65 лет женщины 120 — 161
мужчины 126 – 174
Причины повышения гемоглобина
Обезвоживание (снижение потребления жидкости, обильное потоотделение, нарушение работы почек, сахарный диабет, несахарный диабет, обильная рвота или диарея, применение мочегонных препаратов)
Врожденные пороки сердца или легкого
Легочная недостаточность или сердечная недостаточность
Заболевания почек (стеноз почечной артерии, доброкачественные опухоли почки)
Заболевания органов кроветворения (эритремия)
Низкий гемоглобин — причины
Анемия
Лейкозы
Врожденные заболевания крови (серповидно-клеточная анемия, талассемия)
Недостаток железа
Недостаток витаминов
Истощение организма
Кровопотеря
Количество эритроцитов
Эритроциты – это красные кровяные тельца малого размера. Это наиболее многочисленные клетки крови. Основной их функцией является перенос кислорода и доставка его к органам и тканям. Эритроциты представлены в виде двояковогнутых дисков. Внутри эритроцита содержится большое количество гемоглобина – основной объем красного диска занят именно им.
Это наиболее многочисленные клетки крови. Основной их функцией является перенос кислорода и доставка его к органам и тканям. Эритроциты представлены в виде двояковогнутых дисков. Внутри эритроцита содержится большое количество гемоглобина – основной объем красного диска занят именно им.
Нормальный уровень эритроцитов у детей и взрослых
Возраст показатель х 1012/л
новорожденный 3,9-5,5
с 1 по 3-й день 4,0-6,6
в 1 неделю 3,9-6,3
во 2 неделю 3,6-6,2
в 1 месяц 3,0-5,4
во 2 месяц 2,7-4,9
с 3 по 6 месяц 3,1-4,5
с 6 месяцев до 2 лет 3,7-5,3
с 2-х до 6 лет 3,9-5,3
с 6 до12 лет 4,0-5,2
в 12-18 лет мальчики 4,5-5,3
в 12-18 лет девочки 4,1-5,1
Взрослые мужчины 4,0-5,0
Взрослые женщины 3,5-4,7
Причины снижения уровня эритроцитов
Снижение численности красных клеток крови называют анемией. Причин для развития данного состояния много, и они не всегда связаны с кроветворной системой.
Погрешности в питании (пища бедная витаминами и белком)
Кровопотеря
Лейкозы (заболевания системы кроветворения)
Наследственные ферментопатии (дефекты ферментов, которые участвуют в кроветворении)
Гемолиз (гибель клеток крови в результате воздействия токсических веществ и аутоиммунных поражений)
Причины повышения численности эритроцитов
Обезвоживание организма (рвота, диарея, обильное потоотделение, снижение потребления жидкости)
Эритремия (заболевания кроветворной системы)
Заболевания сердечнососудистой или легочной системы, которые приводят к дыхательной и сердечной недостаточности
Стеноз почечной артерии
Общее количество лейкоцитов
Лейкоциты – это живые клетки нашего организма, циркулирующие с током крови. Эти клетки осуществляют иммунный контроль. В случае возникновения инфекции, повреждения организма токсическими или иными инородными телами или веществами эти клетки борются с повреждающими факторами. Формирование лейкоцитов происходит в красном костном мозге и в лимфоузлах. Лейкоциты подразделяются на несколько видов: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Разные виды лейкоцитов отличаются между собой внешним видом и выполняемыми в ходе иммунного ответа функциями.
Эти клетки осуществляют иммунный контроль. В случае возникновения инфекции, повреждения организма токсическими или иными инородными телами или веществами эти клетки борются с повреждающими факторами. Формирование лейкоцитов происходит в красном костном мозге и в лимфоузлах. Лейкоциты подразделяются на несколько видов: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Разные виды лейкоцитов отличаются между собой внешним видом и выполняемыми в ходе иммунного ответа функциями.
Норма лейкоцитов у детей и у взрослых
Возраст
показатель x109/л
до 1 года 6,0 — 17,5
с 1года до 2 лет 6,0 — 17,0
с 2 до 4 лет 5,5 — 15,5
с 4 до 6 лет 5,0 — 14,5
с 6 до 10 лет 4,5 — 13,5
с 10 до 16 лет 4,5 — 13,0
после 16 лет и взрослые 4,0 — 9,0
Причины повышения лейкоцитов
Физиологическое повышение уровня лейкоцитов
После приема пищи
После активной физической нагрузки
Во второй половине беременности
После прививки
В период менструации
На фоне воспалительной реакции
Гнойно-воспалительные процессы (абсцесс, флегмона, бронхит, гайморит, аппендицит, и т. д.)
д.)
Ожоги и травмы с обширным повреждением мягких тканей
После операции
В период обострения ревматизма
При онкологическом процессе
При лейкозах или при злокачественных опухолях различной локализации происходит стимуляция работы иммунной системы.
Причины снижения лейкоцитов
Вирусные и инфекционные заболевания (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД)
Ревматические заболевания (ревматоидный артрит, системная красная волчанка)
Некоторые виды лейкозов
Гиповитаминозы
Применение противоопухолевых препаратов (цитостатики, стероидные препараты)
Лучевая болезнь
Гематокрит
Гематокрит – это процентное соотношение объема исследуемой крови к объему, занимаемому в ней эритроцитами. Данный показатель исчисляется в процентах.
Нормы гематокрита у детей и у взрослых
Возраст пол Показатель в %
до 2 недель 41 — 65
с 2 до 4,3 недель 33 — 55
4,3 — 8,6 недель 28 — 42
С 8,6 недель до 4 месяцев 32 — 44
С 4 до 6 месяцев 31 — 41
С 6 до 9 месяцев 32 — 40
С 9 до 12 месяцев 33 — 41
с 1 года до 3 лет 32 — 40
С 3 до 6 лет 32 — 42
С 6 до 9 лет 33 — 41
С 9 до 12 лет 34 — 43
С 12 до 15 лет женщины 34 — 44
мужчины 35 — 45
С 15 до 18 лет женщины 34 — 44
мужчины 37 — 48
С 18 до 45 лет женщины 38 — 47
мужчины 42 — 50
С 45 до 65 лет женщины 35 — 47
мужчины 39 — 50
после 65 лет женщины 35 — 47
мужчины 37 — 51
Причины повышения гематокрита
Эритремия
Сердечная или дыхательная недостаточность
Обезвоживание в результате обильной рвоты, диареи, обширных ожогов, при диабете
Причины снижения гематокрита
Анемия
Почечная недостаточность
Вторая половина беременности
MCH, MCHC, MCV, цветовой показатель (ЦП) — норма
MCH– meancorpuscular hemoglobin. Данный индекс отражает абсолютное содержание гемоглобина в одном эритроците в пикограммах (пг). МСН рассчитывают по формуле:
Данный индекс отражает абсолютное содержание гемоглобина в одном эритроците в пикограммах (пг). МСН рассчитывают по формуле:
МСН = гемоглобин (г/л)/количество эритроцитов = пг
Норма МСН
24 – 33 пг.
Цветовой показатель (ЦП) — это классический метод для определения концентрации гемоглобина в эритроцитах. В настоящее время постепенно в анализах крови его заменять МСН индекс . Данные индексы отражают одно и то же, только выражены в разных единицах.
Норма цветового показателя (ЦП)
0,9-1,1
MCHC– meancorpuscular hemoglobin concentration.Этот индекс отражает степень насыщенности эритроцита гемоглобином и выражается в %. То есть по данному индексу можно сказать, сколько процентов составляет содержание гемоглобина в одном эритроците. МСНС высчитывают следующим образом:
МСНС = (гемоглобин (г/л)/гематокрит(%))*10 = %
Норма МСНС
30 – 38%
MCV — meancorpuscular volume.Этот показатель отражает средний объём эритроцита, выраженный в микронах кубических (мкм3) или фемтолитрах (фл). Рассчитывают MCV по формуле:
Рассчитывают MCV по формуле:
MCV = гематокрит (%)*10/количество эритроцитов(Т/л) = мкм3 (фл)
Норма MCV
80-95 мкм3 (фл)
Лейкоцитарная формула
Лейкоцитарная формула – это показатель процентного соотношения различных видов лейкоцитов в крови их общего числе лейкоцитов в крови (это т показатель рассмотрен в предыдущем разделе статьи). Процентное соотношение различных видов лейкоцитов при инфекционных, заболеваниях крови, онкологических процессах будет изменяться. Благодаря этому лабораторной симптому врач может заподозрить причину проблем со здоровьем.
Виды лейкоцитов, норма
Нейтрофилы Сегментоядерные формы 47-72%
Палочкоядерные формы 1- 6%
Эозинофилы 0,5-5%
Базофилы 0-1%
Моноциты 3-11%
Лимфоциты 19-37%
Для того, чтобы узнать возрастную норму, кликните по названию лейкоцита из таблицы.
Нейтрофилы
Нейтрофилы могут быть двух видов – зрелые формы, которые так же называют сегментоядетными незрелые – палочкоядерные. В норме количество палочкоядерных нейтрофилов минимально (1-3 % от общего числа). При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных).
При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных).
Норма нейтрофилов у детей и взрослых
Возраст Сегментоядерные нейтрофилы, показатель в % Палочкоядерные нейтрофилы, показатель в %
Новорожденные 47 — 70 3 — 12
до 2-х недель 30 — 50 1 — 5
С 2 недель до 1 года 16 — 45 1 — 5
С 1 до 2 года 28 — 48 1 — 5
С 2 до 5 лет 32 — 55 1 — 5
С 6 до 7 лет 38 — 58 1 — 5
С 8 до 9 лет 41 — 60 1 — 5
С 9 до11 лет 43 — 60 1 — 5
С 12 до15 лет 45 — 60 1 — 5
С 16 лет и взрослые 50 — 70 1 — 3
Повышение уровня нейтрофилов в крови — такое состояние называют нейтрофилия.
Причины повышения уровня нейтрофилов
Инфекционные заболевания (ангина, синусит, кишечная инфекция, бронхит, пневмония)
Инфекционные процессы – абсцесс, флегмона, гангрена, травматические повреждения мягких тканей, остеомиелит
Воспалительные заболевания внутренних органов: панкреатит, перитонит, тиреоидит, артрит)
Инфаркт (инфаркт сердца, почки, селезенки)
Хронические нарушения обмена веществ: сахарный диабет, уремия, эклампсия
Раковые опухоли
Применение иммуностимулирующих препаратов, прививки
Снижение уровня нейтрофилов – это состояние называют нейтропенией
Причины понижения уровня нейтрофилов
Инфекционные заболевания: брюшной тиф, бруцеллез, грипп, корь, ветряная оспа (ветрянка), вирусный гепатит, краснуха)
Заболевания крови (апластическая анемия, острый лейкоз)
Наследственная нейтропения
Высокий уровень гормонов щитовидной железы Тиреотоксикоз
Последствия химиотерапии
Последствия радиотерапии
Применение антибактериальных, противовоспалительных, противовирусных препаратов
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Сдвиг лейкоцитарной формулы влево означает, что в крови появляются молодые, «незрелые» нейтрофилы, которые в норме присутствуют только в костном мозге, но не в крови. Подобное явление наблюдается при легком и тяжелом течении инфекционных и воспалительных процессов (например, при ангине, малярии, аппендиците), а также при острой кровопотери, дифтерии, пневмонии, скарлатине, сыпном тифе, сепсисе, интоксикации.
Сдвиг лейкоцитарной формулы вправо означает, что в крови увеличивается количество «старых» нейтрофилов (сегментоядерных), а также количество сегментов ядер становится больше пяти. Такая картина бывает у здоровых людей, проживающих на территориях, загрязненных радиационными отходами. Также возможно при наличии В12 – дефицитной анемии, при недостатке фолиевой кислоты, у людей с хронической болезнью легких, или с обструктивными бронхитами.
Эозинофилы
Эозинофилы – это один из видов лейкоцитов, которые участвуют в очищении организма от токсических веществ, паразитов, участвует в борьбе с раковыми клетками. Этот вид лейкоцитов участвует в формировании гуморального иммунитета (иммунитет связанный с антителами)
Норма эозинофилов крови у детей и взрослых
возраст Показатель в %
Новорожденные 1 — 6
до 2-х недель 1 — 6
с 2 недель до 1 года 1 — 5
с 1 до 2 лет 1 — 7
с 2 до 5 лет 1 — 6
с 6 до 7 лет 1 — 5
с 8 до 9 лет 1 — 5
с 9 до 11 лет 1 — 5
с 12 до 15 лет 1 — 5
с 16 лет и взрослые 1 — 5
Причины повышения эозинофилов крови
Аллергия (бронхиальная астма, пищевая аллергия, аллергия на пыльцу и прочие воздушные аллергены, атопический дерматит, аллергический ринит, лекарственная аллергия)
Паразитарные заболевания – кишечные паразиты (лямблиоз, аскаридоз, энтеробиоз, описторхоз, эхинококкоз)
Инфекционные заболевания (скарлатина, туберкулез, мононуклеоз, венерические заболевания)
Раковые опухоли
Заболевания кроветворной системы (лейкозы, лимфома, лимфогранулематоз)
Ревматические заболевания (ревматоидный артрит, узелковый периартериит,склеродермия)
Причины снижения эозинофилов
Интоксикация тяжелыми металлами
Гнойные процессы, сепсис
Начало воспалительного процесса
.
Моноциты
Моноциты – немногочисленные, но по размеру наиболее крупные иммунные клетки организма. Эти лейкоциты принимают участие в распознавании чужеродных веществ и обучению других лейкоцитов к их распознаванию. Могут мигрировать из крови в ткани организма. Вне кровеносного русла моноциты изменяют свою форму и преобразуются в макрофаги. Макрофаги могут активно мигрировать к очагу воспаления для того, чтобы принять участие в очищении воспаленной ткани от погибших клеток, лейкоцитов, бактерий. Благодаря такой работе макрофагов создаются все условия для восстановления поврежденных тканей.
Нормы моноцитов крови у детей и взрослых
возраст Показатель в %
Новорожденные 3 — 12
до 2 недель 5 — 15
С 2 недель до 1 года 4 — 10
С 1 год до 2 лет 3 — 10
С 2 до 5 лет 3 — 9
С 6 до 7 лет 3 — 9
С 8 до 9 лет 3 — 9
С 9 до 11 лет 3 — 9
С 12 до 15 лет 3 — 9
С 16 лет и взрослые 3 — 9
Причины повышения моноцитов (моноцитоз)
Инфекции вызванные вирусами, грибками (кандидоз), паразитами и простейшими
Восстановительный период после острого воспалительного процесса.
Специфические заболевания: туберкулез, сифилис, бруцеллез, саркоидоз, неспецифический язвенный колит
Ревматические заболевания — системная красная волчанка, ревматоидный артрит, узелковый периартериит
болезни кроветворной системы острый лейкоз, миеломная болезнь, лимфогранулематоз
отравление фосфором, тетрахлорэтаном.
Причины снижения моноцитов (моноцитопения)
апластическая анемия
волосатоклеточный лейкоз
гнойные поражения (абсцессы, флегмоны, остеомиелит)
роды
после хирургической операции
прием стероидных препаратов (дексаметазон, преднизолон)
Базофилы
Базофилы – наиболее редкие иммунные клетки крови. В норме могут и не определяться в анализе крови. Базофилы принимают участие в формировании иммунологических воспалительных реакций замедленного типа. Содержат в большом количестве вещества, вызывающие воспаление тканей.
Норма базофилов крови
0-0,5%
Причины повышения базофилов крови
хронический миелолейкоз
снижение уровня гормонов щитовидной железы гипотиреоз
ветряная оспа
аллергия пищевая и лекарственная
нефроз
гемолитическая анемия
состояние после удаления селезенки
болезнь Ходжкина
лечение гормональными препаратами (эстрогенами, препаратами снижающими активность щитовидной железы)
язвенный колит
Лимфоциты
Лимфоциты – вторая по численности фракция лейкоцитов. Лимфоциты играют ключевую роль в гуморальном (через антитела) и клеточном (реализуемым при непосредственном контакте уничтожаемой клетки и лимфоцита) иммунитете. В крови циркулируют разные виды лимфоцитов – хэлперы, супрессоры и киллеры. Каждый вид лейкоцитов участвует в формировании иммунного ответа на определенном этапе.
Лимфоциты играют ключевую роль в гуморальном (через антитела) и клеточном (реализуемым при непосредственном контакте уничтожаемой клетки и лимфоцита) иммунитете. В крови циркулируют разные виды лимфоцитов – хэлперы, супрессоры и киллеры. Каждый вид лейкоцитов участвует в формировании иммунного ответа на определенном этапе.
Нормы лимфоцитов у детей и взрослых
возраст Показатель в %
Новорожденные 15 — 35
до 2 недель 22 — 55
С 2 недель до 1 года 45 — 70
С 1 год до 2 лет 37 — 60
С 2 до 5 лет 33 — 55
С 6 до 7 лет 30 — 50
С 8 до 9 лет 30 — 50
С 9 до 11 лет 30 — 46
С 12 до 15 лет 30 — 45
С 16 лет и взрослые 20 — 40
Причины повышения лимфоцитов (лимфоцитоз)
Вирусные инфекции: инфекционный мононуклеоз, вирусный гепатит, цитомегаловирусная инфекция, герпетическая инфекция, краснуха
Токсоплазмоз
ОРВИ
Заболевания системы крови: острый лимфолейкоз, хронический лимфолейкоз, лимфосаркома, болезнь тяжелых цепей — болезнь Франклина;
Отравление тетрахлорэтаном, свинцом, мышьяком, дисульфидом углерода
Применение препаратов: леводопа, фенитоин, вальпроевая кислота, наркотические обезболивающие
Лейкоз
Причины понижения лимфоцитов (лимфопения)
Туберкулез
Лимфогранулематоз
Системная красная волчанка
Апластическая анемия
Почечная недостаточность
Терминальная стадия онкологических заболеваний;
СПИД
Радиотерапия;
Химиотерапия
Применение глюкокортикоидов
Тромбоциты
Тромбоциты — это небольшого размера безъядерные клетки. Основной функцией этого компонента крови является участи в свертывании крови. Внутри тромбоцитов содержится основная часть факторов свертывания, которые высвобождаются в кровь в случае необходимости (повреждение стенки сосуда). Благодаря этому свойству, поврежденный сосуд закупоривается формирующимся тромбом и кровотечение прекращается.
Основной функцией этого компонента крови является участи в свертывании крови. Внутри тромбоцитов содержится основная часть факторов свертывания, которые высвобождаются в кровь в случае необходимости (повреждение стенки сосуда). Благодаря этому свойству, поврежденный сосуд закупоривается формирующимся тромбом и кровотечение прекращается.
Нормы тромбоцитов крови
Норма тромбоцитов крови
180 — 320×109 клеток/л
Причины повышения тромбоцитов
(тромбоцитоз, количество тромбоцитов более 320×109 клеток/л)
удаление селезенки
воспалительные процессы (обострение ревматизма, остеомиелит, туберкулез, абсцесс)
разные виды анемий (после кровопотери, железодефицитная, гемолитическая)
после хирургической операции
рак различной локализации
физическое переутомление
эритремия
Понижение уровня тромбоцитов
(тромбоцитопения – менее 180×109 клеток/л)
врожденные заболевания крови (гемофилии)
идиопатическая аутоиммунная тромбоцитопеническая пурпура
лекарственная тромбоцитопения
системная красная волчанка
инфекции (вирусные и бактериальные инфекции, риккетсиоз, малярия, токсоплазмоз)
апластическая анемия
пароксизмальная ночная гемоглобинурия
синдром Evans (аутоиммунная гемолитическая анемия и тромбоцитопения)
ДВС-синдром (диссеминированного внутрисосудистого свертывания)
Переливание крови
У детей, рожденных недоношенными
при гемолитической болезни новорожденных
сердечная недостаточность
тромбоз почечных вен
СОЭ скорость оседания эритроцитов
Скорость оседания эритроцитов (СОЭ) – лабораторный анализ, позволяющий оценить скорость разделения крови на плазму и эритроциты.
Суть исследования: эритроциты тяжелее плазмы и лейкоцитов, поэтому под воздействием силы земного притяжения они опускаются на дно пробирки. У здоровых людей мембраны эритроцитов имеют отрицательный заряд и отталкиваются друг от друга, что замедляет скорость оседания. Но во время болезни в крови происходит ряд изменений:
Увеличивается содержание фибриногена, а также альфа- и гамма-глобулинов и С-реактивного белка. Они скапливаются на поверхности эритроцитов и вызывают их склеивание в виде монетных столбиков;
Снижается концентрация альбумина, который препятствует склеиванию эритроцитов;
Нарушается электролитный баланс крови. Это приводит к изменению заряда эритроцитов, из-за чего они перестают отталкиваться.
В результате красные кровяные тельца склеиваются между собой. Скопления тяжелее отдельных эритроцитов, они быстрее опускаются на дно, вследствие чего скорость оседания эритроцитов увеличивается.
Выделяют четыре группы заболеваний, вызывающих повышение СОЭ:
инфекции
злокачественные опухоли
ревматологические (системные) заболевания
болезни почек
Что следует знать о СОЭ
Определение не является специфическим анализом.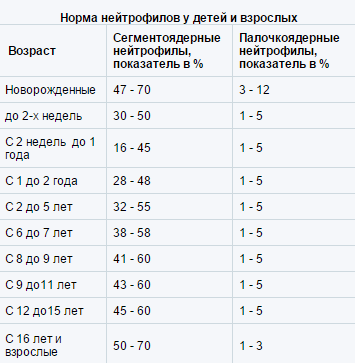 СОЭ может повышаться при многочисленных заболеваниях, которые вызывают количественные и качественные изменения белков плазмы.
СОЭ может повышаться при многочисленных заболеваниях, которые вызывают количественные и качественные изменения белков плазмы.
У 2% больных (даже с серьезными заболеваниями) уровень СОЭ остается в норме.
СОЭ увеличивается не с первых часов, а на 2-й день заболевания.
После болезни СОЭ остается повышенным на протяжении нескольких недель, иногда месяцев. Это свидетельствует о выздоровлении.
Иногда СОЭ повышается до 100 мм/час у здоровых людей.
СОЭ повышается после еды до 25 мм/час, поэтому анализы обязательно сдают натощак.
Если температура в лаборатории выше 24 градусов, то процесс склеивания эритроцитов нарушается и СОЭ снижается.
СОЭ – составная часть общего анализа крови.
Суть методики определения скорости оседания эритроцитов?
Всемирная организация здравоохранения (ВОЗ) рекомендует методику Вестергрена. Ее используют современные лаборатории для определения СОЭ. Но в муниципальных поликлиниках и больницах традиционно пользуются методом Панченкова.
Метод Вестергрена. Смешивают 2 мл венозной крови и 0,5 мл цитрата натрия, антикоагулянта, который препятствует свертыванию крови. Смесь набирают в тонкую цилиндрическую пробирку до уровня 200 мм. Пробирку вертикально устанавливают в штатив. Через час измеряют в миллиметрах расстояние от верхней границы плазмы до уровня эритроцитов. Зачастую используются автоматические счетчики СОЭ. Единица измерения СОЭ — мм/час.
Смешивают 2 мл венозной крови и 0,5 мл цитрата натрия, антикоагулянта, который препятствует свертыванию крови. Смесь набирают в тонкую цилиндрическую пробирку до уровня 200 мм. Пробирку вертикально устанавливают в штатив. Через час измеряют в миллиметрах расстояние от верхней границы плазмы до уровня эритроцитов. Зачастую используются автоматические счетчики СОЭ. Единица измерения СОЭ — мм/час.
Метод Панченкова. Исследуют капиллярную кровь из пальца. В стеклянную пипетку, диаметром 1 мм, набирают раствор цитрата натрия до метки 50 мм. Ее выдувают в пробирку. После этого 2 раза пипеткой набирают кровь и выдувают ее в пробирку к цитрату натрия. Таким образом, получают соотношение антикоагулянта к крови 1:4. Эту смесь набирают в стеклянный капилляр до уровня 100 мм и устанавливают в вертикальном положении. Результаты оценивают через час, так же как и при методе Вестергрена.
Нормы СОЭ
Метод Вестергрена, норма: Метод Панченкова, норма:
дети 0-16 лет – 2-10 мм/час
мужчины до 50 лет – до 15 мм/час
мужчины старше 50 лет – до 20 мм/час
женщины до 50 лет – до 20 мм/час
женщины старше 50 лет – до 30 мм/час
дети 0-12 месяцев – 2-10 мм/час
дети 1-16 лет – 2-12 мм/час
мужчины – 1-10 мм/час
женщины – 2-15 мм/час
Определение по Вестергрену считается более чувствительной методикой, поэтому уровень СОЭ оказывается несколько выше, чем при исследовании методом Панченкова.
Причины повышения СОЭ
Причины сниженного СОЭ
Физиологические (не связанные с болезнью) колебания уровня СОЭ
Менструальный цикл. СОЭ резко повышается перед менструальным кровотечением и снижается до нормы во время менструации. Это связывают с изменением гормонального и белкового состава крови в разные периоды цикла.
Беременность. СОЭ увеличивается с 5-ой недели беременности до 4-й недели после родов. Максимальный уровень СОЭ достигает через 3-5 дней после рождения ребенка, что связано с травмами во время родов. При нормальной беременности скорость оседания эритроцитов может достигать 40 мм/ч.
Физиологические (не связанные с болезнью) колебания уровня СОЭ
Новорожденные. У младенцев СОЭ низкая из-за снижения уровня фибриногена и большого количества эритроцитов в крови.
Инфекции и воспалительные процессы (бактериальные, вирусные и грибковые)
инфекции верхних и нижних дыхательных путей: ангина, трахеит, бронхит, пневмония
воспаления ЛОР-органов: отиты, синуситы, тонзиллиты
стоматологические заболевания: стоматит, зубные гранулёмы
болезни сердечно-сосудистой системы: флебиты, инфаркт миокарда, острый перикардит
инфекции мочевыводящих путей: цистит, уретрит
воспалительные заболевания органов малого таза: аднексит, простатит, сальпингит, эндометрит
воспалительные заболевания ЖКТ: холецистит, колит, панкреатит, язвенная болезнь
абсцессы и флегмоны
туберкулез
болезни соединительной ткани: коллагенозы
вирусные гепатиты
системные грибковые инфекции
Причины снижения СОЭ:
выздоровление после недавно перенесенной вирусной инфекции
астено-невротический синдром, истощение нервной системы: быстрая утомляемость, вялость, головные боли
кахексия – крайняя степень истощения организма
длительный прием глюкокортикоидов, который привел к угнетению передней доли гипофиза
гипергликемия – повышенное содержание сахара в плазме крови
нарушение свертываемости крови
тяжелые черепно-мозговые травмы и сотрясения мозга.
Злокачественные опухоли
злокачественные опухоли любой локализации
онкологические заболевания крови
Ревматологические (аутоиммунные) заболевания
ревматизм
ревматоидный артрит
геморрагический васкулит
системная склеродермия
системная красная волчанка
Снизить СОЭ может прием медикаментов:
салицилаты – аспирин,
нестероидные противовоспалительные препараты – диклофенак, немид
сульфаниламидные препараты – сульфасалазин, салазопирин
иммунодепрессанты – пеницилламин
гормональные препараты – тамоксифен, нолвадекс
витамин В12
Болезни почек
пиелонефрит
гломерулонефрит
нефротический синдром
хроническая почечная недостаточность
Травмы
состояния после хирургических вмешательств
травмы спинного мозга
раны
ожоги
Лекарственные препараты, которые могут вызвать повышение СОЭ:
морфина гидрохлорид
декстран
метилдофа
витамин D
Необходимо помнить, что неосложненные вирусные инфекции не вызывают повышение СОЭ. Этот диагностический признак помогает определить, что болезнь вызвана бактериями. Поэтому при повышении СОЭ часто назначают антибиотики.
Этот диагностический признак помогает определить, что болезнь вызвана бактериями. Поэтому при повышении СОЭ часто назначают антибиотики.
Замедленной считается скорость оседания эритроцитов 1-4 мм/ч. Такая реакция возникает при снижении уровня фибриногена, ответственного за свертывание крови. А также при увеличении отрицательного заряда эритроцитов в результате изменения электролитного баланса крови.
Следует учесть, что прием этих препаратов может стать причиной ложно низкого результата СОЭ при бактериальных инфекциях и ревматоидных заболеваниях.
Для чего нужен общий анализ мочи?
Он показывает, как в целом работает мочевыделительная система, включающая в себя почки, мочеточники, мочевой пузырь и мочевыводящие пути. При этом не слишком важно общее количество выделений. Общий анализ мочи предусматривает определение цвета, относительной плотности, реакции мочи, наличие в ней белка, сахара, солей. Проводится также микроскопия осадка с определением количества эритроцитов, лейкоцитов и других элементов.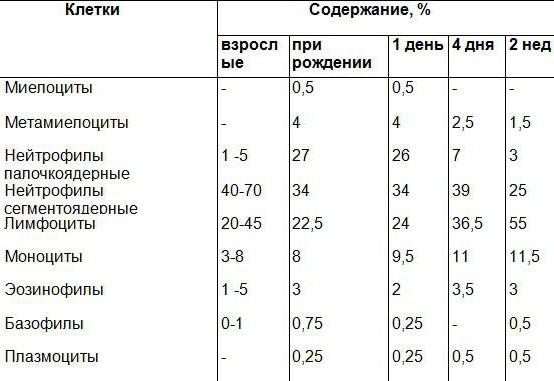 В общий анализ мочи входит определение ее кислотно-щелочного состояния. В норме моча кислая, но иногда люди едят продукты, содержащее много щелочных солей, например, щавель. Напитки тоже бывают как кислые, так и щелочные. Поэтому важно выяснить, хорошо ли почки справляются с поддержанием кислотности мочи.
В общий анализ мочи входит определение ее кислотно-щелочного состояния. В норме моча кислая, но иногда люди едят продукты, содержащее много щелочных солей, например, щавель. Напитки тоже бывают как кислые, так и щелочные. Поэтому важно выяснить, хорошо ли почки справляются с поддержанием кислотности мочи.
Анализ мочи позволяет определить, выполняют ли почки свою функцию, т.е. способны ли они в достаточной мере фильтровать из крови вредные для организма продукты обмена и, наоборот, не выводят ли они нужные и полезные для организма вещества. Об этом свидетельствует плотность или удельный вес мочи. Чем больше растворенных в моче веществ, тем выше ее плотность и наоборот. Плотность мочи зависит от многих причин: от характера питания, от того, что человек ел в течение дня и перед сном, вставал ли ночью в туалет и т.д.
Наиболее активно почки работают после 2-3 часов ночи. Общий анализ мочи собирают с ночи, потому что она концентрируется в организме именно ночью. И то, что соберется за ночь в моче, очень существенно отразится потом на результатах анализа. Перед тем как собрать мочу, нужно обязательно вымыть теплой водой наружные половые органы, чтобы микробы и отмершие клетки с их поверхности не испортили картину. Для анализа мочи должно быть не менее 100 мл. Женщинам за три дня до, во время и после менструации мочу сдавать нельзя: попавшие в нее выделения дадут абсолютно неверный результат.
Перед тем как собрать мочу, нужно обязательно вымыть теплой водой наружные половые органы, чтобы микробы и отмершие клетки с их поверхности не испортили картину. Для анализа мочи должно быть не менее 100 мл. Женщинам за три дня до, во время и после менструации мочу сдавать нельзя: попавшие в нее выделения дадут абсолютно неверный результат.
О какой болезни свидетельствует наличие в моче белка или глюкозы?
По анализу определяется, есть ли в моче белок, глюкоза и, если они есть, то очень приблизительно в каких пределах находится содержание белка или глюкозы. В принципе ни того, ни другого в моче не должно быть. Наличие в моче белка или глюкозы является признаком заболевания. Если почки пропускают белок, значит, их функция нарушена. А глюкоза может указывать на сахарный диабет или мочевой диабет, когда сахар в крови нормальный, а в моче он появляется.
Функциональная единица почки — нефрон. Он состоит из клубочка и трубочек, а после нефрона идет участок, который отвечает за обратное всасывание глюкозы. Если в этом участке что-то не срабатывает, а также при чрезмерных физических нагрузках или когда человек переел сладкого, сахар в крови вроде бы не повышается, а его излишек выделяется с мочой.
Если в этом участке что-то не срабатывает, а также при чрезмерных физических нагрузках или когда человек переел сладкого, сахар в крови вроде бы не повышается, а его излишек выделяется с мочой.
После исследования жидкой части мочи исследуется осадок, который отделяется с помощью центрифуги. Осадок очень важен для диагностики, потому что в нем содержатся клетки, выделенные с мочой. Важно знать, какие там клетки и в каком количестве. Для этого производится подсчет клеток разных видов в поле зрения микроскопа.
Самое главное — анализ мочи информирует врача о возможном наличии инфекции в мочевых путях, что подтверждается увеличенным количеством лейкоцитов. Эритроцитов вообще не должно быть, иногда они бывают только у женщин из-за особенностей их физиологии. От того, какие клетки эпителия (цилиндры разных видов) преобладают, можно определить, в каком месте происходит воспаление.
Для чего предназначены биохимические анализы?
Биохимические анализы позволяют оценить работу многих внутренних органов: печени, поджелудочной железы, почек, они также дают представление о характеристиках липидного обмена (он имеет прямое отношение к атеросклерозу), белкового и углеводного (глюкоза) обмена. Биохимические анализы позволяют выявить кардиологические, урологические, гастроэнтерологические, гинекологические, лор — заболевания и др. В настоящее время без этих анализов в серьезных случаях не будет ставить диагноз ни один врач-клиницист в большинстве областей медицины. Кроме того, биохимический анализ показывает, каких микроэлементов не хватает в организме. В основном это биохимический анализ крови, но есть ряд исследований, которые проводятся в моче, дополняя общий анализ крови.
Биохимические анализы позволяют выявить кардиологические, урологические, гастроэнтерологические, гинекологические, лор — заболевания и др. В настоящее время без этих анализов в серьезных случаях не будет ставить диагноз ни один врач-клиницист в большинстве областей медицины. Кроме того, биохимический анализ показывает, каких микроэлементов не хватает в организме. В основном это биохимический анализ крови, но есть ряд исследований, которые проводятся в моче, дополняя общий анализ крови.
Биохимическое исследование крови позволяет судить об обмене веществ, о работе почек, печени, поджелудочной железы и сердца. К примеру, билирубин повышается при желтухе. Если не справляются с работой почки, повышается уровень мочевины и креатинина. Общий белок понижается при воспалении и высокой температуре.
Правила сдачи биохимических анализов крови
Сдавать биохимию следует строго натощак, иначе большинство показателей поползет вверх. Период воздержания от еды должен составлять 8 – 12 часов. Последнюю крошку можно взять в рот в 19 часов, а после этого можно пить только чистую воду. За один – два дня до сдачи анализов не стоит употреблять алкоголь, есть жареное. Если вы специально не оговаривали с доктором прием назначенных вам лекарственных средств, которые поддерживают ваше состояние на определенном уровне, то принимать лекарства надо, запивая их чистой водой. Следует знать, что сигарета, выкуренная в течении часа перед лабораторным исследованием, может исказить его результаты. Учтите, что результаты анализов зависят и от положения тела. Если человек стоит во время забора крови или стоял за несколько минут до этого, то почти все показатели (общий белок, холестерин, креатинин, кальций, щелочная фосфатаза) повышаются. Поэтому полчаса до анализа желательно провести лежа или сидя.
Последнюю крошку можно взять в рот в 19 часов, а после этого можно пить только чистую воду. За один – два дня до сдачи анализов не стоит употреблять алкоголь, есть жареное. Если вы специально не оговаривали с доктором прием назначенных вам лекарственных средств, которые поддерживают ваше состояние на определенном уровне, то принимать лекарства надо, запивая их чистой водой. Следует знать, что сигарета, выкуренная в течении часа перед лабораторным исследованием, может исказить его результаты. Учтите, что результаты анализов зависят и от положения тела. Если человек стоит во время забора крови или стоял за несколько минут до этого, то почти все показатели (общий белок, холестерин, креатинин, кальций, щелочная фосфатаза) повышаются. Поэтому полчаса до анализа желательно провести лежа или сидя.
Как часто нужно сдавать анализы?
По мнению врачей, даже если нет видимого ухудшения самочувствия, рекомендуется регулярно, примерно один раз в год сдавать общий анализ крови и мочи. Разумеется, почувствовав какое-либо недомогание, откладывать свой визит к врачу на год не следует. При наличии хронических заболеваний частоту повторных консультаций и обследований лучше обсудить с лечащим врачом.
При наличии хронических заболеваний частоту повторных консультаций и обследований лучше обсудить с лечащим врачом.
В пожилом возрасте всем настоятельно рекомендуется регулярно делать тесты на содержание глюкозы. Сдавать «кровь на сахар» нужно с утра строго натощак. Перед ним нельзя не только есть, но и пить, жевать жвачку, курить и принимать лекарства.
Очень важный анализ — на общий холестерин, а также на содержание липопротеинов низкой плотности (так называемый «плохой» холестерин) и высокой плотности («хороший» холестерин). Их соотношение называется «коэффициентом атерогенности». Если он очень высокий, сердцу тяжело работать, сосуды забиты, кровь вязкая, тягучая. Это атеросклероз — ситуация перед катастрофой. В этом случае врачи подбирают терапию, чтобы улучшить липидный (жировой) обмен.
Как распознать наличие воспалительного процесса в организме животного по общему анализу крови.
Как распознать наличие воспалительного процесса
в организме животного по общему анализу крови.
Большое значение в общем анализе крови имеет лейкоцитарная формула (лейкограмма), которая показывает процентное соотношение различных видов лейкоцитов.
Система иммунитета состоит из отряда белых клеток — лейкоцитов, благодаря которым организм защищается от патогенных бактерий.
Лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Нейтрофилы — гранулоцитарные лейкоциты. В крови домашних животных можно наблюдать палочкоядерные нейтрофилы (более молодые клетки) и сегментоядерные — зрелые клетки.
Нейтрофилы представляют самую многочисленную группу иммунных клеток, их содержание в крови доходит до 75% по отношению ко всем лейкоцитам. Основная функция этих клеток — защита организма от инфекций. Эти клетки способны распознавать чужеродные частицы, проникающие в организм, и уничтожать их (обладают фагоцитозом).
Нейтрофилы являются самыми подвижными клетками кровяной системы. При попадании микробов в организм именно они первыми устремляются к
При попадании микробов в организм именно они первыми устремляются к
очагу воспаления, проходя сквозь стенки капилляров. Окружив патогенный объект, нейтрофилы поглощают его и растворяют своими ферментами.
В клеточной структуре нейтрофилов содержится около 250 видов гранул. Помимо ферментов и различных соединений, гранулы включают в себя биологически активные вещества, обладающие бактерицидными свойствами, что помогает нейтрофилам угнетать болезнетворные микроорганизмы.
Норма (%): палочкоядерные: кошка — 3-9; собака — 1-6; сегментоядерные: кошка — 40-45; собака — 43-71.
Нейтрофилия — повышенное количество нейтрофилов в крови.
Возникает при наличии различных бактериальных инфекций, воспаления или некроза тканей, прогрессирующей опухоли с распадом, острых и хронических лейкозах, интоксикации и других воспалительных процессов в организме животного. Нейтропения — снижение количества нейтрофилов .
Возникает при наличии бактериальных, вирусных и протозойных инфекций, различных иммунных нарушений, уремии, воспалении костного мозга в организме больного животного.
Нейтропения свидетельствует о наличии в организме одного из вирусных заболеваний (чума плотоядных, панлейкопения кошек, парвовирусный гастроэнтерит и др.), бактериальная инфекция (сальмонеллез, бруцеллез, туберкулез, бактериальный эндокардит и другие хронические инфекции) или инфекция, вызванная простейшими, грибами или риккетсиями. То же состояние характерно для аплазии и гипоплазии костного мозга, метастазах новообразований в костный мозг. Нейтропения также наблюдается при гиперспленизме, алейкемических формах лейкозов, при анафилактическом шоке, коллагенозах, при применении ряда препаратов, в том числе сульфаниламидов, анальгетиков и др.
Существует такое понятие, как сдвиг лейкограммы влево и вправо:
· Сдвиг лейкограммы влево — увеличение количества незрелых (палочкоядерных) нейтрофилов в периферической крови, появление метамиелоцитов (юных), миелоцитов; возникает на фоне гнойно-
воспалительных процессов в организме, свидетельствует о снижении сопротивляемости организма и неблагоприятном прогнозе заболевания.
· Сдвиг лейкограммы вправо — уменьшение нормального количества палочкоядерных нейтрофилов и увеличение числа сегментоядерных нейтрофилов с гиперсегментированными ядрами (мегалобластная анемия, болезни почек и печени, состояние после переливания крови). Он имеет место при наследственной гиперсегментации, мегалобластических анемиях, болезнях печени и почек.
Таким образом, для диагностики многих заболеваний животных, в нашей клинике выполняется множество лабораторных исследований, которые включают в себя забор общего анализа крови. Благодаря данному анализу можно распознать наличие воспалительного процесса в организме животного.
Сдавать любой анализ крови желательно на голодный желудок животного в утренние часы.
Здоровья Вам и вашим Питомцам!
Ветеринарный фельдшер
Киселева О.П.
Общий анализ крови с дифференциальным анализом
Общий анализ крови с дифференциальнымДифференциал
Нейтрофилы
Так названы нейтрофилы
потому что они плохо окрашиваются ни эозином, ни красным кислотным пятном, ни
метиленовый синий, щелочное или щелочное пятно. Нейтрофилы, также известные как «сегменты»,
«PMNs» или «polys» (полиморфонуклеары). Они тела
первичная защита от бактериальной инфекции и физиологического стресса.Обычно,
большинство нейтрофилов, циркулирующих в кровотоке, находятся в зрелой форме,
при этом ядро клетки делится или сегментируется. Из-за сегментированного
По внешнему виду ядра нейтрофилы иногда называют «сегментами».
Ядро менее зрелых нейтрофилов не сегментировано, а имеет полосчатую или палочковидную форму.
форма. Менее зрелые нейтрофилы — те, которые недавно были выделены из
костный мозг в кровоток — известны как «полосы» или «колющие».Удар — это немецкий термин, обозначающий удочку.
Нейтрофилы, также известные как «сегменты»,
«PMNs» или «polys» (полиморфонуклеары). Они тела
первичная защита от бактериальной инфекции и физиологического стресса.Обычно,
большинство нейтрофилов, циркулирующих в кровотоке, находятся в зрелой форме,
при этом ядро клетки делится или сегментируется. Из-за сегментированного
По внешнему виду ядра нейтрофилы иногда называют «сегментами».
Ядро менее зрелых нейтрофилов не сегментировано, а имеет полосчатую или палочковидную форму.
форма. Менее зрелые нейтрофилы — те, которые недавно были выделены из
костный мозг в кровоток — известны как «полосы» или «колющие».Удар — это немецкий термин, обозначающий удочку.
Повышенное количество нейтрофилов количество
Повышенная потребность в нейтрофилах,
как и в случае острой бактериальной инфекции, приведет к увеличению как общего
количество зрелых нейтрофилов и менее зрелых полос или уколов для ответа на
инфекция. Термин «сдвиг влево» часто используется при определении
если у пациента воспалительный процесс, например острый аппендицит или холецистит. Этот термин является пережитком тех дней, когда лабораторные отчеты писались от руки.
Полосы или уколы, менее зрелые формы нейтрофилов, были сначала написаны на
левая часть лабораторного отчета. Сегодня термин «переход к
слева «означает, что полосы или уколы увеличились, что указывает на инфекцию
в ходе выполнения.
Этот термин является пережитком тех дней, когда лабораторные отчеты писались от руки.
Полосы или уколы, менее зрелые формы нейтрофилов, были сначала написаны на
левая часть лабораторного отчета. Сегодня термин «переход к
слева «означает, что полосы или уколы увеличились, что указывает на инфекцию
в ходе выполнения.
Например, пациент с острый аппендицит может иметь «15 000 лейкоцитов с 65% клеток. зрелые нейтрофилы и увеличение количества уколов или полосатых клеток до 10% ».Этот отчет типичен для «сдвига влево» и будет принят во внимание наряду с историей и физическими данными, чтобы определить, как будет лечить аппендицит пациента.
Мгновенно Обратная связь:
Ударов
или полосковые клетки обычно составляют около 10% от общего количества лейкоцитов.
Помимо бактериального
инфекции, количество нейтрофилов увеличивается при многих воспалительных процессах,
при физической нагрузке или при некрозе тканей, который может возникнуть после тяжелого
ожог или инфаркт миокарда.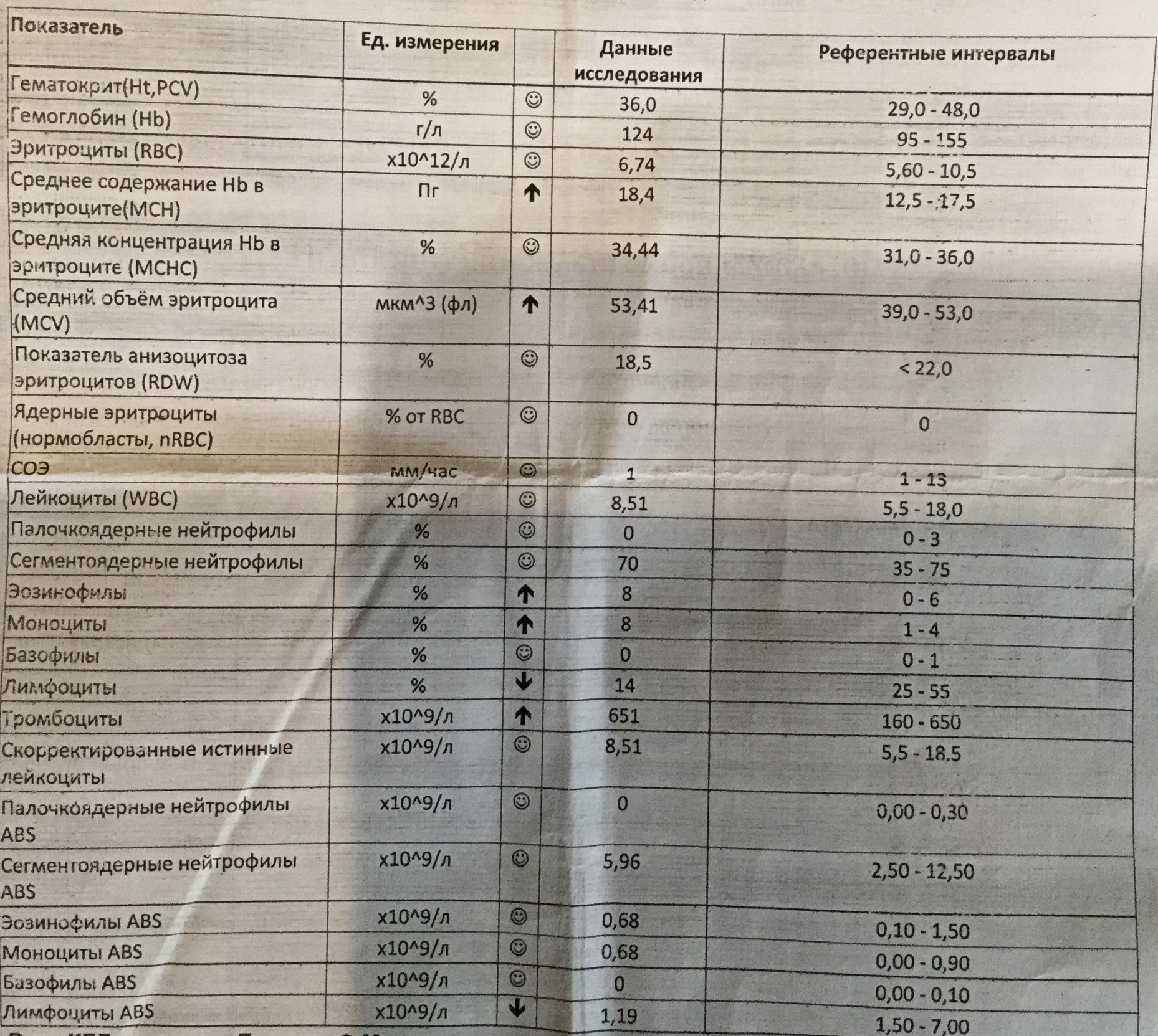 Нейтрофилы также увеличиваются в гранулоцитарной
лейкемия.
Нейтрофилы также увеличиваются в гранулоцитарной
лейкемия.
Снижение нейтрофилов количество
Уменьшение нейтрофилов известен как нейтропения. Хотя большинство бактериальных инфекций стимулируют увеличение в нейтрофилах, некоторых бактериальных инфекциях, таких как брюшной тиф и бруцелез и многие вирусные заболевания, включая гепатит, грипп, краснуху, рубеолу и свинка, уменьшите количество нейтрофилов. Распространенная инфекция также может истощить в костном мозге нейтрофилов и продуцируют нейтропению.Многие противоопухолевые лекарства, используемые для лечения рака, вызывают угнетение костного мозга и могут значительно снизить количество нейтрофилов. Типы лекарств, которые могут вызывать нейтропению, включают: некоторые антибиотики, психотропный препарат литий, фенотиазины и трициклические антидепрессанты.
Мгновенно Обратная связь:
А
У пациента с острой вирусной инфекцией может быть пониженное количество нейтрофилов.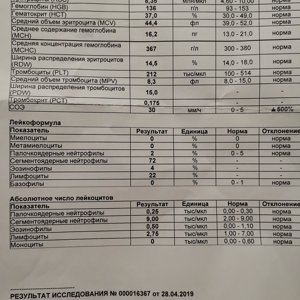
Эозинофилы
Эозинофилы связаны с реакциями антиген-антитело.Наиболее частые причины увеличения количество эозинофилов — это аллергические реакции, такие как сенная лихорадка, астма или лекарства гиперчувствительность. Снижение количества эозинофилов может наблюдаться, когда пациент принимает кортикостероидные препараты.
Базофилы
Назначение базофилов
не совсем понятен. Базофилы являются фагоцитами и содержат гепарин,
гистамины и серотонин. Базофилы тканей также называют тучными клетками.»
Подобно базофилам крови, они производят и хранят гепарин, гистамин и серотонин.
Подсчет базофилов используется для анализа аллергических реакций. Изменение в кости
функция костного мозга, такая как лейкемия или болезнь Ходжкина, может вызвать увеличение
в базофилах. Кортикостероидные препараты, аллергические реакции и острые инфекции
может вызвать уменьшение количества небольших базофилов в организме.
Лимфоциты
Лимфоциты являются первичными
компоненты иммунной системы организма.Они являются источником сывороточных иммуноглобулинов.
и клеточного иммунного ответа. В результате они играют важную роль в
иммунологические реакции. Все лимфоциты вырабатываются костным мозгом. В
В костном мозге созревают и В-клеточные лимфоциты; созревает Т-клеточный лимфоцит
в вилочковой железе. В-клетки контролируют ответ антиген-антитело, который
специфичен к антигену-нарушителю. Т-клетки — главные иммунные клетки
тела, состоящего из клеток-помощников Т-4, клеток-киллеров, цитотоксических клеток,
и клетки-супрессоры Т-8.Большинство лимфоцитов, циркулирующих в
кровь — это Т-лимфоциты, а не В-лимфоциты. Чтобы помочь диагностировать иммунитет
При системных недостатках, таких как СПИД, лаборатория проводит специализированные тесты Т-лимфоцитов.
В WBC Т- и В-лимфоциты сообщаются вместе. У взрослых
лимфоциты являются вторым по распространенности типом лейкоцитов после нейтрофилов. В молодом
у детей до 8 лет лимфоциты встречаются чаще, чем нейтрофилы.
В молодом
у детей до 8 лет лимфоциты встречаются чаще, чем нейтрофилы.
Увеличение лимфоцитов многие вирусные инфекции и при туберкулезе.Распространенная причина значительных лимфоцитоз — лимфолейкоз. Большинство как острых, так и хронических формы лейкемии поражают лимфоциты.
Благодаря исследованиям в области ВИЧ инфекции, вируса, поражающего Т-лимфоциты, теперь известно гораздо больше о лимфоциты и их функции. ВИЧ вызывает сокращение общего числа лимфоцитов а также изменение соотношения типов Т-лимфоцитов. Кортикостероиды и другие иммунодепрессанты также вызывают лимфопению.Уменьшение лимфоцитов количество менее 500 ставит пациента в группу очень высокого риска инфицирования, особенно вирусные инфекции. Важно при низком уровне лимфоцитов реализовать меры по защите пациента от заражения.
Мгновенно Обратная связь:
т
лимфоциты — главные иммунные клетки организма.
Моноциты
Моноциты — самые крупные
клетки в нормальной крови. Они действуют как фагоциты при некоторых воспалительных заболеваниях.
и являются второй линией защиты организма от инфекции. Фагоцитарные моноциты
производят противовирусное вещество интерферон. Заболевания, вызывающие моноцитоз
включают туберкулез, малярию, пятнистую лихорадку Скалистых гор, моноцитарный лейкоз,
хронический язвенный колит и регионарный энтерит
Они действуют как фагоциты при некоторых воспалительных заболеваниях.
и являются второй линией защиты организма от инфекции. Фагоцитарные моноциты
производят противовирусное вещество интерферон. Заболевания, вызывающие моноцитоз
включают туберкулез, малярию, пятнистую лихорадку Скалистых гор, моноцитарный лейкоз,
хронический язвенный колит и регионарный энтерит
Body.com — это огромный ресурс о ВИЧ-инфекции. Посетите это ссылка для понимания того, как интерпретируется общий анализ крови в свете ВИЧ-инфекции.
© RnCeus.com
Совет ACDIS: разница между количеством АНК и лейкоцитов
Шарм Броди, Р.Н., CCDS
В нескольких классах меня спрашивали о разнице между абсолютным количеством нейтрофилов (ANC) и количеством лейкоцитов (WBC), а также о том, могут ли они оба использоваться для оценки панцитопении. Давайте посмотрим, что означает каждый из этих терминов и что они обозначают.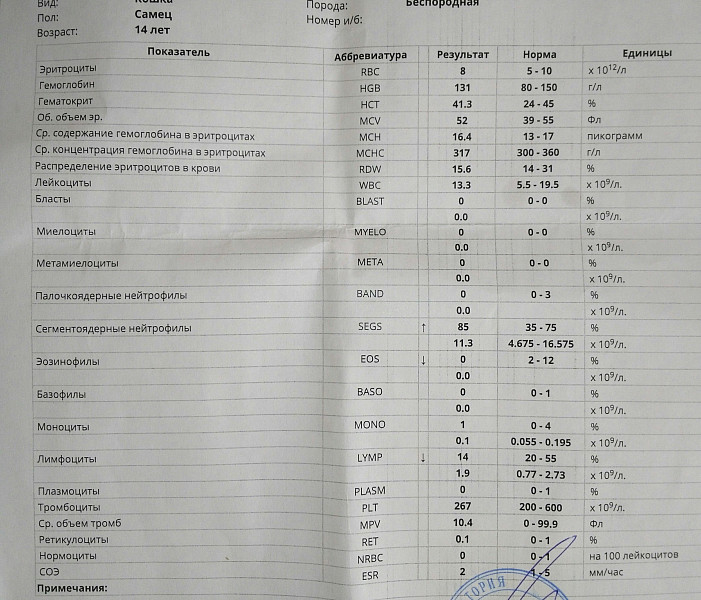
ANC — это количество нейтрофилов (также называемых сегментами, сегментированными нейтрофилами, полисами и, на наиболее незрелой стадии, полосами или уколами).Нейтрофилы являются разновидностью лейкоцитов и очень важны в борьбе с грибковыми и бактериальными инфекциями. Низкое количество нейтрофилов называется нейтропенией.
ANC можно рассчитать как {(% нейтрофилов +% полос), разделенное на 100} x количество лейкоцитов = ANC. Число ДРП менее 1000 или ниже — показатель ослабленной иммунной системы.
Существуют различные типы лейкоцитов (лейкоцитов), включая лимфоциты, моноциты, нейтрофилы, эозинофилы и базофилы, из которых два наиболее распространенных — лимфоциты и нейтрофилы.Низкое количество лейкоцитов называется лейкопенией. Панцитопения — это состояние, при котором в организме человека слишком мало красных кровяных телец (анемия), лейкопения лейкоцитов и тромбоцитов (также известная как тромбоцитопения).
Лейкопения часто вызывается уменьшением количества нейтрофилов, поэтому некоторые используют термины «лейкопения» и «нейтропения» как синонимы. Однако возможно, что у пациента количество лейкоцитов в пределах нормы, а количество нейтрофилов низкое. Но поскольку нейтрофилы обычно составляют большую часть общего количества лейкоцитов, количество лейкоцитов обычно низкое, когда количество нейтрофилов низкое.
Однако возможно, что у пациента количество лейкоцитов в пределах нормы, а количество нейтрофилов низкое. Но поскольку нейтрофилы обычно составляют большую часть общего количества лейкоцитов, количество лейкоцитов обычно низкое, когда количество нейтрофилов низкое.
Панцитопения начинается из-за проблем с костным мозгом, губчатой тканью внутри костей, где вырабатываются клетки. Это может быть вызвано множеством состояний, включая болезнь или воздействие определенных химических веществ или лекарств.
Примечание редактора: Броди — специалист по обучению CDI и инструктор CDI Boot Camp в HCPro в Миддлтоне, штат Массачусетс. Для получения информации свяжитесь с ней по телефону [email protected] . Для получения информации о CDI Boot Camps, щелкните здесь .
Расчет абсолютного количества нейтрофилов — SCNIR
Компоненты CBC PDF
Расчет абсолютного количества нейтрофилов
Чтобы вычислить ANC на основе процентной разницы (%), используйте следующую формулу:
WBC x (процент сегментов + процент диапазонов) / 100 = ANC
Пример: если ваш WBC равен 2,0, сегменты составляют 14,8%, а полосы — 5,0%, формула будет выглядеть так:
2,0 x (14,8 + 5,0) = 2,0 x 19,8 = 39,6 / 100 = 0,396 ANC равен 0.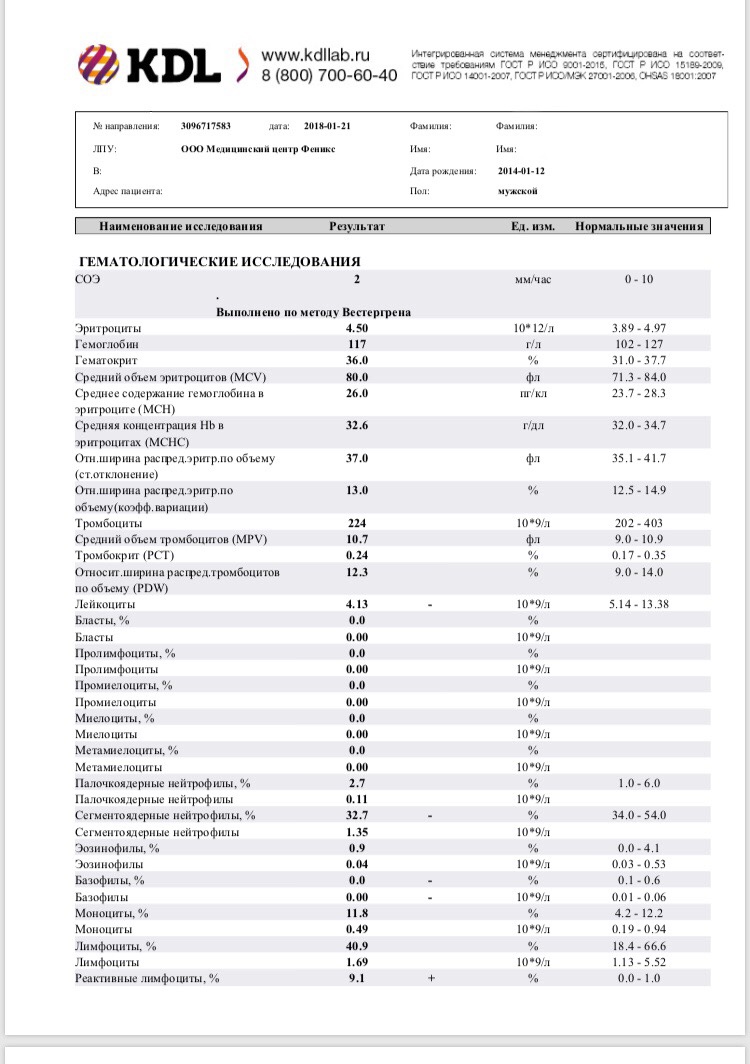 396
396
Чтобы вычислить ANC по абсолютной разнице, используйте эту формулу:
Абсолютные сегменты + Абсолютные диапазоны = ANC
Пример: если ваши абсолютные сегменты равны 0,3, а абсолютные полосы равны 0,1, формула будет выглядеть так:
0,3 + 0,1 = 0,400 АНК составляет 0,400
В таблице ниже поясняются все различные части CBC и их значение:
| Тест | Имя | Измерение | Использование | Причины увеличения или уменьшения |
|---|---|---|---|---|
| WBC | Белые клетки крови | Общее количество лейкоцитов (общее количество всех клеток; сегментированные нейтрофилы, полосовые нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы) | Организм использует лейкоциты для борьбы с инфекцией.У каждого типа своя работа. WBC измеряется, чтобы убедиться, что их достаточно, чтобы помочь обнаружить и контролировать условия, которые приводят к увеличению или уменьшению общего количества лейкоцитов и / или к увеличению одного или нескольких типов лейкоцитов.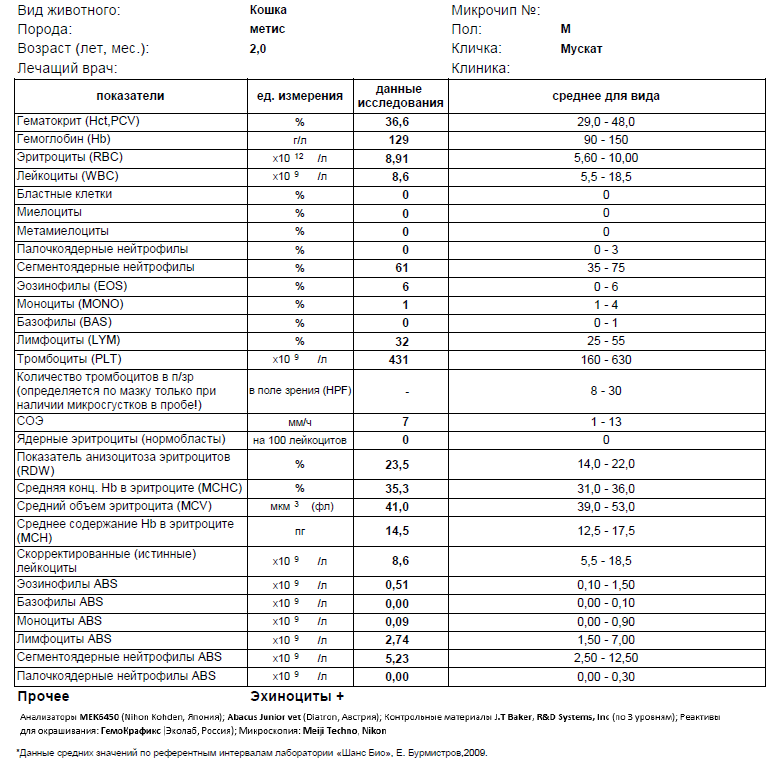 | Может увеличиваться при инфекциях, воспалениях, раке, лейкемии; уменьшается при приеме некоторых лекарств, некоторых аутоиммунных состояниях, некоторых тяжелых инфекциях, недостаточности костного мозга, врожденной аплазии костного мозга (костный мозг не развивается нормально) |
| ANC | Абсолютное количество нейтрофилов | Общее количество нейтрофилов и полос | ||
| % Нейтрофилы | Сегментированные нейтрофилы | Измеряет процентное содержание каждого типа клеток | Это динамическая популяция, которая несколько меняется день ото дня в зависимости от того, что происходит в организме.Значительное увеличение определенных типов связано с различными временными / острыми и / или хроническими состояниями. | |
| % Группа | Нейтрофилы уколов или сегментной полосы | |||
| % Лимфы | Лимфоциты | |||
| % Моно | Моноцит | |||
| % Eos | Eosinophil | |||
| % Baso | Basophil | |||
| Нейтрофилы | Сегментированные нейтрофилы | Измеряет фактическое количество клеток каждого типа | ||
| Полоса | Нейтрофилы уколов или сегментов ленты | |||
| Лимфы | Лимфоциты | |||
| Моно | Моноцит | |||
| Eos | Eosinophil | |||
| Baso | Basophil | |||
| RBC | Red Blood Cell | Общее количество RBC на объем крови | RBC переносят кислород из легких в ткани.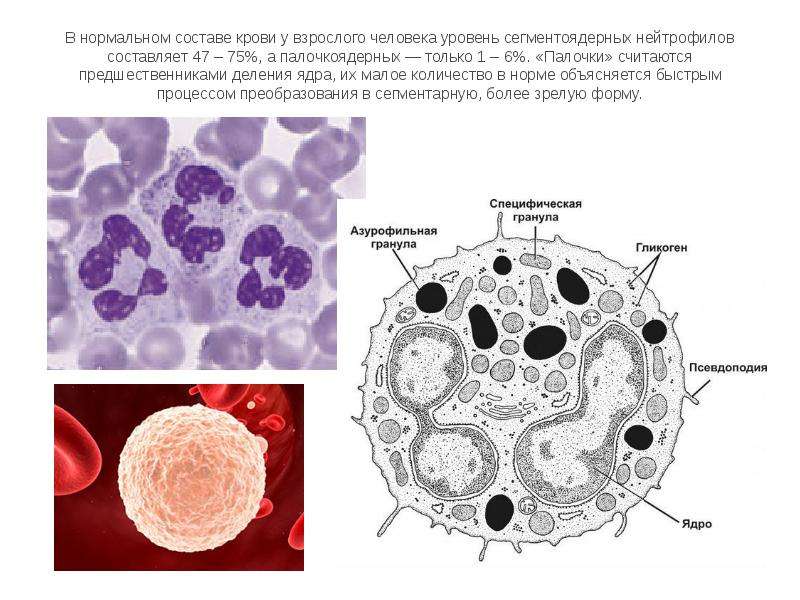 Тест измеряет снижение продукции, увеличение потери или усиление разрушения эритроцитов, чтобы обнаружить анемию, а иногда и помочь обнаружить эритроцитоз (слишком много эритроцитов) Тест измеряет снижение продукции, увеличение потери или усиление разрушения эритроцитов, чтобы обнаружить анемию, а иногда и помочь обнаружить эритроцитоз (слишком много эритроцитов) | Уменьшается с кровотечением или разрушением; увеличивается, когда слишком много производится или остается из-за потери жидкости в результате диареи, обезвоживания, ожогов или болезни |
| Hgb | Гемоглобин | Общее количество белка, переносящего кислород, внутри эритроцитов | ||
| Hct | Гематокрит | Процент объема крови, состоящего из эритроцитов (твердая и жидкая части крови) | ||
| MCV | Средний объем тела | Средний размер эритроцитов | Размер эритроцитов и среднее количество гемоглобина внутри них может помочь классифицировать различные типы анемии | Увеличивается при дефиците B12 и фолиевой кислоты, уменьшается при дефиците железа и талассемия |
| MCH | Средний корпускулярный гемоглобин | Среднее количество (вес) гемоглобина в каждом эритроците | ||
| MCHC | Средняя концентрация гемоглобина в организме | Средняя концентрация (%) гемоглобина в каждом эритроците | ||
| RDW | Ширина распределения эритроцитов | Измерьте изменение размера эритроцитов. Большинство нормальных эритроцитов имеют одинаковый размер Большинство нормальных эритроцитов имеют одинаковый размер | Помогает классифицировать анемию | |
| Тромбоциты | Тромбоциты | Общее количество тромбоцитов на объем крови. Тромбоциты — это особые фрагменты клеток, которые важны для свертывания крови | Определить, достаточно ли количества для остановки кровотечения | |
| MPV | Средний объем тромбоцитов | Средний размер тромбоцитов | Помогите оценить снижение количества тромбоцитов | |
Абсолютное количество нейтрофилов (АНК)
Белые кровяные тельца (лейкоциты) в нашем организме помогают бороться с инфекциями.Существуют различные типы лейкоцитов, и у каждого свой способ борьбы с микробными инфекциями. Самый важный лейкоцит называется нейтрофилом.
Количество нейтрофилов в крови выражается как абсолютное количество нейтрофилов (АНК) и измеряет процентное содержание нейтрофилов в дифференциальном подсчете лейкоцитов. АНК здорового человека находится в диапазоне от 2500 до 6000 на микролитр.
АНК здорового человека находится в диапазоне от 2500 до 6000 на микролитр.
Общий анализ крови показывает уровни трех типов клеток крови — лейкоцитов, эритроцитов и тромбоцитов.Нейтрофилы представлены в двух формах — полисах и полосах. Polys также известны как сегментированные нейтрофилы и являются наиболее распространенными лейкоцитами. Полосы также называются колющими и представляют собой незрелые полисы. И полисы, и ленты уничтожают захватчиков (то есть микробов) в организме.
Клетки крови изображены с точностью — Авторские права на изображение: Alila Medical Media / Shutterstock
Расчет и значение
ANC рассчитывается путем умножения количества лейкоцитов в крови на процент от общего числа нейтрофилов.Например, для количества лейкоцитов 7000 на микролитр, если нейтрофилы составляют 40% лейкоцитов, ANC в этом случае будет 7000 × 0,40 = 2800 на микролитр.
АНК ниже 1000 на микролитр называется нейтропенией. АНК менее 500 на микролитр значительно увеличивают риск заражения. У онкологических больных часто проводятся анализы крови для оценки количества лейкоцитов и АНК для отслеживания реакции организма на лечение рака.
У онкологических больных часто проводятся анализы крови для оценки количества лейкоцитов и АНК для отслеживания реакции организма на лечение рака.
Причины нейтропении
Химиотерапия, направленная на лечение рака, является одной из наиболее частых причин нейтропении или аномально низкого числа нейтрофилов.Нейтропения, вызванная химиотерапией, может сделать пациентов предрасположенными к инфекциям и, следовательно, требует эффективного наблюдения и лечения.
Нейтрофилы вырабатываются в костном мозге — губчатой ткани, присутствующей в крупных костях нашего тела. Любой фактор, препятствующий выработке нейтрофилов, может вызвать нейтропению. Помимо лейкемии и / или химиотерапии, нейтропению могут вызывать такие факторы, как некоторые врожденные нарушения, миелодиспластические синдромы, хроническая идиопатическая нейтропения и дефицит витаминов.Такие инфекции, как ВИЧ, малярия, гепатит A, B и C, болезнь Лайма и инфекция сальмонеллы, также могут быть причиной нейтропении. Некоторые аутоиммунные заболевания, такие как ревматоидный артрит, и некоторые антибиотики разрушают нейтрофилы и, таким образом, могут привести к нейтропении.
Некоторые аутоиммунные заболевания, такие как ревматоидный артрит, и некоторые антибиотики разрушают нейтрофилы и, таким образом, могут привести к нейтропении.
Нейтропения обычно диагностируется как часть анализа крови, назначенного врачом при существующем заболевании. После обнаружения нейтропении могут быть назначены другие анализы, которые могут выявить причину болезни. Врачи обычно рекомендуют некоторые меры предосторожности, такие как частое мытье рук и ношение лицевой маски пациентам с нейтропенией, потому что они уязвимы для микробных инфекций.
Значение ДРП в лечении рака
Нейтрофилы составляют от 55 до 70% от общего количества лейкоцитов. Острые инфекции или травмы являются главными триггерами образования нейтрофилов, приводящих к повышению количества лейкоцитов, также известных как нейтрофилия или нейтрофильный лейкоцитоз.
У онкологических больных АНК является отражением иммунологического статуса пациента в ответ на химиотерапию. Эта терапия подавляет выработку лейкоцитов и, следовательно, нейтрофилов, что увеличивает риск инфицирования. Следовательно, низкий уровень АНК или нейтропения может указывать на необходимость снижения дозировки химиотерапии или отсрочки следующих сеансов химиотерапии. ANC также позволяет прогнозировать события, связанные с нейтропенией, включая повышение температуры тела после сеансов химиотерапии. Таким образом, он дает четкое представление об иммунологическом статусе пациента.
Следовательно, низкий уровень АНК или нейтропения может указывать на необходимость снижения дозировки химиотерапии или отсрочки следующих сеансов химиотерапии. ANC также позволяет прогнозировать события, связанные с нейтропенией, включая повышение температуры тела после сеансов химиотерапии. Таким образом, он дает четкое представление об иммунологическом статусе пациента.
ANC помогает определить потребность в антибиотиках или других мерах наряду с терапией для уменьшения осложнений, связанных с нейтропенией. В то время как для стационарного пациента низкий уровень ДРП может быть индикатором необходимости изолировать пациента, чтобы защитить его или ее от воздействия инфекционных агентов, в случае амбулаторного лечения он может указывать на необходимость держаться подальше от толпы или людей, заболевших гриппом или простудой.Таким образом, АНК является мощным инструментом наблюдения за онкологическими пациентами, которые склонны к подавлению костного мозга из-за радиации, химиотерапии или трансплантации костного мозга.
Список литературы
Дополнительная литература
Абсолютное количество нейтрофилов — американская медсестра
Читая заметки о проделанной работе Мартины, 16-летней девушки с болезнью Ходжкина, вы обнаруживаете, что врач основывает следующую дозу химиотерапии на основе ее абсолютного количества нейтрофилов (АНК). Вы знаете, что нейтрофилы — это разновидность белых кровяных телец (WBC).Вы также знаете, что значение ANC не указывается отдельно в стандартном лабораторном отчете; обычно его нужно рассчитать.
Вы уверены, что выполните этот расчет? Читайте дальше, чтобы узнать о нейтрофилах, последствиях аномальных значений АНК и о том, как рассчитать АНК.
Обычный мазок крови определяет пять типов лейкоцитов: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Нейтрофилы составляют от 55% до 70% от общего количества лейкоцитов. Их основная функция — фагоцитоз — процесс поглощения и переваривания микроорганизмов и фрагментов клеток.
Их основная функция — фагоцитоз — процесс поглощения и переваривания микроорганизмов и фрагментов клеток.
Острая бактериальная инфекция и травма стимулируют выработку нейтрофилов, что увеличивает количество лейкоцитов. Значительная стимуляция выработки нейтрофилов вызывает попадание незрелых форм нейтрофилов, называемых полосами или уколовшими клетками, в кровоток.
Нормальные и ненормальные значения ANCОбычно ANC превышает 2500 / мм3. Значение выше 1000 / мм3 обычно означает, что продолжение химиотерапии безопасно. С другой стороны, значение ниже 1000 / мм3 резко увеличивает риск заражения.Нейтропения относится к аномально низкому ЧРП.
Использование ANC Знание ДРП пациента дает несколько преимуществ:
• Оно отражает иммунологический статус пациента в ответ на химиотерапию. Миелосупрессивная химиотерапия подавляет выработку лейкоцитов (и, следовательно, нейтрофилов), повышая риск тяжелой инфекции. Низкий АНК может указывать на необходимость отсрочить прием следующей дозы химиотерапии или уменьшить дозу.
Низкий АНК может указывать на необходимость отсрочить прием следующей дозы химиотерапии или уменьшить дозу.
• Значение ANC помогает предсказать последующие нейтропенические события (например, лихорадку) после первого цикла химиотерапии, обеспечивая более точную картину иммунологического статуса, чем количество нейтрофилов или лейкоцитов.
• Помогает врачу определить, начинать ли лечение факторами роста, антибиотиками и другими защитными мерами для снижения риска нейтропенических осложнений. Например, введение филграстима (рекомбинантного метионилового колониестимулирующего фактора гранулоцитов человека) может сократить продолжительность нейтропении и снизить риск фебрильной нейтропении. Это, в свою очередь, увеличивает вероятность того, что химиотерапия в полной дозе будет назначена вовремя.
• Для госпитализированного пациента низкий уровень АНК может указывать на необходимость защитной изоляции для защиты от заражения.Для амбулаторного пациента это может указывать на необходимость избегать скопления людей и людей с простудой, насморком или гриппом.
Вы можете рассчитать ДРП пациента одним из двух способов. (См. Раздел Расчет ANC в формате PDF, нажав кнопку «Загрузить сейчас».)
Защита пациентов с нейтропениейANC является важным параметром мониторинга для онкологических больных с риском угнетения функции костного мозга, вызванного химиотерапией, лучевой терапией или трансплантацией костного мозга.Если у вашего пациента АНК ненормально низка, обязательно соблюдайте тщательную гигиену рук — единственный наиболее важный способ предотвратить заражение этих пациентов.
Избранные ссылки
Пагана К., Пагана Т. Мосби Справочник по диагностическим и лабораторным исследованиям. 8-е изд. Сент-Луис, Миссури: Эльзевьер / Мосби; 2007.
Пагана К., Пагана Т. Мосби. Руководство по диагностическим и лабораторным исследованиям. 3-е изд. Сент-Луис, Миссури: Эльзевьер / Мосби; 2006.
Полович М. , Уайт Дж., Келлехер Л., ред.Руководство и практические рекомендации по химиотерапии и биотерапии. 2-е изд. Питтсбург, Пенсильвания: Общество медсестер онкологов; 2005 г.
, Уайт Дж., Келлехер Л., ред.Руководство и практические рекомендации по химиотерапии и биотерапии. 2-е изд. Питтсбург, Пенсильвания: Общество медсестер онкологов; 2005 г.
Ривера Э, Эрдер М, Фридман М, Фрай Д., Хортобадьи Г.Н. Абсолютное количество нейтрофилов в первом цикле можно использовать для улучшения доставки дозы химиотерапии и снижения риска фебрильной нейтропении у пациентов, получающих адъювантную терапию: валидационное исследование. Рак молочной железы Res. 2003; 5 (5): R114-R120.
Кэтлин Д. Пагана — основной докладчик и автор, президент Pagana Keynotes & Presentations и почетный профессор колледжа Лайкоминг в Уильямспорте, штат Пенсильвания.Она является соавтором 18 книг по диагностике и лабораторным исследованиям. Для получения дополнительной информации о ее презентациях и книгах посетите www.KathleenPagana.com.
Изучение и пересмотр гистологии онлайн с гистологией Мейера
Профессор Джеффри Мейер BSc (Hons) PhD FRSB
Джефф Мейер ушел на пенсию из Школы анатомии, биологии человека и физиологии Университета Западной Австралии (UWA) в 2016 году после того, как был координатором / председателем курса и преподавал все курсы гистологии для программ медицинских, стоматологических, биомедицинских наук и смежных медицинских программ для получения степени более 38 лет. В настоящее время он является старшим почетным научным сотрудником Школы гуманитарных наук UWA (школа была переименована в 2017 году), где до сих пор преподает гистологию. Он также преподает анатомию скелетно-мышечной системы человека студентам хиропрактики в Университете Мердока. За многие годы он получил отличные оценки преподавания студентов на всех курсах гистологии.
В настоящее время он является старшим почетным научным сотрудником Школы гуманитарных наук UWA (школа была переименована в 2017 году), где до сих пор преподает гистологию. Он также преподает анатомию скелетно-мышечной системы человека студентам хиропрактики в Университете Мердока. За многие годы он получил отличные оценки преподавания студентов на всех курсах гистологии.
«21.11.2017
Уважаемый Джефф Мейер
Поздравления.Мы определили человеческие органы и системы ANHB2214 как неизменно превосходную единицу, по мнению ваших студентов в опросе SURF за шестиместровый период. Единица считается отличной по конкретному вопросу, если средний ответ за данный семестр больше или равен 3,4 по четырехбалльной шкале …
Ваше подразделение неизменно отличалось по всем шести вопросам опроса SURF, что является исключительным достижением.
Я хотел бы поздравить вас с этим выдающимся результатом и поблагодарить вас и вашу команду сторонников за замечательный вклад в обучение и преподавание, а также опыт студентов в UWA.
С уважением
Профессор Дон Фрешуотер
Вице-канцлер
Университет Западной Австралии
Профессор Мейер получил ряд наград в области преподавания, в том числе премию UWA за выдающиеся достижения в области инноваций в обучении, международную премию за выдающиеся достижения в области инноваций в преподавании, обучении и технологиях, а также был лауреатом премии Австралийского университета в области преподавания в 1999 году.В 2006 и 2014 годах он получил стипендию преподавателя UWA. Профессор Мейер был удостоен престижной стипендии ALTC (Австралийского совета по обучению и преподаванию) в 2009 году.
Джефф Мейер был признан «профессором мирового класса» в 2015 году, когда его попросили создать видеолекции по гистологии в рамках «Медицинских видеороликов Lecturio» (www.lecturio. com).
com).
Профессор Мейер является координатором по гистологии Федеративной международной программы анатомических терминологий (FIPAT) Международной федерации ассоциаций анатомов (IFAA).Он является создателем отмеченной наградами книги Мейера «Гистология» (www.histology-online.com) и в сотрудничестве с профессорами Джоном Кэмпбеллом и Майклом Холлом предоставил обширную коллекцию учебных и обучающих ресурсов для полного проведения курса гистологии. онлайн.
Джефф Мейер продолжает свою исследовательскую деятельность, сосредотачиваясь на разработке инновационных компьютерных средств обучения и преподавания.
Профессор Майкл Холл, доктор философии
Майкл Холл начал свою карьеру в Калифорнийском университете в Лос-Анджелесе (UCLA) после получения степени по биохимии в Университете Натала в Южной Африке. Он получил степень доктора философии (PhD) по физиологической химии в Калифорнийском университете в Лос-Анджелесе. Он продолжил учебу в университете сначала в качестве ассистента химика-биолога-исследователя, затем в качестве доцента офтальмологии и биохимии, а затем профессора офтальмологии и биохимии.
Он получил степень доктора философии (PhD) по физиологической химии в Калифорнийском университете в Лос-Анджелесе. Он продолжил учебу в университете сначала в качестве ассистента химика-биолога-исследователя, затем в качестве доцента офтальмологии и биохимии, а затем профессора офтальмологии и биохимии.
Профессор Холл был одним из основателей Глазного института Жюля Штейна и несколько лет занимал должность заместителя директора института. Он также возглавлял или был сопредседателем многочисленных комитетов по исследованиям, стажировкам и образовательным программам в течение многих лет в Институте. Исследование профессора Холла было сфокусировано на биохимии сетчатки, дегенерации сетчатки, клеточном взаимодействии и метаболизме пигментного эпителия сетчатки. На эти темы было написано множество статей. Его выдающаяся карьера привела его в различные регионы мира; он был приглашенным научным сотрудником, профессором и лектором в Англии, Южной Африке и Австралии. В настоящее время он является почетным профессором Калифорнийского университета в Лос-Анджелесе и адъюнкт-профессором Университета Западной Австралии.
В настоящее время он является почетным профессором Калифорнийского университета в Лос-Анджелесе и адъюнкт-профессором Университета Западной Австралии.
Профессор Джон Кэмпбелл, доктор философии
Джон Кэмпбелл получил докторскую степень.D. из Гарвардского университета. После докторантуры в Институте Пастера, Париж, и Организации научных и промышленных исследований Содружества (CSIRO) в Канберре, Австралия, профессор Кэмпбелл присоединился к преподавателям кафедры анатомии Медицинской школы Калифорнийского университета в Лос-Анджелесе. Он работал приглашенным ученым и профессором в Отделе растениеводства CSIRO, Исследовательской школе биологических наук Австралийского национального университета, Математическом институте Оксфордского университета и был первым стипендиатом Роберта Вессона по научной философии и государственной политике. в Институте Гувера.В настоящее время он избран членом Американской академии наук.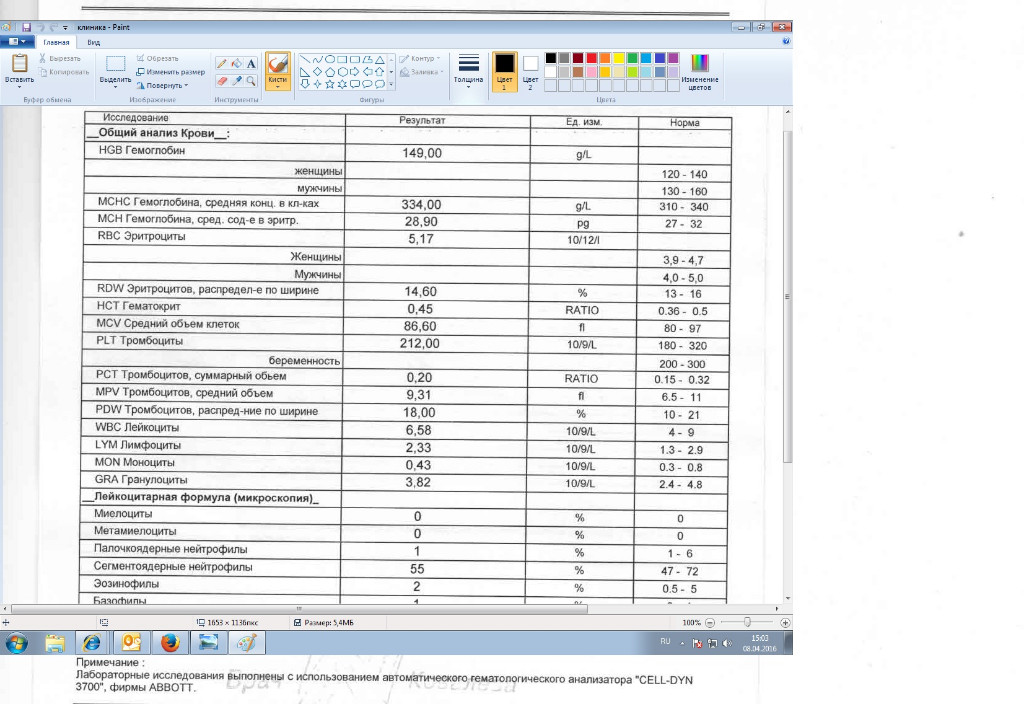
Профессор Кэмпбелл внес огромный вклад в образование студентов-стоматологов во время своей карьеры в UCLA. В настоящее время он является почетным профессором Калифорнийского университета в Лос-Анджелесе и адъюнкт-профессором Университета Западной Австралии.
Сдвиг нейтрофилов влево и количество лейкоцитов как маркеры бактериальной инфекции
В этом исследовании изучалась эффективность ниосом, содержащих левофлоксацин, при лечении инфекций Pseudomonas aeruginosa (Американская коллекция типовых культур — ATCC 27853) у крыс Sprague Dawley, поскольку эти инфекции становятся все более частыми распространены и устойчивы к лечению.Левофлоксацин, заключенный в ниосомы, получали с использованием метода тонкопленочной гидратации и оценивали на высвобождение и стабильность in vitro. Три группы по шесть (6) животных были инфицированы смертельной дозой Pseudomonas aeruginosa внутрибрюшинным (Ip) путем. Через шесть (6) часов после заражения животным вводили ниосомы без лекарств (контроль), свободный левофлоксацин (обычный) или левофлоксацин, заключенный в ниосомы (Ip), в дозе 7,5 мг / кг / один раз в сутки. Кровь собирали с помощью ножниц из хвоста в дни 0, 1, 3, 5, 7 и 10 для полного анализа крови и количества жизнеспособных бактерий (КОЕ / мкл).На 10 день животных умерщвляли и собирали почки, печень и селезенку для определения количества бактерий. Ниосомы показали устойчивый профиль высвобождения лекарства и были наиболее стабильными при 4 ° C. Все животные контрольной группы скончались от инфекции; одно животное из стандартной группы умерло, и все животные, обработанные ниосомами, выжили на 10-й день. Среднее количество лимфоцитов (× 10⁹) было ниже для ниосомы (7,258 ± 1,773) по сравнению с традиционной группой (17,684 ± 10,008) () на 10-й день ( 10). Количество нейтрофилов (× 10⁹) было ниже для ниосомы (2.563 ± 1,609) по сравнению с обычными (6,2 ± 6,548) () группами. Хотя КОЕ в кровотоке были сопоставимы для обеих групп лечения, группа, получавшая ниосомы, показала значительное снижение КОЕ в печени, почках и селезенке по сравнению с традиционной группой (1,33 ± 2,074) против (5,8 ± 3,74) (), (1,5 ± 2,35) против (9,6 ± 8,65) () и (3,8 4,71) против (25,6 14,66) () соответственно.
Кровь собирали с помощью ножниц из хвоста в дни 0, 1, 3, 5, 7 и 10 для полного анализа крови и количества жизнеспособных бактерий (КОЕ / мкл).На 10 день животных умерщвляли и собирали почки, печень и селезенку для определения количества бактерий. Ниосомы показали устойчивый профиль высвобождения лекарства и были наиболее стабильными при 4 ° C. Все животные контрольной группы скончались от инфекции; одно животное из стандартной группы умерло, и все животные, обработанные ниосомами, выжили на 10-й день. Среднее количество лимфоцитов (× 10⁹) было ниже для ниосомы (7,258 ± 1,773) по сравнению с традиционной группой (17,684 ± 10,008) () на 10-й день ( 10). Количество нейтрофилов (× 10⁹) было ниже для ниосомы (2.563 ± 1,609) по сравнению с обычными (6,2 ± 6,548) () группами. Хотя КОЕ в кровотоке были сопоставимы для обеих групп лечения, группа, получавшая ниосомы, показала значительное снижение КОЕ в печени, почках и селезенке по сравнению с традиционной группой (1,33 ± 2,074) против (5,8 ± 3,74) (), (1,5 ± 2,35) против (9,6 ± 8,65) () и (3,8 4,71) против (25,6 14,66) () соответственно. Эти данные показывают, что ниосома является многообещающей системой доставки лекарств при лечении системных инфекций, но рекомендуется дальнейшая работа с использованием ниосом с поверхностной модификацией.1. Введение
Бактериальная резистентность растет отчасти из-за более частого использования, чрезмерного и ненадлежащего использования противомикробных средств. Pseudomonas aeruginosa — условно-патогенный микроорганизм, вызывающий значительное количество нозокомиальных инфекций во всем мире [1]. Лечение этого организма проблематично из-за его внутренней патогенной природы и способности развивать резистентность [2–5]. Текущие терапевтические возможности лечения псевдомонадных инфекций ограничиваются бета-лактамами, аминогликозидами и фторхинолонами [1], причем последний является единственным пероральным антипсевдомональным вариантом.Из-за простоты доступа и применения он широко используется в клинической практике, что связано с резким повышением антимикробной устойчивости к фторхинолонам [6, 7].
Эти данные показывают, что ниосома является многообещающей системой доставки лекарств при лечении системных инфекций, но рекомендуется дальнейшая работа с использованием ниосом с поверхностной модификацией.1. Введение
Бактериальная резистентность растет отчасти из-за более частого использования, чрезмерного и ненадлежащего использования противомикробных средств. Pseudomonas aeruginosa — условно-патогенный микроорганизм, вызывающий значительное количество нозокомиальных инфекций во всем мире [1]. Лечение этого организма проблематично из-за его внутренней патогенной природы и способности развивать резистентность [2–5]. Текущие терапевтические возможности лечения псевдомонадных инфекций ограничиваются бета-лактамами, аминогликозидами и фторхинолонами [1], причем последний является единственным пероральным антипсевдомональным вариантом.Из-за простоты доступа и применения он широко используется в клинической практике, что связано с резким повышением антимикробной устойчивости к фторхинолонам [6, 7]. Терапевтическая неэффективность лечения инфекционных заболеваний возникает в результате неспособности лекарства накапливаться в очаге инфекции, субтерапевтических уровней лекарства в крови или органах и инактивации / разложения лекарства в компартментах тела [8, 9]. Поиск новых агентов с улучшенной внутриклеточной эффективностью для противодействия повышению устойчивости к противомикробным препаратам не является многообещающим, поскольку разрабатываемые новые агенты являются производными известных классов антибиотиков, которые сталкиваются с проблемой перекрестной устойчивости [10].Существует острая необходимость в разработке антибактериальных средств, эффективных против грамотрицательных организмов.
Повышенная антибактериальная резистентность и отсутствие новых разрешений на лекарства побуждают использовать альтернативный подход с использованием системы носителя для инкапсулирования лекарств, которые улучшают доставку к месту инфекции. Везикулы неионного поверхностно-активного вещества (ниосомы) могут улучшить действие существующих фармацевтических агентов, направляя их высвобождение в место желаемого действия, так что их широкое распространение сводится к минимуму.
Терапевтическая неэффективность лечения инфекционных заболеваний возникает в результате неспособности лекарства накапливаться в очаге инфекции, субтерапевтических уровней лекарства в крови или органах и инактивации / разложения лекарства в компартментах тела [8, 9]. Поиск новых агентов с улучшенной внутриклеточной эффективностью для противодействия повышению устойчивости к противомикробным препаратам не является многообещающим, поскольку разрабатываемые новые агенты являются производными известных классов антибиотиков, которые сталкиваются с проблемой перекрестной устойчивости [10].Существует острая необходимость в разработке антибактериальных средств, эффективных против грамотрицательных организмов.
Повышенная антибактериальная резистентность и отсутствие новых разрешений на лекарства побуждают использовать альтернативный подход с использованием системы носителя для инкапсулирования лекарств, которые улучшают доставку к месту инфекции. Везикулы неионного поверхностно-активного вещества (ниосомы) могут улучшить действие существующих фармацевтических агентов, направляя их высвобождение в место желаемого действия, так что их широкое распространение сводится к минимуму. Исследования in vitro, проведенные с ниосомальным левофлоксацином, показали снижение минимальных ингибирующих концентраций (МИК) устойчивой к ципрофлоксацину Pseudomonas aeruginosa [11]. Снижение MIC было получено с ниосомами без модификации поверхности; поэтому мы использовали этот состав в этом базовом исследовании in vivo. Несмотря на то, что большая часть работы была сосредоточена на липосомах [12], ниосомы имеют множество преимуществ при их получении и приготовлении. Сырье дешевле, производство не требует узкоспециализированного оборудования или строго контролируемых условий экспериментов.Это делает ниосомы удобной системой доставки лекарств для исследования эффективности антимикробных агентов при системных инфекциях.
P. aeruginosa может избежать врожденного иммунного ответа и размножаться в кровотоке, прежде чем распространиться на различные органы по механизму, который до конца не изучен [8]. Использование системы-носителя лекарственного средства важно, поскольку облигатные или факультативные внутриклеточные организмы могут укрываться, выживать и увеличивать свое количество внутри фагоцитарных клеток ретикулоэндотелиальной системы.
Исследования in vitro, проведенные с ниосомальным левофлоксацином, показали снижение минимальных ингибирующих концентраций (МИК) устойчивой к ципрофлоксацину Pseudomonas aeruginosa [11]. Снижение MIC было получено с ниосомами без модификации поверхности; поэтому мы использовали этот состав в этом базовом исследовании in vivo. Несмотря на то, что большая часть работы была сосредоточена на липосомах [12], ниосомы имеют множество преимуществ при их получении и приготовлении. Сырье дешевле, производство не требует узкоспециализированного оборудования или строго контролируемых условий экспериментов.Это делает ниосомы удобной системой доставки лекарств для исследования эффективности антимикробных агентов при системных инфекциях.
P. aeruginosa может избежать врожденного иммунного ответа и размножаться в кровотоке, прежде чем распространиться на различные органы по механизму, который до конца не изучен [8]. Использование системы-носителя лекарственного средства важно, поскольку облигатные или факультативные внутриклеточные организмы могут укрываться, выживать и увеличивать свое количество внутри фагоцитарных клеток ретикулоэндотелиальной системы. Считается, что их расположение в этих клетках защищает их от иммунного ответа хозяина и антибактериальных агентов [9, 13]. Ниосомы могут действовать как агент адресной доставки лекарств и оказывать положительное влияние на чувствительность к лекарствам, поскольку использование этой технологии может позволить более высокие уровни лекарства в цитоплазме микробов. В этом исследовании изучается влияние ниосом, содержащих левофлоксацин, на доставку лекарств, выживаемость животных, гематологические и микробиологические параметры при заражении смертельной дозой синегнойной палочки.2. Методология 2.1. Подготовка и характеристика ниосом
Ниосомы получали методом тонкопленочной гидратации с использованием холестерина, моностеарата сорбитана и дицетилфосфата (Sigma Aldrich, Канада) в молярном соотношении 47,5: 47,5: 5 [14]. В качестве растворителя использовали хлороформ, так как все компоненты были легко растворимы, а его преимущества заключались в низкой температуре кипения и высокой скорости испарения.
Считается, что их расположение в этих клетках защищает их от иммунного ответа хозяина и антибактериальных агентов [9, 13]. Ниосомы могут действовать как агент адресной доставки лекарств и оказывать положительное влияние на чувствительность к лекарствам, поскольку использование этой технологии может позволить более высокие уровни лекарства в цитоплазме микробов. В этом исследовании изучается влияние ниосом, содержащих левофлоксацин, на доставку лекарств, выживаемость животных, гематологические и микробиологические параметры при заражении смертельной дозой синегнойной палочки.2. Методология 2.1. Подготовка и характеристика ниосом
Ниосомы получали методом тонкопленочной гидратации с использованием холестерина, моностеарата сорбитана и дицетилфосфата (Sigma Aldrich, Канада) в молярном соотношении 47,5: 47,5: 5 [14]. В качестве растворителя использовали хлороформ, так как все компоненты были легко растворимы, а его преимущества заключались в низкой температуре кипения и высокой скорости испарения.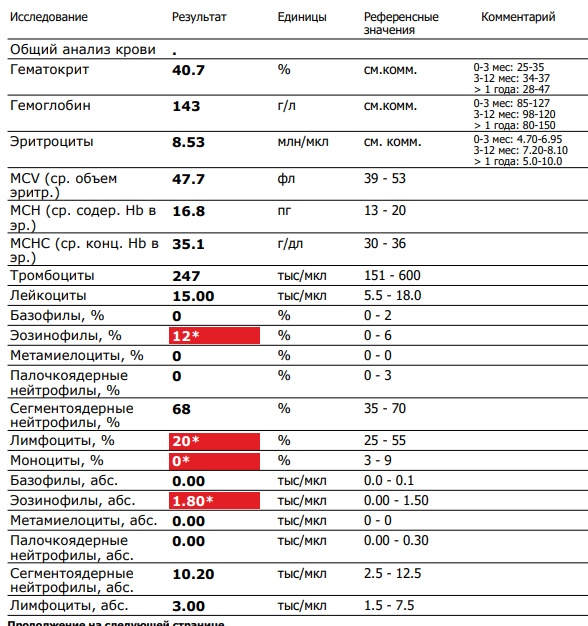 Из-за растворимости используемых соединений, легкости испарения и характера образования тонкой пленки дополнительные растворители не использовались.Моностеарат сорбитана (span 60) был неионогенным поверхностно-активным веществом, используемым в этом исследовании, а дицетилфосфат использовался для индукции отрицательного заряда на поверхности ниосомы, что привело бы к взаимному отталкиванию между ниосомами, чтобы предотвратить слияние. Холестерин использовали при изготовлении ниосом, так как он увеличивает стабильность мембраны, снижает текучесть мембраны, а также изменяет проницаемость мембраны [15].
Эффективность улавливания левофлоксацина в ниосомах была оптимизирована путем исследования объема регидратации, скорости регидратации, температуры регидратации и времени регидратации, как сообщалось ранее [11].Левофлоксацин (чистота> 98%, Sigma Aldrich, Канада) (257 мг) растворяли в 6 мл хлороформа осторожным перемешиванием в круглодонной колбе на 500 мл. В колбу добавляли холестерин (269 мг), моностеарат сорбитана (299 мг) и дицетилфосфат (40 мг) и медленно растворяли при осторожном перемешивании.
Из-за растворимости используемых соединений, легкости испарения и характера образования тонкой пленки дополнительные растворители не использовались.Моностеарат сорбитана (span 60) был неионогенным поверхностно-активным веществом, используемым в этом исследовании, а дицетилфосфат использовался для индукции отрицательного заряда на поверхности ниосомы, что привело бы к взаимному отталкиванию между ниосомами, чтобы предотвратить слияние. Холестерин использовали при изготовлении ниосом, так как он увеличивает стабильность мембраны, снижает текучесть мембраны, а также изменяет проницаемость мембраны [15].
Эффективность улавливания левофлоксацина в ниосомах была оптимизирована путем исследования объема регидратации, скорости регидратации, температуры регидратации и времени регидратации, как сообщалось ранее [11].Левофлоксацин (чистота> 98%, Sigma Aldrich, Канада) (257 мг) растворяли в 6 мл хлороформа осторожным перемешиванием в круглодонной колбе на 500 мл. В колбу добавляли холестерин (269 мг), моностеарат сорбитана (299 мг) и дицетилфосфат (40 мг) и медленно растворяли при осторожном перемешивании.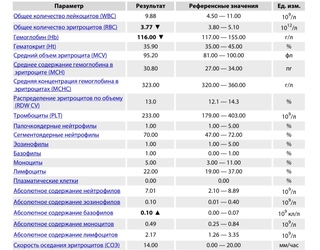 После полного растворения к содержимому круглодонной колбы добавляли десять (10) граммов стеклянных шариков (диаметром 3-4 мм). 2.2. Дегидратация органического растворителя
Круглодонную колбу, содержащую смесь органических растворителей, присоединяли к роторному испарителю мгновенного действия (Buchi Rotavapor® R-215).Устанавливали скорость вращения 40 об / мин, и круглодонную колбу опускали в водяную баню, в которой поддерживали температуру 40 ° C. Устанавливали давление 40 фунтов на квадратный дюйм, и органический растворитель выпаривали при пониженном давлении в течение 30 минут. На внутреннюю стенку колбы и поверхность стеклянных шариков наносилась тонкая однородная пленка. Следы органического растворителя удалили, пропустив поток азота через испаритель в течение 5 минут, что также предотвратило окисление тонкой пленки [16].Когда органический растворитель был полностью удален, пленке давали высохнуть в течение 30 минут. 2.3. Регидратация тонкой пленки
К пленке добавляли 4 мл забуференного фосфатом физиологического раствора (PBS-pH 7,4) и повторно гидратировали в течение 4 часов при 40 ° C.
После полного растворения к содержимому круглодонной колбы добавляли десять (10) граммов стеклянных шариков (диаметром 3-4 мм). 2.2. Дегидратация органического растворителя
Круглодонную колбу, содержащую смесь органических растворителей, присоединяли к роторному испарителю мгновенного действия (Buchi Rotavapor® R-215).Устанавливали скорость вращения 40 об / мин, и круглодонную колбу опускали в водяную баню, в которой поддерживали температуру 40 ° C. Устанавливали давление 40 фунтов на квадратный дюйм, и органический растворитель выпаривали при пониженном давлении в течение 30 минут. На внутреннюю стенку колбы и поверхность стеклянных шариков наносилась тонкая однородная пленка. Следы органического растворителя удалили, пропустив поток азота через испаритель в течение 5 минут, что также предотвратило окисление тонкой пленки [16].Когда органический растворитель был полностью удален, пленке давали высохнуть в течение 30 минут. 2.3. Регидратация тонкой пленки
К пленке добавляли 4 мл забуференного фосфатом физиологического раствора (PBS-pH 7,4) и повторно гидратировали в течение 4 часов при 40 ° C.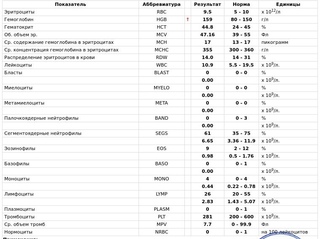 Полученный раствор удаляли пипеткой и помещали в пластиковые пробирки Эппендорфа на 1 мл. Стеклянные шарики промывали 1 мл PBS, и полученный раствор собирали. Этот процесс повторялся трижды. 2.4. Определение количества инкапсулированного лекарства
Пробирки с суспензией ниосом центрифугировали при 20 000 об / мин в течение одного часа при 4 ° C.После центрифугирования супернатант удаляли, а содержимое флакона ресуспендировали в PBS и снова центрифугировали в тех же условиях. Этот процесс повторялся трижды. Супернатант использовали для УФ-видимой спектрофотометрии при 288 нм для определения количества неинкапсулированного левофлоксацина. Где Со обозначает количество первоначально использованного фторхинолона, а Cf обозначает неинкапсулированное лекарственное средство в супернатанте. 2.5. Исследование высвобождения in vitro
Свойства высвобождения in vitro определялись методом диализной трубки, а анализ размера частиц проводился с использованием Mastersizer 2000, как сообщалось ранее [11].
Полученный раствор удаляли пипеткой и помещали в пластиковые пробирки Эппендорфа на 1 мл. Стеклянные шарики промывали 1 мл PBS, и полученный раствор собирали. Этот процесс повторялся трижды. 2.4. Определение количества инкапсулированного лекарства
Пробирки с суспензией ниосом центрифугировали при 20 000 об / мин в течение одного часа при 4 ° C.После центрифугирования супернатант удаляли, а содержимое флакона ресуспендировали в PBS и снова центрифугировали в тех же условиях. Этот процесс повторялся трижды. Супернатант использовали для УФ-видимой спектрофотометрии при 288 нм для определения количества неинкапсулированного левофлоксацина. Где Со обозначает количество первоначально использованного фторхинолона, а Cf обозначает неинкапсулированное лекарственное средство в супернатанте. 2.5. Исследование высвобождения in vitro
Свойства высвобождения in vitro определялись методом диализной трубки, а анализ размера частиц проводился с использованием Mastersizer 2000, как сообщалось ранее [11].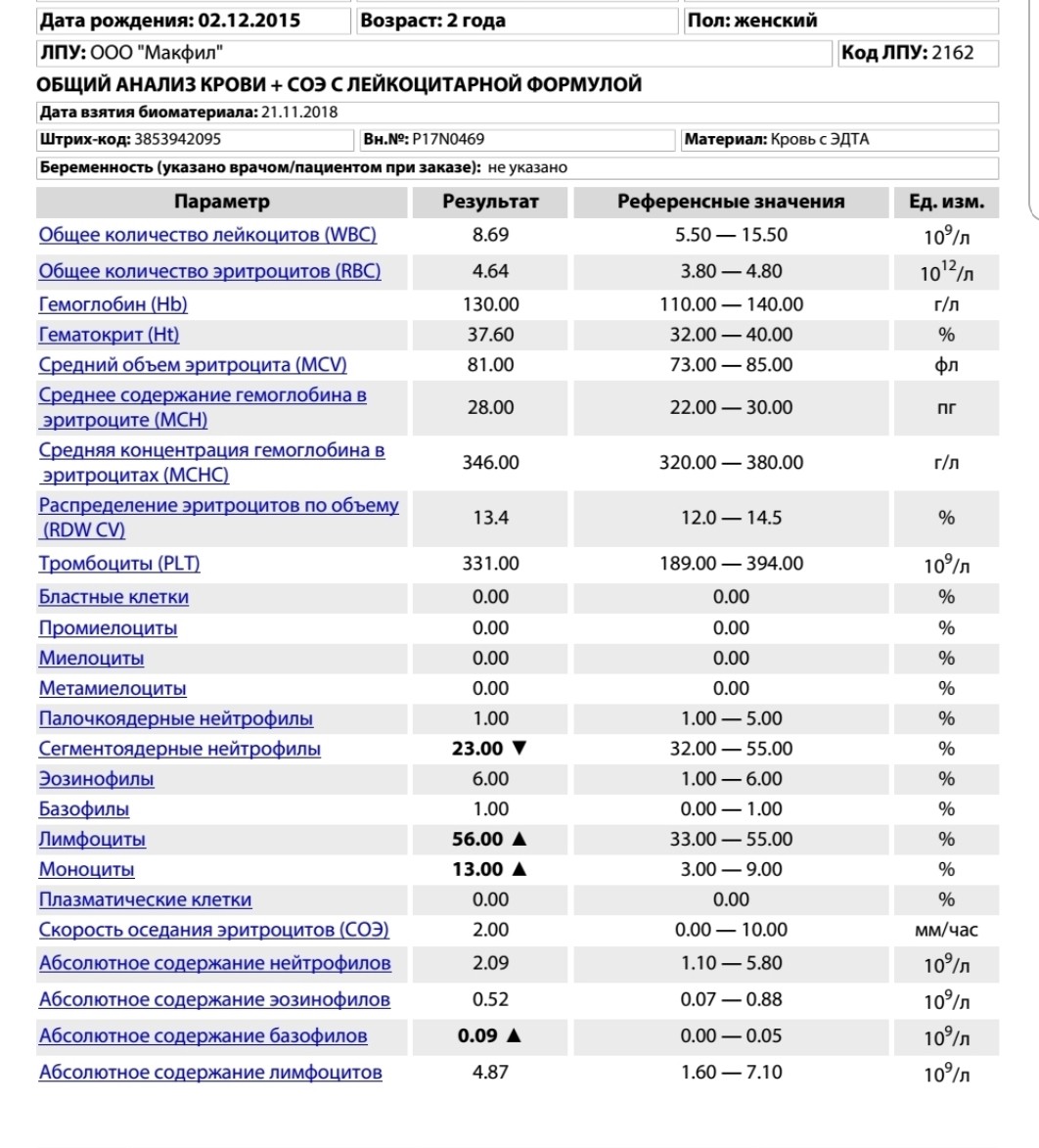 Стакан, содержащий 500 мл PBS (pH 7,4), помещали на термомагнитную пластину для перемешивания. Температуру поддерживали на уровне 37 ± 2 ° C, а скорость магнитной мешалки устанавливали на 100 об / мин. Пробирку для диализа замачивали в дистиллированной воде на 5 минут для смягчения ее концов. Один конец был связан, а другой оставлен открытым. В пробирку помещали пять граммов суспензии ниосомы левофлоксацина. Суспензию ниосом полностью погружали в раствор PBS (pH 7,4). Образцы объемом 1 миллилитр отбирали из PBS с интервалами времени — 15 мин, 30 мин, 1 час, 2, 4, 6, 8, 12, 18 и 24 часа.После того как образец был удален, объем был изменен, чтобы поддерживать в стакане 500 мл. Собранные образцы анализировали УФ-видимой спектрофотометрией при длине волны 282 нм, чтобы определить количество левофлоксацина, диффундировавшего из диализной трубки в окружающую среду. 2.6. Исследование стабильности
Три (3) партии левофлоксацина, нагруженного ниосомами (20 мл), были приготовлены при температуре охлаждения (4 ± 2 ° C), комнатной температуре (25 ± 2 ° C) и инкубированы (37 ± 2 ° C).
Стакан, содержащий 500 мл PBS (pH 7,4), помещали на термомагнитную пластину для перемешивания. Температуру поддерживали на уровне 37 ± 2 ° C, а скорость магнитной мешалки устанавливали на 100 об / мин. Пробирку для диализа замачивали в дистиллированной воде на 5 минут для смягчения ее концов. Один конец был связан, а другой оставлен открытым. В пробирку помещали пять граммов суспензии ниосомы левофлоксацина. Суспензию ниосом полностью погружали в раствор PBS (pH 7,4). Образцы объемом 1 миллилитр отбирали из PBS с интервалами времени — 15 мин, 30 мин, 1 час, 2, 4, 6, 8, 12, 18 и 24 часа.После того как образец был удален, объем был изменен, чтобы поддерживать в стакане 500 мл. Собранные образцы анализировали УФ-видимой спектрофотометрией при длине волны 282 нм, чтобы определить количество левофлоксацина, диффундировавшего из диализной трубки в окружающую среду. 2.6. Исследование стабильности
Три (3) партии левофлоксацина, нагруженного ниосомами (20 мл), были приготовлены при температуре охлаждения (4 ± 2 ° C), комнатной температуре (25 ± 2 ° C) и инкубированы (37 ± 2 ° C).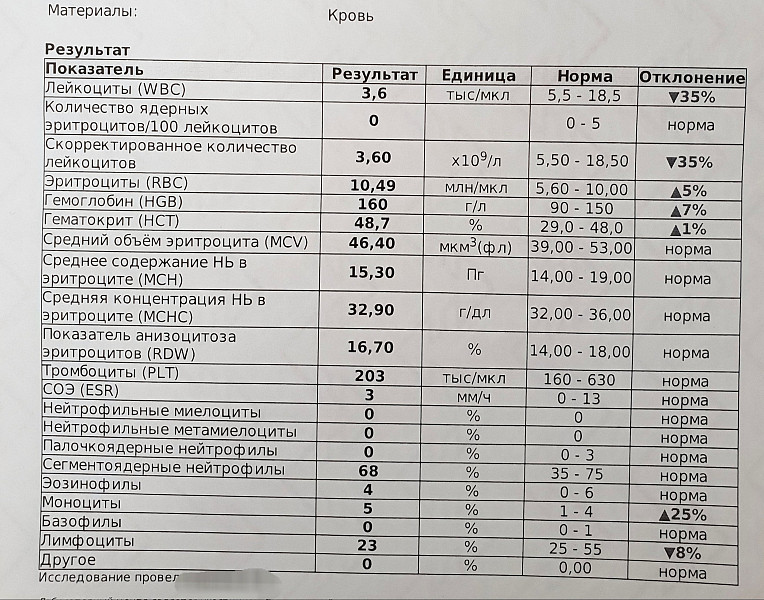 Затем с еженедельными интервалами из каждой партии отбирали образцы объемом 1 (один) мл.Количество лекарственного средства в супернатанте определяли с помощью УФ-видимой спектроскопии. Затем подсчитывали количество лекарства, которое просачивалось из ниосом каждую неделю в течение восьми недель. 2.7. Эксперименты на животных
Восемнадцать самок крыс Sprague Dawley (200–250 г) были разделены на три группы и по отдельности помещены в метаболические клетки. Им было предоставлено семь дней для акклиматизации к местной окружающей среде, прежде чем были начаты какие-либо экспериментальные работы. Животных инфицировали летальной дозой Pseudomonas aeruginosa (ATCC 27853) внутрибрюшинным путем, как было определено ранее [17].Лечение начинали через шесть часов после заражения и продолжали в течение пяти дней. Первая (контрольная) группа получала ниосомы без лекарств, вторая группа — левофлоксацин, инкапсулированный в ниосомы, в дозе 7,5 мг / кг / дозу каждые 24 часа, а третья группа получала обычный неинкапсулированный левофлоксацин в той же дозе.
Затем с еженедельными интервалами из каждой партии отбирали образцы объемом 1 (один) мл.Количество лекарственного средства в супернатанте определяли с помощью УФ-видимой спектроскопии. Затем подсчитывали количество лекарства, которое просачивалось из ниосом каждую неделю в течение восьми недель. 2.7. Эксперименты на животных
Восемнадцать самок крыс Sprague Dawley (200–250 г) были разделены на три группы и по отдельности помещены в метаболические клетки. Им было предоставлено семь дней для акклиматизации к местной окружающей среде, прежде чем были начаты какие-либо экспериментальные работы. Животных инфицировали летальной дозой Pseudomonas aeruginosa (ATCC 27853) внутрибрюшинным путем, как было определено ранее [17].Лечение начинали через шесть часов после заражения и продолжали в течение пяти дней. Первая (контрольная) группа получала ниосомы без лекарств, вторая группа — левофлоксацин, инкапсулированный в ниосомы, в дозе 7,5 мг / кг / дозу каждые 24 часа, а третья группа получала обычный неинкапсулированный левофлоксацин в той же дозе. Кровь получали через кровотечение из хвоста в дни 0, 1, 3, 5, 7 и 10. Количество лейкоцитов определяли вручную с помощью гемоцитометра при 10-кратном увеличении при пониженном освещении.Подсчет бактерий в крови определяли путем помещения стерильной петли объемом 1 мкл в образец крови и нанесения штрихов на чашки с кровяным агаром (BAP) с использованием стандартной микробиологической методики. Планшеты инкубировали при 37 ° C в течение 18–24 часов, после чего проводили подсчет колоний. Для P. aeruginosa был проведен подтверждающий тест с использованием реагента OXIDASE.
На 10 день после инфицирования животных умерщвляли и собирали органы для подсчета колоний. Количество бактерий в органах определяли, делая разрез в средней доле печени, середине селезенки и левой почке с помощью стерильного хирургического лезвия.Петлю по 1 мкл вставляли в каждый орган, и образец наносили штрихом на BAP, который инкубировали при 37 ° C в течение 18 часов, после чего проводили подсчет колоний. 2.8. Этическое одобрение
Протокол исследования был одобрен Департаментом аспирантуры Вест-Индского университета, Сент-Огастин.
Кровь получали через кровотечение из хвоста в дни 0, 1, 3, 5, 7 и 10. Количество лейкоцитов определяли вручную с помощью гемоцитометра при 10-кратном увеличении при пониженном освещении.Подсчет бактерий в крови определяли путем помещения стерильной петли объемом 1 мкл в образец крови и нанесения штрихов на чашки с кровяным агаром (BAP) с использованием стандартной микробиологической методики. Планшеты инкубировали при 37 ° C в течение 18–24 часов, после чего проводили подсчет колоний. Для P. aeruginosa был проведен подтверждающий тест с использованием реагента OXIDASE.
На 10 день после инфицирования животных умерщвляли и собирали органы для подсчета колоний. Количество бактерий в органах определяли, делая разрез в средней доле печени, середине селезенки и левой почке с помощью стерильного хирургического лезвия.Петлю по 1 мкл вставляли в каждый орган, и образец наносили штрихом на BAP, который инкубировали при 37 ° C в течение 18 часов, после чего проводили подсчет колоний. 2.8. Этическое одобрение
Протокол исследования был одобрен Департаментом аспирантуры Вест-Индского университета, Сент-Огастин. Заявка на исследование на животных была одобрена Комитетом по этике животных факультета медицинских наук Вест-Индского университета. Исследования, проведенные на крысах Sprague Dawley, следовали Принципам ухода за лабораторными животными.2.9. Статистический анализ
Статистический анализ для определения межгрупповой изменчивости проводился с использованием t-критерия Стьюдента или одностороннего дисперсионного анализа (ANOVA) для независимых выборок с использованием статистического программного обеспечения Minitab 16. Значение считалось значимым, если. 3. Результаты
Захват левофлоксацина в ниосомы был оптимизирован, и была получена средняя инкапсуляция (34,23 ± 1,86%). Исследование стабильности высвобождения лекарственного средства левофлоксацина в ниосомах в течение восьми недель показало, что стабильность зависит от температуры.Утечка левофлоксацина из ниосом была самой медленной при 4 ° C по сравнению с 25 ° C и 37 ° C. Через 8 недель 67,7% левофлоксацина оставалось заключенным в ниосомы, которые хранили при 4 ° C.