Обструкция у детей — «Клиники Чайка»
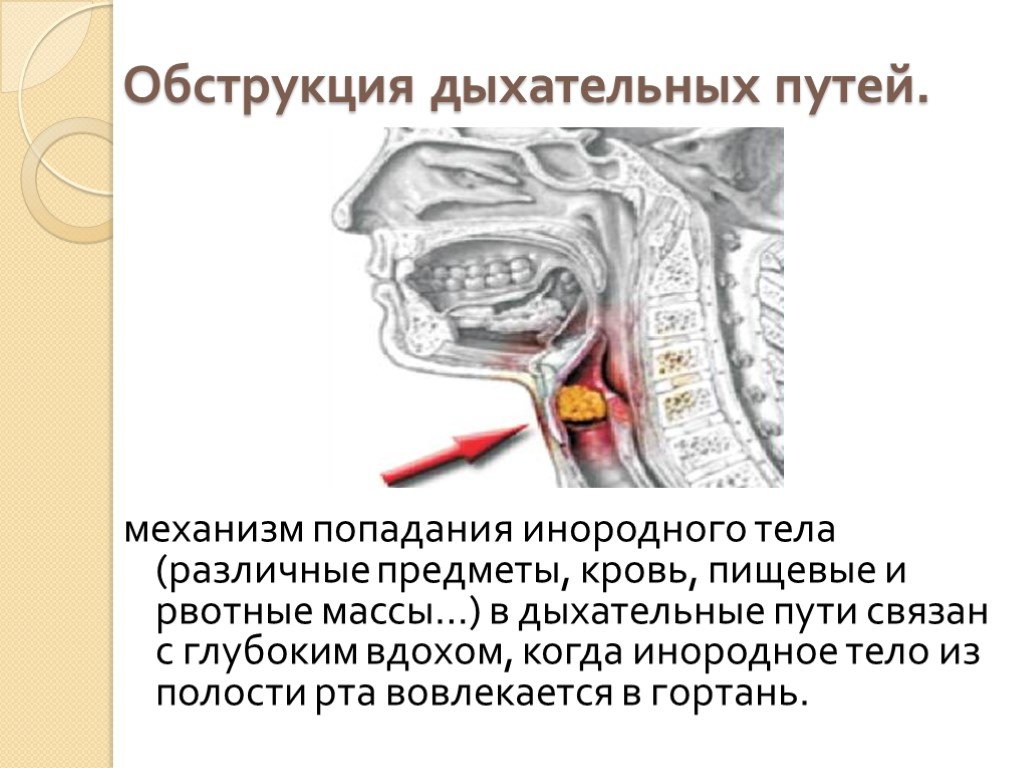
Бронхиальная обструкция — это затруднение дыхания с удлиненным выдохом и свистящими хрипами. Бронхообструкция — это не самостоятельное заболевание, а симптом, который может возникать при разных состояниях. Наиболее частые причины обструкции — обструктивный бронхит, бронхиальная астма, реже обструкция возникает при гастроэзофагеальном рефлюксе, инородном теле бронхов, муковисцидозе и других заболеваниях.
Исследования показывают, что к возрасту трех лет каждый третий ребенок перенес хотя бы одну бронхообструкцию. Чаще всего, к возрасту 13–14 лет, дети перерастают это состояние.
В основе развития бронхообструктивного синдрома лежит несколько механизмов:
- спазм гладких мышц в стенке бронха;
- отек стенки бронха;
- выделение вязкой слизи в просвет бронха (мокроты).
В результате происходит сужение просвета дыхательных путей, что проявляется затруднением дыхания, одышкой, тяжелым малопродуктивным кашлем, иногда свистящими хрипами. Дыхательные пути у детей устроены таким образом, что при воздействии триггерных факторов обструкция случается чаще, чем у взрослых.
Дыхательные пути у детей устроены таким образом, что при воздействии триггерных факторов обструкция случается чаще, чем у взрослых.
Триггеры для развития бронхообструкции можно разделить на две основные группы:
- Вирусные инфекции. Обострения случаются на фоне ОРВИ, у ребенка могут также присутствовать такие симптомы — насморк, кашель, повышение температуры.
- Мультитриггерные обструкции. Факторами провокации может быть вдыхание табачного дыма, резких запахов, физическая нагрузка. Симптомов ОРВИ при этом может не быть.
Необходимо обратиться к врачу, если при очередной вирусной инфекции у ребенка появились такие симптомы:
- упорный навязчивый кашель;
- затруднение дыхания;
- увеличение частоты дыхания;
- свистящие хрипы.
На приеме доктор сможет оценить степень выраженности бронхиальной обструкции и предложить соответствующую терапию. Как правило, она включает ингаляции специальными лекарственными препаратами — бронхолитиками.
Как правило, она включает ингаляции специальными лекарственными препаратами — бронхолитиками.
Большинство бронхообструкций можно лечить дома — для этого нужен компрессорный небулайзер. Однако в случае тяжелых форм может потребоваться госпитализация и более серьезная терапия — введение глюкокортикостероидов (гормонов) и подача кислорода.
Распространенные заблуждения о бронхообструкции
1. Это астма?
Вовсе не обязательно. Действительно, рецидивирующие бронхообструкции — сигнал о возможном развитии бронхиальной астмы, и доктор обязательно обратит на это внимание, чтобы не пропустить момент для назначения дополнительных тестов. Однако частота вирус-индуцированных обструкций снижается с возрастом, и у большинства детей проходит по достижении 13–14 лет.
2. Может, не долечили и пора принимать антибиотики?
Нет. Антибиотик действует лишь на бактериальную инфекцию.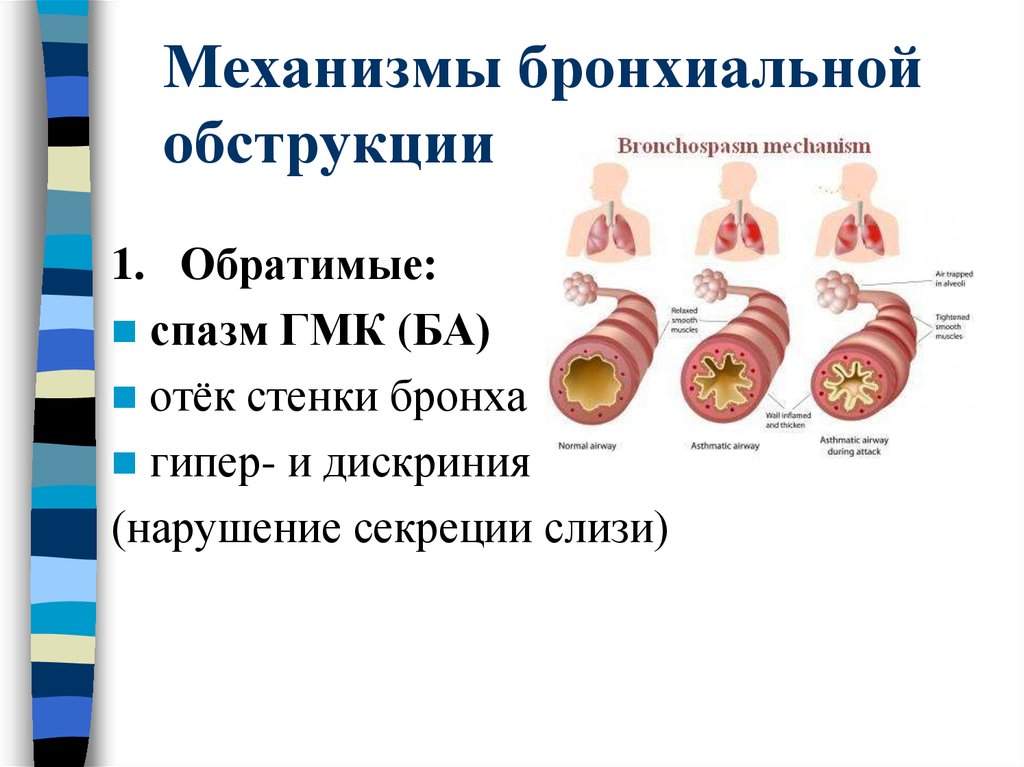 Если ее нет, то нет смысла в применении антибиотика. Не нужно впустую давать ребенку серьезное лекарство.
Если ее нет, то нет смысла в применении антибиотика. Не нужно впустую давать ребенку серьезное лекарство.
3. Может, проблемы с иммунитетом и нужны иммуномодуляторы?
Нет. Доказательной медицине неизвестны никакие полезные эффекты этой группы препаратов. Это потраченное впустую время и деньги, и к тому же — риск развития аллергических реакций.
4. Помогут ли антигистаминные препараты?
Нет. Использование противоаллергических препаратов не помогает справиться с обструктивным бронхитом.
5. Может ли помочь физиотерапия?
Нет данных об эффективности физиопроцедур при лечении обструктивного бронхита.
6. Доктор назначил гормоны. Мне кажется, это опасно для ребенка.
Следует понимать, что те побочные эффекты от приема глюкокортикостероидов, которых обычно опасаются родители (синдром Кушинга или ожирение, привыкание, хрупкость костей, раннее половое созревание), связаны с длительным приемом системных глюкокортикостероидов, которые тем или иным образом (при приеме внутрь, уколах в мышцу или вену) попадают в кровеносную систему организма. Ингаляционные препараты, которые могут назначить при определенном течении и частоте возникновения бронхообструкций, действуют местно. Они попадают в легкие, а процент попадания препаратов в кровеносную систему ничтожно мал и не может вызвать этих побочных эффектов.
Ингаляционные препараты, которые могут назначить при определенном течении и частоте возникновения бронхообструкций, действуют местно. Они попадают в легкие, а процент попадания препаратов в кровеносную систему ничтожно мал и не может вызвать этих побочных эффектов.
7. Что делать, если бронхообструкции продолжают возникать?
При определенной частоте возникновения обструктивных бронхитов доктор может направить пациента к пульмонологу (врачу, занимающемуся заболеваниями дыхательной системы). Пульмонолог может предложить дополнительное исследование – функции внешнего дыхания. На основании его вместе с оценкой частоты и степени выраженности эпизодов бронхообструкции врач может проверить диагноз бронхиальная астма и принять решение о назначении ингаляционных кортикостероидов на длительный срок. Иногда, если пациент в силу возраста или индивидуальных особенностей не может выполнить это исследование правильно, эти препараты назначаются эмпирически — пробно, с оценкой эффективности на срок от одного до трех месяцев.
Своевременное обращение к врачу позволит правильно поставить диагноз и подобрать подходящую терапию.
Как и чем купировать обструкцию у ребенка?
Слово обструкция слышал, наверное, хотя бы раз каждый. Но что это такое? По сути, это состояние, когда вследствие сужения просвета дыхательных путей снижается скорость прохождения воздуха по ним. И соответственно, человек дышит тяжело, со свистом, ему очень трудно выдохнуть, появляется навязчивый приступ сухого кашля. При крайней степени выраженности может потребоваться даже лечение в условиях реанимации. И стоит сказать, что раньше по этой причине детей теряли…
Сейчас, к счастью, у нас в стране от бронхиальной астмы дети не умирают.
Но болеют. И заболевают все больше. И соответственно, все большему количеству детей нужно помочь. Общепринята схема лечения астмы: есть базисное лечение (то, что ребенок получает постоянно) и средства для облегчения состояния- купирования обструкции. И весь мир согласился, что снимать приступ лучше не инъекциями и таблетками, а ингаляционными средствами.
Однако, почему-то не всегда это срабатывает. Почему? В нашей стране на сегодняшний день зарегистрировано 5 ингаляционных бронхолитиков ( средств для купирования обструкции). Но у одного ребенка обструкцию можно снять любым из этой пятерки, а другому подойдет только 1. И важно узнать, какой именно один. Родители часто находят этот ответ методом проб и ошибок. Помог- запомнили. Не помог- скорая, больница… Не приятная ситуация, одним словом….
Более того, бывает, что от использованного лекарства становится хуже.
Все это объясняется индивидуальной чувствительностью пациента, особенностями его рецепторов. И во всем мире пытаются решить эту проблему. Достаточно модным стало пытаться найти генетические маркеры и связать их с вероятным эффектом лекарства. Но это очень трудоемко, безумно дорого и доступно малому числу людей. Признайтесь честно, Читатель, а у Вас самого есть генетический паспорт? У меня его тоже нет. Так что же делать? Может быть, есть какой-то другой вариант. Тем более уже опубликованы данные, что такой предсказательный подход, основанные на изучении генов, поможет 15-20% людей, а для 50% вообще будет неинформативен, так как другие факторы могу оказаться более мощными, чем генетика.
Тем более уже опубликованы данные, что такой предсказательный подход, основанные на изучении генов, поможет 15-20% людей, а для 50% вообще будет неинформативен, так как другие факторы могу оказаться более мощными, чем генетика.
Значит, должно быть другое решение. И оно есть.
Можно подобрать лекарство для конкретного ребенка. И при этом не нужно никаких анализов крови, неприятных манипуляций. Только дышать специальным образом.
Подбор базируется на результатах спирометрии. Спирометрия- это метод исследования функции внешнего дыхания, он позволяет узнать, каков объем легких и изменена ли скорость прохождения воздуха по дыхательным путям. Для его проведения нужен прибор- спирометр. Так как для получения информативного ответа дышать нужно специальным образом, то это вид исследования может быть выполнен у пациентов, которые уже могут синхронизировать свой вдох-выдох. Спирометрию можно провести пациенту с возраста 5 лет.
Итак, что мы имеем: у ребенка диагностирована бронхиальная астма. Нужно понять, чем снимать обструкцию.
Нужно понять, чем снимать обструкцию.
Возможные действия мамы:
1. Мучать ребенка и подбирать лекарства ребенку самостоятельно, при чем не всегда удачно
2. Обратиться к специалистам и получить ответ, какое же лекарство можно использовать.
Если Вы выбрали второй вариант, то все, что Вам нужно, — это отличное настроение, четкое решение справиться с заболеванием и 5 дней Вашего времени.
Пробы выполняются ежедневно, по 1 пробе в день, чтобы можно было оценить эффект каждого лекарственного средства. На 1 пробу в зависимости от того, с каким бронхолитиком, в этот день мы будем работать уходит от 30 до 150 минут. При этом дышит в аппарат ребенок только около 10 минут, все остальное время мы наблюдаем и ждем, а малыш может спокойно рисовать, читать или играть в тихие игры, если ему этого хочется….
Дышите спокойно! Дышите полной грудью!
А мы поможем Вашему ребенку!
Непроходимость и непроходимость кишечника: симптомы, причины и лечение
Автор: WebMD Editorial Contributors
В этой статье
- Что такое непроходимость кишечника?
- Типы кишечной непроходимости
- Симптомы кишечной непроходимости
- Причины кишечной непроходимости и факторы риска
- Диагностика кишечной непроходимости
- Лечение кишечной непроходимости
Что такое кишечная непроходимость?
Непроходимость кишечника — это серьезная проблема, возникающая, когда что-то блокирует кишечник, будь то толстый или тонкий кишечник. Это также известно как кишечная непроходимость.
Это также известно как кишечная непроходимость.
Если ваша пищеварительная система отказывается работать, вы не можете опорожнять кишечник или отходить газы. Вы также можете заметить боль в животе и вздутие живота.
Распространенный тип закупорки называется фекальной закупоркой. Это когда большая твердая масса какашек застревает в пищеварительном тракте и не может выйти обычным способом. Но когда ваш кишечник заблокирован чем-то другим, кроме твердого стула, врачи называют это непроходимостью кишечника.
Типы кишечной непроходимости
Непроходимость кишечника может быть частичной или полной. У вас также может быть так называемая псевдообструкция. Это когда у вас есть симптомы непроходимости кишечника, но физически ничего не мешает. Это может произойти из-за проблем с желудочно-кишечными мышцами или с нервами, которые их контролируют.
Симптомы кишечной непроходимости
Признаки кишечной непроходимости зависят от степени тяжести непроходимости. Но это почти всегда сопровождается болью в животе, обычно вокруг пупка, и спазмами. Другие признаки включают:
Но это почти всегда сопровождается болью в животе, обычно вокруг пупка, и спазмами. Другие признаки включают:
- Запор
- Невозможность отхождения газов
- Отсутствие аппетита
- Тошнота или рвота
- Твердый вздутый живот
- Диарея (с частичной закупоркой)
8 и у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу. Они дадут вам знать, что делать, в том числе звонить ли 911.
Многие люди с непроходимостью кишечника пожилые люди и могут иметь другие серьезные заболевания, поэтому непроходимость кишечника может быть опасной для жизни. Скорее всего, вам нужно будет лечь в больницу для лечения.
Причины и факторы риска кишечной непроходимости
Непроходимость кишечника может быть вызвана несколькими причинами:
- Часть кишечника может быть перекручена , что может закрыть его и предотвратить прохождение чего-либо.
- Может воспалиться и распухнуть.

- Часть вашего кишечника может скользить в другую часть, как телескоп (инвагинация кишечника).
- Рубцовая ткань или грыжа могут сделать кишечник слишком узким, чтобы через него что-либо могло пройти.
- А опухоль или другой тип роста внутри вашего кишечника может его блокировать.
- Поврежденные кровь сосуды , ведущие к кишечнику, могут привести к гибели некоторых тканей кишечника.
Во многих случаях воспаление, операции или рак могут вызывать непроходимость кишечника. Это чаще случается у пожилых людей.
Непроходимость кишечника может возникать в тонком или толстом кишечнике, но чаще всего в тонком кишечнике. Вы можете подвергаться повышенному риску, если у вас есть:
- Болезнь Крона
- Дивертикулит
- Грыжа
- Рак толстой кишки
- Рак желудка
- Рак яичников
- Рубцовая ткань после операции0008
- Облучение живота
- Рак легких, рак молочной железы или меланома, распространившаяся на кишечник
Диагностика кишечной непроходимости
у вас был рак и какие новые симптомы у вас появились.
 Они также могут:
Они также могут:- Провести медосмотр, чтобы узнать, есть ли у вас боль в животе, можете ли вы отходить газы или чувствуете ли вы комок в животе
- Заказать анализы крови
- Заказать анализы мочи
- Заказать компьютерную томографию или рентген для поиска закупорки
- Поставить вам клизму с барием. Вам в прямую кишку введут специальную жидкость, содержащую барий (беловато-серебристый металл). Он распространится в ваш кишечник и покажется на рентгеновском снимке яркой областью. Если есть закупорка, это может показать барий.
Лечение кишечной непроходимости
Возможно, вам потребуется лечь в больницу для лечения. Ваш врач даст вам лекарства и жидкости через вену (внутривенно или внутривенно). Они также могут ввести тонкую трубку через нос в желудок. Это называется назогастральный (НГ) зонд. Он выпускает жидкости и газы, чтобы облегчить ваши симптомы.
Большинство частичных закупорок проходят сами по себе. Ваш врач может назначить вам специальную диету, которая облегчит ваш кишечник.

Клизмы с воздухом или жидкостью могут помочь устранить закупорки, повышая давление в кишечнике.
Сетчатая трубка, называемая стентом, является безопасным вариантом для людей, которые слишком больны для операции. Ваш врач помещает его в кишечник, чтобы заставить кишечник открыться. Некоторым людям может не понадобиться ничего, кроме стента. Другим может потребоваться операция после того, как они станут стабильными.
Хирургия обычно является лучшим методом лечения полной закупорки кишечника, когда он поврежден. Ваш врач может устранить причину непроходимости или удалить заблокированный участок и любую поврежденную ткань.
Если вам предстоит операция, вам может понадобиться колостома или илеостома. После того, как ваш врач удалит поврежденную часть вашего кишечника, он пришивает оставшуюся часть к отверстию в вашей коже. Фекалии выходят из вашего тела через это отверстие и попадают в одноразовый мешок. В некоторых случаях ваш кишечник может быть повторно присоединен после того, как вы поправитесь.

Кишечная непроходимость | Johns Hopkins Medicine
Кишечная непроходимость означает, что что-то блокирует ваш кишечник. Пища и стул могут не двигаться свободно.
Когда кишечник работает нормально, переваренная пища перемещается из желудка в прямую кишку. По пути ваше тело расщепляет пищу на полезные части, а остальное превращает в фекалии (стул). Вы в конечном итоге устранить его через испражнение.
Непроходимость кишечника может частично или полностью блокировать этот естественный процесс. Полная закупорка является чрезвычайной ситуацией и требует немедленной медицинской помощи.
Среди многих возможных причин кишечной непроходимости:
Абдоминальные спайки. Это разрастания ткани в виде полос, которые могут сместить кишечник.
Грыжа. Грыжа – это разрыв мышечной стенки брюшной полости. Грыжи могут вызывать выпуклости и карманы. Они могут блокировать ваш кишечник.
Заворот . Заворот происходит, когда часть кишечника закручивается вокруг себя. Это создает блокировку.
Инвагинация кишечника. Это состояние означает, что сегмент вашего кишечника соскальзывает в другой сегмент. Это сужает, но может не блокировать кишечник.
Рубцы. Когда ваше тело заживает небольшие порезы (раны), образуется рубцовая ткань. Это может произойти и внутри вашего кишечника. Эти рубцы могут накапливаться и создавать частичную или полную закупорку кишечника. Рубцы могут возникнуть в результате разрывов стенок кишечника, операции на животе (абдоминальной области) или тазовых органов, а также в результате инфекций.
Воспалительные заболевания кишечника. Двумя примерами являются болезнь Крона и язвенный колит.
Дивертикулит .
 Крошечные мешочки (дивертикулы) могут отрастать от слизистой оболочки толстой кишки. Они могут воспалиться.
Крошечные мешочки (дивертикулы) могут отрастать от слизистой оболочки толстой кишки. Они могут воспалиться.Опухоли. Наросты могут быть раковыми или безвредными (доброкачественными). В любом случае, они могут полностью или частично заблокировать ваш кишечник.
Посторонние предметы. Преднамеренно или случайно проглоченные непищевые предметы могут вызвать частичную или полную кишечную непроходимость.
Дивертикул Меккеля. Около 2 из 100 человек рождаются с этим дополнительным маленьким мешочком внутри кишечника.
Симптомы
Симптомы кишечной непроходимости:
Сильная боль в животе
Сильные спазмы в животе
Рвота
Громкие звуки из вашего живота
Чувство газообразования, но неспособность пройти газ
Запор (неспособность дефекации)
Кто входит в группу риска
Вы можете подвергаться риску кишечной непроходимости, если у вас есть:
Абдоминальная хирургия.
 Это может увеличить риск образования рубцовой ткани или других новообразований. Они также увеличивают риск образования грыж.
Это может увеличить риск образования рубцовой ткани или других новообразований. Они также увеличивают риск образования грыж.Дивертикулез. Это состояние означает, что что-то раздражает слизистую оболочку кишечника. Это может вызвать воспаление, инфекцию и рубцевание, что может привести к закупорке.
Рак
Воспалительные заболевания кишечника
Проглоченные посторонние предметы
Хронический запор
Диагностика
Чтобы диагностировать ваше состояние, ваш лечащий врач изучит ваше общее состояние здоровья и историю болезни. Он или она спросит вас о ваших симптомах. Сообщите своему врачу, где у вас болит и насколько она сильна. Также сообщите своему врачу, если у вас были изменения в стуле или аппетите. Сообщите своему врачу, если у вас есть какие-либо другие необычные симптомы, такие как звуки пищеварения или ощущение вздутия живота.
Ваш врач проведет медицинский осмотр. Вам также могут понадобиться определенные анализы. Сюда могут входить:
Лечение
Лечение, рекомендованное вашим лечащим врачом, будет зависеть от причины закупорки. Для простой закупорки вам может потребоваться только жидкость и отсутствие твердой пищи. Ваш врач будет работать над устранением любых метаболических проблем. Возможно, у вас декомпрессия кишечника. Обычно это делается с помощью назогастрального зонда. У вас также может быть отдых для кишечника.
Если у вас более сложная кишечная непроходимость, вам немедленно потребуется операция. Это может быть из-за разрыва (перфорации) кишечника или проблемы с кровотоком. Вам также может понадобиться хирургическое вмешательство, если другие методы лечения не устраняют закупорку. Цель состоит в том, чтобы удалить блокировку и восстановить ваши органы.
Ваш лечащий врач также может порекомендовать использовать небольшую гибкую трубку, чтобы кишечник оставался открытым, вместо более инвазивной хирургии.

Осложнения
Осложнения — это проблемы, вызванные вашим состоянием. Осложнения кишечной непроходимости включают:
Профилактика
Абдоминальные спайки, возникающие после операции, можно предотвратить, если ваша медицинская бригада примет определенные меры. К ним относится сохранение места разреза влажным, а не сухим. Заранее обсудите, какие шаги может предпринять ваша медицинская бригада, чтобы снизить риск образования спаек после операции.
Когда звонить врачу
Немедленно обратитесь за медицинской помощью, если у вас есть симптомы кишечной непроходимости. К ним относятся сильная боль в животе, рвота и неспособность дефекации.
Как справиться с этим заболеванием или как жить с ним
Следуйте указаниям врача. Если он или она посоветовали вам изменить диету в рамках лечения, придерживайтесь нового плана. Цель диеты состоит в том, чтобы уменьшить работу, которую должен выполнять ваш желудочно-кишечный тракт, при этом обеспечивая вас необходимыми питательными веществами.

