Чем отличается флюорография от рентгенографии легких
Современные методы лучевой диагностики резко расширили границы визуализации внутренних структур тела. Сегодня в медицинской практике практически все анатомические зоны доступны для исследований. Как правило, лечащий врач определяет метод диагностики для постановки диагноза и при динамическом наблюдении пациента. Он также формирует план лечения и этапы сопровождения пациента на основании принципов надлежащей врачебной практики и доказательной медицины.
Однако не всегда вид медицинского исследования определяется только врачом, пациент сам вправе выбирать метод диагностики при профилактическом или диспансерном наблюдении. Примером самостоятельного принятия зачастую он основывает свои предпочтения исключительно на обилии «медицинской информации» в социальных ресурсах.
Сравним данные виды исследований
Рентгенография органов грудной клетки (рентгенография ОГК) – основной метод рентгенологического исследования, который проводится для диагностики патологии органов грудной клетки (легких, дыхательных путей, сердца, кровеносных сосудов, костей грудной клетки и позвоночника, пищевода).
Очевидным преимуществом метода является высокая разрешающая способность – рентгенографическое изображение определяет тени размером 1,5-2 мм. А в случае цифровых рентгенологических установок, еще и низкая лучевая нагрузка – эффективная эквивалентная доза (ЭЭД) облучения равна 0,1-0,2 мЗв. Метод цифрового рентгенологического исследования ОГК применяется как при массовых и скрининговых исследованиях, так и в качестве основного метода лучевой диагностики патологии органов грудной полости.
Флюорография – исключительно массовый (диспансерный) метод рентгенологического исследования заболеваний легких, в первую очередь рака и туберкулеза. При нем изображения теней фиксируется с рентгенографического экрана или оптического прибора на пленку маленького формата, которое в дальнейшем оценивается врачом рентгенологом с использованием средств увеличения изображения.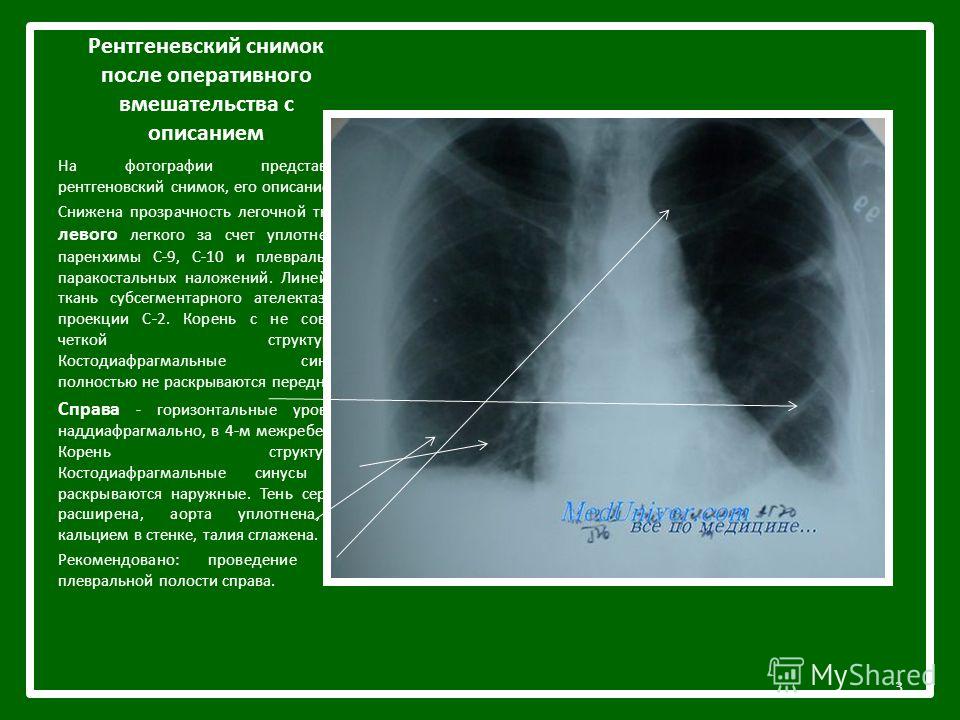
По сравнению с рентгенографией ОКГ разрешающая способность флюорографии позволяет определять тени размерами от 5 мм. Если выявляются негативные рентгенологические синдромы или подозрения на них, пациент направляется на дальнейшую диагностику, именно на выполнение рентгенографии ОГК. Пленочная флюорография получила широкое распространение лишь в массовых профилактических мероприятиях на территории советского и постсоветского пространства, прежде всего из экономической целесообразности, поскольку обладала низкой себестоимостью.
На основании многочисленных исследований и клинических рекомендаций традиционная пленочная флюорография в настоящее время запрещена к применению решением Всемирной организацией здравоохранения вследствие невысокой диагностической ценности и повышенного радиационного воздействия на пациента (ЭЭД 0,6 — 0,8) мЗв.
В корпусе клиники «Семейный доктор» на Бауманской рентген-диагностика выполняется с помощью полнофункционального рентген-аппарата последнего поколения ARCOMA Intuition (Швеция).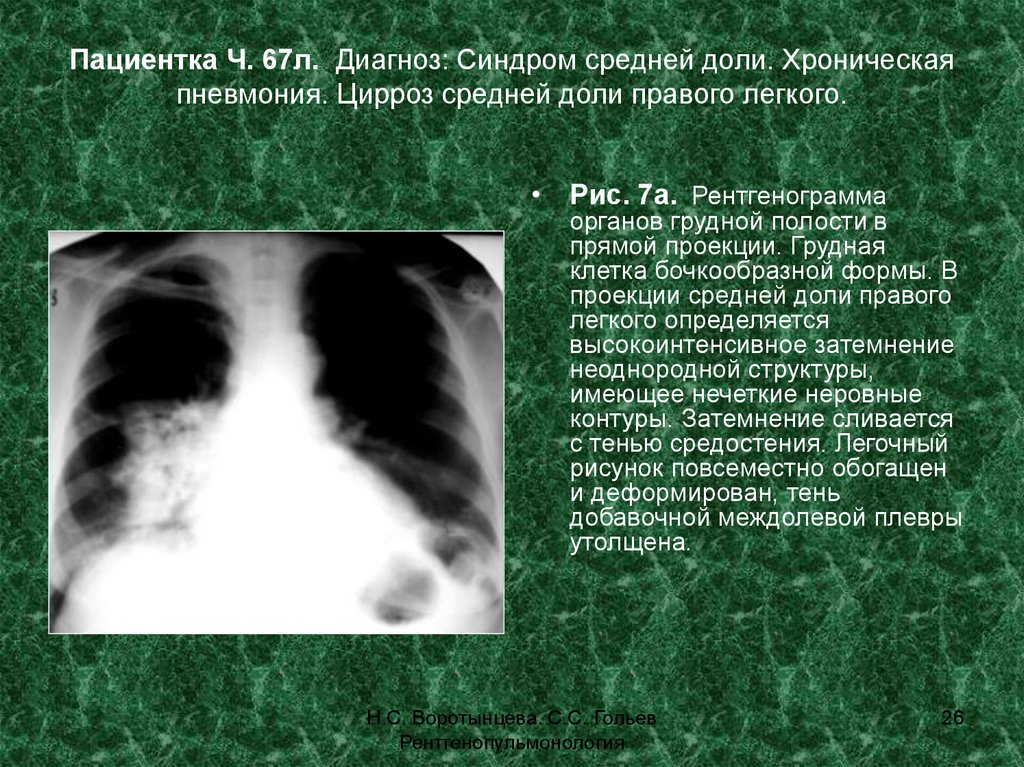 Его использование позволяет добиться безошибочной диагностической точности получаемых изображений. Это первый в мире потолочный рентген-комплекс с полностью автоматическим позиционированием.
Его использование позволяет добиться безошибочной диагностической точности получаемых изображений. Это первый в мире потолочный рентген-комплекс с полностью автоматическим позиционированием.
Возврат к списку публикаций
Врачи
О врачеЗапись
Петров Эдуард Викторович
врач-терапевт
Клиника на Бауманской
Услуги
- 3D Ортопантомограф
- КЛКТ в оториноларингологии
- Ортопантомограф Planmeca ProOne
- Подготовка к рентгеновским исследованиям
- Прицельный снимок зуба
- Рентген (снимок) зубов
- Рентген голени
- Рентген грудного отдела позвоночника
- Рентген грудной клетки
- Рентген кисти
- Рентген ключицы
- Рентген коленного сустава
- Рентген копчика
- Рентген легких
- Рентген лопатки
- Рентген пазух носа
- Рентген плечевого сустава
- Рентген позвоночника
- Рентген пояснично-крестцового отдела позвоночника
- Рентген стопы
- Рентген суставов
- Рентген тазобедренного сустава
- Рентген шейного отдела позвоночника
- Рентгенография на современном оборудовании
- Флюорография
Рентгенологический синдром изменения корней легких
Стенограмма видеолекции кандидата медицинских наук Соколиной Ирины Александровны о рентгенологическом синдроме изменения корней легких из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, доктор медицинских наук, профессор:
– Позвольте мне сразу перейти к следующей лекции и попросить Ирину Александровну рассказать о состоянии корней легких, о патологии лимфатических узлов. Все, что связано с этой проблемой. Пожалуйста, Ирина Александровна.
Ирина Александровна Соколина, кандидат медицинских наук, руководитель отделения лучевой диагностики Клиники пропедевтики имени Василенко ПМГМУ:
– Спасибо большое, Игорь.
Добрый день, уважаемые коллеги!
Итак, сегодня мы с вами поговорим о рентгеноанатомии корней легких и о рентгенологическом синдроме изменения корней легких.
(Демонстрация слайда).
С точки зрения анатомии, корни легких представляют собой совокупность структур, которые расположены топографически определенным образом в воротах легких. Они включают в себя ряд анатомических элементов.
Это, прежде всего, легочная артерия, легочные вены, сопутствующие легочным артериям бронхи, лимфатические сосуды, узлы, клетчатка и листки плевры.
Надо сказать, что на большом протяжении указанные образования располагаются экстрапульмонально и на рентгенограммах могут быть скрыты тенью сердца, поэтому анатомически и рентгенологически понятие корня легкого несколько отличается.
(Демонстрация слайда).
С точки зрения рентгенологии, нормальный корень легкого на рентгенограммах, которые выполняются при правильной установке больного, представлен суммарной тенью крупных легочных сосудов.
Необходимо сказать – анализируя корень легкого, необходимо обращать внимание на установку пациента. Это должна быть правильная установка больного, которая определяется по симметричному расстоянию между остистыми отростками, которые мы видим, и грудинно-ключичными сочленениями. Небольшие повороты могут вызывать изменения отображения корня легкого и симулировать какие-то патологические состояния.
02:03
(Демонстрация слайда).
Корни правого и левого легкого в норме располагаются неодинаково.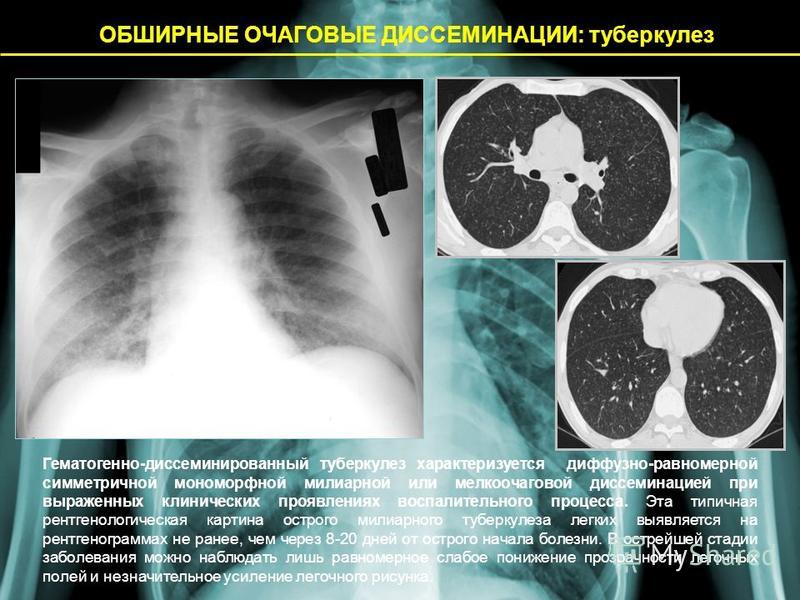
В основном корень правого легкого представлен нижней долевой легочной артерией и расположенным рядом с ним промежуточным бронхом. Он отчетливо виден при рентгенологическом исследовании в виде просветления.
Корень левого легкого чаще всего бывает прикрыт тенью сердца и виден у небольшого количества пациентов. В соответствии с анатомическими особенностями, корень левого легкого располагается на одно ребро выше корня правого легкого. Это необходимо помнить, анализируя рентгенограмму.
Это что касается расположения корней легких.
(Демонстрация слайда).
По структуре тень корня легкого в норме неоднородна, потому что представлена в основном сосудами, которые разветвляются на более мелкие ветви.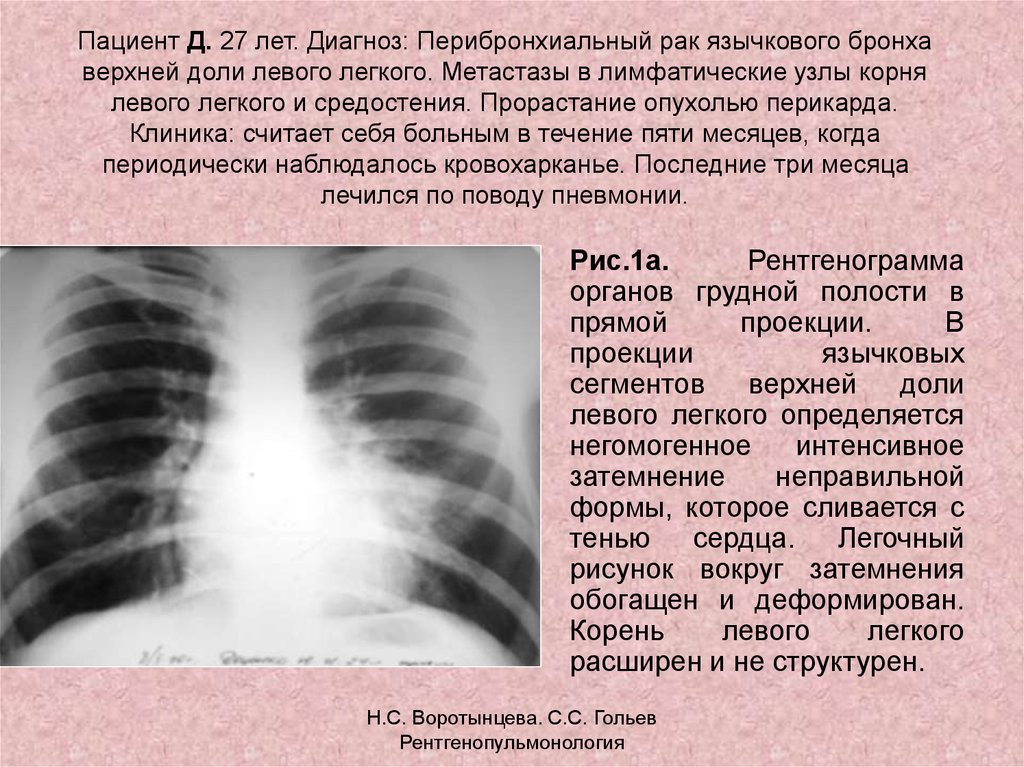 Формируется неоднородность корня. Плюс корень легкого пересекается еще и бронхами. Это в норме создает неоднородность его структуры.
Формируется неоднородность корня. Плюс корень легкого пересекается еще и бронхами. Это в норме создает неоднородность его структуры.
(Демонстрация слайда)
Наружные границы корня легкого представлены, как я уже говорила, расходящимися сосудистыми тенями. Направление артерий, как мы знаем, более вертикальное. Вены располагаются более горизонтально. Четкость контура на отдельных участках может быть не так выражена за счет наслоения просветления от бронхов.
Что касается деления корня на отделы: головка, тело и хвостовая часть. Оно сохраняет свою актуальность. Нижняя часть корня легкого (хвост) образована в основном мелкими разветвлениями сосудов уже сегментарных бронхов.
04:38
(Демонстрация слайда).
Что касается ширины корней легких. В основном ширина корня легкого определяется по правому корню. В норме она представляет собой ширину артериального ствола и промежуточного бронха. В норме, если брать эти две структуры, она не должна превышать 2,5 сантиметров.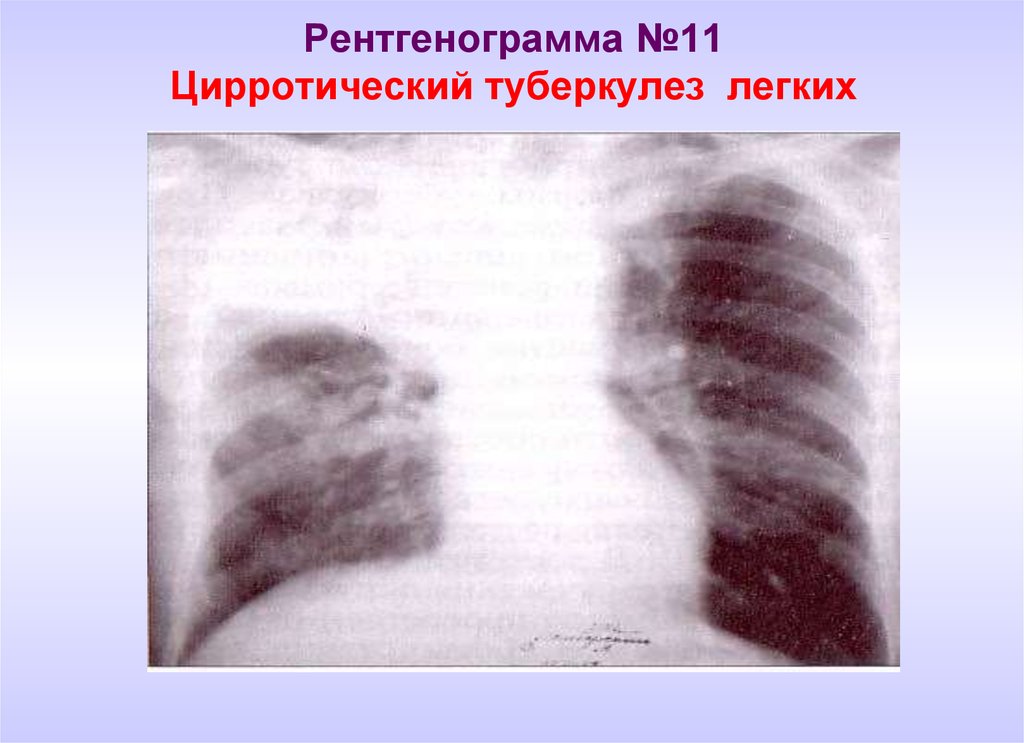
Как правило, если мы будем измерять непосредственно только сосудистый ствол (то есть нижнюю долевую легочную артерию), то ширина ее не должна превышать 1,5, максимум 2 сантиметров.
(Демонстрация слайда).
Мы говорили о тех критериях, по которым мы оцениваем корень легкого при рентгенологическом исследовании. Расположение, структура, границы, четкость контуров и ширина корня.
В КТ изображении корни легких представляются на нескольких сканах. Мы анализируем их последовательно. Здесь хорошо выявляются бронхи, поскольку они воздухсодержащие, и прилежащие к ним сосудистые структуры.
Надо сказать, что дифференцировать сосудистые структуры от увеличенных лимфатических узлов, особенно если слабо выражена клетчатка средостения (это обычно встречается у детей, у молодых людей), практически невозможно. Дифференциальная диагностика между сосудистой патологией и увеличенными лимфатическими узлами или какими-то патологическими образованиями обычно проводится с применением внутривенного контрастирования.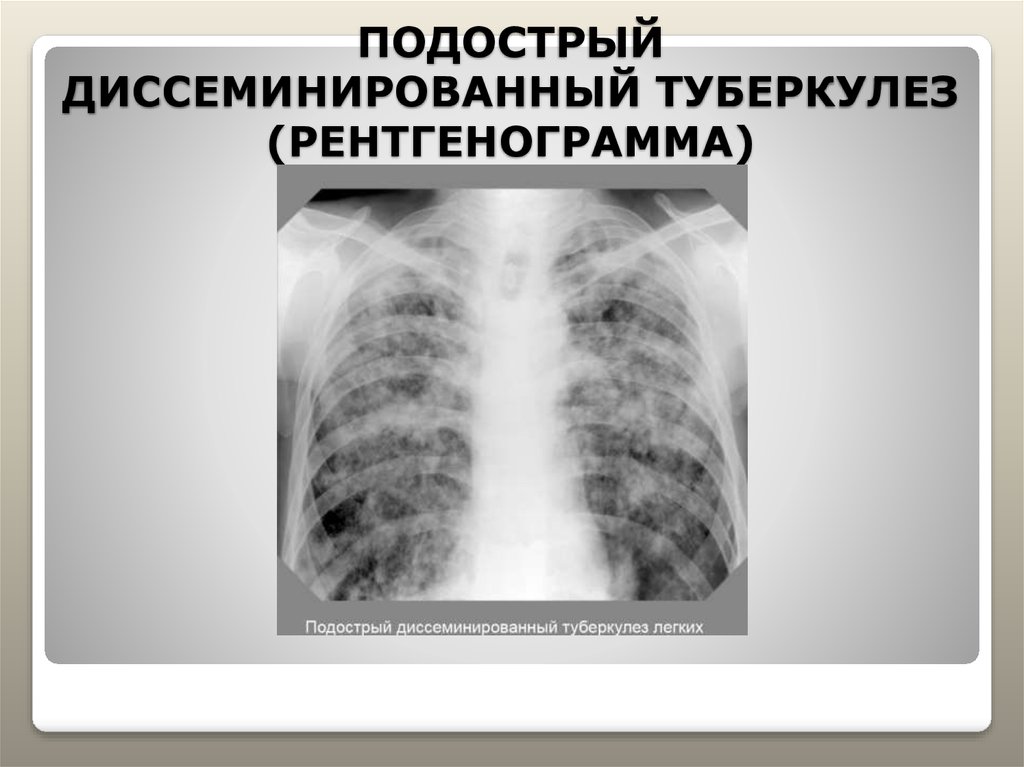 Оно позволяет нам различить эти структуры.
Оно позволяет нам различить эти структуры.
(Демонстрация слайда).
Что касается изменения корней легких. Под этим подразумевают любые отклонения от нормальной рентгенологической картины корней. Это может быть обусловлено различными патологическими состояниями. Чаще всего это увеличение лимфатических узлов.
К изменению корней легких могут приводить патологические состояния сосудов в виде аневризматического расширения или агенезии каких-то сосудистых элементов. Это поражения бронхов – в основном опухолевые. Изменение кровоснабжения в виде отека легких (расстройства обмена тканевой жидкости). Склеротические фиброзные процессы.
Все это может приводить к изменению расположения, величины, формы, структуры и плотности контуров корней легких.
07:28
(Демонстрация слайда).
Надо сказать, чтобы изолировано корень легкого менялся и вокруг не было каких-либо изменений – это встречается редко. В данном случае смещение корней легких обычно обусловлено изменением непосредственно объема легочной ткани.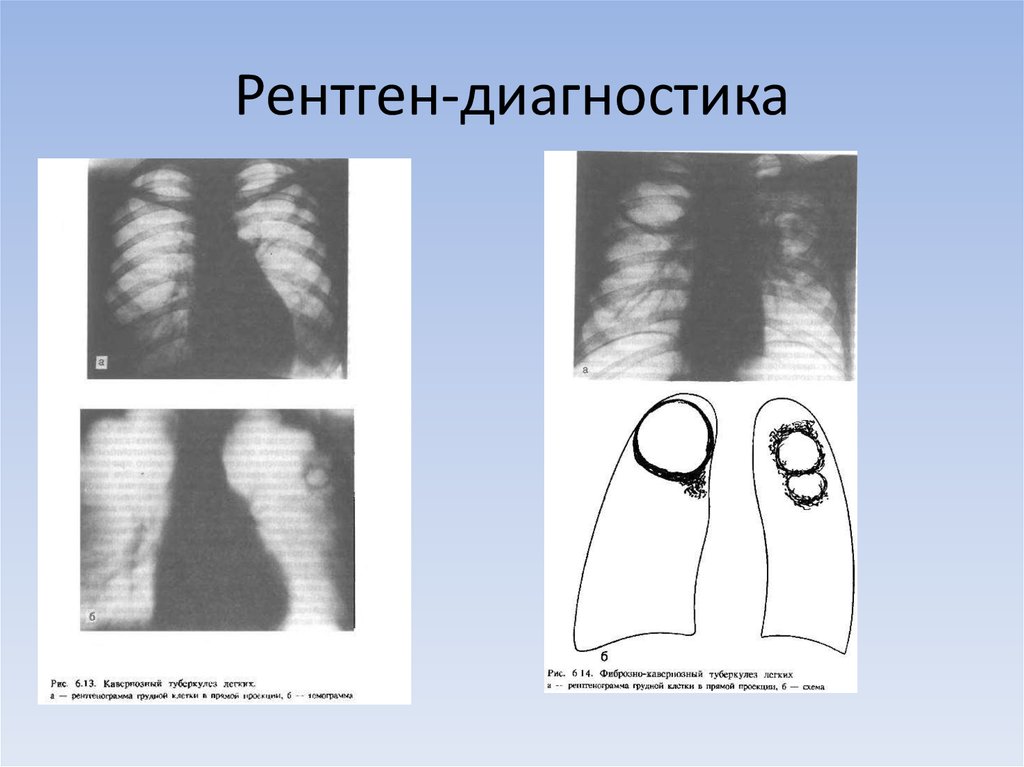
Это может быть увеличение объема (мы видим на правом снимке), обусловленное буллезной эмфиземой. Изменение за счет буллы, которая смещает корень правого легкого. Какие-то фиброзные изменения могут приводить к смещению корней в ту или иную сторону.
Как правило, на причину такого смещения корней легких указывают те изменения легочной ткани, которые мы видим.
(Демонстрация слайда).
Но случаются ситуации, когда мы не видим никаких изменений, как на обзорной рентгенограмме в данном случае: практически легочные ткани. Но, посмотрите – корень левого легкого располагается на одном уровне с корнем правого легкого. Это позволяет нам предположить, нет ли тут какого-то процесса, который приводит к уменьшению объема.
На боковой рентгенограмме мы видим ателектаз язычковых сегментов, который в данном случае скрыт за тенью сердца. Именно этот процесс и вызывает смещение корня легкого.
(Демонстрация слайда).
Изменение структуры корня легкого проявляется обычно тем, что различные элементы в связи с отеком или фиброзом становятся плохо различимы.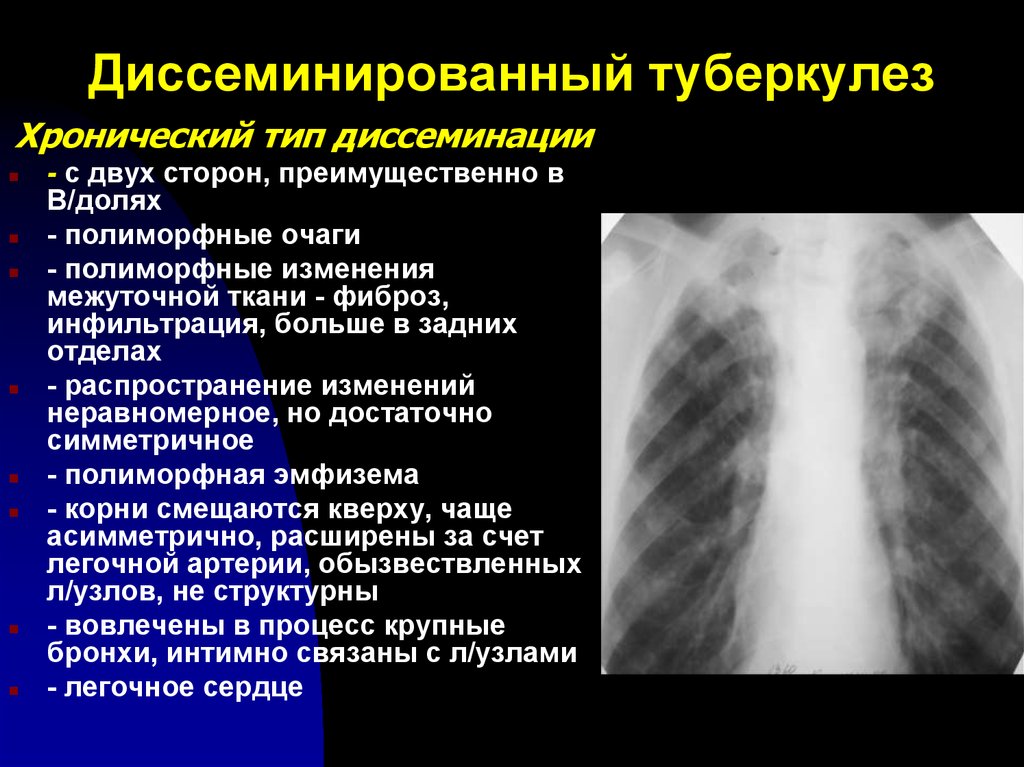 Это проявляется появлением однородности тени корня. В норме корень неоднородный. Он уплотняется, сосудистые структуры и отдельные элементы корня плохо дифференцируются.
Это проявляется появлением однородности тени корня. В норме корень неоднородный. Он уплотняется, сосудистые структуры и отдельные элементы корня плохо дифференцируются.
Кроме того, нарастает интенсивность [тени] корня легкого. Просвет промежуточного бронха, который в норме, как мы видели, хорошо виден, утрачивает свою прозрачность. Становится завуалирован либо совсем не виден.
09:54
(Демонстрация слайда).
Повышение плотности корня легкого, как правило, обусловлено обызвествлением грудных лимфатических узлов, которое может иметь различную распространенность. Может быть скорлуповидным, глыбчатым, неравномерным, в виде тутовой ягоды.
(Демонстрация слайда).
Изменение контуров корней легких может быть нескольких видов. Чаще всего мы видим полициклические контуры корней легких, которые обусловлены в основном увеличенными лимфатическими сосудами.
Здесь представлен пациент с саркоидозом внутригрудных лимфатических узлов.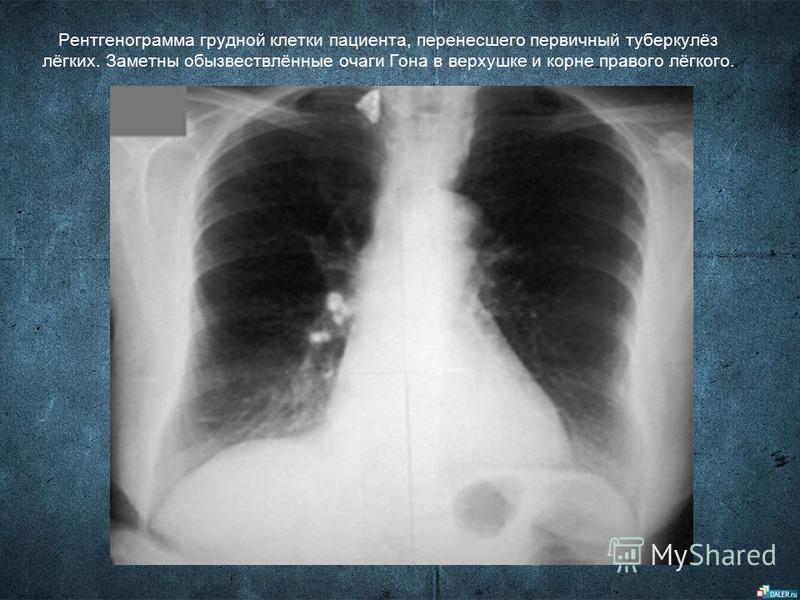 Здесь двустороннее увеличение, расширение корней легких и полициклические контуры, которые образованы как раз увеличенными бронхопульмональными лимфатическими узлами.
Здесь двустороннее увеличение, расширение корней легких и полициклические контуры, которые образованы как раз увеличенными бронхопульмональными лимфатическими узлами.
Здесь может встречаться так называемый «симптом кулис», который обусловлен суперпозицией передней и задней группы бронхопульмональных лимфатических узлов.
(Демонстрация слайда).
Бугристые контуры корней легких встречаются преимущественно при опухолевых процессах. При этом также отмечается преимущественно одностороннее расширение корня легкого.
(Демонстрация слайда).
Нечеткие контуры корней легких, как правило, обусловлены отеком перибронховаскулярной ткани, который может возникать при различных застойных изменениях в легких. Могут возникать реактивно при воспалительных изменениях – за счет периваскулярного, перибронхиального отека или воспаления.
11:33
(Демонстрация слайда).
Тяжистые контуры обусловлены фиброзными изменениями за счет развития перигилярного фиброза.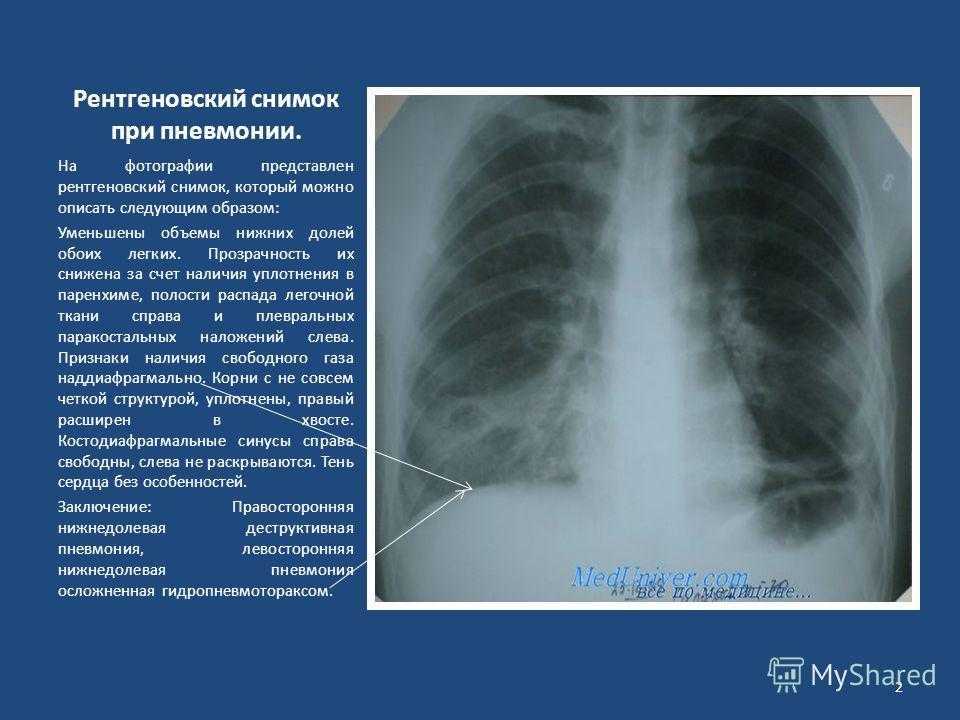 Причинами этого могут быть различные процессы.
Причинами этого могут быть различные процессы.
(Демонстрация слайда).
Большое значение имеет, если мы говорим о синдроме изменения корней, расширение и деформация корня легкого. Сочетанный процесс с различными изменениями структуры его и границ. Здесь большое значение имеет – одностороннее или двустороннее расширение корней легких.
Одностороннее расширение и деформация корней легких обычно встречается при туберкулезном бронхоадените. Как правило, в этих случаях мы видим расширение корня, изменение его структуры, нечеткость границ. Эти изменения лучше всего выявляются при компьютерно-томографическом исследовании.
Надо сказать, что при любом подозрении на расширение корня легкого и для установления причины расширения корня легкого требуется в дальнейшем уточнение с помощью линейной томографии. Конечно, в настоящее время это компьютерная томография (лучше всего – с внутривенным контрастированием).
(Демонстрация слайда).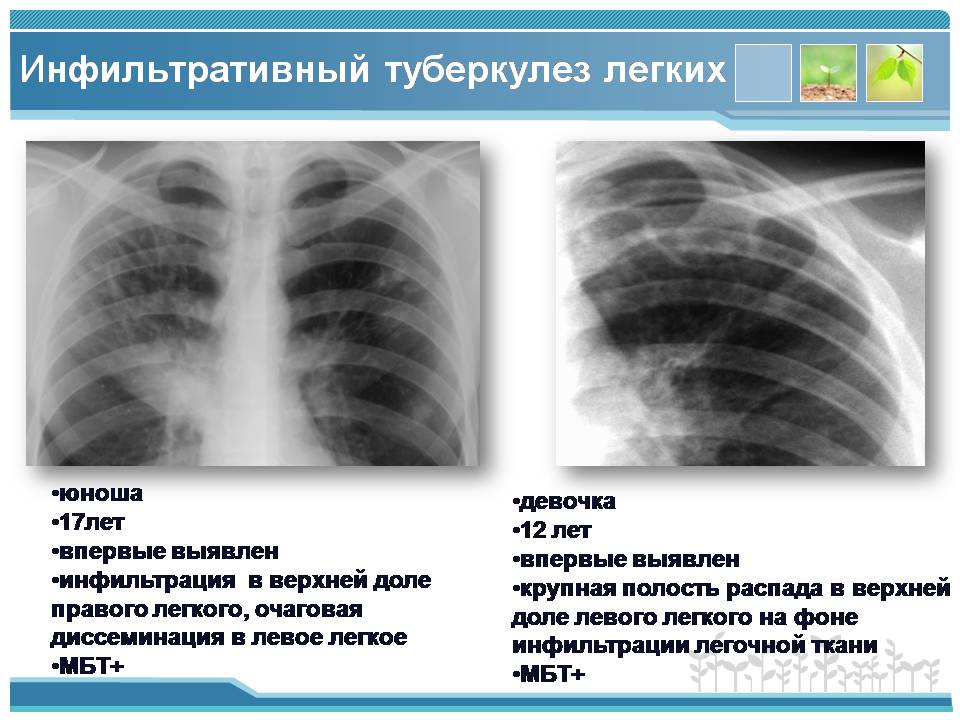
При компьютерно-томографическом исследовании туберкулез внутригрудных лимфатических узлов проявляется увеличением бронхопульмональных лимфатических узлов корня одного легкого и вышележащих лимфатических узлов средостения.
Подтверждают специфическую природу поражения лимфатических узлов с помощью внутривенного контрастирования (при этом происходит неравномерное накопление контрастного препарата), по капсуле лимфатического узла, фрагментарно. Это происходит за счет того, что в центре казеозные массы, которые не накапливают контрастный препарат. Инфильтрация перинодулярной клетчатки.
13:45
(Демонстрация слайда).
Туберкулезное поражение лимфатических узлов может сопровождаться различными нарушениями в легочной ткани: в форме сдавления бронхов, формирования ателектатических нарушений, диссеминации очагов отсева.
Конечно, туберкулез внутригрудных лимфоузлов – это первичный туберкулез. Он чаще встречается у детей. Но необходимо помнить о том, что и у пожилых людей также может наступать при неблагоприятных условиях реактивация старых туберкулезных очагов.
Но необходимо помнить о том, что и у пожилых людей также может наступать при неблагоприятных условиях реактивация старых туберкулезных очагов.
(Демонстрация слайда).
Здесь приведен пример пациента пожилого (81 года). Он поступил в клинику с такими жалобами на повышение температуры тела, одышку при физической нагрузке.
(Демонстрация слайда).
У него достаточно длительный анамнез. Начинается он с 1947-го года, когда он перенес пневмонию. Затем он обследовался в противотуберкулезных диспансерах, где диагноз туберкулеза был отвергнут. Проводилось обследование и лечение в стационаре по поводу бронхитов на протяжении последних лет.
Все равно нарастали слабость, кашель. В связи с вышеуказанными жалобами он поступил на обследование.
(Демонстрация слайда).
Из анамнеза жизни стоит отметить, конечно, что он перенес субтотальную резекцию желудка без применения химиотерапии. Наблюдается у онколога.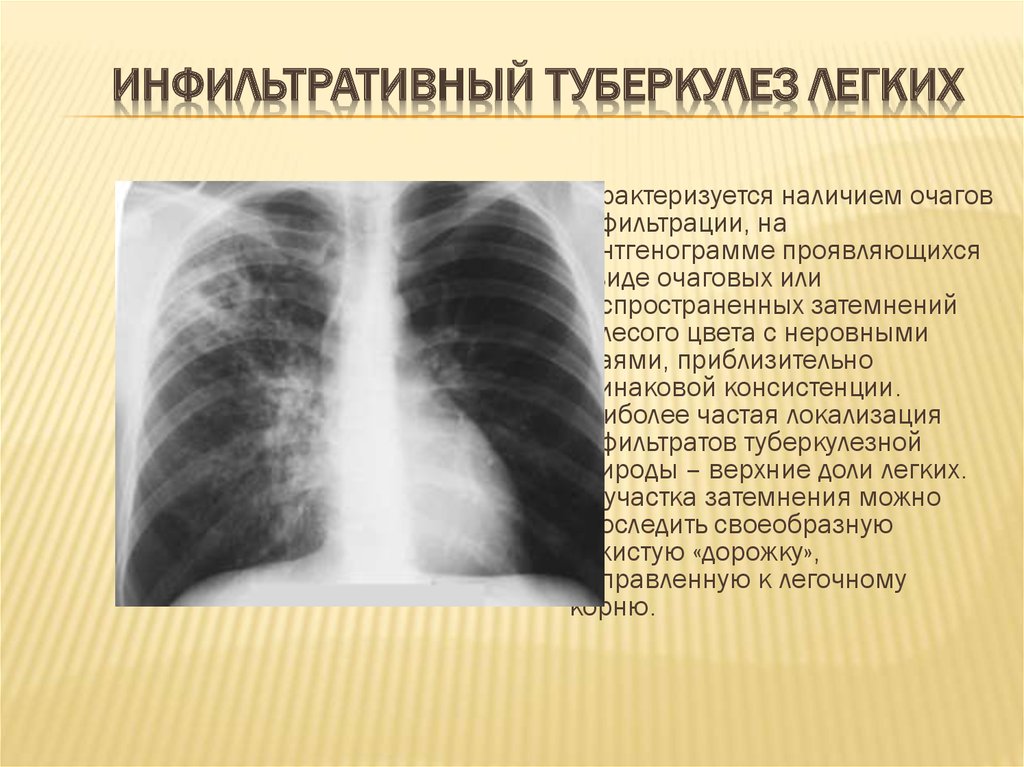
(Демонстрация слайда).
Мы видим его рентгенограммы за 2010-й год. Корень правого легкого расширен, уплотнен. Мы видим (неразборчиво термин, 15:29) изменения в переднем сегменте: уплотнение легочной ткани.
(Демонстрация слайда).
Он был дообследован с помощью линейной томографии. Мы видим проходимость всех бронхов. На этом этапе данных за туберкулезное поражение не наблюдалось.
15:52
(Демонстрация слайда).
Как раз на фоне ухудшения состояния, повышения температуры было проведено рентгенологическое обследование. В данном случае мы видим, что у корня легкого появилась нечеткость контуров, увеличение воспалительных изменений верхней доли правого легкого.
(Демонстрация слайда).
Посмотрите в динамике эти два снимка за 2010-й и 2011-й год. Здесь, конечно, четко видна на последнем снимке отрицательная динамика.
Чем это может быть обусловлено?
Первое, что приходит на ум, учитывая клинику такой картины, эти три процесса.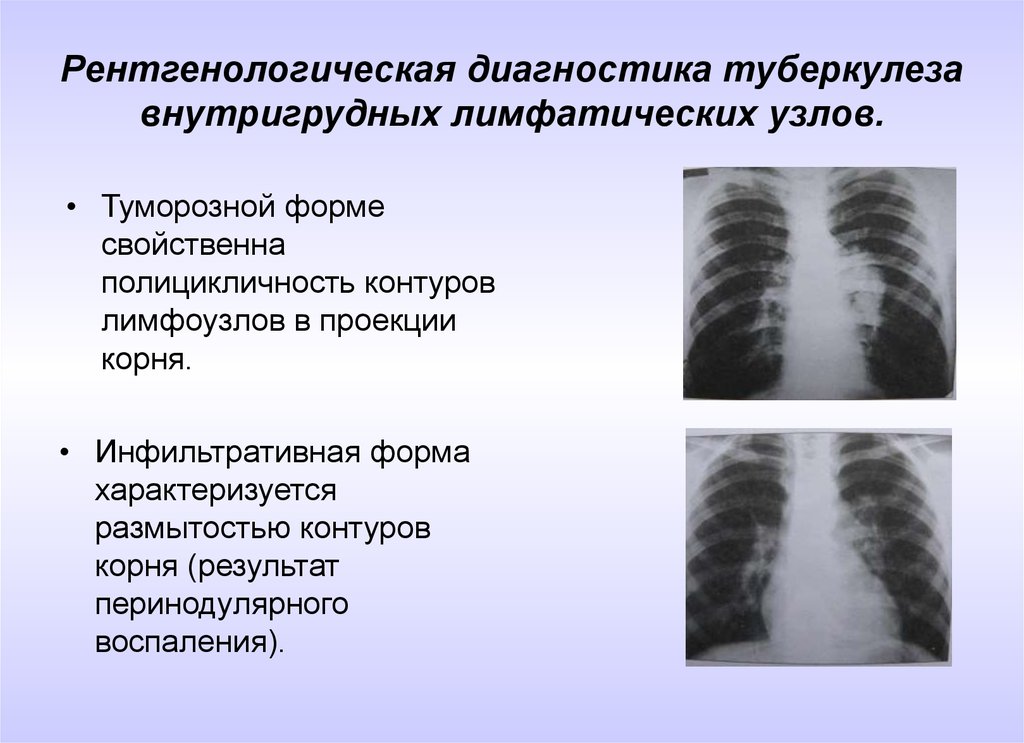 Возможно, развитие пневмонии, центральный рак либо метастазы в лимфатические узлы в связи с тем, что у пациента была опухоль в анамнезе.
Возможно, развитие пневмонии, центральный рак либо метастазы в лимфатические узлы в связи с тем, что у пациента была опухоль в анамнезе.
(Демонстрация слайда).
При проведении компьютерной томографии (мы не стали водить контраст – достаточно пожилой пациент) мы видим четко увеличенные лимфатические узлы, одностороннее увеличение лимфатических узлов.
В бифуркационной группе как раз неоднородная структура лимфатического узла.
В паратрахеальной – крупный лимфатический узел: полостное образование, которое оказалось бронхомодулярным свищом. Это было подтверждено при бронхоскопическом исследовании.
Ателектатические воспалительные изменения в верхней доле правого легкого и очаги обсеменения.
(Демонстрация слайда).
Дообследование пациента с помощью компьютерной томографии позволило установить правильный диагноз у пациента.
(Демонстрация слайда).
Но бывают сложные ситуации.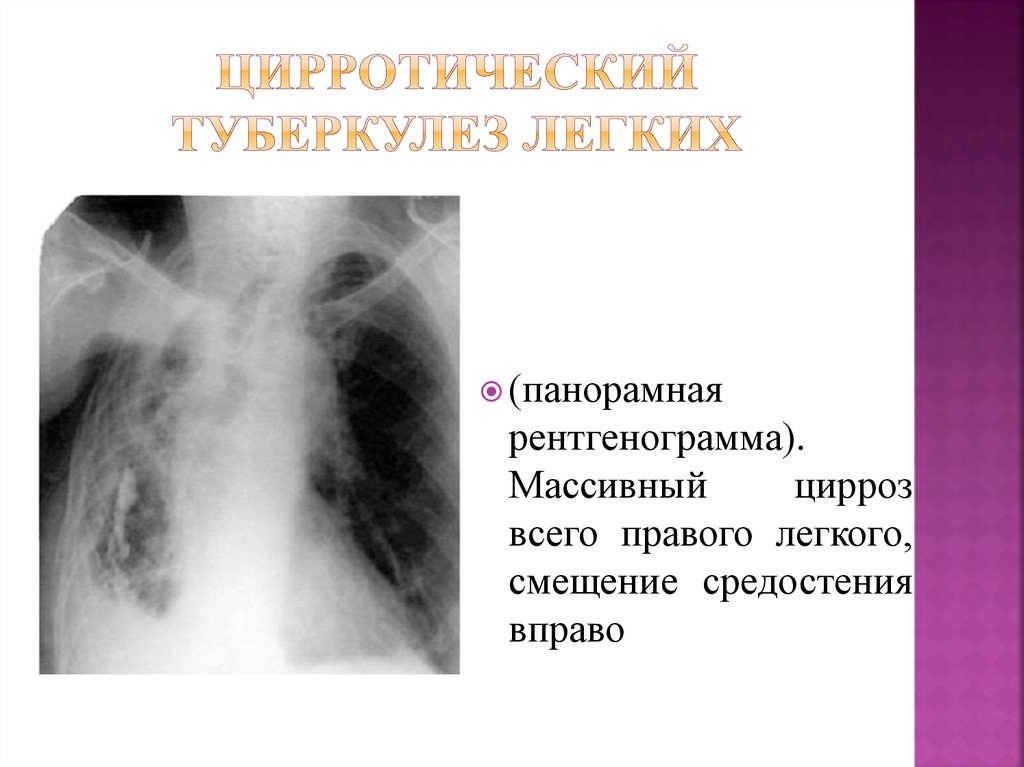 Пациент 32-х лет, который был направлен к нам на компьютерную томографию (он ВИЧ-инфицирован несколько лет) для уточнения изменений в проекции корня левого легкого. Мы видим подозрение на патологическое образование в корне легкого: деформированы контуры.
Пациент 32-х лет, который был направлен к нам на компьютерную томографию (он ВИЧ-инфицирован несколько лет) для уточнения изменений в проекции корня левого легкого. Мы видим подозрение на патологическое образование в корне легкого: деформированы контуры.
(Демонстрация слайда).
При нативном исследовании видно, что отмечается локальное расширение аорты в области дуги. Но наряду с этим, посмотрите, выявляются увеличенные лимфатические узлы (они здесь показаны желтыми стрелками) в бифуркационной группе и трахеобронхиальной группе.
Размеры их – где-то до 1,5 сантиметров. Это пограничные размеры. Существует много дискуссий по поводу того, какие должны быть размеры лимфатических узлов.
18:35
(Демонстрация слайда).
После проведения внутривенного контрастирования мы четко видим аневризматическое локальное расширение дуги аорты.
(Демонстрация слайда).
Посмотрите, как лимфатические узлы (даже незначительно увеличенные) накапливают контрастный препарат: фрагментарно, по капсуле.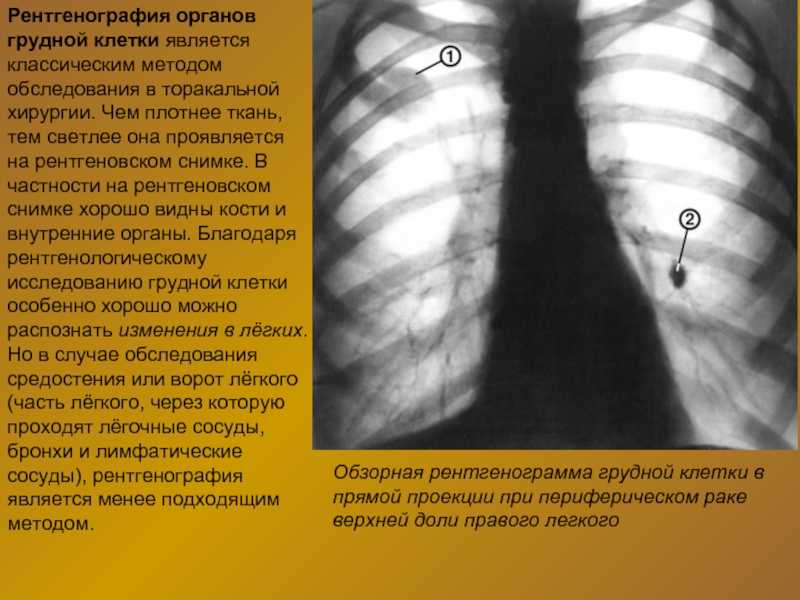 Это позволило высказаться о том, что у пациента наряду с локальным расширением имеется и туберкулез внутригрудных лимфатических узлов.
Это позволило высказаться о том, что у пациента наряду с локальным расширением имеется и туберкулез внутригрудных лимфатических узлов.
(Демонстрация слайда).
Ему была назначена противотуберкулезная терапия. В динамике (мы видим здесь уже без контрастирования исследование) – уменьшение размеров лимфатических узлов и частичное обызвествление.
(Демонстрация слайда).
Одностороннее расширение и деформация корня легкого, помимо туберкулезного поражения, конечно, чаще всего встречается при опухолевых процессах. В данном случае не рентгенограмме мы видим расширение корня правого легкого, уплотнение корня правого легкого и тяжистые контуры.
(Демонстрация слайда).
При компьютерно-томографическом исследовании в корне правого легкого – большое узловое образование: перибронхиально-узловой рак. Наличие увеличенных лимфатических узлов. Изменения обусловлены опухолевым процессом.
19:53
(Демонстрация слайда).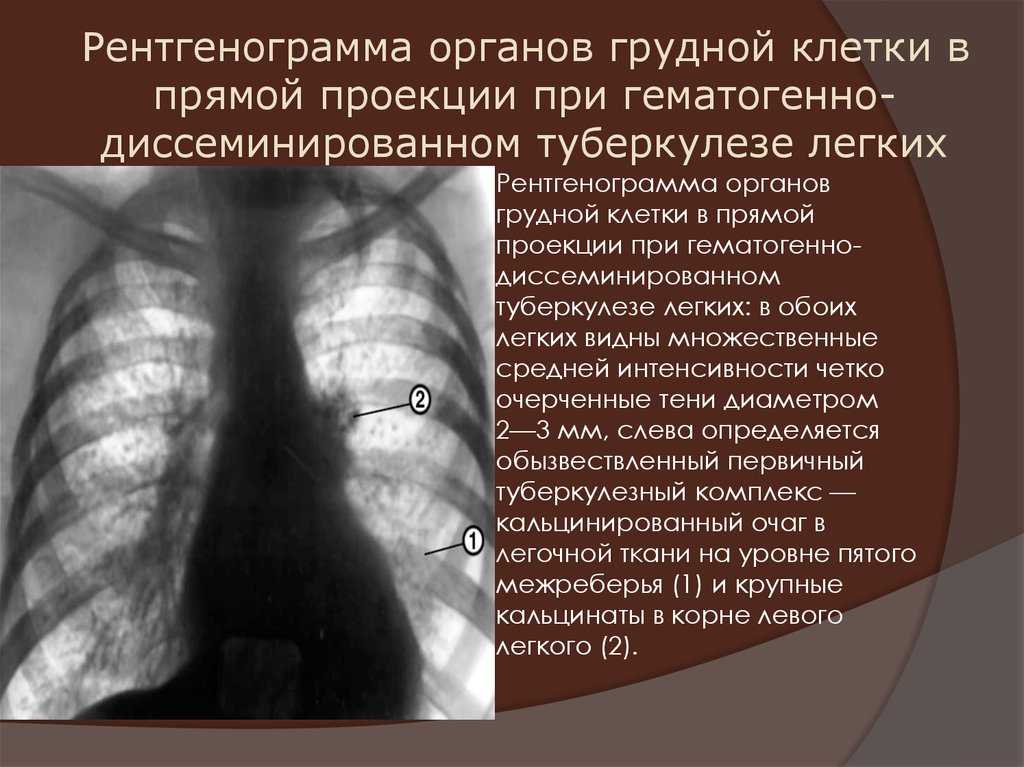
Применение внутривенного контрастирования позволяет определить, прежде всего, стадию злокачественной опухоли, степень инвазии в крупные сосуды, в окружающие структуры. Это определяет тактику лечения пациента. В динамике наблюдения на фоне химиотерапии.
(Демонстрация слайда).
Двустороннее расширение и деформация корней легких обычно встречается при саркоидозе ВГЛУ. При этом мы видим двустороннее достаточно симметричное расширение корней с полицикличными контурами.
(Демонстрация слайда).
При компьютерно-томографическом исследовании лимфатические узлы имеют очень характерные черты. Определяется системное увеличение лимфатических узлов. Они имеют однородную структуру, четкие контуры, отсутствие изменений окружающей клетчатки.
Как правило, лимфатические узлы поражаются множественно – каждый в своей группе. Они очень редко приводят к сдавлению бронхов, к возникновению гиповентиляционных ателектатических изменений.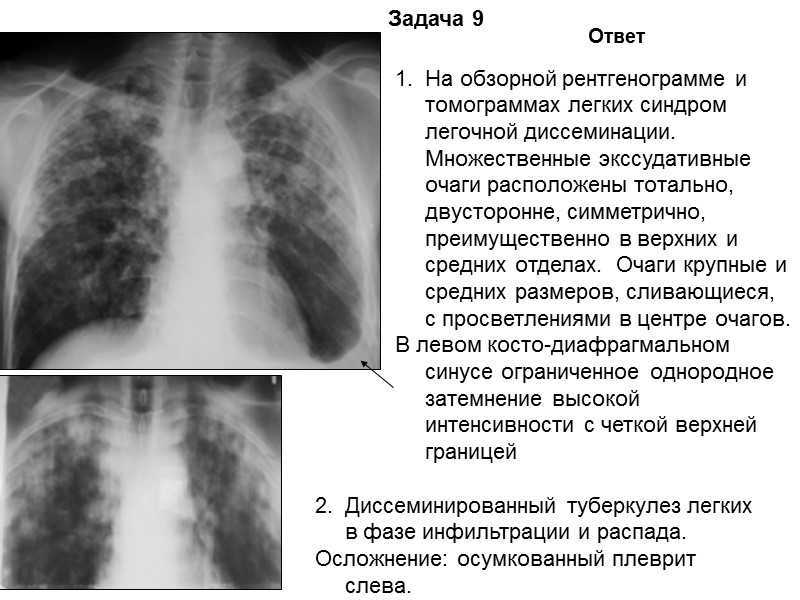
После контрастного усиления, в отличие от туберкулеза ВГЛУ, при саркоидозе они равномерно накапливают контрастный препарат всем объемом. Их плотность незначительно возрастает.
(Демонстрация слайда).
Надо сказать, что при хроническом течении саркоидоза наблюдается формирование кальцината. Сначала уплотнение лимфатического узла в центре, а затем отложение кальция. Раньше всегда считалось, что кальцинаты в лимфатических узлах – это прерогатива только туберкулеза. Нет. По нашим наблюдениям, все гранулематозные процессы могут сопровождаться отложением кальция во ВГЛУ.
При этом при саркоидозе мы видим, что кальцинаты, как правило, формируются и максимально выражены в центре лимфоузла, где в основном это воспаление, и вдали от бронхов.
22:05
(Демонстрация слайда).
Здесь приведены кальцинаты ВГЛУ. При силикозе характерны скорлупообразные кальцинаты, при саркоидозе и при туберкулезном поражении.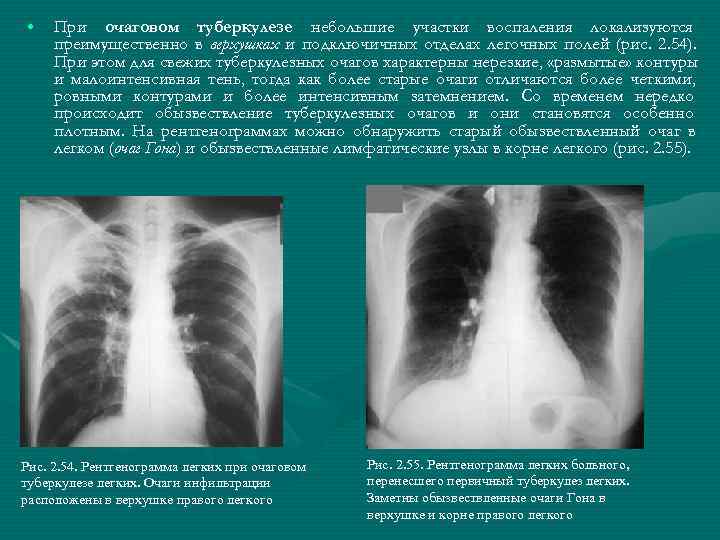
(Демонстрация слайда).
Двустороннее расширение и деформация корней легких может быть обусловлена не только увеличением лимфатических узлов, но и при легочной гипертензии. В данном случае у пациентки мы видим расширение корней легких и справа характерный симптом, который, кстати, редко встречается – сигарообразный контур.
(Демонстрация слайда).
При внутривенном контрастировании мы видим массивное поражение правой ветви легочной артерии, расширение легочной артерии. Это хроническое течение тромбоэмболии, поскольку мы видим реканализацию тромба. Выраженная двусторонняя гипертензия приводит к расширению корней легких.
(Демонстрация слайда).
Сужение корня легкого встречается крайне редко. В основном оно обусловлено агенезией легочной артерии. При этом рентгенологически отмечается повышение прозрачности одного из легочных полей, отсутствие нормального легочного рисунка и отсутствие собственной тени корня легкого.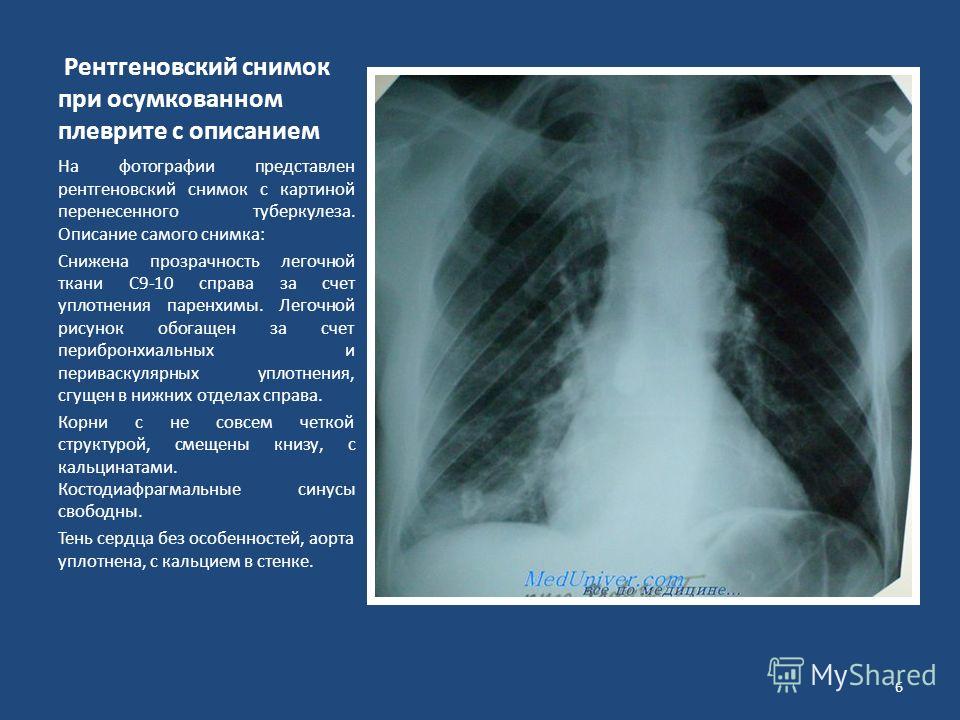 Это подтверждается (раньше при ангиопульмонографии) при КТ-ангиографии.
Это подтверждается (раньше при ангиопульмонографии) при КТ-ангиографии.
(Демонстрация слайда).
При сцинтиграфии этот случай. Мы видим полное отсутствие кровотока в правом легком.
(Демонстрация слайда).
В заключение мне бы хотелось сказать, что [тень] корней легких рентгенологически образуют бронхи и долевые сегментарные ветви легочной артерии, долевые и сегментарные бронхи, крупные вены.
Морфологической основой изменений корней легких является увеличение лимфатических узлов, патологические состояния сосудов, поражения бронхов, расстройства обмена тканевой жидкости, склеротические фиброзные процессы.
Синдром изменения корней легких включает любые отклонения от нормальной картины легких.
Компьютерная томография с внутривенным контрастированием в настоящее время является ведущим методом диагностики патологических изменений корня легкого.
Спасибо за внимание.
Рентгенологические данные при первичном туберкулезе легких: наблюдения за вспышками в средней школе
Korean J Radiol.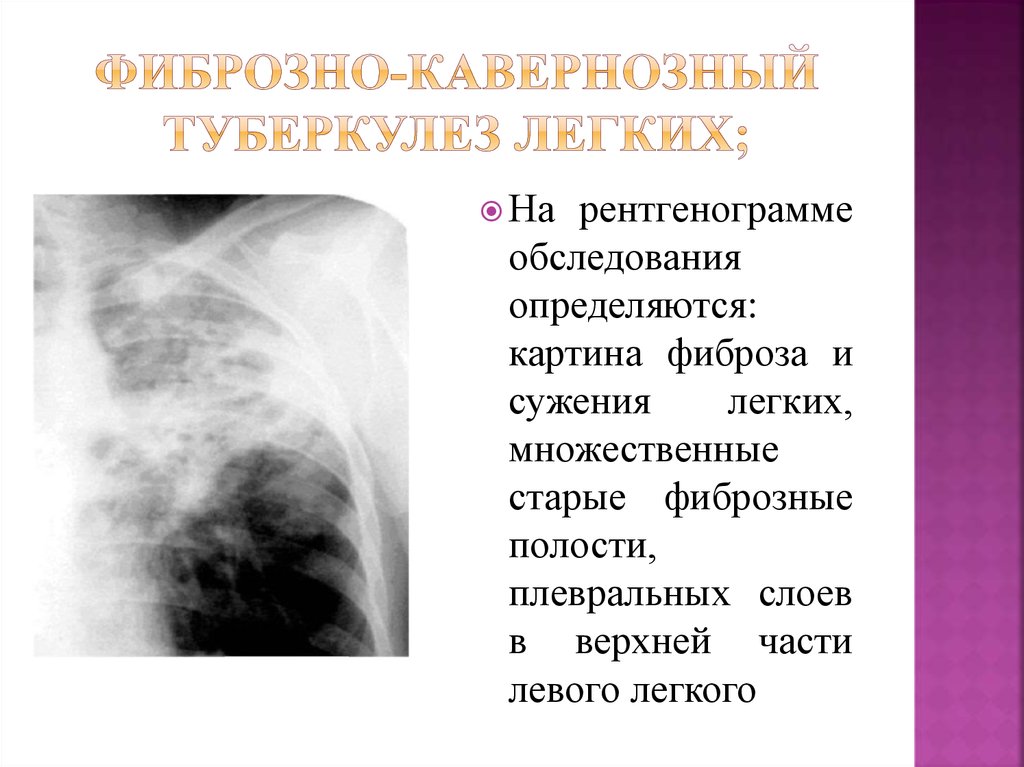 2010 ноябрь-декабрь; 11(6): 612–617.
2010 ноябрь-декабрь; 11(6): 612–617.
Опубликовано онлайн 2010 октября. MD, 3 и , MD 5
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Цель
Описать рентгенологические признаки первичного туберкулеза легких (ТБ) у ранее здоровых подростков.
Материалы и методы
Наблюдательный совет учреждения одобрил это ретроспективное исследование с отказом от информированного согласия пациентов. Вспышки ТБ произошли в 15 старших классах средних школ, и рентгенограммы органов грудной клетки 58 учащихся с идентичными штаммами ТБ были проанализированы двумя независимыми наблюдателями с помощью анализа полиморфизма длин рестрикционных фрагментов. Поражения в виде узелков, консолидаций или полостей в верхних отделах легких классифицировались как типичный туберкулез. Увеличение медиастинальных лимфатических узлов; поражение узелков, консолидация или кавитация в нижних отделах легких; или плевральный выпот классифицировали как атипичный туберкулез. Согласие между наблюдателями в отношении наличия каждого рентгенографического признака было проверено с помощью каппа-статистики.
Согласие между наблюдателями в отношении наличия каждого рентгенографического признака было проверено с помощью каппа-статистики.
Результаты
Из 58 пациентов трое (5%) имели нормальные рентгенограммы органов грудной клетки. Полостные поражения присутствовали у 25 (45%) из 55 студентов. Поражения с преобладанием верхних отделов легких наблюдались у 27 (49%) больных, тогда как с преобладанием нижних отделов легких у 18 (33%). У остальных 10 (18%) больных имелись очаги как в верхних, так и в нижних отделах легких. Плеврального выпота не наблюдалось ни у одного пациента, а также увеличения медиастинальных лимфатических узлов. Увеличение прикорневых лимфатических узлов наблюдалось только у одного (2%) больного. В целом 37 (67%) студентов имели типичную форму туберкулеза, тогда как 18 (33%) имели туберкулезное поражение атипичной формы.
Заключение
Наиболее частыми рентгенологическими находками при первичном легочном ТБ вследствие недавней инфекции у ранее здоровых подростков являются поражения верхних отделов легких, которые считались рентгенологическими признаками реактивации легочного ТБ в результате отдаленной инфекции.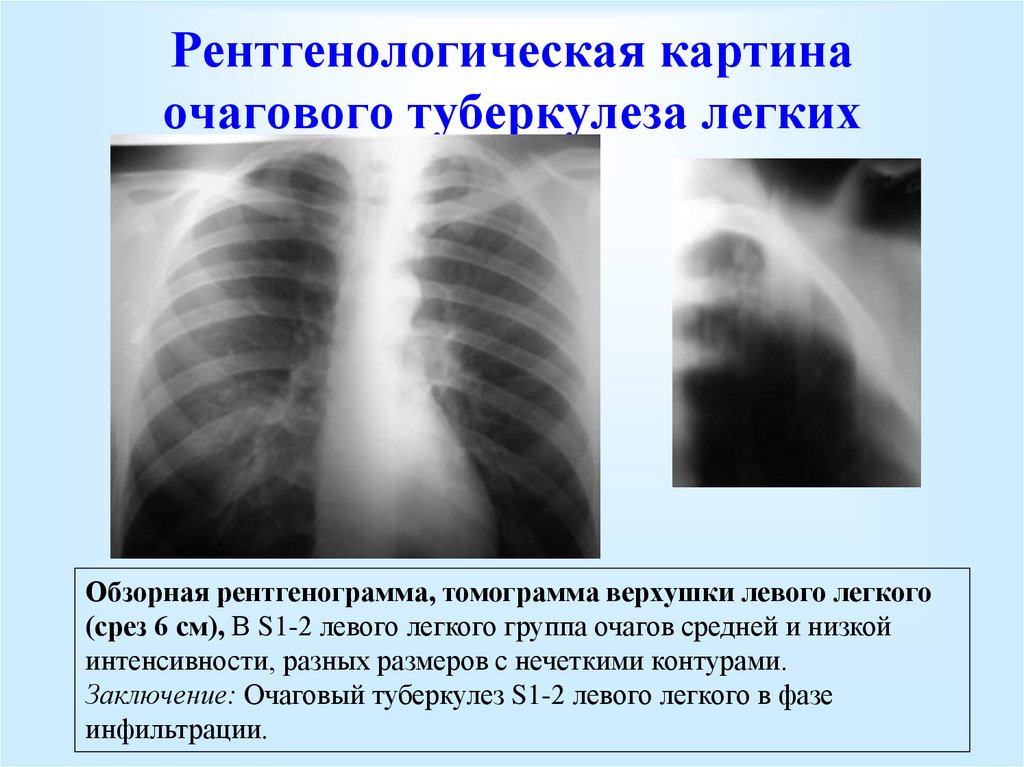
Ключевые слова: Подросток, Mycobacterium tuberculosis, Туберкулез легких, Рентгенография грудной клетки
Туберкулез легких (ТБ) подразделяют на первичную и реактивационную (постпервичную) формы (1). Примерно у 5% лиц, инфицированных Mycobacterium tuberculosis ( M.tuberculosis ), инфекция переходит в активную форму в течение двух лет после заражения. Считается, что этот прогрессирующий первичный туберкулез обычно возникает в детстве. Еще у 5% заболевание развивается в более поздней стадии жизни, и считается, что эта реактивация туберкулеза обычно происходит у взрослых (2).
Традиционно считалось, что рентгенологические проявления первичной ТБ инфекции отличаются от таковых при реактивации ТБ (1). Увеличение лимфатических узлов средостения, поражение нижних долей и плевральный выпот считаются характерными признаками первичной ТБ инфекции, тогда как поражение верхних долей, образование полостей и фиброз считаются типичными для реактивации ТБ (3-5).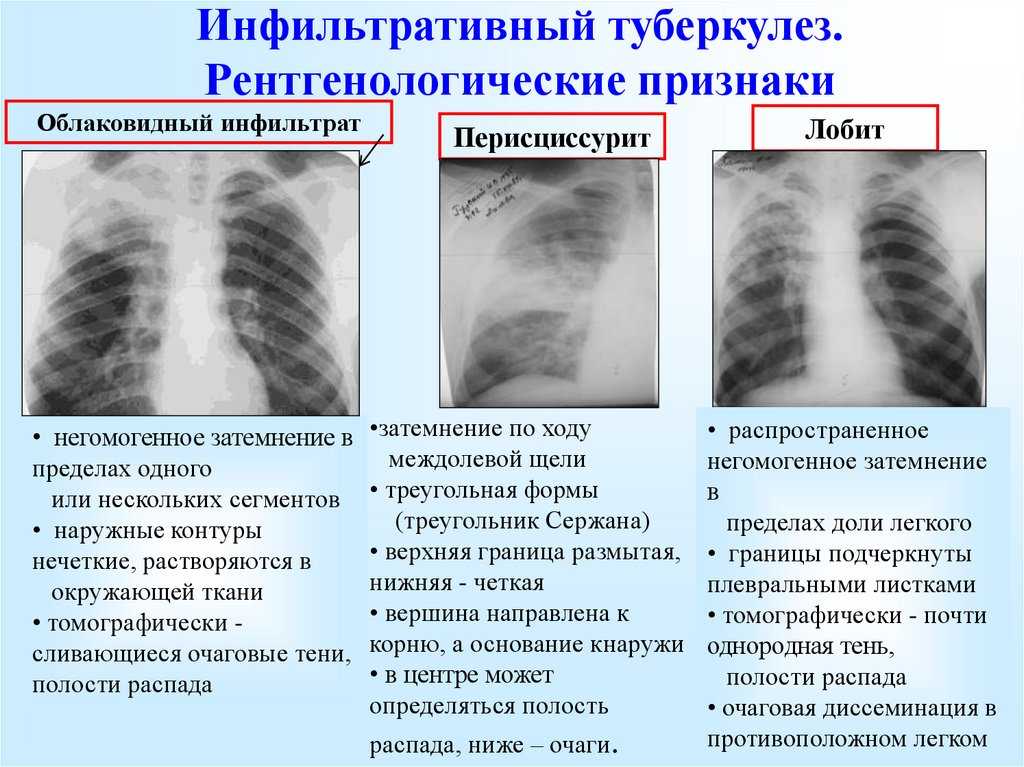 Однако недавние исследования с использованием методов генотипирования Изоляты M.tuberculosis показали, что рентгенологические признаки часто сходны у пациентов, у которых очевидно первичное заболевание в результате недавней инфекции, и у пациентов с реактивацией ТБ в результате отдаленной инфекции (6, 7).
Однако недавние исследования с использованием методов генотипирования Изоляты M.tuberculosis показали, что рентгенологические признаки часто сходны у пациентов, у которых очевидно первичное заболевание в результате недавней инфекции, и у пациентов с реактивацией ТБ в результате отдаленной инфекции (6, 7).
Чтобы подтвердить, что ТБ у взрослых вызван недавней инфекцией, мы документируем недавние конверсии туберкулиновой кожной пробы или используем анализ полиморфизма длины рестрикционных фрагментов (RFLP) (дактилоскопия ДНК с последовательностью вставки IS6110) M. tuberculosis изолятов (8-10). Изоляты от пациентов, инфицированных эпидемиологически неродственными штаммами ТБ, имеют разные паттерны RFLP, тогда как изоляты от пациентов с эпидемиологически связанными штаммами обычно имеют идентичные паттерны RFLP. Таким образом, кластерные случаи ТБ, определяемые как те, в которых изоляты имеют идентичные или близкородственные генотипы, обычно были недавно переданы.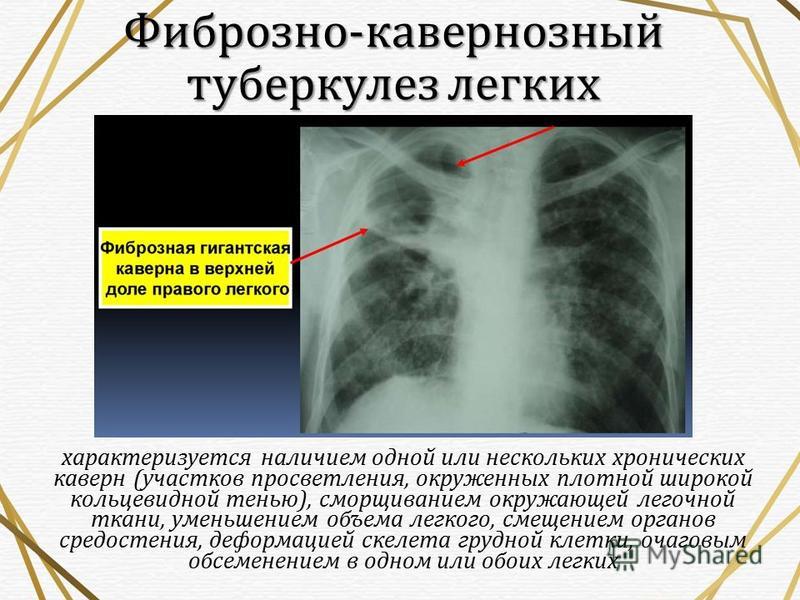 Чтобы оценить рентгенологические признаки первичного туберкулеза легких у ранее здоровых подростков, мы рассмотрели рентгенограммы грудной клетки большого числа пациентов с туберкулезом, изоляты которых были подвергнуты RFLP-анализу.
Чтобы оценить рентгенологические признаки первичного туберкулеза легких у ранее здоровых подростков, мы рассмотрели рентгенограммы грудной клетки большого числа пациентов с туберкулезом, изоляты которых были подвергнуты RFLP-анализу.
Институциональный наблюдательный совет одобрил это ретроспективное исследование с отказом от информированного согласия пациентов.
Испытуемые
С января 2007 г. по декабрь 2009 г. вспышки туберкулеза произошли в 15 средних школах Южной Кореи. Изучив медицинские записи Корейского института туберкулеза, мы выявили всех 90 студентов, у которых культурально подтвержденный туберкулез продемонстрировал идентичные штаммы туберкулеза с помощью RFLP-анализа с последовательностью вставки IS6110. Все изоляты из одной школы оказались одинаковыми Штамм M.tuberculosis .
Министерство образования, науки и технологий Кореи проводит медицинские осмотры учащихся в первом и четвертом классах начальной школы, а также в первом классе средней и старшей школы.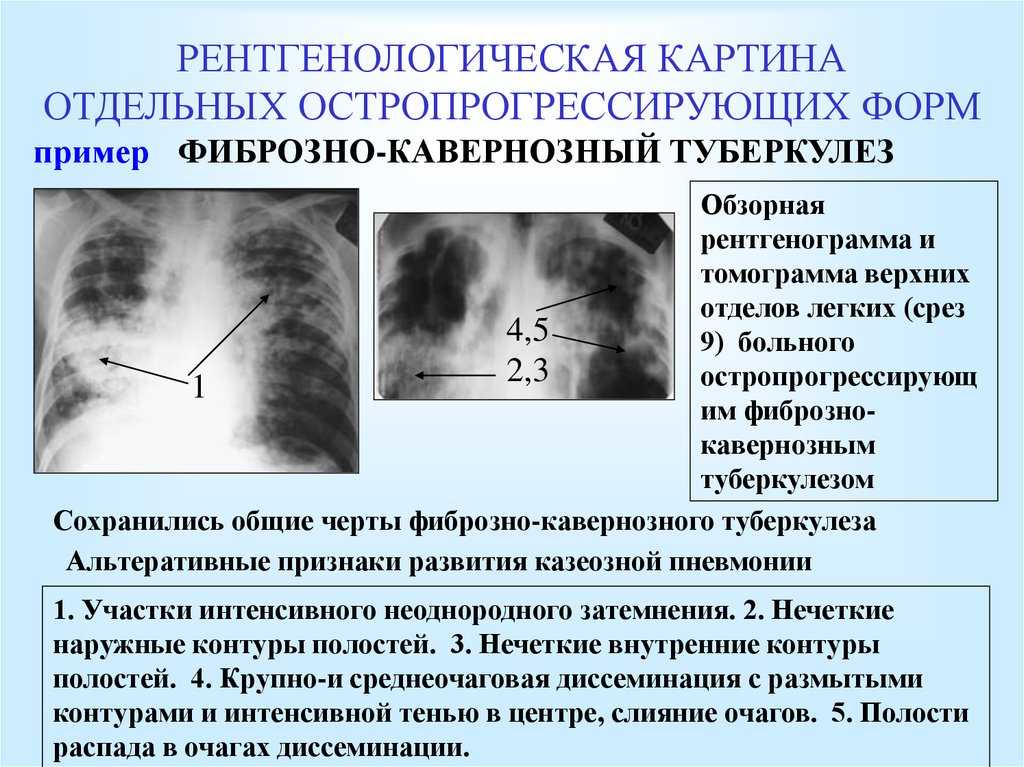 Медицинский осмотр студентов включает рентгенографию органов грудной клетки для выявления туберкулеза легких. Все 90 учащихся в нашем исследовании также прошли рентгенографию органов грудной клетки в первом классе средней или старшей школы. Поскольку все эти учащиеся ранее были здоровы и у них были нормальные рентгенограммы грудной клетки при предыдущих медицинских осмотрах учащихся, мы считали эту недавнюю инфекцию, подтвержденную анализом RFLP, первичным ТБ. Средний интервал между временем последней нормальной рентгенограммы грудной клетки и временем постановки диагноза ТБ для каждого пациента составлял 1,25 года (диапазон: 0,5-2,5 года). Средний возраст этих 90 студентов были в возрасте 17 ± 1,2 года, а 64 студента (71%) были мужского пола. Сопутствующее хроническое заболевание не было зарегистрировано ни у одного студента. Более того, ни один из студентов с активным туберкулезом легких ранее не лечился от туберкулеза.
Медицинский осмотр студентов включает рентгенографию органов грудной клетки для выявления туберкулеза легких. Все 90 учащихся в нашем исследовании также прошли рентгенографию органов грудной клетки в первом классе средней или старшей школы. Поскольку все эти учащиеся ранее были здоровы и у них были нормальные рентгенограммы грудной клетки при предыдущих медицинских осмотрах учащихся, мы считали эту недавнюю инфекцию, подтвержденную анализом RFLP, первичным ТБ. Средний интервал между временем последней нормальной рентгенограммы грудной клетки и временем постановки диагноза ТБ для каждого пациента составлял 1,25 года (диапазон: 0,5-2,5 года). Средний возраст этих 90 студентов были в возрасте 17 ± 1,2 года, а 64 студента (71%) были мужского пола. Сопутствующее хроническое заболевание не было зарегистрировано ни у одного студента. Более того, ни один из студентов с активным туберкулезом легких ранее не лечился от туберкулеза.
Все эти учащиеся были направлены в центры общественного здравоохранения, где они прошли официальное рентгенографическое обследование органов грудной клетки с использованием пленки обычного размера (14 × 17 дюймов) (n = 32) или цифровых рентгенограмм (n = 58).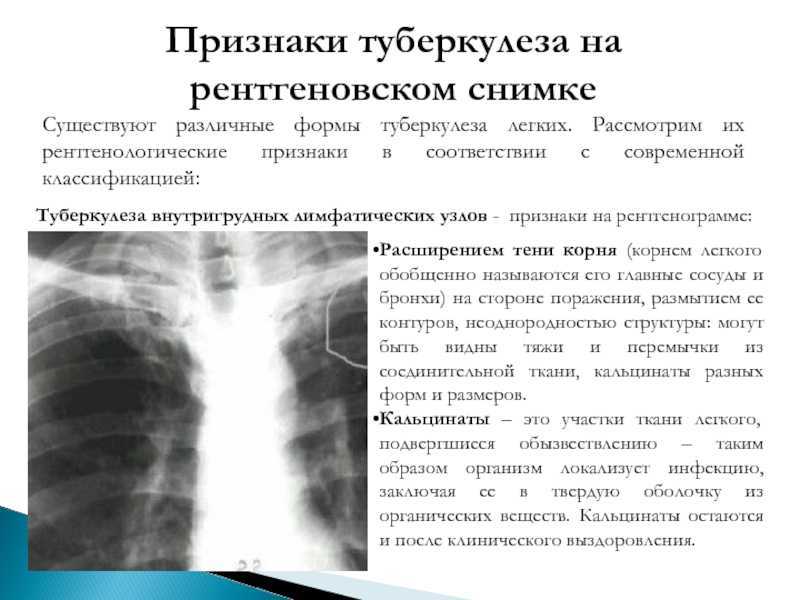 Из 90 студентов первоначальные рентгенограммы грудной клетки были доступны у 58 студентов, которые проходили рентгенографические исследования грудной клетки с использованием техники цифровой рентгенографии (рентгенографические аппараты от различных компаний-поставщиков). Параметры изображения для цифровой рентгенографии были следующими: размер изображения 14 × 17 дюймов или 17 × 17 дюймов; максимальный ток трубки 650 мА; обычная величина воздействия 1 или 2 мАс; напряжение на трубке 100-120 кВп; размер фокусного пятна 1,2 мм; фокусное расстояние детектора 183 см. Рентгенологическое исследование органов грудной клетки проводилось только в задне-передней проекции. Таким образом, эти 58 студентов составили группу исследования для анализа рентгенографических характеристик органов грудной клетки.
Из 90 студентов первоначальные рентгенограммы грудной клетки были доступны у 58 студентов, которые проходили рентгенографические исследования грудной клетки с использованием техники цифровой рентгенографии (рентгенографические аппараты от различных компаний-поставщиков). Параметры изображения для цифровой рентгенографии были следующими: размер изображения 14 × 17 дюймов или 17 × 17 дюймов; максимальный ток трубки 650 мА; обычная величина воздействия 1 или 2 мАс; напряжение на трубке 100-120 кВп; размер фокусного пятна 1,2 мм; фокусное расстояние детектора 183 см. Рентгенологическое исследование органов грудной клетки проводилось только в задне-передней проекции. Таким образом, эти 58 студентов составили группу исследования для анализа рентгенографических характеристик органов грудной клетки.
Анализ изображений
Все данные рентгенографических изображений грудной клетки 58 пациентов были напрямую подключены к системе архивации изображений и связи (M-view; Marotec Medical System, Сеул, Корея), которая позволяла отображать все данные изображений на мониторах (четыре монитора). , матрицы изображений 2048 × 2560, 10-битная видимая шкала серого и люминесценция 145,9 фут-ламберт).
, матрицы изображений 2048 × 2560, 10-битная видимая шкала серого и люминесценция 145,9 фут-ламберт).
Первоначальные рентгенограммы грудной клетки студентов с недавно диагностированным туберкулезом были рассмотрены независимо друг от друга двумя рентгенологами грудной клетки, имеющими 21-летний и восьмилетний опыт работы в рентгенологии грудной клетки соответственно, и различия в наблюдаемых результатах были устранены на основе консенсуса. Наблюдатели оценивали наличие аномалий легочной паренхимы, включая узелки, консолидацию и полости. Также регистрировали наличие или отсутствие плеврального выпота и увеличение лимфатических узлов средостения или ворот. Узелки (диаметром ≤ 3 см; крупные узелки ≥ 10 мм в диаметре, маленькие узелки диаметром < 10 мм) считались присутствующими при наличии округлой непрозрачности, хорошо или нечетко очерченной. Консолидацию определяли как однородное увеличение легочной паренхиматозной непрозрачности, закрывающее границы сосудов и стенки дыхательных путей. Полость была диагностирована, когда в легочном уплотнении, массе или узле было замечено заполненное воздухом пространство (11).
Полость была диагностирована, когда в легочном уплотнении, массе или узле было замечено заполненное воздухом пространство (11).
Также были проанализированы распределения (верхняя или нижняя зона) и латеральность (односторонняя или двусторонняя) поражений легких. Поражения считались расположенными в верхних отделах легких, если они располагались краниально от ворот легкого, и в нижних отделах легких, если они располагались каудально от ворот легких.
После анализа результатов рентгенографии грудной клетки результаты считались типичными для предыдущего определения реактивации легочного ТБ в результате отдаленной инфекции, если в верхних отделах легких присутствовали уплотнения, узелки или полости. Наличие сопутствующей внутригрудной лимфаденопатии, поражения нижних отделов легких или плеврального выпота не изменило характеристики типичного ТБ. Результаты считались атипичными, если присутствовало увеличение медиастинальных лимфатических узлов, аномалии нижних зон легких или плевральный выпот. Рентгенограммы с полостным поражением или сегментарной или долевой консолидацией в нижних отделах легких также считались нетипичными (5-7).
Рентгенограммы с полостным поражением или сегментарной или долевой консолидацией в нижних отделах легких также считались нетипичными (5-7).
Статистический анализ
Статистический анализ проводили с использованием имеющегося в продаже программного обеспечения (SPSS 15.0; SPSS, Чикаго, Иллинойс). Согласие между двумя рентгенологами относительно наличия или отсутствия каждого рентгенографического признака было проверено с использованием статистики k . k -значение 0-0,20 указывает на незначительное совпадение; 0,21-0,40 — удовлетворительное согласие; 0,41-0,60, умеренное согласие; 0,61-0,80, существенное согласие; и 0,81-1,00, почти идеальное совпадение.
Два наблюдателя практически полностью совпали в отношении выявления увеличения медиастинального лимфатического узла ( k = 1,00), увеличения внутригрудного лимфатического узла ( k = 1,00), плеврального выпота ( k = 1,00), большого узла ( k = 0,965), полость ( k = 0,894) и консолидация ( k = 0,813). Между двумя рентгенологами было достигнуто существенное согласие в отношении идентификации небольших узлов ( k = 0,742).
Между двумя рентгенологами было достигнуто существенное согласие в отношении идентификации небольших узлов ( k = 0,742).
Из 58 пациентов, которым была сделана рентгенограмма грудной клетки, у троих рентгенограмма грудной клетки была нормальной. демонстрирует обобщенные аномальные результаты рентгенографии грудной клетки у оставшихся 55 пациентов. Полостные поражения имелись у 25 (45%) студентов. Плеврального выпота не наблюдалось ни у одного пациента, а также увеличения медиастинальных лимфатических узлов. Увеличение прикорневых лимфатических узлов наблюдалось только у одного пациента (2%).
Таблица 1
Рентгенологические изменения при первичном туберкулезе легких у ранее здоровых пациентов подросткового возраста (n = 55)
Открыто в отдельном окне (49%), а поражения с преобладанием нижних отделов легких наблюдались у 18 (33%) пациентов. У остальных 10 (18%) пациентов имелись очаги как в верхних, так и в нижних отделах легких. Двустороннее поражение легких наблюдалось у 13 (24%) больных. Всего у 37 (67%) студентов была типичная форма реактивации туберкулеза (, ), а у 18 (33%) — атипичная форма туберкулезного поражения по данным рентгенографии органов грудной клетки ().
Всего у 37 (67%) студентов была типичная форма реактивации туберкулеза (, ), а у 18 (33%) — атипичная форма туберкулезного поражения по данным рентгенографии органов грудной клетки ().
Открыть в отдельном окне
Первичный туберкулез легких у юноши 18 лет с типичными рентгенологическими данными. Рентгенограмма грудной клетки показывает очаговые уплотнения, узелки и полости (стрелки) в двусторонних верхних отделах легких.
Открыть в отдельном окне
Туберкулез легких у юноши 18 лет с типичными рентгенологическими данными. Рентгенограмма грудной клетки показывает полостной узел (стрелка) с множественными маленькими узелками (указатели) в левой верхней части легкого.
Открыть в отдельном окне
Туберкулез легких у 18-летнего мальчика с атипичными рентгенологическими данными. Рентгенограмма грудной клетки показывает полостное уплотнение (стрелка) и узелки в правом нижнем отделе легкого. Поражения классифицировались как атипичные, поскольку располагались в нижних отделах легких без вовлечения верхних отделов легких.
Целью данного исследования было описание рентгенологических признаков первичного туберкулеза легких у ранее здоровых подростков с недавней инфекцией. Мы обнаружили, что первичный легочный туберкулез у наших подростков-старшеклассников обычно проявляется узлами верхних долей, консолидацией или полостными поражениями на рентгенограммах грудной клетки. Увеличение медиастинальных лимфатических узлов или плевральный выпот у наших пациентов не наблюдались. Эти находки традиционно рассматривались как типичные рентгенологические признаки реактивации ТБ с отдаленным инфицированием. Считается, что при реактивационном туберкулезе на рентгенограммах органов грудной клетки обнаруживаются неоднородные консолидации и плохо очерченные узелки в верхних долях. У одной трети пациентов в аномалиях легких присутствуют полости (12, 13).
Считается, что первичный туберкулез в основном поражает детей и младенцев. Наиболее распространенными рентгенологическими аномалиями первичного ТБ в младенчестве и детстве являются увеличение внутригрудных лимфатических узлов, плевральный выпот и поражения нижних долей легких (14-17). Первичный ТБ также может возникать у взрослых, и, следовательно, сдвиг в сторону отсроченных проявлений у взрослых может быть связан с уменьшением экспозиции в детском возрасте и увеличением числа носителей с ослабленным иммунитетом (14). Первичный туберкулез у подростков и взрослых, как правило, проявляется поражением паренхимы легких в верхних долях или верхних сегментах нижних долей (14, 17). Кроме того, иногда наблюдается плевральный выпот или увеличение медиастинальных лимфатических узлов. Кавитация, обычно в области консолидации, также может возникать при первичном туберкулезе у подростков или взрослых, как в наших случаях. Ранняя полость при первичном ТБ встречается чаще и быстрее у взрослых, чем в любой другой возрастной группе (14). Таким образом, первичный ТБ у подростков и взрослых может проявляться полостной консолидацией верхней доли без увеличения медиастинальных или прикорневых лимфатических узлов или плеврального выпота и, таким образом, демонстрировать традиционно считающиеся типичными рентгенологическими признаками реактивации ТБ с отдаленной инфекцией.
Первичный ТБ также может возникать у взрослых, и, следовательно, сдвиг в сторону отсроченных проявлений у взрослых может быть связан с уменьшением экспозиции в детском возрасте и увеличением числа носителей с ослабленным иммунитетом (14). Первичный туберкулез у подростков и взрослых, как правило, проявляется поражением паренхимы легких в верхних долях или верхних сегментах нижних долей (14, 17). Кроме того, иногда наблюдается плевральный выпот или увеличение медиастинальных лимфатических узлов. Кавитация, обычно в области консолидации, также может возникать при первичном туберкулезе у подростков или взрослых, как в наших случаях. Ранняя полость при первичном ТБ встречается чаще и быстрее у взрослых, чем в любой другой возрастной группе (14). Таким образом, первичный ТБ у подростков и взрослых может проявляться полостной консолидацией верхней доли без увеличения медиастинальных или прикорневых лимфатических узлов или плеврального выпота и, таким образом, демонстрировать традиционно считающиеся типичными рентгенологическими признаками реактивации ТБ с отдаленной инфекцией.
Рентгенологические данные, полученные в нашем исследовании, совпадают с данными, полученными в исследовании Sant’Anna et al. (18), которые оценивали рентгенологические признаки легочного ТБ, наблюдаемого в подростковой возрастной группе. В их исследовании, хотя способ инфекции (первичная, эндогенная реактивация или экзогенная реинфекция) четко не упоминался, паренхиматозные поражения легких были локализованы в верхних долях у 57% пациентов, тогда как полостные поражения возникали у 183 (32%) из 564 пациентов. (28% [67 из 243 пациентов], состоящих из подростков в возрасте от 10 до 15 лет, и 36% [116 из 321], состоящих из подростков в возрасте от 16 до 19 лет.подростков) (18).
Недавние исследования, основанные на фингерпринтинге ДНК, показывают, что рентгенологические особенности органов грудной клетки сходны у пациентов с очевидным первичным заболеванием и у пациентов с реактивацией ТБ (6, 7). Кроме того, более чем у 70% взрослых пациентов с туберкулезным плевритом (который рассматривался как первичное проявление туберкулеза, а не реактивация туберкулеза) были признаки реактивации туберкулеза в паренхиме легких (19). Более того, полостные поражения легких действительно возникают в течение шести месяцев после первоначальной инфекции; другими словами, полостные поражения проявляются как рентгенологические признаки первичной туберкулезной легочной инфекции (20). Эти наблюдения позволяют предположить, что типичный реактивационный туберкулез легких может быть результатом первичной инфекции, эндогенной реактивации или экзогенной реинфекции (21, 22).
Более того, полостные поражения легких действительно возникают в течение шести месяцев после первоначальной инфекции; другими словами, полостные поражения проявляются как рентгенологические признаки первичной туберкулезной легочной инфекции (20). Эти наблюдения позволяют предположить, что типичный реактивационный туберкулез легких может быть результатом первичной инфекции, эндогенной реактивации или экзогенной реинфекции (21, 22).
Нарушение иммунитета хозяина считается предрасполагающим фактором для заболевания туберкулезом. Серопозитивные к вирусу иммунодефицита человека (ВИЧ) больные легочным ТБ с критическим иммунодефицитом (количество CD4 Т-лимфоцитов < 200/мкл 3 ) имеют более высокую распространенность медиастинальной лимфаденопатии и более низкую распространенность полостей, чем ВИЧ-серонегативные пациенты (23, 24). Предыдущие исследования показали, что эти рентгенологические признаки ТБ у ВИЧ-инфицированных пациентов отражают нарушение клеточно-опосредованного иммунитета (6, 7). Таким образом, традиционная концепция различий рентгенологических данных грудной клетки у детей и взрослых с туберкулезом может отражать разную эффективность иммунного ответа, а не различия во времени заражения (6, 7). Важным предиктором рентгенологических проявлений может быть целостность иммунного ответа хозяина, что определяется возрастом пациента и иммунодефицитом (25). У новорожденных, детей младшего возраста или ВИЧ-инфицированных лиц с нарушенным клеточно-опосредованным иммунным ответом наблюдается тенденция к развитию атипичной формы ТБ, тогда как у иммунокомпетентных пациентов наблюдается тенденция к типичной форме ранее известной реактивационной формы ТБ (6, 7).
Таким образом, традиционная концепция различий рентгенологических данных грудной клетки у детей и взрослых с туберкулезом может отражать разную эффективность иммунного ответа, а не различия во времени заражения (6, 7). Важным предиктором рентгенологических проявлений может быть целостность иммунного ответа хозяина, что определяется возрастом пациента и иммунодефицитом (25). У новорожденных, детей младшего возраста или ВИЧ-инфицированных лиц с нарушенным клеточно-опосредованным иммунным ответом наблюдается тенденция к развитию атипичной формы ТБ, тогда как у иммунокомпетентных пациентов наблюдается тенденция к типичной форме ранее известной реактивационной формы ТБ (6, 7).
Некоторые характеристики нашего исследуемого населения были уникальными; все они ранее были здоровыми учащимися старших классов средней школы, средний возраст которых составлял 17 лет, и ни у одного из пациентов не было хронических заболеваний. Было продемонстрировано, что все учащиеся заражены идентичным штаммом M. tuberculosis в каждой школе, что было подтверждено тестированием отпечатков пальцев ДНК. Эти данные свидетельствуют о том, что наши пациенты-подростки были недавно инфицированы, и у них недавно развился первичный туберкулез легких.
tuberculosis в каждой школе, что было подтверждено тестированием отпечатков пальцев ДНК. Эти данные свидетельствуют о том, что наши пациенты-подростки были недавно инфицированы, и у них недавно развился первичный туберкулез легких.
Наше исследование имеет несколько ограничений. Во-первых, объектами нашего исследования были старшеклассники (подростки). Таким образом, наши результаты не могут быть распространены на детей или взрослых. Во-вторых, рентгенограммы грудной клетки всех пациентов были недоступны; таким образом, может присутствовать систематическая ошибка отбора. В-третьих, мы оценивали только рентгенологические данные, даже в задне-переднем направлении; таким образом, мы, возможно, не обнаружили увеличения медиастинальных или прикорневых лимфатических узлов или минимального плеврального выпота. Кроме того, у трех студентов в нашем исследовании были нормальные рентгенограммы органов грудной клетки, несмотря на подтвержденный посевом активный туберкулез. Сообщалось, что рентгенограммы могут быть нормальными или показывать только легкие или неспецифические изменения у пациентов с активным заболеванием (12). Распространенными причинами пропущенного диагноза туберкулеза являются неспособность распознать внутригрудную и медиастинальную лимфаденопатию и недосмотр легких паренхиматозных аномалий, таких как небольшие центрилобулярные узелки. Тем не менее, согласие между наблюдателями в идентификации увеличения внутригрудных или медиастинальных лимфатических узлов и плеврального выпота в нашем исследовании было почти идеальным. В-четвертых, поскольку у нас не было достаточно данных о серийных туберкулиновых кожных пробах, студенты с ранее нормальными рентгенограммами грудной клетки и отсутствием туберкулеза в анамнезе считались больными первичной туберкулезной инфекцией. Таким образом, мы использовали широкое определение первичной туберкулезной инфекции (14). Наконец, мы не оценивали влияние вакцинации БЦЖ на иммунный ответ хозяина и рентгенологические проявления туберкулезной инфекции. Наша национальная политика по профилактике туберкулеза рекомендует вакцинацию БЦЖ в неонатальном периоде. Вакцинация БЦЖ может повлиять на иммунный ответ хозяина и рентгенологические проявления туберкулезной инфекции.
Распространенными причинами пропущенного диагноза туберкулеза являются неспособность распознать внутригрудную и медиастинальную лимфаденопатию и недосмотр легких паренхиматозных аномалий, таких как небольшие центрилобулярные узелки. Тем не менее, согласие между наблюдателями в идентификации увеличения внутригрудных или медиастинальных лимфатических узлов и плеврального выпота в нашем исследовании было почти идеальным. В-четвертых, поскольку у нас не было достаточно данных о серийных туберкулиновых кожных пробах, студенты с ранее нормальными рентгенограммами грудной клетки и отсутствием туберкулеза в анамнезе считались больными первичной туберкулезной инфекцией. Таким образом, мы использовали широкое определение первичной туберкулезной инфекции (14). Наконец, мы не оценивали влияние вакцинации БЦЖ на иммунный ответ хозяина и рентгенологические проявления туберкулезной инфекции. Наша национальная политика по профилактике туберкулеза рекомендует вакцинацию БЦЖ в неонатальном периоде. Вакцинация БЦЖ может повлиять на иммунный ответ хозяина и рентгенологические проявления туберкулезной инфекции.
В заключение следует отметить, что наиболее распространенными рентгенологическими признаками первичного туберкулеза легких в результате недавней инфекции у ранее здоровых подростков являются поражения верхних отделов легких, включая узелки, консолидацию и кавитацию, которые ранее считались типичными рентгенологическими признаками реактивации легочного туберкулеза. путем удаленного заражения.
1. Стандарты диагностики и классификация туберкулеза у взрослых и детей. Это официальное заявление Американского торакального общества и Центров по контролю и профилактике заболеваний было принято советом директоров ATS 19 июля.99. Это заявление было одобрено Советом Американского общества инфекционистов в сентябре 1999 г. Am J Respir Crit Care Med. 2000; 161:1376–1395. [PubMed] [Google Scholar]
2. Small PM, Fujiwara PI. Лечение туберкулеза в США. N Engl J Med. 2001; 345:189–200. [PubMed] [Google Scholar]
3. Lee KS, Song KS, Lim TH, Kim PN, Kim IY, Lee BH. Туберкулез легких у взрослых: данные рентгенографии органов грудной клетки и компьютерной томографии. AJR Am J Рентгенол. 1993; 160:753–758. [PubMed] [Академия Google]
AJR Am J Рентгенол. 1993; 160:753–758. [PubMed] [Академия Google]
4. Lee JY, Lee KS, Jung KJ, Han J, Kwon OJ, Kim J, et al. Туберкулез легких: КТ и патологическая корреляция. J Comput Assist Томогр. 2000; 24: 691–698. [PubMed] [Google Scholar]
5. Чон Ю.Дж., Ли К.С. Туберкулез легких: современная визуализация и лечение. AJR Am J Рентгенол. 2008; 191:834–844. [PubMed] [Google Scholar]
6. Jones BE, Ryu R, Yang Z, Cave MD, Pogoda JM, Otaya M, et al. Рентгенологические данные органов грудной клетки у больных туберкулезом с недавней или отдаленной инфекцией. Am J Respir Crit Care Med. 1997;156:1270–1273. [PubMed] [Google Scholar]
7. Geng E, Kreiswirth B, Burzynski J, Schluger NW. Клинические и рентгенологические корреляты первичного и реактивного туберкулеза: молекулярно-эпидемиологическое исследование. ДЖАМА. 2005; 293:2740–2745. [PubMed] [Google Scholar]
8. Tabet SR, Goldbaum GM, Hooton TM, Eisenach KD, Cave MD, Nolan CM. Анализ полиморфизма длины рестрикционных фрагментов для выявления внебольничной вспышки туберкулеза среди лиц, инфицированных вирусом иммунодефицита человека. J заразить дис. 1994;169:189–192. [PubMed] [Google Scholar]
J заразить дис. 1994;169:189–192. [PubMed] [Google Scholar]
9. Small PM, Hopewell PC, Singh SP, Paz A, Parsonnet J, Ruston DC, et al. Эпидемиология туберкулеза в Сан-Франциско. Популяционное исследование с использованием традиционных и молекулярных методов. N Engl J Med. 1994; 330:1703–1709. [PubMed] [Google Scholar]
10. Alland D, Kalkut GE, Moss AR, McAdam RA, Hahn JA, Bosworth W, et al. Передача туберкулеза в Нью-Йорке. Анализ с помощью ДНК-фингерпринтинга и традиционных эпидемиологических методов. N Engl J Med. 1994;330:1710–1716. [PubMed] [Google Scholar]
11. Hansell DM, Bankier AA, MacMahon H, McLoud TC, Müller NL, Remy J. Fleischner Society: глоссарий терминов для торакальной визуализации. Радиология. 2008; 246: 697–722. [PubMed] [Google Scholar]
12. Вудринг Дж. Х., Вандивьер Х. М., Фрид А. М., Диллон М. Л., Уильямс Т. Д., Мелвин И. Г. Обновление: рентгенологические признаки туберкулеза легких. AJR Am J Рентгенол. 1986; 146: 497–506. [PubMed] [Google Scholar]
13. Krysl J, Korzeniewska-Kosela M, Müller NL, FitzGerald JM. Рентгенологические признаки туберкулеза легких: оценка 188 случаев. Can Assoc Radiol J. 1994;45:101–107. [PubMed] [Google Scholar]
Krysl J, Korzeniewska-Kosela M, Müller NL, FitzGerald JM. Рентгенологические признаки туберкулеза легких: оценка 188 случаев. Can Assoc Radiol J. 1994;45:101–107. [PubMed] [Google Scholar]
14. Choyke PL, Sostman HD, Curtis AM, Ravin CE, Chen JT, Godwin JD, et al. Туберкулез легких с дебютом во взрослом возрасте. Радиология. 1983; 148: 357–362. [PubMed] [Google Scholar]
15. Хан М.А., Ковнат Д.М., Бахус Б., Уиткомб М.Е., Броди Дж.С., Снайдер Г.Л. Клинико-рентгенографический спектр туберкулеза легких у взрослых. Am J Med. 1977; 62: 31–38. [PubMed] [Google Scholar]
16. Kim WS, Choi JI, Cheon JE, Kim IO, Yeon KM, Lee HJ. Первичный туберкулез у детей раннего возраста: рентгенологические и КТ-данные. AJR Am J Рентгенол. 2006; 187:1024–1033. [PubMed] [Академия Google]
17. Леунг А.Н., Мюллер Н.Л., Пинеда П.Р., Фитцджеральд Дж.М. Первичный туберкулез в детском возрасте: рентгенологические проявления. Радиология. 1992; 182:87–91. [PubMed] [Google Scholar]
18. Sant’Anna C, March MF, Barreto M, Pereira S, Schmidt C. Туберкулез легких у подростков: рентгенологические особенности. Int J Tuberc Lung Dis. 2009; 13:1566–1568. [PubMed] [Google Scholar]
Sant’Anna C, March MF, Barreto M, Pereira S, Schmidt C. Туберкулез легких у подростков: рентгенологические особенности. Int J Tuberc Lung Dis. 2009; 13:1566–1568. [PubMed] [Google Scholar]
19. Kim HJ, Lee HJ, Kwon SY, Yoon HI, Chung HS, Lee CT и другие. Распространенность легочного паренхиматозного туберкулеза у больных туберкулезным плевритом. Грудь. 2006;129: 1253–1258. [PubMed] [Google Scholar]
20. Марэ Б.Дж., Паркер С.К., Вервер С., ван Ри А., Уоррен Р.М. Первичный и постпервичный или реактивационный туберкулез: время пересмотреть запутанную терминологию. AJR Am J Рентгенол. 2009;192:W198. [PubMed] [Google Scholar]
21. Marais BJ, Gie RP, Schaaf HS, Hesseling AC, Obihara CC, Starke JJ, et al. Естественная история внутригрудного туберкулеза у детей: критический обзор литературы эпохи до химиотерапии. Int J Tuberc Lung Dis. 2004;8:392–402. [PubMed] [Google Scholar]
22. Andronikou S, Vanhoenacker FM, De Backer AI. Достижения в области визуализации туберкулеза грудной клетки: стирание различий между детьми и взрослыми. Клин Грудь Med. 2009;30:717–744. [PubMed] [Google Scholar]
Клин Грудь Med. 2009;30:717–744. [PubMed] [Google Scholar]
23. Barnes PF, Bloch AB, Davidson PT, Snider DE., Jr Туберкулез у пациентов с инфекцией вирусом иммунодефицита человека. N Engl J Med. 1991; 324:1644–1650. [PubMed] [Google Scholar]
24. Leung AN, Brauner MW, Gamsu G, Mlika-Cabanne N, Ben Romdhane H, Carette MF, et al. Туберкулез легких: сравнение данных КТ у ВИЧ-серопозитивных и ВИЧ-серонегативных пациентов. Радиология. 1996;198:687–691. [PubMed] [Google Scholar]
25. Ньютон С.М., Брент А.Дж., Андерсон С., Уиттакер Э., Кампманн Б. Детский туберкулез. Ланцет Infect Dis. 2008; 8: 498–510. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Рентген грудной клетки при туберкулезе — wikidoc
Главный редактор: C. Michael Gibson, MS, MD [1]; Заместитель главного редактора: Машал Аваис, доктор медицины[2]; Алехандро Лемор, доктор медицины [3]
Обзор
Рентгенологическое исследование является основным методом диагностики туберкулеза легких. Рентгенография грудной клетки может показать паренхиматозные инфильтраты, прикорневую лимфаденопатию, каверны, узелки и плевральный выпот. Туберкулез легких часто присутствует в верхних долях.
Рентгенография грудной клетки может показать паренхиматозные инфильтраты, прикорневую лимфаденопатию, каверны, узелки и плевральный выпот. Туберкулез легких часто присутствует в верхних долях.
Рентген грудной клетки
Переднезадняя рентгенография грудной клетки является одним из основных визуализирующих исследований, проводимых у пациентов с туберкулезом или подозрением на туберкулез. [1]
Первичный туберкулез
- Три основных признака рентгенографии грудной клетки — паренхиматозные инфильтраты, внутригрудная лимфаденопатия и плевральный выпот.
- Первичный туберкулез может поражать любую часть легкого.
- У детей часто выявляют внутригрудную лимфаденопатию при рентгенографии органов грудной клетки, которая может обнаруживаться в возрасте до 9 лет.5% детей с активным туберкулезом.
- Менее 50% взрослых с первичным туберкулезом имеют внутригрудную лимфаденопатию. [2]
- Туберкулемы (помутнения, похожие на образование в легком) встречаются у 5% пациентов и могут достигать 4 см в размере.
 [3] [4]
[3] [4] - Односторонний плеврит может рассматриваться как осложнение первичного туберкулеза.
Вторичный туберкулез
- Вторичный туберкулез обычно поражает верхние доли, особенно верхушечный и задний сегменты. Однако поражения могут присутствовать в любом месте легких.
- Рентгенологические данные при вторичном или реактивированном туберкулезе включают: [2]
- Пятнистая консолидация плохо определяется.
- Кавитация, которая наиболее часто наблюдается при вторичном туберкулезе
- У нее толстые стенки и неровные края.
- Наблюдается почти у 50% больных.
- Обычно локализуется в верхних отделах легких.
- Полости в нижних отделах легких могут встречаться при сахарном диабете и ВИЧ-инфекции. [5] [6]
- Несмотря на редкость, может возникнуть суперинфекция полостей, и внутри полости виден уровень воздух-жидкость.

- Пневмоторакс встречается редко, но может наблюдаться у 5% пациентов.
- Лимфаденопатия также редко встречается при вторичном туберкулезе.
- Небольшой плеврит может возникнуть у 18% пациентов.
- В большинстве случаев консолидация затрагивает более одной доли. [7]
Рентгенограммы органов грудной клетки при туберкулезе легких
Общие признаки милиарного туберкулеза на рентгенограммах органов грудной клетки
- Мелкие, точечные, размером примерно 1-2 мм, дискретные, равномерно распределенные, с мягкими пятнами.
- Обычно встречается в обоих легких.
Дополнительная информация: [[: Милиарный туберкулез ]]
Рентгенограммы грудной клетки при милиарном туберкулезе
Руководство CDC по оценке рентгенографии грудной клетки
[8] Медицинское обследование является обязательным для всех беженцев, направляющихся в США, и всех заявителей за пределами США, обращающихся за иммиграционной визой. Целью медицинского освидетельствования является выявление у заявителей недопустимых заболеваний, таких как активный туберкулез. За пределами США медицинские осмотры проводятся примерно 400 врачами (групповыми врачами), которых выбирают сотрудники консульства Государственного департамента США. В США медицинские осмотры проводят около 3000 врачей (гражданских хирургов), выбранных окружными директорами Службы гражданства и иммиграции США. Центры по контролю и профилактике заболеваний (CDC) отвечали за разработку руководящих принципов.
Целью медицинского освидетельствования является выявление у заявителей недопустимых заболеваний, таких как активный туберкулез. За пределами США медицинские осмотры проводятся примерно 400 врачами (групповыми врачами), которых выбирают сотрудники консульства Государственного департамента США. В США медицинские осмотры проводят около 3000 врачей (гражданских хирургов), выбранных окружными директорами Службы гражданства и иммиграции США. Центры по контролю и профилактике заболеваний (CDC) отвечали за разработку руководящих принципов.
Система рентгенографии органов грудной клетки и система классификации организованы таким образом, чтобы результаты анализов распределялись по категориям в соответствии с вероятностью их связи с туберкулезными или нетуберкулезными состояниями, требующими медицинского наблюдения.
Аномальные результаты
Результаты рентгенографии грудной клетки, которые могут указывать на активный туберкулез
В эту категорию входят все результаты, обычно связанные с активным туберкулезом легких. Заявитель с любым из следующих результатов должен провести исследование образцов мокроты.
Заявитель с любым из следующих результатов должен провести исследование образцов мокроты.
| Результаты рентгенографии грудной клетки | Описание |
|---|---|
| Инфильтрат или уплотнение | Помутнения в легочной паренхиме. Уплотнение или инфильтрат могут быть плотными или пятнистыми и иметь неровные, плохо очерченные или нечеткие границы. |
| Любое полостное поражение | Прозрачность (затемненная область) в паренхиме легкого с неровными краями или без них, которые могут быть окружены областью консолидации воздушного пространства или инфильтратами, узелковыми или фиброзными (ретикулярными) уплотнениями или теми и другими. Стенки вокруг прозрачной области могут быть толстыми или тонкими. Кальцификаты могут также существовать вокруг полости. |
| Узел с плохо очерченными краями | Округлая плотность в паренхиме легкого, также известная как туберкулома. К этой категории относятся узелки с плохо очерченными краями. Окружающая дымка может быть либо едва заметной, либо легко заметной и указывает на сосуществующую консолидацию воздушного пространства. К этой категории относятся узелки с плохо очерченными краями. Окружающая дымка может быть либо едва заметной, либо легко заметной и указывает на сосуществующую консолидацию воздушного пространства. |
| Плевральный выпот | Наличие большого количества жидкости в плевральной полости. Эту находку следует дифференцировать с притуплением реберно-диафрагмального угла, которое может представлять собой небольшое количество жидкости в плевральной полости (за исключением детей, когда даже незначительное притупление реберно-диафрагмального угла считается находкой, указывающей на активный туберкулез). |
| Внутригрудная или медиастинальная лимфаденопатия (бихиларная лимфаденопатия) | Увеличение лимфатических узлов в одном или обоих воротах или в пределах средостения, с или без связанной консолидации или ателектаза. |
| Линейная интерстициальная болезнь (только у детей) | Выраженность линейных интерстициальных (перегородочных) отметин. |
| Прочее | Любая другая находка, указывающая на активный ТБ, например милиарный ТБ. Милиарные находки представляют собой узелки размером с просо (1-2 мм), распределенные по всей паренхиме. |
| Взято из CDC [8] | |
Результаты рентгенографии грудной клетки, которые могут свидетельствовать о неактивном туберкулезе
Эти данные могут свидетельствовать о предшествующем туберкулезе, т.е. о неактивном состоянии. Невозможно диагностировать активный туберкулез на основании только одной рентгенограммы. Если диагноз активной формы туберкулеза вызывает сомнения, необходимо провести исследование мазка мокроты. Дополнительно при наличии признаков или симптомов туберкулеза необходимо провести исследование мазка мокроты. Следовательно, любой заявитель может иметь результаты, сгруппированные в этой категории, но все еще иметь активный ТБ, как предполагают:
- Признаки или симптомы туберкулеза (класс B1).

- Мазки мокроты положительные на КУМ (класс А).
| Результаты рентгенографии грудной клетки | Описание |
|---|---|
| Дискретный фиброзный рубец или линейное затемнение | Дискретные ретикулярные уплотнения в легком с четкими краями и без намека на затемнение воздушного пространства или помутнение между участками или вокруг них. Обызвествление можно увидеть внутри поражения, и тогда это называется фиброкальцинозным рубцом. |
| Отдельные узлы без кальцификации | Одно или несколько узелковых образований с четкими границами и без затемнения окружающего воздушного пространства. Узелки обычно круглые или имеют закругленные края. Эти характеристики позволяют отличить их от инфильтратов или помутнений воздушного пространства. Эти узлы должны быть некальцинированными, чтобы быть включенными в эту категорию. |
| Дискретный фиброзный рубец с потерей объема или ретракцией | Дискретные линейные плотности с уменьшением пространства, занимаемого верхним лепестком. Обычно в качестве сопутствующих признаков присутствует отклонение ворот кверху на соответствующей стороне с асимметрией объемов двух грудных полостей. |
| Отдельные узлы с потерей объема или ретракцией | Одно или несколько узелковых уплотнений с четкими границами и отсутствием затемнения окружающего воздушного пространства с уменьшением пространства, занимаемого верхней долей. Узелки преимущественно округлой формы. |
| Прочее | Любые другие признаки, указывающие на перенесенный туберкулез, например, бронхоэктазы верхних долей. |
| Взято из CDC [8] | |
Другие результаты рентгенографии органов грудной клетки
Последующее наблюдение
В эту категорию входят данные, требующие последующей оценки на нетуберкулезные состояния либо во время рентгенографии грудной клетки, либо после переселения заявителя в США.
| Результаты рентгенографии грудной клетки | Описание |
|---|---|
| Нарушения опорно-двигательного аппарата | Новые переломы костей или костные аномалии, обнаруженные на рентгенограммах, требуют наблюдения. |
| Аномалии сердца | Сердечные или сосудистые аномалии или любые другие сердечно-сосудистые аномалии значительного характера, присутствующие на рентгенограммах, требующие последующего наблюдения. |
| Легочные аномалии | Легочные находки, не указывающие на ТБ, такие как объемное образование, требующие последующего наблюдения. |
| Прочее | Любой другой вывод, который, по мнению врача, требует дальнейшего наблюдения, но не является одним из перечисленных выше. |
| Взято из CDC [8] | |
Последующее наблюдение не требуется
Сюда входят незначительные находки, не указывающие на заболевание ТБ. Это не требует последующей оценки после переселения заявителя.
Это не требует последующей оценки после переселения заявителя.
| Результаты рентгенографии грудной клетки | Описание |
|---|---|
| Утолщение плевры | Неровность плеврального края, включая апикальное покрытие (утолщение плевры в апикальной области). Утолщение плевры может быть кальцифицировано. |
| Мембранная палатка | Локализованное усиление нормальной выпуклости гемидиафрагмы, как будто ее «тянут вверх на веревке». |
| Притупление реберно-диафрагмального угла (у взрослых) | Притупление или потеря остроты одного или обоих реберно-диафрагмальных углов. Притупление может быть связано с небольшим количеством жидкости в плевральной полости или с утолщением плевры и само по себе является неспецифическим признаком (за исключением детей, когда даже незначительное притупление считается признаком активного ТБ). Напротив, большой плевральный выпот или наличие значительного количества жидкости в плевральной полости может быть признаком активного туберкулеза в любом возрасте. Напротив, большой плевральный выпот или наличие значительного количества жидкости в плевральной полости может быть признаком активного туберкулеза в любом возрасте. |
| Солитарные кальцинированные узелки или гранулемы | Дискретный кальцифицированный узел или гранулема или кальцифицированный лимфатический узел. Обызвествленный узелок может находиться в легком, подвздошной ямке или средостении. Границы должны быть четкими и четко очерченными. Раньше это считалось туберкулезом класса B3; однако класс B3 был исключен из схемы классификации, поскольку не сообщалось о его связи с активным туберкулезом. |
| Взято из CDC [8] | |
Рентгенологические данные при осложнениях туберкулеза
| Осложнение | Рентгенологические данные |
|---|---|
| Рубцевание [9] |
|
| Тонкостенная полость |
|
| Аспергиллома |
|
| Бронхолитиаз [11] |
|
| Фиброзирующий медиастинит |
|
| Туберкулезный спондилит (болезнь Потта) |
|
| Злокачественные новообразования [12] |
|
Ссылки
- ↑ Riccardo Piccazzo, Francesco Paparo & Giacomo Garlaschi (2014). «Диагностическая точность рентгенографии грудной клетки для диагностики туберкулеза (ТБ) и ее роль в выявлении латентной туберкулезной инфекции: систематический обзор». Журнал ревматологии. Дополнение . 91 : 32–40. doi:10.3899/jrheum.140100. PMID 24788998. Неизвестный параметр
|month=игнорируется (справка) - ↑ 2.0 2.1 Cardinale, L.; Парлатано, Д.; Боккуцци, Ф .; Оноскури, М.; Вольпичелли, Г.; Велтри, А. (2014). «Спектр визуализации туберкулеза легких». Acta Radiologica . дои: 10.
 1177/0284185114533247. ISSN 0284-1851.
1177/0284185114533247. ISSN 0284-1851. - ↑ Ким, Хя Ён; Песня, Коун-Сик; Гу, Джин Мо; Ли, Джин Сон; Ли, Кён Су; Лим, Тэ-Хван (2001). «Торакальные последствия и осложнения туберкулеза1». Радиографика . 21 (4): 839–858. doi:10.1148/радиография.21.4.g01jl06839. ISSN 0271-5333.
- ↑ Вудринг Дж. Х., Вандивьер Х. М., Фрид А. М., Диллон М. Л., Уильямс Т. Д., Мелвин И. Г. (1986). «Обновление: рентгенологические особенности туберкулеза легких». AJR Am J Рентгенол . 146 (3): 497–506. doi:10.2214/ajr.146.3.497. PMID 3484866. CS1 maint: Несколько имен: список авторов (ссылка)
- ↑ Патель, Ананд К.; Рами, КиранС; Ганчи, FerozD (2011). «Рентгенологическая картина больных туберкулезом легких с сахарным диабетом». Лунг Индия . 28 (1): 70. doi:10.4103/0970-2113.76308. ISSN 0970-2113.
- ↑ Падьяна, Махеша; Бхат, Рагхавендрав; Динеша, М; Наваз, Алам (2012). «ВИЧ-туберкулез: исследование рентгенограмм грудной клетки в зависимости от количества CD4».
 Североамериканский журнал медицинских наук . 4 (5): 221. doi: 10.4103/1947-2714.95904. ISSN 1947-2714.
Североамериканский журнал медицинских наук . 4 (5): 221. doi: 10.4103/1947-2714.95904. ISSN 1947-2714. - ↑ Баррилл, Джошуа; Уильямс, Кристофер Дж.; Бейн, Джиллиан; Кондер, Габриэль; Хайн, Эндрю Л.; Мишра, Ракеш Р. (2007). «Туберкулез: радиологический обзор1». Радиографика . 27 (5): 1255–1273. doi: 10.1148/rg.275065176. ISSN 0271-5333.
- ↑ 8.0 8.1 8.2 8.3 8.4 «Медицинское освидетельствование иммигрантов и беженцев ЦКЗ».
- ↑ Kim HY, Song KS, Goo JM, Lee JS, Lee KS, Lim TH (2001). «Торакальные последствия и осложнения туберкулеза». Рентгенография . 21 (4): 839–58, обсуждение 859–60. doi:10.1148/рентгенография.21.4.g01jl06839. PMID 11452057. CS1 maint: Несколько имен: список авторов (ссылка)
- ↑ Фрейзер, Ричард (1994). Синопсис болезней органов грудной клетки . Филадельфия: WB Сондерс.

