Нужен ли повторный рентген после пневмонии?
Пневмония — это весьма опасное воспаление легких, к лечению которого необходимо подходить весьма ответственно, так как существует риск развития остаточных явлений и массы негативных последствий.
Остаточные явления после пневмонии на рентгене
Основные причины остаточных явлений:
- вирус или бактерии оказали сильное негативное воздействие на организм;
- весьма длительное хроническое течение воспаления легочной ткани;
- нарушения в работе иммунитета.
Часто после воспаления легких можно заработать заболевания горла, носа, бронхов.
Чтобы определить состояние легких до и после пневмонии, необходимо обязательно сделать рентген, он поможет визуализировать всевозможные отклонения, которые могут сохраняться до 2-3 месяцев.
Пневмония — долго текущее заболевание, при осложненных формах которого срок пребывания в стационарном отделении может достигать 10 дней. При этом в области воспаления формируются участки соединительной ткани из-за быстрого поражения клеток легких. Так как не успевают формироваться новые клетки, образуются рубцы, которые уже останутся навсегда. Помимо рубцов, появляются и спайки, они в запущенном состоянии способны вызвать легочную недостаточность.
Так как не успевают формироваться новые клетки, образуются рубцы, которые уже останутся навсегда. Помимо рубцов, появляются и спайки, они в запущенном состоянии способны вызвать легочную недостаточность.
Чтобы контролировать течение или проверить наличие остаточных явлений, очень важно сделать рентген после лечения пневмонии.
Основными показаниями для обязательного повторного исследования является:
- Высокая температура тела даже после антибактериального лечения.
- Сильный кашель с повышенным отхождением густой мокроты.
Рентген-контроль после пневмонии позволит узнать точную картину состояния легких, избежать массы негативных последствий.
Делают ли контрольный рентген ребенку после пневмонии?
Каждый ребенок проходит рентген-исследование как при подозрении на пневмонию, так и после ее лечения. Только таким образом можно отследить патологические изменения, составить полную картину заболевания.
Рентгенологическое исследование позволяет со 100% гарантией определить начальную стадию пневмонии, притом что она чаще всего протекает с минимальными симптомами.
Как часто и когда можно делать рентген после пневмонии?
Рентгенологическое исследование рекомендуется проходить не более 2 раз в год, но при пневмонии эта процедура может проводиться намного чаще, а именно не менее 3 раз:
- при постановке диагноза;
- спустя 3-5 дней после начала лечения для контроля эффективности подобранной терапевтической схемы, а также отслеживания клинических симптомов, таких как утолщение плевры, неоднородная структура, нечеткие границы, расширение корней легких и т. д.
- делать 3 рентген после пневмонии необходимо для утверждения окончательного выздоровления пациента, предупреждения осложнений впоследствии разрастание фиброзной ткани т. д. Проводить процедуру необходимо при выписке из стационара, рекомендуется проконтролировать состояние легких и спустя несколько недель после лечения, если есть неприятные симптомы.
Точно определить, что произошло с легкими после пневмонии можно исключительно на повторном рентгене.
Реабилитация после пневмонии у взрослых
Содержание
- Задачи медицинской реабилитации после пневмонии
- Что нельзя делать при пневмонии
- Признаки выздоровления после пневмонии
- Последствия пневмонии
- Остаточный кашель после пневмонии
Пневмония или воспаление легких – это острое инфекционное заболевание, при котором поражается собственно легочная ткань. В зависимости от возбудителя, величины воспалительного очага, возраста пациента и наличия у него сопутствующих заболеваний, клиническая картина пневмонии может сильно разниться. Так у пожилых пациентов с коморбидностью пневмония протекает в стертой форме, без острого начала заболевания и резкого подъема температуры. Однако у подавляющего большинства пациентов при вовремя начатом полноценном лечении, температура нормализуется, исчезают инфильтративные изменения в легких, в течение 3 – 4-х недель. В это время пациент получает курс антибиотиков, муколитики, небулайзерную и ингаляционную терапию, антиагреганты, витамины.
При необходимости, врач может назначить физиотерапевтические процедуры, способствующие скорейшему рассасыванию воспалительного очага легочной ткани. Например, электрофорез с лекарственными препаратами, позволяет доставить концентрированные противовоспалительные средства непосредственно в зону поражения без повреждения кожных покровов и слизистой. Исследования показали возможность некоторого улучшением функции легких и уменьшение симптомов воспаления при проведении дыхательной гимнастики. Дыхательная гимнастика направлена на борьбу с застойными процессами в легких. Иглорефлексотерапия и массаж могут быть включены лечащим врачом в индивидуальную программу реабилитации пациента для устранения спазма бронхов, уменьшения воспаления, отхождения мокроты.
Задачи медицинской реабилитации после пневмонии
- Локализовать воспалительный процесс, снизить риск возникновения рецидивов.
- Улучшить дренажную функцию бронхов, облегчить отхождение мокроты.
- Устранить остаточные явления: кашель, одышку.
- Стимулировать рассасывание воспалительного субстрата.
- Укрепить иммунитет пациента, повысить сопротивляемость организма.
- Вернуть пациента к привычному образу жизни.
Что нельзя делать при пневмонии
Лечение пневмонии, в зависимости от тяжести ее течения, может проходить дома или в стационаре. Существует ряд действий, которые могут усугубить течение болезни. К ним относятся:
- Чрезмерные физические нагрузки. Усиленные занятия спортом — это сильный стресс для организма во время болезни
- Употребление спиртных напитков. Алкоголь вреден для легких, особенно воспаленных. Если организм обезвожен, то употребление спиртных напитков мешает легочным тканям быстрее зажить и восстановиться.
- Прием горячих ванн, посещение сауны, бани. Это может привести к перегреву и повышению температуры тела.
 А вот посещать душ, с не слишком горячей температурой воды, можно, если самочувствие нормальное и нет лихорадки.
А вот посещать душ, с не слишком горячей температурой воды, можно, если самочувствие нормальное и нет лихорадки. - Неправильное питание. Употребление сахара, жирных, жареных и копченых блюд во время болезни — повышает нагрузку на организм, вынуждая его переваривать высококалорийные и тяжелые для него продукты, когда нужно бороться с пневмонией.
- Нервничать. Во время воспаления легких нежелательно переживать, так как гормон стресса — кортизол препятствует восстановлению легких.
На приеме врач расскажет пациенту, что нельзя делать после пневмонии. Прежде всего, в течение месяца нежелательно загорать, посещать баню и сауну. Вообще, стоит поберечься, так как организм ослаблен после болезни. Желательно полноценно питаться, больше отдыхать и пить минимум 2 литра воды в сутки.
Признаки выздоровления после пневмонии
На выздоровление после перенесенной болезни указывают такие признаки:
- нормализация температуры тела;
- прилив сил, улучшение сна;
- исчезновение признаков интоксикации, дыхательной недостаточности;
- появление аппетита;
- выравнивание дыхания, его нормальная частота.
Если пневмония была неосложненная, то ее проявления проходят в течение 10-15 суток. Легкие полностью восстанавливаются за 3-6 месяцев.
На этапе выздоровления появляется глубокий, влажный кашель, при котором хорошо отходит мокрота. Во время аускультации местами может прослушиваться жесткое дыхание, но без хрипов и крепитации.
На повторных рентгеновских снимках не обнаруживаются участки воспаления. Лабораторные анализы нормализуются, в них нет патологического увеличения лейкоцитов и СОЭ.
Последствия пневмонии
Чтобы минимизировать риск осложнений после пневмонии, проводят восстановительные мероприятия. Результаты оценивают по динамике состояния пациента. Реабилитационную программу разрабатывают, учитывая состояние и возраст больного. Как правило, в нее входят: массаж, физиотерапия, ЛФК.
Физиотерапия уменьшает патологические очаги в легких после пневмонии, убирает отечность тканей, нормализует местное кровообращение. После перенесенной болезни назначают: магнитотерапию, магнитолазеротерапию, СВЧ-терапию, лекарственный электрофорез, УФО. Также рекомендуют: ингаляции, бальнеотерапию, барокамеру.
После перенесенной болезни назначают: магнитотерапию, магнитолазеротерапию, СВЧ-терапию, лекарственный электрофорез, УФО. Также рекомендуют: ингаляции, бальнеотерапию, барокамеру.
Ходить на массаж можно после купирования дыхательных расстройств и нормализации температуры тела. Во время сеанса усиливается приток крови к пораженной области, улучшается лимфоток, что увеличивает число иммунных клеток в очаге. Недоношенным детям, перенесшим пневмонию, рекомендуются точечные техники массажа.
Чтобы предотвратить последствия воспаления легких, назначают ЛФК, в основе которого – дыхательные упражнения. Их выполнение предотвращает развитие спаечных процессов и появление ателектазов. Для детей занятия проводят в игровой форме. Они включают: надувание воздушных шаров, пускание воздуха через трубочку и другие упражнения.
Остаточный кашель после пневмонии
Остаточный кашель после воспаления легких может беспокоить несколько недель и даже месяцев, но постепенно проходит. Он обусловлен тем, что после воспаления в бронхах остается экссудат, который покидает дыхательную систему благодаря откашливанию.
Он обусловлен тем, что после воспаления в бронхах остается экссудат, который покидает дыхательную систему благодаря откашливанию.
Остаточный кашель также возникать, потому что ткани легких недостаточно восстановились. Его провоцируют повторные ОРЗ, курение (активное и пассивное), физические нагрузки, вдыхание холодного воздуха.
Чаще всего кашель после пневмонии — это последствие перенесенной болезни, однако он может быть обусловлен продолжающимся воспалением и развитием осложнений. Чтобы исключить опасные последствия болезни, после нее нужно периодически посещать врача. Важно придерживаться всех его рекомендаций.
Обычно пациентам советуют делать дыхательную гимнастику, чтобы справиться с кашлем и восстановиться после пневмонии. Врач может назначить физиопроцедуры, иммуностимуляторы, комплекс витаминов и минералов, отхаркивающие препараты, противовоспалительные средства, противокашлевые лекарства.
Респираторное наблюдение за пациентами с пневмонией COVID-19
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
метрика - Оповещения
Актуальный обзор
Респираторное наблюдение за пациентами с COVID-19пневмония
- http://orcid.
 org/0000-0003-1316-4891Peter M George1,2,
org/0000-0003-1316-4891Peter M George1,2, - http://orcid.org/0000-0003-3067-7349Shaney L Barratt3,4, Robin Condliffe ,
- Sujal R Desai6,
- Anand Devaraj6,
- Ian Forrest7,
- Michael A Gibbons8,
- Nicholas Hart9,
- http://orcid.org/0000-0002-7929-2119R Gisli Jenkins10,
- Дэнни Ф. Маколи11,
- Брижеш В. Патель12,
- Эрика Туэйт13,
- Лиза Г Спенсер13
- 1 Отделение интерстициальных заболеваний легких, Фонд Royal Brompton and Harefield NHS Foundation Trust, Лондон, Великобритания
- 2 Национальный институт сердца и легких, Имперский колледж Лондона, Лондон, Соединенное Королевство
- 3 Департамент респираторной медицины, Северный Бристоль NHS Trust, Бристоль, Великобритания
- 4 Школа клинических наук Бристольского университета, Бристоль, Великобритания
- 5 Шеффилдское отделение легочно-сосудистых заболеваний, Королевский госпиталь Халламшир, Шеффилд, Великобритания
- 6 Отделение радиологии, Фонд Royal Brompton and Harefield NHS Foundation Trust, Лондон, Великобритания
- 7 Отделение респираторной медицины, Королевский госпиталь Виктории, Ньюкасл-апон-Тайн, Великобритания
- 8 Департамент респираторной медицины, Королевский фонд NHS Devon & Exeter, Эксетер, Великобритания
- 9 Lane Fox Respiratory Service, Доверительный фонд NHS Foundation Guy’s & St Thomas’, Лондон, Великобритания
- 10 Центр респираторных исследований Ноттингемского университета, Ноттингем, Великобритания
- 11 Отделение интенсивной терапии, Королевский университет Белфаста, Белфаст, Великобритания
- 12 Кафедра анестезии, медицины боли и интенсивной терапии, Имперский колледж Лондона, Лондон, Великобритания
- 13 Университетские больницы Эйнтри NHS Foundation Trust, Ливерпуль, Великобритания
- Соответствие
д-р Peter M George, Отделение интерстициальных заболеваний легких, Фонд Royal Brompton and Harefield NHS Foundation Trust, Лондон, Великобритания; p.
 george{at}rbht.nhs.uk; д-р Лиза Дж. Спенсер; Лиза.Спенсер{at}liverpoolft.nhs.uk
george{at}rbht.nhs.uk; д-р Лиза Дж. Спенсер; Лиза.Спенсер{at}liverpoolft.nhs.uk
Abstract
Пандемия COVID-19 привела к беспрецедентному росту числа госпитализированных пациентов с вирусной пневмонией. Наиболее тяжело пораженными пациентами являются пожилые мужчины, лица из числа чернокожих и азиатских этнических меньшинств, а также лица с сопутствующими заболеваниями. COVID-19также связан с повышенным риском гиперкоагуляции и венозной тромбоэмболии. Подавляющее большинство пациентов, поступивших в больницу, имеют дыхательную недостаточность, и, хотя большинство из них лечатся в общих палатах, значительной части требуется интенсивная терапия. Долгосрочные осложнения пневмонии, вызванной COVID-19, начинают проявляться, но данные о предыдущих вспышках коронавируса, таких как тяжелый острый респираторный синдром (ТОРС) и ближневосточный респираторный синдром (БВРС), позволяют предположить, что у некоторых пациентов будут долгосрочные респираторные осложнения пневмонии. инфекционное заболевание. С характером аномалий торакальной визуализации и растущим клиническим опытом предполагается, что интерстициальное заболевание легких и заболевание легочных сосудов, вероятно, будут наиболее важными респираторными осложнениями. Необходим единый путь для респираторного наблюдения за пациентами с COVID-19.балансирование предоставления высококачественной клинической помощи с растянутыми ресурсами Национальной службы здравоохранения (NHS). В этом руководящем документе мы предлагаем предлагаемую структуру респираторного наблюдения за пациентами с клинико-рентгенологическим подтверждением пневмонии, вызванной COVID-19. Мы определяем два отдельных алгоритма, объединяющих тяжесть заболевания, вероятность долгосрочных респираторных осложнений и функциональную способность при выписке. Чтобы смягчить давление NHS, в этот путь были встроены виртуальные решения, а также система безопасности пациентов, чья клиническая траектория отклоняется от пути. Для всех пациентов мы предлагаем целостный пакет помощи для устранения одышки, беспокойства, потребности в кислороде, паллиативной помощи и реабилитации.
инфекционное заболевание. С характером аномалий торакальной визуализации и растущим клиническим опытом предполагается, что интерстициальное заболевание легких и заболевание легочных сосудов, вероятно, будут наиболее важными респираторными осложнениями. Необходим единый путь для респираторного наблюдения за пациентами с COVID-19.балансирование предоставления высококачественной клинической помощи с растянутыми ресурсами Национальной службы здравоохранения (NHS). В этом руководящем документе мы предлагаем предлагаемую структуру респираторного наблюдения за пациентами с клинико-рентгенологическим подтверждением пневмонии, вызванной COVID-19. Мы определяем два отдельных алгоритма, объединяющих тяжесть заболевания, вероятность долгосрочных респираторных осложнений и функциональную способность при выписке. Чтобы смягчить давление NHS, в этот путь были встроены виртуальные решения, а также система безопасности пациентов, чья клиническая траектория отклоняется от пути. Для всех пациентов мы предлагаем целостный пакет помощи для устранения одышки, беспокойства, потребности в кислороде, паллиативной помощи и реабилитации.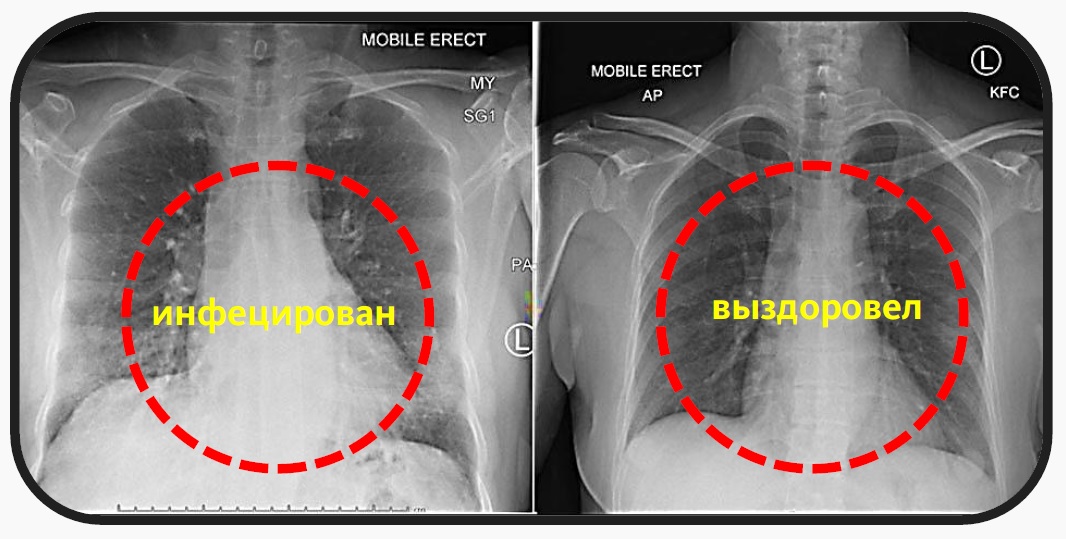
- пневмония
- интерстициальный фиброз
- легочная эмболия
- вирусная инфекция
Эта статья находится в свободном доступе для использования в соответствии с положениями и условиями веб-сайта BMJ на время пандемии covid-19 или до принятия иного решения BMJ . Вы можете использовать, загружать и распечатывать статью для любых законных некоммерческих целей (включая интеллектуальный анализ текста и данных) при условии сохранения всех уведомлений об авторских правах и товарных знаков.
https://bmj.com/coronavirus/usage
http://dx.doi.org/10.1136/thoraxjnl-2020-215314
Статистика с Altmetric.com
Запрос разрешений
Если вы хотите повторно использовать часть или всю эту статью, пожалуйста, используйте приведенную ниже ссылку, которая приведет вас к сервису RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
- пневмония
- интерстициальный фиброз
- легочная эмболия
- Вирусная инфекция
Посмотреть полный текст
Сноски
Twitter @drpetegeorge, @Gibboild, @nickhartthorax
PMG и LGS, внесенные в равенство.
Участники PMG и LGS написали первый черновик. Все авторы внесли свой вклад в поиск литературы, написание рукописи и утверждение окончательной версии.
Финансирование Авторы не объявили о специальном гранте для этого исследования от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Конкурирующие интересы PMG сообщает о грантах, личных вознаграждениях и нефинансовой поддержке от Boehringer Ingelheim, личных вознаграждениях и нефинансовой поддержке от Roche Pharmaceuticals, личных вознаграждениях от Teva, помимо представленной работы. SLB сообщает о личных гонорарах от Boehringer Ingelheim, помимо представленной работы.
 RC сообщает, что он получал гонорары за участие в работе консультативных советов и чтение лекций от Bayer Pharmaceuticals. SRD сообщает о личных гонорарах от Boehringer Ingelheim, личных гонорарах от GSK, помимо представленной работы. AD сообщает личные гонорары от Boehringer Ingelheim, личные гонорары от GSK, личные гонорары от Galapagos, личные гонорары от Galecto Biotech, помимо представленной работы. IF сообщает о личных гонорарах от Boehringer Ingelheim, от Roche Ltd, помимо представленной работы. MAG нечего раскрывать. NH сообщает о неограниченных грантах от Philips и Resmed, выходящих за рамки области работы, прокомментированной здесь, со средствами, которыми владеет и управляет Фонд NHS Guy’s & St Thomas’ Trust; финансовая поддержка со стороны Philips для разработки технологии MYOTRACE, которая имеет патент, одобренный в Европе и США за пределами области работы, прокомментированной здесь; персональные гонорары за чтение лекций от Philips-Respironics, Philips, Resmed, Fisher-Paykel вне сферы деятельности, прокомментированной здесь; NH входит в состав Консультативного совета по легочным исследованиям Philips за пределами области работы, указанной здесь, а средства для этой роли принадлежат фонду Guy’s & St Thomas’ NHS Foundation Trust.
RC сообщает, что он получал гонорары за участие в работе консультативных советов и чтение лекций от Bayer Pharmaceuticals. SRD сообщает о личных гонорарах от Boehringer Ingelheim, личных гонорарах от GSK, помимо представленной работы. AD сообщает личные гонорары от Boehringer Ingelheim, личные гонорары от GSK, личные гонорары от Galapagos, личные гонорары от Galecto Biotech, помимо представленной работы. IF сообщает о личных гонорарах от Boehringer Ingelheim, от Roche Ltd, помимо представленной работы. MAG нечего раскрывать. NH сообщает о неограниченных грантах от Philips и Resmed, выходящих за рамки области работы, прокомментированной здесь, со средствами, которыми владеет и управляет Фонд NHS Guy’s & St Thomas’ Trust; финансовая поддержка со стороны Philips для разработки технологии MYOTRACE, которая имеет патент, одобренный в Европе и США за пределами области работы, прокомментированной здесь; персональные гонорары за чтение лекций от Philips-Respironics, Philips, Resmed, Fisher-Paykel вне сферы деятельности, прокомментированной здесь; NH входит в состав Консультативного совета по легочным исследованиям Philips за пределами области работы, указанной здесь, а средства для этой роли принадлежат фонду Guy’s & St Thomas’ NHS Foundation Trust. GJ сообщает о грантах от Astra Zeneca, грантах от Biogen, личных вознаграждениях от Boehringer Ingelheim, личных вознаграждениях от Daewoong, личных вознаграждениях от Galapagos, грантах от Galecto, грантах от GlaxoSmithKline, личных вознаграждениях от Heptares, нефинансовой поддержке от NuMedii, грантах и личных гонорары от Pliant, личные гонорары от Promedior, нефинансовая поддержка от Redx, личные гонорары от Roche, другие от Action for Pulmonary Fibrosis, помимо представленной работы. Помимо представленной работы, DFM сообщает о личных гонорарах от консультаций для GlaxoSmithKline, Boehringer Ingelheim и Bayer. Помимо представленной работы, его учреждение получило средства из грантов от UK NIHR, Wellcome Trust и других. Кроме того, DFM является одним из четырех названных изобретателей по патенту US89.62032, касающееся использования наночастиц, содержащих сиаловую кислоту, в качестве противовоспалительных средств, выданное его учреждению, Королевскому университету Белфаста http://www.
GJ сообщает о грантах от Astra Zeneca, грантах от Biogen, личных вознаграждениях от Boehringer Ingelheim, личных вознаграждениях от Daewoong, личных вознаграждениях от Galapagos, грантах от Galecto, грантах от GlaxoSmithKline, личных вознаграждениях от Heptares, нефинансовой поддержке от NuMedii, грантах и личных гонорары от Pliant, личные гонорары от Promedior, нефинансовая поддержка от Redx, личные гонорары от Roche, другие от Action for Pulmonary Fibrosis, помимо представленной работы. Помимо представленной работы, DFM сообщает о личных гонорарах от консультаций для GlaxoSmithKline, Boehringer Ingelheim и Bayer. Помимо представленной работы, его учреждение получило средства из грантов от UK NIHR, Wellcome Trust и других. Кроме того, DFM является одним из четырех названных изобретателей по патенту US89.62032, касающееся использования наночастиц, содержащих сиаловую кислоту, в качестве противовоспалительных средств, выданное его учреждению, Королевскому университету Белфаста http://www.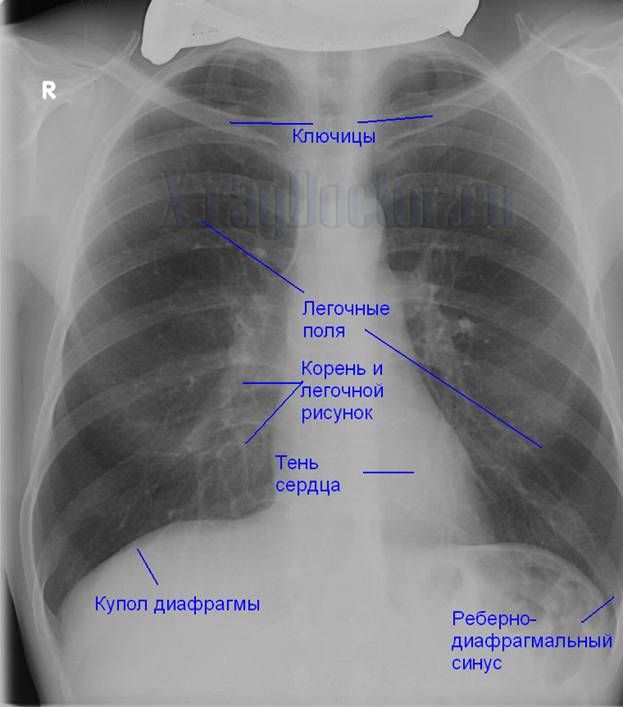 google.com/patents/US8962032. Это не имеет прямого влияния на содержание рукописи. BP сообщает о личных гонорарах от GSK, грантах от Mermaid Care A/C, грантах от ESICM, грантах от Royal Brompton & Harefield Charity, грантах от Европейской комиссии, грантах от Академии медицинских наук, помимо представленной работы. LGS сообщает о личных гонорарах от «Рош» и «Берингер Ингельхайм», о других от «Рош» и «Берингер Ингельхайм», о других от «Берингер Ингельхайм», помимо представленной работы.
google.com/patents/US8962032. Это не имеет прямого влияния на содержание рукописи. BP сообщает о личных гонорарах от GSK, грантах от Mermaid Care A/C, грантах от ESICM, грантах от Royal Brompton & Harefield Charity, грантах от Европейской комиссии, грантах от Академии медицинских наук, помимо представленной работы. LGS сообщает о личных гонорарах от «Рош» и «Берингер Ингельхайм», о других от «Рош» и «Берингер Ингельхайм», о других от «Берингер Ингельхайм», помимо представленной работы.Согласие пациента на публикацию Не требуется.
Происхождение и рецензирование Не введен в эксплуатацию; рецензируется внешними экспертами.
Прочитать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ управляющих корпоративными счетами
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Читать полный текст или скачать PDF:
Подписаться
Войти под своим именем пользователя и паролем
Для личных счетов ИЛИ управляющих корпоративными счетами
Имя пользователя *
Пароль *
Забыли данные для входа? Зарегистрировать новую учетную запись?
Забыли имя пользователя или пароль?
Рентген грудной клетки Информация | Гора Синай
Рентгенография грудной клетки; Серийная рентгенограмма грудной клетки; Рентген грудной клетки
Рентген грудной клетки — это рентген грудной клетки, легких, сердца, крупных артерий, ребер и диафрагмы.
Разрыв аорты (разрыв аорты, которая является главной артерией, отходящей от сердца) можно увидеть на рентгенограмме грудной клетки. В данном случае причиной стала травматическая перфорация грудного отдела аорты. Так выглядит рентген при наполнении грудной клетки кровью (правосторонний гемоторакс), который здесь виден как помутнение в левой части снимка.
Рентгенограмма грудной клетки больного центральным раком правого легкого. Обратите внимание на белую массу в средней части правого легкого (видно на левой стороне изображения).
Рентген грудной клетки показывает аденокарциному легкого. В правом верхнем легком (слева на снимке) на уровне второго ребра светлое пятно округлой формы. Светлое пятно имеет неровные и плохо очерченные границы и неоднородно по плотности. Заболеваниями, которые могут вызвать этот тип рентгенологического результата, могут быть туберкулезная или грибковая гранулема, а также злокачественные или доброкачественные опухоли.
В правом верхнем легком (слева на снимке) на уровне второго ребра светлое пятно округлой формы. Светлое пятно имеет неровные и плохо очерченные границы и неоднородно по плотности. Заболеваниями, которые могут вызвать этот тип рентгенологического результата, могут быть туберкулезная или грибковая гранулема, а также злокачественные или доброкачественные опухоли.
На этом рентгенограмме грудной клетки видны легкие угольщика. Диффузные мелкие светлые участки с обеих сторон (1-3 мм) во всех отделах легких. Заболевания, которые могут привести к такой рентгенограмме, включают простой пневмокониоз шахтеров (CWP) — I стадия, простой силикоз, милиарный туберкулез, гистиоцитоз X (эозинофильная гранулема) и другие диффузно-инфильтративные заболевания легких.
На этом рентгенограмме органов грудной клетки видны признаки грибковой инфекции, кокцидиоидомикоза. В середине левого легкого (на снимке справа) множественные тонкостенные полости (видны в виде светлых участков) диаметром от 2 до 4 сантиметров.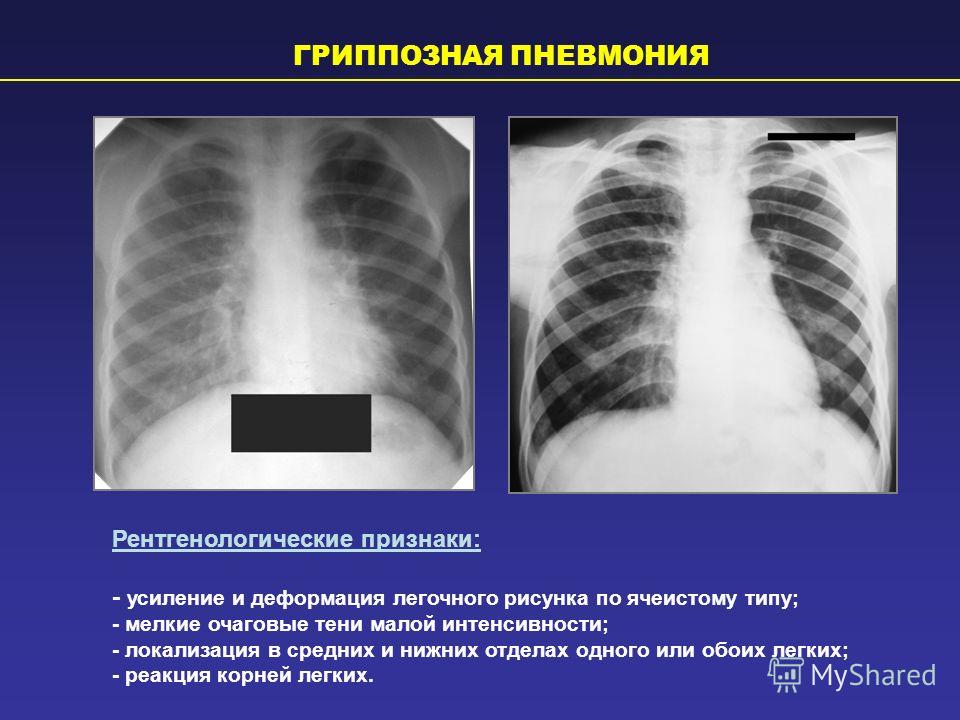 Сбоку от этих светлых участков расположены пятнистые светлые участки с неровными и плохо очерченными границами. Другие заболевания, которые могут объяснить эти рентгенологические данные, включают абсцессы легких, хронический туберкулез легких, хронический легочный гистоплазмоз и другие.
Сбоку от этих светлых участков расположены пятнистые светлые участки с неровными и плохо очерченными границами. Другие заболевания, которые могут объяснить эти рентгенологические данные, включают абсцессы легких, хронический туберкулез легких, хронический легочный гистоплазмоз и другие.
Рентген грудной клетки показывает II стадию пневмокониоза шахтеров (CWP). С обеих сторон легких диффузные, небольшие светлые участки. Другие заболевания, которые могут объяснить эти рентгенологические данные, включают простой силикоз, диссеминированный туберкулез, метастатический рак легкого и другие диффузные инфильтративные заболевания легких.
На рентгенограмме органов грудной клетки показан пневмокониоз угольщиков — II стадия. На протяжении обоих легких диффузные, мелкие (2-4 мм) светлые участки. В правой верхней части легкого (на снимке слева) имеется светлый участок (размером примерно 2 см на 4 см) с плохо очерченными границами, представляющий собой коалесценцию (слияние) ранее различимых светлых участков. Заболевания, которые могут объяснить эти рентгенологические данные, включают простой пневмокониоз угольщиков (ПКП) — II стадия, силикотуберкулез, диссеминированный туберкулез, метастатический рак легкого и другие диффузные инфильтративные заболевания легких.
Заболевания, которые могут объяснить эти рентгенологические данные, включают простой пневмокониоз угольщиков (ПКП) — II стадия, силикотуберкулез, диссеминированный туберкулез, метастатический рак легкого и другие диффузные инфильтративные заболевания легких.
На этом снимке изображен осложненный пневмокониоз угольщиков. Имеются диффузные, небольшие, светлые участки (3-5 мм) во всех областях с обеих сторон легких. Имеются большие светлые области, которые сливаются с плохо очерченными границами в верхних отделах с обеих сторон легких. Заболевания, которые могут объяснить эти рентгенологические данные, включают осложненный пневмокониоз угольщиков (ОКП), силико-туберкулез, диссеминированный туберкулез, метастатический рак легкого и другие диффузные инфильтративные заболевания легких.
На этом снимке изображен осложненный пневмокониоз угольщиков. Имеются диффузные массивные светлые участки, сливающиеся в верхних и средних отделах обоих легких.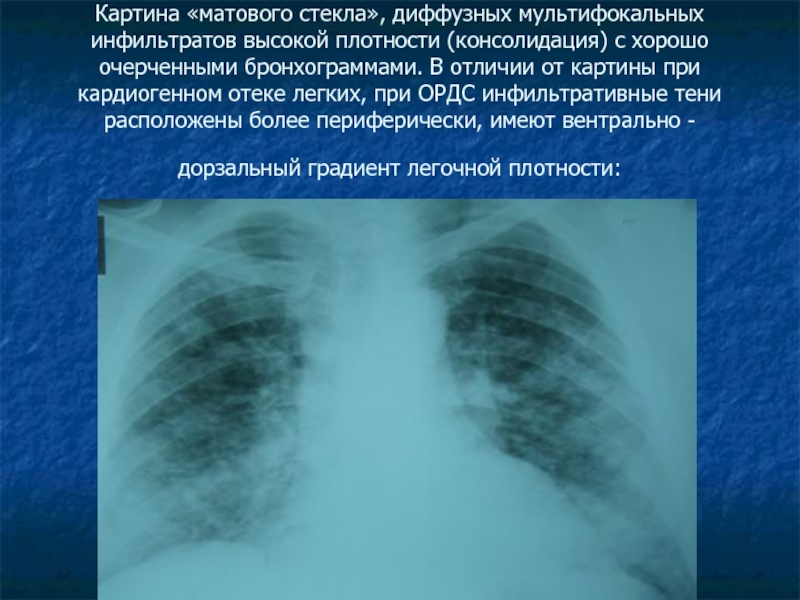 Они накладываются на фоне мелких и плохо различимых светлых участков, которые диффузны и располагаются в обоих легких. Заболевания, которые могут объяснить эти рентгенологические данные, включают, помимо прочего, осложненный пневмокониоз шахтеров (CWP), силикотуберкулез и метастатический рак легких.
Они накладываются на фоне мелких и плохо различимых светлых участков, которые диффузны и располагаются в обоих легких. Заболевания, которые могут объяснить эти рентгенологические данные, включают, помимо прочего, осложненный пневмокониоз шахтеров (CWP), силикотуберкулез и метастатический рак легких.
Туберкулез — это инфекционное заболевание, которое вызывает воспаление, образование бугорков и других новообразований в тканях и может привести к гибели тканей. Эти рентгенограммы грудной клетки показывают прогрессирующий туберкулез легких. Есть несколько светлых областей (непрозрачностей) разного размера, которые сливаются вместе. Стрелки указывают расположение полостей в этих светлых областях. На рентгенограмме слева четко видно, что затемнения расположены в верхней части легких по направлению к спине. Внешний вид типичен для хронического туберкулеза легких, но может встречаться и при хроническом легочном гистиоцитозе и хроническом легочном кокцидиомикозе.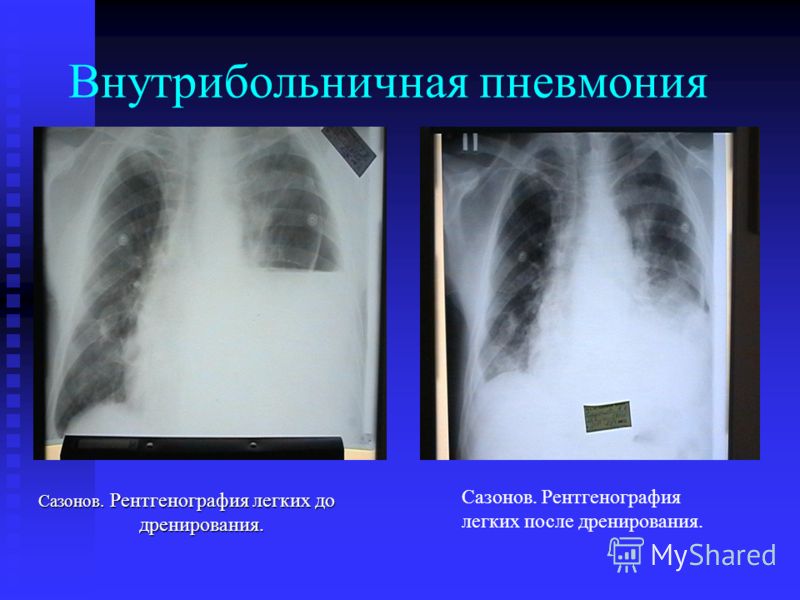 Туберкулез легких возвращается с новыми устойчивыми штаммами, которые трудно поддаются лечению. Туберкулез легких является наиболее распространенной формой заболевания, но могут быть инфицированы и другие органы.
Туберкулез легких возвращается с новыми устойчивыми штаммами, которые трудно поддаются лечению. Туберкулез легких является наиболее распространенной формой заболевания, но могут быть инфицированы и другие органы.
На этом рентгеновском снимке видно одиночное поражение (легочный узел) в верхней части правого легкого (видно как светлая область в левой части снимка). Узелок имеет четкие границы (хорошо очерченные) и однороден по плотности. Туберкулез (ТБ) и другие заболевания могут вызывать этот тип поражения.
Саркоид вызывает повреждение легочной ткани, которое заживает путем рубцевания. Пленка показывает диффузный молочный и зернистый вид в обычно темных областях легких. У этого человека заметно снижение функции легких.
На этом снимке показан запущенный саркоид, рубцевание легких (светлые полосы) и образование полостей (темные области в верхней правой части изображения).
У этого человека опухоль в верхней части легкого.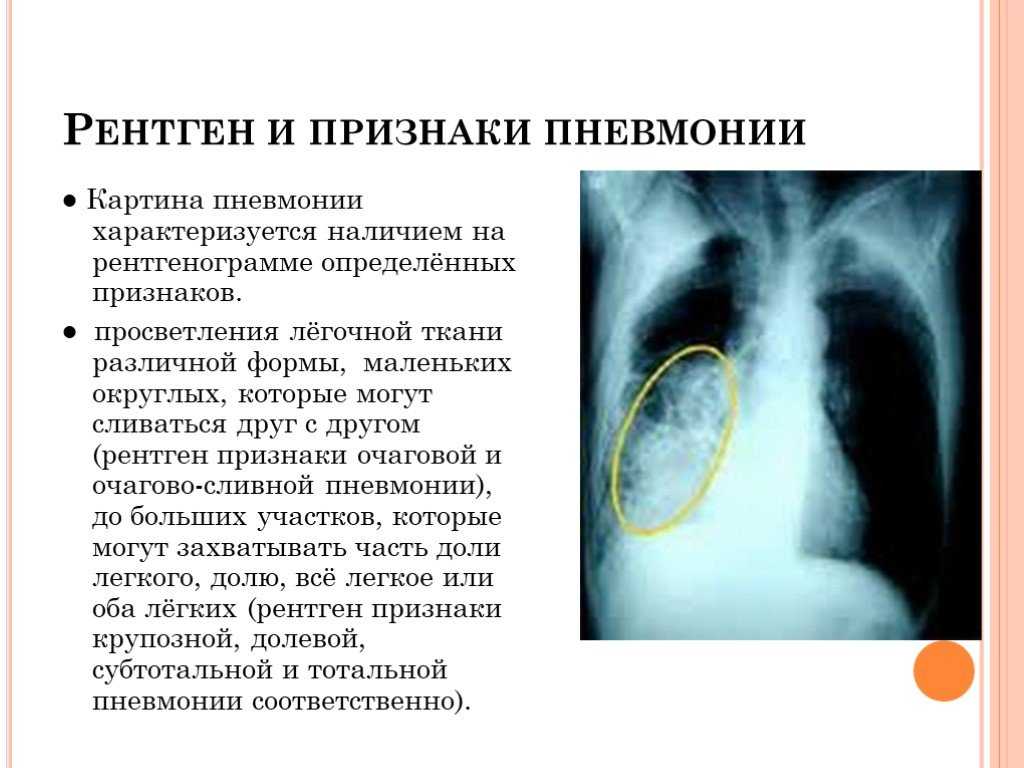 Хотя можно заподозрить причину образования, исходя из анамнеза этого человека, существует множество заболеваний, которые могут вызывать поражение легких.
Хотя можно заподозрить причину образования, исходя из анамнеза этого человека, существует множество заболеваний, которые могут вызывать поражение легких.
Это рентген грудной клетки человека с раком бронхов. Это вид спереди. Легкие — это две темные области. Сердце и другие структуры представляют собой белые области, видимые в середине грудной клетки. Светлые области, которые выглядят как тонкие ответвления, отходящие от центра в легкие, являются злокачественными.
Это рентгенограмма узла в правом легком.
Это изображение представляет собой рентгенограмму грудной клетки человека с образованием в легком. Это вид спереди, где легкие представляют собой две темные области, а сердце и другие структуры видны в середине грудной клетки. Рентген показывает образование в правом верхнем легком, указанное стрелкой (видно на левой стороне изображения).
На рентгенограмме грудной клетки видно объемное образование в нижней части правого легкого рядом с сердцем (видно на левой стороне снимка).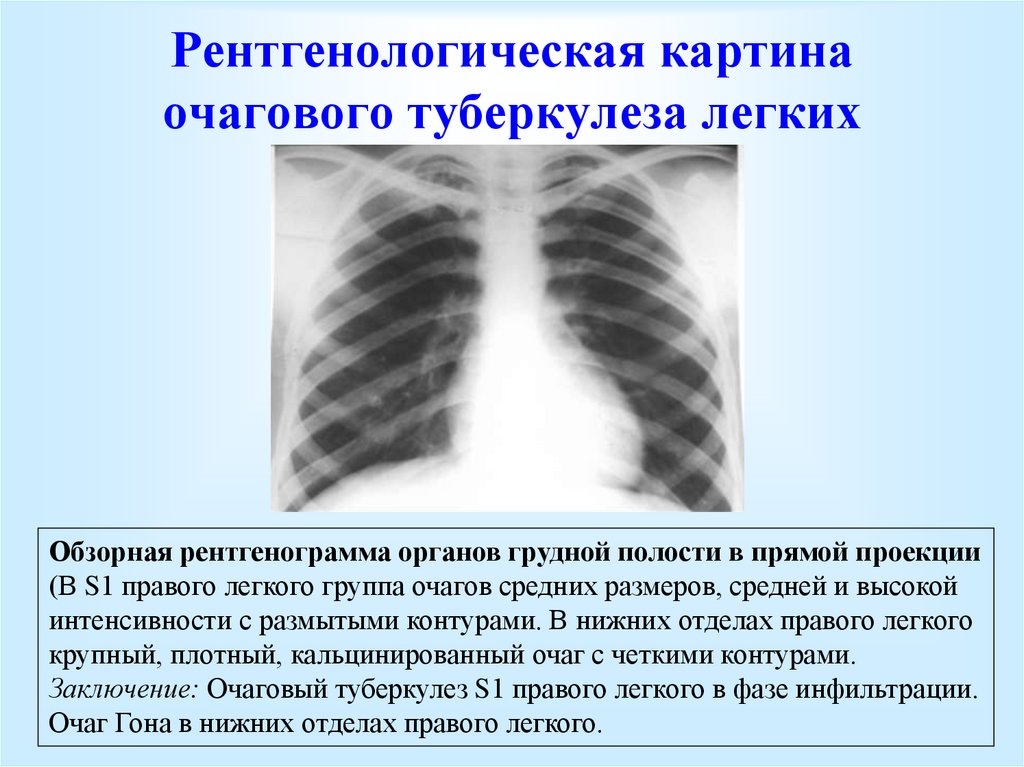
Как проводится тест
Вы стоите перед рентгеновским аппаратом. Вам будет предложено задержать дыхание, когда будет сделан рентген.
Обычно делается два изображения. Сначала вам нужно будет встать лицом к машине, а затем боком.
Как подготовиться к тесту
Сообщите врачу, если вы беременны. Рентгенологическое исследование органов грудной клетки обычно не проводится во время беременности, и при необходимости принимаются особые меры предосторожности.
Как будет проходить тест
Дискомфорта нет.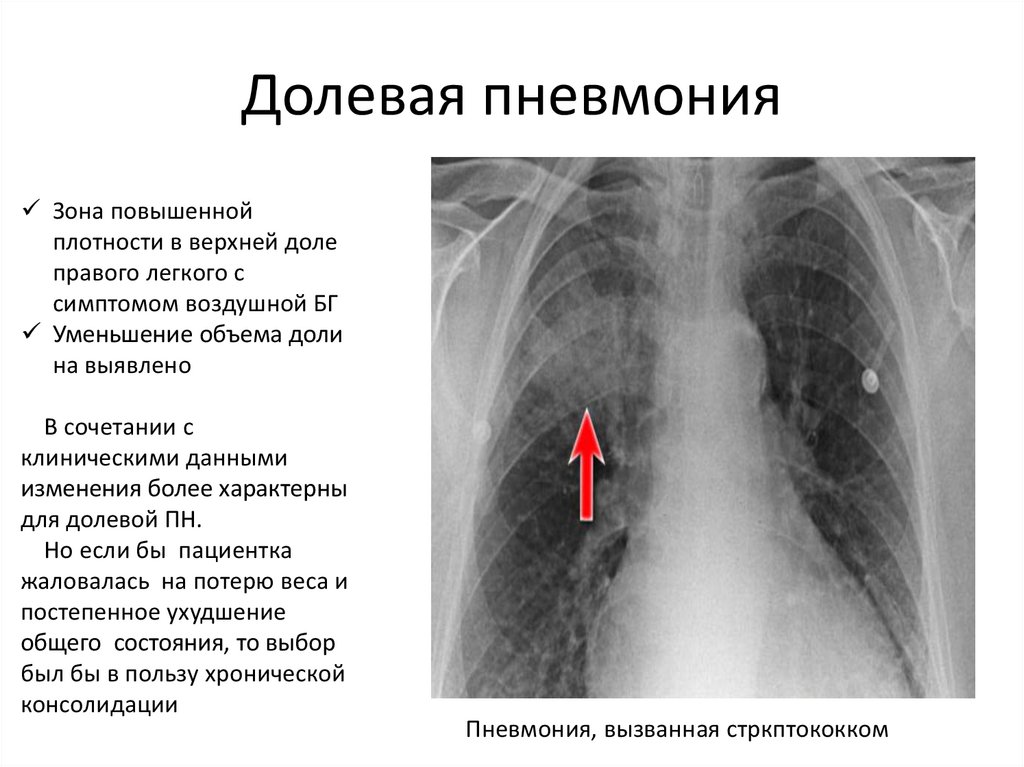 Электронная пластина может показаться холодной.
Электронная пластина может показаться холодной.
Зачем проводится тест
Ваш врач может назначить рентген грудной клетки, если у вас есть какие-либо из следующих симптомов:
- Постоянный кашель
- Боль в груди из-за травмы грудной клетки (с возможным переломом ребер или осложнением легких) или из-за проблем с сердцем имеют признаки туберкулеза, рака легких или других заболеваний органов грудной клетки или легких.
Серийный рентген грудной клетки — это повторный рентген. Это может быть сделано для отслеживания изменений, обнаруженных на предыдущей рентгенограмме грудной клетки.
Что означают аномальные результаты
Аномальные результаты могут быть вызваны многими причинами, в том числе:
В легких:
- Коллапс легкого
- Скопление жидкости вокруг легкого
- Опухоль легкого (незлокачественная или раковая) кровеносные сосуды
- Пневмония
- Рубцевание легочной ткани
- Туберкулез
- Ателектаз
В сердце:
- Проблемы с размером, положением или формой сердца
- Проблемы с расположением, размером и формой крупных артерий
- Признаки сердечной недостаточности
В костях:
- Переломы или другие проблемы ребер и позвоночника
- Остеопороз
- Увеличение, которое может быть связано с инфекцией или опухолью
5 9 часть грудной клетки):
Риски
Низкое радиационное воздействие.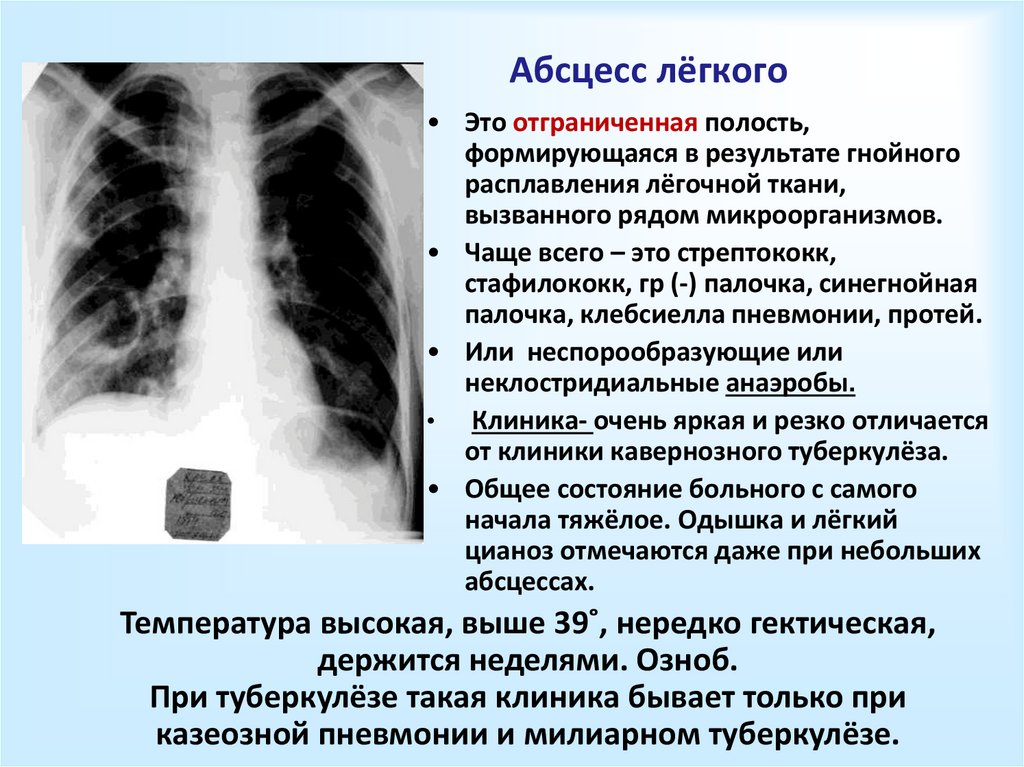 Рентгеновские лучи контролируются и регулируются, чтобы обеспечить минимальное количество облучения, необходимое для получения изображения. Большинство экспертов считают, что преимущества перевешивают риски. Беременные женщины и дети более чувствительны к риску рентгеновского излучения.
Рентгеновские лучи контролируются и регулируются, чтобы обеспечить минимальное количество облучения, необходимое для получения изображения. Большинство экспертов считают, что преимущества перевешивают риски. Беременные женщины и дети более чувствительны к риску рентгеновского излучения.
Чернецкий CC, Бергер Б.Дж. Рентгенография органов грудной клетки (рентгенография органов грудной клетки, рентгенография) — диагностическая норма. В: Chernecky CC, Berger BJ, ред. Лабораторные тесты и диагностические процедуры . 6-е изд. Сент-Луис, Миссури: Эльзевир Сондерс; 2013:327-328.
Фелкер ГМ, Тирлинк Младший. Диагностика и лечение острой сердечной недостаточности. В: Либби П., Бонов Р.О., Манн Д.Л., Томаселли Г.Ф., Бхатт Д.Л., Соломон С.Д., ред. Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины . 12-е изд.