Как лечить ангину у ребенка?
Инфекция миндалин у ребенка называется тонзиллитом. Миндалины — это железы в задней части глотки. Миндалины являются частью иммунной системы и помогают бороться с микробами во рту. Миндалины часто инфицируются вирусами или бактериями. Бактериальный тонзиллит иногда называют ангиной (в том числе стрептококковой ангиной). Тонзиллит распространен у детей всех возрастов и часто возникает при простуде, насморке и кашле. Даже если тонзиллит вызван бактериями (ангина), это обычно инфекция, от которой ребенок может вылечиться без антибиотиков. Антибиотики не улучшают симптомы тонзиллита, и у большинства детей боль в горле сохраняется в течение трех-четырех дней, даже если они проходят лечение антибиотиками. Ждать, поправятся ли дети без антибиотиков, полезно, поскольку это повышает иммунитет к инфекции и снижает вероятность того, что ваш ребенок снова заболеет тонзиллитом от этого типа инфекции. Если у вашего ребенка рецидивирующие инфекции, может быть полезно менять зубную щетку после каждого заражения, чтобы миндалины не заразились повторно.
Антибиотики применяют при инфицировании миндалин Бета — гемолитическим стрептококком группы А (БГСА). Однако применение антибиотиков в этом случае направлено на предупреждение тяжелых осложнений, таких как ревматическое поражение сердца или суставов.
Признаки и симптомы тонзиллита (ангины)
Если у вашего ребенка развился тонзиллит, то он может проявляться следующими симптомами:
Боль в горле
Трудность глотания
Болезненные лимфатические узлы (железы под челюстью)
Боль в ушах (должна быть исключена инфекция среднего уха)
Лихорадка
Неприятный запах изо рта
Потеря аппетита
Вялость и общее недомогание.
Дети старшего возраста также могут жаловаться на головную боль или боли в животе.
Когда обратиться к врачу?
Если вы думаете, что ваш ребенок впервые заболел тонзиллитом, покажите его педиатру, терапевту или ЛОР-врачу. Если у вашего ребенка раньше был тонзиллит, и его состояние обычно улучшается при домашнем уходе, не всегда нужно обращаться к врачу.
Если у вашего ребенка раньше был тонзиллит, и его состояние обычно улучшается при домашнем уходе, не всегда нужно обращаться к врачу.
Поскольку тонзиллит часто вызывается вирусом, врач может не назначать антибиотики, поскольку они не помогут ребенку.
Но некоторым детям могут потребоваться антибиотики, в том числе:
тем, кто ранее болел ревматическим заболеванием сердца,
детям с тяжелыми формами тонзиллита, особенно если есть сыпь (это называется скарлатиной)
детям, у которых есть осложнения, например, абсцесс за миндалиной или в лимфатических узлах шеи.
При затруднении глотания некоторым детям назначают преднизолон (противовоспалительный кортикостероидный препарат) совместно или вместо антибиотиков. Преднизолон уменьшает отек миндалин.
Если ваш ребенок очень плохо себя чувствует, у него текут слюни, и затрудненно дыхание, немедленно вызовите скорую помощь. Это может означать опасное воспаление надгортанника.
Уход за ребенком с ангиной в домашних условиях
Большинство детей с тонзиллитом можно лечить дома после посещения врача (при необходимости).
О ребенке можно заботиться следующими способами:
Убедитесь, что он много отдыхает.
Дайте ему обезболивающее, например, парацетамол или ибупрофен.
Дайте ребенку пить больше жидкости. Это предотвратит обезвоживание и сделает горло менее сухим и болезненным. Мороженое — хороший вариант, так как оно обеспечивает дополнительную жидкость, а также успокаивает воспаление и уменьшает боль в горле.
Нет никаких ограничений на то, что ребенок может есть или пить. Однако дети могут предпочесть более мягкую пищу, если у них болит горло.
Ребенок должен оставаться дома, пока у него не пройдет температура, и он снова не сможет глотать без боли и затруднений. Обычно это занимает три-четыре дня.
Если ребенку прописаны антибиотики, давайте их ребенку в соответствии с указаниями и убедитесь, что будет пропит полный курс антибиотиков.
Следует вызвать врача, если у вашего ребенка тонзиллит или ангина и:
Наблюдается затрудненное дыхание с усилением храпа во сне
Появилось затрудненное глотание и признаки обезвоживания
Ребенку трудно открыть рот
Вы беспокоитесь по любой другой причине.
Как предотвратить распространение тонзиллита на других детей в семье?
Соблюдение правил гигиены снижает вероятность передачи инфекции другим людям. Хорошая гигиена включает в себя: регулярное тщательное мытье рук, отказ от совместного использования чашек или столовых приборов, недопущение соприкосновения зубных щеток, поощрение детей кашлять или чихать в локоть и использовать одноразовые салфетки вместо носовых платков. Научите ребенка выбрасывать салфетки в мусорное ведро, как только он ими воспользовался, и после этого мыть руки.
Ключевые моменты, которые следует запомнить
Тонзиллит — инфекция миндалин, которая может быть вызвана вирусами или бактериями.
Бактериальный тонзиллит называется ангиной.
Наиболее опасной формой ангины является БГСА ангина. Она требует применения антибиотиков.
Большинство детей выздоравливают после отдыха дома, снятия боли и большого количества жидкости.
Многие дети не нуждаются в лечении антибиотиками. Антибиотики не лечат вирусы.
Если прописаны антибиотики, обязательно завершите курс антибиотиков.
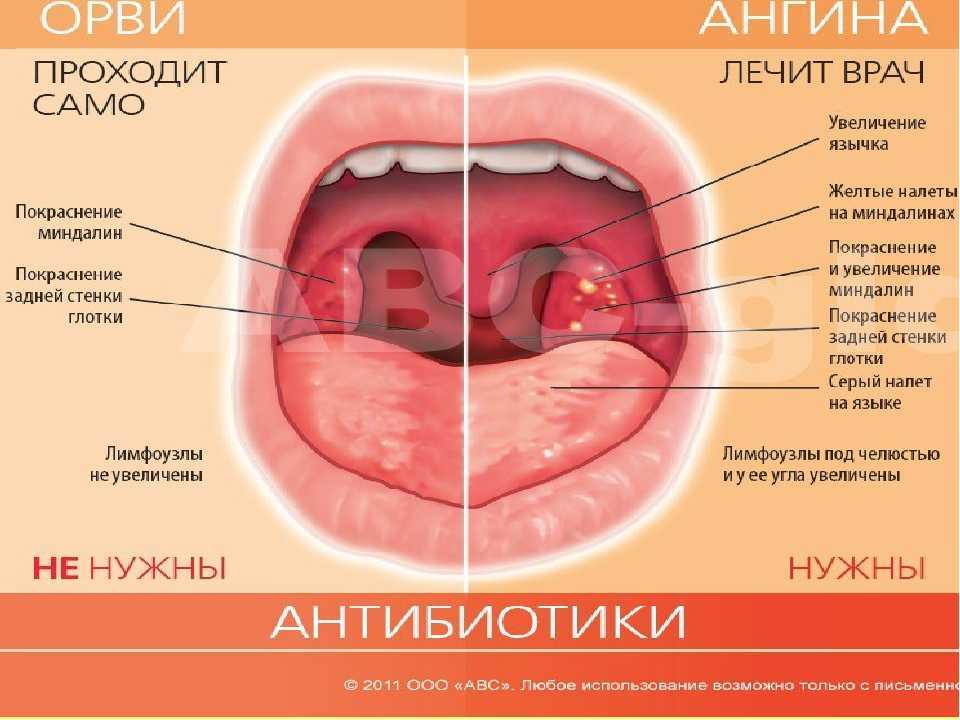
Ангина у детей, симптомы, лечение
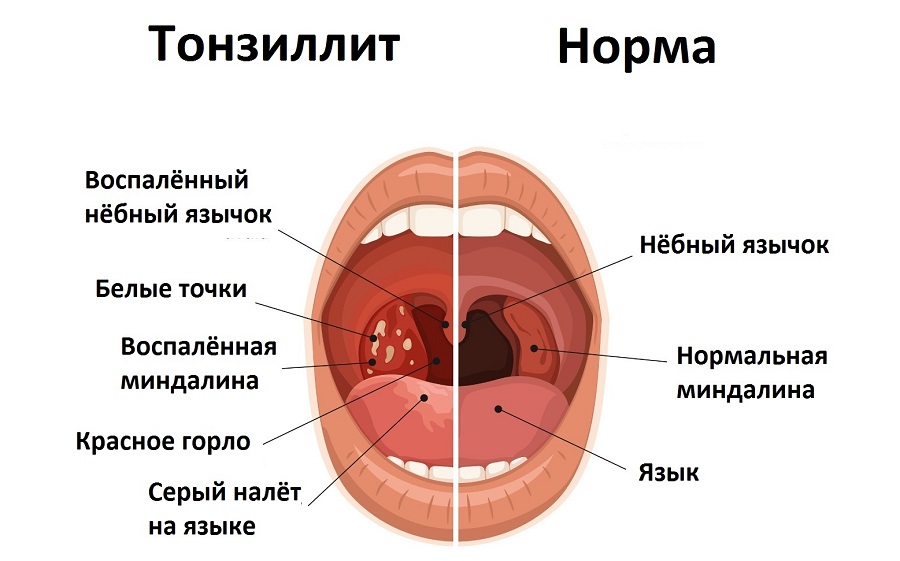
Ангина – инфекционное воспаление миндалин, с развитием общей интоксикацией организма. Вызывают данное заболевание различные микроорганизмы: вирусы, бактерии, грибы.
- Основные проявления (симптомы) АНГИНЫ:
- Процедуры для лечения АНГИНЫ:
- Как правило эти процедуры назначает врач курсом от 3 до 7 (10) процедур.
Самыми часто встречаемыми микробами выступают стрептококки – это бактерии. Они попадают в организм с вдыхаемым воздухом, и в случае недостаточно сильного локального иммунитета, остаются в миндалинах и начинают активно размножаться.
Основные проявления (симптомы) АНГИНЫ:
- боль в горле, усиливающаяся при глотании,
- высокая температура (38, 5 – 39,0 градусов и выше),
- сильная слабость, недомогание – проявления общей интоксикации организма,
- при осмотре — покраснение миндалин, выраженные налёты.
Также необходимо знать, что иммунная система у детей несовершенна. Она постепенно созревает и становится сильнее. При встрече с различными вирусами, бактериями иммунная система определенным образом «тренируется», но это происходит медленно, весь период взросления.
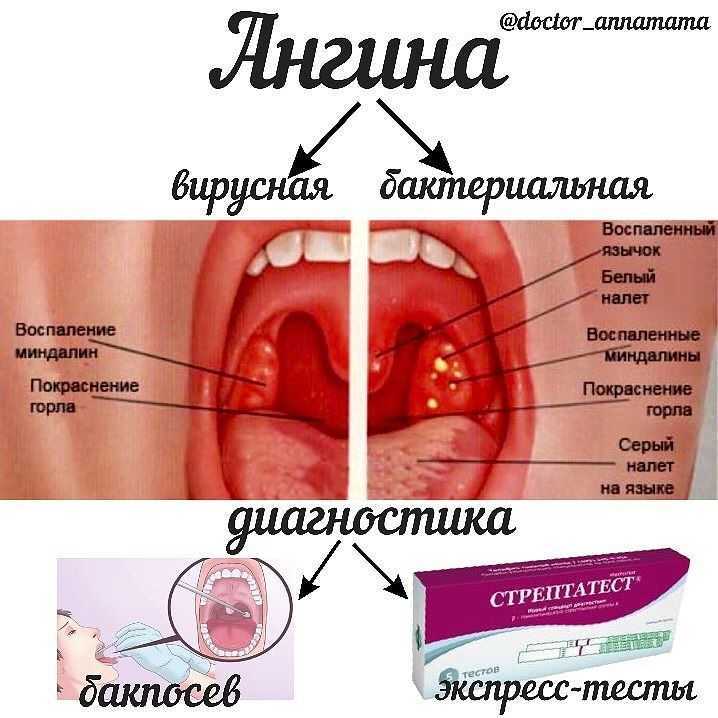
Не менее часто поражение миндалин осуществляется респираторными вирусами. Клинические проявления болезни очень схожи со стрептококковой ангиной, но имеются характерные отличия. Определить их может только опытный доктор. Так же помогает в диагностике специфический тест – стрептатест. Этот тест проводится врачом на приеме, готовность результата в течение 5-7 минут.
Этот тест проводится врачом на приеме, готовность результата в течение 5-7 минут.
В случае бактериальной (стрептококковой) ангины применение антибиотиков оправдано, в случае вирусного поражения миндалин применение антибиотиков не показано, назначаются противовирусные препараты.
Выраженное воспаление миндалин развивается и при вирусном и при бактериальном поражениях миндалин.
Применение местных процедур значительно ускоряет процесс выздоровления и профилактирует такие осложнения как паратонзиллярный абсцесс, флегмона и т.д.
Процедуры для лечения АНГИНЫ:
1) Ультразвуковое орошение слизистой (РОСА) горла, миндалин с антисептическими лекарствами (диоксидин, мирамистин, хлоргексидин), а также с озонированным физиологическим раствором, который является природным антибактериальным и противовирусным средством.
«ЭКСТРЕННАЯ ПОМОЩЬ при АНГИНЕ!» – так написано в руководстве к ультразвуковому аппарату РОСА.
2) Тубус-кварц или УФО (ультрафиолетовое облучение) — применение ультрафиолета на слизистую глотки и миндалин.
Всем известны лечебные свойства ультрафиолета — противомикробный, противовирусный и противовоспалительный эффекты.
Как правило эти процедуры назначает врач курсом от 3 до 7 (10) процедур.
В любом случае необходимо помнить, что своевременное и комплексное начало лечения в значительной степени снижает риск возникновения серьёзных осложнений со стороны суставов, почек, сердца.
Запись к специалисту по телефону: +7 (343) 226-9-267
Затянувшееся ОРВИ. Чем это опасно?Порядок оказания услуги ТОНЗИЛЛОР в МЦ ЛОРздравАномальная коронарная артерия у детей
Что такое аномалия коронарной артерии у ребенка?
Ан
аномальная коронарная артерия (ACA) – это порок сердца. Это то, что ваш ребенок родился
с (врожденным). В ACA, кровеносные сосуды, которые снабжают кровью сердце вашего ребенка
мышцы не в норме.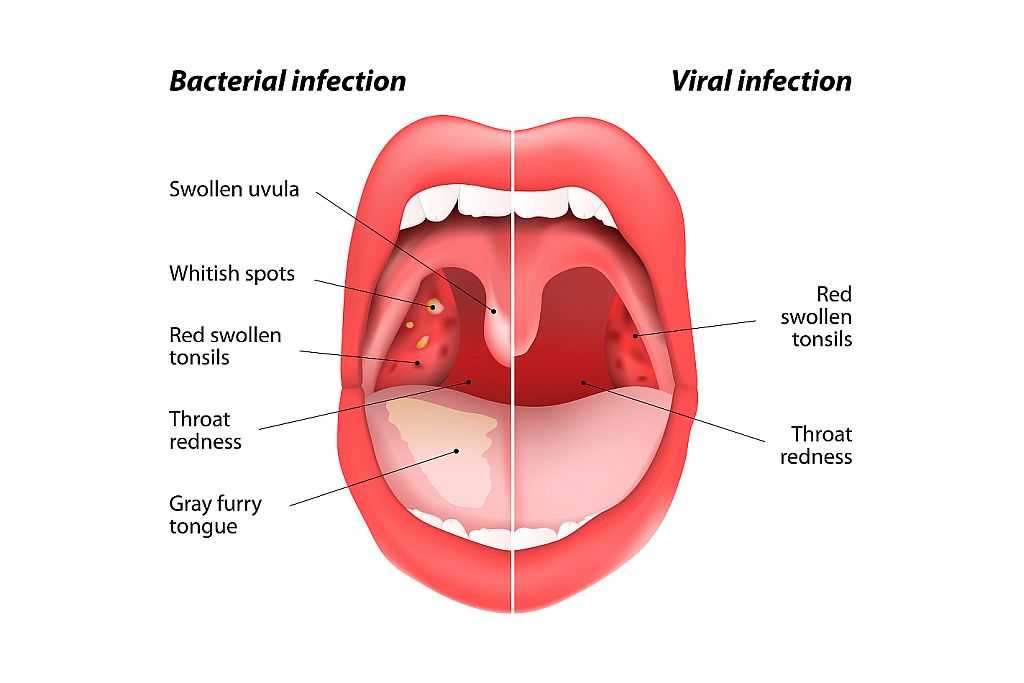 В некоторых случаях артерии возникают не в том месте, или
есть другие проблемы с размером или соединениями
В некоторых случаях артерии возникают не в том месте, или
есть другие проблемы с размером или соединениями
подавляющее большинство ВСА обычно не диагностируются, пока человек не станет подростком или взрослым. Этот потому что это состояние не вызывает много симптомов. Это также может быть трудно сказать, что ACA вызывает симптомы. Особый тип ВДА может встречаться у маленьких детей. Этот Тип АСА называется аномальным отхождением левой коронарной артерии от легочной артерии (ALCAPA).
Что вызывает ВДА у ребенка?
Большинство врожденные проблемы с сердцем не имеют известной причины. ACA может произойти с другими врожденными проблемы с сердцем. Например, это может произойти при транспозиции магистральных артерий. (ТГА) и тетрада Фалло (ТОФ).
Каковы симптомы ВДА у ребенка?
 На самом деле, люди часто не знают, что у них есть эта проблема, пока им не сделают тест на сердце в более позднем возрасте по другим причинам. У других людей может быть боль в груди во время тренировки или отдыха.
На самом деле, люди часто не знают, что у них есть эта проблема, пока им не сделают тест на сердце в более позднем возрасте по другим причинам. У других людей может быть боль в груди во время тренировки или отдыха.В зависимости от типа ВСА симптомы могут проявляться у детей. У ребенка с ВСА может быть боль в груди из-за снижения кровоснабжения сердечной мышцы (стенокардия). Ваш ребенок может также есть:
- Раздражительность или суетливость
- Потливость
- Проблема кормление
У вашего ребенка также могут быть симптомы сердечной недостаточности. Сюда могут входить:
- Проблемы с дыханием
- Отек ног, лодыжек, ступней или других участков
Ребенок старшего возраста может жаловаться на боль в груди, головокружение и обмороки при физической нагрузке. У детей старшего возраста могут быть симптомы сердечной недостаточности. Они могут включать одышку при выполнении упражнений и отек ног, лодыжек и ступней.
У детей старшего возраста могут быть симптомы сердечной недостаточности. Они могут включать одышку при выполнении упражнений и отек ног, лодыжек и ступней.
Люди с ВДА могут не иметь симптомов до наступления совершеннолетия. Они могут включать боль в груди и симптомы сердечной недостаточности. Симптомы могут начаться из-за снижения кровоснабжения сердечной мышцы. Возможно, когда они были моложе, в сердечную мышцу поступало достаточно крови. У людей также может быть внезапная сердечная смерть до того, как это состояние будет диагностировано.
Симптомы ВСА могут выглядеть как другие проблемы со здоровьем или проблемы с сердцем. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Как диагностируется ВСА у ребенка?
Лечащий врач вашего ребенка проведет обследование вашего ребенка. Он или она будет слушать сердце и легкие вашего ребенка и искать другие симптомы.
Ваш
лечащий врач направит вашего ребенка к детскому кардиологу. Это
врач со специальной подготовкой для диагностики и лечения проблем с сердцем у младенцев и
дети. Врач вашего ребенка может порекомендовать другие тесты, такие как:
Это
врач со специальной подготовкой для диагностики и лечения проблем с сердцем у младенцев и
дети. Врач вашего ребенка может порекомендовать другие тесты, такие как:
Рентген грудной клетки
Рентген грудной клетки показывает сердце и легкие вашего ребенка. Рентген может показать изменения в легких из-за дополнительного кровотока.
Электрокардиограмма (ЭКГ)
ЭКГ регистрирует электрическую активность сердца. Он также показывает ненормальные ритмы (аритмии) и признаки стресса сердечной мышцы (расширение или увеличение).
Эхокардиограмма (эхо)
Эхо использует звуковые волны для создания движущегося изображения сердца и сердечных клапанов.
Катетеризация сердца (кардиальная катетеризация или катетеризация сердца)
A
катетеризация сердца дает подробную информацию о структурах внутри
сердца, а также кровеносных сосудов, связанных с сердцем. В этом тесте маленький, тонкий,
гибкая трубка (катетер) вводится в кровеносный сосуд в паховой области вашего ребенка.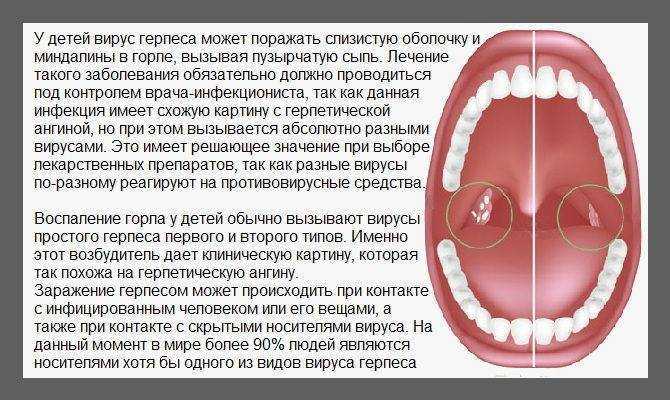 Тогда ваш
лечащий врач ребенка направляет его к сердцу вашего ребенка. Ваш ребенок получит
введение контрастного красителя. Это используется, чтобы увидеть сердце более четко. вашего ребенка
медицинский работник даст ему или ей лекарство, чтобы помочь расслабиться и предотвратить боль
(седативное). Артериальное давление и уровень кислорода вашего ребенка будут проверены во время
тест.
Тогда ваш
лечащий врач ребенка направляет его к сердцу вашего ребенка. Ваш ребенок получит
введение контрастного красителя. Это используется, чтобы увидеть сердце более четко. вашего ребенка
медицинский работник даст ему или ей лекарство, чтобы помочь расслабиться и предотвратить боль
(седативное). Артериальное давление и уровень кислорода вашего ребенка будут проверены во время
тест.
Компьютерная томографическая ангиография сердца (CCTA)
CCTA показывает подробные изображения кровеносных сосудов.
Кардиомагнитно-резонансная ангиография (CMRA)
Этот тип МРТ показывает кровоток в артериях сердца.
Коронарная ангиография
Этот тест использует краситель и специальные рентгеновские лучи, чтобы увидеть артерии сердца.
Ядерная визуализация
Это сканирование, выявляющее аномальный приток крови к сердцу. Он может определить, насколько сердце повреждено.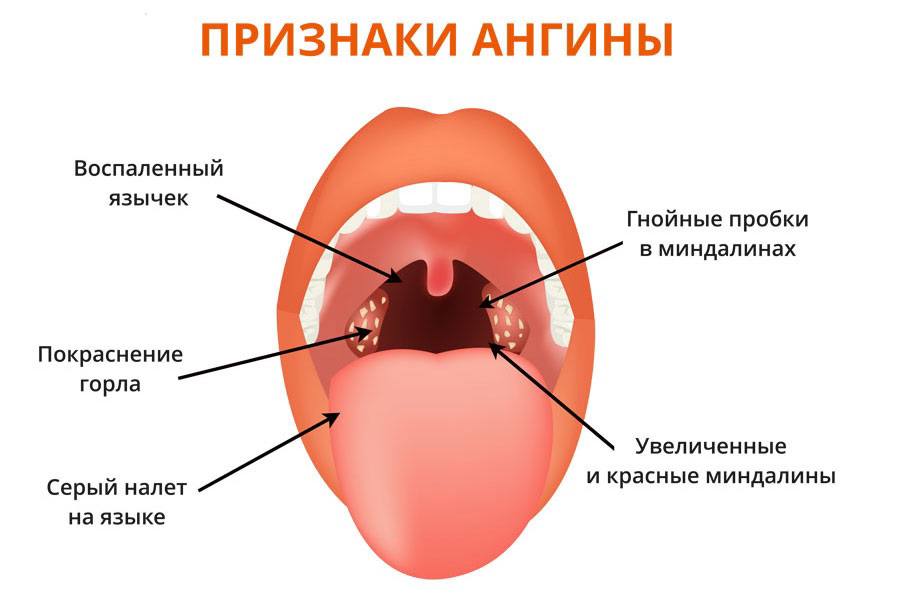 Он также может измерять работу сердца.
Он также может измерять работу сердца.
Как лечить ВДА у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет зависеть от того, насколько серьезным является состояние и какой тип ВДА у вашего ребенка.
Лечение ACA может включать:
- Лекарства. Ваш ребенок может принимать лекарства, помогающие сердцу работать лучше. и для контроля артериального давления. Вашему ребенку также может понадобиться кислородная терапия.
- Хирургия. Возможно, вашему ребенку потребуется операция по исправлению дефекта.
Вашему ребенку также может потребоваться ограничение активности.
Возможные осложнения ВСА у ребенка?
коронарные артерии посылают кровь к сердечной мышце. Любые проблемы с этими артериями могут
привести к сердечному приступу или смерти.
Многие люди с ВДА не знают, что они у них есть, пока не произойдет серьезное событие. Они могут включать боль в груди, сердечный приступ или внезапную смерть.
Активные или спортивные дети с ВСА могут подвергаться риску внезапной смерти. Возможно, им придется изменить свои упражнения. ВСА является второй по частоте причиной внезапной смерти молодых спортсменов.
АКА также может увеличить риск раннего накопления жира в артериях сердца. (ишемическая болезнь сердца). Это увеличивает риск сердечного приступа.
Как я могу помочь моему ребенку жить с аномальной коронарной артерией?
Вместе с лечащим врачом вашего ребенка разработайте план ухода. Ваш ребенок должен внимательно следить за ним. Даже если у вашего ребенка нет симптомов, ему или ей потребуется обследование сердца. Вашему ребенку также могут потребоваться тесты с физической нагрузкой, чтобы проверить наличие изменений в коронарных артериях.
Если вашему ребенку сделали операцию по поводу ВСА, у него все еще может быть повышенный риск ранних сердечных заболеваний. Спросите лечащего врача вашего ребенка о диете и физической активности вашего ребенка. Это может помочь снизить риск сердечно-сосудистых заболеваний у вашего ребенка.
Спросите лечащего врача вашего ребенка о диете и физической активности вашего ребенка. Это может помочь снизить риск сердечно-сосудистых заболеваний у вашего ребенка.
Спросите лечащего врача вашего ребенка о перспективах вашего ребенка.
Когда мне следует звонить лечащему врачу моего ребенка?
Позвоните лечащему врачу вашего ребенка, если у вашего ребенка появились какие-либо новые или более серьезные симптомы. Если у вашего ребенка болит грудь, немедленно обратитесь за медицинской помощью. Это срочно.
Основные сведения об аномалии коронарной артерии у детей
- В ACA, кровеносные сосуды, которые снабжают кровью сердечную мышцу, не в норме или подключен ненормально.
- ВСА присутствуют при рождении. Но они обычно не диагностируются до позднего подросткового возраста или в зрелом возрасте. Это потому, что они не часто вызывают симптомы.
- Это состояние может привести к сердечному приступу или внезапной смерти.
- Если у вашего ребенка болит грудь, немедленно обратитесь за медицинской помощью. Это срочно.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от посещения поставщика медицинских услуг вашего ребенка:
- Знайте причину визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Знайте, почему назначено новое лекарство или лечение и как оно поможет вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет тест или процедуру.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
- Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Стенокардия Людвига у детей — PubMed
Обзор
. 1999 г., июль; 60 (1): 109–12.
Р В Хартманн младший 1
принадлежность
- 1 Программа ординатуры по семейной практике, Медицинский центр Галифакса, Дейтона-Бич, Флорида 32120-2830, США.
- PMID: 10414632
Бесплатная статья
Обзор
R W Hartmann Jr. Ам семейный врач.
1999 июль
Ам семейный врач.
1999 июль
Бесплатная статья
. 1999 г., июль; 60 (1): 109–12.
Автор
Р В Хартманн младший 1
принадлежность
- 1 Программа ординатуры по семейной практике, Медицинский центр Галифакса, Дейтона-Бич, Флорида 32120-2830, США.
- PMID: 10414632
Абстрактный
Ангина Людвига представляет собой потенциально опасное для жизни быстро распространяющееся диффузное воспаление поднижнечелюстных и подъязычных пространств, которое чаще всего возникает у молодых людей с стоматологическими инфекциями. Однако это расстройство может развиться у детей, у которых оно может привести к серьезным нарушениям дыхательных путей. Симптомы включают сильную боль в шее и отек, лихорадку, недомогание и дисфагию. Стридор предполагает надвигающийся кризис дыхательных путей. К возбудителям относятся многие грамотрицательные и анаэробные микроорганизмы, стрептококки и стафилококки. Первоначальное лечение заключается во введении высоких доз пенициллина G внутривенно, иногда в комбинации с другими препаратами. Больные обычно выздоравливают без осложнений.
Однако это расстройство может развиться у детей, у которых оно может привести к серьезным нарушениям дыхательных путей. Симптомы включают сильную боль в шее и отек, лихорадку, недомогание и дисфагию. Стридор предполагает надвигающийся кризис дыхательных путей. К возбудителям относятся многие грамотрицательные и анаэробные микроорганизмы, стрептококки и стафилококки. Первоначальное лечение заключается во введении высоких доз пенициллина G внутривенно, иногда в комбинации с другими препаратами. Больные обычно выздоравливают без осложнений.
Похожие статьи
[Глубокий абсцесс шеи; коварное и опасное для жизни расстройство].
Jacobs PP, Горис Р.Дж. Джейкобс П.П. и др. Нед Тайдшр Генескд. 1995 г. 9 сентября; 139 (36): 1817-20. Нед Тайдшр Генескд. 1995. PMID: 7477503 Голландский. Аннотация недоступна.
Ангина Людвига при беременности.
Нидерхаузер А., Кирквуд Д., Маганн Э.Ф., Маллин П.М., Моррисон Дж.К. Нидерхаузер А. и соавт. J Matern Fetal Neonatal Med. 2006 фев; 19 (2): 119-20. дои: 10.1080/14767050500439368. J Matern Fetal Neonatal Med. 2006. PMID: 16581609
Ангина Людвига.
Маленький К. Маленький С. Dimens Crit Care Nurs. 2004 г., июль-август; 23(4):153-4. дои: 10.1097/00003465-200407000-00003. Dimens Crit Care Nurs. 2004. PMID: 15273479 Обзор.
Викторина по скорой помощи №4. Ангина Людвига. Обструкция верхних дыхательных путей.

Стил МТ. Стил МТ. Мо Мед. 1998 март; 95(3):123-4. Мо Мед. 1998. PMID: 9529897 Аннотация недоступна.
Ангина Людвига: предупрежден значит вооружен.
Кремер М.Дж., Блэр Т. Кремер М.Дж. и соавт. AANA J. 2006 Dec; 74 (6): 445-51. ААНА Дж. 2006. PMID: 17236391 Обзор.
Посмотреть все похожие статьи
Цитируется
Лечение ангины Людвига в больнице третичного уровня в Западном регионе Индии.
Пармар Б.Д., Джоши К.Дж., Моди А.Д., Дэйв Г.П., Десаи Р.С. Пармар Б.Д. и соавт. Куреус. 2022 19 марта; 14 (3): e23311. doi: 10.7759/cureus.23311.
 Электронная коллекция 2022 март.
Куреус. 2022.
PMID: 35464585
Бесплатная статья ЧВК.
Электронная коллекция 2022 март.
Куреус. 2022.
PMID: 35464585
Бесплатная статья ЧВК.Фатальная ангина Людвига: случаи летального распространения одонтогенной инфекции.
Миллер К.Р., Фон Краунс К., Уиллоуби В. Миллер Ч.Р. и соавт. Академия судебно-медицинской экспертизы. 2018 март;8(1):150-169. дои: 10.23907/2018.011. Epub 2018 7 марта. Академия судебно-медицинской экспертизы. 2018. PMID: 31240032 Бесплатная статья ЧВК.
Иллюстрация основной учебной программы: вирусный паротит у детей.
Паули Б., Раджендран С., Кондавити Р. Паули Б. и др. Эмердж Радиол. 2019 июнь; 26 (3): 361-363. doi: 10.1007/s10140-017-1521-7. Epub 2017 7 июня. Эмердж Радиол.

