Сестринский процесс | это… Что такое Сестринский процесс?
Nurse’s Chatelaine — инструментарий операционной медсестры
Сестринский процесс — это научно-обоснованная технология сестринского ухода, направленная на повышение качества жизни пациента путём решения возникающих у него проблем. Впервые термин был введён в США Лидией Холл в 1955 году.
Содержание
|
Цели сестринского процесса
- Обеспечение приемлемого качества жизни пациента в зависимости от его состояния.

- Предупреждение, облегчение, сведение до минимума проблем пациента.
- Помощь пациенту и его семье к дезадаптации, связанной с заболеванием или травмой.
- Поддержка или восстановление независимости пациента в удовлетворении основных потребностей или в обеспечении спокойной смерти.
Преимущество использования сестринского процесса
- Индивидуальность, учёт клинических, личностных и социальных потребностей пациента.
- Возможность широкого использования стандартов сестринского ухода.
- Соучастие пациента и его семьи в планировании и обеспечении ухода.
Этапы сестринского процесса
Сестринское обследование
На данном этапе медицинская сестра собирает оформляет данные о пациенте. В ходе обследования между сестрой и пациентом должен быть установлен психологический контакт. Пациент должен доверять медицинскому работнику, ощущать уверенность, что о нём позаботятся должным образом и на уровне соответствующем достижениям современной медицины. Обследование бывает двух видов: субъективное (жалобы пациента) и объективное(контроль АД,, ЭКГ и т. д.).
Обследование бывает двух видов: субъективное (жалобы пациента) и объективное(контроль АД,, ЭКГ и т. д.).
Установление нарушенных потребностей пациента (Сестринский диагноз)
На данном этапе медсестра выявляет реальные и потенциальные проблемы пациента, которые она должна устранить в силу своей профессиональной компетенции. В других странах этот этап называется сестринский диагноз, что не может быть оправдано в России, поскольку диагностикой и лечением занимается врач.
Планирование сестринского ухода
На третьем этапе сестринского процесса медсестра составляет план сестринского ухода с мотивацией своих действий. При этом медицинская сестра должна руководствоваться стандартами сестринской практики, которые рассчитаны на работу в типичной ситуации, а не с отдельным пациентом. От медсестры требуется умение гибко применять стандарт в реальной ситуации. Она имеет право дополнить план действий, если она сможет аргументировать вносимые дополнения.
Реализация плана сестринских вмешательств
Цель медицинской сестры на данном этапе обеспечить соответствующий уход за пациентом, провести обучение и консультирование по необходимым вопросам.
- На знании цели.
- На индивидуальном подходе и безопасности.
- Уважении к личности.
- Поощрения пациента к самостоятельности.
Оценка эффективности и коррекция ухода
Данный этап включает реакции пациента на вмешательство, мнение пациента, достижение поставленных целей, качество оказанной помощи в соответствии со стандартами.
Ссылки
- Сестринский процесс
- Справочник медсестры — сестринский процесс
Сестринское дело в гериатрии | Забайкальский краевой клинический госпиталь для ветеранов войн
Геронтологический сестринский процесс (процесс сестринского ухода за пациентами в пожилом и старческом возрасте) — это систематизированный подход к организации мероприятий для решения проблем пациента и профилактике заболеваний у лиц пожилого и старческого возраста.
Уход за больными пожилого и старческого возраста более сложен и требует от медицинского работника большего внимания и времени, чем обычный медицинский уход, так как здесь должны учитываться многие психологические и социальные факторы.
Очень важно при уходе и наблюдении за пожилыми и старыми пациентами соблюдение правил этики и деонтологии. В организации ухода имеет место не только физический уход, но и восстановление нарушенных психических и физических функций, поддержание социальных связей пациента с семьей и обществом.
Общие принципы ухода за пожилыми больными.
Безопасность (предупреждение травматизма пациента).
Уважение чувства достоинства (выполнение всех процедур с согласия пациента, обеспечение уединения, если необходимо).
Общение (расположение пациента и членов его семьи к беседе, обсуждение предстоящей процедуры и плана ухода в целом).
Инфекционная безопасность.
Независимость (поощрение каждого пациента к самостоятельности).
Конфиденциальность (скрывать от посторонних подробности личной жизни и заболевания пациента).
Для правильной организации геронтологического ухода учитываются физиологические и психологические особенности пожилых людей.
■ Комната, где живет пожилой человек, должна быть небольшой, с минимальным количеством мебели.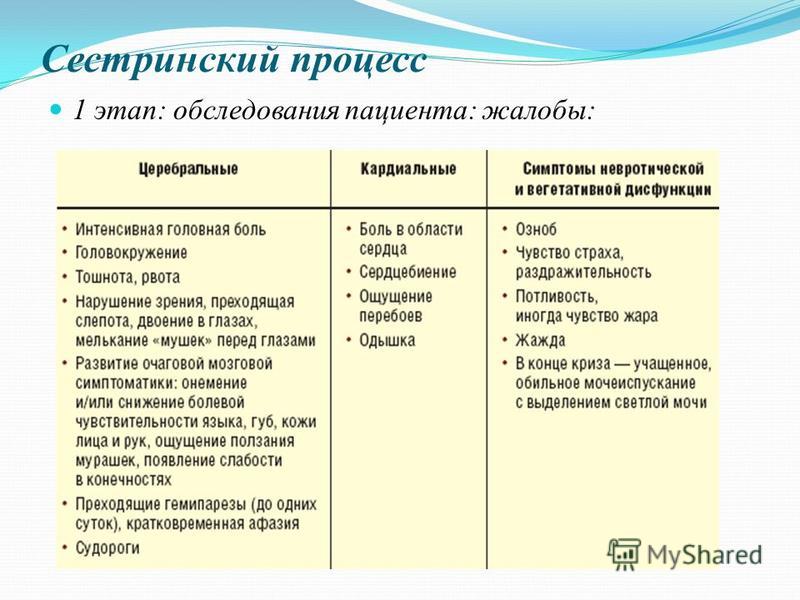
■ Рекомендуются кровати не ниже 60 см.
■ Важно обеспечить умеренно жесткую постель, так как при наличии спондилоартроза и остеохондроза возможна боль в позвоночнике.
■ Кресла для пожилого и старого человека следует подбирать достаточно мягкие, но неглубокие и с высокими удобными подлокотниками и спинкой, достаточно высокой для опоры головы.
■ Старики нуждаются в более частом сне, чем люди среднего возраста. Если у пожилого и старого человека является желание поспать днем, то для этого нужно использовать мягкое глубокое кресло, а не кровать.
■ Снижение зрения и слуха, недостаточная координация движения и равновесия — обычные причины частого падения стариков и легко возникающих при этом переломов. Поэтому пол в местах проживания старых людей должен быть чистым, сухим и нескользким, без ковров и дорожек.
■ Освещение во всех комнатах должно быть ярким.
■ В коридорах, туалетах и ванных комнатах необходимы поручни, эти помещения не должны запираться изнутри.
■ Важно обеспечить старому человеку возможность приема пищи в вертикальном или полувертикальном положении, что связано с возрастными изменениями системы пищеварения.
Уход за полостью рта. Обязательно после приема пищи полоскать рот и горло. Если пожилой человек не может полоскать рот, его очищают салфеткой, смоченной смесью равных частей глицерина и лимонного сока. Если у пожилого человека имеются испорченные зубы, рекомендуется удалить их и произвести протезирование. Зубные протезы следует мыть щеткой теплой или прохладной водой с мылом, так как многие материалы от жары коробятся, деформируются. В местах давления протезов могут образовываться участки покраснения и язвочки. Поэтому нужно регулярно осматривать полость рта и санировать возникшие поражения.
Рациональный уход за телом. В старости кожа заметно истончается, секреция сальных желез и защитная функция кожи снижаются. При приеме ванны кожа обезжиривается, что способствует ее высыханию и зуду. Для замещения недостающего кожного жира достаточно добавить в ванну несколько капель растительного масла.
Уход за ногами. Более выраженные возрастные нарушения трофики требуют повышенной осторожности. Важно своевременно стричь ногти на ногах, удалять мозоли, так как даже небольшие травмы могут ограничить подвижность старого человека. Обычно твердые и ломкие ногти на пальцах ног перед остриганием следует размягчить теплыми масляными припарками (лучше из касторового масла). Нельзя слишком коротко обрезать ногти. Рекомендуется ношение мягкой, удобной обуви соответствующего размера.
Необходимо всячески поощрять желание пожилого человека быть аккуратным и привлекательным.
Из-за возрастных нейро-психологических изменений старый человек характеризуется, прежде всего, повышенной уязвимостью.
Старые люди тяжело переживают свою беспомощность, все это не должно вызывать раздражения, недовольства у окружающих. В общении с престарелыми людьми мед. работник должен проявлять большое чувство такта, терпение; принимать старого человека таким, какой он есть, с его достоинствами и недостатками.
Проблемы пациента обусловлены возрастными анатомо-физиологическими и психосоциальными данными, возрастными изменениями потребностей.
Возможные проблемы пожилого человека:
1.Физиологические:
-ограничение подвижности;
-высокий риск травм и повреждений;
-запоры или диарея;
-восприимчивость к инфекциям;
-снижение памяти и мыслительной деятельности;
-недержание кала и мочи;
-усталость;
-нарушения речи.
2.Психологические:
-депрессия;
-одиночество;
-пенсионный стресс;
-страх «постели»;
-беспокойство;
-нежелание следить за собой;
-чувство отчаяния;
-стресс от конфликтов в семье.
3.Социальные:
-потеря независимости;
-ухудшение питания;
-социальная самоизоляция;
-нарушение чувства собственного достоинства.
Этапы геронтологического сестринского процесса:
- Сбор информации.
- Анализ полученных данных и выделение проблем пациента.
- Определение задач и построение плана ухода.
- Сестринское вмешательство.
- Оценка эффективности сестринского процесса.
Особенности каждого этапа обусловлены особенностями пожилого и старческого возрастов. Так, на первом этапе сбор информации может быть затруднен в связи с нарушениями памяти пациента, снижением интеллекта, отсутствием контакта медицинского работника с пациентом. Определение задач и построение плана ухода затруднено многообразием проблем пациента, как настоящих, там и потенциальных.
Основные задачи геронтологической помощи — сохранение физического и психического здоровья, социального благополучия пожилых и старых людей.
Ее решение предполагает тесное взаимодействие гериатрического пациента и медицинского персонала.
В формировании хороших взаимоотношений между больными и медицинскими работниками последним отводится активная роль. Поэтому так важно знание проблем пациента, связанные с дефицитом знаний, умений, навыков в области укрепления здоровья; факторов индивидуального риска, универсальных потребностей стареющего человека и их влияния на здоровье.
Общепризнанно, что в «третьем возрасте» состояние пожилого человека тесно связано с перенесенными заболеваниями, влиянием внешней среды (труд, питание, быт, стрессовые ситуации), возрастная адаптация к старости происходит сугубо индивидуально.
Есть общие черты, присущие старости, характеризующиеся изменением психики у большинства людей в переходный к старости период. В их основе лежит ослабление силы и подвижности нервных процессов. Это может быть основой снижения психической активности, ослабления способности усвоения новых впечатлений, памяти; появляется консерватизм, отрицательное отношение ко всему новому.
Характерен постоянный возврат к прошлому, оторванность от будущего, его жизненной перспективы. Это выражается иногда в безучастном отношении к настоящему и будущему. Брюзжание и ворчливость, стремление поучать, обидчивость и эгоцентризм, скупость и подозрительность, усиливающиеся самонаблюдения и вытекающее из этого тревожное ожидание — частые характерные черты психического старения.
Это выражается иногда в безучастном отношении к настоящему и будущему. Брюзжание и ворчливость, стремление поучать, обидчивость и эгоцентризм, скупость и подозрительность, усиливающиеся самонаблюдения и вытекающее из этого тревожное ожидание — частые характерные черты психического старения.
Для старости характерна также повышенная эмоциональная реакция на внешние раздражители. Часто это заострение черт характера, существовавших в более молодом возрасте, но не проявившихся столь ярко. Эти черты измененного отношения к окружающим могут, однако, частично или полностью отсутствовать у людей, хорошо адаптирующихся к внутренним и внешним изменениям, которые приносит старость.
Все приведенные здесь нейропсихологические сдвиги у здорового старого человека выражены весьма умеренно, и он вполне адекватно решает возникающие жизненные ситуации. При присоединении болезни в стрессовых ситуациях нейропсихологические сдвиги усугубляются.
Одной из задач сестринского ухода в гериатрии является сохранение максимально возможной самостоятельности пациентов в повседневной жизни.
Медицинский работник должен уметь убедить пациента в необходимости сохранения независимого образа жизни и обучить приемам самообслуживания в пределах возможного.
Гериатрические пациенты часто «уходят в себя», становятся раздражительными и плаксивыми, придирчивыми по мелочам. Терпение и такт, доброжелательность и выдержка— необходимые условия общения с пациентами, тем более, что порой медицинская сестра становится для одинокого пожилого пациента единственным близким человеком.
Вопросы лечения, режима питания и возможного обследования необходимо заранее продумывать и обговаривать с больным. Мед. работник обязан регулярно осматривать больного, чтобы своевременно заметить изменения в его состоянии, обеспечить грамотный уход, консультацию специалиста.
Долг медицинского работника по отношению к людям пожилого возраста — не только найти причину недомогания и назначить лечение, но и оказать психологическую помощь, которая порой может быть даже важнее основного лечения. Необходимо укреплять веру пациента в благоприятный исход заболевания.
Старые люди по мере уменьшения их физических возможностей, ослабления психических реакций все чаще ощущают беспомощность при столкновении с жизненными обстоятельствами. Приходит время, когда они не могут справиться с повседневными заботами самостоятельно, становятся зависимыми от других. Это обстоятельство вызывает у многих чувство бессилия, не полноценности, покинутости. В организации жизни этих людей роль медицинских работников и работников социальной сферы очень велика.
При общении с пожилыми и старыми людьми медицинские работники должны помнить, что в первую очередь нужно исключить отрицательное отношение к возможности помочь обращающемуся пациенту, потому что он стар. Каждый медицинский работник должен осознавать, что пожилой и старый человек — это член общества, заслуживающий уважения и внимания.
Чувство уважения к пожилому человеку резко повышает его доверие к медицинскому персоналу. Мед. работник должен поддерживать особые отношения с пациентом пожилого возраста, сохранять психологический контакт, учитывать ранимость его психики, ориентироваться в семейной обстановке.
Следует учитывать, что пожилые люди по-разному воспринимают наступающую старость с ее ограничениями. Одни продолжают считать себя по-прежнему полными сил, не соглашаются с рекомендуемым изменением образа жизни и не хотят учитывать, что появляющиеся физические недомогания— это проявления старения организма; другие, критически анализируя изменения своего состояния, сами приходят к мысли о приближении старости, но с трудом смиряются с этим.
Задолго до достижения периода старости пациента следует познакомить со сдвигами, которые постепенно происходят в организме, помочь осознать наступающие изменения и дать рекомендации по перестройке различных элементов образа жизни.
Давая свои рекомендации, медицинский работник должен учитывать, что преждевременный физический и духовный покой является одним из факторов, приближающих преждевременную старость, одряхление и смерть. Когда говорят о необходимости установить психологический контакт с больными, это значит, что нужно приспособится к нему, узнать и понять его особенности.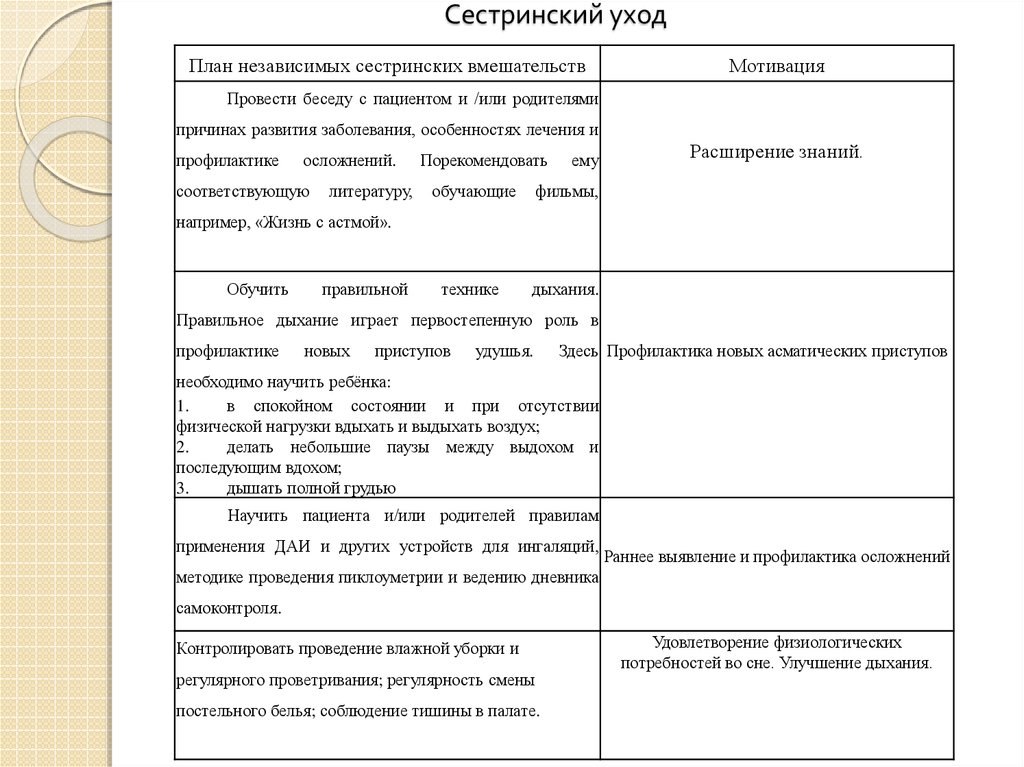
Медицинский работник должен индивидуально подходить к каждому пациенту, учитывать его характер, тяжесть заболевания и собственное отношение к болезни и ее симптомам.
Знание закономерностей развития старения, его механизмов необходимо мед. работнику для объективной оценки здоровья, прогноза возможной продолжительности жизни и причин развития ряда болезней. В социологии имеются термины: «одинокие люди» — не имеющие близких родственников, «одиноко живущие» — имеющие родственников, проживающих далеко от престарелых родственников.
Чувство одиночества, которое испытывают старые люди, не обязательно сопровождается уединением. Оно может ощущаться и в присутствии других людей. Одиночество является осознанием отсутствия общности с окружающими, пониманием того, что ты исключен из системы интересов и деятельности, возможностей, объединяющих других людей.
Одиночество часто сопровождается тоской, некоторым снижением умственного потенциала, эгоцентризмом. Особенно подвержены этому тяжелому чувству люди, недавно потерявшие супруга или супругу и не живущие среди членов своей семьи. Нередко на одиночество жалуются пожилые и старые, живущие в домах-интернатах среди других людей пожилого возраста и внешне вроде бы взаимодействующие друг с другом.
Нередко на одиночество жалуются пожилые и старые, живущие в домах-интернатах среди других людей пожилого возраста и внешне вроде бы взаимодействующие друг с другом.
Направления работы медицинского работника:
■ помощь в выполнении жизненных потребностей;
■ советы и обучение пациента и родственников;
■ защита интересов пациента на всех уровнях обслуживания;
■ выполнение назначений врача;
■ контроль эффективности лекарственной терапии.
Советы медицинскому работнику. Помни!
■ Чувствуйте себя уверенно во время общения с пациентом.
■ Постепенно подходите к наиболее волнующим вопросам.
■ Будьте внимательны, проявите интерес к проблемам пациента.
- Выслушайте пациента. Умейте помолчать. Это даст возможность понаблюдать за пациентом и собраться с мыслями.
- Вольные быстро устают. Не утомляйте их.
- Чтобы больной Вас легче понимал, говорите медленно. Переспросите, все ли он понял. Желательно, чтобы он повторил Ваши рекомендации.

- При общении говорите громко, вопросы задавайте четко, ответы выслушивайте до конца, не перебивайте пациента.
- Старайтесь понять пациента. Будьте снисходительны к образу жизни пациента.
- Не пытайтесь резко изменить привычный образ жизни пациента (распорядок дня и т. д.).
- Не сосредотачивайте общение на себе.
- Ориентируйте разговор в нужном направлении, уточняйте подробности.
- Не используйте медицинские термины при общении с пациентом.
- Информируйте пациента о его заболевании. Это даст возможность многое ему объяснить и получить положительный результат.
- Для получения результата от Вашей беседы необходимо суммировать и тщательно проанализировать всю полученную информацию.
Руководство медсестры по составлению плана ухода
Планы ухода — это способ стратегического подхода и оптимизации процесса ухода. Они также обеспечивают эффективную коммуникацию в медицинском коллективе. Это руководство поможет вам понять основы планов сестринского ухода и научиться их создавать шаг за шагом. Мы также расскажем о передовых методах, о которых следует помнить, и предоставим вам образец плана ухода, который вы можете скачать и распечатать.
Мы также расскажем о передовых методах, о которых следует помнить, и предоставим вам образец плана ухода, который вы можете скачать и распечатать.
Содержание
- Что такое план сестринского ухода?
- Каковы компоненты плана ухода?
- Основы плана ухода
- Образец плана сестринского ухода
Что такое план сестринского ухода?
План сестринского ухода документирует процесс определения потребностей пациента и обеспечения целостного ухода, как правило, в соответствии с пятиэтапной структурой. План ухода обеспечивает сотрудничество между медсестрами, пациентами и другими поставщиками медицинских услуг. ((М. Вера., «Планы сестринского ухода (NCP): полное руководство и база данных», 5 июля 2021 г.: https://nurseslabs.com/nursing-care-plans/)) ((Медицинский словарь для медицинских работников и Сестринское дело, Farlex, «план ухода за больными», 2012 г.
: https://medical-dictionary.thefreedictionary.com/nursing+care+plan)) ((Health Navigator, «Планирование ухода», 6 апреля 2021 г.: https:/ /www.healthnavigator.org.nz/clinicians/c/care-planning/)) ((Тэмми Дж. Тони-Батлер и Дженнифер М. Тайер, «Сестринское дело», StatsPearls, 10 июля 2020 г.: https://www. .ncbi.nlm.nih.gov/books/NBK499937/))
Ключевые причины иметь план ухода
Целью плана сестринского ухода является документирование потребностей и желаний пациента, а также сестринских вмешательств (или реализации), запланированных для удовлетворения этих потребностей. В рамках медицинской карты пациента план ухода используется для обеспечения непрерывности лечения. ((C. Björvell et al., «Разработка инструмента аудита планов ухода в истории болезни пациента», Quality in Health Care , 1 марта 2000 г.: https://qualitysafety.bmj.com/content/qhc /9/1/6.full.pdf)) Вот основные причины написать план ухода:
- Ориентация на пациента
План ухода помогает медсестрам и другим членам группы ухода организовать аспекты ухода за пациентом в соответствии с графиком. Это также инструмент для их критического и целостного мышления, который поддерживает физическую, психологическую, социальную и духовную заботу о пациенте. Иногда пациент должен быть закреплен за медсестрой с определенными навыками и опытом; план ухода упрощает этот процесс. Для пациентов наличие четких целей для достижения сделает их более вовлеченными в свое лечение и выздоровление. ((Health Navigator, «Планирование ухода», 6 апреля 2021 г.: https://www.healthnavigator.org.nz/clinicians/c/care-planning/))
Это также инструмент для их критического и целостного мышления, который поддерживает физическую, психологическую, социальную и духовную заботу о пациенте. Иногда пациент должен быть закреплен за медсестрой с определенными навыками и опытом; план ухода упрощает этот процесс. Для пациентов наличие четких целей для достижения сделает их более вовлеченными в свое лечение и выздоровление. ((Health Navigator, «Планирование ухода», 6 апреля 2021 г.: https://www.healthnavigator.org.nz/clinicians/c/care-planning/))
- Сотрудничество бригады медсестер
Составление плана ухода позволяет группе медсестер (а также врачей, ассистентов и других медицинских работников) получать доступ к одной и той же информации, обмениваться мнениями и сотрудничать для обеспечения наилучшего ухода за пациентом.
- Документация и соответствие
Хорошо составленный план ухода позволяет медсестрам измерять эффективность ухода и регистрировать доказательства того, что уход был оказан.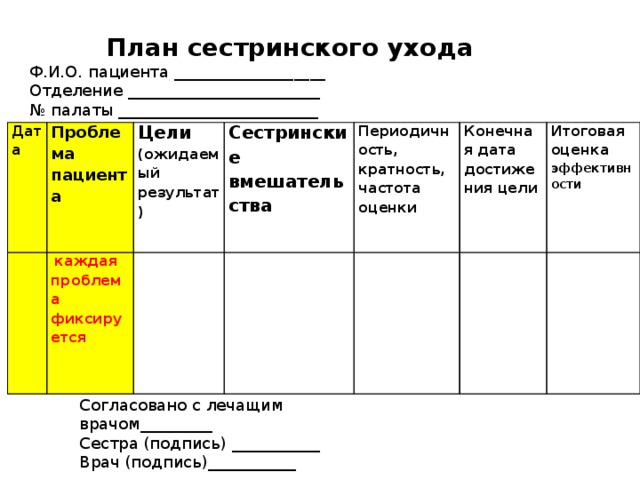 Это важно как для обеспечения максимальной эффективности ухода, так и для предоставления документации поставщикам медицинских услуг.
Это важно как для обеспечения максимальной эффективности ухода, так и для предоставления документации поставщикам медицинских услуг.
Каковы компоненты плана ухода?
Планы уходаструктурированы в виде пятиступенчатой схемы: оценка, диагностика, результаты и планирование, реализация и оценка. ((Тэмми Дж. Тони-Батлер и Дженнифер М. Тайер, «Сестринское дело», StatsPearls, 10 июля 2020 г.: https://www.ncbi.nlm.nih.gov/books/NBK499937/))
Шаг 1: Оценка
На первом этапе составления плана ухода требуются навыки критического мышления и сбор данных. Различные организации здравоохранения используют разные форматы для этапа оценки. Как правило, данные, которые вы будете собирать здесь, являются как субъективными (например, словесные утверждения), так и объективными (например, рост и вес, потребление/вывод). Источником субъективных данных могут быть пациенты или их опекуны, члены семьи или друзья.
Медсестры могут собирать данные о жизненно важных показателях пациента, физических жалобах, видимых состояниях тела, истории болезни и текущем неврологическом функционировании. Цифровые медицинские записи могут помочь в процессе оценки, автоматически заполняя часть этой информации из предыдущих записей.
Цифровые медицинские записи могут помочь в процессе оценки, автоматически заполняя часть этой информации из предыдущих записей.
Шаг 2: диагностика
Используя собранные данные, вы разработаете сестринский диагноз, который Североамериканская ассоциация диагностики сестринского дела (NANDA) определяет как «клиническое суждение о реакции человека на состояние здоровья/жизненные процессы или уязвимость для этой реакции со стороны отдельного человека». , семья, группа или сообщество». ((NANDA, «Глоссарий терминов»: https://nanda.org/publications-resources/resources/glossary-of-terms/))
Сестринский диагноз закладывает основу для выбора сестринских действий для достижения конкретных результатов. Сестринский диагноз основан на пирамиде иерархии потребностей Маслоу ((Saul McLeod, «Maslow’s Hierarchy of Needs», Simply Psychology , 29 декабря 2020 г.: https://www.simplypsychology.org/maslow.html)) ( который определяет и ранжирует потребности человека) и помогает расставить приоритеты в лечении.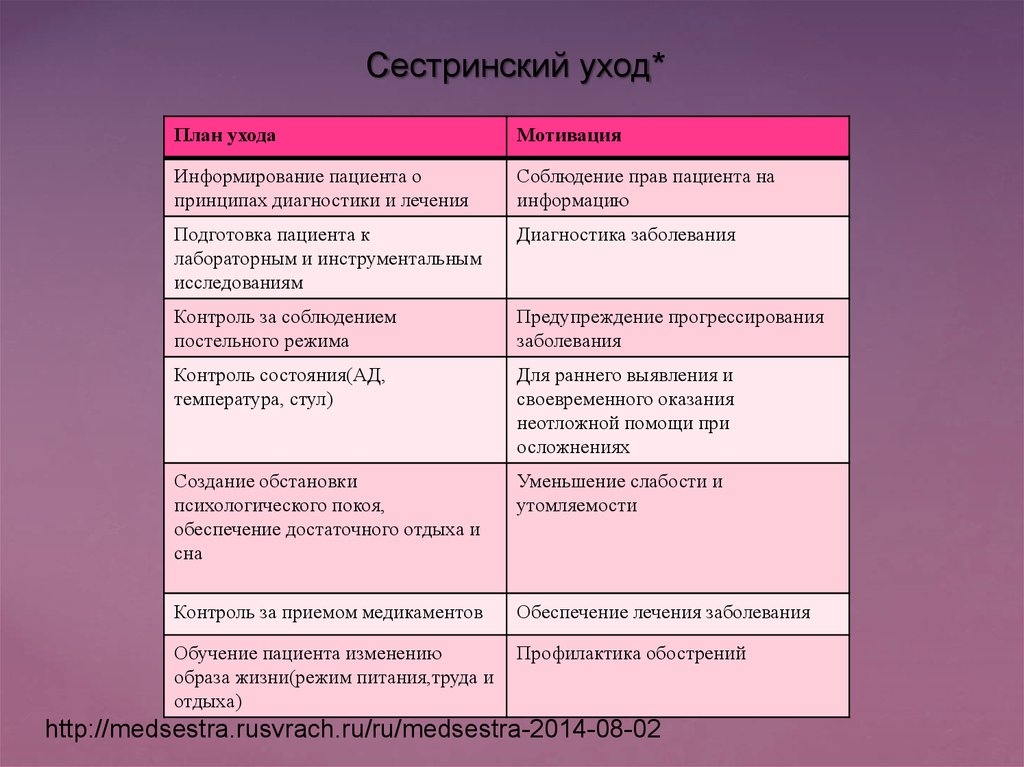 Например, физиологические потребности (такие как пища, вода и сон) более важны для выживания, чем любовь и принадлежность, самооценка и самореализация, поэтому они имеют приоритет, когда речь идет о действиях по уходу. ((Chiung-Yu Shih et al, «Ассоциация социально-демографических факторов и потребностей пациентов, находящихся на гемодиализе, в соответствии с иерархией потребностей Маслоу», Journal of Clinical Nursing , 30 июля 2018 г.: https://pubmed.ncbi.nlm.nih.gov/29777561/))
Например, физиологические потребности (такие как пища, вода и сон) более важны для выживания, чем любовь и принадлежность, самооценка и самореализация, поэтому они имеют приоритет, когда речь идет о действиях по уходу. ((Chiung-Yu Shih et al, «Ассоциация социально-демографических факторов и потребностей пациентов, находящихся на гемодиализе, в соответствии с иерархией потребностей Маслоу», Journal of Clinical Nursing , 30 июля 2018 г.: https://pubmed.ncbi.nlm.nih.gov/29777561/))
На основании диагноза вы поставите цели (Шаг 3) для решения проблем пациента посредством сестринского ухода (Шаг 4).
Шаг 3: Результаты и планирование
После диагностики идет этап планирования. Здесь вы подготовите цели SMART (подробнее об этом позже) на основе рекомендаций по доказательной практике (EBP). Вы будете учитывать общее состояние пациента, а также его диагноз и другую соответствующую информацию, устанавливая для него цели для достижения желаемых и реалистичных результатов в отношении здоровья в краткосрочной и долгосрочной перспективе.
Шаг 4: Реализация
После того, как вы поставили цели для пациента, пришло время реализовать действия, которые помогут пациенту в достижении этих целей. Этап реализации состоит из выполнения сестринских вмешательств, изложенных в плане ухода. Как медсестра, вы будете либо следовать указаниям врачей в отношении сестринских вмешательств, либо разрабатывать их самостоятельно, используя практические рекомендации, основанные на фактических данных.
Вмешательства классифицируются по следующим семи областям: семейные, поведенческие, физиологические, комплексные физиологические, общественные, меры безопасности и вмешательства системы здравоохранения. Есть несколько основных вмешательств, которые необходимо выполнять в течение каждой смены: оценка боли, изменение положения покоя, прослушивание, уход за кластером, предотвращение падений и потребление жидкости.
Шаг 5: оценка
На заключительном этапе плана медицинского обслуживания медицинский работник (который может быть либо врачом, либо медсестрой) оценит, был ли достигнут желаемый результат. Затем вы скорректируете план ухода на основе этой информации.
Затем вы скорректируете план ухода на основе этой информации.
Основы плана ухода
В простой, но полезной форме сайт Nurse.org объясняет основные вопросы, на которые должен ответить ваш план ухода: что, почему и как. ((Мариам Язди, «4 шага к составлению плана ухода за больными», Nurse.org, 23 марта 2018 г.: https://nurse.org/articles/nursing-care-plan-how-to/)) план должен включать:
- Что : Чем страдает пациент? От чего они рискуют пострадать?
- Почему : Почему ваш пациент страдает от этого? Почему они рискуют пострадать от этого?
- Как : Как вы можете сделать это лучше?
В успешных планах ухода используются фундаментальные принципы критического мышления, методы, ориентированные на клиента, целевые стратегии, рекомендации, основанные на доказательной практике (EBP), и сестринская интуиция. ((Тэмми Дж. Тони-Батлер и Дженнифер М. Тайер, «Сестринское дело», StatsPearls, 10 июля 2020 г. : https://www.ncbi.nlm.nih.gov/books/NBK499937/))
: https://www.ncbi.nlm.nih.gov/books/NBK499937/))
Цели SMART
На этапе планирования составления плана ухода важно использовать целеустремленные стратегии. Шаблон целей SMART может помочь в этом процессе:
- Конкретный : Ваши цели в отношении пациента должны быть четко определены и недвусмысленны.
- Измеримый : Вам необходимо установить определенные показатели для измерения прогресса пациента в достижении этих целей.
- Достижимо : Их цель должна быть достижима.
- Реалистичный : Их цели должны быть достижимы и соответствовать общему плану ухода.
- Ограниченный по времени : Цели пациента должны иметь четкое время начала и дату окончания (которые могут быть гибкими).
Эффективная коммуникация
Если ваш план обслуживания не будет эффективно доведен до сведения всех соответствующих заинтересованных сторон, он останется только планом. Помните, что цель плана сестринского ухода не в том, чтобы быть статичным документом, а в том, чтобы направлять весь процесс ухода и обеспечивать командную работу с целью улучшения ухода. Навыки письма крайне важны для медсестер — вы должны быть максимально точными и актуальными в своих описаниях. Для эффективного общения при составлении плана ухода помните о следующих передовых методах:
Помните, что цель плана сестринского ухода не в том, чтобы быть статичным документом, а в том, чтобы направлять весь процесс ухода и обеспечивать командную работу с целью улучшения ухода. Навыки письма крайне важны для медсестер — вы должны быть максимально точными и актуальными в своих описаниях. Для эффективного общения при составлении плана ухода помните о следующих передовых методах:
- Сразу записывайте все, чтобы не забыть детали.
- Пишите четко и лаконично, используя термины, понятные вашей команде.
- Включить дату и время.
Несмотря на то, что вы освоите коммуникативные навыки в рамках программы бакалавриата или магистратуры по сестринскому делу, вы также будете развивать их со временем и с практическим опытом. ((TigerConnect, «Как разработать план сестринского ухода для вашей больницы»: https://tigerconnect.com/blog/how-to-develop-a-nursing-care-plan-for-your-hospital/))
Общий доступ и легкий доступ
Планами ухода также должно быть легко делиться с соответствующими заинтересованными сторонами — пациентами, врачами, другими членами команды медсестер, страховыми компаниями и т. д. Формат документации зависит от политики больницы, но в целом планы ухода создаются в электронном формате и интегрированы в электронную медицинскую карту (EHR) для легкого доступа для всех. ((TigerConnect, «Как разработать план сестринского ухода для вашей больницы»: https://tigerconnect.com/blog/how-to-develop-a-nursing-care-plan-for-your-hospital/))
д. Формат документации зависит от политики больницы, но в целом планы ухода создаются в электронном формате и интегрированы в электронную медицинскую карту (EHR) для легкого доступа для всех. ((TigerConnect, «Как разработать план сестринского ухода для вашей больницы»: https://tigerconnect.com/blog/how-to-develop-a-nursing-care-plan-for-your-hospital/))
Обновлено
Наконец, вам нужно будет часто обновлять свои планы обслуживания с учетом последней информации. Это подразумевает частые встречи с пациентами и запись данных о том, как пациент продвигается к своим целям, что будет важно на этапе оценки плана лечения. ((TigerConnect, «Как разработать план сестринского ухода для вашей больницы»: https://tigerconnect.com/blog/how-to-develop-a-nursing-care-plan-for-your-hospital/))
Образец плана сестринского ухода
Несмотря на общую цель, планы сестринского ухода, составленные студентами, отличаются от тех, которые составляют дипломированные медсестры в клинических условиях.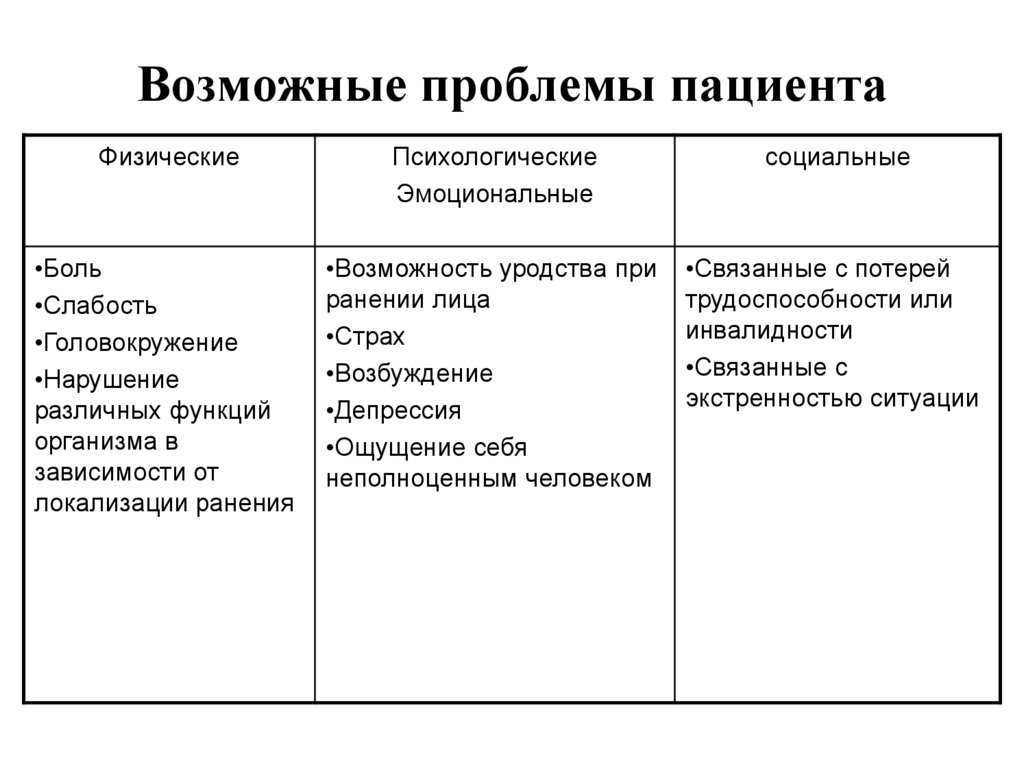 Студенческая версия намного длиннее, имеет более высокий уровень детализации и исчерпывающе тщательна. С другой стороны, медсестры часто принимают некоторые основные понятия и отмечают некоторые этапы плана ухода только мысленно. ((М. Вера., «Планы сестринского ухода (NCP): полное руководство и база данных», 5 июля 2021 г.: https://nurseslabs.com/nursing-care-plans/))
Студенческая версия намного длиннее, имеет более высокий уровень детализации и исчерпывающе тщательна. С другой стороны, медсестры часто принимают некоторые основные понятия и отмечают некоторые этапы плана ухода только мысленно. ((М. Вера., «Планы сестринского ухода (NCP): полное руководство и база данных», 5 июля 2021 г.: https://nurseslabs.com/nursing-care-plans/))
Например, в разделе «Вмешательства» учащийся должен был написать: «Каждые четыре часа регистрируются показатели жизненно важных функций: артериальное давление, частота сердечных сокращений, электрокардиограммы в трех или пяти отведениях, функциональное насыщение кислородом, частота дыхания и температура кожи». опытная дипломированная медсестра может просто написать «Q4 жизненные показатели».
Почему такая разница? Будучи студентом или недавним выпускником, включение всей информации в ваш план обслуживания поможет вам закрепить свое обучение. В то время как написание планов ухода в школе может занять очень много времени, овладение этой информацией в школе медсестер повысит вашу компетентность и уверенность в себе. Большая часть информации, которую вам придется искать, пока вы еще учитесь в школе, станет вашей второй натурой в будущем. Вот как выглядит план ухода, составленный учащимся:
Большая часть информации, которую вам придется искать, пока вы еще учитесь в школе, станет вашей второй натурой в будущем. Вот как выглядит план ухода, составленный учащимся:
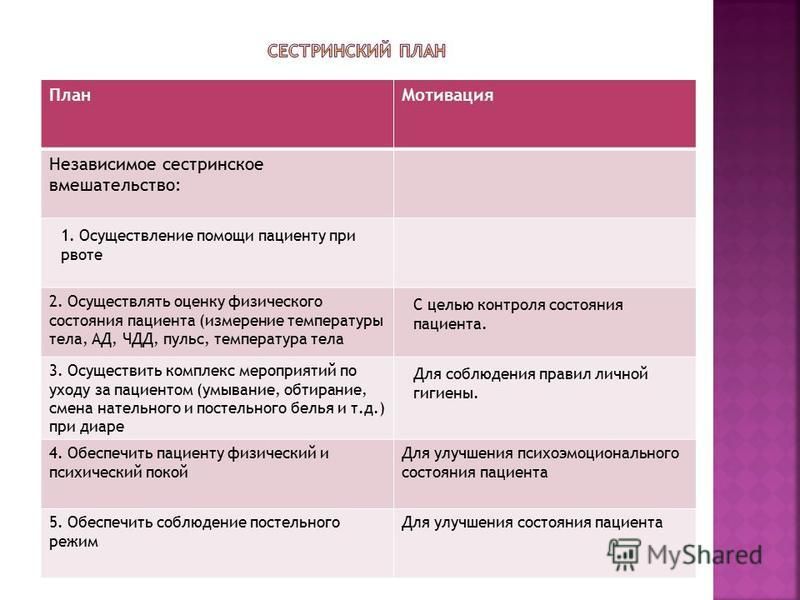
- Оценка : «ЧСС 100 ударов в минуту, одышка, беспокойство, настороженное поведение».
- Диагноз : «нарушение газообмена RT скопление слизи в дыхательных путях».
- Исходы и планирование : «пациент должен поддерживать оптимальный газообмен».
- Реализации : «оценить дыхание; поощряйте дыхание и смену положения».
- Обоснование : «дыхание укажет на степень поражения легких, поскольку пациент регулирует свое дыхание, чтобы облегчить газообмен; это улучшит вентиляцию и позволит расширить грудную клетку».
- Оценка : «у пациента сохраняется хороший газообмен, нормальная частота дыхания».
Обратите внимание, что в планах по уходу за учащимися часто есть дополнительный столбец — «Обоснование», где учащиеся отмечают научное объяснение выбранных ими реализаций. Чтобы помочь вам приступить к практике написания плана ухода, мы создали план ухода для печати, который вы можете использовать, чтобы попрактиковаться в написании всех шагов, описанных в этой статье.
Чтобы помочь вам приступить к практике написания плана ухода, мы создали план ухода для печати, который вы можете использовать, чтобы попрактиковаться в написании всех шагов, описанных в этой статье.
Подведение итогов: составление эффективного плана сестринского ухода
Чтобы быть успешным, план ухода должен иметь эффективную коммуникацию, целевые задачи, доступность и совместное использование, а также практику, основанную на фактических данных.
Когда план сестринского ухода соответствует этим качествам и поддерживается интуицией медсестры, критическим мышлением и общей сосредоточенностью на пациенте, он становится основным ресурсом для медсестер, позволяющим записывать и получать доступ ко всей необходимой им информации. План ухода — это ваша дорожная карта для эффективного ухода за больными и инструмент для совместной работы, улучшающий весь процесс медицинского обслуживания.
Несмотря на то, что все программы медсестер обучают основам составления плана ухода, ваше общение, постановка целей и навыки критического мышления будут формироваться программой, которую вы посещаете.
Например, одним из преимуществ написания планов ухода является то, что это позволит вам развить профессионализм, а также такие важные ценности, как подотчетность, уважение и честность. Ключевые результаты профессионализма включают в себя улучшение общего ухода, улучшение взаимодействия в команде и более благоприятную рабочую среду. ((Nursco, «Профессионализм в сестринском деле – 5 советов медсестрам», 13 июля 2018 г.: https://www.nursco.com/professionalism-nursing-5-tips-nurses/))
Вот почему важно, чтобы вы выбрали программу, соответствующую вашим потребностям, которая поможет вам развить коммуникативные навыки и навыки критического мышления, а также профессионализм, чтобы быть готовым к повседневной жизни медсестры.
Университет медицинских наук Св. Августина (USAHS) предлагает степень магистра сестринского дела , степень (MSN), степень доктора сестринской практики , степень (DNP) и0030 Последипломные сертификаты медсестер предназначены для работающих медсестер. Наши степени предлагаются онлайн с дополнительными погружениями на территории кампуса. * Специальности: Практикующая семейная медсестра (FNP), Медсестра-преподаватель ** и Старшая медсестра . В MSN есть несколько способов ускорить получение степени. Получите ученую степень медсестры, сохраняя баланс между работой и жизнью.
Наши степени предлагаются онлайн с дополнительными погружениями на территории кампуса. * Специальности: Практикующая семейная медсестра (FNP), Медсестра-преподаватель ** и Старшая медсестра . В MSN есть несколько способов ускорить получение степени. Получите ученую степень медсестры, сохраняя баланс между работой и жизнью.
*Специализация FNP включает в себя два обязательных практических клинических интенсива в рамках учебной программы.
**Специализация роли медсестры-инструктора недоступна для программы DNP.
Более 400 примеров планов сестринского ухода [Полное руководство]
Планы сестринского ухода являются важным инструментом в сестринском процессе для создания непрерывного и индивидуального ухода. Планы сестринского ухода помогают медсестрам уточнить цели ухода и определить приоритеты вмешательств как для краткосрочных, так и для долгосрочных целей ухода. В рамках сестринского процесса план ухода составляется после того, как медсестра определила сестринский диагноз. Сестринский диагноз поддерживает план ухода и намечает соответствующие вмешательства. Сестринский диагноз должен согласовываться с сестринским диагнозом NANDA-I, обеспечивая согласованность терминологии сестринского диагноза и способствуя эффективному общению. 1 В целом план ухода является важным инструментом для общения между медсестрами и другими членами бригады по уходу, чтобы обеспечить высококачественный, непрерывный и основанный на фактических данных уход.
Сестринский диагноз поддерживает план ухода и намечает соответствующие вмешательства. Сестринский диагноз должен согласовываться с сестринским диагнозом NANDA-I, обеспечивая согласованность терминологии сестринского диагноза и способствуя эффективному общению. 1 В целом план ухода является важным инструментом для общения между медсестрами и другими членами бригады по уходу, чтобы обеспечить высококачественный, непрерывный и основанный на фактических данных уход.
В этой статье:
- Что такое план сестринского ухода?
- Зачем использовать планы сестринского ухода?
- Типы планов сестринского ухода
- Планирование формального и неформального ухода
- Стандартизированное и индивидуальное планирование ухода
- Сестринский процесс
- Пример сестринского процесса
- Как написать план ухода за больными
- Обоснование
- Соображения по плану сестринского ухода
- Создание целей SMART
- Примеры совместных целей SMART
- Пример 1:
- Пример 2:
- Краткосрочные и долгосрочные цели
- Сестринские вмешательства
- Советы по эффективному планированию ухода
- Список из 400+ примеров планов ухода
- Сердечный
- Эндокринная и метаболическая
- Желудочно-кишечный тракт
- Мочеполовой
- Гематологические и лимфатические
- Инфекционные болезни
- Покровный
- Материнский и новорожденный
- Психическое здоровье и психиатрия
- Опорно-двигательный аппарат
- Неврологический
- Респиратор
- Другие планы медицинского обслуживания
- Ссылки
Что такое план сестринского ухода?
Планы сестринского ухода являются важным инструментом сестринского процесса для организации высококачественного ухода за пациентами. Планы сестринского ухода часто называют «планом ухода» и содержат указания для медсестер и межпрофессиональной команды. Планы ухода часто называют дорожной картой ухода за пациентами. 2 Их можно использовать для определения приоритетов ухода и планирования вмешательств.
Планы сестринского ухода часто называют «планом ухода» и содержат указания для медсестер и межпрофессиональной команды. Планы ухода часто называют дорожной картой ухода за пациентами. 2 Их можно использовать для определения приоритетов ухода и планирования вмешательств.
Зачем использовать планы сестринского ухода?
Ниже перечислены некоторые преимущества использования планов ухода в сестринской практике.
1. Сопровождение клиента от поступления до выписки
Планы ухода можно использовать для постоянного обновления целей ухода во время взаимодействия. Это включает в себя уход, предоставляемый в разных условиях, включая общественные, неотложные или стационарные.
2. Помогает медсестрам планировать вмешательства и пересматривать уход
Планы ухода определяют структуру вмешательств, позволяя медсестре оценить результат вмешательства и, возможно, пересмотреть уход на основе результатов этих вмешательств.
3. Измеряет результаты вмешательств
Цели ухода и вмешательства, связанные с этими целями, четко изложены в плане ухода. Кроме того, план ухода содержит дорожную карту, позволяющую определить, достигли ли проведенные мероприятия целей ухода.
4. Коммуникация и преемственность между медсестрами
План ухода – это документ, который помогает медсестрам обеспечивать непрерывный и последовательный уход, работая для достижения общих целей.
5. Координирует другие дисциплины
План ухода может включать информацию или вмешательства, предоставляемые другими членами междисциплинарной команды. План ухода сообщает о приоритетах между членами межпрофессиональной команды для координации общих целей.
6. Участие в работе с пациентом/уход, ориентированный на пациента
Когда это возможно, пациент должен участвовать в составлении своего плана лечения. Планы сестринского ухода лучше всего использовать совместно с пациентами и их семьями, чтобы учесть предпочтения, ценности, культуру и образ жизни пациента. 2
2
7. Для документирования
Планы ухода дают медсестрам возможность продемонстрировать, что уход был безопасным и этичным в соответствии с профессиональными нормами. Документация может быть использована для коммуникации, улучшения качества, исследования или судебного разбирательства.
Типы планов ухода по уходу
Существуют некоторые различия в том, как планы ухода используются на практике. Структура и формат плана ухода зависят от цели плана ухода и условий ухода.
Планирование формального и неформального ухода
Как правило, планы неформального ухода официально не документируются. Планы неформального ухода могут включать цели, которые медсестра ставит перед своей сменой. Эти цели будут изменены в зависимости от приоритетов дня или изменений в состоянии пациента.
Официальные планы лечения документируются как часть карты пациента, используемой для координации, определения приоритетов и обеспечения непрерывности лечения. Хотя формальные планы лечения также могут быть изменены в зависимости от новых приоритетов или результатов вмешательств, они часто связаны с долгосрочными целями пациента. Официальный план ухода может включать цели, которые необходимо выполнить до выписки из больницы или службы. В рамках сестринского процесса используются как формальные, так и неформальные планы ухода.
Хотя формальные планы лечения также могут быть изменены в зависимости от новых приоритетов или результатов вмешательств, они часто связаны с долгосрочными целями пациента. Официальный план ухода может включать цели, которые необходимо выполнить до выписки из больницы или службы. В рамках сестринского процесса используются как формальные, так и неформальные планы ухода.
Планирование стандартизированного и индивидуального ухода
Планы ухода могут быть как стандартными, так и индивидуальными для каждого отдельного пациента. Во многих медицинских учреждениях будут использоваться стандартные планы медицинского обслуживания для конкретных состояний пациента, чтобы обеспечить последовательное оказание помощи. Одним из примеров стандартизированного плана ухода является послеоперационный уход, используемый в послеоперационных отделениях. Эти планы послеоперационного ухода определяют ожидаемые цели на каждый послеоперационный день. Тем не менее, стандартизированные планы лечения должны быть адаптированы, когда это возможно, к потребностям каждого отдельного пациента.
В отличие от этого, индивидуальные планы ухода создаются для индивидуальных потребностей пациентов. Индивидуальные планы ухода должны по возможности включать вклад пациента для создания индивидуальных целей и поддержки соблюдения пациентом режима лечения. При создании индивидуального плана ухода учитывайте состояние здоровья пациента, историю и мотивационные факторы и выясняйте, что для него важнее всего.
Процесс ухода
Планы ухода входят в процесс ухода на этапе планирования, но на него влияют все остальные этапы. Этапы сестринского процесса можно запомнить с помощью аббревиатуры ADPIE. 3
- Оценка
- Диагностика
- Планирование
- Внедрение/Вмешательство
- Оценка
Сестринский процесс в разбивке:
1. Оценка: оценка потребностей клиента, сбор данных
На этапе оценки сестринского процесса медсестра собирает и анализирует объективные и субъективные данные. Затем медсестра использует свои сестринские знания и навыки критического мышления, чтобы решить, необходимы ли дальнейшие оценки для постановки сестринского диагноза.
Затем медсестра использует свои сестринские знания и навыки критического мышления, чтобы решить, необходимы ли дальнейшие оценки для постановки сестринского диагноза.
2. Диагностика: что происходит? Составление сестринского диагноза
На основе данных, собранных на этапе оценки, медсестра составляет сестринский диагноз, который можно использовать для планирования ухода. 4 Медсестра должна ставить сестринский диагноз, используя стандартную терминологию, установленную NANDA-I. Сестринский диагноз — это клиническое суждение, описывающее фактические или потенциальные проблемы со здоровьем или возможности улучшения здоровья пациента, семьи или сообщества.
3. Планирование: время для постановки целей
На третьем этапе сестринского процесса медсестра, в идеале в сотрудничестве с пациентом, ставит цели ухода на основе сестринского диагноза. План ухода, включая ожидаемые результаты, создается для достижения этих целей. План сестринского ухода необходим для этой фазы сестринского процесса, поскольку он определяет вмешательства и то, как будут измеряться результаты.
План сестринского ухода необходим для этой фазы сестринского процесса, поскольку он определяет вмешательства и то, как будут измеряться результаты.
4. Реализация: Время действовать
На этапе реализации сестринского процесса медсестра осуществляет вмешательства, описанные в плане ухода, для достижения целей ухода. Медсестра использует свои знания, опыт и критическое мышление, чтобы решить, какие вмешательства являются приоритетными. Часто вмешательства основаны на назначении врача.
5. Оцените: Каковы результаты?
На этапе оценки сестринского процесса медсестра повторно оценивает пациента, чтобы определить, дает ли вмешательство желаемый результат. Затем медсестра должна оценить, достигнуты ли цели ухода или требуется больше времени. Если вмешательство не дало желаемого эффекта, медсестра должна решить, нужно ли пересмотреть план ухода или обновить цели ухода.
Пример сестринского процесса
Вот пример того, как этапы сестринского процесса сочетаются друг с другом.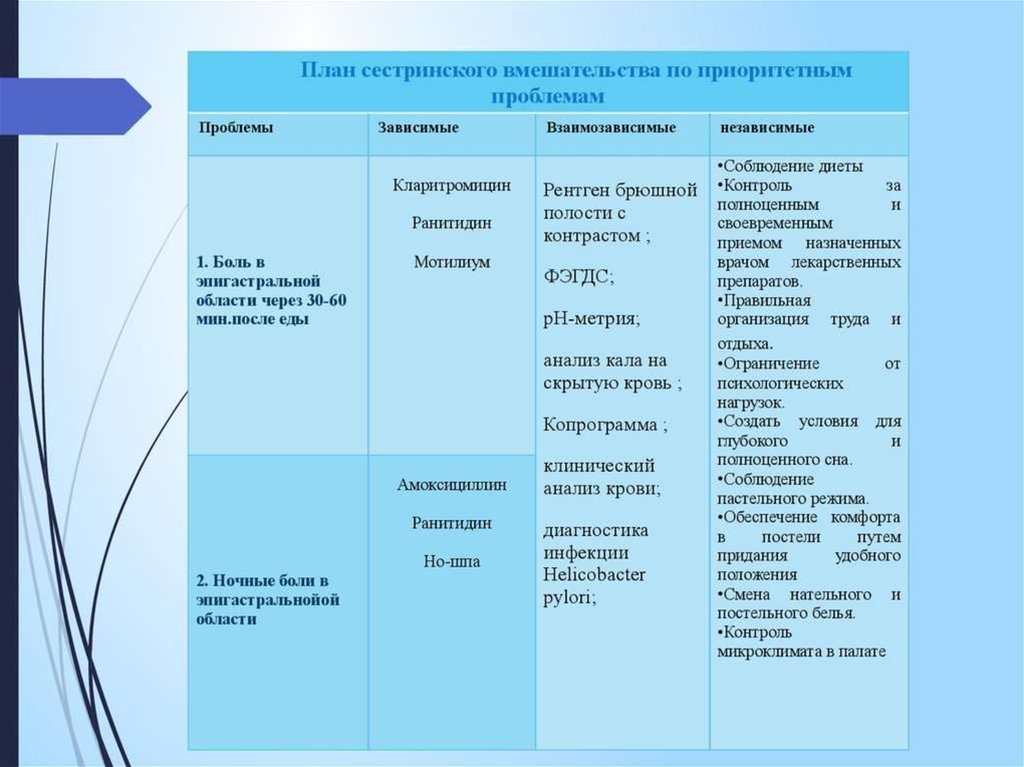
Медсестра осматривает клиента, который попал в автомобильную аварию. Клиент сообщает об уровне боли 9/10 в правом плече. С помощью рентгена у клиента определяется вывих плеча и применяется сестринская диагностика острой боли. Медсестра начинает планировать лечение и цели по уменьшению боли и обеспечению комфорта. Медсестра вводит обезболивающее внутривенно в соответствии с указаниями и поддерживает правую руку подушками. Медсестра оценивает эффективность вмешательств, предлагая клиенту оценить свою боль по шкале от 0 до 10. В зависимости от результата медсестра может решить, что вмешательство было успешным или требует пересмотра.
Как составить план сестринского ухода
С опытом планы сестринского ухода становятся второй натурой как часть сестринской практики. Поскольку планирование сестринского ухода может быть формальным или неформальным, план сестринского ухода может сильно различаться в зависимости от контекста ухода и потребностей пациента. Хотя неформальные планы ухода могут не записываться в карту пациента, написание эффективных формальных планов ухода требует практики. Формальные планы ухода важны для информирования лечащей бригады о значительных изменениях в состоянии пациента.
Хотя неформальные планы ухода могут не записываться в карту пациента, написание эффективных формальных планов ухода требует практики. Формальные планы ухода важны для информирования лечащей бригады о значительных изменениях в состоянии пациента.
Планы ухода будут отображаться по-разному в зависимости от каждой электронной медицинской карты, компьютерной платформы, условий (медицина на дому, кабинет врача и т. д.) и специальности медсестер (ведение случаев, PACU и т. д.). Несмотря на это, процесс ухода остается прежним. Один из способов улучшить навыки составления планов ухода — прочитать примеры высококачественных планов ухода. Медсестры также могут попросить опытных коллег высказать свое мнение об их планах ухода. В некоторых учреждениях по уходу будут шаблоны ожидаемых официальных планов ухода.
В целом, план ухода должен плавно осуществляться как часть сестринского процесса с учетом соответствующих сестринских диагнозов, ожидаемых результатов и эффективности запланированных вмешательств. При необходимости цели пересматриваются, и план ухода повторяется до тех пор, пока цели не будут достигнуты или перестанут быть применимыми.
При необходимости цели пересматриваются, и план ухода повторяется до тех пор, пока цели не будут достигнуты или перестанут быть применимыми.
Обоснование
Хотя обоснования не включены в традиционные планы ухода, они используются в планах ухода за учащимися. При обучении составлению планов ухода может быть полезным добавление обоснования диагноза и вмешательств. Учащиеся могут объяснить патофизиологию своей оценки и объяснить, почему их вмешательство необходимо для понимания.
Рекомендации по плану ухода за больными
Рассмотрите иерархию потребностей.
В любом медицинском учреждении медсестры часто сталкиваются с конкурирующими приоритетами. При принятии решения о том, как расставить приоритеты в уходе за пациентами, полезной основой для организации ухода является иерархия потребностей Маслоу. 5 Потребности с наивысшим приоритетом находятся в нижней части пирамиды и включают физиологические потребности, такие как воздух, питание и сон.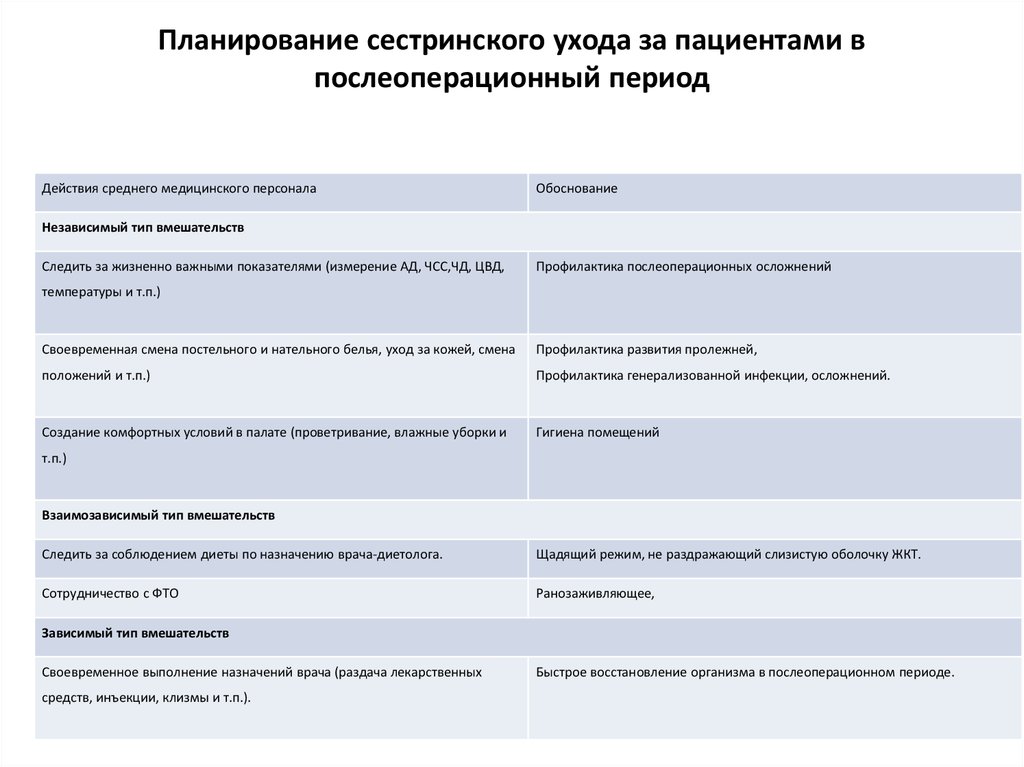 Медсестра должна отдавать предпочтение физическим потребностям, а не тем, которые ближе к вершине пирамиды, таким как потребность в чувстве связи.
Медсестра должна отдавать предпочтение физическим потребностям, а не тем, которые ближе к вершине пирамиды, таким как потребность в чувстве связи.
Создание целей SMART
S.M.A.R.T. цели конкретны, измеримы, достижимы, реалистичны и ограничены во времени. Цели SMART полезны при планировании ухода, поскольку они повышают вероятность того, что поставленная цель будет практичной и достижимой. И наоборот, слишком расплывчатые или нереалистичные цели с меньшей вероятностью будут достигнуты, что может обескуражить целеполагателя.
Конкретные
Конкретные цели не являются слишком широкими. Общая цель «больше ходить пешком» не конкретна. Тем не менее, «Прогулка три круга блока 3 раза в день» является специфическим.
Измеримый
Что касается конкретики, то должен быть какой-то способ измерить, достигнута ли цель или, по крайней мере, прогрессирует ли она. Должен быть контрольный показатель, который сигнализирует о том, что цель достигнута. Ориентиры могут быть поведенческими, физическими или выраженными пациентом.
Ориентиры могут быть поведенческими, физическими или выраженными пациентом.
Достижимый
Для достижения целей может потребоваться работа, но достижимые цели находятся в пределах досягаемости. Цели, которые слишком сложны или требуют нескольких шагов для достижения, скорее разочаруют, чем воодушевят.
Реалистичная
Достижимая цель также реалистична. Достижимые цели можно достичь, в то время как реалистичные цели учитывают контекст и потенциальные препятствия на пути к достижению цели.
Ограниченное по времени
Установка ограничения по времени для цели делает цель реальной и позволяет проводить измерения. Выбранный период должен зависеть от размера цели и должен способствовать прогрессу и концентрации.
Примеры совместных целей SMART
Вот два примера того, как цели SMART можно использовать при планировании ухода:
Пример 1:
Цель: «К моменту выписки клиент оценит свою боль на три или меньше баллов по шкале от 0 до 10».
- Конкретный: Цель включает точное число по шкале боли, приемлемое для пациента.
- Измеримый: Цель можно отслеживать во времени и измерять по шкале боли.
- Достижимо: Это зависит от конкретного контекста пациента, но для примера мы будем считать, что это достижимая цель для пациента.
- Реалистичная: Точно так же эта цель должна быть реалистичной, что будет зависеть от переносимости боли пациентом.
- Ограничение по времени: В условиях стационара подходящим сроком является «до выписки».
Пример 2:
Цель: Пациент самостоятельно продемонстрирует использование глюкометра для проверки уровня сахара в крови и как самостоятельно вводить необходимый инсулин после трех учебных занятий по диабету.
- Конкретный: Цель включает конкретное поведение и результаты учебных занятий.
- Измеримый: Медсестра может оценить, достигнута ли цель, попросив пациента продемонстрировать свои навыки.
- Достижимо: Пациент обладает моторными и когнитивными способностями для изучения этих навыков.
- Реалистичный: Было уделено достаточно времени для практики и обучения, чтобы пациент чувствовал себя комфортно и уверенно.
- Сроки: Эта цель должна быть достигнута после трех учебных занятий. В конце третьего сеанса медсестра может оценить, достигнута ли цель или требуется дополнительная поддержка или время для достижения этой цели.
Краткосрочные и долгосрочные цели
При определении целей ухода может быть полезно разделить цели на краткосрочные и долгосрочные. Краткосрочные цели обычно встречаются в учреждениях неотложной помощи, где взаимодействие по уходу не такое продолжительное, как в обществе. Однако в различных учреждениях по уходу используются как долгосрочные, так и краткосрочные цели.
Краткосрочные цели можно выполнить в течение нескольких часов или дней. Хотя нет четкого предела того, что составляет цель краткосрочного ухода, краткосрочные цели, как правило, сосредоточены на проблемах, которые необходимо решить немедленно. Примером цели краткосрочной помощи является устранение одышки у пациента путем выявления причины и проведения вмешательства для облегчения одышки.
Примером цели краткосрочной помощи является устранение одышки у пациента путем выявления причины и проведения вмешательства для облегчения одышки.
Напротив, долгосрочные цели обычно достигаются в течение нескольких недель или месяцев. Цели долгосрочного ухода, как правило, направлены на решение более хронических проблем со здоровьем, профилактику и улучшение. Хотя они важны, они, как правило, менее срочные, чем цели краткосрочного ухода. Примером долгосрочной цели лечения является снижение уровня HbA1c в течение нескольких месяцев у пациента с риском развития диабета.
Сестринские вмешательства
После определения целей и плана ухода медсестра приступит к выполнению вмешательств. Существует три основных категории сестринских вмешательств.
Независимый: Независимые сестринские вмешательства относятся к компетенции медсестры и не требуют участия другого медицинского работника, например врача, для выполнения вмешательства. Медсестры могут инициировать, осуществлять и оценивать независимые сестринские вмешательства. Примером самостоятельного вмешательства медсестры является обучение пациентов.
Примером самостоятельного вмешательства медсестры является обучение пациентов.
Зависимый: Вмешательство зависимого медсестры требует участия другого медицинского работника для проведения вмешательства. Зависимые вмешательства часто назначаются врачами, а затем осуществляются медсестрами. Сбор крови по назначению врача является примером зависимого медсестринского вмешательства.
Collaborative: Совместные сестринские вмешательства проводятся с другими медицинскими работниками посредством сотрудничества или консультаций. Сотрудничество с физиотерапевтом в упражнениях для улучшения подвижности пациента является примером совместного вмешательства медсестер.
Советы по эффективному планированию лечения
1. По возможности ставьте перед пациентом цели. Пациент должен быть включен в план лечения, чтобы цели соответствовали его образу жизни, ценностям и предпочтениям. Это включает вовлечение пациента в планирование вмешательств и определение успешного результата вмешательства. Включение пациента в процесс планирования лечения повысит его мотивацию к активному участию в лечении.
Включение пациента в процесс планирования лечения повысит его мотивацию к активному участию в лечении.
2. При необходимости пересмотреть цели. Если цель не достигнута в исходные сроки, может потребоваться пересмотр цели, чтобы убедиться, что она достижима и реалистична, или может потребоваться продление сроков.
3. Продолжайте обследование и повторное обследование пациента. Крайне важно постоянно оценивать состояние пациента, чтобы убедиться, что цели и вмешательства по-прежнему соответствуют его состоянию.
4. Если цель не достигнута, оцените, почему. Вмешательства, которые не работают, или цели плана ухода, которые не достигнуты, требуют пересмотра. Это может включать в себя пересмотр вмешательств, обновление целей лечения, пересмотр диагноза пациента, оценку мотивации клиента или ее отсутствия, а также дальнейшее обучение пациента.
5. Убедитесь, что прогресс в достижении цели признается, даже если цель не достигнута . В некоторых ситуациях может потребоваться увеличить временную шкалу цели, чтобы цель была достигнута. Учтите, что цель может быть «достигнута», даже если результат не такой, как предполагалось.
В некоторых ситуациях может потребоваться увеличить временную шкалу цели, чтобы цель была достигнута. Учтите, что цель может быть «достигнута», даже если результат не такой, как предполагалось.
Список из 400+ примеров планов медицинского обслуживания
Ниже вы найдете список из более чем 400 планов медицинского обслуживания. Все наши планы ухода составляются и проверяются дипломированными медсестрами.
Сердечная
- Мерцательная аритмия
- Брадикардия
- Кардиомиопатия
- Боль в груди (стенокардия)
- Ишемическая болезнь сердца
- Сердечная недостаточность
- Гипертония
- Гипотония
- Инфаркт миокарда
- Легочная эмболия
- Тахикардия
- Тетрада Фалло
Эндокринные и метаболические заболевания
- Сахарный диабет
- Диабетическая язва стопы
- Диабетический кетоацидоз
- Гипергликемия
- Гиперлипидемия
- Гипокальциемия и гиперкальциемия
- Гипогликемия
- Гипокалиемия и гиперкалиемия
- Гипонатриемия и гипернатриемия
- Гипотиреоз
- Недоедание
- Метаболический ацидоз
- Метаболический алкалоз
- Ожирение
- Синдром неадекватного антидиуретического гормона (СНАДГ)
Желудочно-кишечный тракт
- Боль в животе
- Аппендицит
- Асцит
- Перфорация кишечника
- Clostridioides Difficile
- Рак толстой кишки
- Колостома и илеостома
- Болезнь Крона
- Дивертикулит
- Желудочно-кишечные кровотечения
- Цирроз печени
- Тошнота и рвота
- Рак поджелудочной железы
- Панкреатит
- Паралитическая кишечная непроходимость
- Перитонит
- Непроходимость тонкой кишки
- Язвенный колит
Мочеполовой
- Острое повреждение почек
- Доброкачественная гиперплазия предстательной железы (ДГПЖ)
- Хроническая болезнь почек
- Терминальная стадия почечной недостаточности (ESRD)
- Гематурия
- Камни в почках
- Пиелонефрит
- Инфекция мочевыводящих путей
- Уросепсис
Гематологические и лимфатические
- Анафилаксия
- Анемия
- Переливание крови
- Тромбоз глубоких вен
- Лейкемия
- Низкий гемоглобин
- Нейтропения
- Болезнь периферических сосудов
- Серповидноклеточная анемия
- Тромбоцитопения
Инфекционные болезни
- Вирус иммунодефицита человека (ВИЧ)
- Метициллин-резистентный золотистый стафилококк (MRSA)
- Респираторно-синцитиальный вирус (RSV)
- Сепсис
- Туберкулез
Покровный
- Целлюлит
- Пролежни
- Уход за ранами и инфекция
Матери и новорожденные
- Грудное вскармливание
- С-секция
- Гиперемезис беременных
- Работа и доставка
- Новорожденный
- Предлежание плаценты
- Послеродовой
- Послеродовое кровотечение
- Преэклампсия
- Беременность
- Преждевременные роды
Психическое здоровье и психиатрия
- Синдром дефицита внимания и гиперактивности (СДВГ)
- Измененное психическое состояние
- Анорексия
- Антисоциальное расстройство личности
- Биполярное расстройство
- Бред
- Великая депрессия
- Психическое здоровье
- Обсессивно-компульсивное расстройство (ОКР)
- Психосоциальный
- Посттравматическое стрессовое расстройство (ПТСР)
- Шизофрения
- Злоупотребление психоактивными веществами
Опорно-двигательный аппарат
- Компартмент-синдром
- Отек
- Перелом
- Подагра
- Перелом бедра
- Операция по замене коленного сустава
- Миастения
- Остеоартрит
- Остеомиелит
- Остеопороз
- Рабдомиолиз
- Ревматоидный артрит
- Травма спинного мозга
Неврологический
- Детский церебральный паралич
- Сотрясение мозга
- Деменция
- Диабетическая невропатия
- Энцефалопатия
- Головная боль и мигрень
- Менингит
- Рассеянный склероз
- Параплегия
- Болезнь Паркинсона
- Периферическая невропатия
- Изъятие
- Ход (CVA)
- Обморок
- Транзиторная ишемическая атака (ТИА)
- Черепно-мозговая травма
- Головокружение
Респираторная
- Острая дыхательная недостаточность
- Острый респираторный дистресс-синдром (ОРДС)
- Астма
- Бронхит
- Вставка плевральной дренажной трубки
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Муковисцидоз
- Одышка
- Эмфизема
- Плевральный выпот
- Пневмония
- Пневмоторакс
- Отек легких
- Трахеостомия
Другие планы медицинского обслуживания
Все, что не соответствует определенной категории, вы найдете здесь:
- Алкогольный абстинентный синдром
- Рак молочной железы
- Рак
- Химиотерапия
- Общественное здравоохранение
- Уход в конце жизни (хоспис)
- Носовое кровотечение
- Потеря слуха
- Безопасность
- Апноэ во сне
- Курение
Ссылки
- NANDA International.


