Воспалился пальчик у грудничка возле ногтя
Нарыв на пальце у ребенка: что делать, если он гноится и как лечить?
Малыши познают этот мир, и их любознательность не обходится без травм. Особенно подвержены травмированию руки, так как они выступают в качестве инструмента исследований.
Это чревато не только знакомыми для всех родителей синяками и ушибами, но и не менее редкими нарывами на пальцах.
Если не оказать ребенку своевременную грамотную помощь, у него могут развиться достаточно серьезные осложнения.
Клиническая картина и симптоматика
Нарыв на пальце у ребенка может протекать в острой или хронический форме. Последняя характерна для детей, страдающих сахарным диабетом. Процесс идет медленно, долгий период не распространяясь на соседние ткани. При острой форме на первом этапе, когда инфекция попадает под кожу и ногти, наблюдаются такие симптомы:
- небольшая отечность;
- покраснение;
- зуд и жжение.
По мере прогрессирования воспалительного процесса в кожных покровах начинают скапливаться гнойные выделения в виде пузырьков, что приводит к присоединению следующей симптоматики:
- пульсирующая сильная боль;
- увеличение отечности;
- пораженное место возле ногтя горячее и твердое при прикосновении.
Если инфекция распространилась на суставы, становится трудно сгибать палец. Распространение гнойного процесса на сухожилия и жировую клетчатку ведет к осложнениям:
- жару;
- слабости;
- утомляемости;
- головным болям.
Почему нарывает палец возле ногтя у ребенка?
Как правило, когда палец нарывает и гноится, воспаление провоцируют стрептококковые и стафилококковые микроорганизмы или грибки дрожжеподобного типа. Существует много причин, по которым у ребенка на руке или ноге возле ногтей может появиться нарыв. Самыми распространенными считаются:
- диабет;
- заболевания кровеносной системы и нарушение кровообращения в венозной системе;
- пониженный иммунитет;
- нарушенный метаболизм.

К внешним факторам, которые приводят к нарывам, относят:
- плохо и неаккуратно проведенный маникюр или педикюр с повреждением кутикул;
- порез возле ногтя и занесение в рану грязи;
- травма, при которой образуется трещина или ранка, куда может попадать грязь и пыль;
- тесная и неудобная обувь, в результате ношения которой на пальчике может врасти ноготь или нарушиться целостность кожных покровов;
- образование заусениц, которые появляются из-за нехватки витаминов в организме.
Что делать, если появился гной?
Обычно появление гноя при нарыве пальца на руке или ноге говорит о том, что консервативными методами лечения решить проблему будет довольно сложно. Если нарыв загноился, это влечет за собой общее ухудшение состояния пациента. По этой причине нельзя откладывать посещение врача. Только специалист способен оценить тяжесть раны и решить, что делать и требуется ли оперативное вмешательство.
Чем опасен нарыв?
При своевременно проведенном грамотном лечении нарыв на руке или ноге не представляет опасности, особенно, если иммунная система малыша работает хорошо. В противном случае могут развиться следующие осложнения:
- Тендовагинит. Инфицирование сухожилий, результатом становится неподвижность пораженного пальца.
- Флегмона кисти. Это острый воспалительный процесс, перешедший на жировые ткани кисти и сопровождающийся скоплением гноя. Вызывает сильную боль, а лечить ее можно только хирургическим путем.
- Сепсис. Самое опасное последствие, обусловленное заражением крови. Встречается редко, но без квалифицированной медицинской помощи способно закончиться летальным исходом.
- Остеомиелит. Гнойное заражение затрагивает костные ткани. Иногда требуется полная ампутация пораженного пальца.
Лечение нарывов на пальцах возле ногтя
Отсутствие лечения нарыва может привести к осложнения. Чем раньше обратиться к врачу за квалифицированной помощью, тем быстрее получится справиться с проблемой, не прибегая к хирургии. В противном случае состояние только ухудшится, поднимется температура, а болевой синдром будет усиливаться.
В противном случае состояние только ухудшится, поднимется температура, а болевой синдром будет усиливаться.
Существует два варианта лечения, в зависимости от тяжести и запущенности нарыва:
- Консервативные методы. Они включают прием лекарственных препаратов и народные средства, такие как ванночки и компрессы.
- Оперативное вмешательство. Требуется при нагноении, если не получается удалить гной нехирургическим путем.
Медикаментозная терапия
При загноившемся нарыве на пальце делают повязки, меняя их несколько раз в сутки. Совместно с препаратами местного действия врач может назначить:
- Антибиотики: Аугментин, Клиндамицин или Метронидазол. Их применение целесообразно, если нарыв сильно воспалился, поднялась температура и не прекращается пульсирующая боль.
- Противомикотические и противогрибковые средства. Целесообразно их использовать при поражении ногтей грибком. В их числе: Пивазин, Микозолон, Тридерм, Дифлукан, Орунгал, Ламизил.
Народные методы
В случае с нарывами быстрый эффект помогают достичь народные средства:
- Лепешка из меда. Смесь состоит из меда и муки, 1:1. Ее фиксируют на 10 – 12 часов с помощью пластыря.
- Морковно-луковая смесь со свеклой. Натереть на мелкой терке и добавить сок алоэ. Смесь пластырем фиксируется на пальце.
- Лук запеченный и хозяйственное мыло. Их смешивают в соотношении 2 к 1. Каждые 4 часа нужно менять пластырь с нанесенной смесью. Это средство стимулирует созревание гноя.
- Отвар зверобоя. На 300 мл кипятка берется 1 столовая ложка растения. Зверобой настаивают 20 минут. С ним можно делать двадцатиминутные ванночки или компрессы.
- Ванночки из марганцовки.
Хирургическое вмешательство
При появлении гноя, если от него не удается избавиться длительное время, без хирургической операции не обойтись, ведь он может быстро распространиться от места локализации по всему организму. Операция заключается во вскрытии нарыва и проводится в следующей последовательности:
- надрезание участка под скоплением гноя;
- удаление отмерших тканей и очистка образовавшейся полости от гнойных выделений;
- введение антибиотика внутримышечно;
- удаление ногтевой пластины, если того требует ситуация;
- обработка раны при помощи обеззараживающих средств;
- наложение повязки;
- контрольное посещение врача спустя неделю для осмотра раны.
Профилактические мероприятия
Чаще всего нарывы у детей являются следствием невнимательного отношения к незначительным повреждениям, но именно через них может попасть инфекция в организм. Предупредить воспаление, тем более с нагноениями, можно, придерживаясь ряда простых правил:
- Обработка ранок, порезов, царапин дезинфицирующими средствами. Подойдет йод, зеленка, перекись водорода.
- Тщательное мытье рук. Это исключит попадание грязи в микротрещинки.
- Аккуратное подстригание ногтей. Не стоит стричь их слишком коротко. Нельзя использовать чужие маникюрные наборы.
- Правильное удаление занозы. До и после манипуляции нужно обработать место антисептиком.
- Использование увлажняющего или защитного крема.
- Применение перчаток во время уборки или работы в огороде.
Источник: https://www.deti34.ru/simptomy/nogi-ruki/u-rebenka-zagnoilsya-palec-nogtya.html
Осложнения
Чем опасен абсцесс для ребёнка? В настоящее время осложнения наблюдаются редко благодаря своевременной диагностике и лечению. Но при запущенной форме абсцесса существует вероятность заражения крови и возникновения сепсиса. Также может возникнуть флегмона — перемещения гноя в межмышечный промежуток, а также на соседние ткани. Из-за этого могут быть нарушения в работе других органов и систем. Если было проведено своевременное хирургическое вмешательство, рана после абсцесса заживает в короткие сроки без последствий.
Но при запущенной форме абсцесса существует вероятность заражения крови и возникновения сепсиса. Также может возникнуть флегмона — перемещения гноя в межмышечный промежуток, а также на соседние ткани. Из-за этого могут быть нарушения в работе других органов и систем. Если было проведено своевременное хирургическое вмешательство, рана после абсцесса заживает в короткие сроки без последствий.
Гнойная рана у ребенка: лечение открытого нарыва у грудничка (на пальце), первая помощь
Дети постоянно находятся в движении. Они не знают страха и не думают о последствиях своих игр, поэтому ранки и царапины – обычное явление для активного ребенка. Иногда малыши не показывают свои травмы родителям, и на поврежденном месте со временем образуется нарыв. Что делать при гнойных ранках у ребенка?
Что делать при гнойных ранках у ребенка?
Симптомы нарыва у ребенка
Нарывы могут возникнуть на любой части тела малыша. Нагнаиваются как глубокие порезы, так и маленькие царапины. Очень неприятны ранки на пальце возле ногтя. Симптомы нарыва:
- покраснение кожи вокруг раны,
- место нагноения на ощупь горячее,
- пульсирующая боль,
- отечность прилегающих тканей,
- головная боль, слабость,
- повышение температуры тела,
- появление пузырька с гноем.
Причины появления гнойных ран
Нагноение происходит при попадании в ранку инфекции. Часто это случается у детей с ослабленным иммунитетом. Располагающими факторами выступают повышенная влажность, несоблюдение личной гигиены и неправильная обработка порезов.
К основным причинам появления гнойных ран на пальцах у детей относятся:
- заусенцы,
- вросшие ноготки (рекомендуем прочитать: как лечить вросший ноготь у грудничка?),
- грибок,
- занозы,
- привычка грызть ногти и брать пальцы в рот,
- порезы об острые края бумаги или игрушки,
- попадание в ранку земли или песка во время игры.
У новорожденных нагноение бывает редко. В основном причиной становится врастание или травмирование при неправильном подстригании ноготка. По этой причине рекомендуется убирать отросшие участки ногтевой пластины по прямой линии, сохраняя уголки.
Лечение с использованием медикаментов и народных средств
При образовании нарыва у ребенка необходимо обратиться к врачебной помощи. Специалист назначит лечение в зависимости от возраста пациента. Вскрывать гнойные поражения самостоятельно нельзя, поскольку это может привести к распространению инфекции.
Терапия направлена на очищение раны от гноя, избавление от воспаления и восстановление поврежденных тканей.
У грудничков
к лечению грудничков подходят с осторожностью. при выборе препаратов необходимо учитывать возможные побочные эффекты и не превышать рекомендуемые дозы. для очищения ранки от гноя используют перекись водорода или раствор марганца. антисептиками обрабатывают поверхность вокруг пораженного участка.
после очищения на рану накладывают стерильную повязку с предварительно нанесенной на нее мазью. все манипуляции необходимо проводить в перчатках. повязку меняют не реже 1 раза в сутки. для устранения инфекции применяются следующие мази:
- левомеколь,
- 1% салициловая,
- банеоцин (рекомендуем прочитать: инструкция по применению на порошок «банеоцин» для новорожденных).
после того как в ранке перестанет накапливаться гной и образуется корочка, применяют ранозаживляющие препараты. для грудных детей используют мазь бепантен, метилурациловую, солкосерил, актовегин (см. также: для чего детям назначают мазь «актовегин»?). препараты наносят непосредственно на рану. повязку можно не надевать.
при выборе народных средств лечения нарывов необходимо учитывать индивидуальные реакции младенца на растительные компоненты. народные методы способствуют быстрому заживлению и облегчают выход гноя. для лечения малышей наиболее безопасными считаются следующие средства народной медицины:
- содовый раствор. необходимо 2 части соды смешать с 10 частями воды, смочить в растворе бинт и приложить его на 15 минут к месту воспаления.
- компрессы из вареного картофеля.
- обработка пораженной кожи облепиховым маслом 2-3 раза в день.
у детей старше года
лечение детей старше года происходит по той же схеме, что и малышей. однако список препаратов, применяемых при терапии, намного шире.
однако список препаратов, применяемых при терапии, намного шире.
для устранения инфекции применяют мазь вишневского, стрептоцидовую, ихтиоловую, левомеколь, диоксидин. после устранения гноя — долобене и троксевазин.
при подозрении на распространение инфекции детям после 3-х лет можно давать антибиотики в таблетках — назначение препарата производится лечащим врачом.
для заживления ран используют рецепты народной медицины на основе меда или алоэ. популярным средством является мазь, изготовленная из 1 желтка сырого яйца, чайной ложки меда и 1 ст. ложки муки. часто прикладывают к воспалению разрезанный лист алоэ или марлю, пропитанную его соком.
что делать, чтобы рана не загноилась?
Правильное оказание первой помощи предотвратит нагноение открытой раны. В первую очередь необходимо промыть ранку антисептиком (перекисью водорода, Хлоргексидином) или мыльным раствором. Далее — края раны обработать зеленкой или Фукорцином, поверх глубокой раны наложить стерильную повязку. При сильных травмах после оказания первой помощи нужно отвезти ребенка в травмпункт.
Источник: https://konstruktor-diety.ru/planirovanie/pervaya-pomoshh-pri-otkrytyh-ranah-i-lechenie-gnojnyh-naryvov-u-detej-raznogo-vozrasta-2
Причины
Возникнуть нарыв может у ребёнка по разным причинам. Но чаще всего возникновение абсцессов отмечается у детей с пониженным иммунитетом. Нередко нарывы образовываются из-за смешанной микрофлоры, состоящей из стафилококков, кишечной палочки и других бактерий. Абсцесс у ребёнка может возникнуть в качестве осложнения после перенесённого заболевания или несвоевременной диагностики и лечения. Например, из-за периодонтита зубов или менингита. При получении открытой раны, ссадины или царапины есть вероятность возникновения абсцесса. Если детский иммунитет понижен, и не была проведена необходимая обработка открытых повреждений, возможно образование гнойника. У детей часто наблюдается заглоточный абсцесс. Инфекция попадает в носоглотку через горло или носовые проходы, поражая лимфатические узлы.
Нарывы у ребёнка и их лечение
Нарыв — это ограниченное скопление гноя в тканях
Ограниченное скопление гноя в тканях называют нарывом (абсцессом или гнойником).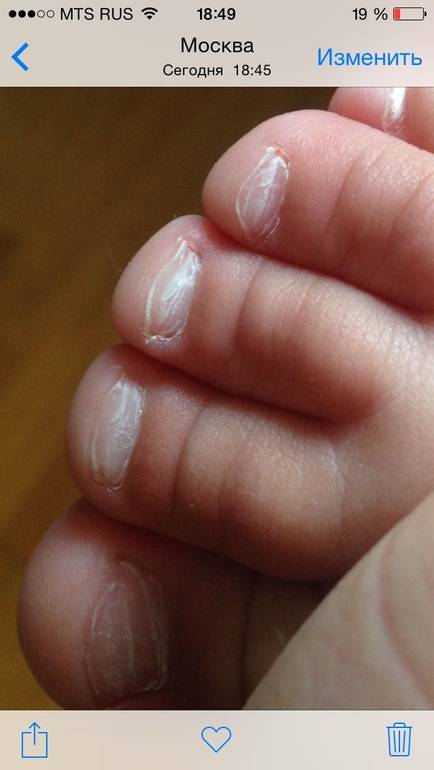 Он может формироваться в любой части организма, например, во внутренних органах, костях, мышцах и даже в головном мозге.
Он может формироваться в любой части организма, например, во внутренних органах, костях, мышцах и даже в головном мозге.
Нарывы у ребёнка чаще всего образуются в подкожной клетчатке. Их причиной является попадание микробов через различные повреждения кожи.
Формирование происходит постепенно, так как сначала появляется болезненное покраснение кожи, затем припухлость, и только потом – сам гнойник.
Причинами нарыва у детей могут стать различные факторы, но в целом — это попадание внутрь вирусов или бактерий при нарушении целостности кожных покровов.
Дети чаще всего страдают от нарывов вследствие царапин, порезов, ссадин, уколов и ушибов.
Нарывы появляются у детей и на слизистой оболочке. Последствия вросшего ногтя или ушиба ногтевой пластины при попадании в ранку золотистого стафилококка – это нарыв. Флюс при травме десны – это тоже нагноение. А любое нагноение – это нарыв.
Причины появления нарывов у детей
Это заболевание может быть безопасным, а может привести к тяжёлым последствиям. Поэтому лучше не надеяться на «авось», а своевременно обратиться к врачу за помощью.
Внешние симптомы нарыва
- краснота в области нагноения
- плотный отёк тканей вокруг нарыва
- явное наличие гноя
Начальная стадия развития абсцесса – это самый болезненный процесс. В это время ощущаются сильные боли, дёргающие спазмы, скопление гноя и выход сукровицы наружу.
Нагноение провоцирует сам организм, так как это делается для вывода отрицательных веществ, для отторжения инородных тел.
Во время формирования капсулы нарыва возможно повышение температуры тела у ребёнка, состояние быстрой утомляемости и нервозность.
Как лечатся нарывы?
Для лечения нарыва необходимо обращаться к хирургу
Когда нарывы у детей уже сформированы, нужно обращаться к хирургу, и здесь домашние средства уже не помогут.
Гнойник нужно вскрыть, гной удалить и делать антисептические перевязки, пока рана не заживёт. Более того, врач может прописать антибиотики, чтобы купировать воспалительный процесс.
А вот на начальных стадиях формирования нарыва можно использовать домашние средства и попытаться не довести заболевание до хирургического вмешательства. Прежде всего, старайтесь не переохлаждать нарыв, он может затвердеть, тогда уж точно его нужно будет вскрывать.
Хорошо смягчает и вытягивает гной лист алоэ. Просто разрежьте его и прибинтуйте к нарыву мякотью внутрь. Меняйте повязку через каждые 2-3 часа.
Другое народное средство для вытягивания гноя – смесь из тёртого хозяйственного мыла и печёного лука. Смесь прикладывается к месту воспаления. Меняют каждые 4 часа.
Существует лечение мёдом. При этом делается смесь из мёда, спирта и мази Вишневского, накладывается как повязка на воспаление и выдерживается 12 часов. Таким методом нарыв проходит за 2-3 дня.
Можно воспользоваться проверенными медицинскими препаратами, такими как мазь Вишневского, ихтиоловая мазь или мазь Левомиколь. Можно применять препарат Кремнезем, который поможет нарыву созреть.
Медикаментозное лечение вправе назначить только врач. Возможно применение антибиотиков, если появились осложнения.
Как правильно обрабатывать раны детям?
Раны и царапины нужно обрабатывать антисептическими средствами
Чтобы не допустить образование нарыва, нужно каждую ранку или царапину малыша хорошо обрабатывать антисептическими средствами.
Дети весьма активны, особенно в тёплое время года. Обычно не обходится без мелких травм, таких как ссадины, порезы, ожоги. Это могут быть и крупные раны, требующие обращения к врачу. Однако чаще всего обходится без вмешательства медиков.
Читайте: Аллергия на ногах у ребенка: что нужно знать родителям?
Что же делать, если ребёнок получил небольшую травму? Как поступить и что предпринять для того, чтобы ранка не стала началом воспалительного процесса и возникновения абсцесса?
Конечно, в первую очередь родители должны предпринять всё возможное, чтобы оградить своё чадо от падений, ушибов и прочих несчастных случаев.
Если же травма произошла, надо максимально быстро успокоить ребёнка, обработать ранку дезинфектором и оценить ситуацию о необходимости привлечения медиков.
Если рана небольшая, с малой кровопотерей, без резких изменений кожных покровов и тканей, то обращаться к врачу вовсе необязательно (если, конечно, травма не в области головы или позвоночника).
Ссадины лучше просто промыть и позволить заживать ей на свежем воздухе после обработки дезинфектором. Можно использовать бактерицидный пластырь, периодически его меняя.
Занозы, которые так часто любят получать ребятишки после контакта с палками, кактусами, деревьями требуют иного подхода. Сначала следует удалить саму занозу. Если это не получается сразу, то возникает риск появления нарыва.
Если ранка у ребёнка загрязнена, то надо её очистить. Лучшее средство очистки – кровь из ранки. Мягко постукивая по краям пальцами, надо спровоцировать выделение капель крови. Это вымоет грязь из капилляров и тканей. И только потом необходимо промыть ранку водой и провести дезинфекцию. Впоследствии следует наложить стерильную повязку с салфеткой пропитанной антисептиком.
Лучшее средство очистки – кровь из ранки. Мягко постукивая по краям пальцами, надо спровоцировать выделение капель крови. Это вымоет грязь из капилляров и тканей. И только потом необходимо промыть ранку водой и провести дезинфекцию. Впоследствии следует наложить стерильную повязку с салфеткой пропитанной антисептиком.
Еще больше информации о том, как правильно обработать рану, вы узнаете из видео доктора Комаровского.
Никогда нельзя наносить мази и спреи на открытую кровоточащую рану. Все эти препараты используют потом.
Хорошими дезинфекторами являются Мирамистин и Хлоргексидин, Перекись водорода, раствор марганцовки, Фурацилин. Желательно как можно реже использовать зелёнку и йод. При заживлении ранки можно смазывать края детским кремом.
Правильная обработка ранки не даст развиться нагноению и стимулирует быстрое заживление.
Источник: https://DoctoRam.net/content/nary-vy-u-rebyonka-i-ih-lechenie.html
Профилактические меры
Что касается профилактики, когда у ребенка облезает кожа на подушечках пальцев рук, она очень проста. Нужно придерживаться нескольких элементарных правил:
- кормите младенца полноценной едой с содержанием витаминов и полезных микроминералов;
- приучите ребенка к регулярной гигиене, особенно мытью рук после контакта с животными или по приходу с улицы;
- своевременно принимайте меры при возникновении признаков шелушения.
Только опытный врач способен определить, от чего у ребенка облезает кожа на подушечках пальцев рук и каким должно быть лечение.
Согласно международной статистике, у каждого другого человека в народе есть плесневые ноги. Неудивительно, что в таких местах, как бассейны, спортивные шкафы, туалеты и плавательные плитки полны грибов. Их легко выжить и во внутренней складке обуви, носки носков и носков, и их нелегко удалить. Ноги, которые попадают в плохо проветриваемую обувь, особенно если они синтетическая обувь, едва сопротивляются грибковой агрессии. Многие дети также страдают от врожденной экземы или аллергических кожных реакций на вещества, содержащиеся в обуви.
Многие дети также страдают от врожденной экземы или аллергических кожных реакций на вещества, содержащиеся в обуви.
Для обоих полов увеличение различных кожных заболеваний наблюдается с возрастом. Предсказание создания куриных столбов в ноге — это то, где головка костей и суставов пальцев очень близко под кожей. Чаще всего формируется долговременное давление обуви на костную основу. Чешское название «куриный глаз» имеет эту деформацию, потому что это напоминает зрачок щенка.
Как быстро вылечить нарыв на пальце возле ногтя или панариций
Воспалительный процесс и нарыв на пальце провоцируют различные возбудители, проникающие в мягкие ткани. Наиболее часто эти неприятные состояния вызывают стафилококки.
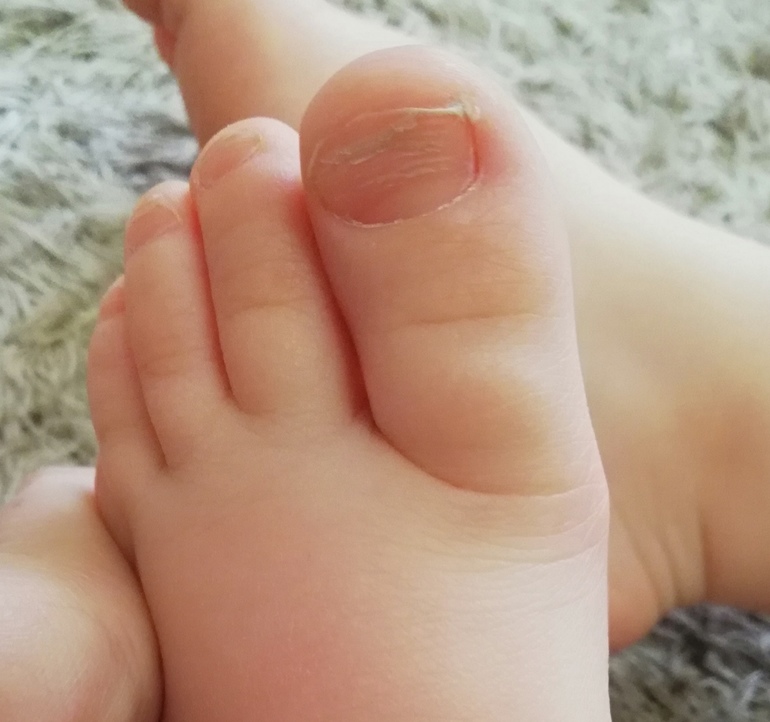
Нарыв на пальце вызывающий отёк, покраснение и гнойное воспаление околоногтевого валика называют паронихией.
Когда воспалительный процесс развивается дальше и переходит на другие участки пальца, говорят о панариции.
Виды нарывов на пальцах рук или ног
Паронихия
Легкая форма нарывания пальца, или паронихия возникает, когда болезнетворные микроорганизмы попадают в кожный покров. В течение заболевания выделяют инфильтративную и гнойную стадии.
Паронихия начинается с покраснения и отёка кожи около ногтя. Затем возникает болевой синдром, появление межклеточной жидкости, содержащей микробы.
По мере того как накапливается инфильтрат, образуется пузырёк, содержимое которого становится гнойным. Выделяют такие виды паронихии: 1.
Паронихия острого и хронического характера – в зависимости от продолжительности.
Субэпидермальная паронихия
Острая паронихия возникает внезапно, ей свойственна сильная болезненность в области нагноения. Обычно этот вид паронихии вызывает бактериальная инфекция – золотистый стафилококк после травмирования верхней фаланги (повреждения кутикулы).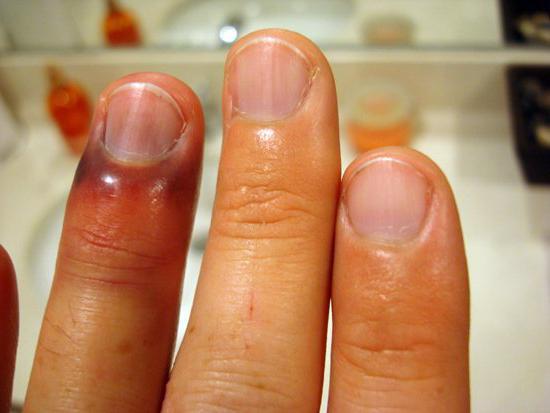
Хроническая форма проявляется постепенно: сначала краснеет кожа около ногтя, палец отекает, возникает болезненность этого участка. 2. Паронихия поверхностная (субэпидермальная) и глубокая, поражающая толщу ногтевого валика около основания ногтя.
Различают следующие его разновидности:
| Вид панариция | описание |
| Кожный панариций | Возникает на тыльной стороне пальца. При таком заболевании происходит скопление гноя под эпидермисом, вследствие чего образуется пузырёк с мутной жидкостью, нередко с примесью крови. Кожный покров краснеет, болевой синдром маловыраженный, иногда ощущается жжение. Увеличение пузырька указывает на то, что воспалительный процесс развивается в более глубоких тканях, происходит прогрессирование заболевания. |
| Околоногтевой панариций (паронихия). | описана выше |
| Подногтевой панариций | Воспалительный процесс в тканях под ногтевой пластиной. Развивается, когда гной проникает под ноготь. Причиной развития такого заболевания может быть попадание занозы под ногтевую пластину или укол. |
| Локализация подкожного панариция | Ладонная поверхность пальца. Воспаление возникает под кожным покровом. Образуемый там гной не может прорвать достаточно плотную кожу в этой части пальца и выйти наружу, поэтому воспалительный процесс уходить вглубь – поражаются сухожилия, суставы и костная ткань. |
| Костный панариций возникает при поражении кости пальца. | Это происходит, когда инфекция напрямую проникает в костную ткань (открытые переломы с инфицированием) или, когда гнойный процесс переходит на кость с окружающих её тканей. |
| Суставной панариций называют гнойным артритом межфалангового сустава | Возникает это заболевание при прямом проникновении инфекционных агентов в суставную полость, а также из-за продолжительного течения подкожного панариция. Этот вид панариция проявляется резким ограничением двигательных функций сустава, боль при пальпации и движении пальца. Этот вид панариция проявляется резким ограничением двигательных функций сустава, боль при пальпации и движении пальца. |
| Сухожильный панариций ещё называют тендовагинитом. | Это довольно тяжёлое заболевание, приводящее к продолжительному ограничению функционирования кисти. При таком панариции возникает отёк, палец принимает согнутое положение, движения ограничиваются. Сухожильный панариций отличается от других его разновидностей сильным болевым синдромом. |
Причины нарывания пальца возле ногтя на ноге или руке
Неправильный маникюр, как причина паронихии
Одной из самых частых причин воспалительного процесса пальца в области ногтя является неверное выполнение педикюра и маникюра.
Неосторожные действия могут повредить кутикулу и спровоцировать воспалительный процесс с дальнейшим скоплением гноя вокруг ногтя. Обычно такое воспаление вызывают стрептококковые и стафилококковые микроорганизмы, которые живут на кожном покрове каждого человека.
На развитие воспалительного процесса влияют определённые условия, такие как:
- снижение иммунных сил организма
- наличие тяжёлых сопутствующих заболеваний крови
- нарушений метаболизма.
- грибок на ступнях или ногтях.
Большинство случаев развития панариция происходит после травмирования кожи на пальцах. Причем воспалительный процесс может возникнуть даже из-за небольших травм – ссадин, царапин или заноз, трещин из-за слишком сухой и подвергающейся шелушению кожи.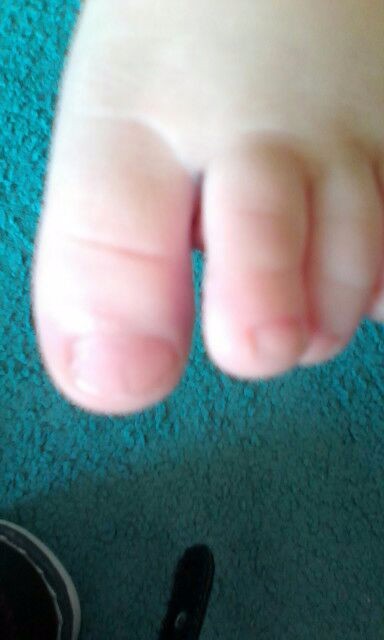
В кожу проникает инфекция, что даёт начало гнойному воспалению. По этой причине даже незначительные ранки сразу должны подвергаться обработке спиртосодержащими растворами или йодом.
Заусенцы тоже могут стать причиной воспаления и образования гноя в тканях пальца около ногтя.
Они возникают из-за недостатка витаминов в организме или травм кожного покрова и являются открытыми ранками. В них также может проникнуть инфекция, после чего образуется нарыв.
Люди, рискующие получить заусенцы на пальцах:
|
Воспаление пальца от вросшего ногтя на ноге
Вросший ноготь на ноге тоже часто бывает причиной развития воспаления и нагноения области около ногтевой пластины.
Воспаление от вросшего ногтя
Есть люди, склонные к этой проблеме. Наиболее подвержен врастанию ноготь большого пальца на ноге. На это влияет особое расположение и размер околоногтевого валика, а также рост самого ногтя.
Также неправильно сделанный педикюр на ногах может способствовать врастанию: если углам ногтевой пластины с обеих сторон мешает расти околоногтевой валик, они врастают в мягкие ткани.
Поэтому необходимо правильно обрабатывать ногтевые пластины во время педикюра:
- контролировать длину ногтей и не отращивать их;
- не придавать ногтям квадратную форму, спиливать углы;
- регулярно проводить ножные ванночки, способствующие размягчению кожного покрова и ногтей;
- убирать омертвевшие частички кожи в зонах возможного врастания ногтей.
Первым признаком врастающего ногтя является болевой синдром в околоногтевом валике возле края ногтевой пластины. Затем боль распространяется на всю фалангу.
В связи с тем, что такие ощущения терпимы, большинство людей не обращает на эту проблему особого внимания. Но потом замечают, что кожный покров вокруг ногтя воспалился.
Но потом замечают, что кожный покров вокруг ногтя воспалился.
Если не принять меры, ситуация станет более серьёзной, начнётся нагноение около ногтевой пластины. При образовании нарыва лучше обратиться к врачу, чтобы избежать осложнений.
Заноза как причина нарыва ногтя
Заноза-причина воспаления ногтя на руке
Заноза может послужить причиной нарыва под ногтем, если попадёт в эту область.
На этом участке мелкие занозы заметить трудно. Механическому воздействию они не подвергаются, поэтому в таких ситуациях развивается сильный воспалительный процесс.
Если возможно самостоятельное удаление занозы, после её извлечения следует использовать средства для купирования воспаления. Так ситуация быстро придёт в норму.
В отдельных случаях при устранении занозы может потребоваться помощь врача.
Признаки нарыва ногтя
В большинстве случаев паронихии и панарицию подвергается большой палец на ноге, на руках воспалится может любой палец.
По поражению одновременно нескольких ногтей можно судить о работе иммунных сил организма – её снижении. Также воспалительный процесс более чем на двух пальцах ноги может свидетельствовать о наличии грибка стопы или ногтей. Но чем бы ни был вызван панариций, характерными симптомами будут:
|
При обнаружении у себя этих признаков лучше обратиться к хирургу для назначения правильного лечения и недопущения осложнений.
Осложнения воспаления пальца
Нарыв в запущенной форме очень опасен: гнойный воспалительный процесс может распространиться вглубь: к сухожилиям, костной ткани, суставу пальца. Палец частично ли в полной мере может лишиться своей функции.
Палец частично ли в полной мере может лишиться своей функции.
Более того, воспаление может затронуть кисть, предплечье.
Тяжёлая форма панариция при сопутствующих заболеваниях, таких как сахарный диабет, может привести к таким осложнениям:
осложнее воспаления ногтя
- сепсису (заражению крови) – довольно грозному состоянию, которое без квалифицированной помощи может привести к летальному исходу;
- флегмоне кисти – острому гнойному воспалению клетчаточной ткани кисти;
- тендовагиниту – гнойному воспалительному процессу в сухожильных влагалищах, наиболее тяжёлому состоянию, при котором происходит длительная потеря двигательности поражённого пальца;
- остеомиелиту – тяжелому гнойному процессу костной ткани, требующему незамедлительного хирургического вмешательства, иногда полной ампутации пальца.
Первая помощь при нарыве ногтя
Чтобы при появлении первых симптомов нарыва на пальце ноги или руки нормализовать ситуацию, следует знать правила первой помощи, а также предостережения.
Чего нельзя делать ни в коем случае, так это прокалывать пузырь с гноем, для того, чтобы избавиться от него, потому что в большей доле вероятности, полностью удалить всю гнойную жидкость не получится, и от такого воздействия не будет никакого эффекта.
Это довольно опасно – если ввести иглу слишком глубоко, можно спровоцировать заражение крови и инфекция разнесётся по всему организму, а это чревато серьёзными последствиями.
Что делать можно: тёплую ванночку с веществами, обладающими противовоспалительными свойствами: солью, мылом или отваром ромашки.
Стопу следует опускать в такую жидкость несколько раз в сутки, что значительно снизит проявление неприятных симптомов.
После процедуры следует промакнуть конечность полотенцем, затем разрешается сделать луковый компресс или использовать вместо него листья алоэ.
Источник: https://nails-health.ru/naryv-na-palce-panaricij-lechenie/
Осложнения
Одиночный фурункул не представляет серьёзной опасности. Но если появления гнойников происходит часто, это может свидетельствовать о начавшихся осложнениях. Чем же опасен фурункулёз?
- Заболевание перейдёт в хроническую форму, что будет сложнее поддаваться лечению;
- Возможно появление тромбофлебита. Это воспаление стенок кровеносных сосудов и закупорка просвета в венах тромбом;
- Воспаление и увеличение лимфатических узлов;
- Возникновение воспалительного процесса в жировой ткани;
- Развитие абсцесса. Это воспаление тканей, которые находятся вокруг гнойника. Лечение в этом случае осуществляется в стенах лечебного учреждения.
- Наиболее опасные места появления фурункулов — это шея, области кожных складок на теле, а также половые органы. Также опасными считаются места на лице около глаз, в носогубном треугольнике и в глубине уха.
- При неправильном и несвоевременном лечении фурункулёза может возникнуть сепсис. Это может возникнуть из-за близкого расположения гнойников к кровеносной системе под кожей. Фурункулы на лице могут привести к тромбофлебиту вен, из-за чего вероятно развитие менингита и летального исхода.
Нарыв на пальце у ребенка возле ногтя: как лечить и что делать, если ранка гноится?
Маленьких детей сложно остановить — они очень подвижны и, заигравшись, могут удариться или поцарапаться. Если рану не обрабатывать, из-за несоблюдения гигиены на поврежденном участке появляется нарыв.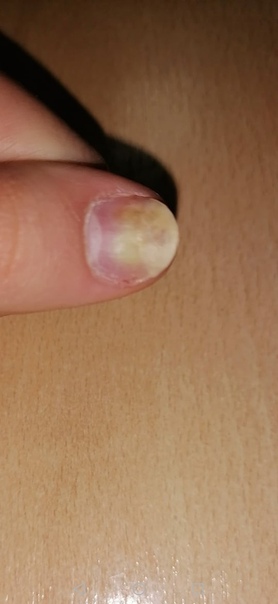 Лечить его самим или обращаться к специалисту? Стоит ли самостоятельно устранять нарыв у грудничков? Какие способы лечения лучше применять — народные или медикаментозные?
Лечить его самим или обращаться к специалисту? Стоит ли самостоятельно устранять нарыв у грудничков? Какие способы лечения лучше применять — народные или медикаментозные?
Осложнения
Вылечить гнойные заболевания довольно сложно, а при лечении только народными средствами практически невозможно. Панариций — опасное заболевание, поэтому лечение нужно проводить только под строгим контролем врача. Запущенный гнойный процесс приводит к ужасным последствиям:
- Если панариций затронет сухожилия, ребенок навсегда лишиться возможности свободно двигать пораженным пальцем.
- Гнойные заболевания часто осложняются сепсисом — заражением крови, который в половине случаев заканчивается летальным исходом.
- Панариций быстро прогрессирует, распространяется вглубь тканей, поражает кости. Вполне вероятно, что неправильное лечение болезни в итоге приведет к ампутации больного пальца.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Домашние методы
Панариций может поразить пальцы ног в случаях механического повреждения кожи (прокола), ожога, травмы, при ношении тесной неудобной обуви.
Если панариций пальца находится в запущенном состоянии и инфекция проникла глубоко, поразив близлежайшие ткани, поможет только скорейшее хирургическое вмешательство.
Когда панариций пальца еще только заявил о себе дискомфортом, покраснением и отеком, можно попытаться исправить ситуацию самостоятельно:
- Выявите фактор, спровоцировавший воспаление и исключите его дальнейшее действие
- Тщательно обработайте больной палец спиртом или другим обеззараживающим средством
- Затем подержите палец в крепком горячем солевом растворе 15-20 минут (повторяйте 3 – 4 раза в день)
- На ночь сделайте повязку с ихтиоловой мазью
- Продолжайте 3 – 4 дня
- Если лечение не помогает, а панариций продолжает «набирать силу», не затягивайте с посещением врача
Панариций пальца ноги
- Раствор марганцовки. Чтобы случайно не спровоцировать ожог, необходимо использовать только слабый раствор для ванночки, вода должна быть чуть розовой. Длительность процедуры не более 10 минут.
- Содовая ванночка. Раствор соды также используется для снятия воспаления, чтобы такое лечение было эффективным, процедуру рекомендуется повторять до 5 раз в день.
- Травяная ванночка. Ромашка, календула и шалфей обладают противовоспалительными свойствами. Добавляя отвары этих трав в воду, можно смягчить болезненные симптомы.
Кроме ванночек можно использовать компрессы. Некоторые растения способны вытягивать гной (алоэ, каланхоэ), поэтому кашицу из их листьев можно наносить на воспалённую кожу вокруг ногтя.
Чтобы предотвратить попадание инфекции извне, после всех процедур на больной палец нужно наложить стерильную повязку. Если лечение панариция в домашних условиях не дало результатов, а симптомы только усилились, необходимо срочно обратиться к врачу.
Предлагаем ознакомиться: Удаление подошвенных бородавок жидким азотом
Антибиотики
Эта группа медикаментов включается в терапию, когда состояние ухудшается, присутствует гной или ранее проводимое лечение не принесло ожидаемых положительных изменений. Также антибиотики способны эффективно устранять вирусы и бактерии.
Источник: https://kcdc.ru/zabolevaniya/naryv-na-palce-u-rebenka.html
причины, симптомы, лечение в домашних условиях
Панариций у ребенка – воспалительный инфекционный процесс, поражающий подкожно-жировую клетчатку верхней фаланги пальца. Он может развиваться и на руках, и на ногах. Его возникновению обычно предшествуют мелкие проникающие ранения кожных покровов и более глубоко расположенных тканей, которые не были правильно обработаны антисептическими средствами. Что делать, если у развился панариций, расскажет детский хирург. В некоторых случаях для устранения этого заболевания проводится хирургическое лечение.
Панариций у ребенка всегда нуждается в лечении у врача.
Причины
Первопричиной развития панариция всегда является инфекция, которая проникает в мягкие ткани последней фаланги пальцев после получения травм.
Инфекционные агенты могут попадать в ткани следующими путями:
- занозы;
- проколы кожи;
- царапины после игры с животным;
- сосание пальцев или обгрызание ногтей, сопровождающееся травмированием мягких тканей и формированием заусенцев;
- неправильно выполненный маникюр или педикюр;
- предрасположенность к врастанию ногтей;
- ношение обуви не по размеру;
- укусы насекомых;
- ожоги;
- расчесы;
- не обработанные антисептическим раствором царапины, ссадины, порезы.
Обычно нагноение провоцируют разные разновидности золотистого стафилококка (в 58,3% случаев). Реже воспаление обусловлено смешанной флорой (16,5%) или стрептококками (12,6%).
Риск развития воспаления выше среди тех детей, которые страдают от грибковых инфекций кожи ног или ногтей.
Повысить риск развития панариция могут такие факторы:
- привычка покусывать пальцы или грызть ногти;
- частое мытье рук агрессивными средствами;
- прием снижающих иммунитет лекарств;
- дерматологические заболевания;
- недостаток витаминов;
- аллергические реакции на кожных покровах;
- сахарный диабет;
- иммунодефицитные состояния.
Специалисты уверены, что чем глубже проникает инфекция, тем тяжелее будет протекать панариций.
Классификация
Специалисты выделяют следующие формы заболевания:
- подногтевой;
- ногтевой;
- околоногтевой;
- подкожный;
- суставной;
- костно-суставной;
- костный;
- герпетический.
Классификация зависит от места расположения очага воспаления, его глубины и причины развития патологии.
Симптомы
Проявления панариция у детей возникают и развиваются очень быстро. Вначале воспаляются более глубокие мягкие ткани. На этом этапе у больного возникают болезненные ощущения в толще пальца.
После этого кожные покровы краснеют, очаг воспаления отекает и становится заметным визуально. При отсутствии своевременного лечения очаг нагнаивается и в нем формируется пузырек с экссудатом серо-желтого цвета – гноем.
Этот этап заболевания сопровождается усилением болезненных ощущений. У больного могут присутствовать жалобы на ощущение распирания и жжения в области воспалительного процесса.
Проявления панариция у детей возникают и развиваются очень быстро.
Выраженность симптомов панариция зависит от многих факторов, в том числе от иммунитета ребенка. Общие симптомы этого заболевания можно обозначить следующим списком:
- палец болит, отекает и краснеет;
- кожа становится синюшной, если воспаление поражает более глубокие слои пальца;
- ограничение в подвижности;
- боль, которая носит пульсирующий, постоянный и усиливающийся характер;
- лихорадка из-за прогрессирующего воспаления.
Если борьба с воспалением не проводится вовремя и происходит поражение сухожилия, суставов и костей, то у ребенка возникают более сильные боли.
Из-за развития интоксикации, возникающей на фоне выраженного воспаления, ухудшается общее самочувствие. Температура повышается до более высоких значений.
Лечение
Определить, как бороться с панарицием у ребенка, может только детский хирург.
Лечебные мероприятия должны начинаться при возникновении первых же симптомов, так как только в этих случаях возможно обойтись исключительно консервативными методиками.
Лечение в домашних условиях может проводиться для тех больных, у которых нагноение не осложнено поражением более глубоких тканей (костей, суставов и сухожилий).
Консервативная терапия этого заболевания заключается в применении:
- ванночек с соляным или содовым раствором;
- влажных повязок и компрессов с лекарственными и спиртсодержащими растворами;
- мазей с антибиотиками;
- приема антибиотиков, противовирусных или противогрибковых средств;
- приема средств для повышения иммунитета.
Терапия может дополняться назначением физиотерапевтических процедур: электрофореза, УВЧ, местной гипотермии, ультразвука.
Самолечение панариция дома без участия врача недопустимо! Особенно опасны тепловые процедуры на фоне нагноения.
Если лечение панариция началось уже на стадии выраженного нагноения или консервативные меры оказались неэффективными, то устранение гнойника может достигаться при помощи хирургической операции.
Ее цель направляется на:
- вскрытие гнойника;
- удаление гноя и омертвевших тканей;
- введение лекарственного раствора для удаления возбудителя;
- ушивание раны.
Обезболивание операций по удалению панариция может достигаться при помощи местной анестезии или общего наркоза.
В первом случае ребенок во время операции может ощущать незначительный дискомфорт: чувство распирания, жжения или тянущие боли.
При введении препаратов для наркоза внутривенно во время операции больной спит и не чувствует боли.
В послеоперационном периоде пациенту рекомендуется прием антибактериальных, противовоспалительных и обезболивающих средств. Для более быстрого очищения и заживления раны назначаются мазевые повязки.
Панариций вызывается проникновением инфекционного агента в слои мягких тканей в области последней фаланги пальца. В дальнейшем инфекция приводит к развитию воспаления и нагноения. Как лечить этот недуг может определить только врач.
Для этого могут использоваться как терапевтические, так и хирургические методики. При отсутствии врачебной помощи гнойно-воспалительный процесс прогрессирует и поражает более глубоко расположенные ткани.
В тяжелых случаях заболевание может становиться причиной ампутации пальца или развития такого опасного для жизни осложнения, как заражение крови.
Также интересно почитать: тромбокрит повышен у ребенка
Нарыв на пальце у ребенка возле ногтя
Нарыв на пальце называется панарицием, а если он находится у ногтя – паронихием. Патология появляется из-за попадания инфекции через микротравмы на поверхности кожи, чаще наблюдается на руках. Если иммунная система ослаблена, болезнетворные микроорганизмы быстро размножаются, и болезнь прогрессирует. Нарыв на пальце у ребенка – частое явление, которое требует проведения адекватной терапии.
Почему появляется нарыв на пальцах рук?
У детей ослабленный иммунитет, поэтому после занесения в ранку инфекции, может начаться выраженный гнойный процесс. Важно знать, почему появляются нарывы на пальчиках рук у малышей и как их избежать.
Нарыв на пальце у ребенка при отсутствии лечения может привести к поражению ногтя
Выделяют специфические причины, по которым у малышей появляются нарывы на пальцах:
- Привычка грызть ногти. Во время этого ребенок повреждает кожу, поэтому в ранку может проникнуть инфекция. Нужно отучать малыша от этой отрицательной привычки.
- Заусенцы. Детская кожа очень нежная, поэтому легко повреждается.
- Неправильное подстригание ногтей. Проводить процедуру нужно аккуратно, чтобы не травмировать кожные покровы. По такой причине нарыв может возникнуть не только на руке, но и на пальце ноги.
Если обнаружить такую проблему у ребенка, рекомендуется проконсультироваться с врачом. Самолечение может быть опасным и привести к серьезным осложнениям.
Как лечить гнойный нарыв у детей?
Обязательно нужно показаться к хирургу. Возможно, будет предложено хирургическое лечение (вскрытие гнойника для оттока гноя). Если это не потребуется, то будет назначено конскрвативное лечение.
Для лечения нарыва на пальце можно использовать вытягивающие мази с антисептиком или антибиотиком. На ватный диск наносят немного средства, затем прикладывают к пораженному месту и перевязывают бинтом. Проводить процедуру лучше на ночь, а утром повязку необходимо сменить. Такие мази проникают глубоко под кожу, где уничтожают патогенные микроорганизмы и уменьшают воспалительный процесс. За счет этого отек снижается и болевые ощущения проходят.
Если в ранку проникла грибковая микрофлора, назначаются противогрибковые препараты. Во время антимикотической терапии могут использоваться средства общего или местного действия.
Также для лечения нарыва на пальце можно применять антисептические растворы. Они уничтожают патогенную микрофлору. Таким раствором необходимо смазывать пораженное место каждый час.
Также интересно почитать: ячмень у ребенка на глазу
Панариций: Описание, причины, симптомы, диагностика и лечение
Панариций у ребенка представляет собой воспалительный процесс, протекающий в основном в тканях верхней фаланги пальца руки или ноги. Панарицию всегда предшествуют мелкие проникающие травмы мягких тканей, не прошедшие должной обработки обеззараживающими средствами, особенно при повреждениях эпидермиса у новорожденных.
Залеченный местной терапией панариций у новорожденных склонен к частым рецидивам в старшем возрасте.
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция: кожный, околоногтевой, подногтевой, подкожный, костный, суставной, костно-суставной, сухожильный.
Причины
Причины возникновения панариция всегда связаны с инфицированием травмированных мягких тканей пальцев рук и ног у детей. Способов занесения инфекции множество: царапины, оставленные животными, занозы, не обработанные антисептиками порезы, царапины, ссадины пальца, полученные при падении во время уличных игр. Неаккуратная либо нечастая обрезка ногтей, вросшие ногти у новорожденных также часто становятся причиной травм кутикул, а в дальнейшем – околоногтевого панариция.
Симптомы
Симптомы панариция развиваются быстро. Сначала воспаляются глубокие слои кожи, поверхность кожи краснеет. Если лечение отсутствует, начинается гнойный процесс. Образовывается пузырь с мутным серовато-желтым гноем. Область гнойника сильно болит, жжет. На этом этапе нельзя откладывать лечение, воспаление будет усугубляться, гнойник расти, проникая еще глубже в ткани.
Различные виды панариция проявляют свои специфические симптомы. Но существуют общие признаки, указывающие на острый гнойный воспалительный процесс:
— Палец руки, ноги отекает, опухает, поверхность кожи сильно краснеет. Если нагноение усугубляется, цвет кожи приобретает синюшный оттенок.
— Воспалившаяся область сильно болит, боль пульсирующая, постоянная, усиливающаяся.
— Подвижность пальца ограничена, ребенок не может согнуть, разогнуть пораженный палец, каждое движение приносит боль.
— Из-за острого воспаления повышается температура.
Диагностика
Диагноз выставляется на основании клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом. Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке или ноге.
Лечение
Лечение панариция нужно начинать на самой ранней стадии, как только станут заметны первые симптомы. Тогда можно обойтись без оперативного вмешательства, ограничившись консервативными методами терапии. Консервативное лечение эффективно только во время серозно-инфильтративной стадии нагноения. Применяются методы местной гипотермии, УВЧ-терапии, сеансы электрофореза, ультразвука, ванночки с солью и содой, повязки на основе спирта и лекарственных препаратов.
При запущенном процессе проводится операция с применением местной анестезии. Иногда применяют альтернативные методы анестезии, включая общий наркоз. Врач делает разрезы тканей в пораженной области, удаляет омертвевшие участки кожи, вводит антибиотик местного действия в глубокие слои эпидермиса.
Жизнеспособные ткани дренируют, разрезы дезинфицируют, далее следует перевязка. Перед перевязкой врач тщательно осматривает разрезы, нет ли свищевого входа в глубокие слои тканей, где и расположен очаг нагноения.
Чтобы разрезы заживали быстрее и не происходило повторное инфицирование, назначают курс местной и общей антибактериальной терапии — антибиотики и антисептики.
как лечить и что делать, если ранка гноится?
Нарыв на пальце носит название панариция. В случае, когда воспаленное место находится возле ногтевой пластины, говорят о паронихии. Патология развивается вследствие микротравм в зоне ногтя (ушибов, порезов, уколов). В большинстве случаев недуг встречается на пальцах рук.
Заболевание прогрессирует из-за болезнетворных бактерий, которые проникают в организм через поврежденные ткани. Размножение патогенных микроорганизмов происходит быстрее, если иммунитет человека ослаблен из-за перенесенной болезни или недостатка необходимых организму веществ. Для того чтобы помочь иммунной системе, ранки обрабатываются антисептиками. При игнорировании воспаления или отека развивается нагноение.
Возможные причины появления нарыва
- Гнойный нарыв на пальце часто возникает из-за привычки грызть ногти. Ребенок зубами повреждает кожные покровы, позволяя болезнетворным бактериям проникнуть в организм.
- Палец гноится из-за заусенцев. Так как кожа у детей очень нежная, даже небольшой дефект кожи возле ногтя позволяет грязи проникнуть в организм.
- Воспаленное место нарывает из-за податливости ногтевой пластины у грудничков. При неправильном или неаккуратном подстригании ногтей можно деформировать ноготь, что приведет к его врастанию в кожу. Это, в свою очередь, приводит к воспалению тканей.
Особенности лечения у детей
Если вы заметили нарыв на пальце у ребенка, будьте осторожны. Дело в том, что не все средства и методы лечения, которые подходят взрослым, могут оказать положительный эффект и у детей. При ухудшении состояния стоит незамедлительно обратиться к специалисту.
При появлении ранки сбоку пальца нужно обработать поврежденное место антисептиками, чтобы предупредить развитие болезни. Для устранения отека подойдет распаривание пораженного пальца в растворе соды, марганцовки или соли.
Если у ребенка прослеживается врастание ногтя в кожу, проводится тампонада. Эта процедура проходит в несколько этапов. Сначала руки распариваются в теплом содовом растворе. Далее вросший ноготь оттягивается с помощью стерильного инструмента, а под отодвинутый участок ногтевой пластины помещается кусочек марли, смоченной в любом антисептике (рекомендуем прочитать: у грудничка вросший ноготь – что делать?). После чего пальчик перевязывается.
Медикаментозная терапия
Выбор способа лечения и лекарственных средств зависит от степени запущенности заболевания и времени, прошедшего с начала развития панариции. На ранних стадиях предотвратить дальнейшее развитие патологии можно в домашних условиях с помощью народных средств, рассмотренных ниже.
Если ребенок страдает от сильной пульсирующей боли, а отек не спадает, следует обратиться за помощью к хирургу. Специалист обследует малыша, поставит диагноз и назначит лечение. Нарывы лечат при помощи следующих средств:
- Левомеколь – мазь на основе антибиотика. Хорошо вытягивает гной. После обеззараживания наносится на воспаленное место.
- Ихтиоловая мазь. Ее наносят на патологический участок. Имеет свойство проникать глубоко под кожу, где убивает патогенные бактерии, успокаивает и сводит на нет воспалительные процессы, снимая отек и уменьшая болевые ощущения.
- Противогрибковые мази. Используются при проникновении грибка в пораженные ткани. Для детей подойдут следующие препараты: Микозан, Батрафен, Демиктен, Бельведер. Перед нанесением средства на ноготь поврежденные участки спиливаются пилочкой для ногтей.
Народные средства
Народные средства лучше всего использовать на ранних стадиях заболевания, поскольку они не помогут вылечить осложнения. Такие средства лояльны к иммунной системе и обычно не вызывают побочных эффектов.
При небольшом порезе помогут подручные средства, такие как лед или любой предмет, находящийся в морозильной камере. С помощью него на проблемный участок накладывается холодный компресс. Холод замедляет обмен веществ, тем самым приостанавливая воспалительный процесс. Такой компресс также уменьшит боль и отечность.
Обезвредить микробов, снять отек и вытянуть гной можно с помощью ванночки с солевым раствором (1 ст. л. на стакан теплой воды).
Среди других эффективных народных средств:
- Ванночки с раствором фурацилина. Поместите в ванночку больной палец малыша на 10-15 минут, затем промойте и перевяжите свободной не сильно тугой повязкой.
- Аппликации с голубой глиной, которая обладает свойством вытягивать из раны гной, одновременно дезинфицируя пораженный участок. Также она имеет бактерицидное действие, поэтому может наноситься на открытую рану. Глина наносится на повязку, которая накладывается на беспокоящий участок. Такой компресс стоит держать 3-4 часа, после чего участок кожи, который находился под повязкой, промывается и заклеивается стерильным пластырем.
- Компресс из печеного лука. Следует запечь лук в духовой печи или микроволновке, вырезать сердцевину так, чтобы туда мог поместиться палец. Проблемный палец помещается в лук и фиксируется в таком положении повязкой. Повязку следует держать 3 часа, после чего нужно вымыть руки и забинтовать палец.
- Компресс из свеклы. Перед процедурой поврежденный ноготь нужно обеззаразить (можно подержать его в рассмотренном выше солевом растворе). На рану наложить мелко нарезанную свеклу и туго перевязать. Такую повязку следует держать 4-5 часов.
- Лечение нарыва отварами из трав. Еще наши предки занимались собирательством и лечили болезни целебными растениями. Для приготовления отвара нужны травы с антисептическими свойствами, помогающие убрать воспаление (ромашка, зверобой, листья подорожника, шалфей, соцветия сирени). К отвару из 2 ст.л. травы и 400 мл кипятка следует добавить крупную щепотку соды. В теплом растворе следует подержать пальчик 10-15 минут.
Если во время или после процедур под ногтем появился гной, его лучше выдавить. Это поспособствует скорейшему выздоровлению малыша.
В каких случаях требуется оперативное вмешательство?
Что делать, если пациент не пошел на поправку, и поврежденный участок загноился еще сильнее? На помощь приходит врач-хирург. Он обследует маленького пациента, а затем оперирует проблемное место. Гной вырезается из раны, затем она промывается антисептическим раствором. После операции пальчик перевязывается, стерильная повязка меняется 3-4 раза в сутки.
Возможные осложнения
Если вовремя не начать лечение, то гниение может затронуть жировые ткани или сухожилия. В этом случае есть вероятность развития заражения крови. Сначала повышается температура – организм борется с заражением. Следующая стадия – появление патогенных микроорганизмов в крове и моче. При несвоевременном принятии мер могут отказать внутренние органы, и наступит летальный исход.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
причины и симптомы, диагностика, лечение и профилактика
Симптомы панариция
Первым признаком болезни является пульсирующая боль, припухлость и покраснение кожных покровов вокруг ногтя (в нижней, боковой или верхней части). Вскоре под кожей появляется пузырь, заполненный гноем, а болевой синдром становится все более интенсивным. Область воспаления подкожного панариция постепенно расширяется, а сам воспалительный процесс направляется вглубь, распространяясь на сухожилия и суставы.
Разновидности болезни
- Если под ноготь попала заноза с частичками грязи, то панариций развивается непосредственно под ногтем.
- Околоногтевой панариций часто возникает после маникюрной обработки ногтей, когда мастер травмирует кожный валик, прилегающий к ногтю.
- Костный панариций нередко является следствием открытого перелома либо осложнением подкожного нагноения.
- Суставный панариций локализуется между фалангами. Этот процесс возникает при травмах конечности, когда в сустав попадают гнилостные бактерии.
- Сухожильный панариций (тендовагинит) – одна из самых тяжелых форм гнойного процесса. При этой болезни пальцы сильно опухают и теряют подвижность. Выпрямить их невозможно из-за сильнейшей боли.
Лечение панариция
Легче всего вылечить подкожный и околоногтевой панариций на начальной стадии, когда еще не образовался гнойный пузырь и нет выраженной отечности. В качестве лекарственных препаратов используют местные антисептики (ванночки с фурацилином или мирамистином). На ночь прикладывают компрессы из ромашки, подорожника, коры дуба. Если больной обратился к врачу, когда гнойная капсула уже сформировалась, то назначается хирургическое вскрытие с последующим промыванием и лекарственной обработкой мягких тканей.
При подногтевом панариции без отслойки ногтевой пластины производится резекция корня ногтя или дистального отдела ногтя (по показаниям). Если же ноготь отслаивается, показана полная резекция, после чего рана закрывается антисептической мазью и накладывается повязка.
Панариций на пальцах ног часто развивается в результате врастания ногтя. На начальной стадии процесса врач прописывает компрессы с антисептиками, повязки с антибактериальной мазью, спиртовые примочки. При запущенной форме применяется резекция ногтя, вскрытие тканей с последующей антисептической обработкой.
Если вы обнаружили признаки панариция, обращайтесь к специалистам нашей клиники, которые окажут вам эффективную помощь под надежной местной анестезией. Чем раньше вы запишетесь к хирургу, тем быстрее и успешнее пройдет лечение.
Ноготок к ноготку
С умилением глядя на крошечные пальчики своего малыша, молодые мамы замечают, что ноготки на них отрастают буквально за несколько дней, а значит, снова нужно браться за ножницы и приглашать на помощь «группу поддержки», поскольку мало кому из младенцев процедура стрижки ногтей доставляет удовольствие.
Важность ухода за ногтями
Нужно отметить, что ногти у ребенка начинают расти еще в материнской утробе, и на свет он чаще всего появляется с довольно длинным «маникюром». Уже в первые дни после выписки из роддома у мамочек возникает вопрос: как же правильно ухаживать за ноготочками? Это очень важно – как из соображений гигиены, так и для выработки у ребенка привычки к опрятности. Ногти у маленьких детей растут довольно быстро, и если их вовремя не обрезать, может возникнуть рад проблем. Грудничок может сам себя поцарапать. В более старшем возрасте под отросшими ноготками будет скапливаться грязь, а это – постоянный источник инфекции: ведь малыши часто тянут пальцы в рот. Когда ногти слишком длинные, они могут ломаться или загибаться и врастать, что очень болезненно.
Искусство детского маникюра
Подстригание ногтей у младенца – это целое искусство. У молодой мамы возникает множество вопросов: когда подстригать, как именно, какими ножницами? Постараемся ответить по порядку.
Итак, процедуру следует выполнять регулярно, по мере отрастания ногтей. У малышей нередки непроизвольные движения, поэтому длинными ноготками дети часто расцарапывают себе лицо. Дети часто ковыряют в носу и могут при этом пораниться до крови, поцарапав слизистую оболочку небрежно обрезанным острым кончиком ногтя.
Ногти проще всего обрезать после купания, когда от горячей воды они становятся мягче.
Лучше делать это миниатюрными детскими щипчиками (кусачками) для ногтей или безопасными ножницами с тупыми концами. Кроме того, продаются наборы по уходу за ногтями ребенка, в комплект которых, помимо щипчиков и ножниц, входит пилочка для шлифовки острых краешков. Щипчики легко откусывают отросшие кончики. Ножницами можно подправить форму ногтя, а пилочка не оставит зазубрин, отшлифует его.
Перед началом работы вымойте руки, а ножницы или щипчики протрите спиртом, чтобы случайно не занести инфекцию. Чтобы не поранить ребенка, достаточно взять нежно, но твердо маленькую ручку в свою ладонь, придерживая крепко детские пальчики. Каждый раз легонько нажимайте на подушечку пальца, чтобы кожа уходила вниз и в сторону от ножниц. На ногах ногти удобно стричь, когда малыш лежит на животе. Согните ножку в коленке (обычно в такой позе дети не брыкаются) и спокойно подстригайте ноготки.
На ножках ногти необходимо подрезать ровно (горизонтально), чтобы избежать их врастания в кожу, а на ручках рекомендуют по краям закруглять ноготки по форме кончика пальца. Старайтесь делать это аккуратно, обрабатывая острые края пилочкой. Подстригать ноготки следует аккуратно, не слишком коротко и не сильно закругляя края. Если постоянно отрезать очень много, ногти начнут расти неправильно.
Очень удобно стричь ногти малышу во время сна, когда его ручки и ножки расслаблены. Когда кроха бодрствует, поместите перед ним интересные предметы, на которые он будет смотреть. Деток постарше можно попытаться чем-нибудь отвлечь, например, дать в другую руку яркую игрушку, яблоко или мамин браслет. Можно петь песни, рассказывать стишки, смотреть мультики. Хорошо привлечь к процессу и других членов семьи, чтобы они развлекали ребенка. Еще один вариант – понарошку постричь ногти маме и папе. Если удалось постричь ногти на одной руке, а другую малыш не дает, не мучьте ребенка, отложите процедуру. Когда сын или дочь подрастет, объясняйте, что ногти нужно стричь обязательно, потому что под ними скапливаются микробы и потому что ходить грязнулей нехорошо.
Первая помощь при воспалении
Что делать, если воспалился пальчик? Поранив малыша, не волнуйтесь: приложите к ранке стерильный бинт и держите, пока кровотечение не остановится. Не накладывайте при небольшом порезе повязку, особенно грудничку – младенец неизбежно потянет ручку в ротик.
Воспаление уголков проявляется покраснением около края ногтя, в котором возникает желтый или зеленоватый нарыв с небольшим количеством гноя. Место можно обработать перекисью водорода и мазью Левомеколь. Приложите на ночь пропитанную мазью стерильную марлевую салфетку и обязательно наденьте рукавичку, чтобы малыш не сдернул повязку. Также можно протереть ранку Фурацилином и приложить аппликации с Димексидом (1 ч.л. на 1/2 стакана воды). Если через несколько дней воспаление не прошло, нужно обратиться к врачу.
Вросший ноготь
Другая, не менее неприятная проблема, – это вросший ноготь. Причин врастания ноготка в кожу несколько. Наиболее редкий случай – врожденный порок развития ногтевой пластины: по наследству крохе досталась такая форма ногтей, когда растут они не вперед, как положено, а вниз, края входят в кожный валик, что и вызывает воспаление. В таких случаях ребенка обязательно надо оперировать.
После некоторых заболеваний ногти начинают расти неправильно. Виной тому – инфекции, авитаминоз, нарушение химического состава ногтевой пластины. Однако наиболее распространенные варианты – неправильный уход за ногтями и тесная, неудобная обувь. Плохие туфли и ботинки приносят детям гораздо больше вреда, чем взрослым. Детский ноготок тоньше и быстрее деформируется от давления, а сказать о том, что ему неудобно ходить, малыш еще не может.
Вросший ноготь – не то заболевание, которое возникает внезапно. Как только ребенок пожаловался, что болит палец, либо родители заметили, что край ногтя упирается в покрасневшую кожу, необходимо:
— сделать теплую ванночку со слабым раствором марганцовки либо ромашки;
— обработать покрасневшее место спиртом или водкой, помазать йодом;
— острыми маникюрными ножницами срезать упирающийся в кожу кажущийся вросшим, но еще не успевший это сделать край ногтя;
— ежедневно осматривать палец и продолжать ухаживать за ногтями;
— приобрести обувь подходящего размера.
Паронихия у детей
Одна из нередко встречающихся проблем – паронихия: воспаление ногтевого валика, окружающего ногтевую пластинку. У взрослых чаще отмечается острое воспаление, у детей – хроническое. У детей часто встречается привычка сосать пальцы, что создает благоприятные условия для развития бактерий и дрожжей. Иногда паронихия возникает как следствие инфекций, травм или постоянного раздражения. Острые поражения обычно вызываются бактериями, такими, как стафилококки, стрептококки и кишечные палочки. Возбудителями хронической формы паронихии у детей чаще становятся различные штаммы Candida.
Очень важно своевременно начать лечение паронихии, для того чтобы в будущем не возникло никаких негативных последствий и различного рода осложнений. На ранних стадиях развития заболевания необходимо использовать ванночки с раствором марганцовки, теплые содовые ванночки, накладывать влажные повязки с антисептическими растворами, делать спиртовые компрессы, использовать антисептические мази. Если лечение не дает положительного результата, следует обязательно обратиться за квалифицированной помощью. В таких случаях проводят операцию на околоногтевом валике: его приподнимают и накладывают антисептические мази непосредственно на сам источник инфекции. Данный способ считается наиболее эффективным при лечении паронихии. Кроме того, очень важно выяснить причину возникновения заболевания. В зависимости от его характера лечение должен проводить дерматолог, терапевт или хирург.
Красивые ухоженные ногти – один из важных показателей общего здоровья человека. Вот почему так важно приучить ребенка заботиться о ноготочках с самого раннего возраста.
Анастасия Неверова, врач-педиатр.
%%pagecomments%%
Бактериальная инфекция (паронихия) ногтей у младенца или младенца: состояние, методы лечения и фотографии для родителей — обзор
52120 32 Информация для МладенецВзрослыйДетский подпись идет сюда …Изображения паронихий
Обзор
Паронихия, широко известная как бактериальная инфекция ногтей, включает воспаление ногтевого ложа пальцев рук и / или ног и обычно является результатом бактериальной инфекции (хотя она может быть вызвана дрожжами или вирусом, обычно вирусом простого герпеса [ HSV]).Есть 2 типа паронихии; острые (краткосрочные) и хронические (долгосрочные).
- Острая паронихия проявляется в виде покраснения, тепла, болезненности и припухлости по краю ногтя. Часто возникает в результате разрыва кожных покровов.
- Хроническая паронихия проявляется так же, но развивается постепенно и может быть результатом сосания пальца или большого пальца, которое часто встречается у младенцев. Он также может образоваться в результате попадания мусора под ногтем, который становится благоприятной средой для роста бактерий.Очень важно держать руки младенцев чистыми и сухими, особенно когда они становятся достаточно взрослыми, чтобы хвататься за предметы.
Кто в опасности?
Острая паронихия может возникнуть в любом возрасте, но особенно часто встречается у детей. Хроническая паронихия чаще всего встречается у взрослых женщин и тех, кто работает в местах, где их руки остаются влажными, но она была замечена у младенцев, которые сосут большой палец или пальцы, или у тех, чьи опекуны стригут ногти младенцам.
Признаки и симптомы
Бактериальная инфекция ногтей чаще всего поражает проксимальную ногтевую складку пальцев рук и, реже, может поражать пальцы ног.
- Острая паронихия: проксимальный ногтевой валик красный, опухший, болезненный и может содержать гной. Обычно поражается один ноготь.
- Хроническая паронихия: проксимальная ногтевая складка опухшая, красная и не имеет кутикулы (полоски затвердевшей кожи у основания и по бокам ногтя или ногтя на пальце ноги). Возможно поражение одного или нескольких ногтей.
Рекомендации по уходу за собой
- Попробуйте замочить ногти в теплой воде при острой паронихии.
- Избегайте воздействия воды и химических веществ, чтобы предотвратить симптомы хронической паронихии.
Когда обращаться за медицинской помощью
Если вы заметили признаки бактериальной инфекции ногтей, обратитесь к врачу вашего ребенка.
Процедуры, которые может назначить ваш врач
В случае острой паронихии врач может:
- Проколоть и дренировать пораженный участок и проверить на наличие бактерий или вирусной инфекции.
- Назначьте антибиотики от бактериальной инфекции или противовирусные препараты от герпетической инфекции.
- Назначить местный стероид.
- Назначьте противогрибковое лекарство для местного применения.
- Назначьте пероральное противогрибковое лекарство или антибиотики.
Надежных ссылок
Клиническая информация и дифференциальная диагностика паронихииСписок литературы
Болонья, Жан Л., изд. Dermatology , pp.263-264, 1072. New York: Mosby, 2003.
Freedberg, Irwin M., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.660, 2590. New York: McGraw-Hill, 2003.
.Бактериальная инфекция (паронихия) ногтей у младенца или младенца: состояние, методы лечения и фотографии для родителей — обзор
52120 32 Информация для МладенецВзрослыйДетский подпись идет сюда …Изображения паронихий
Обзор
Паронихия, широко известная как бактериальная инфекция ногтей, включает воспаление ногтевого ложа пальцев рук и / или ног и обычно является результатом бактериальной инфекции (хотя она может быть вызвана дрожжами или вирусом, обычно вирусом простого герпеса [ HSV]).Есть 2 типа паронихии; острые (краткосрочные) и хронические (долгосрочные).
- Острая паронихия проявляется в виде покраснения, тепла, болезненности и припухлости по краю ногтя. Часто возникает в результате разрыва кожных покровов.
- Хроническая паронихия проявляется так же, но развивается постепенно и может быть результатом сосания пальца или большого пальца, которое часто встречается у младенцев. Он также может образоваться в результате попадания мусора под ногтем, который становится благоприятной средой для роста бактерий.Очень важно держать руки младенцев чистыми и сухими, особенно когда они становятся достаточно взрослыми, чтобы хвататься за предметы.
Кто в опасности?
Острая паронихия может возникнуть в любом возрасте, но особенно часто встречается у детей. Хроническая паронихия чаще всего встречается у взрослых женщин и тех, кто работает в местах, где их руки остаются влажными, но она была замечена у младенцев, которые сосут большой палец или пальцы, или у тех, чьи опекуны стригут ногти младенцам.
Признаки и симптомы
Бактериальная инфекция ногтей чаще всего поражает проксимальную ногтевую складку пальцев рук и, реже, может поражать пальцы ног.
- Острая паронихия: проксимальный ногтевой валик красный, опухший, болезненный и может содержать гной. Обычно поражается один ноготь.
- Хроническая паронихия: проксимальная ногтевая складка опухшая, красная и не имеет кутикулы (полоски затвердевшей кожи у основания и по бокам ногтя или ногтя на пальце ноги). Возможно поражение одного или нескольких ногтей.
Рекомендации по уходу за собой
- Попробуйте замочить ногти в теплой воде при острой паронихии.
- Избегайте воздействия воды и химических веществ, чтобы предотвратить симптомы хронической паронихии.
Когда обращаться за медицинской помощью
Если вы заметили признаки бактериальной инфекции ногтей, обратитесь к врачу вашего ребенка.
Процедуры, которые может назначить ваш врач
В случае острой паронихии врач может:
- Проколоть и дренировать пораженный участок и проверить на наличие бактерий или вирусной инфекции.
- Назначьте антибиотики от бактериальной инфекции или противовирусные препараты от герпетической инфекции.
- Назначить местный стероид.
- Назначьте противогрибковое лекарство для местного применения.
- Назначьте пероральное противогрибковое лекарство или антибиотики.
Надежных ссылок
Клиническая информация и дифференциальная диагностика паронихииСписок литературы
Болонья, Жан Л., изд. Dermatology , pp.263-264, 1072. New York: Mosby, 2003.
Freedberg, Irwin M., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.660, 2590. New York: McGraw-Hill, 2003.
.Бактериальная инфекция (паронихия) ногтей у младенца или младенца: состояние, методы лечения и фотографии для родителей — обзор
52120 32 Информация для МладенецВзрослыйДетский подпись идет сюда …Изображения паронихий
Обзор
Паронихия, широко известная как бактериальная инфекция ногтей, включает воспаление ногтевого ложа пальцев рук и / или ног и обычно является результатом бактериальной инфекции (хотя она может быть вызвана дрожжами или вирусом, обычно вирусом простого герпеса [ HSV]).Есть 2 типа паронихии; острые (краткосрочные) и хронические (долгосрочные).
- Острая паронихия проявляется в виде покраснения, тепла, болезненности и припухлости по краю ногтя. Часто возникает в результате разрыва кожных покровов.
- Хроническая паронихия проявляется так же, но развивается постепенно и может быть результатом сосания пальца или большого пальца, которое часто встречается у младенцев. Он также может образоваться в результате попадания мусора под ногтем, который становится благоприятной средой для роста бактерий.Очень важно держать руки младенцев чистыми и сухими, особенно когда они становятся достаточно взрослыми, чтобы хвататься за предметы.
Кто в опасности?
Острая паронихия может возникнуть в любом возрасте, но особенно часто встречается у детей. Хроническая паронихия чаще всего встречается у взрослых женщин и тех, кто работает в местах, где их руки остаются влажными, но она была замечена у младенцев, которые сосут большой палец или пальцы, или у тех, чьи опекуны стригут ногти младенцам.
Признаки и симптомы
Бактериальная инфекция ногтей чаще всего поражает проксимальную ногтевую складку пальцев рук и, реже, может поражать пальцы ног.
- Острая паронихия: проксимальный ногтевой валик красный, опухший, болезненный и может содержать гной. Обычно поражается один ноготь.
- Хроническая паронихия: проксимальная ногтевая складка опухшая, красная и не имеет кутикулы (полоски затвердевшей кожи у основания и по бокам ногтя или ногтя на пальце ноги). Возможно поражение одного или нескольких ногтей.
Рекомендации по уходу за собой
- Попробуйте замочить ногти в теплой воде при острой паронихии.
- Избегайте воздействия воды и химических веществ, чтобы предотвратить симптомы хронической паронихии.
Когда обращаться за медицинской помощью
Если вы заметили признаки бактериальной инфекции ногтей, обратитесь к врачу вашего ребенка.
Процедуры, которые может назначить ваш врач
В случае острой паронихии врач может:
- Проколоть и дренировать пораженный участок и проверить на наличие бактерий или вирусной инфекции.
- Назначьте антибиотики от бактериальной инфекции или противовирусные препараты от герпетической инфекции.
- Назначить местный стероид.
- Назначьте противогрибковое лекарство для местного применения.
- Назначьте пероральное противогрибковое лекарство или антибиотики.
Надежных ссылок
Клиническая информация и дифференциальная диагностика паронихииСписок литературы
Болонья, Жан Л., изд. Dermatology , pp.263-264, 1072. New York: Mosby, 2003.
Freedberg, Irwin M., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.660, 2590. New York: McGraw-Hill, 2003.
.Детская больница Джонса Хопкинса
Что такое паронихия?
Паронихия (произносится: пара-э-ник-и-э-э) — это инфекция кожи вокруг ногтя на пальце или ноге. Зараженный участок может опухнуть, покраснеть и стать болезненным. Иногда может образоваться волдырь, наполненный гноем.
В большинстве случаев паронихия не представляет большого труда, и ее можно лечить в домашних условиях.В редких случаях инфекция может распространиться на остальную часть пальца руки или ноги. Когда это происходит, это может привести к более серьезным проблемам, для которых может потребоваться помощь врача.
У вас вряд ли возникнет паронихия на пальце ноги (если только у вас нет вросшего ногтя). Но паронихия ногтей — одна из самых распространенных инфекций рук.
Что вызывает паронихию?
Паронихия обычно возникает при раздражении или повреждении кожи вокруг ногтя. Когда кожа вокруг ногтя повреждена, микробы могут попасть внутрь и вызвать инфекцию.Эти микробы могут быть бактериями (вызывающими бактериальную паронихию ) или грибами (вызывающими грибковую паронихию ).
Общие причины паронихии включают:
- откусить или оторвать заусеницу
- частое сосание пальца
- слишком короткое обрезание ногтя или обрезка кутикулы (кожи по бокам и снизу ногтя)
- делать маникюр
- частое погружение рук в воду (например, мытье посуды в ресторане)
Некоторые люди заражаются паронихией после маникюра или при использовании химикатов, содержащихся в клее для искусственных ногтей.Определенные состояния здоровья (например, диабет) также могут повысить вероятность паронихии. И если ваши руки много находятся в воде (например, если вы моете посуду в ресторане), это увеличивает шансы заболеть паронихией.
Каковы признаки паронихии?
Скорее всего, если у вас паронихия, ее будет легко распознать. Вокруг ногтя будет участок кожи, который будет болезненным и нежным при прикосновении к нему. Эта область, вероятно, будет красной, опухшей и теплой. Вы можете увидеть волдырь, наполненный гноем.
Если паронихия была там долгое время, ноготь может измениться по цвету. Это может быть необычной формы или может выглядеть так, как будто оно отходит от ногтевого ложа.
Что делать?
Если паронихия легкая и не начала распространяться за ноготь, вы, вероятно, можете лечить ее дома. Замочите инфицированный ноготь в теплой воде на 20 минут несколько раз в день. Инфекция, вероятно, пройдет сама по себе через несколько дней.
Если паронихия не проходит примерно через неделю, позвоните своему врачу. Вы должны немедленно вызвать врача, если у вас абсцесс (заполненный гноем участок кожи или под ногтем) или если кажется, что инфекция распространилась за пределы области ногтя.
Если паронихия становится серьезной и вы не обращаетесь к врачу, инфекция может распространиться через палец или ногу и распространиться на остальные части тела. К счастью, это очень редко.
Чем занимаются врачи?
Обычно врач или медсестра могут диагностировать паронихию, просто осмотрев инфицированную область.В некоторых случаях врач может взять образец гноя для исследования в лаборатории, чтобы определить, какой тип микроба вызывает инфекцию.
Если у вас диабет, сообщите врачу, если вы заметили какие-либо признаки паронихии, даже если они кажутся легкими.
Не пытайтесь проколоть или разрезать абсцесс самостоятельно. Это может привести к более серьезной инфекции или другим осложнениям. Врачу может потребоваться дренировать абсцесс и, возможно, назначить антибиотики для лечения инфекции.После лечения абсцесса палец руки или ноги почти всегда заживает очень быстро.
Если у кого-то есть грибковая паронихия, врач может прописать противогрибковые кремы, лосьоны или другие лекарства.
Можно ли предотвратить паронихию?
Вот некоторые вещи, которые могут снизить ваши шансы на развитие паронихии:
- Не грызите ногти и не ковыряйте кутикулу вокруг них.
- Не стригите ногти слишком коротко. Обрежьте ногти на руках и ногах кусачками или маникюрными ножницами, а острые углы разгладьте наждачной доской или пилкой для ногтей.Лучшее время для этого — после ванны или душа, когда ваши ногти станут мягче.
- Не отодвигайте кутикулы назад, не обрезайте их и не используйте средство для удаления кутикулы. Повреждение кутикулы дает бактериям возможность проникнуть в кожу и вызвать инфекцию.
- Если вы будете мыть много посуды или если ваши руки могут контактировать с химическими веществами, наденьте резиновые перчатки.
- Если у вас диабет, убедитесь, что он под контролем.
- Соблюдайте правила гигиены: держите руки и ноги чистыми и сухими.
- Если вам делают маникюр или педикюр в маникюрном салоне, подумайте о том, чтобы взять с собой свои собственные кусачки, пилки для ногтей и другие инструменты.
По возможности старайтесь не травмировать ногти и кожу вокруг них. Ногти растут медленно. Любое повреждение их может длиться долго.
Примечание. Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.© 1995-2021 KidsHealth® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Паронихия — Harvard Health
Что это?
Паронихия — это инфекция кожи вокруг ногтя на ноге или пальце руки. Существует два разных типа паронихии: острая и хроническая:
Острая паронихия — Обычно появляется как внезапная, очень болезненная опухоль, тепло и покраснение вокруг ногтя на пальце или ноге, обычно после травмы этой области.Острая паронихия обычно вызывается инфекцией, вызванной бактериями, которые проникают в кожу в том месте, где она была повреждена. Травма может быть вызвана чрезмерно агрессивным маникюром (особенно разрезанием или разрывом кутикулы, которая представляет собой ободок тонкой, как бумага, кожи, очерчивающий внешние края ногтя). Это также может быть результатом укуса краев ногтей или кожи вокруг ногтей, царапания кожи возле ногтей или сосания пальцев.
Хроническая паронихия — Это инфекция, которая обычно развивается медленно, вызывая постепенный отек, болезненность и покраснение кожи вокруг ногтей.Обычно это вызвано Candida или другими видами дрожжей (грибков). Часто поражает несколько пальцев на одной руке. К людям с большей вероятностью заразиться этой инфекцией относятся люди с диабетом или рабочие, чьи руки постоянно подвергаются воздействию воды или химических растворителей. К таким работам относятся бармен, уборка дома, уборка, стоматология, уход, общественное питание, мытье посуды и парикмахерское дело.
Симптомы
Острая паронихия вызывает пульсирующую боль, покраснение, тепло и припухлость кожи вокруг ногтя.В некоторых случаях небольшое скопление гноя образуется под кожей рядом с ногтем или под самим ногтем. Часто поражается только один ноготь.
Чтобы продолжить чтение этой статьи, вы должны войти в .Подпишитесь на Harvard Health Online, чтобы получать немедленный доступ к новостям в области здравоохранения и информации Гарвардской медицинской школы.
- Исследовать состояние здоровья
- Проверьте свои симптомы
- Подготовиться к визиту к врачу или обследованию
- Найдите лучшие методы лечения и процедуры для вас
- Изучите возможности для лучшего питания и упражнений
Новые подписки на Harvard Health Online временно недоступны.Нажмите кнопку ниже, чтобы узнать о других наших предложениях по подписке.
Подробнее »
Инфекция пальцев и опухание пальцев: 6 возможных причин
Обзор инфекции пальцев
Травма или инфицирование пальца или пальцев — распространенная проблема. Инфекция может варьироваться от легкой до потенциально серьезной. Часто эти инфекции начинаются с небольших размеров и относительно легко поддаются лечению. Неспособность лечить эти инфекции должным образом может привести к необратимой инвалидности или потере пальца.
Раннее распознавание и надлежащее лечение следующих инфекций основного пальца поможет предотвратить большинство серьезных исходов.
- Паронихия : Паронихия — это инфекция пальца, поражающая ткани по краям ногтя. Эта инфекция обычно носит поверхностный характер и локализуется в мягких тканях и коже вокруг ногтя. Это наиболее распространенная бактериальная инфекция, наблюдаемая на руке.
- Преступник : Преступник — это инфекция кончика пальца.Эта инфекция локализуется в подушечках пальцев и связанных с ними мягких тканях.
- Герпетический бугорок : Герпетический бугорок — это инфекция области кончиков пальцев, вызванная вирусом. Это наиболее частая вирусная инфекция руки. Эту инфекцию часто ошибочно принимают за паронихию или уголовный преступник.
- Целлюлит : это поверхностная инфекция кожи и подлежащих тканей. Обычно он находится на поверхности и не затрагивает более глубокие структуры руки или пальца.
- Инфекционный теносиновит сгибателей : Эта инфекция поражает оболочки сухожилий, ответственные за сгибание или сгибание руки. Это тоже разновидность космической инфекции.
- Инфекция глубокого космоса : Это инфекция одной или нескольких глубоких структур руки или пальцев, включая сухожилия, кровеносные сосуды и мышцы. Инфекция может включать одну или несколько из этих структур. Абсцесс воротниковой пуговицы — такая инфекция, когда он находится в межпальцевом пространстве пальцев.
Причины инфицирования пальцев
Большинство этих инфекций пальцев вызывают бактерии. Исключением является герпетический побег, вызываемый вирусом. То, как заражение начинается и обнаруживается в конкретном месте, делает каждый конкретный тип инфекции уникальным. Обычно исходным событием является какая-либо форма травмы. Это может быть порез, укус животного или колотая рана.
- Паронихия: бактерии, вызывающие нарушение, обычно являются стафилококковыми и стрептококковыми организмами.В редких случаях эту инфекцию вызывает грибок, который обычно начинается с заусенцев. Часто человек пытается откусить кусок ногтя в углу. В результате образуется открытая рана, которая позволяет бактериям, обнаруженным на коже, и бактериям, обнаруженным во рту, заразить рану. Затем инфекция может распространиться на окружающие ткани рядом с ногтем и кутикулой.
- Преступник: Эта бактериальная инфекция подушечки пальца, вызываемая теми же организмами, которые вызывают паронихию, обычно является результатом колотой раны.Рана позволяет бактериям проникать глубоко в подушечку пальца. Поскольку кончик пальца имеет несколько отделений, инфекция локализуется в этой области.
- Герпетический ястреб: возбудителем вируса является вирус простого герпеса I или II типа. Это тот же вирус, который вызывает инфекцию орального или генитального герпеса. Люди определенных профессий более подвержены риску заражения. К ним относятся стоматологи, гигиенисты, врачи, медсестры или любое другое лицо, которое может контактировать со слюной или биологическими жидкостями, содержащими вирус.Люди с оральным или генитальным герпесом также могут инфицировать собственные пальцы.
- Целлюлит: Наиболее частыми причинами этой бактериальной инфекции являются стафилококковые и стрептококковые организмы. Эта инфекция обычно возникает в результате открытой раны, которая позволяет бактериям инфицировать местную кожу и ткани. Инфекция также может распространяться на руки и пальцы через кровь, несущую микроорганизмы.
- Инфекционный теносиновит сгибателей: Эта бактериальная инфекция обычно является результатом проникающей травмы, которая вводит бактерии в глубокие структуры и оболочки сухожилий, что позволяет распространяться вдоль сухожилия и связанного с ним влагалища.
- Инфекция глубокого космоса: эта бактериальная инфекция обычно возникает в результате колотой раны или глубокого пореза, в результате которого бактерии попадают в глубокие ткани. Абсцесс кнопки воротника связан с промежутком между пальцами. Глубокие структуры руки создают множество потенциальных отделений для проникновения инфекции.
Симптомы инфекции пальцев
Каждая из основных инфекций пальцев имеет определенные признаки и симптомы, которые делают идентификацию уникальной и иногда могут вызвать путаницу, если их не оценить должным образом.
- Паронихия: область рядом с ногтем становится красной и опухшей. Под кожей и ногтем можно увидеть видимое скопление гноя. Эта жидкость может действительно вытекать из раны. Эта область будет нежной и болезненной на ощупь. Дренаж из области обычно мутного бело-желтого цвета.
- Преступник: кончик пальца опух и болезнен. Отек обычно развивается в течение нескольких дней и располагается в области подушечки пальца. В этой области будет пульсирующая боль, и она будет болезненной на ощупь.Эта область обычно красная, и под кожей можно увидеть видимое скопление гноя. В опухшей области может быть участок, который кажется мягким, как будто в нем есть жидкость. По мере продолжения отека эта область может становиться напряженной или твердой на ощупь.
- Герпетический бугорок: область кончиков пальцев будет красной и болезненной. В этом месте может присутствовать жжение или зуд. Может быть небольшой отек, но не такой обширный, как у преступника. В пораженной области может быть одна или несколько открытых ран. Эти открытые раны часто образуются скоплениями после образования небольшого пузыря.Жидкость в этих поражениях обычно прозрачная, но может быть немного мутной. У вас также может быть субфебрильная температура и опухшие и болезненные лимфатические узлы в этой области.
- Целлюлит: область будет красной и теплой на ощупь. Эта область может быть слегка опухшей и болезненной. Обычно это поверхностная инфекция, поэтому не следует вовлекать глубокие структуры. Движение пальцев и руки не должно быть трудным или болезненным. Если больно или сложно, это может указывать на инфекцию глубокого космоса.
- Инфекционный теносиновит сгибателей: при этом заболевании часто обнаруживаются четыре основных признака. Во-первых, это болезненность в области сгибателей или ладоней пальца. Эта боль ощущается над сухожилиями пальца. Во-вторых, это равномерный отек пальца. В-третьих, боль при разгибании или выпрямлении пальца. В-четвертых, палец будет держать в слегка согнутом или частично согнутом положении. Эти знаки называются кардинальными знаками Канавела. Все 4 знака могут отсутствовать сначала или все сразу.
- Инфекции глубокого космоса: Инфекция глубокого космоса, которая возникает в области паутины пальцев, также называется абсцессом кнопки воротника.Пространство между пальцами будет болезненным и опухшим. Эта область также может быть красной и теплой на ощупь. По мере увеличения абсцесса пальцы будут немного раздвинуты из-за увеличивающегося давления. В центральной области может быть мягкое пятно, представляющее скопление гноя под кожей.
Когда обращаться за медицинской помощью
Ключом к предотвращению инвалидности и возможной потери пальца является своевременное и надлежащее лечение. Если присутствуют какие-либо признаки и симптомы, немедленно обратитесь к врачу.
Если у вас есть признаки или симптомы панариции, целлюлита, инфекционного тендосиновита сгибателей или инфекции глубокого космоса, вам следует немедленно обратиться за неотложной помощью.
Экзамены и тесты
Правильный диагноз начинается с подробного анамнеза и физического осмотра. К людям с локализованной инфекцией будут относиться иначе, чем к людям с тяжелой инфекцией. Сосуществующие проблемы, такие как диабет или заболевания кровеносных сосудов рук и ног, усложнят инфекцию и могут изменить степень лечения.
- Важная информация, которую должен знать ваш врач, будет включать следующее:
- Как началась травма или инфекция?
- Когда это впервые произошло или началось?
- Где это произошло? Дом? Работа? В воде? В грязи? От укуса животного или человека?
- Возможно ли в ране инородное тело?
- Что вы предприняли для лечения этого заболевания перед тем, как обратиться к врачу?
- Когда вам в последний раз делали прививку от столбняка?
- Были ли ранее травмы в этой области?
- Есть ли другие проблемы со здоровьем, о которых вы могли не упомянуть?
- Конкретная информация может помочь точно определить тип инфекции пальца:
- Паронихия: история прикусывания ногтей может помочь в постановке диагноза.
- Преступник: наличие в анамнезе колотой раны или пореза может помочь в постановке диагноза. Это будет включать шип растения. Врач может сделать рентген, чтобы определить поражение кости или возможное инородное тело.
- Герпетический бугорок: история контакта с биологическими жидкостями, которые могут содержать вирус герпеса, поможет поставить диагноз. Диагноз часто можно поставить на основании истории болезни и внешнего вида поражений. Наличие прозрачной жидкости из ран может указывать на вирусную инфекцию, а не на бактериальную инфекцию.Образец жидкости можно проанализировать с помощью мазка Цанка, который идентифицирует определенные клетки, указывая на вирусную причину.
- Целлюлит. Прежде чем поставить окончательный диагноз, врачу необходимо будет рассмотреть другие причины, которые могут выглядеть схожими, такие как подагра, различные высыпания, укусы насекомых, ожоги или сгусток крови. Рентген может быть получен для поиска инородного тела или газообразования, которые могут указывать на тип серьезного целлюлита.
- Инфекционный тендосиновит сгибателей: наличие в анамнезе колотых ран или порезов поможет поставить диагноз.Наличие 4 основных признаков Канавела является сильным диагностическим средством. Недавнее заболевание, передающееся половым путем, может указывать на тип инфекции, связанной с гонореей, которая может напоминать инфекционный теносиновит сгибателей.
- Инфекции глубокого космоса: колотая или другая рана в анамнезе может помочь в постановке диагноза. Обнаружение опухоли между пальцами при медленном разгибании пораженных пальцев поможет выявить абсцесс кнопки воротника.
Лечение инфекции пальцев рук — Самостоятельный уход в домашних условиях
Поскольку инфекции пальцев рук могут стать серьезными, уход на дому ограничен.Очень незначительную паронихию можно лечить дома, если у вас нет другого осложняющего заболевания, например диабета. Все остальные инфекции требуют срочного обследования и лечения у врача. Поскольку промедление с лечением может привести к инвалидности или потере пальца, вам следует без колебаний обратиться за медицинской помощью.
Небольшая простая паронихия может реагировать на частые замачивания в теплой воде и поднятие руки вверх. Однако, если через 1-2 дня улучшения не наблюдается, вам следует немедленно обратиться к врачу.
Лечение
Основой лечения инфекций пальцев рук являются антибиотики и надлежащий уход за ранами. Это может варьироваться от простого разреза и дренирования раны до обширного хирургического исследования раны для удаления как можно большего количества инфицированного материала.
Некоторые инфекции можно вылечить в кабинете врача или клинике, но для некоторых потребуется стационарное лечение и внутривенное введение антибиотиков. Поскольку микроорганизмы, вызывающие эти инфекции, схожи, можно использовать многие из антибиотиков одного и того же типа.
- Паронихия: Часто рану можно лечить только с помощью ухода за ней. Если есть скопление гноя, его нужно будет слить. Это можно сделать несколькими способами. Обычно скальпелем делается простой надрез над скоплением гноя, чтобы обеспечить его дренаж. Или скальпель можно ввести вдоль края ногтя, чтобы обеспечить дренаж. Если инфекция большая, часть ногтя может быть удалена. Если эта процедура требуется, врач введет местный анестетик в основание пальца, что обеспечит безболезненность процедуры.Чаще всего вам назначат пероральный антибиотик. Затем вас проинструктируют, как ухаживать за раной в домашних условиях. (См. Паронихию.)
- Уголовник: Часто требуется разрез и дренирование, потому что инфекция развивается во множестве отделов подушечки пальца. Обычно надрез делают на одной или обеих сторонах кончика пальца. Затем врач вставит в рану инструмент и разделит отсеки, чтобы облегчить дренаж. Иногда в рану помещают кусок резиновой трубки или марли, чтобы облегчить первоначальный дренаж.Рана также может быть промыта стерильным раствором, чтобы удалить как можно больше мусора. Эти инфекции потребуют антибиотиков. В таком случае рана потребует особого домашнего ухода в соответствии с предписаниями врача.
- Герпетический язв. Противовирусные препараты, такие как ацикловир (Зовиракс), могут сократить продолжительность болезни. Часто требуется обезболивающее. Рана должна быть должным образом защищена, чтобы предотвратить вторичную бактериальную инфекцию и предотвратить заражение других участков вашего тела или других людей.Разрез и дренаж являются неправильными и, если они сделаны, могут фактически задержать заживление.
- Целлюлит: Эта инфекция носит поверхностный характер, и обычно достаточно пероральных антибиотиков. Если область обширна или ваша иммунная система ослаблена, вас могут лечить в больнице с помощью внутривенного введения антибиотиков.
- Инфекционный теносиновит сгибателей: это неотложная хирургическая операция, требующая быстрого лечения, госпитализации и раннего лечения внутривенным введением антибиотиков. Обычно область необходимо вскрыть хирургическим путем и удалить весь мусор и инфицированный материал.Из-за сложной структуры пальцев и рук эту процедуру обычно выполняет хирург. После операции потребуется несколько дней внутривенного введения антибиотиков с последующим курсом пероральных антибиотиков.
- Инфекции глубокого космоса: как и при инфекционном теносиновите сгибателей, при этом может потребоваться неотложная помощь. Если инфекция легкая, тогда могут потребоваться только пероральные антибиотики. В более тяжелых случаях ручной хирург должен оценить рану и начать внутривенное введение антибиотиков. Часто эти раны требуют разреза и дренирования с последующим курсом антибиотиков.
Дальнейшие действия — Последующее наблюдение
Вам необходимо полностью понять инструкции врача и задать любые вопросы, которые у вас есть, чтобы полностью понять, как ухаживают за вами дома.
- Если вам прописали антибиотики от инфекции пальцев, вы должны следовать инструкциям и принимать их в течение предписанного периода времени.
- Часто ваш врач посоветует вам держать руку в приподнятом положении, чтобы предотвратить отек. Это важно и нужно делать как днем, так и ночью.Положив рядом подушки во время сна, ваша рука может оставаться в приподнятом положении.
- Уход за раной часто необходимо продолжать дома. Это может включать ежедневное замачивание в теплой воде, смену повязки и нанесение мази с антибиотиком. Различные виды ухода за раной обширны. Ваш врач должен подробно объяснить.
- На палец или руку можно наложить шину. Это обеспечивает как иммобилизацию, так и защиту. Важно соблюдать инструкции по уходу за шиной.Вам нужно будет защитить шину и правильно ухаживать за ней. Вы должны внимательно следить за пальцем или рукой, чтобы следить за такими осложнениями, как отек или инфекция под шиной.
- Часто вас просят вернуться к врачу через 24-48 часов. Это может быть необходимо для удаления упаковки или смены повязки. Очень важно, чтобы за вами постоянно наблюдали за прогрессом или выявляли любые дальнейшие проблемы.
Профилактика
Здравые меры безопасности помогут предотвратить многие ранения пальцев, которые становятся проблемой.Такие простые вещи, как использование защитных рабочих перчаток, могут предотвратить травмы. Ношение латексных или виниловых перчаток обязательно, если ожидается возможный контакт с биологическими жидкостями. Не грызите ногти и при необходимости мойте руки. Обратитесь за медицинской помощью как можно скорее, как только вы заметите инфекцию.
Outlook
Если инфекции лечить на ранней стадии и должным образом, прогноз на полное выздоровление хороший. Однако, если лечение откладывается или если инфекция тяжелая, прогноз не так хорош.
- При инфекциях, поражающих глубокие структуры, таких как инфекционный теносиновит сгибателей, даже при самом лучшем уходе результат может быть менее желательным. Возможна потеря функции, потеря чувствительности, обезображивание или даже потеря пальца.
- Ваш врач должен будет оценить каждый случай индивидуально и представить вероятный результат на основе полученных данных.
Дополнительная информация
Связанные с травмами пальцев см. Ниже:
Мультимедиа
Медиа-файл 1: влагалища сухожилий сгибателей, лучевая и локтевая сумки.Изображение любезно предоставлено Randle L Likes, DO.
Тип носителя: Иллюстрация
Медиа-файл 2: Герпетический бугорок. Изображение любезно предоставлено доктором медицины Гленом Воном.
Тип носителя: Фотография
Медиа-файл 3: Умеренная паронихия. Отек и покраснение по краю ногтя вызваны скоплением большого количества гноя под кожей. Изображение любезно предоставлено Кристиной Л. Кукула, DO.
Тип носителя: Фотография
Медиа файл 4: Удаление гноя из паронихии.Изображение любезно предоставлено доктором медицины Гленом Воном.
Тип носителя: Фотография
Медиа-файл 5: Паронихия может прогрессировать до уголовного преступления, если ее не лечить. Изображение любезно предоставлено Паронихией, если ее не лечить, она может перерасти в преступника. Изображение любезно предоставлено доктором медицины Гленом Воном.
Тип носителя: Фотография
Медиа-файл 6: Анатомия ногтя. Вверху — нормальный ноготь. Внизу — разрыв ногтевого ложа с подногтевой гематомой.
Тип носителя: Изображение
Синонимы и ключевые слова
паронихия, заусенец, латеральный онихия, периунгвальный онихия, панариций, белоснежка, герпетический белоснежный покров, целлюлит, инфекционный тендовагинит сгибателей, теносиновит сгибателей, тендосиновит сгибателей глубокого сгибателя, тендосиновит сгибателей глубокого сгибателя инфекции, абсцесс кнопки воротника, травма пальца, инфекция пальца, онихомикоз
Причины и лечение инфицированного ногтя
Паронихия — это кожная инфекция, которая развивается вокруг ногтя.Возникает при попадании под кожу бактерий или грибков.
Паронихия может возникнуть в результате кусания или жевания ногтей, но чаще встречается, когда условия работы требуют, чтобы руки часто были влажными или подвергались воздействию химикатов.
В большинстве случаев паронихия не является серьезной, и существует несколько эффективных методов лечения. В этой статье мы обсудим причины и методы лечения инфекции.
Паронихия — это инфекция кожи вокруг ногтя по крайней мере одного пальца руки или ноги. Обычно он образуется по краям ногтя внизу или по бокам.
Эта кожная инфекция вызывает воспаление, отек и дискомфорт вокруг ногтя. Также могут образовываться абсцессы, содержащие гной.
Существует два типа паронихии:
- Острая паронихия . Это развивается в течение нескольких часов или дней. Инфекция обычно не распространяется глубоко в палец, и лечение может относительно быстро уменьшить симптомы.
- Хроническая паронихия . Это происходит, когда симптомы длятся не менее 6 недель. Он развивается медленнее и может стать более серьезным.Хроническая паронихия часто поражает сразу несколько пальцев.
Паронихия может возникнуть в любом возрасте и легко поддается лечению.
В редких случаях инфекция может распространиться на остальную часть пальца руки или ноги. В этом случае человек должен обратиться к врачу.
Некоторые симптомы паронихии напоминают симптомы различных кожных инфекций. Другие симптомы напрямую влияют на сам ноготь.
Симптомы паронихии включают:
- опухоль, болезненность и покраснение вокруг ногтя
- гнойные абсцессы
- затвердение ногтя
- деформация или повреждение ногтя
- ноготь отделяется от ногтевого ложа
Изображение предоставлено Крисом Крейгом, 2007 г.
Инфекция возникает, когда кожа вокруг ногтя повреждается, позволяя проникать микробам.
Бактерии или грибы могут вызывать паронихию, и наиболее частыми виновниками являются бактерии Staphylococcus aureus и Streptococcus pyogenes .
Общие причины повреждения кожи вокруг ногтя включают:
- кусание или жевание ногтей
- слишком короткое обрезание ногтей
- маникюр
- чрезмерное воздействие влаги на руки, в том числе частое сосание пальца
- вросшие ногти
Лечение паронихии зависит от степени тяжести, хронической или острой.
Человек с легкой острой паронихией может попробовать смочить пораженный палец руки или ноги теплой водой три-четыре раза в день. Если симптомы не улучшаются, обратитесь за дальнейшим лечением.
Когда бактериальная инфекция вызывает острую паронихию, врач может порекомендовать антибиотик, например диклоксациллин или клиндамицин.
Когда грибковая инфекция вызывает хроническую паронихию, врач пропишет противогрибковые препараты. Эти лекарства являются местными и обычно включают клотримазол или кетоконазол.
Хроническая паронихия может потребовать нескольких недель или месяцев лечения. Важно, чтобы руки были сухими и чистыми. Если работа человека требует, чтобы его руки были влажными или подвергались воздействию микробов, ему может потребоваться перерыв.
Врачу также может потребоваться удалить гной из окружающих абсцессов. Для этого они введут местный анестетик, а затем приоткроют ногтевую складку, чтобы вставить марлю, которая поможет отвести гной.
Люди могут лечить паронихию в домашних условиях, если симптомы легкие и инфекция не распространилась за пределы ногтя.
Однако, если симптомы не улучшаются через несколько дней или инфекция распространилась дальше ногтя, важно обратиться к врачу.
Если симптомы серьезные, немедленно обратитесь к врачу.
Поделиться на Pinterest Регулярное увлажнение рук, особенно после мытья, может помочь предотвратить инфекции ногтей.Люди могут снизить риск развития инфекций ногтей, используя следующие методы:
- увлажнение после мытья рук
- избегание кусания или жевания ногтей
- осторожность при стрижке ногтей
- поддержание чистоты рук и ногтей
- избегать погружения рук в воду на длительное время
- избегать контакта с раздражителями
- держать ногти короткими
Некоторые люди имеют более высокий риск паронихии, например:
- женщины
- люди с диабетом
- люди, чьи руки часто влажные, в том числе моющие средства
- люди с другими кожными заболеваниями, такими как дерматит
- люди с ослабленной иммунной системой
В большинстве случаев врач может легко диагностировать паронихию при физическом осмотре.
