Дефект межпредсердной перегородки
Дефект межпредсердной перегородки (ДМПП) — второй по частоте врожденный порок сердца
При этом пороке имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры. У плода, как мы говорили выше, это отверстие (открытое овальное окно) не только есть, но и необходимо для нормального кровообращения. Сразу после рождения оно закрывается у подавляющего большинства людей. В некоторых случаях, однако, оно остается открытым, но люди и не подозревают об этом. Сброс через него настолько незначителен, что человек не только не чувствует, что «с сердцем что-то не то», но и спокойно может дожить до глубокой старости. (Интересно, что благодаря возможностям УЗИ этот дефект в межпредсердной перегородке хорошо виден, и в последние годы появились статьи, которые показывают, что среди таких взрослых и здоровых людей, которых нельзя причислить к больным с врожденным пороком сердца, существенно выше число страдающих мигренями — тяжелыми головными болями.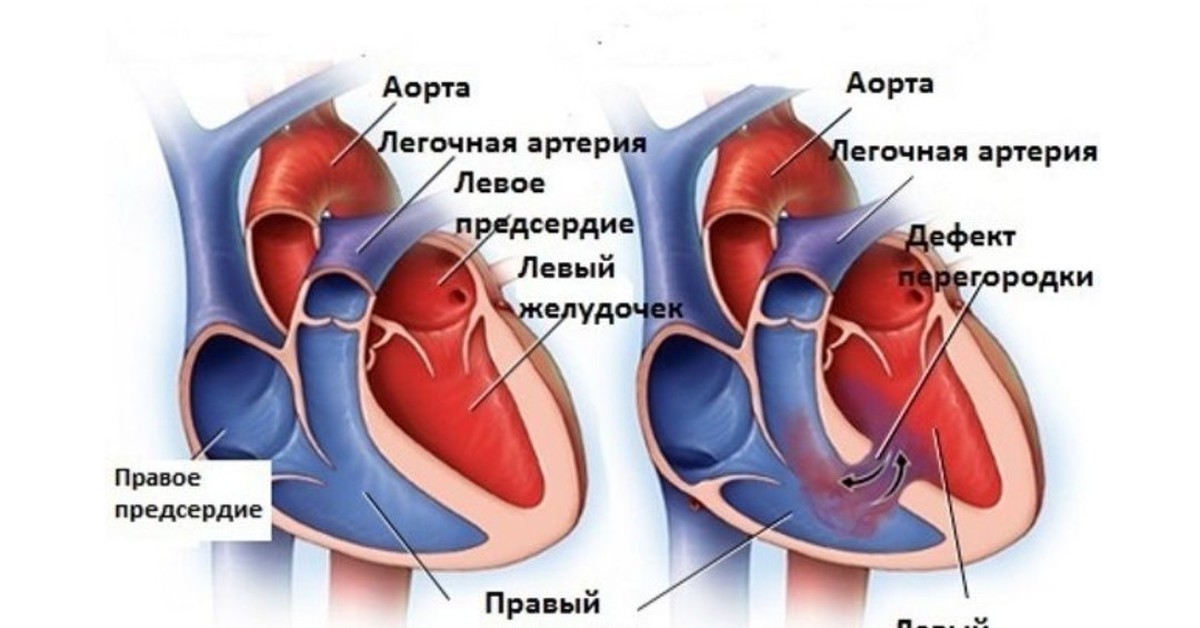
В отличие от незаращения открытого овального окна, истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном».(Мы упоминаем об этом потому, что от вида и расположения отверстия могут зависеть и выбор вида лечения).
При существовании отверстия в перегородке возникает шунт со сбросом крови слева-направо. При ДМПП кровь из левого предсердия частично уходит в правое при каждом сокращении. Соответственно, правые камеры сердца и легкие переполняются, т.к. им приходится пропускать через себя больший, лишний объем крови, да еще один раз уже прошедший через легкие. Поэтому легочные сосуды переполнены кровью. Отсюда – склонность к пневмониям. Давление, однако, в предсердиях низкое, а правое предсердие – самая «растяжимая» камера сердца. Поэтому оно, увеличиваясь в размерах, справляется с нагрузкой до поры до времени (обычно лет до 12-15, а иногда и больше) достаточно легко.
Новорожденные и грудные дети, да и дети раннего возраста в подавляющем большинстве растут и развиваются абсолютно нормально. Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить. Часто эти дети, в 2/3 случаев девочки, растут бледными, худенькими и несколько отличаются от своих здоровых сверстников. Физических нагрузок они стараются по возможности избегать, что в семье могут объяснить их природной ленью и нежеланием себя утомлять.
Жалобы на сердце могут и, как правило, появляются в отроческом возрасте, и нередко — после 20 лет. Обычно это жалобы на «перебои» сердечного ритма, который человек ощущает. Со временем они становятся чаще, а иногда приводят к тому, что больной становится уже неспособным к нормальным, обычным физическим нагрузкам. Это происходит не всегда: Г.Э. Фальковскому однажды пришлось оперировать больного в возрасте 60 лет, профессионального шофера, с огромным дефектом межпредсердной перегородки, но это — исключение из правил.
Чтобы избежать подобного «естественного» течения порока, рекомендуют отверстие закрывать хирургическим путем. В отличие от ДМЖП, межпредсердный дефект самостоятельно никогда не зарастет. Операция по поводу ДМПП проводится в условиях искусственного кровообращения, на открытом сердце, и заключается в ушивании отверстия или закрытия его заплатой. Заплата эта выкраивается из сердечной сорочки — перикарда — сумки, окружающей сердце. Размер заплаты зависит от величины отверстия. Нужно сказать, что закрытие ДМПП было первой операцией на открытом сердце, и сделана она была более полувека назад.
Иногда дефект межпредсердной перегородки может сочетаться с неправильным, аномальным впадением одной или двух легочных вен в правое предсердие вместо левого. Клинически это никак себя не проявляет, и является находкой при обследовании ребенка с большим дефектом. Операцию это не усложняет: просто заплата — больше и делается в виде тоннеля в полости правого предсердия, направляющего окисленную в легких кровь в левые отделы сердца.
Сегодня, кроме хирургической операции в некоторых случаях можно безопасно закрыть дефект с помощью рентгенохирургической техники. Вместо ушивания дефекта или вшивания заплаты, его закрывают специальным устройством в виде зонтика — окклюдером, который проводят по катетеру в сложенном виде, и раскрывают, пройдя через дефект.
Это делают в рентгенохирургическом кабинете, и все, что связано с такой процедурой, мы описали выше, когда касались зондирования и ангиографии. Закрытие дефекта таким «безоперационным» методом далеко не всегда возможно и требует определенных условий: анатомического расположения отверстия, достаточный возраст ребенка и др. Конечно, при их наличии этот метод менее травматичен, чем операция на открытом сердце. Больной выписывается через 2-3 дня. Однако он не всегда выполним: например, при наличие аномального дренажа вен.
Сегодня оба способа широко применяются, а результаты – отличные. В любом случае вмешательство носит элективный, не срочный характер.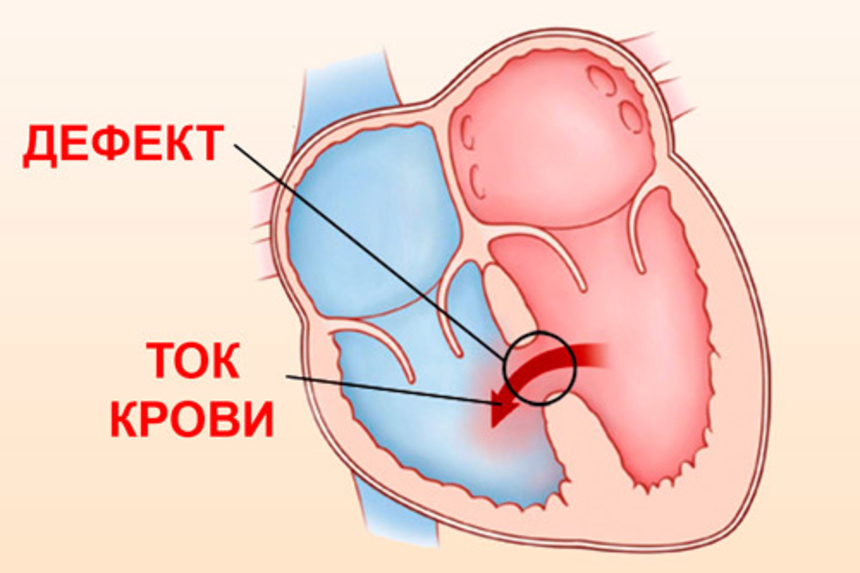 Но нужно делать его в раннем детстве, хотя можно и раньше, если частота простуд и, особенно, пневмоний, становится устрашающей и угрожает бронхиальной астмой, а размеры сердца увеличиваются. Вообще, чем раньше будет сделана операция, тем быстрее ребенок и вы о ней забудете, но это не значит, что при этом пороке надо особенно спешить.
Но нужно делать его в раннем детстве, хотя можно и раньше, если частота простуд и, особенно, пневмоний, становится устрашающей и угрожает бронхиальной астмой, а размеры сердца увеличиваются. Вообще, чем раньше будет сделана операция, тем быстрее ребенок и вы о ней забудете, но это не значит, что при этом пороке надо особенно спешить.
Изолированный дефект межжелудочковой перегородки (ДМЖП)
Дефект межжелудочковой перегородки — самый частый врожденный порок сердца. Дефект, т.е. отверстие в перегородке, разъединяющей правый и левый желудочки, бывает единственным нарушением нормального развития сердца, и тогда говорят об изолированном дефекте или частью другого, более сложного порока, например, тетрады Фалло. В этом разделе мы будем обсуждать только изолированные дефекты.
Межжелудочковая перегородка — это мощная мышечная преграда, образующая внутренние стенки как правого, так и левого желудочка, и в каждом — составляющая примерно 1/3 их общей площади. Она так же участвует в процессе сокращения и расслабления сердца при каждом цикле, как и остальные части желудочковых стенок. У плода она образуется из трех составных частей. На 4-5-ой неделе беременности все эти составные части должны точно сопоставиться и соединиться друг с другом, как в конструкторе Лего. Если же этого, по каким-то причинам, не происходит, в перегородке остается отверстие, или дефект.
Она так же участвует в процессе сокращения и расслабления сердца при каждом цикле, как и остальные части желудочковых стенок. У плода она образуется из трех составных частей. На 4-5-ой неделе беременности все эти составные части должны точно сопоставиться и соединиться друг с другом, как в конструкторе Лего. Если же этого, по каким-то причинам, не происходит, в перегородке остается отверстие, или дефект.
Величина сброса зависит от размера и положения дефекта: он может быть небольшим и почти не сказываться на работе сердца, а может быть огромным, диаметром с устье аорты.
Типы дефектов межжелудочковой перегородки
Несколько слов о типах дефектов. Они могут быть «типичными», т.е. наиболее часто встречающимися, и занимать участок верхней части перегородки. Они могут быть мышечными, т.е. располагаться ближе к верхушке, и, наконец, высокими, под клапанами легочной артерии, единичными или множественными (т.е. больше одного).
Рассмотрим наиболее частый и «хороший» вариант. Ребенок родился нормального веса, доношенным и, конечно, очень красивым. Но вам уже в роддоме сказали, что у него есть «шум в сердце». Если там или где-то рядом есть аппарат для эхокардиографии и детский кардиолог — надо обязательно сделать исследование, чтобы понять, из-за чего этот шум, важно ли это, или — нет, скажется ли это в последующем
 Запомните: чем громче шум, тем меньше дефект. Это ситуация, к которой замечательно подходит название известной пьесы В.Шекспира «Много шума из ничего». Сброс, который дает этот шум, можно иногда даже прощупать, если положить ладонь на левую сторону грудной клетки ребенка. Но для того, чтобы успокоиться, надо убедиться, что шум обязан
Запомните: чем громче шум, тем меньше дефект. Это ситуация, к которой замечательно подходит название известной пьесы В.Шекспира «Много шума из ничего». Сброс, который дает этот шум, можно иногда даже прощупать, если положить ладонь на левую сторону грудной клетки ребенка. Но для того, чтобы успокоиться, надо убедиться, что шум обязан В большинстве случаев, примерно в 65-75%, такие дефекты закрываются сами, спонтанно, и, если не появились дополнительные симптомы, можно спокойно ждать 4-5 и даже более лет. Но, если ребенок достиг школьного возраста, оставаясь бессимптомным, то вам, тем не менее, могут операцию предложить. Дело в том, что при заболевании ребенка какой-либо детской инфекцией или даже при простом удалении испорченного зуба при наличии дефекта межжелудочковой перегородки возможно развитие эндокардита, т. е. воспалительного процесса внутренней оболочки сердечных камер. И, хотя такая вероятность очень мала — всего 1-2% случаев, она существует. В таком случае дефект закрывают скорее из профилактических, чем клинических соображений и никто не доказал, что этого не нужно делать.
е. воспалительного процесса внутренней оболочки сердечных камер. И, хотя такая вероятность очень мала — всего 1-2% случаев, она существует. В таком случае дефект закрывают скорее из профилактических, чем клинических соображений и никто не доказал, что этого не нужно делать.
Однако, прежде чем дать согласие на операцию, в таком случае, пожалуйста, не обижая никого, постарайтесь узнать, какой опыт имеется в том лечебном учреждении, куда вы обратились, какие там результаты операций, какова степень риска.
Поскольку состояние ребенка практически нормальное, а риск любого вмешательства всегда есть, то надо спокойно взвесить все. Нет, мы далеки от того, чтобы призвать вас отказаться от операции. Мы только хотим посоветовать быть очень обстоятельными, ведь никто никогда письменных гарантий вам не даст: операция есть операция, даже если ее производят в рентгенохирургическом кабинете (как вам, скорее всего, и предложат) и осложнения всегда возможны, а вы подпишете документ, подтверждающий ваше согласие. И окончательное решение — это ваша ответственность. И еще — никогда не внушайте такому ребенку, что у него — больное сердце. Не ограждайте его от доступных ему физических нагрузок, не делайте из него «инвалида». Излишнее «оберегание» и запреты могут привести к самым неблагоприятным последствиям в формировании его характера.
И окончательное решение — это ваша ответственность. И еще — никогда не внушайте такому ребенку, что у него — больное сердце. Не ограждайте его от доступных ему физических нагрузок, не делайте из него «инвалида». Излишнее «оберегание» и запреты могут привести к самым неблагоприятным последствиям в формировании его характера.
Но это — отдельная тема, и она касается не только ДМЖП.
Большие дефекты — это уже другая история, гораздо более опасная. Сразу после первого вздоха ребенка поток крови из левого желудочка делится на два — в аорту и в дефект, и они равны по объему! В тяжелой ситуации оказывается не только сердце, но и сосуды легких: правые отделы и сосуды легких переполняются возросшим объемом лишней крови, поступающей через дефект. Важнейшими показателями такого развития событий является давление в легочной артерии и величина сброса. Эти данные дает сегодня УЗИ и, конечно, зондирование полостей сердца. Повышение давления в малом круге говорит о легочной гипертензии — самом грозном последствии большого сброса слева — направо.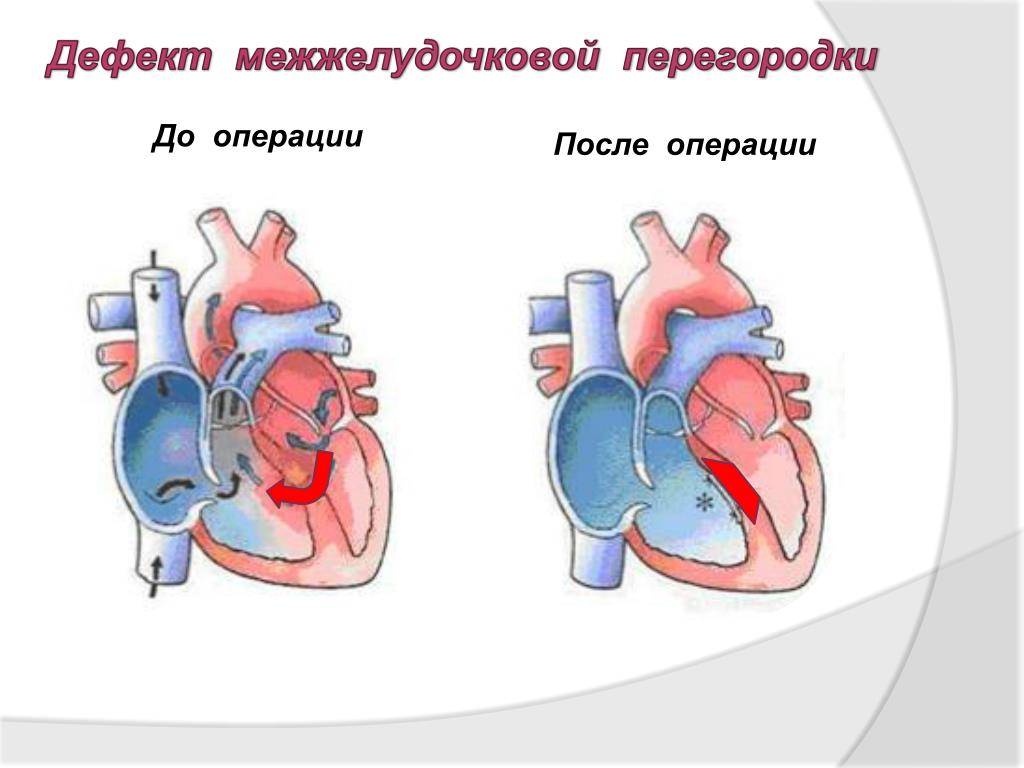 Внешне все более или менее образуется. Включаются многочисленные механизмы компенсации: увеличивается мышечная масса желудочков, приспосабливаются и сосуды легких, вначале принимая в себя излишний объем крови, потом — утолщая стенки артерий и артериол, делая их более плотными и менее эластичными. Этот период — опасный, т.к. состояние ребенка может клинически существенно улучшиться, но это улучшение обманчиво, и момент оперативного вмешательства может быть упущен. Если эта ситуация продолжается довольно долго — несколько месяцев или лет, то в какой-то момент давления в правом и левом желудочках — сравниваются во все фазы сердечного цикла и сброса через дефект уже не происходит. А потом давление в правом желудочке может оказаться выше, чем в левом и тогда начинается так называемый «обратный сброс», или венозная кровь будет через дефект поступать в артериальную систему — в большой круг. Больной «синеет». Мы нарисовали эту картину, чтобы было понятно, что такой порок, как дефект межжелудочковой перегородки, который очень просто и безопасно закрыть на ранних стадиях, становится пороком, при котором закрытие теряет свой смысл, и оперировать уже поздно.
Внешне все более или менее образуется. Включаются многочисленные механизмы компенсации: увеличивается мышечная масса желудочков, приспосабливаются и сосуды легких, вначале принимая в себя излишний объем крови, потом — утолщая стенки артерий и артериол, делая их более плотными и менее эластичными. Этот период — опасный, т.к. состояние ребенка может клинически существенно улучшиться, но это улучшение обманчиво, и момент оперативного вмешательства может быть упущен. Если эта ситуация продолжается довольно долго — несколько месяцев или лет, то в какой-то момент давления в правом и левом желудочках — сравниваются во все фазы сердечного цикла и сброса через дефект уже не происходит. А потом давление в правом желудочке может оказаться выше, чем в левом и тогда начинается так называемый «обратный сброс», или венозная кровь будет через дефект поступать в артериальную систему — в большой круг. Больной «синеет». Мы нарисовали эту картину, чтобы было понятно, что такой порок, как дефект межжелудочковой перегородки, который очень просто и безопасно закрыть на ранних стадиях, становится пороком, при котором закрытие теряет свой смысл, и оперировать уже поздно. Речь тут идет, напомним, только о больших дефектах или о тех случаях, когда отверстий в перегородке — несколько. К счастью, это бывает значительно реже, чем в большинстве случаев.
Речь тут идет, напомним, только о больших дефектах или о тех случаях, когда отверстий в перегородке — несколько. К счастью, это бывает значительно реже, чем в большинстве случаев.
На что же надо обращать внимание, чтобы вовремя избежать такого развития событий?
Все сказанное выше относится только к дефектам межжелудочковой перегородки, протекающим абсолютно без жалоб, у вполне здоровых (в остальном) детей без каких-либо других признаков недостаточности сердца. На что при этом пороке надо обращать внимание?
Главный показатель периода новорожденности — прибавка веса. Предположим, грудной ребенок ест плохо, и поэтому мало прибавляет в весе. Аппетит у него нормальный, но из-за одышки ему трудно сосать, а ведь пока это его главная и довольно тяжелая работа. Он много плачет, потому что никогда не может насытиться. У детей постарше на этом фоне случаются частые простуды, которые становятся длительными и могут переходить в воспаление легких. Так может продолжаться несколько месяцев, и, если причина — ДМЖП, такой ребенок должен быть под постоянным наблюдением кардиолога, а если явления не проходят, вероятно, он будет получать сердечные препараты в виде дигоксина или наперестянки — старый добрый препарат, улучшающий работу сердца, а может быть, даже легкие мочегонные средства.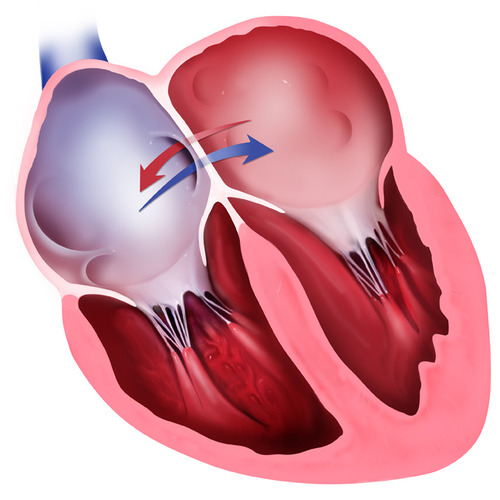 У него сейчас — признаки сердечной недостаточности, с которой можно бороться консервативно. Но только пока.
У него сейчас — признаки сердечной недостаточности, с которой можно бороться консервативно. Но только пока.
Когда же надо закрывать такой большой дефект?
На фоне лекарственной терапии симптомы могут пройти или значительно уменьшиться. Но если ничего не меняется, если размеры сердца увеличиваются и размеры дефекта на УЗИ остаются прежними – надо обращаться к хирургам.
В первые несколько месяцев жизни дефекты межжелудочковой перегородки, даже большие, могут уменьшиться или закрыться самостоятельно. Если ребенку лучше не становится — ждать нельзя, поскольку ситуация может перейти в ту, которую мы описали вначале, и оперировать будет уже поздно.
Самые лучшие результаты хирургии бывают после устранения больших ДМЖП в возрасте до двух-двух с половиной лет, когда у ребенка есть признаки сердечной недостаточности. Тогда еще все процессы обратимы. Сердце быстро понимает, что ему теперь намного легче, чем раньше. Оно быстро уменьшается в размерах и кровоток в обоих кругах нормализуется.
После операции ребенок практически здоров и нет никаких оснований причислять его к группе так называемых «инвалидов детства», как это иногда делают в лечебных учреждениях. Он может все, и быстро забудет о том, что с ним было, и кроме рубца на груди, ему об этом ничего не будет напоминать.
Итак, вам предлагают операцию, которая теперь уже необходима и абсолютно показана. Только она излечит ребенка и уберет от вас постоянное чувство угрозы его жизни. Оперирующий хирург расскажет вам, о чем идет речь в вашем случае, и что он собирается делать. Технические трудности (например, необходимость закрытия не одного, а нескольких дефектов) могут сделать операцию более сложной и продолжительной. При необычной, редкой ситуации хирург обязательно все вам объяснит, а ваша задача — попытаться понять все, что вам скажут, задать нужные вопросы и успокоиться.
Операция устранения дефекта межжелудочковой перегородки относится к открытым, поскольку нужно вскрыть полости сердца, и поэтому она делается с применением искусственного кровообращения.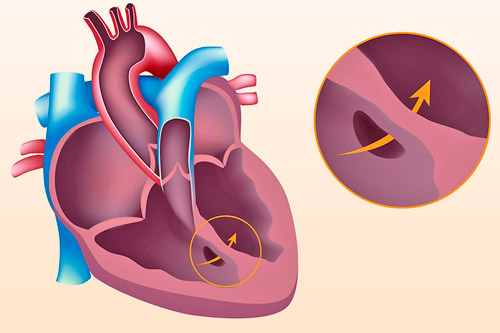
Дефекты межжелудочковой перегородки закрывают ушиванием отверстия (т.е. просто накладывают несколько швов) или, чаще всего, с помощью заплатки из синтетического (или специальным образом обработанного биологического) материала, который быстро покрывается собственной тканью сердца.
Сейчас применяют и рентгенохирургические методы закрытия дефектов, но это не всегда возможно, зависит от анатомической локализации дефекта, да и квалификации рентгенохирурга тоже. Традиционная операция по поводу дефектов межжелудочковой перегородки — одна из самых частых и отработанных в хирургии врожденных пороков сердца, а результаты ее — отличные. Так что при наличии показаний сомневаться вам не надо.
Радикальную операцию можно сделать не всегда. При очень большом дефекте у ребенка слишком малого веса, истощенного, с признаками сердечной недостаточности, которая не поддается консервативному лечению, сам фактор большой операции с искусственным кровообращением может быть опасным, особенно, когда речь идет о детях первых месяцев жизни. И тогда есть выход: разбить хирургическое лечение на два этапа – вначале помочь сердцу улучшить его состояние, а затем уже окончательно закрыть дефект.
И тогда есть выход: разбить хирургическое лечение на два этапа – вначале помочь сердцу улучшить его состояние, а затем уже окончательно закрыть дефект.
Можно уменьшить сброс из левого желудочка в правый путем увеличения сопротивления выбросу из правого желудочка. Этим мы достигнем, снижения давления в системе легочной артерии, во-первых, ниже искусственно созданного препятствия кровотоку, выравним давление в правом и левом желудочках выше него (препятствия) и, в результате, и уменьшается объем самого сброса. А достигается это просто: на легочную артерию выше ее клапанов накладывают манжетку, которая сузит артерию примерно в ½ просвета.
Препятствие кровотоку, созданное искусственно, дает нам желаемый гемодинамический результат. Вторую операцию делается через несколько месяцев, не больше. Ни в коме случае нельзя ждать несколько лет, хотя состояние ребенка может и не внушать уже никаких опасений.
Однако послеоперационный период после операции суживания легочной артерии очень непростой, дети тяжело переносят это вспомогательное вмешательство, и именно поэтому сейчас мы стремимся к одномоментной радикальной коррекции порока.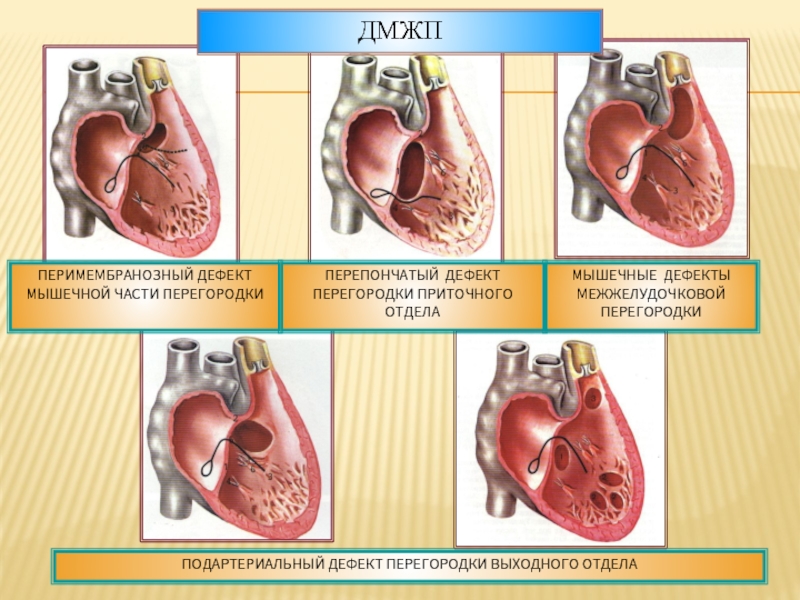 Даже тяжелые дети быстрее выходят из состояния сердечной недостаточности после радикальной коррекции порока, все угрожающие жизни симптомы постепенно исчезают.
Даже тяжелые дети быстрее выходят из состояния сердечной недостаточности после радикальной коррекции порока, все угрожающие жизни симптомы постепенно исчезают.
Операция сужения легочной артерии — «вспомогательная». Она должна быть на вооружении там, где нет условий для безопасного проведения и выхаживания деток радикальной коррекции.
Заключительный этап лечения состоит из удаления этой манжеты и закрытия дефекта. Она делается уже в условиях искусственного кровообращения и не сопряжена с большим риском, особенно когда между ней и первым этапом прошел относительно небольшой срок.
Подведем итог. ДМЖП — частый врожденный порок, который может сопровождаться ранним появлением сердечной недостаточности, а в дальнейшем развитием необратимой легочной гипертензии.
Хирургическое лечение является единственным методом и позволяет полностью устранить порок и его последствия. Оно должно быть своевременным, а сама операция – безопасной. Операция может быть элективной или неотложной, но почти никогда экстренной. В некоторых случаях ее можно разделить на два этапа с промежутком в 6-12 месяцев. Появление у ребенка признаков «обратного сброса» при изолированном ДМЖП – признак упущенного времени. И при всех современных методах обследования такое осложнение никак и ничем не может быть оправдано, а часть вины ляжет и на вас, так как вы тоже не замечали или не хотели замечать того, что момент был упущен.
В некоторых случаях ее можно разделить на два этапа с промежутком в 6-12 месяцев. Появление у ребенка признаков «обратного сброса» при изолированном ДМЖП – признак упущенного времени. И при всех современных методах обследования такое осложнение никак и ничем не может быть оправдано, а часть вины ляжет и на вас, так как вы тоже не замечали или не хотели замечать того, что момент был упущен.
Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки (ДМЖП) — это сброс на уровне межжелудочковой перегородки, которого в норме быть не должно и из-за которого нарушается функция сердца и всей системы кровообращения. Дефект встречается примерно у 5% новорожденных из 1000 — это второй по частоте врожденный порок сердца..
ДМЖП образуется вследствие нарушения эмбрионального развития.
Межжелудочковая перегородка преимущественно состоит из мышечной ткани, а верхняя часть значительно меньшая часть — из фиброзной ткани, ее называют мембранозной перегородкой.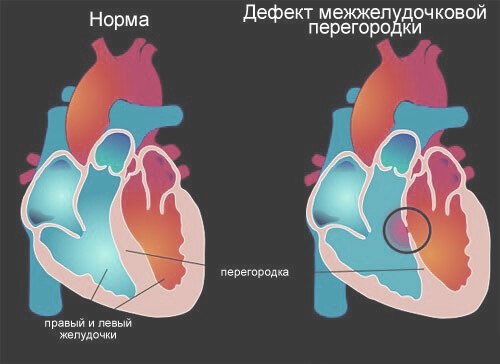 При этом мышечные дефекты перегородки составляют лишь до 20% всех случаев, а остальные относятся к перимембранозным. При дефекте межжедкдочковой перегородки появляются жалобы на одышку, плохую прибавку в весе, повышенную утомляемость, плохой аппетит.
При этом мышечные дефекты перегородки составляют лишь до 20% всех случаев, а остальные относятся к перимембранозным. При дефекте межжедкдочковой перегородки появляются жалобы на одышку, плохую прибавку в весе, повышенную утомляемость, плохой аппетит.
Большие дефекты МЖП становятся причиной опасной сердечной недостаточности. Если дефект не диагностировали в младенчестве, то к трем годам у ребенка могут появиться жалобы боль в груди, носовые кровотечения и потери сознания.
Симптомы заболевания и диагностика
Симптомы ДМЖП зависят от размера дефекта. Небольшой дефект может не проявлять себя и не влиять на рост и развитие ребенка. При большом размере дефекта появляются симптомы сердечной недостаточности: одышка, плохая прибавка в весе, повышенная утомляемость и т.п. Без лечения может развиться серьезное осложнение — синдром Эйзенменгера. При дефектах межжелудочковой перегородки во время аускультации выслушивается грубый шум в сердце.
Для диагностики заболевания применяется рентгенография органов грудной клетки — она показывает увеличение сердца и легочного сосудистого рисунка. Также может быть назначена электрокардиограмма, которая показывает гипертрофию желудочков. Но нужно отметить, что при небольших дефектах эти исследования не всегда показательны, показатели могут быть в норме. Ключевой метод исследования при ДМЖП — эхокардиография. Она дает исчерпывающие анатомические и гемодинамические данные и позволяет установить диагноз.
Также может быть назначена электрокардиограмма, которая показывает гипертрофию желудочков. Но нужно отметить, что при небольших дефектах эти исследования не всегда показательны, показатели могут быть в норме. Ключевой метод исследования при ДМЖП — эхокардиография. Она дает исчерпывающие анатомические и гемодинамические данные и позволяет установить диагноз.
Величину дефекта определяют в сравнении с диаметром аорты. Дефекты подразделяют на большие, средние и малые. При маленьких дефектах никаких симптомов заболевания не проявляется. Большие дефекты требуют операции.
Лечение
ДМЖП встречается как самостоятельное заболевание и в составе других пороков сердца.
Единственный метод лечения данной патологии — хирургический. Раньше оперативное лечение заключалось только в пластике ДМЖП в условиях искусственного кровообращения, доступ — рассечение грудины. Сегодня при благоприятной анатомии возможно лечение эндоваскулярным методом (через бедренные сосуды) или трансвентрикулярным методом (через маленький разрез, на работающем сердце).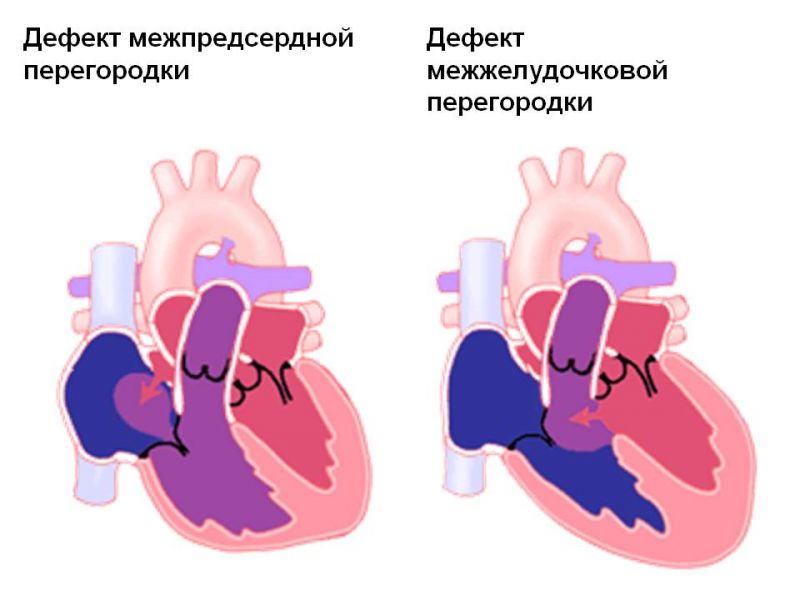
Дефект межпредсердной перегородки сердца: операция, лечение в СПб
Дефект межпредсердной перегородки – это отверстие в межпредсердной перегородке, через которое кровь поступает из левого в правое предсердие.
Дефекты по своему расположению и формированию подразделяются на первичные, вторичные дефекты межпредсердной перегородки и дефекты венозного синуса.
Дефекты могут иметь различную форму и размеры (вплоть до полного отсутствия перегородки и формирования единого предсердия), могут быть единичными и множественными, могут быть единственным пороком сердца, а могут входить в состав более сложных пороков сердца (открытый AV-канал, аномальный дренаж легочных вен и т.д.).
Причины дефекта межпредсердной перегородки
В основе формирования дефекта межпредсердной перегородки лежит нарушение развития первичной или вторичной перегородки в эмбриональном периоде.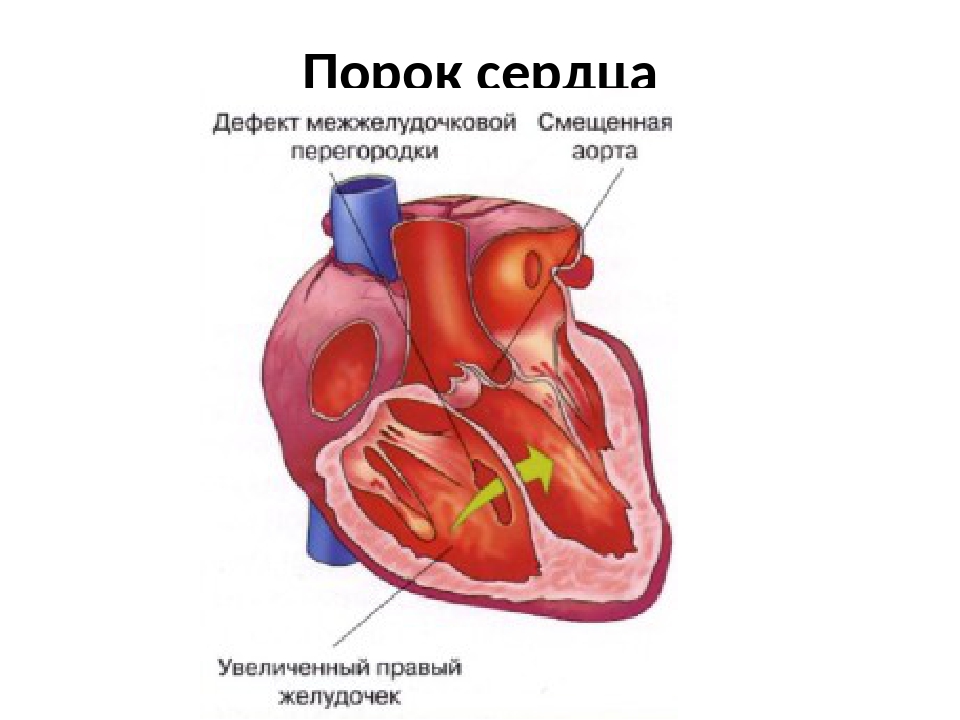
- Первичный дефект располагается в нижней части межпредсердной перегородки рядом с фиброзными кольцами атриовентрикулярных клапанов (митрального и трехстворчатого), по сути его нижним краем является само фиброзное кольцо.
- Вторичный дефект располагается в центральной части межпредсердной перегородки, и все его края представлены самой перегородкой.
- Дефект венозного синуса – это дефект, локализующийся в верхней части межпредсердной перегородки. Данному пороку часто сопутствует аномальный дренаж лёгочных вен (часть лёгочных вен впадает не в левое предсердие, а в верхнюю полую вену).
Гемодинамика
Cмысл порока заключается в сбросе артериальной крови из большого круга кровообращения (левого предсердия) в малый круг кровообращения (правое предсердие), что приводит к перегрузке малого круга кровообращения избыточным объемом крови с поражением, в первую очередь, легких. Крайней формой поражения является формирование легочной гипертензии (высокого давления в сосудах легких). Легочная гипертензия при дефекте межпредсердной перегородки носит злокачественный характер, приводя к тяжелой сердечной недостаточности и гибели пациента.
Легочная гипертензия при дефекте межпредсердной перегородки носит злокачественный характер, приводя к тяжелой сердечной недостаточности и гибели пациента.
Симптомы
Первые симптомы заболевания возникают в виде одышки при физической нагрузке, частых простуд, ощущения перебоев в работе сердца. При этом симптоматика разнообразная и зависит от локализации и размера дефекта, сочетания его с другими пороками сердца. Дефекты малого размера не имеют характерной клинической картины. Жалобы пациенты активно не предъявляют, физическая активность их не ограничена — порок обнаруживается случайно. При больших, гемодинамически значимых дефектах у пациентов появляются одышка, повышенная утомляемость, непереносимость физической нагрузки. После физических упражнений возможно возникновение кашля, сопровождающегося иногда кровохарканьем. Для таких пациентов характерны частые пневмонии, бронхиты.
Диагностика
-
Осмотр пациента с аускультацией (выслушиванием) сердца выявляет шумы в сердце.

- ЭКГ выявляет гипертрофию миокарда правого желудочка, блокаду правой ножки пучка Гиса, аритмии разной степени тяжести, резкое отклонение электрической оси сердца влево.
- Рентгенография органов грудной клетки выявляет расширение ствола легочной артерии, увеличение сердца, усиление лёгочного рисунка.
- Трансторакальная эхокардиография позволяет не только визуализировать дефект межпредсердной перегородки и уточнить его характер (первичный, вторичный, дефект венозного синуса), но также оценить направление сброса крови через дефект и его гемодинамическую значимость (Qp/Qs).
- Чреспищеводная эхокардиография у взрослых позволяет получить детальную информацию о краях дефекта, что важно для выбора метода оперативного лечения.
- Зондирование камер сердца и атриография используется при недостаточной информации от вышеописанных методов исследования или как часть уже оперативного лечения.
Показания к операции на дефект межпредсердной перегородки
Принятие решения об оперативном лечении зависит от размера дефекта, его гемодинамических характеристик (объем и направление сброса крови через дефект), наличия и величины легочной гипертензии, возраста пациента, наличия сопутствующей патологии и т. д. Решение о целесообразности оперативного лечения принимается совместно лечащим кардиологом, кардиохирургом, врачами других специальностей (при необходимости).
д. Решение о целесообразности оперативного лечения принимается совместно лечащим кардиологом, кардиохирургом, врачами других специальностей (при необходимости).
Лечение дефекта межпредсердной перегородки
На данный момент существует два вида оперативного лечения:
- 1. Операция на открытом сердце в условиях искусственного кровообращения с ушиванием дефекта или его пластикой заплатой из перикарда.
- 2. Устранение дефекта межпредсердной перегородки с использованием специальных устройств (окклюдеров) в условиях рентгеноперационной через проколы артерий без стернотомии.
- Необходимо понимать, что не каждый дефект может быть устранен оперативным путем, существуют противопоказания к операции (дефекты малого диаметра, тяжелая легочная гипертензия, право-левый сброс через дефект), и не каждый дефект может быть устранен с использованием оккклюдеров (сочетание дефекта с аномальным дренажом легочных вен, первичные дефекты с отсутствующим нижним краем, дефекты большого размера, сочетание дефекта с другой
- патологией сердца являются показанием к открытой операции).

- Более подробно о конкретном случае заболевания, показаниях и противопоказаниях можно узнать в процессе консультации сердечно-сосудистого хирурга (на амбулаторном приеме).
Закрытие дефекта межпредсердной перегородки | Институт Сердца
Закрытие дефекта межпредсердной перегородки
Правое и левое предсердие разделены между собой межпредсердной перегородкой. В норме в ней отверстий нет.
Дефект межпредсердной перегородки — это врожденный порок сердца, при котором имеется отверстие в межпредсердной перегородке через которое правое предсердие сообщается с левым. Этот порок встречается с частотой 3-20% от всех врожденных пороков сердца.
Дефекты межпредсердной перегородки, которые находятся в нижней части предсердия и граничат с предсердно-желудочковыми клапанами, считаются первичными. Отверстия в верхней или средней части межпредсердной перегородки называются вторичными.
Размер дефекта может варьировать у разных больных от одного сантиметра до полного отсутствия межпредсердной перегородки. Примерно у 15% детей это отверстие может закрываться на первом году жизни. В дальнейшем закрытие практически не происходит. Благодаря компенсаторным возможностям сердечнососудистой системы патологические изменения при этом пороке происходят медленно. Только при больших дефектах межпредсердной перегородки появляются симптомы болезни на первом году жизни. Таких больных около одного процента.
При этом пороке часть крови из левого предсердия перемещается в правое, что приводит к перегрузке правых отделов сердца. Сначала происходит гипертрофия правого желудочка, позже увеличивается давление в легочной артерии. При длительном существовании порока присоединяются изменения в легких. У большинства больных первые признаки болезни могут появиться к 16 годам. До этого они могут только незначительно отставать в физическом развитии.
Жалобы пациентов зависят от величины дефекта и компенсаторных возможностей сердечно-сосудистой системы.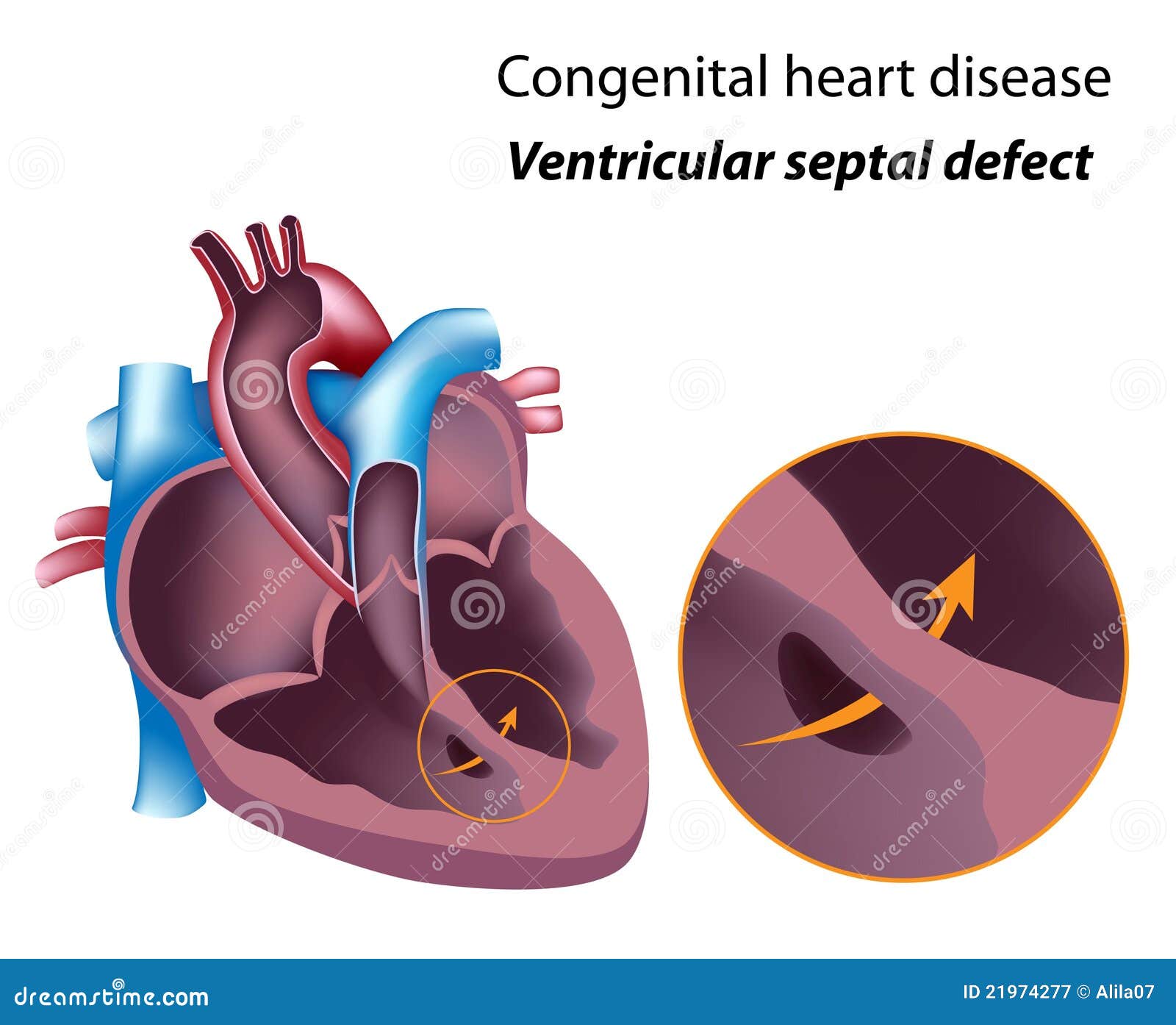 Обычно это одышка, сердцебиения, быстрая утомляемость при физической нагрузке. Нежелание ребенка заниматься физкультурой.
Обычно это одышка, сердцебиения, быстрая утомляемость при физической нагрузке. Нежелание ребенка заниматься физкультурой.
Диагностика дефекта межпредсердной перегородки основывается на наличии характерного систолического шума умеренной интенсивности. Если порок изолированный, шум не бывает грубым. На электрокардиограмме обнаруживается перегрузка правых отделов сердца. На рентгенограмме находят изменения в легких. Эхокардиограмма определяет наличие потока крови из левого в правое предсердие в области межпредсердной перегородки. В далеко зашедших случаях этот поток может менять направление.
Лечение:
Показания к оперативному лечению определяется размером дефекта и клиническими проявлениями. При первой степени легочной гипертензии (повышение давления крови в легочной артерии) и величине сброса крови из левого в правое предсердие менее 30%, если нет жалоб и других проявлений порока, операция может и не производиться. Операции по закрытию дефекта межжелудочковой перегородки выполняются с 1953 года. Техника их хорошо отработана. Дефект ушивается или закрывается заплатой из синтетического материала или биоматериала, что предпочтительнее, так как реже возникают тромбы в месте заплаты.
Техника их хорошо отработана. Дефект ушивается или закрывается заплатой из синтетического материала или биоматериала, что предпочтительнее, так как реже возникают тромбы в месте заплаты.
В настоящее время альтернативой операции является эндоваскулярное закрытие дефекта межпредсердной перегородки с помощью окклюдера – специального устройства, которое в сложенном состоянии вводится в предсердие и раскрывается, полностью изолируя предсердия друг от друга.
Врождённые пороки сердца и их лечение | Институт Сердца
Тетрада Фалло
Тетрада Фалло — это врожденный порок сердца, классически имеет 4 анатомических компонента: дефект межжелудочковой перегородки, обструкцию выводного тракта правого желудочка, дестрапозицию аорты и гипертрофию миокарда правого желудочка.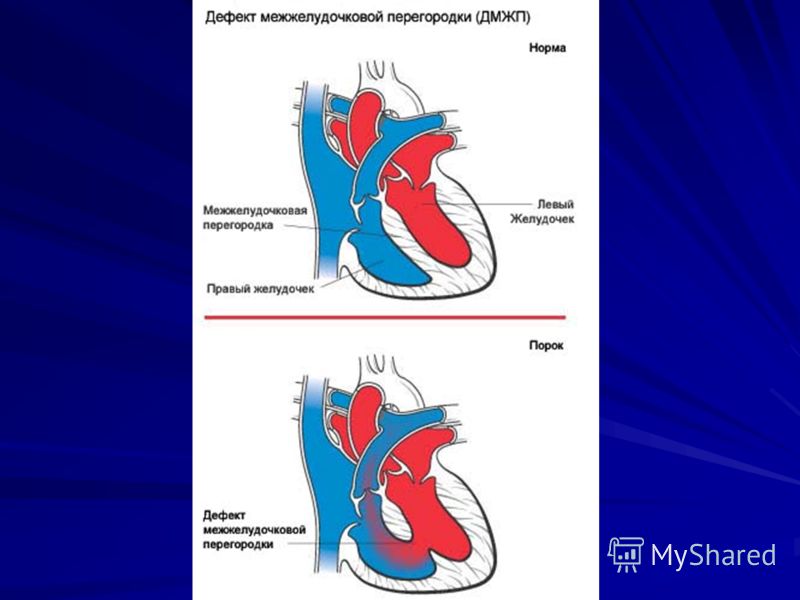
Первые сообщения о таком сочетании пороков можно найти в работах анатома Стенсена в 1671 году. В 1888 году врач Фалло описал сочетание этих аномалий в одном сердце как отдельную болезнь. Позже болезнь была названа в его честь.
Встречается Тетрада Фалло в 6,5-9,7% случаев от всех врожденных пороков сердца. Клинически до месячного возраста порок проявляется у 65% детей — это один из »синих» пороков. Название говорит само за себя. При »синих» пороках дети или периодически синеют, или имеют такой цвет всегда. Этот симптом является следствием того, что по каким-то причинам, в большом круге кровообращения циркулирует бедная кислородом кровь и ребенок страдает от кислородного голодния (гипоксии). В норме венозная кровь попадает в правые отделы сердца и выбрасывается в легочную артерию для обогащения кислородом в легких. При этом пороке венозная кровь не способна вся пройти через узкую легочную артерию в легкие. Часть венозной крови через дефект межжелудочковой перегородки попадает непосредственно в левый желудочек, а из него в аорту.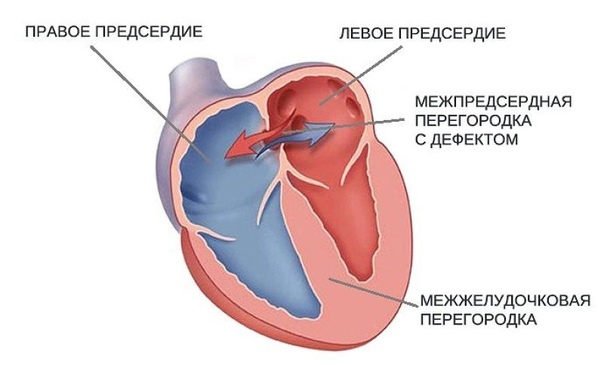 Чем меньше диаметр легочной артерии или выхода из правого желудочка тем больше венозной крови подмешивается к артериальной и разносится ко всем органам и тканям. Поэтому дети выглядят синими, а в тяжелых случаях у них возникают одышечно-цианотические приступы, которые могут привести к потере сознания и смерти ребенка. К счастью, этот порок давно и успешно лечится хирургическим путем.
Чем меньше диаметр легочной артерии или выхода из правого желудочка тем больше венозной крови подмешивается к артериальной и разносится ко всем органам и тканям. Поэтому дети выглядят синими, а в тяжелых случаях у них возникают одышечно-цианотические приступы, которые могут привести к потере сознания и смерти ребенка. К счастью, этот порок давно и успешно лечится хирургическим путем.
Первая операция выполнена в 1945 году хирургом Блэлоком с США. Идею этой операции хирургу подсказала педиатр Элен Тауссиг. Операция до сих пор актуальна и названа в честь своих изобретателей — Блэлок-Тауссиг анастомоз. Эта операция не радикальная, не исправляет порок, но помогает ребенку дожить без гипоксии до следующего этапа — радикальной коррекции. При неосложненной форме Тетрады Фалло хирургическое лечение возможно в один этап. В условиях искусственного кровообращения сразу выполняется радикальная коррекция порока.
В тяжелых случаях без медицинской помощи на первом году жизни умирает до 25% детей, затем еще 40% умирает до 3 лет, 70% — до 10 лет. Однако, риск хирургического лечения составляет лишь 3-6%.
Однако, риск хирургического лечения составляет лишь 3-6%.
Коарктация аорты
Коарктация аорты – это врожденное сужение аорты, чаще всего в области артериального протока. Порок встречается как в изолированном виде так и в сочетании с другими пороками сердца.
Порок впервые описал анатом Мекель в 1750 году, название аномалии «коарктация» предложили почти через столетие. Первая успешная операция была проведена в 12-летнего мальчика шведским хирургом Крафордом еще в 1944 году.
Коарктация аорты встречается у 8% детей с пороками сердца. Почти в 3 раза чаще болеют мальчики чем девочки. Уже во время внутриутробного развития коарктация аорты вызывает патологические изменения в миокарде плода.
Специфической является гемодинамика этого порока. От аорты к верхней половине туловища отходят 3 сосуда, за ними находится сужение, которое может быть резким или даже критическим. Для того, чтобы преодолеть такую преграду, сердцу нужно развивать большую силу при каждом сокращении.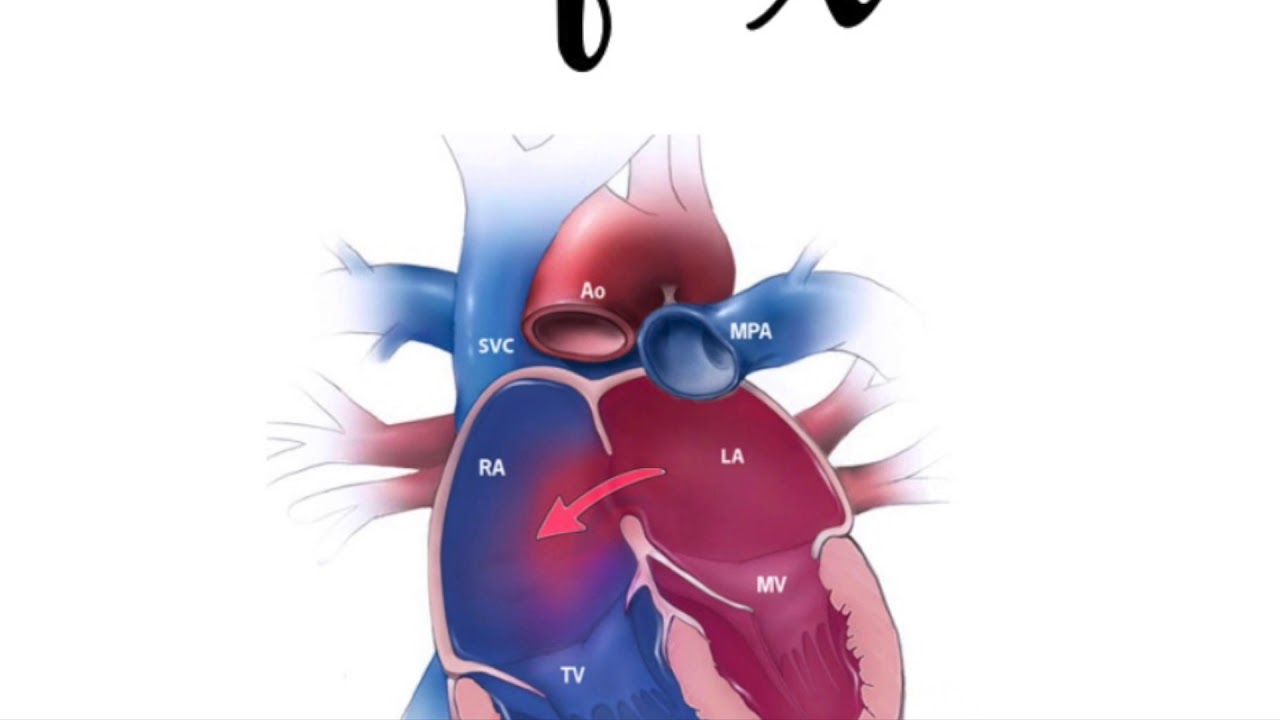 Поэтому в аорте и ее сосудах выше места сужения возникает высокое давление. У новорожденного ребенка артериальное давление на руках может достигать 200 мм рт ст, при том, что нормальное давление на руках у здорового младенца около 50 мм рт ст. Однако ниже места сужения в аорте низкое давление, на ногах пуль ослаблен или отсутствует. Все органы и ткани нижней половины туловища и ноги развиты недостаточно. Если не прооперировать такого ребенка, то со временем, в зависимости от критичности сужения, резко снижается сократительная способность миокарда, вплоть до остановки сердечной деятельности. При коарктации аорты смертность детей на первом году жизни без медицинской помощи может достигать 75%.
Поэтому в аорте и ее сосудах выше места сужения возникает высокое давление. У новорожденного ребенка артериальное давление на руках может достигать 200 мм рт ст, при том, что нормальное давление на руках у здорового младенца около 50 мм рт ст. Однако ниже места сужения в аорте низкое давление, на ногах пуль ослаблен или отсутствует. Все органы и ткани нижней половины туловища и ноги развиты недостаточно. Если не прооперировать такого ребенка, то со временем, в зависимости от критичности сужения, резко снижается сократительная способность миокарда, вплоть до остановки сердечной деятельности. При коарктации аорты смертность детей на первом году жизни без медицинской помощи может достигать 75%.
Помощь таким детям одна — срочная операция. Цель хирургического лечения — полное восстановление проходимости аорты. Операция выполняется без аппарата искусственного кровообращения, на работающем сердце. Выше и ниже сужения аорта полностью пережимается зажимами, удаляется узкое место, и два конца аорты между собой сшиваются. После снятия зажимов ток крови по аорте восстанавливается. Риск оперативного вмешательства около 1,5-2%.
После снятия зажимов ток крови по аорте восстанавливается. Риск оперативного вмешательства около 1,5-2%.
Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки – это врожденный порок сердца, при котором есть сообщение между правыми и левыми камерами сердца на уровне желудочков.
Первые описания анатомии порока относятся к 1872 году. Первая успешная операция по закрытию межжелудочкового дефекта выполнена Лилехаем в 1995 в США. Этот дефект может существовать как самостоятельный порок, так и быть компонентом более сложной сердечной аномалии (Тетрада Фалло, транспозиция магистральных сосудов, коарктация аорты и др).
Дефект межжелудочковой перегородки — это самый часто встречаемый порок сердца. По данным различных авторов его обнаруживают у 15-25% детей с пороками сердца, или у трех детей на 2000 всех родившихся детей.
Нарушение гемодинамики при дефекте межжелудочковой перегородки зависит от его размера или количества дефектов.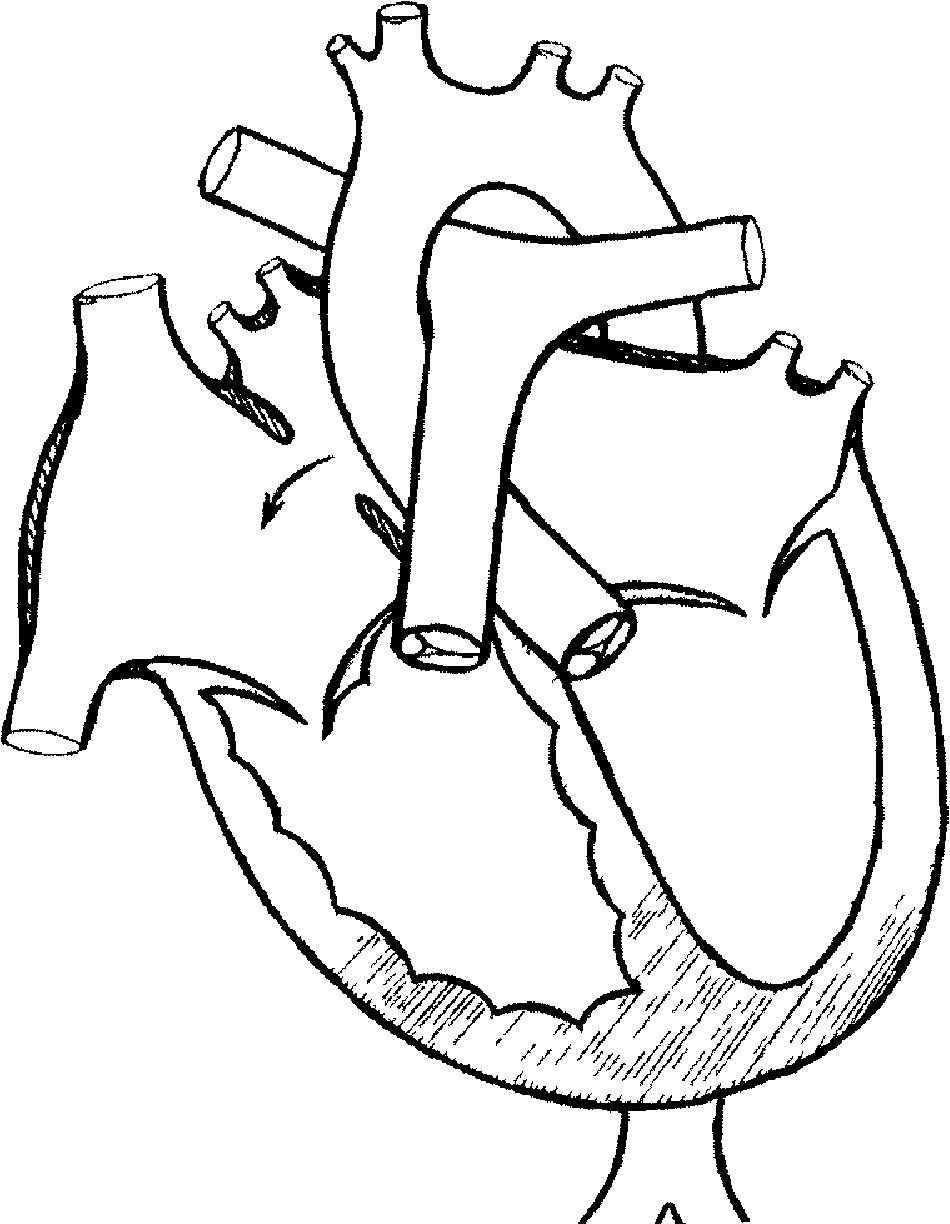 В норме давление в правом желудочке во время сокращения в 3-4 раз ниже, чем в левом, поэтому происходит сброс крови слева направо при каждом сокращении сердца. Если дефект межжелудочковой перегородки большой (от 1см) клинические проявления видны с рождения.
В норме давление в правом желудочке во время сокращения в 3-4 раз ниже, чем в левом, поэтому происходит сброс крови слева направо при каждом сокращении сердца. Если дефект межжелудочковой перегородки большой (от 1см) клинические проявления видны с рождения.
У маленького ребенка наблюдается постоянная одышка (даже во сне), он устаёт во время еды, у него увеличивается печень, он отстает в росте и не набирает вес. Без лечения такой ребенок может погибнуть в первые месяцы жизни. При маленьких и средних дефектах клинические проявления наступают позже и они не такие выраженные. Некоторые дефекты, расположенные в мышечной части перегородки, могут самостоятельно закрыться до 3-4 лет. Все дефекты, которые не закроются самстоятельно или имеют размеры более 3мм обязательно должны лечиться хирургическим путем. При очень большом дефекте, когда имеются лишь остатки межжелудочковой перегородки, образуется общий желудочек сердца.
Дефект межжелудочковой перегородки закрывают специальной заплатой в условиях искусственного кровообращения при полной остановке сердечной и легочной деятельности.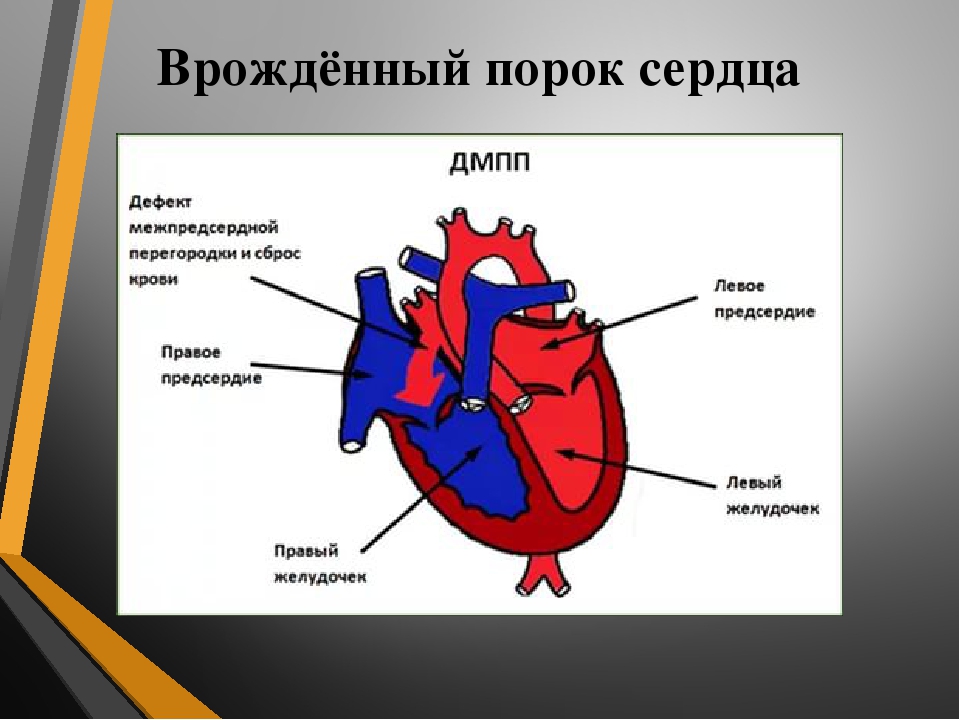 Если дефектов много или перегородки практически нет и закрыть такие дефекты заплатой не представляется возможным, тогда выполняется другая операция без искусственного кровообращения. Специальной тесьмой производится суживание легочной артерии, что дает возможность защитить сосуды легких от высокого давления и предохранить от склерозирования.
Если дефектов много или перегородки практически нет и закрыть такие дефекты заплатой не представляется возможным, тогда выполняется другая операция без искусственного кровообращения. Специальной тесьмой производится суживание легочной артерии, что дает возможность защитить сосуды легких от высокого давления и предохранить от склерозирования.
Риск оперативного лечения зависит от возраста ребенка, размера дефекта и состояния легких и выбора операции и, как правило, не превышает 3%.
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки — врожденный порок сердца, при котором имеется сообщение между левым и правым предсердием. При наличии такого сообщения при каждом сокращении сердца происходит сброс крови из левого предсердия в правое.
Первое описание аномалии принадлежит Леонардо Да Винчи в 1513 году, а более детальное описание встречается в 1826 году в работах анатома Льюиса. Первая операция выполнена в 1948 г. без искусственного кровообращения, а в 1953 г. — с использованием аппарата искусственного кровообращения.
без искусственного кровообращения, а в 1953 г. — с использованием аппарата искусственного кровообращения.
Среди врожденных пороков сердца этот дефект встречается в 8% случаев.
Основным признаком нарушения гемодинамики при дефекте межпредсердной перегородки является сброс артериальной крови из левого предсердия в правое. Объем сброса крови и наличие клинических симптомов зависит от размера или количества дефектов. Длительное поступление большого количества крови в правые отделы сердца и сосуды легких приводят к тяжелым осложнениям в виде перегрузки правых отделов сердца и повышенного давления в легочной артерии. Это в свою очередь приводит к таким осложнениям, как сердечная слабость и развитие легочной гипертензии.
При неосложненном течении болезни больные жалуются на одышку, сердцебиение, быструю утомляемость и склонность к простудным заболеваниям. Первые проявления болезни чаще возникают в 2-3 года.
Единственным эффективным методом лечения является закрытие дефектов различными методами. Наиболее распространенным методом является закрытие дефекта во время кардиохирургической операции с подключением аппарата искусственного кровообращения. С помощью современных технологий в последние годы стало возможным лечение этой аномалии без разреза (ендоваскурярним методом). Через сосуды бедра специальное устройство проводят к сердцу и закрывают им дефект под контролем рентгена.
Наиболее распространенным методом является закрытие дефекта во время кардиохирургической операции с подключением аппарата искусственного кровообращения. С помощью современных технологий в последние годы стало возможным лечение этой аномалии без разреза (ендоваскурярним методом). Через сосуды бедра специальное устройство проводят к сердцу и закрывают им дефект под контролем рентгена.
Средняя продолжительность жизни пациентов с большими дефектами межпредсердной перегородки не превышает 27 -30 лет, со средними — 36-40 лет. После закрытия дефекта 80% паиентов становятся вполне здоровыми людьми. Риск радикальной коррекции не превышает 0,5%.
чем опасен? Причины приобретенного порока
Порок сердца – изменение структур сердца (перегородок, клапанов, отходящих сосудов, стенок), которое нарушает движение крови в сердце или в кругах кровообращения (большому и малому). Порок сердца может быть как врожденным, так и приобретенным. Так чем же опасен порок сердца и как его определить?
Врожденный порок сердца – тот, который развился в период от второй до восьмой недели беременности.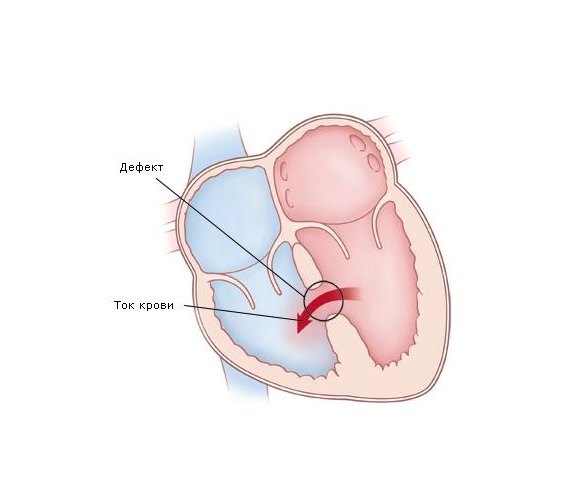 По статистике это заболевание встречается у 5-8 детей из тысячи.
По статистике это заболевание встречается у 5-8 детей из тысячи.
Откуда появляется это заболевание и чем опасен порок сердца?
Причины врожденных пороков сердца до сих пор до конца неизвестны. Однако, считается что причиной развития порока сердца в утробе могут стать такие факторы как: влияние радиации, алкоголя, лекарственных средств, наркотиков, табака на организм матери; вирусные инфекции, которые будущая мать перенесла в первом триместре беременности.
Ряд исследований показали, что у женщин, страдающих от лишнего веса, шанс родить ребенка с пороком сердца на 36% выше, чем у женщин с нормальным весом.
Причины приобретенного порока сердца
Самыми распространенными причинами приобретенного порока сердца являются: ревматизм, сепсис, травма, атеросклероз, сифилис.
Виды врожденных пороков сердца:
1) Пороки сердца, которые вызваны наличием шунтов:
- дефект межпредсердной перегородки;
- незаращение артериального протока;
- дефект межжелудочковой перегородки.

2) Пороки сердца, связанные с появлением препятствий кровотоку и, как следствие, увеличением нагрузки на сердце:
- коарктация аорты;
- стеноз легочного или аортального клапана.
Чем опасен порок сердца?
Врожденный порок сердца может не сразу проявиться внешне. Некоторое время после рождения ребенок может выглядеть здоровым, и проявления заболевания могут происходить до третьего года жизни. Проявления порока сердца: отставания ребенка в физическом развитии, одышка при физических нагрузках, бледность или даже синий оттенок кожи.
Для пороков сердца с проявлением синего оттенка кожи характерны приступы, возникающие внезапно. Появляется беспокойство, цианоз, нарастает одышка, возможна потеря сознания. Такое состояние, как правило, встречается у детей до двух лет.
Для пороков с проявлением бледности характерны: отставание в развитии для нижней половины туловища, головные боли, головокружение, боль в сердце, ногах и животе.
Если вы ощущаете данные симптомы, необходимо записаться на консультацию к врачу-кардиологу, который проведет ряд необходимых исследований, поставит Вам точный диагноз и поможет вам справиться с эти недугом.
Врожденные пороки сердца — факты о дефекте межжелудочковой перегородки
Дефект межжелудочковой перегородки (произносится как желудочковый дефект межжелудочковой перегородки) (ДМЖП) — это врожденный дефект сердца, при котором в стенке (перегородке) имеется отверстие, разделяющее две нижние камеры ( желудочки) сердца. Эта стенка также называется межжелудочковой перегородкой.
Что такое дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки возникает во время беременности, если стенка, образующаяся между двумя желудочками, не развивается полностью, оставляя отверстие.Дефект межжелудочковой перегородки — это один из видов врожденного порока сердца. Врожденный означает наличие при рождении.
У ребенка без врожденного порока сердца правая сторона сердца перекачивает бедную кислородом кровь от сердца к легким, а левая сторона сердца перекачивает богатую кислородом кровь к остальным частям тела.
У детей с дефектом межжелудочковой перегородки кровь часто течет из левого желудочка через дефект межжелудочковой перегородки в правый желудочек и в легкие.Эта дополнительная кровь, закачиваемая в легкие, заставляет сердце и легкие работать тяжелее. Если со временем не устранить этот дефект, это может увеличить риск других осложнений, включая сердечную недостаточность, высокое кровяное давление в легких (так называемая легочная гипертензия), нерегулярные сердечные ритмы (так называемые аритмия) или инсульт.
Узнайте больше о том, как работает сердце »
Типы дефектов межжелудочковой перегородки
У младенца с дефектом межжелудочковой перегородки может быть одно или несколько отверстий в разных местах перегородки.У этих отверстий есть несколько названий. Некоторые общие местоположения и названия (см. Рисунок):
- Конвентрикулярный дефект межжелудочковой перегородки
В общем, это отверстие, в котором части межжелудочковой перегородки должны встречаться чуть ниже легочных и аортальных клапанов .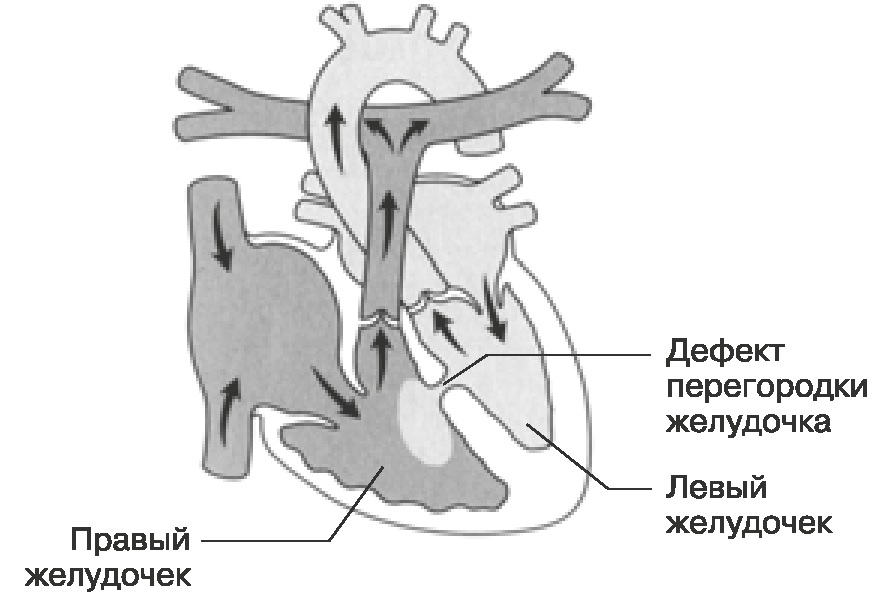
- Перимембранозный дефект межжелудочковой перегородки
Это отверстие в верхнем отделе межжелудочковой перегородки. - Дефект входной межжелудочковой перегородки
Это отверстие в перегородке рядом с местом, где кровь попадает в желудочки через трикуспидальный и митральный клапаны.Этот тип дефекта межжелудочковой перегородки также может быть частью другого порока сердца, называемого дефектом атриовентрикулярной перегородки (AVSD). - Мышечный дефект межжелудочковой перегородки
Это отверстие в нижней мышечной части межжелудочковой перегородки, наиболее распространенный тип дефекта межжелудочковой перегородки.
Происшествие
В исследовании, проведенном в Атланте, Центры по контролю и профилактике заболеваний (CDC) подсчитали, что 42 из каждых 10 000 новорожденных имеют дефект межжелудочковой перегородки. 1 Это означает, что ежегодно в США рождается около 16 800 детей с дефектом межжелудочковой перегородки. Другими словами, примерно 1 из 240 детей, рожденных в США ежегодно, рождается с дефектом межжелудочковой перегородки.
Другими словами, примерно 1 из 240 детей, рожденных в США ежегодно, рождается с дефектом межжелудочковой перегородки.
Причины и факторы риска
Причины пороков сердца (таких как дефект межжелудочковой перегородки) у большинства младенцев неизвестны. У некоторых младенцев пороки сердца возникают из-за изменений в их генах или хромосомах.Считается, что пороки сердца также вызваны сочетанием генов и других факторов риска, таких как факторы, с которыми мать контактирует в окружающей среде, или то, что мать ест или пьет, или лекарства, которые она использует.
Подробнее о работе CDC по причинам и факторам риска »
Диагностика
Дефект межжелудочковой перегородки обычно диагностируется после рождения ребенка.
Размер дефекта межжелудочковой перегородки будет влиять на то, какие симптомы, если они есть, будут присутствовать, и услышит ли врач шум в сердце во время медицинского осмотра.Признаки дефекта межжелудочковой перегородки могут присутствовать при рождении или могут появиться только спустя много лет после рождения. Если отверстие маленькое, оно обычно закрывается само по себе, и у ребенка может не быть никаких признаков дефекта. Однако, если отверстие большое, у ребенка могут быть симптомы, в том числе:
Если отверстие маленькое, оно обычно закрывается само по себе, и у ребенка может не быть никаких признаков дефекта. Однако, если отверстие большое, у ребенка могут быть симптомы, в том числе:
- Одышка,
- учащенное или тяжелое дыхание,
- потеет,
- Усталость во время кормления, или
- Плохая прибавка в весе.
Во время медицинского осмотра врач может услышать отчетливый свистящий звук, называемый сердечным шумом.Если врач слышит шум в сердце или присутствуют другие признаки, он может запросить один или несколько тестов для подтверждения диагноза. Наиболее распространенный тест — это эхокардиограмма , которая представляет собой ультразвуковое исследование сердца , которое может показать проблемы со структурой сердца, показать, насколько велико отверстие, и показать, сколько крови течет через отверстие.
Процедуры
Лечение дефекта межжелудочковой перегородки зависит от размера отверстия и проблем, которые оно может вызвать. Многие дефекты межжелудочковой перегородки имеют небольшие размеры и закрываются сами по себе; если отверстие маленькое и не вызывает никаких симптомов, врач будет регулярно осматривать ребенка, чтобы убедиться, что нет признаков сердечной недостаточности и что отверстие закрывается само. Если отверстие не закрывается само по себе или оно велико, возможно, потребуется предпринять дальнейшие действия.
Многие дефекты межжелудочковой перегородки имеют небольшие размеры и закрываются сами по себе; если отверстие маленькое и не вызывает никаких симптомов, врач будет регулярно осматривать ребенка, чтобы убедиться, что нет признаков сердечной недостаточности и что отверстие закрывается само. Если отверстие не закрывается само по себе или оно велико, возможно, потребуется предпринять дальнейшие действия.
В зависимости от размера отверстия, симптомов и общего состояния здоровья ребенка врач может порекомендовать катетеризацию сердца или операцию на открытом сердце , чтобы закрыть отверстие и восстановить нормальный кровоток.После операции врач назначит регулярные контрольные визиты, чтобы убедиться, что дефект межжелудочковой перегородки остается закрытым. Большинство детей с дефектом межжелудочковой перегородки, который закрывается (самостоятельно или с помощью хирургического вмешательства), живут здоровой жизнью.
Лекарства
Некоторым детям потребуются лекарства, которые помогут укрепить сердечную мышцу, снизить кровяное давление и помочь организму избавиться от лишней жидкости.
Питание
Некоторые дети с дефектом межжелудочковой перегородки устают во время кормления и не едят достаточно, чтобы набрать вес.Чтобы обеспечить здоровую прибавку в весе младенцев, может быть прописана специальная высококалорийная смесь. Некоторые дети сильно устают во время кормления, и им может потребоваться кормление через зонд для кормления .
Список литературы
- Reller MD, Strickland MJ, Riehle-Colarusso T., Mahle W.T., Correa A. Распространенность врожденных пороков сердца в столичной Атланте, 1998-2005 гг. J Pediatr. 2008; 153: 807-13.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав.В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным порокам и нарушениям развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав. В качестве вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным порокам и нарушениям развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Врожденные пороки сердца — факты о дефектах межпредсердной перегородки
Дефект межпредсердной перегородки (произносится как EY-tree-uhl SEP-tuhl DEE-fekt) — это врожденный дефект сердца, при котором имеется отверстие в стенке (перегородке), разделяющей верхние камеры (предсердия) сердца.
Что такое дефект межпредсердной перегородки?
Дефект межпредсердной перегородки — это врожденный дефект сердца, при котором имеется отверстие в стенке (перегородке), разделяющей верхние камеры (предсердия) сердца.Отверстие может различаться по размеру и может закрываться само по себе или может потребовать хирургического вмешательства. Дефект межпредсердной перегородки — это один из видов врожденного порока сердца. Врожденный означает наличие при рождении.
Дефект межпредсердной перегородки — это один из видов врожденного порока сердца. Врожденный означает наличие при рождении.
По мере того как сердце ребенка развивается во время беременности, обычно в стенке, разделяющей верхние камеры сердца (предсердия), имеется несколько отверстий. Обычно они закрываются во время беременности или вскоре после родов.
Если одно из этих отверстий не закрывается, остается отверстие, и это называется дефектом межпредсердной перегородки.Отверстие увеличивает количество крови, которая течет через легкие, и со временем может вызвать повреждение кровеносных сосудов в легких. Повреждение кровеносных сосудов в легких может вызвать проблемы во взрослом возрасте, такие как высокое кровяное давление в легких и сердечная недостаточность. Другие проблемы могут включать аномальное сердцебиение и повышенный риск инсульта.
Узнайте больше о том, как работает сердце »
происшествие
В исследовании 2019 года, в котором использовались данные систем отслеживания врожденных дефектов в Соединенных Штатах, исследователи подсчитали, что каждый год в Соединенных Штатах около 2118 детей рождаются с дефектом межпредсердной перегородки. Другими словами, примерно 1 из 1859 детей, рожденных в США каждый год, рождается с дефектом межпредсердной перегородки 1 .
Другими словами, примерно 1 из 1859 детей, рожденных в США каждый год, рождается с дефектом межпредсердной перегородки 1 .
Причины и факторы риска
Причины пороков сердца, таких как дефект межпредсердной перегородки у большинства младенцев, неизвестны. У некоторых младенцев пороки сердца возникают из-за изменений в их генах или хромосомах. Считается, что эти типы пороков сердца вызваны сочетанием генов и других факторов риска, таких как факторы, с которыми мать контактирует в окружающей среде, или то, что мать ест или пьет, или лекарства, которые она использует.
Подробнее о работе CDC по причинам и факторам риска »
Диагностика
Дефект межпредсердной перегородки может быть диагностирован во время беременности или после рождения ребенка. Во многих случаях диагноз не может быть диагностирован до достижения взрослого возраста.
Во время беременности
Во время беременности проводятся скрининговые тесты (пренатальные тесты) для выявления врожденных дефектов и других состояний.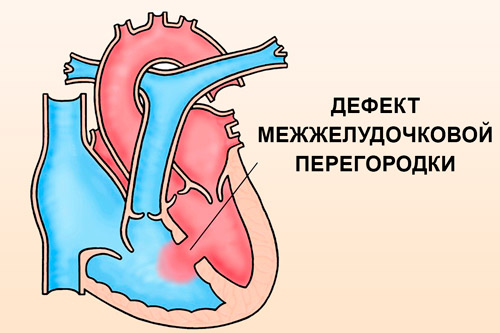 Дефект межпредсердной перегородки может быть замечен во время ультразвукового исследования (которое создает изображения тела), но это зависит от размера отверстия и его местоположения.При подозрении на дефект межпредсердной перегородки специалисту необходимо будет подтвердить диагноз.
Дефект межпредсердной перегородки может быть замечен во время ультразвукового исследования (которое создает изображения тела), но это зависит от размера отверстия и его местоположения.При подозрении на дефект межпредсердной перегородки специалисту необходимо будет подтвердить диагноз.
После рождения ребенка
Дефект межпредсердной перегородки присутствует при рождении, но у многих младенцев нет никаких признаков или симптомов. Признаки и симптомы большого или нелеченного дефекта межпредсердной перегородки могут включать следующее:
- Частые респираторные или легочные инфекции
- Затрудненное дыхание
- Утомление при кормлении (младенцы)
- Одышка при активности или тренировке
- Пропущенное сердцебиение или ощущение биения сердца
- Шум в сердце или свист, который можно услышать с помощью стетоскопа
- Отек ног, стоп или живота
- Ход
Возможно, что дефект межпредсердной перегородки не будет диагностирован до достижения взрослого возраста. Один из наиболее распространенных способов обнаружения дефекта межпредсердной перегородки — определение шума при прослушивании сердца человека с помощью стетоскопа. Если слышен шум или присутствуют другие признаки или симптомы, поставщик медицинских услуг может запросить один или несколько тестов для подтверждения диагноза. Самый распространенный тест — это эхокардиограмма , которая представляет собой ультразвуковое исследование сердца.
Один из наиболее распространенных способов обнаружения дефекта межпредсердной перегородки — определение шума при прослушивании сердца человека с помощью стетоскопа. Если слышен шум или присутствуют другие признаки или симптомы, поставщик медицинских услуг может запросить один или несколько тестов для подтверждения диагноза. Самый распространенный тест — это эхокардиограмма , которая представляет собой ультразвуковое исследование сердца.
Процедуры
Лечение дефекта межпредсердной перегородки зависит от возраста постановки диагноза, количества или серьезности симптомов, размера отверстия и наличия других состояний.Иногда для восстановления отверстия требуется операция. Иногда назначают лекарства для облегчения симптомов. Нет известных лекарств, которые могут исправить отверстие.
Если у ребенка диагностирован дефект межпредсердной перегородки, врач может в течение некоторого времени наблюдать за ним, чтобы увидеть, закрывается ли отверстие само по себе. В течение этого периода врач может лечить симптомы лекарствами. Врач может порекомендовать закрыть дефект межпредсердной перегородки ребенку с большим дефектом межпредсердной перегородки, даже при незначительных симптомах, чтобы предотвратить проблемы в дальнейшей жизни.Закрытие также может быть рекомендовано взрослым, у которого много тяжелых симптомов. Закрытие отверстия может быть выполнено во время катетеризации сердца или операции на открытом сердце . После этих процедур последующее наблюдение будет зависеть от размера дефекта, возраста человека и наличия у него других врожденных дефектов.
В течение этого периода врач может лечить симптомы лекарствами. Врач может порекомендовать закрыть дефект межпредсердной перегородки ребенку с большим дефектом межпредсердной перегородки, даже при незначительных симптомах, чтобы предотвратить проблемы в дальнейшей жизни.Закрытие также может быть рекомендовано взрослым, у которого много тяжелых симптомов. Закрытие отверстия может быть выполнено во время катетеризации сердца или операции на открытом сердце . После этих процедур последующее наблюдение будет зависеть от размера дефекта, возраста человека и наличия у него других врожденных дефектов.
Список литературы
- Mai CT, Isenburg JL, Canfield MA, et al. для Национальной сети профилактики врожденных дефектов. Национальные популяционные оценки основных врожденных дефектов, 2010-2014 гг.Врожденные дефекты Res 2019; 1–16. Https://doi.org/10.1002/bdr2.1589.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав. В качестве вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным порокам и нарушениям развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
В качестве вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным порокам и нарушениям развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав.В качестве вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным порокам и нарушениям развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Дефект межжелудочковой перегородки (VSD) | Американская кардиологическая ассоциация
Что это такое?
VSD — это отверстие в стенке, разделяющее две нижние камеры сердца.
При нормальном развитии перегородка между камерами закрывается еще до рождения плода, так что при рождении богатая кислородом кровь не смешивается с бедной кислородом кровью.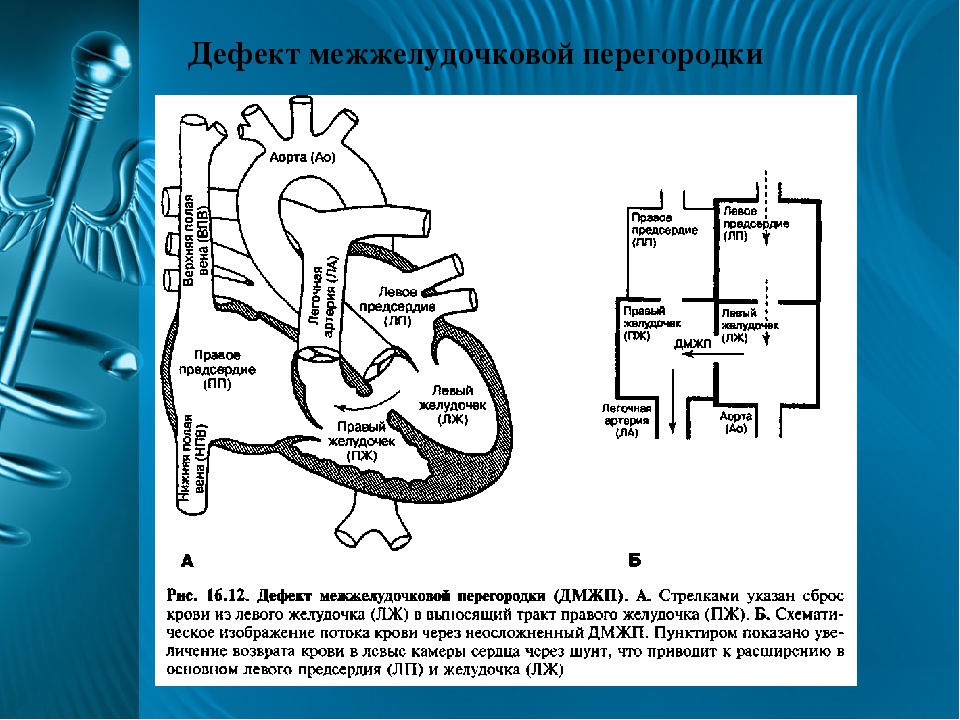 Если отверстие не закрывается, это может вызвать повышение давления в сердце или снижение содержания кислорода в организме.
Если отверстие не закрывается, это может вызвать повышение давления в сердце или снижение содержания кислорода в организме.
Родители детей с ВСД
Что вызывает это?
У большинства детей причина неизвестна. Это очень распространенный порок сердца. У некоторых детей наряду с ВСД могут быть и другие пороки сердца.
Как это влияет на сердце?
Обычно левая сторона сердца перекачивает кровь только к телу, а правая сторона сердца перекачивает кровь только к легким.У ребенка с ДМЖП кровь может проходить через отверстие из левой насосной камеры (левый желудочек) в правую насосную камеру (правый желудочек) и выходить в легочные артерии. Если ДМЖП большой, дополнительная кровь, закачиваемая в легочные артерии, заставляет сердце и легкие работать тяжелее, и легкие могут быть перегружены.
Как VSD влияет на моего ребенка?
Если отверстие маленькое, это не вызовет симптомов, потому что сердце и легкие не должны работать больше. Единственное отклонение от нормы — громкий шум (шум, слышимый с помощью стетоскопа).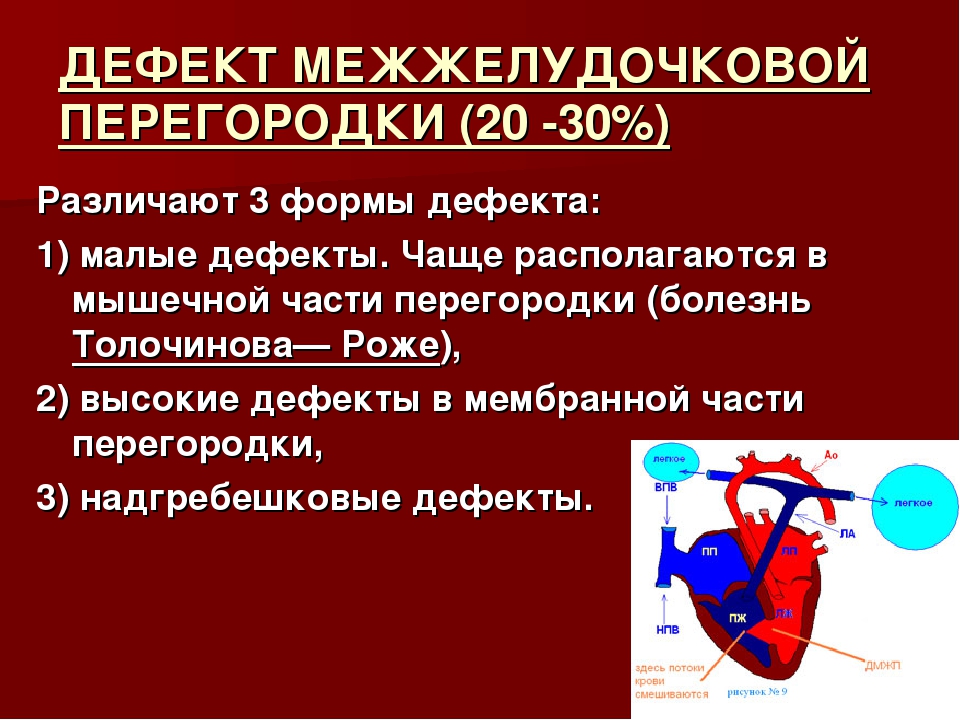
Если отверстие большое, ребенок может дышать быстрее и тяжелее, чем обычно. У младенцев могут быть проблемы с кормлением и нормальным ростом. Симптомы могут проявиться только через несколько недель после рождения. В кровеносных сосудах легких может возникать высокое давление, потому что туда перекачивается больше крови, чем обычно. Со временем это может вызвать необратимое повреждение кровеносных сосудов легких.
Что можно сделать с VSD?
Если отверстие маленькое, сердце и легкие не будут работать тяжелее.Хирургия и другие виды лечения могут не понадобиться. Маленькие VSD часто закрываются сами по себе. Нет никакого лекарства или другого лечения, которое могло бы уменьшить или закрыть ДМЖП быстрее, чем это могло бы произойти естественным образом.
Закрытие патчем
Если младенец очень болен или у него более одного ДМЖП или ДМЖП в необычном месте, может потребоваться временная операция для облегчения симптомов и высокого давления в легких. Эта процедура (перевязка легочной артерии) сужает легочную артерию, чтобы уменьшить приток крови к легким.Когда ребенок подрастет, проводится операция по удалению повязки и фиксации ДМЖП с помощью операции на открытом сердце. Если отверстие велико, может потребоваться операция на открытом сердце, чтобы закрыть его и предотвратить серьезные проблемы. У младенцев с ДМЖП могут развиться тяжелые симптомы, и часто требуется раннее лечение в течение первых нескольких месяцев. У других младенцев ремонт может быть отложен. Лекарства можно временно использовать для облегчения симптомов, но они не излечивают ДМЖП и не предотвращают необратимое повреждение легочных артерий.
Закрытие большого ДМЖП с помощью операции на открытом сердце обычно проводится в младенчестве или детстве даже у пациентов с небольшими симптомами, чтобы предотвратить осложнения в дальнейшем.Обычно пластырь из ткани или перикарда (нормальная подкладка вокруг сердца) пришивается поверх ДМЖП, чтобы полностью закрыть его. Позже этот пластырь покрывается нормальной тканью, выстилающей сердце, и становится постоянной частью сердца.
Эта процедура (перевязка легочной артерии) сужает легочную артерию, чтобы уменьшить приток крови к легким.Когда ребенок подрастет, проводится операция по удалению повязки и фиксации ДМЖП с помощью операции на открытом сердце. Если отверстие велико, может потребоваться операция на открытом сердце, чтобы закрыть его и предотвратить серьезные проблемы. У младенцев с ДМЖП могут развиться тяжелые симптомы, и часто требуется раннее лечение в течение первых нескольких месяцев. У других младенцев ремонт может быть отложен. Лекарства можно временно использовать для облегчения симптомов, но они не излечивают ДМЖП и не предотвращают необратимое повреждение легочных артерий.
Закрытие большого ДМЖП с помощью операции на открытом сердце обычно проводится в младенчестве или детстве даже у пациентов с небольшими симптомами, чтобы предотвратить осложнения в дальнейшем.Обычно пластырь из ткани или перикарда (нормальная подкладка вокруг сердца) пришивается поверх ДМЖП, чтобы полностью закрыть его. Позже этот пластырь покрывается нормальной тканью, выстилающей сердце, и становится постоянной частью сердца. Некоторые дефекты можно зашить без заплатки. Возможно, удастся закрыть некоторые VSD в лаборатории катетеризации.
Некоторые дефекты можно зашить без заплатки. Возможно, удастся закрыть некоторые VSD в лаборатории катетеризации.
Чем может заниматься мой ребенок?
Если ДМЖП небольшой или если ДМЖП был закрыт хирургическим вмешательством, Вашему ребенку могут не потребоваться какие-либо особые меры предосторожности в отношении физической активности и он может заниматься обычной деятельностью без повышенного риска.
Что понадобится моему ребенку в будущем?
В зависимости от расположения ДМЖП детский кардиолог вашего ребенка будет периодически осматривать вашего ребенка на предмет необычных проблем, таких как утечка в аортальном клапане. В редких случаях детям старшего возраста с небольшими ДМЖП может потребоваться операция, если у них развивается утечка в этом сердечном клапане. После операции по закрытию ДМЖП детский кардиолог будет регулярно осматривать вашего ребенка. Кардиолог убедится, что сердце работает нормально.В долгосрочной перспективе прогноз благоприятный, и обычно не требуется никаких лекарств или дополнительных операций.
А как насчет предотвращения эндокардита?
Спросите о риске эндокардита у вашего ребенка. Кардиолог вашего ребенка может порекомендовать вашему ребенку принимать антибиотики перед определенными стоматологическими процедурами в течение определенного периода времени после восстановления ДМЖП. См. Дополнительную информацию в разделе «Эндокардит».
Идентификационный лист врожденного порока сердца
Взрослые с VSD
Что это?
Дефект межжелудочковой перегородки (VSD) — это дефект перегородки между правым и левым желудочком.Перегородка — это стена, разделяющая левую и правую стороны сердца. Пороки перегородки иногда называют «дырой» в сердце. Это самый распространенный врожденный порок сердца у новорожденных; это реже у детей старшего возраста и взрослых, потому что некоторые ДМЖП закрываются сами по себе.
Что вызывает это?
У большинства людей причина неизвестна, но генетические факторы могут иметь значение.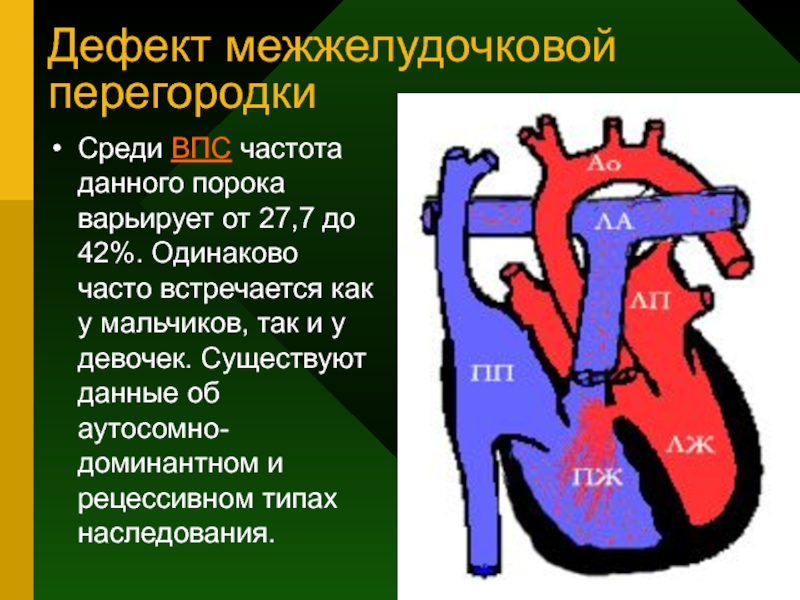 Это очень распространенный порок сердца. У некоторых людей наряду с ВСД могут быть и другие пороки сердца.
Это очень распространенный порок сердца. У некоторых людей наряду с ВСД могут быть и другие пороки сердца.
Как это влияет на сердце?
Обычно левая сторона сердца перекачивает кровь только к телу, а правая сторона сердца перекачивает кровь только к легким. Когда между желудочками имеется большое отверстие, большое количество богатой кислородом (красной) крови из левой стороны сердца выталкивается через дефект в правую сторону. Эта кровь перекачивается обратно в легкие, хотя она уже наполнилась кислородом. К сожалению, это заставляет сердце перекачивать больше крови.Сердце, особенно левое предсердие и левый желудочек, начнет увеличиваться в результате дополнительной работы. Высокое кровяное давление может возникнуть в кровеносных сосудах легких, потому что там больше крови. Со временем эта повышенная легочная гипертензия может необратимо повредить стенки кровеносных сосудов. Когда дефект небольшой, мало крови пересекает дефект слева направо и мало влияет на сердце и легкие.
Как на меня влияет VSD?
В детстве большое отверстие могло вызывать затруднение дыхания, поэтому большинству этих детей была сделана операция по закрытию дефекта.Таким образом, большие ДМЖП у взрослых встречаются редко, но когда они присутствуют, они могут вызывать одышку.
У большинства взрослых есть небольшие межжелудочковые перегородки, которые обычно не вызывают симптомов, потому что сердцу и легким не приходится работать тяжелее. При физикальном осмотре маленькие ДМЖП издают громкий шум. Даже небольшие межжелудочковые перегородки иногда могут быть источником инфекции, называемой эндокардитом.
Что делать, если мой VSD очень маленький или закрывается сам по себе?
Многие дети с ДМЖП не нуждались в хирургическом вмешательстве или другом лечении, и многие из этих дефектов исчезли сами по себе.Взрослые, которым сказали, что у них «дыра в сердце», которая закрылась сама по себе, обычно не имеют шума и нормальную ЭКГ. Если выполняется эхокардиограмма, она может показать выпячивание, называемое аневризмой межжелудочковой перегородки, в области, где был расположен ДМЖП. Если аневризма не распознается как ожидаемый результат после закрытия ДМЖП, это может привести к ненужному беспокойству и анализу.
Если аневризма не распознается как ожидаемый результат после закрытия ДМЖП, это может привести к ненужному беспокойству и анализу.
Если мой VSD был закрыт в детстве, чего мне ожидать?
Если отверстие было большим, вероятно, была проведена операция на открытом сердце.
Закрытие ДМЖП обычно выполняется путем пришивания лоскутка ткани или перикарда (нормальная подкладка вокруг сердца) поверх ДМЖП, чтобы полностью закрыть его. Нормальная ткань, выстилающая сердце, в конечном итоге разрастается, покрывая этот участок, и становится постоянной частью сердца. Некоторые дефекты можно зашить без заплатки. Теперь в лаборатории катетеризации можно закрыть некоторые типы ДМЖП с помощью специального устройства, которое может «заткнуть» отверстие, и некоторые молодые люди могли пройти эту процедуру.
Пациенты с восстановленными ДМЖП и нормальным давлением в легочной артерии имеют нормальную продолжительность жизни. Поздние проблемы встречаются редко, но у небольшого числа пациентов могут быть проблемы с сердечными клапанами (аортальными или трехстворчатыми) или дополнительными мышцами в правой части сердца.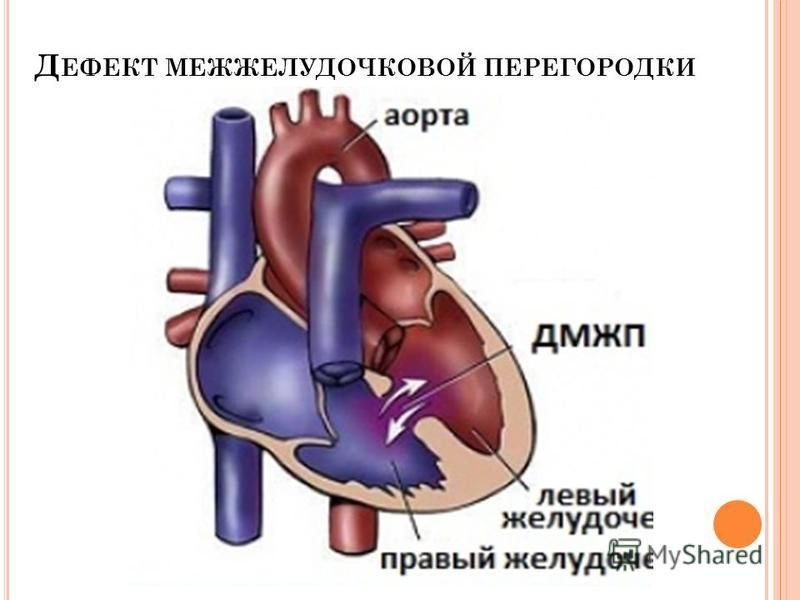 Любой, кто перенес операцию по поводу ДМЖП, нуждается в регулярном осмотре у кардиолога, имеющего опыт лечения взрослых с врожденными пороками сердца. Лекарства нужны редко. У пациента с большой непереносимой ДМЖП может возникнуть легочная гипертензия.
Любой, кто перенес операцию по поводу ДМЖП, нуждается в регулярном осмотре у кардиолога, имеющего опыт лечения взрослых с врожденными пороками сердца. Лекарства нужны редко. У пациента с большой непереносимой ДМЖП может возникнуть легочная гипертензия.
Что делать, если дефект все еще присутствует? Стоит ли его ремонтировать в зрелом возрасте?
Обычно закрытие ДМЖП рекомендуется для небольших ДМЖП только в том случае, если был эпизод эндокардита, который является сердечной инфекцией, которая может быть вызвана ДМЖП, или если расположение ДМЖП влияет на функцию одного из сердечных клапанов. Если ДМЖП большой, давление в легких определяет, можно ли его закрыть у взрослого пациента. Те, у кого низкое давление в легких, выиграют от операции; те, у кого высокое давление, могут или не могут.
Проблемы, которые могут возникнуть у вас
Пациенты с небольшими ДМЖП, которые остаются открытыми, имеют небольшой риск сердечной инфекции, называемой эндокардитом. Из аортального клапана может образоваться утечка, поэтому следует контролировать его.
Пациенты, у которых ДМЖП был восстановлен в раннем возрасте, вряд ли будут иметь серьезные долгосрочные проблемы. Если дефект межжелудочковой перегородки полностью закрыт без подтекания пластыря, риск позднего инфицирования, эндокардита, минимален. В редких случаях могут возникать нарушения сердечного ритма.У некоторых людей сердечная мышца может быть менее способна сокращаться после восстановления ДМЖП. Если сердечная недостаточность развивается в результате слабости сердечной мышцы, часто назначают мочегонные средства для контроля накопления жидкости, средства, улучшающие работу сердца, и препараты для контроля артериального давления.
В редких случаях пациентам с ДМЖП и легочной гипертензией может потребоваться медикаментозное лечение.
Постоянное обслуживание
Медицинское наблюдение
Кардиолог должен регулярно осматривать вас.Если ваш ДМЖП маленький или был закрыт в детстве и никаких других проблем не обнаружено, посещения каждые 3-5 лет, вероятно, будет достаточно.
Что мне понадобится в будущем?
Лекарства могут потребоваться только в том случае, если у вас сердечная недостаточность (что очень редко) или если у вас легочная гипертензия. При необходимости ваш кардиолог может контролировать вас с помощью неинвазивных тестов. К ним относятся электрокардиограммы, мониторы Холтера, тесты с физической нагрузкой и эхокардиограммы. Они покажут, нужны ли дополнительные процедуры, например катетеризация сердца.
Ограничения деятельности
Большинству пациентов не нужно ограничивать свою активность. Однако, если у вас легочная гипертензия или ваше сердце не работает так хорошо, как раньше, вам, возможно, придется ограничить свою активность своей выносливостью. Ваш кардиолог поможет определить, нужно ли вам ограничить свою активность.
Профилактика эндокардита
Согласно последним рекомендациям Американской кардиологической ассоциации, неизлеченные межжелудочковые перегородки не требуют профилактики эндокардита.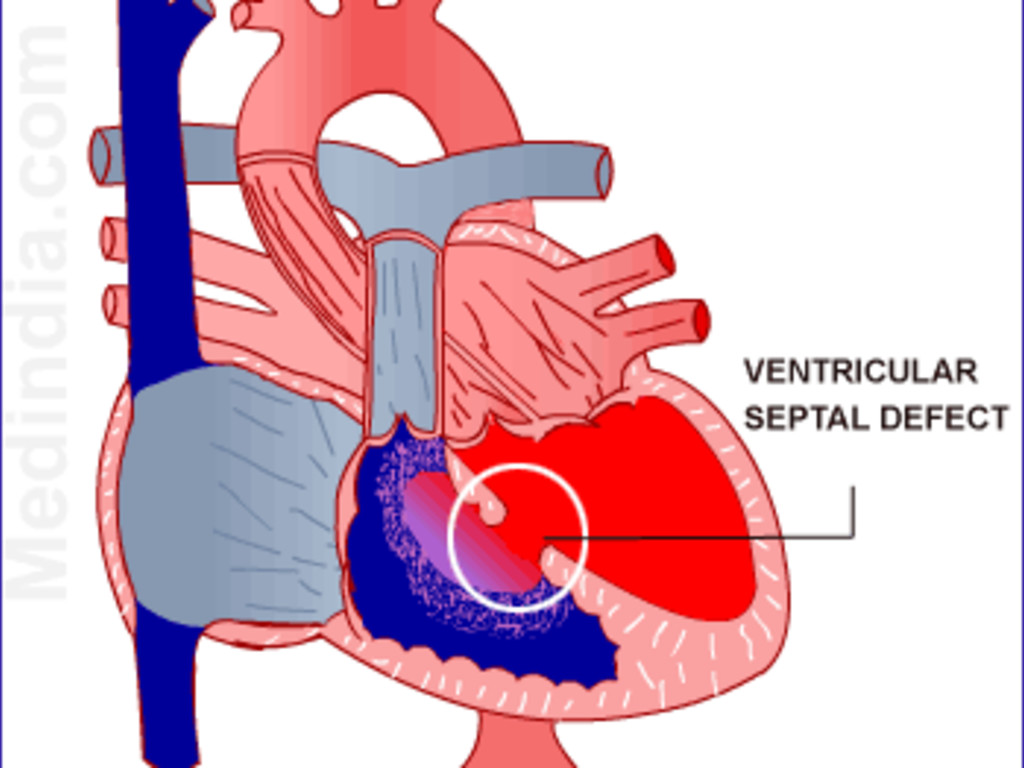 После успешного закрытия ДМЖП профилактическое лечение необходимо только в течение шестимесячного периода заживления. См. Дополнительную информацию в разделе об эндокардите.
После успешного закрытия ДМЖП профилактическое лечение необходимо только в течение шестимесячного периода заживления. См. Дополнительную информацию в разделе об эндокардите.
Беременность
После закрытия ДМЖП и отсутствия остаточной легочной гипертензии риск беременности низкий. Если VSD остается открытым, необходимо будет поговорить с вашим кардиологом. Если нет легочной гипертензии, беременность может переноситься хорошо, но прежде чем вы решите забеременеть, вам необходимо выяснить точные риски для вас и вашего ребенка.См. Разделы о беременности и генетическом консультировании для получения дополнительной информации.
Вам понадобится дополнительная операция?
Людям с исправленными дефектами межжелудочковой перегородки редко требуется дополнительная операция, если позже не будут обнаружены протечки пластыря или другие отверстия. Если это произойдет, необходимость операции зависит от размера остаточных дефектов.
Дефект межжелудочковой перегородки (VSD) | Симптомы, лечение и ремонт
Описание дефектов межжелудочковой перегородки
Дефекты межжелудочковой перегородки встречаются во многих местах и размерах. Межжелудочковая перегородка состоит из разных типов тканей, одна часть состоит в основном из мышц, а другая — из более тонкой фиброзной ткани. Расположение и размер отверстия в перегородке частично определяют последствия дефекта межжелудочковой перегородки.
Межжелудочковая перегородка состоит из разных типов тканей, одна часть состоит в основном из мышц, а другая — из более тонкой фиброзной ткани. Расположение и размер отверстия в перегородке частично определяют последствия дефекта межжелудочковой перегородки.
Небольшие дефекты межжелудочковой перегородки редко вызывают проблемы. Врач обычно обнаруживает эти отверстия, замечая дополнительный звук сердца, называемый шумом, при обычном медицинском осмотре. Этот шум часто отсутствует в первые несколько дней жизни.
Большинство этих отверстий закрываются сами по себе, особенно если они находятся в мышечной части перегородки. Даже если эти отверстия не закрываются, они редко вызывают проблемы со здоровьем.
Редко эти дыры могут быть связаны с развитием других сердечных заболеваний, которые со временем могут стать важными. Поэтому, если небольшой дефект межжелудочковой перегородки не закрывается, ребенка следует продолжать посещать кардиолог для периодических осмотров.
Большие дефекты межжелудочковой перегородки могут вызывать проблемы, часто развивающиеся постепенно в первые несколько месяцев жизни.До рождения давление в правой части сердца равно давлению в левой части сердца.
Как только ребенок делает первый вдох, давление в легких и правой части сердца начинает снижаться. Этот процесс идет медленно и обычно занимает около 2-4 недель, чтобы давление в легких достигло нормального уровня.
В первые 1-2 недели жизни дети с большими дефектами межжелудочковой перегородки могут хорошо себя чувствовать. Но по мере того, как давление в правой части сердца уменьшается, кровь начинает течь по пути наименьшего сопротивления (т.е. из левого желудочка через дефект межжелудочковой перегородки в правый желудочек и в легкие). Это постепенно приведет к появлению симптомов застойной сердечной недостаточности и требует лечения.
Средние или умеренные дефекты межжелудочковой перегородки предсказать сложнее. Иногда у детей, рожденных с умеренными дефектами межжелудочковой перегородки, возникают проблемы с застойной сердечной недостаточностью, как у детей с большими дефектами межжелудочковой перегородки. У других вообще не будет проблем, просто за ними нужно будет наблюдать.
У других вообще не будет проблем, просто за ними нужно будет наблюдать.
Дефекты межжелудочковой перегородки никогда не увеличиваются, а иногда уменьшаются или полностью закрываются. Вот почему, когда у ребенка диагностируется дефект межжелудочковой перегородки, большинство кардиологов не рекомендуют немедленное хирургическое вмешательство, но будут внимательно наблюдать за ребенком и пытаться лечить симптомы застойной сердечной недостаточности с помощью лекарств, чтобы дать время определить, исчезнет ли дефект. своя.
Признаки и симптомы
Дефекты межжелудочковой перегородки имеют очень характерный шум, до такой степени, что кардиолог может точно определить местоположение и оценить размер дефекта межжелудочковой перегородки по звуку.
Однако шум при рождении часто не слышен. Только со временем и изменениями давления поток через отверстие между насосными камерами можно услышать как журчание.
Отверстие меньшего размера на самом деле может издавать громче, чем большое отверстие, и шум может становиться громче по мере закрытия дефекта межжелудочковой перегородки.
Представьте садовый шланг. Если вода течет свободно, издает негромкий звук. Если пальцем уменьшить выходное отверстие шланга, шум станет громче.Важно помнить, что громкий ропот не обязательно означает большую дыру.
Младенцы с умеренными или большими дефектами межжелудочковой перегородки с чрезмерным притоком крови к легким будут иметь признаки застойной сердечной недостаточности. Самым главным признаком будет рост малыша.
Младенцы со значительной застойной сердечной недостаточностью будут плохо развиваться, и им будет трудно поддерживать нормальный набор веса в первые несколько месяцев жизни.
Младенцы с некоторым дополнительным потоком в легкие могут хорошо расти, поскольку их способность к питанию остается неизменной.У них могут быть небольшие признаки застойной сердечной недостаточности, такие как постоянное учащенное дыхание.
Если ребенок хорошо растет в первые несколько месяцев, вполне вероятно, что дефект межжелудочковой перегородки не приведет к застойной сердечной недостаточности и за ребенком можно будет наблюдать. Если у ребенка действительно наблюдаются значительные признаки застойной сердечной недостаточности, дефект межжелудочковой перегородки, возможно, необходимо закрыть хирургическим путем.
Если у ребенка действительно наблюдаются значительные признаки застойной сердечной недостаточности, дефект межжелудочковой перегородки, возможно, необходимо закрыть хирургическим путем.
Диагностика дефектов межжелудочковой перегородки
Как указывалось ранее, большинство дефектов межжелудочковой перегородки можно диагностировать при физикальном осмотре из-за их характерного шума.Шум может изменяться со временем либо из-за закрытия отверстия, либо в случае больших дефектов межжелудочковой перегородки из-за большего кровотока через отверстие.
Иногда можно увидеть или почувствовать, как сердце сильно бьется из-за дополнительной работы, которую оно выполняет. Младенцы могут постоянно дышать быстро или тяжело, а также иметь учащенное сердцебиение.
Электрокардиограмма может помочь определить размеры камер, чтобы увидеть, есть ли напряжение на сердце из-за дефекта межжелудочковой перегородки.Однако электрокардиограмма может быть нормальной при рождении и со временем меняться по мере усугубления застойной сердечной недостаточности. Это также может указывать на наличие других пороков сердца, связанных с дефектом межжелудочковой перегородки.
Это также может указывать на наличие других пороков сердца, связанных с дефектом межжелудочковой перегородки.
Рентген грудной клетки может помочь проследить прогрессирование застойной сердечной недостаточности по размеру сердца и количеству кровотока, поступающего в легкие. Это может быть нормальным при рождении и со временем измениться.
Может потребоваться выполнить эхокардиограмму, если диагноз неясен или есть подозрение на другие воздействия на сердце.
Большинство мелких дефектов межжелудочковой перегородки не требуют эхокардиограммы, поскольку они имеют тенденцию к закрытию, но часто младенцам с умеренными или большими дефектами межжелудочковой перегородки требуется как минимум одна эхокардиограмма, чтобы кардиолог мог получить полную картину дефекта.
Некоторым детям с дефектами межжелудочковой перегородки может потребоваться катетеризация сердца, хотя и редко. Это может помочь кардиологу более точно определить, какой кровоток выходит в легкие. Это может быть очень полезно при определении потребности в хирургическом вмешательстве у детей, у которых были незначительные признаки застойной сердечной недостаточности, но которые не имеют четких доказательств необходимости хирургического вмешательства.
Это может быть очень полезно при определении потребности в хирургическом вмешательстве у детей, у которых были незначительные признаки застойной сердечной недостаточности, но которые не имеют четких доказательств необходимости хирургического вмешательства.
Лечение дефектов межжелудочковой перегородки
Часто наблюдение является единственным необходимым лечением с регулярными проверками у кардиолога. Это может происходить как нечасто: каждые два-три года у детей старшего возраста с небольшими дефектами межжелудочковой перегородки, так и еженедельно у младенцев с большими дефектами межжелудочковой перегородки.
Младенцам, у которых проявляются некоторые признаки застойной сердечной недостаточности, обычно назначают лекарства, обычно мочегонные, чтобы помочь избавиться от лишней жидкости в легких.
Иногда добавляется дигоксин, чтобы увеличить силу сердца. Иногда также добавляются лекарства для снижения артериального давления, чтобы уменьшить нагрузку на сердце.
У младенцев, которые не могут развиваться из-за того, что им трудно есть, будут добавлены высококалорийные смеси или обогащенное грудное молоко, чтобы помочь ребенку расти.
Иногда младенцы настолько утомляются при кормлении, что для доставки еды временно требуется небольшая трубка, проходящая через нос в желудок. Цель состоит в том, чтобы контролировать симптомы сердечной недостаточности, чтобы дать ребенку время вырасти.
Между тем, дефект межжелудочковой перегородки может уменьшиться и вызывать меньше проблем, и в этом случае младенцу не потребуется хирургическое вмешательство и в конечном итоге не потребуются лекарства.
Когда симптомы дефекта межжелудочковой перегородки трудно контролировать с помощью лекарств или ребенок не может расти, часто рекомендуется хирургическое закрытие дефекта.Хирургическое закрытие изолированного дефекта межжелудочковой перегородки не вызывает осложнений в 99% и более случаев.
Некоторые дефекты межжелудочковой перегородки могут быть закрыты с помощью одобренного FDA закрывающего устройства, которое устанавливается с помощью сердечного катетера (небольшой пластиковой трубки, через которую можно вводить устройство). У младенцев это требует более ограниченного хирургического вмешательства, которое необходимо использовать вместе с катетером устройства.
У младенцев это требует более ограниченного хирургического вмешательства, которое необходимо использовать вместе с катетером устройства.
Долгосрочная перспектива
Небольшие дефекты межжелудочковой перегородки, которые в конечном итоге не закрываются, редко вызывают долгосрочные трудности.Однако, в зависимости от местоположения отверстия, может потребоваться наблюдение в течение всей жизни.
Дети, у которых дефекты межжелудочковой перегородки закрылись самостоятельно или полностью закрылись во время операции, не нуждаются в каких-либо лекарствах и не должны подвергаться никаким ограничениям.
Неисправленные большие дефекты межжелудочковой перегородки и некоторые умеренные дефекты межжелудочковой перегородки могут вызвать две проблемы.
Во-первых, у младенцев могут сохраняться симптомы застойной сердечной недостаточности. Младенцы, которые плохо развиваются из-за застойной сердечной недостаточности, могут плохо развиваться в течение первых нескольких лет жизни. Это время наиболее быстрого развития мозга, поэтому правильное питание важно для развития малыша.
Это время наиболее быстрого развития мозга, поэтому правильное питание важно для развития малыша.
Кроме того, дети с застойной сердечной недостаточностью подвержены более высокому риску инфекций, особенно легочных. Если у них действительно легочная инфекция, они могут не переносить ее, как и другие младенцы, и могут сильно заболеть даже от простой зимней простуды. Иммунизация может защитить от некоторых инфекций легких, но не от всех, и осложнения от этих инфекций могут быть опасными для жизни.
Во-вторых, поскольку легкие подвергаются чрезмерному давлению и текучести в течение многих лет, сосуды в легких могут реагировать, развивая более толстые стенки. В результате давление в легких возрастет.
Давление в легких может стать настолько высоким, что голубая кровь из правого желудочка потечет через дефект межжелудочковой перегородки в левый желудочек и смешается с красной кровью.
У пациента будет меньше кислорода, поступающего в остальную часть тела, и у пациента начнется развитие цианоза. Высокое давление в легких сначала можно обратить вспять, но со временем оно станет необратимым и приведет к сердечной недостаточности.
Высокое давление в легких сначала можно обратить вспять, но со временем оно станет необратимым и приведет к сердечной недостаточности.
Методы диагностики и лечения стали настолько сложными, что это осложнение встречается крайне редко; тем не менее, сегодня в Соединенных Штатах есть пожилые люди с неизлеченными дефектами межжелудочковой перегородки.
Это больше вызывает озабоченность в слаборазвитых странах, где ресурсы или легкий доступ к медицинскому обслуживанию ограничены, а большие дефекты межжелудочковой перегородки могут оставаться недиагностированными и не леченными.
Если большие дефекты межжелудочковой перегородки диагностируются и управляются надлежащим образом, этого никогда не произойдет, и ребенок с дефектом межжелудочковой перегородки сможет жить нормальной продолжительностью без ограничений.
Дефект межжелудочковой перегородки (VSD) | Детская больница CS Mott
Что такое дефект межжелудочковой перегородки?
Дефект межжелудочковой перегородки является наиболее частым врожденным пороком сердца и составляет 20-30% детей, обращающихся в крупные детские кардиологические клиники.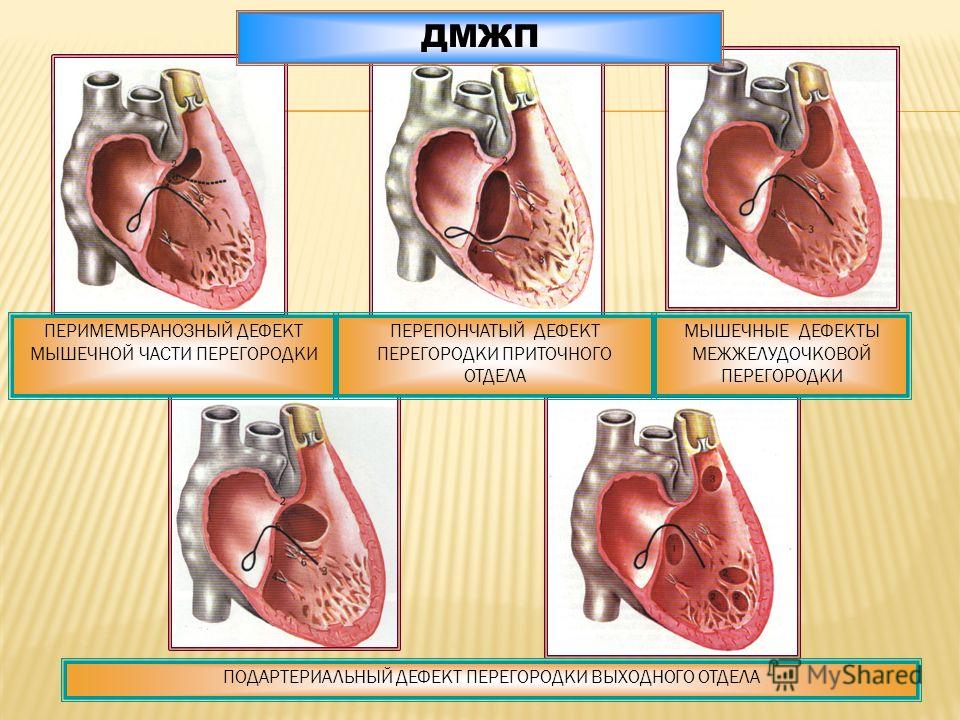 Точная заболеваемость неизвестна; по оценкам, от 2 до 5 на каждую 1000 рожденных детей. Причина проблемы не совсем понятна.
Точная заболеваемость неизвестна; по оценкам, от 2 до 5 на каждую 1000 рожденных детей. Причина проблемы не совсем понятна.
Дефект межжелудочковой перегородки (VSD) — это дефект или отверстие (1) в стенке, разделяющей две нижние камеры сердца. Эти камеры называются желудочками (2), а разделяющая их стенка называется межжелудочковой перегородкой. У ребенка может быть один или несколько дефектов межжелудочковой перегородки. Дефекты межжелудочковой перегородки также возникают в связи с более сложными пороками сердца, такими как тетралогия Фалло и транспозиция магистральных сосудов.Информация на этой странице относится к пациентам с дефектом межжелудочковой перегородки и нормальным сердцем.
Дефекты межжелудочковой перегородки могут быть дополнительно описаны по 1) размеру дефекта, 2) локализации дефекта, 3) наличию более одного дефекта и 4) наличию или отсутствию аневризмы межжелудочковой перегородки. Размер дефекта обычно описывают как небольшой, средний или большой.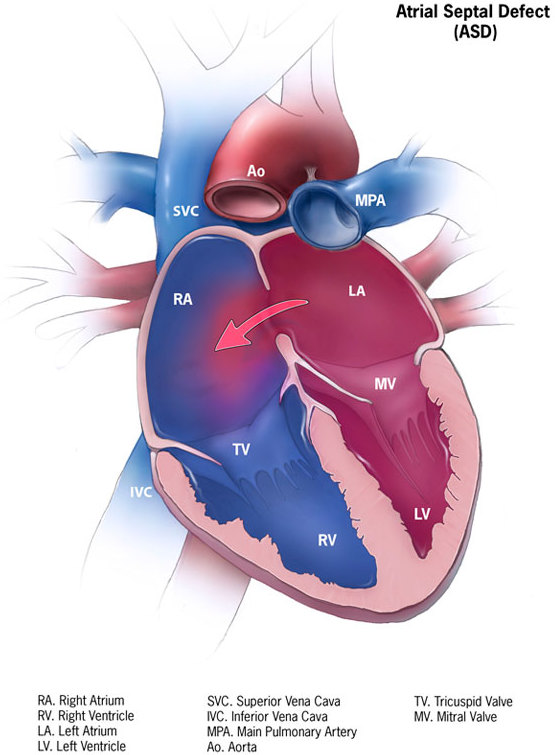 Как правило, небольшие дефекты не вызывают никаких симптомов в младенчестве или детстве и часто закрываются спонтанно.Умеренные и крупные дефекты реже закрываются спонтанно, могут привести к застойной сердечной недостаточности и чаще требуют хирургического закрытия. Иногда термин «ограничительный» или «неограничительный» используется для описания размера дефекта. Термин «рестриктивный» описывает небольшие дефекты, при которых кровь не может или почти не поступать из левой части сердца в правую часть сердца. Неограничивающие дефекты — это большие дефекты, которые позволяют значительному количеству крови течь от левой стороны сердца к правой.Это приводит к чрезмерному притоку крови к легким, высокому давлению в легочной артерии, дополнительной нагрузке на сердце и застойной сердечной недостаточности.
Как правило, небольшие дефекты не вызывают никаких симптомов в младенчестве или детстве и часто закрываются спонтанно.Умеренные и крупные дефекты реже закрываются спонтанно, могут привести к застойной сердечной недостаточности и чаще требуют хирургического закрытия. Иногда термин «ограничительный» или «неограничительный» используется для описания размера дефекта. Термин «рестриктивный» описывает небольшие дефекты, при которых кровь не может или почти не поступать из левой части сердца в правую часть сердца. Неограничивающие дефекты — это большие дефекты, которые позволяют значительному количеству крови течь от левой стороны сердца к правой.Это приводит к чрезмерному притоку крови к легким, высокому давлению в легочной артерии, дополнительной нагрузке на сердце и застойной сердечной недостаточности.
Используются разные системы описания локализации дефектов межжелудочковой перегородки. Некоторые из них расположены в нижней части перегородки, называемой мышечной перегородкой. Дефекты в этой области называются дефектами мышечной межжелудочковой перегородки.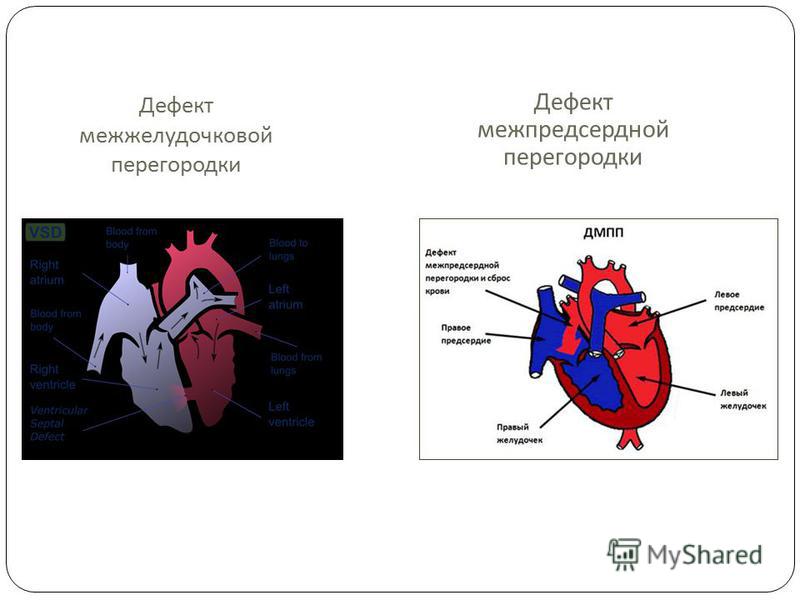 Перимембранозные дефекты межжелудочковой перегородки (также называемые перепончатыми межжелудочковыми перегородками) расположены в перепончатой перегородке, относительно небольшой части перегородки, расположенной рядом с сердечными клапанами.Дефекты межжелудочковой перегородки также могут быть описаны как входные или выходные ДМЖП. Эти термины дополнительно описывают, где находится дефект. Входные ДМЖП расположены близко к тому месту, где кровь входит в желудочковую камеру, а выходные ДМЖП расположены близко к тому месту, где кровь выходит из желудочковой камеры.
Перимембранозные дефекты межжелудочковой перегородки (также называемые перепончатыми межжелудочковыми перегородками) расположены в перепончатой перегородке, относительно небольшой части перегородки, расположенной рядом с сердечными клапанами.Дефекты межжелудочковой перегородки также могут быть описаны как входные или выходные ДМЖП. Эти термины дополнительно описывают, где находится дефект. Входные ДМЖП расположены близко к тому месту, где кровь входит в желудочковую камеру, а выходные ДМЖП расположены близко к тому месту, где кровь выходит из желудочковой камеры.
Иногда при эхокардиограмме выявляется аневризма межжелудочковой перегородки. Это тонкий лоскут ткани, который не причиняет вреда и может увеличить шансы спонтанного закрытия дефекта.
Как этот дефект повлияет на здоровье моего ребенка?
Как правило, последствия дефекта межжелудочковой перегородки связаны с размером дефекта. Как описано ранее, небольшие дефекты межжелудочковой перегородки не вызывают симптомов в младенчестве или детстве и редко требуют хирургического или медицинского лечения. Большинство мышечных ДМЖП спонтанно закрываются в раннем детстве. Мембранозные межжелудочковые межжелудочковые перегородки могут закрыться в любой момент при наличии аневризмы межжелудочковой перегородки. Ожидается, что небольшие дефекты межжелудочковой перегородки не повлияют на рост или развитие ребенка.
Большинство мышечных ДМЖП спонтанно закрываются в раннем детстве. Мембранозные межжелудочковые межжелудочковые перегородки могут закрыться в любой момент при наличии аневризмы межжелудочковой перегородки. Ожидается, что небольшие дефекты межжелудочковой перегородки не повлияют на рост или развитие ребенка.
Обычно первичным значением небольшого дефекта межжелудочковой перегородки является несколько повышенный риск подострого бактериального эндокардита (ВБЭ). Это инфекция сердца, вызванная бактериями в кровотоке. Чаще всего это происходит после стоматологической или другой медицинской процедуры и обычно можно предотвратить с помощью дозы антибиотика перед процедурой.
Эффекты более крупных дефектов межжелудочковой перегородки возникают в результате шунтирования крови через дефект, вызывая чрезмерный приток крови к легким.Обычно сопротивление или давление на левой стороне сердца намного выше, чем давление на правой стороне сердца. При большом дефекте кровь выбирает «путь наименьшего сопротивления» и возвращается обратно в правый желудочек, а не в тело. Это приводит к избыточному кровообращению в легких и дополнительной нагрузке на сердце. Когда сердце не может выдержать эту дополнительную рабочую нагрузку, развиваются симптомы застойной сердечной недостаточности, включая чрезмерное потоотделение (холодный липкий пот, который часто отмечается во время кормления), плохое питание, медленное увеличение веса, раздражительность или летаргия и / или учащенное дыхание.Если это происходит, обычно начинают прием лекарств (см. Варианты лечения). Если лекарства не эффективны, обычно рекомендуется операция.
Это приводит к избыточному кровообращению в легких и дополнительной нагрузке на сердце. Когда сердце не может выдержать эту дополнительную рабочую нагрузку, развиваются симптомы застойной сердечной недостаточности, включая чрезмерное потоотделение (холодный липкий пот, который часто отмечается во время кормления), плохое питание, медленное увеличение веса, раздражительность или летаргия и / или учащенное дыхание.Если это происходит, обычно начинают прием лекарств (см. Варианты лечения). Если лекарства не эффективны, обычно рекомендуется операция.
Очень небольшое количество дефектов межжелудочковой перегородки, расположенных рядом с легочным клапаном, может привести к повреждению аортального клапана. Когда это происходит, аортальный клапан начинает протекать. Поскольку утечка обычно прогрессирует со временем, часто рекомендуется хирургическое закрытие дефекта, даже если дефект небольшой.
Участие в физических упражнениях и спорте: рекомендации по упражнениям лучше всего дает врач пациента, чтобы все соответствующие факторы могли быть включены в решение.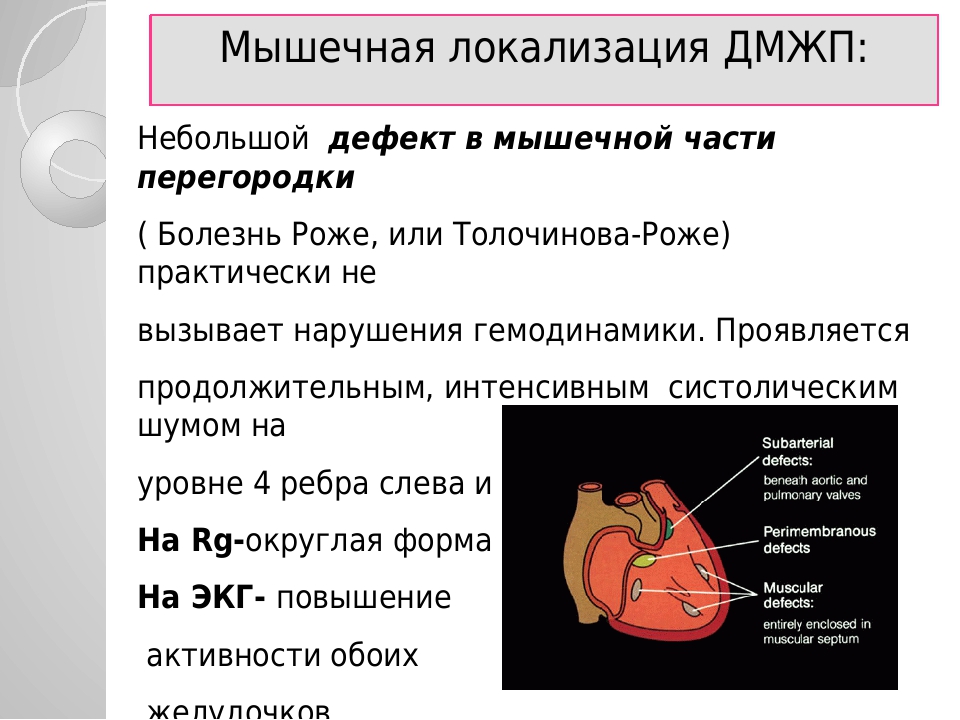 Если в остальном они здоровы, дети с небольшими дефектами желудочков и дети с восстановленными дефектами желудочков могут в полной мере участвовать в физических нагрузках, включая энергичные и соревновательные занятия легкой атлетикой.
Если в остальном они здоровы, дети с небольшими дефектами желудочков и дети с восстановленными дефектами желудочков могут в полной мере участвовать в физических нагрузках, включая энергичные и соревновательные занятия легкой атлетикой.
Как диагностируется эта проблема?
Клинические данные: Большинство новорожденных с ДМЖП не имеют сердечных симптомов. Если размер дефекта умеренный или большой, симптомы застойной сердечной недостаточности обычно развиваются в течение первых 1-2 месяцев жизни.
Физические данные: Шум в сердце часто является первым признаком того, что у ребенка ДМЖП.У многих детей шум слышен сразу после рождения, но может быть не слышен до достижения ребенком возраста 6-8 недель. Если у ребенка застойная сердечная недостаточность, он не прибавит в весе, частота сердечных сокращений и частота дыхания будут выше нормы, а печень будет увеличена.
Медицинские анализы: Медицинские анализы, которые предоставляют полезную информацию, включают электрокардиограмму, тест на сатурацию кислорода и рентген грудной клетки. Диагноз подтверждается эхокардиограммой.Если есть вопросы об анатомии сердца ребенка, на которые не может дать ответ эхокардиограмма, или если симптомы ребенка кажутся непропорциональными размеру дефекта, может быть проведена катетеризация сердца.
Диагноз подтверждается эхокардиограммой.Если есть вопросы об анатомии сердца ребенка, на которые не может дать ответ эхокардиограмма, или если симптомы ребенка кажутся непропорциональными размеру дефекта, может быть проведена катетеризация сердца.
Как лечится дефект?
Как описано ранее, небольшие дефекты межжелудочковой перегородки не вызывают симптомов, поэтому обычно лечение (кроме профилактики SBE) не требуется. Обычно дефекты межжелудочковой перегородки, диагностированные в младенчестве, со временем становятся меньше, и даже большие дефекты могут полностью исчезнуть.Если у ребенка развивается застойная сердечная недостаточность, необходимо лечение. Это включает в себя использование лекарств для уменьшения работы сердца и увеличения силы сердечных сокращений. Лекарства, которые можно использовать, включают дигоксин, диуретики и средства, снижающие постнагрузку. Эти лекарства часто контролируют симптомы до тех пор, пока ребенок не станет больше, а дефект не станет меньше или полностью не исчезнет.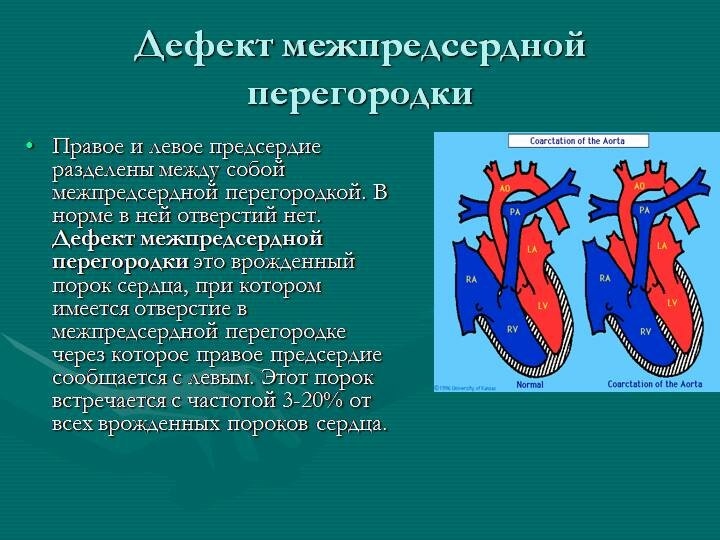
Если симптомы у ребенка невозможно контролировать с помощью лекарств, рассматривается возможность хирургического вмешательства. Часто необходимость операции наиболее убедительно демонстрируется неспособностью ребенка набрать вес.Даже если симптомы минимальны, хирургическое закрытие рекомендуется для любого дефекта, который достаточно велик после первого или двух лет жизни, чтобы допустить чрезмерный кровоток в легких. Это сделано для предотвращения очень серьезного долгосрочного осложнения, называемого обструктивным заболеванием сосудов легких.
Хирургическое лечение дефекта межжелудочковой перегородки включает операцию на открытом сердце и установку наложенного протезного пластыря, закрывающего дефект. Ткань сердца разрастается поверх пластыря, поэтому сердце никогда не «перерастет» ее.
Клиники
Уход и услуги для пациентов с этой проблемой предоставляются в клиниках врожденной сердечной и сердечно-сосудистой хирургии при Медицинском центре Мичиганского университета в Анн-Арборе.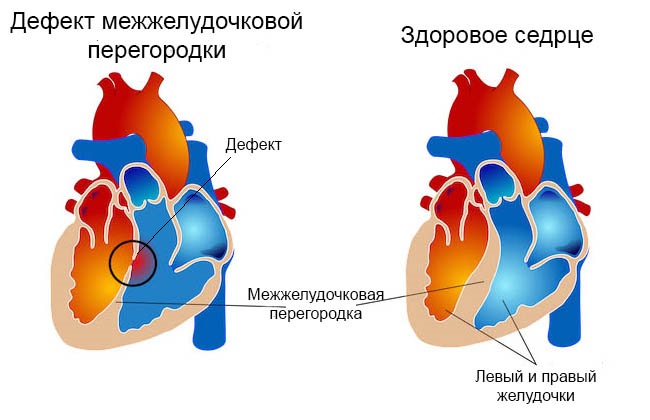
Каковы перспективы для детей с дефектами межжелудочковой перегородки?
В целом прогноз для ребенка с дефектом межжелудочковой перегородки отличный. Как описано ранее, большинство дефектов закрываются сами по себе или имеют небольшой размер, поэтому лечение не требуется.Хирургические результаты тоже отличные. Если у ребенка только дефект межжелудочковой перегородки и в остальном нормальное сердце, операционная смертность приближается к 0%. Серьезные осложнения возникают редко и включают блокаду сердца и неполное закрытие дефекта. Частота серьезных осложнений составляет менее 1%.
Список литературы
Gumbiner CH & Takao A. Дефект межжелудочковой перегородки. В Гарсон А., Брикер Дж., Фишер Д. и Нейш С. (ред.), Наука и практика детской кардиологии, Том I.Уильямс и Уилкинс: Балтимор, Мэриленд, 1997, 1119-1140.
Маврудис К., Бэкер Кл и Идрисс Ф.С. Дефект межжелудочковой перегородки. В C Mavroudis & C Backer (Eds) Детская кардиохирургия. Мосби, Сент-Луис, Миссури, 1994, 201-224.
Онат Т., Ахунбай Г., Батмаз Дж. И Челеби А. Естественное течение изолированных дефектов межжелудочковой перегородки в подростковом возрасте. Pediatr Cardiol 19: 230-234, 1999.
. Естественное течение изолированного ДМЖП изучено у 106 пациентов от младенчества до полового созревания.Уровень закрытия в подростковом возрасте составил 22%, что было выше, чем ожидалось. Рост был нормальным, вес был значительно ниже, а к концу подросткового возраста он стал нормальным. Используя кривые Каплана-Мейера, 61% мышечных дефектов и 50% перимембранозных дефектов закрылись спонтанно до подросткового возраста. Самопроизвольное закрытие в подростковом возрасте было намного выше, чем ожидалось, с последствиями при рассмотрении хирургического закрытия. Большинство мышечных ДМЖП закрываются в течение первого года жизни, а перимембранозные дефекты могут исчезнуть в любой период жизни с развитием ВСА.Более высокая скорость закрытия в младенчестве и подростковом возрасте при быстром росте предполагает роль в самопроизвольном закрытии.
Автор: S. LeRoy RN, MSN
Отзыв написан сентябрь 2012 г.
Симптомы, причины, тесты и методы лечения
Что такое дефект межпредсердной перегородки (ДМПП)?
Дефект межпредсердной перегородки (ДМПП) — это отверстие в перегородке, которая представляет собой мышечную стенку, разделяющую две верхние камеры сердца (предсердия). РАС — это дефект, с которым вы родились (врожденный дефект), который возникает, когда перегородка не формируется должным образом.Его обычно называют «дырой в сердце».
A secundum ASD — отверстие в середине перегородки. Отверстие позволяет крови течь от одной стороны предсердий к другой. Направление зависит от того, какое давление находится в предсердиях.
Более сложные и редкие типы ДМПП включают различные части перегородки и аномальный кровоток из легких (венозный синус) или дефекты сердечного клапана (первичные ДМПП).
Что вызывает РАС?
Большинство врожденных пороков сердца, вероятно, вызвано сочетанием генетики и факторов, связанных с беременностью матери, таких как употребление алкоголя и уличных наркотиков, а также такими заболеваниями, как диабет, волчанка и краснуха.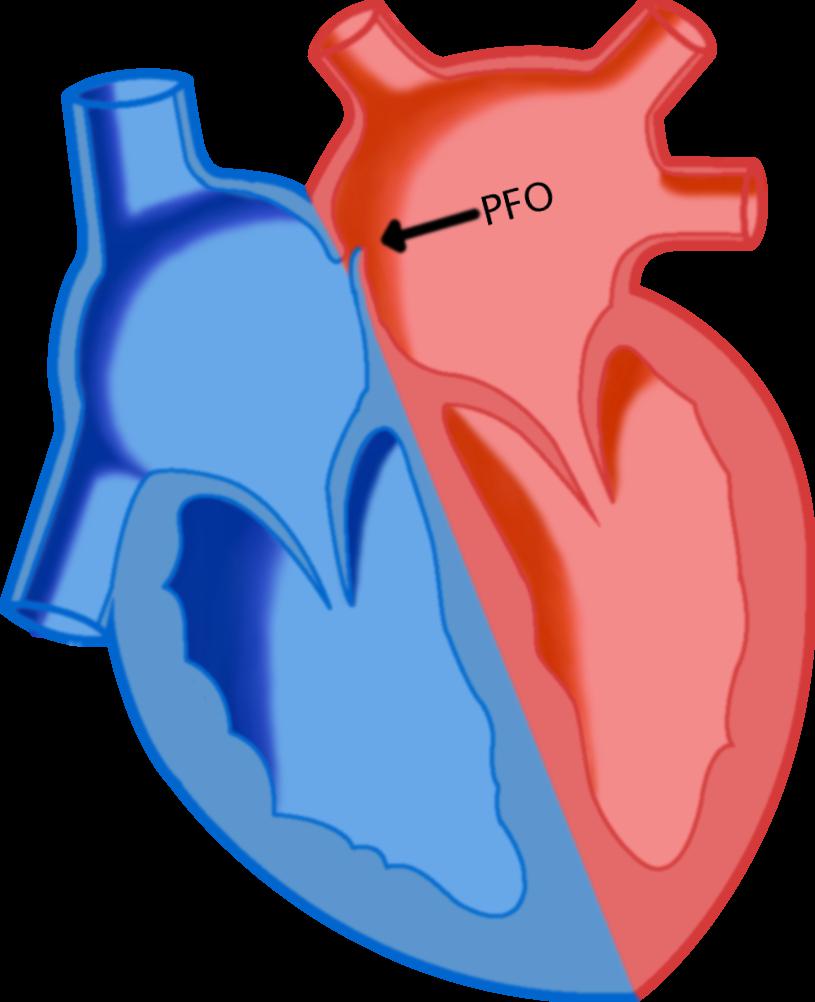 Около 10 процентов врожденных проблем с сердцем вызваны конкретными генетическими дефектами.
Около 10 процентов врожденных проблем с сердцем вызваны конкретными генетическими дефектами.
Насколько распространены РАС?
Дефекты межпредсердной перегородки являются третьим по распространенности типом врожденного порока сердца, причем среди взрослых они встречаются чаще всего. Заболевание чаще встречается у женщин, чем у мужчин.
Каковы долгосрочные последствия дефектов межпредсердной перегородки?
Обычно правая сторона сердца перекачивает кровь с низким содержанием кислорода в легкие, а левая сторона сердца перекачивает богатую кислородом кровь к телу.Когда у вас РАС, кровь с левой и правой сторон смешивается и может мешать вашему сердцу работать должным образом.
Если размер вашего ASD превышает 2 см, у вас повышается риск возникновения таких проблем, как:
- Увеличение правого сердца , приводящее к сердечной недостаточности.
- Аномальные сердечные ритмы , включая фибрилляцию предсердий или трепетание предсердий, поражают от 50 до 60 процентов всех пациентов старше 40 лет с РАС.
- Ход .
- Легочная гипертензия (высокое кровяное давление в артериях, кровоснабжающих легкие). Кровь обычно течет из левой части сердца в правую, но наличие РАС и тяжелой легочной гипертензии может вызвать обратное кровоток. Когда это происходит, уровень кислорода в крови падает, что приводит к состоянию, называемому синдромом Эйзенменгера.
- Утечка из трехстворчатого и митрального клапанов , вызванная увеличением сердца.
Каковы симптомы РАС?
Многие люди понятия не имеют, что у них РАС, потому что у них нет симптомов.Некоторые пациенты узнают о дефекте, когда рентген грудной клетки по поводу другой проблемы показывает, что правая сторона сердца больше, чем обычно.
К 50 годам РАС может вызывать такие симптомы, как одышка, обмороки, нерегулярный сердечный ритм или утомляемость после легкой активности или упражнений.
Далее: Диагностика и тесты Последний раз проверял медицинский работник Cleveland Clinic 17. 07.2019.
07.2019.
Ссылки
Список литературы
- Дарст Дж. Р., Коллинз К. К., Миямото С. Д. Сердечно-сосудистые заболевания. В: Hay WW, Jr., Levin MJ, Deterding RR, Abzug MJ. ред. ТЕКУЩИЕ Диагностика и лечение: Педиатрия, 22e. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2013.
- Американская кардиологическая ассоциация. О врожденных пороках сердца Дата обращения 12.03.2015.
- Центры по контролю и профилактике заболеваний.Факты о врожденных пороках сердца по состоянию на 12 марта 2015 г.
- Национальный институт сердца, легких и крови. Что такое врожденные пороки сердца? Дата обращения 12.03.2015.
- Hirsh JC, Devaney EJ, Ohye RG, Bove EL. Глава 19Б. Сердце: II. Врожденный порок сердца. В: Доэрти GM. ред. ТЕКУЩЕЕ Диагностика и лечение: Хирургия, 13д.
 Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2010.
Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2010.
* В новом окне браузера откроется эта ссылка. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Дефект межжелудочковой перегородки
Обзор дефекта межжелудочковой перегородки
Дефект межжелудочковой перегородки — это отверстие в стенке между правым и левым желудочками сердца. Эта аномалия обычно развивается до рождения и чаще всего встречается у младенцев.
Эта аномалия обычно развивается до рождения и чаще всего встречается у младенцев.
- Желудочки — это 2 нижние камеры сердца. Стенка между ними называется перегородкой. Отверстие в перегородке называется дефектом перегородки.
- Если отверстие расположено между верхними камерами или предсердиями, это называется дефектом межпредсердной перегородки.
- Младенцы могут рождаться с одним или обоими типами дефектов. Эти состояния широко известны как «дыры в сердце».
Обычно дезоксигенированная кровь из тела возвращается в верхнюю камеру правой стороны сердца, называемую правым предсердием.Он проходит через трикуспидальный клапан в правый желудочек, который перекачивает кровь в легкие для поглощения кислорода. Покинув легкие, насыщенная кислородом кровь возвращается в левую часть сердца, в левое предсердие. Затем он проходит через митральный клапан в левый желудочек, где он откачивается, чтобы обеспечить кислородом все ткани тела.
- Дефект межжелудочковой перегородки может позволить новой оксигенированной крови течь из левого желудочка, где давление выше, в правый желудочек, где давление ниже, и смешиваться с деоксигенированной кровью.
 Смешанная кровь в правом желудочке течет обратно или рециркулирует в легкие. Это означает, что правый и левый желудочки работают сильнее, перекачивая больший объем крови, чем обычно.
Смешанная кровь в правом желудочке течет обратно или рециркулирует в легкие. Это означает, что правый и левый желудочки работают сильнее, перекачивая больший объем крови, чем обычно. - В конце концов левый желудочек может работать так интенсивно, что начинает отказывать. Он больше не может качать кровь так хорошо, как раньше. Кровь, возвращающаяся в левую часть сердца, может вернуться в легкие, вызывая застой в легких, а кровь, возвращающаяся в правую часть сердца, может снова вернуться в тело, вызывая увеличение веса и задержку жидкости.В целом это называется застойной сердечной недостаточностью.
- Если ДМЖП большой и хирургически не исправлен, в легких может возникнуть чрезмерное давление, что называется легочной гипертензией. Чем выше давление в легких или легочной артерии, тем больше вероятность того, что кровь будет течь из правого желудочка через ДМЖП в левый желудочек, в результате чего левый желудочек откачивает дезоксигенированную кровь в организм, вызывая цианоз (синяя кожа).

- Риск этих проблем зависит от размера отверстия в перегородке и от того, насколько хорошо функционируют легкие младенца.
Продолжение
Дефект межжелудочковой перегородки можно обнаружить с помощью стетоскопа только через несколько дней после рождения. Это связано с тем, что кровеносная система новорожденного изменяется в течение первой недели: падение легочного или легочного давления создает большую разницу давлений между двумя желудочками, что может увеличить шунт слева направо и вызвать слышимый шум.
Дефекты межжелудочковой перегородки — наиболее распространенные врожденные пороки сердца у младенцев
- Заболевание встречается примерно у 25% всех младенцев, рожденных с пороком сердца.
- Эти дефекты чаще встречаются у недоношенных детей.
Причины дефекта межжелудочковой перегородки
Никто не знает, что вызывает дефекты межжелудочковой перегородки, но они, вероятно, происходят из-за порока развития сердца, который возникает, когда младенец развивается в утробе матери.
- В перегородке может быть как одно, так и несколько отверстий.
- Сама перегородка разделена на несколько областей, включая мембранную часть, мышечную часть и другие области, называемые входной и выходной.Любая или все эти части могут иметь отверстие.
- Расположение отверстия зависит от того, где происходит порок развития плода.
Наиболее распространенным типом дефекта межжелудочковой перегородки является перепончатый вариант. В этом типе отверстие расположено ниже аортального клапана, который контролирует поток крови из левого желудочка в главную артерию тела — аорту.
Симптомы дефекта межжелудочковой перегородки
Маленькие отверстия в межжелудочковой перегородке обычно не вызывают никаких симптомов, но их часто распознает лечащий врач, когда слышен громкий шум в сердце вдоль левой стороны нижней части грудины или нижней части грудины.Большие отверстия обычно вызывают симптомы через 1-6 месяцев после рождения ребенка. Левый желудочек начинает отказывать, вызывая следующие симптомы:
- Учащенное дыхание
- Потоотделение
- Бледность
- Очень быстрое сердцебиение Снижение кормления
- Плохое увеличение веса
Когда дефект межжелудочковой перегородки не обнаружен в раннем возрасте, он со временем может вызвать более серьезные проблемы и более серьезные симптомы.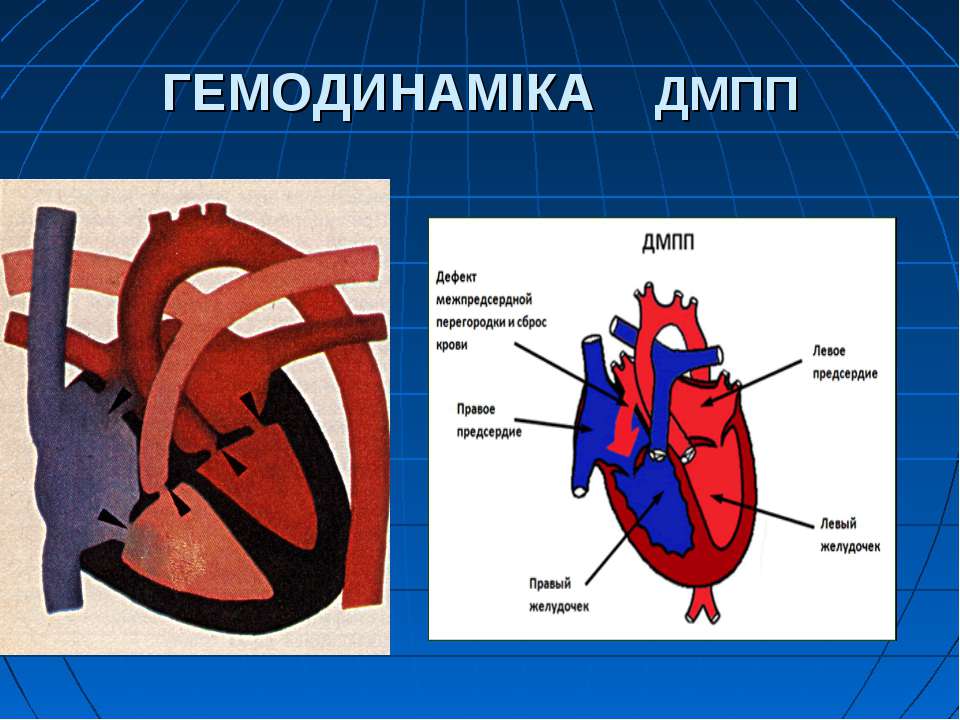 Наибольшую озабоченность вызывает повышение давления в легких (легочная гипертензия).Если дефект межжелудочковой перегородки не закрыть хирургическим путем, может развиться необратимая легочная гипертензия, и хирургическое вмешательство больше не поможет ребенку. Типичные симптомы легочной гипертензии:
Наибольшую озабоченность вызывает повышение давления в легких (легочная гипертензия).Если дефект межжелудочковой перегородки не закрыть хирургическим путем, может развиться необратимая легочная гипертензия, и хирургическое вмешательство больше не поможет ребенку. Типичные симптомы легочной гипертензии:
- Обморок
- Одышка
- Боль в груди
- Посинение кожи (цианоз)
Кожа становится слегка синюшной, когда ткани не получают достаточно кислорода. Это состояние часто называют «гипоксемией» или «гипоксией».»
Когда обращаться за медицинской помощью
Лечащему врачу вашего ребенка следует сообщать о любом из следующего:
- Плохое увеличение веса или замедление набора веса в первые месяцы жизни
- Необычное поведение
- Любое из другие симптомы, отмеченные в предыдущем разделе
Немедленное посещение ближайшего отделения неотложной помощи больницы является оправданным, если вы заметили у своего ребенка что-либо из следующего:
- Одышка, затрудненное дыхание любого типа или ухудшение существующего проблемы с дыханием
- Голубоватый цвет кожи, губ или под ногтями
- Необычное или необъяснимое потоотделение
Обследования и анализы
Если дефект межжелудочковой перегородки обнаружен до выписки вашего ребенка из больницы, перед выпиской может быть назначено несколько анализов.
- Могут быть сделаны эхокардиограмма (ультразвуковое изображение сердца), рентген грудной клетки и анализы крови.
- Вас попросят проконсультироваться с лечащим врачом вашего ребенка, и вам придется внимательно следить за признаками и симптомами, указывающими на застойную сердечную недостаточность или гипоксию.
Продолжение
Дефект межжелудочковой перегородки выявляется при физикальном обследовании по систолическому шуму, который слышен с помощью стетоскопа вдоль нижней левой границы грудины или грудины.Это связано с «свистом» насыщенной кислородом крови через отверстие или ДМЖП в правый желудочек.
Наличие отверстия в сердце может быть подтверждено эхокардиограммой. Этот безболезненный тест использует ультразвуковые волны для построения движущегося изображения сердца. Он может количественно определить размер шунта слева направо по увеличению левого желудочка, давлению в легких и фактически оценить степень шунтирования с помощью эмпирической формулы.
Рентген грудной клетки полезен, чтобы увидеть, увеличен ли общий размер сердца, и может продемонстрировать признаки жидкости в легких или легочного скопления.Электрокардиограмма помогает оценить размеры левого и правого желудочка. Если показана гипертрофия правого желудочка, это может указывать на легочную гипертензию.
Катетеризация сердца может быть выполнена при определенных обстоятельствах.
- Во время этой процедуры очень тонкая пластиковая трубка, называемая катетером, вводится в кожу в паху, руке или шее (под местной анестезией с минимальной болью) и продвигается к сердцу под рентгеновским наблюдением кардиолога.
- Давление измеряется внутри сердца, особенно если ранее высказывались опасения по поводу степени легочной гипертензии и, следовательно, работоспособности. Если давление в легких очень высокое и не падает при приеме кислорода и дополнительных сосудорасширяющих препаратов, пациент может быть неработоспособен.
- Если возможны дополнительные отклонения от нормы, может быть выполнено исследование с использованием красителя для визуализации анатомии внутренней части сердца.
 Но эхокардиограмма может достичь этой цели у большинства пациентов.
Но эхокардиограмма может достичь этой цели у большинства пациентов.
Лечение дефекта межжелудочковой перегородки
У некоторых детей с дефектом межжелудочковой перегородки дефект закрывается сам по себе по мере роста ребенка.
Лечение
Если более крупный дефект межжелудочковой перегородки вызывает симптомы, лечащий врач вашего ребенка может прописать лекарства.
- Назначение лекарства зависит от тяжести симптомов.
- Целью терапии является уменьшение симптомов застойной сердечной недостаточности, таких как замедленный рост и развитие, потеря веса и / или недостаточный набор веса, чрезмерное потоотделение и учащенное дыхание.У пожилых пациентов обычно выделяется жидкость в легких, печени и ногах.
- Регулярное использование антибиотиков оправдано при стоматологической хирургии и любых инвазивных процедурах, если после закрытия дефект межжелудочковой перегородки все еще присутствует.
Лекарства
- Сосудорасширяющие средства: Ингибиторы ангиотензинпревращающего фермента или блокаторы рецепторов ангиотензина используются для снижения рабочей нагрузки на левый желудочек.
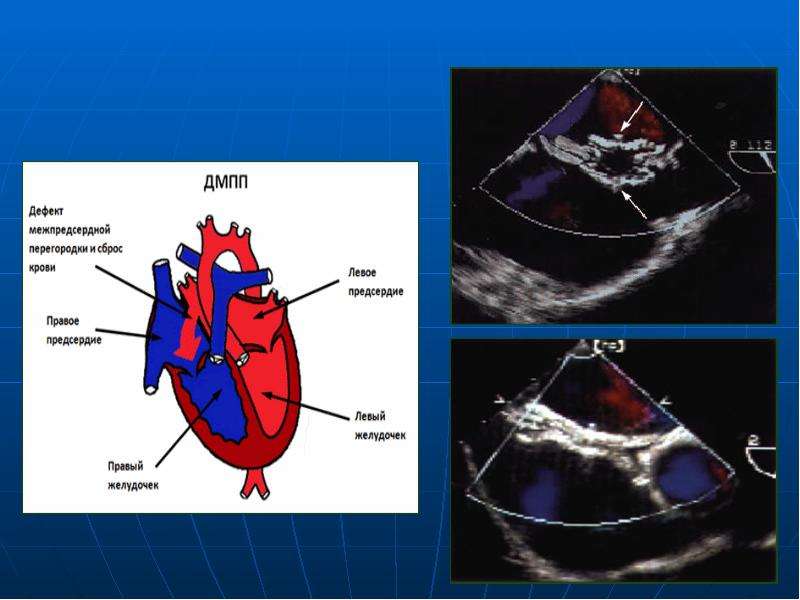
- Дигоксин (ланоксин) увеличивает силу сердечной мышцы, чтобы справиться с большим объемом крови.
- Мочегонные средства, такие как Лазикс (фуросемид) или спиронолактон, помогают вывести лишнюю жидкость из организма, так что сердцу не приходится работать так тяжело, и пациент чувствует себя намного лучше.
Хирургия
Большие дефекты межжелудочковой перегородки не закрываются по мере роста ребенка. Если он не закрывается, необходимо закрыть сердце хирургическим путем.
- Хирургическое ушивание обычно проводится до того, как ребенок пойдет в дошкольное учреждение.
- Операция показана, если лекарства не действуют в первые несколько месяцев или лет жизни, особенно если ребенок не растет адекватно даже при приеме лекарств.
- Операция более срочна, если появились признаки легочной гипертензии.
- Наиболее часто используемая операция заключается в наложении пластыря Gore-Tex на отверстие. Это предотвращает шунтирование (движение насыщенной кислородом крови из левого желудочка в правый).

Хирургия новорожденным обычно не проводится, потому что небольшие дефекты закрываются спонтанно в 20-25% случаев. Операция также более рискованна в первые несколько месяцев жизни; риск смерти от операции выше в первые 6 месяцев жизни.
Исследователи проводят испытания устройств, закрывающих дефект, в лаборатории катетеризации сердца, а не при операции на открытом сердце.
Следующие шаги — Последующее наблюдение
- Регулярные посещения офиса и эхокардиограммы необходимы для постоянной повторной оценки дефекта межжелудочковой перегородки.
- Вес и рост / рост ребенка будут часто проверяться. Уровни кормления и активности следует регулярно оценивать.
- Регулярное использование антибиотиков гарантируется при стоматологической хирургии и любых инвазивных процедурах.
Профилактика
Во время беременности женщины ничего не могут сделать, чтобы предотвратить развитие дефекта межжелудочковой перегородки у своих детей.
Внешний вид
По мере роста ребенка дефект может стать меньше и исчезнуть сам по себе.
- От 20 до 25% всех дефектов межжелудочковой перегородки приходится на возраст около 3 лет без медицинского вмешательства.
- Дети, у которых нет симптомов и находятся под наблюдением лечащего врача, не должны ограничивать свою деятельность.Детям с легким или умеренным шунтированием крови, возможно, придется снизить уровень активности.
- После устранения дефекта ограничения на действия отсутствуют.
Дефекты межжелудочковой перегородки могут вызывать несколько других состояний.
- Аортальная регургитация: кровь, текущая из аорты назад в левый желудочек.
- Эндокардит: Инфекция сердечных клапанов, вызванная нарушением кровотока. Поскольку эндокардит всегда возможен, медицинские работники могут рекомендовать детям с определенными типами дефектов межжелудочковой перегородки получать антибиотики перед стоматологическими процедурами или операцией.

