Катаральная ангина – симптомы, причины и лечение у взрослых в Москве в «СМ-Клиника»
Лечением данного заболевания занимается Отоларинголог (ЛОР)
- Что такое катаральная ангина?
- Симптомы катаральной ангины
- Причины катаральной ангины
- Диагностика катаральной ангины в «СМ-Клиника»
- Лечение катаральной ангины в «СМ-Клиника»
- Профилактика катаральной ангины
- Врачи
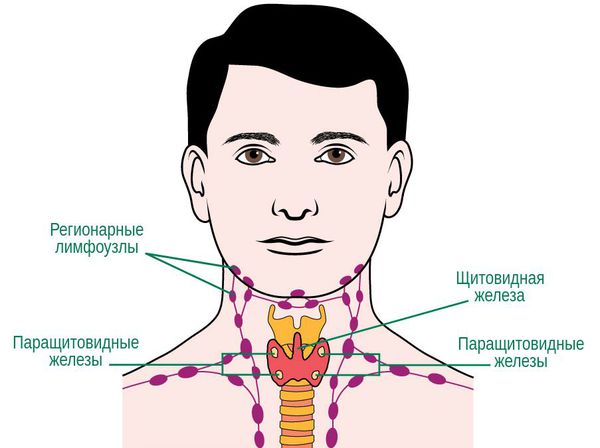
О заболевании
Катаральная форма ангины поражает пациентов любого возраста, но чаще ею страдают дети. Пик заболеваемости приходится на осенне-зимний период, когда возрастает частота сезонных инфекций – ОРВИ. Как правило, патология легко поддается лечению – при правильном терапевтическом подходе справиться с ней удается за 5-6 дней.
Виды
В зависимости от течения выделяют острую и хроническую форму катаральной ангины. В первом случае заболевание развивается очень быстро и протекает с выраженной симптоматикой, во втором может длиться неделями и даже месяцами, периодически обостряясь.
Симптомы катаральной ангины
Катаральная ангина у взрослых и детей характеризуется сходной клинической картиной. Признаки ее возникают внезапно, спустя 1-4 дня после попадания в организм инфекции. Пациенты предъявляют жалобы на:
- першение в горле;
- боль в горле, усиливающуюся при глотании;
- сухость во рту;
- повышение температуры тела;
- озноб;
- головную боль;
- ломоту в теле, боли в мышцах, суставах;
- общую слабость, утомляемость.
При легких формах заболевания общее состояние пациента не страдает, человек отмечает наличие только местных проявлений болезни. Тяжелые формы инфекции, сопровождающейся катаральной ангиной, протекают с выраженным синдромом общей интоксикации организма – повышением температуры тела, слабостью, ломотой в теле.
Причины катаральной ангины
Катаральная ангина имеет инфекционную природу. Причиной ее являются вирусы (энтеровирусы, аденовирусы, вирус гриппа, парагриппа) или бактерии (бета-гемолитический стрептококк группы А, стафилококки, пневмококки).
При бактериальной природе катаральная ангина характеризует легкое течение инфекционного процесса, поскольку яркие, клинически выраженные случаи болезни протекают более агрессивно, сопровождаются наличием на миндалинах гнойного отделяемого – ангина перестает быть катаральной.
Вирусная катаральная ангина чаще возникает у детей дошкольного и младшего школьного возраста на фоне аденовирусной или энтеровирусной инфекции.
Основные пути передачи инфекции – воздушно-капельный (при прямом тесном контакте с заболевшим человеком) и фекально-оральный (через загрязненные инфекцией руки). Микроорганизмы, вызывающие ангину, могут быть постоянными жителями полости рта и глотки человека. При сезонных и иной природы снижениях общего и/или местного иммунитета они активизируются, проникают в ткани миндалин и размножаются в них.
Также роль в развитии ангины играют хронические очаги инфекции в организме – синуситы (воспаления пазух), кариес и прочие.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу.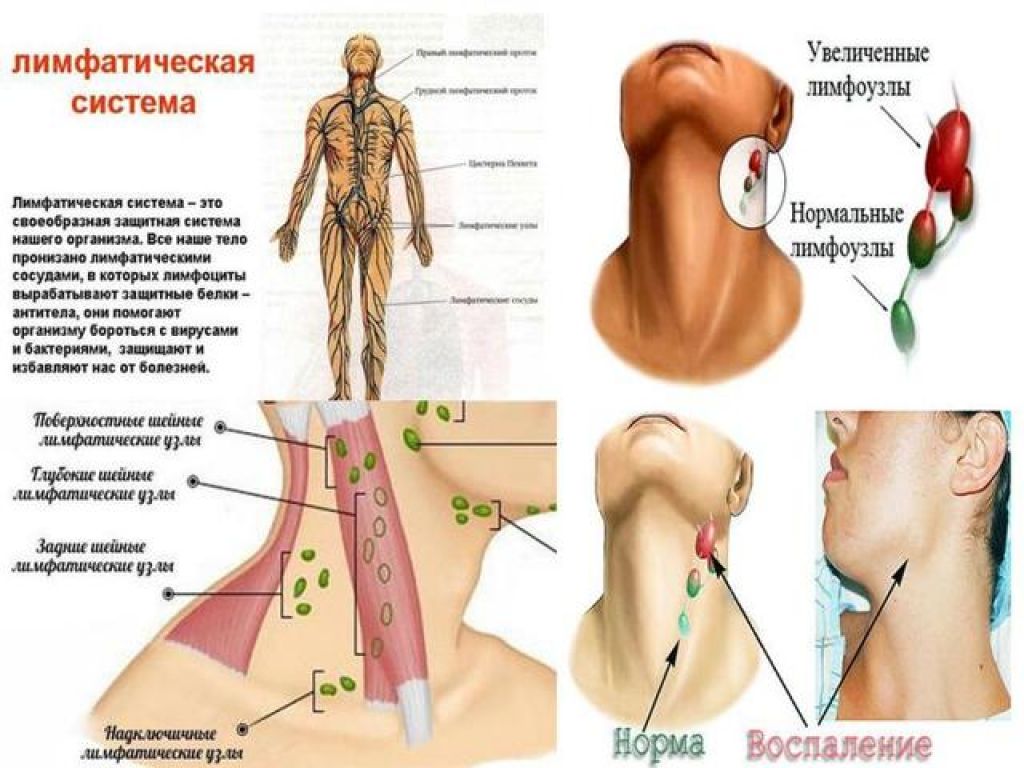 Своевременная консультация предупредит негативные последствия для вашего здоровья.
Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика
Катаральная ангина протекает сходно с иными заболеваниями ЛОР-органов, нередко – одновременно с ними. Поэтому очень важно своевременно обратиться к отоларингологу для уточнения диагноза и рекомендаций по лечению.
Первым делом ЛОР-врач выслушает жалобы пациента, уточнит, как давно они возникли, как изменялись с течением времени. Затем специалист осмотрит пациента – обнаружит покраснение, отечность слизистой оболочки обеих миндалин, задней стенки глотки.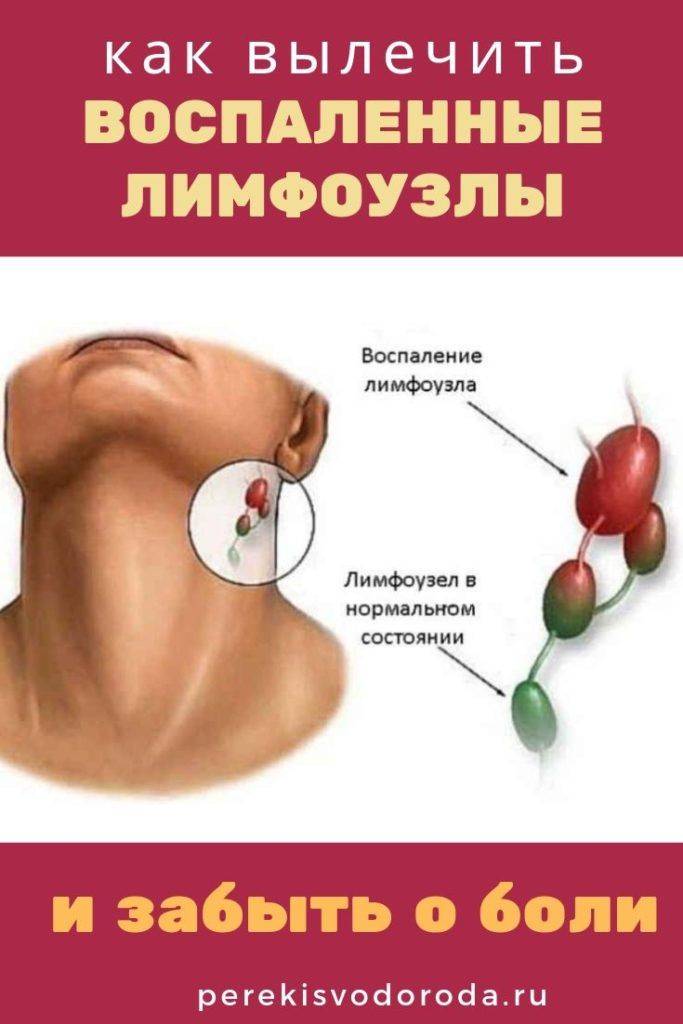
Отличительные черты катаральной ангины: отсутствие сильной интоксикации (как при гриппе) и гнойного налета (как при лакунарной или фолликулярной ангине). От качественно проведенной врачом дифференциальной диагностики зависит эффективность лечения пациента в последующем.
В сложных диагностических ситуациях с миндалин пациента может быть взят мазок для дальнейшего посева полученного материала на питательную среду с целью верификации возбудителя и определения его чувствительности к противомикробным препаратам. Однако проводить это исследование не всегда целесообразно, ведь для получения его результата необходимо время, в течение которого пациент также нуждается в лечении. К тому же катаральная ангина, как правило, протекает недлительно – до 1 недели, то есть к моменту, пока будет готов результат бакпосева, пациент, вероятно, уже выздоровеет, а если этого не произошло, диагноз катаральная ангина сомнителен.
Мнение эксперта
Катаральная ангина, как правило, протекает нетяжело и непродолжительно. Однако пациент с подозрением даже на эту форму тонзиллита нуждается в осмотре отоларинголога. Нередко такая болезнь является начальной стадией классического стрептококкового острого тонзиллита, который при несвоевременно начатой антибиотикотерапии приводит к развитию серьезных системных осложнений – эндокардита, гломерулонефрита. А бывает так, что пациент, разглядывая свои миндалины в зеркале, видит только их покраснение и отек, а врач при осмотре обнаруживает недоступные глазу обывателя гнойные очаги и диагностирует, опять же, фолликулярную форму острого тонзиллита.
К тому же, катаральная ангина порой чрезвычайно неприятна для пациента, особенно если этот пациент – ребенок. Действия родителей при самолечении не всегда верны, из-за чего ребенок целую неделю страдает от боли в горле. Рекомендации грамотного отоларинголога помогут пациенту облегчить боль и иные неприятные ощущения, связанные с болезнью, и улучшат качество его жизни даже в этот период.
Врач-отоларинголог, врач первой категории
Лечение
Лечение катаральной ангины всегда консервативное.
В зависимости от особенностей клинической ситуации пациенту могут быть назначены:
- обильное питье;
- антибиотики;
- жаропонижающие и противовоспалительные препараты системного действия;
- оральные антисептики в виде спреев или таблеток;
- полоскания полости рта лечебными травами, антисептическими растворами;
- антигистаминные препараты.
В качестве вспомогательной терапии в комплексном лечении катаральной ангины могут быть использованы физиотерапевтические методы – УВЧ, электрофорез, ингаляции. Процедуры помогают снизить активность воспалительного процесса, улучшить местное кровообращение. Курс состоит из 5-10 процедур.
Профилактика катаральной ангины
Чтобы снизить риск развития катаральной ангины, пациенту следует:
- соблюдать режима труда и отдыха, качественно отдыхать, избегать переутомления, стрессовых ситуаций;
- питаться полноценно, сбалансированно;
- избегать гиподинамии – обеспечить себе ежедневную физическую активность;
- соблюдать гигиену ЛОР-органов;
- в период сезонных инфекций – соблюдать правила личной безопасности – не посещать места массового скопления людей, использовать средства защиты (маски, перчатки), не контактировать с лицами с симптомами ОРВИ;
- своевременное обращаться к врачу при острых или хронических инфекциях.

Реабилитация
При правильном своевременно начатом лечении длительность заболевания не превышает недели. Когда жалобы у пациента исчезают, объективные признаки катаральной ангины не определяются, пациент считается полностью здоровым.
Неправильные действия пациента при лечении, отказ от осмотра отоларинголога могут привести к хронизации процесса или присоединению вторичной инфекции – развитию более тяжелой формы тонзиллита и его осложнений.
Вопросы и ответы
Выставить этот диагноз сможет любой терапевт, семейный врач или педиатр. Качественная дифференциальная диагностика тонзиллитов, выбор наиболее подходящего для данного вида ангины лечения – задача отоларинголога (ЛОР-врача).
Да. На воспалительный процесс в миндалинах могут отреагировать региональные лимфатические узлы, расположенные под нижней челюстью. Если они воспаляются, то увеличиваются в размерах и болезненны при прикосновении к ним, а также во время глотания и при поворотах шеи.
Владимир Пальчун: Оториноларингология. Национальное руководство. Изд-во: ГЭОТАР-Медиа 2020г., 1060 с.
Кунельская Н. Л., Туровский А. Б., Кудрявцева Ю. С. Ангины: диагностика и лечение // Лечебное дело. 2010. №3.
Кочетков П. А., Лопатин А. С. Ангина и острый фарингит // Атмосфера. Пульмонология. Аллергология. 2005; 3: 8–14.
>
Заболевания по направлению Отоларинголог (ЛОР)
Аденоидит Аллергический ринит Ангина Ангина лакунарная Ангина фолликулярная Болезнь Меньера Воспаление лимфоузлов Гайморит Гнойный отит Дифтерия Искривление носовой перегородки Киста в пазухе Ларингит Наружный отит Неврит слухового нерва Нейросенсорная тугоухость Остеома лобной пазухи Отит Отомикоз Отосклероз Перелом носа Перфорация барабанной перепонки Полипы в носу Полисинусит Поллиноз Ринит Ринит вазомоторный Серная пробка Синусит Средний отит Стеноз гортани Сфеноидит Тонзиллит хронический Трахеит Тубоотит (евстахиит) Тугоухость (глухота) Ушной шум (тиннитус) Фарингит Фиброма гортани Фронтит Хронический гайморит Хронический ринит Этмоидит
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
м. Сухаревская
Все врачи
ЗагрузкаЛицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
причины, симптомы, диагностика и лечение
В норме миндалины выполняют защитную функцию: останавливают бактерии и вирусы, попадающие в организм при вдыхании воздуха, путем выработки антител. Но если патогенных микроорганизмов слишком много, а иммунитет ослаблен, то миндалины воспаляются, и возникает ангина.
- Что такое тонзиллит
- Причины тонзиллита
- Экзогенное заражение
- Эндогенное заражение
- Симптомы тонзиллита
- Диагностика тонзиллита
- Лечение тонзиллита
- Что нельзя делать при тонзиллите
Что такое тонзиллит
Тонзиллит — это инфекционная болезнь, при которой воспаляются миндалины (обычно небные).
Тонзиллит бывает острым (ангина) и хроническим. При острой форме болезни симптомы выражены очень сильно. Хроническая форма имеет более мягкое течение, но в любой момент может обостриться.
Причины тонзиллита
Ангина бывает спровоцирована вирусами, бактериями либо грибками. Патоген может попасть в ткани миндалин из внешней среды (экзогенное заражение) либо изнутри (эндогенное заражение).
При этом факторами, увеличивающими вероятность заболевания, являются:
- вдыхание загрязненного воздуха, например, при работе на заводе или проживании в промышленном городе;
- переохлаждение;
- длительная и неумеренная антибиотикотерапия;
- неправильное питание;
- вредные привычки.
То есть, риск ангины увеличивается, когда иммунитет снижается.
Экзогенное заражение
Среди бактериальных возбудителей зачастую встречается ß-гемолитический стрептококк. Реже к заболеванию приводят пневмококки, стафилококки, а также атипичные возбудители.
Стрептококковой ангиной можно заразиться воздушно-капельным путем от болеющего человека или бессимптомного носителя патогена. Реже заражение происходит через вещи, на которых есть капельки инфицированной слюны.
Вирусный тонзиллит провоцируют вирусы, например, гриппа, парагриппа, герпеса, Эпштейн-барра. Так же, как и бактериальная ангина, он передается воздушно-капельным путем, реже — через предметы, на которых есть слюна больного.
Грибковую ангину провоцируют грибкы andida albicans или Leptotryx buccalis в симбиозе с патологическими кокками. Обычно она сопровождает инфекционные заболевания и возникает из-за продолжительного лечения антибиотиками.
Грибковая ангина (фарингомикоз) опасна для следующих категорий лиц:
- людей, страдающих болезнями полости рта;
- новорожденных с ослабленным иммунитетом;
- людей, которые придерживаются строгой диеты или голодания;
- тех, кто злоупотребляет алкоголем, принимает наркотики;
- ВИЧ-инфицированных;
- людей, долгое время использующих зубные протезы.
Эндогенное заражение
Эндогенное заражение возбудителями ангины происходит из инфекционных очагов, существующих в организме. Речь идет, например, о кариозных зубах, запущенных синуситах, других болезнях носоглотки.
Симптомы тонзиллита
Инкубационный период вирусного и бактериального заболевания обычно длится от 1 до 5 суток. В этот период человек не ощущает никаких симптомов.
Проявления тонзиллита зависят от его вида. Выделяют следующие разновидности острой ангины:
- Катаральная.

- Фолликулярная.
- Лакунарная.
- Язвенно-пленчатая.
Катаральная ангина
Это наиболее легкий вид тонзиллита, сопровождающийся небольшим поражением миндалин.
Симптомы:
- лихорадка 37-38 градусов;
- умеренно выраженная слабость;
- несильная головная боль;
- небольшая клиника воспаления по картине крови;
- гипертрофия миндалин, их покраснение;
- несущественное увеличение регионарных лимфоузлов;
- иногда — небольшой слизисто-гнойный экссудат в пораженной области.
Катаральный тонзиллит длится от 3-5 дней. В итоге человек либо выздоравливает, либо болезнь перетекает в фолликулярную или лакунарную форму.
Фолликулярная ангина
Признаки болезни обычно возникают резко. К ним относятся:
- сильная болезненность в горле;
- гипертрофия миндалин, их покраснение;
- болезненность при проглатывании пищи, жидкости, слюны, иногда отдающая в ухо;
- возникновение на миндалинах пузырьков белого или желтого оттенка;
- лихорадка 38-39 градусов;
- усталость;
- болевой синдром в районе поясницы.

Фолликулярная форма заболевания обычно длится от 5-7 дней.
Лакунарная ангина
Ее проявления аналогичны клинике фолликулярной формы болезни. Однако лакунарная ангина имеет более тяжелое течение. Она характеризуется появлением на воспаленной поверхности пораженных миндалин налетов желтовато-белого цвета.
Лакунарная ангина обычно продолжается 5-10 дней, однако увеличенные лимфоузлы могут уменьшаться до нормальных размеров на протяжении 12 дней.
Язвенно-пленчатая ангина
Провоцирующим фактором этой болезни считают симбиоз спирохеты и веретенообразной палочки, которые часто являются нормальными обитателями полости рта. Признаки язвенно-пленчатой ангины следующие:
- отмирание тканей миндалины, формирование на ней язвочки;
- дискомфорт и чувство постороннего тела при глотании;
- плохой запах из полости рта;
- усиление отделения слюны;
- температура тела обычно в пределах нормы;
- средне выраженный лейкоцитоз по картине крови;
- увеличение регионарных лимфоузлов на пораженной стороне.
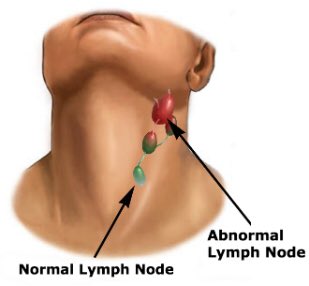
Длится болезнь от одной до трех недель, реже — месяцами.
Диагностика тонзиллита
Диагноз устанавливается по результатам опроса пациента, а также изучения данных фарингоскопии.
Если у больного лакунарная ангина, то по результатам фарингоскопии обнаруживается, что миндалины увеличены, имеют ярко-красный цвет, а лакуны миндалин расширены и отечны. Также определяется гнойный налет, находящийся за границами лакун, и покрывающий поверхность миндалины. Он выглядит как рыхлая пленка или представляет собой небольшие патологические участки. Налет остается в границах миндалины, его можно убрать без кровоточивости пораженной области.
На фолликулярную ангину указывают гипертрофия и выраженный отек миндалин. Врач обнаруживает в пораженной области нагноившиеся фолликулы бело-желтого цвета. Если фолликул вскрывается, то появляется гнойный налет, не выходящий за границы миндалин.
Катаральной ангине присуща разлитая гиперемия, отечность и увеличение в размерах небных миндалин, краев дужек. Гнойный экссудат в пораженной области не определяется. Иногда регионарные лимфоузлы увеличиваются и становятся болезненными.
Гнойный экссудат в пораженной области не определяется. Иногда регионарные лимфоузлы увеличиваются и становятся болезненными.
При язвенно-пленчатой ангине на внешней части миндалины обнаруживается серовато-желтый либо зеленый налет. Если снять мембрану пуговичным зондом, то можно увидеть кровоточащую поверхность желтого оттенка с четко очерченными краями, язвочками и отмершими тканями.
Лабораторную диагностику проводят через исследование крови, а также мочи, на ß-гемолитический стрептококк. Также берут мазок с пораженной области.
Лечение тонзиллита
Как правило, пациент может лечиться дома. Поскольку болезнь заразна, больному желательно находиться в отдельной комнате.
Стационарному лечению подлежат только люди с тяжело протекающей инфекцией, а так же если возникли осложнения заболевания.
При тонзиллите нужно придерживаться правильного режима: спать не менее 8 часов в сутки (для взрослого), пить достаточно воды и других разрешенных напитков, употреблять полезную пищу, исключить из рациона вредные, острые, соленые, кислые продукты.
То, какие медикаменты предпочтительны, зависит от вида возбудителя ангины. Антибиотики показаны, если тонзиллит был вызван бактериями, и это было установлено лабораторно. При грибковом тонзиллите требуются антимикотические препараты.
Больному показаны антисептики для местного использования, а также болеутоляющие препараты в форме пастилок, спреев или растворов, например, антиангин, мирамистин, хлоргексидин. При ангине у детей лекарства должен подбирать специалист, в зависимости от возраста ребенка.
Если лихорадка составляет от 38-38,5 градусов, то могут применяться антипиретические средства, например, ибупрофен, парацетамол.
Что нельзя делать при тонзиллите
При ангине лучше отказаться от употребления острых, жирных, кислых, тяжелых для пищеварения блюд, горячих и холодных напитков. Пить нужно теплую воду, чай, морсы и т.д.
Если болезнь протекает в острой форме, то нельзя заниматься спортом, особенно когда у человека повышенная температура, болит голова или есть другие симптомы.
Во время заболевания запрещается курить и употреблять спиртные напитки, так как это усиливает воспалительный процесс в миндалинах.
Категорически запрещается самостоятельно убирать гнойные образования в горле. Промывание лакун должен проводить только врач.
Ранняя терапия тонзиллита помогает быстро справиться с болезнью и избежать осложнений.
Если вы обнаружили у себя признаки ангины, то позвоните в клинику реабилитации в Хамовниках. Врач проведет осмотр, поставит точный диагноз и назначит эффективное лечение.
Опухшие лимфатические узлы в грудной клетке: симптомы, причины и многое другое
Обычно грудные лимфатические узлы расположены слишком глубоко в грудной клетке, чтобы человек мог их прощупать. В большинстве случаев опухшие лимфатические узлы в грудной клетке обнаруживаются при сканировании изображений. Отек может указывать на основное заболевание.
При борьбе с инфекцией иногда увеличиваются лимфатические узлы.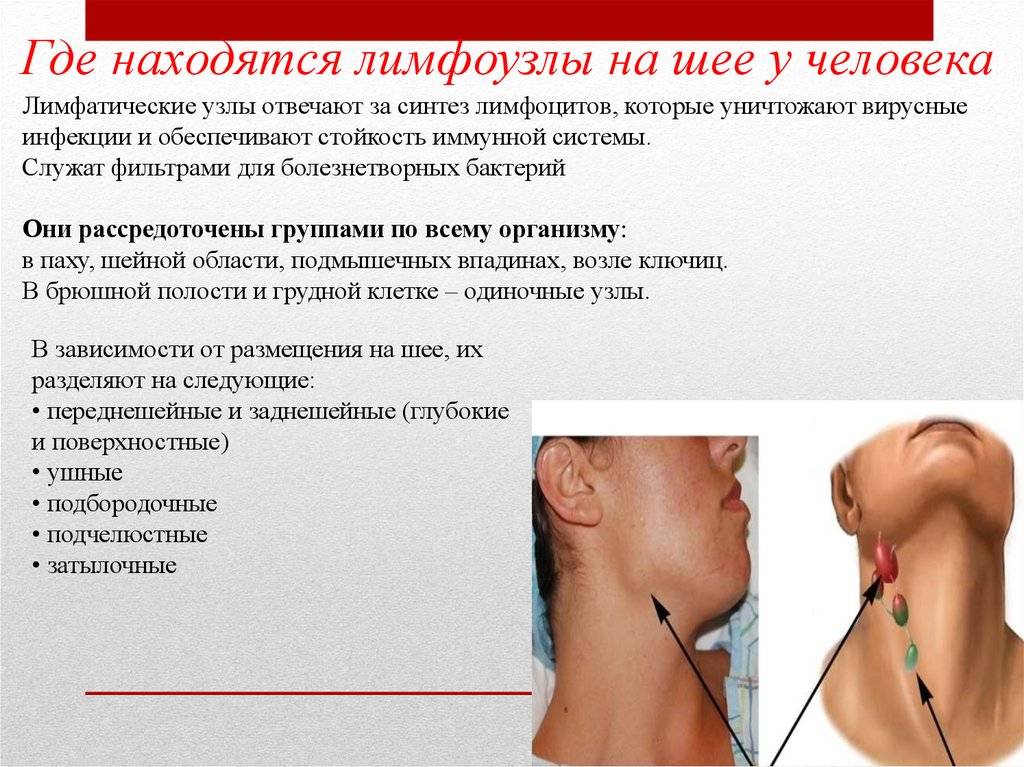 Медиастинальная лимфаденопатия — это медицинский термин, обозначающий увеличение лимфатических узлов в грудной клетке.
Медиастинальная лимфаденопатия — это медицинский термин, обозначающий увеличение лимфатических узлов в грудной клетке.
Лимфатические узлы являются важной частью лимфатической системы, которая помогает защитить организм от болезнетворных организмов, таких как бактерии.
Вдоль ключицы человек может ощущать увеличение лимфатических узлов. Эти лимфатические узлы могут увеличиваться при наличии инфекции, особенно в близлежащих областях, таких как грудь или горло.
Опухшие лимфатические узлы могут сигнализировать о серьезном сопутствующем заболевании, таком как рак или инфекция. Лимфатические узлы также могут увеличиваться без видимых причин.
В этой статье мы рассмотрим возможные причины увеличения лимфатических узлов в грудной клетке и методы их лечения.
Лимфатическая система является частью иммунной системы и помогает отфильтровывать вредные материалы, такие как инфекции или раковые клетки. Он включает в себя сеть сосудов, похожих на кровеносные сосуды, соединяющих множество различных лимфатических узлов.
Эти маленькие узлы иногда увеличиваются, когда организм отфильтровывает что-то вредное. Они также могут опухать без видимой причины, либо из-за хронических проблем со здоровьем, либо из-за заболеваний лимфатических узлов, таких как болезнь Кикучи.
Опухание лимфатических узлов может возникать в одном месте или по всему телу. Место отека часто дает ключ к разгадке источника проблемы.
Например, у человека с увеличенным лимфатическим узлом на шее может быть зубной абсцесс или острый фарингит.
Увеличение лимфатических узлов в груди часто означает, что у человека серьезное заболевание. Некоторые потенциальные причины включают:
- Рак легких: Увеличение лимфатических узлов, окружающих легкие и грудную клетку, может означать, что у человека рак легких или что рак легких распространяется на другие части тела.
- Лимфома: Лимфома — это рак лимфатических узлов. Он может поражать лимфатические узлы в любом месте тела и может начинаться в грудной клетке или распространяться в грудную клетку из других лимфатических узлов.

- Саркоидоз: Саркоидоз — это воспалительное заболевание, которое может повредить легкие. Исследование 2019 года показало, что это одна из наиболее распространенных незлокачественных причин увеличения лимфатических узлов в груди.
- Туберкулез: Туберкулез — это серьезная инфекция, которая поражает легкие и может распространиться на другие части тела. Это может вызвать увеличение лимфатических узлов.
- Другие инфекции: Другие инфекции, особенно поражающие легкие, могут вызывать увеличение лимфатических узлов. Примеры включают бактериальные, вирусные, грибковые и паразитарные инфекции, такие как пневмония, ВИЧ, гистоплазмоз и токсоплазмоз соответственно. Однако мононуклеоз, вирусная инфекция, редко вызывает увеличение лимфатических узлов в грудной клетке.
- Другие причины: Другие серьезные проблемы со здоровьем, такие как сердечная недостаточность или интерстициальное заболевание легких, иногда могут вызывать увеличение грудных лимфатических узлов.

В исследовании 2019 года из 1075 человек, перенесших эндобронхиальную трансбронхиальную игольчатую аспирацию под ультразвуковым контролем (EBUS-TBNA) для диагностики увеличения грудных лимфатических узлов, рак был наиболее частой причиной увеличения грудных лимфатических узлов, с 61,6% наличие какой-либо формы этого заболевания.
За исключением лимфатических узлов над ключицей, лимфатические узлы в грудной клетке расположены настолько глубоко, что человек не может их прощупать.
Большинство из них расположены вокруг органов и позади костей или других крупных структур. Многие из них находятся за грудиной в плевральной полости, тканях, выстилающих грудную клетку и окружающих легкие.
Другие окружают главные вены и артерии сердца. Например, парааортальные лимфатические узлы лежат спереди и сзади восходящей аорты и дуги аорты.
Поскольку невозможно прощупать лимфатические узлы глубоко в грудной клетке, надавив на кожу, человеку потребуется сканирование, чтобы определить, опухли ли они.
Невозможно прощупать медиастинальные лимфатические узлы, находящиеся глубоко в грудной клетке. Другие грудные лимфатические узлы также обычно расположены слишком глубоко, чтобы их можно было прощупать. Врачи обычно замечают опухоль в этих лимфатических узлах только на томографическом сканировании.
Однако человек может прощупать некоторые лимфатические узлы вокруг груди, например лимфатические узлы над ключицей.
Увеличение грудных лимфатических узлов может вызывать такие симптомы, как давление в груди и переполнение, поэтому врач может заподозрить либо увеличение лимфатических узлов, либо наличие основного заболевания.
У людей с опухшими лимфатическими узлами в груди также могут быть увеличены лимфатические узлы в других местах, например, в подмышечных впадинах, паху или на шее.
Люди с увеличенными лимфатическими узлами в груди могут не заметить никаких симптомов. Однако увеличенные лимфатические узлы иногда давит на органы или другие структуры, что может вызывать боль.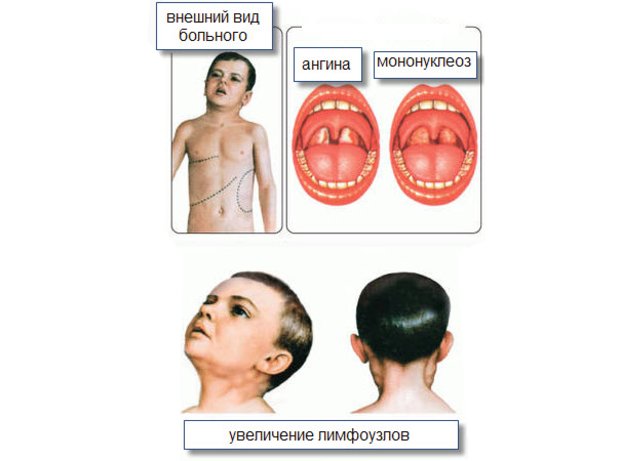
Основное заболевание может вызвать увеличение лимфатических узлов наряду с другими симптомами, такими как:
- плохое самочувствие или слабость
- лихорадка
- кашель или затрудненное дыхание
- увеличение лимфатических узлов в других частях тела
- необъяснимая потеря веса
- ночная потливость
- давление в груди
Лимфома — это рак лимфатической системы или лимфатических узлов. Он может начинаться в лимфатических узлах грудной клетки или перемещаться в эти лимфатические узлы из других частей лимфатической системы.
Другие виды рака, такие как рак легкого, также могут распространяться, поражая близлежащие лимфатические узлы.
Хотя биопсия лимфатических узлов является единственным способом диагностики рака, врач может также порекомендовать анализ крови и визуализирующие исследования для оценки источника опухших грудных лимфатических узлов.
Тип рака у человека, где он начался и распространился ли он на другие области, помогают определить прогноз. Например, общая 5-летняя относительная выживаемость при неходжкинской лимфоме составляет 72%.
Например, общая 5-летняя относительная выживаемость при неходжкинской лимфоме составляет 72%.
Лечение опухших грудных лимфатических узлов зависит от причины. Некоторые варианты включают:
- Лечение инфекций: Антибиотики могут лечить многие инфекции, включая туберкулез. Грибковые инфекции могут потребовать противогрибкового лечения, в то время как некоторые инфекции, такие как вирусная пневмония, хорошо реагируют на поддерживающую терапию. Поддерживающая терапия означает, что врач наблюдает за человеком и лечит его симптомы, например, путем внутривенного введения жидкостей и наблюдения в больнице.
- Лечение рака: Правильное лечение рака зависит от вида рака, но обычно включает химиотерапию, лучевую терапию или и то, и другое. Хирург может удалить пораженные раком лимфатические узлы или порекомендовать операцию по удалению рака в других частях тела.
- Иммуносупрессивная терапия: Лечение иммуноопосредованного заболевания, такого как саркоидоз, включает кортикостероиды и иммунную терапию.

- Лекарство: Поскольку некоторые лекарства могут вызвать увеличение лимфатических узлов, врач может порекомендовать сменить лекарство.
Обнаружение опухших лимфатических узлов грудной клетки может быть пугающим, особенно если они сопровождают другие симптомы. Врач проведет другие тесты, чтобы определить причину отека и предложит варианты лечения.
Даже очень серьезный диагноз, такой как рак, часто хорошо поддается лечению, особенно на ранних стадиях. Кроме того, антибиотики часто могут полностью вылечить такие инфекции, как туберкулез.
Людям, которые испытывают боль или давление в груди, затрудненное дыхание или другие симптомы увеличения грудных лимфатических узлов, следует как можно скорее обратиться к врачу.
Врач, скорее всего, попросит записать все симптомы, которые испытывает человек, в том числе время их первого появления. Они также спросят человека об его истории болезни.
Опухшие лимфатические узлы в грудной клетке: симптомы, причины и многое другое
Обычно грудные лимфатические узлы расположены слишком глубоко в грудной клетке, чтобы человек мог их прощупать. В большинстве случаев опухшие лимфатические узлы в грудной клетке обнаруживаются при сканировании изображений. Отек может указывать на основное заболевание.
В большинстве случаев опухшие лимфатические узлы в грудной клетке обнаруживаются при сканировании изображений. Отек может указывать на основное заболевание.
При борьбе с инфекцией иногда увеличиваются лимфатические узлы. Медиастинальная лимфаденопатия — это медицинский термин, обозначающий увеличение лимфатических узлов в грудной клетке.
Лимфатические узлы являются важной частью лимфатической системы, которая помогает защитить организм от болезнетворных организмов, таких как бактерии.
Вдоль ключицы человек может ощущать увеличение лимфатических узлов. Эти лимфатические узлы могут увеличиваться при наличии инфекции, особенно в близлежащих областях, таких как грудь или горло.
Опухшие лимфатические узлы могут сигнализировать о серьезном сопутствующем заболевании, таком как рак или инфекция. Лимфатические узлы также могут увеличиваться без видимых причин.
В этой статье мы рассмотрим возможные причины увеличения лимфатических узлов в грудной клетке и способы их лечения.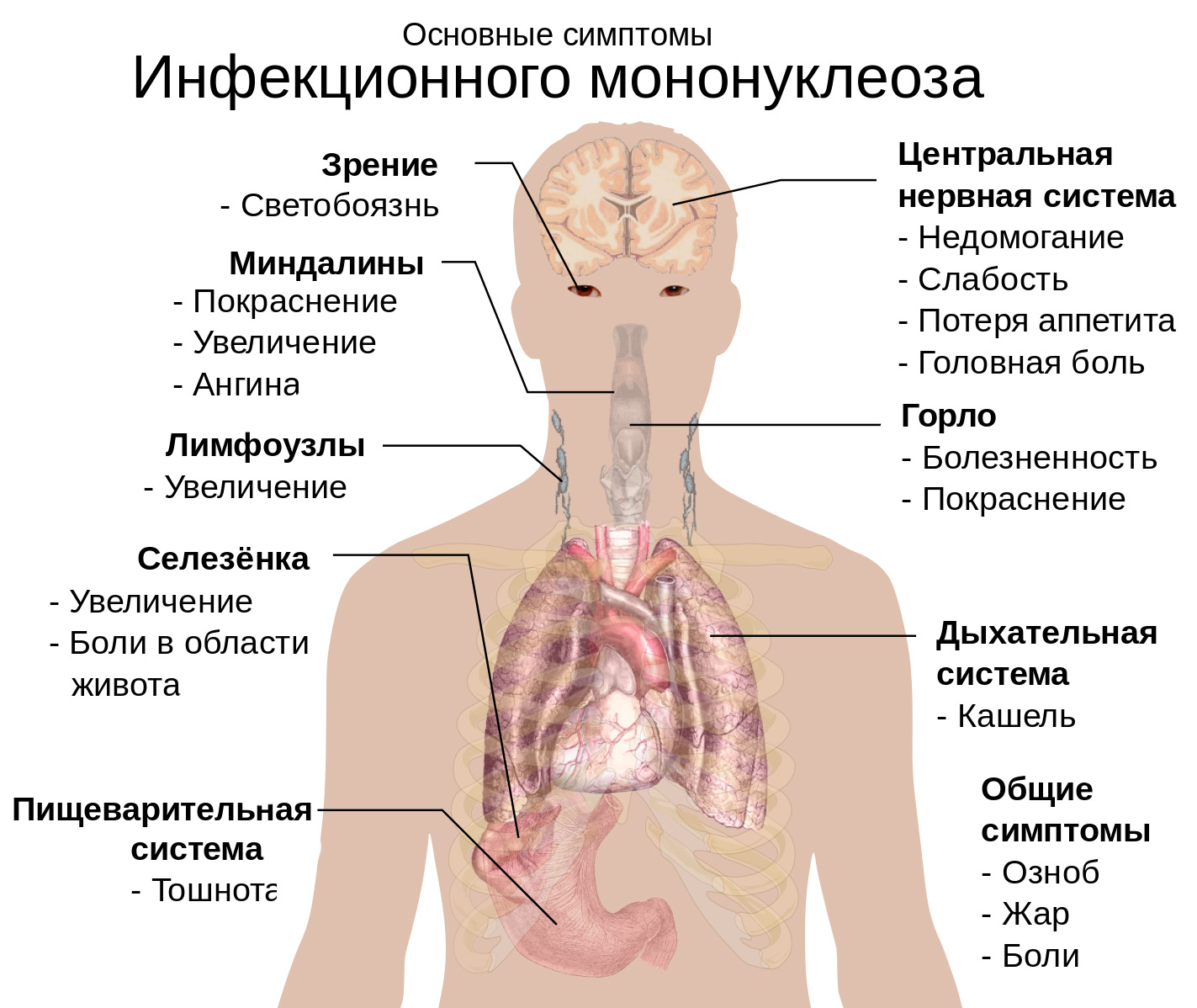
Лимфатическая система является частью иммунной системы и помогает отфильтровывать вредные материалы, такие как инфекции или раковые клетки. Он включает в себя сеть сосудов, похожих на кровеносные сосуды, соединяющих множество различных лимфатических узлов.
Эти маленькие узлы иногда набухают, когда организм отфильтровывает что-то вредное. Они также могут опухать без видимой причины, либо из-за хронических проблем со здоровьем, либо из-за заболеваний лимфатических узлов, таких как болезнь Кикучи.
Опухание лимфатических узлов может возникать в одном месте или по всему телу. Место отека часто дает ключ к разгадке источника проблемы.
Например, у человека с увеличенным лимфатическим узлом на шее может быть зубной абсцесс или острый фарингит.
Увеличение лимфатических узлов в груди часто означает, что у человека серьезное заболевание. Некоторые потенциальные причины включают:
- Рак легких: Увеличение лимфатических узлов, окружающих легкие и грудную клетку, может означать, что у человека рак легких или что рак легких распространяется на другие части тела.

- Лимфома: Лимфома — это рак лимфатических узлов. Он может поражать лимфатические узлы в любом месте тела и может начинаться в грудной клетке или распространяться в грудную клетку из других лимфатических узлов.
- Саркоидоз: Саркоидоз — это воспалительное заболевание, которое может повредить легкие. Исследование 2019 года показало, что это одна из наиболее распространенных незлокачественных причин увеличения лимфатических узлов в груди.
- Туберкулез: Туберкулез — это серьезная инфекция, которая поражает легкие и может распространиться на другие части тела. Это может вызвать увеличение лимфатических узлов.
- Другие инфекции: Другие инфекции, особенно поражающие легкие, могут вызывать увеличение лимфатических узлов. Примеры включают бактериальные, вирусные, грибковые и паразитарные инфекции, такие как пневмония, ВИЧ, гистоплазмоз и токсоплазмоз соответственно. Однако мононуклеоз, вирусная инфекция, редко вызывает увеличение лимфатических узлов в грудной клетке.

- Другие причины: Другие серьезные проблемы со здоровьем, такие как сердечная недостаточность или интерстициальное заболевание легких, иногда могут вызывать увеличение грудных лимфатических узлов.
В исследовании 2019 года из 1075 человек, перенесших эндобронхиальную трансбронхиальную аспирацию иглы под ультразвуковым контролем (EBUS-TBNA) для диагностики опухших грудных лимфатических узлов, рак был наиболее частой причиной опухших грудных лимфатических узлов, с 61,6% наличие какой-либо формы этого заболевания.
За исключением лимфатических узлов над ключицей, лимфатические узлы в грудной клетке расположены настолько глубоко, что человек не может их прощупать.
Большинство из них расположены вокруг органов и позади костей или других крупных структур. Многие из них находятся за грудиной в плевральной полости, тканях, выстилающих грудную клетку и окружающих легкие.
Другие окружают главные вены и артерии сердца. Например, парааортальные лимфатические узлы лежат спереди и сзади восходящей аорты и дуги аорты.
Поскольку невозможно прощупать лимфатические узлы глубоко в грудной клетке, надавив на кожу, человеку потребуется сканирование, чтобы определить, опухли ли они.
Невозможно прощупать медиастинальные лимфатические узлы, находящиеся глубоко в грудной клетке. Другие грудные лимфатические узлы также обычно расположены слишком глубоко, чтобы их можно было прощупать. Врачи обычно замечают опухоль в этих лимфатических узлах только на томографическом сканировании.
Однако человек может прощупать некоторые лимфатические узлы вокруг груди, например лимфатические узлы над ключицей.
Увеличение грудных лимфатических узлов может вызывать такие симптомы, как давление в груди и переполнение, поэтому врач может заподозрить либо увеличение лимфатических узлов, либо наличие основного заболевания.
У людей с опухшими лимфатическими узлами в грудной клетке также могут наблюдаться опухшие лимфатические узлы в других местах, например, в подмышечных впадинах, паху или на шее.
Люди с увеличенными лимфатическими узлами в груди могут не заметить никаких симптомов. Однако увеличенные лимфатические узлы иногда давит на органы или другие структуры, что может вызывать боль.
Основное заболевание может вызвать увеличение лимфатических узлов наряду с другими симптомами, такими как:
- плохое самочувствие или слабость
- лихорадка
- кашель или затрудненное дыхание
- увеличение лимфатических узлов в других частях тела
- необъяснимая потеря веса
- ночь потливость
- давление в груди
Лимфома – это рак лимфатической системы или лимфатических узлов. Он может начинаться в лимфатических узлах грудной клетки или перемещаться в эти лимфатические узлы из других частей лимфатической системы.
Другие виды рака, такие как рак легкого, также могут распространяться, поражая близлежащие лимфатические узлы.
Хотя биопсия лимфатических узлов является единственным способом диагностики рака, врач может также порекомендовать анализ крови и визуализирующие исследования для оценки источника опухших грудных лимфатических узлов.
Тип рака у человека, где он начался и распространился ли он на другие области, помогают определить прогноз. Например, общая 5-летняя относительная выживаемость при неходжкинской лимфоме составляет 72%.
Лечение опухших грудных лимфатических узлов зависит от причины. Некоторые варианты включают:
- Лечение инфекций: Антибиотики могут лечить многие инфекции, включая туберкулез. Грибковые инфекции могут потребовать противогрибкового лечения, в то время как некоторые инфекции, такие как вирусная пневмония, хорошо реагируют на поддерживающую терапию. Поддерживающая терапия означает, что врач наблюдает за человеком и лечит его симптомы, например, путем внутривенного введения жидкостей и наблюдения в больнице.
- Лечение рака: Правильное лечение рака зависит от вида рака, но обычно включает химиотерапию, лучевую терапию или и то, и другое. Хирург может удалить пораженные раком лимфатические узлы или порекомендовать операцию по удалению рака в других частях тела.

