Сепсис у детей с онкологическими заболеваниями
Что такое сепсис?
Сепсис — это серьезное заболевание, которое может развиться в результате резкой реакции организма на инфекцию. Инфекция может быть вызвана бактериями, вирусами, грибками или паразитами.
Сепсис — это неотложное состояние, которое требует ранней диагностики и лечения. Сепсис может вызвать снижение притока крови к тканям и органам тела. В результате уменьшается поступление кислорода и питательных веществ в органы и замедляется выведение токсинов из них. Плохой кровоток может привести к повреждению тканей, органной недостаточности, септическому шоку и смерти.
Сепсис — это серьезное заболевание, которое может развиться в результате резкой реакции организма на инфекцию.
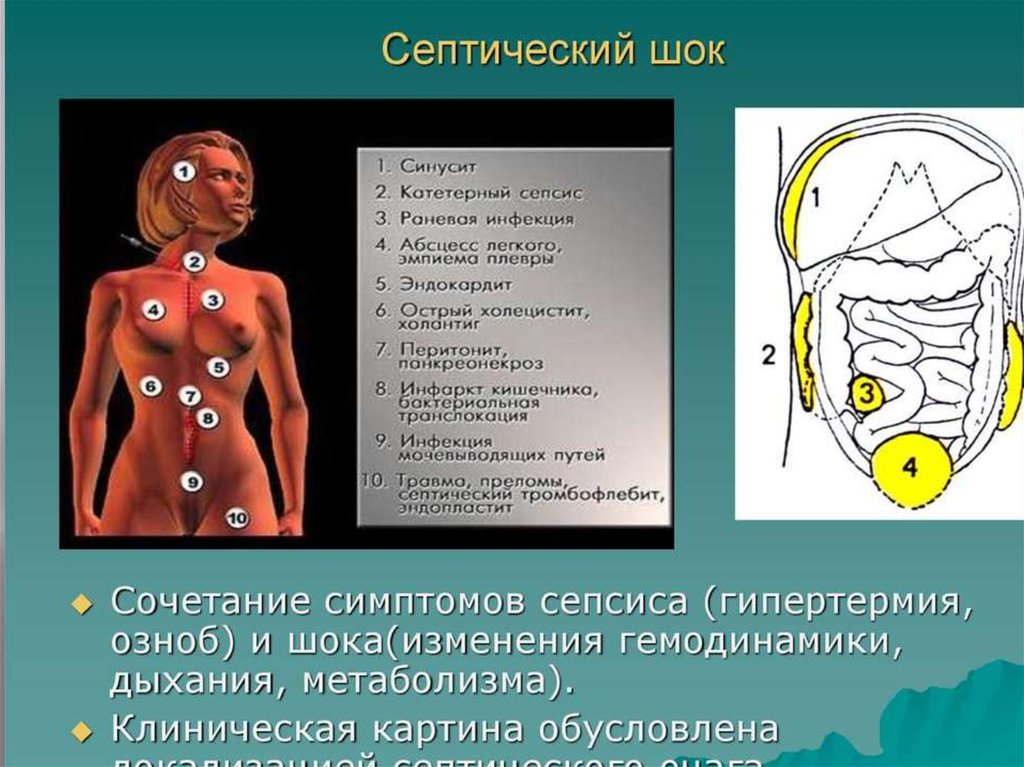
Что такое септический шок?
Состояние пациента с сепсисом может ухудшиться, и тогда заболевание перейдет в тяжелую форму. Отсутствие лечения может привести к септическому шоку. Это тяжелое состояние характеризуется критическим падением артериального давления и нарушением кровоснабжения органов, что приводит к нарушению их функций.
Почему сепсис является серьезным заболеванием?
В США ежегодно регистрируют порядка 75 000 случаев сепсиса у детей, из них около 7000 случаев заканчиваются летальным исходом. По данным Всемирной организации здравоохранения, во всем мире ежегодно наблюдается около 20 миллионов случаев развития сепсиса у детей и около 2,9 миллиона случаев детской смертности в возрастной группе до 5 лет.
Даже если заболевание не заканчивается летальным исходом, пациенту могут грозить длительная инвалидность или проблемы с органами. Несвоевременное начало лечения повышает риск смерти и инвалидности. Каждый час задержки лечения увеличивает вероятность наступления смерти от сепсиса на 8 %.
При ухудшении сепсис может перейти в тяжелую форму. Отсутствие лечения может привести к септическому шоку. Это тяжелое состояние характеризуется критическим падением артериального давления и нарушением кровоснабжения органов, что приводит к нарушению их функций.
Сепсис — это неотложное состояние, которое требует ранней диагностики и лечения.
Каковы признаки и симптомы сепсиса?
Возможные признаки и симптомы сепсиса:
- Повышение температуры до 38 °C (100,4 °F) или выше
- Озноб или тремор
- Учащенное дыхание
- Низкое артериальное давление
- Учащенное сердцебиение
- Боль или дискомфорт
- Бледная или «мраморная» (синеватая) кожа
- Холодная влажная кожа или наличие покраснений
- Спутанность сознания, сонливость либо с трудом удается разбудить пациента
- Плохой аппетит
- Раздражительность, суетливость, растерянность или в целом несвойственное пациенту поведение
Кто подвержен риску развития сепсиса?
Некоторые люди попадают в группу повышенного риска развития сепсиса. Факторы риска:
- Слабая иммунная система
- Наличие инфекции или открытой раны
- Недавно перенесенная операция, химиотерапия или лучевая терапия
- Наличие определенного медицинского оборудования, например внутривенного катетера, ЦВК или порта
- Отсутствие/нарушение функции селезенки
- Серповидно-клеточная анемия
- Прием препаратов, подавляющих иммунную систему
Как проводится диагностика сепсиса?
После медицинского обследования вашему ребенку будут назначены анализы на наличие сепсиса.
- Анализы крови, мочи, спинномозговой жидкости или стула
- Рентгенография грудной клетки
Как лечится сепсис?
Лечение сепсиса зависит от вызвавшей его причины. Наиболее распространенной, но не единственной причиной является бактериальное заражение. Для лечения бактериальной инфекции применяются антибиотики. Их назначают сразу же, и ваш ребенок будет принимать их до тех пор, пока результаты анализов не укажут точную причину сепсиса. Если возбудителем являются бактерии, врач расскажет вам, как долго вашему ребенку будет необходимо принимать антибиотики. Ваш ребенок также будет получать инфузии, которые способствуют току крови и биологических жидкостей к тканям и органам.
Другие методы лечения сепсиса включают:
- Прием препаратов для лечения жара, таких как ацетаминофен (Tylenolâ)
- Подача кислорода с помощью маски или маленьких трубочек, вставленных в нос
- Может потребоваться установка кардиомонитора
Можно ли предупредить развитие сепсиса у пациентов с онкологическими заболеваниями?
Лучший способ профилактики сепсиса — это ранняя диагностика и лечение инфекций. Чтобы предотвратить возникновение инфекции и снизить риск развития сепсиса, выполняйте следующие действия:
Чтобы предотвратить возникновение инфекции и снизить риск развития сепсиса, выполняйте следующие действия:
- Часто мойте руки
- Ежедневно принимайте ванну и чистите зубы
- Носите медицинские маски в соответствии с инструкциями
- Поддерживайте раны в чистоте
- Меняйте влажные или загрязненные повязки
- Избегайте скоплений людей и не приближайтесь к заболевшим людям
- Выполняйте чистку и дезинфекцию поверхностей
- Вакцинируйтесь в соответствии с рекомендациями
- Надлежащим образом ухаживайте за центральными венозными катетерами, такими как центральные катетеры и порт-системы
Если у вашего ребенка присутствуют признаки и симптомы инфекции, немедленно обратитесь к врачу.
Ключевые моменты
- Сепсис — это неотложное состояние, которое может возникнуть у вашего ребенка на фоне инфекции. Сепсис требует ранней диагностики и лечения.
- Инфекции могут быть вызваны бактериями, вирусами, грибками или паразитами.

- Рак и некоторые виды лечения, такие как химиотерапия, могут сделать организм вашего ребенка более уязвимым перед инфекциями и увеличить риск развития сепсиса.
- Вы можете уменьшить риск возникновения инфекции с помощью мытья рук, поддержания чистоты, ношения масок и надлежащего ухода за ранами.
- Немедленно обратитесь за медицинской помощью, если подозреваете у вашего ребенка наличие инфекции или признаков и симптомов сепсиса.
—
Дата изменения: ноябрь 2021 г.
Сепсис у детей с онкологическими заболеваниями
Что такое сепсис?
Сепсис — это серьезное заболевание, которое может развиться в результате резкой реакции организма на инфекцию. Инфекция может быть вызвана бактериями, вирусами, грибками или паразитами.
Сепсис — это неотложное состояние, которое требует ранней диагностики и лечения. Сепсис может вызвать снижение притока крови к тканям и органам тела. В результате уменьшается поступление кислорода и питательных веществ в органы и замедляется выведение токсинов из них. Плохой кровоток может привести к повреждению тканей, органной недостаточности, септическому шоку и смерти.
Плохой кровоток может привести к повреждению тканей, органной недостаточности, септическому шоку и смерти.
Сепсис — это серьезное заболевание, которое может развиться в результате резкой реакции организма на инфекцию.
Что такое септический шок?
Состояние пациента с сепсисом может ухудшиться, и тогда заболевание перейдет в тяжелую форму. Отсутствие лечения может привести к септическому шоку. Это тяжелое состояние характеризуется критическим падением артериального давления и нарушением кровоснабжения органов, что приводит к нарушению их функций.
Почему сепсис является серьезным заболеванием?
В США ежегодно регистрируют порядка 75 000 случаев сепсиса у детей, из них около 7000 случаев заканчиваются летальным исходом. По данным Всемирной организации здравоохранения, во всем мире ежегодно наблюдается около 20 миллионов случаев развития сепсиса у детей и около 2,9 миллиона случаев детской смертности в возрастной группе до 5 лет.
Даже если заболевание не заканчивается летальным исходом, пациенту могут грозить длительная инвалидность или проблемы с органами.
При ухудшении сепсис может перейти в тяжелую форму. Отсутствие лечения может привести к септическому шоку. Это тяжелое состояние характеризуется критическим падением артериального давления и нарушением кровоснабжения органов, что приводит к нарушению их функций.
Сепсис — это неотложное состояние, которое требует ранней диагностики и лечения.
Каковы признаки и симптомы сепсиса?
Возможные признаки и симптомы сепсиса:
- Повышение температуры до 38 °C (100,4 °F) или выше
- Озноб или тремор
- Учащенное дыхание
- Низкое артериальное давление
- Учащенное сердцебиение
- Боль или дискомфорт
- Бледная или «мраморная» (синеватая) кожа
- Холодная влажная кожа или наличие покраснений
- Спутанность сознания, сонливость либо с трудом удается разбудить пациента
- Плохой аппетит
- Раздражительность, суетливость, растерянность или в целом несвойственное пациенту поведение
Кто подвержен риску развития сепсиса?
Некоторые люди попадают в группу повышенного риска развития сепсиса.
- Слабая иммунная система
- Наличие инфекции или открытой раны
- Недавно перенесенная операция, химиотерапия или лучевая терапия
- Наличие определенного медицинского оборудования, например внутривенного катетера, ЦВК или порта
- Отсутствие/нарушение функции селезенки
- Серповидно-клеточная анемия
- Прием препаратов, подавляющих иммунную систему
Как проводится диагностика сепсиса?
После медицинского обследования вашему ребенку будут назначены анализы на наличие сепсиса. Они перечислены ниже.
- Анализы крови, мочи, спинномозговой жидкости или стула
- Рентгенография грудной клетки
Как лечится сепсис?
Лечение сепсиса зависит от вызвавшей его причины. Наиболее распространенной, но не единственной причиной является бактериальное заражение. Для лечения бактериальной инфекции применяются антибиотики. Их назначают сразу же, и ваш ребенок будет принимать их до тех пор, пока результаты анализов не укажут точную причину сепсиса. Если возбудителем являются бактерии, врач расскажет вам, как долго вашему ребенку будет необходимо принимать антибиотики. Ваш ребенок также будет получать инфузии, которые способствуют току крови и биологических жидкостей к тканям и органам.
Если возбудителем являются бактерии, врач расскажет вам, как долго вашему ребенку будет необходимо принимать антибиотики. Ваш ребенок также будет получать инфузии, которые способствуют току крови и биологических жидкостей к тканям и органам.
Другие методы лечения сепсиса включают:
- Прием препаратов для лечения жара, таких как ацетаминофен (Tylenolâ)
- Подача кислорода с помощью маски или маленьких трубочек, вставленных в нос
- Может потребоваться установка кардиомонитора
Можно ли предупредить развитие сепсиса у пациентов с онкологическими заболеваниями?
Лучший способ профилактики сепсиса — это ранняя диагностика и лечение инфекций. Чтобы предотвратить возникновение инфекции и снизить риск развития сепсиса, выполняйте следующие действия:
- Часто мойте руки
- Ежедневно принимайте ванну и чистите зубы
- Носите медицинские маски в соответствии с инструкциями
- Поддерживайте раны в чистоте
- Меняйте влажные или загрязненные повязки
- Избегайте скоплений людей и не приближайтесь к заболевшим людям
- Выполняйте чистку и дезинфекцию поверхностей
- Вакцинируйтесь в соответствии с рекомендациями
- Надлежащим образом ухаживайте за центральными венозными катетерами, такими как центральные катетеры и порт-системы
Если у вашего ребенка присутствуют признаки и симптомы инфекции, немедленно обратитесь к врачу.
Ключевые моменты
- Сепсис — это неотложное состояние, которое может возникнуть у вашего ребенка на фоне инфекции. Сепсис требует ранней диагностики и лечения.
- Инфекции могут быть вызваны бактериями, вирусами, грибками или паразитами.
- Рак и некоторые виды лечения, такие как химиотерапия, могут сделать организм вашего ребенка более уязвимым перед инфекциями и увеличить риск развития сепсиса.
- Вы можете уменьшить риск возникновения инфекции с помощью мытья рук, поддержания чистоты, ношения масок и надлежащего ухода за ранами.
- Немедленно обратитесь за медицинской помощью, если подозреваете у вашего ребенка наличие инфекции или признаков и симптомов сепсиса.
—
Дата изменения: ноябрь 2021 г.
Педиатрия: лечение септического шока
1. Weiss SL, Fitzgerald JC, Pappachan J, et al. Глобальная эпидемиология тяжелого сепсиса у детей: исследование распространенности сепсиса, исходов и методов лечения. Am J Respir Crit Care Med. 2015;191(10):1147–1157. doi: 10.1164/rccm.201412-2323OC. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2015;191(10):1147–1157. doi: 10.1164/rccm.201412-2323OC. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Hon K, Leung AK, Wong JC. Распространение синдромов и аббревиатур в педиатрической реанимации: мы более или менее запутались? Hong Kong Med J. 2020;26(3):260–262. дои: 10.12809/hkmj198059. [PubMed] [CrossRef] [Google Scholar]
3. Seymour CW, Liu VX, Iwashyna TJ, et al. Оценка клинических критериев сепсиса. ДЖАМА. 2016;315(8):762–774. doi: 10.1001/jama.2016.0288. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Singer M, Deutschman CS, Seymour CW, et al. Третье международное консенсусное определение сепсиса и септического шока (сепсис-3) JAMA. 2016;315(8):801–810. doi: 10.1001/jama.2016.0287. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Шанкар-Хари М., Филлипс Г.С., Леви М.Л. и соавт. Разработка нового определения и оценка новых клинических критериев септического шока. ДЖАМА. 2016;315(8):775–787. doi: 10. 1001/jama.2016.0289. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
1001/jama.2016.0289. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6. Rhodes A, Evans LE, Alhazzani W, et al. Кампания по выживанию при сепсисе: международные рекомендации по лечению сепсиса и септического шока: 2016 г. Intensive Care Med. 2017;43(3):304–377. doi: 10.1007/s00134-017-4683-6. [PubMed] [CrossRef] [Академия Google]
7. Brun-Buisson C, Doyon F, Carlet J, et al. Заболеваемость, факторы риска и исход тяжелого сепсиса и септического шока у взрослых: многоцентровое проспективное исследование в отделениях интенсивной терапии. J Am Med Assoc. 1995;274(12):968–974. [PubMed] [Google Scholar]
8. Kaukonen K-M, Bailey M, Pilcher D, Cooper DJ, Bellomo R. Критерии синдрома системной воспалительной реакции в определении тяжелого сепсиса. N Engl J Med. 2015;372(17):1629–1638. doi: 10.1056/nejmoa1415236. [PubMed] [CrossRef] [Академия Google]
9. Ангус Д.К., Ван дер Полл Т. Тяжелый сепсис и септический шок. N Engl J Med. 2013;369(9):840–851. doi: 10. 1056/NEJMra1208623. [PubMed] [CrossRef] [Google Scholar]
1056/NEJMra1208623. [PubMed] [CrossRef] [Google Scholar]
10. Gustot T. Полиорганная недостаточность при сепсисе: прогноз и роль системной воспалительной реакции. Curr Opin Crit Care. 2011;17(2):153–159. doi: 10.1097/MCC.0b013e328344b446. [PubMed] [CrossRef] [Google Scholar]
11. Goldstein B, Giroir B, Randolph A. Международная консенсусная конференция по педиатрическому сепсису: определения сепсиса и органной дисфункции в педиатрии. Pediatr Crit Care Med. 2005;6(1):2–8. дои: 10.1097/01.ПКС.0000149131.72248.Е6. [PubMed] [CrossRef] [Google Scholar]
12. Weiss SL, Peters MJ, Alhazzani W, et al. Международные рекомендации по лечению септического шока и связанной с сепсисом органной дисфункции у детей в рамках кампании по борьбе с сепсисом. Интенсивная терапия Мед. 2020; 46 (Приложение 1): 10–67. doi: 10.1007/s00134-019-05878-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
13. Menon K, Schlapbach LJ, Akech S, et al. Детское определение сепсиса — протокол систематического обзора Целевой группы по определению педиатрического сепсиса. Исследование критического ухода. 2020;2(6):e0123. дои: 10.1097/cce.0000000000000123. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Исследование критического ухода. 2020;2(6):e0123. дои: 10.1097/cce.0000000000000123. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
14. Leclerc F, Leteurtre S, Duhamel A, et al. Суммарное влияние органных дисфункций и септического состояния на смертность детей в критическом состоянии. Am J Respir Crit Care Med. 2005;171(4):348–353. doi: 10.1164/rccm.200405-630OC. [PubMed] [CrossRef] [Google Scholar]
15. Хьюстон К.А., Джордж Э.К., Мейтленд К. Значение лечения шока у детей в условиях ограниченных ресурсов: взгляд из исследования FEAST. Критический уход. 2018;22(1):119. doi: 10.1186/s13054-018-1966-4. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
16. Davis AL, Carcillo JA, Aneja RK, et al. Параметры клинической практики Американского колледжа медицины критических состояний для гемодинамической поддержки педиатрического и неонатального септического шока. Крит Уход Мед. 2017;45(6):1061–1093. doi: 10.1097/CCM.0000000000002425. [PubMed] [CrossRef] [Google Scholar]
17. Brierley J, Carcillo JA, Choong K, et al. Параметры клинической практики для гемодинамической поддержки педиатрического и неонатального септического шока: обновление 2007 г. от Американского колледжа медицины критических состояний. Крит Уход Мед. 2009 г.;37(2):666–688. doi: 10.1097/CCM.0b013e31819323c6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Brierley J, Carcillo JA, Choong K, et al. Параметры клинической практики для гемодинамической поддержки педиатрического и неонатального септического шока: обновление 2007 г. от Американского колледжа медицины критических состояний. Крит Уход Мед. 2009 г.;37(2):666–688. doi: 10.1097/CCM.0b013e31819323c6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
18. Morin L, Ray S, Wilson C, et al. Рефрактерный септический шок у детей: определение Европейского общества педиатрической и неонатальной интенсивной терапии. Интенсивная терапия Мед. 2016;42(12):1948–1957. doi: 10.1007/s00134-016-4574-2. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
19. Brun-Buisson C. Эпидемиология системного воспалительного ответа. Интенсивная терапия Мед. 2000; 26 (S1): S064–S074. doi: 10.1007/s001340051121. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
20. Дельгадо И., Рашински А., Тотапалли Б.Р., Хон К.Л.Э. Инотропы, абсолютное количество моноцитов и выживаемость детей с септическим шоком. HK J Педиатр. 2016;21(1):22–26. [Google Scholar]
HK J Педиатр. 2016;21(1):22–26. [Google Scholar]
21. Rudd KE, Johnson SC, Agesa KM, et al. Глобальная, региональная и национальная заболеваемость и смертность от сепсиса, 1990–2017 гг.: анализ для исследования глобального бремени болезней. Ланцет. 2020;395(10219):200–211. doi: 10.1016/S0140-6736(19)32989-7. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
22. де Соуза Д.С., Шие Х.Х., Баррейра Э.Р., Вентура АМС, Буссо А., Тростер Э.Дж. Эпидемиология сепсиса у детей, поступивших в отделения интенсивной терапии в Южной Америке. Pediatr Crit Care Med. 2016;17(8):727–734. doi: 10.1097/PCC.0000000000000847. [PubMed] [CrossRef] [Google Scholar]
23. Hartman ME, Linde-Zwirble WT, Angus DC, Watson RS. Тенденции в эпидемиологии тяжелого сепсиса у детей. Pediatr Crit Care Med. 2013;14(7):686–693. doi: 10.1097/PCC.0b013e3182917fad. [PubMed] [CrossRef] [Академия Google]
24. Деллинджер Р.П., Леви М.М., Родс А. и соавт. Кампания по выживанию при сепсисе: международные рекомендации по лечению тяжелого сепсиса и септического шока, 2012 г. Intensive Care Med. 2013;41(2):165–228. doi: 10.1097/CCM.0b013e31827e83af. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Intensive Care Med. 2013;41(2):165–228. doi: 10.1097/CCM.0b013e31827e83af. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
25. Huang C-T, Tsai YJ, Tsai P-R, Yu CJ, Ko WJ. Тяжелый сепсис и септический шок. Шок. 2016;45(5):518–524. doi: 10.1097/SHK.0000000000000540. [PubMed] [CrossRef] [Google Scholar]
26. Drumheller BC, Agarwal A, Mikkelsen ME, et al. Факторы риска смертности, несмотря на раннюю протоколированную реанимацию при тяжелом сепсисе и септическом шоке в отделении неотложной помощи. J Крит Уход. 2016;31(1):13–20. doi: 10.1016/j.jcrc.2015.10.015. [PubMed] [CrossRef] [Академия Google]
27. Церцвадзе А., Ройл П., Сидат Ф., Купер Дж., Кросби Р., Маккарти Н. Внебольничный сепсис и его бремя для общественного здравоохранения: систематический обзор. Системная редакция 2016; 5(1):81. doi: 10.1186/s13643-016-0243-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
28. Estenssoro E, Dubin A, Laffaire E, et al. Заболеваемость, клиническое течение и исход у 217 пациентов с острым респираторным дистресс-синдромом. Крит Уход Мед. 2002;30(11):2450–2456. doi: 10.1097/00003246-200211000-00008. [PubMed] [CrossRef] [Академия Google]
Крит Уход Мед. 2002;30(11):2450–2456. doi: 10.1097/00003246-200211000-00008. [PubMed] [CrossRef] [Академия Google]
29. Синель И., Опал С.М. Молекулярная биология воспаления и сепсиса: учебник для начинающих. Крит Уход Мед. 2009;37(1):291–304. doi: 10.1097/CCM.0b013e31819267fb. [PubMed] [CrossRef] [Google Scholar]
30. Hotchkiss RS, Karl IE. Патофизиология и лечение сепсиса. N Engl J Med. 2003;348(2):138–150. doi: 10.1056/NEJMra021333. [PubMed] [CrossRef] [Google Scholar]
31. Schwarz MA. Острое повреждение легких: клеточные механизмы и нарушения. Pediatr Respir Respir. 2001; 2 (1): 3–9.. doi: 10.1053/prrv.2000.0095. [PubMed] [CrossRef] [Google Scholar]
32. Коллеф М.Х., Шустер Д.П. Острый респираторный дистресс-синдром. N Engl J Med. 1995;332(1):27–37. doi: 10.1056/NEJM199501053320106. [PubMed] [CrossRef] [Google Scholar]
33. Vaishnavi C. Транслокация кишечной флоры и ее роль при сепсисе. Индийская J Med Microbiol. 2013;31(4):334–342. doi: 10.4103/0255-0857. 118870. [PubMed] [CrossRef] [Google Scholar]
118870. [PubMed] [CrossRef] [Google Scholar]
34. Kinross J, von Roon A, Penney N, et al. Микробиота кишечника как мишень для улучшения хирургического результата и улучшения ухода за пациентами. Курр Фарм Дез. 2009 г.;15(13):1537–1545. doi: 10.2174/138161209788168119. [PubMed] [CrossRef] [Google Scholar]
35. Kothari N, Bogra J, Kohli M, et al. Роль молекул активного азота в развитии септического шока. Acta Anaesthesiol Scand. 2012;56(3):307–315. doi: 10.1111/j.1399-6576.2011.02607.x. [PubMed] [CrossRef] [Google Scholar]
36. Crouser ED. Митохондриальная дисфункция при септическом шоке и синдроме полиорганной дисфункции. Митохондрия. 2004;4(5–6):729–741. doi: 10.1016/j.mito.2004.07.023. [PubMed] [CrossRef] [Академия Google]
37. Леви М., тен Кейт Х., ван дер Полл Т., ван Девентер С.Дж. Патогенез диссеминированного внутрисосудистого свертывания крови при сепсисе. ДЖАМА. 1993;270(8):975–979. http://www.ncbi.nlm.nih.gov/pubmed/8345649. [PubMed] [Google Scholar]
38. Landry DW, Oliver JA. Патогенез вазодилататорного шока. В: Эпштейн Ф.Х., редактор. N Engl J Med. 8. Том. 345. 2001. стр. 588–595. [PubMed] [CrossRef] [Google Scholar]
Landry DW, Oliver JA. Патогенез вазодилататорного шока. В: Эпштейн Ф.Х., редактор. N Engl J Med. 8. Том. 345. 2001. стр. 588–595. [PubMed] [CrossRef] [Google Scholar]
39. Papathanassoglou ED, Moynihan JA, Ackerman MH. Играет ли роль запрограммированная гибель клеток (апоптоз) в развитии полиорганной дисфункции у пациентов в критическом состоянии? Обзор и теоретическая основа. Крит Уход Мед. 2000; 28(2):537–549.. doi: 10.1097/00003246-200002000-00042. [PubMed] [CrossRef] [Google Scholar]
40. Коцоволис Г., Калларас К. Роль эндотелия и эндогенных вазоактивных веществ при сепсисе. Гиппократия. 2010;14(2):88–93. http://www.ncbi.nlm.nih.gov/pubmed/20596262. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Bone RC, Balk RA, Cerra FB, et al. Определения сепсиса и органной недостаточности и рекомендации по использованию инновационных методов лечения сепсиса. Грудь. 1992;101(6):1644–1655. doi: 10.1378/сундук.101.6.1644. [PubMed] [CrossRef] [Академия Google]
42. Shankar-Hari M, Bertolini G, Brunkhorst FM, et al. Оценка качества текущих определений и критериев септического шока. Критический уход. 2015;19:445–1164. doi: 10.1186/s13054-015-1164-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Shankar-Hari M, Bertolini G, Brunkhorst FM, et al. Оценка качества текущих определений и критериев септического шока. Критический уход. 2015;19:445–1164. doi: 10.1186/s13054-015-1164-6. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
43. Brink M, Cronqvist J, Fagerberg A, et al. Новое определение и диагностические критерии сепсиса — шведское использование Сепсиса-3. Лакартинген. 2018;115:E3W9. [PubMed] [Google Scholar]
44. Чамейдес Л., Самсон Р., Шекснайдер С., Хазински М. Руководство по расширенному жизнеобеспечению в педиатрии. Американская Ассоциация Сердца; 2016. Признание шока. [Академия Google]
45. Майр Ф.Б., Йенде С., Ангус Д.С. Эпидемиология тяжелого сепсиса. Вирулентность. 2014;5(1):4–11. doi: 10.4161/viru.27372. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
46. Machowicz R, Janka G, Wiktor-Jedrzejczak W. Похожие, но не одинаковые: дифференциальная диагностика ГЛГ и сепсиса. Crit Rev Oncol Hematol. 2017; 114:1–12. doi: 10.1016/j.critrevonc.2017.03.023. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1016/j.critrevonc.2017.03.023. [PubMed] [CrossRef] [Google Scholar]
47. Wacker C, Prkno A, Brunkhorst FM, Schlattmann P. Прокальцитонин как диагностический маркер сепсиса: систематический обзор и метаанализ. Ланцет Infect Dis. 2013;13(5):426–435. дои: 10.1016/S1473-3099(12)70323-7. [PubMed] [CrossRef] [Google Scholar]
48. Schlapbach LJ, MacLaren G, Festa M, et al. Прогноз детской смертности от сепсиса в течение 1 часа после поступления в реанимацию. Интенсивная терапия Мед. 2017;43(8):1085–1096. doi: 10.1007/s00134-017-4701-8. [PubMed] [CrossRef] [Google Scholar]
49. Хименес М.Ф., Маршалл Дж.К. Контроль источника в лечении сепсиса. Интенсивная терапия Мед. 2001;27(14):S49–S62. doi: 10.1007/PL00003797. [PubMed] [CrossRef] [Google Scholar]
50. Абрахам Э., Сингер М. Механизмы органной дисфункции, вызванной сепсисом. Крит Уход Мед. 2007;35(10):2408–2416. дои: 10.1097/01.СКМ.0000282072.56245.91. [PubMed] [CrossRef] [Google Scholar]
51. Dellinger RP, Levy MM, Carlet JM, et al. Кампания по выживанию при сепсисе: международные рекомендации по лечению тяжелого сепсиса и септического шока: 2008 г. Crit Care Med. 2008;36(1):296–327. doi: 10.1097/01.CCM.0000298158.12101.41. [PubMed] [CrossRef] [Google Scholar]
Кампания по выживанию при сепсисе: международные рекомендации по лечению тяжелого сепсиса и септического шока: 2008 г. Crit Care Med. 2008;36(1):296–327. doi: 10.1097/01.CCM.0000298158.12101.41. [PubMed] [CrossRef] [Google Scholar]
52. Левинсон А.Т., Кассерли Б.П., Леви М.М. Снижение смертности при тяжелом сепсисе и септическом шоке. Семин Крит Уход Мед. 2011;32(2):195–205. doi: 10.1055/s-0031-1275532. [PubMed] [CrossRef] [Академия Google]
53. Риверс Э., Нгуен Б., Хавстад С. и др. Ранняя целенаправленная терапия при лечении тяжелого сепсиса и септического шока. N Engl J Med. 2001;345(19):1368–1377. doi: 10.1056/nejmoa010307. [PubMed] [CrossRef] [Google Scholar]
54. Общество реаниматологии. Алгоритм начальной реанимации у детей. [По состоянию на 16 марта 2021 г.]. Опубликовано в 2020 г.
55. Севранский Ю.Э., Леви М.М., Марини Ю.Дж. Механическая вентиляция легких при остром повреждении легких/остром респираторном дистресс-синдроме, вызванном сепсисом: обзор, основанный на доказательствах. Крит Уход Мед. 2004; 32 (Приложение 11): S548–S553. [PubMed] [Google Scholar]
Крит Уход Мед. 2004; 32 (Приложение 11): S548–S553. [PubMed] [Google Scholar]
56. Dugar S, Choudhary C, Duggal A. Сепсис и септический шок: лечение на основе рекомендаций. Клив Клин J Med. 2020;87(1):53–64. doi: 10.3949/ccjm.87a.18143. [PubMed] [CrossRef] [Google Scholar]
57. Alobaidi R, Morgan C, Basu RK, et al. Связь между балансом жидкости и исходами у детей в критическом состоянии. JAMA Педиатр. 2018;172(3):257–268. doi: 10.1001/jamapediatrics.2017.4540. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
58. Emrath ET, Fortenberry JD, Travers C, McCracken CE, Hebbar KB. Реанимация с использованием сбалансированных жидкостей связана с улучшением выживаемости при тяжелом сепсисе у детей. Крит Уход Мед. 2017;45(7):1177–1183. doi: 10.1097/CCM.0000000000002365. [PubMed] [CrossRef] [Google Scholar]
59. Бил Р. Дж., Холленберг С. М., Винсент Дж. Л., Паррильо Дж. Э. Вазопрессорная и инотропная поддержка при септическом шоке: обзор, основанный на доказательствах. Крит Уход Мед. 2004;32(11):S455–S465. doi: 10.1097/01.CCM.0000142909.86238.Б1. [PubMed] [CrossRef] [Google Scholar]
Крит Уход Мед. 2004;32(11):S455–S465. doi: 10.1097/01.CCM.0000142909.86238.Б1. [PubMed] [CrossRef] [Google Scholar]
60. Patel GP, Grahe JS, Sperry M, et al. Эффективность и безопасность дофамина по сравнению с норадреналином при лечении септического шока. Шок. 2010;33(4):375–380. doi: 10.1097/SHK.0b013e3181c6ba6f. [PubMed] [CrossRef] [Google Scholar]
61. Nathan CR, Lang E, Dowling S. Дофамин против норадреналина при лечении шока. CJEM. 2011;13(6):395–397. doi: 10.2310/8000.2011.110297. [PubMed] [CrossRef] [Google Scholar]
62. De Backer D, Biston P, Devriendt J, et al. Сравнение дофамина и норадреналина при лечении шока. N Engl J Med. 2010;362(9): 779–789. doi: 10.1056/NEJMoa0907118. [PubMed] [CrossRef] [Google Scholar]
63. Morin L, Kneyber M, Jansen NJG, et al. Трансляционный пробел в лечении септического шока у детей: точка зрения ESPNIC. Энн Интенсивная терапия. 2019;9(1):73. doi: 10.1186/s13613-019-0545-4. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
64. Ventura AMC, Shieh HH, Bousso A, et al. Двойное слепое проспективное рандомизированное контролируемое исследование допамина по сравнению с адреналином в качестве вазоактивных препаратов первой линии при септическом шоке у детей. Крит Уход Мед. 2015;43(11):2292–2302. doi: 10.1097/CCM.0000000000001260. [PubMed] [CrossRef] [Google Scholar]
Ventura AMC, Shieh HH, Bousso A, et al. Двойное слепое проспективное рандомизированное контролируемое исследование допамина по сравнению с адреналином в качестве вазоактивных препаратов первой линии при септическом шоке у детей. Крит Уход Мед. 2015;43(11):2292–2302. doi: 10.1097/CCM.0000000000001260. [PubMed] [CrossRef] [Google Scholar]
65. Мартин Г.С. Сепсис, тяжелый сепсис и септический шок: динамика заболеваемости, возбудители и исходы. Expert Rev Anti Infect Ther. 2012;10(6):701–706. doi: 10.1586/eri.12.50. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
66. Patregnani JT, Sochet AA, Klugman D. Кратковременные периферические вазоактивные инфузии в педиатрии. Pediatr Crit Care Med. 2017;18(8):e378–e381. doi: 10.1097/PCC.0000000000001230. [PubMed] [CrossRef] [Академия Google]
67. Briegel J, Forst H, Haller M, et al. Стрессовые дозы гидрокортизона обращают гипердинамический септический шок: проспективное, рандомизированное, двойное слепое, одноцентровое исследование. Крит Уход Мед. 1999;27(4):723–732. [PubMed] [Google Scholar]
Крит Уход Мед. 1999;27(4):723–732. [PubMed] [Google Scholar]
68. Циммерман Дж. Дж. Кортикостероиды при септическом шоке у детей бесполезны. Крит Уход Мед. 2018;46(4):637–639. doi: 10.1097/CCM.0000000000002980. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
69. Alejandria MM, Lansang MAD, Dans LF, Mantaring JB. Внутривенный иммуноглобулин для лечения сепсиса, тяжелого сепсиса и септического шока. Cochrane Database Syst Rev. 2013; 2013(9)):CD001090. doi: 10.1002/14651858.CD001090.pub2. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
70. Sandrock C, Albertson T. Противоречия в лечении сепсиса. Semin Respir Crit Care Med. 2010;31(1):66–78. doi: 10.1055/s-0029-1246290. [PubMed] [CrossRef] [Google Scholar]
71. Bernard GR, Vincent J-L, Laterre PF, et al. Эффективность и безопасность рекомбинантного человеческого активированного протеина С при тяжелом сепсисе. N Engl J Med. 2001;344(10):699–709. doi: 10.1056/NEJM200103083441001. [PubMed] [CrossRef] [Академия Google]
72. Alharthy A, Faqihi F, Memish ZA, et al. Непрерывная заместительная почечная терапия с добавлением картриджа CytoSorb ® у пациентов в критическом состоянии с COVID-19 плюс острая почечная недостаточность: серия случаев. Артиф Органы. 2020 г.: 10.1111/aor.13864. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Alharthy A, Faqihi F, Memish ZA, et al. Непрерывная заместительная почечная терапия с добавлением картриджа CytoSorb ® у пациентов в критическом состоянии с COVID-19 плюс острая почечная недостаточность: серия случаев. Артиф Органы. 2020 г.: 10.1111/aor.13864. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
73. Wei T, Chen Z, Li P, et al. Раннее использование oXiris для поглощения эндотоксина при абдоминальном септическом шоке: клинический случай. Медицина (Балтимор) 2020;99(28):e19632. дои: 10.1097/MD.0000000000019632. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
74. Bottari G, Guzzo I, Marano M, et al. Гемоперфузия с цитосорбом у детей с септическим шоком: ретроспективное обсервационное исследование. Int J Artif Organs. 2020;43(9):587–593. doi: 10.1177/0391398820
9. [PubMed] [CrossRef] [Google Scholar]
75. Консенсусная конференция педиатрической группы по острой легочной травме. Педиатрический ОРДС: консенсусные рекомендации педиатрической консенсусной конференции по острому повреждению легких. Pediatr Crit Care Med. 2015;16(5):428–439. doi: 10.1097/PCC.0000000000000350. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
Pediatr Crit Care Med. 2015;16(5):428–439. doi: 10.1097/PCC.0000000000000350. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
76. Oberender F, Ganeshalingham A, Fortenberry JD, et al. Веноартериальная экстракорпоральная мембранная оксигенация по сравнению с традиционной терапией при тяжелом педиатрическом септическом шоке. Pediatr Crit Care Med. 2018;19(10):965–972. doi: 10.1097/PCC.0000000000001660. [PubMed] [CrossRef] [Google Scholar]
77. Бликли Г., Коул М. Распознавание и лечение сепсиса: роль медсестры. Бр Дж Нурс. 2020;29(21): 1248–1251. doi: 10.12968/bjon.2020.29.21.1248. [PubMed] [CrossRef] [Google Scholar]
78. Сун Дж., Сони Н. Сепсис: распознавание и лечение. Clin Med J. 2012;12(3):276–280. doi: 10.7861/clinmedicine.12-3-276. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
79. Straney L, Clements A, Parslow RC, et al. Педиатрический индекс смертности 3. Pediatr Crit Care Med. 2013;14(7):673–681. doi: 10.1097/PCC.0b013e31829760cf. [PubMed] [CrossRef] [Google Scholar]
[PubMed] [CrossRef] [Google Scholar]
80. Olaechea PM, Quintana JM, Gallardo MS, Insausti J, Maraví E, Alvarez B. Прогностическая модель подхода к лечению внебольничной пневмонии у пациентов, нуждающихся в госпитализации в отделение интенсивной терапии. Интенсивная терапия Мед. 1996;22(12):1294–1300. doi: 10.1007/BF01709541. [PubMed] [CrossRef] [Google Scholar]
81. Джексон Дж. К., Хопкинс Р. О., Миллер Р. Р., Гордон С. М., Уиллер А. П., Эли Э. В. Острый респираторный дистресс-синдром, сепсис и снижение когнитивных функций: обзор и тематическое исследование. South Med J. 2009;102(11):1150–1157. doi: 10.1097/SMJ.0b013e3181b6a592. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
82. Chuang Y-Y, Huang Y-C, Lin T-Y. Синдром токсического шока у детей. Педиатр Наркотики. 2005;7(1):11–25. doi: 10.2165/00148581-200507010-00002. [PubMed] [CrossRef] [Академия Google]
83. Ames SG, Workman JK, Olson JA, et al. Инфекционная этиология и исходы при педиатрическом септическом шоке. J Pediatric Infect Dis Soc. 2017;1(6):80–86. doi: 10.1093/jpids/piv108. [PubMed] [CrossRef] [Google Scholar]
J Pediatric Infect Dis Soc. 2017;1(6):80–86. doi: 10.1093/jpids/piv108. [PubMed] [CrossRef] [Google Scholar]
Педиатрический сепсис > Информационные бюллетени > Yale Medicine
Обзор
Как и у взрослых, когда у младенцев и детей развивается инфекция, их иммунная система борется с вторгшимся виновником, будь то бактерии , вирус или грибок.
Но иногда реакция иммунной системы на инфекцию выходит из-под контроля, что приводит к опасному для жизни состоянию, называемому сепсисом. Сепсис возникает, когда реакция организма на уже имеющуюся инфекцию выходит из-под контроля, что приводит к сильному воспалению во всем организме, что, в свою очередь, может привести к повреждению тканей и отказу органов. Когда органы перестают функционировать, организм может вступить в стадию сепсиса, называемую «септическим шоком», и угроза смерти неизбежна.
Хотя сепсис является серьезным заболеванием в любом возрасте, он особенно опасен для детей, поскольку их симптомы труднее обнаружить. «Самая большая разница между сепсисом у взрослых и детей заключается в распознавании», — говорит врач детской интенсивной терапии Йельской медицины Сара Кандил, доктор медицинских наук. «Многие симптомы, которые мы ищем при сепсисе, такие как лихорадка, похожи на другие заболевания у детей».
«Самая большая разница между сепсисом у взрослых и детей заключается в распознавании», — говорит врач детской интенсивной терапии Йельской медицины Сара Кандил, доктор медицинских наук. «Многие симптомы, которые мы ищем при сепсисе, такие как лихорадка, похожи на другие заболевания у детей».
Хотя педиатрический сепсис не является редкостью, он не так уж и редок. По оценкам исследований, более 75 000 детей ежегодно лечатся от тяжелого сепсиса в США. как острый аппендицит. «Те, у кого ослабленная иммунная система, например дети, проходящие химиотерапию, могут быть особенно восприимчивы», — говорит доктор Кандил.
Помимо того, что его труднее обнаружить у детей, родители, опекуны и даже медицинский персонал могут не иметь достаточных знаний о признаках сепсиса. «У нас в детской больнице Йельского университета в Нью-Хейвене проводится постоянная кампания, призывающая медицинских работников и семьи быть осведомленными о сепсисе», — говорит доктор Кандил.
Все педиатры Yale Medicine обучены распознавать ранние признаки сепсиса у детей, чтобы оказывать быструю и точную помощь, чтобы остановить прогрессирование заболевания.
Кто подвержен риску развития сепсиса?
У любого ребенка может развиться сепсис. Однако недоношенные дети и младенцы могут быть особенно восприимчивы к заболеванию, поскольку их иммунная система все еще развивается. Неонатальный сепсис относится к типу сепсиса, который развивается у детей сразу после их рождения и в течение первых 90 дней их жизни. Если симптомы развиваются в течение шести часов после рождения (ранний неонатальный сепсис), то инфекция, вероятно, передается от матери к ребенку во время беременности.
Некоторые примеры этих типов инфекций включают стрептококк группы B (GBS) и E. coli , которые могут естественным образом существовать в вагинальных культурах женщин. При сепсисе, который развивается после этого периода (так называемый неонатальный сепсис с поздним началом), инфекция обычно передается из окружающей среды.
В больницах заражение может произойти из-за катетеров или любых других медицинских устройств, которые остаются в организме ребенка в течение определенного периода времени. Также возможен вирусно-индуцированный сепсис, который может быть вызван аденовирусом или энтеровирусом (оба являются типами вирусов, которые могут вызывать заболевания от легкой до тяжелой степени).
Также возможен вирусно-индуцированный сепсис, который может быть вызван аденовирусом или энтеровирусом (оба являются типами вирусов, которые могут вызывать заболевания от легкой до тяжелой степени).
Как правило, дети, которые уже госпитализированы с инфекцией, такой как разрыв аппендикса или инфекция мочевыводящих путей, подвергаются более высокому риску сепсиса.
Каковы признаки детского сепсиса?
Одной из причин, по которой сепсис может превратиться в серьезное заболевание, является то, что его трудно обнаружить на ранних стадиях у детей. Например, у взрослых два явных признака сепсиса включают учащенное сердцебиение и низкое кровяное давление. Эти симптомы выглядят иначе у детей. «Дети имеют меньший сердечный резерв, чем взрослые, и компенсируют его по-разному», — говорит доктор Кандил, имея в виду разницу между количеством крови, которое сердце перекачивает в данный момент времени, и его максимальной способностью перекачивать кровь. «Это означает, что их кровяное давление может снизиться намного позже в процессе сепсиса», — говорит она.
«Это означает, что их кровяное давление может снизиться намного позже в процессе сепсиса», — говорит она.
Помимо того, что сепсис трудно распознать, он является вторичным заболеванием, которое развивается после первоначальной инфекции, и его симптомы могут имитировать симптомы исходного заболевания. Some signs of sepsis can include the following:
- Fever
- Lethargy or being “sleepier” than normal
- General pain or discomfort
- Nausea and vomiting
- Dizziness
- Dehydration
В отличие от некоторых заболеваний, которые вызывают одинаковые симптомы у населения в целом (например, вирус гриппа), симптомы сепсиса могут варьироваться в зависимости от каждого человека, и это делает ценность диагностического тестирования еще более важной.
Как диагностируется сепсис?
Единого диагностического теста на сепсис пока не существует. Врачи и медицинские работники используют комбинацию тестов, чтобы собрать воедино полную картину инфекции. Скорее всего, они назначат анализы крови и мочи, а также тесты на определенные бактериальные инфекции или воспаления. Также может потребоваться анализ спинномозговой жидкости, рентген или УЗИ.
Врачи и медицинские работники используют комбинацию тестов, чтобы собрать воедино полную картину инфекции. Скорее всего, они назначат анализы крови и мочи, а также тесты на определенные бактериальные инфекции или воспаления. Также может потребоваться анализ спинномозговой жидкости, рентген или УЗИ.
Образцы мочи могут предоставить информацию об инфекциях мочевыводящих путей (ИМП) или проблемах с почками. Анализы крови также могут выявить состояние, показывая маркеры воспаления или проблемы с кровообращением, такие как следующие:
- Повышенный или низкий уровень лейкоцитов признак текущей инфекции, в то время как слишком мало лейкоцитов указывает на то, что человек подвержен более высокому риску ее развития.
- Молочная кислота – Когда органы и мышцы не получают достаточного количества кислорода, они могут выделять молочную кислоту. Высокий уровень этого вещества в крови может указывать на наличие сепсиса.
- С-реактивный белок (СРБ) – Организм вырабатывает этот тип белка в периоды сильного воспаления.

Какие существуют варианты лечения сепсиса?
Младенцы и дети, у которых развился сепсис, и особенно те, у кого развился септический шок, обычно переводятся в отделение интенсивной терапии больницы. Там они будут находиться под пристальным наблюдением, и им может потребоваться специальное оборудование, такое как вентиляторы для поддержки. В дополнение к стабилизации показателей жизнедеятельности (например, частоты дыхания, артериального давления и температуры тела) врачи могут лечить сепсис внутривенными жидкостями, антибиотиками и другими лекарствами по мере необходимости.
«При сепсисе вы лечите инфекцию, но вы также должны поддерживать организм во время этого «иммунного шторма», через который он проходит», — говорит доктор Кандил.
Как можно предотвратить сепсис?
Лучший способ борьбы с сепсисом у младенцев и детей — это прежде всего предотвращение возникновения инфекции. В общих чертах, вот несколько способов добиться этого:
- Частое мытье рук .
 Это помогает предотвратить попадание микробов в организм. Есть несколько других средств защиты первой линии, столь же хорошо изученных и хорошо поддерживаемых, как мытье рук для предотвращения инфекций.
Это помогает предотвратить попадание микробов в организм. Есть несколько других средств защиты первой линии, столь же хорошо изученных и хорошо поддерживаемых, как мытье рук для предотвращения инфекций. - Вакцины . Сегодня некоторые из рекомендуемых вакцин для новорожденных (например, вакцины против дифтерии, столбняка и коклюша [АКДС3], кори и полиомиелита) вводятся специально для предотвращения инфекций.
- Действуйте быстро . Чем раньше ребенок получает лечение от инфекции, которая не проходит, тем больше шансов, что можно избежать сепсиса.
Могут ли дети полностью вылечиться от сепсиса?
Чем раньше будет выявлен и вылечен сепсис, тем больше у ребенка шансов на полное выздоровление. «Существует спектр выздоровления, — говорит доктор Кандил. «Это зависит от того, возникли ли какие-либо осложнения во время сепсиса или он прогрессировал до более поздних стадий и привел к повреждению органов».
