Истмико-цервикальная недостаточность (ИЦН): диагностика и лечение
Главная / Пациентам /Статьи / Статьи по акушерству / Истмико-цервикальная недостаточность (ИЦН): диагностика и лечение
Истмико-цервикальная недостаточность (ИЦН) – опасное состояние, которое может привести к самопроизвольному прерыванию беременности или преждевременным родам. ИЦН диагностируется в 15-42% случаев невынашивания и чаще всего диагноз ставится только после прерывания беременности.
Врачи акушеры-гинекологи настоятельно рекомендуют проходить раннюю диагностику по выявлению факторов риска развития истмико-цервикальной недостаточности для профилактики преждевременных родов.
Что такое истмико-цервикальная недостаточность
ИЦН – это неспособность шейки матки оставаться в закрытом состоянии во время беременности. При этом происходит безболезненное раскрытие шейки матки, приводящее к самопроизвольному прерыванию беременности на сроках от 14 недель и более.
Последовательность физиологических процессов при ИЦН
- Механическое увеличение нагрузки на область несостоятельного внутреннего зева
- Пролабирование (внедрение) плодного пузыря в цервикальный канал.
- Инфицирование околоплодных оболочек.
- Излитие околоплодных вод.
- Самопроизвольное прерывание беременности.
Виды истмико-цервикальной недостаточности
Различают следующие разновидности ИЦН:
- функциональная (гормональная) – при сниженной функции яичников или гиперандрогении,
- органическая (травмы шейки матки),
- врождённая (аномалии развития полового аппарата, дисплазия соединительной ткани).
К группе риска возникновения ИЦН относят наличие выкидышей и ранних самопроизвольных родов в анамнезе пациентки; травмы шейки матки, возникшие вследствие выскабливания полости матки, травматичных родов, радикальных хирургических методов лечения эрозии; применение вспомогательных репродуктивных технологий, гормональные нарушения.
И даже при отсутствии перечисленных факторов обязательно проведение дополнительных исследований для предотвращения развития ИЦН при многоплодной беременности.
Диагностика ИЦН
Диагностические методы выявления истмико-цервикальной недостаточности:
- УЗИ (трансвагинальное) — золотой стандарт» в диагностике ИЦН, позволяет получить полную информацию о состоянии шейки матки, а именно о наличии или отсутствии признаков истмико-цервикальной недостаточности
- Гинекологическое обследование позволяет выявить признаки, которые могут указывать на ИЦН: укороченная, размягчённая шейка матки, расположенная по проводной оси таза; приоткрытый цервикальный канал; предлежащая часть плода расположена низко или прижата ко входу в малый таз.
Способы лечения истмико-цервикальной недостаточности
В современной медицине применяются следующие методы лечения ИЦН:
- Хирургический метод предполагает наложение швов на шейку матки.

- Консервативный метод коррекции ИЦН – это введение с лечебной и профилактической целью разгружающих акушерских пессариев (РАП). Манипуляция проводится при выявленной ИЦН в сроках более 25 недель, а также при невозможности наложения швов на шейку матки.
В клиниках Центра медицины плода акушеры-гинекологи проводят квалифицированные консультации и точную диагностику всех видов истмико-цервикальной недостаточности, а также применяют все современные методы лечения данной патологии. Профессионально осуществляется ведение беременности после лечения ИЦН, включающее динамическую цервикометрию.
Берегите своё здоровье, своевременно обращайтесь к специалистам и наслаждайтесь спокойным ожиданием рождения здорового ребёнка!
Наши центры
14-Я ЛИНИЯ В. О.,
Д. 7
О.,
Д. 7
ПН-ВС 9:00-21:00
ПР. ТОРЕЗА, Д. 72
ПН-CБ 8:00-21:00
ВС 9:00-21:00
УЛ. БАДАЕВА, Д. 6, К.1
ПН-ВС 9:00-21:00
УЛ. ПУЛКОВСКАЯ, Д. 8, К. 1
ПН-ВС 9:00-21:00
КОМЕНДАНТСКИЙ ПР., Д. 10, К. 1
ПН-ВС 9:00-21:00
УЛ. ЛЕНИ ГОЛИКОВА, Д. 29/3
ПН-ВС 9:00-20:00
УЛ. СИКЕЙРОСА, Д. 10В
ПН-СБ 9:00-20:00
УЛ. ГЖАТСКАЯ Д. 22, К. 4
ПН-ВС 9:00-21:00
УЛ. Дегтярная
23/25
Дегтярная
23/25
ПН-СБ 9:00-21:00
ВС 9:00-19:00
БОГАТЫРСКИЙ ПР., Д. 64 К. 1
ПН-СБ 9:00-21:00
ВС 9:00-18:00
г. Выборг, Ленинградский пр. 10
ПН-СБ 9:00-20:00
ул. Мясницкая, д. 32, стр. 1
ПН-ВС 9:00-21:00
Записаться к специалисту
Спасибо за обращение
Задайте вопрос
Задайте вопрос
Записаться на онлайн консультацию
Пирамидный синдром у детей. Остеопатическое лечение
Обвитие пуповины
Поражение нервной системы
Неонатус Санус/Блог/Груднички/Пирамидный синдром у детей
Пирамидная недостаточность у грудничков – отклонение созревания нервной системы, которое характеризуется дисфункцией пирамидального тракта мозга. Часто такие нарушения связаны с дисфункцией шеи, подзатылочной области и региона черепа у малыша и хорошо поддаются остеопатическому лечению. В нашем центре вы можете получить консультацию и пройти курс остеопатического лечения данной проблемы.
Часто такие нарушения связаны с дисфункцией шеи, подзатылочной области и региона черепа у малыша и хорошо поддаются остеопатическому лечению. В нашем центре вы можете получить консультацию и пройти курс остеопатического лечения данной проблемы.
Синдром пирамидной недостаточности у детей
Несмотря на то, что некоторые врачи читают это состояние временным, по нашим наблюдениям, у некоторых детей, в дальнейшем нелеченная пирамидная недостаточность может проявляются следующими проблемами:
- Нарушение осанки, сколиоз
- Детский церебральный паралич
- Гиперактивность
- Задержка двигательного, речевого развития
- И др.
Симптомы пирамидной недостаточности у детей до 1 года, до 2-х лет
Пирамидную недостаточность у детей первого года жизни могут определить опытный педиатр, неонатолог или невролог. Родителям также следует знать о проявлениях этой проблемы, так как некоторые симптомы могут возникать периодически и не проявляться во время осмотра у специалиста:
- Нарушение мелкой моторики, трудности с захватом и удержанием предметов
- Тремор (подергивание) рук, ног, подбородка,
- Переразгибание головы
- Ходьба на носочках (до 3-х лет)
- Тугоподвижность голеностопных суставов
- Симптомы травмы шейного отдела (кривошея, напряжение шейных мышц, слабость мышц в руках)
- Изменения на ЭМГ (электромиограмма)
- Положительный рефлекс Бабинского.

Также обратите внимание на следующие симптомы:
- Беспокойный сон
- Гиперактивноть
- Частые, обильные срыгивания
Итак, пирамидный синдром является результатом травмы шейного отдела в родах. В данном случае под травмой понимаются те минимальные смещения в шейном отделе позвоночника, которые возникают в процессе родов. В результате зажатости верхнешейного отдела нарушается кровоснабжение спинного мозга с вовлечением боковых столбов, именно здесь проходят пирамидные пути.
Находясь в раздраженном состоянии в результате нехватки кислорода, они приводят к гипертонусу икроножных мышц. В двигательной сфере это приводит к хождению на цыпочках. Причём проявления могут быть как с 2 сторон, так и с одной стороны. На фоне гипертонуса мышц голени могут возникнуть вторичные двигательные изменения, вплоть до косолапости.
До 2-3 месяцев жизни детям свойственен физиологический гипертонус: руки и ноги согнуты и прижаты к телу, пальцы сжаты в кулачки
Остеопатическое лечение пирамидной недостаточности у младенцев
Остеопатия является эффективным методом лечения пирамидной недостаточности у детей.
Остеопатический метод лечения даёт стойкий положительный эффект, так как восстанавливает адекватное кровоснабжение центральной нервной системы. Это приводит к восстановлению нормальных функций центральной нервной системы и пирамидных путей, в том числе. Остеопатическое лечение устраняет дисфункции, непосредственно влияющие на кровоснабжение мозга, также во время сеанса корректируются сопутствующие проблемы, оказывая выраженный положительный эффект для всего организма.
Остеопатическое лечение пирамидной недостаточности также включает лечение:- Кривошеи
- Гипертензионно-гидроцефального синдрома
- Асимметрии черепа
- Компрессии швов черепа
- Нарушения тонуса
- Ходьбы на носочках
- Гиперактивности
- И др.
Всем детям с диагнозом пирамидной недостаточности показано остеопатическое лечение.
Преимущества лечения пирамидного синдрома в клинике остеопатии «Неонатус Санус»
Наша клиника остеопатии и неврологии на Васильевском острове «Неонатус Санус » — здоровье с рождения, имеет большой практический опыт профилактики и лечении новорожденных детей, младенцев и детей грудничкового возраста.
Мы умеем и любим работать с маленькими детьми!
В нашей клинике работают опытные врачи-остеопаты, неврологи, что расширяет возможности диагностики и лечения данного состояния. Каждому малышу уделяется много внимания, чтобы понять ребенка, точно оценить его состояние, дать рекомендации родителям и при необходимости провести эффективное остеопатическое лечение.
В нашем центре вы можете получить лучшее обследование, лечение и рекомендации от ведущих специалистов Санкт-Петербурга.
Отзыв на лечение выраженных двигательных нарушений в нашем медицинском центре
Катюша родилась от первой беременности на сроке 40 недель.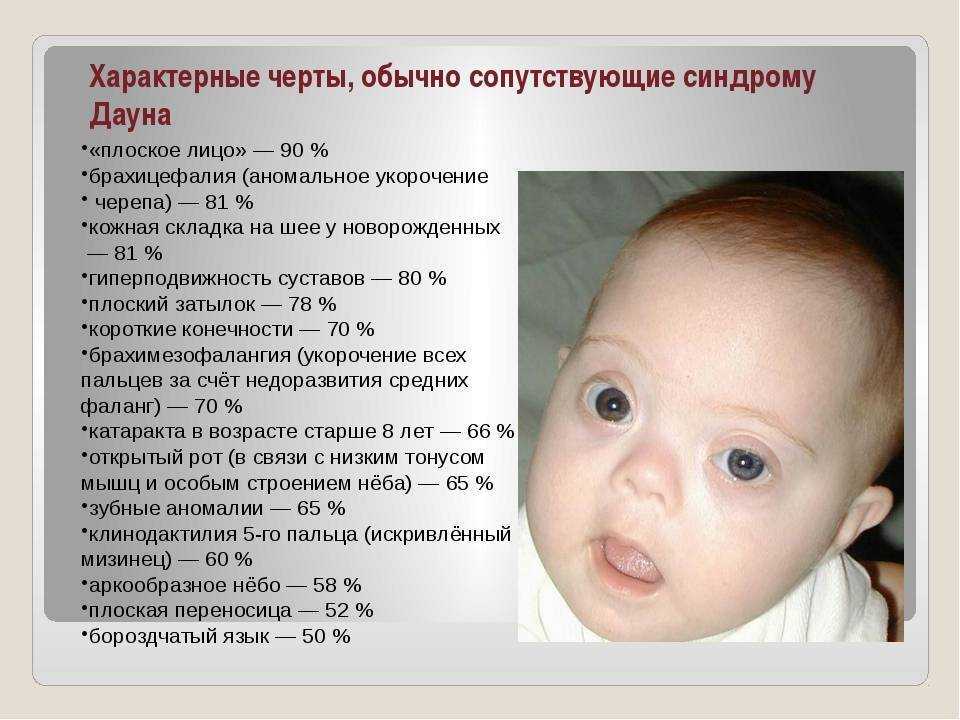 Состояние после рождения было тяжелым за счёт асфиксии. Оценка по шкале Апгар 1/4 балла. Через 3 часа в связи с дыхательной недостаточностью и судорогами была переведена на реанимационное отделение. Проводилась искусственная вентиляция легких, гипотермия мозга.
Состояние после рождения было тяжелым за счёт асфиксии. Оценка по шкале Апгар 1/4 балла. Через 3 часа в связи с дыхательной недостаточностью и судорогами была переведена на реанимационное отделение. Проводилась искусственная вентиляция легких, гипотермия мозга.
Результатом тяжелой гипоксии мозга явился диагноз: Детский Церебральный Паралич, правосторонний спастический гемипарез. В возрасте 1 года 6 месяцев она впервые появилась в нашем центре. Основной жалобой была задержка двигательного развития, ходьба самостоятельная появилась только в 1год и 4 месяца. При ходьбе испытывала большие проблемы в связи с высоким гипертонусом мышц по всей правой стороне, отмечалось косоглазие и беспокойное поведение.
После проведённого лечения у девочки практически нормализовался мышечный тонус, походка максимально приблизилась к физиологической, у девочки прекрасное речевое развитие, она с удовольствием ходит в детский сад и общается со сверстниками.
Благодарим родителей за предоставленный видеоматериал.
Отзыв доступен по сслыке
Поделиться
Нарушение осанки, сколиоз
Детский церебральный паралич
Гиперактивность
Задержка двигательного, речевого развития
Гипоксия в родах
Кривошея
Гипертензионно-гидроцефальный синдром
Асимметрия черепа
Компрессия швов черепа
Нарушение тонуса
Ходьба на носочках
Гиперактивность
И др.
Получите консультацию у специалиста:
Калиновская
Ольга
Золотов
Олег
Зайкин
Дмитрий
Недостаточность шейки матки > Информационные бюллетени > Yale Medicine
Обзор
Большинство беременностей нормальные, здоровые и достигают полного срока, но где-то от 9 до 10 процентов женщин рожают детей раньше срока (до 37 недель беременности). На самом деле, по данным Всемирной организации здравоохранения, осложнения преждевременных родов являются основной причиной смерти детей в возрасте до 5 лет во всем мире.
Примерно у 1 процента беременных женщин, у которых возникают преждевременные роды, причиной является состояние, называемое недостаточностью шейки матки, ранее известное как недостаточность шейки матки. При цервикальной недостаточности шейка матки начинает раскрываться (расширяться) и сглаживаться (укорачиваться и истончаться) во втором триместре.
Хотя ни одна женщина не хочет иметь дело с осложнениями во время беременности, хорошая новость заключается в том, что при подозрении на недостаточность шейки матки (на основании предшествующего анамнеза беременности, результатов УЗИ или медицинского осмотра) доступно лечение. Серкляж шейки матки, небольшая хирургическая процедура, является эффективным и безопасным вариантом лечения, который может помочь продлить беременность, в идеале до полного срока. Другой тип лечения включает в себя добавки гормона прогестерона.
«Преждевременные роды — это распространенная проблема, которую мы постоянно пытаемся решить, и серкляж на шейку матки — это один из способов, которым мы можем ее предотвратить», — говорит Кэтрин Кохари, доктор медицинских наук, специалист по беременности с высоким риском в Йельской медицине.
Что такое недостаточность шейки матки?
При нормальной беременности шейка матки (нижняя часть матки) естественным образом начинает раскрываться с началом родов, когда организм готовится к родам. Дилатация обычно является прямым ответом на сокращения матки. Однако у некоторых женщин открытие и укорочение начинаются постепенно за дни и недели до родов.
Недостаточность шейки матки — это медицинский термин, обозначающий, когда эти изменения происходят намного раньше, примерно на четвертом или пятом месяце беременности, и при отсутствии схваток. Это может привести к очень ранним родам (до 24–28 недель) или прерыванию беременности. Считается, что недостаточность шейки матки вызвана структурной слабостью шейки матки.
Когда шейка матки раскрывается преждевременно, у женщины значительно возрастает риск преждевременных родов. Некоторые женщины испытывают недостаточность шейки матки во время одной беременности, но затем вынашивают другие доношенные. Для других, однако, проблема повторяется. Если у женщины были преждевременные роды, у нее примерно 30-процентный риск преждевременных родов при будущей беременности.
Для других, однако, проблема повторяется. Если у женщины были преждевременные роды, у нее примерно 30-процентный риск преждевременных родов при будущей беременности.
Хотя основные причины недостаточности шейки матки еще не установлены, считается, что определенную роль могут играть как генетические факторы, так и факторы окружающей среды. Факторы риска для состояния включают следующее:
- Предыдущие потери: Женщины, перенесшие выкидыш во втором триместре два или более раз, подвергаются более высокому риску недостаточности шейки матки.
- Нарушения коллагена: Генетические состояния, затрагивающие коллаген (белок в организме, который придает коже и тканям прочность и эластичность), такие как синдром Элерса-Данлоса или синдром Марфана, могут увеличить риск.
- Гинекологический анамнез: Женщины с предраковыми поражениями шейки матки, у которых они были удалены с помощью процедуры, называемой конусной биопсией (удаление конусообразного кусочка ткани из шейки матки) или LEEP (процедура петлевой электрохирургической эксцизии), могут подвергаться более высокому риску цервикальной недостаточности.

Как диагностируется и лечится недостаточность шейки матки?
Хотя многие женщины не имеют предварительного предупреждения о недостаточности шейки матки, некоторые из них испытывают такие симптомы, как давление во влагалище, кровянистые выделения или кровотечение, неспецифические боли в животе или пояснице или выделения из влагалища. Гинекологический осмотр может показать, что шейка матки мягкая, сглаженная или расширенная.
У женщин, находящихся в группе риска, врачи могут начать мониторинг состояния с помощью трансвагинального УЗИ, начиная примерно с 16-й недели беременности. При обнаружении признаков раннего укорочения шейки матки врач может продолжить регулярное наблюдение или начать лечение. Некоторым женщинам добавки с прогестероном могут помочь предотвратить преждевременные роды. Если врач и пациент согласны, недостаточность шейки матки можно лечить с помощью простой хирургической процедуры, называемой серкляжем шейки матки, которая может помочь продлить беременность.
Доктор Кохари отмечает, что серкляж на шейку матки чаще всего используется у женщин, у которых в анамнезе была хотя бы одна ранняя потеря при отсутствии родов. «Классическим примером может быть пациентка, перенесшая невынашивание беременности во втором триместре беременности, при которой беременность протекала без осложнений, и вдруг она приходит в больницу из-за давления во влагалище и рожает», — говорит она. «Кто-то, у кого по какой-либо причине шейка матки немного слабее, чем у обычного человека, может извлечь пользу из зашивания шейки матки, что дает небольшую дополнительную поддержку. Было показано, что это помогает сохранить беременность дольше».
Что такое циркляж шейки матки?
По словам доктора Кохари, цервикальный серкляж сшивает шейку матки, помогая безопасно удерживать ребенка в утробе матери. Швы остаются на месте до тех пор, пока срок беременности не приблизится к полному (примерно на 36–37 неделе), после чего их снимают. Хотя в этот момент ребенок может благополучно родиться, снятие швов не обязательно вызывает роды.
Хотя в этот момент ребенок может благополучно родиться, снятие швов не обязательно вызывает роды.
Шейный серкляж — это амбулаторная процедура, проводимая в больнице под регионарной анестезией. Существует два различных метода серкляжа:
- McDonald: Игла используется для наложения швов на шейку матки. Концы швов связывают вместе, чтобы закрыть его кисетным способом.
- Широдкар: Этот метод включает рассечение вокруг шейки матки, наложение швов вокруг шейки, чтобы она оставалась закрытой.
В сложных случаях, в том числе в случаях, когда цервикальный серкляж не работал в прошлом, можно использовать другой метод, называемый трансабдоминальным серкляжем. Эта процедура включает в себя выполнение одного или нескольких разрезов в брюшной полости, чтобы добраться до шейки матки, а затем ее зашивание.
Наложение серкляжа на шейку матки занимает около часа, и пациенты отправляются домой позже в тот же день. Как и при всех операциях, существует некоторый риск кровотечения и инфекции. Хотя и редко, существует также некоторый риск разрыва амниотического мешка, что может привести к родам. Это чаще наблюдается у пациенток, у которых уже была открыта шейка матки во время серкляжа.
Как и при всех операциях, существует некоторый риск кровотечения и инфекции. Хотя и редко, существует также некоторый риск разрыва амниотического мешка, что может привести к родам. Это чаще наблюдается у пациенток, у которых уже была открыта шейка матки во время серкляжа.
Шейный серкляж не используется у женщин, ожидающих близнецов, так как это повышает риск преждевременных родов.
Чем отличается Йельская медицина в лечении недостаточности шейки матки?
Специалисты Yale Medicine по охране материнства и плода имеют опыт диагностики и лечения недостаточности шейки матки. Они имеют большой опыт использования как традиционных методов наложения серкляжа на шейку матки, так и трансабдоминального серкляжа.
Наши исследователи также активно ищут ответы на такие вопросы, как причины преждевременных родов и прерывания беременности.
«Несмотря на то, что недостаточность шейки матки может беспокоить наших пациентов, у нас есть опыт работы с ней, особенно когда речь идет о таких процедурах, как серкляж шейки матки», — говорит д-р Кохари.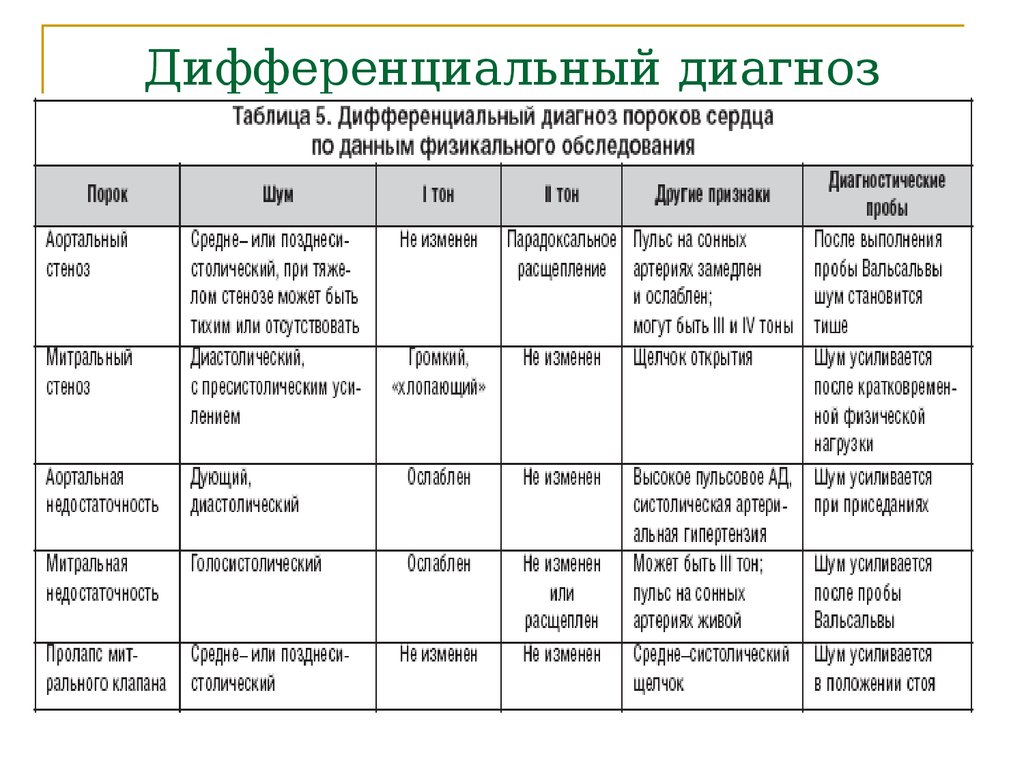
Недостаточность шейки матки — StatPearls — Книжная полка NCBI
Моника Тхакур; Кунал Махаджан.
Информация об авторе и организациях
Последнее обновление: 17 декабря 2022 года. к функциональному или структурному дефекту. Именно созревание шейки матки происходит далеко от срока. Цервикальная недостаточность редко является отдельной и четко определенной клинической единицей, а является лишь частью большого и более сложного синдрома спонтанных преждевременных родов. В этом упражнении рассматриваются причины и проявления цервикальной некомпетентности, а также подчеркивается роль межпрофессиональной команды в ее лечении.
Цели:
Рассмотрите причины несостоятельности шейки матки.
Опишите оценку недостаточности шейки матки.
Кратко о лечении недостаточности шейки матки.
Объясните важность улучшения координации помощи между членами межпрофессиональной бригады для улучшения результатов лечения пациентов с недостаточностью шейного отдела позвоночника.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Недостаточность шейки матки – это неспособность шейки матки удержать плод при отсутствии сокращений матки или родах (безболезненное раскрытие шейки матки) вследствие функционального или структурного дефекта. Именно созревание шейки матки происходит далеко от срока. Цервикальная недостаточность редко является отдельной и четко определенной клинической единицей, а является лишь частью большого и более сложного синдрома спонтанных преждевременных родов. [1]
Этиология
Цервикальная недостаточность обычно возникает в середине второго или начале третьего триместра, в зависимости от тяжести недостаточности. Несостоятельность шейки матки может быть врожденной или приобретенной. Наиболее распространенной врожденной причиной является дефект эмбрионального развития мюллеровых протоков. При синдроме Элерса-Данлоса или синдроме Марфана из-за дефицита коллагена шейка матки не может работать должным образом, что приводит к недостаточности.
Наиболее распространенной приобретенной причиной является травма шейки матки, такая как разрыв шейки матки во время родов, конизация шейки матки, LEEP (процедура петлевой электрохирургической эксцизии) или принудительное расширение шейки матки во время опорожнения матки в первом или втором триместре беременности.
Однако у большинства пациенток изменения шейки матки являются результатом инфекции/воспаления, что вызывает раннюю активацию конечного пути родов. [1],[2]
Эпидемиология
Эпидемиологические исследования указывают на приблизительную частоту 0,5% в общей акушерской популяции и 8% у женщин с выкидышем в середине триместра в анамнезе. Сообщалось о широком разбросе частоты некомпетентности шейки матки, что, вероятно, связано с реальными биологическими различиями среди исследуемой популяции, критериями, используемыми для установления диагноза, и предвзятостью в сообщениях между врачами общей практики и центрами направления.
Патофизиология
Полноценная шейка матки человека представляет собой сложный орган, который претерпевает обширные изменения во время беременности и родов. Во время беременности происходит сложный процесс ремоделирования шейки матки, включающий синхронизированные биохимические каскады, взаимодействия между внеклеточным и клеточным компартментами и стромальную инфильтрацию шейки матки воспалительными клетками. Любой беспорядок в этом синхронизированном взаимодействии может привести к раннему созреванию шейки матки, недостаточности шейки матки, преждевременным родам или выкидышу. Текущие данные свидетельствуют о том, что несостоятельность шейки матки функционирует вместе с континуумом, на который влияют как эндогенные, так и экзогенные факторы, такие как сокращение матки и активация децидуальной оболочки / мембраны. [1]
Во время беременности происходит сложный процесс ремоделирования шейки матки, включающий синхронизированные биохимические каскады, взаимодействия между внеклеточным и клеточным компартментами и стромальную инфильтрацию шейки матки воспалительными клетками. Любой беспорядок в этом синхронизированном взаимодействии может привести к раннему созреванию шейки матки, недостаточности шейки матки, преждевременным родам или выкидышу. Текущие данные свидетельствуют о том, что несостоятельность шейки матки функционирует вместе с континуумом, на который влияют как эндогенные, так и экзогенные факторы, такие как сокращение матки и активация децидуальной оболочки / мембраны. [1]
Анамнез и физикальное исследование
Недостаточность шейки матки является общепризнанной причиной позднего выкидыша, и диагноз часто ставится ретроспективно после того, как у женщины была потеря плода во втором триместре. Большинство женщин не имеют симптомов или имеют только легкие симптомы, начинающиеся в начале второго триместра. К ним относятся спазмы в животе, боли в спине, давление в области таза, выделения из влагалища, которые увеличиваются в объеме, выделения из влагалища, которые меняют цвет с прозрачного на розовый, и мажущие выделения. [2]
К ним относятся спазмы в животе, боли в спине, давление в области таза, выделения из влагалища, которые увеличиваются в объеме, выделения из влагалища, которые меняют цвет с прозрачного на розовый, и мажущие выделения. [2]
Диагноз несостоятельности шейки матки обычно ставится в трех различных условиях:
Женщины, у которых внезапно появились симптомы и признаки недостаточности шейки матки с данными эндовагинального УЗИ, соответствующими несостоятельности шейки матки (ультразвуковая диагностика)
При пальцевом исследовании или осмотре в зеркалах шейка матки раскрыта на 2 см или более, сглаживание более или равно 80%, а водяной мешок виден через наружный отверстие (os) или выступающие во влагалище. Диагноз часто ставится на основании анамнеза ретроспективно после нескольких неблагоприятных акушерских исходов [3], [1] 9.0005
Оценка
Несостоятельность шейки матки — это, прежде всего, клинический диагноз, характеризующийся рецидивирующим безболезненным раскрытием и спонтанным рождением в середине триместра, обычно живым плодом. Наличие факторов риска структурной слабости шейки матки поддерживает диагноз. Трудности в постановке диагноза заключаются в том, что соответствующие данные о предшествующей беременности часто плохо документированы и являются лишь субъективной оценкой.
Наличие факторов риска структурной слабости шейки матки поддерживает диагноз. Трудности в постановке диагноза заключаются в том, что соответствующие данные о предшествующей беременности часто плохо документированы и являются лишь субъективной оценкой.
Большинство ранее описанных тестов на несостоятельность шейки матки, включая гистеросальпингографию и радиографическую визуализацию натяжения баллона на шейку матки, оценку раскрытия шейки матки с помощью расширителей Хегара или Пратта, тест на эластичность баллона и градуированные цервикальные расширители, которые используются для расчета сопротивления шейки матки были основаны на функциональной анатомии внутреннего зева в небеременном состоянии, представляют исторический интерес, и, поскольку ни один из них не был подтвержден, ни один из этих тестов не используется широко.
Диагностика цервикальной недостаточности затруднена из-за отсутствия объективных данных и четких диагностических критериев. УЗИ шейки матки стало проверенным, клинически полезным инструментом скрининга и диагностики в выбранной популяции женщин с высоким риском на основании акушерского анамнеза предшествующих (ранних) спонтанных преждевременных родов. Трансвагинальное УЗИ обычно показывает короткую длину шейки матки, менее или равную 25 мм, или воронкообразную вздутие плодных оболочек в расширенный внутренний зев, но с закрытым наружным зевом.
Трансвагинальное УЗИ обычно показывает короткую длину шейки матки, менее или равную 25 мм, или воронкообразную вздутие плодных оболочек в расширенный внутренний зев, но с закрытым наружным зевом.
Лечение/управление
Для лечения недостаточности шейки матки было предложено множество нехирургических и хирургических методов. Некоторые нехирургические подходы, в том числе ограничение активности, постельный режим и тазовый покой, не доказали свою эффективность при лечении недостаточности шейного отдела позвоночника, и их использование не рекомендуется. Другим нехирургическим методом лечения, который следует рассматривать у пациентов с риском цервикальной недостаточности, является вагинальный пессарий. Доказательства потенциальной пользы от установки пессария у отдельных пациентов с высоким риском ограничены. [1],[3]
Хирургические подходы включают трансвагинальный и трансабдоминальный серкляж шейки матки. Два типа этой широко используемой вагинальной процедуры включают McDonald и модифицированный Shirodkar. Макдональд включает четыре или пять укусов мононити номер 2 как можно выше в шейке матки, стараясь избежать повреждения мочевого пузыря или прямой кишки, с размещением узла спереди для облегчения удаления. Процедура Shirodkar включает в себя рассечение слизистой оболочки шейки матки с целью наложения шва как можно ближе к внутреннему зеву шейки матки, в противном случае это возможно. Мочевой пузырь и прямую кишку отделяют от шейки матки краниально, накладывают швы и завязывают, а слизистую замещают над узлом. Для наложения серкляжа по процедуре Широдкар следует использовать нерассасывающиеся швы.
Макдональд включает четыре или пять укусов мононити номер 2 как можно выше в шейке матки, стараясь избежать повреждения мочевого пузыря или прямой кишки, с размещением узла спереди для облегчения удаления. Процедура Shirodkar включает в себя рассечение слизистой оболочки шейки матки с целью наложения шва как можно ближе к внутреннему зеву шейки матки, в противном случае это возможно. Мочевой пузырь и прямую кишку отделяют от шейки матки краниально, накладывают швы и завязывают, а слизистую замещают над узлом. Для наложения серкляжа по процедуре Широдкар следует использовать нерассасывающиеся швы.
Во время неотложной помощи пациентку с наложенным серкляжем переводят в положение Тренделенбурга, а мешок с мембранами отклоняют краниально обратно в матку путем введения катетера Фолея с баллоном объемом 30 мл через шейку матки и его раздувания. Баллон сдувают постепенно по мере затягивания серкляжного шва. [3],[4]
Трансабдоминальный серкляж с наложением швов на перешеек матки применяют в некоторых случаях тяжелых анатомических дефектов шейки матки или при предшествующей несостоятельности трансвагинального серкляжа. Его можно выполнить лапароскопически, но обычно требуется лапаротомия для первоначального наложения швов и последующая лапаротомия для снятия швов, родоразрешения плода или того и другого. [2],[5][6][7][8][5]
Его можно выполнить лапароскопически, но обычно требуется лапаротомия для первоначального наложения швов и последующая лапаротомия для снятия швов, родоразрешения плода или того и другого. [2],[5][6][7][8][5]
Дифференциальный диагноз
Арестовые плаценты
Преэклампсия
Предварительный труд
Управление. Тем не менее, медсестра родильного дома и медсестра L & D должны информировать пациентку о том, что нехирургические подходы к лечению недостаточности шейки матки, такие как ограничение активности, постельный режим и тазовый покой, не доказали свою эффективность, и их использование не рекомендуется. Другим нехирургическим методом лечения, который следует рассматривать у пациентов с риском цервикальной недостаточности, является вагинальный пессарий. Доказательства потенциальной пользы от установки пессария у отдельных пациентов с высоким риском ограничены. [1],[3] Решение о лечении остается за акушером[9].
 ][10]
][10]Контрольные вопросы
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Wang HL, Yang Z, Shen Y, Wang QL. Клинические исходы лечебного серкляжа шейки матки при синдроме короткой шейки матки. Чжунхуа Фу Чан Кэ За Чжи. 2018 25 января; 53 (1): 43-46. [PubMed: 29374885]
- 2.
Wei M, Jin X, Li TC, Yang C, Huang D, Zhang S. Сравнение результатов модифицированного трансвагинального цервикоистмического серкляжа, выполненного до и во время беременности. Arch Gynecol Obstet. 2018 март;297(3):645-652. [PubMed: 29302808]
- 3.
Lee KN, Whang EJ, Chang KH, Song JE, Son GH, Lee KY. Серкляж, указанный в анамнезе: связь между предыдущим анамнезом преждевременных родов и исходом серкляжа. Акушерство Gynecol Sci. 2018 Январь; 61 (1): 23-29. [Бесплатная статья PMC: PMC5780317] [PubMed: 29372146]
- 4.
Негрете Л.М., Спаллуто Л.Б. Не будьте недальновидны: недостаточность шейки матки у беременной с острым аппендицитом. Клин Имиджинг. 2018 сен-октябрь;51:35-37. [В паблике: 29414522]
- 5.
Gonzales SK, Adair CD, Torres C, Rodriguez ED, Mohling S, Elkattah R, DePasquale S. Роботизированный лапароскопический серкляж брюшной полости во время беременности. J Миним инвазивный гинекол. 2018 июль-август; 25 (5): 832-835. [PubMed: 29288737]
- 6.
Менкеберг М., Вальдес Р., Кусанович Дж. П., Шепелер М., Ниен Дж. К., Пертосси Э., Сильва П., Сильва К., Венегас П., Гуахардо У., Ромеро Р., Илланес С.Э. Пациентки с острой цервикальной недостаточностью без внутриамниотической инфекции/воспаления, пролеченные серкляжем, имеют хороший прогноз. J Перинат Мед. 201926 июля; 47(5):500-509. [Бесплатная статья PMC: PMC6606339] [PubMed: 30849048]
- 7.
Браун Р., Ганьон Р., Делиль М.Ф. № 373-Цервикальная недостаточность и цервикальный серкляж.

