Синегнойная инфекция. Что такое Синегнойная инфекция?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
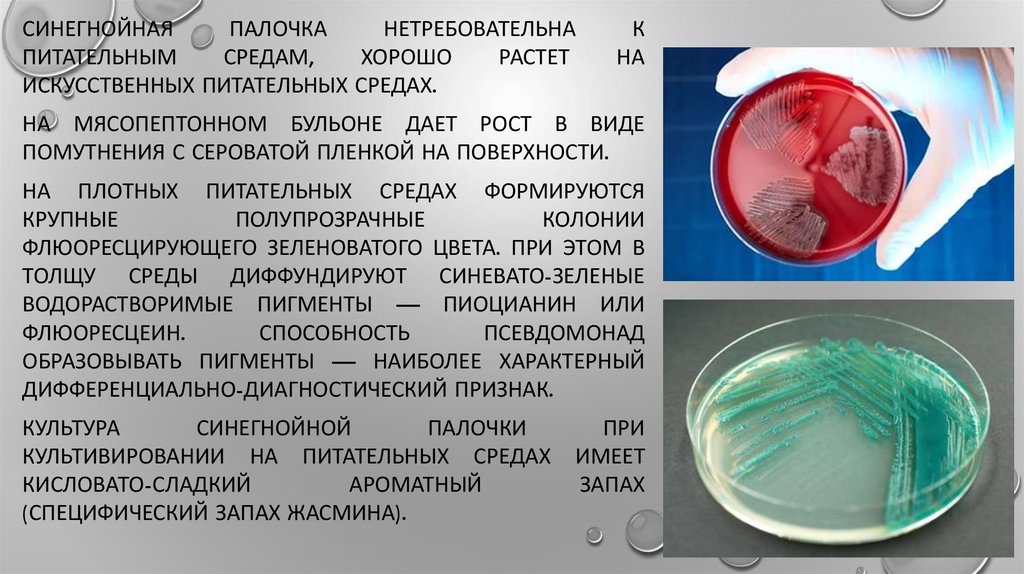
Синегнойная инфекция – это инфекционное заболевание, обусловленное инвазией синегнойной палочки. Является ведущей внутрибольничной инфекцией. Для хронических форм характерно поражение респираторного тракта с образованием «биологических пленок», для острого течения – бактериемия и поражение внутренних органов. Диагностика базируется на обнаружении возбудителя в биологических материалах больного. Лечение включает в себя этиотропную антибактериальную терапию, дезинтоксикационные средства, жаропонижающие и другие симптоматические препараты. В некоторых случаях показано хирургическое лечение.
МКБ-10
B96.5 Pseudomonas (aeruginosa) (mallei) (pseudomallei) как причина болезней, классифицированных в других рубриках
- Причины
- Патогенез
- Классификация
- Симптомы синегнойной инфекции
- Осложнения
- Диагностика
- Лечение синегнойной инфекции
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Синегнойная инфекция впервые была описана в 1850 году французским хирургом Седилем. В 1882-м французскому военному фармацевту Жессару удалось выделить чистую культуру возбудителя, а в 1916 году стала известна эпидемиология данного заболевания. Болезнь распространена повсеместно, бактерий обнаруживают в почве, воде и на растениях. Четкая сезонность отсутствует. В стационарах излюбленной локализацией считается физиотерапевтическое и реанимационное оборудование. Группами риска являются недоношенные новорожденные, дети до 3-х месяцев, пожилые, пациенты отделений гемодиализа, химиотерапии, нейрохирургии и реанимации, больные с муковисцидозом и иммуносупрессией.
Синегнойная инфекция
Причины
Возбудитель заболевания – синегнойная палочка (Pseudomonas aeruginosa) и её штаммы, представляет собой условно-патогенный микроорганизм, способный вызывать поражение только при отсутствии адекватного ответа иммунной системы. Источником инфекции служат больные люди и животные, бактерионосители, преимущественная локализация микроорганизма – кожа, кишечник. Заражение происходит воздушно-капельным и пищевым путем. Путь инфицирования при госпитальном заражении чаще контактный – через нестерильный инструментарий, руки медицинского персонала и предметы ухода за больными. Бактерия погибает при кипячении, во время автоклавирования, а также при воздействии 3% перекиси водорода и хлорсодержащих дезинфектантов.
Патогенез
При попадании микробов на поврежденную кожу или слизистую оболочку возникает массивная деструкция тканей, обусловленная воздействием экзотоксинов и продуцируемых бактериями веществ. В норме слизистая организма способна нивелировать воздействие синегнойной палочки ввиду мукоцилиарного клиренса и механического барьера. Привлечение нейтрофилов и активный фагоцитоз усиливают образование множества антибактериальных цитокинов, ферментов и свободных радикалов, служат активаторами системы комплемента и других звеньев гуморального иммунитета.
В норме слизистая организма способна нивелировать воздействие синегнойной палочки ввиду мукоцилиарного клиренса и механического барьера. Привлечение нейтрофилов и активный фагоцитоз усиливают образование множества антибактериальных цитокинов, ферментов и свободных радикалов, служат активаторами системы комплемента и других звеньев гуморального иммунитета.
От 33 до 83% штаммов синегнойной палочки имеют эволюционно обусловленный механизм защиты от иммунной системы – образование биопленок, состоящих из скопления пораженных клеток и внеклеточного матрикса, включающего фибрин, секреторное отделяемое слизистых, альгинат, полисахариды и липиды. Известно, что бактерии лизируют нейтрофилы, усиливая рост собственных биопленок.
Классификация
Поражения, вызываемые синегнойной палочкой, можно условно разделить на местные и генерализованные (септические). Некоторые виды, в том числе инфекции ЦНС, сердца и средостения развиваются вследствие диссеминации возбудителя.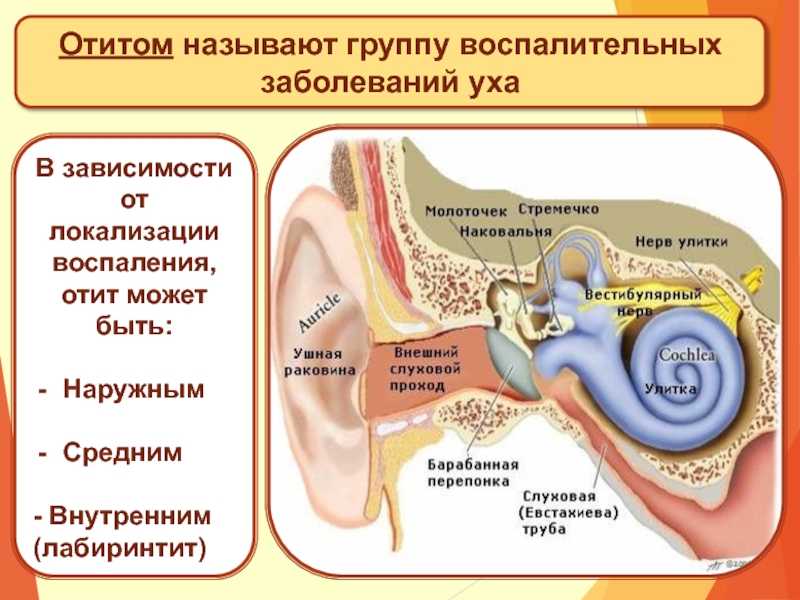 В зависимости от топологии воспалительного очага различают следующие формы синегнойной инфекции:
В зависимости от топологии воспалительного очага различают следующие формы синегнойной инфекции:

Симптомы синегнойной инфекции
Инкубационный период патологии крайне вариабелен, может составлять от нескольких суток до десятилетий, поскольку микроорганизм является одним из условно-патогенных компонентов микрофлоры человека. Клинические проявления зависят от пораженного органа. У взрослых при инвазии пищеварительного тракта первыми симптомами являются лихорадка (не более 38,5° C), снижение аппетита, озноб, слабость, тошнота, реже рвота, вздутие и болезненность живота, частый кашицеобразный стул с кровью и слизью.
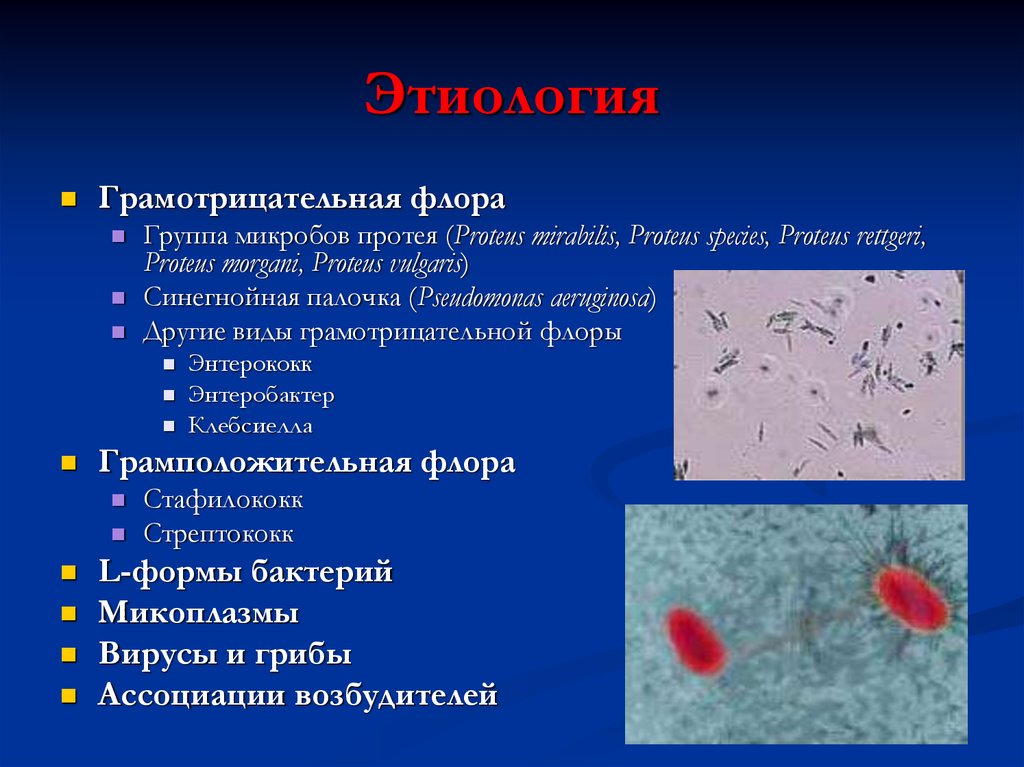
Маленькие дети при поражении ЖКТ становятся вялыми, сонливыми, отказываются от еды и питья, срыгивают, гастроэнтероколит протекает с высоким риском кишечного кровотечения. Синегнойная патология ЛОР-органов проявляется лихорадкой 37,5° C и выше, резкой болью в ухе, снижением слуха, желто-зеленым обильным отделяемым, иногда с примесью крови.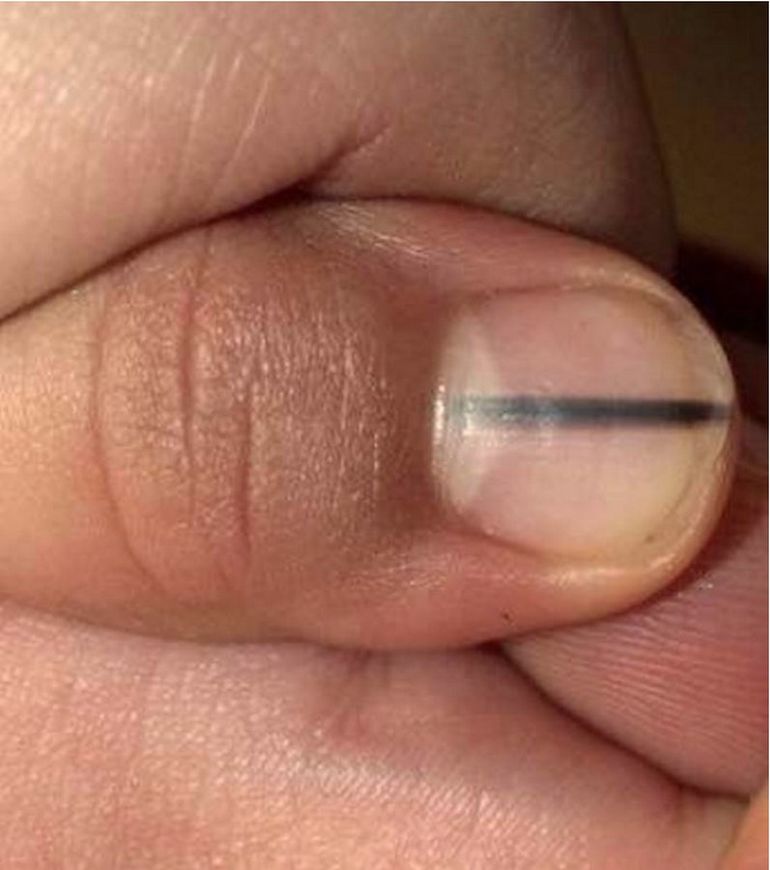 Поражение дыхательного тракта протекает в форме пневмонии – с повышением температуры тела более 38° C, нарастающей одышкой, кашлем с обильной слизисто-гнойной мокротой.
Поражение дыхательного тракта протекает в форме пневмонии – с повышением температуры тела более 38° C, нарастающей одышкой, кашлем с обильной слизисто-гнойной мокротой.
Псевдомонадная инфекция мочевыводящей системы характеризуется лихорадкой, болями в пояснице, частыми болезненными мочеиспусканиями, чувством неполного опорожнения мочевого пузыря, изменением цвета и запаха мочи. Глазные симптомы инвазии синегнойной палочки чаще выявляются в области одного глазного яблока, начинаются с появления рези, болей, чувства жжения, инородного тела, слезотечения, светобоязни и слизисто-гнойного обильного отделяемого. В дальнейшем может возникать снижение и помутнение зрения.
Поражение кожи проявляется высыпаниями в виде пятен и гнойничковых элементов по всему телу, включая сыпь на ладонях, подошвах и в носоглотке, увеличением лимфоузлов, постоянными головными болями (так называемая головная боль пловцов), зеленой окраской одной, реже двух ногтевых пластин, образованием болезненных уплотнений в подкожно-жировой клетчатке. Раневая инфекция возбудителя сопровождается появлением сине-зеленого гнойного отделяемого и гнойно-геморрагических корочек, увеличением зоны покраснения вокруг раны.
Раневая инфекция возбудителя сопровождается появлением сине-зеленого гнойного отделяемого и гнойно-геморрагических корочек, увеличением зоны покраснения вокруг раны.
Осложнения
Мультисистемность и клиническое разнообразие симптомов синегнойной инфекции отражается на количестве осложнений данного состояния. К наиболее частым негативным последствиям относят генерализацию инфекционного процесса, инфекционно-токсический шок, у грудных детей – некротический колит. Высока вероятность абсцедирования и гангренозных изменений. Вялотекущее течение инфекции на слизистых уха, ротоглотки, носа, конъюнктивы и легких приводит к хронизации воспалительного процесса, формированию мезотимпанита, бронхоэктазов, ползучей язвы роговицы, частичной или полной глухоты, односторонней слепоты.
Диагностика
Диагноз выставляется на основании данных, полученных в ходе консультации инфекциониста. При возникновении обширных гнойных поражений обязательна консультация хирурга, по показаниям приглашаются другие профильные специалисты. Наиболее распространенными диагностическими методами подтверждения псевдомонадной этиологии болезни являются следующие инструментальные и лабораторные исследования:
Наиболее распространенными диагностическими методами подтверждения псевдомонадной этиологии болезни являются следующие инструментальные и лабораторные исследования:
- Физикальное обследование. При объективном осмотре обращают внимание на цвет раневого отделяемого, наличие сыпи. Поражение наружного уха, глаз проявляется гиперемией, обильным слизисто-гнойным отделяемым. В легких при пневмонии выслушивается ослабление дыхания, при перкуссии – притупление звука. В случае гастроэнтероколита обнаруживается болезненность по ходу кишечника, урчание; обязательно проводится визуальная оценка испражнений.
- Лабораторные исследования. Общеклинический анализ крови свидетельствует о наличии лейкоцитоза, палочкоядерного сдвига влево, ускорения СОЭ. В биохимических параметрах наблюдается увеличение АЛТ, АСТ, СРБ, снижение общего белка, гипоальбуминемия. В общем анализе мочи возможна протеинурия, гематурия. Анализ мокроты подтверждает большое число бактерий и лейкоцитов. В ликворограмме при поражениях головного мозга выявляется нейтрофильный плеоцитоз, клеточно-белковая диссоциация.

- Выявление инфекционных агентов. Золотым стандартом является бактериологическое исследование, осуществляемое в современных условиях методом масс-спектрометрии с обязательным определением антибактериальной чувствительности бактерии. Обнаружение возбудителя возможно с помощью ПЦР биологического материала из патологического очага. Серологическая диагностика (ИФА) выполняется неоднократно с промежутком не менее 10-14 суток для детекции роста титра антител.
- Инструментальные методики. Рентгенография органов грудной клетки, реже МРТ или КТ проводится с целью верификации легочных поражений, дифференциального диагноза. УЗИ органов брюшной полости, мочеполовой системы, мягких тканей, костей и забрюшинного пространства позволяет установить первичный очаг воспаления. Эхо-КГ показана при подозрении на инфекционный эндокардит. Колоноскопия, ФГДС назначаются с целью исключения новообразований пищеварительного тракта.
Дифференциальная диагностика синегнойной инфекции сложна ввиду многообразия клинических форм болезни. Наиболее распространенные поражения желудочно-кишечной системы дифференцируют с сальмонеллезом, шигеллезом и псевдомембранозным колитом. Кожные проявления отличают от гнойно-некротических поражений стрептококковой и стафилококковой этиологии. Инфекции дыхательной системы могут напоминать казеозную пневмонию при туберкулезе, саркоидоз, бактериальные воспаления легких. Причинами сепсиса могут быть различные вирусы, бактерии и грибы.
Наиболее распространенные поражения желудочно-кишечной системы дифференцируют с сальмонеллезом, шигеллезом и псевдомембранозным колитом. Кожные проявления отличают от гнойно-некротических поражений стрептококковой и стафилококковой этиологии. Инфекции дыхательной системы могут напоминать казеозную пневмонию при туберкулезе, саркоидоз, бактериальные воспаления легких. Причинами сепсиса могут быть различные вирусы, бактерии и грибы.
Лечение синегнойной инфекции
Стационарное лечение рекомендуется пациентам с органными поражениями, среднетяжелым и тяжелым течением болезни. Больные с нозокомиальной синегнойной инфекцией продолжают лечение в том отделении, где находились до манифестации инфекционного процесса, с обязательным проведением всех противоэпидемических мероприятий и санацией аппаратуры. Постельный режим необходим до устойчивого купирования лихорадки в течение 3-5 дней, его продолжительность зависит от степени инвазии, наличия осложнений и декомпенсации сопутствующих болезней. Специальная диета не разработана, рекомендован прием пищи с достаточным количеством белка, адекватный питьевой режим.
Специальная диета не разработана, рекомендован прием пищи с достаточным количеством белка, адекватный питьевой режим.
Этиотропная терапия синегнойной инфекции осложняется наличием у микроорганизма природной резистентности к некоторым антибиотикам пенициллинового и тетрациклинового ряда, триметоприму, частично к цефалоспоринам, карбапенемам и аминогликозидам. Применение антибактериальных средств допускается в режиме монотерапии или комбинированного лечения с сочетанием нескольких групп препаратов, назначаемых местно и системно. Основными антибиотиками, используемыми для инактивации синегнойной инфекции, являются «защищенные» пенициллины, фторхинолоны, цефтазидим, цефепим, имипенем, полимиксин Е, гентамицин, амикацин.
Средствами борьбы с инфекцией считаются гипериммунная антисинегнойная донорская плазма и противосинегнойный гамма-глобулин, Перечисленные препараты применяются реже в связи с возможным развитием сывороточной болезни, показаны при вялотекущем воспалительном процессе. Симптоматическое лечение включает дезинтоксикационную терапию, противовоспалительные и жаропонижающие средства. Хирургическое вмешательство необходимо при локализованных и разлитых гнойных процессах, заключается во вскрытии и дренировании гнойников, реже – ампутации конечности. Допускается местное применение раствора перекиси водорода, мазей с антибиотиками.
Симптоматическое лечение включает дезинтоксикационную терапию, противовоспалительные и жаропонижающие средства. Хирургическое вмешательство необходимо при локализованных и разлитых гнойных процессах, заключается во вскрытии и дренировании гнойников, реже – ампутации конечности. Допускается местное применение раствора перекиси водорода, мазей с антибиотиками.
Прогноз и профилактика
Прогноз всегда серьезный. Синегнойная палочка нередко составляет полимикробные ассоциации – с кандидами, стафилококками, клебсиеллами, что утяжеляет течение патологии. Летальность при органных поражениях составляет 18-61%, повышается в случае инвазии внутрибольничного штамма синегнойной палочки. Предикторами вероятного смертельного исхода являются способность возбудителя продуцировать экзотоксин U, мульти-антибиотикорезистентность и септический шок.
Специфическая профилактика (поливалентная вакцина) показана медицинским работникам, ожоговым больным, пациентам с открытыми переломами и глубокими ранами, лицам с иммунным дефицитом, людям старческого возраста. Неспецифические меры сводятся к строгому соблюдению правил обработки медицинских инструментов и оборудования, контролю контаминации синегнойной палочкой персонала. Важны общеукрепляющие методы – закаливание, нормальный сон, полноценная еда, прогулки, физическая активность, неукоснительное соблюдение личной гигиены и своевременная санация гнойных очагов.
Неспецифические меры сводятся к строгому соблюдению правил обработки медицинских инструментов и оборудования, контролю контаминации синегнойной палочкой персонала. Важны общеукрепляющие методы – закаливание, нормальный сон, полноценная еда, прогулки, физическая активность, неукоснительное соблюдение личной гигиены и своевременная санация гнойных очагов.
Источники
- Pseudomonas aeruginosa: патогенность, патогенез и патология / Лазарева А.В., Чеботарь И.В.// Клиническая микробиология и антимикробная химиотерапия – 2015 – Т.17, №3.
- Инфекционные болезни Национальное руководство/ под ред. Ющука Н.Д., Венгерова Ю.Я. – 2009.
- Эпидемиология и профилактика синегнойной инфекции. Федеральные клинические рекомендации / Егорова О.Н., Брусина Е.Б. и др. – 2014.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения.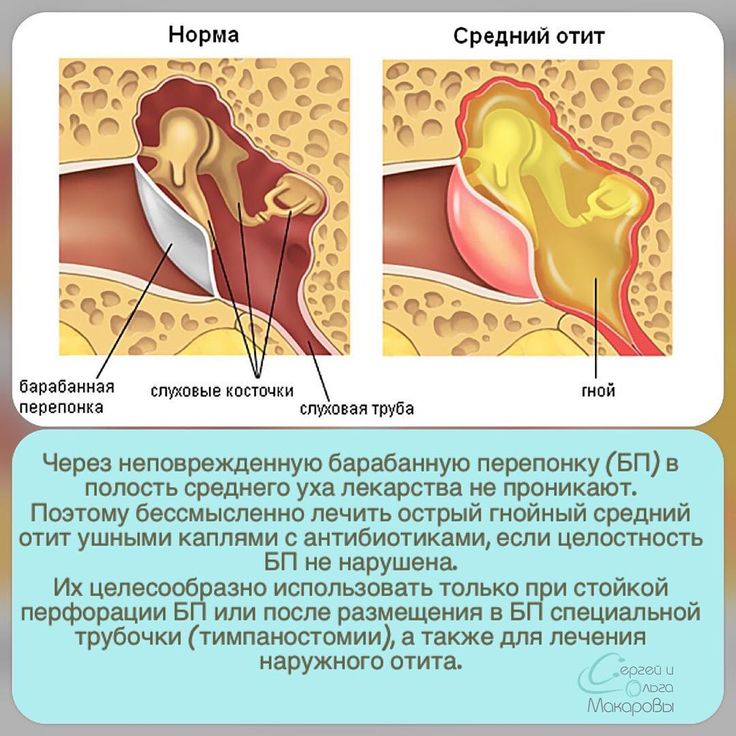 В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синегнойная палочка в ухе: симптомы, лечение. pulmono.ru
В процессе лечения лор-заболеваний пациентов и врачей может ждать неприятный сюрприз – диагностирование синегнойной палочки. Этот возбудитель становится источником синегнойной инфекции, которая может поразить ухо, вызывая гнойный отит. Лечение в таком случае достаточно тяжёлое и длительное.
Синегнойная палочка: в чём опасность
Pseudomonas aeruginosa представляет собой грамотрицательную палочку, относящуюся к категории аэробных. Такой подвижный микроб распространён во многих видах обычной среды. Он наделен специальной защитной капсулой, предотвращающей от воздействия со стороны лейкоцитов, но для роста нуждается в постоянном поступлении кислорода. Наряду с отсутствием образующихся спор, синегнойная палочка характеризуется устойчивостью к большей части известных препаратов с антимикробным видом действия.
Синегнойная палочка – это бактерия, патогенность которой определяется такими параметрами:
- наличием жгутиков, позволяющих микробу свободно передвигаться;
- продуцированием токсинов, губительных для эритроцитов и лейкоцитов с активизацией процессов интоксикации;
- стойкостью к воздействию антибактериальных веществ.
Инфекция может поразить многие органы и системы человека. При этом конкретная точка её локализации определяется каналом проникновения. Её распространённость связанна с:
- Условно-патогенным характером – треть населения планеты, не страдающая инфекцией, является носителем палочки в нормальном и не опасном объёме.
- Изменчивостью и способностью адаптироваться к средствам дезинфекции.
- Стойкостью к дефициту питательных элементов, температурным скачкам, лучам УФ-типа.
- Возможностью прочно крепиться к предметам небиологического происхождения, в частности к медицинским приспособлениям.
- Продуцированием плёнки биополимерного типа для защиты от внешних факторов.

Причины и источники синегнойной инфекции
Гнойная палочка часто становится обычным обитателем верхних участков респираторной системы, составляя часть их микрофлоры. Микроб обитает в почве, воде, растительной среде, человеческом и животном организмах. Наличие его в составе микрофлоры наружного слухового прохода здорового человека необязательно является основанием для развития инфекции. Риски будут возрастать в том случае, если имеют места два события:
- Проникновение из внешней среды в организм чрезмерно крупной партии возбудителей.
- Существенное падение реактивной способности организма местного и общего характера.
Проникновение инфекции в организм
В большинстве случаев наиболее распространённым путём заражения является бытовой. Здесь инфекция может передаваться через стандартные предметы быта – ручки двери, умывальники и смесители, полотенца. В некоторых случаях синегнойная бактерия проникает в организм человека через медицинские инструменты и приспособления, которые были недостаточно эффективно продезинфицированы, или же через руки врачей и медсестёр.
Не стоит исключать и пищевые пути передачи вследствие употребления мяса или молока, других пищевых продуктов. Палочка может содержаться и в воде. В этом случае риск локализации в большей степени лежит на органах ЖКТ.
Подвержены поражению синегнойной палочкой лор-органы при вдыхании человеком воздуха, богатого на содержание соответствующего возбудителя. Это часто имеет место при недостаточном соблюдении норм гигиены или же вследствие использования неэффективного раствора для дезинфекций.
Ослабление иммунитета как фактор развития инфекции
В обычных условиях иммунная система здорового человека достаточно эффективно противодействует развитию этой псевдомонадной инфекции. Проблемы могут иметь лица пожилого возраста, дети первых месяцев жизни, а также недоношенные детки. Ослабленный иммунитет возможен при приёме антибиотиков, в процессе борьбы с такими недугами:
- инфекционными, например ВИЧ или туберкулёз;
- проблемами, диагностированными в области состава крови, – лейкоз или лимфома;
- энодокринопатическими проявлениями – диабет или гипотиреоз;
- новообразованиями злокачественного типа;
- патологиями дыхательной системы и органов слуха.
Недостаток питания и недостаточно активный образ жизни могут стать факторами, активизирующими инфекцию. Истощение организма вследствие дефицита белков и ряда иных нутриентов в еде становится необходимой почвой для роста Pseudomonas aeruginosa.
Внутрибольничный фактор активизации инфекции
Госпитальные инфекции не являются таким уж редким явлением. Из всех регистрируемых случаев заражения данного типа около половины приходится на синегнойную инфекцию. Возбудитель легко сохраняется на контактных предметах, руках медперсонала, инструментах. Однако это не исключает и фактора самоактивизации микроорганизма на базе существующих очагов внутри организма пациента вследствие падения его защитных свойств.
С наибольшей частотой случаи заражения регистрируются в стационарах, отделениях интенсивной терапии, реанимации, хирургии. Не являются исключением и лор-отделения. Это могут быть одинокие проявления или целые вспышки инфекции. Основными факторами риска такого явления выступают:
Основными факторами риска такого явления выступают:
- продолжительное лечение с нахождением в стационаре;
- частое использование технологии проникновения при лечении или наблюдении;
- долгое по времени использование антибиотиков с широким спектром действия;
- продолжительная гормональная терапия;
- падение уровня насыщенности нейтрофильными лейкоцитами при наличии иммунных сбоев;
- хирургическое вмешательство, в том числе при лечении органов слуха.
Особенности инфицирования
При лечении синегнойной инфекции уха возникают сложности, связанные с многообразием самого микроорганизма и его устойчивостью к антибиотикам. Время на заражение может быть разным – от нескольких часов до 5 дней. При этом поражение может касаться отдельных органов, но часты случаи поражения систем в сочетании.
Процесс инфицирования условно делится на три базовых этапа:
- Формирование первичного очага, когда палочка крепится на повреждённую ткань и начинает там размножаться.
- Локальное распространение, которое может ограничиваться действием иммунной системы. При этом происходит перемещение инфекции в глубокие ткани в месте поражения.
- Поступление бактерии в кровоток и развитие бактериемии. Происходит распространение инфекции на иные органы человека.
Синегнойная палочка обнаруживается и в горле, ушах, носу. Сам факт попадания её в организм человека не так страшен. Опасность усиливается, когда проникновение происходит в большом количестве на фоне ослабленного иммунитета. В таком случае активизируются синтетические процессы в Pseudomonas aeruginosa. Они сопровождаются выработкой экзотоксинов и ферментов в очень большом количестве, что способствует развитию инфекционного поражения. В результате создаётся основа для дальнейшего угнетения иммунитета и ограничения развития прочих агентов патогенного типа. Ситуация усложнена многообразием вырабатываемых экзотоксинов:
- тип А ограничивает процессы синтеза белка на клеточном уровне и стимулирует гибель живых клеток;
- цитоксин способствует угнетению иммунных клеток, обеспечивающих защиту антибактериального вида;
- гемолизины провоцируют некрозные явления в тканях;
- нейраминидаза наращивает степень действия иных токсичных компонентов;
- протеаза ведёт к процессам расщепления в соединительных тканях;
- щелочная протеаза стимулирует повышение проникающей способности в сосудах, продуцирующей кровоизлияния в органы.
Симптоматика
При инфицировании органов слуха синегнойная палочка в ухе приводит к отиту наружного и среднего уха. Такой характер недуга в большей степени присущ территориям, с тропическим климатом. Заболевание сопровождается острыми болями в ухе, а также специфическими выделениями из ушного канала. Эти выделения имеют гнойную и серозно-кровянистую природу. Если запустить заболевание, то возможно активное развитие мастоидита.
Отит гнойного типа с хронической формой проявления является в большинстве случаев результатом остропротекающего недуга, поразившего орган слуха. Спецификой протекания синегнойной инфекции является одновременное наличие в микрофлоре уха и других микробов. Здесь могут присутствовать стафилококк, протей. В ряде случаев встречаются клебсиелла и бактероиды. Их роль в воспалительном процессе существенна. Результатом и становятся данные проявления:
- распирающие боли, сопровождающиеся гноетечением;
- слышимость шумов и понижение слуховой активности;
- нарушение целостности барабанной перегородки – перфорация.

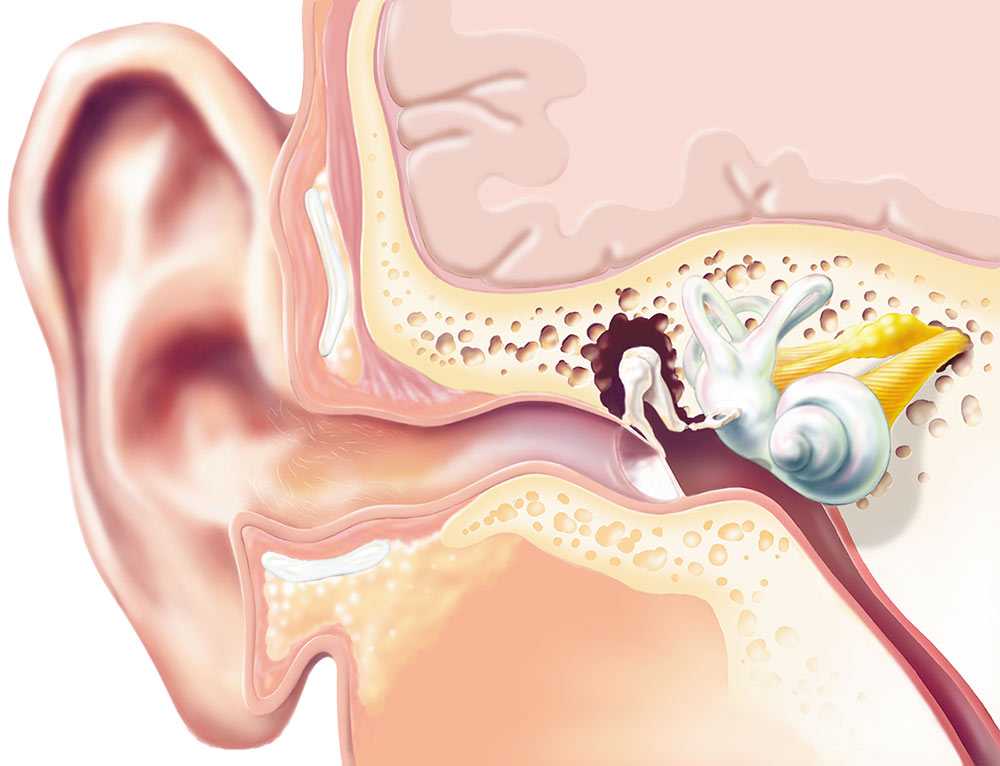
При воспалительных процессах, имеющих продолжительное течение, развивается гнойно-деструктивный тип воспаления. В этот момент начинается разрушение стенок в среднем ухе, что приводит к переходу инфекции на улитку, сосцевидный отросток.
Высока вероятность осложнений внутричерепного действия в виде менингита или абсцесса.
Как правило, симптомы синегнойной инфекции в ухе сопровождаются ухудшением самочувствия человека. Наблюдается рост температуры тела до 38–40 градусов, ухудшается аппетит, возникают проблемы со сном, появляется общая слабость. Возможны головные боли, тошнота, сопровождающаяся рвотой.
Диагностика
Наличие клинических симптомов при заболевании уха не является свидетельством поражения органов слуха инфекцией. Они становятся лишь поводом для проведения более глубоких лабораторных исследований. Синегнойная палочка бывает обнаружена в моче, но для получения полной картины требуется более глубокое исследование. В составе комплексной диагностической процедуры выделяются:
- Бактериологическое обследование в виде посева, гистологии, ПЦР.
 Изучается гной и кровянистые примеси, выделяемые из уха с целью выявления возбудителя. При этом требуется повторное обследование после проведённого терапевтического воздействия.
Изучается гной и кровянистые примеси, выделяемые из уха с целью выявления возбудителя. При этом требуется повторное обследование после проведённого терапевтического воздействия. - Иммунограммное исследование с целью выявления степени действенности иммунитета на клеточном и гуморальном уровне.
- Антибиотикограмма позволяет конкретизировать степень чувствительности бактерий к существующим средствам антибактериального воздействия.
- Серологическая оценка для выявления концентрации антител и антигенов.
Общий анализ крови является инструментом, позволяющим лор-специалисту сформировать общую клиническую картину протекания заболевания. Врач также должен произвести тщательную отоскопию, во время которой внимательно осматриваются наружный слуховой проход, барабанная перепонка и полость.
В результате формирования диагностической карты принимается решение о диагнозе, уточняется характер локализации, описывается клиническая форма, идентифицируется спектр возможных осложнений.
Чем лечить синегнойную палочку
Терапевтическое воздействие на этот микроорганизм чрезвычайно затруднено. Это объясняется его высокой устойчивостью к внешним факторам и антибактериальному действию медицинских препаратов. Пациентам, относящимся к группе риска, которым назначено хирургическое вмешательство, назначается вакцина от синегнойной палочки. Она призвана обеспечить формирование более активного иммунитета, противодействующего развитию инфекции, повышения активности специфического типа и уменьшения опасности бактериемии и сепсиса.
Противомикробное воздействие
Терапия недугов органа слуха, вызванных действием синегнойного возбудителя, происходит при помощи препаратов, способных эффективно влиять на бактерию. В план лечения включают такие компоненты:
- антибиотики, например цефалоспорины 3–4 поколения или карбапенемы;
- гамма-глобулиновое воздействие антисинегнойного действия;
- плазма донорского происхождения с антитоксическим эффектом.
Во многих случаях для повышения эффективности терапии назначаются антибиотики двух классов. Если риск для жизни человека высок, но результаты посева не поступили, то возможно применение типичного антибиотика, имеющего действие на бактерию. К этой категории средств относят:
- пенициллины – Пиперациллин, Амдиноциллин, а также Азлоциллин и Карбенициллин;
- цефалоспорины – Цефтазидим или Цефзулодин.
Дозировка препаратов определяется конкретной ситуацией и состоянием больного. Как правило, специалисты склонны к назначению препаратов в дозах, формирующих повышенную концентрацию в крови, чтобы оперативно подавить действие инфекции. На начальном этапе терапии применяется внутривенный метод введения.
Продолжительность лечения зависит от степени санации существующих очагов, факта окончания выделения бактерий, динамики терапии.
Средства для комплексной терапии
Диагностированная синегнойная палочка в ухе предполагает также лечение средствами, оказывающими воздействие на проявление инфекции и произошедшие изменения патологического типа:
- Реосорбилакт или Гемодез, а также другие препараты дезинтоксикационного действия;
- средства с противовоспалительным эффектом – Парацетамол или Ибупрофен;
- антигистаминные компоненты в составе Тавегила или Супрастина.

Если у пациента не выявлено ограничений на применение, то назначают лекарства с иммунотропным эффектом, например Анаферон или Деринат. Полезно употребление биостимуляторов и витаминов, а в питании надо сделать акцент на баланс белковой, жировой и углеводной пищи.
Применение синегнойного бактериофага позволяет ввести в организм вирус, который действует избирательно. Он поражает только клетки бактерии и активизирует их растворение. Для лечения гнойных отитов такой препарат вводится 1–3 раза в сутки с дозировкой до 10 мл. Допустимо также введение в ушной проход смоченной в препарате турунды из марли на 1 ч.
В процессе терапии синегнойной палочки, проявившейся в ухе, применяется комбинированный приём антисептика с местным антибиотиком. Обработка барабанной полости промыванием производится Хлоргексидином, Фурацилином или Мирамистином.
Хирургическое вмешательство
Лечение отита среднего уха в хронической форме производится при помощи санации хирургическим методом. Это связано с существованием полости антрума, которую лечить без операции очень сложно. В этом месте гной может сохраняться в течение всей жизни, вследствие чего пациент рискует проникновением его в мозг или улитку. Вылечить при помощи антибиотиков не удаётся.
Это связано с существованием полости антрума, которую лечить без операции очень сложно. В этом месте гной может сохраняться в течение всей жизни, вследствие чего пациент рискует проникновением его в мозг или улитку. Вылечить при помощи антибиотиков не удаётся.
В таком случае используется как радикальная операция, так и более щадящая тимпанопластика. Хирургическое вмешательство опасно процессом разрушения среднего уха, что сопровождается потерей слуха. Применяемая в настоящее время технология антродренажа отличается эффективностью и большей безопасностью для органов слуха. Данный подход позволяет устранить гнойное воспаление в хронической форме, не вызывая разрушительных процессов в ухе. В дальнейшем проводится восстановление перепонки и слуха.
Синегнойная инфекция является серьёзной проблемой. Её лечение чрезвычайно усложнено из-за устойчивости микроорганизма. Лечение органов слуха производится при помощи антибиотиков в сочетании с препаратами комплексной терапии. Определённую эффективность имеет вакцинация, в частности применение аутовакцины. Но этот вариант доступен далеко не во всех случаях. В то же время самолечение и игнорирование симптомов недопустимо.
Но этот вариант доступен далеко не во всех случаях. В то же время самолечение и игнорирование симптомов недопустимо.
Pseudomonas Infections — Инфекции — Справочник MSD Версия для потребителей
By
Ларри М. Буш
, MD, FACP, Медицинский колледж Чарльза Э. Шмидта, Атлантический университет Флориды
Полный обзор/редакция, апрель 2022 г. | Изменено в сентябре 2022 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Тематические ресурсы
Любой из нескольких типов грамотрицательных бактерий Обзор грамотрицательных бактерий Бактерии классифицируются по тому, как они выглядят под микроскопом, и по другим признакам. Грамотрицательные бактерии классифицируются по цвету, который они приобретают после химического процесса, называемого окрашиванием по Граму… читать далее Pseudomonas , особенно Pseudomonas aeruginosa , могут инфицировать различные части тела, особенно у людей с серьезными заболеваниями или которые госпитализированы.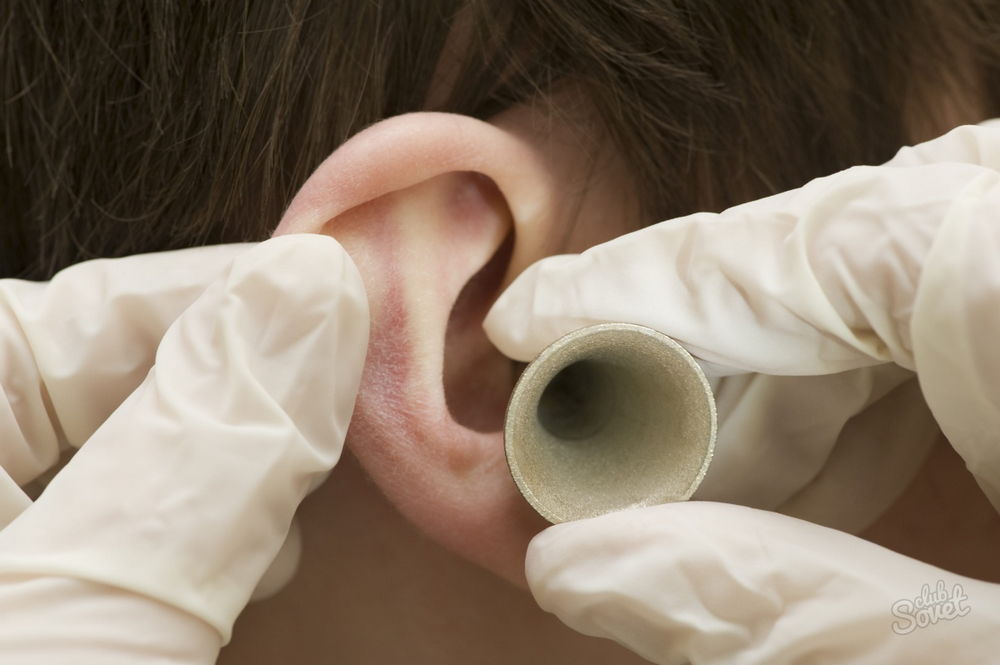
Инфекции варьируются от легких внешних (поражающих ухо или волосяные фолликулы) до серьезных внутренних инфекций (поражающих легкие, кровоток или сердечные клапаны).
Симптомы различаются в зависимости от пораженной области тела.
Идентификация бактерий в образце, взятом из инфицированной ткани, подтверждает диагноз.
Антибиотики применяются наружно при наружных инфекциях или вводятся внутривенно при более серьезных внутренних инфекциях.
(См. также Общие сведения о бактериях Общие сведения о бактериях Бактерии — это микроскопические одноклеточные организмы. Они являются одними из самых ранних известных форм жизни на Земле. Существуют тысячи различных видов бактерий, и они живут во всех мыслимых.. . читать далее .)
Pseudomonas Бактерии, в том числе Pseudomonas aeruginosa , присутствуют во всем мире в почве и воде. Эти бактерии предпочитают влажные места, такие как раковины, туалеты, недостаточно хлорированные бассейны и джакузи, а также устаревшие или инактивированные антисептические растворы. Иногда эти бактерии присутствуют в подмышечных впадинах и в области гениталий здоровых людей.
Иногда эти бактерии присутствуют в подмышечных впадинах и в области гениталий здоровых людей.
Инфекции Pseudomonas aeruginosa варьируются от незначительных внешних инфекций до серьезных, угрожающих жизни заболеваний.
Инфекции возникают чаще и протекают тяжелее у людей, которые
ослаблены (истощены) некоторыми тяжелыми заболеваниями или нормально реагируют на инсулин, вызывая аномально высокий уровень сахара (глюкозы) в крови. Мочеиспускание и жажда… читать дальше или кистозный фиброз Кистозный фиброз (КФ) Кистозный фиброз — это наследственное заболевание, при котором некоторые железы выделяют аномально густой секрет, что приводит к повреждению тканей и органов, особенно легких и пищеварительного тракта.. , читать дальше
Госпитализированы
Имеют заболевание, ослабляющее иммунную систему, такое как инфекция вируса иммунодефицита человека (ВИЧ) Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ) Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ), представляет собой вирусную инфекцию, лейкоцитов и лечится антиретровирусными препаратами.
Принимать препараты, подавляющие иммунную систему, например, те, которые используются для лечения рака или предотвращения отторжения трансплантированных органов
Эти бактерии могут инфицировать кровь, кожу, кости, уши, глаза, мочевыводящие пути, сердечные клапаны и легкие, а также раны (например, ожоги, травмы или раны, полученные во время операции). Использование медицинских устройств, таких как катетеры, вставленные в мочевой пузырь или вену, дыхательные трубки и аппараты искусственной вентиляции легких, повышает риск инфицирования Pseudomonas aeruginosa . Эти инфекции обычно приобретаются в больницах. В больницах бактерии часто присутствуют в раковинах, антисептических растворах и контейнерах, используемых для сбора мочи из катетера мочевого пузыря.
Pseudomonas aeruginosa вызывает множество различных инфекций.
Ухо пловца (наружный отит Инфекция ушного канала (ухо пловца) Бактерии и иногда грибки могут вызывать острую инфекцию кожи ушного канала.
 Инфекцию ушного канала вызывают бактерии или, реже, грибки. Типичными симптомами являются боль и выделения… читать дальше ) — это легкая наружная инфекция, которая может возникнуть у здоровых людей. Вода, содержащая бактерии, может попасть в ухо во время плавания. Ухо пловца вызывает зуд, боль, а иногда и выделения из уха.
Инфекцию ушного канала вызывают бактерии или, реже, грибки. Типичными симптомами являются боль и выделения… читать дальше ) — это легкая наружная инфекция, которая может возникнуть у здоровых людей. Вода, содержащая бактерии, может попасть в ухо во время плавания. Ухо пловца вызывает зуд, боль, а иногда и выделения из уха.Злокачественный наружный отит Злокачественный наружный отит Злокачественный наружный отит представляет собой опасную инфекцию наружного уха, которая распространилась на кость черепа (височную кость), содержащую слуховой проход, среднее ухо и внутреннее ухо. Злокачественная… читать далее — более тяжелая инфекция наружного уха. Это наиболее распространено среди людей с диабетом. Ткани отекают и воспаляются, частично или полностью закрывая слуховой проход. Симптомы могут включать лихорадку, потерю слуха, воспаление тканей вокруг инфицированного уха, сильную боль в ухе, дурно пахнущие выделения из уха и повреждение нервов.
Фолликулит в горячей ванне Фолликулит Фолликулит и кожные абсцессы представляют собой заполненные гноем карманы на коже, возникающие в результате бактериальной инфекции.
 Они могут быть поверхностными или глубокими, поражающими только волосяные фолликулы или более глубокие структуры внутри… читать далее — еще одна легкая внешняя инфекция. Корни волос (фолликулы) заражаются у людей, которые пользуются джакузи или джакузи, особенно если джакузи недостаточно хлорированы. Длительное пребывание в воде размягчает фолликулы, что облегчает проникновение в них бактерий. Появляется зудящая сыпь, состоящая из мелких прыщиков. В центре прыщей может быть капля гноя.
Они могут быть поверхностными или глубокими, поражающими только волосяные фолликулы или более глубокие структуры внутри… читать далее — еще одна легкая внешняя инфекция. Корни волос (фолликулы) заражаются у людей, которые пользуются джакузи или джакузи, особенно если джакузи недостаточно хлорированы. Длительное пребывание в воде размягчает фолликулы, что облегчает проникновение в них бактерий. Появляется зудящая сыпь, состоящая из мелких прыщиков. В центре прыщей может быть капля гноя.Гангренозная эктима — кожная язва, возникающая у людей с недостаточным количеством лейкоцитов (нейтропения Нейтропения Нейтропения — это аномально низкое количество нейтрофилов (разновидность лейкоцитов) в крови. Нейтропения, если тяжелая, значительно увеличивает риск опасной для жизни инфекции.Нейтропения… читать дальше ). Язва имеет пурпурно-черный центр и окружена красной полосой. Эти язвы обычно возникают во влажных местах, таких как подмышки или половые органы.
Глазные инфекции , вызванные этими бактериями, могут повредить роговицу, часто необратимо.
 Ферменты, вырабатываемые бактериями, могут быстро разрушить глаз. Инфекции обычно возникают в результате травм, но могут возникать и в результате загрязнения контактных линз или раствора для контактных линз.
Ферменты, вырабатываемые бактериями, могут быстро разрушить глаз. Инфекции обычно возникают в результате травм, но могут возникать и в результате загрязнения контактных линз или раствора для контактных линз.Инфекции мягких тканей включают инфекции мышц, сухожилий, связок, жира и кожи. Эти инфекции могут возникать при глубоких колотых ранах (например, при наступлении на гвоздь). Псевдомонада 9Бактерии 0019 также могут инфицировать пролежни, ожоги и раны в результате травм или операций. Когда эти бактерии размножаются в загрязненных повязках, повязки становятся зелеными и пахнут свежескошенной травой. Жидкости, вытекающие из этих ран, часто имеют сладкий фруктовый запах.
Тяжелая пневмония Госпитальная пневмония Госпитальная пневмония — это инфекция легких, которая развивается у людей, которые были госпитализированы, как правило, примерно через 2 дня или более после госпитализации. Многие бактерии, вирусы и даже грибки… читать далее может развиваться у госпитализированных людей, особенно у тех, кому необходимо использовать дыхательную трубку и аппарат искусственной вентиляции легких.
 У людей с ВИЧ-инфекцией бактерии Pseudomonas обычно вызывают пневмонию или инфекции носовых пазух.
У людей с ВИЧ-инфекцией бактерии Pseudomonas обычно вызывают пневмонию или инфекции носовых пазух.Инфекции мочевыводящих путей Общие сведения об инфекциях мочевыводящих путей (ИМП) У здоровых людей моча в мочевом пузыре стерильна — в ней нет бактерий или других инфекционных организмов. Трубка, по которой моча из мочевого пузыря выводится из организма (уретра), не содержит бактерий… читать далее обычно развиваются при следующих обстоятельствах:
После операции на мочевыводящих путях
При закупорке мочевыводящих путей
Когда катетер должен оставаться в мочевом пузыре длительное время 3
Бактерии попадают в кровоток из инфицированного органа (например, из мочевыводящих путей).

В вену вводят зараженный наркотик.
Загрязненная игла или шприц используются для введения запрещенных наркотиков.
Катетер в кровеносном сосуде (называемый внутрисосудистым катетером) остается на месте.
Иногда источник бактерий неизвестен, например, у людей, у которых после химиотерапии рака слишком мало лейкоцитов. Пурпурно-черные пятна, окруженные красным ободком на коже (гангренозная эктима), часто развиваются в подмышечных впадинах и в паху. Без лечения инфекция кровотока может привести к шоку и смерти.
Инфекции костей и суставов обычно возникают в позвоночнике, лобковой кости и/или суставе между ключицей и грудиной. Бактерии обычно распространяются на кости и суставы из кровотока, особенно у людей, употребляющих запрещенные внутривенные наркотики. Реже бактерии распространяются из близлежащих мягких тканей, инфицированных после травмы или хирургического вмешательства.
Инфекции сердечного клапана встречаются редко.
 Обычно они возникают у людей, употребляющих наркотики внутривенно, и у людей с искусственными клапанами сердца. Бактерии обычно распространяются на сердечные клапаны из кровотока.
Обычно они возникают у людей, употребляющих наркотики внутривенно, и у людей с искусственными клапанами сердца. Бактерии обычно распространяются на сердечные клапаны из кровотока.Врачи диагностируют инфекции Pseudomonas aeruginosa , беря образец крови или других биологических жидкостей и отправляя его в лабораторию для выращивания (культуры) и идентификации бактерий.
Тесты для определения того, какие антибиотики могут быть эффективными (тесты на чувствительность) Тестирование восприимчивости и чувствительности микроорганизмов к противомикробным препаратам Инфекционные заболевания вызываются микроорганизмами, такими как бактерии, вирусы, грибки и паразиты. Врачи подозревают инфекцию на основании симптомы, результаты медицинского осмотра,… читать далее ).
Обычно антибиотики применяются местно, принимаются внутрь или вводятся внутривенно, в зависимости от того, где находится инфекция уксус) раствор до и после купания.
 Или инфекцию можно лечить с помощью местного антибиотика, такого как полимиксин, наносимого на ухо.
Или инфекцию можно лечить с помощью местного антибиотика, такого как полимиксин, наносимого на ухо.Горячий фолликулит обычно проходит без лечения.
Глазные инфекции лечат высококонцентрированными антибиотиками в каплях, которые сначала применяют часто. Иногда антибиотики необходимо вводить непосредственно в глаз.
Инфекции мочевыводящих путей , вызывающие симптомы, часто можно лечить левофлоксацином или ципрофлоксацином, принимаемыми внутрь. Если эти инфекции не вызывают симптомов, их обычно не лечат.
Тяжелые инфекции , вызванные Pseudomonas aeruginosa , плохо поддаются лечению. Злокачественный наружный отит, внутренние инфекции (например, пневмония или инфекция сердечного клапана) и инфекции крови требуют недельного внутривенного введения антибиотиков. Обычно эффективен один антибиотик, например цефтазидим или ципрофлоксацин. Но иногда требуется комбинация антибиотиков, потому что многие штаммы, особенно приобретенные в медицинских учреждениях, устойчивы ко многим антибиотикам.
 Сначала врачи выбирают антибиотик, который обычно эффективен в их географическом районе. Они могут изменить антибиотики после того, как результаты анализов покажут, какие антибиотики могут быть эффективными.
Сначала врачи выбирают антибиотик, который обычно эффективен в их географическом районе. Они могут изменить антибиотики после того, как результаты анализов покажут, какие антибиотики могут быть эффективными.При инфекциях сердечного клапана обычно требуется операция на открытом сердце по замене клапана плюс терапия антибиотиками ( см. Замена сердечного клапана Замена сердечного клапана ).
ПРИМЕЧАНИЕ: Это потребительская версия.Общее название Выберите торговые марки уксусная кислота
Ацетасол, Борофэйр, VoSoL левофлоксацин
Iquix, Левакин, Левакин Лева-Пак, Quixin ципрофлоксацин
Цетраксал, Цилоксан, Ципро, Ципро XR, OTIPRIO, Proquin XR цефтазидим
Септаз, Фортаз, Тазицеф, Тазидим  ВРАЧИ:
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
ВРАЧИ:
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Авторские права © 2023 Merck & Co., Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!PEUDOMONAS AERUGINOSA ИНФЕКЦИЯ УХА, ЛЕЧЕННАЯ СТРЕПТОМИЦИНОМ | JAMA Dermatology
PSEUDOMONAS AERUGINOSA ИНФЕКЦИЯ УХА, ЛЕЧЕННАЯ СТРЕПТОМИЦИНОМ | JAMA Дерматология | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Электронная почта LinkedIn
- Процитировать это
- Разрешения
Артикул
Февраль 1947 г.
Дж. ЛАМАР КАЛЛАУЭЙ, MD
Принадлежности автора
DURHAM, N.C.
Отделение дерматологии и сифилологии медицинского факультета Медицинской школы Университета Дьюка.
Arch Derm Сифилол. 1947; 55 (2): 257. doi: 10.1001 / archderm.1947.01520020112010
Полный текст
Эта статья доступна только в формате PDF. Загрузите PDF-файл, чтобы просмотреть статью, а также связанные с ней рисунки и таблицы.
Абстрактный
Инфекционный экзематоидный дерматит наружного уха часто представляет трудную проблему в терапии. У пациента в следующем случае была инфекция Pseudomonas aeruginosa наружного уха, которая была чрезвычайно устойчива к лечению до применения стрептомицина.
ОТЧЕТ ПО ДЕЛУ О. К. Л., 51-летний профессор, впервые был замечен 30 августа 1945 г.