календарь профилактических прививок для детей – Новости Узбекистана – Газета.uz
Делать или не делать ребенку прививки — это главный вопрос, с которым сталкивается каждая молодая мама. Цель данного материала — рассказать об основных и разрешенных вакцинах, а также на что нужно обратить внимание перед прививками. Спонсор рубрики — «ЛИНЕКС®для детей».
Перед тем как начать делать прививки, врачи рекомендуют посетить детских врачей, в том числе невропатолога.
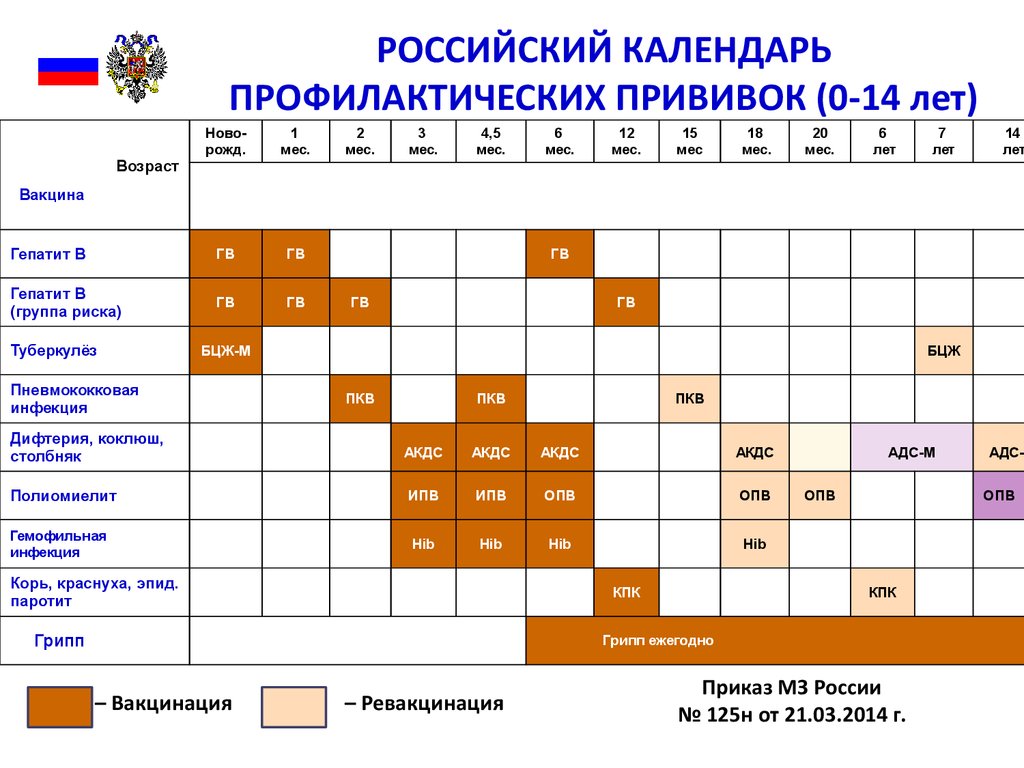
| Возраст | Наименование прививок |
| 1 сутки | ВГВ-1 |
| 2−5 день | ОПВ-0 + БЦЖ-1 |
| 2 месяца | Пента-1(АКДС-1, ВГВ-2, ХИБ-1) ОПВ-1 Рота-1 (оральная ротавирусная) Пневмо-1 |
| 3 месяца | Пента-2 (АКДС-2, ВГВ-3, ХИБ-2) ОПВ-2 Рота-2 (оральная ротавирусная) Пневмо-2 |
| 4 месяца | Пента-3 (АКДС-3, ВГВ-4, ХИБ-3) ОПВ-3 ИПВ |
| 12 месяцев | КПК-1, ПНЕВМО-3 |
| 16 месяцев | АКДС-4, ОПВ-4 |
| 6 лет | КПК-2 |
| 7 лет (1 класс) | АДС-М-5, ОПВ-5 |
| 9−12 лет | ВПЧ* |
| 16 лет | АДС-М-6 |
ВГВ — вакцинация против вируса гепатита В — делается в первые сутки после рождения, а также в 2, 3 и 4 месяца.
Рота — оральная ротавирусная вакцина.
АКДС+ВГВ+ХИБ — пентавалентная вакцина против коклюша, дифтерии, столбняка, гепатита В (ВГВ) и ХИБ-инфекции.
АКДС — прививка против дифтерии, коклюша и столбняка, которую ребенок должен получить в 4 приема. АКДС-1 в 2 месяца, АКДС-2 в 3 месяца, АКДС-3 в 4 месяца, АКДС-4 в 16 месяцев.
ОПВ — вакцинацию против полиомиелита, ребенок получает в 5 приемов. ОПВ-0 на 2−5 день после рождения, ОПВ-1 в 2 месяца, ОПВ-2 в 3 месяца, ОПВ-3 в 4 месяца, ОПВ-4 в 16 месяцев, ОПВ-5 — в 7 лет. Реакция на прививку ОПВ обычно не выражена — дети переносят ее легко. В день прививки с ребенком можно гулять, купать его и жить обычным распорядком.
ХИБ — вакцина для профилактики гнойно-септических заболеваний. Вакцинация данной вакциной состоит из 3 доз, последовательно вводимых в 2, 3 и 4 месяца жизни ребенка. Единственным способом надежно защититься от ХИБ-инфекции является прививка.
Пневмо — пневмококковая вакцина.
ВПЧ* — вакцина против вируса папилломы человека, внедрение которой началось в 2016 году.
КПК — трехвалентная живая вакцина против кори, паротита и краснухи — делается дважды: в возрасте 12 месяцев и при достижении 6 лет.
Перед прививками необходима дополнительная консультация специалиста, если:
- у ребенка есть какое-либо заболевание, родовая травма, диатез;
- ребенок принимает какие-либо лекарственные препараты;
- на предыдущее введение вакцины была тяжелая реакция;
- есть аллергия на что-либо;
- ребенок получал гаммаглобулин или переливание крови за последние три месяца.
С полной инструкцией к препарату «ЛИНЕКС®для детей» можно ознакомиться по ссылке.
На правах рекламы. Товары сертифицированы. Перед употреблением следует проконсультироваться с врачом.
Как правильно сбалансировать питание маленького ребенка
Важно!
Коклюш, дифтерия и столбняк являются одними из самых опасных заболеваний в детском возрасте!
Коклюш характеризуется судорожным кашлем с вероятностью развития пневмонии и поражения центральной нервной системы. Врожденный иммунитет к этому заболеванию отсутствует. А это значит, что заболевание может возникнуть даже у новорожденных. Максимум случаев заболевания коклюшем приходится на возраст от 1 до 5 лет. Практически в 100% возбудитель передается при контакте с больным.
Врожденный иммунитет к этому заболеванию отсутствует. А это значит, что заболевание может возникнуть даже у новорожденных. Максимум случаев заболевания коклюшем приходится на возраст от 1 до 5 лет. Практически в 100% возбудитель передается при контакте с больным.
Дифтерия характеризуется поражением преимущественно верхних дыхательных путей, однако возможно вовлечение в процесс практически всех органов. Опасным для жизни осложнением является круп — удушье, вызванное отеком и закупоркой дифтерийными пленками гортани.
Столбняк — это чрезвычайно опасное заболевание, возникающее при любой травме, нарушающей целостность кожи или слизистых. Возбудитель может проникнуть через порез, царапину или рану. Процент заболеваемости наиболее высок среди новорожденных, которые инфицируются через пуповину, и выше у мальчиков. Естественного иммунитета от столбняка также не существует.
Прививка АКДС может быть изолированной или входить в состав комбинированных вакцин. В соответствии с государственной программой, помимо прививки АКДС в 3 месяца малышу вводятся вакцины против полиомиелита и гемофильной инфекции. Применение комбинированной вакцины позволяет снизить стрессовое воздействие на ребенка, при этом сохраняя эффективность защиты.
Применение комбинированной вакцины позволяет снизить стрессовое воздействие на ребенка, при этом сохраняя эффективность защиты.
Важно!
Прививка АКДС более чем в 90% случаев защищает от коклюша, дифтерии и столбняка. Вакцинация может вызывать побочные реакции — боль и покраснение в месте инъекции, повышение температуры. Врач предупредит вас об этом и даст рекомендации, как облегчить состояние малыша.
Многих интересует вопрос: можно ли делать прививку АКДС различными вакцинами? АКДС являются взаимозаменяемыми. То есть если первая прививка АКДС детям была цельноклеточной, то вторая или последующие вполне могут быть высокоочищенными, или наоборот. Также поликомпонентную вакцину вполне можно заменить прививкой, содержащей только компоненты против коклюша, дифтерии и столбняка.
Когда делают первую прививку АКДС?
Курс иммунизации состоит из нескольких вакцинаций. Сколько прививок АКДС необходимо для формирования стойкого иммунитета? Считается, что вполне достаточно трех введений. Для надежности делается еще одна ревакцинация.
Для надежности делается еще одна ревакцинация.
Первая прививка АКДС детям делается в возрасте 3 месяца. На момент вакцинации ребенок должен быть абсолютно здоров. Такое заключение делается специалистом, который осматривает малыша накануне. Чтобы убедиться в отсутствии патологии, сдаются общие анализы крови и мочи.
Некоторые специалисты в день инъекции рекомендуют перед первой прививкой АКДС дать детям противоаллергические средства. Однако доказано, что эта мера не оказывает никакого влияния на частоту и выраженность поствакцинальных осложнений.
Важно!
Перед вакцинацией АКДС ребенка обязательно осматривает специалист, он же должен проинформировать родителей о возможных реакциях на прививку.
Место прививки АКДС — передняя поверхность бедра. Раньше укол делали в ягодицу, однако это не желательно, так как из-за выраженного подкожно-жирового слоя в этой области возможно развитие осложнений. После того, как ребенку сделали прививку АКДС, может отмечаться ряд реакций со стороны организма.
Вторая и последующие прививки АКДС
До годовалого возраста ребенку вводятся вторая и третья прививки АКДС с интервалом в полтора месяца. Если малыш прививается по графику, то происходит это в 4,5 и 6 месяцев. Таким образом, ребенок имеет 3 прививки АКДС в год, что вполне достаточно для формирования надежного иммунитета против коклюша, дифтерии и столбняка. Однако через 12 месяцев после третьей вакцины делается еще одна прививка (ревакцинация), закрепляющая результат.
Как и перед первой прививкой АКДС детям, каждый раз в день укола необходим осмотр специалиста и заключение о полном здоровье.
С годами противоинфекционная защита несколько уменьшается. Поэтому в течение жизни осуществляются ревакцинации. Происходит это в 6, 14 лет, а затем 1 раз каждые 10 лет.
Что делать, если нарушен график прививок АКДС?
Как быть, если график прививок нарушен, и АКДС не сделана вовремя? Никакие вакцины при этом не «пропадают». При первой же возможности рекомендуется возобновить иммунизацию и продолжать введение АКДС с соблюдением сроков между уколами в соответствии с графиком прививок. Исключение составляет ситуация, когда к моменту очередной вакцинации ребенку исполнилось 4 года. После этого возраста вводится вакцина без коклюшного компонента — АДС-М.
Исключение составляет ситуация, когда к моменту очередной вакцинации ребенку исполнилось 4 года. После этого возраста вводится вакцина без коклюшного компонента — АДС-М.
Важно!
В случае наступления острого заболевания, например, ОРВИ, вакцинацию откладывают до полного выздоровления ребенка или даже выдерживают две недели после того. На формирование иммунитета такое изменение сроков никак не сказывается.
ВИЧ и дети и подростки
ВИЧ и дети и подростки
Последнее рассмотрение: 19 августа 2021 г.
Этот информационный бюллетень пересматривается, чтобы привести его в соответствие с последними обновлениями раздела «Питание младенцев» Перинатальных рекомендаций.
Ключевые моменты
- ВИЧ может передаваться от ВИЧ-инфицированной матери ребенку во время беременности, родов или грудного вскармливания, что называется перинатальной передачей ВИЧ.
 В Соединенных Штатах это наиболее распространенный путь заражения ВИЧ среди детей в возрасте до 13 лет. Перинатальная передача ВИЧ также называется передачей ВИЧ от матери ребенку.
В Соединенных Штатах это наиболее распространенный путь заражения ВИЧ среди детей в возрасте до 13 лет. Перинатальная передача ВИЧ также называется передачей ВИЧ от матери ребенку. - Большинство молодых людей, которые заражаются ВИЧ в подростковом возрасте, заражаются половым путем.
- Несколько факторов влияют на лечение ВИЧ у детей и подростков, включая рост и развитие ребенка. Например, поскольку дети растут с разной скоростью, дозировка лекарства от ВИЧ может зависеть от веса ребенка, а не от его возраста.
- Детям и подросткам может быть трудно соблюдать режим приема лекарств. Например, подростки могут пропускать дозы лекарств от ВИЧ, чтобы скрыть свой ВИЧ-положительный статус от других.
Влияет ли ВИЧ на детей и подростков?
Да, среди людей, живущих с ВИЧ в США, есть дети и подростки.
- По данным Центров по контролю и профилактике заболеваний (CDC), в 2018 году в США было диагностировано 87 случаев ВИЧ у детей в возрасте до 13 лет.

- CDC сообщает, что в 2018 году на молодежь в возрасте от 13 до 24 лет приходилось 21% всех новых диагнозов ВИЧ в США и зависимых регионах9.0012
Как большинство детей заражаются ВИЧ?
ВИЧ может передаваться от матери с ВИЧ к ребенку во время беременности, родов или кормления грудью, что называется перинатальной передачей ВИЧ. В Соединенных Штатах это наиболее распространенный путь заражения ВИЧ среди детей в возрасте до 13 лет. Перинатальная передача ВИЧ также называется передачей ВИЧ от матери ребенку.
Использование лекарств от ВИЧ и другие стратегии помогли снизить уровень перинатальной передачи ВИЧ до 1% или менее в США и Европе.
Чтобы узнать больше, прочтите информационный бюллетень HIVinfo «Предотвращение перинатальной передачи ВИЧ».
Как подростки заражаются ВИЧ?
Некоторые подростки в возрасте от 13 до 19 лет с ВИЧ в Соединенных Штатах заразились вирусом в младенчестве путем перинатальной передачи. Но большинство молодых людей, которые заражаются ВИЧ в подростковом возрасте, заражаются половым путем. Многие подростки с ВИЧ не знают, что они ВИЧ-позитивны.
Но большинство молодых людей, которые заражаются ВИЧ в подростковом возрасте, заражаются половым путем. Многие подростки с ВИЧ не знают, что они ВИЧ-позитивны.
Какие факторы повышают риск заражения ВИЧ у подростков?
Несколько факторов затрудняют предотвращение заражения подростков ВИЧ. Многим подросткам не хватает базовой информации о ВИЧ и о том, как защитить себя от ВИЧ.
Ниже перечислены некоторые факторы, подвергающие подростков риску заражения ВИЧ:
- Низкий уровень использования презервативов. Всегда правильное использование презерватива во время секса снижает риск заражения ВИЧ и некоторыми другими заболеваниями, передающимися половым путем (ЗППП).
- Употребление алкоголя или наркотиков. Подростки, находящиеся под воздействием алкоголя или наркотиков, могут вести себя рискованно, например, заниматься сексом без презерватива.

Какие факторы влияют на лечение ВИЧ у детей и подростков?
Лечение лекарствами от ВИЧ (называемое антиретровирусной терапией или АРТ) рекомендуется всем, у кого есть ВИЧ, включая детей и подростков. Лекарства от ВИЧ помогают людям с ВИЧ прожить более долгую и здоровую жизнь и снизить риск передачи ВИЧ.
На лечение ВИЧ у детей и подростков влияет несколько факторов, включая рост и развитие ребенка. Например, поскольку дети растут с разной скоростью, дозировка лекарства от ВИЧ может зависеть от веса ребенка, а не от его возраста. Дети, которые слишком малы, чтобы проглотить таблетку, могут принимать лекарства от ВИЧ в жидкой форме.
Проблемы, из-за которых трудно принимать лекарства от ВИЧ каждый день и строго по назначению (так называемая приверженность лечению), могут повлиять на лечение ВИЧ у детей и подростков. Эффективное лечение ВИЧ зависит от соблюдения режима лечения.
Почему у детей и подростков могут возникнуть трудности с соблюдением режима лечения?
Некоторые факторы могут затруднить соблюдение режима лечения детьми и подростками с ВИЧ. Например, ребенок может отказаться принимать лекарство от ВИЧ, потому что оно неприятно на вкус.
Например, ребенок может отказаться принимать лекарство от ВИЧ, потому что оно неприятно на вкус.
Негативные убеждения и отношение к ВИЧ (называемые стигмой) могут особенно затруднить приверженность лечению для подростков, живущих с ВИЧ. Они могут пропускать прием лекарств, чтобы скрыть от окружающих свой положительный ВИЧ-статус.
Следующие факторы также могут влиять на соблюдение режима приема лекарств у детей и подростков:
- Напряженный график, из-за которого трудно принимать лекарства от ВИЧ каждый день вовремя
- Побочные эффекты лекарств от ВИЧ
- Проблемы в семье, такие как физическое или психическое заболевание, нестабильная жилищная ситуация, злоупотребление алкоголем или наркотиками
- Отсутствие медицинской страховки для покрытия стоимости лекарств от ВИЧ
- Возраст и стадия развития ребенка.
Информационный бюллетень HIVinfo «Соблюдение схемы лечения ВИЧ: шаги, которые необходимо предпринять до и после начала приема лекарств от ВИЧ» содержит советы по соблюдению режима лечения. Некоторые советы могут быть полезны детям и подросткам с ВИЧ, а также их родителям или опекунам.
Некоторые советы могут быть полезны детям и подросткам с ВИЧ, а также их родителям или опекунам.
Этот информационный бюллетень основан на информации из следующих источников:
Из CDC:
- ВИЧ и молодежь
- Отчет о эпиднадзоре за ВИЧ, 2018 г.
Департамент здравоохранения и социальных служб:
- Рекомендации по применению антиретровирусных препаратов у взрослых и подростков с ВИЧ:
- Подростки и молодые люди с ВИЧ
- Руководство по применению антиретровирусных препаратов при детской ВИЧ-инфекции:
- Приверженность к антиретровирусной терапии у детей и подростков, живущих с ВИЧ
- Рекомендации по использованию антиретровирусных препаратов во время беременности и мерам по снижению перинатальной передачи ВИЧ в США:
- Введение
См. также подборку ссылок и ресурсов по ВИЧ в Источнике ВИЧ.
О педиатрическом СПИДе — Детский фонд СПИДа Элизабет Глейзер
Ответы на наиболее часто задаваемые вопросы о педиатрическом ВИЧ и СПИДе.
Что такое ВИЧ?
Вирус иммунодефицита человека (ВИЧ) вызывает синдром приобретенного иммунодефицита (СПИД). ВИЧ может передаваться во время полового акта, беременности (то есть от матери к плоду), родов, грудного вскармливания и других форм контакта с биологическими жидкостями, которые несут вирус. Когда вирус попадает в организм, он внедряется в жизненно важные иммунные клетки, называемые клетками CD4. В отсутствие лечения ВИЧ продолжает размножаться в организме, что в конечном итоге приводит к тяжелому иммунодефициту, хроническому заболеванию и смерти.
Что такое СПИД?
СПИД представляет собой продвинутую стадию ВИЧ-инфекции. В большинстве случаев у человека, живущего с ВИЧ, в конечном итоге развивается СПИД. СПИД характеризуется сильно сниженной функцией иммунной системы, когда организм очень уязвим для инфекций и рака, с которыми обычно борется здоровая иммунная система. Согласно определению Центров по контролю и профилактике заболеваний США, у человека СПИД, когда ВИЧ резко снижает количество его или ее клеток CD4, или когда у человека, живущего с ВИЧ, диагностирована по крайней мере одна оппортунистическая инфекция (т.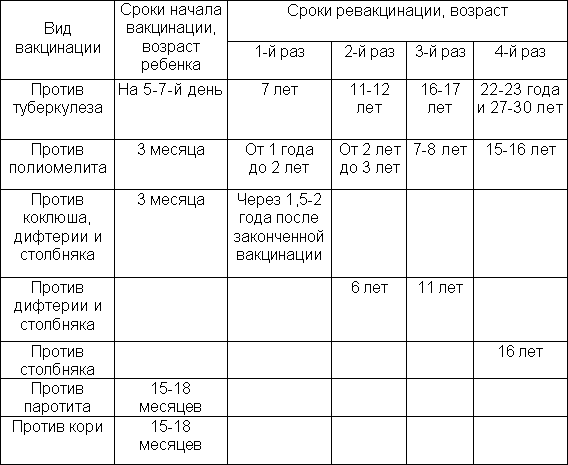 обычно не встречается у человека со здоровой иммунной системой).
обычно не встречается у человека со здоровой иммунной системой).
Сколько детей живут с ВИЧ?
По состоянию на 2018 год из примерно 38 миллионов человек во всем мире, живущих с ВИЧ, примерно 1,7 миллиона составляют дети в возрасте до 15 лет. С 2010 г. число новых случаев ВИЧ-инфекции среди детей снизилось на 41%, но только половина (54%) всех детей, живущих с ВИЧ, получает лечение, а в 2018 г. 100 000 детей умерли от болезней, связанных со СПИДом ( ЮНЭЙДС, Global AIDS Update, 2019 ). Каждый день около 500 детей заражаются ВИЧ .
Как дети заражаются ВИЧ?
Более 90 процентов случаев ВИЧ-инфекции у детей являются результатом передачи от матери к ребенку, когда вирус передается от матери, живущей с ВИЧ, к ребенку во время беременности, родов или кормления грудью. Риск этой формы передачи увеличивается в прямой зависимости от тяжести ВИЧ-инфекции матери.
Как ВИЧ влияет на детей?
Поскольку детская иммунная система еще не полностью развита, дети, живущие с ВИЧ, заболевают тяжелее, чем взрослые. Они могут страдать теми же самыми распространенными детскими инфекциями, что и ВИЧ-отрицательные дети, но не могут бороться с этими инфекциями так же эффективно. Распространенные инфекции у ВИЧ-позитивных детей включают инфекции уха и носовых пазух, сепсис, пневмонию, туберкулез, инфекции мочевыводящих путей, кишечные заболевания, кожные заболевания и менингит. В частности, в развивающихся странах туберкулез, диарея и респираторные заболевания часто встречаются у ВИЧ-позитивных детей.
Они могут страдать теми же самыми распространенными детскими инфекциями, что и ВИЧ-отрицательные дети, но не могут бороться с этими инфекциями так же эффективно. Распространенные инфекции у ВИЧ-позитивных детей включают инфекции уха и носовых пазух, сепсис, пневмонию, туберкулез, инфекции мочевыводящих путей, кишечные заболевания, кожные заболевания и менингит. В частности, в развивающихся странах туберкулез, диарея и респираторные заболевания часто встречаются у ВИЧ-позитивных детей.
Как можно предотвратить заражение детей ВИЧ?
Наиболее эффективным методом профилактики передачи ВИЧ от матери ребенку (ППМР) является как можно более раннее начало антиретровирусной терапии (АРТ) ВИЧ-положительным беременным женщинам. АРТ снижает уровень вируса в крови матери, тем самым снижая риск передачи инфекции ребенку. АРТ следует также назначать ребенку до и после рождения; лечение поможет организму ребенка противостоять инфекции.
По оценкам, в 2018 году во всем мире 82% беременных или кормящих грудью женщин, живущих с ВИЧ, получали антиретровирусные препараты для предотвращения передачи ВИЧ своим детям.