ГЛАТИОН (Глутатион)
Преимущества
Стресс, курение, плохая экология, алкоголь, излучения, хирургические вмешательства и антибиотики нарушают биохимию организма, подрывают иммунную систему. Появляется избыток свободных радикалов, которые повреждают клетки и вызывают их гибель, нарушают обмен веществ и энергии. Глутатион – это комплекс из трех аминокислот, который нейтрализует свободные радикалы. После достижения возраста 20 лет его количество в организме ежегодно уменьшается на 1%, что служит главной причиной быстрого старения и развития системных заболеваний.
Ценa
| Глутадион капельницы по 2 мл в 1 ампуле | 2 700 руб |
| Установка капельницы | 1 600 руб |
- Капельницы – единственный по-настоящему эффективный способ получить глутатион.
- Натуральное вещество.
- Борется со свободными радикалами.
- Оказывает мощный антиоксидантный эффект.

- Усиливает антиоксидантное действие витамина С.
- Защищает каждую клетку нашего организма.
- Эффективен против широкого спектра заболеваний и расстройств.
- Приводит в порядок иммунную систему.
- Защищает клетки печени от продуктов распада алкоголя и антибиотиков.
- Возвращает ощущение легкости и сил.
- Нормализуют сон.
- Оказывает общий омолаживающий эффект не только на кожу, но и на организм в целом.
- Замедляет скорость старения.
- Замедляет развитие хронических заболеваний.
- Способствует распаду жиров.
- Улучшает цвет кожи.
- Мощнейший противораковый фактор.
- Ускоряет заживление ран и восстановление после хирургических вмешательств.
- Авторские комплексные программы детоксикации и омоложения.
Показания
- Гиперпигментация.
- Проявления возраста.

- Восстановление после приема антибиотиков.
- Восстановление после COVID-19
- Пониженный иммунитет.
- Курение.
- Злоупотребление алкоголем.
- Отравление, радиоактивное и другие виды токсического воздействия.
- Слабость и быстрая утомляемость.
- Климактерический период.
- Сахарный диабет 1 и 2 типа.
- Хронический стресс.
- Атеросклероз.
- Бессонница.
- Снижение работоспособности.
- Синдром врожденного или приобретенного иммунодефицита.
- Лишний вес.
- Нарушение потенции.
- Онкологическая предрасположенность.
- Воспалительные заболевания печени.
- Дерматиты и экземы.
- Вегетососудистая дистония.
- Болезнь Паркинсона и Альцгеймера.
- Пониженный эмоциональный фон, депрессия.
- Аутоиммунные заболевания – волчанка, склеродермия, васкулит, ревматизм, витилиго.

Информация
Виды процедур
Инфузионная терапия.
Особенности подготовки к процедуре
Консультация со специалистом на предмет выявления противопоказаний.
Длительность процедуры
От 30 до 40 минут.
Анестезия
Не требует анестезии.
Реабилитация
Не требуется.
Длительность эффекта
Выраженный и устойчивый результат достигается после прохождения рекомендованного курса процедур. Длительность эффекта индивидуальна.
Противопоказания
- Некомпенсированный сахарный диабет.
- Онкология на любой стадии.
- Декомпенсация функции внутренних органов.
- Гемофилия.
- Лихорадка.
- Беременность и лактация.
- Почечная недостаточность.
- Чрезмерное УФ облучение.
фармакодинамическое обоснование применения при COVID-19.

Глутатион представляет собой линейный трипептид с сульфгидрильной группой, в состав которого входят L-глутамин, L-цистеин и глицин. Он играет важную функцию в защите клеток организма, являясь сильным антиоксидантом. В организме человека нехватка глутатиона ведет к возникновению многих болезней, таких как болезнь Паркинсона, тирозинемия I типа, отравление алкоголеми другие. Эксперименты in vivo и in vitro показали, что нехватка глутатиона может привести к повреждению митохондрий и гибели клеток, вызванных увеличением числа токсичных форм кислорода, приводящих к повышению количества свободных радикалов.
Глутатион способен предотвращать повреждения клеток посредством соединения с токсическими веществами и/или их метаболитами. Обезвреживание ксенобиотиков глутатионом может осуществляться тремя различными способами: путем конъюгации субстрата с глутатионом, в результате нуклеофильного замещения и в результате восстановления органических пероксидов до спиртов.
Система обезвреживания с участием глутатиона играет уникальную роль в формировании резистентности организма к самым различным воздействиям и является наиболее важным защитным механизмом клетки. В ходе биотрансформации некоторых ксенобиотиков при участии глутатиона образуются тиоэфиры, которые затем превращаются в меркаптаны, среди которых обнаружены токсичные продукты. Но конъюгаты глутатиона с большинством ксенобиотиков менее реакционноспособны и более гидрофильны, чем исходные вещества, а поэтому менее токсичны и легче выводятся из организма.
В ходе биотрансформации некоторых ксенобиотиков при участии глутатиона образуются тиоэфиры, которые затем превращаются в меркаптаны, среди которых обнаружены токсичные продукты. Но конъюгаты глутатиона с большинством ксенобиотиков менее реакционноспособны и более гидрофильны, чем исходные вещества, а поэтому менее токсичны и легче выводятся из организма.
Глутатион связывает огромное количество липофильных соединений (физическое обезвреживание), предотвращая их внедрение в липидный слой мембран и нарушение функций клетки.Таким образом, глутатион улучшает стабильность клеточной мембраны, защищает мембрану клеток печени, увеличивает активность ферментов и печени и способствует детоксикации и восстановительной активности печени путем уничтожения свободных радикалов.
Как показывает имеющийся опыт — введение препарата Глатион в комплексную терапию тяжелых форм COVID-19 позволяет минимизировать риск развития угрожающих жизни осложнений, восстанавливая эффективную работу внутренних систем защиты организма (иммунной, детоксицирующей, выделительной и других систем сохранения и устранения нарушений гомеостаза), полноценная работа которых предопределяет быстрейшее выздоровление и относительно легкое течение COVID-19.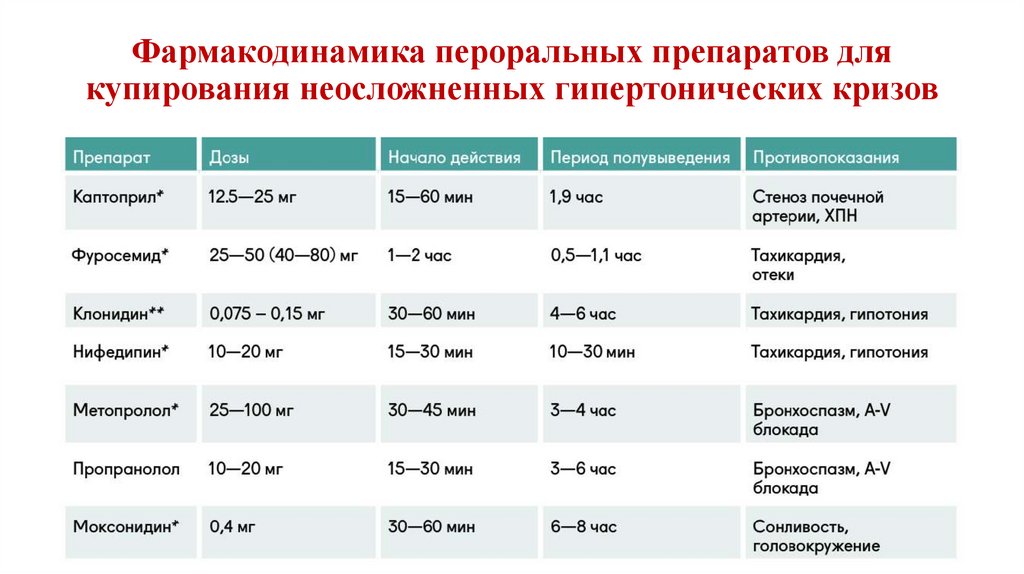
Более высокий уровень серьезных заболеваний и смертей от коронавируса SARS-CoV-2 (COVID-19) среди пожилых людей и лиц с сопутствующими заболеваниями свидетельствует о том, что биологические процессы, связанные с возрастом и заболеванием, делают таких людей более чувствительными к факторам стресса окружающей среды, включая инфекционные агенты как коронавирус SARS-CoV-2. В частности, нарушение окислительно-восстановительного гомеостаза и связанный с ним окислительный стресс(4,6,8), по-видимому, являются важными биологическими процессами, которые могут объяснить повышенную индивидуальную восприимчивость к различным воздействиям окружающей среды. Неспособность внутренних систем защиты реализовать свой потенциал приводит к развитию тяжелой формы COVID-19 и является следствием сочетания целого ряда негативных составляющих, взаимно усиливающих друг друга. Так, вызванная вирусом высокая токсическая нагрузка суммируется и усиливает негативные изменения внутренних систем защиты, обусловленных заболеванием (ожирение, гипертоническая болезнь, сахарный диабет, онкология и др.
Несколько исследований показывают, что более высокие уровни глутатиона могут улучшить индивидуальную реакцию на вирусные инфекции. В частности, известно, что глутатион защищает иммунные клетки хозяина благодаря своему антиоксидантному механизму, а также отвечает за оптимальное функционирование множества клеток, которые являются частью иммунной системы. Важно отметить, что существуют доказательства того, что глутатион подавляет репликацию различных вирусов на разных этапах жизненного цикла вируса и это противовирусное свойство GSH, по-видимому, предотвращает увеличение вирусной нагрузки и последующее массовое высвобождение воспалительных клеток.
Противовирусная активность глутатиона была продемонстрирована в исследовании De Flora et al., которые показали, что профилактическое введение N-ацетилцистеина (NAC, предшественник глутатиона) в течение 6 месяцев значительно снижает частоту клинически очевидных гриппа и гриппоподобных эпизодов, особенно у пожилых людей из группы высокого риска. Кроме того, патофизиологические состояния, такие как повреждение клеток легких и воспаление у пациентов с тяжелым ОРДС, были определены как цели лечения N-ацетилцистеина. В частности, было обнаружено, что дефицит восстановленного глутатиона в альвеолярной жидкости у пациентов с ОРДС усиливает повреждение клеток легких из-за ROS / окислительного стресса и воспаления, и это повреждение можно эффективно предотвратить и лечить с помощью введения N-ацетилцистеина. Дефицит глутатиона также может способствовать повышенной активации фактора фон Виллебранда, вызывающего коагулопатию у пациентов с COVID-19.
Эндогенный дефицит глутатиона, по-видимому, является решающим фактором, усиливающим окислительное повреждение легких, вызванное SARS-CoV-2, и, как следствие, приводит к серьезным проявлениям, таким как острый респираторный дистресс-синдром, полиорганная недостаточность и смерть пациентов с COVID-19. Когда принимается во внимание противовирусная активность GSH, люди с дефицитом глутатиона, имеют более высокую восприимчивость к неконтролируемой репликации вируса SARS-CoV-2 и, таким образом, страдают от возрастающей вирусной нагрузки. Выраженность клинических проявлений у пациентов с COVID-19, по-видимому, определяется степенью нарушения окислительно-восстановительного гомеостаза, связанного с дефицитом восстановленного глутатиона и повышением продукции АФК. В частности, пациенты с COVID-19 с умеренным и тяжелым заболеванием имели более низкий уровень глутатиона, более высокие уровни ROS и более высокий окислительновосстановительный статус (соотношение ROS / GSH), чем пациенты с COVID-19 с легким заболеванием. Длительные и тяжелые проявления инфекции COVID-19 у одного из наших пациентов с выраженным дефицитом глутатиона предполагают, что степень снижения глутатиона отрицательно коррелирует со скоростью репликации вируса и что увеличение вирусной нагрузки усугубляет окислительное повреждение легких.
Когда принимается во внимание противовирусная активность GSH, люди с дефицитом глутатиона, имеют более высокую восприимчивость к неконтролируемой репликации вируса SARS-CoV-2 и, таким образом, страдают от возрастающей вирусной нагрузки. Выраженность клинических проявлений у пациентов с COVID-19, по-видимому, определяется степенью нарушения окислительно-восстановительного гомеостаза, связанного с дефицитом восстановленного глутатиона и повышением продукции АФК. В частности, пациенты с COVID-19 с умеренным и тяжелым заболеванием имели более низкий уровень глутатиона, более высокие уровни ROS и более высокий окислительновосстановительный статус (соотношение ROS / GSH), чем пациенты с COVID-19 с легким заболеванием. Длительные и тяжелые проявления инфекции COVID-19 у одного из наших пациентов с выраженным дефицитом глутатиона предполагают, что степень снижения глутатиона отрицательно коррелирует со скоростью репликации вируса и что увеличение вирусной нагрузки усугубляет окислительное повреждение легких. Это открытие предполагает, что вирус не может активно реплицироваться при более высоких уровнях клеточного глутатиона, и, следовательно, более легкие клинические симптомы наблюдаются при более низких вирусных нагрузках.
Это открытие предполагает, что вирус не может активно реплицироваться при более высоких уровнях клеточного глутатиона, и, следовательно, более легкие клинические симптомы наблюдаются при более низких вирусных нагрузках.
Дефицит глутатиона — это приобретенное состояние, связанное со снижением биосинтеза и / или повышенным истощением эндогенного пула GSH под влиянием таких факторов риска, как старение, мужской пол, коморбидность и курение отдельно или в сочетании. Дефицит глутатиона у пациентов с COVID-19 с серьезными заболеваниями также может быть результатом снижения потребления свежих овощей и фруктов (особенно в зимний и весенний сезоны), что составляет более 50% потребления глутатиона с пищей. Гипотеза предполагает, что SARS-CoV -2 представляет опасность только для людей с эндогенным дефицитом глутатиона, независимо от того, какие из факторов старения, сопутствующие хронические заболевания, курение или некоторые другие были причиной этого дефицита. Гипотеза дает новое понимание этиологии и механизмов, ответственных за серьезные проявления инфекции COVID-19, и оправдывает многообещающие возможности для эффективного лечения и профилактики болезни за счет восстановления глутатиона с помощью N-ацетилцистеина и восстановленного глутатиона.
Поскольку противовирусный эффект глутатиона неспецифический, есть основания полагать, что глутатион также активен против SARS-CoV-2. Таким образом, восстановление уровня глутатиона у пациентов с COVID-19 было бы многообещающим подходом к лечению нового коронавируса SARS-CoV-2. Примечательно, что длительное пероральное введение Nацетилцистеина уже было протестировано как эффективная профилактическая мера против респираторных вирусных инфекций. N-ацетилцистеин широко доступен, безопасен и дешев и может использоваться «не по назначению». Более того, парентеральная инъекция восстановленного глутатиона (GSH более биодоступен, чем NAC) может быть эффективной терапией для пациентов с COVID-19 с серьезным заболеванием.
Инфекция мочевыводящих путей
Инфекция мочевыводящих путей – инфекционное поражение мочевыделительной системы, к которой относятся почки, мочеточники, мочевой пузырь, мочеиспускательный канал. Почки образуют мочу путем выведения из крови избытка жидкости и отработанных, ненужных для организма веществ. Моча из почек по специальным трубочкам (мочеточникам) попадает в мочевой пузырь, где накапливается и периодически выводится наружу через мочеиспускательный канал (уретру).
Моча из почек по специальным трубочкам (мочеточникам) попадает в мочевой пузырь, где накапливается и периодически выводится наружу через мочеиспускательный канал (уретру).
Наиболее часто поражаются нижние отделы мочевыделительной системы: мочевой пузырь и мочеиспускательный канал. Инфекция органов мочевыделительной системы возникает в результате проникновения бактерий через мочеиспускательный канал и их размножения в мочевом пузыре. При дальнейшем развитии воспалительного процесса, снижении защитных сил организма инфекция может распространяться по мочеточникам и поражать почки, вызывая серьезные осложнения.
Инфекции мочевыделительной системы чаще возникают у женщин, чем у мужчин. Это связано с особенностями строения мужской и женской мочеполовой системы. Для лечения данных заболеваний назначаются различные антибактериальные препараты.
Синонимы русские
Инфекция мочевыводящего тракта, инфекция мочевыделительной системы.
Синонимы английские
Urinary tract infection, urinary system infection.
Симптомы
- Частые, сильные позывы к мочеиспусканию
- Выделение мочи малыми порциями
- Болезненность, ощущение жжения при мочеиспускании
- Изменение цвета мочи
- Помутнение мочи, появление в моче хлопьевидных выделений
- Резкий запах мочи
- Боли внизу живота
- Боли в области поясницы
- Повышение температуры тела
- Тошнота, рвота
Общая информация о заболевании
К органам мочевыделительной системы относятся почки, мочеточники, мочевой пузырь, мочеиспускательный канал. Почки представляют собой парные органы, расположенные в поясничной области. Их функция состоит в выведении ненужных и вредных веществ, которые образуются в процессе жизнедеятельности человека. Почки извлекают данные вещества из крови и выводят их вместе с избытком жидкости (с мочой). Они также играют важную роль в поддержании артериального давления, образовании эритроцитов крови и других жизненно важных функциях. По мочеточникам моча из почек попадает в мочевой пузырь, а затем при сокращении его стенок в мочеиспускательный канал (уретру) и выводится наружу.
По мочеточникам моча из почек попадает в мочевой пузырь, а затем при сокращении его стенок в мочеиспускательный канал (уретру) и выводится наружу.
Чаще инфекция мочевыводящей системы развивается у женщин. Это связано с особенностями строения мужской и женской мочеполовой системы. У женщин мочеиспускательный канал короче, что сокращает бактериям путь к мочевому пузырю, где инфекция может развиваться более интенсивно. При воспалении уретры возникает уретрит, при воспалении мочевого пузыря – цистит, при проникновении инфекции в почки – пиелонефрит.
- Уретрит – воспаление мочеиспускательного канала. Одной из причин может быть проникновение инфекции из заднего прохода в мочеиспускательный канал. Особенно данный путь передачи инфекции распространен у женщин, так как у задний проход и отверстие мочеиспускательного канала у них расположены близко. Уретрит вызывают инфекции, передающиеся половым путем: хламидии, гонорея, герпес и другие.
- Цистит – воспаление мочевого пузыря.
 Возникает при распространении инфекции по мочеиспускательному каналу в мочевой пузырь. Короткий мочеиспускательный канал у женщин обуславливает у них частое развитие цистита.
Возникает при распространении инфекции по мочеиспускательному каналу в мочевой пузырь. Короткий мочеиспускательный канал у женщин обуславливает у них частое развитие цистита. - Пиелонефрит – воспаление почечных лоханок (часть почки). Одной из причин развития пиелонефрита является проникновение инфекции из мочевого пузыря по мочеточникам в почки. При этом повышается температура тела, возникают интенсивные боли в поясничной области. Пиелонефрит может сопровождаться повреждением почек, нарушением их функций.
Кто в группе риска?
- Женщины, в частности:
- использующие определенные средства контрацепции – вагинальные колпачки;
- в менопаузе (гормональные изменения делают мочевыделительный тракт более восприимчивым к инфекциям)
- Лица, имеющие аномалии развития органов мочевыделительной системы – это часто препятствуют нормальному выделению мочи, что способствует проникновению и размножению бактерий.
- Лица с нарушением нормального оттока мочи. Заболевания, которые могут вызывать затруднения оттока мочи: аденома предстательной железы (сопровождается увеличением размеров данной железы и сдавливанием мочеиспускательного канала, что вызывает задержку мочи в мочевом пузыре), камни в почках и др. Задержка мочи создает благоприятные условия для размножения бактерий.
- Лица с ослабленным иммунитетом – различные заболевания (например, сахарный диабет) вызывают снижение способности организма противостоять инфекциям, что повышает риск заболеваний мочевыделительной системы.
- Пациенты с мочевым катетером.
Диагностика
Ведущую роль в выявлении инфекций мочевыделительной системы играет лабораторная диагностика.
- Общий анализ мочи. Позволяет определить различные свойства мочи (цвет, плотность, прозрачность), выявить воспалительные изменения в органах мочевыделительной системы. Повышение количества лейкоцитов в моче, наличие бактерий, слизи наблюдается при инфекциях мочевыделительной системы.

- Анализ мочи по Нечипоренко. Может назначаться при изменениях в общем анализе мочи. Данный анализ показывает точное количество эритроцитов, лейкоцитов, цилиндров (белковые частицы, которых в норме быть не должно) в моче. Уровень лейкоцитов говорит о выраженности воспалительного процесса.
- Посев на флору с определением чувствительности к антибиотикам (утренняя порция мочи). Это исследование имеет большое значение для лечения инфекционных заболеваний мочевыделительной системы. Оно позволяет определить бактерии, которые вызвали воспаление, и антибиотики, действующие именно на данный вид бактерий.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). Позволяет определить количество эритроцитов, тромбоцитов, лейкоцитов, содержание гемоглобина в эритроцитах. Количество лейкоцитов повышается при различных воспалительных процессах.
- Скорость оседания эритроцитов (СОЭ). Одной из причин повышения скорости оседания эритроцитов является воспалительный процесс.
 Изменения СОЭ неспецифичны для инфекции мочевыводящих путей, но данный показатель может быть полезен для оценки выраженности воспаления.
Изменения СОЭ неспецифичны для инфекции мочевыводящих путей, но данный показатель может быть полезен для оценки выраженности воспаления.
При инфекционных заболеваниях мочевыделительной системы может нарушаться функция почек. Для оценки ее функции проводят различные анализы, к которым относятся:
- Креатинин в сыворотке. Креатинин образуется в мышцах при различных энергетических процессах и затем выделяется в кровь. Он выводится из организма почками, и при нарушении их функции его уровень может возрастать.
- Мочевина в сыворотке. Мочевина является конечным продуктом обмена белков в организме. Выводится почками. При их заболеваниях ее уровень повышается.
Другие исследования
- Ультразвуковое исследование почек, мочевого пузыря (УЗИ). Позволяет получить изображения внутренних органов, выявить нарушения развития органов мочевыделительной системы, камни в почках и другие изменения.
- Компьютерная томография органов мочевыделительной системы.
 Получение точных послойных изображений внутренних органов имеет большое значение в определении возможных причин инфекционных заболеваний мочевыделительной системы.
Получение точных послойных изображений внутренних органов имеет большое значение в определении возможных причин инфекционных заболеваний мочевыделительной системы. - Внутривенная урография. Рентгенологический метод обследования мочевыделительной системы. В вену вводится специальное контрастное вещество, затем через определенное время делаются серии рентгеновских снимков, на которых видно прохождение этого вещества через мочевыделительную систему. При этом оценивается функция почек, выявляются нарушения в строении мочевыводящих путей, камни в почках и другие заболевания органов мочевыделительной системы.
Дополнительные исследования
- Цистоскопия. Метод позволяет увидеть внутреннюю стенку мочевого пузыря, произвести различные манипуляции (например, удаление камней, некоторых опухолей). В мочеиспускательный канал, далее в мочевой пузырь вводится трубка аппарата с оптической системой линз, таким образом, получаются изображения. Применяется также при хронических, часто возникающих воспалительных заболеваниях мочевого пузыря.
Объем необходимого обследования определяется лечащим врачом.
Лечение
Для лечения инфекций мочевыделительного тракта назначаются различные антибактериальные препараты. Количество препаратов, длительность лечения, путь введения антибиотиков (в таблетках, внутримышечно, внутривенно) зависит от тяжести заболевания и назначается врачом.
Профилактика
- Употребление достаточного количества жидкости – это способствует вымыванию бактерий вместе с мочой.
- Не терпеть долго при возникновении позывов к мочеиспусканию – длительный застой мочи в мочевом пузыре повышает риск развития инфекции.
- Женщинам рекомендуется подмываться в направлении спереди назад (от лобка к анальному отверстию).
Рекомендуемые анализы
- Общий анализ мочи с исследованием осадка методом проточной цитофлуориметрии
- Анализ мочи по Нечипоренко
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ)
- Креатинин в сыворотке
- Мочевина в сыворотке
Антибиотики в окружающей среде: причины и последствия
1. Ben Y, Fu C, Hu M, Liu L, Wong MH, Hung M, et al. Оценка риска для здоровья человека, связанного с устойчивостью к антибиотикам, связанной с остатками антибиотиков в окружающей среде: обзор. Окружающая среда Рез. 2019; 169: 483–493. [PubMed] [Google Scholar]
Ben Y, Fu C, Hu M, Liu L, Wong MH, Hung M, et al. Оценка риска для здоровья человека, связанного с устойчивостью к антибиотикам, связанной с остатками антибиотиков в окружающей среде: обзор. Окружающая среда Рез. 2019; 169: 483–493. [PubMed] [Google Scholar]
2. Кинселла Б., О’Махони Дж., Мэлоун Э., Молони М., Кантуэлл Х., Фьюри А. и др. Современные тенденции в подготовке проб для анализа остатков стимуляторов роста и ветеринарных препаратов. Дж. Хроматогр А. 2009 г.;1216:7977–8015. [PubMed] [Google Scholar]
3. Van Boeckel TP, Brower C, Gilbert M, Grenfell BT, Levin SA, Robinson TP, et al. Глобальные тенденции в использовании противомикробных препаратов у сельскохозяйственных животных. Proc Natl Acad Sci U S A. 2015;112:5649–5654. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Pruden A, Joakim Larsson DG, Amezquita A, Collignon P, Brandt KK, Graham DW, et al. Варианты управления для снижения выброса антибиотиков и генов устойчивости к антибиотикам в окружающую среду. Перспектива охраны окружающей среды. 2013; 121:878–885. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Перспектива охраны окружающей среды. 2013; 121:878–885. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Центр динамики заболеваний, экономики и политики. Использование животных и сопротивление. Доступно по адресу: https://resistancemap.cddep.org/AnimalUse.php.
6. Du L, Liu W. Возникновение, судьба и экотоксичность антибиотиков в агроэкосистемах. Обзор. Агрон Сустейн Дев. 2012;32:309–327. [Google Scholar]
7. Андерссон Д.И., Хьюз Д. Микробиологические эффекты сублетальных доз антибиотиков. Nat Rev Microbiol. 2014;12(7):465–478. [PubMed] [Google Scholar]
8. Воде М., Беркнер С., Юнкер Т., Конради С., Шварц Л., Дюринг Р.А. Возникновение и трансформация ветеринарных препаратов и биоцидов в навозе: обзор литературы. Наука об окружающей среде, евро. 2016;28:23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Jechalke S, Heuer H, Siemens J, Amelung W, Smalla K. Судьба и эффекты ветеринарных антибиотиков в почве. Тенденции микробиол. 2017; 22: 536–545. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
10. Куппусами С., Какарла Д., Венкатешварлу К., Мегарадж М., Юн Й.Е., Ли Й.Б. Загрязнение ветеринарными антибиотиками (ВА) как глобальная агроэкологическая проблема: критический взгляд. Агроэкосистема Окружающая среда. 2018; 257:47–59. [Google Scholar]
11. Джаялакшми К., Парамасивам М., Сасикала М., Тамилам Т., Сумитра А. Обзор остатков антибиотиков в продуктах животного происхождения и их влияния на окружающую среду и здоровье человека. J Entomol Zool Stud JEZS. 2017;5:1446–1451. [Академия Google]
12. Wang M, Shen W, Yan L, Wang XH, Xu H. Поэтапное воздействие очистки городских сточных вод на структуру бактериального сообщества, содержание антибиотиков и распространенность устойчивости к противомикробным препаратам. Загрязнение окружающей среды. 2017; 231 (часть 2): 1578–1585. [PubMed] [Google Scholar]
13. Chee-Sanford JC, Krapac IJ, Yannarell AC, Mackie RI. Воздействие на окружающую среду использования антибиотиков в животноводстве. Ecol Anim Heal Ecosyst Heal Sustain Agric. 2012;2:228–368. [Google Scholar]
Ecol Anim Heal Ecosyst Heal Sustain Agric. 2012;2:228–368. [Google Scholar]
14. Wang X, Ryu D, Houtkooper RH, Auwerx J. Использование антибиотиков и злоупотребление ими: угроза митохондриям и хлоропластам, влияющая на исследования, здоровье и окружающую среду. Биоэссе. 2015;37:1045–1053. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Минден В., Делой А., Фолькерт А.М., Леонхардт С.Д., Пуфал Г. Антибиотики влияют на свойства растений даже в малых концентрациях. АоБ растения. 2017;9 plx010. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Grossi Botelho R, Monteiro SH, Tornisielo VL. Возникающие загрязнители в окружающей среде — текущие и дальнейшие последствия. ИнтехОткрытый; 2012. Глава 5-Ветеринарные антибиотики в окружающей среде; стр. 135–152. [Google Scholar]
17. Hanna N, Sun P, Sun Q, Li X, Yang X, Ji X и др. Присутствие остатков антибиотиков в различных экологических зонах провинции Шаньдун на востоке Китая: потенциал развития резистентности и риск для окружающей среды и человека. Окружающая среда Интерн. 2018;114:131–142. [PubMed] [Академия Google]
Окружающая среда Интерн. 2018;114:131–142. [PubMed] [Академия Google]
18. Всемирная организация здравоохранения. Мониторинг глобального прогресса в борьбе с устойчивостью к противомикробным препаратам: аналитический отчет по результатам второго раунда опроса стран по самооценке УПП, 2018 г. ВОЗ; 2018. С. 1–59. Доступно по адресу: https://apps.who.int/iris/bitstream/handle/10665/273128/9789241514422-eng.pdf?sequence=1&isAllowed=y. [Google Scholar]
19. Дюрсо Л.М., Кук К.Л. Последствия использования антибиотиков в сельском хозяйстве: каковы преимущества и риски? Curr Opin Microbiol. 2014;19: 37–44. [PubMed] [Google Scholar]
20. Сингер Р.С., Уильямс-Нгуен Дж. Влияние использования антибиотиков в сельском хозяйстве на здоровье человека: толчок к улучшению причинно-следственных связей. Curr Opin Microbiol. 2014;19:1–8. [PubMed] [Google Scholar]
21. Мерлин С. Сокращение потребления антибиотиков: будет ли этого достаточно, чтобы замедлить распространение резистентности в окружающей среде? Фронт микробиол. 2020;11:33. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2020;11:33. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. ECDPC. Ежегодно от инфекций, вызванных устойчивыми к антибиотикам бактериями, умирает 33 000 человек. Доступно по адресу: https://www.ecdc.europa.eu/en/news-events/33000-people-die-every-year-due-infections-antibiotic-resistant-bacteria.
23. ЦКЗ. Устойчивость к антибиотикам/противомикробным препаратам (AR/AMR) Доступно по адресу: https://www.cdc.gov/drugresistance/index.html.
24. Мобарки Н., Альмераби Б., Хаттан А. Кризис устойчивости к антибиотикам. Int J Med Dev Ctries. 2019;40:561–564. [Google Scholar]
25. Европейская комиссия. Устойчивость к противомикробным препаратам. Доступно по адресу: https://ec.europa.eu/health/amr/antimicrobial-resistance_en.
26. Кляйн Э.Ю., Ван Бокель Т.П., Мартинес Э.М., Пант С., Гандра С., Левин С.А. и соавт. Глобальный рост и географическая конвергенция потребления антибиотиков в период с 2000 по 2015 год. Proc Natl Acad Sci U S A. 2018;115:E3463–E3470. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Канцелярия главного санитарного врача. Резюме синтеза доказательств: социальные и культурные факторы использования противомикробных препаратов. 2019 г. Доступно по адресу: https://www.canada.ca/content/dam/phac-aspc/documents/services/publications/drugs-health-products/social-cultural-drivers-antimicrobial-use/technical-report-drivers. -англ.pdf.
28. Xiong W, Sun Y, Zeng Z. Применение противомикробных препаратов и устойчивость к противомикробным препаратам у сельскохозяйственных животных. Environ Sci Pollut Res Int. 2018;25:18377–18384. [PubMed] [Академия Google]
29. Hoelzer K, Wong N, Thomas J, Talkington K, Jungman E, Coukell A. Использование противомикробных препаратов у сельскохозяйственных животных и связанные с этим риски для здоровья человека: какие доказательства и насколько убедительны? BMC Vet Res. 2017;13:211. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Падияра П., Иноуэ Х., Шпренгер М. Механизмы глобального управления для решения проблемы устойчивости к противомикробным препаратам. Infect Dis Res Treat (Auckl) 2018;11 1178633718767887. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Механизмы глобального управления для решения проблемы устойчивости к противомикробным препаратам. Infect Dis Res Treat (Auckl) 2018;11 1178633718767887. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Kinrys G, Gold AK, Worthington JJ, Nierenberg AA. Практика утилизации лекарств: Повышение информированности пациентов и врачей о безопасных методах. J Int Med Res. 2018;46:927–939. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Исполнительное агентство по вопросам здравоохранения и защиты прав потребителей. Исследование экологических рисков лекарственных препаратов. Заключительный отчет. 2013. Доступно по адресу: https://ec.europa.eu/health/sites/health/files/files/environment/study_environment.pdf.
33. Диван В., Тамханкар А.Дж., Хандал Р.К., Сен С., Аггарвал М., Мароти И. и др. Антибиотики и устойчивые к антибиотикам бактерии в водах больницы в Удджайне, Индия. Общественное здравоохранение BMC. 2010; 414:1–10. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Lien LT, Hoa NQ, Chuc NT, Thoa NT, Phuc HD, Diwan V, et al. Антибиотики в сточных водах сельской и городской больницы до и после очистки сточных вод и взаимосвязь с использованием антибиотиков — годовое исследование во Вьетнаме. Общественное здравоохранение Int J Environ Res. 2016;13:588. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Lien LT, Hoa NQ, Chuc NT, Thoa NT, Phuc HD, Diwan V, et al. Антибиотики в сточных водах сельской и городской больницы до и после очистки сточных вод и взаимосвязь с использованием антибиотиков — годовое исследование во Вьетнаме. Общественное здравоохранение Int J Environ Res. 2016;13:588. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Carvalho IT, Santos L. Антибиотики в водной среде: обзор европейского сценария. Окружающая среда Интерн. 2016; 94: 736–757. [PubMed] [Академия Google]
36. Сингер А.С., Шоу Х., Родс В., Харт А. Обзор устойчивости к противомикробным препаратам в окружающей среде и ее актуальность для органов регулирования окружающей среды. Фронт микробиол. 2016;7:1728. [PMC free article] [PubMed] [Google Scholar]
37. Carmo LP, Nielsen LR, Alban L, Müntener CR, Schüpbach-Regula G, Magouras I. Сравнение моделей потребления противомикробных препаратов в швейцарском и датском животноводстве и свиноводстве (2007–2013) Front Vet Sci. 2017;4:26. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. Stratchounski L, Bedenkov A, Hryniewicz W, Krcmery V, Ludwig E, Semenov V. Использование антибиотиков в России и некоторых странах Восточной Европы. Противомикробные агенты Int J. 2001; 18: 283–286. [PubMed] [Google Scholar]
Stratchounski L, Bedenkov A, Hryniewicz W, Krcmery V, Ludwig E, Semenov V. Использование антибиотиков в России и некоторых странах Восточной Европы. Противомикробные агенты Int J. 2001; 18: 283–286. [PubMed] [Google Scholar]
39. Van Katwyk SR, Grimshaw JM, Nkangu M, Nagi R, Mendelson M, Taljaard M, et al. Меры государственной политики по сокращению использования противомикробных препаратов человеком: систематический обзор и карта фактических данных. ПЛОС Мед. 2019;16:e1002819. [Бесплатная статья PMC] [PubMed] [Google Scholar]
40. Мюллер Т., Остергрен П.О. Корреляция между условиями регулирования и потреблением антибиотиков в Европейском регионе ВОЗ. Политика здравоохранения. 2016; 120:882–889. [PubMed] [Google Scholar]
41. Гелбанд Х. Политика борьбы с устойчивостью к антибиотикам в странах с низким и средним уровнем дохода. Центр динамики, экономики и политики болезней; 2014. Доступно по адресу: https://cddep.org/publications/policies_address_antibiotic_resistance_low_and_middle_income_countries/ [Google Scholar]
42. Carlet J, Pulcini C, Piddock LJ. Устойчивость к антибиотикам: геополитический вопрос. Клин Микробиол Инфект. 2014;20:949–953. [PubMed] [Google Scholar]
Carlet J, Pulcini C, Piddock LJ. Устойчивость к антибиотикам: геополитический вопрос. Клин Микробиол Инфект. 2014;20:949–953. [PubMed] [Google Scholar]
43. Маньи-Лох С., Мамфвели С., Мейер Э., Окох А. Использование антибиотиков в сельском хозяйстве и резистентность к ним в источниках окружающей среды: потенциальные последствия для общественного здравоохранения. Молекулы. 2018;23:795. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Bengtsson-Palme J, Larsson DG. Прогнозируемые концентрации антибиотиков для отбора устойчивых бактерий: предлагаемые ограничения для регулирования окружающей среды. Окружающая среда Интерн. 2016;86:140–149. [PubMed] [Google Scholar]
45. Ларссон Д.Дж. Загрязнение от производства наркотиков: обзор и перспективы. Philos Trans R Soc Lond B Biol Sci. 2014;369 20130571. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Билен А., Шиматович А., Косич-Вукшич Дж., Сента И., Ахель М., Бабич С. и др. Негативное воздействие загрязненных антибиотиками стоков фармацевтических производств на окружающую среду. Вода Res. 2017; 126:79–87. [PubMed] [Google Scholar]
Вода Res. 2017; 126:79–87. [PubMed] [Google Scholar]
47. Фармацевтические препараты EEA в окружающей среде – результаты семинара EEA. Ежегодный обзор окружающей среды и ресурсов. 2010 [Google Академия]
48. Европейская комиссия. Обновленный-принятый-комиссией-список наблюдения за поверхностными водами. Доступно по адресу: https://ec.europa.eu/jrc/en/science-update/updated-surface-water-watch-list-adopted-commission.
49. Европейская комиссия. Сообщение комиссии европейскому парламенту, совету и Европейскому социально-экономическому комитету и комитету регионов о реализации европейской повестки дня по миграции. Брюссель: 2017 г. Доступно по адресу: https://ec.europa.eu/home-affairs/sites/homeaffairs/files/what-we-do/policies/european-agenda-migration/201709.27_коммуникация_о_доставке_из_команды_en.pdf. [Google Scholar]
50. Ага Д.С., Ленчевски М., Сноу Д., Мууринен Дж., Саллах Дж.Б., Уоллес Дж.С. Проблемы измерения антибиотиков и оценки их воздействия на агроэкосистемы: критический обзор. J Environ Qual. 2016;45:407–419. [PubMed] [Google Scholar]
J Environ Qual. 2016;45:407–419. [PubMed] [Google Scholar]
51. Лэнгин А., Алекси Р., Кениг А., Кюммерер К. Хемосфера Деактивация и продукты трансформации при тестировании биоразлагаемости бета-лактамов амоксициллина и пиперациллина. Хемосфера. 2009 г.;75:347–354. [PubMed] [Google Scholar]
52. Антибиотики в навозе и почве — серьезная угроза здоровью людей и животных. NAAS (Национальная академия сельскохозяйственных наук). Доступно по адресу: http://naasindia.org/Policy%20Papers/policy%2043.pdf.
53. Кюстер А., Адлер Н. Фармацевтические препараты в окружающей среде: научные данные о риске и его регулировании. Philos Trans R Soc Lond B Biol Sci. 2014;369 20130587. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Европейская комиссия. Приоритетные вещества согласно Водной рамочной директиве. Доступно по адресу: https://ec.europa.eu/environment/water/water-dangersub/pri_substances.htm.
55. Coman C. Устойчивость к антибиотикам: проблема не только врача. Новости Дуная. 2016;18(34):2–5. [Google Scholar]
Новости Дуная. 2016;18(34):2–5. [Google Scholar]
56. Тутэн П.Л., Ферран А.А., Буске-Мелу А., Пеллиганд Л., Лис П. Ветеринария нуждается в новых экологически чистых противомикробных препаратах. Фронт микробиол. 2016;7:1196. [Бесплатная статья PMC] [PubMed] [Google Scholar]
57. Комитет по лекарственным средствам для ветеринарного применения (CVMP) Аналитический документ о противомикробных препаратах в окружающей среде. 2018; 44:1–50. Доступно по адресу: www.ema.europa.eu/contact. [Академия Google]
58. Кумар Р.Р., Ли Дж.Т., Чо Дж.Й. Судьба, распространение и токсичность ветеринарных антибиотиков в окружающей среде. J Korean Soc Appl Biol Chem. 2012;55:701–709. [Google Scholar]
59. Subbiah M, Mitchell SM, Ullman JL, Call DR. β-лактамы и антибиотики флорфеникола сохраняют биоактивность в почвах, в то время как ципрофлоксацин, неомицин и тетрациклин нейтрализуются. Appl Environ Microbiol. 2011;77:7255–7260. [PMC free article] [PubMed] [Google Scholar]
60. Кюммерер К. Антибиотики в водной среде – обзор – часть I. Хемосфера. 2009 г.;75:417–434. [PubMed] [Google Scholar]
Кюммерер К. Антибиотики в водной среде – обзор – часть I. Хемосфера. 2009 г.;75:417–434. [PubMed] [Google Scholar]
61. Chang PH, Jiang WT, Li Z, Jean JS, Kuo C-Y. Антибиотик тетрациклиновый в окружающей среде — обзор. Res Rev J Pharm Anal. 2015; 4:86–111. [Google Scholar]
62. Boxall ABA, Rudd MA, Brooks BW, Caldwell DJ, Choi K, Hickmann S, et al. Фармацевтические препараты и средства личной гигиены в окружающей среде: каковы важные вопросы? Перспектива охраны окружающей среды. 2012;120:1221–1229. [Бесплатная статья PMC] [PubMed] [Google Scholar]
63. Арикан О.А. Судьба хлортетрациклина при анаэробном сбраживании навоза телят, получавших лекарства. В: Gökçekus H, Türker U, LaMoreaux J, редакторы. Выживание и устойчивость Экологические науки о Земле. Спрингер; Берлин, Гейдельберг: 2010. стр. 1087–109.6. [Google Scholar]
64. Шлюзенер М.П., Бестер К. Стойкость антибиотиков, таких как макролиды, тиамулин и салиномицин, в почве. Загрязнение окружающей среды. 2006; 143: 565–571. [PubMed] [Google Scholar]
2006; 143: 565–571. [PubMed] [Google Scholar]
65. Hu D, Coats JR. Лабораторная оценка подвижности и сорбции ветеринарного антибиотика тилозина в сельскохозяйственных почвах. J Мониторинг окружающей среды. 2009; 11:1634–1638. [PubMed] [Google Scholar]
66. Voigt M, Jaeger M. Фотодеградация азитромицина, эритромицина и тилозина и продуктов их превращения – кинетическое исследование. Поддержать Хим Фарм. 2017;5:131–140. [Академия Google]
67. Frade VMF, Dias M, Teixeira ACSC, Palma MSA. Загрязнение окружающей среды фторхинолонами. Бразильский J Pharm Sci. 2014; 50:41–54. [Google Scholar]
68. Sturini M, Speltini A, Maraschi F, Profumo A, Pretali L, Fasani E, et al. Вызванная солнечным светом деградация адсорбированных почвой ветеринарных противомикробных препаратов марбофлоксацина и энрофлоксацина. Хемосфера. 2012; 86: 130–137. [PubMed] [Google Scholar]
69. Хартманн А., Голет Э.М., Гартизер С., Алдер А.С., Коллер Т., Видмер Р.М. Первичное повреждение ДНК, но не мутагенность, коррелирует с концентрацией ципрофлоксацина в сточных водах немецких больниц. Arch Environ Contam Toxicol. 1999;36:115–119. [PubMed] [Google Scholar]
Arch Environ Contam Toxicol. 1999;36:115–119. [PubMed] [Google Scholar]
70. Li B, Zhang T. Биодеградация и адсорбция антибиотиков в процессе активного ила. Технологии экологических наук. 2010;44:3468–3473. [PubMed] [Google Scholar]
71. Алмейда А., Дуарте С., Нуньес Р., Роча Х., Пена А., Мейзел Л. Антибиотики, используемые в Португалии для человека и ветеринарии: рейтинг эконадзора. Токсики. 2014;2:188–225. [Google Scholar]
72. Benassi FO, Vergara M, von Specht MH, García MA, Quiroga MI, Pucciarelli AB, et al. Чувствительность Aeromonas spp. к бета-лактамным антибиотикам. клинического, животного и экологического происхождения. Преподобный Арджент Микробиолог. 2001; 33:47–51. [PubMed] [Академия Google]
73. Кюммерер К. Сопротивление в окружающей среде. J Антимикробная химиотерапия. 2004; 54: 311–20. [PubMed] [Google Scholar]
74. Cheng W, Li J, Wu Y, Xu L, Su C, Qian Y, et al. Поведение антибиотиков и генов устойчивости к антибиотикам в эко-сельскохозяйственной системе: тематическое исследование. Джей Хазард Матер. 2016; 304:18–25. [PubMed] [Google Scholar]
Джей Хазард Матер. 2016; 304:18–25. [PubMed] [Google Scholar]
75. Пан М., Чу Л.М. Выщелачивание ветеринарных антибиотиков в почвах, вносимых в навоз. Научная общая среда. 2017; 579: 466–473. [PubMed] [Академия Google]
76. Solliec M, Roy-Lachapelle A, Gasser M-O, Coté C, Généreux M, Sauvé S. Фракционирование и анализ ветеринарных антибиотиков и связанных с ними продуктов разложения в сельскохозяйственных почвах и дренажных водах после изменения свиного навоза. Научная общая среда. 2016; 543 (часть А): 524–535. [PubMed] [Google Scholar]
77. Оприш О., Копачу Ф., Соран М.Л., Ристойу Д., Ниинеметс Ю., Кополовичи Л. Влияние девяти антибиотиков на ключевые вторичные метаболиты и физиологические характеристики Triticum aestivum: Летучие вещества листьев как многообещающие новые инструмент для оценки токсичности. Экотоксикол Environ Saf. 2013; 87: 70–79. [PubMed] [Google Scholar]
78. Аристильд Л., Мелис А., Спозито Г. Ингибирование фотосинтеза фторхинолоновым антибиотиком. Технологии экологических наук. 2010;44:1444–1450. [PubMed] [Google Scholar]
Технологии экологических наук. 2010;44:1444–1450. [PubMed] [Google Scholar]
79. Janusch F, Scherz G, Mohring SAI, Hamscher G. Определение фторхинолонов в куриных фекалиях — новый метод жидкостной экстракции в сочетании с ЖХ-МС/МС. Environ Toxicol Pharmacol. 2014; 38: 792–799. [PubMed] [Google Scholar]
80. Dong L, Gao J, Xie X, Zhou Q. Повреждение ДНК и биохимическая токсичность антибиотиков в почве у дождевого червя Eisenia fetida. Хемосфера. 2012;89: 44–51. [PubMed] [Google Scholar]
81. Mojica E, Aga DS. Загрязнение антибиотиками почвы и воды: потенциальные экологические проблемы и проблемы для здоровья человека. Encyclo Environment Heal. 2011: 97–110. [Google Scholar]
82. Shao S, Hu Y, Cheng J, Chen Y. Прогресс исследований в области распространения, миграции и трансформации антибиотиков и генов устойчивости к антибиотикам (ARG) в водной среде. Критический обзор биотехнологий. 2018;38:1195–1208. [PubMed] [Google Scholar]
83. Маркс С., Мюльбауэр В. , Кребс П., Кюн В. Оценка экологического риска антибиотиков, включая синергетические и антагонистические комбинированные эффекты. Научная общая среда. 2015; 524–525: 269–279. [PubMed] [Google Scholar]
, Кребс П., Кюн В. Оценка экологического риска антибиотиков, включая синергетические и антагонистические комбинированные эффекты. Научная общая среда. 2015; 524–525: 269–279. [PubMed] [Google Scholar]
84. Danner MC, Robertson A, Behrends V, Reiss J. Наука о загрязнении окружающей среды антибиотиками в поверхностных пресных водах: возникновение и последствия. Научная общая среда. 2019; 664: 793–804. [PubMed] [Google Scholar]
85. Ågerstrand M, Berg C, Björlenius B, Breitholtz M, Brunström B, Fick J, et al. Улучшение оценки экологических рисков фармацевтических препаратов для человека. Технологии экологических наук. 2015;49:5336–5345. [PubMed] [Google Scholar]
86. Карбальо М., Агуайо С., Гонсалес М., Эсперон Ф., Де Ла Торре А. Экологическая оценка остатков тетрациклина, обнаруженных в навозной жиже свиней и птичьем помете. J Окружающая среда Prot. 2016; 7: 82–92. [Google Scholar]
87. Европейское агентство по лекарственным средствам. Оценка экологического риска лекарственных средств для человека. Доступно по адресу: https://www.ema.europa.eu/en/environmental-risk-assessment-medicinal-products-human-use.
Доступно по адресу: https://www.ema.europa.eu/en/environmental-risk-assessment-medicinal-products-human-use.
88. Ле Пейдж Г., Гуннарссон Л., Снейп Дж., Тайлер К.Р. Интеграция здоровья человека и окружающей среды в оценку риска антибиотиков: критический анализ целей защиты, чувствительности видов и устойчивости к противомикробным препаратам. Окружающая среда Интерн. 2017; 109: 155–169. [PubMed] [Академия Google]
89. Berendonk TU, Manaia CM, Merlin C, Fatta-Kassinos D, Cytryn E, Walsh F, et al. Борьба с устойчивостью к антибиотикам: экологическая основа. Nat Rev Microbiol. 2015;13:310–317. [PubMed] [Google Scholar]
90. Felis E, Kalka J, Sochacki A, Kowalska K, Bajkacz S, Harnisz M, et al. Противомикробные фармацевтические препараты в водной среде — возникновение и последствия для окружающей среды. Евр Дж Фармакол. 2020;866:172813. [PubMed] [Google Scholar]
История антибиотиков — HealthyChildren.org
Антибиотики: что в названии?
Термин «антибиотики» буквально означает «против жизни»; в данном случае против микробов. Существует много видов антибиотиков — антибактериальные, противовирусные, противогрибковые и противопаразитарные. Некоторые лекарства эффективны против многих организмов; они называются антибиотиками широкого спектра действия. Другие эффективны только против нескольких микроорганизмов и называются антибиотиками узкого спектра действия. Наиболее часто используемые антибиотики являются антибактериальными. Ваш ребенок мог получить ампициллин для лечения ушной инфекции или пенициллин для лечения ангины.
Существует много видов антибиотиков — антибактериальные, противовирусные, противогрибковые и противопаразитарные. Некоторые лекарства эффективны против многих организмов; они называются антибиотиками широкого спектра действия. Другие эффективны только против нескольких микроорганизмов и называются антибиотиками узкого спектра действия. Наиболее часто используемые антибиотики являются антибактериальными. Ваш ребенок мог получить ампициллин для лечения ушной инфекции или пенициллин для лечения ангины.
Когда ребенок болеет, родители волнуются. Даже если у него только легкая простуда, которая делает его капризным и беспокойным, или ухо болит лишь немного, эти времена могут быть очень напряженными. Конечно, вы хотите, чтобы он получил наилучшее лечение. Для многих родителей это означает отвести ребенка к педиатру и уйти из кабинета с рецептом на антибиотики.
Но это не обязательно то, что произойдет во время визита к врачу. После осмотра вашего ребенка ваш педиатр может сказать вам, что на основании симптомов вашего ребенка и, возможно, результатов некоторых анализов антибиотики просто не нужны.
Многие родители удивлены этим решением. В конце концов, антибиотики — это сильнодействующие лекарства, которые десятилетиями облегчали человеческую боль и страдания. Они даже спасли жизни. Но большинство врачей уже не так быстро достают свои рецептурные прокладки, как раньше. В последние годы они осознали, что есть и обратная сторона выбора антибиотиков: если эти лекарства используются, когда они не нужны, или если их принимают неправильно, они могут подвергнуть вашего ребенка большему риску для здоровья. Правильно — антибиотики нужно назначать и использовать с осторожностью, иначе их потенциальная польза для всех уменьшится.
Взгляд назад
Серьезные заболевания, которые когда-то ежегодно уносили жизни тысяч детей, во многих частях мира почти ликвидированы благодаря широкому использованию детских прививок.
Точно так же открытие противомикробных препаратов (антибиотиков) было одним из самых значительных достижений медицины 20-го века. Существует несколько типов противомикробных препаратов: антибактериальные, противовирусные, противогрибковые и противопаразитарные препараты. (Хотя антибактериальные препараты часто называют общим термином «антибиотики», мы будем использовать более точный термин.) Конечно, противомикробные препараты не являются волшебными пулями, которые могут излечить любую болезнь. При своевременном использовании они могут вылечить многие серьезные и опасные для жизни заболевания.
(Хотя антибактериальные препараты часто называют общим термином «антибиотики», мы будем использовать более точный термин.) Конечно, противомикробные препараты не являются волшебными пулями, которые могут излечить любую болезнь. При своевременном использовании они могут вылечить многие серьезные и опасные для жизни заболевания.
Антибактериальные препараты специально разработаны для лечения бактериальных инфекций. Миллиарды микроскопических бактерий обычно живут на коже, в кишечнике, во рту и горле. Большинство из них безвредны для человека, но некоторые являются патогенными (болезнетворными) и могут вызывать инфекции ушей, горла, кожи и других частей тела. В доантибиотическую эпоху начала 1900-х годов у людей не было лекарств против этих распространенных микробов, и в результате человеческие страдания были огромными. Несмотря на то, что иммунная система организма, борющаяся с болезнями, часто может успешно бороться с бактериальными инфекциями, иногда микробы (микробы) слишком сильны, и ваш ребенок может заболеть. Например,
Например,
До появления антибиотиков 90% детей с бактериальным менингитом умирали. Среди тех детей, которые выжили, у большинства были тяжелые и длительные нарушения, от глухоты до умственной отсталости.
Стрептококковая ангина иногда была смертельной болезнью, а ушные инфекции иногда распространяются от уха к мозгу, вызывая серьезные проблемы.
Другие серьезные инфекции, от туберкулеза до пневмонии и коклюша, вызывались агрессивными бактериями, которые размножались с необычайной скоростью и приводили к серьезным заболеваниям, а иногда и к смерти.
Появление пенициллина
С открытием пенициллина и началом эры антибиотиков собственные защитные силы организма обрели мощного союзника. В 1920-х годах британский ученый Александр Флеминг работал в своей лаборатории в больнице Святой Марии в Лондоне, когда почти случайно обнаружил вещество, растущее в природе, которое может атаковать определенные бактерии. В одном из своих экспериментов в 1928 году Флеминг наблюдал колонии обычных бактерий Staphylococcus aureus, которые были изношены или убиты плесенью, растущей на той же чашке или чашке Петри. Он определил, что плесень образует вещество, способное растворять бактерии. Он назвал это вещество пенициллином, по названию плесени Penicillium, которая его произвела. Флеминг и другие провели серию экспериментов в течение следующих двух десятилетий с использованием пенициллина, извлеченного из культур плесени, которые показали его способность уничтожать инфекционные бактерии.
Он определил, что плесень образует вещество, способное растворять бактерии. Он назвал это вещество пенициллином, по названию плесени Penicillium, которая его произвела. Флеминг и другие провели серию экспериментов в течение следующих двух десятилетий с использованием пенициллина, извлеченного из культур плесени, которые показали его способность уничтожать инфекционные бактерии.
Вскоре другие исследователи в Европе и США начали воссоздавать эксперименты Флеминга. Им удалось произвести достаточное количество пенициллина, чтобы начать его испытания на животных, а затем и на людях. Начиная с 1941 года они обнаружили, что даже низкие дозы пенициллина излечивают очень серьезные инфекции и спасают множество жизней. За свои открытия Александр Флеминг получил Нобелевскую премию по физиологии и медицине.
Фармацевтические компании очень заинтересовались этим открытием и начали производить пенициллин для коммерческих целей. Он широко использовался для лечения солдат во время Второй мировой войны, лечения раневых инфекций и пневмонии. К середине-концу 1940-х годов он стал широко доступен для широкой публики. Газетные заголовки превозносили его как чудодейственное лекарство (хотя ни одно лекарство никогда не соответствовало этому описанию).
К середине-концу 1940-х годов он стал широко доступен для широкой публики. Газетные заголовки превозносили его как чудодейственное лекарство (хотя ни одно лекарство никогда не соответствовало этому описанию).
С успехом пенициллина началась гонка по производству других антибиотиков. Сегодня педиатры и другие врачи могут выбирать из десятков имеющихся на рынке антибиотиков, и их прописывают в очень большом количестве. Ежегодно в США выписывается не менее 150 миллионов рецептов на антибиотики, многие из них для детей.
Проблемы с антибиотиками
Успех антибиотиков впечатляет. В то же время, однако, волнение по поводу них сдерживается феноменом, называемым устойчивостью к антибиотикам. Это проблема, возникшая вскоре после введения пенициллина, и теперь угрожающая полезности этих важных лекарств.
Практически с самого начала врачи отмечали, что в некоторых случаях пенициллин не помогает против определенных штаммов золотистого стафилококка (бактерии, вызывающие кожные инфекции). С тех пор эта проблема резистентности обострилась, затрагивая другие бактерии и антибиотики. Это проблема общественного здравоохранения. Все чаще некоторые серьезные инфекции стало труднее лечить, что вынуждает врачей назначать второй или даже третий антибиотик, когда первое лечение не помогает.
С тех пор эта проблема резистентности обострилась, затрагивая другие бактерии и антибиотики. Это проблема общественного здравоохранения. Все чаще некоторые серьезные инфекции стало труднее лечить, что вынуждает врачей назначать второй или даже третий антибиотик, когда первое лечение не помогает.
В свете этой растущей устойчивости к антибиотикам многие врачи стали гораздо осторожнее при назначении этих лекарств. Они видят важность назначения антибиотиков только тогда, когда они абсолютно необходимы. Фактически, один недавний опрос врачей, работающих в офисах, опубликованный в журнале JAMA: The Journal of the American Medical Association в 2002 г., показал, что врачи сократили количество назначений антибиотиков, выписываемых детям с распространенными респираторными инфекциями, примерно на 40% в течение 19 лет.90-е.
Антибиотики следует использовать с умом и только по назначению педиатра. Соблюдая эти рекомендации, их спасительные свойства будут сохранены для вашего ребенка и будущих поколений.

