Охват иммунизацией
Охват иммунизацией- Вопросы здравоохранения »
- A
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- Популярные темы
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- Данные и статистика »
- Информационный бюллетень
- Факты наглядно
- Публикации
- Найти страну »
- А
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- ВОЗ в странах »
- Репортажи
- Регионы »
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- Центр СМИ
- Пресс-релизы
- Заявления
- Сообщения для медиа
- Комментарии
- Репортажи
- Онлайновые вопросы и ответы
- События
- Фоторепортажи
- Case studies
- Вопросы и ответы
- Выступления
- Последние сведения
- Чрезвычайные ситуации »
- Новости »
- Новости о вспышках болезней
- Данные ВОЗ »
- Приборные панели »
- Приборная панель мониторинга COVID-19
- Основные моменты »
- Информация о ВОЗ »
- Генеральный директор
- Информация о ВОЗ
- Деятельность ВОЗ
- Где работает ВОЗ
- Руководящие органы »
- Всемирная ассамблея здравоохранения
- Исполнительный комитет
- Главная страница/
- Центр СМИ/
- Информационные бюллетени/
- Подробнее/
- Охват иммунизацией
ВОЗ/H. Dicko
Dicko
© Фото
Основные факты
- Глобальный охват снизился с 86% в 2019 г. до 83% в 2020 г.
- По оценкам, 23 миллиона детей в возрасте до 1 года не получили основных вакцин, что является самым высоким показателем с 2009 г.
- В 2020 г. число совершенно непривитых детей увеличилось на 3,4 миллиона.
- В 2020 г. было зарегистрировано только 19 случаев внедрения вакцин, что составляет менее половины, чем за любой год в последние два десятилетия.
Общая информация
Хотя иммунизация является одной из наиболее успешных мер общественного здравоохранения, за последнее десятилетие прогресса в этой области не наблюдается. Пандемия COVID-19 и связанные с ней сбои оказывали давление на системы здравоохранения: в 2020 г.
вакцинацию не прошли 23 миллиона детей, что на 3,7 миллиона больше, чем в 2019 г., и является самым высоким показателем с 2009 г.
Пандемия COVID-19 и связанные с ней сбои оказывали давление на системы здравоохранения: в 2020 г.
вакцинацию не прошли 23 миллиона детей, что на 3,7 миллиона больше, чем в 2019 г., и является самым высоким показателем с 2009 г.
В течение 2020 г. около 83% (113 миллионов) детей грудного возраста в мире получили три дозы вакцины против коклюша-дифтерии-столбняка (КДС3), защитившие их от инфекционных заболеваний, которые могут причинять большие страдания, приводить к инвалидности или смерти.
В 2020 г. было зарегистрировано только 19 случаев внедрения вакцин (не включая внедрение вакцины против COVID-19), что составляет менее половины, чем за любой год в последние два десятилетия. Это замедление, вероятно, продолжится, поскольку страны сосредоточены на продолжении усилий по борьбе с пандемией COVID-19 и на внедрении вакцин против COVID-19.
Охват иммунизацией в мире, 2020 г.
Ниже приводится краткая информация о глобальном охвате иммунизацией в 2020 г.
Гемофильная палочка типа b (Hib) вызывает менингит и пневмонию.
Гепатит B является вирусной инфекцией, поражающей печень. К концу 2020 г. вакцина против гепатита В для младенцев была введена по всей стране в 190 государствах-членах. Глобальный охват тремя дозами вакцины против гепатита В оценивается
на уровне 83%. Кроме того, в 113 государствах-членах введена иммунизация новорожденных одной дозой вакцины против гепатита В в течение первых 24 часов жизни. Глобальный охват составляет 42% и достигает 84% в Регионе Западной части Тихого океана
ВОЗ, в то время как, по оценкам, в странах Африканского региона ВОЗ он составляет лишь 6%.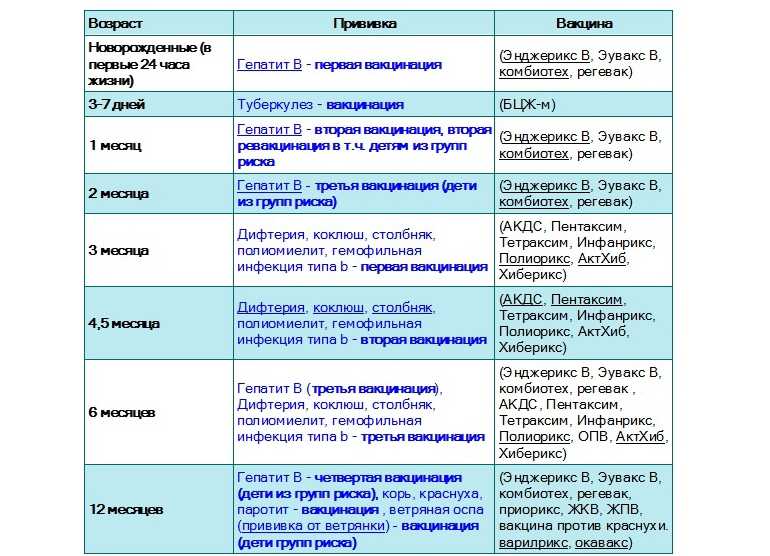
Вирус папилломы человека (ВПЧ) — самая распространенная вирусная инфекция половых путей, которая может вызывать рак шейки матки у женщин и другие типы рака, а также остроконечные кондиломы у мужчин и женщин. К концу 2020 г. вакцина против ВПЧ была внедрена в 111 государствах-членах. Поскольку во многих крупных странах вакцина пока не внедрена, а во многих странах в 2020 г. охват вакцинацией сократился, глобальный охват конечной дозой ВПЧ в настоящее время оценивается на уровне 13%. Это — пропорционально крупное снижение с уровня 15%, отмеченного в 2019 г.
Менингит А является инфекцией, которая нередко приводит к летальному исходу и вызывает долговременные тяжелые остаточные явления у каждого пятого переболевшего лица. До введения в 2010 г. вакцины MenAfriVac – революционной вакцины
– 80–85% эпидемий менингита в странах африканского менингитного пояса были вызваны менингитом серогруппы А. К концу 2020 г. в рамках проведенных кампаний вакцину MenAfriVac получили почти 350 миллионов человек в 24 из 26 стран менингитного
пояса.
Корь является высоко инфекционной болезнью, вызываемой вирусом, которая обычно сопровождается высокой температурой и сыпью и может приводить к слепоте, энцефалиту и смерти. К концу 2020 г. 84% детей получили одну дозу содержащей коревой компонент вакцины до своего второго дня рождения, 179 государств-членов включили вторую дозу в качестве составной части в программы регулярной иммунизации и 70% детей получили две дозы противокоревой вакцины в рамках национальных программ иммунизации.
Свинка является крайне заразной вирусной инфекцией, вызывающей болезненное опухание околоушных желез, высокую температуру, головную и мышечную боль. Она может приводить к развитию вирусного менингита. К концу 2020 г. вакцина против свинки была введена на общенациональном уровне в 123 государствах-членах.
Пневмококковые инфекции включают пневмонию, менингит и фебрильную бактериемию, а также средний отит, синусит и бронхит.
Полиомиелит является крайне заразным вирусным заболеванием, которое может приводить к необратимому параличу. В 2020 г. 83% детей грудного возраста в мире были охвачены тремя дозами полиовакцины. По состоянию на 2020 г. охват младенцев,
получающих первую дозу инактивированной полиовакцины (ИПВ) в странах, которые все еще используют оральную полиовакцину (ОПВ), оценивается на уровне 80%. Передача полиомиелита, намеченного для глобальной ликвидации, остановлена во всех странах, кроме
Афганистана и Пакистана. До тех пор, пока передача полиовируса не будет прервана в этих странах, риск завоза полиомиелита будет угрожать всем странам, особенно тем, которые находятся в уязвимом положении по причине недостаточно развитых систем общественного
здравоохранения и служб иммунизации, а также наличия пассажирского сообщения или торговых связей с эндемичными по полиомиелиту странами.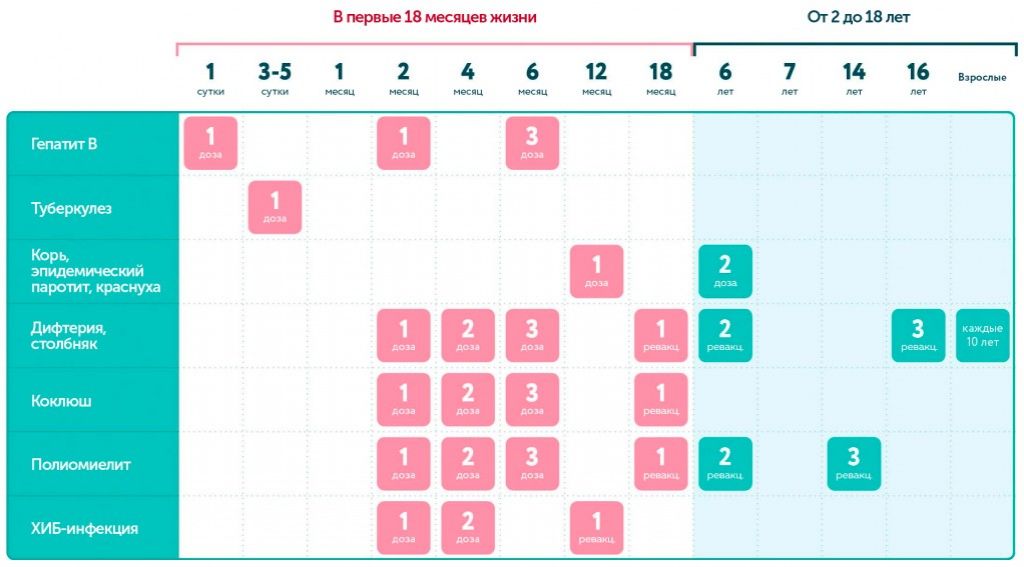
Ротавирусы являются самой распространенной причиной тяжелых диарейных заболеваний среди детей раннего возраста во всем мире. К концу 2020 г. вакцина против ротавирусной инфекции была введена в 114 странах, включая три страны, где она используется на части территории. Глобальный охват оценивался на уровне 46%.
Краснуха – вирусная болезнь, обычно протекающая в легкой форме у детей, но при инфицировании на ранних сроках беременности способная привести к смерти плода или синдрому врожденной краснухи, который может вызывать поражения мозга и сердечно-сосудистой системы, расстройства зрения и слуха. К концу 2020 г. вакцина против краснухи была введена на общенациональном уровне в 173 государствах-членах, а охват этой вакциной оценивался на уровне 70%.
Столбняк вызывают бактерии, размножающиеся при отсутствии кислорода, например в инфицированных ранах или плохо обрабатываемой пуповине. Споры бактерий C. tetani присутствуют в окружающей среде во всех регионах мира. Они производят
токсин, который может вызвать серьезные осложнения или смерть. Столбняк матерей и новорожденных все еще является актуальной проблемой общественного здравоохранения в 12 странах, главным образом в Африке и Азии.
Они производят
токсин, который может вызвать серьезные осложнения или смерть. Столбняк матерей и новорожденных все еще является актуальной проблемой общественного здравоохранения в 12 странах, главным образом в Африке и Азии.
Желтая лихорадка – острое вирусное геморрагическое заболевание, передаваемое инфицированными комарами. По состоянию на 2019 г. вакцина против желтой лихорадки была включена в программы плановой иммунизации младенцев в 36 из 40 стран и территорий Африки и Северной и Южной Америки, подвергающихся риску желтой лихорадки. Охват вакцинацией в этих 40 странах и территориях оценивается на уровне 45%.
Основные проблемы
В 2020 г. первую дозу вакцины АКДС не получили 17,1 миллиона младенцев, а еще 5,6 миллиона младенцев были вакцинированы лишь частично, что указывает на недостаточную доступность прививок и других медицинских услуг. Из этих 23 миллионов детей более 60%
проживает в 10 странах: Анголе, Бразилии, Демократической Республике Конго, Эфиопии, Индии, Индонезии, Мексике, Нигерии, Пакистане и на Филиппинах.
Важнейшее значение для содействия странам в выборе приоритетов и адаптации стратегий вакцинации и планов работы по устранению пробелов в охвате иммунизацией и обеспечению каждого лица жизненно необходимыми вакцинами имеет мониторинг данных на субнациональном уровне.
Деятельность ВОЗ
ВОЗ взаимодействует со странами и партнерами в целях повышения глобальных показателей охвата вакцинацией, в том числе в рамках инициатив, одобренных Всемирной ассамблеей здравоохранения в августе 2020 г.
Программа действий в области иммунизации на период до 2030 г.
В Программе действий в области иммунизации на период до 2030 г. сформулированы масштабные и комплексные цели и стратегические задачи в области применения вакцин и иммунизации на десятилетие 2021–2030 гг. Она была разработана на основе нескольких
тысяч отзывов стран и организаций по всему миру. В ней учитывается приобретенный за последнее десятилетие опыт и отмечаются сохраняющиеся и новые проблемы, обусловленные инфекционными болезнями (например, Эболой, COVID-19).
Стратегия была разработана для удовлетворения интересов каждой страны и призвана направлять и согласовывать деятельность общественных, национальных, региональных и глобальных заинтересованных сторон в направлении достижения мира, в котором каждый человек везде в полной мере пользуется вакцинами для обеспечения здоровья и благополучия. Программа действий в области иммунизации на период до 2030 г. реализуется в рамках региональных и национальных стратегий и механизмов по обеспечению ответственности и подотчетности, а также системы мониторинга и оценки, предназначенной направлять ее практическое осуществление в странах.
- Immunization Agenda 2030: A Global Strategy to Leave No One Behind (Повестка дня в области иммунизации на период до 2030 г. Глобальная стратегия на основе принципа «никого не оставить без внимания» )
- Implementing the Immunization Agenda 2030: A Framework for Action («Осуществление Программы действий в области иммунизации на период до 2030 г.
 : общие принципы действий»
: общие принципы действий»
Глобальная стратегия по ускорению элиминации рака шейки матки как проблемы общественного здравоохранения
В 2020 г. Всемирная ассамблея здравоохранения приняла глобальную стратегию по ускорению элиминации рака шейки матки. Первый из трех компонентов этой стратегии предусматривает внедрение вакцины против ВПЧ во всех странах и достижение целевого показателя охвата этой вакциной на уровне 90%. Поскольку в настоящее время вакцина против ВПЧ внедрена в 57% государств-членов, достижение целевых показателей, намеченных на 2030 г., и обеспечение достижения целевых показателей в размере 90%-го охвата вакциной в странах с высоким или низким уровнем дохода в ближайшие 10 лет потребует выделения значительных средств на внедрение вакцины в странах с низким или средним уровнем дохода, а также мер по повышению эффективности программ иммунизации.
Как немецкие врачи относятся к прививкам – DW – 05.04.2019
Фото: picture alliance/Bildagentur-online/Tetra Images
Культура
Марина Борисова
5 апреля 2019 г.
Вакцинация детей — одна из самых болезненных тем в Германии. Какие проблемы волнуют сейчас немецких врачей? Мы решили разобраться.
https://p.dw.com/p/2mEhs
Реклама
Нет прививок — нет детского пособия. Стоит ли таким образом наказывать родителей за то, что они отказываются прививать своего ребенка? «Привлекательная идея, — говорит Корнелия Бетч (Cornelia Betsch), ведущий научный сотрудник Центра эмпирических исследований в области экономики и науки о поведении (CEREB) при Эрфуртском университете. — Но так мы наказываем через родителей детей: они остаются без прививок и без финансовой поддержки».
В России Минздрав готовит пакет законопроектов, запрещающих распространение информации с призывами к отказу от вакцинации. Ранее даже обсуждалась идея наказывать антипрививочников. Однако министерство здравоохранения РФ все-таки отказалось от инициативы вводить штрафы для родителей, чьи дети заболели из-за отказа от прививок.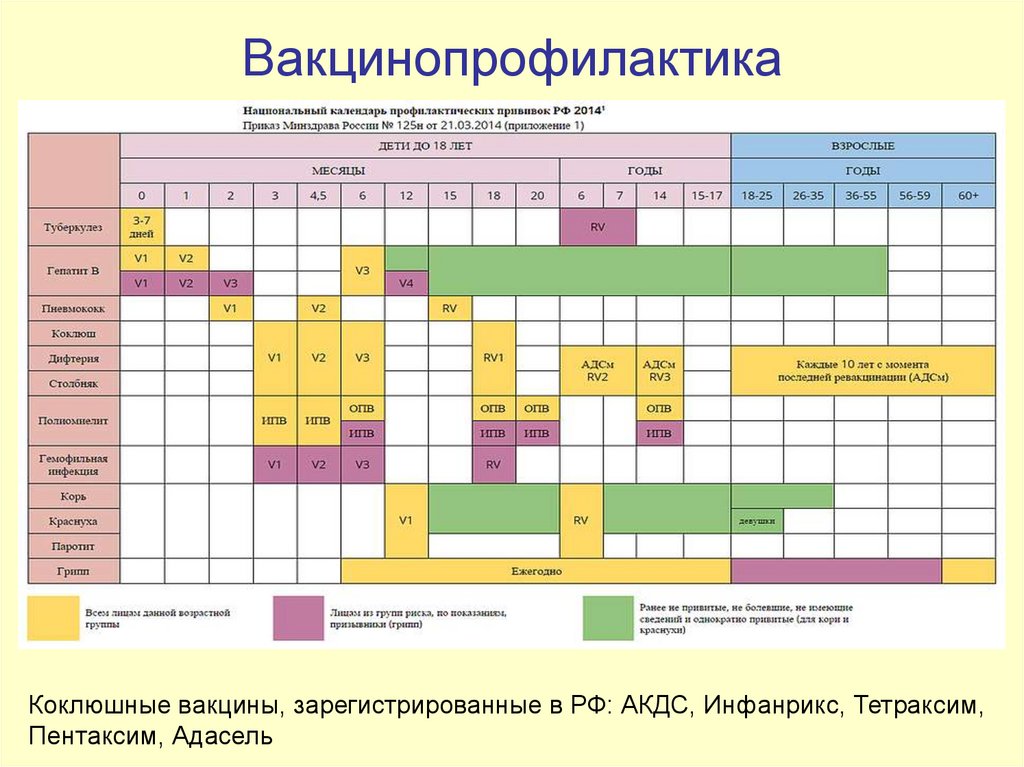 Но это не первый и не последний повод, который возникает внезапно и обостряет дискуссию о прививках: это очень живая тема для любого общества.
Но это не первый и не последний повод, который возникает внезапно и обостряет дискуссию о прививках: это очень живая тема для любого общества.
Вакцинация должна быть доступнее
Обязательной вакцинации в Германии нет: родители сами принимают решение. Сразу отметим, что большинство детей в Германии привиты. Наиболее полную картину можно получить по первоклассникам: около 95 процентов из них имеют все базовые прививки. Это последние данные Института Роберта Коха (Robert Koch-Institut) по вакцинации детей, которые пошли в школу в 2015 году.
«С таким показателем мы на правильном пути, — говорит Херман Йозеф Каль (Hermann Josef Kahl), детский врач и представитель Союза педиатров Германии (Berufsverband der Kinder- und Jugendärzte). — Главная проблема не в тех, кто отказывается от вакцинации полностью, а в тех, кто не соблюдает календарь прививок. В целом уровень вакцинации в стране высокий. Недостаточно высокие показатели у нас пока только по повторным прививкам (от кори, ветрянки, краснухи — Ред. )»
)»
При всей организованности немцев трудно в это поверить, но врачи в Германии выделяют именно эту группу: «забыли», «перенесли и не назначили новую дату для прививки», «не успели», «помешали обстоятельства».
Такое поведение родителей Корнелия Бетч связывает и с негибкостью системы здравоохранения в Германии. «Если вы идете с ребенком к педиатру, вы не можете привиться вместе с ним, так как страховка, как правило, это не оплатит, — объясняет ученый. — В Германии нельзя сделать прививку в аптеке. Постоянно есть препятствия. Даже если человек не против прививок, он может не сделать ее просто потому, что не успел, и так сложились личные обстоятельства. Нужно, чтобы вакцинация стала более доступной. Представьте, вы приходите в аптеку или медицинский центр, один укол — и вы свободны. И вам не надо сидеть в приемной у врача с простуженными пациентами».
Корнелия Бетч, ведущий научный сотрудникФото: Marco BorggreveНемецкий специалист не знает, что в России пошли уже гораздо дальше: сделать прививку, например, от гриппа, можно на выходе из метро. Правда, с детьми — особый случай: так как решение о прививке принимают родители, врачу необходимо найти к ним подход, и это проще сделать не на бегу, а во врачебном кабинете.
Правда, с детьми — особый случай: так как решение о прививке принимают родители, врачу необходимо найти к ним подход, и это проще сделать не на бегу, а во врачебном кабинете.
В большинстве своем немецкие родители — люди разумные, отмечают в Союзе педиатров Германии. Но каждому врачу приходится иметь дело с теми, кто наотрез отказывается прививать своих детей. «Всегда есть противники вакцинации, но это очень маленький процент, и он остается постоянным», — говорит Херман Йозеф Каль. В его врачебной практике в Дюссельдорфе в год бывает два-три таких случая, как и у его коллеги из Бонна, педиатра Бригитты Хагер (Brigitte Hager). «Родителей, которые полностью отказываются от прививок для своих детей, можно пересчитать по пальцам одной руки, — подтверждает детский врач, которая сегодня имеет свою врачебную практику, а в прошлом была заведующей детского отделения госпиталя Святой Марии в Бонне (St. Marien-Hospital). — Но я должна сказать, что если родители не просто откладывают прививки, а принципиально не хотят прививать своих детей в долгосрочной перспективе, то спустя какое-то время я прекращаю нашу совместную работу».
Прививка страшнее самой болезни?
Вакцинация защищает нас от болезней, которые могут вернуться, есть перестать прививаться. Немецкий исследователь Корнелия Бетч призывает задуматься о социальной ответственности: «Это защита не только для вашего ребенка, но и для всего общества, прежде всего, для тех, кому нельзя делать прививки». О социальной ответственности напоминает и Бригитта Хагер. «Ведь у нас есть обязательства не только перед детьми, которые могут быть привиты, но и перед пациентами с хроническими заболеваниями. Дети с онкологическими заболеваниями, которым нельзя делать прививку, подвергаются опасности, если они находятся у врача одновременно с не привитым ребенком, заболевшим, например, корью. Возможно, сам он легко справится с болезнью, чего нельзя сказать об онкобольном».
Паспорт прививок есть у 92,3 процента детей в Германии (данные Института Роберта Коха)Фото: picture alliance/Arco ImagesПротивников вакцинации в Германии, конечно, пытаются вернуть на путь медицинского прогресса.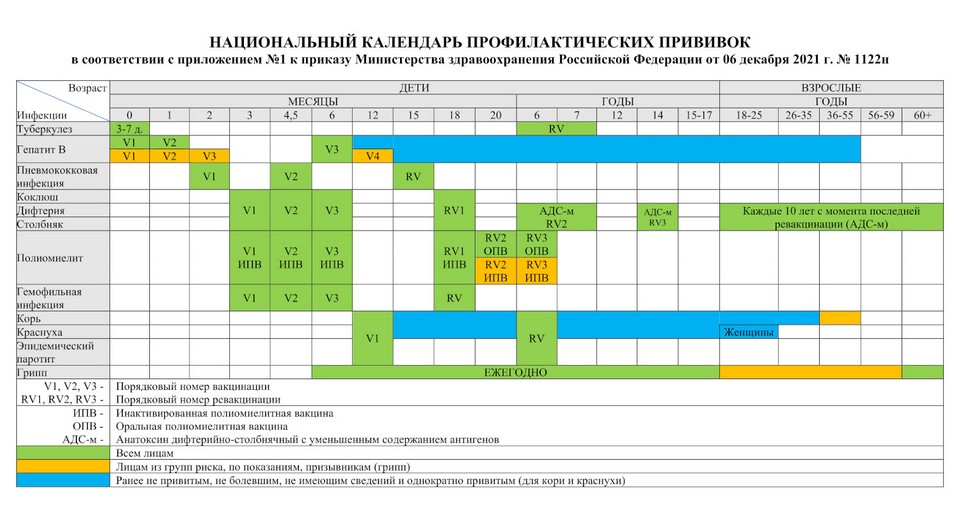 Но, как показывает многолетний опыт педиатра Хермана Йозефа Каля, в этом случае шансы врача практически равны нулю. «Конечно, мы пытаемся убедить, что лучше прививать детей, — рассказывает врач. — Однако ярые противники вакцинации — люди, испытывающие страх. И этот страх перед прививкой больше страха перед самой болезнью. За полчаса, которые мы проводим с пациентом, мы не можем победить его. Этот страх сидит так глубоко, что они воспринимают только ту информацию, которая его усиливает».
Но, как показывает многолетний опыт педиатра Хермана Йозефа Каля, в этом случае шансы врача практически равны нулю. «Конечно, мы пытаемся убедить, что лучше прививать детей, — рассказывает врач. — Однако ярые противники вакцинации — люди, испытывающие страх. И этот страх перед прививкой больше страха перед самой болезнью. За полчаса, которые мы проводим с пациентом, мы не можем победить его. Этот страх сидит так глубоко, что они воспринимают только ту информацию, которая его усиливает».
Исследование поведения родителей помогли установить, что именно скепсис, основанный на ложной информации, является одной из проблем на пути общей вакцинации. И среди таких скептиков немало людей с высоким уровнем образования. «Часто такое отношение к прививкам возникает от того, что знают много и хотят многого, — говорит Корнелия Бетч. — Родители стараются принять правильное решение в отношении своих детей. И это их мотивация. Их нельзя упрекать в этом. Каждый хочет лучшего для своего ребенка. Люди с более высоким уровнем образования, вероятно, читают больше.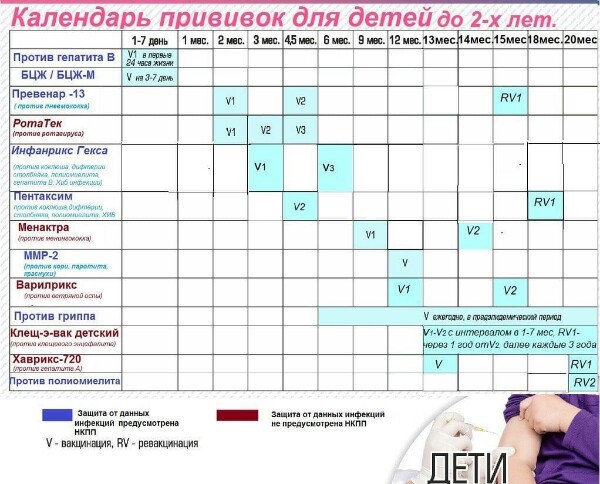 Но сегодня не так легко определить, хороший это источник или нет. Кроме того, критики вакцинации тоже научились хорошо подавать информацию завуалированно». Совет ученого: не читайте псевдонаучную литературу авторов, которые зарабатывают на страхах людей.
Но сегодня не так легко определить, хороший это источник или нет. Кроме того, критики вакцинации тоже научились хорошо подавать информацию завуалированно». Совет ученого: не читайте псевдонаучную литературу авторов, которые зарабатывают на страхах людей.
Почему в Германии отказались прививать от туберкулеза
В Германии есть и убежденные противники вакцинации. Как правило, это представители вальдорфско-штайнеровской педагогической системы, которые основаны на антропософских представлениях. «За этим стоит идеология, — объясняет Бригитта Хагер. — Представление, что природа выбирает лучший путь». Другие же противники вакцинации просто не знают болезни, от которых прививают детей, и в результате они теряют страх перед ними, уверен педиатр. «По своему опыту могу сказать, что как раз иностранные пациенты, особенно из африканских стран, хотят привиться как можно скорее, потому что у себя на родине они видят все эти болезни — полиомиелит, столбняк. Они понимают, о чем идет речь».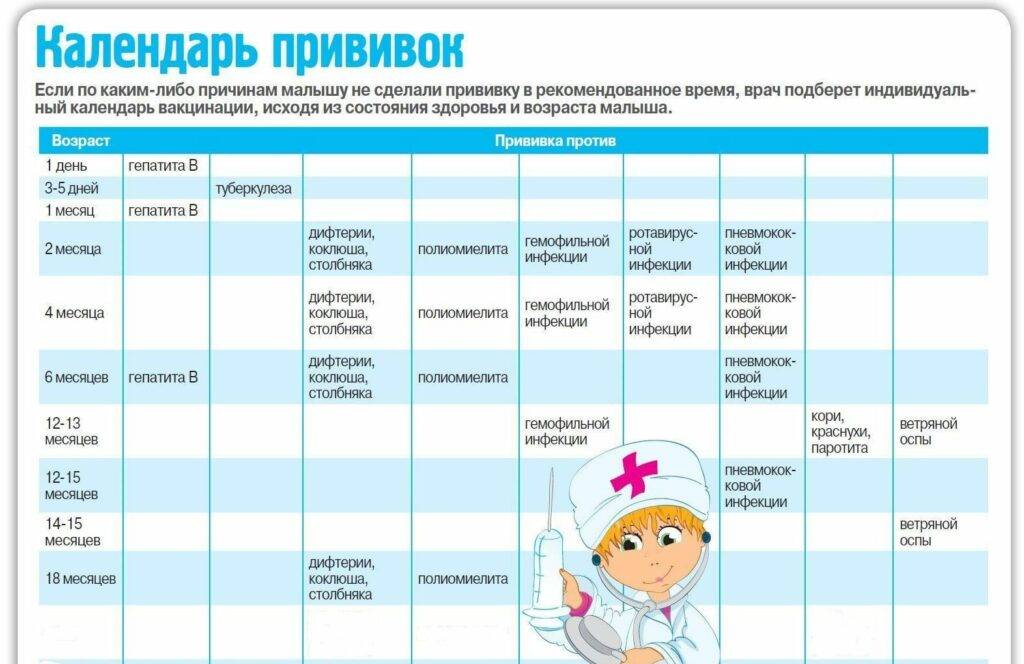
В Германии многие заболевания, от которых прививают детей, удалось практически искоренить. Например, с 1998 года не делается прививка БЦЖ, которая защищает от тяжелых форм туберкулеза. Риск заболевания в Германии оценивается ниже 0,1 процента. В этом случае Всемирная организация здравоохранения рекомендует не проводить общую вакцинацию. На немецком рынке медицинских услуг нет больше и самой вакцины от туберкулеза: ее просто больше не производят. «Врачам не разрешено делать такую прививку, даже если бы они хотели», — говорит педиатр Бригитта Хагер, у которой есть пациенты из стран, где туберкулез относится к распространенным заболеваниям (например, в России).
«В Германию это заболевание заносится из других стран. Кроме того, сама вакцина не считается очень действенной, и у нее много побочных эффектов. Поэтому мы решили отказаться от нее», — объясняет боннский педиатр.
Наверное, потому что в Германии и некоторых заболеваниях почти забыли, родители иногда могут задать врачу почти неприличные вопросы. «Когда родители говорят, что из-за прививок ребенок неохотно идет к врачу, у него портится настроение или в этот же день у него поднимается температура, я пытаюсь убедить их в том, что речь идет совсем о другом — о защите ребенка перед лицом смертельно опасных болезней. И это нельзя ставить на одну чашу весов», — объясняет педиатр из Бонна.
«Когда родители говорят, что из-за прививок ребенок неохотно идет к врачу, у него портится настроение или в этот же день у него поднимается температура, я пытаюсь убедить их в том, что речь идет совсем о другом — о защите ребенка перед лицом смертельно опасных болезней. И это нельзя ставить на одну чашу весов», — объясняет педиатр из Бонна.
Смотрите также:
Жизнь в Германии. Прошлое и настоящее детских колясок
_____
Хотите читать нас регулярно? Подписывайтесь на наши VK-сообщества «DW на русском» и «DW Учеба и работа» и на Telegram-канал «Что там у немцев?» или читайте нас в WhatsApp
Написать в редакцию
Реклама
Пропустить раздел Еще по темеЕще по теме
Показать еще
Пропустить раздел Топ-тема1 стр. из 3
Пропустить раздел Другие публикации DWНа главную страницу
Программа вакцинации детей и взрослых
Вакцины, включенные в национальную программу вакцинации, предоставляются бесплатно. Их назначают в детских поликлиниках, школьных медицинских учреждениях или в местных медицинских центрах.
Их назначают в детских поликлиниках, школьных медицинских учреждениях или в местных медицинских центрах.
Содержание страницы
- Прививки для детей
- Прививки для взрослых
- Программа вакцинации по возрасту
- Прививки для иммигрантов
- Вакцинация людей из групп риска
Прививки детям
В Финляндии все дети и молодые люди имеют право на вакцинацию против 13 различных заболеваний, связанных с ними вторичных заболеваний и долгосрочных побочных эффектов (таблица).
Каждая вакцина вводится в возрасте, обеспечивающем ребенку оптимальную защиту в нужное время.
Прививки для взрослых
Взрослые должны лично убедиться в том, что они получили не менее трех вакцин против столбняка, дифтерии и полиомиелита в качестве первичной серии.
Прививки от столбняка, дифтерии и коклюша, сделанные в детстве и юношестве, усиливаются во взрослом возрасте (таблица). Обычно нет необходимости в бустерной вакцине против полиомиелита для взрослых, получивших серию первичных прививок. Бустер рекомендуется только тем, кто едет в страны риска или из них.
Бустер рекомендуется только тем, кто едет в страны риска или из них.
Каждый взрослый человек должен иметь защиту от кори, краснухи и эпидемического паротита посредством иммунитета, приобретенного в результате перенесенного заболевания, или дозы вакцины MMR. Защита от вакцинации MMR у взрослых усиливается, если она недостаточна.
Программа вакцинации по возрасту
Табл. Программа вакцинации детей и взрослых
| Возраст | Заболевание, предотвращаемое вакциной | Вакцина |
|---|---|---|
| 2 месяца | Ротавирусная диарея | Ротавирус |
| 3 месяца | Менингит, пневмония, заражение крови и ушная инфекция | Пневмококковый конъюгат (ПКВ) |
| 3 месяца | Ротавирусная диарея | Ротавирус |
| 3 месяца | Дифтерия, столбняк, коклюш, полиомиелит и гемофильные инфекции, такие как менингит, эпиглоттит и заражение крови | Вакцина 5-в-1 (DTaP-IPV-Hib) |
| 5 месяцев | Менингит, пневмония, заражение крови и ушная инфекция | Пневмококковый конъюгат (ПКВ) |
| 5 месяцев | Ротавирусная диарея | Ротавирус |
| 5 месяцев | Дифтерия, столбняк, коклюш, полиомиелит и гемофильные инфекции, такие как менингит, эпиглоттит и заражение крови | Вакцина 5-в-1 (DTaP-IPV-Hib) |
| 12 месяцев | Менингит, пневмония, заражение крови и ушная инфекция | Пневмококковый конъюгат (ПКВ) |
| 12 месяцев | Дифтерия, столбняк, коклюш, полиомиелит и гемофильные инфекции, такие как менингит, эпиглоттит и заражение крови | Вакцина 5-в-1 (DTaP-IPV-Hib) |
| 12–18 месяцев * | Корь, эпидемический паротит, краснуха | ММР |
6 мес. – 6 лет. – 6 лет. | Грипп (ежегодно) | Грипп |
| от 1,5 до 11 лет. | Ветряная оспа (ветряная оспа) | Ветряная оспа ** |
| 4 года. | Дифтерия, столбняк, коклюш, полиомиелит | Вакцина 4-в-1 (АКДС-ИПВ) |
| 6 лет. | Корь, эпидемический паротит, краснуха, ветряная оспа | ММРВ |
| 6 или 12 лет. | Ветряная оспа (ветряная оспа) | Ветряная оспа *** |
| 10–12 лет. | Рак, вызванный вирусом папилломы человека, такой как рак шейки матки и рак влагалища, вульвы, ануса, полового члена и области головы и шеи | ВПЧ |
| 14–15 лет. | Дифтерия, столбняк, коклюш | усилитель dtap |
| 25 лет. | Дифтерия, столбняк, коклюш | усилитель dtap |
45 лет. | Дифтерия, столбняк | Усилитель дТ |
| 65 лет. | Дифтерия, столбняк | Усилитель дТ |
| 65 лет. | Грипп | Грипп |
* THL рекомендует вводить первую дозу вакцины MMR в возрасте 12 месяцев
* * для детей, не болевших ветряной оспой
* * * Следуйте инструкциям на странице вакцины против ветряной оспы для иммигрантов
В рамках национальной программы вакцинации вакцинация предоставляется следующим группам иммигрантов:
- дети, ищущие убежища, и беременные женщины
- квота беженцев
- человек, которым предоставлено убежище
- лиц, имеющих вид на жительство на основании временной защиты
- приемных детей
- иностранных студентов пользуются студенческой медицинской помощью
- человек, иммигрировавших в Финляндию на постоянное жительство.
Службы здравоохранения проверяют и оценивают, соответствует ли охват вакцинацией иммигранта рекомендациям программы вакцинации Финляндии. Вакцины для групп риска доступны для лиц, принадлежащих к медицинским группам риска.
Вакцины для групп риска доступны для лиц, принадлежащих к медицинским группам риска.
Проверяется вакцинация лиц, переехавших в Финляндию из-за границы, и членов их семей. Также могут быть недостатки в вакцинации лиц, происходящих из регионов, расположенных рядом с Финляндией.
Профилактика инфекционных заболеваний среди лиц, ищущих убежища
Вакцинация лиц из групп риска
В дополнение к первичной защите от вакцинации, предусмотренной национальной программой вакцинации, лицам из групп риска предлагается индивидуальная вакцинация против определенных болезней.
Эти прививки также являются частью национальной программы вакцинации и бесплатны для реципиента.
Прививки БЦЖ
Вакцина БЦЖ предлагается только тем детям в возрасте до 7 лет, которые подвергаются повышенному риску заболевания туберкулезом на основании оснований для вакцинации, определенных Финским институтом здравоохранения и социального обеспечения.
Вакцина БЦЖ
Вакцины против гепатита
Лица с повышенным риском заражения гепатитом А или В в связи с их условиями жизни имеют право на вакцинацию против гепатита на основании оснований для вакцинации, определенных Финским институтом здравоохранения и социального обеспечения.
Вакцина против гепатита А
Вакцина против гепатита В
Вакцина против гепатита А и В
Прививки от гриппа
Вакцина против гриппа будет бесплатной для тех, для кого грипп представляет существенный риск для здоровья, или кто получает значительную пользу для здоровья от вакцинации.
Вакцина против гриппа («прививка»)
Прививки от менингококка
Менингококковые заболевания в Финляндии встречаются редко. Таким образом, менингококковые вакцины предлагаются бесплатно в рамках национальной программы вакцинации только определенным группам медицинского риска, которые в соответствии с критериями, установленными Национальным институтом здравоохранения и социального обеспечения, относятся к группе повышенного риска менингококковой инфекции.
В зависимости от бактерии, вызывающей заболевание, менингококковые вакцины также могут быть предложены для близких контактов.
Менингококковые вакцины
Пневмококковые вакцины
Детям в возрасте до 5 лет, относящимся к определенным медицинским группам риска, можно бесплатно вводить вакцину PPV в дополнение к пневмококковой вакцине PCV в рамках национальной программы вакцинации.
Дети с особенно высоким риском тяжелой пневмококковой инфекции или связанного с ней вторичного заболевания в связи с болезнью имеют право на бесплатную вакцинацию PPV.
Пневмококковые вакцины
Вакцина против клещевого энцефалита
Лица в возрасте 3 лет и старше, которые постоянно живут или проводят лето в районах с высокой заболеваемостью клещевым энцефалитом, имеют право на вакцинацию против клещевого энцефалита или КЭ в рамках национальной программы.
КЭ, или «клещевая вакцина»
Вакцинация реципиентов стволовых клеток
После трансплантации стволовых клеток пациенты более чем обычно подвержены ряду болезней, которые можно предотвратить с помощью вакцинации. В результате необходимо восстановить их вакцинационную защиту.
Вакцинация в рамках национальной программы вакцинации проводится бесплатно для реципиентов трансплантата стволовых клеток. Некоторые другие прививки также рекомендуются для них.
График прививок для детей безопасен, говорят эксперты федеральные советники по вопросам здравоохранения заявили в среду, что все еще должны находиться под наблюдением.

Трехлетнему Чарльзу Кларку-младшему делают инъекцию вакцины против свиного гриппа h2N1 в ногу на выставке астмы в Детской больнице в Бостоне, штат Массачусетс, 14 ноября 2009 года. REUTERS/Brian Snyder
В том, что они назвали наиболее полным На сегодняшний день ученые из Института медицины (IOM) заявили, что нет никаких доказательств того, что вакцинация детей в соответствии с рекомендованным графиком вызывает другие проблемы, такие как аутизм или астма.
МОМ, входящая в состав Национальной академии, зарегистрированной на федеральном уровне группы научных советников правительства, заявила, что надеется, что результаты успокоят родителей, врачей и других лиц, несмотря на то, что она рекомендует продолжить исследование.
«Согласно всем существующим данным, расписание безопасно», — сказала доктор Полин Томас, советник МОМ и профессор Медицинской школы Нью-Джерси в Ньюарке.
Годовой обзор существующих исследований, проведенный по запросу представителей здравоохранения США, подчеркивает сохраняющуюся обеспокоенность некоторых людей по поводу вакцин, особенно в связи с многочисленными прививками, которые получают младенцы и дети ясельного возраста.
Находки приходят, когда нация борется с различными вспышками, включая эпидемию гриппа. Несколько штатов США также борются с рекордными вспышками коклюша.
Федеральное руководство по вакцинам рекомендует сделать 24 прививки к 2 годам, а иногда дети могут получить до пяти прививок за одно посещение врача.
В то время как большинство людей следуют рекомендованному графику, МОМ сообщила, что около 1 процента американцев отказываются от всех вакцин.
Причины разные. Некоторые возражают по религиозным причинам, но другие обеспокоены тем, что сопутствующие заболевания могут повысить риск возможных осложнений от инъекций. Другие опасаются, что потенциальный вред перевешивает пользу, или просто не доверяют правительству, которое рассматривает и утверждает вакцины до того, как они поступят в продажу.
Тем не менее, большинство родителей подчиняются.
Памела Маслен, дипломированная медсестра и консультант по грудному вскармливанию в Силвер-Спринг, штат Мэриленд, сказала, что ее работа за границей повлияла на ее решение следовать рекомендациям, когда почти пять лет назад родилась ее первая дочь.
«Я почти решил, что хочу придерживаться графика, потому что я знал, что мы будем переезжать, и я не хотел, чтобы она была восприимчива к чему-либо», — сказал 35-летний Маслен, у которого две дочери и который ждет третью. ребенок скоро.
Группа независимых ученых МОМ изучила график прививок и всю доступную научную литературу, чтобы определить безопасность. Они также изучили базы данных CDC и Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, которые отслеживают побочные эффекты.
Тем не менее, подозрения в отношении вакцин продолжаются уже много лет. По данным CDC, почти 40% родителей в США не доверяют вакцинам для детей.
Некоторые подозрения возникли по поводу аутизма и тимеросала, консерванта на основе ртути, который когда-то использовался во многих вакцинах в США, но больше не используется. Ни одно исследование не показало четкой связи, и в 2004 году МОМ заявила, что исследователи должны искать причину расстройства в другом месте.
