симптомы и лечение (памятка для родителей)
Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции.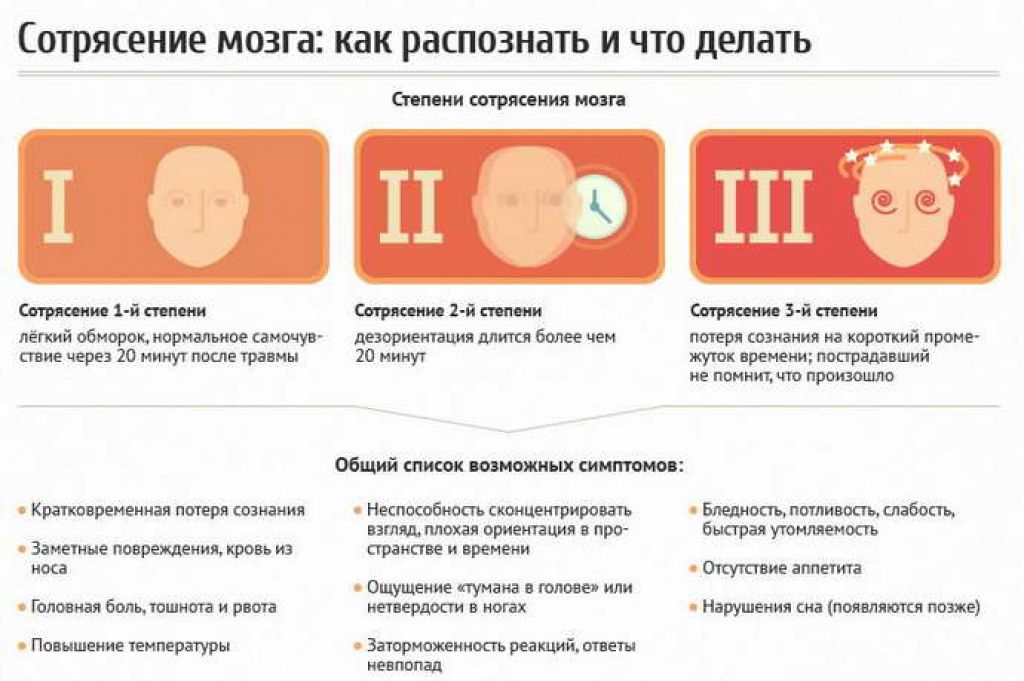 Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции — ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит. ..) проводят профилактику бактериальных осложнений.
..) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Острые респираторные вирусные инфекции
Острые респираторные вирусные инфекции — это целая группа инфекционных болезней, характеризующихся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. В зависимости от возбудителя в течении болезни преобладают те или иные симптомы. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы, что позволяет поставить диагноз без вирусологического обследования.
Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы, что позволяет поставить диагноз без вирусологического обследования.
Грипп начинается остро на фоне полного здоровья с повышения температуры сразу до высоких цифр (39-40⁰ С), нередко сопровождаемого ознобом. На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазных яблоках. Иногда наблюдается бред, галлюцинации. У детей раннего возраста выражены общие симптомы: беспокойство или адинамия, отказ от груди, нарушение сна, частые срыгивания или рвота, частый жидкий стул. Кашель, насморк, боли в горле, саднение за грудиной могут в первые сутки отсутствовать и присоединяться позднее. Любимое место для локализации вирусов гриппа – слизистая оболочка трахеи, поэтому «царапание» и боли за грудиной при кашле – постоянный симптом заболевания. Почти у трети больных насморка не бывает, но отмечается сухость слизистой носа, что приводит к повторным носовым кровотечениям. В первые дни заболевания кашель сухой, мучительный, может появиться осиплость голоса.
В первые дни заболевания кашель сухой, мучительный, может появиться осиплость голоса.
При неосложненном течении гриппа лихорадка держится 3-4 дня, реже 5-6 дней. Если по истечении недели температура не снижается, возможно, присоединились осложнения. Самым частым осложнением является пневмония. Из других осложнений возможны воспаления придаточных пазух носа и среднего уха.
Основной целью здравоохранения является не лечение заболеваний, а их профилактика. Это в полной мере относится к гриппу, который имеет выраженную зимнюю сезонность, высокую заразность и быстрое распространение.
Большое значение в профилактике гриппа имеет срочная изоляция больных и разобщение детей, подвергшихся риску заражения. Эпидемиологи предлагают на время эпидемии объявлять внеплановые каникулы. Эта мера значительно снижает заболеваемость гриппом в детских коллективах. Родители тоже должны внести свою лепту в противоэпидемические мероприятия и отказаться от посещения массовых мероприятий, поездок на экскурсии, походов по магазинам и гостям.
Профилактические прививки начинают делать в октябре, чтобы в организме заранее выработались защитные факторы (интерферон, макрофаги, антитела), которые предупредят развитие заболевания. Коварство вируса гриппа проявляется в его быстрой изменчивости. Он способен менять антигенную структуру и приобретать новые свойства в течение одной эпидемии. Поэтому борьба с гриппом должна быть направлена и на укрепление неспецифического иммунитета, на повышение способности организма противостоять возбудителю.
Если грипп уже «широко шагает по планете» и добрался до вашего города, а то и до членов семьи, необходимо провести ребенку экстренную профилактику, которая одновременно является предупредительным лечением. В качестве средства для экстренной профилактики широко используются интерфероны и препараты, усиливающие их продукцию в организме (индукторы интерферона).
Интерферон человеческий лейкоцитарный применяется в виде раствора, который приготавливается из порошка, и закапывается в нос при угрозе заражения гриппом в течение всего эпидемического периода по 2-3-5 капель в оба носовых хода 2 раза в день детям любого возраста.
Гриппферон – капли в нос противовирусного, противовоспалительного и иммуностимулирующего действия. Рекомендуется для детей старше 1 года, по 2 – 3 капли 2 – 3 раза в день.
Виферон – свечи для ректального введения, используются 2 раза в день, утром и вечером.
Среди индукторов интерферона назовем амиксин, полудан, циклоферон, анаферон.
Не стоит забывать о препаратах растительного происхождения, помогающих бороться с вирусами респираторных инфекций: лук, чеснок, настойка эхинацеи, аралии, заманихи, женьшеня, экстракт элеутерококка и т.д.
Огромное значение придается мероприятиям, усиливающим неспецифический, общий иммунитет организма. Сюда включаются полноценное питание, богатое белками, витаминами и микроэлементами, закаливающие процедуры, здоровый образ жизни, занятия физкультурой и спортом.
Парагрипп начинается постепенно, не дает высокой температуры, не вызывает сильной интоксикации. Но зловредность его проявляется в том, что вирус особенно часто поражает гортань, вызывая развитие ложного крупа с явлениями дыхательной недостаточности. Заболевание начинается с незначительного насморка или покашливания на фоне нормальной или чуть повышенной температуры (37,2 — 37,5° С). Но среди ночи ребенок просыпается от приступа грубого «лающего», «каркающего» кашля, затрудненного дыхания, вызывающего страх и беспокойство, а это еще больше усиливает спазм.
Вызывайте скорую помощь, но до приезда бригады попытайтесь помочь страдающему ребенку. Наполните ванну горячей водой, добавьте в нее питьевой соды и пусть ребенок подышит теплым влажным щелочным воздухом, находясь в ограниченном пространстве ванной комнаты. Одновременно сделайте ребенку горячие ванночки для рук и ног с температурой воды 40° С. Дайте теплое щелочное питье: молоко, в которое можно добавить чуть-чуть соды, любую минеральную гидрокарбонатную воду без газа Теплый влажный воздух помогает снять спазм мышц гортани, а щелочной пар способствует разжижению мокроты и ее отхождению. Прибывшая бригада скорой помощи сделает ингаляцию с лекарственными препаратами через волшебный аппарат – небулайзер, и ребенку сразу станет легче.
Дайте теплое щелочное питье: молоко, в которое можно добавить чуть-чуть соды, любую минеральную гидрокарбонатную воду без газа Теплый влажный воздух помогает снять спазм мышц гортани, а щелочной пар способствует разжижению мокроты и ее отхождению. Прибывшая бригада скорой помощи сделает ингаляцию с лекарственными препаратами через волшебный аппарат – небулайзер, и ребенку сразу станет легче.
Если доктор настаивает на продолжении лечения в больнице, не спорьте и не убеждайте его, «что уже все прошло, и ребенок дышит хорошо». Круп имеет волнообразное течение, и благоприятный период неожиданно быстро может смениться удушьем, требующим оказания экстренной помощи.
При крупе
— не применяйте горчичники и растирания, содержащие эфирные масла и имеющие резкие запахи. Они способны вызвать рефлекторный спазм мышц гортани;
— не используйте мед, малиновое варенье, соки цитрусовых – у аллергиков они могут способствовать усилению отека;
— не давайте ребенку препаратов, подавляющих кашель (синекод). Помните о том, что кашель выполняет защитную функцию, и его надо не подавлять, а стимулировать.
Помните о том, что кашель выполняет защитную функцию, и его надо не подавлять, а стимулировать.
Аденовирусную инфекцию можно распознать по выраженному насморку, влажному кашлю с обильной мокротой и покрасневшим гноящимся глазам.
Аденовирусы широко распространены по всему миру. Не обошли они стороной и нашу многострадальную родину. Заболеваемость повышается в холодное время года, и среди всех респираторных инфекций на ее долю приходится почти третья часть от всех случаев заболеваний. Не исчезает она и знойным летом, проявляясь в виде отдельных случаев. Болезнь особенно пышно цветет в детских коллективах, где вспышка может тянутся несколько месяцев подряд, переходя от одного ребенка к другому.
Заболевание начинается с повышения температуры, которая может иметь две волны и держаться до 12 –14 дней. Наряду с кашлем и насморком появляется покраснение и слезотечение глаз, отек век и гнойное отделяемое из глаз. Во время сна ресницы склеиваются, и, проснувшись, ребенок не может открыть глаза, что доставляет ему дополнительные страдания.
Во время сна ресницы склеиваются, и, проснувшись, ребенок не может открыть глаза, что доставляет ему дополнительные страдания.
Вирус любит поражать аденоидную ткань, лимфатические узлы, в том числе и брюшной полости. Поэтому дети часто жалуются на боли в животе и расстройство стула. На шее и в подчелюстной области вы можете обнаружить увеличенные лимфоузлы. А, заглянув в горло, увидите гипертрофированные отечные миндалины, нередко имеющие гнойные налеты.
Пневмония при аденовирусной инфекции может быть первичной, вызываемой самим вирусом. Это чаще наблюдается у маленьких детей. А более позднее развитие пневмонии говорит о присоединении бактериальной инфекции. Из других осложнений можно назвать отиты, ангины, плевриты.
Для лечения всех респираторных инфекций, протекающих с повышением температуры, очень важно выполнять следующие условия:
• Увеличить теплоотдачу. Для этого перво-наперво снимите с малыша одноразовые подгузники, которые, закрывая почти третью часть тела, препятствуют теплоотдаче и играют роль согревающего компресса. В этом легко убедиться воочию: кожа под памперсом красная, влажная, с раздражением в паховых и ягодичных складках. Как только сняли одноразовый подгузник и просушили складочки, не поленитесь измерить температуру, и будете приятно удивлены: она снизится не менее чем на 1 градус. Не кутайте ребенка, не нагружайте его ватными одеялами и пуховыми перинами. Снимите с него плотные колготки, водолазки и свитера с высокими тугими воротами. Оботрите влажными салфетками, смоченными 1 — 2 % раствором уксуса или водкой. Наденьте легкую пижамку, ночную рубашку или футболочку с трусиками. Вся одежда должна быть из хлопчатобумажных тканей, способных активно впитывать пот, потому что следующее важное действие – заставить ребенка потеть.
Для этого перво-наперво снимите с малыша одноразовые подгузники, которые, закрывая почти третью часть тела, препятствуют теплоотдаче и играют роль согревающего компресса. В этом легко убедиться воочию: кожа под памперсом красная, влажная, с раздражением в паховых и ягодичных складках. Как только сняли одноразовый подгузник и просушили складочки, не поленитесь измерить температуру, и будете приятно удивлены: она снизится не менее чем на 1 градус. Не кутайте ребенка, не нагружайте его ватными одеялами и пуховыми перинами. Снимите с него плотные колготки, водолазки и свитера с высокими тугими воротами. Оботрите влажными салфетками, смоченными 1 — 2 % раствором уксуса или водкой. Наденьте легкую пижамку, ночную рубашку или футболочку с трусиками. Вся одежда должна быть из хлопчатобумажных тканей, способных активно впитывать пот, потому что следующее важное действие – заставить ребенка потеть.
• Усилить потоотделение. Оно тесно примыкает к предыдущему, так как испарение пота с поверхности кожи волей-неволей способствует увеличению теплоотдачи. Чтобы ребенок активно потел, надо обильно поить его. Не забывайте, что пот — это не просто вода, а жидкость, содержащая минеральные соли. То есть, потея, ребенок теряет и жизненно необходимые организму минеральные вещества. Поэтому подумайте, чем вы станете восполнять дефицит солей. Идеально было бы время от времени давать малышу любой глюкозо-солевой раствор (регидрон, оралит, глюкосолан), но не каждый капризуля во время болезни согласится пить невкусную водичку. Поэтому совместите приятное с полезным и приготовьте отвар изюма, кураги, компот из сухофруктов – в этих напитках много калия и фруктозы, добавьте немного соли (натрий и хлор) и чуть-чуть питьевой соды (натрий двууглекислый). Получится вкусный и целебный напиток, пусть малыш пьет с удовольствием. Надоел компот? Пожалуйста: минеральная вода, сок, травяные чаи, отвар шиповника, чай с медом, лимоном, малиной (если нет аллергии на эти продукты). Если ребенок пьет охотно, не ограничивайте его, «вода дырочку найдет», как говорится в народе.
Чтобы ребенок активно потел, надо обильно поить его. Не забывайте, что пот — это не просто вода, а жидкость, содержащая минеральные соли. То есть, потея, ребенок теряет и жизненно необходимые организму минеральные вещества. Поэтому подумайте, чем вы станете восполнять дефицит солей. Идеально было бы время от времени давать малышу любой глюкозо-солевой раствор (регидрон, оралит, глюкосолан), но не каждый капризуля во время болезни согласится пить невкусную водичку. Поэтому совместите приятное с полезным и приготовьте отвар изюма, кураги, компот из сухофруктов – в этих напитках много калия и фруктозы, добавьте немного соли (натрий и хлор) и чуть-чуть питьевой соды (натрий двууглекислый). Получится вкусный и целебный напиток, пусть малыш пьет с удовольствием. Надоел компот? Пожалуйста: минеральная вода, сок, травяные чаи, отвар шиповника, чай с медом, лимоном, малиной (если нет аллергии на эти продукты). Если ребенок пьет охотно, не ограничивайте его, «вода дырочку найдет», как говорится в народе. Плохо, когда упрямец отказывается пить при высокой температуре. Недостаток жидкости приводит к сгущению крови, от которого страдают все органы, а в первую очередь мочевыводящая система. Если вы заметили, что температурящий ребенок целый день не мочился или выделил незначительное количество концентрированной, более темной, чем обычно, мочи, значит, почки испытывают настоящую жажду, и их необходимо обеспечить жидкостью. Любыми способами заставьте ребенка пить, учитывая его пожелания в выборе напитков.
Плохо, когда упрямец отказывается пить при высокой температуре. Недостаток жидкости приводит к сгущению крови, от которого страдают все органы, а в первую очередь мочевыводящая система. Если вы заметили, что температурящий ребенок целый день не мочился или выделил незначительное количество концентрированной, более темной, чем обычно, мочи, значит, почки испытывают настоящую жажду, и их необходимо обеспечить жидкостью. Любыми способами заставьте ребенка пить, учитывая его пожелания в выборе напитков.
• Обеспечить частое проветривание комнаты, в которой находится больной ребенок и поддержание в ней прохладной температуры – идеально не выше 18° С. Вдыхание прохладного свежего воздуха тоже обеспечивает снижение температуры, так как организм затрачивает тепло на его согревание. Многие мамы панически боятся открыть форточку или балкон в детской: «Еще больше заболеет». Наденьте на голову шапочку или платок, укройте теплым одеялом и дайте ребенку подышать свежим морозным воздухом. В крайнем случае, переведите больного в другую комнату на время проветривания. Уверяю вас, что «заболеть еще больше» от чистого воздуха невозможно, а вот дышать спертым, наполненным патогенными возбудителями воздухом тяжело не только для больного, но и для окружающих домочадцев.
В крайнем случае, переведите больного в другую комнату на время проветривания. Уверяю вас, что «заболеть еще больше» от чистого воздуха невозможно, а вот дышать спертым, наполненным патогенными возбудителями воздухом тяжело не только для больного, но и для окружающих домочадцев.
Борьба с высокой температурой оправдывает себя лишь в тех случаях, когда она «зашкаливает» за отметку в 39 градусов, вызывает нарушение состояния и поведения, у ребенка имеется склонность к судорожным припадкам или неврологические заболевания в анамнезе.
Если повышение температуры сопровождается рвотой, не принуждайте ребенка принимать лекарственные препараты через рот – они тут же выйдут обратно. В таких случаях применяются свечи, введение лекарства с помощью клизмы, а при неотложных состояниях – инъекции.
Прием жаропонижающих препаратов надо оговорить с врачом и не допускать самодеятельности. Бесконтрольное применение и систематическое превышение дозы даже самого «безобидного» препарата может вызвать токсический или аллергический эффект.
Бесконтрольное применение и систематическое превышение дозы даже самого «безобидного» препарата может вызвать токсический или аллергический эффект.
Калпол, тайленол, панадол, эффералган, цефекон – все эти лекарственные препараты приготовлены на основе парацетамола, фактически это одно и то же лекарство. Это надо знать, чтобы не допустить передозировки. Превышение дозы оказывает токсическое влияние на печень и почки. Детям с заболеваниями этих органов парацетамол противопоказан.
На втором месте по частоте применения стоит нурофен детский, выпускаемый в виде суспензии и свечей. Препарат приготовлен на основе ибупрофена, который является представителем группы нестероидных противовоспалительных препаратов, и оказывает не только жаропонижающее, но и противовоспалительное и болеутоляющее действие. По сравнению с парацетамолом нурофен более эффективен, но, к сожалению, дает больше осложнений. Разрешен к применению только у детей старше 3 месяцев. Действие нурофена начинается через 30 минут, продолжается в течение 6 – 8 часов.
Действие нурофена начинается через 30 минут, продолжается в течение 6 – 8 часов.
Очень эффективный препарат – ибуклин, состоящий из ибупрофена и парацетамола. В детской практике используются диспергируемые (растворяемые в воде) таблетки. Одна таблетка детского ибуклина содержит ибупрофена 100мг и парацетамола 125 мг. Перед употреблением 1 таблетку развести в 5 мл охлажденной кипяченой воды. Дозировка ибуклина зависит от возраста и массы тела ребенка.
Любимый многими поколениями аспирин (ацетилсалициловая кислота) применяется только у детей, старше 12 лет из-за возможного развития тяжелых осложнений.
Часто мамы отмечают, что на фоне высокой температуры у ребенка холодные конечности («сам как кипяток, а ручки и ножки ледяные»). Это говорит о спазме периферических сосудов.
Еще раз следует подчеркнуть необходимость обильно поить лихорадящего больного, так как в этот период увеличиваются потери воды с потом, учащенным дыханием. В результате снижается выведение жидкости через почки, моча становится концентрированной, и почечные канальцы могут забиваться солями, белком, цилиндрами, что нарушает функцию почек и может привести к осложнениям.
В результате снижается выведение жидкости через почки, моча становится концентрированной, и почечные канальцы могут забиваться солями, белком, цилиндрами, что нарушает функцию почек и может привести к осложнениям.
Не забывайте про «вездесущий и всемогущий» витамин С. Ему принадлежит важная роль в повышении защитных сил организма. Во время болезни его доза должна превышать профилактическую в несколько раз и составлять не менее 300 мг в сутки. Добавляйте аскорбиновую кислоту в морс, компот, сок, чай, кисель. Она улучшает вкус напитка и помогает организму победить противника.
Для лечения вирусных инфекций антибиотики и сульфаниламидные препараты не применяются, так как вирус их не боится. Поэтому не спешите с первого дня пичкать больного ампициллином, эритромицином, любимым многими поколениями левомицетином и другими антибиотиками.
Для лечения гриппа успешно применяются противогриппозные средства осельтамивир (торговое название Тамифлю) и занамивир (торговое название Реленза). Назначаются только врачом, самолечение недопустимо.
Назначаются только врачом, самолечение недопустимо.
Лихорадка – Симптомы и причины
Обзор
Лихорадка – это временное повышение температуры тела. Это часть общей реакции иммунной системы организма. Лихорадка обычно вызывается инфекцией.
Для большинства детей и взрослых лихорадка может вызывать дискомфорт. Но обычно это не вызывает беспокойства. Однако для младенцев даже небольшая температура может означать серьезную инфекцию.
Лихорадка обычно проходит в течение нескольких дней. Ряд безрецептурных препаратов снижает температуру. Но вам не обязательно лечить лихорадку, если она не вызывает дискомфорта.
Товары и услуги
- Книга: Справочник по домашним средствам клиники Мэйо
Симптомы
Температура тела немного различается у разных людей и в разное время суток. Средняя температура традиционно определяется как 98,6 F (37 C). Температура, измеренная с помощью ротового термометра (температура полости рта) 100 F (37,8 C) или выше, обычно считается лихорадкой.
В зависимости от причины лихорадки другие признаки и симптомы лихорадки могут включать:
- Потливость
- Озноб и озноб
- Головная боль
- Мышечные боли
- Потеря аппетита
- Раздражительность
- Обезвоживание
- Общая слабость
Измерение температуры
Для измерения температуры вы можете выбрать один из нескольких типов термометров, включая оральные, ректальные, ушные (барабанные) и лобные (височная артерия) термометры.
Оральные и ректальные термометры обычно обеспечивают наиболее точное измерение внутренней температуры тела. Ушные или налобные термометры, хотя и удобны, обеспечивают менее точные измерения температуры.
У младенцев несколько точнее определить ректальную температуру, если это возможно. Сообщая врачу о температуре, указывайте как показания, так и тип используемого термометра.
Когда обратиться к врачу
Лихорадка сама по себе не может быть поводом для беспокойства или поводом для обращения к врачу. Тем не менее, есть некоторые обстоятельства, когда вам следует обратиться за медицинской помощью для вашего ребенка, вашего ребенка или себя.
Тем не менее, есть некоторые обстоятельства, когда вам следует обратиться за медицинской помощью для вашего ребенка, вашего ребенка или себя.
Младенцы и дети младшего возраста
Лихорадка является особой причиной для беспокойства у младенцев и детей младшего возраста. Позвоните поставщику медицинских услуг вашего ребенка, если ваш ребенок:
- Возраст младше 3 месяцев и ректальная температура 100,4 F (38 C) или выше.
- В возрасте от 3 до 6 месяцев с ректальной температурой выше 102 F (38,9 C) или с более низкой температурой, но кажется необычайно раздражительным, вялым или неудобным.
- В возрасте от 7 до 24 месяцев и имеет ректальную температуру выше 102 F (38,9 C), которая держится дольше одного дня, но не проявляет других симптомов. Если у вашего ребенка также есть другие признаки и симптомы, такие как насморк, кашель или диарея, вы можете позвонить раньше.
Дети
Вероятно, нет причин для беспокойства, если у вашего ребенка высокая температура, но он реагирует. Это означает, что ваш ребенок устанавливает с вами зрительный контакт и реагирует на выражение вашего лица и на ваш голос. Ваш ребенок может также пить жидкости и играть.
Это означает, что ваш ребенок устанавливает с вами зрительный контакт и реагирует на выражение вашего лица и на ваш голос. Ваш ребенок может также пить жидкости и играть.
Позвоните лечащему врачу вашего ребенка, если ваш ребенок:
- Вялый, сбитый с толку или плохо смотрит вам в глаза .
- Раздражителен, постоянно рвет, у него сильная головная боль, боль в горле, животе или другие симптомы, вызывающие сильный дискомфорт.
- У него жар после того, как его оставили в раскаленной машине. Немедленно обратитесь за медицинской помощью.
- Лихорадка, которая держится дольше трех дней.
- Припадок , связанный с лихорадкой. Позвоните по номеру 911, если припадок длится более пяти минут или ваш ребенок не приходит в себя быстро.
Проконсультируйтесь с поставщиком медицинских услуг вашего ребенка в особых обстоятельствах, например, если ребенок имеет проблемы с иммунной системой или с уже существующим заболеванием.
Взрослые
Позвоните своему поставщику медицинских услуг, если ваша температура 103 F (39,4 C) или выше. Немедленно обратитесь за медицинской помощью, если какой-либо из этих признаков или симптомов сопровождается лихорадкой:
- Сильная головная боль
- Сыпь
- Необычная чувствительность к яркому свету
- Скованность шеи и боль при наклоне головы вперед
- Спутанность сознания, странное поведение или измененная речь
- Постоянная рвота
- Затрудненное дыхание или боль в груди
- Боль в животе
- Боль при мочеиспускании
- Судороги или припадки
Записаться на прием в клинику Mayo
Из клиники Mayo на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем. Нажмите здесь для предварительного просмотра по электронной почте.
Нажмите здесь для предварительного просмотра по электронной почте.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Причины
Типичная температура тела представляет собой баланс теплопродукции и теплоотдачи. Область мозга, называемая гипоталамусом (hi-poe-THAL-uh-muhs), также известная как «термостат» вашего тела, следит за этим балансом. Даже когда вы здоровы, температура вашего тела незначительно меняется в течение дня. Утром она может быть ниже, а ближе к вечеру и вечером выше.
Область мозга, называемая гипоталамусом (hi-poe-THAL-uh-muhs), также известная как «термостат» вашего тела, следит за этим балансом. Даже когда вы здоровы, температура вашего тела незначительно меняется в течение дня. Утром она может быть ниже, а ближе к вечеру и вечером выше.
Когда ваша иммунная система реагирует на болезнь, гипоталамус может повысить температуру вашего тела. Это вызывает сложные процессы, которые производят больше тепла и ограничивают потери тепла. Дрожь, которую вы можете испытать, — это один из способов, которым тело вырабатывает тепло. Когда вы закутываетесь в одеяло, потому что вам холодно, вы помогаете своему телу сохранять тепло.
Лихорадка ниже 104 F (40 C), связанная с распространенными вирусными инфекциями, такими как грипп, может помочь иммунной системе бороться с болезнью и, как правило, не опасна.
Лихорадка или повышенная температура тела могут быть вызваны:
- Вирусной инфекцией
- Бактериальная инфекция
- Тепловое истощение
- Определенные воспалительные состояния, такие как ревматоидный артрит — воспаление слизистой оболочки суставов (синовиальной оболочки)
- Раковая (злокачественная) опухоль
- Некоторые лекарства, такие как антибиотики и лекарства, используемые для лечения высокого кровяного давления или судорог
- Некоторые виды иммунизации, такие как вакцина против дифтерии, столбняка и бесклеточного коклюша (DTaP), пневмококковая вакцина или вакцина против COVID
Осложнения
Дети в возрасте от 6 месяцев до 5 лет подвержены повышенному риску судорог, возникающих во время лихорадки (фебрильные судороги). Примерно у трети детей, перенесших один фебрильный судорожный приступ, будет повторный, чаще всего в течение следующих 12 месяцев.
Примерно у трети детей, перенесших один фебрильный судорожный приступ, будет повторный, чаще всего в течение следующих 12 месяцев.
Фебрильные судороги могут сопровождаться потерей сознания, тряской конечностей с обеих сторон, закатыванием глаз или ригидностью тела. Несмотря на тревогу родителей, подавляющее большинство фебрильных судорог не вызывают длительных последствий.
В случае припадка:
- Положите ребенка на бок или живот на пол или землю
- Уберите все острые предметы, находящиеся рядом с ребенком
- Ослабить тесную одежду
- Держите ребенка во избежание травм
- Ничего не кладите ребенку в рот и не пытайтесь остановить приступ
- Позвоните по номеру 911 или по местному номеру службы экстренной помощи, если припадок длится более пяти минут или ваш ребенок не выздоравливает после припадка
- Обратитесь в отделение неотложной или неотложной помощи, если это первый фебрильный судороги у вашего ребенка.

Если вашему ребенку не требуется неотложная помощь, как можно скорее обратитесь к лечащему врачу вашего ребенка для дальнейшего обследования.
Профилактика
Вы можете предотвратить лихорадку, уменьшив подверженность инфекционным заболеваниям. Вот несколько советов, которые могут помочь:
- Сделайте прививку в соответствии с рекомендациями от инфекционных заболеваний, таких как грипп и COVID-19.
- Следуйте рекомендациям общественного здравоохранения по ношению масок и социальному дистанцированию.
- Часто мойте руки и приучайте к этому своих детей, особенно перед едой, после посещения туалета, после пребывания в толпе или рядом с больным человеком, после ласки животных и во время поездок в общественном транспорте.
- Покажите своим детям, как тщательно мыть руки, покрывая переднюю и тыльную стороны каждой руки мылом и полностью промывая их под проточной водой.

- Носите с собой дезинфицирующее средство для рук на случай, если у вас нет доступа к мылу и воде.
- Старайтесь не прикасаться к носу, рту или глазам, , так как это основные пути проникновения вирусов и бактерий в ваше тело и вызывания инфекции.
- Прикрывайте рот при кашле и нос при чихании, и научите этому своих детей. По возможности отворачивайтесь от других и кашляйте или чихайте в локоть, чтобы избежать передачи им микробов.
- Не делитесь чашками, бутылками с водой и посудой со своим ребенком или детьми.
Персонал клиники Мэйо
Связанные
Сопутствующие процедуры
Новости клиники Мэйо
Продукты и услуги
10 Тошнота, рвота и лихорадка
Текст статьи
Меню статьи
- Статья
Текст - Артикул
информация - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
Метрика - Оповещения
Догоспитальная помощь
10 Тошнота, рвота и лихорадка
- Дж Холл1,
- П Дрисколл2
- 1 GP Bromsgrove, почетный лектор по неотложной помощи, отделение анестезиологии, Университет Бирмингема, Бирмингем, Великобритания
- 2 Консультант по неотложной медицине, больница Хоуп, Манчестер, Великобритания : John Hall fjh999aol.
 com
com
http://dx.doi.org/10.1136/emj.2004.022483
Статистика с Altmetric.com
Запрос разрешений
Если вы хотите повторно использовать часть или всю эту статью, используйте приведенная ниже ссылка приведет вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
Тошнота, рвота и лихорадка являются чрезвычайно распространенными жалобами на догоспитальном этапе. Они часто являются симптомами незначительного, самоограничивающегося заболевания, но также могут быть ранним или единственным маркером основного, потенциально опасного для жизни заболевания.
ВСТАВКА 1
Цели статьиПровести первичный осмотр для выявления и лечения любой опасной для жизни проблемы
Определить ключевые факторы в анамнезе и осмотре (в рамках вторичного обследования), которые потребуются для определения тяжести основного состояния, а также его возможной причины
Рассмотреть перечень дифференциальных диагнозов
Ввести понятие «маленький больной/большой больной»
Обсудите лечение на основе вероятного диагноза и целесообразности лечения на дому или в больнице
Рассмотрите необходимость и практичность последующего наблюдения, если не госпитализировали
ПЕРВИЧНОЕ ОБСЛЕДОВАНИЕ
При первом контакте с пациентом необходимо оценить, является ли он положительным при первичном обследовании. В этом случае человеку требуется немедленное соответствующее лечение и скорая транспортировка в больницу (см. статью 2 этой серии, Emerg Med J 2004; 21 :216–25).
В этом случае человеку требуется немедленное соответствующее лечение и скорая транспортировка в больницу (см. статью 2 этой серии, Emerg Med J 2004; 21 :216–25).
Первичный осмотр , вставка из статьи 3 (Боль в груди, Emerg Med J 2004; 21 :226–32) повторяется здесь для напоминания, а также немного расширяется, чтобы включить дополнительные важные триггеры для этих симптомов.
ВСТАВКА 2
Первичный осмотрПервичный осмотр (взрослый) — если присутствуют какие-либо из перечисленных ниже наблюдений, немедленно лечите и переводите в больницу.
Обструкция дыхательных путей
Частота дыхания <10 или >29 в минуту*
O 2 насыщенность <93%
Пульс <50 или >120*
Систолическое АД <90 мм рт.
 ст.
ст.Оценка комы Глазго <12
Необъяснимые неврологические симптомы
Необъяснимая сыпь
Поскольку признаки/симптомы, обсуждаемые в этой главе, охватывают весь возрастной спектр, некоторые параметры необходимо скорректировать по возрасту. Параметры, требующие корректировки, отмечены звездочкой. Во вставке 3 ниже представлен доказательный педиатрический физиологический диапазон для этих параметров у детей, у которых все в порядке, даже если они могут быть расстроены или несчастливы. 1 Как таковые, они отличаются от значений, полученных для детей, которые ведут себя нормально (см. статью 5, Emerg Med J 2004; 21 :511–7). Общеизвестно, что артериальное давление у детей трудно измерить, и для этого требуется специальный набор, который редко выносят за пределы больницы, и вряд ли это будет отклонением от нормы, если только не затронуты другие, более легкие для оценки параметры.
ВСТАВКА 3
Педиатрические показателиПедиатрические физиологические показатели
Если у пациента положительный результат первичного обследования, ему потребуется немедленное лечение, соответствующее его результатам (см. статью 2). В соответствии с местными рекомендациями, это может включать в/м/в/в/в/в введение антибиотиков и жидкостей при подозрении на бактериальный менингит или менингококковую септицемию.
Если показана немедленная транспортировка в больницу, то при необходимости необходимо обеспечить проходимость дыхательных путей, при необходимости обеспечить искусственное дыхание и доступ к внутривенным венам/жидкости, полученные в пути, если только время/расстояние в пути или состояние пациента не требуют иного.
Во многих случаях обнаружение чего-либо, требующего срочной госпитализации, делает лечение относительно простым — часто даже не требуется ставить точный диагноз основного заболевания. Однако на практике большинство пациентов с симптомами, рассматриваемыми в этой главе, не попадают в эту категорию, и потребуется более детальная оценка.
Однако на практике большинство пациентов с симптомами, рассматриваемыми в этой главе, не попадают в эту категорию, и потребуется более детальная оценка.
Прежде чем перейти к обсуждению пациентов с отрицательным результатом первичного опроса, воспользуйтесь возможностью еще раз прочитать статьи 2 и 5 (детские пациенты с отрицательным результатом первичного опроса).
ВТОРИЧНОЕ ОБСЛЕДОВАНИЕ
Подавляющее большинство пациентов, у которых нет положительных признаков при первичном обследовании, будут иметь относительно легкие, самоизлечивающиеся заболевания. Однако небольшое меньшинство может быстро ухудшиться и умереть. Поэтому важно собрать точный анамнез и провести адекватное обследование всех пациентов с этими симптомами/признаками.
Концепция «слабобольной/тяжелобольной» очень полезна при принятии решения о том, достаточно ли болен пациент, чтобы требовать активного вмешательства или нет. К сожалению, это в основном концепция, основанная на опыте практиков, но есть некоторые полезные особенности.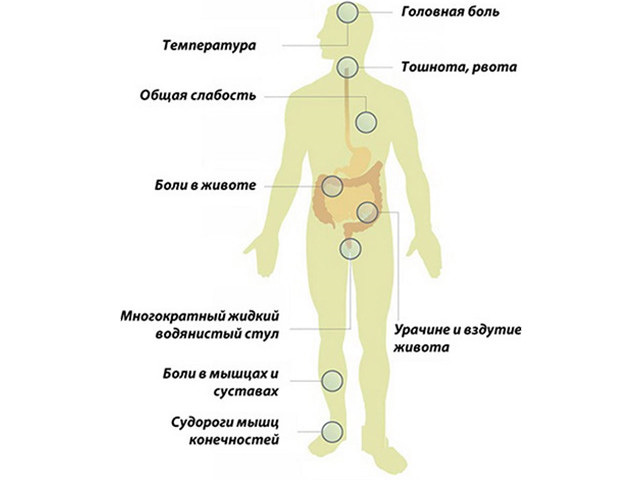
Немного болен — Нездоров
Выглядит и звучит нормально
Вести себя нормально для возраста/времени суток
ABC и уровень сознания (LOC) в пределах нормы для возраста
Нет очевидных предупреждающих знаков
Продолжается какое-то время
Возможно улучшение
Большой больной — больной
Выглядеть и звучать плохо
Вести себя ненормально для возраста/времени суток
ABC/LOC может быть вне нормального диапазона
Могут присутствовать предупреждающие знаки
«Внутренний инстинкт»
Приведенные выше списки кажутся очевидными, но зачастую все не так просто, как кажется.
ТОШНОТА И РВОТА
Тошнота — это неспецифический термин, обычно обозначающий плохое самочувствие по какой-либо причине. Его общность делает его бесполезным диагностическим симптомом. Рвота более точна и может быть связана или не связана с тошнотой.
НаконечникПожилые пациенты с незначительным целлюлитом могут иметь серьезные системные симптомы.
АНАЛИЗ
Тошнота и рвота без каких-либо других существенных признаков, как правило, вызваны незначительным вирусным заболеванием. К сожалению, они также могут быть связаны с ранними стадиями множества заболеваний, включая опухоли головного мозга, дисфункцию механизма равновесия, отравление пищей или лекарствами (особенно злоупотребление алкоголем), внутрибрюшную патологию и серьезные инфекции, угрожающие жизни.
ЛовушкаДаже вирусные заболевания могут убить!
Однако, если при обследовании не было обнаружено никаких нежелательных явлений, а пациент бодрствует, находится в состоянии апирексии и не проявляет признаков быстрого прогрессирования симптомов, дальнейшее специфическое лечение не требуется.
Любые обнаруженные аномалии можно лечить, направлять или переводить в больницу в зависимости от местных протоколов и наличия ресурсов.
Вставка 4
Общие и менее частые причины тошноты и рвотыОбщий
Гастроэнтерит
Вирусные заболевания
Беременность
Сопровождается острым животом
Нередко
Бактериальные инфекции пневмония, пиелонефрит
Почечная и желчная колика
Гипергликемия
Кишечная непроходимость
Мигрень
Необычный
Септицемия
Повышенное внутричерепное давление
Почечная недостаточность
Острая глаукома
Любой пациент с признаками изменения уровня сознания, обезвоживания, неврологических симптомов/признаков, необычной или неопределенной сыпи, выраженной боли/вздутия в животе или признаков желтухи следует перевести в больницу для дальнейшего обследования. 3
3
ПЛАН
Если вероятным диагнозом является неспецифическое вирусное заболевание и пациента можно оставить дома (при условии, что за ним кто-то ухаживает или он способен позаботиться о себе сами), тогда следует назначить симптоматическое лечение. предложенный.
Раньше считалось, что при отсутствии признаков обезвоживания в любом возрасте 24-часовой период без еды уменьшит общую продолжительность симптомов — недавняя работа 4 теперь показывает, что, по крайней мере, у детей разумная диета может быть продолжена в любое время, пока сохраняется гидратация. Жидкости должны продолжаться в небольших регулярных количествах в любое время — без добавок, обычная кока-кола/пепси или лимонад, как правило, очень вкусный вариант для пациентов старше одного года. Взрослым старше 16 лет можно давать противорвотные средства (в/м или буккально) в соответствии с протоколом. Однако, если это дается в течение 12 часов после появления симптомов, это может увеличить продолжительность симптомов, изменив естественную реакцию организма на раздражитель желудочно-кишечного тракта.
ОБЩЕНИЕ
Объяснение вероятности, возможностей и вариантов с пациентом и лицами, осуществляющими уход, имеет важный терапевтический эффект. Избавление от ненужных тревог может быть очень полезным, позволяя пациенту справиться со своей болезнью.
Если пациента нужно оставить в покое, ему или его опекуну следует дать совет, что делать и к кому обращаться, если ситуация не улучшится и особенно если она ухудшится. В качестве альтернативы следует договориться о пересмотре по телефону или лично.
ЛИХОРАДКА
Это будет присутствовать в той или иной степени почти при каждом эпизоде плохого состояния здоровья по любой причине, будь то первичное или вторичное событие. Поэтому он имеет ограниченное значение для оценки характера болезни и лишь немногим более полезен для оценки ее тяжести.
В целом верно то, что повышенная температура (>38°C) связана с некоторой степенью инфекции и по статистике обычно является вирусной. Однако температура может быть реакцией на первичную инфекцию, как при гриппоподобных заболеваниях, или может быть реакцией на вторичную инфекцию от первичной причины, как при перитоните из-за разрыва аппендикса. Следует также помнить, что неинфекционные воспалительные или аллергические состояния многих типов (воспалительные заболевания кишечника, сенная лихорадка, лимфомы) часто проявляются лихорадкой – иногда в качестве единственного начального симптома. Также важно помнить, что болезнью может быть сама высокая температура. Тепловое истощение или тепловой удар действительно могут быть очень серьезными и требуют специального лечения, хотя обычно обстоятельства консультации позволяют поставить диагноз.
Следует также помнить, что неинфекционные воспалительные или аллергические состояния многих типов (воспалительные заболевания кишечника, сенная лихорадка, лимфомы) часто проявляются лихорадкой – иногда в качестве единственного начального симптома. Также важно помнить, что болезнью может быть сама высокая температура. Тепловое истощение или тепловой удар действительно могут быть очень серьезными и требуют специального лечения, хотя обычно обстоятельства консультации позволяют поставить диагноз.
Если лихорадка не особенно полезна в качестве диагностического инструмента, то есть ли в ней что-нибудь полезное? Имеются данные о том, что быстрое повышение температуры или температура >39°C, скорее всего, связаны со значительными и бактериальными причинами, требующими дальнейшего исследования и возможной госпитализации. 5, 6 Большая часть этих данных получена в результате исследований в отделениях неотложной помощи. Это предварительно отобранная группа пациентов, и хотя результаты могут быть не полностью применимы к догоспитальным условиям, они все же являются полезным ориентиром. С практической точки зрения трудно судить о скорости подъема температуры на догоспитальном этапе. Это требует, чтобы вы провели ½ часа или более с пациентом или вернулись и просмотрели довольно скоро.
С практической точки зрения трудно судить о скорости подъема температуры на догоспитальном этапе. Это требует, чтобы вы провели ½ часа или более с пациентом или вернулись и просмотрели довольно скоро.
Более высокая температура у очень молодых или очень пожилых людей чаще связана с тяжелым фоновым заболеванием и, скорее всего, потребует госпитализации и обследования. 3, 5, 6 Кроме того, эти возрастные группы, как правило, имеют помощников, которые могут предоставить полезную информацию о основной причине и их способности справиться с процессом болезни.
НаконечникЛихорадка, связанная с непрекращающейся рвотой (более 12 часов), обычно требует госпитализации.
Ответы на приведенные выше вопросы часто приводят к определенному направлению обследования, но не рекомендуется сосредотачиваться на одном изолированном симптоме или находке. Проведите быстрое полное обследование основных систем, особенно у тех, кто выглядит больным (слабобольным/сильно больным).
Менингококковая септицемия может быстро прогрессировать от незначительных симптомов до сердечно-сосудистого коллапса и смерти в течение часа или двух. 7
АНАЛИЗ
Лихорадка, продолжающаяся более 12 часов без других сопутствующих симптомов, встречается довольно редко. Обычно это происходит либо из-за легкого, очень короткого вирусного поражения организма, либо указывает на более серьезную и часто неинфекционную причину. Если вы не уверены, то необходима дополнительная проверка или дополнительная помощь специалиста и исследование.
Если на основании анамнеза и результатов обследования установлена конкретная причина, следует провести соответствующий перевод или лечение в соответствии с местными протоколами и процедурами. Повышенная температура обычно связана с инфекцией, чаще всего вирусной. Чем выше температура, тем больше вероятность того, что это бактерия, и, следовательно, антибиотики будут полезны. Распространенными причинами являются инфекции верхних или нижних дыхательных путей, мочевыделительной системы и кожи. Менее распространенными, но потенциально более серьезными являются инфекции, поражающие центральную нервную систему, брюшную полость и септицемию.
Распространенными причинами являются инфекции верхних или нижних дыхательных путей, мочевыделительной системы и кожи. Менее распространенными, но потенциально более серьезными являются инфекции, поражающие центральную нервную систему, брюшную полость и септицемию.
Люди со злокачественными новообразованиями более склонны к инфекциям, особенно если они недавно прошли химиотерапию и, в меньшей степени, лучевую терапию. Пациенты обычно рассказывают вам об этом, так как в больнице их предупреждают, чтобы они обращали внимание на эти симптомы при выписке из лечения.
СоветЖелтуха, связанная с лихорадкой, требует госпитализации. 3
ПЛАН
Это зависит от обнаруженной конкретной причины. Если конкретный диагноз не может быть поставлен, допустимо только лечение симптома. Антибиотики, безусловно, не следует назначать пациентам без подтвержденной причины лихорадки, поскольку они могут маскировать потенциально важные будущие симптомы. Исключение составляет пациент с подозрением на септицемию, которого госпитализируют в экстренном порядке.
Исключение составляет пациент с подозрением на септицемию, которого госпитализируют в экстренном порядке.
Парацетамол и ибупрофен можно назначать в соответствии с местными протоколами в возрастных дозах на регулярной основе. Проверьте наличие противопоказаний для ибупрофена, таких как язвенная болезнь или астма. План, под руководством пациента или практикующего врача, должен быть сформулирован таким образом, чтобы в случае ухудшения или отсутствия улучшения в течение определенного периода времени можно было провести пересмотр. Избитый совет родителям обмахивать тепловатой губкой или обмахивать своего горячего ребенка может быть полезен, чтобы дать им что-то делать, но имеет минимальный эффект, если таковой вообще имеется, по сравнению с соответствующей медикаментозной терапией. 8
ЛовушкаИзбегайте приема ибупрофена у астматиков и лиц с симптомами расстройства желудка
Если поставлен конкретный диагноз, решение о переводе или лечении на дому будет основываться на местных процедурах, времени в пути, местных ресурсах, доступных для лечения обзор и способность пациента или лица, осуществляющего уход, управлять ситуацией.
Чаще всего назначают пероральные антибиотики, но препараты для местного применения (ушные капли, назальная мазь, крем для кожи) иногда могут быть полезной альтернативой. В некоторых случаях и при соответствующей поддержке на местах людей с такими заболеваниями, как инфекции грудной клетки и кожи, можно лечить антибиотиками внутривенно в домашних условиях. Это требует подхода «больница на дому», который становится все более распространенным. Такая служба также будет предоставлять кислород, физиотерапию и гематологические исследования, необходимые для лечения пациента. Анализ крови, дифференциальный подсчет лейкоцитов и СРБ могут быть очень полезными при принятии решения о том, какое лечение необходимо пациенту и требуется ли стационарное лечение. 3, 9 Значительная анемия, аномально высокое или низкое количество лейкоцитов или СРБ >20 — все это признаки серьезного заболевания, требующего госпитального обследования.
СООБЩЕНИЕ
Дайте четкое объяснение вероятного диагноза и вариантов лечения. Большинство пациентов не хотят ложиться в больницу и обычно очень довольны соответствующим лечением, которое позволяет им оставаться дома.
Большинство пациентов не хотят ложиться в больницу и обычно очень довольны соответствующим лечением, которое позволяет им оставаться дома.
Если есть какая-либо неопределенность, то наблюдение за пациентом в течение короткого периода времени может быть очень важным диагностическим инструментом. Это можно организовать, либо вернувшись к пациенту, либо договорившись о более опытном мнении. Коммуникация жизненно важна для успеха таких стратегий «поживем-увидим». Убедитесь, что пациенты и лица, осуществляющие уход, знают план лечения и способы экстренной связи с кем-либо, если ситуация изменится.
ТОШНОТА РВОТА И ЛИХОРАДКА
Очевидно, что при одновременном наличии лихорадки, тошноты и рвоты систему SOAPC следует применять таким же образом.
СУБЪЕКТИВНОЕ И ОБЪЕКТИВНОЕ
Интересно, что единственной корреляцией между лихорадкой и тяжестью заболевания, требующего стационарного лечения, является наличие некоторых других симптомов и признаков. Одним из самых предсказуемых является рвота. Таким образом, пациенту с высокой температурой (> 39 ° C) и рвотой, скорее всего, потребуется госпитализация. 3, 5
Таким образом, пациенту с высокой температурой (> 39 ° C) и рвотой, скорее всего, потребуется госпитализация. 3, 5
В таблице 3 показаны наиболее важные особенности анамнеза и результатов обследования, которые указывают на необходимость госпитализации пациента. Любая из характеристик делает допуск вероятным, наличие любых двух делает его необходимым, если только нет локальных систем, обеспечивающих высокий уровень домашнего расследования и проверки.
РЕЗЮМЕ
Подавляющее большинство пациентов с симптомами, описанными в этой главе, будут в легкой форме и поправятся независимо от лечения. Некоторым маленьким больным пациентам для улучшения состояния потребуется специальное лечение. «Большие больные» будут отправлены в больницу для дальнейшего обследования и лечения.
К сожалению, у очень небольшого числа пациентов, которые кажутся «маленькими больными», быстро ухудшается состояние и они могут умереть. Поэтому вы всегда должны быть уверены, что кто-то может перезвонить вам, если ситуация ухудшится, и, если необходимо, подсказать, что искать.
Если вы сомневаетесь, будьте осторожны, если вы не можете договориться о осмотре более опытным клиницистом.
СоветВ случае сомнений обратитесь за помощью.
Общее чтениеРобертсон-Стил И. «Реформирование неотложной помощи»: влияние скорой помощи. Личный взгляд. Emerg Med J 2004; 21 :207–211.
АЛСГ. Руководство по догоспитальному педиатрическому реанимации. Манчестер: 2001.
Манро Дж.Ф., Кэмпбелл И.В. Клиническое обследование Маклауда , 10 th Edn. Черчилль Ливингстон, 2000.
Hopcroft K, Forte V. Сортировщик симптомов. Оксфорд: Radcliffe Medical Press Ltd., 1999.
.Снукс Х.А., Дейл Дж., Хартли-Шарп С., и др. . Альтернативы на месте для бригад скорой помощи, обслуживающих пациентов, которым не нужно ехать в травмпункт и отделение неотложной помощи: обзор литературы.
 Emerg Med J 2004; 21 :212–15.
Emerg Med J 2004; 21 :212–15.
Таблица 1
Субъективная и объективная информация, которую необходимо получить от пациента с тошнотой или рвотой
Таблица 2
перечислена субъективная и объективная информация, которую необходимо получить от пациента с лихорадкой
Поводы для госпитализации
ССЫЛКИ
- ↵
Hodgetts TJ , Hall J, Maconochie I, и др. Лента для детской сортировки. Добольничная неотложная помощь, 1998; 2:155–9.
Woollard M , Jewkes F. оценка и идентификация педиатрических пациентов первичного обследования. EMJ2004;21:511–7.
- ↵
Юнг А . Подход к недифференцированной лихорадке у взрослых.
 В: Кэмерон П., Еленик Г., Келли А., и др. , ред. Учебник неотложной медицины для взрослых. 1 ст изд. Эдинбург: Черчилль Ливингстон, 2000: 303–7.
В: Кэмерон П., Еленик Г., Келли А., и др. , ред. Учебник неотложной медицины для взрослых. 1 ст изд. Эдинбург: Черчилль Ливингстон, 2000: 303–7. - ↵
Armona K , Stephenson T, Macaulb R, et al. Рекомендации по лечению острой диареи, основанные на фактических данных и консенсусе. Arch Dis Child2001; 85: 132–142.
- ↵
Knott JC , Tan SL, Street AC, и др. Взрослые с лихорадкой, поступившие в отделение неотложной помощи: исходы и маркеры серьезного заболевания. Emerg Med J2004;21:170–4.
- ↵
Baraff LJ , Bass JW, Fleisher GR, и др. Практическое руководство по ведению младенцев и детей в возрасте 0–36 месяцев с лихорадкой без источника. Энн Эмерг Мед1993;22:108–19.
- ↵
Jarvis PRE , Wilkinson KN.
 Менингококковая септицемия: обычные исследования не помогут. Emerg Med J2004;21:248–9.
Менингококковая септицемия: обычные исследования не помогут. Emerg Med J2004;21:248–9. - ↵
Пёрселл Э . Физическое лечение лихорадки. Арка Дис. Чайлд.2000;82:238–9.
- ↵
Marco CA , Schoenfeld CN, Hansen KN, et al. Лихорадка у гериатрических неотложных пациентов: клинические признаки, связанные с серьезным заболеванием. Энн Эмерг Мед1995;26:18–24.
View Abstract
Статьи по ссылкам
- Догоспитальная помощь
Азбука экстренной помощи населению
Дж Гардроуп R Mackenzie
Журнал экстренной медицины, 2004 г .; 21 216-225 Впервые опубликовано в сети: 26 февраля 2004 г. doi: 10.1136/emj.2003.013524
- Догоспитальная помощь
Азбука экстренной медицинской помощи по месту жительства
C Laird П. Дрисколл J Wardrope
Журнал экстренной медицины, 2004 г .
 ; 21 226-232 Впервые опубликовано в сети: 26 февраля 2004 г. doi: 10.1136/emj.2003.013938
; 21 226-232 Впервые опубликовано в сети: 26 февраля 2004 г. doi: 10.1136/emj.2003.013938 - Догоспитальная помощь
5 Оценка и выявление положительных результатов первичного обследования у детей
М Вуллард F Jewkes
Журнал экстренной медицины 2004; 21 511-517 Впервые опубликовано в сети: 18 июня 2004 г. doi: 10.1136/emj.2004.016501
- Догоспитальная помощь
«Реформирование неотложной помощи»: воздействие скорой помощи. Личное мнение
I Robertson-Steel
Emergency Medicine Journal 2004; 21 207-211 Впервые опубликовано в сети: 26 февраля 2004 г. doi: 10.1136/emj.2002.001669
- Догоспитальная помощь
Альтернативы на месте для бригад скорой помощи, оказывающих помощь пациентам, которым не требуется поездка в отделение неотложной и неотложной помощи: обзор литературы
H А Снукс Джей Дейл C Хартли-Шарп M Halter
Журнал экстренной медицины 2004; 21 212-215 Впервые опубликовано в сети: 26 февраля 2004 г.

