Кесарево сечение – это операция, при которой ребенок рождается не через естественные родовые пути, а через разрез в передней брюшной стенке.
Почти каждой 3 женщине приходиться с ней столкнуться. Знать показания к операции будет не лишним, а даже полезным. Это позволит тщательно подготовиться и настроиться морально.
С приближением заветного дня рождения вашего малыша, будущие мамы задумываться о родах. Не лишним будет знать в каких случаях делают кесарево сечения.
Поводы для операции могут быть:
- относительными, когда отказ от операции граничит с высоким риском для нарушения здоровья матери и ребенка.
- абсолютными. Их не так уж и много. Это те случаи, когда роды через естественные родовые пути не возможны или могут привести к гибели матери и ребенка.
В последнее время все чаще операцию выполняют при сочетании нескольких факторов. Когда каждый из них сам по себе не является основанием делать операцию.

А вот сочетание 2 или нескольких становиться причиной операции. Например: первородящая женщина старше 30 лет и крупный плод более 4 кг. Сами по себе ни крупный плод, ни возраст не являются причиной операции. А вот вместе это уже аргумент.
Бывает плановое и внеплановое кесарево или экстренное. При плановой операции показания к ней возникают заранее, еще во время беременности. Например, миопия высокой степени. У женщины и врача есть время подготовиться. Осложнения в таких случаях встречаются редко.
Эстренную операцию могут выполнить в любой момент и даже во время естественных родов. Например, при гипоксии плода, отслойке плаценты.
В каких случаях делают кесарево?
- Отслойка плаценты. При этом начинается кровотечение. Не всегда кровь выделяется наружу. Она может скапливаться между маткой и плацентой. Плацента еще больше отслаивается. Ребенок страдает из-за гипоксии – кислородного голодания. Женщина из-за кровопотери. Необходимо экстренно извлечь ребенка и остановить кровотечение.
- Предлежание плаценты. Плацента перекрывает вход в матку. Поэтому естественные роды не возможны. Когда начинаются схватки, шейка открывается, плацента в этом месте отслаивается и начинается кровотечение. Поэтому таких женщин стараются прооперировать в назначенный день до начала родовой деятельности.
- Выпадение петель пуповины. Иногда петли пуповины выпадают из матки во время родов до полного ее открытия. Они оказываются зажатыми между костями таза и головкой или ягодицами плода. Кислород перестает поступать к ребенку, он может погибнуть. Необходимо в течение нескольких минут завершить роды.
- Несоответствие размеров таза матери и ребенка. Если малыш слишком крупный, то родиться сам он не сможет. Что называется, не пролезет. Здесь кесарево будет лучшим способом помочь женщине и при этом не повредить ребенка. Иногда уточнить это обстоятельство можно только во время родов. Женщины начинают рожать сами, но когда появляются признаки несоответствия размеров, им выполняют кесарево сечение.
- Поперечное положение плода. Ребенок в нормальных родах должен лежать вниз головой. Если он лежит в матке поперек. То такие роды не возможны. После излития околоплодных вод есть риск выпадение ручки плода, ножки или пуповины. Это опасно для его жизни. В таких ситуациях операцию стараются запланировать до начала родов.
- Эклампсия и преэклампсия. Это состояние является тяжелым осложнением беременности. В сложных случаях нарушается работа внутренних органов, повышается артериальное давление до критических цифр. Возрастает риск кровоизлияния во внутренние органы: сетчатку глаза, головной мозг, печень, надпочечники и др. Чтобы помочь женщине необходимо выполнить экстренное родоразрешение – кесарево.
- После операций на шейке матки. Почему? Потому что естественные роды приведут к повреждению шейки.
- Препятствия, не позволяющие вести роды через естественные родовые пути. Опухоли матки, мочевого пузыря, костей таза. Значительные сужение таза, а также его деформации.
- Свищи между влагалищем и прямой кишкой или мочевым пузырем. А также разрывы прямой кишки в предыдущих родах.
- Хронические заболевания женщины. Это заболевания глаз, сердца, нервной системы, эндокринной системы, суставов и костей, а также хронические инфекционные заболевания гепатит С и В, ВИЧ-инфекция. Решение в этом случае принимают врачи других специальностей: офтальмологи, хирурги, инфекционисты. Подход здесь плановый. Женщина знает заранее о предстоящей операции и готовиться к ней.
- Тазовое предлежание плода. Естественные роды возможны. Но так как имеется риск травмы ребенка и матери, то чаще прибегают к кесареву сечению.
- Разгибательные вставления головки. Во время родов головка должна максимально согнуться. Чтобы пройти через узкий таз матери. Но бывают случаи, когда что-то мешает ей это сделать. Головка разгибается. В таком случаи ее размеры оказываются слишком большими.
- Рубец на матке. Он может остаться как после кесарева, так и после операций на матке по удалению миоматозных узлов и прочих. Естественные роды возможны с одним рубцом на матке. 2 и более рубца являются показанием к кесареву. Естественные роды после кесарева возможны только в случае, если рубец состоятельный по данным УЗИ. А у женщины нет тянущих болей внизу живота и кровянистых выделений.
- Гипоксия плода или кислородное голодание. Ребенок получает недостаточно питание и кислород. Это состояние может возникнуть остро, например при отслойке плаценты или выпадении пуповины. Или развиваться постепенно. Обвитие пуповины вокруг шеи, кисты и инфаркты плаценты. Оболочечное прикрепление плаценты. Иногда ребенок из-за хронической гипоксии отстает в росте и рождается маловесным.
- Если показания к родам возникают на сроке от 28 до 34 недель, то должно делаться кесарево. Так как роды для недоношенного ребенка могут стать фатальными.
- Однояйцевые близнецы, а также тройни.
- Двухяйцевые близнецы, если первый ребенок находиться в тазовом предлежании или лежит в матке поперек.
- Слабость родовых сил. Когда шейка матки отказывается открываться во врем родов, несмотря на проводимое лечение.
- Беременность после ЭКО, а также длительное лечение бесплодия в сочетании с другими факторами.
- Возраст женщины старше 30 лет в сочетании с другими факторами.
- Переношенная беременность в сочетании с прочими причинами.
Важно! Кесарево сечение не выполняется по желанию женщины. Так как это очень серьезное вмешательство с множеством осложнений.
Вместе с тем к этой операции нет противопоказаний в том случае, если отказ от неё будет иметь негативные последствия для женщины. Но её нежелательно выполнять при наличие в организме инфекции любой локализации, а также, если ребенок погиб.
Когда назначают кесарево решает врач. Задача будущей мамы довериться доктору и настроиться на благополучный исход родов.
ПОХОЖИЕ СТАТЬИ:
Содержание:
Когда роды не удается провести через естественные родовые пути, приходится прибегать к операции. В связи с этим будущих мам волнуют многие вопросы. Какие есть показания к проведению кесарева сечения и когда операция проводится по неотложным показаниям? Что должна предпринимать роженица после оперативного родоразрешения и как проходит восстановительный период? И самое главное — будет ли здоровым малыш, родившийся путем операции?

Кесарево сечение — хирургическая операция, при которой плод и послед извлекают через разрез брюшной стенки и матки. В настоящее время от 12 до 27% всех родов проводится с помощью кесарева сечения.
Показания к кесареву сечению
Решение о проведении оперативного родоразрешения врач может принять на различных сроках беременности, что зависит от состояния как матери, так и плода. При этом выделяют абсолютные и относительные показания к проведению кесарева сечения.
К абсолютным показаниям относятся состояния, при которых роды через естественные родовые пути невозможны или связаны с очень большим риском для здоровья матери или плода.
В этих случаях врач обязан провести роды путем кесарева сечения и никак иначе, вне зависимости от всех остальных условий и возможных противопоказаний.
В каждом конкретном случае при принятии решения о проведении операции кесарева сечения учитывается не только текущее состояние беременной и ребенка, но и течение беременности в целом, состояние здоровья матери до беременности, особенно при наличии хронических заболеваний. Также немаловажными факторами для принятия решения о кесаревом сечении являются возраст беременной, течение и исходы предыдущих беременностей. А вот желание самой женщины может быть учтено только при спорных ситуациях и только когда есть относительные показания к проведению кесарева сечения.
Абсолютные показания к кесареву сечению:
Узкий таз, то есть такое анатомическое строение, при котором ребенок не может пройти через тазовое кольцо. Размеры таза определяют еще при первом обследовании беременной, по размерам судят о наличии сужения. В большинстве случаев определить несоответствие размеров таза матери и предлежащей части ребенка возможно еще до начала родов, однако в некоторых случаях диагноз ставится уже непосредственно в родах. Существуют четкие критерии нормальных размеров таза и узкого таза по степени сужения, однако до вступления в роды ставится только диагноз анатомического сужения таза, что позволяет лишь с некоторой долей вероятности предположить клинически узкий таз — несоответствие размеров таза и предлежащей части (чаще головки) ребенка. Если во время беременности обнаруживается, что таз анатомически очень узкий (III-IV степени сужения), проводится плановая операция кесарева сечения, при II степени решение принимается чаще всего непосредственно во время родов, при I степени сужения роды чаще всего проводятся через естественные родовые пути. Также причиной развития клинически узкого таза могут явиться неправильные вставления головки плода, когда головка находится в разогнутом состоянии и проходит через костный таз своими наибольшими размерами. Так бывает при лобном, лицевом предлежании, в то время как в норме головка проходит через костный таз согнутой — подбородок малыша прижат к грудке.
Механические препятствия, мешающие родам через естественные родовые пути. Механическим препятствием может быть миома матки, расположенная в области перешейка (участка, где тело матки переходит в шейку матки), опухоли яичников, опухоли и деформации костей таза.
Угроза разрыва матки. Это осложнение чаще всего возникает при повторных родах, если первые проводили с помощью кесарева сечения, либо после других операций на матке, после которых остался рубец. При нормальном заживлении стенки матки мышечной тканью разрыв матке не грозит. Но бывает так, что рубец на матке оказывается несостоятельным, то есть имеет угрозу разрыва. Несостоятельность рубца определяется данными УЗИ и «поведением» рубца во время беременности и родов. Делается кесарево сечение и после двух или более предшествующих операций кесарева сечения, потому что эта ситуация тоже повышает риск разрыва матки по рубцу в родах. Создавать угрозу разрыва матки могут и многочисленные роды в прошлом, приведшие к истончению стенки матки.
Предлежание плаценты. Так называют ее неправильное расположение, при котором плацента крепится в нижней трети матки, над шейкой матки, тем самым перекрывая плоду выход. Это грозит сильным кровотечением, опасным как для жизни матери, так и для ребенка, так как в процессе открытия шейки матки плацента отслаивается от стенки матки. Поскольку предлежание плаценты может быть диагностировано по УЗИ до начала родовой деятельности, выполняется плановая операция кесарева сечения, чаще всего на сроке 33 недель беременности или раньше, если появляются кровяные выделения, говорящие об отслойке плаценты.
Преждевременная отслойка плаценты. Так называют состояние, когда плацента отделяется от стенки матки не после, а до родов или во время них. Отслойка плаценты опасна для жизни как матери (из-за развития массивного кровотечения), так и плода (из-за развития острой гипоксии). При этом всегда выполняется операция кесарева сечения по экстренным показаниям.
Предлежание и выпадение петель пуповины. Встречаются такие случаи, когда петли пуповины предлежат перед головкой или тазовым концом плода, то есть они будут рождаться первыми, или же петли пуповины выпадают еще до рождения головки. Такое может возникнуть при многоводии. Это приводит к тому, что петли пуповины прижимаются к стенкам таза головкой плода и прекращается кровообращение между плацентой и плодом.
К относительным показаниям относятся ситуации, при которых возможно проведение родов через естественные родовые пути, однако риск возникновения осложнений во время родов достаточно велик. В числе таких показаний:
Хронические заболевания матери. К ним относят сердечно-сосудистые заболевания, болезни почек, глаз, заболевания нервной системы, сахарный диабет, онкологические заболевания. Кроме того, показаниями к кесареву сечению являются обострения у матери хронических болезней половых путей (например, генитального герпеса), когда при естественных родах заболевание может передаться ребенку.
Беременность, наступившая после лечения бесплодия при наличии других осложнений со стороны матери и плода.
Некоторые осложнения беременности, которые могут создать угрозу жизни ребенка или самой матери при родах естественным путем. Прежде всего, это гестоз, при котором происходит расстройство функции жизненно важных органов, особенно сосудистой системы и кровотока.
Тазовое нредлежание плода. Чаще всего кесарево сечение выполняется, если тазовое предлежание сочетается с какой-либо другой патологией. То же самое можно сказать о крупном плоде.
Ход операции кесарева сечения
При плановой операции кесарева сечения беременная поступает в родильный дом за несколько дней до предполагаемой даты операции. В стационаре проводится дополнительное обследование и медикаментозная коррекция выявленных отклонений в состоянии здоровья. Также оценивается состояние плода; проводится кардиотокография (регистрация сердцебиений плода), ультразвуковое исследование. Предполагаемая дата операции определяется исходя из состояния матери и плода, и, естественно, учитывается срок беременности. Как правило, плановая операция проводится на 38-40-й неделях беременности.
За 1-2 дня до операции беременную обязательно консультирует терапевт и анестезиолог, который обсуждает с пациенткой план обезболивания и выявляет возможные противопоказания к различным видам анестезии. Лечащий врач накануне родов разъясняет примерный план операции и возможные осложнения, после чего беременная подписывает согласие на проведение операции.
На ночь перед операцией женщине делается очистительная клизма и, как правило, назначают снотворное. Утром перед операцией снова очищают кишечник и затем ставят мочевой катетер. В день накануне операции беременной нельзя ужинать, в день операции нельзя ни пить, ни принимать пищу.

В настоящее время при проведении операции кесарева сечения наиболее часто проводится региональная (эпидуральная или спинальная) анестезия. Пациентка при этом находится в сознании и может слышать и видеть своего ребенка сразу после рождения, приложить его к груди.
В некоторых ситуациях используется общее обезболивание.
Продолжительность операции, в зависимости от методики и сложности, в среднем составляет 20-40 минут. По окончании операции на нижний отдел живота кладется пузырь со льдом на 1,5-2 часа, что способствует сокращению матки и уменьшению кровопотери.
Нормальная кровопотеря при самопроизвольных родах составляет примерно 200-250 мл, такой объем крови легко восстанавливается подготовленным к этому организмом женщины. При кесаревом сечении кровопотеря несколько больше физиологической: средний объем ее составляет от 500 до 1000 мл, поэтому во время операции и в послеоперационный период производится внутривенное введение кровезамещающих растворов: плазмы крови, эритроцитарной массы, а иногда и цельной крови — это зависит от количества потерянной во время операции крови и от исходного состояния роженицы.
Экстренное кесарево
Экстренная операция кесарева сечения выполняется в ситуациях, когда роды нельзя быстро провести через естественные родовые пути без ущерба для здоровья мамы и ребенка.
Экстренная операция подразумевает необходимую минимальную подготовку. Для обезболивания во время экстренной операции чаще, чем при плановых операциях, используют общий наркоз, поскольку при эпидуральной анестезии обезболивающее действие наступает лишь через 15-30 минут. В последнее время при экстренном кесаревом сечении широко используется и спинальная анестезия, при которой так же, как и при эпидуральной, делается укол в спину в поясничной области, но анестетик вводится непосредственно в спинно-мозговой канал, в то время как при эпидуральной анестезии — в пространство над твердой мозговой оболочкой. Спинальная анестезия начинает действовать в течение первых 5 минут, что обеспечивает возможность быстро начать операцию.
Если при плановой операции чаще делается поперечный разрез в нижней части живота, то во время экстренной операции возможен продольный разрез от пупка до лобка. Такой разрез обеспечивает более широкий доступ к органам брюшной полости и малого таза, что немаловажно в сложной ситуации.
Послеоперационный период
После оперативного родоразрешения родильница в течение первых суток находится в специальной послеродовой палате (или палате интенсивной терапии). За ней осуществляют постоянное наблюдение медсестра отделения интенсивной терапии и врач-анестезиолог, а также акушер-гинеколог. На протяжении этого времени производится необходимое лечение.
В послеоперационный период в обязательном порядке назначаются обезболивающие препараты, частота их введения зависит от интенсивности болевых ощущений. Все препараты вводят только внутривенно или внутримышечно. Обычно обезболивание требуется в первые 2-3 суток, в дальнейшем от него постепенно отказываются.
В обязательном порядке для сокращения матки назначаются препараты для лучшего сокращения матки (Окситоцин) на протяжении 3-5 дней. Спустя 6-8 часов после операции (разумеется, с учетом состояния пациентки) молодой маме разрешают встать с постели под присмотром врача и медсестры. Перевод в послеродовое отделение возможен спустя 12-24 часа после операции. Ребенок в это время находится в детском отделении. В послеродовом отделении женщина сама сможет начать ухаживать за ребенком, кормить его грудью. Но в первые несколько дней ей потребуется помощь со стороны медицинского персонала и родственников (если в роддоме разрешены посещения).
В течение 6-7 дней после кесарева сечения (до снятия швов) процедурная медсестра ежедневно обрабатывает послеоперационный шов антисептическими растворами и меняет повязку.
В первые сутки после кесарева сечения разрешается только пить воду с лимонным соком. На вторые сутки диета расширяется: можно есть каши, нежирный бульон, отварное мясо, сладкий чай. Полностью вернуться к нормальному рациону можно после первого самостоятельного стула (на 3-5-е сутки), из рациона исключаются продукты, не рекомендуемые при кормлении грудью. Обычно для нормализации функции кишечника примерно через сутки после операции назначается очистительная клизма.
Когда можно выписываться домой, решает лечащий врач. Обычно на 5-й день после операции производится ультразвуковое исследование матки, а на 6-й день снимаются скобки или швы. При благополучном течении послеоперационного периода выписка возможна на 6-7-е сутки после кесарева сечения.
Александр Воробьев, врач акушер-гинеколог, канд. мед. наук,
ММА им. Сеченова, г. Москва
Краткое содержание статьи:
Операция кесарево сечение
Во время беременности или родов акушер – гинеколог может рекомендовать кесарево сечение для рождения ребенка. Кесарево сечение – родовая деятельность путем хирургических разрезов, сделанных через брюшную стенку и стенку матки. Это серьезная операция, которую рекомендуют как наиболее безопасный вариант для жизни мамы и малыша в случаях различных патологий.
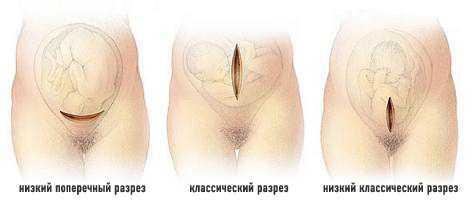
Разрезы на коже и матке бывают горизонтальными (поперечный) или вертикальными (классический). Ребенок проходит сквозь разрез, разрезается пуповина, удаляется плацента. Швы на матке делают саморастворяющиеся, для закрытия кожи применяют скобки или швы.
Обстоятельства для хирургического вмешательства
Различают три вида:
- Плановое – назначается на сроках беременности 38-39 недель, при отсутствии признаков естественной родовой деятельности, в случаях патологий матки или плода
- Запланированное заранее – в случае медицинских показаний или по желанию роженицы, после отхождения околоплодных вод
- Экстренное – во время нормальной родовой деятельности, если есть угроза жизни матери или ребенку, кровотечение, отслоение плаценты, затяжной родовой процесс.
Вам будет интересно: Как подготовиться к родам без разрывов
Иногда, один вариант может быть предложен до начала родов. В любом случае, будущая мама будет полностью проинформирована на протяжении всего родового процесса, о любых проблемах, а также о том, почему необходимо хирургическое вмешательство.
Показания к плановому кесареву сечению
Во многих случаях женщина и ее врач выбирают роды путем планового кесарева сечения до начала родов. Это может быть связано с различными медицинскими причинами, влияющими на мать и ребенка, или также может быть сделано при отсутствии показаний, из-за выбора пациента.
К таким медицинским показаниям кесарева сечения относятся:
- Многоплодная беременность (двойня, тройня и т.д.)
- Отсутствие родовых позывов
- Беспокойство о ребенке (например, проблемы с пуповиной, нарушение сердечного ритма плода).
- Проблемы с плацентой – предлежание или увеличение плаценты
- Большой плод
- Тяжелая беременность (частые тонусы матки)
- Материнские инфекции или заболевания (сердца, миопия глаз и т.д)
Плановое кесерение снижает риск:
- Травмы промежности (область вокруг влагалища и заднего прохода) при родах (разрыв 3-й или 4-й степени)
- Боль в области промежности в течение 3 дней после родов
- Асфиксию (кислородная недостаточность) ребенка во время родов
- Повреждение головы или плеч ребенка во время родов.
Плановое кесерение увеличивает риск:
- Боли в животе при заживлении ран
- Медицинские посещения по поводу кесарева сечения (обработка и проверка раны после выписки)
- Случайный разрез кожи младенца при родах
- Проблемы с дыханием (респираторное расстройство) у младенца при рождении, требующие госпитализации в отделение особого ухода
Противопоказания
Противопоказаний к выполнению кесарева сечения мало. Если плод жив и имеет гестационный возраст, кесарить можно в соответствующих условиях.
В некоторых случаях следует избегать кесарева сечения. Редко, материнский статус может быть поставлен под угрозу (например, с тяжелым заболеванием легких) до такой степени, что операция может поставить под угрозу жизнь матери. В таких трудных ситуациях должен быть составлен план ухода, в котором указано, когда и если нужно вмешаться с семьей в условиях многопрофильной встречи.
Читайте также: Группа крови родителей и детей
Роды хирургическим путем не рекомендуют, если у плода имеется врожденная аномалия, которая может привести к смерти (анэнцефалия). Однако врач и пациент должны активно обсудить все варианты, прежде чем принимать это решение.
Как проходит кесарево сечение?
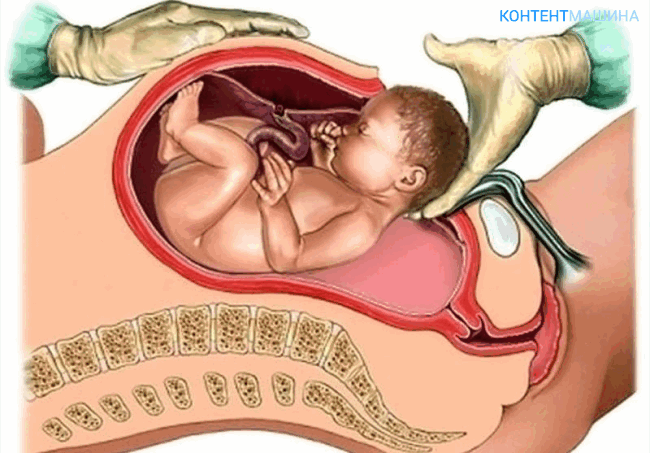
Во время подготовки к кесареву сечению пациенту вводится катетер в мочевой пузырь и во внутривенную линию. Зачастую облегчение боли обеспечивается эпидуральной или спинальной анестезией, но иногда в экстренных ситуациях используется общая анестезия. Как только область тела под анестезией оцепенела, акушер сделает надрез кожи, жировой ткани и стенки живота. Затем делают разрез в матке и принимают малыша.
Разрез матки может быть классическим или нижним поперечным:
- Классический (вертикальный)- разрез делается вертикально в передней стенке матки, поднимаясь к верхнему сегменту матки или глазному дну. Этот разрез, в отличие от разреза в нижнем сегменте, приводит к повышенной кровопотери. Выполняется в случаях предлежания плаценты, поперечном положении плода спиной вниз, преждевременных родах, если нижняя область матки недоразвита или есть патология плода.
- Нижний горизонтальный (поперечный) — разрезы нижнего сегмента делаются чаще всего. Низкий поперечный разрез делают в истонченной удлиненной нижней части тела матки, и отражение мочевого пузыря рассекают от матки. Вертикальный разрез нижнего сегмента используется только для определенных аномальных проявлений и для чрезмерно крупных плодов. В таких случаях поперечный разрез не используется, потому что он может распространяться латерально в маточные артерии, иногда вызывая чрезмерную кровопотерю.

Женщинам, у которых были роды с низким поперечным разрезом матки, советуют последующую беременность не ранее чем через 2 года и под наблюдением врачей.
После введения анестезии при кесаревом сечении, обычно спинальной (местная анестезия, в области спины, субарахноидальное пространство) или эпидуральной (региональная, через катетер в эпидуральное пространство позвоночника) действие лекарства наступает через 30-40 минут. Отерпание быстрое и эффективное. Операция длится от 5 до 15 мин.
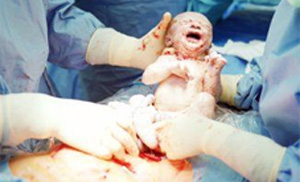
Ребенка поместят в специальную грелку, врачи очистят его легкие от амниотической жидкости, сделают взвешивание, измерение и положат роженице на грудь.
После родовой деятельности хирургическим путем, хирург наложит швы на разрезы и закроет повязками. За пациентом наблюдают в послеоперационный период в течение по крайней мере часа, чтобы убедиться, что жизненные показатели женщины стабильны, нет сильной боли хотя, нет сильного кровотечения, вагинальные кровопотери из заживающей матки еще будут некоторое время.
Восстановление матки и слоев, которые были разрезаны во время операции, должно быть завершено до конца операции. Во время этой части операции плацента также будет удалена и осмотрена вашим врачом. Это самая длинная часть кесарева сечения, которая в общей сложности занимает около 45-60 минут. В течение этого времени, роженица может приложить новорождённого к груди.
Затем роженицу отвозят в послеродовую комнату (на другом этаже и отдельно от рожениц природным путем). Сроки пребывания в роддоме от 3 до 7 дней.

Возможные осложнения кесарева сечения
Во время операции
- Кровопотеря может быть больше или меньше при вагинальных родах по сравнению с запланированным плановым кесаревым сечением для первой беременности.
- Женщины с не осложненными вагинальными родами имеют самый низкий риск переливания крови.
- Женщины, у которых запланировано первичное (первая беременность) кесарево сечение, имеют невысокие риски осложнений. В то время как женщины, у которых природные продолжительные роды или роды с щипцами, неудачные щипцы или вакуум, приводят к экстренному кесареву сечению. Любой тип кесарева сечения во время естественных родов или планового повторного кесарева сечения имеют более высокие показатели кровопотери, требующие переливания крови. В целом, риск переливания крови при запланированном сроке кесарева сечения при первой беременности составляет 1/200.

- Женщины могут также испытывать негативные реакции на анестезию при кесаревом сечении. Они могут: чувствовать боль во время операции, если анестетик не работает должным образом; испытывать тошноту или рвоту от внутренних манипуляций при выполнении кесарева сечения.
- Травма мочевого пузыря является нечастым осложнением кесарева сечения и встречается редко в первом кесаревом сечении. Однако риск увеличивается с повторными кесаревыми сечениями. Повреждение мочевого пузыря крайне редко при вагинальных родах.
- Повреждения кишечника встречаются менее чем в 0,1% всех спец операций, и отсутствуют во время природных родов, так как брюшная полость не открыта.
После операции
- Время восстановления после кесарева сечения требуется больше, чем после вагинального родоразрешения. Оно может варьироваться от недель до месяцев из-за боли в месте разреза. Продолжительность пребывания в стационаре после кесарева сечения составляет в настоящее время 3-7 дней, в то время как среднее пребывание в стационаре после вагинального родоразрешения составляет 1-3 дня.
- Роженицы редко нуждаются в интенсивной терапии после природных родов, она чаще требуются после повторных кесаревых сечений.
- Риск всех типов инфекций, включая раневую инфекцию после кесарева сечения, составляет приблизительно 17%. Среди женщин, получающих кесарево сечение, этот риск является самым низким для планового первичного кесарева сечения.

- Инфекции мочевыводящих путей (ИМП) чаще встречаются у женщин с кесаревым сечением, чем с вагинальными родами.
- Женщинам, на операцию, необходим катетер мочевого пузыря, который остается для дренирования мочевого пузыря в течение 12-24 часов после операции и может быть источником инфекции.
- Хирургические роды также увеличивают риск развития тромбов глубоких вен, которые представляют собой сгустки крови в ногах. Они могут привести к образованию тромбов в легких, известных как тромбоэмболия легочной артерии. Встречается в 3-5 раз чаще в сравнении с вагинальными родами.
Восстановление после кесарева сечения
После кесарево сечения потребуется время на восстановления организма. Раны после разрезов заживают примерно за неделю – полторы, а полное восстановление наступает примерно через полтора – два месяца. В это время важно придерживаться рекомендаций докторов:
- Больше двигаться, что бы избежать разрастания соединительных тканей (спайок). Для снятия нагрузок с позвоночника, поддержки мышц живота, на первых неделях разрешают носить бандаж послеродовой.
- Для избежания кровотечений не принимать горячую ванну и отказаться от посещения бани
- Не поднимать тяжестей (максимум 3 кг)
- Делать специальные упражнения для укрепления мышц живота, промежности и таза, а также для нормального функционирования перистальтики кишечника
- В случае покраснения, гематомы или гнойных выделений немедленно обратится к врачу, во избежания распространения инфекции.
 Последующие беременности
Последующие беременности
Наличие кесарева сечения при одной беременности может повлиять на методы родов при последующих беременностях.
VBAC (влагалищное рождение после кесарева сечения) — это термин, обозначающий попытки влагалищного родоразрешения после одного кесарева сечения. При этом есть небольшой, но повышенный риск вскрытия матки на месте предыдущего кесарева сечения-разрыв матки. Это осложнение может быть серьезным для матери, ребенка или обоих.
Большинство врачей советуют использовать VBAC только при родах с естественным началом, а не с индуцированными родами, потому что индукция родов увеличивает риск разрыва матки. Следовательно, женщинам, которые желают попробовать VBAC, и не получивших ранних нормальных родов, в конечном итоге может потребоваться плановое повторное кесарево сечение. В целом, последующие беременности, после кесарева сечения при первой беременности имеют 70% шанс второго кесарева сечения.
С каждым последующим кесаревым сечением возрастает риск разрыва матки при VBAC. Таким образом, после двух операций у большинства женщин следующие беременности, уже будут запланированные на кесарево сечение.
Решение кесарить увеличивает риск развития предлежания плаценты, когда плацента покрывает шейку матки и блокирует родовой канал. Женщина, у которой предлежание плаценты, скорее все будет рожать путем запланированного кесарева сечения. Это состояние сопряжено с высоким риском переливания крови и небольшим риском гистерэктомии (удаление матки / матки одновременно с родами, чтобы остановить кровотечение).
Риск редкого, но потенциально серьезного заболевания, называемого плацентарным наростом, повышается у женщин, которые забеременели после предыдущего кесарева сечения. У таких женщин низкорасположенная плацента прорастает через предыдущие шрамы кесарева сечения и становится прочно встроенной в стенку матки. Это может привести к обширному кровотечению, когда плацента пытается отделиться от матки при родах, поэтому стандартное лечение заключается в том, чтобы родить ребенка и одновременно удалить матку, а также остановить кровотечение при родах. Риск развития предлежания плаценты небольшой (менее 1%) после одного предыдущего кесарева сечения, но увеличивается до 2% к 3-й беременности после 2 предыдущих кесаревых сечений.
Вам обязательно понравится:
Кесарево сечение — одно из самых часто проводимых хирургических вмешательств в акушерстве. Для него имеются абсолютные и относительные показания, которые определяются состоянием здоровья беременной женщины и малыша в её утробе. Различают плановое, основанное на объективных причинах, и экстренное кесарево сечение, которое выполняют, если в ходе родов возникла непредвиденная ситуация.
Показания к плановой операции
Беременность запускает различные процессы в организме будущей мамы. Некоторые системы могут начать работать неправильно и создают сложности для естественного родоразрешения. К таким абсолютным показаниям для проведения вмешательства и проведения кесарева сечения относят следующие проявления:
- Предлежание плаценты. Иногда плацента прикрепляется не к задней части матки, а в нижней трети или даже над шейкой и закрывает выход для плода.
- Выпадение пуповины. Отмечается у беременных с многоводьем и происходит на стадии выхода околоплодных вод. Под напором жидкости, покидающей полость матки, пуповина выскакивает из половой щели и оказывается сжатой костями материнского таза и головкой малыша. Между ними нарушается нормальное кровообращение, что становится явной угрозой для жизни.
Это интересно. Первая задокументированная беременность, которая закончилась кесаревым сечением, была проведена в Германии в 1610 году. Однако подобные операции проводили ещё в Древнем Риме: легенда гласит, что благодаря такому медицинскому вмешательству родился император Гай Юлий Цезарь, а старославянское слово «кесарь» дало название операции.
- Гестоз. Опасная патология, возникающая у некоторых женщин в третьем триместре. При гестозе нарушается работа почек, поднимается артериальное давление, в моче появляется белок, возникают отёки, головные боли, иногда судороги. Гестоз в тяжёлых формах может вызвать гипоксию плода и потому является медицинским показанием для экстренного кесарева сечения.
- Преждевременная отслойка плаценты. Обычно плацента отходит от стенок матки после рождения ребёнка. В том случае, если этот процесс по разным причинам начался преждевременно, плод в утробе матери перестает получать необходимое количество кислорода для продолжения жизнедеятельности; может наступить асфиксия плода.
- Поперечное или тазовое предлежание плода. В утробе плод часто меняет своё положение — постоянно двигается и переворачивается внутри матки, по форме напоминающей грушу. Оптимальным и удобным для уже большого малыша является нахождение самой крупной частью тела, головой, в верхней части матки. Накануне родов он разворачивается, располагаясь правильно, головкой вниз. В случае, если ребёнок продолжает находиться поперёк родовых путей или тазовым концом и ногами вниз, а воды у женщины уже отошли, проводят операцию.
- Крупный плод, весом более 4500 г. Во время УЗИ определяют параметры плода, при слишком большом весе назначают операцию.
- Многоплодная беременность, характеризующаяся неправильным положением одного из детей. Однако, при идущем головкой вниз первом ребёнке, роды могут пройти естественно, так как положение второго ребёнка может измениться на правильное после появления на свет первенца.
- ВИЧ-инфекция матери. В этом случае плановую операцию проводят на 38-ой неделе беременности, пока околоплодная мембрана вокруг плода остается неповреждённой и защищает его от заражения.
Видео кесарево сечение
Также существует целый ряд обстоятельств и характеристик состояния здоровья женщины, которые являются относительными показаниями для операции кесарева сечения. Каждая из таких причин рассматривается в комплексе с другими.
- Анатомически узкий таз. От показателей степени его сужения и величины плода зависит принятие решения о проведении хирургического вмешательства.
Это интересно. Медицина лишь в XIX веке научилась делать операцию так, чтобы после неё выживали и мама, и ребенок. Применение антибиотиков и разработка оптимального способа сшивания разреза способствовали популяризации этого вида хирургических вмешательств во всём мире.
- Наличие рубцов и швов на матке от имевших место операций или абортов. При имеющемся неполноценном рубце операция обязательна, при состоятельном, выполненном с применением качественного шовного материала, рассматривают вероятность обычных родов.
- Наличие у будущей мамы доброкачественных и злокачественных образований — миомы или фибромы матки, фолликулярных, параовариальных и других кист.
- Первые роды, приходящиеся на 30-летний возраст женщины и старше. Как правило, к этому времени у представительниц слабого пола имеется целый комплекс проблем — гинекологические патологии, неврологические, гипертонические и сердечные заболевания, высокая степень миопии, диабет и другие. Вынашивание ребёнка может сопровождаться различными осложнениями, что может послужить основанием для операции.
При имеющихся показаниях относительного характера акушеры всегда предлагают будущей маме дождаться начала родовой деятельности. В ходе родов врачи, если сочтут необходимым, принимают решение о проведении кесарева сечения.
Экстренное кесарево сечение
В ходе родов могут неожиданно возникнуть сложности, которые являются основаниями для проведения кесарева сечения.
- Гипоксия плода. Наблюдается при обвитии ребёнка пуповиной, её выпадении, преждевременном отслоении плаценты и затяжных родах.
- Слабость родовой деятельности. Шейка матки раскрывается плохо, интенсивность сокращений её мышц недостаточна для успешного прохождения малыша, невзирая на примененную медикаментозную корректирующую терапию.
- Неправильное вставление детской головки в материнский таз: лобное или лицевое. В идеале голова ребёнка должна прижиматься подбородком к его груди, что обеспечивает оптимальный выход из родового канала. При исследовании влагалища в процессе родов неправильное положение головки вместе с высокой степенью узости таза становится абсолютным показателем для операции.
Это интересно. Более 20% всех беременностей ежегодно заканчиваются кесаревым сечением, а около 75% матерей, его перенесших, имеют все шансы на естественные роды в будущем.

Осложнения и противопоказания к проведению операции
К полостным операциям подобного типа прибегают довольно часто. Однако накопленный опыт и годы практики не являются абсолютной гарантией того, что у женщины не будут наблюдаться послеоперационные осложнения: ранение сосудов матки и кровотечение через некоторое время после родов, травмы задетых во время хирургического вмешательства мочевого пузыря и кишечника. Маточное кровотечение, наиболее частое осложнение, останавливают с помощью медикаментозной терапии, это относится и к гнойно-септическим проявлениям инфекций задетых органов.
После операции могут наблюдаться загноение и расхождение швов, воспаление придатков и околоматочной клетчатки, а также эндометрит. Женщина может столкнуться с проблемами лактации: неестественный процесс родов и позднее прикладывание малыша к груди влияют на запуск этого жизненно важного для ребёнка процесса. У детей после операции, в отличии от рождённых естественным путем, регистрируют сниженный мышечный тонус, слабый иммунитет, низкие показатели гемоглобина в крови и глюкозы в крови, длительное заживление пупочной ранки.
Абсолютных противопоказаний для назначения кесарева сечения не существует. Однако особое внимание следует уделить возникшим накануне родов проявлениям воспалительных симптомов острых или хронических заболеваний. Во время операции риск заражения и передачи инфекции от матери к ребёнку увеличивается.
Кесарево сечение — операция, которая даёт возможность большинству женщин стать матерями даже при наличии ряда сложностей.
При нормальном течении послеоперационного периода следующую беременность врачи советуют им планировать через 2 года после той, которая завершилась кесаревым сечением.
Внимание! Употребление любых лекарственных средств и БАДов, а так же применение каких-либо лечебных методик, возможно только с разрешения врача.
до, во время и после
 |
Как изменилась ситуация 12 лет спустя. Какие показания к операции, как подготовиться к ней и что ждет женщину после кесарева сечения. Читать дальше |
Кесарево сечение — это хирургическая операция, при которой плод и послед извлекают через разрез брюшной стенки и матки. Показаний к кесареву сечению довольно много. Они могут быть связаны с исходным здоровьем матери, с проблемами во время беременности и родов, с состоянием плода. В различных роддомах частота кесарева сечения колеблется от 12 до 27% от всех родов.
Кесарево сечение может быть плановым и экстренным. Плановым кесарево сечение считается, когда показания к нему установлены во время беременности
Кто решает, может ли женщина рожать сама или ей необходимо произвести кесарево сечение? Предварительно этот вопрос решается в женской консультации или медицинском центре, где проводится наблюдение за течением беременности и состоянием пациентки. Обследование проводит не только врач акушер-гинеколог, но и врачи других специальностей: терапевт, окулист, эндокринолог, при необходимости хирург, невропатолог, ортопед. При наличии каких-либо заболеваний эти специалисты дают свои рекомендации по ведению беременности и заключение о методе родоразрешения. Окончательное решение о необходимости кесарева сечения и сроках его выполнения принимают врачи в родильном доме. В каждом роддоме есть свои особенности проведения самой операции, обезболивания, ведения послеоперационного периода. Поэтому роддом лучше выбрать заранее и задать врачу все волнующие вас вопросы.
Очень часто задается вопрос: можно ли сделать кесарево сечение по желанию, без медицинских показаний? Мы считаем, что кесарево сечение можно выполнять лишь в тех случаях, когда родоразрешение через естественные родовые пути невозможно или опасно для жизни матери либо плода. Пациентка, не обладая профессиональными знаниями об опасности хирургического вмешательства, не может принимать подобных решений.
 |
В 60% случаев операция кесарево сечение выполняется в плановом порядке (в этом случае показания к нему определены еще во время беременности), в остальных случаях прибегают к экстренному кесареву сечению. Что и кто влияет на решение о проведении оперативного вмешательства? Читать дальше |
Когда ложиться в роддом? Чаще всего врачи из женской консультации направляют в роддом за 1-2 недели до предполагаемой операции. В стационаре проводится дополнительное обследование пациентки. При необходимости — медикаментозная коррекция выявленных отклонений в состоянии здоровья. Также оценивается состояние плода: проводится кардиотокография, ультразвуковое исследование, допплерометрия в сосудах системы «мать-плацента-плод». Если роддом выбран заранее и принято решение о необходимости кесарева сечения, то все консультации и обследования можно пройти до госпитализации в стационар. А для проведения кесарева сечения прийти прямо в день операции, проведя необходимую подготовку дома. Однако это возможно лишь при отсутствии тяжелых осложнений беременности и нормальном состоянии плода.
Говоря о подготовке к плановому кесареву сечению, нельзя не упомянуть о возможности, и даже необходимости, проведения так называемого аутологичного плазмадонорства. Пациентка после 20 недель беременности может сдать 300 мл собственной плазмы (жидкая часть крови), которая будет храниться в специальном морозильнике в течение длительного времени. И если во время операции потребуется переливание препаратов крови, то будет перелита не чужая (пусть и обследованная), а своя собственная плазма. Это исключает возможность заражения различными инфекциями, в том числе ВИЧ, гепатитом В и С. Аутоплазмадонорство проводится в роддомах, имеющих собственное отделение переливания крови. Процедура не оказывает отрицательного влияния ни на состояние матери, ни на состояние плода, а потерянная плазма восстанавливается в организме в течение 2-3 дней.
Как определяется дата операции? Оценивается состояние пациентки и плода, уточняется срок родов по дате последней менструации, по предполагаемому дню зачатия, по первому ультразвуковому исследованию и, по возможности, выбирается день, максимально приближенный к сроку родов. При этом обязательно учитываются пожелания самой пациентки. Свое согласие на проведение операции и обезболивания пациентка излагает в письменном виде.
Теперь поговорим непосредственно о предоперационной подготовке при плановом кесаревом сечении. Накануне необходимо принять гигиенический душ. Важно хорошо выспаться, поэтому, чтобы справиться с вполне объяснимым волнением, лучше принять на ночь что-либо успокаивающее (по рекомендации врача). Ужин накануне должен быть легким. А в день операции с утра нельзя ни пить, ни принимать пищу. За 2 часа до операции проводится очистительная клизма. Непосредственно перед началом операции в мочевой пузырь вводится катетер, который удаляют только через несколько часов после операции. Эти меры позволят предотвратить серьезные осложнения со стороны почек.
Каковы методы обезболивания при кесаревом сечении? Наиболее современным и безопасным методом обезболивания как для матери, так и для плода является региональная (эпидуральная или спинальная) анестезия. При этом обезболивается только место операции и нижняя часть туловища. Пациентка находится в сознании и может слышать и видеть своего ребенка сразу после рождения, приложить его к груди. В современных клиниках более 95% операцией проводится именно с таким обезболиванием. Гораздо реже используется общая анестезия.
Как выполняют кесарево сечение? После обезболивания женщине моют живот специальным антисептиком и накрывают стерильными простынями. На уровне груди устанавливается преграда, чтобы пациентка не могла видеть место операции. Делается разрез брюшной стенки. В подавляющем большинстве случаев это поперечный разрез над лоном, крайне редко — продольный разрез от лона до пупка. Затем раздвигаются мышцы, делается разрез на матке (чаще — поперечный, реже — продольный), вскрывается плодный пузырь. Врач вводит руку в полость матки и извлекает ребенка. Пересекается пуповина, ребенка передают акушерке. Затем рукой удаляют послед, а разрез на матке зашивают специальной ниткой, которая рассасывается через 3-4 месяца. Также восстанавливается и брюшная стенка. На кожу накладывают скобки или швы, а поверх — стерильную повязку. В зависимости от методики и сложности операции длительность ее составляет в среднем 20-40 минут.
Первые сутки после кесарева сечения пациентка обычно находится в послеоперационной палате или палате интенсивной терапии, где проводится круглосуточное наблюдение за ее состоянием: общим самочувствием, артериальным давлением, пульсом, частотой дыхания, величиной и тонусом матки, количеством выделений, функцией мочевого пузыря. По окончании операции на нижний отдел живота кладется пузырь со льдом на 1,5-2 часа, что способствует сокращению матки и уменьшению кровопотери.
Какие препараты обычно вводят в послеоперационном периоде? В обязательном порядке назначается обезболивание, частота введения этих препаратов зависит от интенсивности болевых ощущений. Обычно обезболивание требуется в первые 2-3 суток, в дальнейшем от него постепенно отказываются. Кроме того, назначаются препараты, способствующие сокращению матки, и препараты, нормализующие функцию желудочно-кишечного тракта. Также внутривенно вводится физиологический раствор для восполнения потери жидкости. Вопрос о назначении антибиотиков решается оперирующим врачом в отношении каждой пациентки индивидуально. Большинство плановых кесаревых сечений не требуют проведения антибиотикотерапии.
 |
На что нужно обратить внимание женщине, если она после кесарева сечения планирует вторую беременность, и возможно ли будет родить самой после кесарева? Читать дальше |
Когда можно вставать? Первый раз мы помогаем пациентке подняться спустя 6 часов после операции. Сперва нужно посидеть, а потом немного постоять. Для начала этого достаточно. Более активный двигательный режим начинается после перевода из палаты интенсивной терапии. Лучше заранее позаботиться о приобретении специального послеоперационного бандажа, который значительно облегчит передвижение в первые несколько дней после кесарева сечения. Уже с первого дня можно начинать выполнять минимальные физические упражнения, которые способствуют более благоприятному течению послеоперационного периода. Перевод в послеродовое отделение возможен спустя 12-24 часа после операции. Ребенок в это время находится в детском отделении. В послеродовом отделении женщина сама сможет начать ухаживать за ребенком, кормить его грудью и пеленать. Но в первые несколько дней потребуется помощь со стороны медиков и родственников (если в роддоме разрешены посещения).
Диета. В первые сутки после операции разрешается пить минеральную воду без газа. Можно добавить в нее сок лимона. На вторые сутки диета расширяется — можно есть каши, нежирный бульон, отварное мясо, сладкий чай. С третьих суток возможно полноценное питание — из рациона исключаются только продукты, не рекомендуемые при кормлении грудью. Обычно для нормализации функции кишечника примерно через сутки после операции назначается очистительная клизма.
Когда можно выписываться домой, решает лечащий врач. Обычно на 5 день после операции производится ультразвуковое исследование матки, а на 6 день снимаются скобки или швы. При благополучном течении послеоперационного периода выписка возможна на 6-7 сутки после кесарева сечения.
Выписавшись домой, постарайтесь как можно больше отдыхать. Потребуется особое внимание и помощь со стороны членов семьи, которые могут взять на себя часть домашних дел. Ведь некоторое время после операции будет сохраняться слабость, повышенная утомляемость, болевые ощущения в области шва. Какой режим нужно соблюдать дома? Питание обычное — с учетом кормления грудью. При «водных процедурах» придется ограничиться душем. Принимать ванны, плавать можно лишь через 1,5 месяца после операции. Полноценные физические нагрузки — спустя два месяца после кесарева сечения. Возобновить половые контакты можно через 6 недель после операции. Предварительно посетите врача, он сможет оценить, насколько благополучно протекает послеоперационный период. Обязательно подумайте о контрацепции. Подобрать наиболее подходящий для вас способ можно, посоветовавшись с врачом.
 |
В каких случаях имеющийся на матке рубец не является противопоказанием к естественным родам – разбираемся с Ольгой Перевозкиной, врачом акушером-гинекологом, заведующей организационно-методическим отделом Екатеринбургского клинического перинатального центра, в котором разработан собственный клинический протокол подготовки и ведения таких родов. Читать дальше |
Следующую беременность после кесарева сечения лучше планировать через 2 года. За это время ваш организм успеет полностью восстановиться после предыдущей беременности и перенесенной операции. Вы должны знать, что если во время следующей беременности у вас не будет показаний к кесареву сечению, то вы имеете все шансы родить самостоятельно, не прибегая к хирургическому вмешательству.
Раиса Зябликова
Центр планирования семьи и репродукции №1, врач акушер-гинеколог
Журнал «9 МЕСЯЦЕВ», №3 2002 г.
В последние десятилетия кесарево сечение или «королевский разрез» стал обыденным явлением при проведении родов в развитых странах.
Многие женщины считают его легче и безопаснее естественных родов.
На самом деле это операция, к проведению которой у матери или ребенка должны быть определенные показания.

Показания к кесареву сечению
Необходимость искусственного родоразрешения при плановом кесаревом сечении диктуется несколькими причинами:
- Патологии предлежания плаценты. Опасным считается такое положение, когда плацента, смещаясь в нижнюю часть матки, становится преградой для выхода ребенка из нее при естественных родах. В этом случае велик риск обширного кровотечения, опасного для малыша и матери. Поэтому операцию проводят на 39 неделе беременности, а если появились кровянистые выделения, то и раньше.
- Несостоятельность рубца на матке. Определяется она с помощью УЗИ, если толщина его не более 3 мм и нечеткие контуры. Такая патология возможна вследствие осложнения КС или другой операции на матке.
- Не менее двух КС в истории болезни, что чревато разрывом в области рубца.
- Многочисленные миомы с крупными узлами и нарушением в них питания.
- Различные патологии малого таза, в т.ч. опухоли, сужения и т.п.
- Патологии тазобедренных суставов.
- Ожидаемые размера плода при первых родах свыше 4 кг.
- Рубцовые сужения в шеечной или влагалищной областях.
- Патологическое расхождение лобковых костей с болями и затруднениями при ходьбе.
- Многоплодная беременность (более двух) и сросшиеся плоды.
- Нефизиологичное расположение плода, особенно у первородков.
- Рак матки или яичников.
- Обострение генитального герпеса с высыпаниями на последних неделях беременности.
- Резкое ухудшение состояния роженицы из-за тяжелых заболеваний почек, сердца, легких, нервной системы.
- Тяжелая гипоксия плода, его гипотрофия (замедление роста), не поддающиеся обычному лечению, что грозит родовой травмой или любые осложнения при развитии плода.
- Патологии у поздней «первородки».
- Искусственное оплодотворение.
- Серьезные нарушения зрения с угрозой отслоения сетчатки.
Экстренное кесарево сечение
Кесарево сечение в экстренном порядке практикуют при необходимости срочной операции из-за патологического осложнения беременности. Связанного с угрозой жизни и здоровью младенца и его мамы.
Это такие случаи:
- преждевременная отслойка плаценты с сильным кровотечением;
- внезапная угроза или разрыв по рубцу;
- развитие острого кислородного голодания плода;
- поздний гестоз перешел в преэклампсию и эклампсию;
- нарушение предлежания плаценты с непредвиденным кровотечением.
Если патологии обнаруживаются уже в процессе родов, тогда нужна срочная операция.
К показаниям для проведения экстренного КС относят:
- разрыв матки по рубцу;
- непрохождение головки ребенка через узкий таз;
- расстройство маточных сокращений;
- предлежание плода ножками вперед;
- выпадение частей пуповины;
- преждевременное отхождение вод при неэффективности всех мероприятий по активизации схваток.
Преимущества кесарева сечения
Преимущества кесарева сечения состоит в том, что это единственная возможность рождения малыша для женщин, которые не способны к естественным родам по ряду причин.
Вот эти преимущества:
- Сведение к минимуму риска осложнений. При уже имеющихся в анамнезе неудачных естественных родах, наступлении беременности в результате ЭКО или после длительного лечения беременной или ее мужа от бесплодия велик риск появлений различных осложнений в ходе родов. Дата оперативного родоразрешения планируется заранее. Роженица уже перед ней дополнительно обследуется. Еще вероятность осложнений возможна в случаях, когда накладывается несколько факторов риска.
- Максимально комфортные условия для рождения ребенка в условиях гипоксии при осложненной беременности. Это не допускает развития у него асфиксии.
- Отсутствие растяжения мышц тазового дна, чего при естественных родах не избежать. Если после родов они не вернутся к первоначальной форме, то возможны осложнения в интимной сфере и недержание мочи.
- Возможность подготовиться к родам из-за того, что их дата согласована. Особенно это важно для многодетных семей, где нужно заранее договориться о присмотре за старшими детьми до возвращения мамы из роддома.
- Отсутствие боли во время родов. Во время операции проводится обезболивание с помощью анестезии.
Проведение операции
Госпитализация проводится перед намеченной датой родов, но в случае, когда есть сомнения по поводу здоровья малыша и мамы, это делают на 37 неделе. И тогда до операции можно обследовать беременную.
В ходе операции хирург разрезает брюшину и стенку матки вертикально или горизонтально. Обычно при плановом кесаревом сечении брюшную полость разрезают горизонтально.
Это вызвано меньшей травматичностью такого разреза. В срочных случаях, когда дорога каждая секунда, разрезы делаются вертикально.
Затем вскрывается плодный пузырь, перерезается пуповина и вынимается младенец. Пуповину и детское место из матки убирают.
Матка зашивается специальным рассасывающимся материалом. А на кожу накладывают швы или скобы, их убирают через неделю. Для обеспечения оттока жидкости из брюшной полости иногда на первые дни устанавливают дренаж. На рану накладывается стерильная повязка.
Длительность плановой операции – до 40 минут.
Во время планового КС предпочтительна эпидуральная анестезия, когда обезболивание проводится через спинномозговой канал. При этом женщина находится в сознании, чувствительность теряет только нижняя часть тела. Мамочка видит малыша, его сразу же прикладывают ей к груди.
Экстренное кесарево сечение делается под общим наркозом с вертикальным разрезом гораздо быстрее. Чтобы ребенок не страдал от гипоксии.
Читайте также — Что такое общий наркоз и как к нему подготовиться
При этой анестезии роженица ничего не чувствует. Находится в медикаментозном сне, не видит ребенка сразу после рождения, как это бывает при эпидуралке.
Наркоз попадает через трубку в дыхательные пути. После операции, как правило, возникают осложнения в виде тошноты, болей, жжения и сонливости.
Недостатки кесарева сечения
Медики не зря призывают женщин не злоупотреблять КС, ведь у него много побочных эффектов, приносящих неприятности матери и ребенку.
Недостатки кесарева сечения:
- Рубец на животе и матке.
- Спайки. Это обязательное последствие любой операции. Перетяжки на кишечнике, трубах, яичниках становятся причиной запоров, кишечной и трубной непроходимости, аномального расположения матки (отсюда болезненные месячные). Чаще они бывают после неоднократного КС.
- Послеоперационная грыжа в соседстве с рубцовой тканью. Она вызывает расхождение мышц, смещение органов, нарушение пищеварения и боли в позвоночнике.
- Об осложнениях общего наркоза уже упоминалось, а при эпидуральной анестезии случается повреждение спинальных корешков, из-за чего отмечается слабость и боль в ногах и спине.
- Эндометриоз рубца, который становится причиной бесплодия.
- Проблемы с лактацией и кормлением грудью. Во время обычных родов вырабатывается окситоцин, отвечающий за сокращение матки и синтез пролактина. При КС возможность кормить новорожденного естественным способом появляется лишь через неделю. Еще один существенный недостаток – частая гиполактация.
- У кесарят тоже немало осложнений. Это и нарушение дыхания при проведении операции под наркозом, вялость после родов. При прохождении через родовые пути у обычных малышей слизь из легких выталкивается. А у кесарят она всасывается в них. При извлечении из матки у них возникает резкий перепад давления и микрокровоизлияния в мозг. Кесарята хуже приспосабливаются ко внешней среде, медленнее набирают вес, у них чаще наблюдается пищевая аллергия. Они хуже мотивированы к грудному вскармливанию, при отсутствии раннего прикладывания к груди слабее психологическая связь матери и ребенка.
Восстановление после операции
Первый день после кесарева роженица находится в отделении интенсивной терапии. На 2–3 день ей полезно начинать двигаться, чтобы не возникало спаек и застоя.
Первое занятие ЛФК проводят уже через 6 часов после операции. Это поглаживания живота, грудной клетки, поясницы, дыхательные упражнения, осторожное покашливание и т.п.
Восстановление после операции включает и осторожное откидывание в полусидячей позе. Кормить младенца можно только лежа.
Впервые сутки показано только питье и капельницы, затем – редкие каши, вареное мясо.
На общее питание молодые мамочки переходят на четвертые сутки. Выписка практикуется через неделю после родов. Но восстановление продолжается еще не менее двух месяцев.
Возможные осложнения
У трети женщин наблюдаются осложнения после операции.
Наиболее частые из них:
- инфицирование и воспаление ран и эндометриоз;
- воспаление швов с болями, расхождением и нагноением;
- сильные влагалищные выделения;
- перитонит и сепсис;
- воспаление придатков, вследствие чего нарушается менструальный цикл, возможно невынашивание и бесплодие;
- анемия – самое частое осложнение после кесарева из-за большой кровопотери, поэтому важно сбалансированное питание после родов;
- тромбоэмболия: еще до решения о проведении кесарева важно выявить предрасположенность к ней, чтобы в профилактических целях бинтовать ноги и вставать после операции как можно раньше.
Естественные роды – нормальный физиологический процесс, полезный для матери и ребенка. Они создают предпосылки для их психологической близости и благоприятного грудного вскармливания.
Кесарево сечение имеет свои плюсы, но больше минусов. Специалисты рекомендуют его лишь как крайнюю и вынужденную меру.
да или нет? Кому показано кесарево сечение
Лучший способ для малютки появиться на свет – естественные роды. Об этом прекрасно осведомлены врачи, поэтому «просто так» или по твоей просьбе никто кесарево не сделает. Однако бывают ситуации, когда приходится выбирать между физиологическими родами и безопасностью крохи и мамы. Понятно, что риск здесь неуместен.
Без вариантов
Показания к кесареву сечению бывают двух видов: абсолютные и относительные.
В первом случае операция однозначно необходима: она позволит сберечь здоровье мамы и малютки. К счастью, абсолютных показаний к кесареву не так уж и много, их имеют всего лишь 5 % беременных.
Сужение таза III-IV степени
Когда ты впервые придешь в женскую консультацию, врач при помощи специального циркуля измерит величину твоего малого таза – костного кольца, обрамляющего родовой канал. Через это отверстие и будет проходить голова малютки. При незначительной и при средней степени сужения естественные роды разрешены. Правда, в течение процесса доктор может принять решение о кесареве, если голова крохи окажется слишком крупной. Не волнуйся, такое случается крайне редко, ведь природа заботится о том, чтобы твое тело идеально подходило твоему малышу.
А вот при высокой степени сужения однозначно показано кесарево. Патологически узкий таз чаще всего вовсе не анатомическая особенность женщины, а последствие травм либо заболеваний костей.
ЧИТАТЬ ЕЩЕ: Кесарево сечение. Тест, который поможет его избежать
Предлежание плаценты
В норме плацента прикрепляется к дну матки или к ее стенкам. Подобное расположение последа не мешает крохе. Однако если плацента закрывает родовое отверстие — при предлежании плаценты — кесарева не избежать. Порой продвижение ребенка по родовому каналу затруднено плацентой лишь частично. Тогда решение об операции принимают прямо во время родов.
Гестоз
Иногда случается такая неприятность, как гестоз – токсикоз второй половины беременности. Он характеризуется появлением в моче белка, скачками давления, отеками. При подозрении на гестоз тебя отправят в стационар «на сохранение», проведут необходимое лечение и начнут готовить к кесареву сечению. Тут лучше не рисковать: во время родов у беременных с гестозом возможны резкие подъемы давления, угрожающие сердечно-сосудистой системе.
Будем рожать?
Относительные показания к кесареву сечению встречаются намного чаще, чем абсолютные. И тут вам вместе с доктором необходимо подумать, посмотреть на развитие событий до самых родов.
Самое частое из них – тазовое предлежание плода, то есть малыш располагается в матке не вниз головой, как положено, а вверх. Что ж, при наличии опыта ведения таких родов у акушера ты можешь рожать
и самостоятельно. Но если врач найдет у тебя иные косвенные показания к операции, например, незначительно суженный таз, то кесарево возможно. Прежде чем всерьез говорить об операции, доктор предложит тебе упражнения, чтобы малютка занял правильную позицию. К примеру, можешь стоять на четвереньках по 5-10 минут в день. Эффективны и разговоры с крохой: просто проси, чтобы он перевернулся! Увидишь, он послушает мамочку!
Бывает не только тазовое, но и поперечное или косое предлежание. В этом случае кесарево сечение – наиболее безопасный способ родоразрешения. Окончательную позу малыш принимает примерно к 38-й неделе беременности. Уговаривай!
Еще одно популярное относительное показание к кесареву – рубец на матке после предшествующих операций.
У тебя было кесарево в прошлом? Не факт, что ты не сможешь родить самостоятельно. При помощи УЗИ врач должен оценить, сможет ли твой рубец выдержать нагрузку родов. По статистике, около 75 % беременных с операциями на матке в прошлом способны рожать естественным образом.
Каждая беременность уникальна, поэтому финальный вердикт о способе родоразрешения акушер выносит индивидуально. Причем не все можно предусмотреть! Не исключено, что решение о кесареве примут в экстренном порядке прямо во время родов: при слабости родовой деятельности, при несоответствии размеров малыша твоему тазу. Но перед родами даже не думай об этом! Настройся на лучшее и максимально расслабься. Природа возьмет свое.
ЧИТАТЬ ЕЩЕ: Можно ли рожать самой после кесарево
В полном сознании
Ты и твой врач пришли к выводу об операции? Что ж, значит, на то есть веские причины.
В любом случае не вини себя и не думай, будто кесарево негативно повлияет на малютку. Главное, что он родится здоровеньким! Однако нелишне будет максимально приблизить процесс к естественному.
Сейчас есть возможность договориться с доктором о том, что операцию тебе проведут не в плановом порядке (заранее оговоренная дата), а после начала схваток. Учитывай этот момент. Правда, в некоторых случаях доктор может рекомендовать и не дожидаться начала родов. Например, при патологиях сердечно-сосудистой системы или при серьезном перенашивании беременности.
По твоему желанию, а также при отсутствии противопоказаний кесарево могут сделать под эпидуральной анестезией. Тебе сделают укол в позвоночник – и твоя нижняя половина тела потеряет чувствительность. Боли ты не почувствуешь. Зато будешь находиться в сознании и своими глазами увидишь появление крохи на свет!
Дозу наркоза тщательно рассчитывают по времени. Поэтому после кесарева малютку приложат к груди, он выпьет молозива. А это поспособствует хорошей лактации!
Период восстановления после операции под эпидуральной анестезией проходит легче, нежели после общего наркоза. Так что доверяй современной медицине. Доктора позаботятся о вас с малышом по высшему разряду.
Близорукость – не помеха!
Тебе сказали, что из-за плохого зрения придется настраиваться исключительно на кесарево сечение? Не всегда так. Вовсе не качество зрения играет роль, а риск отслоения сетчатки во время потужного периода. Сетчатку стоит обследовать у специалистов.
- Беременным с близорукостью рекомендуют пройти подробное обследование в специальном офтальмологическом центре. Правда, только после 32-й недели беременности, когда препараты, которые тебе будут закапывать для исследования глазного дна, гарантированно не навредят малышу. Обследование покажет, способна ли твоя сетчатка выдержать нагрузку потуг.
- Чаще всего результатом такой проверки оказывается медицинское заключение: «Противопоказаний для естественного родоразрешения со стороны офтальмолога нет». С этой бумагой можешь отправляться в роддом.
- В крайнем случае офтальмолог порекомендует провести небольшую операцию – лазерную коагуляцию сетчатки, или «приваривание». Эта процедура занимает несколько минут и не требует наркоза. Окончательный вердикт о способе родоразрешения окулист выносит спустя неделю после «приваривания».
Показания к кесареву сечению
Абсолютные показания кесарева сечения
Абсолютными показаниями являются осложнения беременности и родов, при которых другой способ родов (даже с учетом операции по уничтожению плодов) представляет смертельную опасность для матери:
- полное предлежание плаценты;
- — тяжелые и среднетяжелые формы преждевременной отслойки нормально расположенной плаценты в неподготовленных родовых путях;
- — угрожающий разрыв матки;
- абсолютно узкий таз;
- Опухоли и рубцы, которые предотвращают рождение плода.
В тех случаях, когда имеются абсолютные показания к кесареву сечению, все остальные условия и противопоказания не принимаются во внимание.
 [11], [12], [13], [14], [15]
[11], [12], [13], [14], [15]
Относительные показания кесарева сечения
Относительные (от матери и плода) показания возникают, если нельзя исключать возможность родов через естественные роды, но с высоким риском перинатальной смертности и угрозой здоровью или жизни матери.В основе этой группы показаний лежит принцип сохранения здоровья и жизни матери и плода, поэтому кесарево сечение выполняется с обязательным учетом условий и противопоказаний, определяющих сроки и метод операции.
Показания к кесареву сечению во время беременности
- Полная предлежание плаценты.
- Неполная презентация плаценты с выраженным кровотечением.
- Преждевременная отслойка нормально расположенной плаценты с выраженным кровотечением или внутриутробной гипоксией.
- Несоответствие рубца на матке после кесарева сечения или других операций на матке.
- Два или более шрама на матке после кесарева сечения.
- Анатомически узкий таз II-IV степени сужения, опухоли или деформации костей таза.
- Состояние после операций на тазобедренных суставах и костях таза, позвоночнике.
- Пороки развития матки и влагалища.
- Опухоли тазовых органов, блокирующих родовые пути.
- Множественные миомы матки большого размера, дегенерация миомных узлов, низкое расположение узлов.
- Тяжелые формы гестоза при отсутствии эффекта от терапии и неподготовленного родового канала.
- Тяжелые экстрагенитальные заболевания.
- Рубцовое сужение шейки матки и влагалища после пластических операций на мочеполовых и кишечных свищах влагалища.
- Состояние после разрыва промежности третьей степени с предшествующим родом.
- Выраженные варикозные вены во влагалище и вульве.
- Поперечное положение плода.
- Слитые близнецы.
- Тазовое предлежание плода с массой плода более 3600 г и менее 1500 г или с анатомическими изменениями таза.
- Тазовое предлежание или поперечное положение одного плода при многоплодной беременности.
- Три или более плодов при многоплодной беременности.
- Хроническая внутриутробная гипоксия плода, гипотрофия плода, не поддающаяся лекарственной терапии.
- Гемолитическая болезнь плода с неподготовленными родинками.
- Длительное бесплодие в анамнезе в сочетании с другими отягчающими факторами.
- Беременность в результате использования вспомогательных технологий (экстракорпоральное оплодотворение, искусственное осеменение сперматозоидов) со сложным акушерско-гинекологическим анамнезом.
- Мигрированная беременность в сочетании с отягощенным акушерско-гинекологическим анамнезом, неподготовленностью родовых путей и отсутствием эффекта индукции.
- Рак экстрагенитальный и рак шейки матки.
- Обострение герпетической инфекции половых путей.
Показания к кесареву сечению во время родов
- Клинически узкий таз.
- Преждевременные выделения из околоплодных вод и отсутствие влияния на роды.
- Аномалии родов, не поддающиеся лекарственной терапии.
- Острая внутриутробная гипоксия плода.
- Преждевременная отслойка нормальной или низколежащей плаценты.
- Угроза или начало разрыва матки.
- Презентация или выпадение пуповины.
- Неправильная вставка или представление головки плода (вид спереди, вид спереди лица, вид сзади высокого прямого положения сагиттального шва).
- Состояние агонии или внезапной смерти роженицы с живым плодом.
Показания к консультации других специалистов
- Анестезиолог: необходимость родов.
- Реаниматолог-неонатолог: необходимость реанимации при рождении новорожденного с умеренной и тяжелой асфиксией.
Для чего нужно кесарево сечение?
Эффективная доставка с благоприятным прогнозом для матери и новорожденного.
Показания к госпитализации
Наличие показаний к кесареву сечению.
Условия кесарева сечения
- Живой и жизнеспособный плод (не всегда возможно с абсолютными показаниями).
- Отсутствие симптомов инфекционного процесса при родах.
- Пустой мочевой пузырь.
- Выбор оптимального времени работы (не делайте это слишком поспешно или как «операцию отчаяния»).
- Присутствует врач, владеющий техникой операции, анестезиолог.
- Согласие беременной женщины (матери при родах) на операцию.
 [16], [17], [18], [19], [20], [21], [22]
[16], [17], [18], [19], [20], [21], [22]
Медикаментозная терапия
Анестезия: общая многокомпонентная анестезия, регионарная анестезия.
 [23], [24], [25], [26]
[23], [24], [25], [26]
10 апреля 2015 | ЖЕНЕВА — Кесарево сечение является одной из самых распространенных операций в мире, где показатели продолжают расти, особенно в странах с высоким и средним уровнем дохода. Хотя это может спасти жизни, кесарево сечение часто выполняется без медицинской необходимости, что ставит женщин и их детей под угрозу краткосрочных и долгосрочных проблем со здоровьем. В новом заявлении Всемирной организации здравоохранения (ВОЗ) подчеркивается важность сосредоточения внимания на потребностях пациента в каждом конкретном случае и не рекомендуется практика достижения «целевых показателей».
Кесарево сечение может быть необходимо, когда вагинальные роды могут представлять опасность для матери или ребенка — например, из-за длительных родов, дистресса плода или из-за того, что ребенок находится в ненормальном положении. Тем не менее, кесарево сечение может привести к значительным осложнениям, инвалидности или смерти, особенно в условиях, где отсутствуют возможности для проведения безопасных операций или лечения возможных осложнений.
Идеальный показатель для кесарева сечения
С 1985 года международное медицинское сообщество считает, что «идеальный показатель» кесарева сечения составляет от 10% до 15%.Новые исследования показывают, что когда частота кесарева сечения возрастает до 10% среди населения, число случаев смерти матерей и новорожденных уменьшается. Но когда уровень превышает 10%, нет никаких доказательств того, что уровень смертности улучшается.
«Эти выводы подчеркивают значение кесарева сечения для спасения жизней матерей и новорожденных», — говорит д-р Марлин Теммерман, директор Департамента репродуктивного здоровья и исследований ВОЗ. «Они также показывают, как важно обеспечить кесарево сечение нуждающимся женщинам, а не просто сосредоточиться на достижении какой-либо конкретной частоты».
В целом, влияние кесарева сечения на исходы у матери и новорожденного, такие как мертворождение или заболеваемость, такие как асфиксия при рождении, до сих пор неизвестно. По-прежнему необходимы дополнительные исследования влияния кесарева сечения на психологическое и социальное благополучие женщин.
Из-за их высокой стоимости большое количество ненужных кесаревых сечений может отвлечь ресурсы от других служб в перегруженных и слабых системах здравоохранения.
Международное использование классификации Робсона
Отсутствие стандартизированной международно признанной системы классификации для мониторинга и сравнения частоты кесарева сечения последовательным и ориентированным на действия способом является одним из факторов, препятствующих лучшему пониманию этой тенденции.ВОЗ предлагает принять классификацию Робсона в качестве международной системы классификации кесарева сечения.
Система Робсона классифицирует всех женщин, допущенных к родоразрешению, в одну из 10 групп по признакам, которые легко идентифицировать, например, по количеству предшествующих беременностей, родившемуся ребенку в первую очередь, гестационному возрасту, предшествующим рубцам на матке, числу детей и тому, как начался род. , Использование этой системы облегчит сравнение и анализ кесарева сечения внутри и между различными учреждениями, а также между странами и регионами.
«Информация, собранная стандартизированным, единообразным и воспроизводимым способом, имеет решающее значение для медицинских учреждений, поскольку они стремятся оптимизировать использование кесарева сечения, а также оценить и улучшить качество медицинской помощи», — объясняет д-р Теммерман. «Мы призываем медицинское сообщество и лиц, принимающих решения, обдумать эти выводы и применить их на практике при первой же возможности».
Примечания для редакторов:
Заявление ВОЗ о ставках кесарева сечения основано на двух исследованиях, проведенных Специальной программой ПРООН / ЮНФПА / ЮНИСЕФ / ВОЗ / Всемирного банка по исследованиям, разработкам и научным исследованиям в области репродукции человека.Эта программа является основным инструментом в системе Организации Объединенных Наций для исследований в области репродукции человека, который работает в рамках Департамента репродуктивного здоровья и исследований Всемирной организации здравоохранения.
Контакт для СМИ:
Кристиан Линдмайер
Сотрудник по связям
Моб. Телефон: +41 79 500 65 52
Телефон: +41 22 791 19 48
Электронная почта: [email protected]
Планируйте пребывание в больнице в течение трех-четырех дней, пока вы восстанавливаетесь после операции.
Перед операцией ваш живот будет очищен, и вы будете готовы к введению внутривенных (IV) жидкостей в вашу руку. Это позволяет врачам назначать жидкости и любые лекарства, которые могут вам понадобиться. Вам также будет вставлен катетер, чтобы во время операции мочевой пузырь оставался пустым.
Существует три типа анестезии, которые предлагаются родителям:
- спинальная блокада: анестезия, которая вводится непосредственно в мешок, который окружает ваш спинной мозг, таким образом онемение нижней части вашего тела
- эпидуральной анестезии: общая анестезия для обоих влагалищных и кесарево сечение, которое вводится в вашу нижнюю часть спины вне мешка спинного мозга
- общая анестезия: анестезия, которая вводит вас в безболезненный сон и обычно предназначена для неотложных ситуаций
Когда вы получили надлежащее лекарство и онемение Ваш врач сделает надрез чуть выше волосистой части лобка.Это обычно горизонтально по тазу. В аварийных ситуациях разрез может быть вертикальным.
После того, как сделан разрез в брюшную полость и обнажена матка, ваш врач сделает разрез в матку. Эта область будет закрыта во время процедуры, поэтому вы не сможете увидеть процедуру.
Ваш новый ребенок будет удален из вашей матки после второго разреза.
Ваш врач сначала позаботится о вашем ребенке, очистив его нос и рот от жидкости, зажав и разрезав пуповину.Ваш ребенок будет передан персоналу больницы, и он позаботится о том, чтобы ваш ребенок нормально дышал, и подготовит вашего ребенка к тому, чтобы его обняли.
Если вы уверены, что больше не хотите иметь детей и подписали согласие, врач может одновременно завязать ваши трубки (перевязку маточных труб).
Ваш врач восстановит вашу матку с помощью растворяющих швов и закроет разрез брюшной полости швами.
кесарево сечение — краткая история: часть 3
часть 3
После того, как анестезия, антисептика и асептика были прочно закреплены, акушеры смогли сосредоточиться на совершенствовании методов, применяемых при кесаревом сечении. Еще в 1876 году итальянский профессор Эдуардо Порро выступал за гистерэктомию в сочетании с кесаревым сечением, чтобы контролировать кровотечение матки и предотвратить системную инфекцию. Это позволило ему снизить частоту послеоперационного сепсиса.Но его увечье в кесаревом сечении вскоре было устранено применением швов матки. В 1882 году Макс Saumlnger из Лейпцига сделал настолько убедительные аргументы в пользу швов матки, что хирурги начали менять свою практику. Монография Saumlnger была основана главным образом на опыте американских целителей (хирургов и эмпирики), которые использовали внутренние швы. Швы из серебряной проволоки, которые он рекомендовал, сами были новыми, разработанными главным гинекологом Америки XIX века Дж. Марионом Симсом.Симс изобрел свои швы для лечения вагинальных слез (свищей), возникших в результате травматических родов.
J. Marion Sims восстанавливает везико-вагинальный свищ с помощью серебряных проволочных швов. 1870.
Поскольку кесарево сечение стало безопаснее, акушеры все чаще выступали против отсрочки операции. Вместо того, чтобы ждать многочасовой безуспешной работы, такие врачи, как Роберт Харрис в США, Томас Рэдфорд в Англии и Франц фон Винкель в Германии, решили сделать операцию на ранней стадии, чтобы улучшить результат.Они утверждали, что если бы женщина не находилась в состоянии коллапса, когда ее отправляли на операцию, ее выздоровление было бы более уверенным. Это был аргумент, охвативший все хирургическое сообщество, который привел к большему количеству операций с растущей популяцией пациентов. В акушерской хирургии новый подход также способствовал снижению материнской и перинатальной младенческой смертности.
По мере того, как уверенность хирургов в результатах своих процедур возрастала, они обращали свое внимание на другие вопросы, в том числе на место надреза матки.Между 1880 и 1925 годами акушеры экспериментировали с поперечными разрезами в нижнем сегменте матки. Это уточнение уменьшило риск инфекции и последующего разрыва матки при беременности. Дальнейшее изменение — кесарево сечение влагалища — помогло избежать перитонита у пациентов, которые уже страдали от определенных инфекций. Однако необходимость в этой форме среза была практически устранена в период после Второй мировой войны благодаря разработке современных антибиотиков. Пенициллин был открыт Александром Флемингом в 1928 году и после того, как он был очищен как лекарственное средство в 1940 году, стал общедоступным и значительно снизил материнскую смертность как при нормальных, так и при кесаревых сечениях.Между тем, кесарево сечение с низким шейным отделом, которое в начале двадцатого века пропагандировал британский акушер Мунро Керр, стало популярным. Этот метод, обнародованный Джозефом Б. ДеЛи и Альфредом Беком в Соединенных Штатах, позволил снизить уровень инфицирования и разрыва матки и до сих пор остается предпочтительным.
В дополнение к хирургическим достижениям на развитие кесарева сечения повлиял продолжающийся рост числа больниц, значительные демографические изменения и многие другие факторы, включая религию.Религия влияла на медицину на протяжении всей истории человечества, и, как отмечалось ранее, иудейское и римское право помогли сформировать раннюю медицинскую практику. Позже, в начале-середине девятнадцатого века во Франции религиозные проблемы римско-католической церкви, такие как удаление ребенка с целью его крещения, побудили к значительным усилиям по пионерскому кесареву сечению, предпринимаемым некоторыми из ведущих хирургов страны. Протестантская Великобритания избегала кесарева сечения в тот же период, хотя хирурги экспериментировали с другими формами абдоминальных процедур (в основном, операций на яичниках).Британские акушеры были гораздо более склонны рассматривать в первую очередь мать, а при материнской смертности при кесаревом сечении более пятидесяти процентов они обычно выбирали краниотомию.
Семья с рахитом. Париж, 1900.
В связи с быстрым ростом урбанизации в Британии, по всей Европе и в Соединенных Штатах на рубеже веков возникла растущая потребность в кесаревых сечениях. Отрезанные от сельскохозяйственной продукции и подверженные воздействию слабого солнечного света, городские дети столкнулись с резким повышением уровня рахита, вызванного питательными заболеваниями.У женщин с неправильным ростом кости неправильно сформированные тазовые органы часто запрещали нормальные роды. В результате частота кесарева сечения заметно возросла. К 1930-м годам, когда безопасное молоко стало легко доступно в школах и клиниках на большей части территории Соединенных Штатов и Европы, неправильный рост костей стал меньшей проблемой. Тем не менее, многие медики медлили с ответом на снижение потребности в хирургическом вмешательстве. Фактически после Второй мировой войны частота кесарева сечения так и не вернулась к низкому уровню, который наблюдался до того, как рахит превратился в серьезное заболевание, несмотря на серьезную критику слишком частого обращения к хирургии.
Движение за безопасное молоко было мерой профилактической медицины, продвигаемой реформаторами общественного здравоохранения в США и за рубежом. Эти реформаторы работали с правительствами над улучшением многих аспектов здоровья матери и ребенка. Тем не менее, в то время как все больше и больше женщин получали дородовое внимание — даже больше, чем когда-либо прежде, — хирургическое вмешательство продолжало расти. То же самое можно сказать и об участии правительств штатов и федерального правительства в финансировании и надзоре за материнской и плодовой помощьюСопровождение этих тенденций было тенденцией в течение прошлой половины столетия для статуса зародыша, все более и более находящегося в центре внимания.
С 1940 г. тенденция к медицинской помощи при беременности и родах неуклонно ускоряется. Было построено много новых больниц, в которых рожали женщины, и в которых проводились акушерские операции. К 1938 году примерно половина родов в США проходила в больницах. К 1955 году этот показатель вырос до девяноста девяти процентов.
В тот же период процветали медицинские исследования, и технологии были значительно расширены в области применения и применения.Достижения в анестезии способствовали повышению безопасности и опыта кесарева сечения. Во многих странах, включая Соединенные Штаты, спинальная или эпидуральная анестезия используется для облегчения боли при нормальных родах. Он также в значительной степени заменил общий наркоз при кесаревых сечениях, позволяя женщинам сохранять сознание во время операции. Это приводит к лучшим результатам для матерей и детей и способствует немедленному контакту и установлению связей.
В наши дни отцы также могут установить этот важный ранний контакт и поддержать своих партнеров как во время нормальных, так и кесаревых сечений.Когда роды были перенесены из домов в больницы, отцы были первоначально удалены с места рождения, и это отдаление стало еще более полным в отношении хирургического родов. Но использование сознательной анестезии и увеличенной способности поддерживать антисептическое и антибиотическое поле во время операций позволило отцам присутствовать во время кесарева сечения. Между тем, изменения в гендерных отношениях изменили участие многих отцов в беременности, родах и воспитании детей. Современный отец участвует в уроках родов и ищет выдающуюся роль в родах — нормальное и кесарево.
В настоящее время в Соединенных Штатах чуть более одной из семи женщин испытывают осложнения во время родов и родов, связанные с состояниями, существовавшими до беременности; К ним относятся диабет, аномалии таза, гипертония и инфекционные заболевания. Кроме того, различные патологические состояния, которые развиваются во время беременности (например, эклампсия и плацентарная плацента), являются показаниями к хирургическому родоразрешению. Эти проблемы могут быть опасными для жизни как матери, так и ребенка, и примерно в сорока процентах таких случаев кесарево сечение является наиболее безопасным решением.В Соединенных Штатах почти четверть всех детей в настоящее время рождаются с помощью кесарева сечения — приблизительно 982 000 детей в 1990 году. В 1970 году частота кесарева сечения составляла около 5%; к 1988 году он достиг максимума в 24,7%. В 1990 году он немного снизился до 23,5%, главным образом из-за того, что все больше женщин пытались родить влагалища после кесарева сечения.
Как мы можем объяснить это резкое увеличение? Это, безусловно, намного превышает любой рост рождаемости, который вырос только на 2% в период с 1970 по 1987 год.Фактически было несколько факторов, которые способствовали быстрому увеличению кесарева сечения. Некоторые из факторов были технологическими, некоторые культурные, некоторые профессиональные, другие законные. Рост числа случаев злоупотребления служебным положением, несомненно, способствовал хирургическому вмешательству, но на работе было много других факторов.
,
