Уплотнена междолевая плевра справа что это
УТОЛЩЕНИЕ МЕЖДОЛЕВОЙ ПЛЕВРЫ
НА РЕНГЕНЕ СЛЕДУЮЩЕЕ
КОРНИ СТПУКТУРНВ ТЯЖИСТЫ РИСУНОК УСИЛЕН ДО ПЕРЕФЕРИИ
ОРГАНЫ В НОРМЕ ОЧАГОВ НЕТ ИНФИЛЬТРАТЫ ОТСУТСТВ СИНУСЫ СВОБОДНВ
НА ЕСТЬ НАДПИСЬ МЕЖДОЛЕВАЯ ПЛЕВРА УТОЛЩЕНА
КЛИНОВИДНаЯ ДЕФОРМАЦИЯ 5-8 ПОЗВОНКОВ
ЧЕГО МНЕ БОЯТСЯ? чуствую себя не плохо только думы по поводу этих надписей есть не большой кашель не большой комок в горле болит спина справа температура в норме вес не падает что такое утолщение плевры 5 лет назад болел пневмонией просто страшно как то спасибо за ответ
Рисунка – самая субъективная и малозначимая рентгенологическая категория.
Мало значит, как и все предыдущие.
СПАСИБО ЗА ВАШ ОТВЕТ
МЕНЯ НЕ МНОГО УТЕЩИЛИ ))))
Насчет травмы позвонков такой сильной травмы не было
Просто с детства сутулился был худым и прыщавым)) стеснялся очеть роста 188см
Сейчас рост 188 а вес 130 кг спина болит переодически то там до здесь (отдает то в желудок то руку то в левую то в правую) надо признать зимой 2011-12 года делали курс массажа по поводу хр бронхита думаю свихнули что нибудь так же имеется кифо-скалиоз (со слов массажистки) в анамнезе долгое время бр астма лечение сальбутамолом и беклазоном сальбутамол с 2003 года правктически регулярно думаю что зависимость сейчас в течении 1 месяца ни чем ни чем я не пользуюсь посоветовали диклофенак но кровь в кале меня смутила и я перестал сейчас только физ упражнение тк массаж и ипликатор ляпко (вроде боль снимает) и еще очень не приятно что есть не часты кашель (покашливание) именно по этому я делал ренген
И комок в горле иногда проходит затем появляется в новь жду доктор вашего ответа спасибо
1. анатомия плевры
Утолщение плевры может наблюдаться вдоль линии выпуклости — грудной клетки и иногда в области междолевых щелей.
В норме никакой границы между внутренней поверхностью грудной стенки и внешней поверхностью легких не наблюдается, но в результате воспалительного процесса в плевре между легким и грудной стенкой может просматриваться линия плевры. Толщина линии плевры у больных, перенесших плеврит, может колебаться от 1 до 10 мм. Утолщение плевры, следующее за воспалительным процессом, почти всегда является результатом фиброзных изменений висцеральной плевры. Утолщение может быть локальным или тотальным. Локальное утолщение плевры чаще всего наблюдается в нижних отделах грудной полости, поскольку именно здесь собирается плевральная жидкость. При локальном утолщении плевры реберно-диафрагмальные синусы полностью или частично сглажены. В таких случаях больному следует сделать рентгенограмму в положении лежа на боку (см. предыдущий раздел данной главы), чтобы исключить наличие свободной плевральной жидкости. Основное диагностическое значение локального утолщения плевры заключается в том, что оно свидетельствует о предшествовавшем воспалении плевры.
После интенсивного воспалительного процесса плевры, наблюдаемого в случаях обширного гемоторакса, пиоторакса или плеврита туберкулезной этиологии, может возникнуть тотальное утолщение плевры всего гемиторакса. Это утолщение обусловлено развитием фиброзной ткани в висцеральной плевре, толщина плевры может превышать 2 см. Внутренняя поверхность этого слоя обызвествлена, что позволяет точно определить его толщину. Если данное поражение плевры вызывает болевые ощущения, а функция находящегося под плеврой легкого не нарушена, то купировать симптоматику можно в результате декортикации (см. главу 22).
Утолщение верхушечных участков плевры. Иногда наблюдается утолщение плевры в области верхушки легкого. Ранее этот феномен связывали с туберкулезным процессом [1], в настоящее время придерживаются другого мнения. Renner и со-авт. [19] исследовали верхушечные участки плевры при аутопсии у 19 больных, у которых на рентгенограммах просматривалось утолщение этих участков, и никаких доказательств пе-принесенного туберкулеза выявлено не было. Поскольку частота случаев утолщения верхушечных участков плевры с возрастом увеличивается, авторы предположили, что утолщение может быть связано с процессом заживления в легких в условиях хронической ишемии [19]. Утолщение верхушечных участков плевры часто бывает двусторонним, но может наблюдаться и с одной стороны (193. В последнем случае должно возникнуть подозрение на рак верхушечного отдела легких или опухоль Панкоста.
Утолщение плевры может также быть результатом контакта больного с асбестом (см. главу 22). Однако в отличие от других видов утолщения плевры при этом наблюдается утолщение париетальной, а не висцеральной плевры. Оно может быть как локальным (такие утолщения называются плевральными бляшками), так и тотальным [20]. В среднем период между началом контакта с асбестом и появлением плевральных бляшек составляет 30 лет [20]. Утолщение плевры или бляшки, образованные в результате воздействия асбеста, обычно наблюдаются с двух сторон и больше выражены в нижней половине грудной клетки, а конфигурация соответствует контуру ребер [21]. Утолщенные участки обычно обызвествлены. На рентгенограмме выраженность обезвествления вырьирует от небольших прямых или округлых теней, обычно расположенных над куполом диафрагмы, до полного обызвествления нижних отделов легких. Компьютерная томография является наиболее чувствительным из рентгенологических методов диагностики плеврального утолщения и обызвествления плевры, обусловленного воздействием асбеста [22].
Рентгенологические празнаки пневмоторакса [1] определяются двумя факторами. Во-первых, воздух в плевральной полости собирается в верхней ее части, поскольку он менее плотный, чем ткань легкого. Во-вторых, доли легкого сохраняют свою обычную форму при любой степени коллапса. Следует отметить, что это те же факторы, которые влияют на накопление плевральной жидкости. Единственное различие заключается в том, что при пневмотораксе воздух поднимается в верхний отдел гемиторакса и вызывает коллапс верхней доли легкого, а при плевральном выпоте жидкость собирается в нижней части гемиторакса и возникает коллапс нижней доли.
В норме внутриплевральное давление отрицательное, что обусловлено равновесием между движением легких вовнутрь и движением грудной стенки кнаружи. Если в плевральную полость попадет воздух, то легкое уменьшится, грудная полость увеличится в объеме и возрастет внутриплевральное давление. При введении в плевральную полость 1000 мл воздуха легкое уменьшится в объеме на 600 мл, а грудная полость увеличится на 400 мл. Внутриплевральное давление на этой стороне станет менее отрицательным и, поскольку давление в контралатеральной полости останется неизменным средостение будет смещено в контралатеральную сторону. Ипсилатеральныи купол диафрагмы будет опущен в связи с увеличением внутриплеврального давления и уменьшением в результате этого трансдиафрагмального давления. Увеличение объема гемиторакса, уплощение купола диафрагмы и смещение средостения íå означают, что у больного напряженный пневмоторакс.
Точный диагноз пневмоторакса может быть установлен, если просматривается линия висцеральной плевры (рис. 14). Линия висцеральной плевры в таких случаях бывает неяркой, но резко очерченной, она отделяет паренхиму легкого от остальной части грудной полости, которая лишена легочного рисунка. Хотя можно предположить, что частично коллабированное легкое должно иметь повышенную плотность на рентгенограмме, этого не наблюдается по следующим причинам. Во-первых, кровоток уменьшается пропорционально степени коллапса легкого, а именно кровоток в значительной степени определяет плотность рентгеновского изображения. Во-вторых, грудная клетка представляет собой цилиндр, и при пневмотораксе воздух впереди и сзади частично спавшегося легкого уменьшает общую рентгенологическую плотность легкого. Рентгенологическая плотность не увеличивается до тех пор, пока легкое не потеряет около 9Q% своего объема. Полный ателектаз легкого в результате пневмоторакса характеризуется увеличением плевральной полости и уплощением купола диафрагмы на стороне поражения, смещением средостения в контралатеральную сторону и
Рис. 14. Передняя прямая рентгенограмма при правостороннем пневмотораксе. Видна линия плевры спавшегося легкого. Обратите внимание на буллу на верхушечной линии плевры, вероятно, явившуюся причиной пневмоторакса.
Рис. 15. Передняя прямая рентгенограмма при пневмотораксе и полном ателектазе правого легкого.
Наличием массы повышенной плотности величиной с кулак в нижней части ворот легкого, представляющей собой спавшееся легкое (рис. 15).
Обычно пневмоторакс легко диагностировать при обнаружении линии висцеральной плевры на обзорной рентгенограмме. Однако при небольшом пневмотораксе на обычной рентгенограмме линия висцеральной плевры может не просматриваться, и тогда установить диагноз можно двумя способами: 1) сделать рентгеновский снимок в вертикальном положении при полном выдохе; смысл этого заключается в том, что, хотя объем газа в плевральной полости постоянен, при полном выдохе объем легкого уменьшится, а часть плевральной полости, занимаемая воздухом, увеличится, что значительно облегчит выявление линии висцеральной плевры; 2) сделать рентгеновский снимок в положении лежа на боку, при этом сторона с предполагаемым пневмотораксом должна быть сверху; в таком положении свободный воздух в плевральной полости поднимает^ ся кверху, что увеличивает расстояние между легким и грудной стенкой; кроме того, число случайных теней у боковой поверхности грудной стенки меньше, чем в верхушечных отделах.
Рис. 16. Нетипичный пневмоторакс.
Передняя прямая рентгенограмма при застарелом туберкулезе легких и вторичном спонтанном левостороннем пневмотораксе. Обратите внимание, что воздух в плевральной полости виден только в нижней части гемиторакса из-за спаек между висцеральной и париетальной плеврой.
Церальной и париетальной плеврой могут предотвратить коллапс всей доли легкого. Клинически и рентгенологически от пневмоторакса важно отличать гигантские буллы, поскольку их методы лечения иные. В некоторых случаях дифференциальный диагноз затруднен, так как большая булла может быть похожа на большой пневмоторакс со сращениями.
Напряженный пневмоторакс. Напряженный пневмоторакс развивается при положительном давлении в плевральной полости. Поскольку повышение внутриплеврального давления может вызвать значительные нарушения газообмена (см. главу 19), необходимо как можно раньше диагностировать напряженный пневмоторакс с тем, чтобы немедленно начать его лечение. Рентгенодиагностика напряженного пневмоторакса с использованием лишь рентгеновских снимков ненадежна. Хотя часто считается, что увеличение объема плевральной полости, уплощение „диафрагмы и контралатеральное смещение средостения свидетельствуют о напряженном пневмотораксе, иногда все эти признаки встречаются и в случае ненапряженного пневмоторакса [1]. Точный рентгенологический диагноз может быть поставлен только путем флюороскопического обследования. При напряженном пневмотораксе на вдохе увеличенное плевральное давление мешает смещению средостения в пораженную сторону (что наблюдается при ненапряженном пневмотораксе), кроме того, отмечается ограничение движения ипсилатеральной части диафрагмы [1]. Чтобы убедиться в наличии напряженного пневмоторакса, обычно лучше ввести иглу в плевральную полость, чем тратить время на рентгенологическое обследование (см. главу 19).
В норме в плевральной полости содержится лишь несколько миллилитров плевральной жидкости. Если же объем жидкости увеличивается настолько, что ее видно рентгенологически, это отклонение от нормы. Накопление плевральной жидкости может быть вызвано различными патологическими процессами (см. табл. 2). При обнаружении плевральной жидкости следует попытаться определить, какое из многих перечисленных в табл. 2 состояний обусловило накопление плевральной жидкости. В данной главе обсуждается клиническая картина плевральных выпотов. Далее рассматриваются различные виды лабораторных анализов, используемых в дифференциальной диагностике плевральных выпотов. В главе 5 приводятся рекомендации, касающиеся системного подхода к диагностике плеврального выпота.
Присутствие умеренного или большого количества плевральной жидкости связано с определенными симптомами и характерными изменениями, которые могут быть выявлены при физикальном обследовании больного.
Симптомы плеврального выпота в значительной степени определяются патологическим процессом, вызвавшим его. У многих больных симптомов, связанных с плевральным выпотом, не наблюдается, а если они присутствуют, то могут быть обусловлены воспалением плевры, нарушением акта дыхания или газообмена. Воспалительный процесс в плевре проявляется в виде плевральных болей в грудной клетке. Поскольку нервные окончания имеются только в париетальной плевре, то плевральные боли свидетельствуют о воспалении париетальной плевры^ Некоторые больные с плевральным выпотом испытывают тупую’ ноющую боль в грудной клетке, а не плевральные боли. Этот симптом типичен в тех случаях, когда основное заболевание непосредственно затрагивает париетальную плевру, например, при метастатической опухоли или абсцессе в легких. Таким образом плевралные боли в грудной клетке или тупая ноющая боль свидетельствуют о том, что â процесс вовлечена париетальная плевра и образовавшийся выпот имеет экссудативный характер.
Обычно боли, связанные с заболеванием плевры, четко локализованы и совпадают с местом поражения плевры, так как париетальная плевра иннервирована в основном межреберными нервами. Однако иногда плевральная боль иррадиирует в область живота, поскольку межреберная иннервация распространяется и на брюшную полость. Явным исключением в локализации боли являются случаи вовлечения центральной части диафрагмальной плевры. Поскольку данный отдел париетальной плевры иннервирован диафрагмальным нервом, то при воспалении центрального отдела диафрагмы боль иррадиирует в ипсилатеральное плечо. Плевральная боль, одновременно испытываемая в нижней части грудной клетки и в ипсилатеральном плече, характерна для поражения диафрагмы.
Вторым симптомом плеврального выпота является сухой непродуктивный кашель. Механизм возникновения кашля неясен. Возможно, он связан с воспалительным процессом в плевре; или же[компрессия легкого жидкостью способствует соприкосновению противоположных стенок бронхов, что вызывает кашлевый рефлекс.
Третьим симптомом плеврального выпота является одышка. Плевральный выпот представляет собой объемный процесс в грудной полости и, следовательно, ведет к уменьшению объема всех частей легкого. Небольшой плевральный выпот вызывает скорее смещение, чем сдавление легкого и не оказывает значительного влияния на легочную функцию [2]. Массивный плевральный выпот, несомненно, вызывает значительное уменьшение объема легких, однако после терапевтического торакоцентеза легочная функция улучшается в меньшей степени, чем этого можно ожидать. При обследовании 9 больных [3] среднее количество аспирированной плевральной жидкости составило 1100 мл, а жизненная емкость легких у них увеличилась в среднем лишь на 150 мл. Вероятно, объяснением такого незначительного улучшения легочной функции после торакоцентеза является сопутствующее поражение паренхимы. Степень одышки часто не пропорциональна размеру плеврального выпота. Это обычно связано с ограничением движений грудной клетки вследствие плевральных болей или с поражением паренхимы. Газовый состав артериальной крови обычно остается на допустимом физиологическом уровне [4] даже при затемнении всего гемиторакса, поскольку наблюдается рефлекторное снижение перфузии невентилируемого легкого.
При осмотре больного с подозрением на плевральный выпот особое внимание следует обратить на относительные размеры обеих половин грудной клетки и межреберные промежутки. При увеличении внутриплеврального давления на стороне выпота данная половина грудной клетки будет увеличена в размере, а обычно вогнутая поверхность межреберных промежутков будет сглажена или даже может стать выпуклой. И, наоборот, при снижении внутриплеврального давления на стороне выпота что наблюдается в случаях обструктивных поражений главного бронха или при панцирном легком, размер ипсилатерального гемиторакса уменьшится, а в норме вогнутая поверхность межреберных промежутков станет более углубленной. Кроме того, при вдохе межреберные промежутки будут уменьшаться. Увеличение гемиторакса с выпячиванием межреберных промежутков является показанием для терапевтического торакоцентеза, который производят в целях снижения внутриплеврального давления. Признаки пониженного внутриплеврального давления являются относительным противопоказанием для торакоцентеза, поскольку пониженное внутриплевральное давление может вызвать отек легкого в результате его рас-правления [5]. Несомненно, у многих больных с плевральным выпотом размер грудной клетки на стороне выпота и очертания межреберных промежутков не изменяются.
У больных с плевральным выпотом в целях определения границ выпота показана пальпация грудной клетки. В местах, где плевральная жидкость отделяет легкое от грудной стенки,. тактильно определяемое голосовое дрожание ослаблено или совсем отсутствует, поскольку жидкость поглощает вибрацию-легкого. Для определения верхней границы плевральной жидкости и выбора места для выполнения торакоцентеза тактильно определяемое голосовое дрожание является более надежным методом, чем перкуссия. При тонком слое жидкости на перку-торный звук может оказывать влияние резонанс, а голосовое дрожание будет снижено. Пальпация может также выявить смещение верхушечного толчка в ту или иную сторону. При обширном левостороннем плевральном выпоте верхушечный толчок может совсем не пальпироваться. У больных с плевральным выпотом следует всегда определять положение трахеи, поскольку оно отражает соотношение величин внутриплеврального давления в обоих гемитораксах.
Перкуторный звук над областью плеврального выпота обычно приглушен или тупой. Максимальная тупость наблюдается у основания легких, где толщина слоя жидкости наибольшая. Однако, как уже ранее указывалось, перкуторный звук может не изменяться, если толщина слоя жидкости незначительна. Для выявления небольших количеств плевральной жидкости лучше использовать легкую перкуссию, а не усиленную, Если при изменении положения больного перкуторная граница смещается, можно быть уверенным, что у больного имеется свободная плевральная жидкость.
Для аускультации характерно снижение или полное отсутствие дыхательных шумов над областью плеврального выпота. Однако около верхней границы плевральной жидкости дыхательные шумы могут быть усилены, что объясняется увеличением проводимости дыхательных шумов частично спавшимся легким под плевральной жидкостью [6]. Такое усиление дыхательных шумов не является признаком сопутствующего инфильтрата в паренхиме легких. Аускультация может выявить шум трения плевры, характеризующийся грубым скрежещущим, жестким тембром, наблюдающийся обычно в конце вдоха и в самом начале выдоха. Шум трения плрвры возникающий в результате трения шероховатой поверхности плевры во время дыхания, обычно сопровождается локализованными болями, появляющимися при дыхании и прекращающимися при задержке дыхания. Этот шум появляется при уменьшении объема плеврального выпота (спонтанном или в результате лечения). Это ведет к изменению плевральных листков, которые становятся шероховатыми.
Несомненно, грудная клетка является не единственным объектом обследования при оценке состояния больного с плевральным выпотом, поскольку имеется и ряд других признаков, указывающих на происхождение плеврального выпота. Например, если у больного наблюдается кардиомегалия, расширение вен шеи или имеются периферические отеки, то, вероятно, плевральный выпот является результатом застойной сердечной недостаточности. Поражение суставов или наличие подкожных узлов позволяет предположить, что плевральный выпот вызван ревматическим процессом или системной красной волчанкой. Увеличенная, плотная, узловатая печень или гипертрофическая остеоартропатия могут свидетельствовать о метастазах рака молочной железы. Болезненность брюшной полости наводит на мысль о субдиафрагмальном процессе, в то время как напряженный асцит указывает, что у больного цирроз печени. Лимфаденопатия свидетельствует о том, что у больного лимфома, метастазы или саркоидоз.
Накопление такого количества плевральной жидкости, которое можно выявить с помощью клинических методов диагностик», несомненно, является отклонением от нормы. Диагностический торакоцентез (см. главу 23) показан больным, у которых толщина слоя жидкости на рентгенограмме в положении лежа на боку превышает 10 мм или имеется осумкованный плевральный выпот, выявленный с помощью ультразвукового исследования. При правильном выполнении диагностического торакоцентеза продолжительность процедуры не превышает 10 мин, а число осложнений не больше, чем при выполнении венозной пункции. Значение же информации, получаемой в результате анализа плевральной жидкости, трудно переоценить.
Плевральные выпоты традиционно подразделяются на транссудаты и экссудаты [7]. Транссудативный плевральный выпот образуется в результате изменения системных факторов, влияющих на образование и резорбцию жидкости. Плевральная. жидкость представляет собой транссудат. При транссудативном плевральном выпоте листки плевры не вовлечены в первичный патологический процесс. Транссудативный плевральный выпот образуется, например, в условиях повышенного легочного капиллярного давления при правожелудочковой недостаточности или повышенного системного капиллярного давления при левожелудочковой недостаточности, а также в результате снижения онкотического давления сыворотки при гипопротеинемии. В отличие от этого экссудативный плевральный выпот является следствием поражения плевры. В таких случаях плевральный выпот представляет собой экссудат. Наиболее часто экссудативный плевральный выпот образуется в результате увеличения проницаемости плевры для белка, что наблюдается у больных пневмонией, или снижения лимфатического оттока из плевральной полости при некоторых видах злокачественных процессов (см. главу 3).
Первый вопрос, который возникает при выборе метода лечения больного с плевральным выпотом, касается определения,. является ли плевральная жидкость экссудатом или транссудатом. Если выпот представляет собой транссудат, то дальнейших диагностических исследований не требуется, и лечение будет направлено на лежащую в основе плеврального выпота патологию, т. е. застойную сердечную недостаточность, цирроз или нефроз. И, наоборот, если плевральный выпот окажется экссудатом, то для выявления причин образования выпота необходимы дальнейшие диагностические исследования.
В течение многих лет дифференциацию плевральных выпотов производили на основании содержания белка в плевральной жидкости; так, для экссудата характерно содержание белка выше 3,0 г/100 мл [8, 9]. Однако использование такого простого критерия в 10% случаев давало ошибочные результаты [8—10]. Нами в дальнейшем было показано, что правильное разделение плевральных выпотов на транссудаты и экссудаты достигается в 99% случаев [10], если одновременно использовать показатели уровня белка и лактатдегидрогеназы (ЛДГ) в сыворотке крови и плевральной жидкости. При экссудате должен соблюдаться по крайней мере один из указанных ниже критериев, в то время как транссудат ни одному из этих критериев не отвечает:
1) величина отношения содержания белка в плевральной жидкости к содержанию его в сыворотке крови более 0,5;
2) величина отношения уровня ЛДГ в плевральной жидкости к ее уровню в сыворотке крови превышает 0,6;
3) уровень ЛДГ в плевральной жидкости превышает 2/3 величины верхней границы нормального уровня ЛДГ в сыворотке кровн.
В прошлом величину удельного веса плевральной жидкости, измеренного гидрометром, использовали для разделения плевральных выпотов на транссудаты и экссудаты [7J, поскольку это простой и быстрый метод определения содержания белка в плевральной жидкости. Удельный вес, равный 1,015, соответствует содержанию белка 3,0 г/100 мл, что использовали для определения характера плеврального выпота [II]. В последнее время во многих учреждениях с целью определения удельного веса плевральной жидкости пользуются рефрактометрами. К сожалению, шкала серийно выпускаемых рефрактометров калибрована с учетом удельного веса мочи, а не плевральной жидкости, поэтому на этой шкале величина 1,020 соответствует уровню содержания белка в плевральной жидкости, равному 3,0 г/100 мл. Поскольку шкала рефрактометра подходит и для определения уровня белка в плевральной жидкости и так как единственной причиной измерения удельного веса плевральной жидкости является определение содержания белка, то при наличий рефрактометра измерение удельного веса становится ненужным, ненадежным и его более не стоит рекомендовать [12]. Содержание белка может быть быстро определено у постели больного по шкале рефрактометра [12].
Большинство транссудатов прозрачно, имеет цвет соломы, невязкую консистенцию, запах отсутствует. Приблизительно в 15% случаев число эритроцитов превышает 10000/мм3 однако обнаружение примеси крови в плевральной жидкости не означает, что данный плевральный выпот не является транссудатом. Поскольку эритроциты содержат большое количество ЛДГ, можно было бы предположить, что плевральная жидкость с большой примесью крови по уровню ЛДГ будет соответствовать критериям экссудативного плеврального выпота. Однако на самом деле этого не наблюдается. В эритроцитах содержится изофермент ЛДГ — ЛДГ-1. В одной из работ у 23 больных с плевральным выпотом, несмотря на выраженную примесь крови в плевральной жидкости (число эритроцитов превышало 100000/мм3), значительного увеличения фракции ЛДГ-1 в плевральной жидкости не наблюдалось [13].
Число лейкоцитов в большинстве транссудатов составляет менее 1000/мм3 но приблизительно в 20% случаев оно превышает 1000/мм3 Для транссудата число лейкоцитов, превышающее 10000/мм3 является редкостью. Из общего числа лейкоцитов преобладающими клетками могут быть полиморфно-ядерные лейкоциты, лимфоциты или другие мононуклеарные клетки. При исследовании 47 транссудатов в 6 случаях (13%) более 50% клеток составляли полиморфно-ядерные лейкоциты, в 16 случаях (34%) преобладали малые лимфоциты, а в 22 случаях (47%)— другие мононуклеарные клетки [14]. Содержание глюкозы в плевральной жидкости такое же, как в сыворотке крови, а содержание амилазы мало [15]. Величина рН транссудата выше, чем одновременно замеренная величина рН крови [16]. Вероятно, это связано с активным транспортом бикарбоната из крови в плевральную полость [17].
academyexperts.ru
Уплотнение междолевой плевры справа что это — Лор и Простуда
Опухоли плевры могут быть первичными (возникающими непосредственно из висцеральной либо париетальной плевры) – мезотелиома, и вторичными (метастатическими). Опухоли плевры могут быть доброкачественными (липома, фиброма и смешанные формы) и злокачественными (мезотелиома, метастазы). Практически всегда опухоли этой локализации сопровождаются плевральным выпотом.
Мезотелиома плевры
Мезотелиома – злокачественная опухоль плевры, быстро прогрессирующая, обладающая инвазивным ростом, и крайне неблагоприятна в прогностическом плане для пациента. Чаще всего мезотелиома плевры выявляется у пациентов в возрасте около 60 лет. Гистологическимезотелиому можно подразделить на саркоматозный, эпителиальный и смешанный тип, наиболее благоприятный из которых – эпителиальный.
При компьютерной томографии мезотелиома плевры проявляется в виде локального утолщения висцеральной или париетальной плевры;плевральные листки становятся толстыми, контуры их – неровными, бугристыми. По мере распространения процесса мезотелиома захватывает междолевую плевру. Возникают множественные спайки между плевральными листками, внутри которых может скапливаться жидкость – так, мезотелиома при компьютерной томографии часто сочетается с осумкованными плевритами.
Локализуется мезотелиома чаще всего по латеральной поверхности грудной клетки, в области верхушек легких, по мере прогрессирования заболевания распространяясь на медиастинальную и междолевую плевру. Мезотелиома обладает инфильтративным ростом,метастазирует контактным путем, прорастая в окружающие ткани (мышцы, ребра) и разрушая их, а также гематогенно. Практически всегда мезотелиома сопровождается выраженным плевральным выпотом, достигающим в некоторых случаях значительного объема – до литра и более.
Опухоль плевры может иметь как «мягкотканную» плотность при компьютерной томографии (+50…+70 единиц Хаунсфилда), так и низкую, неотличимую от жидкости, что создает трудности в дифференциальной диагностике мезотелиомы и плеврального выпота, которые, однако, легко разрешимы при контрастном усилении –плевра интенсивно накапливает контраст и становится гиперденсной по отношению к жидкости. Структура мезотелиомы обычно однородная, лишь в отдельных случаях наблюдаются обызвествления.
Классификация мезотелиомы плевры по стадиям
Мезотелиома имеет крайне неблагоприятный прогноз, средняя выживаемость больных составляет всего лишь около года. Для стадированиямезотелиомы используется классификация, схожая с TNM для определения T-стадии при раке легкого.
T1-стадия: одностороннее поражение только париетальной плевры;
T2-стадия: одностороннее поражение париетальной и висцеральной плевры и (или) д
delhimodi.com
Междолевой плеврит справа лечение. Плеврит – симптомы, причины, виды и лечение плеврита. По распространению процесса
Плеврит — воспалительное заболевание листков плевры, которое характеризуется отложением фибрина на их поверхности (фибринозный или сухой плеврит), или накоплением жидкости в плевральной полости (экссудативный плеврит).
В норме плевра представляет собой тонкую прозрачную оболочку. Наружный листок плевры покрывает внутреннюю поверхность грудной клетки (париетальная плевра), а внутренний — легкие, органы средостенья и диафрагму (висцеральная плевра). Между листками плевры в нормальных условиях содержится небольшое количество жидкости.
Причины плеврита
В зависимости от причины возникновения все плевриты делятся на две группы: инфекционные и неинфекционные. Инфекционные плевриты связаны с жизнедеятельностью болезнетворных организмов. Возбудителями инфекционного плеврита могут стать:
Как правило, такие плевриты возникают на фоне пневмонии, активного туберкулеза легких, реже при абсцессе легкого или поддиафрагмального пространства.
Неинфекционные плевриты возникают при следующих заболеваниях:
Злокачественные опухоли. Это может быть как первичная опухоль плевры, так и метастатическое поражение при опухоли другого органа.
системные заболевания, такие как системная красная волчанка, ревматоидный артрит и другие, системные васкулиты.
травма грудной клетки и оперативное вмешательство.
инфаркт легкого после тромбоэмболии легочной артерии.
инфаркт миокарда (постинфарктный синдром Дресслера).
ферментативный плеврит при остром панкреатите, когда ферменты поджелудочной железы растворяют плевру и оказываются плевральной полости.
терминальная стадия хронической почечной недостаточности (уремический плеврит).
Для возникновения инфекционного плеврита необходимо проникновение микроорганизмов в плевральную полость. Это может происходить контактным путем из очагов инфекции легочной ткани, лимфогенным путем с током лимфы, гематогенным — при циркуляции возбудителя в крови. В более редких случаях возможно прямое проникновение возбудителя из окружающей среды при ранениях грудной клетки, а также в ходе операции. Проникшие микроорганизмы вызывают воспаление плевры с пропотеванием жидкости (экссудата) в плевральную полость. Если сосуды плевры функционируют нормально, то эта жидкость всасывается обратно. На плевральных листках оседает фибрин (белок, в значительном количестве содержится в выпоте), формируется сухой плеврит. При большой интенсивности процесса сосуды плевры не могут справиться с большим объемом экссудата, он накапливается в замкнутой полости. В этом случае диагностируется экссудативный плеврит.
При новообразованиях токсические продукты опухоли повреждают плевру, что приводит к образованию экссудата и значительно затрудняет его обратное всасывание. При системных заболеваниях, а также при васкулитах , плеврит обусловлен поражением мелких сосудов плевры. Травматические плевриты возникают как реакция плевры на кровоизлияние. Плеврит при хронической почечной недостаточности связан с действием уремических токсинов. Ферментативный плеврит связан с раздражением плевры ферментами из поврежденной поджелудочной железы. При инфаркте легкого неинфекционное воспаление контактным путем переходит на плевру. А при инфаркте миокарда ведущую роль в возникновении плеврита играет нарушение иммунитета.
Симптомы плеврита
В большинстве случаев сухой плеврит развивается остро. Пациенты обычно четко указывают время появления заболевания. Характерны жалобы на боли в грудной клетке, повышение температуры тела, выраженную общую слабость.
Боль в грудной клетке связана с раздражением нервных окончаний плевры фибрином. Боль чаще односторонняя на стороне поражения, достаточно интенсивная, с тенденцией к усилению при глубоком вдохе, кашле, чихании. Температура тела повышается до 38°С, редко выше. При постепенном начале заболевания в первое время температура тела может быть нормальной. Также беспокоит общая слабость, потливость, головная боль, непостоянные боли в мышцах и суставах.
При экссудативном плеврите симптомы обусловлены скоплением жидкости в плевральной полости. Жалобы различаются в зависимости от варианта начала заболевания. Если экссудативный плеврит возник после фибринозного, то тогда удается проследить четкую хронологию событий. В начале заболевания больного беспокоит интенсивная односторонняя боль в грудной клетке, которая усиливается при глубоком вдохе. Затем, когда образуется экссудат, боль исчезает, и н
amgerasimov.ru
Уплотнение плевры легкого причины — Лор и Простуда
Заболевания плевры часто встречаются в общей практике и могут отражать широкий диапазон лежащих в их основе патологических состояний, затрагивающих легкие, грудную стенку, а также системных болезней. Самое распространенное их проявление заключается в образовании плеврального выпота, и у подавляющего большинства таких больных необходимы рентгенологическое подтверждение и дальнейшее обследование. Последние достижения, касающиеся методов получения изображения органов грудной клетки, терапии и хирургии, позволили усовершенствовать диагностику и лечение больных с патологией плевры.
Плевра дает грудной клетке возможность придавать легким необходимую форму и приводить их в движение с минимальными затратами энергии. Для чего два плевральных листка (париетальный и висцеральный) должны скользить один по другому — этому процессу способствует небольшое количество (0,3 мл/кг) жидкости.
Плевральная жидкость фильтруется из мелких сосудов париетальной плевры в плевральную полость и реабсорбируется лимфатическими сосудами этого же листка. Экспериментальные данные показывают, что объем и состав плевральной жидкости в норме очень стабильны, и выпот возникает только в тех случаях, если скорость фильтрации превышает максимальный отток лимфы либо нарушено обратное всасывание [1].
Плевральный выпот
Плевральные выпоты традиционно подразделяются на транссудаты (общий белок < 30 г/л) и экссудаты (общий белок > 30 г/л). В промежуточных случаях (а именно, когда содержание протеина составляет 25–35 г/л) разграничить экссудат и транссудат помогает определение содержания в плевральной жидкости лактатдегидрогеназы (ЛДГ) и градиента альбумина между сывороткой и плевральной жидкостью.
Наиболее часто встречающиеся причины и характерные признаки плевральных выпотов приведены в таблицах 1 и 2. Их дифференциация важна потому, что «низкобелковые» выпоты (транссудаты) не требуют дальнейших диагностических мероприятий; необходимо лишь лечение вызвавшей их патологии, в то время как при обнаружении плеврального экссудата, безусловно, нужна дополнительная диагностика.
Выпоты могут быть односторонними или двусторонними. Последние часто выявляются при сердечной недостаточности, но могут также возникать при гипопротеинемических состояниях и при коллагенозах с поражением сосудов. Имеют очень большое значение тщательный сбор анамнеза, включая профессию, данные о путешествиях за границу и о факторах риска тромбоэмболии, а также внимательное полноценное физикальное обследование.
- Клиническая картина. Наиболее распространенный симптом плеврального выпота — это одышка, тяжесть которой зависит от объема выпота, от скорости накопления жидкости, а также от того, имеет ли место возникшее ранее заболевание легких. Боль, вызванная плевритом, может служить ранним при
delhimodi.com
Заболевания плевры: диагностика и лечение | #01/03
Заболевания плевры часто встречаются в общей практике и могут отражать широкий диапазон лежащих в их основе патологических состояний, затрагивающих легкие, грудную стенку, а также системных болезней. Самое распространенное их проявление заключается в образовании плеврального выпота, и у подавляющего большинства таких больных необходимы рентгенологическое подтверждение и дальнейшее обследование. Последние достижения, касающиеся методов получения изображения органов грудной клетки, терапии и хирургии, позволили усовершенствовать диагностику и лечение больных с патологией плевры.
Плевра дает грудной клетке возможность придавать легким необходимую форму и приводить их в движение с минимальными затратами энергии. Для чего два плевральных листка (париетальный и висцеральный) должны скользить один по другому — этому процессу способствует небольшое количество (0,3 мл/кг) жидкости.
Плевральная жидкость фильтруется из мелких сосудов париетальной плевры в плевральную полость и реабсорбируется лимфатическими сосудами этого же листка. Экспериментальные данные показывают, что объем и состав плевральной жидкости в норме очень стабильны, и выпот возникает только в тех случаях, если скорость фильтрации превышает максимальный отток лимфы либо нарушено обратное всасывание [1].
Плевральный выпот
Плевральные выпоты традиционно подразделяются на транссудаты (общий белок < 30 г/л) и экссудаты (общий белок > 30 г/л). В промежуточных случаях (а именно, когда содержание протеина составляет 25–35 г/л) разграничить экссудат и транссудат помогает определение содержания в плевральной жидкости лактатдегидрогеназы (ЛДГ) и градиента альбумина между сывороткой и плевральной жидкостью.
Наиболее часто встречающиеся причины и характерные признаки плевральных выпотов приведены в таблицах 1 и 2. Их дифференциация важна потому, что «низкобелковые» выпоты (транссудаты) не требуют дальнейших диагностических мероприятий; необходимо лишь лечение вызвавшей их патологии, в то время как при обнаружении плеврального экссудата, безусловно, нужна дополнительная диагностика.
Выпоты могут быть односторонними или двусторонними. Последние часто выявляются при сердечной недостаточности, но могут также возникать при гипопротеинемических состояниях и при коллагенозах с поражением сосудов. Имеют очень большое значение тщательный сбор анамнеза, включая профессию, данные о путешествиях за границу и о факторах риска тромбоэмболии, а также внимательное полноценное физикальное обследование.
- Клиническая картина. Наиболее распространенный симптом плеврального выпота — это одышка, тяжесть которой зависит от объема выпота, от скорости накопления жидкости, а также от того, имеет ли место возникшее ранее заболевание легких. Боль, вызванная плевритом, может служить ранним признаком и быть обусловлена воспалением или инфильтрацией париетальной плевры.
При физикальном обследовании обнаруживается ограничение дыхательных движений грудной клетки, «каменная» тупость при перкуссии, приглушение дыхания при аускультации и часто — зона бронхиального дыхания сверху от уровня жидкости.
- Методы исследования. Диагноз подтверждается при рентгенографии органов грудной клетки; но в плевральной полости должно накопиться по крайней мере 300 мл жидкости, чтобы ее можно было обнаружить на обычном прямом снимке. При положении больного лежа на спине жидкость движется по плевральному пространству, понижая прозрачность легочного поля на стороне поражения.
Небольшие выпоты следует дифференцировать с утолщением плевры. Помочь в этом может выполнение рентгенограммы в положении лежа (при этом жидкость движется под действием силы тяжести), а также ультразвуковое исследование (УЗИ) или рентгеновская компьютерная томография (КТ).
И УЗИ, и КТ являются ценными методами, которые все чаще используются для дифференциации между плевральной жидкостью, «окутанным» легким (плевральными бляшками, обычно возникающими при воздействии асбеста) и опухолью. Эти методы позволяют также выяснить, является ли плевральная жидкость осумкованной, и наметить оптимальное место для плевральной пункции и биопсии.
| Рисунок 1. Рентгенограмма органов грудной клетки: виден расширенный пищевод с уровнем жидкости и левосторонний плевральный выпот. Эти изменения были расценены как вторичная эмпиема, возникшая на фоне аспирационной пневмонии |
Плевральная пункция с аспирацией и биопсия показаны всем больным с выпотом, при этом удается получить гораздо больше диагностической информации, чем только при аспирации, и избежать проведения повторной инвазивной процедуры (см. рис. 1).
Другие исследования, помогающие в установлении диагноза, включают повторную рентгенографию органов грудной клетки после аспирации для выявления лежащей в основе выпота патологии легких, КТ, изотопное сканирование легких (с определением соотношения вентиляции и перфузии), внутрикожные пробы с туберкулином, серологические исследования на ревматоидные и антиядерные факторы.
Если вышеперечисленные методы не позволяют выявить причину возникновения плевральных выпотов, проводится торакоскопия с помощью видеотехники. Она позволяет не только осмотреть плевру, но также выявить опухолевые узлы и осуществить прицельную биопсию. Эта процедура наиболее ценна для диагностики мезотелиомы. Как бы то ни было, у 20% больных с экссудативными плевральными выпотами посредством обычных исследований не удается диагностировать причину развития данного состояния.
- Лечение. Симптоматическое облегчение одышки достигается при торакоцентезе и дренировании плевральной полости с выпотом. Дренаж неинфицированных выпотов поначалу рекомендуется ограничить 1 л из-за риска возникновения реактивного отека расправляющегося легкого.
Лечение патологии, провоцирующей развитие плеврального выпота, например сердечной недостаточности или тромбоэмболии легочных артерий, часто приводит к его исчезновению. Некоторые состояния, включая эмпиему и злокачественные опухоли, требуют особых мер, о которых речь пойдет ниже.
Парапневмонические выпоты и эмпиема
Приблизительно у 40% больных с бактериальными пневмониями развивается сопутствующий плевральный выпот [11]; в таких случаях необходимо провести плевральную пункцию, чтобы удостовериться, что нет эмпиемы, и предотвратить либо уменьшить степень последующего утолщения плевры.
Однако у 15% пациентов парапневмонические выпоты вторично инфицируются, развивается эмпиема, то есть образуется гной в плевральной полости (см. рис. 2).
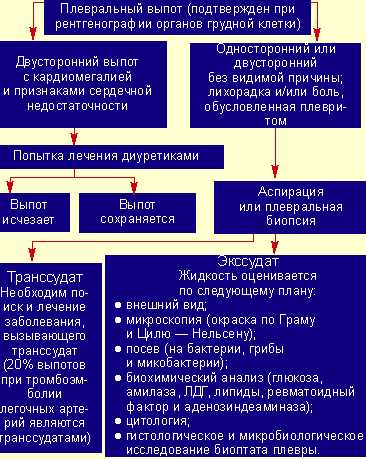 |
| Рисунок 2. Исследования при плевральном выпоте |
Другие причины эмпиемы включают хирургические вмешательства (20%), травмы (5%), перфорации пищевода (5%) и субдиафрагмальные инфекции (1%) [12].
| Таблица 3. Микроорганизмы: возбудители эмпиемы |
При эмпиемах большая часть высеваемых культур представлена аэробными микроорганизмами. Анаэробные же бактерии высеваются в 15% случаев эмпием, обычно являющихся осложнением аспирационных пневмоний; остальные случаи обусловлены разнообразными другими микроорганизмами (см. табл. 3). Если до плевральной пункции назначались антибиотики, посевы часто не дают роста.
- Клиническая картина. При пневмонии мысль об эмпиеме должна возникать в том случае, если состояние больного, несмотря на адекватную антибиотикотерапию, улучшается медленно, с персистирующей или рецидивирующей лихорадкой, потерей веса и недомоганием, либо с устойчивым полиморфноядерным лейкоцитозом или с повышенным С-реактивным белком.
Диагноз подтверждается на основании рентгенологических признаков осумкованного плеврита или в случае обнаружения гноя в плевральном пунктате (см. табл. 2).
- Лечение. Если наличие плевральной инфекции установлено, необходимо начать лечение большими дозами антибиотиков. Если результаты посевов неизвестны, следует применять сочетание антибиотиков, потенциально признанное наиболее эффективным: пенициллин или цефалоспорин (второго или третьего поколения) совместно с метронидазолом.
Кроме того, под контролем УЗИ или КТ следует наладить дренаж из наиболее низкой части эмпиемы и соединить его с подводным клапанным механизмом. В прошлом рекомендовалось использовать дренажи относительно большого диаметра, однако сегодня применение более узких трубок признано эффективным при меньшей травматичности для пациентов.
Если при УЗИ или КТ выявляются спайки, необходимо осуществлять отсос по дренажу, который следует регулярно промывать физиологическим раствором. В таких случаях некоторые специалисты советуют ежедневно проводить внутриплевральные вливания таких фибринолитических препаратов, как стрептокиназа или урокиназа. Последний из названных препаратов рекомендуется в тех случаях, когда за последний год больному вводилась стрептокиназа или у него обнаружены антитела к стрептокиназе.
Рекомендации относительно целесообразности применения фибринолитиков основаны на результатах небольших неконтролированных исследований, согласно которым частота ликвидации спаек составила 60–95% [13, 14], а потребность в хирургических вмешательствах значительно уменьшилась. Тем, что до сих пор не проведено контролированных исследований, объясняется некоторая неопределенность относительно того, когда, как долго и в каких дозах следует применять фибринолитические препараты. В настоящее время под эгидой Совета медицинских исследований (Medical Research Council) проводится работа, результаты которой позволят ответить на эти вопросы.
Если в результате дренирования из межреберного доступа (с фибринолитиками или без них) не удается добиться адекватного отведения жидкости, если эмпиема сохраняется, организуется и сопровождается утолщением плевры и сдавлением легкого, то показано хирургическое вмешательство.
Торакоскопия обычно успешна на ранних стадиях заболевания, но при обширных плевральных спайках может окончиться неудачей. В этих случаях показана торакотомия и декортикация. Хотя такое хирургическое вмешательство высокоэффективно в отношении лечения эмпиемы (>90%), с ним связан существенный операционный риск, особенно у ослабленных больных.
Открытый дренаж, при котором требуется резекция ребра, — довольно малопривлекательная процедура, она проводится только в том случае, когда больной не может перенести более инвазивную операцию.
Без лечения эмпиема может прорваться наружу через грудную стенку («прободающая» эмпиема) или в бронхиальное дерево с образованием бронхоплеврального свища либо вызвать обширный плевральный фиброз, который ограничивает подвижность легких. К редким осложнениям относятся абсцесс головного мозга и амилоидоз, может также возникнуть деформация фаланг типа «барабанных палочек».
Поражение плевры при злокачественных новообразованиях
Рак легких — это наиболее частая причина возникновения злокачественного плеврального выпота, особенно у курильщиков. Лимфома может возникнуть в любом возрасте и составляет 10% от всех злокачественных выпотов. Метастазы в плевру наиболее часто встречаются при раках молочной железы (25%), яичников (5%) или желудочно-кишечного тракта (2%) (см. рис. 3). В 7% случаев первичная опухоль остается неизвестной.
| Рисунок 3а (слева). На рентгенограмме органов грудной клетки виден правосторонний плевральный выпот и растущая на плевре злокачественная опухоль. Рисунок 3б (справа). Эти данные подтверждаются при КТ |
- Клиническая картина. Характерные признаки злокачественного плеврального выпота представлены в таблице 2. Хромосомный анализ плевральной жидкости может помочь в диагностике лимфомы, лейкоза или мезотелиомы. Однако это дорогой тест, и он не является широко доступным.
- Лечение. Поражение плевры злокачественной опухолью обычно ассоциируется с далеко зашедшим заболеванием, а следовательно, и с неблагоприятным прогнозом.
Важно понимать, что при первичном бронхогенном раке наличие плеврального выпота не обязательно исключает операбельность. У 5% таких больных выпот развивается вследствие обструкции бронхов и дистальной инфекции, и заболевание остается потенциально излечимым.
Поэтому, когда встает вопрос о возможности проведения операции, чрезвычайно важно установить причину плеврального выпота.
Выпоты, обусловленные злокачественной инфильтрацией плевры, обычно быстро накапливаются вновь. Для того чтобы избежать необходимости проведения повторных плевральных пункций, выпот необходимо полностью («насухо») удалить при первичном дренировании через межреберную трубку, а плевральная полость должна быть облитерирована путем введения вызывающих воспаление препаратов, например талька, тетрациклина или блеомицина, при этом в конце концов развивается плевродез. В настоящее время наиболее эффективным средством в этом отношении считается тальк: при его применении успех достигается у 90% больных [17].
Однако эффективный плевродез приводит к значительному болевому синдрому в послеоперационном периоде, который часто требует применения сильных анальгетиков; рекомендуется при этом избегать нестероидных противовоспалительных препаратов, поскольку они снижают эффективность операции.
Непосредственная абразия плевры во время операции с плеврэктомией или без нее применяется у молодых пациентов с довольно длительным сроком выживания, у которых не удался химический плевродез.
При обширном, мучительном для больного плевральном выпоте и неэффективности химического плевродеза альтернативным методом является установка плевроперитонеального шунта по Denver. Удивительно то, что при такой операции не наблюдается обсеменения опухоли по брюшине, однако в реальную проблему могут вылиться развитие инфекции и окклюзия шунта.
Патология плевры, связанная с асбестом
- Доброкачественные бляшки плевры. Эта патология наиболее часто встречается при контакте с асбестом, она проявляется в виде участков утолщения париетальной и диафрагмальной плевры. Образование обусловленных воздействием асбеста доброкачественных бляшек плевры протекает бессимптомно, чаще их обнаруживают случайно, при обычной рентгенографии органов грудной клетки. Часто эти бляшки обызвествляются.
- Доброкачественный плевральный выпот. Это специфическое заболевание, связанное с воздействием асбеста, которое может сопровождаться плевральными болями, лихорадкой и лейкоцитозом. Выпот часто имеет кровянистую окраску, что затрудняет дифференциацию с мезотелиомой. Заболевание самоограничивающееся, но может вызывать фиброз плевры.
- Диффузный фиброз плевры. Это тяжелое заболевание, которое возникает при вдыхании асбестовых волокон. В противоположность доброкачественным плевральным бляшкам, оно способно ограничить движение грудной клетки на вдохе, что вызывает одышку. Данное заболевание прогрессирует и может привести к тяжелой инвалидности. В таблице 4 приведены подробности о том, в каких случаях такие больные имеют право на компенсацию.
- Мезотелиома. Считается, что большая часть случаев (>70%) образования этой злокачественной опухоли плевры вызываются вдыханием асбестовых волокон, особенно кроцидолита, амозита и хризолита. Длительный латентный период развития мезотелиомы (30-40 лет) может объяснить то, что рост заболеваемости этой патологией продолжается и сегодня, то есть через много лет после введения строгих законов по применению асбеста.
В 2002 году в Великобритании смертность от мезотелиомы, согласно прогнозам, достигнет пика в 2020 году и составит 3000 [5].
В большинстве стран среди заболевших преобладают мужчины, что подтверждает ведущую роль профессионального фактора в развитии этого заболевания.
Возраст на момент контакта с асбестом, а также продолжительность и интенсивность этого контакта тоже имеют важное значение. Наибольшему риску подвергаются представители профессий, требующих непосредственного контакта с асбестом, особенно рабочие строительной индустрии, в то время как для людей, проживающих в зданиях, содержащих асбест, риск гораздо ниже.
Заболевание проявляется болями в груди и плевральным выпотом, который имеет кровянистую окраску и вызывает одышку. В Великобритании пациенты с этой болезнью имеют право на компенсацию, как и при других заболеваниях и увечьях, полученных на производстве (см. табл. 4).
Во всех случаях необходимо гистологическое исследование, в ходе которого используются либо материал, получаемый при аспирации плеврального содержимого и биопсии под контролем УЗИ (что позволяет подтвердить диагноз у 39% таких больных), либо ткань, взятая при торакоскопии (диагноз подтверждается у 98% пациентов) [6]. Торакоскопия также позволяет определить степень распространенности опухоли в плевральной полости, поскольку очень ограниченное заболевание на ранней стадии может быть излечено хирургическим путем, в то время как при поражении висцеральной плевры прогноз неблагоприятный.
После таких диагностических вмешательств часто наблюдается обсеменение опухоли по плевре, профилактика этого состояния предполагает облучение области биопсии или дренажа.
Большинство пациентов впервые поступают к врачу уже с неоперабельной опухолью. В такой ситуации ни один из методов не обеспечивает возможности излечения больного, однако сегодня проводятся попытки применения радикальной операции, фотодинамической терапии, внутриплевральной системной химиотерапии и лучевой терапии. И хотя генная терапия пока не приносит успеха, иммунотерапия может признана перспективной. Неблагоприятными диагностическими факторами являются: низкие функциональные резервы сердечно-сосудистой и дыхательной систем, лейкоцитоз, перерождение в саркому (по данным гистологического исследования) и мужской пол. В течение одного года выживают от 12 до 40% больных, в зависимости от перечисленных прогностических факторов.
Спонтанный пневмоторакс
Спонтанный пневмоторакс может быть первичным (без явного предшествующего заболевания легких) или вторичным (когда имеются признаки легочного заболевания, например легочного фиброза). К малораспространенным причинам пневмоторакса относятся: инфаркт легкого, рак легкого, ревматоидные узелки или абсцесс легкого с образованием полости. Субплевральные эмфизематозные буллы, обычно расположенные в области верхушек легкого, или плевральные буллы обнаруживаются у 48–79% больных с якобы спонтанным первичным пневмотораксом [18].
Среди курильщиков частота пневмоторакса гораздо выше. Относительный риск развития пневмоторакса в девять раз выше у женщин-курильщиц и в 22 раза — у курящих мужчин. Более того, выявлена зависимость «доза — эффект» между числом выкуренных за день сигарет и частотой пневмоторакса [19].
| Рисунок 4. Рентгенограмма органов грудной клетки: правосторонний пневмоторакс |
- Клиническая картина. Если из анамнеза известно, что у больного внезапно возникла одышка с болью в грудной клетке или в надключичной области, то с высокой вероятностью можно подозревать спонтанный пневмоторакс. При небольшом объеме пневмоторакса при физикальном обследовании можно не обнаружить никаких патологических признаков, в этом случае диагноз ставится на основании данных рентгенографии органов грудной клетки (см. рис. 4).
В диагностике небольших по объему, преимущественно верхушечных, пневмотораксов могут помочь снимки на выдохе, которые, однако, используются редко. Следует различать большие эмфизематозные буллы и пневмоторакс.
- Лечение. Лечение пневмоторакса зависит, главным образом, от того, насколько он влияет на состояние больного, а не от его объема по данным рентгенографии.
Алгоритм лечения представлен на рисунке 5. Чрескожная аспирация — это простая, хорошо переносимая, альтернативная по отношению к межреберному дренажу по трубке процедура, в большинстве случаев ей следует отдавать предпочтение. Аспирация позволяет достичь удовлетворительного расправления легкого у 70% больных с нормальной легочной функцией и только у 35% пациентов с хроническими заболеваниями легких [20].
Средняя частота рецидивов после единственного первичного спонтанного пневмоторакса, независимо от первичного лечения, составляет 30%, большинство их возникает в первые 6–24 месяцев.
Пациентов следует предупреждать о возможности развития повторных пневмотораксов: в частности, им не рекомендуется летать на самолетах в течение шести недель после полного разрешения пневмоторакса. Операция обычно требуется в тех случаях, когда в течение недели наблюдается упорное накопление воздуха.
Рецидивирующий пневмоторакс, особенно если поражены оба легких, следует лечить либо путем химического плевродеза или, что более предпочтительно, с помощью париетальной плеврэктомии либо плевральной абразии.
Последние из названных операций можно проводить с помощью торакоскопии под контролем видеоизображения, которая позволяет проследить за ходом процедуры с помощью монитора, сократить пребывание в стационаре и ускорить возвращение пациента к нормальному образу жизни. Хирургическое лечение позволяет уменьшить частоту рецидивов до 4% в сравнении с 8% после плевродеза тальком [22].
В представленной статье мы рассказали о нескольких аспектах, связанных с заболеваниями плевры, в том числе о последних достижениях в этой области. Плевральный выпот — это самое частое проявление патологии плевры, требующее тщательного обследования. Если после обычных методов исследования причина заболевания остается неясной, нужно предпринять все необходимые меры для исключения тромбоэмболии легочных артерий, туберкулеза, реакции на введение лекарств и поддиафрагмальных патологических процессов.
Хелен Парфри, бакалавр медицины, бакалавр химии, член Королевской коллегии врачей
Больница Западного Саффолка
Эдвин Р. Чайлверс, бакалавр медицины, бакалавр естественных наук, доктор философии, профессор
Кембриджский университет, Школа клинической медицины, отделение терапии больницы Адденбрука и Папворта
Обратите внимание!
- Выпоты могут быть односторонними или двусторонними. Последние часто выявляются при сердечной недостаточности, но могут также возникать при гипопротеинемических состояниях и при поражениях сосудов, обусловленных коллагенозами. Имеет очень большое значение тщательный сбор анамнеза с выяснением профессии, данных о путешествиях за границу и о факторах риска тромбоэмболии, а также внимательное полноценное физикальное обследование.
- Наиболее распространенный симптом плеврального выпота — это одышка; боль от плеврита может быть ранним его признаком, она обусловлена воспалением или инфильтрацией париетальной плевры. При физикальном обследовании выявляется ограничение дыхательных движений грудной клетки, перкуторно — «каменная» тупость при перкуссии, приглушение дыхания при аускультации и часто наличие зоны бронхиального дыхания сверху от уровня жидкости.
- Плевральная пункция с аспирацией и биопсия показаны всем больным с односторонним выпотом. Как бы то ни было, в 20% случаев экссудативных плевральных выпотов с помощью обычных исследований не удается выявить их причину.
- Приблизительно у 40% больных с бактериальными пневмониями развивается сопутствующий плевральный выпот; в таких случаях, чтобы исключить эмпиему, необходимо провести плевральную пункцию.
- Рак легких — это наиболее частая причина метастатического плеврального выпота (36%), особенно у курильщиков. Поражение плевры злокачественной опухолью обычно означает далеко зашедшее заболевание, а следовательно, и неблагоприятный прогноз.
www.lvrach.ru
Уплотнение малой междолевой плевры справа |
1. анатомия плевры
Утолщение плевры может наблюдаться вдоль линии выпуклости — грудной клетки и иногда в области междолевых щелей.
В норме никакой границы между внутренней поверхностью грудной стенки и внешней поверхностью легких не наблюдается, но в результате воспалительного процесса в плевре между легким и грудной стенкой может просматриваться линия плевры. Толщина линии плевры у больных, перенесших плеврит, может колебаться от 1 до 10 мм. Утолщение плевры, следующее за воспалительным процессом, почти всегда является результатом фиброзных изменений висцеральной плевры. Утолщение может быть локальным или тотальным. Локальное утолщение плевры чаще всего наблюдается в нижних отделах грудной полости, поскольку именно здесь собирается плевральная жидкость. При локальном утолщении плевры реберно-диафрагмальные синусы полностью или частично сглажены. В таких случаях больному следует сделать рентгенограмму в положении лежа на боку (см. предыдущий раздел данной главы), чтобы исключить наличие свободной плевральной жидкости. Основное диагностическое значение локального утолщения плевры заключается в том, что оно свидетельствует о предшествовавшем воспалении плевры.
После интенсивного воспалительного процесса плевры, наблюдаемого в случаях обширного гемоторакса, пиоторакса или плеврита туберкулезной этиологии, может возникнуть тотальное утолщение плевры всего гемиторакса. Это утолщение обусловлено развитием фиброзной ткани в висцеральной плевре, толщина плевры может превышать 2 см. Внутренняя поверхность этого слоя обызвествлена, что позволяет точно определить его толщину. Если данное поражение плевры вызывает болевые ощущения, а функция находящегося под плеврой легкого не нарушена, то купировать симптоматику можно в результате декортикации (см. главу 22).
Утолщение верхушечных участков плевры. Иногда наблюдается утолщение плевры в области верхушки легкого. Ранее этот феномен связывали с туберкулезным процессом [1], в настоящее время придерживаются другого мнения. Renner и со-авт. [19] исследовали верхушечные участки плевры при аутопсии у 19 больных, у которых на рентгенограммах просматривалось утолщение этих участков, и никаких доказательств пе-принесенного туберкулеза выявлено не было. Поскольку частота случаев утолщения верхушечных участков плевры с возрастом увеличивается, авторы предположили, что утолщение может быть связано с процессом заживления в легких в условиях хронической ишемии [19]. Утолщение верхушечных участков плевры часто бывает двусторонним, но может наблюдаться и с одной стороны (193. В последнем случае должно возникнуть подозрение на рак верхушечного отдела легких или опухоль Панкоста.
Утолщение плевры может также быть результатом контакта больного с асбестом (см. главу 22). Однако в отличие от других видов утолщения плевры при этом наблюдается утолщение париетальной, а не висцеральной плевры. Оно может быть как локальным (такие утолщения называются плевральными бляшками), так и тотальным [20]. В среднем период между началом контакта с асбестом и появлением плевральных бляшек составляет 30 лет [20]. Утолщение плевры или бляшки, образованные в результате воздействия асбеста, обычно наблюдаются с двух сторон и больше выражены в нижней половине грудной клетки, а конфигурация соответствует контуру ребер [21]. Утолщенные участки обычно обызвествлены. На рентгенограмме выраженность обезвествления вырьирует от небольших прямых или округлых теней, обычно расположенных над куполом диафрагмы, до полного обызвествления нижних отделов легких. Компьютерная томография является наиболее чувствительным из рентгенологических методов диагностики плеврального утолщения и обызвествления плевры, обусловленного воздействием асбеста [22].
Рентгенологические празнаки пневмоторакса [1] определяются двумя факторами. Во-первых, воздух в плевральной полости собирается в верхней ее части, поскольку он менее плотный, чем ткань легкого. Во-вторых, доли легкого сохраняют свою обычную форму при любой степени коллапса. Следует отметить, что это те же факторы, которые влияют на накопление плевральной жидкости. Единственное различие заключается в том, что при пневмотораксе воздух поднимается в верхний отдел гемиторакса и вызывает коллапс верхней доли легкого, а при плевральном выпоте жидкость собирается в нижней части гемиторакса и возникает коллапс нижней доли.
В норме внутриплевральное давление отрицательное, что обусловлено равновесием между движением легких вовнутрь и движением грудной стенки кнаружи. Если в плевральную полость попадет воздух, то легкое уменьшится, грудная полость увеличится в объеме и возрастет внутриплевральное давление. При введении в плевральную полость 1000 мл воздуха легкое уменьшится в объеме на 600 мл, а грудная полость увеличится на 400 мл. Внутриплевральное давление на этой стороне станет менее отрицательным и, поскольку давление в контралатеральной полости останется неизменным средостение будет смещено в контралатеральную сторону. Ипсилатеральныи купол диафрагмы будет опущен в связи с увеличением внутриплеврального давления и уменьшением в результате этого трансдиафрагмального давления. Увеличение объема гемиторакса, уплощение купола диафрагмы и смещение средостения íå означают, что у больного напряженный пневмоторакс.
Точный диагноз пневмоторакса может быть установлен, если просматривается линия висцеральной плевры (рис. 14). Линия висцеральной плевры в таких случаях бывает неяркой, но резко очерченной, она отделяет паренхиму легкого от остальной части грудной полости, которая лишена легочного рисунка. Хотя можно предположить, что частично коллабированное легкое должно иметь повышенную плотность на рентгенограмме, этого не наблюдается по следующим причинам. Во-первых, кровоток уменьшается пропорционально степени коллапса легкого, а именно кровоток в значительной степени определяет плотность рентгеновского изображения. Во-вторых, грудная клетка представляет собой цилиндр, и при пневмотораксе воздух впереди и сзади частично спавшегося легкого уменьшает общую рентгенологическую плотность легкого. Рентгенологическая плотность не увеличивается до тех пор, пока легкое не потеряет около 9Q% своего объема. Полный ателектаз легкого в результате пневмоторакса характеризуется увеличением плевральной полости и уплощением купола диафрагмы на стороне поражения, смещением средостения в контралатеральную сторону и
Рис. 14. Передняя прямая рентгенограмма при правостороннем пневмотораксе. Видна линия плевры спавшегося легкого. Обратите внимание на буллу на верхушечной линии плевры, вероятно, явившуюся причиной пневмоторакса.
Рис. 15. Передняя прямая рентгенограмма при пневмотораксе и полном ателектазе правого легкого.
Наличием массы повышенной плотности величиной с кулак в нижней части ворот легкого, представляющей собой спавшееся легкое (рис. 15).
Обычно пневмоторакс легко диагностировать при обнаружении линии висцеральной плевры на обзорной рентгенограмме. Однако при небольшом пневмотораксе на обычной рентгенограмме линия висцеральной плевры может не просматриваться, и тогда установить диагноз можно двумя способами: 1) сделать рентгеновский снимок в вертикальном положении при полном выдохе; смысл этого заключается в том, что, хотя объем газа в плевральной полости постоянен, при полном выдохе объем легкого уменьшится, а часть плевральной полости, занимаемая воздухом, увеличится, что значительно облегчит выявление линии висцеральной плевры; 2) сделать рентгеновский снимок в положении лежа на боку, при этом сторона с предполагаемым пневмотораксом должна быть сверху; в таком положении свободный воздух в плевральной полости поднимает^ ся кверху, что увеличивает расстояние между легким и грудной стенкой; кроме того, число случайных теней у боковой поверхности грудной стенки меньше, чем в верхушечных отделах.
Рис. 16. Нетипичный пневмоторакс.
Передняя прямая рентгенограмма при застарелом туберкулезе легких и вторичном спонтанном левостороннем пневмотораксе. Обратите внимание, что воздух в плевральной полости виден только в нижней части гемиторакса из-за спаек между висцеральной и париетальной плеврой.
Церальной и париетальной плеврой могут предотвратить коллапс всей доли легкого. Клинически и рентгенологически от пневмоторакса важно отличать гигантские буллы, поскольку их методы лечения иные. В некоторых случаях дифференциальный диагноз затруднен, так как большая булла может быть похожа на большой пневмоторакс со сращениями.
Напряженный пневмоторакс. Напряженный пневмоторакс развивается при положительном давлении в плевральной полости. Поскольку повышение внутриплеврального давления может вызвать значительные нарушения газообмена (см. главу 19), необходимо как можно раньше диагностировать напряженный пневмоторакс с тем, чтобы немедленно начать его лечение. Рентгенодиагностика напряженного пневмоторакса с использованием лишь рентгеновских снимков ненадежна. Хотя часто считается, что увеличение объема плевральной полости, уплощение „диафрагмы и контралатеральное смещение средостения свидетельствуют о напряженном пневмотораксе, иногда все эти признаки встречаются и в случае ненапряженного пневмоторакса [1]. Точный рентгенологический диагноз может быть поставлен только путем флюороскопического обследования. При напряженном пневмотораксе на вдохе увеличенное плевральное давление мешает смещению средостения в пораженную сторону (что наблюдается при ненапряженном пневмотораксе), кроме того, отмечается ограничение движения ипсилатеральной части диафрагмы [1]. Чтобы убедиться в наличии напряженного пневмоторакса, обычно лучше ввести иглу в плевральную полость, чем тратить время на рентгенологическое обследование (см. главу 19).
В норме в плевральной полости содержится лишь несколько миллилитров плевральной жидкости. Если же объем жидкости увеличивается настолько, что ее видно рентгенологически, это отклонение от нормы. Накопление плевральной жидкости может быть вызвано различными патологическими процессами (см. табл. 2). При обнаружении плевральной жидкости следует попытаться определить, какое из многих перечисленных в табл. 2 состояний обусловило накопление плевральной жидкости. В данной главе обсуждается клиническая картина плевральных выпотов. Далее рассматриваются различные виды лабораторных анализов, используемых в дифференциальной диагностике плевральных выпотов. В главе 5 приводятся рекомендации, касающиеся системного подхода к диагностике плеврального выпота.
Присутствие умеренного или большого количества плевральной жидкости связано с определенными симптомами и характерными изменениями, которые могут быть выявлены при физикальном обследовании больного.
Симптомы плеврального выпота в значительной степени определяются патологическим процессом, вызвавшим его. У многих больных симптомов, связанных с плевральным выпотом, не наблюдается, а если они присутствуют, то могут быть обусловлены воспалением плевры, нарушением акта дыхания или газообмена. Воспалительный процесс в плевре проявляется в виде плевральных болей в грудной клетке. Поскольку нервные окончания имеются только в париетальной плевре, то плевральные боли свидетельствуют о воспалении париетальной плевры^ Некоторые больные с плевральным выпотом испытывают тупую’ ноющую боль в грудной клетке, а не плевральные боли. Этот симптом типичен в тех случаях, когда основное заболевание непосредственно затрагивает париетальную плевру, например, при метастатической опухоли или абсцессе в легких. Таким образом плевралные боли в грудной клетке или тупая ноющая боль свидетельствуют о том, что â процесс вовлечена париетальная плевра и образовавшийся выпот имеет экссудативный характер.
Обычно боли, связанные с заболеванием плевры, четко локализованы и совпадают с местом поражения плевры, так как париетальная плевра иннервирована в основном межреберными нервами. Однако иногда плевральная боль иррадиирует в область живота, поскольку межреберная иннервация распространяется и на брюшную полость. Явным исключением в локализации боли являются случаи вовлечения центральной части диафрагмальной плевры. Поскольку данный отдел париетальной плевры иннервирован диафрагмальным нервом, то при воспалении центрального отдела диафрагмы боль иррадиирует в ипсилатеральное плечо. Плевральная боль, одновременно испытываемая в нижней части грудной клетки и в ипсилатеральном плече, характерна для поражения диафрагмы.
Вторым симптомом плеврального выпота является сухой непродуктивный кашель. Механизм возникновения кашля неясен. Возможно, он связан с воспалительным процессом в плевре; или же[компрессия легкого жидкостью способствует соприкосновению противоположных стенок бронхов, что вызывает кашлевый рефлекс.
Третьим симптомом плеврального выпота является одышка. Плевральный выпот представляет собой объемный процесс в грудной полости и, следовательно, ведет к уменьшению объема всех частей легкого. Небольшой плевральный выпот вызывает скорее смещение, чем сдавление легкого и не оказывает значительного влияния на легочную функцию [2]. Массивный плевральный выпот, несомненно, вызывает значительное уменьшение объема легких, однако после терапевтического торакоцентеза легочная функция улучшается в меньшей степени, чем этого можно ожидать. При обследовании 9 больных [3] среднее количество аспирированной плевральной жидкости составило 1100 мл, а жизненная емкость легких у них увеличилась в среднем лишь на 150 мл. Вероятно, объяснением такого незначительного улучшения легочной функции после торакоцентеза является сопутствующее поражение паренхимы. Степень одышки часто не пропорциональна размеру плеврального выпота. Это обычно связано с ограничением движений грудной клетки вследствие плевральных болей или с поражением паренхимы. Газовый состав артериальной крови обычно остается на допустимом физиологическом уровне [4] даже при затемнении всего гемиторакса, поскольку наблюдается рефлекторное снижение перфузии невентилируемого легкого.
При осмотре больного с подозрением на плевральный выпот особое внимание следует обратить на относительные размеры обеих половин грудной клетки и межреберные промежутки. При увеличении внутриплеврального давления на стороне выпота данная половина грудной клетки будет увеличена в размере, а обычно вогнутая поверхность межреберных промежутков будет сглажена или даже может стать выпуклой. И, наоборот, при снижении внутриплеврального давления на стороне выпота что наблюдается в случаях обструктивных поражений главного бронха или при панцирном легком, размер ипсилатерального гемиторакса уменьшится, а в норме вогнутая поверхность межреберных промежутков станет более углубленной. Кроме того, при вдохе межреберные промежутки будут уменьшаться. Увеличение гемиторакса с выпячиванием межреберных промежутков является показанием для терапевтического торакоцентеза, который производят в целях снижения внутриплеврального давления. Признаки пониженного внутриплеврального давления являются относительным противопоказанием для торакоцентеза, поскольку пониженное внутриплевральное давление может вызвать отек легкого в результате его рас-правления [5]. Несомненно, у многих больных с плевральным выпотом размер грудной клетки на стороне выпота и очертания межреберных промежутков не изменяются.
У больных с плевральным выпотом в целях определения границ выпота показана пальпация грудной клетки. В местах, где плевральная жидкость отделяет легкое от грудной стенки,. тактильно определяемое голосовое дрожание ослаблено или совсем отсутствует, поскольку жидкость поглощает вибрацию-легкого. Для определения верхней границы плевральной жидкости и выбора места для выполнения торакоцентеза тактильно определяемое голосовое дрожание является более надежным методом, чем перкуссия. При тонком слое жидкости на перку-торный звук может оказывать влияние резонанс, а голосовое дрожание будет снижено. Пальпация может также выявить смещение верхушечного толчка в ту или иную сторону. При обширном левостороннем плевральном выпоте верхушечный толчок может совсем не пальпироваться. У больных с плевральным выпотом следует всегда определять положение трахеи, поскольку оно отражает соотношение величин внутриплеврального давления в обоих гемитораксах.
Перкуторный звук над областью плеврального выпота обычно приглушен или тупой. Максимальная тупость наблюдается у основания легких, где толщина слоя жидкости наибольшая. Однако, как уже ранее указывалось, перкуторный звук может не изменяться, если толщина слоя жидкости незначительна. Для выявления небольших количеств плевральной жидкости лучше использовать легкую перкуссию, а не усиленную, Если при изменении положения больного перкуторная граница смещается, можно быть уверенным, что у больного имеется свободная плевральная жидкость.
Для аускультации характерно снижение или полное отсутствие дыхательных шумов над областью плеврального выпота. Однако около верхней границы плевральной жидкости дыхательные шумы могут быть усилены, что объясняется увеличением проводимости дыхательных шумов частично спавшимся легким под плевральной жидкостью [6]. Такое усиление дыхательных шумов не является признаком сопутствующего инфильтрата в паренхиме легких. Аускультация может выявить шум трения плевры, характеризующийся грубым скрежещущим, жестким тембром, наблюдающийся обычно в конце вдоха и в самом начале выдоха. Шум трения плрвры возникающий в результате трения шероховатой поверхности плевры во время дыхания, обычно сопровождается локализованными болями, появляющимися при дыхании и прекращающимися при задержке дыхания. Этот шум появляется при уменьшении объема плеврального выпота (спонтанном или в результате лечения). Это ведет к изменению плевральных листков, которые становятся шероховатыми.
Несомненно, грудная клетка является не единственным объектом обследования при оценке состояния больного с плевральным выпотом, поскольку имеется и ряд других признаков, указывающих на происхождение плеврального выпота. Например, если у больного наблюдается кардиомегалия, расширение вен шеи или имеются периферические отеки, то, вероятно, плевральный выпот является результатом застойной сердечной недостаточности. Поражение суставов или наличие подкожных узлов позволяет предположить, что плевральный выпот вызван ревматическим процессом или системной красной волчанкой. Увеличенная, плотная, узловатая печень или гипертрофическая остеоартропатия могут свидетельствовать о метастазах рака молочной железы. Болезненность брюшной полости наводит на мысль о субдиафрагмальном процессе, в то время как напряженный асцит указывает, что у больного цирроз печени. Лимфаденопатия свидетельствует о том, что у больного лимфома, метастазы или саркоидоз.
Накопление такого количества плевральной жидкости, которое можно выявить с помощью клинических методов диагностик», несомненно, является отклонением от нормы. Диагностический торакоцентез (см. главу 23) показан больным, у которых толщина слоя жидкости на рентгенограмме в положении лежа на боку превышает 10 мм или имеется осумкованный плевральный выпот, выявленный с помощью ультразвукового исследования. При правильном выполнении диагностического торакоцентеза продолжительность процедуры не превышает 10 мин, а число осложнений не больше, чем при выполнении венозной пункции. Значение же информации, получаемой в результате анализа плевральной жидкости, трудно переоценить.
Плевральные выпоты традиционно подразделяются на транссудаты и экссудаты [7]. Транссудативный плевральный выпот образуется в результате изменения системных факторов, влияющих на образование и резорбцию жидкости. Плевральная. жидкость представляет собой транссудат. При транссудативном плевральном выпоте листки плевры не вовлечены в первичный патологический процесс. Транссудативный плевральный выпот образуется, например, в условиях повышенного легочного капиллярного давления при правожелудочковой недостаточности или повышенного системного капиллярного давления при левожелудочковой недостаточности, а также в результате снижения онкотического давления сыворотки при гипопротеинемии. В отличие от этого экссудативный плевральный выпот является следствием поражения плевры. В таких случаях плевральный выпот представляет собой экссудат. Наиболее часто экссудативный плевральный выпот образуется в результате увеличения проницаемости плевры для белка, что наблюдается у больных пневмонией, или снижения лимфатического оттока из плевральной полости при некоторых видах злокачественных процессов (см. главу 3).
Первый вопрос, который возникает при выборе метода лечения больного с плевральным выпотом, касается определения,. является ли плевральная жидкость экссудатом или транссудатом. Если выпот представляет собой транссудат, то дальнейших диагностических исследований не требуется, и лечение будет направлено на лежащую в основе плеврального выпота патологию, т. е. застойную сердечную недостаточность, цирроз или нефроз. И, наоборот, если плевральный выпот окажется экссудатом, то для выявления причин образования выпота необходимы дальнейшие диагностические исследования.
В течение многих лет дифференциацию плевральных выпотов производили на основании содержания белка в плевральной жидкости; так, для экссудата характерно содержание белка выше 3,0 г/100 мл [8, 9]. Однако использование такого простого критерия в 10% случаев давало ошибочные результаты [8—10]. Нами в дальнейшем было показано, что правильное разделение плевральных выпотов на транссудаты и экссудаты достигается в 99% случаев [10], если одновременно использовать показатели уровня белка и лактатдегидрогеназы (ЛДГ) в сыворотке крови и плевральной жидкости. При экссудате должен соблюдаться по крайней мере один из указанных ниже критериев, в то время как транссудат ни одному из этих критериев не отвечает:
1) величина отношения содержания белка в плевральной жидкости к содержанию его в сыворотке крови более 0,5;
2) величина отношения уровня ЛДГ в плевральной жидкости к ее уровню в сыворотке крови превышает 0,6;
3) уровень ЛДГ в плевральной жидкости превышает 2/3 величины верхней границы нормального уровня ЛДГ в сыворотке кровн.
В прошлом величину удельного веса плевральной жидкости, измеренного гидрометром, использовали для разделения плевральных выпотов на транссудаты и экссудаты [7J, поскольку это простой и быстрый метод определения содержания белка в плевральной жидкости. Удельный вес, равный 1,015, соответствует содержанию белка 3,0 г/100 мл, что использовали для определения характера плеврального выпота [II]. В последнее время во многих учреждениях с целью определения удельного веса плевральной жидкости пользуются рефрактометрами. К сожалению, шкала серийно выпускаемых рефрактометров калибрована с учетом удельного веса мочи, а не плевральной жидкости, поэтому на этой шкале величина 1,020 соответствует уровню содержания белка в плевральной жидкости, равному 3,0 г/100 мл. Поскольку шкала рефрактометра подходит и для определения уровня белка в плевральной жидкости и так как единственной причиной измерения удельного веса плевральной жидкости является определение содержания белка, то при наличий рефрактометра измерение удельного веса становится ненужным, ненадежным и его более не стоит рекомендовать [12]. Содержание белка может быть быстро определено у постели больного по шкале рефрактометра [12].
Большинство транссудатов прозрачно, имеет цвет соломы, невязкую консистенцию, запах отсутствует. Приблизительно в 15% случаев число эритроцитов превышает 10000/мм3 однако обнаружение примеси крови в плевральной жидкости не означает, что данный плевральный выпот не является транссудатом. Поскольку эритроциты содержат большое количество ЛДГ, можно было бы предположить, что плевральная жидкость с большой примесью крови по уровню ЛДГ будет соответствовать критериям экссудативного плеврального выпота. Однако на самом деле этого не наблюдается. В эритроцитах содержится изофермент ЛДГ — ЛДГ-1. В одной из работ у 23 больных с плевральным выпотом, несмотря на выраженную примесь крови в плевральной жидкости (число эритроцитов превышало 100000/мм3), значительного увеличения фракции ЛДГ-1 в плевральной жидкости не наблюдалось [13].
Число лейкоцитов в большинстве транссудатов составляет менее 1000/мм3 но приблизительно в 20% случаев оно превышает 1000/мм3 Для транссудата число лейкоцитов, превышающее 10000/мм3 является редкостью. Из общего числа лейкоцитов преобладающими клетками могут быть полиморфно-ядерные лейкоциты, лимфоциты или другие мононуклеарные клетки. При исследовании 47 транссудатов в 6 случаях (13%) более 50% клеток составляли полиморфно-ядерные лейкоциты, в 16 случаях (34%) преобладали малые лимфоциты, а в 22 случаях (47%)— другие мононуклеарные клетки [14]. Содержание глюкозы в плевральной жидкости такое же, как в сыворотке крови, а содержание амилазы мало [15]. Величина рН транссудата выше, чем одновременно замеренная величина рН крови [16]. Вероятно, это связано с активным транспортом бикарбоната из крови в плевральную полость [17].
medicalprog.ru
Результаты флюорографии ➤ Страница №60 ➤ Медицинская консультация ➤ Медицинский портал «health-ua.org»
ВНИМАНИЕ! Перед тем как задать вопрос, рекомендуем Вам ознакомиться с содержанием раздела «Часто задаваемые вопросы». Велика вероятность, что там Вы найдете ответ на свой вопрос прямо сейчас, не тратя время на ожидание ответа от врача–консультанта.19 января 2017 года
Спрашивает Земфира Смайловна:
Подчёркнута доб.м\долевая плевра справа.Причины и нужно ли проводить какое-то лечение? Связано ли это с сердцем.
19 апреля 2017 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Земфира! Скорее всего, речь идет об уплотнении междолевой плевры, что является последствием перенесенного воспалительного процесса. Никакого самостоятельного значения эта находка не имеет. Подробная информация о принципах интерпретации результатов флюорографии содержится в материалах статьи О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале. Берегите здоровье!19 декабря 2010 года
Спрашивает Татьяна:
Здравствуйте! Моему отцу написали в передних синусах плевральное уплотнение. Подскажите пожалуйста, что это такое, и как его лечить? Не опасно ли это? Заранее спасибо!
04 января 2011 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Татьяна! Уплотнение листков плевры на флюорограмме может быть признаком плеврита (воспаления плевры). Для исключения острого процесса необходимо обратиться очно к пульмонологу или фтизиатру и пройти обследование. Подробнее о принципах интерпретации результатов флюорографии читайте в материалах статьи О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале. Берегите здоровье!12 декабря 2015 года
Спрашивает Мария:
Доброе время суток.У моей мамы отдышка,уже более года.Маме 74 года.Кашель периодически появляется,последнее время стал сильнее.Таблетки не помогают.Сделали ренгенографию легких:Легочные поля эмфизематозны,легочный рисунок обагощен интерстицианальным,перибронхиальным компонентом,в нижних отделах деформирован.Корни легких структурны.Купола диафрагмы с четкими контурами,расположены на уровне 7 ребра.Синусы плевры свободны.Тень средостения расположена срединно,не расширена.Дуга аорты уплотнена.Костных патологических изменений ребер не выявлено,межреберные промежутки несколько расширены.
Заключение:R признаки хр.бронхита,эмфиземы легких,пневмосклероза.
Подскажите на доступном языке,что это значит,насколько это серьезно,и что дальше делать?Может надо сделать мрт для установления диагноза?И какому врачу стоит обратиться?Может еще мрт сердца сделать?Какие анализы в таких случаях сдают?
Заранее благодарна за ответ.Мария
19 января 2016 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Мария! Изменения в легких соответствуют длительно текущему хроническому воспалительному процессу. Маму и результаты рентгенограммы надо показать хорошему терапевту. Изучение медицинской документации, осмотр, аускультация сердца и легких помогут врачу понять, в чем возможная причина одышки и кашля и продолжить обследование в выбранном направлении. Из специалистов, скорее всего придется получит консультации пульмонолога, кардиолога и ЛОР-врача. Из дополнительных обследований – развернутый клинический анализ крови, ЭКГ и УЗИ сердца. Берегите здоровье!
19 апреля 2013 года
Спрашивает Ольга:
Здравствуйте.У меня бронхит,сделала флюорографию- результат-усиление легочного рисунка,корни малоструктурны,расширены, о чем это говорит, врач сказала,что все в порядке.Заранее спасибо!
15 июля 2013 года
Отвечает Медицинский консультант портала «health-ua.org»:
Добрый день, Ольга! В данном случае, безусловно, рентгенологические изменения есть, и они указаны в заключении. Но доктор говорила о том, что «все в порядке», я думаю, имея в виду, что клиническая картина заболевания (в данном случае – бронхита) соответствует данным флюорограммы. Возможно, здесь важно было, как подтвердить диагноз бронхита, так и опровергнуть, например, пневмонию. Так, и усиление легочного рисунка и малоструктурность корней легкого действительно могут свидетельствовать об остром воспалительном процессе в бронхо-легочной системе. Всего доброго!
16 апреля 2013 года
Спрашивает Надежда:
Здравствуйте!!! Сделала ФЛГ и получила вот такой ответ: плевронаслоения в области к/д углов. Скажите, пожалуйста, что это означает???
15 июля 2013 года
Отвечает Медицинский консультант портала «health-ua.org»:
Добрый день, Надежда! Вероятно, в данном заключении идет речь о плевральных наслоениях (утолщения) в области кардиодиафрагмального угла. Данная находка является следствием перенесенного заболевания легких. Иногда такие утолщение плевры наблюдаются при воспалительных процессах (чаще туберкулезе). Как правило, если нет других рентгенологических изменений и жалоб, то особого внимания плевронаслоения не требуют. Обратитесь за очной консультацией к лечащему доктору, и он наверняка сориентируется в целесообразности дальнейшего диагностического поиска. Всего доброго!
27 ноября 2012 года
Спрашивает Влад:
Зделал рентген так как жалуюсь на нехватку воздуха,ощущение комка ниже горла и кашель,искустний,не мокрий,связан с желанием откашлять комок;постоянное отхаркивание слизи(прозорая).Заключение — збагачений легеневий рисунок,признаки хронического бронхита.
14 декабря 2012 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте! Описанный Вами симптом сухого кашля с трудноотделяемой слизистой мокротой вкупе с данными рентгенологического обследования (обогащение легочного рисунка, признаки хронического бронхита) указывают на хроническое обструктивное заболевание легких (ХОЗЛ) с вероятным астматическим компонентом. Для выбора лечебной тактики необходимо обратиться к терапевту, пройти дополнительные обследования (спирография, лабораторные тесты),что позволит подобрать необходимые лекарственные средства. В данных условиях самолечение не может быть эффективным. Будьте здоровы!
22 ноября 2012 года
Спрашивает Наталья:
Здравствуйте, у меня в заключении флюорографии написано такое:
эмфизема, частичная релаксация правого купола диафрагмы. Корни тяжисты. Сердце-увеличен левый желудочек. Аорта удлинена, уплотнена.
Что это значит?
14 декабря 2012 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте! Ответить на Ваш вопрос, не располагая информацией относительно клинических признаков заболевания, а также данных ЭхоКГ довольно сложно. Эмфизема – повышенная воздушность легочной ткани, возникающая вследствие обструкции дыхательных путей (вдох преобладает над выдохом). Релаксация купола диафрагмы может наступать вследствие различных патологических процессов в брюшной полости. Увеличение левого желудочка сердца, а также удлинение и уплотнение аорты – признаки кардиологической патологии, требующие обязательной консультации кардиолога. Будьте здоровы!
01 апреля 2011 года
Спрашивает Мария:
Здравствуйте! Скажите, пожалуйста, я сделала флюорографию. В заключении написано: дуга аорты удлинена, уплотнена. Что это значит? (Мне 58 лет) Спасибо.
18 апреля 2011 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Мария! Удлинение и уплотнение дуги аорты является возрастными изменениями, в основе которых лежить атеросклероз аорты. Учитывая результат флюорографии, Вам не помешает очная консультация кардиолога. Подробная информация о принципах интерпретации результатов флюорографии содержится в материалах статьи О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале. Берегите здоровье!03 февраля 2015 года
Спрашивает Лина:
Добрый день. Пожалуйста, помогите расшифровать результаты исследования: Легочные поля прозрачные, с некоторым усилением легочного рисунка в базальных отделах за счет бронхогенного компонента. Корни тяжистые. Синусы свободные. Купола диафрагмы четкие. Сердце обычной формы и размеров (Гипертрофия левого желудочка). ЭЭД = 0,4 МЗВ. Есть ли какие-то ограничения/патологии? Спасибо!
30 апреля 2015 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Лина! Подробная информация о принципах интерпретации результатов флюорографии содержится в материалах статьи О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале. На снимке признаки перенесенного бронхита. Внимания заслуживает упоминание о гипертрофии левого желудочка сердца. Учитывая эту запись, рекомендуем Вам очную консультацию кардиолога. Берегите здоровье!25 июня 2011 года
Спрашивает Алена:
Здравствуйте.Недавно моей бабушке сделали флюорографию и результат: Умеренно выраженная эмфизема,пневмофиброз. Корни тяжисти ,малоструктурны. Плевральные наслоения слева. Сердце расширенно в поперечнике. Аорта развернута,уплотнена.
Очень бы хотелось знать что это обозначает,есть ли угроза для жизни????
и какие методы лечения?
14 сентября 2011 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Алена! Подробная информация о принципах интерпретации результатов флюорографии содержится в материалах статьи О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале. Большинство изменений носит возрастной характер. Угрозы для жизни нет, а вот поводов для обращения к кардиологу – хоть отбавляй. Отведите бабушку на очную консультацию к этому специалисту. Берегите здоровье!07 сентября 2016 года
Спрашивает Елена:
о чем говорит диагноз Очаговых инфильтрованныхтеней в легочных тканей не определяется.усилен прикорневой легочныйрисунок.корни легкихрасширены ,структурны.синусы свободны
07 октября 2016 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Елена! Подобные изменения на флюорограмме часто сопутствуют воспалительному процессу в легких (подробности — в статье О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале). Для постановки диагноза необходимо сопоставить результат обследования с данными анамнеза и клинической картиной. Обратитесь на очный прием к терапевту или семейному врачу. Берегите здоровье!13 октября 2011 года
Спрашивает Наталья:
Здравствуйте. Сегодня сделала Компьютерную томографию.Помогите пожалуйста расшифровать.
В сегменте S2 верхней доли лёгкого определяется участок уплотнения лёгочной ткани с чётким неровным контуром размерами 19х13х16 мм с признаками кальциноза. В окруж. лёгочной ткани отмечено утолщение междолькового интерстиция.
Заключение: КТ-признаки метатуберкулёзного процесса сигмента S2 верхней доли правого лёгкого.
Спасибо.
17 ноября 2011 года
Отвечает Маетный Евгений Николаевич:
Здравствуйте, Наталья! Для постановки правильного диагноза и выбора лечения кроме клинических проявлений болезни используются дополнительные методы обследования, ярким представителем которых является компьютерная томография. Сегмент Вашего легкого (S2 верхней доли) содержит образование размерами 19х13х16 мм с патологическим процессом, от которого организм отгораживается, что проявляется признаками кальциноза. Вам целесообразно проконсультироваться у фтизиатра, поскольку данная локализация патологического процесса наиболее часто встречается при туберкуломах.
02 октября 2010 года
Спрашивает Елена:
Здравствуйте! Моя мама (58 лет) прошла плановую флюорографию, результат: «Справа во внутренней зоне нижнего этажа лёгочного поля (в проекции заднего отрезка десятого ребра) овальная тень. Сердце расширено влево.» Скажите, пожалуйста, что это значит??? Туберкулёзом и пневмонией никогда не болела, примерно год назад был затяжной бронхит. Сейчас беспокоют боли в левой руке, врачи в поликлинике подозревают лимфоденит или лимфонгинт (симптомы характерные). Предстоит обследование. Могут ли быть связаны результаты флюорографии с проблемами в руке???
22 декабря 2010 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Елена! Боли в левой руке никак не связаны с изменениями в правом легком. А вот патология сердца (о которой свидетельствует расширение сердца влево) может вызвать боли в левой руке (как проявления ишемической болезни сердца). Подробная информация о том, что означают тени в легком, содержится в статье О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале. Берегите здоровье!01 апреля 2015 года
Спрашивает альбина:
Здравствуйте.ДАННЫЕ флюрографии выдали такие—корни тяжистые,лёгочный рисунок деформирован.локальный пневмосклероз влевом кардиодифрагмальном углу.апикальный пневмосклероз слева.Что это такое и нужно ли волноваться? стала замечать Частую ангину.и можно ли посещать при этом баню???
27 апреля 2015 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте! Подробная информация о принципах интерпретации результатов флюорографии содержится в материалах статьи О чем рассказывают результаты флюорографии. Чего стоит бояться? на нашем медицинском портале. Частая ангина к изменения на флюорографии не имеет отношения. Вне обострений хронического тонзиллита и других хронических инфекций посещать баню можно, если нет других противопоказаний. Берегите здоровье!15 сентября 2010 года
Спрашивает Наталия:
Добрый вечер, я беременная. Бабушка сделала ФЛГ, результат таков: слева в прикорневой зоне округлое образование в области отхождения ВДБ. Аорта кальцинирована. Левый купол диафрагмы подтянут кверху. Не опасно ли это для бабушки? И не опасно ли это для новорождённого? Бабушка живёт с нами в одной квартире.Заранее спасибо за ответ.
08 декабря 2010 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Наталия! Кальцинированная аорта, по результатам флюорографии, является достоверным признаком атеросклероза аорты. А вот причину появления образования в легких и подтянутости левого купола диафрагмы надо выяснять. В некоторых случаях такую картину дают опухолевые заболевания легких. Вашей бабушке показана консультация торакального хирурга, рентген органов грудной клетки (возможно – магнтно-резонансная томография) и общеклиническое обследование (общий анализ крови и мочи, биохимический анализ крови, ЭКГ, консультации кардиолога). Берегите здоровье!
www.health-ua.org
