
Воздушно-капельные инфекции являются самыми распространенными в структуре всех инфекционных заболеваний. Все они объединены воздушно-капельным механизмом передачи. Первое «знакомство» человека с ними проходит в раннем детском возрасте, потом значительно чаще при вступлении в организованный коллектив. Так дети, которые посещают садик, болеют воздушно-капельными инфекциями значительно чаще, чем неорганизованные.
Причины воздушно-капельных инфекций:
- вирусы – самые частые возбудители, вызывают такие распространенные заболевания – острая респираторная вирусная инфекция (ОРВИ, в народе — простуда), грипп, ветряная оспа (после перенесенного заболевания развивается стойкий иммунитет, в детском возрасте протекает легче).
- бактерии – легионеллез, дифтерия, коклюш, туберкулез. Дифтерия и коклюш являются контролируемыми инфекциями, так как они включены в календарь прививок. Инфицированность туберкулезом составляет 90 %, однако в случае нормальной работы иммунитета заболевание не развивается.
Симптомы воздушно-капельных инфекций
При ОРВИ симптоматика является характерной и проявляется в виде катарального синдрома:
- ринит – выделения из носа слизистого характера, насморк;
- фарингит, тонзиллит – чувство першения в горле, при осмотре покраснение и зернистость слизистой горла, увеличение миндалин;
- кашель – вначале сухой, потом влажный;
- конъюнктивит – покраснение конъюнктив с чувством рези в глазах;
- отит – чаще бывает у детей при переходе инфекции по евстахиевой трубе в полость среднего уха;
- общая интоксикация – при попадании токсинов вируса в кровь, сопровождается повышением температуры тела, общей слабостью, ломотой в суставах.
В отличие от остальных ОРВИ, грипп протекает с выраженной общей интоксикацией, с минимальным катаральным синдромом.
Ветряная оспа проявляется повышенной температурой тела и наличием высыпания – небольшие везикулы, заполненные прозрачной жидкостью.
Легионеллез возникает при вдыхании воздуха, зараженного легионеллами из конденсата кондиционеров. Характеризуется тяжелой интоксикацией с развитием пневмонии, тяжело поддающейся лечению.
Коклюш является детской бактериальной воздушно-капельной инфекцией. До появления вакцинации – значительное распространение. В симптоматике характерно наличие приступообразного кашля, сопровождающегося репризами (серия кашлевых толчков с длинным вдохом).
Дифтерия вызывается коринебактериями дифтерии, при попадании в верхние дыхательные пути оседают на слизистой миндалин, вызывая характерное воспаление с образованием серых пленок. При массовом заражении возможно образование дифтерического крупа – отек мягких тканей гортани с развитием острой дыхательной недостаточности.
Диагностика
Диагноз ОРВИ и грипп ставится на основании клинической картины в эпидсезон. Для выявления и идентификации возбудителя применяется вирусологический метод.
Бактериальные воздушно-капельные инфекции определяются бактериологическим методом.
Лечение
При ОРВИ и других вирусных воздушно-капельных инфекциях заключается в облегчении состояния – деконгестанты при насморке (нафтизин, санорин), полоскание горла антисептиками (фурацилин), обильное теплое питье в борьбе с интоксикацией. Также используется вит. С, который подавляет развитие вируса. Противовирусные препараты (амизон, афлубин) целесообразно использовать в первые часы от начала заболевания, так как они эффективны в отношении размножающегося вируса.
Лечение при ветряной оспе заключается в обработке сыпи антисептиками (фукарцин), обильное питье, жаропонижающие препараты (парацетамол, ибупрофен).
Лечение дифтерии и коклюша проводится только в условиях стационара.
Профилактика
В сезон повышения заболеваемости на грипп и ОРВИ заключается в применении местных противовирусных препаратов (смазывания входа в носовую полость оксолиновой мазью), приема достаточного количества витаминов (особенно вит. С), ограничение в посещения мест скопления большого количества людей, масочный режим.
Профилактика дифтерии и коклюша является иммунологической и включена в календарь прививок.
СОДЕРЖАНИЕ
1 Воздушно-капельные инфекции, профилактика и лечение
2 КОКЛЮШ
3 Дифтерия
4 Профилактика воздушно-капельных инфекций
5 Заключение
6 Список литературы
ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ, ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
Воздушно-капельный (пылевой, ингаляционный) – один из самых распространенных и быстрых способов передачи инфекционных болезней. Таким путем могут передаваться заболевания, вызываемые как вирусами, так и бактериями. Сопутствующий воспалительный процесс слизистых оболочек верхних дыхательных путей способствует распространению возбудителей. Большое количество микробов выделяется с капельками слизи при кашле, чихании, разговоре, плаче, крике. Степень мощности этого пути передачи зависит от характеристик (наиболее важен размер частиц) аэрозолей. Крупные аэрозоли рассеиваются на расстояние 2-3м и быстро оседают, мелкие же преодолевают расстояние не более 1м при выдохе, но могут длительное время оставаться во взвешенном состоянии и перемещаться на значительные расстояния благодаря электрическому заряду и броуновскому движению. Инфицирование человека возникает в результате вдыхания воздуха с содержащимися в нем капельками слизи, в которых и находится возбудитель. При таком способе передачи максимальная концентрация возбудителей будет вблизи источника инфекции (больной или бактерионоситель). Воздушно-капельный путь передачи зависит от устойчивости возбудителей во внешней среде. Большое количество микроорганизмов быстро погибает при подсыхании аэрозолей (вирусы гриппа, ветряной оспы, кори), другие же достаточно стойкие и сохраняют свою жизнедеятельность и свойства длительное время в составе пыли (до нескольких суток). Поэтому заражение ребенка может иметь место при уборке помещения, игре запыленными игрушками и т.д., такой «пылевой» механизм передачи эффективен при дифтерии, сальмонеллезе, туберкулезе, скарлатине, и других заболеваниях.
Воздушно-капельные инфекции можно разделить на вирусные инфекции (ОРВИ, грипп, парагрипп, аденовирусная и респираторно-синцитиальная инфекция, ветряная оспа, корь, краснуха, эпидемический паротит) и бактериальные (ангина, скарлатина, дифтерия, менингококковая инфекция).
Имеются следующие общие признаки, позволяющие объединить эти заболевания в одну группу:
1) воздушно-капельный механизм заражения;
2) выраженные местные изменения, сочетающиеся с общими проявлениями;
3) склонность к эпидемиям;
4) широкая распространенность заболеваний вне зависимости от возраста и пола.
2КОКЛЮШ
Коклюш — острое инфекционное заболевание детей с циклическим течением и характерными приступами судорожного кашля.
Возбудитель коклюша — Bordetella pertussis, представляет собой бактерии, имеющие форму короткой палочки. Открыт учеными бельгийцем Борде и французом Жангу в 1906 г.
Инфекция передается воздушно-капельным путем. Коклюшная палочка, находящаяся в капельках мокроты и слизи больного, при кашле попадает в воздух и затем проникает через дыхательные пути в организм здорового человека. Заражение возможно только при общении с больными, так как Bordetella pertussis вне организма быстро погибает. Опасность заражения через окружающие предметы практически исключается.
Наиболее часто болеют дети от 1 года до 5 лет, иногда и дети до 1 года. У взрослых болезнь встречается редко. Коклюш оставляет стойкий иммунитет, повторные заболевания очень редки.
Инкубационный период длится от 2 до 15 дней (в среднем 5-9 дней).
Клиника. Вначале появляется небольшое покашливание, усиливающееся с каждым днем. Повышается температура, ребенок становится раздражительным, ухудшается сон и аппетит, этот период называется катаральным, длится до 2 нед. Все проявления болезни продолжают нарастать; постепенно самочувствие ребенка ухудшается, кашель становится более длительным и тяжелым, а в конце второй — начале третьей недели приобретает приступообразный характер: болезнь переходит в третий период — спазматический, который продолжается 1-5 нед. Приступы судорожного кашля — основной и постоянный симптом заболевания. Кашель начинается двумя-тремя глубокими кашлевыми толчками, за ними идет серия коротких толчков, они следуют один за другим и заканчиваются глубоким свистящим вдохом из-за судорожного сужения гортани. Затем вновь начинаются кашлевые толчки. Тяжесть болезни зависит от длительности и частоты приступов. У детей раннего возраста приступы кашля длительные (до 2-3 мин), состоят из коротких выдыхательных толчков без свистящих вдохов. Во время приступа лицо больного краснеет, затем приобретает синеватый оттенок. На глазах выступают слезы, иногда образуются кровоизлияния в белочную оболочку глаз, язык высунут изо рта, шейные вены набухают, возможно непроизвольное отделение кала и мочи. Приступ заканчивается отхождением вязкой мокроты и нередко рвотой. Кашлевые приступы повторяются от 5 до 30 и более раз в сутки. Лицо становится одутловатым, веки припухают, на коже лица могут появиться кровоизлияния. В промежутках между приступами кашля дети чувствуют себя вполне удовлетворительно. Постепенно кашель ослабевает, приступы становятся реже — начинается период выздоровления, который продолжается в среднем 1-3 недели.
Общая продолжительность болезни от 5 до 12 недель. Заразным ребенок считается в течение 30 дней от начала заболевания. Массовые прививки привели к появлению так называемых стертых форм коклюша, когда спазматический период может быть очень легким или полностью отсутствует.
Патогенез. Bordetella pertussis размножается, в основном, на слизистой оболочке дыхательных путей. Их эпителий подвергается дистрофическим изменениям и слущивается, выявляются признаки катарального воспаления. Просветы бронхов содержат серозный экссудат с небольшой примесью лейкоцитов и макрофагов. В экссудате находятся бордетеллы, лежащие свободно или фагоцитированные. Иногда происходит бронхогенное распространение воспалительного процесса на респираторные отделы. В этих случаях возникают мелкие очаги пневмонии. В участках с прогрессирующими изменениями в альвеолах содержится серозно-макрофагально-лейкоцитарный или серозно-лейкоцитарный экссудат. Наряду с этим обнаруживаются тяжелые функциональные изменения: в передних отделах легких отмечается резко выраженная острая эмфизема, в задних же отделах участки эмфиземы чередуются с участками ателектазов.
Продукты распада возбудителя (эндотоксины) вызывают раздражение нервных рецепторов гортани, возникают импульсы, идущие в головной мозг и приводящие к образованию в ней стойкого очага раздражения. Благодаря понижению порога возбуждения нервных центров и рецепторов бывает достаточно ничтожного неспецифического раздражения, чтобы вызвать приступ спастического кашля. Развивается “невроз респираторного тракта”, который клинически проявляется следующими друг за другом толчкообразными выдохами, сменяющимися судорожным глубоким вдохом, многократно повторяющимися и заканчивающимися выделениями вязкой мокроты или рвотой. Спазм гортани, бронхиальной мускулатуры, периферических сосудов, рвота и другие симптомы свидетельствуют о раздражении не только дыхательного, но и других вегетативных центров. Приступы спастического кашля вызывают застой в системе верхней полой вены, усиливающий расстройства кровообращения центрального происхождения, и приводят к гипоксии. Коклюш у грудных детей протекает особенно тяжело, у них спастических приступов кашля не
Макроскопически отмечается умеренное полнокровие дыхательных путей с необильными полужидкими наложениями на слизистой оболочке. Легкие вздуты, на переднем крае легких нередко определяется буллезная эмфизема. В задних отделах легкие серо-красные, часто с точечными кровоизлияниями. На разрезе здесь видны отдельные выступающие мелкие серые или серо-красные очаги уплотнения и более многочисленные западающие темно-красные участки (ателектазы).
Микроскопически в слизистой оболочке гортани, трахеи, бронхов обнаруживается катаральное воспаление: вакуолизация эпителия, повышение секреции слизи, полнокровие, отек, умеренная лимфогистиоцитарная инфильтрация; в легких — мелкие бронхи в состоянии спазма с фестончатыми очертаниями, в паренхиме легких — отек, полнокровие, ателектазы. У грудных детей возможно развитие мелкоочаговой коклюшной пневмонии. При этом в альвеолах обнаруживается серозно-лейкоцитарный и даже фибринозный экссудат с большим числом палочек коклюша.
Осложнения: пневмония (особенно у детей от 1 года до 3 лет), носовые кровотечения, остановка дыхания. У грудных и ослабленных детей коклюш может протекать очень тяжело: катаральный период короткий, иногда сразу наступает спазматический период, нередко приступы кашля ведут к остановке дыхания.
Смертельный исход в настоящее время встречается редко, преимущественно у грудных детей от асфиксии, пневмонии, в редких случаях — от спонтанного пневмоторакса.
ДИФТЕРИЯ
Дифтерия – это инфекционное заболевание. Вызывают дифтерию коринебактерии. На месте, куда внедряется возбудитель дифтерии, начинается воспалительный процесс с образованием пленки. Кроме того, для дифтерии характерны нарушение общего состояния ребенка и возможны осложнения.
Воздушно — капельные инфекции
Воздушно – капельные инфекции отличаются от других групп заболеваний тем, что заражение здорового человека осуществляется воздушно – капельным путем, когда здоровый человек находится близко к больному. Например, при разговоре с больным, когда больной начинает чихать, кашлять или просто говорит, в окружающую среду выделяются минимальные частицы слизи, содержащие вирулентные микробы. Далее они попадают на слизистые дыхательных путей находящегося рядом здорового человека и могут вызвать развитие болезни.
Воздушно – капельные инфекции обладают высокой степенью передачи и могут поразить значительное количество людей. Возбудителями этих инфекций могут быть и бактерии (коклюш, дифтерия) и фильтрующиеся вирусы (грипп, натуральная оспа). Многие инфекции оставляют за собой длительный период бактерионосительства (например, после дифтерии).
Основные воздушно – капельные инфекции и их краткие характеристики:
1. Грипп. Наибольшая вероятность заражения приходится на первые два дня болезни. Из-за поражения вирусом верхних дыхательных путей снижается их защитная функция и вирус и токсины попадают в кровь. Начало болезни характеризуется ознобом, головной болью, повышается температура, есть дискомфорт при движении глаз. Затем появляется насморк, слезотечение, кашель.
2. Дифтерия. Вызывает интоксикацию организма, воспаление гортани, зева, носа, трахеи и глаз. Заражение происходит от больного, когда тот кашляет или чихает или через предметы, на которых больной оставил слизь из носа.
3. Менингококковая инфекция. Серьезное заболевание вызывающее гнойное поражение мозговой оболочки. Болезнь начинается с резкого поднятия температуры до 40 градусов, появляется рвота, головная боль, вялость. Через часов двадцать может появиться сыпь.
4. Коклюш. Характеризуется сильнейшим спазматическим кашлем. Болезнь развивается медленно, возникает насморк, небольшая температура, общее недомогание, кашель. Постепенно кашель становится пристуобразным.
5. Скарлатина. Болезнь начинается внезапно с высокой температуры в 40 градусов, краснеют щеки, возникает головная боль, недомогание рвота, потом появляется сыпь, чаще на сгибательных частях тела.
6. Корь. Начинается как простуда с чиханья, кашля, повышенной температуры, потом возникает одутловатость лица, конъюнктивит и светобоязнь. С четвертого дня появляются розовые пятна, которые держаться три дня, все это время держится высокая температура.
7. Эпидемический паротит. Болезнь поражает слюнные и другие железы, ЦНС. Начинается с ухудшения самочувствия, потери аппетита, головной боли. Затем повышается температура, возникают боли у ушей и в шеи, ямки за ушами опухают и постепенно опухоль перекидывается на щеки.
Воздушно-капельные инфекции
• Воздушно-капельные инфекции представляют собой группу
острых воспалительных заболеваний с поражением разных орга
нов и тканей, определяющих их особенности.
Имеются следующие общие признаки, позволяющие объединить эти заболевания в одну группу: 1) воздушно-капельный механизм заражения; 2) выраженные местные изменения, сочетающиеся с общими проявлениями; 3) склонность к эпидемиям; 4) широкая распространенность заболеваний вне зависимости от возраста и пола.
Среди данных заболеваний особенно актуальными являются острые респираторные вирусные инфекции (грипп, парагрипп, аденовирусная и респираторно-синцитиальная инфекция) и бактериальные инфекции (дифтерия, скарлатина, менингококковая инфекция).
ГРИПП
• Грипп (от франц. grippe — схватывать) вызывается вирусами
гриппа.
Источником заражения является только больной человек. Грипп широко распространен, заболеваемость им в развитых странах превышает заболеваемость другими инфекциями. Характеризуется возникновением эпидемий и пандемии в осенне-зимний период. Так, в 1918 г. во время пандемии в мире погиб 21 млн человек. Через 50 лет (1968) во время пандемии, вызванной «гонконгским вирусом», умер 1 млн человек. В последнее десятилетие эпидемии гриппа регистрировались регулярно, характеризовались высокой летальностью ослабленных больных, стариков и детей. В декабре 1995 г. во время эпидемии в Москве еженедельно фиксировалось более 249 000 заболеваний гриппом, хотя современные методы исследований позволяют прогнозировать начало эпидемии и проводить необходимые профилактические мероприятия, значительно снижающие заболеваемость среди населения.
Этиология. Вирус гриппа открыт в 1933 г. Он относится к РНК-содержащим вирусам, обладает тропизмом к эпителию верхних дыхательных путей (пневмотропный). В настоящее время известно три типа вируса — A (Al, A2), В, С, относящихся к семейству Orthomyxoviridae. Частицы вируса округлой формы, диаметром 80—120 нм, состоят из молекулы РНК, окруженной липогликопротеидной оболочкой.
Патогенез. Заражение происходит воздушно-капельным путем. Инкубационный период 2—4 дня. Вирус адсорбируется на эпителиальных клетках бронхиального и альвеолярного эпителия. С помощью нейроаминидазы растворяет оболочку клеток и проникает внутрь их. РНК-полимераза активирует репродукцию вируса, который заселяет эпителиальные клетки. Репродукция вируса сопровождается гибелью клеток эпителия бронхов и трахеи, что обусловлено цитопатическим (цитолитическим) действием вируса. Развиваются некроз, дистрофия, десквамация эпителия. Нарушение целостности эпителиального барьера верхних дыхательных путей ведет к вторичной виремии. Вирус оказывает вазопатическое (вазопаралитическое) действие, в тканях отмечаются полнокровие, стазы, плазматическое пропитывание, кровоизлияния. Вирус гриппа способен угнетать защитные системы организма — резко снижается фагоцитарная активность нейтро-фильных лейкоцитов, макрофагов, подавляется хемотаксис. На фоне вазопаралитического и иммуноирессивного действия вируса активируется вторичная инфекция, которая и определяет основные морфологические изменения в органах и тканях.
Патологическая анатомия. Различают три формы гриппа: легкую, средней тяжести, тяжелую.
Легкая форма гриппа характеризуется развитием острого катарального воспаления в верхних дыхательных путях. При этом специфическими изменениями, обусловленными действием вируса, являются дистрофия эпителия с вакуолизацией цитоплазмы, десквамация клеток и образование в просвете мелких бронхов скоплений спущенных клеток. Считают, что обнаруживаемая зернистость в цитоплазме эпителия, окрашиваемая кислыми красителями в розоватый цвет, представляет собой колонии вируса. Об этом свидетельствуют результаты иммуно-флюоресцентного исследования, с помощью которого точно идентифицируется вирус в мазках-отпечатках из верхних дыхательных путей. В слизистой оболочке развиваются также полнокровие сосудов, мелкие кровоизлияния, отек стромы, очаговая лимфогистиоцитарная инфильтрация. В просвете верхних дыхательных путей определяется серозный, серозно-слизистый экссудат. Легкая форма протекает в течение одной недели и заканчивается полным выздоровлением. Это самый частый вариант течения (форма) заболевания.
Грипп средней тяжести характеризуется поражением мелких бронхов, бронхиол и паренхимы легких. В слизистой оболочке бронхов возникает серозно-геморрагическое воспаление. Эпителий некротизируется и слущивается, заполняет просвет, что вызывает формирование очагов ателектаза и острой эмфиземы легких. При сегментарном панбронхите воспаление (перибронхиально) переходит на прилежащую ткань легких, в которой появляются очаги гриппозной пневмонии. Для нее характерно наличие в пространстве альвеол серозно-геморрагиче-ского экссудата, слущивание клеток альвеолярного эпителия. В межальвеолярных перегородках возникает интерстициальное (межуточное) воспаление, представленное лимфогистиоцитар-ными инфильтратами. Иногда, особенно у детей, встречаются гиалиновые мембраны. Воспалительные изменения в легких сочетаются с признаками регенерации эпителия бронхов и альвеол. Все изменения, возникающие в бронхах и альвеолах, в значительной мере обусловлены присоединением вторичной инфекции, которая определяет появление в экссудате нейтрофильных лейкоцитов.
Длительность течения гриппа средней тяжести около одного месяца. Обычно заканчивается полным выздоровлением. Однако у ослабленных людей, стариков и детей возможны хронизация процесса и развитие различных бронхолегочных осложнений.
Тяжелая форма гриппа имеет две разновидности: грипп с выраженной тяжелой интоксикацией и грипп с легочными осложнениями.
При гриппе с выраженной тяжелой интоксикацией на первое место выступает цитопатическое и вазопаралитическое действие вируса. В трахее и бронхах выражены серозно-геморрагическое воспаление и некроз. В легких превалируют расстройства кровообращения, кровоизлияния, мелкие очажки серозно-геморраги-ческой пневмонии, чередующиеся с участками острой эмфиземы и ателектаза. Общая интоксикация проявляется мелкими множественными кровоизлияниями в головном мозге, внутренних органах, серозных и слизистых оболочках. При поражении жизненно важных центров головного мозга возможна смерть больного.
Грипп с легочными осложнениями характеризуется присоединением вторичной инфекции, которая и обусловливает все основные изменения. Среди возбудителей вторичной инфекции первое место занимают стафилококк, затем стрептококк и синегнойная палочка. Основные изменения развиваются в бронхиальном до реве и легочной паренхиме. В бронхах серозно-гнойное воспаление, характерен деструктивный панбронхит. В связи с деструкцией стенки бронхов возможно образование острых бронхоэктазов, очагов ателектазов и острой эмфиземы. При гриппозной бронхопневмонии (чаще вовлекаются в процесс сегменты) легкие увеличены в размерах, на разрезе пестрые — «большое пестрое гриппозное легкое». Гистологически определяется серозно-ге-моррагический экссудат в альвеолах с примесью большого количества нейтрофильных лейкоцитов, иногда участки абсцедирова-ния, кровоизлияний, ателектаза, острой эмфиземы.
Осложнения. Для гриппозной пневмонии типичны следующие осложнения: карнификация, абсцедирование, гнойный плеврит, эмпиема плевры, острые и хронические бронхоэктазы, иногда гнойный медиастинит, пневмофиброз, хроническая обструк-тивная эмфизема.
В связи с генерализованной виремией во внутренних органах появляются следующие изменения: в печени, почках, сердце дистрофические изменения паренхиматозных клеток, полнокровие сосудов, интерстициальное (межуточное) воспаление. Иногда может возникнуть гломерулонефрит. Возможны серозный менингит, гриппозный энцефалит; в ганглиях симпатической и парасимпатической части вегетативной нервной системы возникают дистрофические изменения нейронов, мелкие кровоизлияния. Встречается тромбофлебит, тромбартериит.
ПАРАГРИПП
• Парагрипп (от греч. para — около и франц. grippe — схватывать) — гриппоподобное инфекционное заболевание, характеризующееся преимущественным поражением верхних дыхательных путей и умеренной интоксикацией.
Заболевание встречается очень часто (составляет 10—15 % всех случаев острых респираторных вирусных инфекций). Однако оно вызывает только «семейные эпидемии», является также причиной отдельных гриппоподобных случаев. Болеют люди разного возраста.
Этиология и патогенез. Возбудителем парагриппа является пневмотропный РНК-содержащий вирус типов 1—4 семейства Paramyxoviridae. Размеры вируса 150—300 нм в диаметре. Вирус парагриппа вызывает образование многоядерных клеточных симпластов. Патогенез заболевания сходен с таковым при гриппе, однако интоксикация менее выражена и течение заболевания легкое, напоминает течение легкой формы гриппа. Вирус парагриппа часто сопровождается отеком гортани в связи с острым ларингитом, осложняющимся ложным крупом.
Патологическая анатомия. При парагриппе в верхних дыхательных путях развивается катаральный ларинготрахеоброн-хит. Для него характерна пролиферация эпителия бронхов с образованием подушкообразных выростов эпителия, сопровождающихся дистрофическими изменениями эпителия, полнокровием
сосудов и очаговой лимфогистиоцитарной инфильтрацией стро-мы. Экссудат в бронхах и просвете альвеол серозный или сероз-но-слизистый. В межальвеолярных перегородках отмечается интерстициальное (межуточное) воспаление, но степень его по сравнению с гриппом менее выражена.
В других органах определяются дистрофические изменения, нерезкое полнокровие сосудов, очаговая небольшая лимфогисти-оцитарная инфильтрация стромы. Иногда развивается менинго-энцефалит.
Осложнения. Обусловлены присоединением вторичной инфекции, которая определяет характер возникающих изменений.
РЕСПИРАТОРНО—СИНЦИТИАЛЬНАЯ ИНФЕКЦИЯ
• Респираторно-синцитиальная инфекция (PC-инфекция) — острое респираторное заболевание, вызываемое вирусом, обладающее умеренной контагиозностью.
PC-инфекция встречается довольно часто, по данным некоторых авторов, составляет 15—20 % всех наблюдений острой респираторной вирусной инфекции. Для нее, так же как и для парагриппа, характерны «семейные эпидемии» или вспышки в закрытых детских коллективах.
Этиология и патогенез. PC-вирус относится к РНК-содержа-щим вирусам, семейства Paramyxoviridae, диаметром 90—120 нм, обладает способностью формировать в культуре тканей гигантские клетки и синцитий. Патогенез заболевания сходен с патогенезом гриппозной и парагриппозной инфекции. Вначале поражаются мелкие бронхи и легкие, затем — верхние дыхательные пути. Возможна генерализация инфекции, что особенно характерно для детей первых месяцев жизни.
Патологическая анатомия. Для PC-инфекции характерно развитие катарального ларинготрахеобронхита, бронхиолита и мелкоочаговой бронхопневмонии. Гистологическим признаком PC-инфекции является пролиферация эпителия мелких бронхов в виде сосочков или выпячиваний, состоящих из крупных клеток со светлыми крупными ядрами округлой формы. В цитоплазме таких клеток содержатся мелкие богатые РНК включения (вирус). Экссудат в альвеолах представлен главным образом серозной жидкостью с макрофагами, изредка встречаются гигантские клетки, небольшое количество нейтрофильных лейкоцитов. В межальвеолярных перегородках отмечается клеточная инфильтрация, представленная лимфоидными и гистиоцитарными элементами. В связи с бронхиолитом в легких отмечаются участки ателектаза и острой эмфиземы.
При генерализации инфекции во внутренних органах возникают характерные изменения: в кишечнике, почках, поджелудочной железе и печени происходит разрастание эпителия в виде сосочков. В головном мозге изменения весьма похожи на парагрип-позные.
Осложнения. Обусловлены присоединением вторичной инфекции и возникают преимущественно в легких.
АДЕНОВИРУСНАЯ ИНФЕКЦИЯ
• Аденовирусная инфекция — острое респираторное заболевание, характеризующееся поражением верхних дыхательных путей, конъюнктивы, лимфоидной ткани зева и глотки.
Аденовирусная инфекция широко распространена во всех странах, по данным ряда авторов, составляет 25—50 % всех наблюдений острых респираторных вирусных заболеваний. Некоторые серотипы, в частности 3 и 7, дают ограниченные эпидемические вспышки заболевания. Особенно они характерны для детских садов, школ и других детских учреждений.
Этиология и патогенез. Возбудитель болезни относится к ДНК-вирусам семейства Adenoviridae, насчитывающему около 80 сероваров, диаметром 70—90 нм. Источником заражения являются больной человек и носители. Пневмотропный вирус адсорбируется на эпителиальных клетках верхних дыхательных путей и посредством пиноцитоза проникает внутрь, далее транспортируется в ядро, где репродуцируется. Выход вируса из ядра ведет к гибели клетки и развитию виремии, которая определяет общую интоксикацию. Присоединение вторичной инфекции отягощает течение заболевания за счет дополнительной интоксикации и различных осложнений.
Патологическая анатомия. Характер изменений при аденовирусной инфекции зависит от тяжести течения.
Легкая форма характеризуется острым катаральным риноларинготрахеобронхитом и острым катаральным фарингитом. Часто отмечается острый катаральный конъюнктивит. В регионарных лимфатических узлах выявляется гиперплазия лимфоидной ткани. В эпителии верхних дыхательных путей отмечается неравномерное окрашивание и увеличение ядер за счет накопления в них ДНК. В цитоплазме этих клеток определяются фуксинофильные включения, они увеличены в размерах, часто спущены. В альвеоцитах респираторных отделов легких развиваются аналогичные изменения. Такие аденовирусные клетки являются маркером аденовирусной инфекции. В слизистой оболочке верхних дыхательных путей выявляются также полнокровие сосудов, мелкие кровоизлияния, очаговая лимфогистиоцитарная инфильтрация. Иногда, особенно у детей первого года жизни, может возникнуть аденовирусная пневмония, при которой в экссудате определяется серозная жидкость, макрофаги, клетки слущенного альвеолярного эпителия, некоторое количество нейтро-фильных лейкоцитов. В межальвеолярных перегородках лимфогистиоцитарная инфильтрация.
Тяжелая форма заболевания обусловлена генерализацией вирусной и присоединением вторичной инфекции. При этом поражаются эпителий кишечника, клетки печени, эпителий выводных протоков поджелудочной железы, эпителий канальцев почек, в которых появляются аденовирусные клетки. В паренхиматозных органах выражены дистрофия и интерстициальное (межуточное) воспаление. Нередко возникает менингоэнцефа-лит. Присоединение вторичной инфекции меняет характер морфологических изменений в органах, присоединяются нагноение и некроз.
Осложнения. Обусловлены присоединением вторичной инфекции. В основном речь идет о синуситах, отитах, ангинах, пневмонии и др.
ДИФТЕРИЯ
• Дифтерия (от греч. diphtera — пленка) — острое инфекционное заболевание, характеризующееся преимущественно фибринозным воспалением в очагах фиксации возбудителя и общей интоксикацией.
Болеют дифтерией чаще дети в возрасте до 5 лет. В последние годы благодаря массовой противодифтерийной иммунизации детей заболевание среди них стало редким. Однако в настоящее время резко возросла заболеваемость дифтерией среди взрослых, в Москве она составляет в ноябре—декабре 78 наблюдений в неделю, что обусловлено отсутствием специфической профилактики во взрослых коллективах.
Источником инфекции является больной человек или бактерионоситель. Дифтерия — типичный антропоноз. Заболевание возникает в виде небольших вспышек или спорадических случаев. Основным путем передачи является воздушно-капельный, однако известна также передача инфекции контактным путем.
Этиология и патогенез. Возбудитель дифтерии открыт в 1884 г. Имеет характерную морфологию. Относится к семейству коринебактерий, выделяет экзотоксин, который легко разруша ется при нагревании. Сам возбудитель хорошо сохраняется при комнатной температуре. Показано, что сухие дифтеритические пленки при комнатной температуре могут содержать вирулентный возбудитель в течение 7 мес. Инкубационный период при дифтерии равен 2—10 дням. Входными воротами для бактерии являются слизистые оболочки верхних дыхательных путей, реже поврежденные кожные покровы. Дифтерийные бактерии раз множаются в месте входных ворот, в крови обычно не встречаются. Образующийся в большом количестве экзотоксин обладает следующими свойствами: некротическим действием на ткани, вазопаралитическим действием с резким повышением проницаемости стенок сосудов, нейротропным действием. В результате в месте входных ворот развивается некроз эпителия и тканей, глубина которого определяется тяжестью заболевания. Формируется фибринозная пленка, содержащая большое количество бактерий. Общее действие экзотоксина проявляется поражением сердечно-сосудистой, нервной систем и надпочечников. Такое соче-танное действие ведет к гемодинамическим нарушениям. Возможна сенсибилизация организма к дифтерийному экзотоксину, следствием которой может быть развитие тяжелых токсических и гипертоксических форм дифтерии.
Патологическая анатомия. Местные изменения локализуются в слизистой оболочке зева (дифтерия зева 80 %), гортани, трахеи и бронхов (20 %). Очень редко отмечается дифтерия носа, глаза, кожи, половых органов.
Дифтерия зева. Дифтерию зева называют также дифтерией глотки. Она характеризуется сочетанием выраженных местных и общих изменений. М е с т н о на некротизированной слизистой оболочке миндалин образуются плотные желтовато-белые пленки, толщиной около 1 мм. В прилежащих участках слизистая оболочка полнокровная, с мелкими кровоизлияниями. Мягкие ткани шеи отечные, иногда отек распространяется на переднюю стенку грудной клетки. Воспаление имеет характер диф-теритического: глубокий некроз тканей миндалин и наличие плоского эпителия, выстилающего слизистую оболочку. Пленка долго не отторгается, что создает условия для всасывания экзотоксина, продуцируемого дифтерийными бактериями, который и вызывает тяжелую общую интоксикацию организма больного.
Общие изменения наиболее выражены в сердечнососудистой системе, периферической нервной системе, надпочечниках, почках. Развивается токсический миокардит: в кардиоми-оцитах выражены жировая дистрофия и очаги миолиза, в стро-ме — отек, полнокровие сосудов, иногда инфильтрация лимфо-идными и гистиоцитарными клетками. При этом различают альтернативную и интерстициальную формы миокардита. Если миокардит приводит к смерти на 2-й неделе, то говорят о раннем параличе сердца при дифтерии. В исходе миокардита развивается диффузный мелкоочаговый кардиосклероз, который может быть причиной внезапной острой сердечно-сосудистой недостаточности при физической нагрузке у реконвалесцентов.
В мелких сосудах развиваются фибриновые тромбы, обусловленные коагулопатическим действием экзотоксина.
В нервной системе изменения локализуются преимущественно в блуждающем нерве — в нижнем его узле (g. nodosum), в ко-
решках спинного мозга, интраганглионарных нервных волокнах межпозвоночных дисков, диафрагмальном, языкоглоточном нервах. Развивается паренхиматозный неврит с распадом миелина осевых цилиндров. В ганглиях возникают дистрофические изменения клеток вплоть до некроза. Все эти изменения достигают максимума спустя 1,5—2 мес и являются причиной поздних параличей.
В органах хромаффинной системы и прежде всего в надпочечниках отмечаются дистрофия и некроз клеток в мозговом и корковом веществе, мелкие кровоизлияния в строме. Все это приводит к снижению образования адреналина и обусловливает склонность таких больных к коллапсу.
В почках чаще всего развивается некроз нефроцитов главных отделов нефрона и формируется острая почечная недостаточность.
В лимфатических узлах, селезенке, костном мозге выражены явления гиперплазии лимфоидноп гканн, в центре фолликулов может отмечаться кариорексис.
Дифтерия дыхательных путей. Характеризует
ся выраженными местными изменениями в гортани, трахее и
крупных бронхах и незначительной общей интоксикацией. На
слизистой оболочке развивается крупозное воспаление. Образу
ющаяся пленка легко отделяется, так как цилиндрический эпите
лий непрочно связан с подлежащей тканью и некроз поверхност
ный. В результате отделения фибринозных пленок, содержащих
микроорганизмы, всасывания экзотоксина не происходит, поэто-
му явления интоксикации выражены слабо и общие изменения не выражены. Однако отделяющиеся пленки могут обтурировать просвет дыхательных путей, в результате Чего возникает истинный круп. Распространение процесса на мелкие бронхи приводит к нисходящему крупу и очаговым пневмониям.
Осложнения связаны главным образом с интубацией и трахе-остомией и обусловлены присоединением вторичной инфекции.
СКАРЛАТИНА
• Скарлатина (от итал. scarlatuin — багровый) — острое инфекционное заболевание стрептококковой природы с местными воспалительными изменениями в зеве и экзантемой.
Скарлатиной в основном болеют дети в возрасте 3—12 лет. Заражение происходит воздушно-капельным путем, хотя возможно также заражение через различные предметы и продукты питания. Типичный антропоноз. Заболевание отмечается в виде спорадических случаев и небольших эпидемических вспышек преимущественно в детских коллективах. Для скарлатины характерна периодичность эпидемических вспышек среди населения, которая составляет 5—6 лет.
Этиология и патогенез. Возбудителем является гемолитический стрептококк группы А, обладающий специфическим эрит-рогенным токсином. Серологически различают типы 1—4. Возбудитель, попав на слизистую оболочку зева, размножается, продуцируя эндотоксин. Все последующие местные и общие изменения обусловлены развивающимся токсикозом.
На слизистой оболочке зева возникает воспаление, присоединяется регионарный лимфаденит. Формируются первичный скарлатинозный аффект и первичный скарлатинозный комплекс. Локализация первичного аффекта вне миндалин получила название экстрабуккальной скарлатины. Циркуляция в крови эндотоксина и стрептококка определяет появление антител и общие изменения: экзантему, температуру, интоксикацию. В начале 2-й недели болезни (первый период) происходит сенсибилизация организма к стрептококку и, начиная со 2—3-й недели, развивается инфекционно-аллергический период (второй период). Аллергические реакции представлены в суставах, сосудах,
сердце и коже.
Патологическая анатомия. Первый период. Этот период заболевания начинается с местных изменений: в зеве и на миндалинах определяется резкое полнокровие, переходящее на слизистую оболочку рта, языка, глотку — «пылающий зев», «малиновый язык». Миндалины резко увеличены, красного
цвета — катаральная ангина. В дальнейшем в ткани миндалин
возникают очаги некроза и развивается характерная для скарлатины некротическая ангина.
Очаги коагуляционного некроза в миндалинах окружены небольшой клеточной реакцией на фоне резкого полнокровия сосудов, кровоизлияний. При тяжелом течении некроз распространяется на мягкое небо, глотку, слуховую (евстахиеву) трубу, среднее ухо, лимфатические узлы и клетчатку шеи. Отторжение некротических масс сопровождается образованием язв на миндалинах. В шейных лимфатических узлах выражено резкое полнокровие, встречаются небольшие очаги некроза и миелоидная инфильтрация (лимфаденит).
Общие изменения обусловлены выраженной интоксикацией, которая проявляется прежде всего экзантемой (сыпью). Сыпь появляется со 2-го дня болезни, имеет мелкоточечный характер, ярко-красный цвет, покрывает всю поверхность тела, за исключением носогубного треугольника. В коже отмечаются полнокровие, отек, периваскулярные лимфогистиоцитар-ные инфильтраты. В поверхностных слоях эпидермиса имеются вакуолизация клеток, паракератоз с последующим некрозом. В дальнейшем участки некроза отторгаются и возникает характерное пластинчатое шелушение кожи на 2—3-й неделе заболевания.
В печени, почках, миокарде выявляются белковая и жировая дистрофия, интерстициальное (межуточное) воспаление. В селезенке, лимфоидных фолликулах кишечника определяются острая гиперплазия лимфоидной ткани и миелоидная метаплазия. В головном мозге и ганглиях вегетативной нервной системы выражены расстройства кровообращения и дистрофические изменения нервных клеток.
Тяжелая септическая форма скарлатины характеризуется выраженными гнойно-некротическими изменениями в области зева с развитием заглоточного абсцесса, гнойного отита, гнойного остеомиелита височной кости, гнойного этмоидита (интраканали-кулярное распространение инфекции), гнойно-некротического лимфаденита, флегмоны (мягкой или твердой) шеи. Флегмона может в некоторых случаях привести к аррозии крупных сосудов на шее и смертельному кровотечению. Переход гнойных процессов с височной кости или околоносовых пазух обусловливает развитие абсцесса мозга или гнойного менингита. Иногда эта форма скарлатины заканчивается септикопиемией.
Тяжелая токсическая форма скарлатины проявляется выраженной общей интоксикацией. В зеве отмечается резкая гиперемия, захватывающая даже пищевод, выражены гиперплазия лимфоидной ткани и дистрофия в различных органах, резкое расстройство кровообращения. Больные при этой форме погибают на 2—3-й день заболевания.
Второй период. Развивается на 3—5-й неделе заболевания. Этот период называется аллергическим. Он бывает не у всех больных. Основными проявлениями данного периода служат острый или хронический гломерулонефрит, серозные артриты, бородавчатый эндокардит, различные васкулиты.
Осложнения. Зависят главным образом от гнойно-некротических изменений в первый период. В настоящее время они почти не встречаются, однако участились проявления второго периода: гломерулонефрит, артриты и др.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
• Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком и проявляющееся в следующих основных формах: назофарингит, гнойный менингит, менин-гококкемия.
Заболевание наблюдается преимущественно у детей, однако болеют и взрослые. Путь распространения воздушно-капельный. Восприимчивость населения к инфекции 1 %. Эпидемические вспышки наблюдаются с периодичностью 10—20—30 лет, начинаются обычно в осенне-зимнем периоде. Это заболевание — типичный антропоноз, источником инфекции является больной или бактерионоситель.
Этиология и патогенез. Возбудитель открыт в 1887 г. Имеет характерный вид: диплококк в форме кофейного зерна. Серологически различают 4 типа менингококка. Он очень чувствителен к химическим и физическим факторам, погибает в течение нескольких часов при комнатной температуре. Вырабатывает эндотоксин и гиалуронидазу (фактор проницаемости). Эндотоксин обладает следующим действием на организм человека: нарушает свертывание крови и определяет развитие тромбогеморрагиче-ского синдрома, повреждает эндотелий с развитием васкулитов и возникновением фибриноидных некрозов в стенке сосудов, стимулирует выброс катехоламинов и антиоксидаз, следствием чего являются дистрофические изменения в органах и тканях, повышает проницаемость мембран, вызывая электролитные нарушения. Перечисленные свойства эндотоксина определяют особенности заболевания. Возбудитель, попав на слизистые оболочки верхних дыхательных путей, с помощью гиалуронидазы проникает через слизистый барьер в кровь. Преодолев гематоэнцефали-ческий барьер, он локализуется в мягких мозговых оболочках, вызывая развитие гнойного менингита. В зависимости от состояния иммунной реактивности организма менингококк может вызвать сепсис, получивший название «менингококкемия».
В настоящее время выделяют следующие клинико-морфоло-гические формы менингококковой инфекции: локализованные — острый назофарингит, менингококковая пневмония, генерализованные — менингококкемия, гнойный менингит, менингоэнцефалит, смешанная форма.
Патологическая анатомия. Острый назофарингит характеризуется катаральным воспалением глотки и слизистых оболочек носа, проявляющимся отеком и гиперемией, обильным образованием серозного или слизистого экссудата. Диагноз менингококковой инфекции ставится либо бактериоскопически, либо бактериологически.
Менингококковая пневмония — острая бронхопневмония, характеризующаяся эндобронхитами, полнокровием сосудов стенки бронхов и межальвеолярных перегородок, в просвете бронхов образуется серозно-сосудистый экссудат с примесью нейтрофильных лейкоцитов, а в просвете альвеол — серозный экссудат с большим количеством нейтрофильных лейкоцитов. Диагноз уточняется только при бактериологическом исследовании. Обе эти формы имеют большое эпидемическое значение, так как они чаще всего являются началом эпидемических вспышек заболевания у населения.
Гнойный менингит поражает мягкие мозговые оболочки, которые с первых суток становятся резко полнокровными, пронизаны серозным экссудатом. К началу 3-х суток в экссудате появляется большое количество нейтрофильных лейкоцитов и экссудат приобретает гнойный вид. В дальнейшем вследствие высокой проницаемости стенок сосудов образуется фибринозный экссудат. Гнойный процесс захватывает лобные, височные, теменные доли головного мозга в виде «чепчика». В дальнейшем гнойный процесс переходит на оболочки спинного мозга. Характерно развитие в сосудистых сплетениях мозга и эпендиме гнойного эпендимита и пиоцефалита. Сосуды мягкой мозговой оболочки полнокровные, имеется множество мелких кровоизлияний. Осложнением гнойного менингита является гидроцефалия, которая возникает при организации экссудата и облитерации срединного и бокового отверстий IV желудочка и затруднении циркуляции жидкости.
Менингоэнцефалит проявляется гнойным воспалением мягких мозговых оболочек и периваскулярным гнойным воспалением ткани мозга. Дистрофические изменения сопровождаются резким полнокровием нейронов диапедезными кровоизлияниями.
Менингококкемия представляет собой вариант сепсиса — септицемии или септикопиемии, вызванного менингококком. Характеризуется генерализованным поражением сосудов, суставов, паренхиматозных органов, надпочечников и почек. На коже характерны геморрагическая сыпь, множественные кровоизлияния на слизистых и серозных оболочках. В суставах — серозные артриты, при затянувшемся течении возможно их нагноение. В мягкой мозговой оболочке — серозный менингит. В надпочечниках развиваются массивные кровоизлияния и очаги некроза, вызывающие острую надпочечниковую недостаточность — синдром Уотерхауса—Фридериксена. В почках возможен некротический нефроз. Иридоциклит и увеит имеют обычно гнойный характер. Длительность заболевания 24—48 ч. Как правило, болезнь заканчивается летально.
-Лекция №23 ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ
Лекция 23
ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ
• Воздушно-капельные инфекции представляют собой группу острых воспалительных заболеваний с поражением разных орга нов и тканей, определяющих их особенности.
Имеются следующие общие признаки, позволяющие объединить эти заболевания в одну группу: 1) воздушно-капельный механизм заражения; 2) выраженные местные изменения, сочетающиеся с общими проявлениями; 3) склонность к эпидемиям; 4) широкая распространенность заболеваний вне зависимости от возраста и пола.
Среди данных заболеваний особенно актуальными являются острые респираторные вирусные инфекции (грипп, парагрипп, аденовирусная и респираторно-синцитиальная инфекция) и бактериальные инфекции (дифтерия, скарлатина, менингококковая инфекция).
ГРИПП
• Грипп (от франц. grippe — схватывать) вызывается вирусами гриппа.
Источником заражения является только больной человек. Грипп широко распространен, заболеваемость им в развитых странах превышает заболеваемость другими инфекциями. Характеризуется возникновением эпидемий и пандемии в осенне-зимний период. Так, в 1918 г. во время пандемии в мире погиб 21 млн человек. Через 50 лет (1968) во время пандемии, вызванной «гонконгским вирусом», умер 1 млн человек. В последнее десятилетие эпидемии гриппа регистрировались регулярно, характеризовались высокой летальностью ослабленных больных, стариков и детей. В декабре 1995 г. во время эпидемии в Москве еженедельно фиксировалось более 249 000 заболеваний гриппом, хотя современные методы исследований позволяют прогнозировать начало эпидемии и проводить необходимые профилактические мероприятия, значительно снижающие заболеваемость среди населения
Этиология. Вирус гриппа открыт в 1933 г. Он относится к РНК-содержащим вирусам, обладает тропизмом к эпителию верхних дыхательных путей (пневмотропный). В настоящее время известно три типа вируса — A (Al, A2), В, С, относящихся к семейству Orthomyxoviridae. Частицы вируса округлой формы, диаметром 80—120 нм, состоят из молекулы РНК, окруженной липогликопротеидной оболочкой.
Патогенез. Заражение происходит воздушно-капельным путем. Инкубационный период 2—4 дня. Вирус адсорбируется на эпителиальных клетках бронхиального и альвеолярного эпителия. С помощью нейроаминидазы растворяет оболочку клеток и проникает внутрь их. РНК-полимераза активирует репродукцию вируса, который заселяет эпителиальные клетки. Репродукция вируса сопровождается гибелью клеток эпителия бронхов и трахеи, что обусловлено цитопатическим (цитолитическим) действием вируса. Развиваются некроз, дистрофия, десквамация эпителия. Нарушение целостности эпителиального барьера верхних дыхательных путей ведет к вторичной виремии. Вирус оказывает вазопатическое (вазопаралитическое) действие, в тканях отмечаются полнокровие, стазы, плазматическое пропитывание, кровоизлияния. Вирус гриппа способен угнетать защитные системы организма — резко снижается фагоцитарная активность нейтро-фильных лейкоцитов, макрофагов, подавляется хемотаксис. На фоне вазопаралитического и иммуноирессивного действия вируса активируется вторичная инфекция, которая и определяет основные морфологические изменения в органах и тканях.
Патологическая анатомия. Различают три формы гриппа: легкую, средней тяжести, тяжелую.
Легкая форма гриппа характеризуется развитием острого катарального воспаления в верхних дыхательных путях. При этом специфическими изменениями, обусловленными действием вируса, являются дистрофия эпителия с вакуолизацией цитоплазмы, десквамация клеток и образование в просвете мелких бронхов скоплений спущенных клеток. Считают, что обнаруживаемая зернистость в цитоплазме эпителия, окрашиваемая кислыми красителями в розоватый цвет, представляет собой колонии вируса. Об этом свидетельствуют результаты иммуно-флюоресцентного исследования, с помощью которого точно идентифицируется вирус в мазках-отпечатках из верхних дыхательных путей. В слизистой оболочке развиваются также полнокровие сосудов, мелкие кровоизлияния, отек стромы, очаговая лимфогистиоцитарная инфильтрация. В просвете верхних дыхательных путей определяется серозный, серозно-слизистый экссудат. Легкая форма протекает в течение одной недели и заканчивается полным выздоровлением. Это самый частый вариант течения (форма) заболевания.
Грипп средней тяжести характеризуется поражением мелких бронхов, бронхиол и паренхимы легких. В слизистой оболочке бронхов возникает серозно-геморрагическое воспаление. Эпителий некротизируется и слущивается, заполняет просвет, что вызывает формирование очагов ателектаза и острой эмфиземы легких. При сегментарном панбронхите воспаление (перибронхиально) переходит на прилежащую ткань легких, в которой появляются очаги гриппозной пневмонии. Для нее характерно наличие в пространстве альвеол серозно-геморрагиче-ского экссудата, слущивание клеток альвеолярного эпителия. В межальвеолярных перегородках возникает интерстициальное (межуточное) воспаление, представленное лимфогистиоцитар-ными инфильтратами. Иногда, особенно у детей, встречаются гиалиновые мембраны. Воспалительные изменения в легких сочетаются с признаками регенерации эпителия бронхов и альвеол. Все изменения, возникающие в бронхах и альвеолах, в значительной мере обусловлены присоединением вторичной инфекции, которая определяет появление в экссудате нейтрофильных лейкоцитов.
Длительность течения гриппа средней тяжести около одного месяца. Обычно заканчивается полным выздоровлением. Однако у ослабленных людей, стариков и детей возможны хронизация процесса и развитие различных бронхолегочных осложнений.
Тяжелая форма гриппа имеет две разновидности: грипп с выраженной тяжелой интоксикацией и грипп с легочными осложнениями.
При гриппе с выраженной тяжелой интоксикацией на первое место выступает цитопатическое и вазопаралитическое действие вируса. В трахее и бронхах выражены серозно-геморрагическое воспаление и некроз. В легких превалируют расстройства кровообращения, кровоизлияния, мелкие очажки серозно-геморраги-ческой пневмонии, чередующиеся с участками острой эмфиземы и ателектаза. Общая интоксикация проявляется мелкими множественными кровоизлияниями в головном мозге, внутренних органах, серозных и слизистых оболочках. При поражении жизненно важных центров головного мозга возможна смерть больного.
Грипп с легочными осложнениями характеризуется присоединением вторичной инфекции, которая и обусловливает все основные изменения. Среди возбудителей вторичной инфекции первое место занимают стафилококк, затем стрептококк и синегнойная палочка. Основные изменения развиваются в бронхиальном до реве и легочной паренхиме. В бронхах серозно-гнойное воспаление, характерен деструктивный панбронхит. В связи с деструкцией стенки бронхов возможно образование острых бронхоэктазов, очагов ателектазов и острой эмфиземы. При гриппозной брон-
598
599
хопневмонии (чаще вовлекаются в процесс сегменты) легкие увеличены в размерах, на разрезе пестрые — «большое пестрое гриппозное легкое». Гистологически определяется серозно-ге-моррагический экссудат в альвеолах с примесью большого количества нейтрофильных лейкоцитов, иногда участки абсцедирова-ния, кровоизлияний, ателектаза, острой эмфиземы.
Осложнения. Для гриппозной пневмонии типичны следующие осложнения: карнификация, абсцедирование, гнойный плеврит, эмпиема плевры, острые и хронические бронхоэктазы, иногда гнойный медиастинит, пневмофиброз, хроническая обструк-тивная эмфизема.
В связи с генерализованной виремией во внутренних органах появляются следующие изменения: в печени, почках, сердце дистрофические изменения паренхиматозных клеток, полнокровие сосудов, интерстициальное (межуточное) воспаление. Иногда может возникнуть гломерулонефрит. Возможны серозный менингит, гриппозный энцефалит; в ганглиях симпатической и парасимпатической части вегетативной нервной системы возникают дистрофические изменения нейронов, мелкие кровоизлияния. Встречается тромбофлебит, тромбартериит.
ДИФТЕРИЯ
• Дифтерия (от греч. diphtera — пленка) — острое инфекционное заболевание, характеризующееся преимущественно фибринозным воспалением в очагах фиксации возбудителя и общей интоксикацией.
Болеют дифтерией чаще дети в возрасте до 5 лет. В последние годы благодаря массовой противодифтерийной иммунизации детей заболевание среди них стало редким. Однако в настоящее время резко возросла заболеваемость дифтерией среди взрослых, в Москве она составляет в ноябре—декабре 78 наблюдений в неделю, что обусловлено отсутствием специфической профилактики во взрослых коллективах.
Источником инфекции является больной человек или бактерионоситель. Дифтерия — типичный антропоноз. Заболевание возникает в виде небольших вспышек или спорадических случаев. Основным путем передачи является воздушно-капельный, однако известна также передача инфекции контактным путем.
Этиология и патогенез. Возбудитель дифтерии открыт в 1884 г. Имеет характерную морфологию. Относится к семейству коринебактерий, выделяет экзотоксин, который легко разруша ется при нагревании. Сам возбудитель хорошо сохраняется при комнатной температуре. Показано, что сухие дифтеритические пленки при комнатной температуре могут содержать вирулентный возбудитель в течение 7 мес. Инкубационный период при дифтерии равен 2—10 дням. Входными воротами для бактерии являются слизистые оболочки верхних дыхательных путей, реже поврежденные кожные покровы. Дифтерийные бактерии раз-
множаются в месте входных ворот, в крови обычно не встречаются. Образующийся в большом количестве экзотоксин обладает следующими свойствами: некротическим действием на ткани, вазопаралитическим действием с резким повышением проницаемости стенок сосудов, нейротропным действием. В результате в месте входных ворот развивается некроз эпителия и тканей, глубина которого определяется тяжестью заболевания. Формируется фибринозная пленка, содержащая большое количество бактерий. Общее действие экзотоксина проявляется поражением сердечно-сосудистой, нервной систем и надпочечников. Такое соче-танное действие ведет к гемодинамическим нарушениям. Возможна сенсибилизация организма к дифтерийному экзотоксину, следствием которой может быть развитие тяжелых токсических и гипертоксических форм дифтерии.
Патологическая анатомия. Местные изменения локализуются в слизистой оболочке зева (дифтерия зева 80 %), гортани, трахеи и бронхов (20 %). Очень редко отмечается дифтерия носа, глаза, кожи, половых органов.
Дифтерия зева. Дифтерию зева называют также дифтерией глотки. Она характеризуется сочетанием выраженных местных и общих изменений. М е с т н о на некротизированной слизистой оболочке миндалин образуются плотные желтовато-белые пленки, толщиной около 1 мм. В прилежащих участках слизистая оболочка полнокровная, с мелкими кровоизлияниями. Мягкие ткани шеи отечные, иногда отек распространяется на переднюю стенку грудной клетки. Воспаление имеет характер диф-теритического: глубокий некроз тканей миндалин и наличие плоского эпителия, выстилающего слизистую оболочку. Пленка долго не отторгается, что создает условия для всасывания экзотоксина, продуцируемого дифтерийными бактериями, который и вызывает тяжелую общую интоксикацию организма больного.
Общие изменения наиболее выражены в сердечнососудистой системе, периферической нервной системе, надпочечниках, почках. Развивается токсический миокардит: в кардиоми-оцитах выражены жировая дистрофия и очаги миолиза, в стро-ме — отек, полнокровие сосудов, иногда инфильтрация лимфо-идными и гистиоцитарными клетками. При этом различают альтернативную и интерстициальную формы миокардита. Если миокардит приводит к смерти на 2-й неделе, то говорят о раннем параличе сердца при дифтерии. В исходе миокардита развивается диффузный мелкоочаговый кардиосклероз, который может быть причиной внезапной острой сердечно-сосудистой недостаточности при физической нагрузке у реконвалесцентов.
В мелких сосудах развиваются фибриновые тромбы, обусловленные коагулопатическим действием экзотоксина.
В нервной системе изменения локализуются преимущественно в блуждающем нерве — в нижнем его узле (g. nodosum), в ко-
решках спинного мозга, интраганглионарных нервных волокнах межпозвоночных дисков, диафрагмальном, языкоглоточном нервах. Развивается паренхиматозный неврит с распадом миелина осевых цилиндров. В ганглиях возникают дистрофические изменения клеток вплоть до некроза. Все эти изменения достигают максимума спустя 1,5—2 мес и являются причиной поздних параличей.
В органах хромаффинной системы и прежде всего в надпочечниках отмечаются дистрофия и некроз клеток в мозговом и корковом веществе, мелкие кровоизлияния в строме. Все это приводит к снижению образования адреналина и обусловливает склонность таких больных к коллапсу.
В почках чаще всего развивается некроз нефроцитов главных отделов нефрона и формируется острая почечная недостаточность.
В лимфатических узлах, селезенке, костном мозге выражены явления гиперплазии лимфоидноп гканн, в центре фолликулов может отмечаться кариорексис.
Дифтерия дыхательных путей. Характеризует ся выраженными местными изменениями в гортани, трахее и крупных бронхах и незначительной общей интоксикацией. На слизистой оболочке развивается крупозное воспаление. Образу ющаяся пленка легко отделяется, так как цилиндрический эпите лий непрочно связан с подлежащей тканью и некроз поверхност ный. В результате отделения фибринозных пленок, содержащих микроорганизмы, всасывания экзотоксина не происходит, поэто-
му явления интоксикации выражены слабо и общие изменения не выражены. Однако отделяющиеся пленки могут обтурировать просвет дыхательных путей, в результате Чего возникает истинный круп. Распространение процесса на мелкие бронхи приводит к нисходящему крупу и очаговым пневмониям.
Осложнения связаны главным образом с интубацией и трахе-остомией и обусловлены присоединением вторичной инфекции.
СКАРЛАТИНА
• Скарлатина (от итал. scarlatuin — багровый) — острое инфекционное заболевание стрептококковой природы с местными воспалительными изменениями в зеве и экзантемой.
Скарлатиной в основном болеют дети в возрасте 3—12 лет. Заражение происходит воздушно-капельным путем, хотя возможно также заражение через различные предметы и продукты питания. Типичный антропоноз. Заболевание отмечается в виде спорадических случаев и небольших эпидемических вспышек преимущественно в детских коллективах. Для скарлатины характерна периодичность эпидемических вспышек среди населения, которая составляет 5—6 лет.
Этиология и патогенез. Возбудителем является гемолитический стрептококк группы А, обладающий специфическим эрит-рогенным токсином. Серологически различают типы 1—4. Возбудитель, попав на слизистую оболочку зева, размножается, продуцируя эндотоксин. Все последующие местные и общие изменения обусловлены развивающимся токсикозом.
На слизистой оболочке зева возникает воспаление, присоединяется регионарный лимфаденит. Формируются первичный скарлатинозный аффект и первичный скарлатинозный комплекс. Локализация первичного аффекта вне миндалин получила название экстрабуккальной скарлатины. Циркуляция в крови эндотоксина и стрептококка определяет появление антител и общие изменения: экзантему, температуру, интоксикацию. В начале 2-й недели болезни (первый период) происходит сенсибилизация организма к стрептококку и, начиная со 2—3-й недели, развивается инфекционно-аллергический период (второй период). Аллергические реакции представлены в суставах, сосудах,
сердце и коже.
Патологическая анатомия. Первый период. Этот период заболевания начинается с местных изменений: в зеве и на миндалинах определяется резкое полнокровие, переходящее на слизистую оболочку рта, языка, глотку — «пылающий зев», «малиновый язык». Миндалины резко увеличены, красного
цвета — катаральная ангина. В дальнейшем в ткани миндалин
возникают очаги некроза и развивается характерная для скарлатины некротическая ангина.
Очаги коагуляционного некроза в миндалинах окружены небольшой клеточной реакцией на фоне резкого полнокровия сосудов, кровоизлияний. При тяжелом течении некроз распространяется на мягкое небо, глотку, слуховую (евстахиеву) трубу, среднее ухо, лимфатические узлы и клетчатку шеи. Отторжение некротических масс сопровождается образованием язв на миндалинах. В шейных лимфатических узлах выражено резкое полнокровие, встречаются небольшие очаги некроза и миелоидная инфильтрация (лимфаденит).
Общие изменения обусловлены выраженной интоксикацией, которая проявляется прежде всего экзантемой (сыпью). Сыпь появляется со 2-го дня болезни, имеет мелкоточечный характер, ярко-красный цвет, покрывает всю поверхность тела, за исключением носогубного треугольника. В коже отмечаются полнокровие, отек, периваскулярные лимфогистиоцитар-ные инфильтраты. В поверхностных слоях эпидермиса имеются вакуолизация клеток, паракератоз с последующим некрозом. В дальнейшем участки некроза отторгаются и возникает характерное пластинчатое шелушение кожи на 2—3-й неделе заболевания.
В печени, почках, миокарде выявляются белковая и жировая дистрофия, интерстициальное (межуточное) воспаление. В селезенке, лимфоидных фолликулах кишечника определяются острая гиперплазия лимфоидной ткани и миелоидная метаплазия. В головном мозге и ганглиях вегетативной нервной системы выражены расстройства кровообращения и дистрофические изменения нервных клеток.
Тяжелая септическая форма скарлатины характеризуется выраженными гнойно-некротическими изменениями в области зева с развитием заглоточного абсцесса, гнойного отита, гнойного остеомиелита височной кости, гнойного этмоидита (интраканали-кулярное распространение инфекции), гнойно-некротического лимфаденита, флегмоны (мягкой или твердой) шеи. Флегмона может в некоторых случаях привести к аррозии крупных сосудов на шее и смертельному кровотечению. Переход гнойных процессов с височной кости или околоносовых пазух обусловливает развитие абсцесса мозга или гнойного менингита. Иногда эта форма скарлатины заканчивается септикопиемией.
Тяжелая токсическая форма скарлатины проявляется выраженной общей интоксикацией. В зеве отмечается резкая гиперемия, захватывающая даже пищевод, выражены гиперплазия лимфоидной ткани и дистрофия в различных органах, резкое расстройство кровообращения. Больные при этой форме погибают на 2—3-й день заболевания.
Второй период. Развивается на 3—5-й неделе заболевания. Этот период называется аллергическим. Он бывает не у всех больных. Основными проявлениями данного периода служат острый или хронический гломерулонефрит, серозные артриты, бородавчатый эндокардит, различные васкулиты.
Осложнения. Зависят главным образом от гнойно-некротических изменений в первый период. В настоящее время они почти не встречаются, однако участились проявления второго периода: гломерулонефрит, артриты и др.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
• Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком и проявляющееся в следующих основных формах: назофарингит, гнойный менингит, менин-гококкемия.
Заболевание наблюдается преимущественно у детей, однако болеют и взрослые. Путь распространения воздушно-капельный. Восприимчивость населения к инфекции 1 %. Эпидемические вспышки наблюдаются с периодичностью 10—20—30 лет, начинаются обычно в осенне-зимнем периоде. Это заболевание — типичный антропоноз, источником инфекции является больной или бактерионоситель.
Этиология и патогенез. Возбудитель открыт в 1887 г. Имеет характерный вид: диплококк в форме кофейного зерна. Серологически различают 4 типа менингококка. Он очень чувствителен к химическим и физическим факторам, погибает в течение нескольких часов при комнатной температуре. Вырабатывает эндотоксин и гиалуронидазу (фактор проницаемости). Эндотоксин обладает следующим действием на организм человека: нарушает свертывание крови и определяет развитие тромбогеморрагиче-ского синдрома, повреждает эндотелий с развитием васкулитов и возникновением фибриноидных некрозов в стенке сосудов, стимулирует выброс катехоламинов и антиоксидаз, следствием чего являются дистрофические изменения в органах и тканях, повышает проницаемость мембран, вызывая электролитные нарушения. Перечисленные свойства эндотоксина определяют особенности заболевания. Возбудитель, попав на слизистые оболочки верхних дыхательных путей, с помощью гиалуронидазы проникает через слизистый барьер в кровь. Преодолев гематоэнцефали-ческий барьер, он локализуется в мягких мозговых оболочках, вызывая развитие гнойного менингита. В зависимости от состояния иммунной реактивности организма менингококк может вызвать сепсис, получивший название «менингококкемия».
В настоящее время выделяют следующие клинико-морфоло-гические формы менингококковой инфекции: локализованные — острый назофарингит, менингококковая пневмония, генерализованные — менингококкемия, гнойный менингит, менингоэнцефалит, смешанная форма.
Патологическая анатомия. Острый назофарингит характеризуется катаральным воспалением глотки и слизистых оболочек носа, проявляющимся отеком и гиперемией, обильным образованием серозного или слизистого экссудата. Диагноз менингококковой инфекции ставится либо бактериоскопически, либо бактериологически.
Менингококковая пневмония — острая бронхопневмония, характеризующаяся эндобронхитами, полнокровием сосудов стенки бронхов и межальвеолярных перегородок, в просвете бронхов образуется серозно-сосудистый экссудат с примесью нейтрофильных лейкоцитов, а в просвете альвеол — серозный экссудат с большим количеством нейтрофильных лейкоцитов. Диагноз уточняется только при бактериологическом исследовании. Обе эти формы имеют большое эпидемическое значение, так как они чаще всего являются началом эпидемических вспышек заболевания у населения.
Гнойный менингит поражает мягкие мозговые оболочки, которые с первых суток становятся резко полнокровными, пронизаны серозным экссудатом. К началу 3-х суток в экссудате появляется большое количество нейтрофильных лейкоци
тов и экссудат приобретает гнойный вид. В дальнейшем вследствие высокой проницаемости стенок сосудов образуется фибринозный экссудат. Гнойный процесс захватывает лобные, височные, теменные доли головного мозга в виде «чепчика». В дальнейшем гнойный процесс переходит на оболочки спинного мозга. Характерно развитие в сосудистых сплетениях мозга и эпендиме гнойного эпендимита и пиоцефалита. Сосуды мягкой мозговой оболочки полнокровные, имеется множество мелких кровоизлияний. Осложнением гнойного менингита является гидроцефалия, которая возникает при организации экссудата и облитерации срединного и бокового отверстий IV желудочка и затруднении циркуляции жидкости.
Менингоэнцефалит проявляется гнойным воспалением мягких мозговых оболочек и периваскулярным гнойным воспалением ткани мозга. Дистрофические изменения сопровождаются резким полнокровием нейронов диапедезными кровоизлияниями.
Менингококкемия представляет собой вариант сепсиса — септицемии или септикопиемии, вызванного менингококком. Характеризуется генерализованным поражением сосудов, суставов, паренхиматозных органов, надпочечников и почек. На коже характерны геморрагическая сыпь, множественные кровоизлияния на слизистых и серозных оболочках. В суставах — серозные артриты, при затянувшемся течении возможно их нагноение. В мягкой мозговой оболочке — серозный менингит. В надпочечниках развиваются массивные кровоизлияния и очаги некроза, вызывающие острую надпочечниковую недостаточность — синдром Уотерхауса—Фридериксена. В почках возможен некротический нефроз. Иридоциклит и увеит имеют обычно гнойный характер. Длительность заболевания 24—48 ч. Как правило, болезнь заканчивается летально.
—
608
Симптомы детских инфекций.
Дифтерия. Возбудитель дифтерии — дифтерийная палочка. Источником заражения является больной человек. Возбудитель болезни передается воздушно-капельным путем. Дифтерийная палочка, попадая на игрушки, книги, посуду, одежду, может долго сохранять жизнеспособность. При заражении дифтерией ее возбудитель оседает на слизистых оболочках верхних дыхательных путей и начинает вырабатывать токсин, который, всасываясь в кровь, отравляет организм и иногда ему наносит непоправимый вред. Инкубационный период длится обычно 2—10 суток.
Дифтерия зева начинается с недомогания. В зеве появляется припухлость, затем на миндалинах и мягком нёбе выступают серовато-белые пленчатые налеты.
При дифтерии гортани наряду с вышеуказанными признаками появляются хриплость голоса и грубый лающий кашель, а в дальнейшем наступает расстройство дыхания. В таких случаях необходима экстренная медицинская помощь, иначе ребенок может погибнуть от удушья.
Дифтерия носа также очень опасна. Она проявляется затруднением носового дыхания и гнойно-кровянистыми выделениями из носа. На коже у носовых отверстий образуются корочки и трещины. Дыхание через нос затруднено. Темпера-тура иногда бывает повышенной, в некоторых случаях остается нормальной.
Дифтерия зева дает осложнения, при которых поражаются мышца сердца, нервная система, что влечет за собой параличи, полиневрит, поражение почек. Для предупреждения заболеваний принимают профилактические меры: прививки, дезинфекцию, госпитализацию больных, выявление бактерионосителей.
Коклюш. Коклюшем обычно болеют дети дошкольного и младшего школьного возраста. Возбудитель коклюша принадлежит к числу палочковидных бактерий. Источником заражения является больной ребенок. Эта болезнь очень заразна. Инфекция распространяется воздушно-капельным путем. У переболевших коклюшем вырабатывается стойкий иммунитет. Инкубационный период длится от 3 до 15 суток.
Болезнь начинается небольшой температурой, кашлем, который постепенно усиливается, принимая судорожный характер. В сутки может быть до 50 приступов. Кашель нередко сопровождается рвотой. Коклюш ослабляет защитные силы организма и может давать осложнения. Для предупреждения заболеваний проводят профилактические мероприятия: прививки, изоляцию больных на весь срок болезни.
Скарлатина. Возбудитель скарлатины — гемолитический стрептококк. Инфекция передается от больных воздушно-капельным путем, через инфицированные вещи и третьи лица. Чаще всего скарлатиной болеют дети периода первого детства, т. е. до 7 лет. В наиболее типичных случаях заболевание начинается остро: с высокой температуры до 39—40°С, головной боли, боли в горда при глотании. Инкубационный период продолжается от 2 до 7 суток. Наиболее характерными признаками болезни являются боль в горле, рвота, носогубный белый треугольник, ясно проступающий на фоне покрасневшей вокруг него кожи, ярко-красная мелкоточечная сыпь на всем теле. Встречаются стертые формы скарлатины, при которых некоторые, а иногда и почти все перечисленные симптомы малозаметны. После скарлатины могут быть осложнения. Чаще всего они наступают через 10—15 суток после установления нормальной температуры. К ним относятся воспаление среднего уха, заболевания почек, поражение мышцы сердца. Учащиеся первых и вторых классов не допускаются в школу в течение 7 дней с момента изоляции больного.
Корь. Возбудитель кори относится к вирусам. Источником заражения, которое происходит воздушно-капельным путем, служит больной ребенок. Инкубационный период длится от 9 до 17 суток. Признаки кори проявляются катаральными явлениями, такими, как насморк, покраснение глаз, слезотечение, светобоязнь, кашель, хриплый голос. На третьи-четвертые сутки болезнь достигает полного развития: температура сильно повышается и выступает крупнопятнистая сыпь. Корь часто вызывает осложнения: воспаление среднего уха, воспаление легких. К профилактическим мероприятиям относятся иммунизация детей живой вакциной. Так как возбудители кори вне организма быстро гибнут, дезинфекция при этой болезни не проводится.
Краснуха. Возбудителем краснухи служит вирус. Источником заболевания является больной ребенок. Заражение происходит воздушно-капельным путем. Инкубационный период длится от 15 до 21 суток. Признаки болезни — небольшое повышение температуры (иногда она бывает нормальной), слабо выраженный насморк, кашель, припухание и болезненность заднешейных лимфатических узлов. В течение первых суток на лице и шее появляется сыпь и за несколько часов она распространяется по всему телу. Ребенок с момента появления сыпи подлежит изоляции на 5 суток. Осложнений краснуха не вызывает.
Ветряная оспа. Возбудитель ветряной оспы — вирус. Источником заражения служит больной ребенок. Заражение происходит воздушно-капельным путем. Инкубационный период длится от 11 до 21 суток. Эта болезнь относится к малым инфекциям и сопровождается небольшим повышением температуры, появлением сыпи на лице, волосистой части головы, туловище и конечностях. Сыпь скоро превращается в зудящие пузырьки, наполненные жидкостью. Через одни-двое суток пузырьки подсыхают, и на их месте образуются плоские корочки, которые опадают через несколько дней. Важнейшей профилактической мерой является изоляция больного.
Эпидемический паротит. Эта болезнь, называемая также свинкой, заушницей, выражается в воспалении околоушной слюнной железы. Источник заболевания — больной ребенок. Возбудитель — вирус. Инкубационный период длится чаще 18—20, иногда 11—12, но может затянуться и до 23 суток. Передача инфекции осуществляется воздушно-капельным путем, реже — через книги, игрушки, посуду. Особенно восприимчивы к свинке дети от 5 до 15 лет. Иногда болезнь поражает и взрослых людей до 25-летнего возраста. Признаки — повышение температуры, опухание околоушных желез, острая их болезненность. У мальчиков в период полового созревания свинка может поразить одно или оба яичка.
Эпидемический паротит может давать осложнения — серозный менингит, стойкую глухоту и энцефалит. Дети начальных классов, не болевшие эпидемическим паротитом, в случае контакта с больным ребенком подлежат карантину.
Туберкулез. Возбудителем хронического инфекционного заболевания туберкулеза служит палочка Коха. Источник заражения — больной человек. Заражение происходит воздушно-капельным или пищевым путем. Чем моложе ребенок, тем легче он поддается туберкулезной интоксикации. Туберкулез может поражать легкие, кожу, почки, кишечник, кости, суставы. Возбудитель туберкулеза стоек к различным влияниям среды. В мокроте, смешанной с пылью, туберкулезные палочки сохраняют жизнеспособность до 72 суток. На страницах книг, которыми пользовался больной туберкулезом, жизнеспособных бактерий обнаруживали в течение трех месяцев.
При заражении туберкулезом легких ребенок теряет аппетит, температура его тела колеблется в пределах 37,1-37,4°С, наблюдается небольшой кашель, потливость. Туберкулез может быть обнаружен своевременно при помощи туберкулиновых проб (реакции Пирке и Манту).
Инфильтративный туберкулез легких представляет собой участки туберкулезной бронхопневмонии, формирующиеся в пределах дольковой структуры легкого
Инфильтративный туберкулез представляет из себя участки туберкулезной бронхопневмонии, размером до 1.5 см, которые формируются в дольковой структуре легкого. Относится он ко вторичному периоду туберкулеза, развивается, как правило, на фоне имеющихся заживших или свежих очагов воспаления.
При прогрессировании инфильтративного туберкулеза возникает казеозная пневмония. Казеозная пневмония имеет лобарный характер. Чаще всего она наблюдается при прогрессировании инфильтративного туберкулеза, в результате казеозные изменения начинают преобладать над перифокальными. Образуются сегментарные пневмонические очаги, которые могут сливаться в большие участки легких. При казеозной пневмонии легкое увеличено, на разрезе имеет желтую окраску, а на плевре фиброзные наложения.
Чтобы уменьшить вероятность заражения детей туберкулезом, всех работников детских учреждений не реже одного раза в год подвергают соответствующему обследованию.
В профилактических целях применяют предупредительные прививки (см. с. 104). Их делают детям сразу после рождения, а затем в возрасте 1 года, 3, 7, 13 и 18 лет. В течение 4—6 недель после прививок, пока вырабатывается иммунитет, ребенка особенно необходимо оберегать от общения с больными туберкулезом.
Профилактика туберкулеза заключается в своевременном выявлении больных, помещении их в больницы или санатории, дезинфекции квартиры и предметов обихода больного, влажной уборке помещений. В снижении заболеваемости туберкулезом огромная роль принадлежит улучшению жилищных условий, созданию широкой сети детских оздоровительных учреждений.
Грипп и другие острые респираторные заболевания.
Грипп — очень распространенное эпидемическое заболевание. Источником и распространителем гриппа является больной человек. Грипп передается воздушно-капельным путем. Существуют три основные разновидности гриппозного вируса, обозначаемые буквами латинского алфавита А, В и С. Вирус А вызывает массовые эпидемии с перерывом в 1—2 года. Вирус В дает меньшие очаги заболевания с перерывами в 3 года, от вируса Страдают в основном дети младшего школьного возраста. Инкубационный период гриппа длится всего 1—2 суток. Болезнь начинается ознобом, быстрым повышением температуры, иногда до 39—40°С, сильной головной болью, ломотой и болезненностью во всем теле. Насморк и кашель иногда появляются позднее.
Перенесенный на ногах грипп опасен осложнениями. К их числу принадлежат бронхиты, воспаление легких, плевриты, воспаление верхнечелюстных пазух, воспаление среднего уха, осложнения на сердце, легкие, почки, суставы, а иногда возникает воспаление мозговых оболочек (гриппозный менингит) и самого мозга (гриппозный энцефалит).
Профилактика гриппа заключается в том, что больных изолируют от здоровых, применяют живую вакцину из вируса того типа, который циркулирует в данный момент. Особенно большое место занимают профилактические мероприятия и соблюдение правил личной гигиены (правильный режим дня, проветривание и влажная уборка помещений). Немаловажное значение в профилактике гриппа имеет закаливание организма.
Парагриппозная инфекция очень сходна с гриппом. Отличить ее от гриппа может только врач. Возбудитель этой инфекции — также вирус. Парагриппозная инфекция протекает в более легкой форме, чем истинный грипп. Обычным признаком заболевания служит катар верхних дыхательных путей. Это заболевание также может давать осложнения. Профилактические мероприятия те же, что и при гриппе.
К острым респираторным заболеваниям относится заразный насморк. Человек может переболеть им несколько раз в течение жизни. Возбудителем его является вирус, а источником заражения — больной человек. Передача инфекции происходит воздушно-капельным путем. Признаки заболевания — обильные водянистые выделения из носа, чихание, затрудненное носовое дыхание. Иногда острый заразный насморк сопровождается кашлем, связанным с поражениями верхних дыхательных путей. Особенно высока восприимчивость к этому заболеванию у детей. Профилактика заключается в соблюдении санитарно-гигиенических правил, проветривании и влажной уборке помещений.
Воздушно-капельный (пылевой, ингаляционный) — один из самых распространенных и быстрых способов передачи инфекционных болезней. Таким путем могут передаваться заболевания, вызываемые как вирусами — грипп, аденовирусная инфекция, ветряная оспа, корь, краснуха, эпидемический паротит, так и бактериями — ангина, скарлатина, дифтерия, менингококковая и пневмококковая инфекции. Воздушно-капельные инфекционные заболевания объединены одной группой, так как имеют общие признаки:
Эта группа болезней характеризуется тем, что заражение от больного осуществляется посредством близкого контакта с носителем инфекции. Большое количество микробов выделяется с капельками слизи при кашле, чихании, разговоре, плаче, крике. Степень мощности этого пути передачи зависит от характеристик (наиболее важен размер частиц) аэрозолей. Крупные аэрозоли рассеиваются на расстояние 2-3 метра и быстро оседают, мелкие же преодолевают расстояние не более 1метра при выдохе, но могут длительное время оставаться во взвешенном состоянии и перемещаться на значительные расстояния благодаря электрическому заряду и броуновскому движению. Инфицирование человека возникает в результате вдыхания воздуха с содержащимися в нем капельками слизи, в которых и находится возбудитель. При таком способе передачи максимальная концентрация возбудителей будет вблизи источника инфекции (больной или бактерионоситель). По мере удаления от источника инфекции концентрация микробов значительно снижается, но иногда этого бывает достаточно для развития заболевания, особенно если организм ослаблен, а возбудитель обладает высокой степенью патогенности. Описаны случаи, при которых передача вирусов гриппа, кори, ветряной оспы происходила на значительные расстояния, через вентиляцию, лестничные клетки, коридоры. Воздушно-капельный путь передачи зависит от устойчивости возбудителей во внешней среде. Большое количество микроорганизмов быстро погибает при подсыхании аэрозолей (бактерии вызывающие коклюш, вирусы гриппа, ветряной оспы, кори), другие же достаточно стойкие и сохраняют свою жизнедеятельность длительное время в составе пыли (до нескольких суток). Поэтому заражение может иметь место при уборке помещения, игре запыленными игрушками, такой механизм передачи характерен при дифтерии, сальмонеллезе, туберкулезе, скарлатине. Профилактика воздушно-капельных инфекций может быть специфическая и неспецифическая. К неспецифическим мерам профилактики капельных инфекций относится следующие:
Здоровый образ жизни, полноценный сон, рациональное питание повышают защитные силы организма и, соответственно, снижают риск заражения, но если заболевание всё же возникнет, то организм с хорошей иммунной системой быстрее справится. К специфическим мерам профилактики воздушно-капельных инфекций относится вакцинопрофилактика, которая проводится в рамках плановых прививок и прививок по эпидемическим показаниям. К плановым относятся прививки, проводимые во всех регионах страны в рамках календаря прививок. Прививки по эпидемическим (экстренным) показаниям проводят в случае возникновения неблагоприятной эпидемической ситуации (например, грипп, менингококковая инфекция). Проведенные правильно и в нужные сроки прививки обеспечивают надежную защиту от опасных для здоровья и жизни инфекционных заболеваний. Необходимо помнить, что болезнь легче предупредить, чем лечить.
Ссылки: |
Спектр инфекционных агентов меняется с течением времени и введением лекарств и химикатов, предназначенных для их уничтожения.Появление антибиотиков и последующее развитие устойчивых штаммов бактерий привели к появлению новых видов патогенов, малоизвестных или ранее не считавшихся значительно опасными для человека. Несколько десятилетий назад грамположительные организмы были наиболее распространенными инфекционными агентами. Сегодня грамотрицательные микроорганизмы и Proteus, Pseudomonas, и Serratia являются особенно проблематичными, особенно в развитии внутрибольничных инфекций. Предполагается, что в последующие десятилетия другие менее известные патогены и новые штаммы бактерий и вирусов станут распространенными причинами инфекций.
Развитие резистентных штаммов патогенов может быть ограничено разумным использованием антибиотиков. Это требует культивирования и тестирования чувствительности к определенному антибиотику, к которому был выявлен чувствительный организм-возбудитель. Если пациент получал антибиотик широкого спектра действия до посева и тестирования чувствительности, его следует прекратить, как только будет найден специфический антибиотик для организма. Было бы также полезно, если бы широкая общественность понимала, что антибиотики не являются панацеей и что существует опасность их неизбирательного применения.В некоторых случаях антибиотик может нарушить нормальную флору организма, тем самым нарушая естественную сопротивляемость организма и делая его более восприимчивым ко второй инфекции (суперинфекция) микроорганизмом, устойчивым к антибиотику.
Хотя антибактериальные препараты значительно снизили показатели смертности и заболеваемости для многих инфекционных заболеваний, конечный результат инфекционного процесса зависит от эффективности иммунных реакций хозяина. Антибактериальные препараты обеспечивают сдерживающее действие, контролируя рост и размножение инфекционного агента, пока взаимодействие между организмом и иммунными органами хозяина не сможет подавить захватчиков.
Внутриклеточные инфекционные агенты включают вирусы, микобактерии, Brucella, Salmonella, и многие другие. Инфекции этого типа преодолеваются главным образом Т-лимфоцитами и их продуктами, которые являются компонентами клеточного иммунитета. Внеклеточные инфекционные агенты живут вне клетки; К ним относятся виды Streptococcus и Haemophilus. Эти микроорганизмы имеют углеводную капсулу, которая действует как антиген, стимулируя выработку антител, важнейшего компонента гуморального иммунитета.
Инфекция может передаваться прямым контактом, косвенным контактом или переносчиками. Прямой контакт может быть с выделениями тела, такими как моча, кал или слизь, или с дренажом из открытой раны, язвы или раны. Косвенный контакт относится к передаче через неодушевленные предметы, такие как постельное белье, сковородки, стаканы или столовые приборы. Векторы — это мухи, комары или другие насекомые, способные укрывать и распространять инфекционный агент.
Уход за больным. Основные цели по уходу за пациентами с угрожающими, подозреваемыми или диагностированными инфекционными заболеваниями включают в себя следующее: (1) предотвращение распространения инфекции, (2) оказание физиологической поддержки для усиления естественных лечебных способностей и ресурсов пациента для предотвращения или восстановления после (3) обеспечить психологическую поддержку и (4) подготовить пациента к самообслуживанию, если это возможно.Специальные меры предосторожности для предотвращения распространения инфекции могут варьироваться от строгой изоляции пациента и таких мер, как ношение перчаток, маска или халат, до простого использования осторожности при обращении с инфекционными материалами. Независимо от диагноза или состояния пациента, мытье рук до и после каждого контакта является обязательным.
Нераспознанные или субклинические инфекции представляют угрозу, потому что многие инфекционные агенты могут передаваться, когда симптомы либо слабо выражены, либо полностью отсутствуют.
При уходе за пациентами, для которых не были назначены особые меры предосторожности, показаны перчатки, если есть прямой контакт с кровотоком, раной или поражением, мочой, калом или оральным секретом.Платья надевают поверх одежды всякий раз, когда имеется обильный дренаж и вероятность того, что одежда может испачкаться инфекционными материалами.
Когда установлен точный диагноз инфекционного заболевания и назначены особые меры предосторожности, обязательно, чтобы каждый, кто контактирует с пациентом, придерживался правил. Члены семьи и посетители будут нуждаться в обучении надлежащим методам и причинам, по которым они необходимы.
Физиологическая поддержка влечет за собой поддержку внешних и внутренних защитных механизмов пациента.Целостность кожи сохраняется. Избегайте ежедневного купания, если оно сушит кожу и предрасполагает к раздражению и растрескиванию. Нежная стирка и тщательная сушка необходимы в местах соприкосновения двух поверхностей кожи, например, в области паха и половых органов, под тяжелой грудью и в подмышечных впадинах. Лосьоны и смягчающие средства используются не только для поддержания мягкости кожи, но и для стимулирования кровообращения. Принимаются меры по предотвращению пролежней от длительного давления и ишемии. Уход за полостью рта проводится на систематической основе, чтобы обеспечить здоровую слизистую оболочку полости рта.
Общее потребление жидкости должно составлять не менее 2000 мл каждые 24 часа. Клеточная дегидратация может препятствовать адекватному переносу питательных веществ и удалению отходов. Поддержание кислой мочи важно, когда вероятны инфекции мочевыводящих путей, например, когда пациент иммобилизован или имеет постоянный мочевой катетер. Это может быть достигнуто путем ежедневного приема витамина С. Пищевые потребности удовлетворяются любыми необходимыми средствами и могут потребовать дополнительного орального питания или полного парентерального питания.Пациент также нуждается в адекватном отдыхе и свободе от дискомфорта. Это может потребовать обучения ее или его техники расслабления, планирования периодов непрерывного отдыха, правильного использования неинвазивных мер комфорта, а также разумного использования обезболивающих препаратов.
Наличие инфекционной болезни может изменить самооценку пациентов, заставляя их чувствовать себя стеснительными из-за того, что они заразительны или «грязны», или заставлять их чувствовать вину за опасность, которую они могут представлять для других. Социальная изоляция и одиночество также являются потенциальными проблемами для пациента с инфекционным заболеванием.
Пациенты также могут разочароваться, потому что некоторые инфекции имеют тенденцию рецидивировать или затрагивать другие части тела, если они не были эффективно ликвидированы. Важно, чтобы они знали о характере своего заболевания, целях и результатах диагностических тестов и ожидаемом эффекте лекарств и методов лечения.
Обучение пациентов должно также включать информацию о способах передачи конкретной инфекции, надлежащих методах мытья рук, одобренных дезинфицирующих средствах для использования дома, методах обращения с загрязненными предметами и их утилизации, а также о любых других специальных мерах предосторожности, которые указаны.Если пациенты продолжают принимать антибактериальные препараты в домашних условиях, им рекомендуется не прекращать прием каких-либо предписанных лекарств, даже если симптомы ослабевают и они чувствуют себя лучше.
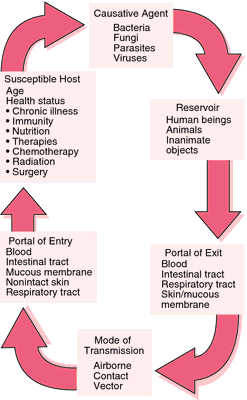
Цепочка заражения.
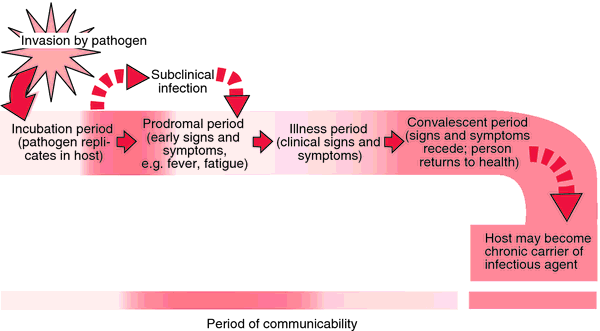
Стадии заражения. Каждый период зависит от разных патогенных микроорганизмов и разных заболеваний.
воздушно-капельная инфекция инфекция при вдыхании организмов, взвешенных в воздухе на каплях воды или частицах пыли.
перекрестная инфекция инфекция передается между пациентами, инфицированными различными патогенными микроорганизмами.
капельная инфекция инфекция в результате вдыхания дыхательных патогенов, взвешенных на жидких частицах, выдыхаемых кем-то уже зараженным.
пылевая инфекция инфекция при вдыхании патогенных микроорганизмов, которые прикрепились к частицам пыли.
эндогенная инфекция , которая вследствие реактивации организмов присутствует в состоянии покоя, как это происходит, например, при туберкулезе.
экзогенная инфекция , вызванная организмами, которые обычно не присутствуют в организме, но которые проникли в окружающую среду.
смешанная инфекция инфекция более чем одним видом организма одновременно.
пиогенная инфекция инфекция гнообразующими организмами, чаще всего вида Staphylococcus или Streptococcus .
риск заражения диагноз сестринского дела, принятый Североамериканской ассоциацией сестринского диагноза, определяемый как состояние, при котором индивидуум подвергается повышенному риску проникновения патогенных организмов.
вторичная инфекция инфекция патогеном после инфекции патогеном другого типа.
субклиническая инфекция инфекция, связанная с отсутствием обнаруживаемых симптомов, но вызванная микроорганизмами, способными вызывать легко распознаваемые заболевания, такие как полиомиелит или эпидемический паротит; это может произойти на ранней стадии инфекции, с признаками и симптомами, появляющимися позже в течение инфекции, или симптомы и признаки могут никогда не появиться.Он обнаруживается по продукции антител или по отсроченной гиперчувствительности, проявляющейся в реакции кожного теста на такие антигены, как туберкулопротеин.
терминальная инфекция острая инфекция, возникающая в конце заболевания и часто вызывающая смерть.
трансмиссивная инфекция инфекция, вызванная микроорганизмами, передающимися от одного хозяина к другому носителем, таким как комар, вошь, муха или клещ.
инфекция, передающаяся через воду инфекция микроорганизмами, передаваемыми в воде.
| V.D.1. | Применять меры предосторожности в воздухе, как рекомендовано в Приложении A, для пациентов, о которых известно или предполагается, что они инфицированы инфекционными агентами, передаваемыми от человека человеку по воздушной трассе | IA / IC |
| V.D.2. | Размещение пациента | не указано |
| V.D.2.a. | В больницах неотложной помощи и в учреждениях долгосрочной помощи помещают пациентов, которым требуются меры предосторожности в воздухе, в AIIR, построенный в соответствии с действующими рекомендациями | IA / IC |
| В.D.2.a.i. | Обеспечьте, по крайней мере, шесть (существующий объект) или 12 (новое строительство / ремонт) воздухообмен в час. | не указано |
| V.D.2.a.ii. | Прямая вытяжка воздуха наружу. Если невозможно вывести воздух из AIIR непосредственно наружу, воздух может быть возвращен в систему обработки воздуха или в соседние помещения, если весь воздух направляется через фильтры HEPA. | не указано |
| V.D.2.a.iii. | Каждый раз, когда AIIR используется для пациента по мерам предосторожности в воздухе, ежедневно проверяйте давление воздуха с помощью визуальных индикаторов (например,например, дымовые трубы, флаттеры), независимо от наличия устройств измерения перепада давления (например, манометров). | не указано |
| V.D.2.a.iv. | Держите дверь AIIR закрытой, когда она не требуется для входа и выхода. | не указано |
| V.D.2.b. | Если AIIR недоступен, переведите пациента в учреждение, имеющее доступный AIIR | II |
| V.D.2.c. | В случае вспышки или воздействия на большое количество пациентов, которым требуется воздушно-капельный контроль. Меры предосторожности:
| II |
| В.D.2.d. | В амбулаторных условиях: | не указано |
| V.D.2.d.i. | Разработать системы (например, сортировка, вывески) для выявления пациентов с известными или подозреваемыми инфекциями, требующими воздушных мер предосторожности при входе в амбулаторные условия | IA |
| V.D.2.d.ii. | Поместите пациента в AIIR как можно скорее. Если AIIR недоступен, поместите хирургическую маску на пациента и поместите его / ее в комнату для осмотра.Как только пациент уходит, комната должна оставаться свободной в течение соответствующего времени, обычно одного часа, чтобы обеспечить полный обмен воздуха | IB / IC |
| V.D.2.d.iii. | Попросите пациентов с известной или предполагаемой инфекцией, передаваемой по воздуху, носить хирургическую маску и соблюдать дыхательную гигиену / этикет от кашля. Попав в AIIR, маска может быть удалена; маска должна оставаться включенной, если пациент не находится в AIIR | IB / IC |
| В.Д.3. | Кадровые ограничения. Не допускайте проникновения восприимчивого медицинского персонала в комнаты пациентов, у которых, как известно, есть подозрения на корь (rubeola), ветряную оспу (ветряная оспа), рассеянный опоясывающий лишай или оспу, если имеется другой медицинский персонал | IB |
| V.D.4. | Использование СИЗ | не указано |
| V.D.4.a. | Носить проверенный NIOSH одобренный NIOSH или более высокий респиратор для защиты органов дыхания при входе в помещение или дом пациента, когда подозреваются или подтверждаются следующие заболевания: | не указано |
| * V.D.4.a.i. |
| IB |
| * V.D.4.a.ii. |
| II |
| V.D.4.b. | ~ Предполагаемая корь, ветряная оспа или рассеянный опоясывающий лишай.  Временный контроль за инфекцией кори [июль 2019] Временный контроль за инфекцией кори [июль 2019] Действующие рекомендации по защите лица от кори см. В разделе «Временные рекомендации по профилактике и контролю за инфекцией кори в медицинских учреждениях» Не дается никаких рекомендаций относительно использования СИЗ медицинским персоналом. которые предположительно обладают иммунитетом к кори (rubeola) или ветряной оспе на основании истории болезни, вакцины или серологического тестирования при уходе за пациентом с известной или подозреваемой корью, ветряной оспой или распространенным опоясывающим, из-за трудностей в установлении определенного иммунитета | Нерешенная проблема |
| В.D.4.c. | ~ Подозрение на корь, ветряную оспу или рассеянный опоясывающий лишай. Не дается рекомендаций относительно типа средств индивидуальной защиты (например, хирургической маски или респираторной защиты с респиратором N95 или выше), которые должны носить восприимчивые медицинские работники, которые должны иметь контакт с пациентами с известной или подозреваемой корью, ветряной оспой или распространенным герпесом. лишай. | Нерешенная проблема |
| V.D.5. | Транспортировка пациента | не указано |
| V.D.5.a. | В больницах неотложной помощи, а также в учреждениях долгосрочной помощи и других местах жительства ограничивают транспортировку и перемещение пациентов вне помещения медицинскими целями. | II |
| V.D.5.b. | Если необходима транспортировка или передвижение вне AIIR, проинструктируйте пациентов носить хирургическую маску, если это возможно, и соблюдайте дыхательную гигиену / этикет от кашля | II |
| В.D.5.c. | Для пациентов с повреждениями кожи, связанными с ветряной оспой или оспой, или с дренирующими поражениями кожи, вызванными M. tuberculosis , покрыть пораженные участки, чтобы предотвратить аэрозолизацию или контакт с инфекционным агентом при поражениях кожи | IB |
| V.D.5.d. | Медицинский персонал, перевозящий пациентов, находящихся на борту. Меры предосторожности не требуют ношения маски или респиратора во время транспортировки, если пациент носит маску и инфекционные поражения кожи покрыты. | не указано |
| V.D.6. | Управление экспозицией Иммунизация или предоставление соответствующего иммуноглобулина восприимчивым людям как можно скорее после незащищенного контакта (т.е. незащищенного) пациента с корью, ветряной оспой или оспой:
| IA |
| V.D.7. | Прекратить меры предосторожности в воздухе в соответствии с рекомендациями, специфичными для патогенных микроорганизмов, в Приложении А. | IB |
| V.D.8. | Обратитесь к «Руководству по профилактике передачи микобактерий туберкулеза в учреждениях здравоохранения, 2005 г.» и «Руководству по контролю инфекций окружающей среды в медицинских учреждениях», чтобы получить дополнительные рекомендации по стратегиям охраны окружающей среды для профилактики передачи туберкулеза в учреждениях здравоохранения.Экологические рекомендации, содержащиеся в настоящих руководящих принципах, могут применяться к пациентам с другими инфекциями, требующими применения мер предосторожности в воздухе. | не указано |
Примеры предложений с «воздушно-капельным заболеванием», память переводов

 Гига-френсПередача таких инфекций, как корь (78,80,81,215) и туберкулез (216), происходит в условиях амбулаторной помощи.
Гига-френсПередача таких инфекций, как корь (78,80,81,215) и туберкулез (216), происходит в условиях амбулаторной помощи. 
 OpenSubtitles2018.v3Нет воздушно-капельных инфекций.
OpenSubtitles2018.v3Нет воздушно-капельных инфекций. 
 opensubtitles2Это воздушно-капельная инфекция. Инфекция?
opensubtitles2Это воздушно-капельная инфекция. Инфекция? 
 pmcBackground: строительные и ремонтные работы в больницах представляют риск грибковых инфекций, передающихся воздушным путем для пациентов с иммунодефицитом.
pmcBackground: строительные и ремонтные работы в больницах представляют риск грибковых инфекций, передающихся воздушным путем для пациентов с иммунодефицитом.
 SpringerAirborne инфекции хорошо известны в клинической медицине (перенос бактерий с помощью аэрозолей).
SpringerAirborne инфекции хорошо известны в клинической медицине (перенос бактерий с помощью аэрозолей). 
 ВОЗ * для обеспечения разработки и осуществления политики борьбы с инфекциями, передаваемыми по воздуху;
ВОЗ * для обеспечения разработки и осуществления политики борьбы с инфекциями, передаваемыми по воздуху; 
 Гигафрен • воздушно-капельные инфекции
Гигафрен • воздушно-капельные инфекции 
 Гигафрен В отличие от UP, BSI заменила все другие традиционные стратегии изоляции, за исключением изоляции для инфекций, передающихся воздушно-капельным путем и множества лекарственно устойчивых организмов. Спрингер
Гигафрен В отличие от UP, BSI заменила все другие традиционные стратегии изоляции, за исключением изоляции для инфекций, передающихся воздушно-капельным путем и множества лекарственно устойчивых организмов. Спрингер 
 В этом случае подчеркивается необходимость защиты во время вскрытия, так как воздушные инфекции возможны и даже вероятны при высоких бактериальных концентрациях.
В этом случае подчеркивается необходимость защиты во время вскрытия, так как воздушные инфекции возможны и даже вероятны при высоких бактериальных концентрациях.
 патент-wipo. Согласно настоящему изобретению возможно извлекать PRP из крови за один этап, не перемещая плазменный слой, отделенный после центрифугирования, в контейнер для гемоконцентрации, используя встроенный набор для отделения крови и концентрирования PRP, и, таким образом, вторичная воздушно-капельная инфекция может быть минимизированным.
патент-wipo. Согласно настоящему изобретению возможно извлекать PRP из крови за один этап, не перемещая плазменный слой, отделенный после центрифугирования, в контейнер для гемоконцентрации, используя встроенный набор для отделения крови и концентрирования PRP, и, таким образом, вторичная воздушно-капельная инфекция может быть минимизированным. 
 Гигафренаты, которые подозреваются на наличие активного инфекционного туберкулеза, должны быть немедленно помещены в изолятор для инфекций, передающихся воздушно-капельным путем, до тех пор, пока не будет исключен туберкулез, или они не получат достаточное лечение, чтобы сделать их больше не заразными.
Гигафренаты, которые подозреваются на наличие активного инфекционного туберкулеза, должны быть немедленно помещены в изолятор для инфекций, передающихся воздушно-капельным путем, до тех пор, пока не будет исключен туберкулез, или они не получат достаточное лечение, чтобы сделать их больше не заразными.
 Гигафрен, а также определенные инфекции, передаваемые через воду и воздух (например, туберкулез и средний отит) чаще встречаются у аборигенов, чем у не аборигенов.
Гигафрен, а также определенные инфекции, передаваемые через воду и воздух (например, туберкулез и средний отит) чаще встречаются у аборигенов, чем у не аборигенов. 
 EurLex-2В связи с растущими доказательствами рисков для здоровья, связанных с полетом (тромбоз глубоких вен, воздействие космического излучения, воздушно-капельные инфекции и т. Д.), Согласна ли Комиссия с тем, что предупреждения о безопасности, объявленные на воздушных судах до взлета, должны быть расширены включить соответствующее предупреждение о вреде для здоровья?
EurLex-2В связи с растущими доказательствами рисков для здоровья, связанных с полетом (тромбоз глубоких вен, воздействие космического излучения, воздушно-капельные инфекции и т. Д.), Согласна ли Комиссия с тем, что предупреждения о безопасности, объявленные на воздушных судах до взлета, должны быть расширены включить соответствующее предупреждение о вреде для здоровья?  Пружина
Пружина  Необходимо принимать все меры предосторожности против инфекций, передающихся через воздух, надевая дыхательные маски и защитные очки при использовании колеблющейся пилы.
Необходимо принимать все меры предосторожности против инфекций, передающихся через воздух, надевая дыхательные маски и защитные очки при использовании колеблющейся пилы.
 pmcБолевые инфекции представляют серьезную угрозу для восприимчивых людей, когда они вместе находятся в замкнутых пространствах с пациентами, кашляющими туберкулезными (туберкулезными) бактериями.
pmcБолевые инфекции представляют серьезную угрозу для восприимчивых людей, когда они вместе находятся в замкнутых пространствах с пациентами, кашляющими туберкулезными (туберкулезными) бактериями. 
 WikiMatrixReich отправил образец бактерий норвежскому биологу Теодору Тьётте из Осло-бактериологического института, который также обвинил инфекцию, передающуюся по воздуху.
WikiMatrixReich отправил образец бактерий норвежскому биологу Теодору Тьётте из Осло-бактериологического института, который также обвинил инфекцию, передающуюся по воздуху. 
 SpringerCross инфекции из-за руки возникают очень часто, воздушно-капельным путем инфекции встречаются редко.
SpringerCross инфекции из-за руки возникают очень часто, воздушно-капельным путем инфекции встречаются редко. 
 Обычный обходПотому что они настолько малы, что их можно увидеть только под электронным микроскопом, вирусы предопределены для передачи людям, например, в виде воздушных инфекций, распространяемых системами кондиционирования воздуха.
Обычный обходПотому что они настолько малы, что их можно увидеть только под электронным микроскопом, вирусы предопределены для передачи людям, например, в виде воздушных инфекций, распространяемых системами кондиционирования воздуха.
 Giga-frenВ отсутствии активности SARS или подозрении на инфекцию, передающуюся по воздуху, нет необходимости проводить процедуры, генерирующие аэрозоль, в комнате с отрицательным давлением относительно окружающей зоны.
Giga-frenВ отсутствии активности SARS или подозрении на инфекцию, передающуюся по воздуху, нет необходимости проводить процедуры, генерирующие аэрозоль, в комнате с отрицательным давлением относительно окружающей зоны. 
 OpenSubtitles2018.v3 В худшем случае это воздушно-капельная инфекция.
OpenSubtitles2018.v3 В худшем случае это воздушно-капельная инфекция. 
 Обыкновенный обход Вирусная мойка использует дезинфицирующий элемент с электролизной водой для инактивации переносимых по воздуху инфекционных агентов и аллергенов.
Обыкновенный обход Вирусная мойка использует дезинфицирующий элемент с электролизной водой для инактивации переносимых по воздуху инфекционных агентов и аллергенов. 
 SpringerIt — это острая лихорадочная экзантематическая вирусная инфекция, передающаяся воздушно-капельным путем или через прямой контакт.
SpringerIt — это острая лихорадочная экзантематическая вирусная инфекция, передающаяся воздушно-капельным путем или через прямой контакт. Пружинник
Пружинник  При использовании воздушной пилы существует очень низкий риск воздушно-капельного заражения (образование частиц, похожих на сколы, отсутствие взвешенных опилок).
При использовании воздушной пилы существует очень низкий риск воздушно-капельного заражения (образование частиц, похожих на сколы, отсутствие взвешенных опилок).Показаны страницы 1. Найдено 245 предложения с фразой airborne инфекции.Найдено за 8 мс.Накопители переводов создаются человеком, но выравниваются с помощью компьютера, что может вызвать ошибки. Найдено за 0 мс.Накопители переводов создаются человеком, но выравниваются с помощью компьютера, что может вызвать ошибки. Они приходят из многих источников и не проверяются. Имейте в виду.
Примеры предложений с «воздушно-капельным заболеванием», память переводов

 Гига-френсПередача таких инфекций, как корь (78,80,81,215) и туберкулез (216), происходит в условиях амбулаторной помощи.
Гига-френсПередача таких инфекций, как корь (78,80,81,215) и туберкулез (216), происходит в условиях амбулаторной помощи. 
 OpenSubtitles2018.v3Нет воздушно-капельных инфекций.
OpenSubtitles2018.v3Нет воздушно-капельных инфекций. 
 opensubtitles2Это воздушно-капельная инфекция. Инфекция?
opensubtitles2Это воздушно-капельная инфекция. Инфекция? 
 pmcBackground: строительные и ремонтные работы в больницах представляют риск грибковых инфекций, передающихся воздушным путем для пациентов с иммунодефицитом.
pmcBackground: строительные и ремонтные работы в больницах представляют риск грибковых инфекций, передающихся воздушным путем для пациентов с иммунодефицитом.
 SpringerAirborne инфекции хорошо известны в клинической медицине (перенос бактерий с помощью аэрозолей).
SpringerAirborne инфекции хорошо известны в клинической медицине (перенос бактерий с помощью аэрозолей). 
 ВОЗ * для обеспечения разработки и осуществления политики борьбы с инфекциями, передаваемыми по воздуху;
ВОЗ * для обеспечения разработки и осуществления политики борьбы с инфекциями, передаваемыми по воздуху; 
 Гигафрен • воздушно-капельные инфекции
Гигафрен • воздушно-капельные инфекции 
 Гигафрен В отличие от UP, BSI заменила все другие традиционные стратегии изоляции, за исключением изоляции для инфекций, передающихся воздушно-капельным путем и множества лекарственно устойчивых организмов. Спрингер
Гигафрен В отличие от UP, BSI заменила все другие традиционные стратегии изоляции, за исключением изоляции для инфекций, передающихся воздушно-капельным путем и множества лекарственно устойчивых организмов. Спрингер 
 В этом случае подчеркивается необходимость защиты во время вскрытия, так как воздушные инфекции возможны и даже вероятны при высоких бактериальных концентрациях.
В этом случае подчеркивается необходимость защиты во время вскрытия, так как воздушные инфекции возможны и даже вероятны при высоких бактериальных концентрациях.
 патент-wipo. Согласно настоящему изобретению возможно извлекать PRP из крови за один этап, не перемещая плазменный слой, отделенный после центрифугирования, в контейнер для гемоконцентрации, используя встроенный набор для отделения крови и концентрирования PRP, и, таким образом, вторичная воздушно-капельная инфекция может быть минимизированным.
патент-wipo. Согласно настоящему изобретению возможно извлекать PRP из крови за один этап, не перемещая плазменный слой, отделенный после центрифугирования, в контейнер для гемоконцентрации, используя встроенный набор для отделения крови и концентрирования PRP, и, таким образом, вторичная воздушно-капельная инфекция может быть минимизированным. 
 Гигафренаты, которые подозреваются на наличие активного инфекционного туберкулеза, должны быть немедленно помещены в изолятор для инфекций, передающихся воздушно-капельным путем, до тех пор, пока не будет исключен туберкулез, или они не получат достаточное лечение, чтобы сделать их больше не заразными.
Гигафренаты, которые подозреваются на наличие активного инфекционного туберкулеза, должны быть немедленно помещены в изолятор для инфекций, передающихся воздушно-капельным путем, до тех пор, пока не будет исключен туберкулез, или они не получат достаточное лечение, чтобы сделать их больше не заразными.
 Гигафрен, а также определенные инфекции, передаваемые через воду и воздух (например, туберкулез и средний отит) чаще встречаются у аборигенов, чем у не аборигенов.
Гигафрен, а также определенные инфекции, передаваемые через воду и воздух (например, туберкулез и средний отит) чаще встречаются у аборигенов, чем у не аборигенов. 
 EurLex-2В связи с растущими доказательствами рисков для здоровья, связанных с полетом (тромбоз глубоких вен, воздействие космического излучения, воздушно-капельные инфекции и т. Д.), Согласна ли Комиссия с тем, что предупреждения о безопасности, объявленные на воздушных судах до взлета, должны быть расширены включить соответствующее предупреждение о вреде для здоровья?
EurLex-2В связи с растущими доказательствами рисков для здоровья, связанных с полетом (тромбоз глубоких вен, воздействие космического излучения, воздушно-капельные инфекции и т. Д.), Согласна ли Комиссия с тем, что предупреждения о безопасности, объявленные на воздушных судах до взлета, должны быть расширены включить соответствующее предупреждение о вреде для здоровья?  Пружина
Пружина  Необходимо принимать все меры предосторожности против инфекций, передающихся через воздух, надевая дыхательные маски и защитные очки при использовании колеблющейся пилы.
Необходимо принимать все меры предосторожности против инфекций, передающихся через воздух, надевая дыхательные маски и защитные очки при использовании колеблющейся пилы.
 pmcБолевые инфекции представляют серьезную угрозу для восприимчивых людей, когда они вместе находятся в замкнутых пространствах с пациентами, кашляющими туберкулезными (туберкулезными) бактериями.
pmcБолевые инфекции представляют серьезную угрозу для восприимчивых людей, когда они вместе находятся в замкнутых пространствах с пациентами, кашляющими туберкулезными (туберкулезными) бактериями. 
 WikiMatrixReich отправил образец бактерий норвежскому биологу Теодору Тьётте из Осло-бактериологического института, который также обвинил инфекцию, передающуюся по воздуху.
WikiMatrixReich отправил образец бактерий норвежскому биологу Теодору Тьётте из Осло-бактериологического института, который также обвинил инфекцию, передающуюся по воздуху. 
 SpringerCross инфекции из-за руки возникают очень часто, воздушно-капельным путем инфекции встречаются редко.
SpringerCross инфекции из-за руки возникают очень часто, воздушно-капельным путем инфекции встречаются редко. 
 Обычный обходПотому что они настолько малы, что их можно увидеть только под электронным микроскопом, вирусы предопределены для передачи людям, например, в виде воздушных инфекций, распространяемых системами кондиционирования воздуха.
Обычный обходПотому что они настолько малы, что их можно увидеть только под электронным микроскопом, вирусы предопределены для передачи людям, например, в виде воздушных инфекций, распространяемых системами кондиционирования воздуха.
 Giga-frenВ отсутствии активности SARS или подозрении на инфекцию, передающуюся по воздуху, нет необходимости проводить процедуры, генерирующие аэрозоль, в комнате с отрицательным давлением относительно окружающей зоны.
Giga-frenВ отсутствии активности SARS или подозрении на инфекцию, передающуюся по воздуху, нет необходимости проводить процедуры, генерирующие аэрозоль, в комнате с отрицательным давлением относительно окружающей зоны. 
 OpenSubtitles2018.v3 В худшем случае это воздушно-капельная инфекция.
OpenSubtitles2018.v3 В худшем случае это воздушно-капельная инфекция. 
 Обыкновенный обход Вирусная мойка использует дезинфицирующий элемент с электролизной водой для инактивации переносимых по воздуху инфекционных агентов и аллергенов.
Обыкновенный обход Вирусная мойка использует дезинфицирующий элемент с электролизной водой для инактивации переносимых по воздуху инфекционных агентов и аллергенов. 
 SpringerIt — это острая лихорадочная экзантематическая вирусная инфекция, передающаяся воздушно-капельным путем или через прямой контакт.
SpringerIt — это острая лихорадочная экзантематическая вирусная инфекция, передающаяся воздушно-капельным путем или через прямой контакт. Пружинник
Пружинник  При использовании воздушной пилы существует очень низкий риск воздушно-капельного заражения (образование частиц, похожих на сколы, отсутствие взвешенных опилок).
При использовании воздушной пилы существует очень низкий риск воздушно-капельного заражения (образование частиц, похожих на сколы, отсутствие взвешенных опилок).Показаны страницы 1. Найдено 245 предложения с фразой airborne инфекции.Найдено за 6 мс.Накопители переводов создаются человеком, но выравниваются с помощью компьютера, что может вызвать ошибки. Найдено за 0 мс.Накопители переводов создаются человеком, но выравниваются с помощью компьютера, что может вызвать ошибки. Они приходят из многих источников и не проверяются. Имейте в виду.
