Очаговый туберкулез легких
Очаговый туберкулез легких – форма вторичного туберкулеза, протекающая с формированием в легких очагов специфического воспаления не более 10 мм в диаметре. Протекает бессимптомно или малосимптомно. У части больных очаговый туберкулез легких может сопровождаться недомоганием, субфебрилитетом, болью в боку, сухим кашлем. В диагностике очагового туберкулеза наиболее информативны рентгенография легких, выявление МБТ в мокроте или бронхиальных смывах. В начальном периоде больным очаговым туберкулезом легких назначается комбинация из трех-четырех основных противотуберкулезных химиопрепаратов с последующим уменьшением до двух наименований.
МКБ-10
Общие сведения
Очаговый туберкулез легких – специфическое туберкулезное поражение, характеризующееся наличием в легких немногочисленных небольших (в пределах 1-2-х сегментов) фокусов продуктивного воспаления. Очаговый туберкулез относится к вторичной туберкулезной инфекции, т. е. обычно возникает через много лет после излечения первичного туберкулеза. Именно поэтому преобладающее большинство заболевших составляют взрослые пациенты. Среди других клинико-морфологических форм туберкулеза легких на долю очаговой формы приходится 15-20%. Отличительными особенностями очагового туберкулеза легких являются ограниченность зоны поражения одним-двумя сегментами, недеструктивный характер воспаления и латентное течение инфекции.
Именно поэтому преобладающее большинство заболевших составляют взрослые пациенты. Среди других клинико-морфологических форм туберкулеза легких на долю очаговой формы приходится 15-20%. Отличительными особенностями очагового туберкулеза легких являются ограниченность зоны поражения одним-двумя сегментами, недеструктивный характер воспаления и латентное течение инфекции.
Причины
Очаговый туберкулез легких может возникнуть в результате экзогенной суперинфекции либо эндогенной активации инфекции в старых первичных очагах (кальцинатах). Экзогенное инфицирование возможно при тесном контакте с больными открытой формой туберкулеза в семье, противотуберкулезном диспансере, различных замкнутых коллективах. Заражение происходит аэрогенным путем. При этом вновь заболевшие выделяют микобактерии, устойчивые к тем же противотуберкулезным препаратам, что и источник инфекции. Роль экзогенной суперинфекции велика в районах с неблагополучной эпидемической ситуацией, неблагоприятными социально-бытовыми условиями проживания, при отсутствии специфической иммунизации населения.
Реактивация эндогенной инфекции происходит в старых туберкулезных очагах в легких (очаг Гона) или внутригрудных лимфатических узлах. В остаточных очагах микобактерии туберкулеза могут длительно персистировать в виде L-форм. Реверсия инфекции обычно происходит на фоне ослабления ранее сформированного противотуберкулезного иммунитета, чему способствуют:
- стрессы
- плохое питание
- переутомление
- лечение иммунодепрессантами
- сопутствующие заболевания (пневмокониозы, сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки)
- вредные зависимости (алкоголизм, табакокурение, наркомания).
Патогенез
В патогенезе реактивации эндогенной инфекции, как причины очагового туберкулеза легких, определяющую роль играет лимфогематогенное рассеивание микобактерий по организму. Очаговый туберкулез легких имеет преимущественно верхнедолевую локализацию. Многочисленные исследования в области фтизиатрии и пульмонологии объясняют это различными факторами: ограниченной подвижностью верхушки легкого, ее слабой аэрацией, замедленным крово- и лимфотоком в этой области, вертикальным положением тела человека и даже гиперсенсибилизацией, способствующей избирательной фиксации микобактерий в верхушке легких.
Классификация
По давности течения очаговый туберкулез легких может быть свежим (мягкоочаговым) и хроническим (фиброзно-очаговым).
- Свежий туберкулез является начальной стадией вторичного процесса, развившегося у пациента, ранее инфицированного микобактериями и переболевшего первичной инфекцией. Морфологически характеризуется эндобронхитом и перибронхитом в области сегментарных бронхов, при вовлечении альвеол — лобулярной бронхопневмонией.
- Хронический очаговый туберкулез может развиваться как в результате рассасывания свежего очагового туберкулеза, так и в исходе других легочных форм – инфильтративной, диссеминированной, кавернозной. При этом воспалительные очаги инкапсулируются, замещаются соединительной тканью или обызвествляются. По сути, они представляют собой остаточные фиброзные очаги, однако при определенных условиях могут реактивироваться, вызывая обострение туберкулезного процесса и увеличение границ поражения. В свою очередь, при прогрессировании хронический очаговый процесс также может трансформироваться в инфильтративный, кавернозный или диссеминированный туберкулез легких.

Симптомы очагового туберкулеза
Особенностью клинического течения туберкулеза легких является стертость или отсутствие симптоматики, поэтому большая часть случаев выявляется при профилактической флюорографии. Примерно у трети пациентов определяется слабо выраженный интоксикационный синдром и признаки поражения органов дыхания.
Признаки интоксикации включают в себя субфебрильную температуру по вечерам, ощущение жара, сменяющееся кратковременным познабливанием, потливость, недомогание, снижение аппетита, нарушение сна. Иногда при очаговом туберкулезе легких, как проявление специфической интоксикации, возникают признаки гипертиреоза: увеличение размеров щитовидной железы, тахикардия, блеск глаз, колебания веса, раздражительность. У женщин могут отмечаться нарушения менструального цикла по типу опсоменореи или пройоменореи.
Возможны жалобы на боль в боку, между лопатками, в плечах. Кашель обычно носит непостоянный характер, может быть сухим или сопровождаться скудным отделением мокроты. Изредка возникает кровохарканье.
Изредка возникает кровохарканье.
Диагностика
Физикальные данные, выявляемые при объективном обследовании больного с подозрением на очаговый туберкулез легких, неспецифичны. Пальпация позволяет выявить небольшую болезненность и ригидность мышц плечевого пояса; лимфоузлы не увеличены. Перкуторный звук над очагом поражения приглушен, при аускультации прослушивается жесткое дыхание, во время покашливания больного определяются единичные мелкопузырчатые хрипы.
Туберкулиновые пробы при очаговом туберкулезе легких, как правило, нормергические, поэтому не играют существенной роли в диагностике. В редких случаях больные могут реагировать на подкожное введение туберкулина повышением температуры тела, увеличением количества мокроты, ускорением СОЭ и т. п. Методом скрининга также могут служить иммунологические реакции крови (Т-Спот.ТБ, квантиферон-тест), которые используются для подтверждения инфицированности.
Для определения активности туберкулеза исследуется мокрота на КУБ, производится бронхоскопия с забором бронхоальвеолярных смывов. Эндоскопическая картина при свежем очаговом туберкулезе легких характеризуется признаками эндобронхита.
Эндоскопическая картина при свежем очаговом туберкулезе легких характеризуется признаками эндобронхита.
Основную информацию о форме туберкулеза дает рентгенография легких, однако рентгенологическая картина может быть различной в зависимости от фазы и длительности процесса. При свежем очаговом туберкулезе обычно определяется 1-2 крупных очага и несколько средних или мелких; тени слабоконтурирующие, малоинтенсивные, округлой формы. Хронический очаговый туберкулез рентгенологически проявляется наличием плотных фокусов с очагами обызвествления и фиброзных тяжей; тени средней и высокой интенсивности, обычно малого и среднего размера. Дифференциальная диагностика проводится с неспецифической очаговой пневмонией, пневмомикозами, периферическим раком легкого.
КТ органов грудной клетки. Множественные очаговые изменения верхней доле правого легкого (верифицированный туберкулез)
При сомнительных данных прибегают к проведению тест-терапии: пациенту на 2-3 месяца назначают противотуберкулезные средства и отслеживают клинико-рентгенологическую и лабораторную динамику. При уменьшении или частичном рассасывании очагов диагноз очагового туберкулеза несомненен.
При уменьшении или частичном рассасывании очагов диагноз очагового туберкулеза несомненен.
Лечение очагового туберкулеза легких
Лечение активного очагового туберкулеза легких проводится в противотуберкулезном стационаре, неактивного – в амбулаторных условиях под наблюдением фтизиатра. Стандартный режим химиотерапии предусматривает назначение не менее трех противотуберкулезных препаратов (рифампицин, изониазид, пиразинамид, этамбутол) на срок 2-3 месяца. В начальном периоде также может применяться стрептомицин. В фазе продолжения, которая длится 4-6 месяцев, оставляют прием двух препаратов (рифампицин+изониазид, изониазид+этамбутол). Общая длительность терапии очагового туберкулеза легких составляет 6-9 месяцев, а у отдельных пациентов – до одного года. Реабилитация после курса лечения осуществляется в условиях противотуберкулезного санатория.
Прогноз
Исход очаговой формы туберкулеза легких, как правило, благополучный. В результате полноценного лечения свежие очаги полностью рассасываются, наступает полное клиническое излечение. При хроническом течении очагового туберкулеза возможен переход в менее прогностически благоприятные формы (инфильтративную, кавернозную, диссеминированную). Чаще всего исходом служит пневмосклероз с формированием очагов фиброза или кальциноза. Такие пациенты в течение 1—2 лет нуждаются в проведении химиопрофилактики. Наибольшую сложность представляет лечение устойчивых к химиопрепаратам случаев. Профилактика очагового туберкулеза легких состоит в проведении рентгенологического обследования населения, санпросветработы, повышении неспецифической резистентности организма. В сокращении числа случаев вторичного туберкулеза легких большое значение имеет вакцинопрофилактика.
При хроническом течении очагового туберкулеза возможен переход в менее прогностически благоприятные формы (инфильтративную, кавернозную, диссеминированную). Чаще всего исходом служит пневмосклероз с формированием очагов фиброза или кальциноза. Такие пациенты в течение 1—2 лет нуждаются в проведении химиопрофилактики. Наибольшую сложность представляет лечение устойчивых к химиопрепаратам случаев. Профилактика очагового туберкулеза легких состоит в проведении рентгенологического обследования населения, санпросветработы, повышении неспецифической резистентности организма. В сокращении числа случаев вторичного туберкулеза легких большое значение имеет вакцинопрофилактика.
Проявления очагового туберкулеза
Внешние проявления мало чем отличаются от характерных для туберкулеза в целом: увеличение лимфоузлов, почти постоянно повышенная до 37 градусов температура тела, частый надрывный долго не проходящий кашель, повышенная потливость ночью, повышенная утомляемость, раздражительность пациента.
Классификация туберкулеза
- Первичный туберкулезный комплекс
- Вторичный туберкулез
- Туберкулез внутригрудных лимфатических узлов
- Диссеминированный туберкулез легких
- Милиарный туберкулез
- Очаговый туберкулез
- Инфильтративный туберкулез
- Казеозная пневмония
- Туберкулема легких
- Кавернозный и фибринозно-кавернозный туберкулез
- Цирротический туберкулез легких
- Плеврит
Каждая разновидность болезни характеризуется определенной локализацией (лепестком, сегментом), фазой туберкулезного процесса (инфильтрация, дезинтеграция, полупроницаемость, разрешающая способность, редукция, рубцевание, кальцификация), наличием бактериорецепции (с селекцией микробактерии туберкулеза и без ее выделения). В результате осложненного развития болезни одна форма туберкулеза быстро может переходить в другую.
Диссеминированный туберкулез
Это очень редкий тип заболевания. Распространяется по всему организму, поражает все органы и системы, включая кости, суставы, женские половые пути, колени, мочевыводящие пути, ЦНС, спинномозговую жидкость, желудочно-кишечный тракт, надпочечники, кожу шеи и даже сердце. Развивается вследствие обострения воспалительного процесса вокруг первичного туберкулезного очага в первом, втором, шестом сегментах. Диагностируется по фокусному оттенку пораженных участков, округлым формам, незначительной интенсивности. Проявляется диссеминированный туберкулез на фоне резкой отечности легкого. На рентгенологичных снимках заметны плевры.
Развивается вследствие обострения воспалительного процесса вокруг первичного туберкулезного очага в первом, втором, шестом сегментах. Диагностируется по фокусному оттенку пораженных участков, округлым формам, незначительной интенсивности. Проявляется диссеминированный туберкулез на фоне резкой отечности легкого. На рентгенологичных снимках заметны плевры.
Целенаправленное 2-3 месячное лечение приводит к устранению опасных очагов. При недостаточной терапии и дальнейшем усугублении заболевания рядом с описанными ранее симптомами появляются «продуктивные» очаги размером 4-6 мм.Отличительные характеристики данной формы болезни — высокая интенсивность поражения, четкая контурная картина, грубая, волокнистая форма легких. В процессе лечения полностью очаги не исчезают, а лишь сжимаются, уменьшаются и кальцифицируются.
Инфильтративный туберкулез
Развивается как воспаление вокруг первичных очагов, в результате чего они встречаются между собой, образуя туберкулезные инфильтраты разных размеров. Встречается у 40-60 % пациентов.Клиническое развитие заболевания напоминает острую респираторную инфекцию или пневмонию: острое начало, сухой кашель, сдавленность, ощущение боли в груди, высокая температура (38-39 °С). В ходе диагностики у пациентов обнаруживаются рентгенологические инфильтраты разных типов в первом, втором, шестом сегментах. Они имеют оттенок незначительной интенсивности, гетерогенную структуру, неровную форму с нечеткими границами (размером 2-3 см), расположенными на уровне ключицы либо под ней.
Встречается у 40-60 % пациентов.Клиническое развитие заболевания напоминает острую респираторную инфекцию или пневмонию: острое начало, сухой кашель, сдавленность, ощущение боли в груди, высокая температура (38-39 °С). В ходе диагностики у пациентов обнаруживаются рентгенологические инфильтраты разных типов в первом, втором, шестом сегментах. Они имеют оттенок незначительной интенсивности, гетерогенную структуру, неровную форму с нечеткими границами (размером 2-3 см), расположенными на уровне ключицы либо под ней.
Набухающий инфильтрат придает тени на рентген-снимке небольшую интенсивность, неясную очерченность, которая занимает весь сегмент или какую-то определенную его часть. Лобарный инфильтрат, который охватывает все лепестки, называется лобитом. Он вызывается инфильтратом, который локализуется вдоль контура легочной доли.При неблагоприятном течении болезни происходит разрушение в инфильтрате, он подвергается казеозному распаду. Кислотная пневмония — самая тяжелая форма туберкулеза легких, которая характеризуется инфильтрацией всех долей и ростом разрушающего типа грибов. Контуры инфильтративного оттенка и очага разрушения неравны и неясны. При этой форме диагностируется быстрое бронхогенное распределение очагового процесса, появление многочисленных сегментных поражений.
Контуры инфильтративного оттенка и очага разрушения неравны и неясны. При этой форме диагностируется быстрое бронхогенное распределение очагового процесса, появление многочисленных сегментных поражений.
Клинически такая разновидность туберкулеза часто не обнаруживается на ранних стадиях. Единственный симптом, на который врачи рекомендуют обратить внимание, — всегда положительная реакция с туберкулином.
Рентгенология туберкулемы имеет вид округлого интенсивного оттенка с четкими, иногда неравными контурами, гетерогенной структурой объемом 2-4 см. Очаг туберкулемы чаще всего возникает под плеврой в I, II, VI сегментах, что обусловливает наличие туберкулемаплевропульмонарных рубцов, уменьшение межлобейной плевры. В прилегающих или отдаленных участках легких обнаруживаются кальциированные очаги разных размеров и волокнистые изменения.
Кавернозная и фиброзно-кавернозная туберкулезные формы
Данные патологии возникают из любых форм туберкулеза в результате запущенного процесса заболевания, недавно начатого лечения, особенностей реактивности организма и приводят к усугублению процесса лечения из-за казеозно-некротических и деструктивных изменений легочной ткани.
При отрыве казеозных пробок через дренажный бронх толщина стенки полости уменьшается, а внутренняя поверхность выравнивается. В случае затяжного процесса болезни заболевание переходит в деструктивную форму фиброзно-кавернозного типа.
Для кавернозного туберкулеза характерно отсутствие фиброзных изменений в прилегающих тканях, наличие в легких устойчивой полости, исключение перифокального воспаления. Полость содержит казеозные пробки. Внутренняя поверхность ее толстой стенки неравномерна. Рентгенологический оттенок разного размера (в среднем 2-4 см) появляется с внешними нечеткими и внутренними прозрачными контурами в форме залипа.
Фиброзно-кавернозный тип туберкулеза
Является активной деструктивной формой, которая характеризуется хроническим движением с изменением периодов нарастания и успокоения процесса. Рентгеноморфология этой формы туберкулеза представлена наличием в легких одной или нескольких полостей с толстой стенкой (внутренняя казеозная, средняя грануляция, внешние волокнистые слои), а также склеротическими изменениями в окружающей легочной ткани, фокусами просеивания различной отдаленности, редукцией плевры и эмфиземы легких.
Рана легкого в шахматном порядке увеличивается и деформируется, происходит разветвление корневых легких, которые незначительно расширяясь, впоследствии вытесняются к передней части измененной доли. Плевра неравномерно утолщена, углубления полностью или частично облитерированы.
Подобный рентгенологический диагноз может сохраняться в течение нескольких месяцев, а иногда и лет. В случае обострения болезни возникают дочерние полости. Процесс воспаления распространяется на здоровые участки. Образуются патологические очаги, которые частично или полностью разрушают легкие. При отсутствии надлежащего лечения поврежденные полости расширяются, вследствие чего развивается цирротический туберкулез.
Цирротическая туберкулезная форма
Для нее характерны избыточные проявления соединительной ткани в легких, изменяющие альвеолярную паренхиму. Цирроз всегда сопровождается морщинистостью, уменьшением объема легких либо их долей. Тем не менее, сохраняются казеозные очаги, оставшиеся полости, которые могут повлечь за собой обострение процесса. Чаще всего цирротические изменения локализуются в верхних лепестках.
Чаще всего цирротические изменения локализуются в верхних лепестках.
Рентгенологическая картина: в объеме значительно уменьшается и поднимается доверху доля, сжатая корнем, деформируется картина легкого, появляются области эмфиземы легочной ткани. Наблюдаются: утолщение теменной плевриты, смещение средостении органов, сужение межреберных интервалов.
Туберкулез легких — причины, как передается, формы, стадии, симптомы, признаки, диагностика, лечение
Причины
Классификация
Симптомы
Осложнения
Диагностика
Лечение
Профилактика
Туберкулез легких (МКБ А15-А16) — инфекционное заболевание, вызванное микроорганизмами из рода микобактерий, передающееся аспирационным путем. Болезнь знакома с древних времен, но до сих пор победить ее не удается. По данным ВОЗ, заболеваемость увеличилась в последние годы в связи с распространением коронавируса. Только в 2020 году умерло 1,5 млн человек. В 21-м веке борьба осложняется появлением скрытых вариантов течения и устойчивостью возбудителя к препаратам.
Причины туберкулеза легких
Возбудителем туберкулеза легких могут быть несколько видов микобактерий (наиболее часто Mycobacterium tuberculosis). Микобактерия отличается от других микроорганизмов наличием плотной внешней оболочки, позволяющей ей выживать в разных неблагоприятных условиях.Бактерия сохраняет активность и жизнеспособность в следующих условиях:
- при температурах до +90 °С и -260 °С;
- при высушивании и высокой влажности;
- под влиянием различных физических воздействий и химических веществ.
Предрасполагающими моментами к заражению являются:
- низкий социальный уровень населения, поэтому самая высокая заболеваемость в развивающихся странах;
- ВИЧ-инфекция.

- воздушно-капельным путем, когда выделяемый при кашле или чихании больным человеком микроб попадает на слизистую оболочку дыхательных путей здорового человека;
- воздушно-пылевым, если бактерии накапливаются в пыли и затем вместе с частицами пыли перемещаются в органы дыхания.
Классификация туберкулеза легких
Исходя из разных параметров, определяются формы туберкулеза легких.По возможности распространения:
- открытый, когда микобактерия выделяется при кашле и дыхании в окружающую среду;
- закрытый, если не выделяется.
- первичный, когда диагностируется впервые;
- вторичный, если заражение происходит повторно;
-
хронический туберкулез легких, когда активация происходит через большое количество лет после заражения, обычно диагностируется у пожилых людей.

- Очаговый туберкулез легких, при котором определяются воспалительные фокусы размером до 1 см.
- Инфильтративный туберкулез легких, когда участки воспаления размером более 1 см, могут сливаться между собой, приводя к деструкции.
- Кавернозный туберкулез легких, если образуются каверны, то есть полости, заполненные секретом.
- Фиброзный туберкулез легких с формированием фиброзных изменений, возникающих на месте воспаления.
- Фиброзно-кавернозный туберкулез легких при сочетании полостей и фиброзных уплотнений.
- Цирротический, при котором преобладает разрастание соединительной ткани вокруг каверны.
- Казеозный характеризуется тяжелым течением, наличием некроза в пределах одной легочной доли.
- легочной ткани;
- внутригрудных лимфатических узлов;
- плевры;
- бронхов, трахеи;
- милиарный со множественными мелкими очагами с двух сторон;
-
диссеминированный с распространением через лимфу или кровь по всему организму.

- Первичное заражение, при котором возникает очаг в месте попадания возбудителя с реакцией находящихся поблизости лимфатических узлов.
- Латентный, или скрытый, период, когда происходит накопление и распространение по организму.
- Активное воспаление с формированием типичной клинической картины, образованием участков распада и выделением микобактерии во внешнюю среду.
- Остаточные проявления, изменения в виде фиброзных тяжей, пневмосклероза, эмфиземы, цирроза.
- Исходы, которые могут быть как рассасывание очага, так и формирование уплотнений в местах воспаления. Образование кальцинатов.
Симптомы туберкулеза легких
Туберкулез легких может развиться у взрослых и детей.Симптомы болезни развиваются постепенно, но в некоторых случаях возможно и довольно острое бурное начало, как при пневмококковой пневмонии.
В период распространения коронавируса клиника туберкулеза маскировалась симптомами новой инфекции, протекающей с дыхательной недостаточностью и поражением органов дыхания.
Для туберкулеза легких характерно наличие двух видов клинических проявлений или признаков:
- интоксикации;
- респираторного синдрома.
Симптомы интоксикации:
- повышение температуры;
- ночная обильная потливость;
- слабость;
- немотивированная усталость;
- снижение аппетита, похудение;
- нервозность, чрезмерная раздражительность.
- кашель разной интенсивности, который может быть сухим или влажным;
- одышка вначале при физической нагрузке, потом и в состоянии покоя;
- дискомфорт, заложенность, боли в грудной клетке;
- затрудненное дыхание;
-
кровохарканье, наличие в мокроте прожилок либо сгустков крови, ржавая мокрота.

Осложнения туберкулеза легких
Осложнения могут развиться на разных стадиях патологического процесса.В острой стадии возможны:
- легочное кровотечение, требующее экстренного вмешательства врачей;
- спонтанный пневмоторакс при скоплении воздуха в плевральной полости, в результате которого нарушается работа легких и сердца;
- присоединение вторичного гнойного воспаления;
- генерализация процесса, распространение возбудителей по организму и формирование отдаленных очагов.
- легочно-сердечная недостаточность;
- хроническая дыхательная недостаточность.
Диагностика туберкулеза легких
Заподозрить туберкулезную инфекцию можно при длительном течении пневмонии, отсутствии эффекта от проводимой терапии. Важная роль в ранней диагностике принадлежит дополнительным исследованиям.
Кроме обычных снимков, определить распространенность процесса удается по результатам МРТ и КТ грудной клетки.
Подтвердить диагноз нужно наличием возбудителя. Для этого проводят:
- исследование мокроты на микобактерии;
- кожные пробы Манту или Диаскинтест;
- анализ крови на Т-СПОТ, специфический иммунологический тест.
Лечение туберкулеза легких
Лечение проводится в соответствии с клиническими рекомендациями при туберкулезе легких. Применяются антимикробные и антибактериальные препараты, симптоматические средства. Курс приема длительный: терапия продолжается месяцами и даже годами. Лечение осуществляется под наблюдением врачей, с обязательным контролем функции печени, поскольку препараты вызывают лекарственный гепатит.В некоторых случаях показана операция при туберкулезе легких, направленная на удаление туберкулемы или каверны.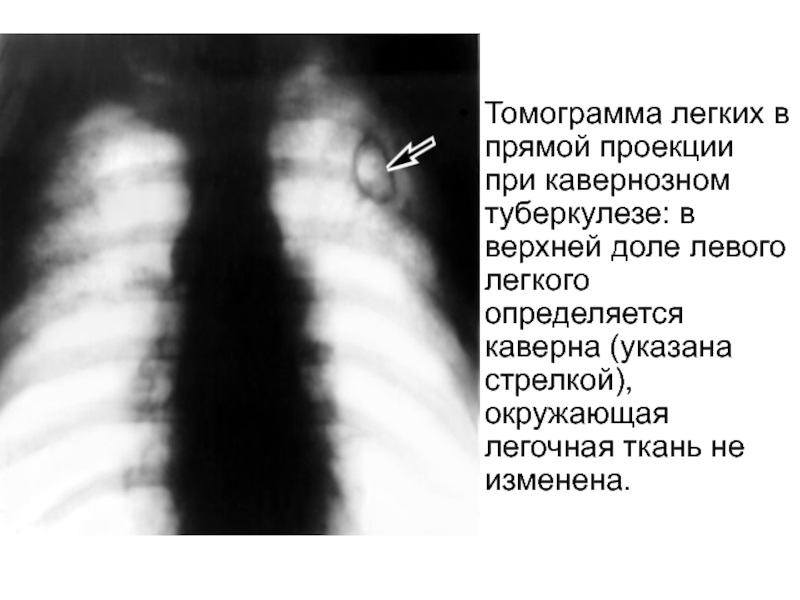
Профилактика туберкулеза легких
Профилактика начинается с роддома. Первая прививка, которую получает новорожденный, — это БЦЖ. Далее в течение жизни проводится ревакцинация и определение количества противотуберкулезных антител и напряженности иммунитета.При выявлении больного необходимо следующее:
- изоляция заболевшего;
- дезинфекция в квартире после его госпитализации;
- наблюдение за всеми контактными.
Туберкулез был и остается одной из проблем современной медицины. Тем более что способствуют его распространению такие более современные инфекции, как ВИЧ и COVID-19.
Автор статьи:
Иванова Наталья Владимировна
терапевт
отзывы оставить отзыв
Клиника
м. Сухаревская
Услуги
- Название
- Прием (осмотр, консультация) врача-пульмонолога первичный2300
- Прием (осмотр, консультация) врача-пульмонолога повторный1900
- Прием (осмотр, консультация) врача-терапевта первичный2300
- Прием (осмотр, консультация) врача-терапевта повторный1900
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматолог-ортопедТрихологУрологФлебологХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домВызов педиатра на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНейрохирургНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Громолюк Екатерина Александровна
пульмонолог
отзывы Записаться на приемКлиника
м. Полянка
Крючкова Анна Сергеевна
пульмонолог
отзывы Записаться на приемКлиника
м. Фрунзенская
Кухаренок Мария Вячеславовна
пульмонолог
отзывы Записаться на приемКлиника
м. Сухаревская
Сухаревская
Леонтьева Наталия Юрьевна
пульмонолог
отзывы Записаться на приемКлиника
м. Сухаревская
Саян Ирина Ильинична
врач УЗД, терапевт, пульмонолог
отзывы Записаться на приемКлиника
м. Фрунзенская
Эттева Зурият Супияновна
терапевт, кардиолог, пульмонолог
отзывы Записаться на приемКлиника
м. Красные Ворота
Распознавание вторичного легочного туберкулеза с помощью 4-направленной GLCM с переменным расстоянием и нечеткой SVM
3.1 Серая матрица сопутствующих проявлений
В таблице 2 для удобства чтения приведен список аббревиатур. Предположим, у нас есть изображение уровня серого I с размером m × n и p различных значений пикселей, матрица совпадения уровней серого (GLCM) вычисляет, как часто пары пикселей с определенным значение и смещение. GLCM — это мощный подход к анализу текстуры с множеством медицинских приложений, таких как классификация рака легких [11], аналогичный нашей задаче. 9m \ left \ {\ begin {array} {cc} 1 & \ mathrm {if} \ I \ left (x, y \ right) = i \ wedge I \ left (x + \ Delta x, y + \ Delta y \ right) =j\\ {}0& \mathrm{иначе}\end{массив}\right.$$
Предположим, у нас есть изображение уровня серого I с размером m × n и p различных значений пикселей, матрица совпадения уровней серого (GLCM) вычисляет, как часто пары пикселей с определенным значение и смещение. GLCM — это мощный подход к анализу текстуры с множеством медицинских приложений, таких как классификация рака легких [11], аналогичный нашей задаче. 9m \ left \ {\ begin {array} {cc} 1 & \ mathrm {if} \ I \ left (x, y \ right) = i \ wedge I \ left (x + \ Delta x, y + \ Delta y \ right) =j\\ {}0& \mathrm{иначе}\end{массив}\right.$$
(1)
где ∧ означает и операцию; i и j — значения пикселей; x и y — пространственные позиции на изображении I ; (Δ x , Δ y ) — смещения, определяющие пространственное отношение. Обратите внимание, что матрица GLCM представляет собой матрицу p × p , т. е. G Δ x , Δ y ∈ ℝ p × p 9000 6 . Некоторые передовые методы GLCM, такие как локальная GLCM [12], могут быть протестированы в нашем будущем исследовании.
Некоторые передовые методы GLCM, такие как локальная GLCM [12], могут быть протестированы в нашем будущем исследовании.
3.2 Четырехсторонний механизм
На практике ( x , y ) часто заменяют координатами строки и столбца ( r , c ). Впоследствии смещение выражается в виде (Δ r , Δ c ). Как видно здесь, смещение [0, 1] соответствует 0°, аналогично [−1, 1], [−1, 0] и [−1, −1] соответствуют 45°, 9{\circ}\right]$$
(2)
Можно выбрать другие углы [180°, 225°, 270°, 315°], но они дадут те же результаты, что и [0°, 45°, 90°, 135°] соответственно. Вот почему мы выбираем только этот четырехсторонний механизм (рис. 3).
Рис. 3Схема смещения в четырех направлениях ( r , c ) на основе смещения
Полноразмерное изображение
см). Например, на рис. 4а показан элемент в G 0, 1 (3, 1) = 1, потому что на левом изображении есть один случай, когда один соседний по горизонтали пиксел имеет значения 3 и 1. Элемент G 0, 1 (7, 4) = 2, потому что в необработанном изображении существует два случая, когда два соседних по горизонтали пикселя имеют значения 7 и 4.
Элемент G 0, 1 (7, 4) = 2, потому что в необработанном изображении существует два случая, когда два соседних по горизонтали пикселя имеют значения 7 и 4.
Игрушечный пример 4-направленной GLCM
3.3 Механизм переменного расстояния
Все вышеперечисленные четыре смещения имеют расстояние d of 1, как ясно показано на рис. 3. Шривастава, Раджита, Агарвал и Сингх (2020) [13] представили механизм переменного расстояния. В их статье d варьируется от 1 до ширины изображения. Тем не менее методом проб и ошибок мы обнаруживаем, что d , присвоенное значение больше трех, не улучшает производительность.
На рисунке 5 показано переменное расстояние, где максимальное расстояние, если D = 3. Следовательно, мы можем записать псевдокод нашей четырехсторонней GLCM с переменным расстоянием (FDVDGLCM) в алгоритме 2. Обратите внимание, что смещение (Δ 9D{C}_{\theta =\left(\mathrm{0,45,90,135}\right)}{G}_{d,\theta},$$
(3)
, где C означает функция конкатенации. 2 {G} _ {d, \ theta} \ left (i, j \ right) $ $ 9D {C} _ {\ theta = \ left (\ mathrm {0,45,90,135} \ right)} \ left \ {\ begin {array} {l} \ mathrm {Contrast} \ left ({G} _ { d,\theta}\right)\\ {}\mathrm{Correlation}\left({G}_{d,\theta}\right)\\ {}\mathrm{Energy}\left({G}_{ d,\theta}\right)\\ {}\mathrm{Однородность}\left({G}_{d,\theta}\right)\\ {}\mathrm{Entropy}\left({G}_{ d,\theta}\right)\end{array}\right\},$$
2 {G} _ {d, \ theta} \ left (i, j \ right) $ $ 9D {C} _ {\ theta = \ left (\ mathrm {0,45,90,135} \ right)} \ left \ {\ begin {array} {l} \ mathrm {Contrast} \ left ({G} _ { d,\theta}\right)\\ {}\mathrm{Correlation}\left({G}_{d,\theta}\right)\\ {}\mathrm{Energy}\left({G}_{ d,\theta}\right)\\ {}\mathrm{Однородность}\left({G}_{d,\theta}\right)\\ {}\mathrm{Entropy}\left({G}_{ d,\theta}\right)\end{array}\right\},$$
(13)
3.5 Машина опорных векторов
FPFS отправляется в классификатор. Обратите внимание, что мы не выбираем глубокое обучение [15, 16] из-за присущих ему характеристик и размеров FPFS \(\mathbbm{F}\). Вместо этого мы обнаруживаем, что традиционный классификатор — машина опорных векторов (SVM) [17] — демонстрирует отличные характеристики при обработке FPFS, описанной в разделе 3.4. Кроме того, в наш метод вводится вариант SVM — нечеткий SVM (FSVM). 9d\right\},n=1,\dots, N,$$
(14)
где N число образцов, г n вектор признаков n 90 006 -th выборочные данные, d размерность входных объектов и t n соответствующая целевая метка. T{g}_nb\right)\ge 1-{\rho}_n\\ {}{\rho}_n\ge 0\end{массив }\right.,n=1,\dots, N\end{массив}\right.,$$ 9N{t}_n{\varphi}_n=0\end{массив}\right.,n=1,\dots, N\end{массив}\right..$$
T{g}_nb\right)\ge 1-{\rho}_n\\ {}{\rho}_n\ge 0\end{массив }\right.,n=1,\dots, N\end{массив}\right.,$$ 9N{t}_n{\varphi}_n=0\end{массив}\right.,n=1,\dots, N\end{массив}\right..$$
(21)
3.6 Нечеткое членство function
В каждую обучающую выборку вводится нечеткая функция принадлежности (FMF) [24] ( g n , t n ). Обратите внимание, что необработанная обучающая выборка включает только входные данные и цель [25], в то время как данные нечеткой выборки включают входные данные, цель и нечеткую высоту (FA) [26]. Математически уравнение (14) обобщается до 9d\right\},n=1,\dots, N\\ {}\mathrm{s}.\mathrm{t}.,0<{a}_n\le 1\end{массив}\right.$$
(22)
где a n — FA образца г n к классу т п .
Пусть среднее значение класса +1 равно м + , а среднее значение класса -1 равно м − . У нас есть [27]:
У нас есть [27]:
$${m}_{+}=\underset{n}{\mathrm{mean}}\left({g}_n|{t}_n=+1\right),$ $
(23)
$${m}_{-}=\underset{n}{\mathrm{mean}}\left({g}_n|{t}_n=-1\right).$$
(24)
Мы можем вывести радиусы классов +1 и класса -1 как:
$${r}_{+}=\underset{\left\{{g}_n:{t}_n =+1\right\}}{\max}\left|{m}_{+}-{g}_n\right|,$$
(25)
$${r}_{-}= \underset{\left\{{g}_n:{t}_n=-1\right\}}{\max}\left|{m}_{-}-{g}_n\right|.$$
(26)
FMF описан на средних и радиусах двух классов t n = + 1 и t n = − 1:
$${a}_n=\left\ {\ begin {массив} {cc} 1- \ frac {\ left | {m}_{+}-{g}_n\right|}{r_{+}+\upsilon}& {t}_n=+1\\ {}1-\frac{\left|{m}_{ -}-{g}_n\right|}{r_{-}+\upsilon }& {t}_n=-1\end{массив}\right.,n=1,2,\dots, N$$
(27)
Здесь υ — положительный параметр, чтобы ТВС a n была больше нуля, т. е. a 9T{g}_n-b\right)\ge 1-{\rho}_n\\ {}{\rho}_n\ge 0\end{массив}\right. N{\rho}_n{\gamma}_n\right\}$$ 9N{t}_n{\varphi}_n=0\end{array},n=1,\dots, N\right.\end{array}\right.$$
N{\rho}_n{\gamma}_n\right\}$$ 9N{t}_n{\varphi}_n=0\end{array},n=1,\dots, N\right.\end{array}\right.$$
(31)
3.8 Реализация нашего Модель F3
Если обобщить все методы, псевдокод нашей модели F3 можно повторить в алгоритме 3. Мы назовем нашу модель F3. Первая буква F обозначает FDVDGLCM, вторая F — FPFS, а последняя — FSVM. Из алгоритма 3 мы видим, что наша модель F3 может работать в два этапа. На этапе I входом является набор данных D , а выходом — обученный классификатор \(\mathbbm{M}\). На этапе II обученный классификатор \(\mathbbm{M}\) используется для классификации категории входного изображения я . На выходе получается метка O .
3.9 Перекрестная проверка и многостороннее дополнение данных
V -кратная перекрестная проверка используется для запуска нашей модели F3 из-за относительно небольшого размера нашего набора данных. Удерживающая проверка не выбрана, поскольку она хорошо работает для больших наборов данных. В r -м прогоне (1 ≤ r ≤ R ) V -кратной перекрестной проверки весь набор данных D (144 изображения SPTB и 144 изображения HC) делится в В складок.
В r -м прогоне (1 ≤ r ≤ R ) V -кратной перекрестной проверки весь набор данных D (144 изображения SPTB и 144 изображения HC) делится в В складок.
$$D\mapsto \left\{{D}_r(1),{D}_r(2),\dots, {D}_r(v),\dots, {D}_r(V)\right \},r=1,2,\dots, \mathrm{R}$$
(32)
где D r ( v ) означает v -я складка весь набор данных на r -й прогон.
При v -й (1 ≤ v ≤ V ) складка v -ая выщипывается в качестве тестовой выборки [31], а остальные V − 1 складка выбрана в качестве тренировочного набора:
$$\left\{\begin{array}{ll}\mathrm{обучение}\\mathrm{Set}& \left\{{D}_r(1),\dots, {D}_r\left( v-1\right),{D}_r\left(v+1\right),\dots, {D}_r(V)\right\}\\ {}\mathrm{Test}\ \mathrm{Set} & \left\{{D}_r(v)\right\}\end{массив}\right.,v=1,2,\dots, V,r=1,2,\dots, R$$
(33)
Примечание здесь; обучающий набор дополняется с помощью метода многостороннего увеличения данных (MDA), описанного в Ref. [9]. Выполняем небольшую адаптацию к MDA. В оригинальном MDA [9] N D = 7 различных методов аугментации данных (DA) [32]: вращение, гамма-коррекция, масштабирование, случайный перевод, введение шума, горизонтальный и вертикальный сдвиг. Тем не менее, каждое увеличение данных в их статье генерирует разное количество новых изображений. В этом исследовании все N D = 7 данных аугментации генерируют такое же количество новых N N = 30 изображений. Предположим, что данное изображение равно 9{N_D}\left[h(d)\right]}}\end{array}\right\},$$
[9]. Выполняем небольшую адаптацию к MDA. В оригинальном MDA [9] N D = 7 различных методов аугментации данных (DA) [32]: вращение, гамма-коррекция, масштабирование, случайный перевод, введение шума, горизонтальный и вертикальный сдвиг. Тем не менее, каждое увеличение данных в их статье генерирует разное количество новых изображений. В этом исследовании все N D = 7 данных аугментации генерируют такое же количество новых N N = 30 изображений. Предположим, что данное изображение равно 9{N_D}\left[h(d)\right]}}\end{array}\right\},$$
(34)
, где f DA обозначает тип метода DA и h ( d ) — горизонтально зеркальное отображение d .
Модель F3 обучается на расширенном обучающем наборе. Обученная модель получила название M ( r , v ), а соответствующая матрица путаницы получила название C ( r , v ). 2}\\ {}k=1,\dots, K\end{массив}\right.$$
2}\\ {}k=1,\dots, K\end{массив}\right.$$
(36)
На рисунке 7 показана схема V -кратной перекрестной проверки. Это исследование позволяет V = 10, т. е. выполняется десятикратная перекрестная проверка. Кроме того, эта V -кратная перекрестная проверка выполняется R раз. При каждом запуске разделение данных сбрасывается случайным образом. Алгоритм 4 резюмирует псевдокод R -прогон V -кратной процедуры перекрестной проверки.
Рис. 7Схема перекрестной проверки V
Полноразмерное изображение
3.10 Показатели и индикаторы
K = 7 индикаторов определены. SPTB — это положительный класс, а HC — отрицательный. Матрица путаницы определяется как
$$C=\left[\begin{array}{cc}\mathrm{TP}& \mathrm{FN}\\ {}\mathrm{FP}& \mathrm{TN}\ конец {массив} \ справа] \ stackrel {\ scriptscriptstyle \ mathrm {def}} {=} \ влево [\ begin {массив} {cc} {c} _ {11} & {c} _ {12} \\ { }{c}_{21}& {c}_{22}\end{массив}\right]$$
(37)
Определения TP, FN, FP и TN перечислены в Таблице 3. Обратите внимание, что P обозначает фактический положительный класс, поэтому P = TP + FN. Точно так же N обозначает фактический отрицательный класс; следовательно, N = FP + TN.
Обратите внимание, что P обозначает фактический положительный класс, поэтому P = TP + FN. Точно так же N обозначает фактический отрицательный класс; следовательно, N = FP + TN.
Полноразмерная таблица
Три общих показателя — чувствительность, специфичность и точность — определены ниже
$$\left\{\begin{array}{l}\mathrm{Sen }=\frac{c_{11}}{c_{11}+{c}_{12}}\\ {}\mathrm{Spc}=\frac{c_{22}}{c_{21}+{c }_{22}}\\ {}\mathrm{Prc}=\frac{c_{11}}{c_{11}+{c}_{21}}\end{массив}\right..$$ 9{-1}=\frac{2\times {c}_{11}}{2\times {c}_{11}+{c}_{12}+{c}_{21}}.$$
(40)
Два других показателя — коэффициент корреляции Мэтьюза (MCC) [37] и индекс Фаулкса–Мэллоуза (FMI) — определены ниже:
$$\mathrm{MCC}=\frac{c_{11} \times {c}_{22}-{c}_{21}\times {c}_{12}}{\sqrt{\left[{c}_{11}+{c}_{21}\ вправо]\раз \влево[{c}_{11}+{c}_{12}\вправо]\раз \влево[{c}_{22}+{c}_{21}\вправо]\раз \left[{c}_{22}+{c}_{12}\right]}},$$
(41)
$$\mathrm{FMI}=\sqrt{\frac{c_{11 }}{c_{11}+{c}_{21}}\times \frac{c_{11}}{c_{11}+{c}_{12}}}. $$
$$
(42)
Кривая рабочей характеристики приемника (ROC) [38] и площадь под кривой (AUC) [39] введены для получения графического графика и количественного значения измерения предлагаемой модели F3 соответственно. ROC и AUC рассчитываются следующим образом: (i) график ROC создается путем построения графика скорости TP в зависимости от скорости FP при различных пороговых степенях. (ii) AUC [40] рассчитывается путем измерения всей двумерной области под ROC-кривой от (0, 0) до (1, 1).
Бронхоэктазы на фоне туберкулеза легких
Текст статьи
Меню статьи- Статья
Текст - Артикул
инфо - Цитата
Инструменты - Поделиться
- Быстрое реагирование
- Артикул
Метрика - Оповещения
Изображения
Бронхоэктазы, вторичные по отношению к туберкулезу легких
- Андреина Васконселос1,
- http://orcid.
 org/0000-0003-1685-9883Карлос Фернандо Диас Родригес1,
org/0000-0003-1685-9883Карлос Фернандо Диас Родригес1, - Жоао Фонсека1,2,
- Барбара Родригес1
- 1 Centro Hospitalar do Baixo Vouga EPE, Авейру, Португалия
- 2 Внутренняя медицина, Centro Hospitalar e Universitario de Coimbra EPE, Коимбра, Португалия
- Соответствие Больница Карлоса Фернандо Диаша Родригеша де Авейру, Centro Hospitalar do Baixo Vouga, Авейру, Португалия; Родригескфд {at} gmail.com
http://dx.doi.org/10.1136/postgradmedj-2020-138102
Статистика с сайта Altmetric.com
Запрос разрешений
приведет вас к службе RightsLink Центра защиты авторских прав. Вы сможете получить быструю цену и мгновенное разрешение на повторное использование контента различными способами.
- Респираторная медицина (см. торакальная медицина)
- Торакальная медицина
- Торакальная медицина для взрослых
- Хронические заболевания дыхательных путей
ИЗОБРАЖЕНИЕ
У некурящей шестидесятилетней женщины были цилиндрические бронхоэктазы, вторичные по отношению к туберкулезу легких, приобретенному в возрасте 16 лет, по поводу которого она получала противотуберкулезную терапию в течение 12 месяцев.
