Вторичный туберкулез. Патоморфоз.
8
(для внутрикафедрального пользования)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ
«ГОМЕЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
Кафедра патологической анатомии с
курсом судебной медицины
Утверждено на заседании кафедры
протокол №___ от «___»____2010 г
Заведующая кафедрой патологической
анатомии, к.м.н., доцент
_______________ Л.А.Мартемьянова
Учебно-методическая разработка
для студентов лечебного и
медико-диагностического факультетов
Автор:
 Ю. Турченко
Ю. ТурченкоГомель, 2010 г.
(общее время занятия – 3 академических часа)
АКТУАЛЬНОСТЬ ТЕМЫ
Овладение материалами темы является необходимой предпосылкой для познания закономерностей морфологических реакций и их клинических проявлений при развитии вторичного туберкулеза. Это также необходимо в будущей профессиональной деятельности врача для клинической оценки заключений врача-патологоанатома, для клинической диагностики и лечения заболеваний, а также анализа источников диагностических ошибок в клинической практике.
Изучить
морфологию и клинико-анатомические
формы вторичного туберкулеза. Разобрать
классификацию вторичного туберкулеза,
показав, что формы его отражают и фазы
течения заболевания. Отметить основные
черты туберкулеза взрослых (склонность
процесса ограничиваться легкими,
редкость лимфогенных и гематогенных
метастазов, интракапиллярное
распространение процесса в легком по
бронхам с последующим поражением трахеи,
гортани и кишечника). Фиксировать
внимание на том, что течения морфологических
проявлений вторичного туберкулеза
связаны с изменением иммунологических
свойств организма в результате бывшего
первичного заражения. Указать на значение
состояния реактивности организма при
переходе одной формы туберкулеза в
другую. Познакомить с проявлениями
патоморфоза первичного, гематогенного
и вторичного туберкулеза.
Фиксировать
внимание на том, что течения морфологических
проявлений вторичного туберкулеза
связаны с изменением иммунологических
свойств организма в результате бывшего
первичного заражения. Указать на значение
состояния реактивности организма при
переходе одной формы туберкулеза в
другую. Познакомить с проявлениями
патоморфоза первичного, гематогенного
и вторичного туберкулеза.
ЗАДАЧИ
1. Уметь диагностировать формы вторичного туберкулеза на основании их морфологической характеристики.
2. Уметь охарактеризовать осложнения и исходы вторичного туберкулеза.
3. Уметь охарактеризовать лекарственный патоморфоз туберкулеза.
ОСНОВНЫЕ УЧЕБНЫЕ ВОПРОСЫ
2. Классификация вторичного туберкулеза.
3. Острый очаговый туберкулез. Морфологические особенности.
4. Морфологические особенности
фиброзно-очагового туберкулеза.
Морфологические особенности
фиброзно-очагового туберкулеза.
5. Инфильтративный туберкулез. Патологическая анатомия.
6. Туберкулема. Морфологические особенности.
7. Казеозная пневмония. Патоморфологические изменения.
8. Острый кавернозный туберкулез, фиброзно-кавернозный туберкулез. Особенности строения каверн при различных формах, патоморфология.
9. Цирротический туберкулез. Структурные изменения в легких.
10. Осложнения и причины смерти больных туберкулезом.
11. Особенности патоморфоза туберкулеза.
ВСПОМОГАТЕЛЬНЫЕ МАТЕРИАЛЫ ПО ТЕМЕ
Макропрепараты: 1. Фиброзно-кавернозный туберкулез.
2. Казеозная пневмония.
Микропрепараты: 1. Фиброзно-очаговый туберкулез лег-
ких
(№ 126).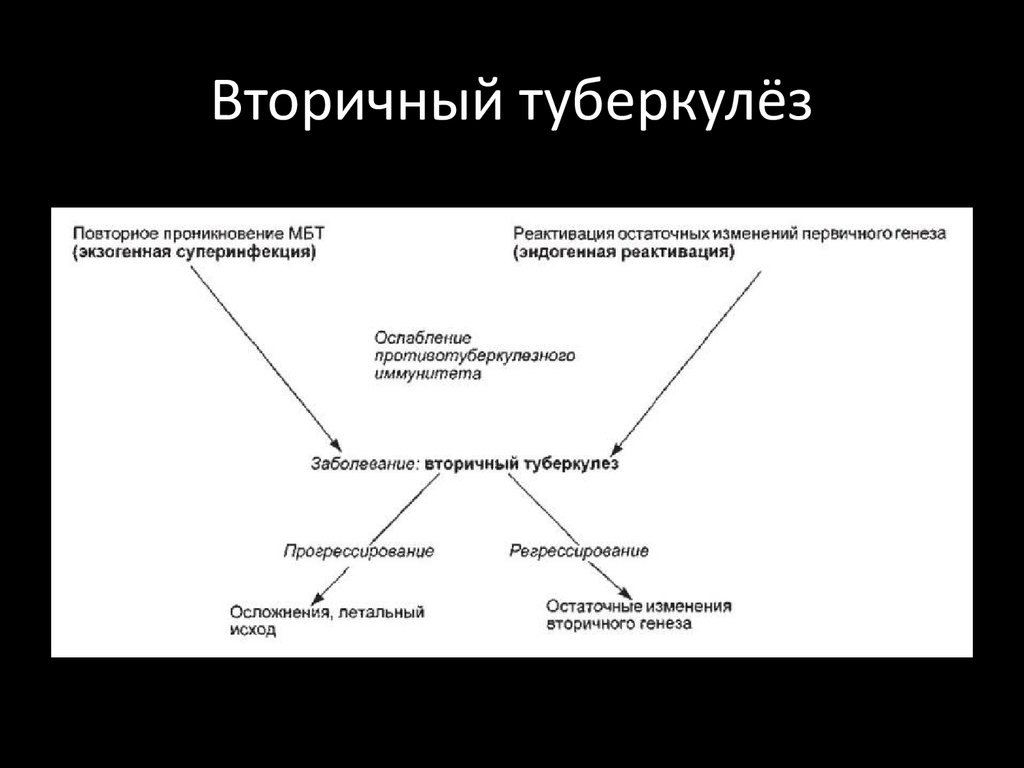
2. Казеозная пневмония (№ 29).
МАТЕРИАЛЫ ДЛЯ КОНТРОЛЯ ЗА УСВОЕНИЕМ ТЕМЫ
Практическая часть
У умерших от туберкулеза вторичный туберкулез выявляется чаще всего. Это результат либо экзогенного повторного инфицирования больного, либо обострения ранее существовавшего процесса в области первичного комплекса или внелегочных очагов. Последнее возможно лишь в том случае, если там сохранились возбудители, хотя бы с ослабленной вирулентностью.
Характерны:
1) избирательно легочная локализация процесса;
2) контактное и интраканаликулярное (бронхиальное дерево, желудочно-кишечный тракт) распространение;
3) смена клинико-морфологических форм, которые являются фазами туберкулезного процесса в легких.
Формы вторичного туберкулеза:
Острый очаговый.

Фиброзно-очаговый.
Инфильтративный.
Туберкулема.
Казеозная пневмония.
Острый кавернозный.
Фиброзно-кавернозный.
Цирротический.
1. Острый очаговый туберкулез встречается у людей в возрасте 20-25 лет и старше.
Представлен
очагом-реинфектом Абрикосова. Эти очаги
представляют собой начальные проявления
вторичного туберкулеза и состоят из
специфического эндобронхита, мезобронхита
и панбронхита внутридолькового бронха.
Вследствии этого развивается ацинозная
или лобулярная казеозная пневмония,
вокруг которой очень быстро формируется
вал эпителиоидных клеток и гигантских
клеток Пирогова-Лангханса. В корнях
легких развивается неспецифический
реактивный воспалительный процесс. В
большинстве случаев спонтанно процесс
затихает, очаги казеозного некроза
инкапсулируются и подвергаются
петрификации.
2. Фиброзно-очаговый туберкулез представляет собой ту фазу течения острого очагового туберкулеза, когда после периода затихания болезни, процесс снова вспыхивает.
Источником обострения являются Ашофф-Пулевские очаги, вокруг которых возникают ацинозные и лобулярные очаги казеозной пневмонии, которые в дальнейшем инкапсулируются и петрифицируются.
Помимо очагов Ашофф-Пуля встречаются осумкованные и обызвествленные очаги Симона, которые возникают, как исход гематогенных отсевов в период первичной инфекции. В данном случае склонность к обострению сохраняется.
3. При инфильтративном туберкулезе возникают изменения вокруг казеозных очагов, процесс выходит за пределы длольки и даже сегмента. Перифокальное воспаление преобладает над казеозными изменениями, которые могут быть незначительными. Такой очаг называется очагом Ассмана-Редекера.
Особой
формой инфильтративного туберкулеза
является лобит, при котором перифокальное
воспаление захватывает всю долю.
4. Туберкулема – форма вторичного туберкулеза, возникающая как своеобразная фаза эволюции инфильтративного туберкулеза, когда перифокальное воспаление рассасывается и остается очаг творожистого некроза, окруженного капсулой. Нередко рентгенологическая картина напоминает периферический рак легкого из-за хорошо очерченных границ.
5. Казеозная пневмония обычно наблюдается при прогрессировании инфильтративного туберкулеза, в результате чего казеозные изменения начинают преобладать над перифокальными. Образуются ацинозные, лобулярные, сегментарные казеозно-пневмонические очаги, которые при слиянии могут занимать крупные участки легких, вплоть до поражения всей доли. Казеозная пневмония возникает в терминальном периоде любой формы туберкулеза (кроме туберкулемы) или у ослабленных больных. Легкое при казеозной пневмонии увеличено, плотное, на разрезе желтой окраски, на плевре фибринозные наложения.
6. Острый кавернозный туберкулез –
форма вторичного туберкулеза, для
которой характерно быстрое образование
полости распада, а затем каверны на
месте очага-инфильтрата или туберкулемы.
Каверна локализуется в 1-2 сегментах,
имеет овальную или округлую форму,
сообщается с просветом сегментарного
бронха. Стенка каверны неоднородна:
внутренний слой ее состоит из казеозных
масс, наружный – из уплотненной в
результате воспаления легочной ткани.
Острый кавернозный туберкулез –
форма вторичного туберкулеза, для
которой характерно быстрое образование
полости распада, а затем каверны на
месте очага-инфильтрата или туберкулемы.
Каверна локализуется в 1-2 сегментах,
имеет овальную или округлую форму,
сообщается с просветом сегментарного
бронха. Стенка каверны неоднородна:
внутренний слой ее состоит из казеозных
масс, наружный – из уплотненной в
результате воспаления легочной ткани.
7. Фиброзно-кавернозный туберкулез ( хроническая легочная чахотка)возникает из острого кавернозного туберкулеза в тех случаях, когда процесс принимает хроническое течение. Стенка каверны плотная и имеет три слоя:
— внутренний (пиогенный)некротический;
— средний – слой туберкулезной грануляционной ткани;
—
наружный – соединительнотканный, причем
среди прослоек соединительной ткани
видны участки ателектаза легких. При
разрастании туберкулезной грануляционной
ткани вокруг каверны, образовавшейся
на любой стадии болезни. Эта ткань
постепенно созревает и превращается в
рубцовую. Тяжистые возрастания последней
появляются и в окружающей каверну
легочной ткани. Орган сморщивается,
плевра резко утолщается и иногда
становится одной из стенок каверны.
Помимо полостей, окруженных массивными
разрастаниями соединительной ткани,
при фиброзно-кавернозном туберкулезе
в легких могут обнаруживаться
многочисленные бронхоэктазы.
Эта ткань
постепенно созревает и превращается в
рубцовую. Тяжистые возрастания последней
появляются и в окружающей каверну
легочной ткани. Орган сморщивается,
плевра резко утолщается и иногда
становится одной из стенок каверны.
Помимо полостей, окруженных массивными
разрастаниями соединительной ткани,
при фиброзно-кавернозном туберкулезе
в легких могут обнаруживаться
многочисленные бронхоэктазы.
Бронхогенное распространение процесса приводит к появлению ацинарных и лобулярных очагов казеозной пневмонии в нижних отделах того же легкого, а также во втором легком (позже).
Диагностика и лечение туберкулеза | Москва
Другие статьи по темам: терапевт
-
«Сидячие» заболевания
-
10 обследований
-
COVID-19
-
Анемия
-
Бронхит
-
Бронхоскопия
-
Виды ЭЛИ–тестов
-
Все о гриппе
-
Гипертония
-
Грипп и ОРВИ
-
Грипп при беременности
-
Диарея (понос)
-
Железодефицит
-
Иммунитет к коронавирусу
-
Кровотечения из носа
-
Легкие после COVID
-
Медицинские осмотры
-
Мочевая кислота
-
Обследования осенью
-
Осложнения после ангины
-
Пневмония
-
Победите грипп
-
Прием антибиотиков
-
Признаки COVID-19
-
Применение озона
-
Ревматизм
-
Тестирование вакцин
-
Туберкулез
-
Укус клеща
-
Укусы клопов
-
Ферритин
-
Хроническая усталость
Туберкулез — это инфекционное заболевание, вызываемое определённым возбудителем — бактериями рода Mycobacterium.

При поражении туберкулезными микобактериями чаще всего страдают органы дыхания, кроме того, встречается туберкулез костей, суставов, мочеполовых органов, глаз и периферических лимфоузлов. Проникновение возбудителя в организм происходит воздушно-капельным, контактно-бытовым и пищевым путями. Довольно часто заболевание протекает, маскируясь под другие болезни такие, например, как простуда или пневмония. Бывает и такое, что симптомы могут отсутствовать как таковые.
В зависимости от того, заболел человек туберкулезом впервые или нет, различают первичный и вторичный туберкулез.
- Первичный туберкулез является острой формой заболевания. Развитие болезни происходит впервые, и обычно наблюдается у детей до 5 лет, что обусловлено не до конца сформированной иммунной системой. Угрозы для окружающих людей нет, хотя течение болезни острое, с ярко-выраженной клинической картиной.
- Вторичный туберкулез возникает в том случае, когда человек один раз уже переболел туберкулезом, но он заразился другим типом микобактерий.
 Или же вторичный туберкулез может протекать в виде обострения ремиссии заболевания. Вторичный туберкулез протекает тяжелее первичного. В легких образуются новые очаги.
Или же вторичный туберкулез может протекать в виде обострения ремиссии заболевания. Вторичный туберкулез протекает тяжелее первичного. В легких образуются новые очаги.
Диагностика туберкулеза
Задача врачей – выявить туберкулез как можно раньше. Для этого детям проводят ежегодно пробу Манту, а взрослым – флюорографию. При малейших подозрениях на заболевание, пациента направляют к фтизиатру и обследуют более углубленно по следующей схеме:
- Клинический осмотр
- Рентгенография
- Анализ крови и мочи
- Бактериологическое исследование мокроты
При необходимости проводят бронхоскопию, биопсию легочной ткани, молекулярно-биологическую диагностику.
Лечение туберкулеза легких
Всех пациентов, у которых впервые выявлен туберкулез, госпитализируют. Если туберкулез был выявлен на ранних стадиях, то практически всегда поддается лечению. Применяемое лечение носит комбинированный характер, то есть применяется несколько типов противотуберкулезных препаратов. Курс терапии является длительным, на него уходит около 6 месяцев. За счет такого подхода удается добиться наиболее эффективных результатов, ведь разные активные компоненты по-разному воздействуют на палочку Коха, что позволяет уничтожить крайне живучего возбудителя. Иногда лечение заболевания проводится хирургическим методом.
Курс терапии является длительным, на него уходит около 6 месяцев. За счет такого подхода удается добиться наиболее эффективных результатов, ведь разные активные компоненты по-разному воздействуют на палочку Коха, что позволяет уничтожить крайне живучего возбудителя. Иногда лечение заболевания проводится хирургическим методом.
Профилактика туберкулеза
Профилактика развития туберкулеза заключается в своевременном прохождении профилактических исследований, прежде всего, флюорографии, а также выявление лиц с открытой формой болезни и их изолирование. Вакцина БЦЖ – проводится на 5-7-й день жизни, ревакцинацию проводят детям в возрасте 7, 12 и 17 лет, а также взрослым до 30 лет, у которых проба Манту дала отрицательный или сомнительный результат.
Лечение туберкулеза в Москве
Диагностику и эффективное лечение туберкулеза можно провести в клинике «Семейная». Медицинское обслуживание находится на высочайшем уровне мировых стандартов. Кроме того, наша клиника предлагает квалифицированный комплекс мер по реабилитации, основанный на восстановительной терапии, что позволит достаточно быстро вернуться к полноценной жизни.
Кроме того, наша клиника предлагает квалифицированный комплекс мер по реабилитации, основанный на восстановительной терапии, что позволит достаточно быстро вернуться к полноценной жизни.
Запись на прием к врачу терапевту
Обязательно пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача терапета или другие вопросы пройдите по ссылке ниже
Метки Терапевт
Вторичный или реактивированный туберкулез
Вторичный или реактивированный туберкулезВторичный или реактивированный туберкулез
Вторичный туберкулез обычно возникает из-за реактивации старых поражений или
постепенное прогрессирование первичного туберкулеза в хроническую форму. Однако последние свидетельства
предполагает, что реинфекция является причиной некоторых случаев вторичного туберкулеза.
Характеристики вторичного туберкулеза включают обширные повреждения тканей из-за
иммунологические реакции хозяина на микобактерии туберкулеза и их продукты. (см. рамку
ниже) — Также прочитайте раздаточный материал по патологии туберкулеза.
(см. рамку
ниже) — Также прочитайте раздаточный материал по патологии туберкулеза.
Первичный и вторичный туберкулез
Как показано выше, при первом контакте хозяина с микобактериями туберкулеза: (1) острый
развивается экссудативное поражение, которое быстро распространяется на лимфатические сосуды и регионарные лимфатические узлы.
Экссудативное поражение тканей часто быстро заживает. (2) Лимфатический узел подвергается
казеоз, который обычно обызвествляется. (3) Туберкулиновая проба становится положительной.
Если первичное поражение не удается быстро локализовать, появление
повышенная чувствительность к туберкулину (см. ниже) провоцирует резкое изменение состояния организма хозяина.
реакция на организмы. Неспецифический воспалительный ответ, вызванный первым воздействием
к туберкулезным бациллам становится гранулематозным, вызывая образование бугорков.
бугорок представляет собой организованное скопление увеличенных макрофагов, которые, поскольку они
напоминают эпителиальные клетки, называются эпителиоидными клетками. Периферический воротник из
фибробласты, макрофаги и лимфоциты окружают гранулему. Часто центральная
участок эпителиоидных клеток подвергается характерному казеозному некрозу с образованием
«мягкий» бугорок, наиболее характерный признак туберкулеза. Когда
антигенная нагрузка в начальном очаге инфекции и регионарных лимфатических узлах большая, казеоз
может развиться некроз, а поражения могут впоследствии кальцифицироваться. Эти обызвествленные поражения первичного
сайт упоминается как комплекс Гон.
Периферический воротник из
фибробласты, макрофаги и лимфоциты окружают гранулему. Часто центральная
участок эпителиоидных клеток подвергается характерному казеозному некрозу с образованием
«мягкий» бугорок, наиболее характерный признак туберкулеза. Когда
антигенная нагрузка в начальном очаге инфекции и регионарных лимфатических узлах большая, казеоз
может развиться некроз, а поражения могут впоследствии кальцифицироваться. Эти обызвествленные поражения первичного
сайт упоминается как комплекс Гон.
После развития гиперчувствительности инфекция затихает и
бессимптомное течение у большинства больных (около 90%). Однако в некоторых, особенно в
очень молодые и взрослые с ослабленным иммунитетом или с другими предрасполагающими заболеваниями,
первичная инфекция может перерасти в клиническое заболевание. Прогрессирование может быть локальным в
место первичного поражения, или это может быть одно или несколько отдаленных мест, где бациллы
прибыли во время раннего гематогенного распространения.
У небольшого числа лиц, у которых первичная туберкулезная инфекция стихает, вторичное заболевание возникает, несмотря на приобретенный клеточный иммунитет. Хотя вопрос о возникает ли повторное заражение туберкулезом в результате распада покоящихся очагов (эндогенное) или от заражения новой инфекцией от активного случая, долгое время вызывал споры. проблема, текущее мнение благоприятствует эндогенному источнику. В эту фазу болезни высыпания обычно локализуются в верхушках легких (помните, что туберкулезным бациллам требуется кислород для роста). Примерно у 5% больных манифестирует верхушечный туберкулез легких. самостоятельно в течение 2 лет после первичной инфекции. В других, однако, клиническое заболевание может развиваются много десятилетий спустя всякий раз, когда сопротивление снижается. Спокойные очаги, которые укрывают Таким образом, жизнеспособные организмы остаются потенциальной опасностью на протяжении всей жизни человека.
Благодаря приобретенному клеточному иммунитету бациллы быстрее
фагоцитируются и разрушаются активированными макрофагами. В результате во вторичном
туберкулез, очаги поражения остаются локализованными, а диссеминация организмов через лимфатические
сосудов обычно предотвращается. Гиперчувствительность способствует более быстрому казеообразованию и
фиброзное отгораживание очага. Гистологически реакция характерна для
бугоркообразование, проявляющееся локальным скоплением лимфоцитов и макрофагов. Т
лимфоциты и их хемотаксические лимфокины играют важную роль в развитии
туберкулезная гранулема. Материал в этой коробке только для справки
В результате во вторичном
туберкулез, очаги поражения остаются локализованными, а диссеминация организмов через лимфатические
сосудов обычно предотвращается. Гиперчувствительность способствует более быстрому казеообразованию и
фиброзное отгораживание очага. Гистологически реакция характерна для
бугоркообразование, проявляющееся локальным скоплением лимфоцитов и макрофагов. Т
лимфоциты и их хемотаксические лимфокины играют важную роль в развитии
туберкулезная гранулема. Материал в этой коробке только для справки
Эти различия между первичной инфекцией и пост-первичной или реактивацией объясняется (1) резистентностью и (2) гиперчувствительностью, вызванной первой инфекцией хозяин с туберкулезной палочкой.
Вторичный туберкулез легких
- Содержание Атласа патологии
- Легочная патология
Туберкулез — хроническое воспаление, вызываемое микобактериями туберкулеза (туберкулезная палочка, палочка Коха) человеческого или крупного рогатого скота. Наиболее пораженным туберкулезом органом являются легкие.
Наиболее пораженным туберкулезом органом являются легкие.
Туберкулез легких подразделяют на первичный и вторичный.
Вторичный туберкулез
Около 90-95 % случаев вторичного туберкулеза у взрослых возникает в результате реактивации латентной первичной инфекции, остальные случаи возникают в результате повторного заражения Mycobacterium tuberculosis.
Начальным очагом вторичного туберкулеза является апикальный узелок, представляющий собой одно- или двустороннее мелкое (до 3 см) желто-серое твердое узелковое образование малой консистенции (казеозный некроз). После лечения апикальный узелок излечивается за счет фиброза и импрегнации солей кальция (рис. 1).
Рисунок 1: Вторичный туберкулез: кальцифицированный апикальный узелок.
При отсутствии лечения развиваются хронические поражения, сопровождающиеся интенсивным процессом перилезионального и плеврального фиброза. Таким образом появляется вторично-прогрессирующий туберкулез, который включает следующие формы:
- Верхушечный кавитарный фиброзно-казеозный туберкулез возникает при дренировании апикального узла через бронхиальную стенку с образованием тонких анфрактуозных множественных полостей, выстланных казеозным мусором (недавние каверны) (рис.
 2). Хронические каверны имеют более толстые стенки, перифокальный фиброз и гладкую внутреннюю поверхность, которая может включать фиброзно-сосудистые тяжи с микроаневризмальной дилатацией Расмуссена (рис. 3).
2). Хронические каверны имеют более толстые стенки, перифокальный фиброз и гладкую внутреннюю поверхность, которая может включать фиброзно-сосудистые тяжи с микроаневризмальной дилатацией Расмуссена (рис. 3). - Прогрессирующий полостной фиброзно-казеозный туберкулез представляет собой большие поражения, распространяющиеся на одну или несколько долей легкого. На этой стадии можно выявить обширные участки казеозного некроза, множественные хронические каверны, фиброз и утолщение плевры с множественными спайками. (Рисунок 4)
- Туберкулезная бронхопневмония возникает как острое осложнение вторичного туберкулеза, проявляясь пятнистыми ограниченными уплотненными очагами диаметром 0,5-1 см, от белого до желтоватого цвета, с центром в бронхах, разделенных нормальной легочной паренхимой (полициклические бугорки). (Рисунок 5)
- Миллиарный туберкулез проявляется лимфатической диссеминацией исключительно в легких, а путем диссеминации крови приводит к системному Миллиарному туберкулезу, поражающему позвоночник, селезенку, печень, надпочечники.
 Макроскопически имеет ту же морфологию, что и при первичном миллиарном туберкулезе. (Рисунок 6)
Макроскопически имеет ту же морфологию, что и при первичном миллиарном туберкулезе. (Рисунок 6) - Казеозная пневмония, острое осложнение туберкулеза, представляет собой разлитой желтоватый участок уплотнения, сопровождающийся множественными кавернами небольшого размера с неровными стенками и казеозным детритом, который можно выявить и в бронхиолах. (Рисунок 7)
Рисунок 2: Вторичный прогрессирующий туберкулез: апикальные недавние каверны
Рисунок 3: Вторичный прогрессирующий туберкулез: апикальная хроническая каверна с фиброзно-сосудистым тяжем.
Рисунок 4. Вторично-прогрессирующий туберкулез. Прогрессирующий полостной фиброзно-казеозный туберкулез.
Рисунок 5. Вторично-прогрессирующий туберкулез. Туберкулезная бронхопневмония.
Рисунок 6. Вторично-прогрессирующий туберкулез: Миллиарный туберкулез.
Рисунок 7: Вторичный прогрессирующий туберкулез: казеозная пневмония.
Микроскопически характерным поражением при туберкулезе является туберкулезная гранулема (рис.
