Смесь Friso Gold 1 LockNutri 1200г с 0месяцев
Сухая адаптированная начальная молочная смесь. FRISOGold 1 LockNutri
О продукте:
- Адаптированная начальная молочая смесь для смешанного или искусственного вскармливания детей с рождения до 6 месяцев.
- Производится с использованием особой технологии LockNutriс щадящейтермической обработкой молока. Содержит максимально сохраненный белок, который легко переваривается и усваивается
- Содержит специальные жирные кислоты (DHA и ARA) для развития головного мозга и зрения у детей; пребиотики (галактоолигосахариды) для формирования полезной кишечной микрофлоры; нуклеотиды для укрепления иммунной системы;все витамины и минералы для здорового роста и развития ребенка с рождения до 6 месяцев
- Без добавления пальмового масла
О технологии LockNutri
Уникальная производственная цепочка с собственными фермами в Голландии, быстрой доставкой свежего молока на завод и непрерывным контролем качества на всех этапах создания смесей Friso позволяет использовать особую технологию LockNutricщадящей температурной обработкой фермерского молока. Это обеспечивает максимальное сохранение природных свойств белка, его лёгкое переваривание и усвоение в желудочно-кишечном тракте для полноценного роста и развития малыша. Бережное температурное воздействие на свежее молоко предотвращает формирование вредных веществ в процессе производства смеси, обеспечивая биологическую безопасность и отличные вкусовые качества продукта.
Это обеспечивает максимальное сохранение природных свойств белка, его лёгкое переваривание и усвоение в желудочно-кишечном тракте для полноценного роста и развития малыша. Бережное температурное воздействие на свежее молоко предотвращает формирование вредных веществ в процессе производства смеси, обеспечивая биологическую безопасность и отличные вкусовые качества продукта.
О компании:
FrieslandCampina- один из крупнейших производителей на мировом молочном рынке с более чем 140- летней историей и экспертизой:
- Свежее молоко с собственных фермерских хозяйств
- Уникальные инновации и технологии производства
- Производство детских смесей на одном заводе в г. Бейлен на севере Голландии
- Контроль качества на всех производственных этапах
- Более 27 лет в России на рынке детских смесей
Состав FRISOGOLD 1
Состав: Деминерализованная молочная сыворотка, Обезжиренное молоко Растительные масла (подсолнечное, низкоэруковое рапсовое, кокосовое), Лактоза, Галактоолигосахариды, Мальтодекстрин, Рыбий жир, Холина хлорид, Масло одноклеточных (Mortierellaalpina), Таурин, Лецитин (эмульгатор), Минералы (Кальция фосфат, Калия хлорид, Кальция карбонат, Натрия хлорид, Магния цитрат, Железа сульфат, Гидроксид кальция, Цинка сульфат, Меди сульфат, Марганца сульфат, Йодид калия, Cеленит натрия), Витамины (L-аскорбат натрия, Смешанные токоферолы, L-аскорбил-пальмитат, DL-альфа-токоферола ацетат, Никотинамид, D-пантотенат кальция, Тиамина гидрохлорид, Ретинола ацетат, Пиридоксин гидрохлорид, Рибофлавин, Фолиевая кислота, Фитоменадион , D-биотин, Холекальциферол, Нуклеотиды (Динатрияуридин- 5-монофосфат, Цитидин-5-монофосфорная кислота, Динатрия инозин-5- монофосфат, Аденозин-5-монофосфорная кислота, Динатрия гуанозин-5-монофосфат).
Таблица пищевой ценности
Пищевая ценность | Единицы | На 100 г порошка | На 100 мл готовой смеси | ||
Энергетическая ценность
| кДж ккал | 2095 500 | 272 65 | ||
Белки Сывороточные белки/казеин Жиры Линолевая кислота α- линоленовая кислота Докозагексаеновая кислота(DHA) Арахидоновая кислота (ARA) Линолевая кислота (%ж. Углеводы Лактоза Пищевые волокна Галактоолигосахариды Влага Минеральные вещества(зола) Кальций Фосфор Соотношение Са\Р Натрий Железо Медь Калий Хлориды Магний Цинк Йод Марганец Cелен Витамины Витамин А Витамин D3 Витамин Е Витамин К1 Витамин В1 Витамин В2 Ниацин Витамин В6 Фолиевая кислота Пантотеновая кислота Витамин В12 Биотин Витамин С Нуклеотиды Холин Таурин Инозит L-карнитин Осмоляльность
| г 10.7 % 63/37 г 24.9 мг 3710 мг 350 мг 70 мг 67 % 16 г 56.8 г 54.0 г 2.1 г 2.1 г <3.0 г 2. мг 400 мг 220 1.8 мг 155 мг 5.4 мкг 325 мг 410 мг 380 мг 43 мг 4.1 мкг 77 мкг 110 мкг 17 мкг-экв 400 мкг 7.4 мгα-TE 6.0 мкг 31 мкг 450 мкг 630 мг 3.6 мкг 385 мкг 90 мг 2.5 мкг 1.2 мкг 11 мг 64 мг 18 мг 150 мг 38 мг 30 мг 12 мОсм/кг | 1.4 3.2 482 46 9,1 8.7
7.4 7.0 0.27 0.27 0.33 52 29 20 0.70 42 53 49 5.6 0.53 10.0 14 2.2 52 0.96 0.78 4.0 59 82 0.47 50 12 0.33 0.16 1.4 8.3 2.3 20 4.9 3.9 1.6 310 | |||
Упаковка FrisoGOLD 1
УпаковкаFrisoGold 1 с удобной и практичной крышкой.
Условия хранения:
- Рекомендуется хранить невскрытую банку при температуре от 0 до +25 градусов по Цельсию и относительной влажности воздуха не более 75%.
- Невскрытую картонную коробку рекомендуется хранить при температуре от 0 до +25 градусов по Цельсию и относительной влажности воздуха не более 60%.
- Избегать попадания прямых солнечных лучей на банку.
- Храните банку в сухом прохладном месте (но не в холодильнике).
- Содержимое открытой банки используйте в течение 4 недель после вскрытия.
- Используйте смесь в течение 1 часа после приготовления.
Этика
ВАЖНО: Лучшее питание для Вашего малыша – грудное молоко! Перед применением продуктов детского питания необходима консультация педиатра.
* Отвечает всем требованиям по качеству и безопасности детского питания Российского законодательства и нормативным актам Таможенного союза
Полезно знать об АЛЛЕРГИИ НА ЯЙЦА (eggallergi)
АЛЛЕРГИЯ НА ЯЙЦА (eggallergi)
Полезная информация об аллергии на яйца – Информационный лист Норвежского союза астматиков и аллергиков
Что такое аллергия на яйца?
Аллергическая реакция на яйца возникает из-за того, что организм реагирует на некоторые виды протеинов, содержащиеся в яйцах. Аллергия на яйца является одной из наиболее распространённых у маленьких детей. У одних наблюдаются сильные реакции даже при очень небольшом количестве яйца в пище, у других наступает лишь лёгкое недомогание, или реакция наступает до увеличения количества потреблённых яиц. Некоторые реагируют на прикосновение к яйцам либо на пар и запах. Аллергия на яйца чаще наблюдается у детей, чем у взрослых. У большинства аллергия на яйца пропадает с возрастом, но у кое-кого она сохраняется и во взрослой жизни.
Аллергия на яйца является одной из наиболее распространённых у маленьких детей. У одних наблюдаются сильные реакции даже при очень небольшом количестве яйца в пище, у других наступает лишь лёгкое недомогание, или реакция наступает до увеличения количества потреблённых яиц. Некоторые реагируют на прикосновение к яйцам либо на пар и запах. Аллергия на яйца чаще наблюдается у детей, чем у взрослых. У большинства аллергия на яйца пропадает с возрастом, но у кое-кого она сохраняется и во взрослой жизни.
Какие реакции возникают из-за аллергии на яйца?
Реакция аллергика, употребившего продукт питания с содержанием яйца, может быть различной. В качестве примеров можно назвать жидкий стул, боли в животе, приступ астмы, обострение экземы, затруднение дыхания и анафилактический шок.
На что реагирует организм?
Реакция организма вызывается протеинами, содержащимися как в желтке, так и в белке яйца. Некоторые реагируют более сильно на яичные протеины, содержащиеся в сырых яйцах (не подогретые). У некоторых аллергиков реакция в виде приступа астмы и/или аллергического насморка может быть вызвана вдыханием паров при жарении или варке яиц. Иногда для возникновения реакции бывает достаточно запаха жареных вафель (пар, содержащий яичные и молочные аллергены).
У некоторых аллергиков реакция в виде приступа астмы и/или аллергического насморка может быть вызвана вдыханием паров при жарении или варке яиц. Иногда для возникновения реакции бывает достаточно запаха жареных вафель (пар, содержащий яичные и молочные аллергены).
Как лечить аллергию на яйца?
Лечение от пищевой аллергии заключается в исключении из рациона питания
продуктов, которые не переносит организм.
Где содержится яйцо?
Указывать на содержание яйца в продуктах питания могут такие наименования как яичный белок, желток, яичный порошок. Иногда также указываются такие названия, как альбумин или яичные лизозимы.
Среди продуктов, часто содержащих яйцо, можно назвать торты, печенье, приправы, соусы, майонез и салаты с его содержанием, горчица, спагетти, макароны, вафли, блины, шоколадные кокосовые шарики с наполнителем, конфеты, блюда с панировкой и запеканки.
Важно внимательно ознакомиться с перечнем ингредиентов перед применением продукта. Согласно «Инструкции о маркировке молочных продуктов», все продукты с содержанием яйца должны иметь соответствующую маркировку в перечне ингредиентов. Это также касается неупакованных продуктов, продающихся в магазинах, ресторанах, столовых и прочих местах.
Согласно «Инструкции о маркировке молочных продуктов», все продукты с содержанием яйца должны иметь соответствующую маркировку в перечне ингредиентов. Это также касается неупакованных продуктов, продающихся в магазинах, ресторанах, столовых и прочих местах.
Некоторые продукты питания имеют маркировку «Возможно наличие следов яйцепродуктов». Это не означает, что яйца добавлялись в продукт, но частицы яйцепродуктов могли попасть в него в процессе изготовления. Большинство аллергиков на яйца переносит наличие следов яйцепродуктов в определённом объёме и могут употреблять в пищу продукты с вышеуказанной маркировкой.
Что можно принимать в пищу при аллергии на яйца?
Яйцо является богатым на питательные вещества продуктом, однако оно также не является обязательным для здорового способа питания. Аллергия на яйца влечет за собой прежде всего практические трудности, так как ведёт к ограничению выбора тортов, печенья, полуфабрикатов и т.п. Яйца обладают свойствами, являющимися важными для приготовления хорошей выпечки.
В магазинах можно найти заменители яйца, как, например, «No Egg» и «Egg Replacer», которые обладают аналогичными связующими и иными свойствами, необходимыми для выпечки, но отличаются составом питательных веществ. Перед применением заменитель яйца смешивается с водой и взбивается. Во многих случаях хорошую и дешёвую замену яйцу можно получить путём увеличения количества пекарского порошка или соды. Одно яйцо может быть заменено одной столовой ложкой пекарского порошка. Добавив 1-2 столовых ложки кукурузной муки можно получить такой же золотистый цвет теста, как при использовании яиц.
Кроме того, абсолютное большинство выпечки из дрожжевого теста, желе, шоколадных соусов, замороженного сока, щербета, фруктов и ягод не содержат яичных элементов и являются отличными десертами и праздничными блюдами.
Вакцины
Некоторые вакцины, как, например, MMR, изготовлены на основе куриного эмбриона. Такие вакцины, как правило, не приводят к реакциям у аллергиков. Другие вакцины, как, например, вакцина против гриппа, могут выращиваться таким способом, в результате которого они могут содержать достаточное количество яичного протеина. Тем не менее, в большинстве случаев содержание яичного протеина будет настолько малым, что оно не приведёт к повышенному риску для аллергиков на яйца. Вакцины, относящиеся к данным группам вакцин, могут использоваться в медицинских пунктах, но при этом рекомендуется присутствие врача. При наличии истории анафилактических шоков, связанных с аллергией на яйца, либо при внезапном неконтролируемом приступе астмы, вакцинацию необходимо проводить в больнице.
Такие вакцины, как правило, не приводят к реакциям у аллергиков. Другие вакцины, как, например, вакцина против гриппа, могут выращиваться таким способом, в результате которого они могут содержать достаточное количество яичного протеина. Тем не менее, в большинстве случаев содержание яичного протеина будет настолько малым, что оно не приведёт к повышенному риску для аллергиков на яйца. Вакцины, относящиеся к данным группам вакцин, могут использоваться в медицинских пунктах, но при этом рекомендуется присутствие врача. При наличии истории анафилактических шоков, связанных с аллергией на яйца, либо при внезапном неконтролируемом приступе астмы, вакцинацию необходимо проводить в больнице.
основные причины, лечение. Жидкий пенистый стул у грудничка
Одним из основных показателей состояния здоровья ребенка является его стул. Заботливые родители должны очень внимательно относиться к цвету и консистенции каловых масс, а также к частоте дефекаций. Если вы заметили какие-то нарушения стула, нужно сразу обратиться к врачу – в некоторых случаях это может свидетельствовать о серьезных заболеваниях.
Почему у грудничка пенистый стул: что делать и как лечить
В первые шесть недель жизни малыша дефекация происходит достаточно часто, при этом родители должны следить за характером каловых масс. В нормальном состоянии они должны иметь кашицеобразную консистенцию и коричневый или желтоватый оттенок.
Конечно, пищеварительная система новорожденного малыша не может работать нормально, поскольку еще не имеет достаточного количества ферментов. Если родители замечают водянистые выделения, пенистые испражнения, слизистые примеси, кровь, кусочки непереваренной пищи, нужно оценить самочувствие малыша.
В большинстве случаев пенистый стул не представляет угрозы для здоровья ребенка, если происходит эпизодически и не сопровождается другими признаками. Если же подобное состояние имеет место постоянно, а каловые массы приобретают темно-зеленый оттенок, малыша обязательно нужно показать врачу.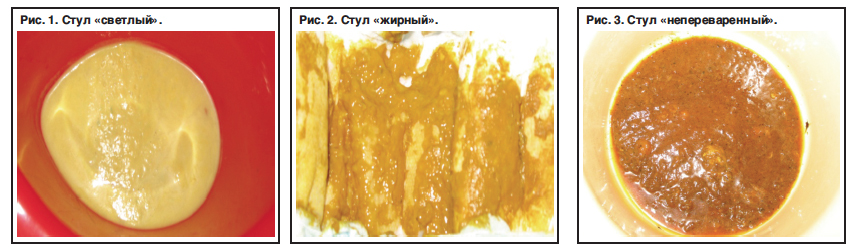
Пенистый стул у грудничка: причины
Факторов, влияющих на появление пенистого стула у младенца, может быть достаточно много. Одни из них не требуют медицинской помощи и проходят самостоятельно по мере взросления малыша, тогда как другие приводят к необходимости принимать лекарственные препараты. Итак, к основным причинам появления пенистого стула относят следующее:
Пищевая аллергия. Ни для кого не секрет, что не все продукты питания ребенок воспринимает одинаково хорошо, особенно это касается новорожденных малышей. Поэтому если мама съела какой-то запрещенный продукт, это неизбежно отразится на стуле ребенка. Подобное состояние встречается достаточно редко и проходит самостоятельно, если мама прекращает употреблять раздражающий продукт.
Аналогичную реакцию может вызвать детская смесь или новые продукты питания в прикорме. Иногда причина пенистого стула кроется в том, что прикорм был введен очень рано или неправильно начат. Однако чаще всего подобные нарушения являются следствием употребления коровьего молока.
Прием лекарственных препаратов. Многие женщины вынуждены после родов принимать антибактериальные или другие медикаментозные препараты. Большинство из них попадает в грудное молоко и негативно сказывается на состоянии здоровья малыша, вызывая нарушения в работе пищеварительной системы.
Аналогичное воздействие на организм ребенка оказывают лекарственные препараты, которые дают ему родители. Даже безобидные на первый взгляд средства от колик могут быть причиной возникновения пенистого стула.
Дисбактериоз кишечника. Для этого состояния характерны нарушения стула, при которых запоры постоянно сменяют поносы, кал приобретает пенистую консистенцию и кислый запах, кроме того, в нем могут присутствовать непереваренные кусочки пищи.
У новорожденных детей выделяют транзиторный дисбактериоз, который не нуждается в медицинской помощи и проходит после того, как организм ребенка адаптируется к новым условиям.
Недоедание. Систематическое неполучение достаточного количества материнского молока может стать причиной дефицита нужных веществ в организме ребенка. В этой ситуации стул малыша приобретает более темный цвет и пенистую консистенцию.
Повышенное газообразование. Очень часто пенистый стул сопровождает период колик и повышенного газообразования у младенцев. Это состояние не представляет опасности для здоровья малыша, однако причиняет ему существенный дискомфорт. Поэтому нужно стараться всеми доступными способами облегчить проявления колик. Следует помнить, что нарушения в диете кормящей матери ухудшают состояние ребенка, поэтому врачи не рекомендуют употреблять в этот период коровье молоко.
Кишечная инфекция. Даже новорожденный ребенок может столкнуться с этим неприятным заболеванием, которое становится причиной нарушения его стула. В этом случае пена появляется при каждом акте дефекации. Кроме того, имеют место другие признаки заражения – рвота, диарея, повышение температуры, боли в животе, потеря аппетита, общее беспокойство.
Заражение стафилококком. Пенистый стул у грудничков очень часто представляет собой один из признаков заражения стафилококковой инфекцией. Но в таком случае имеют место и другие симптомы.
Ферментная недостаточность. Нарушение дефекации может быть связано с нехваткой ферментов в организме ребенка – в частности, сахаразы, изомальты и т.д. Данное состояние встречается редко и бывает следствием употребления ребенком новых для него продуктов.
Пенистый стул у грудничка при грудном вскармливании
У детей, которые находятся на естественном вскармливании, появление пенистого стула обычно связано с дисбалансом грудного молока. Оно делится на переднее и заднее. Если ребенок насыщается исключительно передним молоком, в его организме присутствует дефицит лактазы – фермента, который отвечает за переваривание полученной пищи.
Обычно лактазная недостаточность сопровождается пенистым калом, вздутием живота, газами, коликами, нарушениями стула и проходит ко второму месяцу. Если же подобные проблемы остаются, нужно пересмотреть питание ребенка или дополнительно использовать лактазу.
Пенистый стул у грудничка на искусственном вскармливании
Если у ребенка на искусственном вскармливании каловые массы меняют свою консистенцию, это свидетельствует о том, что малышу не подходит та смесь, которую он получает.
Кроме того, подобные нарушения могут говорить о том, что у ребенка не хватает ферментов, чтобы переварить полученную еду, или он не получает достаточного количества биологически активных веществ.
Светлый пенистый стул у грудничка
Если у ребенка систематически наблюдается пенистый стул светлого оттенка, с высокой степенью вероятности у него можно подозревать наличие дисбактериоза. В этом случае каловые массы имеют кисловатый гнилостный запах и другие симптомы – боли в животе, высыпания на коже, вздутие.
Зеленый пенистый стул у грудничка
Появление стула зеленоватого оттенка должно стать поводом для незамедлительного обращения к врачу.
Дело в том, что, помимо дисбактериоза, он может свидетельствовать о наличии у малыша кишечной инфекции или стафилококка.
Желтый пенистый стул у грудничка
В норме стул у грудничка должен иметь желтоватый цвет.Если же он приобретает пенистую консистенцию, это говорит о том, что присутствует дисбаланс грудного молока, при котором ребенок не получает в достаточном количестве заднее молоко.
Пенистый водянистый стул у грудничка
Водянистый стул у ребенка также свидетельствует о том, что ребенок употребляет исключительно переднее молоко, тогда как более жирное и полезное заднее молоко ему не достается. Чтобы этого не происходило, кормить ребенка рекомендуется только из одной груди до тех пор, пока он ее полностью не опорожнит.
Жидкий пенистый стул у грудничка
Жидкий стул, который имеет пенистую консистенцию, может быть связан с наличием дисбактериоза или нарушениями в процессе переваривания пищи. Также это состояние нередко становится следствием развития лактазной недостаточности.
Белый пенистый стул у грудничка
Наличие белого пенистого стула свидетельствует о том, что у ребенка имеет место нарушение оттока желчи, поскольку именно она влияет на цвет каловых масс. Чтобы установить заболевание, которое привело к подобным проблемам, нужно сдать биохимический анализ крови, кал на копрограмму и провести ультразвуковое исследование органов брюшной полости.
Как вылечить пенистый стул у грудничка
При появлении такого стула у грудного ребенка родители не должны паниковать, ведь в большинстве случаев это считается вариантом нормы. Если подобное состояние не сопровождается никакими другими симптомами и не причиняет ребенку неудобств, оно может со временем пройти без использования медикаментозных средств.
Нередко родители пытаются лечить несуществующий дисбактериоз или дерматит, а спустя время понимают, что причина нарушений стула заключалась всего лишь в дисбалансе материнского молока. Чтобы исключить все возможные сомнения, стоит обратиться к педиатру, который определит причину появления пенистого стула.
Если у ребенка была выявлена лактазная недостаточность, не нужно огорчаться или отказываться от естественного вскармливания. К концу второго месяца жизни младенца такое состояние, как правило, самостоятельно исчезает без применения лекарственных препаратов.
Если этого не случилось, стоит обратиться к врачу: причину должен искать аллерголог или гастроэнтеролог. В большинстве случаев детям помогает диета, которая включает минимальное содержание лактозы. Если малыш находится на искусственном вскармливании, ему может быть подобрана смесь без лактозы.
Если мама кормит грудью, ей следует сцеживать переднее молоко, а затем класть в него лактазу. Прием пищи нужно начинать с этого состава, а затем давать ребенку грудь, чтобы обеспечить его более питательным молоком.
Кроме того, не стоит забывать, что до полугода ребенку не стоит вводить прикорм – его рацион должен состоять исключительно из материнского молока или молочной смеси . Если ввести прикорм слишком рано, у малыша может нарушиться пищеварение и, как следствие, появиться пенистый стул. Это же происходит и в том случае, если в качестве первого прикорма используются фруктовые соки.
Чем лечить пенистый стул у грудничка
Поскольку причины появления пенистого стула у грудничка, могут быть разными, выбор того или иного препарата для его устранения зависит именно от этого. Назначать лекарственные средства должен исключительно врач.
В большинстве случаев это состояние не требует медицинской помощи, а проходит самостоятельно по мере взросления ребенка. Если же причины кроются в серьезных заболеваниях, без лекарств, к сожалению, не обойтись.
При наличии у ребенка дисбактериоза могут быть использованы такие препараты, как бифиформ, бифидумбактерин и т.д. Если малыш не получает в достаточном количестве фермент лактазу, могут быть назначены лекарственные средства, которые ее содержат.
Если причина пенистого стула кроется в аллергических реакциях на определенные продукты, следует обратиться к аллергологу. Врач подберет оптимальную схему питания для кормящей матери и может назначить антигистаминные препараты и сорбенты для выведения токсинов из организма ребенка.
Особенное внимание следует уделить лечению кишечных инфекций. Это очень серьезное состояние, которое, помимо пенистого стула, сопровождается другими симптомами. Основная опасность заключается в угрозе обезвоживания организма малыша. Поэтому врач в такой ситуации назначает препараты для предотвращения этого состояния – к примеру, регидрон.
Что можно кушать маме, если пенистый стул у грудничка на грудном вскармливании
Особых ограничений в питании кормящей матери при наличии пенистого стула у малыша быть не должно. Если причина этого состояния кроется в повышенном газообразовании, стоит отказаться от продуктов, которые его провоцируют. Кормящая мать не должна употреблять капусту, бобовые, виноград, огурцы, болгарский перец. Также придется отказаться от коровьего молока и других молочных продуктов. Исключение может составлять разве что кефир.
Вся пища, которую употребляет кормящая мать, должна быть отварной, запеченной или тушеной. Не стоит есть жареные блюда, пряности, кроме того, придется отказаться от газированных напитков.
Чтобы нормализовать стул ребенка, гораздо важнее наладить режим его кормления. Для этого нужно добиться того, чтобы малыш получал как можно больше заднего молока. Ребенка нужно прикладывать к груди довольно часто и держать длительное время. При этом грудь ему нужно давать одну и ту же, смену можно осуществлять приблизительно через три часа.
Доктор Комаровский: пенистый стул у грудничка
Доктор Комаровский утверждает, что ребенок, который находится на грудном вскармливании, имеет право на любое количество и консистенцию каловых масс. Именно поэтому наличие пенистого стула, которое не сопровождается другими симптомами или беспокойством малыша, не должно быть поводом для паники.
Более того, он утверждает, что такое понятие, как «дисбактериоз», которому нередко приписывают связь с пенистым стулом, в общемировой практике не применяется, а значит, лечения не требует. Используемые же для его устранения пробиотики не имеют доказательной эффективности, а потому также практически нигде не применяются.
Не проходит пенистый стул у грудничка: что делать?
Если пенистый стул у ребенка сохраняется достаточно долго, значит, причина, которая привела к его развитию, не была установлена. Для этого необходимо обратиться к врачу – специалист выявит факторы, которые вызвали нарушение процесса пищеварения, и подберет лекарственные препараты.
Пенистый стул у грудничка – достаточно распространенное явление, которое вызывает у родителей множество тревог. Однако на практике это состояние считается вариантом нормы в том случае, если ребенок чувствует себя нормально и не проявляет признаков беспокойства. Если же общее состояние малыша нарушено, нужно сразу обратиться к врачу, ведь любое промедление может привести к негативным последствиям для его здоровья.
Появление младенца на свет — это не только счастье для родителей, но и новые заботы, связанные с уходом за крохой. Проблема в том, что новорожденный малыш не может рассказать о своем самочувствии. Маме приходится обращать внимание на такие показатели, как цвет кала, количество мочеиспусканий, температура тела крохи т. д. Так, появление зеленого пенистого стула у грудничка — повод немедленно обратиться за помощью к педиатру.
Нормальные показатели
В первые дни после появления младенца на свет цвет кала может быть от черного до темно-зеленого. Это вполне нормально. Из организма крохи выходят скопившиеся околоплодные воды, которые маленький человек заглатывал, находясь еще в утробе матери. Такой кал имеет название меконий. Через 3-4 дня цвет испражнений меняется. Кал становится светлым — коричневым или желтым. Если младенец питается исключительно грудным молоком, в первые дни жизни испражнения могут иметь зеленоватый оттенок. Если малыш при этом не капризничает, повода для беспокойства нет.
В первые месяцы жизни также считается нормальным. У 70% младенцев наблюдается физиологическая желтуха. Особенно часто это происходит у мышей, если имел место резус-конфликт. В организме крохи скапливается билирубин — желчный пигмент. А выходит он из организма как раз-таки с калом и мочой.
Нормальный кал новорожденного имеет жидкую или кашеобразную консистенцию. Какой-либо неприятный запах отсутствует. Если у грудничка пенистый стул, причины стоит искать обязательно. Откладывать визит к педиатру нельзя.
Питание мамы
Большинство младенцев в первые дни и месяцы жизни находятся на грудном вскармливании. Поэтому характер испражнений младенца напрямую зависит от того, чем питается молодая мать. Придерживаться диеты необходимо обязательно. От некоторых продуктов придется полностью отказаться на несколько месяцев. В этот список следует включать шоколад, кофе, цитрусовые, свежие овощи, капусту. Такие продукты в первую очередь могут спровоцировать появление пенистого стула у грудничка.
Вместе с этим молоко кормящей матери должно содержать витамины и микроэлементы, необходимые для нормального развития крохи. Поэтому питание женщины должно быть сбалансированным. Нельзя отказываться от мяса. Предпочтение стоит отдавать нежирным сортам. В рацион стоит включать рыбу, каши, вареные овощи. По достижению крохой трех месяцев, можно включать в рацион новые продукты. Делать это следует постепенно, наблюдая за реакцией малыша.
Правила прикладывания ребенка к груди
Не все знают, что желтый пенистый стул у грудничка может появляться на фоне неправильного прикладывания младенца к груди. Существует два вида молока — переднее и заднее. Когда младенец только начинает сосать грудь, он получает переднее молоко. Оно менее насыщено питательными элементами. С его помощью кроха получает необходимое количество жидкости, напивается. Через 2-3 минуты после прикладывания кроха начинает высасывать заднее молоко, которое более жирное и питательное.
Если младенец прикладывается к груди каждые полчаса по 2-3 минуты, он просто не успевает получить нужное количество микроэлементов. Переднее водянистое молоко быстро усваивается, ребенок не наедается. В результате будет меняться и характер испражнений. Вместе с этим ребенок начнет капризничать из-за постоянного чувства голода.
Колики
Такая проблема знакома практически каждой маме. В большинстве случаев повышенное газообразование начинает мучить младенцев на третьей неделе жизни. Проблема развивается из-за формирования кишечной микрофлоры младенца. При этом, даже если мама питается правильно, нередко приходится сталкиваться с проблемой. Помимо этого, будет наблюдаться жидкий пенистый стул у грудничка, нередко зеленого оттенка.
Газики у новорожденного не всегда связаны с режимом питания. Имеет значения эмоциональная атмосфера в семье. Если мама устает, не получает поддержки со стороны родных, могут начаться проблемы со здоровьем крохи. В группу риска попадают также недоношенные малыши. Замедлить процесс пищеварения может и чрезмерная забота о ребенке. От повышенного газообразования часто страдают дети, которых слишком кутают перед уличной прогулкой. Перегрев приводит к нарушению метаболизма. В кишечнике развивается микрофлора, влияющая на качество испражнений.
Как должно проводиться лечение пенистого стула у грудничка? В первую очередь стоит обратиться на консультацию к врачу. Только квалифицированный педиатр сможет определить, с чем связаны колики. Специалист назначить медикаменты, которые помогут справиться с повышенным газообразованием. Хорошие результаты показывают средства «Коликид», «Эспумизан», «Бебинос» и т. д.
Лактазная недостаточность
Все знают, что лучшей пищей для младенца является молоко матери. Однако есть исключения, когда малыша намеренно приходится переводить на искусственное вскармливание, даже если лактация у женщины не угасает. Одним из важнейших элементов грудного молока является лактоза. Этот элемент обеспечивает более 40% энергетической потребности младенца. Но у некоторых малышей диагностируется серьезная патология — лактазная недостаточность. В организме крохи отсутствует фермент, который расщепляет лактозу. Пенистый стул у грудничка — первый признак заболевания.
Если малышу поставлен диагноз, это еще не повод отказываться от грудного молока полностью. Крохе может понадобится специальная ферментная терапия. В организм малыша при ней вводится лактаза. В большинстве случаев приходится перейти на смешанное вскармливание. Мать продолжает прикладывать младенца к груди, но несколько раз в день дает смеси.
Искусственное вскармливание
Пенистый стул у грудничка может наблюдаться на фоне неправильного подбора смесей. Прекращать лактацию необходимо в исключительных случаях. Даже если молока матери недостаточно, прикладывать младенца к груди стоит хотя бы несколько раз в день.
Малыши, которые полностью находятся на искусственном вскармливании, отличаются пониженным иммунитетом. Таким детям гораздо раньше начинают вводить прикорм. Чаще ребята страдают и от колик.
Правильный подбор смеси позволит свести минусы искусственного вскармливания к минимуму. Прежде чем выбрать тот или иной продукт стоит проконсультироваться с педиатром. Врач поможет подобрать питание с учетом особенностей организма конкретного ребенка. Если организм крохи хорошо переносит смесь, у него нет аллергии, менять просто так продукт не следует. Прикорм рекомендуется вводить в 4,5-5 месяцев.
Малыш пробует взрослую пищу
Насколько качественным и питательным ни было бы молоко матери, после полугода необходимо начинать приучать младенца к взрослой пище. Неправильный прикорм — одна из причин пенистого стула у грудничка. Уже давно прошли времена, когда педиатры советовали предлагать детям натуральный сок уже в 2 месяца. В те времена сложно было найти младенца, который бы не мучился от колик. Сегодня, если малыш находится полностью на грудном вскармливании, давать ему «взрослую» пищу рекомендуется с 6 месяцев.
Вареные перетертые овощи идеально подходят для первого прикорма. Использовать стоит гипоаллергенные продукты. Это может быть картофель или тыква. Порции должны быть небольшими (от половины чайной ложечки в день). Переедание также может стать причиной пенистого стула у грудничка.
Ближе к 8 месяцам в меню младенца можно включить диетическое мясо (курица, кролик), кисломолочные продукты. Любые изменения пищеварения ребенка — повод пересмотреть рацион.
Кишечная инфекция
Пенистый стул у грудничка на грудном вскармливании может свидетельствовать о серьезной инфекции, если дополнительно присутствуют такие симптомы, как рвота, повышенная температура тела. У младенца очень быстро может развиваться обезвоживание организма. Такое состояние угрожает жизни ребенка. Понос и рвота у малыша — повод вызывать скорую помощь.
Что может спровоцировать появление пенистого стула у грудничка? Одним из наиболее опасных заболеваний считается сальмонеллез. У ребенка увеличивается количество испражнений. Стул приобретает неприятный запах, становится водянистым и пенистым. Может меняться и цвет кала. Стул приобретает грязно зеленый оттенок. С каждым походом в туалет ребенок теряет жидкость, необходимую для нормального функционирования всех органов и систем.
Лечение кишечной инфекции обязательно проводится с использованием антибиотиков. Дополнительно в условиях стационара выполняется восстановление водно-солевого баланса организма крохи. Назначаются симптоматические препараты для нормализации самочувствия ребенка.
Подведем итог
Существует немало факторов, которые могут спровоцировать появление пенистого стула у грудничка. Фото испражнений можно показать врачу. Специалист подскажет, как исправить ситуацию. Немедленно обращаться за медицинской помощью следует, если ребенок чувствует себя плохо, помимо поноса, присутствуют другие неприятные симптомы.
Любые изменения в состоянии ребенка требуют контроля со стороны педиатра. Мамам не стоит стесняться обращаться за консультацией даже по деликатным вопросам.
Одним из поводов для беспокойства для молодых мам является изменение стула у детей. Особенно беспокоит родителей пенистый стул у новорожденного на грудном вскармливании. Почему это происходит, может ли это указывать на проблемы в здоровье ребенка и что сделать для нормализации стула грудничка?
Работа пищеварительной системы грудничка
Ребенок рождается на свет со стерильным пищеварительным трактом, и с первыми порциями молозива и молока его активно начинают заселять микробы условно-патогенной и полезной флоры.
Первое время, пищеварительный тракт готов к приему только пищи определенного вида – в идеале грудного молока, или смеси, что хуже. По мере того, как созревают ферменты, и кишечник учится слаженно работать, толстая кишка также учится оформлять и выводить непереваренные остатки наружу.
По мере расширения рациона адаптация стула происходит и на введение новой пищи. Поэтому, в период новорожденности, пока пищеварение активно развивается, стул может быть различным по консистенции и частоте.
По мнению врачей, стул грудничка может быть различным по запаху, цвету, консистенции и объему, если он при этом хорошо себя чувствует, нормально прибавляет в весе и развивается.
Это вполне нормальный процесс формирования пищеварительной системы. Однако, появление пенистого стула заставляет родителей волноваться, обращаться к врачу и искать причины подобного явления.
Причины пенистого стула у новорожденных на грудном вскармливании
Пенистый стул далеко не всегда является признаком патологии пищеварения, особенно если возникает он эпизодически и в небольшом объеме.
Если же пенистый стул появляется у грудничка с завидной регулярностью или постоянно, он может указывать на некоторые нарушения в организме крохи и требует принятия определенных мер помощи.
Зачастую, появление пены в стуле могут быть реакцией на какие-то продукты, которые скушала мама или на прием ею медикаментов.
Такая реакция пройдет буквально за пару часов и следующий стул буде уже нормальным. При более регулярном возникновении пенистого стула стоит обратить внимание на такие причинные факторы:
Развитие пищевой аллергии. При наличии в питании мамы при кормлении грудью потенциально аллергенных для ребенка продуктов, его пищеварение может отреагировать изменениями стула ребенка, его разжижением и пеной.
Обычно такие случаи появляются эпизодически на новое в рационе кормящей мамы, и устраняются с удалением из питания матери раздражающего продукта. Аналогичную реакцию может дать рано введенный прикорм – капли сока в 2-3 месяца или пюре ранее 5 месяцев.
Реакция на лекарства. Зачастую, таким образом пищеварение малыша может реагировать на прием мамой медикаментов, особенно если кормящей назначены антибиотики или некоторые другие препараты.
Они проникают в грудное молоко и к ребенку, давая раздражение пищеварительного тракта. Также реакции могут быть и на препараты, даваемые самому малышу – на противоколиковые средства, препараты от простуды или лечения дисбиоза кишечника.
Дисбаланс молока. Пенистый стул может возникать у грудничков при состоянии дисбаланса так называемого переднего и заднего молока. Переднее молоко богато молочным сахаром и жидкостью, заднее – жирами и питательными компонентами.
Если малыш получит много переднего молока, в его кишечнике будет много сахара, который он просто не успеет переварить, и его расщепляют микробы кишки.
При этом образуется газ и вода, стул становится более жидким и пенистым.
Важно, чтобы малыш получал немного переднего молока, которое предназначено для утоления жажды и закуски, и много заднего, которое помогает наедаться и набирать вес. Для этого нужно кормить ребенка по требованию часто, без больших перерывов и держать его у груди как можно дольше.
Наличие лактазной недостаточности. В молоке большая часть углеводов представлена молочным сахаром – лактозой. Для ее переваривания в кишечнике детей имеется особый фермент, лактаза. При ее дефиците молочный сахар не может расщепиться, и попадает в толстую кишку, где им лакомятся микробы с образованием газов и воды.
При этом стул становится жидким, сильно пахнет кислым и пенится. При истинной лактазной недостаточности помочь могут препараты лактазы, вводимые при кормлении ребенку и помогающие в переваривании молока.
Недокорм. При регулярном недокорме ребенка его стул может приобретать пенистый и скудный вид. Это происходит при редких и недолгих кормлениях, когда малыш просто не успевает высосать достаточное количество молока.
Вздутие живота и газики. В период колик при усиленном газообразовании малыш может давать пенистый стул. Обычно с его отхождением и выходом газов ему становится легче.
Это время колик нужно просто пережить, стараясь прикладывать малыша почаще к груди и облегчать всеми подручными методами боли в животике и вздутие. Часто в этот период из питания мамы исключают коровье молоко и сладости, чтобы снизить риск газообразования.
Развитие кишечной инфекции. При наличии пенистого стула, частого, жидкого, с зеленью и слизью на фоне вялости, температуры, срыгиваний и рвоты, можно говорить о кишечной инфекции. Это состояние для грудничков опасно и требует немедленного лечения. Нужно вызвать врача и строго следовать всем его рекомендациям.
В любом случае, при наличии пенистого стула необходимо оценивать состояние ребенка, если он бодрый, ведет себя нормально и не капризничает, значит, подобный стул можно считать вариантом нормы. Если самочувствие страдает, необходима помощь врача в устранении причин пены в стуле.
Другая информация по теме
Стул всегда считается основным показателем состояния здоровья. В отношении детей это правило действует еще более жестко. Ведь малыш дошкольного возраста не в состоянии внятно и четко рассказать о своем самочувствии.
При лактазной недостаточности помимо пенистого стула наблюдается вздутие, урчание, болевой синдром.
Внешне можно определить эту патологию по водянистым следам вокруг кала на детском белье, по пеленочке как бы распространяются влажные пятна. Диагностика заключается в особом анализе кала. Если предположение подтвердится, начинают безлактозное питание.
Своевременный переход с обычных смесей на безлактозные или с пониженным содержанием лактозы дает видимый эффект. Самые популярные – «Бебилак – ФЛ» и «Нутрилон». Если ребеночек на ГВ, его кормят «задним» молоком, где больше жиров. Чтобы давать «переднее» молоко, нужно использовать специальные препараты.
Деткам до года рекомендован «Лактаза Беби». Если ребенок начинает страдать , пугаться и переводить его искусственное вскармливание не следует. А вот о том, что таким деткам нельзя давать препараты, содержащие бифидобактерии и лактобактерии, помнить надо всегда.
При возникновении данной проблемы отчаиваться не стоит. Сбалансированное лечебное питание поможет отрегулировать ситуацию и восстановить нормальную выработку ферментов.
Пищевая аллергия возникает при введении в прикорм новых продуктов.
Аллергическая реакция может проявиться в виде пенистого стула. Самые распространенные провокаторы аллергических реакций в грудном возрасте таковы:
- На продукты, полученные мамой (цитрусовые, ягоды, орехи).
- На вновь введенные смеси.
- На лекарства, особенно при использовании антибактериальных препаратов.
- На отдельные виды прикорма или при чрезмерно раннем его введении.
Как только удастся выявить и исключить аллергены, стул станет нормальным.
Дисбактериоз
Дисбактериоз — нарушение работы ЖКТ.
Данное состояние может проявляться по-разному. Разумеется, на первом месте изменения стула. Он разжижается, приобретает водянистость, становится пенистым.
Иногда, наоборот, стул приобретает слишком твердую консистенцию, из-за этого начинаются . Чередование запоров и поносов также считается распространенным признаком дисбактериоза.
Для нормализации состояния дети должны получать только грудное молоко. Искусственникам рекомендовано ввести кисломолочную смесь, ацидофильные напитки. Детки старшего возраста избавляются от этого недуга после соблюдения , которая строится на использовании каш, кисломолочного, овощей.
Обязательно применяют пробиотики, которые назначает врач. Некоторые из этих средств разрешено использовать буквально с рождения. Самолечение в данной ситуации не уместно, только специалист может оценить ситуацию адекватно и подобрать оптимальную схему терапии. Общая продолжительность лечения – месяц – два.
Стафилококковая инфекция в кишечнике
Это серьезное поражение организма. Пенистый стул может быть одним из симптомов этого тяжелого заболевания. Помимо него, насторожить должно расстройство , водянистость, слизистость стула, болевой синдром.
Определяют наличие инфекции по анализу кала. Если предположение подтвердится, обязательно проходят комплексное лечение. Ведь последствия такого инфицирования могут быть непредсказуемыми.
О запоре у грудничка смотрите в видеосюжете:
Это заболевание переносится тяжело. Его узнают по высокой температуре, слабости, болям в животе, жидкому, водянистому стулу с резким запахом, в котором есть пена и слизь.
Присутствуют катаральные признаки, возможна рвота. Это заразное заболевание, которым обычно болеют дети, которые «подхватывают» вирус в детских учреждениях.
Чтобы избавиться от данной патологии, требуется лечение , пробиотиками. Схему лечения выбирает врач.
Кишечные инфекции
При ротавирусной инфекции наблюдается повышенная температура.
При любых кишечных инфекциях наблюдаются различные отклонения от нормы в стуле. Испражнения становятся очень частыми, водянистыми, нередко пенистыми. Обычные признаки кишечной инфекции таковы:
- Многократный стул (до 12 раз в день).
- Стул с пеной, слизью, кровью.
- Рвота.
- Характерный резкий гнилостный запах испражнений.
Бродильная диспепсия
Данное состояние характерно для детей постарше. Внешние проявления этой патологии:
- пенистый стул в небольшом количестве;
- урчание, неприятные ощущения.
Основная причина данного состояния – несбалансированное питание. Дети едят много фруктов, пьют квас, газированные напитки в изобилии. Бродильную диспепсию могут спровоцировать бобовые и капуста.
Если состояние еще не запущенное, ситуация нормализуется быстро без вмешательства извне. Если признаки бродильной диспепсии беспокоят уже не один день, требуется соблюдение диеты, которая исключит углеводы. 4 дня диета должна быть очень жесткой.
Есть разрешают только мясо и рыбу, в качестве добавки используют . Углеводы вводят постепенно и наблюдают, как организм среагирует на их появление. Обычно все нормализуется, никаких осложнений не возникает.
Заключение
При появлении в стуле ребенка пены равнодушным оставаться не стоит. Необходимо, как минимум, задать вопросы врачу об уместности пенистого стула в данном конкретном случае. Лучше проявить излишнюю осторожность, чем равнодушие, которое приведет к усугублению ситуации.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Маленький человечек, которого лишь несколько дней назад торжественно привезли из роддома, ещё не в состоянии рассказать и даже показать, что его беспокоит. Молодые мамочки, справедливо обеспокоенные здоровьем своего малыша, стараются подметить малейшие изменения в поведении карапуза, отслеживают реакцию на самые незначительные раздражители и, конечно же, внимательно рассматривают стул новорождённого во время перемены подгузника.
И это правильно. Некоторые проблемы, тем более на начальной стадии, внешне могут никак себя не проявлять, а вот по цвету, консистенции и периодичности испражнений можно быстро понять, что требует или от чего отказывается маленький ещё не окрепший организм.
Как выглядит пенистый стулНебольшое количество пены в стуле ребёнка, употребляющего в пищу материнское молоко, не должно вызывать у мамочки особых панических ноток. Но в случае, если испражнения слишком жидкие, меняют цвет с жёлтого на другие оттенки, сопровождаются резким неприятным запахом и имеют подозрительные вкрапления, стоит обратиться к врачу. Педиатр более точно определит причины возникновения пенистого стула у младенца и назначит правильное лечение, если оно потребуется, что происходит далеко не всегда.
Причины возникновенияВ стерильном и поэтому практически беззащитном организме ребёнка ничего не происходит без внешних раздражителей. Пищеварительная система ещё не выработала нужное количество правильных ферментов, и любое малейшее раздражение неизменно влечёт за собой реакцию.
Однако есть несколько основных причин, на которые следует обратить внимание в первую очередь.
Неправильность эта возникает в случае, когда мамочка слишком быстро отрывает малыша от одной груди и прикладывает к другой. Получается, что ребёнок высасывает только «переднее» молоко, которое по количеству жира мало отличается от обычной воды, и поэтому малыш не получает достаточное количество необходимых питательных микроэлементов.
Пенистый стул у ребёнка может появиться в результате того, что мама ввела в свой рацион какой-то новый продукт.
- Газы и колики.
В этом случае появление пены – это результат несбалансированной работы кишечника.
- Ранний прикорм.
Дети до полугода не должны осваивать новые продукты даже в микроскопических порциях. Их кишечный тракт с таким стрессом ещё не справится.
Искусственное вскармливание тоже может быть причиной появления у грудничка пенистого стула. Это реакция на смесь, ведь в первые дни она тоже может считаться раздражителем, потому что содержит микроэлементы, с которыми организм ребёнка ещё не сталкивался. Если смесь подобрана правильно всё проходит через 2-3 дня и не влияет на общее самочувствие малыша.
- Кишечная инфекция.
Почти в 100 % случаях сопровождается повышением температуры и рвотой.
- Проблемы с пищеварением из-за лактазной недостаточности.
Если причина в том, что организм новорождённого не может правильно переработать грудное молоко, необходимо перейти на искусственное вскармливание.
- Дисбактериоз.
Здесь необходим приём нужных пробиотиков, которые добавят маленькому организму необходимое количество полезных бактерий.
- Аллергия на лекарственные препараты.
Вот и весь перечень причин, по которым у новорождённого может возникнуть пенистый стул. На первый взгляд он может показаться несколько длинноватым, но при правильном кормлении и уходе за малышом, большинство из них можно благополучно избежать.
Жидкий пенистый стулЧаще всего он возникает при употреблении кормящей мамой каких-то новых продуктов, на которые у малыша и происходит реакция. В этом случае следует проанализировать свой рацион и если в течении 1-2-х дней стул у ребёнка не нормализовался исключить из меню вызвавший реакцию продукт.
Намного реже те же симптомы могут проявляться в силу попадания в желудочно-кишечный тракт новорождённого патогенных организмов. Если у малыша поднялась температура и появилась рвота, следует незамедлительно показать его врачу.
Жёлтый стулОсновные причины могут быть трёх видов и две из них ни в коем случае не должны сильно беспокоить молодую мамочку. Однако знать о них необходимо, чтобы не вызывать несвоевременной паники у родителей.
- Неправильное грудное вскармливание.
Об этом уже упоминалось, но повторить будет не лишним. Во время кормления необходимо следить, чтобы малыш опорожнил грудь до конца. Именно «заднее» молоко содержит нужные жиры и микроэлементы, которые не только насыщают младенца, но и помогают вырабатывать ферменты необходимые для работы желудочно-кишечного тракта.
- Жёлтый пенистый стул может быть реакцией на введение прикорма.
Вот этого пугаться абсолютно не стоит, даже если цвет стула имеет некоторые другие оттенки. Различные овощи, фрукты и даже каши могут на это влиять.
А вот если жёлтый пенистый стул у грудничка держится на протяжении продолжительного времени – это повод для нешуточного беспокойства. Следует незамедлительно посетить врача и сдать необходимые анализы, так как причиной такого стула может быть излишний билирубин. Тут уж без лечения не обойтись.
Стул зелёного цветаВ случае если это явление носит эпизодический характер и никак не влияет на общее состояние ребёнка, беспокоиться не стоит. Маленький организм реагирует на некоторые раздражители и естественно справляется с ними. Но знать причины необходимо.
К окрашиванию детского стула в зелёный цвет может привести:
- продукты и препараты, содержащие железо.
- простое окисление испражнений на воздухе.
- наличие в меню кормящей мамочки кабачков, яблок и других продуктов, влияющих на изменение цвета.
- дисбаланс желудочно-кишечного тракта.
- антибиотики.
- пресловутый дисбактериоз.
Очень часто это вызвано различными кишечными инфекциями, которые сопровождаются повышением температуры и рвотой. Медлить в этом случае нельзя и порой необходимо вызвать скорую.
Реже слизь появляется вследствие приёма лекарственных препаратов во время болезни.
Красные прожилкиПричиной этого чаще всего является лактазная недостаточность. В случае, когда кормящая мамочка злоупотребляет молочными продуктами, организм малыша просто-напросто не справляется с объёмами и начинает неправильно перерабатывать молоко матери. Первое средство – отказ мамочки от любых молочных продуктов, включая творог, сыр и в редких случаях даже масла.
Вторая, более редкая причина появления в испражнениях ребёнка красных прожилок – это врождённый дисбактериоз. Здесь стоит упомянуть, что не всеми медиками признаётся наличие такого расстройства. Его даже нет в мировом перечне заболеваний. Однако некоторые врачи, в том числе и известный доктор Комаровский, не настаивая на неопровержимом наличие дисбактериоза, советуют приём дополнительных стимуляторов.
ВыводыИтак, в завершении стоит подытожить и немного успокоить неопытных мамочек, которые при любом неправильном поведении своего малыша со всех ног бегут к специалистам, нервничают сами и зачастую без повода теребят своих новорождённых карапузов. Кто-то скажет, что излишняя осторожность в этом вопросе не повредит. Но, согласитесь, что, собираясь стать матерью, каждая женщина должна не только сидеть в шезлонге в тенёчке и с удовольствием наблюдать, как увеличивается её живот. Самое оптимальное – это пойти на курсы будущих родителей, лучше вместе с мужем, где доступно и понятно расскажут практически обо всех проблемах, с которыми придётся столкнуться. Посоветоваться с более опытными женщинами или почитать в интернете статьи на заданную тему.
И сразу станет понятно, что большинство проблем, проблемами даже не являются.
Из всего вышеперечисленного видно, что врачебное или медикаментозное вмешательство необходимо лишь в некоторых случаях. Естественно, никто от них не застрахован. Если у вашего грудничка пенистый стул проявился в случае дисбактериоза, кишечной инфекции или аллергической реакции на какие-то продукты или лекарства – без консультации со специалистом не обойтись и чем скорее она произойдёт. Тем лучше.
Но, как уже говорилось – это малая толика случаев. В остальном пенистый стул у грудничка не является симптомом серьёзного заболевания. Скорее всего, отказ мамы от каких-то продуктов, или изменение режима и качества грудного вскармливания очень быстро нормализуют ситуацию.
А когда у новорождённого желудок и кишечный тракт работает без сильных стрессов, вовремя накапливает необходимые для пищеварения ферменты и без труда опорожняется, ребёнок спокоен, весел, любознателен и активен. А значит, и родители тоже пребывают в приподнятом настроении, с умилением наблюдая за ростом своего карапуза и радостно отмечая каждое новое достижение маленького человечка.
симптомы и лечение (памятка для родителей)
01.09.2018Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции — ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Аллергия на белок коровьего молока у детей
Пищевая аллергия — это вызванная приемом пищи побочная (патологическая) реакция, в основе которой лежат иммунные механизмы. У детей до года самой частой причиной, вызывающей пищевую аллергию является белок коровьего молока (БКМ).
Различают аллергию на белок коровьего молока и непереносимость белка коровьего молока. В первом случае задействованы иммунные механизмы, во втором — у малыша просто не хватает ферментов, чтобы переварить белок коровьего молока (например лактазная недостаточность).
Аллергенов белка коровьего молока всего 36, но 4 из них наиболее часто вызывают пищевую аллергию.
Казеин составляет 80% БКМ, он термостабилен (не разрушается при кипячении) и не является видоспецифичным белком. Это означает, что при аллергии к нему возможна аллергия к молоку других видов животных.
β — лактоглобулин обладает наибольшей аллергенной активностью, видоспецифичен, не разрушается при кипячении. В женском молоке этого белка нет.
α — лактальбумин разрушается при кипячении, видоспецифичен.
Бычий сывороточный альбумин не разрушается при кипячении, при выявлении аллергии на этот белок коровьего молока, ребенок также может реагировать на мясо говядины и телятины.
Надо отметить, что в основном аллергией на белок коровьего молока страдают дети, находящиеся на искусственном вскармливании, смесями на основе белка коровьего молока.
Также этот вид аллергии может развиваться и у детей, находящихся на грудном вскармливании — если в рационе кормящей мамы присутствуют продукты с содержанием белка коровьего молока (молоко, сыр, творог, сметана, сливочное масло, кисломолочные продукты) особенно в больших количествах.
Какие симптомы позволяют предположить, что у малыша возможна аллергия к БКМ:
- Кожные проявления (сухость кожи, сухие монетовидные высыпания, зуд кожи).
- Желудочно-кишечные проявления (вздутие живота, срыгивания, рвота, жидкий стул, возможно стул со слизью и прожилками крови).
- Респираторные проявления (зуд глаз, кашель, заложенность носа и даже крапивница и отек Квинке). Эти симптомы редко встречаются у малышей, но все же возможны.
Надо сказать, что если первые проявления пищевой аллергии у малыша появились после перехода на искусственное вскармливание «обычной» адаптированной смесью на основе коровьего молока, то это повод заподозрить в качестве аллергена белки коровьего молока.
Далее важен правильный сбор анамнеза: врач обязательно выяснит, страдает ли кто-нибудь из вашей семьи аллергическими заболеваниями (бронхиальная астма, аллергический ринит, атопический дерматит, поллиноз). Если в роду есть данные заболевания, риск развития аллергии у малыша повышается.
По решению врача, возможно взятие крови у ребенка на наличие иммуноглобулинов Е (IgE) антител к белкам коровьего молока, о которых говорилось выше. При наличии в крови малыша IgE антител к БКМ почти 100% подтверждает наличие у него аллергии. Как ни парадоксально, отсутствие данных антител не исключает аллергии к белкам коровьего молока, а лишь указывает, что аллергия протекает по другому типу аллергической реакции.
И самым простым, важным и доступным методом является диагностическая диета с исключением продуктов из рациона ребенка (или из питания мамы при грудном вскармливании), содержащих БКМ. Продолжительность данной диеты — от 1-2 до 4 недель. Если за эти сроки не происходит улучшения состояния малыша, значит, аллергия к БКМ маловероятна.
При улучшении состояния ребенка, возможно, потребуется провокационная проба. Это означает введение в рацион ребенка молочных продуктов вновь. И если проявления аллергии вернутся, это и будет доказывать аллергию к БКМ. Данная проба осуществляется под строгим врачебным контролем.
У детей, которых кормят исключительно грудным молоком, из питания мам необходимо исключить продукты содержащие БКМ.
Различают 3 вида смесей:
- на основе гидролиза сывороточных белков;
- на основе гидролиза казеиновой фракции;
- на основе аминокислот.
На первые два варианта возможна аллергия, на третий вариант реакция очень маловероятна.
Если малыш находится на искусственном вскармливании, то его необходимо перевести на аминокислотную смесь или смесь с высокой степенью гидролиза белка. Большинство детских смесей производятся на основе цельных белков и поэтому малышам с аллергией к БКМ не подходят. Так же им не рекомендуются гипоаллергенные смеси, так как белок в них недостаточно расщеплен и смеси на козьем молоке (перекрестные реакции).
Обычно врачи аллергологи сначала переводят детей на смеси на основе полного гидролиза БКМ или казеина, если в течение 2-3 недель должного эффекта нет, рекомендуется перевод малыша на аминокислотную смесь.
Возможно, при наличии выраженных проявлений пищевой аллергии у ребенка, врач посоветует сразу перевести малыша на аминокислотную смесь. По согласованию с врачом возможен перевод ребенка на смесь на основе изолята соевого белка (с 6 мес).
Аминокислотные смеси легче переносятся детьми с различными формами пищевой аллергии, так как они лишены горького вкуса, характерного для смесей с высокой степенью гидролиза белка.
Аминокислотные смеси могут быть использованы как на короткий срок для диагностики аллергии к БКМ, так и в качестве основы рациона для длительного применения у детей с пищевой аллергией.
Длительность диеты — минимум 6 месяцев. Затем решается вопрос о переводе малыша на гипоаллергенную смесь. В случае возобновления симптомов, введение молочных продуктов отодвигается еще на 6 месяцев.
Прогноз при аллергии к БКМ у грудных детей и детей младшего возраста при правильной тактике ведения больных благоприятный.
Приблизительно 50-ти % детей к возрасту 1 года возможно введение в рацион питания продуктов, в состав которых входит БКМ. Более чем 75 % детей к 3 годам и более 90 % детей к 6 годам не проявляют аллергических реакций БКМ.
Корь у детей, симптомы и лечение кори у детей
Корь у детей — заболевание, передающиеся воздушнокапельным путем при чихании, кашле, разговоре с больным ребенком. Корь у детей, характеризующаяся лихорадкой, вялостью, слабостью, головными болями, мелкопятнистой сыпью, поражением конъюнктивы и насморком.
Источником кори является только больной человек. Лица, не болевшие корью и непривитые против нее, остаются высоко восприимчивыми к кори в течение всей жизни и могут заболеть в любом возрасте. Если в семье есть непривитые дети, их на время болезни брата или сестры лучше отправить к бабушке или другим родственникам.
Иммунитет после перенесенной естественной коревой инфекции стойкий. Повторные заболевания корью встречаются редко. Иммунитет после прививок более кратковременный (через 10 лет после прививки лишь у 36% вакцинированных сохраняются защитные титры антител).
Инкубационный период кори длится 9-11 дней.
Симптомы кори у детей
1й день. Начальные признаки кори. Повышается температура (обычно до 38–39°). Появляются вялость, кашель, першение в горле, иногда конъюнктивит, светобоязнь.
2–3й день. Температура обычно снижается. Этот период болезни длится 3–4 дня, у подростков иногда дольше. Дает о себе знать верный признак кори — слизистая рта становится яркокрасной, пятнистой. Появляется коревая сыпь, которая сопровождается новым скачком температуры. Сначала сыпь возникает за ушами, потом в центре лица, в течение суток распространяется на все лицо, шею, частично верхнюю часть груди. На другой день переходит на туловище, предплечье, бедра, затем охватывает всю поверхность рук и ног. Сыпь похожа на небольшие, величиной с гречневое или просяное зерно папулы розового цвета — специфические узелки или возвышения на коже без водянистого содержимого. Буквально через несколько часов их окружает красная зона, а еще чуть позже все сливается, образуя крупные пятна неправильной формы с папулой в самом центре.
4й день. Сыпь не изменит цвета еще несколько дней и угаснет в той последовательности, в какой появилась. Иногда высыпания только появляются на ногах и руках, а на лице уже бледнеют.
Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой сыпи можно обнаружить участки совершенно нормальной кожи. Через 3-4 дня элементы сыпи бледнеют, на их месте остаются буроватые пятна — пигментация, особенно выраженная и длительная при наличии геморрагических превращений сыпи. На месте сыпи в дальнейшем наблюдается отрубевидное шелушение (на лице и туловище). Характерен выраженный конъюнктивит, иногда с гнойным отделяемым, склеивающим ресницы по утрам. У некоторых больных отмечаются боли в животе, жидкий стул.
Лечение кори у детей
Если вы заподозрили у ребенка корь, немедленно уложите его и тут же вызовите врача. Обязательно исключите все контакты с детьми, особенно непривитыми. Можно дать жаропонижающее средство: аспирин, парацетамол.Но ни в коем случае сами не давайте ребенку антибиотики — на вирус кори они не действуют! Антибактериальные препараты может назначить только врач и лишь в случае развития осложнений. Сыпь ничем смазывать не нужно.
Больных корью детей лечат дома. Госпитализации подлежат больные осложненной корью. Во время лихорадочного периода рекомендуется постельный режим. Койку ставят головным концом к окну, чтобы свет не попадал в глаза. Ребенку дают большое количество жидкости, фруктовых соков, витамины, при упорном сухом кашле — отхаркивающие средства.
Надежным методом предупреждения кори является иммунизация живой вакциной против кори. Прививка обеспечивает защитный эффект в течение около 15 лет. Первую вакцинацию проводят детям в возрасте около 1 года, вторую прививку делают детям в возрасте 15-18 мес.
Диарея у младенцев: причины и лечение
У большинства младенцев в какой-то момент в течение первых 6-12 месяцев жизни наблюдается диарея или жидкий водянистый стул. Мы рассматриваем, как распознать диарею, когда это нужно беспокоить и что с этим делать.
Как узнать, есть ли у вашего ребенка диарея
Это сложные вопросы, потому что кал у каждого ребенка выглядит немного по-разному и меняется более или менее в зависимости от дня или недели. Лучший способ узнать, есть ли у вашего ребенка диарея, — это проверить, стали ли экскременты намного более водянистыми, чем обычно. Если да, то у вашего ребенка, вероятно, диарея.
Конечно, изменение диеты вашего ребенка или кардинальное изменение диеты кормящей матери может привести к изменениям в фекалиях ребенка, которые со временем уйдут, как только животик вашего ребенка привыкнет к новой пище.
Справа — изображение детской диареи, чтобы вы могли понять, насколько она водянистая. Конечно, понос у вашего ребенка может сильно отличаться от этого, но изображение должно дать вам представление о том, как это может выглядеть.
Опасна ли детская диарея?
В подавляющем большинстве случаев диарея у младенцев не опасна.Однако одним из самых больших рисков множественных эпизодов диареи является обезвоживание — ваш ребенок теряет много жидкости, когда у него или нее диарея, и очень важно давать ребенку достаточно грудного молока, смеси или водянистой пищи (если ваш ребенок ест твердая пища), чтобы компенсировать диарею.
Что вызывает детский понос?
Существует ряд факторов, которые могут вызвать у вашего ребенка диарею, и только ваш врач может исключить каждую возможность. Некоторые из наиболее частых причин детской диареи — бактериальные инфекции (например, сальмонелла, стафилококк или E.coli), вирусная инфекция (например, грипп, ротовирус, аденовирус, кальцивирус или астровирус), паразиты (например, лямблии), курс антибиотиков, слишком много сока (высокое потребление фруктозы может вызвать диарею), пищевая аллергия или непереносимость (например, молочные белки, яйца, арахис, сою, пшеницу или рыбу) или, в тяжелых случаях, отравление. Если вы подозреваете, что ваш ребенок отравился в результате проглатывания какого-либо лекарства, химического вещества или растения, немедленно позвоните в токсикологический центр (1-800-222-1222) или позвоните по номеру 911.
Лучший способ узнать, что вызывает у вашего ребенка диарею, — это позвонить своему врачу и поговорить с ним. Ваш врач может провести ряд анализов, чтобы выяснить, что вызывает диарею.
Лечение диареи у ребенка: как вылечить диарею ребенка?
Во-первых, вы должны убедиться, что ваш ребенок получает достаточно жидкости, будь то грудное молоко, смесь или водянистое детское питание. Если ваш ребенок не будет пить, есть или не может удерживать пищу из-за рвоты, обратитесь к врачу.Ваш врач может порекомендовать детский раствор электролита, например педиалит.
Во-вторых, старайтесь придерживаться обычного режима питания и диеты вашего ребенка, добавляя больше жидкости. Если ваш ребенок получает необходимое ему питание во время диареи, это поможет ему еще быстрее преодолеть приступ диареи.
В-третьих, постарайтесь, чтобы вашему ребенку было комфортно, уделяя ему много любви и внимания. Также не забудьте использовать немного мази от опрелостей (мы предлагаем A&D и / или Desitin) и часто меняйте подгузники, чтобы избежать серьезных случаев опрелостей.
Чего нельзя давать ребенку при диарее?
Не давайте ребенку какие-либо лекарства от диареи (или вообще какие-либо лекарства), не спросив и не получив разрешения врача вашего ребенка. Эти лекарства могут быть очень опасными для младенцев и детей.
Не давайте ребенку подслащенные напитки, такие как газированные напитки, спортивные напитки, чистые фруктовые соки, желе или сахарная вода.
Следует ли мне звонить своему врачу по поводу детской диареи?
Да.Вы всегда должны сообщать своему врачу, если у вашего ребенка диарея, особенно если ему меньше 3 месяцев. Также очень важно следить за другими признаками болезни, такими как рвота (рвота, рвота), отсутствие писания, наличие крови в фекалиях или черных фекалиях или признаки лихорадки.
Диарея у младенцев — BabyCenter Canada
Что вызывает диарею?
Наиболее частой причиной диареи является вирусная инфекция, называемая ротавирусом (SickKids 2013, AboutKidsHealth 2019).Диарея также может быть вызвана:
- изменениями в рационе вашего ребенка, если он начал употреблять твердую пищу, например, большее количество сока, фруктов или молока
- кормовых смесей, не приготовленных должным образом
- антибиотиков
- пищевого отравления (Health Link BC 2019b)
Как узнать, есть ли у моего ребенка диарея?
Многие родители беспокоятся о том, что у их ребенка диарея, потому что у новорожденных, как правило, много испражнений (или стула).Детский стул обычно не имеет формы, как диарея, и может быть частым — от пяти до десяти в день.Частота стула будет зависеть от того, кормит он грудью или молочной смесью. Стул у всех новорожденных обычно желтый или желтовато-коричневый, мягкий или жидкий. Стул у детей, находящихся на грудном вскармливании, как правило, даже более желтый и потрепанный, чем у детей, вскармливаемых смесью (Health Link BC 2019a).
Иногда у ребенка, находящегося на грудном вскармливании, выделяется стул во время или сразу после каждого сеанса кормления грудью.Когда ее желудок наполняется, молоко стимулирует весь ее кишечник, вызывая дефекацию.
К тому времени, когда вашему ребенку, находящемуся на грудном вскармливании, исполнится около месяца, он может опорожняться один или два раза в день. Если ваш малыш находится на искусственном вскармливании, он с большей вероятностью будет выделять стул только один раз в день, и он обычно будет довольно твердым и вонючим (Health Link BC 2019a).
Периодический жидкий стул — это нормально. Но у вашего ребенка может быть диарея, если:
- У него будет вонючий, водянистый, с прожилками слизи стул (может выглядеть так, как будто вы высморкались из подгузника) так часто, как его кормили, после первого месяца.Посмотрите нашу фотогалерею детских какашек и сравните стулья вашего ребенка.
- У нее жар, потеря аппетита, тошнота или рвота, боли в животе или кажется, что она худеет. В этом случае обратитесь к своему врачу или педиатру (Уход за детьми, 2018 г.).
Ваш ребенок может быть не в состоянии сказать вам, есть ли у него боли в животе, но вы можете заметить, что он необычно суетлив или подносит ноги к животу.
Как мне лечить диарею у моего ребенка?
Если диарея вашего ребенка вызвана ротавирусом, обычно нет необходимости обращаться к врачу.Ваш ребенок выздоровеет примерно через семь-десять дней. В течение этого времени убедитесь, что ваш ребенок получает много жидкости, чтобы облегчить симптомы и предотвратить обезвоживание. Если вы кормите грудью, продолжайте кормить ребенка по требованию. Если вы кормите смесью, продолжайте это делать, стараясь не разбавлять смесь (Уход за детьми, 2018).Если ваш ребенок отказывается от обычного кормления и часто страдает диареей, раствор для перорального приема жидкости (ПРС) может помочь восполнить жидкость и соли, которые он теряет из-за диареи.ПРС содержит правильный баланс воды, солей и сахара, который необходим вашему ребенку. Вы можете купить его в большинстве аптек.
Не пытайтесь самостоятельно найти решение дома (Уход за детьми, 2018). Если вы не уверены, нужен ли вашему ребенку ПРС, спросите своего семейного врача или другого поставщика медицинских услуг.
Попробуйте предложить ребенку чайные ложки ПРС. Если она отказывается принимать их, попробуйте приготовить фруктовое мороженое с ПРС или предложить ей ПРС из капельницы. Главное — предлагать небольшие порции с течением времени, например, одну чайную ложку каждые пять минут.
Постепенно увеличивайте количество до тех пор, пока ребенок не сможет нормально пить, а диарея не станет реже. Давая ребенку ПРС, вы можете продолжать кормить его обычным кормом, включая грудное молоко или молочную смесь (SickKids 2013, Caring for Kids 2018).
Есть некоторые свидетельства того, что пробиотики при использовании с ПРС могут сократить время диареи у вашего ребенка (примерно на 24 часа) и уменьшить количество стула (Cochrane 2010). Прежде чем давать ребенку пробиотическую добавку или смесь с пробиотиками, поговорите с врачом вашего ребенка и проведите небольшое исследование.
Не предлагайте фруктовые соки, напитки с глюкозой, газированные напитки, подслащенный чай, бульон или воду, поскольку они могут усугубить диарею вашего ребенка (SickKids 2013, Euro Guideline 2014, Caring for Kids 2018).Не давайте ребенку лекарство от диареи. Его нельзя давать детям младше 12 лет, так как это может иметь серьезные побочные эффекты (SickKids 2013, Healthy Kids 2015).
Чтобы ваш ребенок не передал диарею другим детям, держите ее подальше от детских садов или детских садов в течение как минимум 48 часов после ее последнего приступа и не занимайтесь плаванием в течение как минимум 24 часов после последнего приступа диареи.
Следует ли мне прекратить давать твердую пищу, если у моего ребенка диарея?
Нет. Вы можете и дальше предлагать ребенку еду, которую он обычно ест (Уход за детьми, 2018).Нет никаких доказательств того, что традиционная диета BRAT (бананы, рис, яблочное пюре, тосты) помогает лечить диарею, хотя эти продукты могут быть предложены как подходящие для возраста вашего ребенка. Важны рис, пшеница, хлеб и крупы (сложные углеводы), а также мясо, йогурт, фрукты и овощи (SickKids 2013). Но не волнуйтесь, если ваш ребенок не хочет есть.Более важно, чтобы она пила, чтобы избежать обезвоживания.
Когда мне позвонить врачу?
Диарея может вызывать беспокойство, если длится более нескольких часов, но обычно она проходит сама по себе. Самая большая проблема при диарее — потеря жидкости, поэтому не откладывайте вызов врача, если у вашего ребенка появляются следующие признаки обезвоживания:- сухость кожи, рта или губ
- вялость
- необычная раздражительность, сонливость
- плач без слез
- запавшие глаза или впавшие роднички (мягкие пятна на голове ребенка)
- обесцвеченные руки и ноги
- сероватая кожа
- сильно желтая моча
- меньше влажных подгузников, чем обычно (или меньше четырех влажных подгузников за 24 часа) для детей 2015, SickKids 2013, Healthy Kids 2016, About Kids Health 2019)
Вам также следует проконсультироваться с врачом, если у вашего ребенка есть более необычные, но потенциально серьезные симптомы, включая:
- диарею и рвоту, которая длится более 24 часов,
- лихорадка, которая длится дольше, чем день.(Младенцы до шести месяцев должны обратиться к врачу в первый день лихорадки.)
- отказ пить что-либо
- кровь в стуле
- опухший животик (Уход за детьми 2015, SickKids 2013, Healthy Kids 2016)
Как мне облегчить дискомфорт моего ребенка во время приступа диареи?
Если вашему ребенку неудобно во время приступа диареи, прижимайтесь и утешайте его как можно больше и держите его сухим. Будьте осторожны и деликатны при смене подгузников, так как ягодицы ребенка могут легко заболеть из-за диареи.Избегайте использования детских салфеток, так как они могут содержать спирт, который может раздражать кожу вашего ребенка. Вместо этого используйте влажную ткань, промокните кожу ребенка насухо и нанесите толстый слой крема для подгузников, чтобы предотвратить дальнейшее раздражение.
Как я могу предотвратить повторную диарею у моего ребенка?
Соблюдение правил гигиены может помочь снизить вероятность диареи, поскольку вызывающие ее вирусы легко передаются из рук в рот. Поэтому тщательно мойте руки и руки ребенка с мылом, особенно после работы с грязными подгузниками или использования туалета (Caring for Kids 2015, About Kids Health 2019).Если вашему ребенку не делали прививку от ротавируса, подумайте о том, чтобы сделать это. Существует эффективная и безопасная пероральная вакцина (жидкость для перорального введения), которую можно вводить младенцам для предотвращения ротавируса.
В Канаде одобрены две ротавирусные вакцины (Rotarix и RotaTeq). Rotarix вводится в двух дозах, а RotaTeq — в трех дозах. Дозы вводятся с интервалом в четыре недели. (Уход за детьми, 2016)
Канадское педиатрическое общество рекомендует вакцинировать всех детей в возрасте от шести недель до 32 недель (8 месяцев) (Уход за детьми, 2016).
Многие, но не все, провинциальные / территориальные планы здравоохранения покрывают вакцину, поэтому вам, возможно, придется заплатить за нее в зависимости от того, где вы живете (Caring for Kids 2016).
Узнайте больше о том, когда отвести ребенка к врачу. Если из-за диареи у вашего ребенка появилась сыпь от подгузников, узнайте, как ухаживать за ее ягодицами, выполнив три простых шага.
Последние отзывы: май 2019 г.
Список литературы
About Kids Health 2019. Вирусный гастроэнтерит (желудочный грипп) Детская больница.https://www.aboutkidshealth.ca [Доступ в мае 2019 г.]
Уход за детьми 2015. Ротавирус Канадское педиатрическое общество. www.caringforkids.cps.ca [Доступно в апреле 2019 г.].
Забота о детях. 2016. Ротавирусная вакцина Канадское педиатрическое общество. www.caringforkids.cps.ca [По состоянию на апрель 2019 г.]
Уход за детьми, 2018 г. Дейдрация и диарея у детей: профилактика и лечение . Канадское педиатрическое общество. www.caringforkids.cps.ca [По состоянию на апрель 2019 г.]
Cochrane 2010. Allen SJ, Martinez EG, Gregorio GV, Dans LF. Пробиотики для лечения острой инфекционной диареи. Кокрановская база данных Syst Rev.2010: Cd003048. www.ncbi.nlm.nih.gov [по состоянию на апрель 2019 г.].
ДирективаЕвро, 2014 г. Гуарино А., Ашкенази С., Гендрел Д. и др. Европейское общество детской гастроэнтерологии, гепатологии и питания / Европейское общество педиатрических инфекционных заболеваний, научно обоснованные рекомендации по ведению острого гастроэнтерита у детей в Европе: обновление 2014 г.JPGN 2014; 59: 132–152. www.espghan.org [дата обращения: апрель 2019 г.].
Health Link BC. 2019a. Опорожнение кишечника у младенцев . www.healthlinkbc.ca [дата обращения: апрель 2019 г.]
Health Link BC 2019b. Диарея, 11 лет и моложе . www.healthlinkbc.ca [по состоянию на апрель 2019 г.].
Healthy Kids 2015. Диарея Американская академия педиатрии. www.kidshealth.org [по состоянию на апрель 2019 г.].
SickKids 2013. Острый гастроэнтерит: У детей в возрасте от 2 месяцев до 5 лет.Руководство по клинической практике www.sickkids.ca [Проверено в апреле 2019 г.].
Диарея | MedlinePlus
Что такое диарея?
Диарея — жидкий водянистый стул (дефекация). У вас понос, если жидкий стул три или более раз в день. Острая диарея — это непродолжительный понос. Это обычная проблема. Обычно это длится около одного-двух дней, но может длиться и дольше. Затем он уходит сам по себе.
Диарея, продолжающаяся более нескольких дней, может быть признаком более серьезной проблемы.Хроническая диарея — диарея, которая длится не менее четырех недель — может быть симптомом хронического заболевания. Симптомы хронической диареи могут быть постоянными или приходить и уходить.
Что вызывает диарею?
К наиболее частым причинам диареи относятся
- Бактерии из зараженных продуктов питания или воды
- Вирусы, такие как грипп, норовирус или ротавирус. Ротавирус — самая частая причина острой диареи у детей.
- Паразиты — крошечные организмы, обнаруживаемые в зараженной пище или воде
- Лекарства, содержащие магний, такие как антибиотики, противораковые препараты и антациды
- Пищевая непереносимость и чувствительность, то есть проблемы с перевариванием определенных ингредиентов или продуктов.Пример — непереносимость лактозы.
- Заболевания, поражающие желудок, тонкий или толстый кишечник, например болезнь Крона
- Проблемы с функционированием толстой кишки, например синдром раздраженного кишечника
У некоторых людей также возникает диарея после операции на желудке, потому что иногда операции могут привести к более быстрому прохождению пищи через пищеварительную систему.
Иногда не удается найти причину. Если диарея проходит в течение нескольких дней, обычно нет необходимости в поиске причины.
Кто подвержен риску диареи?
Люди любого возраста могут заболеть диареей. В среднем у взрослых в США острая диарея бывает раз в год. У маленьких детей он бывает в среднем два раза в год.
Люди, посещающие развивающиеся страны, подвержены риску диареи путешественников. Это вызвано употреблением зараженной пищи или воды.
Какие еще симптомы могут быть у меня при диарее?
Другие возможные симптомы диареи включают
- Спазмы или боли внизу живота
- Срочно нужно воспользоваться санузлом
- Нарушение контроля кишечника
Если причиной диареи являются вирус или бактерии, у вас также может быть жар, озноб и кровавый стул.
Диарея может вызвать обезвоживание, а это означает, что вашему организму не хватает жидкости для нормальной работы. Обезвоживание может быть серьезным заболеванием, особенно для детей, пожилых людей и людей с ослабленной иммунной системой.
Когда мне нужно обратиться к врачу по поводу диареи?
Хотя диарея обычно не опасна, она может стать опасной или сигнализировать о более серьезной проблеме. Обратитесь к своему врачу, если у вас есть
.- Признаки обезвоживания
- Диарея более 2 дней, если вы взрослый.Что касается детей, обратитесь к поставщику, если он длится более 24 часов.
- Сильная боль в животе или прямой кишке (для взрослых)
- Температура 102 градуса и выше
- Стул, содержащий кровь или гной
- Табуреты черные и смолистые
Если у ребенка диарея, родители или опекуны должны без колебаний позвонить поставщику медицинских услуг. Диарея может быть особенно опасной для новорожденных и младенцев.
Как диагностируется причина диареи?
Чтобы выяснить причину диареи, ваш лечащий врач может
- Пройти медицинский осмотр
- Спросите, какие лекарства вы принимаете
- Проверьте свой стул или кровь на наличие бактерий, паразитов или других признаков болезни или инфекции
- Попросить вас перестать есть определенные продукты, чтобы увидеть, исчезнет ли ваша диарея
Если у вас хроническая диарея, ваш лечащий врач может провести другие тесты для выявления признаков заболевания.
Какие методы лечения диареи?
Диарея лечится путем восполнения потерянных жидкостей и электролитов для предотвращения обезвоживания. В зависимости от причины проблемы вам могут потребоваться лекарства, чтобы остановить диарею или вылечить инфекцию.
Взрослым с диареей следует пить воду, фруктовые соки, спортивные напитки, газированные напитки без кофеина и соленые бульоны. По мере улучшения симптомов можно есть мягкую, безвкусную пищу.
Детям с диареей следует давать растворы для пероральной регидратации, чтобы восполнить потерю жидкости и электролитов.
Можно ли предотвратить диарею?
Можно предотвратить два типа диареи — ротавирусную диарею и диарею путешественников. Есть вакцины от ротавируса. Их дают младенцам в двух или трех дозах.
Вы можете помочь предотвратить диарею путешественников, если будете осторожны с тем, что вы едите и пьете, когда находитесь в развивающихся странах:
- Используйте только бутилированную или очищенную воду для питья, приготовления кубиков льда и чистки зубов
- Если вы используете водопроводную воду, вскипятите ее или используйте таблетки йода
- Убедитесь, что приготовленная пища, которую вы едите, полностью приготовлена и подавалась горячей
- Избегайте немытых или неочищенных сырых фруктов и овощей
NIH: Национальный институт диабета, болезней органов пищеварения и почек
Диарея у детей — Американский колледж гастроэнтерологии
Обзор
Диарея — очень распространенная проблема у детей младше пяти лет.В развивающихся или неиндустриальных странах множественные эпизоды диареи могут привести к серьезным проблемам, таким как недоедание (плохое питание). В Соединенных Штатах и Канаде у маленьких детей в среднем бывает два эпизода диареи в год.
Диарея определяется как увеличение количества стула или наличие более жидкого стула, чем обычно для человека, то есть более трех испражнений в день. Острая диарея — это когда диарея длится менее 3 недель.Если диарея длится более трех недель, она считается хронической.
Симптомы
Диарея может быть водянистой или содержать кровь. Стул может плавать, что может указывать на повышенное содержание жира в стуле. Диарея также может сопровождаться:
- Позывы при дефекации, когда дети чувствуют, что им нужно немедленно отправиться в туалет, иначе они попадут в аварию.
- Боль в животе и / или вздутие живота
- Боль в прямой кишке
- Тошнота и / или рвота
- Похудание
- Лихорадка
Люди с диареей подвержены риску обезвоживания, которое возникает, когда кто-то не может принять достаточно жидкости орально, чтобы удовлетворить свои ежедневные потребности и компенсировать потери со стулом.Признаки обезвоживания включают:
- Уменьшение диуреза / мокрые подгузники
- сухость губ и рта
- отсутствие слез при плаче
- Повышенная раздражительность и суетливость
- Повышенная сонливость / снижение уровня энергии
Врачи могут определить, обезвожены ли люди и насколько сильно они обезвожены, осмотрев их. Родители могут следить за детьми на предмет признаков обезвоживания.
Причины
Острая диарея
Острая диарея может быть вызвана инфекциями, вызванными бактериями, вирусами или паразитами.Диарея чаще встречается у детей, посещающих детские сады, и обычно вызвана вирусом. Хотя случаи диареи из-за инфекции обычно легкие и проходят сами по себе, важно избегать обезвоживания из-за потери жидкости организма с диарейным стулом.
Хроническая диарея
Есть много причин хронической диареи. Хроническая диарея возникает из-за заболевания, которое вызывает воспаление кишечника и / или нарушение всасывания питательных веществ.
Общие причины хронической диареи показаны ниже:
- Диарея после инфекции (постинфекционная диарея):
— Инфекции, такие как лямблии, могут привести к хронической диарее - Хроническая неспецифическая диарея:
— Встречается у детей ясельного возраста и обычно имеет диетическое происхождение, например, из-за употребления слишком большого количества сока или жидкостей, подслащенных углеводами, таких как спортивные напитки или другие продукты.Она решается простым ограничением потребления сока или жидкости, подслащенной углеводами. - Целиакия (непереносимость глютена):
— Заболеваемость глютеновой болезнью составляет 1: 133 человека с хроническими симптомами, включая запор, диарею, недостаточную прибавку в весе, снижение энергии и вздутие живота. Дети с диабетом I типа и другими аутоиммунными заболеваниями, а также с синдромом Дауна подвергаются повышенному риску развития целиакии. - Воспалительное заболевание кишечника (язвенный колит и болезнь Крона):
— Заболевание, при котором возникает воспаление кишечника и / или толстой кишки, которое может привести к хронической диарее.Другие симптомы включают потерю веса или плохой набор веса, плохой рост и боли в животе. - Непереносимость лактозы:
— Неспособность переваривать лактозу, сахар, содержащийся в молоке и молочных продуктах, может привести к хронической диарее. Другие симптомы включают боль и вздутие живота, чрезмерную отрыжку и газы. - Синдром раздраженного кишечника:
— Частая причина диареи у подростков, хотя у многих пациентов наблюдаются боли в животе и диарея, чередующиеся с запорами. - Диарея после приема антибиотиков (колит, связанный с антибиотиками):
— Диарея может наблюдаться после приема антибиотиков и, как считается, возникает из-за дисбаланса между «хорошими и плохими» бактериями в кишечнике. Одна такая бактерия называется Clostridium difficile . - Пищевая аллергия:
— Пищевая аллергия может проявляться диареей, кожной сыпью, болями в животе, плохим ростом, тошнотой и рвотой.
Факторы риска
Факторы риска инфекционных причин диареи включают поездки в зарубежные страны, купание в озерах и прудах, посещение детских садов, детских домов и школ, а также контакты с больными дома.Недавнее употребление антибиотиков также может подвергнуть людей риску развития диареи. Целиакия и воспалительное заболевание кишечника (ВЗК) связаны с определенными генами, и семьи, в которых есть родственники первой степени родства с этими заболеваниями, подвергаются большему риску.
Диагностика
Острая диарея
Диарея, вызванная острой инфекцией (острый гастроэнтерит), обычно не требует анализов. В некоторых случаях врачи назначают анализы крови, чтобы определить, есть ли у ребенка обезвоживание.Сбор образцов стула (посев кала) может быть сделан для определения конкретной причины диареи у некоторых детей, особенно если у них в стуле есть кровь. Посев кала может занять от 2 до 5 дней, прежде чем станет доступен результат. Также можно провести исследования стула на предмет паразитов, включая лямблии. Во многих случаях острой инфекционной диареи точная причина не может быть определена, несмотря на анализ стула.
Хроническая диарея
Диагноз хронической диареи обычно требует подтверждающих тестов.Для установления точной причины хронической диареи может потребоваться несколько различных тестов, некоторые из которых перечислены ниже:
- Анализы крови для выявления анемии и воспаления, оценки обезвоживания и статуса питания и скрининга на возможную целиакию.
- Исследования стула для выявления возможной бактериальной, вирусной или паразитарной этиологии.
- Рентгенологические исследования обычно не выполняются, но в некоторых случаях могут быть полезны для оценки состояния печени и желудочно-кишечного тракта, если есть подозрения на другие причины.
- Верхняя эндоскопия и / или колоноскопия с биопсией для выявления воспаления. Верхняя эндоскопия может помочь окончательно диагностировать целиакию. Колоноскопия неоценима при диагностике воспалительного заболевания кишечника и выяснении того, какая часть толстой кишки вовлечена в воспаление. Это также может помочь диагностировать диарею, которая возникает после приема антибиотиков, и диагностировать редкие состояния, такие как лимфоцитарный колит.
- Водородный тест с лактозным выдыхаемым воздухом для диагностики непереносимости лактозы.
Ваш врач может помочь вам выбрать лучшее лечение после определения причины диареи вашего ребенка.
Лечение
Обеспечьте адекватную гидратацию
Детей с легким обезвоживанием можно лечить вне больницы с помощью специальных растворов для пероральной регидратации (ПРС), которые можно купить в аптеке или продуктовом магазине. Растворы для пероральной регидратации — лучший способ регидратации ребенка, который может пить и у которого нет рвоты.Хотя часто используются другие напитки, такие как соки, кола и спортивные напитки, они не являются хорошей заменой ПРС и могут фактически усугубить диарею. Пациентам с более тяжелой диареей, рвотой и обезвоживанием может потребоваться внутривенное введение жидкости (жидкости, вводимые через вену на руке) в больнице.
Диета
Для ребенка, который в остальном здоров, очень важно как можно скорее начать кормить его обычным рационом. Во время эпизодов острого гастроэнтерита младенцев, находящихся на грудном вскармливании, следует обычно кормить грудью.Младенцы, находящиеся на искусственном вскармливании, могут продолжать свой обычный рацион, а детей более старшего возраста следует как можно скорее вернуть к их обычному рациону. Дети старшего возраста могут сначала избегать молочных продуктов и попробовать мягкую диету, состоящую из бананов, яблочного соуса, риса и тостов.
Лекарства
Детям с определенными бактериальными или паразитарными заболеваниями могут быть назначены антибиотики, хотя в большинстве случаев антибиотики не влияют на продолжительность диареи или ее тяжесть. Пробиотики (коммерчески производимые таблетки или капсулы, содержащие «хорошие бактерии») могут быть полезны для уменьшения тяжести симптомов при наличии дисбаланса хороших и плохих бактерий в кишечнике.Лекарства, замедляющие опорожнение кишечника, не рекомендуются детям с острой диареей, хотя иногда они могут играть роль у детей с хронической диареей.
Поддерживающая терапия
Все члены семьи должны практиковать тщательное мытье рук, особенно после смены подгузников.
Автор (ы) и дата (ы) публикации
Марша Х. Кей, доктор медицины, FACG, Клиника Кливленда, Кливленд, Огайо, и Энтони Ф. Порто, доктор медицины, магистр здравоохранения, Йельский университет / Гринвичская больница, Гринвич, Коннектикут — Обновлено в декабре 2012 г.
Марша Х. Кей, доктор медицины, Клиника Кливленда, Кливленд, Огайо, и Васундхара Толиа, доктор медицины, Детская больница Мичигана, Детройт, Мичиган — опубликовано в сентябре 2004 г.
Вернуться к началу
домашних средств от расслабления у младенцев и детей ясельного возраста | Продукты от диареи для малышей
последнее обновление: от Kalyani
Домашние средства от расслабления, диареи / расслабления у младенцев и детей ясельного возраста, безусловно, беспокоят родителей, поскольку они могут вызвать у ребенка чувство усталости и раздражительности.Младенцы и малыши не предпочитают есть во время диареи, но их важно кормить, чтобы предотвратить обезвоживание. Многие родители не понимают, чем кормить малыша при диарее / свободном движении. Не волнуйтесь, этот пост поможет вам хорошо накормить ребенка, когда у него диарея, и поможет быстро выздороветь.
Что такое диарея и как определить, что у моего ребенка диарея?Основываясь на двух факторах, можно сделать вывод, что у вашего ребенка диарея,
- Увеличение частоты: в два раза больше, чем у вашего ребенка.
- Стул становится более жидким, водянистым, слизистым, зеленым или жидким, чем обычно.
Для получения дополнительной информации о других симптомах см. Здесь
Когда обратиться к врачу, если у ребенка понос?Немедленно запишитесь на прием к врачу вашего ребенка, если
- Ребенок младше 3 месяцев
- Если вашему ребенку больше 3 месяцев, обратитесь к врачу, если диарея не улучшится через 24 часа.
- Не может подавить еду
- Рвота или жар
- Кровь в стуле
- Признаки обезвоживания
Очень важно определить причину диареи, чтобы принять меры.Ниже приведены основные виновники диареи.
- Кишечные инфекции
- Пищевая аллергия
- Пищевая непереносимость
- Антибиотики
- Слишком много сока
- Для детей младше 6 месяцев во время эпизода диареи рекомендуется только грудное вскармливание или кормление смесью.
- Для детей старше 6 месяцев, давайте небольшими порциями и частыми приемами пищи.Отдавайте предпочтение легкоусвояемой пище.
- Не заставляйте ребенка есть, вместо этого попробуйте предложить ему ту пищу, которую он предпочитает.
- Предложите малышу фрукты, богатые калием.
- После каждого приступа расслабления кормите грудным молоком / смесью или предлагайте несколько чайных ложек напитков, таких как вода, пахта и т. Д.
- Дайте вашему малышу ORS (раствор для пероральной регидратации), если ваш педиатр прописал то же самое.
Ранее предлагалось кормить ребенка только классической диетой BRAT (банан, рис, яблочный соус, тосты) во время диареи, но теперь педиатрам и Американской академии педиатрии рекомендуется продолжать в том числе твердые вещества, предпочтительно легкие и легкоусвояемые продукты.
Добавьте эту страницу в закладки для использования в будущем, так как я буду регулярно обновлять этот пост. Нажмите на каждое миниатюрное изображение, приведенное ниже, для просмотра рецептов. Выбирайте рецепты в соответствии с возрастом вашего ребенка, который указан в скобках вместе с заголовком рецепта. Пожалуйста, обратитесь к разделу примечаний в конце сообщения, чтобы узнать о ключевых моментах, которые следует помнить, прежде чем предлагать ребенку диарею.
Вот видео со списком продуктов, которые можно предлагать при свободном движении / диарее у младенцев и детей ясельного возраста
Прочтите ниже подробную информацию и продукты, которые можно давать во время диареи
Напитки или напитки: 1.Грудное вскармливание (0 месяцев +):Грудное вскармливание или кормление смесью во время диареи помогает поддерживать водный баланс у ребенка. Это особенно важно, когда вашему ребенку меньше 6 месяцев. Если ваш ребенок не может удерживать молоко, обратитесь к врачу.
2. Простой творог или пахта или простой ласси (7 месяцев +): Предлагая пробиотики, такие как творог, пахта или ласси, которые представляют собой дозы полезных бактерий, может помочь вернуть все в норму. Некоторые исследования показывают, что пробиотики могут сократить приступы инфекционной диареи на полдня или примерно на 2 дня.Посмотрите простой рецепт Ласси здесь: 3. Ячменная вода (6 месяцев +):Вода из ячменя содержит много царапин, что помогает абсорбировать лишнюю жидкость с калом и помогает остановить диарею. Обязательно кормите ребенка ячменной водой в умеренных количествах, если в вашей семье не было аллергии на глютен. Посмотрите рецепт ячменной воды здесь:
4. Рисовая каша (6 месяцев +): Рисовая каша / Рисовая вода / Водяной рисовый суп — лучшее и легкодоступное домашнее средство от диареи, это лучшая жидкость для регидратации, которую можно использовать в качестве замены жидкости, теряемой при диарее.Это также помогает уменьшить количество стула. Ознакомьтесь с рецептом рисовой кашицы здесь: 5. Вода ( 6 месяцев +):Предложение нескольких глотков кипяченой охлажденной воды после каждого расслабленного движения помогает ребенку оставаться гидратированным.
6. Лимонная вода / Нимбу паани (8 месяцев +): Лимонная вода — это простое домашнее средство, которое, как считается, успокаивает раздражение в кишечнике и убивает болезнетворные микроорганизмы, вызывающие диарею. Сделайте сок из 1 лимона, смешайте со стаканом воды, добавьте щепотку соли или сахара и предложите ребенку.Не добавляйте сахар / соль детям младше одного года. Ознакомьтесь с рецептом лимонного сока здесь. 7. Нежная кокосовая вода ( 8 месяцев +):Кокосовая вода идеальна для предотвращения обезвоживания, она восполняет естественную потерю соли в организме.
Супы : 8. Овощной прозрачный суп (8 месяцев и старше): Овощные прозрачные супы лучше всего подходят при диарее, так как они легко усваиваются организмом. Сделайте это прозрачный суп без специй, таких как перец, зеленый перец чили, и избегайте газированных овощей, таких как брокколи, цветная капуста, капуста, шпинат и ростки во время свободных движений.Рецепт овощного супа смотрите здесь: 9. Прозрачный куриный суп (9 месяцев и старше): 10. Суп Moong Dal ( 6 месяцев +): Фрукты и овощи: 11. Тушеное яблоко ( 6 месяцев +): Тушеные яблоки или яблочный соус являются отличным связывающим продуктом, который укрепляет стул, и, следовательно, его идеально использовать во время диареи. Но имейте в виду, что во время рыхлого движения следует избегать яблочного сока, так как в яблоке содержится больше сахара.Рецепт тушеных яблок можно посмотреть здесь: 12. Бананы (6 месяцев +): 13. Морковь ( 6 месяцев +):
14. Вареный картофель (8 месяцев +): Заполнение продуктов питания: 15. Мунг дал Кичди (7 месяцев +): Мунг дал кичди — это успокаивающая и успокаивающая пища, которая помогает вашему малышу или малышу чувствовать себя лучше во время диареи.Это легкий и здоровый вариант еды, когда малыш задыхается. Сделайте это без специй и топленого масла. Посмотрите рецепт мунг дал кичди здесь:
16. Рис с творогом (8 месяцев +):
Рис с творогом — еще один успокаивающий вариант еды во время эпизода диареи, он также является любимым блюдом малышей. Полезные бактерии в твороге помогают бороться с диареей. Убедитесь, что творог не кислый. Ознакомьтесь с рецептом рисового творога здесь (приготовьте его без молока, масла и темперирования):
17.Сабудхана (7 месяцев +): Сабудхана, или саго, полна царапин и отлично подходит для быстрого прилива энергии, поэтому считается лучшей пищей для употребления во время диареи. Это очень легко перевариваемая пища с низким содержанием остатков. Приготовьте шабудхана кхир без молока и орехов, приготовьте жемчуг шабудхана в воде и сделайте его как кашу сабудана, предлагайте как таковую, или вы можете процедить и кормить водой в одиночку. Ознакомьтесь с рецептом Сабудхана кхир здесь:
21. Хлебные тосты (1 год +):
Стрелец — старомодное средство от диареи, которое, как считается, уменьшает диарею. Сделайте кашу с порошком аррорута, как рисовую кашу. Скоро выложу рецепт.
Продукты, которых следует избегать при диарее:- Молочные продукты, кроме творога и пахты
- Сладкие или газированные напитки, например газированные напитки
- Все фруктовые соки
- Некоторые фрукты (персики, груши, чернослив, сливы)
- Сухофрукты и орехи
- Продукты с высоким содержанием клетчатки
- Сахар
- Сладости
- Сырые салаты и ростки
- Острая еда
Я буду регулярно обновлять этот пост рецептами, пожалуйста, будьте обновлены, поставив лайк на моей странице в Facebook GKFoodDiary или подписавшись на меня через Google +, Twitter и Pintrest!
Важное примечание:- Приведенная здесь информация является руководящей и не заменяет медицинскую консультацию.
- Немедленно обратитесь к врачу, если у вашего ребенка диарея и обезвоживание, поскольку обезвоживание приводит к опасным последствиям. Врач может помочь вам определить причину проблемы и вылечить ее.
- Убедитесь, что вы ввели каждый продукт отдельно и проверили его на наличие аллергии.
- Перед тем, как давать какую-либо пищу, обязательно проконсультируйтесь с педиатром.
Фото:
Вам также может понравиться: Предыдущий пост: «Paneer Pulao Рецепт для малышей | Сорта рисаСледующий пост: Рецепт раги доса быстрого приготовления для младенцев, малышей и детей | Детское питание »Взаимодействие с читателями
Этот сайт использует Akismet для уменьшения количества спама.Узнайте, как обрабатываются данные вашего комментария.
Вакцина (капли) от ротавируса | CDC
Каковы побочные эффекты?
Побочные эффекты редки, обычно легкие и могут включать суетливость, диарею и рвоту.
Некоторые исследования показали небольшое увеличение случаев инвагинации в течение недели после первой или второй дозы ротавирусной вакцины. Инвагинация — это разновидность непроходимости кишечника, которую лечат в больнице. Некоторым младенцам может потребоваться операция. По оценкам исследований, риск варьируется от 1 случая инвагинации на каждые 20 000 младенцев до 1 случая инвагинации на каждые 100 000 младенцев после вакцинации.
значок сердца
Подготовьтесь к вакцинации вашего ребенка. Посетите и узнайте, как вы можете это сделать:
- Изучите вакцины и подготовьте ребенка к визиту
- Утешайте ребенка во время приема
- Уход за ребенком после прививки
Что такое ротавирус?
Ротавирус вызывает тяжелую диарею и рвоту. Поражает в основном младенцев и детей младшего возраста. Диарея и рвота могут привести к серьезному обезвоживанию (потере жидкости в организме).Если обезвоживание не лечить, оно может быть смертельным.
Каковы симптомы ротавируса?
Симптомы ротавируса включают:
- Лихорадка
- Водянистый понос
- Рвота
- Боль в животе
Понос и рвота могут длиться от трех до восьми дней. Дети могут перестать есть и пить, когда они больны.
Насколько серьезен ротавирус?
Ротавирус может быть очень опасным. Диарея, рвота и лихорадка могут вызвать потерю жидкостей организма .Это приводит к обезвоживанию, которое может быть очень опасным, особенно для младенцев и маленьких детей. Некоторым детям в больнице требуется внутривенное вливание (игла в вену), чтобы восполнить потерю жидкости.
Как распространяется ротавирус?
Ротавирус обычно распространяется в семьях, больницах и детских учреждениях.
Люди, инфицированные ротавирусом, передают вирус в кормах. Если во рту попадут частицы ротавируса, можно заболеть. Это может произойти, если вы
- Прикоснуться к загрязненным предметам или поверхностям, а затем засунуть пальцы в рот
- Засунуть в рот немытые руки, загрязненные фекалиями
- Есть зараженные продукты
Ротавирус может существовать на объектах в течение нескольких дней .Остановить его распространение просто путем мытья рук или дезинфекции поверхностей очень сложно. Лучший способ защитить маленьких детей от ротавируса — сделать им прививки.
Детские какашки: что нормально, а что нет.
Детские какашки могут быть источником беспокойства для молодых и старых родителей. Если вы потратили время на поиск информации об определенных цветах или текстурах, чтобы понять, нормально это или ненормально, это для вас. Мы обсудим, что нормально, а что нет, и когда позвонить вашему педиатру.
Фекалии новорожденных: выделение мекония в течение первых нескольких дней
Кал новорожденного, выделяемый в течение первых нескольких дней жизни, уникален — он может выглядеть как моторное масло или деготь. Врачи называют это меконием. Он состоит из клеток, околоплодных вод и других материалов, попадающих в утробу матери, а также слизи, производимой кишечником ребенка. Он также содержит желчь, вырабатываемую печенью. Меконий черный, густой, со слизью. Младенцы обычно начинают выделять меконий в первый день жизни; его можно пройти даже во время доставки.У младенцев меконий может выделяться в течение нескольких дней, и он часто переходит в более черно-зеленый цвет, прежде чем приобретает цвета и текстуры традиционных детских фекалий.
Детские какашки: на грудном вскармливании и из бутылочки
Стул может довольно сильно отличаться от времени, когда ребенок начинает кормить грудью или из бутылочки, до начала твердой пищи. Важно отметить, что не существует однозначного определения того, как должен выглядеть детский стул. В большинстве случаев это нормально, даже если вам кажется, что это выглядит странно.
«Стул, который производят дети, от новорожденного до малыша, не похож на стул взрослых», — сказала Мэриан Э.Моррис, доктор медицины, педиатр детской медицинской группы Norton — Центр Новака. «Это вызывает много вопросов от родителей. Важно помнить, что даже если это выглядит странно, на самом деле чаще всего все в порядке ».
Доктор Моррис предлагает родителям обратить внимание на четыре атрибута детского стула:
- Цвет: Детские какашки на самом деле могут быть любого оттенка желтого, оранжевого, коричневого или зеленого, но чаще всего это оттенок горчично-желтого. В целом «осенние» цвета допустимы, кроме красного.Красный, черный или белый стул должен вызывать необходимость обращения к педиатру для обследования. Распространенные причины красного стула могут включать глотание крови из сосков матери во время кормления грудью, напряжение при дефекации или опрелости. Однако красный стул также может указывать на бактериальную инфекцию или желудочно-кишечные проблемы, такие как кровоточащие полипы. Белый стул может быть вызван отсутствием желчи, которая придает стулу цвет. Белый, красный или черный стул должен быть проверен педиатром, но это не обязательно означает серьезную проблему.
- Консистенция: Стул ребенка варьируется в зависимости от того, кормят ли его грудным молоком или смесью. У младенцев, которых кормят грудным молоком, стул считается жидким, жидким и зернистым — подумайте о консистенции творога или зернистой горчицы. Некоторых это может сбивать с толку, так как непостоянство может заставить родителей думать, что это диарея. У младенцев, находящихся на искусственном вскармливании, стул обычно более «сформирован», но он все равно будет мягким, несмотря на то, что он сформирован лучше. Однако, если стул вашего ребенка более жидкий или жидкий, чем обычно, это может быть диарея.Если у вашего ребенка несколько раз подряд водянистый стул, обратитесь к педиатру, так как у младенцев легко может возникнуть обезвоживание. С другой стороны, если фекалии у ребенка твердые, напоминают маленькие камни или гальку и / или вы наблюдаете, как ребенок напрягается (некоторое натуживание является нормальным), у ребенка может быть запор. Если вы заметили, что стул выглядит как желе или чаще всего содержит слизь, вам следует обсудить это со своим педиатром. Это может указывать на непереносимость молочного белка, инфекцию или потенциальную кишечную проблему.
- Частота : Существует широкий диапазон нормальных значений частоты дефекации у ребенка. Младенцы, находящиеся на грудном вскармливании, могут иметь более широкий диапазон частот, чем дети, находящиеся на искусственном вскармливании — для них может быть нормальным переход от одного раза в пять дней до пяти раз в день. Как правило, дети, находящиеся на искусственном вскармливании, могут ходить на кормление от одного до трех раз в день. Младенцы часто уходят после кормления, независимо от того, находятся ли они на искусственном вскармливании или на грудном вскармливании. Это связано с гастроколическим рефлексом, когда пищеварительная система становится более активной, когда вы едите.Если ваш ребенок ходит чаще и срочно, это может указывать на диарею. Кроме того, если у ребенка не было стула в течение нескольких дней и у него есть другие симптомы запора, такие как вздутие живота, плач или напряжение без дефекации, у него может быть запор. При подозрении на диарею или запор позвоните своему педиатру.
Если ваш ребенок испытывает периоды напряжения и, возможно, покраснения лица, которые длятся от 10 до 30 минут перед выходом мягкого стула или отсутствия стула, это может быть состояние, называемое детской дисхезией.В этом состоянии ребенок еще не развил координацию двух навыков, необходимых для легкого дефекации: расслабление тазового дна и повышение внутрибрюшного давления (давление вниз для дефекации). Напряжение — это способ ребенка попытаться надавить, чтобы опорожнить стул; это может выглядеть несколько неудобно, но не опасно. Это состояние обычно длится неделю или две, когда ребенку от 1 до 2 месяцев, и обычно проходит само по себе по мере развития ребенка. Для этого состояния не требуется никакого лечения. - Объем : количество стула, которое может выделять ваш ребенок, может варьироваться в зависимости от того, как часто он идет. Ребенок может выделять несколько небольших количеств в течение дня или иметь только одно более сильное опорожнение кишечника. Важно отметить, что если у ребенка часто выделяется большой объем стула или его небольшие количества нерегулярно, это может указывать на проблему с диареей или запором.
Детская медицинская группа Norton
Твердая пища изменяет стул младенца
Дети обычно начинают есть твердую пищу в возрасте от 4 до 6 месяцев.В это время родители могут начать замечать изменения в стуле ребенка. На этом этапе цвет стула ребенка часто может зависеть от того, что ребенок ест. Зеленые овощи могут придать зеленый оттенок; сладкий картофель или черника могут вызвать оранжевый цвет стула или оттенок между синим и пурпурным. Однако, как и когда ребенок находится на грудном вскармливании или кормлении из бутылочки, вам всегда следует звонить своему педиатру, если вы заметили красный, черный или белый стул.
Введение твердой пищи также изменит консистенцию, частоту и объем стула.Стул, вероятно, станет более плотным и приобретет большую форму, но все равно должен быть мягким. Стул не должен быть твердым или похожим на гальку. Видеть небольшие кусочки пищи, например кукурузу, тоже нормально. Также вероятно, что родители заметят, что дети могут реже качать, но у них более регулярное количество стула изо дня в день. Тем не менее, если вы заметили частую диарею или если у ребенка не было дефекации в течение недели, позвоните врачу вашего ребенка.
Принять меры
Если в стуле вашего ребенка более чем скудное количество крови, вы можете отнести его прямо в отделение неотложной помощи.
Другие признаки, которые требуют неотложной помощи, помимо диареи и запора, могут включать:
- Ребенок не носил подгузник 12 часов
- Лихорадка
- Рвота
- Вялость
- Прекращает кормление или прием пищи
- Ребенок выглядит больным
Norton Children’s Medical Group
.
 к.)
к.) 5
5