Повышение температуры у детей без каких-либо симптомов
Повышение температуры у ребенка — самый частый симптом, с которым сталкиваются родители. К повышению температуры тела могут приводить многие патологические состояния, такие как инфекционные заболевания, тепловой удар, переливание крови.
По определению, лихорадка – это температура тела >38°C . Наиболее точным является измерение ректальной температуры (особенно у детей ясельного возраста, младенцев и новорожденных), так как измерение температур под мышкой менее точно.
Изначально предназначение лихорадки — это стимуляция защитных сил организма, чтобы бороться с инфекцией. Повышение температуры также стимулирует воспалительную реакцию, которая приводит к выделению защитных веществ и клеток в поврежденную или инфицированную область. Лихорадка сама по себе не причиняет вреда. Однако лихорадка вызывает обезвоживание, что требует его своевременной коррекции.
Для большинства детей с повышенной температурой все относительно просто: при лихорадке наблюдаются клинические признаки идентифицируемого источника инфекции — вирусной респираторной инфекции, острого среднего отита, желудочно-кишечного тракта или вирусной экзантемы. Тем не менее, около 20% детей демонстрируют повышение температуры без каких-либо заметных клинических признаков заболевания.
Тем не менее, около 20% детей демонстрируют повышение температуры без каких-либо заметных клинических признаков заболевания.
Длительная лихорадка неизвестного происхождения — это повышение температуры, которое длится дольше, чем обычно. Например, больше, чем семь-десять дней, которые ожидаются при простой вирусной инфекции. Во многих случаях конкретная причина лихорадки не обнаруживается, и она просто прекращается.
Но, с другой стороны, причиной такого, на первый взгляд, необъяснимого повышения температуры могут быть весьма опасные заболевания и состояния:
- Инфекция мочевыводящих путей
- Нефриты
- Бактериемия,
- Пневмония
- Бактериальный менингит.
При этом наиболее частой причиной (5%) является скрытая инфекция мочевыводящих путей, особенно у детей в возрасте до 2-3 лет. Чем выше температура. Тем выше вероятность наличия у ребенка скрытой опасной инфекции — в среднем на каждые 0,5 градуса диагностическая вероятность такой инфекции увеличивается на 50%. Но у детей с инфекцией как причиной лихорадки почти никогда не бывает достаточно высокой и опасной температуры (> 41,5 ° C). Такая высокая температура обычно наблюдаются только при неинфекционных причинах гипертермии.
Но у детей с инфекцией как причиной лихорадки почти никогда не бывает достаточно высокой и опасной температуры (> 41,5 ° C). Такая высокая температура обычно наблюдаются только при неинфекционных причинах гипертермии.
Также причиной длительной гипертермии (повышения температуры), в течение 2–3 недель могут быть необычные заболевания, такие как ревматологические или онкологические.
Если жизненные показатели ребенка и клиническая картина продолжают вызывать беспокойство даже после того, как у него нормализовалась температура, также следует заподозрить наличие скрытых инфекций. Однако если после нормализации температуры ребенок имеет нормальные жизненные показатели и клинически здоров, то вероятность инфекций очень мала, и родители могут быть уверены, что лихорадка сама по себе не опасна.
Если же у ребенка после снижения температуры возникла тахикардия (повышенная частота сердечных сокращений), то необходимо рассмотреть подозрения на обезвоживание и сепсис. В норме частота сердечных сокращений увеличивается у ребенка примерно на 10 ударов в минуту, а частота дыхания — на 5 вдохов в минуту на каждый градус Цельсия повышения температуры при лихорадке >38°C.
Диагностика скрытых причин повышения температуры у ребенка
Если врач осматривает ребенка в течение первых трех-пяти дней и не находит других симптомов заболевания, он может решить просто наблюдать за вашим ребенком после полного физического осмотра в зависимости от того, насколько здоровым или больным ваш ребенок выглядит. После этого, если лихорадка сохраняется, педиатр, скорее всего, проведет дополнительные анализы, например, стрептококковый тест и общий анализ крови.
При диагностике причин длительного повышения температуры без очевидной причины врач оценит продолжительность лихорадки, перенесенные недавно операции, сопутствующие заболевания, предыдущие инфекции, статус иммунизации (особенно в возрасте 2 и 4 месяца).
При физикальном обследовании врач обратит внимание на поведение ребенка и его психическое состояние, оценит, как ребенок ходит (чтобы исключить септический артрит /остеомиелит), и тщательно осмотрит кожу, суставы и живот. Подробный физический осмотр может дать дополнительные подсказки. Педиатр может особенно обратить внимание на язвы во рту, сыпь, увеличение лимфатических узлов или классические симптомы детских заболеваний, таких как болезнь Кавасаки.
Подробный физический осмотр может дать дополнительные подсказки. Педиатр может особенно обратить внимание на язвы во рту, сыпь, увеличение лимфатических узлов или классические симптомы детских заболеваний, таких как болезнь Кавасаки.
Врач обратит внимание на основные шесть причин скрытой бактериальной инфекции, которая может приводить к повышению температуры без заметных симптомов:
- Инфекция мочевыводящих путей
- Воспаление подкожной жировой клетчатки (целлюлит)
- Аппендицит или абсцесс брюшной полости
- Септический артрит или остеомиелит.
- Менингит
- Инфекция придаточных пазух носа
Детские инфекции мочевыводящих путей наиболее вероятны, если имеется история предыдущих аналогичных заболеваний, повышение температуры тела выше >39°C, без видимой причины в течение более 24 часов, болезненный внешний вид ребенка, болезненность в надлобковой области (или дизурия и боль в пояснице или новое недержание мочи у достаточно взрослых детей). Чаще инфекции мочевыводящих путей встречаются у девочек и необрезанных мальчиков. Во всех случаях рекомендуется сдать анализ мочи (с посевом), который позволит подтвердить или исключить предполагаемый диагноз. Также в диагностических целях проводится УЗИ почек и цистоуретрография.
Чаще инфекции мочевыводящих путей встречаются у девочек и необрезанных мальчиков. Во всех случаях рекомендуется сдать анализ мочи (с посевом), который позволит подтвердить или исключить предполагаемый диагноз. Также в диагностических целях проводится УЗИ почек и цистоуретрография.
Через несколько недель после того, как ребенок заболел, проводится дополнительное обследование. Оно может включать УЗИ брюшной полости или компьютерную томографию для поиска скрытого абсцесса, посев кала, тест на артрит, исследование функции щитовидной железы и тестирование на антитела. Если все в норме, то затем обычно следует тестирование на неинфекционные причины лихорадки, такие как ювенильный ревматоидный артрит, злокачественные новообразования и воспалительное заболевание кишечника.
В госпитализации могут нуждаться дети в возрасте до 2 месяцев и при наличии судорог. Лечение проводится с помощью антибиотиков и контроля гидратации организма ребенка. Варианты применения антибиотиков зависят от устойчивости возбудителя. В условиях стационара используют ампициллин и гентамицин. Для назначения внутрь в домашних условиях врач может выписать цефалексин для большинства детей или цефиксим для младенцев в возрасте 2-6 месяцев, особенно при наличии осложнений или аномалий мочевыводящих путей.
В условиях стационара используют ампициллин и гентамицин. Для назначения внутрь в домашних условиях врач может выписать цефалексин для большинства детей или цефиксим для младенцев в возрасте 2-6 месяцев, особенно при наличии осложнений или аномалий мочевыводящих путей.
Если при обследовании исключается инфекция мочевыводящих путей, то проводится дальнейшая диагностика в виде рентгенографии грудной клетки, для исключения пневмонии. В этом случае показаниями является лихорадка без видимого источника в течение более 5 дней или кашель более 10 дней, либо постоянно высокая температура (> 40), или лейкоцитоз без каких либо других причин. Например, микоплазменная пневмония может вызывать высокую температуру в течение от одной до трех недель. Также признаком скрытой пневмонии может быть частота дыхания, превышающая ожидаемое значение при повышенной температуре.
Если причина лихорадки не установлена, то возможно проведение посева крови, для выявления бактериемии. Детям в возрасте до 28 дней рекомендуется полное септическое обследование, включая люмбальную пункцию, поскольку у них самый высокий риск развития скрытых опасных инфекций. Им проводятся анализы крови и посев, анализ мочи и посев, люмбальная пункция (количество клеток, белок, глюкоза, посев, окрашивание по Граму и посев, исследования на вирусы).
Им проводятся анализы крови и посев, анализ мочи и посев, люмбальная пункция (количество клеток, белок, глюкоза, посев, окрашивание по Граму и посев, исследования на вирусы).
Чтобы помочь врачам сузить круг причин лихорадки у вашего ребенка, рассмотрите следующие вопросы и возможные источники лихорадки:
- Есть ли дома животные? (сальмонеллез от рептилий и орнитоз от птиц)
- Наблюдалось ли что-то подобное у кого-то в семье после поездок на Средиземное море? Есть ли что-то подобное в семье? (семейная средиземноморская лихорадка)
- У вашего ребенка есть шумы в сердце? (бактериальный эндокардит)
- Был ли ваш ребенок рядом с сельскохозяйственными или дикими животными? (бруцеллез, туляремия)
- Кусал ли вашего ребенка клещ? (болезнь Лайма, Ку-лихорадка)
- Вашего ребенка поцарапал котенок? (болезнь кошачьих царапин)
- Принимали ли они какие-либо лекарства? (лекарственная лихорадка)
- Ел ли ваш ребенок какие-либо сырые или недоваренные продукты, пил ли он непастеризованное молоко или сок?
- Были ли у вашего ребенка подобные эпизоды раньше и были ли они связаны с язвами во рту? (синдром Маршалла)
- Ваш ребенок пропустил какие-либо плановые прививки? (Ваш врач может не подумать о заболеваниях , которые можно предотвратить с помощью вакцин, полагая, что ваш ребенок должен быть вакцинирован и защищен от них.
 )
) - Ваш ребенок недавно выезжал из страны? (малярия или другие инфекционные заболевания)
- Помимо лихорадки, были ли у них другие симптомы, такие как ночная потливость и потеря веса? (лимфома)
Какими лекарствами можно снижать температуру?
У детей следует лечить лихорадку, равную или превышающую 39°С. У детей в возрасте от 6 месяцев до 5 лет могут развиться судороги из-за высокой температуры (так называемые фебрильные судороги). Если у вашего ребенка действительно есть фебрильные судороги, есть вероятность, что судороги могут повториться, но, как правило, дети перерастают фебрильные судороги. Фебрильные судороги не означают, что у вашего ребенка эпилепсия.
Исследования показывают, что ибупрофен может быть лучшим выбором по сравнению с ацетаминофеном для лечения боли и лихорадки у детей по сравнению с ацетаминофеном. Рекомендуется использовать не более 3 доз ибупрофена по 10 мг/кг за сутки или 4 доз по 15 мг/кг ацетаминофена за стуки. При этом ребенок должен пить воду, чтобы снизить риск токсичности препаратов. Некоторые эксперты предлагают назначать жаропонижающие средства при лихорадке только один раз в день, чтобы избежать потенциальных осложнений при запланированном приеме, таких как осложнениях со стороны печени у детей, принимавших ацетаминофен каждые 4 часа, и о почечных осложнениях у детей, получавших каждые 6 часов ибупрофен.
При этом ребенок должен пить воду, чтобы снизить риск токсичности препаратов. Некоторые эксперты предлагают назначать жаропонижающие средства при лихорадке только один раз в день, чтобы избежать потенциальных осложнений при запланированном приеме, таких как осложнениях со стороны печени у детей, принимавших ацетаминофен каждые 4 часа, и о почечных осложнениях у детей, получавших каждые 6 часов ибупрофен.
Аспирин и риск синдрома Рея у детей
Не давайте ребенку аспирин, не посоветовавшись предварительно с его лечащим врачом. Применение аспирина для лечения детей связано с синдромом Рея, потенциально серьезным или смертельным заболеванием. Поэтому педиатры не рекомендуют использовать аспирин (или любые лекарства, содержащие аспирин) для лечения любых вирусных заболеваний у детей.
Другие способы снизить температуру
Оденьте ребенка легко. Лишняя одежда будет задерживать тепло тела и вызывать повышение температуры.
Поощряйте ребенка пить много жидкости, такой как соки, газированные напитки, пунш или фруктовое мороженое.
Сделайте ребенку теплую ванну.
Поместите холодные мочалки на участки тела, где кровеносные сосуды находятся близко к поверхности кожи, например, на лоб, запястья и пах.
Когда вызывать врача при температуре?
Немедленно позвоните врачу вашего ребенка, если вашему ребенку меньше 2 месяцев и присутствует любое из следующих состояний:
- Лихорадка выше 40ºС
- Ваш ребенок безутешно плачет
- Вашего ребенка трудно разбудить
- Шея вашего ребенка жесткая
- У вашего ребенка судороги
- На коже присутствуют любые фиолетовые пятна
- Дыхание затруднено и не становится лучше после того, как вы прочищаете нос
- Ваш ребенок не может ничего проглотить и пускает слюну
- Ваш ребенок выглядит очень больным (если возможно, проверьте внешний вид вашего ребенка через час после того, как он принял соответствующую дозу ацетаминофена)
Позвоните врачу вашего ребенка в течение 24 часов, если вашему ребенку от 2 до 4 месяцев и присутствует любое из следующих состояний:
- Лихорадка больше 40 º С (особенно если ваш ребенок моложе 2 лет)
- При мочеиспускании возникает жжение или боль
- У вашего ребенка лихорадка в течение более 24 часов без очевидной причины или локализации инфекции.

- У вашего ребенка высокая температура более 72 часов
- Лихорадка ушла более чем на 24 часа, а затем вернулась
У вашего ребенка в анамнезе были фебрильные судороги.
Вызвать врача на дом Записаться к врачу или звоните по телефону +7 (812) 331-17-74
что это значит и что говорит комаровский
Содержимое
- 1 Повышенная температура у ребенка без симптомов: причины и советы доктора Комаровского
- 1.1 Температура у ребенка 38 без симптомов: причины и советы
- 1.1.1 Почему у ребенка может быть повышенная температура без симптомов?
- 1.1.2 Что делать, если у ребенка повышенная температура без симптомов?
- 1.2 Важность измерения температуры
- 1.3 Причины повышения температуры без симптомов у ребенка
- 1.4 Когда нужно обратиться к врачу?
- 1.4.1 Температура у ребенка
- 1.4.2 Другие симптомы
- 1.4.3 Длительность симптомов
- 1.
 4.4 Мнение доктора Комаровского
4.4 Мнение доктора Комаровского
- 1.5 Что делать, если у ребенка температура 38 без симптомов?
- 1.6 Как снизить температуру при отсутствии симптомов?
- 1.7 Мнение профессионала: Доктор Комаровский
- 1.8 Как предотвратить повышение температуры у ребенка без симптомов?
- 1.9 Профилактические меры при возникновении температуры
- 1.10 Когда можно «отпустить тормоза»?
- 1.11 Видео по теме:
- 1.12 Вопрос-ответ:
- 1.12.0.1 Почему у моего ребенка температура 38 без симптомов?
- 1.12.0.2 Какие могут быть симптомы, если у ребенка повышенная температура?
- 1.12.0.3 Может ли повышенная температура у ребенка пройти сама собой?
- 1.12.0.4 Что можно сделать, если у ребенка повышенная температура?
- 1.12.0.5 Возможно ли, что у ребенка будет повышенная температура после прививки?
- 1.12.0.6 Каково мнение доктора Комаровского о повышенной температуре у ребенка без симптомов?
- 1.1 Температура у ребенка 38 без симптомов: причины и советы
У ребенка температура 38 градусов без явных признаков заболевания? Не паникуйте! Узнайте, что это может означать и как посоветует поступить доктор Комаровский.
Родители часто беспокоятся, когда у их ребенка повышенная температура. Если же при этом нет других симптомов, то возникает вопрос, что же вызвало такую реакцию организма. В таких случаях важно понимать, что не всегда повышение температуры является признаком болезни или инфекции, а может быть проявлением других причин.
Тем не менее, высокая температура может свидетельствовать о возможном заболевании или инфекции, поэтому важно обратиться к доктору и получить квалифицированную помощь. Одним из ведущих педиатров в России является Евгений Комаровский, который имеет богатый опыт и помогает справиться с проблемами детей и их родителей.
— Евгений Комаровский
Если у вашего ребенка беспокоят повышенная температура и другие симптомы (боль в горле, насморк, кашель), то достаточно вероятно, что это следствие инфекции. В таких случаях, следует обратиться к педиатру, который диагностирует проблему и назначит лечение. Важно помнить, что самолечение может усугубить проблему и нанести вред здоровью ребенка.
Температура у ребенка 38 без симптомов: причины и советы
Почему у ребенка может быть повышенная температура без симптомов?
Высокая температура тела является реакцией иммунной системы на инфекцию или воспаление в организме. Однако, у некоторых детей повышение температуры может происходить без других симптомов заболевания. Это может быть вызвано многими причинами:
- Сильным стрессом или эмоциональным перенапряжением
- Изменением климата или пребыванием в жаркой комнате
- Длительным пребыванием на солнце
- Регулярным употреблением жареной, пряной или текучей пищи
- Приемом некоторых лекарств, таких как антибиотики или витаминные комплексы
Что делать, если у ребенка повышенная температура без симптомов?
В первую очередь, не следует паниковать. Следует обратить внимание на общее состояние и поведение ребенка, не стоит дополнительно травмировать его эмоционально. При повышении температуры без симптомов можно попробовать следующее:
- Предоставить ребенку непосредственный доступ к воде
- Создать максимально комфортные условия для покоя и отдыха
- Обеспечить мягкий режим питания
- Если температура длительное время не снижается или ребенок начал жаловаться на боли или другие симптомы, необходимо обратиться к врачу
Как отметил доктор Комаровский, кратковременное повышение температуры без сопутствующих симптомов не является опасным и в большинстве случаев не требует медицинской помощи. Однако, если есть дополнительные проявления заболевания или температура длительное время не снижается, обращение к врачу становится необходимым.
Однако, если есть дополнительные проявления заболевания или температура длительное время не снижается, обращение к врачу становится необходимым.
Важность измерения температуры
Измерение температуры — важная процедура при выявлении заболеваний у детей. Температура, которая превышает норму, может быть первым симптомом заболевания. Если у детей температура тела достигает уровня 38 градусов без явных признаков заболевания, это может свидетельствовать о скрытом инфекционном процессе.
По мнению доктора Комаровского, измерение температуры является важной диагностической процедурой, которая дает возможность точно определить наличие заболевания, его степень и характер. В своих рекомендациях доктор Комаровский подчеркивает, что измерение температуры должно проводиться правильно и, в случае необходимости, повторяться несколько раз для получения более точных результатов.
- Измерение температуры позволяет:
- Быстро выявить наличие заболевания;
- Получать информацию о состоянии ребенка;
- Принимать своевременные меры для улучшения здоровья;
- Отслеживать эффективность лечения.

Причины повышения температуры без симптомов у ребенка
Температура у ребенка может повышаться без сопутствующих симптомов и причин для беспокойства может не быть. Однако, также возможны и болезни, которые могут привести к подобному состоянию.
Также, повышение температуры может быть связано с зубами, когда появление первых зубов у ребенка сопровождается данным симптомом.
Но, важно помнить, что это не единственные причины поднятия температуры без симптомов и в некоторых случаях необходимо обратиться за медицинской помощью.
Мнение доктора Комаровского: Повышение температуры без симптомов у ребенка может быть нормальным физиологическим процессом, который объясняется реакцией иммунной системы на возможное воздействие внешних факторов. Однако, если такое состояние продолжается более суток, сопровождается другими симптомами или вызывает беспокойство, стоит обратиться за медицинской помощью.
Когда нужно обратиться к врачу?
Температура у ребенка
Повышение температуры у ребенка может быть симптомом различных заболеваний, начиная от простуды и заканчивая серьезными инфекционными заболеваниями.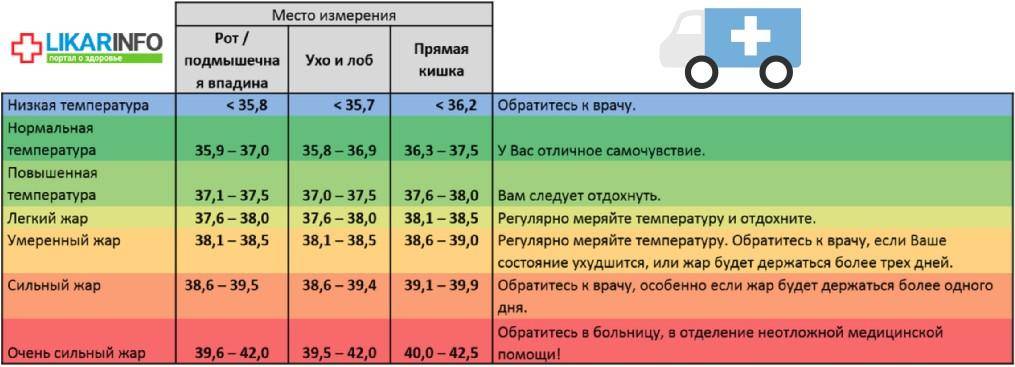 Если температура не снижается даже после приема жаропонижающих препаратов, необходимо обратиться к врачу.
Если температура не снижается даже после приема жаропонижающих препаратов, необходимо обратиться к врачу.
Другие симптомы
Если к повышению температуры ребенка присоединились другие симптомы, такие как насморк, кашель, боль в горле, то скорее всего ребенок простужен и необходимость в обращении к врачу не так велика. Однако, если ребенок жалуется на боли в ушах, головной боли, то следует немедленно обратиться к врачу.
Длительность симптомов
Если повышение температуры у ребенка длится дольше двух дней, а прием жаропонижающих не помогает, то необходимо обратиться к врачу. Также стоит учитывать длительность других симптомов, если они сохраняются более трех дней, то требуется консультация врача.
Мнение доктора Комаровского
По мнению врача Комаровского, если повышение температуры у ребенка не сопровождается другими симптомами и снижается после приема жаропонижающих препаратов, то нет необходимости обращаться к врачу. Однако, если температура не снижается длительное время или появляются другие симптомы, то стоит обязательно проконсультироваться с врачом.
Что делать, если у ребенка температура 38 без симптомов?
Возможно, вы заметили, что у вашего ребенка температура 38 градусов, но при этом нет других симптомов, таких как кашель, насморк или боли в животе. В такой ситуации родители часто не знают, что делать и как помочь своему ребенку.
В таком случае, важно проводить наблюдение за состоянием ребенка. Если температура не повышается и ребенок не жалуется на ничего, можно не беспокоиться и просто дать ему отдохнуть.
Однако, если температура начинает расти или ребенок появляется другие симптомы, такие как боли в горле, то необходимо обратиться за медицинской помощью.
Мнение доктора Комаровского по этому вопросу заключается в том, что если ребенок не жалуется на ничего и не имеет других симптомов, то нужно просто следить за его состоянием и дать ему отдохнуть. Однако, если температура начинает расти, а также если появляются другие симптомы, то нужно обратиться к врачу.
Итак, если у вашего ребенка температура 38 градусов без симптомов, то важно оставаться спокойным, наблюдать за состоянием ребенка и обращаться за помощью, если это необходимо.
Как снизить температуру при отсутствии симптомов?
Температура 38 градусов у ребенка без дополнительных симптомов не является критической. Необходимо обеспечить ребенку комфортные условия в комнате: снизить температуру, проветрить помещение и обеспечить питьем детского чая или простой воды, чтобы увлажнить горло.
Важно не паниковать и не давать сильные жаропонижающие препараты без консультации с врачом. Также не следует переходить на строгую диету и избегать активных физических нагрузок.
Если температура держится длительное время (более двух дней) или появляются дополнительные симптомы, такие как кашель, насморк, или боль в животе, необходимо обратиться к врачу. Только он может поставить точный диагноз и назначить эффективное лечение.
Мнение профессионала: Доктор Комаровский
Высокая температура у ребенка может возникнуть по многим причинам, и далеко не всегда это свидетельствует об инфекционном заболевании. Однако, если температура находится на уровне 38 градусов без других симптомов, следует обратиться к педиатру для дальнейшего обследования.
Доктор Комаровский также подчеркивает, что сама по себе температура не является болезнью, а свидетельствует о борьбе организма с внешней угрозой. Это может быть и простуда, и реакция на прививку, и даже просто перегрев. Поэтому в первую очередь важно выяснить причину повышения температуры, особенно если у ребенка есть другие симптомы.
Если же температура у ребенка не падает в течение нескольких дней или возникают другие симптомы (кроме, возможно, слабости и недомогания), то следует обратиться к врачу. Для снижения температуры спасительным средством могут стать жидкость, теплое питье и комнатный режим.
Как предотвратить повышение температуры у ребенка без симптомов?
Если у ребенка 38-градусная температура без явных симптомов, то это может быть первым признаком небольшой инфекции. Однако, не всегда повышение температуры означает заболевание. Чтобы не допустить развития болезни, необходимо проводить профилактические меры.
- Обеспечить ребенку комфортные условия.
 В помещении должно быть не жарко и не холодно. Не допускайте сквозняков. Одевайте ребенка в соответствии с погодой.
В помещении должно быть не жарко и не холодно. Не допускайте сквозняков. Одевайте ребенка в соответствии с погодой. - Питание. Рацион должен быть сбалансированным и содержать достаточное количество витаминов и минералов. Ограничьте потребление сладкого, жирного и прочих вредных продуктов.
- Гигиена. Регулярно мойте руки ребенку и наблюдайте за гигиеной полости рта. Одевайте ребенка в чистую одежду и меняйте ее по мере загрязнения.
- Физическая активность. Умеренные физические нагрузки помогают укреплять иммунитет и профилактировать заболевания. Важно не переутомлять ребенка.
В случае, если у ребенка все же появились признаки заболевания, следует проконсультироваться с врачом. Доктор Комаровский советует не паниковать и действовать сообразно ситуации. Главное — вовремя обратиться за помощью.
Профилактические меры при возникновении температуры
При возникновении температуры у ребенка необходимо принимать меры, чтобы уменьшить ее и предотвратить возможное ухудшение состояния. Для этого следует:
Для этого следует:
- Обеспечить комфортную температуру окружающей среды, исключить перепады температуры;
- Предоставить ребенку покой, занять его чем-то спокойным – чтением книг, просмотром мультфильмов;
- Обеспечить ребенку достаточное количество жидкости, которое необходимо для поддержания водно-солевого баланса;
- Обратиться к врачу, если симптомы не уменьшаются или ухудшаются.
Родителям следует использовать меры профилактики, чтобы предотвратить возникновение температуры. Здесь важно:
- Следить за режимом дня ребенка — регулярно ходить на прогулки, обеспечивать достаточное время для сна;
- Поддерживать здоровый образ жизни — больше времени проводить на свежем воздухе, питаться правильно;
- Регулярно проводить гигиенические процедуры для предотвращения заболеваний, вызывающих температуру;
- Избегать контакта с больными детьми, особенно в период вспышек инфекционных заболеваний.
Если ребенок почувствовал себя плохо и возникла температура, важно не откладывать визит к врачу. Только специалист может определить причину температуры и назначить соответствующее лечение.
Только специалист может определить причину температуры и назначить соответствующее лечение.
Когда можно «отпустить тормоза»?
Воспаление и другие симптомы, сопровождающие повышенную температуру у ребенка, всегда вызывают беспокойство у родителей. Однако, если при замере температуры на термометре показатели равны или выше 38 градусов, симптомов может не быть. В этом случае необходимо сначала понять, к чему может привести повышенная температура тела.
Один из наиболее распространенных причин – инфекционный процесс, который может проходить в организме без видимых проявлений. При подобной ситуации необходимо внимательно следить за состоянием ребенка и при появлении хотя бы небольшой симптоматики сразу обратиться к врачу.
Однако следует помнить, что у некоторых детей повышенная температура может быть вызвана и другими причинами – например, крайним жаром и перегревом. При этом необходимо особенно аккуратно следить за гидробалансом и нужно время от времени помогать ребенку охладиться, не создавая при этом сильных перепадов температуры.
В любом случае, если повышенная температура не сопровождается другими симптомами, не стоит паниковать, но и «отпускать тормоза» тоже не нужно. Необходимо в точности следовать рекомендациям врача и не забывать следить за состоянием ребенка.
Видео по теме:
Вопрос-ответ:
Почему у моего ребенка температура 38 без симптомов?
Такой повышенной температуре может быть множество причин — это могут быть инфекции, аллергические реакции, стресс, травмы, реакция на прививки. Чтобы точно установить причину, необходимо обратиться к педиатру для диагностики и назначения лечения.
Какие могут быть симптомы, если у ребенка повышенная температура?
Симптомы зависят от причины повышения температуры. Это может быть головная боль, насморк, кашель, боль в горле, тошнота, рвота, диарея, а также болезненность в любой части тела. Также у ребенка может быть повышенная раздражительность, слабость и потеря аппетита.
Также у ребенка может быть повышенная раздражительность, слабость и потеря аппетита.
Может ли повышенная температура у ребенка пройти сама собой?
В некоторых случаях повышенная температура может пройти самостоятельно, без назначения лекарственных препаратов, но это происходит достаточно редко. У большинства детей необходимо лечение, чтобы нормализовать температуру и избежать возможных осложнений.
Что можно сделать, если у ребенка повышенная температура?
В первую очередь необходимо позвонить педиатру и проконсультироваться. Если у ребенка температура выше 38 градусов, можно дать ему жаропонижающее средство на основе парацетамола или ибупрофена в соответствии с возрастом и весом. Также важно обеспечить ребенку питьевой режим и комфортный режим отдыха.
Возможно ли, что у ребенка будет повышенная температура после прививки?
Да, это возможно. После прививок некоторые дети могут испытывать небольшой подъем температуры и легкое неудомление, что считается нормальной реакцией на введение препарата. Однако при сильной реакции и/или повышении температуры выше 38 градусов необходимо обратиться к педиатру за консультацией и возможным лечением.
Однако при сильной реакции и/или повышении температуры выше 38 градусов необходимо обратиться к педиатру за консультацией и возможным лечением.
Каково мнение доктора Комаровского о повышенной температуре у ребенка без симптомов?
В своих программах доктор Комаровский подчеркивает, что повышенная температура не является самостоятельным заболеванием, а лишь является симптомом, указывающим на продуктивное противостояние организма вредным факторам. Однако если температура длится более 2-3 дней без видимых симптомов, необходимо проконсультироваться с врачом для уточнения причины и возможного назначения лечения.
Необъяснимая лихорадка у детей раннего возраста: как лечить тяжелую бактериальную инфекцию
BMJ. 2003 г., 8 ноября; 327 (7423): 1094–1097.
doi: 10.1136/bmj.327.7423.1094
, профессор 1
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности серьезный риск сепсиса и менингит. В этом обзоре описаны бактериальные причины такой инфекции и соответствующее лечение в разных возрастных группах
Лихорадка у младенцев определяется как ректальная температура 38°C (100,4°F) или выше. У детей старшего возраста ректальная температура 38,4 °C (101,1 °F) или оральная температура 37,8 °C (100 °F) обычно считается ненормальной. 1 У большинства детей раннего возраста с лихорадкой и отсутствием очага инфекции наблюдается самоизлечивающееся вирусное заболевание, не требующее лечения и исчезающее без последствий. Инфекция мочевыводящих путей является еще одной важной причиной лихорадки у детей раннего возраста, у которых лихорадка отсутствует при отсутствии очага инфекции. 2 Однако у некоторых детей со временем может развиться скрытая бактериемия, которая может быть связана с серьезной бактериальной инфекцией. Многочисленные исследования пытались выявить детей, которые выглядят здоровыми, но имеют серьезную инфекцию, и оценить возможные методы лечения. В этом обзоре обсуждаются бактериальные причины, основные диагностические тесты, клиническая оценка, разумное использование антибиотиков и последующее наблюдение за необъяснимой, трудно диагностируемой бактериальной инфекцией, вызывающей лихорадку у маленьких детей.
У детей старшего возраста ректальная температура 38,4 °C (101,1 °F) или оральная температура 37,8 °C (100 °F) обычно считается ненормальной. 1 У большинства детей раннего возраста с лихорадкой и отсутствием очага инфекции наблюдается самоизлечивающееся вирусное заболевание, не требующее лечения и исчезающее без последствий. Инфекция мочевыводящих путей является еще одной важной причиной лихорадки у детей раннего возраста, у которых лихорадка отсутствует при отсутствии очага инфекции. 2 Однако у некоторых детей со временем может развиться скрытая бактериемия, которая может быть связана с серьезной бактериальной инфекцией. Многочисленные исследования пытались выявить детей, которые выглядят здоровыми, но имеют серьезную инфекцию, и оценить возможные методы лечения. В этом обзоре обсуждаются бактериальные причины, основные диагностические тесты, клиническая оценка, разумное использование антибиотиков и последующее наблюдение за необъяснимой, трудно диагностируемой бактериальной инфекцией, вызывающей лихорадку у маленьких детей.
Я собрал информацию, просматривая Medline, используя личные архивы и читая соответствующую литературу. Обзор и рекомендации основаны на обсервационных исследованиях и систематических обзорах.
Многие микроорганизмы могут вызывать лихорадочную скрытую инфекцию у детей младшего возраста. Их распределение носит сезонный характер и варьирует в разных возрастных группах. Однако существует существенное дублирование (вставка 1).
Основные бактериальные причины инфекции у детей в возрасте до 1 месяца перечислены в графе 1. Вирусные агенты (в основном Herpes simplex и энтеровирусы) также могут вызывать опасную для жизни фебрильную инфекцию в этой возрастной группе. 3 Большинство инфекций у детей старше 3 месяцев вызываются Streptococcus pneumoniae (у непривитых детей), Neisseria meningitidis, или Salmonella spp. Staphylococcus aureus связан с инфекциями костей и суставов, а Escherichia coli , а также другие кишечные грамотрицательные палочки обнаруживаются при инфекциях мочевыводящих путей.
Уровень бактериемии, вызванной Haemophilus influenzae и S pneumoniae , снизился после введения конъюгированных вакцин H influenzae и полисахаридно-белковой конъюгированной пневмококковой вакцины семи серотипов. 4 ,5 Предполагается, что риск скрытой бактериемии и ее последствий у вакцинированных детей существенно снижается.
Обобщающие пункты
Основными бактериальными возбудителями инфекций у детей в возрасте до 1 месяца являются стрептококки группы В, Escherichia coli (и другие кишечные грамотрицательные палочки), Listeria monocytogenes, Streptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Neisseria meningitides и Salmonella spp.
Большинство бактериальных инфекций в дети старше 3 месяцев вызываются S pneumoniae (у непривитых детей), N meningitidis или Salmonella spp.
Все лихорадящие дети в возрасте до 3 лет с токсическими проявлениями должны быть госпитализированы, пройти полное обследование на сепсис и менингит и получить противомикробные препараты. лечение
лечение
Риск бактериальной инфекции очень низок у детей старше 24 месяцев, которые кажутся здоровыми, а последующее наблюдение без лабораторных анализов или лечения противомикробными препаратами обычно адекватно ; если идентифицируемый источник не обнаружен и ребенок кажется здоровым, диагностические тесты или антибиотики, как правило, не нужны
Большинство лихорадящих младенцев в возрасте до 1 месяца и всех детей в возрасте до 7 дней следует госпитализировать и лечить противомикробными препаратами; тем не менее, наблюдение в стационаре без противомикробных препаратов или амбулаторное лечение возможны в отдельных случаях с низким риском
Вставка 1: Причины бактериемии и менингита у детей раннего возраста
Дети до 1 месяца
Стрептококк группы В
- 9 0002 Escherichia coli (и другие кишечные грамотрицательные палочки)
Listeria monocytogenes
Streptococcus pneumoniae
Haemophilus influenzae
9 0089Neisseria meningitides
Salmonell ococcus pneumoniae
Группа B Streptococcus
Neisseria meningitides
Salmonella spp.

Haemophilus influenzae
Listeria monocytogenes
Staphylococcus aureus
Возраст старше 3 месяцев
Стрептококки ococcus pneumoniae
Haemophilus influenzae
Neisseria meningitides
- 9000 2 Сальмонелла spp
Лихорадка у детей в возрасте до 3 месяцев
Риск серьезной бактериальной инфекции наиболее высок с рождения в течение первого месяца жизни и особенно высок у недоношенных детей. 6 Факторы, связанные с низким риском серьезной бактериальной инфекции у лихорадящих детей в возрасте до 3 месяцев, были установлены в нескольких исследованиях. Первое из этих исследований, проведенное Университетом Рочестера, 7 , и все последующие 8 — 10 показали, что дети с малой вероятностью наличия серьезной бактериальной инфекции соответствовали следующим критериям:
Отсутствие клинических признаки инфекции уха, кожи, костей или суставов
Количество лейкоцитов от 5 до 15 × 10 9 /л
Менее 1,5 × 10 9 палочкоядерных клеток/л
90 089
Нормальный анализ мочи.
Риск серьезного бактериального заболевания у детей «низкого риска» минимален. В метаанализе исследований лихорадящих детей в возрасте до 3 месяцев риск серьезных бактериальных заболеваний, бактериемии и менингита составил 24,3%, 12,8% и 3,9% у детей «высокого риска» и 2,6%, 1,3% и 0,6%. % у детей «низкого риска». 6 Хотя риск серьезной бактериальной инфекции может быть высоким в этой возрастной группе, младенцев с очень низким риском можно выявить с помощью установленных критериев (вставка 2).
Лихорадка у детей в возрасте старше 3 месяцев
Скрытая бактериемия чаще всего вызывается S pneumoniae и редко вызывается N meningitides или H influenzae тип b; она встречается у 3-8% внешне нетоксичных детей этой возрастной группы с лихорадкой и отсутствием очага инфекции. 13 — 15 Только при наличии температуры > 39°C риск бактериемии составляет всего 3%. 16 Однако этот риск выше, когда повышенная температура связана с высоким общим количеством лейкоцитов. 14 Одно исследование выявило риск 16,7% при количестве лейкоцитов выше 15 × 10 9 /л. 17
14 Одно исследование выявило риск 16,7% при количестве лейкоцитов выше 15 × 10 9 /л. 17
Инфекция, как правило, носит транзиторный характер, и пациент выздоравливает без антимикробного лечения. У таких детей в редких случаях может развиться серьезная очаговая или системная инфекция, такая как менингит или септический шок. 18 Риск менингита связан с бактериями-возбудителями; он самый низкий у S pneumoniae бактериемии (1,8%) и выше у H influenzae типа b (13%) и N менингита (56%). 15 Однако риск бактериемии и менингита, вызванный S. pneumoniae и H. influenzae типа b, существенно снизился после лицензирования полисахаридно-белковой семисеротиповой конъюгированной пневмококковой вакцины и H. influenzae конъюгированная вакцина. 4 ,5
Новорожденные подвергаются большему риску системной инфекции. Гематогенное распространение инфекции очень распространено в этой возрастной группе и у пациентов с ослабленным иммунитетом. Однако большинство детей младшего возраста, у которых развивается бактериемия, иммунологически интактны. Процесс инициируется носоглоточной колонизацией с последующей бактериальной инвазией в кровь и редкой системной диссеминацией. 19 Как колонизация, так и бактериемия часто связаны с предшествующей вирусной инфекцией дыхательных путей. 19
Однако большинство детей младшего возраста, у которых развивается бактериемия, иммунологически интактны. Процесс инициируется носоглоточной колонизацией с последующей бактериальной инвазией в кровь и редкой системной диссеминацией. 19 Как колонизация, так и бактериемия часто связаны с предшествующей вирусной инфекцией дыхательных путей. 19
Риск бактериемии оценивался с помощью многочисленных диагностических тестов и клинических шкал. 11 ,20 ,21 Диагностические тесты включают подсчет лейкоцитов и дифференциальную скорость оседания эритроцитов, С-реактивный белок, морфологические изменения в периферических нейтрофилах, микроскопическое исследование лейкоцитарной пленки и количественные культуры крови. Несмотря на все исследования, ни один тест не обладает достаточной чувствительностью и прогностической ценностью, чтобы иметь индивидуальную клиническую ценность. 17
Вставка 2. Клинико-лабораторные критерии «низкого риска» для детей в возрасте до 3 месяцев с лихорадкой и отсутствием очага инфекции
Клинические критерии
Доношенные (гестационный возраст ≥ 37 недель) с неосложненным пребыванием на вскармливании
Ранее здоровые дети
Без токсических проявлений
Без очаговой бактериальной инфекции (кроме среднего отита)
Лабораторные критерии. соотношение нейтрофилов < 2
соотношение нейтрофилов < 2
Нормальные результаты анализа мочи (отрицательное окрашивание по Граму неочищенной мочи, отрицательные лейкоцитарная эстераза и нитрит, менее пяти лейкоцитов в поле зрения при большом увеличении)
поле
Менее 8 × 10 6 лейкоцитов/л в спинномозговой жидкости, если выполнена люмбальная пункция, и при отрицательной окраске по Граму в спинномозговой жидкости
Нет инфильтрата на рентгенограмме грудной клетки 9000 3
Все лихорадочные дети до 3 лет с токсическими проявлениями должны быть госпитализированы, обследованы на предмет возможного сепсиса или менингита и назначены антимикробные препараты. «Токсический» определяется как клиническая картина, соответствующая синдрому сепсиса (то есть вялость, плохая перфузия, выраженная гиповентиляция или гипервентиляция или цианоз). 11 Полное обследование на сепсис включает
Общий анализ крови с ручной дифференциальной
Посев крови
Анализ мочи и посев мочи rapubic tap)
Люмбальная пункция для анализа и посева спинномозговой жидкости
Посев кала и подсчет фекальных лейкоцитов при диарее
Рентгенография органов грудной клетки.

Дети в возрасте до 3 месяцев
Большинство детей с лихорадкой в возрасте до 1 месяца и всех детей в возрасте до 7 дней должны быть госпитализированы и им назначено антимикробное лечение. 22 Однако наблюдение в стационаре без антимикробной терапии или амбулаторное лечение является вариантом в отдельных случаях «низкого риска» (вставка 2) после оценки на сепсис. Прежде чем относить младенца к группе низкого риска, следует рассмотреть домашние условия (надежный опекун, наличие транспорта и телефона).
Лихорадку без очага инфекции у детей в возрасте до 3 месяцев следует лечить иначе, чем у детей старшего возраста, поскольку точная оценка степени их здоровья затруднена, и они подвержены большему риску серьезных инфекций. Их следует лечить консервативно и госпитализировать для получения антибиотиков широкого спектра действия до получения результатов посевов (кровь, моча и спинномозговая жидкость). Это делается после полной оценки, включая оценку скрытых источников инфекции. 23 Рентгенография органов грудной клетки проводится при наличии признаков пневмонии (насыщение кислородом < 95 %, дыхательная недостаточность, аномальное дыхание, тахипноэ).
23 Рентгенография органов грудной клетки проводится при наличии признаков пневмонии (насыщение кислородом < 95 %, дыхательная недостаточность, аномальное дыхание, тахипноэ).
Хотя этот консервативный подход может быть разумным, он дорог и подвергает пациента и его семью госпитализации с потенциальными неблагоприятными последствиями. 24 Прием противомикробных препаратов сопряжен с неблагоприятными последствиями и побочными эффектами. К ним относятся формирование резистентности к противомикробным препаратам, потеря клинического улучшения в качестве маркера последующего наблюдения, невозможность интерпретировать слегка аномальные результаты анализа спинномозговой жидкости, увеличение затрат и неблагоприятные побочные эффекты, включая инфекцию в месте установки катетера и тромбофлебит.
Было предложено несколько альтернативных подходов для отобранных 2-3-месячных младенцев с лихорадкой и отсутствием очага инфекции, которые выглядят здоровыми и имеют низкий риск заражения (вставка 2). Эти подходы включают
Эти подходы включают
Домашнее наблюдение и ведение без лабораторных анализов или госпитализации, только если возможно тщательное последующее наблюдение
Домашнее наблюдение и ведение, если лабораторные критерии предсказывают низкий риск
Антимикробное лечение в течение двух дней с ежедневной дозой парентерального введения цефтриаксона (50 мг/кг) в ожидании результатов посевов.
Домашнее наблюдение без противомикробных препаратов позволяет избежать неблагоприятных побочных эффектов этих препаратов и внутривенного катетеризации, а также экономит деньги без значительного увеличения риска осложнений. 3 Амбулаторное ведение может оказаться нецелесообразным, если отношения родитель-врач не установлены или нет уверенности в возможности последующего обследования. Всякий раз, когда противомикробный препарат вводится из крови, спинномозговой жидкости и мочи (полученной катетеризацией уретры или аспирацией надлобкового мочевого пузыря), перед началом лечения следует собрать посев.
Оптимальным эмпирическим лечением является внутривенное введение ампициллина (100-200 мг/кг/день) плюс гентамицин (7,5 мг/кг/день) или цефалоспорин третьего поколения (цефтриаксон, 50 мг/кг/день однократно; или цефотаксим). , 150 мг/кг/день) (вставка 3). Ванкомицин добавляют при наличии менингита, чтобы обеспечить защиту от устойчивых к пенициллину S. pneumoniae. Начальное лечение может быть скорректировано или прекращено в зависимости от результатов посева.
Вставка 3: Парентеральные противомикробные препараты, используемые для лечения детей с лихорадкой и отсутствием очага инфекции
Дети до 3 мес
Ампициллин 100-200 мг/кг/сут внутривенно в несколько приемов каждые 6 ч плюс гентамицин 7,5 мг/кг/сут в несколько приемов каждые 8 ч или цефтриаксон 50 мг/кг/ сутки в разовой дозе Или цефотаксим 150 мг/кг/сут в несколько приемов через каждые 8 часов
Дети старше 3 мес
Цефтриаксон 50 мг/кг/сут в разовую дозу Или цефуроксим 150-200 мг /кг/сут в несколько приемов каждые 6-8 часов
Дети старше 3 месяцев
Риск бактериальной инфекции очень низок у детей старше 24 месяцев с лихорадкой и отсутствием очага инфекции, которые выглядят здоровыми.
Существуют разногласия по поводу того, следует ли и какие диагностические тесты проводить и следует ли назначать противомикробные препараты детям в возрасте 3–24 месяцев с лихорадкой и отсутствием очага инфекции. 11 Подсчет и дифференциальный анализ лейкоцитов могут помочь в выявлении лиц с повышенным риском скрытой бактериальной инфекции, но имеют низкую прогностическую ценность и не оказывают прямого терапевтического воздействия. Кроме того, результаты посева крови мало влияют на исход и могут привести к ненужной госпитализации, поскольку многие бактериемии исчезают спонтанно.
Самый разумный подход к лихорадке без внимания у детей с 3-24 месяцами заключается в том, что 12 :
Административное лечение любым парацетамолом (ацетаминофен) (15 мг/кг/доза каждые 4 часа) или ибупрофен (10 мг/кг/доза каждые 6 часов)
Если ребенок выглядит токсичным, его госпитализируют, делают посев и диагностические тесты, назначают противомикробные препараты (парентерально цефтриаксон, 50 мг/кг в день; или цефуроксим, 150-200 мг/кг в день в разделенных дозах каждые 6-8 часов) (бокс 3)
Детей с нетоксическим видом обследуют на наличие очага инфекции:
При обнаружении очагов начинают лечение в соответствии с вероятными возбудителями
При отсутствии идентифицируемых источник найден и температура < 39°C (102,2°F), как правило, не требуются диагностические тесты или противомикробные препараты
Если температура > 39°C, проводятся исследования мочи (анализ мочи и посев или лейкоцитарная эстераза и нитрат мочи).

Родители и медицинский персонал должны следить за признаками развития потенциально серьезных проблем (например, рвота, раздражительность, вялость, апатия) у всех пациентов. Однако родители должны быть проинструктированы вернуться, если лихорадка ребенка сохраняется более двух-трех дней или если состояние ребенка ухудшается.
Дети, получившие конъюгированный 9Вакцина против 0025 S pneumoniae имеет меньший риск скрытой бактериемии, поскольку вакцина предотвращает 90% инвазивных заболеваний. 5 Однако они по-прежнему подвержены риску заражения другими патогенами и штаммами S pneumoniae , не включенными в вакцину.
5 Однако они по-прежнему подвержены риску заражения другими патогенами и штаммами S pneumoniae , не включенными в вакцину.
Лихорадящие дети в возрасте до 3 лет без явного источника инфекции имеют небольшой, но значительный риск сепсиса и менингита. Эти инфекции связаны с потенциальной заболеваемостью и смертностью даже при своевременном распознавании и соответствующем лечении. Хотя риск серьезных бактериальных инфекций снизился в странах, где проводится вакцинация против
Вставка 4: Указания по направлению и госпитализации
Лихорадящие дети в возрасте 7 дней и младше
Лихорадящие дети высокого риска (см.
Лихорадящие дети в возрасте до 36 месяцев с токсическим внешним видом
Дополнительные образовательные ресурсы
Pickering ЛК, изд. Красная книга 2003 г.: Отчет Комитета по инфекционным заболеваниям . 26-е изд. Чикаго, Иллинойс: Американская академия педиатрии, 2003
Egland AG, Egland TK, Tolan RW. Лихорадка без фокуса. 2002. www.emedicine.com/PED/topic2700.htm
Виртуальная детская больница (www.vh.org/pediatric/index.html)
Информация для пациентов
emedicine (www.emedicine.com) — онлайн-учебник с обширными главами по педиатрии, включая лихорадку у детей раннего возраста
Виртуальная детская больница (www.vh.org/pediatric/index.html) — предоставляет информацию по многим педиатрическим темам, включая лихорадку у детей младшего возраста
Конкурирующие интересы: Не заявлено.
1. Зеленый M. Лихорадка. В: Детская диагностика. Philadelphia: Saunders, 1998: 203.
Philadelphia: Saunders, 1998: 203.
2. Hoberman A, Chao HP, Keller DM, Hickey R, Davis HW, Ellis D. Распространенность инфекции мочевыводящих путей у детей с лихорадкой. Дж Педиатр 1993;123:17-23. [PubMed] [Google Scholar]
3. Klein JO, Schlesinger PC, Karasic RB. Ведение лихорадящего младенца в возрасте трех месяцев или младше. Педиатр Infect Dis 1984;3: 75-9. [PubMed] [Google Scholar]
4. Центры по контролю и профилактике заболеваний. Прогресс в деле ликвидации гемофильной инфекции типа b среди младенцев и детей, Соединенные Штаты, 1987–1997 годы. ММВР 1998; 47: 993-8. [PubMed] [Google Scholar]
5. Black SB, Shinefleld HR, Hansen J, Elvin L, Laufer D, Malinoski F. Послелицензионная оценка эффективности семивалентных пневмококковых конъюгированных вакцин. Педиатр Infect Dis J 2001; 20: 1105-7. [PubMed] [Академия Google]
6. Барафф Л.Дж., Ослунд С.А., Шригер Д.Л., Стивен М.Л. Вероятность бактериальных инфекций у лихорадящих детей в возрасте до трех месяцев: метаанализ.
7. Даган Р., Пауэлл К.Р., Холл С.Б., Менегус М.А. Выявление младенцев с маловероятной серьезной бактериальной инфекцией, несмотря на то, что они госпитализированы с подозрением на сепсис. Дж Педиатр 1985; 107: 855-60. [PubMed] [Google Scholar]
8. Даган Р., Софер С., Филипп М., Шачак Э. Амбулаторное лечение лихорадящих младенцев в возрасте до 2 месяцев, относящихся к группе низкого риска серьезных бактериальных инфекций. Дж Педиатр 1988;112: 355-60. [PubMed] [Google Scholar]
9. Baker MD, Bell LM, Avner JR. Амбулаторное ведение лихорадки без антибиотиков у отдельных младенцев. N EngI J Med 1993; 329: 1437-41. [PubMed] [Google Scholar]
10. Jaskiewicz JA, McCarthy CA, Richardson AC, White KC, Fisher DJ, Dagan R, et al. Лихорадящие младенцы с низким риском серьезной бактериальной инфекции — оценка Рочестерских критериев и значение для ведения. Педиатрия 1994; 94: 390-6. [PubMed] [Академия Google]
11. Барафф Л.Дж., Басс Дж.В., Флейшер Г.Р., Кляйн Д.О., Маккракен Г.Х. мл., Пауэлл К.Р., Шригер Д.Л. Практические рекомендации по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Педиатрия
1993; 92: 1-12. [PubMed] [Google Scholar]
Барафф Л.Дж., Басс Дж.В., Флейшер Г.Р., Кляйн Д.О., Маккракен Г.Х. мл., Пауэлл К.Р., Шригер Д.Л. Практические рекомендации по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Педиатрия
1993; 92: 1-12. [PubMed] [Google Scholar]
12. Baraff LJ. Лечение лихорадки без источника у младенцев и детей. Энн Эмерг Мед 2000; 36: 602-14. [PubMed] [Google Scholar]
13. McGowan JE Jr, Bratton L, Klein JO, Финляндия M. Бактериемия у детей с лихорадкой, наблюдаемая в педиатрической клинике. N Engl J Med 1973; 288: 1309-12. [PubMed] [Google Scholar]
14. McCarthy PI, Jekel IF, Dolan TF Jr. Температура выше или равна 40°C у детей в возрасте до 24 месяцев: проспективное исследование. Педиатрия 1977; 59: 663-8. [PubMed] [Google Scholar]
15. Шапиро Э.Д., Аарон Н.Х., Уолд Э.Р., Чипонис Д. Факторы риска развития бактериального менингита у детей со скрытой бактериемией. Дж Педиатр 1986; 109: 15-9. [PubMed] [Google Scholar]
16. Fleisher GR, Rosenberg N, Vinci R, Steinberg J, Powell K, Christy C, et al. Внутримышечная и пероральная антибактериальная терапия для профилактики менингита и других бактериальных осложнений у детей раннего возраста с лихорадкой и риском скрытой бактериемии. Дж Педиатр
1994;124:504-12. [PubMed] [Google Scholar]
Fleisher GR, Rosenberg N, Vinci R, Steinberg J, Powell K, Christy C, et al. Внутримышечная и пероральная антибактериальная терапия для профилактики менингита и других бактериальных осложнений у детей раннего возраста с лихорадкой и риском скрытой бактериемии. Дж Педиатр
1994;124:504-12. [PubMed] [Google Scholar]
17. Bass JW, Steele RW, Wittler RR, Weisse ME, Bell V, Heisser AH, et al. Антимикробное лечение скрытой бактериемии: многоцентровое совместное исследование. Педиатр Infect Dis J 1993; 12: 466-73. [PubMed] [Google Scholar]
18. Bachur R, Harber MB. Повторное обследование амбулаторных больных с бактериемией Streptococcus pneumoniae. Педиатрия 2000; 105: 502-9. [PubMed] [Google Scholar]
19. Каплан С.Л., Табер Л.Х., Франк А.Л., Фейгин Р.Д. Назофарингеальные вирусные изоляты у детей с менингитом Haemophilus influenzae типа b. Дж Педиатр 1981;99:591-2. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Jaffe DM, Fleisher GR. Температура и общее количество лейкоцитов являются индикаторами бактериемии. Педиатрия
1991; 87: 670-4. [PubMed] [Google Scholar]
Педиатрия
1991; 87: 670-4. [PubMed] [Google Scholar]
21. McCarthy PL, Sharpe MR, Spiesel SZ, Dolan TF Jr. Шкалы наблюдения для выявления серьезных заболеваний у детей с лихорадкой. Педиатрия 1980; 65: 1090-5. [PubMed] [Google Scholar]
22. Baraff LJ, Bass JW, Fleisher GR, Fleisher GR, Klein JO, McCracken GH Jr, et al. Ведение лихорадящего ребенка раннего возраста: комментарий к практическим рекомендациям. Педиатрия 1997;100:134-5. [PubMed] [Google Scholar]
23. Джонс Р.Г., Басс Дж.В. Лихорадящие дети без очага инфекции: обзор их ведения врачами первичного звена. Педиатр Infect Dis J 1993; 12: 179-83. [PubMed] [Google Scholar]
24. Леви Дж. К. Уязвимые дети: точки зрения родителей и использование медицинской помощи. Педиатрия 1979;65: 956-63 [PubMed] [Google Scholar]
25. Thuler LC, Jenicek M, Turgeon JP, Rivard M, Lebel P, Lebel MH. Влияние ложноположительного результата посева крови на лечение детей с лихорадкой. Педиатр Infect Dis J
1997;16: 846-51. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
Лихорадка у детей
- Дом
- A-Z
Определите симптомы лихорадки у вашего ребенка и узнайте, когда температура слишком высока. Читайте дальше, чтобы узнать о причинах лихорадки у детей и о том, что вы можете сделать, чтобы ее снизить.
Что такое лихорадка у ребенка?
У нормального здорового человека температура тела около 37 градусов Цельсия. Лихорадка возникает, когда температура тела вашего ребенка выше нормы. Нормальная температура тела колеблется незначительно, но температура выше 38°С считается лихорадкой. Лихорадка у маленьких детей обычно означает, что у них есть основная инфекция. Иммунная система повышает температуру тела как часть защиты от инфекции.

Как измерить температуру вашего ребенка
В зависимости от возраста вашего ребенка выберите простой в использовании термометр:
- Подмышечный (подмышечный) термометр для детей до 4 недель
- Подмышечный (подмышечный) термометр, тимпанальный (ушной) термометр для детей в возрасте 4 недель и старше
- Ректальный термометр дает наиболее точные показания, но является инвазивным и менее удобным в использовании
Распространенные причины лихорадки у детей
Наиболее распространенными причинами лихорадки у детей являются вирусные инфекции. Есть и другие менее распространенные причины.
Вирусные инфекции
1. Инфекции верхних дыхательных путей (простуда): боль в горле, заложенность носа, кашель
2. Грипп (грипп): головная боль, озноб, мышечные боли, общая усталость, кашель, боль в горле
3. Гастроэнтерит (желудочный грипп): рвота, диарея, боль в животе, обезвоживание
4. Болезни рук, ящура и рта: пузырчатая сыпь на ладонях, подошвах, ягодицах, языке и во рту
Болезни рук, ящура и рта: пузырчатая сыпь на ладонях, подошвах, ягодицах, языке и во рту
5. Лихорадка Денге: головная боль, боли в мышцах и суставах, сыпь
6.
Ветрянка: пузырчатая сыпь на теле
Бактериальные инфекции
Они встречаются реже, чем вирусные инфекции, но также могут вызывать лихорадку. например пневмония, инфекции мочевыводящих путей (дурно пахнущая моча и снижение выработки мочи) и инфекции почек.
Иммунизация
Иногда у детей после иммунизации поднимается температура, т.е. после ДТаП. Иммунизация предназначена для стимуляции иммунной системы к выработке иммунитета к определенным бактериям/вирусам. Лихорадка после иммунизации обычно непродолжительна.
Воспалительные состояния
Воспалительные состояния и реакции, например. Болезнь Кавасаки (проявляется длительной лихорадкой, покраснением глаз, сыпью на теле, отеком губ/языка/ступней/кистей, поражением лимфатических узлов на шее), некоторыми типами артрита, например. Ювенильный идиопатический артрит или опухоли также могут вызывать лихорадку.
Ювенильный идиопатический артрит или опухоли также могут вызывать лихорадку.
Обратите внимание, что прорезывание зубов у младенцев обычно не вызывает высокой температуры.
Связанные:
Борьба с детской лихорадкой
Когда нужно показать ребенка врачу?
Лихорадка может быть пугающей, особенно если ваш ребенок очень маленький или если его лихорадка постоянно высокая в течение нескольких дней. Более высокая температура не означает более тяжелое заболевание. Лихорадка является симптомом основного заболевания и признаком того, что организм борется с болезнью.
В зависимости от возраста вашего ребенка следите за изменениями в его поведении, когда решаете, следует ли и когда вести его к врачу. Если ваш ребенок выглядит здоровым, отзывчивым и может принимать пищу или есть, несмотря на лихорадку, дайте ему отдохнуть и обтирайте его губкой, чтобы поддерживать его температуру ниже 38˚C. Используйте свои инстинкты. Если вы обеспокоены или думаете, что вашему ребенку становится хуже, обратитесь за медицинской помощью для вашего ребенка.
Используйте свои инстинкты. Если вы обеспокоены или думаете, что вашему ребенку становится хуже, обратитесь за медицинской помощью для вашего ребенка.
Немедленно обратитесь в Службу неотложной помощи детям, если ваш ребенок:
- Имеет температуру выше 41,0°C или 38,0°C для детей младше 3 месяцев
- Трудно разбудить. Лихорадка может заставить детей спать дольше, но они должны легко просыпаться и быть в состоянии реагировать на вас
- Кажется сбитым с толку или в бреду
- Постоянно плачет, и вы не можете успокоить его или ее
- Ему трудно дышать
- Он очень вялый
- Имеет кожу цвет кажется бледным или серым
- Имеет синяки
- Припадок (припадок или судорога)
- Пьет меньше жидкости и имеет значительно меньший диурез, чем обычно
Что такое фебрильные припадки?
Фебрильные судороги:
У детей в возрасте от 6 месяцев до 6 лет могут возникать фебрильные судороги (припадки), особенно если лихорадка постоянно высокая. Примерно у трети детей, перенесших фебрильные судороги, в будущем может развиться новый приступ. К счастью, у большинства детей с фебрильными судорогами не развивается мозговая травма или эпилепсия. Общие признаки фебрильных судорог включают следующее, когда у ребенка лихорадка:
Примерно у трети детей, перенесших фебрильные судороги, в будущем может развиться новый приступ. К счастью, у большинства детей с фебрильными судорогами не развивается мозговая травма или эпилепсия. Общие признаки фебрильных судорог включают следующее, когда у ребенка лихорадка:
- Подергивание или дрожание конечностей
- Потеря сознания
- Пена изо рта
- Запрокидывание глаз, так что видны только белки глаз
- Прикусывание языка
Связанные: Обеспечьте своему ребенку наилучшую защиту
Лечение лихорадки: Что я могу сделать, если у моего ребенка лихорадка/высокая температура?
Чтобы помочь вашему ребенку чувствовать себя более комфортно, вот что вы можете сделать, чтобы снизить его температуру:
1. Обмойте его теплой водой. Не обтирайте ребенка ледяной или холодной водой или дольше 30 минут за один раз.
2. Оденьте ребенка в тонкую одежду и охладите комнату. Не заворачивайте его в толстые одеяла, чтобы он «пропотел», так как это предотвратит потерю тепла.
Не заворачивайте его в толстые одеяла, чтобы он «пропотел», так как это предотвратит потерю тепла.
3. Дайте ребенку больше отдыхать и пейте много жидкости, чтобы избежать обезвоживания.
4. Обратитесь за медицинской консультацией и дайте предписанную дозу жаропонижающих препаратов, таких как парацетамол и ибупрофен (при условии, что у вашего ребенка нет аллергии), если его температура остается выше 38,5 градусов Цельсия. Обратите внимание, что парацетамол и ибупрофен не лечат причину лихорадки
Обнадеживает, если состояние ребенка улучшается после снижения температуры.
Отказ от ответственности: Информация, представленная в этой статье, предназначена исключительно для образовательных целей и не может использоваться в качестве замены медицинского диагноза или лечения. Вам следует обратиться за советом к своему врачу или квалифицированному поставщику медицинских услуг, прежде чем начинать какое-либо лечение или если у вас есть какие-либо вопросы, связанные с вашим здоровьем, физической подготовкой или состоянием здоровья.
