ЭЭГ новорожденных с церебральной ишемией после терапевтической гипотермии
Одной из актуальных проблем неонатологии и педиатрии является гипоксически-ишемическая энцефалопатия, развивающаяся вследствие перенесенной интранатальной асфиксии. В настоящий момент основным способом нейропротекторной защиты головного мозга считается терапевтическая гипотермия — наиболее эффективная и безопасная методика, позволяющая снизить неблагоприятные последствия поражения центральной нервной системы.
Специалисты ФГБОУ ВО «Курский государственный медицинский университет» МЗ РФ провели исследование результатов 30 электроэнцефалограмм новорожденных со сроком гестации более 36 недель, перенесших умеренную или тяжелую интранатальную асфиксию с диагнозом церебральная ишемия 2–3-й степени.
В течение первых двух часов после рождения новорожденные с интранатальной асфиксией и с выявленными показаниями к проведению процедуры начинали получать в качестве лечения контролируемое индуцируемое снижение центральной температуры тела до 33,5 °С в течение 72 ч.
По окончании терапевтической гипотермии пациентам проводилось согревание с повышением центральной температуры не более 0,5 °С в час, до ректальной температуры 37 °С. При удовлетворительном состоянии ребенка длительность фазы согревания составляла в среднем 7–9 часов.
Авторами выявлено, что в 87 % случаев гипоксически-ишемического поражения мозга после проведения терапевтической гипотермии общее состояние новорожденных улучшилось, картина ЭЭГ имеет положительную динамику: сохранена синхронность разрядов вспышек, четко прослеживается чередование циклов сонбодрствование, эпилептиформной активности не зарегистрировано.
Достаточно высокую эффективность проводимого лечения можно оценить и на фоне неврологического статуса новорожденных. У всех детей с церебральной ишемией 2–3-й стадии наблюдалась типичная картина: на момент рождения до проведения терапевтической гипотермии общее состояние тяжелое. Спонтанная двигательная активность снижена. Мышечный тонус дистоничен с преобладанием диффузной гипотонии конечностей. Мышечная сила снижена. Рефлексы конечностей вызываются, снижены, симметричны. Рефлексы новорожденных все отрицательные. На болевой раздражитель реакция движением (сгибание стопы).
У всех детей с церебральной ишемией 2–3-й стадии наблюдалась типичная картина: на момент рождения до проведения терапевтической гипотермии общее состояние тяжелое. Спонтанная двигательная активность снижена. Мышечный тонус дистоничен с преобладанием диффузной гипотонии конечностей. Мышечная сила снижена. Рефлексы конечностей вызываются, снижены, симметричны. Рефлексы новорожденных все отрицательные. На болевой раздражитель реакция движением (сгибание стопы).
При осмотре на 7-е сутки после рождения во всех исследуемых случаях наблюдалась следующая клиническая картина: общее состояние средней степени тяжести, с положительной динамикой, спонтанная двигательная активность достаточная. Мышечный тонус дистоничен с преобладанием умеренного флексорного гипертонуса конечностей. Мышечная сила сохранена, все рефлексы новорожденных положительны. То есть клинически проявляется положительная динамика неврологического состояния новорожденных с гипоксически-ишемическими поражениями после проведения лечебной гипотермии.
Достоверным подтверждением результатов исследования являются результаты ЭЭГ, позволяющей оценить динамику функционального состояния мозга новорожденного на протяжении всего периода болезни вне зависимости от активности ребенка. Несмотря на положительную клиническую картину, необходимо более информативное и доказательное подтверждение эффективности проводимого лечения, в чем и состоит особенность и важность ЭЭГ как метода исследования. ЭЭГ позволяет оценить не только эффективность терапевтической гипотермии, но и особенности электрогенеза развивающегося мозга. аЭЭГ позволяет в ранние сроки выявить судорожную активность, в первую очередь, субклиническую, не сопровождающуюся клиническими проявлениями. Известно, что судорожная активность ухудшает неврологический прогноз детей, перенесших гипоксически-ишемическую энцефалопатию. аЭЭГ обладает рогностической ценностью эффективности лечебной гипотермии которая выражается в восстановлении тренда до прерывистого паттерна.
Таким образом, авторами установлено, что понижение температуры мозга способно ограничить развитие всех основных патогенетических механизмов повреждения нейронов головного мозга, то есть системная лечебная гипотермия вызывает регресс неврологических нарушений, способствуя довольно быстрому восстановлению структур ЦНС и значительно меньшему их повреждению в результате перенесенной интранатальной асфиксии.
Источник: «Особенности ЭЭГ новорожденных с церебральной ишемией после терапевтической гипотермии» И.Г. Хмелевская, Н.С. Разинькова, О.Г. Бец, А.В. Серёжкина, Т.А. Миненкова, С.Г. Боева
http://vestnik.volgmed.ru/ru/issue/322/ №3 2019 (71)
https://www.volgmed.ru/uploads/journals/articles/1570428099-vestnik-2019-3-3419.pdf (статья)
Метки: научные исследования, неонатология
06.04.2020
Как лечить ишемию мозга
- Лечащие врачи: Невролог, Флеболог, Кардиолог, Сосудистый хирург
- Диеты при болезни: Диета для очищения сосудов при заболевании сердечно-сосудистой системы, Диета при ишемической болезни сердца, Диета при инсульте
Содержание
- Общие сведения
- Ишемическая болезнь сердца
- Церебральная ишемия у новорожденных
- Ишемия головного мозга
- Диагностика ишемии головного мозга
- Лечение ишемии головного мозга
Общие сведения
Ишемия – это состояние малокровия, которое наиболее часто возникает вследствие сосудистого фактора. Ишемия проявляется как следствие сужения либо полной обтурации просвета артерии. Такое явление приводит к повреждению либо временной дисфункции ткани или органа. В зависимости от того, насколько сильно и быстро снижаются параметры кровотока, проявляются последствия ишемии. Наиболее сильную чувствительность к ишемии проявляют миокард и ЦНС.
Ишемия проявляется как следствие сужения либо полной обтурации просвета артерии. Такое явление приводит к повреждению либо временной дисфункции ткани или органа. В зависимости от того, насколько сильно и быстро снижаются параметры кровотока, проявляются последствия ишемии. Наиболее сильную чувствительность к ишемии проявляют миокард и ЦНС.
Ишемия существенно отличается от состояния гипоксии. При гипоксии наблюдается кислородное голодание из-за нарушений дыхания. Для ишемии же характерно состояние недостаточности кровоснабжения, относительной или абсолютной. Вследствие этого возникает гипоксия тканей локального характера и другие нарушения метаболизма. Ишемия является в большинстве случаев обратимым процессом.
Ишемическая болезнь сердца
Ишемическая болезнь сердца является хронической болезнью, которая возникает как следствие недостаточного снабжения крови в сердечную мышцу. Ишемия сердца проявляется, если потребность сердечной мышцы в кислороде не соответствует количеству его доставки по коронарным артериям.
Возникновение ишемической болезни сердца напрямую связано с атеросклерозом коронарных артерий, спазмом артерий, который иногда провоцируют некоторые лекарства и биологически активные вещества. Также ишемия сердца может проявиться вследствие повышения вязкости крови и образования тромбов в коронарных артериях.
Но все же основной причиной ишемии сердца становится атеросклероз коронарных артерий. Сужение сосудов происходит ввиду образования бляшек на их внутренних стенках.
В основном ишемическая болезнь сердца проявляется у представителей мужского пола в работоспособном возрасте. Клинически ишемия сердца может проявляться по-разному. Наиболее часто для данного недуга характерно возникновение у больного стенокардии. В таком случае больной может чувствовать боль в области грудной клетки. Болевые ощущения в основном возникают во время сильного стресса, либо как следствие физической нагрузки и имеют сжимающий характер. В процессе развития ишемии сердца подобные приступы со временем учащаются. Ведь при нагрузке сердце требует, чтобы к нему поступало большее количество кислорода. Если кислорода недостаточно, может возникнуть приступ ишемии миокарда, проявляющийся сдавливающей болью за грудиной. Также может проявиться аритмия сердца. Подобные приступы отступает после употребления Нитроглицерина. Если приступ продолжается около получаса, то он считается критическим, ведь спустя некоторое время отмирает часть клеток в миокарде, и, как следствие, у человека может развиться серьезное осложнение — инфаркт миокарда. Еще одна форма ишемии сердца — постинфарктный кардиосклероз. Она является следствием перенесенного ранее инфаркта.
В процессе развития ишемии сердца подобные приступы со временем учащаются. Ведь при нагрузке сердце требует, чтобы к нему поступало большее количество кислорода. Если кислорода недостаточно, может возникнуть приступ ишемии миокарда, проявляющийся сдавливающей болью за грудиной. Также может проявиться аритмия сердца. Подобные приступы отступает после употребления Нитроглицерина. Если приступ продолжается около получаса, то он считается критическим, ведь спустя некоторое время отмирает часть клеток в миокарде, и, как следствие, у человека может развиться серьезное осложнение — инфаркт миокарда. Еще одна форма ишемии сердца — постинфарктный кардиосклероз. Она является следствием перенесенного ранее инфаркта.
Осложнением ишемической болезни сердца может стать сердечная недостаточность. В таком состоянии сердце не может функционировать нормально.
Диагноз «ишемическая болезнь сердца» можно поставить, используя данные ЭКГ, а также исследования с использованием радионуклидных методов исследования сердца, эхокардиографии, суточного ЭКГ-мониторирования, и др. Для обнаружения атеросклеротических бляшек применяется метод коронарографии.
Для обнаружения атеросклеротических бляшек применяется метод коронарографии.
Лечение ишемии сердца всегда в первую очередь направлено на приведение к норме кровотока по коронарным артериям. Важно предупредить все препятствия, которые мешают поступлению кислорода и питательных веществ к сердечной мышце.
Следовательно, важно правильно лечить атеросклероз, упредить образование тромбов, восстановить адекватное кровоснабжение сердечной мышцы, скорректировать обменные процессы в организме.
Для этого необходимо учесть целый ряд факторов, которые влияют на ухудшения состояния. Прежде всего, нужно бороться с ожирением, вести активный образ жизни, соблюдать диету, отказавшись от вредных продуктов.
Как правило, врач назначает комплексное лечения, учитывая индивидуальные особенности больного и течение болезни. При терапии ишемии сердца применяются лекарственные препараты, которые уменьшают потребность в кислороде миокарда, средства, которые препятствуют агрегации тромбоцитов, гепарин, тромболитики и другие препараты.
В текущее время хирургические методы лечения ишемии сердца используются все чаще. Особенно настоятельно рекомендуются хирургические операции больным с тяжелыми приступами стенокардии. Наиболее ощутимый эффект приносят оперативные вмешательства, направленные на восстановление нормального кровотока в коронарной артерии. Среди таких операций — создание маммарно-коронарного анастомоза и аортокоронарное шунтирование. Также используется методика ангиопластики: в коронарную артерию вводится катетер с раздуваемым баллоном, позволяющий позже расширить сосуд.
Врачи назначают проведение хирургического вмешательства также при аневризме сердца, развившейся как следствие инфаркта миокарда. Такая операция позволяет предотвратить сердечную недостаточность в будущем. Иногда во время операции удаляются тромботические массы в полости аневризмы. Все хирургические вмешательства при ишемии сердца проводятся только в специальных клиниках, используется при этом искусственное кровообращение.
Наиболее благоприятным прогноз при лечении данной болезни является при условии наличия редких приступов стенокардии. Если у больного имеет место повторный инфаркт и сердечная недостаточность, то прогноз менее благоприятный.
В качестве методов профилактики важно устранить все факторы, которые способствуют развитию ишемической болезни сердца. Следует придерживаться специальной диеты, в которой ограничивается употребление продуктов с высоким содержанием животных жиров, слишком сладкой и соленой еды. Очень важным шагом является и полный отказ от курения. Рекомендуются постоянные занятия спортом, а если у больного имеет место артериальная гипертензия либо сахарный диабет, то данные болезни нужно правильно и вовремя лечить. Больные с ишемией сердца должны регулярно наблюдаться у лечащего врача.
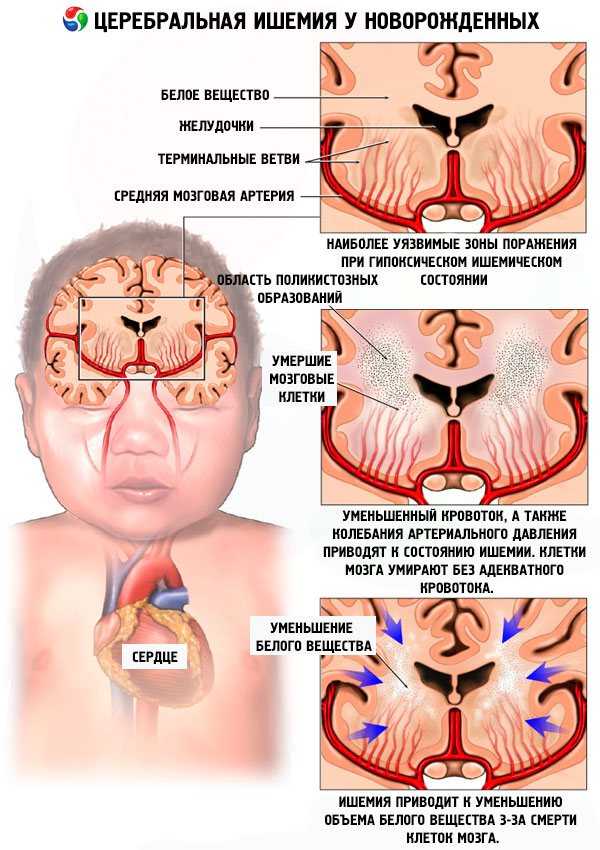
Церебральная ишемия у новорожденных
У новорожденных детей церебральная ишемия проявляется вследствие гипоксии мозга, то есть недостаточного поступления кислорода в мозг малыша в процессе вынашивания либо во время родов.
Руководствуясь симптомами и результатами ультразвукового исследования мозга, принято выделять три степени церебральной ишемии. При легкой степени церебральной ишемии возможно проявление слишком сильного возбуждения либо угнетения в первую неделю жизни. При среднетяжелой степени болезни подобные нарушения длятся дольше, при этом могут периодически возникать судороги. Детей с тяжелой степенью церебральной ишемии необходимо срочно помещать в реанимационное отделение. При легкой степени ишемии прогноз благоприятный: как правило, ребенок, спустя несколько недель уже полностью выздоравливает. При более тяжелых формах болезни лечебные мероприятия должен определять врач.
Ишемия головного мозга
Хронической ишемией головного мозга называют прогрессирующую дисфункцию головного мозга, которая проявляется как следствие повреждения ткани мозга в условиях длительной недостаточности церебрального кровоснабжения.
Как правило, данное состояние возникает на фоне атеросклероза и артериальной гипертензии.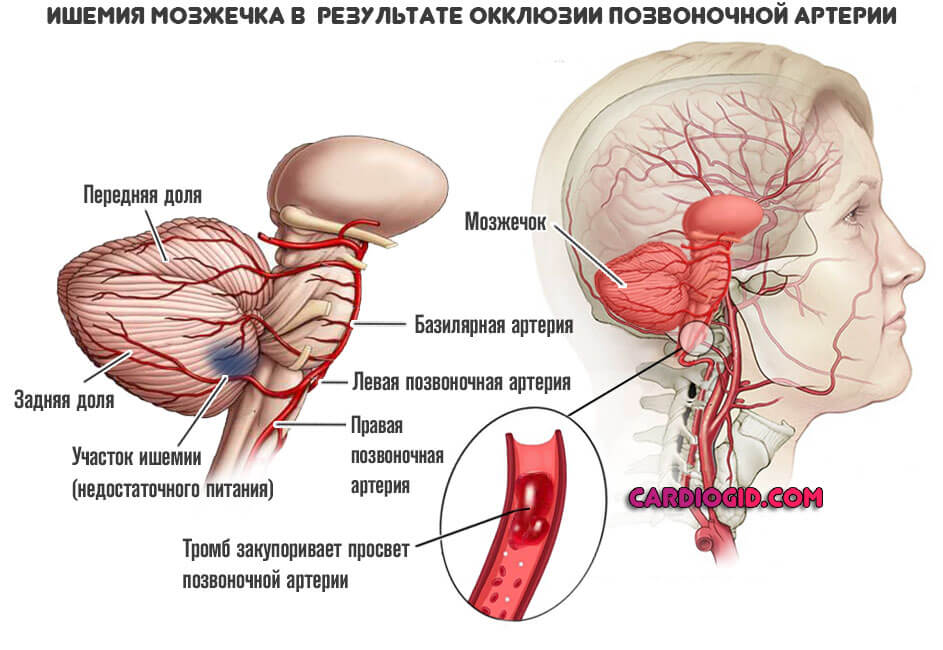 Часто у больного с ишемией головного мозга эти состоянии сочетаются. Однако и другие недуги сердечно-сосудистой системы могут в итоге спровоцировать ишемию головного мозга. Также определяющее значение имеет наличие у человека аномалий сосудов, венозной патологии, компрессии артериальных и венозных сосудов, церебрального амилоидоза. Однако в качестве главных причин возникновения хронической ишемии головного мозга определяют все же наличие атеросклероза и артериальной гипертензии.
Часто у больного с ишемией головного мозга эти состоянии сочетаются. Однако и другие недуги сердечно-сосудистой системы могут в итоге спровоцировать ишемию головного мозга. Также определяющее значение имеет наличие у человека аномалий сосудов, венозной патологии, компрессии артериальных и венозных сосудов, церебрального амилоидоза. Однако в качестве главных причин возникновения хронической ишемии головного мозга определяют все же наличие атеросклероза и артериальной гипертензии.
В качестве клинических проявлений ишемии головного мозга возникают полиформные двигательные расстройства, также у больного значительно ухудшается память и способность качественно учиться, эмоциональный фон человека терпит нарушения. Для данного заболевания характерно прогрессирование, стадийность.
Выделяют три стадии ишемической болезни мозга. На первой стадии описанные выше симптомы сочетаются с анизорефлексией, негрубыми рефлексами орального автоматизма. У больного может немного измениться походка, снизиться координация и устойчивость.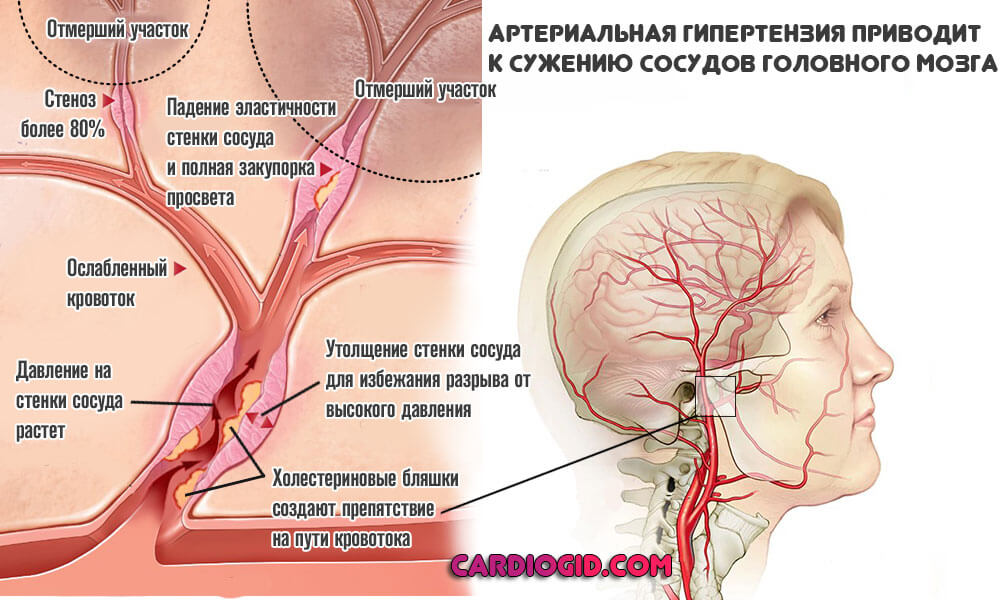 Человек может часто раздражаться, впадать в депрессивное состояние. Также возможно проявление легких когнитивных расстройств: замедленность реакций, инертность интеллекта.
Человек может часто раздражаться, впадать в депрессивное состояние. Также возможно проявление легких когнитивных расстройств: замедленность реакций, инертность интеллекта.
На второй стадии болезни заболевания неврологическая симптоматика становится более выраженной. Однако при этом у пациента уменьшается количество жалоб ввиду снижения критики к собственному состоянию. Эмоциональные расстройства становятся более значимыми, человек не может полноценно планировать действия и держать их под контролем. На этой стадии уже могут проявиться некоторые признаки уменьшения социальной и профессиональной адаптации.
На третьей стадии заболевания отдельные неврологические синдромы проявляются особенно ярко: нарушается равновесие и ухудшается ходьба, может проявиться недержание мочи. Возможны психотические расстройства, нарушения мышления, памяти, речи. В итоге иногда расстройства перерастают в деменцию. Часто такие больные теряют работоспособность, а позже — и возможность самостоятельно себя обслуживать.
Диагностика ишемии головного мозга
Прежде всего, врач изучает анамнез больного, обращая внимание на наличие характерных компонентов: инфаркта миокарда, ишемии сердца, стенокардии, артериальной гипертензии и др. В обязательном порядке проводится физикальное обследование, при котором выявляются патологии в работе сердечнососудистой системы. В процессе лабораторных исследований определяются причины развития заболевания. Рекомендуется также проведение ряда инструментальных исследований. Так, больной обязательно проходит ЭКГ, эхокардиографию, офтальмоскопию и ряд других специфических исследований, которые назначает врач. Ангиографию сосудов головного мозга проводят только в редких случаях.
Важно разграничить ишемию головного мозга с рядом соматических болезней, онкологическими недугами, психическими расстройствами. Особенно сложно иногда провести дифференциальную диагностику ишемии с нейродегенеративными болезнями, для которых характерны когнитивные расстройства.
Лечение ишемии головного мозга
При терапии хронической ишемии мозга важно стабилизировать разрушительные процессы, возникающие вследствие ишемизации головного мозга, предупредить ишемический инсульт. При данном заболевании не всегда показана госпитализация, ведь если у больного имеют место когнитивные расстройства, то ему более целесообразно проходить курс лечения в привычной для него обстановке.
При данном заболевании не всегда показана госпитализация, ведь если у больного имеют место когнитивные расстройства, то ему более целесообразно проходить курс лечения в привычной для него обстановке.
Медикаментозные средства при ишемии мозга применяют с целью оптимизации кровотока в мозг. Для стабилизации ишемии важно направить усилия на поддержание нормального уровня артериального давления. Следовательно, в процессе терапии применяются препараты с антигипертензивным действием.
Тем, у кого имеет место атеросклеротическое поражение сосудов мозга, назначается также прием гиполипидемических средств. Они, кроме прочего, улучшают функции эндотелия, уменьшают вязкости крови. Кроме того, при лечении ишемии головного мозга назначается прием антиагрегантных средств.
Ввиду большого разнообразия механизмов, находящихся в основе ишемии головного мозга, в комплексе возможен прием препаратов, которые приводят в норму микроциркуляцию, венозный отток. Курсы лечения назначаются по два раза в год и длятся по нескольку месяцев.
В особо тяжелых случаях показано хирургическое вмешательство. Однако операции целесообразны в случае развития окклюзивно-стенозирующего поражения в магистральных артериях головы.
При правильном и своевременном подходе к терапии данного заболевания его прогрессирование можно эффективно замедлить.
В качестве мер профилактики для предупреждения ишемии головного мозга важно уже с самого раннего возраста избегать гиподинамии, ожирения, избегать стрессов, не злоупотреблять алкоголем и не курить. Не менее важно качественно и правильно подходить к вопросу лечения сопутствующих болезней: сахарного диабета, гипертонии, атеросклероза.
Ишемический инсульт у младенцев и детей: практическое лечение в условиях неотложной помощи
1. Ахо К., Хармсен П., Хатано С. Цереброваскулярные заболевания в обществе: результаты совместного исследования ВОЗ. Бюллетень Всемирной организации здравоохранения . 1980;58(1):113–130. [Бесплатная статья PMC] [PubMed] [Google Scholar]
1980;58(1):113–130. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Группа TPSW. Инсульт в детстве. Клинические рекомендации по диагностике, лечению и реабилитации . Саффолк, Великобритания: The Lavenham Press; 2004. [Google Академия]
3. Хантер СП. Новые рентгенологические методы оценки цереброваскулярных нарушений у детей. Семинары по детской неврологии . 2000;7(4):261–277. [PubMed] [Google Scholar]
4. Albers GW, Caplan LR, Easton JD, et al. Транзиторная ишемическая атака — предложение нового определения. Медицинский журнал Новой Англии . 2002;347(21):1713–1716. [PubMed] [Google Scholar]
5. Роуч Э.С., Голомб М.Р., Адамс Р. и соавт. Ведение инсульта у младенцев и детей: научное заявление специальной писательской группы Совета по инсульту Американской кардиологической ассоциации и Совета по сердечно-сосудистым заболеваниям у молодых. Ход . 2008;39(9):2644–2691. [PubMed] [Google Scholar]
6. Флейшер Г. Р., Людвиг С. Учебник педиатрической неотложной медицины . 6-е издание. Филадельфия, Пенсильвания, США: Wolters Kluwer/Lippincott Williams & Wilkins Health; 2010. [Google Scholar]
Р., Людвиг С. Учебник педиатрической неотложной медицины . 6-е издание. Филадельфия, Пенсильвания, США: Wolters Kluwer/Lippincott Williams & Wilkins Health; 2010. [Google Scholar]
7. Ганесан В., Хоган А., Шак Н., Гордон А., Исаакс Э., Киркхэм Ф.Дж. Исход после ишемического инсульта в детском возрасте. Медицина развития и детская неврология . 2000;42(7):455–461. [PubMed] [Академия Google]
8. Giroud M, Lemesle M, Gouyon JB, Nivelon JL, Milan C, Dumas R. Цереброваскулярные заболевания у детей в возрасте до 16 лет в городе Дижон, Франция: исследование заболеваемости и клинических особенностей с 1985 по 1993 год. Клиническая эпидемиология . 1995;48(11):1343–1348. [PubMed] [Google Scholar]
9. Lanska MJ, Lanska DJ, Horwitz SJ, Aram DM. Представление, клиническое течение и исход детского инсульта. Детская неврология . 1991;7(5):333–341. [PubMed] [Академия Google]
10. Фуллертон Х.Дж., Ву Ю.В., Сидней С., Джонстон С.К. Риск повторного артериального ишемического инсульта у детей в популяционной когорте: важность цереброваскулярной визуализации. Педиатрия . 2007;119(3):495–501. [PubMed] [Google Scholar]
Риск повторного артериального ишемического инсульта у детей в популяционной когорте: важность цереброваскулярной визуализации. Педиатрия . 2007;119(3):495–501. [PubMed] [Google Scholar]
11. Ганесан В., Пренглер М., Уэйд А., Киркхэм Ф.Дж. Клинические и рентгенологические рецидивы артериального ишемического инсульта у детей. Тираж . 2006;114(20):2170–2177. [PubMed] [Google Scholar]
12. Паппачан Дж., Киркхэм Ф.Дж. Цереброваскулярные заболевания и инсульт. Архив болезней детства . 2008;93(10):890–898. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Ganesan V, Prengler M, McShane MA, Wade AM, Kirkham FJ. Изучение факторов риска артериального ишемического инсульта у детей. Анналы неврологии . 2003;53(2):167–173. [PubMed] [Google Scholar]
14. ДеВебер Г. Факторы риска детского инсульта: у маленьких людей бывают разные инсульты! Анналы неврологии . 2003;53(2):149–150. [PubMed] [Академия Google]
15. Miravet E, Danchaivijitr N, Basu H, Saunders DE, Ganesan V. Клинические и радиологические особенности инфаркта головного мозга у детей после заражения вирусом ветряной оспы. Медицина развития и детская неврология . 2007;49(6):417–422. [PubMed] [Google Scholar]
Miravet E, Danchaivijitr N, Basu H, Saunders DE, Ganesan V. Клинические и радиологические особенности инфаркта головного мозга у детей после заражения вирусом ветряной оспы. Медицина развития и детская неврология . 2007;49(6):417–422. [PubMed] [Google Scholar]
16. ДеВебер Г., Стив Роуч Э., Риела А.Р., Визницер М. Инсульт у детей: распознавание, лечение и дальнейшие направления. Семинары по детской неврологии . 2000;7(4):309–317. [PubMed] [Академия Google]
17. Ciccone S, Faggioli R, Calzolari F, Sartori S, Calderone M, Borgna-Pignatti C. Инсульт после инфекции ветряной оспы: отчет о случае и обзор литературы. Журнал детских инфекционных болезней . 2010;29(9):864–867. [PubMed] [Google Scholar]
18. Kirkham FJ, Prengler M, Hewes DKM, Ganesan V. Факторы риска артериального ишемического инсульта у детей. Журнал детской неврологии . 2000;15(5):299–307. [PubMed] [Академия Google]
19. Лопес-Висенте М., Ортега-Гутьеррес С. , Амли-Лефонд С., Торби М.Т. Диагностика и лечение артериального ишемического инсульта у детей. Инсульт и цереброваскулярные заболевания . 2010;19(3):175–183. [PubMed] [Google Scholar]
, Амли-Лефонд С., Торби М.Т. Диагностика и лечение артериального ишемического инсульта у детей. Инсульт и цереброваскулярные заболевания . 2010;19(3):175–183. [PubMed] [Google Scholar]
20. Линч Дж.К. Цереброваскулярные нарушения у детей. Текущие отчеты по неврологии и неврологии . 2004;4(2):129–138. [PubMed] [Google Scholar]
21. Fullerton HJ, Johnston SC, Smith WS. Расслоение артерий и инсульт у детей. Неврология . 2001;57(7):1155–1160. [PubMed] [Google Scholar]
22. Габис Л.В., Янгала Р., Ленн Н.Дж. Сроки диагностики инсульта у детей. Педиатрия . 2002;110(5):924–928. [PubMed] [Google Scholar]
23. Shellhaas RA, Smith SE, O’Tool E, Licht DJ, Ichord RN. Мимики детского инсульта: характеристики предполагаемой когорты. Педиатрия . 2006;118(2):704–709. [PubMed] [Google Scholar]
24. ДеВебер Г. Инсульт и детский мозг: обзор эпидемиологии, синдромов и факторов риска. Текущее мнение по неврологии . 2002;15(2):133–138. [PubMed] [Google Scholar]
2002;15(2):133–138. [PubMed] [Google Scholar]
25. Gadian DG, Calamante F, Kirkham FJ, et al. Диффузионная и перфузионная магнитно-резонансная томография при детском инсульте. Детская неврология . 2000;15(5):279–283. [PubMed] [Google Scholar]
26. Джонс Б.П., Ганесан В., Сондерс Д.Э., КлингЧонг В. Визуализация артериального ишемического инсульта у детей. Нейрорадиология . 2010;52(6):577–589. [PubMed] [Google Scholar]
27. Sunshine JL, Bambakidis N, Tarr RW, et al. Преимущества перфузионной МРТ по сравнению с диффузионной МРТ в диагностике и лечении сверхострого инсульта. Американский журнал нейрорадиологии . 2001;22(5):915–921. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Eastwood JD, Lev MH, Wintermark M, et al. Корреляция ранней динамической КТ-визуализации перфузии с МРТ-диффузией всего мозга и перфузионной визуализацией при остром полушарном инсульте. Американский журнал нейрорадиологии . 2003; 24 (9): 1869–1875. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Nowak-Göttl U, Günther G, Kurnik K, Sträter R, Kirkham F. Артериальный ишемический инсульт у новорожденных, младенцев и детей: обзор основных состояний, методы визуализации и методы лечения. Семинары по тромбозам и гемостазу . 2003;29(4):405–414. [PubMed] [Google Scholar]
30. Husson B, Rodesch G, Lasjaunias P, Tardieu M, Sébire G. Магнитно-резонансная ангиография при артериальных инфарктах головного мозга у детей: сравнительное исследование с контрастной ангиографией. Ход . 2002;33(5):1280–1285. [PubMed] [Google Scholar]
31. Ганесан В., Савви Л., Чонг В.К., Киркхэм Ф.Дж. Традиционная церебральная ангиография у детей с ишемическим инсультом. Детская неврология . 1999;20(1):38–42. [PubMed] [Google Scholar]
32. Husson B, Lasjaunias P. Рентгенологический подход к заболеваниям артериальных сосудов головного мозга, связанным с артериальным инсультом у детей — сравнение МРА и контрастной ангиографии. Детская радиология . 2004;34(1):10–15. [PubMed] [Google Scholar]
Детская радиология . 2004;34(1):10–15. [PubMed] [Google Scholar]
33. Колдер К., Кокоровски П., Тран Т., Хендерсон С. Представление детского инсульта в отделении неотложной помощи. Неотложная педиатрическая помощь . 2003;19(5):320–328. [PubMed] [Академия Google]
34. Мекитарян Филью Э., Де Карвалью В.Б. Инсульт у детей. Журнал педиатрии . 2009;85(6):469–479. [PubMed] [Google Scholar]
35. Nowak-Göttl U, Sträter R, Heinecke A, et al. Липопротеин (а) и генетические полиморфизмы фактора свертывания крови V, протромбина и метилентетрагидрофолатредуктазы являются факторами риска спонтанного ишемического инсульта в детском возрасте. Кровь . 1999;94(11):3678–3682. [PubMed] [Google Scholar]
36. Кенет Г., Садецки С., Мурад Х. и соавт. Фактор V Лейдена и антифосфолипидные антитела являются значительными факторами риска ишемического инсульта у детей. Ход . 2000;31(6):1283–1288. [PubMed] [Google Scholar]
37. Nestoridi E, Buonanno FS, Jones RM, et al. Артериальный ишемический инсульт в детском возрасте: роль плазмофазных факторов риска. Текущее мнение по неврологии . 2002;15(2):139–144. [PubMed] [Google Scholar]
Nestoridi E, Buonanno FS, Jones RM, et al. Артериальный ишемический инсульт в детском возрасте: роль плазмофазных факторов риска. Текущее мнение по неврологии . 2002;15(2):139–144. [PubMed] [Google Scholar]
38. Atkins DL, Berg MD, Berg RA, et al. Детская базовая и расширенная реанимация. Педиатрия . 2006;117(5):e955–e977. [PubMed] [Google Scholar]
39. Беккер К. Ведение пациентов с инсультом в отделении интенсивной терапии. Неврологические клиники . 2000;18(2):439–454. [PubMed] [Google Scholar]
40. Kirkham FJ. Существует ли генетическая основа детского инсульта? Актуальное мнение в педиатрии . 2003;15(6):547–558. [PubMed] [Google Scholar]
41. Mackay MT, Gordon A. Инсульт у детей. Австралийский семейный врач . 2007;36(11):896–902. [PubMed] [Google Scholar]
42. Jordan LC. Оценка и лечение инсульта у детей. Современные варианты лечения в неврологии . 2008;10(6):399–409. [PubMed] [Google Scholar]
43. Sahuquillo J, Arikan F. Декомпрессивная краниэктомия для лечения рефрактерного высокого внутричерепного давления при черепно-мозговой травме. Кокрановская база данных систематических обзоров . 2006; (1) ID статьи CD003983. [PubMed] [Google Scholar]
Sahuquillo J, Arikan F. Декомпрессивная краниэктомия для лечения рефрактерного высокого внутричерепного давления при черепно-мозговой травме. Кокрановская база данных систематических обзоров . 2006; (1) ID статьи CD003983. [PubMed] [Google Scholar]
44. деВебер Г.А. Цереброваскулярная болезнь. В: Swaiman KF, Ashwal S, Ferriero D, редакторы. Принципы и практика детской неврологии . 4-е издание. Том. 2. Мосби-Эльзевир; 2006. стр. 1759.–1802. [Google Scholar]
45. Распознавание и лечение инсульта у детей. http://www.ninds.nih.gov/news_and_events/proceedings/stroke_proceedings/childneurology.htm.
46. Massicotte P, Adams M, Marzinotto V, Brooker LA, Andrew M. Низкомолекулярный гепарин у педиатрических пациентов с тромботической болезнью: исследование определения дозы. Журнал педиатрии . 1996;128(3):313–318. [PubMed] [Google Scholar]
47. Burak CR, Bowen MD, Barron TF. Применение эноксапарина у детей с острым негеморрагическим ишемическим инсультом./133/133.jpg) Детская неврология . 2003;29(4):295–298. [PubMed] [Google Scholar]
Детская неврология . 2003;29(4):295–298. [PubMed] [Google Scholar]
48. Sträter R, Kurnik K, Heller C, Schobess R, Luigs P, Nowak-Göttl U. Аспирин в сравнении с низкими дозами низкомолекулярного гепарина: антитромботическая терапия у детей с ишемическим инсультом : проспективное последующее исследование. Ход . 2001;32(11):2554–2558. [PubMed] [Google Scholar]
49. Dix D, Andrew M, Marzinotto V, et al. Применение низкомолекулярного гепарина у детей: проспективное когортное исследование. Педиатрия . 2000;136(4):439–445. [PubMed] [Google Scholar]
50. Monagle P, Chan A, Massicotte P, Chalmers E, Michelson AD. Антитромботическая терапия у детей: седьмая конференция ACCP по антитромботической и тромболитической терапии. Сундук . 2004; 126(3):645S–687S. [PubMed] [Google Scholar]
51. Soman T, Rafay MF, Hune S, Allen A, MacGregor D, DeVeber G. Риски и безопасность клопидогреля при артериальном ишемическом инсульте у детей. Ход . 2006;37(4):1120–1122. [PubMed] [Академия Google]
Ход . 2006;37(4):1120–1122. [PubMed] [Академия Google]
52. Грубер А., Назель С., Ланг В., Китцмюллер Э., Бавинзски Г., Чех Т. Внутриартериальный тромболизис для лечения периоперационного кардиоэмболического инсульта у детей. Неврология . 2000;54(8):1684–1686. [PubMed] [Google Scholar]
53. Тирумалай С.С., Шубин Р.А. Успешное лечение инсульта у ребенка с использованием рекомбинантного тканевого активатора плазминогена. Журнал детской неврологии . 2000;15(8):с. 558. [PubMed] [Google Scholar]
54. Zenz W, Arlt F, Sodia S, Berghold A. Внутримозговое кровоизлияние во время фибринолитической терапии у детей: обзор литературы за последние тридцать лет. Семинары по тромбозам и гемостазу . 1997;23(3):321–332. [PubMed] [Google Scholar]
55. Элефтериу Д., Ганесан В. Стратегии лечения детского инсульта. Экспертное заключение по фармакотерапии . 2008;9(17):2955–2967. [PubMed] [Google Scholar]
56. Amlie-Lefond C, deVeber G, Chan AK, et al. Применение альтеплазы при артериальном ишемическом инсульте у детей: многоцентровое обсервационное когортное исследование. Ланцет Неврология . 2009;8(6):530–536. [PubMed] [Академия Google]
Применение альтеплазы при артериальном ишемическом инсульте у детей: многоцентровое обсервационное когортное исследование. Ланцет Неврология . 2009;8(6):530–536. [PubMed] [Академия Google]
57. Джордан Л.С., Клейнман Дж.Т., Хиллис А.Е. Объем внутримозгового кровоизлияния предсказывает неблагоприятный неврологический исход у детей. Ход . 2009;40(5):1666–1671. [Бесплатная статья PMC] [PubMed] [Google Scholar]
58. Punt J. Хирургическое лечение инсульта у детей. Детская радиология . 2004;34(1):16–23. [PubMed] [Google Scholar]
59. Batjer HH, Reisch JS, Allen BC, Plaizier LJ, Jen Su C. Неудача операции в улучшении исхода гипертонического кровотечения из скорлупы. Проспективное рандомизированное исследование. Архив неврологии . 1990;47(10):1103–1106. [PubMed] [Google Scholar]
60. Tan SH, Ng PY, Yeo TT, Wong SH, Ong PL, Venketasubramanian N. Гипертоническое кровотечение из базальных ганглиев: проспективное исследование, сравнивающее хирургическое и консервативное лечение. Хирургическая неврология . 2001;56(5):287–292. [PubMed] [Google Scholar]
Хирургическая неврология . 2001;56(5):287–292. [PubMed] [Google Scholar]
61. Shin M, Kawamoto S, Kurita H, et al. Ретроспективный анализ 10-летнего опыта стереотаксической радиохирургии артериовенозных мальформаций у детей и подростков. Нейрохирургия . 2002;97(4):779–784. [PubMed] [Google Scholar]
62. Коэн-Гадоль А.А., Поллок Б.Е. Радиохирургия артериовенозных мальформаций у детей. Журнал нейрохирургии . 2006;104(6):388–391. [PubMed] [Google Scholar]
63. Булас Д. Скрининг детей на серповидно-клеточную васкулопатию: рекомендации по транскраниальной допплерографии. Детская радиология . 2005;35(3):235–241. [PubMed] [Google Scholar]
64. Kwiatkowski JL, Zimmerman RA, Pollock AN, et al. Немые инфаркты у детей раннего возраста с серповидно-клеточной анемией. Британский журнал гематологии . 2009;146(3):300–305. [Бесплатная статья PMC] [PubMed] [Google Scholar]
65. Steen RG, Emudianughe T, Hankins GM, et al. Результаты визуализации головного мозга у детей с серповидно-клеточной анемией. Радиология . 2003;228(1):216–225. [PubMed] [Google Scholar]
Результаты визуализации головного мозга у детей с серповидно-клеточной анемией. Радиология . 2003;228(1):216–225. [PubMed] [Google Scholar]
66. Armstrong FD, Thompson RJ, Jr., Wang W, et al. Когнитивное функционирование и магнитно-резонансная томография головного мозга у детей с серповидно-клеточной анемией. комитет нейропсихологии кооперативного исследования серповидно-клеточной анемии. Педиатрия . 1996; 97(6):864–870. [PubMed] [Google Scholar]
67. Miller ST, Macklin EA, Pegelow CH, et al. Тихий инфаркт как фактор риска явного инсульта у детей с серповидноклеточной анемией: отчет о совместном исследовании серповидноклеточной анемии. Журнал педиатрии . 2001;139(3):385–390. [PubMed] [Google Scholar]
68. Fullerton HJ, Adams RJ, Zhao S, Johnston SC. Снижение частоты инсульта у калифорнийских детей с серповидно-клеточной анемией. Кровь . 2004;104(2):336–339. [PubMed] [Google Scholar]
69. Adams RJ, Ohene-Frempong K, Wang W. Серповидные клетки и мозг. Гематология / Американское общество гематологов. Образовательная программа . 2001: 31–46. [PubMed] [Google Scholar]
Серповидные клетки и мозг. Гематология / Американское общество гематологов. Образовательная программа . 2001: 31–46. [PubMed] [Google Scholar]
70. Kuhle S, Mitchell L, Andrew M, et al. Неотложные клинические проблемы у детей с ишемическим инсультом: анализ 1065 пациентов из детской телефонной консультации по инсульту 1-800-NOCLOTS. Ход . 2006;37(1):116–122. [PubMed] [Академия Google]
Гипоксически-ишемическая энцефалопатия у новорожденных | JAMA Neurology
Гипоксически-ишемическая энцефалопатия у новорожденных | JAMA Неврология | Сеть ДЖАМА [Перейти к навигации]- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Электронная почта LinkedIn
- Процитировать это
- Разрешения
Артикул
Май 1983 г.
Джеральд М. Фенихель, MD
Принадлежности авторов
Отделения неврологии и педиатрии Медицинской школы Университета Вандербильта, Нэшвилл, Теннесси,
Арх Нейрол. 1983;40(5):261-266. doi:10.1001/archneur.1983.04050050029002
Полный текст
Абстрактный
• Многие доношенные новорожденные в той или иной степени страдают от перинатальной асфиксии, но лишь немногие из них в результате получают необратимое повреждение головного мозга. Новорожденные с риском серьезной неврологической инвалидности имеют признаки расстройства во многих органах, угнетение мозговой деятельности при рождении, которое продолжается в течение нескольких дней или недель, и во многих случаях вскоре после рождения появляются судороги. Патофизиологический механизм повреждения головного мозга при гипоксически-ишемической энцефалопатии остается спорным, и специфическая терапия явно не приносит пользы.
