Чем опасны врождённые гемангиомы у детей? Медсанчасть-168
Вскоре после рождения ребёнка родители могут заметить образование на коже синего, красного, розового цвета, которое может быстро расти, захватывая новые территории на крохотном тельце малыша. Скорее всего, это доброкачественная сосудистая опухоль, гемангиома, с присущими ей всеми признаками доброкачественной опухоли.
Особенностью течения сосудистых новообразований – гемангиом у детей раннего возраста является непредсказуемость их «поведения». Точечная гемангиома щеки у месячного ребёнка в течение 2-3 недель может превратиться в обширную и глубокую опухоль со сложной анатомической локализацией и без тенденции к остановке роста. Это приводит к нарушению функций различных важных органов, отвечающих за зрение, слух, дыхание и т.д. В связи с непредсказуемостью развития гемангиом у детей до года надеяться на самостоятельное рассасывание крупных и глубоких гемангиом, используя выжидательную тактику, означает добровольно идти на сознательный риск здоровьем и жизнью малыша.
Поэтому при обнаружении любых пятен, пятнышек, сосудиков на тельце малыша незамедлительно обращаться к специалистам-детским хирургам, онкологам.
Почему появляется гемангиома?
Считается, что опухоль как болезнь возникает вследствие реакции организма на вредные внешние и внутренние воздействия. Поэтому для предупреждения сосудистых опухолей во время беременности надо соблюдать простые правила: следует полностью исключить контакты с вредными канцерогенными веществами; нельзя курить, не следует находиться в помещении, где курят или курили; категорически запрещается бесконтрольное применение любых лекарственных препаратов. Есть мнение, что появление гемангиом связано со сложными нарушениями внутриутробного развития плода, особенно в первом триместре беременности, когда закладывается сосудистая система будущего малыша. В этот период особенно опасны эмоциональные, химические стрессы, низкочастотные электромагнитные воздействия, травмы, инфекции, гормональные расстройства и любые неблагоприятные факторы физической или химической природы, обладающие эмбриотоксическими свойствами.
До сих пор у специалистов ведётся спор: являются ли гемангиомы истинными опухолями или это врождённый порок развития сосудистой системы. Эти опухоли обладают способностью к саморассасыванию и к злокачественному перерождению. Сейчас гемангиомы встречаются у каждого десятого новорождённого. У девочек в 2-3 раза чаще, чем у мальчиков. Если у ребёнка уже есть одна гемангиома, то в течение первых шести месяцев жизни у 75% таких детей возможно появление гемангиом на других участках тела. В последнее время возросло число детей с множественными гемангиомами до 43%.
Какие осложнения могут происходить с гемангиомами?
У подавляющего числа гемангиом не бывает осложнений. Однако в ряде случаев на них встречаются язвы и изъязвления, некоторые гемангиомы осложняются кровотечениями. Особенностью течения гемангиом в области промежности и наружных половых органов является их склонность к частому изъязвлению. Загрязнение этих мест мочой и испражнениями, трение пелёнками или одеждой может приводить к формированию язвочек и капельным кровотечениям, инфицированием. В случаях внутренних гемангиом, к примеру, гортани или внутренней части носового хода, осложняется процесс дыхания. Сосудистые опухоли глаза могут быть причиной окклюзии и амблиопии. Гемангиомы слизистой рта, области губ нарушают процессы сосания и пищеварения.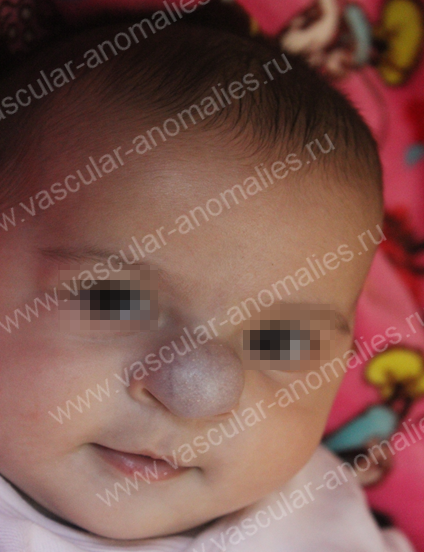
Как самому оценить состояние гемангиомы у ребёнка?
Признаки роста, стабилизации и регресса:
1.Цвет— быстрорастущая опухоль ярко-красная, напряжённая, выбухающая, поверхность блестит или шелушится
2.быстрое увеличение размеровопухоли: нужно проводить динамическое измерение опухоли. Можно перенести контуры на целлофан, получить трафарет, отражающий её размеры и площадь. Отметить на трафарете дату и общий рост ребёнка на момент измерения опухоли или длину и окружность части тела в месте измерения. Через 3-4 недели провести повторное измерение для создания повторного трафарета, соблюдая такое же положение тела ребёнка (стоя, лёжа, сидя). Снова поставить дату и сведения о росте ребёнка. Оценка проводится простым математическим сопоставлением.
Через 3-4 недели провести повторное измерение для создания повторного трафарета, соблюдая такое же положение тела ребёнка (стоя, лёжа, сидя). Снова поставить дату и сведения о росте ребёнка. Оценка проводится простым математическим сопоставлением.
Какие методы лечения гемангиом существуют?
В настоящее время известно более 60 способов лечения гемангиом: хирургический, склерозирующий, электрокоагуляционный, радиационный, гормональный, лазерный, криогенный ,медикаментозный и др. Каждый из методов обладает определёнными преимуществами и недостатками, и вопрос состоит в том, какой из них является наиболее рациональным с точки зрения простоты, доступности, удобства для больного, эффективности по косметическому и функциональному результату. Выбор метода лечения должен основываться на всесторонней оценке каждого случая с учётом вида, локализации, клинической формы, размеров, характера течения гемангиомы, возраста больного. Для лечения гемангиом используются методы консервативного и инвазивного воздействия. Из консервативных наиболее часто используют гормонотерапию, лечение пропранололом, методами лучевого воздействия,
Каждый из методов обладает определёнными преимуществами и недостатками, и вопрос состоит в том, какой из них является наиболее рациональным с точки зрения простоты, доступности, удобства для больного, эффективности по косметическому и функциональному результату. Выбор метода лечения должен основываться на всесторонней оценке каждого случая с учётом вида, локализации, клинической формы, размеров, характера течения гемангиомы, возраста больного. Для лечения гемангиом используются методы консервативного и инвазивного воздействия. Из консервативных наиболее часто используют гормонотерапию, лечение пропранололом, методами лучевого воздействия, 
Фотохромотерапия
Противопоказания: индивидуальная непереносимость светотерапии, тяжёлая неврологическая симптоматика, острые инфекционные заболевания с неясным генезом. Учитывая простоту, безвредность, безболезненность и высокую эффективность этого метода, можно активно рекомендовать его для лечения гемангиом у детей.
Ошибки в лечении гемангиом
Традиционной ошибкой является выжидательная тактика в надежде на самопроизвольное рассасывание. Надеяться на спонтанную регрессию крупных и глубоких гемангиом не представляется возможным ввиду их стремительного роста или других осложнений.
Другой часто встречаемой ошибкой является назначение аппликаций троксевазина на область гемангиом. Мониторинг детей после назначения троксевазина на ранних стадиях показал стимуляцию роста опухоли у 98% детей. Это относится и к лиотону, другим гепаринсодержащим средствам. Одним из ошибочных назначений является прикладывание льда, после такого воздействия наступает фаза резкого расширения сосудов, гемангиома растёт. Нет смысла использовать линимент Вишневского, а применение отваров зверобоя, первоцвета, овса, продуктов пчеловодства, уксусной и серной кислот могут значительно ухудшить процесс, привести к опасным кровотечениям и разрастанию опухоли. Очевидный вред-упущенное время , запущенный процесс.
Чего надо опасаться детям с гемангиомами?
1.Травмы. Опасность кровотечения при травме -вызвать скорую помощь при кровотечении.Необходимо приложить гемостатическую губку и сильно прижать. Холодовой компресс-ледовые кубики, лучше из отвара коры дуба, но держать его можно не более 10-15 мин, затем снять на 15 мин и повторить процедуру. Применяют перекись водорода 1-2%, дезинфицирующие антисептические средства (мирамистин или хлоргексидин).
Применяют перекись водорода 1-2%, дезинфицирующие антисептические средства (мирамистин или хлоргексидин).
2.Солнце. Следует опасаться прямого солнечного света.Гулять нужно летом до 10 часов утра и с 18 часов вечера. С 11 до 17 часов прямые солнечные лучи наносят коже непоправимый вред. Перед прогулкой на солнце дайте малышу подсолёную водичку или чай с лимоном. Используйте солнцезащитные средства.
Солнцезащитные средства для малышей:AVEN: солнцезащитный крем для младенцев spf 50+, Garnier АМБР СОЛЕР:солнцезащитное молочко-экран детское spf 50,спрей, солнцезащитный цвет, контроль для малышей,spf30, Виши Капиталь Солей, спрей детский солнцезащитный,spf 50, солнцезащитный гипоаллергичный детский крем, spf 30.Ля Рош Позе антигелиосдермоКИДс:молочко ( для малышей),spf 50.Мустелла молочко солнцезащитное для младенцев spf 50+, спрей солнцезащитный детский, spf 30.Урьяж молочко солнцезащитное детское для сверхчувствительной кожи spf50 spf 30.Флоресан, молочко солнцезащитное для младенцев spf25. Бюбхен спрей солнцезащитный детский spf 30, молочко солнцезащитное детское spf 20, пенка солнцезащитная детская spf 15 и 25.Нивея сан спрей солнцезащитный цветной детский spf 30, лосьон детский солнцезащитный spf 50+.Орифлейм детский солнцезащитный крем spf 40, спрей spf30.»Наша мама» Россия детский солнцезащитный крем spf 15, мусс детский солнцезащитный с водооталкивающимэффектом,spf 20, молочко детское солнцезащитное spf15.»Наше солнышко», Россия детский солнцезащитный крем кремspf 20.1.Нужно правильно выбрать средство для защиты:кремы полезны детям, имеющим сухую кожу, наиболее удобны спреи.2. Проверить безопасность: нанести крем за ушко, на локтевой и коленный сгибы, наблюдать в течение суток за кожей и реакцией ребёнка на запах.3.Наносить средство за полчаса до выхода на улицу.4.Грамотно распределять по всей поверхности кожи-удобны цветные спреи.5.Хранение солнцезащитных средств в холодильнике-максимум полгода.
Бюбхен спрей солнцезащитный детский spf 30, молочко солнцезащитное детское spf 20, пенка солнцезащитная детская spf 15 и 25.Нивея сан спрей солнцезащитный цветной детский spf 30, лосьон детский солнцезащитный spf 50+.Орифлейм детский солнцезащитный крем spf 40, спрей spf30.»Наша мама» Россия детский солнцезащитный крем spf 15, мусс детский солнцезащитный с водооталкивающимэффектом,spf 20, молочко детское солнцезащитное spf15.»Наше солнышко», Россия детский солнцезащитный крем кремspf 20.1.Нужно правильно выбрать средство для защиты:кремы полезны детям, имеющим сухую кожу, наиболее удобны спреи.2. Проверить безопасность: нанести крем за ушко, на локтевой и коленный сгибы, наблюдать в течение суток за кожей и реакцией ребёнка на запах.3.Наносить средство за полчаса до выхода на улицу.4.Грамотно распределять по всей поверхности кожи-удобны цветные спреи.5.Хранение солнцезащитных средств в холодильнике-максимум полгода.
3.Купание.Не рекомендуется купание в горячей воде-до 37 градусов, не стоит купать в растворе марганца, нейтральное мыло на область гемангиомы 1 раз в 10 дней.
4.До выздоровления не рекомендуется делать плановые профилактические прививки, так как не исключена возможность провоцирования стремительного роста гемангиом у детей после вакцинации.
Фотохромотерапия.
Это вид лечения видимым электромагнитным излучением (квантами света) с определённой длиной волны. Применение в клинике красного света с длиной волны 0,67 мкм позволяет обеспечить лечебный эффект за счёт фотолитического расщепления биомолекул, что приводит к нарастанию свободных форм, обладающих высокой биологической активностью. Данная медицинская технология защищена патентом РФ№2240159 на изобретение «Способ лечения новообразований кожи у детей до года». Методика неиинвазивная, что позволяет использовать её при лечении детей раннего грудного возраста с гемангиомами критических локализаций (голова и шея, половые органы, грудные железы, места естественных складок кожи, суставные поверхности. Высокая эффективность метода ФХТ заключается не только в достижении локального лечебного результата ( фотоиндуцированный регресс самой сосудистой опухоли), но и в повышении общего защитно-компенсаторного потенциала у ребёнка, достигая иммуностимулирующего и антистрессорного влияния на его организм.
Как лечат младенческие (инфантильные) гемангиомы?
Нужно ли лечить ребёнка с младенческой гемангиомой, или нет, такое решение в каждом случае принимается индивидуально.
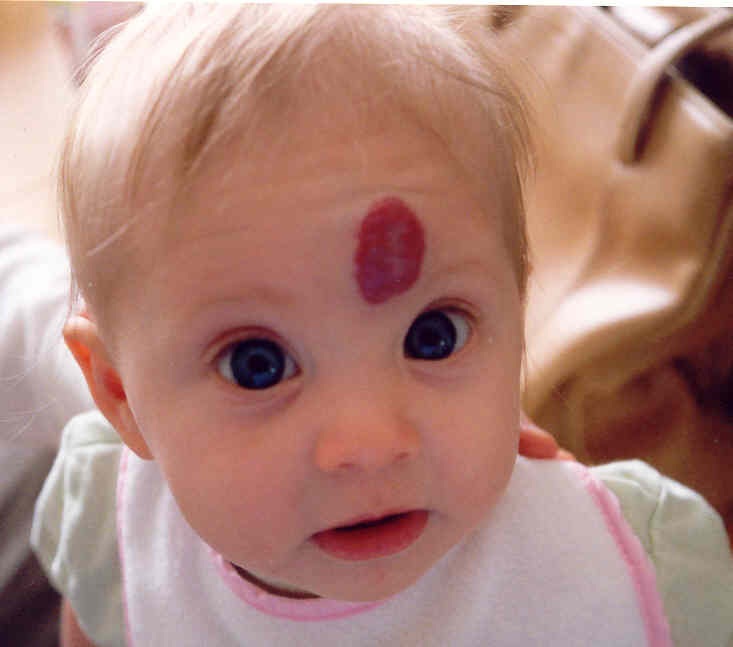
Если младенческая гемангиома растёт на несложном анатомическом участке тела (врачи говорят о неосложнённой локализации) и она не ограничивает жизненно важные функции (например, гемангиомы на руках, на ногах, на туловище), то необходимости в лечении нет. Но если младенческие гемангиомы быстро растут на сложных критических участках в организме, то их необходимо лечить, чтобы избежать осложнений. Прежде всего это касается детей с младенческими гемангиомами в области глаз (у них есть угроза снижения/потери зрения), в области губ (эти гемангиомы проходят не полностью, либо они исчезают очень медленно) и в области носа (у детей повышенная угроза деформации носа). Некоторых детей необходимо лечить по результатам из истории болезни и по результатам клинических исследований и визуальной диагностики.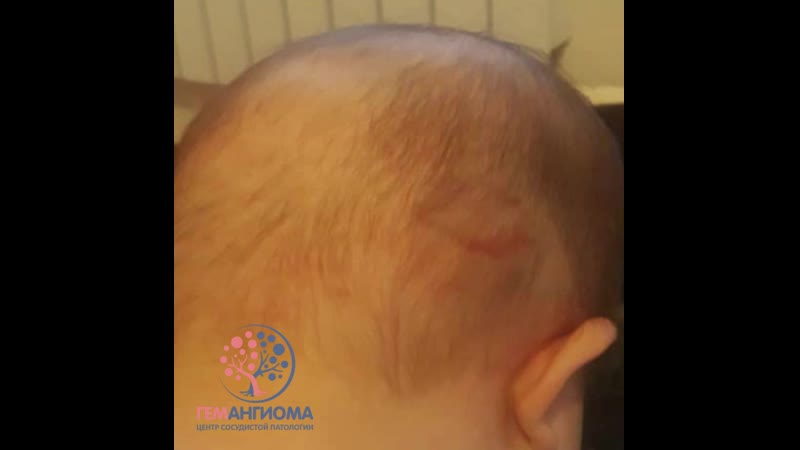 То есть их не наблюдают какое-то время, а начинают лечить немедленно.
То есть их не наблюдают какое-то время, а начинают лечить немедленно.
Основными целями лечения являются:
- избежать осложнений, связанных с серьёзным косметическим дефектом или с ограничением жизненно важных функций; либо устранить эти уже возникшие осложнения,
- пролечить некрозы (когда гемангимомы изъязвляются),
- замедлить/остановить рост гемангиом,
- ускорить процесс восстановления больших по площади младенческих гемангиом.
Если у ребёнка младенческая гемангиома продолжает расти и её площадь составляет более 5% от общей поверхности тела, или если у ребёнка уже появились осложнения, то для того, чтобы подобрать метод лечения, необходимо обратиться клинику, которая специализируется в этой области. Как болезнь будет развиваться дальше, зависит от того, как быстро начнут лечить ребёнка. Если опухоль находится в состоянии покоя или она находится в фазе „рассасывания“ (обратного развития/восстановления), то обычно рекомендуется только наблюдать за ней.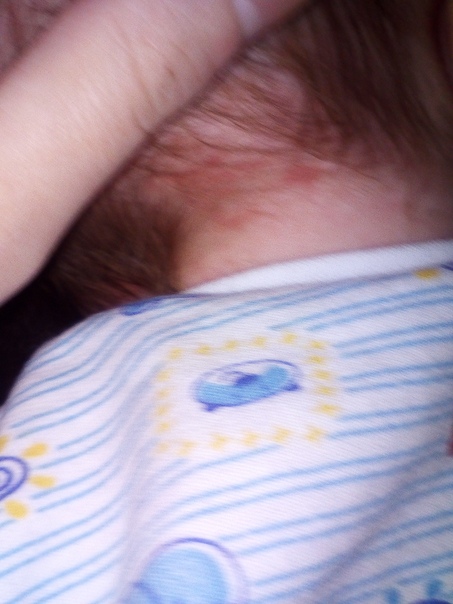 Но если врачи всё-таки опасаются осложнений из-за язв от гемангиомы, то тогда рекомендуется лечить ребёнка и в этих фазах болезни.
Но если врачи всё-таки опасаются осложнений из-за язв от гемангиомы, то тогда рекомендуется лечить ребёнка и в этих фазах болезни.
Варианты лечения:
- медикаментозное лечение бета-блокаторами (препарат пропраналол)
- лазерная терапия
- криотерапия
- операция
Лечение бета-блокаторами (препарат пропраналол)
Как конкретно действует пропраналол на младенческие гемангиомы, ещё до конца не изучено. У большинства детей эффективность препарата видна уже через несколько часов после первого прёма, самое позднее – эффект появляется через несколько дней. Кровенаполненность гемангиомы уменьшается и гемангиома становится мягче. В целом около 98 % гемангиом отвечают на лечение пропраналолом. Этот препарат можно давать детям принимать вовнутрь.
Побочные действия от пропраналола бывают примерно у 30% детей. Но они появляются временно и чаще всего они безвредные (например, ребёнок становится беспокойным по ночам, или у него появляется понос).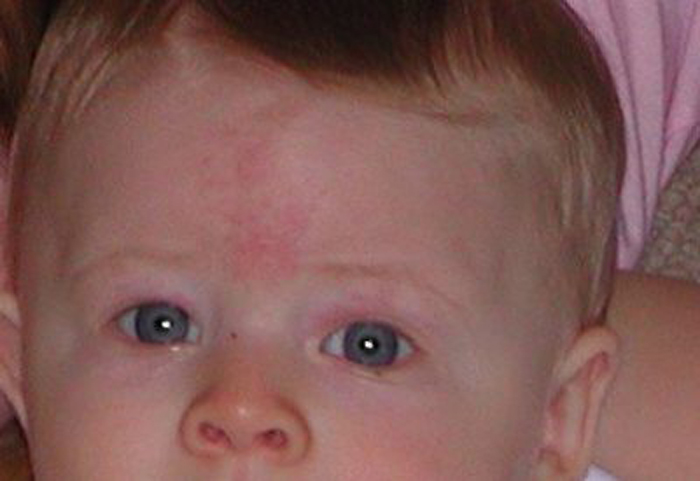 Примерно у 17% детей после окончания 6 месячного курса лечения пропраналолом опухоль снова начинает расти. В редких исключительных случаях гемангиома полностью исчезает в первые месяцы жизни ребёнка ещё в ходе лечения. Поэтому уже в это время можно закончить лечение. Во всех остальных случаях лечение нужно продолжать до того момента, пока ребёнку не исполнится 1 год. Но не всех детей можно лечить пропраналолом (например, некоторых недоношенных детей или детей с врождёнными пороками сердца). Поэтому для этих детей подбирается другой метод лечения. LEA2015]
Примерно у 17% детей после окончания 6 месячного курса лечения пропраналолом опухоль снова начинает расти. В редких исключительных случаях гемангиома полностью исчезает в первые месяцы жизни ребёнка ещё в ходе лечения. Поэтому уже в это время можно закончить лечение. Во всех остальных случаях лечение нужно продолжать до того момента, пока ребёнку не исполнится 1 год. Но не всех детей можно лечить пропраналолом (например, некоторых недоношенных детей или детей с врождёнными пороками сердца). Поэтому для этих детей подбирается другой метод лечения. LEA2015]
Лазерная терапия
Так как лечение бета-блокатарами даёт высокую эффективность (см. выше о терапии пропрапанолом), сами препараты можно принимать вовнутрь [приём вовнутрь], побочных эффектов не много и их можно хорошо контролировать, поэтому лазерная терапия потеряла свою былую важность. Импульсный лазер на красителях с лампой-вспышкой (система FDPL) и импульсная лампа IPL рекомендуется использовать тогда, когда младенческие гемангиомы плоские, маленького размера и они растут на ограниченном участке тела (врачи в этом случае говорят о локализованных гемангиомах KON2005] . Альтернативным методом лечения может быть криотерапия (см. информацию ниже).
Альтернативным методом лечения может быть криотерапия (см. информацию ниже).
Криотерапия
Что такое криотерапия? Криотерапия – это целенаправление использование мороза/низких температур в лечебных целях В Германии криотерапия является стандартным методом лечения для маленьких плоских младенческих гемангиом, размер которых в диаметре составляет максимум 1 см. У детей после процедуры на коже могут появляться пузыри и затем на их месте образуется корочка.BAU2004]
Операция
Такой вид лечения как операция не является предпочтительным. Из-за высоких шансов спонтанной регрессии гемангиомы (то есть спонтанного „рассасывания“) и эффективности других методов лечения к ней прибегают только в некоторых исключительных случаях. Операцию могут рекомендовать прежде всего в косметических целях (чтобы в будущем у ребёнка не было косметического дефекта/обезображивания). Или врачи идут на операцию, если у ребёнка есть угроза осложнений и в его ситуации другие методы лечения неэффективны. Например, это может быть неотложная ситуация, когда слишком велик риск того, что какой-то орган в будущем не сможет работать (врачи говорят о потере функциональности). Операцию нужно делать только тогда, если в будущем у ребёнка нет угрозы эстетического дефекта или ограничения работоспособности какой-то части организма. Если после исчезновения гемангиомы на волосяной части головы у ребёнка высока угроза того, что на голове останутся участки с лысиной, или на голове могут остаться места с избыточным количеством ткани, то в таких случаях рекомендуется делать операцию. Если младенческие гемангиомы росли в области губ и носа, то когда закончится стадия восстановления, с помощью операции можно удалить остатки опухоли. Также с помощью операции пролечивают остатки опухоли тогда, когда ребёнок старше 4-5 лет и изменений в росте гемангиом больше не ожидается.
Например, это может быть неотложная ситуация, когда слишком велик риск того, что какой-то орган в будущем не сможет работать (врачи говорят о потере функциональности). Операцию нужно делать только тогда, если в будущем у ребёнка нет угрозы эстетического дефекта или ограничения работоспособности какой-то части организма. Если после исчезновения гемангиомы на волосяной части головы у ребёнка высока угроза того, что на голове останутся участки с лысиной, или на голове могут остаться места с избыточным количеством ткани, то в таких случаях рекомендуется делать операцию. Если младенческие гемангиомы росли в области губ и носа, то когда закончится стадия восстановления, с помощью операции можно удалить остатки опухоли. Также с помощью операции пролечивают остатки опухоли тогда, когда ребёнок старше 4-5 лет и изменений в росте гемангиом больше не ожидается.
Медицинский уход за гемангиомами
Младенческие гемангиомы, которые склонны к образованию язв (изъязвлению), очень хорошо отвечают на лечение пропраналолом (см. в разделе выше). Следующая концепция медицинского ухода доказала свою эффективность. Если изъязвлённая гемангиома находится в области ануса и половых органов, то после каждого мочеиспускания или дефекации надо промыть больное место дезинфицируюшим средством с действующим веществом октенидин дигидрохлорид и дать высохнуть на воздухе. Больное место необходимо смазать полигексанидом (это антисептик) и покрыть стерильной марлевой повязкой, пропитанной парафином. Поначалу также можно делать компрессы с чёрным чаем, они помогают подсушивать поражённые места.
в разделе выше). Следующая концепция медицинского ухода доказала свою эффективность. Если изъязвлённая гемангиома находится в области ануса и половых органов, то после каждого мочеиспускания или дефекации надо промыть больное место дезинфицируюшим средством с действующим веществом октенидин дигидрохлорид и дать высохнуть на воздухе. Больное место необходимо смазать полигексанидом (это антисептик) и покрыть стерильной марлевой повязкой, пропитанной парафином. Поначалу также можно делать компрессы с чёрным чаем, они помогают подсушивать поражённые места.
Гемангиома у детей — блог медицинского центра ОН Клиник
Гемангиомы проявляются по-разному: от незначительного изменения цвета кожи до массивных образований, которые поражают внутренние органы и вызывают опасные для жизни состояния. Эта статья полезна родителям, у которых есть дети с гемангиомой.
Мы расскажем о том, что это за болезнь, почему возникает, как проявляется, как лечить и с какими проблемами могут столкнуться родители. Информация из статьи не заменяет живого разговора с врачом, но поможет к нему подготовиться и примерно сформировать картину болезни.
Информация из статьи не заменяет живого разговора с врачом, но поможет к нему подготовиться и примерно сформировать картину болезни.
Что такое гемангиома
Гемангиома — это доброкачественная опухоль сосудов, которая бывает врожденной или появляется в первые недели после рождения ребенка. Несмотря на то, что это опухоль, в 90% случаев патология не требует лечения и не влияет на качество жизни ребенка. Однако в остальных 10% — болезнь протекает непредсказуемо и требует вмешательства врачей.
Младенческая гемангиома встречается у 1.1-2.6% новорожденных детей. Чаще патология возникает у недоношенных девочек, которые родились с малым весом тела. Сосудистая опухоль чаще всего появляется на голове и шее.
Гемангиома на коже — причины
Гемангиома — это опухоль, растущая из клеток, которые формируют кровеносные сосуды. Существует несколько причин развития младенческой гемангиомы:
- нарушение формирования сосудов во время эмбрионального развития плода;
- недостаточное поступление кислорода в ткани плода, из-за чего возникают структурные изменения сосудов.

Спровоцировать нарушение формирования сосудов может: курение, употребление алкоголя и наркотиков, малоподвижный образ жизни, однообразное питание, наследственные и генетические аномалии, многоплодная беременность, низкий вес при рождении, перенесенные вирусные заболевания матери (чаще острые респираторные вирусные инфекции), расовые особенности и пол ребенка.
Гемангиома у новорожденных
Младенческие гемангиомы имеют особенности: иногда они быстро и непредсказуемо растут. Рост опухоли приводит к тому, что опухолевые клетки повреждают соседние здоровые ткани. Из-за этого возникают косметические и функциональные дефекты. Например, сосудистая опухоль может располагаться в области носа, верхних дыхательных путей или ротовой полости. Это может затруднить дыхание или глотание ребенку. При этом до 8% гемангиом исчезают самостоятельно без лечения. Но чаще всего это происходит после первого года жизни и у доношенных детей.
Младенческая гемангиома развивается в несколько стадий:
- Первая фаза — активный рост опухоли до первых 6-12 месяцев жизни.
 В этот период отмечается особо быстрый рост патологических клеток.
В этот период отмечается особо быстрый рост патологических клеток. - После года наступает вторая стадия — фаза стабильности, когда рост гемангиомы замедляется.
- После фазы стабильности и до 6-7 лет начинается фаза регрессии. На этой стадии в 5-7% случаев опухоль полностью исчезает, в остальных — регрессия сопровождается возникновением рубца.
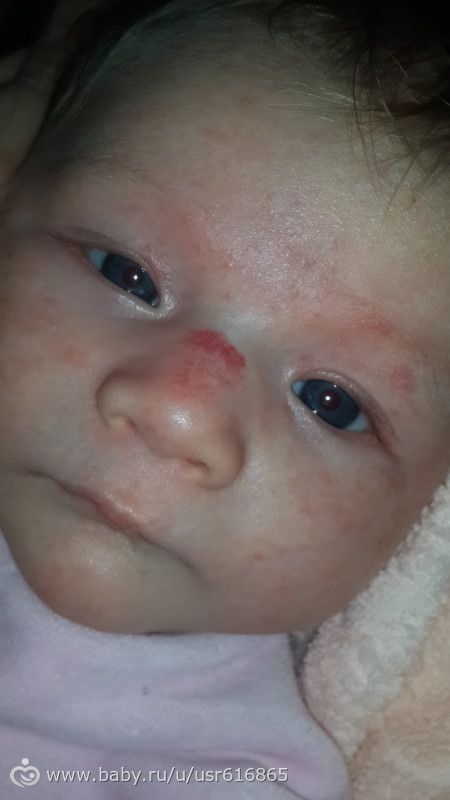
Типовая гемангиома имеет красный цвет, бугристую поверхность и слегка возвышается над кожей. Если надавить на нее, новообразование уменьшиться, однако спустя несколько секунд восстановится до прежних размеров.
Гемангиомы у детей бывают разные. Они разделяются на местные и сегментарные. 90% младенческих сосудистых опухолей — местные. Это значит, что новообразование имеет четкие контуры и растет из центральной точки. Гемангиомы бывают поверхностные, то есть растут на коже и иногда выступают над ней. Бывают глубокие, когда растут вглубь кожи. Также есть смешанный вариант, когда опухоль распространяется поверх кожи и вглубь нее. Обычно такие гемангиомы обнаруживаются в первые недели на осмотре у врача. Первый признак — небольшое красное пятно. Его размер до 2-3 месяцев почти не меняется, после чего начинает активно расти.
Обычно такие гемангиомы обнаруживаются в первые недели на осмотре у врача. Первый признак — небольшое красное пятно. Его размер до 2-3 месяцев почти не меняется, после чего начинает активно расти.
Сегментарные гемангиомы вырастают большими по площади пятнами. Они появляются в области шеи и головы, на пояснице и копчике. Обычно сегментарные сосудистые новообразования сочетаются с неправильным развитием сосудов или патологией внутренних органов. Такое сочетание гемангиомы и других пороков называется синдром PHACES. В этом случае обычно у детей находят дефекты грудной клетки, аорты и пороки сердца. Дети с синдромом PHACES расположены к инфекциям и язвенным болезням.
У детей встречаются и другие синдромы — сочетание гемангиомы и патологий в области таза и крестца. Частые признаки: костные наросты, неправильно развивающиеся мочевой пузырь, спинной мозг и оболочки спинного мозга.
Существуют особые формы гемангиом у новорожденных:
- врожденная быстро самопроходящая гемангиома.
 Она характеризуется стремительным ростом сразу после рождения ребенка. Часто дети рождаются с уже сформированной сосудистой опухолью. Эта разновидность быстро проходит и полностью исчезает к третьему году жизни;
Она характеризуется стремительным ростом сразу после рождения ребенка. Часто дети рождаются с уже сформированной сосудистой опухолью. Эта разновидность быстро проходит и полностью исчезает к третьему году жизни; - врожденная неинволюционная гемангиома. Эта опухоль не исчезает, но и не растет.
Чаще всего гемангиомы имеют небольшой размер. Они не создают косметических дефектов и не создают дискомфорт ребенку. Но в некоторых случаях сосудистые опухоли бывают опасны для здоровья и дают осложнения:
- гемангиома в области глаз или век. Мешает ребенку открывать и закрывать глаза. В результате снижается острота зрения. Если опухоль появилась в этой области, нужно обратиться к офтальмологу;
- гемангиома на лице. Создает косметический дефект ребенку и может мешать работе мимических мышц;
- гемангиома в области рта. Мешает ребенку принимать и пережевывать пищу. Может привести к деформации губ, зубов и нижней челюсти;
- гемангиома в области носа. Провоцирует деформации носовой перегородки, нарушение вентиляция носовых раковин, затрудняет дыхание через нос.
Может осложниться ринитом;
- гемангиома в области ушей. Деформирует ушные раковины, утолщает ушные хрящи. Создает косметический дефект, увеличивая размер больного уха;
- гемангиома в верхних дыхательных путях. Может прорастать в просвет трахеи и мешать дыханию.
Гемангиомы печени приводят к сердечной недостаточности, а гемангиомы органов пищеварения — к желудочно-кишечным кровотечениям. Однако местные осложнения встречаются лишь у 5% детей.
Лечение гемангиомы
Нужно лечить болезнь или нет — в каждом случае решение врач принимает индивидуально. Выбор лечения зависит от возраста ребенка, скорости роста опухоли и наличия осложнений и косметических дефектов.
Если сосудистое доброкачественное новообразование растет на анатомическом участке, где нет жизненно важных органов, и оно не создает косметического дефекта, лечение не требуется. Если опухоль растет в критических местах, например, в области глаз или гортани, лечение необходимо, чтобы предотвратить осложнения.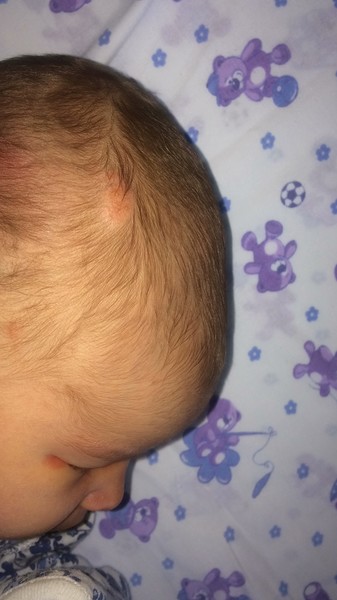
Основные цели лечения:
- не допустить развитие осложнений и устранить сформировавшиеся;
- исправить косметический дефект;
- вылечить омертвевшие участки тканей, когда в области гемангиом появляются язвы;
- остановить или замедлить рост опухоли;
- ускорить восстановление и реабилитацию ребенка.
Для лечения подбираются следующие варианты: применение бета-блокаторов, криотерапия и операция. Из бета-блокаторов применяется препарат пропранолол (препарат назначает только врач). Спустя несколько дней после начала приема наступает эффект — уменьшается объем гемангиомы и она становится мягче. У 30% детей возникают побочные эффекты, но они кратковременны и безвредны. Однако есть недостаток — спустя 6 месяцев после окончания приема бета-блокатора гемангиома начинает расти.
Криотерапия — это использование низких температур в терапевтических целях. Врач прикладывает инструмент с жидким азотом к гемангиоме, ткани которой разрушаются холодом. Метод используется, если размер опухоли не превышает 1 см.
Метод используется, если размер опухоли не превышает 1 см.
В последнюю очередь рассматривается операция. Из-за того, что высока вероятность спонтанного исчезновения младенческой гемангиомы и эффективности предыдущих способов лечения, операцию назначают редко. Обычно хирургическое вмешательство используется, если у ребенка есть косметический дефект или существует риск осложнений.
В целом прогноз лечения гемангиомы у детей благоприятный. В большинстве случаев новообразование исчезает самостоятельно в первый год жизни. После 9 года жизни у ребенка гемангиома не проявляется вовсе.
Гемангиома — можно ли делать прививки
В международных рекомендациях по диагностике, лечению и ведению пациентов с гемангиомой у детей нет противопоказаний к вакцинации. Поэтому нет оснований отказываться от прививок, кроме периода, когда врач подбирает оптимальную дозу бета-блокатора. Кроме того, дети с младенческой гемангиомой более подвержены инфекциям, чем здоровые дети. Поэтому вакцинация дополнительно защищает малыша от пневмонии, кори, коклюша, столбняка и гепатита.
Окончательное решение с выбором лекарства и методом лечения принимает врач. Если вы обнаружили у ребенка гемангиому, для осмотра запишитесь на прием к дерматологу или детскому хирургу.
причины, особенности, удаление — МСЗ.РФ
Бывает гемангиома у детей с момента рождения, но чаще всего она появляется в первые два месяца жизни новорожденного ребенка, что крайне пугает родителей. Между тем, для серьезных тревог нет никаких оснований: новообразование никогда не перерождается в злокачественную опухоль и не причиняет физической боли малышу. Исключение составляют случаи, когда гемангиома травмируется (например, одеждой), что приводит к кровотечению из сосудистого образования и формированию раневой поверхности, которая может в дальнейшем инфицироваться. Подобная ситуация требует безотлагательного хирургического лечения.
«У гемангиомы есть одна положительная особенность: у детей от одного года до 2 – 3 лет происходит процесс инвалюции гемангиомы, то есть самостоятельно уменьшается в размере, вплоть до полного исчезновения!»
Александр Генрихович Дорофеев
к.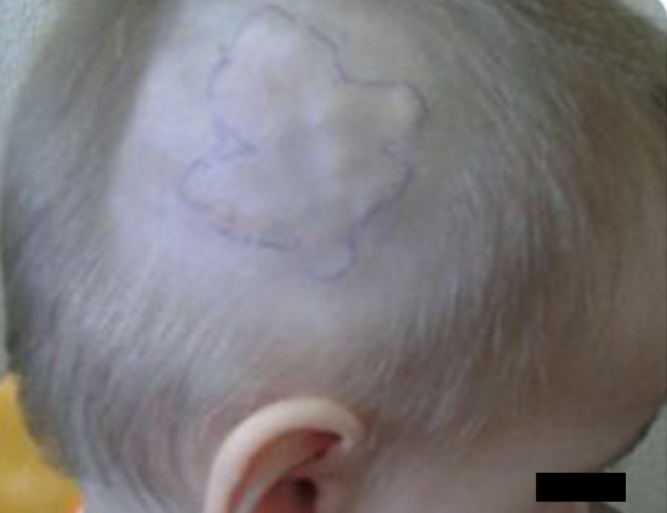 м.н., детский хирург, врач высшей категории НИИ НДХиТ
м.н., детский хирург, врач высшей категории НИИ НДХиТОсобенности локализации гемангиомы
Как правило, располагается гемангиома на лице у ребенка: на губе, на щеке или на лбу. Поскольку, по статистике, эта болезнь встречается чаще у девочек, чем у мальчиков, то вред косметического дефекта трудно переоценить.Однако бывает локализация кожной гемангиомы у детей и на волосистой части головы, на конечностях или на туловище. При этом она может быть как единичной (1–2 пятна в поле зрения), так и множественной, когда у ребенка встречается 3 и более гемангиом, часто сочетающиеся с гемангиомами паренхиматозных органов (печень, селезенка, легкие и почки).
Причины и симптомы заболевания
В настоящее время медицина еще не может точно ответить на вопрос, отчего и как появляется гемангиома у ребенка. По одной из теорий, где-то на этапе ангиогенеза (т.е. закладки кровеносных сосудов во время внутриутробного развития) происходит генетический сбой. К числу факторов риска, которые являются причиной появления гемангиомы у детей, врачи относят:
- — недоношенную беременность,
- — поздние первые роды,
- — ОРВИ, перенесенные беременной в 1-м триместре,
- — прием в период беременности различных лекарственных препаратов,
- — нарушение плацентарного кровообращения у плода,
- — вредные привычки матери (употребление алкоголя и никотина),
- — проживание в период беременности в районе с плохой экологией.
Виды гемангиомы
В настоящее время наиболее объективно обоснованной является классификация Международного общества по изучению сосудистых аномалий ISSVA, 2014 года. В ней выделена очаговая форма инфантильной гемангиомы, которая имеет несколько типов: простой, глубокий и смешанный тип.
1. Простой тип
Второе название капиллярной гемангиомы у ребенка — простая. Как правило, она расположена в верхних слоях дермы и видна невооруженным глазом. Имеет гладкую поверхность и не возвышается над уровнем кожи. Если на нее надавить (например, прозрачным стеклом), то цвет ее побледнеет, а после прекращения давления окраска восстановится в прежнем объеме.
2. Глубокий тип
Глубокий тип (кавернозную гемангиому) у ребенка врачи еще называют каверномой. Чаще всего она локализуется в нижних слоях кожи и подкожно.
3. Смешанный тип
О таком виде гемангиомы говорят, когда у новообразования одновременно есть признаки как капиллярной ангиодисплазии, так и кавернозной: т. е. присутствует как надкожный, так и подкожный очаг.
е. присутствует как надкожный, так и подкожный очаг.
Стадии заболевания
Заболевание может развиваться несколько лет. В развитии гемангиомы выделяют 2 стадии: роста (или стадия пролиферации) и рассасывания (или стадия инволюции). В период первых шести месяцев жизни гемангиома, в большинстве случаев, активно растет, поэтому удаление гемангиомы у детей до года не практикуется — врачи наблюдают и надеются, что произойдет инволюция. Однако при быстром увеличении образования большинство специалистов рекомендуют, не ожидать начала непредсказуемого по течению периода инволюции, а осуществлять безотлагательное лечение, в целях предотвращения возможных или устранения уже возникших осложнений. Период рассасывания (инволюции) начинается с 1 года и длится до 3 и более лет, при этом ткани гемангиомы претерпевают фиброзно-жировое замещение. В результате у 20 – 50% детей возможна деформация кожных покровов, а у 10% – сохраняются резидуальные сосудистые элементы.
Методы лечения гемангиомы у детей
Что делать, если у ребенка гемангиома не только диагностирована, но и есть тенденция к ее росту? Прежде всего, не отчаиваться: малышу можно помочь. Причем не обязательно сразу при помощи операции! В настоящее время существуют многочисленные лечебные методы общего, системного, и локального воздействия на патологическую ткань доброкачественной сосудистой опухоли, гемангиомы у детей (*).
Причем не обязательно сразу при помощи операции! В настоящее время существуют многочисленные лечебные методы общего, системного, и локального воздействия на патологическую ткань доброкачественной сосудистой опухоли, гемангиомы у детей (*).
Медикаментозная терапия
При множественных гемангиомах на теле врачи начинают лечение с назначения кортикостероидов и вета-адреноблокаторов. Курс составляет не менее 8 месяцев и проходит под контролем кардиолога, поскольку эти препараты часто оказывают негативные побочные действия на организм в целом. Этот метод лечения входит в базовую программу ОМС.
Криотерапия
Используется для разрушения небольших капиллярных гемангиом при помощи кратковременного воздействия жидким азотом.
Склерозирование
Применяется при глубоких кавернозных гемангиомах небольшого размера. В опухоль вводят специальный раствор, который склерозирует (вызывает появление тромба) питающий крупный кровеносный сосуд, что приводит к ее рассасыванию.
Электрокоагуляция
Используется для устранения небольших простых гемангиом с помощью воздействия на них высокочастотного тока.
Магниевая терапия
Метод эффективен для ликвидации объемных кавернозных гемангиом. С этой целью их заполняют частицами магния, что должно перевести заболевание в стадию инволюции.
Лазерная хирургия
Удаление гемангиомы у детей лазером на сегодняшний день считается самым оптимальным способом лечения, доказавшим свою эффективность и безопасность. В московском НИИ НДХиТ хирурги запатентовали уникальную методику удаления гемангиом при помощи прибора «ИРЭ-Полюс». Его работа основана на комплексном воздействии на опухоль волнами различной длины, разрушающими воду и гемоглобин — два ключевых компонента, из которых состоят гемангиомы. Данный феномен позволяет радикально выполнять фотодеструкцию всего объема патологических тканей гемангиомы, включая глубокую подкожную часть, без повреждения окружающих тканевых структур, что создает оптимальные условия для улучшения местных регенеративных процессов, способствующим лучшим результатам лечения.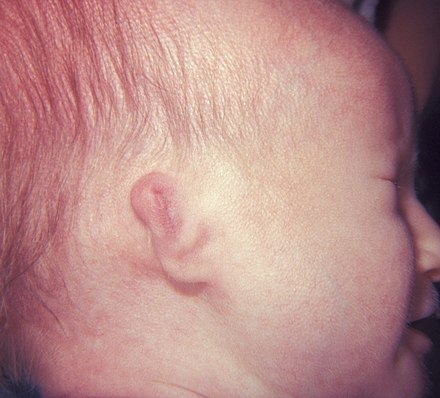 Метод включен в базовую программу ОМС. Подробнее о методике и том, как попасть на лечение, читайте здесь.
Метод включен в базовую программу ОМС. Подробнее о методике и том, как попасть на лечение, читайте здесь.
Хирургическое иссечение
Традиционная хирургическая операция, предполагающая наличия шва, применяется в крайнем случае: если по соседству имеются крупные кровеносные сосуды, а гемангиома отличается высокой скоростью кровотока или имеет слишком узкое основание. Метод входит в базовую программу ОМС.
Какой метод лечения гемангиомы самый лучший?
«Огромное значение играет выбор врачом правильной тактики лечения. Каждая гемангиома по-своему уникальна и требует строго индивидуального подхода. Поэтому мы не сразу решаемся удалять гемангиомы детям. В любом случае, это новообразование надо наблюдать. Одному ребенку показан лазер, а для другого наиболее эффективным и наименее травматичным будет как раз классическое хирургическое иссечение. Например, если за ухом расположена большая гемангиома, нависающая как «гребень петуха», то после хирургического вмешательства останется лишь крохотный рубец-полосочка, тогда как лазерное воздействие может привести не к такому хорошему эстетическому результату».
Александр Генрихович Дорофеев
к.м.н., детский хирург, врач высшей категории НИИ НДХиТГемангиома у новорожденного
Конечно, чем меньше ребенок, тем страшнее родителям решиться отдать его хирургам, даже если речь идет не о металлическом скальпеле, а о лазерном луче. Стоит ли откладывать удаление гемангиомы? Этот вопрос надо в обязательном порядке обсуждать с лечащим врачом. Порой родители теряются, к какому врачу обратиться с ребенком с гемангиомой? К дерматологу? К терапевту? Правильный ответ только один: к детскому сосудистому хирургу. Только он, наблюдая динамику развития гемангиомы, может сказать, есть ли надежда на ее инволюцию или все-таки придется вмешаться хирургии.
По статистике, большая часть гемангиом самостоятельно рассасывается после первого года жизни ребенка. Если же к 2 – 3 годам этого не произошло, а, напротив, пятно увеличивается в размере по мере взросления ребенка, то оперативного вмешательства не избежать.
Возможные осложнения гемангиомы
После того, как удаляют гемангиому, у детей, как правило, не бывает никаких серьезных осложнений.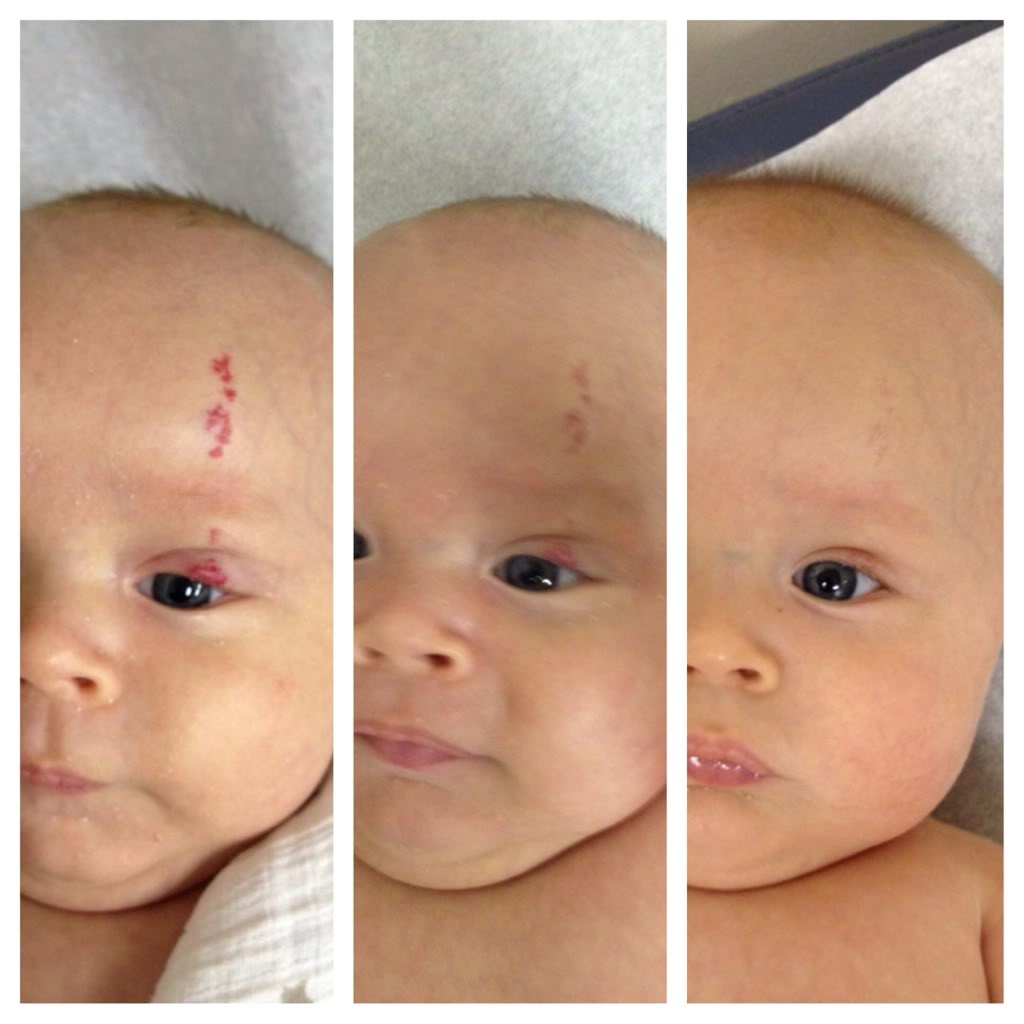 В зависимости от площади поражения, на коже может остаться незначительный косметический дефект в виде фиброзно-рубцовой ткани, которая чуть светлее по отношению к нормальной. Однако эта проблема обратима: со временем рубец становиться более мягким и для этого в реабилитационном периоде врачи назначают различные кремы, ускоряющие регенерацию (например дерматикс, контрактубекc, kelo-cote и др.).
В зависимости от площади поражения, на коже может остаться незначительный косметический дефект в виде фиброзно-рубцовой ткани, которая чуть светлее по отношению к нормальной. Однако эта проблема обратима: со временем рубец становиться более мягким и для этого в реабилитационном периоде врачи назначают различные кремы, ускоряющие регенерацию (например дерматикс, контрактубекc, kelo-cote и др.).
Другое дело — отдаленные последствия гемангиомы, лечением которой не занимались вовсе. Бывает и так, что в надежде на типично русский «авось», родители слишком долго ждут самостоятельного исчезновения гемангиомы. Если этого не происходит у ребенка к 6 –7 годам, помимо того, что гемангиома может стать причиной тяжелых психологических комплексов, есть вероятность и нарушения в работе различных систем организма. Так, если локализация опухоли на языке, то по мере роста может быть затруднена речь и возникнут проблемы при жевании. Гемангиома на веке у ребенка чревата снижением остроты зрения. А локализация на ушной раковине может вызвать нарушение слуха.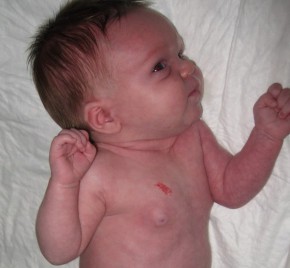
|
Не откладывайте решение проблемы на завтра — уже сегодня, при наличии полиса ОМС, независимо от того, где вы проживаете, у вас есть право удалить гемангиому своему ребенку у лучших хирургов Москвы! Отправьте заявку на плановую госпитализацию через информационный проект «Москва — столица здоровья» или обратитесь по телефону горячей линии: +7 (495) 587-70-88. Услуги проекта по информированию граждан, как и медицинская помощь пациентам в больнице предоставляются бесплатно. |
ОСТАВИТЬ ЗАЯВКУ |
(*) Обращаем внимание на то, что решение о выборе того или иного метода лечения принимается врачами, в зависимости от индивидуальных показаний и противопоказаний конкретного пациента.
Материал подготовлен совместно с экспертом: Александром Генриховичем Дорофеевым,
к.м.н., детским хирургом, врачом высшей категории НИИ НДХиТ
Источник: информационный проект
«Москва – столица здоровья»
Гемангиома у новорожденного: откуда она берется и как ее лечить | Здоровье ребенка | Здоровье
Наш эксперт – врач-дерматолог высшей категории ГКБ № 31 Иветта Буданова.
Термин «гемангиома» происходит от греческого haima – «кровь» и angeon – «сосуд». Этим словом обозначают доброкачественную сосудистую опухоль. Выглядит она как ярко-красное или чуть синеватое пятно, из-за чего это новообразование иногда путают с «винными пятнами», хотя это совсем другая патология. Дефект этот, как правило, врожденный или появляется у малыша в течение первого месяца жизни. Причины возникновения «красной метки» до конца не ясны, но считается, что к этому могут приводить простудные заболевания, которыми будущая мама переболела в первые два месяца беременности, когда идет закладка сосудистой системы ребенка.
Не просто пятнышко
Бояться перерождения гемангиомы в рак не стоит – такие случаи единичны. Но и ждать, пока все «само рассосется», тоже было бы легкомысленно. Поэтому нужно как можно раньше показать ребенка с таким новообразованием врачу. Ведь помимо косметического дефекта сосудистая опухоль грозит весьма неприятными вещами.
В некоторых случаях гемангиомы действительно проходят самостоятельно, исчезая к 5–10‑летнему возрасту, но, к сожалению, так бывает редко, примерно в 7% случаев. Причем обычно самоустраняются лишь самые безобидные новообразования, расположенные на закрытых одеждой участках тела. Гемангиомы на лице, голове и шее чаще всего растут вместе с ребенком, и особенно интенсивно – до полугода. Замечено, что наиболее активный рост сосудистых опухолей отмечается у детей, родившихся раньше срока.
Причем обычно самоустраняются лишь самые безобидные новообразования, расположенные на закрытых одеждой участках тела. Гемангиомы на лице, голове и шее чаще всего растут вместе с ребенком, и особенно интенсивно – до полугода. Замечено, что наиболее активный рост сосудистых опухолей отмечается у детей, родившихся раньше срока.
Чаще всего гемангиомы появляются в области головы. В основном – на веках, лбу, носу, щеках (причем как снаружи, так и изнутри), а также на слизистой глаз. Во вторую очередь эти новообразования поражают область половых органов, где риск инфицирования особенно велик. Если гемангиома находится в том месте, где ее легко повредить, например, постоянным трением об одежду, то она может привести к развитию инфицированных язв.
Другая потенциальная опасность – поражение близлежащих тканей. Так, если растущая гемангиома находится в области глаза, уха, носа или в полости рта, у ребенка может развиться нарушение зрения, слуха и затруднение дыхания.
Но самый сложный случай – это гемангиомы внутренних органов. Как правило, они выявляются случайно. Прямым показанием для операции является гемангиома печени или крупных сосудов, если есть риск нарушения тока крови из-за опухоли. Смертность после разрыва гемангиомы печени, который может произойти, например, вследствие удара тупым предметом, составляет 60–80%.
Как правило, они выявляются случайно. Прямым показанием для операции является гемангиома печени или крупных сосудов, если есть риск нарушения тока крови из-за опухоли. Смертность после разрыва гемангиомы печени, который может произойти, например, вследствие удара тупым предметом, составляет 60–80%.
Очень опасны гемангиомы крупных вен и артерий – они встречаются достаточно редко, но при разрастании могут перекрыть просвет сосуда, остановив ток крови, что может вызвать угрозу жизни.
Выжидательная позиция
Как минимум в 80% случаев встречаются простые гемангиомы, происходящие из самых мелких кровеносных сосудов – капилляров. Они выглядят как крупная выступающая над кожей родинка, только не коричневая, а красная или синевато-бордовая. При надавливании гемангиома бледнеет, а расправляясь, снова краснеет.
Гораздо реже образуются кавернозные гемангиомы, состоящие из расположенных под кожей полостей, заполненных кровью. Комбинированные гемангиомы представляют собой смесь простой и кавернозной сосудистой опухоли.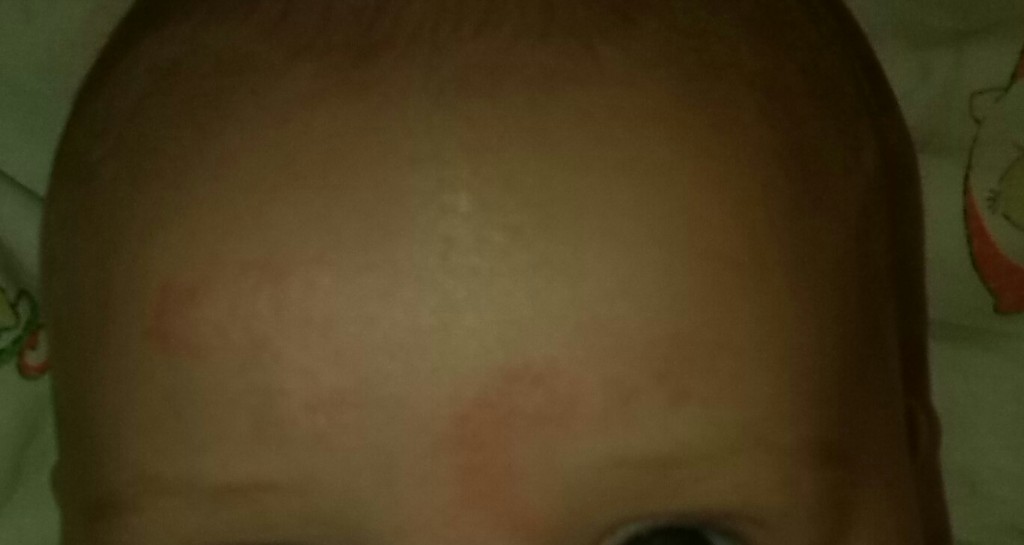
В отличие от простых гемангиом, кавернозные и комбинированные новообразования практически не исчезают самопроизвольно. Если гемангиома у малыша не растет, за нею стоит некоторое время просто наблюдать, потому что преждевременным вмешательством можно только навредить. Но если она пошла в рост или возникли какие-то осложнения – изъязвления с инфекцией, нарушения в функционировании органа и т. д., – то медлить с лечением нельзя. Также не стоит тянуть с удалением новообразования, которое портит внешний вид ребенка и может привести к психологической травме.
Выбираем метод
На сегодняшний день есть несколько видов лечения таких опухолей, конкретный метод врач подбирает индивидуально для каждого пациента. Выбор способа лечения зависит от возраста ребенка, характера опухоли, ее величины и расположения, быстроты роста, характера осложнений, косметических и функциональных нарушений, вызванных ростом опухоли. Иногда для достижения оптимального результата разные методики требуется комбинировать друг с другом.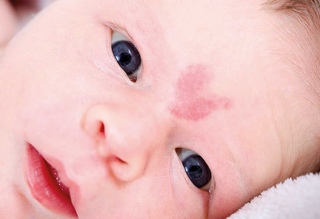 Но стоит знать, что после лечения любым методом возможен рецидив.
Но стоит знать, что после лечения любым методом возможен рецидив.
Криотерапия – воздействие холодом – идеально подходит для лечения простых гемангиом небольшой площади независимо от их расположения. 70% сосудистых опухолей сегодня лечатся этим методом. В качестве хладагента чаще всего используется жидкий азот (температурой –196 °C). Этим веществом делают короткие (по 15–20 секунд) аппликации. Ни наркоза, ни обезболивания не нужно. После сеанса требуется лишь обработать место ранки зеленкой. Эффективность лечения достигает 96%. Заживление при этом происходит без рубца. Количество сеансов зависит от размера гемангиомы. За один раз можно истребить опухоль размером 10 см2.
Чтобы удалить глубокие кавернозные или смешанные гемангиомы, криодеструкцию сочетают с микроволновым облучением. Методика СВЧ-криодеструкции достаточно проста, процедура проводится в амбулаторных условиях и также не требует обезболивания. Область гемангиомы сначала облучается СВЧ-полем, а затем подвергается немедленной криодеструкции.
Хирургическое лечение показано при глубоко расположенных сосудистых опухолях, когда можно удалить гемангиому целиком или когда вопрос косметики стоит не особенно остро (например, когда опухоль расположена в местах, скрытых одеждой). Минус хирургического вмешательства – возможные заметные рубцы, остающиеся после операции.
Небольшие, точечные гемангиомы удаляют с помощью электрокоагуляции. При обширных и глубоких новообразованиях этот метод не применяют.
В последнее время широко используется лазерная методика. Для полноценного лечения гемангиом лазером понадобится курс из нескольких процедур с интервалом от 3 до 6 недель.
Лучевую терапию применяют при лечении больших плоских гемангиом, сосудистых опухолей в области глаза или мозговых оболочек, где невозможно применять другие методы лечения. Облучение проводится сеансами с интервалами от 2–4 недель до 2–6 месяцев.
Для устранения опухоли на лице, шее, около ушей разработана методика ангиографии и эмболизации – то есть сужения сосудов и перекрытия притока крови к опухоли.
При гемангиомах большой площади хорошо помогает гормонотерапия. Кортикостероиды назначают комбинированно: в виде таблеток и в виде инъекций непосредственно в гемангиому. Пока идет такое лечение, детей нельзя прививать живыми вакцинами. Этот метод прекрасно останавливает рост сосудистой опухоли, но не может гарантировать хороший косметический результат, поэтому гормональное лечение чаще является вспомогательным.
Склерозирование показано при небольших, глубоко расположенных сосудистых опухолях, чаще – кавернозных и комбинированных, особенно если они сосредоточены на лице. Метод заключается во введении в опухоль веществ, вызывающих ее отмирание без образования рубца и деформации кожи. Для этой цели применяются специальные склерозирующие препараты. Недостатками склерозирующей терапии являются болезненность и длительность лечения. Иногда на курс приходится выполнять 10–15 инъекций с перерывом от 14 дней до 1 месяца.
причины, симптомы, лечение и профилактика
Гемангиома – доброкачественное сосудистое образование, появляющееся из-за эмбрионального нарушения развития кровеносных сосудов. Опухоль появляется на любом участке кожного покрова, имеет вид красного, багрового или синюшного пятна, возвышающегося над поверхностью кожи. Чаще всего выявляется при рождении или образуется в течение первых недель жизни. Лечение – хирургическое и консервативное.
Опухоль появляется на любом участке кожного покрова, имеет вид красного, багрового или синюшного пятна, возвышающегося над поверхностью кожи. Чаще всего выявляется при рождении или образуется в течение первых недель жизни. Лечение – хирургическое и консервативное.
Общие сведения о болезни
Гемангиома появляется у детей как родимое пятно. Такое изменение является результатом порока развития сосудов. Частота обнаружения гемангиом у новорожденных достигает 3%. В 10% проблему выявляют на первом году жизни ребенка. Данные статистики подтверждают, что это самая распространенная доброкачественная опухоль мягких тканей в педиатрии. Частота обнаружения достигает 50% случаев. Проблема в 3-5 раза чаще выявляется у девочек. Гемангиома у взрослых проявляется в исключительных случаях при неполноценном лечении в детском возрасте.
Доброкачественная опухоль быстро прогрессирует. Она стремительно разрастается на поверхности кожи и в глубину. По мере роста, дефект способен разругать окружающие ткани, приводить к нарушению функций зрения, слуха, дыхания. При травмировании гемангиомы возникает риск инфицирования и образования язвенных деформаций на поверхности.
При травмировании гемангиомы возникает риск инфицирования и образования язвенных деформаций на поверхности.
Причины гемангиомы окончательно не изучены. Установлено, что патология является следствием изменения формирования сосудистой системы на эмбриональном этапе. Повлиять на этот процесс могут такие факторы:
- прием беременной женщиной лекарственных препаратов определенных групп;
- перенесенные вирусные заболевания;
- неблагоприятные экологические условия.
Поскольку гемангиому на коже чаще выявляют у девочек, присутствует связь опухоли с гормональной регуляцией, но она не является основным фактором.
Основные разновидности заболевания и его симптомы
В зависимости от морфологических признаков различают следующие виды гемангиом:
- простая (капиллярная). Имеет четкие границы, красный или багрово-синий цвет. Бледнеет при надавливании, а потом восстанавливает оттенок;
- кавернозная (пещеристая).
 Бугристое, узловое образование, находящееся подкожно. Характерна мягкая эластичная консистенция, объясняющаяся структурой – внутри находятся каверны, заполненные кровью;
Бугристое, узловое образование, находящееся подкожно. Характерна мягкая эластичная консистенция, объясняющаяся структурой – внутри находятся каверны, заполненные кровью; - комбинированная. Имеет кожную и подкожную часть. Клинические проявления характерны для капиллярного и пещеристого типа;
- смешанная. Опухоль со сложным строением, содержащая элементы сосудистых, нервных, соединительных и лимфоидных тканей. Цвет, консистенция и вид различаются, зависят от входящих в состав тканей.
Опухоли имеют единичный и множественный характер, бывают мелкими и крупными. В 95% случаев в педиатрии диагностируют простые формы. Симптомы гемангиомы проявляются только внешне, редко пациент жалуется на зуд и дискомфорт в пораженной зоне.
Лечение и обследование ребенка с гемангиомой обеспечивает:
- педиатр;
- хирург;
- дерматолог.
Дополнительно показана консультация офтальмолога, отоларинголога, уролога, стоматолога и детского гинеколога.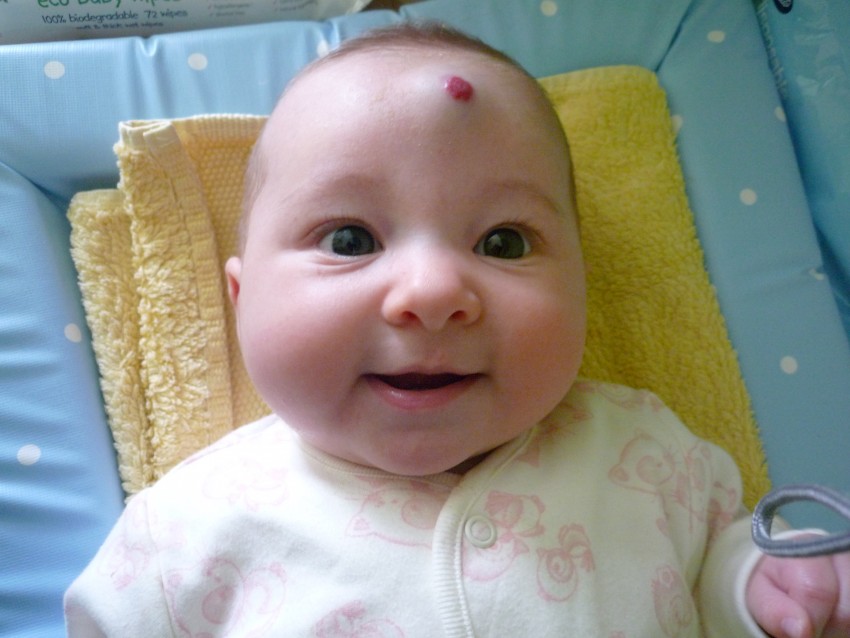 С целью определения глубины распространения и оценивания структуры проводится УЗИ пораженной области. В комплексе оценивается скорость кровотока в самой опухоли и снабжающих ее сосудах.
С целью определения глубины распространения и оценивания структуры проводится УЗИ пораженной области. В комплексе оценивается скорость кровотока в самой опухоли и снабжающих ее сосудах.
Прогноз для пациентов – благоприятный. Опухоль может регрессировать самостоятельно. Опухоль мягких тканей, не имеющую показаний к оперативному удалению, устранять не обязательно. Решение о схеме воздействия или методике динамического контроля всегда принимает врач.
У вас появились симптомы гемангиомы?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Информация о лечении
Раньше при обнаружении гемангиомы в детском возрасте принималась выжидательная тактика, медики рассчитывали на то, что опухоль рассосется самостоятельно до достижения пубертатного периода. Со временем данное утверждение стало неактуальным из-за невысокой частоты обратного развития. Всего в 5% случаев гемангиома у детей сходит с кожи без последствий, в 2% случаев это происходит до 5-летнего возраста.
Всего в 5% случаев гемангиома у детей сходит с кожи без последствий, в 2% случаев это происходит до 5-летнего возраста.
Сегодня лечение гемангиомы проводят следующими методами:
- физическое удаление;
- хирургическая резекция;
- медикаментозная терапия.
К перечню популярных методов физического удаления относят криодеструкцию, лазерное облучение, склеротерапию и электрокоагуляцию. Описанные способы позволяют безболезненно убрать опухоль мягких тканей. Полное исчезновение занимает от нескольких месяцев до нескольких лет. На коже могут оставаться рубцы.
Хирургический метод редко применяют в современной практике. Его используют при небольших гемангиомах у взрослых пациентов. Чаще всего иссекают опухоли, расположенные на невидимых участках тела. Косметический эффект – сомнительный, на поверхности кожного покрова остаются шрамы.
Медикаментозная терапия основывается на использовании гормональных и противоопухолевых препаратов. Часто применяется на подготовительном этапе с целью уменьшить область гемангиомы. Полное рассасывание вследствие медикаментозной терапии происходит редко, не более чем в 2% случаев.
Часто применяется на подготовительном этапе с целью уменьшить область гемангиомы. Полное рассасывание вследствие медикаментозной терапии происходит редко, не более чем в 2% случаев.
Подобрать эффективный метод воздействия и избавиться от гемангиомы на коже помогут специалисты нашей клиники. Врачи проведут обследование и определят максимально эффективную схему воздействия, установят прогноз возможности самостоятельного устранения. Обследование на новом оборудовании – залог успешной терапии. Опыт врачей позволит выбрать лучшую схему устранения гемангиомы, позволяющую не опасаться возможных последствий.
Ответы на частые вопросы
Как выглядит гемангиома?
Внешне опухоль представляет собой красное или синюшное пятно, сливающееся с кожей или возвышающееся над ее поверхностью. Размер пятна в диаметре от 1-2 см до 10-20 см. Опухоль имеет разные формы. У детей проявляется температурная асимметрия, дефект на ощупь всегда теплый.
Нужно ли удалять гемангиому?
Гемангиома кожи подлежит обязательному удалению, если она провоцирует дискомфорт, зудит или кровоточит. Удалять опухоль надо, если она находится в сложных местах, которые постоянно растираются одеждой.
Может ли опухоль мягких тканей исчезнуть самостоятельно?
Удалять гемангиому оперативным путем не всегда нужно. Опухоль способна регрессировать самостоятельно. В процессе исчезновения выделяют несколько стадий. Он начинается с образования бледного пятна в центре опухоли, далее оттенок меняется и становится нормальным по направлению к периферии. Процесс исчезновения – длительный, до нескольких лет.
Чем опасна гемангиома?
При неправильном и несвоевременном лечении могут проявляться осложнения, представляющие угрозу для жизни и здоровья человека:
- прорастание с последующим разрушением рядом расположенных органов;
- разрушение костных и мышечных тканей;
- сдавливание спинного мозга;
- изъязвление опухоли, присоединение инфекции;
- озлокачествление;
- развитие патологий сосудистой системы;
- косметический дефект.
Гемангиома — признаки, симптомы, причины, лечение
Оглавление
Гемангиома, или сосудистая опухоль, — это узловое образование, состоящее из кровеносных сосудов. Ангиома кожи часто встречается у детей. В трети случаев она врожденная, в остальных проявляется в течение первых трех месяцев жизни.
Реже наблюдаются гемангиома позвоночника, мозга, печени и других внутренних органов.
В большинстве случаев это доброкачественная опухоль небольшого размера. Часто гемангиома у детей самопроизвольно уменьшается или исчезает к 10-летнему возрасту. Поэтому хирургическое лечение необходимо только при развитии осложнений заболевания.
Причины гемангиом неизвестны, однако чаще патология наблюдается у девочек, недоношенных детей и представителей европеоидной группы.
Причины гемангиом
Причины возникновения гемангиомы у новорожденных окончательно не ясны.
- Вероятно, развитие опухоли связано с перенесенными матерью на 3 – 6 неделях беременности вирусными инфекциями, так как в этот период начинают формироваться сосуды плода.

- Не исключено влияние гормональных нарушений у развивающегося эмбриона.
- Возможно и неблагоприятное действие лекарственных средств, принимаемых в течение беременности матерью.
Классификация гемангиом
В зависимости от строения различают простую, кавернозную и комбинированную гемангиому, причем простая бывает клеточной и капиллярной:
- Клеточная развивается во внутриутробном периоде, такая гемангиома у новорожденных видна сразу, в ее составе много ангиобластов – незрелых предшественников нормальных клеток сосудистой оболочки, и со временем она может значительно увеличиться в размере.
- Капиллярная гемангиома состоит из мелких сосудов и проявляется в первые несколько дней жизни ребенка, расположена она в поверхностном слое кожи.
- Кавернозная гемангиома расположена под кожей, состоит из полостей, заполненных кровью. Кожа над ней не изменена или имеет голубоватый оттенок, но по мере роста образования может приобретать синюшную или багровую окраску.
- Комбинированная опухоль сочетает черты капиллярной и кавернозной, ее признаки зависят от преобладания того или иного типа.
Как капиллярная, так и кавернозная ангиома имеют три стадии развития:
- активный рост: длится в течение первых 6 – 8 месяцев, при этом опухоль становится хорошо заметной;
- стабилизация роста: длится до возраста 1,5 года;
- инволюция: уменьшение размеров новообразования, побледнение окраски, вплоть до полного исчезновения признаков болезни; этот период занимает до 7 лет.
Симптомы и диагностика гемангиомы у детей и взрослых
Гемангиома кожи может возникать в разных областях, но чаще всего она локализуется на голове, в шейном отделе, за ухом, на губе, на затылке, в области коленных суставов. Реже новообразование появляется на теле и конечностях. В редких случаях у новорожденных диагностируется гемангиома печени, поражение половых органов, почек, костей.
Капиллярная гемангиома выглядит как плоское розовое пятно, которое постепенно приподнимается над кожей и становится ярко-красным. Более глубокие кавернозные образования при их расположении под кожей могут быть почти незаметными, а при локализации во внутренних органах вызывают нарушение их функции с соответствующими симптомами.
Более глубокие кавернозные образования при их расположении под кожей могут быть почти незаметными, а при локализации во внутренних органах вызывают нарушение их функции с соответствующими симптомами.
Заболевание обычно распознается при осмотре ребенка. Гемангиома у взрослых иногда требует более углубленной диагностики для исключения рака кожи:УЗИ с допплерографией для оценки кровотока в тканях опухоли;
- МРТ для оценки расположения глубоких ангиом и их близости к внутренним органам;
- биопсия для исключения злокачественного процесса.
Лечение гемангиом
Большинство таких опухолей не требует медицинского вмешательства. Лечение гемангиомы необходимо лишь в том случае, если она мешает зрительной функции. Также обычно проводят раннее удаление опухолей, расположенных на лице и голове, так как в дальнейшем они могут вызвать у ребенка социальные или психологические проблемы.
Варианты лечения:
- использование гелей, содержащих бета-адреноблокаторы, или их прием в форме таблеток;
- инъекция в опухоль кортикостероидов или их применение в форме мазей;
- лазерное удаление гемангиомы;
- криодеструкция малых капиллярных гемангиом кожи и губ;
- хирургическое удаление крупной опухоли, нарушающей зрение или ведущее к обезображиванию внешности.

Из народных методов можно использовать примочки с чистотелом, отваром коры дуба, с настойкой женьшеня и мумие. Однако стоит помнить, что в большинстве случаев опухоль практически полностью исчезает с возрастом.
Осложнения при гемангиоме
В редких случаях рост ангиомы сопровождается осложнениями:
- при расположении на веке – нарушение нормального развития зрения;
- при локализации в области крупных артерий, а также венозная ангиома могут влиять на целостность стенок сосудов;
- опухоль у младенцев легко травмируется, изъязвляется и инфицируется;
- возможно ухудшение свертывания крови за счет избыточной выработки, а затем истощения тромбоцитов;
- ангиома головного мозга или внутренних органов может вызвать внутреннее кровотечение;
- гемангиома позвонка осложняется болью в спине, патологическими переломами, сдавлением спинного мозга; при поражении шейного отдела возможно развитие паралича всех конечностей и нарушение функции тазовых органов.

Почему стоит выбрать клинику «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» предлагает медицинские услуги при гемангиомах пациентам любого возраста. Филиалы клиники расположены в Москве и других городах. Преимущества обращения в это лечебное учреждение:
- возможность детям и взрослым получить консультацию у врачей разного профиля – дерматолога, косметолога, хирурга, невролога, педиатра;
- индивидуальное решение вопроса о необходимости удаления гемангиомы;
- использование малотравматичных методов удаления новообразования;
- доступные цены на диагностические и лечебные процедуры.
Для получения консультации врача приглашаем позвонить по телефону клиники, указанному на сайте, и записаться на удобное время. Также оставить заявку можно, заполнив специальную форму на нашем сайте.
Отзывы
Марина Петровна
Доктор внимательно осмотрела моего мужа, назначила ЭКГ и поставили предварительный диагноз. Дала рекомендации по нашей ситуации и назначила дополнительное обследование. Пока замечаний нет. Финансовые договоренности соблюдены.
Дала рекомендации по нашей ситуации и назначила дополнительное обследование. Пока замечаний нет. Финансовые договоренности соблюдены.
Роах Ефим Борисович
Я просто в восторге от доктора и клиники. Давно не получал удовольствия в клиниках. Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.
Лузина Софья Хамитовна
Мне очень понравилась доктор Власова. Приятная и милая женщина, хороший специалист. На все свои вопросы я получила ответ, врач дала мне много хороших советов. Визитом осталась довольна более чем.
Евгения
Посетили с ребенком Клинику «Мама Папа Я». Нужна была консультация детского кардиолога. Клиника понравилась. Хороший сервис, врачи. В очереди не стояли, по стоимости все совпало.
Ольга
Очень понравилась клиника. Обходительный персонал. Была на приеме у гинеколога Михайловой Е.А. осталась довольна, побольше таких врачей. Спасибо!!!
Обходительный персонал. Была на приеме у гинеколога Михайловой Е.А. осталась довольна, побольше таких врачей. Спасибо!!!
Анонимный пользователь
Удалял жировик у Алины Сергеевны, операцию сделала великолепно! Огромное ей спасибо за чуткое внимание и подход к каждой мелочи.
Анонимный пользователь
Сегодня обслуживалась в клинике, осталась довольна персоналом, а также врачом гинекологом. Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания.
Иратьев В.В.
Клиника «Мама Папа Я» в Люберцах очень хорошая. Коллектив дружелюбный, отзывчивый. Советую данную клинику всем своим знакомым. Спасибо всем врачам и администраторам. Клинике желаю процветания и много адекватных клиентов.
Белова Е.М.
Сегодня удаляла родинку на лице у дерматолога Кодаревой И.А. Доктор очень аккуратная! Корректная! Спасибо большое! Администратор Борщевская Юлия доброжелательна, четко выполняет свои обязанности.
Анонимный пользователь
Хочу выразить благодарность работникам клиники Мама, Папа, я. В клинике очень дружелюбная атмосфера, очень приветливый и веселый коллектив и высококвалифицированные специалисты. Спасибо вам большое! Желаю процветания вашей клинике.
Кристина
Первое посещение понравилось. Меня внимательно осмотрели, назначили дополнительные обследования, дали хорошие рекомендации. Буду продолжать лечение и дальше, условия в клинике мне понравились.
Анна
Хорошая клиника, хороший врач! Раиса Васильевна может понятно и доступно объяснить, в чем суть проблемы. Если что-то не так, она обо всем говорить прямо, не завуалированно, как это порой делают другие врачи. Не жалею, что попала именно к ней.
Рекомендовано к прочтению:
Инфантильная гемангиома | Johns Hopkins Medicine
Что такое детская гемангиома?
Детские гемангиомы состоят из кровеносных сосудов, которые формируются неправильно и множатся больше, чем должны. Эти кровеносные сосуды получают сигналы к быстрому росту в раннем детстве. Большинство инфантильных гемангиом появляется при рождении или в течение первых нескольких недель после рождения. Большинство детских гемангиом имеют отметки или цветные пятна на коже при рождении или в течение нескольких недель после рождения.
Эти кровеносные сосуды получают сигналы к быстрому росту в раннем детстве. Большинство инфантильных гемангиом появляется при рождении или в течение первых нескольких недель после рождения. Большинство детских гемангиом имеют отметки или цветные пятна на коже при рождении или в течение нескольких недель после рождения.
В течение первых пяти месяцев у ребенка детская гемангиома будет быстро расти. Это время называется фазой пролиферации или фазой роста. У большинства младенцев примерно к 3-месячному возрасту инфантильная гемангиома достигает 80 процентов от максимального размера.
В большинстве случаев они перестают расти и начинают уменьшаться к первому дню рождения ребенка. Он начнет сглаживаться и станет менее красным. Эта фаза, называемая инволюцией, продолжается с младенчества до раннего детства.
Большая часть уменьшения детской гемангиомы происходит к тому времени, когда ребенку исполняется 3,5–4 года.Почти у половины всех детей с детской гемангиомой на коже могут остаться рубцы или дополнительные кровеносные сосуды.
Детская гемангиома — самая распространенная опухоль, поражающая детей. Инфантильные гемангиомы чаще встречаются у девочек, чем у мальчиков, и у детей европеоидной расы.
Рано рожденные (недоношенные) дети или дети с низкой массой тела при рождении более склонны к инфантильной гемангиоме.
Иллюстрация ребенка с детской гемангиомой над глазом. © Элеонора Бейли
Какие бывают типы детской гемангиомы?
Большинство гемангиом появляются на поверхности кожи и имеют ярко-красный цвет. Их называют поверхностными инфантильными гемангиомами, а иногда еще и «клубничными родинками».
Некоторые из них находятся глубоко под кожей и выглядят либо синими, либо телесного цвета; они называются глубокими инфантильными гемангиомами.
Когда присутствуют глубокая и поверхностная части, они называются смешанными инфантильными гемангиомами.
Иллюстрация группы сосудов, вызывающих инфантильную гемангиому.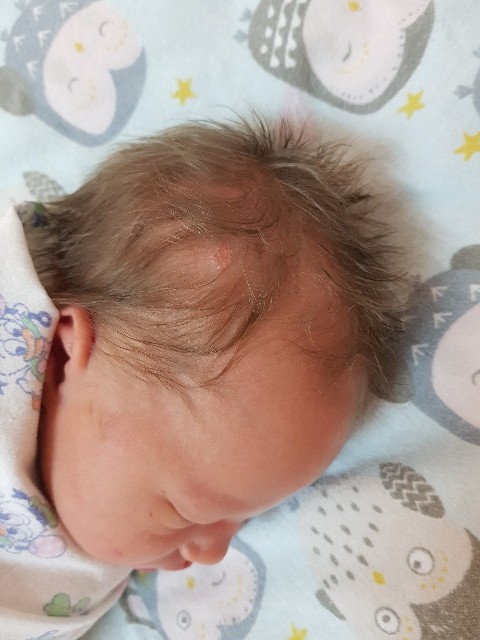 © Элеонора Бейли
© Элеонора Бейли
Как диагностируют инфантильные гемангиомы?
Врачи могут диагностировать большинство гемангиом, проводя обследование и спрашивая о беременности и здоровье ребенка. Гемангиомы, расположенные глубоко под кожей, иногда бывает сложнее диагностировать. Поскольку гемангиома растет во время пролиферативной фазы (от рождения до 1 года), диагностика будет проще.
Большинство гемангиом не требуют специальных исследований.
Если врач считает, что у вашего ребенка инфантильная гемангиома, он или она может использовать ультразвук, чтобы увидеть более подробные детали под кожей. В некоторых случаях, особенно при больших гемангиомах на голове и шее, врач может назначить МРТ для изучения детской гемангиомы, головного мозга и кровеносных сосудов в головном мозге.
МРТ — это сканирование или изображение внутренней части тела пациента. МРТ поможет врачу увидеть размер и расположение детской гемангиомы, а также проверить наличие других возможных проблем.
Ассоциация PHACE
Большие детские гемангиомы иногда могут быть частью синдрома, называемого синдромом PHACE. Каждая буква означает условие:
P — Порок развития задней ямки (части головного мозга)
H — Гемангиома
A — Патологические артерии головного мозга или крупные кровеносные сосуды около сердца
C — Коарктация аорты (Проблема с сердцем. Аорта — это большой кровеносный сосуд, по которому кровь от сердца поступает в тело.Коарктация происходит, когда часть аорты слишком узкая, чтобы через нее могло пройти достаточно крови.)
E — Проблемы с глазами
Иногда к PHACE добавляется буква «S», что означает расщепление грудины / надпупочный шов, когда грудина формируется неправильно или на коже над грудной клеткой имеется шрам.
В редких случаях большая гемангиома — обычно в голове или шее — возникает вместе с одной или несколькими из этих проблем в головном мозге, сердце, глазах или кровеносных сосудах. Когда это происходит, у ребенка диагностируется синдром PHACE.Если ваш врач подозревает синдром PHACE, вам будет сделана специальная МРТ, эхокардиограмма (УЗИ сердца) и осмотр глаз.
Когда это происходит, у ребенка диагностируется синдром PHACE.Если ваш врач подозревает синдром PHACE, вам будет сделана специальная МРТ, эхокардиограмма (УЗИ сердца) и осмотр глаз.
Как лечат детские гемангиомы?
Детский педиатр, дерматолог, а иногда и гематолог или хирург позаботятся о гемангиоме вашего ребенка. Большинство гемангиом не нуждаются в лечении. Те, которые это сделают, будут управляться специалистом. Гемангиомы должны находиться под наблюдением педиатра или специалиста вашего ребенка.
В течение первого года жизни, когда гемангиома растет, врачи захотят часто проверять гемангиому. Количество посещений врача будет зависеть от того, насколько он большой, где он расположен на теле и вызывает ли какие-либо проблемы. Если детская гемангиома начинает вызывать проблемы, будет рекомендовано лечение.
Для большинства детей посещения должны происходить реже после первого дня рождения до школьного возраста.
Лекарства для лечения детской гемангиомы
Большинство гемангиом, требующих лечения, лечат лекарствами, называемыми бета-блокаторами.
Пропранолол — это бета-блокатор (часть класса препаратов, используемых для лечения сердечных заболеваний), одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения детской гемангиомы. Пропранолол выпускается в виде жидкого лекарства, принимаемого внутрь. Было доказано, что он вызывает уменьшение детских гемангиом.
Вы и ваш врач должны рассмотреть риски и преимущества приема пропранолола перед началом лечения. Медицинская бригада, имеющая опыт использования пропранолола для лечения инфантильных гемангиом, обеспечит лучший уход.
Тимолол — еще один бета-блокатор, который связан с пропранололом и доступен в виде глазных капель (хотя используется для лечения гемангиомы, а не для глаз). Его можно наносить непосредственно на поверхность гемангиомы на коже. Он используется для лечения более мелких, тонких детских гемангиом.
Хирургические процедуры для лечения детской гемангиомы
Большинство детских гемангиом не требует хирургического лечения. Хирургия сейчас менее распространена, чем в прошлые годы, из-за доступных сейчас лекарств, которые являются безопасными и эффективными.Гемангиомы с заметной рубцовой тканью, оставшейся после сокращения, могут нуждаться в хирургическом вмешательстве. Ваш врач сообщит вам, нужно ли вашему ребенку обратиться к хирургу.
Хирургия сейчас менее распространена, чем в прошлые годы, из-за доступных сейчас лекарств, которые являются безопасными и эффективными.Гемангиомы с заметной рубцовой тканью, оставшейся после сокращения, могут нуждаться в хирургическом вмешательстве. Ваш врач сообщит вам, нужно ли вашему ребенку обратиться к хирургу.
Очень немногие дети нуждаются в хирургическом вмешательстве в первый год жизни. Когда требуется операция, ее обычно проводят до школьного возраста, чтобы восстановить повреждения или шрамы, вызванные детской гемангиомой. Некоторые родители предпочитают ждать, пока ребенок станет достаточно взрослым, чтобы решить, делать ли операцию.
До половины инфантильных гемангиом оставляют стойкие следы или рубцы.Иногда это можно удалить или исправить хирургическим путем. Большинство операций по поводу гемангиом можно проводить в амбулаторных условиях. Это означает, что дети могут отправиться домой в тот же день, когда им сделают операцию.
Детские гемангиомы: о родимых пятнах клубники
Гемангиомы — это скопления дополнительных кровеносных сосудов на коже ребенка.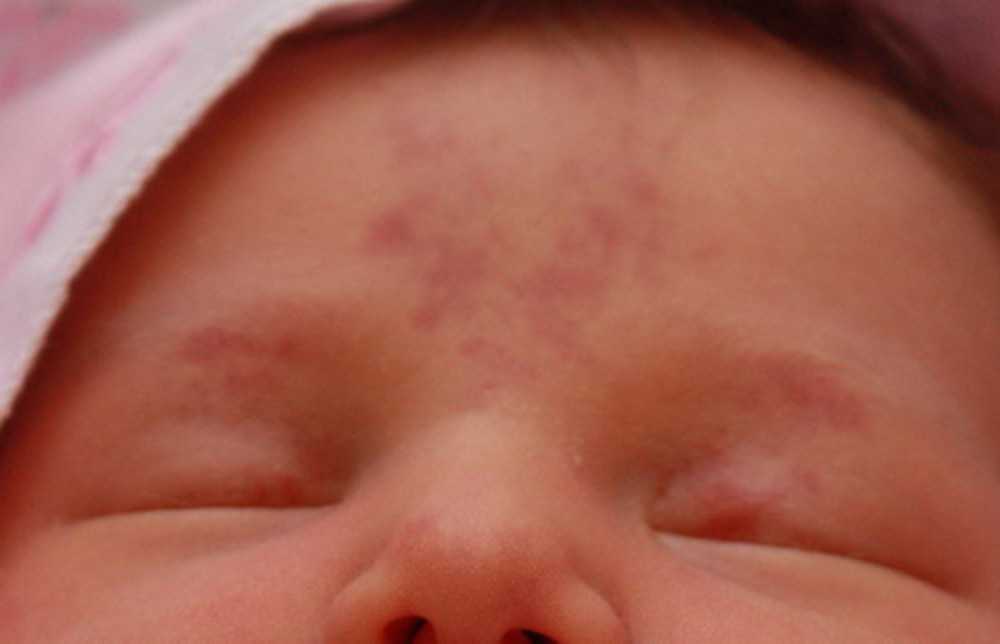 Они могут появиться при рождении ребенка или сформироваться в течение нескольких недель или месяцев после рождения. Некоторые могут выглядеть как резиновые неровные красные «клубничные» пятна, а другие — как глубокие синяки.Наблюдение за развитием гемангиомы может беспокоить молодых родителей.
Они могут появиться при рождении ребенка или сформироваться в течение нескольких недель или месяцев после рождения. Некоторые могут выглядеть как резиновые неровные красные «клубничные» пятна, а другие — как глубокие синяки.Наблюдение за развитием гемангиомы может беспокоить молодых родителей.
В рекомендациях Американской академии педиатрии (AAP) говорится, что важно выявлять и начинать мониторинг детских гемангиом сразу после их появления, когда они имеют тенденцию быстро меняться.
Хотя гемангиомы могут сильно различаться по размеру, внешнему виду и расположению, они всегда являются доброкачественными (не злокачественными). Большинство уйдет само по себе, не вызывая никаких проблем. Некоторые гемангиомы, особенно на лице или очень большие, нуждаются в раннем лечении, чтобы предотвратить нарушение функций организма или образование стойких рубцов.К счастью, сегодня доступны отличные методы лечения, которые могут предотвратить эти проблемы, если их лечить на ранней стадии.
Об инфантильных гемангиомах:
Детские гемангиомы появляются после рождения ребенка, обычно в течение месяца. Приблизительно от 4% до 5% всех младенцев заболевают ими, хотя они чаще встречаются у кавказцев, девочек, близнецов, а также недоношенных или маловесных детей. Детские гемангиомы обычно проходят период быстрого роста, за которым следует более постепенное исчезновение и уплощение.
Существуют разные типы детских гемангиом:
Поверхностные гемангиомы получили название «клубничные пятна», потому что они могут напоминать поверхность ягод. Они могут начинаться с небольших белых, розовых или красных участков на коже, которые быстро переходят в более ярко-красные выступающие поражения. Поверхностные гемангиомы могут быть сосредоточены в одном месте или распространяться на большую площадь.
Глубокие гемангиомы имеют гладкую поверхность и образуются под кожей.
Они могут иметь голубоватый оттенок и напоминать синяки. Некоторые вызывают опухание кожи.
Смешанные гемангиомы представляют собой сочетание поверхностных и глубоких разрастаний.
Есть ли еще похожие родинки?
Некоторые из других отметин, которые могут появиться на коже ребенка, включают пятна портвейна и «укусы аиста». Они также возникают, когда в капилляры под кожей заливается больше крови, чем обычно. Пятна от портвейна становятся красновато-пурпурными и часто остаются стойкими; Как и гемангиомы, укусы аистов обычно исчезают, но могут остаться, если они находятся на задней части шеи.
Что делать, если вы считаете, что у вашего ребенка инфантильная гемангиома:
Инфантильные гемангиомы обычно становятся заметными к 4-недельному возрасту. Сначала они могут выглядеть как крошечная шишка или царапина. Но многие из них особенно быстро растут в возрасте от 5 до 7 недель. Если вы подозреваете, что у вашего ребенка гемангиома, лучше сразу же обратиться к педиатру. Вероятно, он или она захочет увидеть вашего ребенка в ближайшее время. Согласно AAP, наилучшее «окно возможностей» для оценки и начала лечения при необходимости — это примерно 1-месячный возраст.
Вероятно, он или она захочет увидеть вашего ребенка в ближайшее время. Согласно AAP, наилучшее «окно возможностей» для оценки и начала лечения при необходимости — это примерно 1-месячный возраст.
Ваш педиатр захочет знать:
Размер: Гемангиома маленькая (3/4 дюйма в поперечнике) или больше?
Расположение: Находится ли он на лице, в области подгузников или в другой области?
Номер: Один или несколько? Если более одного, сколько?
Если ваш врач не может сразу увидеть вас в офисе, он может попросить вас прислать фотографии или порекомендовать посещение телемедицины, чтобы посмотреть без промедления.
Чего ожидать дальше:
Важно продолжать наблюдение за гемангиомой, пока она не перестанет расти. Поверхностные гемангиомы обычно достигают своего полного размера к 5-месячному возрасту, хотя глубокие гемангиомы иногда продолжают расти дольше. В некоторых случаях ваш педиатр может дать направление к специалисту по детской гемангиоме, имеющему опыт
детская дерматология, гематология-онкология, отоларингология или
пластическая хирургия.
В некоторых случаях ваш педиатр может дать направление к специалисту по детской гемангиоме, имеющему опыт
детская дерматология, гематология-онкология, отоларингология или
пластическая хирургия.
К тому времени, когда ребенку исполняется 6-18 месяцев, большинство гемангиом начинают медленно улучшаться. В процессе, называемом «инволюция», гемангиома станет менее красной и более серой или беловатой, постепенно уплощается и сужается от центра кнаружи.
Каждый случай индивидуален. Большинство гемангиом полностью или почти перестают уплощаться и уменьшаться в размерах к 4–5 годам. |
Когда нужно лечить гемангиому?
Требуется ли лечение гемангиомы, зависит от возраста ребенка, места расположения гемангиомы и скорости ее роста, от того, становится ли она болезненной или шелушащейся, а также от риска возникновения медицинских осложнений для здоровья и благополучия ребенка. .
.
Есть 3 основные причины обращения:
Проблемы со здоровьем. В редких случаях и в зависимости от того, где они расположены и насколько быстро они растут, гемангиома может начать мешать жизненно важным функциям. Гемангиомы около глаз, носа или рта ребенка, например, могут повлиять на способность ребенка хорошо видеть, есть, дышать или слышать. В редких случаях внутри тела разрастаются гемангиомы, что, возможно, требует визуального контроля.
Повреждение кожи. Иногда кожа на поверхности гемангиомы разрушается и превращается в открытую рану (называемую язвой), которая может привести к кровотечению, инфекции или рубцеванию.
Постоянные изменения кожи . Изменения текстуры или цвета кожи могут сохраняться даже после исчезновения гемангиомы. Это может быть проблемой, особенно при гемангиомах на лице ребенка. Большие гемангиомы на чертах лица, таких как нос или губа, также могут исказить рост.
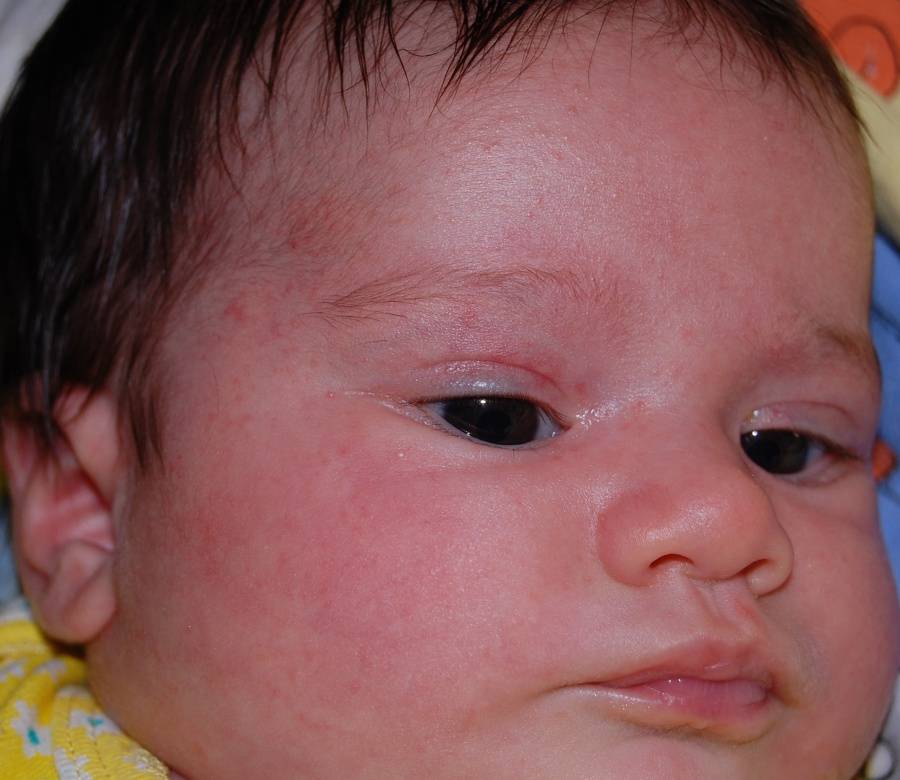
Какие виды лечения доступны при гемангиомах?
Если гемангиома ребенка может вызвать проблемы, лекарства можно наносить непосредственно на кожу или принимать внутрь.Цель состоит в том, чтобы не допустить их увеличения в период быстрого роста или заставить их быстрее сокращаться. В некоторых случаях возможны лазерные процедуры или хирургическое вмешательство, хотя обычно этого избегают в раннем младенчестве, чтобы избежать повышенного риска анестезии.
Системное лечение
Пропранолол , бета-блокатор, используемый в течение многих лет для лечения высокого кровяного давления, в настоящее время обычно назначают внутрь в качестве эффективного средства лечения проблемных гемангиом.Чтобы избежать возобновления роста, педиатр может порекомендовать продолжить терапию до первого дня рождения вашего ребенка. Препарат следует использовать под тщательным наблюдением вашего лечащего врача, чтобы следить за возможными побочными эффектами и осложнениями.

Пероральные стероиды в значительной степени заменены более безопасными и эффективными вариантами, но все еще используются в отдельных случаях, определенных поставщиком медицинских услуг.
Местные методы лечения
Местные лекарства , наносимые непосредственно на кожу, могут использоваться при небольших поверхностных гемангиомах.Кремы или мази, отпускаемые по рецепту, содержащие бета-адреноблокаторы, являются наиболее эффективным вариантом местного лечения, помогающим остановить рост, а иногда и уменьшить и исчезнуть гемангиомы. В некоторых случаях стероидные кремы могут быть назначены для более мелких и тонких гемангиом.
Инъекции стероидов можно вводить непосредственно в гемангиому, чтобы замедлить ее рост. Это лучше всего подходит для небольших локализованных гемангиом.
Другие методы лечения
Хирургия обычно рассматривается только для небольших гемангиом в областях, где они могут вызвать проблемы, или для небольших гемангиом с поврежденной кожей.
 Поскольку после операции всегда остается шрам — и поскольку большинство гемангиом со временем проходят, раннее хирургическое вмешательство рекомендуется только в небольшом количестве случаев. Хирургия также может восстановить лишнюю кожу или рубцы, оставленные гемангиомой, но обычно откладывается, пока ребенку не исполнится 3–5 лет.
Поскольку после операции всегда остается шрам — и поскольку большинство гемангиом со временем проходят, раннее хирургическое вмешательство рекомендуется только в небольшом количестве случаев. Хирургия также может восстановить лишнюю кожу или рубцы, оставленные гемангиомой, но обычно откладывается, пока ребенку не исполнится 3–5 лет.Лазерное лечение может быть полезно в некоторых случаях для остановки кровотечения или для лечения гемангиом с открытыми ранами (язвами). Они также могут помочь удалить некоторые покраснения или изменения текстуры, которые могут остаться после улучшения гемангиомы.
Помните:
Обратитесь к педиатру, если вы заметили что-либо, развивающееся на коже вашего ребенка. Первые несколько посещений вашего малыша здоровыми детьми также являются прекрасным временем, чтобы воспитать его. Немногие гемангиомы вызывают какие-либо проблемы, и большинство проходят сами по себе. Но своевременная оценка, мониторинг и лечение, когда это необходимо, могут помочь гарантировать, что проблемные гемангиомы как можно меньше повлияют на вашего ребенка.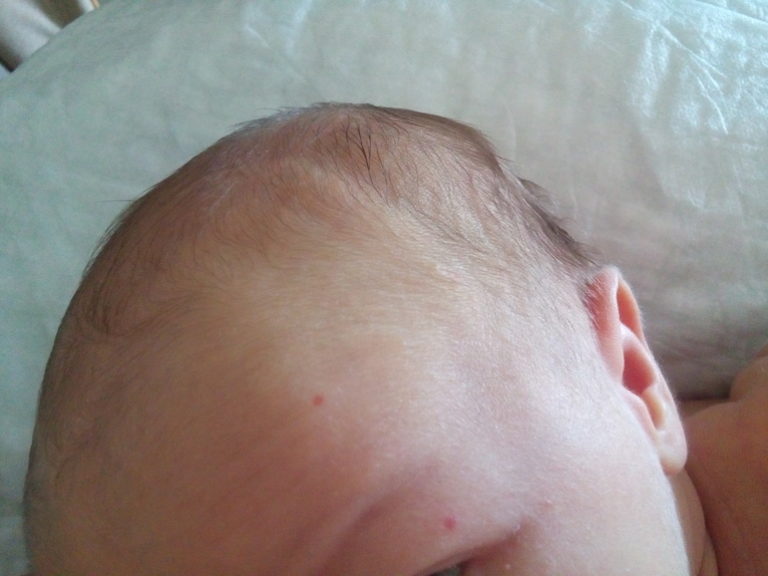
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Инфантильная гемангиома> Информационные бюллетени> Йельская медицина
Каковы риски для младенцев с кожными гемангиомами?
В большинстве случаев гемангиомы безвредны. Но в некоторых случаях наросты изъязвляются или образуют язвы, которые могут быть чрезвычайно болезненными для младенцев. Изъязвления могут появиться где угодно, но к участкам повышенного риска относятся губы, шея, область подгузников, поясница и складки, такие как подмышки.Гемангиомы в области подгузников имеют более высокую степень развития язвы.
Если у ребенка с детской гемангиомой появится язва, обязательно останется шрам. Если он находится на косметически чувствительной области, такой как лицо, шрам, оставшийся после сморщивания гемангиомы, может оставить стойкий след.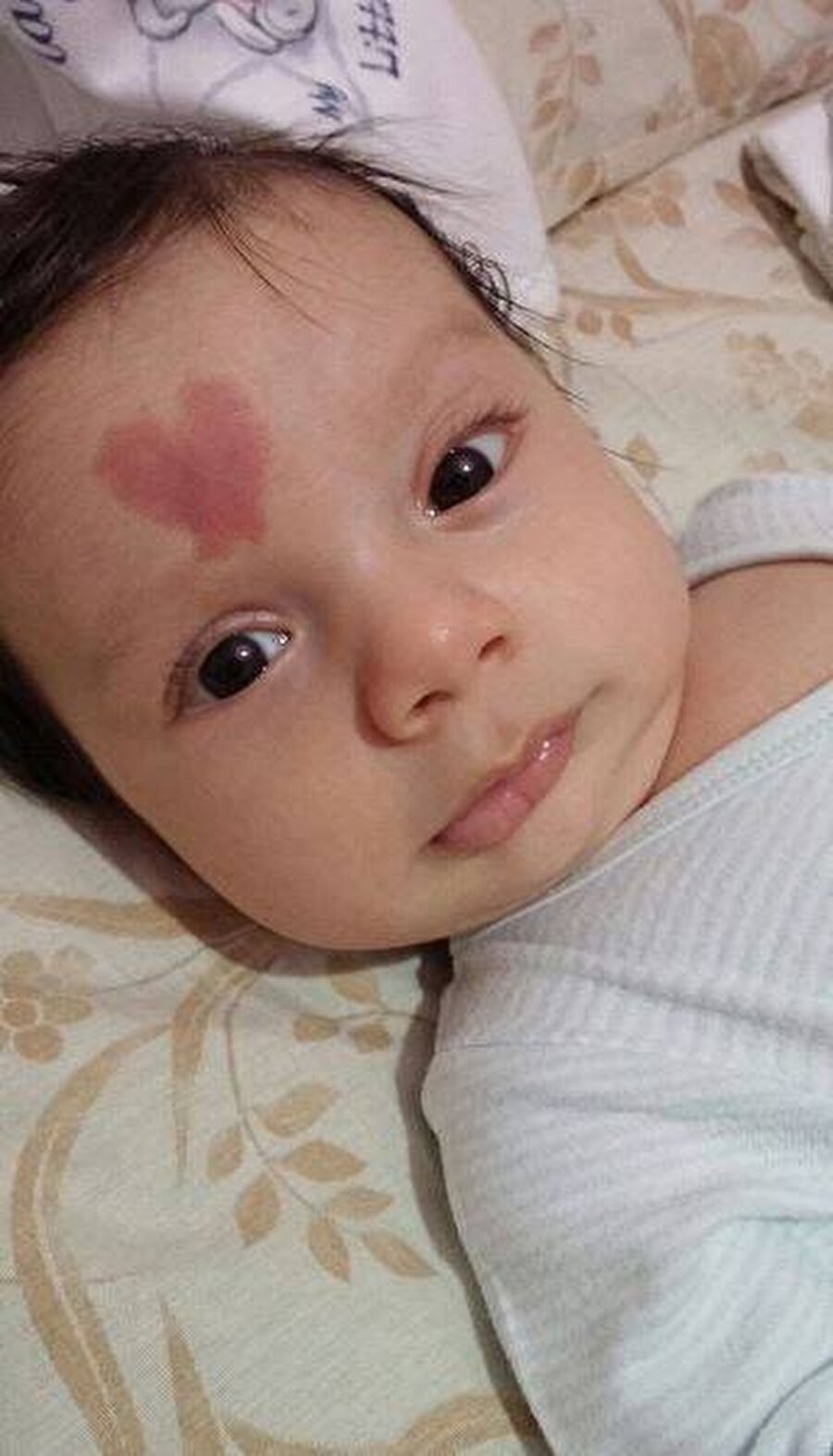 Области повышенного риска образования рубцов — губа, нос, ухо, щека, лоб или веко.
Области повышенного риска образования рубцов — губа, нос, ухо, щека, лоб или веко.
Гемангиомы около глаза могут ухудшить зрение младенца либо из-за полного закрытия века, либо из-за давления на глаз и нечеткости зрения.По словам доктора Антая, если у ребенка гемангиома на глазу или рядом с ним, родителям следует обратиться за консультацией к детскому офтальмологу, который проведет специальное обследование, чтобы убедиться, что острота зрения ребенка не снижена.
И хотя обращать внимание врача на любую гемангиому — это хорошая идея, особенно опасны большие гемангиомы на лице, голове и / или шее. В редких случаях у младенцев с большими инфантильными гемангиомами в этих местах может быть множество других врожденных дефектов.Это состояние называется синдромом PHACE. PHACE — это аббревиатура, обозначающая:
.- P Задняя ямка (относится к возможным аномальным структурам головного мозга, особенно мозжечка)
- H эмангиома
- A Ртериальный (относится к возможным аномальным артериям головного мозга, шеи, глаза или сердца)
- C ardiac (относится к возможным сердечным аномалиям)
- E да (относится к возможным глазным аномалиям)
Если у ребенка большая гемангиома в нижней части спины, это может быть признаком связанных аномалий спинного мозга.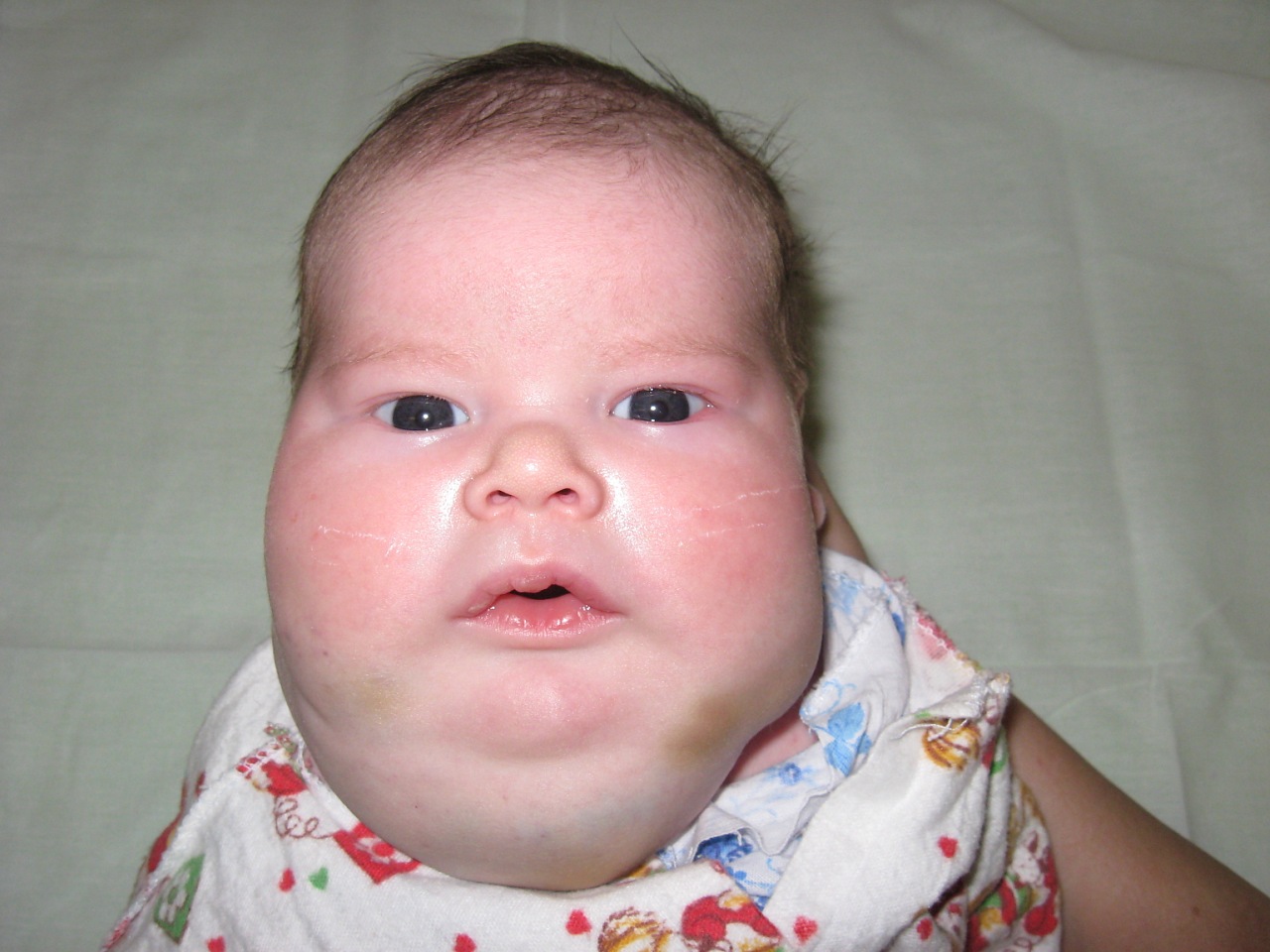 Даже если состояние выглядит так, будто оно не вызывает у ребенка никаких проблем, младенцев, у которых могут быть эти состояния, следует немедленно осмотреть врач.
Даже если состояние выглядит так, будто оно не вызывает у ребенка никаких проблем, младенцев, у которых могут быть эти состояния, следует немедленно осмотреть врач.
Детские гемангиомы
Как выглядят гемангиомы?
Детские гемангиомы подразделяются на поверхностные, глубокие и комбинированные. Это делается на основе поражения кожи и других мягких тканей.
Если поражение находится вблизи поверхности кожи, оно называется поверхностной гемангиомой. Если он прорастает под кожей, это считается глубокой гемангиомой.Когда в нем присутствуют как поверхностные, так и глубокие поражения, мы называем это комбинированной или смешанной гемангиомой. Поверхностные поражения выглядят как ярко-красные, выступающие или плоские пятна на коже. У них также может быть текстурированная область, напоминающая клубнику.
Кровеносные сосуды, выходящие из очага поражения, могут быть видны на коже или под ней. Глубокие гемангиомы выглядят как образование или «шишка» синего или фиолетового цвета. Глубокие гемангиомы можно не заметить в течение многих недель или месяцев после рождения, потому что они находятся под кожей.
Глубокие гемангиомы можно не заметить в течение многих недель или месяцев после рождения, потому что они находятся под кожей.
Комбинированные поражения могут иметь многослойное сочетание красного сверху и синего снизу. Цвет гемангиомы полностью не исчезает при нажатии на эту область.
По мере уменьшения гемангиомы они меняют текстуру и цвет. Со временем они становятся более мягкими (жировая ткань заменяет клетки гемангиомы) и менее яркими (кровеносные сосуды сжимаются). Обычно кожа выглядит нормальной или почти нормальной, когда гемангиома полностью проходит.
Как диагностируют гемангиомы?
Диагноз ставится путем связывания истории болезни с физическим осмотром.Ультрасонография (неинвазивный диагностический инструмент) может использоваться для подтверждения диагноза, но часто в этом нет необходимости.
В редких случаях для постановки диагноза требуется магнитно-резонансная томография (МРТ) или компьютерная томография (компьютерная томография или компьютерная томография).
Если возникнут вопросы о возможности злокачественного (ракового) образования, проводится биопсия. Это хирургическая процедура по извлечению небольшого участка ткани из очага поражения для исследования патологом. Иногда хирург удаляет поражение полностью.
Какие возможные осложнения?
Наиболее частым краткосрочным осложнением является изъязвление (разрушение кожи). Изъязвление обычно вызывает боль и может привести к кожной инфекции.
В зависимости от размера и расположения гемангиомы могут возникнуть другие осложнения, такие как искажение черт лица или проблемы со зрением.
Сложные гемангиомы
Некоторые модели гемангиом более проблематичны. Они чаще вызывают осложнения.Детей с такими гемангиомами должна обследовать группа педиатров со специальными знаниями.
Сюда могут входить:
- Гемангиомы на лице, похожие на бороду, могут быть связаны с поражением дыхательных путей.
- Некоторые гемангиомы на лице и шее связаны с синдромом PHACE.
 Этот синдром включает проблемы с мозгом, сердцем, глазами и грудной стенкой.
Этот синдром включает проблемы с мозгом, сердцем, глазами и грудной стенкой. - Гемангиомы, расположенные над поясницей и позвоночником, могут быть связаны с дефектами позвоночника.
- Гемангиомы в области гениталий могут быть связаны с проблемами тазовой и мочевыделительной систем.
- Если у человека несколько кожных гемангиом, у него также могут быть гемангиомы печени. Может потребоваться УЗИ печени, чтобы выяснить, насколько сильно поражена печень.
- Большие или многочисленные гемангиомы печени могут вызывать гипотиреоз (низкий уровень гормона щитовидной железы) и редко приводят к сердечной недостаточности.
Следует ли моему ребенку лечиться от гемангиомы?
Большинство гемангиом полностью сморщиваются и не требуют лечения.
Решения о лечении принимаются в индивидуальном порядке.
Варианты лечения зависят от возраста пациента, местоположения гемангиомы, того, насколько хорошо ребенок функционирует, а также текущих и потенциальных осложнений.
Оставшаяся жировая ткань или телеангиэктазии кожи могут оставаться после того, как гемангиома уменьшилась или исчезла. Для улучшения внешнего вида может быть предложено хирургическое вмешательство и / или лазерная терапия.
Как лечить гемангиомы?
Лечение зависит от множества факторов.
Наблюдение, лекарственная терапия, лазерная терапия и хирургическое удаление — четыре наиболее распространенных метода лечения.
Также может использоваться комбинация методов лечения.
- Наблюдение . В большинстве случаев наблюдение — лучший способ следовать.
- Медикаментозная терапия . Лекарства могут использоваться при сложных гемангиомах в пролиферативной фазе. Это необходимо для замедления роста и уменьшения размера поражения, чтобы предотвратить дальнейшие осложнения.Лекарства включают:
- Тимолол — это лекарство в виде геля или раствора, которое наносится непосредственно на гемангиому.
- Пропранолол — это лекарство принимают внутрь.
- Кортикостероиды — это лекарство можно наносить на кожу при небольших поражениях, вводить в кожу или принимать внутрь. Это не первый вариант лечения.
- Прочие — Лекарства, такие как сиролимус или винкристин, могут использоваться при сложных гемангиомах, которым не помогают другие методы лечения.Эти процедуры должны проводиться только медицинскими специалистами, имеющими опыт лечения гемангиом.
- Тимолол — это лекарство в виде геля или раствора, которое наносится непосредственно на гемангиому.
- Лазерная терапия . Лазерная терапия используется для лечения язвенных гемангиом и поверхностных остаточных телеангиэктазий кожи. Это лечение неэффективно для остановки роста гемангиомы.
- Хирургия . Пациентам может быть рекомендовано хирургическое вмешательство, в том числе:
- Дети с болезненными и язвенными гемангиомами, которые не заживают;
- Дети, чьи поражения мешают дыханию или зрению;
- Те, у кого есть гемангиомы, которые не уменьшаются полностью; и
- Лица, оставшиеся с недопустимыми рубцами или деформацией.

- Уход за раной . Изъязвленные гемангиомы могут потребовать агрессивного ухода за раной, лечения местными или пероральными антибиотиками, лазерной терапии и / или хирургического удаления.
Каковы риски и побочные эффекты лечения?
У каждого лечения есть определенные риски или побочные эффекты.
- Тимолол — Тимолол может вызывать раздражение кожи.
- Пропранолол — Пропранолол может вызвать снижение частоты сердечных сокращений или артериального давления и / или снижение уровня сахара в крови.Эти побочные эффекты отслеживаются в условиях больницы (стационарный или амбулаторный) при начале приема лекарства.
- Кортикостероиды. Наиболее частыми побочными эффектами этого лекарства являются раздражительность, отек лица, раздражение желудка и проблемы со сном при кратковременном применении. Все эти побочные эффекты исчезают после прекращения приема лекарства.
- Лазерная терапия .
 Раннее вмешательство с помощью лазерной терапии может вызвать образование рубцов и изменение пигментации кожи.
Раннее вмешательство с помощью лазерной терапии может вызвать образование рубцов и изменение пигментации кожи.
- Хирургический . У людей остается шрам, который может быть или не быть видимым в зависимости от местоположения гемангиомы. Возможно кровотечение и инфекция.
Гемангиома | Техасская детская больница
Гемангиомы — это доброкачественные (не раковые) образования дополнительных кровеносных сосудов на коже и одно из наиболее распространенных кожных заболеваний, наблюдаемых у детей первого года жизни. Примерно у 5% всех детей развивается гемангиома. Что вызывает гемангиомы, неизвестно, но они чаще встречаются у девочек, европеоидов, недоношенных и маловесных детей, а также при рождении близнецов (двойня, тройня).
Симптомы / История болезни
Чаще всего гемангиомы появляются в течение первых четырех недель после рождения. Гемангиомы обычно больше всего разрастаются в первые 3-4 месяца жизни. Позже, обычно в возрасте от 6 до 18 месяцев, они начинают очень медленно улучшаться, и этот процесс называется инволюцией. Большинство гемангиом начинают значительно развиваться в возрасте от 1 до 3 лет, и многие из них намного лучше или их трудно заметить к тому времени, когда ребенок пойдет в детский сад.
Гемангиомы могут быть теплыми на ощупь, особенно в младенчестве.Они также обычно меняются по внешнему виду, временно, в зависимости от температуры тела ребенка, поэтому могут быть более заметными и выглядеть больше в теплой ванне или при слезах. Хотя родители часто беспокоятся о возможности кровотечения из гемангиомы, значительное кровотечение бывает очень редко. Гемангиомы возникают на коже и редко поражают какие-либо части тела под ними. Они не вызывают боли, если не изъязвляются. Изъязвление — это осложнение, когда на гемангиоме появляется небольшая струпья или язвочка. Скорее всего, это произойдет в начале первого года жизни, в период быстрого роста, и особенно когда гемангиома находится в месте давления или травмы (например, на спине, задней части кожи головы, в области подгузника или губе).
Особые места (большое лицо, середина нижней части спины) и множественные гемангиомы
Гемангиомы лица считаются большими, если их размер превышает 5 сантиметров (около 2 дюймов). Когда гемангиомы имеют большие размеры и образуют определенные узоры на лице, есть вероятность других связанных проблем, таких как те, которые наблюдаются при синдроме PHACE. Большие гемангиомы нижней половины лица (в области «бороды») также могут быть связаны с гемангиомой в дыхательных путях ребенка, что иногда может влиять на дыхание.
Инфантильные гемангиомы средней части поясницы редко могут быть связаны с нижележащими проблемами спинного мозга. Гемангиомы группы риска обычно имеют большие размеры и пересекают середину кожи нижней части спины, чуть выше ягодиц (пояснично-крестцовая область). Наиболее распространенной связанной проблемой является привязанный спинной мозг, что означает, что спинной мозг ненормально растянут и прикреплен к позвоночному каналу и, следовательно, не может нормально двигаться. Со временем это может привести к повреждению спинного мозга, хотя симптомы могут появиться только в детстве или в зрелом возрасте.Общие симптомы — боль в пояснице, боль и слабость в ногах, проблемы с ходьбой и потеря контроля над мочевым пузырем и кишечником.
Со временем это может привести к повреждению спинного мозга, хотя симптомы могут появиться только в детстве или в зрелом возрасте.Общие симптомы — боль в пояснице, боль и слабость в ногах, проблемы с ходьбой и потеря контроля над мочевым пузырем и кишечником.
Младенцы часто имеют до нескольких гемангиом, но у некоторых может быть несколько гемангиом («гемангиоматоз»). Гемангиомы в этой ситуации, как правило, имеют небольшой размер и чаще возникают при многоплодных родах (двойнях или тройняшках). Чаще всего гемангиомы при гемангиоматозе поражают только кожу, но могут развиваться и во внутренних органах.Чем больше количество гемангиом кожи, тем выше риск внутренних гемангиом. Наиболее частым поражением внутреннего органа является печень, но даже если они присутствуют, внутренние гемангиомы редко влияют на здоровье ребенка, но могут потребовать тщательного наблюдения.
Диагностика
Клинический осмотр. Гемангиомы различаются по внешнему виду в зависимости от того, насколько глубоко они проникают в кожу. Гемангиомы на поверхности кожи (поверхностные гемангиомы) обычно ярко-красные и приподнятые.Часто они сначала появляются в виде плоской красной области. Более глубокие гемангиомы имеют цвет кожи или слегка голубоватые с гладкой поверхностью. Часто гемангиомы имеют как поверхностные, так и глубокие части (комбинированные или смешанные гемангиомы).
Гемангиомы на поверхности кожи (поверхностные гемангиомы) обычно ярко-красные и приподнятые.Часто они сначала появляются в виде плоской красной области. Более глубокие гемангиомы имеют цвет кожи или слегка голубоватые с гладкой поверхностью. Часто гемангиомы имеют как поверхностные, так и глубокие части (комбинированные или смешанные гемангиомы).
Изображения. Визуализация обычно не требуется, за исключением особых обстоятельств (см. Синдром PHACE). Если у вашего ребенка гемангиома средней части поясницы, обратитесь к врачу, чтобы решить, подходит ли визуализация позвоночника (специальные снимки, чаще всего МРТ).Если у вашего ребенка несколько (более 5) гемангиом, рекомендуется осмотреть его у врача, чтобы определить, подходит ли УЗИ печени или другое обследование.
Патология. Гемангиомы чаще всего диагностируются при физикальном обследовании и поэтому редко требуют биопсии кожи (когда небольшой кусочек кожи берется для исследования под микроскопом).
Генетика (если применимо) Нет известного гена, вызывающего гемангиомы, поэтому генетическое тестирование не требуется.
Лечение
Поскольку все гемангиомы инволютивны, лечение требуется не каждому ребенку. Точно так же, поскольку внутренние гемангиомы развиваются так же, как и на коже, и обычно не влияют на здоровье ребенка, они редко требуют лечения.
Наиболее частые причины для лечения включают беспокойство по поводу внешнего вида, особенно если на лице расположена гемангиома, или изъязвление. Реже расположение гемангиомы может вызвать проблемы со зрением, слухом, едой или дыханием.
Может быть предложено несколько вариантов лечения. К ним относятся:
- пероральные (внутрь) лекарства (обычно пропранолол, реже стероиды)
- лекарства местного действия (наносимые непосредственно на гемангиому) (например, тимолол или мазь с антибиотиком от язв)
- кортизон (стероид), вводимый непосредственно в гемангиому
- лазеротерапия и
- хирургия.

Как правило, медицинские (пероральные, местные, инъекционные) методы лечения используются в младенчестве для контроля роста гемангиомы.Варианты хирургического вмешательства и лазера обычно рассматриваются позже, после некоторой или полной инволюции, чтобы улучшить внешний вид, когда это необходимо.
Выбор оптимального лечения индивидуален и зависит от:
- возраст вашего ребенка
- расположение, размер и внешний вид гемангиомы
- насколько быстро гемангиома растет или инвертируется, и
- тип и тяжесть сопутствующих осложнений.
Как они выглядят у младенцев, причины и последствия
Любое родимое пятно со словом «клубника» в названии может показаться приятным.Но если вы не знаете, с чем имеете дело, вид клубничной гемангиомы на коже вашего ребенка, вероятно, вызовет тревогу.
Но постарайтесь не паниковать. Несмотря на свой внешний вид, клубничные гемангиомы обычно не вызывают беспокойства, если вы и педиатр внимательно следите за ними, и они не задерживаются надолго.
Что такое гемангиомы клубники?
Гемангиомы клубники или детские гемангиомы — это доброкачественные образования, состоящие из дополнительных кровеносных сосудов под кожей.Название происходит от их часто ярко-красного цвета и рельефной, бугристой или гроздистой текстуры, которая может напоминать ягоду. Но гемангиомы также могут быть гладкими и синевато-фиолетовыми, как синяк.
Примерно от 5 до 10 процентов младенцев имеют гемангиомы. Некоторые рождаются с ними, а другие получают их в первые несколько недель или месяцев жизни. Как только эти отметины появляются, они, как правило, быстро растут, прежде чем выравниваются через 3–5 месяцев — и в конечном итоге уменьшаются.
Где обычно появляются гемангиомы клубники?
Эти наросты могут образовываться на любом участке тела вашего малыша.Но чаще всего вы найдете их на лице, волосистой части головы, спине или груди. Иногда гемангиомы появляются небольшими скоплениями вокруг рта или подбородка ребенка в виде бороды.
Что вызывает гемангиомы клубники?
Гемангиомы образуются при слипании большого количества мелких незрелых кровеносных сосудов. Эксперты не знают, что в первую очередь вызывает скопление сосудов, но клубничные гемангиомы чаще поражают девочек, близнецов, младенцев с более светлым оттенком кожи, а также тех, кто родился рано или с низким весом.
Исчезают ли гемангиомы клубники?
Большинство следов гемангиомы клубники сжимаются и тускнеют, но не все исчезают полностью. К первому дню рождения вашего малыша вы, вероятно, заметите, что отметина начинает становиться меньше, более плоской и тусклой — процесс, который может продолжаться до тех пор, пока ей не исполнится 4 или 5. К тому времени гемангиома может исчезнуть полностью, но может и оставить немного рубцовой ткани.
Несмотря на то, насколько они могут быть заметными, гемангиомы клубники обычно оставляют проходить самостоятельно, так как их удаление может оставить более заметный шрам.
Педиатр вашего ребенка может решить удалить гемангиому, если она очень большая или растет возле глаз, носа или рта вашего малыша, из-за чего ему будет сложнее видеть, дышать или есть. Для младенцев врач обычно обращается к таким вариантам, как пероральные препараты, местные методы лечения или инъекции, прежде чем рассматривать операцию или лазеры.
Когда следует говорить с врачом вашего ребенка о клубничной гемангиоме
Вы всегда должны сообщать педиатру вашего ребенка, если у вашего ребенка гемангиома или у нее развивается.Хотя большинство отметин безвредны, отметки, расположенные возле глаз, носа или рта вашего ребенка, могут стать проблемой.
А поскольку гемангиомы растут быстро, важно следить за ними: если врач решит, что рост необходимо удалить, лечение, как правило, работает лучше всего и оставляет наименьшее количество рубцов, когда они заканчиваются примерно в то время, когда ребенок 1 месяц.Пятна от портвейна и другие виды
Родинки — это цветные пятна на коже, которые либо присутствуют при рождении, либо появляются вскоре после рождения. Родинки могут быть разных цветов, включая коричневый, коричневый, черный, бледно-голубой, розовый, белый, красный или фиолетовый. Некоторые родинки — это всего лишь окраска поверхности кожи; другие возвышаются над поверхностью кожи или проникают в ткани под кожей.
Родинки могут быть разных цветов, включая коричневый, коричневый, черный, бледно-голубой, розовый, белый, красный или фиолетовый. Некоторые родинки — это всего лишь окраска поверхности кожи; другие возвышаются над поверхностью кожи или проникают в ткани под кожей.
Что вызывает родинки?
Причина появления большинства родинок неизвестна. Большинство из них не передаются по наследству. Существует множество народных сказок и мифов о причинах появления родинок, но ни одна из этих историй не объясняет истинные причины появления родинок.
Нужно ли лечить родинки?
Большинство родинок не нуждаются в лечении. Обычно они остаются стабильными по мере взросления ребенка. Однако некоторые области, которые могут напоминать опухоли кровеносных сосудов, называемые гемангиомами, могут нуждаться в лечении из-за их местоположения. Например, приподнятая гемангиома возле глаза ребенка может мешать ему видеть. В редких случаях родинки связаны с другими заболеваниями, такими как новообразования в печени, легких, желудке или кишечнике.
Типы родинок
Есть две основные категории родинок — сосудистые (связанные с кровеносными сосудами) родинки и пигментные родинки.Сосудистые родинки часто представляют собой отметины на коже розового, пурпурного или красного цвета, которые появляются до или вскоре после рождения. Пигментированные родинки — это отметины на коже, которые присутствуют при рождении. Знаки могут иметь цвет от коричневого или черного до голубоватого или серо-голубого.
Узнайте больше о пигментированных родинках.
Гемангиомы и ваша кожа
Гемангиома — это распространенный тип сосудистой опухоли, которая может возникать в раннем возрасте и напоминает родимое пятно. Обычно это безболезненно и безвредно, и его причина неизвестна.Цвет родинки возникает из-за обширного развития кровеносных сосудов на этом участке.
Типы гемангиом и родимых пятен включают:
- Гемангиомы клубники (также называемые клубничным пятном, сосудистым невусом, капиллярной гемангиомой, простой гемангиомой) могут появляться на любом участке тела, но чаще всего встречаются на лице, волосистой части головы, спине и т.
 Д. или грудь. Они состоят из небольших плотно упакованных кровеносных сосудов. Они могут отсутствовать при рождении и развиваться в течение первых нескольких недель после этого.Обычно они быстро растут, сохраняют фиксированный размер, а затем ослабевают. В большинстве случаев гемангиомы клубники исчезают к 10 годам. На месте гемангиомы может остаться небольшое изменение цвета или морщинистость кожи.
Д. или грудь. Они состоят из небольших плотно упакованных кровеносных сосудов. Они могут отсутствовать при рождении и развиваться в течение первых нескольких недель после этого.Обычно они быстро растут, сохраняют фиксированный размер, а затем ослабевают. В большинстве случаев гемангиомы клубники исчезают к 10 годам. На месте гемангиомы может остаться небольшое изменение цвета или морщинистость кожи. - Кавернозные гемангиомы (также называемые кавернозными ангиомами или каверномами) похожи на гемангиомы клубники, но расположены более глубоко. Они могут выглядеть как красно-синяя губчатая масса ткани, наполненная кровью. Некоторые из этих поражений могут исчезнуть сами по себе — обычно, когда ребенок приближается к школьному возрасту.
- Винные пятна — плоские родимые пятна от пурпурного до красного цвета, образованные расширенными кровеносными капиллярами. Эти родинки чаще всего встречаются на лице и могут различаться по размеру. Пятна от портвейна часто остаются стойкими (если не лечить).

- Пятна лосося (также называемые укусом аиста) — очень распространенные родимые пятна, которые появляются у новорожденных. Эти отметины представляют собой мелкие кровеносные сосуды (капилляры), которые видны сквозь кожу. Чаще всего они встречаются на лбу, веках, верхней губе, между бровями и на задней части шеи.Часто эти отметины исчезают по мере взросления младенца.
Каковы признаки красных родинок?
Признаки красных родинок включают:
- Отметки на коже, которые появляются до или вскоре после рождения
- Отметки на коже, напоминающие кровеносные сосуды
Как диагностируются красные родинки?
В большинстве случаев специалист в области здравоохранения может диагностировать красную родинку по внешнему виду кожи. Более глубокие родинки могут быть подтверждены с помощью таких тестов, как МРТ, УЗИ, КТ или биопсия.
Как лечить гемангиомы и красные родинки?
Многие капиллярные родинки, такие как пятна лосося и клубничные гемангиомы, являются временными и не требуют лечения. При необратимых поражениях может помочь скрывающая косметика. Местный тимолол, препарат бета-адреноблокатора, можно безопасно использовать при растущих гемангиомах. Пероральные кортикостероиды могут уменьшить размер быстро растущей гемангиомы, затрудняющей зрение или жизненно важные структуры.
При необратимых поражениях может помочь скрывающая косметика. Местный тимолол, препарат бета-адреноблокатора, можно безопасно использовать при растущих гемангиомах. Пероральные кортикостероиды могут уменьшить размер быстро растущей гемангиомы, затрудняющей зрение или жизненно важные структуры.
Новым и очень многообещающим средством лечения серьезных гемангиом является пропраналол, препарат, обычно используемый для лечения высокого кровяного давления.
Пятна от портвейна на лице можно вылечить в молодом возрасте с помощью импульсного лазера на красителе для достижения наилучших результатов.
Продолжение
Другие методы лечения красных родинок могут включать:
- Криотерапию (замораживание)
- Лазерная хирургия
- Хирургическое удаление
В некоторых случаях родинки не лечат, пока ребенок не достигнет школьного возраста. Однако гемангиомы лечат раньше, если они нарушают жизненно важные функции, такие как зрение или дыхание, или вызывают у ребенка застенчивость.
