Любые высыпания на теле или шее у ребенка, особенно грудничка, вызывают у родителей панику. Часто подобные болячки и покраснения являются результатом невнимательности взрослых.
Любые болячки у ребенка – это повод для беспокойства
Причины сыпи на шее ребенка
Клетки детской кожи очень чувствительные и нежные. Чаще всего страдают различными видами высыпаний груднички до 1 года.
Атопический дерматит
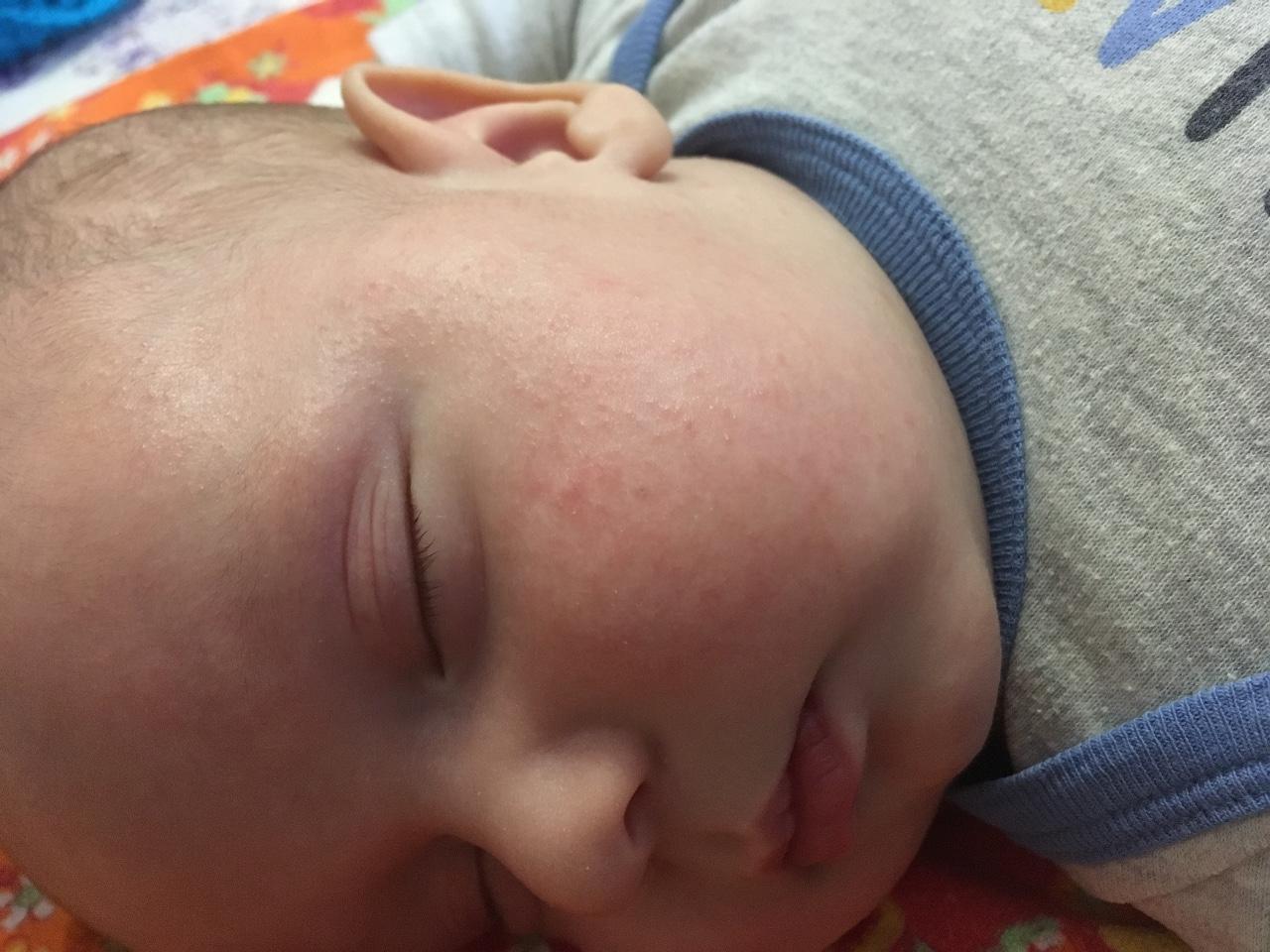
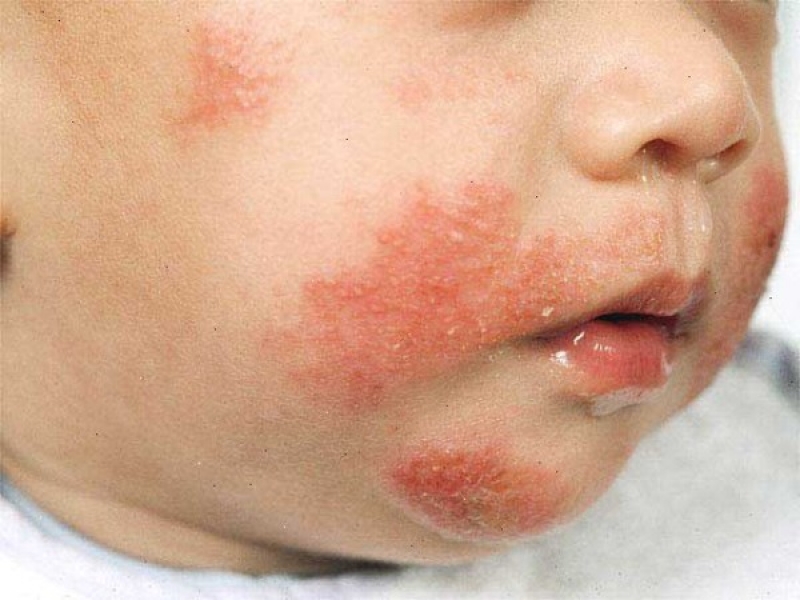
Серьезное заболевание, которое является результатом воздействия аллергена. Вызвать аллергическую реакцию могут продукты или контакт с определенным веществом. При пищевой аллергии нередко возникает понос.
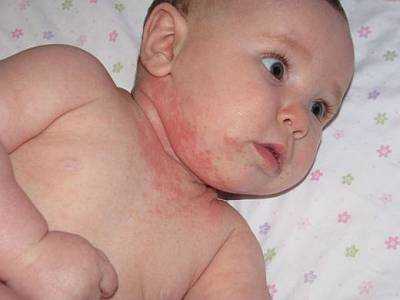
У малышей аллергическая сыпь сначала появляется на щеках, шее, руках. При отсутствии лечения болячки и волдыри превращаются в сплошное шелушащееся пятно.
Аллергические высыпания носят разный характер
Вирус кори
Сыпь на шее и теле у ребенка появляется на 2-3 день. Сначала у младенца проявятся температура, слезотечение и кашель. Первая сыпь образуется на голове и шее, затем распространяется на плечи, грудину, тело. Постепенно болячки расползаются по всему телу. Высыпания имеют различный характер.
На заметку. Основная сложность кори в том, что заболевание может дать осложнения на другие органы. С возрастом заболевание протекает тяжелее.
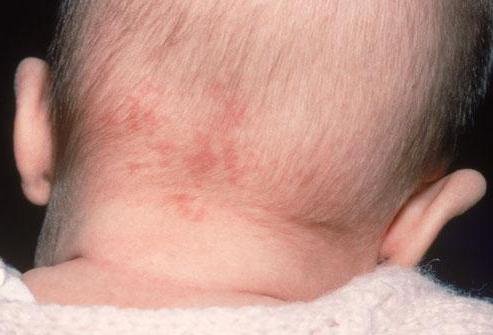
Потничка в складке на шее у грудничка
Если сыпь на шее у ребенка появилась в складочках сзади, то речь идет о банальной потничке. Подобные высыпания характерны для детей грудного возраста. Спровоцировать появление потнички может полнота или длительный контакт кожи с синтетической одеждой.
Высыпания бывают бежевого или красного цвета. При отсутствии лечения поверхность покраснений увеличивается. Сыпь всегда сопровождается зудом.
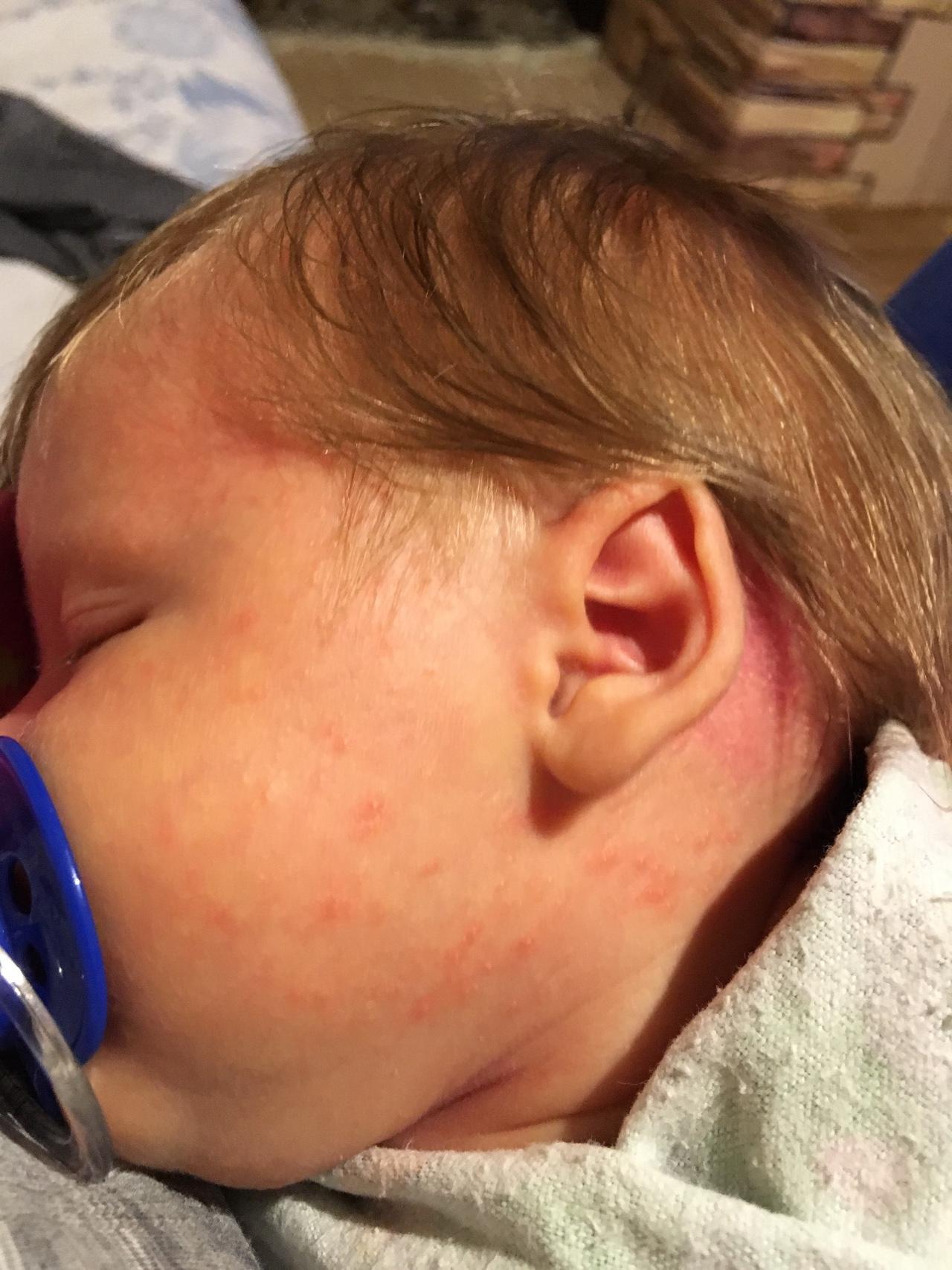
Укусы насекомых
Ежедневные прогулки с малышом на улице могут привести к контакту с насекомыми. Если ребенок одет в нательное белье, то пострадает от укусов именно шея.
Спровоцировать высыпания могут укусы различных насекомых:
- комаров;
- клопов;
- москитов;
- блох.
Реакция на укусы насекомых у детей разная
На заметку. У каждого грудничка реакция на укусы индивидуальная. Это могут быть мелкие точки красного цвета или большие отечные пятна, которые начинают зудеть и чесаться.
Инфекционная эритема
Причин, провоцирующих развитие инфекционной эритемы, много. Наиболее часто она возникает на фоне ослабленного иммунитета.
Высыпания на шее у грудничка при эритеме сопровождаются дополнительными симптомами:
- ознобом;
- в тяжелых случаях лихорадкой;
- снижением аппетита с потерей веса.
Сыпь красного цвета выступает над уровнем кожи, высыпания приносят боль и дискомфорт, появляются на всем теле, в том числе шее.
Плохая гигиена
Нередко причиной крапивницы, пеленочного дерматита или потницы становится неправильная гигиена ребенка.
Следить за чистотой кожи нужно регулярно, так как малыши до года срыгивают. Излишки молока вытекают и попадают на шею. Если ежедневно не купать ребенка, то появятся раздражения и воспаления. Аналогично попадать в складочки шеи может и слюна малыша при прорезывании зубов.
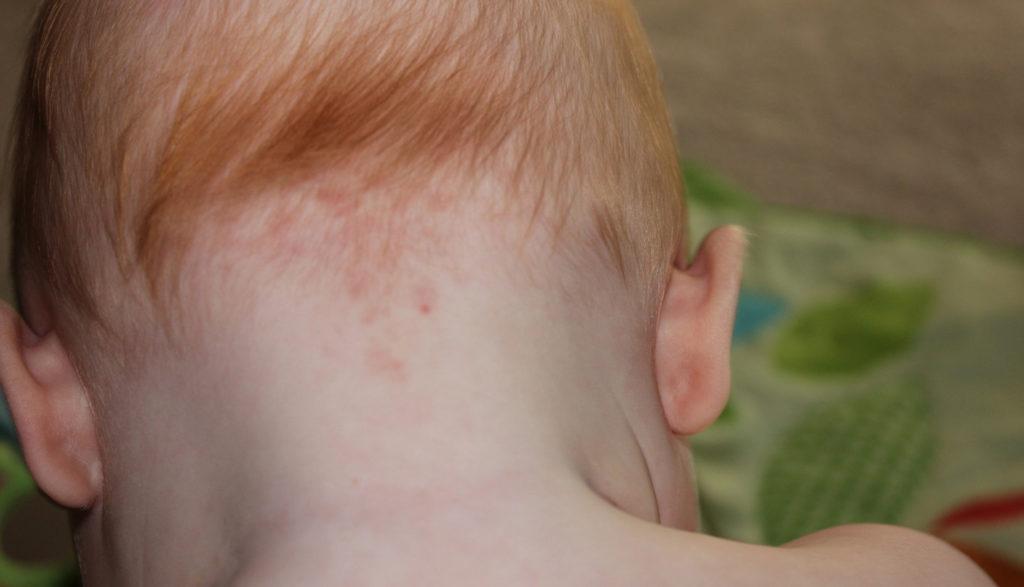
Пеленочный дерматит
Чаще всего пеленочный дерматит развивается в области гениталий и ягодиц. При отсутствии лечения и неправильной гигиене высыпания появляются в любых складочках и сгибах.
Дерматит из-за плохой гигиены может появиться и на шее
Пятна будут разрастаться и постепенно превратятся в мокнущие язвы.
Другие причины
У малышей высыпания могут появиться в результате приема медикаментов. Чаще всего аллергическую сыпь на лекарства провоцируют антибиотики.
На шее, как и других частях тела, могут возникнуть специфические высыпания, характерные конкретному заболеванию (краснухе, ветрянке, скарлатине).
Разновидности высыпаний
При определении природы и причины высыпаний в первую очередь обращают внимание на характер болячек.
- Папулы. Мелкие узелки, имеющие однородную структуру, не отличаются по цвету от кожи.
- Пятна. Окрашены в красноватый цвет, не выделяются на коже.
- Пустулы и волдыри. Высыпания наполнены жидкостью различной структуры и характера.
- Эрозии. Это повреждения кожи, из которых всегда есть выделения. Частым спутником эрозий является инфекция.
- Комедоны. Закрытые высыпания, которые внешне напоминают жировики.
- Гнойнички. Красноватые уплотнения, которые имеют сверху крышечки. Внутри болячек расположен гной.
Какой бы характер ни носили высыпания, нужно стараться предотвратить их расчесывание.
Общие рекомендации для родителей
Даже если появилось немного болячек и прыщиков, то обязательно нужно показать грудничка педиатру. Лечить самостоятельно допускается только потничку.
К кому обратиться и как лечить
Прежде, чем заняться лечением, нужно правильно определить причину высыпаний. Обязательно посещение педиатра.
При появлении любых высыпаний необходимо посещение врача
В зависимости от типа проблемы, могут быть назначены мази, содержащие глюкокортикостероиды, препараты против аллергии. Самый простой вариант – использование мазей или специальных растворов.
Если причиной высыпаний стали патогенные микроорганизмы, то потребуются обработки растворами антисептиков (Хлоргексидином, Декасаном, Фурацилином). Использование таких препаратов эффективно, если причиной высыпаний стали споры грибов.
Уход за кожей
После осмотра доктора родители должны придерживаться назначенного лечения. На период, пока ни пропадут высыпания, изменяется режим ухода за малышом.
Придерживаются следующих правил:
- малышу устраивают ежедневные купания, воздушные ванны;
- косметика должна быть максимально естественной, без добавок и отдушек;
- при купании добавляют отвары лекарственных трав;
- постоянно подстригать ноготки, чтобы грудничок не расцарапывал высыпания;
- стирать вещи натуральными порошками, лучше детским или хозяйственным мылом;
- одевать малыша по погоде, не укутывать;
- поддерживать температуру в пределах 21-23 оС, влажность – не менее 70%.
Подобные мероприятия помогут быстрее справиться с проблемой.
Что нельзя делать
При появлении высыпаний на коже (вне зависимости от причины и вида) нельзя заниматься самолечением. Все медикаменты, кремы и мази должен прописать доктор после диагностики проблемы.
Нельзя:
- смазать шею жирными кремами, особенно, если в их составе много синтетических компонентов;
- присыпать покраснения тальком или косметическими присыпками;
- давать малышу без назначения антигистаминные препараты и антибиотики;
- использовать лосьоны и тоники на спирту;
- чесать высыпания;
- наносить на высыпания йод, марганцовку или зеленку.
Грамотную терапию назначит только доктор. Лечения не потребуется при гормональной сыпи новорожденных, которая проходит постепенно сама. При аллергии пересматриваются питание и средства, которые используются при уходе за ребенком.
Профилактика высыпаний
Кожа карапуза очень восприимчива к воздействию внешних факторов и изменению условий содержания. Чтобы избежать проблем детского эпидермиса, нужно соблюдать простые профилактические правила:
- С первых дней жизни выполнять правила личной гигиены. После каждого кормления, точнее срыгивания, очищать кожу.
- Поддерживать оптимальные температуру (+21-22 оС) и влажность воздуха (не менее 70%).
- Во всем соблюдать чувство меры, например, не использовать при каждом купании мыло и шампунь, чтобы не нарушился естественный защитный слой кожи.
- Поддерживать чистоту в доме.
- Избегать аллергенов.
- При появлении высыпаний не затягивать с помещением педиатра.

Купание должно быть частым, но без мыла
Простые мероприятия помогут в большинстве случаев предупредить появление различных сыпей. При их возникновении не нужно заниматься самолечением. Иногда небольшие болячки могут свидетельствовать о серьезных заболеваниях.
Видео

Когда малыш впервые оказывается на руках у мамы, каждая внимательная роженица с жадностью рассматривает такого родного и уже любимого человечка. И вдруг она замечает красные пятна у новорожденного. Хорошо, что рядом есть врачи, которые сразу расскажут родителям о причинах возникновении таковых и возможностях избавления от них. Но пятна, несомненно, бывают разные.
Еще статьи по вашему вопросу
Послеродовая краснота обычно проходит за короткое время вместе с отечностью только что родившегося карапуза. Но есть такие покраснения, которые, возможно, не уйдут так легко. Это так называемые «родовые пятна». В народе их называют «поцелуем ангела» или «укусом аиста». Конечно, народные поверья сегодня мало кто считает актуальными, поэтому объяснение такому явлению следует спрашивать у медиков.
Разновидности пятен
Практический каждый третий младенец появляется на свет с пятнами, которые вызывают недоумение у родителей. Медики делят на опасные и безопасные покраснения, то есть на те, которые требуют лечения и наблюдения, и те, которые проходят сами по себе.

Образования красного цвета, которые не требуют специального лечения и проходят самостоятельно:
- Невус – пятна, которые покрывают лицо новорожденного по линии «затылок, лоб, веки, нос, рот». Если покраснение есть на лбу и затылке, его называют «укусом аиста». Это плоские образования, которые не требуют никакого лечения, тем более что они сами проходят без каких-либо следов в 6-24 месяца. В этот период пятна бледнеют, но могут проявляться во время сильного напряжения.
- Невус Унны появляется чаще всего в затылочной части головы. Такие пятна могут покрывать и шею новорожденного. Они напоминают перевернутый треугольник по своей форме. Возникают покраснения из-за нарушения кровообращения в определенной зоне тела крохи во время беременности. Лечения подобные пятна не требуют, проходят самостоятельно.
- Гематомы – синяки, которые образуются в процессе прохождения малыша по родовым путям. Пятна такого рода проходят без каких-либо осложнений сами по себе.
Покраснения, которые требуют наблюдения у врача и специального лечения:
- Огненный невус называют «винным пятном», так как цвет таких покраснений действительно достаточно темный и яркий. Увидеть такое покраснение можно в любом месте – не только на лице или затылке. Как правило, такое образование можно прощупать, так как оно немного возвышается над кожей и является довольно плотным. Пятна такого рода возникают из-за расширившихся во время родов капилляров, но после рождения они не сужаются, так как чаще всего проблема сопровождается и функциональными нарушениями головного мозга и другими патологиями. Поэтому в данном случае ребенка отправляют на консультацию к неврологу. Сами пятна лечат лазером.
- Невус сосудистого типа является легкой степенью сосудистой патологии. Так как располагается образование близко к верхнему слою эпителия, имеет яркий цвет, может быть даже фиолетового оттенка. При этом патология не прощупывается, но требует лечения косметическими способами. Возникают пятна данного типа на разных участках лица, они могут бледнеть и расти.
- Капиллярная гемангиома – заболевание, которое возникает из-за патологий в развитии капилляров. Это происходит еще в утробе матери, поэтому течение родов на появление таких пятен не влияет. Что интересно, увидеть покраснение данного типа можно и на УЗИ плода. Гемангиома является постоянным образованием, сама не проходит, но ее можно удалить с помощью оперативного вмешательства на косметическом уровне.
- Кавернозная гемангиома – довольно опасное образование, которое относят к разряду опухолевых, но доброкачественного происхождения. Корни такой опухоли уходят в глубокие слои эпидермиса, поэтому даже оперативное вмешательство осложнено. Наличие подобных пятен требует постоянного наблюдения, ведь образование может расти и влиять на работу других органов.
- Гемангиома смешанного типа – явление, которое объединяет в себе опухоль, возникшую на фоне капиллярной патологии. Такие пятна затрагивают нервные и соединительные ткани, что несет свою опасность. Наличие подобных образований – повод постоянного наблюдения у соответствующих докторов.
Факторы возникновения красных пятен

Как становится очевидно из описания разновидностей пятен, возникают они по разным причинам, среди которых и капиллярные патологии, и сосудистые изменения, и родовые травмы. Соответственно, возникают покраснения в результате:
- неправильного предлежания;
- инфекционных заражений во время беременности;
- крупные размеры плода, что приводит к нарушению кровообращения в утробе матери.
Пятна возникают в местах давления стенок матки и тазовых костей на плод. Например, если грудничок рождается с покраснениями на затылочной части, это значит, что головка была прижата к груди. Если же головка была запрокинута назад – так называемое лицевое предлежание, краснеют веки, переносица, лоб.
Конечно, влияет на состояние крохи и недостаток кислорода еще в утробе, экологическая ситуация в регионе проживания мамы, употребление ею алкоголя или курение, резус-конфликт. Все это вызывает развитие патологий и нарушение формирования отдельных элементов систем в организме малыша.
Способы лечения пятен, которые можно удалять
Покраснения, которые способны уйти самостоятельно, когда налаживается кровообращение, не требуют специального лечения. А вот те, которые самостоятельно не уходят, обычно удаляют. Для этого используются такие методы:
- Лазер помогает избавиться от пятен различного происхождения без остатка – без шрамов и рубцов. Но при существенной площади поражения этот участок кожи может остаться более светлым, чем остальные покровы.
- Криодеструкция – воздействие особо низкими температурами. После такой процедуры также не остается шрамов.
- Склерозирование – устранение гемангиомы с помощью уколов кортикостероидных препаратов. Таковые запаивают капилляры. После подобной операции остается незначительный шрам.
- Хирургическое вмешательство помогает избавиться от пятен, корни которых расположены достаточно глубоко, а также в случае опухолевого образования покраснений. Конечно, подобные операции всегда оставляют после себя рубцы. Решение о таком лечении следует принимать исключительно после консультации врача.
Как правило, удаление пятен проводят в возрасте более 3 лет, все это время наблюдая их размеры, структуру, работу близлежащих органов. До операций по любой из методик рекомендуют воздержаться от солнечных ванн. Кроме того, родителям следует знать, что нежелательно раздражать пораженное место тесной одеждой.
Очевидно, что опасность несут пятна, которые возникают в результате определенных патологий и опухолевых образований. Но и они подлежат удалению по назначению врачей. Внимательное наблюдение и аккуратный уход позволят сократить риск развития таких покраснений в серьезные осложнения.
В остальных случаях, а это почти третья часть всех новорожденных, красные пятна уходят самостоятельно.
Красные пятна на личике у новорожденного малыша мама может заметить во время первых кормлений. Сразу возникает вопрос, откуда они и что означают, почему у других малышей в палате их нет? Медперсонал успокаивает, что все со временем пройдет, однако тревога остается. Чтобы развеять родительские сомнения, важно разобраться в причине возникновения покраснений на личике и затылке крохи, а также возможных последствиях.
Некоторые детки рождаются с красными пятнами на кожных покровахВиды родовых пятен
Красные пятнышки на лице и теле, с которыми родился малыш, называют родовыми. Их легко отличить от крапивницы, сыпи при аллергии и инфекционных заболеваниях. В группе риска – белокожие малыши, недоношенные детки. Уже в роддоме мама сможет получить консультацию врача, который определит, пройдут ли они со временем или потребуется хирургическое вмешательство. В своих прогнозах доктор опирается на особенности и размер покраснений.
Невусы
Невусы представлены родинками и пигментацией преимущественно коричневой или красноватой окраски. Это скопление меланоцитов (пигментированных клеток эпидермиса), которое проявляется в любом возрасте. Обычно они возникают у малышей ближе к 2-м годам или к периоду полового созревания. Однако часто невус наблюдается у недельных малюток на тельце и лице. В этом случае дерматолог определяет тактику наблюдения за образованиями.
Простой невус
Покраснения кожи в виде пятнышек или большого пятна встречаются у четверти новорожденных. В медицинской терминологии это явление называют невусом Унны (простой невус). Однако от бабушек можно услышать другие название – «поцелуй ангела», «след от клюва аиста», который принес малыша.
Как правило, невусы имеют красный или слегка коричневатый оттенок
Клинически простой невус проявляется небольшим образованием тускло-розового или красного цвета. Оно может иметь неправильную форму с расширенными сосудиками внутри. Как правило, невус Унны располагается на затылке, лбу, между бровями, на кончике носа или верхней губе. Случается, что очаги пигментации расположены в поясничной области. Здесь они могут иметь форму треугольника или ромба, достигая 4 см.
Родовое пятно невус Унны безопасно для здоровья малюток. Имея розовую или красноватую окраску, оно не выделяется над поверхностью, а со временем интенсивность окрашивания кожи уменьшается. На лице и в районе поясницы очаги меланоцитов быстро светлеют, исчезая к 1,5-2 годам. При плаче и крике они могут стать видимыми, особенно если располагаются в районе лба.
Труднее уходит невус Унны с задней поверхности шеи. У 40% детей он остается на всю жизнь, иногда воспаляясь и служа хорошим фоном для развития дерматита себорейного, других кожных заболеваний. Причинами возникновения невуса Унны (поцелуя ангела) врачи считают гипоксию плода в последний триместр, перепад давлен
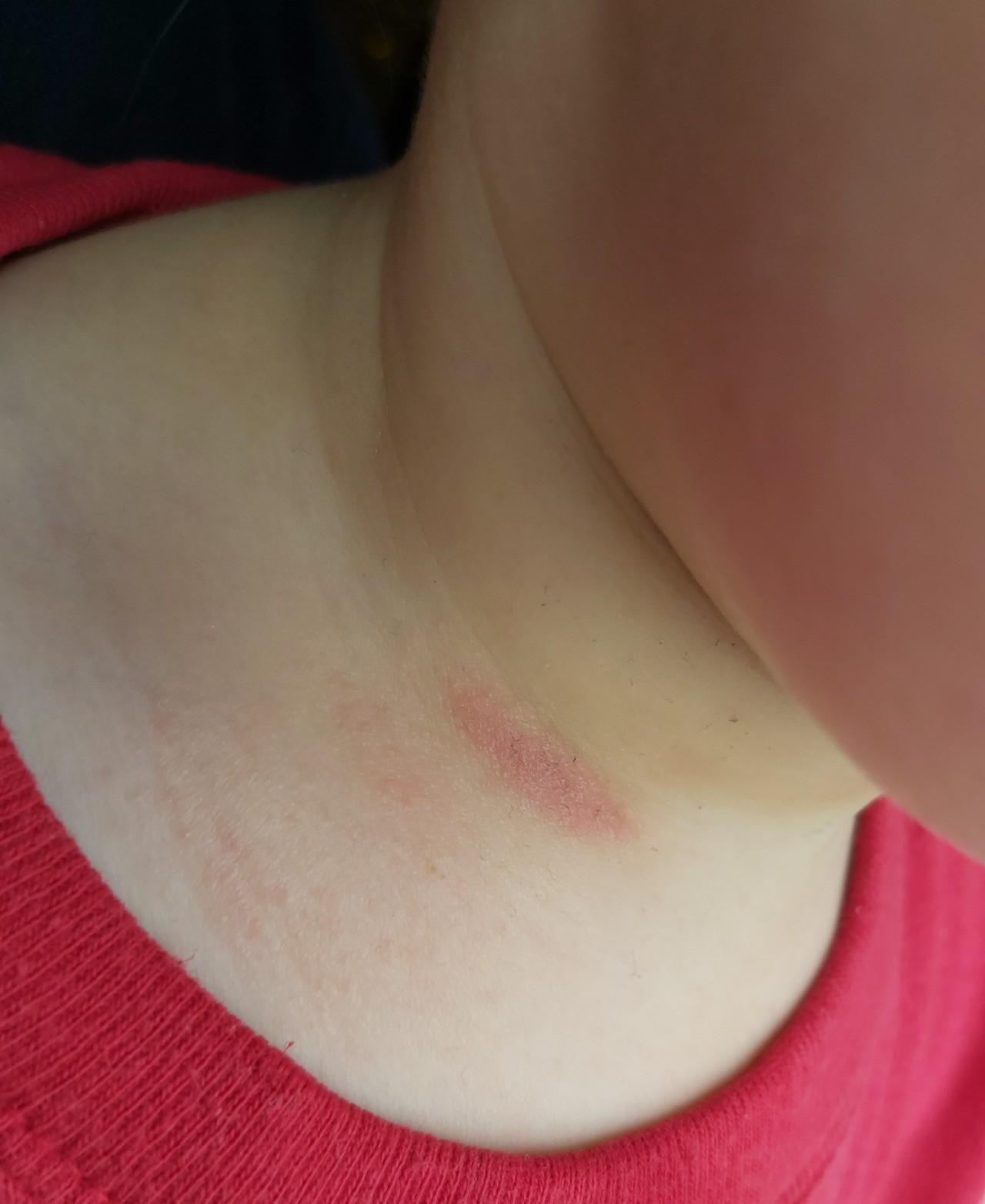
Многие матери сталкиваются с такими проблемами, как опрелости на шее новорожденного. Также от опрелостей не застрахованы и различные другие участки тела. Как у детей лечить опрелость знают не все: очень часто советы, которыми готовы поделиться бабушки или соседи, оказываются вредными. В этой статье мы разберем основные вопросы, которые возникают у матерей, столкнувшихся с опрелостями на шее малыша.

Опрелости на шее у грудничка проявляется в виде покраснения
Общие понятия об опрелостях
Опрелостями, или пеленочным дерматитом, называют раздражение, которое проявляется в виде покраснения уязвимых участков кожи ребенка. Проявляется оно сыпью, краснотой, зудом и болью, ребенок беспокоится, ерзает в кроватке, плачет, плохо спит и ест. Какие причины для появления опрелостей? Трение кожи саму об себя или об одежду, а затем заражение натертого участка. В итоге имеем результат — опрелость на шее у младенца.
Натирать может что угодно. Обычно это либо жесткая одежда, либо швы, либо все вышеперечисленное сразу.
Пеленочный дерматит возникает там, где кожа трется сама о себя. Это места, где много складок. К примеру, опрелости часто появляются в складках шеи, если ребенок пухленький. Помимо этого, часто матери жалуются на покраснение в районе подгузников, между пальчиками рук и ножек младенца, за ушами. Не застрахованы от них и грудь, спина. Опрелости в области шеи грудничка появляются, когда ребенок двигает шеей во сне или на прогулке — складки трутся друг о друга.
Также возможно натирание шеи тесемками шапок или пеленкой. Нужно помнить, что дети часто срыгивают, а матери не всегда это замечают. К чему приводит контакт кожи шеи с агрессивным содержимым желудка, думаем, понятно всем. С опрелостями не следует путать аллергию и различные заболевания кожи, которые вызываются грибком или агрессивными микроорганизмами (стафилококк, стрептококк).
Отличия опрелостей у взрослых и детей

Опрелости могут возникать по разным причинам
Чтобы ответить на этот вопрос, мы должны вкратце объяснить, чем кожа новорожденного отличается от кожи взрослого человека. Помимо того, что она нежнее, у неё ещё есть важные особенности. У маленьких детей больше потовых желез, чем у взрослых, в 12 раз. Работать они начинают только на второй-третий день жизни. Недоразвитыми же остаются до трех лет. Другие железы, сальные, у грудничков очень активны — почти как у подростков. Нервных окончаний в коже у грудничков гораздо больше, чем у взрослых.
Кожа младенцев активно дышит — в десять раз активнее, чем у взрослых. Также в ней гораздо больше кровеносных сосудов, залегающих ближе к поверхности дермы. Особенно это заметно у малышей с тонкой и светлой кожей — такой сеточки вы больше ни у кого не увидите. Мало кто задумывается, насколько важны бактерии, проживающие на коже. Их у нас так много, что бактериальных клеток в несколько раз больше наших собственных. Бактерии-симбионты уничтожают вредоносных микробов, образуют защитный слой на поверхности кожи. Также они служат мусорщиками, уничтожая отслоившиеся чешуйки и грязь. В узде нам помогает их держать иммунитет, а также pH кожи. У нас с вами она кислая, у грудничков — нейтральная или слабощелочная. Вкупе со слабостью местного иммунитета получается так, что микробы часто выходят из-под контроля. У каких детей чаще возникают опрелости на шее и в других местах?
Если ваш грудничок — полненький бутуз, будьте крайне осторожны. У таких детей много складочек на коже, в которой собираются пот и грязь.
У грудничка мокнет шея или подмышки. В дальнейшем они натираются, вызывая покраснение и высыпание на коже. Вдвойне осторожнее, если вы живете в теплом, влажном регионе, например, на юге России. В горячем воздухе и взрослым непросто, а малышам — тем более. Вы же помните, что они активнее потеют? Младенцы очень склонны к аллергическим реакциям. Вызвать её может буквально что угодно. Новый прикорм? Самая распространенная причина. Крема, шампуни, порошок, с которым стираются вещи? Запросто. Если вы кормите грудью, то важно также и то, что вы едите сама. И да, осторожнее с косметикой — это тоже часто вызывает аллергию. Возможно, папе тоже следует сменить свой любимый одеколон. Решили сэкономить на одежде или постельном белье из природных материалов? Тогда вам скоро придется лечить опрелости у новорожденных на шее. Синтетика очень часто раздражает детскую кожу. Также опрелости могут появляться в самых неожиданных местах, даже на ладонях новорожденного.
Если вы пеленаете малыша по старинке, то слишком тугое пеленание тоже может вызывать опрелости. О домашних животных, бытовых аллергенах вроде пыльцы растений и говорить не стоит. Очень часто причиной опрелости становится банальное загрязнение кожи из-за неправильного использования присыпок и мазей. Часто развивается пеленочный дерматит после курса антибиотиков. Они уничтожают не только возбудителей болезней, но и бактерии, которые важны для растущего организма ребенка. На их место могут прийти грибки и другие агрессивные микроорганизмы. Как видим, причины возникновения опрелостей разнообразны. Неудивительно, что они возникают у всех детей.
Степени развития опрелостей

При 3-й стадии заболевания ребенок крайне беспокоен, нарушается сон и аппетит, повышается температура
Существуют 3 степени опрелостей:
- Первая степень — легкая опрелость у ребенка. Кожа краснеет, появляется сыпь, иногда шелушение. Кожный покров остается целым. Покрасневшее место теплее, чем остальная кожа. Младенец испытывает дискомфорт, но в пределах допустимого. Эта форма пеленочного дерматита в специальном лечении не нуждается.
- Вторая степень — пеленочный дерматит средней тяжести. Здесь уже начинают появляться прыщики, трещинки, эрозии. Покраснение, а впоследствии воспаление и высыпание, расползается в разные стороны, ребенок неспокойный, часто заходится в плаче, страдает бессонницей, плохо ест. Это уже повод для беспокойства, но ничего критичного нет. Соблюдая наши несложные рекомендации, вы без труда справитесь с проблемой.
- Третья степень — тяжелая, запущенная сильная опрелость на шее. Здесь присоединяется вторичная инфекция. При этой стадии опрелости покрываются гнойниками, возникают язвы, пораженные участки мокнут, плохо пахнут. Эпидермис отслаивается из-за сильной боли ребенок крайне беспокоен, нарушается сон и аппетит. Повышается температура. Это уже повод для визита к врачу, который лучше не откладывать.
Заболевания, с которыми следует дифференцировать опрелости
Покраснением кожи сопровождается не только пеленочный дерматит. Грибковые инфекции (молочница, кандидоз) также часто развиваются при похожих обстоятельствах. Ещё младенцы часто страдают от пиодермии (заражения кожи патогенным стрептококком). Не застрахован грудничок и от экземы.
У ребенка резко повысилась температура, покрасневшая кожа гноится, на ней появились прыщики или желтоватый налет? Это повод заподозрить грибковую или бактериальную инфекцию.
Если у вас в семье есть люди с аллергическими болезнями кожи — экзема, псориаз — то эти болезни могут передаваться по наследству. Чтобы выяснить степень риска, проконсультируйтесь у врача, не рискуйте здоровьем малыша. Поводом насторожиться является повышение температуры. Да, при пеленочном дерматите это тоже бывает, но если болезнь уже запущена. Если на теле пара красных пятен, а на градуснике 38 — это уже не пеленочный дерматит. Также постарайтесь вспомнить, сделали ли вы ребенку все нужные прививки. Красные пятна могут быть признаками кори или краснухи.
Случаи, при которых необходима помощь специалиста

Нельзя заниматься самолечением при опрелостей на шее, нужно обратиться к специалисту
Обычно опрелости прекрасно лечатся дома. Однако бывают случаи, когда без помощи врача не обойтись. Большие по площади язвы, эрозии, трещины. Это означает, что воспаление кожного покрова зашло уже довольно далеко. Есть опасность, что присоединится бактериальная инфекция.
К тому же здесь домашними средствами помочь становится трудно, если опрелость на шее у грудничка легкая, но очень долго держится. Обычно пеленочный дерматит проходит за пару дней. Покраснение, которое держится неделю — уже повод для беспокойства. Если вы обнаружили признаки пиодермии, импетиго или грибка. В таком случае ваш малыш нуждается в антибиотиках или противогрибковых средствах. Самолечение опрелостей на шее крайне не рекомендуется. Такие препараты должен выписывать только специалист. Если вы подозреваете корь или краснуху, вас могут госпитализировать, чтобы уменьшить риск развития эпидемии.
Сейчас слишком много людей отказывается от прививок, так что будьте бдительны. Выгоды для здоровья детей у прививок огромны, а риски минимальны. Очень высокая температура, особенно если она не сбивается или держится долгое время, говорит о том, что развилась инфекция. Слабому иммунитету новорожденного довольно тяжело справиться даже с простыми заболеваниями. Не рискуйте. Слишком сильный дискомфорт, который испытывает малыш — тяжелый, горький плач, активное почесывание, пропажа аппетита — обеспокоят любую маму сами по себе. Не говоря уже о том, что тяжелые боль и зуд для опрелостей не характерны.
Предупреждение появления опрелостей
Самое главное: кожа младенца не должна быть влажной и должна дышать. Существуют специальные присыпки на тальковой основе, но от них часто отказываются. Если наносить их на недостаточно высушенную кожу, они скатываются в комочки. Оказываясь между складками нежной кожи новорожденного, они натирают её, и вместо профилактики опрелостей покрову малыша, мы их провоцируем. Одежда и постельное белье должны быть мягкими, удобными, не обтягивающими, свободными.
При выборе материала при пошиве или покупке одежды и постельного белья нужно подбирать натуральное сырье. Если вы стираете со смягчителем — убедитесь, что он подходит для детских вещей. Если пользуетесь только порошками, то для детских вещей нужны порошки специальных детских разновидностей. Одежда малыша должна быть мягкой и сделана из природных, не синтетических материалов. Устраните все возможные аллергены, замените продукты питания или материалы, вызывающие покраснения и высыпания на коже.
Насухо вытирайте шею малыша специальными салфетками, если он вспотел. Регулярно мойте грудничка, после чего вытирайте мягким полотенцем. Очень полезны воздушные ванны. Пусть малыш побудет без одежды не меньше часа. Если позволяет погода — то в парке или в саду, но можно и дома.
Самые распространенные ошибки при лечении опрелостей

Не рекомендуется лечить опрелости маслами
Очень часто рекомендуют использовать присыпки на растительной основе, крахмал, ванночки с настойкой ромашки. Лучше этого не делать. Растительные вещества могут быть сильным аллергеном, усугубляя проблему вместо её лечения. Внимательнее нужно быть с крахмалом, он скатывается в комки. Это сильно раздражает кожу, которая и так повреждена. Такие присыпки повышают вероятность инфицирования. Не стоит обрабатывать опрелости мазями и маслами на жировой основе.
Кожа должна дышать. Масла не дают ей этого, образуя пленку, и они опять-таки могут оказаться аллергенными. Очень спорна ароматерапия для успокоения малыша. Аромат лаванды или валерианы быстро поможет ребенку успокоиться и заснуть, но, как уже говорилось, результатом может быть аллергия.
Не пытайтесь самостоятельно избавиться от опрелостей, если они дошли до запущенного состояния. Вашему малышу помогут в стационаре.
Уход за ребенком с опрелостями
В первую очередь избегайте теплого и сухого воздуха. Вам это может показаться странным, но врачи знают: организм выполняет работу, даже находясь в покое. Сердцебиение, перистальтика, дыхание, потение никогда не прекращаются, верно? В сухом, теплом микроклимате организм малыша тратит много сил на то, чтобы охладиться и увлажниться. Поэтому он начинает обильно потеть, усугубляя ситуацию. Появлению опрелостей у грудничка способствует сухость и избыточная влажность.
В детской должно быть в меру прохладно. Пеленаете малыша? Стирайте пеленки с антисептиком и сушите на свежем воздухе. Не забывайте о воздушных ваннах. Регулярно проветривайте помещение. Если ребенок имеет избыточный вес, пересмотрите питание. Искусственника нужно перевести на специальную гипоаллергенную смесь.
Купание необходимо для малыша, добавляйте в ванночку немного раствора марганцовки. Положите в баночку или кружку несколько (пяти достаточно) кристалликов перманганата калия, разведите водой, потрясите. То, что получилось, сцедите через марлю в таз, где будете купать малыша. Вода должна приобрести розоватый оттенок. Осторожнее: нерастворенные кристаллы марганцовки агрессивны и могут вызывать ожоги. Подержите ребенка в воде несколько минут, затем тщательно промокните.
Проглаживайте вещи не только снаружи, но и с изнанки. Одежда слишком грубой быть не должна. Обратите внимание на принты и нашивки: они не должны быть рельефными, внутренняя сторона одежды должна быть гладкой. Когда опрелость развилась на фоне экссудативно-катарального диатеза, попробуйте Супрастин или 1% гидрокортизоновую мазь.
Лечение опрелости на шее у грудничка

Рекомендуется консультировать с врачом
Медицине известно достаточно способов. как избавиться от опрелостей у новорожденных. Первое, что нужно помнить — опрелости первой стадии в лечении не нуждаются. В подавляющем большинстве случаев они проходят сами. Если же они проходить не желают, обратите внимание на следующие лекарства:
- Специальные средства для защиты от поражения кожи ребенка. Среди них следует назвать Драполен, который изготавливается из аммониевых соединений. Они обладают антисептическими и дезинфицирующими свойствами. Наносят Драполен трижды в день на пораженную область. Перед этим её нужно очень старательно вымыть и высушить.
- Также хорошо зарекомендовал себя Бепантен. Его действующее вещество — бепантенол. В организме он превращается в пантотеновую кислоту. Это важный компонент для восстановления кожи и слизистых, симптомы опрелостей уходят.
- Болтушки на основе талька или гидроксида цинка, которые могут готовить в аптеках, уже отходят в прошлое, но иногда все же применяются. Почему, мы уже написали выше.
- Таниновая или метилурациловая мазь, а также крем Витамин Ф99. Их применять лучше только по назначению врача.
- Наконец, при третьей стадии болезни хорошо помогает УФО.
Как лечить осложнения опрелостей? Гнойнички подсушиваются зеленкой или синькой. Мокнущие раны обрабатываются растворами таких веществ, как Танин, нитрат серебра, Риванол (применяйте, только проконсультировавшись с врачом).
Когда опрелость перестанет мокнуть, можно пользоваться бактерицидными или противогрибковыми мазями. Помните: — поврежденной коже всегда нужно дышать. Это означает, что не стоит пользоваться жирными мазями или масляными эмульсиями.
Бегать по соседям, спрашивая, чем и как они лечили опрелости, плохая идея. Лучше консультируйтесь с врачом. Бабушкины советы тоже могут принести больше вреда, чем пользы.
возможные причины и особенности лечения :: SYL.ru
Почему появляются пятна на шее? Красные пятна часто являются аллергической реакцией организма. Кожа на шее и лице является особо тонкой и более нежной, чем на других участках тела. Из-за этого она больше всего подвержена высыпаниям.
Причины аллергии
Сейчас мы перечислим факторы, из-за которых может возникнуть аллергия, появятся пятна на шее, красные пятна на лице.
- Применение кремов или других косметических средств может вызвать аллергический процесс в организме.
- Лекарства также могут вызывать аллергию. Из-за них выступят пятна на шее, красные пятна на лице тоже появляются.
- Продукты питания, которые не воспринимает организм, либо какие-то добавки.
- Действие внешней среды на организм. Холод или солнечные лучи могут стать причиной того, что появятся пятна на шее, красные пятна на лице. Сюда же можно отнести цветение.
- Заражение организма глистами.
- Украшения вызывают аллергическую реакцию.
- Парфюмерные средства.
- Шерсть животных.
- Пыль.
Пятна у грудничков
Красные пятна на шее у ребенка – это не редкость. Часто покраснения кожи и высыпания появляются у деток грудного возраста. Это связано с тем, что их желудок адаптируется к приёму пищи. Поэтому многие продукты питания могут вызвать аллергическую реакцию. Она может появляться в период, когда ребёнок находится на грудном вскармливании.

Здесь маме нужно следить за своим рационом. Если она замечает красные пятна на шее у ребенка или другие раздражения, то следует исключить из меню те продукты, которые могут стать причиной появления высыпаний. При вводе в питание малыша новой еды рекомендуется начинать с минимальной дозы. Далее следует понаблюдать за ребёнком. Если все нормально, то можно давать данный продукт в большем количестве. В случае, когда на шее появились красные пятна, нужно прекратить употребление данной пищи на некоторое время.
Родителям следует знать, что иммунитет ребёнка ещё не сильный. Поэтому организм очень чутко реагирует на различные раздражители. Например, может начаться аллергия на стиральный порошок, средства гигиены, ткани и прочее. Поэтому детские продукты производятся без каких-либо примесей.
Помимо аллергии, у детей грудного возраста высыпания могут появиться из-за потнички либо от перегрева, тогда красное пятно на шее чешется. Поэтому родителям рекомендуется тщательно следить за состоянием ребёнка. Если появляются какие-либо высыпания на коже или покраснения, нужно принять меры по их устранению. Лучше всего будет показать малыша врачу.
Аллергия
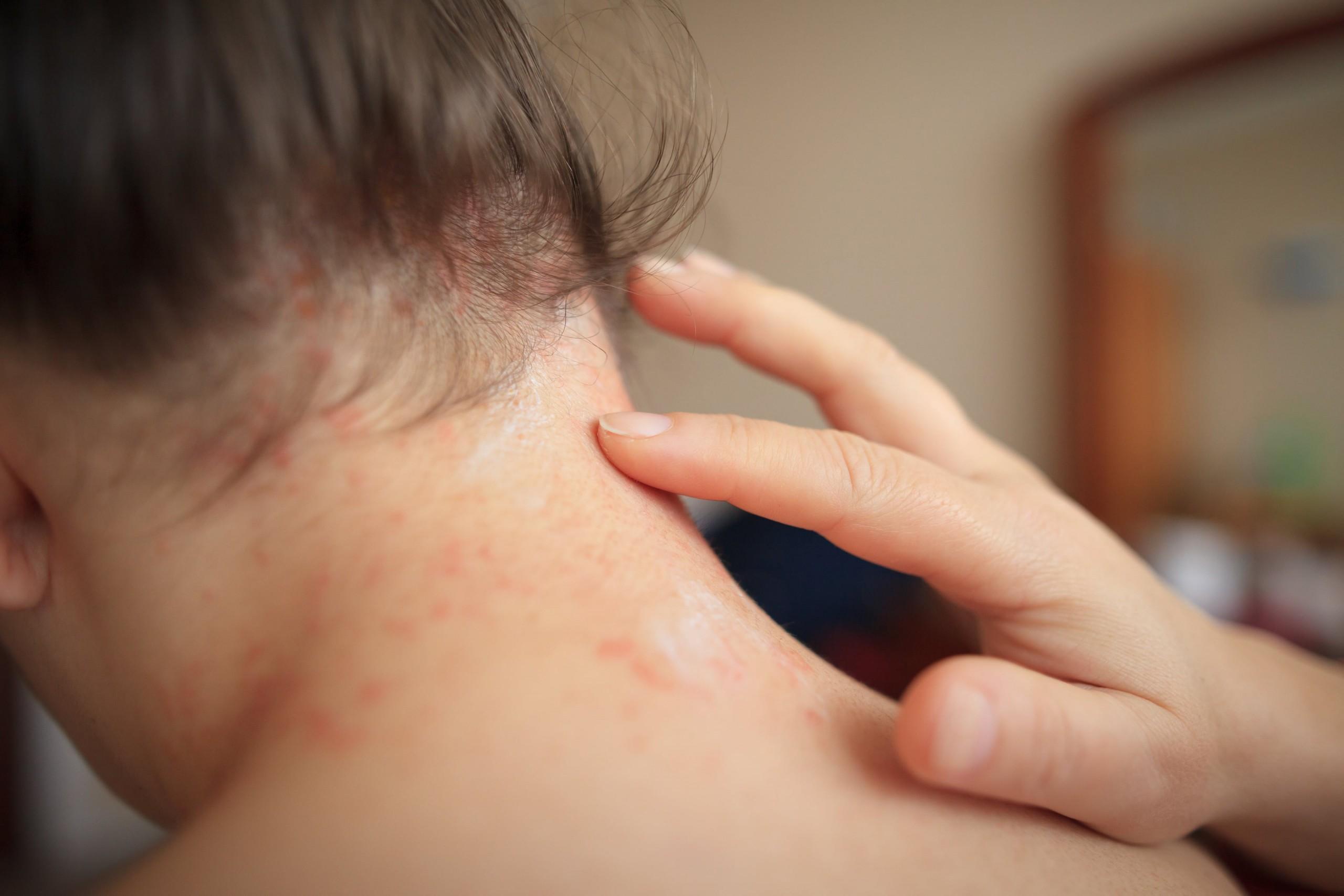
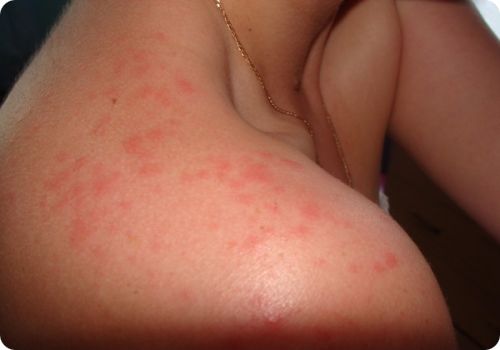
Вследствие чего возникает аллергия и проявляются красные пятна на шее у взрослого?
Помимо вышеперечисленных причин проявления подобной реакции, возможны также другие воздействия на кожу шеи, из-за которых может начаться покраснение или высыпание. К ним относятся местные воздействия. Например, ношение цепочки, которая вызывает красные пятна на лице и шее. Образование пота и его воздействие на кожу. Обычно такому состоянию чаще подвергаются дети, которым ещё не исполнился год. Как правило, малыши в таком возрасте имеют складочки. В них могут задерживаться выделения пота. Поэтому малышей следует протирать, особенно их складочки. Также одной из распространённых причин появления красных пятен на шее ребёнка является использование парфюмов мамой или другими членами семьи. Детский организм считается очень чувствительным к воздействиям внешних факторов. Взрослым, которые окружают малыша, не рекомендуется использовать духи. Так как они могут вызвать раздражение на коже ребёнка.
Стиральный порошок также считается аллергеном. Поэтому лучше покупать специальные детские, в составе которых не содержится каких-либо отдушек. Такие средства больше подходят для детских вещей. Также существуют специальные кондиционеры для белья, которые считаются не аллергенными.
Как проявляется реакция на шее?
Аллергию на шее легко увидеть и почувствовать. У человека могут начаться высыпания, появляться красные пятна, также появляется зуд. В некоторых случаях происходит шелушение или отслоение кожных чешуек. Возникают отеки или повышенная сухость кожи.
Помимо этого, при аллергии у человека может начать болеть голова. Также возможно появление одышки.
Крапивница
Какие формы аллергии бывают и отчего появляются красные пятна на шее? Одной из распространённых причин появления является крапивница. Это заболевание начинает проявляться с небольшого покраснения. Потом оно переходит в волдыри. Крапивница может распространиться по всему телу, а не только на шее. Волдыри могут выступить на руках или ногах. Также встречаются случаи появления крапивницы на слизистой оболочке. Причин для возникновения недуга может быть очень много. К ним относятся приём антибиотиков, потливость, вирусы, холод, жара и прочее. Даже нервное состояние или волнение по какому-либо поводу может стать причиной появления крапивницы.
Дерматит атонический
Дерматит атонический также является довольно распространённой болезнью. Он имеет хроническую форму. Данное заболевание связано с употреблением продуктов питания, которые содержат вещества, вызывающие аллергическую реакцию организма. Одной особенностью данного недуга является зуд. Он очень сильно беспокоит человека.

Прежде всего, пациенту нужно соблюдать специальный режим питания, исключить из своего меню продукты, которые провоцируют аллергию. К ним относятся:
- Шоколад и какао.
- Копчёности.
- Мясо.
- Бульоны на основе мяса.
- Рыба должна быть исключена из употребления и бульоны с ней.
- Ягоды, такие как земляника, клубника и другие.
- Мёд.
- Орехи.
- Грибы.
- Цитрусовые фрукты.
Обязательно следует пройти курс лечения, который назначит врач. Схема терапии, как правило, заключается в назначении антибиотиков и препаратов, которые содержат дезинтоксикационные элементы. Они необходимы для того, чтобы очистить кровь, а именно ее плазму. Кроме этого, пациенту нужно будет применять препараты против аллергии. Они могут быть как внутреннего, так и наружного применения.
Другие причины возникновения
Существует ещё несколько причин неаллергического характера, которые могут вызывать красные пятна. В летний период года человека может укусить какое-нибудь насекомое. Вследствие чего возникает красное пятно. Если оно подвергается расчёсыванию, то увеличивается в размере.

Тогда возникает риск занесения инфекции в организм. Поэтому, если появился зуд от укуса, то рекомендуется обработать данное место специальным средством. Сейчас в аптеках продаётся большое количество таких препаратов, различные кремы и гели. Нанесение их на место укуса снимет зуд.
Разноцветный лишай
Встречаются случаи, когда красное пятно на шее шелушится. В этом случае присутствует вероятность того, что человек заразился разноцветным лишаем. Данное заболевание развивается из-за грибка дрожжеподобного характера. Через некоторое время красное пятно приобретает коричневый цвет и образовывается корочка. Болезнь лечится с использованием противогрибковых смесей.
Розовый лишай
Помимо разноцветного лишая, существует ещё розовый. Он лечится хуже. Он возникает из-за поражения организма какими-либо инфекциями. Например, человек может перегреться или, наоборот, переохладиться. Розовый лишай сопровождается повышенной температурой тела. При лечении используются методы, которые направлены на поддержание иммунитета. Данный вид лишая проходит сам через пару недель.
Стресс
Стресс также может являться причиной появления красных пятен. В этой ситуации лечение с использованием медикаментов не требуется. Но нужно уметь привести нервную систему в порядок, тогда пятна пройдут самостоятельно. Существует несколько приёмов, которые позволяют человеку успокоиться:

- Необходимо заниматься физкультурой. Здесь отлично подойдёт йога или танцы. Расслабляющая музыка также окажет положительное влияние на организм человека.
- Специальные препараты успокоительного действия. Они могут быть гомеопатического характера либо на травах.
- Сборы трав, которые обладают успокаивающим и расслабляющим эффектом.
- Человеку, который постоянное нервничает, нужно найти себе занятие, которое будет переключать его и настраивать на положительные эмоции.
Красные пятна при стрессе появляются из-за определённых гормонов, которые способствуют расширению сосудов. Человеку с такой особенностью следует научиться контролировать себя. Нужно не допускать такого проявления организма. Здесь следует научиться не думать о неприятном, контролировать свои эмоции. И не переживать по поводу того, что при стрессе или нестандартной ситуации могут появляться красные пятна.
Экзема, псориаз
Данные заболевания считаются довольно тяжёлыми. Причиной их появления могут стать стрессовые ситуации. Псориаз может передаваться по наследству. Одной из особенностей данных болезней являются кожные покраснения. Экзема может начаться по разным причинам, их довольно много. Например, аллергия или грибок. С шеи шелушение, вызванное экземой, начинает распространяться по всему телу. В этой ситуации человеку не нужно медлить с визитом к врачу. Так как промедление приведёт к запущению болезни и переходу ее в хроническую форму. Лучше принять все необходимые меры по оздоровлению организма своевременно.
При псориазе высыпания, как правило, локализуются в локтевых и коленных сгибах. Но возможны случаи раздражения на шее. Для того чтобы исключить или подтвердить диагноз, нужно обратиться к специалисту. К сожалению, псориаз плохо лечится.
Инфекционные болезни
Также существует ряд заболеваний инфекционного характера, которые сопровождаются появлением красных пятен и сыпи на коже. К ним относятся:
- Ветрянка.
- Краснуха.
- Корь.
- Скарлатина.

Ветряная оспа считается детским заболеванием. Но иногда ей болеют взрослые. Данная болезнь довольно легко переносится в детском возрасте. А вот взрослый может чувствовать себя достаточно плохо. Также общеизвестным является тот факт, что если в детстве человек болел ветряной оспой, то в дальнейшем он не может ей заразиться. Но есть исключения. Они проявляются тогда, когда у человека очень сильно ослаблена иммунная система. В этом случае он может снова заразиться данным заболеванием. Следует знать, что ветрянка очень легко передаётся.
Краснуха также является заболеванием, которое обычно переносится в детском возрасте. Симптомами ее являются красные пятна, которые имеют овальную форму, и воспалённые лимфоузлы. Если заболевание было перенесено в детстве, то во взрослом возрасте можно не беспокоиться о его повторном появлении.

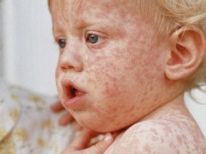
Корь и скарлатина чаще проявляются у детей. При кори ребёнка поражает сыпь. Она начинается за ушами, появляются красные пятна на шее сзади и переходят дальше. У ребёнка повышается температура, может появиться конъюнктивит и кашель. Скарлатина связана с поражением организма стафилококком. Сопровождается ангиной и высокой температурой.
Небольшое заключение
В нашей статье мы рассмотрели разные причины возникновения красных пятен на шеи у детей и взрослых. Для постановки точно диагноза обратитесь к доктору.
Тонкий и ранимый эпидермис, так же как и внутренние органы новорожденного, становится функционально зрелым после определенного периода адаптации к внешнему миру. Активный период появления физиологических высыпаний начинается уже после выписки из роддома, в течение первой недели жизни.
Легкое касание, поцелуй или крем могут вызвать кожную реакцию. Отличить на вид безвредные состояния кожи младенцев от потенциально опасных в большинстве случаев невозможно, поэтому родителям нужно не только обеспечить правильный уход, но и оперативно отреагировать на возможные патологии, требующие лечения.


Содержание статьи:
Виды красных пятен на теле новорожденного, их внешний вид
Покраснения кожи – неизменный спутник грудничка, что объясняется близостью капилляров к ее поверхности. Базовые знания о родовых пятнах помогут отличить их от опрелостей и других реакций кожи на внешние раздражители.
Точечные пятнышки красного и розового цвета, которые называются крапивницей, могут быстро распространиться по всему телу или поразить отдельные участки на глазах, лице и шее. Такая реакция на аллергены или токсины, находящиеся в пище или во внешней среде, постепенно проходит после прекращения контакта с раздражителем или адаптации к нему. При появлении осложнений характер высыпаний меняется – образуются пузырьки и гнойнички, наблюдаются другие симптомы, которые дополняют клиническую картину.


Покраснение кожи встречается в симптоматике сотен инфекционных болезней и системных патологий, природу которых можно установить только в результате лабораторных исследований. Покраснения на лице у новорожденного или по всему телу, которые появляются во время плача, могут свидетельствовать об особенностях работы вегетососудистой системы.
Регрессирующие сосудистые пятна у новорожденных — патология близко расположенных к поверхности кожи кровеносных сосудов, которая проявляется в первые дни жизни. Плоские непрощупываемые покраснения различной конфигурации с четкими границами имеют выраженный сосудистый рисунок, могут быть цельными или диффузными. Располагаются чаще всего на головке — затылке, переносице, в области бровей. Отсутствие боли, зуда и другой сопутствующей симптоматики является характерной особенностью этой аномалии под названием «телеангиэктазия».
Причудливые формы и локализация сосудистых пятен при телеангиэктазии обусловило появление множества образных выражений: «Поцелуй ангела», «Укус аиста», «Невус Унны», «Лососевые пятна». Выпуклые и ярко окрашенные красные родинки с пурпурным оттенком, которые называют «Огненным невусом”, или «Винными пятнами», являются результатом изменения структуры клеток кожи.
Безвредные для здоровья сосудистые аномалии, которые образуют пятна на лице у новорожденного, исчезают буквально на глазах. Метки на носу и веках проходят в первые месяцы жизни. Характерные пятна «Поцелуй ангела» на затылке и сзади на шее могут держаться дольше и в 90% случаев проходят на 1-2 году жизни. Некоторые невусы значительно бледнеют, но остаются на всю жизнь.


От телеангиэктазии следует отличать доброкачественное образование у детей – гемангиому. Это родовое пятно красного цвета, которое имеет бугристо-узелковый вид, интенсивно увеличивается в первые 6 месяцев и может распространяться в глубину.
Причины возникновения красных пятнышек у новорожденных
Врожденные покраснения и гематомы, вызванные деформацией и разрушением кожных капилляров на определенных участках – затылке, веке, лбу, пояснице — объясняются сдавливанием тканей в процессе родов. Недостаточное кровоснабжение кожи в период внутриутробного развития приводит к легкой форме сосудистой патологии на затылке. Отсюда и идут старинные названия «Поцелуй ангела» или «Укус аиста».
Хрупкость сосудов, как следствие кислородного голодания плода, также рассматривается в качестве причины возникновения родовых пятен. В медицинской статистике прослеживается также фактор наследственности, который определяет не только характер, но и локализацию патологий кожи. «Поцелуи ангела» и «родинки Унны» могут возникнуть еще до рождения.
Поводы для беспокойства родителей
Локализованные изменения цвета кожи новорожденного, вызванные расширением сосудов, не наносят вреда здоровью. Выраженный регресс – достаточный повод для того, чтобы смириться с незначительным для грудного возраста косметическим дефектом малыша.
Красные пятна на спинке, расположенные ровной линией вдоль позвоночника, могут указывать на аномалии спинного мозга. В таком случае необходима консультация невролога. Выступающие над поверхностью кожи покраснения с ровной поверхностью (невус огненный или Унны), расположенные на лице и голове, могут сопутствовать отклонениям в работе ЦНС.
Практика показывает, что спешить с удалением сосудистых пятен не стоит. Естественное рассасывание возможно даже в случае появления объемных и узловых родинок, при уходе за которыми нужно быть особенно осторожными во избежание появления кровотечений и проникновения инфекций.
Расширение границ пятна, интенсивность окраса и изменения фактуры могут свидетельствовать о постоянном характере поражения. Это достаточный повод для обращения к врачу и назначения специального обследования. Решение о медицинском вмешательстве из эстетических соображений принимается, как правило, в возрасте от 3 лет.
Диагностические методы


Основной диагностической процедурой является внешний осмотр ребенка — изучение пораженных участков и невуса при помощи специальных луп под поляризованным светом. Врач опрашивает родителей об особенностях внутриутробного развития плода и течения родов, о времени возникновения пятен и характере их изменений. Записи и зарисовки контуров позволят зафиксировать динамику, определить тип невуса и предсказать возможные осложнения.
Точность диагноза во многом зависит от опыта и специализации врача. После первого осмотра, он, как правило, советует подождать некоторое время или дает направление к хирургу. Если есть основания сомневаться в компетентности педиатра, стоит провести дополнительное обследование у дерматолога, обратиться к другим узким специалистам.
Особенности лечения красных пятен патологического характера
Определение целесообразности, времени и метода удаления находится в компетенции дерматолога или хирурга. Перед операцией назначается общее обследование, принимаются специфические подготовительные меры. Пораженные участки подвергаются лазерной или криообработке. Альтернативой могут стать склерозирование при помощи инъекций с разрушающими препаратами или гормональная терапия. Хирургическое вмешательство требуется при некоторых видах разрастающихся в глубину гемангиом.
Стоит ли скрывать родовые пятнышки у ребенка?


«Поцелуй ангела» и «Невус Унны» только украшают малыша и подпитывают мифические представления о его исключительности. Пятна и родинки следует оберегать от солнечных лучей и травмирующего трения. Для этого достаточно правильно подобрать одежду и отрегулировать график прогулок.
Не стоит прибегать к использованию косметических маскирующих средств, которые могут навредить малышу. Не нужно идти на поводу у собственных комплексов, когда речь идет о здоровье ребенка. Удаление родинок на лице из эстетических соображений – ответственное решение, ведь они могут сами исчезнуть в процессе взросления. Выбор между удалением или ожиданием лучше доверить специалистам.
Мнение Комаровского
Наибольшее количество вопросов возникает в связи с диагностированной гемангиомой – доброкачественной кожной опухолью красного цвета, которая образуется из клеток сосудов эпителия. Для того чтобы удостовериться в правильности диагноза и компетентности врача, родителям нужно знать об особенностях этой болезни:
- она появляется с рождением или в течение первого месяца жизни;
- развитие опухоли имеет фазы усиленного роста (завершается к 1 году), остановки и обратного роста, или рассасывания, которая наступает на 5-7 году жизни.
Опухоль лечить невозможно. В силу недостаточной изученности механизмов течения болезни врачи используют метод активного невмешательства. Наблюдение позволяет убедиться в регрессе или заметить разрастание, которое может навредить здоровью.


Сложной считается локализация пятен на веке, в районе бровей или возле физиологических отверстий (носа, рта, ушей, ануса, половых органов).
Если гемангиома начинает мешать функционированию органов, хирург принимает решение о полном или частичном удалении опухоли. Скальпель применяется в запущенных случаях, когда наблюдаются поражения органов зрения, полости уха, носоглотки и других органов ребенка.
В местах постоянного трения – на сгибах, подошвах, ладонях, голове, глазах — выпуклые образования травмируются, что приводит к кровотечениям и появлению язвочек. В этих случаях также показано оперативное вмешательство.
Независимо от локализации и размеров гемангиомы, Комаровский рекомендует делать еженедельные фото, которые позволят наблюдать изменения форм и фактуры опухоли и станут ценным материалом при возникновении осложнений. Разрастание гемангиомы может происходить по всем направлениям, в том числе и вглубь. Для исключения поражения внутренних органов делают УЗИ, которое является обязательным, если на теле присутствуют более 3 пятен.

Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия».
Поделитесь с друьями!
Source: www.deti34.ru
Читайте также
Высыпания на коже у ребенка могут появиться в результате самых разнообразных причин. Появление сыпи на шее может являться первым сигналом о наличии в детском организме признаков неблагополучия. О чем может «говорить» такой кожный признак, расскажет эта статья.
Причины возникновения
К появлению различных кожных высыпаний на туловище у малыша могут приводить самые различные причины. Нередко у детишек наблюдается и сочетанное воздействие нескольких причинных факторов. Они, как правило, только отягощают развитие болезни и способствуют более длительному сохранению неблагоприятных симптомов.
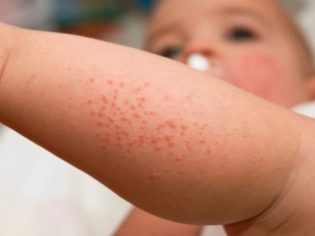
Довольно частой причиной, которая приводит к появлению пятнышек на шее у малыша, является потница . Это патологическое состояние возникает у детишек преимущественно в самом раннем возрасте.
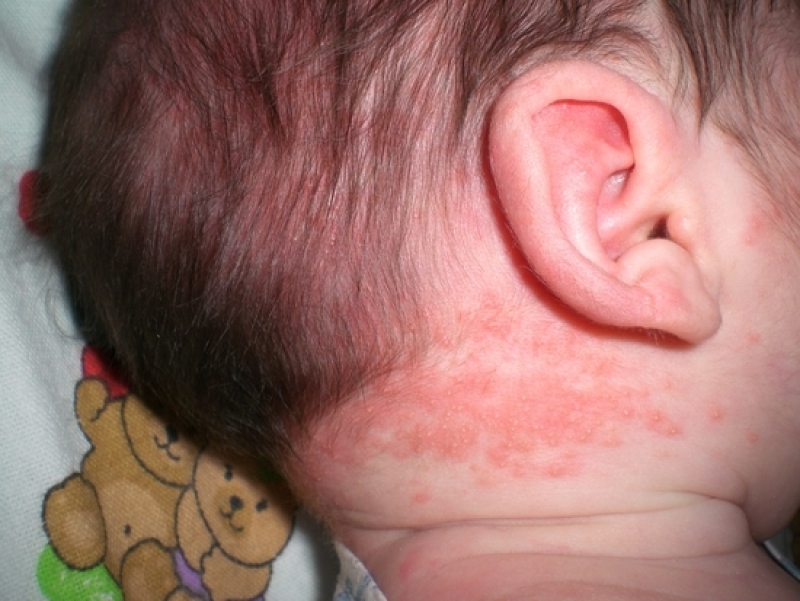
К появлению потницы приводит чрезмерное укутывание малыша в одежду и теплые пеленки . Не совершенная терморегуляция способствует тому, что ребенок быстро перегревается, а на коже у него развиваются характерные симптомы.
Ношение слишком теплого шарфа или курточки с капюшоном в теплое или жаркое время года способствует возникновению красной сыпи на шее. Обычно этот клинический признак возникает на коже в местах непосредственного контакта с одеждой.
На кожных покровах у ребенка часто появляется испарина. Кожа обычно становится очень влажной на ощупь. В определенных ситуациях потливость появляется вместе с сыпью и на плечах у малыша.


Не менее распространенной причиной появления специфичных кожных высыпаний является аллергия . В этом случае к появлению красных пятнышек на коже приводит попадание в детский организм различных аллергенов. Ими могут стать совершенно разные вещества, к которым у ребенка присутствует индивидуальная повышенная чувствительность.
Если у ребенка имеется аллергическая реакция к какому-то пищевому продукту, то высыпания могут появиться практически на всех участках тела. Сыпь возникает на шее, на груди, на спине, на голове, ручках и ножках ребенка. Обычно кожные высыпания сильно зудят, что приносит малышу сильный дискомфорт. Зуд несколько уменьшается в ночное время и после использования антигистаминных препаратов.
Тяжелое течение аллергической патологии также сопровождается развитием ряда неблагоприятных симптомов, таких как повышенная сонливость и снижение аппетита.
Некоторые механические воздействия также способствуют появлению на коже у ребенка характерных высыпаний. Таким образом развивается геморрагическая сыпь после проколов. На ее месте могут появляться различные кожные образования, которые обычно имеют ярко-красную окраску и сильно отличаются от здоровых участков кожи.
Различные бактериальные и вирусные инфекции также нередко вызывают появление сыпи на шее у детей. Вызывать такие проявления могут самые разнообразные болезнетворные микроорганизмы. Стафилококки и стрептококки поселяются на коже довольно часто и могут вызывать появление различных высыпаний на кожных покровах у малышей. К активизации их роста приводит, как правило, снижение уровня местного иммунитета или нарушение обменных процессов в организме.
Для развития аллергии достаточно даже незначительного контакта с аллергеном
 Стафилококк
Стафилококк
 Аллергия после прививки
Аллергия после прививки
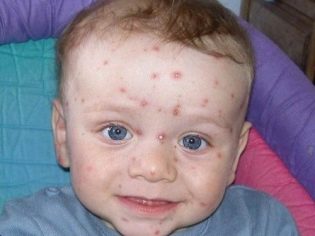
«Карантинные» детские инфекции также являются частыми виновниками развития сыпи на коже у малышей. Ветрянка, краснуха или скарлатина проявляются у заболевших деток развитием красных высыпаний, которые появляются на самых различных участках тела, в том числе включая шейную зону.
Эти инфекции сопровождаются выраженным нарушением общего самочувствия и высокой температурой. Обычно заболеваемость данными инфекционными болезнями наиболее высока в организованных коллективах.
 Ветрянка
Ветрянка
 Краснуха
Краснуха
 Скарлотина
Скарлотина
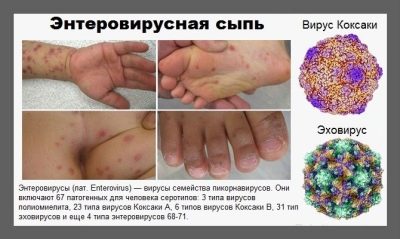
Энтеровирусная инфекция также сопровождается появлением у ребенка специфических кожных высыпаний. Обычно они локализуются у малыша в области лица, на лбу и сзади на шее. Гораздо реже сыпь проявляется за ушами.
Течение заболевания обычно тяжелое. Помимо сыпи, у заболевшего малыша появляется нарушение стула и выраженная болезненность в животе.
В большинстве случаев сыпь сохраняется на теле ребенка в течении недели, а затем постепенно исчезает и не оставляет следов.
Как проявляется?
При бактериальном заболевании
Внешний вид высы
Шелушение или растрескивание кожи вокруг запястий или лодыжек является распространенным явлением, особенно у детей, у которых истек срок родов. По мере роста новых клеток кожи это состояние исчезнет без лечения. У новорожденных часто бывает много пухового пуха на спине, руках и ушах. Это скоро стирается и исчезает. У новорожденных также есть белое восковое покрытие, которое защищает их кожу. Это обычно удаляется во время первой ванны ребенка.Он будет всасываться через кожу ребенка в течение 24 часов после рождения, если не будет удален во время первой ванны.
Некоторые дополнительные, общие кожные заболевания включают в себя:
Укусы аиста
Многие новые дети имеют красные области вокруг лба, век и носа или на задней части шеи. Их называют «укус аиста». Они будут более заметны, когда ребенок плачет, и исчезают сами собой в течение первого года жизни.
Милия
Они похожи на «белые головы» или прыщи.Они обычно появляются на носу или подбородке. Обычно они исчезают сами собой в первые недели жизни. Не сжимайте и не наносите на них крем или лосьон.
Сыпь
У новорожденных часто появляются высыпания (покрасневшие участки с желтой или белой приподнятой серединой булавочной головки), которые обычно появляются и исчезают в течение первых 10 дней жизни. Это нормально и скоро исчезнет без лечения.
Может возникнуть выпуклая сыпь вокруг шнура или области гениталий.Обычно эта сыпь исчезает при обычном купании, загорании или воздействии воздуха. Если сыпь не проходит или усиливается, обратитесь к врачу. Более серьезная сыпь, похожая на волдырь, которая разрывается, оставляет струпья и продолжает распространяться, должна быть проверена вашим лечащим врачом.
Сыпь на коже также может быть результатом переодевания или резкого мыла. Когда ребенок становится теплым и потеет, на кожных складках развивается раздражение кожи. Держите области чистыми и сухими, и избегайте переодевания.Вы также можете попробовать более мягкое мыло для стирки, растворить мыло перед добавлением одежды и дважды прополоскать. Не рекомендуется наносить лосьоны или кремы на кожу новорожденного.
,красных пятен на коже, но не зуд?
В этой статье мы внимательно рассмотрим некоторые из наиболее распространенных причин не зудящих красных пятен на коже. Пятно без зуда может сильно отличаться от того, что мы считаем «нормальной» сыпью или вспышкой, и оно часто может возникать по той же причине, что и место зуда.
Познакомьтесь с потенциальными триггерами не зудящих красных пятен ниже и убедитесь, что вы регулярно проверяете свою кожу.
Используйте SkinVision, чтобы проверить вашу кожу на наличие признаков рака кожи и мгновенно получить индикацию риска.
Распространенные причины не зудящих красных пятен на коже
Существует несколько возможных причин появления не зудящих красных пятен на коже.
1) Родимые пятна
Родимые пятна — это цветные пятна на нашей коже, которые присутствуют при рождении или появляются вскоре после него. Иногда эти пятна красные. В этом случае они обычно являются сосудистыми родинками . Аномальные кровеносные сосуды в коже вызывают эти виды родимых пятен .
2) Прыщи
Прыщи — это широко распространенное заболевание кожи от легкой до тяжелой степени. Это обычно проявляется как удары кожи, которые часто становятся красными или опухшими.
3) Ангиомы
Ангиомы — рост кожи, который может произойти где угодно на теле. Они вызваны кровеносными сосудами, которые сгруппировались вместе и выглядят как выпуклости с красными куполами, также известные как папулы, на коже или под кожей .
4) Кератоз пиларис
Keratosis pilaris — безвредное заболевание кожи, возникающее из-за перепроизводства белка кератина .Это вызывает небольшие, жесткие удары вокруг волосяных фолликулов, особенно на бедрах, ягодицах и предплечьях .
5) Кипит
Кипение — это кожная инфекция волосяного фолликула или сальной железы. Обычно это твердая красная шишка, часто заполненная гноем. Кипения обычно проходят после того, как они разрываются и гной или жидкость сливают .
Подробнее: Ранние симптомы меланомы и как их обнаружить
6) Аллергическая реакция
Одной из наиболее распространенных причин появления красных пятен на коже является сыпь, возникающая в результате аллергических реакций.Реакцией может быть пища, пыльца или другие аллергены в воздухе, косметика, средства по уходу за кожей, стиральный порошок или целый ряд других раздражителей. Врач может выполнить пластырь, чтобы определить, какие аллергены вызывают реакцию на вашей коже .
7) Сыпь при жаре
Тепловая сыпь — результат пота, пойманного в забитые поры и появляется как красные удары, которые могут или не могут чувствовать покалывание или зуд. Этот тип сыпи является распространенным заболеванием в жаркую влажную погоду и обычно проходит после того, как температура кожи понизилась до .
8) Розовая роза
Pityriasis rosea — это сыпь, вызываемая вирусом, которая обычно длится от шести до двенадцати недель. Он состоит из более крупного «материнского» участка, сопровождаемого меньшими участками вокруг него. Эта сыпь обычно розовая или красная и может быть приподнятой и чешуйчатой.
9) Интертриго
Опрелость — это сыпь, которая возникает в складках кожи. Это обычно обнаруживается в подмышках, ниже груди, на туловище или половых органах.Это обычно встречается у людей с избыточным весом или ожирением, и это происходит в результате трения, повышенной температуры и влажности, а также другого раздражения кожи.
10) Дерматофиброма
Дерматофиброма — это узелок, который обычно развивается на голенях у женщин, хотя он также может встречаться у мужчин и в любом месте тела. Эти наросты являются красными или коричневыми и не являются злокачественными и обычно появляются в виде кратных .
Посмотрите нашу библиотеку: Фотографии рака кожи
11) Раздражающий контактный дерматит
Раздражающий контактный дерматит — еще один термин для сыпи, вызванной раздражением от вещества.В отличие от сыпи от аллергической реакции, она не вызвана раздражителем, связанным с иммунитетом. Вместо этого это обычно вызывается многократным воздействием мягких раздражителей, таких как мыло, моющие средства или кислота или щелочь .
12) Петехии / пятна крови
Петехии, или пятна крови, представляют собой круглые красные пятна, возникающие в результате крошечных кровеносных сосудов, называемых капиллярами, разрывающимися под кожей. Они плоские на ощупь и иногда могут выглядеть как сыпь. Они вызваны различными причинами, такими как травмы, напряжение и солнечные ожоги .
13) Ульи
Ульи — это сыпь от красных шишек, которые внезапно появляются на коже, обычно в результате аллергена. Они обычно длятся несколько часов или дней, прежде чем спадут .
14) Розацеа
Розацеа является хроническим заболеванием кожи, которое вызывает крошечные красные прыщи и покраснение кожи. Обычно это происходит только на лице, где маленькие кровеносные сосуды появляются на поверхности кожи .
15) Укусы насекомых
Укусы насекомых обычно проявляются в виде круглых выпуклостей, которые могут или не могут быть зудящими и могут стать опухшими.Комары — обычные преступники, но если вы просыпаетесь с маленькими красными шишками, это может быть признаком постельных клопов .
Дополнительная информация: Общие поражения кожи
Менее распространенные причины не зудящих красных пятен
Хотя это встречается реже, другие серьезные заболевания также могут появляться в виде красных высыпаний, пятен, пятен или ударов на коже, в том числе:
· Краснуха
· Импетиго
· Расстройства кровотечения
· Волчанка
· Болезнь Кавасаки
· Синдром Рамсейской охоты
· Ветряная оспа
· Генитальный герпес
· Генитальные бородавки
· Инфекция MRSA (стафилококк)
· Скелет
· Скелет
· Скелет
· Скелет
· Scabis
· Scab
· Scab
· Scab
· Scab
· Scab
· Scab
· Scab
· Scab
· Болезнь Лайма
Белые пятна на коже от воздействия солнца: они опасны?
Красные пятна и рак кожи
Рак кожи, от меланомы до базальноклеточного рака, также может проявляться в виде красных пятен, чешуйчатых бляшек или родинок на коже.Обязательно проконсультируйтесь с врачом, если вы не уверены в наличии какого-либо удара или пятна на вашем теле, которое:
· не исчезнет со временем
· меняется или ухудшается
· появляется внезапно, без каких-либо очевидных причин
· выглядит подозрительно и вызывает у вас беспокойство.
Сделайте смарт-проверку сейчас с SkinVision и получите мгновенную индикацию риска.
Ранняя диагностика рака кожи
Наиболее опасными типами поражений кожи являются родинки от рака кожи.Нормальные родинки являются естественными и не причиняют вреда. Но они всегда представляют определенный риск: если родинка меняет цвет, размер или форму, это может быть опасно из-за риска рака кожи.
Убедитесь, что крот был проверен, если вы не доверяете ему. Быстрый, простой и надежный способ сделать это для всей вашей семьи — через сервис SkinVision. 1,3 миллиона человек во всем мире доверяют SkinVision, чтобы помочь им контролировать свою кожу, не выходя из собственного дома.
Служба уже обнаружила более 27 000 случаев рака кожи и помогла спасти жизни как взрослых, так и детей.
Что такое SkinVision?
,
вопросов о появлении новорожденного
Это симптом вашего ребенка?
- Вопросы о внешнем виде новорожденных
Внешний вид новорожденного — охватываемые темы
Если ваш ребенок здоров, пропустите раздел «Что делать». Перейдите непосредственно к номеру темы, которая относится к вашему вопросу для совета.
- Вопросы о груди
- Вопросы о ушах и носу
- Вопросы о глазах
- Вопросы о гениталиях (женские)
- Вопросы о гениталиях (мужские)
- Вопросы о волосах
- Вопросы о голове
- Вопросы о ногах и ступнях
- Вопросы о ртах
Когда звонить по вопросам появления новорожденных
Звоните 911 Сейчас
- Не могу проснуться
- Не двигается или очень слабый
- Голубоватые (или серые) губы, язык или лицо сейчас
- Вы думаете, что у вашего ребенка неотложная ситуация
Позвоните врачу или обратитесь за помощью прямо сейчас
- Возраст моложе 1 месяца, и он выглядит или действует ненормально
- Возраст с лихорадкой менее 12 недель.Внимание: НЕ давайте ребенку жаропонижающее лекарство, пока его не увидят.
- Распухшая грудь красная или нежная на ощупь
- Мягкое пятно на макушке головы выглядит опухшим
- Вы считаете, что вашего ребенка нужно видеть, и проблема неотложная
Обратитесь к врачу в течение 24 часов.
- Цвет мочи — розовый, оранжевый или персиковый.
- Отек на голове в процессе родов выглядит ненормально или слишком велико.
Связаться с врачом в рабочее время
- У вас есть другие вопросы или проблемы
Самообслуживание на дому
- Нормальная внешность новорожденного
Seattle: детские отделения неотложной медицинской помощи
Если болезнь или травма вашего ребенка опасны для жизни, звоните 911.
Рекомендации по уходу за новорожденным
- Вопросы о груди: опухшие груди
- опухшие груди у многих детей появляются в течение первой недели жизни. Грудь может быть опухшей как у девочек, так и у мальчиков. Область соска всегда тверда.
- Причина. Прохождение эстрогена матери через плаценту.
- Новорожденное молоко. Иногда из сосков вытекают несколько капель молочных выделений.Это нормально и может длиться несколько недель.
- Нормальный курс. опухшие груди часто длятся от 2 до 4 недель. У детей на грудном вскармливании некоторые отеки могут сохраняться в течение 6 месяцев.
- Внимание: Никогда не сжимайте и не массируйте грудь или сосок. (Причина: может вызвать серьезную инфекцию.)
- Звоните своему врачу , если : отекшая грудь развивает любое покраснение, полосы или нежность.
- Ухо и нос:
- Ухо сложено. Уши новорожденных обычно мягкие и гибкие. Иногда один из краев сложен. Хрящ будет медленно затвердевать в течение первых нескольких недель. Это заставит внешнее ухо принять нормальную форму.
- Плоский нос. Нос может деформироваться во время родов. Он может быть сплющен или сдвинут в одну сторону. К 1 неделе он будет выглядеть нормально.
- Глазные вопросы:
- Кровотечение в глазу. Пламя в форме красной полосы на белом глазу является обычным явлением.Это безвредно и из-за травмы родового канала. Кровь исчезнет через 2-3 недели.
- опухшие веки. Глаза могут быть опухшими из-за давления на лицо во время родов. Они могут быть опухшими и покрасневшими, если глазные капли нитрата серебра использовали при рождении. Это раздражение должно пройти через 3 дня.
- Слезоотводящий канал, заблокирован. Постоянно водянистый глаз может быть признаком закупорки слезного протока. Канал обычно несет слезы от глаз к носу. Заблокированный слезный канал означает, что этот канал заблокирован.Смотрите это руководство по уходу.
- Генитальные вопросы (женский):
- Вагинальные метки. Девственная плева может быть опухшей из-за материнского эстрогена. Он может иметь гладкие 12-дюймовые проекции розовой ткани. Эти нормальные вагинальные (менструальные) метки встречаются у 10 процентов новорожденных девочек. Они медленно сокращаются в течение 2-4 недель.
- Вагинальные выделения. По мере снижения материнского эстрогена в крови вашего ребенка могут возникнуть выделения из влагалища. Эти выделения обычно прозрачные или белые.Иногда выделения становятся розовыми или кровянистыми (ложные менструации). Эта нормальная разрядка не должна длиться более 3 или 4 дней. Выделение из влагалища может происходить между 2 и 10 днями жизни.
- Генитальные вопросы (мужчины):
- Раздутая мошонка (гидроцеле). Мошонку новорожденного можно наполнить чистой жидкостью. Эта жидкость сдавливается в мошонку во время процесса родов. Он медленно уходит в течение 6-12 месяцев.
- Нет яичка (не опущен). Яичко отсутствует в мошонке примерно у 4% доношенных новорожденных. Многие из этих яичек постепенно опускаются в нормальное положение в течение следующих месяцев. К 1 году жизни менее 1% всех яичек не опущены. Они должны быть сняты хирургическим путем.
- Плотная крайняя плоть. Большинство детей, которые не были обрезаны, имеют плотную крайнюю плоть. Из-за этого вы не можете видеть головку полового члена. Это нормально у детей. Крайняя плоть не должна быть отведена назад.
- Обрезание. Обрезание — это удаление большей части крайней плоти у мужчин. По вопросам обрезания см. Это руководство по уходу.
- Волосы Вопросы:
- Волосы на голове. Большинство волос при рождении темного цвета. Эти волосы являются временными и начинают выпадать в возрасте 1 месяца. Некоторые дети теряют его медленно, когда появляются постоянные волосы. Другие теряют его быстро и на короткое время становятся лысыми. Постоянные волосы начнут появляться к 6 месяцам.Это может быть совсем другой цвет, чем у новорожденных волос.
- Body Hair (Lanugo). Lanugo — это тонкие, пуховые волосы, которые иногда на спине и плечах. Это чаще встречается у недоношенных детей. Он стирается с нормальным трением в возрасте от 2 до 4 недель.
- Голова Вопросы:
- Капут — это опухоль на макушке головы или по всей коже головы. Это происходит из-за жидкости, зажатой в кожу головы во время процесса рождения.Капут присутствует при рождении и очищается через несколько дней. Это нормально, безобидно и безболезненно.
- Цефалогематома представляет собой сбор крови на наружной поверхности черепа. Это связано с трением между черепом и тазом во время родов. Комок обычно ограничен одной стороной головы. Он не пересекает среднюю линию. Сначала появляется на второй день жизни. Может увеличиваться в размерах до 5 дней. Это не уходит полностью до 2 или 3 месяцев. Звоните своему врачу, если : опухоль становится большой.
- Молдинг. Молдинг относится к длинной, узкой, конусообразной головке. Это от прохождения через плотный родовой канал. Это сжатие головы может временно скрыть родничок (мягкое место). Голова возвращается к нормальной форме через несколько дней.
- Soft Spot (передний фонтанель). Переднее «мягкое место» в форме ромба. Он покрыт толстым волокнистым слоем. Прикосновение к этой области вполне безопасно. Цель мягкого места состоит в том, чтобы позволить быстрый рост мозга.Он закрывается костью от 12 до 18 месяцев. (Нормальный диапазон составляет от 5 до 24 месяцев.) «Мягкое пятно» на спине меньше и имеет треугольную форму. Он закрывается от 2 до 3 месяцев. Мягкое пятно обычно выглядит плоским или слегка утопленным. Это может пульсировать с каждым ударом сердца. Это нормально. Единственное ненормальное мягкое место — это выпуклое (опухшее).
Затонувшее мягкое место не является признаком болезни, если ребенок не обезвожен. Тогда это будет очень подавлено, и ребенок будет плохо себя вести.
- Вопросы о ногах:
- Согнутые ноги. Нижние конечности (голени) обычно изгибаются. Это происходит из-за позы со скрещенными ногами в матке. Если вы встанете с ребенком, верхние ноги будут изогнуты. Обе эти кривые нормальные. Эти кривые выправятся после того, как ребенок будет ходить от 6 до 12 месяцев.
- Ноги повернуты, выдвинуты или увеличены. Ноги могут повернуть в любую сторону. Это связано с тесными помещениями внутри матки.Это нормально, если ноги можно легко перевести в нормальное положение. Ноги должны быть гибкими. Направление ног станет более нормальным в возрасте от 6 до 12 месяцев.
- «Вросшие» ногти на ногах. У многих новорожденных мягкие ногти, которые легко сгибаются и изгибаются. Тем не менее, они действительно не вросшие, потому что они не врезаются в плоть.
- Вопросы рта:
- Tie-Tie. Короткая, тесная полоса, которая соединяет язык с ртом у новорожденных.Эта полоса обычно растягивается со временем, движением и ростом. Галстук редко вызывает какие-либо симптомы.
- Эпителиальный жемчуг. Маленькие белые кисты могут появиться во рту. Посмотрите вдоль линии десен или на твердое небо. Это связано с закупоркой нормальных слизистых желез от трения при сосании. Они уходят на 1-2 месяца.
- Зубы:
- Наличие зуба при рождении является редким явлением.
- Около 10 процентов из них — лишние зубы без структуры корня.
- Остальные 90 процентов — это преждевременно прорезанные нормальные зубы. Различие может быть сделано с рентгеном.
- Дополнительные зубы должны быть удалены, как правило, стоматологом.
- Нормальные зубы нужно удалять, только если они стали свободными. Причина: риск удушья. Их также следует удалить, если они вызывают язвы на языке.
- Для новорожденных всегда звоните своему врачу, если:
- Ваш ребенок начинает каким-либо образом выглядеть или вести себя ненормально
- Вы считаете, что вашего ребенка нужно видеть
И помните, свяжитесь с вашим врач, если у вашего ребенка развивается какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите использовать его.
Последний отзыв: 28.07.2020
Последнее изменение: 21.03.2020
Copyright 2000-2020 Schmitt Pediatric Guidelines LLC.
,инфекционных заболеваний у детей — NHS
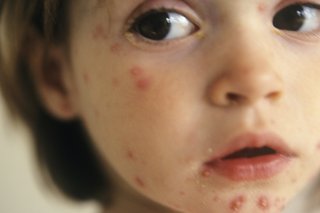
Ветряная оспа
Симптомы появляются через 1-3 недели после заражения.
Инфекционный период: Наиболее инфицирующее время — от 1 до 2 дней до появления сыпи, но оно остается инфекционным, пока все пузыри не покрываются коркой.Симптомы
 Кредит:
Кредит:IAN BODDY / НАУЧНАЯ ФОТОБИБЛИОТЕКА
https: // www.sciencephoto.com/media/252889/view
Ветряная оспа — это легкое инфекционное заболевание, которое в какое-то время заболевает большинство детей. Это начинается с плохого самочувствия, сыпи и, как правило, лихорадки.
Развиваются пятна, которые становятся красными и становятся заполненными жидкостью пузырями в течение дня или двух. В конце концов они высыхают в струпья, которые опадают.
Сначала пятна появляются на груди, спине, голове или шее, а затем распространяются. Они не оставляют шрамов, если они не сильно заражены или не выбраны.
Что делать
Вам не нужно идти к врачу общей практики или в отделение неотложной помощи (A & E), если вы не уверены, что у вас ветряная оспа или у вашего ребенка очень плохое самочувствие или проблемы.
- Дайте ребенку побольше пить.
- Используйте рекомендуемую дозу парацетамола, чтобы снять жар или дискомфорт.
- Ибупрофен не рекомендуется для детей с ветряной оспой, так как в редких случаях он может вызвать кожные осложнения.
- Принятие ванн, ношение свободной, удобной одежды и использование лосьона от каламинов может помочь уменьшить зуд.
- Попробуйте отговорить или отвлечь вашего ребенка от царапин, так как это увеличит риск образования рубцов. Короткие ногти помогут.
- Сообщите школе или детскому саду вашего ребенка, что он заболел, если другие дети находятся в опасности.
Держите вашего ребенка подальше от всех, кто беременен или пытается забеременеть.
Если ваш ребенок имел контакт с беременной женщиной незадолго до того, как ему стало плохо, сообщите женщине о ветряной оспе и предложите ей увидеть своего врача общей практики или акушерку.
Для женщин, у которых никогда не было ветряной оспы, заболевание во время беременности может вызвать выкидыш, или ребенок может родиться с ветряной оспой.
Узнайте больше о ветряной оспе
См. Наглядное руководство по сыпи у младенцев и детей
Корь
Симптомы появляются через 7-12 дней после заражения.
Инфекционный период: Примерно за 4 дня до появления сыпи и до 4 дней после ее исчезновения.Симптомы
- Корь начинается как сильная простуда и кашель с воспаленными, слезящимися глазами.
- Ваш ребенок постепенно станет нездоровее, с жаром.
- Сыпь появляется после третьего или четвертого дня. Пятна красные и слегка приподнятые. Они могут быть пятнистыми, но не зудящими. Сыпь начинается за ушами и распространяется на лицо и шею, а затем на остальную часть тела.
- Болезнь обычно длится около недели.
Корь гораздо серьезнее, чем ветряная оспа, немецкая корь или свинка.Это лучше всего предотвратить прививками MMR. Серьезные осложнения включают пневмонию и смерть.
Что делать
- Убедитесь, что ваш ребенок получает много отдыха и много пить. Теплые напитки облегчат кашель.
- Дайте им парацетамол или ибупрофен, чтобы снять жар и дискомфорт.
- Если их веки покрыты коркой, осторожно промойте их теплой водой.
- Если у вашего ребенка проблемы с дыханием, судороги, он много кашляет или кажется сонливым, обратитесь за неотложной медицинской помощью.
Узнайте больше о кори
Свинка
Симптомы появляются через 14-25 дней после заражения.
Инфекционный период: От примерно 6 дней до отека лица до примерно 5 дней после.Симптомы
- Общее ощущение нездоровья.
- высокая температура.
- Боль и отек на стороне лица (перед ухом) и под подбородком.Отечность обычно начинается с одной стороны, за которой следует другая сторона, хотя и не всегда.
- Дискомфорт при жевании.
Лицо вашего ребенка вернется к нормальному размеру примерно через неделю.
Свинка редко поражает яйца мальчиков (яички). Это происходит чаще у взрослых мужчин с паротитом.
Если вы считаете, что яички вашего ребенка опухшие или болезненные, обратитесь к своему врачу общей практики.
Что делать
- Дайте ребенку парацетамол или ибупрофен, чтобы облегчить боль в опухших железах.Проверьте упаковку на правильную дозировку.
- Дайте ребенку много пить, но не фруктовые соки, так как они вызывают выделение слюны, которая может ухудшить боль вашего ребенка
- Нет необходимости видеть своего врача общей практики, если у вашего ребенка нет других симптомов, таких как сильная головная боль, рвота, сыпь или опухшие яички у мальчиков.
- Свинка может быть предотвращена с помощью вакцины MMR.
Узнайте больше о свинке
Болезнь пощечины щеки (также известная как пятая болезнь или парвовирус B19)
Симптомы появляются через 1-20 дней после заражения.
Инфекционный период: За несколько дней до появления сыпи. Дети больше не заразны, когда появляется сыпь.Симптомы
- Это начинается с лихорадки и выделения из носа.
- Ярко-красная сыпь, как знак, оставленный пощечиной, появляется на щеках.
- В течение следующих 2–4 дней кружевная сыпь распространяется на туловище и конечности.
- Дети с заболеваниями крови, такими как сфероцитоз или серповидно-клеточная анемия, могут стать более анемичными.Им следует обратиться за медицинской помощью.
Что делать
- Убедитесь, что ваш ребенок отдыхает и пьет много жидкости.
- Дайте им парацетамол или ибупрофен для снятия дискомфорта и повышения температуры.
Беременные женщины или женщины, планирующие забеременеть, должны как можно скорее обратиться к своему врачу общей практики или акушерке, если они вступают в контакт с инфекцией или у них появляется сыпь.
Узнайте больше о синдроме пощечины щеки
Немецкая корь (краснуха)
Симптомы появляются через 15-20 дней после заражения.
Инфекционный период: От 1 недели до появления симптомов и до 4 дней после появления сыпи.Симптомы
- Это начинается как легкий холод.
- Сыпь появляется через день или два, сначала на лице, а затем на теле. Пятна плоские и бледно-розовые на светлой коже.
- железы в задней части шеи могут быть опухшими.
- Ваш ребенок обычно не чувствует себя плохо.
Может быть трудно с уверенностью диагностировать краснуху.
Что делать
- Дайте ребенку побольше пить.
- Дайте им парацетамол или ибупрофен для снятия дискомфорта или повышения температуры. С помощью вакцины MMR можно предотвратить заражение краснухой
- .
Держите их подальше от всех, кто находится на ранних стадиях беременности (до 4 месяцев) или пытается забеременеть.
Если ваш ребенок имел контакт с какими-либо беременными женщинами до того, как вы узнали о болезни, вы должны сообщить об этом женщинам, так как им нужно будет увидеть своего врача общей практики.
Узнайте больше о краснухе
коклюш
Симптомы появляются через 6–21 день после заражения.
Инфекционный период: От первых признаков болезни до примерно 3 недель после начала кашля. Если дан антибиотик, инфекционный период будет продолжаться до 5 дней после начала лечения.Антибиотики необходимо вводить на ранних стадиях болезни для улучшения симптомов.
Симптомы
- Симптомы похожи на простуду и кашель с постепенным ухудшением кашля.
- Примерно через 2 недели начинается приступ кашля. Это утомительно и затрудняет дыхание.
- Младшие дети (дети до 6 месяцев) страдают гораздо серьезнее и могут иметь приступы задержки дыхания или синевы даже до того, как у них начнется кашель.
- Ваш ребенок может задыхаться и рвать.
- Иногда, но не всегда, возникает коклюш, когда ребенок начинает дышать после кашля.
- Приступы кашля могут продолжаться в течение нескольких недель и могут продолжаться до 3 месяцев.
Что делать
- Коклюш лучше всего предотвратить с помощью вакцинации.
- Если у вашего ребенка кашель, который усиливается, а не улучшается, и чаще начинает кашлять, обратитесь к врачу общей практики.
- Кашель можно предотвратить с помощью детских прививок.
- Ради других детей важно знать, есть ли у вашего ребенка коклюш. Избегайте контакта с детьми, которые наиболее подвержены риску серьезных осложнений.
Узнайте больше о коклюше
Последняя проверка страницы: 17 сентября 2018 г.
,
Следующий срок рассмотрения: 17 сентября 2021 г.
