Аллергия или бронхиальная астма? | Philips
— Лечение при обострении бронхита, обострении астмы или легочных проявлениях аллергии весьма схоже», — отметила она.
По словам Фишбайн, «бронхит» — это воспаление дыхательных путей, а получить образец ткани из легких человека для проверки его на наличие воспалительного процесса довольно сложно. Поэтому, как и в случае с астмой, первоначальный диагноз ставится на основании клинических проявлений, лечение также проводится одинаковым образом.
Чтобы отличить эти три заболевания, врачи проводят специальные тесты для оценки функции легких, а также аллергологическое тестирование.
Национальный институт болезней сердца, легких и крови (National Heart, Lung and Blood Institute, NHLBI) определяет астму как хроническое заболевание легких, при котором в дыхательных путях отмечаются воспаление и сужение. При астме периодически возникают такие симптомы, как свистящее дыхание, стеснение в груди, одышка и кашель. Кашель часто появляется ночью или рано утром.
Кашель часто появляется ночью или рано утром.
Повторяющиеся обострения бронхита у пациентов по сути равноценны наличию астмы, отметила Фишбайн.
Свистящее дыхание также является симптомом, характерным для так называемой аллергической астмы. По словам Фишбайн, у человека может отмечаться аллергия на определенные факторы, провоцирующие свистящее дыхание и/или кашель. «Время от времени у пациентов при отсутствии астмы могут отмечаться отдельные аллергические реакции на определенные факторы, причиной которых обычно являются такие домашние животные, как кошки или собаки. Свистящее дыхание будет появляться только при наличии таких факторов и более никогда».
По данным Американской академии аллергии, астмы и иммунологии [American Academy of Allergy, Asthma and Immunology], половина из 20 миллионов жителей США с астмой страдает от заболевания аллергического типа, при котором обострения провоцируются какими-то определенными факторами.
Бронхит же преимущественно развивается в результате инфекции. Когда взрослые курильщики часто кашляют, говорят о наличии у них хронического бронхита. «Однако по сути это просто вопрос терминологии. Одно и то же состояние один врач может называть бронхитом, а другой — астмой», — обращает внимание Фишбайн.
Когда взрослые курильщики часто кашляют, говорят о наличии у них хронического бронхита. «Однако по сути это просто вопрос терминологии. Одно и то же состояние один врач может называть бронхитом, а другой — астмой», — обращает внимание Фишбайн.
По слова Фишбайн, для выявления астмы пациентам скорее всего нужно будет сделать провокационную пробу с метахолином. Врачи могут назначить провокационную пробу с метахолином, которая широко используется для оценки гиперреактивности дыхательных путей — характерного признака астмы.
Независимо от диагноза или причины появления симптомов, пациентам следует пройти обследование у своего лечащего врача при появлении следующих симптомов: затрудненное дыхание, кашель, свистящее дыхание или стеснение в груди. Если врач заподозрит, что причина кроется в аллергии, он может направить пациента к аллергологу. Если в какой-то момент пациенту станет очень тяжело дышать, следует немедленно обратиться в отделение неотложной помощи.
симптомы, методы лечения и предупреждения
Программу ведет Александр Гостев. Принимают участие корреспонденты Радио Свобода в Москве Мумин Шакиров и Ольга Беклемищева.
Принимают участие корреспонденты Радио Свобода в Москве Мумин Шакиров и Ольга Беклемищева.
Александр Гостев: Сотни миллионов жителей Земли в северном полушарии сейчас, весной — в апреле, в мае, переживают обострение сенной лихорадки или, по-научному, поллиноза. Ежегодно в аптеках многих стран появляются десятки новых лекарств, которые преждевременно объявляются панацеей. Врачи все же говорят, что для тех аллергиков, кто всерьез готов заниматься своим здоровьем, выход есть. Например, нужно просто правильно дышать.
Мумин Шакиров: Признаки весенней аллергии похожи на обыкновенную простуду. Ее симптомы — конъюнктивит (веки чешутся, глаза жжет, слезы), ринит (течет из носа, чихание), дерматит (красные пятна на коже вроде комариных укусов), приступы удушья. Дома вы чувствуете себя лучше, чем на улице; утром симптомы проявляются сильнее, чем вечером. О том, как бороться с этим хроническим заболеванием, рассказывает наша коллега Ольга Беклемищева.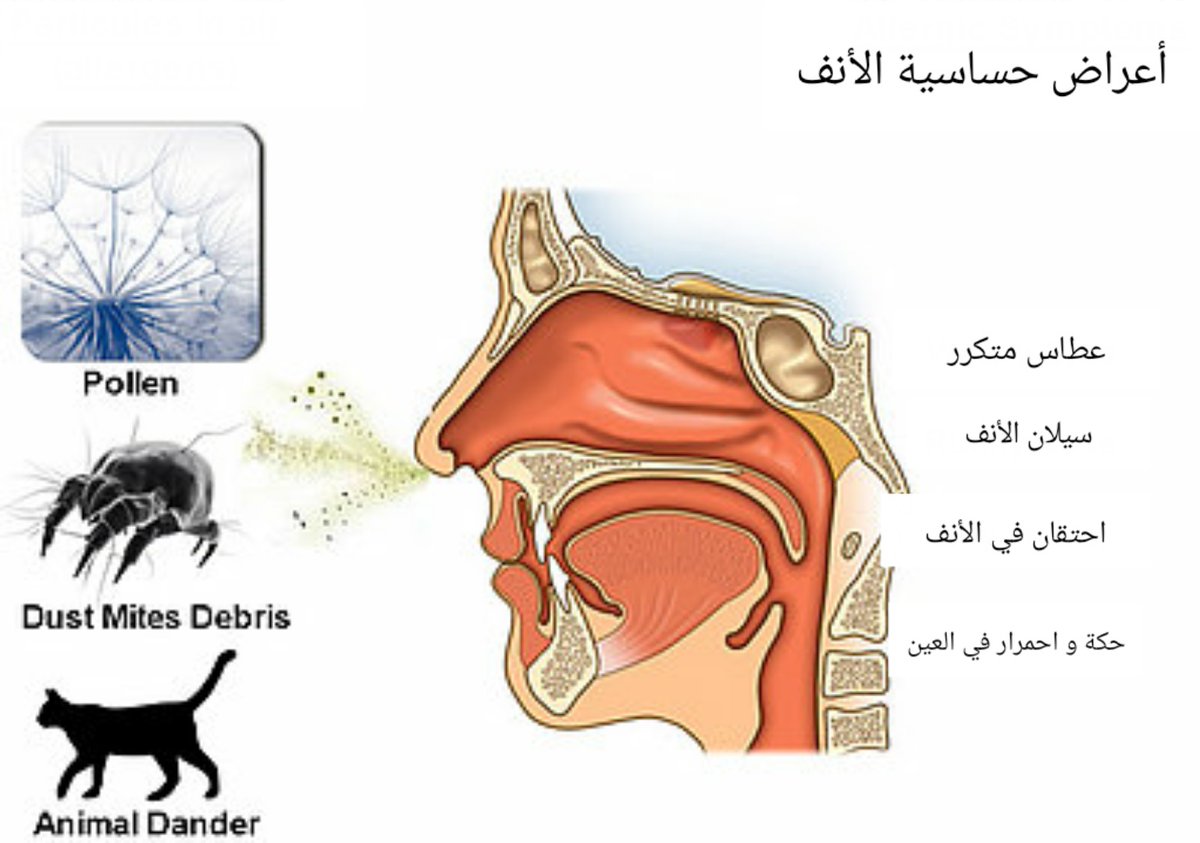
Ольга Беклемищева: Можно, как советуют иммунологи, провести предварительную сенсибилизацию, то есть приучить организм к своему аллергическому агенту заранее. А можно пойти от обратного. Как это сделать — рассказывает Андрей Новожилов, главный врач Клиники Бутейко в Москве.
Андрей Новожилов: Можно пойти от обратного и нормализовать функцию дыхания. В таком случае это приводит к устранению воспалительного процесса, и тогда нераздраженная слизистая оболочка, контактируя с обычными аллергенами, не приводит к обострению воспалительного процесса, и аллергическая реакция не проявляется. А в реальности отсутствие аллергии гарантируется только лишь при нормальном состоянии функции дыхания.
Ольга Беклемищева: Что значит нормальное состояние функции дыхания?
Андрей Новожилов: Без физической нагрузки, в покое дыхание должно быть не видно и не слышно.
Ольга Беклемищева: Но есть еще и ложная аллергия. Вот что мне рассказал профессор Михаил Костин, заведующий отделением иммунопрофилактики Института вакцин и сывороток имени Мечникова.
Михаил Костин: Ложная аллергия начинается как будто истинная аллергия. Однако иммуномеханизм потом различается. Часто бывает ложная аллергия в возрасте 20, 25, 30 лет, особенно молодые, которые страдают различными инфекционными заболеваниями, типа хламидии, микоплазмы. Вот тогда возникает что-то типа аллергической сыпи или аллергические различные состояния, про которые думают, что это аллергия. На самом деле это не аллергия, а это есть ложная аллергия.
Вот тогда возникает что-то типа аллергической сыпи или аллергические различные состояния, про которые думают, что это аллергия. На самом деле это не аллергия, а это есть ложная аллергия.
Михаил Костин: Ложная аллергия исчезает, если устранить причину. У аллергии, которая истинная, настоящая, даже устраняется причина — и все-таки аллергия остается.
Ольга Беклемищева: То есть если человек, скажем, имеет аллергию на пыльцу цветущих берез, он переезжает в ту местность, где берез нет, — и у него все равно будет аллергия?
Михаил Костин: Нет, она исчезает временно. Но дело в том, что поллиноз, он же ежегодно повторяется. Другое дело, что можно тормозить процесс в этом году, если человек переезжает в другую зону, в которой уже пыльца была, или она ожидается.
Ольга Беклемищева: Так что с аллергией нужно научиться жить, и контролировать ее. Конечно, вместе со своим врачом.
Конечно, вместе со своим врачом.
Мумин Шакиров: Насморк вначале мая ассоциируется исключительно с аллергией. В самом деле, что еще может быть причиной заложенного носа в такую теплую погоду? Но в календаре иммунолога период сенной лихорадки или весеннего поллиноза начинается с апреля. Просто в мае его уже трудно не заметить. С профессором, врачом-иммунологом и заместителем директора по науке Научного центра здоровья детей Лейлой Наговзиной беседовала Ольга Беклемищева.
Лейла Наговзина: Апрель и мая — это обычно те месяцы, когда у нас цветут деревья. Дальше начинают пылить различные травы.
Ольга Беклемищева: Лейла Сеймуровна, а что-нибудь придумали новенькое для того, чтобы избавиться от этой аллергии? В конце концов, сколько можно мучиться?
Лейла Наговзина: Не верьте тому, кто скажет, что сможет вас излечить от аллергии раз и навсегда. Потому что организм, появившись на свет с другой, чрезмерной реакцией аллергической, он такой на всю жизнь и останется. Единственное, что можно сейчас совершенно определенно сказать, что мы научились контролировать аллергию. Нужно в осенне-зимний период провести такой метод, он называется очень длинно и сложно — аллерген-специфическая иммунотерапия. Суть его очень проста — это то, как в средние века приучали организм к яду, когда, начиная с очень-очень больших разведений, то есть разводят буквально на бочку воды этот аллерген, вводят каждый день, каждый день увеличивают дозу, и постепенно получается так, что организм привыкает к этому аллергену, и обычной жизни, встретившись с ним, перестает на него реагировать чрезмерно.
Потому что организм, появившись на свет с другой, чрезмерной реакцией аллергической, он такой на всю жизнь и останется. Единственное, что можно сейчас совершенно определенно сказать, что мы научились контролировать аллергию. Нужно в осенне-зимний период провести такой метод, он называется очень длинно и сложно — аллерген-специфическая иммунотерапия. Суть его очень проста — это то, как в средние века приучали организм к яду, когда, начиная с очень-очень больших разведений, то есть разводят буквально на бочку воды этот аллерген, вводят каждый день, каждый день увеличивают дозу, и постепенно получается так, что организм привыкает к этому аллергену, и обычной жизни, встретившись с ним, перестает на него реагировать чрезмерно.
Ольга Беклемищева:
Лейла Наговзина: Вы знаете, аллергия же очень многолика, например, когда ребенок рождается, прежде всего у него начинаются проявления со стороны кожных покровов, так называемый дерматит. Потом постепенно кожа очищается, и скорее всего, начинаются проявления уже со стороны других органов, респираторного тракта. Аллергический ринит тоже, к сожалению, очень долго остается незамеченным во многих случаях. Иногда даже такая тяжелая болезнь, угрожающая жизни болезнь, как бронхиальная астма, появляется. Потом, если успешно лечить ребенка, то может случиться так, что ремиссия болезни будет настолько длительная, что она будет продлеваться на многие годы. Но это еще не факт, что, скажем, в возрасте 50 или 60 лет у него опять не начнутся кожные проявления аллергии. Я к тому, что перспектива, конечно, очень хорошая в этом смысле у пациентов с аллергией, мы действительно реально можем сегодня очень эффективно их лечить, но надеяться на то, что мы сможем победить, излечиться раз и навсегда, к сожалению, не нужно.
Потом постепенно кожа очищается, и скорее всего, начинаются проявления уже со стороны других органов, респираторного тракта. Аллергический ринит тоже, к сожалению, очень долго остается незамеченным во многих случаях. Иногда даже такая тяжелая болезнь, угрожающая жизни болезнь, как бронхиальная астма, появляется. Потом, если успешно лечить ребенка, то может случиться так, что ремиссия болезни будет настолько длительная, что она будет продлеваться на многие годы. Но это еще не факт, что, скажем, в возрасте 50 или 60 лет у него опять не начнутся кожные проявления аллергии. Я к тому, что перспектива, конечно, очень хорошая в этом смысле у пациентов с аллергией, мы действительно реально можем сегодня очень эффективно их лечить, но надеяться на то, что мы сможем победить, излечиться раз и навсегда, к сожалению, не нужно.
Ольга Беклемищева: Так что если у вас или у вашего ребенка бы в детстве диатез, скорее всего во взрослой жизни у вас будет аллергия.
Мумин Шакиров: Идеальных рецептов оградить себя от аллергии нет. Но профилактика необходима, считают врачи. Коренные причины аллергии — в ослаблении иммунной системы, стрессах. А основная профилактика — это здоровый образ жизни, гимнастика по утрам, правильное питание, занятия спортом. Специалисты дают и более конкретные рекомендации, вот некоторые из них.
При аллергии на пыльцу растений в сезон цветения рекомендуется:
— Ограничить время пребывания вне помещений;
— Занавесить форточки влажной марлей;
— Не открывать окна при поездке в автомобиле;
— Ежедневно проводить в квартире влажную уборку;
— Исключить употребление в пищу растительных продуктов, продуктов связанных с аллергенами растений (например, лесных орехов, пыльцу лещины, халву и др.)
Но при обострении лучше обратиться к врачу. Любой организм требует индивидуального подхода.
Это касается многих
Аллергия – как с ней справиться?
Казалось бы, поздняя осень и начало зимы совсем не время вспоминать об аллергии. Но врачи с этим не согласны. Какие сюрпризы может преподнести нам недуг, который мешает жить чуть ли не каждому третьему жителю планеты, можно ли от него избавиться, и что стоит предпринять аллергикам в холодное время года? На эти вопросы отвечает врач-аллерголог- иммунолог Областного консультативно-диагностического центра Ольга Друпова.
Но врачи с этим не согласны. Какие сюрпризы может преподнести нам недуг, который мешает жить чуть ли не каждому третьему жителю планеты, можно ли от него избавиться, и что стоит предпринять аллергикам в холодное время года? На эти вопросы отвечает врач-аллерголог- иммунолог Областного консультативно-диагностического центра Ольга Друпова.
— Ольга Васильевна, говорят, что аллергию могут спровоцировать заболевания, которые было бы трудно в этом «заподозрить»…
Аллергия появляется не сразу и не у всех. Люди, у которых имеется предрасположенность к аллергии (наследственность, особенности иммунной системы) могут сталкиваться с разнообразными веществами на протяжении большого периода времени и не реагировать на них, однако, в зависимости от некоторых причин и условий, которые в принципе до конца не изучены, иммунная система «запоминает» антиген ( аллерген) и вырабатывает к нему антитело, которое при следующем попадании его в организм вызывает аллергическую реакцию. Основными аллергенами являются:
Основными аллергенами являются:
Большое значение имеет и психическое состояние человека. Стрессы и нервные срывы тоже могут спровоцировать развитие аллергии.
Симптомы аллергии
Симптомы аллергии зависят от типа аллергена, а точнее от области контакта аллергена с человеком . Так в зависимости от места (дыхательные пути, пазухи носа, кожа, пищеварительная система) могут проявляться различные симптомы.

В некоторых, очень редких, случаях контакт с аллергеном может способствовать развитию серьёзной аллергической реакции, которая называется анафилактический шок. Эта реакция может привести к смертельному исходу, если не предпринять каких — либо мер. Симптомами анафилактического шока могут быть

Как обнаружить аллерген?
Если у вас впервые появились, какие — либо симптомы аллергии, но вы не знаете, чем они были вызваны, необходимо обратиться к аллергологу для подтверждения диагноза, обнаружения причинно-значимого аллергена и для назначения правильного лечения. Помимо осмотра, и опроса потребуется ряд анализов и исследований, которые являются специфическими для аллергии.
Кожные пробы — данное исследование назначается, когда имеется подозрение на аллергию. Преимуществом данного исследования являются:
простота выполнения, время получения результатов ( 20 мин.), и дешевизна. Данное исследование позволяет определить аллерген, вызвавший реакцию. В ОКДЦ проводится к/тестирование с бытовыми , эпидермальными и пыльцевыми аллергенами взрослым и детям с 5 лет. Начинается тестирования с середины ноября, продолжается до конца марта . Объем обследования , наличие показаний и противопоказаний определяет врач после беседы и осмотра.
Анализ крови на IgE – измеряет количество аллергических антител в крови. Для исследования необходимо небольшое количество венозной крови, забор производится в утреннее время, натощак. Результаты обычно готовы в течение 3 дней. Данное исследование проводится в тех случаях, когда по каким — либо причинам невозможно проведение кожных проб, или когда пациент вынужден постоянно принимать противоаллергические препараты. Также данное исследование может быть назначено как дополнительное для подтверждения результатов кожных проб.
— Как избавиться от аллергии? Есть ли сегодня какие-то новые методы борьбы с болезнью?
Самым главным правилом в лечении аллергий является исключение контакта с аллергенами. Если вы аллергик, и вы знаете аллергены, которые могут вызвать у вас аллергическую реакцию, старайтесь максимально обезопасить себя от малейшего с ними контакта, так как у аллергии есть свойство провоцировать все более и более тяжелые реакции на повторный контакт с аллергеном.
Медикаментозное лечение – направлено на снижение риска осложнений аллергической реакции, а также на устранение симптомов заболевания, улучшение качества жизни.
Аллерген-специфическая иммунотерапия ( АСИТ) — Помимо исключения контакта с аллергенами и медикаментозного лечения существует такой метод лечения как: иммунотерапия. Она заключается в постепенном, долговременном введении увеличивающегося доз аллергена в ваш организм во время ремиссии, что приведет к снижению чувствительности к нему. АСИТ проводится только в специализированном медицинском учреждении под контролем специалистов, так как схемы лечения являются индивидуальными, требуют коррекции в ходе терапии , и кроме того, могут развиться осложнения в виде различных аллергических реакций.
— Можно ли предотвратить аллергию или хотя бы застраховать себя от обострений болезни?
— Чтобы не допустить развитие аллергии, а также предотвратить усугубление общего состояния, важно придерживаться мер профилактики заболевания: ограничить контакты с аллергеном, не использовать медикаменты после истечения у них срока годности, правильно питаться и вести здоровый, активный образ жизни.
Аллергия, современные методы диагностики и лечения
Как облегчить себе жизнь при аллергии? Передается ли она по наследству? Какие новые методы лечения появились? На эти и другие вопросы отвечает главный внештатный специалист — аллерголог-иммунолог столичного Департамента здравоохранения Александр Пампура.
Весна все-таки прорвалась в столицу, и скоро большинство москвичей будут радоваться зелени, теплу и солнцу. К сожалению, многие вместо этого начнут чихать, кашлять и плакать из-за аллергии на пыльцу. Можно ли избавиться от весенней напасти, какие проявления аллергии наиболее опасны и что такое гигиеническая теория – в материале Mos.ru.
— Александр Николаевич, каковы основные симптомы аллергии?
— Симптомы зависят от конкретного человека и в значительной степени связаны с видом аллергии. Допустим, если есть гиперчувствительность к пищевым продуктам, то это прежде всего кожные проявления и поражение желудочно-кишечного тракта. Если аллергия на ингаляционные раздражители — пыльцу и шерсть животных, то появляются чихание, кашель, затрудненное дыхание.
Если аллергия на ингаляционные раздражители — пыльцу и шерсть животных, то появляются чихание, кашель, затрудненное дыхание.
— Какое время года является пиком аллергии? Весна?
— На нашей территории — да, апрель — май. Страдают люди, чувствительные к пыльце березы, ольхи и орешника. Им надо стараться избегать аллергенов: поменьше выходить на улицу в солнечную ветреную погоду, обходить парки и скверы. Также нужно носить кепку или косынку, солнечные очки. Медицинские маски не помогают, более того, на них могут скапливаться аллергены и станет только хуже. В машине надо включать кондиционер и не открывать окна. То же самое дома.
— А можно заранее подготовиться, чтобы облегчить себе жизнь весной?
— Современный метод лечения — аллерген-специфическая иммунотерапия. Смысл ее в том, что пациенту вначале вводят небольшие дозы аллергена, а потом постепенно их увеличивают. И человек через какое-то время просто перестает реагировать на раздражитель. Но при этом методе очень важна мотивированность пациента, хороший контакт с врачом и готовность следовать всем его рекомендациям. Кроме того, это длительная терапия: эффект оценивают обычно на второй-третий год лечения.
Но при этом методе очень важна мотивированность пациента, хороший контакт с врачом и готовность следовать всем его рекомендациям. Кроме того, это длительная терапия: эффект оценивают обычно на второй-третий год лечения.
— Такую терапию проводят в течение всего года?
— Существует несколько схем лечения. Наиболее распространенные — инъекционное и сублингвальное (под язык. — Прим. mos.ru) введение аллергенов. Обычно аллерген-специфическую иммунотерапию начинают за несколько месяцев до цветения и делают определенное количество инъекций. На следующий год повторяют процедуру. Кстати, так можно лечить аллергию не только на пыльцу, но и на клещей домашней пыли.
— А нужно ли вообще лечить аллергию на пыльцу? Или проще потерпеть пару месяцев в году?
— Лечить обязательно надо, потому что аллергия сильно ухудшает качество жизни. Например, сезонный ринит снижает успеваемость у студентов в среднем на один балл.
Самая опасная нозология — анафилактическая реакция. Она может возникать на разные аллергены. Но чаще всего — на пищу или лекарства
Она может возникать на разные аллергены. Но чаще всего — на пищу или лекарства
— Какой вид аллергии является самым опасным и может повлечь летальный исход?
— Самая опасная нозология — анафилактическая реакция. Она может возникать на разные аллергены. Но чаще всего — на пищу или лекарства. При анафилаксии возникают симптомы со стороны не менее чем двух систем организма. Например, проявляются высыпания на коже и одновременно становится тяжело дышать.
— Сколько людей страдает такой гиперчувствительностью?
— Около двух процентов населения, это большая цифра и огромная проблема для всего мира. Дети чаще всего реагируют на молоко, яйца, рыбу. Взрослые — на арахис и морепродукты. Еще у взрослых, особенно пожилых, добавляется тяжелая реакция на лекарства. Прежде всего на антибактериальные препараты и местные анестетики. Также анафилаксия может возникать во время операций, когда человеку вводят большое количество препаратов. Крайнее проявление анафилаксии — это анафилактический шок.
— Но ведь люди, страдающие такой тяжелой формой, знают о своей аллергии?
— Когда это происходит в первый раз, как правило, не знают.
— Что нужно делать окружающим, если у человека развилась анафилаксия?
— Вообще нужно использовать адреналин. Но с собой обычно его никто не носит, поэтому надо вызывать скорую. После первого эпизода очень важно, чтобы человек обратился к специалисту и ему поставили диагноз «анафилаксия». Потому что в следующий раз приступ может быть тяжелее. После того как пациенту поставили диагноз, он получает специальную укладку с необходимыми медикаментами и описанием последовательности действий.
— В интернете встречается теория, что аллергию лечат через анафилактический шок.
— Это экстремизм, адекватные специалисты таким не занимаются.
— Может ли человек заранее узнать, есть ли у него аллергия на домашних животных?
— Да, можно провести диагностику перед тем, как заводить питомца. Но бывают ситуации, когда тест показывает отрицательный результат, люди заводят животное, и через какое-то время аллергия все равно проявляется. Причем это может произойти даже через несколько лет.
Но бывают ситуации, когда тест показывает отрицательный результат, люди заводят животное, и через какое-то время аллергия все равно проявляется. Причем это может произойти даже через несколько лет.
— Некоторые врачи советуют девушкам удалять домашних животных на время беременности, чтобы у ребенка не развилась аллергия. Другие — наоборот. Кому верить?
— Если в доме были животные, то при беременности от них избавляться не надо. Будущим мамам мы советуем следующее: не курить, избегать стрессов, не принимать антибиотики без необходимости. И еще важно не сужать рацион, то есть питаться так, как привычно.
— А какие есть советы по профилактике аллергических заболеваний у детей?
— То, о чем мы только что говорили, — это уже профилактика. А после рождения ребенка необходимо грудное вскармливание хотя бы до трех-четырех месяцев. Опять же не курить. Еще рекомендуют увлажнять кожу ребенка. Это в первую очередь касается детей с предрасположенностью, то есть тех, чьи ближайшие родственники — аллергики.
— Какие виды аллергии передаются по наследству?
— По наследству передается не заболевание, а предрасположенность к нему. Например, если и у мамы, и у папы есть аллергические заболевания, вероятность того, что у ребенка они тоже будут, составляет 70–80 процентов. Но количество детей с наследственной отягощенностью — это всего 30–40 процентов от всех аллергиков. То есть у здоровых родителей может родиться ребенок с аллергией и, наоборот, у аллергиков может родиться здоровый ребенок. Поэтому на данный момент невозможно создать универсальную программу профилактики для всех детей. Это большая проблема.
— Какие болезни могут скрываться за симптомами гиперчувствительности?
— В первую очередь ОРВИ. Поэтому весной, во время цветения деревьев, многие думают, что у них аллергия, а на самом деле это респираторная инфекция. Лучше обратиться к врачу и прояснить ситуацию.
— Где в столице можно пройти обследование, чтобы понять, на что именно аллергия?
— Во многих городских больницах и поликлиниках есть аллергологи. Также существует профильный центр аллергологии и иммунологии в городской клинической больнице № 52.
Также существует профильный центр аллергологии и иммунологии в городской клинической больнице № 52.
— С какими видами аллергии москвичи чаще всего обращаются к врачам и с чем это связано?
— Обращаемость связана с сезоном. Из-за высокой экспозиции пыльцевых аллергенов весной в основном приходят с аллергическим ринитом и бронхообструкцией. В зимний период часто обращаются из-за симптомов бронхиальной астмы: люди много времени проводят в закрытых отапливаемых помещениях, а в этих условиях активизируются клещи домашней пыли.
— Сколько аллергиков в Москве?
— В Москве масштабные эпидемиологические исследования не проводили. Но мы можем ориентироваться на европейские цифры: не менее 20–30 процентов населения страдают аллергическими заболеваниями.
— А можно исходить из количества обратившихся к врачу?
— Это уже будет обращаемость, а не общая статистика. Ярким примером может служить аллергический ринит, который есть минимум у 15 процентов населения. А тех, кто обратился к специалисту, — всего три — пять процентов.
А тех, кто обратился к специалисту, — всего три — пять процентов.
— Допустим, человек пришел к врачу и хочет выяснить, на что у него аллергия. Как проводят исследование?
— Аллергодиагностика начинается со сбора информации о больном. Далее выбирают самые оптимальные для конкретного пациента тесты и проводят исследование с наиболее распространенными аллергенами. Среди них, например, яйцо, молоко, рыба и пшеница.
В настоящее время у нас появилась возможность проводить молекулярную диагностику с помощью аллергочипов. Они одномоментно тестируют на 112 аллергенов, причем на чувствительность к конкретным белкам. Благодаря этому мы знаем, на какой именно белок реагирует пациент. Соответственно, мы понимаем, насколько тяжелыми у него могут быть реакции и какими методами его лучше лечить.
— Какими медикаментами?
— Медикаментами в том числе, но не только. На самом деле главное — это персонализация терапии, индивидуальный подход. Если пациент выходит от врача с огромным списком того, что ему нужно исключить, консультация, скорее всего, будет малоэффективна. Нужно копать глубже: смотреть не только на результаты тестов, но и на анамнез, анализировать жалобы пациента и объективные данные. Необходимо выяснять, на что именно аллергия, и сделать точечные исключения, чтобы образ жизни человека изменился минимально. Образно говоря, не пытаться посадить аллергика в стеклянный шкаф. Плюс ко всему врач должен предвидеть, как будет протекать болезнь, и предупреждать возможные проблемы. Самые последние исследования и методы лечения связаны с так называемой таргетной терапией. К молекуле, которая значима для больного, подбирают моноклональные антитела. Это модная терапия, она сейчас активно развивается. Возможно, это будет прорыв в аллергологии. Но как вы понимаете, препараты совсем новые, поэтому лечение будет очень дорогим.
Если пациент выходит от врача с огромным списком того, что ему нужно исключить, консультация, скорее всего, будет малоэффективна. Нужно копать глубже: смотреть не только на результаты тестов, но и на анамнез, анализировать жалобы пациента и объективные данные. Необходимо выяснять, на что именно аллергия, и сделать точечные исключения, чтобы образ жизни человека изменился минимально. Образно говоря, не пытаться посадить аллергика в стеклянный шкаф. Плюс ко всему врач должен предвидеть, как будет протекать болезнь, и предупреждать возможные проблемы. Самые последние исследования и методы лечения связаны с так называемой таргетной терапией. К молекуле, которая значима для больного, подбирают моноклональные антитела. Это модная терапия, она сейчас активно развивается. Возможно, это будет прорыв в аллергологии. Но как вы понимаете, препараты совсем новые, поэтому лечение будет очень дорогим.
— Ее уже где-то применяют или пока идут клинические исследования?
— Некоторые препараты уже применяют. Другие вот-вот появятся: они проходят третью-четвертую фазу клинических исследований.
Другие вот-вот появятся: они проходят третью-четвертую фазу клинических исследований.
Еще одно направление — это, скажем так, новый виток аллерген-специфической иммунотерапии, про которую мы уже говорили. Пациенту вводят не просто аллерген, а конкретный белок, на который есть реакция. Эффективность возрастает в разы.
— Вы были одним из инициаторов формирования регистра больных с тяжелыми аллергическими реакциями. Что это такое и зачем он нужен?
— В регистр включают паспортные данные пациента, симптомы, диагноз, изменения, которые происходят, ответ на терапию и так далее. Хочу отметить, что все конфиденциально, доступ к этой информации могут получить только врачи. Создать регистр больных с тяжелыми реакциями, в частности с анафилактическими, очень важно. Это даст представление о реальной ситуации с аллергическими заболеваниями. Врачам будет легче устанавливать факторы риска, контролировать болезни, назначать правильное лечение. Регистр поможет систематизировать знания и поделиться опытом.
Во всех развитых европейских странах это уже есть. Причем там существуют национальные регистры, региональные и городские регистры.
— А на какой стадии сейчас московский?
— Рабочая версия уже существует, идет накопление пациентов.
— Пациенты с какими диагнозами в него войдут?
— Анафилаксия, синдром Лайелла, синдром Стивенса-Джонсона, тяжелая хроническая крапивница.
— Число аллергиков увеличивается с каждым годом. Многие специалисты связывают это с улучшением гигиены. Согласны ли вы с ними?
— Распространенность аллергических заболеваний в 1960-е годы составляла два-три процента населения. Сейчас в развитых странах аллергиков уже 40–50 процентов. Понятно, что это не связано с генетикой, потому что она не могла измениться всего за 50–60 лет. Было выдвинуто очень много гипотез, и в частности «гигиеническая». В упрощенном виде она звучит так: чем чище, тем больше вероятность развития аллергии.
Во-первых, из-за уменьшения количества инфекций снизилась активация нашего иммунитета и мы стали чаще болеть аллергическими заболеваниями. Существует баланс между ответом на аллерген и ответом на инфекцию. А инфекций стало меньше благодаря вакцинации. Но надо понимать, что потенциальный риск развития аллергии несравним с пользой от вакцинации. Во-вторых, появилось огромное количество моющих средств, а в-третьих, принципиально изменился рацион.
Безусловно, «гигиеническая» теория имеет право на существование. Но к ней стоит относиться с позиции науки. Не надо есть грязными руками, ходить немытыми и бояться моющих средств — это неправильно. Мы, в конце концов, цивилизованные люди и живем в условиях мегаполиса. Гигиену надо соблюдать и стараться придерживаться здорового образа жизни.
Ссылка на материал: https://www.mos.ru/news/item/22941073/
Почему бывает тяжело дышать, не хватает воздуха
Когда нужно вызвать скорую
Без воздуха люди могут прожить всего несколько минут. Поэтому при внезапном нарушении дыхания нужно как можно быстрее набирать 103 или 112. Иначе разовьётся острая дыхательная недостаточность, из-за которой начнут отмирать клетки мозга. На неё указывают следующие дополнительные признаки :
Поэтому при внезапном нарушении дыхания нужно как можно быстрее набирать 103 или 112. Иначе разовьётся острая дыхательная недостаточность, из-за которой начнут отмирать клетки мозга. На неё указывают следующие дополнительные признаки :
- человек становится вялым или теряет сознание;
- он начал задыхаться во время еды;
- кашель, который усиливается, при этом человек не может передвигаться или лечь;
- из-за кашля появилась пена или кровь изо рта;
- синеет кожа лица;
- в груди болит так, что невозможно сделать вдох;
- в животе появились колики;
- покраснели и опухли суставы;
- отекли губы, веки, лоб и волосистая часть головы.
Почему тяжело дышать
Нарушение дыхания может возникать постепенно, усиливаться при физической нагрузке или от волнения и часто имеет относительно безобидные причины. О них мы уже рассказывали.
Но иногда человек не может сделать нормальный вдох или выдох из-за опасных состояний, которые требуют помощи как можно быстрее.
Тяжёлая аллергия
Некоторые продукты, лекарства или химические вещества вызывают аллергию . Причём при первом контакте у человека не будет симптомов, а при повторном запускается сложный каскад иммунных реакций, из-за которых развивается стремительный отёк подкожной клетчатки. При лёгких формах аллергии появляется слезотечение, сыпь на теле или пятна крапивницы. Но в тяжёлых случаях развивается отёк Квинке или анафилактический шок. При этом отекают ткани гортани, поэтому внезапно нарушается дыхание, а голос становится осиплым.
Что делать
Тяжёлая аллергия может привести к стремительной смерти. Поэтому нужно срочно вызвать скорую помощь. Принимать любые лекарства без консультации врача нельзя.
Когда состояние улучшится, врач-аллерголог назначит обследование. Необходимо найти вещество, которое вызывает такую реакцию.
Инородное тело
У взрослых посторонние предметы в дыхательные пути попадают гораздо реже, чем у детей . Но иногда это происходит во время еды или при неосторожном обращении с мелкими деталями. Например, делая ремонт, некоторые любят держать гвозди губами, а при шитье — булавки. Из-за неловкого движения металлические предметы можно проглотить или они попадут в гортань.
Но иногда это происходит во время еды или при неосторожном обращении с мелкими деталями. Например, делая ремонт, некоторые любят держать гвозди губами, а при шитье — булавки. Из-за неловкого движения металлические предметы можно проглотить или они попадут в гортань.
Инородные тела, будь то пища или мелкие вещи, создают механическое препятствие для поступления воздуха. Иногда при проглатывании батареек развивается химический ожог слизистой оболочки. Поэтому в ответ на раздражение тканей дыхательных путей появляется отёк, сделать вдох или выдох трудно.
Что делать
Если ребёнок или взрослый проглотил мелкий предмет, ему трудно дышать и он не может говорить, но находится в сознании, ему срочно нужна помощь. Освободить дыхательные пути можно используя приём Геймлиха . Действуйте так:
- встаньте позади пострадавшего и обхватите его руками;
- одну руку сожмите в кулак и расположите его посередине между пупком и рёбрами, а вторую поместите сверху;
- сделайте 6–10 резких толчков в живот в направлении вверх, как бы выдавливая воздух из желудка.

Учтите: этот способ нельзя применять к детям до года и к беременным. Женщинам делают толчки в область грудной клетки, а младенца держат головой вниз и стучат по спине.
Даже если после первой помощи человек откашлялся или его вырвало, всё равно нужно вызвать скорую помощь.
Паническая атака
Чувство стеснения в горле, нехватки воздуха может появляться при панической атаке. При этом есть некоторые из дополнительных симптомов:
- учащённое сердцебиение;
- ощущение страха;
- потливость;
- дрожь и озноб;
- спазм в животе или тошнота;
- головная боль;
- головокружение;
- нарушение ориентации в пространстве.
Что делать
Панические атаки не опасны для жизни, но не позволяют заниматься привычными делами или работать. Поэтому при появлении первых симптомов нужно вызвать скорую помощь, а после улучшения состояния обратиться к психотерапевту или психиатру.
Химическое раздражение
После вдыхания горячего дыма или испарений от различных химических веществ могут появиться тяжёлые нарушения дыхания. Это состояние связано с химическим, а иногда и с термическим ожогом слизистой оболочки. Кашель, чувство нехватки воздуха, головокружение, спутанность сознания могут появиться через несколько минут или часов после контакта с раздражающим веществом.
Что делать
Человеку нужно как можно быстрее вызвать скорую помощь. Врачи дадут ему подышать кислородом. Если отёк гортани усиливается, установят специальную трубку для улучшения вентиляции лёгких и назначат лекарства для уменьшения спазма бронхов.
Папилломатоз гортани
Если нарушения дыхания развиваются постепенно в течение нескольких лет, возможно, что это папилломатоз гортани. Это доброкачественное разрастание на слизистой оболочке, которое вызывает вирус папилломы человека (ВПЧ) 6, 11, 16 и 18-го типа.
Проблемы с дыханием появляются не сразу. Сначала человек замечает, что голос у него становится осиплым, а дыхание шумным и свистящим. Затем присоединяется хронический кашель, боль при глотании, часто беспокоит пневмония или простудные заболевания. Иногда по ошибке врач может поставить диагноз «хронический ларингит» или «бронхит».
Сначала человек замечает, что голос у него становится осиплым, а дыхание шумным и свистящим. Затем присоединяется хронический кашель, боль при глотании, часто беспокоит пневмония или простудные заболевания. Иногда по ошибке врач может поставить диагноз «хронический ларингит» или «бронхит».
Что делать
Если дышать становится тяжело, нужно обратиться к терапевту. Он проведёт обследование и при необходимости направит к пульмонологу. Специалист сделает бронхоскопию — осмотрит дыхательные пути с помощью гибкой трубки с видеокамерой. Это поможет подтвердить или опровергнуть папилломатоз гортани.
Чтобы избавиться от болезни, делают операцию. Иначе разрастания могут распространиться ниже, на трахею, полностью закроют просвет горла, и придётся снаружи вставлять жёсткую трубку. Это называется трахеостомией. Устройство останется в горле до тех пор, пока не появится возможность провести хирургическое лечение.
Рак гортани или лёгких
Если затруднение дыхания развивается в течение нескольких лет, при этом оно сопровождается болью в груди, кашлем с кровью, сильным похудением, возможно, что это рак лёгких или гортани . Болезнь чаще возникает у курящих людей, но иногда опухоль находят у тех, кто никогда не держал в руках сигареты.
Болезнь чаще возникает у курящих людей, но иногда опухоль находят у тех, кто никогда не держал в руках сигареты.
Что делать
При появлении перечисленных симптомов нужно записаться на приём к терапевту. Он отправит на рентгенологический снимок грудной клетки. Если подозрения подтвердятся, вам назначат лечение в зависимости от стадии и типа рака.
Пневмония, в том числе вызванная коронавирусом
Пневмонию , или воспаление лёгких, провоцируют бактерии и вирусы, в том числе коронавирус. Симптомы у всех выражены по-разному — иногда это лёгкое недомогание или, наоборот, тяжёлое состояние, при котором нужна срочная помощь. Признаки пневмонии следующие:
- повышенная температура тела, но у пожилых она может быть ниже нормы;
- озноб, потливость;
- слабость и утомляемость;
- кашель — как с мокротой, так и без;
- одышка и боль в груди — тяжело сделать вдох и выдох.
Что делать
При появлении симптомов пневмонии нужно вызвать на дом врача. Он назначит лечение, которое включает антибиотики, отхаркивающие препараты. Если состояние будет ухудшаться, пациента направят в больницу.
Он назначит лечение, которое включает антибиотики, отхаркивающие препараты. Если состояние будет ухудшаться, пациента направят в больницу.
Болезни сердца
При сердечной недостаточности у человека возникает нарушение кровообращения, из-за которого в лёгких скапливается жидкость и появляется отёк. Это состояние приводит к развитию сердечной астмы. Для неё характерны:
- кашель;
- одышка;
- хрип в лёгких.
Нарушение дыхания проявляется постепенно, в течение нескольких часов или дней.
Что делать
При первых признаках патологии нужно вызвать скорую помощь. А пока врачи едут — усадить пострадавшего в удобную позу, расстегнуть тугую одежду. Если человек знает о своей болезни и носит с собой лекарства для экстренной помощи, нужно помочь ему найти их.
Бронхиальная астма
Это хроническое заболевание , при котором в лёгких в ответ на действие аллергена или другого раздражителя вырабатывается много слизи, сужающей просвет бронхов. Поэтому у человека появляется одышка — он делает вдох со свистом и тяжело выдыхает. При этом беспокоит кашель с большим количеством мокроты.
Поэтому у человека появляется одышка — он делает вдох со свистом и тяжело выдыхает. При этом беспокоит кашель с большим количеством мокроты.
Болезнь протекает с периодами обострения, поэтому пациенты носят при себе ингалятор и другие лекарства. Но иногда приступ астмы очень сильный и не исчезает после использования нужных препаратов, а всё больше усиливается. Это состояние может привести к остановке дыхания и смерти.
Что делать
Срочно вызывайте скорую помощь, если симптомы возникли впервые или у человека с диагностированной астмой приступ не уходит после приёма лекарств.
Хроническая обструктивная болезнь лёгких
У людей, которые курят уже много лет, снижается эластичность лёгочной ткани, и она не может выполнять свою функцию. Так возникает хроническая обструктивная болезнь лёгких (ХОБЛ). У неё следующие симптомы:
- одышка, которая развивается постепенно, усиливается при физических нагрузках;
- чувство стеснения в груди;
- хрип;
- хронический кашель с мокротой;
- потеря массы тела в запущенных стадиях.

Что делать
Если появляются признаки ХОБЛ, нужно обратиться к терапевту. Он порекомендует бросить курить и назначит лекарства для расширения бронхов.
Лёгочная тромбоэмболия
При варикозном расширении вен у человека могут образовываться тромбы. Если они отрываются, то способны попасть в лёгочную артерию и закупорить её просвет. При этом кровоток в лёгких прекращается и внезапно появляется нарушение дыхания, боль в груди и кашель. иногда выделяется мокрота с кровью. Это состояние может привести к смерти.
Что делать
При появлении перечисленных симптомов нужно вызвать скорую помощь. После улучшения состояния врач-флеболог назначит лечение варикоза, чтобы предотвратить повторение лёгочной эмболии.
Лёгочная гипертензия
Повышенное давление в артериях лёгких и правой камере сердца называют лёгочной гипертензией . Это состояние развивается медленно, в течение нескольких лет. К нему приводят врождённые и приобретённые пороки сердца, ХОБЛ, лёгочная эмболия и некоторые болезни внутренних органов, например опухоли, которые сдавливают сосуды в груди, воспалительные патологии сосудов или сердца или почечные болезни.
Для лёгочной гипертензии характерна одышка, которая сначала появляется при физической нагрузке, а потом и без. Затем беспокоят боль в груди, головокружение, отёки на ногах, посинение губ и кожи, учащённый пульс.
Что делать
При появлении симптомов нужно записаться к терапевту. Он назначит обследование, найдёт причину лёгочной гипертензии и подберёт лечение. Если же не обращать внимания на своё состояние, работа сердца нарушится и вы умрёте.
Читайте также 🧐
Сезонная аллергия или коронавирус: как отличить
Итак, за окном август месяц, а значит наступает не простое время для людей, страдающих аллергией, ведь начинает цвести амброзия, которая очень токсична для многих людей!
И важно понимать, что нельзя паниковать, если у вас началось резкое чихание, насморк и вам тяжело дышать, это могут быть банальные проявления аллергической реакции на городскую пыль или цветение амброзии, которая в городе и за его пределами растет практически везде. Но сейчас, в период не законченной пандемии, остро встает проблема как понять, что у человека аллергия и отличить ее от коронавируса. Давайте разбираться, в чем же принципиальное отличие, как же отличить признаки аллергии от covid-19?
Но сейчас, в период не законченной пандемии, остро встает проблема как понять, что у человека аллергия и отличить ее от коронавируса. Давайте разбираться, в чем же принципиальное отличие, как же отличить признаки аллергии от covid-19?
Основные симптомы аллергии
Аллергия или поллиноз — заболевание, вызванное неадекватной, нежелательной и неожиданной реакцией иммунной системы на попадание в организм чужеродных веществ (аллергенов), которые обычно не наносят сильный вред человеку, если вовремя принимать меры по их устранению. Аллергия, как правило индивидуальна, она зависит от того, куда и в каком количестве попал аллерген.
Симптомы сезонной аллергии могут развиваться на любом участке тела, мгновенно или же в течении нескольких дней. Каждый организм может отреагировать на присутствие аллергенов по своему: один заметит, а у другого проявится клиника в виде заложенного носа, кашля, свербежа, затрудненного дыхания и др. Такие симптомы довольно просто перепутать с проявлением ОРВИ, в том числе с COVID-19. Аллергия может зависеть от погодных условий, когда ветрено и солнечно — ее симптомы будут ярче выражены, после дождя – наступит облегчение.
Аллергия может зависеть от погодных условий, когда ветрено и солнечно — ее симптомы будут ярче выражены, после дождя – наступит облегчение.
Главным отличаем аллергии от covid-19 является то, что при аллергии не может быть повышенной температуры, ломоты в суставах, диареи и главное одышки, которая является одним из основных признаков covid-19. Как правило аллергические проявления становятся менее ощутимыми после применения антигистаминных препаратов и спреев для носа.
Чем симптомы COVID-19 отличаются от симптомов аллергии
Основные симптомы Covid-19:
- Повышение температуры тела (как правило 38-39С)
- Сухой или с небольшим количеством мокроты кашель.
- Ощущение сдавленности в грудной клетке
- Одышка.
- Головная и мышечная боли.
- На начальных стадиях могут проявляться: жидкий стул, тошнота, рвота, снижение аппетита.
- Могут исчезнуть на время обоняние и вкусовые качества.
- При наличии комбинации любых вышеперечисленных симптомов необходимо обратиться к врачу и сделать тест.

Так же, не выходя из дома, вы, уважаемые наши читатели, можете это сделать, воспользовавшись нашей Медицинской Информационной Системой (МИС) MC PLUS. Поэтому если наблюдается подъем температуры на ряду с перечисленными симптомами, лучше обратиться к врачу по поводу ОРВИ. Если нет лихорадки – пробуйте промывать носовые ходы, принимайте душ, переодевайтесь после посещения улицы и принимайте антигистаминные средства, которые вам прописал ваш лечащий врач (их можно найти в любой аптеке). После всех мероприятий по устранению аллергена – оцените эффект от ваших действий.
Большинство аллергиков, как правило знают о своем недуге, знают, когда аллергия может проявляться, но случается так, что человек никогда не сталкивался с аллергией и этот недуг возник в его организме впервые. В этом случае, не медлите и не занимайтесь самолечением, чтоб не навредить своему здоровью, т.к. у разных людей
реакция на аллергены может быть разной и не всегда приятной, обратитесь за помощью к специалисту-аллергологу. И незаменимым помощником в выборе врача так же станет МИС MC PLUS. Берегите себя и своих близких и будьте здоровы!
И незаменимым помощником в выборе врача так же станет МИС MC PLUS. Берегите себя и своих близких и будьте здоровы!
Аллергический ринит
Аллергический ринит
Ринит является одним из наиболее распространенных проявлений аллергии. Можно сказать, что это исключительно аллергическая болезнь, и, хотя ее симптомы не столь тяжелы, они заметно ухудшают качество жизни, если не навсегда, то уж несколько месяцев в году – обязательно.
Что такое сенная лихорадка или поллиноз?
Этот термин был придуман в 1819 г. английским врачом Джоном Востоком, у которого ежегодно в одно и то же время летом в пору заготовки сена появлялись одни и те же симптомы: чихание, насморк, слезотечение. Сенная лихорадка — не совсем правильный термин, так как, во-первых, при этом заболевании почти никогда не бывает лихорадки (повышения температуры тела), во-вторых, сено является не единственной причиной возникновения подобных симптомов. На самом деле сенная лихорадка — это распространенный термин, которым в быту называется сезонный аллергический ринит или поллиноз (от греч. pollen — пыльца). Он проявляется чиханием, водянистыми выделениями из носа («течет из носа»), часто — приступами удушья, слезотечением, зудом, а иногда и отеком глаз, неприятными болезненными ощущениями во рту и в горле. Причина аллергического ринита — разносимая ветром пыльца деревьев, разных колосящихся трав и сорняков, а также споры плесневых грибов, присутствующих в атмосфере в определенное время года.
На самом деле сенная лихорадка — это распространенный термин, которым в быту называется сезонный аллергический ринит или поллиноз (от греч. pollen — пыльца). Он проявляется чиханием, водянистыми выделениями из носа («течет из носа»), часто — приступами удушья, слезотечением, зудом, а иногда и отеком глаз, неприятными болезненными ощущениями во рту и в горле. Причина аллергического ринита — разносимая ветром пыльца деревьев, разных колосящихся трав и сорняков, а также споры плесневых грибов, присутствующих в атмосфере в определенное время года.
В связи с ростом заболеваемости аллергией это расстройство здоровья становится все более известным и принимается во внимание личным и окружением больных. Если человек чихнет один раз, это идет на пользу, потому что прочищает носовую полость, но непрерывное самопроизвольное чиханье и симптомы, его вызывающие, – это совсем другое дело. Поэтому мы и говорим о том, что ринит существенно ухудшает качество жизни больного, который постоянно живет в состоянии респираторного расстройства.
Что вызывает аллергический ринит?
Как и в случае с бронхиальной астмой , ринит – это респираторное нарушение, возникающее при попадании в дыхательные пути аллергенов. Когда человек, страдающий аллергией, дышит воздухом, в котором присутствует пыльца, клещи, плесень или любой другой воздушный аллерген, то слизистая оболочка носоглотки воспаляется. Это происходит вследствие высвобождения гистамина, провоцируемого частицами IgE, которые активизируются для борьбы с аллергеном («агрессором»). С этого момента начинается сильное бесконтрольное чиханье, которое характерно для этого вида аллергии наряду с заложенностью носа, постоянными выделениями из носа (водянистой прозрачной слизи), пощипыванием глаз и слезотечением, головной болью, утомляемостью и огромным количеством носовых платков.
В большинстве случаев аллергеном является пыльца злаковых культур, деревьев, кустарников и цветов, которые превращают весну и лето в настоящую пытку для людей, страдающих ринитом. Если пробы на аллергию подтверждают, что человек реагирует на пыльцу, то имеет место сезонный ринит, вызванный пыльцой определенного растения.
Если пробы на аллергию подтверждают, что человек реагирует на пыльцу, то имеет место сезонный ринит, вызванный пыльцой определенного растения.
Однако в жизни человека постоянно присутствуют и другие аллергены, которые могут вызвать аллергический ринит. Наиболее распространенные – это клещи, плесень и эпителий животных, которые провоцируют хроническую форму аллергии. При контакте с ними реакция может быть как мгновенной, так и замедленной. Замедленная реакция обычно проявляется при постоянном контакте с аллергеном. В этом случае трудно определить, какой аллерген вызвал реакцию, поскольку причинно-следственная связь не выражена явно. Может так случиться, что пока ребенок дотрагивался до собаки и играл с ней, он не чихал, а приступ аллергии на эпителий животного разразился спустя несколько часов после этого. Причину некоторых замедленных реакций иногда удается найти благодаря положительному результату аллергических проб.
К сожалению, нередки случаи, когда человек, страдающий ринитом, получает отрицательные результаты аллергических проб. Это означает, что происхождение его аллергии неизвестно.
Это означает, что происхождение его аллергии неизвестно.
Как он проявляется?
Ринит начинается с едва заметного щекотания в носу, которое в течение нескольких минут перерастает в непрерывные чихания (между ними порой невозможно вставить слово). Состояние человека после приступа заметно меняется: покрасневший заложенный нос, раздраженные слезящиеся глаза, из носа капает водянистая слизь. Есть и другие проявления, внешне не заметные, но дающие о себе знать – головная боль, пощипывание неба и горла, усталость, плохое настроение, бессонница…
В нормальном состоянии в носу образуется небольшое колличество слизи, которая препятствует прохождению в легкие пыли, бактерий, вирусов и аллергенов. Небольшое количество слизи, выделений незаметно стекает по задней стенке глотки. Однако при рините слизистая оболочка носа раздражается, и в носу образуется большое количество отделяемой слизи, которая становятся более густой. Она начинает вытекать из носа и стекать по задней стенке глотки, вызывая кашель.
Почему же происходит раздражение в носу? Когда аллерген попадает на слизистую оболочку, иммуноглобулин IgE сигналит мастоцитам о появлении «агрессора», и те начинают выделять гистамин. Это вещество провоцирует воспаление слизистой оболочки носоглотки. У детей из-за воспаления глотки часто возникают сильные приступы кашля, которые можно спутать с другими заболеваниями.
Прибегая к помощи лекарств, прежде всего, необходимо учесть, что их должен назначить врач. Здоровье – это вещь серьезная, которая требует ответственного отношения. Поэтому обратитесь к хорошему аллергологу, который досконально изучит вашу болезнь и различные средства, существующие для ее лечения.
Лечение аллергического ринита
В первую очередь терапия предусматривает проведение комплекса элиминационных мероприятий по устранению контакта с аллергенами. К элиминационным мероприятиям относятся меры по снижению концентрации аэроаллергенов в жилых помещениях за счет регулярной уборки, устранению домашних животных, птиц, тараканов, очагов плесени, пищевых продуктов и лекарственных средств, уменьшению контакта с пыльцевыми аллергенами в период цветения, устранению пассивного курения.
С целью элиминации аллергенов используют промывание носовой полости с различными солевыми растворами. Однако очень важно, чтобы эти препараты не только хорошо вымывали частицы, но и увлажняли слизистую оболочку, оказывали терапевтическое, противоотечное воздействие, а по своим физико-химическим свойствам и составу были близки к назальному секрету человека.
Промывающий раствор обязательно должен быть в компактной упаковке, снабженной распылителем для удобного и быстрого использования.
Для удаления пыльцы ребенку слегка запрокидывают голову и делают по два впрыска в каждую ноздрю. Затем ребенка просят тщательно высморкаться. Процедуру следует повторить 2–4 раза для смягчения и увлажнения слизистой носа.
Быстрое и своевременное промывание полости носа с помощью противоотечных препаратов приводит к эффективному удалению причинных аллергенов из полости носа, тем самым не позволяя им проникать в организм ребенка и запускать механизм аллергии. В настоящее время подобную элиминационную терапию принято рассматривать как первый этап лечения аллергического ринита.
Фармакотерапия аллергических ринитов направлена на устранение симптомов заболевания, воспаления в слизистой оболочке носа и предупреждения его возникновения необратимых изменений в виде утолщения слизистой оболочки носовых раковин и включает назначение.
С этой целью используются препараты применяемые внутрь, так и топические (местно действующие) препараты следующие лекарственные препараты.
Антигистаминные препараты.
При аллергических реакциях иммунная система объявляет ложную тревогу и на обычные вещества, такие как пыльца растений, домашняя пыль. Получив сигнал различные иммунные клетки выделяют сильные вещества – медиаторы, хранящиеся в специальных гранулах в клетках и в организме развивается бурная реакция и обострение заболевания. Одним из важных медиаторов, который вызывает симптомы аллергии – спазм бронхов, чихание, кашель, слезотечение, зуд, секрецию слюнных и бронхиальных желез — является гистамин. Действие гистамина связано с его влиянием на специфические рецепторы, расположенные на поверхности клеток различных органов и тканей. Так как эти рецепторы широко распространены в организме ( в коже, легких, слизистой желудочно-кишечного тракта), то и действие гистамина проявляется очень быстро и разнообразно. Препятствовать действию гистамина могут препараты, которые блокируют гистаминовые рецепторы, т.е. временно закрывают их и не дают соединиться с ними гистамину. Эти препараты называются антигистаминами. Они блокируют только гистаминовые рецепторы, т.е. действуют селективно, выборочно.
Так как эти рецепторы широко распространены в организме ( в коже, легких, слизистой желудочно-кишечного тракта), то и действие гистамина проявляется очень быстро и разнообразно. Препятствовать действию гистамина могут препараты, которые блокируют гистаминовые рецепторы, т.е. временно закрывают их и не дают соединиться с ними гистамину. Эти препараты называются антигистаминами. Они блокируют только гистаминовые рецепторы, т.е. действуют селективно, выборочно.
В терапии детей предпочтение отдается антигистаминным препаратам второго поколения. Антигистамины применяются для быстрой ликвидации аллергических проявлений при симптоматическом лечении сезонной сенной лихорадки, аллергического ринита и конъюнктивита, атопических дерматитах. “Старые” антигистамины сегодня применяются редко, так как созданы препараты, второго и третьего поколения, которые имеют высокий клинический эффект и редко побочные проявления. У маленьких детей применяют зиртек, кларитин, кетотифен. У детей старшего возраста и подростков — телфаст, кестин, кларитин, симплекс. Местные антигистаминные препараты (вибрацил, левокабастин, азеластин) назначается в виде капель в нос или назального спрея.
Местные антигистаминные препараты (вибрацил, левокабастин, азеластин) назначается в виде капель в нос или назального спрея.
Кромоны
В терапии аллергического ринита, как и в случае лечения бронхиальной астмы, применяется профилактическое лечение кромогликатом натрия (кромолин, ломузол, кромоглин). Этот препарат эффективен при лечении легкого и среднетяжелого аллергического ринита. В случае регулярных сезонных обострений препараты кромогликата натрия следует назначать за 1-2 недели до предполагаемого обострения. Эффект при лечении кромогликатами в виде назальных или глазных капель наступает через несколько дней. Курс лечения продолжается от нескольких дней до 2-3 месяцев.
Для больных аллергическим конъюнктивитом, проявляющимся воспалением слизистых оболочек глаза (покраснением, отеком, зудом, слезотечением) кромогликат выпускается в виде глазных капель (Оптикром, Хай-кром).
Антихолинергические препараты
Из лекарственных средств этой группы наиболее широко используется ипратропиум бромид. Он способствует уменьшению отделяемого (ринореи) и отека слизистой оболочки носа.
Он способствует уменьшению отделяемого (ринореи) и отека слизистой оболочки носа.
Назальные кортикостероидные препараты беклометазон и флютиказон обладают выраженным противовоспалительным эффектом. Эти лекарственные средства назначают при тяжелом и среднетяжелом течении аллергических ринитов, при отсутствии эффекта от антигистаминные средств и кромонов. В среднем, достаточно месячного курса лечения назальными стероидами. Доза определяется врачом, частота введения — 1-2 раза в день. В случае хронического течения аллергического круглогодичного ринита после курса топических стероидов, целесообразно продолжить лечение назальными кромонами.
Для лечения сочетанной тяжелой бронхиальной астмы и аллергического ринита будет целесообразно использовать одну и ту же группу топических кортикостероидов, например беклометазон в виде дозирующего аэрозоля и в виде назального спрея. Применение назальных стероидов в этом случае приводит не только к восстановлению носового дыхание, но и к более быстрому купированию бронхиальной обструкции. Кроме того, купирование аллергического воспаления в носовой полости оказывает положительное лечебное воздействие на течение аллергического конънктивита. Необходимо учитывать общую дозу назначаемых глюкокортикостероидов.
Кроме того, купирование аллергического воспаления в носовой полости оказывает положительное лечебное воздействие на течение аллергического конънктивита. Необходимо учитывать общую дозу назначаемых глюкокортикостероидов.
Деконгестанты — это сосудосуживающие средства для восстановление носового дыхания. Применяют их в виде капель и назальных аэрозолей. Их действие носит исключительно симптоматический характер. Ограничением к использованию препаратов этой группы являются побочные эффекты. Одно из них – развитие, так называемого, “медикаментозного” ринита при длительном применении.
Специфическая иммунотерапия — метод лечения, направленный на снижение чувствительности организма к аллергенам. Проведение этого вида терапии показано пациентам, страдающих аллергическим ринитом, с четко установленными аллергенами, при наличии определенных показаний и отсутствии противопоказаний, определяемых аллергологом.
Can allergies be of breath? — Блог
Медицинский осмотр Neka Miller, PhD 21 сентября 2020 года. Чтобы предоставить вам технически точную, основанную на фактах информацию, контент, опубликованный в блоге Everlywell квалифицированные специалисты с опытом работы в области медицины и биологии.
Чтобы предоставить вам технически точную, основанную на фактах информацию, контент, опубликованный в блоге Everlywell квалифицированные специалисты с опытом работы в области медицины и биологии.
Аллергия ежегодно поражает более 50 миллионов американцев, что делает их очень распространенным заболеванием, которое может быть причиной таких симптомов, как зуд и слезотечение; заложенность носа; и даже — в некоторых случаях — одышка.
Здесь мы расскажем, как аллергия может привести к одышке, что вызывает аллергию, о симптомах аллергии, о которых нужно знать, и о средствах, которые могут помочь, — так что читайте дальше. (А если вы хотите попробовать набор для тестирования аллергии, который поможет вам определить свои триггеры, попробуйте тест Everlywell Indoor & Outdoor Allergy Test — простой в использовании тест, который вы можете пройти, не выходя из дома.)
Что вызывает аллергию?
Аллергия возникает, когда иммунная система реагирует на безвредное вещество, которое вступает в контакт с телом или попадает в него — например, пыльца, шерсть домашних животных или еда — производя антитела в качестве «защиты» (даже если эти вещества на самом деле не представляют угрозы) . Реакция иммунной системы может привести к воспалению пазух, дыхательных путей, пищеварительной системы или кожи.
Реакция иммунной системы может привести к воспалению пазух, дыхательных путей, пищеварительной системы или кожи.
Существуют различные типы аллергии, которые могут вызывать одышку. Аллергическая астма — это один из типов, и обычно она вызывается факторами окружающей среды, такими как перхоть (приводящая к аллергической реакции на кошек, собак или других животных), пылевые клещи, тараканы, плесень и пыльца. Аллергены, такие как плесень и пыльца, часто вызывают сезонную аллергию, а перхоть домашних животных или пылевые клещи могут вызывать аллергию круглый год.( Связано: Как опередить весеннюю аллергию)
Как правило, триггеры аллергии можно разделить на следующие категории:
- Аллергены, переносимые по воздуху: пыльца, пылевые клещи, шерсть животных и плесень
- Продукты питания: арахис, орехи, соя, пшеница, яйца, рыба, моллюски и молочные продукты
- Укусы насекомых: Укусы пчел или ос
- Лекарственные препараты или лекарственные препараты: пенициллин или антибиотики на основе пенициллина
Как аллергия может вызвать одышку
Может ли аллергия вызывать одышку? Ответ положительный: аллергия на окружающую среду может повлиять на дыхательные пути двумя разными способами, что может привести к одышке.
Аллергический ринит, также известный как сенная лихорадка, поражает нос и носовые пазухи. Это может привести к чиханию, заложенности носа, зуду в носу и глазах. Если у вас особенно сильная заложенность носа, вам может быть трудно дышать через нос.
Аллергическая астма в первую очередь поражает легкие и может развиваться у людей, у которых была диагностирована астма. Это может вызвать кашель, хрипы, стеснение в груди, одышку или учащенное дыхание. В случае аллергической астмы эти симптомы могут развиваться одновременно.
Симптомы аллергии
Аллергические реакции у всех разные. Симптомы — и их тяжесть — зависят от иммунной системы человека и от вещества, вызывающего заболевание. Некоторые симптомы аллергии могут быть легкими, например слезотечение или чихание. Другие могут быть более серьезными, например анафилаксия, которая является редкой, но потенциально опасной для жизни реакцией.
Ниже приведены некоторые симптомы различных аллергий, на которые следует обратить внимание.
Сенная лихорадка (также известный как аллергический ринит):
- Чихание
- Зуд в носу, глазах или нёбе
- Насморк, заложенность или заложенность носа
- Слезотечение, красные или опухшие глаза
Аллергическая астма:
- Одышка
- Кашель
- Свистящее дыхание
- Герметичность в груди
Пищевая аллергия:
- Покалывание во рту
- Отек языка, губ, лица или горла
- Анафилаксия
Аллергия на укус насекомых:
- Большая опухоль в месте укуса
- Ульи, покрывающие корпус
- Кашель
- Герметичность в груди
- Хрипы или затрудненное дыхание
- Анафилаксия
Лекарственная аллергия:
- Ульи
- Зудящая кожа
- Сыпь
- Отек вокруг лица
- Свистящее дыхание
- Анафилаксия
Средства от аллергии
Один из лучших шагов, которые вы можете предпринять для борьбы с аллергией, — это проконсультироваться с врачом или аллергологом, поскольку они могут порекомендовать варианты лечения, которые вам подходят.Тем не менее, вот несколько средств от аллергии, которые вы можете попробовать.
Вымойтесь после выхода на улицу: Если вы вышли на прогулку или в поход, то неприятная пыльца могла попасть вам в волосы или одежду. Вернувшись домой, примите душ, чтобы смыть пыль с волос и кожи. Кроме того, подумайте о том, чтобы стирать одежду после выхода на улицу. Частицы пыльцы, которые остаются на вашей одежде, могут вызвать симптомы аллергии на траву, которых можно избежать. Примечание. И пыльца, и насекомые могут прикрепиться к вашему белью, когда оно висит на бельевой веревке.Если вы страдаете от сезонной аллергии или аллергии во время сезона пыльцы, держитесь подальше от вывешивания белья на открытом воздухе для сушки.
Избегайте стрижки газона: Если вы склонны к аллергии, рекомендуется избегать внешних дел, которые могут вызвать у вас симптомы. Если возможно, заручитесь помощью члена семьи или друга, чтобы косить лужайку и вырывать сорняки, чтобы не оказаться на пересечении дорожек с раздражающими аллергенами.
Оставайтесь внутри: Постарайтесь ограничить пребывание на открытом воздухе в сухие и ветреные дни.Лучшее время для выхода на улицу для любых занятий на открытом воздухе — всегда после дождя, который помогает избавиться от пыльцы, переносимой по воздуху.
Советы по внутренней очистке: Чтобы избавиться от пыльцы и перхоти домашних животных, приобретите портативный высокоэффективный воздушный фильтр для твердых частиц (также известный как HEPA-фильтр) и пылесос с HEPA-фильтром. Кроме того, часто стирайте такие вещи, как наволочки, занавески и лежаки для домашних животных (и не забывайте регулярно купать домашних животных), если у вас аллергия на домашних животных или пыль.Если вы просыпаетесь с такими симптомами, как заложенность носа, возможно, пришло время выстирать простыни.
Может ли COVID-19 вызвать одышку?
Аллергия — не единственная возможная причина одышки, поэтому, если вы испытываете этот симптом, но не знаете, почему, проконсультируйтесь со своим врачом. Примечательно, что COVID-19 («коронавирусная болезнь 2019») может вызывать одышку или затрудненное дыхание. Другие возможные симптомы COVID-19 включают жар или озноб, кашель, усталость, заложенность носа и многое другое.( Связано: Симптомы COVID-19)
Заключение
Может быть трудно понять, вызваны ли такие симптомы, как одышка, аллергией или чем-то еще. Если вы не уверены, лучше всего проконсультироваться со своим врачом, чтобы как можно скорее выявлять потенциально серьезные проблемы со здоровьем.
Кроме того, вам может быть интересно пройти тест на аллергию в домашних условиях, чтобы узнать больше об аллергиях, которые у вас возникают. Наш тест на аллергию в помещении и на открытом воздухе проверяет наличие 40 распространенных аллергенов в помещении и на улице, включая домашних животных, деревья, травы, пылевых клещей и многое другое.Его легко использовать — вы просто берете небольшой образец крови с помощью простого укола пальца, а результаты можно просмотреть на нашей безопасной онлайн-платформе. Кроме того, доставка бесплатна, и тест соответствует требованиям HSA / FSA.
Ссылки
1. Аллергия. Клиника Майо. URL. Доступ 21 сентября 2020 г.
2. Защитите свой дом от аллергии. Клиника Майо. URL. Доступ 21 сентября 2020 г.
3. Симптомы коронавируса. Центры по контролю и профилактике заболеваний. URL. Доступ 21 сентября 2020 г.
4. Кашель? Чихание? Хрип? У вас может быть аллергическая астма. Клиника Кливленда. URL. Доступ 21 сентября 2020 г.
5. Факты и цифры об аллергии. Американский фонд астмы и аллергии. URL. Доступ 21 сентября 2020 г.
6. Причины одышки. Клиника Мэйо. URL. По состоянию на 21 сентября 2020 г.
Распознавание симптомов дыхательной аллергии
Дыхательная аллергия влияет на вашу повседневную жизнь, но раннее обнаружение может ограничить воздействие и помочь вам легко дышать.Изучение ранних признаков и симптомов аллергии на плесень, пыль, пыльцу или другие раздражители, переносимые по воздуху, поможет вам понять, когда следует вызывать опытного легочного врача для тестирования и лечения.
Развитие респираторной аллергии
Респираторная аллергия развивается, когда ваше тело реагирует на определенные раздражители в воздухе. Не все одинаково реагируют на одни и те же вещества. Некоторые распространенные триггеры аллергии, связанной с дыханием, включают плесень, пылевых клещей, пыльцу и перхоть домашних животных.Иногда симптомы аллергии носят сезонный характер, поэтому вы можете заметить, что они развиваются только в определенное время года. Ситуативная аллергия может развиться только тогда, когда вы находитесь в присутствии триггера, поэтому вы можете заметить проблемы с дыханием, например, рядом с домашними животными, но симптомы исчезнут, как только вы покинете комнату или дом владельца домашнего животного.
Ваша аллергия может сильно отличаться от аллергической реакции друга, поэтому не полагайтесь на чужие симптомы для диагностики или исключения собственной аллергии.У некоторых людей сезонная аллергия возникает осенью или весной, в то время как у других симптомы аллергии могут проявляться круглый год. Симптомы могут постоянно проявляться на низком уровне в течение дня или ухудшаться, когда вы выходите на улицу или перемещаетесь в помещение, в зависимости от конкретного аллергена, вызывающего реакцию.
Общие ранние симптомы респираторной аллергии
Аллергия, влияющая на ваше дыхание, иногда начинается с незаметных симптомов. Сначала вы можете принять аллергию за легкую простуду.Как правило, первые признаки дыхательной аллергии включают насморк, чихание и заложенность носа. Слизь образуется в дыхательных путях в ответ на присутствие аллергенов и затрудняет дыхание. В некоторых случаях сначала проявляются не все симптомы, и со временем они могут усугубиться.
Симптомы дыхательной аллергии могут сопровождать другие симптомы, не связанные с дыханием. Аллергены из воздуха, которые попадают в нос и рот, часто попадают и в глаза. Зуд в глазах, возникающий вместе с затрудненным дыханием, часто является признаком наличия аллергена из окружающей среды.
Если симптомы аллергии не будут устранены, у вас может развиться тяжелая, опасная для жизни реакция, называемая анафилаксией. Аллергия также может быть связана с астмой или другими нарушениями дыхания.
Дифференциация симптомов аллергии и астмы
Симптомы астмы и дыхательной аллергии часто совпадают, поэтому вам может потребоваться тестирование, чтобы определить точный источник ваших затруднений с дыханием. Аллергены также часто вызывают приступы астмы. Это происходит, когда аллерген перемещается из носа и горла в легкие и вызывает приступ астмы.Фактически, аллергическая астма является наиболее распространенным типом астмы, и у большинства людей, страдающих астмой, есть по крайней мере одна дыхательная аллергия.
Признаки того, что ваши затруднения с дыханием могут быть связаны с астмой, а не только с аллергией, включают кашель, одышку, сжатие в груди и хрипы, которые характеризуются свистящим звуком при дыхании. Симптомы астмы варьируются от легких до тяжелых, а более легкие формы легко спутать с аллергией.
Тестирование на аллергию после появления симптомов
Если ваши симптомы указывают на то, что у вас может быть дыхательная аллергия, тестирование может помочь определить конкретные триггеры.Тестирование на аллергию в Respacare не включает никаких игл или инвазивных процедур, и нет необходимости в направлении специалиста для прохождения теста. Как только вы узнаете, что вызывает аллергию, вы сможете разработать методы предотвращения и получить лечение, которое поможет уменьшить симптомы.
Respacare имеет два удобных офиса в Бриджуотере и Флемингтоне, штат Нью-Джерси, где вы можете пройти тестирование на аллергию, чтобы найти источник ваших симптомов дыхательной аллергии. Для получения дополнительной информации о тестировании и лечении аллергии позвоните в Respacare по телефону 732-356-9950, чтобы записаться на прием.
Как помочь при проблемах с дыханием от аллергии в Crystal Lake
Доктор Нога Аскенази — признанный на национальном уровне специалист по астме и аллергии, сертифицированный по детской и взрослой аллергии. Сферы ее особого интереса — инновационное лечение сыпи, синусита, пищевой аллергии, астмы и иммунных нарушений. В прошлом она была президентом ISAAI (Иллинойсское общество аллергии, астмы и иммунологии), работает в государственных и национальных комитетах по развитию области аллергии и является консультантом Advocate, AMITA, Northwestern среди других систем здравоохранения.Ее радость заключается в том, чтобы помочь пациентам достичь своих целей после совместного определения наилучшего лечения. Ее сотрудники и пациенты — избранная семья, и она инвестирует в их счастье. Ей нравится заниматься садоводством, ездить на велосипеде и готовить под хорошую музыку.
Доктор Евгения Хан — признанный сертифицированный аллерголог и иммунолог, который лечит пациентов всех возрастов. Сферы ее особого интереса — пищевая аллергия, экзема и астма. Она является президентом Иллинойского общества аллергии и астмы, руководителем Национального комитета Американской академии аллергии, астмы и иммунологии, членом Американского колледжа аллергии, астмы и иммунологии, работающим над новыми вариантами лечения для пациентов.Она является консультантом систем здравоохранения Advocate, Northwestern, AMITA, Northwest Community и многих других. Ее пациенты значат для нее все, поскольку она гордится тем, что понимает причину проблемы. Ей нравится читать и проводить время со своей семьей.
Мередит Кирринчионе — сертифицированный помощник врача, специализирующийся на лечении аллергии, с акцентом на астму, сыпь, экологические аллергии, химические и пищевые аллергии.Она имеет степень магистра по специальности «Ассистент врача» Чикагской медицинской школы — Университет медицинских наук Розалинды Франклин. Она является членом Американской академии помощников врачей, Иллинойской академии помощников врачей и Ассоциации ПА по аллергии, астме и иммунологии. Ей нравится подходить к делу комплексно. Она является ярым сторонником пациентов, и ее обожают ее пациенты. Ей нравится петь, читать, готовить и проводить время на свежем воздухе.
Как облегчить аллергию, вызывающую одышку, на 9000 дней
По данным Американского колледжа аллергии, астмы и иммунологии, одышка может быть признаком астмы, но определенные условия могут вызывать одышку при аллергии.Если у вас аллергия, пыльца и другие аллергены могут вызывать одышку и другие респираторные проблемы в течение нескольких дней. Очиститель воздуха без воздуха может помочь уменьшить количество аллергенов в вашем доме, чтобы вы могли быть в большей безопасности от одышки, вызываемой аллергиями.
Аллергия, вызывающая затрудненное дыханиеЕсли у вас респираторная аллергия, ваша иммунная система нерегулярно реагирует на триггеры окружающей среды. Вдыхание пыли, перхоти домашних животных, пыльцы или плесени активизирует вашу иммунную систему.Хронические заболевания легких, такие как астма, напрямую влияют на ваши легкие. Во время приступа астмы мышцы вокруг трубок, которые распределяют воздух в легкие, сжимаются, сужая дыхательные пути и затрудняя дыхание.
Одышка чаще связана с астмой, но может быть результатом тяжелой аллергии. Сенная лихорадка и аллергический ринит иногда затрудняют дыхание. Если из-за аллергии вы в течение нескольких дней задыхаетесь, пора что-то с этим делать. Во-первых, обратитесь к врачу и узнайте больше о своей аллергии, во-вторых, избегайте ситуаций, которые могут вызвать серьезную аллергическую реакцию.В-третьих, поищите хороший очиститель воздуха для дома и работы.
Давайте подробнее рассмотрим, как распознать опасность приступов аллергии, от которых у вас перехватывает дыхание.
Что вызывает одышку при аллергии?Консультации терапевта, специализирующегося на аллергии, могут помочь вам точно определить аллергены, вызывающие тяжелую реакцию. Вы также можете вести дневник, чтобы записывать свое окружение, когда вам трудно дышать. Одышка — серьезное заболевание.Если вы обнаружили, что у вас свистящее дыхание, обратитесь за неотложной медицинской помощью.
Выявление опасных аллергеновПри обнаружении опасных аллергенов немедленно сообщите об этом своему врачу. Они могут пожелать изменить ваш рецепт на аллергию или дать рекомендации, которые помогут вам избежать респираторных заболеваний, связанных с этим аллергеном в будущем.
Вы знаете, как определить аллергическую реакцию? После вдыхания аллергена у вас может появиться насморк или начать чихать.У других аллергены вызывают зуд в горле, рту, глазах, носу и коже. Вы можете почувствовать грязь или мусор в глазах. Если симптомы ухудшатся, у вас может появиться заложенный нос и начнется кашель. Оба этих симптома затрудняют дыхание, особенно после физических упражнений или физических нагрузок.
Тяжелая аллергия часто вызывает симптомы астмы, такие как одышка, кашель, хрипы и стеснение в груди. Это может указывать на то, что у вас аллергия на что-то в вашем окружении.Очиститель воздуха поможет вам дышать более чистым воздухом с меньшим количеством загрязняющих веществ и аллергенов, от которых вы можете заболеть.
Когда у вас аллергия, ваша иммунная система принимает безвредные контаминанты за угрозу. Это заставляет вашу иммунную систему выделять гистамины и другие химические вещества, чтобы атаковать материал, на который у вас аллергия. К аллергенам, переносимым по воздуху, относятся перхоть, пыльца и пыль.
Когда вы наиболее уязвимы для аллергии на одышку?В жаркие летние дни аллергия, передающаяся по воздуху, может стать опасной.Высокое количество пыльцы указывает на то, что в воздухе содержится множество аллергенов, которые могут попасть в ваш дом и вызвать у вас чихание, зуд и затрудненное дыхание. Если у вас астма или аллергия, вызывающая одышку во время тренировок, еще более важно защитить себя, приняв меры предосторожности, чтобы избежать аллергенов, например очистить воздух, которым вы дышите.
Аллергическая реакция, называемая анафилаксией, может поражать более чем одну часть тела и иметь длинный список реакций, включая обструкцию дыхательных путей и затруднение дыхания.Обычно анафилактическую реакцию вызывают укусы насекомых, пищевая аллергия и лекарства. Однако вы можете уменьшить количество пыли, пыльцы и перхоти в своем доме, чтобы ваша иммунная система не перегрузилась и не высвободила гистамины и другие соединения, ответственные за респираторный дистресс.
Если вы цените свое время в тренажерном зале, подумайте о том, чтобы не выходить из дома и заниматься дома, когда у вас наиболее сильная аллергия. Таким образом вы сможете более внимательно относиться к своим симптомам, а также использовать очиститель воздуха в домашнем тренажерном зале, чтобы избежать одышки и других серьезных аллергических реакций.
Как лечить?Проконсультируйтесь с врачом перед покупкой безрецептурных средств от аллергенов. Некоторые продукты могут ухудшить вашу реакцию и затруднить дыхание. Для контроля аллергии вам может потребоваться лекарство, отпускаемое по рецепту. Лекарства от аллергии часто содержат противоотечные средства, антигистаминные препараты или стероиды. При некоторых аллергиях может потребоваться лечение иммунотерапией. Если у вас сильная аллергическая реакция (анафилаксия), препятствующая прохождению дыхательных путей, вам может потребоваться инъекция адреналина.
Только медицинский работник может диагностировать и лечить вашу астму или аллергию, и вы должны использовать прописанные лекарства точно так, как указано для достижения наилучших результатов. Однако есть шаги, которые вы можете предпринять, чтобы сделать вашу среду более комфортной.
Профилактика одышки из-за аллергииНе всегда удается избежать появления аллергенов на улице. Принимая лекарства, вы можете избежать сильной аллергической реакции, из-за которой становится трудно дышать.Физические упражнения в помещении с высоким содержанием пыльцы или в районах с преобладанием загрязнения воздуха также могут помочь вам легче дышать, несмотря на вашу аллергию.
Частая уборка дома путем вытирания пыли и уборки пылесосом каждую неделю и поддержание сухости окружающей среды предотвращает накопление плесени и других аллергенов, вызывающих респираторные заболевания. Очиститель воздуха Airfree поможет вам дышать легче, удаляя некоторые микроорганизмы, которые могут вызвать заболевание и вызвать аллергическую реакцию.
Аллергия, вызывающая затрудненное дыханиеЕсли у вас респираторная аллергия, ваша иммунная система нерегулярно реагирует на триггеры окружающей среды.Вдыхание пыли, перхоти домашних животных, пыльцы или плесени активизирует вашу иммунную систему. Хронические заболевания легких, такие как астма, напрямую влияют на ваши легкие. Во время приступа астмы мышцы вокруг трубок, которые распределяют воздух в легкие, сжимаются, сужая дыхательные пути и затрудняя дыхание.
Одышка чаще связана с астмой, но может быть результатом тяжелой аллергии. Сенная лихорадка и аллергический ринит иногда затрудняют дыхание. Если из-за аллергии вы в течение нескольких дней задыхаетесь, пора что-то с этим делать.Во-первых, обратитесь к врачу и узнайте больше о своей аллергии, во-вторых, избегайте ситуаций, которые могут вызвать серьезную аллергическую реакцию. В-третьих, поищите хороший очиститель воздуха для дома и работы.
Давайте подробнее рассмотрим, как распознать опасность приступов аллергии, от которых у вас перехватывает дыхание.
Что вызывает одышку при аллергии?Консультации терапевта, специализирующегося на аллергии, могут помочь вам точно определить аллергены, вызывающие тяжелую реакцию.Вы также можете вести дневник, чтобы записывать свое окружение, когда вам трудно дышать. Одышка — серьезное заболевание. Если вы обнаружили, что у вас свистящее дыхание, обратитесь за неотложной медицинской помощью.
Выявление опасных аллергеновПри обнаружении опасных аллергенов немедленно сообщите об этом своему врачу. Они могут пожелать изменить ваш рецепт на аллергию или дать рекомендации, которые помогут вам избежать респираторных заболеваний, связанных с этим аллергеном в будущем.
Вы знаете, как определить аллергическую реакцию? После вдыхания аллергена у вас может появиться насморк или начать чихать. У других аллергены вызывают зуд в горле, рту, глазах, носу и коже. Вы можете почувствовать грязь или мусор в глазах. Если симптомы ухудшатся, у вас может появиться заложенный нос и начнется кашель. Оба этих симптома затрудняют дыхание, особенно после физических упражнений или физических нагрузок.
Тяжелая аллергия часто вызывает симптомы астмы, такие как одышка, кашель, хрипы и стеснение в груди.Это может указывать на то, что у вас аллергия на что-то в вашем окружении. Очиститель воздуха поможет вам дышать более чистым воздухом с меньшим количеством загрязняющих веществ и аллергенов, от которых вы можете заболеть.
Когда у вас аллергия, ваша иммунная система принимает безвредные контаминанты за угрозу. Это заставляет вашу иммунную систему выделять гистамины и другие химические вещества, чтобы атаковать материал, на который у вас аллергия. К аллергенам, переносимым по воздуху, относятся перхоть, пыльца и пыль.
Когда вы наиболее уязвимы для аллергии на одышку?В жаркие летние дни аллергия, передающаяся по воздуху, может стать опасной.Высокое количество пыльцы указывает на то, что в воздухе содержится множество аллергенов, которые могут попасть в ваш дом и вызвать у вас чихание, зуд и затрудненное дыхание. Если у вас астма или аллергия, вызывающая одышку во время тренировок, еще более важно защитить себя, приняв меры предосторожности, чтобы избежать аллергенов, например очистить воздух, которым вы дышите.
Аллергическая реакция, называемая анафилаксией, может поражать более чем одну часть тела и иметь длинный список реакций, включая обструкцию дыхательных путей и затруднение дыхания.Обычно анафилактическую реакцию вызывают укусы насекомых, пищевая аллергия и лекарства. Однако вы можете уменьшить количество пыли, пыльцы и перхоти в своем доме, чтобы ваша иммунная система не перегрузилась и не высвободила гистамины и другие соединения, ответственные за респираторный дистресс.
Если вы цените свое время в тренажерном зале, подумайте о том, чтобы не выходить из дома и заниматься дома, когда у вас наиболее сильная аллергия. Таким образом вы сможете более внимательно относиться к своим симптомам, а также использовать очиститель воздуха в домашнем тренажерном зале, чтобы избежать одышки и других серьезных аллергических реакций.
Как лечитьПроконсультируйтесь с врачом перед покупкой безрецептурных средств от аллергенов. Некоторые продукты могут ухудшить вашу реакцию и затруднить дыхание. Для контроля аллергии вам может потребоваться лекарство, отпускаемое по рецепту. Лекарства от аллергии часто содержат противоотечные средства, антигистаминные препараты или стероиды. При некоторых аллергиях может потребоваться лечение иммунотерапией. Если у вас сильная аллергическая реакция (анафилаксия), препятствующая прохождению дыхательных путей, вам может потребоваться инъекция адреналина.
Только медицинский работник может диагностировать и лечить вашу астму или аллергию, и вы должны использовать прописанные лекарства точно так, как указано для достижения наилучших результатов. Однако есть шаги, которые вы можете предпринять, чтобы сделать вашу среду более комфортной.
Профилактика одышки из-за аллергииНе всегда удается избежать появления аллергенов на улице. Принимая лекарства, вы можете избежать сильной аллергической реакции, из-за которой становится трудно дышать.Физические упражнения в помещении с высоким содержанием пыльцы или в районах с преобладанием загрязнения воздуха также могут помочь вам легче дышать, несмотря на вашу аллергию.
Частая уборка дома путем вытирания пыли и уборки пылесосом каждую неделю и поддержание сухости окружающей среды предотвращает накопление плесени и других аллергенов, вызывающих респираторные заболевания. Очиститель воздуха Airfree поможет вам дышать легче, удаляя некоторые микроорганизмы, которые могут вызвать заболевание и вызвать аллергическую реакцию.
Как очистители воздуха могут помочьОчиститель воздуха удаляет некоторые загрязнения и улучшает качество воздуха в помещении. Продукты Airfree могут помочь людям, страдающим аллергией, уменьшая количество загрязняющих веществ, таких как органические частицы, вызывающие запах, и другие аллергены.
Выберите Airfree как натуральное средство для уменьшения количества аллергенов и плесени в вашем доме. Наши очистители делают больше, чем просто очищают воздух, которым вы дышите. Очиститель Airfree может помочь уменьшить количество бактерий, пылевых клещей, грибков, пыльцы, вирусов, аллергенов и микроорганизмов, оставляя после себя заметно более свежий воздух.
Найдите дилера сегодня, чтобы определить продукт, который лучше всего подходит для вашей аллергии.
Аллергическая астма: симптомы и лечение
Обновлено: октябрь 2020 г.
Июль 2015
Размещено: май 2006 г.,
Обновил:
Эшли А. Салливан, MSN FNP
Студент, Университет Сэмюэля Мерритта, Окленд, Калифорния,
RN, Калифорнийский Тихоокеанский медицинский центр
Кушнир Наталья Михайловна, MD
Директор Клиники аллергии и иммунологии Ист-Бэй
Беркли, Калифорния,
Оригинальные авторы:
H.Генри Ли, доктор медицины, доктор философии
FAAAAI, FACAAI
Институт астмы и аллергии
Уитон и Чеви Чейз Мэриленд
Майкл А. Калинер, MD FAAAAI
Медицинский директор, Институт астмы и аллергии
Чеви Чейз и Уитон, Мэриленд,
Профессор медицины, Медицинский факультет Университета Джорджа Вашингтона,
Вашингтон, округ Колумбия,
Определение и демографические данные
Астма — это действительно синдром, охватывающий несколько видов / эндотипов болезни.Слово астма происходит от греческого слова, означающего одышку или одышку, и, таким образом, описывает основной симптом этого заболевания. Астма считается сложным заболеванием с разной степенью тяжести, естественным течением, сопутствующими заболеваниями и ответом на лечение. Это было определено как «хроническое воспалительное заболевание, связанное с различной обструкцией дыхательных путей и гиперреактивностью бронхов. Оно проявляется повторяющимися эпизодами хрипов, кашля, одышки, стеснения в груди».
Хотя критическая роль воспаления была дополнительно подтверждена, есть доказательства значительной вариабельности в структуре воспаления, указывающие на фенотипические различия, которые могут влиять на реакцию на лечение.Взаимодействие генов с окружающей средой важно для развития и проявления астмы. Из факторов окружающей среды решающее значение имеют аллергические реакции и загрязнение, поскольку в этих процессах возрастает роль вирусных респираторных инфекций. У большинства пациентов астма начинается в раннем возрасте, при этом характер персистирования заболевания определяется ранними распознаваемыми факторами риска, включая атопическое заболевание, повторяющиеся хрипы и наличие астмы в анамнезе родителей. Текущее лечение астмы противовоспалительными средствами, по-видимому, не предотвращает прогрессирование тяжести основного заболевания.
Астма — наиболее распространенное хроническое респираторное заболевание, поражающее все возрастные группы во всем мире. Согласно последнему всестороннему анализу Глобального исследования бремени болезней (ГББ), проведенному в 2008–2010 годах, число людей, страдающих астмой, в мире достигает 334 миллионов человек. Более низкая цифра в 235 миллионов, использованная в Глобальном отчете по астме за 2011 год, была получена из самой последней доступной на тот момент информации ГББ, основанной на анализе за 2000–2002 годы. Распространенность детской астмы широко варьируется между странами и между центрами внутри страны и оценивается в 14%.Распространенность недавнего хрипа у подростков широко варьировала. Самая высокая распространенность (> 20%) обычно наблюдалась в Латинской Америке и в англоязычных странах Австралазии, Европы и Северной Америки, а также в Южной Африке. Самая низкая распространенность (<5%) наблюдалась на Индийском субконтиненте, в Азиатско-Тихоокеанском регионе, Восточном Средиземноморье, а также в Северной и Восточной Европе. В Африке чаще всего наблюдалась распространенность 10-20%. В целом, 4,3% респондентов Всемирного исследования здравоохранения в возрасте 18–45 лет в 2002–2003 годах сообщили, что врач поставил диагноз астмы 4.5% сообщили либо о диагнозе врача, либо о том, что они лечились от астмы, а 8,6% сообщили, что у них были приступы хрипов или свистящего дыхания (симптомы астмы) в течение предшествующих 12 месяцев.
Установлено, что распространенность астмы среди взрослых американцев среднего и пожилого возраста выше среди женщин (9,7%) и выше среди бедных взрослых (10,6%). В старших возрастных группах труднее отличить астму от других респираторных заболеваний, таких как хроническая обструктивная болезнь легких (ХОБЛ).Гериатрическая астма может осложняться сопутствующими заболеваниями, потенциальной потерей обратимости обструкции дыхательных путей, а также нарушением восприятия одышки. Данные о клинических испытаниях гериатрической астмы остаются ограниченными, поскольку лекарства от астмы редко тестируются на пожилых людях. Из-за того, что астму обычно считают детской болезнью, пожилым людям часто не удается диагностировать и лечить.
Клиническая классификация
Становится все более очевидным, что синдром астмы подразделяется на отдельные заболевания со специфическими механизмами.Предпринята попытка новой классификации, где «эндотип» предлагается как подтип состояния, определяемого отдельным патофизиологическим механизмом. Предложены критерии определения эндотипов астмы на основе их фенотипов и предполагаемой патофизиологии.
В настоящее время астма классифицируется на атопический и неатопический типы в зависимости от появления симптомов. Атопия относится к раннему началу, тогда как неатопическая относится к позднему началу. Несмотря на различие, между этими двумя типами существует значительная степень совпадения.Степень тяжести симптомов далее классифицируется в зависимости от степени тяжести по шкале GINA на легкую перемежающуюся, легкую персистирующую, умеренную стойкую и тяжелую стойкую астму. Кроме того, классификация степени тяжести астмы различна для разных возрастов.
Краткий справочник по лечению астмы
Признаки и симптомы астмы
Чтобы установить диагноз астмы, клиницист должен определить, что:
- Присутствуют эпизодические симптомы обструкции дыхательных путей или гиперреактивности дыхательных путей.
- Препятствие воздушному потоку можно как минимум частично устранить.
- Альтернативные диагнозы исключены.
Рекомендуемые методы для установления диагноза:
- Подробный анамнез.
- Физический осмотр верхних дыхательных путей, груди и кожи.
- Спирометрия для выявления обструкции и оценки обратимости, в том числе у детей в возрасте 5 лет и старше. Обратимость определяется либо увеличением ОФВ1 на ≥12% от исходного уровня, либо увеличением ≥10% прогнозируемого ОФВ1 после ингаляции бронходилататора короткого действия.
Дополнительные исследования обычно не требуются, но могут быть полезны при рассмотрении альтернативных диагнозов:
- Могут быть показаны дополнительные исследования функции легких (например, измерение объемов легких и оценка инспираторных петель), особенно если есть вопросы о возможном сопутствующем ХОБЛ, рестриктивном дефекте, VCD или возможной обструкции центральных дыхательных путей. Тест диффузионной способности помогает различать астму и эмфизему у пациентов, таких как курильщики и пожилые пациенты, которые подвержены риску обоих заболеваний.
- Бронхопровокация с метахолином, гистамином, холодным воздухом или физической нагрузкой может быть полезна при подозрении на астму, когда спирометрия в норме или близка к норме. Для безопасности
- причин, бронхопровокационное тестирование должно проводиться обученным специалистом в
- Соответствующее оборудование и обычно не рекомендуется, если ОФВ1 <65% от прогнозируемого. Положительный результат бронхопровокационного теста на метахолин является диагностическим признаком гиперчувствительности дыхательных путей, характерного признака астмы, который также может присутствовать при других состояниях (например,например, аллергический ринит, муковисцидоз, ХОБЛ). Таким образом, хотя положительный тест соответствует астме, отрицательная бронхопровокация может быть более полезной для исключения астмы.
- Рентген грудной клетки может потребоваться для исключения других диагнозов.
- Тестирование на аллергию
- Биомаркеры воспаления. Полезность измерения биомаркеров воспаления (например, общего и дифференциального подсчета клеток и анализов медиатора) в мокроте, крови, моче и выдыхаемом воздухе в качестве вспомогательных средств для диагностики и оценки астмы
Важно рассмотреть диагноз астмы, если присутствуют определенные элементы истории болезни — они не являются диагностическими сами по себе, но увеличивают вероятность диагноза астмы:
- Свистящее дыхание — высокие свистящие звуки при выдохе, особенно у детей.(Отсутствие хрипов и нормальный осмотр грудной клетки не исключают астму.)
- История любого из следующего:
- Кашель, особенно усиливающийся ночью
- Хрип рецидивирующий
- Рецидивирующее затруднение дыхания
- Повторяющееся стеснение в груди
- Симптомы возникают или ухудшаются при наличии:
- Упражнение
- Вирусная инфекция
- Животные с мехом или шерстью
- Клещи домашней пыли (в матрасах, подушках, мягкой мебели, коврах)
- Форма
- Дым (табак, дерево)
- Пыльца
- Изменения погоды
- Сильное эмоциональное выражение (сильный смех или плач)
- Химические вещества или пыль в воздухе
- Менструальные циклы
- Симптомы возникают или усиливаются ночью, пробуждая пациента.
Спирометрия необходима для установления диагноза астмы.
При физическом осмотре следует сосредоточить внимание на верхних дыхательных путях, груди и коже. Определенные данные, полученные при физикальном обследовании, увеличивают вероятность астмы, хотя их отсутствие не исключает ее, потому что болезнь по определению переменная, а признаки обструкции дыхательных путей часто отсутствуют между приступами:
- Гиперрасширение грудной клетки, особенно у детей; использование вспомогательных мышц; появление сутулых плеч; и деформация грудной клетки.
- Хрипы при нормальном дыхании или длительной фазе форсированного выдоха (типично для препятствия воздушному потоку). Свистящее дыхание можно услышать только во время форсированного выдоха, но это не является надежным индикатором ограничения воздушного потока.
- Повышенная назальная секреция, отек слизистой оболочки и / или носовые полипы.
- Атопический дерматит / экзема или любое другое проявление аллергического состояния кожи.
Наличие сопутствующих заболеваний или состояний, которые могут влиять на астму, в том числе:
- риносинусит,
- Гастроэзофагеальный рефлюкс или ларингофарингеальный рефлюкс и
- Бронхит или курение.
На ранней стадии заболевания симптомы могут включать нечеткое, тяжелое чувство стеснения в груди, а у пациента с аллергией могут быть сопутствующие симптомы ринита и конъюнктивита. Типичные симптомы, которые испытывают пациенты, включают кашель, хрипы, стеснение в груди и одышку. Кашель при астме обычно непродуктивный, но может прогрессировать до отхождения вязкой слизистой мокроты, которую трудно очистить. Если мокрота становится гнойной или обесцвечивается, это может означать наличие инфекции, поскольку при астме мокрота обычно прозрачная или светло-желтая.
Существует подгруппа астматиков, астма которых характеризуется исключительно кашлем, без явных хрипов, «кашлевой вариант астмы». Мониторинг PEF или ингаляционной пробы метахолина, чтобы уточнить, есть ли гиперреактивность бронхов, соответствующая астме, может быть полезным в диагностике. Диагноз кашлевого варианта астмы подтверждается положительным ответом на лечение астмы.
У полностью бессимптомного пациента результаты обследования грудной клетки будут нормальными, хотя обследование головы, глаз, ушей, носа и горла может выявить сопутствующий серозный средний отит, аллергический конъюнктивит, аллергический ринит, полипы носа, болезненность околоносовых пазух, признаки постназального капельная или лимфоидная гиперплазия слизистой оболочки глотки.При неосложненной астме стук пальцев крайне редко встречается, и это открытие должно направить внимание врача на такие заболевания, как бронхоэктатическая болезнь, муковисцидоз, новообразование легких или сердечные заболевания. Многие астматики с симптомами могут быть диагностированы путем тщательной аускультации грудной клетки, которая выявляет наличие хрипов на выдохе и несколько удлиненную фазу выдоха.
Обострения астмы — это острые или подострые эпизоды прогрессирующей одышки, кашля, хрипов и стеснения в груди или некоторая комбинация этих симптомов.Обострения характеризуются уменьшением потока воздуха на выдохе, которое может быть задокументировано и количественно определено простым измерением функции легких (спирометрия или PEF), может широко варьироваться у разных людей и у отдельных людей от редких до частых. Важно понимать, что тяжесть заболевания не обязательно коррелирует с интенсивностью обострений, которые могут варьироваться от легких до очень тяжелых и опасных для жизни.
Пациенты любой степени тяжести, даже перемежающейся астмы, могут иметь тяжелые обострения.Например, человек, страдающий перемежающейся астмой, может иметь тяжелое обострение во время вирусного заболевания или при воздействии аллергенов, к которым он или она чувствительны, или к ядовитым парам и раздражителям. Фактически, последняя классификация «легкой перемежающейся астмы» была изменена на «перемежающуюся астму», подчеркнув, что у пациентов любой степени тяжести, включая перемежающуюся, могут быть тяжелые обострения. Частота обострений, требующих лечения пероральными системными кортикостероидами, теперь изменилась на классификацию стойкой, а не перемежающейся астмы.Однако степень тяжести может определять продление болезни и часто характеризуется неослабевающими симптомами с плохой реакцией на терапию. Продолжительность обострения может варьироваться от нескольких часов до нескольких дней. Эти непредсказуемые вариации обострений могут представлять собой дилеммы лечения в клинической практике.
Оценка серьезности требует оценки следующих компонентов текущего обесценения:
- Симптомы
- Ночное пробуждение
- Необходимость в SABA для быстрого облегчения симптомов
- Пропущенные рабочие / учебные дни
- Способность заниматься обычной повседневной деятельностью или желаемой деятельностью
- Оценка качества жизни
- Функция легких, измеренная спирометрией: FEV1, FVC (или FEV6), FEV1 / FVC (или FEV6 у взрослых).Спирометрия является предпочтительным методом измерения функции легких для определения степени тяжести. Пиковая скорость потока не является надежной переменной для классификации серьезности.
Оценка риска
Оценка риска будущих нежелательных явлений требует тщательного анамнеза, наблюдения и заключения врача. Документирование предупреждающих знаков и нежелательных явлений будет необходимо, когда пациент окажется в группе повышенного риска. Пациенты, которые считаются подверженными повышенному риску неблагоприятных исходов, нуждаются в тщательном наблюдении и частой оценке со стороны их клиницистов.
Предикторы, которые, как сообщается, связаны с повышенным риском обострений или смерти, включают:
- Сильная обструкция воздушного потока, обнаруженная спирометрией
- Постоянная серьезная обструкция воздушного потока. Два или более визита в отделение неотложной помощи или госпитализации по поводу астмы за последний год; любая история интубации или госпитализации в ОИТ, особенно если в течение последних 5 лет
- Пациенты сообщают, что они чувствуют себя в опасности или напуганы астмой
- Определенные демографические характеристики или характеристики пациента: женщины, небелые, не использующие терапию ICS и курящие в настоящее время
- Психосоциальные факторы: депрессия, повышенный стресс, социально-экономические факторы
- Отношение и убеждения относительно приема лекарств
Астма у пожилых людей
Астма, поражающая людей на протяжении всей жизни.Текущие данные постоянно свидетельствуют о том, что астма распространена среди пожилых людей. Из-за увеличения продолжительности жизни во всем мире увеличивается доля людей в возрасте 65 лет и старше. К 2030 году пожилые люди будут составлять ~ 20% и ~ 36% населения США и Китая соответственно. Определение точной распространенности астмы у пожилых затруднено из-за недостаточного диагноза из-за пониженного восприятия или неполного сообщения о симптомах пациентами, неоптимального использования спирометрии, неправильной классификации астмы как хронической обструктивной болезни легких (ХОБЛ) и неспособности распознать астму. у субъектов с сопутствующими заболеваниями, такими как застойная сердечная недостаточность или ХОБЛ.По данным двух общенациональных обследований, проведенных в США, оценка распространенности текущей астмы среди пожилых людей за период 1980–2004 годов составила 5,9%. У пожилых людей астма чаще встречается у женщин, чем у мужчин. По сравнению с детьми или более молодыми людьми, пожилые люди и / или пожилые люди имеют более высокую заболеваемость и затраты на здравоохранение из-за астмы, поэтому важно распознавать и лечить астму у пожилых людей.
Причины астмы
В раннем возрасте преобладает фенотип аллергической астмы.Хотя астма имеет сильный генетический компонент, для ее проявления должны присутствовать факторы окружающей среды. Парадигма аллергической индукции астмы — воздействие аллергена → аллергическая сенсибилизация → развитие астмы. В то время как различные аллергические реакции в помещении и в помещении были вовлечены в развитие и обострение детской астмы, среда в помещении оказывает наибольшее влияние на развитие астмы. Дети, сенсибилизированные к аэроаллергенам в молодом возрасте, вероятно, будут иметь стойкие симптомы астмы в позднем детстве и в зрелом возрасте, и у них будет более слабая функция легких, чем у детей без сенсибилизации.Клещ домашней пыли (HDM), домашние животные с шерстью, тараканы, грызуны и плесень, с региональными вариациями, составляют большую долю аэроаллергенов, связанных с сенсибилизацией и астмой. Во многих случаях экспозиция и чувствительность следуют за a. Доказательства, подтверждающие взаимосвязь «доза-реакция», особенно убедительны для пылевых клещей и кошек.
Тенденции устойчивого роста населения в сторону городских центров также совпадают с траекторией увеличения загрязнения воздуха. Загрязнение воздуха в помещении и окружающей среде было связано с множеством неблагоприятных сердечно-легочных последствий для здоровья, включая симптомы астмы, обострения и снижение функции легких.Наиболее изученными загрязнителями являются диоксид азота (NO2), озон (O3), летучие органические соединения (ЛОС) и твердые частицы (ТЧ), в состав которых входит сажа.
Недавние данные продемонстрировали повышенное воздействие загрязнения внутриутробно и в первый год жизни может влиять на развитие астмы у маленьких детей. Воздействие загрязненных помещений PM2,5 и ЛОС прямо коррелирует с воспалительными маркерами астмы у школьников с астмой и без нее, что указывает на потенциальную индукцию аллергического воспаления дыхательных путей при таком воздействии.
Табачный дым в окружающей среде (ETS) является независимым фактором, определяющим развитие астмы. Табачный дым содержит много летучих органических соединений и NO2, которые, вероятно, являются проводниками плохих респираторных заболеваний. Исследования in vivo также предполагают, что воздействие ETS связано с IL-13 и более высоким уровнем сывороточного IgE у детей с астмой по сравнению с детьми, не подвергавшимися воздействию астмы, и контрольной группой, что предполагает увеличение иммунофенотипа Th3 с воздействием.
С начала 2000-х годов обратная связь между сельским хозяйством, особенно традиционным образом жизни в молочном животноводстве, и развитием астмы была продемонстрирована в раннем возрасте и, похоже, сохраняется и во взрослой жизни.У детей, живущих на фермах, также снизились показатели сенсибилизации и других атопических состояний. Фермерские исследования показали, что большое разнообразие микробных воздействий как в животных, так и в домашних условиях тесно и обратно связано с астмой, подразумевая, что ранняя и стойкая микробная среда влияет на развитие иммунной системы вдали от аллергической и астматической предрасположенности.
Кишечный микробиом, вероятно, влияет на иммунную систему аналогично тому, как это связано с воздействием на ферму.
Поскольку ограничение воздействия аллергенов и иммунотерапия от аллергии особенно полезны при лечении аллергических астматиков, тщательный поиск возможных аллергий показан почти всем астматикам, и конечно всем стойким астматикам.
Помимо астмы, вызванной аллергеном, астму также могут вызывать многие другие факторы и состояния, такие как физические упражнения, инфекция, профессиональные химические воздействия, побочные эффекты лекарств, таких как бета-адреноблокаторы, бронхит и аллергический гранулематоз Черга-Стросса.Синусит, ГЭРБ, гипертиреоз, беременность и вирусные заболевания могут осложнять астму.
Патогенез и генетика
За последнее десятилетие исследования подтвердили важную роль воспаления при астме, но, к сожалению, конкретные процессы, связанные с передачей воспаления дыхательных путей к специфическим патофизиологическим последствиям дисфункции дыхательных путей, и клинические проявления астмы еще не полностью изучены. Точно так же многое было изучено о факторах окружающей среды хозяина, которые определяют восприимчивость дыхательных путей к этим процессам, но трудно установить относительный вклад каждого из них и точное взаимодействие между ними, которое приводит к возникновению или сохранению заболевания.Концепции, лежащие в основе патогенеза астмы, значительно изменились за последние 25 лет и все еще проходят оценку, поскольку определены различные фенотипы этого заболевания, и более глубокое понимание связывает клинические особенности астмы с генетическими моделями.
Поскольку астма включает комплексную реакцию проводящих дыхательных путей легких на известные или неизвестные триггеры, это многоклеточное заболевание, включающее аномальные реакции многих различных типов клеток в легких.
Триггеры окружающей среды одновременно действуют на афферентные нервы дыхательных путей (которые высвобождают свои собственные пептидные медиаторы и стимулируют рефлекторное высвобождение бронхоконстриктора ацетилхолина) и эпителиальные клетки дыхательных путей, инициируя ответы в нескольких типах клеток, которые способствуют метаплазии слизистой и бронхоконстрикции гладких мышц дыхательных путей, которые характеризуют астма.
Эпителиальные клетки выделяют TSLP и IL-33, которые действуют на дендритные клетки дыхательных путей, и IL-25, который вместе с IL-33 действует на тучные клетки, базофилы и врожденные лимфоциты 2 типа.Эти секретируемые продукты стимулируют созревание дендритных клеток, что способствует образованию эффекторных Т-клеток и запускает высвобождение как прямых бронхоконстрикторов, так и цитокинов Th3 из клеток врожденного иммунитета, которые воздействуют на эпителий и гладкие мышцы дыхательных путей и дополнительно способствуют усилению воспаления дыхательных путей за счет последующего адаптивные Т-клеточные ответы.
Астма генетически неоднородна. Несколько общих аллелей связаны с риском заболевания в любом возрасте.Вовлеченные гены предполагают роль в передаче информации о повреждении эпителия адаптивной иммунной системе и активации воспаления дыхательных путей. Астма сильно передается в семье, и ее наследственность оценивается в 60%. Генетические исследования предлагают структурированные средства понимания причин астмы, а также определения целей, которые можно использовать для лечения синдрома. Недавние полногеномные исследования ассоциации начали проливать свет как на общие, так и на отдельные пути, которые способствуют развитию астмы и аллергических заболеваний.Ассоциации с вариациями генов, кодирующих цитокины, происходящие из эпителиальных клеток, интерлейкин-33 (IL-33) и стромальный лимфопоэтин тимуса (TSLP), а также ген IL1RL1 , кодирующий рецептор IL-33, ST2, подчеркивают центральную роль врожденного пути иммунного ответа, которые способствуют активации и дифференцировке Т-хелперных 2 (Th3) клеток в патогенезе как астмы, так и аллергических заболеваний. Фактор атопии, или генетическая тенденция к развитию заболевания, остается самым сильным предрасполагающим фактором для развития астмы.Эти и другие генетические открытия расширяют наше понимание общих и уникальных биологических путей, которые не регулируются в этих связанных состояниях, и в конечном итоге будут полезны при разработке новых методов лечения и профилактики.
Профилактика
Многофакторное заболевание требует нескольких подходов, чтобы свести к минимуму развитие или прогрессирование клинических симптомов.
- Контроль окружающей среды
Наиболее убедительные доказательства того, что воздействие окружающей среды в раннем возрасте влияет на развитие астмы, — от рандомизированных контролируемых вмешательств до конкретного воздействия на возбудителя болезни и демонстрации более низкой частоты развития астмы.Стратегии устранения аллергенов, направленные на кошек, собак, плесень, мышей и тараканов, демонстрируют существенное снижение уровней воздействия в домах. Вмешательства, направленные только на снижение HDM, оказались эффективными и, похоже, улучшили ранние результаты.
Недавние метаанализы показали, что многогранные программы по устранению аллергенов защищают от развития астмы с 20-50% снижением шансов. Наибольший защитный эффект наблюдался у детей с последующим наблюдением более 5 лет, что указывает на истинное снижение риска для тех, кто предрасположен к развитию атопической астмы.
Лучшим профилактическим эффектом избегания аллергенов было исследование по первичной профилактике астмы у детей в Канаде в когорте детей из группы высокого риска. В этом исследовании вмешательство заключалось в предотвращении появления клещей домашней пыли, домашних животных и табачного дыма в окружающей среде, начиная с пренатального периода, и поощрения грудного вскармливания с отсроченным введением твердых веществ. Мероприятия HDM включали обертывание матрасов и пружинных матрасов родителей и детей, еженедельную стирку всех постельных принадлежностей горячей водой и нанесение бензилбензоата на ковры и обивку до рождения и в возрасте 4 и 8 месяцев.При обследовании в возрасте 7 лет у детей, которым проводилось вмешательство, было значительно реже врачи диагностировали астму, хрипы в течение последних 12 месяцев и хрипы, за исключением простуды. Другое когортное исследование новорожденных также выявило значительно меньшее количество симптомов астмы в возрасте 8 лет в группе вмешательства с высоким риском рождения, сфокусированной на HDM и избегании пищевых аллергенов в раннем возрасте, а также на значительном снижении атопии к 8-летнему периоду.
Крупные исследования, оценивающие повышенное воздействие комнатных грибов до развития симптомов астмы, показывают, что виды Penicillium, Aspergillus и Cladosporium представляют опасность для респираторного здоровья у восприимчивых популяций.Усиленное обострение текущих симптомов астмы у детей и взрослых было связано с повышенным уровнем видов Penicillium, Aspergillus, Cladosporium и Alternaria, хотя в дальнейшей работе следует учитывать роль разнообразия грибов и повышенное воздействие других видов грибов.
- Пробиотики и витамины
Ранние исследования влияния пробиотиков на развитие астмы за счет влияния на перинатальный микробиом неоднозначны. Недавнее исследование показало значительное снижение риска атопической сенсибилизации, связанного с пре- и послеродовым введением пробиотиков, однако не оказало никакого влияния на астму или хрипы.
Витамины — важные составляющие нашего рациона, которые, как давно известно, влияют на иммунную систему. В последние годы особое внимание уделяется витаминам A и D, поскольку было показано, что эти витамины оказывают неожиданное и решающее влияние на иммунный ответ.
- Экспериментальные профилактические методы лечения
У недоношенных детей без бронхолегочной дисплазии паливизумаб, моноклональное антитело против RSV, снижает респираторную заболеваемость до 78%.Недавние исследования у недоношенных детей без БЛД предполагают, что профилактика в младенчестве может уменьшить повторяющиеся хрипы в первый год жизни на 10% и до 50% в трехлетнем возрасте. Хотя это обнадеживает, необходимы дальнейшие продольные исследования для оценки эффекта профилактики паливизумабом на снижение заболеваемости астмой в детстве.
Недавние данные свидетельствуют о том, что противоаллергенная иммунотерапия для перекрестного связывания рецептора FcέR1 может уменьшить симптомы вирусной астмы.Хотя изменения физической среды изучались, мало внимания уделялось подходу к изменению иммунной конституции людей из группы высокого риска. В этом отношении иммуномодуляторы, такие как омализумаб, могут представлять интерес в будущем.
Лечение
Лечение противовоспалительными препаратами может в значительной степени обратить вспять некоторые из этих процессов; однако для достижения успешного ответа на терапию часто требуются недели, а в некоторых ситуациях он может быть неполным.
Цели лечения астмы включают улучшение качества жизни людей, страдающих астмой, в дополнение к контролю над симптомами, снижению риска обострений и предотвращению смерти, связанной с астмой.
Недавнее крупное международное исследование продемонстрировало, что значительное снижение частоты тяжелых обострений и улучшение качества жизни были достигнуты за счет достижения установленного руководящими принципами контроля астмы и корректировки терапии для достижения этого. Поэтому важно изучить, как проявление болезни и контроль над ней влияют на качество жизни пациента.Были составлены специальные анкеты для клинической оценки, чтобы помочь практикующим врачам в оценке пациентов с астмой:
Качество жизни, связанное с астмой
- Мини-опросник качества жизни при астме (Juniper et al. 1999a)
- Анкета качества жизни при астме (Кац и др., 1999; Маркс и др., 1993)
- ITG Краткая форма астмы (Bayliss et al., 2000)
- Качество жизни детей при астме (Juniper et al. 1996)
Общее качество жизни
- SF-36 (Bousquet et al.1994)
- SF-12 (Уэр и др., 1996)
Изменение акцента по сравнению с предыдущими практическими рекомендациями заключается в периодической оценке контроля астмы . Для начала лечения следует классифицировать степень тяжести астмы, а начальное лечение должно соответствовать соответствующей категории тяжести. После того, как лечение установлено, основное внимание уделяется оценке контроля астмы, чтобы определить, были ли достигнуты цели терапии и будут ли уместны корректировки в терапии (повышение или понижение).
Краткий справочник по лечению астмы
Компоненты, которые считаются необходимыми для эффективного лечения астмы:
Меры оценки и мониторинга, полученные с помощью объективных тестов, физикального обследования, истории болезни и отчета пациента, для диагностики и оценки характеристик и тяжести астмы, а также для контроля за достижением и поддержанием контроля над астмой
- Партнерское образование в области лечения астмы
- Контроль факторов окружающей среды и сопутствующих заболеваний, влияющих на астму
Фармакологическая терапия
Целями терапии являются достижение контроля над астмой за счет снижения нарушений и риска:
- Предотвратить хронические и неприятные симптомы (например,g., кашель или одышка днем, ночью или после нагрузки)
- Требуется нечастое использование (≤2 дней в неделю) ингаляционного SABA для быстрого облегчения симптомов
- Поддержание (почти) «нормальной» легочной функции
- Поддерживать нормальный уровень активности (включая упражнения и другую физическую активность, а также посещаемость на работе или в школе)
- Удовлетворение ожиданий пациентов и их семей от лечения астмы и их удовлетворение
- Предотвратить повторные обострения астмы и свести к минимуму необходимость посещения отделения неотложной помощи или госпитализации
- Предотвратить прогрессирующую потерю функции легких; для детей предотвращает замедление роста легких
- Обеспечить оптимальную фармакотерапию с минимальными побочными эффектами или без них
Детальные воспоминания пациентов о симптомах со временем уменьшаются; поэтому клиницист может выбрать для оценки 2-недельный, 3-недельный или 4-недельный период отзыва.Оценка симптомов для периодов более 4 недель должна отражать более глобальную оценку симптомов, например, выяснение того, улучшилась ли у пациента астма после последнего посещения, и выяснение, сталкивался ли пациент с какими-либо конкретными трудностями в течение определенных сезонов или событий.
Низкий ОФВ1 связан с повышенным риском тяжелых обострений астмы. Регулярный мониторинг легочной функции особенно важен для пациентов с астмой, которые не замечают своих симптомов до тех пор, пока обструкция дыхательных путей не станет серьезной.Нет доступного метода обнаружения «людей с плохим восприятием». В литературе сообщается, что пациенты с почти смертельным обострением астмы, а также пожилые пациенты чаще плохо воспринимают обструкцию дыхательных путей.
Краткий справочник по лечению астмы
Препараты длительного контроля
Кортикостероиды: Блокируют позднюю фазу реакции на аллерген, снижают гиперреактивность дыхательных путей и подавляют миграцию и активацию воспалительных клеток.Они являются наиболее сильнодействующими и эффективными противовоспалительными препаратами, доступными в настоящее время. ICS используются для длительного контроля астмы. Короткие курсы пероральных системных кортикостероидов часто используются для быстрого контроля над заболеванием при начале долгосрочной терапии; Пероральные системные кортикостероиды длительно используются при тяжелой персистирующей астме.
Кромолин натрия и недокромил: Стабилизируют тучные клетки и нарушают функцию хлоридных каналов. Они используются в качестве альтернативных, но не предпочтительных лекарств для лечения устойчивой астмы легкой степени.Их также можно использовать в качестве профилактического лечения перед физическими упражнениями или неизбежным воздействием известных аллергенов.
Иммуномодуляторы: Омализумаб (анти-IgE) представляет собой моноклональное антитело, которое предотвращает связывание IgE с высокоаффинными рецепторами на базофилах и тучных клетках. Омализумаб используется в качестве дополнительной терапии для пациентов старше 12 лет, страдающих аллергией и тяжелой персистирующей астмой. Клиницисты, применяющие омализумаб, должны быть готовы к выявлению и лечению анафилаксии, которая может возникнуть.
Модификаторы лейкотриенов: (Монтелукаст, пранлукаст, зафирлукаст и зилеутон). Нацельтесь на одну группу медиаторов воспаления, либо блокируя рецептор лейкотриена, либо снижая активность ферментов, необходимых для синтеза лейкотриена. Доступны два LTRA: монтелукаст (для пациентов старше 1 года) и зафирлукаст (для пациентов в возрасте ≥7 лет). Ингибитор пути 5-липоксигеназы зилеутон доступен для пациентов старше 12 лет; Важное значение имеет мониторинг функции печени.LTRA являются альтернативной, но не предпочтительной терапией для лечения персистирующей астмы легкой степени (этап 2). LTRA также можно использовать в качестве дополнительной терапии с ICS, но для подростков старше 12 лет и взрослых. Зилеутон можно использовать в качестве альтернативной, но не предпочтительной дополнительной терапии у взрослых.
LABA: Салметерол и формотерол после приема однократной дозы имеют продолжительность бронходилатации не менее 12 часов. Из-за более медленного начала действия использование LABA для лечения острых симптомов или обострений в настоящее время не рекомендуется или является монотерапией для долгосрочного контроля астмы.
- LABA используются в сочетании с ICS для долгосрочного контроля и предотвращения симптомов при умеренной или тяжелой персистирующей астме (лечение стадии 3 или выше у детей ≥5 лет и взрослых)
- Из доступных дополнительных методов лечения LABA является предпочтительной терапией в сочетании с ICS у подростков ≥12 лет и взрослых
- Благоприятные эффекты LABA в комбинированной терапии для подавляющего большинства пациентов, которым для контроля астмы требуется больше терапии, чем только низкодозный ICS (т.д., требуют лечения ступени 3 или выше) следует сопоставить с повышенным риском тяжелых обострений, хотя и нечастых, связанных с ежедневным использованием LABA (см. обсуждение в тексте).
Для пациентов в возрасте ≥5 лет с умеренной персистирующей астмой или астмой, недостаточно контролируемой низкими дозами ICS, возможность увеличения дозы ICS должна иметь такой же вес, как возможность добавления LABA. Для пациентов в возрасте ≥5 лет с тяжелой персистирующей астмой или астмой, недостаточно контролируемой на этапе 3 лечения, комбинация LABA и ICS является предпочтительной терапией.
LABA можно использовать перед тренировкой, но продолжительность действия не превышает 5 часов при постоянном регулярном применении. Не рекомендуется частое и хроническое использование LABA для EIB, поскольку такое использование может скрыть плохо контролируемую стойкую астму.
Метилксантины : Теофиллин с замедленным высвобождением представляет собой бронходилататор от слабой до умеренной, используемый в качестве альтернативной, а не предпочтительной дополнительной терапии с ИКС (уровень доказательности A). Теофиллин может оказывать легкое противовоспалительное действие.Важно контролировать концентрацию теофиллина в сыворотке крови.
Лекарства быстрого действия
Антихолинергические средства: Подавляют мускариновые холинергические рецепторы и снижают внутренний тонус блуждающего нерва дыхательных путей. Бромид ипратропия обеспечивает дополнительное преимущество SABA при обострениях астмы средней и тяжелой степени. Может использоваться в качестве альтернативного бронходилататора для пациентов, которые не переносят SABA (уровень доказательности D).
SABA: Альбутерол, левалбутерол и пирбутерол являются бронходилататорами, расслабляющими гладкие мышцы, суженные в результате воздействия окружающей среды.Терапия выбора для облегчения острых симптомов и профилактики БЭИ. SABA обеспечат быстрое облегчение симптомов, но не нацелены на основное воспаление, связанное с астмой.
Системные кортикостероиды: Оральные системные кортикостероиды, хотя и не короткого действия, используются при умеренных и тяжелых обострениях в качестве дополнения к SABA для ускорения выздоровления и предотвращения рецидивов обострений.
Краткий справочник по лечению астмы
Прочие методы лечения
Иммунотерапия аллергенами
Иммунотерапия с помощью инъекций аллергенов эффективна при аллергической астме, а также при аллергическом риноконъюнктивите и, как было показано, приводит к очень значительному улучшению симптомов, сокращению количества принимаемых спасательных препаратов и улучшению как аллерген-специфических, так и неспецифических бронхиальная гиперреактивность.Иммунотерапия особенно эффективна при сезонной астме, но менее эффективна при хронической астме. Бронхиальная астма является фактором риска системных реакций на иммунотерапию и не должна рассматриваться у плохо контролируемых астматиков. Лечение аллергии накладывается на другие методы лечения для долгосрочного контроля на всех уровнях астмы. Сопутствующее заболевание верхних дыхательных путей , например аллергический ринит, синусит, следует лечить, и необходимо контролировать общую дозу ингаляционных кортикостероидов.
Биологическое лечение: Омализумаб (моноклональные анти-IgE-антитела) можно рассматривать как дополнительную терапию на этапе 5 или 6 лечения пациентов с аллергией и тяжелой персистирующей астмой, которая неадекватно контролируется с помощью комбинации высоких доз ICS и LABA. Омализумаб эффективен для уменьшения обострений астмы и госпитализаций у пациентов с повышенным уровнем общего IgE. Он рекомендуется для пациентов с астмой средней и тяжелой степени тяжести в качестве дополнительной терапии к ингаляционным стероидам и во время постепенного снижения дозы стероидов, у пациентов с резистентной к стероидам астмой и у пациентов, которым необходимо уменьшить или отменить прием ингаляционных стероидов.
Бронхиальная термопластика (BT) — это новый метод лечения пациентов с тяжелой астмой. Используя радиочастотную тепловую энергию, он направлен на уменьшение массы гладких мышц дыхательных путей. Несколько клинических испытаний продемонстрировали улучшение качества жизни, связанного с астмой, и снижение количества обострений после лечения БТ. Кроме того, недавние данные продемонстрировали долгосрочную безопасность процедуры, а также устойчивое улучшение показателей обострений астмы, сокращение обращаемости за медицинской помощью и улучшение качества жизни.
За последние 10 лет были достигнуты значительные успехи в понимании генетики астмы, биологии дыхательных путей и передачи сигналов иммунных клеток. Эти достижения привели к разработке низкомолекулярных терапевтических средств и биологических агентов, которые могут улучшить лечение астмы в будущем. Несколько новых классов лекарств от астмы, включая β-агонисты сверхдлительного действия и модуляторы путей интерлейкина 4 (ИЛ-4), ИЛ-5, ИЛ-13 и ИЛ-17, оценивались в рандомизированных контролируемых исследованиях.Другие новые классы лекарств, включая диссоциированные кортикостероиды, антагонисты хемокинового рецептора 2 CXC, агонисты toll-подобного рецептора 9 и ингибиторы тирозинкиназы, находятся на более ранних этапах разработки.
Лечение других сопутствующих заболеваний
Всем пациентам также назначается симптоматическая терапия, которую можно использовать по мере необходимости. Цель всех этих пациентов — адаптировать лекарства и их дозы для контроля уровня заболевания, всегда пытаясь добиться оптимального контроля с помощью самой низкой эффективной дозы лекарств.По крайней мере, половина взрослых людей в США, страдающих астмой, имеют по крайней мере еще одно хроническое заболевание. Наличие астмы и других хронических состояний связано с худшими исходами астмы. В нескольких исследованиях рассматривалась взаимосвязь между астмой и другими специфическими хроническими состояниями; результаты этих исследований показали, что наличие депрессии, тревоги и / или панического расстройства связано с повышенным риском развития нового диагноза астмы и с худшими исходами астмы. Кроме того, результаты этих исследований показали, что наличие астмы связано с повышенным риском развития нового диагноза депрессии или тревоги и / или панического расстройства.
Текущие руководства NIH рекомендуют, чтобы всех пациентов, госпитализированных по поводу астмы, обследовал специалист по астме. Таким образом, пациенты могут улучшить качество жизни и снизить заболеваемость и смертность от астмы
Библиография
- Национальный институт сердца, легких и крови Национальная программа обучения и профилактики астмы Отчет 3 экспертной группы: Рекомендации по диагностике и лечению астмы, Полный отчет 2007
- Эндотипы астмы: новый подход к классификации заболеваний в рамках синдрома астмы.Lötvall J1, Akdis CA, Bacharier LB, Bjermer L, Casale TB, Custovic A, Lemanske RF Jr, Wardlaw AJ, Wenzel SE, Greenberger PA. J Allergy Clin Immunol. Февраль 2011 г .; 127 (2): 355-60. DOI: 10.1016 / j.jaci.2010.11.037
- Астма у пожилых людей: что мы знаем и что нам еще предстоит знать . Анаи Яньес, Санг-Хоэн Чо, Жоан Б. Сориано, Ланни Дж. Розенвассер, Густаво Дж. Родриго, Клаус Ф Рабе, Стивен Питерс, Акио Ниими, Деннис К. Ледфорд, Рохит Катиаль, Леонардо М. Фаббри, Хуан С. Селедон, Джорджио Вальтер Каноника, Пауль Бусс, Луи-Филипп Буле, Карлос Э. Баэна-Каньяни, Кутайба Хамид, Клаус Бахер, Руби Паванкар, Стивен Т. Холгейт.World Allergy Organ J. 2014; 7 (1): 8. Опубликовано в Интернете, 2014 г. 30 мая. Doi: 10.1186 / 1939-4551-7-8
Перинатальные и ранние детские факторы окружающей среды, влияющие на иммунопатогенез аллергической астмы. Джонатан М. Гаффин, Watcharoot Kanchongkittiphon, Wanda Phipatanakul. Int Immunopharmacol. 2014 сентябрь; 22 (1): 21–30. Опубликовано в Интернете 19 июня 2014 г. doi: 10.1016 / j.intimp.2014.06.005 PMCID: PMC4119505 - Глобальная стратегия ведения и профилактики астмы: резюме GINA. Bateman ED, Hurd SS, Barnes PJ, Bousquet J, Drazen JM, FitzGerald M. et al. Eur Respir J 31 (1): 143-78. 2008 DOI: 10.1183 / 036.00138707 PMID: 18166595
- Генетика астмы и аллергических заболеваний: перспектива 21 века
Кэрол Обер, Цунг-Чие Яо. Immunol Rev. Авторская рукопись; доступно в PMC 2012 1 июля. Опубликован в окончательной отредактированной форме как: Immunol Rev. 2011 июль; 242 (1): 1030. doi: 10.1111 / j.1600-065X.2011.01029.x PMCID: PMC3151648 - Международный консенсус по детской астме (ICON)
Н. Г. Пападопулос, Х. Аракава, К.-Х. Карлсен, А. Кустович, Дж. Герн, Р. Леманске, П. Ле Суеф, М. Макела, Дж. Робертс, Г. Вонг, Х. Зар, К. А. Акдис, Л. Б. Бахарьер, Э. Баральди, Х. П. ван Бевер, Дж. . de Blic, A. Boner, W. Burks, TB Casale, JA Castro-Rodriguez, YZ Chen, YM El-Gamal, ML Everard, T. Frischer, M. Geller, J. Gereda, DY Goh, TW Guilbert, G .Хедлин, П. У. Хейманн, С. Дж. Хонг, Э. М. Хоссни, Дж. Л. Хуанг, Д. Джексон, Дж. К. де Йонгсте, О. Калайси, Н. Халед, С. Клинг, П. Куна, С. Лау, Д. К. Ледфорд, С. И. Ли, А. Х. Лю, RF Lockey, K. Lodrup-Carlsen, J. Lotvall, A. Morikawa, A. Nieto, H. Paramesh, R. Pawankar, P. Pohunek, J. Pongracic, D. Price, C. Robertson, N. Rosario, LJ Россенвассер, П.Д. Слай, Р. Штейн, С. Стик, С. Сефлер, Л. М. Тауссиг, Э. Валовирта, П. Вичьянонд, Д. Уоллес, Э. Вайнберг, Г. Веннергрен, Дж. Вильдхабер, Р.С. Зейгер. Аллергия. Авторская рукопись; доступно в PMC 2015 26 мая. В окончательной редакции опубликовано как: Allergy. 2012 август; 67 (8): 976–997. Опубликовано в Интернете 15 июня 2012 г. doi: 10.1111 / j.1398-9995.2012.02865.x PMCID: PMC4442800
Дополнительные ссылки:
Буттаро, Т.М., Полгар-Бейли, П., Сандберг-Кук, Дж. И Трибульски, Дж. (2017). Первичная помощь: совместная практика (5 -е изд. ) Сент-Луис, Миссури: Эльзевир.
https: // www.nhlbi.nih.gov/files/docs/guidelines/asthma_qrg.pdf
https://www.frontiersin.org/articles/10.3389/fimmu.2019.00821/full
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4818235/
Кашель, чихание, хрипы? У вас может быть аллергическая астма — Основы здоровья от клиники Кливленда
Одна только аллергия может сделать вас очень несчастным. Но иногда то, что вызывает аллергию, может нанести еще больший ущерб — в виде астмы.
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Если у вас одновременно появляются чихание, хрипы и одышка, у вас может быть аллергическая астма.
Здесь аллерголог / иммунолог Рональд Перселл, доктор медицины, объясняет четыре вещи, которые вы должны знать об этом заболевании.
1. Астма обычно связана с аллергическим ринитом
Экологическая аллергия может уникальным образом повлиять на дыхательные пути:
- Аллергический ринит (сенная лихорадка) поражает нос и носовые пазухи и может вызывать чихание, заложенность носа, а также зуд в носу и глазах.
- Астма в основном поражает ваши легкие , и может вызывать кашель, хрипы, стеснение в груди, одышку или учащенное дыхание.
Но когда у вас аллергическая астма, у вас, скорее всего, разовьются сразу оба набора симптомов.
У детей симптомы могут быть более незаметными, отмечает доктор Перселл. Дети могут сказать, что они слишком устали, чтобы играть, но родителям следует проверить, нет ли хрипов или кашля. «Если другие дети бегают и играют, а ваш ребенок хочет сидеть в стороне, у него могут быть проблемы с дыханием», — говорит он.
2. Триггеры находятся в вашей среде
Хотя многие вещества (аллергены) могут вызывать аллергическую астму, все они имеют одну общую черту: они находятся в окружающей среде, а не в вашей пище или лекарствах.
«Перхоть домашних животных, пылевые клещи, тараканы, плесень и пыльца — все это может вызвать аллергическую астму», — говорит доктор Перселл.
Если пыльца или плесень вызывают заболевание, это может происходить только сезонно. Он отмечает, что если домашние животные или пылевые клещи на вашей подстилке вызывают это заболевание, вы можете страдать круглый год.
3. Важно минимизировать воздействие
Тест на аллергию может помочь определить, что вызывает у вас аллергию. Дополнительное тестирование может помочь подтвердить диагноз астмы.
Как только вы узнаете, что у вас аллергическая астма, выявление и предотвращение ее триггеров поможет вам контролировать свои симптомы. «По возможности примите меры для предотвращения или минимизации воздействия», — советует доктор Перселл.
Одни и те же методы не работают для всех триггеров аллергии. Например, «пылевые клещи не переносятся по воздуху, а перхоть кошек и собак», — говорит он.
Чтобы уменьшить количество аллергенов в вашем доме, доктор Перселл рекомендует:
- Использование высокоэффективного воздушного фильтра (HEPA) для уменьшения срабатывания триггера, переносимого по воздуху.
- Сведение к минимуму или исключение контакта с домашними животными.
- Использование специальных чехлов для защиты от пылевых клещей на подстилке и обеспечение уровня влажности в помещении 35%, чтобы минимизировать воздействие пылевых клещей.
- Устранение источников пищи для тараканов с помощью герметичных пищевых контейнеров и регулярной очистки кухонных полов и поверхностей.
- Переодевайтесь и принимайте душ после того, как войдете внутрь, если у вас аллергия на пыльцу, и закройте двери и окна, когда количество пыльцы будет высоким.
Хотя плесень в большей степени является аллергеном на открытом воздухе, она может развиваться в помещении (почти всегда из-за утечки воды). «Устранение утечки воды обычно бывает достаточно с использованием разбавленного раствора отбеливателя или коммерческого чистящего средства», — говорит доктор Перселл.
«Обширное проникновение плесени может потребовать профессиональных услуг по удалению плесени.”
4. Узнайте, как управлять симптомами
Хорошая новость заключается в том, что современные методы лечения астмы и аллергии — в основном лекарства и ингаляторы — очень эффективны.
«Они относительно просты в использовании и имеют минимальные побочные эффекты», — говорит доктор Перселл. «Когда симптомы более серьезны или не реагируют на другие меры, очень эффективны уколы от аллергии (иммунотерапия аллергенами)».
Один из вариантов, который должен предлагать , а не , — это позволить аллергической астме испортить качество вашей жизни.«Наша цель — управлять своим состоянием, чтобы оно никогда не ограничивало занятия, которые вы любите, потому что они вызывают аллергическую реакцию», — говорит он.
Работа с вашим врачом поможет вам найти план лечения, который вам подходит.
Ринит | Johns Hopkins Medicine
Что такое ринит?
Ринит — это реакция, вызывающая заложенность носа, насморк, чихание и зуд. Большинство типов ринита вызваны воспалением и связаны с симптомами в глазах, ушах или горле.
Есть несколько видов ринита. Наиболее распространены острый ринит, который обычно вызывается вирусным заболеванием, аллергическим или сезонным ринитом, а также неаллергическим или круглогодичным ринитом. Аллергический ринит возникает, когда аллергены в воздухе вызывают высвобождение гистамина в организме. Гистамин вызывает зуд, отек и скопление жидкости в хрупких слизистых оболочках носовых ходов, пазух и век.
Что вызывает ринит?
Наиболее частыми причинами ринита являются:
Пыльца, выделяемая деревьями, травой и сорняками
Пылевые клещи
Форма
Отходы тараканов
Перхоть животных
Дымы и запахи
Температура
Гормональные изменения
Некоторые лекарства и злоупотребление спреями для носа местного действия
Изменения в окружающей среде
Дым
Некоторые продукты или специи
Кто подвержен риску ринита?
Люди, страдающие астмой, подвержены более высокому риску ринита.Аллергический ринит — распространенная проблема, которая может быть связана с астмой. Однако эта ссылка не совсем понятна. Эксперты считают, что, поскольку из-за ринита трудно дышать через нос, носу труднее нормально работать. Дыхание через рот не согревает, не фильтрует и не увлажняет воздух, прежде чем он попадет в легкие. Это может усугубить симптомы астмы.
У некоторых людей борьба с аллергическим ринитом может помочь в борьбе с астмой.
Каковы симптомы ринита?
Симптомы ринита включают:
Чихание
заложенный нос
Насморк
Зуд в носу, горле, глазах и ушах
Носовые кровотечения
Очистить дренаж из носа
Повторяющиеся ушные инфекции
Храп
Дыхание через рот
Усталость
Как диагностируется ринит?
Чаще всего диагноз ставится вашим лечащим врачом на основании подробного анамнеза и физического осмотра.Помимо вышеперечисленных признаков, врач может найти:
Как лечится ринит?
Избегание аллергенов, вызывающих проблему, — лучшее лечение. Симптомы ринита иногда похожи на другие состояния или проблемы со здоровьем. Всегда обращайтесь к своему врачу за диагнозом.
Лечение ринита может включать:
Можно ли предотвратить ринит?
Профилактические меры по предотвращению аллергического ринита включают:
Избегать мест с сильной пылью, клещами или плесенью
Избегание домашних животных
Как избежать того, что вы знаете, что у вас аллергия на
Средства контроля в вашей среде, такие как кондиционирование воздуха во время сезона пыльцы
Основные сведения о рините
Ринит — это реакция, которая возникает в глазах, носу и горле, когда аллергены в воздухе вызывают высвобождение гистамина в организме.
