Свистящее дыхание
Подтверждаю Подробнее
- ИНВИТРО
- Библиотека
- Симптомы
- Свистящее дыхание
Тиреотоксикоз
Бронхит
Отек легких
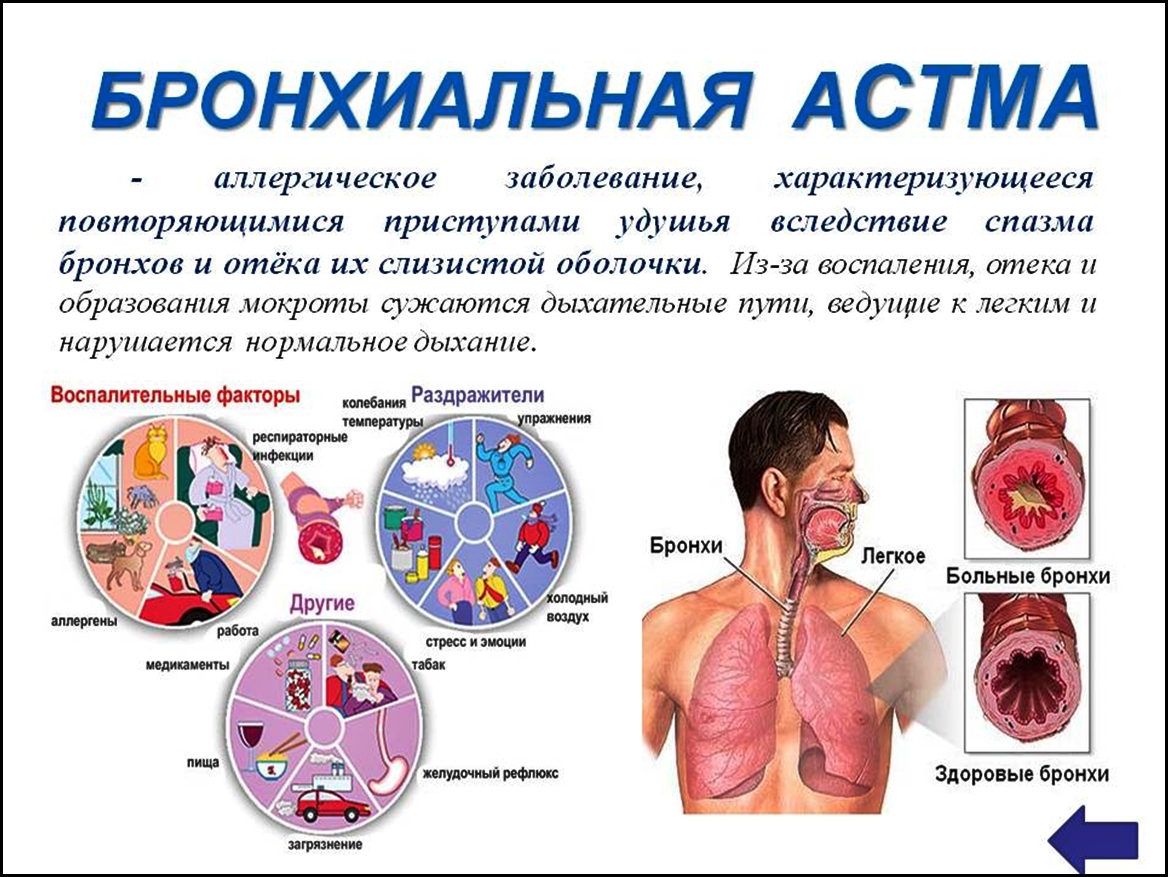
Бронхиальная астма
Грипп
Диффузный зоб
Опухоль
1846 20 Июня
Cвистящее дыхание: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Свистящее дыхание возникает при затруднении прохождения воздуха по бронхам вследствие их воспаления (отека), заполнения мокротой, попадания в легкие пыли, раздражающих веществ или инородного тела в полость носа, гортань, главные бронхи (чаще всего в правый из-за анатомической особенности угла разделения трахеи на два главных бронха).
Появление свиста при дыхании у новорожденных требует незамедлительного вызова врача даже при отсутствии прочих симптомов.
Заболевания легких, которые может сопровождать свистящее дыхание:
- Бронхит (трахеобронхит) – воспалительный процесс в бронхах (и в трахее), сопровождающийся появлением мокроты, нередко сопровождает пневмонию. Как правило, при этих заболеваниях возникает не только «свистящее дыхание», но и кашель, лихорадка, слабость и чувство нехватки воздуха.
- Отек легких – это жизнеугрожающее состояние, которое может возникнуть у пациентов с самой разнообразной патологией и требует немедленной госпитализации.

- Бронхиальная астма характеризуется хроническим воспалением дыхательных путей, приступами удушья, выраженной одышкой, возникает свист при дыхании, слышимый на расстоянии, может появляться синюшность губ и носогубного треугольника (последняя характерна для детей).
Приступообразное течение бронхиальной астмы предполагает обязательное обращение к врачу.
- Грипп – острое вирусное заболевание, которое может сопровождаться появлением свистящих хрипов при дыхании (при тяжелом течении), что можно объяснить присоединением бактериальной инфекции с развитием бронхита или вирусным поражением гортани с ее отеком.
- Увеличение размеров щитовидной железы (диффузный или узловой зоб, тиреотоксикоз) может обуславливать появление свиста при дыхании, при разговоре или кашле из-за сдавления гортани.

- Аллергические реакции, которые сопровождаются развитием отека дыхательных путей, отека Квинке (обширный отек кожи, подкожной клетчатки, слизистых оболочек и в некоторых случаях может вызвать удушье), анафилактического шока (тяжелейшего проявления аллергической реакции), бронхоспазма, проявляются свистящим дыханием и требуют вызова скорой помощи.
- Объемные образования легких и органов шеи различной природы могут сдавливать дыхательные пути и быть причиной свистящего дыхания.
Неблагоприятные факторы внешней среды, которые могут стать причиной появления свистящего дыхания:
- Работа на вредном производстве (горное производство, изготовление стекла и керамики, работа в литейных цехах и шахтах).
- Пребывание в помещениях или местности с воздухом, загрязненным пылью или парами вредных веществ (бензин, выхлопные газы и т.д.).
- Контакт с химикатами и другими раздражающими веществами.

- Курение (активное и пассивное).
- Прием некоторых препаратов с побочными эффектами в виде бронхоспазма (например, бета-блокаторы – средства для лечения некоторых болезней сердца).
- Попадание в верхние дыхательные пути (полость носа, гортань) инородного тела.
- Медицинские манипуляции, при которых происходит раздражение стенки бронха (бронхоскопия, интубация трахеи и т.д.).
- Стресс, нервное перенапряжение, истерия.
К каким врачам обращаться
При появлении свистящего дыхания (если это не связано с жизнеугрожающим состоянием) необходимо обратиться к терапевту, который направит пациента к профильному специалисту – кардиологу, пульмонологу, инфекционисту или аллергологу.
Диагностика
При заболеваниях органов дыхания (бронхит, пневмония), при патологических образованиях в грудной клетке для диагностики незаменима рентгенография органов грудной клетки и компьютерная.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
2 440 руб Записаться
Лабораторная диагностика включает в себя общий анализ крови с подсчетом количества лейкоцитов, посев мокроты
Посев мокроты и трахеобронхиальных смывов на микрофлору с определением чувствительности к расширенному спектру антимикробных препаратов и микроскопией мазкаБактериологическое исследование биоматериала с целью выделения и идентификации этиологически значимых микроорганизмов – возбудителей бактериальных инфекц…
До 6 рабочих дней
Доступно с выездом на дом
2 635 руб В корзину
(при ее отсутствии используется посев бронхиального отделяемого, который берется при проведении бронхоскопии) для выявления возбудителя инфекции и определения его чувствительности к антибиотикам, а также ее общий анализ (микроскопия) для выявления атипичных клеток.
Успех цитологической диагностики зависит от правильного собирания мокроты и её обработки. Для анализа следует брать утреннюю порцию мокроты, откашливаемую боль…
До 2 рабочих дней
Доступно с выездом на дом
1 030 руб В корзину Проведение посева мокроты существенно облегчает лечебный процесс, т.к. дает возможность назначить антибиотики, непосредственно на возбудителя инфекции, что позволяет сократить время болезни.При выявлении новообразований в органах грудной клетки следует обратиться к онкологу, который в зависимости от результатов проведенных обследований (рентгенография органов грудной клетки, компьютерная томография органов грудной клетки)
Обзорный рентген органов грудной клеткиРентгенологическое исследование структуры легких с целью диагностики различных патологий.
2 440 руб Записаться
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
5 490 руб Записаться
подберет нужный объем и вид лечения и при необходимости назначит консультации смежных специалистов.При подозрении на попадание в верхние дыхательные пути инородного тела для подтверждения диагноза используется рентгенография околоносовых пазух или компьютерная томография придаточных пазух носа.
Рентген околоносовых пазухРентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
2 290 руб Записаться
КТ околоносовых пазухИсследование, позволяющее выявлять различные патологии ЛОР-органов.
4 890 руб Записаться
Если инородное тело попало в бронхи, то для диагностики прибегают к бронхоскопии, рентгенографии органов грудной клетки,
Обзорный рентген органов грудной клеткиРентгенологическое исследование структуры легких с целью диагностики различных патологий.
2 440 руб Записаться
у детей дополнительно для более полного обследования могут проводиться гастроскопия и рентгенография органов грудной клетки с контрастированием пищевода.
ГастроскопияИсследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич…
4 490 руб Записаться
Лечением бронхиальной астмы занимается
пульмонолог. Для определения степени нарушения вентиляционной функции легких выполняется спирометрия, которая помогает врачу в принятии решения о назначении необходимой терапии, а также для контроля эффективности лечения.
Для определения степени нарушения вентиляционной функции легких выполняется спирометрия, которая помогает врачу в принятии решения о назначении необходимой терапии, а также для контроля эффективности лечения.
При развитии отека легких, после устранения угрожающего жизни состояния, необходимо обратиться к кардиологу, который назначит ряд обследований: эхокардиография, ЭКГ.
ЭхокардиографияИсследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
4 190 руб Записаться
Расшифровка ЭКГРасшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
750 руб Записаться
Лабораторная диагностика включает в себя определение уровня холестерина, липидного спектра общего белка и некоторые другие показатели.
До 1 рабочего дня
Доступно с выездом на дом
3 960 руб В корзинуОбщий белок (в крови) (Protein total)Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий бел…
До 1 рабочего дня
Доступно с выездом на дом
370 руб В корзину
Если развитие «свистящего» дыхания предположительно связано с приемом лекарственных средств, то необходимо помнить, что самостоятельная отмена лекарств недопустима и для изменения терапии необходимо обязательно обратиться к врачу.
Болезни щитовидной железы, которые связаны с ее увеличением и возможной деформацией близлежащих органов (диффузно-токсический зоб, аутоиммунный тиреоидит) проявляются и гиперфункцией железы. При этом может наблюдаться выпадение волос (вплоть до облысения), повышенная потливость, выпячивание глазных яблок вследствие отека параорбитальной клетчатки (жировой ткани, которая находится позади глазных яблок), увеличение частоты сердечных сокращений. При подозрении на патологию щитовидной железы необходимо обратиться к эндокринологу, который назначит необходимые лабораторные исследования крови: гормоны щитовидной железы (Т3 – трийодтиронин, Т4 – тироксин)
Трийодтиронин общий (Т3 общий, Total Triiodthyronine, TT3)Синонимы: Общий трийодтиронин; Общий Т3. Triiodothyronine; T3 total test; T3 test. Краткое описание исследуемого вещества Трийодтиронин общий Трийодтиронин (Т3) – один из д…
До 1 рабочего дня
Доступно с выездом на дом
675 руб В корзинуТироксин общий (Т4 общий, тетрайодтиронин общий, Total Thyroxine, TT4)Отражает общее содержание гормона тироксина в крови – суммарный уровень свободной и связанной с белками фракциями. Синонимы: Анализ крови на общий тироксин. Thyroxi…
Синонимы: Анализ крови на общий тироксин. Thyroxi…
До 1 рабочего дня
Доступно с выездом на дом
675 руб В корзинуи их свободные фракции, уровень тиреотропного гормона (который вырабатывается в передней доле гипофиза).
Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы. Синоним…
До 1 рабочего дня
Доступно с выездом на дом
620 руб В корзину
Для дифференциальной диагностики врач может использовать комплекс лабораторных анализов (скрининговый анализ или расширенный).
До 1 рабочего дня
Доступно с выездом на дом
1 860 руб В корзинуЩитовидная железа: расширенное обследованиеДо 1 рабочего дня
Доступно с выездом на дом
3 185 руб В корзинуЛечение
Для всех воспалительных заболеваний органов грудной клетки существуют свои протоколы лечения, в которые входит назначение многих препаратов, в том числе и антибактериальных. Для их правильного подбора необходима консультация врача.
Лечение бронхиальной астмы имеет свои особенности и может включать назначение различных лекарственных средств, в том числе и гормональных препаратов, существуют специальные методики физиотерапии и лечебной физкультуры.
Лечение сердечной недостаточности, как правило, многокомпонентное и включает в себя несколько препаратов из разных групп, комбинацию которых определяет кардиолог на основании результатов обследования.
При развитии гриппа тяжелого течения может назначить противовирусные препараты и симптоматическое лечение, которое чаще всего включает жаропонижающие препараты, лекарства, разжижающие мокроту, сосудосуживающие капели в нос от насморка и т.д.
При развитии аллергической реакции с появлением свистящего дыхания необходимо полностью прекратить контакт с аллергеном (по возможности), обратиться к аллергологу-иммунологу для выявления причин возникшего состояния. Как правило назначают антигистаминные препараты различных форм выпуска (капли, таблетки или растворы для ингаляций), при тяжелом течении аллергии могут быть назначены гормональные препараты.
Заболевания щитовидной железы корректируются препаратами, блокирующими синтез Т3, Т4-гормонов.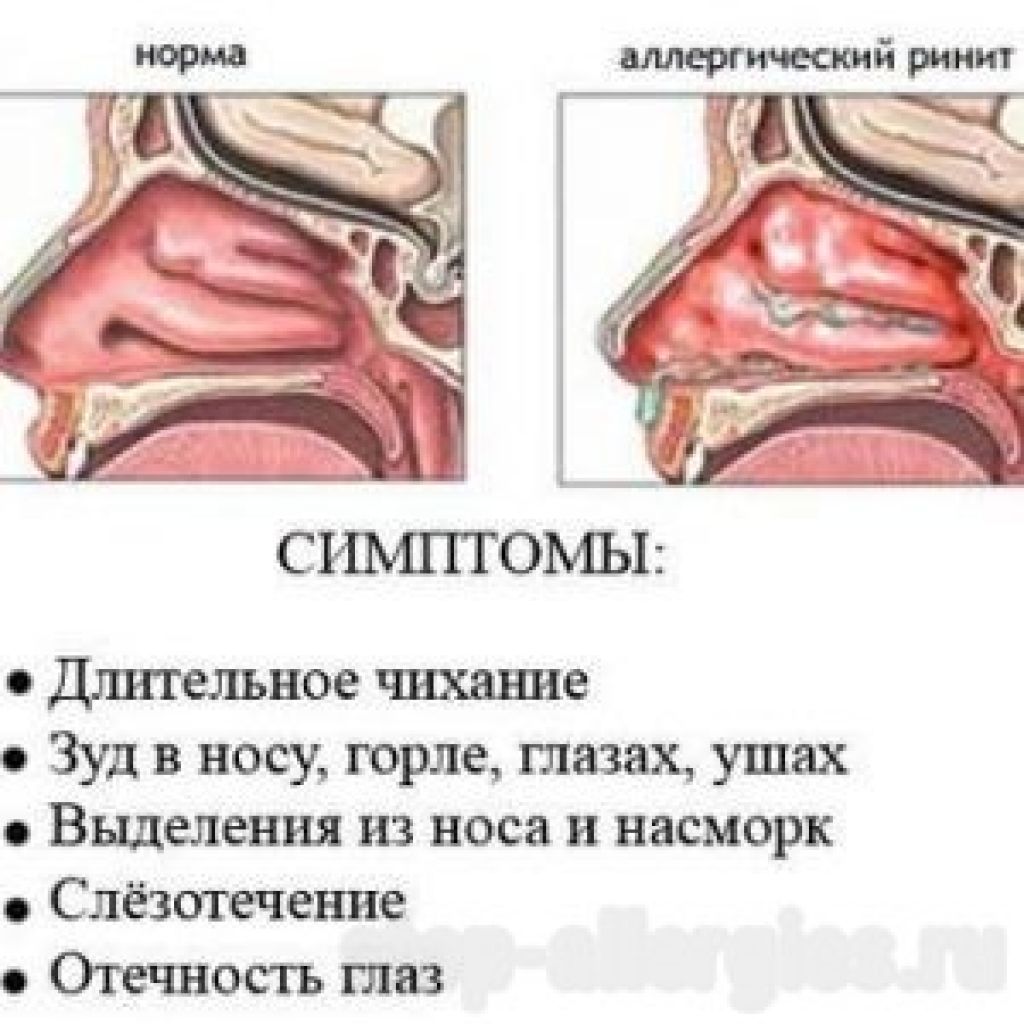
Подбором дозы препаратов, определением необходимости их назначения должен заниматься исключительно врач-эндокринолог под контролем уровня гормонов щитовидной железы и гипофиза. Для оценки эффективности терапии проводят УЗИ щитовидной железы.
При выявлении опухолей легких, гортани или верхних дыхательных путей лечение может быть различным, в зависимости от локализации и распространённости процесса: хирургическое удаление опухоли (чаще всего в случаях доброкачественности процесса), лучевая и/или химиотерапия.
Для удаления попавших в дыхательные пути инородных тел чаще всего достаточно осмотра лор-врача, который может извлечь их непосредственно при осмотре.
Однако при попадании инородных тел в бронхи обычно проводят ларингоскопию или бронхоскопию.
Источники:
-
Клинические рекомендации «Бронхиальная астма». Разраб.: Российское респираторное общество, Российская ассоциация аллергологов и клинических иммунологов, Союз педиатров России.
 –2021.
–2021. - Клинические рекомендации «Бронхит» (дети). Разраб.: Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии, Российское респираторное общество. – 2021.
- Клинические рекомендации «Хронический бронхит». Разраб.: Российское респираторное общество. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Повышенная жажда
5474 18 МаяДефицит цинка
5492 14 МаяТяга к сладкому
13453 09 Апреля
Показать еще
Пиелонефрит
Тиреотоксикоз
Порок сердца
ИБС
Гипертония
Опухоль сердца
Сердечные аритмииПричины аритмий разнообразны..gif) Некоторые из причин нарушений ритма сердечных сокращений кроются непосредственно в структуре сердечной мышцы.
Некоторые из причин нарушений ритма сердечных сокращений кроются непосредственно в структуре сердечной мышцы.
Подробнее
Гастрит
Дефицит железа
Аллергия
Ботулотоксин
УФ-лучи
Мимические морщиныМимические морщины: причины появления, при каких заболеваниях возникают, диагностика и способы лечения
Подробнее
Простуда
ОРВИ
COVID-19
Бронхит
Пневмония
Альвеолит
Бронхиальная астма
Тонзиллит
Ларингит
Фарингит
Грипп
Коклюш
Гайморит
Синусит
Ринит
Сухой кашельКашель – это естественная, защитная реакция организма на разнообразные раздражители. В некоторых случаях кашель может быть симптомом болезни. Сухим называется кашель, при котором мокрота не выделяется вообще или выделяется в очень небольшом количестве.
В некоторых случаях кашель может быть симптомом болезни. Сухим называется кашель, при котором мокрота не выделяется вообще или выделяется в очень небольшом количестве.
Подробнее
Грибок
Тиреотоксикоз
Сахарный диабет
Дефицит железа
Гастрит
Колит
Панкреатит
Сифилис
Глисты
Ломкие волосыЛомкость волос: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Аллергия
Сахарный диабет
Пиелонефрит
Отечность векОтечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mailДаю согласие на обработку персональных данных
Подписаться
Поллиноз (сенная лихорадка) — симптомы и лечение аллергии на цветение
Аллергия
В основе любой аллергии лежит особый механизм — атопическая реакция, или атопия. Это склонность организма враждебно реагировать на относительно безвредные для человека белки (аллергены).
Это склонность организма враждебно реагировать на относительно безвредные для человека белки (аллергены).
Один из вариантов проявления аллергии — ринит (насморк). Он развивается при попадании на слизистую оболочку носа частиц аллергена. Довольно часто воспаление распространяется ещё и на глаза — в таком случае говорят об аллергическом риноконъюнктивите.
В целом аллергический ринит нередко сочетается с другими видами аллергии, например с бронхиальной астмой и атопическим дерматитом, образуя так называемую атопическую триаду.
При астме из-за контакта с аллергеном развивается отёк и происходит спазм бронхов — дыхательных путей, по которым кислород поступает в лёгкие. Во время астматического приступа человеку становится трудно дышать и без лекарства он может умереть.
Атопический дерматит — кожная аллергическая реакция. Её основные симптомы — покраснение, зуд, жжение, пересыхание и растрескивание кожи. Дерматит может значительно влиять на внешность человека и доставлять сильный дискомфорт.
Дерматит может значительно влиять на внешность человека и доставлять сильный дискомфорт.
По данным ВОЗ, у 40% пациентов с аллергическим ринитом есть астма, а у 90% пациентов с астмой — аллергический ринит.
Что такое поллиноз
Поллинозом (от англ. pollen — «пыльца»), или сезонным аллергическим ринитом (риноконъюнктивитом), врачи называют аллергию на пыльцу ветроопыляемых растений Ветроопыляемые растения: берёза, тополь, ольха, ясень, дуб, липа, рожь, пшеница, овёс, ячмень, тимофеевка, вяз, полынь, амброзия, лебеда.. Другое, менее распространённое название — сенная лихорадка — болезнь получила из-за устаревшего предположения, что аллергическую реакцию вызывает скошенная трава и сено.
Для поллиноза характерны все свойства аллергического заболевания: он возникает при непосредственном контакте с раздражителем (пыльцой) и может стать причиной других видов аллергии. Кроме того, поллиноз создаёт риск развития перекрёстной пищевой аллергии, когда человек с непереносимостью пыльцы становится избыточно чувствительным к некоторым овощам, фруктам, орехам и ягодам. Это связано с тем, что определённые аллергенные белки в их составе сходны. По этой причине, например, у людей с аллергией на пыльцу берёзы часто возникает реакция на яблоки, груши, сою, морковь, фундук или арахис.
Это связано с тем, что определённые аллергенные белки в их составе сходны. По этой причине, например, у людей с аллергией на пыльцу берёзы часто возникает реакция на яблоки, груши, сою, морковь, фундук или арахис.
Как правило, признаки поллиноза появляются только в период цветения ветроопыляемых растений. Он начинается с потепления: в конце апреля и в мае в умеренных широтах цветут деревья, с конца мая по июль — злаковые растения, а с июля по сентябрь — сорные травы.
Длительность поллиноза зависит от того, на какие растения у человека есть реакция. Если аллергия только на один вид пыльцы, симптомы держатся несколько дней. В худшем случае — при чувствительности сразу к нескольким типам растений — поллиноз может сохраняться на протяжении всего тёплого сезона, с весны по осень.
Распространённость поллиноза
Аллергия — одно из самых распространённых заболеваний XXI века. Согласно данным Всемирной организации здравоохранения, количество людей с соответствующими диагнозами ежегодно растёт.
В целом повышенная чувствительность (сенсибилизация) к каким-либо аллергенам наблюдается у 40% людей во всём мире. При этом от 10 до 30% людей страдают от аллергического ринита.
Распространённость аллергии именно на пыльцу зависит от региона и от количества растений, которые входят в состав местной флоры. Например, по данным Всемирной аллергологической организации, в Северной и Восточной Европе поллиноз есть приблизительно у 12,3% населения, в Западной — более чем у 21%. Самые высокие показатели — в Северной Америке и в странах Океании: от поллиноза там страдают свыше 33% и почти 40% людей соответственно.
Поллиноз в МКБ-10
Согласно Международной классификации болезней 10-го пересмотра, поллинозу присвоен код J30.1 — «Аллергический ринит, вызванный пыльцой растений».
Причины поллиноза
Основная причина поллиноза — реакция организма на контакт с пыльцой.
Пыльца — порошкообразное вещество, состоящее из мужских половых клеток различных растений. Известно около 150 ветроопыляемых деревьев, злаков и трав, пыльца которых может вызвать аллергию.
Известно около 150 ветроопыляемых деревьев, злаков и трав, пыльца которых может вызвать аллергию.
Пыльца разлетается вместе с потоками ветра и может перемещаться за сотни километров от своего источника. В период цветения она постоянно находится в воздухе, оседает на асфальте, машинах, шерсти животных, одежде и волосах людей. Если в помещении открыты окна, пыльца может оказаться на шторах, а также на любых поверхностях — на полу, подоконнике и мебели.
Как только пыльца попадает на слизистые оболочки глаз, носа и рта человека, предрасположенного к поллинозу, у него начинается аллергия и появляются первые симптомы заболевания.
Амброзия полыннолистная — опасное растение, часто вызывающее поллиноз
Механизм развития поллиноза
Для защиты организма иммунная система вырабатывает антитела. Это особые белки, которые умеют распознавать, запоминать и уничтожать болезнетворные микроорганизмы. Когда антитела встречают в организме патоген, они провоцируют целый каскад биологических процессов — иммунную реакцию, в ходе которой «незваные гости» должны погибнуть.
Иногда иммунная система даёт сбой и после первого контакта с безвредными белками «заносит их в список» патогенов (аллергенов). Этот процесс называется сенсибилизацией — повышением чувствительности к белку, который становится аллергеном. Точная причина, по которой происходит сенсибилизация, до сих пор не установлена. Однако именно из-за неё начинают синтезироваться первые антитела, ответственные за аллергию, — иммуноглобулины класса IgE.
При последующих контактах с аллергеном (в случае поллиноза — с пыльцой) иммунитет активизируется и начинает активно выбрасывать в кровь иммуноглобулины. Они реагируют на аллерген и стимулируют выработку особых веществ — медиаторов, отвечающих за немедленную аллергическую реакцию.
Медиаторы аллергии делают кровеносные сосуды более проницаемыми, замедляют кровоток в капиллярах, провоцируют воспаление слизистых оболочек, а в некоторых случаях — вызывают спазмы в бронхах. Все эти процессы и приводят к появлению типичных симптомов аллергии: отёка, воспаления слизистых оболочек.
Факторы, влияющие на развитие поллиноза
Точная причина, по которой происходит сенсибилизация к аллергенам, только изучается. Однако специалисты выделяют ряд факторов, которые могут с некоторой вероятностью повысить риск развития поллиноза.
Факторы, которые могут влиять на развитие поллиноза:
- генетика. По некоторым данным, предрасположенность к аллергии может передаваться по наследству от родителей к детям. Считается, что есть целый ряд генов, которые определяют работу иммунной системы и могут быть ответственны за развитие поллиноза. Однако они пока не выявлены;
- активное и пассивное курение. Вдыхание табачного дыма раздражает слизистые оболочки дыхательных путей, что может стать причиной сенсибилизации или усиления симптомов поллиноза;
- экология. Производственные газы и испарения, которые вдыхает человек, негативно влияют на слизистые оболочки носа, бронхов и лёгких;
- климат. В умеренных и тёплых широтах растёт больше ветроопыляемых растений.
 Кроме того, глобальное потепление увеличивает длительность и интенсивность цветения, что повышает риск сенсибилизации;
Кроме того, глобальное потепление увеличивает длительность и интенсивность цветения, что повышает риск сенсибилизации; - уровень жизни и бытовые условия. Некоторые исследователи считают, что выхлопные газы, а также отопление, кондиционирование и высокий уровень влажности в помещениях могут быть причиной повышенной чувствительности к аллергенам. В подтверждение этой теории было проведено исследование, выявившее, что среди детей, живущих в плохих условиях, аллергический ринит встречается почти в два раза реже, чем среди детей с более высоким уровнем жизни.
Виды поллиноза
Общепринятой классификации видов поллиноза нет. Однако выделены различные виды аллергического ринита — это более широкое понятие, включающее в себя и поллиноз. Аллергический ринит различают по течению, степени тяжести и стадии заболевания.
По течению:
- интермиттирующий — симптомы аллергии беспокоят человека менее 4 дней в неделю или менее 4 недель в году;
- персистирующий — симптомы присутствуют более 4 дней в неделю или более 4 недель в году.
По степени тяжести:
- лёгкая степень — симптомы аллергии выражены слабо. Они не влияют на повседневную жизнь человека и на его самочувствие. Может присутствовать незначительный ринит (насморк), редко — чихание;
- средняя степень — ринит сопровождается заложенностью носа, выделением слизи, чиханием. Может появиться конъюнктивит — воспаление слизистой оболочки глаза. Симптомы аллергии мешают человеку вести повседневный образ жизни, учиться, работать и спать;
- тяжёлая степень — симптомы сильно влияют на качество жизни человека. Без лечения он неспособен работать и учиться, появляются проблемы со сном, иногда — остановки дыхания во сне. Постоянный зуд в носу и глазах делает человека раздражительным и может сказываться на его психическом состоянии.
По стадии заболевания:
- обострение — симптомы, вызванные контактом с аллергеном, доставляют пациенту дискомфорт;
- ремиссия — симптомы аллергии временно не проявляются из-за отсутствия аллергена или успешной симптоматической терапии.
По периоду обострения:
- сезонный;
- круглогодичный.
Симптомы поллиноза
Симптомы поллиноза возникают только после контакта слизистых оболочек с пыльцой ветроопыляемых растений. Длительность и выраженность симптомов зависит от количества источников аллергии и концентрации аллергенов.
Основные симптомы поллиноза:
- заложенность носа;
- ринорея — большое количество водянистых выделений из носа;
- чихание — часто приступообразное, возникающее спонтанно;
- появление храпа;
- сильный зуд в носу или в области носоглотки;
- зуд кончика носа;
- «аллергический салют» — характерный способ чесать нос ладонью снизу вверх, который приводит к образованию поперечной носовой морщинки;
- нарушение обоняния — вплоть до его полного отсутствия;
- отёк и покраснение носа и век;
- покраснение белков глаз, повышенная слезоточивость;
- кашель, иногда — боль в горле;
- головная боль;
- нарушения сна — частые пробуждения, длительное засыпание;
- снижение общей активности и работоспособности — слабость, утомляемость, сонливость днём.

Для пациентов в период обострения поллиноза характерны повышенная нервозность и частые перепады настроения — они связаны с плохим самочувствием, нарушением сна и раздражающими симптомами.
Зуд в носу и чихание — распространённые симптомы поллиноза
Осложнения поллиноза
Если поллиноз своевременно не диагностировать, а также не знать о его причинах и не лечить, он может осложниться бронхиальной астмой. По данным ВОЗ, она есть у 40% пациентов с аллергическим ринитом.
Астматический приступ приводит к спазму, отёку и сужению просвета бронхов — дыхательных путей, по которым воздух попадает в лёгкие. Из-за этого появляются основные симптомы — сухой кашель, одышка и свистящие хрипы в груди на вдохе и выдохе. Человек во время приступа не может нормально дышать, если не примет лекарство. В тяжёлых случаях уровень кислорода в крови снижается и кожа красной каймы губ, кончика носа и пальцев синеет.
Без лечения приступы могут возникнуть не только после контакта с аллергеном, но и спонтанно: например, после физической нагрузки, эмоционального перенапряжения или из-за резких запахов.
Также поллиноз может стать причиной аллергического синусита. Это воспаление и отёк слизистой оболочки или эпителия пазух носа.
Если слизь из-за отёка задерживается в пазухах, появляется боль и чувство распирания в носу, в области под глазами или над переносицей. Иногда к аллергическому синуситу присоединяется инфекция, что утяжеляет симптомы и течение болезни.
В некоторых случаях при длительной аллергии и постоянном раздражении слизистых оболочек в пазухах носа образуются полипы — доброкачественные новообразования, состоящие из эпителиальной ткани.
Помимо дыхательных путей, поллиноз может вызвать воспаление среднего или внутреннего уха (отит) или евстахиевой трубы (евстахиит), которая сообщается с носоглоткой.
Отит и евстахиит приводят к боли, отёку и чувству распирания в ушах, а также к снижению слуха.
Ещё одно опасное аллергическое осложнение поллиноза — отёк Квинке. При такой патологии могут сильно отекать ткани разной локализации: губы, веки, щёки, язык или слизистая оболочка рта и глотки, а иногда всё вместе. В тяжёлых случаях отёк приводит к сдавливанию гортани и не позволяет человеку дышать. Такое состояние требует экстренной медицинской помощи.
При такой патологии могут сильно отекать ткани разной локализации: губы, веки, щёки, язык или слизистая оболочка рта и глотки, а иногда всё вместе. В тяжёлых случаях отёк приводит к сдавливанию гортани и не позволяет человеку дышать. Такое состояние требует экстренной медицинской помощи.
Задержки дыхания во сне более чем на 10 секунд — апноэ сна — встречаются у некоторых пациентов в период обострения поллиноза. Патология возникает из-за отёка: просвет носоглотки сужается, что приводит к нарушению проходимости воздуха.
Чаще всего задержка дыхания происходит в положении лёжа на спине. В тяжёлых случаях апноэ наблюдается в любой позе во сне и может длиться до 3 минут. Частота задержек может быть разной: от единичных эпизодов до десятков за ночь. Патология представляет угрозу для жизни, так как человек во время приступа буквально задыхается и не замечает этого из-за сна.
При тяжёлом течении болезни развивается кислородное голодание, которое приводит к повреждению клеток во всех органах и сказывается на работе мозга.
Диагностика поллиноза
Диагностикой поллиноза занимается врач-аллерголог.
Методов выявления аллергии на пыльцу много, но все они необходимы для постановки диагноза, уточнения источника аллергии и конкретного белка, который вызывает реакцию. Кроме того, подробная диагностика позволяет выявить перекрёстную аллергию или спрогнозировать риск её развития.
В процессе обследования аллергию на пыльцу обнаруживают не сразу, к диагнозу приходят поэтапно. Сначала врачу важно отличить поллиноз от инфекционных заболеваний, а затем — идентифицировать точный источник аллергии и сам аллерген.
Диагноз «поллиноз» ставится на основании анамнеза и жалоб пациента, а также по результатам осмотра, инструментального обследования и комплекса лабораторных анализов и тестов.
Жалобы и анамнез
Прежде всего врач соберёт анамнез: спросит пациента или его родителей (если пациент — ребёнок) о хронических и перенесённых заболеваниях, случаях аллергии в семье — если они есть, уточнит, на что именно и как проявляются.
Затем специалист попросит описать симптомы. Рассказать об их длительности, силе, частоте проявления.
Важно также сообщить врачу об изменении выраженности симптомов, если аллергия обостряется (или ослабевает) в определённых условиях, зависит от сезона или местонахождения. Например, во время летних поездок на море проявления аллергии некоторых пациентов беспокоят меньше, чем в регионе проживания.
Характерные симптомы для предварительной диагностики аллергического ринита — проявляющиеся более часа заложенность (насморк), активное выделение слизи, чихание или зуд в полости носа. Как правило, присутствие всех признаков сразу необязательно — достаточно только двух.
Чаще всего пациенты жалуются на затруднение дыхания носом и большое количество слизи (соплей). Также может присутствовать конъюнктивит — отёк век, зуд и покраснение глаз, повышенная слезоточивость. Эти признаки говорят о развитии аллергического риноконъюнктивита — распространённой формы поллиноза.
При поллинозе может развиться конъюнктивит. Он проявляется отёком век, зудом и покраснением глаз, повышенной слезоточивостью
Он проявляется отёком век, зудом и покраснением глаз, повышенной слезоточивостью
Помимо аллергических симптомов, пациент может жаловаться на головную боль и общее плохое самочувствие — слабость, недомогание, нарушение сна. Иногда отмечается першение в горле, боль в ушах, снижение остроты обоняния.
Осмотр
После сбора анамнеза и жалоб врач проведёт осмотр пациента. Прежде всего он отметит внешние признаки ринита: воспаление и отёк слизистых оболочек, чихание, а также покраснение крыльев носа. Если при затруднённом носовом дыхании пациент будет дышать ртом, врач также заметит это.
При аллергическом риноконъюктивите специалист осмотрит и глаза: веки могут быть отёкшими, а конъюнктива — покрасневшей.
Инструментальные исследования
При подозрении на аллергический ринит пациентам может быть назначена риноскопия — осмотр полости носа с помощью специального зеркала. Процедура позволит врачу оценить состояние слизистых оболочек носа, выявить разрастание (полипы), воспаление и отёк, определить его степень.
Если аллергический ринит тяжёлый — пациентам проводят эндоскопический осмотр полости носа с помощью специального прибора. Это позволяет лучше осмотреть слизистые оболочки, проверить носовые пазухи и выявить возможные анатомические нарушения.
Назальная эндоскопия проводится с помощью эндоскопа — прибора с линзой или камерой, который позволяет осмотреть носовую полость изнутри
В случае присоединения бактериальной инфекции к аллергическому риниту рекомендуется рентгенография пазух носа — она позволит выявить гнойные осложнения.
Жалобы на кашель, свист и хрипы в грудной клетке, а также затруднение вдоха и выдоха — показание к исследованию функций внешнего дыхания, например к спирометрии. Тест оценивает вентиляционную способность лёгких, определяет объём вдыхаемого и выдыхаемого воздуха — это позволяет диагностировать нарушения проходимости нижних дыхательных путей и бронхов, а также предположить бронхиальную астму.
Лабораторные исследования
При подозрении на поллиноз врач направит пациента на анализы. Они помогут оценить общее состояние организма, а также отличить аллергическую реакцию от бактериальной или вирусной инфекции дыхательных путей — острого респираторного заболевания (ОРЗ).
Они помогут оценить общее состояние организма, а также отличить аллергическую реакцию от бактериальной или вирусной инфекции дыхательных путей — острого респираторного заболевания (ОРЗ).
Прежде всего назначают развёрнутый клинический анализ крови. Его результаты покажут возможное воспаление и его выраженность, а маркеры бактериального воспаления — лейкоциты — позволят подтвердить или исключить ОРЗ.
Также при аллергии повышается концентрация эозинофилов. Это особый вид лейкоцитов, которые могут вырабатываться и при других патологиях (например, при паразитарных и аутоиммунных заболеваниях). Однако при характерных симптомах высокий показатель эозинофилов — один из маркеров аллергической реакции.
Клинический анализ крови с лейкоцитарной формулой и СОЭ (с микроскопией мазка крови при выявлении патологических изменений) (венозная кровь)
430 ₽
В корзинуДля дальнейшей диагностики аллергического риносинусита пациентам назначают анализ отделяемого слизистых оболочек носа на эозинофилы. Это особые клетки, которые отвечают за формирование аллергической реакции.
Это особые клетки, которые отвечают за формирование аллергической реакции.
Повышение уровня эозинофилов может указывать на обострение аллергии, но не считается однозначным показателем. Это связано с тем, что на эозинофилы влияют и другие нарушения — например, паразитарные и грибковые инфекции.
Мазок на эозинофилы отделяемого слизистых оболочек (мазки из носа, зева, уха, отделяемого глаза)
290 ₽
В корзинуВ некоторых случаях специалисты рекомендуют сдавать анализ на определение иммуноглобулинов IgE в крови. Однако повышение уровня антител не всегда указывает именно на аллергическую реакцию — это важно учитывать при интерпретации результатов исследования.
Иммуноглобулин IgE общий
400 ₽
В корзинуОтносительно точно выявить источник аллергии позволяют кожные пробы. Этот метод заключается в нанесении на кожу или введении под неё (через царапину или прокол) предполагаемых аллергенов.
Недостаток кожных проб заключается в том, что проводить их можно не всем и не всегда. Так, исследование не выполняют в период обострения аллергической реакции, а также в течение месяца после неё.
Так, исследование не выполняют в период обострения аллергической реакции, а также в течение месяца после неё.
Ещё пациент не должен принимать антигистаминные и любые другие препараты от аллергии — это может исказить результат анализа.
Кроме того, кожную пробу не проводят детям до 3 лет и пациентам с тяжёлыми аллергическими реакциями в анамнезе. Например, с отёком Квинке или анафилактическим шоком — резким падением давления из-за реакции организма на аллерген. Это может быть опасно для жизни.
Более точный способ определить аллерген — исследование венозной крови на наличие специфических антител IgE. В результате анализа будет указано количество иммуноглобулинов к тем или иным веществам.
Преимущество таких исследований в том, что они комплексные и не требуют никаких манипуляций с кожей — только один прокол для взятия крови. А поскольку в процессе исследования аллергены в организм не вводятся, нет риска развития аллергической реакции.
Аллергия (107 пищевых и респираторных аллергенов), IgE (Allergy-Q-иммуноблот)
9 500 ₽
В корзинуЕсть и более продвинутые и развёрнутые исследования — их называют аллергочипами. Для теста требуется небольшое количество крови. По ней в лабораторных условиях можно выявить реакцию более чем на 300 различных аллергокомпонентов, а именно на отдельные белки в составе источника аллергии.
Для теста требуется небольшое количество крови. По ней в лабораторных условиях можно выявить реакцию более чем на 300 различных аллергокомпонентов, а именно на отдельные белки в составе источника аллергии.
Анализ можно проводить как взрослым, так и детям — есть вариант взятия капиллярной крови, который подходит даже для младенцев.
Исследование позволяет точно определить аллергены, а также прогнозировать перекрёстные аллергические реакции. Результаты такого теста требуются для некоторых методов лечения поллиноза.
Аллергочип ALEX2 (300 аллергокомпонентов) (вен. кровь)
19 000 ₽
В корзинуАллергочип ALEX2 (300 аллергокомпонентов) (капилл. кровь)
19 000 ₽
В корзинуЛечение поллиноза
Поллиноз — хроническое заболевание, вылечить полностью его нельзя. Все виды терапии направлены только на контроль симптомов аллергии и снижение реакции организма на раздражитель.
Терапия поллиноза носит ступенчатый характер. Прежде всего врач может назначить приём антигистаминных препаратов. Они облегчают симптомы ринита: снимают зуд в носу, уменьшают воспаление и отёк.
Они облегчают симптомы ринита: снимают зуд в носу, уменьшают воспаление и отёк.
Некоторые антигистаминные препараты обладают седативным (снотворным) действием, но их свойства, например подсушивающий эффект, могут быть необходимы в отдельных случаях. Если побочный эффект таких средств от аллергии несовместим с образом жизни, следует обсудить другой метод лечения с врачом, и он подберёт лекарства нового поколения — без снотворного действия.
Пациентам с поллинозом средней и тяжёлой степени рекомендуется применение антигистаминных и гормональных (кортикостероидных) спреев для носа, которые снимают симптомы аллергии. Их назначают как вместе с таблетками, так и отдельно. Если на фоне аллергии развился конъюнктивит, врач выпишет глазные капли, снимающие воспаление и зуд.
Антагонисты лейкотриеновых рецепторов — ещё одна категория препаратов, которые подавляют воспаление в слизистых оболочках носа и бронхов. Используются как отдельно, так и в составе комплексной терапии.
Сосудосуживающие средства в виде спреев назначаются, если пациент не может дышать носом даже при приёме противоаллергических препаратов. Их следует применять строго по инструкции (обычно — до 7 дней), так как возможно привыкание: постепенное ослабление эффекта, сухость и атрофия слизистой оболочки носа.
Их следует применять строго по инструкции (обычно — до 7 дней), так как возможно привыкание: постепенное ослабление эффекта, сухость и атрофия слизистой оболочки носа.
Системные глюкокортикоиды (гормональные препараты) назначаются при неэффективности других лекарственных средств.
В период ремиссии поллиноза специалист может порекомендовать аллерген-специфическую иммунную терапию (АСИТ). Такой метод лечения может на несколько лет избавить пациента от неприятных симптомов аллергии на пыльцу, но требует тщательной предварительной диагностики и определения конкретного белка-аллергена. С этой целью врач может назначить, например, аллергочип ALEX 2.
Аллергочип ALEX2 (300 аллергокомпонентов) (вен. кровь)
19 000 ₽
В корзинуАллергочип ALEX2 (300 аллергокомпонентов) (капилл. кровь)
19 000 ₽
В корзинуЕсли у пациента есть патологии, связанные с нарушением строения носовой полости, которые затрудняют дыхание во время обострения поллиноза (например, искривление носовой перегородки), может потребоваться хирургическая операция.
При искривлении носовой перегородки лекарства не всегда снимают аллергический отёк. В таком случае нужна операция (прямая и искривлённая носовые перегородки)
Если аллергический ринит сочетается с бронхиальной астмой, терапию дополняют антагонистом лейкотриеновых рецепторов, который предотвращает спазмы в бронхах.
При тяжёлом течении аллергического ринита и недостаточной эффективности всех перечисленных ступеней терапии врач может назначить препарат, снижающий концентрацию иммуноглобулинов IgE.
Прогноз и профилактика
Специфической профилактики поллиноза нет. Однако предупредить развитие тяжёлой формы болезни и осложнений можно. Прежде всего следует обратиться к врачу — он поможет выявить аллерген, составить диету для исключения перекрёстной реакции, а также подберёт медикаментозную терапию.
Поскольку полностью избежать контакта с пыльцой сложно, пациентам с поллинозом рекомендуют следить за периодом цветения растения-аллергена — для этого в интернете есть специальные календари и сервисы мониторинга пыления. Перед цветением следует заранее приобрести рекомендованные врачом препараты, а также средства защиты органов дыхания — маски или респираторы.
Перед цветением следует заранее приобрести рекомендованные врачом препараты, а также средства защиты органов дыхания — маски или респираторы.
Во время распространения пыльцы рекомендуется реже открывать окна, проветривать помещение только при влажной, дождливой погоде либо ночью, когда пыльцы в воздухе становится меньше.
Также следует ходить в душ, мыть голову и стирать верхнюю одежду после каждого выхода на улицу: на волосах, коже и текстиле могут оседать частицы пыльцы.
Ежедневная влажная уборка поможет снизить количество аллергенов в доме. Дополнительно можно купить очиститель воздуха — он отфильтровывает пыль и пыльцу, минимизируя любые контакты с ней в помещении.
При перекрёстной аллергии следует тщательно следить за рационом, не употреблять в пищу аллергенные овощи и фрукты.
Источники
- Pawankar R., Canonica G. W., Holgate S. T., Lockey R. F. WAO White Book on Allergy 2011-2012 Executive Summary. 2011.
- Горячкина Л. А, Терехова Е.
 П., Себекина О. В. Клиническая аллергология. Избранные лекции. Практические рекомендации. М., 2017.
П., Себекина О. В. Клиническая аллергология. Избранные лекции. Практические рекомендации. М., 2017. - Аллергический ринит : клинические рекомендации / Минздрав РФ. 2020.
- Аллергология и иммунология: национальное руководство / под ред. Р. М. Хаитова, Н. И. Ильиной. М., 2009.
- Brozek J. L., Bousquet J., Baena-Cagnani C. E., et al. Allergic Rhinitis and its Impact on Asthma (ARIA) guidelines: 2017 revision // J Allergy Clin Immunol, 2017. Vol. 140(4). P. 950–958. doi:10/1016/j/jaci.2017.03.050
Проблемы с дыханием: причины, тесты и лечение
Автор: WebMD Редакторы
- Что вызывает проблемы с дыханием?
- Какие тесты используются для диагностики проблем с дыханием?
- Различия в тестах функции легких
- Могут ли тесты на аллергию определить причину проблем с дыханием?
- Как лечат проблемы с дыханием?
- Может ли медицинское вмешательство помочь мне решить проблемы с дыханием?
- Еще
Аллергия, астма, воспаление и инфекция — это лишь некоторые из состояний, которые могут вызвать у вас проблемы с дыханием. Правильный диагноз и лечение, а также лучшее понимание вашего состояния могут помочь вам справиться с проблемами дыхания.
Правильный диагноз и лечение, а также лучшее понимание вашего состояния могут помочь вам справиться с проблемами дыхания.
Немедленно обратитесь к врачу, если заметите проблемы с дыханием, особенно если у вас также есть такие симптомы, как боль в груди, продолжительный кашель или утомляемость. В некоторых случаях может потребоваться немедленное лечение. Если у вас сильная одышка или она сопровождается другими симптомами, такими как спутанность сознания, боль в груди, боль в челюсти или боль в руке, позвоните по номеру 9.11 сразу.
У некоторых людей возникают проблемы с дыханием при простуде. Для других это вызвано инфекциями, такими как синусит. Синусит может затруднить дыхание через нос в течение недели или двух, пока воспаление не ослабнет и ваши перегруженные носовые пазухи не начнут опорожняться.
Многие проблемы с дыханием являются длительными (хроническими). К ним относятся хронический синусит, аллергии и астма. Они могут вызывать такие симптомы, как заложенность носа, насморк, зуд или слезотечение, заложенность грудной клетки, кашель, свистящее дыхание, затрудненное и поверхностное дыхание.
Через носовые проходы вирусы и аллергены попадают в легкие. Таким образом, ваш нос и носовые пазухи часто связаны со многими заболеваниями легких. Воспаление придаточных пазух или носовых ходов может спровоцировать приступы астмы. И одним из самых распространенных триггеров астмы является аллергия.
Более 50 миллионов американцев страдают аллергией. И почти 26 миллионов взрослых американцев страдают астмой. Эти двое часто случаются вместе. Без лечения они могут сделать жизнь невыносимой.
Курение вызывает проблемы с дыханием, поскольку оно повреждает трубки или «дыхательные пути», по которым воздух поступает в легкие. Он также повреждает крошечные воздушные мешочки или «альвеолы» в легких, которые переносят кислород в кровь и удаляют углекислый газ. Даже пассивное курение может привести к проблемам с дыханием.
Курение сигарет вызывает большинство случаев рака легких, а также большинство случаев хронической обструктивной болезни легких (ХОБЛ).
Миллионы американцев имеют проблемы с дыханием из-за ХОБЛ, которая включает эмфизему и хронический бронхит. Рак легких встречается реже и часто не вызывает симптомов на ранних стадиях. Но это может привести к проблемам с дыханием, а также к таким проблемам, как боль в груди или спине и кашель, который не проходит.
Рак легких встречается реже и часто не вызывает симптомов на ранних стадиях. Но это может привести к проблемам с дыханием, а также к таким проблемам, как боль в груди или спине и кашель, который не проходит.
Проблемы с дыханием также могут быть вызваны другими серьезными заболеваниями, такими как туберкулез, пневмония, COVID-19и заболевания легких, связанные с ВИЧ или СПИДом.
Врачи диагностируют проблемы с дыханием, проводя медицинский осмотр, задавая вопросы о вашем общем состоянии здоровья и используя различные тесты. Например, легочные тесты или тесты функции легких могут измерять функцию легких у людей, страдающих астмой. Некоторые из этих тестов включают:
- Метахолиновая провокация . Врачи используют этот тест для диагностики астмы. Вы вдыхаете метахолин, который сужает ваши дыхательные пути. Тест проводится, чтобы проверить, насколько чувствительны или реактивны ваши легкие.
- Шестиминутная прогулка: Врачи используют это, чтобы узнать, какое расстояние вы можете пройти за 6 минут, чтобы получить представление о вашем уровне физической подготовки.

- Плетизмография. Вы окажетесь в ящике, похожем на телефонную будку, чтобы проверить объем легких.
- Спирометрия . Вы будете дышать в мундштук, который подключается к аппарату и измеряет объем легких и поток воздуха. Это устройство измеряет, сколько воздуха вы можете вдохнуть и выдохнуть из легких, а также насколько быстро и легко вы можете это сделать. Он может сказать, заблокированы ли ваши дыхательные пути и насколько.
- Рентген грудной клетки. Ваш врач может сделать рентген, чтобы увидеть внутреннюю часть грудной клетки, включая сердце, легкие и кости. Рентген грудной клетки может помочь диагностировать пневмонию. Но он не может определить большинство проблем с дыханием сам по себе.
- КТ грудной клетки. Компьютерная томография использует рентгеновские лучи и компьютер для создания подробных изображений. Если у вас длительный синусит, врач может назначить специальную компьютерную томографию носовых пазух.

Другие тесты, которые вы можете пройти, включают:
Электрокардиография (ЭКГ). Вы можете пройти этот тест в кабинете врача или в больнице. Техник прикрепит к вашей груди небольшие электроды с помощью геля или ленты, а машина будет измерять электрические импульсы, которые заставляют ваше сердце биться. ЭКГ помогает проверить общее состояние сердца, в том числе наличие дефектов, нарушений или проблем с сердечным ритмом. Он может показать врачу, если приток крови к сердцу нарушен.
Анализ крови. Врач или медсестра с помощью иглы возьмут кровь из вены на вашей руке и отправят ее в лабораторию для анализа. Результаты могут сказать им, вызывают ли у вас одышку такие состояния, как анемия или сердечная недостаточность.
Врачи иногда корректируют диапазон нормы при интерпретации тестов функции легких. Когда корректировки основаны на расовой принадлежности человека, это называется поправкой на расовую принадлежность.
В более ранних отчетах утверждалось, что объем легких у чернокожих на 10-15% меньше, чем у белых. Но это не точно. Эти предположения не учитывали социальные детерминанты здоровья, связанные со снижением объема легких. К ним относится воздействие загрязнения воздуха, которое более вероятно для чернокожих, чем для белых.
Но это не точно. Эти предположения не учитывали социальные детерминанты здоровья, связанные со снижением объема легких. К ним относится воздействие загрязнения воздуха, которое более вероятно для чернокожих, чем для белых.
Когда врачи используют расчеты с поправкой на расу, некоторые люди с проблемами легких могут не поставить правильный диагноз. В результате состояние их легких может остаться без лечения. В одном исследовании удаление поправки на расу помогло большему количеству людей получить диагноз, который в противном случае был бы упущен.
Медицинские эксперты и профессиональные группы призвали к прекращению гоночных исправлений. Они говорят, что это поможет врачам лучше понять различия в функциях легких, устранив при этом источник предвзятости и улучшив справедливость.
Тесты на аллергию могут помочь вашему врачу найти причину ваших проблем с дыханием. Одним из примеров является техника укола. Ваш врач наносит крошечную каплю аллергена на кожу и протыкает ее иглой. Если у вас аллергия на этот аллерген, ваше тело отреагирует покраснением в этом месте. У вас также может быть зуд и отек.
Если у вас аллергия на этот аллерген, ваше тело отреагирует покраснением в этом месте. У вас также может быть зуд и отек.
Другой тип кожного теста заключается в том, что врач вводит экстракт аллергена непосредственно под кожу. Другие тесты включают:
- Анализы крови на аллергию (называемые RAST или радиоаллергосорбентный тест)
- Провокационная проба, при которой ваш врач вводит вам небольшое количество подозреваемого аллергена через нос или рот
Они менее распространены, чем кожные пробы.
Вещи, вызывающие проблемы с дыханием, называются триггерами. Избегание триггеров — лучший способ контролировать аллергию и астму. Это может помочь носить пылезащитную маску при работе по дому или во дворе, ограничить контакт с пушистым питомцем, стирать постельное белье не реже одного раза в неделю, оставаться в помещении в периоды пиковой концентрации пыльцы и часто менять фильтр в кондиционере.
Лекарства также важны при лечении проблем с дыханием. Пероральные или назальные препараты от аллергии, такие как антигистаминные препараты и противоотечные средства, могут облегчить дыхание.
Пероральные или назальные препараты от аллергии, такие как антигистаминные препараты и противоотечные средства, могут облегчить дыхание.
Могут помочь ингаляционные стероиды. Эти препараты уменьшают воспаление в дыхательных путях. Прививки от аллергии снижают вашу чувствительность к аллергенам и могут облегчить некоторые проблемы с дыханием.
При астме ингаляционные или пероральные препараты помогают открыть дыхательные пути и борются с воспалением. Эти лекарства помогают облегчить или даже предотвратить закупорку дыхательных путей и образование лишней слизи. Люди, страдающие астмой, должны контролировать воспаление, чтобы их дыхательные пути оставались открытыми и снижалась чувствительность к триггерам астмы в том числе:
- Вирусные инфекции (COVID-19, простуда или грипп)
- Пыльца
- Перхоть домашних животных
- Споры плесени
- Пылевые клещи
- Тараканы 90 005 Раздражающие загрязняющие вещества в воздухе
- Ароматы и пары
- Дым
- Пищевые продукты аллергия
Даже физические упражнения и холодная погода могут вызвать астму у некоторых людей.
Люди иногда обращаются за медицинской помощью только после того, как у них были проблемы с дыханием в течение нескольких недель или месяцев. К тому времени, когда они начнут принимать лекарства, у них могут быть повреждения, которые заживают дольше.
Правильный диагноз важен для лечения и предотвращения проблем с дыханием. Каждый из нас отличается. Конкретные лекарства и методы лечения, которые помогают члену семьи или другу, могут не подойти вам.
Если у вас есть симптомы одного или нескольких распространенных респираторных заболеваний, обратитесь к врачу. Меры профилактики и лечения могут помочь облегчить и, возможно, положить конец проблемам.
Лучший выбор
Проблемы с дыханием: причины, анализы и лечение
Автор: WebMD Редакторы
- Что вызывает проблемы с дыханием?
- Какие тесты используются для диагностики проблем с дыханием?
- Различия в тестах функции легких
- Могут ли тесты на аллергию определить причину проблем с дыханием?
- Как лечат проблемы с дыханием?
- Может ли медицинское вмешательство помочь мне решить проблемы с дыханием?
- Подробнее
Аллергия, астма, воспаление и инфекция — это лишь некоторые из состояний, которые могут вызвать проблемы с дыханием. Правильный диагноз и лечение, а также лучшее понимание вашего состояния могут помочь вам справиться с проблемами дыхания.
Правильный диагноз и лечение, а также лучшее понимание вашего состояния могут помочь вам справиться с проблемами дыхания.
Немедленно обратитесь к врачу, если заметите проблемы с дыханием, особенно если у вас также есть такие симптомы, как боль в груди, продолжительный кашель или утомляемость. В некоторых случаях может потребоваться немедленное лечение. Если у вас сильная одышка или она сопровождается другими симптомами, такими как спутанность сознания, боль в груди, боль в челюсти или боль в руке, позвоните по номеру 9.11 сразу.
У некоторых людей возникают проблемы с дыханием при простуде. Для других это вызвано инфекциями, такими как синусит. Синусит может затруднить дыхание через нос в течение недели или двух, пока воспаление не ослабнет и ваши перегруженные носовые пазухи не начнут опорожняться.
Многие проблемы с дыханием являются длительными (хроническими). К ним относятся хронический синусит, аллергии и астма. Они могут вызывать такие симптомы, как заложенность носа, насморк, зуд или слезотечение, заложенность грудной клетки, кашель, свистящее дыхание, затрудненное и поверхностное дыхание.
Через носовые проходы вирусы и аллергены попадают в легкие. Таким образом, ваш нос и носовые пазухи часто связаны со многими заболеваниями легких. Воспаление придаточных пазух или носовых ходов может спровоцировать приступы астмы. И одним из самых распространенных триггеров астмы является аллергия.
Более 50 миллионов американцев страдают аллергией. И почти 26 миллионов взрослых американцев страдают астмой. Эти двое часто случаются вместе. Без лечения они могут сделать жизнь невыносимой.
Курение вызывает проблемы с дыханием, поскольку оно повреждает трубки или «дыхательные пути», по которым воздух поступает в легкие. Он также повреждает крошечные воздушные мешочки или «альвеолы» в легких, которые переносят кислород в кровь и удаляют углекислый газ. Даже пассивное курение может привести к проблемам с дыханием.
Курение сигарет вызывает большинство случаев рака легких, а также большинство случаев хронической обструктивной болезни легких (ХОБЛ).
Миллионы американцев имеют проблемы с дыханием из-за ХОБЛ, которая включает эмфизему и хронический бронхит. Рак легких встречается реже и часто не вызывает симптомов на ранних стадиях. Но это может привести к проблемам с дыханием, а также к таким проблемам, как боль в груди или спине и кашель, который не проходит.
Рак легких встречается реже и часто не вызывает симптомов на ранних стадиях. Но это может привести к проблемам с дыханием, а также к таким проблемам, как боль в груди или спине и кашель, который не проходит.
Проблемы с дыханием также могут быть вызваны другими серьезными заболеваниями, такими как туберкулез, пневмония, COVID-19и заболевания легких, связанные с ВИЧ или СПИДом.
Врачи диагностируют проблемы с дыханием, проводя медицинский осмотр, задавая вопросы о вашем общем состоянии здоровья и используя различные тесты. Например, легочные тесты или тесты функции легких могут измерять функцию легких у людей, страдающих астмой. Некоторые из этих тестов включают:
- Метахолиновая провокация . Врачи используют этот тест для диагностики астмы. Вы вдыхаете метахолин, который сужает ваши дыхательные пути. Тест проводится, чтобы проверить, насколько чувствительны или реактивны ваши легкие.
- Шестиминутная прогулка: Врачи используют это, чтобы узнать, какое расстояние вы можете пройти за 6 минут, чтобы получить представление о вашем уровне физической подготовки.

- Плетизмография. Вы окажетесь в ящике, похожем на телефонную будку, чтобы проверить объем легких.
- Спирометрия . Вы будете дышать в мундштук, который подключается к аппарату и измеряет объем легких и поток воздуха. Это устройство измеряет, сколько воздуха вы можете вдохнуть и выдохнуть из легких, а также насколько быстро и легко вы можете это сделать. Он может сказать, заблокированы ли ваши дыхательные пути и насколько.
- Рентген грудной клетки. Ваш врач может сделать рентген, чтобы увидеть внутреннюю часть грудной клетки, включая сердце, легкие и кости. Рентген грудной клетки может помочь диагностировать пневмонию. Но он не может определить большинство проблем с дыханием сам по себе.
- КТ грудной клетки. Компьютерная томография использует рентгеновские лучи и компьютер для создания подробных изображений. Если у вас длительный синусит, врач может назначить специальную компьютерную томографию носовых пазух.

Другие тесты, которые вы можете пройти, включают:
Электрокардиография (ЭКГ). Вы можете пройти этот тест в кабинете врача или в больнице. Техник прикрепит к вашей груди небольшие электроды с помощью геля или ленты, а машина будет измерять электрические импульсы, которые заставляют ваше сердце биться. ЭКГ помогает проверить общее состояние сердца, в том числе наличие дефектов, нарушений или проблем с сердечным ритмом. Он может показать врачу, если приток крови к сердцу нарушен.
Анализ крови. Врач или медсестра с помощью иглы возьмут кровь из вены на вашей руке и отправят ее в лабораторию для анализа. Результаты могут сказать им, вызывают ли у вас одышку такие состояния, как анемия или сердечная недостаточность.
Врачи иногда корректируют диапазон нормы при интерпретации тестов функции легких. Когда корректировки основаны на расовой принадлежности человека, это называется поправкой на расовую принадлежность.
Ранее сообщалось, что объем легких чернокожих на 10-15% меньше, чем у белых. Но это не точно. Эти предположения не учитывали социальные детерминанты здоровья, связанные со снижением емкости легких. К ним относится воздействие загрязнения воздуха, которое более вероятно для чернокожих, чем для белых.
Но это не точно. Эти предположения не учитывали социальные детерминанты здоровья, связанные со снижением емкости легких. К ним относится воздействие загрязнения воздуха, которое более вероятно для чернокожих, чем для белых.
Когда врачи используют расчеты с поправкой на расу, некоторые люди с проблемами легких могут не поставить правильный диагноз. В результате состояние их легких может остаться без лечения. В одном исследовании удаление поправки на расу помогло большему количеству людей получить диагноз, который в противном случае был бы упущен.
Медицинские эксперты и профессиональные группы призвали к прекращению гоночных исправлений. Они говорят, что это поможет врачам лучше понять различия в функциях легких, устранив при этом источник предвзятости и улучшив справедливость.
Тесты на аллергию могут помочь вашему врачу найти причину ваших проблем с дыханием. Одним из примеров является техника укола. Ваш врач наносит крошечную каплю аллергена на кожу и протыкает ее иглой..gif) Если у вас аллергия на этот аллерген, ваше тело отреагирует покраснением в этом месте. У вас также может быть зуд и отек.
Если у вас аллергия на этот аллерген, ваше тело отреагирует покраснением в этом месте. У вас также может быть зуд и отек.
Другой тип кожного теста заключается в том, что врач вводит экстракт аллергена непосредственно под кожу. Другие тесты включают:
- Анализы крови на аллергию (называемые RAST или радиоаллергосорбентный тест)
- Провокационная проба, при которой ваш врач вводит вам небольшое количество подозреваемого аллергена через нос или рот
Они менее распространены, чем кожные пробы.
Вещи, вызывающие проблемы с дыханием, называются триггерами. Избегание триггеров — лучший способ контролировать аллергию и астму. Это может помочь носить пылезащитную маску при работе по дому или во дворе, ограничить контакт с пушистым питомцем, стирать постельное белье не реже одного раза в неделю, оставаться в помещении в периоды пиковой концентрации пыльцы и часто менять фильтр в кондиционере.
Лекарства также важны при лечении проблем с дыханием. Пероральные или назальные препараты от аллергии, такие как антигистаминные препараты и противоотечные средства, могут облегчить дыхание.
Пероральные или назальные препараты от аллергии, такие как антигистаминные препараты и противоотечные средства, могут облегчить дыхание.
Могут помочь ингаляционные стероиды. Эти препараты уменьшают воспаление в дыхательных путях. Прививки от аллергии снижают вашу чувствительность к аллергенам и могут облегчить некоторые проблемы с дыханием.
При астме ингаляционные или пероральные препараты помогают открыть дыхательные пути и борются с воспалением. Эти лекарства помогают облегчить или даже предотвратить закупорку дыхательных путей и образование лишней слизи. Люди, страдающие астмой, должны контролировать воспаление, чтобы их дыхательные пути оставались открытыми и снижалась чувствительность к триггерам астмы в том числе:
- Вирусные инфекции (COVID-19, простуда или грипп)
- Пыльца
- Перхоть домашних животных
- Споры плесени
- Пылевые клещи
- Тараканы 90 005 Раздражающие загрязняющие вещества в воздухе
- Ароматы и пары
- Дым
- Пищевые продукты аллергия
Даже физические упражнения и холодная погода могут вызвать астму у некоторых людей.