Какие антибиотики принимают при кишечной инфекции
Кишечные инфекции сопровождаются тошнотой, рвотой, диареей. Эти симптомы характерны практически для всех воспалительных инфекционных поражений кишечника.
Кишечные инфекции могут быть вызваны вирусами, бактериями и паразитами, но лидерами среди данной группы патогенных микроорганизмов остаются вирусы и бактерии. Лечение кишечных инфекций направлено на то, чтобы полностью уничтожить вредоносную флору и восстановить нормальную работу органа.
Содержание
- Какие антибиотики назначают при кишечных инфекциях?
- Лечение кишечными антисептиками
- Какие антибиотики назначают детям с кишечной инфекцией?
- Достоинства и недостатки антибактериальной терапии при кишечных инфекциях
- Как принимать антибиотики при кишечной инфекции?
- Особые указания
Какие антибиотики назначают при кишечных инфекциях?
Для лечения кишечных инфекций существует несколько антибактериальных препаратов, которые обладают широким спектром действия:
- Цефалоспорин.
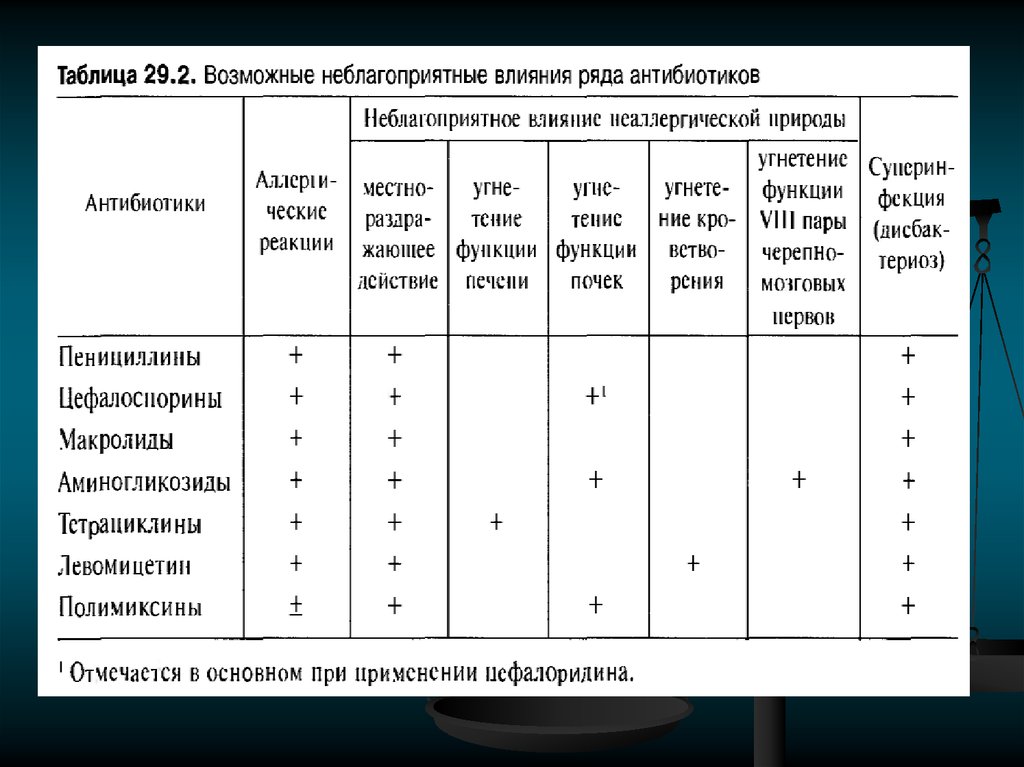
 Препараты из этой группы могут носить следующие названия: Цефотаксим, Цефабол, Клафоран, Роцесим. Их структура имеет некоторую схожесть с препаратами пенициллинового ряда. Самым распространённым побочным эффектом от применения цефалоспоринов являются аллергические реакции.
Препараты из этой группы могут носить следующие названия: Цефотаксим, Цефабол, Клафоран, Роцесим. Их структура имеет некоторую схожесть с препаратами пенициллинового ряда. Самым распространённым побочным эффектом от применения цефалоспоринов являются аллергические реакции. - Тетрациклин. Препараты этой группы: Вибрамицин, Доксициклин, Тетрадокс. Они быстро всасываются в кишечнике, обладают выраженным антибактериальным эффектом, но могут дать различные осложнения, иногда даже вызывают глухоту. Препараты из тетрациклиновой группы не используют для лечения детей.
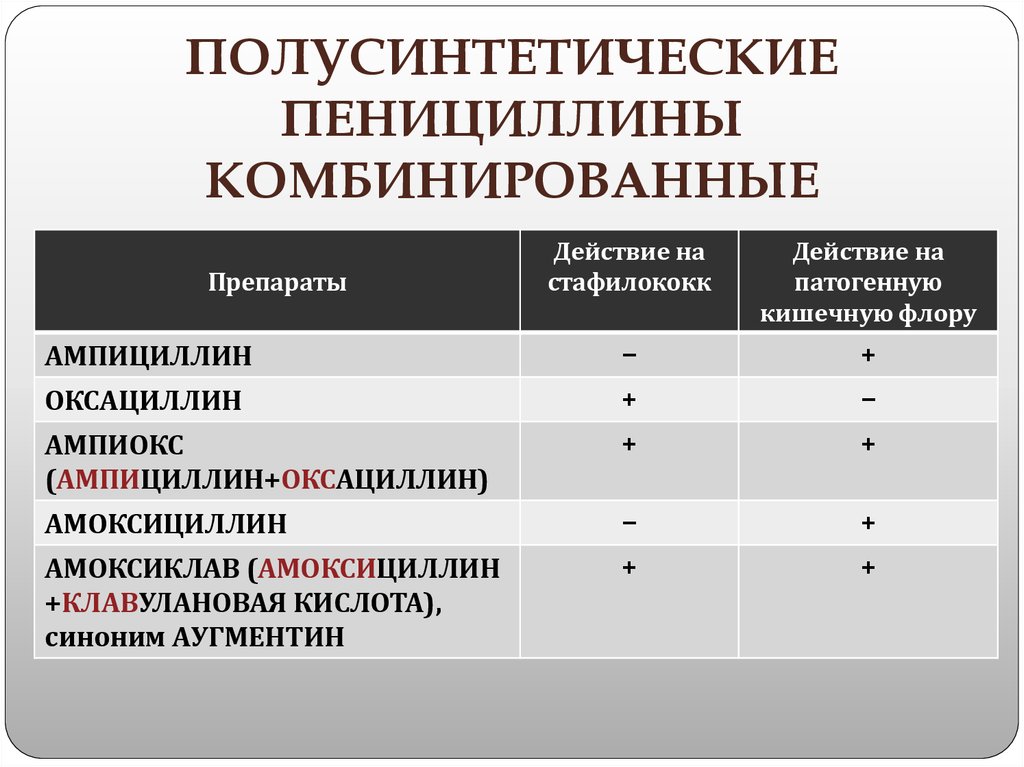
- Пенициллин. Препараты этой группы можно встретить под такими названиями, как: Амоксициллин, Ампициллин, Мономицин и пр. Спектр активности этих лекарственных средств широк, они губительны для большинства бактерий. Препараты из группы пенициллинов назначают детям и беременным женщинам, если в этом имеется реальная необходимость. Сами распространёнными побочными действиями препаратов этой группы являются аллергические реакции.

- Аминогликозиды:Неомицин и Гентамицин. Их назначают для лечения тяжёлых заболеваний, вызванных бактериальной флорой. Препараты этой группы назначают только по жизненным показаниям, так как они обладают токсическим влиянием на почки, печень и иные органы.
- Фторхинолон. Препараты этой группы: Левофлоксацин, Ципролет, Офлоксацин, Нормакс, Норфлоксацин, Ципрофлоксацин и пр. Эти препараты оказывают влияние на фермент, который отвечает за синтез ДНК бактерий, тем самым уничтожая патогенную флору. Фторхинолоны не назначают женщинам в положении, людям до 18 лет, больным с патологиями сердца и сосудов.
- Макролиды. Препараты данной группы выпускаются под названиями: Азитромицин, Рокситромицин, Эритромицин. Макролиды можно применять для лечения детей, а также беременных и кормящих женщин. Их назначают в том случае, когда нет возможности использовать препараты из группы пенициллинов.
- Левомицетин. Раньше этот препарат часто назначали для лечения кишечных инфекций, но в настоящее время его используют редко.
 Дело в том, что он обладает разрушающим воздействием на костный мозг человека.
Дело в том, что он обладает разрушающим воздействием на костный мозг человека.
Препаратами пенициллиновой группы и аминогликозидами чаще всего лечат не кишечные, а простудные заболевания. При поражении кишечника назначают преимущественно цефалоспорины, фторхинолоны и сульфаниламиды. Также могут быть назначены лекарственные средства из группы тетрациклинов, но делается это редко, лишь при тяжёлом течении болезни, когда имеется угроза жизни пациента.
Антибиотики при кишечной инфекции применяют только в форме уколов. Длительность терапии составляет не менее недели.
Лечение кишечными антисептиками
При кишечных инфекциях часто назначают препараты-антисептики. Они избирательно действуют на патогенную флору, но собственные бактерии кишечника остаются нетронутыми.
Кишечные антисептики губительны для большинства бактерий (стафилококк, протей, шигеллы и пр.). Их можно назначать детям и взрослым.
- Эрсефурил (нифуроксазид). Этот препарат можно назначать для лечения детей старше 6 лет.
 Его действие направлено на подавление жизнедеятельности бактериальной флоры, заселяющей кишечник. Назначают Эрсефурил при ротавирусной инфекции, при дизентерии.
Его действие направлено на подавление жизнедеятельности бактериальной флоры, заселяющей кишечник. Назначают Эрсефурил при ротавирусной инфекции, при дизентерии. - Фуразолидон. Это проверенный временем антибактериальный препарат, который губителен в отношении многих вредоносных микроорганизмов (сальмонеллы, шигеллы и пр.). Кроме антибактериального эффекта, Фуразолидон позволяет повысить иммунитет больного.
- Интетрикс – препарат, который позволяет уничтожать не только вредоносные бактерии, но также грибы и паразитов. Его можно использовать не только для лечения, но и для профилактики кишечных инфекций, например, во время походов.
- Фталазол – антисептик, обладающий широким спектром действия. Его следует с осторожностью назначать для лечения детей, так как он имеет побочные эффекты.
- Энтерол представляет собой препарат, содержащий живые дрожжи, которые уничтожают вредоносных бактерий. В составе Энтерола есть протеаза. Благодаря этому ферменту, токсины, выделяемые бактериями, будут разрушены и не нанесут вреда организму человека.
 Также Энтерол содержит пробиотики, которые стимулируют рост естественной микрофлоры кишечника человека. Достаточно однократного приёма препарата, чтобы ощутить лечебный эффект. Однако Энтерол не следует сочетать с антибиотиками или адсорбирующими средствами. Он не имеет противопоказаний, поэтому его назначают для лечения кормящих и беременных женщин, а также детей.
Также Энтерол содержит пробиотики, которые стимулируют рост естественной микрофлоры кишечника человека. Достаточно однократного приёма препарата, чтобы ощутить лечебный эффект. Однако Энтерол не следует сочетать с антибиотиками или адсорбирующими средствами. Он не имеет противопоказаний, поэтому его назначают для лечения кормящих и беременных женщин, а также детей.
Какие антибиотики назначают детям с кишечной инфекцией?
Чтобы избавить ребёнка от кишечной инфекции, вызванной бактериальной флорой, требуется назначение антибиотиков. При этом препарат должен быть максимально эффективным и безопасным.
Препараты, которые можно назначать для лечения детей:
- Пенициллины: Амоксиклав, Амосин, Аугментин, Флемоксин солютаб. Эти лекарственные средства являются самыми безопасными для лечения детей, хотя риск возникновения аллергических реакций исключать нельзя. Для проведения терапии лучше всего использовать пенициллины, защищённые клавулановой кислотой, так как к пенициллинам в чистом виде многие бактерии выработали устойчивость.

- Низкой токсичностью и достаточным эффектом при лечении кишечных инфекций обладают такие препараты, как: Супракс, Цефалексин, Зиннат. Однако их нельзя использовать для лечения детей в период новорождённости.
- Кларитромицин, Вильпрафен и Сумамед относятся к антибактериальным препаратам, которые на протяжении многих лет используют для лечения кишечных инфекций. Они редко дают аллергические реакции, но способны уничтожать множество бактерий.
- Энтерофурил чаще остальных препаратов используют для лечения кишечных инфекций. Его действующее вещество не оказывает системного влияния на организм, «работая» только в кишечнике. Этот препарат можно использовать для лечения детей старше месяца и для лечения беременных женщин.
Если заболевание имеет лёгкое течение, то нет необходимости давать ребёнку антибиотик, достаточно применения кишечных антисептиков. При состоянии средней тяжести могут быть использованы такие препараты, как Ампициллин или Амоксиклав. При условии, что у ребёнка на них аллергия, либо имеются какие-либо иные противопоказания к их использованию, возможно назначение лекарственных средств из группы макролидов, например, Азитромицина.
Достоинства и недостатки антибактериальной терапии при кишечных инфекциях
Приём антибиотиков всегда сопряжен с риском присоединения побочных эффектов. Так, у женщин часто развивается молочница. Есть риск возникновения дисбактериоза, ААД (антибиотик-ассоциированная диарея), нарушений в работе кишечника и пр.
К достоинствам антибиотиков при лечении диареи относят:
- Препараты воздействуют на причину болезни.
- Лечебный эффект достигается в кратчайшие сроки, но лишь при условии, что препарат подобран верно.
- Бактерии перестают оказывать токсический эффект на организм человека.
- Бактерии будут полностью уничтожены.
К недостаткам лечения кишечных инфекций с помощью антибиотиков относят:
- Они оказывают системное воздействие на организм.
- Каждый препарат имеет ряд противопоказаний.
- Многие антибиотики нельзя использовать для лечения детей, женщин в положении и кормящих матерей.
- Антибиотики способны вызывать побочные эффекты.

Как принимать антибиотики при кишечной инфекции?
Если был назначен антибиотик, то его нужно пропить полным курсом, который длится не менее 5 дней для ребёнка и не менее 7 дней для взрослого. В противном случае высок риск того, что бактерии выработают устойчивость и избавиться от них будет сложно.
Принимать препараты нужно через одинаковые временные промежутки. Чтобы минимизировать побочные эффекты. Одновременно с антибиотиками пьют пробиотики.
Особые указания
Самым эффективным и безопасным препаратом для лечения кишечных инфекций является Норфлоксацин (Нормакс) и Левофлоксацин. Их также можно использовать для лечения диареи путешественника, цистита, уретрита, пиелонефрита, сальмонеллеза, шигеллеза и пр. Однако детям, кормящим и беременным женщинам Норфлоксацин не назначают. С осторожностью его следует принимать эпилептикам, людям с атеросклеротической болезнью и язвенной болезнью желудка.
Многие женщины для лечения своих детей используют Энтерофурил. Его же назначают большинство педиатров при подозрении на кишечную инфекцию. Это лекарственное средство отвечает всем требованиям безопасности и быстро приносит облегчение ребёнку, снимая тяжесть таких симптомов, как рвота и диарея.
Его же назначают большинство педиатров при подозрении на кишечную инфекцию. Это лекарственное средство отвечает всем требованиям безопасности и быстро приносит облегчение ребёнку, снимая тяжесть таких симптомов, как рвота и диарея.
Образование: в 2008 году получен диплом по специальности «Лечебное дело (Лечебно-профилактическое дело)» в Российском исследовательском медицинском университете имени Н. И. Пирогова. Тут же пройдена интернатура и получен диплом терапевта.
Наши авторы
Аллергия на пенициллин. Что такое Аллергия на пенициллин?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Аллергия на пенициллин – это реакция иммунной системы на повторное введение в организм антибиотиков пенициллинового ряда – бензилпенициллина, ампициллина, оксациллина, амоксициллина. При этом поражаются кожные покровы (крапивница и отек Квинке), дыхательные пути (затруднение дыхания, удушье), может развиваться анафилактический шок. Диагностика аллергии на пенициллин основана на тщательном сборе анамнеза, анализе клинических проявлений заболевания, проведении кожных проб на чувствительность к антибиотикам и лабораторных исследований. Лечебные мероприятия включают введение адреналина, глюкокортикоидов, антигистаминных средств, инфузионную терапию, восстановление дыхания и кровообращения.
При этом поражаются кожные покровы (крапивница и отек Квинке), дыхательные пути (затруднение дыхания, удушье), может развиваться анафилактический шок. Диагностика аллергии на пенициллин основана на тщательном сборе анамнеза, анализе клинических проявлений заболевания, проведении кожных проб на чувствительность к антибиотикам и лабораторных исследований. Лечебные мероприятия включают введение адреналина, глюкокортикоидов, антигистаминных средств, инфузионную терапию, восстановление дыхания и кровообращения.
МКБ-10
Z88.0 В личном анамнезе аллергия к пенициллину
- Причины
- Симптомы аллергии на пенициллин
- Диагностика
- Лечение аллергии на пенициллин
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Аллергия на пенициллин – это аллергическая реакция, возникающая при повторном приеме внутрь или парентеральном введении пенициллина и полусинтетических антибиотиков.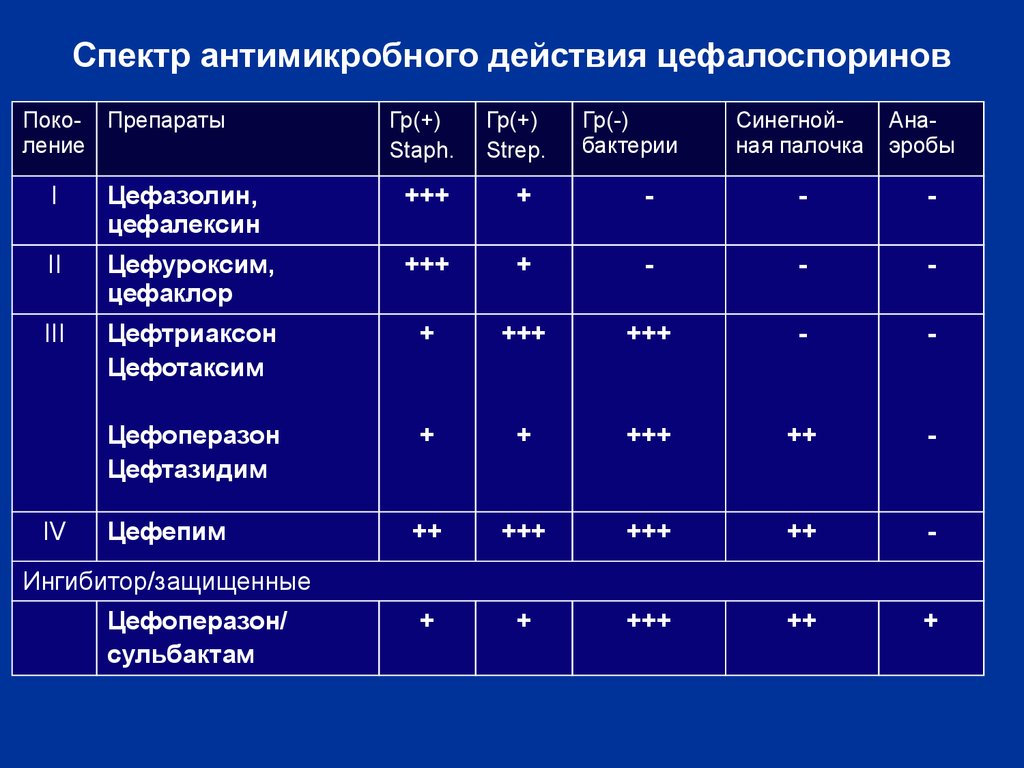
Аллергия на пенициллин
Причины
Существует несколько факторов риска, увеличивающих вероятность развития аллергии на пенициллин. Это, прежде всего, наличие наследственной предрасположенности (генетических и конституциональных особенностей). Так, например, установлено, что повышенная чувствительность к антибиотикам пенициллинового ряда у родителей увеличивает риск развития аллергии на пенициллин у ребенка в 15 раз. При проведении иммунологического исследования можно обнаружить специальные маркеры, свидетельствующие о наличии повышенного риска развития лекарственной аллергии у данного пациента. Играет роль и возраст: у детей раннего возраста и пожилых людей аллергические реакции на антибиотики встречаются значительно реже, чем у взрослых в возрасте 20-45 лет.
Это, прежде всего, наличие наследственной предрасположенности (генетических и конституциональных особенностей). Так, например, установлено, что повышенная чувствительность к антибиотикам пенициллинового ряда у родителей увеличивает риск развития аллергии на пенициллин у ребенка в 15 раз. При проведении иммунологического исследования можно обнаружить специальные маркеры, свидетельствующие о наличии повышенного риска развития лекарственной аллергии у данного пациента. Играет роль и возраст: у детей раннего возраста и пожилых людей аллергические реакции на антибиотики встречаются значительно реже, чем у взрослых в возрасте 20-45 лет.
Риск развития аллергии на пенициллин возрастает при наличии некоторых сопутствующих заболеваний: врожденных и приобретенных иммунодефицитов, инфекционного мононуклеоза, цитомегаловирусной инфекции, муковисцидоза, бронхиальной астмы, лимфолейкозов, подагрического артрита, а также при приеме некоторых лекарственных препаратов (например, бета-блокаторов).
Тяжесть аллергической реакции на пенициллин зависит и от способа введения антибиотика, длительности его применения и продолжительности промежутков между употреблением этих лекарственных препаратов. Так, однократное профилактическое введение пенициллина (ампициллина) в послеоперационном периоде в хирургической практике значительно реже вызывает аллергию, чем использование антибиотиков этой группы в достаточно высокой дозе в течение длительного времени. Реже аллергия на пенициллин возникает при пероральном приеме, чаще – при местном и парентеральном введении.
Механизм развития аллергии на антибиотики пенициллинового ряда связан с возникновением IgE-опосредованных реакций немедленного типа, иммунокомплексных реакций, а также реакций замедленного типа, то есть имеет сложный комбинированный характер сенсибилизации.
Симптомы аллергии на пенициллин
Аллергия на пенициллин наиболее часто сопровождается развитием разнообразных кожных проявлений и прежде всего, крапивницы и отека Квинке, реже – папулезной и пустулезной сыпи, феномена Артюса (возникновение инфильтратов и абсцессов аллергической природы в месте введения антибиотика), экссудативной эритемы и эритродермии.
Встречаются при аллергии на пенициллин изменения со стороны органов дыхания – аллергический риноконъюнктивит, альвеолит, эозинофильный инфильтрат легкого, явления бронхоспазма. Может отмечаться поражение сердечно-сосудистой системы (аллергические миокардиты, васкулиты), почек (гломерулонефрит), органов кроветворения (цитопении, гемолитические анемии, изолированные эозинофилии), пищеварительной системы (аллергические энтероколиты, гепатиты). Аллергия на пенициллин нередко может проявляться развитием системных реакций – анафилактического шока и анафилактоидных реакций.
Диагностика
Главное при проведении диагностики аллергии на пенициллин — правильно собрать анамнез: выяснить названия лекарственных препаратов, которые использовал пациент до развития аллергической реакции, продолжительность их приема. Важно уточнить, были ли ранее реакции непереносимости медикаментов, пищевых продуктов, и как они проявлялись. Необходимо собрать информацию и о перенесенных ранее заболеваниях. Затем выясняются особенности клинической картины непереносимости антибиотика у данного пациента в настоящее время (кожные проявления, бронхоспазм, анафилактоидные реакции).
Важную информацию для диагностики аллергии на пенициллин дают кожные аллергологические пробы. При этом использование нативного антибиотика считается недостаточно информативным, а для постановки пробы используются специальные диагностические аллергены, созданные из метаболитов пенициллина. Проводят кожные пробы, как правило, перед применением пенициллина для выявления возможной непереносимости этого препарата и при отсутствии возможности заменить этот антибиотик другим антибактериальным препаратом.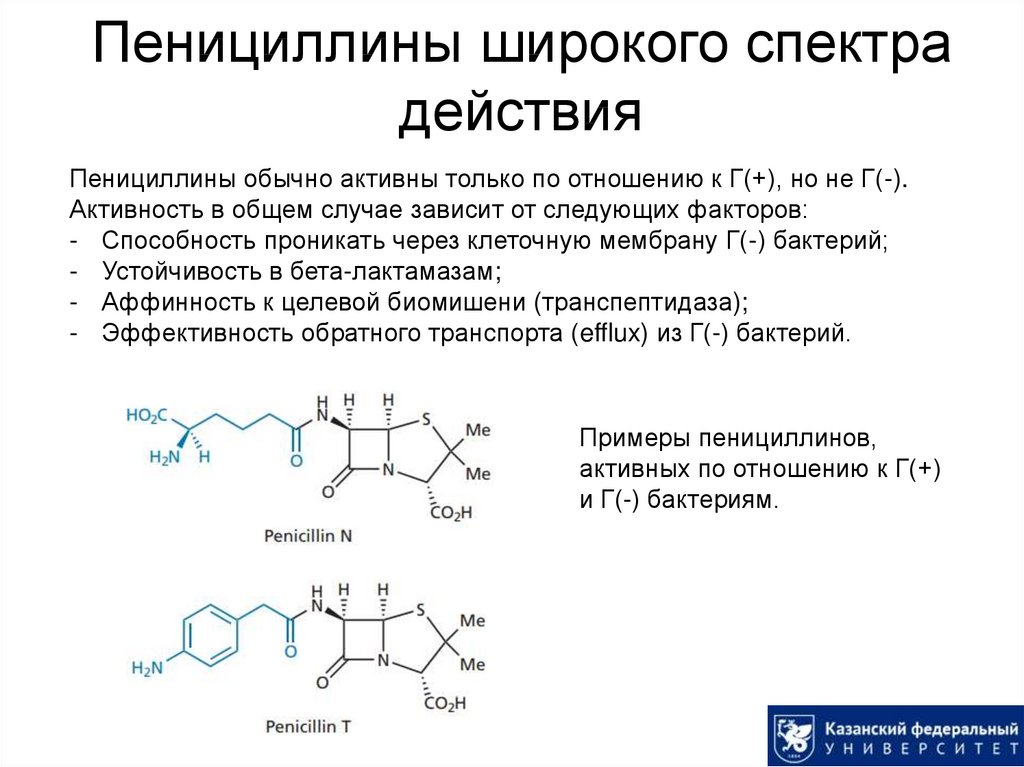
Для диагностики аллергии на пенициллин иногда используют проведение провокационных проб. В этом случае антибиотик вводится в дозе, которая в 100 раз меньше средней терапевтической. При отсутствии какой-либо реакции непереносимости через 30-60 минут пенициллин вводится повторно в дозе, в 10 раз больше, чем первоначально. Такие пробы проводятся с большой осторожностью и выполняются в специализированном учреждении врачом аллергологом-иммунологом с большим опытом работы. Противопоказано проведение кожных и провокационных проб при наличии сведений о системных аллергических реакциях в анамнезе.
Разработано множество лабораторных тестов для выявления аллергии на пенициллин (определение IgE антител к антибиотику с помощью РИА или ИФА, базофильные тесты, выявление специфических IgG и IgM, реакции торможения миграции лейкоцитов и др.), однако их информативность оставляет желать лучшего. Дифференциальная диагностика аллергии на пенициллин проводится с другими случаями лекарственной аллергии, а также с псевдоаллергическими реакциями, некоторыми инфекционными заболеваниями (скарлатина, корь, менингит), системными заболеваниями соединительной ткани (болезнью Бехчета, системной красной волчанкой), пузырчаткой, дерматитом Дюринга и другими состояниями.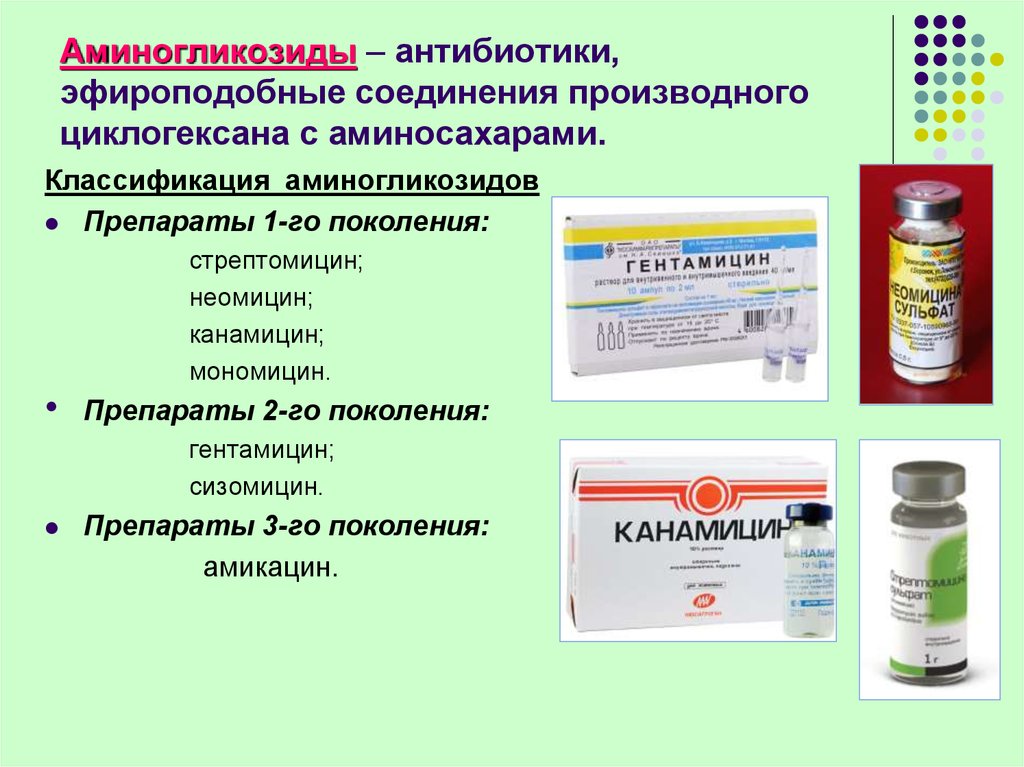
Лечение аллергии на пенициллин
Основные принципы лечения аллергии на пенициллин – скорейшее прекращение действия антибиотика и его выведение из организма (остановить введение пенициллина, промыть желудок и кишечник при приеме внутрь, назначить энтеросорбенты и т. д.), купировать симптомы аллергии (вводятся кардиотоники, бронхолитики, глюкокортикостероиды), восстановить функцию дыхания и кровообращения при системных аллергических реакциях. В дальнейшем пациенту необходимо исключить прием антибиотиков из группы пенициллина и сообщать о наличии непереносимости данных препаратов при обращении в другие медицинские учреждения.
Прогноз и профилактика
Учитывая преимущественное развитие острых системных аллергических реакций, прогноз может быть серьезным. Обратимость проявлений и отдаленные последствия во многом зависят от скорости оказания медицинской помощи. В качестве профилактической меры рекомендуется тщательно изучать анамнез пациента перед назначением антибиотиков пенициллинового ряда. При возникновении малейших изменений самочувствия необходимо сразу же прекратить введение препарата и приступить к проведению противоаллергической терапии.
При возникновении малейших изменений самочувствия необходимо сразу же прекратить введение препарата и приступить к проведению противоаллергической терапии.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении аллергии на пенициллин.
Получить консультацию врача аллерголога в Волгограде, Волжском и Михайловке можно в клиниках «ДИАЛАЙН». Мы предлагаем широкий спектр услуг, в том числе лабораторные анализы и обследования на передовом оборудовании. Для записи на прием к специалисту просто позвоните по телефону или оставьте заявку на сайте.
Источники
- Аллергия на антибиотики у детей: кто виноват и что делать?/ Андреева И.В., Стецюк О.У.// Педиатрическая фармакология. 2013 — Т.10, №6.
- Лекарственная аллергия: причины, вызовы скорой медицинской помощи, лечение на догоспитальном этапе/ Намазова Л.С.// Лечащий врач. — 2003.
- Аллергические заболевания: учеб. пособие/ Митрофанова Н.Н., Мельников Л.В. — 2015.

- Аллергические контактные дерматозы у лиц, занятых на производстве антибиотиков (клинико-иммунологическое исследование): Автореферат диссертации/ Богуш П.Г. — 1991.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Список распространенных пенициллинов + применение и побочные эффекты
Пенициллины — это тип антибиотиков, полученных из грибов рода Penicillium. Антибиотик — это лекарство, которое подавляет рост или убивает бактерии.
Пенициллин G (также называемый бензилпенициллином) был открыт случайно в 1928 году. Александр Флеминг, шотландский врач-ученый, выращивал тип бактерий под названием Staphylococcus Aureus на непокрытой чашке Петри, когда она заразилась спорами плесени.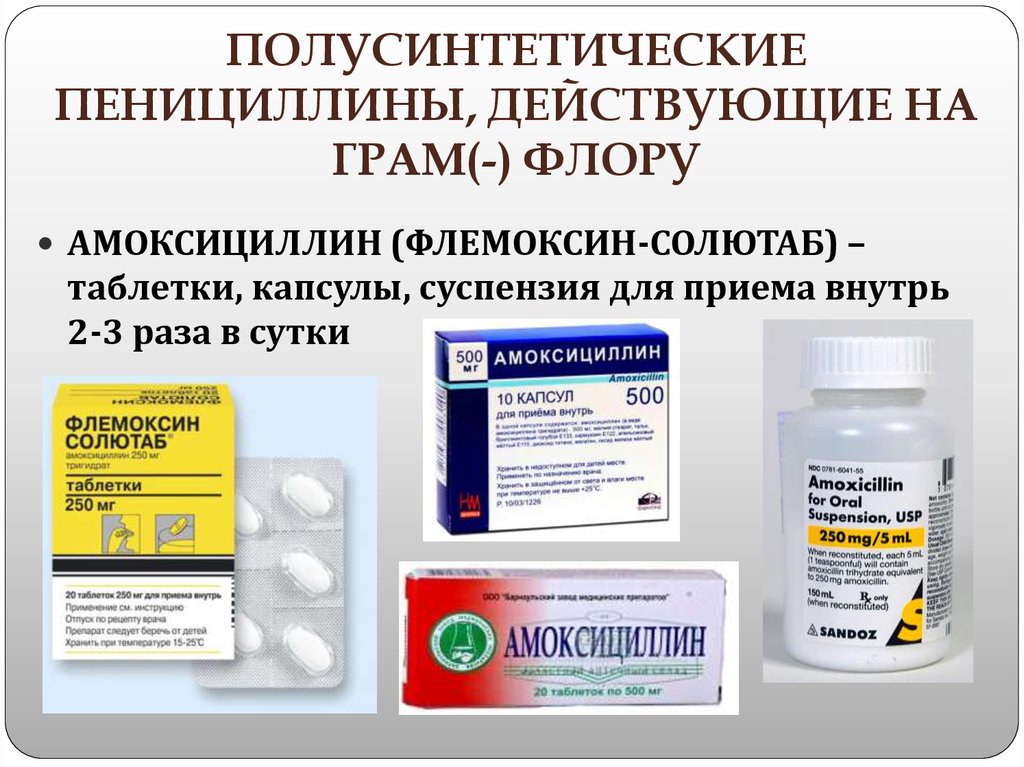 Он заметил, что области бактерий рядом с плесенью умирали. Он выделил вещество из плесени, которое убивало бактерии, и назвал его пенициллином.
Он заметил, что области бактерий рядом с плесенью умирали. Он выделил вещество из плесени, которое убивало бактерии, и назвал его пенициллином.
Другой природный пенициллин, пенициллин V, позже был выделен из той же плесени. Все остальные пенициллины являются полусинтетическими (получены путем модификации структуры исходных природных пенициллинов). Модификация расширяет их спектр активности, позволяет принимать их перорально и повышает их устойчивость к пенициллиназе, ферменту, вырабатываемому некоторыми бактериями, который инактивирует пенициллин.
Пенициллины действуют, предотвращая перекрестное связывание цепей аминокислот в клеточной стенке бактерий. Это не влияет на ранее существовавшие бактерии, но новые бактериальные клетки имеют слабые клеточные стенки, которые легко разрываются.
Для чего используются пенициллины?
Пенициллины могут использоваться для лечения широкого спектра инфекций, вызванных чувствительными бактериями, таких как:
- Зубной абсцесс
- Ушные инфекции (например, средний отит)
- Гонорея
- Пневмония
- Инфекции дыхательных путей
- Ревматическая лихорадка
- Скарлатина
- Кожные инфекции
- Инфекции мочевыводящих путей.

Каковы различия между пенициллинами?
Природные пенициллины (пенициллин G и пенициллин V) активны только против грамположительных бактерий (объяснение см. ниже). Пенициллин V более кислотоустойчив, чем пенициллин G, что означает, что его можно принимать перорально.
Современные полусинтетические пенициллины включают ампициллин, карбенициллин (снято с производства) и оксациллин. Их можно принимать перорально, они обладают некоторой степенью устойчивости к бета-лактамазе и эффективны против некоторых грамотрицательных бактерий. Большинство бактерий можно классифицировать как грамположительные или грамотрицательные на основании различий в структуре их клеточных стенок, которые можно различить под микроскопом с использованием определенного типа красителя. Одно из наиболее важных различий между этими двумя типами бактерий заключается в том, что грамположительные бактерии более чувствительны к антибиотикам, тогда как грамотрицательные бактерии более устойчивы к антибиотикам.
Антисинегнойные пенициллины, такие как пиперациллин и тикарциллин (сняты с производства) — это пенициллины, обладающие дополнительной активностью в отношении некоторых трудно убиваемых видов грамотрицательных бактерий, таких как Pseudomonas , Enterococcus и Klebsiella . Они полезны при инфекциях мочевыводящих путей, вызванных чувствительными бактериями, поскольку они концентрируются в моче.
Некоторые пенициллины комбинируют с ингибитором бета-лактамазы. Ингибитор бета-лактамазы блокирует активность ферментов бета-лактамазы, но сам по себе имеет небольшую антибиотическую активность. Некоторые пенициллины (такие как оксациллин, диклоксациллин и нафциллин) естественным образом устойчивы к определенным бета-лактамазам и называются пенициллины, устойчивые к пенициллиназе. Другие, такие как амоксициллин, ампициллин и пиперациллин, могут увеличивать свою активность, комбинируя их с ингибитором бета-лактамазы. Клавуланат, сульбактам и тазобактам являются ингибиторами бета-лактамаз.
Распространенные пенициллины, доступные в США
Аминопенициллины
Спектр активности:
- Большинство грамположительных бактерий, некоторые грамотрицательные бактерии (например, E. coli и H. influenzae e).
Антисинегнойные пенициллины
Спектр действия:
- Большинство грамположительных и грамотрицательных бактерий
- Противосинегнойная и противопротозойная активность
- Обычно назначают с бета-лактамазой.
| Общее название | Примеры торговых марок |
|---|---|
| пиперациллин | Пипрацил |
Ингибиторы бета-лактамаз
Спектр действия:
- Эффективен против большинства грамположительных и грамотрицательных бактерий, включая те, которые продуцируют бета-лактамазы (например, бактероиды sp.,
05 enterococcus sp.
стафилококк сп.)
Натуральные пенициллины
Спектр действия:
- Эффективен против большинства грамположительных бактерий и ограниченного числа грамотрицательных бактерий.
Резистентные к пенициллиназе пенициллины
Спектр действия:
- Эффективен против большинства грамположительных и грамотрицательных бактерий
- Естественная устойчивость к бета-лактамазам.
Безопасны ли пенициллины?
Пенициллины, как правило, безопасны, обладают низкой токсичностью и хорошей эффективностью против чувствительных бактерий.
Многие люди считают, что у них аллергия на пенициллин. Однако истинная аллергия на пенициллин встречается редко и встречается только у 0,01–0,05% людей, принимающих пенициллин. Симптомы могут включать тошноту, рвоту, кожный зуд, сыпь, свистящее дыхание, отек вокруг горла и респираторный коллапс.
Каковы побочные эффекты пенициллинов?
Пенициллины обычно вызывают мало побочных эффектов. Наиболее распространенные побочные эффекты включают боль в животе, головную боль, сыпь, диарею и нарушение вкуса.
Пенициллины могут вызывать анафилаксию у лиц с аллергией на пенициллин, но общая частота анафилаксии встречается редко (0,01–0,05%).
В редких случаях у некоторых людей может развиться суперинфекция из-за чрезмерного роста природной бактерии под названием Clostridium difficile после применения любого антибиотика, включая пенициллины. Симптомы могут включать сильную диарею.
В редких случаях после применения пенициллина может наблюдаться чрезмерный рост дрожжей Candida albicans , что приводит к появлению симптомов молочницы.
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Антибиотики для лечения ИМП: какие у меня есть варианты?
Медицинское заключение Leigh Ann Anderson, PharmD. Последнее обновление: 29 июля 2021 г.
Что такое ИМП | Какой антибиотик использовать | Общие побочные эффекты | Устойчивость к антибиотикам | Новые антибиотики | Безрецептурные антибиотики | Повторяющиеся ИМП | Лечение без антибиотиков | Клюквенный сок | Дополнительные ресурсы
Что такое инфекция мочевыводящих путей (ИМП)?
Если вы когда-либо испытывали частые позывы в туалет с болезненным и жгучим мочеиспусканием, вы, вероятно, перенесли инфекцию мочевыводящих путей (ИМП).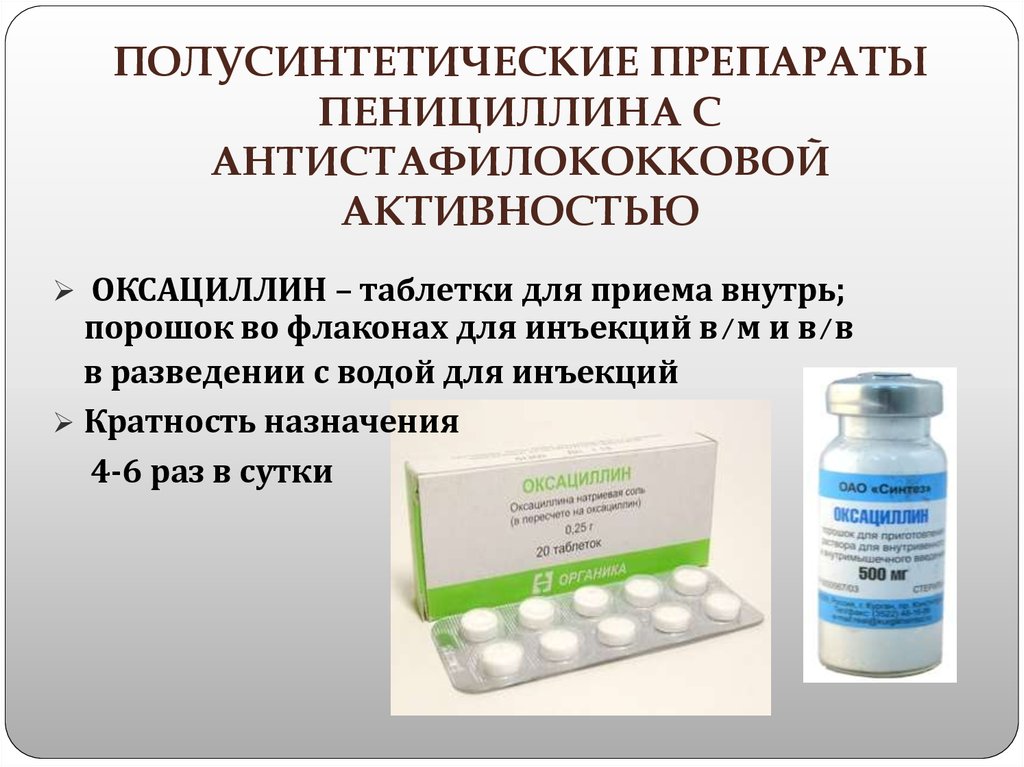 ИМП являются одним из наиболее распространенных типов инфекций, на которые ежегодно приходится более 10 миллионов посещений медицинских работников. Примерно 40% женщин когда-либо переносят ИМП, и у женщин это самая распространенная инфекция. Расходы на здравоохранение, связанные с ИМП, превышают 1,6 миллиарда долларов в год.
ИМП являются одним из наиболее распространенных типов инфекций, на которые ежегодно приходится более 10 миллионов посещений медицинских работников. Примерно 40% женщин когда-либо переносят ИМП, и у женщин это самая распространенная инфекция. Расходы на здравоохранение, связанные с ИМП, превышают 1,6 миллиарда долларов в год.
Инфекция мочевыводящих путей (ИМП) может возникнуть в любом месте мочевыводящих путей, включая почки (орган, фильтрующий кровь для образования мочи), мочеточники (трубочки, по которым моча поступает из каждой почки в мочевой пузырь), мочевой пузырь (сохраняет мочу) или уретра (трубка, по которой моча выводится из мочевого пузыря наружу). Большинство ИМП возникают в мочевом пузыре и уретре. Общие симптомы включают частые позывы к мочеиспусканию, жжение при мочеиспускании и боль в нижней части живота.
Существуют различные типы ИМП в зависимости от того, куда попадают бактерии. Инфекция нижних мочевыводящих путей возникает, когда бактерии попадают в уретру и оседают в мочевом пузыре — это называется циститом.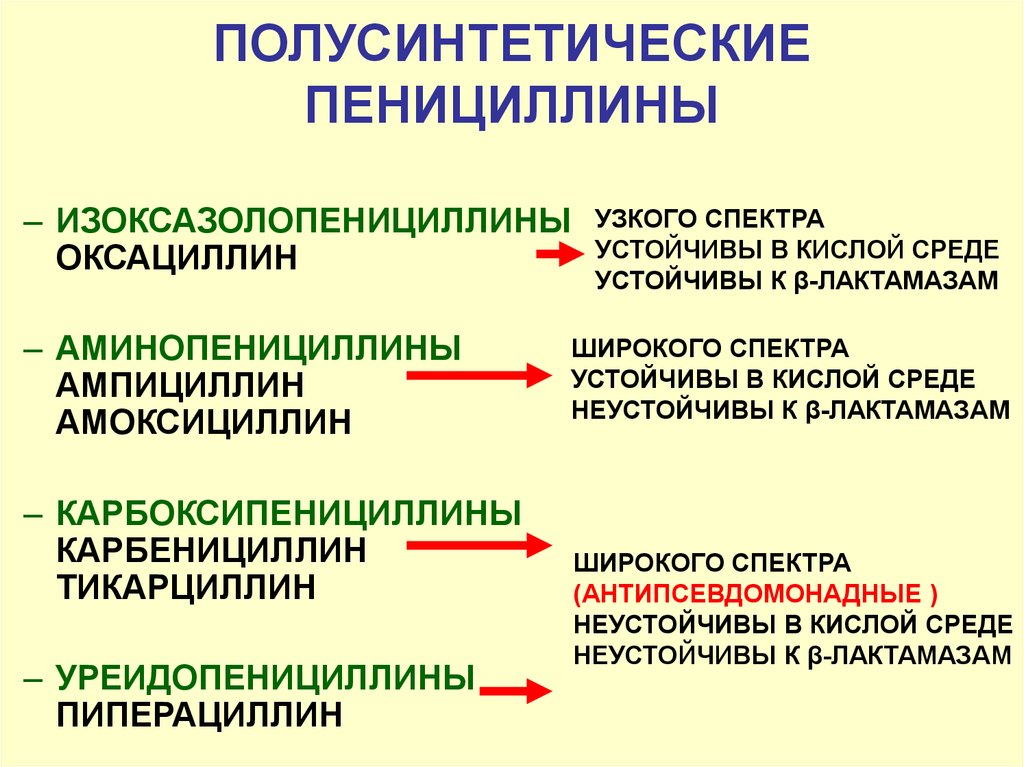 Инфекции, которые проходят через мочевой пузырь и поднимаются в почки, называются пиелонефритом.
Инфекции, которые проходят через мочевой пузырь и поднимаются в почки, называются пиелонефритом.
Симптомы инфекции мочевыводящих путей могут включать:
- Боль или жжение при мочеиспускании
- Частые или острые позывы к мочеиспусканию
- Выделение небольшого количества мочи
- Кровь в моче или моча окрашена в розовый цвет
- Моча выглядит мутной
- Моча с сильным запахом
- Боль, спазмы в области таза или лобковой кости, особенно у женщин
ИМП верхних отделов, которые включают почки (пиелонефрит), также могут проявляться такими симптомами, как лихорадка, озноб, боль в спине или боку (в боку), а также тошнота или рвота.
Пожилые пациенты могут иметь атипичные проявления, которые включают измененное психическое состояние, вялость и слабость.
Инфекция трубки, по которой моча выводится из мочевого пузыря наружу, называется уретритом или воспалением уретры. Симптомы уретрита могут включать жжение при мочеиспускании и выделения.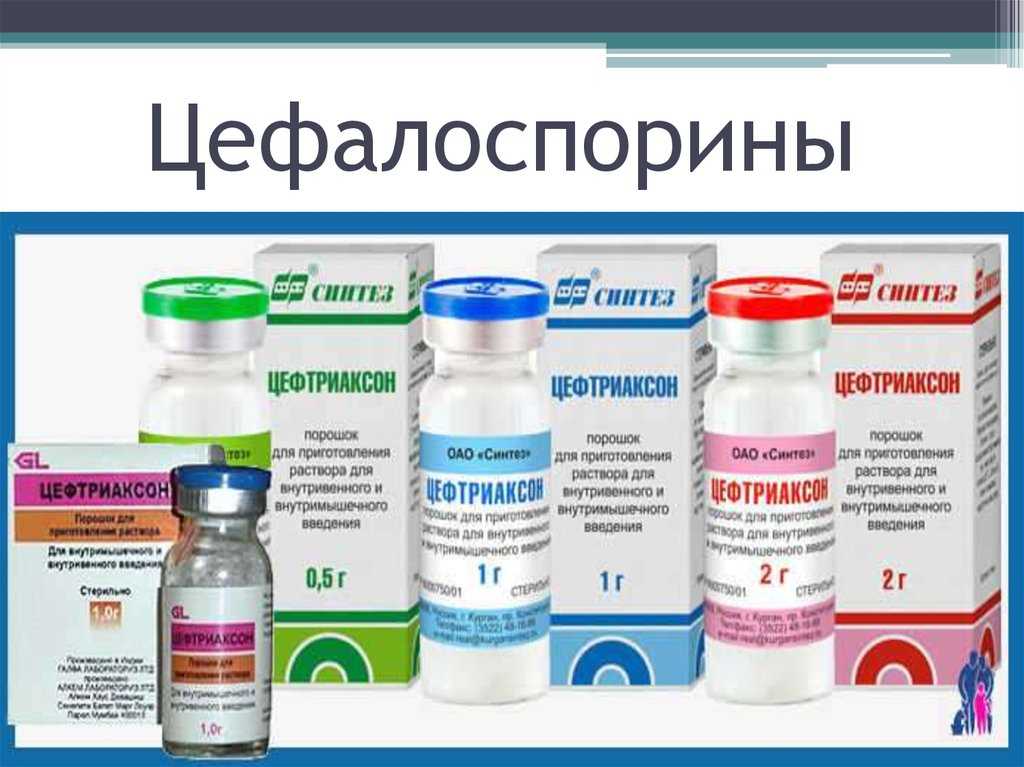 Уретрит часто вызывается инфекцией, передающейся половым путем, и может потребоваться другой антибиотик, чем тот, который используется для лечения ИМП.
Уретрит часто вызывается инфекцией, передающейся половым путем, и может потребоваться другой антибиотик, чем тот, который используется для лечения ИМП.
Причины
Большинство ИМП у женщин (примерно 85%) вызываются бактериями, известными как Escherichia coli (E. coli). Другие типы бактерий, такие как Иногда может присутствовать Staphylococcus saprophyticus .
Симптомы ИМП у женщин и мужчин схожи. Однако инфекции мочевыводящих путей чаще возникают у женщин, чем у мужчин. Это связано с тем, что уретра женщины (трубка, по которой моча выводится из мочевого пузыря) короче и ближе к анусу, чем у мужчин, что облегчает проникновение бактерий, таких как кишечная палочка, в уретру.
Менопауза, пониженный уровень эстрогена и повышенный рН влагалища также увеличивают риск ИМП. Женщины также чаще заражаются инфекцией после полового акта или при использовании диафрагмы и спермицидов для контроля над рождаемостью.
Другие факторы риска развития ИМП включают использование катетера, структурные аномалии мочевыводящих путей, диабет и подавленную иммунную систему.
Какой антибиотик следует использовать для лечения ИМП?
Существует несколько типов антибиотиков, используемых для лечения инфекций мочевыводящих путей (ИМП). В разных районах страны могут быть рекомендованы разные методы лечения в зависимости от региональных моделей устойчивости к антибиотикам.
Большинство пациентов с неосложненной ИМП начинают лечение без каких-либо специальных диагностических тестов, хотя анализ мочи может быть выполнен путем взятия образца мочи. В анализе мочи определяются химические компоненты мочи, и врач может посмотреть на цвет мочи, ее прозрачность и рассмотреть образец под микроскопом. Посев мочи тоже может потребоваться, но не всегда необходим для начала лечения. Посев мочи может определить специфические бактерии, вызывающие ИМП, в более сложных случаях или в случае неэффективности лечения.
Такие симптомы, как жжение и покалывание при мочеиспускании, обычно проходят в течение одного дня после начала лечения. Обязательно закончите весь курс лечения.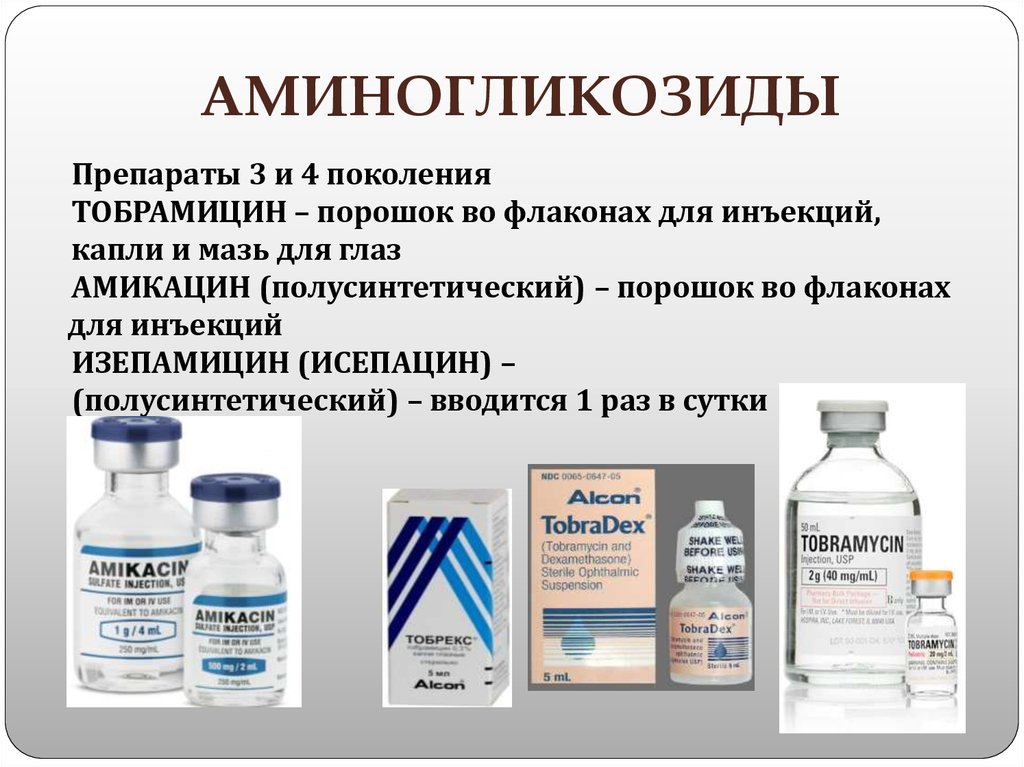 Если симптомы все еще присутствуют через 2–3 дня, обратитесь к врачу.
Если симптомы все еще присутствуют через 2–3 дня, обратитесь к врачу.
Если у вас по-прежнему частые ИМП, могут потребоваться более обширные диагностические процедуры или тесты визуализации, такие как рентген.
Какие пероральные антибиотики используются для лечения неосложненной ИМП у женщин?
Следующие пероральные антибиотики обычно используются для лечения большинства неосложненных инфекций ИМП (острый цистит):
- нитрофурантоин (фурадантин, макробид, макродантин)
- фосфомицин (монурол)
- сульфаметоксазол-триметоприм (Бактрим ДС, Септра ДС, др.)
Ваш врач выберет антибиотик на основании истории болезни, типа ИМП, местной резистентности и соображений стоимости. Варианты первого ряда обычно выбирают из нитрофурантоина, фосфомицина и сульфаметоксазола-триметоприма. Амоксициллин/клавуланат (аугментин) и некоторые цефалоспорины, например цефподоксим, цефдинир или цефаклор, могут быть подходящими вариантами лечения, когда нельзя использовать препараты первого ряда.
Продолжительность лечения цистита может варьироваться от однократной однократной дозы до курса лечения продолжительностью от 5 до 7 дней. Инфекции почек могут потребовать инъекционного лечения, госпитализации, а также более длительного курса антибиотиков, в зависимости от тяжести инфекции.
Иногда у женщин ИМП может проходить самостоятельно, что означает, что организм может бороться с инфекцией без антибиотиков; однако большинство неосложненных случаев ИМП можно быстро вылечить с помощью короткого курса пероральных антибиотиков. Никогда не используйте антибиотик, который был назначен для кого-то другого.
У мужчин с симптомами, не указывающими на осложненную ИМП, лечение может быть таким же, как у женщин. У мужчин с осложненными ИМП и/или отсутствием симптомов простатита мужчин можно лечить в течение 7 дней фторхинолонами (ципрофлоксацин, левофлоксацин). Индивидуальная терапия после получения посевов мочи.
Безопасны ли хинолоны?
Фторхинолоны, такие как ципрофлоксацин (Cipro) и левофлоксацин (Levaquin), также широко используются для простых ИМП ; тем не менее, рекомендации FDA по безопасности настоятельно предполагают, что этот класс должен быть зарезервирован для более серьезных инфекций и использоваться только в том случае, если другие подходящие антибиотики не подходят.
- Обзор безопасности FDA показал, что как пероральные, так и инъекционные фторхинолоны (также называемые «хинолонами») связаны с серьезными и потенциально инвалидизирующими побочными эффектами, затрагивающими сухожилия, мышцы, суставы, нервы и центральную нервную систему.
- Эти побочные эффекты могут возникать вскоре после введения или через несколько недель после воздействия и потенциально могут быть постоянными.
- Пациенты должны обсудить использование фторхинолонов и их побочные эффекты со своим лечащим врачом.
Однако некоторые пероральные фторхинолоны могут быть подходящими при более сложных ИМП, включая пиелонефрит и осложненные ИМП у мужчин с поражением предстательной железы. Для амбулаторного лечения неосложненного пиелонефрита могут быть уместны следующие хинолоны. На основании моделей резистентности (> 10%), может потребоваться начальная доза парентерального противомикробного препарата длительного действия, такого как цефтриаксон, или 24-часовая доза аминогликозида.
- ципрофлоксацин (Cipro, Cipro XR)
- левофлоксацин (левахин)
Пациенты должны быть проинформированы о самых последних предупреждениях FDA, касающихся использования фторхинолоновых антибиотиков.
Нужен ли мне внутривенный (в/в) антибиотик при ИМП?
Если вы беременны, у вас высокая температура или вы не можете удерживать пищу и жидкости на низком уровне, ваш врач может направить вас в больницу для лечения осложненной ИМП антибиотиками внутривенно (в/в). Вы можете вернуться домой и продолжить пероральные антибиотики, когда ваша инфекция начнет улучшаться.
В регионах с резистентностью к фторхинолонам более 10%, у пациентов с более тяжелым пиелонефритом, у пациентов с осложненной ИМП, у которых есть аллергия на фторхинолоны или непереносимость класса препаратов, внутривенная терапия агентом, таким как цефтриаксон или аминогликозид , такие как гентамицин или тобрамицин. Ваше текущее лечение должно основываться на данных о чувствительности, полученных из лаборатории.
- цефтриаксон
- гентамицин
- тобрамицин
Распространенные побочные эффекты при использовании антибиотиков
Каждый антибиотик вызывает свой уникальный список побочных эффектов, и этот список обычно обширен. Обязательно обсудите ваши индивидуальные побочные эффекты антибиотиков с вашим лечащим врачом. Однако существуют побочные эффекты, общие для большинства антибиотиков, независимо от класса или препарата:
- Вагинальные дрожжевые инфекции или оральный кандидоз (виды Candida): Антибиотики также могут изменять нормальный баланс флоры во влагалище и приводить к грибковое разрастание. Candida albicans — распространенный грибок, обычно присутствующий в небольших количествах во влагалище и обычно не вызывающий заболевания или симптомов. Однако вагинальный кандидоз может возникать при ограниченной конкуренции со стороны бактерий из-за лечения антибиотиками.
- Абдоминальное (желудочное) расстройство: Антибиотики часто вызывают расстройство желудка, такое как тошнота, рвота, отсутствие аппетита (анорексия), боль в животе или изжога (диспепсия).
 Прием антибиотика во время перекуса или еды может помочь уменьшить расстройство желудка, если вам не нужно принимать его натощак. Если ваше лекарство вызывает у вас рвоту, немедленно обратитесь к врачу за альтернативой.
Прием антибиотика во время перекуса или еды может помочь уменьшить расстройство желудка, если вам не нужно принимать его натощак. Если ваше лекарство вызывает у вас рвоту, немедленно обратитесь к врачу за альтернативой. - Антибиотик-ассоциированная диарея: Антибиотики обычно могут вызывать неосложненную антибиотико-ассоциированную диарею или жидкий стул, которые проходят после прекращения приема антибиотиков. Антибиотики широкого спектра действия также могут убивать нормальную кишечную флору («хорошие бактерии») и приводить к чрезмерному росту инфекционных бактерий, таких как Clostridium difficile (C. difficile). Если диарея тяжелая, кровавая или сопровождается желудочными спазмами или рвотой, следует связаться с врачом, чтобы исключить C. difficile. Наиболее распространенными антибиотиками, вызывающими антибиотикоассоциированную диарею, являются амоксициллин-клавуланат, ампициллин, цефалоспорины, фторхинолоны, азитромицин и кларитромицин.

- Синдром Стивенса-Джонсона (ССД), токсический эпидермальный некролиз (ТЭН): Синдром Стивенса-Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН) являются редкими, но серьезными аллергическими реакциями на лекарственные препараты. Могут возникнуть кожные реакции, такие как сыпь, шелушение кожи и язвы на слизистых оболочках, которые могут быть опасными для жизни. Антибиотики, такие как сульфаниламиды, пенициллины, цефалоспорины и фторхинолоны, могут привести к ССД и ТЭН.
Связанный : Общие побочные эффекты от антибиотиков, аллергии и реакции
Как насчет устойчивости к антибиотикам?
Показатели резистентности к антибиотикам всегда варьируются в зависимости от особенностей местного населения и конкретных факторов риска для пациентов, таких как недавнее применение антибиотиков, пребывание в больнице или поездки. Если вы принимали антибиотик в течение последних 3 месяцев или путешествовали за границу, обязательно сообщите об этом своему врачу.
Высокие показатели резистентности к антибиотикам наблюдаются как при ампициллине, так и при амоксициллине при цистите (E. coli), хотя амоксициллин/клавуланат (аугментин) все еще может быть вариантом. К другим пероральным препаратам, о которых сообщается о растущей резистентности, относятся сульфаметоксазол и триметоприм (Бактрим ДС, Септра ДС) и фторхинолоны. Показатели резистентности к пероральным цефалоспоринам и амоксициллину/клавуланату все еще обычно составляют менее 10 процентов.
Всегда заканчивайте весь курс антибиотиков, если ваш врач не скажет вам остановиться. Продолжайте принимать антибиотик, даже если вы чувствуете себя лучше и считаете, что антибиотик вам больше не нужен.
Если вы прекратите лечение раньше, ваша инфекция может быстро вернуться, и у вас может развиться устойчивость к антибиотику, который вы использовали ранее. Ваш антибиотик может не подействовать так же хорошо при следующем использовании.
Последние антибиотики для лечения ИМП
Последние одобренные FDA антибиотики для лечения ИМП включают:
Вабомер
- Вабомер (меропенем и ваборбактам) представляет собой комбинированный карбапенемовый антибиотик и ингибитор бета-лактамазы.
 Vabomere был впервые одобрен в августе 2017 года.
Vabomere был впервые одобрен в августе 2017 года. - Вабомер используется для лечения взрослых пациентов с осложненными инфекциями мочевыводящих путей (включая пиелонефрит), вызванными чувствительными Escherichia coli, Klebsiella pneumoniae, комплексом видов Enterobacter cloacae .
- Вабомер вводят внутривенно каждые 8 часов. Коррекция дозы требуется у пациентов с различной степенью почечной недостаточности.
Земдри
- Земдри (плазмомицин) представляет собой аминогликозидный антибактериальный препарат для лечения осложненных инфекций мочевыводящих путей , включая пиелонефрит. Zemdri был впервые одобрен в феврале 2015 года.
- Zemdri используется против определенных Enterobacteriaceae у пациентов, у которых есть ограниченные возможности альтернативного лечения или их отсутствие. Земдри вводят внутривенно один раз в день.
Авиказ
- Авиказ (цефтазидим и авибактам) представляет собой комбинацию цефалоспоринов и ингибиторов бета-лактамаз, применяемую при осложненных ИМП , включая пиелонефрит, у взрослых и детей в возрасте 3 месяцев и старше и без альтернативных вариантов лечения.
 Avycaz был впервые одобрен в феврале 2015 года.
Avycaz был впервые одобрен в феврале 2015 года. - Авиказ применяют при осложненных ИМП, вызванных следующими чувствительными грамотрицательными микроорганизмами: Escherichia coli , Klebsiella pneumoniae , Enterobacter cloacae , Citrobacter freundiicomplex , Proteus mirabilis и Pseudomonas aeruginosa .
- Авиказ вводят внутривенно каждые 8 часов. Коррекция дозы требуется у пациентов с различной степенью почечной недостаточности.
Зербакса
- Зербакса (цефтолозан и тазобактам) представляет собой комбинацию цефалоспорина и ингибитора бета-лактамазы для лечения осложненные инфекции мочевыводящих путей в том числе пиелонефрит. Zerbaxa был впервые одобрен в декабре 2014 года.
- Зербакса вводится внутривенно каждые 8 часов. Коррекция дозы требуется у пациентов с различной степенью почечной недостаточности.
См. также : Варианты лечения ИМП
также : Варианты лечения ИМП
Существуют ли безрецептурные антибиотики для ИМП?
Безрецептурные (OTC) антибиотики для лечения ИМП недоступны. Вам следует обратиться к врачу для оценки ваших симптомов.
Ваш врач может порекомендовать безрецептурный препарат Уристат (феназопиридин) для обезболивания мочевого пузыря и уретры и облегчения жгучей боли во время мочеиспускания. Уристат можно купить без рецепта в аптеке. Также доступен аналогичный феназопиридиновый продукт под названием пиридий.
Принимайте феназопиридин только в течение 48 часов. Имейте в виду, что моча может стать коричневой, оранжевой или красной, что может привести к окрашиванию тканей или контактных линз. Во время лечения феназопиридином лучше не носить контактные линзы.
Феназопиридин не является антибиотиком и не лечит ИМП.
См. также: Рейтинги противоинфекционных препаратов для лечения мочевыводящих путей
Что делать, если у меня частые рецидивирующие ИМП?
В течение года после инфицирования ИМП примерно от четверти до половины женщин заболевают повторно ИМП. Этим женщинам лечащий врач может порекомендовать профилактику антибиотиками (лекарства, помогающие предотвратить ИМП). При рецидивирующем течении ИМП для дальнейшего анализа может потребоваться посев мочи или визуализирующие исследования.
Этим женщинам лечащий врач может порекомендовать профилактику антибиотиками (лекарства, помогающие предотвратить ИМП). При рецидивирующем течении ИМП для дальнейшего анализа может потребоваться посев мочи или визуализирующие исследования.
Существует несколько вариантов профилактики рецидивирующих ИМП:
- Более короткий курс (3 дня) антибиотиков при первых признаках симптомов ИМП; рецепт может быть дан вам, чтобы держать дома.
- Более длительный курс терапии низкими дозами антибиотиков.
- Примите одну дозу антибиотика после полового акта.
Выбор антибиотика зависит от предшествующих ИМП, эффективности и специфических для пациента факторов, таких как аллергия и стоимость. Антибиотики, обычно используемые для лечения рецидивирующих ИМП, могут включать сульфаметоксазол-триметоприм, нитрофурантоин, цефаклор или цефалексин.
У женщин в постменопаузе с сухостью влагалища, которая может привести к рецидивирующим ИМП, эффективным лечением может быть вагинальный эстроген. Варианты лечения, которые может порекомендовать ваш врач, включают: Эстринг (вагинальное кольцо), Вагифем (вагинальная таблетка-вставка) или вагинальные кремы с эстрогеном (примеры: Премарин, Вагифем, Ювафем).
Варианты лечения, которые может порекомендовать ваш врач, включают: Эстринг (вагинальное кольцо), Вагифем (вагинальная таблетка-вставка) или вагинальные кремы с эстрогеном (примеры: Премарин, Вагифем, Ювафем).
Можно ли лечить ИМП без антибиотиков?
Лечение ИМП без антибиотиков обычно НЕ рекомендуется. Ранняя ИМП, такая как инфекция мочевого пузыря (цистит), со временем может ухудшиться, приводя к более тяжелой инфекции почек (пиелонефриту). Тем не менее, небольшое исследование показало, что ранние легкие ИМП могут пройти сами по себе. Всегда лучше проконсультироваться с врачом, если у вас есть симптомы ИМП.
Беременные женщины должны всегда обращаться к врачу как можно скорее, если они подозревают, что у них может быть ИМП, так как это может привести к повышенному риску рождения ребенка с низкой массой тела или недоношенного ребенка.
Предотвращает ли клюквенный сок ИМП?
Некоторые пациенты могут захотеть использовать клюкву или клюквенный сок в качестве домашнего средства для лечения ИМП./046/046.jpg) Клюквенный сок не лечит текущую бактериальную инфекцию мочевого пузыря или почек.
Клюквенный сок не лечит текущую бактериальную инфекцию мочевого пузыря или почек.
Клюква изучалась как средство для профилактики ИМП. Исследования относительно того, действительно ли клюква может предотвратить ИМП, неоднозначны. Клюква может работать, предотвращая прилипание бактерий к внутренней части мочевого пузыря; однако для предотвращения адгезии бактерий потребуется большое количество клюквенного сока. Более поздние исследования показывают, что клюква не влияет на профилактику ИМП 9.0003
- По словам одного эксперта, активный ингредиент клюквы — проантоцианидины типа А (PAC) — эффективен против бактерий, вызывающих ИМП, но содержится только в высококонцентрированных клюквенных капсулах, а не в клюквенном соке.
- Однако в нескольких хорошо контролируемых исследованиях не было доказано, что клюква предотвращает рецидивы ИМП, как видно из метаанализа 24 исследований 2012 года, опубликованного Кокрановской группой.
- Хотя исследования не являются окончательными, употребление клюквенного сока не причиняет вреда.
 Однако, если у вас появятся симптомы, обратитесь к врачу. Некоторые люди считают, что большое количество клюквенного сока вызывает расстройство желудка.
Однако, если у вас появятся симптомы, обратитесь к врачу. Некоторые люди считают, что большое количество клюквенного сока вызывает расстройство желудка.
Эффективность многих травяных или домашних средств, возможно, не была научно проверена в той же степени, что и отпускаемые по рецепту лекарства, или вообще не была проверена. Безрецептурные растительные продукты и пищевые добавки не регулируются FDA. Побочные эффекты и лекарственные взаимодействия все еще могут возникать при альтернативных методах лечения. Всегда консультируйтесь со своим лечащим врачом, прежде чем использовать безрецептурную, травяную или пищевую добавку для любого состояния. В большинстве случаев антибиотик является лучшим средством для лечения ИМП.
Увеличение потребления жидкости, например воды, отказ от использования спермицидов и мочеиспускание после полового акта могут быть полезными для профилактики ИМП, хотя имеются ограниченные данные.
Дополнительные ресурсы
- Инфекции мочевого пузыря
- Инфекции почек
- Инфекция мочевыводящих путей у детей
- Инфекция мочевыводящих путей у мужчин
- Инфекция мочевыводящих путей у женщин
Проверка симптомов
- Затрудненное мочеиспускание
- Потеря контроля над мочеиспусканием у женщин
- Болезненное или частое мочеиспускание у мужчин
См.
 также
также- Взаимодействие алкоголя и антибиотиков
- Устойчивость к антибиотикам: список 10 лучших
- Нехватка антибиотиков: серьезная проблема безопасности
- Антибиотики — распространенные побочные эффекты, аллергии и реакции
- Взаимодействие антибиотиков и противозачаточных таблеток
- Часто задаваемые вопросы об инфекции среднего уха (острый средний отит)
- Почему антибиотики не убивают вирусы?
Узнать больше
- Руководство по антибиотикам
- Антихолинергические препараты, которых следует избегать пожилым людям
Варианты лечения
- Лекарства от инфекции мочевого пузыря
- Лекарства от инфекций почек
- Лекарства от инфекций мочевыводящих путей
Инструкции по уходу
- Катетер-ассоциированные инфекции мочевыводящих путей
- Гонорея
- Интерстициальный цистит
- Инфекция почек
- Неспецифический уретрит у мужчин
- Абсцесс яичника
- Простатит
Симптомы и лечение
- Инфекция мочевого пузыря (цистит)
- Пиелонефрит
Руководства Medicine.
 com (внешние)
com (внешние)- Руководство по инфекциям мочевыводящих путей
Источники
- Джепсон Р.Г., Уильямс Г., Крейг Д.С. Клюква для профилактики инфекций мочевыводящих путей. Cochrane Database Syst Rev. 2012;10:CD001321. По состоянию на 3 июня 2019 г. https://www.ncbi.nlm.nih.gov/pubmed/23076891 .
- Лала В., Минтер Д.А. Острый цистит. [Обновлено 14 марта 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Январь-. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK459322/ .
- Хутон Т. и др. Обучение пациентов: инфекции мочевыводящих путей у подростков и взрослых (за пределами основ). 11 октября 2018 г. По состоянию на 3 июня 2019 г.на https://www.uptodate.com/contents/urinary-tract-infections-in-adolescents-and-adults-beyond-the-basics
- Этикетка продукта Avycaz. Аллерган. По состоянию на 30 мая 2019 г. https://www.allergan.com/assets/pdf/avycaz_pi
- Острая осложненная инфекция мочевыводящих путей (включая пиелонефрит) у взрослых.


 Препараты из этой группы могут носить следующие названия: Цефотаксим, Цефабол, Клафоран, Роцесим. Их структура имеет некоторую схожесть с препаратами пенициллинового ряда. Самым распространённым побочным эффектом от применения цефалоспоринов являются аллергические реакции.
Препараты из этой группы могут носить следующие названия: Цефотаксим, Цефабол, Клафоран, Роцесим. Их структура имеет некоторую схожесть с препаратами пенициллинового ряда. Самым распространённым побочным эффектом от применения цефалоспоринов являются аллергические реакции.