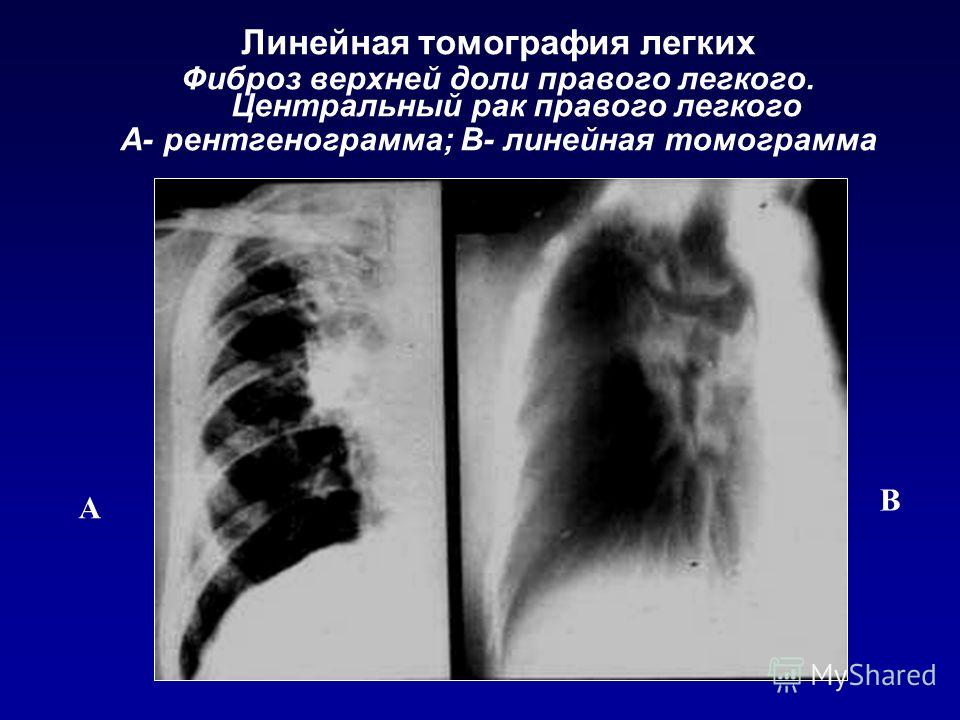
Осложнение после Covid-19: фиброз легких
Примерно у 20-25% пациентов с COVID-19 развивается пневмония. Поражение лёгких при вирусных инфекциях не имеет ничего общего с бактериальными пневмониями. В данном случае, происходит многоочаговое поражение и, как следствие, вероятность развития фиброза легких — одного из тяжелых осложнений коронавирусной пневмонии.
Фиброз означает замену обычной ткани лёгких соединительнотканным рубцом в результате воспалительного процесса. Как рубцы на коже отличаются от здоровой кожи и не обладают её свойствами, также и фиброз в лёгких не обладает свойствами здоровой легочной ткани. В результате альвеолы (пузырьки в легких, отвечающие за газообмен) не могут всасывать кислород и нарушается функция дыхания.
Риск получить необратимое поражение легочной ткани зависит как от своевременной правильной терапии в начале заболевания, так и от дальнейшего адекватного ведения пациента в постковидный период. Имеют значение: исходное состояние здоровья человека, наличие сопутствующих хронических состояний, полидефицитов, интоксикаций, генетических особенностей. Вероятность фиброза больше при тяжелом и затяжном течение болезни. Однако, фиброз может развиться и после легкой формы течения заболевания.
Вероятность фиброза больше при тяжелом и затяжном течение болезни. Однако, фиброз может развиться и после легкой формы течения заболевания.
Диагностика поражения легочной ткани
Фиброз диагностируют по КТ легких. Субъективно человек будет ощущать следующие симптомы фиброза:
- Одышка, особенно при физической нагрузке.
- Снижение работоспособности, быстрая утомляемость (следствие кислородного голодания головного мозга).
- Головокружения, особенно при наклонах, резком вставании, нагрузке.
- Синюшность носогубного треугольника, пальцев на руках (результат тканевого кислородного голодания).
- Кашель (в основном сухой).
Возможные осложнения и перспективы восстановления
При отсутствии лечения фиброз легких постепенно приводит к развитию следующих осложнений:
- Одышка (с течением болезни становится все сильнее). При большой площади рубцевания чувство нехватки воздуха будет сопровождать и состояние покоя.
- Хронический кашель.
- Дыхательная недостаточность.
- Сердечная недостаточность или “легочное сердце” (развивается вследствие дыхательной недостаточности)
- Изменения психического состояния и сознания (из-за кислородного голодания мозга).
- Изменение внешнего вида (утолщение дистальных фаланг пальцев кисти в виде “барабанных палочек” и изменения ногтей в виде “часовых стекол”, они становятся выпуклыми и напоминают часовые стекла).
- Полиорганная недостаточность (на терминальной стадии).
Признаки фиброза, которые выявляются на КТ в разгар болезни, еще не означают необратимость изменений. Для того, чтобы сформировались стойкие участки пневмофиброза, требуется в среднем 2-3 месяца. Пока нет точных данных об обратимости фиброза тканей после перенесённой коронавирусной инфекции, но главный пульмонолог Минздрава РФ С. Авдеев в декабре 2020 г. в своем выступлении заявил, что есть подтвержденные случаи восстановления легких после фиброза. А 19-летнее наблюдение за пациентами, которые перенесли SARS (китайская эпидемия атипичной пневмонии в 2002-2003 годах), показало, что в течение первого года после болезни может идти уменьшение фиброзных уплотнений в легких.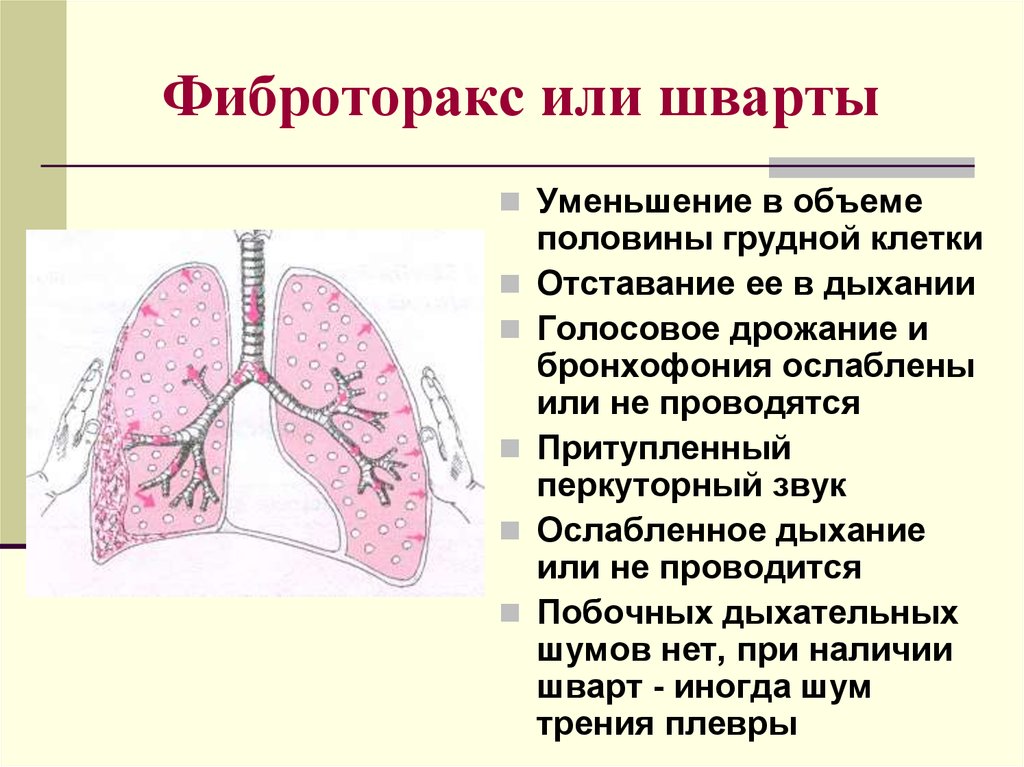
Поэтому очень важно начать своевременное лечение.
Лечение фиброза легких
В ведении пациентов с перенесенной пневмонией в постковидный период имеет большое значение комплексный подход, включающий оценку: состояния активности иммунной системы и воспаления, показателей свертываемости, выраженности дефицитов макро- микронутриентов, компенсации имеющихся сопутствующих заболеваний.
Исходя из полученных данных, у конкретного пациента проводится индивидуально подобранная терапия. В ряде случаев необходимо проводить адекватную антикоагулянтную терапию с динамическим контролем показателей свертываемости. При необходимости, проводится терапия глюкокортикостероидами.
Перспективной представляется системная энзимотерапия – лечение с помощью гидролитических (протеолитических) ферментов, лечебная эффективность которых основана на комплексном воздействии на ключевые процессы, происходящие в организме.
Системные ферменты оказывают противовоспалительное, иммуномодулирующее, антиагрегантное, фибринолитическое, противоотечное и вторично-анальгезирующее действие. Традиционными препаратами для системной энзимной терапии являются вобэнзим, флогэнзим и их аналоги. Основными препаратами системной энзимной терапии в случае, когда речь идет о постковидном фиброзе, являются наттокиназа и серрапептаза, или их комбинации.
Традиционными препаратами для системной энзимной терапии являются вобэнзим, флогэнзим и их аналоги. Основными препаратами системной энзимной терапии в случае, когда речь идет о постковидном фиброзе, являются наттокиназа и серрапептаза, или их комбинации.
В качестве препарата, влияющего на торможение фиброзирования, сегодня применяется лонгидаза.
В ряде исследований получены данные о положительном влияние на течение легочных изменений раннего назначения антиоксидантов, в частности кверцитина, который обладает свойством восстанавливать поврежденную сосудистую стенку и оказывает иммуномодулирующее влияние.
Положительный эффект наблюдался при приеме детралекса, в составе которого растительные флавоноиды диосмин и гесперидин.
В совокупности с лекарственными средствами используются физиотерапевтические процедуры, специальные комплексы дыхательной гимнастики и лечебной физкультуры.
Пневмофиброз симптомы причины лечение
Ищете в Киеве хорошего специалиста, который поможет вылечить пневмофиброз? Позвоните в клинику МЕДИКОМ. У нас работают опытные пульмонологи, которые могут точно поставить диагноз и назначить эффективное лечение любой болезни дыхательных путей. В нашем центре можно сдать все анализы и пройти инструментальную диагностику в одном помещении. При необходимости тут же можно пройти обследование и у других узкопрофильных специалистов.
У нас работают опытные пульмонологи, которые могут точно поставить диагноз и назначить эффективное лечение любой болезни дыхательных путей. В нашем центре можно сдать все анализы и пройти инструментальную диагностику в одном помещении. При необходимости тут же можно пройти обследование и у других узкопрофильных специалистов.
Что такое пневмофиброз?
Пневмофиброз — это необратимое патологическое замещение легочной паренхимы соединительной (рубцовой) тканью. Заболевание вызывается различными дистрофическими или воспалительными процессами и приводит к нарушению газообмена и эластичности пораженного участка. Выраженность патологического процесса зависит от его распространенности. В легких случаях фиброз легких никак не проявляется, а при распространенном процессе у больного появляется одышка, кашель и другие признаки нарушений дыхания. При тяжелом прогрессирующем течении эта патология способна приводить к инвалидности и летальному исходу. Пневмофиброз может возникать в любом возрасте, но чаще обнаруживается у мужчин старше 50 лет.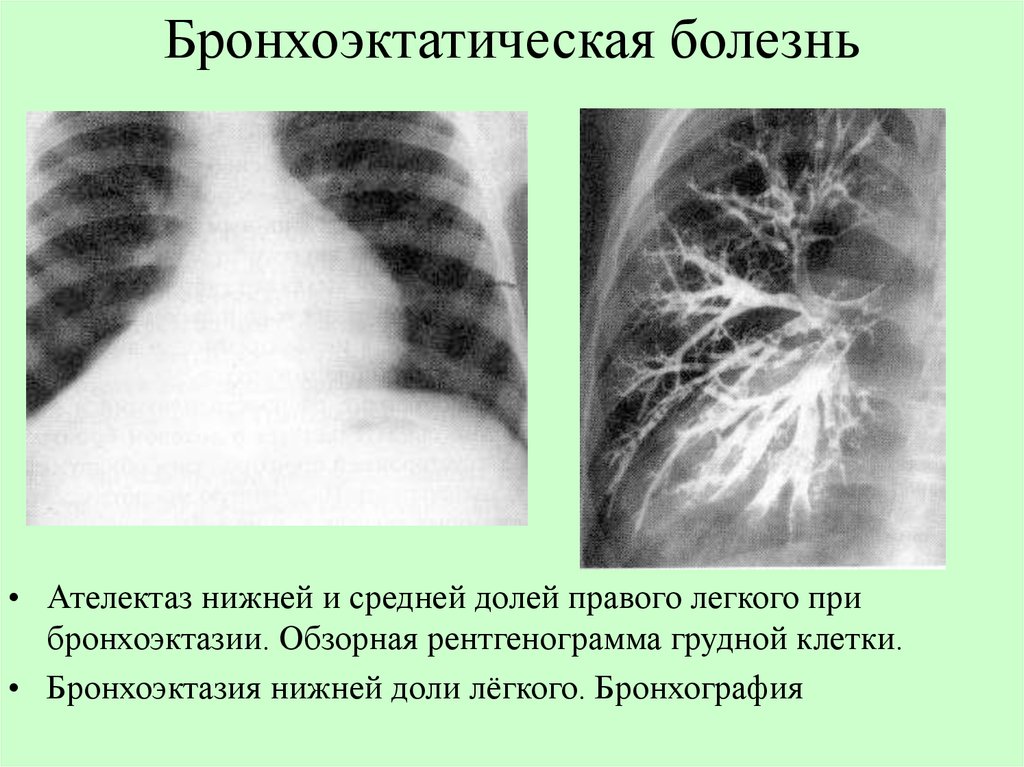
В медицинской литературе можно встретить другое название этой патологии — «пневмосклероз».
Классификация пневмофиброза
В зависимости от причины развития выделяют два вида фиброза легких:
Поражение легочной паренхимы при этой патологии бывает одно- или двусторонним.
По распространенности патологического процесса выделяют две основные формы пневмофиброза:
- очаговый (или ограниченный, локальный) — фиброзированию подвергается только ограниченный участок паренхимы легкого, патология никак себя не проявляет или влияет на газообмен незначительно;
- диффузный (тотальный) – участки фиброза распространяются почти по всему органу, его объем уменьшается, легкое становится ригидным, объем вентиляции сильно уменьшается.
Локальный пневмофиброз может быть мелко- или крупноочаговым. Его особой разновидностью считают карнификацию, при которой легочная ткань напоминает сырое мясо и в ней могут обнаруживаться очаги нагноения, фибринозный экссудат, фиброателектазы и пр.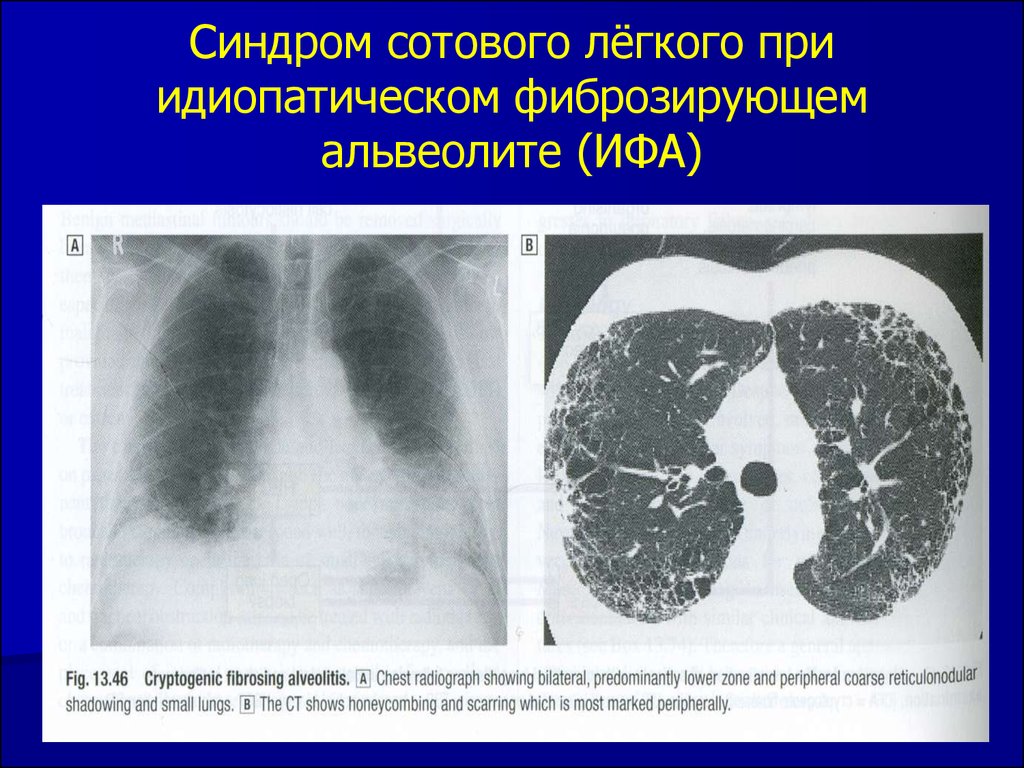
В зависимости от локализации выделяют несколько видов легочного фиброза:
- тяжистый — участки фиброза выглядят как умеренное разрастание тяжей рубцовой ткани, которое смешивается с неизмененной легочной паренхимой, обычно развивается у курильщиков из-за дисфункции бронхов;
- линейный — фиброзное поражение паренхимы легких;
- апикальный — очаги фиброза располагаются в верхушке органа;
- базальный — поражения затрагивают нижние отделы легкого;
- прикорневой — рубцовые изменения обнаруживаются в зоне соединения легкого с органами средостения.
Также рентгенологи могут использовать для описания особенностей пневмофиброза другие термины: субплевральный, перибронхиальный, перилобулярный, сетчатый, субсегментарный, лучевой, инволютивный, мелкоячеистый, метапневмонический и др.
Этиология пневмофиброза
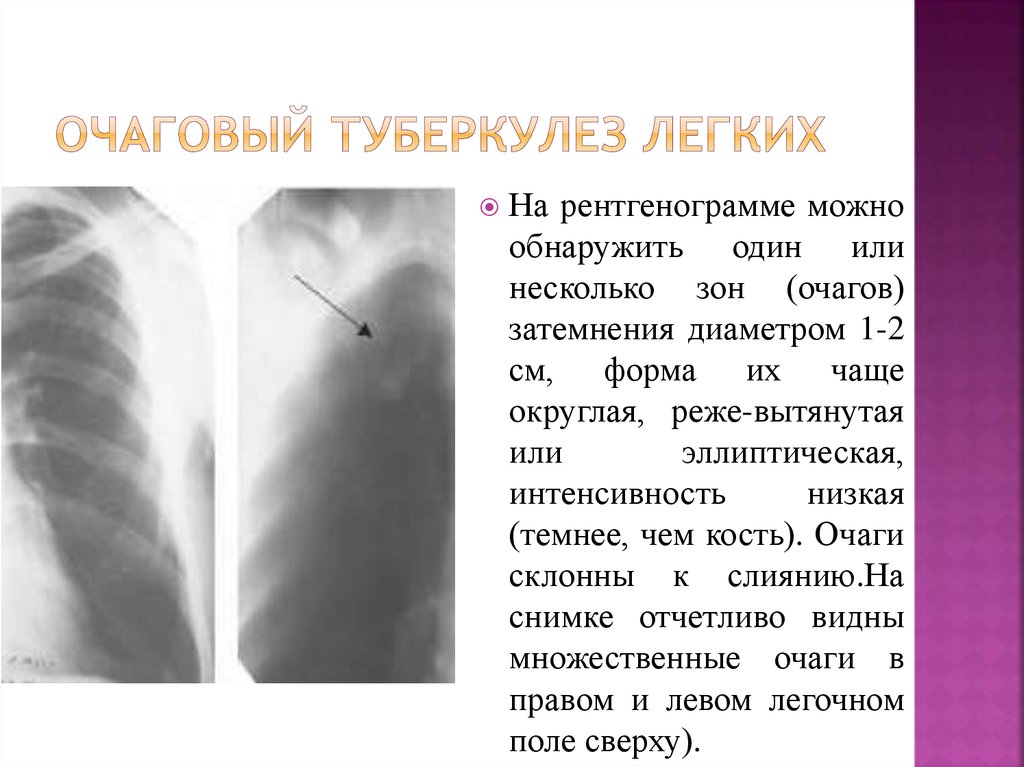
Самыми частыми причинами развития пневмофиброза легких становятся различные заболевания дыхательной системы с осложненным течением:
- микозы легких;
- туберкулез;
- хронический бронхит и бронхиолит;
- ХОБЛ;
- хронические плевриты;
- ателектаз легкого;
- вирусные, бактериальные и аспирационные пневмонии;
- фиброзирующий или аллергический альвеолит;
- инородные тела бронхов;
- саркоидоз легких;
- пневмокониозы: вызываются вдыханием пыли или промышленных газов, лучевыми поражениями;
- травмы и ранения грудной клетки и легких;
- наследственные патологии легких: муковисцидоз и др.
Самой частой причиной пневмофиброза является стафилококковая пневмония, которая приводит к некрозу легочной паренхимы и формированию абсцессов. Также фиброз часто вызывается туберкулезом. Хроническое течение бронхиолита или бронхита способно провоцировать развитие диффузного перилобулярного или перибронхиального пневмофиброза. Альвеолит и поражение легочной ткани ионизирующим излучением может приводить к формированию «сотового легкого», которое характеризуется появлением участков диффузного пневмосклероза.
Пневмофиброз, причины которого не связаны с заболеваниями дыхательной системы, может провоцироваться некоторыми патологиями, приводящими к нарушению кровообращения в легком и малом круге кровообращения. К таким патологиям относят:
В некоторых случаях пневмофиброз легких развивается вследствие приема пневмотоксичных лекарств.
Патогенез пневмофиброза
Механизм развития пневмосклероза определяется его первопричинами. При небольших фиброзных участках самочувствие никак не изменяется, и больной не нуждается в лечении. Значительная замена паренхимы легких зонами фиброза всегда вызывает нарушения в функционировании органа. Легкое не может полноценно двигаться, уменьшается в размерах и перестает выполнять в достаточном объеме функцию газообмена.
Значительная замена паренхимы легких зонами фиброза всегда вызывает нарушения в функционировании органа. Легкое не может полноценно двигаться, уменьшается в размерах и перестает выполнять в достаточном объеме функцию газообмена.
Прогноз при пневмосклерозе зависит от масштабов поражений и скорости их прогрессирования. При значительных повреждениях легочной ткани развивается дыхательная недостаточность. В дальнейшем она может усугубляться сердечной недостаточностью. Прогноз значительно ухудшается при вторичном инфицировании. Осложненное течение пневмосклероза может приводить к инвалидизации и летальному исходу.
Клинические проявления пневмофиброза
Признаки пневмофиброза определяются степенью поражения легочной ткани. Небольшие очаги фиброзной ткани в легких не приводят к нарушениям в дыхании и обычно не вызывают появление симптомов. В более сложных случаях дыхательная недостаточность проявляется в зависимости от масштабов поражения легочной паренхимы.
Основным симптомом пневмофиброза является одышка.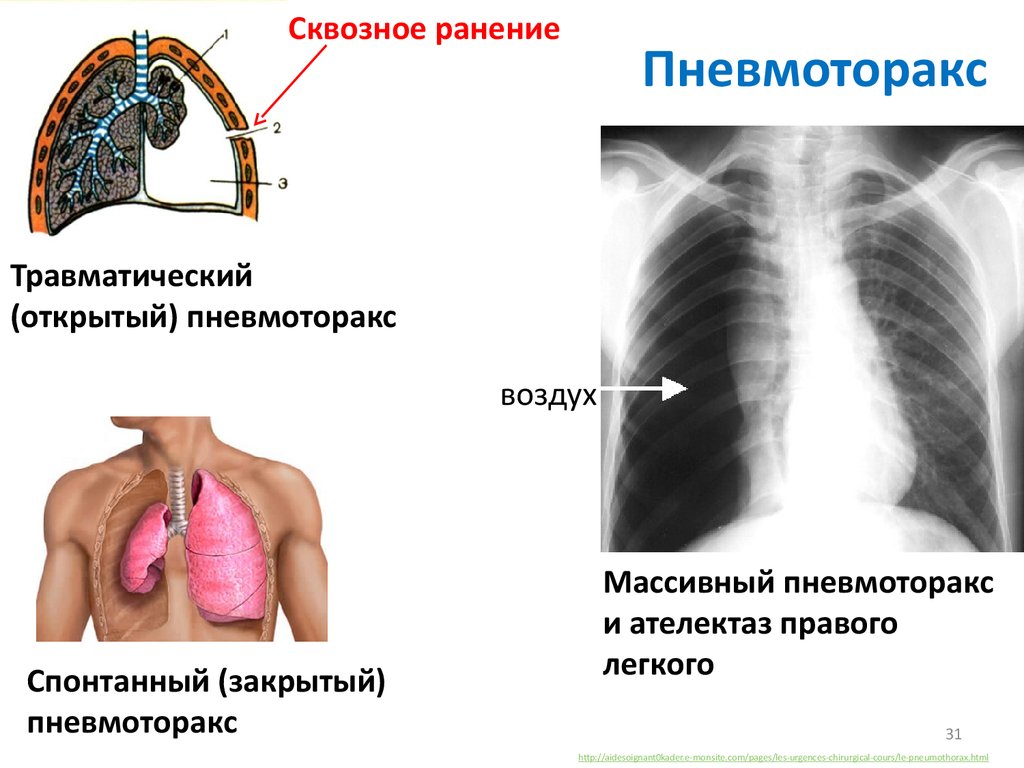 Вначале она может возникать только после физической нагрузки, но по мере прогрессирования патологии затрудненность в дыхании испытывается и в состоянии покоя.
Вначале она может возникать только после физической нагрузки, но по мере прогрессирования патологии затрудненность в дыхании испытывается и в состоянии покоя.
При выраженных поражениях легочной ткани симптомы пневмофиброза дополняются появлением сухого кашля, который впоследствии сопровождается отделением мокроты. Больные жалуются на постоянные боли в грудной клетке, колебания температуры, выраженную слабость и быструю утомляемость даже при минимальных и привычных нагрузках. Кожа становится бледной и приобретает синюшный оттенок.
При длительном и прогрессирующем течении пневмофиброза проявления дыхательной недостаточности нарастают, приводят к утрате веса, появлению характерных видоизменений в строении пальцев: «пальцы Гиппократа» – утолщение фаланг, выпуклость ногтей. Изменения со стороны дыхания дополняются проявлениями нарушений в работе сердечно-сосудистой системы. У некоторых больных может развиваться такое проявление сердечной недостаточности как легочное сердце. Заболевание протекает с усиленным сердцебиением и одышкой, набуханиями и пульсированием вен на шее, отеками на ногах.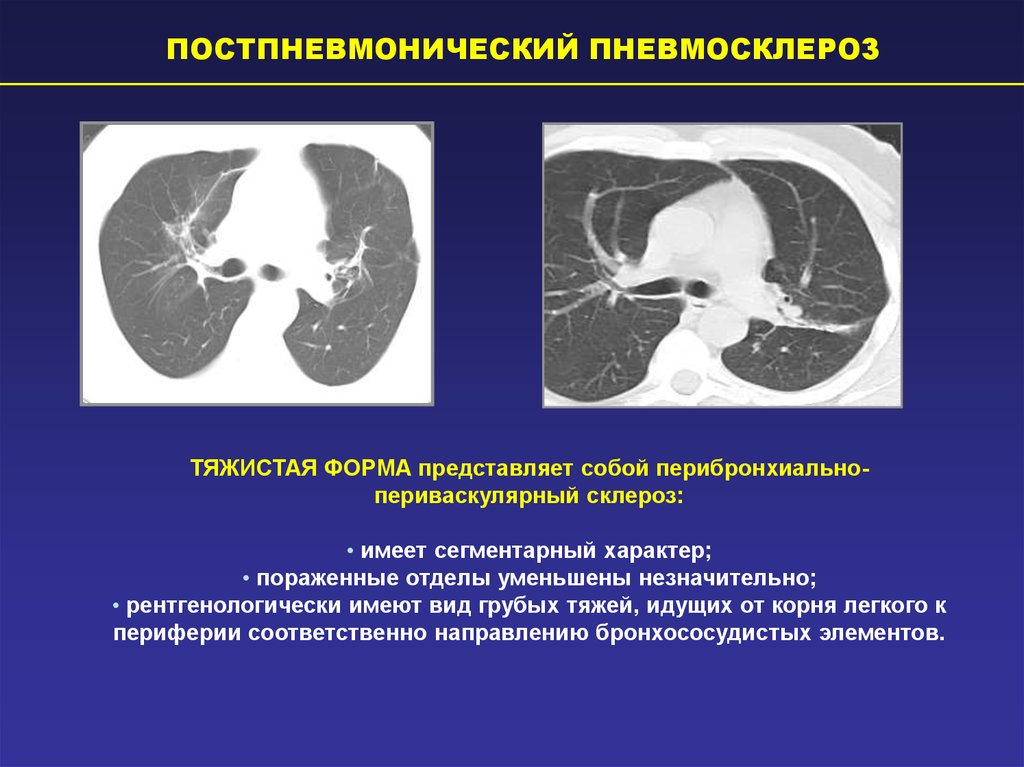 Кашель может сопровождаться кровохарканьем, усиливаются проявления цианоза и хрипов в легких.
Кашель может сопровождаться кровохарканьем, усиливаются проявления цианоза и хрипов в легких.
Особенности течения пневмофиброза при беременности
Планирование зачатия при пневмофиброзе всегда должно обсуждаться с врачом. Беременность обычно не рекомендуется женщинам с выраженными проявлениями этой патологии, поскольку дыхательная недостаточность может крайне негативно отражаться и на течении гестации, и на здоровье будущего малыша.
Особенности пневмофиброза у детей
Причины развития пневмофиброза у детей такие же, как и у взрослых. Родителям необходимо обращать внимание на своевременное обращение к врачу при развитии воспалительных бронхолегочных заболеваний, которые часто возникают именно в детском возрасте, и проводить их качественное лечение. Также следует ограничить контакт детей с табачным дымом, пылью, отравляющими веществами и другими неблагоприятными факторами.
Осложнения пневмофиброза
Тяжелое течение и несвоевременность лечения этой патологии вызывают такие последствия пневмофиброза:
- Эмфизему легких
- Легочное сердце
- Осложненное течение бронхолегочных заболеваний
- Сердечную недостаточность
- Повышенный риск развития воспалительных бронхолегочных заболеваний
В тяжелых случаях пневмофиброза существенно снижается трудоспособность и наступает инвалидизация. Развитие сердечной недостаточности может приводить к смерти больного.
Развитие сердечной недостаточности может приводить к смерти больного.
Диагностика пневмофиброза
При выявлении признаков пневмофиброза следует обратиться к пульмонологу. После изучения всех жалоб пациента врач проводит прослушивание и перкуссию легких. Во время осмотра выявляются признаки ослабленного дыхания, которые могут дополняться влажными или сухими хрипами. При простукивании легких над зоной поражения определяется тупой звук.
Оценка функций внешнего дыхания выполняется при помощи спирометрии, пневмотахографии или пикфлуометрии. Эти методики выявляют снижение индекса Триффно, уменьшение жизненной емкости легких, нарушения проходимости бронхов. Также выполняется тест на уровень насыщения кислородом крови.
Для оценки степени поражения легочной ткани диагностика фиброза легких дополняется рядом визуализирующих исследований:
План диагностики составляется индивидуально для каждого пациента.
При необходимости в сложных случаях обследование дополняется выполнением бронхоскопии с трансбронхиальной биопсией. Результаты этого исследования помогают дифференцировать пневмосклероз от других заболеваний со схожей симптоматикой: системных васкулитов, бронхиальной астмы, хронического бронхита.
Результаты этого исследования помогают дифференцировать пневмосклероз от других заболеваний со схожей симптоматикой: системных васкулитов, бронхиальной астмы, хронического бронхита.
Для выявления первопричин пневмосклероза и лечения его последствий больному могут назначаться консультации кардиолога, фтизиатра, аллерголога.
Лечение пневмофиброза
Тактика лечения пневмофиброза определяется тяжестью его проявлений. При бессимптомном течении пациенту рекомендуется динамическое наблюдение у пульмонолога для исключения прогрессирования склеротических изменений. В остальных случаях тактика терапии определяется персонально. При необходимости рекомендуется госпитализация.
При частом возникновении обострений воспалительного процесса (развитии пневмоний, бронхитов) пациенту назначаются антибиотики, противогрибковые или противовирусные средства, бронхолитические, муколитические и отхаркивающие средства. Больным с аллергическими проявлениями или диффузным пневмосклерозом назначаются глюкокортикоиды и цитостатики.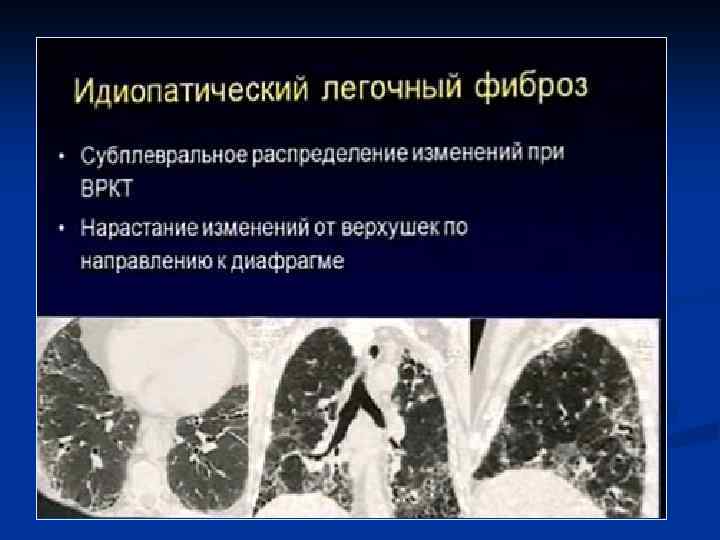 В тяжелых случаях рекомендуется проведение лечебной бронхоскопии для улучшения отхождения мокроты.
В тяжелых случаях рекомендуется проведение лечебной бронхоскопии для улучшения отхождения мокроты.
По рекомендации врача медикаментозная терапия может дополняться приемом народных средств. Обычно при пневмофиброзе применяются лекарственные травы с отхаркивающими и противовоспалительными свойствами, природные адаптогены для повышения иммунитета.
Для замедления прогрессирования фиброзных изменений в паренхиме легких рекомендуется прием антиоксидантов, иммуномодуляторов и средств с противофиброзными свойствами.
Всем пациентам с пневмофиброзом рекомендуется исключить из рациона жирные, острые и чрезмерно соленые блюда. В рацион нужно включать больше продуктов с витамином С и полноценную белковую пищу: мясо, рыбу, морепродукты, молочнокислые продукты и цельное молоко, злаки. При наличии сопутствующих заболеваний необходима коррекция диеты при помощи диетолога.
Больным с пневмофиброзом показан прием витаминно-минеральных комплексов и отказ от курения. Также следует исключать влияние различных внешних негативных факторов: воздействие дыма (в том числе и при пассивном курении), пыли, промышленных газов и агрессивных химических веществ. Людям, работающим на вредных предприятиях, рекомендуется смена работы.
Людям, работающим на вредных предприятиях, рекомендуется смена работы.
При развитии сердечной недостаточности к лечению пациента подключаются кардиологи. Для устранения этих осложнений пневмосклероза больному назначаются сердечные гликозиды и препараты калия.
Медикаментозное лечение пневмофиброза может дополняться различными физиотерапевтическими процедурами:
В период ремиссии рекомендуется санаторно-курортное лечение.
Операции при пневмофиброзе
Показаниями для назначения хирургического лечения пневмофиброза являются такие случаи:
Объем хирургической операции определяется клиническим случаем. При возможности проводится резекция части легкого. В тяжелых случаях может понадобиться трансплантация органа.
Профилактика пневмофиброза
Для предупреждения пневмофиброза следует:
- предупреждать развитие воспалительных бронхолегочных заболеваний и туберкулеза;
- выполнять все рекомендации врача при лечении патологий дыхательной системы;
- использовать средства защиты при работе на вредном производстве;
- отказаться от курения и ограничить пассивное курение;
- повышать иммунитет.
Вопрос-Ответ
Пневмофиброз — это рак или нет?
Пневмофиброз — это разрастание соединительной ткани легких. В отличие от рака, пневмофиброз не дает метастазов в другие органы, а в анализе биопсии отсутствуют раковые клетки. На ранних стадиях протекает бессимптомно или симптомы «размыты». На более поздних стадиях появляются признаки, характерные для гриппа и воспаления легких: боль в горле, одышка, сухой кашель, миалгии, боли в суставах, повышение температуры и т. д. Для точного определения болезни требуется полная диагностика.
Как лечить пневмофиброз легких народными средствами?
Лечение пневмофиброза легких длительное и направлено на восстановление и улучшение дренажных функций легких. Облегчить состояние может лечение народными средствами: овсяным отваром, настойками из трав, соком редьки и пр. Можно использовать массаж с медом и лечебную гимнастику. Больные с пневмофиброзом должны постоянно находиться под наблюдением у пульмонолога.
Сколько живут при диффузном пневмофиброзе?
Диффузный пневмофиброз поражает всю поверхность легкого. Прогноз заболевания неблагоприятный. Ранняя диагностика (флюорография, компьютерная томография, бронхоскопия) и своевременно начатое лечение могут только притормозить развитие процесса. Продолжительность жизни зависит от времени развития осложнений. Полное выздоровление невозможно, так как на месте поражения формируются рубцы из соединительной ткани.
Прогноз заболевания неблагоприятный. Ранняя диагностика (флюорография, компьютерная томография, бронхоскопия) и своевременно начатое лечение могут только притормозить развитие процесса. Продолжительность жизни зависит от времени развития осложнений. Полное выздоровление невозможно, так как на месте поражения формируются рубцы из соединительной ткани.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Быстро прогрессирующий легочный апикальный фиброз и деструкция паренхимы у пациента с болезнью Бехтерева
Case Rep Rheumatol. 2020; 2020: 8852515.
Опубликовано в Интернете 14 сентября 2020 г. doi: 10.1155/2020/8852515
,
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
- Заявление о доступности данных
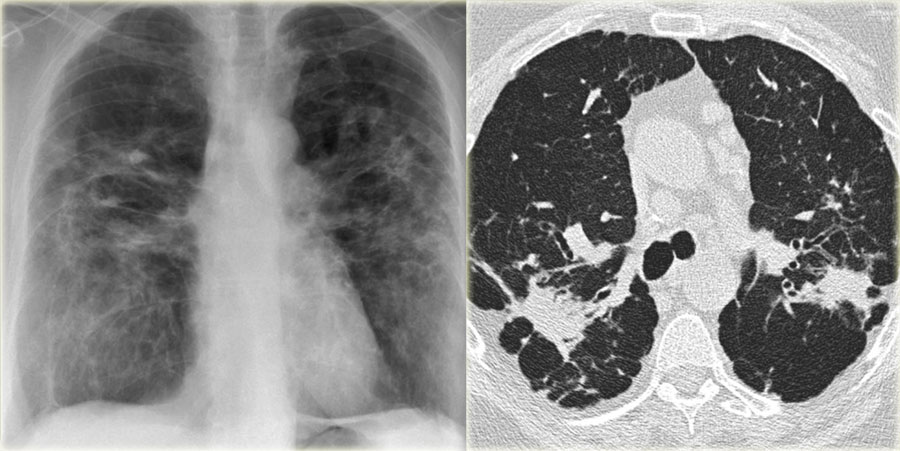
Легочный апикальный фиброз является редким осложнением анкилозирующего спондилита (АС). Существенными характеристиками этого поражения являются его очень медленное прогрессирование и часто бессимптомный характер. Здесь мы представляем пациента с АС, у которого за 3 года быстро развился легочный апикальный фиброз, несмотря на уменьшение мышечно-скелетных болей. Мужчина 60-ти лет обратился с жалобами на усиливающийся в последние два года кашель, одышку, утомляемость. У него не было хронических заболеваний, кроме АС. Он не принимал никаких лекарств, кроме нестероидных противовоспалительных препаратов в течение 2-3 дней ежемесячно, так как в последние годы его скелетно-мышечные боли уменьшились. При физикальном обследовании выявлено ослабление дыхательных шумов в верхних отделах правого легкого. Рентгенологически выявлено усиление диффузного затемнения в верхних отделах правого легкого. Компьютерная томография грудной клетки с высоким разрешением показала уплотнение, сопровождающееся тракционными бронхоэктазами, совместимыми с хроническим фиброзом в верхней доле правого легкого.
Существенными характеристиками этого поражения являются его очень медленное прогрессирование и часто бессимптомный характер. Здесь мы представляем пациента с АС, у которого за 3 года быстро развился легочный апикальный фиброз, несмотря на уменьшение мышечно-скелетных болей. Мужчина 60-ти лет обратился с жалобами на усиливающийся в последние два года кашель, одышку, утомляемость. У него не было хронических заболеваний, кроме АС. Он не принимал никаких лекарств, кроме нестероидных противовоспалительных препаратов в течение 2-3 дней ежемесячно, так как в последние годы его скелетно-мышечные боли уменьшились. При физикальном обследовании выявлено ослабление дыхательных шумов в верхних отделах правого легкого. Рентгенологически выявлено усиление диффузного затемнения в верхних отделах правого легкого. Компьютерная томография грудной клетки с высоким разрешением показала уплотнение, сопровождающееся тракционными бронхоэктазами, совместимыми с хроническим фиброзом в верхней доле правого легкого.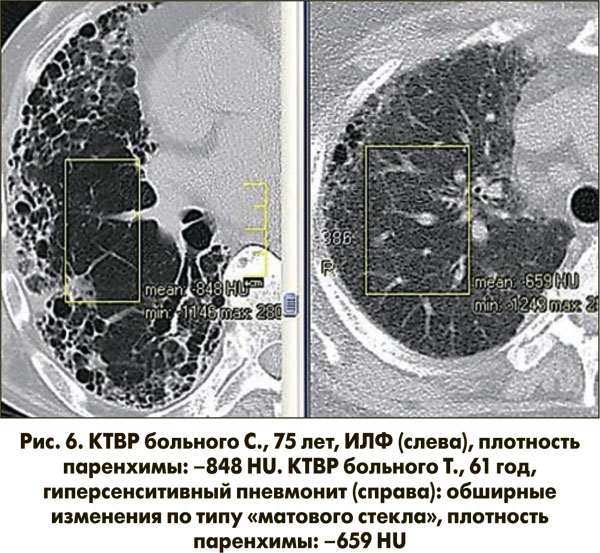
Анкилозирующий спондилоартрит (АС) — хроническое воспалительное заболевание, поражающее главным образом осевой скелет и периферические суставы [1]. Внесуставные проявления, такие как поражение глаз, сердечно-сосудистой системы, почек и легких, могут наблюдаться у некоторых пациентов с АС. У больных с внесуставными проявлениями отмечается более высокая инвалидизация и смертность. Наиболее хорошо задокументированными легочными проявлениями АС являются апикальное утолщение плевры, наблюдаемое на поздних стадиях заболевания, и формирование легочного апикального фиброза непосредственно под этим утолщением [2].
Больной 60-ти лет обратился в отделение болезней органов грудной клетки нашей больницы с жалобами на усиливающийся в последние два года кашель, одышку, утомляемость. Больной, отрицавший кровохарканье, сказал, что у него редко выделяется мокрота. У него не было хронических заболеваний, кроме АС, диагностированного в 19 лет.76. Он никогда не курил. У него не было алкогольного опьянения. Он не получал постоянного лечения, кроме нестероидных противовоспалительных препаратов (НПВП) в течение 2-3 дней ежемесячно, так как в последние годы его боли в опорно-двигательном аппарате резко уменьшились. Его физикальное обследование выявило артериальное давление 110/70 мм рт.ст. и температуру тела 36,8°C. Сердцебиение ритмичное, шумов нет. Дыхание ослаблено в верхней зоне правого легкого. Расширение грудной клетки и поясничный тест Шобера составили 0 см. Результаты лабораторных исследований: скорость оседания эритроцитов (СОЭ) 72 мм/ч, С-реактивный белок (СРБ) 28 мг/дл (норма: 0–5), лейкоциты 7800/мм9.0007 3
Больной, отрицавший кровохарканье, сказал, что у него редко выделяется мокрота. У него не было хронических заболеваний, кроме АС, диагностированного в 19 лет.76. Он никогда не курил. У него не было алкогольного опьянения. Он не получал постоянного лечения, кроме нестероидных противовоспалительных препаратов (НПВП) в течение 2-3 дней ежемесячно, так как в последние годы его боли в опорно-двигательном аппарате резко уменьшились. Его физикальное обследование выявило артериальное давление 110/70 мм рт.ст. и температуру тела 36,8°C. Сердцебиение ритмичное, шумов нет. Дыхание ослаблено в верхней зоне правого легкого. Расширение грудной клетки и поясничный тест Шобера составили 0 см. Результаты лабораторных исследований: скорость оседания эритроцитов (СОЭ) 72 мм/ч, С-реактивный белок (СРБ) 28 мг/дл (норма: 0–5), лейкоциты 7800/мм9.0007 3
Открыть в отдельном окне
Рентгенограмма органов грудной клетки: диффузные затемнения в верхней зоне правого легкого. Также выявляется отклонение трахеи в правую сторону и притупление правого реберно-диафрагмального синуса.
Открыть в отдельном окне
КТГ грудной клетки выполнено в 2019 г.. Он показывает хроническую консолидацию с тракционными бронхоэктазами, совместимыми с фиброзом в верхушечных и задних сегментах верхней доли, которые распространяются на верхний сегмент нижней доли. Также видны узловатые альвеолярные уплотнения в латеральном базальном сегменте правой нижней доли.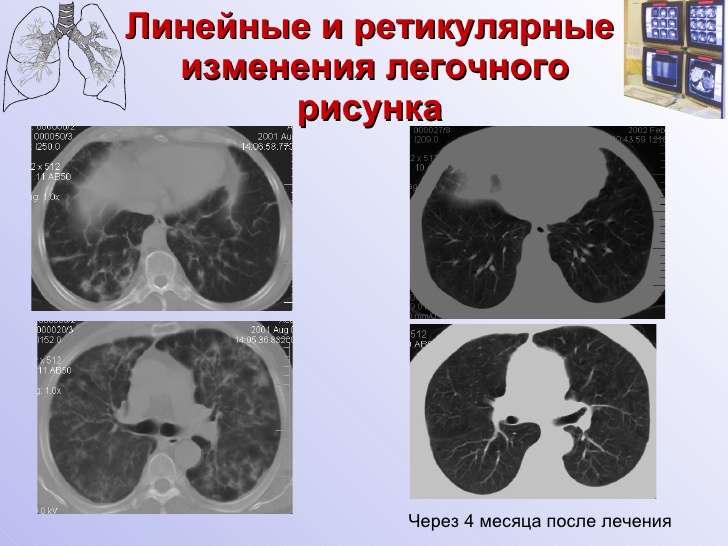
Открыть в отдельном окне
КТ грудной клетки выполнена в 2016 г. Верхушечные фиброзные изменения и тракционные бронхоэктазы в верхней зоне правого легкого отсутствуют.
Легочный апикальный фиброз — редкое внесуставное проявление, наблюдаемое на поздних стадиях АС. Существенными характеристиками этого поражения, которое может быть односторонним или двусторонним, являются его очень медленное прогрессирование и часто бессимптомный характер. Поражения могут начать проявляться в виде линейных или пятнистых затемнений на диаграмме легких и увеличиваться в размерах, объединяясь во времени. Они могут рентгенологически имитировать туберкулез и злокачественные новообразования. Наш случай важен с точки зрения развития легочного апикального фиброза, паренхиматозной деструкции и различных неспецифических интерстициальных аномалий в течение трех лет, несмотря на то, что скелетно-мышечные симптомы значительно уменьшились с годами. Образцы трансбронхиальной биопсии не выявили малигнизации, гранулематозного воспаления или васкулита.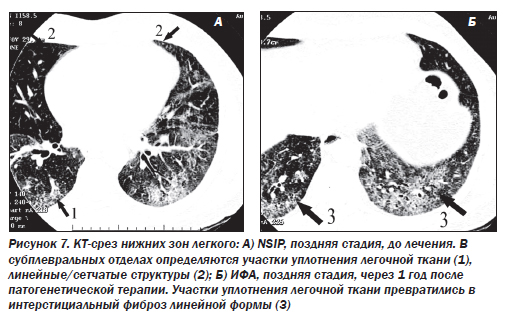 Окрашивание и культуральные тесты полученных образцов показали отрицательные результаты. Кроме того, ПЦР и IGRA-тесты, проведенные на туберкулез, дали отрицательный результат. В свете этих результатов у пациента был диагностирован легочный АС.
Окрашивание и культуральные тесты полученных образцов показали отрицательные результаты. Кроме того, ПЦР и IGRA-тесты, проведенные на туберкулез, дали отрицательный результат. В свете этих результатов у пациента был диагностирован легочный АС.
Вовлечение легких считалось очень редко наблюдаемым поздним осложнением АС до внедрения HRCT в использование. Ретроспективный анализ рентгенограмм легких большой группы пациентов с АС выявил 28 (1,3%) из 2080 пациентов, и у большинства из них (25 пациентов) был фиброз верхних долей. Исследования, проведенные с помощью КТВР в последующие годы, отмечают, что различные плевропаренхиматозные проявления выявляются у 40–90% больных АС [3, 7–9].]. В этих исследованиях АС обычно не ассоциировался с классическим интерстициальным заболеванием легких. Результаты HRCT у пациентов с АС характеризуются легочным апикальным фиброзом с кавитацией или без нее, утолщением плевры, паренхиматозными тяжами, утолщением перегородки, бронхоэктазами, эмфиземой, заболеваниями мелких дыхательных путей, затуханием по типу «матового стекла» и плевральным выпотом. В систематическом обзоре 10 исследований (303 пациента) распространенность плевропаренхиматозных проявлений по данным КТВР у больных АС составила 61% (185 пациентов). Фиброз верхней доли, эмфизема, бронхоэктазы, затухание по типу «матового стекла» и неспецифические интерстициальные аномалии наблюдались у 21 (6,9).%), 55 (18,1%), 33 (10,8%), 34 (11,2%) и 101 (33%) больных соответственно [6]. Сообщалось о развитии обычной интерстициальной пневмонии с медовым гребнем в нижне-средних отделах в ряде случаев. Однако легочный апикальный фиброз отличается от картины классической обычной интерстициальной пневмонии тем, что приводит к развитию выраженного рубцевания, кавитации и архитектурных искажений [10, 11].
В систематическом обзоре 10 исследований (303 пациента) распространенность плевропаренхиматозных проявлений по данным КТВР у больных АС составила 61% (185 пациентов). Фиброз верхней доли, эмфизема, бронхоэктазы, затухание по типу «матового стекла» и неспецифические интерстициальные аномалии наблюдались у 21 (6,9).%), 55 (18,1%), 33 (10,8%), 34 (11,2%) и 101 (33%) больных соответственно [6]. Сообщалось о развитии обычной интерстициальной пневмонии с медовым гребнем в нижне-средних отделах в ряде случаев. Однако легочный апикальный фиброз отличается от картины классической обычной интерстициальной пневмонии тем, что приводит к развитию выраженного рубцевания, кавитации и архитектурных искажений [10, 11].
В отличие от выводов, сделанных в предыдущие годы, аномальные результаты КТВР часто (64–71%) встречаются также у пациентов с ранней стадией АС (длительность заболевания < 10 лет) с нормальной графографией легких [12–14]. Однако клиническое значение этих аномальных результатов, обнаруженных при HRCT, еще не известно. Тесты с нарушением функции легких (PFT) встречаются реже (20–57%), хотя высокие показатели (40–9В исследованиях выявлено 0%) плевропаренхиматозных аномалий. Кроме того, у пациентов с АС с плевропаренхиматозными аномалиями и без них частота нарушений PFT одинакова [12, 13, 15, 16]. Сообщается, что рестриктивное заболевание легких является наиболее частым признаком, обнаруживаемым с помощью PFT у пациентов с АС. Рестриктивное заболевание легких, наблюдаемое у пациентов с АС, связано с ригидностью грудной клетки и снижением подвижности позвоночника, а не с заболеванием легочной паренхимы [17]. Хотя мнение о том, что курение вызывает интерстициальное воспаление и деструкцию легочной паренхимы, широко распространено, курильщики и некурящие пациенты с АС имели одинаковую частоту аномальных результатов HRCT [9]., 12, 18, 19]. Туречек и др. сообщили о частоте аномальных результатов HRCT у некурящих пациентов с АС в 71% случаев [14].
Тесты с нарушением функции легких (PFT) встречаются реже (20–57%), хотя высокие показатели (40–9В исследованиях выявлено 0%) плевропаренхиматозных аномалий. Кроме того, у пациентов с АС с плевропаренхиматозными аномалиями и без них частота нарушений PFT одинакова [12, 13, 15, 16]. Сообщается, что рестриктивное заболевание легких является наиболее частым признаком, обнаруживаемым с помощью PFT у пациентов с АС. Рестриктивное заболевание легких, наблюдаемое у пациентов с АС, связано с ригидностью грудной клетки и снижением подвижности позвоночника, а не с заболеванием легочной паренхимы [17]. Хотя мнение о том, что курение вызывает интерстициальное воспаление и деструкцию легочной паренхимы, широко распространено, курильщики и некурящие пациенты с АС имели одинаковую частоту аномальных результатов HRCT [9]., 12, 18, 19]. Туречек и др. сообщили о частоте аномальных результатов HRCT у некурящих пациентов с АС в 71% случаев [14].
Поскольку причины легочной паренхиматозной деструкции у пациентов с АС еще не выяснены, окончательных рекомендаций по лечению нет. Считается, что интерстициальное воспаление, вызванное специфическими для заболевания механизмами, также играет роль, как и ригидность грудной клетки. В биоптатах сообщалось о хронических воспалительных клеточных инфильтратах и выраженном интерстициальном фиброзе [2, 18, 20, 21]. Следовательно, снижение жесткости грудной клетки и подавление системного воспаления представляются целесообразными. Известно, что физиотерапия легких обеспечивает частичное восстановление при рестриктивных деструкциях за счет ригидности грудной клетки [2]. Влияние анти-ФНО-препаратов с доказанной эффективностью у пациентов с АС с резистентным аксиальным и периферическим артритом на поражение легких широко не исследовалось [22]. В недавнем исследовании 27 из 89Пациенты с АС (30,3%) получали лечение анти-ФНО; однако не было обнаружено никакой связи между лечением анти-ФНО и результатами HRCT или результатами PFT [19]. Баргали и др. сообщили о положительном эффекте инфликсимаба при лечении интерстициального заболевания легких, связанного с ревматоидным артритом [23].
Считается, что интерстициальное воспаление, вызванное специфическими для заболевания механизмами, также играет роль, как и ригидность грудной клетки. В биоптатах сообщалось о хронических воспалительных клеточных инфильтратах и выраженном интерстициальном фиброзе [2, 18, 20, 21]. Следовательно, снижение жесткости грудной клетки и подавление системного воспаления представляются целесообразными. Известно, что физиотерапия легких обеспечивает частичное восстановление при рестриктивных деструкциях за счет ригидности грудной клетки [2]. Влияние анти-ФНО-препаратов с доказанной эффективностью у пациентов с АС с резистентным аксиальным и периферическим артритом на поражение легких широко не исследовалось [22]. В недавнем исследовании 27 из 89Пациенты с АС (30,3%) получали лечение анти-ФНО; однако не было обнаружено никакой связи между лечением анти-ФНО и результатами HRCT или результатами PFT [19]. Баргали и др. сообщили о положительном эффекте инфликсимаба при лечении интерстициального заболевания легких, связанного с ревматоидным артритом [23].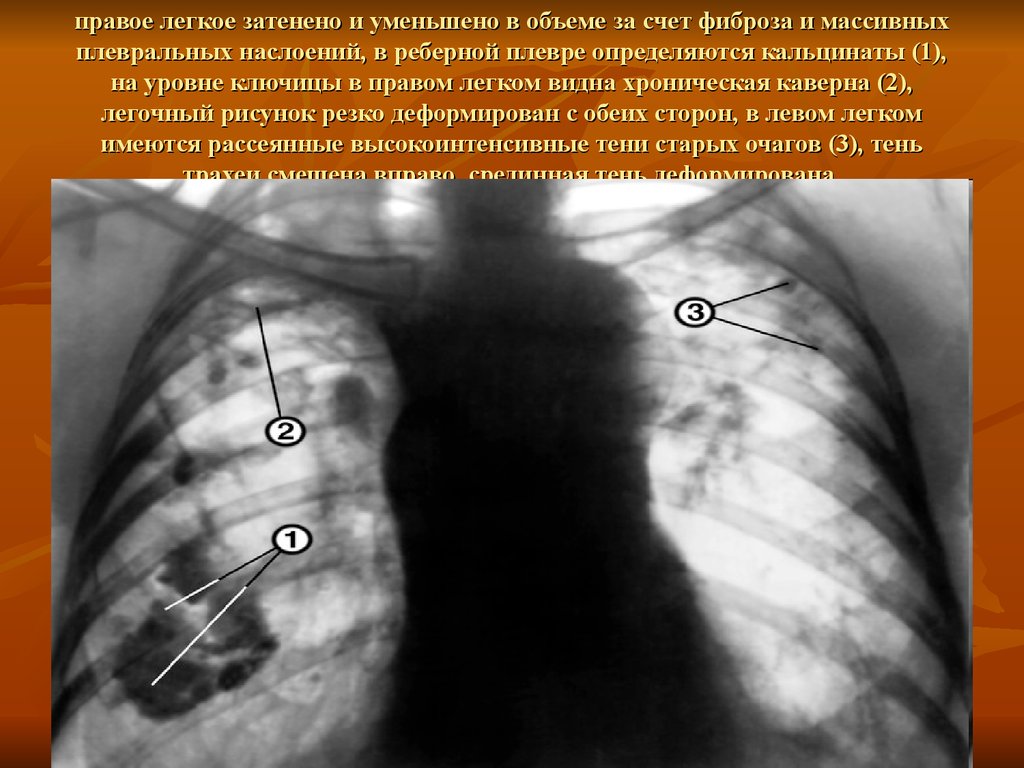 С другой стороны, эти препараты могут вызывать серьезные интерстициальные заболевания легких [24].
С другой стороны, эти препараты могут вызывать серьезные интерстициальные заболевания легких [24].
Легочный апикальный фиброз является хорошо известным внесуставным проявлением АС и может наблюдаться на поздних стадиях заболевания. Это проявление обычно протекает бессимптомно и очень медленно прогрессирует с годами. Однако сравнение двух отдельных КТ-исследований, проведенных у нашего пациента с интервалом в три года, выявило развитие быстро прогрессирующего легочного апикального фиброза и деструкции паренхимы. Поскольку могут развиться серьезные внесуставные осложнения, пациенты с АС должны регулярно наблюдаться с системными обследованиями, даже если их жалобы утихли.
Все данные в этом отчете взяты из истории болезни.
Авторы заявляют об отсутствии конфликта интересов.
1. Rudwaleit M., Van Der Heijde D., Landewé R., et al. Оценка критериев классификации спондилоартритов международного общества для периферического спондилоартрита и спондилоартрита в целом.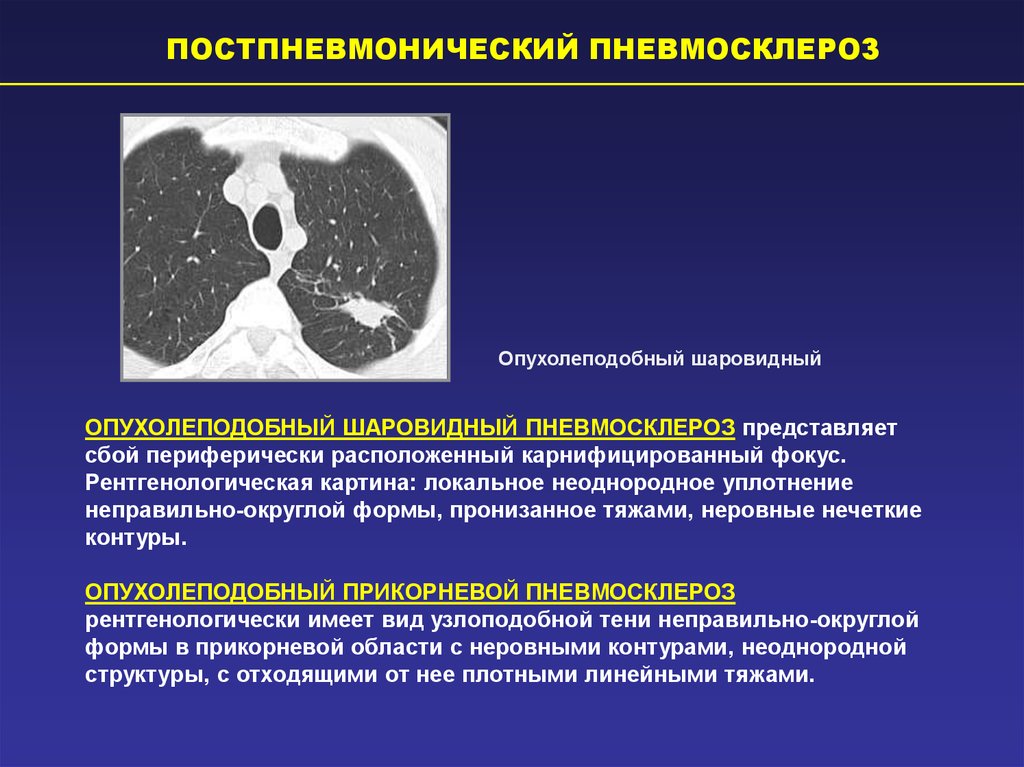 Анналы ревматических болезней . 2011;70(1):25–31. doi: 10.1136/ard.2010.133645. [PubMed] [CrossRef] [Академия Google]
Анналы ревматических болезней . 2011;70(1):25–31. doi: 10.1136/ard.2010.133645. [PubMed] [CrossRef] [Академия Google]
2. El Maghraoui A. Плевропульмональное поражение при анкилозирующем спондилите. Совместная кость позвоночника . 2005;72(6):496–502. doi: 10.1016/j.jbspin.2004.05.006. [PubMed] [CrossRef] [Google Scholar]
3. Хасилоглу З. И., Хаван Н., Резвани А., Сарыылдиз М. А., Эрдемли Х. Э., Каракан И. Изменения паренхимы легких у больных анкилозирующим спондилоартритом. Всемирный журнал радиологии . 2012;4(5):215–219. doi: 10.4329/wjr.v4.i5.215. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Памук О. Н., Хармандар О., Тосун Б., Йорук Ю., Чакир Н. Пациент с анкилозирующим спондилитом с хроническим некротизирующим аспергиллезом. Клиническая ревматология . 2005;24(4):415–419. doi: 10.1007/s10067-004-1047-8. [PubMed] [CrossRef] [Google Scholar]
5. Kim D. Y., Lee S. J., Ryu Y. J., Lee J. H., Chang J. H., Kim Y. Прогрессирующие легочные фиброзно-кистозные изменения обоих верхних легких у пациента с анкилозирующим спондилитом. Туберкулез и респираторные заболевания . 2015;78(4):459–462. doi: 10.4046/trd.2015.78.4.459. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
H., Kim Y. Прогрессирующие легочные фиброзно-кистозные изменения обоих верхних легких у пациента с анкилозирующим спондилитом. Туберкулез и респираторные заболевания . 2015;78(4):459–462. doi: 10.4046/trd.2015.78.4.459. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
6. El Maghraoui A., Dehhaoui M. Распространенность и характеристики поражения легких при компьютерной томографии высокого разрешения у пациентов с анкилозирующим спондилитом: систематический обзор. Пульмонология . 2012;2012:5. doi: 10.1155/2012/965956.965956 [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
7. Yuksekkaya R., Almus F., Celıkyay F., et al. Поражение легких при анкилозирующем спондилите оценивают с помощью мультидетекторной компьютерной томографии. Польский журнал радиологии . 2014;79:156–163. doi: 10.12659/pjr.889850. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
8. El Maghraoui A., Chaouir S., Bezza A., Tabache F., Abouzahir A. , Ghafir D. Компьютерная томография грудной клетки высокого разрешения у пациентов с болезнью Бехтерева и без респираторных симптомов. Анналы ревматических болезней . 2003;62(2):185–186. doi: 10.1136/ard.62.2.185. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
, Ghafir D. Компьютерная томография грудной клетки высокого разрешения у пациентов с болезнью Бехтерева и без респираторных симптомов. Анналы ревматических болезней . 2003;62(2):185–186. doi: 10.1136/ard.62.2.185. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. Алтын Р., Оздолап Ш., Савранлар А. и др. Сравнение ранних и поздних плевропульмональных признаков анкилозирующего спондилита с помощью компьютерной томографии высокого разрешения и влияния на повседневную жизнь пациентов. Клиническая ревматология . 2005;24(1):22–28. doi: 10.1007/s10067-004-0960-1. [PubMed] [CrossRef] [Google Scholar]
10. Findik S., Erkan L., Gokcay S., Yildiz L., Uzun O., Guven Atici A. Обычная интерстициальная пневмония как начальное проявление анкилозирующего спондилита. Респираторная медицина Extra . 2007;3(1):48–51. doi: 10.1016/j.rmedx.2007.01.006. [CrossRef] [Google Scholar]
11. Fenlon H.M., Casserly I., Sant S.M., Breatnach E. Простые рентгенограммы и КТ грудной клетки с высоким разрешением у пациентов с анкилозирующим спондилитом.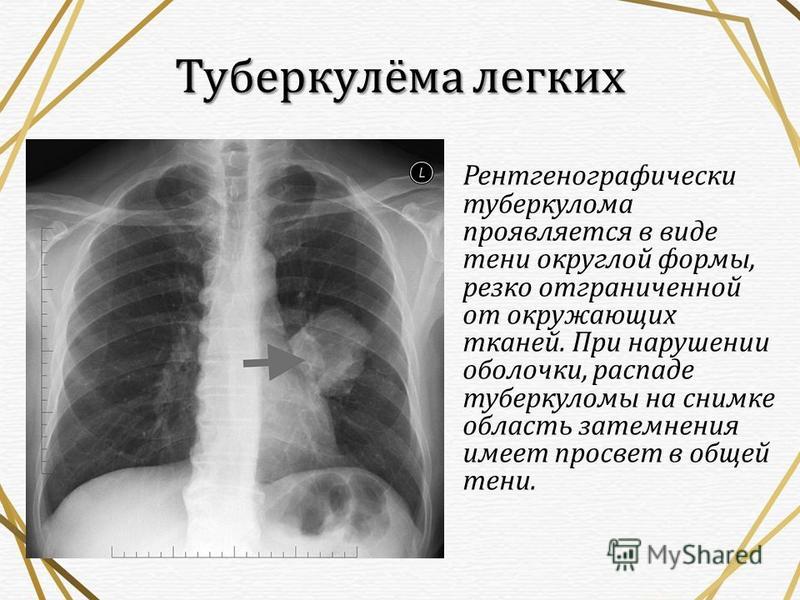 Американский журнал рентгенологии . 1997;168(4):1067–1072. doi: 10.2214/ajr.168.4.9124117. [PubMed] [CrossRef] [Google Scholar]
Американский журнал рентгенологии . 1997;168(4):1067–1072. doi: 10.2214/ajr.168.4.9124117. [PubMed] [CrossRef] [Google Scholar]
12. Кирис А., Озгочмен С., Кочакоч Э., Ардикоглу О., Огур Э. Легочные данные на КТ высокого разрешения при раннем анкилозирующем спондилите. Европейский журнал радиологии . 2003;47(1):71–76. doi: 10.1016/s0720-048x(02)00085-2. [PubMed] [CrossRef] [Google Scholar]
13. Оздемир О., Гюльсун Акпынар М., Инаничи Ф., Хачелик Х. З. Легочные аномалии на компьютерной томографии высокого разрешения при анкилозирующем спондилите: связь с длительностью заболевания и тестированием функции легких. Международная ревматология . 2012;32(7):2031–2036. doi: 10.1007/s00296-011-1923-x. [PubMed] [CrossRef] [Академия Google]
14. Турецкек К., Эбнер В., Флейшманн Д. и соавт. Раннее поражение легких при анкилозирующем спондилите: оценка с помощью тонкослойной КТ. Клиническая радиология . 2000;55(8):632–636. doi: 10.1053/crad. 2000.0498. [PubMed] [CrossRef] [Google Scholar]
2000.0498. [PubMed] [CrossRef] [Google Scholar]
15. Канатур Н., Ли-Чион Т. Легочные проявления анкилозирующего спондилита. Клиники грудной медицины . 2010;31(3):547–554. doi: 10.1016/j.ccm.2010.05.002. [PubMed] [CrossRef] [Google Scholar]
16. Айхан-Ардич Ф. Ф., Окен О., Йорганчиоглу З. Р., Устун Н., Гохарман Ф. Д. Поражение легких у некурящих пациентов с ревматоидным артритом и анкилозирующим спондилитом без респираторных симптомов. Клиническая ревматология . 2006;25(2):213–218. doi: 10.1007/s10067-005-1158-x. [PubMed] [CrossRef] [Google Scholar]
17. Berdal G., Halvorsen S., Van Der Heijde D., Mowe M., Dagfinrud H. Рестриктивная функция легких чаще встречается у пациентов с анкилозирующим спондилитом, чем в сопоставимой популяции. контролирует и связано с нарушением подвижности позвоночника: сравнительное исследование. Исследования и лечение артрита . 2012;14(1):стр. Р19. doi: 10.1186/ar3699. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
18. Эль Маграуи А., Шауир С., Абид А. и др. Результаты компьютерной томографии грудной клетки высокого разрешения у больных анкилозирующим спондилоартритом. Корреляция с длительностью заболевания, клиническими данными и исследованием функции легких. Клиническая ревматология . 2004;23(2):123–128. doi: 10.1007/s10067-003-0845-8. [PubMed] [CrossRef] [Google Scholar]
Эль Маграуи А., Шауир С., Абид А. и др. Результаты компьютерной томографии грудной клетки высокого разрешения у больных анкилозирующим спондилоартритом. Корреляция с длительностью заболевания, клиническими данными и исследованием функции легких. Клиническая ревматология . 2004;23(2):123–128. doi: 10.1007/s10067-003-0845-8. [PubMed] [CrossRef] [Google Scholar]
19. Okyaltırık F.K., Rezvani A., Turan S., et al. Связь полиморфизмов CTLA4 и CD28 с поражением легких, результатами HRCT и тестами функции легких у турецких пациентов с анкилозирующим спондилитом. Клинический респираторный журнал . 2017; 11: 593–601. doi: 10.1111/crj.12388. [PubMed] [CrossRef] [Google Scholar]
20. Tanoue L. T. Поражение легких при коллагеновых сосудистых заболеваниях. Журнал торакальной визуализации . 1992;7(2):62–77. doi: 10.1097/00005382-199203000-00008. [PubMed][CrossRef][Google Scholar]
21. Коэн А. А., Нательсон Э. А., Фехнер Р. Э. Фиброзирующий интерстициальный пневмонит при анкилозирующем спондилите. Сундук . 1971; 59 (4): 369–371. doi: 10.1378/грудь.59.4.369. [PubMed] [CrossRef] [Google Scholar]
Сундук . 1971; 59 (4): 369–371. doi: 10.1378/грудь.59.4.369. [PubMed] [CrossRef] [Google Scholar]
22. Louie G.H., Ward M.M. Измерение и лечение рентгенологического прогрессирования при анкилозирующем спондилите. Актуальное мнение в области ревматологии . 2014;26(2):145–150. doi: 10.1097/bor.0000000000000025. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
23. Bargagli E., Galeazzi M., Rottoli P. Лечение инфликсимабом пациента с ревматоидным артритом и легочным фиброзом. Европейский респираторный журнал . 2004;24(4):стр. 708. дои: 10.1183/036.04.00076904. [PubMed] [CrossRef] [Google Scholar]
24. Kakavas S., Balis E., Lazarou V., Kouvela M., Tatsis G. Дыхательная недостаточность из-за индуцированного инфликсимабом интерстициального заболевания легких. Сердце и легкие . 2013;42(6):480–482. doi: 10.1016/j.hrtlng.2013.07.005. [PubMed] [CrossRef] [Google Scholar]
Верхушечный фиброз легких как начальный симптом анкилозирующего спондилита | Ревматология
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Мобильный телефон Введите поисковый запрос
Закрыть
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Введите поисковый запрос
Расширенный поиск
Журнальная статья
Айдан Кокен Авсар,
Айдан Кокен Авсар
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Туба Юсе Инел,
Туба Юсе Инел
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Синем Бурку Коджаер,
Синем Бурджу Коджаер
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Герчек Джан
Герчек Джан
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Ревматология , том 60, выпуск 9, сентябрь 2021 г.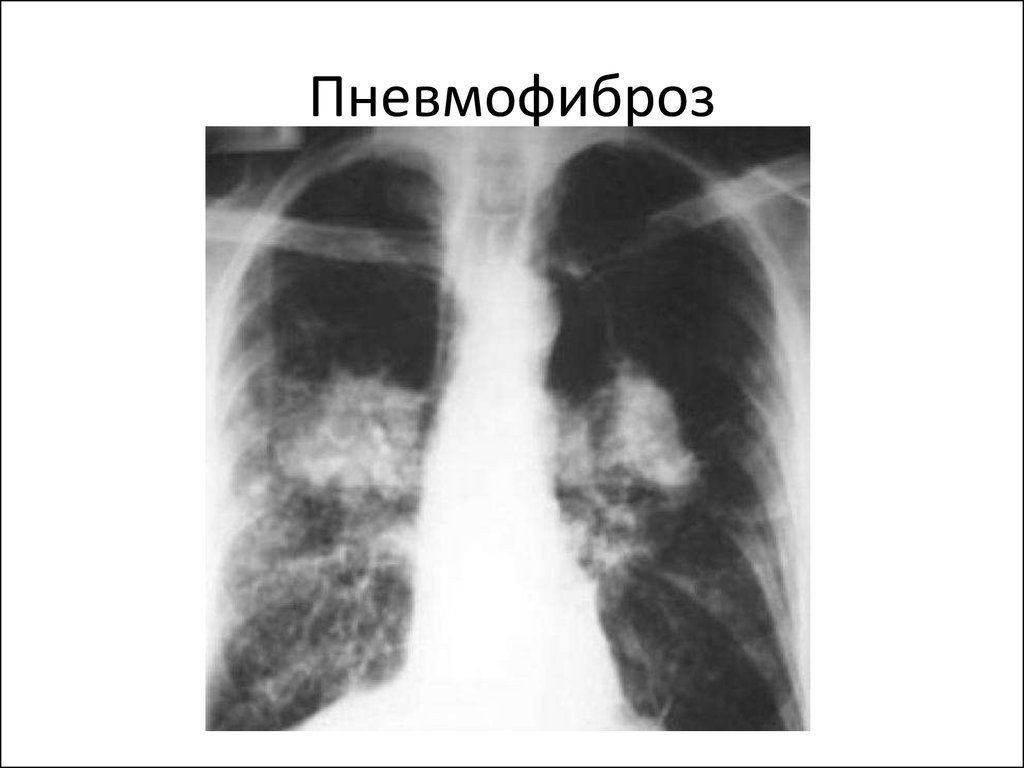 , страницы 4444–4445, https://doi.org/10.1093/rheumatology/keab012
, страницы 4444–4445, https://doi.org/10.1093/rheumatology/keab012
Опубликовано:
26 января 2023 г. 9000 История статьи
Получено:
09 декабря 2020 г.
Принято:
16 декабря 2020 г.
Опубликовано:
26 января 2021 г.
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Мобильный телефон Введите поисковый запрос
Закрыть
Фильтр поиска панели навигации РевматологияЭтот выпускЖурналы Британского общества ревматологииРевматологияКнигиЖурналыOxford Academic Введите поисковый запрос
Расширенный поиск
56-летний мужчина обратился с жалобами на кашель, боль в груди и одышку в течение 3 месяцев. Он отрицал лихорадку, мокроту или кровохарканье. Его история болезни ничем не примечательна, и он никогда не курил. Кардиологическое исследование было нормальным, а рентгенография грудной клетки показала двустороннее затемнение в верхних зонах (рис. 1а). КТ легких выявила двусторонний апикальный фиброз и сотовый вид (рис. 1б). Результаты лабораторных исследований, которые включали общий анализ крови, биохимические анализы, определение острофазовых реагентов и ангиотензинпревращающего фермента, были в пределах нормы. Окраска по Эрлиху-Цилю-Нильсену и посев мокроты были отрицательными. Спирометрические тесты функции легких выявили рестриктивную картину. При бронхоскопии существенных отклонений не выявлено. С усилением дорсального кифоза при физикальном обследовании он был направлен в отделение ревматологии, и выяснилось, что он страдал воспалительной болью в спине в течение 7 лет. Рентгенография таза была оценена как 4/4 в соответствии с модифицированными нью-йоркскими критериями (рис. 1с).
Он отрицал лихорадку, мокроту или кровохарканье. Его история болезни ничем не примечательна, и он никогда не курил. Кардиологическое исследование было нормальным, а рентгенография грудной клетки показала двустороннее затемнение в верхних зонах (рис. 1а). КТ легких выявила двусторонний апикальный фиброз и сотовый вид (рис. 1б). Результаты лабораторных исследований, которые включали общий анализ крови, биохимические анализы, определение острофазовых реагентов и ангиотензинпревращающего фермента, были в пределах нормы. Окраска по Эрлиху-Цилю-Нильсену и посев мокроты были отрицательными. Спирометрические тесты функции легких выявили рестриктивную картину. При бронхоскопии существенных отклонений не выявлено. С усилением дорсального кифоза при физикальном обследовании он был направлен в отделение ревматологии, и выяснилось, что он страдал воспалительной болью в спине в течение 7 лет. Рентгенография таза была оценена как 4/4 в соответствии с модифицированными нью-йоркскими критериями (рис. 1с).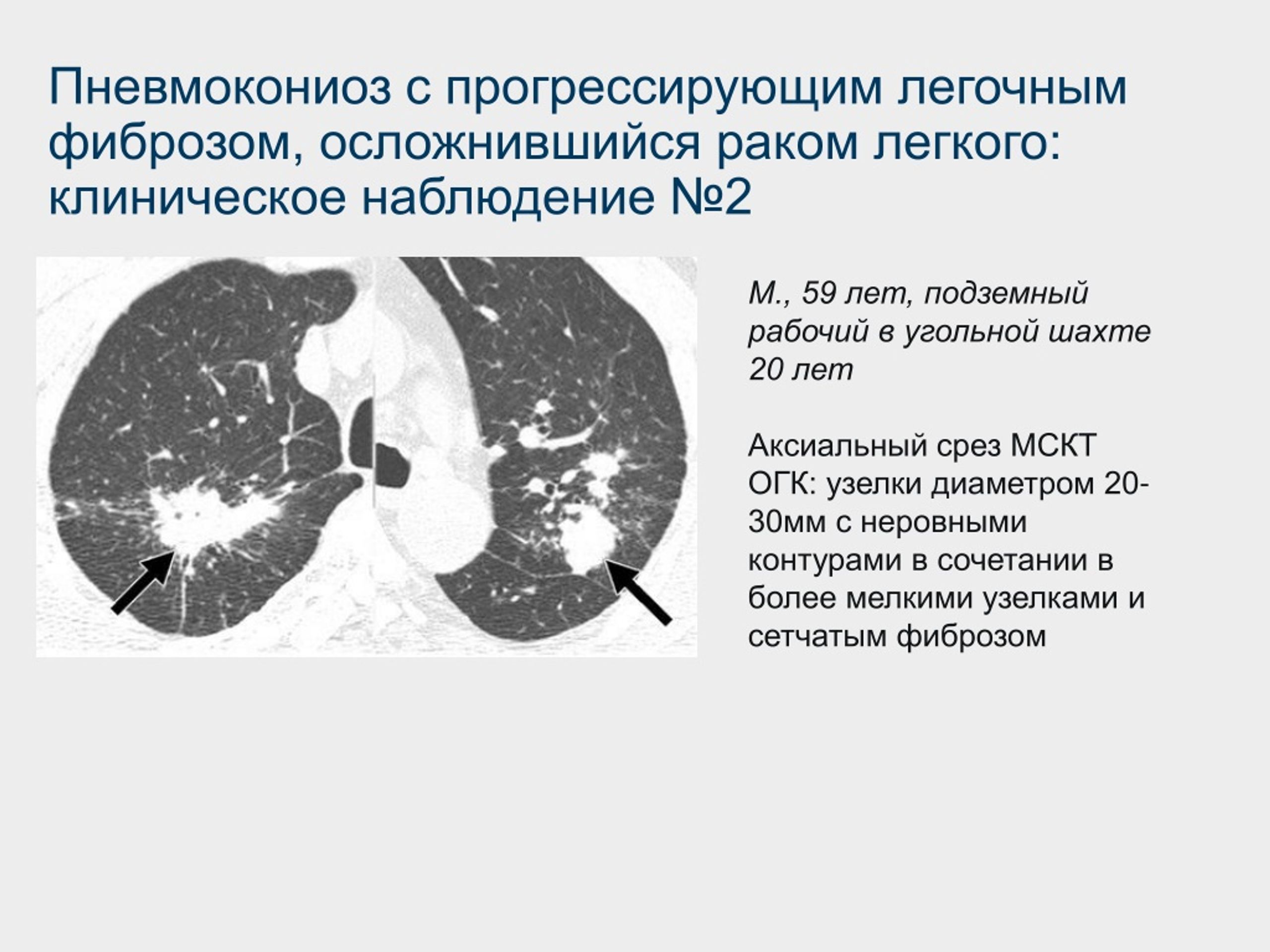 Также было обнаружено появление «бамбукового шипа» (рис. 1г и 1д). Тест на HLA-B27 положительный. Клинический ответ наблюдался при приеме НПВП. Верхушечный фиброз является внесуставным проявлением АС и обычно может наблюдаться на поздних стадиях заболевания после постановки диагноза АС [1], но в нашем случае вместо скелетно-мышечных симптомов были обнаружены легочные признаки.
Также было обнаружено появление «бамбукового шипа» (рис. 1г и 1д). Тест на HLA-B27 положительный. Клинический ответ наблюдался при приеме НПВП. Верхушечный фиброз является внесуставным проявлением АС и обычно может наблюдаться на поздних стадиях заболевания после постановки диагноза АС [1], но в нашем случае вместо скелетно-мышечных симптомов были обнаружены легочные признаки.
Рис. 1
Открыть в новой вкладкеСкачать слайд
( A ) Двустороннее затемнение в верхних отделах легких и отклонение трахеи, ( B ) двусторонний апикальный фиброз и сотовый вид на КТ, ( C ) сакроилеит 4 степени, ( D ) шейный анкилоз и ( E ) появление «бамбукового позвоночника»
Финансирование: Не было получено специального финансирования от каких-либо государственных, коммерческих или некоммерческих организаций. секторов для выполнения работы, описанной в этой рукописи.
Заявление о раскрытии информации : Авторы заявили об отсутствии конфликта интересов.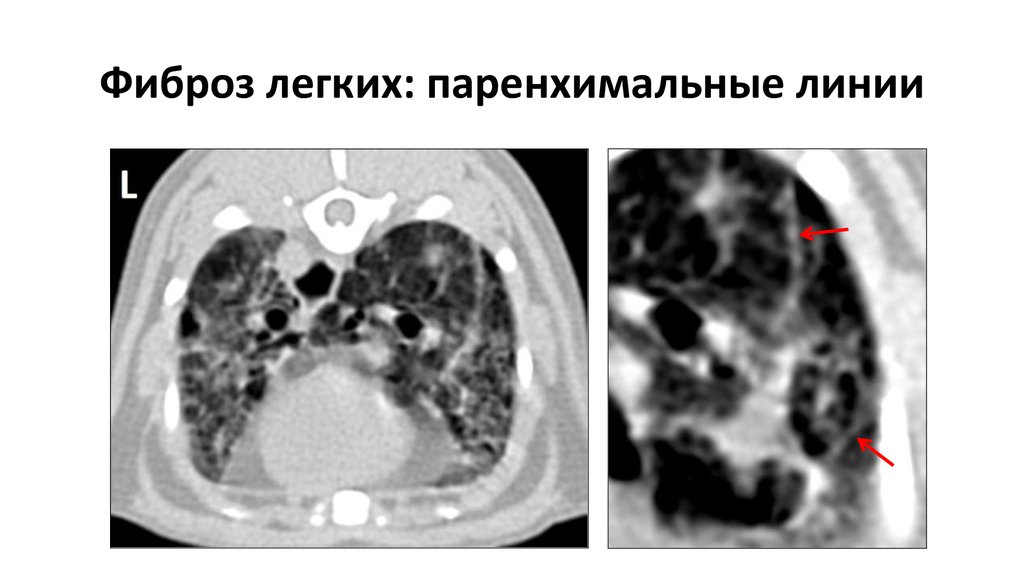
1
Сампайо-Баррос
PD
,
Серкейра
EMFP
,
Резенде
СМ
и другие.
Поражение легких при анкилозирующем спондилите
.
Клин Ревматол
2007
;
26
:
225
–
30
.
© Автор(ы), 2021 г. Опубликовано Oxford University Press от имени Британского общества ревматологов. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Раздел выпуска:
КЛИНИЧЕСКИЕ ВИНЬЕТКИ
Скачать все слайды
Реклама, предназначенная для медицинских работников
Цитаты
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Оповещение о теме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылки на статьи по телефону
Последний
Самые читаемые
Самые цитируемые
Углубленный протеомный анализ сыворотки при ювенильном дерматомиозите выявляет экспрессию белков, связанных с мышечно-специфическими аутоантителами
Риск рака у пациентов с ревматоидным артритом, получающих ингибиторы янус-киназы: общенациональное когортное исследование на основе Датского регистра
Кишечная экскреция мочевой кислоты способствует снижению уровня мочевой кислоты в сыворотке крови во время острого приступа подагры
Соответствует ли ремиссия системной красной волчанки по определению DORIS 2021 г.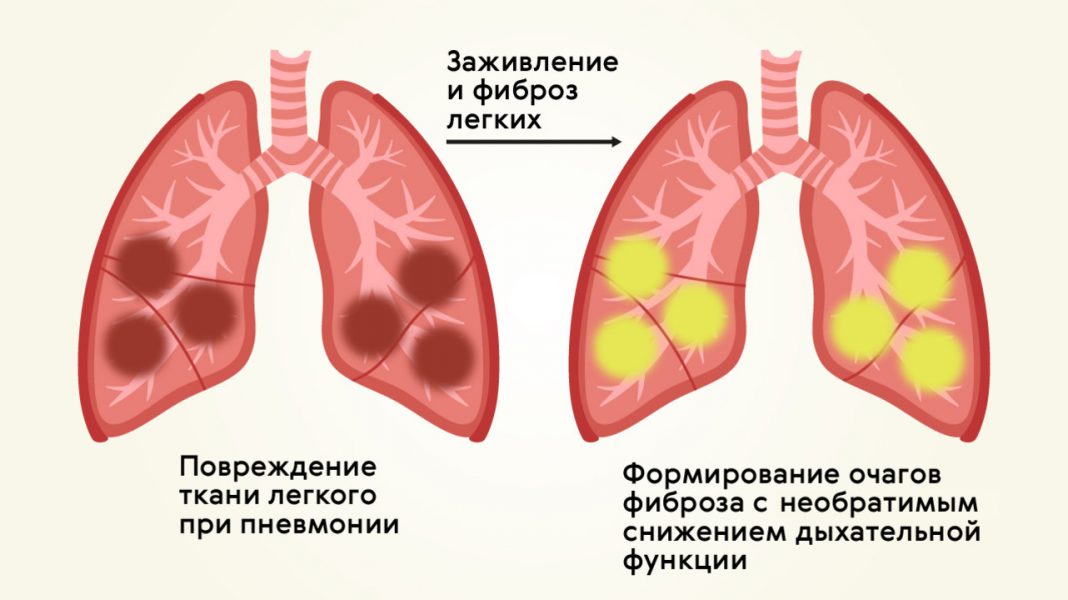

 , страницы 4444–4445, https://doi.org/10.1093/rheumatology/keab012
, страницы 4444–4445, https://doi.org/10.1093/rheumatology/keab012