Что Означают Белые Пятна На Снимке Легких? 2023
На рентгене видно тень и просветление, так как снимок является негативом пленки. Тень указывает на уплотненные области легких, а белые пятна указывают на скопление воздуха или жидкости. Для получения полной картины процедуру проводят в двух или трех проекциях (прямая, косая, боковая).
Как выглядит воспаление легких на рентгеновском снимке?
Как выглядит пневмония на рентгене? Первый признак пневмонии — затемнение легочной ткани с неровными контурами, образование очагов от 3 до 12 мм, тени различной интенсивности окраски, изменение рисунка органа, жидкость в полости плевры.
Почему на легких пятна?
На томограммах такие области напоминают светлые пятна или мутноватый налет. Очаги по типу «матового стекла» свидетельствуют о том, что альвеолы легких заполнены жидкостью (транссудатом, кровью), а не воздухом. Также они могут свидетельствовать о снижении пневматизации легких из-за фиброзных изменений.
Также они могут свидетельствовать о снижении пневматизации легких из-за фиброзных изменений.
Как должен выглядеть снимок легких?
Например, здоровые легкие, заполненные воздухом, на рентгене выглядят черными. Участок воспаления лёгких (пневмония) – это более светлое пятно, которое врачи назовут тенью (см. фото). С помощью рентгена можно поставить точный диагноз при различных травмах.
Как увидеть бронхит на снимке?
Фото рентген снимка при хроническом бронхите Усиление легочного рисунка развивается за счет участков уплотнения бронхиальной стенки. При анализе ортоградных бронхов (на поперечном срезе) прослеживается утолщение стенки. Вокруг патологического участка визуализируется легочная гипертензия.
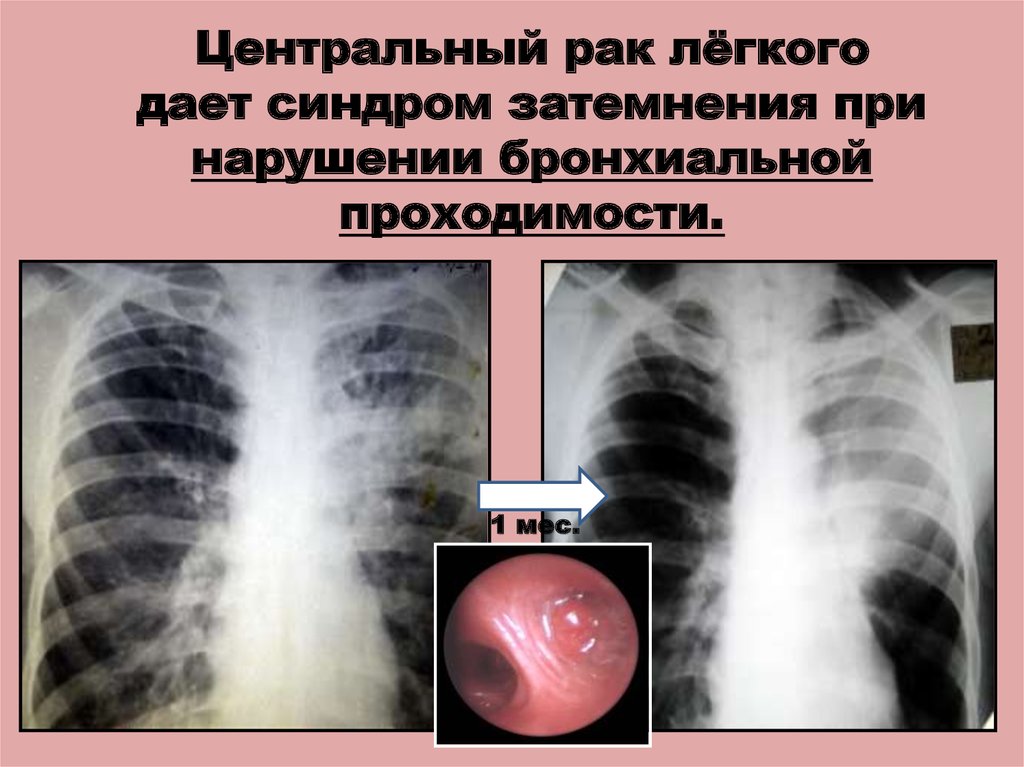
Можно ли увидеть рак легких на рентгене?
Рентгенограмма — классический метод диагностики опухолей в органах дыхания.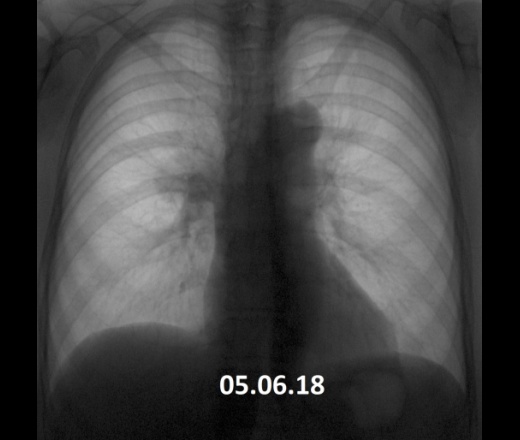 Это отдел человеческого тела, который хорошо поддается рентгеновскому излучению, и опухоли отлично визуализируются на снимках. Однако в отдельных случаях рак легких рентген не показывает, и обычно это связано с особенностями метода.
Это отдел человеческого тела, который хорошо поддается рентгеновскому излучению, и опухоли отлично визуализируются на снимках. Однако в отдельных случаях рак легких рентген не показывает, и обычно это связано с особенностями метода.
Как правильно читать рентгеновские снимки легких?
На рентгене видно тень и просветление, так как снимок является негативом пленки. Тень указывает на уплотненные области легких, а белые пятна указывают на скопление воздуха или жидкости. Для получения полной картины процедуру проводят в двух или трех проекциях (прямая, косая, боковая).
Как отличить рак легких от туберкулеза?
Основополагающее отличие состоит в том, что злокачественная опухоль развивается в результате мутационного изменения клеточной структуры и не может передаваться от человека к человеку, в то время как туберкулез чрезвычайно заразен, так как обуславливается инфекционным поражением.
Что можно увидеть на снимке легких?
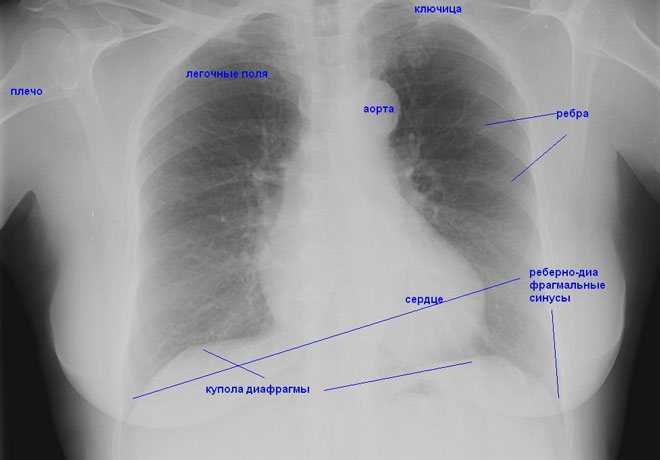
Рентген грудной клетки дает возможность изучить костные структуры (ребра, грудину, позвоночник), легкие, плевру, бронхи и трахею, сердце и средостение, а также оценить состояние мягких тканей этой области.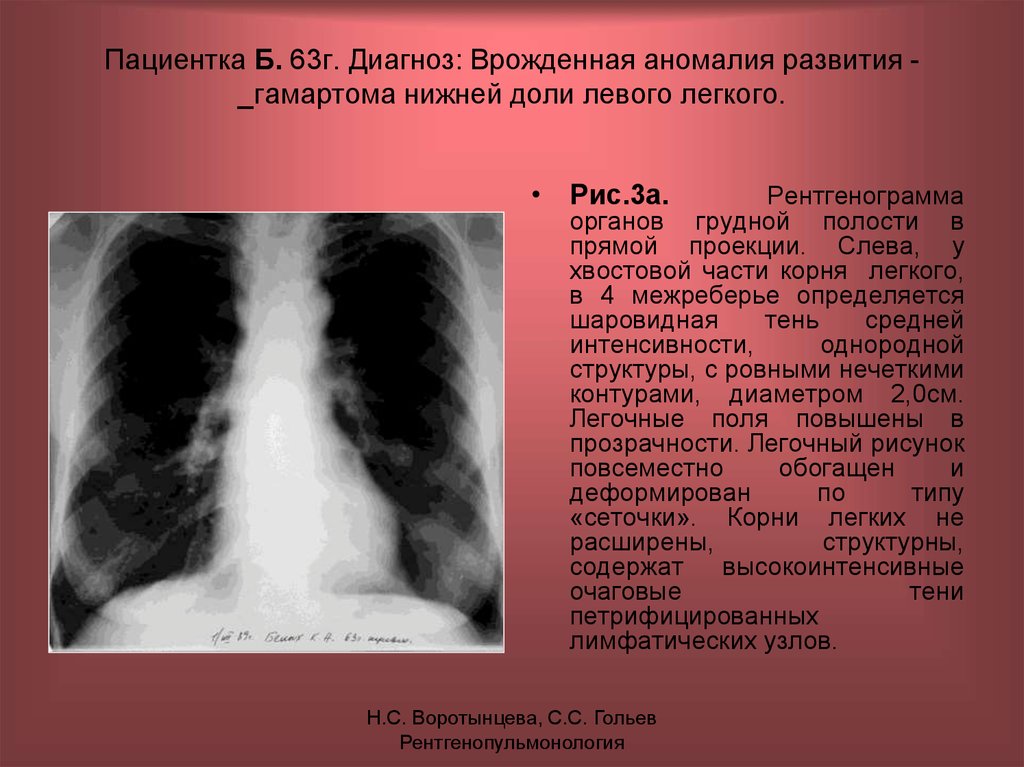 Прежде всего, рентген грудной клетки используется для диагностики заболеваний легких.
Прежде всего, рентген грудной клетки используется для диагностики заболеваний легких.
Как я понял что у меня рак легких?
Наиболее распространенные симптомы и признаки рака легких : Хронический кашель (не проходящий дольше трех недель) Кашель с кровью или прожилками крови в мокроте Беспричинная потеря веса
Что такое очаговые тени в легких?
Очаговой тенью называют очаг размер, которого колеблется от 0,1 см до 1,0 см. Данные патологические очаги характерны для различных нозологических форм. По происхождению данные очаги могут быть воспалительного и опухолевого генеза, а также обусловлены кровоизлиянием, отеком, ателектазом.
Как выглядит рентген легких при туберкулезе?
Инфильтративный туберкулез выглядит на рентгене как очаги на вершинах легких с характерной дорожкой к корню легкого, которая создается из-за движения лимфы с патогенной флорой. На этом этапе очаговый туберкулез на рентгене видно почти как очаги пневмонии, поэтому диагностика сложна даже для опытного врача.
Можно ли выявить рак легких при флюорографии?
— С помощью флюорографии можно выявить и рак, и туберкулёз лёгких.
Как понять что бронхит перешел в пневмонию?
Заболеваниям характерны разные характеры хрипов: при бронхитах хрип со свистом, при воспалении хрип влажный и сухой; поражение бронхов сопровождается формированием рубцов и развитием отека на дыхательных путях, в отличии от пневмонии, при которой отек и накопление жидкости происходит в легочных альвеолах.
Можно ли перепутать бронхит с пневмонией?
Пневмонию довольно легко перепутать с острым бронхитом из-за схожих симптомов. Одним из них является затяжной кашель, который мучает человека неделями.
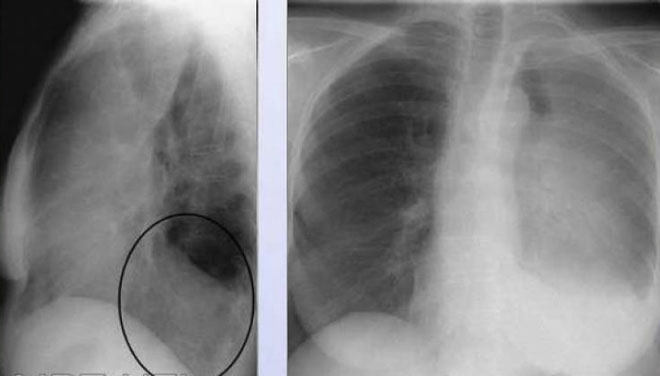
Что означают темные пятна на рентгеновском снимке?
Первичные злокачественные новообразования очень четко просматриваются на рентгеновском снимке.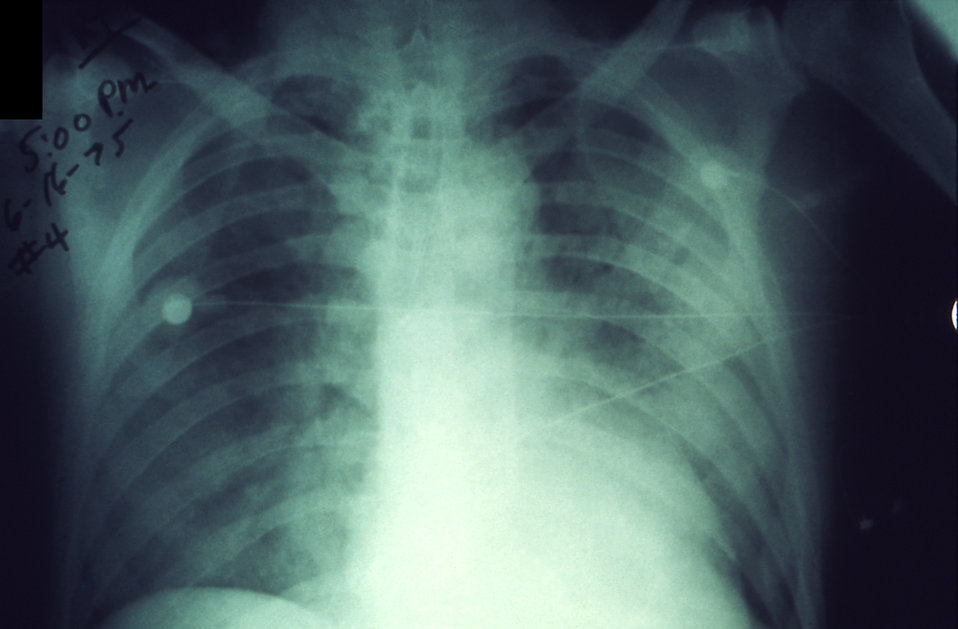 При этом темные пятна на рентгене обозначают локализации самих опухолей, либо бледные пятна, показывающие очаги скопления кальция, провоцирующих развитие склероза.
При этом темные пятна на рентгене обозначают локализации самих опухолей, либо бледные пятна, показывающие очаги скопления кальция, провоцирующих развитие склероза.
Что означает темное пятно в легких?
Множественные затемнения на снимке указывает на опухоли, они могут быть как доброкачественными, так и злокачественными. Если очертания размыты и человек чувствует себя плохо это, скорее всего пневмония. Если есть одно темное пятно то оно может указывать на опухоль, помимо этого и на проблемы с сердцем.
Что можно увидеть на снимке легких?
Рентген грудной клетки дает возможность изучить костные структуры (ребра, грудину, позвоночник), легкие, плевру, бронхи и трахею, сердце и средостение, а также оценить состояние мягких тканей этой области. Прежде всего, рентген грудной клетки используется для диагностики заболеваний легких.
Что означает затемнение в легких?
На изображениях, полученных с помощью рентгена и компьютерной томографии грудной клетки, затемнение в легких означает замещение здоровой части органа патологическим образованием, вытесняющим воздух более плотными массами.
Виден ли рак легких на рентгене, показывает ли рак флюорография? — 3 августа 2020
Вадим Козлов рассказывает, что связь возникновения рака лёгкого с курением давно доказана: одно из исследований проводилось ещё в начале XX века в США
Фото: Мария Тищенко
Поделиться
В свежем выпуске рубрики «Онколикбез», которая выходит раз в 2 недели по понедельникам, медицинский обозреватель НГС Мария Тищенко поговорила с Вадимом Козловым — заведующим онкологическим отделением № 3 областного клинического онкодиспансера. Он рассказал о раке лёгкого, одной из причин которого является курение (но не только). Почему от него умирает так много людей и какие возможности лечения существуют — читайте в интервью.
— В чём особенность рака лёгкого по сравнению с другими злокачественными образованиями?
— Рак лёгкого — это злокачественная эпителиальная опухоль, которая развивается в лёгком.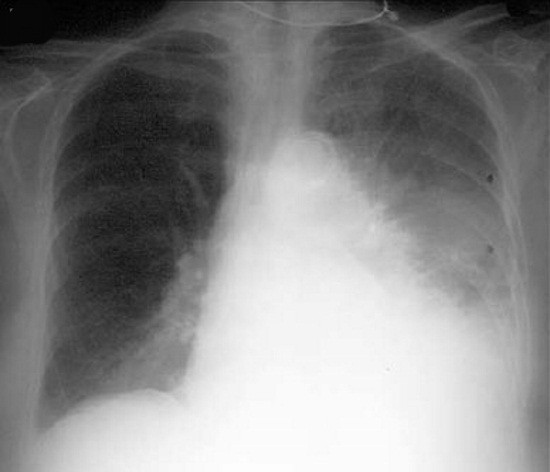 Это крайне агрессивный вид опухоли. К сожалению, распространённость среди населения Новосибирской области, России и всего мира высока. Есть тенденция к росту заболеваемости не только среди курильщиков, но и среди людей, никогда не куривших. Рак лёгкого у некурящих несколько иной по гистологии и прогнозу, а иногда и методам лечения. Если мы говорим о статистике, то, например, в Европе в 2019 году заболеваемость раком лёгкого превысила заболеваемость раком молочной железы у женщин, который был на первом месте.
Это крайне агрессивный вид опухоли. К сожалению, распространённость среди населения Новосибирской области, России и всего мира высока. Есть тенденция к росту заболеваемости не только среди курильщиков, но и среди людей, никогда не куривших. Рак лёгкого у некурящих несколько иной по гистологии и прогнозу, а иногда и методам лечения. Если мы говорим о статистике, то, например, в Европе в 2019 году заболеваемость раком лёгкого превысила заболеваемость раком молочной железы у женщин, который был на первом месте.
Но вся проблема рака лёгкого не в заболеваемости, а в смертности, потому что она занимает первое место в структуре смертности среди всех злокачественных образований в России и во всём мире. Если мы сложим смертность от рака предстательной железы, ободочной кишки, поджелудочной железы и рака молочной железы, то есть четыре нозологии, то получим количество пациентов, которые погибают от одного рака лёгкого. Это очень наглядно.
Я не знаю, сколько минут мы с вами будем разговаривать, но каждую минуту в мире умирает три человека от рака лёгких. Каждая пятая смерть от злокачественных образований во всём мире — от рака лёгкого. Это проблема очень актуальна и пока ещё не решена.
Каждая пятая смерть от злокачественных образований во всём мире — от рака лёгкого. Это проблема очень актуальна и пока ещё не решена.
Так лёгкие выглядят на КТ — наиболее эффективном методе диагностики рака лёгкого
Фото: Мария Тищенко
Поделиться
— Какие виды рака лёгкого бывают?
— Рак лёгкого бывает мелкоклеточный (10–15%) и немелкоклеточный (80–85%). Первый чаще всего ассоциирован с курением и в большинстве случаев не оперируется, так как выявляется на поздней стадии, и самый агрессивный по течению. Немелкоклеточный, в свою очередь, может быть плоскоклеточным, связанным с курением, и аденокарциномой (40% от этой группы).
— Почему человек заболевает раком легких?
— Здесь несколько проблем: сейчас пока ещё большая часть заболеваний раком лёгкого связана с курением — в 80% случаев. Чем больше у человека стаж курения, тем выше шанс заболеть. Кроме того, важно, как именно человек курит: по полсигареты, не до конца выкуривает или до фильтра — чем больше выкуривает, тем опять же выше риск. Есть исследования, которые показывают, что если человек бросил курить, через 10–15 лет у него риск заболеть сравнивается с риском, как у человека, который не курил.
Есть исследования, которые показывают, что если человек бросил курить, через 10–15 лет у него риск заболеть сравнивается с риском, как у человека, который не курил.
С другой стороны, только 15% от всех курильщиков заболевают раком лёгкого, то есть не все курящие люди заболеют им, но если уж заболевают, то причина этому — курение. Как я уже сказал ранее, сейчас есть прирост заболевших раком лёгкого среди никогда не куривших пациентов. Чаще это женщины достаточно молодого возраста, никогда не курившие — у них преобладает аденокарцинома.
Иногда человек не курит, но находится в кругу курильщиков и вынужден дышать сигаретным дымом — так называемое пассивное курение. Некоторые учёные считают, что такое курение ещё опаснее, чем активное курение.
Влияние курения кальяна на риск возникновения рака лёгкого ещё не исследовано. По мнению врача, это всё же вредно, потому что при курении кальяна человек вдыхает не только различные химические добавки с неизученными возможностями, но и сильно разогретый пар
org/Person»>Фото: Мария Тищенко
Поделиться
— Что, помимо курения, может стать причиной появления такого вида рака?
— По мере подготовки диссертации я понемногу упорядочил свои знания о том, какие ещё причины бывают. Вторая — это радон: на долю случаев рака лёгкого, вызванных радоном, приходится от 3 до 14%. Радон — это природный радиоактивный газ с периодом полураспада 3,8 дня, который образуется при распаде радия-226, а он является продуктом распада урана-238 в земной коре. Высвобождаясь из земной коры, радон накапливается в подвальных помещениях или нижних этажах различных строений с плохой вентиляцией и может оказывать влияние на человеческий организм.
Так как радон инертен, почти весь вдыхаемый газ выдыхается, однако радон распадается на так называемые дочерние продукты (короткоживущие радиоизотопы), к которым относятся полоний-218 и полоний-214. Эти радиоизотопы могут осаждаться на эпителии дыхательных путей и, с учётом их периода полураспада менее 30 минут, быстро распадаются в дыхательных путях и испускают альфа-частицы, способные повреждать клеточную ДНК, что лежит в основе канцерогенеза рака лёгкого.
Третья причина — любые продукты сгорания, даже когда печь дома топят или шашлыки жарят. В этом дыму большое количество так называемых полиароматических углеводородов (ПАУ), самый страшный — бензпирен, агрессивный канцероген, вызывающий рак лёгких. В городе мы дышим продуктами сгорания — от выхлопных труб машин, ТЭЦ, заводов.
Четвертая причина — это длительный контакт с асбестом, в основном это люди, занятые на таких производствах. Пятая причина — это фоновые хронические заболевания лёгких: так называемый ХОБЛ (хроническая обструктивная болезнь лёгких) — это собирательное понятие, куда можно отнести хронический бронхит или бронхиальную астму. Если пациент с ХОБЛ, например, курит или подвергается воздействию радона или асбеста, то риск рака лёгкого повышается во много раз.
Нужно сказать, что рак лёгкого возникает всё же из-за воздействия множества факторов, а не какого-то одного, поэтому нашими пациентами могут быть как городские жители, так и сельские.
Вадим Козлов говорит, что главный онколог НСО выходит с инициативой в Минздрав начать скрининг людей, находящихся в группе риска
org/Person»>Фото: Мария Тищенко
Поделиться
— Какие симптомы бывают или чаще заболевание протекает бессимптомно?
— Основная проблема — мы не можем добиться ранней диагностики и активного выявления рака лёгкого. Этим даже не онкологи должны заниматься, а специалисты первичного звена — терапевты, узкие специалисты, такие как гастроэнтерологи, эндокринологи, пульмонологи. В целом наши поликлиники имеют возможность проводить необходимое скрининговое обследование, но нужно и желание пациента.
С одной стороны, пациенту должна быть доступна медицинская помощь, а с другой — пациент должен хотеть за ней прийти. Очень часто жители нашего региона озабочены бытовыми проблемами и не обращают внимание на состояние своего здоровья и тем более не находят времени пройти профилактическое обследование, до сих пор бытует страх: «А вдруг что-нибудь найдут страшное, я лучше так буду жить». Помимо оборудования, наша задача — повышать общий уровень образованности населения, в особенности в сельской местности, вести просветительную работу.
В 2019 году в России доля активно выявленного рака лёгкого — меньше 20%, а остальные 80% придут, когда уже появятся симптомы, то есть что-то заболит. На ранней стадии мы можем вылечить, но когда пациент придёт с жалобами, то в подавляющем большинстве случаев это уже не первая стадия. Чаще всего на начальной стадии рак лёгкого, как и другие опухоли, не проявляет себя никак.
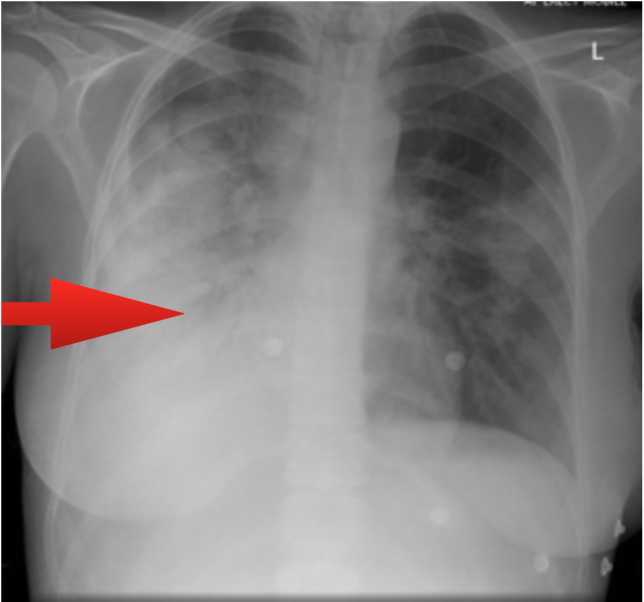
Боль в груди, кровохарканье, одышка, повышение температуры, похудение — это всё симптомы далеко зашедшего заболевания. Часто у пациентов с такими симптомами на рентгеновских снимках или КТ мы видим большую опухоль с врастанием в крупные кровеносные сосуды или выявляем метастазы в других органах.
Плоскоклеточный рак связан больше с курением, а аденокарцинома чаще возникает у некурящих людей
Фото: Мария Тищенко
Поделиться
Конечно, надо отметить, что треть пациентов к нам приходит на первой и второй стадии. Ряд из них будет иметь сопутствующие заболевания, из-за которых мы не сможем их прооперировать, а это основной метод лечения. 70% больных — третья и четвёртая стадия. Это самая неблагоприятная группа пациентов по прогнозу.
Ряд из них будет иметь сопутствующие заболевания, из-за которых мы не сможем их прооперировать, а это основной метод лечения. 70% больных — третья и четвёртая стадия. Это самая неблагоприятная группа пациентов по прогнозу.
И опять же причины такой летальности в том, что мы начинаем лечить больных в большинстве случаев на запущенной стадии, а ряд больных вообще не получает никакого противоопухолевого лечения из-за общего состояния. Это очень печальная статистика, которая не меняется. Но мы можем лечить и знаем, как это делать.
— Какой метод диагностики самый эффективный?
— Ежегодная флюорография как скрининг рака лёгкого не снижает смертность от этого заболевания. Конечно, на ФОГ можно увидеть тень в лёгком, но зачастую мелкие образования просматриваются, и дело не в квалификации рентгенолога, а чаще в ограничении способности самого метода. Единственный метод, который хоть как-то влияет на снижение смертности, — это низкодозная компьютерная томография органов грудной клетки у населения с высоким риском — в возрасте старше 50 лет и с анамнезом курения более 10 лет.
Сам никотин большого вреда не приносит, особенно вредны продукты его распада, отмечает специалист
Фото: Мария Тищенко
Поделиться
По данным некоторых клинических исследований, проведённых в Европе и США, это снижает смертность от рака лёгкого на 4% — да, немного, но хоть что-то! На сегодняшний день главный онколог НСО выходит с инициативой в наш Минздрав начать такой скрининг в нашем регионе, как это сделали наши коллеги в Москве и Тюмени. На мой взгляд, это очень интересная и полезная идея.
Тем пациентам, которые к нам попадают с выявленными образованиями в лёгком, мы проводим дообследования, такие как бронхоскопия для осмотра бронхов с возможной биопсией, УЗИ или КТ брюшной полости, МРТ головного мозга.
— Сейчас многие новосибирцы делают КТ органов грудной клетки из-за коронавирусной инфекции. Из-за этого у вас увеличился поток пациентов?
— Да, пандемия показала нам, что томография лёгких как скрининг работает: много людей с вирусной респираторной инфекцией шли в частные центры и выполняли КТ лёгких — и к их удивлению при обследовании выявляли не вирусную пневмонию, а опухоль в лёгком, о которой люди даже не догадывались. Ряд пациентов, которым таким случайным образом установили диагноз, мы уже прооперировали. Так что нет худа без добра!
Ряд пациентов, которым таким случайным образом установили диагноз, мы уже прооперировали. Так что нет худа без добра!
— Вы сказали, что основной метод лечения хирургический, расскажите ещё и о других?
— Да, основной метод — хирургический, когда удаляется часть лёгкого, а в редких случаях всё лёгкое. Операция как единственный метод лечения возможна только при первой стадии заболевания, а пациентов с такой стадией, как вы помните, всего около 15–20%. У таких пациентов мы можем выполнить операции через один небольшой прокол в грудной стенке и таким образом избежать большого и травматичного открытого доступа, который называется торакотомия.
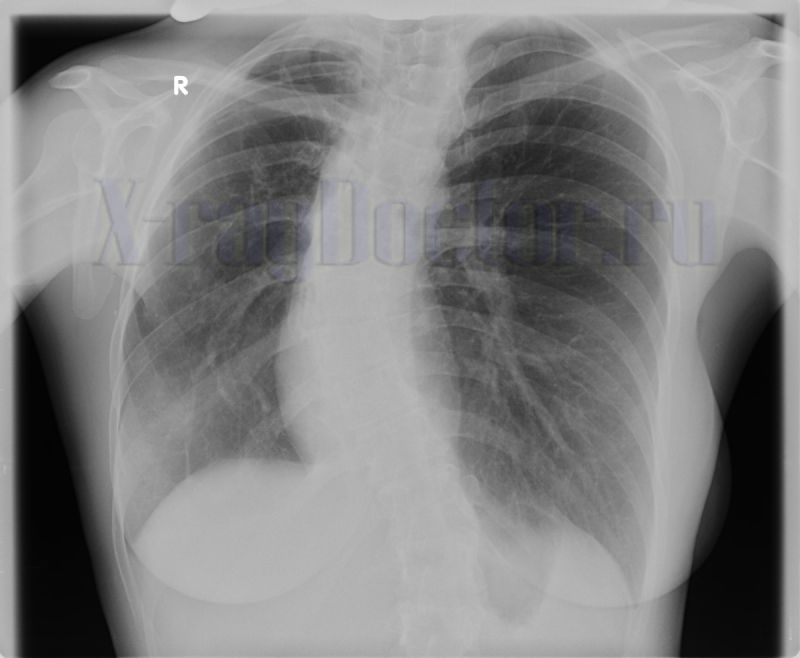
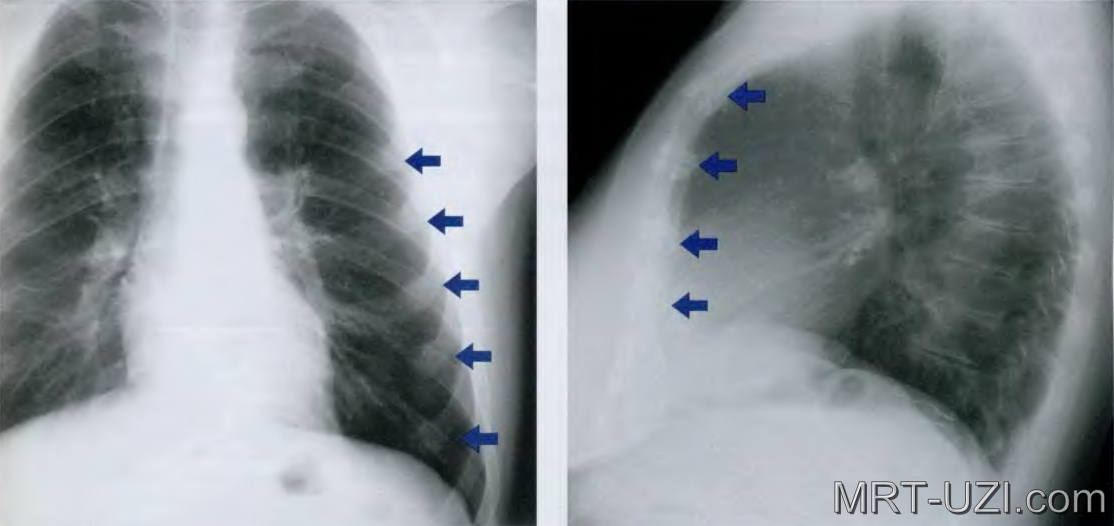
Кровохарканье может быть связано не только с раком лёгкого, этот симптом может встречаться при туберкулёзе лёгких и при некоторых других заболеваниях. На фото: чёрная область — это лёгкие, белые пятна — пневмония
Фото: Мария Тищенко
Поделиться
После малоинвазивных операций пациент значительно быстрее восстанавливается и возвращается к обычной жизни.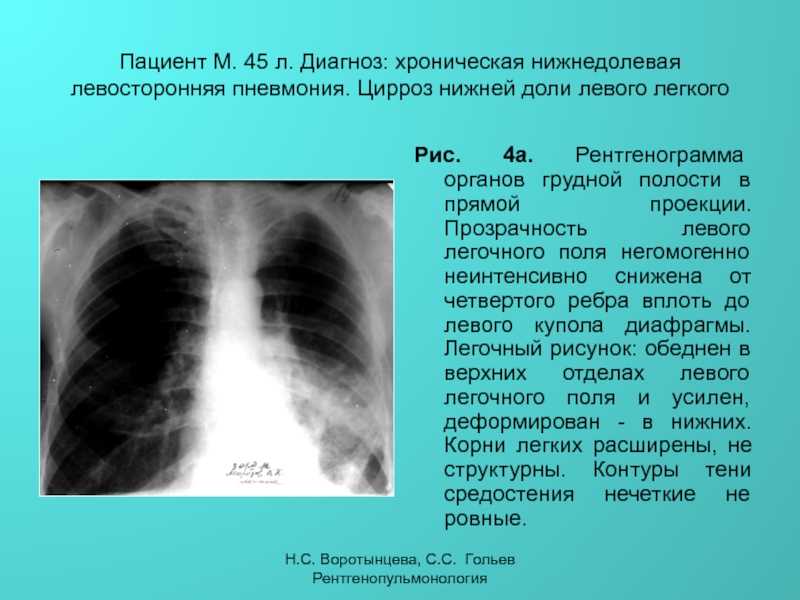 Тем более что у пациентов с первой стадией пятилетняя выживаемость достигает 80% после выполненной операции. На второй и третьей стадии ситуация сложнее: вторую мы можем начинать с хирургического метода, но чаще всего потребуется послеоперационная химиотерапия.
Тем более что у пациентов с первой стадией пятилетняя выживаемость достигает 80% после выполненной операции. На второй и третьей стадии ситуация сложнее: вторую мы можем начинать с хирургического метода, но чаще всего потребуется послеоперационная химиотерапия.
В ряде случаев у пациентов с третьей стадией необходимо проводить предоперационную химиотерапию или химиолучевую терапию, и лишь в тех случаях, когда опухоль поддалась лечению, уменьшилась, следующим этапом выполняем операцию. Надо сказать, что, к сожалению, на этой стадии рак лёгкого уже плохо поддаётся лечению и в ряде случаев у пациентов с третьей стадией мы вообще отказываемся от травматичной операции в пользу только химиолучевой терапии.
— Наиболее сложная для лечения четвёртая стадия?
— Четвёртая стадия рака лёгкого — это вообще отдельная сложная тема для разговора. На ней основным методом лечения являются противоопухолевые лекарства (химиотерапия, таргетная терапия, иммунотерапия). Самостоятельная химиотерапия на этой стадии даёт выживаемость в 11 месяцев в среднем, без лечения — только пять — шесть месяцев. Но, помимо химиотерапии, в нашем арсенале сейчас есть таргетная терапия или иммунотерапия — здесь речь идёт уже о двух, трёх и более годах жизни. Правда, для начала нужно изучать опухоль на специальные мишени эффективности такой терапии, а они бывают нечасто, поэтому данная инновационная терапия может быть применена не у всех пациентов — это её главный недостаток.
Но, помимо химиотерапии, в нашем арсенале сейчас есть таргетная терапия или иммунотерапия — здесь речь идёт уже о двух, трёх и более годах жизни. Правда, для начала нужно изучать опухоль на специальные мишени эффективности такой терапии, а они бывают нечасто, поэтому данная инновационная терапия может быть применена не у всех пациентов — это её главный недостаток.
Надо сказать, что в нашем арсенале есть и современная лучевая терапия. Она может быть использована как в самостоятельном плане лечения рака лёгкого, так и в комбинации с химиотерапией или иммунотерапией. Отдельный вид лучевой терапии — это гамма-нож, который часто используется для лечения метастазов в головной мозг (посмотрите, как именно проходит такое лечение. — Прим. ред.) Такое лечение на сегодняшний день наши пациенты могут получить бесплатно по квоте в двух учреждениях Новосибирска.
Вадим Козлов говорит о важности раннего выявления рака лёгкого, потому что на начальной стадии он легче поддаётся лечению
org/Person»>Фото: Мария Тищенко
Поделиться
В любом случае если мы говорим о выборе метода лечения рака лёгкого, то это решение принимается с участием мультидисциплинарной команды, куда входит хирург-онколог, химиотерапевт и радиолог. Иногда в этот консилиум привлекаются и смежные специалисты в случае наличия у пациентов других сопутствующих болезней. Кстати, надо сказать, что мультидисциплинарный подход позволяет увеличить выживаемость наших пациентов на 20% в сравнении с ситуацией, когда решение по лечению пациента принимается единолично одним врачом.
— Куда чаще всего метастазирует рак лёгкого?
— Рак лёгкого может метастазировать куда угодно, излюбленные места — головной мозг, печень, надпочечники, кости и лёгкие. Пациенты с метастазами в печень и головной мозг — это самая неблагоприятная группа пациентов.
— Какие мифы о раке лёгкого распространены?
— Наиболее распространённый миф и вопросы, связанные с ним: можно ли заразиться раком воздушно-капельным путём, через предметы быта — ложки, кружки и так далее. Я хочу сказать, что это только миф. Заразиться раком нельзя.
Я хочу сказать, что это только миф. Заразиться раком нельзя.
Второй миф часто связан со страхом операции, пациенты спрашивают, что если мы пустим воздух внутрь, то это приведёт к быстрому прогрессированию рака. Это тоже только миф.
Ранее мы рассказывали о раке, который занимает среди новосибирцев первое место по заболеваемости, — его даже можно обнаружить самостоятельно, главное — внимательно осматриваться.
Если у вас есть вопросы на тему онкологических заболеваний, если вы сами столкнулись с этой болезнью или знаете тех, кто излечился от рака и готов рассказать свою историю борьбы, сообщите об этом медицинскому обозревателю Марии Тищенко — [email protected] или по телефону +7 961 845–55–78 (WhatsApp, СМС, Telegram).
Что это такое, симптомы и прочее
Пятно в легких обычно относится к легочному узлу. Это небольшой круглый нарост в легких, который проявляется в виде белого пятна на снимках. Как правило, эти узелки меньше трех сантиметров (см) в диаметре.
Если ваш врач видит легочный узел на рентгенограмме грудной клетки или компьютерной томографии, не паникуйте. Легочные узелки распространены, и большинство из них доброкачественные или незлокачественные.
Узлы обнаруживаются примерно на половине всех КТ легких. Когда легочный узел является раковым, пятно или рост обычно больше 3 см или имеют другие характеристики, такие как неправильная форма.
Доброкачественные легочные узелки могут развиваться в результате состояний, вызывающих воспаление или образование рубцовой ткани в легких. Возможные причины включают:
- легочные инфекции, такие как туберкулез легких, который вызывается Mycobacterium tuberculosis
- гранулемы, которые представляют собой небольшие скопления клеток, растущие из-за воспаления
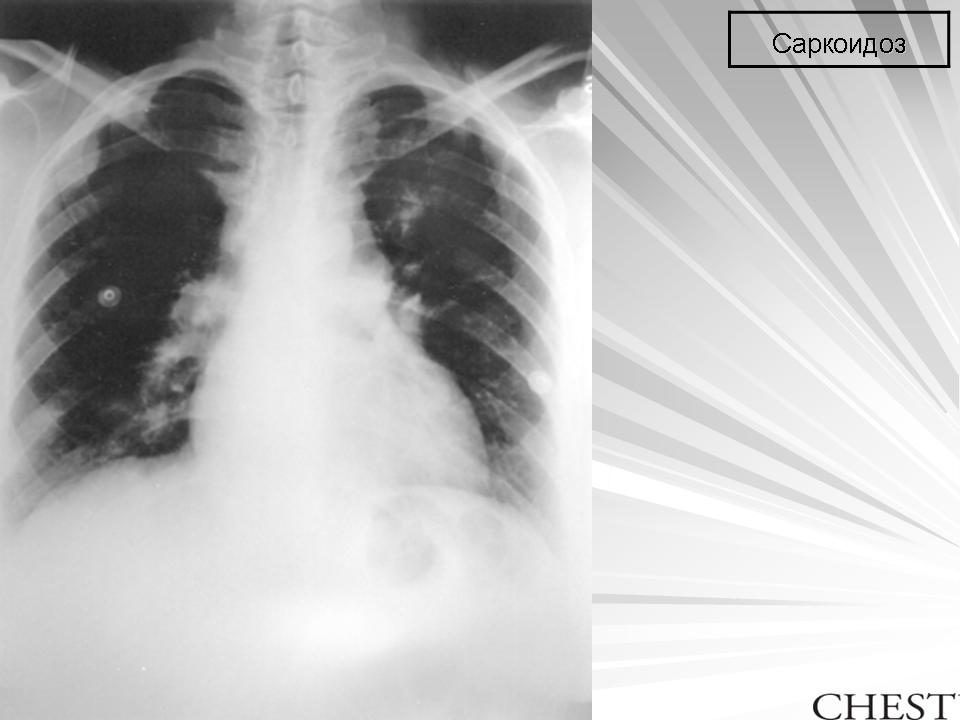
- неинфекционные заболевания, вызывающие доброкачественные узелки, такие как саркоидоз и ревматоидный артрит
- грибковые инфекции, такие как долинная лихорадка или гистоплазмоз, при вдыхании спор
- новообразования, представляющие собой аномальные новообразования, которые могут быть доброкачественными или раковыми
- раковые опухоли, такие как рак легкого, лимфома или саркома
- метастатические опухоли, которые распространяются из других частей тела
Риск развития рака увеличивается, когда:
- большой узел
- узел имеет дольки или заостренную поверхность
- вы курите или курите в прошлом
- у вас есть семейная история рака легких
- вы подвергались воздействию асбеста
- у вас в анамнезе хроническая обструктивная болезнь легких (ХОБЛ)
- вам больше 60 лет
Легочные узелки не вызывают симптомов. У вас может быть узелок в легких в течение многих лет, и вы никогда об этом не узнаете.
У вас может быть узелок в легких в течение многих лет, и вы никогда об этом не узнаете.
Если пятно на ваших легких является раковым, у вас могут быть симптомы, связанные с определенным типом рака. Например, новообразования, вызванные раком легких, могут вызывать постоянный кашель или затрудненное дыхание.
Если ваш врач считает, что легочный узел является злокачественным, он может назначить дополнительные анализы. Диагностическое тестирование, используемое для подтверждения или исключения рака, включает:
- Позитронно-эмиссионная томография (ПЭТ): В этих визуализирующих исследованиях используются радиоактивные молекулы глюкозы, чтобы определить, быстро ли делятся клетки, составляющие узелок.
- Биопсия: Ваш врач может назначить биопсию, особенно если результаты ПЭТ неубедительны. Во время этой процедуры из узла берется образец ткани. Затем его исследуют на наличие раковых клеток с помощью микроскопа.
Иногда это делается с помощью иглы для биопсии, которую вводят у края легкого через грудную стенку.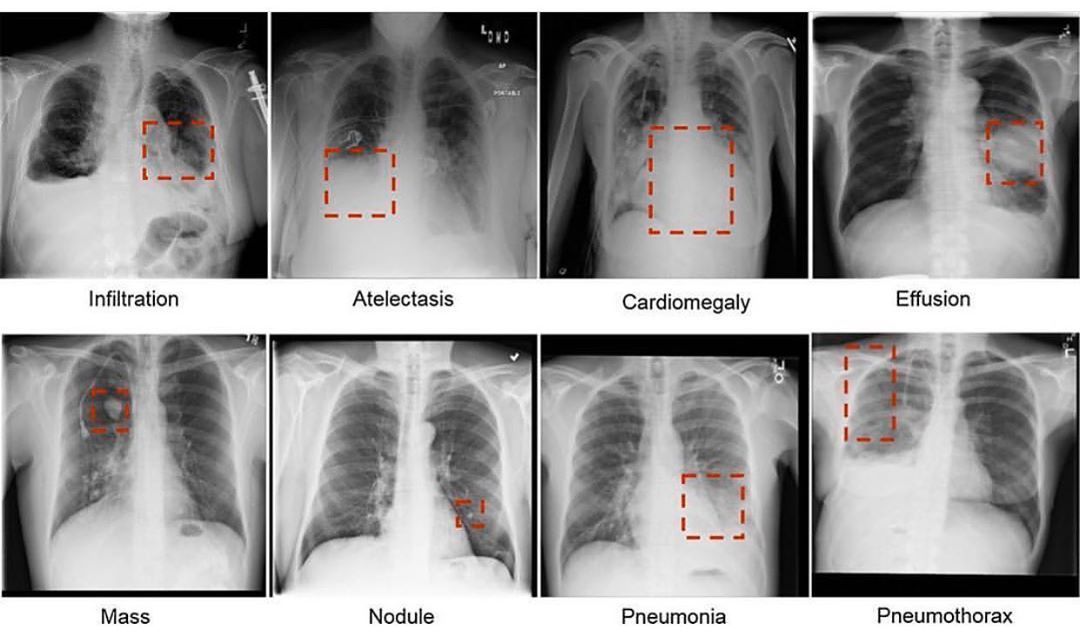 Другой вариант — бронхоскопия, при которой врач вводит эндоскоп через рот или нос и проводит его через крупные дыхательные пути для сбора клеток.
Другой вариант — бронхоскопия, при которой врач вводит эндоскоп через рот или нос и проводит его через крупные дыхательные пути для сбора клеток.
Легочный узел может быть впервые обнаружен на рентгенограмме грудной клетки. После этого вам может потребоваться дополнительное тестирование, чтобы лучше охарактеризовать узел, чтобы определить, является ли он доброкачественным или злокачественным.
Ваш врач может запросить вашу историю болезни и вашу историю курения. Кроме того, ваш врач должен знать, подвергались ли вы пассивному курению или химическим веществам из окружающей среды.
Первым этапом процедуры является исследование размера и формы узла. Чем больше узелок и чем более неправильная форма, тем выше риск того, что он станет раковым.
Компьютерная томография может дать четкое изображение узла и предоставить больше информации о форме, размере и расположении. Если результаты компьютерной томографии показывают, что узелок небольшой и гладкий, ваш врач может наблюдать за узлом с течением времени, чтобы увидеть, изменяется ли он в размере или форме.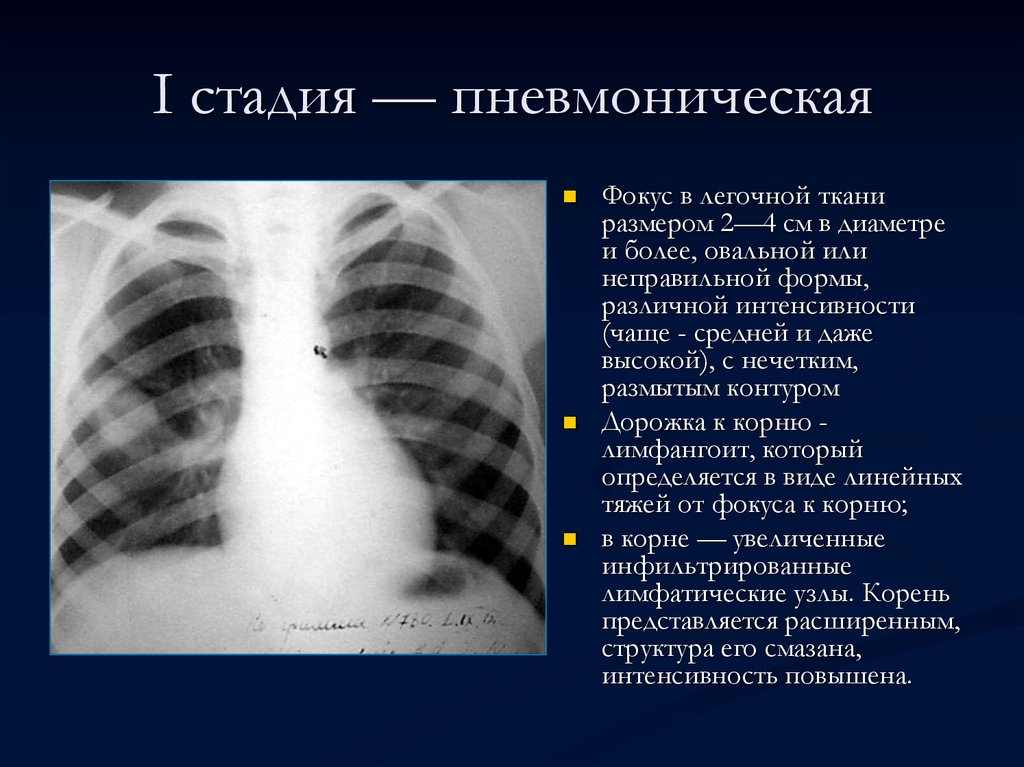
Вам придется повторить компьютерную томографию несколько раз через равные промежутки времени. Если узелок не увеличивается в размерах и не изменяется в течение 2 лет, маловероятно, что это рак.
В дополнение к компьютерной томографии ваш врач может назначить туберкулиновую кожную пробу или, чаще, анализ высвобождения гамма-интерферона (IGRA) для выявления латентного туберкулеза.
Они также могут потребовать, чтобы у вас взяли кровь для дополнительных анализов, чтобы исключить другие причины, такие как местные грибковые инфекции. Они могут включать кокцидиоидомикоз (широко известный как долинная лихорадка) в юго-западных штатах, таких как Калифорния и Аризона, или гистоплазмоз в центральных и восточных штатах, особенно в районах вокруг долин рек Огайо и Миссисипи.
Если легочный узел является раковым, ваш врач определит наилучший курс лечения в зависимости от стадии и типа рака.
Варианты лечения могут включать лучевую или химиотерапию для уничтожения и предотвращения распространения раковых клеток.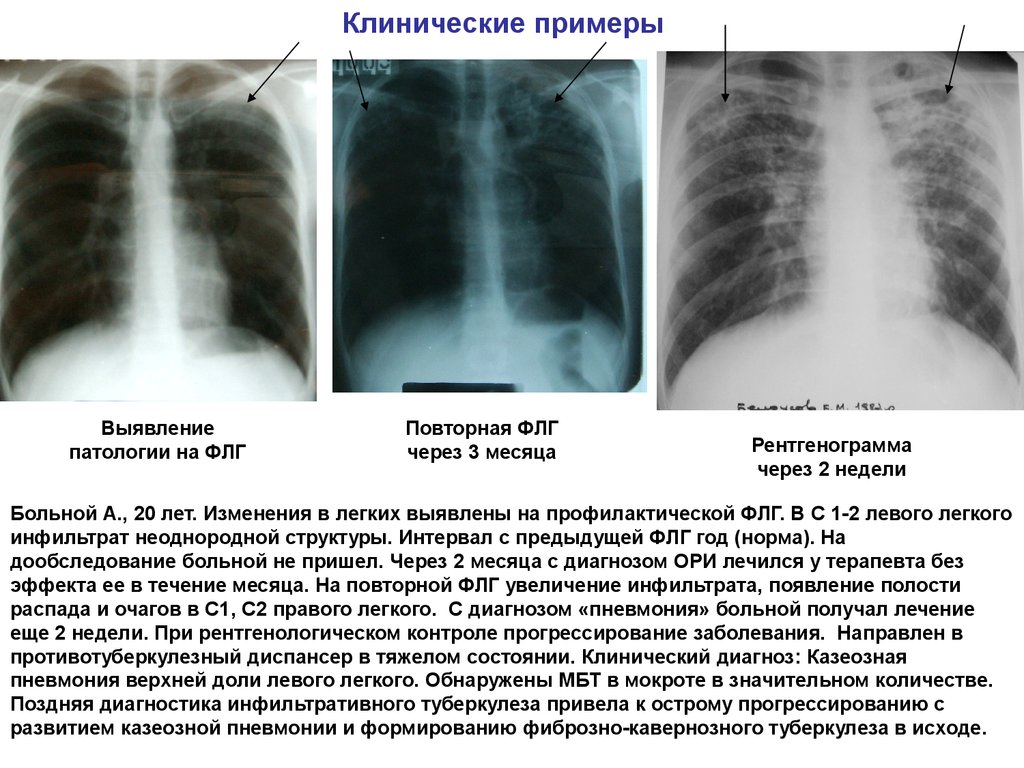 Лечение может также включать операцию по удалению опухоли.
Лечение может также включать операцию по удалению опухоли.
В большинстве случаев образование узелков в легких невозможно предотвратить. Тем не менее, отказ от курения — лучший способ предотвратить образование раковых узлов в легких. Ранний скрининг может помочь людям с высоким риском развития рака легких. Если узелки обнаружены на ранней стадии, то, скорее всего, они будут успешно вылечены. Компьютерная томография с низкой дозой облучения может помочь найти эти узлы до того, как у людей появятся симптомы рака.
В большинстве случаев врач может с уверенностью сказать, что узелок не является раком, если он не увеличивается в размерах и не образует точек, долей или других аномалий в течение периода от 2 до 5 лет. В этот момент, если у вас нет высокого риска развития рака легких, нет необходимости в дальнейшем тестировании.
Если узелок раковый, а он только один, он, вероятно, все еще находится на ранних стадиях, когда лечение дает наилучшие шансы на излечение.
В некоторых случаях раковый легочный узел представляет собой метастаз рака, начавшегося в другой части тела.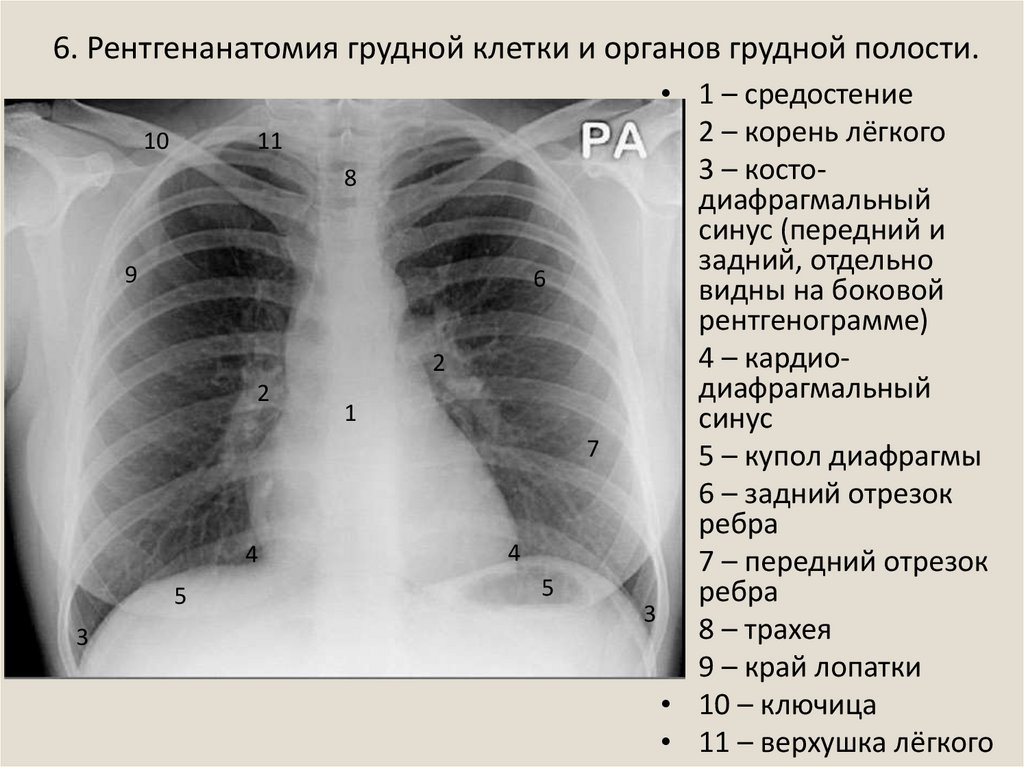 Если это так, лечение будет зависеть от первоначального рака.
Если это так, лечение будет зависеть от первоначального рака.
Другими причинами легочных узелков являются инфекции, воспалительные состояния и доброкачественные опухоли или кисты. Если у вас есть какое-либо из этих основных состояний, ваш врач может порекомендовать лечение, которое будет зависеть от основного состояния.
Биопсия легкого | Медицина Джона Хопкинса
Что такое биопсия легкого?
Биопсия — это процедура, выполняемая для взятия ткани или клеток из организма для исследования под микроскопом. Биопсия легкого — это процедура, при которой образцы легочной ткани извлекаются (с помощью специальной иглы для биопсии или во время операции), чтобы определить наличие болезни или рака легких.
Биопсия легкого может быть выполнена закрытым или открытым методом. Закрытые методы выполняются через кожу или через трахею (дыхательное горло). Открытая биопсия проводится в операционной под общим наркозом.
Различные процедуры биопсии включают:
Игольчатая биопсия.
 После введения местного анестетика врач использует иглу, которую вводят через стенку грудной клетки в подозрительную область с помощью компьютерной томографии (КТ или компьютерной томографии) или рентгеноскопии (разновидность рентгеновского «фильма»), чтобы получить ткань образец. Этот тип биопсии может также упоминаться как
После введения местного анестетика врач использует иглу, которую вводят через стенку грудной клетки в подозрительную область с помощью компьютерной томографии (КТ или компьютерной томографии) или рентгеноскопии (разновидность рентгеновского «фильма»), чтобы получить ткань образец. Этот тип биопсии может также упоминаться как Трансбронхиальная биопсия. Этот тип биопсии выполняется с помощью фиброоптического бронхоскопа (длинная тонкая трубка с близкофокусным телескопом на конце для просмотра) через основные дыхательные пути легких (бронхоскопия).
Торакоскопическая биопсия. После общей анестезии эндоскоп вводят через грудную стенку в грудную полость. Через эндоскоп можно вводить различные типы инструментов для биопсии, чтобы получить легочную ткань для исследования. Эта процедура может называться видеоассистированной торакальной хирургией (VATS) биопсией.
Открытая биопсия. После введения общей анестезии врач делает надрез кожи на груди и хирургическим путем удаляет часть легочной ткани. В зависимости от результатов биопсии во время процедуры могут быть выполнены более обширные операции, такие как удаление доли легкого. Открытая биопсия является хирургической процедурой и требует пребывания в стационаре.
Другие родственные процедуры, которые могут быть использованы для диагностики проблем с легкими и дыхательными путями, включают рентген грудной клетки, компьютерную томографию грудной клетки, магнитно-резонансную томографию (МРТ), бронхоскопию, бронхографию, рентгеноскопию грудной клетки, УЗИ грудной клетки, сканирование легких , оксиметрия , медиастиноскопия , пикфлоуметрия , позитронно-эмиссионная томография (ПЭТ ), тесты функции легких , биопсия плевры , легочная ангиограмма , рентгенография пазух и торакоцентез .
Ответы экспертов о скрининге рака легких
Пульмонолог Лонни Ярмус объясняет, кому следует проходить обследование и почему.
Подробнее
Анатомия дыхательной системы
Дыхательная система состоит из органов, участвующих в обмен газов, прежде всего кислорода и углекислого газа, и состоит из :
Нос
Глотка
Гортань
Трахея
Бронхи
Легкие
К верхним дыхательным путям относятся:
Нос
Носовая полость
Этмоидальные воздушные ячейки
Лобные пазухи
Верхнечелюстная пазуха
Гортань
Трахея
К нижним дыхательным путям относятся легкие, бронхи и альвеолы.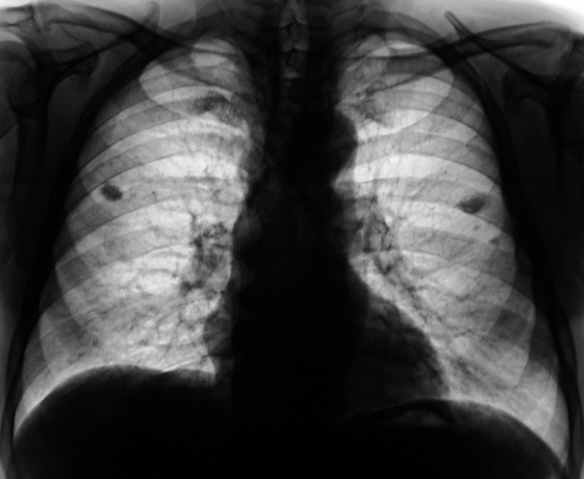
Каковы функции легких?
Легкие поглощают кислород, необходимый клеткам для нормального функционирования. функции. Легкие также избавляются от углекислого газа, побочного продукта жизнедеятельности. клетки организма.
Легкие представляют собой пару конусообразных органов, состоящих из губчатых, ткань розовато-серого цвета. Они занимают большую часть места в груди или грудная клетка (часть тела между основанием шеи и диафрагма).
Легкие покрыты мембраной, называемой плеврой.
Легкие отделены друг от друга средостением, участком который содержит следующее:
Правое легкое состоит из трех отделов, называемых долями. Левое легкое имеет два доли. Когда вы дышите, воздух поступает в тело через нос или рот. Затем он проходит вниз по гортани через гортань (голос коробка) и трахею (дыхательное горло) и идет в легкие через трубки называются главными бронхами.
Один главный бронх ведет к правому легкому, другой — к левому.
В легких главные бронхи делятся на более мелкие бронхи, а затем
в еще более мелкие трубки, называемые бронхиолами.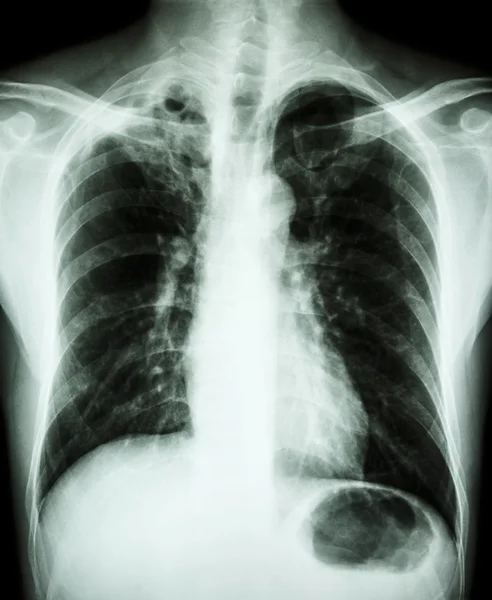 Бронхиолы заканчиваются крошечным воздухом.
мешочки, называемые альвеолами.
Бронхиолы заканчиваются крошечным воздухом.
мешочки, называемые альвеолами.
Причины процедуры
Причины, по которым может быть выполнена биопсия легкого, включают, но не являются ограничивается, следующим:
Для оценки аномалии, видимой на рентгенограмме грудной клетки или компьютерная томография
Для диагностики легочной инфекции или другого заболевания легких
Выяснить причину необъяснимого скопления жидкости в легкое
Чтобы определить, является ли образование в легком злокачественным (раковым) или доброкачественным
Стадировать злокачественные опухоли (определить степень распространения)
Тип выполняемой биопсии будет зависеть от нескольких факторов, таких как:
тип проблемы с легкими, местонахождение поражения и общее
состояние человека.
Врач может порекомендовать биопсию легкого по другим причинам.
Риски процедуры
Открытая или торакоскопическая биопсия легкого – это хирургическая процедура, проводится под общим наркозом. Как и при любом хирургическом вмешательстве, могут возникнуть осложнения. Некоторые возможные осложнения могут включать, но не ограничиваются следующим:
Потеря крови или сгустки
Инфекционное заболевание
Пневмония
Игольную или трансбронхиальную биопсию легкого проводят под светом. седация и/или местная анестезия. Некоторые возможные осложнения этих процедуры могут включать, но не ограничиваться следующим:
Если вы беременны или подозреваете, что можете быть беременны, вам следует сообщите своему врачу.
Если биопсия выполняется с помощью рентгена (КТ или флюороскопия),
количество радиации, используемой во время процедуры, считается минимальным;
поэтому риск радиационного облучения очень низок.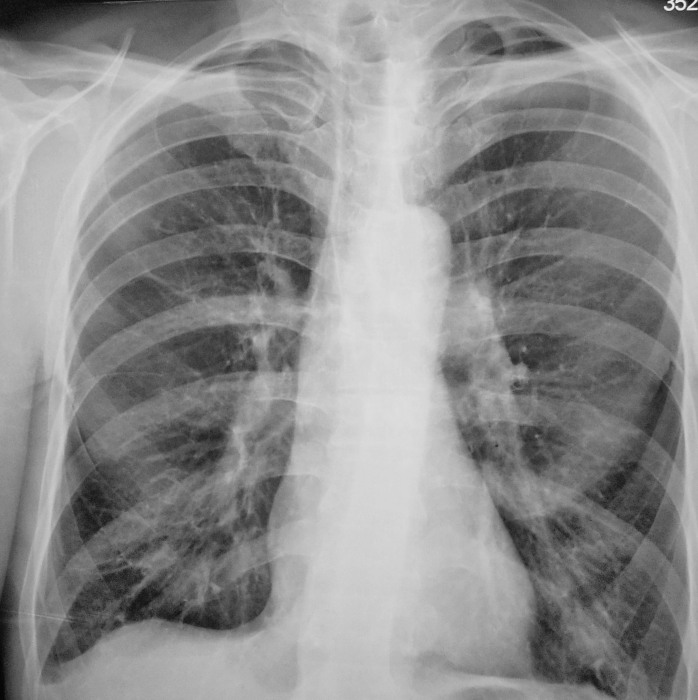
Могут быть и другие риски в зависимости от вашего конкретного состояния здоровья. Обязательно обсудите любые опасения со своим врачом перед процедурой. процедура.
Думаете, вам нужен скрининг рака легких?
Раннее обнаружение рака легких и быстрое его лечение дает наибольшую надежду победить болезнь. Найдите Джона Хопкинса эксперт по раку легких в Балтиморе и Вашингтоне, округ Колумбия, и запланируйте просмотр сегодня.
Найдите эксперта Johns Hopkins
Перед процедурой
Врач объяснит вам процедуру и предложит возможность задать любые интересующие вас вопросы.
Вам будет предложено подписать форму согласия, которая дает ваше разрешение делать биопсию. Внимательно прочитайте форму и задайте вопросы, если что-то не ясно. Если вам предстоит торакоскопия или открытая биопсия легкого, ваш врач может обсудить с вами возможность во время процедуры проводится более обширная операция в зависимости от результатов биопсии.
В дополнение к полной истории болезни, ваш врач может выполнить медицинский осмотр, чтобы убедиться, что вы в добром здравии, прежде чем прохождение процедуры. Вы можете сдать анализы крови или другие диагностические тесты.
Вас попросят поститься в течение восьми часов перед процедурой, обычно после полуночи. Если используется местная анестезия для процедуры, вам может быть разрешено пить прозрачные жидкости утром процедура. Ваш врач даст вам конкретные инструкции.
Если вы беременны или подозреваете, что можете быть беременны, вам следует сообщите своему врачу.
Сообщите своему врачу, если вы чувствительны или имеете аллергию на какой-либо лекарства, латекс, йод, пластырь или анестетики (местные и общий).
Сообщите своему врачу обо всех лекарствах (рецептурных и безрецептурные) и травяные добавки, которые вы принимаете.
Сообщите своему врачу, если у вас есть история нарушений свертываемости крови или если вы принимаете какие-либо антикоагулянты (разжижающие кровь) лекарства, аспирин или другие лекарства, влияющие на свертываемость крови. Это может быть необходимо, чтобы вы прекратили прием этих лекарств перед процедурой.
Вы можете получить успокоительное перед процедурой, чтобы помочь вам расслабляться. Если дано успокоительное, вам может понадобиться кто-то, чтобы отвезти вас потом домой.
В зависимости от состояния вашего здоровья ваш врач может запросить другие специфическая подготовка.
Во время процедуры
Биопсия легкого может быть выполнена амбулаторно или как часть вашего
оставаться в больнице. Процедуры могут различаться в зависимости от вашего состояния и
практики вашего врача. Кроме того, некоторые биопсии могут быть выполнены с использованием
местный анестетик, чтобы обезболить область, в то время как другие могут быть выполнены с использованием
сильная седация или общая анестезия.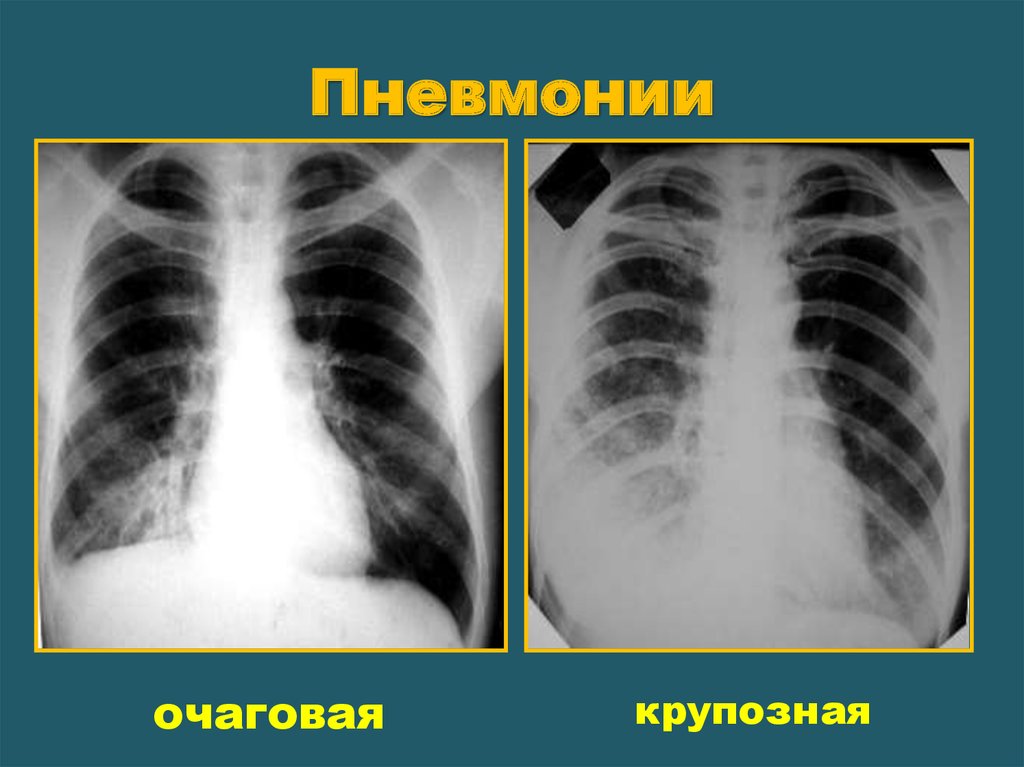
Как правило, биопсия легкого с помощью иглы проводится через кожу. следует этому процессу:
Вам будет предложено снять любые украшения или другие предметы, которые могут мешать процедуре.
Вас попросят снять одежду и дадут халат для носить.
Внутривенная (IV) линия может быть начата в вашей руке или кисти.
Вы будете расположены так, чтобы врач мог легко добраться до части легкого, которое будет отобрано. Вы можете сидеть или лежать вниз.
Рентген или компьютерная томография могут быть использованы для определения местоположения желаемого места биопсии. Кожа будет отмечена.
Кожу над местом биопсии обрабатывают антисептиком. решение.
Вы почувствуете укол иглы при введении местного анестетика.
 Это может вызвать кратковременное покалывание.
Это может вызвать кратковременное покалывание.Вам нужно будет оставаться неподвижным, избегать кашля и задерживать дыхание. когда сказали во время процедуры.
Над местом биопсии будет сделан небольшой разрез. Доктор будет вставьте иглу для биопсии между ребрами в легкое.
Вы можете почувствовать дискомфорт или давление, когда врач входит в легкое с иглой.
Игла для биопсии будет извлечена. Будет оказано жесткое давление к месту биопсии на несколько минут, пока не прекратится кровотечение. остановился.
Врач закроет отверстие в коже швами или клейкие полоски, если необходимо.
Накладывается стерильная повязка или повязка.
Образец легкого будет отправлен в лабораторию для исследования.
Вы можете сделать рентген грудной клетки сразу после биопсии.
Как правило, после этого проводится трансбронхиальная биопсия легких . процесс:
Вас попросят снять одежду и дадут халат для носить.
В вашу руку или кисть может быть вставлена внутривенная (IV) линия.
Частота сердечных сокращений, артериальное давление, частота дыхания и уровень кислорода можно контролировать во время процедуры.
Вы будете находиться в положении сидя или лежа на спине.
Вы можете получать кислород через назальную канюлю (трубку) или лицевую маску. во время процедуры.
Вам могут дать успокоительное, чтобы вы были сонным, но возбудимым.
Рентген может быть использован для определения местоположения желаемого места биопсии.
Обезболивающее лекарство будет распылено в заднюю часть горла, чтобы предотвратить рвотные позывы, так как бронхоскоп проходит по трахее в бронхи. Спрей может иметь горький вкус. Держа ваше дыхание, пока врач распыляет ваше горло, может уменьшить вкус.
Вы не сможете проглотить слюну, которая может скопиться в вашем рот во время процедуры из-за бронхоскопа в горле. Время от времени слюна будет отсасываться изо рта.
Врач проведет бронхоскоп вниз по горлу и в дыхательные пути. По мере продвижения бронхоскопа ткани и конструкции будут проверены.
Вы можете испытывать некоторый дискомфорт, когда бронхоскоп передовой. Ваши дыхательные пути не будут заблокированы.
Один или несколько образцов ткани будут получены с помощью иглы, щипцы или кисть.
Врач удалит бронхоскоп.
Образец ткани будет отправлен в лабораторию для исследования.
Как правило, за этим последует торакоскопическая биопсия легкого . процесс:
Вас попросят снять одежду и дадут халат для носить.
Внутривенная (IV) линия может быть начата в вашей руке или кисти.
Если на месте хирургического вмешательства слишком много волос, их можно подстричь. выключенный.
После того, как вы введете успокоительное, анестезиолог вставит трубку в легкие, чтобы облегчить дыхание с помощью вентилятор. Анестезиолог будет постоянно контролировать ваше состояние. частота сердечных сокращений, артериальное давление, дыхание и уровень кислорода в крови во время операции.
Вы будете располагаться на операционном столе таким образом, чтобы обеспечивает наилучший доступ к оперируемой стороне грудной клетки на, обычно лежа на боку, противоположном операционному полю.
Кожу над местом операции обрабатывают антисептиком. решение.
В груди будет сделан разрез для введения торакоскоп. Один или несколько дополнительных разрезов будут сделаны в другие места на груди для вставки инструментов, которые будут использоваться во время процедуры.
После введения торакоскопа в грудную клетку подозрительный область будет обнаружена либо прикосновением врача (если узел присутствует) или путем осмотра легочной ткани через торакоскоп.
Как только узел или подозрительная ткань обнаружены, один или несколько будут взяты образцы тканей.
В зависимости от типа обнаруженной или предполагаемой проблемы срез (ткань быстро замораживают и исследуют патологоанатом) могут быть отправлены в лабораторию для экспресс-исследования. Если результаты замороженного участка указывают на определенные условия, такие как при некоторых видах рака может быть выполнена более обширная хирургия.
 на этот раз. Большой участок легочной ткани или целая доля легкого
может быть удален.
на этот раз. Большой участок легочной ткани или целая доля легкого
может быть удален.После завершения биопсии и любых других процедур один или несколько плевральных дренажей могут быть вставлены в грудную полость, чтобы помочь в удаление воздуха или жидкости после операции.
Разрез кожи будет закрыт швами или липкими полосками.
Накладывается стерильная повязка или повязка.
Как правило, открытая биопсия легкого будет следовать этому процессу:
Вас попросят снять одежду и дадут халат для носить.
В вашу руку или кисть будет вставлена внутривенная (IV) линия.
Если на месте хирургического вмешательства слишком много волос, их можно подстричь. выключенный.
После того, как вы введете успокоительное, анестезиолог вставит трубку в легкие, чтобы облегчить дыхание с помощью вентилятор.
 Анестезиолог будет постоянно контролировать ваше состояние.
частота сердечных сокращений, артериальное давление, дыхание и уровень кислорода в крови
во время операции.
Анестезиолог будет постоянно контролировать ваше состояние.
частота сердечных сокращений, артериальное давление, дыхание и уровень кислорода в крови
во время операции.В мочевой пузырь может быть вставлен мочевой катетер для оттока мочи. во время процедуры.
Вы будете располагаться на операционном столе таким образом, чтобы обеспечивает наилучший доступ к оперируемой стороне грудной клетки на, обычно лежа на боку, противоположном операционному полю.
Кожу над местом операции обрабатывают антисептиком. решение.
Разрез делается вдоль передней части грудной клетки на уровне области, подлежащей осмотру. Разрез будет проходить под вашей рукой к твоей спине.
Когда ребра будут визуализированы, будет использоваться специальный инструмент для развести ребра, оставив открытой область легких.
Врач осмотрит легкое. Как только подозрительная область ткань была обнаружена, врач удалит часть ткани.
В зависимости от типа обнаруженной или предполагаемой проблемы срез (ткань быстро замораживают и исследуют патологоанатом) могут быть отправлены в лабораторию для экспресс-исследования. Если результаты замороженного участка указывают на определенные условия, такие как при некоторых видах рака может быть выполнена более обширная хирургия. на этот раз. Большой участок легочной ткани или целая доля легкого может быть удален.
После завершения биопсии и любых других процедур один или несколько плевральных дренажей могут быть вставлены в грудную полость, чтобы помочь в удаление воздуха или жидкости после операции.
Разрез кожи будет закрыт швами или хирургическими скобками.
Накладывается стерильная повязка или повязка.
Эпидуральный катетер для введения обезболивающего в спину может вставлять перед выходом из операционной или в реанимацию комната.
После процедуры
Ваш процесс восстановления будет варьироваться в зависимости от типа процедуры проведенной анестезии (если таковая имеется). Если бы вам дали общая анестезия, вас переведут в послеоперационную палату для наблюдения. Как только ваше кровяное давление, пульс и дыхание стабилизируются и вы оповещение, вас отвезут в вашу больничную палату.
После местной анестезии или внутривенной седации вас могут выписать в домой, как только ваше кровяное давление, пульс и дыхание стабилизируются. Рентген грудной клетки может быть выполнен сразу после биопсии и повторен через несколько часов.
Если ваша биопсия была выполнена с использованием бронхоскопа, у вас может быть некоторая
дискомфорт. Вам не разрешат ничего есть или пить до тех пор, пока вы не заткнете рот.
