Сезонные болезни осенью у детей.
Осень для многих детей — время бесконечных простуд. Складывается впечатление, что сейчас многие городские дети буквально «не вылезают» из простуд. Значит ли это, что они стали слабее или что-то поменялось в нашей жизни? На состояние здоровья как взрослых, так и детей очень сильно влияет образ жизни. Прежде дети много времени проводили на улице, а сейчас большую часть суток находятся в помещении — в детском саду, в школе, дома, где появилось много увлекательных занятий: телевизор, видео, разные игровые приставки, компьютер. В помещении у ребенка больше контактов, меньше физическая активность. Если родители еще и курят, то вместо свежего воздуха он дышит дымом, а это очень неблагоприятный для здоровья фактор. На состояние здоровья как взрослых, так и детей очень сильно влияет образ жизни. Меняется режим, уменьшается двигательная активность, дети испытывают стресс. Все это способствует снижению детского иммунитета.
Чаще всего в осенний период дети болеют острыми респираторными заболеваниями, вызываемыми бактериями и вирусами.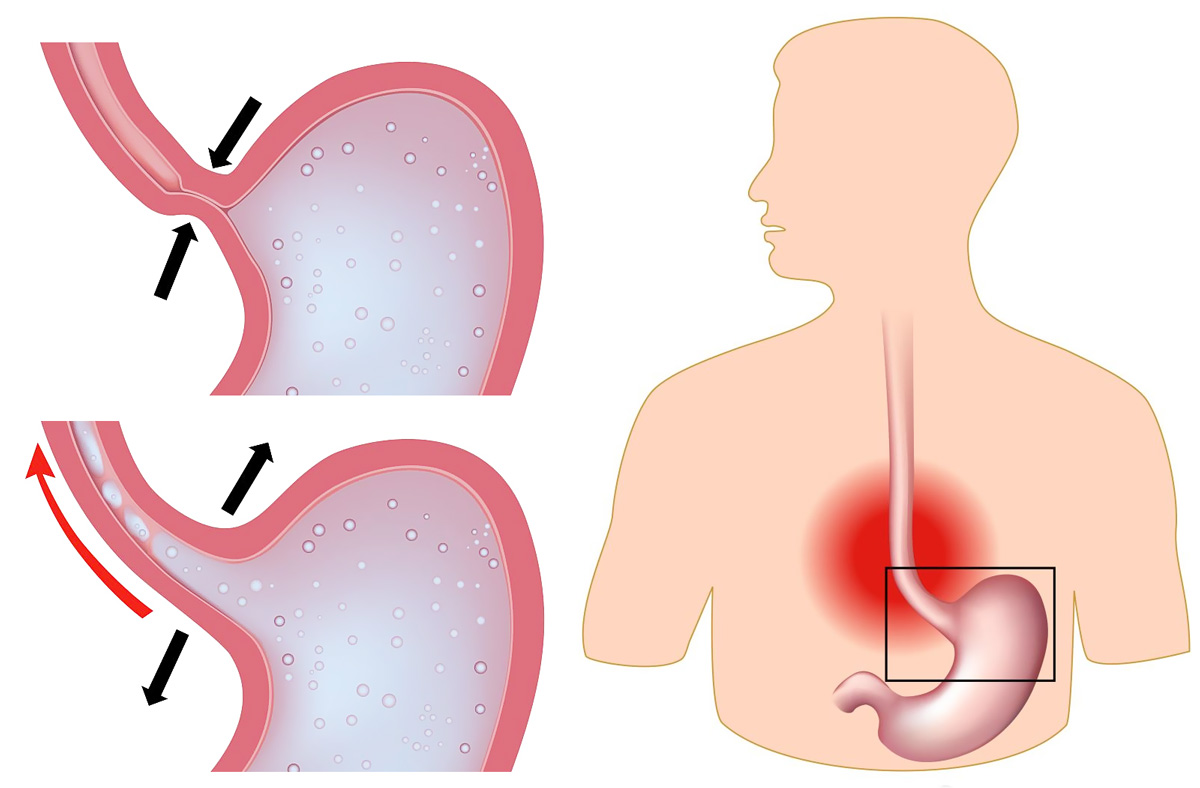
От каких болезней ранней осени чаще всего страдают дети?
ОРВИ (ОРЗ), простуда, аденовирусная инфекция. Основная причина: снижение иммунитета, возникновение условий для быстрого распространения вирусов. Симптомы: насморк, повышенная температура, покраснение горла. В случае с аденовирусной инфекцией вероятны головная боль, слабость, мышечные боли и ухудшение аппетита. Иногда возникает покраснение глаз, конъюнктивит, и увеличиваются лимфатические узлы. Лечение: обильное теплое питье (зеленый чай с лимоном, морсы с клюквой или черной смородиной) — именно жидкость вымывает из организма токсины, образующиеся в процессе жизнедеятельности вирусов.
Принимать антибиотики не стоит, так как мы имеем дело с вирусом, а не с бактериями, но необходимо вызвать врача, чтобы предупредить осложнения.
Инфекции верхних дыхательных путей (ларинготрахеит, ангина, тонзиллофарингит, острый отит, бактериальный риносинусит). Основная причина: сниженный иммунитет или недолеченные ОРВИ. Симптомы: при ларинготрахеите – осиплость голоса, сухой грубый кашель, при ангине болит горло, поднимается температура и ломит в суставах, миндалины увеличиваются и покрываются белым налетом. При отите «стреляет» в ушах, может возникнуть отек, становится больно глотать. Обязательно теплое обильное питье, можно подключить народные средства: настой шиповника, черной смородины. Если сразу не приступить активно к лечению, возникает риск, что инфекция перейдет на нижние дыхательные пути, что вызовет бронхит или пневмонию.
Пиелонефрит (воспаление почек) Основная причина: переохлаждение или недолеченный цистит. Симптомы: повышается температура, появляется озноб, головные боли и тошнота, а также боли в области поясницы, которые отдают в живот, бедро и паховую область. Если болезнь переходит в хроническую форму, то возникают «тупые» боли в поясничной области, общая слабость, быстрая утомляемость, головные боли. Лечение: в большинстве случаев антибиотиками — только под наблюдением врача, так как пиелонефрит очень быстро переходит в хроническую форму.
Если болезнь переходит в хроническую форму, то возникают «тупые» боли в поясничной области, общая слабость, быстрая утомляемость, головные боли. Лечение: в большинстве случаев антибиотиками — только под наблюдением врача, так как пиелонефрит очень быстро переходит в хроническую форму.
Проблемы с желудочно-кишечным трактом (ротавирусная инфекция, различные кишечные расстройства, обострения гастритов, жидкий стул, запоры, метеоризм). Кишечные расстройства могут быть вызваны изменениями рациона питания, употреблением большего количества клетчатки, мучных и мясных продуктов, в некоторых случаях — несоблюдением гигиенических требований. Симптомы: изменения стула, боли в животе, повышение температуры; при ротавирусе — резкое повышение температуры и жидкий стул, затем рвота. Лечение: в случае невирусной природы недомогания достаточно принимать пробиотики и соблюдать диету. Лечение же ротавируса может проходить и в домашних условиях, но под жестким контролем врача.
Осенняя аллергия.
Если ребенок простудился, закашлял, слегка повысилась температура, многие мамы, особенно неработающие, даже не обращаются к врачу. Лечат сами, домашними средствами: чаем с малиной, медом и т.п. Правильно ли это? Как ни странно, для большей части простудных заболеваний этого бывает вполне достаточно. Если это легкое заболевание, а мама с подобным уже не раз сталкивалась и знает, что все это благополучно заканчивалось, можно 2-3 дня полечиться и домашними средствами.
Месяцами кашлять или подкашливать ребенок не должен — надо идти к врачу и искать причину. Многие родители при заболевании ОРВИ сразу же начинают давать детям не только симптоматические или противовирусные лекарства, но и антибиотики, предполагая, что это защита от возможного присоединения бактериальных инфекций, то есть осложнений. Этого не следует делать. На вирусы антибиотики не действуют. А бактериальные инфекции если и присоединяются, то, как правило, лишь через несколько дней. Поэтому в первые дни вирусного заболевания принимать антибиотики «на всякий случай» нельзя. Но вопрос об их необходимости может встать по ходу болезни. В некоторых случаях, если есть особые показания — повторное заболевание, ребенок ослабленный или хронический больной, — антибиотики назначают, и сразу, но этот вопрос должен решать только врач! Самолечение антибиотиками не только неправильно, оно может оказаться и опасным для конкретного ребенка. Вредно это и с точки зрения общественного здоровья, поскольку неправильное применение антибиотиков приводит к возникновению лекарственно устойчивых микробов.
Многие родители при заболевании ОРВИ сразу же начинают давать детям не только симптоматические или противовирусные лекарства, но и антибиотики, предполагая, что это защита от возможного присоединения бактериальных инфекций, то есть осложнений. Этого не следует делать. На вирусы антибиотики не действуют. А бактериальные инфекции если и присоединяются, то, как правило, лишь через несколько дней. Поэтому в первые дни вирусного заболевания принимать антибиотики «на всякий случай» нельзя. Но вопрос об их необходимости может встать по ходу болезни. В некоторых случаях, если есть особые показания — повторное заболевание, ребенок ослабленный или хронический больной, — антибиотики назначают, и сразу, но этот вопрос должен решать только врач! Самолечение антибиотиками не только неправильно, оно может оказаться и опасным для конкретного ребенка. Вредно это и с точки зрения общественного здоровья, поскольку неправильное применение антибиотиков приводит к возникновению лекарственно устойчивых микробов.
Правильное питание, двигательная активность, закаливание, гигиена — вот слагаемые успеха защиты здоровья вашего малыша. В осенний период давайте ребенку побольше овощей, фруктов и ягод. Особенно полезны шиповник, смородина, капуста, лук, чеснок. В этих продуктах огромное содержание витамина С, способствующего укреплению иммунитета. Исключите из питания продукты быстрого приготовления. Пусть ребенок больше двигается, играет, занимается физкультурой, больше бывает на свежем воздухе. При этом следите, чтобы он не переохлаждался. Для этого важно правильно одеть малыша.
Если у ребенка появились высокая температура, насморк, кашель, малыш вял или наоборот плаксив, раздражителен — немедленно обратитесь к врачу. Доктор исключит опасную инфекцию, даст рекомендации, назначит соответствующее лечение. Конечно, все эти рекомендации не панацея, но они, если не защитят от болезни, то помогут избежать тяжелого течения и осложнений простудных и других заболеваний. Пусть Ваш ребенок будет здоров и счастлив!
Главный внештатный специалист детский пульмонолог
управления здравоохранения Липецкой области
Людмила Владимировна Полянская
ГБУЗ «ДГП Г.
 Новороссийска» МЗ КК
Новороссийска» МЗ ККПолиомиелит
- Обновлено: 26.01.2018 15:38
- Опубликовано: 26.01.2018 15:38
Полиомиелит — что это такое? Симптомы и лечение, прогноз
Полиомиелит — это острое вирусное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг, и иногда вызывающее паралич. Основным способом распространения считается прямой или непрямой контакт с больным (через руки, носовые платки, одежду и т.п.). Также распространяется через продукты, воду, с воздухом.
Что это такое? Возбудителем полиомиелита являются полиовирусы (poliovirushominis) семейства Picornaviridae рода Enterovirus. Выделяют три серотипа вируса (преобладает I тип): I — Брунгильда (выделен от больной обезьяны с той же кличкой), II -Лансинг (выделен в местечке Лансинг) и III -Леон (выделен от больного мальчика Маклеона).
В некоторых случаях заболевание протекает в стертой или бессимптомной форме. Человек может являться носителем вируса, выделяя его во внешнюю среду вместе с калом и выделениями из носа, и при этом чувствовать себя абсолютно здоровым. Между тем восприимчивость к полиомиелиту достаточно высокая, что чревато быстрым распространением заболевания среди детского населения.
Как передается полиомиелит, и что это такое?
Полиомиели́т (от др.-греч. πολιός — серый и µυελός — спинной мозг) — детский спинномозговой паралич, острое, высококонтагиозное инфекционное заболевание, обусловленное поражением серого вещества спинного мозга полиовирусом и характеризующееся преимущественно патологией нервной системы.
В основном протекает в бессимптомной или стертой форме. Иногда случается так, что полиовирус проникает в ЦНС, размножается в мотонейронах, что приводит к их гибели, необратимым парезам или параличам иннервируемых ими мышц.
Заражение происходит несколькими путями:
- Воздушно-капельный путь – реализуется при вдыхании воздуха с взвешенными в нем вирусами.

- Алиментарный путь передачи – заражение происходит при употреблении в пищу загрязненных продуктов питания.
- Контактно-бытовой путь – возможен при использовании одной посуды для приема пищи разными людьми.
- Водный путь – вирус попадает в организм с водой.
Особенно опасными в инфекционном плане являются лица, переносящие заболевания бессимптомно (в инаппаратной форме) или с неспецифическими проявлениями (небольшой лихорадкой, общей слабостью, повышенной утомляемостью, головной болью, тошнотой, рвотой) без признаков поражения ЦНС. Такие люди могут заразить большое количество контактирующих с ними, т.к. диагноз заболевшим поставить очень сложно, а, следовательно, изоляции эти лица практически не подвергаются.
Прививка от полиомиелита
Специфическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
В настоящее время единственный производитель вакцины против полиомиелита на территории России ФГУП «Предприятие по производству бактерийных и вирусных препаратов Института полиомиелита и вирусных энцефалитов им. М.П. Чумакова» выпускает только живые вакцины против полиомиелита.
Другие препараты для проведения вакцинации традиционно закупаются за рубежом. Однако в феврале 2015 года предприятие представило первые образцы инактивированной вакцины собственной разработки. Начало её использования запланировано на 2017 год.
Симптомы полиомиелита
Согласно данным ВОЗ полиомиелит поражает, в основном, детей в возрасте до 5 лет. Инкубационный период длится от 5 до 35 дней, симптомы зависят от формы полиомиелита. По статистике чаще всего заболевание протекает без нарушения двигательных функций — на один паралитический случай приходится десять непаралитических. Начальной формой заболевания выступает форма препаралитическая (непаралитический полиомиелит). Для нее характерны следующие симптомы:
- Недомогание общего характера;
- Повышение температуры в пределах до 40°C;
- Снижение аппетита;
- Тошнота;
- Рвота;
- Мышечные боли;
- Боли в горле;
- Головные боли.
Перечисленные симптомы в течение одной-двух недель постепенно исчезают, однако в некоторых случаях могут длиться и более долгий срок. В результате головной боли и лихорадки возникают симптомы, свидетельствующие о поражении нервной системы.
В этом случае больной становится более раздражительным и беспокойным, наблюдается эмоциональная лабильность (неустойчивость настроения, постоянное его изменение). Также возникает ригидность мышц (то есть их онемелость) в области спины и шеи, проявляются указывающие на активное развитие менингита признаки Кернига-Брудзинского. В дальнейшем перечисленные симптомы препаралитической формы могут перерасти в форму паралитическую.
Абортивная форма полиомиелита
При абортивной форме полиомиелита больные дети жалуются на повышение температуры тела до 38 °С. На фоне температуры наблюдают:
- недомогание;
- слабость;
- вялость;
- несильную головную боль;
- кашель;
- насморк;
- боль в животе;
- рвоту.
Кроме того, наблюдается покраснение горла, энтероколит, гастроэнтерит или катаральная ангина как сопутствующие диагнозы. Длительность срока проявления данных симптомов составляет порядка 3-7 дней. Полиомиелит в данной форме характеризуется ярко выраженным кишечным токсикозом, в целом имеется значительное сходство в проявлениях с дизентерией, течение заболевания также может быть холероподобным.
Менингиальная форма полиомиелита
Данная форма характеризуется собственной остротой, при этом отмечаются аналогичные с предыдущей формой симптомы:
- температура;
- общая слабость;
- недомогание;
- боли в животе;
- головные боли различной степени интенсивности;
- насморк и кашель;
- снижение аппетита;
- рвота.
При осмотре горло красное, может быть налет на нёбных дужках и миндалинах. Такое состояние длится 2 дня. Затем температура тела нормализуется, уменьшаются катаральные явления, ребенок выглядит здоровым в течение 2-3 дней. После этого начинается второй период повышения температуры тела. Жалобы становятся более отчетливыми:
- резкое ухудшение состояния;
- сильная головная боль;
- рвота;
- боль в спине и конечностях, как правило, ногах.
При объективном обследовании диагностируют симптомы, характерные для менингизма (положительность симптома Кернига и Брудзинского, ригидность в области спины и затылочных мышц). Улучшение состояния достигается ко второй неделе.
Паралитический полиомиелит
Развивается достаточно редко, но, как правило, приводит к нарушению многих функций организма и, соответственно, к инвалидности:
- Бульбарная. Особую тяжесть составляет развитие бульбарного паралича. Поражается вся группа каудальных нервов. Избирательное поражение одного, двух нервов для полиомиелита нетипично. При поражении ретикулярной формации, дыхательного и сосудистого центров может нарушаться сознание, дыхательные расстройства центрального генеза.
- Понтинная. Для этого вида полиомиелита характерно развитие парезов и параличей лицевого нерва, при которых происходит частичная или полная утрата мимических движений.
- Энцефалитическая. Поражается вещество мозга и подкорковые ядра (очень редко). Развиваются центральные парезы, судорожный синдром, афазия, гиперкинезы.
- Спинальная. Слабость и боль в мышцах постепенно сменяются параличом, как общим, так и частичным. Поражение мышц при данной форме полиомиелита может быть симметричным, но встречается паралич отдельных групп мышц по всему туловищу.
В течении заболевания выделяют 4 периода:
- препаралитический;
- паралитический;
- восстановительный;
- резидуальный.
Препаралитическая стадия
Отличается довольно острым началом начало, высокими цифрами температуры тела, общим недомоганием, головной болью, расстройствами ЖКТ, ринитом, фарингитом. Такая клиническая картина сохраняется 3 дня, далее состояние нормализируется на 2-4 суток. После наступает резкое ухудшение состояния с теми же симптомами, но более выраженной интенсивности. Присоединяются такие признаки:
- боль в ногах, руках, спине;
- снижение рефлексов;
- повышенная чувствительность;
- понижение силы мышц;
- судороги;
- спутанность сознания;
- чрезмерная потливость;
- пятна на коже;
- «гусиная кожа».
Паралитическая стадия
Это стадия, когда внезапно больного разбивает паралич (за пару часов). Длиться эта стадия от 2-3 до 10-14 дней. Больные на этот период часто погибают от тяжелого расстройства дыхания и кровообращения. Он имеет такие симптомы:
- вялый паралич;
- расстройства акта дефекации;
- пониженный тонус мышц;
- ограничение или полное отсутствие активных движений в конечностях, теле;
- поражение преимущественно мышц рук и ног, но могут пострадать и мышцы шеи, туловища;
- спонтанный болевой мышечный синдром;
- повреждение продолговатого мозга;
- расстройства мочеиспускания;
- поражение и паралич диафрагмы и дыхательных мышц.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
Резидуальный период, или период остаточных явлений, характеризуется наличием стойких парезов и параличей, сопровождающихся мышечной атрофией и трофическими расстройствами, развитием контрактур и деформацией в пораженных конечностях и участках тела.
Постполиомиелитный синдром
После перенесенного полиомиелита у некоторых пациентов на долгие годы (в среднем 35 лет) сохраняются ограниченные возможности и ряд проявлений, наиболее частые из которых:
- прогрессирующая мышечная слабость и боль;
- общая разбитость и усталость после минимальных нагрузок;
- атрофия мышц;
- нарушения дыхания и глотания;
- нарушения дыхания во сне, особенно ночное апноэ;
- плохая переносимость низких температур;
- когнитивные нарушения — такие, как снижение концентрации внимания и трудности с запоминанием;
- депрессия или перепады настроения.
Диагностика
В случае полиомиелита диагностика основывается на лабораторных исследованиях. В первую неделю заболевания вирус полиомиелита может быть выделен из секрета носоглотки, а начиная со второй – из каловых масс. В отличие от других энтеровирусов, возбудителя полиомиелита крайне редко удается изолировать из спинномозговой жидкости.
При невозможности изоляции и изучения вируса проводится серологический анализ, в основе которого лежит выделение специфических антител. Данный метод является довольно чувствительным, однако он не позволяет различать постпрививочную и естественную инфекции.
Лечение
Мероприятия, направленные против полиомиелита, требуют обязательной госпитализации. Назначаются постельный режим, прием обезболивающих и успокоительных, а также тепловые процедуры.
При параличах проводится комплексное восстановительное лечение, а затем поддерживающее лечение в санаторно-курортных зонах. Такие осложнения полиомиелита как нарушения дыхания требуют срочных мер по восстановлению дыхания и реанимации пациента. Очаг заболевания подлежит дезинфекции.
Прогноз для жизни
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить кстойкойинвалидизации и летальному исходу.
Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
Профилактика
Неспецифическая направлена на общее укрепление организма, увеличение его устойчивости к различным инфекционным агентам (закаливание, правильное питание, своевременная санация хронических очагов инфекции, регулярные физические нагрузки, оптимизация цикла сон-бодровствание и др.), борьба с насекомыми, которые являются разносчиками патогенных микроорганизмов (различные виды дезинсекции), соблюдение правил личной гигиены (в первую очередь это мытье рук после улицы и после посещения туалета), тщательная обработка овощей, фруктов и других продуктов перед употреблением их в пищу.
Для предотвращения развития полиомиелита используется вакцинация, которая проводится с помощью живых ослабленных вирусов – они не могут вызвать развитие заболевания, но вызывают специфический иммунный ответ организма с формированием длительного устойчивого иммунитета. С этой целью в большинстве стран мира противополиомиелитная вакцинация включена в календарь обязательных прививок. Современные вакцины являются поливалентными – содержат все 3 серологические группы вируса полиомиелита.
Полиомиелит сегодня – это очень редкая инфекция благодаря применению вакцинации. Несмотря на это, отдельные случаи заболевания еще регистрируются на планете. Поэтому знание основных симптомов и способов профилактики просто необходимо. Предупрежден – значит вооружен!
Глобальное число случаев заболевания
С 1988 года число случаев заболевания полиомиелитом уменьшилось более чем на 99%. По оценкам, с 350 000 случаев более чем в 125 эндемичных странах до 359 случаев, зарегистрированных в 2014 году. Сегодня эндемичными по этой болезни остаются лишь отдельные территории двух стран мира с минимальной за всю историю площадью.
Из 3 штаммов дикого полиовируса (тип 1, тип 2 и тип 3) дикий полиовирус 2-го типа был ликвидирован в 1999 году, а число заболевших от дикого полиовируса третьего типа сократилось до самого низкого в истории уровня — с ноября 2012 года в Нигерии не было зарегистрировано новых случаев заболевания.
Врач сообщил о необычном течении COVID-19 у некоторых пациентов :: Общество :: РБК
Фото: Gianluca Panella / Getty Images
У некоторых пациентов с коронавирусом держится температура ниже нормы, сообщил «Ленте.ру» врач иммунолог-аллерголог Владимир Болибок.
«У некоторых 1,5–2 недели высокая температура. У некоторых другая ситуация: они пару дней потемпературят, а потом у них снижается температура до 35 градусов и ниже», — рассказал Болибок.
Врачи оценили риск раннего старения из-за коронавирусаПо его словам, низкая температура наблюдается у пациентов с легким течением COVID-19. Причиной может быть сбой в регуляции обмена веществ в организме, пояснил врач.
В середине ноября ученые из Великобритании и США назвали симптомы, наблюдающиеся на ранней стадии заражения коронавирусом. Среди них — проблемы с пищеварением, в частности потеря аппетита, тошнота, рвота и боль в желудке. Другим признаком инфицирования может быть конъюнктивит, однако этот симптом встречается редко — примерно в 3% случаев.
Что такое пиелонефрит?
Пиелонефрит — это воспалительное заболевание почек и почечных лоханок, которое может подорвать здоровье любого, не взирая, на пол и возраст. Пиелонефрит начинается при попадании в почечную ткань бактерий, живущих в нашем организме или окружающей среде. Возбудитель может быть перенесен в почку с током крови или лимфы, например, из дыхательных путей при ангине, пневмонии, или может попасть по так называемому восходящему пути, по мочеточнику при цистите, уретрите, простатите или болезнях передающихся половым путем. Необходимо помнить, что пиелонефрит чаще возникает при снижении защитных возможностей мочевой системы и всего организма. Такие хронические заболевания как сахарный диабет, воспаления урогенитального тракта, дисбактериоз кишечника и др, а также переохлаждения, авитаминозы, переутомления — ослабляют иммунитет, способствуя развитию пиелонефрита.
Пиелонефритом может заболеть человек любого возраста, но женщины 18-30 лет, болеют в 5 раз чаще мужчин, также часто болеют дети до 7 лет.
Как проявляется пиелонефрит?
Различают пиелонефрит острый и хронический. Хронический, как правило, является следствием «недолеченного» острого. Острый пиелонефрит сразу же дает о себе знать: болезненное, частое мочеиспускание, боли в поясничной области, повышение температуры тела до 38-39°С, сопровождающееся ознобом, слабостью.Хронический пиелонефрит может протекать незаметно. Нередко единственными симптомами становятся постоянная слабость, быстрая утомляемость, периодически могут беспокоить тупая ноющая боль в пояснице, особенно в сырую холодную погоду или длительное повышение температуры тела до 37,0-37,5°С. В периоды обострений появляются все признаки острого заболевания.
Как установить диагноз?
При возникновении:
•Болезненного и учащенного мочеиспускания,
•Постоянной боли в поясничной области, сопровождающейся ознобом, повышением температуры тела,
•Длительном повышении температуры тела до субфебрильных цифр (37,0-37,5°С)
необходимо сразу же обратиться к нефрологу для исключения пиелонефрита! Правильная и своевременная диагностика — самое важное, с чего стоит начинать борьбу с недугом. Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований.
Что будет, если не обращаться к доктору? Если отнестись к своему состоянию легкомысленно и не начать лечения во время, пиелонефрит может обернуться грозными гнойными осложнениями — абсцессом или карбункулом почки, развитием сепсиса. Опасность хронического пиелонефрита заключается в том, что каждое очередное обострение сопровождается вовлечением в воспалительный процесс все новых участков почечной ткани, в конечном итоге повторные атаки воспаления приводят к сморщиванию почки.
Как лечиться?
Лечение пиелонефрита всегда комплексное и индивидуальное. Выбор наиболее эффективной антибактериальной терапии осуществляется по результатам микробиологического исследования мочи.
Подобрать необходимые препараты в каждом конкретном случае может только врач! Принимать антибиотики самостоятельно, без специального назначения доктора не только нецелесообразно, но даже вредно. Это приводит к формированию нечувствительности микроорганизмов к дальнейшей терапии, а, кроме того, губит кишечную флору и провоцирует тяжелейшие дисбактериозы.
Профилактика пиелонефрита
В профилактике развития воспалительных заболеваний мочевыводящей системы огромное значение имеют: своевременно начатое лечение и соблюдение принципов здорового образа жизни: занятия спортом, полноценный отдых, соблюдение диеты с ограничением вредного действия на организм алкоголя, острой, соленой или жирной пищи, употребление овощей, фруктов, натуральных соков и минеральной воды. Желаем Вам крепкого здоровья!
По вопросам заболеваний почек и мочевыводящей системы Вы можете обратиться на прием к нефрологу.
Сезон простуд и гриппа Рассказывает педиатр
03.02.2021
Сезон простуд и гриппа: 5 вопросов, ответ на которые должны знать родителиЗима — сезон высокой заболеваемости. Каждый год с наступлением холодного сезона нас атакуют ОРВИ и грипп. Что стоит знать и делать родителям малышей? Разбираемся с простыми, но очень важными вопросами вместе с врачом-педиатром Анастасией Батраковой.
Вопрос 1
Как отличить грипп от ОРВИ?
Простуда — так мы привыкли называть острые респираторные вирусные инфекции (ОРВИ). ОРВИ переносится легче, обычно быстро проходит, легче лечится и редко дает осложнения, тогда как грипп протекает тяжелее и может привести к серьезным осложнениям. Нередко их путают, ошибочно принимая одно за другое. Порой и врачам трудно отличить эти два заболевания на основании симптомов.
| Симптомы ОРВИ | Симптомы гриппа |
|
|
Антибиотиками не лечат ни ОРВИ, ни грипп! Не торопитесь с лекарствами. Назначать себе препараты самостоятельно опасно. Они используются только по назначению врача в том случае, если заболевание вызывает осложнения.
Вопрос 2
Когда и чем сбивать температуру у ребенка? Стоит ли ее сбивать вообще?
Высокая температура (лихорадка или гипертермия) — это защитная реакция организма, полезная и необходимая. Но бывает так, что она приобретает патологический характер либо очень тяжело переносится ребенком.
При повышенной температуре тела у ребенка нужно учитывать все показатели. Есть два вида лихорадки: красная и белая. При красной гипертермии ладони и стопы теплые, кожа ребенка розовая, поведение обычное. Температура сбивается легко. При белой лихорадке внутренняя температура тела может достигать очень высоких значений, но периферические сосуды спазмированы, поэтому кожа бледная, ладони и стопы холодные, ребенок вялый или наоборот сильно возбужден. Температура сбивается плохо. Это состояние очень опасно для жизни и нередко вызывает судороги. Поэтому при белой лихорадке сбивать температуру можно, начиная уже с 38 °C.
Соответственно, температуру необходимо сбивать:
— когда она достигает отметки 38,5°C;
— когда ребенок ее плохо переносит;
— когда есть отягощающие факторы: тяжелые заболевания центральной нервной системы, органов и систем, например пороки сердца и т.д.
Важно правильно определить, какое жаропонижающее использовать. До 3 месяцев жизни ребенка рекомендован парацетамол как безопасный жаропонижающий препарат (в форме ректальных свечей или суспензии). Ибупрофен используется с 3-месячного возраста. Важно давать правильную дозу жаропонижающего средства с учетом возраста и веса.
Кроме жаропонижающих средств, при красной гипертермии следует активно использовать физические методы охлаждения. Обтирайте животик, спинку, руки и ноги малыша полотенцем, смоченным в теплой воде. Нельзя для обтираний применять спирт и уксус, так как они оказывают токсическое действие — легко проникают через кожу.
При белой гипертермии нужно действовать несколько иначе. Обтирать ребенка водой нельзя, чтобы не было спазма кровеносных сосудов. Для начала согрейте ребенка (разотрите поверхность тела руками), физические методы охлаждения можно применять только после того, как кожа порозовела и стала теплой.
Если температура интенсивно нарастает, вызывайте скорую помощь. Врач осмотрит ребенка, оценит его состояние и решит, нуждается ли он в госпитализации, нужно ли вводить литическую смесь.
Вопрос 3
C какими симптомами необходимо ехать в больницу немедленно?
Мы часто сталкиваемся с тем, что родители не всегда адекватно оценивают состояние своего ребенка и опасность положения. Странно видеть сообщения, присланные ночью на сайт с вопросом: «Что делать? У ребенка температура 39,5 и не сбивается уже сутки». Уж точно не стихийно задавать вопросы на просторах интернета, а вызвать скорую!
Температура (высокая, которую удается сбить жаропонижающими ненадолго или ненамного) — не единственный повод немедленно обратиться к медикам.
Срочная медицинская помощь необходима в случаях, когда:
— острая боль в животе, которая может сопровождаться поносом и рвотой. Это может быть и спазм или колика. Но нельзя исключать острый аппендицит и другие -серьезные проблемы; — сильная открытая рвота;
— высокая температура тела, которая не снижается на протяжении трех дней;
— стул черного цвета;
— геморрагическая сыпь (кровянистые высыпания на кожных покровах) — они могут быть признаком менингококковой инфекции. И чем быстрее ребенок поступит для лечения в стационар, тем быстрее и легче он будет выздоравливать. Любые другие высыпания тоже лучше обсудить с врачом, но не так экстренно;
— судороги;
— ребенок отказывается от приема пищи и воды, выраженная вялость.
Вопрос 4
Можно ли гулять на улице с температурой?
Гулять на улице с малышом, который очень плохо себя чувствует и в голову никому не придет. Мысли о прогулках приходят родителям только тех деток, которые уже выздоравливают.
Однозначного ответа на вопрос о прогулках с температурой нет. Врачи советуют учитывать все факторы, влияющие в данный момент на эту проблему: климатические условия, точные показатели температуры ребенка, текущее состояние больного. Метель, сильный ветер, сырость или дождь противопоказаны для гуляний, поскольку могут сделать болезнь затяжной. Если ребенок себя хорошо чувствует, погода подходит для прогулок, то свежий воздух уж точно не повредит.
Вопрос 5
Как поддержать иммунитет ребенка?
Иммунитет — это способ защиты организма, он бывает врожденным (он же неспецифический) и приобретенным (он же адаптивный, или специфический).
Реакции специфического иммунитета у разных людей различаются и зависят от того, с какими инфекционными агентами человек сталкивался ранее. Специфическому иммунитету нужно время, чтобы изучить проникшую в организм инфекцию и запомнить ее. При повторной встрече организма с этой же инфекцией иммунная система уничтожает ее еще до появления первых симптомов заболевания. Важно понимать, что когда ребенок взрослеет, он теряет факторы защиты, переданные ему мамой при рождении и грудном вскармливании, поэтому его организм должен научиться справляться с вирусами сам. Иммунитет должен тренироваться, это невозможно без болезней.
Укрепление иммунитета — ежедневные усилия родителей. Готовиться к сезону заболеваний следует до его наступления. Нужно вовремя вакцинироваться против возбудителей респираторных инфекций (грипп, пневмококк, гемофильная инфекция тип В и т.д.). Систематическое закаливание ребенка дает хороший эффект. Необходимо следить за правильным питанием: ежедневный рацион должен содержать достаточное количество витаминов и микроэлементов для детского организма. Важно соблюдать правильный режим дня, каждый день гулять на свежем воздухе и спать не менее 8−13 часов в день, в зависимости от возраста.
Важно соблюдать правила личной гигиены, особенно в сезон разгара респираторных инфекций. Приходя домой с прогулки или из сада, нужно умывать лицо, тщательно мыть руки, провести туалет носовых ходов, прополоскать рот. При посещении мест массового скопления людей использовать одноразовую защитную маску. Если ребенок все-таки заболел, даже в легкой форме, его лучше оставить дома до выздоровления, это поможет избежать осложнений.
Читать полностью: https://health.tut.by/news/disease/714952.html?c
Поиск заболевания по симптомам-healthgate4all.gr
Анемия (бледность)Белые пятна на языке или во рту
Бледная или с пятнами кожа и синие губы
Бледная кожа с пятнами
Более лёгкий кашель (приступы становятся реже и наконец проходят совсем)
Болезненность и воспаление суставов
Болезненность и увеличение лимфатических узлов (обычно затылочных)
Боли в суставах
Боль в горле
Боль в груди
Боль в мышцах
Боль в мышцах и в суставах
Боль в мышцах, суставах и конечностях (руки или ноги)
Боль в нижней части живота
Боль в области живота
Боль в суставах (редко)
Боль в теле
Боль в яичках у мужчин
Боль и жжение при мочеиспускании
Боль и спазмы желудка
Боль и чувствительность в нижней части живота (реже)
Боль или чувствительность яичек или простаты (реже)
Боль при мочеиспускании
Боль, неудобство или выделения из заднего прохода
Боль, отек, раздражение и выделения из глаз
Боль, чувство неудобства, выделения или кровотечение из заднего прохода
Больной не может согнуть шею (ригидность мышц)
Водянистые испражнения (как отвар)
Воспаление (отек) крайней плоти (кожицы, прикрывающей головку полового члена)
Воспаление горла с затруднением и болью при глотании
Выделения из носа
Высокая температура
Высокая температура, которая сопровождается ознобом, каждые 2 или 3 дня
Головная боль
Желтуха (жёлтый цвет глаз, кожи и слизистых оболочек)
Желтуха (жёлтый цвет кожи и глаз)
Жёсткость мышц в области живота
Замедленные реакции или отсутствие реакций
Запоры (у взрослых) или поносы (у детей)
Затруднение глотания
Затруднение дыхания
Затуманенное зрение
Изменения в шейке матки
Катаральные явления
Кашель
Кашель (обычно сухой)
Конъюнктивит и неприятные ощущения от воздействия яркого света
Красная пятнистая сыпь, которая не проходит и не меняет цвета при давлении (не всегда)
Красные, отёкшие глаза с густыми гнойными выделениями в первые 2 недели жизни
Кровотечение между менструальными циклами или после секса у женщин
Кровотечения между менструальными циклами или нарушение менструального цикла (реже)
Мембрана, которая плотно прилегает к подлежащим тканям полости рта, миндалин, зева и/или носа и мешает дыханию
Мокрота с кровью
Моча тёмного цвета (как коньяк)
Мышечные судороги
Нарушения ментсруального цикла у женщин
Невысокая температура
Невысокая температура (до 38οC в течение 2 дней, приблизительно)
Недомогание
Необычно холодные руки и ноги или озноб
Необычные выделения из влагалища, которые могут быть густыми и иметь зелёный или жёлтый цвет
Необычные выделения из полового члена, влагалища или заднего прохода
Необычные выделения из полового члена, которые могут быть белыми, жёлтыми ил зелёными
Низкая температура (не всегда)
Ночное потоотделение
Обезвоживание (недостаточность жидкости в организме, сухой язык и кожа)
Обесцвечивание кала (как шпатлёвка)
Один или несколько, маленькие или большие, плоские или в виде цветной капусты выросты на половых органах и вокруг заднего прохода (папилломы)
Одна или несколько (обычно безболезненных) круглых маленьких язвочек (шанкры), которые обычно располагаются на половых органах, включая рот, анус или влагалище
Озноб
Опухшие железы на шее
Опухшие лимфоузлы, например, на шее, под мышками
Отдельные или сгруппированные, небольшие пузырьки с жидкостью на или вокруг половых органов, заднего прохода и рта, которые лопаются и появляются болезненные язвочки
Отсутствие аппетита
Повышение давления
Понос
Потеря аппетита (у детей)
Потеря аппетита и веса
Потеря веса
Потеря веса (редко)
Потеря волосяного покрова в разных местах (редко)
Потоотделение
Припухшие лимфатические узлы
Приступы спазматического кашля
Раздражительные реакции
Рассеянная сыпь в большинстве случаев на ладонях и подошвах ног, хотя может появиться и в другом месте
Рвота
Рвота (обычно у детей)
Рвота и отказ принять пищу
Рвота после приступа кашля
Резкая боль при мочеиспускании
Ригидность затылочных мышц
Светофобия (чувствительность к яркому свету)
Свист при дыхании
Силькая слабость, усталость
Силькая усталость
Сильная головная боль
Синеватый оттенок лица
Слабость
Слабость и усталость
Сонливость
Сонливость и отказ проснуться
Спазмы
Спазмы (редко)
Спазмы жевательных мышц
Спутанность сознания
Сухой кашель
Сухой кашель сначала ночью
Сыпь (лицо, шейка матки, верхние конечности, тело, нижние конечности)
Сыпь (примерно в течение 5 дней, сначала на лице, затем на теле и спине и далее на верхних и нижних конечностях)
Сыпь бледно-розового цвета (розеолы)
Сыпь в виде пузырьков с прозрачным содержимым и зуд кожи тела, лица и головы (под волосным покровом)
Сыпь на теле
Температура
Температура (редко)
Температура 38oC и выше
Температура в течение нескольких недель
Температура повышается через нерегулярные интервалы времени и не снижается
Тошнота
Тошнота, рвота, понос
Трудноснижаемая высокая температура (39-40oC)
Увеличение одной или нескольких слюнных желез, обычно околоушной, с одной или с обеих сторон головы
Усталость
Устойчивые поносы
Устойчивый кашель
Учащенное дыхание
Учащенное дыхание или затруднение дыхания
Хриплый голос
Чувство тяжести в правом верхнем отделе живота
Вышеуказанный каталог включает в себя симптомы, проявляющиеся при ряде инфекционных заболеваний. Выбирете один или несколько симптомов для получения информации об относительных инфекционных заболеваниях. Результаты ни в коем случае не являются диагнозом.
Признаки и симптомы коронавируса: личный опыт заболевания киевлянки
Главный маркетинговый директор Chicco в Украине Лана Максимова рассказала о личном опыте заболевания коронавирусом и о том, как в государственной клинике ей отказывали в тесте на протяжении 9 дней.
Мы перепечатываем две публикации с разрешения автора и с минимальными правками редакции.
Эта колонка — личный опыт автора. Редакция MC.today не может советовать никакие способы лечения и лекарства, упомянутые в материале.
Закупились продуктами и написали письмо дочке
У нас спокойное, но серьезное отношение к пандемии — вирусом нужно переболеть. Дома шутили, что побыстрее бы приобрести иммунитет.
Лана Максимова
Мы закупились продуктами, масками, перчатками, антисептиками, бактерицидной лампой. Заключили декларации с семейными врачами и сделали прививки до всей этой паники. Соблюдали национальный карантин.
Продумали сценарии. Например, на случай, если мы с мужем заболеем и нас госпитализируют или что похуже. Созвонились с друзьями, заручились их поддержкой на самый страшный случай и написали дочке закрытый конверт с инструкциями. Собрали все важные документы в одном месте и описали все для нее.
Почему мы так делали? Я в зоне риска — гипертоник и в возрастной вилке 46-57, которая переносит вирус, как люди за 65. Муж как раз в том возрасте, когда мужчины тяжело болеют.
Первая волна заболевания25 февраля дочка начала жаловаться, что у неё нет сил и она как-то странно себя чувствует. После обеда у нее сильно заболело горло, слабость. Глотать не может. Температуры нет.
26 февраля у дочки начался насморк. Заболело горло у меня. Температуры нет. Муж в командировке, не с нами, он здоров, поскольку насморк, я думаю, вряд ли можно считать коронавирусом.
27 февраля у дочки начинается очень сильный кашель, сухой, бьющий. Нет времени для вдоха, кашляет каждую секунду. Температуры нет.
Поскольку у дочери при любом вирусе насморк переходит в трахеит с бронхоспазмом, я спокойно начинаю применять отработанную схему для перевода кашля во влажный: отхаркивающее, ингаляции, теплое питье, влажный воздух, проветривание.
Но все дает обратный эффект: кашель только усиливается. Более-менее помогает мукалтин и теплое питье.
У меня синусит сильный, слёзы текут из глаз, горло першит. Но никаких больше осложнений не было, на этом все остановилось.
Полторы недели прошли как в туманеПолторы недели сил не было даже чай сделать. Мышечная и головная боли, слабость такая, что у меня все падало из рук, а поднять сил не было.
У меня болела спереди шея, будто я мышцы напрягала. В районе лимфоузлов больно было дотрагиваться, стоял ком в зоне щитовидки. Голову было некомфортно вперед наклонять.
После выздоровления я сделала УЗИ щитовидки, но все было нормально. Узист сказала, что очень много обращений с такими симптомами.
Наши симптомы не совпадали с публикуемыми МОЗ на тот момент, кроме сухого кашля у Даши. И как только становилось плохо, мы пили ибупрофен. Я слышала, что его нельзя принимать, но относилась к этому как к фейку.
Через полторы недели мы были в норме. У меня больше никаких симптомов не было, у Даши кашель постепенно сам прошел. Температуры так и не было. Думали, что это был грипп А (наиболее распространённый тип гриппа — прим. ред.). После этого мы две недели были здоровы, как мы считали.
Вторая волнаМы с дочкой уже переболели один раз в конце февраля и две недели были здоровы. Муж в это время приезжал и уезжал. 19 марта дочка ночью начала жутко кашлять. Кашель бьет, вдохнуть нет времени, краснеет лицо, губы синеют, очень похоже на приступ астмы.
Помню, что в первой нашей волне привычные средства действовали наоборот, поэтому делала все очень осторожно. Но все средства только усиливали кашель. Температуры не было.
Мы записались на прием к районному педиатру. Почему? Из прагматичных соображений: доступ к тестам на коронавирус и быстрая госпитализация в опорные больницы в случае ухудшения состояния. Наивная!
Прием у врачаПедиатр задавала протокольные вопросы: были ли в контакте с людьми с подтвержденным коронавирусом, были ли в Италии, Испании, Китае, в Черновицкой области. У нас все ответы отрицательные.
Спрашивала о температуре и сухом кашле. Первое — нет, второе она слышала, ведь Даша кашляла так, что мы друг друга не слышали. Хрипов нет.
Я просила сделать рентген, в ответ: «Давайте подождем». Спрашиваю о тесте на коронавирус, говорит: «Не та симптоматика».
Рассказываю, что все средства у нас вызывают ещё больший кашель. Но врач их оставляет и просит дать Даше лоратадин и валерианку. Как будто у нас коклюш. И сильный бронхоспазм.
Вечером даю лоратадин, но Даше от него становится тяжело кашлять. Легче кашлять сидя. Приспособила дочке игровое кресло. Спала она полусидя, набросала подушек.
Как ребенка «лечили» в больнице20 марта температура была в норме. Кашель у Даши ужасный. У меня начинает болеть горло, но только с утра. Через день у меня сильная слабость, не могу заниматься спортом, даже ходьба на дорожке — дико тяжело.
Периодами ощущение, что температура, измеряю, но ее нет. Озноб и снова начала болеть шея, как мышечная боль, и в местах лимфоузлов. Боли в животе, как при расстройстве, периодически. Иногда расстройство стула. И так до сих пор, уже 15-й день.
21 марта кашель продолжается. Понимаю, что педиатр вообще ничего нам не дала, чтобы унять его. Прошу педиатра назначить синекод, который отключает кашлевой центр, чтобы облегчить состояние Даши. Но доктор назначает другое лекарство, от которого эффекта ноль.
У Даши пошла кровь носом, не останавливается. измеряем давление — 140.
23 марта сдали анализы на коклюш и паракоклюш. Кашель у дочки такой же. 25 марта педиатр отбросил диагноз «коклюш», рентген не сделал, тест на коронавирус не провел.
27 марта у Даши вдруг резко изменился характер кашля. Появились паузы, она могла отдыхать, но сила кашля во время приступов не менялась. Кашель сухой.
Сделали рентген, он показал воспаление легких. Педиатр выписывает два антибиотика, я снова прошу тест на коронавирус. В ответ мне говорят, что мы не проходим по анамнезу, что это для галочки, что лечения нет и поликлинику закроют на карантин.
Дыхательная недостаточность и тест на коронавирусЗаписываем дочь к частному педиатру и на компьютерную томографию, начинаем пить антибиотики и амброксол. От него уже не становится хуже.
28 марта пришли на прием к частному педиатру и сделали компьютерную томографию. Легкие чистые, острый трахеобронхит. Сатурация (дыхательная недостаточность — прим. ред.) у Даши 99 %.
Тест на коронавирус не делают, говорят, что не та симптоматика. Кашель становится влажным и не таким частым.
До 1 апреля пьём антибиотики, делаем ингаляции, кашель у Даши в разы лучше. Он сильный, но не частый, не сухой, вроде начала откашливаться мокрота.
1 апреля попали к заведующей отделением. Температура 37,1. Предлагает сделать тест на коронавирус.
Сначала делают экспресс-тест, берут венозную кровь, проводят за полчаса. Экспресс-тест делается на антитела:
- тест G — устойчивый иммунитет, очень условно означает, что переболели давно;
- тест М — болеете прямо сейчас.
У нас всех тест показал позитивный результат. После этого сдаем ПЦР-тесты: он показывает наличие вируса в организме и являетесь ли вы заразным. Берется мазок из горла и носа, делается 1-3 дня.
Мы были двадцатыми в этой клинике с позитивным тестом. Педиатр сказала, что, по их наблюдениям, дети болеют последними коронавирусом, после родителей.
Теперь мы все ждём результаты ПЦР, они придут по почте. Далее нужно созвониться с врачами.
Что делать дальше?Нам выдали памятки и рассказали, что делать: жесткий карантин до получения ПЦР. Если тест негативный, можно изредка выходить в течение 14 дней по одному.
Если за 14 дней нет симптомов, можно выходить, согласно условиям карантина, в маске и перчатках, потому что нет данных по повторному заражению. После − пересдать экспресс-тесты.
Взяли все данные контактных лиц, звонили в СЭС (санитарно-эпидемиологическую службу — прим. ред.), извещали. Мужу сразу отзвонились из СЭС, ещё раз уточняли ситуацию. Позвонили всем контактным лицам буквально в течение пары часов. Из них никто не имеет симптомов.
Где мы заразились? Не знаю. Только общие догадки: привёз муж, супермаркет, аптека. Сейчас мы дома, на самоизоляции. Ждём ПЦР.
Советы и выводы- Нужно быть проактивным. Если не уверен, сомневаешься, то делай анализы и обследования самостоятельно.
- Сразу нужно делать компьютерную томографию и обращаться к частным врачам.
- Тесты можно сделать в частной клинике и не зависеть от устаревшей в своих административных методах госмедицины.
- Госмедицина имеет нерабочий протокол. Не назначать 9 дней рентген и не назначить общий анализ крови — это само за себя говорит.
- Симптомы меняются все время, МОЗ продолжает использовать неполную симптоматику.
Боль и озноб в желудке: 12 причин
Здесь мы перечисляем некоторые из наиболее распространенных причин боли и озноба в желудке:
1. Простуда
Согласно прогнозам, большинство взрослых людей ежегодно болеют двумя или тремя простудными заболеваниями. Центры по контролю и профилактике заболеваний (CDC). У детей обычно больше.
Простуда вызывает следующие симптомы:
Симптомы обычно улучшаются через 7–10 дней, хотя кашель может сохраняться в течение 2 недель и более.
Лечение включает в себя домашние средства, такие как отдых, поддержание водного баланса и прием безрецептурных лекарств.
2. Гастроэнтерит
Гастроэнтерит возникает, когда желудок и кишечник воспаляются из-за бактериальной или вирусной инфекции.
Вирусный гастроэнтерит, который некоторые врачи называют желудочным гриппом, является наиболее распространенной формой. Другие причины включают реакции на еду или лекарства.
В Соединенных Штатах ежегодно регистрируется около 179 миллионов случаев острого гастроэнтерита, согласно исследованию, опубликованному в журнале Emerging Infectious Diseases . Это делает его одним из самых распространенных заболеваний.
Признаки и симптомы гастроэнтерита включают:
- диарея
- головная боль
- субфебрильная температура или озноб
- мышечные боли
- тошнота
- спазмы желудка
- рвота
Симптомы могут сохраняться до недели. Некоторые варианты лечения включают отдых, поддержание водного баланса, употребление мягкой пищи и прием безрецептурных лекарств.
3. Заражение
SalmonellaЗаражение бактериями Salmonella в США является обычным явлением.S. По данным CDC, он вызывает 1,2 миллиона заболеваний ежегодно. Люди обычно заражаются инфекцией в результате употребления зараженной пищи или воды.
Симптомы обычно начинаются в течение 12–72 часов после заражения и могут включать:
- диарею
- лихорадку или озноб
- головная боль
- тошнота
- спазмы желудка
- рвота
Лечение обычно не требуется, и большинство людей выздоравливают в течение нескольких дней. В это время меры по уходу за собой могут уменьшить дискомфорт.Людям с тяжелыми симптомами могут потребоваться лекарства или даже госпитализация.
4. Инфекция мочевыводящих путей
Инфекция мочевыводящих путей (ИМП) возникает, когда бактерии или другие микробы заражают мочевыводящие пути. У женщин риск развития ИМП выше, чем у мужчин, при этом 40–60 процентов женщин сталкиваются с ними в течение своей жизни.
Симптомы могут включать:
- учащение мочеиспускания
- учащение позывов к мочеиспусканию
- жгучая боль при мочеиспускании
- мутная, сильно пахнущая или розовая моча
- лихорадка или озноб
- боль в тазу или спина, которая может иррадиировать в брюшную полость
- регулярно выделять небольшое количество мочи
Большинство ИМП требует лечения антибиотиками, но некоторые домашние средства могут уменьшить дискомфорт до тех пор, пока инфекция не исчезнет.Домашние средства включают обильное питье, отказ от кофеина и использование грелки на животе.
5. Камни в почках
Поделиться на PinterestПитьевая жидкость помогает небольшим камням в почках проходить через мочевыводящие пути.Когда в почках накапливаются минералы и соли, они могут образовывать твердые отложения, называемые почечными камнями.
Обзор 2018 года в журнале Advances in Urology предполагает, что у 1 из 11 человек в США развиваются камни в почках.
Эти твердые отложения могут не вызывать никаких симптомов, пока они не изменят положение в почках или мочевыводящих путях.
Камни в почках могут затем вызвать:
- изменения в мочеиспускании и количество
- мутная, сильно пахнущая или розовая моча
- лихорадка и озноб в случае инфекции
- тошнота
- боль в животе , пах, бока и спина
- болезненное мочеиспускание
- рвота
Маленькие камни в почках могут проходить через мочевыводящие пути самостоятельно. Полезно пить жидкость и принимать обезболивающие, пока камень не пройдет.
В остальное время для удаления камня необходимо пройти хирургическое вмешательство или другую медицинскую процедуру.
6. Простатит
Простатит — это воспаление предстательной железы, расположенной чуть ниже мочевого пузыря у мужчин.
Простатит имеет показатель распространенности 8,2 процента и является «наиболее частым урологическим диагнозом» у мужчин в возрасте 50 лет и младше.
Бактериальный простатит, вызванный бактериальной инфекцией, вызывает:
- затрудненное мочеиспускание
- гриппоподобные симптомы, такие как озноб
- мутная или кровянистая моча
- частое мочеиспускание
- боль в животе, пояснице, гениталиях, или пах
- болезненное мочеиспускание и эякуляция
Лечение может включать прием антибиотиков и других лекарств.Использование грелок, изменение диеты и образа жизни могут облегчить симптомы.
7. Мононуклеоз
Инфекционный мононуклеоз, или болезнь поцелуев, или мононуклеоз, передается от человека к человеку через слюну. Наряду с болью в животе и ознобом к симптомам относятся:
- усталость
- лихорадка
- головная боль
- боль в горле
- кожная сыпь
- увеличение лимфатических узлов на шее и подмышках
- опухшие миндалины
Симптомы обычно не проявляются. появляются до 4–6 недель после заражения и длятся до 2 месяцев.
Лечение включает отдых, поддержание водного баланса и прием безрецептурных обезболивающих. Некоторым людям могут потребоваться лекарства от вторичных инфекций.
8. Пневмония
Пневмония — это легочная инфекция, вызывающая воспаление воздушных мешков. В США это «основная причина госпитализации» как у взрослых, так и у детей.
Симптомы пневмонии, которые различаются по степени тяжести, включают:
- боль в груди
- озноб
- кашель мокроты
- диарея
- затрудненное дыхание
- усталость
- лихорадка
- тошнота
- боль в желудке
Пневмония может быть опасной для жизни пожилых людей, детей и людей с ослабленной иммунной системой.Люди, у которых есть симптомы, всегда должны консультироваться с врачом.
Лечение включает прием лекарств, отдых и другие домашние средства. Некоторым людям может потребоваться госпитализация.
9. Воспаление желчного пузыря
Воспаление желчного пузыря или холецистит — это опухоль желчного пузыря, который представляет собой грушевидный орган в брюшной полости.
Камни в желчном пузыре являются наиболее частой причиной воспаления желчного пузыря. Согласно исследованию 2012 года, опубликованному в журнале Gut and Liver , , примерно у 10–15 процентов взрослых развиваются камни в желчном пузыре.Другие причины включают опухоли и инфекции.
Симптомы холецистита, которые часто ухудшаются после обильной или жирной еды, включают:
- боль и болезненность в животе, обычно в правом верхнем или центральном углу
- лихорадка или озноб
- тошнота
- боль в спине или правом плече
Если не лечить, воспаление желчного пузыря может вызвать серьезные осложнения. Некоторые варианты лечения включают госпитализацию, голодание, внутривенное введение жидкости и прием обезболивающих.Для удаления камней или всего желчного пузыря может потребоваться операция.
10. Воспалительное заболевание органов малого таза
Воспалительное заболевание органов малого таза (ВЗОМТ) возникает, когда бактерии, передающиеся половым путем, включая хламидиоз или гонорею, попадают в маточные трубы, матку или яичники.
Исследование 2017 года, которое появилось в Еженедельном отчете о заболеваемости и смертности , предполагает, что 4,4 процента женщин репродуктивного возраста, имеющих сексуальный опыт, имеют ВЗОМТ.
PID не всегда вызывает симптомы.Иногда люди осознают, что у них есть заболевание, только тогда, когда им трудно забеременеть.
Если симптомы действительно возникают, они включают:
- кровотечение между менструациями
- кровотечение во время или после секса
- озноб
- затрудненное или болезненное мочеиспускание
- лихорадка
- обильные выделения из влагалища с неприятным запахом
- боль в нижних отделах брюшная полость и таз
Врачи обычно назначают антибиотики людям с ВЗОМТ.Половые партнеры также нуждаются в лечении.
Без лечения инфекция может вызвать хроническую тазовую боль, внематочную беременность и бесплодие.
11. Аппендицит
Аппендицит — это воспаление аппендикса, который представляет собой кусок ткани, прикрепленный к толстой кишке.
Аппендицитом страдает 1 человек из 1000 в США, обычно в возрасте 10–30 лет.
Состояние вызывает боль в правой нижней части живота. Это имеет тенденцию к ухудшению со временем и может происходить одновременно с:
Обычно требуется операция по удалению аппендикса.
12. Дивертикулит
Дивертикулит возникает, когда при дивертикулах, которые представляют собой выпуклые мешочки, образующиеся в слизистой оболочке кишечника, развивается инфекция или воспаление.
По данным Национального института диабета, болезней органов пищеварения и почек, эти мешочки могут образовываться у 35 процентов взрослых в США в возрасте 50 лет и младше и у 58 процентов всех людей старше 60 лет. Однако в большинстве случаев заболевания не развиваются. дивертикулиту.
Симптомы включают:
- запор или диарею
- лихорадку или озноб
- тошноту
- боль в желудке, которая может быть сильной и постоянной
- рвота
Легкие случаи обычно проходят путем приема антибиотиков, отдыха и соблюдения диеты изменения.В тяжелых случаях может потребоваться хирургическое вмешательство.
Другие причины
Боль в желудке и озноб могут иметь другие менее распространенные симптомы, включая:
- муковисцидоз, генетическое заболевание, вызывающее повреждение органов
- эпидидимит или воспаление придатка яичка, который представляет собой спиральную трубку на спине яичек
- сердечный приступ, но только в редких случаях
- лейкоз, рак крови и костного мозга
- малярия, инфекционное заболевание, переносимое комарами
- менингит или воспаление оболочек, покрывающих головной и спинной мозг
- панкреатит или воспаление поджелудочной железы
- перитонит или воспаление брюшной ткани в брюшной полости
- скарлатина, бактериальное заболевание
- опоясывающий лишай, вирусная инфекция, похожая на ветряную оспу
- туберкулез, бактериальная инфекция легких
- Болезнь Вейля, бактериальная инфекция, часто передающаяся грызунами
- желтая лихорадка, Инфекция, которую переносят комары
Боль и озноб в желудке: 12 причин
Здесь мы перечисляем некоторые из распространенных причин боли и озноба в желудке:
1.Простуда
По данным Центров по контролю и профилактике заболеваний (CDC), большинство взрослых могут заболеть двумя или тремя простудными заболеваниями ежегодно. У детей обычно больше.
Простуда вызывает следующие симптомы:
Симптомы обычно улучшаются через 7–10 дней, хотя кашель может сохраняться в течение 2 недель и более.
Лечение включает в себя домашние средства, такие как отдых, поддержание водного баланса и прием безрецептурных лекарств.
2. Гастроэнтерит
Гастроэнтерит возникает, когда желудок и кишечник воспаляются из-за бактериальной или вирусной инфекции.
Вирусный гастроэнтерит, который некоторые врачи называют желудочным гриппом, является наиболее распространенной формой. Другие причины включают реакции на еду или лекарства.
В Соединенных Штатах ежегодно регистрируется около 179 миллионов случаев острого гастроэнтерита, согласно исследованию, опубликованному в журнале Emerging Infectious Diseases . Это делает его одним из самых распространенных заболеваний.
Признаки и симптомы гастроэнтерита включают:
- диарея
- головная боль
- субфебрильная температура или озноб
- мышечные боли
- тошнота
- спазмы желудка
- рвота
Симптомы могут сохраняться до недели.Некоторые варианты лечения включают отдых, поддержание водного баланса, употребление мягкой пищи и прием безрецептурных лекарств.
3.
Salmonella инфекцияИнфекция Salmonella бактерии — обычное явление в США, по данным CDC, она вызывает 1,2 миллиона заболеваний ежегодно. Люди обычно заражаются инфекцией в результате употребления зараженной пищи или воды.
Симптомы обычно начинаются в течение 12–72 часов после заражения и могут включать:
- диарею
- лихорадку или озноб
- головная боль
- тошнота
- спазмы желудка
- рвота
Лечение обычно не требуется, и большинство людей выздоравливают в течение нескольких дней.В это время меры по уходу за собой могут уменьшить дискомфорт. Людям с тяжелыми симптомами могут потребоваться лекарства или даже госпитализация.
4. Инфекция мочевыводящих путей
Инфекция мочевыводящих путей (ИМП) возникает, когда бактерии или другие микробы заражают мочевыводящие пути. У женщин риск развития ИМП выше, чем у мужчин, при этом 40–60 процентов женщин сталкиваются с ними в течение своей жизни.
Симптомы могут включать:
- учащение мочеиспускания
- учащение позывов к мочеиспусканию
- жгучая боль при мочеиспускании
- мутная, сильно пахнущая или розовая моча
- лихорадка или озноб
- боль в тазу или спина, которая может иррадиировать в брюшную полость
- регулярно выделять небольшое количество мочи
Большинство ИМП требует лечения антибиотиками, но некоторые домашние средства могут уменьшить дискомфорт до тех пор, пока инфекция не исчезнет.Домашние средства включают обильное питье, отказ от кофеина и использование грелки на животе.
5. Камни в почках
Поделиться на PinterestПитьевая жидкость помогает небольшим камням в почках проходить через мочевыводящие пути.Когда в почках накапливаются минералы и соли, они могут образовывать твердые отложения, называемые почечными камнями.
Обзор 2018 года в журнале Advances in Urology предполагает, что у 1 из 11 человек в США развиваются камни в почках.
Эти твердые отложения могут не вызывать никаких симптомов, пока они не изменят положение в почках или мочевыводящих путях.
Камни в почках могут затем вызвать:
- изменения в мочеиспускании и количество
- мутная, сильно пахнущая или розовая моча
- лихорадка и озноб в случае инфекции
- тошнота
- боль в животе , пах, бока и спина
- болезненное мочеиспускание
- рвота
Маленькие камни в почках могут проходить через мочевыводящие пути самостоятельно. Полезно пить жидкость и принимать обезболивающие, пока камень не пройдет.
В остальное время для удаления камня необходимо пройти хирургическое вмешательство или другую медицинскую процедуру.
6. Простатит
Простатит — это воспаление предстательной железы, расположенной чуть ниже мочевого пузыря у мужчин.
Простатит имеет показатель распространенности 8,2 процента и является «наиболее частым урологическим диагнозом» у мужчин в возрасте 50 лет и младше.
Бактериальный простатит, вызванный бактериальной инфекцией, вызывает:
- затрудненное мочеиспускание
- гриппоподобные симптомы, такие как озноб
- мутная или кровянистая моча
- частое мочеиспускание
- боль в животе, пояснице, гениталиях, или пах
- болезненное мочеиспускание и эякуляция
Лечение может включать прием антибиотиков и других лекарств.Использование грелок, изменение диеты и образа жизни могут облегчить симптомы.
7. Мононуклеоз
Инфекционный мононуклеоз, или болезнь поцелуев, или мононуклеоз, передается от человека к человеку через слюну. Наряду с болью в животе и ознобом к симптомам относятся:
- усталость
- лихорадка
- головная боль
- боль в горле
- кожная сыпь
- увеличение лимфатических узлов на шее и подмышках
- опухшие миндалины
Симптомы обычно не проявляются. появляются до 4–6 недель после заражения и длятся до 2 месяцев.
Лечение включает отдых, поддержание водного баланса и прием безрецептурных обезболивающих. Некоторым людям могут потребоваться лекарства от вторичных инфекций.
8. Пневмония
Пневмония — это легочная инфекция, вызывающая воспаление воздушных мешков. В США это «основная причина госпитализации» как у взрослых, так и у детей.
Симптомы пневмонии, которые различаются по степени тяжести, включают:
- боль в груди
- озноб
- кашель мокроты
- диарея
- затрудненное дыхание
- усталость
- лихорадка
- тошнота
- боль в желудке
Пневмония может быть опасной для жизни пожилых людей, детей и людей с ослабленной иммунной системой.Люди, у которых есть симптомы, всегда должны консультироваться с врачом.
Лечение включает прием лекарств, отдых и другие домашние средства. Некоторым людям может потребоваться госпитализация.
9. Воспаление желчного пузыря
Воспаление желчного пузыря или холецистит — это опухоль желчного пузыря, который представляет собой грушевидный орган в брюшной полости.
Камни в желчном пузыре являются наиболее частой причиной воспаления желчного пузыря. Согласно исследованию 2012 года, опубликованному в журнале Gut and Liver , , примерно у 10–15 процентов взрослых развиваются камни в желчном пузыре.Другие причины включают опухоли и инфекции.
Симптомы холецистита, которые часто ухудшаются после обильной или жирной еды, включают:
- боль и болезненность в животе, обычно в правом верхнем или центральном углу
- лихорадка или озноб
- тошнота
- боль в спине или правом плече
Если не лечить, воспаление желчного пузыря может вызвать серьезные осложнения. Некоторые варианты лечения включают госпитализацию, голодание, внутривенное введение жидкости и прием обезболивающих.Для удаления камней или всего желчного пузыря может потребоваться операция.
10. Воспалительное заболевание органов малого таза
Воспалительное заболевание органов малого таза (ВЗОМТ) возникает, когда бактерии, передающиеся половым путем, включая хламидиоз или гонорею, попадают в маточные трубы, матку или яичники.
Исследование 2017 года, которое появилось в Еженедельном отчете о заболеваемости и смертности , предполагает, что 4,4 процента женщин репродуктивного возраста, имеющих сексуальный опыт, имеют ВЗОМТ.
PID не всегда вызывает симптомы.Иногда люди осознают, что у них есть заболевание, только тогда, когда им трудно забеременеть.
Если симптомы действительно возникают, они включают:
- кровотечение между менструациями
- кровотечение во время или после секса
- озноб
- затрудненное или болезненное мочеиспускание
- лихорадка
- обильные выделения из влагалища с неприятным запахом
- боль в нижних отделах брюшная полость и таз
Врачи обычно назначают антибиотики людям с ВЗОМТ.Половые партнеры также нуждаются в лечении.
Без лечения инфекция может вызвать хроническую тазовую боль, внематочную беременность и бесплодие.
11. Аппендицит
Аппендицит — это воспаление аппендикса, который представляет собой кусок ткани, прикрепленный к толстой кишке.
Аппендицитом страдает 1 человек из 1000 в США, обычно в возрасте 10–30 лет.
Состояние вызывает боль в правой нижней части живота. Это имеет тенденцию к ухудшению со временем и может происходить одновременно с:
Обычно требуется операция по удалению аппендикса.
12. Дивертикулит
Дивертикулит возникает, когда при дивертикулах, которые представляют собой выпуклые мешочки, образующиеся в слизистой оболочке кишечника, развивается инфекция или воспаление.
По данным Национального института диабета, болезней органов пищеварения и почек, эти мешочки могут образовываться у 35 процентов взрослых в США в возрасте 50 лет и младше и у 58 процентов всех людей старше 60 лет. Однако в большинстве случаев заболевания не развиваются. дивертикулиту.
Симптомы включают:
- запор или диарею
- лихорадку или озноб
- тошноту
- боль в желудке, которая может быть сильной и постоянной
- рвота
Легкие случаи обычно проходят путем приема антибиотиков, отдыха и соблюдения диеты изменения.В тяжелых случаях может потребоваться хирургическое вмешательство.
Другие причины
Боль в желудке и озноб могут иметь другие менее распространенные симптомы, включая:
- муковисцидоз, генетическое заболевание, вызывающее повреждение органов
- эпидидимит или воспаление придатка яичка, который представляет собой спиральную трубку на спине яичек
- сердечный приступ, но только в редких случаях
- лейкоз, рак крови и костного мозга
- малярия, инфекционное заболевание, переносимое комарами
- менингит или воспаление оболочек, покрывающих головной и спинной мозг
- панкреатит или воспаление поджелудочной железы
- перитонит или воспаление брюшной ткани в брюшной полости
- скарлатина, бактериальное заболевание
- опоясывающий лишай, вирусная инфекция, похожая на ветряную оспу
- туберкулез, бактериальная инфекция легких
- Болезнь Вейля, бактериальная инфекция, часто передающаяся грызунами
- желтая лихорадка, Инфекция, которую переносят комары
Боль в горле и кислотный рефлюкс: причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
В апреле 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) потребовало, чтобы все формы рецептурного и внебиржевого (OTC) ранитидина (Zantac) были удалены с рынка США. Они сделали эту рекомендацию, потому что неприемлемые уровни NDMA, вероятного канцерогена (или вызывающего рак химического вещества), присутствовали в некоторых продуктах ранитидина. Люди, принимающие ранитидин по рецепту, должны поговорить со своим врачом о безопасных альтернативных вариантах, прежде чем прекращать прием препарата.Люди, принимающие ранитидин без рецепта, должны прекратить прием препарата и обсудить со своим врачом альтернативные варианты. Вместо того, чтобы приносить неиспользованные продукты ранитидина в пункт приема лекарств, человек должен утилизировать их в соответствии с инструкциями к продукту или в соответствии с руководством FDA .
Кислотный рефлюкс возникает, когда желудочная кислота возвращается обратно в пищевод или пищевод, раздражая его слизистую оболочку.
Это раздражение может вызвать боль в горле, сухой кашель и хрипы.
Он также может вызывать изжогу, горечь во рту, срыгивание, расстройство желудка и затруднение глотания.
Кислотный рефлюкс — обычное заболевание. Человек может заметить это, когда он лежит или наклоняется, или после обильного приема пищи или острой пищи. Изжога — очень распространенный симптом, вызванный кислотным рефлюксом, состоянием, при котором желудочная кислота возвращается в пищевод.
Изжога — наиболее частый симптом, связанный с кислотным рефлюксом, но примерно у 20–60 процентов людей появляются симптомы в области головы и шеи без какой-либо изжоги.
Наиболее частым симптомом боли в горле, связанной с кислотным рефлюксом, является комок в горле.
Другие симптомы включают:
- боль в горле
- ощущение удушья и стеснения в горле
- хронический кашель
- постоянное прочищение горла
- прилипание пищи в горле
- неприятный запах изо рта
- хриплый голос
- ощущение жжения во рту
- кислый привкус при смешивании слюны с кислотой, известный как водяная слюна
- красный и раздраженный голосовой аппарат
- ощущение слизи в горле или постназальное выделение
Симптомы в голове и шее, связанные с кислотным рефлюксом может вводить в заблуждение.Например, хроническая боль в горле, вызванная кислотным рефлюксом, иногда ошибочно диагностируется как рецидивирующий или хронический тонзиллит.
Глоточный рефлюкс из глотки
Попадание кислоты желудочного сока на голосовые связки может вызвать сильное воспаление. Если это происходит неоднократно, это может привести к охриплости голоса, частому откашливанию, кашлю или ощущению, что что-то застряло в горле.
Эти симптомы иногда называют гортанно-глоточным рефлюксом (LPR).
Мнения ученых по поводу того, является ли LPR симптомом кислотного рефлюкса или отдельной медицинской проблемой, разделились.
LPR часто начинается с заболевания верхних дыхательных путей с симптомами, которые могут сохраняться в результате раздражения поврежденных голосовых связок даже небольшим кислотным рефлюксом.
Певцы, учителя и люди, которым ежедневно приходится широко использовать свой голос, могут испытывать более серьезные симптомы боли в горле, вызванной кислотным рефлюксом.
Уменьшение кислотного рефлюкса также снижает риск его осложнений. Часто небольшие изменения в образе жизни могут иметь значение.
Домашние средства
Некоторые люди могут предотвратить боль в горле, вызванную кислотным рефлюксом, избегая занятий и продуктов, которые увеличивают риск кислотного рефлюкса и его осложнений.
К ним относятся:
- есть небольшие частые приемы пищи, а не тяжелые.
- не есть за 2 часа до сна
- поддерживать здоровый вес
- не носить тесную одежду
- не курить табак
- избегать кислого, острого, и жирные продукты, включая цельное молоко
- выбор соевого или миндального молока вместо молочных продуктов
- отказ от газированных, кофеиносодержащих или алкогольных напитков
- отказ от цитрусовых и томатных соков, которые могут раздражать внутреннюю поверхность трубки для еды
- отказ от шоколада
- отказ от мяты или продуктов со вкусом мяты
- как можно больше избегать стресса
Лекарства
Лекарства, отпускаемые без рецепта или по рецепту, могут нейтрализовать или уменьшить кислотность желудка, что облегчает симптомы боли в горле.В Интернете можно приобрести различные лекарства от кислотного рефлюкса.
Другие лекарства могут работать, укрепляя мышцы, отделяющие пищевод от желудка. Укрепление этих мышц поможет предотвратить попадание кислоты обратно в пищевод.
Когда обращаться к врачу
Человек должен обратиться к врачу, если у него:
- боль в горле, которая длится дольше недели
- затрудненное глотание, дыхание или открывание рта
- боль в суставах
- боль в ухе
- сыпь
- шишка на шее
- кровь в слюне или мокроте
- лихорадка выше 101 ° F
Дискомфорт, вызванный кислотным рефлюксом, обычно поддается лечению, но если симптомы мешают повседневной жизни, то сильнее могут потребоваться лекарства или операция.
Любому, кто чувствует, что у него расстройство желудка, но также боль в груди, одышка или боль в руке или челюсти, следует немедленно обратиться за медицинской помощью. Это может указывать на сердечный приступ.
Осложнения кислотного рефлюкса
У некоторых людей, страдающих кислотным рефлюксом в течение длительного времени, могут возникать осложнения.
Сужение пищевода : Кислота может повредить клетки в нижней части пищевода, в результате чего образуется рубцовая ткань, которая сужает пищевод, затрудняя глотание.
Эрозия тканей : Кислота также может поражать ткани, вызывая образование болезненных язв. Это называется эрозивным эзофагитом.
Пищевод Баррета : Это состояние может вызывать изменения в тканевой выстилке нижней части пищевода. Эти изменения связаны с повышенным риском рака пищевода, рака пищевода.
Эндоскопические исследования обычно используются для выявления ранних признаков рака у пациентов с пищеводом Баррета.
Кислотный рефлюкс поражает не только взрослых. Младенцы с кислотным рефлюксом могут отказываться от еды или не могут набрать вес. У них может быть затрудненное дыхание или боль после еды.
Врачи считают, что на кислотный рефлюкс у детей могут влиять такие факторы, как длина пищевода, состояние мышц в нижней части пищевода и защемление волокон диафрагмы.
Дети также могут быть чувствительны к определенным продуктам питания, которые влияют на клапан между пищеводом и желудком.
Другими возможными причинами являются перекорм и аллергия.
Когда у детей наблюдается кислотный рефлюкс, врачи могут посоветовать родителям внести некоторые изменения в образ жизни.
Это может включать прием пищи небольшими порциями, отказ от еды за 2–3 часа перед сном или перед занятиями спортом, а также отказ от облегающей одежды.
В зависимости от тяжести симптомов детям старшего возраста можно назначать антациды, блокаторы гистамина-2, такие как Пепцид, или ингибиторы протонной помпы, такие как Нексиум, Прилосек и Превацид.
Существует ряд причин боли в горле, включая вирусную инфекцию, бактериальную инфекцию и экологические причины.
Вирус простуды или гриппа : это наиболее частая причина боли в горле.
Стрептококковая ангина : Бактерии группы A Streptococcus вызывают воспаление горла, известное как стрептококковое горло. Симптомы включают внезапную боль в горле, красные и опухшие миндалины, боль при глотании и лихорадку.
Дифтерия : Это серьезное потенциально заболевание может также вызывать боль в горле.Другие признаки и симптомы включают увеличение лимфатических узлов, лихорадку и слабость.
Коклюш : это еще один тип бактериальной инфекции, которая может поражать слизистую оболочку дыхательных путей, вызывая боль в горле.
Другие болезни , которые могут вызвать боль в горле, включают:
Аллергии : Люди, страдающие аллергией на плесень, перхоть домашних животных или пыльцу, могут испытывать боль в горле при встрече с этими аллергенами. Аллергическая реакция вызывает скопление слизи в горле, что приводит к боли и воспалению.Сухой воздух может вызвать раздражение и першение в горле у некоторых людей.
Воздействие дыма : Люди, которые курят или регулярно подвергаются воздействию вторичного табачного дыма, подвергаются повышенному риску возникновения боли в горле. Жевание табака или употребление алкоголя также могут вызвать раздражение горла.
Кричать или говорить : Продолжительный разговор без отдыха, громкий разговор или крик могут перенапрягать мышцы горла и вызывать болезненность.
В редких случаях боль в горле может быть признаком ВИЧ или рака горла.ВИЧ может включать повторяющуюся проблему с болью в горле.
Люди с ослабленной иммунной системой предрасположены к оральному молочнице и цитомегаловирусной инфекции, которые поражают горло.
Боль в животе у детей — HealthyChildren.org
Запор часто обвиняют в боли в животе, и, хотя это редко является проблемой у младенцев младшего возраста, это частая причина боли у детей старшего возраста, особенно в нижней части живот. Когда в рационе ребенка не хватает большого количества жидкости, свежих фруктов и овощей и клетчатки, богатой цельнозерновыми продуктами, более вероятно возникновение проблем с кишечником.Для получения дополнительной информации обратитесь к своему педиатру.
Инфекции мочевыводящих путей (ИМП) гораздо чаще встречаются у девочек в возрасте от одного до пяти лет, чем у детей младшего возраста. ИМП вызывают дискомфорт в области живота и мочевого пузыря, а также некоторую боль и жжение при мочеиспускании. Эти дети также могут чаще мочиться и, возможно, мочиться в постель. Однако инфекция обычно не вызывает лихорадки. Если ваш ребенок жалуется на эти симптомы, покажите его педиатру, который осмотрит его и проверит мочу.При наличии инфекции назначают антибиотик, который устранит как инфекцию, так и боль в животе.
Стрептококковая инфекция — это инфекция горла, вызываемая бактериями, называемыми стрептококками. Часто встречается у детей старше трех лет. Симптомы и признаки включают боль в горле, лихорадку и боль в животе. Также может быть рвота и головная боль. Ваш педиатр осмотрит вашего ребенка и возьмет мазок из горла, чтобы проверить наличие стрептококковых бактерий.Если результаты на стрептококк положительные, вашему ребенку нужно будет лечить антибиотиком.
Аппендицит очень редко встречается у детей в возрасте до трех лет и редко — в возрасте до пяти лет. Когда это действительно происходит, первым признаком часто является жалоба на постоянную боль в животе в центре живота, а затем боль перемещается вниз и вправо.
Отравление свинцом чаще всего происходит у малышей, живущих в старом доме, где использовалась краска на основе свинца.Дети этой возрастной группы могут съесть небольшие кусочки краски со стен и деревянных изделий. Затем свинец накапливается в их организме и может вызвать множество серьезных проблем со здоровьем. Родители также должны знать об игрушках или других продуктах с недопустимым содержанием свинца. Симптомы отравления свинцом включают не только боль в животе, но и запор, раздражительность (ребенок суетлив, плачет, его трудно удовлетворить), вялость (сонливость, не хочет играть, плохой аппетит) и судороги. Если ваш ребенок подвергся воздействию свинцовой краски, съел осколки краски или столкнулся с игрушками с трещинами, отслаиванием или сколами краски и у него есть какие-либо из вышеперечисленных симптомов, обратитесь к педиатру.Она может заказать анализ крови на свинец и посоветовать, что еще нужно сделать.
Аллергия на молоко — это реакция на белок в молоке, которая может вызывать спазмы в животе, часто сопровождающиеся рвотой, диареей и кожной сыпью.
Эмоциональное расстройство у детей школьного возраста иногда вызывает периодические боли в животе, у которых нет другой очевидной причины. Хотя эта боль редко возникает в возрасте до пяти лет, она может случиться с младшим ребенком, который находится в необычном стрессе.Первый ключ к разгадке — боль, которая имеет тенденцию приходить и уходить в течение более недели и часто связана с деятельностью, вызывающей стресс или неприятной. Кроме того, нет других сопутствующих симптомов или жалоб (лихорадка, рвота, диарея, кашель, летаргия или слабость, симптомы со стороны мочевыводящих путей, боль в горле или симптомы гриппа). Этот тип болезни также может иметь семейный анамнез. Наконец, ваш ребенок, вероятно, будет вести себя тише или шумнее, чем обычно, и ему будет трудно выражать свои мысли или чувства.Если такое поведение наблюдается с вашим ребенком, узнайте, что его беспокоит дома, в школе, у братьев и сестер, родственников или друзей. Она недавно потеряла близкого друга или домашнего животного? Была ли смерть члена семьи, развод или развод ее родителей?
Ваш педиатр может посоветовать, как помочь вашему ребенку рассказать о своих проблемах. Например, он может посоветовать вам использовать игрушки или игры, чтобы помочь ребенку разыграть свои проблемы. Если вам нужна дополнительная помощь, педиатр может направить вас к детскому терапевту, психологу или психиатру.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Главный врач объясняет общие симптомы COVID-19 — Jagwire
Исследователи каждый день узнают все больше о COVID-19 и различных симптомах, вызываемых этим заболеванием.
Наиболее распространенные симптомы загадочного нового коронавируса включают жар, кашель и одышку. Но главный врач Университета Огасты доктор Филлип Кул говорит, что есть дополнительные симптомы вируса, имитирующие простуду или грипп.
«Симптомы COVID-19 могут проявиться в течение 14 дней после контакта с вирусом, поэтому общественность должна распознавать признаки, чтобы защитить себя и своих близких», — сказал Кул.
Ниже приведены индикаторы, на которые Коул советует обратить внимание, если вы считаете, что у вас или у вашего близкого есть COVID-19.
ЛихорадкаКлючевым признаком COVID-19 является лихорадка, которая указывает на то, что температура тела составляет 100 градусов по Фаренгейту или выше. Поскольку внутренняя температура у всех меняется в течение дня, проверяйте свою температуру в начале или ближе к вечеру, чтобы получить более точные показания. Если температура держится более двух-пяти дней, обратитесь за медицинской помощью.
ОдышкаОдышка, считающаяся самым серьезным из симптомов, не всегда является первым симптомом, и она может возникать без кашля.Если вам кажется, что грудная клетка стеснена или вы не можете глубоко дышать, немедленно обратитесь за медицинской помощью.
Расстройство желудкаХотя кашель и жар обычно являются начальными признаками COVID-19, важно знать, что боль в животе, рвота и диарея могут возникнуть до появления респираторных симптомов. Если эти симптомы продолжают ухудшаться, это может быть не болезнь желудка, а признак более серьезного заболевания, такого как коронавирус.
Усталость и ломота в телеМногие пациенты с COVID-19 испытывают усталость, озноб, похожий на грипп, и боль в суставах и мышцах.В недавнем отчете Всемирной организации здравоохранения говорится, что почти 40% пациентов с COVID-19 испытывали моменты усталости. Хотя эти симптомы случаются с гриппом, это может быть коронавирус, если через неделю или около того ситуация не улучшится.
Сухой кашельСухой кашель ощущается глубоко в груди без образования слизи или мокроты. Сухой кашель может быть симптомом множества других заболеваний, включая аллергию и астму. Однако, если вы кашляете и испытываете другие симптомы, связанные с COVID-19, подумайте о том, чтобы пройти тест на коронавирус.
Моменты замешательстваВнезапное замешательство или неспособность быть настороже — серьезный симптом COVID-19, и следует оказать неотложную помощь.
Головные боли, боль в горле и заложенность носаГоловная боль не является распространенным симптомом COVID-19, но почти 14% пациентов испытывали ее, согласно отчету Совместной миссии ВОЗ и Китая по коронавирусной болезни 2019 (COVID-19). Боль в горле и заложенность носа также могут быть признаками простуды или гриппа, но они также могут указывать на более серьезное заболевание, такое как COVID-19.Итак, пройдите тестирование, если ваши симптомы ухудшатся или длятся дольше обычного.
Потеря запаха и вкусаВ легких и умеренных случаях COVID-19 потеря обоняния и вкуса или аносмия, по-видимому, являются ранним признаком вируса. Однако аносмия также может быть результатом простуды, заложенности носа или приема лекарств. Если вы считаете, что страдаете аносмией, и у вас нет медицинских причин, чтобы объяснить потерю, серьезно отнеситесь к симптому и пройдите тестирование.
Пациенты, обеспокоенные COVID-19, теперь могут быть проверены на наличие вируса с помощью веб-сайта виртуального скрининга COVID-19 AU Health или загрузив приложение AU Health Express Care для устройств Apple или Android.Благодаря новой платформе телемедицины пациенты теперь могут проходить бесплатные виртуальные обследования на коронавирус 24 часа в сутки, семь дней в неделю без предварительной записи.
Прочтите последние новости о COVID-19 на нашей специальной странице ресурсов и посетите Экспертный центр Университета Огаста, чтобы просмотреть полный список наших экспертов.
НравитьсяНравится Любовь Ха-ха Вау Сад Злой
6 1
3 неожиданных причины боли в желудке у детей
Дети часто жалуются на боль в животе, и некоторые ее источники — например, запор, пищевая аллергия или даже аппендицит — очевидны.
Но некоторые болезни могут не прийти в голову в первую очередь при рассмотрении источника боли в животе у ребенка. Вот информация Американской академии педиатрии (AAP) о некоторых причинах болей в животе, которые могут удивить родителей.
Стрептококковая ангина
Несмотря на то, что этот диагноз связан с другой относительно удаленной частью тела, ангина также может вызывать боль в желудке.
Инфекция, вызванная бактерией стрептококков. Наиболее очевидными симптомами ангины являются боль в горле и лихорадка, а иногда и рвота или головные боли.
Родители, подозревающие, что у их ребенка ангина, должны посетить педиатра, который возьмет мазок из горла ребенка на наличие бактерий. В случае положительного результата врач назначит антибиотики.
Инфекция мочевыводящих путей (ИМП)
Хотя контрольными признаками ИМП являются боль и жжение во время мочеиспускания, эти инфекции также могут вызывать дискомфорт в животе.
ИМП являются распространенным заболеванием у детей, ежегодно лечится более 1,3 миллиона детей.Девочки в возрасте от 1 до 5 лет чаще других детей заболевают ИМП.
Родители, подозревающие, что у их ребенка такая инфекция, должны посетить педиатра, который назначит антибиотик после положительного диагноза.
Узнайте, как предотвратить ИМП у детей.
Эмоциональное расстройство
Боль в животе также может быть результатом печали, стресса или беспокойства. Хотя этот тип боли чаще встречается у детей школьного возраста, дети младше 5 лет, испытывающие необычный стресс, также могут испытывать его.
Родители должны тщательно обследовать ребенка на предмет наличия у ребенка других симптомов, которые могут указывать на заболевание, таких как лихорадка, рвота, слабость, боль при мочеиспускании, боль в горле или диарея. Если ничего из этого нет, подумайте о других аспектах, например о сроках: он усиливается и ослабевает в течение более чем недели и всплывает на поверхность в связи с неприятными или стрессовыми действиями?
Отсутствие других физических симптомов и боль в странное время могут указывать на эмоциональное расстройство. В этом случае поговорите с ребенком о том, что его беспокоит.Педиатр также может посоветовать способы помощи и, при необходимости, направить ребенка к терапевту, психологу или психиатру.
Когда звонить врачу
Независимо от источника, к боли в животе следует относиться серьезно. Не все боли требуют обращения к врачу, но вот некоторые признаки того, что медицинская помощь требуется от AAP:
- Боль в животе, которая возникает внезапно или сохраняется
- У ребенка есть другие симптомы, такие как изменение кишечника, рвота, лихорадка (температура 100.4 ° F или выше), боль в горле или головная боль
- У ребенка младше 1 года проявляются признаки боли в животе, например, ноги подтянуты к животу, или необычный плач
- У ребенка в возрасте 4 лет и младше периодически возникает боль в животе
- Если живот боль будит ребенка или мешает ему спать
10 медицинских симптомов, которые нельзя игнорировать
Время от времени мы все плохо себя чувствуем. Иногда причина кажется очевидной: мы простудились или простудились. Мы перестарались в спортзале.Периодическая боль или боль, першение в горле или общее ощущение бала — это нормально и неизбежно. Это часть жизни.
Но бывают случаи — и признаки — когда ваше тело говорит вам (действительно настаивает), что сейчас самое время обратить внимание, что что-то серьезно не так и вам нужно немедленно обратиться к врачу. Ниже приведены 10 симптомов, которые нельзя игнорировать. Это тревожный сигнал, чтобы как можно скорее обратиться за медицинской помощью.
Не увольняйте их. Эти симптомы могут оказаться ничем серьезным, но вы не узнаете этого наверняка, не посмотрев на врача.Они могут сигнализировать о серьезном заболевании или даже о надвигающейся угрозе жизни.
-
Боль в груди : сильный дискомфорт, похожий на сдавливание, давление или стеснение. Может сопровождаться болью, отдающей вниз по руке, тошнотой, рвотой, потоотделением или затрудненным дыханием. Что это может означать : Сердечный приступ. Другие возможности включают желудочно-кишечный рефлюкс или ГЭР (иногда называемый кислотным рефлюксом), который возникает, когда содержимое желудка возвращается обратно в пищевод.ГЭР не опасен для жизни, но может перейти в хроническое состояние. - Одышка : внезапное ощущение, что вы дышите быстрее, чем обычно, без очевидных объяснений и без хорошего эффекта. Ухудшается, когда вы лежите или напрягаетесь. Хрипы или затрудненное дыхание Что это может означать : сгусток крови или эмболия в легких или хроническая обструктивная болезнь легких, оба очень серьезные. Другие возможности включают астму, бронхит, пневмонию и крайние эмоциональные расстройства или беспокойство.
- Внезапная сильная головная боль : Эта головная боль не похожа ни на что из того, что вы чувствовали раньше, достигает своего пика через секунды или минуты. Что это может означать : Аневризма или разрыв кровеносного сосуда в головном мозге. Требуется немедленная медицинская помощь. Другие возможности включают менингит или опоясывающий лишай.
- Необъяснимая потеря веса : потеря более 5 процентов массы тела без попытки менее чем за шесть месяцев. Что это может означать : Рак.Многие виды рака характеризуются тяжелой нежелательной потерей веса. Другие возможности включают эндокринные нарушения, диабет и клиническую депрессию.
- Необычное кровотечение : Например, ректальное кровотечение или черный или дегтеобразный стул. Или кровавая рвота. Что это может означать : Язвы и рак толстой кишки могут вызвать ректальное кровотечение; Рак желудка, легких и пищевода может вызвать кровавую рвоту. Другие возможности включают геморрой. Кашель с кровью может быть связан с бронхитом, пневмонией или туберкулезом.Кровь в моче может быть результатом инфекций мочевого пузыря или почек. Вагинальное кровотечение в постменопаузе может быть связано с ростом полипов или миомы.
- Высокая или стойкая лихорадка : Если температура достигает 103 градусов по Фаренгейту или выше, без исключения необходимо немедленно обратиться к врачу. Также следует проверить субфебрильную температуру (где-то около 100 градусов) в течение нескольких недель без очевидной причины. Что это может быть : Лихорадка является частью защиты вашего организма от инфекций, но очень высокая температура может сигнализировать о серьезном заболевании, от инфекции мочевыводящих путей и пневмонии до эндокардита (воспаления внутренней оболочки сердца) и менингита.Постоянная субфебрильная температура может быть признаком инфекции носовых пазух или некоторых видов рака, например лимфомы и лейкемии. Другие возможности включают вирусную инфекцию, которая в зависимости от вируса и общего состояния здоровья человека может потребовать госпитализации.
- Внезапное замешательство : Или необъяснимые изменения личности, агрессия или неспособность сосредоточиться. Что это может быть : Худший сценарий — опухоль головного мозга или кровотечение в головном мозге. Еще одна возможность — инсульт, особенно если спутанность сознания сочетается с онемением или слабостью лица, рук или ног и невнятной речью.В таком случае необходима немедленная медицинская помощь, чтобы снизить вероятность необратимого повреждения головного мозга. Другие возможности включают реакции на новые лекарства или взаимодействие между лекарствами или алкоголем. Причинами также могут быть аномальное кровяное давление, низкий уровень сахара в крови и обезвоживание.
- Отек ног : Постоянная скопившаяся жидкость (отек) в конечностях. Что это могло бы быть : Опухшие ноги — симптом многих заболеваний, но, пожалуй, больше всего беспокоит сердечная недостаточность.Сердце просто не обеспечивает надлежащую циркуляцию крови по телу, из-за чего часть крови и других жидкостей скапливается в конечностях. Другие возможности включают проблемы с венами и гипотриоз (недостаточное количество гормона щитовидной железы).
- Внезапная или сильная боль в животе : Сосредоточена вокруг пупка. Резко и неожиданно. Что это может быть : Аневризма или разрыв аорты, то есть выпуклость аорты, самой большой артерии в организме. В качестве альтернативы, это может быть перфорация внутренних органов (желудка, кишечника или другого полого органа), обычно из-за язвы.Или кишечная ишемия, что означает, что кровоток в кишечнике замедляется или останавливается, вызывая кислородное голодание в пораженных тканях.
