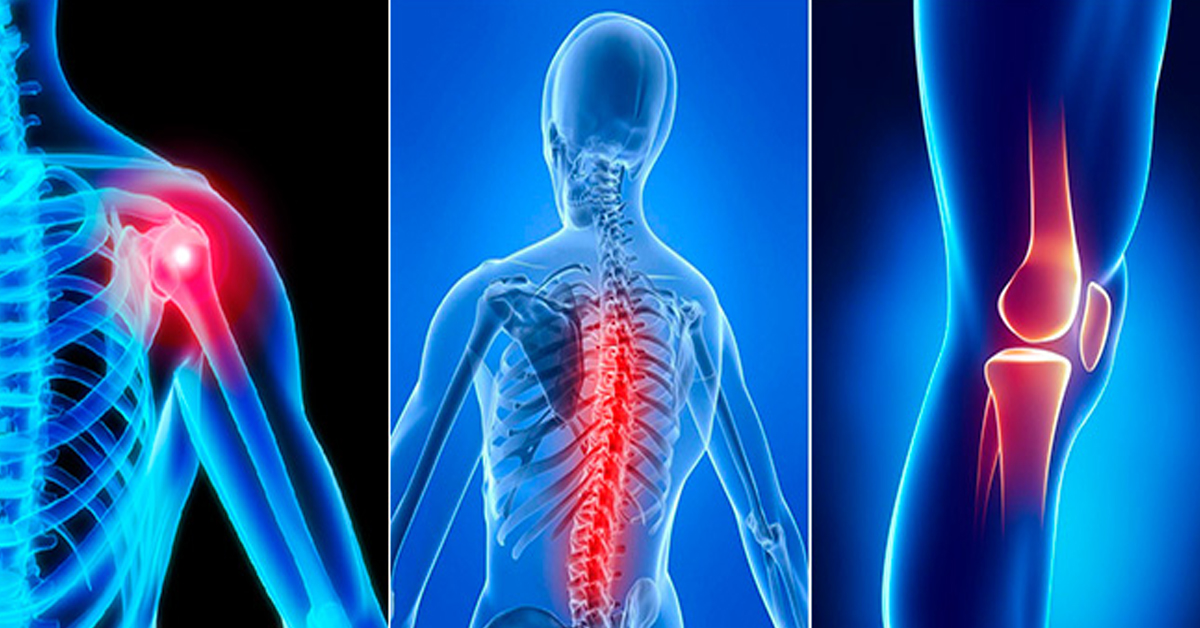
Почему болят суставы — причины, лечение и профилактика
Количество просмотров: 209 895
Дата последнего обновления: 22.03.2021 г.
Среднее время прочтения: 9 минут
Содержание:
Болезни, из-за которых возникают боли в суставах
Лечение боли в суставах
Медикаментозные методы
Препарат Мотрин® при болях в суставах
Образовательное видео «Боль в суставах»
Более половины людей старше 40 лет регулярно испытывают боль в суставах. Причины обусловлены механическими травмами, длительным переохлаждением, возрастными изменениями в костных тканях, чрезмерными физическими нагрузками, вирусными/инфекционными заболеваниями, генетической предрасположенностью, вредными привычками и др. Также появлению боли в суставах способствует работа во влажных условиях, на холоде и т. д.
Болезни, из-за которых возникают боли в суставах
Боль в суставе, которая возникает без объективной причины, носит название «артралгия». Она может появиться вследствие ревматических, инфекционных, аутоиммунных, неврологических заболеваниях и ряда других причин. Проявлять себя болью могут многие патологии:
- реактивный артрит – воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовых, ЖКТ). Возникает чаще всего у людей 20-40 лет. Проявляется острой болью при сгибании, покраснением кожи над пораженным суставом, отечностью тканей, повышенной температурой тела. Реактивный артрит, который включает в себя следующие симптомы: артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдромом Рейтера;
- ревматоидный артрит – относится к аутоиммунным заболеваниям, затрагивает коленные и локтевые суставы, стопы и кисти. Отличается постоянной болезненностью в пораженной области. Суставы деформируются, отекают, на коже появляются ревматоидные узелки.
 У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки;
У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки; - псориатический артрит – считается генетически обусловленной патологией. Болезнь чаще всего распространяется на стопы и пальцы рук, причем правый и левый суставы поражаются несимметрично. Характерно наличие бляшек, багрово-синюшного оттенка на больных участках;
- остеоартроз – относится к наиболее распространенным болезням невоспалительного происхождения. Затрагивает тазобедренные, коленные, лучезапястные суставы. Основные проявления: ноющая боль, хруст и скованность, которая становится заметнее при нагрузке. Над больной областью отекают ткани, отмечается повышение температуры тела;
- подагра – болезнь, которая передается по наследству. В основе ее возникновения лежит нарушение обмена веществ, приводящее к отложению солей. Чаще всего патологические изменения наблюдаются в голеностопных суставах, на локтях и на больших пальцах ног. Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца;
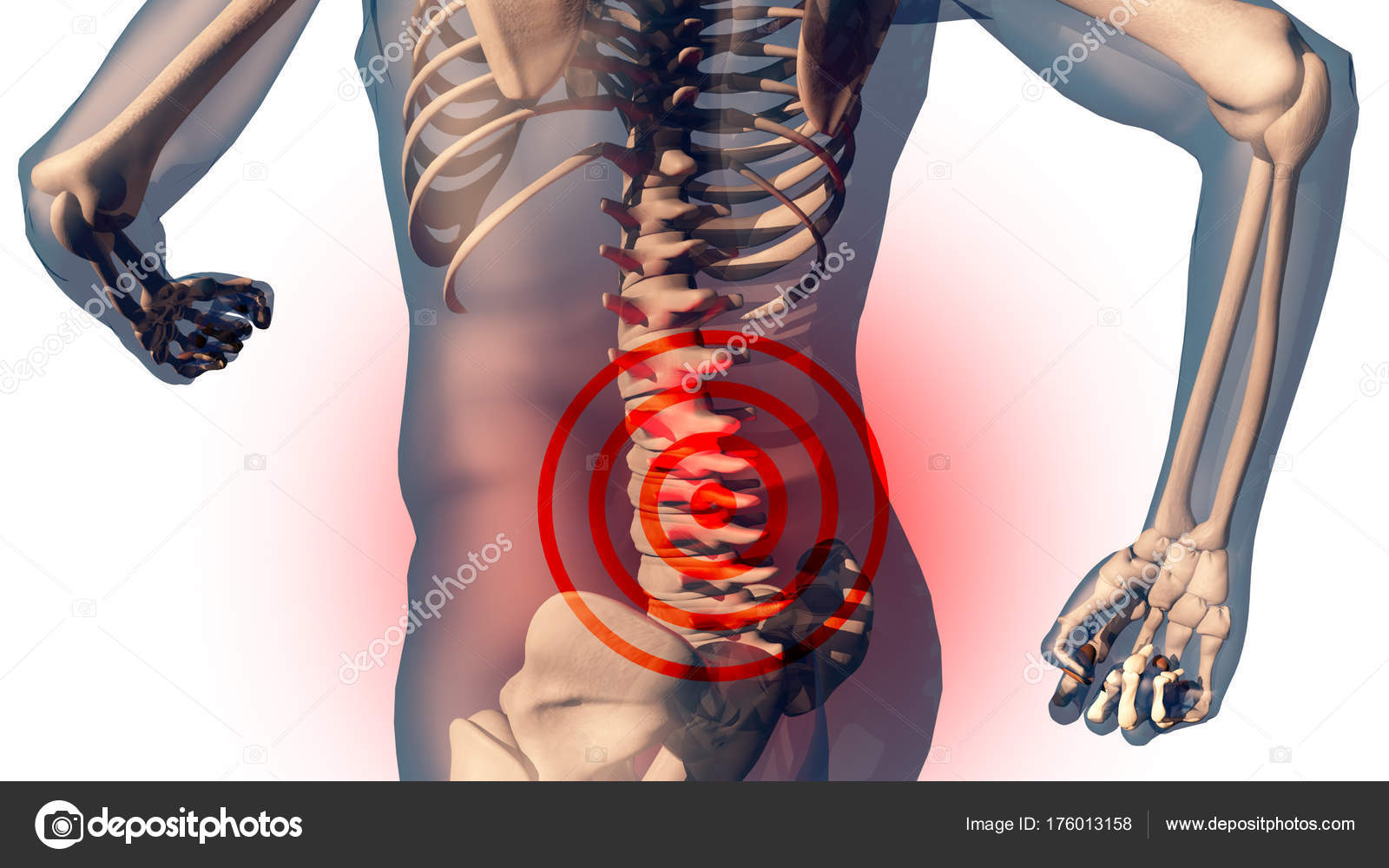
- анкилозирующий спондилоартрит (или болезнь Бехтерева) – относится к воспалительным заболеваниям и характеризуется постепенным повреждением суставов различных отделов позвоночника. При этой патологии в суставах со временем образуется рубцовая ткань с отложившимися на ней солями, что значительно ограничивает подвижность. У человека держится температура, сильно страдает осанка, боли в крестце и пояснице более выражены по ночам. Спинные мышцы становятся скованными в состоянии покоя, отмечается болезненность в грудной клетке, особенно при глубоком вдохе. Причины до конца не ясны. Чаще встречается у мужчин 20–40 лет. При отсутствии лечения значительно нарушается подвижность позвоночника, вплоть до полной его неподвижности;
- посттравматический артрит – может затрагивать любые суставы: плечевые, голеностопные, тазобедренные, коленные и др. Является последствием вывихов, переломов и растяжения связок, повреждения сухожилий, сильных ушибов.
 При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений;
При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений; - остеоартрит – встречается преимущественно у людей старше 50 лет, так как вызывается постоянными нагрузками на суставы. Проявляется болезнь болями, покраснением кожи и отеками.
Отдельно следует сказать о лекарственной артралгии, которая относится к временным болезненным состояниям. Она так же, как и описанные выше патологии, проявляется сильными болями в суставах, но ее причиной выступает прием определенных лекарств: антибиотиков, транквилизаторов и некоторых других групп. Особенно часто подобное осложнение отмечается при высокой дозировке препаратов.
Наверх к содержанию
Лечение боли в суставах
Боли в суставах могут быть обусловлены механическими травмами, длительным переохлаждением, возрастными изменениями в костных тканях, чрезмерными физическими нагрузками, вирусными/инфекционными заболеваниями, генетической предрасположенностью, вредными привычками и др. Поставить точный диагноз, проведя необходимые исследования, в состоянии только врач. Самостоятельно определить, как лечить боли в суставах в каждом конкретном случае, невозможно, так как причины появления разных болезней отличаются. Обращаться за помощью к специалистам нужно при первых признаках заболевания, это поможет вовремя провести лечение и избежать тяжелых необратимых деформаций.
Наверх к содержанию
Медикаментозные методы
К этим методам относится применение мазей, таблеток, растворов для инъекций, пластырей, свечей. Рассмотрим более подробно медикаментозные методы лечения, которые врачи сегодня рекомендуют своим пациентам.
Нестероидные противовоспалительные средства. НПВС не содержат гормонов. Их главное назначение – устранить боль, уменьшить воспалительную реакцию. Они не влияют на скорость патологического процесса и не контролируют его, но хорошо убирают такие сопутствующие симптомы, как острая боль и местное повышение температуры. Обычно НПВС принимают в виде таблеток или наносят в виде кремов или мазей на больную область. При тяжелых состояниях лучший способ введения – инъекции непосредственно в пораженный сустав.
Обычно НПВС принимают в виде таблеток или наносят в виде кремов или мазей на больную область. При тяжелых состояниях лучший способ введения – инъекции непосредственно в пораженный сустав.
Показания для применения НПВС: артриты всех типов, артроз, синдром Рейтера, остеоартроз, боли после хирургического вмешательства на суставах. Эти препараты помогают быстро обезболить беспокоящую область, если принимать их в нужных дозировках. Длительное применение НПВС в корректных дозировках возможно после консультации с врачом.
Глюкокортикоиды. Эти лекарства обладают обезболивающим, противовоспалительным, противоаллергическим и иммунорегулирующим эффектами. При болях в суставах они применяются двумя способами:
- системно – посредством внутримышечных или внутривенных инъекций;
- локально – путем внутрисуставных инъекций.
К показаниям к применению относятся ревматоидный артрит, подагра, остеоартроз, синовит и другие состояния, сопровождающиеся сильной болью. Глюкокортикоиды считаются второй линией лечения после НПВС, если они оказываются недостаточно эффективными по прошествии двух недель. Применение глюкокортикостероидов возможно только в соответствии с рекомендацией врача по указанной им схеме
Относительными противопоказаниями для использования глюкокортикоидов считаются язвенная болезнь, сахарный диабет, сердечная недостаточность, артериальная гипертензия, эпилепсия. Но даже при перечисленных противопоказаниях возможно применение глюкокортикостероидов строго под наблюдением врача, если потенциальная польза от лечения превышает риск развития нежелательных явлений.
Хондропротекторы. Эти лекарства относятся к средствам с недоказанной эффективностью и безопасностью. В их состав включены биологически активные добавки, которые теоретически должны замедлять течение болезни, однако на практике получить нужные результаты пока не удалось.
Физиотерапевтические методы лечения
В арсенал методов врачей входят также стимуляция электрическим током, холодо- и теплотерапия, ультразвук. Их эффективность во многом зависит от причины и стадии заболевания. В некоторых случаях физиотерапия позволяет вернуть поврежденным суставам подвижность и уменьшить болезненность.
Их эффективность во многом зависит от причины и стадии заболевания. В некоторых случаях физиотерапия позволяет вернуть поврежденным суставам подвижность и уменьшить болезненность.
Хирургические методы лечения
При значительных разрушениях суставов может потребоваться операция, чтобы восстановить анатомию органа. Чаще всего больным проводят гемиартропластику (частичную пересадку кости) или полную замену сустава путем протезирования. Грамотно проведенное хирургическое вмешательство избавляет от боли, восстанавливает функции сустава и возвращает пациенту трудоспособность. Обычно к хирургическим методам лечения прибегают на последних стадиях заболевания.
Лечебная физкультура
ЛФК часто назначается врачами после операций на суставах и в качестве составной части комплекса лечения болей в суставах. Лечебная физкультура под контролем специалиста помогает решать сразу несколько задач:
- поддерживать подвижность сустава на должном уровне;
- постепенно увеличивать силу мышц и укреплять связки;
- развивать гибкость тела и контролировать вес;
- повышать выносливость сердечно-сосудистой системы.
Наверх к содержанию
Препарат Мотрин® при болях в суставах
Мотрин® – лекарственный препарат, относящийся к группе НПВС и способствующий снятию болезненных ощущений в суставах. Его действие также направлено против воспаления, поэтому с его помощью можно достичь избавления от отеков. Средство разрешено к применению у взрослых и детей старше 12 лет. Перед использованием Мотрин® следует ознакомиться с инструкцией к препарату и проконсультироваться с врачом.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Образовательное видео «Боль в суставах»
причины и лечение. Что делать, если болят сустав
Причины появления боли в суставах. Что делать, если болят суставы.
Что делать, если болят суставы.
Боль в суставах
Боль в суставе (или как ее называют по-другому – артралгия) — важный симптом при диагностике многих заболеваний. Именно она первой говорит о том, что в месте соединения костей начались серьезные изменения. Не всегда боль в суставе сопровождается отечностью, искривлением, сильной болезненностью при ощупывании или покраснения. На значительные ограничения в подвижности крупных суставов больной тоже не жалуется. Бывает и так, что даже рентгенологическое исследование не позволяет увидеть признаки воспаления. Но это не делает боль в суставе невинным симптомом: она может сигнализировать о тяжелых органических поражениях и даже патологиях, не имеющих отношения к состоянию самого сустава.
Как показывают статистические данные, резкие боли в суставах рук и ног начинают беспокоить каждого второго человека в возрасте старше 40-50 лет. У лиц, перешагнувших 70-летний рубеж, заболевания опорно-двигательной системы встречаются еще чаще — в 90 % случаев.
Причины боли в суставах
Возрастные изменения
В числе возможных причин болей — возрастные изменения суставов: хрящевая ткань истончается и теряет упругость, что вызывает болезненные ощущения и скованность движений. Также все меньше вырабатывается синовиальной жидкости, которая наполняет «капсулу» вокруг места соединения костей и смазывает сустав. В результате этого суставные поверхности могут начать соприкасаться, а сустав — изнашиваться. Без должной защиты и поддержки хрящей могут развиться остеоартроз и другие заболевания, которые сопровождает острая боль. Процесс возрастных изменений в суставе усугубляется неправильным питанием, слабым мышечным тонусом, наличием травм в прошлом, малоподвижным образом жизни или, наоборот, избыточными физическими нагрузками. Примечательно, что дискомфорт в суставах из-за возрастного фактора часто усиливается осенью и весной.
Физические нагрузки
Повышенные физические нагрузки можно рассматривать как самостоятельную причину, при которой даже молодые люди могут испытывать ноющую или острую боль в суставах. Интенсивные тренировки на пределе возможностей и тяжелый физический труд так или иначе оказывают негативное воздействие на опорно-двигательный аппарат. Даже при отсутствии травм чрезмерные нагрузки могут вызвать нарушения кровотока в синовиальной оболочке, окружающей сустав. Из-за этого хрящевая ткань перестает получать «питание» и истончается без возможности нормальной регенерации. Часто с такой проблемой сталкиваются профессиональные спортсмены и люди определенных профессий — строители, горнорабочие, механики и др.
Интенсивные тренировки на пределе возможностей и тяжелый физический труд так или иначе оказывают негативное воздействие на опорно-двигательный аппарат. Даже при отсутствии травм чрезмерные нагрузки могут вызвать нарушения кровотока в синовиальной оболочке, окружающей сустав. Из-за этого хрящевая ткань перестает получать «питание» и истончается без возможности нормальной регенерации. Часто с такой проблемой сталкиваются профессиональные спортсмены и люди определенных профессий — строители, горнорабочие, механики и др.
Заболевания
Различные заболевания также могут «ударить» по суставам. Так, суставные боли нередко подтверждают наличие ревматических процессов, при которых поражаются соединительные ткани организма. В этом случае болевой синдром выражен ярко в утренние часы и имеет тенденцию к уменьшению к вечеру. Самый сильный дискомфорт человек ощущает в мелких суставах кистей и стоп. По утрам больной часто страдает из-за того, что не может сразу встать и быстро ходить — его тело скованно.
У некоторых пациентов суставы болят после перенесенного воспалительного заболевания опорно-двигательной системы. В этом случае нужно просто дождаться, пока дискомфорт уйдет самостоятельно.
Если боли приступообразные, возникли неожиданно, усилились в течение суток и сохраняются нескольких дней, при этом ноет лишь один сустав на большом пальце стопы, можно заподозрить подагрический артрит, при котором в суставных структурах скапливаются кристаллики мочевой кислоты.
Если боль нарастает очень медленно, воспалительный процесс затронул область таза, колени, симптоматика усиливается во время выполнения физической работы и ослабевает ночью, то предположительный диагноз — «деформирующий остеоартроз».
Инфекционные заболевания также входят в числе причин суставных болей, например, после болезней кишечника человек может столкнуться с дискомфортом, при котором ломит все суставы тела. Подвижность в них сохраняется, но неприятный симптом держится несколько дней.
Если в организме человека имеются очаги хронических инфекций, тоже может ломить суставы.
Список менее распространенных причин суставных болей очень длинный и включает:
- метеозависимость;
- отравление тяжелыми металлами;
- продолжительный прием некоторых лекарственных препаратов;
- посталлергические реакции;
- психосоматические расстройства.
Классификация боли в суставах
Существует несколько классификаций суставных болей. По критерию локализации выделяют:
- моноартралгию — в этом случае поражен только один сустав;
- олигоартралгию — болят одновременно разные суставы, но не более четырех;
- полиартралгию — дискомфорт ощущается более чем в 4 суставах тела.
По характеру поражения патология может иметь невоспалительный и воспалительный характер. В отдельные группы выделяют поствоспалительные артралгии и псевдоартралгии.
Боли в суставах проявляются при разных обстоятельствах. Стартовые боли человек ощущает в самом начале движения — при попытке изменить положение конечностей, встать или идти с другой скоростью. Ночные боли беспокоят в период ночного отдыха, когда человек находится в покое. Такой дискомфорт часто становится причиной расстройств сна и сильно ухудшает качество жизни. Отраженные боли можно заметить в зонах, где на самом деле нет болезненных отклонений от нормального состояния. Существуют также механические боли, которые возникают во время или после выполнения определенных упражнений или действий.
Кроме того, боли в суставах различаются по характеру. Они бывают:
- тупыми и острыми;
- постоянными и преходящими;
- слабыми, умеренными и интенсивными.
Такая классификация в большей степени субъективная и зависит от индивидуальных особенностей организма человека.
Диагностика боли в суставах
Чтобы понять, почему болят суставы ног, рук, врач назначает пациенту ряд диагностических процедур.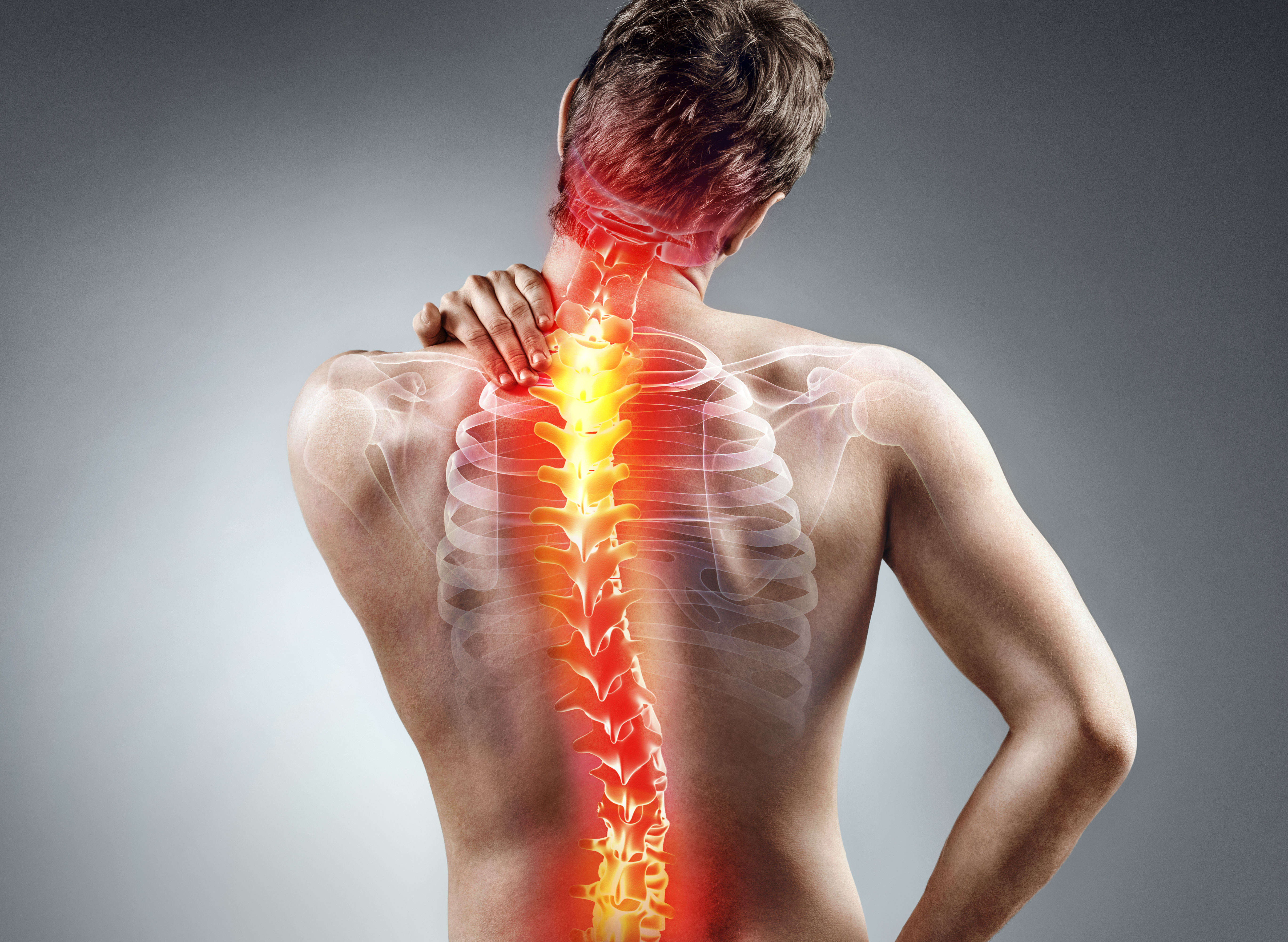 Для начала сдаются лабораторные анализы:
Для начала сдаются лабораторные анализы:
- Общий анализ крови. Дает возможность обнаружить отклонения с учетом характера поражения сустава и степени его выраженности.
- Биохимический анализ крови. При воспалениях суставов смотрят на уровни С-реактивного белка, фибриногена, общего белка, серомукоида, дифениламиновую реакцию, а также некоторые другие показатели, подтверждающие ревматический диагноз.
Дополнительно могут быть назначены следующие обследования:
- Рентгенография. Ее проведение обязательно при болезненных суставах, так как без снимков врач не может провести дифференциальную диагностику и оценить степень поражения костной системы;
- Компьютерная томография. Используется для изучения месторасположения травмированных или воспаленных зон костей;
- Ультразвуковое исследование – доступный метод диагностики, детально описывающий сустав и прилежащие к нему ткани;
- Артроскопия. Во время процедуры специалист визуально изучает строение сустава, его структуру, забирает образец тканей с нужного участка;
- Радионуклидное (радиоизотопное) сканирование. Эффективно на ранних стадиях заболеваний суставов;
- Артрография. Внутрь сустава врач вводит особые контрастные вещества (контраст может и не использоваться). Изменение начальной картины дает ему возможность судить о наличии пораженных отделов в труднодоступных частях сустава.
Если врач посчитает нужным, проводится биопсия — диагностический забор клеток из пораженной области.
Лечение боли в суставах
Лечение артралгии будет эффективным только в том случае, если доктора выяснят причину симптома, установят, о развитии какого заболевания он сигнализирует. Для снятия воспаления пациенту могут назначать:
- хондопротекторы – замедляют прогрессирование остеоартроза, блокируют дальнейшее разрушение суставного хряща, уменьшают воспаление; примером широко известного лекарства из данной группы является препарат Терафлекс®, в состав которого входят глюкозамин и хондроитина сульфат, компоненты активизируют регенеративные процессы в хряще, за счет чего боли постепенно сходят на нет, состояние больного улучшается;
- нестероидные противовоспалительные средства – устраняют болевые ощущения, препятствуют распространению воспалительных реакций, нормализуют температуру тела;
- миорелаксанты – призваны минимизировать скованность скелетной мускулатуры;
- антибактериальные препараты – используются при артритах инфекционной природы;
- витаминно-минеральные комплексы – для нормальной работы суставов и их скорейшего восстановления необходимы витамины D, А, Е, С, группы В.
 Также важны кальций, магний и селен;
Также важны кальций, магний и селен; - гормональные препараты — стероиды – используются при выраженном и сильном воспалении, в случае отсутствия эффективности лечения нестероидными препаратами.
Параллельно с приемом таблеток, внутримышечным и внутривенным введением лекарственных средств пациенту могут назначаться согревающие, обезболивающие и противовоспалительные мази и крема.
Если боль нестерпимая, возможно выполнение блокады нервных окончаний. Во время процедуры используются сильнодействующие лекарства, которые помогают на некоторое время забыть о болевых симптомах.
Среди дополнительных методов терапии суставных болей можно выделить:
- лечебную физкультуру;
- массаж;
- мануальную терапию;
- механотерапию;
- вытяжение суставов с помощью специального оборудования;
- диету.
Из физиотерапевтических процедур больному показаны:
- ударно-волновая терапия;
- лазеротерапия;
- фонофорез;
- миостимуляция;
- магнитотерапия и другие.
«Терафлекс» от боли в суставах
Линейка препаратов «Терафлекс» создана специально для решения проблем со здоровьем суставов.
Препараты «Терафлекс» относятся к группе хондропротекторов, то есть лекарств, предотвращающих разрушение хрящевых тканей суставов, которое может быть связано как с возрастными изменениями, так и повышенными физическими нагрузками, а также рядом других причин. Хондропротекторы способствуют восстановлению суставов, снимают воспаление и боль, препятствуют дальнейшему развитию болезни. Препараты линейки «Терафлекс» не просто облегчают симптомы, а воздействуют непосредственно на причину боли и скованности суставов.
почему болят суставы, что делать и как можно избавиться от болей?
По статистике, с жалобами на боль в суставах — артралгию — обращается примерно 50% людей старше 40 лет, а после 70 лет симптом проявляется уже в 90% случаев[1].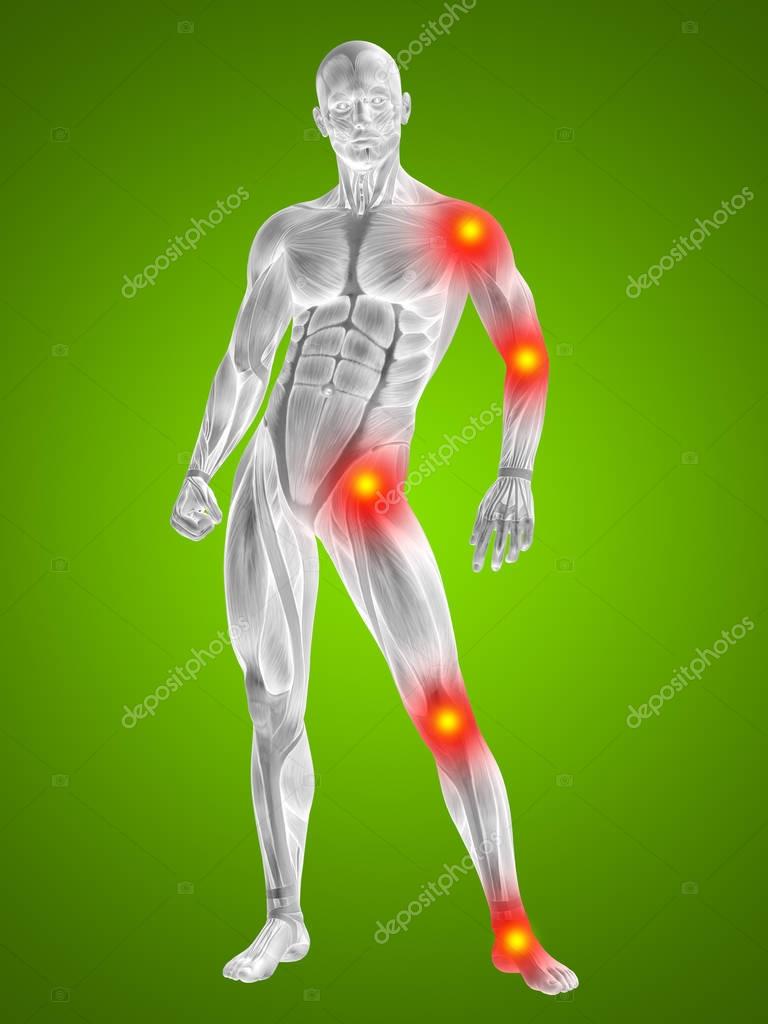 И это только официальные цифры, а ведь многие больные предпочитают заниматься самолечением и избегают посещения врачей. Но если больной уже перепробовал все методы европейской медицины без видимого прогресса, возможность избавиться от боли в суставах по-прежнему остается. Вот об этой возможности мы и расскажем.
И это только официальные цифры, а ведь многие больные предпочитают заниматься самолечением и избегают посещения врачей. Но если больной уже перепробовал все методы европейской медицины без видимого прогресса, возможность избавиться от боли в суставах по-прежнему остается. Вот об этой возможности мы и расскажем.
Почему болят суставы?
Боль в суставах возникает из-за раздражения нервных окончаний, идущих от синовиальной суставной сумки. Особенность структуры суставной ткани такова, что из-за большого количества этих окончаний и хорошего кровоснабжения сустав способен быстро отвечать болевой реакцией на прямые и опосредованные раздражители. В роли раздражителей могут выступать токсины, продукты аутоиммунных процессов, кристаллы солей и прочие воспалительные компоненты.
Благоприятным фоном для появления артралгии являются многие факторы, такие как возраст, естественным образом способствующий дегенеративно-дистрофическим изменениям в суставах, раздражение синовиальной оболочки костными разрастаниями (остеофитами), врожденные пороки и патологии, следствием которых стало неправильное формирование суставов, например, тазобедренная дисплазия, а также генетика, лишний вес, чрезмерные занятия спортом или, наоборот, малоподвижный образ жизни. Отдельную роль в возникновении боли играют травма сустава, растяжение сухожильно-связочного аппарата. Боль в суставе может вызываться сосудистыми расстройствами в результате смены метеоусловий или длительного мышечного спазма.
Иногда артралгия является отражением патологических процессов, происходящих в других внутренних органах — при стенокардии, опухоли в легких и инфаркте миокарда может наблюдаться боль в плечевом суставе, а при патологии органов малого таза нередко возникает боль в области крестца. Артралгия сопровождает острые вирусные заболевания — всем известна «ломота в костях» при гриппе, а также сопутствует некоторым болезням крови.
Причиной боли в суставах могут стать неврологические заболевания позвоночника, а также диффузные заболевания соединительной ткани, вызванные системными болезнями аутоиммунного характера — красной волчанкой, ревматоидным артритом.
Учитывая многообразие возможных причин, при появлении болей в суставах необходимо немедленно обращаться к врачу, чтобы квалифицированно провести комплексную диагностику и вовремя начать лечение.
На заметку
Действие некоторых медикаментов, например, антибиотиков пенициллинового ряда, транквилизаторов, противозачаточных препаратов, также может стать причиной артралгии. Для этого вида боли характерно симметричное поражение мелких суставов кистей рук. После прекращения приема препаратов боли исчезают.
Типы боли в суставах
Современная медицина разделяет боли в суставах по нескольким признакам в зависимости от времени их проявления, характера повреждения, обширности прогрессирования и локализации. Для разных заболеваний характерны разные типы суставных болей.
По времени проявления боли делятся на четыре типа:
- Ночные, или застойные, боли. Неприятные ощущения усиливаются в ночное время, когда организм отдыхает. Это вызвано тем, что из-за отсутствия движений возникает застой синовиальной жидкости в суставе, замедляется его кровоснабжение. Кроме того, мышцы, поддерживающие нормальное положение деформированной головки костей в суставе, переходят в расслабленное состояние, и боль усиливается.
- Механические боли. Они вызываются физическими нагрузками в течение дня или давлением на сустав. Обостряются такие боли обычно вечером, после ночного отдыха они проходят.
- Стартовые боли. С этим типом боли сталкивается большинство людей, но обычно их появлению просто не придают значения. Стартовые боли в суставах возникают при начале какого-либо движения, когда сустав до этого времени находился в состоянии покоя. При разогреве сустава боль стихает или проходит полностью.
- Отраженные боли. Возникают при болезнях внутренних органов или после родов у женщин.
По характеру повреждения сустава выделяют два типа болей: воспалительные и невоспалительные. Причиной возникновения первых служит реакция на инфекцию, аллергический или аутоиммунный процесс. Обычно такие боли сопровождаются припухлостью сустава, покраснением кожных покровов и повышением температуры тела. Отсутствие этих признаков, даже при наличии сильной боли в суставе, свидетельствует о ее невоспалительном характере.
Причиной возникновения первых служит реакция на инфекцию, аллергический или аутоиммунный процесс. Обычно такие боли сопровождаются припухлостью сустава, покраснением кожных покровов и повышением температуры тела. Отсутствие этих признаков, даже при наличии сильной боли в суставе, свидетельствует о ее невоспалительном характере.
По обширности прогрессирования суставные боли делятся на моно- олиго- и полиартикулярный тип. Моноартикулярные боли поражают только один сустав, олигоартикулярные — от двух до четырех, а полиартикулярной считается та боль, которая поражает более 5 суставов.
По локализации — общие и локализованные боли. Общая боль, также называемая диффузной, поражает несколько разных суставов одновременно и способна менять локализацию. Локализованная боль возникает в конкретном суставе, не меняя своего местоположения.
Для различных заболеваний характерны сочетания разных типов боли. Например, при ревматических заболеваниях, таких как болезнь Бехтерева, артралгия возникает чаще ночью, сразу в нескольких суставах по типу олиго- или полиартикулряной, боль при этом может «мигрировать», рецидивировать.
При дегенеративно-дистрофических заболеваниях суставов, то есть при деформирующем остеоартрозе (ДОА), боли носят механический характер, иногда появляются стартовые боли в первой половине ночи.
Для болей, вызванных инфекциями, характерен полиартикулярный характер, при этом боль может затрагивать то один сустав, то другой.
На заметку
Примерно у 14% пациентов, страдающих лейкемией, и у 25% пациентов с лимфомой наблюдаются выраженные суставные боли[2].
Диагностика
Установить истинную причину возникновения суставной боли можно только в процессе полноценного обследования. Прежде всего, нужно обратиться к терапевту, который, при необходимости направит к кардиологу, ревматологу, травматологу, хирургу-ортопеду и др. Диагностика состоит из нескольких этапов:
- изучение данных анамнеза для выявления связей с травмой, инфекцией, погрешностями в питании, гормональными сбоями и т.
 д.
д. - визуальное обследование, в ходе которого изучается внешнее состояние сустава, кожных покровов, измеряется температура тела;
- определение выраженности боли и их характера;
- исследование крови — общее и биохимическое — на наличие воспалительного процесса и других патологий;
- рентгенограмма суставов, с помощью которой устанавливается изменение рельефа поверхности сустава, наличие подвывихов, остеопороза, изменения высоты суставной щели, краевых костных разрастаний или дефектов и т.д.;
- денситометрия — определение плотности костной и хрящевой ткани с помощью УЗИ, МРТ и КТ;
- эндоскопия, или артроскопия, суставной полости;
- диагностическая пункция сустава или забор синовиальной жидкости для последующего лабораторного исследования.
Кроме этого, врач может назначить иммунологические исследования, пробы на определение антистрептолизина, анализ крови на систему HLA. Лечение назначается исключительно по результатам анализов.
Лечение при боли в суставах
Независимо от того, какое заболевание стало причиной возникновения артралгии, врачи обязательно назначают медикаментозное лечение, в первую очередь — нестероидные противовоспалительные средства (НПВС), если их приему не мешают нарушения свертываемости крови, острые заболевания ЖКТ (например, язва). НПВС снимают отек, гиперемию, понижают температуру и интенсивность развития воспалительного процесса. К таким препаратам относятся «Ибупрофен», «Диклофенак», «Мелоксикам», «Аспирин» и др. Кроме НПВС могут быть назначены сосудорасширяющие препараты («Актовегин», «Эуфиллин», «Липоевая кислота») для ускорения кровотока в очаге патологии и стимуляции процесса восстановления. Миорелаксанты («Тизанидин», «Толперизон», «Баклофен») назначают краткосрочно и только в том случае, если наблюдается перенапряжение окружающих сустав мышц, вызванное его скованностью или сдавливанием нервных волокон.
Стероидные гормоны — еще одна возможная составляющая медикаментозного метода.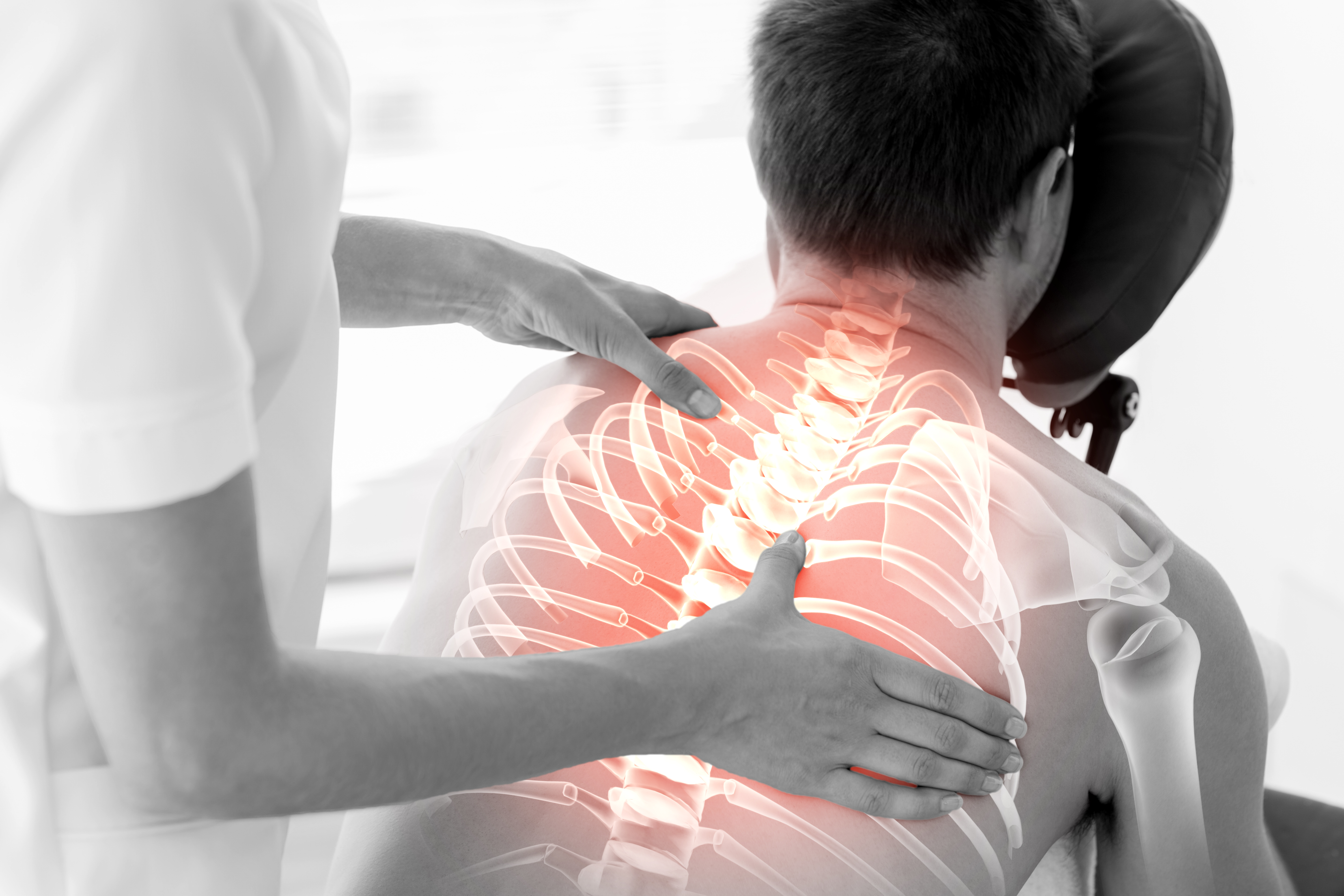 При выраженном болевом синдроме и активном воспалительном процессе, особенно в тех случаях, когда остальные лекарства оказываются неэффективными, врач может назначить «Гидрокортизон», «Целестон» или «Дипроспан» в виде инъекций в область сустава.
При выраженном болевом синдроме и активном воспалительном процессе, особенно в тех случаях, когда остальные лекарства оказываются неэффективными, врач может назначить «Гидрокортизон», «Целестон» или «Дипроспан» в виде инъекций в область сустава.
Важная группа лекарственных средств в лечении артралгии — хондропротекторы, обычно содержащие хондроитина сульфат и глюкозамин, входящий в состав синовиальной жидкости сустава. Они участвуют в процессе выработки новой костной и хрящевой ткани, способствуют исчезновению симптомов артрозов и других заболеваний.
Помимо инъекций и таблеток, врач может порекомендовать еще и лечебные кремы, и мази с активными действующими веществами. Однако следует помнить, что к больному суставу через кожу проникает не более одной десятой части лекарства, так что заменить таблетки и уколы мазями по определению невозможно.
Хирургические методы лечения артралгии — это серьезное вмешательство в работу организма и назначается оно в крайних случаях. К таким методам относится пункция сустава, в ходе которой врач с помощью специальной иглы удаляет воспалительную жидкость или вводит медикаменты в суставную полость.
- Артроскопический дебридмент методом эндоскопии позволяет через небольшие отверстия удалить из полости сустава омертвевшие ткани и промыть ее лечебными растворами.
- Околосуставная остеотомия относится к травматичным операциям. Показана тем больным, которым по тем или иным причинам невозможно провести протезирование сустава. Заключается она в надпиливании костей и последующем их сращивании под другим углом для уменьшения нагрузки на сустав.
- Эндопротезирование — это радикальный метод в лечении крупных суставов. В ходе операции пациенту устанавливают специальный биосовместимый протез сустава.
Физиотерапевтические методы. К ним относится ударно-волновая терапия, основанная на эффекте кавитации, при котором динамические импульсы стимулируют кровообращение, усиливают синтез костной ткани, разрушают отложения солей.
- Миостимуляция одновременно тренирует и расслабляет мышцы, которые окружают сустав, и способствует уменьшению боли, снятию нагрузки, сжиганию жировых отложений.
- Фонофорез — введение лекарственных препаратов местного действия в сочетании с ультразвуковой терапией для повышения эффекта их применения.
К основным реабилитационным методам лечения боли в суставах относятся кинезитерапия (лечение движением), массаж, механотерапия, тракционное лечение, рефлексотерапия, трудотерапия, психотерапия[3].
Кроме того, если боли в суставах являются отраженными, то есть вызваны заболеваниями внутренних органов, то необходимо успешное лечение основного заболевания.
Что делать, когда ничего не помогает?
К сожалению, часто встречаются такие ситуации, когда испробованы многие методы лечения, а пациента по-прежнему мучают боли в суставах. Это приводит к снижению качества жизни, человек становится неспособным выполнять привычные для него функции, страдает не только физически, но и морально, чувствуя себя практически инвалидом. В этом случае способно помочь обращение к традиционной китайской медицине. Китайские врачи имеют богатый опыт лечения подобных заболеваний, знания и умения накапливались на протяжении тысячелетий, а сегодня они еще и сочетаются с современными методами терапии.
Основная заповедь китайской медицины — сугубо индивидуальный подход. Пациенту будут назначены не просто те лекарства, которые предписаны диагнозом. Врач учтет все особенности организма, течения болезни и еще множество разных факторов вплоть до места проживания.
Сегодня китайские врачи успешно лечат артроз, остеоартроз, остеопороз, подагрический артрит, остеоартрит, ревматическую полимиалгию, спондилоартроз, дерматомиозит, полимиозит. Прежде чем приступить к лечению, пациент проходит комплексную диагностику — по пульсу, роговице глаза, состоянию кожи, локализации и степени боли и пр.
После получения точной картины развития болезни и других данных о пациенте, врачи приступают к терапии. Характерной чертой лечения у китайских специалистов является то, что при необходимости тактика лечения может быть изменена в любой момент — это главное отличие восточной медицины от западной.
Характерной чертой лечения у китайских специалистов является то, что при необходимости тактика лечения может быть изменена в любой момент — это главное отличие восточной медицины от западной.
Программа лечения может быть очень обширной. При артрозе коленного сустава (гонартрозе), например, одним из основных методов лечения является иглоукалывание, заключающееся в постановке металлических игл на биоактивные точки человеческого тела. Иглорефлексотерапия позволяет быстро снизить или полностью купировать болевые ощущения. Согласно китайской философии иглоукалывание помогает движению энергии «Ци», ответственной за состояние здоровья человека.
Совместно с иглоукалыванием применяется методика фитокомпрессов, для которых используются нагретые до определенной температуры концентрированные отвары лекарственных трав. Смоченные в них лоскуты ткани также прикладываются к биологически активным точкам на определенное время, способствуя их стимуляции. Фитотерапия предполагает, что состав препаратов подбирается индивидуально и может включать до 40 видов лекарственных трав.
Возможно назначение моксотерапии — прогревания активных точек полынными сигарами. Ее действие сродни действию иглоукалывания, при этом моксотерапия имеет также общеукрепляющий и успокаивающий эффект.
Что касается массажа, то при артрозе он назначается в обязательном порядке. Лечебный массаж туйна — второй базовый метод при устранении патологий суставов. Китайской медицине известно 7 способов проведения этого массажа, и доктор выбирает технику для каждого конкретного случая. Баночный массаж, или вакуум-терапия, производит воздействие на сустав на нескольких уровнях — обеспечивается приток крови, усиливается питание сустава, прогревание останавливает воспалительный процесс, а вакуум обеспечивает лимфодренаж, выводит из сустава соли, увеличивая его подвижность. Массаж наиболее эффективен в комплексе с иглоукалыванием.
Наряду с массажем могут быть рекомендованы занятия китайской гимнастикой тайцзицюань или цигун, чьи упражнения направлены именно на улучшение состояния суставов, увеличение их подвижности, укрепление и профилактику возникновения артралгии. Под наблюдением китайских специалистов заниматься этой гимнастикой могут люди даже с хроническими заболеваниями суставов.
Под наблюдением китайских специалистов заниматься этой гимнастикой могут люди даже с хроническими заболеваниями суставов.
Конечно, поездка в Китай для того, чтобы пройти курс лечения, может быть довольно затратной. Но сегодня в этом нет необходимости — во многих крупных городах открыты клиники традиционной китайской медицины, в которых работают квалифицированные специалисты в области болезни суставов.
Метеочувствительность: причины, симптомы и лечение
Метеочувствительность: причины, симптомы и лечение
Метеочувствительность (метеозависимость) — это реакция вашего организма на воздействие погодных (метеорологических) факторов. Это может быть снег, дождь или просто пасмурная погода, магнитные бури, вспышки на солнце и т. д.
Человек слишком восприимчив к колебаниям погоды из-за ослабленного иммунитета или хронических заболеваний. Чаще всего проблема с сердечно-сосудистой системой сопровождаются метеочувствительностью. Исследования показали, что организм реагирует не на саму погоду, а на ее резкое изменение. А недомогание может продолжаться на протяжении 4 суток. Зависит все от организма человека, его возраста, комплектации и наличия хронических заболеваний, даже характер играет роль в данной ситуации.
Симптомы заболевания
Различают множество симптомов. Все довольно индивидуально. И у каждого человека болезнь может проявляться по-разному. Это зависит от вашего иммунитета. Самые распространенные симптомы метеочувствительности:
Ощущается легкое недомогание;
- Потеря аппетита;
- Усталость;
- Боли в суставах;
- Мигрень;
- Головокружение;
- Шум в ушах и боль в глазах;
- Скачки давления;
- Обострение хронических заболеваний;
- Сердцебиение.
Иногда могут возникнуть боли в сердце из-за резких перемен погоды, есть вероятность того, что болезнь приведет к инфаркту. Во время вспышек на солнце и магнитных бурь многие люди обращаются в пункт скорой помощи. Отметили, что в такие дни происходит больше аварий на дорогах и обостряются неврозы и другие психические расстройства.
Во время вспышек на солнце и магнитных бурь многие люди обращаются в пункт скорой помощи. Отметили, что в такие дни происходит больше аварий на дорогах и обостряются неврозы и другие психические расстройства.
Типы метеочувствительности у человека
Стоит сказать, что есть несколько типов метеочувствительности, которые сопровождаются разными симптомами и последствиями. Первая степень недуга — это метеочувствительность. Она характеризуется ухудшением общего состояния организма. Человек может ощущать легкое недомогание. Ухудшение состояния никак не подтверждается общими анализами. Так что определить, что с человеком просто не возможно. Следующая степень заболевания — метеозависимость. В этом случае у человека можно наблюдать нарушение ритма сердца, возможны даже болевые ощущения. Будет изменяться артериальное давление. Оно может то понижаться, то резко повышаться. Человек находится в состоянии беспокойства. Последняя степень и самая тяжелая — это метеопатия. Она в свою очередь разделяется еще на пять типов метеочувствительности.
Мозговой тип. Такое состояние при метеочувствительности человек может описать следующим образом: ощущается шум в голове и ушах, головокружение, головные боли. Это не дает нормально работать или учиться. Состояние просто выбивает из колеи.
Астеноневротический тип. У человека отмечают изменение артериального давления. Можно наблюдать нарушение сна и постоянную раздражительность. У него повышенная возбудимость, которая может привести к различным нарушениям.
Неопределенный тип. При данном типе человек не может точно описать свое состояние. Он чувствует себя плохо, ощущает боли в суставах, недомогание, рассеянность, некую слабость, боль в мышцах. У него может ломить все тело.
Причины метеочувствительности
Всем не терпится узнать, почему же некоторые люди подвержены такой чувствительности к погоде. Человек — это часть природы, мы тесно связаны с внешней средой. Погода — это не только ясная или пасмурная погода. Мы чувствуем давление, влажность, магнитное и электрические поля. И все это влияет на наше состояние. То, что изменяется в природе на данный момент времени, влияет на наш организм. Мы ощущаем это каждой клеточкой тела. Метеочувствительность зависит от исходного состояния организма. Заболевание отмечают чаще всего у людей, которые редко бывают на свежем воздухе, ведут сидячий образ жизни и занимаются умственным трудом. У них слишком сужены зоны микроклиматического комфорта. При резком изменении погоды человек может чувствовать себя рассеянным, и он более расположен к различным вирусам (грипп, ангина и т. д.)
Погода — это не только ясная или пасмурная погода. Мы чувствуем давление, влажность, магнитное и электрические поля. И все это влияет на наше состояние. То, что изменяется в природе на данный момент времени, влияет на наш организм. Мы ощущаем это каждой клеточкой тела. Метеочувствительность зависит от исходного состояния организма. Заболевание отмечают чаще всего у людей, которые редко бывают на свежем воздухе, ведут сидячий образ жизни и занимаются умственным трудом. У них слишком сужены зоны микроклиматического комфорта. При резком изменении погоды человек может чувствовать себя рассеянным, и он более расположен к различным вирусам (грипп, ангина и т. д.)
Сильный ветер может вызвать перевозбуждение нервной системы, при этом раздражая рецепторы кожи. В последние годы изучение погодных условий на организм человека получило название — синдромная метепатология. У некоторых людей плохая дождливая погода оставляет отпечаток и на внешности. Лицо становится бледным и вид очень усталый.
Лечение и профилактика метеочувствительности
Если у человека есть хронические заболевания, то требуется, прежде всего, лекарственная профилактика во время неблагоприятных погодных условий.
Рекомендовано принимать солнечные и воздушные ванны. Больше времени находитесь на свежем воздухе. Это поможет вашему организму справиться с проблемой. Стоит заниматься лечебной физкультурой.
Стоит отметить, что здоровый образ жизни поможет избавиться от метеочувствительности. Необходимо укрепить свой иммунитет и защитные функции организма. Правильное питание и занятие спортом сыграют большую роль в данной ситуации. Помогает при метеочувствительности ходьба, бег, контрастный душ, дыхательная гимнастика, холодные обертывания.
Если ощущается пониженное артериальное давление, то стоит пропить поливитамины и приготовить настои трав (лимонник, элеутерококка и т. д.) или крепкий чай.
Во время плохой погоды старайтесь есть продукты, содержащие железо, калий, кальций и аскорбиновую кислоту. Ограничьте себя в употреблении соли.
Ограничьте себя в употреблении соли.
Стоит отметить, что от метеочувствительности нельзя полностью избавиться, но можно облегчить ее протекание.
Что делать при болях в суставах и спине — Российская газета
Росздравнадзор продолжает помогать читателям «РГ — Неделя» разбираться в том, как сохранить здоровье и выбирать правильное лечение. Сегодня речь пойдет о суставах и позвоночнике — на связанные с ними вопросы отвечает член общественного совета Росздравнадзора, директор Национального медицинского исследовательского центра травматологии и ортопедии им. Н.Н. Приорова, профессор, член-корреспондент РАН Николай Загородний.
Мне 77 лет, меня часто, особенно по ночам, беспокоят боли в спине, в руках, в ногах, настолько сильные, что я просыпаюсь и пью обезболивающие. Мази перепробовала все, врачи разводят руками, говорят, что у меня артроз. Разве артроз не лечится?
Раиса Захарова, Москва
Николай Загородний: Боли в суставах — одна из самых частых причин обращения пациентов за медицинской помощью, наиболее часто встречающиеся заболевания суставов — остеоартроз и остеохондроз позвоночника. Пациенты нередко употребляют для обозначения этой болезни простые термины — «артроз» или «отложение соли».
От остеоартроза в мире страдают, по разным оценкам, 12-20 процентов населения разных возрастов. Чаще всего (в 43 процентах случаев) поражается тазобедренный сустав, чуть реже — коленный (34,3 процента), около 11 процентов приходится на плечевой. Остальные 12 процентов — заболевания других суставов. Каждая третья инвалидность оформляется из-за артроза.
Его основные симптомы: боль в суставе, в начале заболевания она возникает периодически — например, при физической нагрузке, ходьбе, длительном стоянии, а проходит в состоянии покоя. При прогрессировании заболевания боль становится постоянной.
Причина возникновения этой болезни науке до сих пор неизвестна. Но можно назвать несколько профилактических мер, которые позволяют снизить риски ее возникновения: не перегружать суставы, избегать травм и не набирать лишний вес.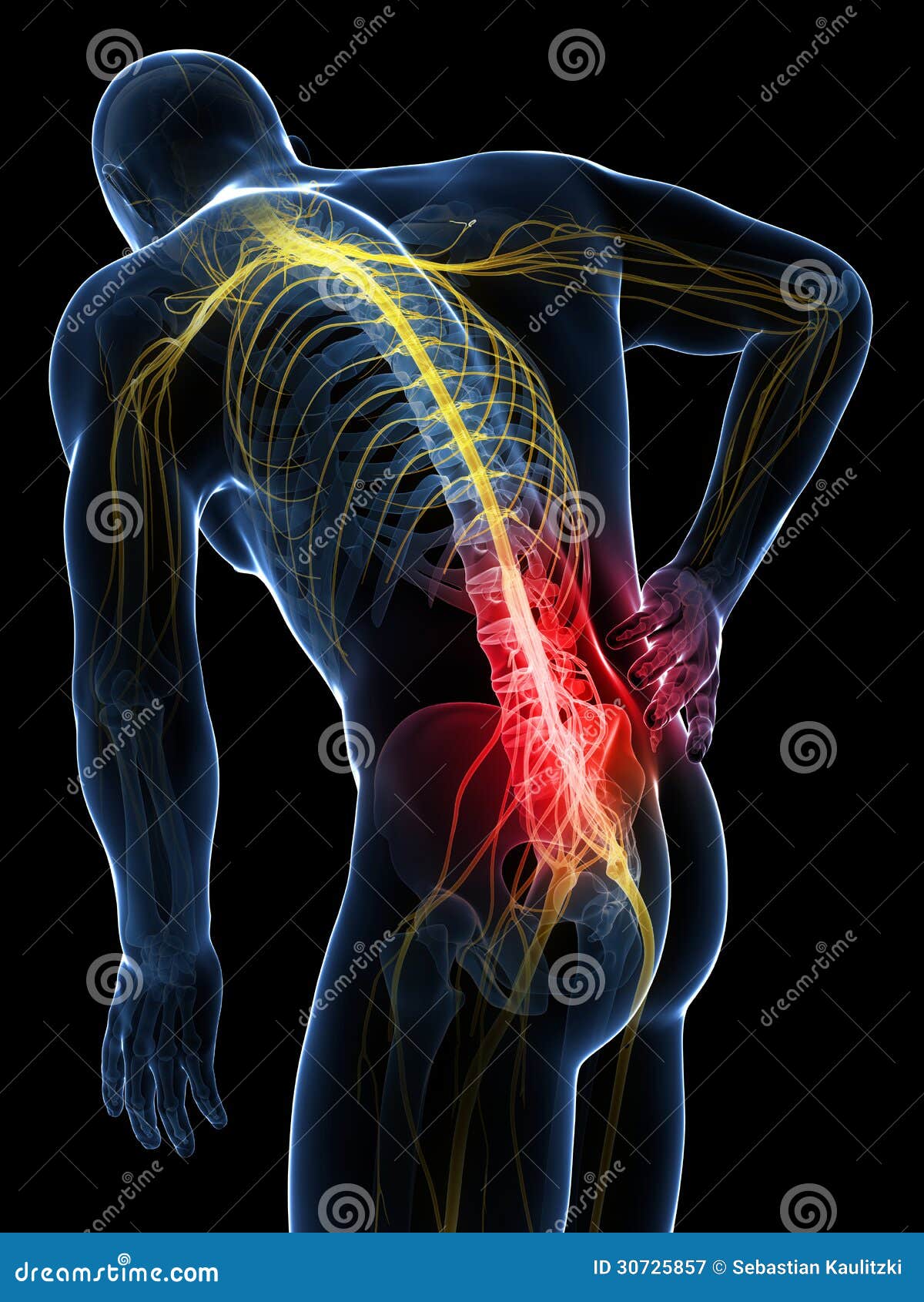 Люди с избыточным весом чаще страдают артрозом, особенно коленного и тазобедренного суставов.
Люди с избыточным весом чаще страдают артрозом, особенно коленного и тазобедренного суставов.
Также в зоне риска люди, которые рождаются с гипермобильностью связочного аппарата, очень подвижными связками — они сильно подвержены травматизации, что может способствовать развитию артроза. И молодые люди с диагнозом, которого нет в России, но есть за границей, — «спорт выходного дня». Это когда человек всю неделю ведет сидячий образ жизни, а потом в выходные идет, например, в фитнес-центр и начинает форсированно заниматься спортом, «срывая» себе суставы и спину. Так что если вы не занимаетесь спортом постоянно, изо дня в день, входить в него нужно очень аккуратно, постепенно.
Если суставы начали болеть, стоит придерживаться нескольких правил, позволяющих снизить на них нагрузку.
Во-первых, исключить бег, прыжки, глубокие приседания, длительное нахождение в положении «сидения на корточках». Ухудшают состояние суставов и усиливают боли быстрая и длительная ходьба, особенно по неровной и пересеченной местности, подъемы и спуски с гор, ходьба по лестницам.
Во-вторых, следует избегать поднятия и переноса тяжелых предметов.
В-третьих, надо носить удобную обувь, на низком (2-4 сантиметра) широком каблуке с мягкой эластичной подошвой — она позволяет гасить удар, который распространяется по конечности во время соприкосновения пятки с землей.
В-четвертых, используйте индивидуально изготовленные стельки-супинаторы при патологии стоп (продольном или поперечном плоскостопии), а при нагрузках и длительной ходьбе — ортезы.
Лечится остеоартроз, как правило, комплексно: изменением двигательных стереотипов, снижением веса тела, разгрузкой пораженных суставов, лечебной гимнастикой и массажем, физиотерапией и лекарствами, которые должен подобрать врач.
В тяжелых случаях людям делают операции, в том числе по замене суставов.
У меня боли в спине, особенно на работе (сидячая работа в кабинете), и боли в ногах при ходьбе. Врачи посоветовали заняться фитнесом. Но я не могу из-за боли. Ставили блокаду, но помогло ненадолго. Согревающие мази запретили, а обезболивающие препараты мне не все подходят. Ничего определенного врачи не говорят. Есть ли простые методы для таких случаев, как мой?
Но я не могу из-за боли. Ставили блокаду, но помогло ненадолго. Согревающие мази запретили, а обезболивающие препараты мне не все подходят. Ничего определенного врачи не говорят. Есть ли простые методы для таких случаев, как мой?
Алексей Виктюнин, 36 лет, Москва
Николай Загородний: Остеохондроз тоже распространенное заболевание. Главный симптом — боль в нижней части спины, иногда она «стреляет» в ноги.
Это заболевание возникает из-за дефицита физических нагрузок или наоборот — их избыточной интенсивности (работа, связанная с подъемом или переносом тяжестей, занятия травматичными видами спорта). Также его появлению способствует избыточный вес, аномалии развития позвоночника, наличие грыжи межпозвоночного диска.
При возникновении таких болей ни в коем случае нельзя заниматься самолечением. Нужно сразу обратиться к врачу. Он должен провести обследование, в том числе направит на рентген, МРТ или КТ. После чего подберет подходящее лечение.
Возможно, вам понадобится исключить движения, которые провоцируют или усиливают боль. Следует выбирать те положения тела, которые не вызывают боль или ее уменьшают. Носить в остром периоде поясничный корсет (бандаж). Он служит для уменьшения боли, снимает нагрузку на позвоночник, стабилизирует положение. После прекращения острых болей целесообразно надевать корсет только перед большой физической нагрузкой. Постоянное ношение не рекомендуется, так как это может привести к ослаблению мышц.
Физиотерапевтические процедуры назначаются по рекомендации врача. Также понадобится лечебная гимнастика, упражнения для которой должен подобрать врач в индивидуальном порядке. Также врач может назначить лекарственную терапию.
Важно правильно питаться — лишний вес порождает риски для позвоночника
Для профилактики болей в спине нужно регулярно заниматься физическими упражнениями, гимнастикой, формирующей крепкий мышечный корсет вокруг позвоночника.
Избегать перегрузок, видов спорта, в которых возможны резкие движения, скрыта опасность поворота, скручивания или резкого вытягивания позвоночника. Не рекомендуется заниматься со штангой. Всегда разминаться до начала тренировок или гимнастики. Полезно плавание на спине в бассейне, использование полужесткого матраса и ортопедической подушки во время сна. И очень важно правильно питаться — излишний вес увеличивает нагрузку на позвоночник.
Свои вопросы для специалистов Росздравнадзора можно присылать по адресу: [email protected]
Зараженная коронавирусом рассказала о болезни: Люди: Из жизни: Lenta.ru
Медсестра из американского штата Колорадо, заразившаяся новой коронавирусной инфекцией, рассказала о том, как протекает болезнь. Об этом сообщает KDVR.
Материалы по теме
20:35 — 16 марта 2020
Лиза Мерк (Lisa Merck) заразилась во время отпуска на Гавайях. «В последний день перед возвращением я стала немного хлюпать носом», — вспоминает она. В самолете у нее стала ныть левая сторона тела. «Когда мы приехали домой, у меня болели мышцы, болели кости и особенно суставы», — рассказывает женщина. Она предположила, что это грипп, и сдала анализы, однако ее догадка не подтвердилась.
Самочувствие Мерк продолжало ухудшаться. В конце февраля ее стало тошнить, а в первых числах марта повысилась температура. После этого она обратилась в Центр по контролю и профилактике заболеваний и местный департамент здравоохранения, однако ее отказались проверять на коронавирус SARS-CoV-2, поскольку она не ездила за границу, не контактировала с зараженными людьми и не удовлетворяла критериям, при которых делают этот тест.
Через несколько дней у Мерк началась сильная одышка, она ощущала постоянную усталость. Вечером 8 марта она попросила мужа отвезти ее в больницу. По ее словам, ей становилось нехорошо, как только она поднималась на ноги. Женщина боялась, что упадет в обморок. В больнице у нее обнаружили вирусную пневмонию. 11 марта анализы подтвердили, что она заражена новой коронавирусной инфекцией.
У Мерк легкое течение болезни, при котором госпитализация не нужна, поэтому ее отправили домой. Женщину по-прежнему мучают мышечные боли, за время болезни она похудела на 2,3 килограмма. Ее и ее мужа обязали поддерживать самоизоляцию, не выходить на улицу и не встречаться с другими людьми, пока анализы не покажут, что она здорова.
По последним данным, из-за новой коронавирусной инфекции погибли более семи тысяч человек, выявлено более 185 тысяч случаев заражения. Вирус передается через мелкие капли, которые выделяются из носа или рта больного и оседают на окружающих предметах. ВОЗ рекомендует держаться на расстоянии более метра от зараженных людей, регулярно мыть или обеззараживать руки и не прикасаться ко рту, носу и глазам.
Больше интересного и удивительного — в нашем Instagram. Подписывайся!Почему ломит кости и что делать при ломоте с температурой и без — Lisa.ru
Чтобы найти причину смещения баланса (разобраться, почему ломит кости) и устранить ее, обследований, консультаций и снимков, а также упражнений будет недостаточно. Для этого необходимо обратиться к специалисту. Например, врач-остеопат поможет телу перестроиться так, чтобы оно восстановило нужный баланс.
Чтобы понять, как справиться с болью в костях, надо разобраться, как и почему она развивается. Давайте рассмотрим этапы развития дисбаланса, который характеризует этим симптомом.
Перегрузка по оси
Кости растут по определенным осям, и по этим же осям на них в норме приходится нагрузка. Если же осанка нарушена, и, скажем, вес тела приходится не по заданной природой оси — кость начинает испытывать избыточную нагрузку.
Например: у человека удалили аппендицит, и внизу живота остался шрам. Рубцовая ткань чуть тянет ткани на себя, и меняется позиция тазобедренного сустава. В результате на правую ногу приходится чуть большая нагрузка, чем на левую. И распределяется она не по оси (строго сверху вниз), а немного наискосок.
В результате перегрузки развиваются болевые ощущения, которые могут распространяться по всей оси бедренной кости. При этом ломит кости без температуры!
Рубцы от операций — далеко не единственная причина неравномерной нагрузки на кости. Среди неблагоприятных факторов: перенесенные травмы, воспалительные заболевания, изменение функции внутренних органов, родовые травмы и многое-многое другое.
Боль на периферии
Следующий этап развития ситуации — боль в области прикрепления мышц и связок. Перегрузка по оси кости вовлекает в напряжение мягкие ткани, которые крепятся к суставам: мышцы спазмируются, связки страдают. В этом случае ломит кости и суставы.
Рано или поздно к этому добавляется нарушение венозного оттока (мышца, как насос, участвующий в транспортировке крови, перестает справляться со своей функцией).
Влияние на костный мозг
Как говорили на уроках анатомии, внутри кости находится костный мозг — орган, отвечающий за кроветворение. Это активная часть иммунной системы.
В организме все взаимосвязано, и структурные изменения очень часто сопровождаются системными изменениями в работе всего организма. В частности, регулярная ломота в костях со временем может привести к нарушениям в работе костного мозга и иммунным нарушениям.
Такая масштабная патологическая цепочка, которая начинается всего-навсего с нарушения структуры опорно-двигательного аппарата, может приводить к десяткам разных заболеваний, среди которых, в частности, серьезные иммунные отклонения.
А причина, что ломит кости во всем теле, кроется в том, что кость испытывает такую нагрузку, к которой не приспособлена (но вынуждена подстраиваться).
Лечение по шагам
Чтобы справиться с болевыми ощущениями в костных структурах, необходим комплексный подход, и зависит он от того, насколько далеко уходит патологическая цепочка событий.
К каким врачам обращаться с этим болевым синдромом:
- Остеопат — врач, который может определить и устранить первопричину заболевания: где в теле произошел сбой, в результате которого сформировалась неправильная нагрузка на кости, и как восстановить нормальную структуру тела.
- Ортопед — доктор, помогающий восстановить здоровье связок и правильную подвижность суставов.
- Невролог — специалист, знающий как справиться с мышечной болью.
- Хирург — необходим в случае, если в патологический процесс вовлечены вены и нарушен отток крови.
- Терапевт — доктор, который поможет разобраться в проблемах с иммунитетом, при необходимости направит на консультацию к иммунологу или гематологу.
Когда причина не в балансе
Мы уже упоминали, что все это верно и необходимо иметь в виду, если температура нормальная. Но бывает другая ситуация.
Если ломит кости и температура повышенная, болит голова, то речь может идти о вирусном заболевании, которое провоцирует возникновение этих неприятных ощущений.
При гипертермии мышцы напрягаются, уплотняются, в них нарушается кровоток, и в мозг начинают поступать тревожные сигналы, которые воспринимаются как боль.
Не всегда речь идет о вирусной природе болей: они могут свидетельствовать и о болезнях эндокринной системы, и о заболеваниях крови, и о защемлении нервных ответвлений. Точный ответ сможет дать только врач после очного осмотра.
Упражнения для восстановления сбалансированной нагрузки на кости
Если вы задаетесь вопросом: «Что делать: ломит кости, болит спина, хвост отваливается», как говорилось в известном мультике, то воспользуйся нашими советами.
Помимо обращения к врачу нужно освоить простые упражнения, которые помогут восстановить утраченный баланс и обеспечить более равномерную нагрузку на костные структуры.
- Встаньте на обе ноги, направьте взгляд вперед, дышите носом. Оцените равномерность нагрузки на ноги. Потопчитесь на месте, не отрывая стопы от пола (как кошка, которая точит когти о диван). Сделайте 10 переминаний с ноги на ногу и снова оцените симметрию нагрузки. Отслеживайте, как меняется нагрузка на одну и другую ногу по мере того, как вы делаете упражнение.
- Сядьте на стул, спина прямая, взгляд устремлен вперед, дыхание носовое. Сравните, насколько симметрично распределен вес тела. «Пошагайте» на месте, чуть поднимая таз (как шагает пингвин). И снова сравните симметричность распределения веса тела. Такие простые «переваливающиеся» движения помогают телу найти новую точку опоры и перераспределить баланс.
- «Неваляшка». Упражнение выполняется сидя или стоя, взгляд вперед, дыхание носовое. Оцените симметрию тела. Покачайте головой: 10 раз — приближая подбородок к грудине и запрокидывая слегка назад. И 10 раз влево-вправо, как маятник. Сравните симметрию.
Делайте эти упражнения ежедневно утром и перед сном. И даже в течение дня, если вы постоянно испытываете статические нагрузки (например, работаете за компьютером). Они помогут вам перераспределять нагрузку на скелет равномерно.
Источники и литература:
1. Большая медицинская энциклопедия
2. Миалгии в терапевтической практике — подходы к дифференциальной диагностике, лечение. Н. А. Шостак, Н. Г. Правдюк, И. В. Новиков, Е. С. Трофимов
Эксперт
Ульяна Курчевневаврач-остеопат
Типы, причины, симптомы и лечение
Обзор
Что такое скелетно-мышечная боль?
Костно-мышечная боль — это боль, от которой страдают:
- Кости.
- Суставы.
- Связки.
- Мышцы.
- Сухожилия.
Скелетно-мышечная боль может быть острой, то есть внезапной и сильной.Или боль может быть хронической (продолжительной). У вас может быть локальная боль (в одной части тела) или она может затронуть все ваше тело.
Какие бывают типы скелетно-мышечной боли?
К наиболее распространенным типам скелетно-мышечной боли относятся:
- Боль в костях: травм, таких как переломы костей или других травм опорно-двигательного аппарата, вызывают боль в костях. Реже опухоль может вызывать боль в костях.
- Боль в суставах: Боль в суставах часто сопровождается скованностью и воспалением.У многих людей боль в суставах уменьшается во время отдыха и усиливается при физической активности.
- Мышечная боль: Мышечные спазмы, судороги и травмы могут вызывать мышечную боль. Некоторые инфекции или опухоли также могут вызывать мышечную боль.
- Боль в сухожилиях и связках: Связки и сухожилия — это прочные ткани, соединяющие суставы и кости. Растяжения, растяжения и чрезмерные травмы могут привести к боли в сухожилиях или связках.
Симптомы и причины
Что вызывает скелетно-мышечную боль?
Общие причины скелетно-мышечной боли включают:
- Переломы костей.
- Вывих сустава (когда что-то вынуждает сустав выйти из его правильного положения).
- Прямые удары по мышцам, костям или суставам.
- Травмы, вызванные чрезмерным перенапряжением.
- Плохая осанка.
- Растяжения.
Каковы симптомы скелетно-мышечной боли?
Ваши симптомы могут различаться в зависимости от причины вашей скелетно-мышечной боли. Общие симптомы включают:
- Боль и скованность.
- Жжение в мышцах.
- Усталость.
- Мышцы подергиваются.
- Боль, усиливающаяся при движении.
- Нарушения сна.
Диагностика и тесты
Как диагностируется скелетно-мышечная боль?
Ваш лечащий врач начинает диагностику с тщательного сбора анамнеза.Ваш лечащий врач может задать вам вопросы, чтобы определить:
- Если у вас есть другие симптомы, например сыпь или жар.
- Боль у вас острая или хроническая.
- Какие факторы усиливают или облегчают боль.
Затем ваш лечащий врач проводит практический осмотр, чтобы найти источник боли. Ваш провайдер может дотронуться до пораженного участка или переместить его.
Какие анализы я могу сдать при скелетно-мышечной боли?
Ваш лечащий врач может назначить другие тесты для определения основной причины боли.Эти тесты могут включать:
Ведение и лечение
Как лечится скелетно-мышечная боль?
Ваш план лечения будет зависеть от основной причины вашей скелетно-мышечной боли. Общие процедуры включают:
Могу ли я лечить скелетно-мышечную боль дома?
Ваш лечащий врач может посоветовать вам, как справиться с мышечно-скелетной болью в домашних условиях.Рекомендации могут включать:
- Горячая и холодная терапия.
- Обезболивающие, отпускаемые без рецепта.
- Укрепляющие и кондиционирующие упражнения.
- Упражнения на растяжку.
- Методы снижения стресса.
Какие лекарства используются при скелетно-мышечной боли?
Ваш план лечения может включать в себя такие лекарства, как:
Профилактика
Как я могу предотвратить скелетно-мышечную боль?
Поддержание прочности костей и суставов имеет решающее значение для предотвращения скелетно-мышечной боли.Вы можете работать, чтобы избежать скелетно-мышечной боли, если вы:
- Ограничьте повторяющиеся движения.
- Используйте хорошую осанку.
- Практикуйте правильную технику подъема.
- Регулярно делайте растяжку.
Существуют ли условия, при которых у меня повышается риск скелетно-мышечной боли?
Некоторые состояния могут увеличить риск скелетно-мышечной боли, в том числе:
- Артрит: Артрит вызывает хроническое воспаление суставов. Многие люди, страдающие артритом, испытывают боль в суставах и их скованность.
- Фибромиалгия: Фибромиалгия — это хроническое заболевание, которое вызывает сплошную скелетно-мышечную боль и усталость. Обычно люди с фибромиалгией испытывают боль в мышцах, сухожилиях или связках.
- «Туннельные» синдромы: Некоторые состояния вызывают компрессию нерва или защемление нервов. Несколько примеров этих состояний включают синдром канала запястья, синдром кубитального канала и синдром канала предплюсны. Часто к этим состояниям приводят травмы, вызванные чрезмерным использованием.
Перспективы / Прогноз
Каковы перспективы для людей с костно-мышечной боли?
Обычно скелетно-мышечная боль проходит при правильном лечении.Если основное заболевание вызывает скелетно-мышечную боль, лечение, что состояние может помочь симптомам облегчить.
Жить с
Когда следует обращаться за медицинской помощью для костно-мышечной боли?
Если боль мешает вашей повседневной деятельности или тому, насколько хорошо вы можете функционировать, поговорите с врачом.Немедленно обратитесь за медицинской помощью, если вы почувствовали сильную боль в результате внезапной травмы.
Как мне лучше всего научиться справляться с мышечно-скелетной болью?
Чтобы помочь себе справиться с мышечно-скелетной болью:
- Избегайте курения, которое увеличивает воспаление.
- Придерживайтесь здоровой, невоспалительной диеты.
- Уприте травмированную мышцу, сустав или кость.
- Делайте растяжку ежедневно или так часто, как посоветует врач.
- Принимайте обезболивающие в соответствии с предписаниями.
- Используйте лед и тепло, чтобы уменьшить отек и воспаление.
Записка из клиники Кливленда
Скелетно-мышечная боль может вызывать дискомфорт и мешать повседневной деятельности. Иногда внезапная травма, например перелом кости, вызывает сильную боль. У некоторых людей к боли приводят такие заболевания, как артрит или фибромиалгия. Независимо от того, является ли ваша скелетно-мышечная боль острой или хронической, правильное лечение может облегчить ваши симптомы.
Причины, лечение и когда обратиться к врачу
Существует множество потенциальных причин боли в костях, от ушиба или перелома кости до менее распространенных (хотя и очень серьезных) причин, таких как рак кости или инфекция.Хотя сопутствующие симптомы и качество вашей боли (например, резкая и колющая в сравнении с тупой и ноющей) могут дать ключ к разгадке «почему» боли в костях, для постановки точного диагноза часто необходимы визуализация и / или анализы крови.
После постановки диагноза будет следовать план лечения, который может включать в себя один из многих видов лечения, например, лекарства для облегчения боли, физиотерапию и / или хирургическое вмешательство.
Иллюстрация Александры Гордон, VerywellПричины
Кости представляют собой сложные живые ткани, состоящие из внутренней «губчатой» кости и окруженные твердой «компактной» костью.Мягкий костный мозг, который производит кости и клетки крови, находится в центре многих костей.
Заболевание в кости или заболевания, влияющие на минерализацию или ремоделирование кости, а также проблемы с костью (переломы, синяки или инфекции) могут вызывать боль.
Обычный
Чтобы понять потенциальные причины боли в костях, лучше всего начать с двух наиболее распространенных причин — ушиб кости и перелом кости:
Ушиб кости
Ушиб кости чаще всего возникает, когда кость ударяется о твердую поверхность, например, при падении с большой высоты.Это воздействие создает крошечные разрывы во внешнем слое кости в дополнение к кровотечению под надкостницей — тонким слоем ткани, покрывающей кость.
Помимо сильной боли в костях с невероятной нежностью на ощупь, часто возникают отек и изменение цвета.
Имейте в виду, что помимо травмы или травмы, остеоартрит является частой причиной ушибов костей. Это связано с тем, что по мере того, как хрящ между костями изнашивается или дегенерирует, кости начинают тереться друг о друга — травма, которая в конечном итоге может перерасти в синяк.
Перелом
Перелом — это сломанная кость, которая может возникнуть в результате травмы, ослабления кости из-за остеопороза или повторяющихся нагрузок на кость. Помимо острой колющей боли, которая усиливается при движении или при надавливании, вокруг перелома могут возникать отек и синяки. В некоторых случаях область перелома будет казаться деформированной.
Компрессионные переломы позвонков, также называемые переломами позвоночника, вызывают боль в спине и чаще всего встречаются у людей с остеопорозом.Эти переломы могут быть вызваны простыми задачами, такими как выполнение работы по дому, чихание или кашель.
Реже
Вот несколько менее распространенных причин боли в костях, многие из которых являются серьезными и требуют лечения более чем одного специалиста (например, хирурга-ортопеда и онколога).
Остеомаляция
Остеомаляция означает снижение минерализации костей и последующее размягчение костей. Это заболевание костей чаще всего возникает в результате дефицита витамина D.Тупая ноющая боль в костях при остеомаляции, хотя и не всегда, имеет тенденцию усиливаться от активности и веса.
Помимо общей боли в костях и болезненности, человек с остеомаляцией может испытывать одно из следующего:
- Слабость мышц
- Мышечные спазмы и судороги
- Переломы
- Затруднения при ходьбе и переходной походке
- Переломы из-за чрезмерного ослабления костей
Болезнь Педжета
Болезнь Педжета — это хроническое заболевание костей, которое поражает пожилых людей.При этом заболевании процесс ремоделирования кости (при котором старая кость удаляется и образуется новая) идет наперекосяк. Это приводит к образованию избыточной хрупкой кости или кости неправильной формы.
Хотя у многих людей с болезнью Педжета нет симптомов — их состояние часто выявляют случайно на рентгеновском снимке, выполненном с другой целью, — если симптомы действительно проявляются, боль в костях является наиболее заметной.
Имейте в виду, что, хотя болезнь Педжета может поражать любую кость в теле, она чаще всего поражает позвоночник, таз, бедренную кость (бедренную кость), плечевую кость (кость плеча) и череп.
Первичный рак кости
Боль в костях — наиболее частый симптом рака костей. Боль обычно сначала приходит и уходит, а затем становится постоянной. Помимо глубокой или тупой ноющей боли, которая усиливается ночью и во время физической активности, при раке костей может наблюдаться отек вокруг кости, потеря веса и утомляемость.
Первичные виды рака костей, от наиболее распространенных до наименее распространенных, включают:
И остеосаркома, и саркома Юинга чаще встречаются у детей и подростков.Хондросаркома чаще всего встречается у взрослых старше 40 лет.
Метастатический рак кости
Метастатический рак кости — это рак, который начинается в другом органе (чаще всего в груди, легком, щитовидной железе, почках и простате) и распространяется (метастазирует) в кости. Рак, который распространяется на кость, ослабляет ее, вызывая боль и делая кость более склонной к переломам.
Множественная миелома
Множественная миелома — это рак плазматических клеток, типа клеток иммунной системы, которые обычно вырабатывают антитела.Эти клетки ненормально и бесконтрольно растут в костном мозге и в конечном итоге вызывают множество симптомов, включая:
- Боль в костях (чаще всего ощущается в спине или груди и вызывается движением)
- Переломы
- Анемия
- Инфекция
- Проблемы с почками
- Неврологические проблемы
Лейкемия
При лейкемии аномальные клетки крови бесконтрольно растут в костном мозге человека. Этот избыточный рост раковых клеток приводит к перенаселенности костного мозга, что вызывает боли в костях и суставах.Ноющая боль в костях, которая чаще всего встречается при остром лимфобластном лейкозе, но может также возникать при остром миелоидном лейкозе или миелодиспластическом синдроме, обычно ощущается в длинных костях рук и ног, а также в ребрах.
Инфекция
Инфекция кости, называемая остеомиелитом, вызывает тупую боль в костях, а также отек, тепло, покраснение и болезненность вокруг пораженного участка. Также может присутствовать жар.
Остеомиелит может возникнуть в результате того, что бактерии в кровотоке заселяют кость или из-за инфекции, которая распространяется на кость из соседних мягких тканей или суставов.
Остеонекроз
Остеонекроз возникает, когда кровоснабжение кости нарушено, что приводит к гибели кости и клеток костного мозга и последующему разрушению кости. Помимо боли, часто бывает ограниченное использование пораженного участка. Например, при остеонекрозе бедра человек может хромать и нуждаться в трости или ходунках.
Помимо серьезной травмы или травмы, к наиболее распространенным факторам риска развития остеонекроза относятся:
Вазоокклюзионный кризис от серповидной анемии
Серповидно-клеточная анемия — это наследственное заболевание, вызванное мутацией в гене, кодирующем гемоглобин, белок, доставляющий кислород из красных кровяных телец к вашим органам и тканям.Аномальный гемоглобин у людей с серповидно-клеточной анемией (называемый гемоглобином S) приводит к образованию липких и жестких красных кровяных телец в форме полумесяца.
К сожалению, эти липкие, жесткие клетки прилипают к стенкам мелких кровеносных сосудов, в конечном итоге блокируя кровоток и доставку кислорода — феномен, называемый вазоокклюзионным кризисом (ЛОС) .
Боль в костях от ЛОС может быть сильной и ощущаться в ногах, руках и спине.
Триггеры переменны и часто неизвестны, но могут включать:
- Обезвоживание
- Погодные или воздушные условия, такие как холод, ветер или низкая влажность
- Путешествие в высокогорные места
- Напряжение
- Инфекция
Поскольку серповидно-клеточная анемия является генетическим заболеванием, вазоокклюзионные кризы могут начаться у младенцев в возрасте шести месяцев и продолжаться на протяжении всей жизни.
Когда обращаться к врачу
При любом типе боли в костях важно обратиться за медицинской помощью, особенно (и в более срочном порядке), если ваша боль сильная, постоянная, усиливается с течением времени или связана с отеком, покраснением, теплом, лихорадкой, непреднамеренной потерей веса или пальпируется. масса или комок.
Диагностика
Диагностика боли в костях обычно включает подробный анамнез, физический осмотр и один или несколько визуальных тестов. В зависимости от основного подозрения врача могут потребоваться анализы крови или биопсия.
История болезни
Во время приема вы можете ожидать, что ваш врач задаст вам несколько вопросов, связанных с вашей болью в костях.
Примеры возможных вопросов:
- Где находится ваша боль?
- Когда впервые стали заметны боли в костях?
- Сталкивались ли вы с недавней травмой или травмой?
- Ваша боль постоянная или приходит и уходит?
- Что-нибудь усиливает или облегчает вашу боль?
- Боль просыпается по ночам?
- У вас есть другие симптомы (например,g., лихорадка, потеря веса или мышечная слабость)?
Медицинский осмотр
Во время физического осмотра ваш врач осмотрит и надавит (пальпирует) место вашей боли, чтобы выявить болезненность, отек, изменение цвета, тепло, образования / уплотнения и деформацию.
Ваш врач также осмотрит окружающие мышцы и суставы и оценит вашу способность выдерживать вес и перемещать пораженную кость.
Анализы крови
При многих диагнозах боли в костях необходимы анализы крови.Например, чтобы подтвердить диагноз болезни Педжета, ваш врач назначит определение уровня щелочной фосфатазы в крови (который будет повышен из-за высокой скорости обновления костной ткани).
При подозрении на рак кости онколог назначит несколько анализов крови, особенно если рак метастатический и место первичного рака неизвестно.
Хотя это, конечно, не исчерпывающий список, некоторые из этих анализов крови, которые можно заказать, включают:
Наконец, для диагностики множественной миеломы врач назначит электрофорез белков крови и мочи.Эти тесты ищут аномальный белок, вырабатываемый плазматическими клетками, называемый моноклональным (M) белком.
Биопсия
Чтобы исключить различные диагнозы, такие как рак кости, инфекция или болезнь Педжета, может потребоваться биопсия кости. Биопсия включает в себя удаление небольшого кусочка пораженной кости и отправку его в лабораторию для исследования под микроскопом.
Чтобы диагностировать рак костного мозга, например лейкоз или множественную миелому, ваш врач выполнит аспирацию костного мозга и биопсию.
Imaging
Чтобы диагностировать причину боли в костях, могут быть назначены различные визуализирующие обследования.
Эти тесты могут включать:
Дифференциальная диагностика
В некоторых случаях бывает сложно отличить боль в костях от боли в суставах или мышечной боли, для чего существует множество возможных причин. Хорошая новость заключается в том, что наряду с осмотром врача, тесты визуализации (часто рентген или МРТ) могут окончательно определить, кость или мягкие ткани вызывают вашу боль.
Лечение
Схема лечения будет зависеть от вашего основного диагноза. Имейте в виду, что для многих диагнозов, связанных с костями, план лечения может быть довольно сложным и включать более одного вмешательства.
Стратегии самообслуживания
В то время как большинство диагнозов боли в костях требуют более передовых методов лечения, ушиб кости можно вылечить с помощью простых стратегий самопомощи (после исключения перелома):
- Отдых: Для оптимального заживления крайне важен отдых для пораженной кости.
- Лед: Наложение холодного компресса, мешка со льдом или замороженного горошка на ушибленную кость может уменьшить отек, скованность и боль.
- Опора: Если ушибленная кость находится рядом с суставом (например, колено), ношение коленного бандажа может обеспечить поддержку и стабильность.
Лекарства
Помимо облегчения боли в костях, ваш врач может использовать различные лекарства для устранения основной причины.
Обезболивающие
Чтобы облегчить боль в костях, ваш врач может порекомендовать тайленол (ацетаминофен) или нестероидные противовоспалительные препараты (НПВП), такие как Адвил (ибупрофен).При более сильной боли, например, связанной с раком, переломом или вазоокклюзионным кризом, ваш врач может назначить опиоиды, которые являются гораздо более сильными обезболивающими.
Бисфосфонаты
Тип лекарства, называемый бисфосфонатом, используется для лечения остеопороза, болезни Педжета и повреждения костей, вызванного раком. Бисфосфонаты действуют, блокируя абсорбцию костной ткани.
Антибиотики
Антибиотики, вводимые через вену (внутривенно), необходимы для лечения костной инфекции.
Витамин D
Лечение остеомаляции зависит от первопричины, но если это связано с дефицитом витамина D (наиболее распространенным), необходимы агрессивные добавки витамина D под наблюдением врача. К счастью, при восполнении запасов витамина D боль в костях может быть значительно уменьшена в течение нескольких недель.
Лечение рака
Химиотерапия является основным методом лечения острых лейкозов, а также используется при лечении рака костей.В зависимости от типа рака могут использоваться другие методы лечения.
Например, лечение множественной миеломы является сложным и часто требует приема нескольких препаратов, включая:
- Ингибитор протеасом — лекарство, нацеленное на клетки, такие как плазматические клетки, которые производят много белка.
- Иммуномодулирующий препарат — лекарство, которое использует вашу собственную иммунную систему для борьбы с раком.
- Стероид
Наконец, трансплантация стволовых клеток может рассматриваться при лечении лейкемии или множественной миеломы.
Серповидноклеточная терапия
Серповидно-клеточная анемия требует пожизненного лечения. Помимо обезболивающих, пациенты часто принимают антибиотики для профилактики и лечения инфекций, а также гидрею (гидроксимочевину), чтобы уменьшить количество вазоокклюзионных кризов.
Радиация
Лучевая терапия является ключевым методом лечения первичного и метастатического рака костей. Радиация убивает раковые клетки, тем самым облегчая боль и предотвращая дальнейшее повреждение кости.
Физиотерапия
Физическая терапия часто является ключевой частью терапии после заживления перелома (особенно крупного, например, бедра). Целью физиотерапии является укрепление и улучшение гибкости и подвижности окружающих мышц. Физиотерапия также полезна для улучшения прочности костей и улучшения здоровья у людей с остеопорозом или остеомаляцией.
В дополнение к различным упражнениям ваш физиотерапевт может использовать тепло, лед, массаж или ультразвук и порекомендовать вспомогательное устройство для облегчения боли и предотвращения падений (например,g., трость при поражении костей таза или ноги).
Хирургия
Хирургическое вмешательство может использоваться для диагностики различных болей в костях, таких как:
- Восстановление перелома кости
- Удаление поврежденных костей и тканей от инфекции
- Стабилизирующая кость от рака, который ослабил или сломал ее
- Удаление части кости для улучшения кровотока при остеонекрозе
Профилактика
Некоторые диагнозы боли в костях можно предотвратить, особенно переломы костей, возникающие в результате остеопороза.
Вот несколько стратегий для улучшения здоровья и прочности ваших костей:
- Придерживайтесь диеты, богатой кальцием.
- Обеспечьте надлежащее потребление витамина D (может потребоваться добавка). Институт медицины рекомендует ежедневно принимать 600 МЕ витамина D для взрослых в возрасте до 70 лет и 800 МЕ ежедневно для взрослых старше 70 лет.
- Ежедневно занимайтесь 30-минутными упражнениями с отягощениями (например, силовой ходьбой, танцами или поднятием тяжестей).
- Избегайте курения.
- Ограничьте употребление алкоголя.
Чтобы предотвратить ушибы костей, во время контактных видов спорта используйте защитное снаряжение (например, щитки, наколенники или налокотники) и ремни безопасности во время езды в автомобиле.
Слово от Verywell
Разобраться в самой сути боли в костях может быть довольно утомительным и трудоемким процессом. На пути к боли в костях — от диагноза к лечению — постарайтесь набраться терпения, обратиться за поддержкой и оставаться стойким.
болей в мышцах | Рак.Net
Мышечные боли, также называемые миалгией, являются возможным побочным эффектом рака и его лечения. Вы можете почувствовать боль в определенной части тела или почувствовать боль во всем теле. Некоторые мышечные боли доставляют легкий дискомфорт, а другие могут быть серьезными. Они могут длиться непродолжительное время или быть постоянными долгое время.
Мышечные боли могут повлиять на качество жизни человека и усугубить другие симптомы или побочные эффекты. рака. Они могут даже заставить некоторых людей прекратить лечение до его завершения.Если вы испытываете мышечные боли, поговорите со своим лечащим врачом. Управление симптомами — важная часть лечения и лечения рака. Это называется паллиативной или поддерживающей терапией.
Причины мышечной боли
Следующие факторы могут вызвать мышечные боли.
Рак. Некоторые виды рака чаще вызывают мышечные боли:
Опухоли, начинающиеся в мышцах, например некоторые виды сарком мягких тканей
Опухоли, давящие на мышцу
Рак, вызывающий выработку в организме слишком большого количества белых кровяных телец, например, некоторые типы лейкемии
Лечение рака. Следующие ниже методы лечения рака могут вызвать мышечные боли. По окончании лечения мышечные боли обычно проходят. В некоторых случаях мышечные боли могут быть поздним эффектом, что означает, что они возникают через месяцы или годы после окончания лечения рака.
Некоторые виды химиотерапии, такие как доцетаксел (Таксотер), иксабепилон (Иксемпра), паклитаксел (Таксол) и винкристин (Винкасар PFS)
Ингибиторы ароматазы, такие как анастрозол (Аримидекс), экземестан (Аромазин) и летрозол (Фемара), а также другие гормональные препараты, включая фульвестрант (Фаслодекс), ралоксифен (Эвиста), тамоксифен (Солтамокс) и торемифен (Фарестон)
Таргетная терапия, такая как трастузумаб (Герцептин) и T-DM1 или адотрастузумаб эмтанзин (Кадсила)
Иммунотерапия, такая как интерфероны, интерлейкины и ингибиторы CTLA-4 и PD-1 / PD-L1
Лучевая терапия
Прочие лекарства. Лекарства от симптомов, связанных с раком или других состояний, могут вызывать мышечные боли:
Препараты, называемые факторами роста лейкоцитов, помогают предотвратить заражение во время лечения рака. Сюда входят такие препараты, как филграстим (Granix, Neupogen, Zarxio), пегфилграстим (Fulphila, Neulasta) и сарграмостим (Leukine).
Препараты для лечения потери костной массы. К ним относятся бисфосфонаты, такие как алендронат натрия (Binosto, Fosamax), ибандронат натрия (Boniva), памидронат (Aredia), ризедронат (Actonel) и золедроновая кислота (Zometa).
Лекарства от холестерина, также называемые статинами
Побочные эффекты, связанные с раком. Симптомы или побочные эффекты, связанные с раком или его лечением, такие как усталость, слабость мышц, депрессия и обезвоживание, также могут вызывать или усугублять мышечные боли. Поговорите со своим лечащим врачом о любых побочных эффектах, которые вы испытываете.
Прочие факторы. У людей, больных раком, мышечные боли могут возникать и по другим причинам, в том числе:
Вирусные и бактериальные инфекции
Болезни, такие как ревматическая полимиалгия, волчанка и фибромиалгия
Чрезмерное использование мышц во время занятий, спорта или работы
Мышечные травмы в результате несчастного случая, например падения
Диагностика мышечной боли
Люди по-разному испытывают мышечные боли в зависимости от того, что их вызывает.Ваш врач оценит ваши симптомы и историю болезни. Он или она также проведет медицинский осмотр и задаст вам такие вопросы, как:
Где болит?
Когда мышечные боли прекращаются и начинаются?
Как долго у вас болят мышцы?
На что похожи мышечные боли? Скучный? Острый?
От чего ваши мышцы болят лучше или хуже?
Мышечные боли влияют на вашу способность выполнять повседневные задачи?
Если мышечные боли вызваны лечением рака, ваш врач может порекомендовать снизить дозировку или частоту или попробовать другую.
Если ваш врач не уверен, почему у вас болят мышцы, или они не проходят и не ухудшаются, он или она может порекомендовать определенные тесты, которые помогут выяснить причину. Сюда могут входить:
Анализы крови. Они могут показать, есть ли в вашем теле инфекция или другое состояние, не связанное с раком, которое может вызвать мышечные боли.
Компьютерная томография (КТ или CAT). Создает трехмерное изображение внутренней части тела.
Магнитно-резонансная томография (МРТ). Использует магнитные поля для создания детальных изображений тела.
Сканирование костей. Иногда бывает трудно отличить боль в костях от боли в мышцах. Если врач подозревает проблемы с костями, может быть проведено сканирование костей.
Немедленно обратитесь к врачу, если помимо болей в мышцах у вас появятся такие симптомы, как:
Это могут быть признаки серьезных заболеваний, требующих немедленной помощи.
Лечение и лечение мышечных болей
По возможности врачи лечат состояние, вызывающее мышечные боли.
Лекарства. Эти лекарства могут лечить мышечные боли или уменьшать боль:
Обезболивающие:
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (мотрин) и напроксен (напросин)
Ацетаминофен, например Тайленол
Миорелаксанты
Кортикостероиды, уменьшающие отек и воспаление
Антибиотики для лечения инфекций
Антидепрессанты от депрессии
Методы самопомощи и поддержки. Ниже приведены методы, которые могут помочь вам лучше справиться с мышечными болями. Некоторые из этих практик вы можете выполнять самостоятельно. Другие требуют, чтобы вы работали с лицензированным или сертифицированным специалистом. Поговорите со своим лечащим врачом, прежде чем пробовать эти методы.
Массаж. Массажист, имеющий опыт работы с людьми, больными раком, может сделать легкий терапевтический массаж, который может помочь облегчить мышечную боль. Вы или ваш опекун также можете выполнять простые техники массажа дома.
Физиотерапия. Физиотерапевт может лечить проблемы с мышцами и научить вас, как облегчить боль с помощью простых упражнений или приспособлений.
Упражнение. Легкие упражнения, наряду с растяжкой и укреплением, могут помочь расслабить мышцы и увеличить приток крови к ним.
Жара и холод. Горячие или холодные компрессы, грелки или пакеты со льдом могут помочь уменьшить дискомфорт от мышечной боли.
Техники релаксации. Мягкое дыхание или упражнения медитации могут улучшить расслабление и уменьшить мышечное напряжение, что может помочь уменьшить мышечные боли.
Отслеживайте результаты используемых методов, чтобы определить, какие из них лучше всего справляются с мышечными болями. Вы можете использовать диаграмму, подобную той, что приведена в буклете ASCO Answers по управлению болью, связанной с раком (PDF) , чтобы отслеживать свою боль.
Связанные ресурсы
Боль: причины и диагностика
Боль в суставах
Реабилитация
Типы дополнительных методов лечения
Дополнительная информация
Medline Plus: боли в мышцах
Присоединяйтесь к обезболивающему | Ведущий центр лечения и лечения боли
Ищете обезболивающее в суставах? Боль в суставах распространена среди взрослых и может включать боли в местах соприкосновения костей.Боль в суставах возникает при повреждении (травме) или заболевании соединений между костями. Ткани сустава, вызывающие боль, включают хрящи, кости, связки, мышцы и сухожилия.
С болью в суставах связан ряд общих состояний, таких как артрит (воспаление или боль в самом суставе), инфекции, заболевания и травмы в области сустава. Колени, плечи и бедра — одни из наиболее частых участков тела, подверженных проблемам с суставами. Пожилые люди чаще страдают от болей в суставах, чем молодые.
Боль может затронуть практически любой сустав тела. Уровень дискомфорта варьируется от легкого и кратковременного (острого) до изнурительного и хронического. Боль в суставах может негативно повлиять на качество жизни человека. Пациент может испытывать боль в одном или нескольких суставах тела. К счастью, есть много вариантов лечения боли в суставах.
Каковы лучшие методы лечения боли в суставах? В зависимости от причины вашей боли варианты лечения боли в суставах могут включать:
Лекарства, такие как НПВП (аспирин или ибупрофен)
Миорелаксанты и другие лекарства, отпускаемые по рецепту
Местные средства (кремы)
Инъекции, такие как стероидные препараты, синтетические жидкости для суставов и / или удаление излишков жидкости из суставов
Физическая терапия (может включать упражнения, потеря веса, терапия теплом и холодом, электрическая стимуляция нервов, улучшение осанки)
Альтернативные методы лечения, включая добавки, иглоукалывание, хиропрактику и / или йогу
Первым шагом в лечении боли в суставах является точный диагноз причины ваших симптомов.На основании вашего диагноза вы и ваш врач можете определить наилучшие варианты лечения.
В Центре боли мы можем помочь диагностировать вашу боль и предлагаем ряд методов лечения вашей боли. Наша цель — вернуть вас к нормальной жизни. Свяжитесь с нами, чтобы встретиться с одним из наших специалистов по боли в суставах.
Дифференциация боли в костях и боли в суставах
Статья Кэрол Юстис | Найдено на VeryWell
Люди с артритом нередко говорят, что они болят или болят кости.Действительно ли они испытывают боль в костях или в суставах? Какая разница?
Причины боли в костях
Как правило, боль в костях встречается реже, чем боль в суставах или мышцах. Боль в костях может быть вызвана травмой, например, травмой, приведшей к перелому. Боль в костях также может возникать при раке костей, раке с метастазами в кости, остеомиелите (то есть инфицировании кости), остеопорозе, костной болезни Педжета, лейкемии или нарушении кровоснабжения, связанном с серповидно-клеточной анемией.
Боль в костях, связанная с такими состояниями, может быть изнурительной. Метаболические заболевания костей связаны с повышенной резорбцией кости (остеокласты разрушают кость и выделяют минералы), процесс, который может быть болезненным прямо или косвенно. В таких случаях боли в костях вызывают различные метаболические пути и медиаторы. Это сложно и нелегко понять — точно так же, как ощущение боли в кости не совсем понятно. Считается, что боль в костях возникает либо из-за прямого воздействия на ноцицепторы костей (сенсорные рецепторы, которые посылают сигналы, вызывающие восприятие боли), либо как вторичное следствие чего-то механического, например, компрессионного перелома позвонка.Еще один пример сложности боли в костях — потеря костной массы (как при остеопорозе) обычно не связана с болью в костях до тех пор, пока не произойдет перелом. Переломы позвонков также могут происходить без боли или других симптомов.
Различие между болью в костях и болью в суставах
Боль в костях имеет тенденцию быть локализованной и часто описывается как острая боль, особенно когда она связана с переломом.
Даже ощущение, вызываемое раком кости, было описано как ощущение перелома кости.
Боль в суставах обычно ограничивается пораженным суставом. Боль в суставах может быть острой и интенсивной, если хрящ полностью изношен или эродирован, а состояние сустава описывается как «кость на кость».
Чаще боли в суставах описывают как ноющие. В зависимости от конкретного пораженного сустава боль в суставах может усиливаться при физической нагрузке, чрезмерной нагрузке или весовой нагрузке.
Не игнорируйте боль в костях
Само собой разумеется, что если вы испытываете боль в костях или их болезненность, вам следует проконсультироваться с врачом.Помимо вашей истории болезни и медицинского осмотра, ожидайте, что ваш врач спросит вас о месте боли, когда вы впервые заметили боль в костях, как долго она длилась и усиливается ли боль. Вас, вероятно, спросят, усиливает или ослабляет боль в костях что-то конкретное, или она постоянная. Вы можете обсудить и другие новые симптомы, если они есть. Будут заказаны анализы крови, визуализирующие исследования и другие диагностические тесты.
Хотя диагностика иногда бывает затруднительной, лечение будет начато как можно скорее с целью уменьшения боли и улучшения подвижности и функциональности.Хотя это может показаться нелогичным, иммобилизации обычно избегают. В зависимости от причины, обезболивающее средство, такое как ацетаминофен, обычно является отправной точкой с переходом на нестероидные противовоспалительные препараты (НПВП) и наркотические анальгетики, если это необходимо.
New Mexico Orthopaedics — это многопрофильная ортопедическая клиника, расположенная в Альбукерке, штат Нью-Мексико. У нас есть несколько клиник физиотерапии, расположенных в районе метро Альбукерке. New Mexico Orthopaedics предлагает полный спектр услуг, связанных с ортопедической помощью, и наш опыт варьируется от острых состояний, таких как спортивные травмы и переломы, до длительных хронических диагнозов, включая полную замену суставов и заболевания позвоночника.
Так как наша команда высококвалифицированных врачей специализируются в различных аспектах костно-мышечной системы, наша практика имеет потенциал для лечения любого ортопедического условия, и предложить сопутствующие услуги поддержки, такие как физическая терапия, WorkLink и многое другое. Если вам нужна ортопедическая помощь в Альбукерке, штат Нью-Мексико, обратитесь в компанию New Mexico Orthopaedics по телефону 505-724-4300.
Как волчанка влияет на мышцы, сухожилия и суставы
Люди с волчанкой нередко испытывают мышечные боли и боли (миалгии) или имеют воспаление определенных групп мышц (миозит), что вызывает слабость и потерю силы.Более 90 процентов людей с волчанкой будут испытывать боль в суставах и / или мышцах в какой-то момент в ходе болезни. 1 Более половины людей, у которых развивается волчанка, упоминают боль в суставах как свой первый симптом.
Мышечные боли и болезненность мышц, особенно в периоды повышенной активности заболевания (обострения), возникают у 50 процентов больных волчанкой. Симптомы могут иметь разные причины. Вашему врачу важно определить причину ваших симптомов, поскольку методы лечения весьма разнообразны.Ревматологи — это врачи, специализирующиеся на суставах, мышцах и костях.
Мышечные боли и боли могут быть связаны с симптомами, которые возникают, когда ваше тело реагирует на какой-либо тип воспаления, от мышечной атрофии (слабости) или от истинного миозита.
Воспаление
Воспаление — наиболее частая причина боли в мышцах. Каждый раз, когда существует сильное воспаление (стрептококковое воспаление горла, гепатит, рак, волчанка, острый сердечный приступ и т. Д.), Признаки и симптомы часто включают лихорадку, пот, озноб, усталость, потерю веса и различные мышечные боли, боли и слабость. .Эти неспецифические, недиагностические симптомы являются признаками неспособности вашего организма справиться с любым процессом, захлестнувшим его. Поскольку волчанка является воспалительным заболеванием, она может вызвать любую из этих проблем. Эти миалгии являются вторичной частью общего заболевания.
Волчанка-артрит
Волчанка-артрит вызывает боль, скованность, припухлость, болезненность и тепло в суставах. Чаще всего поражаются суставы, расположенные дальше всего от середины тела, такие как пальцы рук, запястья, локти, колени, лодыжки и пальцы ног.Общая скованность при пробуждении, которая постепенно улучшается в течение дня, является ключевым признаком волчаночного артрита. Однако позже в тот же день может возникнуть боль в суставах. Обычно поражается несколько суставов, и воспаление поражает аналогичные суставы с обеих сторон вашего тела.
По сравнению с ревматоидным артритом, волчаночный артрит в меньшей степени приводит к инвалидности и с меньшей вероятностью вызывает разрушение суставов. Менее 10 процентов людей с волчаночным артритом разовьются деформации рук и ног, связанные с ослаблением хрящей и костей.
Атрофия мышц (истощение мышечной силы) может произойти, если артрит переходит в хроническую форму.
Миозит волчанки
У некоторых людей с волчанкой развивается миозит — воспаление скелетных мышц, которое вызывает слабость и потерю силы. Волчаночный миозит часто поражает мышцы шеи, таза, бедер, плеч и предплечий; трудности с подъемом по лестнице и вставанием со стула — ранние симптомы. Более поздние симптомы могут включать трудности с поднятием предметов на полку, поднятием руки, чтобы расчесать или расчесать волосы, выйти из ванны и даже поднять голову или переворачиваться в постели.
Программа упражнений под наблюдением физиотерапевта помогает восстановить нормальную силу и функции мышц.
Слабость мышц, вызванная лекарствами
Слабость мышц также может быть побочным эффектом некоторых лекарств, используемых для лечения волчанки и связанных с ней состояний, включая преднизон и другие кортикостероиды, препараты для снижения уровня холестерина и гидроксихлорохин (Плаквенил®). Следовательно, лекарственное заболевание мышц следует исключить как причину слабости, если вы принимаете какие-либо из этих лекарств, поскольку мышечная слабость, вызванная лекарствами, обычно не вызывает повышенного уровня мышечных ферментов, как это наблюдается при волчаночном миозите.
Коррекция или отмена препаратов, вызывающих мышечную слабость, обычно приводит к увеличению мышечной силы.
Тендинит и бурсит
Сухожилие — это прочная веревочная структура, состоящая из жестких волокон, которая прикрепляет мышцы к кости. Бурса — это небольшой мешок, содержащий скользкую жидкость, которая обычно находится рядом с суставом и позволяет мышцам, костям и сухожилиям легко двигаться. Тендинит (раздражение сухожилия) и бурсит (раздражение бурсы) обычно возникают из-за повреждения или чрезмерного использования сустава.Боль — главный симптом обоих состояний. Могут быть затронуты различные области вашего тела; общие области включают локоть (теннисный локоть), палец (указательный палец) и плечо. Кроме того, как сухожилия, так и сумки выстланы синовиальной мембраной, которая является мишенью для воспаления при волчаночном артрите.
Синдром запястного канала
Давление на центральный нерв запястья вызывает состояние, называемое синдромом запястного канала. Он характеризуется покалыванием, онемением и болью в пальцах, которые иногда затрагивают всю руку.Синдром запястного канала может быть вызван рядом заболеваний, включая волчанку. Когда запястный канал возникает при волчанке, это обычно связано с тем, что воспаление в запястье оказывает давление на нервы.
1 Олесинска, М., и Салетра, А. (2018). Качество жизни при системной красной волчанке и его измерение. Ревматология, 56 (1), 45–54. https://doi.org/10.5114/reum.2018.74750
Хорошая и плохая боль для спортсменов
Авторы: Эдвард Г. МакФарланд, М.Д. и Эндрю Косгари, доктор медицины
В чем разница между хорошей и плохой болью?
Спортсменам хорошо известно, что некоторый дискомфорт является частью спортивной деятельности и часто является частью успешной программы тренировок. Чтобы мышечная сила увеличивалась, мышца должна испытывать некоторое увеличение стресса по сравнению с тем, к чему она привыкла, и этот стресс обычно воспринимается как «ожог» мышцы во время активности. Этот легкий ожог — это то, что мы называем хорошей болью, и он лежит в основе популярной фразы: «Нет боли — нет пользы.«Эта боль должна быть кратковременной и исчезнуть вскоре после окончания активности.
Усталость после хорошей, напряженной тренировки также является признаком того, что упражнение выходит за рамки физиологии спортсмена, но она также не должна быть чрезмерной. Это Усталость должна оставлять человека в некотором роде бодрым, но не чрезмерно истощенным. Усталость, которая длится несколько дней, означает, что физиология человека чрезмерно нарушена, а это означает, что мышцы и запасы энергии не пополняются эффективно.Хроническая усталость после чрезмерных упражнений предполагает, что человек может перетренироваться. Если после отдыха усталость не исчезнет, это может быть признаком других проблем со здоровьем, и вам следует обратиться к врачу.
Каковы признаки сильной боли?
Мышцы, сухожилия, связки, хрящи и кости тела — это живые структуры, которые лишь постепенно реагируют на нагрузку от физических упражнений. Если они замечают стресс слишком быстро, они не могут эффективно отреагировать и могут начать терпеть неудачу. Причины отказа могут заключаться в слишком сильном стрессе и быстром движении, или это может быть накопление чрезмерного стресса с течением времени.Когда это происходит, каждая из этих тканей реагирует немного по-разному. Это может вызвать сильную боль.
Например, когда мышцы, которые не тренировались в течение длительного времени, испытывают сильный стресс, они реагируют на них болью. Мышечная болезненность обычно возникает, если вы выполняете новое упражнение, к которому вы не привыкли, или если вы слишком усердно выполняете знакомое упражнение. Эта болезненность обычно начинается в течение нескольких часов, но достигает максимума через 1-2 дня после тренировки. Эта болезненность называется отсроченной болезненностью мышц и может представлять собой фактическое повреждение мышц.Небольшая болезненность или дискомфорт означают, что мышца подверглась стрессу, но если мышца слишком сильно нагружена, она может стать очень болезненной при движении и прикосновении и даже может опухнуть. В тяжелых случаях мышца может быть повреждена до такой степени, что в ней начинает развиваться необратимое повреждение. В крайних случаях у людей с недостаточной физической подготовкой и чрезмерных физических нагрузок может развиться состояние, при котором мышцы необратимо повреждаются и в кровоток выделяются белки, что может привести к отключению почек.Хотя это случается редко, были случаи смерти из-за чрезмерного перенапряжения мышц, поэтому обычно рекомендуется, если вы начинаете программу упражнений, вы начинаете очень медленно и постепенно наращиваете нагрузку. Чтобы предотвратить эту проблему с вашими мышцами, мы обычно рекомендуем следующее правило: возьмите то количество упражнений, которое вы думаете, что можете сделать, и сократите его на одну треть в первые несколько раз.
Аналогичным образом, сухожилия, соединяющие мышцы с костями, могут раздражаться, если они слишком быстро воспринимают слишком большую нагрузку.Они реагируют воспалением, которое сопровождается болью и иногда припухлостью. Боль при тендините обычно возникает во время упражнений и может продолжаться после выполнения упражнений с использованием этой мышцы или сухожилия. Например, тендинит сухожилия коленной чашечки (сухожилия надколенника) часто наблюдается у спортсменов, которые занимаются прыжками или приседаниями. Боль усиливается при этих занятиях, но может продолжаться и после занятий спортом при подъеме по лестнице или вставании со стула. В более тяжелых случаях может опухнуть сухожилие, и любое движение сухожилия или коленного сустава может вызвать боль.
Кости также нуждаются во времени, чтобы отреагировать на новую нагрузку. Когда кости испытывают повышенную нагрузку, например, учащение бега при подготовке к марафону, они реагируют, вкладывая больше кости в те области кости, которые испытывают повышенную нагрузку. Этот ответ называется ремоделированием и укрепляет кость. Однако, если область кости подвергается слишком быстрой нагрузке, кость фактически начинает разрушаться. Первым признаком этой стрессовой реакции является боль по ходу кости, возникающая при физической активности.По мере ухудшения ситуации может развиться стрессовый перелом. Это может привести к хромоте и даже к боли по ночам. Если не лечить кость, она может сломаться, что может стать серьезной травмой.
Хрящ также нуждается в постепенном воздействии нагрузки. Хрящ — это скользкая белая ткань на концах костей в суставе, которая позволяет костям скользить и плавно перемещаться друг по другу. По мере взросления на хрящах часто наблюдается некоторый износ, из-за чего он становится не идеально гладким.Когда хрящ слишком быстро воспринимает слишком большую нагрузку, это может привести к боли и появлению жидкости в суставе. Отек сустава — тревожный признак, означающий, что хрящ раздражен. Если сустав не находится в покое, боль и отек могут усилиться, что приведет к функциональным проблемам.
Как можно вылечить эту боль?
Лечение любой боли или боли после тренировки состоит в том, чтобы на какое-то время сократить ее. Продолжительность отдыха зависит от силы боли.Обычно мы говорим пациентам не делать ничего больного. Для обычных спортсменов это легче сделать, чем для высококонкурентных спортсменов. При отдыхе части тела важно поддерживать аэробную способность или выносливость, поэтому обычно приемлемы другие упражнения, не вызывающие боли. Например, если у вас болит колено, обычно разумно продолжать тренировку для верхних конечностей или даже выполнять упражнения для нижних конечностей, такие как плавание или водный бег трусцой, которые не усугубляют проблему.
Второй способ лечения болезненной области — обледенение.Лед следует использовать после активности с пакетом льда или ледяным массажем в течение 20 минут. Это также можно делать ежедневно после нескольких недель тренировок. Старый стандарт льда в течение 48 часов с последующим нагревом больше не рекомендуется. Мы считаем, что лед — ваш друг. Однако если боль не проходит, несмотря на использование льда, могут возникнуть более серьезные проблемы, и вам следует проконсультироваться с врачом.
Третье, что нужно сделать, если у вас болят и болят мышцы после тренировки, — продолжать двигать суставом или конечностью, чтобы избежать скованности.Если сустав со временем станет жестким, это повлияет на его способность нормально функционировать, а также может повлиять на спортивные результаты. Упражнения на диапазон движений или растяжку для поддержания подвижности сустава не следует путать с нагрузкой на сустав, которая имеет тенденцию к нагрузке на структуры и усилению боли.
Четвертый способ лечения болей — это безрецептурные обезболивающие или противовоспалительные средства. Эти лекарства включают парацетамол, ибупрофен, напроксен и аспирин и считаются эффективными при уменьшении боли и отека.Если у вас нет противопоказаний к приему этих препаратов, рекомендуем следовать инструкциям на этикетке. Если у вас есть какие-либо вопросы, поговорите со своим тренером, фармацевтом или врачом. Если эти лекарства существенно не уменьшают боль в течение нескольких дней, вам следует проконсультироваться с врачом.
Таким образом, если у вас возникла боль после тренировки, вам следует отдохнуть или уменьшить активность, которая вызывает проблему, заморозить болезненную область, продолжать двигать конечностью, но не напрягать ее, и подумать о лекарствах, отпускаемых без рецепта, для лечения боли. и воспаление.
Когда мне следует беспокоиться о сильной боли?
Есть несколько вещей, на которые вы должны обратить внимание, оценивая, насколько беспокоиться о своей боли. Во-первых, боль не должна длиться долго после тренировки. Боль, которая начинает влиять на ваши спортивные результаты, — это ненормально, и это может быть более серьезной проблемой на ранней стадии травмы для высококвалифицированного, конкурентоспособного спортсмена, чем для обычного спортсмена, которому легче дать отдых травмированной части. Боль, которая не проходит после отдыха, — это ненормально. Боль, которая начинает влиять на вашу функцию вне занятий спортом, например при ходьбе или сне, — это ненормально.Боль, которая постоянна или усиливается со временем и не проходит, — это ненормально. Боль, которая не проходит при лечении, может быть поводом для беспокойства. Боль, которая требует увеличения количества обезболивающих с течением времени, — это ненормально, и вам следует обратиться к врачу. Боль, которая начинает пробуждать вас от сна, также вызывает беспокойство, особенно если со временем усиливается.
Еще один признак, который может указывать на более серьезную проблему, — это развитие слабости. Покалывание или онемение, которое возникает, когда рука ложится спать или когда вы ударяетесь о свою забавную кость, также не является нормальным и может указывать на нервные проблемы.Если вы заметили, что у вас постепенно теряется подвижность конечности, вам также следует обратиться за лечением.
Лихорадка, озноб или сильное потоотделение по ночам — это ненормально, и вам следует подумать о том, чтобы обратиться за медицинской помощью сразу.
Как насчет боли, возникающей при травме?
Часто бывает трудно понять, серьезна ли травма в результате несчастного случая или травмы. Признаки более серьезной травмы включают сильную боль, вызывающую тошноту или дискомфорт, деформацию в месте травмы, немедленную и заметную опухоль в месте травмы, потерю функции травмированной части, покалывание или онемение. конечности и невозможности пошевелить пальцами рук или ног пораженной конечности.
Мы говорим спортсменам, что боль всегда возникает по какой-то причине. Более тяжелые травмы приводят к увеличению отека и боли. Травмированные участки, которые со временем становятся черными и синими, указывают на то, что кровеносные сосуды были сломаны и есть вероятность повреждения костей, связок, сухожилий или хрящей. В большинстве случаев, когда сустав становится опухшим, болезненным и неспособным двигаться после травмы, невозможно определить наличие перелома без рентгена.
Если у вас есть какие-либо вопросы относительно серьезности травмы, вам следует обратиться за медицинской помощью.
