Как снять диагноз «бронхиальная астма»
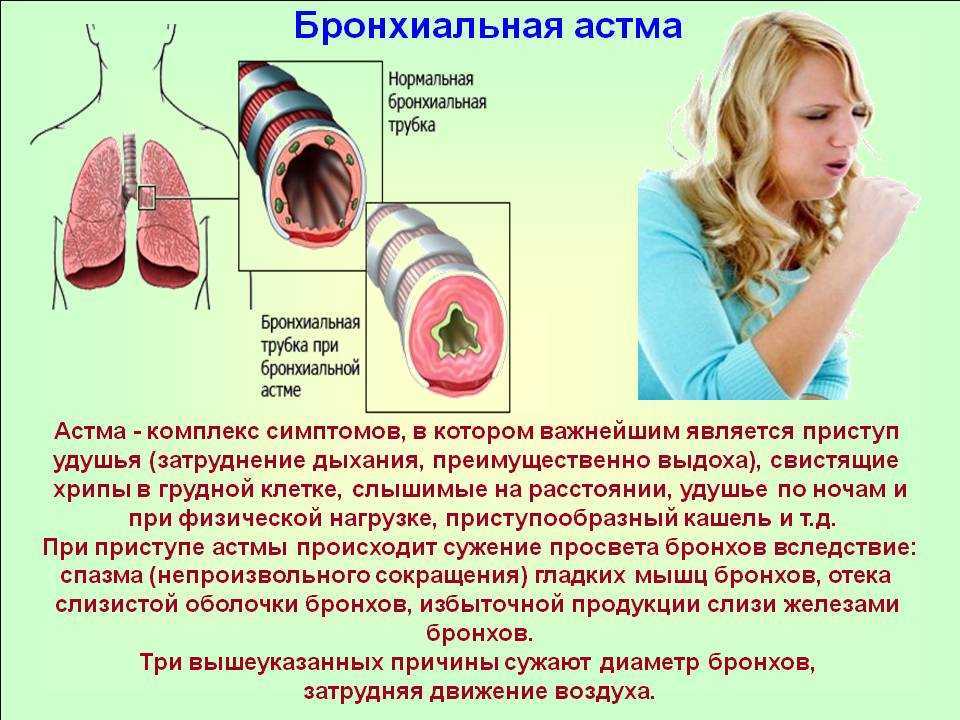
Астма — это хроническое воспаление дыхательных путей из-за высокой реактивности на провоцирующие факторы. Аллергены и интенсивные физические нагрузки играют важную роль среди этих триггеров, но существует множество других раздражителей, которые могут вызвать астму у восприимчивого человека, включая инфекции дыхательных путей (особенно вирусные), курение и сильные запахи, перепады температуры, загрязнение окружающей среды, состояние тревоги или другие формы эмоционального напряжения. Основным механизмом, развивающимся в дыхательных путях, является уменьшение внутреннего диаметра в их различных отделах, начиная от носа и заканчивая бронхами. Эти явления, в свою очередь, приводят к некоторым характерным симптомам астмы.
Среди хронических заболеваний дыхательных путей астма является одним из наиболее частых, и, хотя это состояние часто связано с локализованными изменениями в легких, оно часто является компонентом аллергических реакций, локализованных в различных частях дыхательных путей.
Астма может быть как социальной, так и медицинской проблемой, как в Италии, так и в других странах мира. В нашей стране частота астмы составляет от 3 до 5%, поэтому она достаточно широко распространена, и, если не лечить ее адекватно, она значительно ограничивает деятельность и качество жизни больных. С другой стороны, даже сегодня, несмотря на прогресс в области диагностики и лечения, лишь не более чем у половины страдающих астмой болезнь и симптомы находятся под адекватным контролем.
- Причины и механизмы развития астмы
- Диагноз
- Терапия и профилактика
Причины и механизмы развития астмы
Как уже говорилось, астма вызывается не только аллергией. Такие привычки образа жизни, как курение, рецидивирующие инфекции дыхательных путей и, в некоторых случаях, простое воздействие холодного воздуха или интенсивная физическая нагрузка провоцируют приступы астмы. Этот лист посвящен, в частности, аллергической астме, источником которой является чрезмерная чувствительность к аллергенам, таким как пылевые клещи , пыльца , пыль и шерсть животных и другие производные. Однако следует отметить, что на астму, вызванную аллергией, также влияют факторы, способствующие возникновению острых приступов или поддержанию воспалительных явлений, в том числе дыхание загрязненным воздухом или раздражающими веществами или наличие проблем с настроением, таких как тревожность.
Этот лист посвящен, в частности, аллергической астме, источником которой является чрезмерная чувствительность к аллергенам, таким как пылевые клещи , пыльца , пыль и шерсть животных и другие производные. Однако следует отметить, что на астму, вызванную аллергией, также влияют факторы, способствующие возникновению острых приступов или поддержанию воспалительных явлений, в том числе дыхание загрязненным воздухом или раздражающими веществами или наличие проблем с настроением, таких как тревожность.
Механизм, лежащий в основе аллергической астмы, такой же, как описан для наиболее распространенных форм аллергии . За предыдущим контактом с аллергеном, который стимулирует иммунную систему к производству клеток, предрасположенных к реакции против аллергена, следуют дальнейшие контакты между иммунной системой и аллергеном, которые запускают механизмы воспаления, в которых участвуют клетки и молекулы иммунной системы. При повторении таких реакций воспаление может стать хроническим, вызывая постоянные и тяжелые симптомы./127/127.jpg) В частности, важную роль играют Т-хелперные лимфоциты типа 2 (Th3), которые в большом количестве располагаются в стенках дыхательных путей. Эти клетки производят молекулы, которые подпитывают воспаление и способствуют выработке IgE-антител , которые, в свою очередь, взаимодействуют с тучными клетками , вызывая высвобождение гистамина и других молекул, таких как лейкотриены. Высвобождаемые в тканях медиаторы вызывают изменения в функции и структуре дыхательных путей, такие как: преувеличенное сокращение мышц стенки бронхов (бронхоспазм), накопление жидкости в толще тканей (отек) и повышенное выделение слизи в просвете. Эти изменения, в свою очередь, лежат в основе симптомов астмы. Что может сделать воспаление и симптомы хроническими, так это развитие порочных кругов между высвобождением молекул, стимулирующих воспаление, и контактом с аллергенами, вызывающими аллергические реакции, которые, если им не противостоять, приводят к постоянному ухудшению клинической картины.
В частности, важную роль играют Т-хелперные лимфоциты типа 2 (Th3), которые в большом количестве располагаются в стенках дыхательных путей. Эти клетки производят молекулы, которые подпитывают воспаление и способствуют выработке IgE-антител , которые, в свою очередь, взаимодействуют с тучными клетками , вызывая высвобождение гистамина и других молекул, таких как лейкотриены. Высвобождаемые в тканях медиаторы вызывают изменения в функции и структуре дыхательных путей, такие как: преувеличенное сокращение мышц стенки бронхов (бронхоспазм), накопление жидкости в толще тканей (отек) и повышенное выделение слизи в просвете. Эти изменения, в свою очередь, лежат в основе симптомов астмы. Что может сделать воспаление и симптомы хроническими, так это развитие порочных кругов между высвобождением молекул, стимулирующих воспаление, и контактом с аллергенами, вызывающими аллергические реакции, которые, если им не противостоять, приводят к постоянному ухудшению клинической картины.
Еще одним фактором, играющим роль в развитии астмы, является предрасположенность, обусловленная генами. Было выявлено несколько генов, регулирующих механизмы иммунной системы, которые коррелируют с наличием астмы, однако степень влияния факторов окружающей среды на экспрессию генов, то есть их воздействие на функцию иммунной системы, еще предстоит определить.
Было выявлено несколько генов, регулирующих механизмы иммунной системы, которые коррелируют с наличием астмы, однако степень влияния факторов окружающей среды на экспрессию генов, то есть их воздействие на функцию иммунной системы, еще предстоит определить.
Диагноз
Для того чтобы правильно сформулировать диагноз астмы, лучше всего начать с тщательного сбора информации о симптомах. Основные из них включают периодический кашель, одышку (диспноэ) и чувство сдавленности в груди. В тех случаях, когда симптомы не присутствуют постоянно, астматик должен вести ежедневный дневник своего состояния, записывая не только тип, интенсивность и продолжительность симптомов, но и ситуации, факторы и события, которые могут быть связаны с их появлением.
Так называемый семейный анамнез, т.е. сбор информации о наличии астмы или других аллергических заболеваний у членов семьи астматика, может внести важный вклад в подтверждение диагноза аллергической астмы и исключение других форм хронического воспаления дыхательных путей неаллергического происхождения.
В типичных случаях астмы при физическом обследовании, т.е. при физической оценке пациента, могут быть обнаружены характерные признаки, такие как шипящие и другие шумы, которые воспринимаются при аускультации грудной клетки. Они обусловлены описанными выше изменениями в дыхательных путях, такими как бронхоспазм и накопление слизи в просвете. При осмотре астматика внимательный врач также обратит внимание на признаки кожной аллергии , которая может сопровождать аллергическую астму.
Для того чтобы более точно определить, как аллергическая астма ограничивает функцию и изменяет структуру дыхательных путей, можно провести оценку эффективности бронхов и легких с помощью специального оборудования, например, спирометрии. Говорят, что лечить астму без спирометрии — это все равно, что лечить высокое кровяное давление, никогда его не измеряя…! Но одна из главных проблем в диагностике астмы заключается в том, что это заболевание часто протекает «эпизодами»: например, человек, который страдает астмой только после нагрузок или только ночью, может казаться нормальным, если обследования и анализы проводятся днем или в состоянии покоя. Поэтому часто используются триггерные тесты, наиболее распространенный из которых использует молекулу метахолина. При подозрении на астму, когда результаты спирометрии в норме, небольшие, но возрастающие дозы метахолина, который может вызвать астму в легкой форме, вдыхают аэрозолем. Если метахолин вызывает астму, диагноз подтверждается, и, в зависимости от дозы молекулы, которая была необходима, также даются указания на степень тяжести. На самом деле, чем меньше доза, способная вызвать астму, тем серьезнее картина. Этот тест быстрый, безвредный и очень полезный для завершения диагностики. Сегодня в клинической практике реже используются «прямые» или «специфические» тесты воздействия, например, пациент вдыхает смесь аллергенов (клещей или пыльцы ) для оценки реакции.
Поэтому часто используются триггерные тесты, наиболее распространенный из которых использует молекулу метахолина. При подозрении на астму, когда результаты спирометрии в норме, небольшие, но возрастающие дозы метахолина, который может вызвать астму в легкой форме, вдыхают аэрозолем. Если метахолин вызывает астму, диагноз подтверждается, и, в зависимости от дозы молекулы, которая была необходима, также даются указания на степень тяжести. На самом деле, чем меньше доза, способная вызвать астму, тем серьезнее картина. Этот тест быстрый, безвредный и очень полезный для завершения диагностики. Сегодня в клинической практике реже используются «прямые» или «специфические» тесты воздействия, например, пациент вдыхает смесь аллергенов (клещей или пыльцы ) для оценки реакции.
После подтверждения диагноза астмы для определения ее аллергического происхождения и выявления ответственного аллергена используются такие тесты, как Prick-тест или лабораторные тесты, такие как RAST .
Терапия и профилактика
Для профилактики астмы следует избегать контакта с аллергеном, вызывающим реакцию иммунной системы. Например, если аллергию стимулирует пыльца, вы можете держать окна дома и автомобиля закрытыми и полагаться на фильтры, такие как фильтры, способные устранять даже очень мелкие частицы, но при первом же контакте с нефильтрованным воздухом астма может возобновиться. Кроме того, стратегии, направленные на избежание полного контакта с аллергенами, редко достигают адекватного восприятия пациентами.
Например, если аллергию стимулирует пыльца, вы можете держать окна дома и автомобиля закрытыми и полагаться на фильтры, такие как фильтры, способные устранять даже очень мелкие частицы, но при первом же контакте с нефильтрованным воздухом астма может возобновиться. Кроме того, стратегии, направленные на избежание полного контакта с аллергенами, редко достигают адекватного восприятия пациентами.
Еще одной формой профилактики и лечения астмы является использование специфической иммунотерапии с помощью так называемых аллергических вакцин . По сравнению с другими формами аллергии, при астме использование вакцин должно оцениваться более тщательно, чтобы избежать возможности того, что в случаях неконтролируемой астмы специфическая иммунотерапия может вызвать астматический криз. Фактически, риск возникновения этих реакций существует только в тех случаях, когда астма не лечится адекватно и не находится под контролем, однако применение специфической иммунотерапии при астме должно тщательно оцениваться врачом в каждом конкретном случае.
Препараты, используемые при астме, можно разделить на две группы: симптоматические препараты, которые только уменьшают симптомы и принимаются при их наличии, и «контрольные» препараты, которые являются долгосрочным лечением, используемым для контроля механизмов заболевания. К первым относятся так называемые бета-2-агонисты, то есть молекулы, которые, модулируя работу нервной системы, уменьшают бронхоспазм и другие изменения. Наиболее важными из последних являются кортикостероиды, обычно называемые кортикостероидами, принимаемые ингаляционно. Они играют центральную роль в лечении астмы, как в лечении, так и в профилактике острых приступов. С другой стороны, они также создают ряд проблем, главная из которых — недостаточное потребление страдальцами. Кортикостероиды также подвергают пациентов риску различных нежелательных эффектов, начиная от развития грибковых инфекций и заканчивая изменениями в обмене сахара или в балансе выработки гормонов. Однако эти нежелательные эффекты обычно возникают, особенно если кортикостероиды принимаются в высоких дозах, в течение длительного времени, лицами из группы риска и в формах, отличных от ингаляционной (например, через рот, см. ниже). Несмотря на меньшую эффективность, антагонисты лейкотриеновых рецепторов являются возможной альтернативой ингаляционным кортикостероидам. Для наилучшего контроля астмы при минимизации риска побочных эффектов часто используются комбинации различных видов лекарств. Более тяжелые эпизоды могут потребовать более «агрессивных» подходов, таких как пероральные кортикостероиды, использование которых сводится к минимуму, поскольку они несут высокий риск побочных эффектов, как упоминалось выше. Совсем недавно для лечения астмы была предложена молекула под названием омализумаб. Он относится к категории препаратов, известных как моноклональные антитела, то есть соединения, похожие на антитела, вырабатываемые организмом, но созданные специально для связывания с молекулами, играющими решающую роль в развитии заболеваний. В этом случае моноклональное антитело направлено против IgE, который вызывает аллергическую реакцию. В Италии препарат показан при особо тяжелой астме, характеризующейся симптомами, угрожающими жизни.
ниже). Несмотря на меньшую эффективность, антагонисты лейкотриеновых рецепторов являются возможной альтернативой ингаляционным кортикостероидам. Для наилучшего контроля астмы при минимизации риска побочных эффектов часто используются комбинации различных видов лекарств. Более тяжелые эпизоды могут потребовать более «агрессивных» подходов, таких как пероральные кортикостероиды, использование которых сводится к минимуму, поскольку они несут высокий риск побочных эффектов, как упоминалось выше. Совсем недавно для лечения астмы была предложена молекула под названием омализумаб. Он относится к категории препаратов, известных как моноклональные антитела, то есть соединения, похожие на антитела, вырабатываемые организмом, но созданные специально для связывания с молекулами, играющими решающую роль в развитии заболеваний. В этом случае моноклональное антитело направлено против IgE, который вызывает аллергическую реакцию. В Италии препарат показан при особо тяжелой астме, характеризующейся симптомами, угрожающими жизни.
В заключение следует отметить, что лечение астмы является сложным и требует большого внимания со стороны врача. Если есть все условия для применения одного из двух профилактических подходов — избегания контакта с аллергенами или снижения чувствительности иммунной системы к ним с помощью вакцин , то астматик будет избавлен от хронического или длительного приема лекарств, которые могут иметь важные побочные эффекты. Если профилактика неприменима, врач подбирает индивидуальную терапию, комбинируя или чередуя методы лечения в зависимости от течения заболевания, с целью достижения наилучшего контроля при наименее агрессивном лечении.
Как снять диагноз «бронхиальная астма»: основания и возможные способы
Наличие любого хронического заболевания накладывает отпечаток на жизнь пациента. После постановки диагноза ему необходимо периодически посещать специалистов и соблюдать меры предосторожности, чтобы избежать обострений патологии. Также нужно учитывать особенности состояния здоровья при выборе работы, развлечений и др.
Бронхиальная астма является одной из тех сложных болезней, из-за которых человеку приходится выполнять множество рекомендаций. Также он сталкивается с разнообразными ограничениями в различных сферах. Поэтому многим хотелось бы знать, как снимают диагноз бронхиальная астма, и возможно ли это сделать.
Содержание
Информация о патологии
Бронхиальная астма относится к числу воспалительных заболеваний дыхательной системы. Воспаление может быть обусловлено особенностями функционирования органов дыхания, из-за которых в бронхах скапливается слишком много слизи, мешающей нормальному прохождению воздуха. Также его могут провоцировать разнообразные раздражители, такие как пыль, шерсть, пыльца растений, патологические микроорганизмы.
Все это может содержаться в воздухе и вместе с ним проникать в органы дыхания, раздражая их. При наличии непереносимости отдельных веществ чувствительность к неблагоприятному воздействию возрастает, повышая вероятность возникновения бронхиальной астмы.
Особенностью заболевания являются периодически возникающие приступы удушья. Во время них пациенту необходима медикаментозная помощь, иначе это может привести к смерти. Именно поэтому при таком диагнозе необходим систематический контроль со стороны врачей.
Аллерголог ставит диагноз «бронхиальная астма» лишь после обследования. Разовый приступ удушья не означает, что у человека это заболевание. Для подтверждения такого предположения необходимо провести анализы и тесты на аллергию.
Лечится ли бронхиальная астма
По мнению большинства врачей, вылечить это заболевание невозможно — его можно лишь контролировать. Это объясняется тем, что астма обусловлена чувствительностью организма к раздражителям извне. Устранить эту чувствительность нельзя, можно только избегать контактов с травмирующим фактором. А лекарства для астматиков позволяют лишь ослабить приступ болезни.
Бывает, что бронхиальная астма проходит с возрастом. Детский организм не сразу адаптируется к неблагоприятным внешним обстоятельствам из-за неполной сформированности внутренних органов. Многие болезни у малышей возникают именно поэтому. По мере взросления у ребенка усиливается иммунитет, а полностью сформировавшиеся органы приобретают способность полноценно выполнять свои функции. За счет этого заболевание отступает.
Если пациенту сняли такой диагноз, как астма, зачастую это объясняется не его излечением, а тем, что заболевание проявляется в легкой форме. В этом случае приступы практически отсутствуют и быстро проходят. Такое течение болезни не представляет опасности для человека, поэтому ему не требуется пристальный врачебный контроль.
Зачем снимать диагноз
Чтобы выяснить, можно ли снять такой диагноз, как бронхиальная астма, необходимо разобраться, для чего может быть нужно это делать.
Очень часто это заболевание обнаруживают в детском возрасте. Организм ребенка отличается повышенной чувствительностью к неблагоприятным воздействиям. Но по мере взросления защитные функции могут усилиться, что ведет к излечению от многих болезней. Иногда это происходит при астме. В таких случаях заболевание переходит в состояние стойкой ремиссии.
Организм ребенка отличается повышенной чувствительностью к неблагоприятным воздействиям. Но по мере взросления защитные функции могут усилиться, что ведет к излечению от многих болезней. Иногда это происходит при астме. В таких случаях заболевание переходит в состояние стойкой ремиссии.
Иногда за признаки астмы принимают отдельные респираторные симптомы, которые со временем устраняются. Но если не проводить обследование, это не удастся выяснить, и диагноз останется.
Из-за опасности болезни врачи склонны перестраховываться. Если пришлось диагностировать бронхиальную астму, этот диагноз зачастую переписывают из одного документа в другой и не снимают.
В образе жизни больных существуют разнообразные ограничения, из-за которых возникает дискомфорт. К ним относятся:
- Запрет на службу в армии и работу в правоохранительных органах.
- Наличие ограничений на занятия отдельными видами спорта.
- Отсутствие возможности работать на предприятиях, считающихся вредными для астматиков.

- Отказы врачей в назначении необходимых лекарств из опасения вызвать осложнения, связанные с несуществующей болезнью.
- Запрет на санаторное лечение, противопоказанное при астме.
При наличии патологии такой дискомфорт оправдан. Но если диагноз ошибочный или болезнь почти не проявляет себя, пациенты не видят смысла придерживаться этих ограничений.
Возможные способы снятия диагноза
При наличии весомых обстоятельств очень важно знать, как снять диагноз бронхиальная астма.
Самым правильным будет обращение в медицинское учреждение для повторной диагностики. Необходимо объяснить обстоятельства лечащему врачу и попросить проведения повторного обследования. Обращаться следует к пульмонологу или терапевту.
Чтобы убедиться, что диагноз «бронхиальная астма» можно снять, проводится диагностика. Если анализы вызывают сомнения, специалист может порекомендовать госпитализацию для детального изучения клинической картины. Если результаты обследования укажут на отсутствие болезни, диагноз будет снят.
Но бывают и случаи, когда наличие астмы подтверждается обследованиями, и врач не убирает из карты запись о ней. При этом патология протекает в легкой форме и без обострений. Тогда возникает вопрос, возможно ли снять диагноз, несмотря на результаты тестов.
Способы для этого есть. Например:
- Самостоятельное удаление записи. Некоторые пациенты крадут свою медицинскую карту и выбрасывают ее. При заведении новой карточки они не сообщают о своем диагнозе и таким образом избавляются от него. Этот способ может быть эффективным, если в поликлинике нет электронной картотеки, а лечащий врач видел пациента всего несколько раз и не запомнил его. Но при повторном проведении обследования астму могут обнаружить снова.
- Финансовое решение. Есть пациенты, пытающиеся дать взятку врачу, чтобы тот убрал ненужную запись. В некоторых случаях это срабатывает. Но не стоит забывать, что такие действия предполагают уголовную ответственность и поэтому рискованны.
Поэтому стоит остановиться на правильном и законном способе решения проблемы.
Самому больному следует выполнять все рекомендации специалистов, иначе результаты могут быть искажены. Поэтому не стоит курить перед проведением тестов или нарушать правила их выполнения.
Те же самые действия предусмотрены, если планируется снять диагноз «бронхиальная астма» у ребенка.
Когда диагноз окончательный и обжалованию не подлежит
Желание снять диагноз «бронхиальная астма» при отсутствии приступов удушья возникает у многих пациентов, и оно оправдано. В некоторых случаях это невозможно. К ним относятся:
- Частые обострения болезни. Наличие астматического статуса требует постоянного лечения, иначе есть угроза для жизни.
- Появление ухудшений при отказе от лекарств. Если симптомы появляются при прекращении приема препаратов, то убирать сведения о заболевании нельзя.

- Подтверждение патологии в ходе диагностики. Обнаружение выраженных нарушений указывает на значительные риски даже при отсутствии приступов.
При таком заболевании, как астма, снять диагноз можно. Но перед принятием решения следует подумать. Это опасная болезнь, требующая особого подхода к пациенту.
При наличии у специалиста сведений о ней можно рассчитывать на оказание качественной медицинской помощи. Если же врач не знает о проблеме, то может случайно нанести больному вред, назначив неподходящее лекарство или процедуру. Поэтому убирать записи из карты стоит только тогда, когда там указан ошибочный диагноз.
Диагноз: Астма | НИОШ | CDC
Photo by Getty Images
Диагноз профессиональной астмы основан на сочетании истории болезни и воздействия, физического осмотра и медицинских тестов, таких как тесты функции легких.
Рассмотреть возможность возникновения профессиональной астмы у всех работающих пациентов. Сюда входят те, у кого впервые развилась астма или астма, которая клинически ухудшается после того, как ранее была взята под контроль. Задайте пациентам скрининговые вопросы об условиях их работы. Если их ответы указывают на связь, получите исчерпывающую историю работы. Трудовая книжка должна включать:
Задайте пациентам скрининговые вопросы об условиях их работы. Если их ответы указывают на связь, получите исчерпывающую историю работы. Трудовая книжка должна включать:
- Текущие и прошлые должности
- Должностные инструкции
- Известные воздействия
Примеры вопросов о трудовой биографии включают:
- Какую работу вы выполняете?
- Вы сейчас или раньше подвергались воздействию пыли, паров или химикатов на своем рабочем месте?
- Ваши респираторные симптомы улучшаются или ухудшаются, когда вы не работаете, например, в выходные или в отпуске?
- Считаете ли вы, что ваши проблемы со здоровьем связаны с вашей работой?
- Электронная форма истории профессионального воздействия доступна на веб-сайте Агентства по регистрации токсичных веществ и заболеваний (ATSDR).
Оцените временную зависимость между клиническими симптомами и графиком работы пациента.
- Симптомы профессиональной астмы могут возникать на работе в ответ на воздействие или могут проявляться с задержкой (через несколько часов после работы, например, вечером).
- Симптомы тяжелой астмы, связанной с работой, могут не уменьшаться вдали от работы, чтобы была очевидна связанная с работой картина.
Документируйте изменения в использовании лекарств от астмы.
- Увеличение использования спасательных ингаляторов может быть ранним признаком прогрессирования астмы.
Физикальное обследование
- Результаты осмотра обычно неспецифичны.
- Пациенты с астмой часто имеют нормальные физические показатели между приступами астмы.
- Если присутствуют свистящие хрипы, то обычно на выдохе. Однако иногда хрипы могут выслушиваться и на вдохе.
Временный отпуск по работе
Короткий период отсутствия на работе может помочь диагностировать пациентов, у которых вы подозреваете астму, связанную с работой. В отъезде улучшение тестов функции легких, таких как амбулаторная пиковая скорость выдоха или реактивность бронхов, измеренная с помощью провокации метахолином, подтверждают профессиональную этиологию.
Дифференциальный диагноз
Некоторые заболевания имеют симптомы, сходные с астмой. У взрослых дифференциальный диагноз астмы включает, но не ограничивается следующим:
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Неастматический эозинофильный бронхит
- Гиперчувствительный пневмонит
- Дисфункция голосовых связок
- Облитерирующий бронхиолит
Медицинские тесты
Функциональные тесты легких
У Американского торакального общества есть рекомендации о том, как выполнять и интерпретировать тесты функции легких.
Фото NIOSH
Пиковая скорость выдоха
Серийные измерения пиковой скорости выдоха могут быть полезны для оценки профессиональной астмы. Проинструктируйте пациента, как пользоваться пикфлоуметром (спирометром). Попросите пациента записывать пиковую скорость выдоха:
- Четыре раза в день в свободное от работы время
- В рабочие дни (до, во время и после работы)
- Перед сном каждый день
Записывайте измерения в журнал или дневник в течение нескольких недель для наилучшей интерпретации. Многие спирометры автоматически записывают измерения с информацией о дате и времени. Его можно загрузить из клинического офиса для ознакомления.
Многие спирометры автоматически записывают измерения с информацией о дате и времени. Его можно загрузить из клинического офиса для ознакомления.
Спирометрия
Спирометрия требует обучения для выполнения и интерпретации результатов. Практикующие врачи, имеющие ограниченный опыт проведения спирометрии, должны направлять пациентов к специалисту по профессиональной астме. Для получения дополнительной информации о спирометрии перейдите на страницу спирометрии NIOSH.
Проверка обратимости бронходилататора для спирометрии
Если результаты спирометрии показывают, что у пациента имеется обструкция дыхательных путей, следующим шагом является оценка обратимости с помощью ингаляционного бронхолитика. Наличие обратимости подтверждает диагноз астмы.
Неспецифическая бронхиальная чувствительность (бронхопровокационный тест)
Если спирометрия в норме, но есть подозрение на астму, бронхиальную гиперреактивность можно оценить с помощью неспецифической бронхиальной чувствительности (например, пробы с метахолином или маннитолом).
Оксид азота в выдыхаемом воздухе
- Фракционный оксид азота в выдыхаемом воздухе является маркером аллергического воспаления дыхательных путей.
- Американское торакальное общество разработало рекомендации по измерению и интерпретации уровня оксида азота в выдыхаемом воздухе.
- Повышение доли оксида азота в выдыхаемом воздухе подтверждает диагноз аллергической астмы, но не позволяет провести различие между профессиональной астмой и астмой, не связанной с работой.
- Нормальный фракционный уровень оксида азота в выдыхаемом воздухе не исключает профессиональной астмы.
Другие тесты
- Серологическое тестирование для определения антител IgE к специфическим аллергенам.
- Кожный укол, пластырь или внутрикожный тест для выявления аллергических реакций на определенные вещества.
При некоторых заболеваниях астма может ухудшиться. Кроме того, необходимы другие тесты для оценки гастроэзофагеального рефлюкса и риносинусита.
Диагностика астмы и тесты: как врачи диагностируют астму
Автор: WebMD Редакторы
Ваш врач будет использовать тесты для диагностики астмы. Некоторые измеряют, насколько хорошо работают ваши легкие. Другие могут определить, есть ли у вас аллергия на плесень, пыльцу или другие вещества.
Все эти тесты на астму помогают вашему врачу решить, есть ли у вас астма и другие состояния, которые часто сопровождают ее, такие как аллергии, ГЭРБ и синусит.
Медицинский осмотр
Ваш врач начнет с медицинского осмотра. Они:
- Осмотрят нос, горло и верхние дыхательные пути
- Используют стетоскоп, чтобы прослушать свистящий звук при дыхании
- Проверят кожу на наличие симптомов аллергии, таких как экзема или крапивница
Они также спросят вам о признаках астмы, таких как:
- Свистящее дыхание
- Кашель
- Проблемы с дыханием
- Стеснение в груди
Медицинский анамнез
Затем ваш врач спросит о ваших симптомах и общем состоянии здоровья, чтобы выяснить, является ли причиной вашей проблемы астма или что-то другое. Некоторые вопросы могут включать:
Некоторые вопросы могут включать:
- Каковы ваши симптомы?
- Когда они у вас есть?
- Что их вызывает? А как насчет холодного воздуха, физических упражнений или аллергии?
- У вас сенная лихорадка или аллергия?
- Есть ли у члена семьи сенная лихорадка, астма или аллергия?
- Какие еще проблемы со здоровьем у вас есть?
- Какие лекарства вы принимаете?
- Часто ли вы контактируете с табачным дымом, домашними животными, пылью или химическими веществами в воздухе?
- Чем вы зарабатываете на жизнь?
Функциональные тесты легких
Функциональные тесты легких — это способ проверить, насколько хорошо работают ваши легкие. Врачи используют их для диагностики астмы и наблюдения за ее прогрессированием. Мониторинг астмы с помощью тестов функции легких полезен, потому что вы не всегда сможете сказать только по своим симптомам, находится ли ваша астма под контролем.
В большинстве случаев исследование функции легких проводится в кабинете для осмотра, оборудованном специальными устройствами для измерения функции легких. Тесты, скорее всего, будет проводить специально обученный респираторный терапевт или техник.
Тесты, скорее всего, будет проводить специально обученный респираторный терапевт или техник.
Спросите своего врача, следует ли вам что-либо предпринять для подготовки к тесту функции легких. Например, вам может потребоваться скорректировать прием лекарств. Вам также может потребоваться избегать тяжелой пищи, курения и любых раздражителей или других веществ, которые могут вызвать приступ астмы.
Типы тестов функции легких
Эти тесты функции легких обычно используются для диагностики и мониторинга астмы:
- Спирометрия является наиболее распространенной. Это простой, быстрый и безболезненный способ проверить легкие и дыхательные пути. Вы делаете глубокий вдох и выдыхаете в шланг, подсоединенный к устройству, называемому спирометром. Он записывает, сколько воздуха вы выдыхаете (называется форсированная жизненная емкость легких или ФЖЕЛ) и как быстро вы это делаете (называется объем форсированного выдоха или ОФВ). Ваш балл ниже, если ваши дыхательные пути опухли или сужены из-за астмы или других заболеваний легких.
 Ваш врач может порекомендовать вам пройти несколько спирометрических тестов функции легких, чтобы контролировать вашу астму с течением времени. Вы можете пройти спирометрию до и после приема лекарств, чтобы узнать, помогает ли лекарство. Ваш врач может также захотеть измерять показания во время упражнений, чтобы увидеть, как ваши дыхательные пути реагируют на упражнения.
Ваш врач может порекомендовать вам пройти несколько спирометрических тестов функции легких, чтобы контролировать вашу астму с течением времени. Вы можете пройти спирометрию до и после приема лекарств, чтобы узнать, помогает ли лекарство. Ваш врач может также захотеть измерять показания во время упражнений, чтобы увидеть, как ваши дыхательные пути реагируют на упражнения. - Контрольные тесты — это тесты функции легких, используемые для подтверждения диагноза астмы. Вы вдыхаете небольшое количество вещества, которое, как известно, вызывает симптомы у людей с астмой, например гистамин или метахолин. После вдыхания вещества кто-то проверяет функцию ваших легких. Поскольку провокационные тесты могут спровоцировать приступ астмы, их должен проводить только опытный человек.
- Тесты пикфлоуметра измеряют, насколько хорошо ваши легкие выталкивают воздух. Хотя они менее точны, чем спирометрия, эти тесты функции легких могут быть хорошим способом регулярно проверять функцию легких дома — даже до того, как вы почувствуете какие-либо симптомы.
 Пикфлоуметр может помочь вам узнать, что усугубляет вашу астму, работает ли лечение и когда вам нужно обратиться за неотложной помощью. Пикфлоуметр представляет собой ручную пластиковую трубку с мундштуком на одном конце, в которую вы вдыхаете. Ваш врач может попросить вас использовать пикфлоуметр каждый день и записывать показания. Через пару недель вы сообщаете о результатах своему врачу.
Пикфлоуметр может помочь вам узнать, что усугубляет вашу астму, работает ли лечение и когда вам нужно обратиться за неотложной помощью. Пикфлоуметр представляет собой ручную пластиковую трубку с мундштуком на одном конце, в которую вы вдыхаете. Ваш врач может попросить вас использовать пикфлоуметр каждый день и записывать показания. Через пару недель вы сообщаете о результатах своему врачу. - Анализ выдыхаемого оксида азота. Вы будете дышать в трубку, подключенную к машине, которая измеряет количество оксида азота в вашем дыхании. Ваше тело вырабатывает этот газ в норме, но его уровень может быть высоким, если ваши дыхательные пути воспалены.
Другие тесты, которые могут вам понадобиться, если у вас астма
Даже если ваши тесты функции легких в норме, ваш врач может назначить другие тесты, чтобы выяснить, что может быть причиной ваших симптомов астмы.
- Газодиффузионные испытания может измерить, насколько хорошо ваша кровь поглощает кислород и другие газы из воздуха, которым вы дышите.
 Вы вдыхаете небольшое количество газа, задерживаете дыхание, затем выдыхаете. Газ, который вы выдыхаете, анализируется, чтобы определить, сколько поглощает ваша кровь.
Вы вдыхаете небольшое количество газа, задерживаете дыхание, затем выдыхаете. Газ, который вы выдыхаете, анализируется, чтобы определить, сколько поглощает ваша кровь. - Рентген может определить, есть ли какие-либо другие проблемы с вашими легкими или астма вызывает ваши симптомы. Высокоэнергетическое излучение создает изображение ваших легких. Вас могут попросить ненадолго задержать дыхание, когда вы стоите перед рентгеновским аппаратом.
Придаточные пазухи носа
Полипы носа или синусит могут затруднить лечение и контроль над астмой. Синусит, также называемый синусовой инфекцией, представляет собой воспаление или отек пазух из-за инфекции. Когда пазухи закупориваются и наполняются жидкостью, в них размножаются бактерии, вызывая инфекцию и воспаление. Ваш врач может назначить специальное рентгенологическое исследование носовых пазух, называемое компьютерной томографией, для исследования ваших носовых пазух, если они подозревают, что у вас есть инфекция. Если у вас синусит, вас будут лечить антибиотиками не менее 10–12 дней. Лечение синусита может помочь предотвратить симптомы астмы.
Если у вас синусит, вас будут лечить антибиотиками не менее 10–12 дней. Лечение синусита может помочь предотвратить симптомы астмы.
Тесты на другие состояния
Врач может также провести тесты на другие состояния, которые могут усугубить течение астмы, такие как:
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Аллергии
Оценка тяжести астмы на основании этих
25 тесты и ваши симптомы, врач может диагностировать у вас астму. Следующим шагом будет выяснить, является ли ваша астма тяжелой. Это поможет им принять решение о вашем лечении. У вас будет один из этих четырех типов астмы:
- Легкая интермиттирующая астма. Легкие симптомы менее двух раз в неделю. Ночные симптомы реже двух раз в месяц. Несколько приступов астмы.
- Легкая персистирующая астма. Симптомы от трех до шести раз в неделю. Ночные симптомы три-четыре раза в месяц. Приступы астмы могут повлиять на активность.