Температура при бронхиальной астме: причины повышения и лечение
Обычно температура при типичной бронхиальной астме держится в пределах нормальных значений и сильно не повышается.
В некоторых случаях она может подняться по причине вторичного инфицирования. Например, при бронхите симптомами являются сильный кашель и гипертермия.
Что такое бронхиальная астма
БА – хроническое заболевание дыхательных путей.
Бронхиальная астма является воспалительным процессом в бронхах аллергического характера, который вызван воздействием аллергенов и прочих раздражителей.
Симптоматика астмы
Больные часто интересуются, может ли быть температура при астме. Врачи утверждают, что она может повыситься только в исключительных случаях, например, при развитии сопутствующих болезней.
Для неосложненного течения заболевания свойственны такие симптомы астмы:
- удушье;
- дыхательная недостаточность;
- частый сухой кашель или с незначительным выделением мокроты и одышка;
- затрудненный вдох и выдох;

Во время астматического приступа иногда может держаться субфебрильная температура.
Если при данном заболевании она поднимается выше 38,5 градуса, то необходимо обратиться в поликлинику с целью исключения воспаления легких или других заболеваний.
Может ли изменяться температура при БА
Впервые сталкиваясь с недугом, больные задают вопрос, может ли повыситься температура при астме, а также насколько это состояние опасно.
Как правило, на начальном этапе развития БА отмечается симптоматика, схожая с простудным заболеванием. Бронхиальная астма может развиваться на фоне бронхита, одним из симптомов которого является лихорадочное состояние.
Типичная реакция организма при астме – снижение температуры, поэтому ее повышение должно насторожить. Если наблюдается такое явление, то, скорее всего, развивается респираторное заболевание на фоне бронхиальной астмы.
Если наблюдается такое явление, то, скорее всего, развивается респираторное заболевание на фоне бронхиальной астмы.
Иногда температура тела повышается во время астматического приступа, но она не превышает 38 градусов. В этом случае не стоит паниковать. Практически всегда гипертермия проходит после купирования приступа. Но если больные не знают, бывает ли высокая температура у взрослых при астме, стоит обратиться к доктору.
Причины гипертермии при астме
Часто причиной возникновения астматического приступа является простудное заболевание с осложнениями или ОРВИ. Если обострение астмы сопровождается высокой температурой, следует уточнить, какая именно инфекция ее спровоцировала. Для этого необходимо сходить на прием к терапевту или пульмонологу.
Как правило, при астме температура повышаться только в редких случаях, и то незначительно.
Отличить обструктивный бронхит от аллергической астмы достаточно тяжело, поэтому без помощи опытного специалиста не обойтись.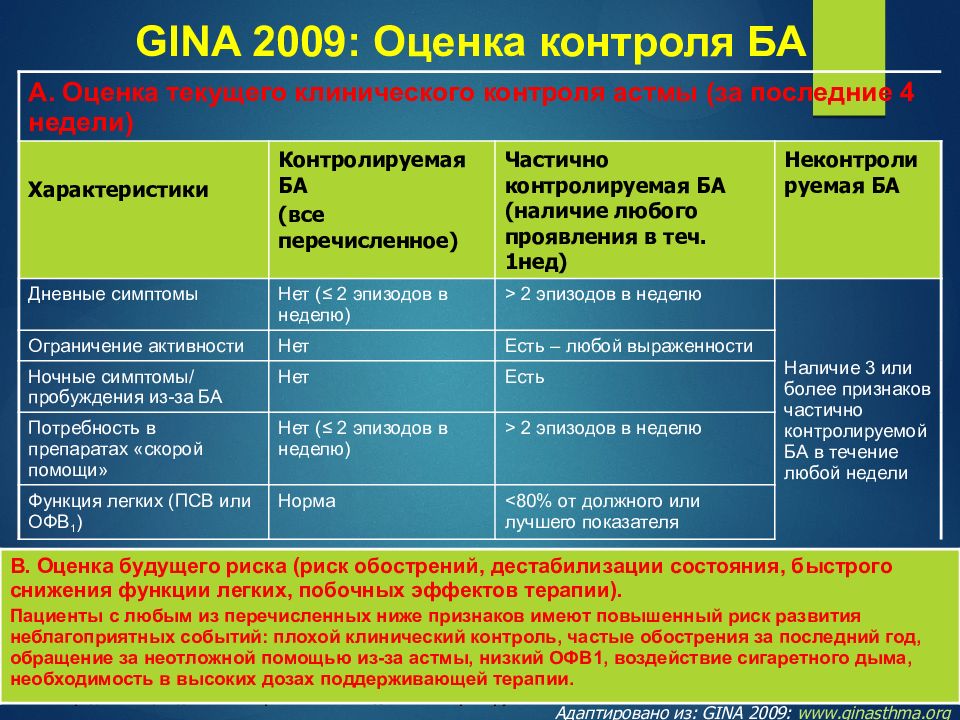
Инфекционно-аллергическую астму отличить от бронхита можно по некоторым признакам. Второе заболевание может длиться до трех недель, после чего может перейти в хроническую форму. На фоне хронического бронхита начинаются астматические приступы, сопровождающиеся повышением температуры до отметки 38 градусов. Гипертермия развивается по причине воспалительного процесса в верхних дыхательных путях.
К самым распространенным причинам гипертермии при астме стоит отнести:
- развитие бронхита;
- патологические процессы, протекающие в легочной системе;
- снижение иммунитета;
- интоксикацию организма лекарственными препаратами;
- анемию;
- стрессы, переживание;
- аллергическую реакцию;
- нарушение функций эндокринной системы.

Если в период приступа наблюдается внезапное развитие гипертермии, которая после нормализации состояния больного не проходит сама по себе, то необходимо срочно обратиться к врачу.
Нужно ли сбивать температуру
Во многих случаях специалисты не советуют сбивать температуру при условии, если она не поднимается выше 38 градусов. В этот период активизируется работа иммунной системы, в результате чего наступает скорейшее выздоровление.
Если температура тела при бронхиальной астме повышается, то стоит выявить, какими причинами вызвана гипертермия и какие могут быть последствия.
Состояние человека, больного астмой, может усугубиться из-за инфекционных болезней и аллергических реакций. Именно эти провоцирующие факторы могут стать причиной повышения температуры тела. Если гипертермия человеком переносится тяжело, то лучше принять меры для снижения температуры.
При повышении температуры нужно соблюдать предельную осторожность, выбирая средства для ее снижения. Некоторые препараты, использующиеся для устранения лихорадочного состояния, могут вызвать приступ.
Некоторые препараты, использующиеся для устранения лихорадочного состояния, могут вызвать приступ.
Тактика лечения
Если температура тела при астме поднимается выше нормальных значений, то необходимо пройти обследование для назначения эффективного лечения.
Даже если у астматика повышена температура, нельзя прекращать использовать аэрозольные ингаляторы. Препараты, используемые больными постоянно, не всегда останавливают приступ, но они способны уменьшить риск появления спазмов бронхов.
Зачастую используются глюкокортикостероиды продолжительного действия, которые выпускаются в виде аэрозоля. В каждом конкретном случае определенный вид препарата должен подбирать только специалист. При длительном приступе не всегда помогают лекарственные средства. В данной ситуации нужно вызвать скорую помощь. Пациента доставляют в больницу для купирования приступа.
При сильном повышении температуры при астме необходимо использовать жаропонижающие средства, пока не будет найдена и устранена причина такого состояния.
Если причина гипертермии заключается в перенесенном стрессе, то она пройдет сама по себе после нормализации психологического состояния. Бывают ситуации, когда на фоне повышения температуры стресс усугубляется, а это влечет за собой еще большее ухудшение самочувствия.
Гипертермия при БА не опасна, если:
- отмечается незначительное повышение температуры;
- она держится недолго;
- сравнительно неплохо переносится.
Только серьезную гипертермию, которая долго не проходит и становится причиной ухудшения самочувствия, следует устранять посредством применения жаропонижающих лекарственных препаратов. Особенно важно сбивать высокую температуру при развитии сопутствующих недугов, вызывающих обострение астмы. В частности, это касается ОРВИ.
Иногда побороть подобный симптом помогают противовоспалительные препараты, которые назначаются врачом с целью предотвращения возникновения приступов БА.
Допускается использование известных жаропонижающих лекарств, но их нужно применять с осторожностью.
Они запрещены, если диагностирована аспириновая астма. В такой ситуации к выбору лекарств стоит подходить ответственно и не принимать медикаменты без консультации с врачом.
Попытаться сбить температуру при астме можно при помощи методов народной медицины. Рекомендовано обильное питье и употребление травяных настоев. Несмотря на большую эффективность народных способов лечения, нужно учитывать, что некоторые травы могут восприниматься организмом больного как аллерген.
Если причина гипертермии при астме – инфекция, то врач назначит антибиотики. Выбор того или иного средства зависит от вида возбудителя болезни и его восприимчивости к действующему веществу[М25] препарата.
В заключение
При таком недуге, как бронхиальная астма, высокая температура наблюдается крайне редко. Обычно провоцирующим фактором ее повышения являются осложнения основного заболевания или сопутствующие недуги.
Обычно провоцирующим фактором ее повышения являются осложнения основного заболевания или сопутствующие недуги.
Если появляется такой симптом при БА, то стоит обязательно обратиться к врачу. Только опытный специалист способен выявить причину гипертермии, оценить степень опасности и подобрать эффективное лечение.
Повышение температуры при БА не является серьезным поводом для беспокойства, если она проходит само по себе. Если гипертермия долго держится или появилась во время астматического приступа, то лучшим решением будет прохождение комплексного обследования.
Астма: факторы риска
Бронхиальная астма – самая распространенная патология дыхательной системы и одно из частых хронических заболеваний: астма стоит на пятом месте после сердечных заболеваний, инсульта, рака и диабета. По данным ВОЗ – каждый 10-й на планете болеет астмой. В Ростовской области на динамическом наблюдении у врачей находятся 28 тысяч взрослых и свыше 6 тысяч – детей и подростков. О том, когда необходимо обратиться к узкому специалисту – пульмонологу и как вести себя пациентам с астмой во время пандемии, рассказала врач-терапевт высшей категории, пульмонолог ГАУ РО «ОКДЦ» Светлана Владимировна Галкина.
О том, когда необходимо обратиться к узкому специалисту – пульмонологу и как вести себя пациентам с астмой во время пандемии, рассказала врач-терапевт высшей категории, пульмонолог ГАУ РО «ОКДЦ» Светлана Владимировна Галкина.
— Светлана Владимировна, что Вы посоветуете делать пациентам с астмой в настоящих условиях, помимо самоизоляции?
— Пациенты с бронхиальной астмой, как и с другими заболеваниями дыхательных путей, сейчас оказались в группе повышенного риска. Для астматиков любое инфекционное заболевание может иметь серьезные последствия для здоровья. Само по себе наличие диагноза «астма» не увеличивает опасность заражения Сovid-19, но при инфицировании у пациентов с астмой течение болезни может проходить с более тяжелой симптоматикой, в том числе, с увеличением тяжести и количества приступов, потенциально опасных для жизни. Поэтому заранее стоит побеспокоится о пополнении медикаментов для купирования приступов, всегда иметь рядом с собой ингалятор и строго соблюдать режим самоизоляции. Если вы почувствовали, что заболели острой респираторной инфекцией, с повышением температуры – не откладывайте вызов врача.
Если вы почувствовали, что заболели острой респираторной инфекцией, с повышением температуры – не откладывайте вызов врача.
— Симптоматика бронхиальной астмы насколько яркая? Можно ли астматический приступ спутать с чем-то другим?
— При кашлевой форме астмы пациенты часто затягивают с обращением к пульмонологу, т.к. кроме кашля их ничего не беспокоит. Но есть несколько тревожных симптомов, которые помогут вовремя насторожиться. При кашлевой форме астмы кашель возникает обычно в ночное время или предутренние часы. Кашель приступообразный, обычно непродуктивный, но иногда заканчивается выделением стекловидной мокроты. Он может провоцироваться резкими запахами или появляться при смехе. Все это требует адекватного лечения, а не применения противокашлевых или муколитических препаратов. Бронхиальная астма разнообразна по своим проявлениям. Мы различаем аллергическую астму, астму физического усилия (приступы которой возникают после физической нагрузки), очень опасная – аспириновая форма, которая возникает при применении аспириносодержащих препаратов и продуктов, как видно по ее названию. «Яркие» симптомы при бронхиальной астме – конечно, приступы удушья, затрудненность дыхания (с ограничением выдоха) и ощущение свиста в грудной клетке.
«Яркие» симптомы при бронхиальной астме – конечно, приступы удушья, затрудненность дыхания (с ограничением выдоха) и ощущение свиста в грудной клетке.
— Поговорим о факторах риска. Основной из них – генетический?
— Да, наследственный фактор очень велик. Это один из основных факторов риска, чаще всего при атопической форме заболевания (аллергенного характера возникновения). Самыми распространенными триггерами являются аллергены, находящиеся как внутри помещений, так и на улице: аллергены домашней пыли, крещевые, пыльца растений. Игнорирование аллергических заболеваний (в частности поллиноз), отсутствие необходимой терапии, может привести к возникновению бронхиальной астмы.
Сейчас учеными диагностировано более 20 генов, мутация в которых приводит к данной патологии. Но помимо наследственного, есть и многие другие факторы риска. Один из них, как я уже говорила – инфекционный (после перенесенного ОРВИ). Болезнь могут спровоцировать контакты с профессиональными вредностями, которым подвержены определенные профессии, нарушения в питании, что связано с внедрением в пищевую промышленность различных консервантов, применение которых провоцирует риск развития заболеваний.
Курение – не только активное, но и пассивное — тоже является одним из факторов риска. Патогенные воздействия раздражающих частиц, выделяемые с табачным дымом, оказывают раздражающее воздействие на слизистую, приводит к гиперсекреции слизи, таким образом, становятся одним из спусковых механизмов как возникновения бронхиальной астмы, так и неблагоприятного течения болезни. Уже медицинской наукой доказано, что мать, которая во время беременности курит, с большой вероятностью подвергает своего ребенка к возникновению бронхиальной астмы. Кроме того, болезнь у детей с бронхиальной астмой имеет более прогрессивное неблагоприятное течение в семье курящих.
Решающее значение в постановке диагноза отводится клиническим проявлениям заболевания (т.е. жалобы пациента), а также анамнестические данные (частота эпизодов, связь с провоцирующими факторами). Так же имеет значение в развитии заболевания и неблагоприятные климатические условия. Казалось бы, большое количество теплых дней должно благоприятно влиять на жителей Ростовской области. Но наша степная местность с ее разнотравием – достаточно мощный пагубный фактор риска для аллергиков в течение периода полинации. Поэтому пациенты, у которых доказана сенсибилизация, т.е. чувствительность к сорным травам, должны быть уведомлены о необходимости воздержаться от выездов на природу в период цветения, а по возможности – даже покидать регион (но не в настоящее время в связи с эпидемиологической ситуацией).
Но наша степная местность с ее разнотравием – достаточно мощный пагубный фактор риска для аллергиков в течение периода полинации. Поэтому пациенты, у которых доказана сенсибилизация, т.е. чувствительность к сорным травам, должны быть уведомлены о необходимости воздержаться от выездов на природу в период цветения, а по возможности – даже покидать регион (но не в настоящее время в связи с эпидемиологической ситуацией).
— Какие особенности диагностики и лечения этой патологии?
— Диагноз «астма» ставится чаще всего в детстве, но астмой можно заболеть в любом возрасте – болезни подвержены все возрастные группы. В детском возрасте чаще диагностируют у мальчиков, а во взрослом – у женщин. Это связано с гормональными перестройками в организме, чаще всего, во время беременности, как еще одним из факторов риска.
Диагноз ставится на основании сбора анамнеза заболевания, устанавливаются причинно-значимые факторы. К вспомогательным методам относятся: рентген органов грудной клетки, исследование вентиляционной функции легких, которое проводят в нашем Отделении функциональной диагностики.
Помимо общеклинических анализов выполняется определение уровня общего иммуноглобулина Е, при подозрении на атопию аллергологом выполняются кожные пробы. Целью лечения астмы является контроль над симптомами, т.е. проявлениями заболевания. Основные препараты – ингаляторы, содержащие бронхорасширяющий и противовоспалительный компоненты, иногда (значительно реже) — таблетированные препараты. Последние достижения фармацевтики дают нам возможность лечения тяжелой бронхиальной астмы препаратами генной инженерии.
Лечение пациентам назначается в зависимости от объема симптоматики – приступов удушья, ощущения некомфортного дыхания. Если говорить об особенностях терапии, то нужно выделить необходимость постоянно контролировать симптомы, всегда «держать руку на пульсе». Последние достижения фармацевтики дает нам возможность использовать как генную инженерию, так и использовать препараты, сочетающие в себе одновременно и скоропомощную функцию и базисное лечение.
— А можно рассказать поподробнее о генно-инженерных препаратах?
— Эти препараты содержат моноканальные антитела, эффект такой терапии достигается благодаря встраиванию молекулы в патогенетический механизм развития заболевания. Это дорогостоящее лечение, но оно доступно для жителей Ростовской области при наличии особых показаний и неэффективности всего объема возможной на сегодняшний день терапии. Данный вид терапии проводится в условиях как дневного, так и круглосуточного стационара ОКДЦ в рамках системы ОМС.
Это дорогостоящее лечение, но оно доступно для жителей Ростовской области при наличии особых показаний и неэффективности всего объема возможной на сегодняшний день терапии. Данный вид терапии проводится в условиях как дневного, так и круглосуточного стационара ОКДЦ в рамках системы ОМС.
Медикаментозное лечение позволяет контролировать симптомы у пациентов с бронхиальной астмой, однако не влияет на первопричину их возникновения. Лучше дополнять терапию соблюдением диеты, выполнением дыхательной гимнастики. При обращении к нам пациентов с астмой, мы обучаем принципам самопомощи для купирования приступов, формируем индивидуальный план лечения. Врач обучает пациента технике использования ингалятора. Но бывают ситуации, когда приступ не купируется. Причина обычно кроется в мощном воздействии причинно-значимых факторах риска (контакт с животными, стрессовая ситуация и т.д.). В таких случаях, требуется незамедлительная помощь бригады скорой медицинской помощи.
— Какие осложнения может спровоцировать астма?
— Игнорирование лечения бронхиальной астмы может привести к скоропомощной ситуации (острая дыхательная недостаточность), при которой помощь в некоторых случаях даже оказывается в реанимационном отделении, так и к постепенному нарушению проходимости бронхов и проявлению одышки при физической нагрузке, что ограничивает качество жизни пациента. Необходимо помнить, что особенность этой болезни в том, что ее легкое течение не всегда может означать отсутствие в будущем опасных приступов и даже летального исхода. Грамотное соблюдение предписаний, данных врачом-пульмонологом, позволяют вести полноценную жизнь и сохранять работоспособность.
Необходимо помнить, что особенность этой болезни в том, что ее легкое течение не всегда может означать отсутствие в будущем опасных приступов и даже летального исхода. Грамотное соблюдение предписаний, данных врачом-пульмонологом, позволяют вести полноценную жизнь и сохранять работоспособность.
Записала Светлана Черновол
Когда нужно обратиться к терапевту или к врачу-пульмонологу?
— Если Вас регулярно мучает постоянный кашель с трудноотделяемой мокротой.
— Если у Вас появилась одышка, свисты и хрипы при дыхании.
В случае тяжелого приступа астмы, если он не снимается приемом короткодействующих бронхолитиков, необходимо срочно вызывать скорую помощь!
ГАУ РО «ОКДЦ», Пушкинская, 127.Call-центр 227-0000. Сайт rokdc.ru
Одноклассники https://ok.ru/profile/594097547284
Телеграм https://t.me/okdc_rostov
Вконтакте https://vk.com/gau.okdc
Поделиться информацией
Социальные кнопки для Joomla
Приступ астмы
Это симптом вашего ребенка?
- У вашего ребенка приступ астмы
- Используйте это руководство, только если врач сообщил вам, что у вашего ребенка астма
Симптомы астмы
- Симптомы приступа астмы: затрудненное дыхание.
- Свистящее дыхание — классический симптом. Свистящие хрипы – это пронзительные свистящие или мурлыкающие звуки. Лучше всего это слышно, когда ребенок выдыхает.
- Диагноз астмы требует повторяющихся приступов свистящего дыхания. Диагноз редко ставится в возрасте до 1 года.
Причины (триггеры) приступов астмы
- Инфекции , влияющие на дыхание (например, простуда или грипп)
- Пыльца (деревья, трава и сорняки) 9 0005 Животные (например, кошки или кролики)
- Табачный дым
- Раздражающие вещества (такие как смог, автомобильные выхлопы, пары ментола, сараи, грязный подвал)
- Пищевая аллергия (тяжелая). Приступы астмы, вызванные пищевой аллергией, могут быть опасными для жизни (анафилаксия). Например, орехи или рыба.
Шкала приступов астмы
- Легкая: Нет одышки в покое.
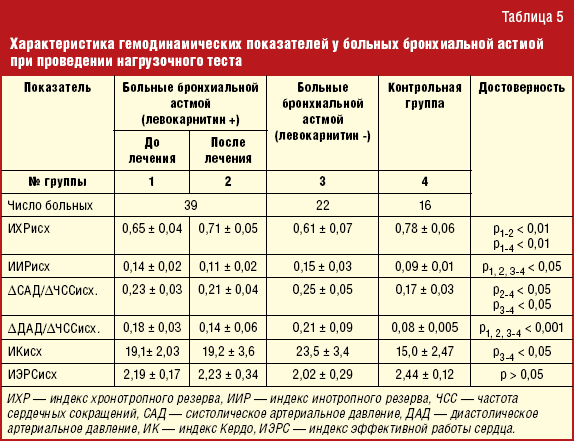 Легкие рыдания при ходьбе. Может нормально разговаривать. Говорит предложениями. Может лежать ровно. Хрипы не выслушиваются или слабые. (Зеленая зона: Пиковая скорость потока 80-100% от нормальной скорости)
Легкие рыдания при ходьбе. Может нормально разговаривать. Говорит предложениями. Может лежать ровно. Хрипы не выслушиваются или слабые. (Зеленая зона: Пиковая скорость потока 80-100% от нормальной скорости) - Умеренная: SOB в состоянии покоя. Говорит фразами. Хочет сидеть (не может лечь ровно). Слышны хрипы. Присутствуют ретракции (ребра втягиваются при каждом вдохе). (Желтая зона: пиковая скорость потока 50-80% от нормальной скорости)
- Тяжелая: Тяжелая СОБ в покое. Говорит отдельными словами. Пытаясь дышать. Хрипы могут быть громкими. Редко хрипы отсутствуют из-за плохого движения воздуха. Ретракции могут быть серьезными. (Красная зона: пиковый расход менее 50 % от нормального расхода)
- Пиковый расходомер: пиковый расходомер измеряет пиковый расход (PFR). Он говорит нам, насколько хорошо человек может удалять воздух из легких. PFR можно использовать у детей в возрасте 6 лет и старше.
Вейпинг и повреждение легких
- Поговорите с подростком об опасностях вейпинга.

- Вейпинг может вызвать серьезное повреждение легких. Он может стать постоянным.
- Вейпинг может даже привести к смерти (50 в США в 2019 году).
- Табак для электронных сигарет также вызывает никотиновую зависимость.
- По этим причинам в США разрешено приобретать продукты для вейпинга в возрасте 21 года.
- Поощряйте подростка не начинать курить вейпы или отказаться от них.
- Предупреждение: растворы для вейпинга, приготовленные в домашних условиях или купленные на улице, наиболее опасны.
Когда звонить по поводу приступа астмы
Позвонить 911 сейчас
- Свистящее дыхание и опасная для жизни аллергическая реакция на аналогичное вещество в прошлом
- Серьезные проблемы с дыханием (борьба за каждый вдох, едва может говорить или плакать)
- Потеря сознания (потеря сознания)
- Синюшность губ или лица, когда он не кашляет
- Вы думаете, что у вашего ребенка угрожающая жизни экстренная ситуация
Позвоните врачу или обратитесь за медицинской помощью
- Губы или лицо приобрели синеватый оттенок во время кашля
- PEFR составляет 50-80% от нормального значения после использования небулайзера или ингалятора (желтая зона)
- Хрипы не проходят через 20 минут после использования ne б или ингалятор
- Дыхание намного быстрее, чем обычно
- Непрекращающийся кашель, не уменьшающийся после использования небулайзера или ингалятора
- Сильная боль в груди
- Необходимость использовать лекарство от астмы (неб или ингалятор) чаще, чем каждые 4 часа
- лихорадка более 104 ° F (40 ° C)
- ваш ребенок выглядит или действует очень больно
- Вы считаете продолжается более 24 часов после приема инъекций или ингаляторов
- Боль в пазухах носа (не только заложенность)
- Лихорадка продолжается более 3 дней
- Лихорадка возвращается после отсутствия более 24 часов
- Вы думаете, что ваш ребенок нуждается в осмотре, но проблема не срочная
Связаться с врачом в рабочее время
- Не иметь письменного плана действий при астме от своего врача
- Пользоваться ингалятором, но не иметь спейсера
- Пропускать более 1 дня занятий в месяц из-за астмы
- Астма ограничивает физическую активность или занятия спортом
- Приступы астмы пробуждают ребенка ото сна
- Используйте более 1 ингалятора в месяц
- Отсутствие осмотра на астму более 1 года
- У вас есть другие вопросы или опасения
Самопомощь на дому
- Приступ астмы легкой степени
Отделение неотложной медицинской помощи детей в Сиэтле
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
- 9 0005 Бельвю
- Эверетт
- Федеральный путь
- Сиэтл
- Виртуальная неотложная помощь
Рекомендации по уходу при приступе астмы
- Что нужно знать об астме:
- Более 10% детей болеют астмой.
- Астма у вашего ребенка может обостриться в любое время.
- Когда вы находитесь вне дома, всегда берите с собой лекарства для вашего ребенка.
- Чем раньше вы начнете лечение, тем быстрее ваш ребенок почувствует себя лучше.
- Вот несколько советов по уходу, которые должны помочь.

- Быстродействующее лекарство от астмы:
- Быстродействующее лекарство для вашего ребенка — альбутерол или ксопенекс.
- Начинайте при первых признаках хрипов, одышки или сильного кашля.
- Вводить с помощью ингалятора со спейсером (по 2 вдоха каждый раз) или использовать шприц-ручку.
- Повторяйте каждые 4 часа, если у вашего ребенка есть какие-либо симптомы астмы.
- Никогда не давайте его чаще, чем через 4 часа, не посоветовавшись с врачом вашего ребенка.
- Кашель. Лучшее «лекарство от кашля» для ребенка с астмой — это всегда лекарство от астмы. Внимание: не используйте средства от кашля. Если ребенку больше 6 лет, от щекотливого кашля могут помочь леденцы от кашля.
- Внимание: если ингалятор не использовался более 7 дней, заправить его. Дважды испытайте распыление в воздухе, прежде чем использовать его для лечения. Также сделайте это, если он новый.
- Используйте лекарство до тех пор, пока ваш ребенок не перестанет хрипеть или кашлять в течение 48 часов.
- Распорка. Всегда используйте ингаляторы со спейсером. В легкие попадет вдвое больше лекарства.
- Контролирующее лекарство от астмы:
- Возможно, вашему ребенку посоветовали использовать контролирующее лекарство. Например, ингаляционный стероид.
- Он предназначен для предотвращения атак и должен использоваться ежедневно.
- Во время приступов астмы продолжайте давать это лекарство ребенку в соответствии с предписаниями.
- Аллергическое лекарство от сенной лихорадки:
- При появлении признаков назальной аллергии (сенной лихорадки) можно дать лекарство от аллергии. Причина: плохой контроль носовой аллергии усугубляет астму.
- Жидкости — Предложение Больше:
- Постарайтесь, чтобы ваш ребенок пил много жидкости.
- Цель: не допускать обезвоживания вашего ребенка.
- Причина: разжижает мокроту в легких. Тогда легче откашляться.

- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Избегайте табачного дыма:
- Табачный дым усугубляет астму.
- Не позволяйте никому курить рядом с ребенком.
- Избегать или удалять триггеры:
- Душ для удаления пыльцы или других аллергенов с тела и волос.
- Избегайте известных причин приступов астмы (таких как дым или кошки).
- Во время приступов уменьшите физические нагрузки или занятия спортом, если это усугубляет астму у вашего ребенка.
- Чего ожидать:
- Если лечение начать рано, большинство приступов астмы быстро купируются.
- Все хрипы должны исчезнуть к 5 дню.
- Ингалятор со спейсером: как пользоваться
- Шаг 1. Хорошо встряхните ингалятор. Затем прикрепите его к распорке (удерживающей камере).
- Шаг 2. Полностью выдохните и опустошите легкие.
- Шаг 3. Сомкните губы и зубы вокруг мундштука-спейсера.
- Шаг 4. Нажмите на ингалятор. Это поместит одну затяжку лекарства в прокладку.
- Шаг 5. Медленно вдыхайте, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд. Позвольте лекарству работать глубоко в легких.
- Если ваш врач заказал 2 или более вдохов, подождите 1 минуту. Затем повторите шаги 1-6.
- Шаг 1. Хорошо встряхните ингалятор. Затем прикрепите его к распорке (удерживающей камере).
- Дозированный ингалятор (ДИ): как использовать без спейсера (если у вас его нет)
- Шаг 1. Хорошо встряхните ингалятор.
- Шаг 2. Полностью выдохните и опустошите легкие.
- Шаг 3. Сомкните губы и зубы вокруг мундштука ингалятора.
- Шаг 4. Нажмите на ингалятор, чтобы сделать затяжку. Сделайте это, как только ваш ребенок начнет дышать.
- Шаг 5. Медленно вдохните, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд.
 Позвольте лекарству работать глубоко в легких.
Позвольте лекарству работать глубоко в легких. - Если ваш врач заказал 2 или более ингаляций, подождите 1 минуту. Затем повторите шаги 1-6.
- Попросите у своего врача спейсер, если у вас его нет. Это поможет отправить больше лекарства в легкие.
- Детям старшего возраста, которым не нравится спейсер, можно прописать устройство с сухим порошком альбутерола.
- Домашний небулайзер: Как использовать:
- Небулайзер превращает жидкое лекарство (мед) в мелкодисперсный туман. Мелкий туман может занести лекарство глубоко в легкие. Это называется лечением небулайзером (neb).
- Шаг 1. Приготовьте лекарство. Сначала вымойте руки водой с мылом. Для предварительно смешанных флаконов с однократной дозой просто добавьте один флакон в чашку-держатель neb. Для многодозовых флаконов необходимо выполнить смешивание. Сначала добавьте нужное количество физиологического раствора в чашку для набрызга. Затем тщательно отмерьте и добавьте в физиологический раствор нужное количество лекарства.

- Шаг 2. Подсоедините небулайзер к трубке воздушного компрессора. Воздушный компрессор работает от электричества. Портативные работают от аккумулятора. Компрессоры создают струю воздуха, превращающую лекарство в мелкодисперсный туман.
- Шаг 3. Включите воздушный компрессор. Он начнет создавать мелкий туман, который нужен вашему ребенку.
- Шаг 4 для детей старшего возраста. Поместите мундштук между зубами вашего ребенка и закройте его губами. Попросите ребенка дышать медленно и глубоко. Попросите ребенка задерживать глубокий вдох на 10 секунд раз в минуту.
- Шаг 4 для детей младшего возраста. Если ваш ребенок отказывается от мундштука, используйте маску для лица. Он должен закрывать нос и рот. Он должен плотно прилегать.
- Шаг 5. Продолжайте лечение, пока не закончится лекарство. Если лекарство прилипает к стенке чашки, немного встряхните его. Среднее лечение neb занимает 10 минут.
- Шаг 6. После каждой обработки разбирайте небулайзер.
 Промойте и очистите его, как указано. Причина: он не может производить туман, если он забит.
Промойте и очистите его, как указано. Причина: он не может производить туман, если он забит. - Предупреждение: строго следуйте инструкциям вашего врача. Используйте точное количество лекарства, которое прописал ваш врач. Не проводите лечение neb чаще, чем каждые 4 часа.
- Позвоните своему врачу, если:
- Возникли проблемы с дыханием
- Быстродействующее лекарство от астмы (неб или ингалятор) требуется чаще, чем каждые 4 часа
- Свистящие хрипы длятся более 24 часов 9000 6
- Вы считаете, что вашему ребенку необходимо быть замеченным
- Вашему ребенку становится хуже
И помните, обращайтесь к своему врачу, если у вашего ребенка разовьется какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
Последняя проверка: 25 мая 2023 г.
Последняя редакция: 30 декабря 2022 г.
Copyright 2000-2023. ООО «Педиатрические рекомендации Шмитта».
Астма и симптомы приступа астмы
Общие сведения об астме
Астма — это хроническое воспалительное заболевание, которое влияет на вашу способность дышать. Астма часто вызывается сочетанием экологических и наследственных факторов.
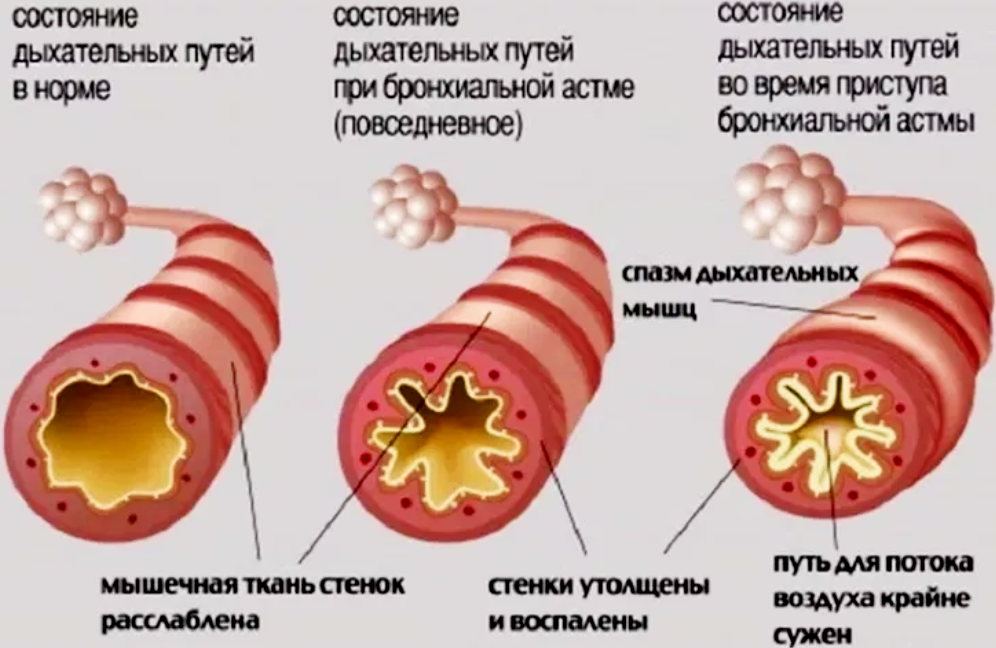
Симптомы астмы возникают, когда дыхательные пути, ведущие к легким, начинают набухать и сужаться. Симптомы различаются и могут быть едва заметными, тяжелыми или даже опасными для жизни.
По данным Национального института сердца, легких и крови, астма может поражать людей всех возрастов. Но чаще всего это развивается в детстве.
Важно отметить, что у одного и того же человека симптомы астмы могут варьироваться от несуществующих до тяжелых. Вы можете долгое время обходиться без симптомов, а затем у вас будут периодические приступы астмы. Или у вас могут быть симптомы астмы ежедневно, только ночью или только после физических упражнений.
По данным Американского колледжа аллергии, астмы и иммунологии, в США астмой страдают 26 миллионов человек. Многие люди остаются недиагностированными из-за легких симптомов. Если вы считаете, что испытываете симптомы астмы, запишитесь на прием к врачу для скрининга и анализов на астму.
Узнайте больше: это астма или бронхит? »
Независимо от того, испытываете ли вы первый приступ астмы или страдаете астмой в течение многих лет, у вас могут возникнуть следующие симптомы:
Кашель
Постоянный кашель является распространенным симптомом астмы. Кашель может быть сухим или влажным (со слизью). Это может ухудшиться ночью или после тренировки.
Хронический сухой кашель без других симптомов астмы может быть симптомом кашлевой астмы.
Свистящие хрипы
Свистящие хрипы обычно возникают при выдохе. Это происходит из-за того, что воздух нагнетается через узкие, суженные дыхательные пути. Свистящее дыхание — это узнаваемый симптом астмы, но само по себе свистящее дыхание не означает, что у вас астма. Это также может быть симптомом других проблем со здоровьем, включая хроническую обструктивную болезнь легких (ХОБЛ), застойную сердечную недостаточность (ЗСН) и пневмонию.
Это также может быть симптомом других проблем со здоровьем, включая хроническую обструктивную болезнь легких (ХОБЛ), застойную сердечную недостаточность (ЗСН) и пневмонию.
Подробнее: Астма и ХОБЛ: как отличить »
Затрудненное дыхание
Вам может быть трудно дышать, так как ваши дыхательные пути воспаляются и сужаются. Слизь может заполнить эти суженные проходы и усугубить сужение дыхательных путей. Затрудненное дыхание может привести к чувству беспокойства, которое может еще больше затруднить дыхание.
Стеснение в груди
По мере сокращения мышц, окружающих дыхательные пути, может сжиматься грудная клетка. Может показаться, что кто-то затягивает веревку вокруг верхней части туловища. Стеснение в груди может затруднить дыхание и вызвать чувство беспокойства.
Усталость
Во время приступа астмы легкие не получают достаточного количества кислорода. Это означает, что в кровь и в мышцы поступает меньше кислорода. Без кислорода наступает усталость. Если симптомы астмы ухудшаются ночью (ночная астма) и у вас проблемы со сном, вы, вероятно, будете чувствовать усталость в течение дня.
Без кислорода наступает усталость. Если симптомы астмы ухудшаются ночью (ночная астма) и у вас проблемы со сном, вы, вероятно, будете чувствовать усталость в течение дня.
Раздувание носа
Раздувание носа — это расширение и растяжение ноздрей во время дыхания. Часто это признак затрудненного дыхания. Этот симптом астмы чаще всего встречается у детей младшего возраста и младенцев.
Вздох
Вздох — это естественная физиологическая реакция, при которой легкие расширяются до полной емкости. Вздох – это глубокий вдох и долгий выдох. Поскольку астма может сужать поток воздуха в ваше тело, вы можете вздыхать, чтобы впустить или вывести лишний воздух из вашего тела.
Тревога
Тревога может спровоцировать приступ астмы. Это также может быть симптомом приступа астмы. Когда ваши дыхательные пути начинают сужаться, ваша грудь сжимается, и дыхание становится затрудненным. Эти симптомы могут вызвать тревогу. Непредсказуемость приступа астмы также может вызвать тревогу. У некоторых людей стрессовая ситуация может вызвать симптомы астмы.
У некоторых людей стрессовая ситуация может вызвать симптомы астмы.
Ранние признаки приступа астмы
Приступы астмы случаются не у всех больных астмой, но есть ранние симптомы приступа астмы. К ним относятся:
- сильный кашель
- свистящее дыхание
- одышка
- стеснение в груди
- утомляемость
- зуд
- нервозность 90 005 раздражительность
Тяжелые симптомы
Тяжелый приступ астмы может быть опасная для жизни чрезвычайная ситуация. Взрослый или ребенок с приступом астмы должен обратиться в отделение неотложной помощи, если быстродействующее лекарство не действует через 10–15 минут или если появляется какой-либо из следующих симптомов:
- изменение цвета (синий или серый) губ, лица или ногтей, что является симптомом цианоза
- крайнее затруднение дыхания, при котором шея и грудная клетка могут «засасываться» при каждом вдохе
- трудности с речью или ходьбой
- спутанность сознания
- крайняя тревога, вызванная затрудненным дыханием
- лихорадка 100°F (37,7°C) или выше
- боль в груди
- учащенный пульс
Правильное лечение и выбор образа жизни могут помочь вам контролировать астму. Зная о своих симптомах и их закономерностях, вы сможете спланировать свою реакцию на каждый симптом и приступ. Эти знания помогут вам чувствовать себя уверенно, когда вы испытываете симптомы.
Зная о своих симптомах и их закономерностях, вы сможете спланировать свою реакцию на каждый симптом и приступ. Эти знания помогут вам чувствовать себя уверенно, когда вы испытываете симптомы.
Факторы риска астмы »
Упражнения могут по-разному влиять на течение астмы.
Если вы тренируетесь на открытом воздухе, многие факторы окружающей среды могут сужать ваши дыхательные пути. Если у вас астма, вы также подвержены риску бронхоконстрикции, вызванной физической нагрузкой (EIB).
Упражнения могут уменьшить симптомы астмы, улучшив здоровье сердца и легких. Это также уменьшает тяжесть сужения дыхательных путей. Американский колледж спортивной медицины и Американское торакальное общество рекомендуют аэробную активность низкой и средней интенсивности для людей, страдающих астмой. Это включает в себя такие виды деятельности, как ходьба, бег, походы, езда на велосипеде и использование эллиптического тренажера. Идеальны занятия, которые увеличивают частоту сердечных сокращений более чем на 20-30 минут пять дней в неделю.
Младенцы особенно восприимчивы к симптомам астмы, потому что у них узкие дыхательные пути. Дети в возрасте до 5 лет часто болеют респираторными инфекциями, которые могут вызывать у них симптомы астмы чаще, чем у взрослых. Наиболее частым симптомом у младенцев является свистящее дыхание при респираторных инфекциях.
Другие симптомы, характерные только для младенцев, также включают:
- трудности при сосании или приеме пищи
- изменение звуков плача
- цианоз, который характеризуется бледно-голубой окраской лица, губ или ногтей
- снижение взаимодействия с родителями
Любой из этих симптомов требует неотложной медицинской помощи и требует немедленного лечения.
Маленькие дети проявляют многие из тех же симптомов астмы, что и младенцы. Дети также могут часто кашлять, хрипеть и испытывать простуду грудной клетки. Но эти симптомы не всегда могут указывать на астму. Если симптомы сохраняются или ухудшаются из-за дыма или аллергенов, таких как перхоть домашних животных, у ребенка может быть астма.
Согласно исследованию детей, страдающих астмой, проведенному в 2014 году, дети чаще замечали чувство стеснения в груди. Родители чаще замечали хрипы. Важно, чтобы дети старше 8 лет вели дневник симптомов астмы. Ведение журнала улучшит общение между родителями и детьми, страдающими астмой. Подробное описание своих симптомов может помочь детям распознать астму и быстрее сообщить о симптомах своим родителям.
Если у вас или члена вашей семьи впервые появились симптомы астмы, обратитесь к врачу. Затем они могут направить вас к специалисту. Вам также следует обратиться к врачу, когда вы испытываете менее серьезные симптомы, а средства, которые у вас есть для улучшения состояния астмы, не работают.
Когда вы обращаетесь за медицинской помощью по поводу астмы, ваш врач может классифицировать тяжесть вашей астмы и выбрать наилучшее лечение. Поскольку степень вашей астмы может меняться со временем, важно регулярно посещать врача, чтобы соответствующим образом скорректировать лечение.
Если вы считаете, что у вас или у члена вашей семьи приступ астмы, позвоните по номеру 911 или в местные службы экстренной помощи или обратитесь в ближайшее отделение неотложной помощи.
Q:
Какие советы помогут мне уменьшить триггеры моей астмы? Что я могу делать в своей повседневной жизни?
Анонимный пациентA:
Национальный институт сердца, легких и крови утверждает, что аллергии и вирусные инфекции являются наиболее распространенными триггерами приступов астмы. Ниже приведены несколько советов, как лучше контролировать астму.
- Знайте, что заставляет вас хрипеть . Знать и избегать того, на что у вас аллергия, — отличный способ контролировать приступы астмы.
- Лечение аллергии . Будьте последовательны в лечении аллергии, особенно в сезон аллергии.
- Сделать прививку . Респираторные заболевания, такие как грипп, пневмония и коклюш, можно предотвратить с помощью вакцинации.


