Нарушения дыхания во сне
«Никогда не спите, во сне слишком часто умирают» Марк Твен.
Из статистики ВОЗ: Давно не секрет, что сон дан человеку для восстановления сил после бодрствования. Но речь идет о здоровом сне! Только он способен «разгрузить» человеческий мозг. Все чаще люди ложатся спать, но наутро оказываются более нездоровыми и напряженными, чем в конце тяжелого рабочего дня. «Все дело, в плохом сне» — скажет большинство, не понимая, что за понятием «плохой сон» давно стоит грозный диагноз, который приводит к смерти. А нарушения сна скрывают нарушения функций всего организма! Итак, речь пойдет о нарушениях дыхания во сне.
Что такое нарушения дыхания во сне?
Неспособность легких насытить ткани кислородом чаще является следствием длительных ночных остановок дыхания во сне, иначе апноэ — что в переводе с древнегреческого означает безветрие или отсутствие дыхания.
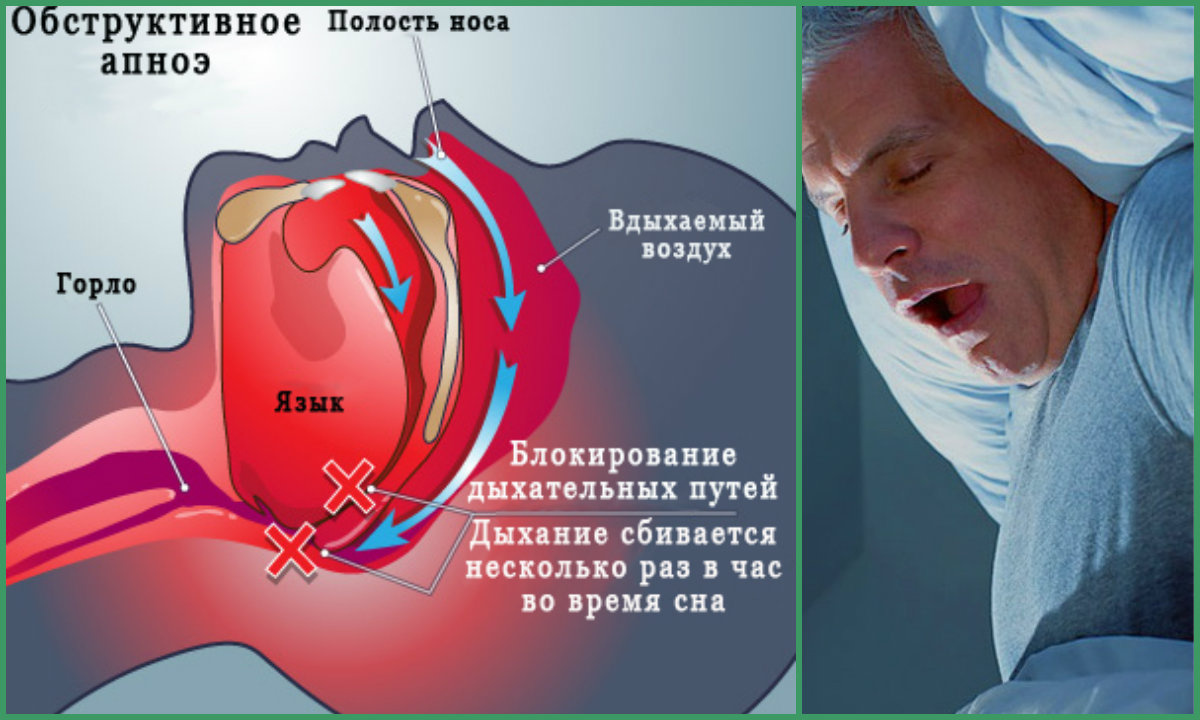
Синдром обструктивного апноэ сна (СОАС) — возникает из-за обструкции, то есть сужения верхних дыхательных путей. Происходит расслабление мускулатуры, язык западет в дыхательные пути и препятствует поступлению кислорода в легкие.
СОАС врачи называют «замаскированным убийцей», ведь он правда работает «под прикрытием» казалось бы «банального» храпа, к которому все привыкли и давно отпустили в «свободное плавание». Но как это ни странно, храп — это звонок, в некоторых случаях – набат: «у вас есть серьезная проблема и она требует немедленного решения!»
Не так страшна проблема храпа,
как то нарушение дыхания, которое храп «маскирует»
В свою очередь, остановки дыхания во сне могут длиться минуту и повторяться более 20 раз за ночь, а в общей сумме составлять более часа. В конечном счете, это нарушение дыхания во сне приводит к гипоксии мозга и других органов — неспособности кислорода насыщать организм. Все это приводит к серьезной разбалансировке организма.
Все это приводит к серьезной разбалансировке организма.
Невылеченный синдром обструктивного апноэ сна
Апноэ также носит и неврологический характер. И называется синдромом центрального апноэ сна.
Что происходит в этом случае?
Так как центральное ночное апноэ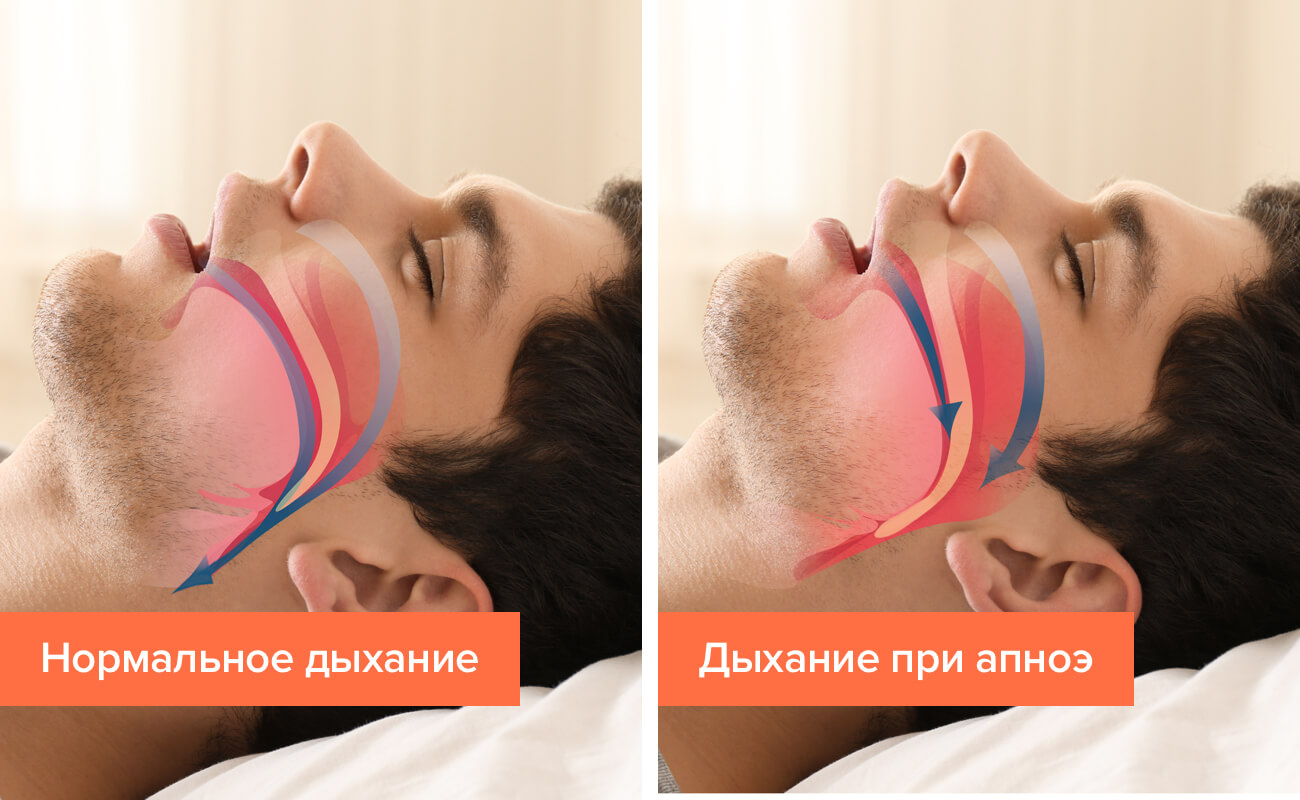
Нарушения сна и дыхания происходят в том участке мозга, который отвечает за дыхание. При центральном апноэ сна дыхательные пути полностью свободны для поступления воздуха. Синдром центрального апноэ сна встречается гораздо реже, но врачи, которые занимаются проблемами сна должны непременно знать природу вашего «плохого сна». Для этого несколько лет назад в обращение врачей сомнологов была введена уникальная диагностическая установка —
Это диагностическое оборудование призванное дать полную характеристику сна и всех функций организма человека во время сна, определить характер нарушения сна.
Диагностика сна сегодня — это единственный шанс поставить точный диагноз и «не промахнуться» в неравной борьбе врачей с нарушениями дыхания во время сна.
Поли — от лат. много, сомно — сон, графия — пишу.
Полисомнография предполагает исследования основных функций организма во время сна в привычных для человека условиях. В условиях имитации спальни происходит мониторинг функции дыхания, сердца, работы мозга, уровень насыщение крови кислородом, двигательная активность грудной клетки и живота, природа храпа и много другое. По итогам полисомнографии в течение следующего дня врач выставляет пациенту диагноз. После этого пациенту предлагается лечение. Золотым стандартом лечения апноэ во всем мире признана
В чем заключается лечение нарушения дыхания во сне?
СИПАП-терапия появилась в 1981 году. Этот небольшой аппарат был создан специально для лечения апноэ сна австралийским профессором медицины Коллином Салливаном.
СИПАП-терапия — это искусственная вентиляция легких, которая происходит посредством небольшого компрессора. К компрессору прикреплена трубка с маской. Выходя на трубку, а затем на маску (которая прикреплена на лице пациента), постоянный поток воздуха, поступает прямо в дыхательные пути. Терапия СИПАП-аппаратом используется врачами и пациентами при лечении апноэ сна, при лечении храпа, дыхательной недостаточности, бессонницы, депрессии и других проблем со сном.
К компрессору прикреплена трубка с маской. Выходя на трубку, а затем на маску (которая прикреплена на лице пациента), постоянный поток воздуха, поступает прямо в дыхательные пути. Терапия СИПАП-аппаратом используется врачами и пациентами при лечении апноэ сна, при лечении храпа, дыхательной недостаточности, бессонницы, депрессии и других проблем со сном.
Стоит отметить, что СИПАП-терапию может назначить только доктор,
после диагностики сна — полисомнографии.
Лечение апноэ и храпа с помощью СИПАП-терапии может продолжаться год, в некоторых случаях всю жизнь.
Пациентов раз и навсегда покидает плохой сон, они начинаются сбрасывать вес, их давление приходит в норму, «растворяется» проблема храпа, здоровый сон занимает почетное место в спальне человека! Один раз хорошо выспавшись, как правило, пациенты не расстаются с СИПАП-аппаратом никогда! Тем более, современные СИПАП-аппараты весят не больше 2-3 кг и могут использоваться не только дома и в гостях, но и в командировках, на отдыхе, в машине и даже в самолете!
Нарушения дыхания во время сна у больных с ХОБЛ
Пациенты с хронической обструктивной болезнью легких (ХОБЛ) по физиологическим причинам имеют быстрое поверхностное дыхание, которое возникает во время быстрого сна. В результате происходит снижение альвеолярной вентиляции легких и увеличивается уровень гипоксемии — все это ведет к дополнительным нарушениям. Такая ситуация у медиков называется
В результате происходит снижение альвеолярной вентиляции легких и увеличивается уровень гипоксемии — все это ведет к дополнительным нарушениям. Такая ситуация у медиков называется
Лечение нарушений дыхания во время сна у пациентов с ХОБЛ заключается в «разгрузке» дыхания во время сна с помощью той же СИПАП-терапии. Лечение нарушения дыхания во время сна у таких пациентов не исключает лечение первичной болезни — ХОБЛ кислородотерапией. Как и в случае с лечением СОАС, лечение нарушения дыхания во сне у пациентов с ХОБЛ назначает доктор после диагностики сна и диагностики нарушения дыхания во сне (полисомнография).
Симптомы нарушения дыхания во сне, которые должны стать поводом к обращению за медицинской помощью:
- Вы храпите.
- Затрудненное дыхание во время сна и сразу после пробуждения.
- Частые пробуждения во время сна.
- Повышенное мочеиспускание в ночное время.

- Ночные кошмары.
- Головная боль по утрам.
- Обмороки сразу после пробуждения.
- Резкий набор веса за последние 2 года.
- Повышенное давление.
- Сонливость в течение дня.
- Рассеянность.
- Раздражительность.
- Немотивированная депрессия.
- Одышка во время ходьбы или выполнения физических упражнений.
СОАС не обязательно должен проявляться всеми вышеперечисленными симптомами. Достаточно только храпа или только ожирения!
Американские врачи даже составили статистику по проблемам нарушения дыхания во сне и пришли к печальному выводу — каждый второй человек умирает от последствий расстройства сна по причине банального незнания о своем диагнозе, а также несерьезного отношения к проблеме храпа.
И помните, лечение нарушения дыхания во сне начинается с диагностики сна! Постановка точного диагноза и системное лечение не только избавят вас от плохого сна и вернут вас к нормальной здоровой жизни, но и продлят вашу жизнь на долгие годы! Ведь сами по себе СОАС и проблема храпа не так страшны, как то, к чему они приводят — сердечно-сосудистым заболеваниям и смерти.
Не забывайте, здоровье — это в первую очередь, здоровый сон!
Записаться на проведение данного исследования и узнать более подробную информацию можно по телефонам центра:
+375 29 311-88-44;
+375 33 311-01-44;
+375 17 299-99-92.
Или через форму онлайн-записи на сайте.
Page Not Found | European Lung Foundation
Sorry about that! Something went a little wrong there and we’ve encountered some kind of problem.
You can either click «Back» in your browser and try again, choose something else from the menu, or drop us a line to let us know there’s a problem.
Alternatively, we’ve had a look around the site for what you seem to be looking for and have found the following results:
По вашему запросу ничего не найдено. Попробуйте ввести похожие по смыслу слова, чтобы получить лучший результат.Our projects
AirPROM
AirPROM (Airway Disease Predicting Outcomes through Patient Specific Computational Modelling) brings together experts and current research to build a computational model of the lung as a new way of characterising asthma and COPD. (Website in English)
DRAGON
DRAGON will use artificial intelligence (AI) and machine learning to deliver a decision support system for precise coronavirus diagnosis using CT scanning. A full project website will be available in early 2021. See below for information about the work packages, project partners and how to get involved.
EARIP
Bringing together experts to define how to reduce asthma deaths and hospitalisations across Europe.
 A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.
A ‘roadmap’ of priorities for clinicians, researchers, industry, and patient groups will be used to persuade EU funding policy makers to invest in asthma.Healthy Lungs for Life
Healthy Lungs for Life is one of the largest ever lung health campaigns, raising awareness of the importance of healthy lungs through a full range of events, projects and promotional activities. Four themes are highlighted as part of the campaign: breathing clean air, quitting smoking, vaccination and being active.
SmokeHaz
SmokeHaz is a collaboration between the European Respiratory Society (ERS), European Lung Foundation (ELF) and the UKCTAS. The organisations joined forces to provide a website aimed at policy makers focused on the respiratory health hazards associated with smoking.
U-BIOPRED
A large scale public-private research initiative. Information and samples from more than 1,000 adults and children are being used to learn more about different types of asthma to ensure better diagnosis and treatment for each person.
 (Website in English)
(Website in English)Lung cancer patient priorities
FRESH AIR
FRESH AIR is an EU Horizon 2020 project which aims to improve the health of people at risk of or suffering from chronic lung conditions in countries where resources are limited, such as Uganda, Vietnam, the Kyrgyz Republic and Greece. By training local healthcare professionals in these countries, FRESH AIR will introduce effective actions for preventing, diagnosing and treating lung conditions. Smoke and indoor pollution are specific areas that the project will focus on.
3TR
3TR is the largest IMI project yet, focussing on diseases autoimmune, inflammatory and allergic diseases including COPD and asthma. The project aims to provide insights into mechanisms of response and non-response to treatment across different diseases.
Когда перестаешь дышать: история человека с апноэ сна
- Нил Стайнберг
- Mosaic/BBC Future
Автор фото, Getty Images
Высока вероятность того, что вы и не подозреваете, что у вас во сне случается апноэ. Однако если это происходит очень часто на протяжении ночи, то ваша жизнь в опасности.
Однако если это происходит очень часто на протяжении ночи, то ваша жизнь в опасности.
Я думал, что умираю. Днем я чувствовал такую усталость, что у меня тряслись колени. Когда я был за рулем, то порой ловил себя на том, что клюю носом и засыпаю. На моем лице было написано изнеможение.
По ночам я спал урывками, с трудом находя удобное положение для ног, часто просыпался с сильно бьющимся сердцем, задыхаясь.
Мой врач был озадачен. Он попросил сдать кровь и мочу и отправил меня на электрокардиограмму. Возможно, предположил он, причина — в болезни сердца, раз у меня такое учащенное сердцебиение по ночам.
Но нет, с сердцем у меня все было в порядке. И кровь не показала ничего.
Тогда меня отправили на колоноскопию. Все это происходило в 2008 году, и мне тогда было 47 лет — так или иначе, подходящий возраст для того, чтобы впервые пройти колоноскопию.
Но и гастроэнтеролог не обнаружил у меня ничего страшного.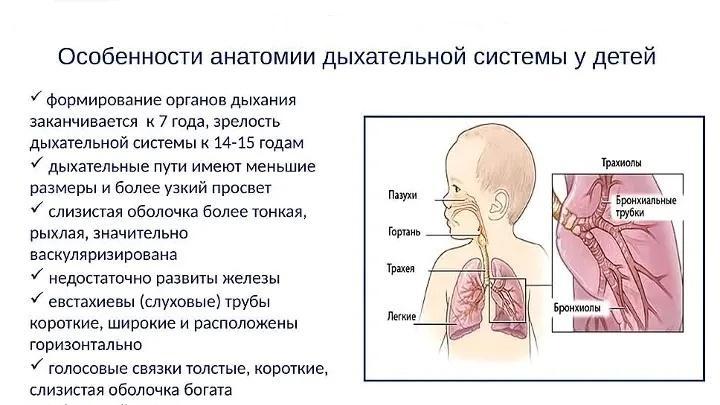 Никаких опухолей. Даже никаких полипов. Однако кое-что он заметил.
Никаких опухолей. Даже никаких полипов. Однако кое-что он заметил.
«Когда вы были под наркозом, — рассказал он, — в какой-то момент вы перестали дышать на некоторое время. Вам надо проверить — возможно, это апноэ».
Апноэ? Никогда не слышал о таком.
Что это и чем грозит
Оказалось, что апно́э — это остановка дыхательных движений, в моем случае — во время сна. Специалисты различают обструктивное (сужение верхних дыхательных путей во время сна) и центральное апноэ.
Когда мышцы гортани слишком расслаблены, они могут перекрывать дыхательные пути. Во время апноэ сна такое может происходить постоянно, что ведет к снижению уровня кислорода в крови.
Тогда вы просыпаетесь, задыхаясь, хватая ртом воздух. В течение ночи такое порой происходит десятки, а то и сотни раз, и последствия этого для вашего здоровья могут быть плачевными.
Апноэ увеличивает нагрузку на сердце, заставляет его работать более напряженно и быстро — ведь оно пытается компенсировать этим нехватку кислорода.
Постоянно меняющийся уровень кислорода в крови ведет к появлению бляшек в артериях, увеличивая риск заболеваний сердца, гипертонии и инсульта.
В середине 1990-х Национальная комиссия США по изучению нарушений сна установила, что примерно 38 000 американцев ежегодно умирают от сердечных заболеваний, усугубленных апноэ.
Все больше свидетельств того, что апноэ влияет на метаболизм глюкозы, ведет к возникновению инсулинорезистентности (диабету 2 типа) и набору веса.
Добавим сюда постоянную усталость от недосыпания, из-за чего начинаются проблемы с памятью, возникают беспокойство и депрессия.
Проведенное в 2015 году в Швеции исследование водителей обнаружило, что те из них, у кого было апноэ сна, в 2,5 раза чаще попадали в аварии. Люди с апноэ сна чаще прогуливают работу, их чаще увольняют.
Автор фото, Getty Images
Подпись к фото,Апноэ сна означает, что вы никогда не высыпаетесь как следует
Еще одно исследование выявило, что люди с тяжелой формой апноэ при других равных обстоятельствах умирают в три раза чаще на протяжении 18-летнего периода, чем те, у кого нет этого синдрома.
Однако (как и в случае с курением) людям свойственно не связывать апноэ с такими серьезными последствиями для здоровья, говорится в докладе, подготовленном по заказу Американской академии медицины сна. По оценкам академии, апноэ сна страдает 12% американцев, но у 80% из них этот синдром не диагностирован.
Примерно такой же процент можно перенести и на весь мир: в итоге выйдет, что около миллиарда человек на планете страдает от средней и тяжелой формы апноэ (согласно исследованию 2019 года), при этом не осознавая этого и не получая необходимого лечения.
Как с этим бороться?
Расскажу о себе, о своем опыте.
Факторами риска для развития апноэ можно назвать ожирение, специфическое строение тела (крупную шею, большие миндалины и т.д.) или старение, но проблема в том, что синдром никак себя не проявляет, пока человек не заснет.
Так что единственный способ его диагностировать — мониторинг сна. Поэтому в начале 2009 года я, по совету своего врача, обратился в лабораторию медицины сна в Нортбруке (штат Иллинойс).
Поэтому в начале 2009 года я, по совету своего врача, обратился в лабораторию медицины сна в Нортбруке (штат Иллинойс).
Специалистка по медицине сна Лиза Шайвс исследовала мое горло и посоветовала пройти полисомнографию — исследование, в ходе которого отслеживаются дыхание, уровень кислорода в крови, частота сердечных сокращений, мышечная и мозговая активность.
Я снова пришел в лабораторию спустя несколько недель в девять вечера.
Автор фото, Getty Images
Подпись к фото,Единственный способ диагностировать апноэ сна — наблюдать за тем, как человек спит
Лаборантка провела меня в маленькую комнату с кроватью. Оборудование размещалось в еще одном помещении, окошко в которое было за спинкой кровати. Я переоделся, и лаборантка прикрепила к моей груди и голове электроды. Примерно в 10 вечера я выключил свет и довольно быстро уснул.
В полпятого утра я проснулся и хотел было сделать попытку снова уснуть, но мне сказали, что я проспал шесть часов и данных вполне достаточно.
Пока я одевался, лаборантка сказала, что у меня тяжелая форма апноэ, а подробности мне расскажет доктор Шайвс. После такого сообщения я отказался от запланированного завтрака и отправился домой, довольно напуганный.
Спустя еще несколько недель я вновь приехал в Нортбрук — на этот раз днем. Шайвс показала мне черно-белое видео со мной спящим, и это было неприятно — как будто видишь место преступления и себя убитого.
Как рассказала мне Шайвс, однажды дыхание у меня остановилось аж на 112 секунд — почти на две минуты.
Нормальный уровень насыщения крови кислородом — от 95 до 100%. У больных с острой хронической легочной недостаточностью он, как правило, выше 80%. У меня в момент апноэ — 69%.
Насколько это опасно? Согласно справочнику ВОЗ для хирургов, если уровень кислорода в крови пациента падает до 94% и ниже, надо немедленно проверить, не перекрыты ли дыхательные пути, не отказало ли легкое и нет ли проблем с кровообращением.
Вариантов у меня было немного. По словам Шайвс, я мог бы пройти увулопалатофарингопластику, суть которой была еще более пугающей, чем название: это операция для иссечения тканей небного язычка, неба и глотки — чтобы расширить мои дыхательные пути.
Операция связана с потерей крови, и восстановление после нее непростое и долгое. Как я понял, Шайвс предложила мне ее только для того, чтобы сразу перейти ко второму варианту: маска.
Когда апноэ сна только открыли, единственным вариантом, который предлагался пациентам, была трахеостомия — выведение через отверстие в дыхательном горле трубки. Облегчение это приносило — но имело и серьезные последствия. Это сейчас к трахеостомии прибегают лишь в самом крайнем случае. А всего десяток лет назад…
Автор фото, Getty Images
Подпись к фото,Исследование 2017 года установило, что апноэ сна имеется чуть ли не у 40% жителей Германии
«Я всегда громко храпела во сне, часто просыпалась среди ночи, задыхаясь», — рассказывает Анджела Каклер из Хот-Спрингс (штат Арканзас), у которой диагностировали апноэ сна в 2008-м.
В 2012 году ее доставили в больницу с сердечным приступом и на утро врач сказал: «Мы сделаем вам трахеостомию».
С тех пор прошло больше семи лет — привыкла ли она жить с трубочкой в горле?
«Это серьезная история, — говорит она. — Это требует регулярной чистки, это как дополнительная работа. Это неприятно. Вы не дышите как обычный человек. Ваше горло постоянно пересыхает, вам надо поддерживать влажность. Вам грозят разные инфекции».
Самый же главный недостаток для Анджелы — это то, что она больше не может заниматься своим любимым плаванием. И она терпеть не может, когда на нее с любопытством смотрят.
Однако ее апноэ прошло. «Я не храплю, я могу теперь нормально дышать во сне, я лучше сплю».
Автор фото, Getty Images
Подпись к фото,Хотя СИПАП-терапия сейчас признана золотым стандартом лечения апноэ сна, многие ее попробовавшие разочаровались в ней
Согласилась бы она снова на такую операцию?
«Если бы снова встал такой вопрос — да, безусловно. Ведь это спасло мне жизнь».
Ведь это спасло мне жизнь».
А потом Колин Салливан, ныне профессор медицины Сиднейского университета, изобрел аппарат CPAP, СИПАП-терапию, которая сейчас считается золотым стандартом лечения апноэ сна. Аппарат, включающий в себя специальную маску, можно применять дома. Сегодня им пользуются миллионы.
Но часто это не работает
Впрочем, чтобы получить успешный результат, нужно немало упорства. Хотя СИПАП-аппараты все более совершенствуются (например, данные с них могут напрямую загружаться в облако для последующего анализа), врачи сделали одно неприятное открытие: это лечение часто просто не работает.
Раньше пациент мог просто обмануть врача и сказать, что маска отлично помогает. Но теперь, когда данные собираются в электронном виде, когда сразу видно, сколько времени пациент спал в маске, врачи обнаружили, что многие просто ей не пользуются или снимают вскоре после засыпания, потому что она неудобна и мешает спать, как отмечалось в статье в New York Times в 2012 году.
Исследования показывают, что от четверти до половины всех пользователей отказываются от использования СИПАП в первый же год.
Как это сделал и я.
В первую ночь, когда я попробовал аппарат, я отлично выспался — даже в этой маске. Это происходило в лаборатории, под наблюдением врачей.
Но положительный эффект первой ночи быстро иссяк. Дома я не смог испытать то же самое. Дело в том, первая буква «си» в английском сокращении CPAP означает «continuous», «постоянный». Аппарат постоянно подает воздух, даже когда вы выдыхаете.
Вам приходится бороться с этим противоположным потоком воздуха. Я просыпался, задыхаясь.
К тому же спать приходилось в маске, сдавливающей лицо. Воздух просачивался из-под маски и сушил глаза, даже когда они были закрыты.
Большинство ночей кончалось тем, что я просто сбрасывал маску. Утром я проверял статистику и видел, как мало пользовался прибором.
Доктор Шайвс пыталась мне помочь, регулируя давление подающегося воздуха, предлагала попробовать другие маски. Я приезжал к ней в лабораторию несколько раз, но всё бесполезно.
Я приезжал к ней в лабораторию несколько раз, но всё бесполезно.
Наконец Шайвс раздраженно сказала: «Знаете, если вы похудеете килограммов на 15, проблема уйдет сама».
Действительно, ожирение значительно умножает вероятность развития апноэ сна. Мой рост — 180 см, и в 2009-м я набрал вес 95 кг (по сравнению с 68-ю, которые у меня были, когда я закончил университет).
Итак, в начале 2010-го я решил похудеть — настолько, насколько советовала Шайвс. И мне это почти удалось: к концу года я уже весил 80 кг. От апноэ я избавился, и никакой маски для этого не понадобилось.
Автор фото, Getty Images
Подпись к фото,Люди, у которых апноэ, рискуют, ложась на операцию
Однако оказалось, что я выиграл битву, но не выиграл войну. Спустя десять лет килограммы потихоньку вернулись ко мне. А с ними вернулся и синдром апноэ.
Я не осознавал этого вплоть до лета 2019 года, когда мне предстояла операция на позвоночнике. В предоперационном опроснике были вопросы о том, храплю ли я во сне, часто ли я устаю и был ли мне когда-либо поставлен диагноз «апноэ сна».
В предоперационном опроснике были вопросы о том, храплю ли я во сне, часто ли я устаю и был ли мне когда-либо поставлен диагноз «апноэ сна».
Как выяснилось, апноэ сна создает риски для пациентов во время хирургических операций, может влиять на благополучность исхода и вероятность развития осложнений.
Как говорится в немецком исследовании 2017 года, обструктивное апноэ сна могут испытывать до 40% жителей Германии, и только у 1,8% пациентов больниц оно выявляется.
Авторы исследования считают, что это происходит из-за низкого уровня осведомленности о проблеме — как больных, так и медперсонала.
После того, как я признался, что много лет назад мне был поставлен диагноз «апноэ сна», меня подвергли всесторонним исследованиям, пытаясь выяснить, насколько тяжелой формой я страдаю.
Тесты показали, что у меня апноэ средней степени тяжести — возможно, из-за того, что я все-таки не до конца набрал свой прежний вес.
«Снижение веса целебно, — отмечает Филлип Смит, профессор школы медицины Университета Джона Хопкинса, специалист по апноэ сна и легочным заболеваниям. — Проблема только в том, что люди, как правило, не способны это сделать».
— Проблема только в том, что люди, как правило, не способны это сделать».
А если к этому добавить, что многие пациенты не могут пользоваться СИПАП-терапией, то способов избавиться от апноэ остается совсем мало.
В середине 1990-х для тех, кто не выносит маску, придумали устройство, которое вставляется в рот и заставляет нижнюю челюсть выдвигаться вперед, а с ней — и язык [который при апноэ может перекрывать ход воздуху]».
Как и СИПАП, это устройство — не идеальное решение. Оно удерживает челюсть в неестественном положении, человек может ощущать себя некомфортно, продолжительное использование может изменить прикус…
Автор фото, Getty Images
Подпись к фото,Вставляемое в рот приспособление, помогающее при апноэ сна, применяется с середины 1990-х
Тем не менее большинство пациентов доктора Дэвида Турока вполне довольно результатами применения этого устройства. По его словам, оно подходит пациентам со средней тяжестью апноэ. В тяжелых случаях предпочтительнее применение СИПАП-терапии.
В тяжелых случаях предпочтительнее применение СИПАП-терапии.
«Я никогда не предлагаю свободу выбора, — говорит он. — Я всегда говорю: попробуйте сначала СИПАП».
По словам Турока, те, кто не переносит устройства, вставляемые в рот, и маски СИПАП, могут попробовать хирургическую операцию по улучшению положения челюсти, что куда лучше, чем вставлять трубку в дыхательное горло.
«Заживление идет легче и быстрее, потому что это кость», — говорит Турок. Впрочем, это все равно неприятная операция, во время которой приходится ломать нижнюю челюсть в двух местах.
Еще один вариант лечения апноэ сна — электростимуляция подъязычного нерва, из-за чего язык сокращается и прекращает заваливаться назад во время сна.
Как указывает Лоренс Эпстайн, заместитель директора по медицинским вопросам службы помощи при нарушениях сна в Бостонской женской больнице и недавний председатель Американской академии медицины сна, СИПАП-терапия — это все-таки золотой стандарт, но в конце концов лечение сводится к наиболее подходящему для пациента варианту.
«Мы располагаем очень эффективными методами, но у каждого из них есть свои минусы, — говорит он. — Что хорошо для одного пациента, не обязательно так же хорошо для другого».
Автор фото, Getty Images
Подпись к фото,Исследователи надеются создать таблетки для лечения апноэ сна — но это вряд ли случится в ближайшем будущем
Наибольшие надежды врачи возлагают на еще не созданные таблетки.
«Будущее — за нейрохимией, — говорит профессор Смит. — Вероятно, лет через 10, а то и пять мы сможем лечить апноэ с помощью медикаментов — ведь это на самом деле нейрохимическая проблема, а не, скажем, проблема ожирения. Жиры выделяют определенные гормоны, которые заставляют дыхательные пути перекрываться».
И уже есть некоторые успехи — например, в ходе исследований дронабинол, содержащий полусинтетический каннабиноид, снижал остроту апноэ сна по сравнению с плацебо.
По словам специалистов, СИПАП борется с физической проблемой, а не с ее причиной. Лекарство же воздействует на мозг и нервы, которые управляют работой мышц верхних дыхательных путей.
Лекарство же воздействует на мозг и нервы, которые управляют работой мышц верхних дыхательных путей.
Есть и другие обнадеживающие результаты: одно маленькое плацебо-контролируемое международное исследование действия двух препаратов, применяемых в определенной комбинации (атомоксетин и оксибутинин), обнаружило, что они сильно снижают степень апноэ, убирая преграды дыханию во сне по меньшей мере на 50% — у всех участников.
Впрочем, для таких, как я, тех, кто страдает апноэ сейчас, ожидание может оказаться слишком долгим. Для меня все это означает только одно: возвращение к диете и регулярное посещение специалиста по проблемам сна.
Что показательно: когда в июле я попытался попасть на прием к этому самому специалисту, мне сказали, что самое ближайшее из свободных окон — конец октября. Очень многие, судя по всему, поняли, что именно их мучает во сне.
Правовая информация: Эта статья содержит только общие сведения и не должна рассматриваться в качестве замены рекомендаций врача или иного специалиста в области здравоохранения. Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Би-би-си не несет ответственности за любой диагноз, поставленный читателем на основе материалов сайта. Би-би-си не несет ответственности за содержание других сайтов, ссылки на которые присутствуют на этой странице, а также не рекомендует коммерческие продукты или услуги, упомянутые на этих сайтах. Если вас беспокоит состояние вашего здоровья, обратитесь к врачу.
Это сокращенный вариант статьи, впервые опубликованной на сайте Mosaic и переопубликованной на сайте BBC Future по лицензии Creative Commons.
Нарушение дыхания во сне у детей
Обструктивные нарушения дыхания во сне можно предположить, когда у ребенка родителями или родственниками замечены остановки дыхания в период ночного сна. Сокращение периода дыхания обычно вызвано блокадой дыхательных путей. Тонзиллит и аденоиды могут у детей вырастать до размеров больших, чем просвет дыхательных путей ребенка. Воспаление и инфицирование лимфоидной ткани носоглотки, расположенной по бокам и задней стенке глотки, приводят к их росту и блокаде просвета дыхательных путей.
Во время эпизодов блокады дыхания ребенок может выглядеть как старающийся вдохнуть (грудная клетка вздымается и опускается в фазах дыхания), но воздух при этом не проникает в легкие. Часто эти эпизоды сопровождаются спонтанным преждевременным пробуждением ребенка для того, чтобы компенсировать недостаточность дыхания. Такие периоды блокады дыхания (обструкций) возникают несколько раз за ночь и являются причиной нарушения физиологии сна ребенка.
Иногда, из-за невозможности проведения воздуха и кислорода в легкие для обеспечения полноценного дыхания, возникает снижение уровня оксигенации крови. Если эти ситуации продолжительны – возникает риск выраженного нарушения функции сердца и легких.
Обструкция ночного дыхания чаще всего выявляется у детей в возрасте от 3-х до 6 лет. Часто наблюдается у детей с синдромом Дауна и при других врожденных патологиях, вызывающих нарушение движение воздуха по дыхательным путям (например, при увеличении размера языка или аномальном уменьшении нижней челюсти).
Какие причины обструктивного апноэ сна у детей?
У детей наиболее частой причиной обструкции дыхательных путей во время сна являются увеличенные миндалины и аденоиды, препятствующие нормальному потоку воздуха на уровне верхних дыхательных путей. Инфекционные процессы способствуют увеличению размеров этих лимфоидных образований. Большие аденоиды могут даже полностью блокировать носовые проходы и сделать невозможным свободное дыхание через нос.
Существует множество различных мышц в структуре головы и шеи, которые помогают поддерживать в бодрствовании дыхательные пути открытыми для прохождения воздуха при дыхании. Когда же ребенок засыпает, тонус мышц физиологически снижается, таким образом позволяет тканям спадаться и нарушать дыхание. Если дыхательный поток частично перекрыт (увеличенными миндалинами) в период бодрствования, то во время сна дыхательные пути могут быть полностью закрытыми для воздуха.
Ожирение так же может приводить к обструкции дыхательных путей во время сна. В то время как у взрослых это основная причина, у детей ожирение реже вызывает апноэ сна.
В то время как у взрослых это основная причина, у детей ожирение реже вызывает апноэ сна.
Редкой причиной обструктивного апноэ сна у детей являются опухолевые процессы или разрастание других тканей в дыхательных путях. Некоторые синдромы или врожденные дефекты, такие как синдромы Дауна или Пьерра-Робена, могут также вызывать обструктивные апноэ сна.
Какие симптомы обструктивного апноэ сна у детей?
Можно указать на самые типичные симптомы обструктивного апноэ сна, но у каждого ребенка эти симптомы могут проявляться по-разному.
Симптомы апноэ сна включают:
- Ппериоды отсутствия (остановки) дыхания. При этом грудная клетка будет совершать движения «вдох-выдох», однако воздух и кислород не проходят через рот и нос в легкие. Длительность этих периодов различная и измеряется в несколько секунд и более.
- Дыхание через рот, храп, просто шумное дыхание. Дыхание через нос может быть полностью блокировано увеличенными аденоидами или миндалинами.
 Ребенок может при этом иметь специфический «носовой» голос.
Ребенок может при этом иметь специфический «носовой» голос. - Сон не дает полноценный отдых ребенку. Это может быть и при наличии, и при отсутствии явных периодов пробуждения в период ночного сна.
- Повышенная дневная сонливость или возбудимость. Из-за сниженного качества ночного сна ребенок трудно просыпается утром, сонлив или повышенно возбудим в период бодрствования.
- Гиперактивность в период дневного бодрствования. Могут быть проблемы в поведении, школьном обучении или социальные проблемы.
Симптомы обструктивного апноэ сна могут напоминать другие состояния или медицинские проблемы. Вам необходимо всегда проконсультироваться у врача для точной постановки диагноза.
Как лечить обструктивное апноэ сна ?
Метод лечения обструктивного апноэ сна будет выбран вашим врачом на основании некоторых моментов:
- возраста ребенка, состояния здоровья, анамнеза заболевания
- причины, вызвавшей обструкцию дыхательных путей
- возможности или невозможности проведения вашему ребенку специфических процедур, лечения и обследования
- прогноза течения заболевания
- будет также учтено вашего мнение и предпочтения в лечении
Лечение обструктивного апноэ сна базируется на причинах его возникновения. Поскольку наиболее частой причиной является увеличение аденоидов и миндалин, лечение состоит в их хирургическом удалении. Ваш врач отоларинголог обсудит с вами этапы лечения, риски и необходимость того или иного лечения.
Поскольку наиболее частой причиной является увеличение аденоидов и миндалин, лечение состоит в их хирургическом удалении. Ваш врач отоларинголог обсудит с вами этапы лечения, риски и необходимость того или иного лечения.
Если причина нарушений – ожирение, лечение будет менее инвазивным, включающим снижение массы тела и , в ряде случаев, может понадобиться применение СИПАП-терапии (специальная маска в период сна для поддержания дыхательных путей открытыми). Эта маска создает повышенное давление воздуха (СРАР) в дыхательных путях. Прибор для детей не совсем адаптирован и может трудно переноситься ребенком, так как надо спать в маске.
Как диагностируется обструктивное апноэ сна ?
Следует обратиться к врачу за обследованием, если у вашего ребенка шумное дыхание во время сна или храп становятся заметными. Вам может быть рекомендована консультация врача-отоларинголога.
В дополнение к общему клиническому обследованию, диагностическим процедурам может быть рекомендовано:
- заполнение опросника сна (родителями, возможно, с помощью врача)
- исследование верхних дыхательных путей Лор-врачом.

- -Исследование сна методом полисомнографии. Это наилучший метод для диагностики обструктивного апноэ сна, или «золотой стандарт». Этот тест может быть проведен у большого числа детей, однако, у части из них, особенно у маленьких, возможны трудности в связи с недостаточным сотрудничеством ребенка во время исследования. Возможны 2 типа исследований: полисомнография или кардиореспираторное мониторирование ( для маленьких детей — с применением уменьшенного количества электродов). Ребенок будет спать в условиях специализированной лаборатории. Во время исследования будут записаны целый ряд параметров:
- активности мозга
- электрической активности сердца
- содержание кислорода в крови
- движения грудной клетки и живота
- мышечная (двигательная) активность
- количество дыхательного потока через нос и рот
Во время сна будут записаны все эпизоды апноэ или гипопноэ:
- апноэ – полное отсутствие дыхательного потока
- гипопноэ – частичное снижение потока воздуха через верхние дыхательные пути со значительным снижение кислорода в крови
Основывающееся на лабораторном тесте, апноэ сна становится значительным у детей, если более 10 эпизодов наблюдается за ночь, или один или более эпизод каждый час. Некоторые эксперты определяют проблемы как значительные если комбинация одного или более эпизодов апноэ и/или гипопноэ зарегистрированы каждый час.
Некоторые эксперты определяют проблемы как значительные если комбинация одного или более эпизодов апноэ и/или гипопноэ зарегистрированы каждый час.
Симптомы обструктивного апноэ сна могут отражать другие состояния или медицинские проблемы. Необходима в любом случае консультация врача-педиатра.
причины, лечение, симптомы, диагностика у детей и взрослых
Процесс дыхания неразрывно связан с жизнью, и даже непродолжительная его остановка негативно сказывается на самочувствии человека. Задержки в выполнении дыхательных движений называют апноэ. Слово взято из древнегреческого языка и в буквальном переводе означает «безветрие». Это состояние может возникать при различных ситуациях – например, после гипервентиляции легких либо при резком повышении артериального давления. Задержку дыхания вызывают приступы бронхиальной астмы или коклюша, а также некоторые другие заболевания. Но наиболее часто у людей наблюдается апноэ во сне.
Как это происходит
Как правило, апноэ во сне у взрослых связано с храпом: человек некоторое время равномерно храпит, затем наступает тишина, длящаяся около 5-10 секунд, после чего следует громкий всхрап, и спящий начинает беспокойно ворочаться. В течение ночного сна у некоторых больных насчитывается до двухсот таких остановок. Как правило, человек с апноэ не догадывается о своем состоянии либо считает его нормальным.
В течение ночного сна у некоторых больных насчитывается до двухсот таких остановок. Как правило, человек с апноэ не догадывается о своем состоянии либо считает его нормальным.
Однако регулярные задержки дыхания не проходят бесследно, ведь организм в это время не получает необходимый ему кислород. В наибольшей степени страдает мозг, но кислородное голодание негативно сказывается и на работе сердца.
Основные признаки
Типичные симптомы апноэ – это:
- головная боль после пробуждения, которая развивается вследствие кислородного голодания клеток мозга;
- ощущение усталости даже после продолжительного спокойного сна, вызванное частыми кратковременными просыпаниями после приостановки дыхания;
- раздражительность, связанная с накапливающейся усталостью;
- ухудшение памяти, внимания и работоспособности;
- беспокойный сон, частые кошмары;
- сухость во рту по утрам;
- постоянная заложенность носа, гнусавая речь.

Медики различают три стадии заболевания: у пациента с легкой формой дыхательные движения останавливаются свыше 5, но не более 10 раз в течение часа сна, при среднем апноэ наблюдается от 11 до 20 остановов, а в тяжелой форме – более 20 задержек.
Почему возникает заболевание
Медицинская статистика утверждает, что распространенность апноэ во сне чрезвычайно высока: тяжелая форма этого заболевания встречается почти у 15% людей, а в целом задержками дыхания во время ночного отдыха страдают до 72% населения. Среди факторов, которые наиболее часто становятся причинами патологии, следует назвать, в первую очередь:
- храп, особенно громкий и ярко выраженный, мешающий окружающим;
- ожирение, которое вызывает структурные и анатомические изменения дыхательного аппарата;
- хронические болезни сердца и сосудов, ухудшающие кровоснабжение органов дыхания;
- хронические болезни дыхательных органов;
- неврологические заболевания, вызывающие снижение функции дыхательного центра головного мозга;
- болезни щитовидной железы;
- нейродегенеративные заболевания;
- алкоголизм, наркомания.

Часто у пациентов с тяжелой или средней формой обнаруживается совокупность нескольких причин апноэ – например, храп, ожирение и сердечно-сосудистое заболевание.
Как устанавливают диагноз
В настоящее время существует немало способов диагностики апноэ. Некоторые из них можно применять даже в домашних условиях. Вы можете попросить близкого человека понаблюдать за вами во время сна и подсчитать количество задержек дыхания либо оставить рядом с собой диктофон и записать звук собственного дыхания, а утром проанализировать запись. Если ваши подозрения подтвердятся, то необходимо обратиться к врачу-сомнологу, который может назначить:
- сомнографию – исследование, проводимое в условиях медицинского стационара во время ночного сна, с подключенными к телу датчиками, фиксирующими физиологические показатели организма;
- пульсометрию – измерение частоты пульса при помощи электронного прибора, прикрепленного к телу;
- пульсоксиметрию – определение уровня кислорода в тканях;
- суточное ЭКГ – исследование при помощи мобильного прибора с прикрепляемыми к телу электродами для снятия показаний активности сердца.

Также врач назначает клинический анализ крови для определения уровня сахара, ЛПНП, триглицеридов и С-реактивного белка. Могут понадобиться и другие исследования или консультации с профильными специалистами для уточнения причин апноэ у взрослых и определения оптимальной схемы лечения.
Особенности заболевания в детском возрасте
Остановки дыхания во время сна обнаруживаются у малышей в первые месяцы жизни. Наиболее часто наблюдают апноэ у недоношенных новорожденных, так как у них еще недостаточно развит дыхательный центр головного мозга. Его формирование заканчивается примерно к 40-45 неделе, после чего приступы остановки дыхания прекращаются естественным путем.
Намного более опасным является ночное апноэ у детей, родившихся в срок, особенно когда заболевание развивается в возрасте от одного года и выше. Перечень причин здесь достаточно широк и включает патологии развития дыхательных органов, ряд заболеваний дыхательной, нервной и сердечно-сосудистой системы. Недостаток кислорода приводит к ухудшению функционирования головного мозга, задержкам в развитии ребенка, а в самых тяжелых случаях – к летальному исходу. Поэтому при обнаружении задержек дыхания во время сна следует обязательно повести малыша к врачу.
Недостаток кислорода приводит к ухудшению функционирования головного мозга, задержкам в развитии ребенка, а в самых тяжелых случаях – к летальному исходу. Поэтому при обнаружении задержек дыхания во время сна следует обязательно повести малыша к врачу.
Как избавиться от болезни
Врач выбирает метод лечения апноэ сна в зависимости от формы заболевания и сопутствующих факторов. Существует несколько методов, дающих хорошие шансы на успех.
- Коррекция образа жизни. При легкой форме болезни пациенту достаточно устранить основные причины развития недомогания – сбросить лишний вес, отказаться от частого употребления спиртного и курения, а лучше всего – полностью перейти к здоровому образу жизни.
- СИПАП-лечение. Пациент надевает перед сном маску, подключенную к кислородному аппарату. Во время сна к органам дыхания подается смесь, обогащенная кислородом, которая устраняет риск развития кислородного дефицита в тканях.
- Шина на нижней челюсти.
 Надетое на ночь приспособление из мягкого пластика напоминает капу, используемую спортсменами. Оно фиксирует язык и нижнюю челюсть пациента, не давая перекрывать дыхательные пути. Это эффективное решение при апноэ средней тяжести.
Надетое на ночь приспособление из мягкого пластика напоминает капу, используемую спортсменами. Оно фиксирует язык и нижнюю челюсть пациента, не давая перекрывать дыхательные пути. Это эффективное решение при апноэ средней тяжести. - Хирургическая операция. Вмешательство хирурга необходимо при искривлении носовой перегородки, гипертрофии миндалин, недоразвитии нижней челюсти и других патологиях, сужающих дыхательные ходы. При сильном ожирении может понадобиться бариатрическая операция на желудке для уменьшения его объема.
Лечение апноэ может включать так называемые народные методы – промывание носа солевым раствором, закапывание на ночь облепиховым маслом, прием разнообразных отваров и настоев, полезных для дыхательной системы.
Часто задаваемые вопросы
Как избавиться от апноэ?
Задержки дыхания во время сна свидетельствуют о неблагополучии организма, поэтому нужно, в первую очередь, восстановить баланс здоровья. Для этого следует отказаться от вредных привычек, избавиться от лишнего веса, создать условия для нормального ночного сна. Укреплению тканей горла и носоглотки способствуют дыхательные упражнения. Однако в первую очередь нужно обратиться к врачу и пройти обследование, чтобы выявить причину болезни.
Для этого следует отказаться от вредных привычек, избавиться от лишнего веса, создать условия для нормального ночного сна. Укреплению тканей горла и носоглотки способствуют дыхательные упражнения. Однако в первую очередь нужно обратиться к врачу и пройти обследование, чтобы выявить причину болезни.
Что такое апноэ у новорожденных детей?
Задержки дыхания наблюдаются практически у всех младенцев, родившихся недоношенными, особенно если это произошло до 37-й недели развития. Опасность представляют длительные приступы, во время которых у малыша синеет носогубный треугольник и ногти, появляются хрипы. Обычные задержки дыхания, продолжительностью менее 10 секунд, не должны вызывать беспокойства у родителей.
Апноэ – как лечить у взрослого?
Лечение апноэ во сне – сложная задача, особенно если болезнь уже перешла в тяжелую форму. Чтобы нормализовать дыхательный процесс, необходимо устранить причины, которые привели к его нарушению. Для этого понадобится качественное медицинское обследование, по результатам которого врач определит лечебную схему и назначит соответствующие процедуры.
Чтобы нормализовать дыхательный процесс, необходимо устранить причины, которые привели к его нарушению. Для этого понадобится качественное медицинское обследование, по результатам которого врач определит лечебную схему и назначит соответствующие процедуры.
Храп и апноэ — лечение и средства
Храпом обычно называется характерный звук, возникающий во время дыхания, когда человек спит. Это фактически звуковое проявление вибрации мягких тканей глотки и неба. Остановка дыхания во сне, или пауза в дыхании, – термин, значение которого понятно уже из названия. Человек, у которого наблюдается это расстройство, перестает дышать во сне на 10-30 секунд (меньшие по дине паузы допускаются). После подобного рода остановки человек, как правило, делает шумный вдох.
Храп – массовая проблема, ею страдает около 30% взрослого населения планеты! Как всем известно, страдает, конечно, не только пациент, но и те, кто его окружают: члены семьи, попутчики, соседи. Каждый человек хотя бы раз в жизни не мог заснуть из-за громкого храпа соседа, спящего рядом (или в другой комнате) человека.
Если близкие слышат не только громкий храп спящего, но и перемежающиеся длинные паузы в дыхании, шумные вздохи, то, вероятно, такой человек страдает остановками дыхания во сне, или апноэ. Это уже проявление заболевания, имеющего множество отрицательных последствий. Такой человек нуждается в полной своевременной диагностике и профессиональном лечении.
Далее мы подробнее расскажем об остановках дыхания, а также о том, какими средствами от храпа располагает современная наука и практическая медицина.
Остановимся подробнее на термине «СОАС». Что это значит?
Синдром обструктивного апноэ сна (СОАС) — болезнь, при которой у больного присутствует храп, происходит периодическое спадение верхних дыхательных путей на уровне глотки и останавливается дыхание, снижается уровень насыщения кислородом крови, происходит выраженное нарушение структуры, длительности и глубины сна. Как следствие, появляется сонливость или засыпание в дневное время.
Основной причиной храпа и остановки дыхания во сне (апноэ) является то, что во время сна у пациента снижается тонус мышц языка, мягкого неба, язычка, глотки. Вследствие этого наблюдается спадение и перекрытие дыхательных путей и воздух не поступает в бронхи и легкие. Происходит временная остановка дыхания, наступает дефицит кислорода в крови. Мозг человека, воспринимая информацию о снижении уровня кислорода в крови, в экстренном режиме, без участия сознания, просыпается и дает команду срочно сделать необходимый вдох. Для этого необходимо увеличение тонуса мышц, так как в состоянии со сниженным тонусом вдох сделать не удается. Затем мозг опять засыпает, и ситуация повторяется циклически. Таких остановок дыхания у больного в течение одной ночи может происходить несколько сотен, остановки могут длиться до 60 секунд!
Вследствие этого наблюдается спадение и перекрытие дыхательных путей и воздух не поступает в бронхи и легкие. Происходит временная остановка дыхания, наступает дефицит кислорода в крови. Мозг человека, воспринимая информацию о снижении уровня кислорода в крови, в экстренном режиме, без участия сознания, просыпается и дает команду срочно сделать необходимый вдох. Для этого необходимо увеличение тонуса мышц, так как в состоянии со сниженным тонусом вдох сделать не удается. Затем мозг опять засыпает, и ситуация повторяется циклически. Таких остановок дыхания у больного в течение одной ночи может происходить несколько сотен, остановки могут длиться до 60 секунд!
Последствия таких остановок дыхания очень серьезны: сердце, мозг и другие органы испытывают колоссальное кислородное голодание. Серьезно страдает и сам сон: глубокая фаза практически исчезает из структуры сна или значительно сокращается. Мозг устает от бесконечных засыпаний-просыпаний. Это приводит к повышенной усталости и сонливости в течение дня, что особенно опасно для некоторых профессий, например, для водителей транспорта (опасность заснуть за рулем чрезвычайно высока!!). Повышается артериальное давление, выделяются гормоны стресса, запускается целая цепь патологических реакций.
Повышается артериальное давление, выделяются гормоны стресса, запускается целая цепь патологических реакций.
Описанные выше остановки дыхания, иначе говоря, апноэ, называется обструктивными. Это значит, что причина их появления – обструкция (закрытие, закупорка) верхних дыхательных путей. В этом случае всегда присутствует храп, который и является важным отличительным признаком.
Возможен и другой, редко встречающийся, вид этой болезни – центральное апноэ. В этом случае храп не наблюдается. Центральное апноэ является, прежде всего, следствием сосудистых заболеваний, черепно-мозговых травм, атеросклероза, когда страдает и «неправильно» работает так называемый дыхательный центр — особый участок головного мозга.
В чем же причины возникновения остановок дыхания (апноэ) сна?
Известно, что избыточная масса тела (ожирение) является самой распространенной причиной сужения просвета глотки. При индексе массы тела более 29 кг/м2 апноэ встречаются чаще, чем у людей с нормальным ИМТ, в десять раз. У таких больных можно увидеть заметное сужение глотки за счет отложения жира в боковых стенках глотки, мягком небе, небном язычке, боковых дужках, на языке (объем отложений жира в языке определяют с помощью магнитной резонансной томографии). В недавно опубликованных результатах исследования, проведенного, в Северной Америке, наглядно доказано, что тяжесть болезни остановок дыхания во сне (апноэ) и объем отложений жира в языке находятся в тесной связи. Да и на практике любой скажет, что храпят в основном тучные малоподвижные люди с короткой шеей, обратное – большая редкость!
Очевидно, что самым логичным и эффективным средством от храпа является снижение массы тела. Известно, что снижение веса всего на десять процентов может сократить количество остановок дыхания в два раза! Апноэ лечение обязательно должно сопровождаться нормализацией массы тела. Для того, чтобы перестать храпеть, при отсутствии остановок дыхания, «работает» снижение веса уже на 5-7%. Кроме того, нормализация веса не имеет отрицательных побочных эффектов и положительно повлияет на все обменные процессы, происходящие в организме.
Другие причины остановок дыхания (спадения дыхательных путей) связаны с заболеваниями ЛОР-органов, среди них:
— патологическое искривление носовой перегородки,
— последствия невылеченных в детстве аденоидов,
— гиперплазия (увеличение) небных миндалин,
— хронический ринит.
Соответственно, хирургическое исправление этих нарушений является одним из средств от храпа.
Из более редких причин храпа моно назвать нарушение прикуса, микро- и ретрогнатию (небольшая и сдвинутая назад челюсть) также может быть причиной апноэ, равно как и следующие заболевания: акромегалия, гипотиреоз, боковой амиотрофический склероз и т.д.
В чем заключается опасность остановки дыхания во сне?
Постоянный и повторяющийся дефицит кислорода крови, нарушение структуры сна является причиной многих проблем, болезней и неблагоприятных последствий для организма человека.
Во многих научных работах и результатах исследований указана связь различных тяжелых заболеваний с синдромом обструктивного апноэ сна. Смерть от сердечно-сосудистых заболеваний выше в 3 раза (!), ИБС (ишемическая болезнь сердца) наблюдается в 2 раза чаще, количество инфарктов миокарда больше в 5 раз у больных СОАС, не подвергавшихся лечению. У таких пациентов чаще наблюдаются мерцательная аритмия и блокады сердца. Усугубляется течение гипертонической болезни, апноэ сна – наиболее частая причина вторичной артериальной гипертензии, наиболее устойчивой к применению лекарств. Отсутствие эффекта от лекарственной терапии и выраженное повышение АД утром и ночью могут быть следствиями остановок дыхания во сне.
Смерть от сердечно-сосудистых заболеваний выше в 3 раза (!), ИБС (ишемическая болезнь сердца) наблюдается в 2 раза чаще, количество инфарктов миокарда больше в 5 раз у больных СОАС, не подвергавшихся лечению. У таких пациентов чаще наблюдаются мерцательная аритмия и блокады сердца. Усугубляется течение гипертонической болезни, апноэ сна – наиболее частая причина вторичной артериальной гипертензии, наиболее устойчивой к применению лекарств. Отсутствие эффекта от лекарственной терапии и выраженное повышение АД утром и ночью могут быть следствиями остановок дыхания во сне.
Кроме того, при апноэ сна уменьшается секреция соматотропного гормона (он отвечает за выход жира из депо), это приводит к повышенному отложению жира и увеличению избыточной массы тела и, соответственно, последующему усугублению остановок дыхания и храпа. Еще одно негативное следствие остановок дыхания — у мужчин вырабатывается меньше гормона тестостерона, это приводит к угасанию потенции, вялости и ожирению. Порочный круг опять замыкается.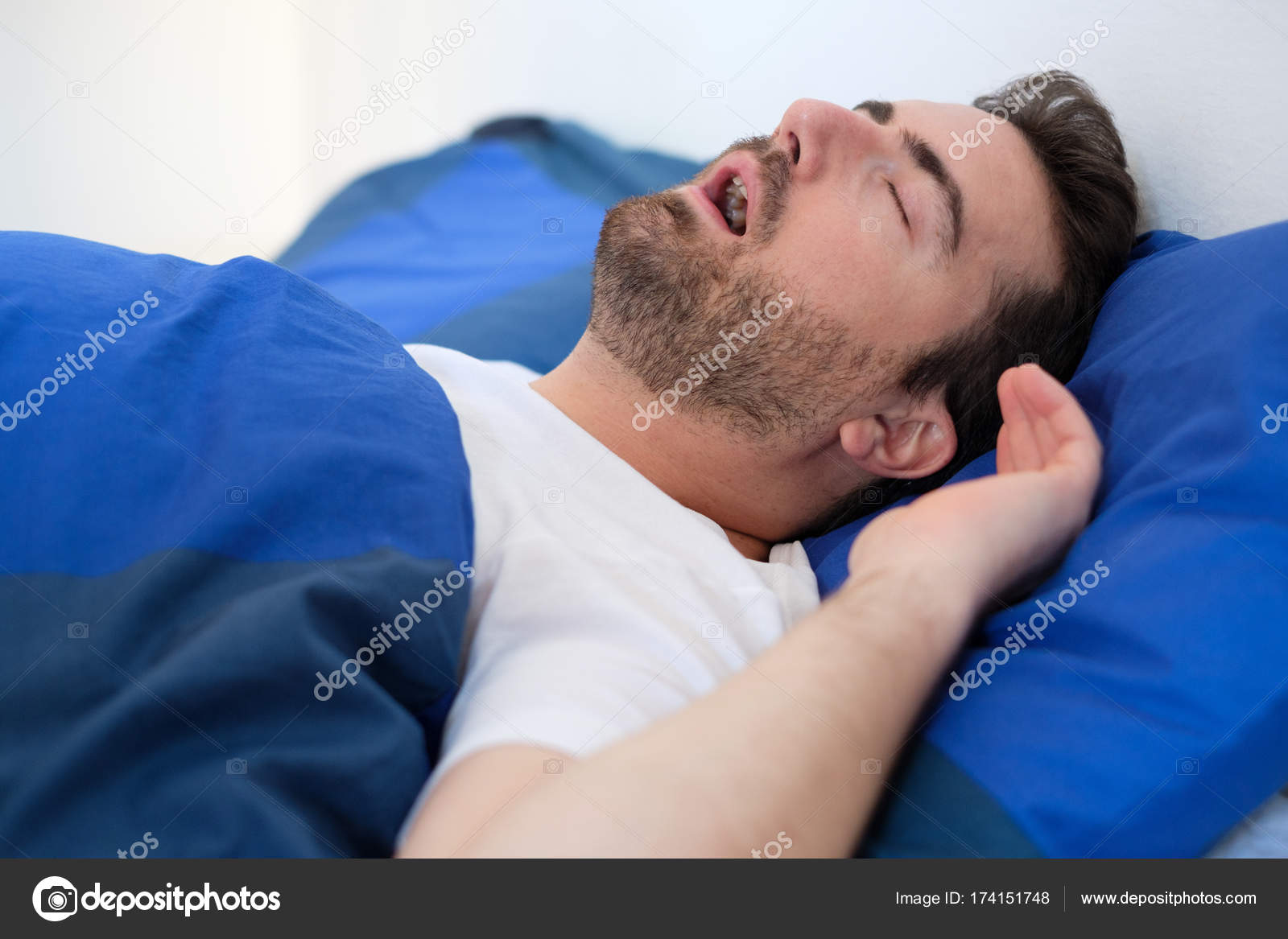
Постоянное нарушение сна и его «верные спутники»: ожирение, гипертоническая болезнь, инсульт, атеросклероз – все это приводит к повреждению и в конечном итоге к гибели нервных клеток человека. Появляется немотивированная раздражительность, затяжные депрессии, апатия, дневная усталость и сонливость, снижение таких психических функций, как внимание, память, интеллект. Все это негативно сказывается на качестве жизни человека и, кроме того, может быть очень опасным. Неслучайно с 2013 года во многих странах Евросоюза выдача и продление водительских прав возможна только тем водителям, которые предъявляют подтверждение надлежащего лечения апноэ сна. Ведь, согласно исследованиям, риск попасть в аварию для водителя, который «спит на ходу» выше, чем у пьяного водителя!
Исходя из всего вышесказанного, можно сделать следующий вывод. Если у Вы или Ваши близкие заметили остановки дыхания во сне, то необходимо, как можно скорее, точно и комплексно диагностировать болезнь. После этого нужно узнать, какие существуют средства от храпа (например, прочитав до конца эту статью) и, проконсультировавшись с врачом, начать действовать!
Как узнать о наличии болезни? Кто ставит диагноз?
Как правило, чтобы заподозрить у себя нарушение дыхания во сне, необходимо прибегнуть к помощи близких, ведь самому человеку очень сложно заметить у себя его проявления. К счастью для пациента, они хорошо заметны со стороны. Громкий храп и остановки дыхания – вот что должно насторожить близких. Сам больной может заметить у себя беспокойный сон с частыми пробуждениями, неприятные сны, кошмары, учащенное ночное мочеиспускание достаточно большим количеством жидкости, дневную сонливость, головные боли по утрам, одышка без видимых причин, общее ощущение усталости, снижение внимания, памяти и работоспособности.
К счастью для пациента, они хорошо заметны со стороны. Громкий храп и остановки дыхания – вот что должно насторожить близких. Сам больной может заметить у себя беспокойный сон с частыми пробуждениями, неприятные сны, кошмары, учащенное ночное мочеиспускание достаточно большим количеством жидкости, дневную сонливость, головные боли по утрам, одышка без видимых причин, общее ощущение усталости, снижение внимания, памяти и работоспособности.
Если Вы заметили у себя хотя бы некоторые из вышеперечисленных признаков, Вам следует посетить врача-специалиста и провести соответствующую диагностику. Во время такой диагностики могут быть использованы различные методы обследования: полисомнография, пульсоксиметрия, кардиореспираторное мониторирование. По результатам обследования будет поставлен диагноз, определена тяжесть болезни, будет назначено эффективное комплексное лечение.
Как вылечить храп и остановки дыхания во сне? Какое средство от храпа является наиболее эффективным?
1. Мероприятия первой линии:
Мероприятия первой линии:
- Снижение веса пациента. Это фундаментальный фактор выздоровления!
- Отказ от алкоголя и курения, исключить прием алкоголя на ночь
- Отказ от снотворных
- Позиционное лечение: изменение позы сна (исключается сон на спине), применение специальных подушек и приподнимание изголовья кровати
Все вышеперечисленные мероприятия по улучшению состояния здоровья человека – надежные и простые средства от храпа, не имеющие противопоказаний и положительно влияющие на организм пациента в целом.
2. Лечение заболеваний носоглотки для обеспечения правильного носового дыхания
3. Оперативное лечение
4. СиПАП-терапия. Лечение постоянным положительным давлением в дыхательных путях является широко известным средством от храпа. По этому методу используется специализированный аппарат, который создает положительное давление в дыхательных путях и не допускает их спадение и, как следствие, остановки дыхания во сне. Аппарат состоит из компрессора (насоса), специального увлажнителя, носовой (либо ротовой, либо ротоносовой) маски, соединительных трубок. На данный момент на рынке представлено несколько таких аппаратов, они отличаются по набору функций, фирме-производителю, цене. Только врач-специалист может выбрать для пациента маску и нужный прибор, настроить его, проследить его работу и, что немаловажно, оценить эффективность лечения.
Аппарат состоит из компрессора (насоса), специального увлажнителя, носовой (либо ротовой, либо ротоносовой) маски, соединительных трубок. На данный момент на рынке представлено несколько таких аппаратов, они отличаются по набору функций, фирме-производителю, цене. Только врач-специалист может выбрать для пациента маску и нужный прибор, настроить его, проследить его работу и, что немаловажно, оценить эффективность лечения.
Ознакомиться с нашей программой лечения храпа и остановки дыхания во сне Вы можете здесь
Кратковременный беспокойный сон — симптомы, диагностика, лечение в Железнодорожном, Балашиха
22.04.2017
Нарушение сна – это достаточно распространенная проблема. Частые жалобы на плохой сон предъявляются 8-15 % взрослого населения нашей планеты, а 9-11% применяют разные снотворные средства. Данный показатель среди пожилых людей еще более высокий. Нарушение сна можно встретить в любом возрасте, при этом каждая возрастная категория имеет свои нарушения. Бывают нарушения сна, начинающиеся в детском возрасте и не покидающие человека всю его жизнь, к примеру, нарколепсия.
Бывают нарушения сна, начинающиеся в детском возрасте и не покидающие человека всю его жизнь, к примеру, нарколепсия.
Нарушение сна может быть первичным, которое не связано с патологией органов либо вторичным, возникающее в результате других болезней. Расстройство сна возникает в следствие разных болезней центрально-нервной системы либо психических нарушений. Целый ряд соматических заболеваний вызывает у пациентов бессонницу под воздействием одышки, болей, приступов стенокардии, кашля либо аритмии, учащенного мочеиспускания, зуда и др. Интоксикацией разного генеза, включая и у больных онкологией, вызывается сонливость. Проблемы со сном, имеющие патологический характер, способны развиваться в связи с гормональными отклонениями, к примеру, во время патологии гипоталамомезэнцефальной области (опухоль, эпидемический энцефалит и т.д.).
Классификация нарушений сна
1. Инсомния представляет собой бессонницу, нарушение процесса засыпания и сна.
-
Психологическая относится к психологическому состоянию, способна быть ситуативной (временной) либо постоянной.
-
Являющаяся следствием приема алкоголя либо медикаментозных средств:
1. алкоголизм хронической формы;
2. продолжительное применение средств, которые активируют либо угнетают центрально-нервную систему;
3. синдром отмены снотворного, седативных либо иных препаратов;
-
Являющаяся следствием заболевания психики
-
Появившаяся в результате расстройства дыхания во время сна:
1. синдром уменьшения альвеолярной вентиляции;
2. синдром ночных апноэ;
-
В результате синдрома «беспокойных ног» либо ночных миоклоний
-
В результате иных патологических состояний
2. Гиперсомния, представляющая собой повышенную сонливость
Гиперсомния, представляющая собой повышенную сонливость
-
Психофизиологическая, которая связана с психологической сферой, бывает постоянной либо временной
-
В результате приема алкоголя либо медикаментозных препаратов;
-
В результате психических заболеваний;
-
В результате различных расстройств дыхания во сне;
-
Нарколепсия
-
В результате других патологических состояний
3. Неправильный режим бодрствования и сна
-
Временные нарушения сна, которые связаны с резкой сменой рабочего графика либо часового пояса
-
Систематические нарушения сна:
1. синдром замедленного сна
синдром замедленного сна
2. синдром преждевременного сна
3. синдром, при котором отсутствует 24-часовой цикл сна и бодрствование
4. Парасомния, которая характеризуется нарушением функционирования систем и органов, связанных со сном либо пробуждением:
-
сомнамбулизм;
-
энурез;
-
ночные страхи;
-
ночные эпи-приступы;
-
иные расстройства
Симптомы нарушения сна
Симптомы нарушения сна могут быть разнообразными и определяются видом нарушения. Однако, в не зависимости от нарушения сна, за небольшой отрезок времени оно способно привести к смене эмоционального фона, работоспособности и внимательности человека. Дети в школьном возрасте имеют проблемы с обучаемостью, хуже усваивают новую информацию.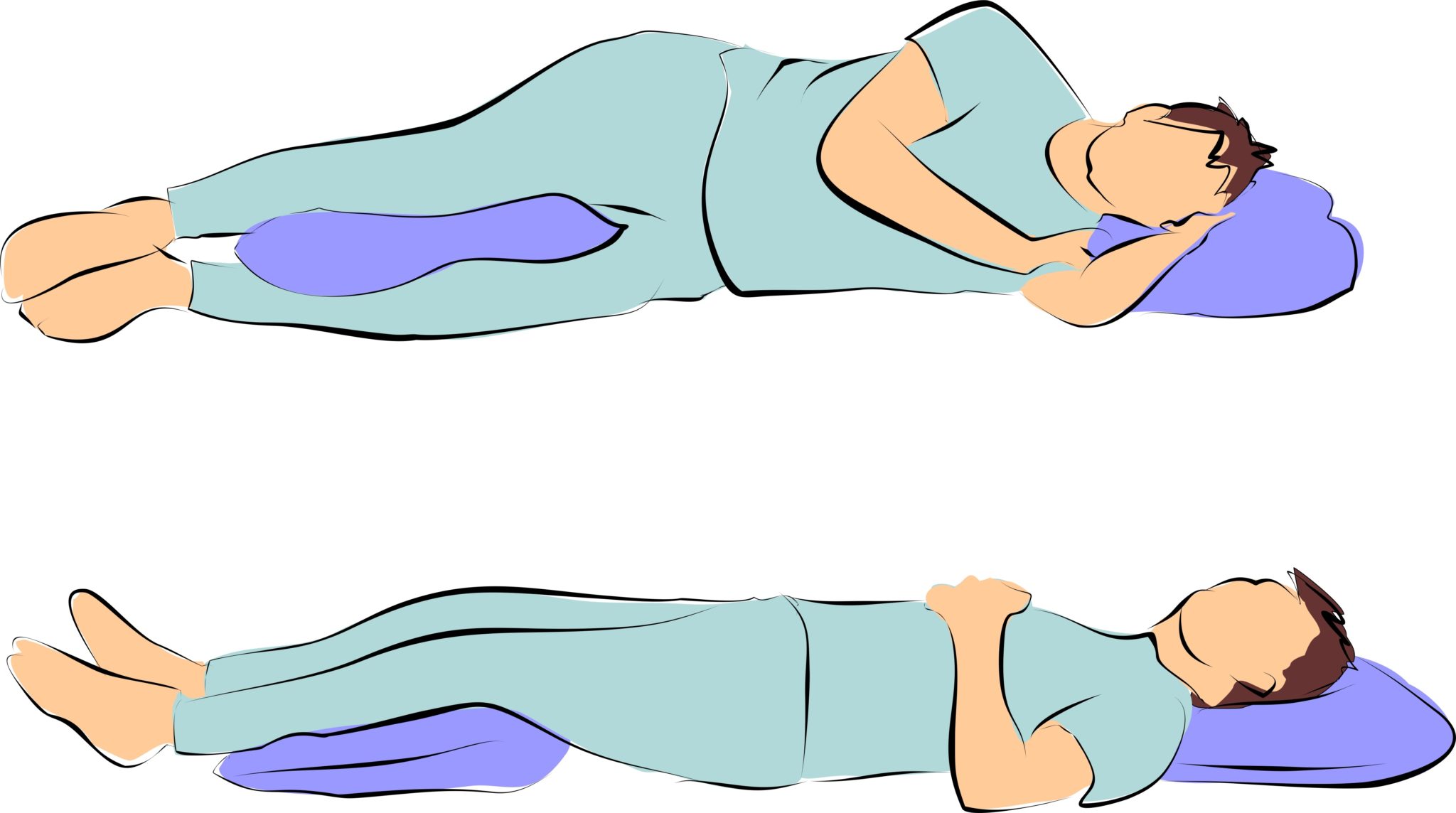 Нередки случаи, когда больной приходит к врачу, жалуясь на ухудшившееся самочувствие, при этом не понимая, что это имеет отношение к нарушенному сну.
Нередки случаи, когда больной приходит к врачу, жалуясь на ухудшившееся самочувствие, при этом не понимая, что это имеет отношение к нарушенному сну.
Психосоматическая бессонница. Инсомния является ситуативной, когда она продолжается не больше трех недель. Люди, которые страдают бессонницей, хуже засыпают, для них характерно частое пробуждение посреди ночи и им трудно бывает вновь заснуть. Они отличаются ранним утренним пробуждением, ощущают нехватку сна после сна. Из-за этого они испытывают раздражительность, эмоциональную нестабильность, переутомление. Положение осложняют постоянные переживания пациентов по поводу нарушенного сна и тревожное ожидание ночи. Время, в течение которого они пытаются заснуть, для них длится в два раза дольше. Ситуативную бессонницу обуславливает эмоциональное состояние человека под влиянием некоторых психологических явлений. Часто после того, как прекращается действие стрессовых состояний, сон возвращается в нормальное русло. Но в определенных случаях трудности засыпания, а также ночные бодрствования становятся обыденными, а боязнь бессонницы дополнительно ухудшает положение, что ведет к формированию регулярной инсомнии.
Бессонница, являющаяся результатом употребления алкогольных напитков либо медикаментозных средств. Продолжительное регулярное потребление алкоголя может привести к отклонениям организации сна. Происходит укорачивание фазы быстрого сна и больной часто пробуждается посреди ночи. После того, как прием алкоголя останавливается, как правило, спустя две недели проблема исчезает.
Нарушенный сон может оказаться побочным действием принимаемых препаратов, которые возбуждают нервную систему. Длительное употребление снотворных и седативных веществ также ведет к бессоннице. С течением времени эффект препарата идет на убыль, а повышение дозы ведет к недолговременному улучшению положения. За счет нарушенного сна возможно усугубление, несмотря на повышенные дозы. В подобных ситуациях отмечаются систематические кратковременные пробуждения, а также пропадает четкая граница между фазами сна.
Когда бессонница у психически больного человека, то у него отмечаются постоянное чувство сильного беспокойства ночью, достаточно чуткий и поверхностный сон, частые пробуждения, дневная апатия, а также усталость.
Синдром сонных апноэ либо апноэ во сне является кратковременным прекращением потока воздуха в верхние дыхательные пути, которые происходят в процессе сна. Подобная пауза в дыхании обычно сопровождается храпом либо двигательным беспокойством. Существуют обструктивные апноэ, которые начинаются в результате закрытия на вдохе просвета верхних дыхательных каналов, и центральные апноэ, относящиеся к отклонениям работы дыхательного центра.
Бессонница во время синдрома беспокойных ног, начинает развиваться в следствие формирующегося в глубине икроножных мышц чувства, которое требует выполнить движения ногами. Желание двигать ногами появляется перед сном и исчезает, когда начинается ходьба, однако потом это может вновь возобновиться.
Диагностика нарушения сна
К наиболее распространенному способу изучения нарушений сна относится полисомнография. Данное обследование проводит сомнолог в специализированной лаборатории, в которой пациент проводит ночь. Пока пациент спит различные датчики одновременно фиксируют биоэлектрическую активность мозга (ЭЭГ), регистрируется сердечная деятельность (ЭКГ), дыхательные действия передней брюшной стенки и грудной клетки, воздушный поток, который вдыхается и выдыхается, кислородная насыщенность крови и т.п. Все происходящее в палате снимается на видео и дежурит врач. Благодаря данному обследованию можно исследовать состояние активности мозга и работу главных систем организма в процессе каждых пяти стадий сна, установить отклонения и отыскать причину нарушенного сна. К другому способу диагностирования нарушений сна относится изучение средней латентности сна (СЛС). Оно используется при выявлении причин сонливости и занимает важное место в процессе диагностики нарколепсии. Исследование включает в себя пять попыток засыпания, которые осуществляются во время бодрствования. На каждую попытку отводится 20 минут, промежуток между этими попытками равен двум часам. Средней латентностью сна называется время, потребовавшееся пациенту для засыпания.
Пока пациент спит различные датчики одновременно фиксируют биоэлектрическую активность мозга (ЭЭГ), регистрируется сердечная деятельность (ЭКГ), дыхательные действия передней брюшной стенки и грудной клетки, воздушный поток, который вдыхается и выдыхается, кислородная насыщенность крови и т.п. Все происходящее в палате снимается на видео и дежурит врач. Благодаря данному обследованию можно исследовать состояние активности мозга и работу главных систем организма в процессе каждых пяти стадий сна, установить отклонения и отыскать причину нарушенного сна. К другому способу диагностирования нарушений сна относится изучение средней латентности сна (СЛС). Оно используется при выявлении причин сонливости и занимает важное место в процессе диагностики нарколепсии. Исследование включает в себя пять попыток засыпания, которые осуществляются во время бодрствования. На каждую попытку отводится 20 минут, промежуток между этими попытками равен двум часам. Средней латентностью сна называется время, потребовавшееся пациенту для засыпания. Когда оно составляет большее 10 минут – это нормально, от 10 до 5 минут – пограничный показатель, меньше 5 минут – уже говорит о патологической сонливости.
Когда оно составляет большее 10 минут – это нормально, от 10 до 5 минут – пограничный показатель, меньше 5 минут – уже говорит о патологической сонливости.
Лечение
В зависимости от причины возникновения нарушения сна и назначается лечение неврологом. При соматической патологии терапия направляется на основную болезнь. Сокращение глубины сна, а также его продолжительности, которое происходит у пожилых людей, представляет собой закономерный процесс и часто нуждается только в разъяснительной консультации с пациентом. До того, как прибегнуть к помощи снотворных, рекомендуется проконтролировать соблюдение основных принципов здорового сна: не ложиться в состоянии возбужденности либо рассерженности, не принимать пищу перед сном, не употреблять ночью алкогольных напитков, крепкого чая, кофе, не засыпать днем, не забывать про занятие спортом, однако не выполнять физических упражнений ночью, держать спальню в чистоте. Пациентам, у которых нарушен сон, рекомендуется ложиться спать, а также просыпаться изо дня в день в одинаковое время. Если на протяжении 30-40 минут не получилось заснуть, нужно встать и занять себя делами, пока не появится сон. Будут полезны вечерние расслабляющие процедуры: теплая ванна либо прогулка. Решить проблемы нарушенного сна нередко помогает психотерапия, разные успокаивающие методики.
Если на протяжении 30-40 минут не получилось заснуть, нужно встать и занять себя делами, пока не появится сон. Будут полезны вечерние расслабляющие процедуры: теплая ванна либо прогулка. Решить проблемы нарушенного сна нередко помогает психотерапия, разные успокаивающие методики.
При медикаментозном лечении нарушений сна часто применяют средства бензодиазелинового ряда. Таблетки, имеющие короткий период воздействия – триазолам, мидазолам назначаются, когда нарушен процесс засыпания. Однако их прием часто сопровождается побочными реакциями: спутанность сознания, возбуждение, нарушение утреннего сна, амнезия. Снотворные, имеющие длительное действие – диазелам, хлордиазепоксид, флуразелам используют при частых ночных либо ранних утренних пробуждениях. Но, ими нередко вызывается дневная сонливость. В подобных ситуациях прибегают к помощи препаратов среднего периода воздействия – золпидем и зопиклон. Эти средства имеют меньший риск развития зависимости либо толерантности.
Другая группа препаратов, которые применяются при нарушении сна – антидепрессанты: докселин, амитриптилин, миансерин. Ими не вызывается привыкание, подходят больным в возрасте, пациентам, у которых отмечается депрессивное состояние либо страдающим хроническим болевым синдромом. Однако, из-за большого количества побочных эффектов ограничивается из применение.
Если случай тяжелый и препараты не смогли дать необходимого результата, то прибегают к нейролептикам, имеющим седативный эффект: хлорпротиксен, левомепромазин, прометазин. Когда диагностируется патологическая сонливость легкой степени прописывают слабые стимуляторы ЦНС: аскорбиновую и глютаминовую кислоту, кальций содержащие препараты. Когда нарушения выраженные – психотоники: имипрамин, ипрониазид.
Быстрое поверхностное дыхание: причины, лечение и профилактика
Как определяется учащенное дыхание?
Учащенное поверхностное дыхание, также называемое тахипноэ, возникает, когда вы делаете больше вдохов, чем обычно, за данную минуту. Когда человек дышит быстро, это иногда называют гипервентиляцией, но под гипервентиляцией обычно понимают быстрое и глубокое дыхание.
Когда человек дышит быстро, это иногда называют гипервентиляцией, но под гипервентиляцией обычно понимают быстрое и глубокое дыхание.
Средний взрослый обычно делает от 12 до 20 вдохов в минуту. Учащенное дыхание может быть результатом чего угодно — от беспокойства или астмы до инфекции легких или сердечной недостаточности.
Сообщите врачу, если у вас возникнет учащенное поверхностное дыхание, чтобы обеспечить быстрое лечение и предотвратить осложнения.
Вы всегда должны относиться к учащенному поверхностному дыханию как к неотложной медицинской помощи, особенно в первый раз.
Позвоните 911 или обратитесь за неотложной медицинской помощью, если вы испытываете одно из следующего:
Тахипноэ может быть результатом множества различных состояний. Правильный диагноз, поставленный вашим врачом, поможет определить причину.Это означает, что вы должны сообщать своему врачу о любых случаях тахипноэ.
Учащенное, поверхностное дыхание может быть вызвано несколькими причинами, включая инфекции, удушье, образование тромбов и т. Д.
Инфекции
Инфекции, поражающие легкие, например пневмония или бронхит, могут вызывать затруднение дыхания. Это может привести к более коротким и частым вдохам.
Например, дети от 1 года и старше с бронхиолитом могут делать более 40 вдохов в минуту.
Если эти инфекции усилятся, легкие могут заполниться жидкостью. Это затрудняет глубокий вдох. В редких случаях невылеченные инфекции могут привести к летальному исходу.
Удушье
Когда вы подавляетесь, какой-либо предмет частично или полностью блокирует ваши дыхательные пути. Если вы вообще можете дышать, ваше дыхание не будет глубоким или расслабленным.
В случае удушья незамедлительная медицинская помощь имеет решающее значение.
Сгустки крови
Тромбоэмболия легочной артерии — это сгусток крови в легком.Это может привести к гипервентиляции, а также к:
Диабетический кетоацидоз (DKA)
Это серьезное заболевание возникает, когда ваш организм не вырабатывает достаточно инсулина. В результате в вашем теле накапливаются кислоты, называемые кетонами.
В результате в вашем теле накапливаются кислоты, называемые кетонами.
ДКА часто приводит к учащенному дыханию, что может привести к дыхательной недостаточности со смертельным исходом.
Астма
Астма — хроническое воспалительное заболевание легких. Гипервентиляция может быть признаком приступа астмы.
Астма часто является причиной учащенного и поверхностного дыхания у детей, которое может ухудшаться ночью, после тренировки или при контакте с триггерами, такими как аллергены и холодный воздух.
Приступы тревоги
Хотя тревогу часто считают чисто психическим расстройством, тревога может иметь физические симптомы на теле.
Приступы тревоги — это физические реакции на страх или тревогу. При приступе паники вы можете испытывать учащенное дыхание или одышку.
Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ — распространенное заболевание легких. Он включает хронический бронхит или эмфизему. Бронхит — это воспаление дыхательных путей.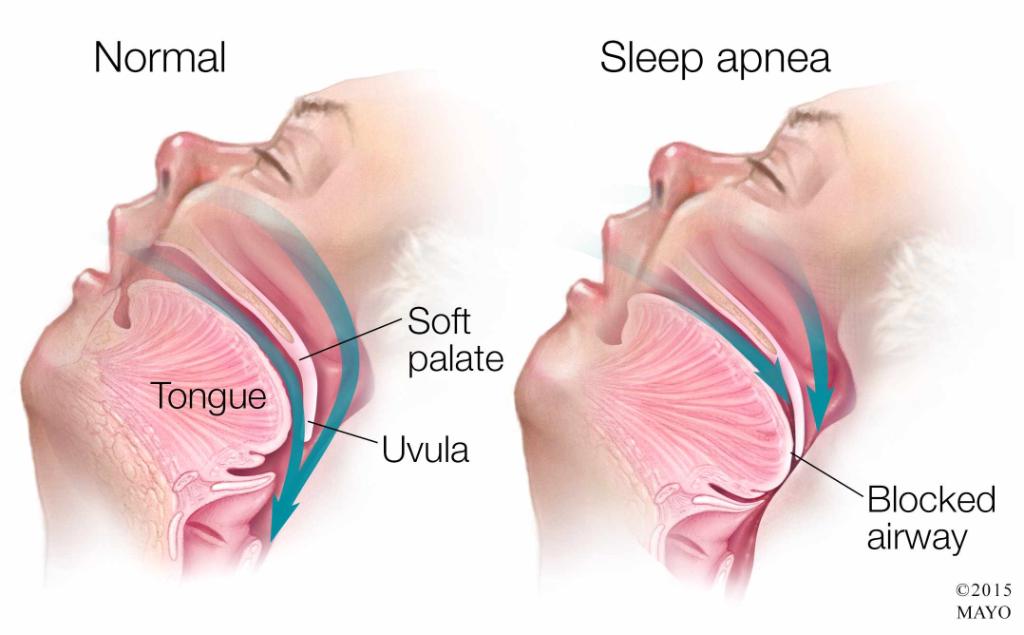 Эмфизема — это разрушение воздушных мешков в легких.
Эмфизема — это разрушение воздушных мешков в легких.
Преходящее тахипноэ новорожденных (TTN)
TTN — заболевание, характерное исключительно для новорожденных. Он начинается сразу после рождения и длится несколько дней.
Младенцы с TTN могут делать более 60 вдохов в минуту, а другие симптомы включают кряхтение и раздувание носа.
Ваш врач может немедленно назначить лечение, чтобы скорректировать ваше дыхание и облегчить вам глубокое дыхание. Затем они зададут вопросы, касающиеся ваших симптомов или вашего состояния.
Ваше лечение может включать подачу обогащенного кислородом воздуха через маску.
Как только ваше состояние стабилизируется, ваш врач задаст несколько вопросов, чтобы помочь им диагностировать причину. Вопросы могут включать:
- Когда у вас начались проблемы с дыханием?
- Принимаете ли вы какие-либо лекарства?
- Есть ли у вас какие-либо ранее заболевания?
- Есть ли у вас проблемы с дыханием или заболевания легких, такие как астма, бронхит или эмфизема легких?
- Вы недавно болели простудой или гриппом?
Изучив вашу историю болезни, врач послушает ваше сердце и легкие с помощью стетоскопа. Они будут использовать пульсоксиметр, чтобы проверить уровень кислорода. Пульсоксиметр — это небольшой монитор, который можно носить на пальце.
Они будут использовать пульсоксиметр, чтобы проверить уровень кислорода. Пульсоксиметр — это небольшой монитор, который можно носить на пальце.
При необходимости врач может проверить ваш уровень кислорода с помощью анализа газов артериальной крови. Для этого теста они возьмут небольшое количество крови из вашей артерии и отправят его в лабораторию для анализа. Тест вызывает некоторый дискомфорт, поэтому ваш врач может применить анестезию (обезболивающее) перед взятием крови.
Сканирование изображений
Ваш врач может захотеть внимательно изучить ваши легкие, чтобы проверить их на наличие повреждений, признаков заболевания или инфекции.Врачи обычно используют для этого рентген, но в некоторых случаях может потребоваться ультразвук.
Другие методы визуализации, такие как МРТ или компьютерная томография, выполняются редко, но могут потребоваться.
Варианты лечения зависят от точной причины проблем с дыханием.
Инфекции легких
Эффективными средствами лечения учащенного и поверхностного дыхания, вызванного инфекцией, являются ингалятор, открывающий дыхательные пути, например альбутерол, и антибиотики, помогающие избавиться от инфекции.
Однако антибиотики бесполезны при некоторых инфекциях.В этих случаях дыхательные процедуры открывают дыхательные пути, и инфекция проходит сама по себе.
Хронические состояния
Хронические состояния, включая астму и ХОБЛ, не проходят. Однако с помощью лечения вы можете свести к минимуму частое поверхностное дыхание. Лечение этих состояний может включать в себя рецептурные лекарства, ингаляторы и кислородные баллоны в крайних случаях.
DKA является серьезным осложнением диабета и также считается неотложной медицинской помощью. Гипервентиляция от диабета требует кислородной терапии, а также электролитов.
Тревожные расстройства
Если вы испытываете учащенное поверхностное дыхание как симптом приступа паники, ваш врач, вероятно, порекомендует комбинацию терапии и лекарств от тревожности. Эти лекарства могут включать:
Другие методы лечения
Если вы все еще дышите учащенно и вышеуказанные методы лечения не работают, ваш врач может прописать вам бета-блокаторы для коррекции вашего дыхания, такие как ацебутолол, атенолол и бисопролол.
Эти препараты лечат учащенное поверхностное дыхание, нейтрализуя действие адреналина, гормона стресса, который увеличивает частоту сердечных сокращений и дыхание.
Детей с ТТН лечат кислородом. Это требует использования дыхательных аппаратов.
Профилактические меры зависят от причины учащенного дыхания. Например, если это связано с астмой, вам следует избегать аллергенов, физических упражнений и раздражителей, таких как дым и загрязнение окружающей среды.
Возможно, вы сумеете остановить гипервентиляцию до того, как она перерастет в чрезвычайную ситуацию. Если у вас гипервентиляция, вам нужно увеличить потребление углекислого газа и уменьшить потребление кислорода.
Чтобы облегчить дыхание, расположите губы так, как будто вы сосете через соломинку и дышите. Вы также можете закрыть рот, затем прикрыть одну из ноздрей и дышать через открытую ноздрю.
Причина гипервентиляции может затруднить профилактику. Однако поиск быстрого лечения основной причины может остановить ухудшение или частое обострение проблемы.
Учащенное поверхностное дыхание является признаком медицинской проблемы, хотя степень тяжести может быть разной.
Всегда полезно получить у врача диагноз учащенного дыхания, особенно в случае новорожденных и маленьких детей, которые не могут полностью передать свои симптомы.
Быстрое поверхностное дыхание: причины, лечение и профилактика
Как определяется учащенное дыхание?
Учащенное поверхностное дыхание, также называемое тахипноэ, возникает, когда вы делаете больше вдохов, чем обычно, за данную минуту. Когда человек дышит быстро, это иногда называют гипервентиляцией, но под гипервентиляцией обычно понимают быстрое и глубокое дыхание.
Средний взрослый обычно делает от 12 до 20 вдохов в минуту. Учащенное дыхание может быть результатом чего угодно — от беспокойства или астмы до инфекции легких или сердечной недостаточности.
Сообщите врачу, если у вас возникнет учащенное поверхностное дыхание, чтобы обеспечить быстрое лечение и предотвратить осложнения.
Вы всегда должны относиться к учащенному поверхностному дыханию как к неотложной медицинской помощи, особенно в первый раз.
Позвоните 911 или обратитесь за неотложной медицинской помощью, если вы испытываете одно из следующего:
Тахипноэ может быть результатом множества различных состояний.Правильный диагноз, поставленный вашим врачом, поможет определить причину. Это означает, что вы должны сообщать своему врачу о любых случаях тахипноэ.
Учащенное, поверхностное дыхание может быть вызвано несколькими причинами, включая инфекции, удушье, образование тромбов и т. Д.
Инфекции
Инфекции, поражающие легкие, например пневмония или бронхит, могут вызывать затруднение дыхания. Это может привести к более коротким и частым вдохам.
Например, дети от 1 года и старше с бронхиолитом могут делать более 40 вдохов в минуту.
Если эти инфекции усилятся, легкие могут заполниться жидкостью. Это затрудняет глубокий вдох. В редких случаях невылеченные инфекции могут привести к летальному исходу.
Удушье
Когда вы подавляетесь, какой-либо предмет частично или полностью блокирует ваши дыхательные пути. Если вы вообще можете дышать, ваше дыхание не будет глубоким или расслабленным.
В случае удушья незамедлительная медицинская помощь имеет решающее значение.
Сгустки крови
Тромбоэмболия легочной артерии — это сгусток крови в легком.Это может привести к гипервентиляции, а также к:
Диабетический кетоацидоз (DKA)
Это серьезное заболевание возникает, когда ваш организм не вырабатывает достаточно инсулина. В результате в вашем теле накапливаются кислоты, называемые кетонами.
ДКА часто приводит к учащенному дыханию, что может привести к дыхательной недостаточности со смертельным исходом.
Астма
Астма — хроническое воспалительное заболевание легких. Гипервентиляция может быть признаком приступа астмы.
Астма часто является причиной учащенного и поверхностного дыхания у детей, которое может ухудшаться ночью, после тренировки или при контакте с триггерами, такими как аллергены и холодный воздух.
Приступы тревоги
Хотя тревогу часто считают чисто психическим расстройством, тревога может иметь физические симптомы на теле.
Приступы тревоги — это физические реакции на страх или тревогу. При приступе паники вы можете испытывать учащенное дыхание или одышку.
Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ — распространенное заболевание легких. Он включает хронический бронхит или эмфизему. Бронхит — это воспаление дыхательных путей. Эмфизема — это разрушение воздушных мешков в легких.
Преходящее тахипноэ новорожденных (TTN)
TTN — заболевание, характерное исключительно для новорожденных. Он начинается сразу после рождения и длится несколько дней.
Младенцы с TTN могут делать более 60 вдохов в минуту, а другие симптомы включают кряхтение и раздувание носа.
Ваш врач может немедленно назначить лечение, чтобы скорректировать ваше дыхание и облегчить вам глубокое дыхание. Затем они зададут вопросы, касающиеся ваших симптомов или вашего состояния.
Ваше лечение может включать подачу обогащенного кислородом воздуха через маску.
Как только ваше состояние стабилизируется, ваш врач задаст несколько вопросов, чтобы помочь им диагностировать причину. Вопросы могут включать:
- Когда у вас начались проблемы с дыханием?
- Принимаете ли вы какие-либо лекарства?
- Есть ли у вас какие-либо ранее заболевания?
- Есть ли у вас проблемы с дыханием или заболевания легких, такие как астма, бронхит или эмфизема легких?
- Вы недавно болели простудой или гриппом?
Изучив вашу историю болезни, врач послушает ваше сердце и легкие с помощью стетоскопа.Они будут использовать пульсоксиметр, чтобы проверить уровень кислорода. Пульсоксиметр — это небольшой монитор, который можно носить на пальце.
При необходимости врач может проверить ваш уровень кислорода с помощью анализа газов артериальной крови. Для этого теста они возьмут небольшое количество крови из вашей артерии и отправят его в лабораторию для анализа. Тест вызывает некоторый дискомфорт, поэтому ваш врач может применить анестезию (обезболивающее) перед взятием крови.
Тест вызывает некоторый дискомфорт, поэтому ваш врач может применить анестезию (обезболивающее) перед взятием крови.
Сканирование изображений
Ваш врач может захотеть внимательно изучить ваши легкие, чтобы проверить их на наличие повреждений, признаков заболевания или инфекции.Врачи обычно используют для этого рентген, но в некоторых случаях может потребоваться ультразвук.
Другие методы визуализации, такие как МРТ или компьютерная томография, выполняются редко, но могут потребоваться.
Варианты лечения зависят от точной причины проблем с дыханием.
Инфекции легких
Эффективными средствами лечения учащенного и поверхностного дыхания, вызванного инфекцией, являются ингалятор, открывающий дыхательные пути, например альбутерол, и антибиотики, помогающие избавиться от инфекции.
Однако антибиотики бесполезны при некоторых инфекциях.В этих случаях дыхательные процедуры открывают дыхательные пути, и инфекция проходит сама по себе.
Хронические состояния
Хронические состояния, включая астму и ХОБЛ, не проходят. Однако с помощью лечения вы можете свести к минимуму частое поверхностное дыхание. Лечение этих состояний может включать в себя рецептурные лекарства, ингаляторы и кислородные баллоны в крайних случаях.
Однако с помощью лечения вы можете свести к минимуму частое поверхностное дыхание. Лечение этих состояний может включать в себя рецептурные лекарства, ингаляторы и кислородные баллоны в крайних случаях.
DKA является серьезным осложнением диабета и также считается неотложной медицинской помощью. Гипервентиляция от диабета требует кислородной терапии, а также электролитов.
Тревожные расстройства
Если вы испытываете учащенное поверхностное дыхание как симптом приступа паники, ваш врач, вероятно, порекомендует комбинацию терапии и лекарств от тревожности. Эти лекарства могут включать:
Другие методы лечения
Если вы все еще дышите учащенно и вышеуказанные методы лечения не работают, ваш врач может прописать вам бета-блокаторы для коррекции вашего дыхания, такие как ацебутолол, атенолол и бисопролол.
Эти препараты лечат учащенное поверхностное дыхание, нейтрализуя действие адреналина, гормона стресса, который увеличивает частоту сердечных сокращений и дыхание.
Детей с ТТН лечат кислородом. Это требует использования дыхательных аппаратов.
Профилактические меры зависят от причины учащенного дыхания. Например, если это связано с астмой, вам следует избегать аллергенов, физических упражнений и раздражителей, таких как дым и загрязнение окружающей среды.
Возможно, вы сумеете остановить гипервентиляцию до того, как она перерастет в чрезвычайную ситуацию. Если у вас гипервентиляция, вам нужно увеличить потребление углекислого газа и уменьшить потребление кислорода.
Чтобы облегчить дыхание, расположите губы так, как будто вы сосете через соломинку и дышите. Вы также можете закрыть рот, затем прикрыть одну из ноздрей и дышать через открытую ноздрю.
Причина гипервентиляции может затруднить профилактику. Однако поиск быстрого лечения основной причины может остановить ухудшение или частое обострение проблемы.
Учащенное поверхностное дыхание является признаком медицинской проблемы, хотя степень тяжести может быть разной.
Всегда полезно получить у врача диагноз учащенного дыхания, особенно в случае новорожденных и маленьких детей, которые не могут полностью передать свои симптомы.
Причины, симптомы, лечение и многое другое
Чтобы понять, что вызывает тяжелое дыхание, вам нужно знать, как работает дыхание. Дыхание — это скоординированное усилие, которое задействует ваш нос, рот и легкие. Когда вы вдыхаете, воздух проходит через нос и рот и попадает в легкие.Он попадает в воздушные мешочки, похожие на воздушный шар, называемые альвеолами. Оттуда кислород попадает в кровоток и транспортируется к вашему телу.
Ниже приведены некоторые возможные причины тяжелого дыхания.
Простуда и проблемы с носовыми пазухами
Вирусы и бактерии могут закупоривать носовые проходы, затрудняя поступление достаточного количества кислорода в дыхательные пути. Простуда увеличивает количество слизи, выделяемой вашим телом. Инфекции носовых пазух вызывают воспаление носовых пазух, наполненных воздухом пространств за носом и щеками.
Другие симптомы простуды включают:
- выделения из носа
- чихание
- кашель
- боль в горле
- головная боль или ломота тела
- субфебрильная температура
Другие симптомы инфекции носовых пазух включают:
- выделения из носа, которые могут быть зеленого цвета
- боль или болезненность на лице
- головные боли
- кашель
- лихорадка
- усталость
- неприятный запах изо рта
Инфекции, вызванные вирусами, со временем пройдут сами по себе.Инфекции носовых пазух, вызванные бактериями, лечат антибиотиками.
Аллергия
Аллергия — это чрезмерная реакция вашей иммунной системы на обычно безвредные вещества в окружающей среде, такие как пыльца, трава или перхоть домашних животных. Когда ваша иммунная система реагирует, она заставляет ваше тело выделять химический гистамин. Если вы не знакомы с симптомами аллергии, вы можете подумать, что заболели.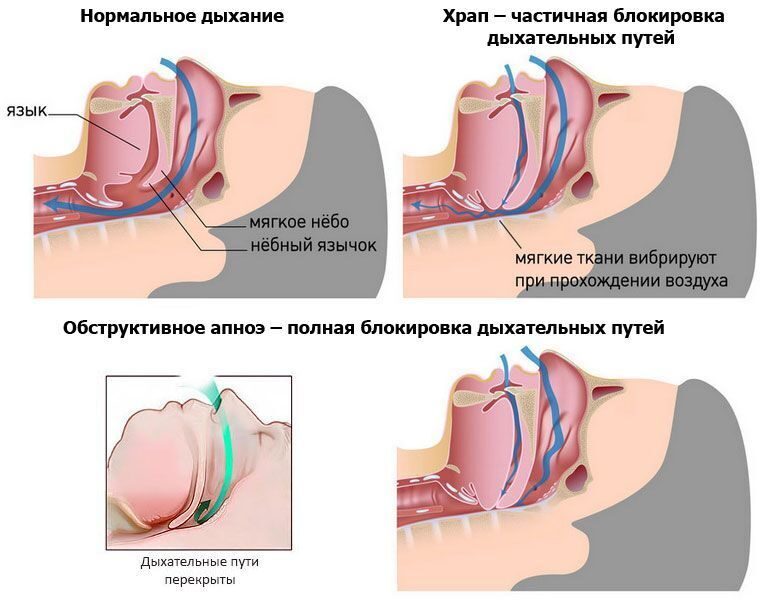 Аллергическая реакция вызывает следующие симптомы:
Аллергическая реакция вызывает следующие симптомы:
- чихание
- заложенность и насморк
- слезотечение
- крапивница, сыпь
- тошнота
- диарея
Самый серьезный вид аллергической реакции называется анафилаксией.Это может вызвать опухание горла и рта, затрудняющее дыхание.
Астма
Астма — это хроническое заболевание, при котором дыхательные пути в легких воспаляются. Этот отек затрудняет попадание воздуха в легкие.
Другие симптомы включают:
- свистящее дыхание
- кашель
- одышку
- ощущение стеснения в груди
Вы можете принимать лекарства от астмы ежедневно или во время приступов, чтобы открыть дыхательные пути и облегчить дыхание.
Респираторные инфекции
Пневмония, бронхит и туберкулез — это инфекции легких, вызываемые бактериями или вирусами. Другие симптомы этих инфекций включают:
- кашель, который может вызывать прозрачную или кровянистую слизь
- лихорадку
- озноб
- усталость
- головная боль
- дискомфорт в груди
- потеря аппетита
Бактериальные инфекции лечат антибиотиками .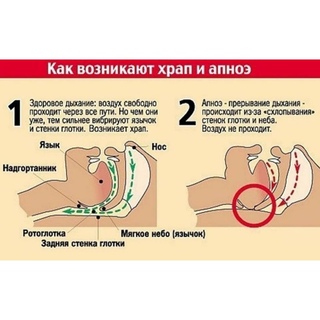 Вирусы часто проходят сами по себе через неделю или две.
Вирусы часто проходят сами по себе через неделю или две.
Беспокойство
Иногда причина затрудненного дыхания не физическая, а психологическая. Когда вы беспокоитесь, ваше тело напрягается, и вы начинаете дышать быстрее, помимо прочего. Это учащенное тяжелое дыхание также называется гипервентиляцией. Вы также можете почувствовать боль в груди, которую легко принять за сердечный приступ.
Другие симптомы беспокойства включают:
- учащенное сердцебиение
- головокружение
- чрезмерное потоотделение
- дрожь
- ощущение взбалтывания в животе
- диарея
Вы можете лечить беспокойство с помощью упражнений на расслабление, терапии и противотревожных препаратов.
Ожирение
Избыточный вес оказывает давление на легкие, которым приходится усерднее работать, чтобы расшириться. Если у вас ИМТ 30 или выше, определение ожирения, у вас могут возникнуть проблемы с дыханием, особенно когда вы тренируетесь.
Ожирение также может привести к:
- проблемам с сердцем
- диабету
- апноэ во сне
- другим состояниям здоровья
Потеря веса, в идеале с помощью диеты и физических упражнений, является лучшим способом борьбы с проблемами здоровья, связанными с ожирением.
Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких (ХОБЛ) — это группа заболеваний легких, включая хронический бронхит, эмфизему и астму, которые затрудняют дыхание. Часто это вызвано повреждением легких, связанным с курением.
Симптомы ХОБЛ включают:
- хронический кашель
- одышку
- усталость
- повышенное выделение слизи
- свистящее дыхание
Лекарства, легочная реабилитация и дополнительный кислород могут помочь вам справиться с этими симптомами.
Сердечная недостаточность
Вы можете получить сердечную недостаточность, когда такое состояние, как ишемическая болезнь сердца или сердечный приступ, повреждает ваше сердце до такой степени, что оно не может эффективно перекачивать кровь в ваше тело.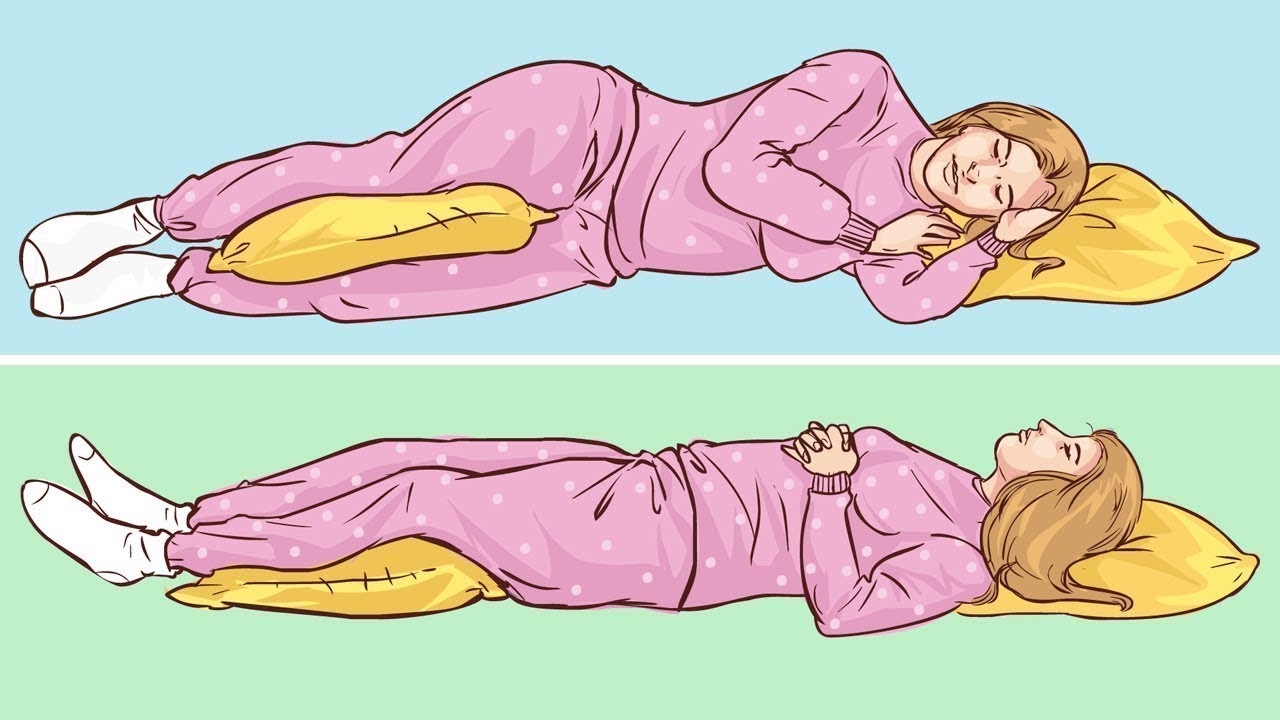 Одышка вызвана скоплением крови в кровеносных сосудах и утечкой жидкости в легкие.
Одышка вызвана скоплением крови в кровеносных сосудах и утечкой жидкости в легкие.
Другие симптомы сердечной недостаточности включают:
- боль в груди
- учащенное сердцебиение (учащенное сердцебиение)
- кашель
- головокружение
- отек ног или лодыжек
- быстрое увеличение веса
лекарства, имплантируемые устройства и хирургическое вмешательство все методы лечения сердечной недостаточности.
Рак легких
Проблемы с дыханием и одышка могут быть симптомами рака легких, особенно на поздних стадиях заболевания.
Другие симптомы включают:
- кашель
- боль в груди
- повышенное выделение мокроты
- хриплый голос
- кашель с кровью
Насколько поддается лечению рак, зависит от его стадии, которая определяется размером опухоли и распространился ли он.
Причины, симптомы, лечение и многое другое
Чтобы понять, что вызывает тяжелое дыхание, вам нужно знать, как работает дыхание. Дыхание — это скоординированное усилие, которое задействует ваш нос, рот и легкие. Когда вы вдыхаете, воздух проходит через нос и рот и попадает в легкие. Он попадает в воздушные мешочки, похожие на воздушный шар, называемые альвеолами. Оттуда кислород попадает в кровоток и транспортируется к вашему телу.
Дыхание — это скоординированное усилие, которое задействует ваш нос, рот и легкие. Когда вы вдыхаете, воздух проходит через нос и рот и попадает в легкие. Он попадает в воздушные мешочки, похожие на воздушный шар, называемые альвеолами. Оттуда кислород попадает в кровоток и транспортируется к вашему телу.
Ниже приведены некоторые возможные причины тяжелого дыхания.
Простуда и проблемы с носовыми пазухами
Вирусы и бактерии могут закупоривать носовые проходы, затрудняя поступление достаточного количества кислорода в дыхательные пути.Простуда увеличивает количество слизи, выделяемой вашим телом. Инфекции носовых пазух вызывают воспаление носовых пазух, наполненных воздухом пространств за носом и щеками.
Другие симптомы простуды включают:
- выделения из носа
- чихание
- кашель
- боль в горле
- головная боль или ломота тела
- субфебрильная температура
Другие симптомы инфекции носовых пазух включают:
- выделения из носа, которые могут быть зеленого цвета
- боль или болезненность на лице
- головные боли
- кашель
- лихорадка
- усталость
- неприятный запах изо рта
Инфекции, вызванные вирусами, со временем пройдут сами по себе. Инфекции носовых пазух, вызванные бактериями, лечат антибиотиками.
Инфекции носовых пазух, вызванные бактериями, лечат антибиотиками.
Аллергия
Аллергия — это чрезмерная реакция вашей иммунной системы на обычно безвредные вещества в окружающей среде, такие как пыльца, трава или перхоть домашних животных. Когда ваша иммунная система реагирует, она заставляет ваше тело выделять химический гистамин. Если вы не знакомы с симптомами аллергии, вы можете подумать, что заболели. Аллергическая реакция вызывает следующие симптомы:
- чихание
- заложенность и насморк
- слезотечение
- крапивница, сыпь
- тошнота
- диарея
Самый серьезный вид аллергической реакции называется анафилаксией.Это может вызвать опухание горла и рта, затрудняющее дыхание.
Астма
Астма — это хроническое заболевание, при котором дыхательные пути в легких воспаляются. Этот отек затрудняет попадание воздуха в легкие.
Другие симптомы включают:
- свистящее дыхание
- кашель
- одышку
- ощущение стеснения в груди
Вы можете принимать лекарства от астмы ежедневно или во время приступов, чтобы открыть дыхательные пути и облегчить дыхание.
Респираторные инфекции
Пневмония, бронхит и туберкулез — это инфекции легких, вызываемые бактериями или вирусами. Другие симптомы этих инфекций включают:
- кашель, который может вызывать прозрачную или кровянистую слизь
- лихорадку
- озноб
- усталость
- головная боль
- дискомфорт в груди
- потеря аппетита
Бактериальные инфекции лечат антибиотиками . Вирусы часто проходят сами по себе через неделю или две.
Беспокойство
Иногда причина затрудненного дыхания не физическая, а психологическая. Когда вы беспокоитесь, ваше тело напрягается, и вы начинаете дышать быстрее, помимо прочего. Это учащенное тяжелое дыхание также называется гипервентиляцией. Вы также можете почувствовать боль в груди, которую легко принять за сердечный приступ.
Другие симптомы беспокойства включают:
- учащенное сердцебиение
- головокружение
- чрезмерное потоотделение
- дрожь
- ощущение взбалтывания в животе
- диарея
Вы можете лечить беспокойство с помощью упражнений на расслабление, терапии и противотревожных препаратов.
Ожирение
Избыточный вес оказывает давление на легкие, которым приходится усерднее работать, чтобы расшириться. Если у вас ИМТ 30 или выше, определение ожирения, у вас могут возникнуть проблемы с дыханием, особенно когда вы тренируетесь.
Ожирение также может привести к:
- проблемам с сердцем
- диабету
- апноэ во сне
- другим состояниям здоровья
Потеря веса, в идеале с помощью диеты и физических упражнений, является лучшим способом борьбы с проблемами здоровья, связанными с ожирением.
Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких (ХОБЛ) — это группа заболеваний легких, включая хронический бронхит, эмфизему и астму, которые затрудняют дыхание. Часто это вызвано повреждением легких, связанным с курением.
Симптомы ХОБЛ включают:
- хронический кашель
- одышку
- усталость
- повышенное выделение слизи
- свистящее дыхание
Лекарства, легочная реабилитация и дополнительный кислород могут помочь вам справиться с этими симптомами.
Сердечная недостаточность
Вы можете получить сердечную недостаточность, когда такое состояние, как ишемическая болезнь сердца или сердечный приступ, повреждает ваше сердце до такой степени, что оно не может эффективно перекачивать кровь в ваше тело. Одышка вызвана скоплением крови в кровеносных сосудах и утечкой жидкости в легкие.
Другие симптомы сердечной недостаточности включают:
- боль в груди
- учащенное сердцебиение (учащенное сердцебиение)
- кашель
- головокружение
- отек ног или лодыжек
- быстрое увеличение веса
лекарства, имплантируемые устройства и хирургическое вмешательство все методы лечения сердечной недостаточности.
Рак легких
Проблемы с дыханием и одышка могут быть симптомами рака легких, особенно на поздних стадиях заболевания.
Другие симптомы включают:
- кашель
- боль в груди
- повышенное выделение мокроты
- хриплый голос
- кашель с кровью
Насколько поддается лечению рак, зависит от его стадии, которая определяется размером опухоли и распространился ли он.
Причины, симптомы, лечение и многое другое
Чтобы понять, что вызывает тяжелое дыхание, вам нужно знать, как работает дыхание.Дыхание — это скоординированное усилие, которое задействует ваш нос, рот и легкие. Когда вы вдыхаете, воздух проходит через нос и рот и попадает в легкие. Он попадает в воздушные мешочки, похожие на воздушный шар, называемые альвеолами. Оттуда кислород попадает в кровоток и транспортируется к вашему телу.
Ниже приведены некоторые возможные причины тяжелого дыхания.
Простуда и проблемы с носовыми пазухами
Вирусы и бактерии могут закупоривать носовые проходы, затрудняя поступление достаточного количества кислорода в дыхательные пути.Простуда увеличивает количество слизи, выделяемой вашим телом. Инфекции носовых пазух вызывают воспаление носовых пазух, наполненных воздухом пространств за носом и щеками.
Другие симптомы простуды включают:
- выделения из носа
- чихание
- кашель
- боль в горле
- головная боль или ломота тела
- субфебрильная температура
Другие симптомы инфекции носовых пазух включают:
- выделения из носа, которые могут быть зеленого цвета
- боль или болезненность на лице
- головные боли
- кашель
- лихорадка
- усталость
- неприятный запах изо рта
Инфекции, вызванные вирусами, со временем пройдут сами по себе. Инфекции носовых пазух, вызванные бактериями, лечат антибиотиками.
Инфекции носовых пазух, вызванные бактериями, лечат антибиотиками.
Аллергия
Аллергия — это чрезмерная реакция вашей иммунной системы на обычно безвредные вещества в окружающей среде, такие как пыльца, трава или перхоть домашних животных. Когда ваша иммунная система реагирует, она заставляет ваше тело выделять химический гистамин. Если вы не знакомы с симптомами аллергии, вы можете подумать, что заболели. Аллергическая реакция вызывает следующие симптомы:
- чихание
- заложенность и насморк
- слезотечение
- крапивница, сыпь
- тошнота
- диарея
Самый серьезный вид аллергической реакции называется анафилаксией.Это может вызвать опухание горла и рта, затрудняющее дыхание.
Астма
Астма — это хроническое заболевание, при котором дыхательные пути в легких воспаляются. Этот отек затрудняет попадание воздуха в легкие.
Другие симптомы включают:
- свистящее дыхание
- кашель
- одышку
- ощущение стеснения в груди
Вы можете принимать лекарства от астмы ежедневно или во время приступов, чтобы открыть дыхательные пути и облегчить дыхание.
Респираторные инфекции
Пневмония, бронхит и туберкулез — это инфекции легких, вызываемые бактериями или вирусами. Другие симптомы этих инфекций включают:
- кашель, который может вызывать прозрачную или кровянистую слизь
- лихорадку
- озноб
- усталость
- головная боль
- дискомфорт в груди
- потеря аппетита
Бактериальные инфекции лечат антибиотиками . Вирусы часто проходят сами по себе через неделю или две.
Беспокойство
Иногда причина затрудненного дыхания не физическая, а психологическая. Когда вы беспокоитесь, ваше тело напрягается, и вы начинаете дышать быстрее, помимо прочего. Это учащенное тяжелое дыхание также называется гипервентиляцией. Вы также можете почувствовать боль в груди, которую легко принять за сердечный приступ.
Другие симптомы беспокойства включают:
- учащенное сердцебиение
- головокружение
- чрезмерное потоотделение
- дрожь
- ощущение взбалтывания в животе
- диарея
Вы можете лечить беспокойство с помощью упражнений на расслабление, терапии и противотревожных препаратов.
Ожирение
Избыточный вес оказывает давление на легкие, которым приходится усерднее работать, чтобы расшириться. Если у вас ИМТ 30 или выше, определение ожирения, у вас могут возникнуть проблемы с дыханием, особенно когда вы тренируетесь.
Ожирение также может привести к:
- проблемам с сердцем
- диабету
- апноэ во сне
- другим состояниям здоровья
Потеря веса, в идеале с помощью диеты и физических упражнений, является лучшим способом борьбы с проблемами здоровья, связанными с ожирением.
Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких (ХОБЛ) — это группа заболеваний легких, включая хронический бронхит, эмфизему и астму, которые затрудняют дыхание. Часто это вызвано повреждением легких, связанным с курением.
Симптомы ХОБЛ включают:
- хронический кашель
- одышку
- усталость
- повышенное выделение слизи
- свистящее дыхание
Лекарства, легочная реабилитация и дополнительный кислород могут помочь вам справиться с этими симптомами.
Сердечная недостаточность
Вы можете получить сердечную недостаточность, когда такое состояние, как ишемическая болезнь сердца или сердечный приступ, повреждает ваше сердце до такой степени, что оно не может эффективно перекачивать кровь в ваше тело. Одышка вызвана скоплением крови в кровеносных сосудах и утечкой жидкости в легкие.
Другие симптомы сердечной недостаточности включают:
- боль в груди
- учащенное сердцебиение (учащенное сердцебиение)
- кашель
- головокружение
- отек ног или лодыжек
- быстрое увеличение веса
лекарства, имплантируемые устройства и хирургическое вмешательство все методы лечения сердечной недостаточности.
Рак легких
Проблемы с дыханием и одышка могут быть симптомами рака легких, особенно на поздних стадиях заболевания.
Другие симптомы включают:
- кашель
- боль в груди
- повышенное выделение мокроты
- хриплый голос
- кашель с кровью
Насколько поддается лечению рак, зависит от его стадии, которая определяется размером опухоли и распространился ли он.
Апноэ во сне: симптомы, причины и лечение
Апноэ во сне — это состояние, при котором люди испытывают паузы в дыхании или поверхностное дыхание во время сна.По данным Американской ассоциации апноэ во сне, около 22 миллионов американцев могут страдать от апноэ во сне, а около 80 процентов умеренных и тяжелых форм обструктивного апноэ во сне остаются недиагностированными.
По данным Национального института сердца, легких и крови, эти паузы в дыхании, называемые апноэ, могут происходить до 30 или более раз в час. Апноэ во сне может привести к плохому сну и дневной сонливости. По данным NHLBI, от 12 до 18 миллионов взрослых в США страдают апноэ во сне.
Причины
Существует два основных типа апноэ во сне: обструктивное апноэ во сне и центральное апноэ во сне.
При обструктивном апноэ во сне дыхательные пути частично или полностью блокируются во время сна. Это может произойти из-за того, что мышцы горла и языка расслабляются больше, чем должны во время сна, что препятствует притоку воздуха в легкие, сообщает NHLBI. К другим факторам, которые могут привести к закупорке дыхательных путей во время сна, относятся наличие больших миндалин по сравнению с открытием трахеи и избыточный вес, который может сузить внутреннюю часть трахеи.
Заблокированные дыхательные пути могут привести к падению уровня кислорода в крови, что заставляет мозг пробудить вас от сна, так что ваши дыхательные пути снова открываются, утверждает NHLBI.По данным клиники Майо, это пробуждение может быть настолько коротким, что вы его не помните. Когда возобновляется нормальное дыхание, часто раздается громкое фырканье или звук удушья.
Центральное апноэ во сне встречается реже, чем обструктивное апноэ во сне. При центральном апноэ во сне мозг перестает посылать мышцам сигналы, позволяющие дышать. По данным Национального института здоровья, это состояние может быть связано с другими медицинскими проблемами, такими как проблемы со стволом мозга, болезнь Паркинсона, ожирение и сердечная недостаточность.
У некоторых людей наблюдается сочетание обструктивного и центрального апноэ во сне, известное как смешанное апноэ во сне.
Симптомы
Наиболее частым симптомом обструктивного апноэ во сне является громкий храп, хотя, по данным NHLBI, не у всех, кто храпит, есть апноэ во сне. У людей с этим заболеванием также могут быть паузы в храпе, за которыми следует удушье или удушье. Дневная сонливость — еще один частый признак апноэ во сне.
Другие признаки апноэ во сне включают:
- Головные боли по утрам
- Просыпание с сухостью во рту или болью в горле
- Проблемы с обучением или концентрацией внимания в течение дня
- Часто просыпаться ночью для мочеиспускания
- Для центрального апноэ во сне, внезапное пробуждение с одышкой
Поскольку эти проблемы с дыханием возникают во время сна, люди часто не осознают, что у них апноэ во сне, и член семьи или близкий друг часто оказывается первым, кто замечает проблему.
«Часто [пациентов] приводит их супруга», — сказал доктор Роберт Лапидус, доцент отделения легочной медицины, реанимации и медицины сна Национальной еврейской больницы здоровья в Денвере.
Исследователи сна классифицируют апноэ во сне на легкое, среднее или тяжелое в зависимости от количества апноэ и гипопноэ, которые пациент испытывает за час во время сна. По словам Лапидуса, апноэ — это прекращение воздушного потока, которое длится не менее 10 секунд, а гипопноэ — это уменьшение воздушного потока не менее чем на 30 процентов, связанное с падением уровня кислорода в крови, и длится не менее 10 секунд.
Менее пяти из этих событий в час считается нормальным, от пяти до 15 считается легким апноэ во сне, от 15 до 30 — умеренным апноэ во сне, а более 30 — тяжелым апноэ во сне, сказал Лапидус.
Хотя сонливость также может быть симптомом, женщины воспринимают сон иначе, чем мужчины, сказал доктор Стюарт Куан, специалист по медицине сна и исследователь из Бригама и женской больницы в Бостоне. Итак, этот симптом может сбивать с толку. Мужчины могут сказать, что они «чувствуют сонливость», что для них означает, что они могут заснуть прямо сейчас, если ложатся спать, но женщины с большей вероятностью скажут, что они «чувствуют усталость или утомление», — сказал он.«Усталость может означать гораздо больше, чем сонливость», — отмечает Куан. Это не обязательно означает, что человек может лечь и заснуть. [Отсутствуют Zzzs: проблемы со сном, общие для одиноких родителей, женщин]
Факторы риска
Люди имеют повышенный риск обструктивного апноэ во сне, если они имеют избыточный вес / ожирение, старше 60 лет или мужчины — мужчины в два раза чаще, чем женщины, страдающие апноэ во сне, по данным Mayo Clinic.
Однако у женщин и худых людей может развиться апноэ во сне.Люди с узкими дыхательными путями или увеличенными миндалинами могут подвергаться повышенному риску заболевания. У вас также может быть больше шансов на развитие апноэ во сне, если у вас есть родственники с этим заболеванием.
Диагноз
Диагноз апноэ во сне основывается на истории болезни, физическом осмотре, при котором исследуются ткани во рту, носу и горле, а также на тесте на сон.
Тесты сна — самый точный способ диагностики апноэ во сне, утверждает NHLBI. Один из видов теста на сон — полисомнограмма.Для этого теста люди остаются на ночь в лаборатории сна, и к их телу прикреплены датчики для отслеживания активности мозга, движений глаз, частоты сердечных сокращений и артериального давления.
Существуют также домашние тесты на апноэ во сне, которые включают использование портативного монитора для регистрации уровня кислорода в крови, частоты сердечных сокращений и характера дыхания.
По словам Лапидуса, все большее число пациентов с апноэ во сне получают диагноз с помощью домашних тестов. По словам Лапидуса, домашние тесты намного дешевле лабораторных, более удобны для пациента и обычно предоставляют информацию, сопоставимую с лабораторными тестами, если у пациентов нет сопутствующих заболеваний, таких как сердечные заболевания.
Однако, если у пациента действительно есть сопутствующие заболевания (например, другое состояние, такое как болезнь Паркинсона или тревожность), врачи хотели бы провести лабораторный тест, сказал Лапидус. Кроме того, домашние тесты могут недооценивать тяжесть апноэ во сне, поэтому, если домашние тесты показывают нормальный результат, но врачи обеспокоены апноэ во сне, пациенту может потребоваться повторить тест в лаборатории, сказал Лапидус. .
Лечение
Людям с легким апноэ во сне может потребоваться только внести некоторые изменения в образ жизни для улучшения своего состояния, такие как потеря веса, отказ от курения и сон на боку, а не на спине, согласно NHLBI.
Мундштук, предназначенный для обеспечения открытия дыхательных путей, также может помочь людям с легким апноэ во сне. Их можно получить у стоматолога. Некоторые из этих мундштуков работают, выдвигая челюсть вперед. Однако, по данным клиники Майо, эти приспособления не так надежно эффективны, как другие методы лечения апноэ во сне.
Самым распространенным методом лечения апноэ во сне средней и тяжелой степени является постоянное положительное давление в дыхательных путях (CPAP). Устройство включает в себя маску, закрывающую нос или рот и нос, которая использует давление воздуха, чтобы держать горло открытым во время сна.
Если у пациента есть лабораторный тест на апноэ во сне, технический специалист может также определить оптимальный уровень давления воздуха, который необходим пациенту, сказал Лапидус.
Если у пациентов есть домашний тест, который показывает, что у них есть апноэ во сне, они могут пройти второй домашний тест, чтобы определить свое лечение, используя устройство, которое автоматически регулирует давление воздуха вверх и вниз, сказал Лапидус.
Некоторые пациенты прекращают использовать свой аппарат CPAP, потому что считают его неудобным, но можно сделать многое, чтобы повысить комфортность устройства, сказал Лапидус.По словам Лапидуса, они включают в себя приспособление для более удобного прилегания маски, прокладочные устройства, которые уменьшают давление на кожу, и устройство, которое постепенно увеличивает давление воздуха, чтобы пациент мог заснуть с более низким давлением воздуха.
В некоторых случаях апноэ во сне проводится операция по расширению дыхательных путей. По данным клиники Майо, это обычно делается только в том случае, если другие методы лечения не помогли.
Эмбер Ангел и Алина Брэдфорд внесли свой вклад в эту статью.
Дополнительные ресурсы
Центральное апноэ во сне — симптомы и причины
Обзор
Центральное апноэ во сне — это заболевание, при котором ваше дыхание многократно останавливается и начинается во время сна.
Центральное апноэ во сне возникает из-за того, что ваш мозг не посылает правильные сигналы мышцам, которые контролируют ваше дыхание. Это состояние отличается от обструктивного апноэ во сне, при котором вы не можете нормально дышать из-за обструкции верхних дыхательных путей.Центральное апноэ во сне встречается реже, чем обструктивное апноэ во сне.
Центральное апноэ во сне может возникнуть в результате других состояний, например сердечной недостаточности и инсульта. Сон на большой высоте также может вызвать центральное апноэ во сне.
Лечение центрального апноэ во сне может включать лечение существующих состояний, использование устройства для облегчения дыхания или использование дополнительного кислорода.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Общие признаки и симптомы центрального апноэ сна включают:
- Наблюдаемые эпизоды остановки дыхания или аномального дыхания во время сна
- Резкие пробуждения с одышкой
- Одышка, облегчающаяся при сидении
- Проблемы со сном (бессонница)
- Чрезмерная дневная сонливость (гиперсомния)
- Боль в груди по ночам
- Проблемы с концентрацией внимания
- Изменения настроения
- Утренние головные боли
- Храп
- Нижний допуск к упражнению
Хотя храп указывает на некоторую степень обструкции дыхательных путей, храп также может быть слышен при наличии центрального апноэ во сне.Однако храп может быть не таким заметным при центральном апноэ во сне, как при обструктивном апноэ во сне.
Когда обращаться к врачу
Проконсультируйтесь с врачом, если вы испытываете — или если ваш партнер наблюдает — какие-либо признаки или симптомы центрального апноэ во сне, особенно следующие:
- Одышка, пробуждающая от сна
- Прерывистые паузы дыхания во время сна
- Проблемы со сном
- Чрезмерная дневная сонливость, из-за которой вы можете заснуть во время работы, просмотра телевизора или даже вождения автомобиля
Спросите своего врача о любых проблемах со сном, которые вызывают у вас хроническую усталость, сонливость и раздражительность.Чрезмерная дневная сонливость может быть вызвана другими расстройствами, такими как отсутствие времени для того, чтобы высыпаться ночью (хроническое недосыпание), внезапные приступы сна (нарколепсия) или обструктивное апноэ во сне.
Причины
Центральное апноэ во сне возникает, когда ваш мозг не может передавать сигналы вашим дыхательным мышцам.
Центральное апноэ во сне может быть вызвано рядом состояний, которые влияют на способность ствола вашего мозга, который связывает ваш мозг со спинным мозгом и контролирует многие функции, такие как частота сердечных сокращений и дыхание, контролировать ваше дыхание.
Причина зависит от типа центрального апноэ во сне. Типы включают:
Дыхание Чейна-Стокса. Этот тип центрального апноэ во сне чаще всего связан с застойной сердечной недостаточностью или инсультом.
Дыхание Чейна-Стокса характеризуется постепенным увеличением, а затем уменьшением дыхательного усилия и воздушного потока. Во время самого слабого дыхательного усилия может возникнуть полное отсутствие воздушного потока (центральное апноэ во сне).
- Апноэ, вызванное лекарствами. Прием некоторых лекарств, таких как опиоиды, в том числе морфин (Ms Contin, Kadian, другие), оксикодон (Роксикодон, Оксиконтин и другие) или кодеин, может вызвать нарушение дыхания, регулярное учащение и замедление дыхания или временное нарушение дыхания. полностью прекратить.
- Высотное периодическое дыхание. Паттерн дыхания Чейна-Стокса может возникнуть, если вы находитесь на очень большой высоте. Изменение кислорода на этой высоте является причиной чередования учащенного дыхания (гипервентиляции) и недыхания.
- Центральное апноэ сна, возникшее после лечения. У некоторых людей с обструктивным апноэ во сне развивается центральное апноэ во сне при использовании постоянного положительного давления в дыхательных путях (CPAP) для лечения апноэ во сне. Это состояние известно как возникающее при лечении центральное апноэ во сне и представляет собой комбинацию обструктивного и центрального апноэ во сне.
- Центральное апноэ сна, вызванное заболеванием. Некоторые заболевания, включая терминальную стадию болезни почек и инсульт, могут вызывать центральное апноэ во сне, не связанное с синдромом Чейна-Стокса.
- Идиопатическое (первичное) центральное апноэ сна. Причина этого необычного типа центрального апноэ во сне неизвестна.
Факторы риска
Определенные факторы повышают риск центрального апноэ сна:
- Пол. У мужчин вероятность развития центрального апноэ во сне выше, чем у женщин.
- Возраст. Центральное апноэ во сне чаще встречается у пожилых людей, особенно у людей старше 65 лет, возможно, потому, что у них могут быть другие заболевания или режим сна, которые с большей вероятностью вызывают центральное апноэ во сне.
- Сердечные расстройства. Люди с нерегулярным сердцебиением (фибрилляция предсердий) или чьи сердечные мышцы не перекачивают достаточно крови для нужд организма (застойная сердечная недостаточность), подвергаются большему риску центрального апноэ во сне.
- Инсульт, опухоль головного мозга или структурное поражение ствола мозга. Эти состояния мозга могут нарушить способность мозга регулировать дыхание.
- Большая высота. Сон на высоте выше, чем вы привыкли, может увеличить риск апноэ во сне.Через несколько недель после возвращения на более низкую высоту апноэ во сне на большой высоте перестает быть проблемой.
- Употребление опиоидов. Опиоидные препараты могут повышать риск центрального апноэ во сне.
CPAP . У некоторых людей с обструктивным апноэ во сне развивается центральное апноэ во сне при использовании постоянного положительного давления в дыхательных путях (CPAP). Это состояние известно как центральное апноэ во сне, возникающее после лечения. Это сочетание обструктивного и центрального апноэ во сне.
У большинства людей центральное апноэ во сне, возникшее после лечения, проходит при продолжении использования устройства CPAP . Других людей могут лечить с помощью другого вида терапии положительным давлением в дыхательных путях.
Осложнения
Центральное апноэ во сне — серьезное заболевание. Некоторые осложнения включают:
Усталость. Повторяющиеся пробуждения, связанные с апноэ во сне, делают невозможным нормальный восстанавливающий сон.Люди с центральным апноэ во сне часто испытывают сильную усталость, дневную сонливость и раздражительность.
Вы можете испытывать трудности с концентрацией внимания и засыпать на работе, во время просмотра телевизора или даже за рулем.
Сердечно-сосудистые проблемы. Кроме того, внезапные падения уровня кислорода в крови, происходящие во время центрального апноэ во сне, могут отрицательно сказаться на здоровье сердца.
При наличии основного заболевания сердца эти многократные повторяющиеся эпизоды низкого содержания кислорода в крови (гипоксия или гипоксемия) ухудшают прогноз и увеличивают риск нарушения сердечного ритма.
Централизованное лечение апноэ сна в клинике Майо
25 июня 2019 г.,
Показать ссылки- Ropper AH, et al. Сон и его нарушения. В: Принципы неврологии Адамса и Виктора. 11-е изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2019. https://accessmedicine.mhmedical.com. По состоянию на 17 апреля 2019 г.
- Badr MS.Центральное апноэ сна: факторы риска, клинические проявления и диагноз. https://www.uptodate.com/contents/search. По состоянию на 17 апреля 2019 г.
- Jameson JL, et al., Eds. Апноэ во сне. В: Принципы внутренней медицины Харрисона. 20-е изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2018. https://accessmedicine.mhmedical.com. По состоянию на 17 апреля 2019 г.
- Центральное апноэ сна. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/pulmonary-disorders/sleep-apnea/central-sleep-apnea?query= Центральное апноэ во сне #.По состоянию на 17 апреля 2019 г.
- Parthasarathy S. Центральное апноэ сна, возникающее после лечения. https://www.uptodate.com/contents/search. По состоянию на 17 апреля 2019 г.
- Badr MS. Центральное апноэ сна: лечение. https://www.uptodate.com/contents/search. По состоянию на 17 апреля 2019 г.
- Ding N, et al. Трансвенозная стимуляция диафрагмального нерва. Журнал торакальных заболеваний. 2018; 10: 2005.
- Abraham WT, et al. Выявление и лечение центрального апноэ сна: Beyond Serve-HF.Обзор сердечной недостаточности. 2018; 4:50.
- Апноэ во сне. Национальный институт сердца, легких и крови. http://www.nhlbi.nih.gov/health/health-topics/topics/sleepapnea. Доступ 2 апреля 2019 г.
- Аврора Р.Н. и др. Обновленные рекомендации по адаптивной сервовентиляции для Руководства AASM 2012 г .: «Лечение синдромов центрального апноэ во сне у взрослых: параметры практики с обзором доказательной литературы и метаанализами». Журнал клинической медицины сна. 2016; 12: 757.
- AskMayoExpert. Центральное апноэ сна. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Kryger MH, et al., Eds. Центральное апноэ сна: диагностика и лечение. В: Принципы и практика медицины сна. 6-е изд. Сент-Луис, Миссури: Elsevier Saunders; 2017. https://www.clinicalkey.com. По состоянию на 17 апреля 2019 г.
- Hines RL, et al., Eds. Нарушения дыхания во сне. В: Анестезия Стултинга и сопутствующие заболевания. 7-е изд.Филадельфия, Пенсильвания: Эльфийский; 2018. https://www.clinicalkey.com. По состоянию на 12 апреля 2019 г.
- Kramer NR, et al. Обзор полисомнографии — взрослые. https://www.uptodate.com/contents/search. По состоянию на 12 апреля 2019 г.
- Селим Б.Дж. и др. Лечение синдромов апноэ сна при сердечной недостаточности. Клиники медицины сна. 2017; 12: 107.
- Riggin EA. Allscripts EPSi. Клиника Мэйо, Рочестер, Миннесота, 30 апреля 2019 г.
