Понос у ребенка первого года жизни. Что делать при поносе у грудничка? | Материнство
Вопросы содержимого детских подгузников и горшков всегда волнуют молодых родителей. Особенно сильными волнения становятся, если у ребенка возникает понос (диарея). Когда можно подождать, а когда необходимо немедленное лечение? Чем отличается жидкий стул ребенка от диареи (поноса)? Все эти вопросы необходимо подробно изучить.
Жидкий стул – норма или нет?
В детском возрасте стул имеет свои физиологические особенности, о которых нужно знать родителям, чтобы не принимать вполне нормальных явлений за патологию, и не предпринимать неоправданных лечебных мероприятий. Стул взрослого человека существенно отличается от стула детей, особенно это касается детей в первые месяцы жизни. Поэтому никаких аналогий и сравнений в плане содержимого детских подгузников со взрослым человеком проводить нельзя.
Дети в раннем возрасте питаются особенной пищей, она полностью жидкая (грудное молоко или смеси), соответственно этому и стул детей раннего возраста не должен быть плотным и оформленным. Если ребенку не дается никакой другой пищи, кроме грудного молока или смеси, стул у него может быть жидким с комочками створоженного молока, кашицеобразным и достаточно частым. Частота стула в первые месяцы жизни может достигать пяти-шести раз в день, в зависимости от особенностей пищеварения и активности ферментов.
Плотный стул на таком кормлении уже можно оценивать как склонность к запору. Кроме того, при дефекации малыш должен вести себя спокойно, не проявлять признаков беспокойства, в стуле не должно быть слизи или крови. Цвет нормального детского стула должен быть желтым или коричневато-песочным, а вот наличие зелени, слизи и пены – это признак проблем с ферментами или инфекции. Следует получить консультацию врача.
Стул начинает принимать более плотную консистенцию с введением в питание прикорма в достаточно больших объемах, а также пищи более плотной консистенции. Примерно к году стул должен оформляться и принимать вид мягкой «колбаски» или густой кашицы.
Примерно к году стул должен оформляться и принимать вид мягкой «колбаски» или густой кашицы.
Особенности детского стула
В первые дни после рождения у ребенка отходит меконий – первородный кал. Он может быть консистенции замазки, черный или темно-коричневый, зеленоватый и плохо отмывающийся от пеленок и попки малыша. С началом питания молоком или смесью стул становится жидким, неоднородным, с белыми комочками. Запах стула у грудничков кислый, у искусственников – каловый, может быть довольно неприятным.
Цвет стула варьирует от светло-желтого до коричневого, иногда могут в первые недели жизни быть небольшие примеси зелени, пока кишечные ферменты настроятся. На пеленке вокруг стула могут быть зоны обводнения, после стула может оставаться мокрое пятно на пеленке. Стул в первые несколько недель может быть до шести и более раз в день. По мере становления питания стул становится густоты сметаны, от одного до 4-5 раз в день, никакого беспокойства при нормальном самочувствии и достаточном наборе веса он вызывать не должен. К году стул должен постепенно оформиться и возникать 1-2 раза в день.
Если стул ребенка становится брызжущим, зеленым, зловонным, практически одной водой, при этом малыш плачет, живот у него бурлит, повышается температура, и он отказывается от еды, его рвет – значит, это понос.
Что такое понос?
Понос (диарея) — патологическое разжижение стула, которое в детском возрасте особенно опасно, так как с жидким стулом теряется большое количество жидкости и питательных веществ, что приводит к обезвоживанию и астении. Мы привыкли считать, что понос у детей – всегда кишечная инфекция или пищевое отравление, но на самом деле это далеко не так.
Диарея – одно из самых распространенных расстройств системы пищеварения, и это защитная реакция организма на воздействие патологических факторов. Понос, в отличие от просто разжиженного, но не болезненного стула, имеет неудержимый характер (возникает непреодолимое желание немедленно опорожниться), обычно его сопровождают боли в животе, спазмы, вздутие, тошнота и рвота.
От чего возникает понос у детей?
К развитию диареи у детей могут предрасполагать анатомо-физиологические особенности детского кишечника и процесса пищеварения. В силу незрелости и нежности пищеварительной системы у детей чаще всего возникают проблемы пищеварения, что быстро может приводить к расстройствам пищеварения и формированию грозных осложнений, таких как обезвоживание, электролитные расстройства и токсикозы, нарушения в работе внутренних органов. Но из-за чего эти нарушения возникают, и почему страдают именно дети?
Прежде всего, относительно роста кишечник у детей гораздо длиннее, чем у взрослых, при этом область слепой кишки подвижнее из-за более длинной брыжейки. За счет этих особенностей у детей труднее диагностируется аппендицит, который может быть смещен в область малого таза, в левую часть живота. На момент рождения секреторный аппарат в кишечнике малыша сформирован еще неполноценно, кишечные соки имеют те же наборы ферментов, что и у взрослых, но при всем этом активность ферментов резко снижена. В результате воздействия кишечных соков и секретов поджелудочной железы происходит переваривание пищи и расщепление белков, жиров и углеводов. При этом в кишечнике обычно создается нейтральная или слабо-кислая среда, что приводит к затруднению переваривания белков и жиров. Особенно сложно переварить жиры искусственникам, так как в грудном молоке состав жиров более простой и есть ферменты для его переваривания (липазы).
Поэтому дети на искусственном вскармливании чаще дают расстройства пищеварения, особенно при перекорме.
Поверхность всасывания в кишечнике детей больше, чем таковая у взрослых, поэтому у детей быстрее и активнее всасываются питательные вещества.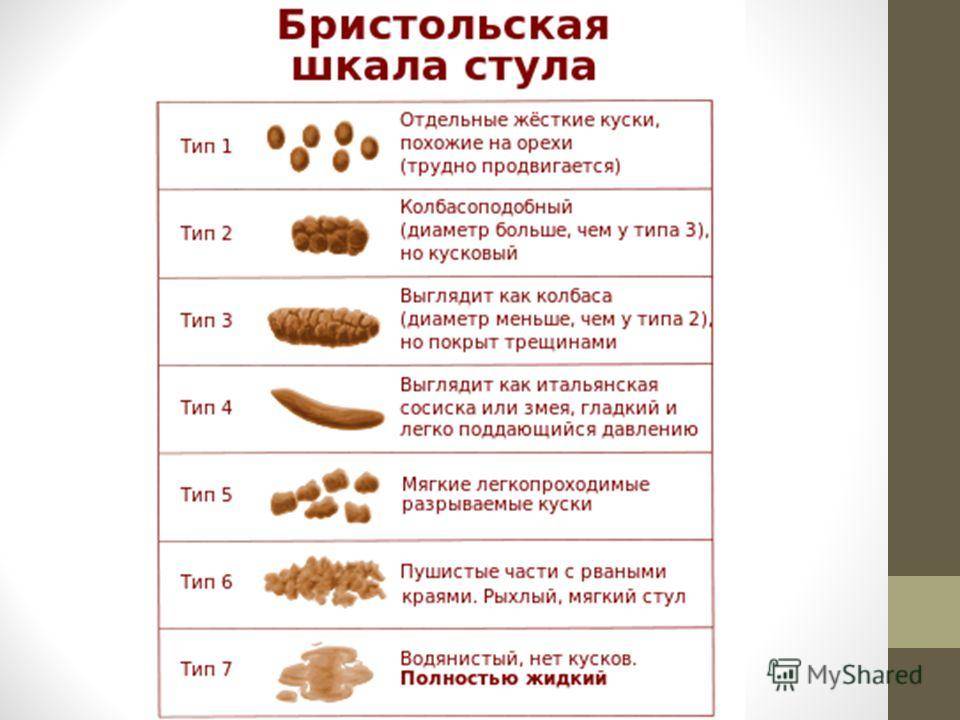 Но при всем этом барьерная функция кишечника у детей недостаточна, и слизистые кишок гораздо проницаемее для микробов, токсинов и аллергенов.
Но при всем этом барьерная функция кишечника у детей недостаточна, и слизистые кишок гораздо проницаемее для микробов, токсинов и аллергенов.
В результате поражения слизистой оболочки кишечника выздоровление происходит медленно, так как регенерация миллионов ворсинок слизистой — процесс небыстрый. Эти ворсинки увеличивают всасывающую поверхность кишки, но и при поражении страдают одними из первых. В результате повреждений страдает и активность кишечных ферментов, что приводит к тому, что пища проходит по кишечнику, практически не перевариваясь. Именно по этой причине при расстройствах питания возникают диареи с частицами не переваренной пищи.
Опасность диареи
Опасность представляет любая диарея объемом более 10 грамм на килограмм веса тела малыша, такая диарея может грозить обезвоживанием и нарушением электролитного обмена. У детей раннего возраста наиболее частыми причинами поноса являются кишечные инфекции, простуды, реакция на введение лекарств, непереносимость нового питания, аллергическая реакция на пищу или питье.
Самым частым заболеванием, при котором возникает понос, является острый гастроэнтерит – это инфекционное поражение кишечника и желудка с возникновением тошноты, рвоты и поноса, лихорадки и общего токсикоза. При таком поражении стул частый, жидкий, водянистый, со слизью зеленоватого цвета, прожилками крови и неприятным запахом. Из-за частого стула возникают раздражение ануса, его покраснение и опрелости. Кроме того, что имеется диарея, отмечаются и признаки инфекционного заболевания – общее недомогание, вялость, бледность, лихорадка. При оценке поноса стоит обращать внимание на количество стула, его цвет и запах, наличие примесей. Обо всем этом необходимо в дальнейшем сообщать врачу.
Опасные проявления!!!
 Они могут быть признаком серьезных заболеваний и быстро приведут к обезвоживанию. Немедленно нужна помощь при:
Они могут быть признаком серьезных заболеваний и быстро приведут к обезвоживанию. Немедленно нужна помощь при:- при любом поносе и рвоте у детей до полугода,
- при повторном поносе и рвоте у детей до года,
- при повышении температуры более 38-38.5 градусов на фоне поноса,
- при очень частом поносе, боли в животе, отказе от еды.
- при отсутствии слез при плаче, подсыхании губ и слизистых, запавших глазах, западении родничка, сонливости и вялости.
- при появлении стула со слизью, очень жидкого с пеной и газами, при нарушении общего самочувствия малыша,
- на фоне жидкого стула плохой набор веса, похудение.
- в стуле появились прожилки крови.
- на щеках ребенка на фоне поноса появилась сыпь, шершавые пятна,
- понос возник после антибиотиков, других лекарственных препаратов.
Причины поноса у малышей до года
Чаще всего понос вызывается кишечной инфекцией – вирусными инфекциями (ротавирус, энтеровирусы), микробными инфекциями – сальмонеллой, шигеллой, стафилококком и энтерококком и многими другими. Обычно при этом проявляются все типичные признаки инфекции – понос, боли в животе, метеоризм и рвота, отказ от еды, обезвоживание, повышение температуры и признаки токсикоза. С такими симптомами дети раннего возраста обычно госпитализируются в стационар, где им проводится интенсивная терапия. У детей постарше допустимо лечение дома, но под строгим контролем врача и с обязательной коррекцией обезвоживания и токсикоза.
Однако понос может возникать у детей и при других заболеваниях – отитах, пневмониях, гриппе, ОРВИ, бронхитах. Эти болезни также сопровождаются токсикозом и лихорадкой, но механизм поноса при них вторичный, только вот отличить истинные причины у малышей порой очень сложно. Поэтому, при признаках инфекции с наличием поноса необходимо, чтобы ребенка осмотрел врач и выяснил истинную причину диареи.
До прихода врача
В ожидании врача попытайтесь предположительно установить причины поноса, сопоставив симптомы с возможными причинами диареи. Итак, у ребенка может возникать:
Итак, у ребенка может возникать:
— внезапно начавшийся сильный понос со слизью и (или) кровью в стуле, с температурой или без нее. Такая симптоматика наиболее характерна для вирусных или микробных инфекций, реже это может быть пищевая токсикоинфекция или поражение малыша паразитами (лямблии или гельминты). Стоит запомнить, что резкое возникновение у ребенка поноса с температурой, и тем более с кровью и слизью, наличие сонливости и рвоты – это повод для немедленного звонка врачу, а если понос и рвота продолжаются – повод для вызова скорой помощи и госпитализации. Особенно опасно это для детей раннего возраста, у них токсикоз и обезвоживание наступают очень быстро, таким детям необходимо тщательное наблюдение медиков.
— постоянный понос со вздутием живота, плохим набором веса и кожными высыпаниями (или без них). Такие проявления возникают уже не при инфекциях, а при проблемах с ферментами – лактазной недостаточности, аллергии на белок коровьего молока, развитии дисбактериоза кишечника, а также при врожденных нарушениях обмена веществ – целиакии, муковисцедозе. В таких условиях возникает нарушение всасывания питательных веществ, проблемы с работой ферментов, плохой набор веса и диарея. Такая диарея протекает без температуры, провоцируется некоторыми продуктами, длится достаточно долго, порой по несколько недель. Она сопровождается нарушением веса, расстройствами витаминно-минерального обмена.
— понос при приеме медикаментов. Обычно возникает в период лечения антибиотиками, так как они нарушают микробную флору и вызывают мини-кишечную инфекцию в животе за счет активации условно-патогенной флоры. Случаются поносы при приеме жаропонижающих сиропов, в состав которых входит глицерин, обладающий выраженным слабящим эффектом. Иногда понос может быть следствием аллергии на лекарства, в этом случае одновременно проявляется сыпь на коже.
— понос при стрессах, при прорезывании зубов, при акклиматизации, смене питания. Это особые виды диареи, обусловленные нервно-рефлекторными механизмами, активизацией симпатических влияний на кишечник, за счет чего усиливается перистальтика и пища как бы «проскальзывает» слишком быстро по кишечнику, не успевая полностью перевариться. Но стоит отдельно напомнить о том, что при прорезывании зубов снижается местный и общий иммунитет, дети тянут грязные руки в рот и поносы обычно бывают инфекционной природы (то есть, по сути – это развитие кишечной инфекции).
Это особые виды диареи, обусловленные нервно-рефлекторными механизмами, активизацией симпатических влияний на кишечник, за счет чего усиливается перистальтика и пища как бы «проскальзывает» слишком быстро по кишечнику, не успевая полностью перевариться. Но стоит отдельно напомнить о том, что при прорезывании зубов снижается местный и общий иммунитет, дети тянут грязные руки в рот и поносы обычно бывают инфекционной природы (то есть, по сути – это развитие кишечной инфекции).
— понос как проявление заболеваний органов пищеварения (гепатита, панкреатита, дискинезии желчных путей) или как один из симптомов эндокринных, обменных или соматических заболеваний.
Все эти виды поноса требуют тщательной диагностики, осмотра врача и проведения правильных лечебных мероприятий.
Дата публикации 14.04.2014
Автор статьи: Алена Парецкая, педиатр
Острые кишечные инфекции — Chaika.com
Основными проявлениями острых кишечных инфекций являются рвота и/или понос, вследствие которых иногда развивается обезвоживание.
Причины
Инфекционные заболевания кишечника чаще вызывают вирусы. Вирусные кишечные инфекции проходят самостоятельно приблизительно в течение недели. Гораздо реже причиной заболевания являются бактерии или простейшие. Надо помнить, что понос и рвота могут быть связаны и с неинфекционными причинами, в том числе с употреблением опасных веществ, ядовитых растений и тому подобного.
Проявления
Обычно кишечные инфекции начинаются с подъема температуры, тошноты и рвоты. В скором времени появляется понос (жидкий стул, или диарея). Нередко беспокоит боль в животе. Однако совсем не обязательно, чтобы у ребенка были все перечисленные симптомы.
Чаще всего дети с вирусной диареей чувствуют себя плохо, но довольно активны.
Следует позвонить педиатру, если
- ребенку менее 6-ти месяцев
- у него частая рвота/ боль в животе/ высокая температура (более 39оС или 102оF)/ в стуле кровь
- у него есть признаки обезвоживания: нет слез во время плача, сухой, липкий рот, выраженная жажда, «запали» глаза, «запал» родничок; он меньше мочится (например, у грудного ребенка менее 6-ти мокрых подгузников в день), теряет в весе, вялый, очень сонный
- он перестает принимать жидкость/ любое количество жидкости сразу же приводит к рвоте**
- его поведение сильно изменилось
Нет необходимости звонить педиатру, если ребенок выглядит хорошо, даже если у него:
- частый стул или большие порции стула
- много газов в кишечнике
- зеленый или желтый стул
Как долго сохраняется рвота и понос
Рвота чаще всего продолжается 1-3 дня. Понос обычно длится 3-7 дней, гораздо реже – до 2-х недель. Если ребенок выглядит хорошо, пьет достаточно жидкости и ест, потери с разжиженным стулом в течение 2-х недель не должны вызывать беспокойство.
Анализы
В некоторых случаях педиатр может рекомендовать сдать анализ кала для того, чтобы выяснить, какой возбудитель вызвал заболевание***.
Лечение
При диарее и рвоте чаще всего никакие лекарственные препараты не требуются****. В крайне редких случаях ребенку показан прием антибиотиков.
Противодиарейные препараты практически никогда не используются при диарее и могут быть опасны. Никогда не давайте их ребенку, если это не было рекомендовано педиатром.
Диарея очень распространена, поэтому в аптеках можно найти множество лекарств, которые рекомендуют при ней. Некоторые из них неэффективны, другие могут ухудшить состояние ребенка, поэтому не следует давать их ему.
Питание
Если у ребенка нет рвоты, то кормите его, когда он просит. Не настаивайте на еде и не ограничивайте в ней. Можно предлагать ему меньшие порции еды, чем обычно.
Если у ребенка рвота, давайте ему только часто небольшие количества жидкости.
Если рвота прекратилась, то можно начать постепенно вводить ребенку продукты, которые он ел до болезни, сначала в виде легких перекусов.
Как обильно поить ребенка
Очень важно обильно поить ребенка!
Ребенок с легкой диареей может пить то, что он пьет обычно. Но если диарея приводит к тому, что у ребенка появляется выраженная жажда, ему следует пить специальные жидкости.
Если у ребенка есть рвота, то предлагайте ребенку пить часто, но понемногу, начиная с глотка за один раз. Не позволяйте ему пить сразу слишком много, даже если его сильно мучает жажда, потому что большой объем жидкости может спровоцировать очередную рвоту.
Диета и питье при легком течении заболевания
В случае невыраженной диареи ребенок может продолжать есть все, что ел до болезни, смесь и молоко в том объеме, в котором ест обычно. Грудное вскармливание следует продолжить.
Ребенку старше 1-го года предлагайте разные жидкости. Важно, чтобы ребенок пил не только простую воду, поскольку она не содержит сахар и соли, которые ему нужны. Вы можете давать ему разбавленный детский сок или сквош (но не обессахаренные). Старайтесь избегать газированных напитков и концентрированных фруктовых соков.
Если у ребенка после приема коровьего молока или смеси появляется отрыжка или много газов в кишечнике, позвоните педиатру, чтобы обсудить с ним необходимость временных ограничений в диете.
При легкой диарее в специальных жидкостях (растворах электролитов) нет необходимости.
Диета и питье при заболевании средней тяжести
Ребенка с умеренной диареей следует оставить дома под присмотром.
Некоторые дети во время заболевания плохо переносят коровье молоко, поэтому педиатр может рекомендовать временное исключение его из питания. Грудное вскармливание следует продолжить.
Сладкие, газированные и спортивные напитки, супы, соки, молоко содержат несбалансированное количество соли и сахара, поэтому могут ухудшить состояние ребенка. Так что ребенку любого возраста следует предлагать пить специальную жидкость, содержащую сахар и соли (оральное регидратирующее средство – ОРС)*****. Эти жидкости восполняют теряемые с жидким стулом и рвотой вещества. Посоветуйтесь с педиатром, как долго и в каких количествах ребенку следует их пить.
Не стоит готовить такие растворы самостоятельно. Покупайте в аптеке специальные готовые порошки и разбавляйте их, как указано на упаковке, кипяченой водой (или сквошем). Важно разводить их не меньшим количеством жидкости, чем указано на упаковке. Если не можете найти ОРС в аптеке, позвоните педиатру.
Возможно, вам будет нелегко уговорить ребенка пить такую жидкость: хвалите его, предлагайте какую-то награду, разрешайте пить через трубочку. Если у ребенка нет рвоты, их можно пить в больших количествах (пока ребенок не начнет мочиться так же, как до болезни). Позже можно будет вернуться к обычным жидкостям.
Что делать при тяжелом заболевании
Если у ребенка есть симптомы, в случае которых выше рекомендовано позвонить педиатру, СРОЧНО свяжитесь с ним. Возможно, ребенку потребуется внутривенное введение жидкости в течение нескольких часов для коррекции обезвоживания. Обычно госпитализация не требуется.
Как не заразиться
Чтобы не заразиться от ребенка и не передать инфекцию другим членам семьи, всегда мойте руки перед и после того, как вы его трогаете. Риск заразиться от него особенно высок, когда вы меняете ему подгузник или отводите его в туалет.
Не пользуйтесь с ребенком одним полотенцем, пока он болен.
Не водите ребенка в детский сад или школу в течение 48 ч после последнего эпизода рвоты или поноса.
Не посещайте бассейн в течение 2-х недель.
Тщательно мойте бутылочки, соски и посуду ребенка.
Перед тем как готовить еду, мойте руки и проверяйте, чтобы все поверхности, на которых вы будете готовить, были чистыми.
Никогда не используйте еду после истечения срока годности. Внимательно следите за тем, чтобы сырое мясо и рыба не касались других продуктов. Не давайте ребенку недоваренное мясо и рыбу.
Источники: www.uhs.nhs.uk, www.aap.org.
Комментирует педиатр клиники Чайка Эмилия Гаврилова
* Внешне отличить вирусную кишечную инфекцию от бактериальной или от последствий употребления испорченных продуктов практически невозможно. Однако зачастую это и не нужно, потому что тактика едина: отпаиваете ребенка, а в случае наличия у него признаков, перечисленных в разделе «Следует позвонить педиатру» свяжитесь с ним.
Врачу будет проще оценить степень обезвоживания ребенка, если вы взвесите его без одежды в самом начале болезни (с точностью до сотен грамм, т.е., например, не 10 кг, а 10,1 кг) – врач сравнит этот вес с тем, который будет во время осмотра. Также записывайте, как часто и в каком объеме ребенок мочится.
** Часто родители жалуются на то, что они не могут напоить ребенка: после каждого глотка воды у него появляется рвота. Однако после уточняющих вопросов нередко выясняется, что рвота у ребенка возникает через 5 минут и более после того, как он попил. Так вот, рвота на прием жидкости возникает прямо сразу после того, как ребенок что-нибудь выпьет, в течение нескольких секунд, а не минут. Если у ребенка частая рвота, но после приема жидкости он несколько минут ее удерживает, то надо продолжать его поить, сначала по чуть- чуть, по 5-10 миллилитров, но очень часто. Иначе разовьется обезвоживание и ребенку придется ставить капельницу для проведения инфузионной терапии! Страшна, конечно, не капельница (если не считать, что это некоторый стресс для ребенка), а то, что вы можете пропустить развитие обезвоживания, которое очень опасно для ребенка.
*** Посев анализа кала следует сдавать до начала антибактериальной терапии. Обычно готовится он в течение нескольких дней. Существуют также экспресс тесты на некоторые вирусы (ротавирус, аденовирус), результат которых можно узнать уже через несколько минут.
**** Конечно, при высокой температуре ребенку можно давать жаропонижающие (ацетаминофен или ибупрофен).
Антимикробные препараты нужны крайне редко. Однако для того, чтобы не пропустить такую ситуацию, обязательно свяжитесь с педиатром в случаях, перечисленных в разделе «Следует позвонить педиатру».
***** В России в аптеках продаются такие ОРС, т.е. специальные растворы для восполнения жидкости, как регидрон, гастролит, гидровит, хумана электролит и т.п.
Специально ограничивать активность ребенка не надо.
Если ребенок маленький, то кладите его в кроватку не на спину, а на бок, чтобы в случае рвоты рвотные массы не попали в дыхательные пути.
Молочная смесь вызвала расстройство у грудничка? Отвечаем маме
1452
В рубрику «Мама в декрете» поступил вопрос от мамы двухмесячного малыша, которая предполагает, что у ребенка началась диарея из-за смены молочной смеси, используемой для докорма малыша. Попробуем разобраться в вопросе с помощью опытных мам и общедоступных методических рекомендаций.
Мадина написала: «Я кормлю грудью и прикармливаю Нутрилоном. Но у малыша (ему почти два месяца) появилась сильная диарея. По совету педиатра я его перевела на Нестожен, два дня давала, но стул не нормализовался, и я опять перевела на Нутрилон. Не знаю, что делать, может, ему питание не подходит?»
Норма или есть отклонения?
Мама должна понимать, как выглядит диарея у ребенка-грудничка, а для этого требуется представлять, что есть норма. У маленького ребенка стул в первые недели жидкий и несформированный, постепенно становится гуще. Обычно искусственное вскармливание делает его более твердым и менее частым по сравнению с грудным. В норме цвет – желтый, горчичный или оранжевый, консистенция кашеобразная, без комочков и непереваренных частиц. Небольшое количество белых вкраплений возможно, например, при переедании или употреблении мамой жирной пищи. Запах слегка кисловатый. Частота дефекации в сутки может быть различна: вариантами нормы будут и 4, и 12 раз, в зависимости от возраста и особенностей малыша, но при этом состояние ребенка бодрое и жизнерадостное, аппетит хороший, не заметно, что что-то его беспокоит, ребенок набирает вес.
В норме цвет – желтый, горчичный или оранжевый, консистенция кашеобразная, без комочков и непереваренных частиц. Небольшое количество белых вкраплений возможно, например, при переедании или употреблении мамой жирной пищи. Запах слегка кисловатый. Частота дефекации в сутки может быть различна: вариантами нормы будут и 4, и 12 раз, в зависимости от возраста и особенностей малыша, но при этом состояние ребенка бодрое и жизнерадостное, аппетит хороший, не заметно, что что-то его беспокоит, ребенок набирает вес.
Признаки диареи у маленького ребенка
Стул становится чаще, количество испражнений в сутки отличается, и хотя нормой может считаться и 4-8, а иногда и 12 испражнений в сутки – все индивидуально, и только мама по состоянию ребенка в целом может предположить нарушение пищеварения в конкретном случае. В некоторых источниках приводится критерий – увеличение частоты в 2-3 раза по сравнению с нормой данного ребенка. Консистенция стула при диарее становится более жидкой, почти как вода, и содержимое кишечника может полностью впитываться памперсом. Может быть пенистый стул или с непереваренными комочками, слизью, вкраплениями крови. Меняется цвет: отклонением от нормы считается как слишком светлый, так и темный цвет фекалий. Зеленоватый оттенок может указывать на нарушения работы кишечника, дисбактериоз, воспалительный процесс. Светлый оттенок – на проблемы с печенью, а черный цвет – на наличие крови в стуле. Появляется нехарактерный запах: зловонный, гнилостный, неприятный. Ребенка может беспокоить вздутие живота, колики, частые срыгивания – он становится беспокойным, часто просыпается, капризничает, может отказываться от еды. Если сочетаются несколько перечисленных признаков, можно предполагать диарею.
Чем опасно?
Диарея опасна для новорожденного ребенка, потому что приводит к обезвоживанию. Нужно срочно обращаться к врачу, если у малыша западает родничок, или он стал вялым и сонным, быстро теряет вес, мочеиспускание стало редким, в экскрементах замечена кровь или же состояние быстро ухудшается.
Вызвать изменения стула могут такие факторы, как:
- Смена молочной смеси. К каждой смеси малышу нужно какое-то время привыкать, поэтому сначала может появляться понос и метеоризм.
- Дисбактериоз. В первые месяцы жизни могут наблюдаться проблемы с заселением кишечника микрофлорой, обычно это постепенно нормализуется.
- Введение прикорма. Если начинать знакомить ребенка с некоторыми продуктами раньше положенного срока, может нарушиться работа кишечника.
- Прорезывание зубов. Иногда сопровождается диареей, температурой, ребенок беспокоен. Обычно это состояние длится до 3 дней и проходит.
- Целиакия, или непереносимость глютена. При употреблении злаков и содержащие их продуктов появляется сильная диарея, но это очень редкая патология.
- Непереносимость лактозы, в том числе проявляющаяся обильным пенистым стулом практически с первых дней жизни или частыми длительными коликами в первые месяцы жизни.
- Заболевания желудочно-кишечного тракта (но обычно патологии пищеварительной системы имеют и другие симптомы: боли, вздутие, повышение температуры и т.п.) Возможны заболевания в том числе аллергической и гормональной природы, инфекционные и воспалительные процессы.
- Питание кормящей матери: некоторые продукты и препараты при чрезмерном употреблении могут оказывать слабительный эффект.
Что делать?
Нельзя начинать лечение до определения причины диареи. Неправильно подобранные медикаменты могут навредить малышу, а промедление может повлечь серьезные последствия. Основная задача родителей – не усугубить положение и своевременно показать ребенка педиатру.
Если маму что-то беспокоит, нужно обратиться к педиатру, предварительно зафиксировав частоту стула, цвет и консистенцию и другие сопутствующие симптомы для получения врачом достоверной картины. Полезно вести и так называемый «пищевой дневник», в том числе кормящей мамой. Иногда педиатр советует просто сменить смесь, например, на низколактозную (если причина в лактозной недостаточности) или кисломолочную. В других случаях нужно пройти дополнительные обследования и сдать анализы.
Иногда педиатр советует просто сменить смесь, например, на низколактозную (если причина в лактозной недостаточности) или кисломолочную. В других случаях нужно пройти дополнительные обследования и сдать анализы.
Методы народной медицины также не всегда безопасны, поэтому мамам не стоит экспериментировать без необходимости.
Если ребенка беспокоит его состояние, нужно стараться успокоить малыша и самой не впадать в панику, спокойно оценить его состояние. Если ребенок отказывается от очередного приема пищи, не нужно заставлять. При диарее смесь разводится до более жидкого состояния, также в перерывах можно давать воду, чтобы предотвратить обезвоживание.
Менять молочную смесь на новую нужно только в том случае, если прежняя однозначно вызывала раздражение кишечника и плохо усваивалась. Без причины не стоит переводить ребенка на другую смесь, так как это всегда определенный стресс для организма. Обычно мамам рекомендуют подобрать оптимальный вариант и кормить им вплоть до отмены смеси. Привыкание к смеси длится в среднем 1-2 недели.
Не лишним будет обратить внимание на соблюдение сроков хранения смеси, правил гигиены: мытье рук и обработку посуды перед приготовлением смеси.
Идеальным питанием для новорожденного, по мнению Всемирной организации здравоохранения, считается грудное вскармливание, поэтому мамам нужно стремиться сохранить его и максимально уменьшить объем докорма, если это возможно.
Любые вопросы о развитии, воспитании, проблемах ваших детей вы можете присылать мне на почту: [email protected] Обсудим вместе!
Екатерина НОВИЦКАЯ, ведущая рубрики «Мама в декрете»
Диета при поносе у ребенка в 1 год
Когда ребенок болен — это всегда серьезное испытание для семьи. Тем более, если у малыша отмечается рвота, частый жидкий стул, повышение температуры тела, он отказывается от еды. В таких случаях перед родителями закономерно встает вопрос: что делать?
Первое, что нужно сделать — это обратиться к врачу. В большинстве случаев данное состояние связано с острой кишечной инфекцией и может привести к серьезным последствиям для малыша. А своевременно начатое лечение позволяет быстро справиться с проблемой.
В большинстве случаев данное состояние связано с острой кишечной инфекцией и может привести к серьезным последствиям для малыша. А своевременно начатое лечение позволяет быстро справиться с проблемой.
Второй значимый вопрос, встающий перед родителями больного ребенка — это вопрос правильной организации питания. К сожалению, до сих пор можно встретить рекомендации по прекращению кормления ребенка во время поноса, однако этого категорически делать нельзя.
Было доказано, что «водно-чайные» паузы и голодные диеты значительно ослабляют защитные функции организма ребенка и приводят к задержке восстановительных процессов в кишечнике. Поэтому в настоящее время большинство педиатров настаивают на обязательном продолжении питания ребенка при острых кишечных инфекциях, но с обязательным учетом последних достижений нутрициологии.
Главными принципами организации питания ребенка с диареей должны быть:
| Поэтапность | Развитие заболевания имеет стадийность, каждой стадии должны соответствовать определенные подходы к диетотерапии |
| Учет возраста ребенка | Для каждого возраста должны выбираться свои продукты и свои схемы их назначения |
| Учет тяжести болезни |
Выделяют три основных этапа диетотерапии. Первый этап соответствует острому периоду заболевания, когда отмечается максимальные проявления заболевания (рвота, жидкий стул, повышение температуры тела), и ребенок может отказываться от привычного питания. В этот период правильное питание является неотъемлемой частью лечения. И от правильной организации диетотерапии у ребенка во многом зависит успех лечения.
Второй этап — это период восстановления. Уже нет тех проявлений заболевания, которые отмечались у малыша в остром периоде, у ребенка появляется аппетит, он становится активнее, но нужно обязательно помнить, что любая острая кишечная инфекция приводит к значительным изменениям в организме ребёнка. Это и нарушение микрофлоры желудочно-кишечного тракта, и дисфункция ферментных систем, желчеотделения и других процессов пищеварения. Требуется время для восстановления правильности функционирования желудочно-кишечного тракта, что требует щадящего режима питания на этом этапе. Нарушение диеты в этот период может привести к формированию хронической патологии желудочно-кишечного тракта.
Это и нарушение микрофлоры желудочно-кишечного тракта, и дисфункция ферментных систем, желчеотделения и других процессов пищеварения. Требуется время для восстановления правильности функционирования желудочно-кишечного тракта, что требует щадящего режима питания на этом этапе. Нарушение диеты в этот период может привести к формированию хронической патологии желудочно-кишечного тракта.
Третий этап диетотерапии направлен на постепенный переход к обычному для данного малыша питанию. Дети, находящиеся на грудном вскармливании, должны продолжить питание грудным молоком. Если ребенок находится на искусственном вскармливании, врач назначит смесь, которая соответствует состоянию ребенка. У детей старше года необходимо исключение из рациона цельного молока, им также показано назначение кисломолочных продуктов в качестве диетотерапии, благоприятные свойства которых обусловлены целым рядом положительных качеств: наличие молочной кислоты придает продукту выраженные бактерицидные свойства и подавляет рост патогенной микрофлоры, доказано положительное влияние этих продуктов на микробиоценоз кишечника, секреторную функцию пищеварительных желез и перистальтику кишечника, а также они обладают иммуномодулирующими свойствами.
Одним из важных компонентов диетотерапии является использование безмолочных каш с про- и синбиотиками. В клинических исследованиях показано, что назначение данной диетотерапии способствует более быстрому купированию основных симптомов кишечной дисфункции, а также восстановлению микрофлоры кишечника.
Наиболее правильно начинать с рисовой каши, так как она обладает выраженными сорбционными свойствами и помогает купировать диарею. По мере выздоровления ребенка можно включать в рацион овсяную и гречневые каши.
Важным компонентом на первом этапе диетотерапии являются овощи и фрукты. Предпочтение следует отдавать тем продуктам, которые содержат пектин (печеное яблоко, отварная морковь), так как они способствуют сорбции возбудителей и их токсинов. Не показано на первом этапе диетотерапии использование в питании свежих овощей и фруктов, а также соков.
Не показано на первом этапе диетотерапии использование в питании свежих овощей и фруктов, а также соков.
Второй этап — состояние пациента улучшается, ребенок становится активным, улучшается аппетит, а у некоторых детей он даже становится повышенным, что нередко родители воспринимают как сигнал к усиленному питанию. Этого категорически делать нельзя, так как организм ребёнка ещё не восстановился после заболевания. В этот период надо продолжить питание кисломолочными, без— и низколактозными продуктами. Обязательным компонентом диетотерапии является использование питания с пробиотиками.
Третий этап — это постепенное расширение диеты в соответствии с возрастом ребенка. На данном этапе наиболее оправданным является широкое использование пробиотических продуктов питания с целью восстановления и поддержания функции желудочно-кишечного тракта и его микробиоценоза.
Чем кормить ребенка при поносе первое время?
- свежесваренный рис;
- бананы;
- натуральный яблочный сок;
- отварной картофель;
- отварное мясо курицы;
- сухарики и черствый хлеб;
- нежирная рыба;
- некрепкий чай.
Понравилась статья?
Оцени ее на нашем канале в Яндекс Дзен!
Инфекции. Кишечные инфекции. Ротавирус. Здоровье детей
Если у взрослого или у ребенка появился понос, не стоит сразу же хвататься за антибиотики. Ведь кишечные инфекции бывают вирусными и бактериальными, и антибиотики нужны только во втором случае, а при вирусной диарее – это лишь напрасный удар по и так ослабленному организму. Поэтому сначала нужно сдать анализы и разобраться с происхождением инфекции.
Как правило, о том, что инфекция – вирусная (ее могут вызывать адено-, рота- и энтеровирусы), может говорить внезапное и резкое начало болезни, когда быстро поднимается высокая температура, начинается рвота, жидкий стул. Обычно такие заболевания длятся недолго (дня 3) и проходят сами, без лечения. Все, что требуется больному – лишь обилие жидкости, покой, диета и прием энтеросорбентов. А вот бактериальные инфекции обычно развиваются постепенно, протекают дольше и тяжелее, и при их лечении уже нужны антибиотики.
Все, что требуется больному – лишь обилие жидкости, покой, диета и прием энтеросорбентов. А вот бактериальные инфекции обычно развиваются постепенно, протекают дольше и тяжелее, и при их лечении уже нужны антибиотики.
Это не пустяк
Тем не менее, не стоит слишком легкомысленно относиться к вирусным кишечным инфекциям. Особенно опасны они для пожилых людей, страдающих сердечно-сосудистыми проблемами, а также для детей младше 5 лет. У них частая диарея может вызвать быстрое обезвоживание, которое приводит к нарушению работы сердечной мышцы и высокому риску гибели. Поэтому если эпизодов диареи больше 10 в сутки или жидкий стул сопровождается высокой температурой (выше 38,5 градусов), лучше немедленно вызывать «скорую». Ведь диарея — это вторая причина смертности детей после пневмонии
Самая частая причина диареи у малышей до трех лет – ротавирусная инфекция. Несмотря на существование прививки от этого заболевания, по данным ВОЗ во всем мире от него умирают более полумиллиона малышей в год. Прививка от ротавируса не входит во многие национальные календари и прививают детей только родители, знающие об опасности ротавирусной инфекции. Это заразное инфекционное заболевание поражает преимущественно желудок и кишечник больного. Как правило, для ротавирусной инфекции (как и для любой вирусной диареи) характерно острое начало. Обычно на фоне нормального самочувствия происходит резкий скачок температуры, появляются другие признаки ОРВИ (насморк и боль в горле). Затем возникают желудочно-кишечные проявления: тошнота, рвота, жидкий водянистый обильный стул без примеси крови.
Как можно заразиться?
Подхватить ротавирус проще простого, поскольку этот возбудитель заболевания встречается практически повсеместно и устойчив к условиям внешней среды, поэтому распространяется с высокой скоростью. К тому же иммунитет к этому заболеванию не очень стойкий (прививка защищает от тяжелой формы на несколько лет), поэтому болеть им в течение жизни можно многократно. Путей передачи вируса несколько: это и контактно-бытовой (через немытые руки или загрязненные предметы), и воздушно-капельный.
Путей передачи вируса несколько: это и контактно-бытовой (через немытые руки или загрязненные предметы), и воздушно-капельный.
Кстати, заразиться ротавирусной инфекцией можно не только от больного человека, но и от вирусоносителя. Как правило, взрослые люди с крепким иммунитетом передают ротавирус, сами того не подозревая, поскольку никаких соответствующих симптомов у них нет. Но для окружающих, тем не менее, они представляют большую опасность. Так что часто этой инфекцией дети заражаются не от сверстников в детских коллективах, а от своих же собственных мам и пап.
Зачем нужны анализы
Выяснить без анализов, вирусы или бактерии вызвали диарею, практически невозможно, поэтому лучше обратиться к врачу, особенно если на третьи сутки заболевания легче больному не становится. Но в случае, когда болеет ребенок, конечно, трех дней ждать нельзя. Врач может назначить антибиотики широкого спектра действия, а если они окажутся неэффективными, порекомендует сдать бактериальный посев кала на определение чувствительности микробов к антибиотику. Это поможет выбрать препарат адекватно.
При подозрении на вирусную природу диареи надо сдать анализы крови на определение РНК ротавируса. Кстати, среди 7 групп ротавирусов самым распространенным возбудителем является ротавирус группы А (встречается в 90% случаев). Генетический материал этого вируса можно обнаружить и в кале (методом ПЦР-полимеразной цепной реакции). Анализ кала на ротавирус позволяет подтвердить диагноз ротавирусной инфекции.
Для выбора терапии эти исследования не актуальны, поскольку лечение вирусной диареи – симптоматическое, и к тому же к моменту, когда будет готов анализ (через 3 дня) болезнь чаще всего проходит сама. Но зато исследования помогут выявить причину диареи у детей и взрослых. Кроме того, при подозрении на ротавирус анализы не помешает сдать всем членам семьи, в которой растет маленький ребенок, поскольку взрослые могут быть носителями болезни, крайне опасной для детей до 3-х лет. Наконец, анализы на ротавирусную инфекцию нужны для обследования контактных лиц в детских садах и школах с целью раннего выявления вируса и своевременного начала лечения.
Наконец, анализы на ротавирусную инфекцию нужны для обследования контактных лиц в детских садах и школах с целью раннего выявления вируса и своевременного начала лечения.
Если есть подозрение на вирусную или бактериальную кишечную инфекцию, но непонятно, какая именно имнфекция вызывает симптомы, оптимальным исследованием будет ОКИ – тест. Этот тест позволяет по анализу кала определить наличие рота-, норо- и аденовирусов, а также бактерий – сальмонеллы и шигеллы (возбудителей сальмонеллеза и дизентерии).
Поделиться статьей:
Остались вопросы?Диарея
Диарея является второй по значимости причиной смерти детей в возрасте до пяти лет — ежегодно от нее умирает 525 тысяч детей. Диарея может длиться несколько дней и может выводить из организма воду и соли, необходимые для выживания. В прошлом основными причинами смерти, связанной с диареей, в большинстве случаев были дегидратация и потеря жидкости. В настоящее возрастающая доля всех случаев смерти, связанных с диареей, приходится на другие причины, такие как септические бактериальные инфекции. Наибольшему риску заболевания диареей с угрозой для жизни подвергаются дети, страдающие от недостаточности питания или люди, имеющие ослабленный иммунитет.
Диарея определяется как неоформленный или жидкий стул три или более раз в день (или чаще чем обычно для конкретного человека). Частый оформленный стул не является диареей. Неоформленный, «пастообразный» стул детей, находящихся на грудном вскармливании, также не является диареей. Обычно диарея является симптомом инфекции кишечного тракта, которая может быть вызвана различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты или питьевую воду или от человека человеку в результате ненадлежащей гигиены.
Инфекция распространяется через загрязненные пищевые продукты или питьевую воду или от человека человеку в результате ненадлежащей гигиены.
Мероприятия по профилактике диареи, включая обеспечение безопасной питьевой воды, использование улучшенной санитарии и мытье рук с мылом, могут способствовать снижению риска заболевания. Диарея лечится с помощью оральных регидратационных солей (ОРС) — это смесь чистой воды, соли и сахара. Кроме того, дополнительный курс лечения 20 мг таблетками цинка на протяжении 10-14 дней позволяет сократить продолжительность диареи и улучшить результаты.
Существует три клинических типа диареи:
- острая водянистая диарея — продолжается несколько часов или дней и включает холеру;
- острая кровавая диарея — также называется дизентерией; и
- устойчивая диарея — продолжается 14 и более дней.
Масштабы заболеваемости диареей
Диарея является одной из основных причин детской смертности и заболеваемости в мире. Она развивается, в основном, в результате потребления загрязненных пищевых продуктов и воды. Во всем мире около 780 миллионов человек не имеют доступа к улучшенной воде и 2,5 миллиарда человек не имеет доступа к основным средствам санитарии. В развивающихся странах широко распространена диарея, вызываемая инфекцией.
В странах c низким уровнем доходов дети в возрасте до трех лет болеют диареей, в среднем, три раза в год. Каждый раз дети лишаются питания, необходимого для их развития. В результате диарея является одной из основных причин недостаточности питания, а дети, страдающие от недостаточности питания, с большей вероятностью заболевают диареей.
Дегидратация
Самой значительной угрозой, создаваемой диареей, является обезвоживание или дегидратация. Во время диареи вода и электролиты (натрий, хлор, калий и бикарбонат) выводятся из организма вместе с жидким стулом, рвотой, потом, мочой и дыханием. Дегидратация происходит в том случае, если эти потери не возмещаются.
Существуют три степени дегидратации.
- Тяжелая дегидратация (как минимум, два из следующих признаков):
- заторможенность/бессознательное состояние;
- запавшие глаза;
- больной не может пить или пьет плохо;
- после щипка кожа очень медленно ( ≥2 секунд) возвращается в первоначальное состояние.
- Умеренная дегидратация:
- беспокойное поведение, раздражительность;
- запавшие глаза;
- больной пьет с жадностью, испытывает жажду.
- Дегидратации нет (недостаточно признаков для причисления к умеренной или тяжелой дегидратации).
Причины
Инфекция: Диарея является симптомом инфекций, вызываемых широким рядом бактерий, вирусов и паразитов, большинство из которых распространяется через загрязненную фекалиями воду. Инфекции наиболее распространены там, где имеется нехватка чистой воды для питья, приготовления пищи и личной гигиены. Двумя наиболее распространенными возбудителями диареи — как умеренной, так и тяжелой — в странах с низким уровнем дохода являются ротавирус и бактерия Escherichia coli . Другие патогены, такие как cryptosporidium и shigella, также могут иметь значимость. Необходимо также учитывать этиологические модели, характерные для конкретной местности.
Недостаточность питания: Умирающие от диареи дети часто страдают от сопутствующей недостаточности питания, которая делает их более уязвимыми. Каждый случай заболевания диареей, в свою очередь, усугубляет их недостаточность питания. Диарея является одной из основных причин недостаточности питания среди детей в возрасте до пяти лет.
Источник: Особое беспокойство вызывает вода, загрязненная человеческими фекалиями, например, из сточных вод, отстойников и уборных. Фекалии животных также содержат микроорганизмы, которые могут вызывать диарею.
Другие причины: Диарея может также распространяться от человека человеку, что усугубляется ненадлежащей личной гигиеной. Пищевые продукты являются еще одной значительной причиной диареи в случаях, если они приготовляются или хранятся в негигиенических условиях. Небезопасное хранение и обращение с водой в домашнем хозяйстве также является важным фактором. Рыба и морепродукты из загрязненной воды также могут вызывать эту болезнь.
Пищевые продукты являются еще одной значительной причиной диареи в случаях, если они приготовляются или хранятся в негигиенических условиях. Небезопасное хранение и обращение с водой в домашнем хозяйстве также является важным фактором. Рыба и морепродукты из загрязненной воды также могут вызывать эту болезнь.
Профилактика и лечение
Основные меры для профилактики диареи включают следующие:
- доступ к безопасной питьевой воде;
- улучшенные средства санитарии;
- мытье рук с мылом;
- исключительное грудное вскармливание ребенка в течение первых шести месяцев жизни;
- надлежащую личную гигиену и гигиену пищевых продуктов;
- санитарное просвещение в отношении путей распространения инфекций;
- вакцинацию против ротавирусной инфекции.
Основные меры для лечения диареи включают следующие:
- Регидратация: с помощью раствора оральных регидратационных солей (ОРС). ОРС — это смесь чистой воды, соли и сахара, которая может быть безопасно приготовлена в домашних условиях. Лечение такой смесью стоит несколько центов. ОРС впитываются в тонком кишечнике и замещают воду и электролиты, выведенные из организма с фекалиями.
- Добавки цинка: добавки цинка уменьшают продолжительность диареи на 25% и приводят к уменьшению объема стула на 30%.
- Регидратация через внутривенные капельницы в случае острой дегидратации или шокового состояния.
- Пищевые продукты, богатые питательными веществами: замкнутый круг недостаточности питания и диареи можно разорвать благодаря кормлению детей пищевыми продуктами, богатыми питательными веществами (включая грудное молоко), во время диареи и последующего кормления выздоровевших детей питательными продуктами (включая исключительное грудное вскармливание детей в течение первых шести месяцев жизни).
- Консультирование со специалистом здравоохранения, в частности в отношении ведения стойкой диареи, при наличии крови в стуле или при появлении признаков дегидратации.

Деятельность ВОЗ
ВОЗ работает с государствами-членами и другими партнерами по следующим направлениям:
- содействие проведению национальной политики и осуществлению инвестиций, поддерживающих ведение случаев заболевания диареей и ее осложнений, а также расширению доступа к безопасной питьевой воде и санитарии в развивающихся странах;
- проведение научных исследований с целью разработки и тестирования новых стратегий по доставке медицинских услуг в этой области;
- создание потенциала для проведения профилактических мероприятий, включая санитарию, улучшение источников воды, а также обработку воды и ее безопасное хранение в домашних хозяйствах;
- разработка новых мероприятий в области здравоохранения, таких как иммунизация против ротавирусной инфекции;
- содействие в подготовке работников здравоохранения, особенно на уровне отдельных сообществ.
Лактазная недостаточность — Семейная Клиника Александровская
Лактазная недостаточность — проблема современных детей.
Рекомендации педиатра высшей категории Михалевой Ирины Игоревны.
На повестке дня очередной «виновник всех проблем», возникающих у ребенка первых месяцев жизни с пищеварительным трактом – лактазная недостаточность. Особо просвещенные родители, а таких, в наш век всеобщей компьютерной грамотности, все больше и больше, самостоятельно пытаются «привязать» данный диагноз к своему малышу, и что самое парадоксальное, находят немало сторонников среди медицинских работников. Все чаще, приходя на первый патронаж к новорожденному ребенку, только что покинувшему вместе с мамой, двери родильного дома, я слышу вопрос: «А когда можно будет сдать анализ на лактазную недостаточность?» И все реже, встречаются врачи, которые объясняют маме, что лечение анализов – дело неблагодарное, затратное и чаще всего, заканчивающееся ухудшением состояния ребенка.
Давайте разберемся с этим одновременно непонятным, но в то же время всем известным заболеванием, лактазной недостаточностью. Для начала определимся с терминами: лактоза – молочный сахар, основной дисахарид молока всех млекопитающих, а значит и кормящей женщины, который обеспечивает около половины всех энергетических затрат ребенка. Состоит из двух молекул: глюкозы и галактозы, на которые распадается в кишечнике малыша под воздействием фермента лактазы. Для всех не является секретом, что именно глюкоза является основным источником энергии для организма, что же касается, галактозы, то ей отведена немаловажная роль в развитии центральной нервной системы. Если же по каким-то причинам, фермента лактазы не хватило на переваривание всей поступившей лактозы, то молочный сахар проходит в неизмененном виде в толстый кишечник, где его перерабатывают бактерии, но уже с образованием жирных кислот, выделением повышенного количества газов. Итог: кал ребенка приобретает пенистый, жидкий характер, имеет кислый запах, процесс пищеварения сопровождается повышенным газообразованием. Ребенок теряет в весе, так как не усваивается основной источник энергии – глюкоза, а также в связи с тем, что под влиянием образующихся продуктов распада лактозы происходит повреждение слизистой кишечника, и уже другие, необходимые элементы молока не могут пройти через слизистую кишки.
Таким образом, под лактазной недостаточностью понимают либо сниженную активность фермента лактазы, либо полностью отсутствие данного фермента у ребенка. При чем, сразу можно сказать, что первичная лактазная недостаточность (врожденное отсутствие данного фермента) – это серьезное заболевание, но крайне редко встречающееся в мире.
В большинстве случаев, речь идет:
- либо о вторичной лактазной недостаточности, то есть возникшей под влиянием каких-либо причин (чаще всего кишечных инфекций, или аллергии к белкам коровьего молока),
- либо о несоответствии поступающих объемов молока и лактазы, имеющимся функциональным возможностям пищеварительного тракта малыша.
 Транзиторная, то есть проходящая, лактазная недостаточность свойственна в какой-то мере практически всем новорожденным, так как в первые недели жизни малыша активность фермента лактазы низка, но по мере взросления ребенка активность фермента возрастает и организм усваивает лактозу в достаточном объеме.
Транзиторная, то есть проходящая, лактазная недостаточность свойственна в какой-то мере практически всем новорожденным, так как в первые недели жизни малыша активность фермента лактазы низка, но по мере взросления ребенка активность фермента возрастает и организм усваивает лактозу в достаточном объеме. - существует, и так называемый, взрослый тип лактазной недостаточности, он тоже генетически определен, то есть по мере взросления человека активность лактазы падает (по мере снижения доли молока в ежедневном рационе питания). Процесс этот свойственен практически всем, начиная с возраста 2 лет, поэтому очень большой процент взрослого населения страны испытывает трудности при употреблении цельного молока или продуктов питания на его основе.
С какими симптомами чаще всего связывают наличие у ребенка лактазной недостаточности:
- частый, жидкий, пенистый стул с кисловатым запахом
- наличие слизи и непереваренных комочков в кале ребенка
- беспокойство при кормлении, ребенок кричит, бросает грудь во время кормления, поджимает ноги
- вздутие живота, урчание
- потеря массы тела! Самый весомый признак, на который необходимо обратить внимание родителей и педиатра, наблюдающего за развитием ребенка.
Диагностика лактазной недостаточности основана на оценке всех симптомов в комплексе, включая состояние ребенка, характер вскармливания, перенесенные заболевания, и лабораторные методы. Обращаю Ваше внимание на тот факт, что результаты анализов не могут свидетельствовать о наличии или отсутствии лактазной недостаточности, если их оценивают отдельно от клинических проявлений.
Существует ряд лабораторных и инструментальных методов исследования, позволяющих врачу заподозрить наличие заболевания:
- копрограмма – обязательный метод исследования, для лактазной недостаточности характерно снижение pH кала ребенка ниже 5,5 и наличие в нем жирных кислот.

- анализ кала на углеводы – оценивается в зависимости от возраста ребенка и характера его вскармливания. Так, для ребенка в возрасте до 1 месяца, полностью находящегося на грудном или искусственном вскармливании молочной смесью на основе коровьего молока – вариантом нормы будет содержание углеводов до 1%. По мере взросления ребенка и перевода его на прикормы, а значит уменьшения количества молока в ежедневном рационе, норма содержания углеводов также снижается до 0,5 – 0,25% к 6 — 8 месяцам. В возрасте 1 года и старше – до 0.
- остальные методы исследования (лактозная кривая, водородный тест) основаны на том, что пациенту дают нагрузку лактозой и результат оценивают по либо по кривой расщепления лактозы в крови или по количеству водорода в выдыхаемом воздухе. Оба методы мало применимы в детской практике, так как вызывают массу неприятных эмоций у ребенка и родителей, начиная от проявлений клинических (боль, вздутие живота, крик ребенка), до необходимости неоднократного забора крови из вены у малыша для точной интерпретации результатов.
- самый точный и достоверный способ, он же крайне редко использующийся – биопсия тонкой кишки. Инвазивный метод, требующий значительных моральных затрат от ребенка и родителей.
Кликнув на кнопку вы можете записаться на прием к специалисту!
Таким образом, оценив состояние ребенка, данные лабораторных методов исследования и возможные причины развития лактазной недостаточности у малыша, переходим к возможным методам коррекции данного состояния.
1. Исключить перекорм ребенка молоком, а, следовательно, и избыточное поступление лактозы в кишечник ребенка. Давно известно, что состав переднего и заднего грудного молока отличается именно по большему количества углеводов в переднем, и относительно большем количестве жиров в заднем. Отсюда следует ряд советов по организации грудного вскармливания, а именно:
- не сцеживать грудь после кормления, так как ребенок во время кормления будет получать больше переднего молока, богатого лактозой
- добиваться опорожнения груди во время кормления ребенка, даже если придется прикладывать его к одной и той же груди несколько раз подряд, со сменой груди один раз в 3 часа.

- необходимо обеспечить правильное прикладывание ребенка к груди
- поощряются ночные кормления, так как ночью вырабатывается больше заднего молока
2. Если имеются признаки развития вторичной лактазной недостаточности, то необходимо устранить первоначальную причину, ее вызвавшую. Определением причины и назначением лечения занимается врач педиатр!
- при развитии лактазной недостаточности на фоне кишечной инфекции, потребуется вылечить инфекцию.
- если выявлены признаки аллергии к белкам коровьего молока, то из рациона кормящей матери потребуется исключить цельное коровье молоко. Если ребенок на искусственном вскармливании, то необходимо правильно подобрать лечебную смесь
3. Если все моменты организации режима не смогли нормализовать состояние малыша, то врач педиатр может назначить фермент лактазу. Назначается препарат в определенной дозе, практически перед каждым кормлением. Необходимость назначения, доза препарата и продолжительность приема (курс лечения) определяется только врачом педиатром. Чаще всего необходимость в применении лактазы проходит по мере созревания ферментных систем ребенка, и случается это в возрасте 3-4 месяцев жизни малыша.
4. При искусственном вскармливании ребенка может потребоваться перевод на безлактозную смесь. Следует помнить, что данный вид смеси относится к лечебным, и, как любой лекарственный препарат,может быть назначен только врачом педиатром на определенный период времени.
5. Также стоит обратить внимание на состав некоторых средств, назначаемых ребенку, в которых также присутствует лактоза (плантекс, бифидум бактерин и другие). Применение таких препаратов может усугубить состояние малыша, поэтому будьте внимательны.
Подводя итог нашей беседы, хочется отметить тот факт, что у абсолютного большинства малышей лактазная недостаточность явление транзиторное, проходящее с возрастом, по мере созревания собственных ферментных систем ребенка. Излишнее рвение многих мам и некоторых врачей в плане назначения различных лекарственных средств, а то и прекращения грудного вскармливания, совершенно необоснованы и могут привести к неблагоприятным исходам для ребенка.
Излишнее рвение многих мам и некоторых врачей в плане назначения различных лекарственных средств, а то и прекращения грудного вскармливания, совершенно необоснованы и могут привести к неблагоприятным исходам для ребенка.
Помните, что только грамотный врач педиатр сможет оценить состояние ребенка и назначить при необходимости методы коррекции отклонений в состоянии здоровья малыша.
Обращайтесь в Семейную Клинику Александровская и мы поможем Вам справиться со всеми вопросами, возникающими по мере роста и взросления Вашего ребенка!
Симптомы и причины хронической диареи у детей
Каковы симптомы хронической диареи у детей?
Основным признаком хронической диареи у детей является жидкий водянистый стул три или более раз в день в течение как минимум 4 недель.
В зависимости от причины у детей с хронической диареей могут также наблюдаться один или несколько из следующих симптомов:
- стул с кровью
- озноб
- лихорадка
- потеря контроля над дефекацией
- тошнота или рвота
- боль или спазмы в животе
Хроническая диарея может вызвать мальабсорбцию и обезвоживание.
Хроническая диарея может вызвать нарушение всасывания и обезвоживание.Каковы симптомы мальабсорбции и обезвоживания у детей?
Нарушение всасывания
Симптомы мальабсорбции могут включать
- вздутие живота
- изменения аппетита
- газ
- жидкий, жирный, зловонный стул
- потеря веса или плохой набор веса
Обезвоживание
Симптомы обезвоживания могут включать
- жажда
- мочеиспускание меньше обычного или отсутствие мокрых подгузников в течение 3 часов и более
- недостаток энергии
- сухость во рту
- плач нет слез
- снижение тургора кожи, что означает, что когда кожа вашего ребенка защемляется и освобождается, кожа не сразу становится гладкой и возвращается в нормальное состояние.

- впавшие глаза, щеки или мягкое пятно на черепе
Немедленно обратитесь за помощью
Диарея может стать опасной, если приведет к сильному обезвоживанию.Диарея также может указывать на более серьезную проблему.
Родителю или опекуну ребенка с диареей и любым из следующих симптомов следует немедленно обратиться к врачу:
- диарея продолжительностью более 24 часов
- лихорадка 102 градуса и выше
- Сильная боль в животе или прямой кишке
- стул, содержащий кровь или гной
- табуреты черные и дегтеобразные
- симптомы обезвоживания
Что вызывает хроническую диарею у детей?
Общие болезни и расстройства, вызывающие хроническую диарею у детей, включают
Инфекции пищеварительного тракта
Инфекции, вызываемые вредоносными вирусами, бактериями или паразитами, иногда приводят к хронической диарее.Дети могут заразиться через зараженную воду, напитки или пищу; или через личный контакт. После инфекции у некоторых детей возникают проблемы с перевариванием углеводов, таких как лактоза, или белков, содержащихся в таких продуктах, как молоко, молочные продукты или соя. Эти проблемы могут вызвать длительную диарею — часто до 6 недель — после инфекции. Кроме того, некоторые бактериальные и паразитарные инфекции, вызывающие диарею, не проходят быстро без лечения.
Узнайте больше об инфекциях, вызывающих диарею, таких как болезни пищевого происхождения и вирусный гастроэнтерит.
Целиакия
Целиакия — это расстройство пищеварения, повреждающее тонкий кишечник. Заболевание возникает при употреблении в пищу продуктов, содержащих глютен. Глютен — это белок, который в природе содержится в пшенице, ячмене и ржи. Глютен часто встречается в таких продуктах, как хлеб, макаронные изделия, печенье и пирожные. Глютеновая болезнь может вызвать хроническую диарею у детей любого возраста.
Функциональные расстройства желудочно-кишечного тракта
При функциональных расстройствах желудочно-кишечного тракта симптомы вызваны изменениями в работе пищеварительного тракта. У детей с функциональным расстройством желудочно-кишечного тракта симптомы часто возникают, однако пищеварительный тракт не повреждается. Функциональные расстройства желудочно-кишечного тракта не являются заболеваниями; это группы симптомов, которые встречаются вместе.
У детей с функциональным расстройством желудочно-кишечного тракта симптомы часто возникают, однако пищеварительный тракт не повреждается. Функциональные расстройства желудочно-кишечного тракта не являются заболеваниями; это группы симптомов, которые встречаются вместе.
Два функциональных расстройства желудочно-кишечного тракта, вызывающие хроническую диарею у детей, — это диарея малышей и синдром раздраженного кишечника (СРК).
Диарея малышей
Диарея малышей — также называемая функциональной диареей или хронической неспецифической диареей в детстве — является частой причиной хронической диареи у детей ясельного возраста (от 1 до 3 лет) и детей дошкольного возраста (от 3 до 5 лет).У детей с диареей в раннем возрасте бывает не менее четырех водянистых или жидких стула в день, и у них нет никаких других симптомов. Обычно они хорошо растут, набирают вес и здоровы.
Диарея у малышей развивается в возрасте от 6 месяцев до 3 лет и обычно проходит сама по себе к тому времени, когда дети пойдут в начальную школу. Исследователи считают, что употребление слишком большого количества подслащенных сахаром напитков, особенно с высоким содержанием кукурузного сиропа с высоким содержанием фруктозы и сорбита, может вызвать диарею у малышей.
IBS
Наиболее частыми симптомами IBS являются боль в животе, дискомфорт или спазмы; наряду с диареей, запором или и тем, и другим. Боль или дискомфорт при СРК обычно уменьшаются при отхождении стула или газов. СРК не вызывает таких симптомов, как потеря веса, рвота или кровь в стуле.
СРК — частая причина хронической диареи у детей младшего школьного возраста и подростков. Врачи редко диагностируют СРК у детей младшего возраста, потому что дети младшего возраста не могут сообщить о таких симптомах СРК, как боль в животе или дискомфорт.
Пищевая аллергия и непереносимость
Пищевая аллергия, непереносимость лактозы, непереносимость фруктозы и непереносимость сахарозы — частые причины хронической диареи.
Пищевая аллергия
Аллергия на молоко, молочные продукты и сою — самые распространенные пищевые аллергии, поражающие пищеварительный тракт у детей. Пищевая аллергия обычно проявляется на первом году жизни. Многие дети перерастают аллергию на молоко, молочные продукты и сою к 3 годам. Аллергия на другие продукты, такие как злаки, яйца и морепродукты, также может влиять на пищеварительный тракт у детей.
Непереносимость лактозы
Непереносимость лактозы — распространенное заболевание, которое может вызвать диарею после употребления в пищу продуктов или напитков, содержащих молоко или молочные продукты. Низкий уровень лактазы — фермента, который помогает переваривать лактозу — или дефицит лактазы и мальабсорбция лактозы вызывают непереносимость лактозы.
Самый распространенный тип лактазной недостаточности у детей развивается с течением времени, начиная примерно с 2 лет, когда организм ребенка начинает вырабатывать меньше лактазы.Дети с дефицитом лактазы могут не испытывать симптомов непереносимости лактозы, пока не станут более старшими подростками или взрослыми.
Младенцы — от новорожденных до 1 года — редко страдают непереносимостью лактозы при рождении. Однако недоношенные дети могут в течение короткого времени после рождения испытывать непереносимость лактозы. Иногда люди принимают аллергию на молоко, которая может вызвать диарею у младенцев, за непереносимость лактозы.
Непереносимость фруктозы
Непереносимость фруктозы — это состояние, которое может вызвать диарею после употребления в пищу продуктов или напитков, содержащих фруктозу, сахар, содержащийся во фруктах, фруктовых соках и меде.Фруктоза добавляется во многие продукты и безалкогольные напитки в качестве подсластителя, называемого кукурузным сиропом с высоким содержанием фруктозы. Мальабсорбция фруктозы вызывает непереносимость фруктозы. Количество фруктозы, которое может усвоить детский организм, варьируется. Способность ребенка усваивать фруктозу увеличивается с возрастом. Некоторые дети могут переносить больше фруктозы по мере взросления.
Способность ребенка усваивать фруктозу увеличивается с возрастом. Некоторые дети могут переносить больше фруктозы по мере взросления.
Непереносимость сахарозы
Непереносимость сахарозы — это состояние, которое может вызвать диарею после употребления в пищу продуктов или напитков, содержащих сахарозу, также известных как столовый сахар или белый сахар.Мальабсорбция сахарозы вызывает непереносимость сахарозы. У детей с непереносимостью сахарозы отсутствует фермент, который помогает переваривать сахарозу. Большинство детей с непереносимостью сахарозы лучше переносят сахарозу по мере взросления.
Воспалительное заболевание кишечника (ВЗК)
Двумя основными типами ВЗК являются болезнь Крона и язвенный колит. Эти расстройства могут поражать детей в любом возрасте. Однако обычно они начинаются в начальной школе или в подростковом возрасте.
Чрезмерный бактериальный рост в тонком кишечнике (СИБР)
SIBO — это увеличение количества бактерий или изменение типа бактерий в тонком кишечнике.СИБР часто связан с заболеваниями, поражающими пищеварительную систему, такими как болезнь Крона.
Диарея у детей | Johns Hopkins Medicine
Что такое диарея?
Диарея — это жидкий и водянистый стул (испражнения). Вашему ребенку также может потребоваться почаще ходить в туалет.
Диарея — распространенная проблема. Это может длиться 1-2 дня и пройти самостоятельно. Если диарея длится более 2 дней, у вашего ребенка может быть более серьезная проблема.
Диарея может быть либо:
Кратковременной (острой). Понос, который продолжается 1-2 дня и проходит. Это может быть вызвано тем, что еда или вода были заражены бактериями (бактериальная инфекция). Или это может произойти, если ваш ребенок заболеет вирусом.
Длительное (хроническое). Диарея, продолжающаяся несколько недель. Это может быть вызвано другой проблемой со здоровьем, например синдромом раздраженного кишечника.
 Это также может быть вызвано кишечным заболеванием. Это включает язвенный колит, болезнь Крона или целиакию. Лямблии также могут вызывать хроническую диарею.
Это также может быть вызвано кишечным заболеванием. Это включает язвенный колит, болезнь Крона или целиакию. Лямблии также могут вызывать хроническую диарею.
Что вызывает диарею?
Диарея может быть вызвана многими причинами, в том числе:
Бактериальной инфекцией
Вирусной инфекцией
Проблемы с перевариванием определенных вещей (пищевая непереносимость)
Реакция иммунной системы на определенные продукты (пищевая аллергия )
Паразиты, попадающие в организм через пищу или воду
Реакция на лекарства
Заболевание кишечника, такое как воспалительное заболевание кишечника
Проблема с работой желудка и кишечника (функциональный кишечник расстройство), например синдром раздраженного кишечника
Операция на желудке или желчном пузыре
Дети, посещающие некоторые зарубежные страны, подвержены риску диареи путешественников.Это вызвано тем, что еда или вода небезопасны из-за бактерий, вирусов или паразитов.
Сильная диарея может означать, что у ребенка серьезное заболевание. Если симптомы не исчезнут, проконсультируйтесь с лечащим врачом вашего ребенка. Также поговорите с врачом, если симптомы мешают вашему ребенку заниматься повседневными делами. Может быть трудно выяснить, что вызывает диарею у вашего ребенка.
Каковы симптомы диареи?
Симптомы могут проявляться у каждого ребенка по-разному.Они могут включать:
Симптомы диареи могут быть похожи на другие проблемы со здоровьем. Сильный понос может быть признаком серьезного заболевания. Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностировать диарею?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Он или она проведет медицинский осмотр вашего ребенка. Ваш ребенок может сдать лабораторные анализы для проверки крови и мочи.
Другие тесты могут включать:
Посев кала для проверки наличия аномальных бактерий или паразитов в пищеварительном тракте вашего ребенка.Берут небольшой образец стула и отправляют в лабораторию.
Оценка стула для проверки стула на наличие крови или жира
Анализы крови для исключения определенных заболеваний
Визуализационные тесты для исключения структурных проблем
Тесты на пищевую непереносимость или аллергию
Ригмоидоскопия. Этот тест позволяет врачу проверить внутреннюю часть толстой кишки вашего ребенка. Это помогает определить, что вызывает диарею, боль в животе, запор, аномальный рост и кровотечение.В нем используется короткая гибкая трубка с подсветкой (сигмоидоскоп). Трубка вводится в кишечник ребенка через прямую кишку. Эта трубка нагнетает воздух в кишечник, чтобы он разбух. Так легче заглянуть внутрь.
Как лечится диарея?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния.
Обезвоживание — главная проблема диареи. В большинстве случаев лечение включает замену потерянной жидкости.Антибиотики могут быть назначены, если причиной являются бактериальные инфекции.
Дети должны пить много жидкости. Это помогает восполнить потерю жидкости в организме. Если у вашего ребенка обезвоживание, обязательно:
Предлагайте напитки, называемые растворами электролитов глюкозы. Эти жидкости имеют правильный баланс воды, сахара и солей. Некоторые доступны как фруктовое мороженое.
Избегайте сока или газированных напитков. Они могут усугубить диарею.
Не давайте ребенку простую воду
Не давайте слишком много простой воды детям любого возраста.Это может быть опасно.
Продолжайте кормить ребенка грудью. У детей, находящихся на грудном вскармливании, часто бывает меньше поноса.

Продолжайте кормить ребенка смесью, если вы это уже делали
Каковы осложнения диареи?
Самым большим осложнением диареи является обезвоживание. Это более вероятно у маленьких детей и детей с ослабленной иммунной системой. Обезвоживание может быть легким, умеренным или тяжелым. Легкое обезвоживание — это потеря жидкости.Умеренное или сильное обезвоживание создает нагрузку на сердце и легкие. В худшем случае это может привести к шоку, опасному для жизни.Что я могу сделать, чтобы предотвратить диарею?
Правильное мытье рук может уменьшить распространение бактерий, вызывающих диарею.
Вакцина против ротавируса может предотвратить диарею, вызванную ротавирусами. Спросите у врача, какие вакцины подходят вашему ребенку.
Во время путешествия убедитесь, что все, что ест и пьет ваш ребенок, безопасно.Это еще более важно, если вы путешествуете по развивающимся странам.
Советы по безопасности питья и еды в поездках включают:
Не пить водопроводную воду и не чистить зубы
Не использовать лед, приготовленный из водопроводной воды
Не пить непастеризованное молоко (молоко, которое не пропало посредством процесса уничтожения определенных бактерий)
Не есть сырые фрукты и овощи, если вы сами их не вымыли и не очистили от кожуры
Не есть сырое или недоваренное мясо или рыбу
Не есть еду у уличных торговцев или фургонов с едой
Перед поездкой поговорите с лечащим врачом вашего ребенка.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните врачу вашего ребенка, если вашему ребенку меньше 6 месяцев или у него есть какие-либо из следующих симптомов:
Боль в животе
Кровь в стуле
Частая рвота
Нет хочу пить жидкости
Высокая температура
Сухость, липкость во рту
Снижение веса
Мочеиспускание реже (меньше 6 пеленок в день)
Частая диарея
Сильная жаждаОтсутствие слез при плаче
Впалое мягкое пятно (родничок) на голове ребенка
Основные сведения о диарее
Понос жидкий, водянистый стул.
 Возможно, вашему ребенку также придется чаще ходить в туалет.
Возможно, вашему ребенку также придется чаще ходить в туалет.Это может быть вызвано многими причинами, включая бактериальную инфекцию или вирусную инфекцию.
Обезвоживание — главная проблема диареи.
В большинстве случаев лечение включает замену потерянных жидкостей.
Вакцина против ротавируса может предотвратить диарею, вызванную этим вирусом.
Правильное мытье рук может помочь предотвратить диарею.
Во время путешествия убедитесь, что все, что ест и пьет ваш ребенок, безопасно.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения лечащего врача вашего ребенка:
Перед визитом запишите вопросы, на которые вы хотите получить ответы.
Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
Узнайте, как можно связаться с поставщиком услуг вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Диарея у малышей | Детская больница CS Mott
У здоровых детей младшего возраста может быть диарея, не связанная с инфекцией и / или основным заболеванием, называемая диареей малышей, или неспецифической диареей в детском возрасте. Диарея у детей раннего возраста обычно возникает у детей в возрасте от 6 месяцев до 5 лет и чаще всего встречается у детей в возрасте 2–4 лет.Стул может быть жидким, водянистым и частым, более трех раз в день. Обычно диарея возникает в течение дня, но до 25 процентов детей с диареей в раннем возрасте испражняются и ночью. Стул может выглядеть коричневым, зеленым или желтым и может содержать непереваренные кусочки пищи. У ребенка с диареей в раннем возрасте обычно НЕ бывает боли в животе, рвоты, потери веса или плохого набора веса.
Причины диареи у малышей
Пища и жидкость могут быстрее перемещаться по кишечному тракту ребенка, поэтому у кишечника остается меньше времени для поглощения желчи, воды и сахара обратно в кровеносные сосуды с поверхности кишечника.Избыток желчи в стуле может придать ему желтый или зеленый цвет. Избыток воды и непереваренного сахара в кишечнике приводит к жидкому частому стулу. Продукты с высоким содержанием неперевариваемой клетчатки, такие как овощи и фрукты, могут казаться «цельными» или непереваренными в стуле. Бактерии в толстом кишечнике питаются избыточным непереваренным сахаром, создавая больше жидкости и газа в качестве побочного продукта. Это также способствует жидкому или «взрывному» стулу и газообразованию.
Маленькие дети часто разборчивы в еде, предпочитая продукты с высоким содержанием сахара.Диета с высоким содержанием определенных сахаров может вызвать диарею у малышей или способствовать ей.
Как узнать, есть ли у моего ребенка понос в раннем детском возрасте?
Запишитесь на прием к педиатру, если у вашего ребенка частый жидкий стул, длящийся более двух недель. Перед визитом подумайте о том, чтобы вести письменный журнал стула вашего ребенка в течение как минимум одной недели. Каждый день записывайте частоту и постоянство дефекации вашего ребенка, а также ведите дневник с указанием типов продуктов и напитков, которые он или она потребляет.Это поможет вашему врачу поставить диагноз диареи малыша или решить, требуется ли дальнейшее обследование для поиска других причин диареи. Помните, что если диагноз диареи у малышей поставлен после консультации с педиатром, это не считается болезнью, а скорее безобидным состоянием детства. Подавляющее большинство детей перерастают диарею малышей со временем и / или при соблюдении диетических вмешательств.
Если у ребенка кровь в стуле, рвота, плохая прибавка или потеря веса, боль в животе, отказ от еды / питья или лихорадка, позвоните своему врачу, чтобы обсудить его как можно скорее. Эти «красные флажки» указывают на то, что происходит что-то более серьезное, чем диарея малышей, и может потребоваться дальнейшее обследование и / или лечение.
Советы по борьбе с диареей у малышей
- Избегайте сливового, грушевого и яблочного сока, которые содержат много неперевариваемого сахара, называемого сорбитолом.
- Избегайте продуктов и напитков, содержащих кукурузный сироп с высоким содержанием фруктозы.
- Ограничьте потребление сока до менее 4 унций в день. Вместо этого выпейте воды или молока.
- Избегайте продуктов с искусственными подсластителями (может иметь ярлык «диетический» или «легкий»).
- Убедитесь, что в рацион входят полезные жиры, такие как орехи или ореховое масло, яйца, молочные жиры и растительные масла.
- Если у вашего ребенка возникает раздражение кожи на ягодицах из-за частого жидкого стула, промойте кожу теплой водой, используйте мазь для подгузников на основе оксида цинка и дайте ребенку время без подгузников, если кожа подвергается воздействию воздуха, если /когда возможно.
Дополнительные ресурсы:
Понос у малышей (gikids.org)
Написано Хейли Ниф, MD
Обновлено в январе 2020 г.
Вирусная диарея (младенцы / дети ясельного возраста)
Диарея, вызванная вирусом, называется вирусным гастроэнтеритом. Многие называют это «желудочным гриппом», но к гриппу это не имеет никакого отношения. Этот вирус поражает желудок и кишечник. Обычно это длится от 2 до 7 дней. Под поносом подразумевается жидкий водянистый стул 3 или более раз в день.
У вашего ребенка также могут быть следующие симптомы:
Основная опасность этого заболевания — обезвоживание.Это потеря организмом слишком большого количества воды и минералов. Когда это происходит, необходимо заменить жидкости организма. Это можно сделать с помощью раствора для пероральной регидратации . Раствор для пероральной регидратации доступен в аптеках и большинстве продуктовых магазинов. Спортивные напитки не эквивалентны растворам для пероральной регидратации. Спортивные напитки содержат слишком много сахара и слишком мало электролитов.
Антибиотики не эффективны при этом заболевании.
Уход на дому
Выполняйте все инструкции, данные лечащим врачом вашего ребенка.
Если вы даете ребенку лекарства:
Не давайте лекарства от диареи, отпускаемые без рецепта, если врач вашего ребенка не скажет вам об этом.
Вы можете использовать парацетамол или ибупрофен для снятия боли и лихорадки. Или вы можете использовать другое лекарство по назначению.
Не давайте аспирин лицам моложе 18 лет, у которых есть лихорадка. Это может вызвать повреждение печени и опасное для жизни состояние, называемое синдромом Рея.
Ваш ребенок считается заразным до тех пор, пока у него диарея.Чтобы предотвратить распространение болезни:
Помните, что мытье водой с мылом и использование дезинфицирующего средства на спиртовой основе — лучший способ предотвратить распространение инфекции.
Мойте руки до и после ухода за больным ребенком.
Очищайте унитаз после каждого использования.
Выбрасывайте загрязненные подгузники в герметичный контейнер.
Не допускайте к дневному уходу вашего ребенка до тех пор, пока он или она не получит разрешение от врача.
Мойте руки до и после приготовления пищи.
Мойте руки и посуду после использования разделочных досок, столешниц и ножей, которые контактировали с сырыми продуктами.
Храните сырое мясо отдельно от приготовленных и готовых к употреблению продуктов.
Давление жидкости и кормление
Основная цель лечения рвоты или диареи — предотвратить обезвоживание. Это достигается частым поеданием небольшого количества жидкости.Жидкости — это самое главное. Не спешите накормить ребенка.
Если ваш ребенок находится на грудном вскармливании:
Продолжайте кормить грудью. Кормите ребенка чаще, чем обычно.
Если диарея тяжелая, давайте раствор для пероральной регидратации между кормлениями.
По мере ослабления диареи прекратите давать раствор для регидратации и вернитесь к своему обычному графику грудного вскармливания.
Если ваш ребенок находится на искусственном вскармливании:
Давайте немного жидкости за раз, особенно если у вашего ребенка рвота.Унция или две (от 30 до 60 мл) каждые 30 минут могут улучшить симптомы. Начните с 1 чайной ложки (5 мл) каждые 5 минут и постепенно увеличивайте по мере переносимости.
Дайте полноценную смесь или молоко. Если диарея тяжелая, давайте ребенку раствор для пероральной регидратации между кормлениями.
Если даете молоко и диарея не проходит, прекратите давать молоко. В некоторых случаях молоко может усугубить диарею. Попробуйте соевую или рисовую смесь.
Не давайте яблочный сок, газированные напитки и другие подслащенные напитки.Напитки с сахаром могут усугубить диарею.
Если ваш ребенок чувствует себя хорошо через 24 часа, возобновите обычную диету и режим кормления.
Если с едой становится хуже, вернитесь к прозрачным жидкостям.
Если ваш ребенок ест твердую пищу:
Имейте в виду, что жидкости сейчас важнее еды. Не торопитесь накормить.
Не заставляйте ребенка есть, особенно если у него или нее боли в животе, спазмы, рвота или диарея.
Не кормите ребенка большими порциями за раз, даже если он голоден. Это может ухудшить самочувствие вашего ребенка. Со временем вы можете давать ребенку больше еды, если он или она переносит это.
Давайте маленькими порциями, особенно если у ребенка спазмы желудка или рвота.
Если вы даете ребенку молоко, а диарея не проходит, прекратите давать молоко. В некоторых случаях молоко может усугубить диарею. Если это произойдет, используйте раствор для пероральной регидратации.Эта чувствительность к молоку обычно проходит по мере заживления кишечника.
Если диарея тяжелая, давайте раствор для пероральной регидратации между кормлениями.
Если ваш ребенок чувствует себя хорошо через 24 часа, попробуйте давать твердую пищу. Это могут быть хлопья, овсяные хлопья, хлеб, лапша, пюре из моркови, пюре из бананов, картофельное пюре, яблочное пюре, сухие тосты, крекеры, супы с рисовой лапшой и вареные овощи.
Ребенку старше 4 месяцев, когда он или она чувствует себя лучше, в это время можно давать кашу, картофельное пюре, яблочное пюре, банановое пюре или протертую морковь.Ребенок старше 1 года может есть крекеры, белый хлеб, рис и другие сложные крахмалы, нежирное мясо, йогурт, фрукты и овощи. Диеты с низким содержанием жиров усваиваются легче, чем диеты с высоким содержанием жиров.
Если вашему ребенку становится хуже от еды, вернитесь к прозрачным жидкостям.
Вы можете возобновить нормальную диету вашего ребенка со временем, когда он или она почувствует себя лучше. Если диарея или спазмы снова усиливаются, вернитесь к простой диете или прозрачным жидкостям.
Последующее наблюдение
Последующее наблюдение у лечащего врача вашего ребенка или в соответствии с рекомендациями.Если был взят образец стула или посевы, позвоните поставщику медицинских услуг для получения результатов в соответствии с инструкциями.
Позвоните 911
Позвоните 911, если у вашего ребенка есть какие-либо из этих симптомов:
Когда обращаться за медицинской помощью
Немедленно позвоните лечащему врачу вашего ребенка, если любой из этих симптомов возникнет: часов
Продолжающаяся тяжелая диарея более 24 часов
Кровь в стуле
Отказ от питья или кормления
Темная моча или отсутствие мочи для подгузника в течение 4-6 часов, без слез при плаче, запавших глазах или сухости во рту
Суетливость или плач, которые невозможно успокоить
Необычная сонливость
Новая сыпь
Диарея продолжается более 1 недели на антибиотиках
Лихорадка и дети
Всегда используйте цифровой термометр для проверки температуры вашего ребенка. е.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Спросите у лечащего врача, как следует измерять температуру.
Температура прямой кишки или лба (височной артерии) 100,4 ° F (38 ° C) или выше, или по указанию врача
Температура подмышек 99 ° F (37.2 ° C) или выше, или по указанию поставщика
Детский возраст от 3 до 36 месяцев:
Ректальная, лобная (височная артерия) или температура уха 102 ° F (38,9 ° C) или выше, или по указанию врача
Температура подмышек 101 ° F (38,3 ° C) или выше, или по указанию врача
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Здоровый кишечник у детей
Регулярное опорожнение кишечника важно для здоровья вашего ребенка. Привычки кишечника — как часто, сколько и так далее — будут варьироваться от ребенка к ребенку. Некоторые дети ходят чаще, чем один раз в день, а другие могут пропускать день.
Вы можете стимулировать здоровое опорожнение кишечника с помощью:
- Ешьте здоровую пищу — цельнозерновые, фрукты и овощи — и пейте больше воды каждый день.Детям следует употреблять не более 120 мл 100% фруктового сока в день. Чем меньше тем лучше!
- Оставаться активным в течение дня. Это поможет кишечнику нормально работать.
- Как научить ребенка не задерживать опорожнение кишечника.
- Объяснение того, что регулярное опорожнение кишечника — это нормально и важно для хорошего здоровья.
- Не используйте отрицательные слова, такие как «грязный» или «вонючий», потому что они могут заставить вашего ребенка стесняться ходить в туалет.
Наиболее частыми проблемами с дефекацией являются запор и диарея.
Каковы симптомы запора?
Запор может возникнуть при дефекации:
- передаются реже, чем обычно, и / или
- твердые и сухие, их трудно или болезненно проходить, и / или
- покажется вашему ребенку необычно большим.
Запор может вызвать боль в животе и появление ярко-красной крови на твердом стуле.
Если у вашего ребенка запор, может показаться, что он пытается сходить в туалет.На самом деле, они держат его, потому что идти больно.
Что вызывает запор?
- Диета с низким содержанием клетчатки, не включающая в себя достаточное количество цельнозерновых, фруктов и овощей.
- Продукты с более чем 4 граммами клетчатки на порцию (указаны на упаковке) являются хорошими источниками клетчатки.
- Слишком много молока, сока или других молочных продуктов может вызвать у ребенка чувство сытости. Это означает, что они будут есть меньше других продуктов, которые улучшают работу кишечника.
- Боязнь пользоваться туалетом. Ваш ребенок также может сдерживать дефекацию, если вокруг ануса есть трещина или разрыв, вызывая боль.
- Недостаточная физическая активность.
- Некоторые лекарства.
Что делать, если у моего ребенка запор?
- Постарайтесь приучить ребенка к обычному распорядку туалета.
- Не торопитесь учиться туалету. Дети могут беспокоиться и сдерживать опорожнение кишечника, если они чувствуют давление.
- Предлагайте продукты с высоким содержанием клетчатки, такие как цельнозерновой хлеб, фрукты, такие как яблоки, спелые бананы, ягоды или чернослив, овощи и бобовые (колотый горох, соя и чечевица).
- Обеспечьте ребенку твердую опору для ног (например, небольшую подставку для ног) и кольцо для унитаза при дефекации. Так будет легче толкать.
Каковы симптомы диареи?
- Более частое опорожнение кишечника, стул менее сформирован и более водянистый, чем обычно.
Что вызывает острую диарею?
Существует множество причин диареи, хотя обычно она вызвана вирусом. Наиболее частой причиной острой инфекционной диареи в Канаде является вирус, называемый ротавирусом.Острая диарея обычно длится менее 14 дней.
Микробы, вызывающие диарею, включая ротавирус:
- легко передается от человека к человеку, особенно от ребенка к ребенку.
- обычно легко распространяется среди детей, которые не научились пользоваться туалетом.
Вы можете предотвратить тяжелую диарею, вызванную ротавирусом, сделав прививку вашему младенцу. Вы также можете уменьшить распространение вируса, тщательно моя руки и руки ребенка после каждой смены подгузников, после посещения туалета, а также перед приготовлением и приемом пищи.
Что делать, если у моего ребенка понос?
Дети с диареей могут быстро терять жидкость. Важно продолжать предлагать ребенку еду и питье. Раствор для пероральной регидратации (ПРС), представляющий собой точную смесь воды, солей и сахара, можно использовать, чтобы помочь вашему ребенку хорошо обезвоживаться при серьезной диарее.
Каковы некоторые причины хронической диареи?
Хроническая диарея — это диарея, длящаяся более 14 дней. Одной из довольно частых причин хронической диареи у детей часто называют диарею малышей.
Что такое понос у малышей?
Диарея у малышей обычно начинается в возрасте от 6 до 30 месяцев и проходит к тому времени, когда вашему ребенку исполняется около 5 лет. У детей с диареей младенцев может быть от 2 до 6 водянистых стула каждый день, но в остальном они кажутся здоровыми и обычно набирают вес.
Точная причина диареи у малышей неизвестна, но это может быть связано с тем, что некоторая пища быстрее проходит через толстую кишку вашего ребенка (последняя часть пищеварительной системы организма).
- Ваш малыш может пить слишком много подслащенных напитков, таких как сок или спортивные напитки, что может вызвать жидкий стул.
- Это также может быть вызвано недостатком клетчатки в рационе вашего ребенка или употреблением в пищу продуктов с низким содержанием жира.
Если у вашего малыша часто жидкий водянистый стул:
- Прекратите предлагать сок и дайте ему воды. В соке есть сахар, который может усугубить диарею.
- Предлагайте больше продуктов с клетчаткой, например цельнозерновых злаков, фруктов и овощей.
Если диарея не исчезнет, поговорите со своим врачом при следующем регулярном посещении.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если ваш ребенок:
- страдает диареей и младше 6 месяцев.
- часто страдает запором. У
- стул с кровью или черный.
- приучен к туалету, но начинает терять контроль над кишечником и попадает в аварию с нижним бельем. У
- понос и лихорадка с температурой выше 38.5 ° C (101,5 ° F).
- имеет признаки обезвоживания (повышенная жажда, отсутствие слез, меньше мочеиспускания, сухость кожи, рта и языка, учащенное сердцебиение).
- не набирает в весе.
Дополнительная информация по CPS
Проверено следующими комитетами CPS
- Комитет питания и гастроэнтерологии
- Консультативный комитет по государственному образованию
Водянистые корма у новорожденных: причины и лечение
Последнее обновление
Молодые матери часто нервничают из-за того, что причиняет неудобства их малышу.Например, часто матери беспокоятся о цвете и консистенции стула их младенца. Изменение цвета и консистенции может вызвать у них чувство обременения и стресса. Здесь мы обсуждаем, что означает водянистый стул и является ли это нормальным явлением.
Является ли водянистая корма новорожденного нормальным явлением?
Новорожденные дети не имеют полностью развитого кишечника, поэтому они плохо усваивают пищу. В результате большая часть его выводится через стул. Когда абсорбция улучшается, стул становится гуще и его частота уменьшается.Таким образом, у грудных детей частый и водянистый стул является нормальным явлением. Здоровый, но водянистый стул имеет желтовато-коричневый цвет и по консистенции напоминает горчицу. Иногда в стуле есть частицы, похожие на семена, обычно белого цвета. Однако необходимо проявлять бдительность, чтобы родители не пропустили никаких признаков диареи или других симптомов.
Каковы причины водянистого стула у новорожденного?
Есть несколько причин, по которым у ребенка, находящегося на грудном вскармливании, водянистые корма.Основная причина заключается в том, что их развивающийся кишечник не всасывает слишком много и большая часть его проходит через стул. Некоторые из других причин:
- Потребление молочных продуктов кормящей матерью
- Сладкие продукты, входящие в рацион кормящей матери
- Дети, которые проглатывают избыток слюны во время прорезывания зубов
- Инфекция, сопровождающаяся повышением температуры тела или другими симптомами
Когда водянистые корма новорожденного являются ненормальными?
Водянистые фекалии у младенца — повод для беспокойства, когда вы замечаете симптомы диареи.Из-за диареи стул будет очень жидким, а испражнение станет более частым, чем ожидается в течение 24 часов.
Как узнать, является ли водянистая корма диареей?
Следующие признаки указывают на то, что у младенца диарея:
- Стул необычно жидкий.
- Интервалы опорожнения кишечника уменьшились, и количество переданных движений резко возросло.
- Стул хлестает толчками, похожими на взрыв.
Как лечить водянистый стул у новорожденного?
Лечение водянистого стула зависит от того, что вызывает водянистый стул. Изменения в диете и лекарства, отпускаемые по рецепту, должны помочь облегчить состояние. Вот несколько полезных советов, которым можно следовать:
- Не прекращайте грудное вскармливание. Продолжайте кормить ребенка с интервалами, рекомендованными педиатром.
- Чтобы предотвратить обезвоживание, дайте ребенку раствор для пероральной регидратации или электролит.
- Кормите чаще, но в меньших количествах, если диарея сопровождается рвотой.
- Сочетание диареи и рвоты может быть признаком инфекции, которая может быстро принять неприятный оборот, если обезвоживание не остановить.
- Детей, находящихся на искусственном вскармливании или находящихся на искусственном вскармливании, с постоянно водянистым стулом в течение более двух недель следует брать на консультацию.
Когда вызывать врача?
Диарея и водянистый стул у младенцев обычно проходят сами по себе в течение дня, двух или, в лучшем случае, пары недель.Необходимо проявлять бдительность и показывать ребенка врачу, если у него появятся какие-либо из этих признаков:
- Слизь в стуле: стул будет выглядеть очень жидким, а избыток жидкости будет образовывать слизистое кольцо вокруг стула.
- Изменение цвета и запаха: стул может приобретать зеленый оттенок и сопровождаться неприятным запахом. Иногда он может выглядеть пенистым. Такая зеленая водянистая корма у новорожденного требует консультации врача.
- Кровь в стуле: Стул может содержать пятна или полосы крови и может сопровождаться лихорадкой, что указывает на инфекцию.
- Обезвоживание: Признаки обезвоживания включают меньшее количество влажных подгузников, сухость во рту, запавшие глаза, вялость или сухость глаз во время плача.
- Лихорадка: Температура выше 102 ° F у детей в возрасте от 3 до 12 месяцев и выше 100,4 ° F у детей в возрасте до трех месяцев считается лихорадкой, требующей консультации.
Согласно рекомендациям экспертов, фекалии новорожденного более водянистые у ребенка, вскармливаемого смесью, чем у ребенка, которого вскармливают грудью, потому что материнское молоко предотвращает размножение вредных бактерий.Применяйте тщательные методы стерилизации и правильные привычки мытья рук при кормлении ребенка из бутылочки. В конце концов, не забывайте сохранять спокойствие во время детской бури, чтобы вы оба могли выйти с этой драгоценной улыбкой!
Также Читайте: Детские какашки: что нормально, а что нет
9-дневный ребенок с потерей веса и диареей
История болезни со специальными данными
Праби Раджбхандари, доктор медицинских наук, FAAP (педиатрический госпиталист [модератор]):
Девятидневная девочка поступила непосредственно от нее кабинет педиатра из-за чрезмерной диареи с сопутствующей потерей веса.Она родилась в возрасте 39 недель от родителей амишей. Анамнез рождения был значимым для околоплодных вод, окрашенных меконием, и положительным статусом группы B Streptococcus , которая подвергалась адекватному лечению. Она находилась на грудном вскармливании до 5-го дня жизни, а затем была переведена на молочную смесь из коровьего молока из-за недостаточного количества молока и плохого прикорма. Младенца кормили смесью ∼2 унции каждые 2-3 часа без проблем с кормлением или глотанием. Опорожнение кишечника было жидким или водянистым, от ~ 5 до 15 раз в день, без гематохезии или мелены.В ее семейном анамнезе была значительная гипертрофическая кардиомиопатия у ее деда по материнской линии, дяди по материнской линии, тети по материнской линии и нескольких других дальних родственников. К дню госпитализации она потеряла около 19% веса при рождении (вес при рождении 3,35 кг; вес при поступлении 2,72 кг). Ее пульс по прибытии на пол составлял 165 уд / мин, артериальное давление составляло 94/67 мм рт. Ст., Частота дыхания составляла 41 вдох / мин, а сатурация кислорода составляла 96% в помещении. При осмотре она выглядела истощенной, но не дисморфной.Никаких других значимых результатов отмечено не было. Письменное согласие на эту статью было получено от семьи.
Каковы общие причины чрезмерной потери веса у новорожденного? Есть ли что-нибудь необычное в истории, что побудит нас глубже изучить ее дело?
Сангита Кришна, доктор медицины (педиатрический госпиталист):
Наиболее частыми причинами острой и чрезмерной потери веса являются недостаточное питание и / или резкие изменения баланса жидкости. Факторами риска неадекватного кормления являются отсутствие знаний, неправильное смешивание смесей, задержка подачи молока, связанная со статусом первородящих, кесарево сечение / чрезмерная материнская боль или седативный эффект, а также более пожилой возраст матери.Менее распространенные причины включают повышенную метаболическую потребность, например, из-за инфекций (врожденных или приобретенных), врожденные пороки развития, такие как сердечные заболевания, мальротация, стеноз привратника и мальабсорбция. Подробный анамнез и обследование, вероятно, укажут в правильном направлении. Анамнез должен включать подробности беременности и перинатального течения, лихорадки, тахипноэ, потоотделения, рвоты, диареи, олигурии, пищевого поведения, раздражительности, рвоты и социальных проблем. Обследование должно быть сосредоточено на признаках обезвоживания, желтухи, дисморфизма, любой органогалии, а также на оценке отвращения к сосанию / глотанию и кормлению.Общий подход к более хронической неспособности набрать вес включает определение причин недостаточного потребления, недостаточного усвоения и ассимиляции или чрезмерных потерь. Предварительными тестами могут быть предварительные тесты, если диагноз не ясен при первоначальном диагнозе: проверка скрининга новорожденного, получение полного количества клеток крови, общий анализ мочи, анализ стула на фекальный жир, редуцирующий сахар, pH, электролиты, если показано анамнез и физикальное обследование.
Характер стула, наблюдаемый у этого младенца, не является нормальным в этом возрасте.У младенца обычно должно быть от 6 до 8 мягких переходных к потрепанному желтому стулу. Значительная диарея и потеря веса у этого младенца могут быть связаны с инфекцией, воспалением или мальабсорбцией.
Dr Rajbhandari:
Первоначальная оценка пациента включала полный анализ крови, который находился в пределах нормы. Была получена метаболическая панель, которая показала следующее: натрий, 177 ммоль / л; калий, 6,5 ммоль / л; хлорид, 147 ммоль / л; бикарбонат, 10,6 ммоль / л; азот мочевины крови 104 мг / дл; и креатинин, 1.3 мг / дл. С этими результатами она была переведена в отделение интенсивной терапии для лечения гипернатремического обезвоживания и острого повреждения почек.
Типична ли эта клиническая картина для гипернатремического обезвоживания? Есть ли другие причины подобной картины?
Халима Джанджуа, доктор медицины (детская нефрология):
Новорожденные с гипернатремическим обезвоживанием и потерей веса. Средняя потеря веса при гипернатремическом обезвоживании составляет 19,5%, 1 аналогично обсуждаемому младенцу.Новорожденные с гипернатремическим обезвоживанием могут проявлять раздражительность и возбуждение, приводящие к летаргии и коме. Клиническая картина гипернатремического обезвоживания отличается от других состояний обезвоживания. В этом случае жидкости перемещаются из внутриклеточного во внеклеточное пространство, сохраняя внутрисосудистый объем в некоторой степени стабильным. Этот сдвиг жидкости дает коже ощущение «рыхлой», а не потерю тургора кожи, как при других формах обезвоживания.
Двумя наиболее частыми причинами гипернатриемии новорожденных являются диарея и неэффективное грудное вскармливание.К другим менее частым причинам относятся врожденный нефрогенный несахарный диабет, 2 кормление козьим 3 или коровьим молоком, 4 и мальабсорбция.
Каково начальное лечение гипернатремического обезвоживания? Какие есть осложнения и какие меры предосторожности следует соблюдать при коррекции гипернатриемии?
Dr Janjua:
У любого пациента с гипернатриемией цель состоит в том, чтобы определить причину, исправить дефицит жидкости и исправить гипертонус вместе с любыми другими электролитными нарушениями.Дефицит воды рассчитывается по следующей формуле: дефицит воды = текущее общее количество воды в организме × [(натрий в сыворотке / 140) — 1]. При острой гипернатриемии уровень натрия в сыворотке следует корректировать с начальной скоростью от 2 до 3 мэкв / л / ч, тогда как хроническую гипернатриемию (гипернатриемию, которая присутствует в течение> 48 часов) следует корректировать со скоростью, не превышающей 0,5 мэкв. / Л / ч и всего от 8 до 10 мэкв / день. Эта медленная коррекция выбрана, чтобы избежать риска отека мозга во время быстрой коррекции. Острая гипернатриемия вызывает осмотическое движение воды из клеток мозга, что приводит к их сокращению.Через 2–3 дня мозг регулирует и смягчает хроническую гипернатриемию за счет увеличения внутриклеточного содержания органических осмолитов. Если внеклеточный тонус быстро снижается, вода будет перемещаться в клетки мозга, вызывая отек мозга, который может привести к грыже, стойкому неврологическому дефициту и миелинолизу. Следует часто измерять уровни электролитов в сыворотке и проводить серийные неврологические обследования для выявления любых неврологических изменений.
У новорожденных тяжелая гипернатремическая дегидратация может привести к отеку головного мозга, тромбозу вен головного мозга, кровоизлиянию в мозг и инфаркту. 5 , 6 Неочаговые неврологические признаки или судороги на фоне гипернатремического обезвоживания у новорожденного должны вызывать подозрение на тромбоз вен головного мозга. У пациента также может быть снижение уровня сознания или очаговые неврологические признаки и симптомы. Гипернатремическое обезвоживание также может вызвать тромбоз аорты и / или почечной артерии. Сообщалось также о тромбозе почечных вен, острой почечной недостаточности, диссеминированном внутрисосудистом свертывании, 7 и тромбозе конечностей. 8
Dr Rajbhandari:
Нашему пациенту вначале лечили 10% декстрозой в 0,9% физиологическом растворе, рассчитанной на поддержание и восполнение дефицита в течение 72 часов. Целью было снижение уровня натрия в плазме на 10–12 ммоль / л за 24 часа. За младенцем часто наблюдали, лабораторные показатели проверяли каждые 4 часа. Через 48 часов жидкости заменили на 5% декстрозу в 0,45% физиологическом растворе с 20 ммоль / л хлорида калия вместе со смесью. Рвоты не было; тем не менее, жидкий стул у нее продолжался от 6 до 12 раз в день.Гипернатриемия сохранялась на уровне от 160 до 180 ммоль / л.
Из-за резистентной гипернатриемии младенец не принимал перорально (NPO) в день госпитализации (HD) 3 и лечился 5% -ным раствором декстрозы с 20 мг-экв / л бикарбоната натрия, который позже был заменен на 5% -ный раствор декстрозы в воде. предоставить дополнительную бесплатную воду. Такой подход снизил частоту ее диареи до 4-6 раз в день по сравнению с 6-12 раз при пероральном кормлении. Продолжался частый мониторинг натрия в плазме, и ее уровень натрия начал снижаться.Учитывая обширный семейный анамнез, была получена эхокардиограмма, которая показала нормальную систолическую функцию сердца с умеренно расширенным корнем аорты. Она была переведена в палату обычных медсестер на HD 4. По прибытии в палату обычных медсестер комплексная метаболическая панель младенца выглядела следующим образом: натрий, 159 ммоль / л; калий 4,3 ммоль / л; хлорид, 126 ммоль / л; бикарбонат, 17 ммоль / л; азот мочевины крови, 19 мг / дл; и креатинин 0,68 мг / дл. Хотя нарушение нормального развития может быть проявлением сердечной недостаточности, этот фактор маловероятен, учитывая ее нормальную эхокардиограмму.Младенец был снова переведен на оральное питание смесью на основе коровьего молока; однако уровень натрия снова начал расти из-за стойкой диареи. Была рассмотрена возможность аллергии на белок коровьего молока (CMPA), и затем она была переведена на гипоаллергенную смесь HD 5 (таблица 1).
ТАБЛИЦА 1Вес, лабораторные показатели и введение жидкости во время госпитализации
Распространена ли гипернатриемия при АБКМ? Насколько серьезно мы должны рассматривать АБКМ в клиническом сценарии, подобном этому?
Правин Кумар Кондживарам Селвакумар, доктор медицины (детская гастроэнтерология):
CMPA — наиболее распространенная пищевая аллергия в раннем детстве с распространенностью от 2% до 7.5%. 4 У большинства младенцев симптомы появляются в течение 1 недели после введения смеси на основе коровьего молока. У детей обычно рвота, диарея, вздутие живота и / или кровавый стул с сопутствующей потерей веса, хотя у некоторых пациентов наблюдается сочетание кожных, желудочно-кишечных и респираторных симптомов.
CMPA следует рассматривать у этого новорожденного с потерей веса и диареей. Диагноз CMPA обычно ставится при клиническом исчезновении симптомов при переходе на частично или полностью гидролизованную формулу.Если диарея продолжается после перехода на гипоаллергенную смесь, следует искать другие причины неонатальной диареи. Нашему пациенту не стало лучше после перехода на другую смесь; следовательно, мы приступили к дальнейшему исследованию.
Dr Rajbhandari:
Какие еще желудочно-кишечные причины следует учитывать при представлении диареи с потерей веса у 9-дневного младенца?
Dr Selvakumar:
Этиология затяжной диареи у новорожденного обширна, от самоограниченных патологий, таких как инфекционные причины (в основном вирусные, такие как ротавирус, аденовирус или саповирус) или CMPA, до стойких диарейных заболеваний, таких как врожденные диарейные расстройства. (CDD).CDD — это наследственные энтеропатии, в основном связанные с генетическими дефектами с аутосомно-рецессивным признаком. Эти энтеропатии приводят к тяжелой диарее с сильным обезвоживанием и метаболическим ацидозом, иногда требующим полного парентерального питания. CDD широко классифицируются на 4 группы в зависимости от дефекта: абсорбция и транспорт питательных веществ и электролитов, дифференцировка и поляризация энтероцитов, дифференцировка энтероэндокринных клеток и модуляция кишечного иммунного ответа (таблица 2). 9
ТАБЛИЦА 2Дифференциальный диагноз затяжной диареи у новорожденного
Диарея может быть осмотической в случае мальабсорбции, при которой избыток питательных веществ в просвете кишечника увеличивает осмолярность, что приводит к увеличению абсорбции воды в толстой кишке, или секреторный, при котором нарушается всасывание или секреция электролитов. Осмотическая диарея у новорожденного или грудного ребенка обычно вызвана нарушениями, включающими мальабсорбцию углеводов, такими как врожденная недостаточность сахаразы-изомальтазы, мальабсорбция глюкозы-галактозы (GGM) или врожденная недостаточность лактазы; Секреторная диарея включает состояния, такие как врожденная хлоридная диарея, врожденная диарея натрия, нарушения структуры ворсинок, такие как болезнь включения микроворсинок, кишечная эпителиальная дисплазия (тафтинговая энтеропатия), трихогепатоктерический синдром или инфекции, такие как холера.Непереносимость лизинурического протеина, вызванная дефектом переносчика катионных аминокислот, может вызвать хроническую диарею и задержку развития в дополнение к другим проявлениям, таким как гипераммонемия, остеопения и почечная недостаточность. Нарушения обмена липидов, такие как болезнь удержания хиломикронов, гиполипопротеинемия или абеталипопротеинемия, также могут вызывать хроническую стеаторею в дополнение к тяжелой недостаточности жирорастворимых витаминов. У маленьких детей с хронической диареей также следует учитывать недостаточность поджелудочной железы, такую как муковисцидоз, синдром Швахмана-Даймонда, синдром Йохансона-Близзарда и врожденный дефицит липазы или энтерокиназы.Нарушение регуляции иммунитета, полиэндокринопатия, энтеропатия, Х-сцепленный (IPEX) синдром — это Х-сцепленное заболевание, которое вызывает стойкую инфантильную диарею, эндокринопатию и дерматит. Нарушения дифференцировки энтероэндокринных клеток, которые могут вызвать хроническую диарею, включают кишечный анэндокриноз, синдром Митчелла-Райли или дефицит пропротеинконвертазы 1/3; большинство этих расстройств связано с эндокринопатиями.
Первоначальное обследование новорожденного или грудного ребенка с затяжной диареей должно включать оценку электролитов стула, pH, жира и восстанавливающих веществ.Можно провести пробу голодания, чтобы определить, является ли диарея секреторной или осмотической, и это испытание проводилось для нашего пациента. Заметное снижение количества стула во время голодания и высокий осмолярный промежуток стула (> 100 мосм / кг) предполагают осмотическую диарею. В частности, низкий pH стула, высокая осмолярность стула и присутствие восстанавливающих веществ в стуле указывают на мальабсорбцию углеводов. Уровни хлорида в кале> 90 ммоль / л, метаболический алкалоз и кислый стул могут указывать на врожденную хлоридную диарею, тогда как уровень натрия в кале> 140 ммоль / л, метаболический ацидоз и щелочной стул указывают на врожденную диарею натрия.Этим детям может потребоваться эзофагогастродуоденоскопия или колоноскопия для оценки патологий слизистых оболочек, таких как воспалительный инфильтрат (иммунная дисрегуляция, полиэндокринопатия, энтеропатия, Х-сцепленный синдром) или наполненные липидами энтероциты (болезни, связанные с торговлей липидами) или атрофия ворсинок (болезнь включения микроворсинок). а также для оценки активности дисахаридазы в тонком кишечнике (врожденная недостаточность сахаразы-изомальтазы). Для подтверждения диагноза при некоторых CDD может потребоваться молекулярное тестирование.Стратегии лечения зависят от этиологии, которая включает смесь без углеводов, парентеральное питание при секреторной диарее и добавление витаминов или ферментов поджелудочной железы.
Dr Rajbhandari:
Нашему пациенту начали пробовать гипоаллергенную смесь. Ее диарея продолжалась, пока она была на этой смеси, а уровень натрия у нее сохранялся на уровне ~ 150 ммоль / л. Проба NPO была проведена на HD 8, чтобы определить, была ли диарея секреторной или осмотической по своей природе. Внутривенные жидкости были скорректированы, и уровень электролитов тщательно контролировался в течение этого времени.Пациент показал улучшение во время приема НКО, что свидетельствовало об осмотической диарее. Были получены дополнительные исследования стула, включая pH стула, электролиты и восстанавливающие вещества. Результаты исследований стула выявили низкий уровень натрия в кале и высокий осмолярный зазор, что подтверждает осмолярную диарею; вещества, снижающие стул, были положительными. На HD 9 была выполнена эзофагогастродуоденоскопия с биопсией; результаты были визуально нормальными с нормальными гистологическими данными. Образцы биопсии двенадцатиперстной кишки также были отправлены для оценки активности дисахаридазы, которая позже была признана нормальной.
На HD 9 пациент был переведен на смесь без углеводов с добавлением фруктозы. Благодаря этому режиму ей стало лучше, и уровень натрия нормализовался.
Почему и как мы выбрали безуглеводную смесь?
Dr Selvakumar:
Дефицит ферментов в случаях врожденного дефицита сахарозо-изомальтазы или врожденного дефицита лактазы или дефектного переносчика, такого как GGM, может вызывать мальабсорбцию углеводов у младенцев. Из-за происхождения ребенка амишей, нормальной гистологии двенадцатиперстной кишки и положительных веществ, снижающих стул, мы заподозрили GGM у этого ребенка.Поэтому мы начали использовать смесь без углеводов, что привело к исчезновению диареи. В эту схему была добавлена фруктоза, чтобы удовлетворить потребность в энергии, которую она переносила хорошо. Таким образом, был поставлен предположительный диагноз GGM.
Dr Rajbhandari:
После начала приема смеси, не содержащей углеводов, у пациента нормализовался уровень натрия, а также значительно уменьшилась диарея. Она наблюдалась в больнице еще 2 дня и была выписана из больницы на той же смеси (12 ккал / унция) с добавлением фруктозы (всего 20 ккал / унция).Пациентка продолжала хорошо себя чувствовать и хорошо соответствовала кривой роста. При контрольных визитах уровни электролитов и функция почек были в пределах нормы (Таблица 3).
ТАБЛИЦА 3Вес пациента, процентиль и питание при последующих визитах
Было отправлено генетическое тестирование, которое позже подтвердило диагноз. Анализ последовательности гена SLC5A1 выявил у нашего пациента гомозиготный вариант c.1673G> A (p. R558H). Этот вариант представлял собой однонуклеотидную замену гуанина на аденин в экзоне 14 гена SLC5A1, приводящую к замене кодона аргинина (CGT) на кодон гистидина (CAT) в положении аминокислоты 558 (стр.R558H). Об этом варианте ранее сообщалось у пациентов с GGM. 10
Окончательный диагноз и обсуждение
GGM — редкое аутосомно-рецессивное заболевание, вызванное дефектом в гене SLC5A1, кодирующем кишечный транспортер натрия / глюкозы SGLT1. 11 , 12 Этот дефект транспортера приводит к дефектному натрий-связанному транспорту глюкозы и галактозы через щеточную кайму кишечника, что приводит к нарушению всасывания глюкозы и галактозы.Со времени первого сообщения о GGM в 1962 году было описано> 40 мутаций. 12 , 13 Нет установленной распространенности, потому что в литературе есть лишь несколько зарегистрированных случаев. Эта редкость с возможной тяжелой клинической картиной при предъявлении делает это сложной задачей для врачей с точки зрения диагностики и лечения. Довольно большая когорта пациентов с GGM была зарегистрирована из групп амишей 10 и арабов 14 человек.
Клинические проявления обычно проявляются затяжной диареей, ведущей к обезвоживанию, метаболическому ацидозу, гипернатриемии и потере веса в течение первой недели жизни. Диарея обычно начинается на 2-3 день жизни после начала грудного вскармливания или кормления смесью. Хотя симптомы появляются в раннем возрасте, диагностика может быть отложена. Согласно исследованиям, средний возраст постановки диагноза составляет 4,5 месяца. Диарея при GGM является осмотической, вызванной накоплением неабсорбированной глюкозы и галактозы в просвете кишечника.Диарея улучшается после прекращения приема смесей, содержащих глюкозу, галактозу, сахарозу и лактозу, но возобновляется, когда эти сахара снова вводятся в организм. Диарея также может усугубиться при использовании раствора для пероральной регидратации, поскольку он содержит глюкозу.
Диагноз GGM может быть надежно установлен при исчезновении диареи после перехода на формулу без углеводов, такую как формула RCF (Abbott Nutrition, Колумбус, Огайо). Обогащение калорий может быть достигнуто путем добавления фруктозы, потому что всасывание фруктозы у этих детей является нормальным явлением.Водородный дыхательный тест также может использоваться для диагностики GGM. Пероральное введение глюкозы или галактозы (2 г / кг) приводит к повышению уровня водорода в выдыхаемом воздухе до> 20 ppm выше исходного уровня у пациентов с GGM. 15 Однако этот тест менее практичен для младенцев. Плоская кривая ответа глюкозы в сыворотке крови на пероральное введение глюкозы или галактозы также может использоваться для диагностики GGM. 16 Диагноз можно подтвердить молекулярным анализом гена SLC5A1.
Пациенты с GGM лечатся с ограничением глюкозы и галактозы на протяжении всей жизни с незначительным улучшением толерантности в более старшем возрасте. Калории должны поступать в основном в виде жиров, белков и фруктозы.
