Насморк у грудничка 5 месяцев чем лечить
Основные препараты, которые помогают лечить насморк у грудничка
Насморк у новорожденных не вызывает особой тревоги. Маленький организм привыкает к окружающему миру и среде. Часто именно в послеродовой период у ребенка в носу образуются влажные выделения — это нормально. Другое дело, когда сопли у ребенка мешают спать и нормально кушать. Что же делать в этой ситуации? Как и чем лечить насморк у грудничка?
Виды насморка
Наличия выделений из носа малыша имеют различные причины и последствия. Некоторые возникают просто как реакция на что-то, другие как результат жизнедеятельности болезнетворных организмов. По своему происхождению насморк бывает:
- Аллергический — появляется из-за попадания аллергенов. Они могут проникнуть в организм из окружающей среды, например, пыль или с молоком матери (пищевые аллергены).
- Физиологический — бывает сразу после родов, пока организм привыкает дышать и налаживается работа слизистой оболочки.
- Инфекционный — вызывают болезнетворные бактерии или вирусы.
- Вазомоторный — неправильное функционирование сосудов слизистой оболочки носа.
Чтобы точно определить какого вида у вашего малыша насморк, необходимо показать его педиатру и пройти обследование. Это поможет не только установить причину, из-за которой появились сопли у ребенка, но и пройти своевременную и правильную терапию.
Прозрачные
Прозрачные сопли у ребенка на первый взгляд практически безобидное явление и многие родители на них не обращают практически никакого внимания. Но если разобраться в этом симптоме, то можно увидеть выделить ряд довольно неприглядных причин появления таких соплей.
- Прозрачные сопли у грудничка могут появиться в первые недели после рождения. И причиной им могут быть проблемы при родах, неправильное пребывание в утробе матери или адаптация к окружающей среде. Практически всегда небольшое «похрюкивание» с малыми выделениями прозрачной жидкости лечится с помощью «Маримера», «Аква-Мариса» и прочих солёных капель. В данном случае происходит не лечение, а дополнительное увлажнение и промывание слизистой. Но усердствовать с такими препаратами не стоит. При неконтролируемых дозах, может развиться отит.
- Прозрачные сопли у ребенка во время прорезывания зубов встречается у каждого второго малыша. Они являются одним из нескольких признаков начала прорезывания очередной пары зубов, наряду с повышенной температурой, ацетоном, нервозным состоянием.
- Прозрачные сопли у ребёнка во время вирусных эпидемий обусловленыснижением местного иммунитета к 6 месячному возрасту. К этому времени молоко матери перестаёт играть решающую роль в рационе ребёнка.
 Из-за этого возникает недостаток антител в организме ребёнка, а как следствие повышается риск возникновения различных вирусных заболеваний, одним из симптомов которых может быть насморк.
Из-за этого возникает недостаток антител в организме ребёнка, а как следствие повышается риск возникновения различных вирусных заболеваний, одним из симптомов которых может быть насморк. - Аллергическая реакция на различные внешние раздражители: пищевые и вирусные. В таком случае прозрачные сопли у ребёнка лечатся при помощи противоаллергических препаратов, назначенных педиатром.
Не стоит думать, что лёгкий насморк и прозрачные сопли пройдут сами собой. Лечение необходимо в любом случае и оно должно быть назначено только специалистом.
Симптоматика и причины возникновения
Сильный ринит у малыша протекает тяжело. Новорожденный ребенок еще не способен при заложенном носе начинать дышать ртом, поэтому заложенность носа не дает ему нормально кушать и спать. Определить насморк можно по следующим признакам:
Определить насморк можно по следующим признакам:
- В носу образуется слизь. Часто она прозрачная, но иногда может быть мутного беловатого или желтоватого цвета.
- Температура тела повышается до 37 градусов и выше.
- Если сопли у ребенка, он не способен долго сосать соску бутылочки или грудь, часто останавливается.
- Дыхание неровное, младенец крутится и плачет.
- При наличии аллергического ринита, кроме появления соплей, краснеет кожа вокруг глаз. Малыш тянет ручки к зудящему месту и царапает его.
- Режим приема пищи и сна нарушается.
Лечить заложенность носа у грудничка нужно немедленно. Игнорирование проблемы неизбежно приведет к осложнениям.
Устранять насморк у младенца нужно из установления точной причины его появления. Согласно диагнозу, врач назначает лекарство. Ни в коем случае нельзя пробовать самостоятельно или по совету подруги применять лекарственные препараты. Ребенок до годика, который находится на грудном вскармливании, не может принимать таблетки, поэтому от простуды применяются лекарства в форме капель или сиропов.
От соплей существуют различные препараты с определенным действием, подразделяются они на следующие категории:
- увлажняющие;
- сосудосуживающие;
- антисептические;
- иммуномодуляторы;
- противовирусные;
- антибиотики.
Выбор подходящего средства для новорожденных от насморка зависит от причины возникновения насморка. А от правильного выбора — успех лечения. То, что можно вашему грудному ребенку определит педиатр. Здесь же вы можете узнать, чем у грудничка лечить сопли?
Насморк у ребенка 8 месяцев: виды, причины, варианты лечения
Каждый родитель мечтает, чтобы его малыш не болел, но практически все сталкиваются с проблемой – появлением насморка. Это весьма распространенное явление у ребенка на первом году жизни. Насморк у грудничка может возникнуть по разным причинам. Его симптомы всегда доставляют беспокойство родителям и дискомфорт малышу.
Это весьма распространенное явление у ребенка на первом году жизни. Насморк у грудничка может возникнуть по разным причинам. Его симптомы всегда доставляют беспокойство родителям и дискомфорт малышу.
Сопли появляются в результате воспалительного процесса слизистой носа. Усиленное образование жидкости приводит к заложенности носовых ходов, а результатом процесса становится затрудненное дыхание. В этот период пропадает активность, резко снижается аппетит. Заложенный нос не дает малышу полноценно высыпаться, он часто пробуждается и начинает капризничать.
Насморк у ребенка в 8 месяцев может быть вызван различными причинами:
- Воздействие аллергенов на организм грудничка;
- Механическое повреждение слизистой;
- Простуда;
- Период прорезывания зубов.
Если появились сопли у восьмимесячного ребенка, нужно обратиться за консультацией к врачу. Принцип терапии заключается в устранении причины, которая вызвала появление симптомов заболевания.
Насморк нуждается в лечении. Причин его появления может быть множество, и терапия назначается после установления катализатора к патологии.
Причин его появления может быть множество, и терапия назначается после установления катализатора к патологии.
Ринит у грудничка, который возникает в период прорезывания зубиков, лечить не нужно. В это время у малыша увеличивается выделение слюны и носоглоточной слизи, что является нормальным физиологическим процессом. Однако если ребенок плохо себя чувствует, лучше посетить педиатра для назначения симптоматической терапии.
Возникновение насморка при появлении зубов происходит в результате усиления кровообращения в воспаленных деснах. Учитывая взаимосвязь ротовой и носовой полости, кровообращение усиливается и в сосудах носика. Именно этот процесс вызывает увеличение вырабатываемой слизи. Обычно активность желез восстанавливается, и насморк прекращается сразу после прорезывания зубов.
Аллергическая реакция организма может вызвать у ребенка насморк. При этом у малыша в 8 месяцев происходит отхождение слизи из носовых ходов.
Аллергический насморк не поддается лечению медикаментами, которые применяются при простудных заболеваниях. Он продолжается до тех пор, пока не прекратится воздействие раздражителя на организм. При таких симптомах лечить именно ринит недальновидно. Он проходит сам при ограничении контакта с аллергеном. В сложных случаях может потребоваться антигистаминное лечение.
Он продолжается до тех пор, пока не прекратится воздействие раздражителя на организм. При таких симптомах лечить именно ринит недальновидно. Он проходит сам при ограничении контакта с аллергеном. В сложных случаях может потребоваться антигистаминное лечение.
Такой вид насморка возникает у грудничка при попадании инфекции в организм. В 8 месяцев у малыша очень слабо развит иммунитет. Поэтому он легко заражается бактериальными или вирусными заболеваниями.
Под воздействием различных микроорганизмов появляются не только сопли. Заболевание выражается повышением температуры, общим недомоганием, кашлем и нарушением носового дыхания. При этом назальные выделения густеют, цвет их бывает желтым, иногда с зеленоватым оттенком.
Лечить ребенка при таких симптомах самостоятельно не рекомендуется. Малыша должен осмотреть врач, чтобы назначить адекватную терапию.
Развитие насморка у малышей проходит в три этапа. Ранняя стадия характеризуется резким сужением сосудов. При этом возникает сухость в носу, иногда ощущается легкое жжение.
При этом возникает сухость в носу, иногда ощущается легкое жжение.
Вторая стадия обычно длится 2-3 дня. После сухости в носу кровеносные сосуды начинают расширяться. При этом слизистая отекает, появляются обильные назальные выделения. Если причиной заболевания является инфекция, сопли приобретают сероватый оттенок.
На третьей стадии постепенно наступает облегчение. Отечность слизистой спадает. Выделения образуются не так обильно, но становятся гуще.
При правильном лечении заболевание отступает через неделю, иногда может продлиться до 10 дней. Во избежание осложнений лечить насморк нужно до полного выздоровления.
Прежде, чем начинать лечить малыша в 8 месяцев от насморка, нужно определить причину появления болезни. Это может сделать только врач, поэтому получить его консультацию нужно в любом случае.
Для общего облегчения состояния ребенка необходимо регулярно очищать носовые ходы от слизи. Заложенность носика особенно беспокоит малыша в период кормления. Он не может сам высморкать сопли, поэтому очистить нос допустимо при помощи специального аспиратора или маленькой спринцовки.
Для этого нужно увлажнить слизистую препаратами, основой которых является морская вода или солевой раствор. Этот способ позволит разжижить выделения, после чего их легко извлечь. Для увлажнения можно использовать раствор морской соли (или приготовить его самостоятельно из пищевой соды, йода и поваренной соли).
Лечить насморк у ребенка в 8 месяцев при вирусных и бактериальных инфекциях нужно сосудосуживающими препаратами, применение которых предусмотрено для детей до года. При более тяжелой форме заболевания врач может порекомендовать терапию антибиотиками. В этом случае назначается полный курс обследования и терапии.
В этом случае назначается полный курс обследования и терапии.
Лечение ринита у крохи в 8 месяцев проводят иммуномодулирующими и противовирусными препаратами. К ним относятся «Деринат», «Гриппферон», «Интерферон». К препаратам, которые снимают воспаления в носовых ходах, относятся «Изофра», «Протаргол», «Сиалор».
Лечить насморк малышам до года можно только при помощи детских капель. Применять спреи в таком возрасте не рекомендуется.
Это лекарственное средство предусмотрено для лечения ринита у детей с первых месяцев жизни. «Протаргол» относится к антисептическим препаратам, основу которого составляет серебро. Он широко используется при воспалительных процессах слизистой носоглотки у детей и взрослых.
Ионы серебра, входящие в состав препарата, останавливают размножение инфекций. Перед применением препарата носовые ходы нужно промыть и очистить от слизи. Лекарство имеет короткий срок действия, поэтому необходимо применять только свежеприготовленные капли.
Лекарственное средство «Интерферон» широко применяется при лечении и профилактике вирусных заболеваний у детей с первого года жизни. Препарат выпускается в сухом виде, содержится в ампулах. Для использования средства нужно вскрыть ампулу и разбавить ее содержимое кипяченой водой согласно инструкции. В ней также указан способ применения и дозировка для детей восьми месяцев.
Если сопли вызваны аллергической реакцией, нужно срочно избавиться от воздействия триггеров. Для облегчения состояния грудничка могут быть назначены антигистаминные препараты.
Это капли «Фенистил», «Тафен», «Авамис», «Зиртек» и другие лекарственные средства, применение которых разрешено для деток на первом году жизни.
Многие родители предпочитают применять для лечения крох натуральные средства. Насморк восьмимесячному ребенку можно лечить соком цветка каланхоэ.
Для этого выдавливается сок и разбавляется водой 1:1. Смесью закапывают малышу носик (по одной капельке в каждый носовой ход утром и вечером).
По такому же принципу можно приготовить капли в нос на основе оливкового масла. Концентрированный сок каланхоэ разбавляется в пропорции 1:1 маслом и закапывается в нос ребенку.
Малышу нужно давать пить много жидкости. В возрасте 8 месяцев деткам уже дают фруктовое и овощное пюре. Блюда готовят из свежих продуктов – для ослабленного организма они очень полезны. Деткам необходим свежий воздух, поэтому нельзя забывать о проветривании помещения и влажной уборке.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник: https://allergology.ru/prostuda/nasmork-u-rebenka-8-mesyacev
Медикаментозные препараты
Современная фармакология может предложить огромное количество препаратов от насморка у младенцев. Чаще других используются следующие средства:
Чаще других используются следующие средства:
Рассмотрим препараты более детально.
Антисептический, противовоспалительный препарат. Применяется при насморке, инфекции верхних дыхательных путей, воспалении слизистой оболочки носовой полости. Помогает, когда густые сопли у грудничка. Активные компоненты — эфирные масла эвкалипта, сосны, мяты перечной.
Лечить насморк у ребенка Пиносолом можно путем закапывания несколько раз в день по капле или две. Из побочных проявлений, возможно жжение. Противопоказано лекарство малышам, моложе 6 месяцев.
Иммуностимулятор с антибактериальным и противовирусным действием. Восстанавливает функцию слизистой оболочки носа, способствует быстрому заживлению повреждений.
Активный компонент — натрия дезоксирибонуклеат. Применяется от ринита инфекционного происхождения. Так же в случаях, когда слизистая носа раздражена или повреждена. Лечит воспалительные процессы в носовой и ротовой полости.
Годовалому ребенку, чтобы вылечить ринит, необходимо закапать в каждую ноздрю несколько раз в день по 2 капельки. Разрешен для применения даже новорожденному. Закапывать можно по 1 капельке, при сложных формах заболевания по 2. Побочное действие может проявиться небольшим жжением. Противопоказано применение лекарства при индивидуальной негативной реакции детского организма на подобные препараты или составляющие этого.
Разрешен для применения даже новорожденному. Закапывать можно по 1 капельке, при сложных формах заболевания по 2. Побочное действие может проявиться небольшим жжением. Противопоказано применение лекарства при индивидуальной негативной реакции детского организма на подобные препараты или составляющие этого.
Эффективное средство для грудничков от насморка. Активный элемент — натрий хлор. Лекарство эффективно снимает отек, разжижает густые сопли, размягчает образовавшуюся сухую корочку. Используется при ринитах различной этиологии. После операций на носу. В комплексе с сосудорасширяющими препаратами Салин препятствует детскому организму привыкнуть к препаратам и усиливает их действие. Выпускается в форме спрея и капель.
Лечить сопли у грудного ребенка лучше Салином в каплях. Закапывание нужно производить несколько раз в день по 1 или 2 капли, в зависимости от тяжести течения заболевания.
Сведения о побочных действиях данного средства от насморка для грудных детей отсутствуют. Противопоказан Салин при тяжелых патологиях, таких как гипокалиемия, отеки легких или мозга, почечная или сердечная недостаточность.
Противопоказан Салин при тяжелых патологиях, таких как гипокалиемия, отеки легких или мозга, почечная или сердечная недостаточность.
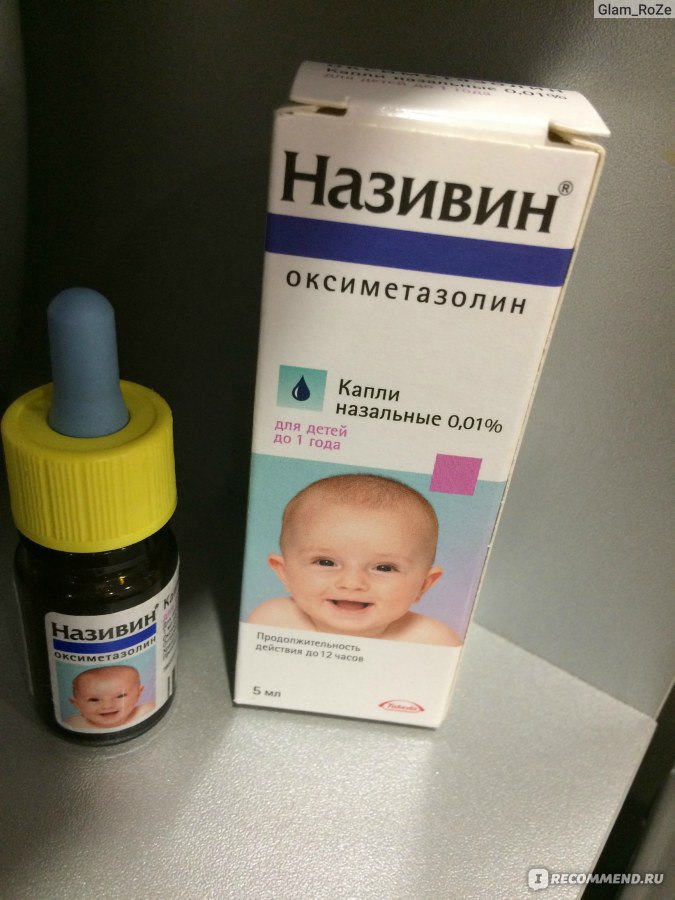
Сосудосуживающее средство. Основной компонент — оксиметазолин. Снимает отек как слизистой оболочки носа, так и придаточных пазух. Благодаря чему облегчается дыхание.
Организм у грудничков не привыкает к препарату. Он не накапливается в крови. Используется при синуситах, ринитах, воспалении среднего уха и евстахиевой трубы. Так же различных заболеваниях, что приводят к затрудненному дыханию.
Вылечить насморк у грудничка можно, закапывая лекарство 2 или 3 раза в день по 1 капле в каждую носовую полость. Преодолеть заложенность носа поможет не только закапывание, но и нанесение препарата на вату, и периодическое смазывание слизистой оболочки носа.
Побочные проявления лекарства выражаются в чрезмерной сухости в носу и жжение. При длительном приеме возможны более серьезные последствия. Например, тахикардия, тошнота, головная боль. Противопоказано применять Називин при:
Противопоказано применять Називин при:
- атрофическом рините;
- закрытоугольной глаукоме;
- аллергической реакции.
Когда приобретаете Називин грудничку, смотрите на процентовку. Берите раствор не больше 0,01%. Закапывайте строго по рекомендации врача.
Аквалор беби
Увлажняющий и восстанавливающий нормальное функционирование слизистой оболочки носа, препарат. Оказывает легкое противомикробное действие. Активный элемент — морская вода, обогащенная необходимыми микроэлементами. Мягко действует на полость носа, благодаря отсутствию в составе синтетических консервантов.
Лечим насморк у ребенка до года: самые эффективные средства
Воспаление слизистой носа, сопровождающееся заложенностью, затрудненным дыханием, чиханием, называется насморком. Это простое и безопасное (ошибочное мнение многих) заболевание может быть обособленным, а может сопутствовать другим патологиям. Лечение насморка должно проходить грамотно, тем более у детей грудничкового возраста, поскольку существует риск развития серьезных осложнений.
Какие детские капли от насморка являются самыми эффективными, можно узнать из данной статьи.
Виды насморка
Насморк — часто диагностируемое воспаление слизистой носа у детей. Им болеют и подростки, и дети школьного возраста, и новорожденные\груднички. В медицине принято различать следующие виды насморка:
- Инфекционный. Возникает на фоне гриппа, кори, острой респираторно-вирусной инфекции.
- Катаральный (хронический). Протекает длительное время, характеризуется заложенностью носа, которая беспокоит детей и днем, и ночью.
- Аллергический. Все признаки насморка появляются периодически и связаны, чаще всего, с сезонами года — например, весной цветут травы, летом летит тополиный пух, а осенью расцветает амброзия.
- Вазомоторный. Диагностируется у детей с ослабленным иммунитетом, для которых даже небольшой сквозняк при условии наличия теплой одежды грозит перерасти в насморк.
Как правильно использовать сок алоэ от насморка детям до года, можно узнать из содержания данной статьи.
В случае острого ринита (насморка) могут диагностироваться три стадии ринита:
- сухая;
- влажная;
- гнойная.
Насморк у грудничков — особенности течения
Если насморк длится более 2 недель, то необходимо обратиться за консультацией к педиатру — возможно, физиологический насморк перерос в инфекционный.
Для новорожденных характерно развитие физиологического насморка — состояние, которое связано с адаптацией слизистой носа к окружающему миру и самостоятельному дыханию. В утробе матери дыхание через рот и нос ребенком не осуществлялось — кислород поступал через кровь по пуповине. После рождения организм должен привыкнуть/приспособиться (пройти период адаптации) к новым условиям жизни и слизистая оболочка носа просто «высчитывает» нужное количество слизи, которое должно вырабатываться. Именно в этот период у грудничка может наблюдаться заложенность носа, присутствие слизи.
Какие капли от насморка и заложенности носа лучшие, можно узнать из статьи.
При физиологическом насморке ребенок не испытывает дискомфорта и ведет себя абсолютно спокойно, поэтому повышение температуры, капризы и нарушение сна нельзя связывать с этим состоянием.
Симптомы насморка
Для каждой стадии острого ринита (насморка) имеются симптомы:
- в начале заболевания (сухая стадия) — в носовых ходах сухость, пациент испытывает неприятные ощущения («свербит»), присутствует частое чихание, развивается головная боль неинтенсивного характера;
- влажная стадия — в носовых ходах начинают скапливаться слизь светлого цвета, слизистая значительно отекает и присутствует полная заложенность носа;
- гнойная — выделения из носа приобретают желто-зеленый оттенок, тянущуюся и вязкую структуру.
На любой стадии острого ринита к вышеописанным симптомам добавляется головная боль, общая слабость, дети капризничают и требуют повышенного внимания со стороны взрослых.
Острый ринит отлично поддается лечению, а в некоторых случаях и вовсе проходит без вмешательства врачей и применения лекарственных препаратов. Если насморк длится более 3-х недель, то риск перехода заболевания в хроническую стадию повышается в разы.
Что делать, когда отекает нос без насморка и как бороться с данной проблемой, какими лекарствами и методами, указано в статье.
Диагностические мероприятия
Насморк у детей до года диагностируется педиатром уже при осмотре носовых ходов — отмечается гиперемия (покраснение) слизистой, ее отечность и наличие слизи. В некоторых случаях могут применяться инструментальные методы обследования ребенка, а для консультации приглашаться более узкие специалисты — например, аллерголог, инфекционист.
Врач должен дифференцировать обычный насморк от инфекционных заболеваний, при которых симптомы могут быть схожими — например, дифтерии, кори.
У ребёнка насморк и чихание, но нет температуры, что с этим делать и как помочь ребёнку поможет понять статья.
Лечение насморка у детей до года
Особенность насморка у детей до года — проблема в его лечении. Дело в том, что малыш не в состоянии сморкаться и выход слизи затруднен — она скапливается в носовых ходах, что может привести к быстрому развитию хронической формы ринита. Родители могут помочь ребенку следующими процедурами:
Дело в том, что малыш не в состоянии сморкаться и выход слизи затруднен — она скапливается в носовых ходах, что может привести к быстрому развитию хронической формы ринита. Родители могут помочь ребенку следующими процедурами:
- обеспечить в комнате ребенка нужную влажность — можно использовать специальные увлажнители или расставить емкости с водой, развесить мокрую ветошь по батареям;
- регулярно очищать нос от слизи с помощью ватных жгутиков в возрасте до 9 месяцев или аспиратора для детей более старшего возраста.
Многие родители закапывают в носовые ходы грудное молоко матери, поскольку считается, что оно обладает антибактериальными свойствами — это ошибка! Гораздо эффективнее применять для закапывания слабый солевой раствор (5 гр соли на полстакана воды).
Какое недорогое средство от насморка для детей используются чаще всего, можно узнать из статьи.
Лечение насморка у детей в возрасте 1-12 месяцев может длиться и 3, и 4 дня, но чаще всего родители отмечают окончательное выздоровление через неделю после начала процедур.
Медикаментозное лечение
Если насморк имеется у грудного ребенка, то лечение должно быть исключительно безопасным — ни в коем случае нельзя использовать для снятия симптомов капли и аэрозоли/спреи, которые рекомендованы для детей старшего возраста!
Для малышей в возрасте от 3 месяцев можно использовать капли Називин — они оказывают сосудосуживающее действие. Если малышу уже исполнилось 5 месяцев, то можно разжижать скопившуюся слизь в носовых ходах физиологическим раствором хлорида натрия и затем проводить процедуру отсасывания жидкости (аспирация). К лучшим средствам для лечения в возрасте от 5-6 месяцев можно отнести Отривин, Ксилен и Виброцил. В период от 7 месяцев и старше можно смело капать Интерферон — он оказывает не только лечебное, но и профилактическое действие. Возможен и прием согласованных с врачом гомеопатических средств.
Что делать, когда после насморка пропало обоняние, поможет разобраться информация из статьи.
Какое средство от насморка лучше для ребенка — решает врач!
Народные методы
Официальная медицина вполне одобряет использование народных методов при лечении насморка у детей до года. К наиболее эффективным средствам относятся:
К наиболее эффективным средствам относятся:
- промывание носовых ходов солевым раствором;
- закапывание по 1 капле несколько раз в день сока алоэ/каланхоэ;
- ингаляции с отварами лекарственных трав (шалфей, ромашка аптечная, чабрец).
Народные методы можно использовать при лечении насморка у детей с 8-месячного возраста и не раньше! А ингаляции — с 10-месячного.
Что делать, когда в горле боль при глотании, но при этом нет температуры, можно узнать прочитав статью.
Чем опасен насморк у детей до года
Многие родители ошибочно полагают, что насморк (ринит) не представляет опасности для ребенка и вообще проходит «сам по себе». А вот статистика утверждает обратное:
- невылеченный острый ринит быстро переходит в хроническую стадию, которая тяжело поддается лечению и постоянно рецидивирует;
- в 7-месячном возрасте насморк может перерасти в гнойный синусит;
- в 9-12 месячном возрасте повышается риск развития гайморита.
Как вылечить насморк при грудном вскармливании у мамы, поможет узнать содержание статьи.
Кроме этого, продолжительный насморк приводит к нарушению сна у ребенка, его капризам и раздражительности. Из-за того, что малыш не может полноценно дышать носом нарушается и режим грудного кормления (или искусственного) — ребенок не съедает нужное количество молока/смеси, теряет в весе, появляются признаки нарушений в работе системы пищеварения.
Какие антибиотики при кашле и насморке самые лучшие и быстро помогают, можно понять прочитав статью.
Видео
Посмотрите видео о трех способах качественно очистить носик грудничка:
Насморк у детей до года — заболевание, которое вполне может лечиться в домашних условиях. К педиатрам следует обращаться в случае повышения температуры, кашля или других симптомов инфекционного заболевания.
ProLor.ru>
Народные средства
Насморк у ребенка до года не поддается лечению народными методами. Связано это с тем, что может возникнуть аллергия на натуральные компоненты или ненароком можно обжечь слизистую соком чеснока или лука. Тем не менее, есть средства, которые можно использовать, чтобы быстрее вылечить сопли. Их не так уж много:
- Физический раствор. В 100 мл чистой воды растворите половинку чайной ложечки соли. Для приготовления состава желательно использовать морскую соль, но, в крайнем случае, подойдет и обычная поваренная. Применяйте в теплом виде. Закапывайте пипеткой на протяжении дня по 1 капле, лучше каждые 50-60 минут. Чтобы быстрее прошли сопли у ребенка, добавьте пару капель сока столовой свеклы.
- Облепиховое масло. Приобрести его можно в аптеке или в магазине. Сопли у ребенка исчезнут, если смазывать маслом носовые пазухи 4-5 раз в день.
Чем у грудничка лечить насморк найти не сложно. Важно знать причину возникновения данного дискомфорта и правильно применять препараты. Строго придерживаться рекомендаций врача, дабы избежать серьезных последствий.
С кашлем
Не стоит откладывать на долго лечение, когда кашель и сопли у ребёнка только появились. Эти два симптома самостоятельно не исчезнут. Только усердная забота и лечение родителей, помогут ребёнку избавиться от этих надоедливых симптомов. Они свидетельствуют о наличии у ребёнка простудного заболевания. Значит следует приступить к его лечению и не дать возможностей вирусу распространиться в организме.
При отсутствии температуры и не запущенности кашля и насморка, можно попробовать лечение ингаляциями. В таком случае можно делать как масляные с маслами можжевельника, лимона, пихты, ели, лимона, эвкалипта, так и заваривать лекарственные травы – эвкалипт, ель. Дыхательные пути после ингаляций успокоятся и обезоразятся. Начнётся обильное выделение слизи, как из носа, так и из горла. Отличный эффект даёт и пропаривание ног с небольшим добавлением горчичного порошка. Редька с мёдом позволит сделать кашель ребёнка продуктивным и не вызовет раздражения слизистых путей. Носик ребёнка промывают по 3-5 раз в день солевыми растворами.
В случае, когда кашель и сопли у ребёнка сопровождаются даже незначительным увеличением температуры, обращение к врачу обязательно. Домашнее самолечение может только усугубить ситуацию.
Кашель и насморк – это обычное дело. Ничего особенного в них нет. При правильном лечении насморк проходит через неделю, а кашель — за две, хотя бывают исключения, когда и кашель проходит за неделю. Всё что затягивается надолго, то есть продолжается две недели и больше, принято считать осложнением или хроническим течением болезни. Осложнения бывают тогда, когда болезнь переносится на ногах или, когда лечение было неправильным.
- Насморк и кашель без температуры у ребенка
Симптомы насморка
Малышу в пять месяцев лечить насморк очень сложно, поскольку он еще не научился дыханию ртом, его носовые пути узенькие, а воспаленная слизистая оболочка носа мешает полноценно дышать. Если у малыша заложен носик – он вредничает, мало спит, отказывается кушать. Вначале насморк сопровождают сильные водянистого характера выделения из носа, повышается температура, все это может затянуться на две недели. Также при насморке может появиться припухлость и покраснения у крыльев носа и над губой.
Главный симптом насморка – сопли. Кроме них, вы заметите следующие признаки:
- сильные выделения из носика водянистого характера;
- слабость, температура свыше 37;
- отказ от груди или питания, частые остановки во время грудного вскармливания;
- нарушение дыхания и одышка;
- при аллергическом рините выделения водянистого характера могут сопровождаться чиханием, чесанием носа, покраснениями глаз;
- ребенок постоянно тянется к носику, постоянно трет его;
- ребенок перестает следовать своему привычному режиму дня (сон и кормление)
Причина насморка:
- Физиологическая: только для деток до двух с половиной месяцев насморк является нормальным процессом в организме.
- Инфекционная либо вирусная: то есть возбудителем болезни могли быть бактерии или вирусы. Тогда сопли выступают в качестве иммунной реакции организма на возбудитель.
- Аллергическая. Ринит могли вызвать всякого рода аллергены – пыль, продукты, растения, бытовая химия. Тогда вместе с насморком у ребенка будут слезиться глаза.
- Вазоматорная. Насморк мог появиться в связи с возникшими проблемами сосудов слизистых покровов носа. Но это встречается редко.
Если малыш в 5 месяцев болеет впервые, ему непременно нужна консультация педиатра. У него повышена температура – лучше вызовите доктора на дом. При отсутствии температуры сходите с ребенком на прием в поликлинику.
Лечение насморка ребёнку в 8 месяцев
Последнее обновление статьи: 09.05.2019
Насморк для грудного ребенка, это целое стихийное бедствие. Ведь заложенность маленького носика, доставляет ему огромный дискомфорт. Затрудняется прием пищи, так как малышу тяжело сосать грудь или бутылочку.
Нарушается сон, из-за невозможности нормально дышать. Большая вероятность, что при насморке грудничок испытывает головную боль, о чем не может поведать родителям. В результате он капризничает, плачет, отказывается от еды и не спит по ночам.
Чем доставляет огромное беспокойство своим родным и близким.
Функции слизистой оболочки носа, очищение, увлажнение и подогрев вдыхаемого воздуха.
Если малыш простудился или подхватил вирус, слизистая реагирует на это отеком, при этом воздух, который он вдыхает, подогревается еще сильнее.
Вместе с тем увеличивается и количество выделяемой слизи и содержащихся в ней лейкоцитов, а значит, начинается противовирусная борьба. Поэтому насморк, смело можно назвать защитной реакцией организма.
Причин, заработать такое заболевание, как ринит, у маленького человечка предостаточно. Это может быть переохлаждение и вирусная инфекция, аллергия, у новорожденных нередко встречается физиологический насморк.
Естественно, как только вы заметили выделения из носика, либо затрудненное дыхание у вашего ребенка, вам необходимо обратиться к педиатру, чтобы он установил причину появления ринита и объяснил как его лечить.
Заполучить насморк, малыш может в любом возрасте, но лечение грудничка и ребенка постарше несколько отличается. Как, например, лечить ринит у малыша восьми месяцев от роду, уже не младенца, но еще и не перешагнувшего годовой рубеж?
Причины появления ринита
Итак, ваш ребенок засопливил, не стоит сразу впадать в панику и бежать в аптеку за огромным количеством флакончиков и пузырьков. Сначала необходимо выявить причину появления ринита у малыша.
Физиологический насморк, вряд ли одолеет восьмимесячного кроху, слизистая носа у него уже созрела. Нельзя исключать аллергической природы возникновения ринита, особенно если кто-нибудь из родителей страдает этим недугом. В этом случае, родителям необходимо удалить предполагаемую причину аллергии из жизни малыша.
Переохлаждение или инфекция, наиболее распространенные причины появления насморка. В следующих главах рассмотрим медикаментозные препараты для лечения носовых выделений.
Основные правила ухода за больным ребенком
Первое правило при уходе за заболевшим малышом, это содержать слизистую оболочку его носа в увлажненном состоянии, то есть не дать ей пересыхать. Что же для этого необходимо?
- Поддерживать уровень влажности в комнате крохи на уровне 50-70%. Добиться нужного уровня возможно несколькими способами: самый простой и дорогой, это приобрести увлажнитель воздуха, а если хотите сэкономить, то просто расположите в нескольких местах открытые емкости, наполненные водой, или положите мокрое полотенце или простынь на горячую батарею.
- Температура воздуха в помещении не должна быть слишком высокой, ее максимальные значения не должны превышать 21-22 градусов.
- Как можно больше поите малыша теплым питьем, это поможет отхождению слизи из носика. Деток на грудном вскармливании, необходимо чаще прикладывать к груди.
- Для облегчения носового дыхания, необходимо периодически чистить носовые проходы, удаляя из них слизь. Подробнее эта процедура, будет описана ниже.
- Приподнять изголовье кровати малыша, положив под матрас специальную подушку или сложенное одеяло. В таком положении маленький носик не будет сильно заложен и кроха сможет нормально дышать в течение всей ночи.
Как правильно промывать нос восьмимесячному малышу
Применять какие-либо медикаментозные препараты, для лечения насморка у грудничков разрешается только после консультации педиатра. Врач определит причину возникновения болезни и назначит максимально безопасные лекарства.
Самые подходящие средства для младенцев, это препараты для промывания и увлажнения слизистой носа. Такие как Аквамарис, Маример, Мореназал и другие. Все эти средства приготовлены на основе морской воды и отличаются друг от друга только ценой. Они используются для увлажнения и перед удалением из носика, скопившейся мокроты, для ее разжижения. Для проведения процедуры вам понадобится:
- Средство для промывания: аптечные капли или собственноручно приготовленный раствор поваренной соли (на 1 литр воды, 1 ст. ложка соли.)
- Назальный аспиратор (соплеотсос) или маленькая спринцовка с мягким наконечником.
- Ватные палочки с ограничителем или ватные жгутики, скатанные из ваты.
Так как ребенок в возрасте восьми месяцев уже уверенно сидит, то процедуру необходимо проводить в вертикальном положении.
- Закапать по 2-3 капли соляного раствора в каждую ноздрю, подождать 2-3 минуты пока капли подействуют, и слизь станем менее густой.
- Ввести наконечник аспиратора или груши в нос и удалить слизь.
- Если мокроты в носу немного, и она не доставляет малышу особого беспокойства, можно ограничиться применением ватных палочек или жгутиков, предварительно смочив их в солевом или масляном растворе. И введя в каждую ноздрю, повернуть по часовой стрелке несколько раз.
После процедуры закапать противовирусный препарат, по одной капле в каждый носовой проход.
Выбираем правильные капли в нос
Сосудосуживающие капли для маленьких детей рекомендуется применять только по назначению врача. Во-первых, они сильно пересушивают слизистую оболочку. Во-вторых, вызывают быстрое привыкание. Поэтому использовать их нужно в самых необходимых случаях, лучше на ночь, когда нос малютки заложен и будет мешать протеканию полноценного сна.
Но, закапывать препарат необходимо после предварительных процедур по удалению мокроты. Такие средства снимают отек с маленького носа и облегчают дыхание. Обычно, для грудничков, педиатры выписывают такие медикаментозные препараты, как Виброцил, Називин или Отривин.
На упаковке должна стоять пометка о возрастных ограничениях, выбирать капли необходимо в соответствии с возрастом ребенка.
Длительность применения сосудосуживающих капель, не должна превышать 3-5 дней, во избежание привыкания.
При бактериальной природе ринита, медики добавляют для лечения заболевания, антибактериальные противовоспалительные препараты с антибиотиками: Изофра, Биопарокс или сложные капли на основе фурацилина, которые готовят в аптеке. А при инфекционных заболеваниях – Грипферон, Интерферон.
Для повышения иммунитета больному ребенку, или как профилактическое средство, подойдет иммуномодулирующий препарат Деринат.
Противомикробные капли на основе серебра – Протаргол или его аналог, Сиалор. Они хорошо справляются с поставленной задачей, но их длительное применение для грудничков не рекомендовано, так как способно вызывать пигментацию кожи, из-за способности серебра накапливаться в организме.
Чтобы вылечить аллергический насморк, описанные выше препараты не подойдут. В случае аллергии, важно избавить малыша от контакта с раздражителем. А для облегчения симптомов, врач может назначить антигистаминный препарат.
При лечении насморка любыми средствами, важно соблюдать предписания врача, использовать препараты соответствующие возрасту и не превышать дозировку.
Народные средства для лечения ринита
Когда ребенок достиг возраста восьми месяцев, к традиционному лечению соплей, можно добавить средства народной медицины. Конечно, они не способны заменить медикаментозное лечение, но отлично подойдут, как дополнительная терапия.
- Самым простым средством, является закапывание в нос грудного молока, но такое лечение возможно, только при простуде. При рините, вызванном бактериями, молоко только усугубит ситуацию, так как является отличной питательной средой для микроорганизмов.
- Для детишек, не достигших годового рубежа, хорошим средством станет свекольный или морковный сок.
- Паровые ингаляции с использование специального ингалятора или аромолампы, наполненные водой с добавлением нескольких капель масел эвкалипта или чайного дерева, отвара ромашки и других трав.
При любых видах насморка, заниматься самолечением не стоит, самый верный способ вылечить недуг как можно быстрее, это обратиться к врачу.
Источник: https://rebenokrazvit.ru/rebenok-do-goda/bolezni/lechenie-nasmorka-rebyonku-v-8-mesyacev.html
Как справиться с насморком
Груднички не умеют в случае затруднения дыхания носом перейти на дыхание ртом.
Отнеситесь к насморку у ребенка серьезно.
Для начала нужно вылечить и очистить носик от соплей и выделений. Малыш в пять месяцев сам не высморкается. Мама должна очищать и лечить ему носик с помощью аспиратора — приспособления для высасывания выделений из носа, которое есть в аптеках на детских полках. Им пользоваться легко. Если такого приспособления нет, можно использовать спринцовку с мягким наконечником.
Носик спринцовки нужно прокипятить, остудить, выпустить воздух, ввести в носовое отверстие, отпустить.Тогда все сопельки окажутся внутри спринцовки.
Очищать носик можно дополнительно специальными ватными палочками. Но нельзя брать обычные, для взрослых с твердым основанием, такой палочкой можно только повредить носик малыша. Если выделений совсем немного – скрутите жгутик из ватного диска и немного прокрутите его в носике. Главное, не засовывайте жгутик слишком глубоко, проворачивайте у входа в носовое отверстие.
Базовые рекомендации по лечению ринита у пятимесячного ребенка
Прогулки и купание.
Когда насморк сопровождает повышенная температура – следует отказаться от прогулок на улице. Особенно когда там холодно и ветер. Не стоит в таком случае также купать малыша. Когда температура нормализуется – возможны прогулки в хорошую погоду без ветра. Через четыре дня после заметного улучшения самочувствия ребенка можно купать.
Когда ребенок не хочет есть — вам нужно сделать все возможное, чтобы освободить ему дыхание. Не ленитесь лечить малыша в пять месяцев, очистите ему носик, закапывайте выписанные доктором капли. Когда болеет, грудной ребенок должен есть минимум третью часть своей привычной порции молока. Если не хочет сосать грудь — попробуйте кормить грудным молоком из ложечки, шприца. Кормить ребенка все равно нужно, чтобы не допустить обезвоживания.
Увлажнение воздуха и проветривание. Регулярно делайте проветривание помещения, пользуйтесь увлажнителем воздуха, каждый день делайте влажную уборку. Если нет увлажнителя — развешивайте везде влажные полотенца, пеленки, ставьте банки с водой на батарею. Вылечить ребенка тяжелее, если воздух в доме будет сухим и загрязненным. Если появляется температура у грудничка, рекомендуют сбивать выше 38.
Лечение медикаментозными средствами
Если у ребенка нет температуры, лечить насморк можно только закапыванием носика. Малышам в пять месяцев не подходят спреи, только капли. Каким препаратом лечить должен решить врач, учитывая причину насморка — вирус или аллергию. Он прописывает нужную дозировку и курс лечения.
Лечение насморка ребёнку в 8 месяцев
Насморк у грудничка ― советы Комаровского
Самые быстрые методы лечения насморка детям
Что делать с насморком у 5 месячного ребенка
Насморк у 5 месячного ребенка — достаточно распространенное заболевание. Ринит у младенцев, как и у взрослых, — не очень уж и безобидное явление, ведь часто развиваются и осложнения (отит, синусит). А если присоединяется и бактериальная инфекция, то простой насморк может затянуться надолго. У младенцев ринит опасен еще и тем, что может нарушить жизненно важные функции маленького организма: если носик постоянно забит слизью, у малыша нарушается сон, он теряет аппетит и обоняние, становится плаксивым, беспокойным, раздражительным, часто капризничает. Кроме того, обычный насморк у пятимесячного ребенка может доставить немало хлопот.
Сущность проблемы
Заболевания верхних дыхательных путей занимают одно из первых мест среди прочих «детских» болезней. У детей очень восприимчивыми к различным патологиям обычно становятся уши, горло и нос. У новорожденных и малышей, находящихся на грудном вскармливании, материнское молоко формирует значительный и стойкий иммунитет, который помогает еще не окрепшему организму противостоять бактериям и вирусам, но ребенок может заболеть после непосредственного контакта с носителем вируса, особенно если общение было достаточно тесным. Особенно восприимчивыми к таким явлениям малыши становятся в осеннее-зимний период, так как вдыхаемый малышами воздух недостаточно согревается и очищается.
Грудные дети очень предрасположены к частым патологиям верхних дыхательных путей и поражениям слизистой оболочки носа, потому что хрящевая часть у них пока еще отсутствует, а сами носовые ходы достаточно узкие. Слизистые очень нежные, ранимые и поэтому во время насморка отекают достаточно сильно, особенно в 1-2 сутки. Именно отек вызывает появление соплей и заложенности носа и осложняется тем, что малыш не может самостоятельно высморкаться. Скопившаяся в носу слизь густеет и становится оптимальной средой для развития болезнетворных микроорганизмов, в результате чего может возникнуть патологическое поражение глотки — фарингит. Поэтому насморк у ребенка 5 месяцев может указывать на общее заболевание, которое более серьезное и требует медицинского наблюдения.
Насморк у грудничка в 5 месяцев
Обычно педиатры выделяют 3 стадии развития ринита, последовательно сменяющие друг друга: в первую очередь младенец испытывает дискомфорт в носу, у него появляется сухость и отек слизистой, потом возникают выделения — сопли. Появление обильных выделений становится самым сложным периодом как для мамы, так и для малыша — ребенок становится капризным и беспокойным, все время плачет и отказывается от еды. Вследствие невозможности ребенком сосать грудь он теряет в весе.
Третья стадия развития насморка характеризуется уменьшением отечности, более густыми и скудными выделениями, могут появиться достаточно болезненные корочки в носу, которые доставляют малышу больше дискомфорта. При насморке взрослый человек легко решает проблему — начинает дышать ртом, но малышам это сделать затруднительно, так как они попросту не умеют этого делать, да и вынуждены часто сосать грудь или бутылочку.
Прежде чем лечить насморк у ребенка, надо выяснить его причину. Ринит у новорожденных и малышей постарше может возникать не только при простуде. Он зачастую может быть одним из симптомов различных заболеваний. Мамы должны всегда помнить о том, что ринит бывает аллергический и инфекционный. У малышей его может вызвать и попадание инородного предмета в нос, но более 90% случаев возникновения ринита имеют вирусную природу. Педиатры выделяют еще один вид насморка — физиологический, который встречается у младенцев до 5-6 месяцев, возникающий в результате несовершенной системы дыхания малыша и выражается в небольших выделениях из носа, при этом нет ухудшения общего состояния ребенка и повышения температуры. Именно этот вид насморка не требует специфического лечения, а только соблюдения общей гигиены младенца.
Сопли у малыша от рождения до 6 месяцев
Насморк у 3 месячного ребенка требует правильного лечения. Ведь в отличие от физиологического он может быть вирусным или бактериальным. И осмотр доктора должен стать обязательным. Учтя возраст малыша, он подберет препараты, которыми можно вылечить вирусный насморк у ребенка – противовирусное, или бактериальный – антибиотик. При насморке малышам могут назначаться капли сосудосуживающие и физиологические растворы (на основе соли), которыми следует промывать и закапывать носик.
Появление соплей у детей 3 месяцев кроме капель и растворов предусматривает и использование вспомогательных средств. В этом возрасте облегчит процесс очистки носа от слизи груша или аспиратор (может быть механическим, вакуумным или электрическим).
Лечить насморк у 3–4 месячного младенца следует начинать с промывания носа. Для этого подойдет физиологический раствор, который можно приобрести в аптеке или приготовить самостоятельно, зная правильный рецепт. Рецепт солевого раствора – 1 литр кипяченой воды и 1 чайная ложка морской соли (без горки). Закапывается раствор перед каждой чисткой носа по 2 капли в каждую ноздрю.
После закапывания в нос детям солевого раствора, его нужно очистить от слизи, корочек (спринцовка, аспиратор, жгутики) и закапать каплями. Лечить насморк у 4 месячного младенца можно детским Називином или другими препаратами на основе оксиметазолина.
С помощью таких препаратов от насморка для детей до года, удастся снять отечность носа, уменьшить появление слизи, которая доставляет дискомфорт, мешает крохе дышать, особенно ночью. Насморк в 4 месяца лечится 0,01% Називином.
Зная как лечить насморк у ребенка 3 месяца, следует понимать, какова схема лечения этого же недуга у 5 месячного ребенка. В качестве примера можно рассмотреть Отривин Бэби. Это специальная система, предусматривающая использование аспиратора со специальными насадками и раствора. Что касается медикаментозного лечения, то у ребенка 5 месяцев оно может быть представлено сосудосуживающими каплями – Виброцил, Отривин.
Если у ребенка 4–5 месяцев простуда, заложенность носа, то его должен осмотреть доктор, который и назначит те или иные капли. При необходимости нужно будет пройти некоторые анализы.
Важно! Нельзя использовать для закапывания носа крохи грудное молоко. Миф о том, что оно обладает антибактериальным свойством, давно развеян. Его проникновение в нос малыша, в котором скапливается слизь, может привести к размножению новых бактерий. Они способны усугубить состояние малыша, и вместо ожидаемого выздоровления привести к осложнениям.
Принципы лечения
Как вылечить насморк у ребенка? Этот вопрос в тревоге задают мамы, столкнувшись с ринитом у малыша. Ответ один — при лечении насморка у грудничка 5 месяцев недопустимо применение лекарственных средств и препаратов, рекомендуемых и используемых для взрослых. Также необходимо установить природу возникшего ринита — различные формы насморка имеют несколько специфическое лечение. Все же к лечению насморка у малышей выставляется только одно требование — предотвращение развития осложнений с использованием минимального и оптимального количества медикаментозных средств и лекарственных препаратов.
Что делать если у малыша сопли
Сопли у грудничка должны послужить причиной обращения к доктору, который сможет распознать заболевание на ранней стадии, и объяснить родителям, как вылечить его. Многих из них интересует вопрос относительно того, за сколько проходит насморк. Если начать своевременно лечить начинающийся насморк у ребенка, то избавиться от него можно уже спустя 8 дней. За это время слизистая носа восстановится, уйдет отечность, дыхание облегчится.
Зная, сколько могут продлиться сопли у крохи, родители должны понимать, что кроме лечения насморка у ребенка 1 года жизни, очень важно соблюдать некоторые рекомендации по уходу за ним на период лечения:
- Контролировать температуру и влажность в комнате. Большинство родителей, обнаружив у малыша заложенный нос, начинают кутать младенца, закрывать окна, препятствуя хоть какому-то проникновению свежего воздуха. Все это может еще больше усугубить имеющийся симптом – слизистая носа пересохнет еще больше. В связи с этим в комнате следует регулярно увлажнять воздух – проводить влажную уборку, включать увлажнитель, или расставлять емкости с водой.
При этом температура не должна превышать 18 градусов. - Для лечения насморка у детей первого года жизни не используются таблетки, они не могут самостоятельно высморкаться, и это основная проблема. Поэтому лечение насморка у детей до года – это в большей мере очистка носика и его закапывание. Ведь слизь мешает им дышать носом, а ртом они еще не умеют. Поэтому если появился насморк у ребенка 6 месяцев, для удаления слизи нужно чистить носик. Для этого можно использовать аспиратор, грушу. При насморке у ребенка в 1 месяц оптимально подойдет жгутик из ваты, с помощью которого процедура будет проведена бережно.
Корь у ребенка — «Детская инфекционная больница №3»
Корь — это инфекционное заболевание. Младенцы в возрасте до 3 месяцев корью не болеют, если мать болела корью или получила своевременно прививки против этой инфекции.
Вирус легко передается в закрытых помещениях, в том числе по вентиляции. Восприимчивость непривитых людей к вирусу кори очень высокая, почти 100%. В основном вирусом поражаются слизистая оболочка носа, кишечника и желудка, а также нервные клетки.
После заражения скрытый период болезни длится от 8 дней до 3 недель. Предвестниками кори являются слабость, общее недомогание. У ребенка повышается температура тела, появляются признаки ОРЗ, с 4-5 дня болезни состояние ухудшается, усиливаются кашель, насморк, коньюнктивит, появляется специфическая сыпь. Бледно-розовые пятна на коже постепенно становятся более яркими. Высыпания обнаруживаются на шее, за ушами, потом на лице, груди, животе, спине, а к 3-му дню — на конечностях. Постепенно сыпь буреет, пигментация остается на 1-3 недели. Общее состояние постепенно улучшается, температура спадает, насморк уменьшается, кашель стихает.
Вирус кори значительно снижает иммунитет, поэтому возможны осложнения, в том числе пневмония, бронхит, отит, неврит слухового нерва.
Специфического лечения корь не требует. Для снятия симптомов болезни обычно назначаются жаропонижающие, противоаллергические средства. В связи с частыми осложнениями — антибиотики. Ребенку необходим постельный режим. Комнату нужно как можно чаще проветривать, окна рекомендуется зашторить, чтобы обеспечить для ребенка щадящий полумрак (из-за светобоязни при коньюнктивите). Питание тоже должно быть щадящим (жидкие и полужидкие блюда). Не забывайте про обильное питье.
Максимально ограничьте посещения больного ребенка. Помните, что заболевший корью может быть заразен 8-10 дней: 2 последних дня до заболевания и до 5 дня со дня появления сыпи.
Информация Роспотребнадзора о кори здесь >>
Ночной кашель у ребенка — что делать и как успокоить этот приступ
Кашель ночью у ребенка, почему возникает и как бороться
Ночной кашель у ребенка может возникать при различных заболеваниях, поэтому без установления точной причины появления данного симптома оказать больному адекватную помощь будет крайне тяжело. Наряду с медикаментозным лечением в борьбе с кашлем, беспокоящим малыша ночью, важную роль играют условия, в которых он находится. При правильных действиях родителей детский организм легче справляется с последствиями патологического процесса, развивающегося в респираторном тракте.
Возникновение ночного кашля
Механизмы появления ночного кашля у ребенка бывают разными:
- Раздражать дыхательные пути и провоцировать покашливание может густая носовая слизь, которая во время сна затекает в глотку. Днем ребенок либо высмаркивает, либо глотает ее, поэтому кашель не возникает.
- Кашель может быть результатом пересыхания слизистых оболочек глотки и гортани. Подобная картина возникает при заложенности носа, которая особенно усугубляется ночью и заставляет ребенка спать с открытым ртом. Кроме того, нарушать носовое дыхание может искривленная носовая перегородка, аденоиды.
Самостоятельно же успокоить кашель, возникший у ребенка ночью, родители могут следующим образом:
- Привести ребенка в вертикальное положение – взять на руки, посадить, оперев на подушку.
- Если малыш беспокоен и плачет, попытаться остановить плач, поскольку от крика кашель еще больше усугубляется.
- Приоткрыть окно и дать больному подышать свежим воздухом (зимой предварительно закутать ребенка в одеяло).
- Открыть в ванной кран с холодной водой и подержать возле него малыша.
- Если ночью у ребенка появился сухой кашель, дать ему попить теплого чая или молока.
Хорошим средством при сухом ночном кашле или очень вязкой мокроте, которую ребенок долго не может откашлять, является ингаляция. Причем для ее проведения лучше всего использовать не «бабушкины методы», а специальный ингалятор – небулайзер. Суть работы этого приспособления заключается в распылении в дыхательных путях больного мельчайшего аэрозоля, который образуется из жидкости, залитой в устройство. В качестве такой жидкости можно применять физраствор, щелочную минеральную воду.
Читать еще: Что находится внизу живота слева у мужчин — причины боли, симптомы и лечение
Если же избежать проблем с респираторной системой не удалось, стоит обязательно обследоваться, лечиться, соблюдать советы врачей и не допускать прогрессирования заболевания.
Заключение
Кашель по ночам у ребенка – это всегда весомый повод обратиться к педиатру. Во-первых, для определения точного диагноза и назначения лечения. Во-вторых, для получения консультации относительно того, как правильно помогать больному во время ночного приступа, как облегчать кашель, не нанося вреда здоровью малыша. В-третьих, для недопущения возникновения подобного заболевания в будущем. Родители должны помнить о том, что кашель, возникающий у ребенка каждую ночь на протяжении длительного времени, утомляет детский организм, провоцируя появление новых проблем со здоровьем.
Источник:
http://mykashel.ru/rebenok/nochnoj-kashel-u-detej.html
Сухой кашель у ребенка ночью
- 1 Особенности ночного сухого кашля
- 2 Причины общего характера
- 3 Разновидности ночного кашля
- 4 Основные правила терапии
- 5 Лечение кашля медикаментозными средствами
- 6 Ингаляции против сухого кашля
Особенности ночного сухого кашля
Ночной кашель, проявляющийся в сухой форме, имеет свои особенности, связанные именно с этим временем суток. В первую очередь, нарушается сон, что приводит к сильному переутомлению и самого ребенка и его родителей. Действие изматывающего кашля наносит существенный вред организму, поэтому, в таких случаях требуется срочно решить, как помочь ребенку при сухом покашливании. Но, прежде чем лечить, следует изначально выяснить, почему сильный сухой кашель чаще всего появляется в ночное время и что делать в таких случаях.
Существует несколько факторов, вызывающих у ребенка ночной кашель:
- Все тот же блуждающий нерв усиливает секрецию желудочного сока. Когда ребенок находится в горизонтальном положении, кислотное содержимое с высокой вероятностью может попасть в дыхательные пути. В результате, слизистая оболочка подвергается раздражению, что и приводит к появлению сухого кашля, который усиливается ночью.
- Лежачее положение приводит к недостатку кислорода, способствует течению слизи из верхних дыхательных путей и накапливанию ее в горле. Удалить ее малыши могут только с помощью кашлевого рефлекса.
- В ночное время кашель намного труднее перенести, чем днем. У ребенка нарушается сон, силы вовремя не восстанавливаются, и болезнь принимает затяжной характер.
Особенностью сухого кашля считается отсутствие выделения мокроты. В этом случае он не выполняет своей физиологической функции по очистке дыхательных путей от слизи и посторонних предметов. Поэтому очень важно перевести его во влажное состояние, чтобы с помощью слизи эффективно избавиться от бактерий и вирусов.
Причины общего характера
Помимо специфических факторов, существуют и другие причины, способные вызвать сухой кашель у ребенка ночью. К основным можно отнести следующие:
- Последствия простудных заболеваний и ОРВИ. Ребёнок может очень долго кашлять, особенно при не долеченной болезни.
- Аллергические реакции. Сопровождаются внезапным сухим кашлем, без каких-либо других симптомов. В таких случаях нужно как можно скорее обнаружить и устранить аллерген, негативно воспринимаемый организмом.
- Мучительный ночной кашель, со специфическим свистом обычно является признаком коклюша. Одновременно на лице возникают покраснения, появляется тошнота и рвота.
- Ночной кашель, особенно в утренние часы, может быть признаком бронхиальной астмы.
- Хроническая форма воспаления слизистой оболочки или придаточных пазух носа. Возникает так называемый синусит, сопровождающийся продолжительным ночным кашлем. То же самое наблюдается и при хроническом фарингите, при котором помимо кашля наблюдаются ярко выраженные болевые ощущения в горле. Нарушения носового дыхания происходят из-за аденоидов, требующих удаления.
- Появился желудочный рефлюкс, когда кислотное содержимое желудка попадает в пищевод, вызывая изжогу и рефлекторный кашель.
- Маленькие дети часто покашливают ночью из-за избытка выделяемой слюны при прорезывании зубов.
- В отопительный сезон воздух в помещении нередко оказывается пересушенным. Это приводит к раздражению дыхательных путей и последующему сухому кашлю.
- Миграция личинок глистов через легкие при гельминтозе также вызывает рефлекторное сухое откашливание.
Разновидности ночного кашля
Поскольку причины возникновения ночного кашля самые разнообразные, то и проявляться он может по-своему, в каждом конкретном случае. По специфическим особенностям его можно классифицировать следующим образом и выделить несколько вариантов:
- Ребенок кашляет по ночам сухим кашлем все время. Приступы усиливаются под влиянием некоторых факторов. В основном, это происходит из-за суточных колебаний, затрагивающих нервную и эндокринную системы. Блуждающий нерв и вся нервная система активизируется, что приводит к непроизвольному сужению бронхов, препятствующему нормальному выходу мокроты. Кроме того, в горизонтальном положении кровоснабжение бронхов становится затруднительным. Сам кашель проявляется в виде приступов разной продолжительности и протекает в острой, подострой и хронической форме.
- Сильный сухой приступообразный кашель вечером, вплоть до появления рвоты. При сильном напряжении лицевых, горловых и шейных мышц, в глотке возникает высокое давление, способное привести к рвотному рефлексу. Сама рвота проявляется довольно слабо, но при затяжных приступах она может неоднократно повторяться. Кашель душит ребенка и оказывает на него изматывающее действие. Рвотные позывы появляются непосредственно при откашливании. У детей возникает боязнь кашля, поскольку он у них прочно связывается с рвотой. Сама по себе такая реакция не опасна, поскольку ее природа не инфекционная. Тем не менее, в эти сложные периоды, необходимо принятие действенных безотлагательных мер.
- Усиленный сухой ночной кашель у ребенка преимущественно рано утром. При отсутствии повышенной температуры, он указывает на бронхиальную астму. Данное заболевание относится к аллергическим и протекает в хронической форме. Ее основным проявлением считается суженный просвет в нижних дыхательных путях. Диагноз бронхиальной астмы все чаще ставится маленьким детям. Утренний сухой кашель усиливающийся при физических нагрузках или после них. Откашливание проходит со свистящими звуками и сопровождается одышкой. Возобновление таких приступов происходит примерно через 2-3 дня после ОРВИ или простуды. На фоне основного заболевания иммунитет становится слабым, а слизистая оболочка подвержена постоянному раздражению.
- Кашель при нормальной температуре. Прежде всего это указывает на наличие вирусов в организме малыша. Более всего это характерно для гриппа, протекающего без температуры при сухом и хриплом кашле. В самом начале в горле немного першит, после этого наступает раздражение слизистой, переходящее в навязчивый продолжительный приступ. При своевременном лечении сухой ночной кашель переходит в продуктивную стадию и проходит через 8-10 дней. Аллергия также сопровождается покашливанием и проходит без температуры. При частом взаимодействии с аллергенами это состояние может принять хроническую форму, от которой не помогают известные противокашлевые препараты.
Основные правила терапии
Многие родители, впервые столкнувшись с подобной ситуацией, теряются и не знают, чем помочь ребенку при сухом кашле в первую очередь. Поэтому нужно знать, что непродуктивное покашливание требует обязательного лечения и устранения, даже при отсутствии у ребенка повышенной температуры. Устранить спазмы в бронхах и получить необходимый результат можно зная причины и стадию заболевания, характер проявления симптомов и т.д.
Проводя с ребенком терапевтические мероприятия, необходимо соблюдать общие правила лечения и рекомендации врача:
- При выявлении аллергической природы сухого кашля, нужно как можно скорее ликвидировать раздражитель. Курящие родители создают условия для вдыхания ребенком вредных веществ, провоцирующих кашлевые приступы. Поэтому следует отказаться от курения и обеспечить прием специальных лекарств, назначенных врачом.
- Если причиной заболевания оказались глисты, необходимо принимать средства от паразитов.
- Покашливание при коклюше возможно побороть с помощью противокашлевых препаратов. При этом, нельзя использовать средства, разжижающие мокроту или отхаркивающие лекарства.
- Снизить интенсивность приступов помогают противокашлевые средства, применяемые при воспаленном горле или гортани.
- Если покашливание связано с нарушениями в центральной нервной системе, необходимо принять меры к нормализации ее деятельности. Прежде всего, ребенка следует оберегать от стрессов и нагрузок на психику.
Во всех случаях перед началом лечения проводится тщательная диагностика, позволяющая установить основные причины сухого кашля. Все дальнейшее лечение будет направлено на устранение этих причин и недопущение повторного заболевания.
Лечение кашля медикаментозными средствами
Основная задача лекарственных препаратов – перевести сухую непродуктивную форму кашля во влажную. Среди них чаще всего используется Мукалтин, наиболее подходящий для детей разного возраста. Хорошо помогает Либексин, Тусупрекс, Делсим и другие аналогичные препараты. Подавить излишнюю возбудимость рецепторов возможно такими препаратами как Бронхикум и Коделак. Однако эти средства нельзя принимать в течение длительного времени. Нужно обязательно соблюдать дозу и использовать схему приема, назначенную врачом.
Медикаментозная терапия при сухом кашле осуществляется двумя группами лекарств – противокашлевого и обволакивающего действия. Первая группа используется для решения задачи как остановить мучительный кашель, сопровождающийся рвотой. Препараты второй группы воздействуют более мягко и применяются при сильных раздражениях слизистых оболочек. В свою очередь, они также разделяются на несколько категорий.
Противокашлевые средства могут быть:
- Центральные наркотические. Обеспечивают подавление кашлевого центра, находящегося в продолговатом мозге. Детям эти средства назначаются очень редко, во избежание привыкания и угнетения дыхательных функций.
- Центральные ненаркотические. Оказывают воздействие на кашлевой центр, не вызывая какого-либо привыкания. Используются с осторожностью, по назначению лечащего врача. Существуют противопоказания для детей до 3-х летнего возраста. Представителями этой группы являются Бутамират, Глауцин, Окселадин.
- Периферические. Направлены на снижение чувствительности кашлевых рецепторов дыхательных путей. Они не имеют побочных эффектов в виде привыкания и угнетения дыхания. К этой группе относятся Лидокаин и Либексин.
Обволакивающие лекарственные средства решают задачу, как облегчить сухой кашель, возникающий из-за раздраженной слизистой верхних дыхательных путей. Основной функцией является создание защитного слоя на поверхности слизистой оболочки. В качестве примера можно привести сироп Гербион и препарат Рубитал форте.
Ингаляции против сухого кашля
Ингаляционные процедуры считаются одним из наиболее эффективных средств в решении задачи, как остановить появившийся сухой кашель ночью. Они способствуют быстрому снятию спазмов дыхательных путей, снижению воспалений и отеков, увлажнению слизистых оболочек. Существует несколько видов ингаляций, успешно применяемых в домашних условиях:
Источник:
http://medic-z.ru/suhoj-kashel-u-rebenka-nochju
Как успокоить кашель у ребенка
У многих детей ни с того ни с сего ночью возникает сильный кашель, который мешает спокойному и полноценному сну. Оставлять данный симптом без внимания родителям не стоит, так как безобидный кашель без должного лечения может перерасти в хронический, и тем самым спровоцировать воспалительные реакции в организме. Терапия может проводиться медикаментозно, народными препаратами или ингаляциями.
Причины возникновения ночного кашля
Кашель у ребенка по ночам может возникать на фоне следующих заболеваний:
- Респираторные инфекции в хронической форме. Кашлю сопутствует начинающийся ринит, фарингит, синусит, ларингит.
- Легкая форма бронхиальной астмы. Помимо сухого кашля у малыша появляется характерный для этого заболевания свист на выдохе.
- Коклюш. Кашель вызывает затрудненный вдох. Лицо при этом багровеет, на глазах выступают слезы. Иногда приступы могут заканчиваться рвотным рефлексом или непосредственно рвотой.
- Рефлюкс. В пищевод выбрасывается содержимое желудка, что раздражает слизистую органа.
- Аденоидит. По поверхности горла в больших количествах стекает слизь и раздражает слизистую носоглотки.
- Аллергия. При появлении провоцирующих факторов у ребенка начинаются приступы непрекращающегося кашля, которые имеют тенденцию к проявлению именно в ночное время суток.
- Активное слюноотделение в период прорезывания первых зубиков.
- Корь.
- Плеврит.
- Наличие в организме паразитов. Миграция гельминтов происходит ночью, поэтому именно в ночное время все реакции, в том числе и кашель, заметно обостряются.
- Трахеит, бронхит.
Ночной кашель проявляется и при обычных респираторных заболеваниях, таких как ОРВИ, ОРЗ и грипп.
Как можно остановить кашель у ребенка
При резком приступе кашля родителям стоит выполнить ряд не сложных манипуляций. Во-первых, необходимо пересадить малыша в вертикальное положение, усадив его удобно в кроватке. Во-вторых, нужно успокоить и приголубить ребенка, чтобы кашель не усугублялся на фоне испуга. Потом следует смягчить слизистую горла и уменьшить першение. Для этого идеально подойдет ромашковый отвар, теплое молоко или минеральная водичка с растворенной ложкой соды.
Также хорошо помогает снять кашель и успокоить раздраженное горло ложка меда с кусочком сливочного масла. Ребенку нужно медленно рассасывать эту смесь до полного растворения.
Это лишь временные меры, которые помогают облегчить самочувствие ребенка. При повторяющихся ночных приступах кашля родителям следует показать ребенка врачу.
Народные методы лечения
Существует множество проверенных народных методов лечения ночного кашля у ребенка:
- теплый чай с малиной и пол чайной ложки гречишного меда;
- теплое молоко с медом пьется маленькими глоточками в течение всего вечера перед сном;
- делают раствор следующим образом: в 100 мл. кипящей воды добавляется 2 ст.л. подсолнечного масла и на кончике ножа соль;
- перед сном малышу дают выпить теплое молоко с 1 яичным желтком, кусочком сливочного масла и с 1 ст.л. меда;
- напиток на основе гвоздики, корня имбиря и корицы выпивают в горячем виде, добавляя перед самым приемом немного лимонного сока и меда;
- натертый на терке корень имбиря выжимают через марлю и полученный сок смешивают с чайной ложкой натурального меда;
- настаивают на протяжении суток натертую с сахаром бруснику и дают ребенку пить эту смесь перед каждым приемом пищи;
- варят в молоке зубчик чеснока до полного его размягчения и дают малышу натощак вместе с ложкой меда.
Лечение медикаментами
Медикаментозное лечение базируется на следующем:
- Воздействие на эпицентр кашля в головном мозге. К препаратам такого действия относят Бутамират, Синекод, Глаувент, Глауцин, Окселадин и Тусупрекс. Эти лекарства относятся к ненаркотическим противокашлевым медикаментам, успокаивают и снимают симптомы.
- Воздействие на кашлевые рецепторы, располагающиеся в дыхательных путях. Леводропропизин, Левопронт, Либексин и Преноксдиазин быстро облегчают кашель и не дают повториться симптоматике.
- Комбинированное воздействие. Таким свойством обладают Туссин, Стоптуссин, Бронхолитин.
Также после консультации с лечащим врачом можно дать ребенку отхаркивающие препараты: Сироп алтея или подорожника, Пектусин, Доктор Мом в сиропе, Тармопсис.
Ингаляции для лечения
Для того чтобы облегчить приступы кашля в ночное время, очень хорошо применять ингаляции. Раствором для небулайзера служат:
- слабощелочная минеральная вода, например, Боржоми или Ессентуки 17;
- аптечный физраствор в готовом виде;
- приготовленный собственноручно раствор из морской или поваренной соли;
- слабый содовый раствор;
- физраствор смешанный с медицинским препаратом Беродуалом.
Хорошим ингаляционным средством является паровая процедура при помощи подручных средств, например, чайника, кастрюли или иной объемной тары. В выбранную емкость наливают горячую воду и добавляют туда солевой, содовый раствор и несколько капель эвкалиптового масла.
Над этим составом ребенок должен глубоко дышать. Для более эффективного действия следует накрыть голову полотенцем. Таким же образом можно вдыхать пары отварного картофеля.
Все ингаляционные процедуры нужно проводить не менее 5 и не более 10 минут. Паровые ингаляции необходимо осуществлять с особой осторожностью, чтобы не обжечь слизистую и не усугубить процесс.
Советы от доктора Комаровского
Доктор Комаровский считает, что приступы кашля очень важны для иммунной системы ребенка. Дело в том, что кашель играет важную роль в очистке дыхательных путей от скопившейся слизи в бронхах. В период приступов ребенку нужно обеспечить соответствующие условия окружающей среды. При сухом кашле надо постараться предотвратить высыхание мокроты, для этого нужно обеспечить прохладный, влажный воздух в помещении и поить ребенка как можно больше жидкостью.
До двух лет, считает доктор, вполне можно обойтись без муколитиков. От отхаркивающих средств стоит и вовсе отказаться. Главное в этом возрасте пить как можно больше воды или иной жидкости, промывать ребенку нос физрастворами и постоянно увлажнять воздух. Для увлажнения сухого кашля следует купать ребенка несколько раз в день. Влажный воздух в ванной комнате прекрасно смягчает дыхательные пути больного малыша.
Часто смена подушки помогает справиться с кашлем по ночам. Например, при слишком маленькой подушке ее следует заменить на более объемную. Головка малыша будет приподнята во время сна, что освободит дыхательные пути и даст по ним спокойно проходить воздуху.
Сосудосуживающие капли стоит применять только в крайних случаях. Сначала следует провести генеральную уборку дома, чтобы убрать всю пыль с предметов и пола. Отсутствие раздражителей слизистой поможет ребенку хорошо провести ночь и не просыпаться от накатывающих кашлевых приступов.
Следует регулярно выходить с больным ребенком на улицу, так как свежий воздух чрезвычайно важен для выздоровления маленького организма. Исключением является повышенная температура тела или сильный холод.
Существует множество способов снятия приступов кашля в ночное время у ребенка. Но если кашель не удается победить после применения проверенных методов и средств, то нужно обращаться за помощью к детскому врачу.
Источник:
http://detmed.info/kak-uspokoit-kashel-u-rebenka
Как помочь ребенку облегчить кашель в ночное время суток
Простудные заболевания приходятся на холодное время года. Зимой и весной детский иммунитет ослабевает. Чадо страдает от насморка и спазма бронхов. Важно понимать, как облегчить кашель у ребенка ночью. В противном случае малыш будет жаловаться на головную боль, слабость и апатию.
Виды ночного спазма бронхов у детей
Кашель ночью у ребенка – неприятный симптом, волнующий родителей. Отдых малыша не должен нарушать спазм или затрудненное дыхание. Многие болезни протекают тяжело, особенно в ночное время суток.
Приступ кашля у ребенка может появиться по нескольким причинам. Педиатры выделяют несколько видов спазма бронхов – продуктивный или сухой. Первый тип протекает с выделением мокроты. Сухой кашель у ребенка ночью часто сопровождается болью в горле и дискомфортом в грудной клетке.
Если не предпринимать мер, то ситуация усугубится. Снять приступ кашля у ребенка ночью помогут медицинские препараты, которые назначит педиатр или рецепты народной медицины. Конечно, у каждого метода терапии имеются свои противопоказания, об этом следует узнать заранее. Еще важно установить, какое заболевание вызвало ночной спазм бронхов.
Что делать при аллергическом кашле ночью
Если приступы кашля у ребенка возникают только в ночное время суток, то следует заподозрить аллергическую реакцию. Конечно, спазм может считаться нормой, но только у грудничков. В этом возрасте малыши неподвижны. Регулярное нахождение в горизонтальном положении провоцирует скопление слизи в нижних органах дыхания. Спазм бронхов является защитной функцией организма, за счет этого происходит очищение от застоявшейся жидкости.
С аллергическими приступами нужно бороться. Родителям не следует спешить давать чаду аптечные медикаменты. Спазм может пройти, если понять, на что происходит такая реакция. Педиатры рекомендуют обратить внимание на следующие предметы:
- состав подушек – натуральный пух или синтетический наполнитель;
- материал постельного белья, пижамы;
- порошок или кондиционер, который применяется для стирки;
- игрушка, с которой спит ребенок;
- пыль, находящаяся в избытке на матрасах, покрывалах или под кроватью.
Ночной приступ может успокоиться, если устранить эти раздражители. Если невозможно самостоятельно отыскать объект, провоцирующий аллергию, следует записаться на прием к аллергологу или иммунологу. Эти специалисты назначат анализы, способные выявить раздражителя.
Для медикаментозного лечения выбираются антигистаминные препараты. Их пьют точно по рецепту, передозировка способна оказать негативную реакцию на юный организм. Сильный кашель у ребенка ночью из-за аллергии игнорировать нельзя, так как болезнь способна перерасти в хроническую форму.
Как успокоить кашель у ребенка ночью при вирусной инфекции
Облегчить приступ, зная, что возбудителем является вирус, будет несложно. Заболевание сопровождается не только спазмом бронхов, но и выделениями из носа. Еще юные пациенты жалуются на боль в горле.
Спазм обостряется, когда ребенок принимает горизонтальное положение. Мокрота стекает в гортань, происходит раздражение. По этой причине чадо мучается от спазмов, которые носят разную продолжительность.
Облегчение кашля наступает, если начать комплексную терапию:
- Обильное питье – жидкость смывает остатки мокроты с гортани и уменьшает приступ. В качестве напитка следует принимать отвары, компоты из сухофруктов или чай с медом. Детям до шести месяцев запрещено давать травяные настойки, они могут вызывать аллергическую реакцию.
- Промывание слизистых. Приступ сухого кашля у ребенка ночью часто возникает из-за пересушивания гортани и носовых путей. Для этих целей используются специальные капли – Долфин, Аквамарис или Аквалор.
- Ингаляции – процедуры помогают успокоить сильный кашель. Конечно, выбор препаратов для их проведения необходимо доверить педиатру. Специалист точно установит дозировку, исходя из возраста пациента и наличия хронических заболеваний.
- Употребление медикаментов. Ночные приступы кашля нужно блокировать определенными препаратами. Самостоятельно их назначать нельзя.
Ингаляции запрещено делать, если у ребенка обнаружена аллергия, развился ларингит или поднялась температура выше 37, 5 градусов по Цельсию.
Как облегчить ночной кашель у ребенка народными способами
Быстро снять приступ кашля у ребенка желают все родители. Конечно, не существует такого продукта, который мгновенно избавит от изнурительного спазма. Кашля по ночам может беспокоить в любом возрасте. Детям рекомендуют делать следующие процедуры, которые облегчат протекание болезни:
- Прогревание при помощи картофельной лепешки. Сильный сухой кашель таким способом снимать еще в давние времена. Необходимо отварить картофель в кожуре, размельчить его и сформировать из массы лепешку. Готовый компресс заворачивается в пищевой полиэтилен и хлопчатобумажный отрез ткани. Его кладут на грудь или спину, область сердца затрагивать нельзя. Лепешка снимается, как только картошка остынет.
- Прогревание ног – процедура способна успокоить кашель у ребенка на полночи. Для ее проведения необходимо налить в тазик теплой воды (10 литров). Туда добавляется две столовые ложки сухой горчицы, можно применять горчичники в фильтр-пакетах. Ребенок должен держать ноги в воде 12-15 минут. После процедуры на ноги надеваются теплые носки, желательно шерстяные.
- Растирание луковым соком – старый метод. Успокоить ночной кашель у ребенка таким образом можно, если имеется гусиный жир. Луковый сок нельзя использовать в виде концентрата, он способен обжечь нежную кожу крохи. Его смешивают в равных пропорциях с птичьим жиром. Кремообразное средство втирается в шею и грудь, эти места потом укутываются шарфом.
- Отвар из растения мать-и-мачеха – он готовится в течение 60 минут. Горсточка травы заливается литром горячей воды. Готовый отвар процеживается и пьется по 50 грамм 3-5 раз в день. Еще напиток можно предлагать больному в ночное время, когда приступы обостряются. Главное, чтобы отвар был теплым.
Источник:
http://sukhoikashel.ru/kashel-u-rebenka/kak-oblegchit-kashel-rebenku-nochuy
Что делать, если ночной кашель не дает ребенку спать: народные и аптечные лекарства
Ночной кашель у ребенка сигнализирует о сбоях в работе органов дыхания, нервной, сердечно-сосудистой, пищеварительной системы. В большинстве случаев является следствием раздражения слизистой от аллергии и воспалительных процессов дыхательных путей. Для устранения приступов необходимо установить причину их появления. Это делает педиатр или ЛОР после обследования ребенка. Самолечение не рекомендуется. Терапия — комплексная, основанная на приеме лекарств и народных средств, но только после разрешения доктора.
- Возможные причины постоянного детского кашля по ночам
- Как быстро облегчить кашель ребенку ночью
- Увлажнение воздуха
- Изменение положения в постели
- Купание
- Ингаляции
- Как вызвать кашель у ребенка, если он не может откашляться
- Что дать перед сном для предотвращения ночных приступов
- Препараты
- Народные средства
- Растирки, компрессы
Возможные причины постоянного детского кашля по ночам
Если ребенок кашляет по ночам, а днем нет, это чаще всего говорит о наличии заболеваний органов дыхания. Во сне кашель усиливается по следующим причинам:
- Аллергия. Нередко сухой кашель у ребенка ночью возникает вследствие аллергической реакции на постельные принадлежности (наполнитель подушек, одеяла, средство для стирки белья). Частички таких материалов проникают в легкие, что вызывает приступ. Отличить его от заболеваний внутренних органов можно по тому, что покашливание появляется только ночью.
- Ларингит — воспаление голосовых связок, которое приводит к сильному сухому, лающему кашлю. Симптоматика обычно усиливается ночью либо к утру. К прочим проявлениям заболевания относятся осиплость голоса, вплоть до полной его потери, боль в горле, заложенность носа.
- Фарингит — воспалительный процесс, затрагивающий все горло. В начале заболевания кашель сухой, по мере выздоровления переходит во влажный. Может длиться всю ночь, из-за чего больной ребенок не высыпается, лишается сил.
- Бронхиальная астма. Ночные приступы возникают в случае тяжелого течения болезни. Иногда сопровождаются ощущением нехватки воздуха. Ребенок захлебывается, начинает дышать быстро и поверхностно, есть риск остановки дыхания.
- ОРВИ. Одновременно с кашлем появляется течение из носа, температура, слабость.
- Коклюш. Это мучительный кашель со свистом, который усиливается ночью и утром. Сопровождается покраснением лица, рвотным рефлексом.
- Рефлюкс-эзофагит. Этой патологии характерен кашель без признаков простуды (головной боли, высокой температуры, слабости). Проявляется, когда содержимое желудка забрасывается в пищевод. Вследствие этого в горле начинает першить, возникает изжога, сильный кашель.
- Заболевания сердца. Сухой вечерний кашель у ребенка может быть симптомом патологий сердечно-сосудистой системы. Кровь застаивается в легочном круге кровообращения, что нередко приводит к сердечной недостаточности. Когда у малыша частые приступы, а педиатр не видит проблем, стоит показать ребенка кардиологу.
- Туберкулез легких. Проявляется длительным сухим кашлем, который не поддается лечению.
- Гельминты. Если они и остатки их жизнедеятельности попадают в легкие, это вызывает приступы ночью и сразу после сна.
У грудничков ночной кашель бывает физиологическим, не требующим лечения.
Неопасное подкашливание также нередко наблюдается во время прорезывания зубов, вследствие стекания слюней и соплей в горло.
Как быстро облегчить кашель ребенку ночью
Если кашель мучает и не дает спать малышу, родителям надо прежде всего начать лечить саму болезнь. Также важно, чтобы в помещении, где находится ребенок, были определенные условия для облегчения его состояния.
Увлажнение воздуха
Если ребенок кашляет ночью сухим кашлем, необходимо создать оптимальный климат в комнате. Загрязненный и сухой воздух вызывает резкие приступы кашля даже у здорового человека.
Увлажнитель воздуха в спальне ребенка оказывает положительное действие, облегчает дыхание при бронхите и прочих заболеваниях дыхательной системы, нормализует состояние слизистой, предотвращая ее раздражение.
Оптимальная влажность в комнате — 45-65%. Для достижения результата лучше использовать бытовые увлажнители. Если таких нет, можно повесить на батарею мокрые полотенца, наполнить тазы с водой и регулярно протирать пол мокрой тряпкой.
Хороший способ увлажнения — поставить на плиту кастрюлю с водой и кипятить на медленном огне. Можно туда добавить несколько капель масла лаванды, розмарина, пихты, кожуру апельсина, чтобы в доме был приятный аромат. Самый простой метод сделать воздух более влажным — включить душ и оставить в ванной комнате открытую дверь.
Изменение положения в постели
В горизонтальном положении затруднено отхождение мокроты, слизь затекает из носовых ходов в носоглотку, вследствие чего развиваются приступы.
Помочь ребенку избавиться от кашля в ночное время можно, изменив его положение. Достаточно приподнять его, усадив в кровати, повернуть на бок или подложить под голову еще одну подушку.
Купание
Ребенок с насморком и кашлем может мыться в ванне. Водные процедуры на ночь оказывают положительное действие при:
- Влажном кашле. Если искупать ребенка в отваре из лекарственных трав (ромашка, череда, шалфей), слизь начнет лучше отхаркиваться.
- Кашле, вызванном проблемами с желудком, стрессами. После мытья в ванне с добавлением нескольких капель эфирного масла (лаванды, тмина, кедра) ребенок успокаивается, что сокращает риск появления покашливания.
- Лающем кашле, возникающим вследствие заболевания бронхов и трахеи. В этом случае рекомендован теплый душ.
Полезно также мыть ребенка в бане, если нет температуры и слабости. Это помогает разжижению мокроты, облегчению дыхания за счет расширения бронхов, увлажнению слизистой гортани. После ванной ребенок укутывается в полотенце, переодевается в пижаму. Ему следует дать теплый напиток и уложить в кровать.
Если кашель сопровождается высокой температурой, мыть малыша категорически запрещено.
Ингаляции
Сильный ночной кашель у ребенка без температуры можно убрать посредством паровых, ультразвуковых или компрессорных ингаляторов. Вдыхание лечебных растворов увлажняет слизистую бронхов, сокращает выраженность кашля, способствует выведению мокроты.
Смягчить кашель у ребенка в 2 года и старше можно посредством следующих медикаментов:
- Хриплый кашель — Лазолван, Минеральная вода, Флуимуцил, АЦЦ, Хлорофиллипт, Ротокан, Беротек, Беродуал, Тонзилгон Н, Атровент, Сальбутамол. Цель ингаляций — снять воспаление трахеи и горла, увлажнить слизистую.
- Сухой кашель — Атровент, Беротек, Беродуал, Сальгим. Растворы снимают воспаление горла, разжижают и выводят мокроту.
- Влажный кашель — Пертуссин, Лазолван, Мукалтин, Флуимуцил, Боржоми, солевые и щелочные растворы. Способствуют разжижению вязкого секрета, более быстрому выведению мокроты.
Для сокращения выраженности боли при откашливании, детям прописываются анальгезирующие средства — Малавит, Лидокаин. Процедура выполняется до 5 раз в день и обязательно перед сном.
Как вызвать кашель у ребенка, если он не может откашляться
Если возник кашель у грудничка либо у ребенка до 5 лет, его сразу надо успокоить, поскольку при ночных спазмах малыши испытывают сильный страх.
Спровоцировать отхождение мокроты можно, если в процессе приступа взять ребенка на ручки, перевернуть животиком вниз, наклонить так, чтобы голова оказалась ниже туловища. При этом надо легко постучать по спинке по направлению снизу вверх.
Влажный кашель часто появляется из-за затекания слизи в нос. Откашляться поможет промывание носа солевым раствором. Также можно дать малышу попить теплой воды или молока. Обильное питье разжижает мокроту и облегчает ее откашливание.
Что дать перед сном для предотвращения ночных приступов
Приступы сухого кашля у ребенка по ночам являются поводом для обращения к доктору. Чтобы их сократить, перед сном следует выполнять определенные мероприятия, которые значительно улучшают состояние.
Препараты
Многие родители интересуются у врачей, как уменьшить кашель ночью у ребенка. Лекарственные средства назначаются, исходя из возраста, причины и течения болезни. Они бывают синтетическими, растительными и комбинированными. Длительный сухой кашель лечат противокашлевыми таблетками и сиропами:
- Центрального действия, которые влияют непосредственно на кашлевой центр, находящийся в головном мозге: Синекод, Панатус Форте, Бронхолитин, Омнитус.
- Периферического действия, подавляющие кашлевой рефлекс и оказывающие противовоспалительный эффект, не затрагивая дыхательный центр: Либексин, Фалиминт.
- Комбинированные средства: Стоптуссин, Гликодин, Бронхостоп.
При трудноотделяемом секрете прописываются отхаркивающие и муколитические медикаменты: Бромгексин, Лазолван, Геделикс, Проспан, Мукалтин, Амброксол, Эреспал.
Для лечения аллергического кашля назначаются антигистаминные препараты, при вирусных инфекциях — противовирусные, а при бактериальных — антибиотики. Они не останавливают кашлевые приступы, но устраняют причину их появления.
Народные средства
Устранить детские ночные приступы помогут альтернативные методы. В течение дня и перед засыпанием показано обильное питье. Это может быть чай с кусочком лимона и медом, отвар ромашки, морсы, компоты или обычная вода. Также эффективны следующие средства:
- Берется черная редька, срезается 2 см ее верхней части, ложкой делается углубление примерно в 2-3 см, напоминающее воронку. В нее наливается 2-3 ст.л. меда, накрывается срезанной верхушкой. Настаивается в течение 4-6 часов. За это время образуется сироп, который надо пить трижды в день по 1-2 ч.л.
- В стакан теплого молока добавляется ¼ ч.л. пищевой соды и 1 ч.л. меда. Принимается 2 раза в день.
- Разминается 2 плода инжира, отваривается в 200 мл молока в течение 10 минут. Пить отвар надо по 100 мл дважды в сутки.
- В случае сухого кашля помогают измельченные листья подорожника (2 ст.л.), которые завариваются в 200 мл кипятка, настаиваются час. Настой принимается трижды за день по 1 ст.л.
Детям с 3 лет можно давать луковый отвар. Нарезанная луковица проваривается в стакане молока, остужается, в нее добавляется 1 ч.л. меда. Ребенка следует поить по 1 ст.л. каждые 2-3 часа.
Растирки, компрессы
Мокрый и сухой ночной кашель у ребенка помогут смягчить согревающие мази для растирания. Наиболее эффективными являются:
- Барсучок — сокращает воспаление, оказывает согревающий эффект на органы дыхания.
- Доктор МОМ — мазь с антивоспалительным действием. Облегчает откашливание мокроты, расширяет кровеносные сосуды, помогает быстрее заснуть.
- Пульмекс Бэби — делает сухой кашель продуктивным.
- Скипидарная мазь — ликвидирует боль, сокращает воспалительный процесс, оказывает антисептический эффект.
Мази с камфорой, ментолом, эвкалиптом не рекомендуется использовать для детей, пока им не исполнится 1 год. Они могут вызвать увеличение в легких объема слизи, которую малыши не смогут откашлять.
Мягко воздействует на состояние дыхательных путей компресс из вареного в мундире картофеля. Толченая картошка укладывается на марлю, а затем на грудную клетку, избегая области сердца. Компресс фиксируется марлей, оставляется на ночь.
Детям, которым исполнилось 3 года, можно ставить компресс с горчицей, помогающей избавиться от сухого кашля. Зерна (1 ст.л.) перемешиваются с растительным маслом, столовым 9% уксусом, медом в одинаковых пропорциях (2 ст.л.). Смесь подогревается, добавляется 2 ст.л.муки, формируется 2 лепешки, которые укладываются под марлю на груди и спине ребенка. Сверху накрывается полотенцем, оставляется на 15 минут. Если малыш жалуется на жжение, компресс нужно снять.
Источник:
http://tden.ru/health/nochnoy-kashel-u-rebenka
«У моего ребенка зеленые сопли. Поэтому моему ребенку нужны антибиотики». Взгляд педиатра
В это время года вроде все хоть принюхиваются. У многих детей бывают выделения из носа, но один из симптомов, которым обязательно вызовут мамочки в кабинет педиатра, — это первое появление «зеленых соплей». Восприятие родителей, что зеленые сопли должны означать начало «инфекции носовых пазух» и автоматически требуют антибиотиков, довольно распространено.
Хотя выделения из носа желтого, зеленого или коричневого цвета могут быть признаком инфекции верхних дыхательных путей, в подавляющем большинстве случаев инфекция вызывается вирусом простуды и проходит сама по себе в течение семи-десяти лет. дней.
После того, как ваш ребенок высморкался, содержимое ткани может показать, что слизь прозрачная, желтая, зеленая или имеет красноватый или коричневатый оттенок. Что означают эти цвета? Возможно, вы слышали, что желтая или зеленая слизь — явный признак того, что у вас инфекция, но, несмотря на это распространенное заблуждение, желтый или зеленый оттенок не вызван бактериями!
Почему слизь меняет цвет?
Когда вы простужены, ваша иммунная система посылает в эту область белые кровяные тельца, называемые нейтрофилами.Эти клетки содержат фермент зеленоватого цвета, и в большом количестве они могут окрашивать слизь в такой же цвет. Вывод: даже вирусная простуда может проявляться выделением слизи из носа зеленого цвета. Таким образом, желтый или зеленый цвет не вызван бактериями и не гарантирует, что антибиотики помогут избавиться от слизи.
Как родитель, я заверяю вас, что я практикую то, что проповедую. Моя 3-летняя девочка находится в детском саду с 2-х месяцев. У нее было больше простуд с насморком и слизью зеленого цвета, чем я могу сосчитать.Я позволяю каждому сопливому носу течь самим собой. Да, время от времени, когда я вижу, как мой ребенок сморкается и выделяет большое количество соплей, моя мама становится совершенно отчаянной по поводу лекарства. Тогда я переждал. Сопливый нос уходит без антибиотиков. Иногда мы шутим, что простуде нужно семь дней, чтобы протекать дома, и одну неделю, если вы посетите врача!
Что? Никаких антибиотиков ?!
Я хочу поделиться с вами тем, как чрезмерное употребление антибиотиков влияет на наших детей сегодня.Например, в настоящее время начальная доза амоксициллина, рекомендованная при ушных инфекциях, почти вдвое больше, чем раньше. Из-за чрезмерного использования антибиотиков бактерии стали устойчивыми к более низкой дозе амоксициллина. Более высокая доза вызывает больше побочных эффектов. Да, диарея, которую мы часто наблюдаем, возникает из-за высокой дозы прописанных антибиотиков. Кроме того, чрезмерное и неправильное использование антибиотиков создает «супербактерии» или очень устойчивые бактерии. Устойчивость к антибиотикам — серьезное и растущее явление в современной медицине, ставшее одной из важнейших проблем общественного здравоохранения 21 века.
Важно понимать, что у ребенка с серьезной инфекцией уха или бактериальным синуситом на самом деле может быть совершенно чистая слизь И он может нуждаться в антибиотиках. Иногда вирусный синусит может постепенно переходить в бактериальный синусит. Ключ в том, что мы должны смотреть на картину в целом, а не только на цвет слизи.
Общая картина включает рассмотрение следующих критериев: продолжительность симптомов, любой жар, любое недомогание, любой связанный с ним кашель, головная боль или давление на лицо, уровень активности ребенка и его аппетит.
Итак, когда это на самом деле называется бактериальным синуситом?
Клинический диагноз острого бактериального синусита основывается исключительно на анамнезе. Чтобы поставить диагноз острого бактериального синусита, должны быть выделения из носа и кашель в течение 10-14 дней без улучшения или тяжелые респираторные симптомы с гнойными выделениями из носа и лихорадка> 102F в течение 3-4 дней.
Как педиатр, как мне справиться со спросом и / или ожиданиями в отношении антибиотиков?
Любому педиатру легче выписать рецепт на антибиотики за 30 секунд, чем потратить лишние 5–10 минут на то, чтобы объяснить семье, что в антибиотиках нет необходимости.Педиатры чаще всего не идут по пути наименьшего сопротивления. Фактически, чаще всего мы не пишем о ненужных антибиотиках, потому что мы хотим делать правильные вещи для пациента и общества. Поэтому мы уделяем дополнительное время тому, чтобы попытаться обучить семью, в том числе обеспокоенных родителей, тетушек, бабушек и дедушек.
Когда я вижу ребенка с зелеными выделениями из носа, а родители / бабушка и дедушка просят антибиотики, я пытаюсь развеять ожидания и / или беспокойство семьи.Часто я соглашусь на «компромисс». Я согласен выписать рецепт на антибиотики и дать семье конкретные инструкции о том, когда рецепт должен быть получен. Например, я говорю им, чтобы они выполнили рецепт только в том случае, если у ребенка поднимется температура или возникнет суетливость, или если носовые сопли продолжаются более 48 часов. Иногда я на самом деле переношу выписку по рецепту, чтобы его нельзя было сразу заполнить. Вручая семье рецепт на систему социальной защиты, семья не чувствует разочарования или того, что они «зря потратили свое время», потому что пришли к врачу и уехали без рецепта, или что педиатр их не послушал, или что если ребенок по-прежнему болеет, им придется записаться на повторный прием к педиатру, чтобы получить рецепт на антибиотик.«Рецепт социальной защиты» — это беспроигрышная стратегия для всех. Я говорю, что если вы находитесь в подобной ситуации, было бы разумно, если бы родитель / семья попросили своего педиатра подумать о том, чтобы дать им рецепт на антибиотики.
Итак, что вы можете сделать, чтобы дети почувствовали себя лучше? Как я всегда говорю: вода, вода вода.
Увеличьте потребление жидкости детьми. Действительно протолкните воду. И если у ребенка нет аллергии на молоко, старые жены рассказывают, что молоко ухудшает слизь.Если они этого хотят, они могут пить молоко при простуде. Что действительно нужно сделать, так это вывести слизь наружу. Использование физиологического раствора вместе с сильным сморканием (или всасыванием) важно. Другая лечебная тактика может включать: вдыхание теплого пара или увлажнитель воздуха для удаления слизи. Кроме того, избавиться от заложенности могут безрецептурные лекарства от простуды и кашля. Младенцы и дети младшего возраста могут с трудом подуть достаточно сильно, чтобы вывести слизь. Я рекомендую назальные аспираторы, закрывающие нос снаружи и обеспечивающие непрерывный поток воздуха.Посмотрите, как пользоваться Nosefrida. Аналогичный очиститель для носа доступен от Nasopure. (Примечание: я не связан ни с одной из этих компаний и не получаю никаких платежей ни от одной из них.)
Риту Чандра, доктор медицины, FAAP
Этот блог был впервые опубликован на http://www.muscogeemoms.com
Preferred Medical Group в настоящее время принимает новых педиатрических пациентов в наших офисах в Columbus / Phenix City , Fort Mitchell и Opelika .В дополнение к посещениям по болезни и оздоровлению мы предлагаем детям консультации по поведенческому здоровью и оценку СДВГ. Если у вас есть какие-либо вопросы, пожалуйста, позвоните по номеру , свяжитесь с нами напрямую по номеру или по номеру запланируйте следующий визит через нашу удобную онлайн-систему записи.
10 безопасных домашних средств от кашля и простуды у младенцев и детей ясельного возраста
Если у вашего ребенка в следующий раз кашель или простуда, вы можете попробовать эти мягкие, эффективные и безопасные домашние средства. Хотя ни один из них не избавит вашего ребенка от болезни, они помогут облегчить его симптомы, чтобы он почувствовал себя намного лучше.1. Много отдыхать (для всех возрастов)
Для борьбы с инфекцией требуется энергия, а это может утомить ребенка. Отдых помогает вашему ребенку восстановить свою энергию и выздороветь.Стресс иногда тоже играет роль в болезни. Если ваш ребенок находится под давлением, например, из-за школы, друзей или чего-то, что происходит дома, ему может понадобиться сделать перерыв, чтобы побороть симптомы.
Если ваш ребенок не хочет отдыхать в постели весь день, может помочь смена обстановки. В хорошую погоду можно обустроить удобное место на балконе, веранде или в саду для отдыха ребенка.Однако не оставляйте ее без присмотра.
В помещении сделайте что-нибудь веселее, чем ее кровать, например палатку в уютном районе рядом с вами. Или, возможно, она может провести некоторое время на качелях или в кресле-качалке.
Если вашему ребенку трудно отдыхать, помогите ему прижаться к книгам. Научите ее стихотворениям или прочтите ей сказку.
2. Парный воздух (для всех возрастов)
Дыхание влажным или влажным воздухом помогает разжижить слизь в носу. Теплая ванна также расслабит вашего ребенка.Для увлажнения воздуха можно использовать увлажнитель, пароварку или парообразователь с прохладным туманом. Хотя увлажнители становятся все более популярными, их все еще трудно найти в некоторых регионах. Возможно, вам придется купить его в Интернете или в специализированном магазине.
Если вы используете увлажнитель, обязательно очищайте его часто (каждые три дня) и в соответствии с инструкциями производителя. Увлажнители могут накапливать плесень, которую они затем распыляют в воздух, если не содержать в чистоте. Пароварки на любой бюджет легко доступны на рынке и в Интернете.Даже пароварки для лица сделают свое дело.
Все, что вам нужно сделать, это оставить увлажнитель, испаритель прохладного тумана или пароварку в комнате, где ваш ребенок спит, отдыхает или играет. Когда воздух станет влажным, вашему ребенку станет легче дышать.
Если у вас дома нет ни одного из этих предметов, быстрое решение проблемы — позволить вашему ребенку дышать паром в ванной. Дайте открыть кран с горячей водой и закройте дверь в ванную. Закройте все щели под дверью старым полотенцем и посидите с ребенком в парной комнате примерно 15 минут.Вы также можете принести пару игрушек или водонепроницаемые книжки для ванн, чтобы вам обоим было веселее.
Вы также можете дать своему ребенку теплую ванну в душной. Если она достаточно взрослая, позвольте ей какое-то время поиграть в ванне, а вы всегда за ней наблюдаете. Пар поможет облегчить ее заложенность.
Иногда также может помочь добавление не более одной-двух капель эфирного масла эвкалипта или сосны в воду для ванны (или пароварку). Эти масла можно купить в большинстве супермаркетов или в аптеке.
Предупреждения :
Если вы держите ребенка в душной ванной, его одежда может намокнуть, поэтому лучше сразу сменить ее, чтобы она не замерзла.
Если вы используете пароварку, отпариватель для лица или увлажнитель, убедитесь, что ваш ребенок не приближается к пару. Пар горит так же плохо, если не хуже, чем горячая вода. Всегда храните увлажняющее устройство в недоступном для ребенка месте, но также в таком месте, где пар может циркулировать в комнате.
3. Шприц с баллончиком (лучше всего для младенцев) и капли физиологического раствора в нос.
Шприц с баллончиком очищает нос младенцам, которые слишком малы, чтобы высморкаться. Это полезно, если заложенный нос мешает ребенку кормить грудью или из бутылочки. Попробуйте использовать его примерно за 15 минут до кормления ребенка.Использование шприца с грушей лучше всего подходит для маленьких детей, но если ваш старший ребенок или ребенок не возражает, нет причин не делать этого.
Вы можете приобрести шприц с грушей и стерильные физиологические капли в нос в аптеке.Вы даже можете сделать соленую воду дома. Растворите примерно половину чайной ложки соли в стакане кипяченой остывшей воды. Делайте новую порцию каждый день и храните ее в чистой закрытой стеклянной банке, чтобы предотвратить проникновение микробов.
Чтобы использовать шприц с грушей, наклоните голову ребенка назад и выдавите по две-три капли физиологического раствора в каждую ноздрю, чтобы разжижить и разжижить слизь. После этого постарайтесь не двигать ее голову в течение примерно 10 секунд.
Как только физиологический раствор разжижает слизь, с помощью шприца с грушей отсосите ее.Сожмите грушу шприца, а затем осторожно введите наконечник в ноздрю ребенка. Затем медленно отпустите лампочку, чтобы собрать слизь. Перед использованием шприца в другой ноздре удалите слизь с луковицы, выдавив ее в раковину или салфетку. Промойте его в миске с прохладной кипяченой водой, прежде чем наносить на другую ноздрю.
Если ваш ребенок расстраивается из-за шприца, используйте капли физиологического раствора, а затем осторожно протрите нижнюю часть его ноздрей ватным тампоном или салфеткой. Если слизь высохла на внешнем крае носа вашего ребенка, попробуйте нанести каплю детского масла или вазелина на ватный тампон или мягкий муслин и аккуратно протрите его.Следите за тем, чтобы масло, крем или другие капли для носа не попали в нос ребенка без предварительной консультации с врачом.
Предупреждения :
Отсасывание слизи из носа ребенка чаще, чем несколько раз в день, может вызвать раздражение слизистой оболочки носа, поэтому лучше не делать этого слишком часто.Проконсультируйтесь с врачом о том, как часто и сколько дней вам нужно использовать солевые капли.
Нельзя использовать назальные противозастойные спреи, если это специально не предписано врачом вашего ребенка.
4. Дополнительные жидкости (от шести месяцев)
Исследования показывают, что теплые жидкости успокаивают и снимают симптомы простуды, такие как боли, усталость, заложенность и жар. Обильное питье также помогает предотвратить обезвоживание, которое легко может произойти при простуде. Он также промывает и разжижает носовую слизь вашего ребенка.Традиционно матери предпочитают давать теплые жидкости, такие как супы, базилик и имбирный чай ( tulsi aur adrak ki chai ), besan ka sheera , dal sup и так далее.
Многие матери также считают, что прохладные жидкости не менее полезны и успокаивают их ребенка, особенно летом. Вы можете попробовать домашние свежевыжатые соки, нимбу пани , фруктовые смузи, ласси и ледяные леденцы из сока.
Предупреждения :
Используйте грудное молоко для детей младше шести месяцев.Младенцам, находящимся на грудном вскармливании, не требуется дополнительная вода даже в жаркую погоду. Просто предлагайте частое кормление грудью, чтобы утолить жажду вашего ребенка и поддерживать его водный баланс.
Детям, находящимся на искусственном вскармливании и детям, получающим твердую пищу, может потребоваться дополнительная вода. Не давайте ребенку фруктовые соки или газированные напитки, особенно если у ребенка обезвоживание из-за диареи и рвоты.
5. Мед (от 12 месяцев)
Мед покрывает и успокаивает горло, а также помогает при кашле. Имеющиеся данные свидетельствуют о том, что мед может ослаблять кашель и может помочь детям лучше спать в течение ночи.Вашему ребенку должно быть не менее года, чтобы попробовать это средство.Некоторые люди смешивают мед с горячей водой и добавляют немного лимона, который вместе с успокаивающим медом содержит немного витамина С. Еще одно популярное традиционное средство от простуды (особенно от боли в горле) включает смешивание меда с небольшим количеством имбирного сока и щепоткой черного перца.
Поскольку мед является разновидностью сахара, он может повредить зубы вашего ребенка. Важно, чтобы ваш ребенок чистил зубы после того, как примет ее, особенно если вы дадите ей ее перед сном.
В зависимости от погоды в вашей части страны мед может затвердеть при комнатной температуре. Чтобы смягчить его, вскипятите в кастрюле воды и снимите с плиты. Поставьте банку с медом в кастрюлю с горячей водой на пять-десять минут. Мед растает до желаемой консистенции. Предупреждения :
Не давайте ребенку мед до первого дня рождения. Он может вызвать очень редкое и иногда смертельное заболевание у младенцев, называемое детским ботулизмом.
6. Поднятие головы (12 месяцев и старше)
Поднятие головы ребенка во время отдыха может помочь ему дышать более комфортно.Поднять ей матрас можно с помощью полотенец или подушек.Если ваш ребенок спит в детской кроватке, положите полотенца или тонкую подушку между матрасом и детской кроваткой. Не пытайтесь поднять ножки ее кровати или детской кроватки, кладя кирпичи или доски, так как это может сделать кроватку неустойчивой.
Если ваш ребенок спит на большой кровати, скажем, в вашей семейной кровати, дополнительная подушка под его головой может помочь. Но, если она вертится во время сна, лучше приподнять изголовье матраса. Это также создает более плавный и удобный наклон, чем дополнительные подушки под головой.
Предупреждения :
Будьте осторожны, чтобы не переполнить детскую кроватку или кровать подушками. Продолжайте следить за своим ребенком. Если ваш ребенок спит беспокойно, он может перевернуться так, чтобы его ступни оказались выше головы, что противоречит цели.
Помните, что подушки не рекомендуются для детей младше одного года. Подушки, мягкие предметы и простыни любого типа могут заблокировать дыхательные пути младенца и создать опасность удушья. Они также были связаны с СВДС (синдром внезапной детской смерти), также известный как детская кроватка.
7. Втирания паром (от двух лет и старше)
Втирания паром могут облегчить симптомы кашля и простуды и помочь некоторым детям лучше спать по ночам. Исследования показывают, что их ингредиенты на самом деле не влияют на заложенность носа, но они заставляют больного простудой чувствовать, что она дышит лучше, вызывая ощущение охлаждения в носу.Однако имейте в виду, что педиатры не рекомендуют использовать паровые салфетки для младенцев и детей младше двух лет, так как это может вызвать раздражение и дискомфорт у младенцев.
Если вы все еще хотите использовать паровые средства для ухода за ребенком старшего возраста, проконсультируйтесь с врачом вашего ребенка. Она может порекомендовать средства для втирания паром, специально предназначенные для маленьких детей. Эти продукты содержат вазелин, масла и эвкалипт (но не камфору или ментол).
Если вы предпочитаете использовать продукты без нефтепродуктов или парабенов, вы можете рассмотреть возможность использования бальзамов на натуральных парах. Они доступны в аюрведических магазинах или в Интернете. Эти бальзамы обычно изготавливаются из алоэ, трав, масел и эфирных масел.Тем не менее, используйте любые натуральные продукты только после консультации с врачом, так как некоторые из них с сильным запахом могут ухудшить хрип.
Предупреждения :
Вы всегда должны поговорить со своим врачом, прежде чем использовать паровую мазь для вашего малыша. Получив добро, следуйте ее инструкциям. Не наносите паровую втирку на лицо ребенка, включая его рот, нос, ноздри или вокруг глаз. Наносите его только на грудь и спину. Кроме того, не наносите его на сломанную или чувствительную кожу, так как это может вызвать раздражение кожи.
8. Сморкание (от двух лет и старше)
Очистка носа от слизи помогает ребенку легче дышать и спать и в целом заставляет его чувствовать себя более комфортно. Многие дети не овладевают этим навыком до четырехлетнего возраста, но некоторые могут овладеть этим навыком к двум годам. Советы по обучению сморканию:
- Пусть ваш ребенок копирует вас. Некоторым детям этого достаточно.
- Объясните: сморкание — это «запах назад».
- Попросите ребенка зажать одну ноздрю и потренироваться аккуратно выдувать воздух с одной стороны.Зеркало или кусок ткани под носом помогут ей увидеть дыхание.
- Научите ее нежно дуть. Слишком сильный дуновение может повредить ее уши.
- Дайте своему ребенку небольшой пакет одноразовых салфеток. Научите ее выбрасывать использованные салфетки в закрытый мусорный ящик и мыть руки после того, как высморкалась.
- Если у вашего ребенка болит нос от всхлипов и сморкания, вы можете нанести немного вазелина или другой безопасной для детей мази вокруг внешнего края ее ноздрей.
Лучше всего использовать одноразовые салфетки, которые можно легко выбросить в закрытом контейнере.
Если вы решили использовать носовой платок, научите ребенка складывать его и использовать чистую поверхность, когда ей нужно высморкаться. Вам нужно будет часто менять и стирать грязный носовой платок.
Также научите ребенка выбрасывать использованный носовой платок в отдельное ведро с крышкой. Для нее по-прежнему важно мыть руки каждый раз, когда она сморкается, чтобы предотвратить передачу инфекции.
9. Горшок
neti , также известный как горшок jala neti (4 года и старше) Горшок neti промывает слабый солевой раствор через ноздри. Он увлажняет кожу, разжижает, разжижает и смывает слизь. Это популярная йога-техника очищения носа, также известная как «джала нети» . В грубом переводе означает очищение водой. Некоторые исследователи обнаружили, что солевые растворы для промывания носа помогают облегчить симптомы простуды.Горшок neti выглядит как очень маленькая лейка или чайник и обычно изготавливается из керамики или металла. Neti Горшки доступны в нескольких аптеках, аюрведических магазинах и в Интернете.
Наполните горшок теплой соленой водой. Наклоните голову ребенка боком над раковиной и поместите носик кастрюли в верхнюю ноздрю. Вода мягко потечет через верхнюю ноздрю и выйдет из другой ноздри. Скажите ребенку, чтобы он дышал через рот во время процедуры. Это требует небольшой практики, но это легко, когда вы научитесь. Как только это сработает с одной стороны, повторите с другой.
Если вы хотите учиться у профессионала, то многие инструкторы йоги могут обучать Джала нети . Попробуйте потренироваться на себе, прежде чем научить ребенка пользоваться горшком neti . Позвольте ребенку посмотреть, как вы его используете. Если она согласится попробовать, помогите ей воспользоваться.
Ваш ребенок должен быть отзывчивым. Использование банка neti не болезненно, но поначалу кажется странным. Это определенно не для младенцев или маленьких детей ясельного возраста, и дети старшего возраста (и взрослые) могут не согласиться использовать его.
Предупреждения :
Не заставляйте ребенка, которому это не интересно. Это должна быть очень щадящая процедура, иначе ваш ребенок может расстроиться и повредить носовой ход.
10. Полоскание горла соленой водой (от 4 лет)
Полоскание горла соленой водой — это проверенный временем способ облегчить боль в горле во всем мире. Он также помогает очистить горло от слизи и уменьшить заложенность носа. Хотя ученые не выяснили, почему именно оно работает, исследования показали, что это средство эффективно. Это тоже очень простое лекарство. Залейте стаканом теплой воды половину чайной ложки соли и перемешайте. Если ваш ребенок не возражает против вкуса, немного свежего лимонного сока может стать успокаивающим действием.
Ваш ребенок должен быть достаточно взрослым, чтобы научиться полоскать горло. Обычно это школьный возраст или старше. Но некоторым детям это удается раньше.
Несколько советов по обучению ребенка полосканию горла:
- Практикуйтесь с простой водой.
- Попросите ребенка наклонить голову вверх и попытаться удержать воду в задней части горла, не глотая ее.
- Как только она научится это делать, пусть она попытается издавать звуки горлом. Покажи ей, как это выглядит и звучит.
- Научи ее скорее выплевывать воду, чем глотать ее.
Предупреждения :
Всегда проверяйте температуру воды, особенно если вы нагревали ее в микроволновой печи. Чашка может казаться прохладнее снаружи, но вода может быть достаточно горячей, чтобы вызвать ожоги.Для полоскания всегда используйте фильтрованную теплую воду.
यह लेख हिंदी में पढ़ें!
Подробнее:
Список литературы
EBSCO. 2013. Альтернативные методы лечения. Ароматерапия . Наблюдательный совет по дополнительной и альтернативной медицине (CAM)
FDA. 2016. Безопасно ли полоскать носовые пазухи? США. Управление по контролю за продуктами и лекарствами.
Голдман РД. 2011. Подтверждено 2016. Лечение кашля и простуды: Руководство для лиц, осуществляющих уход за детьми и молодежью .Канадское педиатрическое общество, Комитет по лекарственной терапии и опасным веществам .Paediatr Child Health 16 (9): 564-6.
Харви Р., Ханнан С.А., Бадиа Л. и др. 2007. Назальные орошения физиологическим раствором при симптомах хронического риносинусита . Кокрановская библиотека.
IAP Мумбаи. 2013. Уход за детьми. FAQ . Индийская академия педиатрии в Мумбаи.
Яницки-Девертс Д., Коэн С., Тернер Р. Б. и др. 2016. Секреция кортизола в основной слюне и восприимчивость к инфекциям верхних дыхательных путей. Мозг, поведение и иммунитет . 31; 53: 255-61.
Koepke R, Sobel J, Arnon SS. 2008 г. Глобальное распространение детского ботулизма, 1976-2006 гг. Педиатрия . 122 (1): e73-82
NICE CKS. 2016. Простуда . Национальный институт здравоохранения и качества обслуживания, Сводки клинических знаний.
Oduwole O, Meremikwu MM, Oyo-Ita A, et al. 2014. Мед от острого кашля у детей. Кокрановская база данных систематических обзоров 12 .: CD007094.
Пол И.М., Бейлер Дж.С., Кинг Т.С. и др. 2010. Втирка паром, вазелин и отсутствие лечения для детей с ночным кашлем и симптомами простуды. Педиатрия . 126 (6): 1092-1099.
советов по облегчению симптомов кашля, простуды и гриппа у младенцев и младенцев
Когда ваш младенец или младенец проявляет признаки простуды или гриппа, вы попытаетесь чем-нибудь помочь. Большинство детских лекарств от кашля и простуды не рекомендуются детям младше шести лет. Однако есть несколько способов помочь ребенку чувствовать себя комфортно и облегчить его симптомы.
При должном внимании (смешанном с небольшим количеством TLC) вы можете быстро и эффективно помочь своему малышу почувствовать себя нормальным. Вот некоторые профилактические меры, которые вы можете предпринять как родитель:
Примите меры предосторожности перед сном
Большинство детей беспокоятся, когда они болеют, но дети, болеющие простудой или гриппом, должны много спать, чтобы помочь своему организму бороться с вирусом. 1 . Вот четыре профилактических меры, которые помогут вашему ребенку расслабиться перед сном:
- Держите ребенка гидратированным 2 .У детей с повышенной температурой может наблюдаться значительное обезвоживание из-за потоотделения.
- Дети, заболевшие гриппом, часто не очень голодны, но их организм все еще нуждается в питании, чтобы бороться с болезнью. 3 Убедитесь, что ваш ребенок по вечерам ест легкоусвояемую пищу. Некоторые хорошие варианты — рис, крекеры, тосты, суп и бананы.
Способы предотвращения простуды и гриппа
Простуда и грипп вызываются вирусами. Лучший способ избежать этих вирусов — не допустить, чтобы члены вашей семьи вступили с ними в контакт и не передавали их друг другу.
Важно, чтобы вся ваша семья следовала этим простым правилам:
- Избегайте контакта с больными людьми. Если вы работаете вне дома или ваши дети ходят в школу или детский сад, это может быть сложно; однако вы можете попросить людей не приходить к вам домой, если они простудились или болеют гриппом.
- Следуйте этой правильной технике мытья рук. Это самый простой и эффективный способ предотвратить заражение себя и других.
- Используйте теплую воду с мылом.
- Быстро потрите руки вместе в течение 15–20 секунд.
- Вымойте между пальцами, вокруг ногтей и на тыльной стороне рук.
Грипп и ваш ребенок
Что такое грипп?
Грипп (также называемый гриппом) — это вирус, который может вызывать серьезные заболевания. Это больше, чем просто насморк и боль в горле. Очень важно защитить младенцев и детей младшего возраста от гриппа, потому что они могут серьезно заболеть. В редких случаях грипп может стать причиной смерти. В 2017 году грипп стал причиной рекордного количества смертей среди детей.Большинство умерших детей не получили вакцины от гриппа.
Как распространяется грипп?
Грипп легко передается от человека к человеку. Когда больной гриппом кашляет, чихает или говорит, вирус распространяется по воздуху. Ваш ребенок может заразиться гриппом, если он вдохнет вирус или коснется чего-то (например, игрушки), на котором есть вирус гриппа, а затем коснется своего носа, глаз или рта.
Люди, заболевшие гриппом, могут заразить других от 1 дня до того, как они заболеют, и до 5-7 дней после этого.Люди, которые сильно болеют гриппом, или маленькие дети могут распространять грипп дольше, особенно если у них все еще есть симптомы.
Нужна ли вашему ребенку вакцина от гриппа каждый год?
Да. Центры по контролю и профилактике заболеваний (также называемые CDC) и Американская академия педиатрии (также называемая AAP) рекомендуют делать прививку от гриппа каждый год всем в возрасте 6 месяцев и старше. Это особенно важно для детей младше 5 лет, потому что они чаще, чем дети старшего возраста, имеют серьезные проблемы со здоровьем, вызванные гриппом.Грипп может быть опасен для всех детей, даже для здоровых.
Лучший способ защитить вашего ребенка от гриппа — это делать ему прививку от гриппа каждый год до начала сезона гриппа (с октября по май). Даже если у вашего ребенка больше шансов заразиться гриппом во время сезона гриппа, он может заразиться им в любое время года.
Ваш ребенок может получить вакцину от гриппа двумя способами:
- Прививка от гриппа. Дети от 6 месяцев и старше могут получить прививку от гриппа.
- Спрей назальный от гриппа. Это спрей, который врач вводит вашему ребенку в нос. Большинство детей от 2 лет и старше могут получить назальный спрей от гриппа. Но это не рекомендуется детям с определенными заболеваниями, такими как астма, проблемы с сердцем и легкими, или со слабой иммунной системой, которая плохо защищает его от инфекции. Назальный спрей от гриппа также не рекомендуется детям, которые принимают некоторые лекарства в течение длительного времени, например, аспирин (так называемая долгосрочная терапия аспирином).
Когда ваш ребенок впервые получает вакцину от гриппа, он получает две дозы, чтобы обеспечить ему наилучшую защиту от гриппа.Ваш ребенок будет получать одну дозу вакцины каждый год.
Если вы не уверены, какая вакцина лучше всего подходит для вашего ребенка, спросите его лечащего врача. Посетите сайт flu.gov, чтобы узнать больше о вакцинах от гриппа.
Вакцина против гриппа безопасна для большинства детей, даже для недоношенных (до 37 недель беременности). Но если у вашего ребенка в прошлом была плохая реакция на вакцину от гриппа, сообщите об этом его врачу. Медицинский работник может захотеть внимательно наблюдать за вашим ребенком после вакцинации, чтобы проверить реакцию.Если у вашего ребенка аллергия на яйца, поговорите с его врачом, чтобы решить, можно ли делать прививку от гриппа. Некоторые вакцины против гриппа делают из яиц.
Есть много разных вирусов гриппа, и они постоянно меняются. Каждый год создается новая вакцина против гриппа для защиты от трех или четырех вирусов гриппа, которые могут вызвать заболевание людей во время предстоящего сезона гриппа. Благодаря вакцине защита от гриппа длится около года, поэтому важно ежегодно вакцинировать вашего ребенка. Вы получаете вакцину от его поставщика или из других мест, например, из аптек, которые ее предлагают.Используйте HealthMap Vaccine Finder, чтобы узнать, где можно сделать прививку от гриппа для своего ребенка.
У одних детей больше шансов иметь серьезные проблемы со здоровьем, вызванных гриппом, чем у других?
Да. Младенцы и дети младше 5 лет — и особенно дети младше 2 лет — чаще, чем дети старшего возраста, страдают осложнениями от гриппа. Недоношенные дети также подвержены повышенному риску серьезных осложнений от гриппа. CDC рекомендует, чтобы недоношенные дети получали большинство вакцин, включая вакцину от гриппа, в соответствии с их хронологическим возрастом (время с момента рождения).Даже если ребенок родился маленьким или с низкой массой тела при рождении, он может получить вакцину одновременно с другими младенцами того же возраста. Если у вас недоношенный ребенок, посоветуйтесь с лечащим врачом, чтобы он вовремя получил вакцину от гриппа. Дети с хроническими заболеваниями, такими как астма, сердечные заболевания или заболевания крови, также подвержены высокому риску осложнений от гриппа.
Какие проблемы со здоровьем может вызвать грипп у детей?
Осложнения гриппа у детей младше 5 лет включают:
- Ухудшение хронических заболеваний, таких как сердечные заболевания или астма
- Проблемы с мозгом, например энцефалопатия.Энцефалопатия — это любое заболевание мозга, которое влияет на структуру мозга или его работу.
- Обезвоживание. Это означает, что в вашем теле недостаточно воды.
- Пневмония. Это инфекция одного или обоих легких.
- Проблемы с носовыми пазухами и ушные инфекции. Пазухи — это полые воздушные пространства внутри костей вокруг носа. Инфекции носовых пазух могут возникнуть, когда в носовых пазухах скапливается жидкость.
- Смерть. Осложнения гриппа иногда могут привести к смерти, но это случается редко.
Каковы признаки и симптомы гриппа у вашего ребенка?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не могут видеть другие, например, боль в горле или головокружение. Если у вашего ребенка есть какие-либо из этих признаков и симптомов гриппа, немедленно позвоните его врачу или отвезите его к своему поставщику:
- Сильная усталость или сонливость (также называется утомляемостью)
- Кашель
- Лихорадка (100 F или выше), озноб или дрожь тела.Не у всех, кто болеет гриппом, поднимается температура.
- Головная боль или боли в мышцах или теле
- Насморк или заложенность носа
- Боль в горле
- Рвота (рвота) или диарея
Грипп часто быстро развивается. Лихорадка и большинство других признаков и симптомов могут длиться неделю или дольше. В то время как ваш ребенок не может сказать вам, как он себя чувствует, дети, заболевшие гриппом, часто более болезненны, суетливы и кажутся более неудобными и несчастными, чем дети, заболевшие простудой. Если вы считаете, что ваш ребенок заболел гриппом даже после вакцинации от гриппа, позвоните своему врачу.
Если у вашего ребенка есть какие-либо из этих признаков или симптомов, доставьте его в отделение неотложной помощи больницы:
- Такая суетливая, что не хочет, чтобы ее держали
- Голубоватый цвет губ или лица
- Хронические заболевания, такие как астма, ухудшаются
- Учащенное дыхание, затрудненное дыхание, боль в груди или втягивание ребер при каждом вдохе
- Лихорадка у ребенка младше 12 недель, лихорадка выше 104 F у младенцев старшего возраста или детей или лихорадка с сыпью
- Повышение температуры или кашель, которые улучшаются, но затем возвращаются и ухудшаются
- Судорожные припадки.Припадок — это когда все тело или части тела бесконтрольно двигаются.
- Не пьет достаточно жидкости или вырабатывает меньше мочи, чем обычно. Если ваш ребенок не мочится в течение 8 часов, у него сухость во рту или он не плачет, возможно, у него обезвоживание.
- Не просыпается, не бдит и не взаимодействует с вами, когда бодрствует
- Сильная мышечная боль. Это может быть настолько серьезно, что ваш ребенок не может ходить.
- Сильная или не останавливающаяся рвота (рвота)
Как лечат грипп у младенцев и детей?
Лечащий врач вашего ребенка может прописать противовирусное лекарство для профилактики или лечения гриппа.Противовирусное средство — это лекарство, убивающее инфекции, вызванные вирусами. Противовирусные препараты могут облегчить заболевание гриппа у вашего ребенка и помочь ему быстрее почувствовать себя лучше. Противовирусные препараты также могут помочь предотвратить серьезные осложнения гриппа, такие как легочная инфекция, называемая пневмонией. Против гриппа лучше всего действуют противовирусные препараты, если их использовать в течение 2 дней после появления признаков или симптомов.
Если у вашего ребенка высокий риск заболевания гриппом, его врач может назначить противовирусное средство, как только у него появятся симптомы гриппа. Все дети младше 5 лет подвержены высокому риску заболевания гриппом, особенно дети младше 2 лет.Дети, рожденные недоношенными или страдающие хроническими заболеваниями, такими как астма или серповидно-клеточная анемия, также подвержены высокому риску.
Три лекарства одобрены в США для профилактики или лечения гриппа у детей:
- Осельтамивир (Тамифлю®) для детей в возрасте от 2 недель. Это лекарство выпускается в виде капсул или жидкости.
- Занамивир (Реленза®) для детей от 5 лет. Это лекарство представляет собой порошок, который ребенок вдыхает через рот.Не рекомендуется людям с проблемами дыхания, например астмой.
- Перамивир (Рапиваб®) для детей от 2 лет. Это лекарство вводится врачом через иглу в вену (также называемую внутривенной).
Если у вашего ребенка грипп, помогите ему много отдыхать и пейте много жидкости. Он может не захотеть много есть. Попробуйте кормить его небольшими порциями, чтобы помочь его телу поправиться.
Если ваш ребенок чувствует себя некомфортно из-за высокой температуры, спросите его врача, можно ли дать ребенку ацетаминофен (Тайленол®) или ибупрофен (Мотрин® или Адвил®).Не давайте ей аспирин, не посоветовавшись с врачом. Аспирин может вызвать редкое, но опасное для жизни заболевание печени, называемое синдромом Рея, у детей с некоторыми заболеваниями, такими как простуда, грипп и ветряная оспа.
Если у вашего ребенка кашель или простуда, не давайте ему лекарства от кашля и простуды, отпускаемые без рецепта. Это лекарства, которые вы можете купить без рецепта врача. AAP утверждает, что эти лекарства могут вызвать серьезные проблемы со здоровьем у детей. Перед тем, как давать ребенку какие-либо лекарства, проконсультируйтесь с врачом.
Как остановить распространение гриппа?
Каждый человек в возрасте 6 месяцев и старше должен пройти вакцинацию от гриппа. Это означает вас, особенно если у вас есть ребенок младше 6 месяцев или вы ухаживаете за ним. Вакцинация от гриппа может помочь предотвратить распространение гриппа.
Если вы или ваш ребенок заболели гриппом, вы можете передать его другим. Вот как предотвратить распространение гриппа:
- Не позволяйте ребенку находиться дома, не посещайте детский сад, школу или лагерь в течение как минимум 24 часов после того, как у него спадет температура (100 F или выше).Лихорадку следует снимать без использования лекарства, снижающего температуру.
- Избегайте контактов с другими людьми.
- Не целуйте ребенка и не касайтесь глаз, носа и рта.
- Научите ребенка кашлять или чихать в салфетку или руку. Выбрасывайте использованные салфетки в мусор.
- Мойте руки водой с мылом до и после ухода за ребенком. Вы также можете использовать дезинфицирующие средства для рук на спиртовой основе. Используйте достаточно дезинфицирующего средства для рук, чтобы руки высохли не менее 15 секунд.
- Очистите поверхности и игрушки, на которых может быть вирус гриппа.
- Используйте горячую мыльную воду или посудомоечную машину для мытья посуды и принадлежностей вашего ребенка.
- Не делитесь посудой, стаканами, посудой или зубной щеткой вашего ребенка.
Дополнительная информация
Flu.gov
См. Также: Грипп и беременность, Прививки вашего ребенка
Последний раз отзыв: сентябрь 2019 г.
Младенец (и салфетки!) На борту: Советы по ведению ринита при беременности | Ваша беременность имеет значение
Какие методы лечения доступны?
Первым шагом к облегчению является посещение врача, чтобы исключить инфекцию, такую как COVID-19, грипп или синусит.Мы также можем порекомендовать тестирование на такие проблемы, как синусит или опухоль беременности (пиогенная гранулема) — незлокачественное разрастание кровеносных сосудов, которое может появиться во время беременности.
Оттуда ваш врач и акушер / гинеколог могут посоветовать:
- Регулярные упражнения: Было показано, что тренировки значительно помогают облегчить заложенность носа и регулировать цикл сна. Еще одна причина отказаться от переезда во время беременности!
- Поднимите матрас: Попробуйте расположить матрас так, чтобы все ваше тело располагалось под углом 45 градусов.Хотя это не было широко изучено, пациенты сообщают, что это помогает очистить носовые ходы, чтобы они могли уснуть.
- Использование увлажнителя: Добавление небольшого количества влаги в воздух может помочь уменьшить раздражение носа. Многие пациенты используют их ночью, чтобы просыпаться менее душно.
- Промывание носовых пазух: Спрей для носа солевым раствором или системы промывания носовых пазух, такие как нети-пот, могут помочь очистить носовые пазухи. Обязательно используйте дистиллированную или кипяченую (и охлажденную) воду — не рекомендуется использовать воду прямо из-под крана.
Актуальные противоотечные средства, такие как Африн, могут быть невероятно и незамедлительно эффективными, но при этом существует риск зависимости. Если вы будете использовать этот вид лечения чаще, чем один или два раза в неделю, ваш нос может «привыкнуть» к нему, что может привести к медикаментозному риниту — спрей также перестанет работать, и ваши симптомы могут ухудшиться. Кроме того, в отличие от гестационного ринита, медикаментозный ринит не проходит после родов. Это исчезнет только после того, как вы перестанете использовать противоотечные средства местного действия.
Как правило, беременные пациенты могут принимать противоотечные средства, содержащие псевдоэфедрин, в соответствии с указаниями. Однако мы всегда рекомендуем сначала поговорить со своим акушером / гинекологом, особенно если у вас высокое кровяное давление.
Ваш акушер-гинеколог может также порекомендовать стероидный назальный спрей, такой как флоназа или ринокорт, при тяжелых симптомах. Если вы использовали спрей для лечения хронического ринита до беременности, ваш акушер-гинеколог может посоветовать вам продолжать использовать его во время беременности. Обычно считается безопасным использовать эти продукты во время грудного вскармливания под руководством акушера / гинеколога.
Ваше тело во время беременности изменится интересным образом. Если у вас появились новые или необычные симптомы, обратитесь к врачу. Мы поможем вам разобраться, что нормально, а что может быть инфекцией носовых пазух или респираторным заболеванием.
Чтобы поговорить с врачом о назальных симптомах во время беременности, позвоните по телефону 214-645-8300 или , запишитесь на прием онлайн .
Холод »Планкет
Если ваш ребенок чувствует себя хорошо дома (хорошо пьет и ест, общается с вами и не выглядит больным), вы можете держать его дома в комфортных условиях.Ваш малыш может захотеть больше быть с вами и ему нужно больше объятий. Они могут меньше интересоваться игрой и больше просыпаться днем и ночью.
Очистка заложенного носа
Если у вашего ребенка заложенный нос или он чихает:
- используйте капли для носа с охлажденной кипяченой водой — они могут помочь увлажнить слизь, и тогда вашему ребенку будет легче ее чихнуть.
- закапывайте по одной капле в каждую ноздрю каждые четыре часа, используя капельницу для носа или выдавливая каплю из чистой ткани.
- , вы можете сделать это перед кормлением, чтобы помочь вашему ребенку дышать во время кормления.
Еда и питье
Многие дети не хотят много есть, когда простужаются. Ничего страшного, гораздо важнее заставить их выпить.
- Ваш ребенок может чаще просыпаться и меньше кормить.
- Дети старшего возраста могут не хотеть много пить, но вы можете попробовать почаще предлагать небольшие напитки, чтобы они не обезвоживались, или ледяные блоки.
Приучите ребенка к надлежащей гигиене
Если ваш ребенок достаточно взрослый, вы можете научить его нескольким вещам, чтобы не распространять простуду на других вана и друзей:
- кашель или чихание в локоть
- мыть руки после чихания или сморкания в течение не менее 20 секунд
- тщательно вытрите руки бумажным полотенцем.
Бронхиолит | Госпиталь на Грейт-Ормонд-стрит
Команда будет поддерживать ребенка в период его болезни различными способами.
Опора для дыхания
• Кислород с высокой скоростью потока — смесь воздуха и кислорода, подаваемая с «сильным потоком» через короткие пластиковые трубки, помещенные непосредственно внутри ноздрей, помогая открыть дыхательные пути вашего ребенка и открыть легкие может добавлять кислород в свою кровь
• Постоянное положительное давление воздуха (CPAP) — смесь воздуха и кислорода, доставляемая под высоким давлением через короткие пластиковые трубки или маску для лица.Давление этой смеси открывает дыхательные пути ребенка
• Интубация и вентиляция — если ваш ребенок истощен или не получает достаточно кислорода после поддержки кислородом с высоким потоком или CPAP, или если он перестает дышать часто или на длительное время, мы можем предложить положить их на вентилятор или «дыхательную машину». Аппарат ИВЛ будет дышать за них, пока они нездоровы, уменьшая усилия, необходимые для дыхания, и увеличивая количество кислорода, достигающего легких
Дыхательная трубка, подключенная к аппарату ИВЛ, проходит в их дыхательные пути через рот или нос.Мы дадим им лекарство, которое заставит их спать и уменьшить подвижность, чтобы они не чувствовали дискомфорта. Дыхательная трубка означает, что ребенок не сможет плакать или издавать звуки, находясь на тренажере.
• Высокочастотные колебания — если сатурация кислорода у вашего ребенка остается низкой, мы можем предложить другую машину. Его вентилятор нагнетает кислород в их легкие и из них через одну и ту же трубку, но доставляет их очень короткими и быстрыми вдохами. Этот аппарат шумный, поэтому мы дадим вашему ребенку лекарство, чтобы он не двигался во время лечения.
Антибиотики
Хотя бронхиолит вызван вирусом, некоторым детям в отделениях интенсивной терапии будет назначен курс антибиотиков для лечения любой бактериальной инфекции грудной клетки, которая может возникнуть одновременно.

