Офлоксацин — высокоактивный антибактериальный препарат
Офлоксацин относится к фторхинолонам І поколения — высокоактивным антибактериальным препаратам, прочно вошедшим в медицинскую практику. Препараты этой группы можно рассматривать как альтернативу антибиотикам широкого спектра действия. Следует отметить, что лекарственные средства этой группы отличаются по фармакокинетическим свойствам и специфической антибактериальной активности. К группе фторхинолонов относятся офлоксацин и ципрофлоксацин (выпускаются в форме таблеток и раствора для инъекций).
Благодаря своей структуре и механизму действия офлоксацин обладает высокой бактерицидной активностью, сопоставимой с таковой цефалоспоринов ІІІ поколения. Препарат активен в отношении грамотрицательных и грамположительных микроорганизмов, включая штаммы, резистентные к другим антибактериальным препаратам, а также штаммы атипичных внутриклеточных возбудителей.
Офлоксацин обладает оптимальным фармакокинетическим профилем, хорошо всасывается в пищеварительном тракте (около 100%), за счет быстрого проникновения в ткани в месте инфекции создается высокая концентрация препарата, период полувыведения составляет 5–7 ч.
Офлоксацин можно назначать одновременно со многими антибактериальными препаратами (макролидами, b-лактамными антибиотиками, цефалоспоринами). Благодаря этому свойству препарат широко используют в составе комбинированной терапии при инфекционных заболеваниях. Офлоксацин, в отличие от ципрофлоксацина, сохраняет активность при одновременном применении ингибиторов синтеза РНК-полимеразы (хлорамфеникола и рифампицина).
Офлоксацин относится к группе трициклических монофторхинолонов.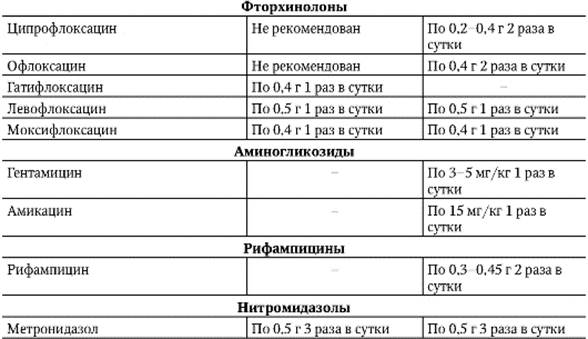 В отличие от ципрофлоксацина он практически не метаболизируется в печени. Биодоступность офлоксацина при пероральном приеме и парентеральном введении идентична. Благодаря этому при замене инъекционного способа введения препарата пероральным коррекции дозы не требуется (одно из существенных отличий офлоксацина от ципрофлоксацина).
В отличие от ципрофлоксацина он практически не метаболизируется в печени. Биодоступность офлоксацина при пероральном приеме и парентеральном введении идентична. Благодаря этому при замене инъекционного способа введения препарата пероральным коррекции дозы не требуется (одно из существенных отличий офлоксацина от ципрофлоксацина).
Согласно рекомендациям ВОЗ, 200 мг офлоксацина соответствуют 500 мг ципрофлоксацина.
Он хорошо проникает в органы-мишени (например, при хроническом простатите — в ткань предстательной железы). Следует отметить, что при простатите капсула предстательной железы практически не проницаема для многих антибактериальных препаратов.
Между используемой дозой офлоксацина и его концентрацией в тканях существует линейная зависимость.
Офлоксацин назначают 1–2 раза в сутки. Прием пищи не влияет на его всасываемость, однако при употреблении жирной пищи всасывание офлоксацина замедляется.
Офлоксацин в меньшей степени, чем ципрофлоксацин, взаимодействует с другими препаратами, практически не влияет на кинетику теофиллина и кофеин-бензоата натрия.
Офлоксацин выделяется преимущественно почками (более 80%) в неизмененном виде, то есть этот препарат не обладает эффектом первичного прохождения через печень. Концентрация офлоксацина в кале значительно ниже, чем ципрофлоксацина. Однако этот препарат более эффективен при диарее бактериального генеза, а также при диарее путешественников. Это обусловлено его более выраженной активностью в отношении стафилококков и сальмонелл. Противомикробная активность офлоксацина в наибольшей степени выражена в отношении грамотрицательных бактерий и внутриклеточных патогенов (хламидий, микоплазм, уреаплазм), в отношении стрептококков и синегнойной палочки офлоксацин менее активен.
Бактерицидная эффективность офлоксацина проявляется достаточно быстро, резистентность микроорганизмов к этому препарату развивается редко. Это обусловлено его бактерицидным механизмом действия, влияющим только на один ген ДНК-гиразы и на топоизомеразу.
В клинической практике офлоксацин является препаратом выбора или альтернативным препаратом первого ряда, его рекомендуют для эмпирической терапии при многих урогенитальных инфекциях. Благодаря хорошей переносимости (частота развития побочных эффектов — 1,3%), высокой биодоступности препарата в форме таблеток и оптимальному спектру действия (активен в отношении 94% патогенов, вызывающих инфекции урогенитального тракта, кроме простейших и анаэробов) его можно использовать в амбулаторных условиях. Существенным преимуществом офлоксацина при лечении инфекций мочевых путей является его высокая концентрация как в паренхиме почек, так и в чашечно-лоханочном аппарате. Результаты клинических исследований (Падейская Е.Н., Яковлев В.П., 1995; Lynne C., 1996) свидетельствуют о том, что офлоксацин при сравнении его с другими антибиотиками оказывает более выраженное антибактериальное действие в отношении хламидий, и его эффективность сопоставима с другими фторхинолонами и доксициклином в отношении микоплазм и уреаплазм.
Благодаря хорошей переносимости (частота развития побочных эффектов — 1,3%), высокой биодоступности препарата в форме таблеток и оптимальному спектру действия (активен в отношении 94% патогенов, вызывающих инфекции урогенитального тракта, кроме простейших и анаэробов) его можно использовать в амбулаторных условиях. Существенным преимуществом офлоксацина при лечении инфекций мочевых путей является его высокая концентрация как в паренхиме почек, так и в чашечно-лоханочном аппарате. Результаты клинических исследований (Падейская Е.Н., Яковлев В.П., 1995; Lynne C., 1996) свидетельствуют о том, что офлоксацин при сравнении его с другими антибиотиками оказывает более выраженное антибактериальное действие в отношении хламидий, и его эффективность сопоставима с другими фторхинолонами и доксициклином в отношении микоплазм и уреаплазм.
При остром цистите офлоксацин является препаратом выбора. Это заболевание чаще диагностируют у женщин (0,5–0,7 эпизодов в год на 1 женщину).
При хроническом цистите у лиц молодого возраста, особенно при наличии сопутствующих инфекций, передающихся половым путем (20–40% случаев, вызванных хламидиями, микоплазмами и уреаплазмами), офлоксацин является приоритетным среди других фторхинолонов.
Частота выявления хламидий у больных гинекологического профиля составляет 40%. В основном это женщины молодого возраста с бесплодием, воспалительными заболеваниями органов малого таза, пациентки с указанием в анамнезе на внематочную беременность. У 70% больных хламидиоз сочетается с инфицированием другими микроорганизмами, что усугубляет течение воспалительного процесса и требует назначения адекватной терапии (сочетание с уреаплазмой выявляют в 33% случаев, с микоплазмой — в 21%, гарднереллой — приблизительно в 14%, грибами рода
Офлоксацин — единственный фторхинолон, рекомендуемый Ассоциацией урогенитальной медицины и Медицинским обществом изучения венерических заболеваний (США) в качестве альтернативного препарата первого выбора для лечения больных с негонококковым уретритом и хламидийной инфекцией урогенитального тракта (1999). Центр по контролю и профилактике заболеваний (США, 1993) рекомендует применять офлоксацин в комбинации с метронидазолом или клиндамицином для лечения пациенток с воспалительными заболеваниями органов малого таза в амбулаторных условиях.
Центр по контролю и профилактике заболеваний (США, 1993) рекомендует применять офлоксацин в комбинации с метронидазолом или клиндамицином для лечения пациенток с воспалительными заболеваниями органов малого таза в амбулаторных условиях.
На украинском фармацевтическом рынке представлен новый препарат группы фторхинолонов производства компании «Лечива» (Чехия). ОФЛОКСИН 200, который зарегистрирован в нашей стране в форме таблеток по 200 мг (10 таблеток в упаковке). Оценивая качество ОФЛОКСИНА 200, хотелось бы отметить, что по биоэквивалентности он полностью соответствует оригинальному стандарту и требованиям GMP. Это значит, что больные реже будут повторно обращаться к врачу по поводу рецидивов заболевания и развития побочных эффектов. Предлагая пациенту ОФЛОКСИН 200, вы можете быть уверены, что выбор сделан правильно.
Н.А. Горчакова, проф., д-р мед. наук
Национальный медицинский университет им. А.А. Богомольца
«Офлоксацин» или «Ципрофлоксацин-Тева»? – meds.
 is
isСравнение эффективности Офлоксацина и Ципрофлоксацин-тевы
Эффективность у Офлоксацина достотаточно схожа с Ципрофлоксацин-тевой – это означает, что способность лекарственного вещества оказывать максимально возможное действие схоже.
Например, если терапевтический эффект у Офлоксацина более выраженный, то при применении Ципрофлоксацин-тевы даже в больших дозах не получится добиться данного эффекта.
Также скорость терапии – показатель быстроты терапевтического действия у Офлоксацина и Ципрофлоксацин-тевы примерно одинаковы. А биодоступность, то есть количество лекарственного вещества, доходящее до места его действия в организме, схожа. Чем выше биодоступность, тем меньше его потерь будет при усвоении и использовании организмом.
Сравнение безопасности Офлоксацина и Ципрофлоксацин-тевы
Безопасность препарата включает множество факторов.
При этом у Офлоксацина она достаточно схожа с Ципрофлоксацин-тевой. Важно, где метаболизируется препарат: лекарственные вещества выделяются из организма либо в неизмененном виде, либо в виде продуктов их биохимических превращений.
Соотношение риска к пользе – это когда назначение лекарственного препарата нежелательно, но оправдано при определенных условиях и обстоятельствах, с обязательным соблюдением осторожности применения. При этом у Офлоксацина нет никаих рисков при применении, также как и у Ципрофлоксацин-тевы.
Также при рассчете безопасности учитывается проявляются ли только аллергические реакции или же возможная дисфункция основных органов. В прочем как и обратимость последствий от использования Офлоксацина и Ципрофлоксацин-тевы.
Сравнение противопоказаний Офлоксацина и Ципрофлоксацин-тевы
Исходя из инструкции. Количество противопоказаний у Офлоксацина достаточно схоже с Ципрофлоксацин-тевой и составляет малое количество. Это и перечень симптомов с синдромами, и заболевания, различные внешних и внутренние условия, при которых применение Офлоксацина и Ципрофлоксацин-тевы может быть нежелательным или недопустимым.
Это и перечень симптомов с синдромами, и заболевания, различные внешних и внутренние условия, при которых применение Офлоксацина и Ципрофлоксацин-тевы может быть нежелательным или недопустимым.
Сравнение привыкания у Офлоксацина и Ципрофлоксацин-тевы
Как и безопасность, привыкание тоже включает множество факторов, которые необходимо учитывать при оценивании препарат.
Так совокупность значения таких параметров, как «cиндром отмены» и «развитие резистентности», у Офлоксацина достаточно схоже со аналогичными значения у Ципрофлоксацин-тевы. Синдром отмены – это патологическое состояние, возникающее после прекращения поступления в организм веществ, вызывающих привыкание или зависимость. А под резистентностью понимают изначальную невосприимчивость к препарату, этим она отличается от привыкания, когда невосприимчивость к препарату развивается в течение определенного периода времени. Наличие резистентности можно констатировать лишь в том случае, если была сделана попытка увеличить дозу препарата до максимально возможной. При этом у Офлоксацина значения «синдрома отмены» и «резистентности» достотачно малое, впрочем также как и у Ципрофлоксацин-тевы.
При этом у Офлоксацина значения «синдрома отмены» и «резистентности» достотачно малое, впрочем также как и у Ципрофлоксацин-тевы.
Сравнение побочек Офлоксацина и Ципрофлоксацин-тевы
Побочки или нежелательные явления – это любое неблагоприятное с медицинской точки зрения событие, возникшее у субъекта, после введения препарата.
У Офлоксацина состояния нежелательных явлений почти такое же, как и у Ципрофлоксацин-тевы. У них у обоих количество побочных эффектов малое. Это подразумевает, что частота их проявления низкая, то есть показатель сколько случаев проявления нежелательного эффекта от лечения возможно и зарегистрировано – низкий. Нежелательное влияние на организм, сила влияния и токсическое действие у Офлоксацина схоже с Ципрофлоксацин-тевой: как быстро организм восстановиться после приема и восстановиться ли вообще.
Сравнение удобства применения Офлоксацина и Ципрофлоксацин-тевы
Это и подбор дозы с учетом различных условий, и кратность приемов. При этом важно не забывать и про форму выпуска препарата, ее тоже важно учитывать при составлении оценки.
При этом важно не забывать и про форму выпуска препарата, ее тоже важно учитывать при составлении оценки.
Удобство применения у Офлоксацина лучше, чем у Ципрофлоксацин-тевы.
Рейтинг препаратов составлен опытными фармацевтами, изучающий международные исследования. Отчет сгенерирован автоматически.
Дата последнего обновления: 2020-12-04 13:48:28
Возможности клинического применения левофлоксацина | #09/01
Антибактериальные препараты из группы фторхинолонов занимают одно из ведущих мест в лечении различных бактериальных инфекций, в том числе в амбулаторных условиях. Однако столь популярные в настоящее время ципрофлоксацин, офлоксацин, ломефлоксацин, пефлоксацин обладают высокой активностью в отношении грамотрицательных возбудителей, умеренной активностью против атипичных возбудителей и малоактивны в отношении пневмококков и стрептококков, что значительно ограничивает их применение, особенно при респираторных инфекциях.
В последнее десятилетие в клиническую практику стали входить новые препараты из этой группы — т. наз. новые фторхинолоны, которые сохраняют высокую активность против грамотрицательных возбудителей, свойственную их предшественникам, и при этом значительно более активны против грамположительных и атипичных микроорганизмов. Одним из таких препаратов является левофлоксацин (таваник). По химической структуре он представляет собой левовращающий изомер офлоксацина. Широкий спектр антибактериальной активности, высокая безопасность, удобные фармакокинетические свойства обусловливают возможность его широкого применения при различных инфекциях.
Механизм действия
Левофлоксацин обладает быстрым бактерицидным действием, поскольку проникает внутрь микробной клетки и подавляет, так же как и фторхинолоны первого поколения, ДНК-гиразу (топоизомеразу II) бактерий, что нарушает процесс образования бактериальной ДНК. Ферменты клеток человека не чувствительны к фторхинолонам, и последние не оказывают токсического действия на клетки макроорганизма. В отличие от препаратов прежнего поколения новые фторхинолоны ингибируют не только ДНК-гиразу, но и второй фермент, ответственный за синтез ДНК, — топоизомеразу IV, выделенную у некоторых микроорганизмов, прежде всего грамположительных. Считается, что именно воздействием на этот фермент объясняется высокая антипневмококковая и антистафилококковая активность новых фторхинолонов.
В отличие от препаратов прежнего поколения новые фторхинолоны ингибируют не только ДНК-гиразу, но и второй фермент, ответственный за синтез ДНК, — топоизомеразу IV, выделенную у некоторых микроорганизмов, прежде всего грамположительных. Считается, что именно воздействием на этот фермент объясняется высокая антипневмококковая и антистафилококковая активность новых фторхинолонов.
Левофлоксацин обладает клинически значимым дозозависимым постантибиотическим эффектом, достоверно более длительным по сравнению с ципрофлоксацином, а также длительным (2-3 часа) субингибирующим действием.
Под действием левофлоксацина отмечено повышение функции полиморфноядерных лимфоцитов у здоровых добровольцев и ВИЧ-инфицированных пациентов. Показано его иммуномодулирующее воздействие на тонзиллярные лимфоциты у больных хроническим тонзиллитом. Полученные данные позволяют говорить не только об антибактериальной активности, но и о синергическом противовоспалительном и антиаллергическом действии левофлоксацина.
Спектр антимикробной активности
Левофлоксацин характеризуется широким антимикробным спектром, включающим грамположительные и грамотрицательные микроорганизмы, в том числе внутриклеточные возбудители (табл. 1).
При сравнении эффективности различных антибактериальных препаратов в отношении возбудителей респираторных инфекций было выявлено, что левофлоксацин в отношении противомикробной активности превосходит остальные препараты. К нему оказались чувствительны все штаммы пневмококка, в том числе пенициллинрезистентные, при сравнительно более низкой чувствительности пневмококков к препаратам сравнения: офлоксацин — 92%, ципрофлоксацин — 82%, кларитромицин — 96%, азитромицин — 94%, амоксициллин/клавуланат — 96%, цефуроксим — 80%. К левофлоксацину оказались также чувствительны все штаммы моракселлы катаралис, гемофильной палочки и метициллин чувствительного золотистого стафилококка, 95% штаммов клебсиеллы пневмонии.
Резистентность
Возможность широкого клинического использования левофлоксацина и других новых фторхинолонов заставляет задуматься об опасности развития резистентности к ним. Хромосомные мутации являются основным механизмом, обеспечивающим устойчивость микробов к фторхинолонам. При этом происходит постепенное накопление мутаций в одном или двух генах и ступенчатое снижение чувствительности. Развитие клинически значимой резистентности пневмококков к левофлоксацину наблюдается после трех мутаций, а следовательно, представляется маловероятным. Это подтверждается и экспериментальными данными: левофлоксацин вызывал спонтанные мутации в 100 раз реже, чем ципрофлоксацин, независимо от чувствительности тестируемых штаммов пневмококка к пенициллину и макролидам. Широкое использование препарата в последние годы в США и Японии не привело к росту резистентности к нему. По данным K. Yamaguchi et al., 1999, чувствительность бактерий к левофлоксацину за пять лет, т. е. с момента начала его широкого применения, не изменилась и превышает 90% как для грамотрицательных, так и для грамположительных возбудителей.
Хромосомные мутации являются основным механизмом, обеспечивающим устойчивость микробов к фторхинолонам. При этом происходит постепенное накопление мутаций в одном или двух генах и ступенчатое снижение чувствительности. Развитие клинически значимой резистентности пневмококков к левофлоксацину наблюдается после трех мутаций, а следовательно, представляется маловероятным. Это подтверждается и экспериментальными данными: левофлоксацин вызывал спонтанные мутации в 100 раз реже, чем ципрофлоксацин, независимо от чувствительности тестируемых штаммов пневмококка к пенициллину и макролидам. Широкое использование препарата в последние годы в США и Японии не привело к росту резистентности к нему. По данным K. Yamaguchi et al., 1999, чувствительность бактерий к левофлоксацину за пять лет, т. е. с момента начала его широкого применения, не изменилась и превышает 90% как для грамотрицательных, так и для грамположительных возбудителей.
Больший риск развития антибиотикорезистентности связан не с пневмококками, а с грамотрицательными бактериями. В то же время, по некоторым данным, применение левофлоксацина в отделениях интенсивной терапии не сопровождается значимым ростом резистентности грамотрицательной кишечной флоры.
В то же время, по некоторым данным, применение левофлоксацина в отделениях интенсивной терапии не сопровождается значимым ростом резистентности грамотрицательной кишечной флоры.
Фармакокинетика
Левофлоксацин хорошо всасывается в желудочно-кишечном тракте. Его биодоступность составляет 99% и более. Так как левофлоксацин почти не подвергается метаболизму в печени, это способствует быстрому достижению максимальной его концентрации в крови (значительно более высокой, чем у ципрофлоксацина). Так, при назначении добровольцам стандартной дозы фторхинолона значения его максимальной концентрации в крови при приеме левофлоксацина составляли 2,48 мкг/мл/70 кг, ципрофлоксацина — 1,2 мкг/мл/70 кг.
После приема разовой дозы левофлоксацина (500 мг) его максимальная концентрация в крови, равная 5,1 ± 0,8 мкг/мл, достигается через 1,3-1,6 часа, при этом бактерицидная активность крови против пневмококков сохраняется до 6,3 часа независимо от их чувствительности к пенициллинам и цефалоспоринам. Более длительное время, до 24 часов, сохраняется бактерицидное действие крови на грамотрицательные бактерии семейства Enterobacteriacae.
Более длительное время, до 24 часов, сохраняется бактерицидное действие крови на грамотрицательные бактерии семейства Enterobacteriacae.
Период полувыведения левофлоксацина составляет 6-7,3 часа. Около 87% принятой дозы препарата выделяется с мочой в неизмененном виде в течение последующих 48 часов.
Левофлоксацин быстро проникает в ткани, при этом уровни тканевых концентраций препарата выше, чем в крови. Особенно высокие концентрации устанавливаются в тканях и жидкостях респираторного тракта: альвеолярных макрофагах, слизистой бронхов, бронхиальном секрете. Левофлоксацин также достигает высоких концентраций внутри клеток.
Длительный период полувыведения, достижение высоких тканевых и внутриклеточных концентраций, а также наличие постантибиотического действия — все это позволяет назначать левофлоксацин один раз в сутки.
Лекарственные взаимодействия
Биодоступность левофлоксацина снижается при одновременном приеме с антацидами, сукральфатом, препаратами, содержащими соли железа. Интервал между приемом этих лекарственных средств и левофлоксацина должен составлять не менее 2 часов. Других клинически значимых взаимодействий левофлоксацина выявлено не было.
Интервал между приемом этих лекарственных средств и левофлоксацина должен составлять не менее 2 часов. Других клинически значимых взаимодействий левофлоксацина выявлено не было.
Клиническая эффективность
Существует много публикаций, посвященных результатам клинических исследований эффективности применения левофлоксацина. Ниже представлены наиболее значимых из них.
В многоцентровом рандомизированном исследовании, включившем 590 пациентов, сравнивалась эффективность и безопасность двух режимов лечения: левофлоксацина в/в и/или перорально в дозе 500 мг в сутки и цефтриаксона в/в 2,0 г в сутки; и/или цефуроксима перорально 500 мг два раза в сутки в комбинации с эритромицином или доксициклином у больных с внебольничной пневмонией. Длительность терапии 7–14 дней. Клиническая эффективность составила 96% в группе левофлоксацина и 90% в группе, получавшей цефалоспорины. Эрадикация возбудителей была достигнута соответственно у 98 и 85% больных. Частота нежелательных действий в группе левофлоксацина составляла 5,8%, а в группе сравнения 8,5%.
В другом большом рандомизированном исследовании сравнивалась эффективность лечения больных с тяжелой пневмонией левофлоксацином 1000 мг в сутки и цефтриаксоном — 4 г в сутки. Первые дни левофлоксацин назначили в/в, затем перорально. Результаты лечения в обеих группах оказались сопоставимы, но в группе цефтриаксона наблюдалась достоверно более частая смена антибиотика в первые дни лечения — из-за недостаточного клинического эффекта.
Сопоставимые результаты были получены и при сравнении групп пациентов, получавших лечение левофлоксацином и коамоксиклавом.
Эффективность монотерапии левофлоксацином изучалась у более чем 1000 пациентов с внебольничной пневмонией. Клиническая и бактериологическая эффективность составляли здесь 94 и 96% соответственно.
Фармакоэкономические исследования показали, что общие затраты на лечение пациентов левофлоксацином и комбинацией цефалоспорина и макролида сопоставимы или даже несколько ниже в группе левофлоксацина.
У пациентов с обострением хронического бронхита сравнивалась эффективность лечения левофлоксацином в дозе 500 мг в сутки перорально и цефуроксимом аксетила внутрь 500 мг два раза в сутки. При этом клиническая и бактериологическая эффективность не различалась в зависимости от групп и составляла 77–97%.
Таким образом, в настоящее время можно считать доказанной высокую эффективность левофлоксацина при респираторных инфекциях нижних дыхательных путей. Результаты проведенных исследований позволили включить левофлоксацин как препарат первого ряда или альтернативный в схему лечения пациентов с внебольничной пневмонией и обострениями хронического бронхита (табл. 2).
В последние годы левофлоксацин стал более широко использоваться и при других инфекционных заболеваниях. Так, появились сообщения, касающиеся его успешного применения у больных с острыми синуситами. Левофлоксацин в 100% случаев активен против наиболее часто встречающихся бактериальных возбудителей этого заболевания; по эффективности он сопоставим с амоксициллином/клавуланатом в больших дозах и значительно превосходит цефалоспорины, котримоксазол, макролиды и доксициклин.
Среди возбудителей урологических инфекций наблюдается рост резистентности к широко используемым антибактериальным препаратам. Так, за период с 1992 по 1996 год отмечено увеличение устойчивости E. Coli и S. saprophyticus к котримоксазолу — на 8–16% и к ампициллину — на 20%. Устойчивость к ципрофлоксацину, нитрофуранам и гентамицину возрасла за этот же период на 2%. Применение левофлоксацина у пациентов с осложненными мочевыми инфекциями в дозе 250 мг в сутки оказалось эффективным у 86,7% пациентов.
Выше приводились фармакокинетические показатели высокого содержания левофлоксацина в тканях. Это наряду с антимикробным спектром препарата послужило основанием для его использования с целью профилактики инфекционных осложнений при эндоскопических методах лечения и диагностики, например при ретроградной холангиопанкреатографии и для периоперационной профилактики в ортопедии.
Применение левофлоксацина в этих ситуациях представляется перспективным и требует дальнейшего изучения.
Безопасность
Левофлоксацин считается одним из самых безопасных антибактериальных препаратов. Однако при его назначении существует ряд ограничений.
У пациентов с нарушением функции печени корригировать дозу препарата не нужно, но нарушение функции почек при снижении клиренса креатинина (менее 50 мл/мин) требует уменьшения дозы препарата. Дополнительный прием левофлоксацина после проведения гемодиализа или амбулаторного перитониального диализа не требуется.
Левофлоксацин не применяется у беременных и кормящих женщин, у детей и подростков. Препарат противопоказан пациентам, у которых в анамнезе имеются нежелательные реакции на лечение фторхинолонами.
У больных пожилого и старческого возраста при приеме левофлоксацина не выявлено повышенного риска развития нежелательных побочных реакций и не требуется коррекции доз.
Контролируемые клинические исследования показали, что побочные реакции при применении левофлоксацина возникают редко и большей частью не являются серьезными. Существует зависимость между дозой препарата и частотой развития НД: при суточной дозе 250 мг их частота не превышает 4,0–4,3%, при дозе 500 мг/ сут. — 5,3–26,9%, при дозе 1000 мг/сут. — 22–28,8%. Наиболее часто наблюдались симптомы желудочно-кишечной диспепсии — тошнота и диарея (1,1–2,8%). При внутривенном введении возможно покраснение места инъекции, иногда наблюдается развитие флебитов (1%).
Существует зависимость между дозой препарата и частотой развития НД: при суточной дозе 250 мг их частота не превышает 4,0–4,3%, при дозе 500 мг/ сут. — 5,3–26,9%, при дозе 1000 мг/сут. — 22–28,8%. Наиболее часто наблюдались симптомы желудочно-кишечной диспепсии — тошнота и диарея (1,1–2,8%). При внутривенном введении возможно покраснение места инъекции, иногда наблюдается развитие флебитов (1%).
Дозирование
Левофлоксацин выпускается в двух формах: для внутривенного введения и приема внутрь. Применяется по 250-500 мг один раз в сутки, при тяжелых инфекциях возможно назначение по 500 мг два раза в сутки. При внебольничной пневмонии длительность лечения составляет 10-14 дней, при обострении хронического бронхита — 5-7 дней.
Таблица 1. Спектр противомикробной активности левофлоксацина
Высокоактивен
- S. pneumoniae
- Стрептококки
- Стафилококки
- Хламидии
- Микоплазма
- Легионелла
- H.
 parainfluenzae
parainfluenzae - M. catarrhalis
- K. pneumoniae
- B. pertussis
- Иерсинии
- Сальмонеллы
- Citrobacter spp.
- E. coli
- Enterobacter spp., Acinetobacter spp.
- P. mirabilis, vulgaris
- Neisseria spp.
- C. perfringens
- B. urealyticus
Умеренно активен
- Энтерококки
- Листерии
- Peptococcus
- Peptostreptococcus
- S. spp.
- S. marcescens
- H. influenzae
- P. aeruginosa
Малоактивен
- C. difficile
- Pseudomonas spp.
- Фузобактерии
- Грибы
- Вирусы
- M. morgani
Обратите внимание!
- Левофлоксацин обладает широким спектром действия, включающим большинство грамположительных и грамотрицательных возбудителей, в том числе внутриклеточно расположенных
- В отличие от ранее применявшихся фторхинолонов левофлоксацин высокоактивен против грамположительных кокков, в том числе пневмококков, устойчивых к пенициллину, эритромицину.
 Кроме того, левофлоксацин более активен по отношению к атипичным возбудителям. Левофлоксацин обладает удобными фармакокинетическими свойствами: высокой биодоступностью, длительным периодом полувыведения, что позволяет использовать его раз в сутки, создает высокие тканевые и внутриклеточные концентрации
Кроме того, левофлоксацин более активен по отношению к атипичным возбудителям. Левофлоксацин обладает удобными фармакокинетическими свойствами: высокой биодоступностью, длительным периодом полувыведения, что позволяет использовать его раз в сутки, создает высокие тканевые и внутриклеточные концентрации - Препарат не метаболизируется в печени, не имеет нежелательных лекарственных взаимодействий; не требует коррекции дозы у больных пожилого возраста. Левофлоксацин хорошо переносится и является одним из самых безопасных антибактериальных препаратов
- Перспективным представляется использование препарата при инфекциях мочевыводящих путей, кожи и мягких тканей, для профилактики осложнений в хирургии
- Наличие двух форм препарата — для парентерального и перорального применения — позволяет использовать его в режиме ступенчатой терапии, что наряду с возможностью однократного приема значительно облегчает труд медперсонала и удобно для пациента
Фторхинолоны в лечении острого неосложненного пиелонефрита uMEDp
В статье представлены данные эпидемиологических исследований распространенности и резистентности различных возбудителей острого неосложненного пиелонефрита. Отражены принципы эмпирического лечения данного заболевания в соответствии с современными отечественными и зарубежными рекомендациями. На основании результатов ряда клинических исследований показано преимущество применения фторхинолонов, в частности левофлоксацина, как препаратов первой линии терапии внебольничного пиелонефрита легкой и средней степени тяжести.
Таблица 1. Фторхинолоны, применяемые в лечении ИМП
Таблица 2. Рекомендованная начальная эмпирическая антибактериальная терапия при остром неосложненном пиелонефрите легкой и средней степени [24]
Введение
Пиелонефрит относится к инфекциям мочевых путей (ИМП), являясь одним из самых серьезных инфекционно-воспалительных процессов, поражающих одновременно или последовательно канальцы, лоханку, интерстициальную ткань и паренхиму почки. В зависимости от тяжести клинических симптомов и морфологических изменений в почке выделяют серозный, гнойный пиелонефрит (апостемы, карбункулы, абсцесс почки), некротический папиллит [1]. С практической точки зрения различают острый неосложненный пиелонефрит легкой/средней степени тяжести, который лечится в амбулаторных условиях, и острый неосложненный пиелонефрит тяжелого течения и осложненный пиелонефрит, которые требуют экстренной госпитализации [2].
С практической точки зрения различают острый неосложненный пиелонефрит легкой/средней степени тяжести, который лечится в амбулаторных условиях, и острый неосложненный пиелонефрит тяжелого течения и осложненный пиелонефрит, которые требуют экстренной госпитализации [2].
Эпидемиология острого пиелонефрита
В России острый неосложненный пиелонефрит занимает второе место по частоте встречаемости после острых респираторно-вирусных инфекций и составляет 14% от всех заболеваний верхних мочевых путей, причем у 33% больных развиваются гнойно-деструктивные формы [3]. По отечественным расчетным данным, острый пиелонефрит в среднем возникает с частотой 0,9–1,3 млн случаев ежегодно (более 100 больных на 100 тыс. населения) [4].
Среди больных острым пиелонефритом преобладают женщины, дети и люди старшего возраста. Острые инфекционно-воспалительные заболевания верхних мочевых путей регистрируются примерно в 0,1% женской популяции ежегодно [5]. Соотношение амбулаторного и госпитального пиелонефрита среди молодых женщин составляет от 5:1 до 6:1. При этом женщины в пять раз чаще, чем мужчины, госпитализируются в стационар: 11,7 случая госпитализаций на 10 тыс. женщин и 2,4 на 10 тыс. мужчин; смертность также выше среди женщин – 16,5 на 1 тыс. (у мужчин 7,3 на 1 тыс.) [4, 5].
При этом женщины в пять раз чаще, чем мужчины, госпитализируются в стационар: 11,7 случая госпитализаций на 10 тыс. женщин и 2,4 на 10 тыс. мужчин; смертность также выше среди женщин – 16,5 на 1 тыс. (у мужчин 7,3 на 1 тыс.) [4, 5].
В США заболеваемость пиелонефритом регистрируется на уровне 250 тыс. случаев и 100 тыс. госпитализаций в стационар ежегодно [6]. Частота его возникновения стабильна из года в год и соответствует 12–13 случаям на 10 тыс. населения в амбулаторной практике и 1–2 случаям госпитализаций на 10 тыс. населения [7]. Затраты на диагностику и лечение пиелонефрита составляют в США в среднем 2,14 млрд долларов в год [8].
В Южной Корее, по данным эпидемиологического исследования, частота острого пиелонефрита составляет 35,7 случая на 10 тыс. населения, а госпитальная смертность от этого заболевания – 2,1 случая на 1 тыс. пациентов стационара [9].
Причина высоких показателей госпитализации и смертности при остром пиелонефрите отчасти может заключаться в том, что тяжесть и распространенность заболевания недооцениваются. По литературным данным, двусторонний инфекционно-воспалительный процесс почек встречается у 13–33,4% больных острым пиелонефритом. В частности, Y.J. Lee и соавт. провели ретроспективное исследование данных компьютерной томографии почек 296 пациентов с острым пиелонефритом, обследованных при поступлении в стационар. Средний возраст пациентов составил 53,3 ± 20,6 года. Из выборки обследованных пациентов только 28 (9,5%) были мужчины. Авторы установили, что у 25,6% пациентов с клиническими признаками одностороннего поражения почек компьютерная томография показала острый воспалительный процесс верхних мочевых путей с обеих сторон [10].
По литературным данным, двусторонний инфекционно-воспалительный процесс почек встречается у 13–33,4% больных острым пиелонефритом. В частности, Y.J. Lee и соавт. провели ретроспективное исследование данных компьютерной томографии почек 296 пациентов с острым пиелонефритом, обследованных при поступлении в стационар. Средний возраст пациентов составил 53,3 ± 20,6 года. Из выборки обследованных пациентов только 28 (9,5%) были мужчины. Авторы установили, что у 25,6% пациентов с клиническими признаками одностороннего поражения почек компьютерная томография показала острый воспалительный процесс верхних мочевых путей с обеих сторон [10].
О возможной клинической недооценке тяжести острого пиелонефрита свидетельствуют также данные аутопсии: пиелонефрит был выявлен примерно у каждого 10–12-го умершего в стационаре, а среди лиц пожилого и старческого возраста – практически у каждого пятого [11]. По тем же данным [11], в 25% случаев при вскрытии констатировались острая или гнойная форма пиелонефрита, что свидетельствует о тяжести этой патологии на финальном этапе жизни.
Возбудители острого пиелонефрита
В настоящее время наметилась тенденция изменения структуры уропатогенов, вызывающих ИМП. В 2007 г., по данным многоцентрового рандомизированного двойного слепого исследования с участием 650 пациентов с ИМП, которое охватило 130 медицинских центров США, наиболее частым возбудителем внебольничного пиелонефрита являлась кишечная палочка (обнаружена у 85,4% пациентов) [12]. Аналогичные данные были получены в эпидемиологических исследованиях UTIAP (I, II, III), проведенных в нашей стране примерно в то же время.
Однако по данным эпидемиологического международного исследования ДАРМИС 2010–2011 гг., в котором принимали участие 28 медицинских центров из 20 городов России, Казахстана и Белоруссии, этиологическая роль кишечной палочки заметно снизилась до 64,63 и 62,05% при внебольничных и нозокомиальных ИМП соответственно [13].
Проблема антибактериальной резистентности
На данный момент во многих странах отмечается рост резистентности патогенных микроорганизмов к антимикробным препаратам. Эти изменения могут быть обусловлены нерациональным использованием антибиотиков, особенно повсеместным употреблением антибиотиков с ограниченной активностью против грамположительных патогенов, а также применением дженериков низкого качества.
Эти изменения могут быть обусловлены нерациональным использованием антибиотиков, особенно повсеместным употреблением антибиотиков с ограниченной активностью против грамположительных патогенов, а также применением дженериков низкого качества.
К общим факторам риска развития полирезистентности возбудителей мочевой инфекции относят предшествующую антибактериальную терапию или профилактику в течение последних трех месяцев, перевод из одного лечебного учреждения в другое, госпитализацию в стационар в предшествующие три – шесть месяцев, пребывание в домах престарелых и инвалидов, хронический гемодиализ [2].
Пристальное внимание уделяется изучению биохимических механизмов устойчивости патогенных бактерий к антибиотикам. Наиболее изученными являются хромосомные точечные мутации в генах, кодирующих ДНК-гиразу или топоизомеразу, мутации белков наружной мембраны, альтерация липополисахаридных компонентов клетки, увеличение экспрессии гена неспецифичного активного выведения антибиотика из микробной клетки (эффлюкс) [14, 15].
Исследование чувствительности Escherichia coli у пациентов с острым амбулаторным пиелонефритом в США обнаружило резистентные штаммы кишечной палочки к левофлоксацину в 5%, ципрофлоксацину в 11%, ампициллину в 30,6%, триметоприм/сульфаметоксазолу в 66,3% случаев [7]. По данным исследования ДАРМИС, устойчивость кишечной палочки в России к фторхинолонам составляет около 15% [2, 13].
Результаты последнего локального мониторинга лекарственной устойчивости Escherichia coli к левофлоксацину и комбинации сульфаметоксазола/триметоприма, проведенного V.H. Fleming в 2014 г. в США, показали, что кишечная палочка была резистентна к левофлоксацину в 9,2% случаев при амбулаторной ИМП в сравнении с 38,5% при нозокомиальной ИМП [16]. При этом средний показатель резистентности при совокупном анализе госпитальных и внебольничных возбудителей оказался равным 13,5%. Таким образом, в целях уточнения различий по уровню резистентности среди патогенов, вызывающих ИМП, у пациентов отделений интенсивной терапии целесообразно оценивать лекарственную устойчивость отдельно в группе внебольничных и нозокомиальных ИМП. Авторы заключили, что выбор фторхинолонов для эмпирического лечения пациентов с внебольничными ИМП (без сопутствующей патологии и факторов риска лекарственной устойчивости патогенов) по-прежнему обоснован. Альтернативная стартовая терапия требуется только в случае нозокомиальных ИМП либо отчетливых факторов риска устойчивости патогенов к фторхинолонам.
Авторы заключили, что выбор фторхинолонов для эмпирического лечения пациентов с внебольничными ИМП (без сопутствующей патологии и факторов риска лекарственной устойчивости патогенов) по-прежнему обоснован. Альтернативная стартовая терапия требуется только в случае нозокомиальных ИМП либо отчетливых факторов риска устойчивости патогенов к фторхинолонам.
В последнее время увеличивается количество возбудителей острого пиелонефрита, продуцирующих бета-лактамазы расширенного спектра (БЛРС). В этой связи многие авторы рекомендуют новые фторхинолоны как альтернативу карбапенемам при выявлении кишечной палочки, продуцирующей БЛРС, у больных острым пиелонефритом тяжелого течения, так как клиническая и микробиологическая эффективность этих антибиотиков сопоставима [17]. По данным исследования SENTRY, фторхинолоны, в частности левофлоксацин, сохраняют адекватную активность против цефтазидим-резистентных штаммов энтеробактерий [18].
Фторхинолоны в лечении ИМП
На сегодняшний день известно десять препаратов из группы фторхинолонов, из которых семь ассоциируют с лечением ИМП: левофлоксацин, ципрофлоксацин, ломефлоксацин, норфлоксацин, офлоксацин, гатифлоксацин, эноксацин (последние два в России не зарегистрированы) (табл. 1). В клинической практике при остром пиелонефрите применяются левофлоксацин, ципрофлоксацин, а ломефлоксацин, норфлоксацин, офлоксацин имеют очень ограниченный спектр применения. Фторхинолоны третьего поколения: моксифлоксацин, спарфлоксацин, тровафлоксацин – не используются для лечения ИМП по причине низкого уровня экскреции с мочой (
1). В клинической практике при остром пиелонефрите применяются левофлоксацин, ципрофлоксацин, а ломефлоксацин, норфлоксацин, офлоксацин имеют очень ограниченный спектр применения. Фторхинолоны третьего поколения: моксифлоксацин, спарфлоксацин, тровафлоксацин – не используются для лечения ИМП по причине низкого уровня экскреции с мочой (
Фторхинолоны характеризуются сходными основными механизмами действия: фармакокинетическими характеристиками, профилем безопасности, антимикробным спектром активности, зависящим от их модификации. Ранние фторхинолоны ограниченно действуют в отношении как грамположительных, так и грамотрицательных микроорганизмов, имеют высокую частоту спонтанной бактериальной резистентности, короткий период полувыведения, низкий уровень концентрации в плазме крови по сравнению с более новыми фторхинолонами – левофлоксацином и гатифлоксацином.
Новые фторхинолоны, к которым относится левофлоксацин, имеют длительный период полувыведения, высокую биодоступность при пероральном применении и лучше проникают в ткани. Они сохраняют низкий уровень резистентности и широкий спектр активности в отношении возбудителей ИМП: грамотрицательных (в большей степени микроорганизмов семейства Enterobacteriaceae), грамположительных (аэробных бактерий – энтерококков, стрептококков, стафилококков), а также микобактерий, хламидий, легионелл, микоплазм, факультативных анаэробных бактерий и мультирезистентных форм бактерий, продуцирующих БЛРС, и резистентных к аминогликозидам [19].
Новые фторхинолоны более активны в отношении грамположительных микроорганизмов по сравнению с ципрофлоксацином и офлоксацином. В то же время ципрофлоксацин более активен против Pseudomonas aeruginosa. Кроме того, ряд последних исследований показал одинаковую чувствительность синегнойной палочки к левофлоксацину и ципрофлоксацину [20–22].
Совет по рациональной антибактериальной терапии США разработал критерии выбора антибиотика для практикующих врачей. Это руководство основано на доказательной медицине, учитывает не только клиническую, микробиологическую эффективность, безопасность, фармакологические преимущества препарата, но и оптимальную продолжительность приема и стоимость [23]. В последних рекомендациях Российского общества урологов, Межрегиональной ассоциации по клинической микробиологии и антимикробной химиотерапии, Европейской и Американской ассоциаций урологов отмечается повышенная резистентность патогенных микроорганизмов к триметоприм/сульфаметоксазолу, хинолонам, ампициллину, а фторхинолоны признаны первой линией терапии неосложненной инфекции мочевых путей, в частности острого амбулаторного пиелонефрита (табл. 2). Фторхинолоны указаны в качестве основного класса антибактериальных препаратов также для эмпирической терапии неосложненного острого пиелонефрита, что отражено в европейских [24] и российских [2] рекомендациях. Фторхинолоны рекомендуется применять в течение пяти или семи – десяти дней в высокой и/или стандартной дозировке соответственно, если резистентность кишечной палочки составляет менее 10% [24].
В последних рекомендациях Российского общества урологов, Межрегиональной ассоциации по клинической микробиологии и антимикробной химиотерапии, Европейской и Американской ассоциаций урологов отмечается повышенная резистентность патогенных микроорганизмов к триметоприм/сульфаметоксазолу, хинолонам, ампициллину, а фторхинолоны признаны первой линией терапии неосложненной инфекции мочевых путей, в частности острого амбулаторного пиелонефрита (табл. 2). Фторхинолоны указаны в качестве основного класса антибактериальных препаратов также для эмпирической терапии неосложненного острого пиелонефрита, что отражено в европейских [24] и российских [2] рекомендациях. Фторхинолоны рекомендуется применять в течение пяти или семи – десяти дней в высокой и/или стандартной дозировке соответственно, если резистентность кишечной палочки составляет менее 10% [24].
Левофлоксацин в лечении острого пиелонефрита
Левофлоксацин впервые был апробирован при ИМП и остром пиелонефрите в 1996 г. в США, а в 2008 г. проведено исследование применения короткого курса в высокой дозе [14]. В многочисленных клинических исследованиях был подтвержден высокий уровень безопасности левофлоксацина. На фоне применения левофлоксацина у пациентов с острым пиелонефритом нежелательные явления возникали реже по сравнению с ципрофлоксацином и ломефлоксацином (2,8 и 5% соответственно).
в США, а в 2008 г. проведено исследование применения короткого курса в высокой дозе [14]. В многочисленных клинических исследованиях был подтвержден высокий уровень безопасности левофлоксацина. На фоне применения левофлоксацина у пациентов с острым пиелонефритом нежелательные явления возникали реже по сравнению с ципрофлоксацином и ломефлоксацином (2,8 и 5% соответственно).
Многоцентровое открытое рандомизированное сравнительное исследование левофлоксацина (250 мг один раз в сутки семь – десять дней) и ломефлоксацина (400 мг один раз в сутки 14 дней) у 300 пациентов с осложненной ИМП продемонстрировало клиническую эффективность левофлоксацина (93 и 88,5% соответственно).
Последующие клинические исследования у пациентов с острым пиелонефритом показали наибольшую клиническую эффективность левофлоксацина (92%) по сравнению с ломефлоксацином (80%) и ципрофлоксацином (85%) [24, 25].
По данным двойного слепого рандомизированного многоцентрового сравнительного исследования, при лечении острого пиелонефрита применение пяти доз левофлоксацина по 750 мг однократно в течение пяти дней так же эффективно, как и использование 20 доз ципрофлоксацина по 500 мг дважды в сутки в течение десяти дней. В исследовании приняли участие 619 пациентов с острым пиелонефритом. Первая группа (n = 317) получала левофлоксацин 750 мг внутривенно или перорально в течение пяти дней, причем утром пациенты принимали препарат, а вечером плацебо. Второй группе (n = 302) был назначен ципрофлоксацин 400 мг внутривенно или 250 мг перорально дважды в день в течение десяти дней. Клинический эффект был достигнут у 86,2 и 80,6% пациентов в соответствующих группах. Из 635 выделенных уропатогенов чувствительностью к левофлоксацину обладали 93,8%, к ципрофлоксацину – 88,8%. При этом 23 изолята, резистентных к ципрофлоксацину, были чувствительны к левофлоксацину. Ни одного патогена, резистентного к левофлоксацину, но чувствительного к ципрофлоксацину, выявлено не было. Бактериологический эффект при обнаружении Escherichia coli получен у 165 из 206 (80,1%) пациентов, принимавших левофлоксацин, и у 150 из 216 (73,1%) – ципрофлоксацин. У 7,3% пациентов выделена грамположительная флора – Enterococcus faecalis, эрадикация которой была достигнута в 61,9% случаев при лечении левофлоксацином и в 75% случаев в результате приема ципрофлоксацина [26].
В исследовании приняли участие 619 пациентов с острым пиелонефритом. Первая группа (n = 317) получала левофлоксацин 750 мг внутривенно или перорально в течение пяти дней, причем утром пациенты принимали препарат, а вечером плацебо. Второй группе (n = 302) был назначен ципрофлоксацин 400 мг внутривенно или 250 мг перорально дважды в день в течение десяти дней. Клинический эффект был достигнут у 86,2 и 80,6% пациентов в соответствующих группах. Из 635 выделенных уропатогенов чувствительностью к левофлоксацину обладали 93,8%, к ципрофлоксацину – 88,8%. При этом 23 изолята, резистентных к ципрофлоксацину, были чувствительны к левофлоксацину. Ни одного патогена, резистентного к левофлоксацину, но чувствительного к ципрофлоксацину, выявлено не было. Бактериологический эффект при обнаружении Escherichia coli получен у 165 из 206 (80,1%) пациентов, принимавших левофлоксацин, и у 150 из 216 (73,1%) – ципрофлоксацин. У 7,3% пациентов выделена грамположительная флора – Enterococcus faecalis, эрадикация которой была достигнута в 61,9% случаев при лечении левофлоксацином и в 75% случаев в результате приема ципрофлоксацина [26].
При остром пиелонефрите успех лечения напрямую зависит от эмпирического подбора антибактериального препарата, который может быть изменен после получения результатов бактериологического исследования. Лечение острого пиелонефрита базируется прежде всего на коррекции нарушений уродинамики и адекватной антибактериальной терапии. Микробиологическая и клиническая эффективность левофлоксацина позволяет считать его основным препаратом для лечения острого неосложненного пиелонефрита на протяжении последних десяти лет. Дополнительным преимуществом оригинального левофлоксацина служит высокая биодоступность таблетированной формы, что дает возможность использовать его в ступенчатой терапии. В последнее время стал обсуждаться вопрос об оптимальной суточной дозе и режиме назначения левофлоксацина при пиелонефрите легкого и среднетяжелого течения в случае амбулаторного ведения пациента. Стандартный подход к его назначению при остром пиелонефрите – 500 мг однократно в сутки в течение десяти дней – продолжает оставаться оправданным в практике амбулаторного специалиста. В то же время необходимо учитывать, что левофлоксацин обладает ограниченной активностью против грамположительной флоры, в частности энтерококков и неферментирующих грамотрицательных микроорганизмов.
В то же время необходимо учитывать, что левофлоксацин обладает ограниченной активностью против грамположительной флоры, в частности энтерококков и неферментирующих грамотрицательных микроорганизмов.
Заключение
Выбор фторхинолонов для эмпирического лечения пациентов с острым неосложненным пиелонефритом (без сопутствующей патологии и факторов риска лекарственной устойчивости патогенов) является обоснованным. Однако в результате высокой вариабельности природной резистентности микроорганизмов требуется проводить локальные мониторинги бактериальной резистентности к антимикробным препаратам, что позволит повысить клиническую и экономическую эффективность лечения пациентов с острым пиелонефритом.
Фторхинолоны: FDA призвало ограничить их применение
Статті10/06/2016
12 мая 2016 года Управление по контролю качества пищевых продуктов и лекарственных средств США (FDA) опубликовало* заявление по безопасности антимикробных препаратов группы фторхинолонов. FDA рекомендует ограничить применение фторхинолонов в лечении неосложненных инфекций, а также предупреждает о риске тяжелых побочных эффектов, иногда сохраняющихся на всю жизнь, при приеме средств данной группы.
FDA рекомендует ограничить применение фторхинолонов в лечении неосложненных инфекций, а также предупреждает о риске тяжелых побочных эффектов, иногда сохраняющихся на всю жизнь, при приеме средств данной группы.
Текущая позиция FDA была выработана на основании анализа достаточно большого числа сообщений о нежелательных явлениях, которые были обсуждены на заседании Консультативного комитета FDA в ноябре 2015г.
Фторхинолоны применяют в качестве антибактериальных лекарственных средств широкого спектра действия. Фторхинолоны обычно подразделяют по поколениям: на препараты первого (пефлоксацин, офлоксацин, ципрофлоксацин), второго (ломефлоксацин, норфлоксацин), третьего (левофлоксацин, спарфлоксацин) и четвертого (моксифлоксацин, гемифлоксацин, гатифлоксацин, ситафлоксацин, тровафлоксацин) поколений. Механизм действия фторхинолонов основан на ингибировании двух жизненно важных микробных ферментов, участвующих в синтезе ДНК, а также влиянии на РНК бактерий, на стабильность их мембран и др.
В инструкциях по применению антибиотиков этого класса уже имеются предупреждения о риске тендинита, разрыва сухожилия, повреждения центральной нервной системы, периферической нейропатии, манифестации миастении (myasthenia gravis), удлинения интервала QT и тахикардии типа пируэт, фототоксичности и гиперчувствительности, при этом эти нежелательные явления могут одновременно возникать у одного пациента.
Общая структура фторхинолонов
FDA заявляет, что риск серьезных побочных эффектов при приеме фторхинолонов часто преобладает над пользой у пациентов с острым синуситом, острым бронхитом, неосложненными инфекциями мочевыводящих путей, у которых возможные альтернативные варианты лечения. У пациентов с данными показаниями фторхинолоны следует применять только в тех случаях, когда других вариантов лечения не существует. В настоящее время FDA требует внесения соответствующих изменений в инструкции по медицинскому применению всех антимикробных средств группы фторхинолонов, а также в листки-вкладыши для пациентов.
Эксперты FDA призывают пациентов незамедлительно обращаться к лечащему врачу при появлении любых побочных эффектов на фоне лечения фторхинолонами, в частности, при боли в области сухожилий, в суставах и мышцах, ощущении покалывания и других парестезиях, при спутанности сознания и галлюцинациях.
Врачей просят при появлении у пациентов серьезных побочных эффектов во время лечения фторхинолонами немедленно отменять препарат и переводить пациента на один из альтернативных антибактериальных препаратов.
* FDA Drug Safety Communication: FDA advises restricting fluoroquinolone antibiotic use for certain uncomplicated infections; warns about disabling side effects that can occur together
Поділіться цим з друзями!
Вам також буде цікаво це:
Комбинированная антимикробная терапия урогенитальных инфекций у мужчин
В настоящее время наблюдается увеличение частоты
встречаемости урогенитальных инфекций у мужчин, обусловленное эффективным
внедрением скрининга и использованием высокочувствительных методов диагностики, а
также полной регистрацией первичных
случаев инфекций. В 2002 г. в США
было зарегистрировано 835 тыс. больных, страдающих урогенитальной хламидийной инфекцией (УГХИ), а
экономические потери от хламидийных заболеваний оценены в 1 млрд.
долларов в год [1]. В Российской Федерации заболеваемость УГХИ в 2011 г.
составляла 66,3 на 100 тысяч населения.
Следует отметить, что в последнее
время в Российской Федерации отмечено снижение уровня заболеваемости урогенитальным трихомониазом с 199,5 в 2006 г до 112,2 в
2011 г. на 100 000 населения [2]. Наиболее часто инфекции, передающиеся
половым путем (ИППП), у мужчин
регистрируют в возрасте 20-24 лет. На
втором месте по частоте встречаемости ИППП находится возрастная группа мужчин 15-19 лет, а на третьем – 2529 лет [3]. Клиническое значение
ИППП у мужчин молодого возраста
связано с повышенным риском передачи, а также приобретения ВИЧ-инфекции, и возможностью развития
хронических воспалительных заболеваний половых органов, осложняющихся в ряде случаев бесплодием.
В 2002 г. в США
было зарегистрировано 835 тыс. больных, страдающих урогенитальной хламидийной инфекцией (УГХИ), а
экономические потери от хламидийных заболеваний оценены в 1 млрд.
долларов в год [1]. В Российской Федерации заболеваемость УГХИ в 2011 г.
составляла 66,3 на 100 тысяч населения.
Следует отметить, что в последнее
время в Российской Федерации отмечено снижение уровня заболеваемости урогенитальным трихомониазом с 199,5 в 2006 г до 112,2 в
2011 г. на 100 000 населения [2]. Наиболее часто инфекции, передающиеся
половым путем (ИППП), у мужчин
регистрируют в возрасте 20-24 лет. На
втором месте по частоте встречаемости ИППП находится возрастная группа мужчин 15-19 лет, а на третьем – 2529 лет [3]. Клиническое значение
ИППП у мужчин молодого возраста
связано с повышенным риском передачи, а также приобретения ВИЧ-инфекции, и возможностью развития
хронических воспалительных заболеваний половых органов, осложняющихся в ряде случаев бесплодием.
Таблица 1. Этиология негонококковых уретритов (по Barton S., Hay P., 1999, модиф.) [6]
Этиология негонококковых уретритов (по Barton S., Hay P., 1999, модиф.) [6]
| Основные агенты | Второстепенные агенты | Второстепенные агенты |
| Chlamydia trachomatis | Herpes simplex | Инвазивные лечебнодиагностические манипуляции |
| Мycoplasma genitalium | Аденовирус | Инородные тела |
| Ureaplasma urealyticum | Candida albicans | Стриктуры уретры |
| Trichomonas vaginalis | Мочекаменная болезнь | |
| Neisseria meningitidis | Химические реагенты | |
| Haemophilus spp. | Синдром Стивенса-Джонсона | |
| Микроорганизмы, ассоциированные с бактериальным вагинозом |
Негонококковые уретриты (НГУ)
представляют собой обширную группу
различных по этиологии и патогенезу
воспалительных заболеваний мочеиспускательного канала, за исключением
вызванных гонококками. По данным
Aral S.O., ежегодно в мире выявляют 50
млн случаев НГУ. В Российской Федерации, по статистическим данным, регистрируют около 350 тысяч случаев
НГУ каждый год [4]. Этиологическими агентами НГУ у мужчин
являются Chlamydia trachomatis (1624% случаев), Мycoplasma genitalium
(11,5-41,7%), Trichomonas vaginalis
(до 34,8%), а также условно-патогенные
микроорганизмы Ureaplasma urealyticum
и Мycoplasma hominis, частота
обнаружения которых составляет от
10 до 50% [1,2,5]. Этиологическую
структуру НГУ демонстрирует таблица 1 [6].
По данным
Aral S.O., ежегодно в мире выявляют 50
млн случаев НГУ. В Российской Федерации, по статистическим данным, регистрируют около 350 тысяч случаев
НГУ каждый год [4]. Этиологическими агентами НГУ у мужчин
являются Chlamydia trachomatis (1624% случаев), Мycoplasma genitalium
(11,5-41,7%), Trichomonas vaginalis
(до 34,8%), а также условно-патогенные
микроорганизмы Ureaplasma urealyticum
и Мycoplasma hominis, частота
обнаружения которых составляет от
10 до 50% [1,2,5]. Этиологическую
структуру НГУ демонстрирует таблица 1 [6].
Механизм развития воспалительного процесса в уретре определяется
состоянием ее слизистой. Антимикробная резистентность слизистой
уретры зависит от ее механической
целостности, выработки достаточного
количества слизи секреторными
эпителиальными клетками и определенным биохимическим составом
уретральной слизи, обладающей противомикробным действием (иммуноглобулины, лизоцим и т.д.). При
нарушении целостности слизистой в
зону ее поражения внедряются микроорганизмы, что приводит к развитию
воспалительного процесса [7].
Клиническими проявлениями острого уретрита являются обильные выделения из мочеиспускательного канала, боли, зуд и жжение в уретре, покраснение и отечность ее наружного отверстия, боль при мочеиспускании. Клиническая картина торпидного и хронического уретрита менее выражена и характеризуется дискомфортом и зудом в уретре, парестезией в области головки полового члена. Выделения из уретры беспокоят только по утрам или отсутствуют вообще. При этом в первые 2 месяца наличия таких симптомов уретрит называют торпидным, а при дальнейшем течении хроническим [8].
Современными методами верификации атипичных внутриклеточных
микроорганизмов – возбудителей НГУ
являются молекулярно биологические
методы, основанные на обнаружении
генетического материала внутриклеточных микроорганизмов. Чувствительность таких методов составляет 98100%, а специфичность – 100%. Культуральное исследование считают методом диагностики, при помощи которого можно сравнивать эффективность других методик. Специфичность
данного метода составляет 96-100%,
а чувствительность — 70-80%.
Специфичность
данного метода составляет 96-100%,
а чувствительность — 70-80%.
К лабораторным методам, необходимым для диагностики клинически выраженных форм трихомониаза относят: микроскопическое исследование нативного препарата (световое, фазовоконтрастное и темнопольное) заболевания, которое должно проводиться немедленно, сразу после получения материала; микроскопию препарата, окрашенного 1% раствором метиленового синего, по Граму и Романовскому-Гимзе (чувствительность 4060% из-за субъективной оценки результатов), а также молекулярнобиологические методы исследования. Для верификации малои бессимптомных форм трихомониаза может применяться культуральное исследование [2].
АНТИМИКРОБНАЯ ТЕРАПИЯ НЕГОНОКОККОВЫХ УРЕТРИТОВ У МУЖЧИН
Всемирной Организацией Здравоохранения были разработаны специальные рекомендации, которым должны соответствовать препараты, применяемые для лечения ИППП: эффективность препарата не менее 95%, доступная цена, хорошая переносимость и
малая токсичность, возможность однократного применения, пероральный
прием, медленное развитие резистентности микроорганизмов к средствам
терапии. Препараты выбора для лечения ИППП должны обеспечивать наилучшее соотношение между необходимой эффективностью и доказанной
безопасностью лекарства [9]. Этиотропное лечение может назначаться
после обследования обоих половых
партнеров только при идентификации
возбудителя. Следует отметить необходимость одновременного лечения половых партнеров и использования
барьерных методов контрацепции при
половых контактах в период терапии.
Препараты выбора для лечения ИППП должны обеспечивать наилучшее соотношение между необходимой эффективностью и доказанной
безопасностью лекарства [9]. Этиотропное лечение может назначаться
после обследования обоих половых
партнеров только при идентификации
возбудителя. Следует отметить необходимость одновременного лечения половых партнеров и использования
барьерных методов контрацепции при
половых контактах в период терапии.
В настоящее время антимикробная терапия, эффективная в отношении атипичных внутриклеточных
микроорганизмов возбудителей НГУ,
осуществляется препаратами из групп
макролидов, тетрациклинов и фторхинолонов. Согласно клиническим рекомендациям по ведению больных
ИППП и урогенитальными инфекциями, разработанным Российским
обществом дерматовенерологов и косметологов и опубликованным в 2012 г.,
препаратами выбора для лечения уретрита, обусловленного Chlamydia trachomatis,
являются доксициклина
моногидрат 100 мг 2 раза в сутки в
течение 7 дней, джозамицин 500 мг
3 раза в сутки 7 дней и азитромицин
1 г однократно. В качестве альтернативных препаратов рекомендованы левофлоксацин 500 мг 1 раз в сутки
7 дней и офлоксацин 400 мг 2 раза в
сутки 7 дней. Продолжительность
лечения уретрита, обусловленного
Mycoplasma genitalium, должна составлять 10 дней теми же препаратами,
кроме азитромицина.
В качестве альтернативных препаратов рекомендованы левофлоксацин 500 мг 1 раз в сутки
7 дней и офлоксацин 400 мг 2 раза в
сутки 7 дней. Продолжительность
лечения уретрита, обусловленного
Mycoplasma genitalium, должна составлять 10 дней теми же препаратами,
кроме азитромицина.
Нитроимидазолы продолжают оставаться единственной группой антимикробных препаратов для этиотропной терапии трихомониаза. В настоящее время, согласно клиническим рекомендациям Российского общества дерматовенерологов и косметологов, препаратами выбора для лечения уретрита, обусловленного Trichomonas vaginalis, являются метронидазол 500 мг 2 раза в сутки 7 дней, орнидазол 500 мг 2 раза в сутки 5 дней, тинидазол 500 мг 2 раза в сутки 5 дней. К альтернативным схемам терапии относят назначение этих препаратов однократно в дозах 2 г, 1,5 г и 2 г соответственно [2].
Установление излеченности хламидийной, микоплазменной и трихомонадной инфекций на основании
методов амплификации РНК (NASBA)
и культурального исследования рекомендовано проводить через 14 дней,
при помощи методов ПЦР через
1 месяц после окончания лечения.
В течение продолжительного времени лекарственные средства применяют в различных сочетаниях. Как
правило, основной целью при этом является повышение эффективности
лечения, а в ряде случаев и улучшение
его переносимости. В настоящее время
существует большое количество готовых комбинированных лекарственных
препаратов, в том числе и антимикробных. Комбинированные антимикробные препараты должны оптимизировать проведение фармакотерапии и
расширять ее границы [10]. Так или
иначе, каждый раз при очередном появлении на отечественном рынке нового комбинированного препарата
возлагаются надежды на его высокую
клиническую и бактериологическую
эффективность, а также благоприятный профиль безопасности его компонентов, обеспечивающих долгосрочное успешное применение данного
лекарственного средства в клинической практике. В связи с вышеизложенным, в контексте проблемы
лечения урогенитальных инфекций у
мужчин, особый интерес представляет
недавно появившаяся на отечественном рынке оригинальная комбинация
антимикробный препарат для лечения микст-инфекций Комбифлокс®,
представляющий собой сочетание
200 мг офлоксацина и 500 мг орнидазола в одной таблетке. Необходимо
отметить, что всегда при назначении комбинированного антимикробного
препарата следует учитывать фармакологические свойства каждого из
его компонентов. В связи с этим, в
данной статье будут рассмотрены
фармакологические свойства офлоксацина и орнидазола, а также результаты ряда клинических исследований, подтвердивших эффективность этих препаратов при лечении
урогенитальных инфекций у мужчин.
Необходимо
отметить, что всегда при назначении комбинированного антимикробного
препарата следует учитывать фармакологические свойства каждого из
его компонентов. В связи с этим, в
данной статье будут рассмотрены
фармакологические свойства офлоксацина и орнидазола, а также результаты ряда клинических исследований, подтвердивших эффективность этих препаратов при лечении
урогенитальных инфекций у мужчин.
ОФЛОКСАЦИН В ЛЕЧЕНИИ УРЕТРИТА, ОБУСЛОВЛЕННОГО CHLAMYDIA TRACHOMATIS, MYCOPLASMA GENITALIUM, У МУЖЧИН
Офлоксацин широко применяется в мировой клинической практике с высокой клинической эффективностью с 1985 года. По химической структуре он является пиперазинилзамещенным фторхинолоном с
дополнительно «встроенным» метилзамещенным оксазиновым ядром.
Это соединение характеризуется стабильностью молекулы, практически
не метаболизируется в организме и
обеспечивает высокий уровень концентрации в тканях и органах. Механизм действия офлоксацина – антибиотика, относящегося к группе
фторхинолонов, связан с ингибированием двух жизненно важных ферментов микробной клетки – ДНК-гиразы
и топоизомеразы IV, за счет чего нарушается синтез ДНК и происходит гибель микроорганизма. Офлоксацин
проявляет высокую антимикробную
активность в отношении хламидий и
микоплазм, обеспечивая значительные концентрации в пораженных тканях и, что особенно важно, внутри
полинуклеаров [11, 12, 13]. В ряде исследований была продемонстрирована способность данного препарата
увеличивать продукцию ИЛ-2 при
фитогемагглютинин-индуцированной
трансформации лимфоцитов периферической крови человека, что свидетельствовует о его модулирующем
воздействии на субпопуляцию Т-лимфоцитов [14]. Кроме этого, было показано, что офлоксацин подавляет
синтез фактора некроза опухолиальфа и интерлейкина-1, что подтверждает его противовоспалительную
активность [15].
Офлоксацин обладает рядом
достоинств, в их числе широкий
спектр антимикробной активности,
наиболее высокая активность in vitro
среди фторхинолонов в отношении
хламидий и микоплазм, высокая
биодоступность при приёме внутрь
(95%), создание высоких концентраций в тканях и клетках, превышающих сывороточные, хорошая переносимость [11, 12, 13]. Некоторые
фармакокинетические характери-стики офлоксацина представлены в
таблице 2.
Некоторые
фармакокинетические характери-стики офлоксацина представлены в
таблице 2.
Таблица 2. Некоторые фармакокинетические характеристики офлоксацина ( 400 мг в один прием)
| Максимальная концентрация в плазме (мг/л) | 3,5 5,3 |
| Время достижения максимальной концентрации в плазме (часы) | 0,9 1,4 |
| Выведение с мочой (% от введенной дозы препарата) | 79 90 |
| Период полувыведения (часы) | 3,8 7,0 |
В клинических исследованиях
была подтверждена эффективность
офлоксацина в лечении больных с
хламидийными и микоплазменными
НГУ. Эффективность препарата при
данных инфекциях обусловлена его
действием на внутриклеточную стадию развития микроорганизмов в
результате хорошего проникновения в клетки макроорганизма и
созданию в них концентраций, превышающих МПК для хламидий и
микоплазм. Так, при назначении офлоксацина по 200 мг 2-3 раза в сутки
в течение 14 дней 315 мужчинам
с уретритом гонококковой, хламидийной и микоплазменной этиологии клиническая эффективность
препарата при трехкратном назначении через 7 и 14 дней терапии при
УГХИ составила 79,6% и 90,9%, а
при двукратном 73,6% и 85% соответственно. В другом исследовании
(105 больных) элиминацию хламидий после 5 дней лечения офлокса-цином по 200 мг 2 раза в сутки наблюдали в 58,2 %, после 10 дней терапии в 96,8 %. У 46 больных с
уретритом другой этиологии эрадикацию микроорганизмов регистрировали в 73,1% после 5 дней и в
79,4% после 10 дней лечения офлоксацином. По данным еще одного исследования, после 10 и 20 дней
терапии офлоксацином по 200 мг два
раза в сутки клинический эффект
регистрировали у 77% и 92% боль-ных хламидийным уретритом, а эрадикацию инфекции в 86% и 82% соответственно. По сводным данным
серии исследований, при применении
офлоксацина по 200-400 мг два раза в
сутки (или по 400 мг один раз в сутки)
в течение 7-28 дней при лечении 860
больных с УГХИ, эрадикации хламидий удалось добиться в 83%-100% случаев [11, 13]. Разница в эффективности обусловлена различными сроками контрольного наблюдения и использованием различных методов
диагностики хламидийной инфекции.
В серии работ также приведены данные о сопоставимой эффективности
офлоксацина и доксициклина при терапии УГХИ.
В другом исследовании
(105 больных) элиминацию хламидий после 5 дней лечения офлокса-цином по 200 мг 2 раза в сутки наблюдали в 58,2 %, после 10 дней терапии в 96,8 %. У 46 больных с
уретритом другой этиологии эрадикацию микроорганизмов регистрировали в 73,1% после 5 дней и в
79,4% после 10 дней лечения офлоксацином. По данным еще одного исследования, после 10 и 20 дней
терапии офлоксацином по 200 мг два
раза в сутки клинический эффект
регистрировали у 77% и 92% боль-ных хламидийным уретритом, а эрадикацию инфекции в 86% и 82% соответственно. По сводным данным
серии исследований, при применении
офлоксацина по 200-400 мг два раза в
сутки (или по 400 мг один раз в сутки)
в течение 7-28 дней при лечении 860
больных с УГХИ, эрадикации хламидий удалось добиться в 83%-100% случаев [11, 13]. Разница в эффективности обусловлена различными сроками контрольного наблюдения и использованием различных методов
диагностики хламидийной инфекции.
В серии работ также приведены данные о сопоставимой эффективности
офлоксацина и доксициклина при терапии УГХИ. По результатам многочисленных исследований из группы
фторхинолонов только офлоксацин
был рекомендован Food and Drug Administration (США) для терапии НГУ,
обусловленных Chlamydia trachomatis.
По результатам многочисленных исследований из группы
фторхинолонов только офлоксацин
был рекомендован Food and Drug Administration (США) для терапии НГУ,
обусловленных Chlamydia trachomatis.
Таблица 3. Профиль безопасности офлоксацина (по Падейской Е.Н., Яковлеву В.П., 1996, модиф.) [11]
| Со стороны ЖКТ | флероксацин > пефлоксацин > спарфлоксацин > ципрофлоксацин > офлоксацин |
| Со стороны ЦНС | флероксацин > норфлоксацин > ципрофлоксацин > пефлоксацин > офлоксацин |
| Со стороны кожи | ломефлоксацин > пефлоксацин > ципрофлоксацин > офлоксацин > норфлоксацин |
Необходимо отметить, что при терапии нехламидийных НГУ у мужчин в ряде исследований не было выявлено существенных различий по эффективности между офлоксацином и доксициклином, а также эритромицином [11].
Большинство исследователей
отмечают хорошую переносимость
офлоксацина (табл. 3). Moller BR. с
соавт. отмечает, что при лечении
хламидийных инфекций офлоксацин
является наиболее эффективным
из всех фторхинолонов, учитывая
достаточно высокую антимикробную активность офлоксацина в отношении микоплазм (МПК 0,5-2 мг/мл)
и уреаплазм (МПК 2,0 мг/кг) [16].
3). Moller BR. с
соавт. отмечает, что при лечении
хламидийных инфекций офлоксацин
является наиболее эффективным
из всех фторхинолонов, учитывая
достаточно высокую антимикробную активность офлоксацина в отношении микоплазм (МПК 0,5-2 мг/мл)
и уреаплазм (МПК 2,0 мг/кг) [16].
Таким образом, приведенные результаты исследований демонстрируют высокую клиническую эффективность офлоксацина и целесообразность дальнейшего его применения при лечении НГУ у мужчин.
ОРНИДАЗОЛ В ЛЕЧЕНИИ УРЕТРИТА, ОБУСЛОВЛЕННОГО TRICHOMONAS VAGINALIS, У МУЖЧИН
Нитроимидазолы являются ДНК-тропными препаратами с бактерицидным типом действия, с избирательной активностью в отношении микроорганизмов, имеющих ферментные системы, способные внутриклеточно восстанавливать нитрогруппу с образованием активных метаболитов. Мишенью действия восстановленных нитроимидазолов в микробной клетке являются ДНК, РНК и клеточные белки.
Антимикробный эффект этих препаратов реализуется за счёт:
- проникновения в микробную клетку;
- восстановления нитрогруппы под действием ферментных систем бактерий;
- антимикробного действия восстановленных продуктов;
- выведения из клетки образовавшихся внутриклеточно продуктов
трансформации.

Восстановление нитроимидазолов в микробной клетке осуществляется под действием нитроредуктаз бактерий, катализирующих процесс взаимодействия в клетке белков групп ферридоксинов с нитросоединениями. Процесс внутриклеточной трансформации нитроимидазолов сопровождается и образованием сво-бодных радикалов, повреждающих ДНК (в аэробных условиях наблюдают снижение образования свободных радикалов). Продукты восстановления нитроимидазолов ингибируют синтез ДНК-микробных клеток, образуют комплексы с ДНК, вызывая ее разрушение и нарушают процесс репликации и транскрипции ДНК. Кроме того, продукты внутриклеточной трансформации нитроимидазолов обладают прямым цитотоксическим действием и нарушают процессы клеточного дыхания [17].
бодных радикалов, повреждающих
ДНК (в аэробных условиях наблюдают снижение образования свободных радикалов). Продукты восстановления нитроимидазолов ингибируют синтез ДНК-микробных клеток, образуют комплексы с ДНК,
вызывая ее разрушение и нарушают
процесс репликации и транскрипции ДНК. Кроме того, продукты
внутриклеточной трансформации
нитроимидазолов обладают прямым
цитотоксическим действием и нарушают процессы клеточного дыхания
[17].
Необходимо отметить, что при
создании орнидазола, исходно учитывались ранее известные недостатки других производных нитроимидазола. Таким образом, орнидазол оказался препаратом с улучшенными фармакокинетическими
свойствами. Максимальная концентрация препарата в плазме достигается в течение 3 часов. После
однократного приёма 85% дозы выводится в течение первых пяти дней,
что в ряде случаев, при подозрении
на заражение, даёт возможность
проводить срочную профилактику
трихомониаза [18]. Биодоступность
при пероральном применении в пределах 80%–100% позволила отказаться от его парентерального введения. Кроме этого, данный препарат способен обеспечивать в крови и
органе-мишени устойчивые высокие
концентрации, благодаря более медленному, в сравнении с метронидазолом, выведению из организма
(периоды полувыведения 12,4 и 8,4
часов соответственно) [19].
Кроме того, продукты
внутриклеточной трансформации
нитроимидазолов обладают прямым
цитотоксическим действием и нарушают процессы клеточного дыхания
[17].
Необходимо отметить, что при
создании орнидазола, исходно учитывались ранее известные недостатки других производных нитроимидазола. Таким образом, орнидазол оказался препаратом с улучшенными фармакокинетическими
свойствами. Максимальная концентрация препарата в плазме достигается в течение 3 часов. После
однократного приёма 85% дозы выводится в течение первых пяти дней,
что в ряде случаев, при подозрении
на заражение, даёт возможность
проводить срочную профилактику
трихомониаза [18]. Биодоступность
при пероральном применении в пределах 80%–100% позволила отказаться от его парентерального введения. Кроме этого, данный препарат способен обеспечивать в крови и
органе-мишени устойчивые высокие
концентрации, благодаря более медленному, в сравнении с метронидазолом, выведению из организма
(периоды полувыведения 12,4 и 8,4
часов соответственно) [19]. В отличие от других производных нитроимидазола, орнидазол не ингибирует
альдегиддегидрогеназу и совместим
с алкоголем. По данным исследования in vitro, проведенного Inceboz T.
с соавт., было показано, что орнидазол оказался более эффективным,
чем метронидазол, в отношении трофозоитов Trichomonas vaginalis по
показателям минимальных ингибирующей и летальной концентраций.
Авторы продемонстрировали, что
при одинаковой концентрации препаратов (50 мкг/мл) существенно
большая доля трофозоитов утрачивает подвижность или погибает при
добавлении орнидазола [20]. Данный
препарат также хорошо сочетается с антиинфекционными препаратами
других групп. Широко распространено его применение в сочетании с
фторхинолонами, макролидами, антимикотиками и противовирусными
средствами. Следует отметить еще
одно важное достоинство орнидазола: отсутствие резистентности
к нему характерно не только для
Trichomonas vaginalis, но и для других возбудителей, входящих в спектр
его действия.
В отличие от других производных нитроимидазола, орнидазол не ингибирует
альдегиддегидрогеназу и совместим
с алкоголем. По данным исследования in vitro, проведенного Inceboz T.
с соавт., было показано, что орнидазол оказался более эффективным,
чем метронидазол, в отношении трофозоитов Trichomonas vaginalis по
показателям минимальных ингибирующей и летальной концентраций.
Авторы продемонстрировали, что
при одинаковой концентрации препаратов (50 мкг/мл) существенно
большая доля трофозоитов утрачивает подвижность или погибает при
добавлении орнидазола [20]. Данный
препарат также хорошо сочетается с антиинфекционными препаратами
других групп. Широко распространено его применение в сочетании с
фторхинолонами, макролидами, антимикотиками и противовирусными
средствами. Следует отметить еще
одно важное достоинство орнидазола: отсутствие резистентности
к нему характерно не только для
Trichomonas vaginalis, но и для других возбудителей, входящих в спектр
его действия.
При проведении ранних исследований орнидазола при однократном применении в дозе 1,2 и 5 г при
неосложнённом трихомониазе оказалось, что эффективность лечения
составила 95-100%, но при этом
часто наблюдали выраженные нежелательные явления при дозировках 2
и 5 г. По данным сравнительного исследования, проведенного Коганом
Б.Г. и соавт., эффективность лечения
урогенитального трихомониаза у
мужчин метронидазолом и орнидазолом составила 67,8% и 92,3% соответственно [21]. В сравнительном
исследовании, проведенном Хряниным А.А. и соавт., клиническая и
микробиологическая эффективность
метронидазола в лечении урогенитального трихомониаза у мужчин составила 57,6% и 77% соответственно, в то
время как орнидазола 94,5% и 98,2%.
При этом у 59% больных, получавших
метронидазол, были отмечены побочные реакции, а у 42,4% мужчин через
1-2 недели после окончания терапии
сохранялись некоторые клинические
проявления уретрита [19].
По данным сравнительного исследования, проведенного Коганом
Б.Г. и соавт., эффективность лечения
урогенитального трихомониаза у
мужчин метронидазолом и орнидазолом составила 67,8% и 92,3% соответственно [21]. В сравнительном
исследовании, проведенном Хряниным А.А. и соавт., клиническая и
микробиологическая эффективность
метронидазола в лечении урогенитального трихомониаза у мужчин составила 57,6% и 77% соответственно, в то
время как орнидазола 94,5% и 98,2%.
При этом у 59% больных, получавших
метронидазол, были отмечены побочные реакции, а у 42,4% мужчин через
1-2 недели после окончания терапии
сохранялись некоторые клинические
проявления уретрита [19].
Таким образом, в данном исследовании была продемонстрировано, что орнидазол оказался значительно клинически эффективнее и безопаснее метронидазола при лечении урогенитального трихомониаза у мужчин.
Высокая противотрихомонадная активность, низкая частота побочных эффектов, а также фармакокинетические свойства орнидазола
обуславливают возможность дальнейшего успешного применения этого
препарата для лечения трихомонадного уретрита у мужчин.
ЗАКЛЮЧЕНИЕ
Можно предполагать, что недавно появившийся на отечественном рынке комбинированный антимикробный препарат Комбифлокс® займет особое место в арсенале эффективных лекарственных средств для терапии микст-урогенитальных инфекций у мужчин, обусловленных Chlamydia trachomatis и Мycoplasma genitalium, а также Trichomonas vaginalis. Рекомендованная схема применения данного препарата по одной таблетке два раза в сутки в течение 7 10 дней представляется клинически и микробиологически эффективной и достаточной для терапии НГУ у мужчин. Ряд важных достоинств компонентов препарата, таких как высокая активность в отношении внутриклеточных воз-будителей и трихомонад, создание высоких и стабильных концентраций в тканях, длительный период полувыведения, хорошая переносимость обуславливают возможность успешного использования препарата Комбифлокс® для лечения урогенитальных инфекций у мужчин.
ЛИТЕРАТУРА
1. Дерматовенерология. Клинические рекомендации [под
ред. Кубановой А.А.]. // М.: ГЭОТАР-Медиа, 2006. С. 227-246.
Дерматовенерология. Клинические рекомендации [под
ред. Кубановой А.А.]. // М.: ГЭОТАР-Медиа, 2006. С. 227-246.
2. Ведение больных инфекциями, передаваемыми половым путём и урогенитальными инфекциями. Клинические рекомендации [пoд пред. Кубановой А.А.]. // М.: Деловой Экспресс, 2012. 12 с.
3. Забиров К.И., Мусаков В.Ю., Самхарадзе А.Д., Ширшова Е.В., Разина С.Е. Негонококковые уретриты у мужчин. // Consilium medicum . 2005. Т.7, № 7. С. 526-532.
4. Гомберг М.А., Соловьёв А.М., Ковалык В.П. Негонококковые уретриты у мужчин: этиология и обоснование этиотропной терапии. // Лечащий Врач. 2006. № 7. С. 2631.
5. Ермоленко Д.К., Исаков В.А., Рыбалкин С.Б., Смирнова Т.С., Захаркив Ю.Ф. Урогенитальный трихомониаз.// Пособие для врачей. СПб. —Великий Новгород, 2007. 96 с.
6. Barton S.E., Hay P.E. Handbook of genitourinary medicine. London: Arnold, 1999.
7. Сагалов А.В. Амбулаторно-поликлиническая андрология. // Челябинск: «Челябинская государственная медицинская академия», 2002. 240 с.
Сагалов А.В. Амбулаторно-поликлиническая андрология. // Челябинск: «Челябинская государственная медицинская академия», 2002. 240 с.
8. Horner P.J. European guideline for the management of urethritis. // Int J STD AIDS. 2001.Vol. 12. P.63-67.
9. Практическое руководство по антиинфекционной химиотерапии [под ред. Страчунского Л.С., Белоусова Ю.Б., Козлова С.Н.]. // М.: 2002. С.248.
10. Машковский М.Д. Лекарства ХХ века. М.: Новая Волна, 1998. С.217219.
11. Падейская Е.Н., Яковлев В.П. Офлоксацин (Таривид). Антибактериальный препарат из группы фторхинолонов. М.: 1996. 116 с.
12. Яковлев В.П. Место офлоксацина в амбулаторной практике: опыт 15летнего применения. // Инфекции и антимикробная терапия. 2000. Т. 2, № 5. С. 154156.
13. Гомберг М.А., Соловьёв А.М. Относится ли офлоксацин к разряду универсальных антибактериальных препаратов, используемых в венерологии? // Инфекции,
передаваемые половым путём. 2000. № 5. С. 2229
2000. № 5. С. 2229
. 14. Антибиотики и противоинфекционный иммунитет [под ред. Ющука Н.Д., Балмасовой И.П., Царёва В.Н.]М.: Практическая медицина. 2012. С. 208-221.
15. Dalhoff A, Shalit I. Immunomodulatory effects of quinolones. // Lancet Infect Dis. 2003. Vol. 3, № 7. P.359371.
16. Møller BR, Herrmann B, Ibsen HH, Halkier-Sørensen L, From E, Mårdh PA. Occurrence of Ureaplasma urealyticus and Mycoplasma hominis in non-gonococcal urethritis before and after treatment in a double-blind trial of ofloxacin versus erythromycin. // Scand J Infect Dis Suppl. 1990. Vol. 68. P. 31-34.
17. Падейская Е.Н. 5Нитроимидазолыантимикробные препараты для лечения бактериальных и протозойных инфекций. // Consilium medicum. 2004. Т.6, № 1. С. 3240.
18. Тихомиров А.Л., Олейник Ч.Г. Урогенитальный трихомониаз. // Лечащий Врач. 2003.№ 7. С. 1014.
19. Хрянин А.А. Проблема выбора в лечении трихомонадной инфекции: метронидазол или орнидазол? // Клиническая дерматология и венерология. 2006. № 4.
С. 5153.
Хрянин А.А. Проблема выбора в лечении трихомонадной инфекции: метронидазол или орнидазол? // Клиническая дерматология и венерология. 2006. № 4.
С. 5153.
20. Inceboz T. et al. Comparative in vitro cytotoxic effects of ornidazole, metronidazole and ciprofloxacin against Trichomonas vaginalis trophozoites. // J Chemother. 2004. Vol. 16, № 5. P.459462. 21. Коган Б.Г., Барабанчик Т.В. Современная этиотропная терапия трихомониаза. // Лiки Украiни. 1999. № 10. С. 3033.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 176.21 кб |
«Пожалуйста, не пейте антибиотики и гормоны, которые вам выписали ваши друзья!»
Вокруг COVID-19 и вызываемых им осложнений появилось немало мифов. Низкая информированность людей и недоверие к медицине создали благоприятную среду для бума самолечения. По соцсетям гуляют списки препаратов, не имеющих никакого отношения к настоящему лечению, а люди назначают себе препараты, которые могут привести к драматическому ухудшению их состояния. В интервью «Новой газете» главный врач ГКБ № 23 им. Давыдовского профессор Елена Васильева рассказала о том, какие опасности таит самолечение от коронавируса и что делать не стоит ни в коем случае.
В интервью «Новой газете» главный врач ГКБ № 23 им. Давыдовского профессор Елена Васильева рассказала о том, какие опасности таит самолечение от коронавируса и что делать не стоит ни в коем случае.
Влад Докшин, Екатерина Ганичева, Глеб Шульц / «Новая газета»
— Давайте поговорим про лечение коронавируса. Кому это лечение действительно необходимо?
— Надо понимать, что примерно 80–85 процентов людей, болеющих ковидом, или самостоятельно выздоравливают, или у них он протекает в относительно легкой форме. Это и очень хорошо, и в то же время большая проблема, потому что люди заразны в этот период. Они не знают, что больны, распространяют вирус, и в этом состоит коварство новой пандемии. Почему огромный процент заболевших выздоравливает самостоятельно? Потому что у нас есть собственная иммунная система. Сначала идет неспецифический иммунный ответ, потом вырабатывается специфический иммунный ответ на данный конкретный вирус, вырабатываются антитела, клетки начинают атаковать другие клетки, зараженные коронавирусом. Надо ли что-то делать в этот период с человеком?
Надо ли что-то делать в этот период с человеком?
Если он бессимптомно болеет, если у него нет тяжелых сопутствующих заболеваний, его надо оставить в покое. Не нужны антибиотики, не нужны гормоны, не нужен длинный перечень препаратов, который можно перечислять бесконечно. Как у нас сейчас бывает, когда человек заболевает: приходит сначала врач из поликлиники и рекомендует какие-то препараты. Потом пациент спрашивает своих знакомых — одного, другого, третьего. Те присылают списки рекомендованных соседями, друзьями, еще кем-то. Я нередко вижу списки из 20–25 препаратов, которые люди принимают.
Что касается так называемых противовирусных препаратов «ремдесивир» и «фавипиравир», по ним доказательства [эффективности] или не очень весомые, или их вообще нет.
Нет ни одного достоверно доказанного лекарства, которое позволило бы избежать тяжелого течения ковида.
— Когда мы говорим о каких-то препаратах, мне страшно, потому что мы с вами скажем об этом и люди, как мы видели, просто побегут и начнут сметать это с аптечных полок.
— Нет, ни в коем случае нельзя без назначения врача ничего давать. Человек может не знать, например, что ему противопоказаны противосвертывающие препараты. Не бывает лекарств без побочных действий. Если вам говорят, что лекарство без побочных действий, это жульничество. Если лекарство действует, оно действует всегда в обе стороны, оно пользу может приносить и вред. Поэтому надо обязательно по серьезным препаратам всегда советоваться с врачом.
— Давайте еще раз. Если положительный тест на коронавирус, у вас ковид — вы лежите дома. И если нет каких-то серьезных симптомов, то это все как обычная простуда.
— Не просто «лежите дома». Во-первых, не надо лежать, а надо все-таки похаживать по квартире, это профилактика тромбов.
Во-вторых, если поднимается температура и держится несколько дней или она выше 38,5–39 ˚С, конечно, надо посоветоваться с врачом. Если она держится уже достаточно долго или если появляются любые симптомы одышки, необходимо проверить насыщение кислородом. Сейчас есть такая возможность, я знаю, что в Москве дают пульсоксиметры бесплатно. И если пульсоксиметрия ниже 93, например, уже нужно беспокоиться. Если сопровождается одышкой — вызывать врача или скорую.
Сейчас есть такая возможность, я знаю, что в Москве дают пульсоксиметры бесплатно. И если пульсоксиметрия ниже 93, например, уже нужно беспокоиться. Если сопровождается одышкой — вызывать врача или скорую.
— А если у человека есть хронические заболевания — диабет, сердечно-сосудистые, — ему что же, сразу надо вещи в больницу собирать или тоже пока не нервничать?
— Во-первых, чем сложнее и тяжелее, тем меньше надо нервничать. Эта паника, она есть, к сожалению, и у многих врачей. Понятно почему: врачи подвержены риску, но паника мешает, паника врачей, паника пациентов мешает реально лечить. Вот чем я занимаюсь несколько часов в день — я занимаюсь психотерапией, веду очень много больных амбулаторно, и моя психотерапия сводится к тому, о чем я только что говорила. Пожалуйста, не надо пить антибиотики, не надо пить гормоны и препараты по длинному списку, присланному друзьями. Все это надо делать только по показаниям. В частности гормоны, когда они даются людям без показаний, то есть пациент не тяжелый, ухудшают прогноз. Они показаны, когда состояние утяжеляется, когда человек зависит от кислорода. А всем остальным их принимать не просто не нужно, а совсем нельзя.
— Вообще паника у людей возникла, когда начали говорить и писать, что у врачей нет единого протокола лечения ковида. Это правда, его нет?
— Это и так, и не так. Когда ковид начался, это была новая болезнь, не знали, как лечить, и вполне оправданно было пробовать разное. Не знали, как течет ковид, не знали многих симптомов, узнавали уже по ходу дела и гораздо позже, через месяц, два, три, четыре. Все новые и новые проявления этого вируса мы видим и сейчас, а тогда стихийно пробовали разные лекарства. Но на сегодняшний день картина совершенно другая.
Сейчас мы знаем, что у 10–15 процентов больных система начинает как бы буксовать, она дает не просто сбой, она начинает из-за этого сбоя гиперактивизироваться.
— То есть атакует?
— Да. Представьте себе, что машина завязла на льду или в глубоком снегу, она начинает шуметь, буксовать. Ты давишь на газ, и она начинает буксовать еще больше. Когда это происходит с организмом, выбрасываются цитокины. Вообще, это полезные для нас вещества: когда они не в больших количествах, они тоже активируют иммунную систему. Но когда их очень много, как бывает при ковиде, так называемый цитокиновый шторм, они могут повреждать ткани. Повреждение ткани приводит к выбросу еще большего количества веществ, которые стимулируют свертывание, начинается гиперкоагуляция; и, собственно, все это многообразие симптомов, которое мы видим, — это и есть проявление вот этих различных цитокинов. Реже это прямое действие вируса. И если это понимаешь, то понятен и протокол, и как лечить, а самое главное, что это уже сейчас подтверждается рандомизированными исследованиями. Вот когда только начинали, был момент абсолютно бездоказательной медицины.
Ты давишь на газ, и она начинает буксовать еще больше. Когда это происходит с организмом, выбрасываются цитокины. Вообще, это полезные для нас вещества: когда они не в больших количествах, они тоже активируют иммунную систему. Но когда их очень много, как бывает при ковиде, так называемый цитокиновый шторм, они могут повреждать ткани. Повреждение ткани приводит к выбросу еще большего количества веществ, которые стимулируют свертывание, начинается гиперкоагуляция; и, собственно, все это многообразие симптомов, которое мы видим, — это и есть проявление вот этих различных цитокинов. Реже это прямое действие вируса. И если это понимаешь, то понятен и протокол, и как лечить, а самое главное, что это уже сейчас подтверждается рандомизированными исследованиями. Вот когда только начинали, был момент абсолютно бездоказательной медицины.
— То есть несколько месяцев 2020 года?
— Да, мы вернулись в историю на 20–30 лет назад, когда не было доказательной медицины. И возвращаясь к протоколу лечения: сейчас в больницу попадают люди, у которых уже развернутая стадия, мы не кладем больных, как было раньше, у которых просто сам факт ковида или положительный тест. На сегодняшний день из препаратов у нас остается «Дексаметазон», данный вовремя, у нас остаются антицитокиновые препараты, и у нас остаются антикоагулянты, которые должны правильно даваться, в правильных дозах, это очень важно. Сейчас мы уже научились многим приемам, как правильно положить пациента, как правильно дать ему кислород, и мы гораздо меньший процент больных берем на ИВЛ и на ЭКМО. Когда к нам попадает пациент, который нуждается в кислороде, первое, что мы делаем, — помещаем его в прон-позицию и даем кислород. В разных видах — это зависит от тяжести состояния.
И практически всем мы даем антикоагулянты, от тромбов.
А дальше мы обязательно берем анализы и смотрим, развился цитокиновый шторм или еще не развился, пора уже его подавлять или не пора. Когда идет кислородная недостаточность и это подтверждается лабораторными анализами, тогда это как раз время, чтобы вводить те или иные или гормоны или антицитокиновые препараты. Одновременно мы обязательно смотрим, нет ли признаков бактериальной инфекции, если их нет, антибиотики тогда не даются. Также мы применяем и свежезамороженную плазму с высоким титром антител к коронавирусу, пока у человека нет еще собственных антител.
Одновременно мы обязательно смотрим, нет ли признаков бактериальной инфекции, если их нет, антибиотики тогда не даются. Также мы применяем и свежезамороженную плазму с высоким титром антител к коронавирусу, пока у человека нет еще собственных антител.
— Вы много всего перечислили, но не сказали про КТ, а это самая популярная в народе процедура сейчас.
— КТ нужно делать, только если это необходимо врачу для диагностики.
Мне сейчас обрывают телефон: «А можно у вас сделать КТ?» Никого не беру, как правило!
Собственно, это одна из моих задач в интервью — я очень хочу постараться хоть немножко снять панику. Да, это серьезная инфекция, но паника только помешает. Я уже говорила, это общее правило: чем сильнее вопрос, тем нужно быть спокойнее и сдержаннее и трезво принимать решения.
— То есть, когда весной всех подряд с положительным тестом отправляли на КТ, это просто потому, что не понимали, как с этим работать?
— Знаете, тогда в этом был определенный смысл. Тогда было до 30 процентов ложноотрицательных тестов, а КТ оказалось чувствительнее. И вот это очень сильно сдвинуло понимание в диагностике, и на том этапе это было очень правильно. Сейчас лучше стали тесты, сейчас мы лучше понимаем болезнь, и даже далеко не всегда КТ влияет на наши действия. Потому что бывают люди, у которых есть процесс по поражению легких, но при этом нормальная пульсоксиметрия. А у кого-то, наоборот, процент поражения небольшой, но у него есть фоновое заболевание легких, ему достаточно бывает 20 процентов, поэтому гораздо важнее общее состояние больного, пульсоксиметрия, чем просто цифры КТ.
Тогда было до 30 процентов ложноотрицательных тестов, а КТ оказалось чувствительнее. И вот это очень сильно сдвинуло понимание в диагностике, и на том этапе это было очень правильно. Сейчас лучше стали тесты, сейчас мы лучше понимаем болезнь, и даже далеко не всегда КТ влияет на наши действия. Потому что бывают люди, у которых есть процесс по поражению легких, но при этом нормальная пульсоксиметрия. А у кого-то, наоборот, процент поражения небольшой, но у него есть фоновое заболевание легких, ему достаточно бывает 20 процентов, поэтому гораздо важнее общее состояние больного, пульсоксиметрия, чем просто цифры КТ.
— Давайте поговорим про антибиотики, которые исчезли из аптек.
— Эта та же тема паники. Слава богу, что их нет, потому что не нужно заниматься самолечением, особенно при коронавирусе.
— Я спрашиваю сейчас не столько про коронавирус, сколько вообще.
— И вообще не надо. Где в мире вы можете купить антибиотик без рецепта? Где?
— А у нас можно купить без рецепта?
— Да! У нас идут и сметают, потому что продается без рецепта. Нигде в Европе, в Америке вы не купите без рецепта антибиотик. Мои друзья, живущие за границей, здесь покупают рецепт и везут к себе.
Нигде в Европе, в Америке вы не купите без рецепта антибиотик. Мои друзья, живущие за границей, здесь покупают рецепт и везут к себе.
— Но это как-то помогает, раз они тоже так делают?
— Это неправильно. Массовое бесконтрольное применение антибиотиков — огромная проблема. Развивается резистентность. Но в коронавирусе проблема другая, антибиотики просто почти никому не нужны. Понимаете? Их просто не надо принимать при ковиде дома. Их дают только в больнице и только в определенных ситуациях.
— Пандемия принесла нам хоть что-то хорошее?
— Хорошее в том, что на врачей обратили внимание. Вообще-то, мы и раньше работали, и нам всем могут ночью позвонить — и не обязательно с ковидом: и с инфарктом, с инсультом, — и раньше этого никто не замечал. Очень важно, чтобы с пандемией не кончилось это нормальное отношение к врачам. А то ведь Следственный комитет как активизировался до этого. Врачебные дела пошли, и я очень надеюсь, что это закончится — дела из-за врачебных ошибок. Любой врач, принимающий то или иное решение, не всегда на 100 процентов прав, все-таки болезнь — это всегда какой-то выбор, и ты должен понимать, что при таком анализе [может быть] так, а при таком — иначе… Наша работа сопряжена с определенными рисками, с определенными трудностями, бессонницей, постоянным напряжением, это и было и есть, сейчас это больше, конечно, чем было раньше.
Любой врач, принимающий то или иное решение, не всегда на 100 процентов прав, все-таки болезнь — это всегда какой-то выбор, и ты должен понимать, что при таком анализе [может быть] так, а при таком — иначе… Наша работа сопряжена с определенными рисками, с определенными трудностями, бессонницей, постоянным напряжением, это и было и есть, сейчас это больше, конечно, чем было раньше.
А из грустного — это уровень недоверия к врачам и к вакцинам сейчас. Это чрезвычайно удручает.
Например, вакцина Гамалеи сделана профессиональными людьми, я их знаю много лет, и это серьезные ученые. Да, третья фаза еще не закончена, но она закончится и покажет клиническую эффективность вакцины; безопасность же была исследована еще в первой фазе.
— То есть вакцина — это хорошо и нам нужно прививаться?
— Я сама вакцинировалась «Спутником» и всю свою семью привила. Меня вакцина один раз уже защитила. Так получилось, я была в очень тесном контакте с человеком, который заболел, и были уже все проявления. То есть очень большая концентрация вируса была.
То есть очень большая концентрация вируса была.
— Получается, только массовое вакцинирование дает коллективный иммунитет, а естественным путем он не нарабатывается?
— Пока нет. В Москве уже много переболело, но пока недостаточно, чтобы дать реальный иммунитет.
— Сейчас людям страшно лишний раз в больнице появиться, даже если у них есть серьезные заболевания. К чему это приводит?
— Большая беда, когда у пациентов с сердечно-сосудистыми заболеваниями появляется затяжной приступ, который может говорить об инфаркте: рука не двигается или нога, — и если подозрение на инсульт, они терпят и не едут в больницу, потому что боятся коронавируса. Но в такой ситуации надо немедленно ехать, просто немедленно.
— Не боясь заразиться коронавирусом?
— Да, потому что медицина — это статистика. Смертность естественная от инфаркта, если его не лечить, — 30–33 процента. Это выше, чем потенциальный риск умереть от ковида, на порядок выше. Поэтому, если подозрение на серьезное заболевание, немедленно надо ехать.
Поэтому, если подозрение на серьезное заболевание, немедленно надо ехать.
— Вы так говорите, будто у вас есть данные и цифры, что люди в таком серьезном состоянии не едут в больницу.
— Да, это так, и это безумно меня огорчает. К нам приезжают люди на второй, третий день от начала инфаркта, когда совсем плохо, когда сердце уже начинает рваться. Мы стали видеть разрывы — это то, чего мы вообще не видели последние годы. У нас прекрасно — правда — работающая система помощи больным с инфарктом, я даже сама была удивлена результатами. Оказалось, что время доезда скорой помощи до человека с болями в груди как было десять минут, так и осталось, несмотря на всю загруженность скорой на ковиде. Обращайте внимание, если это острая ситуация. Не ждите, звоните в скорую. И наоборот, совершенно не нужно вдруг идти сейчас к врачам проверяться, как у нас любят. Сидели себе дома [безо всяких жалоб] и тут решили провериться. Подождите, пожалуйста, пару месяцев и проверитесь, когда, я надеюсь, будет поспокойней.
Источник: novayagazeta.ru
Сравнение ципрофлоксацина и офлоксацина — Drugs.com
|
</p>
<p>
May also be
prescribed off label for Crohn’s Disease — Acute, Gastrointestinal Perforation.
</p>
»> Ципрофлоксацин — эффективный антибиотик, который лечит широкий спектр инфекций; однако его не следует давать детям младше 18 лет и взрослым, его следует использовать при инфекциях … Посмотреть ещё |
</p>
<p>
ofloxacin may also be used for purposes not listed in this medication guide.
</p>
»> Назначен для лечения инфекций мочевого пузыря, сибирской язвы, профилактики сибирской язвы, костных инфекций, бронхита, кампилобактерного гастроэнтерита, цервицита, шанкроида, хламидийной инфекции, эпидидимита — неспецифический… Посмотреть ещё | ||||||||||||||||
Только по рецепту | Только по рецепту | ||||||||||||||||
Рейтинги и обзоры | |||||||||||||||||
Посмотреть все 816 отзывы | Посмотреть все 11 отзывы | ||||||||||||||||
Класс лекарств | |||||||||||||||||
Побочные эффекты | |||||||||||||||||
Обычно сообщаемые побочные эффекты включают:
пиелонефрит, артралгия и скелетно-мышечные признаки и симптомы. См. Полный документ о побочных эффектах ципрофлоксацина. | См. Полный документ о побочных эффектах офлоксацина. | ||||||||||||||||
Цены и купоны* Цены указаны без страховки | |||||||||||||||||
Посмотреть все ципрофлоксацин цены |
Посмотреть все офлоксацин цены | ||||||||||||||||
Получите бесплатную дисконтную карту | Получите бесплатную дисконтную карту | ||||||||||||||||
Общая доступность | |||||||||||||||||
Да (это лекарство) | Да (это лекарство) | ||||||||||||||||
Доступные лекарственные формы | |||||||||||||||||
| |||||||||||||||||
Торговые марки | |||||||||||||||||
Cipro, Cipro Cystitis Pack, Cipro I. В., Cipro XR В., Cipro XR | Флоксин, Флоксин IV | ||||||||||||||||
Период полураспадаПериод полувыведения лекарственного средства — это время, за которое концентрация лекарственного средства в плазме крови снизится до половины от первоначального значения. | |||||||||||||||||
4 часа | 7,5 часов | ||||||||||||||||
График CSA **Посмотреть глоссарий терминов. | |||||||||||||||||
Не подпадает под действие Закона о контролируемых веществах. | Не подпадает под действие Закона о контролируемых веществах. | ||||||||||||||||
Категория беременности | |||||||||||||||||
См. Полный документ с предупреждениями о беременности. | См. Полный документ с предупреждениями о беременности. | ||||||||||||||||
Взаимодействие с наркотиками | |||||||||||||||||
Всего известно 599 препаратов , взаимодействующих с ципрофлоксацином :
| Всего известно 450 препаратов , которые взаимодействуют с офлоксацином :
| ||||||||||||||||
Взаимодействие алкоголя / еды / образа жизни | |||||||||||||||||
| Нет данных о взаимодействии алкоголя и пищи. Это не обязательно означает, что никаких взаимодействий не существует. Всегда консультируйтесь со своим врачом. | ||||||||||||||||
Взаимодействие с болезнями | |||||||||||||||||
Дата первого утверждения | |||||||||||||||||
22 октября 1987 г. | 28 декабря 1990 г. | ||||||||||||||||
Класс WADAОзнакомьтесь с классификациями Всемирного антидопингового агентства. | |||||||||||||||||
НЕТ | НЕТ | ||||||||||||||||
Дополнительная информация | |||||||||||||||||
Потребительские ресурсы | |||||||||||||||||
Профессиональные ресурсы | |||||||||||||||||
Руководство по сопутствующему лечению | |||||||||||||||||
** Отображаемая информация о расписании в соответствии с Законом о контролируемых веществах (CSA) применима к веществам, регулируемым федеральным законом. В разных штатах расписания CSA могут отличаться.
В разных штатах расписания CSA могут отличаться.
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Сравнить препараты
Чтобы просмотреть подробный отчет, сравнивающий 3 или более препаратов, войдите в систему или зарегистрируйтесь.
% PDF-1.4 % 39 0 объект > эндобдж 80 0 объект > поток application / pdf
2003-12-17T10: 32: 05ZXPP2021-06-15T07: 20: 22-07: 002021-06-15T07: 20: 22-07: 00uuid: 57f813a9-1dd2-11b2-0a00-4309278d5b00uuid: 57f813ac-1dd2-11b2- 0a00-1e0000000000 конечный поток эндобдж 37 0 объект > эндобдж 35 0 объект > эндобдж 40 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Rotate 0 / TrimBox [9 9 594 792] / Type / Page >> эндобдж 1 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Rotate 0 / TrimBox [9 9 594 792] / Type / Page >> эндобдж 4 0 obj > / Font> / ProcSet [/ PDF / Text] >> / Rotate 0 / TrimBox [9 9 594 792] / Type / Page >> эндобдж 11 0 объект > / Font> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Rotate 0 / TrimBox [9 9 594 792] / Type / Page >> эндобдж 15 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Rotate 0 / TrimBox [9 9 594 792] / Type / Page >> эндобдж 18 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Rotate 0 / TrimBox [9 9 594 792] / Type / Page >> эндобдж 21 0 объект > / Font> / ProcSet [/ PDF / Text] >> / Rotate 0 / TrimBox [9 9 594 792] / Type / Page >> эндобдж 81 0 объект > / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >> эндобдж 82 0 объект > / ProcSet [/ PDF / Text / ImageB / ImageC] / XObject >>> / Type / Page >> эндобдж 110 0 объект [113 0 R 114 0 R] эндобдж 111 0 объект > поток q 354. 9945831 0 0 77.5988159 124.0027008 630.4011841 см
/ Im0 Do
Q
BT
/ T1_0 1 Тс
12 0 0 12 230,34 503,99979 тм
(DOI: 10.1542 / peds.113.1.e40) Tj
5,3605 1 тд
(2004; 113; e40) Tj
/ T1_1 1 Тс
-4.361 0 Тд
(Педиатрия \ 240) Tj
/ T1_0 1 Тс
-0.999 1.00001 Td
(Строман и Селеста Маклин) Tj
-10.09701 1 тд
(Дж. Конрой, Дж. Майкл Уолл, Шерил Дж. Дюпре, Сьюзан Поттс, Гейл Хогг, Дэв \
id W.) Tj
-1,01249 1 тд
(Питер С. Роланд, Лесли С. Крейслер, Брэдли Риз, Джек Б. Анон, Брент \
Ланье, Питер) Tj
/ T1_2 1 Тс
8.1355 1 тд
(Оторея через тимпаностомические трубки) Tj
-6.83246 1.00001 Td
(Ушной раствор в лечении детей с острым средним отитом с \
) Tj
-1,27904 1 тд
(Актуальная отическая суспензия ципрофлоксацин / дексаметазон превосходит офлокс)
acin) Tj
ET
BT
/ T1_0 1 Тс
12 0 0 12 432,828 421,99994 тм
() Tj
0 0 1 рг
-21,888 0 Тд
(http://pediatrics.aappublications.org/content/113/1/e40)Tj
0 г
3.7095 1 тд
(находится в Интернете по адресу:) Tj
-9.01349 1.00001 Td
(Онлайн-версия этой статьи вместе с обновленной информацией и s \
услуги, is) Tj
ET
93 193 417 52 пере
0 0 мес.
9945831 0 0 77.5988159 124.0027008 630.4011841 см
/ Im0 Do
Q
BT
/ T1_0 1 Тс
12 0 0 12 230,34 503,99979 тм
(DOI: 10.1542 / peds.113.1.e40) Tj
5,3605 1 тд
(2004; 113; e40) Tj
/ T1_1 1 Тс
-4.361 0 Тд
(Педиатрия \ 240) Tj
/ T1_0 1 Тс
-0.999 1.00001 Td
(Строман и Селеста Маклин) Tj
-10.09701 1 тд
(Дж. Конрой, Дж. Майкл Уолл, Шерил Дж. Дюпре, Сьюзан Поттс, Гейл Хогг, Дэв \
id W.) Tj
-1,01249 1 тд
(Питер С. Роланд, Лесли С. Крейслер, Брэдли Риз, Джек Б. Анон, Брент \
Ланье, Питер) Tj
/ T1_2 1 Тс
8.1355 1 тд
(Оторея через тимпаностомические трубки) Tj
-6.83246 1.00001 Td
(Ушной раствор в лечении детей с острым средним отитом с \
) Tj
-1,27904 1 тд
(Актуальная отическая суспензия ципрофлоксацин / дексаметазон превосходит офлокс)
acin) Tj
ET
BT
/ T1_0 1 Тс
12 0 0 12 432,828 421,99994 тм
() Tj
0 0 1 рг
-21,888 0 Тд
(http://pediatrics.aappublications.org/content/113/1/e40)Tj
0 г
3.7095 1 тд
(находится в Интернете по адресу:) Tj
-9.01349 1.00001 Td
(Онлайн-версия этой статьи вместе с обновленной информацией и s \
услуги, is) Tj
ET
93 193 417 52 пере
0 0 мес. S
BT
/ T1_0 1 Тс
10 0 0 10 103 198.99991 Тм
(Американской академией педиатрии. Все права защищены. Печатать ISSN: \
1073-0397. ) Tj
0 1 ТД
(Американская академия педиатрии, 345 Парк-авеню, Итаска, Иллинойс, 6 \
0143. Copyright \ 251 2004) Tj
0 1.00001 TD
(издается непрерывно с 1948 года. Педиатрия принадлежит, издайте \
ed, и товарный знак) Tj
0 1 ТД
(Педиатрия — официальный журнал Американской академии педиатрии \
. Ежемесячное издание, it) Tj
ET
q
389 0 0 57,5 107 81,5 см
-1 TL / Im1 Do
Q
BT
/ T1_0 1 Тс
8 0 0 8 339.37592 34 тм
(от гостя 15 июня 2021 г.) Tj
0 0 1 рг
-12.60901 0 Тд
(www.aappublications.org/news)Tj
0 г
-7.55398 0 Тд
(Скачано с) Tj
ET конечный поток
эндобдж
112 0 объект
> / Filter / FlateDecode / Height 388 / Length 137508 / Name / X / Subtype / Image / Type / XObject / Width 1775 >> stream
H ֻ JA @ xE, | 7m ץ $ ku3L
S
BT
/ T1_0 1 Тс
10 0 0 10 103 198.99991 Тм
(Американской академией педиатрии. Все права защищены. Печатать ISSN: \
1073-0397. ) Tj
0 1 ТД
(Американская академия педиатрии, 345 Парк-авеню, Итаска, Иллинойс, 6 \
0143. Copyright \ 251 2004) Tj
0 1.00001 TD
(издается непрерывно с 1948 года. Педиатрия принадлежит, издайте \
ed, и товарный знак) Tj
0 1 ТД
(Педиатрия — официальный журнал Американской академии педиатрии \
. Ежемесячное издание, it) Tj
ET
q
389 0 0 57,5 107 81,5 см
-1 TL / Im1 Do
Q
BT
/ T1_0 1 Тс
8 0 0 8 339.37592 34 тм
(от гостя 15 июня 2021 г.) Tj
0 0 1 рг
-12.60901 0 Тд
(www.aappublications.org/news)Tj
0 г
-7.55398 0 Тд
(Скачано с) Tj
ET конечный поток
эндобдж
112 0 объект
> / Filter / FlateDecode / Height 388 / Length 137508 / Name / X / Subtype / Image / Type / XObject / Width 1775 >> stream
H ֻ JA @ xE, | 7m ץ $ ku3LКакие фторхинолоновые антибиотики не следует использовать для лечения инфекции мочевыводящих путей (ИМП)?
Мочевой
инфекции тракта (ИМП), как сообщается, привели к почти 7 миллионам офисных
посещений, 1 миллион посещений отделений неотложной помощи и до 100 000
госпитализации ежегодно с ежегодной стоимостью 1 доллар. 6 миллиардов.1 Большинство из них
случаи встречаются у женщин, и почти каждая третья женщина имеет по крайней мере 1 ИМП до
возраст от 24 лет. Для мужчин риск увеличивается после 65 лет.
лет.1 К другим факторам риска, предрасполагающим к ИМП, относятся:
младенец, беременность, диабет, постоянные мочевые катетеры, спинной мозг
травмы, иммунодефициты и лежащие в основе урологические аномалии.1
Независимо от того, испытывает ли пациент сложную или
неосложненная ИМП, 3-7-дневный курс многих фторхинолоновых антибиотиков
привел к уровню эрадикации более 90%.2 Однако эти данные
не распространяется на все фторхинолоны, имеющиеся в настоящее время на рынке
(ципрофлоксацин (Cipro), гемифлоксацин (Factive), левофлоксацин (Levaquin),
моксифлоксацин (Авелокс), норфлоксацин (Нороксин), офлоксацин (Флоксин)). Который
фторхинолоны можно использовать для лечения ИМП?
6 миллиардов.1 Большинство из них
случаи встречаются у женщин, и почти каждая третья женщина имеет по крайней мере 1 ИМП до
возраст от 24 лет. Для мужчин риск увеличивается после 65 лет.
лет.1 К другим факторам риска, предрасполагающим к ИМП, относятся:
младенец, беременность, диабет, постоянные мочевые катетеры, спинной мозг
травмы, иммунодефициты и лежащие в основе урологические аномалии.1
Независимо от того, испытывает ли пациент сложную или
неосложненная ИМП, 3-7-дневный курс многих фторхинолоновых антибиотиков
привел к уровню эрадикации более 90%.2 Однако эти данные
не распространяется на все фторхинолоны, имеющиеся в настоящее время на рынке
(ципрофлоксацин (Cipro), гемифлоксацин (Factive), левофлоксацин (Levaquin),
моксифлоксацин (Авелокс), норфлоксацин (Нороксин), офлоксацин (Флоксин)). Который
фторхинолоны можно использовать для лечения ИМП?
Оф
доступные фторхинолоны, только ципрофлоксацин, левофлоксацин, норфлоксацин,
и офлоксацин одобрены для лечения ИМП. 2–4 Как и предыдущие
Из списка следует, что гемифлоксацин и моксифлоксацин — единственные два, у которых нет
Разрешение Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для лечения ИМП. 5,6
Интересно, что гемифлоксацин продемонстрировал превосходную активность in vitro против
многие бактерии, которые, как известно, вызывают ИМП (за исключением Proteus
mirabilis ) по сравнению с офлоксацином.7 Данные in vitro для
моксифлоксацин также проявляет хорошую антимикробную активность против аналогичных бактерий.
Почему же тогда эти фторхинолоны не эффективны in vivo во время фактического
лечение ИМП, вызванных этими же микроорганизмами?
5,6
Интересно, что гемифлоксацин продемонстрировал превосходную активность in vitro против
многие бактерии, которые, как известно, вызывают ИМП (за исключением Proteus
mirabilis ) по сравнению с офлоксацином.7 Данные in vitro для
моксифлоксацин также проявляет хорошую антимикробную активность против аналогичных бактерий.
Почему же тогда эти фторхинолоны не эффективны in vivo во время фактического
лечение ИМП, вызванных этими же микроорганизмами?
В
Короче говоря, лекарство эффективно только в том случае, если оно достигает желаемого места
действие.Процесс тестирования чувствительности позволяет антибиотику
размещать непосредственно в присутствии рассматриваемых бактерий. В
фармакокинетика лекарства обычно не позволяет так легко доставить
лекарственного средства в ткани, на которые нацелена. Таким образом, эффективность, наблюдаемая в
лабораторные исследования не всегда приводят к клинической эффективности. Гемифлоксацин
и моксифлоксацин неэффективны для лечения ИМП, потому что они
не достигают адекватной концентрации в моче. 5-7 Фторхинолоны
показаны при ИМП, выводятся с мочой в виде более 40% неизмененного препарата.
в то время как гемифлоксацин составляет менее 35%, а моксифлоксацин — только 20%.5-7
Следовательно, гемифлоксацин и моксифлоксацин не достигают места действия в
концентрации, достаточные, чтобы привести к уровням эрадикации, сопоставимым со многими
другие варианты лечения. Таким образом, их нельзя использовать или полагаться на них.
для этого указания.
5-7 Фторхинолоны
показаны при ИМП, выводятся с мочой в виде более 40% неизмененного препарата.
в то время как гемифлоксацин составляет менее 35%, а моксифлоксацин — только 20%.5-7
Следовательно, гемифлоксацин и моксифлоксацин не достигают места действия в
концентрации, достаточные, чтобы привести к уровням эрадикации, сопоставимым со многими
другие варианты лечения. Таким образом, их нельзя использовать или полагаться на них.
для этого указания.
Это важное наблюдение для врачей. сделать, чтобы избежать неуместной экстраполяции данных из одного фторхинолон другому при лечении определенного состояния. Другой примеры включают активность против Pseudomonas aeruginosa или лечение внебольничная пневмония (ВП) с применением фторхинолоновых антибиотиков; не все фторхинолоны эффективны в этих ситуациях.2-6 Отказ Признание врачами таких различий в классе лекарств может привести к неэффективное лечение пациента и может поставить врача в риск для медицинских / юридических действий.
Артикул:
- Фоксман Б.
 Эпидемиология инфекций мочевыводящих путей: заболеваемость, заболеваемость и экономические затраты. Am J Med 2002; 113: 5S-13S.
Эпидемиология инфекций мочевыводящих путей: заболеваемость, заболеваемость и экономические затраты. Am J Med 2002; 113: 5S-13S. - Уоррен JW, Abrutyn E, Hebel JR et al. Рекомендации по противомикробной терапии неосложненного острого бактериального цистита и острого пиелонефрита в женщины.Американское общество инфекционных болезней (IDSA). Clin Infect Dis 1999; 29: 745-58.
- Ципрофлоксацин (Cipro®)-вкладыш в упаковку продукта. Bayer Healthcare Pharmaceuticals Inc. Уэйн, штат Нью-Джерси. Апрель 2009.
- Левофлоксацин (Levaquin®) вкладыш в упаковку продукта. Орто-Макнил-Янссен Фармасьютикалз, Инк. Раритан, Нью-Джерси. Декабрь 2008.
- Гемифлоксацин (Factive®)-вкладыш в упаковку продукта. Oscient Pharmaceuticals Corporation. Уолтем, Массачусетс. Октябрь 2008.
- Набер
СК, Хаммер М., Кинциг-Шипперс М. и др.Выведение с мочой и
бактерицидная активность гемифлоксацина и офлоксацина после однократного
пероральная доза у здоровых добровольцев. Противомикробные агенты Chemother
2001; 45: 3524-30.

Ассоциация пероральных ципрофлоксацина, левофлоксацина, офлоксацина и моксифлоксацина с риском серьезной желудочковой аритмии: общенациональное когортное исследование в Корее
Введение
Фторхинолоны — это антибиотики широкого спектра действия, назначаемые при многих инфекционных заболеваниях. Общие побочные эффекты фторхинолонов включают желудочно-кишечные симптомы, такие как диарея и тошнота, и побочные эффекты со стороны центральной нервной системы, такие как головные боли и головокружение.1 Эти побочные эффекты незначительны, и использование фторхинолона в основном безопасно; однако сообщалось о редких, но серьезных побочных эффектах, включая разрыв сухожилия, отслоение сетчатки, аневризму аорты и расслоение аорты2–8.
Фторхинолоны также имеют побочные эффекты со стороны сердца. В нескольких исследованиях сообщалось об увеличении интервала QT после приема фторхинолона 9–14, что может привести к желудочковой аритмии. Сообщалось также о случаях возникновения пуантах де трепанации, связанных с применением фторхинолонов.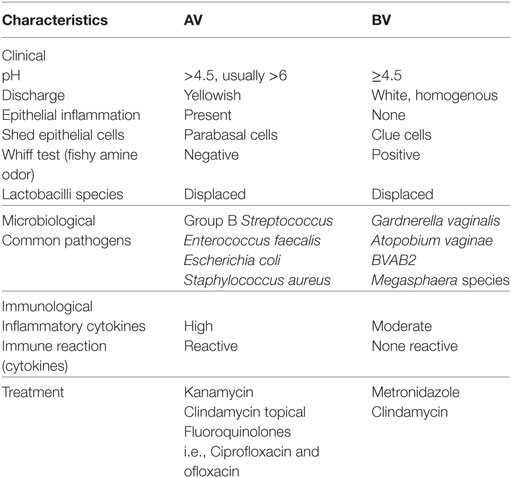 15–19 В нескольких популяционных исследованиях также сообщалось, что фторхинолоны повышают риск желудочковой аритмии или внезапной сердечной смерти. 20–22 Несмотря на эти сообщения, связь фторхинолонов с аритмией остается спорной. Недавнее обсервационное исследование, проведенное в Дании и Швеции, показало, что пероральное лечение фторхинолоном не было связано с риском серьезной аритмии.23 В этом исследовании сравнивали 909 656 пользователей фторхинолонов и 9 09 656 пользователей пенициллина V, что дает сильные статистические данные.Однако наиболее часто назначаемым фторхинолоном был ципрофлоксацин; таким образом, риск аритмии по типу антибиотика не был определен. Предыдущие исследования сообщали о риске аритмии из-за типа фторхинолонов, но их результаты различались.
15–19 В нескольких популяционных исследованиях также сообщалось, что фторхинолоны повышают риск желудочковой аритмии или внезапной сердечной смерти. 20–22 Несмотря на эти сообщения, связь фторхинолонов с аритмией остается спорной. Недавнее обсервационное исследование, проведенное в Дании и Швеции, показало, что пероральное лечение фторхинолоном не было связано с риском серьезной аритмии.23 В этом исследовании сравнивали 909 656 пользователей фторхинолонов и 9 09 656 пользователей пенициллина V, что дает сильные статистические данные.Однако наиболее часто назначаемым фторхинолоном был ципрофлоксацин; таким образом, риск аритмии по типу антибиотика не был определен. Предыдущие исследования сообщали о риске аритмии из-за типа фторхинолонов, но их результаты различались.
Чтобы прояснить этот вопрос, мы использовали большую базу данных населения в Корее, чтобы изучить, увеличивают ли пероральные ципрофлоксацин, левофлоксацин, офлоксацин или моксифлоксацин риск желудочковой аритмии по сравнению с риском, связанным с цефиксимом. Мы выбрали цефиксим (антибиотик без проаритмического эффекта) в качестве препарата сравнения, поскольку фторхинолоны и цефиксим имеют частично совпадающие показания.
Мы выбрали цефиксим (антибиотик без проаритмического эффекта) в качестве препарата сравнения, поскольку фторхинолоны и цефиксим имеют частично совпадающие показания.
Методы
Дизайн исследования
Это популяционное когортное исследование включало пациентов, которым были назначены пероральные фторхинолоны (ципрофлоксацин, левофлоксацин, офлоксацин или моксифлоксацин) или цефиксим в амбулаторном отделении с 1 января 2015 года по 31 декабря 2015 года (см. Таблица 1). Чтобы уменьшить возможное влияние на показания, пероральный цефиксим использовали в качестве контроля.И фторхинолоны, и цефиксим часто назначают при респираторных заболеваниях и инфекциях мочевыводящих путей (ИМП) в Корее. В других исследованиях в качестве контролей использовались β-лактамные антибиотики, такие как амоксициллин, амоксициллин – клавуланат и пенициллин V.21–23. Однако в Корее β-лактамные антибиотики обычно не используются при лечении ИМП; Таким образом, цефиксим использовался в данном исследовании в качестве средства сравнения. Цефиксим — это лекарство, не обладающее проаритмическими эффектами, и его нет в списке лекарств, вызывающих удлинение интервала QT или torsades de pointes.24–29
Цефиксим — это лекарство, не обладающее проаритмическими эффектами, и его нет в списке лекарств, вызывающих удлинение интервала QT или torsades de pointes.24–29
Источник данных и этика
Мы проанализировали данные о претензиях, полученные в рамках Обзора и оценки медицинского страхования (HIRA) в Южной Корее. HIRA изучает данные о заявках на медицинские расходы, полученные от Национального медицинского страхования (NHI), и обоснованность выплат за медицинское обслуживание.30 NHI покрывает почти 98% населения Кореи (примерно 50 миллионов) .31 Данные о заявках HIRA включают исчерпывающую информацию о стационарных и медицинских услугах. амбулаторные медицинские услуги, такие как лечение, лекарства, процедуры и диагностика.30 В базе данных HIRA вся личная информация была удалена из наборов данных, а анонимные коды, представляющие каждого пациента, были включены для защиты конфиденциальности.
Критерии включения и воздействия
Мы включили взрослых пациентов старше 18 лет. В анализ включали только первое назначенное исследуемое лекарство, если пациенту было назначено более одного антибиотика в течение периода исследования. Были включены пациенты, которым были прописаны соответствующие исследуемые препараты, амбулаторные посещения во всех учреждениях первичной, вторичной и третичной медицинской помощи.
В анализ включали только первое назначенное исследуемое лекарство, если пациенту было назначено более одного антибиотика в течение периода исследования. Были включены пациенты, которым были прописаны соответствующие исследуемые препараты, амбулаторные посещения во всех учреждениях первичной, вторичной и третичной медицинской помощи.
Критерии исключения
Мы исключили пациентов, которые были госпитализированы в течение 30 дней с даты индекса, которая была определена как дата назначения исследуемого лекарства. Мы также исключили пациентов, которым были назначены антибиотики в течение 30 дней до даты индексации, которым были прописаны лекарства, связанные с удлинением интервала QT или повышенным риском развития пуантах де torsades с 30 дней до даты индексации (см. Дополнительную таблицу в Интернете). 2), или у которых уже была диагностирована серьезная желудочковая аритмия до даты индекса.
Определение результата
Последствия серьезной желудочковой аритмии включали желудочковую тахикардию, фибрилляцию, трепетание и остановку сердца. Коды Международной классификации болезней 10-го пересмотра (МКБ-10) (I472, I490.x, I460, I461 и I469) использовались для выявления пациентов с серьезными желудочковыми аритмиями. Использовались только основные диагностические коды. Поскольку диагностические коды иногда используются у пациентов с существующей аритмией, только первый диагноз использовался, когда пациенты имели более одного диагностического кода для серьезной желудочковой аритмии, чтобы сосредоточиться на результатах заболеваемости.Поскольку фторхинолон и цефиксим обычно рекомендуется назначать в течение 7–14 дней, мы использовали периоды наблюдения 1–7 дней и 8–14 дней после даты индекса, чтобы оценить побочные эффекты этих препаратов. Эти периоды были выбраны потому, что в период приема препарата могут развиться острые побочные эффекты. Последующее наблюдение началось в дату индекса и закончилось в дату серьезной аритмии или через 14 дней после начала лечения, в зависимости от того, что наступило раньше.
Коды Международной классификации болезней 10-го пересмотра (МКБ-10) (I472, I490.x, I460, I461 и I469) использовались для выявления пациентов с серьезными желудочковыми аритмиями. Использовались только основные диагностические коды. Поскольку диагностические коды иногда используются у пациентов с существующей аритмией, только первый диагноз использовался, когда пациенты имели более одного диагностического кода для серьезной желудочковой аритмии, чтобы сосредоточиться на результатах заболеваемости.Поскольку фторхинолон и цефиксим обычно рекомендуется назначать в течение 7–14 дней, мы использовали периоды наблюдения 1–7 дней и 8–14 дней после даты индекса, чтобы оценить побочные эффекты этих препаратов. Эти периоды были выбраны потому, что в период приема препарата могут развиться острые побочные эффекты. Последующее наблюдение началось в дату индекса и закончилось в дату серьезной аритмии или через 14 дней после начала лечения, в зависимости от того, что наступило раньше.
Ковариаты
Ковариаты были определены кодами МКБ-10 (см. Дополнительную таблицу 3 в Интернете).Включены такие заболевания, как гипертония, сахарный диабет, острый инфаркт миокарда, ишемическая болезнь сердца, кардиомиопатия, нарушение клапана, аритмия, застойная сердечная недостаточность, врожденный порок сердца, рак, цереброваскулярное заболевание, почечная недостаточность, артериальная болезнь, венозная тромбоэмболия, деменция, ревматическая болезнь. , язвенная болезнь и хронические заболевания легких. Показания к антибиотикам определялись кодами первичного диагноза на дату индекса. В качестве ковариантов были включены диагнозы инфекции: инфекции верхних дыхательных путей, других дыхательных путей, желудочно-кишечного тракта, ИМП, мочеполовых путей и кожи / ран, а также пневмония.
Дополнительную таблицу 3 в Интернете).Включены такие заболевания, как гипертония, сахарный диабет, острый инфаркт миокарда, ишемическая болезнь сердца, кардиомиопатия, нарушение клапана, аритмия, застойная сердечная недостаточность, врожденный порок сердца, рак, цереброваскулярное заболевание, почечная недостаточность, артериальная болезнь, венозная тромбоэмболия, деменция, ревматическая болезнь. , язвенная болезнь и хронические заболевания легких. Показания к антибиотикам определялись кодами первичного диагноза на дату индекса. В качестве ковариантов были включены диагнозы инфекции: инфекции верхних дыхательных путей, других дыхательных путей, желудочно-кишечного тракта, ИМП, мочеполовых путей и кожи / ран, а также пневмония.
Статистический анализ
Выявлено количество серьезных желудочковых аритмий и рассчитана частота их возникновения на 1 000 000 пациентов. Каждая группа пациентов, которым назначали ципрофлоксацин, левофлоксацин, офлоксацин или моксифлоксацин, сравнивалась с группой, получавшей цефиксим, для оценки риска желудочковой аритмии. Используя логистическую регрессию с обратной вероятностью взвешивания лечения (IPTW), мы рассчитали OR и 95% доверительный интервал серьезной желудочковой аритмии по сравнению с цефиксимом в течение 1–7 и 8–14 дней после даты индекса.
Используя логистическую регрессию с обратной вероятностью взвешивания лечения (IPTW), мы рассчитали OR и 95% доверительный интервал серьезной желудочковой аритмии по сравнению с цефиксимом в течение 1–7 и 8–14 дней после даты индекса.
Мы рассчитали оценку предрасположенности к назначению ципрофлоксацина, левофлоксацина, офлоксацина или моксифлоксацина по сравнению с цефиксимом с использованием логистической регрессии. Возраст, пол, месяц назначения, все сопутствующие заболевания, связанные с ковариатами, и показания к антибиотикам были включены в модели склонности. IPTW были рассчитаны с использованием оценок склонности для корректировки исходных различий и контроля для смешения по показаниям. 32 IPTW взвешивает обратную оценку оценочной оценки склонности для пролеченных пациентов и обратную единицу минус оценочная оценка склонности для контрольных пациентов.33 Сопоставление оценок склонности имеет недостаток, заключающийся в том, что в анализ включается только подмножество субъектов и элементов управления, но IPTW можно использовать без уменьшения количества выборок. Мы оценили исходный ковариационный баланс между группами со стандартизованными различиями до и после IPTW. Стандартизированная разница <0,1 указывает на то, что ковариаты хорошо сбалансированы между леченными и контрольными пациентами.34
Для анализа подгрупп мы разделили пациентов по возрасту, полу и истории сердечно-сосудистых заболеваний.Острый инфаркт миокарда, ишемическая болезнь сердца, кардиомиопатия, клапанные нарушения, аритмия, застойная сердечная недостаточность и врожденные пороки сердца были включены в состав сердечно-сосудистых заболеваний. Мы определили сердечно-сосудистые заболевания, используя тот же код МКБ-10, который использовался для определения исходных сопутствующих заболеваний. Для каждой подгруппы и типа лекарства рассчитывалась оценка склонности и рассчитывались OR, соответственно. В этом исследовании отсутствуют какие-либо данные. Статистический анализ проводился с использованием R, V.3.1.1 (www.R-project.org).
Участие пациентов и общественности
Ни один из пациентов не участвовал в постановке вопроса исследования или оценке результатов, а также не участвовал в разработке планов дизайна или проведения исследования. Пациентов не просили дать совет относительно интерпретации или записи результатов. Нет планов по распространению результатов исследования среди участников исследования или соответствующего сообщества пациентов.
Пациентов не просили дать совет относительно интерпретации или записи результатов. Нет планов по распространению результатов исследования среди участников исследования или соответствующего сообщества пациентов.
Результаты
Характеристики исследуемой популяции
Мы извлекли 5 401 527 амбулаторных пациентов, которым с 1 января 2015 года по 31 декабря 2015 года назначили пероральные фторхинолоны и цефиксим.После исключения 512 637 пациентов, которые (1) были госпитализированы в течение 30 дней с даты индекса (n = 131 679), (2) прописали антибиотики за 30 дней до даты индекса (n = 128 699), (3) прописали лекарства связанные с удлинением интервала QT или повышенным риском развития пуантах де torsades с 30 дней до даты до 30 дней после даты индекса (n = 247 788) или (4) диагностирована серьезная желудочковая аритмия до даты индекса (n = 4471), 4 В анализ были включены 888 890 пациентов (рисунок 1).Исследуемая популяция состояла из 1 466 133 пользователей ципрофлоксацина, 1 141 961 пользователей левофлоксацина, 1 830 786 пользователей офлоксацина, 47 080 пользователей моксифлоксацина и 402 930 пользователей цефиксима.
Блок-схема исследования.
Исходные характеристики исследуемой популяции до взвешивания представлены в таблице 1. По сравнению с пользователями цефиксима, пользователи моксифлоксацина были старше и имели больше сопутствующих заболеваний. У пользователей ципрофлоксацина, левофлоксацина и офлоксацина исходные сопутствующие заболевания были схожи с исходными сопутствующими заболеваниями, как и у лиц, принимавших цефиксим, за исключением того, что хронические заболевания легких были менее распространены среди потребителей ципрофлоксацина и офлоксацина, а рак — среди пользователей офлоксацина.После того, как исследуемая популяция была взвешена с использованием IPTW, все исходные различия были менее 0,1 стандартизованных различий (см. Дополнительные онлайн-таблицы 4–7).
Таблица 1Исходные характеристики пациентов, принимающих исследуемые препараты
Развитие серьезной желудочковой аритмии
Частота серьезной желудочковой аритмии, взвешенные OR и 95% CI в течение 1-7 дней после начала приема антибиотиков представлены в таблице 2. OR для серьезной желудочковой аритмии по сравнению с цефиксимом были 0.72 (95% ДИ 0,49–1,06), 0,92 (95% ДИ 0,66–1,29), 0,41 (95% ДИ 0,27–0,61) и 1,87 (95% ДИ 1,15–3,11) для ципрофлоксацина, левофлоксацина, офлоксацина и моксифлоксацина соответственно. Ципрофлоксацин и левофлоксацин не были связаны с повышенным риском, в то время как моксифлоксацин был связан с повышенным в 1,87 раза риском серьезной желудочковой аритмии. Офлоксацин был связан со снижением риска серьезной желудочковой аритмии на 59% по сравнению с цефиксимом в течение 1-7 дней после даты индексации.
OR для серьезной желудочковой аритмии по сравнению с цефиксимом были 0.72 (95% ДИ 0,49–1,06), 0,92 (95% ДИ 0,66–1,29), 0,41 (95% ДИ 0,27–0,61) и 1,87 (95% ДИ 1,15–3,11) для ципрофлоксацина, левофлоксацина, офлоксацина и моксифлоксацина соответственно. Ципрофлоксацин и левофлоксацин не были связаны с повышенным риском, в то время как моксифлоксацин был связан с повышенным в 1,87 раза риском серьезной желудочковой аритмии. Офлоксацин был связан со снижением риска серьезной желудочковой аритмии на 59% по сравнению с цефиксимом в течение 1-7 дней после даты индексации.
Риск серьезной желудочковой аритмии, связанной с пероральными фторхинолонами по сравнению с цефиксимом через 1–7 дней после даты индекса
Частота серьезных желудочковых аритмий и взвешенное ОШ за 8–14 дней после назначения препарата представлены в таблице 3. ОШ для серьезных желудочковая аритмия по сравнению с цефиксимом составила 0,44 (95% ДИ от 0,29 до 0,65), 1,08 (95% ДИ от 0,70 до 1,69), 0,58 (95% ДИ от 0,36 до 0,92) и 1,78 (95% ДИ от 0,86 до 3,88) для ципрофлоксацина, левофлоксацина, офлоксацин и моксифлоксацин соответственно. Было обнаружено снижение риска на 66% и 42% для ципрофлоксацина и офлоксацина соответственно. Не было обнаружено доказательств повышенного риска для левофлоксацина. Моксифлоксацин ассоциировался с 1,78-кратным повышением риска серьезной желудочковой аритмии в течение 8–14 дней после даты индексации; однако этот повышенный риск не был статистически значимым.
Было обнаружено снижение риска на 66% и 42% для ципрофлоксацина и офлоксацина соответственно. Не было обнаружено доказательств повышенного риска для левофлоксацина. Моксифлоксацин ассоциировался с 1,78-кратным повышением риска серьезной желудочковой аритмии в течение 8–14 дней после даты индексации; однако этот повышенный риск не был статистически значимым.
Риск серьезной желудочковой аритмии, связанной с пероральными фторхинолонами, по сравнению с цефиксимом в течение 8–14 дней после даты индекса
Анализ подгрупп
В таблице 4 показаны взвешенные OR для серьезной желудочковой аритмии через 1-7 дней после назначения ципрофлоксацина, левофлоксацина, офлоксацина или моксифлоксацина по сравнению с цефиксимом в зависимости от сердечно-сосудистых заболеваний, возраста и пола в анамнезе.Риск серьезной желудочковой аритмии у лиц, принимающих ципрофлоксацин, левофлоксацин и офлоксацин, не был повышен по сравнению с таковым у тех, кто принимал цефиксим. У пользователей моксифлоксацина с сердечно-сосудистыми заболеваниями в анамнезе (OR 2,36; 95% ДИ от 1,17 до 5,12) и лиц старше 65 лет (OR 2,04: 95% ДИ от 1,16 до 3,73) был значительно повышен риск серьезной желудочковой аритмии по сравнению с пользователями цефиксима.
Анализ подгрупп риска серьезной желудочковой аритмии, связанной с пероральными фторхинолонами, оцениваемых в этом исследовании, по сравнению с цефиксимом в течение 1-7 дней после даты индекса
Обсуждение
Общие результаты
Общие данные по населению показали, что ципрофлоксацин и Левофлоксацин не был связан с повышенным риском серьезной желудочковой аритмии в течение 1–7 дней после даты назначения, а офлоксацин был связан со снижением риска аритмии.Использование моксифлоксацина было связано с повышением риска серьезной желудочковой аритмии в 1,87 раза по сравнению с цефиксимом в течение первой недели после начала приема препарата. Риск желудочковой аритмии был особенно высок у лиц, принимавших моксифлоксацин, которые были старше или имели сердечно-сосудистые заболевания. В течение 8–14 дней после даты индексации моксифлоксацин показал повышение риска в 1,78 раза; однако 95% доверительный интервал не был статистически значимым. Все подгруппы моксифлоксацина показали высокий риск, но этот риск был статистически значимым только у пациентов с сердечно-сосудистыми заболеваниями и лиц старше 65 лет. 95% доверительные интервалы были широкими, поскольку количество потребителей моксифлоксацина (n = 47 080), включенных в исследование, было меньше, чем количество других препаратов, а количество серьезных желудочковых аритмий составляло всего 7 в течение 1-7 дней после даты индексации и 4 в течение 8–14 дней. Для подтверждения риска моксифлоксацина необходимы дальнейшие исследования с большим количеством субъектов.
Удлинение интервала QT, вызванное лекарствами
Лекарства могут удлинять интервалы QT, что может привести к фатальным желудочковым аритмиям, например, пуантам с торсами.27 28 Torsades de pointes — это полиморфная желудочковая тахикардия, которая может привести к фибрилляции желудочков или внезапной сердечной смерти. Вызванное лекарствами удлинение интервала QT происходит за счет ингибирования сердечных потенциал-управляемых калиевых каналов, кодируемых человеческим геном, связанным с эфирным движением (hERG) .35 Блокирование быстрой составляющей калиевого тока замедленного выпрямителя (I Kr ) через каналы hERG задерживает реполяризацию сердца, представленную удлиненными интервалами QT.
Среди лекарств, которые, как считается, связаны с удлинением интервалов QT, фторхинолоны и макролиды являются наиболее часто назначаемыми лекарствами в клинической практике24; однако удлинение интервала QT фторхинолонами, по-видимому, различается в зависимости от типа.Проспективное исследование показало, что рекомендованные дозы ципрофлоксацина и левофлоксацина мало влияют на интервалы QT, в то время как моксифлоксацин вызывает наибольшее удлинение интервала QT.10 После 7 дней применения моксифлоксацина скорректированный интервал QT удлинялся на 6 мс по сравнению с исходным уровнем. Что касается супратерапевтических доз фторхинолона, все три фторхинолона увеличивали интервалы QT по сравнению с плацебо, причем моксифлоксацин сильнее всего влиял на интервал.11 Среднее значение увеличения интервала QT в течение 24 часов после лечения составляло 2.3–4,9 мс, 3,5–4,9 мс и 16,3–17,8 мс для ципрофлоксацина 1500 мг, левофлоксацина 1000 мг и моксифлоксацина 800 мг соответственно.11 Не было опубликовано исследований влияния офлоксацина на интервалы QT. Однако офлоксацин, ципрофлоксацин и левофлоксацин были значительно менее мощными ингибиторами каналов hERG, чем спарфлоксацин, грепафлоксацин или моксифлоксацин.36 Офлоксацин был наименее сильным ингибитором каналов hERG. Напротив, спарфлоксацин и грепафлоксацин, наиболее сильные ингибиторы каналов hERG, были сняты с продажи из-за удлинения интервала QT.
Однако офлоксацин, ципрофлоксацин и левофлоксацин были значительно менее мощными ингибиторами каналов hERG, чем спарфлоксацин, грепафлоксацин или моксифлоксацин.36 Офлоксацин был наименее сильным ингибитором каналов hERG. Напротив, спарфлоксацин и грепафлоксацин, наиболее сильные ингибиторы каналов hERG, были сняты с продажи из-за удлинения интервала QT.
Сравнение с другими популяционными исследованиями
В исследовании с участием ветеранов в США 21 использование левофлоксацина было связано с 3,13-кратным увеличением риска сердечных аритмий и 2,49-кратным увеличением риска смерти от всех причин по сравнению с амоксициллином. . Популяция ветеранов была старше (средний возраст 56,8 года), чем наша когорта (средний возраст, цефиксим, 49,3 года; левофлоксацин, 50,4 года), что, вероятно, объясняет разные результаты. В другом исследовании, проведенном в США, 0,3, 5,4 и 2,1 случая пуантах де torsades на 10 миллионов назначений с 1996 по 2001 год для ципрофлоксацина, левофлоксацина и офлоксацина, соответственно. 37 Недавнее когортное исследование в Дании и Швеции23 не обнаружило связи между употреблением фторхинолона и серьезными аритмиями в общей популяции; однако, поскольку 82% прописанных фторхинолонов были ципрофлоксацином, остается вероятность, что другие фторхинолоны могут увеличить риск. В исследовании, проведенном в США в когорте Tennessee Medicaid, 38 пациентов, принимавших ципрофлоксацин и левофлоксацин, не показали повышенного риска смерти от сердечно-сосудистых заболеваний по сравнению с пациентами, принимавшими амоксициллин в течение 10-дневного курса лечения.Когортное исследование из Тайваня22 по рискам сердечной аритмии среди пациентов, принимающих моксифлоксацин, левофлоксацин и ципрофлоксацин, показало, что использование моксифлоксацина было связано с 3,30-кратным повышением риска желудочковой аритмии по сравнению с амоксициллин-клавуланатом, при отсутствии риска, связанного с использованием левофлоксацина или левофлоксацина. .
37 Недавнее когортное исследование в Дании и Швеции23 не обнаружило связи между употреблением фторхинолона и серьезными аритмиями в общей популяции; однако, поскольку 82% прописанных фторхинолонов были ципрофлоксацином, остается вероятность, что другие фторхинолоны могут увеличить риск. В исследовании, проведенном в США в когорте Tennessee Medicaid, 38 пациентов, принимавших ципрофлоксацин и левофлоксацин, не показали повышенного риска смерти от сердечно-сосудистых заболеваний по сравнению с пациентами, принимавшими амоксициллин в течение 10-дневного курса лечения.Когортное исследование из Тайваня22 по рискам сердечной аритмии среди пациентов, принимающих моксифлоксацин, левофлоксацин и ципрофлоксацин, показало, что использование моксифлоксацина было связано с 3,30-кратным повышением риска желудочковой аритмии по сравнению с амоксициллин-клавуланатом, при отсутствии риска, связанного с использованием левофлоксацина или левофлоксацина. .
В этом исследовании ципрофлоксацин и левофлоксацин не были связаны с повышенным риском желудочковой аритмии, однако существуют сообщения о случаях удлинения интервала QT и torsades de pointes после применения фторхинолона. 15-19 Большинство этих случаев были у пациентов с одновременным приемом других лекарств, связанных с удлинением интервала QT или с множественными факторами риска, связанными с лекарственной аритмией. Факторами риска медикаментозной аритмии являются исходное удлинение интервала QT, быстрое внутривенное введение лекарств, терапия наперстянкой, брадикардия, органическое заболевание сердца и электролитный дисбаланс35. подтвердить, увеличивался ли риск желудочковой аритмии при одновременном применении фторхинолона с лекарственными средствами, повышающими риск пуантах де терепса.Мы также не смогли оценить, было ли внутривенное употребление связано с повышенным риском, потому что это исследование проводилось только среди пользователей пероральных фторхинолонов. Кроме того, не было доступно никаких исходных данных ЭКГ или электролитов. Необходимы дальнейшие исследования, чтобы определить, увеличивают ли фторхинолоны риск аритмий у пациентов с этими факторами риска.
15-19 Большинство этих случаев были у пациентов с одновременным приемом других лекарств, связанных с удлинением интервала QT или с множественными факторами риска, связанными с лекарственной аритмией. Факторами риска медикаментозной аритмии являются исходное удлинение интервала QT, быстрое внутривенное введение лекарств, терапия наперстянкой, брадикардия, органическое заболевание сердца и электролитный дисбаланс35. подтвердить, увеличивался ли риск желудочковой аритмии при одновременном применении фторхинолона с лекарственными средствами, повышающими риск пуантах де терепса.Мы также не смогли оценить, было ли внутривенное употребление связано с повышенным риском, потому что это исследование проводилось только среди пользователей пероральных фторхинолонов. Кроме того, не было доступно никаких исходных данных ЭКГ или электролитов. Необходимы дальнейшие исследования, чтобы определить, увеличивают ли фторхинолоны риск аритмий у пациентов с этими факторами риска.
В этом исследовании у пользователей офлоксацина был снижен риск серьезной желудочковой аритмии. Однако нельзя сделать вывод о том, что офлоксацин обладает антиаритмическим действием.Фактически, случаи torsades de pointes были зарегистрированы после приема офлоксацина37. статистически значимо (OR 0,67; 95% ДИ от 0,03 до 4,38) .39 Кроме того, нельзя четко объяснить причину снижения риска аритмии у пользователей офлоксацина. Необходимы дополнительные клинические и популяционные исследования.
Однако нельзя сделать вывод о том, что офлоксацин обладает антиаритмическим действием.Фактически, случаи torsades de pointes были зарегистрированы после приема офлоксацина37. статистически значимо (OR 0,67; 95% ДИ от 0,03 до 4,38) .39 Кроме того, нельзя четко объяснить причину снижения риска аритмии у пользователей офлоксацина. Необходимы дополнительные клинические и популяционные исследования.
Сильные стороны и ограничения
Одной из сильных сторон этого исследования является то, что это крупнейшее на сегодняшний день исследование, оценивающее связь между пероральным приемом фторхинолона и серьезной желудочковой аритмией.Это общенациональное популяционное исследование включало 4 888 890 пациентов, которым назначали пероральный фторхинолон или цефиксим. Кроме того, в наборах данных не было пропущенных значений, что сводило к минимуму количество испытуемых. Во-вторых, для корректировки основных характеристик и показаний к антибиотикам группы фторхинолона и цефиксима было выполнено взвешивание по шкале предрасположенности. При сопоставлении оценок предрасположенности возникают несоответствующие субъекты и количество субъектов уменьшается. В это исследование все предметы могут быть включены для сравнения с помощью IPTW.
При сопоставлении оценок предрасположенности возникают несоответствующие субъекты и количество субъектов уменьшается. В это исследование все предметы могут быть включены для сравнения с помощью IPTW.
Это исследование также имело несколько ограничений. Во-первых, мы не можем исключить влияние систематической ошибки отбора. Мы попытались скорректировать основные характеристики антибиотиков и показания групп фторхинолона и цефиксима, используя IPTW, чтобы скорректировать эту ошибку отбора. Однако возможно, что коды МКБ-10, используемые для определения ковариат при взвешивании баллов склонности, были неуместными. Например, диапазон хронических заболеваний легких, который мы определили, был широк: от 40% до 70% лиц в каждой группе антибиотиков страдали хроническими заболеваниями легких.Этот широкий спектр диагностических кодов предполагает, что могли быть включены хронические респираторные заболевания, не связанные с назначением антибиотиков. Оценка предрасположенности, полученная с использованием этих ковариат, может недостаточно отражать фактическое назначение антибиотиков. Во-вторых, может быть остаточный смешивающий эффект. Это исследование не отражало исходную информацию о здоровье, такую как лабораторные данные или данные ЭКГ, потому что мы использовали данные о медицинских утверждениях. Однако мы попытались уменьшить остаточное искажение, исключив пациентов, которые недавно были госпитализированы, прописали антибиотики или лекарства, которые удлиняли интервалы QT.В-третьих, код МКБ-10, определяющий серьезный исход желудочковой аритмии, не был напрямую подтвержден в корейской популяции. Однако в одном исследовании код 427.x МКБ-9 предсказал желудочковую аритмию с положительной прогностической ценностью 78% –100% .40 Код 427.x МКБ-9 соответствует коду МКБ-10, используемому в нашем исследовании. В-четвертых, поскольку данные о смертях не были связаны с данными HIRA, количество смертей, произошедших в течение периода наблюдения, не было подтверждено. Наконец, доза лекарства не исследовалась, и влияние дозы лекарства в этом исследовании не анализировалось.
Во-вторых, может быть остаточный смешивающий эффект. Это исследование не отражало исходную информацию о здоровье, такую как лабораторные данные или данные ЭКГ, потому что мы использовали данные о медицинских утверждениях. Однако мы попытались уменьшить остаточное искажение, исключив пациентов, которые недавно были госпитализированы, прописали антибиотики или лекарства, которые удлиняли интервалы QT.В-третьих, код МКБ-10, определяющий серьезный исход желудочковой аритмии, не был напрямую подтвержден в корейской популяции. Однако в одном исследовании код 427.x МКБ-9 предсказал желудочковую аритмию с положительной прогностической ценностью 78% –100% .40 Код 427.x МКБ-9 соответствует коду МКБ-10, используемому в нашем исследовании. В-четвертых, поскольку данные о смертях не были связаны с данными HIRA, количество смертей, произошедших в течение периода наблюдения, не было подтверждено. Наконец, доза лекарства не исследовалась, и влияние дозы лекарства в этом исследовании не анализировалось. Необходимы дальнейшие исследования, чтобы определить, как эффекты фторхинолона на аритмии меняются в зависимости от дозы препарата.
Необходимы дальнейшие исследования, чтобы определить, как эффекты фторхинолона на аритмии меняются в зависимости от дозы препарата.
Вариант с возвратом в четверг
| | |
Сегодня оптометристы могут получить доступ к впечатляющему арсеналу лекарств для лечения наших пациентов. Доступные в настоящее время противоинфекционные препараты, стероиды, антигистаминные препараты и лекарства от глаукомы не имеют себе равных и представляют собой огромный шаг вперед по сравнению с вариантами, существовавшими всего несколько лет назад.За действенность и эффективность новых методов лечения часто приходится платить высокую цену. С клинической точки зрения эти новые лекарства выдающиеся, но если пациенты не могут их себе позволить, как должен отреагировать окулист? Оправданы ли врачи возвращение к более старым, проверенным на практике резервным средствам?
Столбец этого месяца представляет собой выпуск «Возвращение в четверг» (с соответствующими фотографиями авторов), в котором мы исследуем старые лекарства, которым все еще есть место сегодня.
Инфекционный бактериальный кератит
Первый случай, который мы рассмотрим, касается 45-летней женщины, недавно освобожденной из восьми месяцев заключения.Сильно страдая миопией, она никогда не сообщала тюремным властям, что носит мягкие контактные линзы и все это время постоянно пользуется одной парой линз. У нее был болезненный красный правый глаз. Ее результаты включали глубокую инъекцию в конъюнктиву, значительную вторичную реакцию передней камеры, плотную парацентральную инфильтрацию роговицы, которая, к счастью, не сразу угрожала ее визуальной оси, и эпителиальные раскопки. Короче говоря, у нее был инфекционный кератит, предположительно бактериальной природы.
| | |
| Пациент 1 обратился с жалобой на инфекционный кератит, который отреагировал на лечение офлоксацином. Фото любезно предоставлено доктором Лори Фоллмер | |
После объяснения диагноза и риска необратимой потери зрения мы обсудили варианты лечения и необходимость сильнодействующих антибиотиков. Мы сочли, что лучше всего подойдет фторхинолон четвертого поколения, такой как моксифлоксацин, гатифлоксацин или бесифлоксацин.Однако после обсуждения стоимости этих фирменных лекарств пациентка решительно заявила, что она не сможет себе их позволить и не сможет их использовать. После обсуждения необходимости агрессивного лечения был достигнут компромисс. Мы прописали дженерик Окуфлокса (офлоксацин 0,3%), который обошелся ей примерно в 9 долларов. Хотя Окуфлокс является фторхинолоном старшего поколения, он успешно искоренил инфекцию.
Мы сочли, что лучше всего подойдет фторхинолон четвертого поколения, такой как моксифлоксацин, гатифлоксацин или бесифлоксацин.Однако после обсуждения стоимости этих фирменных лекарств пациентка решительно заявила, что она не сможет себе их позволить и не сможет их использовать. После обсуждения необходимости агрессивного лечения был достигнут компромисс. Мы прописали дженерик Окуфлокса (офлоксацин 0,3%), который обошелся ей примерно в 9 долларов. Хотя Окуфлокс является фторхинолоном старшего поколения, он успешно искоренил инфекцию.
Окуфлокс и цилоксан
Окуфлокс и Цилоксан (ципрофлоксацин 0.3%) представляют собой фторхинолоновые антибиотики второго поколения, одобренные FDA для местного лечения бактериального конъюнктивита и бактериального кератита, вызванного чувствительными микроорганизмами. Эти препараты обладают активностью in vitro и in vivo против широкого спектра грамположительных и грамотрицательных аэробных и анаэробных бактерий. Офлоксацин и ципрофлоксацин обладают бактерицидным действием в концентрациях, равных или немного превышающих ингибирующие концентрации. Офлоксацин и ципрофлоксацин оказывают бактерицидное действие на восприимчивые бактериальные клетки, ингибируя ДНК-гиразу (которая является топоизомеразой типа II) или топоизомеразу IV, которая является ферментом, необходимым для разделения реплицированной ДНК, тем самым подавляя деление бактериальных клеток, или и то, и другое.
Офлоксацин и ципрофлоксацин обладают бактерицидным действием в концентрациях, равных или немного превышающих ингибирующие концентрации. Офлоксацин и ципрофлоксацин оказывают бактерицидное действие на восприимчивые бактериальные клетки, ингибируя ДНК-гиразу (которая является топоизомеразой типа II) или топоизомеразу IV, которая является ферментом, необходимым для разделения реплицированной ДНК, тем самым подавляя деление бактериальных клеток, или и то, и другое.
Фторхинолоны для местного применения
Разработка в 1990-х годах фторхинолонов для местного применения предложила высокоэффективную альтернативу обогащенным антибиотикам для пациентов с бактериальным кератитом. Впервые коммерчески доступные антибиотики были подвергнуты научному сравнению со стандартным лечением обогащенными антибиотиками. Исторически бактериальный кератит лечили комбинированными, обогащенными растворами аминогликозидов и цефазолинов. Часто это связано с разбавлением антибиотиков, изначально предназначенных для внутривенного введения. Результаты группы изучения бактериального кератита, а также более поздние исследования показали, что офлоксацин и ципрофлоксацин эквивалентны обогащенным растворам цефазолина и тобрамицина при ведении пациентов с бактериальным кератитом. 1-5 Пониженная частота окулярных токсических эффектов и относительная простота использования этих фторхинолонов рассматривались в этих исследованиях как дополнительные полезные.
Результаты группы изучения бактериального кератита, а также более поздние исследования показали, что офлоксацин и ципрофлоксацин эквивалентны обогащенным растворам цефазолина и тобрамицина при ведении пациентов с бактериальным кератитом. 1-5 Пониженная частота окулярных токсических эффектов и относительная простота использования этих фторхинолонов рассматривались в этих исследованиях как дополнительные полезные.
Эффективность
Однако бактерии становятся все более устойчивыми к фторхинолонам второго поколения, и некоторые исследователи предполагают, что фторхинолоны более позднего поколения, такие как гатифлоксацин 0.3%, обеспечивают превосходное покрытие. 6 Проверка хотя бы одного веб-сайта с ценами на лекарства,
www.goodrx.com указывает, что стоимость 2,5 мл гатифлоксацина составляет 131,28 доллара США за фирменную форму и 50,72 доллара за универсальную версию. Для сравнения: 5 мл генерического офлоксацина стоит 9,37 доллара, а общий ципрофлоксацин — 11,74 доллара. Бесспорно, фторхинолоны четвертого поколения являются выдающимися с точки зрения эффективности антибиотиков и являются лучшим выбором для лечения угрожающих зрению инфекций. Но самое эффективное лекарство не подействует, если пациент не может себе этого позволить.Не сбрасывайте со счетов фторхинолоны старшего поколения. Они остаются эффективными и доступными для большинства пациентов.
Бесспорно, фторхинолоны четвертого поколения являются выдающимися с точки зрения эффективности антибиотиков и являются лучшим выбором для лечения угрожающих зрению инфекций. Но самое эффективное лекарство не подействует, если пациент не может себе этого позволить.Не сбрасывайте со счетов фторхинолоны старшего поколения. Они остаются эффективными и доступными для большинства пациентов.
Неинфекционная кератопатия
В другом случае у 30-летней женщины, носившей контактные линзы, обнаружился красный умеренно раздраженный правый глаз. Ей сделали диффузную инъекцию в бульбарную конъюнктиву и не окрашивающий периферический инфильтрат роговицы. Кроме того, у нее была диффузная эпителиопатия легкой степени. Мы диагностировали гипоксию, связанную с контактными линзами, и неинфекционную кератопатию.Мы посоветовали ей временно прекратить ношение контактных линз. Мы хотели уменьшить воспаление, обеспечивая при этом некоторую степень покрытия антибиотиками, и рекомендовали комбинированные антибиотико-стероидные препараты.
Когда она сообщила, что у нее нет страховки, мы снова посоветовались www.goodrx.com, чтобы получить представление о ее предполагаемых расходах. Мы изучили два фирменных комбинированных препарата стероид-антибиотик и обнаружили, что флакон на 5 мл будет стоить ей от 158,88 до 197,97 долларов. Выражение ее лица дало нам ответ.Мы прописали альтернативный общий раствор Макситрола, который она купила за 4 доллара. В течение недели ее состояние улучшилось.
Макситрол
Макситрол представляет собой комбинацию антибиотиков и стероидов, состоящую из 3,5 мг сульфата неомицина, 10 000 единиц сульфата полимиксина B и 0,1% дексаметазона. Как и большинство комбинаций антибиотиков и стероидов, он подходит для чувствительных к стероидам воспалительных состояний глаза, при которых показан кортикостероид и где существует бактериальная глазная инфекция или риск инфицирования.Полимиксин B — это антибиотик, используемый при резистентных грамотрицательных инфекциях, изменяющих проницаемость внешней мембраны бактерий путем связывания с отрицательно заряженным участком липополисахаридного слоя, что приводит к дестабилизации бактериальной внешней мембраны.
Неомицин — это аминогликозидный антибиотик, который, как и другие в этой категории, обладает превосходной активностью против грамотрицательных бактерий и частично активен против грамположительных бактерий. Это относительно токсично. Много было сказано о потенциальных аллергических реакциях пациентов на неомицин, что делает его менее предпочтительным для врачей.Однако большинство аллергических реакций, которые мы наблюдали, были связаны с дерматологическими препаратами, отпускаемыми без рецепта, когда пациенты использовали их для глаз не по назначению. Мы не можем вспомнить ни одного случая, когда Макситрол вызывал токсическую глазную реакцию, вполне возможно, из-за того, что стероид боролся с любыми аллергическими реакциями. В последнее время мы видели, как все больше хирургов по лечению катаракты вводят Макситрол в послеоперационных наборах, вероятно, из-за его эффективности и цены. Хотя фирменные комбинации антибиотиков и стероидов являются отличным выбором, мы без колебаний прописываем Макситрол.
Глазная гипертензия
Последний пациент — 58-летний мужчина с глазной гипертензией, также не имеющий рецептурных лекарств. Его необработанное ВГД было 25 мм Hg OD и 26 мм Hg OS, а его центральная роговица была тонкой при OD 456 мкм и OS 464 мкм. Он упомянул, что его мать потеряла зрение из-за глаукомы. После подробного обсуждения рисков и преимуществ профилактического снижения ВГД мы прописали ему латанопрост-дженерик, который вызвал неприемлемую степень гиперемии.
Мы прекратили выпуск латанопроста и вместо этого прописали общий тимолол 0,5%, который был приемлемым и доступным по цене 4 доллара за бутылку. Используя тимолол, этот пациент добился адекватного снижения ВГД.
Тимолол
С момента появления простагландиновых препаратов зависимость врачей от местной терапии бета-блокаторами значительно снизилась. Однако до появления простагландинов врачи широко использовали бета-адреноблокаторы без особых проблем. Как и в случае с аналогами простагландинов, более раннее введение фирменного препарата Тимоптик (тимолола малеат 0,5%) произвело революцию в лечении глаукомы.
Как и в случае с аналогами простагландинов, более раннее введение фирменного препарата Тимоптик (тимолола малеат 0,5%) произвело революцию в лечении глаукомы.
Хотя существуют определенные противопоказания, похоже, что многие из распространенных опасений по поводу местных бета-блокаторов проистекают из отдельных сообщений о случаях, а не из источников, основанных на доказательствах. Эти препараты на самом деле вполне безопасны для подавляющего большинства пациентов, и практически нет подтверждений, свидетельствующих о том, что они напрямую вызывают клиническую депрессию, сексуальную дисфункцию, хромоту, длительную гипогликемию или гипогликемию. 7
Тем не менее, практикующие врачи должны помнить о потенциальных осложнениях и предупреждать о любых необычных системных жалобах у пациентов, принимающих терапию бета-блокаторами. Всегда собирайте подробный анамнез, проверяйте частоту пульса в офисе и направляйте пациентов на медицинское обследование, когда это показано, до начала применения местных бета-адреноблокаторов. При надлежащем соблюдении этих минимальных мер предосторожности тимолол является отличным препаратом первой линии, который дает впечатляющее снижение ВГД при невысокой стоимости.
При надлежащем соблюдении этих минимальных мер предосторожности тимолол является отличным препаратом первой линии, который дает впечатляющее снижение ВГД при невысокой стоимости.
За последние несколько лет в этой области был разработан ряд офтальмологических препаратов с беспрецедентной эффективностью. Однако важно помнить о лекарствах, которые мы успешно использовали в прошлом. То, что что-то старое, не означает, что оно нехорошее.
Авторы хотели бы поблагодарить доктора Аманду Браун за предложение этой колонки.
1. О’Брайен Т.П., Магуайр М.Г., Финк Н.Э. и др. Эффективность офлоксацина по сравнению с цефазолином и тобрамицином в терапии бактериального кератита.Отчет исследовательской группы по изучению бактериального кератита. Arch Ophthalmol. 1995; 113 (10): 1257-65.2. Группа изучения офлоксацина. Монотерапия офлоксацином для первичного лечения микробного кератита: двойное маскированное рандомизированное контролируемое исследование с традиционной двойной терапией.
 Офтальмология. 1997; 104 (11): 1902-9.
Офтальмология. 1997; 104 (11): 1902-9. 3. Хиндюк Р.А., Эйферман Р.А., Колдуэлл Д.Р. и др. Сравнение офтальмологического раствора ципрофлоксацина 0,3% с обогащенным тобрамицином-цефазолином при лечении бактериальных язв роговицы.Группа изучения бактериального кератита ципрофлоксацина. Офтальмология. 1996; 103 (11): 1854-62.
4. Кхокхар С., Синдху Н., Мирдха Б.Р. Сравнение местного 0,3% офлоксацина с усиленным тобрамицином-цефазолином в терапии бактериального кератита. Инфекционное заболевание. 2000; (3): 149-52.
5. Макдональд Э.М., Рам Ф.С., Патель Д.В., МакГи С.Н. Актуальные антибиотики для лечения бактериального кератита: научно обоснованный обзор высококачественных рандомизированных контролируемых исследований. Br J Ophthalmol. 2014; 98 (11): 1470-7.
6. Пармар П., Салман А., Калавати С.М. и др. Сравнение гатифлоксацина 0,3% и ципрофлоксацина 0,3% для лечения бактериального кератита. Am J Ophthalmol. 2006; 141 (2): 282-286.
7. Лама П.Дж. Системные побочные эффекты блокаторов бета-адренорецепторов: оценка, основанная на доказательствах. Am J Ophthalmol. 2002; 134 (5): 749-60.
Сравнение бактерицидной активности офлоксацина и ципрофлоксацина отдельно или в комбинации с цефтазидимом и пиперациллином в отношении клинических штаммов Pseudomonas aeruginosa
и одного ципрофлоксацина и в комбинации с цефалоспорином
расширенного спектра и цефалоспорина
цефалоспорина
цефтазидо-цефтазид 9 клинических 10 изоляты P.aeruginosa.
МАТЕРИАЛЫ И МЕТОДЫ
Здоровые добровольцы. Двенадцать здоровых добровольцев, мужчин и женщин, предоставили
письменное информированное согласие до своего участия в исследовании. Протокол
и информированное согласие были одобрены институциональным наблюдательным советом
Хартфордской больницы. Перед зачислением все субъекты прошли медицинский осмотр
, лабораторные анализы (включая химический профиль, общий анализ крови,
и анализ мочи) и предоставили полную историю приема лекарств.Соответствующие критериям участники
были не моложе 18 лет, не имели в анамнезе гиперчувствительности к исследуемым препаратам
или родственным классам препаратов, не принимали никаких лекарств, кроме противозачаточных таблеток
, в течение 2 недель до и во время исследования период и не были беременными
(подтверждено с помощью сывороточного теста на беременность). Субъекты были исключены из участия
, если при лабораторном скрининге были обнаружены значительные отклонения от нормы
(например.g., уровень креатинина сыворотки более 2,0 мг / дл, уровень печеночной трансаминазы
более чем в два раза превышает лабораторный референсный диапазон). Во время исследования
периодов субъекты голодали в течение 6 часов до и 3 часов после введения дозы (ей)
, вокруг которой должен был производиться отбор проб. Употребление алкогольных напитков возрастом
и курение во время исследования не разрешалось. Волонтеры
также воздерживались от напряженной деятельности в период обучения.Во время исследования субъекты были размещены в Центре клинических исследований больницы
.
Противомикробные средства и способы их применения. Это исследование было открытым, рандомизированным, стационарным, шестисторонним перекрестным сравнительным исследованием. Субъекты были рандомизированы для получения одной схемы лечения в течение первого периода исследования
и получали другие схемы в последующие периоды. Схемы исследования были следующими:
: (i) 400 мг флоксацина (Floxin; Ortho Pharmaceutical Corporation,
Raritan, N.J.) внутривенно (внутривенно) каждые 12 часов (каждые 12 часов) (всего три
доз), (ii) 400 мг ципрофлоксацина (Cipro; Miles Inc., West Haven, Conn.) Вводят
внутривенно. каждые 12 часов (всего три дозы), (iii) 400 мг флоксацина внутривенно. каждые 12 часов (для
, всего три дозы) плюс 1гофцефтазидим (Fortaz; Glaxo Pharmaceuticals,
Research Triangle Park, N.C.), вводимый внутривенно. каждые 8 часов (каждые 8 часов) (всего четыре
доз), (iv) вводится 400 мг ципро-оксацина i.v. каждые 12 часов (всего три дозы) плюс
1 г цефтазидима, вводимого внутривенно. каждые 8 часов (всего четыре дозы), (v) 400 мг о-оксацина
, вводимого внутривенно. каждые 12 часов (всего три дозы) плюс 4 гпиперациллина (Pipracil;
Lederle Laboratories, Wayne, N.J.), вводимые внутривенно. каждые 8 часов (всего четыре дозы) и
(vi) 400 мг ципрофлоксацина, вводимого внутривенно. каждые 12 часов (всего три дозы) плюс 4 г
пиперациллина внутривенно. q8h (всего четыре дозы). Пиперациллин (4 г) давали
каждые 8 часов, так как это стандартная доза пиперациллина, используемая в нашем учреждении.Субъекты
получили три дозы каждого исследуемого лекарства в соответствии с его соответствующим графиком
до отбора образцов. Готовые растворы флоксацина и ципрофлоксацина вводили внутривенно в виде 1-часовой инфузии с помощью инфузионного насоса (Intelligent Pump;
Kendall McGraw, Irvine, CA). Цефтазидим и пиперациллин восстанавливали
с помощью и разбавляли в 5% глюкозе до конечного объема 100 мл и вводили
внутривенно в виде 30-минутных инфузий с помощью инфузионного насоса SideKick (Solo Pak, Boca
Raton, Fla.). Восстановление b-лактама проводили менее чем за 12 ч до введения препарата
, а затем b-лактам охлаждали до использования. Все лекарства —
вводили через внутривенную канюлю, помещенную в переднекубитальную вену по
каждому субъекту. При одновременном введении с хинолоном растворы цефтазидима
и пиперациллина вводили через проксимальный порт Y-участка в наборе для первичного введения
. Для сопутствующих инфузий сначала вводили фторхинолон
, а вливание β-лактама начинали через 30 минут после инфузии хинолона
.Инфузия нескольких лекарств закончилась примерно в то же время (6,5 мин).
Отбор проб. Образцы венозной крови собирали у каждого субъекта перед введением
лекарства в первый день каждого периода исследования и в предварительно
завершенных раз после определенных доз антибиотика. Образцы для схем исследования только фторхин-
олон получали до введения
третьей дозы (перед дозой), сразу после инфузии (0 ч) и 1.0, 2,0,
4,0, 8,0, 10,0 и 12,0 ч после окончания инфузии. Для комбинированных схем было получено
образцов до введения третьей дозы агентов,
сразу после инфузии противомикробных препаратов (0 ч) и 0,5, 1,0, 2,0, 4,0, 6,0,
и 8,0 ч после. конец настоя. После сбора 8-часового образца
в течение 30 минут вводили дополнительную дозу b-лактама. После этой дозы отбор проб
продолжался, используя конец начальной инфузии в качестве контрольной точки;
проб было отобрано на 8.5, 9,0, 10,0 и 12,0 ч. Перед взятием образца крови
сразу после введения лекарства каждую канюлю
промывали 6 мл физиологического раствора. В каждый момент взятия пробы через канюлю отбирали 3 мл венозной крови
и отбрасывали до отбора пробы.
Образцы собирали в пробирки для отделения сыворотки (Becton Dickinson Vacutainer
Systems, Резерфорд, штат Нью-Джерси) и оставляли для свертывания при комнатной температуре в течение 30 минут.
Затем сыворотку отделяли центрифугированием при 1600 3 g в течение 10 минут и хранили
при 270 ° C до анализа.
Тестовые организмы. Для тестирования были выбраны три клинических изолята P. aeruginosa, чувствительных ко всем изучаемым препаратам
. Мы отобрали организмы с МПК флоксацина
в районе порога чувствительности (2 мг / мл) (16). Два микрограмма на
миллилитр также являются МПК флоксацина против 90% изолятов P. aeruginosa
, о которых сообщают Вольфсон и Хоппер (20), и, следовательно, обеспечивают сценарий
, который будет охватывать большинство клинических изолятов.Организмы были протестированы
на образцах сыворотки без лекарств, чтобы подтвердить отсутствие ингибирования роста
, вторичного по отношению к неидентифицированным факторам ингибирования сыворотки.
Тест на чувствительность. МИК всех четырех противомикробных агентов для каждого изолята
определяли перед определением активности в соответствии с рекомендациями Национального комитета по клиническим лабораторным стандартам Na-
с помощью методов микроразведения
(16). МИК определяли в бульоне Мюллера-Хинтона с поправкой на катионы
(Difco Laboratories, Detroit, Mich.) с использованием исходного посевного материала 5 3 10
5
КОЕ / мл. P. aeruginosa ATCC 27853 служил в качестве организма для контроля качества
для проверки точности наших процедур тестирования MIC. МИК для всех тестируемых организмов
выполняли каждый день, проводилось микробиологическое тестирование.
Определение бактерицидной активности. Сывороточные ингибирующие и бактерицидные титры
(SIT и SBT, соответственно) неизвестных образцов определяли для каждого
режимов приема лекарств против трех штаммов P.aeruginosa (PSA 5, PSA 6 и
PSA 7). SIT и SBT были выполнены в двух экземплярах в соответствии с рекомендациями Национального комитета по клиническим лабораторным стандартам
(16). Вкратце, 100 мл образца
сыворотки помещали в первую колонку лотка для микротитрования. Затем каждый образец
был серийно разбавлен 50 мл предварительно протестированных, не содержащих лекарств, инактивированных нагреванием, объединенных образцов сыворотки
. Наконец, в каждую лунку добавляли аликвоту раствора микроорганизмов объемом 50 мл, приблизительно
mate 10
6
КОЕ / мл, в результате получая исходный посевной материал приблизительно
5 3 10
5
КОЕ / мл / мл.Эти процедуры привели к серийным разведениям
неизвестных образцов 1: 2, 1: 4, 1: 8 и т. Д. До 1: 2048. После инкубации при 378 ° C в течение 24 часов
регистрировали результаты SIT. Впоследствии от трех до пяти микролитров
извлекали из каждой лунки, высевали на агар Мюллера-Хинтона (Difco Laboratories),
и определяли SBT через 24 часа инкубации при 378 ° C. Площадь под бактерицидной кривой
(AUBC) была рассчитана для каждого испытуемого для каждой комбинации исследуемого изолята —
, применяя правило трапеции к полученным обратным титрам
в зависимости от времени.
Аналитические методики. Концентрации лекарственного средства определяли для каждого образца сыворотки
с помощью высокоэффективной жидкостной хроматографии методами, описанными ниже
. Стабильность исследуемых препаратов и внутренних стандартов была подтверждена в условиях анализа в течение ожидаемого времени проведения анализа. Кроме того, разведение
объединенными образцами сыворотки, не содержащими лекарств, при необходимости выполняли на отобранных образцах
, чтобы получить концентрации в пределах диапазона стандартных кривых.
Цефтазидим. Смесь 92: 8 (об. / Об.) Фосфатного буфера (0,05 М фосфат аммония
с доведенным до pH от 3,5 до 4,0) и ацетонитрила служила подвижной фазой
. Анализ выполняли с помощью колонки с обращенной фазой C
18
и детектора UV
, установленного на 257 нм. Был выбран объем инъекции 20 мл, и скорость потока
поддерживалась на уровне 1,2 мл / мин. Сульфат цефпирома использовали в качестве внутреннего стандарта
.Цефтазидим выделяли из 200 мл сыворотки после добавления
50 мл внутреннего стандарта и 100 мл 10% трихлоруксусной кислоты. Была построена стандартная кривая
в диапазоне от 0,5 до 30,0 мг / мл, и линейность была подтверждена с помощью линейной регрессии (r 5 0,9995). Коэффициенты вариации в течение дня (CV)
составляли 1,50 и 2,14% для растворов 2,0 мг / мл (n 5 10) и 25,0 мг / мл (n 5 10) check
соответственно. Значения межсуточной изменчивости составили 1.88 (n 5 8) и 1,15%
(n 5 8) для контрольных растворов 2,0 и 25,0 мг / мл соответственно.
Ципро-оксацин. Концентрации ципрофлоксацина в сыворотке определяли с помощью детектирования флуоресценции флуо-
(l
ex
5 278 нм) в сочетании с колонкой C
18
с обращенной фазой. Смесь
85:15 (об. / Об.) Фосфатного буфера (pH 2,7) (0,01 М фосфат натрия
одноосновный и 0,005 М тетрабутиламмоний водород) и ацетонитрила служила подвижной фазой
.Был выбран объем инъекции 20 мл, и поддерживалась скорость потока
2,0 мл / мин. Внутренний стандарт пипемидовой кислоты (50 мл
, раствор 20 мг / мл) добавляли к 200 мл сыворотки. Ципрофлоксацин экстрагировали
из сыворотки путем добавления 200 мл 25% сульфата натрия и 3,5 мл метиленхлорида
с последующим добавлением 200 мл 0,1 М гидроксида натрия
к органической фазе. Стандартная кривая находилась в диапазоне от 0,1 до 4,0 мг / мл, и линейность
в этом диапазоне была подтверждена линейной регрессией (r 5 0.9996). Intraday
CV составлял 2,34 и 0,52% для растворов 0,2 мг / мл (n 5 10) и 2,0 мг / мл (n 5 10) check
соответственно. Ежедневные изменения анализа на 1,99 (n 5 19) и 1,08% (n 5 19)
наблюдались для контрольных растворов 0,2 и 2,0 мг / мл, соответственно.
O оксацин. Концентрации O-оксацина в сыворотке определяли с помощью колонки с обратной фазой
C
18
и измеряли с помощью детектирования флуоресценции (l
из
5 282 нм).
Подвижная фаза состояла из фосфатного буфера (pH 2,7) (0,01 M одноосновного фосфата натрия
и 0,005 M гидросульфата тетрабутиламмония) и
ацетонитрила, смешанных в соотношении 87:13 (объем / объем). Был выбран объем инъекции 20 мл, и скорость потока поддерживалась на уровне 1,4 мл / мин. Пипемидовая кислота была использована в качестве внутреннего стандарта
. О-оксацин экстрагировали из 250 мл сыворотки (содержащей
в 50 мл внутреннего стандарта) добавлением 200 мл хлороформа, а затем
добавлением 200 мл 0.1 М гидроксид натрия к органической фазе. Была выбрана стандартная кривая
в диапазоне от 0,05 до 5,0 мг / мл, и линейность составила
, подтвержденную линейной регрессией (r 5 0,9995). Внутридневная CV, полученная для контрольных растворов
0,2 мг / мл (n 5 10) и 3,0 мг / мл (n 5 10), составляла 0,96 и 0,77%,
соответственно. Значения межсуточной изменчивости 1,70% (n 5 19) и 2,18% (n 5 19)
были отмечены для контрольных растворов 0,2 и 3,0 мг / мл соответственно.
Пиперациллин.Образцы сыворотки пиперациллина разделяли с помощью колонки с обращенной фазой C
18
и измеряли с помощью УФ-детекции (15254 нм). В качестве подвижной фазы использовали смесь 76:24 (об. / Об.)
0,02 М фосфатного буфера (pH 3,0) (0,01 М моно-фосфат натрия-
и 85% фосфорная кислота) и ацетонитрила.
Был выбран объем инъекции 30 мл (60 мл для ожидаемых концентраций менее 0,25
мг / мл), и скорость потока поддерживалась на уровне 1.0 мл / мин. Внутренний стандартный мезлоциллин
(50 мл-500 мг / мл раствора) добавляли к 200 мл сыворотки
. Пиперациллин экстрагировали из сыворотки путем добавления 200 мл 0,4 M
соляной кислоты и 3,5 мл метилендихлорида с последующим введением
2504 KLEPSER ET AL. АНТИМИКРОБ.АГЕНТЫ ХИМА.
Фторхинолоновые антибиотики (ципрофлоксацин, моксифлоксацин, левофлоксацин, офлоксацин) Что необходимо знать
- Номер ссылки: HEY1067 / 2019
- Отделения: Аптека
Вы можете перевести эту страницу с помощью кнопки наушников (внизу слева), а затем выберите глобус, чтобы изменить язык страницы.Нужна помощь в выборе языка? См. Раздел «Поддерживаемые голоса и языки Browsealoud».
Введение
Этот буклет создан для того, чтобы дать вам общую информацию. Этот буклет должен дать ответы на большинство ваших вопросов. Он не предназначен для замены обсуждения между вами и медицинским персоналом, но может служить отправной точкой для обсуждения. Если после прочтения у вас возникнут какие-либо опасения или вам потребуется дополнительное объяснение, обсудите это с членом медицинской бригады.
Что такое фторхинолоновые антибиотики?
Фторхинолоновые антибиотики — это класс лекарств, которые убивают бактерии и борются с инфекциями. Они важны для лечения определенных бактериальных инфекций, некоторые из которых могут быть серьезными или опасными для жизни. В эту группу антибиотиков входят ципрофлоксацин, моксифлоксацин, левофлоксацин и офлоксацин. Этот совет относится только к лекарствам, которые вводятся, проглатываются или вдыхаются в организм.
Зачем мне фторхинолон?
Фторхинолоны — важные антибиотики для борьбы с некоторыми типами серьезных инфекций.Медицинские эксперты рекомендуют не использовать эти антибиотики при состояниях, которые не являются серьезными или выздоравливают без антибиотиков. Однако ваш врач может назначить вам одно из этих лекарств от тяжелой инфекции, если ожидаемая польза превышает риск. Если вы не знаете, почему вам прописали этот антибиотик или как долго вы должны его принимать, поговорите со своим врачом.
Возможны ли осложнения или риски?
Фторхинолоны связаны с очень редкими, но серьезными побочными эффектами, затрагивающими сухожилия, мышцы, суставы и нервы.У небольшой части пациентов эти эффекты могут привести к длительной или постоянной нетрудоспособности.
Ваш врач будет более осторожно назначать вам это лекарство, если вам больше 60 лет или у вас в анамнезе были проблемы с почками или трансплантация органов, так как ваш риск развития проблем с сухожилиями выше.
Сообщите своему врачу, если вы принимаете кортикостероидные препараты (такие как преднизолон или гидрокортизон), поскольку риск проблем с сухожилиями выше, если вы принимаете фторхинолон.
Прекратите прием фторхинолоновых антибиотиков (ципрофлоксацин, моксифлоксацин, левофлоксацин, офлоксацин) и немедленно обратитесь к врачу, если у вас возникнут следующие побочные эффекты:
|
Вы должны сообщить своему врачу, если у вас есть история, судороги или эпилепсия, или если вы принимаете нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, напроксен или диклофенак.
Фторхинолоны могут сделать вашу кожу более чувствительной к солнечному свету во время и сразу после лечения. Следует избегать воздействия прямых солнечных лучей и искусственных ультрафиолетовых лучей (например, лежака).
Пожалуйста, сообщите своему врачу, если вы беременны или кормите грудью.
Если вам требуется дополнительная информация, ее можно найти на веб-сайте Европейского агентства по лекарственным средствам, перейдя по следующей ссылке: https://www.ema.europa.eu/en/medicines/human/referrals/quinolone-fluoroquinolone-contain-medicinal -продукт
Что будет потом?
Ваш врач может продолжить наблюдение за вами, если вы все еще испытываете побочные эффекты после прекращения лечения.Если антибиотикотерапия по-прежнему требуется, вам могут назначить альтернативу из другого семейства лекарств. Вам следует избегать приема фторхинолоновых антибиотиков. Сообщите своей медицинской бригаде, если вы будете получать лечение в будущем.
Сообщайте о любых побочных эффектах в схему «Желтая карточка» через веб-сайт или в приложении «Желтая карточка» в Apple App Store или Google Play Store. Эти отчеты конфиденциальны и помогут повысить безопасность лекарств. https://yellowcard.mhra.gov.uk/
Если вам потребуется дополнительная консультация, обратитесь в аптечный отдел больницы Castle Hill по телефону (01482) 623277 или в больницу Hull Royal Infirmary по телефону (01482) 674412.
В соответствии с Общим регламентом защиты данных и Законом о защите данных 2018 года мы несем ответственность за сохранение конфиденциальности любой информации о вас, которую мы храним. Для получения дополнительной информации посетите следующую страницу: Конфиденциальная информация о вас. www.hey.nhs.uk/privacy/data-protection
Если вам или вашему опекуну нужна информация о вашем здоровье и благополучии, а также о вашем уходе и лечении в другом формате, например, крупным шрифтом, шрифтом Брайля или аудио, из-за инвалидности, нарушения или сенсорной потери, сообщите об этом сотруднику и это можно устроить.
.

 ..
Посмотреть больше
..
Посмотреть больше