С 1 -7 августа Всемирная неделя поддержки грудного вскармливания.
Грудное молоко дает младенцам все питательные вещества, необходимые для здорового развития. Грудное вскармливание сокращает риск развития у матери рака груди, яичников, диабета 2 типа и болезней сердца. По оценкам расширение масштабов грудного вскармливания позволило бы предотвратить 20 000 случаев смерти матерей от рака груди каждый год.
Кормить своего ребенка грудью способна почти каждая женщина, имея при этом достаточное количество молока. По статистике только около 5% женщин не могут кормить грудью из-за гормональных нарушений. В соответствии с рекомендациями ВОЗ, можно выделить несколько правил по прикладыванию малыша к груди.
Нужно кормить ребенка «по первому требованию», а не по часам. Кормите малыша, когда он начал всхлипывать, проснулся и ищет грудь, пытается и не может уснуть. Помните, что молоко для вашего малыша, не только еда, но и питье. Если кормление приходится на зимний период, возможно, малышу потребуется частое прикладывание к груди.
В первые дни вам покажется, что вы проводите все время с ним «на руках». Постепенно ваш режим придет к десяти-двенадцати кормлениям в течение суток. Новорожденный малыш каждым движением ищет мамину грудь. Он может капризничать, вертеть головкой, открывать в поисках ротик, все эти признаки указывают на желание ребенка присосаться к груди, не всегда для еды, иногда для успокоения, а иногда просто ощутить материнское тепло.
Все, что нужно знать о грудном вскармливании сцеживанием молока; обильным питьем. Старайтесь пить не менее 2-х литров жидкости в сутки. Увеличивая жидкость можно добиться увеличения производительности молока. Не рекомендовано употреблять в питье коровье молоко, оно не повышает лактацию, а способно вызвать аллергию или колики у ребенка.
Стимуляцией сосков можно обмануть организм, имитируя повышенную потребность в молоке и вызывая увеличение его количества в молочной железе. Кроме того, питание кормящей женщины должно быть сбалансированным и разнообразным. Это помогает организму в выполнении его природных функций, обогащает молоко нужными витаминами и микроэлементами, которые необходимы для малыша. Рацион кормящей матери должны составлять белки, жиры и медленные углеводы. Острые, копченые, консервированные и другие задерживающие воду в организме продукты желательно исключить, они могут спровоцировать аллергию и снизить выработку грудного молока.
Это помогает организму в выполнении его природных функций, обогащает молоко нужными витаминами и микроэлементами, которые необходимы для малыша. Рацион кормящей матери должны составлять белки, жиры и медленные углеводы. Острые, копченые, консервированные и другие задерживающие воду в организме продукты желательно исключить, они могут спровоцировать аллергию и снизить выработку грудного молока.
Сразу в послеродовой период молоко в грудь пребывает довольно активно. Если ребенок не очень часто или неправильно прикладывается к груди, его может стать очень много, что вызовет дискомфорт у мамы. В таком случае молоко нужно сцеживать, главное не перестараться, так как можно вызвать гиперлактацию. Остановится необходимо, когда грудь стала мягкой. Все, что нужно знать о грудном вскармливании. При закупорке молочных протоков, лактостазе, могут появится болезненные уплотнения, которые могут вызвать повышение температуры. С таких участков сцеживают молоко. Когда уплотнения рассосутся нужно регулярно прикладывать кроху к груди, а потом досцеживатся самостоятельно. Если роженица принимает антибиотики, которые опасны для новорожденного, малыша на время приема лекарственных препаратов отлучают от груди. При этом сцеживаются до 10 раз в сутки. После выздоровления продолжают грудное вскармливание. Недоношенных детей и детей с патологиями кормят сцеженным молоком из бутылочки. Если ребенка не приложили к груди спустя 6 часов после родов также необходимо начать сцеживание. Бывает переполненная молочная железа становится очень твердой, это мешает ребеночку захватить сосок, в таком случае сцеживание поможет снять отек железы.
Если роженица принимает антибиотики, которые опасны для новорожденного, малыша на время приема лекарственных препаратов отлучают от груди. При этом сцеживаются до 10 раз в сутки. После выздоровления продолжают грудное вскармливание. Недоношенных детей и детей с патологиями кормят сцеженным молоком из бутылочки. Если ребенка не приложили к груди спустя 6 часов после родов также необходимо начать сцеживание. Бывает переполненная молочная железа становится очень твердой, это мешает ребеночку захватить сосок, в таком случае сцеживание поможет снять отек железы.
Казалось бы, грудное вскармливание — это естественный процесс, однако, зачастую мамочки сталкиваются с проблемами, из-за которых им приходится завершать ГВ. Даже если мамочка опытная, и у нее появился не первый ребенок, она не застрахована от появления проблем с кормлением. Так какие же бывают проблемы? Грудь переполнена, молоко плохо сцеживается, ребенок не может взять грудь (отек) Нагрубание и отек груди Когда на 2-3 сутки приходит переходное молоко, грудь не зная потребности малыша, наливается, становится тяжелой, полной и болезненной. Если прежде ребенок брал грудь с лёгкостью, то сейчас ему сложно ухватиться за твердый сосок. Учитывая при этом, что первое молоко добывается как малышом, так и сцеживается мамой — очень сложно. Поскольку молозево и первое молоко достаточно вязкое. Молоко приходит, малыш плачет из-за того, что голодный, а схватить грудь ему сложно. Если еще мама не правильно прикладывает малыша к груди, то могут появиться комочки в груди. Не редки и повышения температуры тела. Итак, если у вас присутствует большинство из перечисленных ниже симптомов, то у нас так называемое нагрубание молочных желез: Грудь по ощущению «каменная», болезненная. Ареола жёсткая, неэластичная, переполненная. Нажатие на ареолу болезненное, что мешает кормить ребенка. Сосок становится не заметным, плоским. Молоко не вытекает – мешает отек, перекрывающий ему путь. Ребенку может быть тяжело захватить такую грудь, он соскальзывает с плотной ареолы на сосок или вообще не может присосаться. Кормление часто не дает облегчения из-за того, что молоко не идет.
Если прежде ребенок брал грудь с лёгкостью, то сейчас ему сложно ухватиться за твердый сосок. Учитывая при этом, что первое молоко добывается как малышом, так и сцеживается мамой — очень сложно. Поскольку молозево и первое молоко достаточно вязкое. Молоко приходит, малыш плачет из-за того, что голодный, а схватить грудь ему сложно. Если еще мама не правильно прикладывает малыша к груди, то могут появиться комочки в груди. Не редки и повышения температуры тела. Итак, если у вас присутствует большинство из перечисленных ниже симптомов, то у нас так называемое нагрубание молочных желез: Грудь по ощущению «каменная», болезненная. Ареола жёсткая, неэластичная, переполненная. Нажатие на ареолу болезненное, что мешает кормить ребенка. Сосок становится не заметным, плоским. Молоко не вытекает – мешает отек, перекрывающий ему путь. Ребенку может быть тяжело захватить такую грудь, он соскальзывает с плотной ареолы на сосок или вообще не может присосаться. Кормление часто не дает облегчения из-за того, что молоко не идет. Сцедить молоко тоже не очень получается. Отечность и перенолненность груди Так что же нужно делать в такой ситуации? Выход есть, не бойтесь, это не сильные шлепки, хлопки по груди и мучительные разминания комков. В них нет никакой пользы. Для начала нужно снять отек и размягчить ареолу, чтобы молоко могло свободно выходить. Существут очень эффективный прием – техника смягчения ареолы давлением по Джин Коттермен. Для этого нужно нежно пальцами мягко и безболезненно надавить на ареолу по направлению к грудной клетке и удерживать давление не меньше 1 минуты. Если отечность сильная, то делайте упражнение 2-3 минуты, повторяя, по мере необходимости. На время ареола опять становится мягкой и эластичной, а сосок более выраженным. Но главное, освобождаются протоки — путь для молока. Малыш может присосаться и может получить молоко. Техника смягчения ареолы и снятия отека Если ногти мамы достаточно короткие, она может одновременно нажимать на ареолу согнутыми пальцами обеих рук, при этом ее ногтевые пластинки будут почти касаться соска.
Сцедить молоко тоже не очень получается. Отечность и перенолненность груди Так что же нужно делать в такой ситуации? Выход есть, не бойтесь, это не сильные шлепки, хлопки по груди и мучительные разминания комков. В них нет никакой пользы. Для начала нужно снять отек и размягчить ареолу, чтобы молоко могло свободно выходить. Существут очень эффективный прием – техника смягчения ареолы давлением по Джин Коттермен. Для этого нужно нежно пальцами мягко и безболезненно надавить на ареолу по направлению к грудной клетке и удерживать давление не меньше 1 минуты. Если отечность сильная, то делайте упражнение 2-3 минуты, повторяя, по мере необходимости. На время ареола опять становится мягкой и эластичной, а сосок более выраженным. Но главное, освобождаются протоки — путь для молока. Малыш может присосаться и может получить молоко. Техника смягчения ареолы и снятия отека Если ногти мамы достаточно короткие, она может одновременно нажимать на ареолу согнутыми пальцами обеих рук, при этом ее ногтевые пластинки будут почти касаться соска. Цель — создать кольцо из 6-8 маленьких ямок или вмятинок на ареоле вокруг основания соска. Если у мамочки наблюдается сильный отек ареолы применяется метод давления двумя пальцами. Данный метод позволяет достичь более равномерного распределения межтканевой жидкости. Суть метода заключается в следующем. Если у мамы короткие ногти, она должна сделать «ямку» в центральной части ареолы. Ухватившись за сосок, ей нужно надавить пальцами внутрь, по направлению к грудной клетке в течение 1-3 минут. При этом согнутые первые фаланги пальцев увеличивают область давления. Если необходимо, можно повернуть руку под другим углом и повторить. Все, что нужно знать о грудном вскармливании Все, что нужно знать о грудном вскармливании.
Цель — создать кольцо из 6-8 маленьких ямок или вмятинок на ареоле вокруг основания соска. Если у мамочки наблюдается сильный отек ареолы применяется метод давления двумя пальцами. Данный метод позволяет достичь более равномерного распределения межтканевой жидкости. Суть метода заключается в следующем. Если у мамы короткие ногти, она должна сделать «ямку» в центральной части ареолы. Ухватившись за сосок, ей нужно надавить пальцами внутрь, по направлению к грудной клетке в течение 1-3 минут. При этом согнутые первые фаланги пальцев увеличивают область давления. Если необходимо, можно повернуть руку под другим углом и повторить. Все, что нужно знать о грудном вскармливании Все, что нужно знать о грудном вскармливании.
Почему это помогает? Причина в следующем. Любой излишек межклеточной жидкости временно отжимается внутрь, в направлении естественного оттока лимфы. Продольное сжатие протоков под ареолой смещает часть молока назад, в более глубокие протоки. Ослабление напряжения в стенках переполненных протоков под ареолой уменьшает дискомфорт при прикладывании. Повышается эластичность комплекса сосок-ареола, и в результате ребенок может втянуть его в ротик глубже. Практически всегда через три минуты или даже раньше удается вызвать рефлекс отделения молока благодаря равномерной стимуляции нервов, идущих к соску и ареоле. Этот рефлекс продвигает молоко вперед к соску. После применения этого метода, легче получается и дополнительное ручное сцеживание для дальнейшего смягчения ареолы. Для большего эффекта делаем смягчение давлением так: Укладываемся на спину. Под лопатки – подушку – чтобы грудь оказалась еще выше. Руку со стороны груди, с которой планируем работать, откидываем в сторону. Несколько раз ребром ладони мягко гладим грудь от соска по направлению к подключичным лимфоузлам – т.е. к ключице, и к подмышечным – к подмышке. Движение – как будто разгоняем воду. Цель – немного предварительно «разогнать» отек. Это он дает боль и каменность, а не собственно молоко (техника и идея Джин Коттермен, Майи Больман, Татьяны Кондрашовой). После этого – собственно смягчение давлением – ставим пальцы вокруг ареолы и держим «ромашку».
Повышается эластичность комплекса сосок-ареола, и в результате ребенок может втянуть его в ротик глубже. Практически всегда через три минуты или даже раньше удается вызвать рефлекс отделения молока благодаря равномерной стимуляции нервов, идущих к соску и ареоле. Этот рефлекс продвигает молоко вперед к соску. После применения этого метода, легче получается и дополнительное ручное сцеживание для дальнейшего смягчения ареолы. Для большего эффекта делаем смягчение давлением так: Укладываемся на спину. Под лопатки – подушку – чтобы грудь оказалась еще выше. Руку со стороны груди, с которой планируем работать, откидываем в сторону. Несколько раз ребром ладони мягко гладим грудь от соска по направлению к подключичным лимфоузлам – т.е. к ключице, и к подмышечным – к подмышке. Движение – как будто разгоняем воду. Цель – немного предварительно «разогнать» отек. Это он дает боль и каменность, а не собственно молоко (техника и идея Джин Коттермен, Майи Больман, Татьяны Кондрашовой). После этого – собственно смягчение давлением – ставим пальцы вокруг ареолы и держим «ромашку». Минимум одну минуту, дольше, если отек сильный. Вы почувствуете, как ареола становится мягче, пальцы как бы проваливаются глубже. Когда ареола совсем мягкая и безболезненная при сжатии, можно прикладывать малыша. Или сцеживать, если он пока не сосет. Теперь молоко будет вытекать, и сосание будет эффективным, грудь будет смягчаться дальше. Лучшая поза для кормления — положить малыша на грудь сверху. Самой кормящей нужно занять положение полулежа. После кормления можно приложить капустный лист, после предварительного мытья и размягчения скалкой. Помните, если смягчить ареолу, освободив протоки от сдавливания отеком, молоко потечет, и нагрубание можно и реально убрать практически безболезненно!
Минимум одну минуту, дольше, если отек сильный. Вы почувствуете, как ареола становится мягче, пальцы как бы проваливаются глубже. Когда ареола совсем мягкая и безболезненная при сжатии, можно прикладывать малыша. Или сцеживать, если он пока не сосет. Теперь молоко будет вытекать, и сосание будет эффективным, грудь будет смягчаться дальше. Лучшая поза для кормления — положить малыша на грудь сверху. Самой кормящей нужно занять положение полулежа. После кормления можно приложить капустный лист, после предварительного мытья и размягчения скалкой. Помните, если смягчить ареолу, освободив протоки от сдавливания отеком, молоко потечет, и нагрубание можно и реально убрать практически безболезненно!
Приблизительно к пятому дню после родов, при неправильном прикладывании ребенка к груди, на сосках могут образоваться трещины и ссадины. В этот момент желательна консультация специалиста по грудному вскармливанию.
Ребенок должен присасываться к груди захватывая ареолу (не один сосок). Больную грудь по времени сосать меньше; Смазывать сосок «Бепантеном» или «Солкосерилом», взять влажную салфетку и приложить к молочной железе, прикрыв ее полиэтиленом и одеть бюстгальтер. Перед тем как покормить ребенка грудь нужно сполоснуть теплой водой. Для предотвращения трещин и боли на сосках необходимо: освоить правильную технику кормления, не нужно использовать накладки на грудь для кормления, вынимать грудь изо рта малыша мизинцем, покормив ребенка, своим же молоком смазать соски и дать ему высохнуть, мыть грудь каждый день, не реже одного раза.
Перед тем как покормить ребенка грудь нужно сполоснуть теплой водой. Для предотвращения трещин и боли на сосках необходимо: освоить правильную технику кормления, не нужно использовать накладки на грудь для кормления, вынимать грудь изо рта малыша мизинцем, покормив ребенка, своим же молоком смазать соски и дать ему высохнуть, мыть грудь каждый день, не реже одного раза.
Лактостаз – данное заболевание встречается довольно часто. Лактостаз — длительный застой молока в одном или нескольких сегментах молочной железы. Возникает при закупорке протоков. Такая пробка мешает естественному продвижению молока к соску. Привести к нарушению оттока могут следующие причины. Неправильное прикладывание к груди приводит к тому, что ребенок устает и не выпивает все молоко. Часть его остается в протоках. Нерегулярное кормление. Если не кормить ребенка по требованию, заменять натуральное молоко смесями и игнорировать ночное кормление, то в молочной железе будет собираться застой. Тесное белье, а также сон на животе могут привести к механическому сдавлению протоков и затруднению оттока молока. Большая грудь. Обладательницы пышного бюста в период лактации будут удивлены значительным увеличением размеров. Но это не всегда удобно во время кормления. Нижняя часть груди может провисать, что приведет к неполному опорожнению. Трещины соска. Ребенок во время еды должен захватывать не сам сосок, а ареолу вокруг него. При нарушении техники кормления на сосках появляются болезненные трещины. Они не позволят нормально кормить младенца. Обезвоживание организма матери. Недостаток жидкости приводит к загустению молока и нарушению его оттока. Поэтому норма жидкости в сутки для лактирующих женщин — 1,5 л.
Большая грудь. Обладательницы пышного бюста в период лактации будут удивлены значительным увеличением размеров. Но это не всегда удобно во время кормления. Нижняя часть груди может провисать, что приведет к неполному опорожнению. Трещины соска. Ребенок во время еды должен захватывать не сам сосок, а ареолу вокруг него. При нарушении техники кормления на сосках появляются болезненные трещины. Они не позволят нормально кормить младенца. Обезвоживание организма матери. Недостаток жидкости приводит к загустению молока и нарушению его оттока. Поэтому норма жидкости в сутки для лактирующих женщин — 1,5 л.
Спазм протоков. Такую реакцию мышечных клеток способны вызвать стрессы, физическая усталость, переохлаждение.
Травма груди. Ушибы по неосторожности приводят к появлению локального отека тканей. Это сдавит протоки и нарушит выведение молока.
Гиперлактация. Повышенное выделение молока является редкой причиной лактостаза. Узкие протоки. Диагностировать такое состояние можно в редких случаях. Чтобы лечение лактостаза у кормящей матери дома было эффективным, следует знать несколько простых правил: Необходимо сцедить молоко или чаще прикладывать малыша к груди. Нужно, чтобы подбородок ребенка касался уплотнения во время сосания, тогда молодая мама будет получать своеобразный массаж той железы, которая закупорилась. Поможет также метод сцеживания в душе. От тепла протоки расширяются, и сцеживание проходит легче. Одновременно со сцеживанием женщина слегка массирует затвердевшие комочки. Проводить массаж нужно легко, не травмируя ткань, легкими поглаживающими массирующими движениями по направлению от периферии к соску. Такое распространенное средство, как капустный лист, способно оказать существенную помощь женщине при лактостазе. Во-первых, плотный лист разогревает ткань и улучшает ее кровоснабжение. Во-вторых, выделяемые растением вещества обладают противоотечным, обезболивающим, сосудорасширяющим эффектом. Перед применением рекомендуется срезать прожилки листа, это поможет соку быстрее впитаться.
Диагностировать такое состояние можно в редких случаях. Чтобы лечение лактостаза у кормящей матери дома было эффективным, следует знать несколько простых правил: Необходимо сцедить молоко или чаще прикладывать малыша к груди. Нужно, чтобы подбородок ребенка касался уплотнения во время сосания, тогда молодая мама будет получать своеобразный массаж той железы, которая закупорилась. Поможет также метод сцеживания в душе. От тепла протоки расширяются, и сцеживание проходит легче. Одновременно со сцеживанием женщина слегка массирует затвердевшие комочки. Проводить массаж нужно легко, не травмируя ткань, легкими поглаживающими массирующими движениями по направлению от периферии к соску. Такое распространенное средство, как капустный лист, способно оказать существенную помощь женщине при лактостазе. Во-первых, плотный лист разогревает ткань и улучшает ее кровоснабжение. Во-вторых, выделяемые растением вещества обладают противоотечным, обезболивающим, сосудорасширяющим эффектом. Перед применением рекомендуется срезать прожилки листа, это поможет соку быстрее впитаться. Лучше всего накладывать капустный лист после кормления ребенка. Желательно также проводить массаж пострадавшей железы, нежно, плавно, без сильных движений. Если не проводить лечение лактостаза, то это грозит ухудшением состояния женщины – возможно, что лактостаз перейдет в мастит.
Лучше всего накладывать капустный лист после кормления ребенка. Желательно также проводить массаж пострадавшей железы, нежно, плавно, без сильных движений. Если не проводить лечение лактостаза, то это грозит ухудшением состояния женщины – возможно, что лактостаз перейдет в мастит.
Мастит – представляет собой воспалительный процесс молочной железы. Такое заболевание вызвано попаданием инфекции в млечные протоки из других инфицированных очагов через кровь. Симптомами мастита являются: резкое повышение температуры до 39° и выше. сильный озноб. покраснение и уплотнения в груди. Сильная боль в молочной железе. капельки гноя при сцеживании. При подозрении на мастит, важно как можно скорее начать лечение, поскольку запущенный мастит может перерасти в перитонит или сепсис! Что делать при мастите нельзя: прекращать кормление грудью и/или принимать препараты для подавления лактации по собственной инициативе. Такие решения принимаются только после консультации с врачом при наличии показаний; греть больную грудь, в том числе принимать горячую ванну или душ, прикладывать грелку; самостоятельно начинать лечение антибиотиками или другими средствами.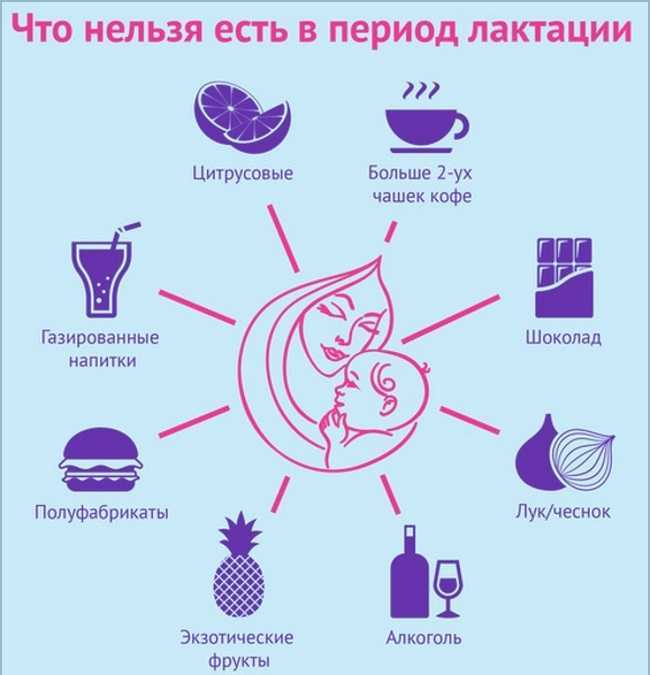 Чтобы начать подходящее лечение необходимо как можно раньше показаться врачу, а не ждать, пока болезнь войдет в полную силу! Если следовать всем перечисленным рекомендациям, то таких неприятностей как лактостаз, мастит и повышение температуры при грудном вскармливании удастся избежать.
Чтобы начать подходящее лечение необходимо как можно раньше показаться врачу, а не ждать, пока болезнь войдет в полную силу! Если следовать всем перечисленным рекомендациям, то таких неприятностей как лактостаз, мастит и повышение температуры при грудном вскармливании удастся избежать.
Врач педиатр Сагидуллина А.И.
Температура при грудном вскармливании, как сбить температуру при грудном вскармливании у мамы
Температура при грудном вскармливании у мамы, что делать, как сбить, и каковы могут быть причины данного явления? Данные вопросы очень важны, поскольку здоровью женщины в первые дни и недели после родов могут угрожать разные факторы. А ведь от ее здоровья в некотором плане будет зависеть и самочувствие ребенка. Итак, каковы же причины почему повышается температура при грудном вскармливании (гв), что говорят врачи?
1. Возник лактостаз или мастит. Очень распространенные ситуации. Возникают из-за неправильного прикладывания ребенка к груди, его слабого сосания, когда молока в груди вырабатывается больше, чем требуется ребенку. Или если в млечный проток попадает инфекция — золотистый стафилококк.
Возникают из-за неправильного прикладывания ребенка к груди, его слабого сосания, когда молока в груди вырабатывается больше, чем требуется ребенку. Или если в млечный проток попадает инфекция — золотистый стафилококк.
Если повышение температуры при грудном вскармливании вызвано лактостазом — застоем молока в молочных железах, все не так страшно. Другими симптомами этого является боль в молочной железе, появление в ней уплотнения. Перед кормлением ребенка нужно слегка помассировать это уплотнение. А можно попробовать сцедить по струей теплой воды, обычно это очень облегчает процесс.
Если же в повышении температуры при грудном вскармливании виноват мастит, то здесь все может быть сложнее. При гнойном поражении молочной железы иногда требуется хирургическое вмешательство. Лучшая же профилактика мастита — это стараться избегать трещин сосков.
2. Начало вырабатываться молоко. Очень часто, особенно у первородящих женщин, в первые 3-5 дней после родов, когда вырабатывается уже настоящее грудное молоко, не молозиво, женщина начинает ощущать жар. Часто это происходит еще в роддоме, где ей объясняют, что для точности измерения нужно класть градусник не в подмышечную впадину, а под коленку, например. Так как температура может повыситься локально, от молочных желез. И явление это носит временный характер. Обычно женщине становится намного легче после кормления ребенка или сцеживания.
3. Воспалились швы. Такое может случиться и после кесарева сечения, и после естественных родов, если в ходе них появились разрывы промежности или была выполнена эпизиотомия. Чтобы этого не произошло, врачи объясняют как нужно ухаживать за швами. Если температура при грудном вскармливании 37, 38, чем сбить думать пока не нужно. Следует тщательно обрабатывать швы. Ну а при ухудшении самочувствия обратиться к врачу, который, вероятнее всего, назначит антибиотики. Можно ли кормить грудью при высокой температуре в этом случае? Как правило, это на усмотрение лечащего врача и матери. Антибиотики обычно назначаются совместимые с лактацией, то есть безопасные для ребенка. Однако нужно быть готовой к тому, что у ребенка может возникнуть реакция на антибактериальные препараты — диарея или запор, срыгивания и т. д.
Если температура при грудном вскармливании 37, 38, чем сбить думать пока не нужно. Следует тщательно обрабатывать швы. Ну а при ухудшении самочувствия обратиться к врачу, который, вероятнее всего, назначит антибиотики. Можно ли кормить грудью при высокой температуре в этом случае? Как правило, это на усмотрение лечащего врача и матери. Антибиотики обычно назначаются совместимые с лактацией, то есть безопасные для ребенка. Однако нужно быть готовой к тому, что у ребенка может возникнуть реакция на антибактериальные препараты — диарея или запор, срыгивания и т. д.
4. Послеродовой эндометрит. Это воспаление внутренней оболочки матки, ее слизистой. Может возникнуть в результате попадания в нее инфекции во время родов. Это не редкость, когда врач вынужден вручную отделять плаценту и после операции кесарево сечение. При данной патологии, особенно если она протекает в тяжелой форме, температура поднимается весьма значительно. В этом случае не нужно думать на тему, если поднялась высокая температура 39 С при грудном вскармливании, чем сбить ее можно.
Кроме повышенной температуры, симптомами при послеродовом эндометрите являются обильные выделения со зловонным запахом, тянущие боли в области матки и поясницы.
5. Вирусная инфекция. Простуда при грудном вскармливании — это распространенное явление, так как организм недавно ставшей матерью женщины еще довольно слаб. Нередко ОРЗ и ОРВИ сопровождаются повышением температуры тела. Только этот факт — это совсем не повод отказываться от лактации. Однако жаропонижающие средства при кормлении грудью все же принимать придется, если температура повысилась более, чем до 38,5 градусов. Можно использовать с этой целью препараты, содержащие в своем составе парацетамол и ибупрофен.
Кстати, нужно знать и что можно от температуры при грудном вскармливании из немедикаментозных средств.
6. Отравление, кишечная инфекция. При этих патологиях врачи обычно запрещают лактацию до выздоровления. Чтобы молоко не пропало, женщине необходимо часто сцеживаться. Но все сцеженное выливать.
Так как температура при лактации может быть вызвана разными проблемами, то хорошо бы понять ее причину. И если состояние ухудшается, жар сохраняется более 3 дней — обязательно обратиться к врачу.
FavoriteПутешествия и грудное вскармливание — Глава 7 — Желтая книга 2020 г. | Travellers’ Health
Erica H. Anstey, Katherine R.Shealy
Медицинская подготовка кормящей матери лишь незначительно отличается от подготовки других путешественников и частично зависит от того, будут ли мать и ребенок во время путешествия вместе или раздельно . Большинству матерей следует рекомендовать продолжать грудное вскармливание своих детей во время путешествия. Перед отъездом матери могут составить список местных ресурсов по грудному вскармливанию в пункте назначения, которые они должны иметь под рукой. Клиницисты и путешественники могут использовать инструмент «Найти консультанта по грудному вскармливанию» (www.ilca.org/why-ibclc/falc), чтобы найти контактную информацию специалистов в пункте назначения. Клиницисты и путешественники могут использовать интерактивную карту La Leche League International (www.llli.org/get-help), чтобы найти конкретное местоположение и контактную информацию лидеров групп поддержки грудного вскармливания и групп по всему миру.
Большинству матерей следует рекомендовать продолжать грудное вскармливание своих детей во время путешествия. Перед отъездом матери могут составить список местных ресурсов по грудному вскармливанию в пункте назначения, которые они должны иметь под рукой. Клиницисты и путешественники могут использовать инструмент «Найти консультанта по грудному вскармливанию» (www.ilca.org/why-ibclc/falc), чтобы найти контактную информацию специалистов в пункте назначения. Клиницисты и путешественники могут использовать интерактивную карту La Leche League International (www.llli.org/get-help), чтобы найти конкретное местоположение и контактную информацию лидеров групп поддержки грудного вскармливания и групп по всему миру.
ПОЕЗДКИ С РЕБЕНКОМ, НАХОДЯЩИМ ГРУДЬЮ
Грудное вскармливание дает уникальные преимущества матерям и детям, путешествующим вместе. Медицинские работники должны четко объяснить кормящим матерям важность продолжения грудного вскармливания во время путешествия. В первые 6 месяцев жизни рекомендуется исключительно грудное вскармливание. Это особенно важно во время путешествий, потому что исключительно грудное вскармливание означает кормление только грудным молоком, без других продуктов или напитков, что потенциально защищает младенцев от заражения и патогенов через продукты питания или жидкости. Кроме того, кормление только грудью защищает младенцев от возможного заражения от контейнеров (бутылок, чашек, столовых приборов).
Это особенно важно во время путешествий, потому что исключительно грудное вскармливание означает кормление только грудным молоком, без других продуктов или напитков, что потенциально защищает младенцев от заражения и патогенов через продукты питания или жидкости. Кроме того, кормление только грудью защищает младенцев от возможного заражения от контейнеров (бутылок, чашек, столовых приборов).
Младенцы, находящиеся на грудном вскармливании, не нуждаются в дополнительном питье даже в условиях сильной жары. Грудное вскармливание защищает детей от боли в евстахиевой трубе и коллапса во время авиаперелетов, особенно во время подъема и спуска, позволяя им стабилизировать и постепенно выравнивать внутреннее и внешнее давление воздуха.
Частые, неограниченные возможности грудного вскармливания обеспечивают достаточное количество молока у матери, а также идеальное питание и увлажнение ребенка. Матери, которые беспокоятся о грудном вскармливании вдали от дома, могут чувствовать себя более комфортно, кормя ребенка грудью в тканевой переноске. Во многих странах мира кормление грудью в общественных местах практикуется более широко, чем в США. Федеральное законодательство США защищает право матерей и детей кормить грудью в любом месте, где им разрешено находиться в федеральной собственности, включая таможенные зоны США, посольства и консульства за границей.
Во многих странах мира кормление грудью в общественных местах практикуется более широко, чем в США. Федеральное законодательство США защищает право матерей и детей кормить грудью в любом месте, где им разрешено находиться в федеральной собственности, включая таможенные зоны США, посольства и консульства за границей.
ПОЕЗДКА БЕЗ ГРУДНОГО РЕБЕНКА
Перед отъездом кормящая мать, путешествующая без грудного ребенка или младенца, может пожелать сцедить и сохранить запас молока для кормления младенца или ребенка во время ее отсутствия. Создание припасов для кормления в ее отсутствие требует времени и терпения и наиболее успешно, если начинать постепенно, за много недель до отъезда матери. Количество молока у матери может уменьшиться, если она не сцеживает молоко, находясь вдали от кормящего ребенка, но это не должно быть причиной для прекращения грудного вскармливания. Клиницисты должны помочь матерям определить наилучший курс грудного вскармливания на основе множества факторов, включая количество времени, которое у нее есть на подготовку к поездке, гибкость ее времени во время поездки, ее возможности для сцеживания и хранения молока во время поездки, продолжительность о ее путешествии и ее предназначении. Мать, которая возвращается к своему грудному младенцу или ребенку, может продолжать грудное вскармливание и, при необходимости, докорм по мере необходимости до тех пор, пока количество молока не вернется к прежнему уровню. Часто после того, как мать возвращается из путешествия, ее грудной младенец или ребенок помогают ей довести выработку молока до прежнего уровня. Однако грудным младенцам или детям, разлученным с матерью на длительное время, может быть трудно вернуться к грудному вскармливанию. Поддержка со стороны специалиста по грудному вскармливанию может быть полезной, если мать испытывает проблемы с грудным вскармливанием после воссоединения со своим младенцем или ребенком.
Мать, которая возвращается к своему грудному младенцу или ребенку, может продолжать грудное вскармливание и, при необходимости, докорм по мере необходимости до тех пор, пока количество молока не вернется к прежнему уровню. Часто после того, как мать возвращается из путешествия, ее грудной младенец или ребенок помогают ей довести выработку молока до прежнего уровня. Однако грудным младенцам или детям, разлученным с матерью на длительное время, может быть трудно вернуться к грудному вскармливанию. Поддержка со стороны специалиста по грудному вскармливанию может быть полезной, если мать испытывает проблемы с грудным вскармливанием после воссоединения со своим младенцем или ребенком.
БЕЗОПАСНОСТЬ МОЛОДОМОДА
Матерям, которые планируют использовать электрический молокоотсос во время путешествия, могут понадобиться адаптер и преобразователь электрического тока, а также должен быть доступен резервный вариант, включая информацию о методах ручного сцеживания (подробные инструкции по ручному сцеживанию доступны по адресу https://healthychildren. org/English/ages-stages/baby/breastfeeding/Pages/Hand-Expressing-Milk.aspx) или ручной молокоотсос. Матери, использующие молокоотсос, должны обязательно следовать инструкциям по очистке молокоотсоса (www.cdc.gov/healthywater/hygiene/healthychildcare/infantfeeding/breastpump.html), чтобы свести к минимуму потенциальное загрязнение. Соответствующее руководство по очистке предметов для детского питания, таких как бутылочки и прилагаемые к ним соски, кольца и колпачки, доступно на сайте www.cdc.gov/healthywater/hygiene/healthychildcare/infantfeeding/cleansanitize.html. Лучше всего мыть руки (www.cdc.gov/handwashing/when-how-handwashing.html) водой с мылом перед сцеживанием и обращением с сцеженным молоком, но если безопасная вода недоступна сразу, дезинфицирующее средство для рук на спиртовой основе, содержащее можно использовать не менее 60% спирта. Если очистка деталей помпы между использованиями невозможна, матерям следует принести дополнительные комплекты деталей помпы (например, фланцы, мембраны, клапаны, соединители) для использования до тех пор, пока не станет возможной тщательная очистка бывших в употреблении деталей.
org/English/ages-stages/baby/breastfeeding/Pages/Hand-Expressing-Milk.aspx) или ручной молокоотсос. Матери, использующие молокоотсос, должны обязательно следовать инструкциям по очистке молокоотсоса (www.cdc.gov/healthywater/hygiene/healthychildcare/infantfeeding/breastpump.html), чтобы свести к минимуму потенциальное загрязнение. Соответствующее руководство по очистке предметов для детского питания, таких как бутылочки и прилагаемые к ним соски, кольца и колпачки, доступно на сайте www.cdc.gov/healthywater/hygiene/healthychildcare/infantfeeding/cleansanitize.html. Лучше всего мыть руки (www.cdc.gov/handwashing/when-how-handwashing.html) водой с мылом перед сцеживанием и обращением с сцеженным молоком, но если безопасная вода недоступна сразу, дезинфицирующее средство для рук на спиртовой основе, содержащее можно использовать не менее 60% спирта. Если очистка деталей помпы между использованиями невозможна, матерям следует принести дополнительные комплекты деталей помпы (например, фланцы, мембраны, клапаны, соединители) для использования до тех пор, пока не станет возможной тщательная очистка бывших в употреблении деталей. Матери также могут рассмотреть возможность упаковки набора для чистки деталей молокоотсоса, включая чистящую щетку, средство для мытья посуды и переносную сушилку или сетчатый мешок, чтобы повесить предметы для сушки на воздухе.
Матери также могут рассмотреть возможность упаковки набора для чистки деталей молокоотсоса, включая чистящую щетку, средство для мытья посуды и переносную сушилку или сетчатый мешок, чтобы повесить предметы для сушки на воздухе.
ВОЗДУШНЫЕ ПУТЕШЕСТВИЯ
Рентгеновские лучи, используемые при проверках в аэропортах, не влияют на грудное вскармливание, грудное молоко или процесс лактации. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов заявляет, что нет никаких известных побочных эффектов от приема пищи, напитков или использования лекарств, проверенных с помощью рентгеновских лучей. Авиакомпании обычно считают молокоотсосы личными вещами, которые нужно брать с собой на борт, подобно портативным компьютерам, дамским сумкам и сумкам для подгузников.
Перед отъездом люди, которые будут путешествовать самолетом и планируют взять с собой сцеженное молоко во время путешествия, должны тщательно спланировать, как они будут перевозить сцеженное молоко. Правила безопасности в аэропортах для пассажиров, перевозящих сцеженное молоко, различаются по всему миру и могут быть изменены. В Соединенных Штатах сцеженное молоко и соответствующие продукты для кормления младенцев и детей не подпадают под действие правил Управления транспортной безопасности (TSA), ограничивающих количество других жидкостей и гелей. Исключение в отношении питания младенцев и детей позволяет пассажирам провозить с собой все сцеженное молоко, лед, гелевые пакеты (замороженные или незамороженные) и другие принадлежности, необходимые для перевозки сцеженного молока через контрольно-пропускные пункты в аэропортах и на борту самолетов, независимо от того, находится ли на грудном вскармливании ребенок. путешествия. В начале процесса досмотра путешественники должны сообщить сотруднику TSA и отделить сцеженное молоко и сопутствующие аксессуары от жидкостей, гелей и аэрозолей, объем каждого из которых ограничен 3,4 унции (100 мл), в соответствии с правилом TSA о жидкостях (доступно на www.
Правила безопасности в аэропортах для пассажиров, перевозящих сцеженное молоко, различаются по всему миру и могут быть изменены. В Соединенных Штатах сцеженное молоко и соответствующие продукты для кормления младенцев и детей не подпадают под действие правил Управления транспортной безопасности (TSA), ограничивающих количество других жидкостей и гелей. Исключение в отношении питания младенцев и детей позволяет пассажирам провозить с собой все сцеженное молоко, лед, гелевые пакеты (замороженные или незамороженные) и другие принадлежности, необходимые для перевозки сцеженного молока через контрольно-пропускные пункты в аэропортах и на борту самолетов, независимо от того, находится ли на грудном вскармливании ребенок. путешествия. В начале процесса досмотра путешественники должны сообщить сотруднику TSA и отделить сцеженное молоко и сопутствующие аксессуары от жидкостей, гелей и аэрозолей, объем каждого из которых ограничен 3,4 унции (100 мл), в соответствии с правилом TSA о жидкостях (доступно на www. tsa.gov/travel/security-screening/liquids-rule). Путешественники могут обнаружить, что наличие соответствующих правил TSA для сцеженного молока (доступно на www.tsa.gov/travel/special-procedures/traveling-children) облегчает процесс проверки.
tsa.gov/travel/security-screening/liquids-rule). Путешественники могут обнаружить, что наличие соответствующих правил TSA для сцеженного молока (доступно на www.tsa.gov/travel/special-procedures/traveling-children) облегчает процесс проверки.
Путешественникам, перевозящим сцеженное молоко в зарегистрированном багаже, следует ознакомиться с рекомендациями по хранению пакетов-холодильников в разделе «Правильное обращение с грудным молоком и его хранение» на веб-сайте CDC (www.cdc.gov/breastfeeding/recommendations/handling_breastmilk.htm). Сцеженное молоко считается пищевым продуктом для индивидуального употребления и не считается биологически опасным. Правила Международного управления воздушного транспорта для перевозки биологических веществ категории B (UN 3373) не применяются к сцеженному молоку. Путешественники, отправляющие замороженное молоко, должны следовать правилам перевозки других замороженных продуктов и жидкостей. Путешественникам, планирующим отправить замороженное молоко, возможно, потребуется взять с собой такие предметы, как пакеты для хранения молока, холодильники, транспортировочные коробки, этикетки, упаковочную ленту, многоразовые пакеты, газеты или коричневые пакеты для ланча для упаковки замороженного молока, а также перчатки или щипцы для работы с сухим льдом. Некоторые перевозчики предлагают варианты с регулируемой температурой, которые можно использовать для перевозки сцеженного молока. Путешественникам следует заранее убедиться, что транспортировка сцеженного молока соответствует таможенным правилам, поскольку они могут различаться в зависимости от страны. Сцеженное молоко не нужно декларировать на таможне США по возвращении в США.
Некоторые перевозчики предлагают варианты с регулируемой температурой, которые можно использовать для перевозки сцеженного молока. Путешественникам следует заранее убедиться, что транспортировка сцеженного молока соответствует таможенным правилам, поскольку они могут различаться в зависимости от страны. Сцеженное молоко не нужно декларировать на таможне США по возвращении в США.
ИММУНИЗАЦИИ И ЛЕКАРСТВА
Почти во всех ситуациях врачи могут и должны выбирать вакцины и лекарства для кормящей матери, совместимые с грудным вскармливанием. В большинстве случаев нецелесообразно советовать матерям отнимать ребенка от груди для вакцинации или воздерживаться от вакцинации из-за статуса грудного вскармливания.
Грудное вскармливание и период лактации не влияют на рекомендации по дозировке любой иммунизации или лекарств для матери или ребенка; дети всегда нуждаются в собственной иммунизации или лечении, независимо от дозы матери. В отсутствие документально подтвержденного риска для ребенка, находящегося на грудном вскармливании, определенного материнского лекарства, известные риски прекращения грудного вскармливания, как правило, перевешивают теоретический риск воздействия через грудное вскармливание.
Иммунизация
Кормящих матерей и детей следует вакцинировать в соответствии с обычными рекомендованными графиками. Введение большинства живых и инактивированных вакцин не влияет на грудное вскармливание, грудное молоко или процесс лактации. Только 2 вакцины, коровья оспа (оспа) и желтая лихорадка, требуют особого внимания. Профилактическая вакцина против коровьей оспы противопоказана кормящим матерям.
ВАКЦИНА ОТ ЖЕЛТОЙ ЛИХОРАДКИ
Грудное вскармливание является мерой предосторожности при введении вакцины против желтой лихорадки. Сообщалось о трех случаях неврологического заболевания, связанного с вакциной против желтой лихорадки (YEL-AND), у младенцев, находящихся на исключительно грудном вскармливании, чьи матери были вакцинированы вакциной против желтой лихорадки. У всех 3 детей был диагностирован энцефалит, и им было меньше 1 месяца на момент заражения.
До тех пор, пока не будут получены данные конкретных исследований, вакцинацию против желтой лихорадки следует избегать у кормящих женщин. Однако, когда кормящим матерям необходимо отправиться в эндемичный по желтой лихорадке район, эти женщины должны быть вакцинированы. Хотя данные отсутствуют, некоторые эксперты рекомендуют кормящим женщинам, получившим вакцину против желтой лихорадки, временно приостановить грудное вскармливание, сцеживать молоко и отказываться от молока в течение как минимум 2 недель после вакцинации, прежде чем возобновить грудное вскармливание (дополнительную информацию см. в Главе 4 «Желтая лихорадка»).
Однако, когда кормящим матерям необходимо отправиться в эндемичный по желтой лихорадке район, эти женщины должны быть вакцинированы. Хотя данные отсутствуют, некоторые эксперты рекомендуют кормящим женщинам, получившим вакцину против желтой лихорадки, временно приостановить грудное вскармливание, сцеживать молоко и отказываться от молока в течение как минимум 2 недель после вакцинации, прежде чем возобновить грудное вскармливание (дополнительную информацию см. в Главе 4 «Желтая лихорадка»).
Лекарства
Согласно клиническому отчету Американской академии педиатрии (AAP) за 2013 г. «Перенос лекарств и терапевтических средств в человеческое грудное молоко», многим матерям необоснованно рекомендуется прекратить грудное вскармливание или избегать приема основных лекарств из-за опасений неблагоприятного воздействия на грудное молоко. их младенцев. В Советах ААР по предоставлению точной информации матерям (www.aap.org/en-us/advocacy-and-policy/aap-health-initiatives/Breastfeeding/Pages/Medications-and-Breastfeeding. aspx) говорится, что обычно в этом нет необходимости. потому что только небольшая часть лекарств противопоказана кормящим матерям или связана с неблагоприятным воздействием на их младенцев. База данных информации о лекарствах и лактации Национального института здравоохранения (LactMed) представляет собой онлайновую базу данных клинической информации о лекарствах и грудном вскармливании, которая обновляется ежемесячно (https://toxnet.nlm.nih.gov/newtoxnet/lactmed.htm). Он предоставляет информацию об уровнях веществ в грудном молоке, уровнях в крови младенцев, потенциальном воздействии на грудных детей и на саму лактацию, а также об альтернативных препаратах, которые следует учитывать. Фармацевтический справочник «Лекарства и материнское молоко» обновляется каждые 2 года и содержит всесторонний обзор совместимости или воздействия примерно 1100 лекарств, вакцин, трав и химических веществ на грудное вскармливание, а также включает категории риска, фармакологические свойства, взаимодействие с другими препаратами.
aspx) говорится, что обычно в этом нет необходимости. потому что только небольшая часть лекарств противопоказана кормящим матерям или связана с неблагоприятным воздействием на их младенцев. База данных информации о лекарствах и лактации Национального института здравоохранения (LactMed) представляет собой онлайновую базу данных клинической информации о лекарствах и грудном вскармливании, которая обновляется ежемесячно (https://toxnet.nlm.nih.gov/newtoxnet/lactmed.htm). Он предоставляет информацию об уровнях веществ в грудном молоке, уровнях в крови младенцев, потенциальном воздействии на грудных детей и на саму лактацию, а также об альтернативных препаратах, которые следует учитывать. Фармацевтический справочник «Лекарства и материнское молоко» обновляется каждые 2 года и содержит всесторонний обзор совместимости или воздействия примерно 1100 лекарств, вакцин, трав и химических веществ на грудное вскармливание, а также включает категории риска, фармакологические свойства, взаимодействие с другими препаратами. препараты и подходящие альтернативы. Интернет-версия «Лекарства и материнское молоко» теперь доступна по подписке и регулярно обновляется, и ее можно распечатать.
препараты и подходящие альтернативы. Интернет-версия «Лекарства и материнское молоко» теперь доступна по подписке и регулярно обновляется, и ее можно распечатать.
ПРОТИВОМАЛЯРИЙНЫЕ СРЕДСТВА
Поскольку хлорохин и мефлохин можно безопасно назначать младенцам, оба считаются совместимыми с грудным вскармливанием. Большинство экспертов считают кратковременное применение доксициклина совместимым с грудным вскармливанием. Примахин можно применять кормящим матерям и детям с нормальным уровнем Г6ФД. Мать и младенец должны быть проверены на дефицит G6PD, прежде чем примахин будет дан кормящей матери. Поскольку данные о безопасности профилактики атоваквоном-прогуанилом у младенцев с массой тела <11 фунтов (5 кг) пока отсутствуют, CDC не рекомендует ее для профилактики малярии у женщин, кормящих грудью детей с массой тела <5 кг (см. Главу 4, Малярия, Чтобы получить больше информации).
Количество противомалярийных препаратов, попадающих в грудное молоко, недостаточно для обеспечения защиты младенца от малярии. Младенец, находящийся на грудном вскармливании, нуждается в собственном противомалярийном препарате.
Младенец, находящийся на грудном вскармливании, нуждается в собственном противомалярийном препарате.
ЛЕЧЕНИЕ ДИАРЕИ ПУТЕШЕСТВЕННИКОВ
Исключительно грудное вскармливание защищает младенцев от диареи путешественников. Грудное вскармливание является идеальной регидратационной терапией. Детей с подозрением на диарею путешественников следует чаще кормить грудью. Детям в этой ситуации не следует предлагать другие жидкости или продукты, заменяющие грудное вскармливание. Кормящим матерям с диареей путешественников следует по возможности продолжать грудное вскармливание и увеличить потребление жидкости. Организмы, вызывающие диарею путешественников, не проникают через грудное молоко. Кормящие матери должны внимательно проверять этикетки безрецептурных противодиарейных препаратов, чтобы избежать использования соединений субсалицилата висмута, которые могут привести к передаче салицилата ребенку через грудное молоко. Фторхинолоны и макролиды, которые обычно используются для лечения диареи путешественников, выделяются с грудным молоком. Решение об использовании антибиотиков, таких как фторхинолоны и макролиды, у кормящих матерей должно приниматься после консультации с лечащим врачом ребенка. Большинство экспертов считают кратковременное применение азитромицина совместимым с грудным вскармливанием. Использование солей для пероральной регидратации кормящими матерями и их детьми полностью совместимо с грудным вскармливанием.
Решение об использовании антибиотиков, таких как фторхинолоны и макролиды, у кормящих матерей должно приниматься после консультации с лечащим врачом ребенка. Большинство экспертов считают кратковременное применение азитромицина совместимым с грудным вскармливанием. Использование солей для пероральной регидратации кормящими матерями и их детьми полностью совместимо с грудным вскармливанием.
ОСОБОЕ ВНИМАНИЕ: ЗИКАВИРУС
Центры по контролю и профилактике заболеваний США (CDC) рекомендуют матерям с вирусной инфекцией Зика, проживающим или путешествующим в районы с продолжающейся передачей вируса Зика, кормить своих детей грудным молоком. Имеющиеся данные свидетельствуют о том, что преимущества грудного вскармливания перевешивают риски передачи вируса Зика через грудное молоко. Обновленная информация доступна на сайте www.cdc.gov/pregnancy/zika/testing-follow-up/zika-in-infants-children.html.
БИБЛИОГРАФИЯ
- Протокольный комитет Академии медицины грудного вскармливания (ABM).
 Клинический протокол ABM № 8: информация о хранении грудного молока для домашнего использования у доношенных детей, редакция 2017 г., грудное вскармливание. 2017 Сентябрь;12(7):390–5. Доступно по адресу: http://online.liebertpub.com/doi/full/10.1089/bfm.2017.29047.aje .
Клинический протокол ABM № 8: информация о хранении грудного молока для домашнего использования у доношенных детей, редакция 2017 г., грудное вскармливание. 2017 Сентябрь;12(7):390–5. Доступно по адресу: http://online.liebertpub.com/doi/full/10.1089/bfm.2017.29047.aje . - Fleming-Dutra KE, Nelson JM, Fischer M, Staples JE, Karwowski MP, Mead P, et al. Обновление: временное руководство для медицинских работников, ухаживающих за младенцами и детьми с возможной инфекцией, вызванной вирусом Зика, — США, февраль 2016 г. MMWR Morb Mortal Wkly Rep 2016 Feb 26;65(7):182–187.
- Хейл Т.В., Роу Х.Е. Лекарства и материнское молоко, 2017 г. Нью-Йорк: Springer Publishing Company, LLC; 2017.
- Kuhn S, Twele-Montecinos L, MacDonald J, Webster P, Law B. Отчет о клиническом случае: вероятная передача вакцинного штамма вируса желтой лихорадки ребенку через грудное молоко. CMAJ. 8 марта 2011 г .; 183 (4): e243–5.
- Сачдев Х.П., Кришна Дж., Пури Р.
 К., Сатьянараяна Л., Кумар С. Добавка воды детям, находящимся на исключительно грудном вскармливании, летом в тропиках. Ланцет. 1991 г., 20 апреля; 337 (8747): 929–33.
К., Сатьянараяна Л., Кумар С. Добавка воды детям, находящимся на исключительно грудном вскармливании, летом в тропиках. Ланцет. 1991 г., 20 апреля; 337 (8747): 929–33. - Раздел о грудном вскармливании. Грудное вскармливание и использование грудного молока. Педиатрия. 2012 март;129(3): e827–41.
- Staples JE, Gershman M, Fischer M. Вакцина против желтой лихорадки: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep. 2010 г., 30 июля; 59 (RR-7): 1–27.
- ЦКЗ. Рекомендации по поездкам для семей с престарелыми [цитировано 1 апреля 2019 г.]. Доступно по адресу: https://www.cdc.gov/nutrition/infantandtoddlernutrition/breastfeeding/travel-recommendations.html.
Лечение мастита — HonorHealth
Распространенное заболевание у женщин, кормящих грудью, мастит — собирательный термин для обозначения инфекции молочной железы. Если вы кормите грудью, это называется лактацией или послеродовым маститом.
Факторы риска мастита
- Закупорка или закупорка протоков
- Неэффективное удаление молока из груди
- Трещины на сосках
Симптомы мастита
- Лихорадка выше 101 градуса, наряду с болезненностью молочных желез
- Грудь может быть красной, опухшей и горячей на ощупь
- Гриппоподобные симптомы, такие как тошнота, головная боль, ломота в теле и чрезмерная усталость
- Некоторые младенцы отказываются от зараженной груди из-за изменения состава молока, придающего молоку соленый вкус
Общие рекомендации
- Наиболее важным методом лечения мастита является частое и эффективное удаление молока, предпочтительно путем грудного вскармливания.
- Если ваш ребенок не может эффективно сосать грудь, молоко следует удалять вручную или с помощью молокоотсоса.

- Адекватный отдых, обильное питье и хорошее питание, в том числе диета, богатая витамином С, важны при выздоровлении от мастита. Получите помощь с другими обязанностями, пока вы не почувствуете себя лучше.
- Если симптомы мастита не улучшаются в течение 24 часов или если вы заболели остро, следует начать лечение антибиотиками. Рецепт должен быть получен от вашего врача. Завершение полного курса антибиотиков необходимо для предотвращения повторного заражения.
Перед кормлением
- Используйте теплые, влажные компрессы перед каждым кормлением или сцеживанием, чтобы способствовать лучшему притоку молока. Хорошо помогают ванночки для груди. Повесьте грудь в кастрюлю или ванну с теплой водой, помассируйте и сцедите молоко. Продолжайте прогревать и массировать ежедневно в течение одной-двух недель после завершения приема антибиотиков.
- Аккуратно помассируйте грудь перед кормлением.
Во время кормления
- Продолжайте кормить грудью, пока у вас мастит.
 Это не вредно для ребенка.
Это не вредно для ребенка. - Аккуратно сжимайте и массируйте грудь во время перерывов в кормлении ребенка, стараясь не нарушить захват ребенка.
- Начните кормить грудью пораженной грудью. Если боль препятствует оттоку молока с пораженной стороны, начните кормить грудью с здоровой груди и переключитесь на пораженную грудь, как только молоко начнет отходить.
- Обязательно часто кормите грудью обе груди, тщательно дренируя пораженную сторону. Если ваш ребенок не может полностью опорожнить пораженную грудь или отказывается от груди, необходимо начать сцеживание и/или ручное сцеживание.
После кормления
- Вы можете использовать пакеты со льдом после кормления, чтобы уменьшить воспаление и отек. Это также может обеспечить некоторое облегчение боли. Пакеты с замороженным горохом или кукурузой позволяют легко использовать пакеты со льдом.
- Ибупрофен совместим с грудным вскармливанием. Используйте по назначению для облегчения боли, лихорадки и воспаления.

